பெரியவர்கள் மற்றும் குழந்தைகளுக்கு உண்ணாவிரதம் இன்சுலின் வீதம்

கணையம் என்பது செரிமானத்தில் ஈடுபடும் மற்றும் உடலின் ஹார்மோன் சமநிலையை உறுதி செய்யும் ஒரு உறுப்பு ஆகும். சுரப்பியால் ஒருங்கிணைக்கப்படும் ஹார்மோன்களில் இன்சுலின் ஒன்றாகும். இந்த செயலில் உள்ள பொருள் செல்கள் மற்றும் திசுக்களில் சர்க்கரை (குளுக்கோஸ்) விநியோகிப்பதில் ஈடுபட்டுள்ளது. மனித செயல்பாட்டின் ஒரு குறிப்பிட்ட கட்டத்திற்கு தேவையான அளவில் ஹார்மோன் குறிகாட்டிகள் பராமரிக்கப்படுகின்றன.
நீரிழிவு நோயாளிகள் கண்டிப்பாக தெரிந்து கொள்ள வேண்டும்! சர்க்கரை அனைவருக்கும் இயல்பானது. உணவுக்கு முன் ஒவ்வொரு நாளும் இரண்டு காப்ஸ்யூல்கள் எடுத்துக் கொண்டால் போதும் ... மேலும் விவரங்கள் >>
ஒரு குழந்தையில், சாதாரண இன்சுலின் அளவு பெரியவர்கள் மற்றும் மூத்தவர்களிடமிருந்து சற்று வித்தியாசமானது. குழந்தைகளின் இரத்தத்தில் இன்சுலின் விதிமுறை, விலகல்கள் மற்றும் இந்த நிலைமைகளைக் கையாளும் முறைகள் ஆகியவை கட்டுரையில் மேலும் விவாதிக்கப்படுகின்றன.
உடலுக்கு இன்சுலின் ஏன் தேவைப்படுகிறது?
உணவு உடலில் நுழைந்த பிறகு, அது சிறிய கூறுகளாக பிரிக்கிறது. மோனோசாக்கரைடுகள் ஒரு "கட்டுமானப் பொருளின்" ஒரு எடுத்துக்காட்டு, அவை உடலின் செல்கள் மற்றும் திசுக்களால் அவற்றின் ஆற்றல் தேவைகளுக்கு வழங்கப்படுகின்றன.
ஒரு நபர் சாப்பிட்டு முடித்தவுடன், அவரது இரத்தத்தில் சர்க்கரை அளவு உயர்கிறது, இது கணையம் ஒரு சமிக்ஞையைப் பெறுகிறது. பதில் ஒரு குறிப்பிட்ட அளவு இன்சுலின் வெளியீடு, இதன் பணி உடல் முழுவதும் சர்க்கரையை கொண்டு செல்வது. கூடுதலாக, தசை மற்றும் கொழுப்பு திசுக்களில் சர்க்கரை இருப்புக்களை உருவாக்குவதில் இன்சுலின் ஈடுபட்டுள்ளது.
ஹார்மோன் செயலில் உள்ள பொருளின் பிற செயல்பாடுகள்:
- கல்லீரலில் உள்ள கொழுப்பு அமிலங்களின் தொகுப்பைத் தூண்டுகிறது,
- உடலில் புரத உற்பத்தியின் செயல்முறைகளை செயல்படுத்துகிறது,
- கிளைகோஜன் மற்றும் அசிட்டோன் உடல்களின் முறிவைத் தடுக்கிறது,
- கொழுப்பு செல்களைப் பிரிக்கும் செயல்முறையை நிறுத்துகிறது,
- தசை செல்களில் உள்ள புரதப் பொருட்களின் முறிவு செயல்முறையைத் தடுக்கிறது.
இயல்பான செயல்திறன்
குழந்தைகளில் இன்சுலின் வீதம் பெரியவர்களின் எண்ணிக்கையிலிருந்து சற்று வித்தியாசமானது. வெற்று வயிற்றில் அனுமதிக்கப்பட்ட அதிகபட்ச அளவு 20 mkU / l, குறைந்தது 3 mkU / l ஆகும். இந்த புள்ளிவிவரங்கள் 12 வயதுக்குட்பட்ட குழந்தையை பெருமைப்படுத்தலாம்.
12 வயதுக்கு மேற்பட்ட இளம் பருவத்தினரின் ஹார்மோனின் இயல்பான நிலை வயதுவந்த குறிகாட்டிகளுக்கு ஒத்திருக்கிறது:
- அனுமதிக்கக்கூடிய அதிகபட்ச நிலை 25 μU / l,
- குறைந்தபட்ச நிலை 3 mkU / l ஆகும்.
இரத்த பரிசோதனை
நோயாளி ஒரு ஆய்வக அமைப்பில் வெற்று வயிற்றில் உயிர் மூலப்பொருளை அனுப்புகிறார். முடிவு சரியாக இருக்க, பொருள் சேகரிப்புக்கு தயார் செய்ய வேண்டியது அவசியம். இதற்காக, கடைசி உணவு இரத்த மாதிரி நேரத்திற்கு 10-12 மணி நேரத்திற்கு முன்னதாக இருக்கக்கூடாது. காலையில் நீங்கள் வாயு இல்லாமல் தண்ணீர் அல்லது மினரல் வாட்டர் மட்டுமே குடிக்க முடியும்.
பற்பசை, சூயிங் கம், புகைத்தல் போன்றவற்றையும் நீங்கள் கைவிட வேண்டும்.
குளுக்கோஸ் சகிப்புத்தன்மையை தீர்மானித்தல்
இந்த ஆராய்ச்சி முறை நோயாளி பல முறை உயிர் மூலப்பொருளை சமர்ப்பிப்பதை அடிப்படையாகக் கொண்டது. ஒரு வெற்று வயிற்றில் காலையில் ஒரு பகுப்பாய்வு செய்யப்படுகிறது, அவை தந்துகி அல்லது சிரை இரத்தத்தை எடுத்துக்கொள்கின்றன. மேலும், ஆய்வகத் தொழிலாளர்கள் குளுக்கோஸ் தூளை நீரில் நீர்த்துப்போகச் செய்கிறார்கள், நோயாளி இந்தக் கரைசலைக் குடிப்பார், ஒரு குறிப்பிட்ட நேரத்திற்குப் பிறகு (பொதுவாக 60, 90 அல்லது 120 நிமிடங்கள்) இரத்தத்தை எடுத்துக் கொள்ளுங்கள்.
முதல் முறையாக அதே வழியில் வேலி அமைப்பது முக்கியம். கலந்துகொண்ட மருத்துவரின் வேண்டுகோளின் பேரில், இரத்தத்தில் உள்ள இன்சுலின் அளவை மதிப்பீடு செய்ய அவர் எந்த காலத்திற்குப் பிறகு குறிக்க முடியும்.
பகுப்பாய்வு முழுவதும் இன்சுலின் அளவு ஏன் மாறுகிறது? உண்மை என்னவென்றால், குளுக்கோஸ் தூள் என்பது ஒரு இனிமையான பொருள், இது இரத்தத்தில் குளுக்கோஸின் உயர்வைத் தூண்டும் மற்றும் கணையத்தால் இன்சுலின் வெளியீட்டைத் தூண்டும். இந்த மாற்றங்கள் அனைத்தும் இரத்த இயக்கவியல் அடிப்படையில் காணப்படுகின்றன.
சர்க்கரை அளவீட்டு
ஒரு குழந்தையின் இரத்தத்தில் உள்ள இன்சுலின் அளவு அல்லது குறிகாட்டிகள் ஏற்றுக்கொள்ளக்கூடிய வரம்பிற்கு வெளியே உள்ளதா என்பதை தெளிவுபடுத்துவதற்கு இந்த முறை பயனுள்ளதாக இருக்கும். கிளைசீமியா அளவுகள் பல வழிகளில் அளவிடப்படுகின்றன:
- ஆய்வக பகுப்பாய்வி
- வீட்டில் இரத்த குளுக்கோஸ் மீட்டர்.
இந்த அளவீடுகள் சரியான எண்ணிக்கையைக் காட்டாது, ஆனால் அவை ஹார்மோன்-செயலில் உள்ள பொருட்களின் அளவை அதிகரிக்கவோ குறைக்கவோ தீர்மானிக்க உதவும்.
குளுக்கோமீட்டருடன் குளுக்கோஸ் அளவீட்டு:
- குழந்தை மற்றும் அளவீடுகளை நன்கு எடுக்கும் நபரின் கைகளை கழுவவும். ஆல்கஹால் அல்லது பிற கிருமிநாசினி கரைசலுடன் குழந்தைக்கு விரலைக் கையாளுங்கள். விரல் முற்றிலும் வறண்டு போகும் வரை காத்திருங்கள்.
- நீங்கள் விரலை மட்டுமல்ல, காதுகுழாய், குதிகால் (குழந்தையின் வயதைப் பொறுத்து) பயன்படுத்தலாம்.
- அதில் ரசாயனங்கள் மூலம் சிகிச்சையளிக்கப்பட்ட பொருத்தமான சோதனை துண்டு செருகுவதன் மூலம் மீட்டரை அமைக்கவும்.
- மீட்டருடன் சேர்க்கப்பட்டுள்ள சிறப்பு சாதனத்துடன் குழந்தையின் விரலை வெல்ல.
- சோதனைக் குறிப்பில் உள்ள வழிமுறைகளில் சுட்டிக்காட்டப்பட்ட இடத்திற்கு ஒரு துளி வளர்ந்து வரும் இரத்தத்தைப் பயன்படுத்த வேண்டும்.
- ஒரு குறிப்பிட்ட நேரத்திற்குப் பிறகு (வழக்கமாக 10 முதல் 40 வினாடிகள் வரை), கிளைசீமியா அளவீட்டின் விளைவாக சிறிய சாதனத்தின் திரையில் தோன்றும்.
அதிக விகிதங்கள்
ஹார்மோன்-செயலில் உள்ள பொருளின் அளவு அதிகரித்தால், இரத்தச் சர்க்கரைக் குறைவின் நிலை அறிகுறிகள் தோன்றும். அதிக அளவு இன்சுலின் இரத்த ஓட்டத்தில் சர்க்கரை குறைவதைத் தூண்டுகிறது. உடலின் செல்கள் போதுமான ஆற்றலைப் பெறவில்லை என்பதில் இது நிறைந்துள்ளது. முதலில், இது மூளை செல்களுக்கு பொருந்தும். நீடித்த இரத்தச் சர்க்கரைக் குறைவு மீள முடியாத கடுமையான விளைவுகளை ஏற்படுத்துகிறது. செல்கள் அட்ராஃபி மற்றும் இறக்கத் தொடங்குகின்றன, இது என்செபலோபதியின் வளர்ச்சிக்கு வழிவகுக்கிறது.
இரத்தத்தில் அதிக அளவு ஹார்மோனின் காரணங்கள்:
- கணையத்தின் ஹார்மோன்-சுரக்கும் கட்டி (இன்சுலினோமா) இருப்பது,
- வகை 2 நீரிழிவு நோயின் முதன்மை வெளிப்பாடுகள்,
- அறுவைசிகிச்சை தலையீடுகள், சிறுகுடல் அல்லது வயிற்றின் ஒரு பகுதியை அகற்றுவதோடு (குடலில் உணவு விரைவாக நுழைவது இன்சுலின் நிலையான வெளியீட்டைத் தூண்டுகிறது),
- நரம்பு மண்டலத்தின் நோயியல்,
- நீண்டகால உணவு மூலம் ஏற்படும் நோய்த்தொற்றுகள்,
- உணவு துஷ்பிரயோகம்
- அதிகப்படியான உடல் செயல்பாடு.
வெளிப்பாடுகள்
குழந்தை செயலற்றதாக மாறுவதை பெற்றோர்கள் கவனிக்கிறார்கள், வழக்கமான விளையாட்டுகளை கைவிடுகிறார்கள், வேடிக்கையான பொழுது போக்கு. விரல்கள் மற்றும் கால்விரல்களில் ஒரு நடுக்கம் தோன்றுகிறது, கீழ் உதடு இழுக்கிறது (நரம்பு மண்டலத்தின் நோயியலைப் போன்றது). குழந்தை தொடர்ந்து சாப்பிடச் சொல்கிறது, ஆனால் அதே நேரத்தில் உடல் எடையை அதிகரிக்காது, மாறாக, அது இன்னும் எடையைக் குறைக்கும்.
பரிசோதனையின் பின்னர், மருத்துவர் சருமத்தின் வலி, அதிக வியர்வை ஆகியவற்றை தீர்மானிக்கிறார். வலிப்புத்தாக்கங்களை பெற்றோர்கள் கவனிக்கலாம்.
நிபந்தனை கட்டுப்பாட்டு முறைகள்
நோயறிதலின் போது, ஹைபரின்சுலினிசம் ஏன் ஏற்படுகிறது என்பதை மருத்துவர் தீர்மானிக்க வேண்டும். காரணங்களை அகற்றாமல், நோயியலின் வெளிப்பாடுகளிலிருந்து விடுபடுவது சாத்தியமில்லை. ஒரு தீங்கற்ற அல்லது வீரியம் மிக்க இயற்கையின் உருவாக்கம் எட்டியோலாஜிக்கல் காரணியாக மாறியிருந்தால், அது அகற்றப்பட வேண்டும், பின்னர் கீமோதெரபி மேற்கொள்ளப்படுகிறது.
ஒரு முன்நிபந்தனை உணவு சிகிச்சையின் கொள்கைகளுக்கு இணங்குதல். குழந்தை போதுமான அளவு புரதம், லிப்பிடுகள் மற்றும் கார்போஹைட்ரேட்டுகளைப் பெற வேண்டும், இதன் அளவு நோயாளியின் வயதுக்கு ஒத்திருக்கிறது.
இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால்:
- நோயாளிக்கு இனிப்பு (மிட்டாய், ஜாம், சூடான இனிப்பு தேநீர்) ஆகியவற்றை வழங்குதல்,
- ஒரு நரம்புக்குள் குளுக்கோஸ் கரைசலை அறிமுகப்படுத்துதல்,
- அட்ரினலின் ஊசி
- குளுகோகன் நிர்வாகம்
- வலிப்புத்தாக்க வலிப்புத்தாக்கங்களுக்கான அமைதி.
குறைந்த ஹார்மோன் அளவு
குழந்தையின் உடலில் இன்சுலின் குறைவதற்கான காரணங்கள்:
- வகை 1 நீரிழிவு நோய்
- துப்பாக்கி
- மோனோசாக்கரைடுகள் நிறைந்த ஏராளமான தயாரிப்புகளின் ரசீது,
- தொற்று நோய்கள்
- ஒரு அழற்சி இயற்கையின் நோயியல்,
- மன அழுத்தம்,
- குறைக்கப்பட்ட உடல் செயல்பாடு.
இரத்த சர்க்கரையை அளவிடும்போது, ஹைப்பர் கிளைசீமியாவின் இருப்பு தீர்மானிக்கப்படுகிறது. குழந்தை அடிக்கடி குடிக்க, சாப்பிடச் சொல்கிறது, சிறுநீர் கழிக்கும் எண்ணிக்கையில் நோயியல் அதிகரிப்பு தோன்றும்.
குழந்தை நிறைய சாப்பிடுகிறது, ஆனால் ஒரே நேரத்தில் எடை அதிகரிக்காது. தோல் மற்றும் சளி சவ்வுகள் வறண்டு கிடக்கின்றன, பார்வையின் அளவு குறைகிறது, நீண்ட காலமாக குணமடையாத நோயியல் தடிப்புகள் தோன்றக்கூடும்.
ஹைப்பர் கிளைசெமிக் நிலைக்கு அவசர சிகிச்சை தேவைப்படுகிறது. இன்சுலின் தயாரிப்புகளை நிர்வகிப்பது அவசியம். மருந்துகள் அதன் தூய்மையான வடிவத்தில் நிர்வகிக்கப்படுகின்றன, பின்னர் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தடுக்க குளுக்கோஸ் கரைசலில் அவை தொடங்குகின்றன.
சிகிச்சையானது மனித இன்சுலின் ஒப்புமைகளுடன் மாற்று சிகிச்சையைக் கொண்டுள்ளது:
- குறுகிய இன்சுலின் - ஒரு மணி நேரத்திற்குள் கால் மணி நேரத்திற்குள் செயல்படத் தொடங்குங்கள், இதன் விளைவு 2-4 மணி நேரம் வரை நீடிக்கும்,
- நடுத்தர கால மருந்துகள் - செயல் 1-2 மணி நேரத்திற்கும் மேலாக உருவாகிறது மற்றும் 12 மணி நேரம் வரை நீடிக்கும்,
- நீடித்த இன்சுலின் - மருந்தின் செயல்திறன் நாள் முழுவதும் காணப்படுகிறது.
இன்சுலின் அளவை சரிசெய்ய மற்றொரு முன்நிபந்தனை குறைந்த கார்ப் உணவு. அதன் கொள்கைகள்:
- சிறிய பகுதிகளில் அடிக்கடி சாப்பிடுவது.
- சர்க்கரை மறுப்பு, இயற்கை அல்லது செயற்கை தோற்றம் கொண்ட இனிப்புகளின் பயன்பாடு.
- ஆல்கஹால், கொழுப்பு, புகைபிடித்த, உப்பு நிறைந்த உணவுகளை மறுப்பது.
- போதுமான குடிப்பழக்கம் (ஒரு நாளைக்கு 1.5-2 லிட்டர்).
- வேகவைத்த, வேகவைத்த, வேகவைத்த பொருட்களுக்கு முன்னுரிமை அளிக்கப்படுகிறது.
- கலோரி நுகர்வு தனித்தனியாக கணக்கிடப்படுகிறது (வழக்கமாக ஒரு நாளைக்கு 2500-2700 கிலோகலோரி).
- ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள், புரதங்கள் மற்றும் லிப்பிட்களின் அளவு குறைவது வழக்கமான வரம்பிற்குள் இருக்கும்.
குழந்தையின் நிலையில் ஏதேனும் மாற்றம் ஏற்பட்டால், நீங்கள் ஒரு தகுதி வாய்ந்த நிபுணரை தொடர்பு கொள்ள வேண்டும். இது ஆரம்ப கட்டங்களில் ஒரு நோயியல் நிலை கண்டறியப்படும்போது நோயின் வளர்ச்சியைத் தடுக்கும் அல்லது மீட்கப்படுவதை துரிதப்படுத்தும்.
பொது தகவல்
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்தும் கணைய ஹார்மோன், கொழுப்புகளின் வளர்சிதை மாற்றத்தில் ஈடுபட்டுள்ளது மற்றும் இரத்த சர்க்கரை அளவை இன்சுலின் எனப்படும் உகந்த மட்டத்தில் வைத்திருக்கிறது. இயற்கையால், இது கணையத்தின் உயிரணுக்களில் உள்ள புரோன்சுலினிலிருந்து தயாரிக்கப்படும் ஒரு புரதமாகும். பின்னர் அது இரத்த ஓட்டத்தில் நுழைந்து அதன் செயல்பாடுகளை செய்கிறது. இதன் குறைபாடு உயிரணுக்களின் ஆற்றல் பட்டினியைத் தூண்டுகிறது, இரத்தத்தில் குளுக்கோஸ் அதிகரிக்க பங்களிக்கிறது. இந்த காரணிகள் அனைத்தும் தனிநபரின் உடலில் நிகழும் உள் செயல்முறைகளை எதிர்மறையாக பாதிக்கின்றன, இதனால் பல்வேறு நாளமில்லா இடையூறுகள் ஏற்படுகின்றன. இந்த ஹார்மோன் குறித்த ஒரு ஆய்வு வெளிப்படுத்துகிறது:
- இன்சுலின் உணர்திறன் அளவு, அதாவது இன்சுலின் எதிர்ப்பு.
- வளர்சிதை மாற்ற செயல்முறைகளின் மீறல்.
மேலும் இன்சுலின் (நியோபிளாசம்) மற்றும் நீரிழிவு நோயைக் கண்டறியவும், இதில் கல்லீரல் மற்றும் தசை திசுக்களில் சிக்கலான கிளைகோஜன் கார்போஹைட்ரேட்டின் முறிவு அதிகரித்துள்ளது. கூடுதலாக, இந்த நோயியலின் பின்னணிக்கு எதிராக, குளுக்கோஸ் ஆக்சிஜனேற்றத்தின் வீதம், புரதங்கள் மற்றும் லிப்பிட்களின் வளர்சிதை மாற்றம் குறைகிறது, கெட்ட கொழுப்பின் அளவு அதிகரிக்கிறது மற்றும் எதிர்மறை நைட்ரஜன் சமநிலை தோன்றும்.
சர்க்கரை நீரிழிவு இரண்டு வகைகள்:
- முதலில், உடல் இன்சுலினை ஒருங்கிணைக்காது. அதன் நிரப்புதல் ஹார்மோன்களை எடுத்துக்கொள்வதன் மூலம் மேற்கொள்ளப்படுகிறது, அதாவது, தனிநபர் ஹார்மோன் மாற்று சிகிச்சையைப் பெறுகிறார். ஒவ்வொரு நோயாளிக்கும் தேவையான அலகுகளின் எண்ணிக்கை மருத்துவரால் தேர்ந்தெடுக்கப்படுகிறது.
- இரண்டாவது - ஹார்மோனின் போதுமான அளவு உற்பத்தி செய்யப்படுகிறது. இதன் விளைவாக, இரத்தத்தில் சர்க்கரையின் செறிவு கட்டுப்படுத்த எந்த வழியும் இல்லை.
நீரிழிவு என்பது ஒரு தீவிரமான மற்றும் ஆபத்தான நோயாகும், இது ஒரு நபரின் வாழ்க்கைத் தரத்தை குறைக்கிறது மற்றும் கடுமையான சிக்கல்களைத் தூண்டுகிறது. எனவே, இன்சுலின் செறிவை தீர்மானிப்பதன் மூலம் அதன் சரியான நேரத்தில் கண்டறிதல் முக்கியமானது.
இன்சுலின் இரத்த பரிசோதனைக்கான அறிகுறிகள்
பின்வரும் சூழ்நிலைகளில் மருத்துவர் அதை பரிந்துரைக்கிறார்:
- எண்டோகிரைன் கோளாறுகளை கண்டறிதல், எதிர்பார்க்கும் தாய்மார்களுக்கு கர்ப்பகால நீரிழிவு உட்பட.
- நீரிழிவு நோய்க்கு முன்கூட்டியே உள்ள நபர்களுக்கு ஸ்கிரீனிங்.
- நீரிழிவு நோயின் போக்கை கண்காணித்தல்.
- இன்சுலின் ஒரு டோஸ் தேர்வு.
- இன்சுலின் உடலின் நோய் எதிர்ப்பு சக்தியை அடையாளம் காணுதல்.
- இரத்த குளுக்கோஸைக் குறைப்பதற்கான காரணங்களைக் கண்டறிதல்.
- கணையத்தில் ஒரு நியோபிளாஸின் சந்தேகம்.
- அதிக எடை.
- வளர்சிதை மாற்ற செயலிழந்த நோயாளிகளின் பரிசோதனை, அதே போல் கருப்பை செயல்பாடு பலவீனமான பெண்கள்.

கூடுதலாக, பின்வரும் அறிகுறிகளை அடையாளம் காணும்போது, உண்ணாவிரதம் இன்சுலின் பற்றிய விசாரணையையும் மருத்துவர்கள் பரிந்துரைக்கின்றனர் (விதிமுறைகள் கட்டுரையில் வழங்கப்படுகின்றன):
- ஒரு நீண்ட காலம் சருமத்தில் உள்ள காயங்களை குணப்படுத்தாது,
- தலைச்சுற்றல், மங்கலான உணர்வு, இரட்டை பார்வை
- பலவீனம், அதிகரித்த வியர்வை,
- நினைவக குறைபாடு
- நாள்பட்ட சோர்வு, எரிச்சல், மனச்சோர்வு,
- பசி மற்றும் தாகத்தின் நிலையான உணர்வு,
- உலர்ந்த வாய் மற்றும் தோல்,
- வழக்கமான உடல் செயல்பாடு மற்றும் உணவை பராமரிக்கும் போது எடையில் கூர்மையான ஏற்ற இறக்கங்கள்,
- மாரடைப்பு மற்றும் டாக்ரிக்கார்டியாவின் வரலாறு.
பகுப்பாய்வு மற்றும் ஆயுள் பொருள் வழங்குவதற்கான விதிகள் தயாரித்தல்
தவறான முடிவுகளைப் பெறுவதைத் தவிர்ப்பதற்கு, மருந்தியல் சிகிச்சையின் தொடக்கத்திற்கு முன்பே பகுப்பாய்வு மேற்கொள்ளப்படுகிறது மற்றும் எம்.ஆர்.ஐ, அல்ட்ராசவுண்ட், சி.டி, ரேடியோகிராபி, பிசியோதெரபி மற்றும் பிற போன்ற நோயறிதல் நடைமுறைகள் அல்லது இரண்டு வாரங்களுக்குப் பிறகு. உல்நார் நரம்பிலிருந்து சிரை இரத்தம் பகுப்பாய்விற்கு எடுக்கப்படுகிறது. காலையில் ஏழு முதல் பத்து வரை பயோ மெட்டீரியல் எடுக்க உகந்த நேரம்.
இன்சுலின் இரத்த தானம் செய்வதற்கான விதிகள்:
- கடைசி உணவு பயோ மெட்டீரியல் எடுக்க பத்து மணி நேரம் இருக்க வேண்டும்.
- பல நாட்களுக்கு, அதிகப்படியான உடல் மற்றும் உணர்ச்சி மிகுந்த சுமை, ஆல்கஹால் கொண்ட மற்றும் ஆற்றல் திரவங்களின் பயன்பாடு ஆகியவற்றை அகற்றவும்.
- இரண்டு நாட்களுக்கு, மருந்து உட்கொள்வதை விலக்குங்கள் (சிகிச்சையளிக்கும் மருத்துவருடன் ஒப்புக்கொண்டபடி).
- ஒரு நாள் காரமான மற்றும் கொழுப்பு உணவுகள், அதே போல் மசாலாப் பொருட்களையும் சாப்பிட வேண்டாம்.
- பிரசவ நாளில் எரிவாயு மற்றும் உப்புக்கள் இல்லாத தண்ணீரை குடிக்க அனுமதிக்கப்படுகிறது. குழந்தைகளிடமிருந்து உணவளித்த ஒரு மணி நேரத்திற்குப் பிறகு பயோ மெட்டீரியல் எடுத்துக் கொள்ளுங்கள். பகுப்பாய்வுக்கு முன் புகைபிடிப்பது பரிந்துரைக்கப்படவில்லை.
- படிப்புக்கு இருபது முதல் முப்பது நிமிடங்கள் வரை, நீங்கள் ஓய்வெடுக்க வேண்டும், உட்கார்ந்த நிலையில் இருக்க வேண்டும். மன அழுத்தம் இரத்தத்தில் இன்சுலின் வெளியீட்டைத் தூண்டுவதால், எந்தவொரு உணர்ச்சி அல்லது உடல் அழுத்தமும் தடைசெய்யப்பட்டுள்ளது என்பதை நினைவில் கொள்வது அவசியம்.
மாதிரியின் மறுநாளே ஆய்வின் முடிவுகள் தயாராக இருக்கும். உண்ணாவிரதம் இன்சுலின் அளவு பாலினம், வயது மற்றும் ஆய்வகத்தில் பயன்படுத்தப்படும் முறை ஆகியவற்றைப் பொறுத்தது.
உங்கள் இன்சுலின் அளவை அறிந்து கொள்வது ஏன் முக்கியம்?
ஒரு நபரின் உடலில் வளர்சிதை மாற்ற செயல்முறைகளை ஒழுங்குபடுத்தும் முக்கிய ஹார்மோன் இன்சுலின் ஆகும். "குளுக்கோஸ்-இன்சுலின் வளைவு" அல்லது குளுக்கோஸ் சகிப்புத்தன்மை சோதனை எனப்படும் ஒரு ஆய்வு காண்பிக்கப்படும் நபர்களிடமும் அதன் செறிவின் விரத அளவீடு செய்யப்படுகிறது. இன்சுலின் அதிகபட்ச உற்பத்தியை அடையாளம் காண, குளுக்கோஸுடன் ஒரு ஆத்திரமூட்டல் செய்யுங்கள். அத்தகைய பரிசோதனையை நடத்துவதற்கு முன், மருத்துவர்கள் பின்வரும் மருந்துகளை ரத்து செய்கிறார்கள்: சாலிசிலேட்டுகள், ஈஸ்ட்ரோஜன்கள், கார்டிகோஸ்டீராய்டுகள், இரத்தச் சர்க்கரைக் குறைவு. இல்லையெனில், முடிவுகள் சிதைந்துவிடும்.

உயிரியல் பொருள் பத்து முதல் பதினாறு மணி நேரம் வரை வெறும் வயிற்றில் வழங்கப்படுகிறது. பெரியவர்கள் எழுபத்தைந்து கிராம் குளுக்கோஸை ஏற்றும் அளவை எடுத்துக்கொள்கிறார்கள். இரத்த மாதிரி மூன்று முறை மேற்கொள்ளப்படுகிறது: வெற்று வயிற்றில், பின்னர், அறுபத்து நூற்று இருபது நிமிடங்களுக்குப் பிறகு. மாதிரிகளில் ஏதேனும் ஒன்று ஏற்றுக்கொள்ளத்தக்க மதிப்புகளுக்கு மேல் இருந்தால் நீரிழிவு நோயைக் கண்டறியவும். கூடுதலாக, அவர்கள் உண்ணாவிரதம் சோதனை செய்கிறார்கள். வெற்று வயிற்றில், குளுக்கோஸ், இன்சுலின் மற்றும் சி-பெப்டைட் ஆகியவை ஒரு நபரின் இரத்தத்தில் தீர்மானிக்கப்படுகின்றன. பின்னர் நோயாளி இருபத்தி நான்கு மணி நேரம் திரவ உட்கொள்ளல் மற்றும் உணவில் மட்டுப்படுத்தப்படுகிறார். அதே நேரத்தில், ஒவ்வொரு ஆறு மணி நேரத்திற்கும் மேலாக மேற்கூறிய மூன்று குறிகாட்டிகளின் பகுப்பாய்வு மேற்கொள்ளப்படுகிறது.
உயர் மற்றும் குறைந்த இன்சுலின் என்றால் என்ன?
அதிகப்படியான உண்ணாவிரதம் இன்சுலின் குறிக்கிறது:
- குஷிங் நோய்
- அங்கப்பாரிப்பு,
- வகை 2 நீரிழிவு நோய்
- கார்டிகோஸ்டீராய்டுகள், வாய்வழி கருத்தடை மருந்துகள் மற்றும் லெவோடோபா மருந்துகளின் நீண்டகால பயன்பாடு.
கூடுதலாக, பிரக்டோஸ் மற்றும் கேலக்டோஸ் சகிப்புத்தன்மை இல்லாத அதிக எடை கொண்ட நபர்களில் இது கண்டறியப்படுகிறது.
இந்த ஹார்மோனின் அதிகப்படியான செறிவு இரத்தச் சர்க்கரைக் குறைவு ஏற்படுவதற்கு பங்களிக்கிறது, இது பின்வரும் கிளினிக்கால் வகைப்படுத்தப்படுகிறது: தலைச்சுற்றல், வலிப்பு, கடுமையான வியர்வை, அதிகரித்த இதய துடிப்பு மற்றும் பார்வைக் குறைபாடு. குளுக்கோஸின் பற்றாக்குறை கோமாவைத் தூண்டும் மற்றும் மரணத்திற்கு வழிவகுக்கும்.
முதல் வகை நீரிழிவு, பிட்யூட்டரி பற்றாக்குறை, கணையத்தின் வீக்கம் ஆகியவற்றில் சாதாரண உண்ணாவிரதம் இன்சுலின் கீழே செறிவு காணப்படுகிறது.
சி-பெப்டைடை இணைக்கிறது
இந்த பெப்டைட் மற்றும் இன்சுலின் ஆகியவை கணைய உயிரணுக்களில் புரோன்சுலின் மாற்றத்தின் இறுதி தயாரிப்புகளாகும். இரத்தத்தில் அவை சம அளவு அளவில் வெளியேற்றப்படுகின்றன. பிளாஸ்மாவில் சி-பெப்டைட்டின் அரை ஆயுள் இருபது, இன்சுலின் நான்கு நிமிடங்கள் மட்டுமே. இது இரத்த ஓட்டத்தில் இணைக்கும் பெப்டைட்டின் அதிக அளவை விளக்குகிறது, அதாவது, இது மிகவும் நிலையான குறிப்பானாகும். சி-பெப்டைட் பகுப்பாய்வு இதற்கு பரிந்துரைக்கப்படுகிறது:
- நீரிழிவு சிகிச்சை தந்திரங்களைத் தேர்ந்தெடுப்பது.
- நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களில் கருவின் அசாதாரணங்கள் ஏற்படுவதை மதிப்பீடு செய்தல்.
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம்.
- அதிக எடை கொண்ட இளைஞர்களில் நீரிழிவு நோய்.
- இன்சுலினோமாவைக் கண்டறிதல்.
- முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோயின் மாறுபட்ட நோயறிதல்.
- சிறார் நீரிழிவு நோயைக் கண்டறிதல் மற்றும் கட்டுப்படுத்துதல்.
- நீரிழிவு நோயாளிகளுக்கு இன்சுலின் எடுத்துக் கொள்ளும்போது பீட்டா உயிரணுக்களின் எஞ்சிய செயல்பாட்டின் மதிப்பீடு.
- நீரிழிவு நோயின் முன்கணிப்பு.
- கருவுறாமை.
- செயற்கை இரத்தச் சர்க்கரைக் குறைவு என சந்தேகிக்கப்படுகிறது.
- சிறுநீரக நோயியலில் இன்சுலின் சுரப்பு மதிப்பீடு.
- கணையப் பிரிவுக்குப் பிறகு கட்டுப்பாடு.
பகுப்பாய்வு முடிவுகளின் டிகோடிங். சி-பெப்டைட்டின் விதிமுறை (ng / ml)
செல்லுபடியாகும் வரம்பு 0.78 முதல் 1.89 வரை. இயல்புக்குக் கீழே உள்ள செறிவு இதைக் காணலாம்:
- வகை 1 நீரிழிவு நோய்
- ஆல்கஹால் இரத்தச் சர்க்கரைக் குறைவு,
- மன அழுத்தம் நிறைந்த நிலைமை
- கணையத்தின் ஒரு பகுதியை அகற்றுதல்.

ஒழுங்குமுறை மதிப்புகளை விட சி-பெப்டைட்டின் அளவு பின்வரும் நிபந்தனைகளின் சிறப்பியல்பு:
- இன்சுலின் புற்று,
- நாள்பட்ட சிறுநீரக செயலிழப்பு,
- சில ஹார்மோன் மருந்துகளை எடுத்துக்கொள்வது
- சல்போனிலூரியா வழித்தோன்றல்களின் குழுவிலிருந்து மாத்திரைகள் எடுக்கும்போது இரத்தச் சர்க்கரைக் குறைவு.
இன்சுலின் அனுமதிக்கப்பட்ட நிலை (μU / ml)
ஆரோக்கியமான தனிநபருக்கு, குறிப்பு மதிப்புகள் மூன்று முதல் இருபது வரை இருக்கும். பெண்களில் வெற்று வயிற்றில் இரத்தத்தில் இன்சுலின் வீதம் வயது, ஹார்மோன் மாற்றங்கள், சில மருந்துகளை எடுத்துக்கொள்வது ஆகியவற்றைப் பொறுத்தது. ஒரு பெண் வாய்வழி கருத்தடை உள்ளிட்ட ஹார்மோன் மருந்துகளை எடுத்துக் கொண்டால், ஒரு மருத்துவ நிபுணருக்கு அறிவிக்க வேண்டியது அவசியம், இந்த விஷயத்தில், இன்சுலின் அதிகமாக மதிப்பிடுவது ஒரு அசாதாரணமானது அல்ல. பகல் நேரத்தில், இந்த ஹார்மோனின் செறிவு மீண்டும் மீண்டும் மாறுகிறது, எனவே அதன் ஏற்றுக்கொள்ளத்தக்க மதிப்புகள் ஒரு பரந்த அளவில் வழங்கப்படுகின்றன. விதிமுறையிலிருந்து விலகல்கள் எப்போதும் நோயியல் என்று கருதப்படுவதில்லை. காரணங்களை அடையாளம் காணவும், தேவைப்பட்டால், சரிசெய்தல், கூடுதல் தேர்வுகள் மற்றும் நிபுணர் ஆலோசனைகள் அவசியம்.
வயதிற்குட்பட்ட பெண்களுக்கு இன்சுலின் விதிமுறை என்ன என்பதைப் புரிந்துகொள்ள இது உதவும், கீழே உள்ள அட்டவணை.
கர்ப்பிணிப் பெண்களில், அதன் அனுமதிக்கக்கூடிய அளவு 28 ஆக அதிகரிக்கிறது, ஏனெனில் இந்த காலகட்டத்தில் குழந்தையின் முழு வளர்ச்சியையும் வளர்ச்சியையும் உறுதிப்படுத்த அதிக ஆற்றல் தேவைப்படுகிறது. இந்த காலகட்டத்தில், நஞ்சுக்கொடி இரத்த ஓட்டத்தில் சர்க்கரையின் அளவை அதிகரிக்கும் ஹார்மோன்களை ஒருங்கிணைக்கிறது, மேலும் இது இன்சுலின் வெளியீட்டின் ஆத்திரமூட்டியாக செயல்படுகிறது. இதன் விளைவாக, குளுக்கோஸ் அளவு உயர்கிறது, இது நஞ்சுக்கொடி வழியாக நொறுக்குத் தீனிகளில் ஊடுருவி, கணையம் மேம்பட்ட பயன்முறையில் வேலை செய்யும்படி கட்டாயப்படுத்தி, அதிக அளவு இன்சுலின் உற்பத்தி செய்கிறது. இந்த நிகழ்வு இயற்கையாக கருதப்படுகிறது மற்றும் திருத்தம் தேவையில்லை.

ஒரு நிலையில் உள்ள பெண்களுக்கு வெற்று வயிற்றில் இரத்தத்தில் இன்சுலின் விதிமுறைகள் கர்ப்ப காலத்தைப் பொறுத்தது. முதல் வாரங்களில், தேவை சற்று குறைகிறது, எனவே இரத்தத்தில் ஹார்மோனின் வெளியீடு குறைகிறது. இரண்டாவது மூன்று மாதங்களிலிருந்து, இன்சுலின் உற்பத்தி அதிகரித்து வருகிறது. இந்த நேரத்தில் கணையம் அதன் செயல்பாட்டை சமாளித்தால், சர்க்கரை அளவு சாதாரணமானது. ஒரு பெரிய அளவிலான இன்சுலின் தொகுப்பு சாத்தியமற்ற சந்தர்ப்பங்களில், கர்ப்பகால நீரிழிவு நோய் உருவாகிறது. மூன்றாவது மூன்று மாதங்களில், இன்சுலின் எதிர்ப்பு ஐம்பது சதவீதம் அதிகரிக்கிறது, மற்றும் இன்சுலின் உற்பத்தி மூன்று மடங்காகும். பிரசவத்திற்குப் பிறகு, ஒரு ஹார்மோனின் தேவை கூர்மையாகக் குறைகிறது, ஹார்மோனின் தொகுப்பு குறைகிறது, கர்ப்பகால நீரிழிவு மறைந்துவிடும்.
அதிக எடை அல்லது நீரிழிவு நோயுள்ள நியாயமான பாலினத்திற்கு ஒரு குழந்தையை கருத்தரிப்பது மிகவும் கடினம். இந்த நிகழ்வுக்கான காரணம், உடல் தொடர்ந்து மன அழுத்தத்தில் இருப்பதுதான்.ஆரோக்கியமான குழந்தையை கருத்தரிக்க இரு பெற்றோர்களும் 3 முதல் 25 வரை இன்சுலின் அளவைக் கொண்டிருக்க வேண்டும். வயதுக்கு ஏற்ப பெண்களுக்கு இன்சுலின் விதிமுறைகளின் அட்டவணை கட்டுரையில் உள்ளது (மேலே காண்க).
இன்சுலின் குறைபாடு ஏற்பட்டால், தசை மண்டலத்தின் செயலிழப்பு ஏற்படும் மற்றும் அதிகரித்த மன அழுத்தத்தை சமாளிக்க உடல் கடினமாக இருக்கும். இந்த நேரத்தில், முக்கிய பணிகளை பராமரிப்பதே முதன்மை பணி. அதிகப்படியான மகிழ்ச்சியான தாய்மைக்கு ஒரு தடையாக கருதப்படுகிறது.
ஆண்களில், விரத இரத்த இன்சுலின் விதிமுறை எதிர் பாலினத்தைப் போலல்லாமல், 3 முதல் 25 வரை இருக்கும். வலுவான பாதியில், குறிகாட்டிகள் வயதை மட்டுமல்ல, எடையும் சார்ந்துள்ளது, அதாவது, அது உயர்ந்தது, அதிகமானது உடலுக்கு இன்சுலின் தேவை. கூடுதலாக, அதிகப்படியான கொழுப்பு திசு இன்சுலின் ஏற்பிகளின் அளவைக் குறைக்க உதவுகிறது, இது ஹார்மோனுக்கு உணர்திறன் குறைவதற்கு வழிவகுக்கிறது. வயதைக் கொண்டு, கீழ் மற்றும் மேல் எல்லைகள் மேல்நோக்கி மாற்றப்படுகின்றன. வயதான வயதினரில் (ஐம்பது ஆண்டுகளுக்குப் பிறகு) ஆண்களில் வெற்று வயிற்றில் இரத்தத்தில் இன்சுலின் விகிதம் 6 முதல் 35 வரை உள்ளது. இந்த நிகழ்வு பின்வரும் காரணங்களுடன் தொடர்புடையது:
- முழு வாழ்க்கைக்கு உடலுக்கு அதிக ஆற்றல் தேவை.
- நாள்பட்ட நோய்களுக்கான சிகிச்சையின் தொடர்ச்சியான மருந்து சிகிச்சை.
- அடிக்கடி அழுத்தங்கள்.
- நோயெதிர்ப்பு மண்டலத்தை பலவீனப்படுத்துதல்.
- இன்சுலின் உணர்திறன் குறைந்தது.

குழந்தைகள் பெரியவர்களை விட சுறுசுறுப்பாக இருக்கிறார்கள், எனவே அவர்களுக்கு அதிக ஆற்றல் தேவை. குழந்தையின் எடை சாதாரண வரம்பிற்குள் இருந்தால் மற்றும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் எதுவும் இல்லை என்றால், கீழே குறிப்பிடப்பட்டுள்ள மதிப்புகளை விட இன்சுலின் சிறிது அதிகரிப்பு கவலைக்கு ஒரு காரணியாக கருதப்படவில்லை. இந்த நிகழ்வுக்கான காரணம் இயற்கை முதிர்ச்சி மற்றும் வளர்ச்சி. குழந்தைகளில் வெறும் வயிற்றில் இன்சுலின் வீதம்:
- புதிதாகப் பிறந்த குழந்தைகள் மற்றும் குழந்தைகள் ஒரு வருடம் வரை - மூன்று முதல் பதினைந்து வரை:
- Preschoolers - நான்கு முதல் பதினாறு வரை,
- ஏழு முதல் பன்னிரண்டு வயது வரை - மூன்று முதல் பதினெட்டு வரை.
- இளம் பருவத்தில், நான்கு முதல் பத்தொன்பது வரை.
பருவமடையும் போது, குறைந்த வரம்பு ஐந்தாக அதிகரிக்கிறது.
உணவுக்குப் பிறகு இன்சுலின் அளவு (μU / ml)
வெற்று வயிற்றில் மற்றும் சாப்பிட்ட பிறகு இன்சுலின் விதிமுறைகள் வித்தியாசமாக இருக்கும், ஏனென்றால் கணையத்தின் வேலையை சாப்பிட்ட பிறகு மேம்படுத்தப்பட்டு அதிக ஹார்மோன் உற்பத்தி செய்யப்படுகிறது. இதன் விளைவாக, இரத்த ஓட்டத்தில் அதன் அளவு அதிகரிக்கிறது. இருப்பினும், இது பெரியவர்களுக்கு மட்டுமே பொருந்தும். குழந்தைகளில், இன்சுலின் அளவு செரிமானத்திலிருந்து சுயாதீனமாக இருக்கும்.

இரத்தத்தில் உள்ள குளுக்கோஸைப் போல இன்சுலின் அதிகபட்ச செறிவு சாப்பிட்ட ஒன்றரை முதல் இரண்டு மணி நேரம் வரை காணப்படுகிறது. இந்த பகுப்பாய்விற்கு நன்றி, கணைய செயல்பாடு மற்றும் அது ஹார்மோன் உற்பத்தியை எவ்வாறு சமாளிக்கிறது என்பது மதிப்பீடு செய்யப்படுகிறது. இதன் விளைவாக சர்க்கரை அளவு மற்றும் இன்சுலின் செறிவு ஆகியவற்றால் மதிப்பிடப்படுகிறது, ஏனெனில் இந்த குறிகாட்டிகள் ஒருவருக்கொருவர் சார்ந்துள்ளது மற்றும் நேரடி விகிதத்தில் வேறுபடுகின்றன. பெண்கள் மற்றும் ஆண்களுக்கு, அனுமதிக்கப்பட்ட வரம்புகள் 26 முதல் 28 வரை. எதிர்பார்க்கப்படும் தாய்மார்கள் மற்றும் வயதானவர்களுக்கு, 28 முதல் 35 வரை. குழந்தை பருவத்தில், இந்த எண்ணிக்கை 19 ஆகும்.
ஹார்மோன் இன்சுலின்
மனித இன்சுலின் கணையத்தின் சிறப்பு செல்கள் (பீட்டா செல்கள்) மூலம் தயாரிக்கப்படுகிறது. இந்த செல்கள், பெரும்பாலும், சுரப்பியின் வால் பகுதியில் அமைந்துள்ளன, அவை லாங்கர்ஹான் தீவுகள் என்று அழைக்கப்படுகின்றன. அவை கணையத்தில் அமைந்துள்ளன. இரத்தத்தில் குளுக்கோஸ் அளவைக் கட்டுப்படுத்த இன்சுலின் முதன்மையாக பொறுப்பாகும். இது எப்படி நடக்கிறது?
- இன்சுலின் உதவியுடன், உயிரணு சவ்வின் ஊடுருவல் மேம்படுத்தப்பட்டு, குளுக்கோஸ் எளிதில் அதன் வழியாக செல்கிறது.
- தசைகள் மற்றும் கல்லீரலில் உள்ள குளுக்கோஸை கிளைகோஜன் கடைகளுக்கு மாற்றுவதில் இன்சுலின் ஈடுபட்டுள்ளது
- இரத்த இன்சுலின் குளுக்கோஸை உடைக்க உதவுகிறது.
- இது கிளைகோஜன் மற்றும் கொழுப்பை உடைக்கும் நொதிகளின் செயல்பாட்டைக் குறைக்கிறது.
உடலின் சொந்த உயிரணுக்களால் இன்சுலின் உற்பத்தி குறைவது ஒரு நபர் டைப் I நீரிழிவு நோயிலிருந்து தொடங்குகிறது என்பதற்கு வழிவகுக்கிறது. இந்த வழக்கில், பீட்டா செல்கள் மீளமுடியாமல் அழிக்கப்படுகின்றன, அங்கு, சாதாரண கார்போஹைட்ரேட் வளர்சிதை மாற்றத்துடன், இன்சுலின் உற்பத்தி செய்யப்பட வேண்டும். இத்தகைய நீரிழிவு நோயாளிக்கு செயற்கையாக ஒருங்கிணைக்கப்பட்ட இன்சுலின் தொடர்ச்சியான நிர்வாகம் தேவைப்படுகிறது.ஹார்மோன் சரியான அளவில் உற்பத்தி செய்யப்பட்டால், ஆனால் உயிரணு ஏற்பிகள் அதற்கு உணர்ச்சியற்றதாக மாறினால், இது வகை 2 நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கிறது. ஆரம்ப கட்டத்தில் இன்சுலின் அதன் சிகிச்சைக்கு பயன்படுத்தப்படுவதில்லை, ஆனால் நோய் முன்னேறும்போது, கணையத்தில் சுமையை குறைக்க உட்சுரப்பியல் நிபுணர் ஊசி மருந்துகளை பரிந்துரைக்க முடியும்.
சமீப காலம் வரை, விலங்கு ஹார்மோன்களின் அடிப்படையில் தயாரிக்கப்பட்ட மருந்து அல்லது மாற்றியமைக்கப்பட்ட விலங்கு இன்சுலின், இதில் ஒரு அமினோ அமிலம் மாற்றப்பட்டது, நீரிழிவு நோயாளிகளுக்கு சிகிச்சையில் பயன்படுத்தப்பட்டது. மருந்துத் துறையின் வளர்ச்சி மரபணு பொறியியல் மூலம் உயர்தர மருந்துகளைப் பெறுவதை சாத்தியமாக்கியுள்ளது. இந்த வழியில் தொகுக்கப்பட்ட இன்சுலின் ஒவ்வாமை ஏற்படாது; நீரிழிவு நோயை வெற்றிகரமாக சரிசெய்ய, குறைந்த அளவு தேவைப்படுகிறது.
வெற்று வயிற்றில் இளம் பருவத்தினரின் இரத்தத்தில் இன்சுலின் வீதம்: ஹார்மோன் அளவின் ஏற்ற இறக்கத்திற்கு என்ன காரணம்
| வீடியோ (விளையாட கிளிக் செய்க). |
குழந்தைகளில் வெற்று வயிற்றில் இரத்தத்தில் இன்சுலின் விகிதம் 3 முதல் 20 எம்.சி.யு / மில்லி வரை இருக்கும். எந்தவொரு விலகலும் நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கிறது.
இன்சுலின் போதுமான உற்பத்தியில், முதல் வகை நோய் உருவாகிறது, மேலும் இரத்தத்தில் அதன் அதிகப்படியான இன்சுலின் எதிர்ப்பைக் குறிக்கிறது.
இளம் பருவத்திலுள்ள பல்வேறு நோயியலில் இன்சுலின் அளவு என்னவாக இருக்கும்? இந்த சிக்கலைப் புரிந்துகொள்ள இந்த கட்டுரை உதவும்.
இன்சுலின் என்பது ஒரு புரத ஹார்மோன் ஆகும், இது மனித இரத்த பிளாஸ்மாவில் உள்ள சர்க்கரைகளின் செறிவைக் கட்டுப்படுத்துகிறது. கணையத்தில் அமைந்துள்ள லாங்கர்ஹான் தீவுகளின் ஒரு பகுதியான இன்சுலின் மூலம் பீட்டா செல்கள் தயாரிக்கப்படுகின்றன.
| வீடியோ (விளையாட கிளிக் செய்க). |
பீட்டா செல்கள் தயாரிக்கும் இன்சுலின் கூடுதலாக, லாங்கர்ஹான்ஸ் கருவியின் ஆல்பா செல்கள் இரத்த குளுக்கோஸை அதிகரிக்கும் குளுக்ககன் என்ற ஹார்மோனை ஒருங்கிணைக்கின்றன. கணையத்தின் தீவு எந்திரத்தின் செயல்பாட்டில் ஏதேனும் இடையூறுகள் நீரிழிவு நோயின் வளர்ச்சியைத் தூண்டும்.
மனித உடலில், இன்சுலின் முக்கிய இரத்தச் சர்க்கரைக் குறைவு செயல்பாட்டை செய்கிறது.
கூடுதலாக, ஹார்மோன் பல வளர்சிதை மாற்ற செயல்முறைகளில் பங்கேற்கிறது:
- இது உணவுடன் பெறப்பட்ட குளுக்கோஸை கொழுப்பு மற்றும் தசை செல்களுக்குள் ஊடுருவுவதை வழங்குகிறது.
- செல்லுலார் மட்டத்தில் தசை மற்றும் கல்லீரல் உயிரணுக்களில் உள்ள குளுக்கோஸிலிருந்து குளுக்கோஜன் உற்பத்தியில் இன்சுலின் ஒரு தூண்டியாகும்.
- இது புரதங்கள் மற்றும் கொழுப்புகளின் முறிவைக் குவிப்பதைத் தடுக்கிறது. எனவே, பெரும்பாலும் இனிமையான பல், சாக்லேட் மற்றும் புதிய பேஸ்ட்ரிகளை விரும்புவோர் அதிக எடையால் பாதிக்கப்படுகின்றனர்.
- இன்சுலின் குளுக்கோஸின் முறிவை அதிகரிக்கும் என்சைம்களின் செயல்பாட்டை அதிகரிக்கிறது, மேலும், கொழுப்புகள் மற்றும் கிளைகோஜனின் முறிவை ஊக்குவிக்கும் என்சைம்களைத் தடுக்கிறது.
மனித உடலில் உள்ள ஒரே ஹார்மோன் இன்சுலின் மட்டுமே இரத்த சர்க்கரையின் குறைவை அளிக்கும். இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை வழங்குகிறது.
அதே நேரத்தில், சர்க்கரைகளின் செறிவை அதிகரிக்கும் உடலில் பல ஹார்மோன்கள் உள்ளன, எடுத்துக்காட்டாக, குளுகோகன், அட்ரினலின், வளர்ச்சி ஹார்மோன், "கட்டளை" ஹார்மோன்கள் மற்றும் பல.
குழந்தைகள் மற்றும் இளம்பருவத்தில் உள்ள ஹார்மோனின் இயல்பான நிலை 3 முதல் 20 μU / ml வரம்பில் இருக்க வேண்டும். சில ஆய்வகங்களில், விகிதங்கள் சற்று மாறுபடலாம். எனவே, ஆய்வில் தேர்ச்சி பெறும்போது, இந்த உண்மையை கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
சில நோயியலின் வளர்ச்சியுடன், இரத்தத்தில் இன்சுலின் அளவு அதிகரிக்கவும் குறையும். சாத்தியமான நிகழ்வுகளை இன்னும் விரிவாகக் கருதுவோம்.
முதல் வகை நீரிழிவு நோயில், ஹார்மோன் செறிவுகள் குறைத்து மதிப்பிடப்படுகின்றன. இந்த வகை நோயியல் முக்கியமாக குழந்தை பருவத்தில் உருவாகிறது. இந்த வழக்கில், கணைய பீட்டா செல்கள் இன்சுலின் உற்பத்தியை நிறுத்தி விரைவில் இறந்துவிடும். இந்த செயலிழப்புக்கான காரணம் ஆட்டோ இம்யூன் கோளாறுகளில் உள்ளது.
உடலில் ஹார்மோன் இல்லாததை ஈடுசெய்ய, இது ஊசி மூலம் நிர்வகிக்கப்படுகிறது. நோயின் வளர்ச்சியுடன், குழந்தைகள் தாகமாக உணர்கிறார்கள், அவர்கள் பெரும்பாலும் “கொஞ்சம்” கழிப்பறைக்குச் செல்கிறார்கள், விரைவாக உடல் எடையைக் குறைக்கிறார்கள், குமட்டல் மற்றும் வாந்தியைப் புகார் செய்கிறார்கள்.
இளம் பருவத்தில், நீரிழிவு நோயின் முன்னேற்றத்தை மறைக்க முடியும். குழந்தைக்கு தோலில் தடிப்புகள் இருக்கலாம், மேலும் அவருக்கு தலைவலி மற்றும் சோர்வு ஏற்படக்கூடும். டைப் 1 நீரிழிவு சிகிச்சையில், இன்சுலின் சிகிச்சை முக்கிய பங்கு வகிக்கிறது.
வகை 2 நீரிழிவு நோய், இன்சுலினோமா மற்றும் லாங்கர்ஹான்ஸ் தீவுகளின் ஹைப்பர் பிளேசியா ஆகியவற்றின் வளர்ச்சியுடன் இன்சுலின் அளவு அதிகரிக்கிறது. இளம் குழந்தைகள் மற்றும் இளம்பருவத்தில், ஹைப்பர் பிளேசியா மற்றும் இன்சுலினோமா மிகவும் அரிதானவை, ஆனால் வகை 2 நீரிழிவு நோய் மிகவும் பொதுவானது. நோயின் இந்த வடிவத்துடன், இன்சுலின் உற்பத்தி செய்யப்படுகிறது, ஆனால் செல் ஏற்பிகள் அதை அடையாளம் காணவில்லை, குளுக்கோஸ் உறிஞ்சப்படாமல் இரத்தத்தில் சேர்கிறது.
வகை 2 நீரிழிவு நோய்க்கான சிகிச்சையில் இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், உணவு மற்றும் உடற்பயிற்சி சிகிச்சை ஆகியவை அடங்கும்.
பகுப்பாய்வு முடிவுகள் உயர்ந்த ஹார்மோன் அளவைக் காட்டக்கூடும். பெரும்பாலும் இது நீங்கள் போராடத் தொடங்க வேண்டிய கடுமையான நோய்க்குறியீடுகளின் வளர்ச்சி அல்லது முன்னேற்றத்தைக் குறிக்கிறது.
அதிக உடல் உழைப்பு, கடுமையான உணர்ச்சி எழுச்சி மற்றும் மன அழுத்தம், நீரிழிவு நோயின் இன்சுலின்-சுயாதீன வடிவம், அக்ரோமேகலி - அதிகப்படியான வளர்ச்சி ஹார்மோன், பெண்களில் பாலிசிஸ்டிக் கருப்பைகள், அதிக எடை, இட்சென்கோ நோய்க்குறி - குழந்தைகள் மற்றும் பெரியவர்கள் இருவருக்கும் இன்சுலின் உள்ளடக்கத்தை அதிகரிக்கும் காரணிகளாக இருக்கலாம். குஷிங், இன்சுலின் எதிர்ப்பு, டிஸ்ட்ரோபிக் மயோட்டோனியா - நரம்புத்தசை நோய், இன்சுலினோமா, கணையத்தில் உள்ள கட்டிகள் மற்றும் புற்றுநோய், பிட்யூட்டரி சுரப்பி செயல்பாடு பலவீனமடைகிறது.
நீரிழிவு நோயாளிகள் இன்சுலின் கொண்ட மருந்துகளை உட்கொள்வது சரியான அளவைப் பின்பற்ற வேண்டும். தேவையானதை விட பெரிய அளவை அறிமுகப்படுத்துவதன் மூலம், இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது - இதில் குளுக்கோஸ் அளவு கூர்மையாகக் குறைகிறது, மேலும் இன்சுலின் உள்ளடக்கம் மாறாக உயர்கிறது. இந்த வழக்கில், நபர் வியர்த்தல், குழப்பமான உணர்வு, டாக்ரிக்கார்டியா, குமட்டல், மயக்கம் அதிகரித்துள்ளது.
இந்த அறிகுறிகள் கண்டறியப்பட்டால், அவசர மருத்துவமனையில் அனுமதிப்பது அவசியம். மருத்துவர் நோயாளிக்கு குளுக்கோஸ் கரைசலை அறிமுகப்படுத்துகிறார், நோயாளி இயல்பு நிலைக்கு வந்த பிறகு, அவருக்கு சர்க்கரை மற்றும் கார்போஹைட்ரேட்டுகளின் அதிக உள்ளடக்கம் கொண்ட உணவு வழங்கப்படுகிறது.
குறைந்த இன்சுலின் அளவு குளுக்கோஸை உடலின் உயிரணுக்களில் நுழைய அனுமதிக்காது. இதன் விளைவாக, இது இரத்தத்தில் சேர்கிறது. இத்தகைய செயல்முறை ஒரு நபருக்கு நீரிழிவு நோயின் பொதுவான அறிகுறிகளை ஏற்படுத்துகிறது - தாகம், அடிக்கடி சிறுநீர் கழித்தல், கடுமையான பசி, எரிச்சல் மற்றும் சோர்வு.
இருப்பினும், அறிகுறிகள் ஏன் ஏற்படுகின்றன என்பதை நம்பத்தகுந்த முறையில் கண்டுபிடிக்க, நீங்கள் இன்சுலின் அளவைப் பகுப்பாய்வு செய்ய வேண்டும். இதற்காக, உல்நார் நரம்பிலிருந்து வெற்று வயிற்றுக்கு இரத்தம் எடுக்கப்படுகிறது. சோதனைக்கு சில நாட்களுக்கு முன்பு, நீங்கள் மருந்து எடுக்க முடியாது, அதிக வேலை எடுக்கலாம். நீங்கள் அதிக எண்ணிக்கையிலான இனிப்புகளிலிருந்து விலகி, வலுவான உணர்ச்சி மன அழுத்தத்தையும் தவிர்க்க வேண்டும். அத்தகைய பரிந்துரைகளுக்கு இணங்கத் தவறினால், தேர்வு முடிவுகளை சிதைக்கலாம்.
மிகவும் நம்பகமான பதிலைப் பெற, ஒரே நேரத்தில் இரண்டு பகுப்பாய்வுகளை நடத்துவது நல்லது. முதலாவது உண்ணாவிரத இரத்த பரிசோதனை, இரண்டாவது - குளுக்கோஸ் கரைசலை எடுத்து 2 மணி நேரம் கழித்து. முடிவுகளின் அடிப்படையில், மருத்துவர் ஒரு குழந்தை அல்லது பெரியவருக்கு நோயைக் கண்டறிந்து ஒரு சிகிச்சை முறையை உருவாக்குகிறார்.
இன்சுலின் அளவு மிகக் குறைவாக இருக்கும்போது, குழந்தைக்கு பின்வரும் நோயியல் அல்லது சிக்கல்களில் ஒன்று இருப்பதை இது குறிக்கலாம்:
- வகை 1 நீரிழிவு நோய்
- ஒரு உட்கார்ந்த வாழ்க்கை முறையை பராமரித்தல்,
- நீரிழிவு கோமா
- நரம்பு மண்டலத்தின் கோளாறுகள்,
- பிட்யூட்டரி செயலிழப்பு,
- எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளின் நிலையான நுகர்வு,
- தொற்று மற்றும் வைரஸ் நோய்கள்,
- அதிகப்படியான உடல் உழைப்பு, குறிப்பாக வெறும் வயிற்றில்.
அதிக அல்லது குறைந்த இரத்த இன்சுலின் அளவைத் தவிர்க்க, ஒரு குழந்தை அல்லது இளம் பருவத்தினர் சீரான உணவை கடைப்பிடிக்க வேண்டும். இந்த விஷயத்தில் பெற்றோர் உதவ வேண்டும். பன்ஸ், துரித உணவு மற்றும் இனிப்புகளுக்கு பதிலாக, நீங்கள் புதிய காய்கறிகள் மற்றும் பழங்கள், சிக்கலான கார்போஹைட்ரேட்டுகள் மற்றும் அதிக நார்ச்சத்துள்ள உணவுகளை சாப்பிட வேண்டும். குடும்பம் உடற்கல்வியில் ஈடுபட வேண்டும்.
அது எதுவாக இருந்தாலும் - குளத்திற்கு வருகை, விளையாட்டு, பூங்காவில் நடப்பது, யோகா, உடற்பயிற்சி மற்றும் பல. முக்கிய விஷயம் என்னவென்றால், சுறுசுறுப்பான வாழ்க்கை முறையையும் சரியான ஊட்டச்சத்தையும் பராமரிப்பது. அவை எடை அதிகரிப்பதைத் தடுக்கும், அதாவது உடல் பருமன், இது "சர்க்கரை நோயின்" முக்கிய துணை.
இந்த கட்டுரையில் உள்ள வீடியோவில் இன்சுலின் என்றால் என்ன, அதன் விதிமுறை மற்றும் விலகல்கள் என்ன?
அதிக இரத்த சர்க்கரையுடன் குழந்தைகளுக்கு இன்சுலின் தேவைப்படுகிறது. கணையம் ஹார்மோன் உற்பத்திக்கு காரணமாகும். அதன் செயல்பாடு தொந்தரவு செய்தால், முக்கிய கூறுகளின் உற்பத்தியில் சிக்கல்கள் சரி செய்யப்படுகின்றன, இது பொதுவான நிலையை எதிர்மறையாக பாதிக்கிறது. திசுக்களுக்கும் உயிரணுக்களுக்கும் குளுக்கோஸை விநியோகிப்பதன் மூலம் இன்சுலின் ஆற்றல் செலவுகளை நிரப்புகிறது.
உணவை சாப்பிட்டு உடலில் நுழைந்த பிறகு, சிறிய துகள்களாக பிரிக்கும் செயலில் செயல்முறை தொடங்குகிறது. ஆற்றல் இருப்புகளை நிரப்பவும், திசுக்கள் மற்றும் செல்கள் முழுவதும் விநியோகிக்கவும் மோனோசாக்கரைடுகள் தேவைப்படுகின்றன. வழங்கப்பட்ட பொருட்கள் ஒரு வகையான கட்டிட பொருள். அவர்களின் பற்றாக்குறையால், குழந்தையின் நல்வாழ்வு கூர்மையாக மோசமடைகிறது.
ஒவ்வொரு உணவிலும் இரத்த சர்க்கரை அதிகரிக்கும். அதன் ரசீது சமிக்ஞை கணையத்திற்கு பரவுகிறது. உடல் இந்த செயலுக்கு இன்சுலின் உற்பத்தியுடன் பதிலளிக்கிறது. செயலில் உள்ள மூலப்பொருளை உடல் முழுவதும் கொண்டு செல்வதற்கு அவர் பொறுப்பு.
இன்சுலின் முக்கிய செயல்பாடு ஆற்றல் இருப்புகளை நிரப்புவதாகும். இரண்டாம் நிலை பண்புகள் பின்வருமாறு:
- கொழுப்பு அமிலங்களின் உற்பத்தியைத் தூண்டுகிறது,
- புரத உற்பத்தியை செயல்படுத்துதல்,
- கிளைகோஜனின் முறிவின் தடுப்பு,
- கொழுப்பு செல்கள் உடைவதைத் தடுக்கும்,
- புரத கூறுகளின் முறிவைத் தடுக்கும்.
உடலின் இயல்பான செயல்பாடு மற்றும் வளர்சிதை மாற்ற செயல்முறைகளுக்கு இன்சுலின் பொறுப்பு. அதன் அற்ப உற்பத்தியில், ஆற்றல் இருப்புக்கள் குறைக்கப்படுகின்றன.
ஒரு குழந்தையின் இரத்தத்தில் இன்சுலின் விதி 20 mkU / l ஐ தாண்டாது. இது அனுமதிக்கப்பட்ட அதிகபட்சமாகும், வழங்கப்பட்ட புள்ளிவிவரங்களுக்கு அப்பாற்பட்ட எந்தவொரு குறிகாட்டியும் சுகாதார அபாயத்தைக் கொண்டுள்ளது. குறைந்தபட்ச காட்டி குறி ஏற்ற இறக்கத்தில் - 3 mkU / l. வழங்கப்பட்ட புள்ளிவிவரங்கள் 12 வயதுக்குட்பட்ட குழந்தைகளுக்கு பொருத்தமானவை. வயதான குழந்தைகளின் இரத்தத்தில், அனுமதிக்கப்பட்ட மதிப்புகள் அதிகரிக்கும். அதிகபட்சம் 25 μU / L, மற்றும் குறைந்தபட்சம் 3 μU / L ஆகும்.
உயர் இன்சுலின் ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலையின் வளர்ச்சியுடன் சேர்ந்துள்ளது. மிகைப்படுத்தப்பட்ட விகிதம் கடுமையான விளைவுகளுக்கு வழிவகுக்கிறது. அதன் செல்வாக்கின் கீழ், செல்கள் படிப்படியாக அட்ராஃபி ஆகும், இது மூளையின் ஒரு பகுதியிலுள்ள நரம்பியல் அசாதாரணங்களின் வளர்ச்சியால் ஆபத்தானது.
இன்சுலின் அளவு உயர்த்தப்படுவதற்கான காரணங்கள்:
- கணையத்தில் உள்ளூர்மயமாக்கப்பட்ட தீங்கற்ற நியோபிளாம்கள்,
- வகை 2 நீரிழிவு நோய்
- வயிறு அல்லது குடல்களை ஓரளவு அகற்றுவதை நோக்கமாகக் கொண்ட அறுவை சிகிச்சை,
- நரம்பு மண்டலத்தின் செயல்பாட்டில் இடையூறுகள்,
- உடலுக்கு தொற்று சேதம்,
- முறையற்ற உணவு,
- அதிகரித்த உடல் செயல்பாடு.
ஹார்மோனில் ஒரு கூர்மையான தாவல் செயலற்ற தன்மையுடன் இருக்கும். குழந்தை நிதானத்திற்கு ஆதரவாக பிடித்த செயல்களை மறுக்கிறது. விரல்கள் நடுங்குகின்றன, குறைந்த உதடு இழுக்கின்றன. குழந்தை பசியுடன் இருக்கிறது, அவர் தொடர்ந்து உணவு கேட்கிறார், எடை அதிகரிக்கவில்லை, மாறாக, அவரது சரிவு பதிவு செய்யப்பட்டுள்ளது.
குறைந்த இன்சுலின் மூலம், குழந்தை பொதுவான நிலையில் மோசமடைகிறது. குழந்தை சாப்பிட மறுக்கிறது, விளையாட விரும்பவில்லை, அவருக்காக வழக்கமான விஷயங்களைச் செய்ய விரும்பவில்லை. குறைந்த காட்டி அறிகுறிகள் உயர்ந்த ஒன்றோடு ஒன்றுடன் ஒன்று சேர்கின்றன என்பது குறிப்பிடத்தக்கது. அதே நேரத்தில், தூண்டும் வளர்ச்சி காரணிகள் வேறுபடுகின்றன.
பின்வரும் சந்தர்ப்பங்களில் இன்சுலின் குறைக்கப்படுகிறது:
- வகை 1 நீரிழிவு நோய்
- அதிகப்படியான உணவு உட்கொள்ளல்
- இனிப்பு துஷ்பிரயோகம்
- தொற்று மற்றும் அழற்சி நோய்கள்
- குறைந்த உடல் செயல்பாடு.
ஆய்வக சோதனைகள் இரத்தத்தில் உள்ள சர்க்கரையின் அளவை தீர்மானிக்க உதவும். மருத்துவ வெளிப்பாடுகளின்படி, இன்சுலின் அளவைக் கண்டறிவது சாத்தியமில்லை.
இரத்தத்தில் இன்சுலின் நம்பகமான அளவை தீர்மானிக்க உங்களை அனுமதிக்கும் பல முறைகளை நிபுணர்கள் அடையாளம் காண்கின்றனர். இவை பின்வருமாறு:
- இரத்த பரிசோதனை
- குளுக்கோஸ் சகிப்புத்தன்மை
- சர்க்கரை அளவீட்டு
- கிளைசீமியாவின் அளவீட்டு.
இரத்த பரிசோதனை. வேலி ஒரு விரலிலிருந்து வெற்று வயிற்றில் மேற்கொள்ளப்படுகிறது. சகிப்புத்தன்மையை தீர்மானிக்க, பல முறை இரத்த தானம் செய்வது அவசியம். உங்களுக்கு ஒரு நரம்பு மற்றும் விரலிலிருந்து பொருள் தேவைப்படும். வேலி மூன்று முறை, ஒரு மணி நேரத்தில், ஒன்றரை மற்றும் இரண்டு முறை மேற்கொள்ளப்படுகிறது. முதல் பிரசவத்திற்குப் பிறகு, குழந்தை குளுக்கோஸைக் குடிக்க வேண்டும்.
சர்க்கரை ஒரு பகுப்பாய்வி (சோதனை வீட்டில் மேற்கொள்ளப்படுகிறது) மற்றும் ஒரு குளுக்கோமீட்டர் (வீட்டில் கையாளுதல் மேற்கொள்ளப்படுகிறது) பயன்படுத்தி அளவிடப்படுகிறது. முக்கியமானது: வழங்கப்பட்ட முறைக்கு ஏற்ப சரியான எண்ணிக்கையை கணக்கிட முடியாது. ஒரு குறிப்பிட்ட எண் இல்லாமல், விலகல் மேலே அல்லது கீழ் தீர்மானிக்கப்பட்டால் மட்டுமே சர்க்கரை அளவீட்டு பொருத்தமானது.
நவீன மருத்துவத்தில் பல தழுவிய சாதனங்கள் மற்றும் சாதனங்கள் உள்ளன. இரத்தத்தில் சர்க்கரையின் அளவை தீர்மானிக்க, குளுக்கோமீட்டரைப் பயன்படுத்தினால் போதும். குழந்தை தனது விரல், குதிகால் அல்லது காதணியை நன்கு கழுவ வேண்டும் (இரத்த மாதிரிக்கு தேர்ந்தெடுக்கப்பட்ட இடத்தைப் பொறுத்து) மற்றும் தோலைக் குத்த வேண்டும். ஒரு துண்டு உயிரியல் பொருள் ஒரு சிறப்பு துண்டுக்கு பயன்படுத்தப்படுகிறது, இது சில நிமிடங்களில் நம்பகமான முடிவைக் காட்டுகிறது.
நவீன மருந்தியல் சந்தை தழுவிய மருந்துகளின் தொகுப்பால் குறிப்பிடப்படுகிறது. வெளிப்பாடு காலத்தின் படி, உள்ளன:
- வேகமாக செயல்படும் மருந்துகள் (ஆக்ட்ராபிட் என்.எம்., இன்சுல்ராப் எஸ்.பி.பி). நிர்வாகத்தில் 30 நிமிடங்களுக்குப் பிறகு இரத்தத்தில் இன்சுலின் அளவு இயல்பாக்குகிறது, செயல்திறன் 8 மணி நேரம் இருக்கும்,
- நடுத்தர செயல்படும் மருந்துகள் (மோனோடார்ட் எச்.எம்., ஹுமுலின் என்). நிர்வாகத்திற்குப் பிறகு 60-180 நிமிடங்களுக்குப் பிறகு செயலில் நடவடிக்கை காணப்படுகிறது,
- நீண்ட செயல்படும் தீர்வுகள் (அல்ட்ராடார்ட் எச்.எம்). செயல்திறன் 28-36 மணி நேரத்திற்குள் நிர்ணயிக்கப்படுகிறது.
மற்ற வகை மருந்துகளும் இன்சுலின் அளவை உயர்த்தும் திறன் கொண்டவை. தோற்றம் மூலம் அவை விலங்குகள் மற்றும் மனிதனுக்கு ஒத்தவை. கடைசி வகை இன்சுலின் தேவை உள்ளது, இது இரத்தத்தில் உள்ள குறிகாட்டியின் அளவை விரைவாக மீட்டெடுக்க உதவுகிறது மற்றும் நீண்ட காலத்திற்கு நேர்மறையான விளைவைத் தக்க வைத்துக் கொள்ளும்.
சுத்திகரிப்பு அளவின் படி, இன்சுலின் எதிர்ப்பைக் குறைக்கும் அனைத்து மருந்துகளும் பாரம்பரிய, மோனோபிக் மற்றும் மோனோகாம்பொனென்டாக பிரிக்கப்படுகின்றன. குழந்தை பருவத்தில், பெரியவர்களுக்கு அதே மருந்துகள் பரிந்துரைக்கப்படுகின்றன. ஒரே வித்தியாசம் அளவு.
கலந்துகொள்ளும் மருத்துவர் மட்டுமே குழந்தைகளுக்கு இன்சுலின் உகந்த அளவை தீர்மானிக்க முடியும். இது முற்றிலும் தனிப்பட்ட செயல்முறையாகும், இது பிழைகளை பொறுத்துக்கொள்ளாது. ஹார்மோன் நிர்வாகத்தின் மூன்று முக்கிய காலங்கள் உள்ளன:
- வாழ்க்கையின் முதல் 5 ஆண்டுகளில் - 0.5-0.6 அலகுகள் / கிலோ உடல் எடைக்கு மேல் இல்லை,
- 5 ஆண்டுகளுக்குப் பிறகு - 1 யூனிட் / கிலோ உடல் எடை,
- இளமை பருவத்தில் - 2 அலகுகள் / கிலோ.
செயலில் பருவமடையும் போது உகந்த அளவை தீர்மானிப்பதில் சிரமங்கள் எழுகின்றன. ஒரு உடையக்கூடிய உயிரினம் "உருமாற்றம்" கட்டத்தில் உள்ளது, இது சர்க்கரையின் கட்டுப்பாடற்ற எழுச்சியுடன் சேர்ந்துள்ளது. இன்சுலின் சார்ந்த குழந்தைகளுக்கு ஊசி மருந்துகள் சிறப்பு அறிகுறிகளுக்கு பரிந்துரைக்கப்படுகின்றன.
பரிந்துரைக்கப்பட்ட டோஸ் நிலையானது அல்ல, இது இன்சுலின் சிகிச்சையின் போது சரிசெய்யப்படுகிறது மற்றும் குழந்தையின் வயதைப் பொறுத்தது. முக்கிய காரணி நோயாளியின் பொதுவான நிலை மற்றும் உடலின் தனிப்பட்ட பண்புகள்.
உகந்த அளவை தீர்மானிக்க, குழந்தை ஆண்டுதோறும் ஒரு மருத்துவ வசதியில் வழக்கமான பரிசோதனைக்கு உட்படுகிறது. காசோலை சிகிச்சையை சரிசெய்வதை நோக்கமாகக் கொண்டுள்ளது. முக்கியமானது: இன்சுலின் கணக்கீடு, அத்துடன் மருந்துகள் தொடர்ந்து மாறிக்கொண்டே இருக்கின்றன.
இன்சுலின் பல வழிகளில் குழந்தைகளுக்கு வழங்கப்படுகிறது. வயிறு, மேல் தொடையில், தோள்பட்டை, பிட்டம் மற்றும் முதுகில் தோலைத் துளைத்து ஹார்மோன் உடலுக்கு "அனுப்பப்படுகிறது". ஊசி தளம் ஒரு பொருட்டல்ல மற்றும் ஊசியின் செயல்திறனை பாதிக்காது.
கையாளுதலுக்கு, ஒரு சிறப்பு சிரிஞ்ச், ஒரு சிரிஞ்ச் பேனா அல்லது இன்சுலின் பம்ப் பயன்படுத்தவும். பிந்தைய முறை ஒரு சிறப்பு டிஸ்பென்சர் மூலம் ஹார்மோனின் அளவை உடலுக்கு "அனுப்ப" உங்களை அனுமதிக்கிறது.இன்சுலின் ஓட்டம் தொடர்ச்சியானது. சாதனம் அச om கரியம் மற்றும் அச om கரியத்தை ஏற்படுத்தாமல், இரவில் கூட குழந்தையில் உள்ளது.
சிரிஞ்ச்கள் மூலம் இன்சுலின் நிலையான நிர்வாகம் பெரும்பாலும் குழந்தைகளில் பயத்தை ஏற்படுத்துகிறது. பெற்றோர்கள் இந்த விஷயத்தை கருத்தில் கொண்டு, குழந்தை மன அழுத்தத்தை சமாளிக்க உதவ வேண்டும். டோஸ் நிர்வாகத்தின் குறைந்த அதிர்ச்சிகரமான முறையைத் தேர்ந்தெடுப்பதை உங்கள் மருத்துவரிடம் விவாதிப்பது பொருத்தமானது.
இன்சுலின் தேவை ஒரு வாக்கியம் அல்ல. குழந்தைகள், பெரியவர்களைப் போலவே, தங்கள் வழக்கமான வாழ்க்கையை குறைந்தபட்ச கட்டுப்பாடுகளுடன் வாழ்கின்றனர். மருந்தின் சரியாக தேர்ந்தெடுக்கப்பட்ட டோஸ் உடலில் நேர்மறையான விளைவைக் கொண்டிருக்கிறது. குறிகாட்டியின் விதிமுறையில் விலகல்கள் இருந்தால், சிகிச்சையை மேலும் சரிசெய்ய மருத்துவரை அணுகுவது நல்லது.
இந்த கட்டுரையை மதிப்பிடுங்கள்:
40 கட்டுரையை மதிப்பிடுங்கள்
இப்போது கட்டுரைக்கு மதிப்புரைகளின் எண்ணிக்கை மீதமுள்ளது: 40 , சராசரி மதிப்பீடு: 4,00 5 இல்
ஆண்கள், பெண்கள் மற்றும் குழந்தைகளில் இரத்தத்தில் இன்சுலின் விதிமுறை என்ன?
உடலுக்கு சிறிய அளவில் ஹார்மோன்கள் தேவை. ஆயினும்கூட, அவை மிக முக்கியமான செயல்பாட்டைச் செய்கின்றன. இந்த ஹார்மோன்களில் ஒன்று இன்சுலின் ஆகும். அதிகப்படியான அல்லது குறைபாடு கடுமையான நோய்க்கு வழிவகுக்கும். எனவே, அதன் உள்ளடக்கத்தை ஒருவர் தொடர்ந்து கண்காணிக்க வேண்டும். இதை எப்படி செய்வது மற்றும் இரத்தத்தில் இன்சுலின் விதிமுறை என்ன?
கிளினிக்கில் இன்சுலின் அளவை நீங்கள் சரிபார்க்கலாம். இந்த நோக்கத்திற்காக, இரண்டு முறைகள் பயன்படுத்தப்படுகின்றன: வெற்று வயிற்றில் மற்றும் ஒரு கார்போஹைட்ரேட் சுமைக்குப் பிறகு. போதுமான நோயறிதலை நிறுவ, இரண்டு ஆய்வுகள் தேவை.
உண்ணாவிரதம் இன்சுலின் பகுப்பாய்வு வெறும் வயிற்றில் மட்டுமே செய்யப்படுகிறது. இரத்த மாதிரி மற்றும் கடைசி உணவுக்கு இடையில் குறைந்தது 8 மணிநேரம் கழிக்க வேண்டும், அதாவது 12-14 மணி நேரம். எனவே, நோயறிதலுக்கான சிறந்த நேரம் ஒரு இரவு ஓய்வுக்குப் பிறகு காலையாகக் கருதப்படுகிறது. இது நோயாளி கட்டாயமாக உணவை மறுப்பதை எளிதில் தாங்க அனுமதிக்கும். பகுப்பாய்விற்கு 24 மணி நேரத்திற்கு முன்பு, நீங்கள் இனிப்பு மற்றும் கொழுப்பு நிறைந்த உணவுகளை உணவில் இருந்து விலக்க வேண்டும். நீங்கள் மது அருந்துதல் மற்றும் புகைபிடிப்பதைத் தவிர்க்க வேண்டும்.
இரத்தத்தில் இன்சுலின் அளவை சரியாக தீர்மானிக்க, வலுவான உணர்ச்சி கோளாறுகள் மற்றும் அதிக உடல் உழைப்பு ஆகியவற்றைத் தவிர்க்க வேண்டும். ஆய்வுக்கு முந்தைய காலையில், எந்த பானங்களும் தடைசெய்யப்பட்டுள்ளன (எரிவாயு இல்லாமல் சுத்தமான தண்ணீரை எண்ணக்கூடாது), நீங்கள் சாப்பிட முடியாது.
பகுப்பாய்வுக்காக ஒரு விரலில் இருந்து இரத்தம் எடுக்கப்படுகிறது. விதிவிலக்கான சந்தர்ப்பங்களில், ஒரு சிரை இரத்த மாதிரி சோதனைக்கு பயன்படுத்தப்படுகிறது. பெரும்பாலும், ஒரு உட்சுரப்பியல் நிபுணர் கூடுதலாக கணையம் கண்டறியப்படுவதை பரிந்துரைக்கிறார். இது β- உயிரணுக்களின் மரணத்திற்கு காரணமான உறுப்புகளில் புண்கள் மற்றும் அழற்சி செயல்முறைகளை அடையாளம் காண உதவுகிறது.
இரண்டாவது முறை, குளுக்கோஸ்-சுமை பகுப்பாய்வு, முந்தைய முறையைப் போலவே தயாரிப்பையும் உள்ளடக்கியது. ஆய்வின் போது, நோயாளி 75 மில்லி குளுக்கோஸ் கரைசலைக் குடிக்க வேண்டும். இளம் குழந்தைகளுக்கு 50 மில்லி குறிக்கப்படுகிறது. பின்னர் அவர்கள் 2 மணி நேரம் காத்திருக்கிறார்கள். பகுப்பாய்விற்கான இரத்த மாதிரி இன்சுலின் வெளியான பிறகு மேற்கொள்ளப்படுகிறது.
இன்சுலின் அளவை அளவிடும்போது, அமைதியாக இருப்பது முக்கியம். பகுப்பாய்வின் விளைவாக உடல் செயல்பாடு மற்றும் மனோ-உணர்ச்சி மிகைப்படுத்தல் ஆகியவற்றை சிதைக்க முடியும்.
இரத்தத்தில் இன்சுலின் அளவைப் பற்றி நீங்கள் இரட்டை பகுப்பாய்வு செய்தால் மிகவும் துல்லியமான தகவல்களைப் பெற முடியும். முதல் சோதனை காலையில் வெறும் வயிற்றில் செய்யப்படுகிறது. பின்னர் செயல்முறை மீண்டும் செய்யப்படுகிறது, ஆனால் குளுக்கோஸ் கரைசலை உட்கொண்ட 2 மணி நேரத்திற்குப் பிறகு. ஒருங்கிணைந்த ஆராய்ச்சி முறை கணையத்தின் செயல்பாட்டின் முழுமையான படத்தை வழங்கும்.
பெண்கள் மற்றும் ஆண்களின் இரத்தத்தில் இன்சுலின் இயல்பான அளவு தோராயமாக ஒரே மாதிரியாக இருக்கும். சில சூழ்நிலைகளில், சிறிய வேறுபாடுகள் சாத்தியமாகும். பெண்களில், இது பருவமடைதல் (பருவமடைதல்) மற்றும் கர்ப்பம்.
பெண்களில் இன்சுலின் வீதம் வயதைப் பொறுத்தது. காலப்போக்கில், குறிகாட்டிகள் குறிப்பிடத்தக்க அளவில் அதிகரிக்கின்றன.
ஆண்களில், இன்சுலின் வீதமும் வயதைப் பொறுத்தது. வயதானவர்களுக்கு கூடுதல் ஆற்றல் தேவை. அதன்படி, 60 ஆண்டுகளுக்குப் பிறகு, உற்பத்தி செய்யப்படும் இன்சுலின் அளவு அதிகரிக்கிறது.
பதின்வயதினர் மற்றும் குழந்தைகள் ஒரு சிறப்பு வகையை உருவாக்குகின்றனர். குழந்தைகளுக்கு கூடுதல் ஆற்றல் தேவையில்லை, எனவே அவர்களின் இன்சுலின் உற்பத்தி குறைத்து மதிப்பிடப்படுகிறது.
பருவமடைதல் காலத்தில், நிலைமை வியத்தகு முறையில் மாறுகிறது. இளம் பருவத்தினரின் இரத்தத்தில் ஹார்மோனின் செறிவு ஒரு ஹார்மோன் எழுச்சியின் பின்னணிக்கு எதிராக அதிகரிக்கிறது.
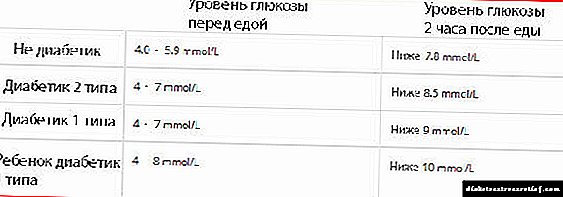
வெற்று வயிற்றில் இன்சுலின் அளவை அளவிடும்போது, சாதாரண குறிகாட்டிகள்:
- வயதுவந்தோர் - 1.9 முதல் 23 mced / l வரை.
- கர்ப்பிணி - 6 முதல் 27 mked / l வரை.
- 14 வயதுக்குட்பட்ட குழந்தைகள் - 2 முதல் 20 mked / l வரை.
உணவு சுமை, சாதாரண குறிகாட்டிகள்:
- வயதுவந்தோர் - 13 முதல் 15 mced / l வரை.
- கர்ப்பிணி பெண்கள் - 16 முதல் 17 mced / l வரை.
- 14 வயதுக்குட்பட்ட குழந்தைகள் - 10 முதல் 11 mked / l வரை.
குறைந்த இன்சுலின் இரத்த குளுக்கோஸ் செறிவு அதிகரிக்க வழிவகுக்கிறது. தேவையான அளவு சர்க்கரையைப் பெறாததால் செல்கள் பட்டினி கிடக்கின்றன. வளர்சிதை மாற்ற செயல்முறைகள் தொந்தரவு செய்யப்படுகின்றன, கிளைகோஜன் கல்லீரல் மற்றும் தசைகளில் தேங்குவதை நிறுத்துகிறது.
இரத்தத்தில் குளுக்கோஸ் அதிகமாக இருப்பதால், அடிக்கடி சிறுநீர் கழிக்க தூண்டுகிறது, தொடர்ந்து தீராத தாகம், சோர்வு, பலவீனம், எரிச்சல், பதட்டம், மனநல கோளாறுகள், திடீர் பசி ஆகியவை காணப்படுகின்றன. சிகிச்சையில் நீங்கள் தயங்கினால், ஹார்மோன் குறைபாடு இன்சுலின் சார்ந்த வகை 1 நீரிழிவு நோயின் வளர்ச்சியைத் தூண்டும்.
இரத்தத்தில் இன்சுலின் அளவு குறைவாக இருப்பதற்கான காரணங்கள் பின்வருமாறு:
- மன அழுத்தம் மற்றும் கடுமையான மன-உணர்ச்சி நிலைகள்,
- ஹைபோதாலமஸ் மற்றும் பிட்யூட்டரி சுரப்பியின் செயல்பாட்டு கோளாறுகள்,
- தொற்று அல்லது நாட்பட்ட நோய்கள்
- இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய், நீரிழிவு கோமா,
- குப்பை உணவை உண்ணுதல், அதிகப்படியான உணவு,
- உட்கார்ந்த வாழ்க்கை முறை
- நீடித்த மற்றும் அதிகப்படியான உடல் உழைப்பு, குறிப்பாக வெற்று வயிற்றில்.
இன்சுலின் அளவை நீங்கள் உடனடியாக அடையாளம் கண்டால் இயல்பு நிலைக்கு கொண்டு வர முடியும். இது ஆய்வக ஆராய்ச்சிக்கு உதவும். நோயாளி ஒரு உணவைப் பின்பற்ற வேண்டும், முதலில், மாவு பொருட்கள் மற்றும் சர்க்கரை நுகர்வு குறைக்க வேண்டும். நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்த நீங்கள் நடவடிக்கைகளை எடுக்க வேண்டும்.
அடுத்த முக்கியமான நடவடிக்கை இன்சுலின் தயாரிப்புகளை உட்செலுத்துவதாகும். அவற்றின் விளைவு உடலில் உற்பத்தி செய்யப்படும் இயற்கை இன்சுலின் போன்றது. அவை வெளிப்பாட்டின் காலத்தால் ஒருவருக்கொருவர் வேறுபடுகின்றன, மேலும் அவை நீடித்த, நடுத்தர மற்றும் குறுகியவை.
இந்த நோயறிதலில் குறைவான முக்கியத்துவம் வாய்ந்தவை இரத்த நாளங்களை நீர்த்துப்போகச் செய்து கணைய செல்களை மீட்டெடுக்கும் மருந்துகள்.
இயல்பானதை விட இன்சுலின் அளவு அதிகரிப்பது இரத்தத்தில் குளுக்கோஸின் அளவு குறைவதோடு சேர்ந்துள்ளது. பெறப்பட்ட உணவு ஆற்றலாக மாற்றப்படுவதை நிறுத்துகிறது. மேலும், வளர்சிதை மாற்ற எதிர்விளைவுகளில், கொழுப்பு செல்கள் பங்கேற்பதை நிறுத்துகின்றன. நோயாளி நடுக்கம், அதிகப்படியான வியர்வை மற்றும் நடுக்கம் குறித்து புகார் கூறுகிறார். பொதுவான அறிகுறிகள் பட்டினி, இதயத் துடிப்பு, குமட்டல் மற்றும் நனவு இழப்பு ஆகியவை அடங்கும்.
இரத்தத்தில் அதிக அளவு ஹார்மோன் அதன் குறைபாட்டைக் காட்டிலும் குறைவான ஆபத்தானது அல்ல. இந்த நிலை இன்சுலின் அல்லாத வகை 2 நீரிழிவு நோயின் வளர்ச்சியால் நிறைந்துள்ளது. மூச்சுக்குழாய் அழற்சி, ஆஸ்துமா, மயோபியா, பக்கவாதம், மாரடைப்பு போன்ற நோய்களின் ஆரம்பம் நிராகரிக்கப்படவில்லை.
இரத்தத்தில் அதிக அளவு இன்சுலின் இருப்பதற்கான காரணங்கள் பின்வருமாறு:
- மன அழுத்த நிலைமைகள், தீவிரமான மற்றும் வழக்கமான உடல் செயல்பாடு (குறிப்பாக பெண்களில்),
- வகை 2 நீரிழிவு இன்சுலின்
- பல்வேறு நிலைகளின் அதிக எடை மற்றும் உடல் பருமன்,
- பிட்யூட்டரி சுரப்பியின் செயல்பாட்டு கோளாறுகள்,
- வளர்ச்சி ஹார்மோன் (அக்ரோமேகலி) அதிகப்படியானது,
- பாலிசிஸ்டிக் கருப்பைகள், கணையத்தில் உள்ள கட்டிகள் (இன்சுலினோமா) அல்லது அட்ரீனல் சுரப்பிகள்,
- குஷிங்ஸ் நோய்க்குறி.
இரத்தத்தில் ஹார்மோனின் அளவு அதிகரிப்பதற்கான குறைவான பொதுவான காரணங்கள் நரம்புத்தசை நோய்கள் (குறிப்பாக, டிஸ்ட்ரோபிக் மயோட்டோனியா) மற்றும் இன்சுலின் மற்றும் நுகரப்படும் கார்போஹைட்ரேட்டுகளின் பலவீனமான கருத்து.
நோயியலின் காரணங்களின் அடிப்படையில், ஒரு சிகிச்சை முறை கட்டப்பட்டுள்ளது. ஹார்மோன் அளவைக் குறைக்க, மிதமான உடற்பயிற்சி செய்வது முக்கியம், மேலும் வெளியில் இருப்பதற்கான வாய்ப்புகள் அதிகம். குறைந்த கலோரி மற்றும் குறைந்த கார்ப் உணவுகள் கூடுதல் பவுண்டுகளிலிருந்து விடுபடவும், கணையத்தை இயல்பாக்கவும் உதவும்.
இன்சுலின் குறைக்கும் மருந்துகள் நிச்சயமாக பரிந்துரைக்கப்படுகின்றன. அவற்றை தினமும் எடுத்துக் கொள்ள வேண்டும். இது கணையத்தின் சுமையை குறைத்து அதன் குறைவைத் தடுக்கும்.
உடல் முழுமையாக வேலை செய்ய, இரத்தத்தில் இன்சுலின் அளவை சாதாரண வரம்புகளுக்குள் பராமரிப்பது அவசியம். ஒரு நாளைக்கு 2 முறைக்கு மேல் சாப்பிட முயற்சி செய்யுங்கள். வாரத்திற்கு ஒரு முறை, சாப்பிட முற்றிலும் மறுக்கவும். கலங்களை மீட்டெடுக்க உண்ணாவிரதம் உதவுகிறது. உங்கள் உணவில் நார் சேர்க்கவும், வேகமான கார்ப்ஸை குறைக்கவும். உடற்பயிற்சி, ஆனால் அதிக வேலை இல்லாமல். இவை அனைத்தும் நோய்களைத் தவிர்க்கவும், உங்கள் ஆயுளை நீடிக்கவும் உதவும்.
உடலின் வேலையை பராமரிப்பதில் இன்சுலின் பங்கு விலைமதிப்பற்றது, ஏனெனில் இந்த ஹார்மோன் கூறு உகந்த இரத்த சர்க்கரையை பராமரிக்கிறது. கூடுதலாக, இது இன்சுலின் ஆகும், இது கொழுப்புகள் மற்றும் புரதங்களின் வளர்சிதை மாற்ற செயல்முறையை ஒழுங்குபடுத்துகிறது, உணவுடன் ஊடுருவிச் செல்லும் ஊட்டச்சத்து கூறுகளை தசை வெகுஜனமாக மாற்றுகிறது. அதனால்தான் பெண்கள், குழந்தைகள் மற்றும் ஆண்களின் இரத்தத்தில் இன்சுலின் விதிமுறை என்ன என்பதைப் பற்றி அனைத்தையும் அறிந்து கொள்வது மிகவும் முக்கியம்.
இரத்தத்தில் இன்சுலின் விதிமுறைகள் நபரின் வயது மற்றும் பாலினத்தைப் பொறுத்து மாறுபடும். எடுத்துக்காட்டாக, குழந்தைகளில், வழங்கப்பட்ட குறிகாட்டிகள் மூன்று முதல் 20 μU / ml வரை இருக்கும். 12 வயதிற்குட்பட்ட குழந்தையில், நாங்கள் 10 mkU வரை குறிகாட்டிகளைப் பற்றி பேசுகிறோம்.
பெண்களில் உள்ள விதிமுறையும் வித்தியாசமாக இருக்கலாம். உதாரணமாக, கர்ப்பத்திற்கு வெளியே ஒரு பெண் பிரதிநிதியில், இன்சுலின் மதிப்புகள் மூன்று முதல் 25 எம்.சி.யு வரம்பில் இருக்க வேண்டும். ஒரு குழந்தையை எதிர்பார்க்கும் ஒரு பெண்ணில், அவர்கள் ஆறு முதல் 27 எம்.கே.யு வரை இருக்கலாம். வல்லுநர்கள் இதில் கவனம் செலுத்துகிறார்கள்:
- ஆண்களுக்கு, இந்த குறிகாட்டிகள் மூன்று முதல் 25 mkU வரை,
- வயதானவர்கள் பொதுவாக ஆறு முதல் 35 எம்.கே.யு போன்ற குறிகாட்டிகளைப் பெருமைப்படுத்தலாம்,
- ஆண்களிலும் பெண்களிலும் வயதுக்கு ஏற்ப விகிதம் அதிகரிக்கிறது என்பதை புரிந்து கொள்ள வேண்டும்,
- உடற்பயிற்சியின் பின்னர் இன்சுலின் விதிமுறையை ஆரோக்கியத்தின் குறிகாட்டியாக எடுத்துக் கொள்ள முடியாது, ஏனெனில் இந்த வழக்கில் விகிதம் பொதுவாக அதிகமாக மதிப்பிடப்படுகிறது.
இது சம்பந்தமாக, ஹார்மோன்களின் அட்டவணையுடன் உங்களைப் பழக்கப்படுத்திக்கொள்வது மற்றும் வெற்று வயிற்றில் பெண்களின் இரத்தத்தில் இன்சுலின் விகிதம் எவ்வாறு தீர்மானிக்கப்படுகிறது என்பது பற்றி அனைத்தையும் அறிந்து கொள்வது மிகவும் முக்கியம். ஆண்களுக்கும் குழந்தைகளுக்கும் இது பொருந்தும். இந்த வழக்கில், ஆண்களில் நீரிழிவு வகை (இன்சுலின் சார்ந்தவை) தடுக்கப்படும் மற்றும் சிக்கல்களுடன் தொடர்புபடுத்தப்படாது.
இன்சுலின் தீர்மானிப்பதற்கான முறைகளை இரண்டு வகைகளாகப் பிரிக்கலாம்: ஆய்வக மற்றும் சுயாதீனமான (வீட்டில்). முதல் வழக்கில், வல்லுநர்கள் இரண்டு வகை பகுப்பாய்வுகளை மேற்கொள்கின்றனர். முதலாவது வெற்று வயிற்றில் இரத்த மாதிரி, கடைசி உணவில் இருந்து எட்டு மணி நேரத்திற்கும் மேலாகிவிட்டிருக்க வேண்டும்.
இரண்டாவது வகை பகுப்பாய்வு என்பது வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை என்பதாகும். நோயாளி வெற்று வயிற்றில் குளுக்கோஸ் கரைசலை உட்கொள்கிறார் (75 கிராம். 250-300 மில்லி தண்ணீரில் கரைந்த பொருட்கள்). 120 நிமிடங்களுக்குப் பிறகு, இரத்தம் பகுப்பாய்விற்கு எடுத்துக் கொள்ளப்படுகிறது மற்றும் சரியான இரத்த சர்க்கரை தீர்மானிக்கப்படுகிறது, இது இரத்த ஓட்டத்தில் இன்சுலின் சரியான உள்ளடக்கத்தை கணக்கிட காரணத்தை அளிக்கிறது.
சுட்டிக்காட்டப்பட்ட இரண்டு வகை பகுப்பாய்வுகளை இணைப்பதன் மூலம் மிகவும் துல்லியமான முடிவு பெறப்படும்: காலையில் ஒரு வெற்று வயிற்றில் ஒரு இரத்த மாதிரி எடுக்கப்படுகிறது, பின்னர் ஒரு குளுக்கோஸ் கரைசல் பயன்படுத்தப்படுகிறது, இரண்டு மணி நேரம் கழித்து இரண்டாவது மாதிரி செய்யப்படுகிறது. இந்த இரண்டு சோதனைகளின் முடிவுகள் கணையத்தின் செயல்பாடு மற்றும் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவு பற்றிய முழுமையான தகவல்களை உறுதிப்படுத்துகின்றன. சோதனைக்கு முன், நீங்கள் மூன்று நாட்களுக்கு ஒரு உணவைப் பின்பற்ற பரிந்துரைக்கப்படுகிறது.
வீட்டில் இரத்த சர்க்கரை, இன்சுலின் மற்றும் ஹார்மோன் கோளாறுகளை நிர்ணயிப்பது பற்றி பேசுகையில், இதில் கவனம் செலுத்த வேண்டியது அவசியம்:
- இதற்கு ஒரு குளுக்கோமீட்டர் தேவைப்படும், இது இந்த குறிகாட்டிகளை துல்லியமாக அடையாளம் காண ஒரு சிறப்பு சாதனமாகும்,
- அளவீடுகள் வெற்று வயிற்றில் மேற்கொள்ளப்பட வேண்டும்,
- உங்கள் கைகளை நன்கு கழுவுங்கள். இது கிருமிநாசினியை உறுதி செய்வதோடு, உடலில் இரத்த ஓட்டத்தை மேம்படுத்தும்,
- நடுத்தர, மோதிரம் மற்றும் சிறிய விரல்கள் போன்ற விரல்களின் பட்டையிலிருந்து இரத்தத்தை எடுக்கலாம்,
- வலியைக் குறைப்பதற்காக, மையத்தில் அல்ல, ஆனால் பக்கத்தில் சிறிது பஞ்சர் செய்வது நல்லது.சர்க்கரையின் வழக்கமான அளவீடுகள் பரிந்துரைக்கப்படும்போது, பஞ்சர் பகுதி மாறுகிறது. இது சருமத்தின் அழற்சி எதிர்வினை அல்லது தடித்தலை நீக்கும்.
கசாப்புக்காரர்கள் நீரிழிவு பற்றி முழு உண்மையையும் சொன்னார்கள்! காலையில் குடித்தால் 10 நாட்களில் நீரிழிவு நோய் நீங்கும். More மேலும் படிக்க >>>
முதல் துளி இரத்தம் உலர்ந்த பருத்தி கம்பளி மூலம் துடைக்கப்படுகிறது, அடுத்த துளி மட்டுமே ஒரு சோதனை துண்டு மீது வைக்கப்படுகிறது. இது ஒரு குளுக்கோமீட்டரில் வைக்கப்படுகிறது, மேலும் இன்சுலின் பகுப்பாய்வின் விளைவாக திரையில் தோன்றும். அதிகரித்த இன்சுலின் அளவின் ஆபத்தைப் புரிந்துகொள்வது அவசியம், மேலும் இரத்தச் சர்க்கரைக் குறைவு எவ்வாறு வெளிப்படுகிறது.
இன்சுலின் அளவை நீடித்தது உடலில் மாற்ற முடியாத நோயியல் மாற்றங்களை ஏற்படுத்துகிறது. எனவே, அதன் அதிகரிப்பு சர்க்கரையின் வீழ்ச்சியைத் தூண்டுகிறது. இது நடுங்குதல், வியர்வை, இதயத் துடிப்பு ஆகியவற்றுடன் இருக்கலாம். கூடுதலாக, திடீரென பசி, குமட்டல் (குறிப்பாக வெறும் வயிற்றில்), மற்றும் மயக்கம் போன்றவற்றால் உயர்த்தப்பட்ட இன்சுலின் அளவு ஆபத்தானது.
இன்சுலின் அதிகப்படியான அளவு இந்த நிலையின் வளர்ச்சிக்கு காரணிகளாக இருக்கலாம் என்பதை நினைவில் கொள்ள வேண்டும். அதனால்தான் வழங்கப்பட்ட மருந்தைப் பயன்படுத்தும் நோயாளிகள் அந்த அளவை கவனமாக கணக்கிட அறிவுறுத்தப்படுகிறார்கள். இன்சுலின் விதிமுறைக்கு மேலே எதைக் குறிக்கிறது என்பதைப் பற்றி பேசுகையில், இன்சுலினோமாக்கள் (கணையக் கட்டிகள்), பிட்யூட்டரி சுரப்பியில் ஒரு செயலிழப்பு மற்றும் சில கல்லீரல் நோய்கள் உருவாகும் சாத்தியக்கூறுகள் குறித்து அவை கவனம் செலுத்துகின்றன. இதனால், அதிகரித்த இன்சுலின் ஆபத்துகளை சந்தேகிக்க தேவையில்லை.
இரத்தச் சர்க்கரைக் குறைவு மிகவும் சொற்பொழிவு அறிகுறிகளுடன் தொடர்புடையது. முதலில், வழங்கப்பட்ட ஹார்மோனின் பற்றாக்குறை உயிரணுக்களில் குளுக்கோஸின் ஊடுருவலைத் தடுக்கிறது என்பதை நீங்கள் புரிந்து கொள்ள வேண்டும். இதன் காரணமாக, இரத்தத்தில் அதன் செறிவு அதிகரிக்கிறது. இதன் விளைவாக, இரத்தத்தில் குளுக்கோஸின் அளவு அதிகரித்திருப்பது பின்வரும் அறிகுறிகளைத் தூண்டுகிறது:
- தீவிர தாகம்
- பதட்டம்,
- பட்டினியின் திடீர் தாக்குதல்கள்
- எரிச்சல்,
- அடிக்கடி சிறுநீர் கழித்தல்.
இந்த கோளாறின் அறிகுறிகள் புறக்கணிக்கப்படக்கூடாது, ஏனென்றால் அவை விரைவான முன்னேற்றத்தால் வகைப்படுத்தப்படுகின்றன. ஒரு குழந்தையில் இன்சுலின் குறைக்கப்படும்போது குறிப்பாக கவனிக்கத்தக்கவை. பெரும்பாலும், இதற்கான காரணங்கள் ஒரு உட்கார்ந்த வாழ்க்கை முறை, அதிக சுமைகள், வெற்று வயிற்றில் உட்பட தொடர்புடையவை. மேலும், இரத்தச் சர்க்கரைக் குறைவின் காரணிகளில் பிட்யூட்டரி சுரப்பியின் (ஹைப்போபிட்யூட்டரிஸம்), நாள்பட்ட மற்றும் தொற்று நோய்கள் மற்றும் நரம்பு சோர்வு ஆகியவை அடங்கும்.
இரத்தத்தில் மாற்றப்பட்ட இன்சுலின் சிகிச்சை மற்றும் தடுப்பு சாத்தியமானதை விட அதிகம். நிச்சயமாக, இத்தகைய சிகிச்சையானது ஆரம்ப கட்டத்தில் ஆரம்பிக்கப்பட வேண்டும், இந்நிலையில் சரியான நேரத்தில் இழப்பீடு மற்றும் சிக்கல்கள் மற்றும் சிக்கலான விளைவுகளை விலக்குவது பற்றி பேச முடியும்.
எனவே, இன்சுலின் சிகிச்சையின் ஒரு பகுதியாக, உணவு முறை, ஆரோக்கியமான வாழ்க்கை முறையை பராமரித்தல், சில மருந்துகளைப் பயன்படுத்துதல் பற்றி பேசுகிறோம். மருந்துகள் உணவு மாற்றங்களுடன் ஒரு நிபுணரால் பிரத்தியேகமாக பரிந்துரைக்கப்பட வேண்டும். இந்த வழக்கில், மீட்பு படிப்பு முழுமையாக இருக்கும். பாரம்பரியமாக, மெனுவில் உணவு உண்ணும் ஐந்து முதல் ஆறு அமர்வுகள் உள்ளன, இயற்கை தயாரிப்புகளுக்கு ஒரு நன்மையை வழங்குவது நல்லது. ஊட்டச்சத்தின் பிற அம்சங்கள் உங்கள் மருத்துவரிடம் விவாதிக்கப்பட வேண்டும். இத்தகைய மாற்றியமைக்கப்பட்ட உணவு எவ்வளவு பயனுள்ளதாக இருக்கும் என்பதை தீர்மானிக்க இரத்த இன்சுலின் மற்றும் சர்க்கரை அளவை தினசரி கண்காணிப்பதும் மிக முக்கியம்.
ஆகவே, ஒரு நபர் இன்சுலின் அளவை அதிகரித்திருந்தால் அல்லது குறைத்திருந்தால் சரியான நேரத்தில் நோயறிதல் மற்றும் சிகிச்சை மிகவும் முக்கியமானது. ஒருவரின் சொந்த உடல்நலம் குறித்த இந்த வகையான கவனிப்புதான் கடுமையான சிக்கல்களைத் தவிர்ப்பதற்கும் முழு மனித வாழ்க்கையை உறுதி செய்வதற்கும் உதவும்.
உடலில் வளர்சிதை மாற்றத்திற்கும், செல்லுலார் மற்றும் திசு ஊட்டச்சத்துக்கும் காரணமான மிக முக்கியமான ஹார்மோன்களில் ஒன்று இன்சுலின் ஆகும்.ஒரு வயது வந்தவருக்கு, இன்சுலின் அளவு நேரடியாக ஊட்டச்சத்து மற்றும் ஏராளமான காரணிகளை சார்ந்துள்ளது, மேலும் குழந்தைகளில், இரத்தத்தில் ஹார்மோனின் செறிவு நிலையானதாக இருக்கும் மற்றும் நடைமுறையில் ஏற்ற இறக்கமில்லை.
இந்த ஹார்மோனின் மட்டத்தில் குழந்தைக்கு ஏற்ற இறக்கங்கள் இருந்தால், இது குழந்தையின் உடலில் சில மீறல்கள் மற்றும் செயலிழப்புகளைக் குறிக்கிறது.
ஒரு குழந்தையில் கணைய ஹார்மோனின் அளவைக் கூர்மையாகக் குறைப்பது இளம்பருவ வகை நீரிழிவு நோயைக் குறிக்கும். அத்தகைய நோயால், இன்சுலின் நடைமுறையில் உற்பத்தி செய்யப்படுவதில்லை, எனவே, இரத்தத்தில் ஹார்மோனை தொடர்ந்து செலுத்த வேண்டும். இது ஒரு தன்னுடல் தாக்க நோய் மற்றும் பரம்பரை காரணங்களால் ஏற்படலாம், அதே போல் மன அழுத்தம் மற்றும் வைரஸ் நோய்கள் பலவீனமான கணைய செயல்பாட்டிற்கு வழிவகுக்கும்.
மருந்துகள் மீண்டும் நீரிழிவு நோயாளிகளுக்கு பணம் கொடுக்க விரும்புகின்றன. ஒரு விவேகமான நவீன ஐரோப்பிய மருந்து உள்ளது, ஆனால் அவர்கள் அதைப் பற்றி அமைதியாக இருக்கிறார்கள். இது.
குழந்தைகளில் இன்சுலின் விதிமுறை 3 - 10 μU / ml (பெரியவர்களுக்கு - 20 μU / ml வரை). விதிமுறை மேல்நோக்கி மீறப்பட்டால், இது வளர்சிதை மாற்றக் கலக்கங்களின் முழு விசிறிக்கும் மற்றும் ஏராளமான விரும்பத்தகாத நோய்க்குறியீடுகளின் வளர்ச்சிக்கும் வழிவகுக்கும். உதாரணமாக, உயர் இரத்த அழுத்தம், நீரிழிவு நோய், கரோனரி இதய நோய் மற்றும் பலர். குழந்தையின் எடை சராசரியை விட கணிசமாக அதிகமாக இருந்தால் இது பெரும்பாலும் நிகழ்கிறது. மேலும், குழந்தைகளில் இன்சுலின் விதிமுறை அதிகமாக இருப்பதால், சோர்வு மற்றும் பசியின் நிலையான உணர்வு சிறப்பியல்பு. இந்த வழக்கில், உடலை இயல்பு நிலைக்கு கொண்டுவருவதற்கும், நல்ல நோயறிதலுக்கும், உட்சுரப்பியல் நிபுணருடன் கட்டாய ஆலோசனை அவசியம்.
பெரியவர்களைப் போலவே, குழந்தைகளிலும் மன அழுத்தத்தின் போது மற்றும் அதிகப்படியான உடல் உழைப்புக்குப் பிறகு இரத்தத்தில் ஹார்மோனின் வலுவான வெளியீடு உள்ளது. இந்த விஷயத்தில், இரண்டு காட்சிகள் சாத்தியமாகும்: உழைப்பிற்குப் பிறகு, இரத்த எண்ணிக்கை சாதாரண நிலைக்குத் திரும்பும் (மீளக்கூடிய விளைவுகள்), அல்லது நோயியல் வாழ்க்கைக்கு உருவாகும். கடுமையான விஷத்துடன் இது நிகழலாம்.
இன்சுலின் அளவு இரத்த சர்க்கரையுடன் நேரடியாக தொடர்புடையது என்பதை அறிந்து கொள்வது அவசியம். எனவே, விதிமுறையிலிருந்து (மேல்நோக்கி அல்லது கீழ்நோக்கி) ஏதேனும் விலகல்களுக்கு, குளுக்கோஸ் அளவை சரிபார்க்க வேண்டியது அவசியம். ஒரு விதியாக, குறைக்கப்பட்ட இன்சுலின் மூலம், இரத்த குளுக்கோஸின் அதிகரிப்பு கண்டறியப்படுகிறது. ஆனால் இந்த ஹார்மோனின் செறிவு இயல்பை விட அதிகமாக இருக்கும்போது, குளுக்கோஸ் நிலையானதாக இருக்கும்.
உடல் பருமனுக்கு முன்னுரிமை உள்ள குழந்தைகளைப் பற்றி பெற்றோர்கள் குறிப்பாக கவனமாக இருக்க வேண்டும். அதிக எடையுடன் இருப்பதில் அவருக்கு எந்தப் பிரச்சினையும் இல்லாவிட்டாலும், குழந்தையின் உடல்நிலையின் மிகச் சிறிய மாற்றங்களுக்கு கூட கவனம் செலுத்துங்கள்.
குழந்தைகளின் சிறப்பியல்பு ஹார்மோன் சிக்கல்களின் அறிகுறிகள்:
- கட்டுப்பாடற்ற பசி,
- நிலையான பசி
- திடீர் எடை இழப்பு,
- நிலையான சோர்வு (மூச்சுத் திணறல், மயக்கம்),
- கடுமையான வியர்வை
- தசை பலவீனம், சில நேரங்களில் தசை பிடிப்புகள்.
எனக்கு 31 ஆண்டுகளாக நீரிழிவு நோய் இருந்தது. அவர் இப்போது ஆரோக்கியமாக இருக்கிறார். ஆனால், இந்த காப்ஸ்யூல்கள் சாதாரண மக்களுக்கு அணுக முடியாதவை, அவர்கள் மருந்தகங்களை விற்க விரும்பவில்லை, அது அவர்களுக்கு லாபம் ஈட்டாது.
வோய்ட்கேவிச், ஏ.ஏ. சல்போனமைடுகள் மற்றும் தியோரியேட்டுகளின் ஆண்டிதிராய்டு நடவடிக்கை / ஏ.ஏ. Voitkevich. - எம் .: மருத்துவ இலக்கியத்தின் மாநில வெளியீட்டு மாளிகை, 1986. - 232 ப.
சாக், கே.பி. நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளில் நோய் எதிர்ப்பு சக்தி / கே.பி. ஸாக், டி.என். மாலினோவ்ஸ்கயா, என்.டி. Tronko. - எம் .: புத்தக பிளஸ், 2002. - 112 பக்.
Mkrtumyan A.M., Podachina S.V., Petunina N.A. தைராய்டு நோய்கள். மருத்துவர்களுக்கான வழிகாட்டி, மெட்ஃபோரம் - எம்., 2012. - 136 சி.- போக்டனோவிச் வி.எல். நீரிழிவு நோய். பயிற்சியாளர் நூலகம். நிஷ்னி நோவ்கோரோட், “என்.எம்.எம்.டி யின் பப்ளிஷிங் ஹவுஸ்”, 1998, 191 பக்., சுழற்சி 3000 பிரதிகள்.
- ஒகோரோகோவ் ஏ.என். உள் உறுப்புகளின் நோய்களுக்கான சிகிச்சை. தொகுதி 2. வாத நோய்களுக்கான சிகிச்சை. நாளமில்லா நோய்களுக்கான சிகிச்சை. சிறுநீரக நோய்களுக்கான சிகிச்சை, மருத்துவ இலக்கியம் - எம்., 2014. - 608 சி.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருகை தரும் அனைத்து பார்வையாளர்களுக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிப்பதற்காக தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.
இயல்பான குறிகாட்டிகள்
பெண்கள் மற்றும் ஆண்களின் இரத்தத்தில் இன்சுலின் இயல்பான அளவு தோராயமாக ஒரே மாதிரியாக இருக்கும். சில சூழ்நிலைகளில், சிறிய வேறுபாடுகள் சாத்தியமாகும்.பெண்களில், இது பருவமடைதல் (பருவமடைதல்) மற்றும் கர்ப்பம்.
பெண்களில் இன்சுலின் வீதம் வயதைப் பொறுத்தது. காலப்போக்கில், குறிகாட்டிகள் குறிப்பிடத்தக்க அளவில் அதிகரிக்கின்றன.
| 25 முதல் 50 வயது வரை | 60 வயதுக்கு மேற்பட்டவர்கள் | கர்ப்ப காலம் |
|---|---|---|
| 3–25 mced / l | 6–35 mced / l | 6–27 mced / l |
ஆண்களில், இன்சுலின் வீதமும் வயதைப் பொறுத்தது. வயதானவர்களுக்கு கூடுதல் ஆற்றல் தேவை. அதன்படி, 60 ஆண்டுகளுக்குப் பிறகு, உற்பத்தி செய்யப்படும் இன்சுலின் அளவு அதிகரிக்கிறது.
| 25 முதல் 50 ஆண்டுகள் வரை | 60 வயதுக்கு மேற்பட்டவர்கள் |
|---|---|
| 6–35 mced / l |
குளுக்கோஸ் சுமை மற்றும் வெறும் வயிற்றில் இன்சுலின் வீதம்
வெற்று வயிற்றில் இன்சுலின் அளவை அளவிடும்போது, சாதாரண குறிகாட்டிகள்:
- வயதுவந்தோர் - 1.9 முதல் 23 mced / l வரை.
- கர்ப்பிணி - 6 முதல் 27 mked / l வரை.
- 14 வயதுக்குட்பட்ட குழந்தைகள் - 2 முதல் 20 mked / l வரை.
உணவு சுமை, சாதாரண குறிகாட்டிகள்:
- வயதுவந்தோர் - 13 முதல் 15 mced / l வரை.
- கர்ப்பிணி பெண்கள் - 16 முதல் 17 mced / l வரை.
- 14 வயதுக்குட்பட்ட குழந்தைகள் - 10 முதல் 11 mked / l வரை.
சாதாரண இன்சுலின் கீழே
குறைந்த இன்சுலின் இரத்த குளுக்கோஸ் செறிவு அதிகரிக்க வழிவகுக்கிறது. தேவையான அளவு சர்க்கரையைப் பெறாததால் செல்கள் பட்டினி கிடக்கின்றன. வளர்சிதை மாற்ற செயல்முறைகள் தொந்தரவு செய்யப்படுகின்றன, கிளைகோஜன் கல்லீரல் மற்றும் தசைகளில் தேங்குவதை நிறுத்துகிறது.
இரத்தத்தில் குளுக்கோஸ் அதிகமாக இருப்பதால், அடிக்கடி சிறுநீர் கழிக்க தூண்டுகிறது, தொடர்ந்து தீராத தாகம், சோர்வு, பலவீனம், எரிச்சல், பதட்டம், மனநல கோளாறுகள், திடீர் பசி ஆகியவை காணப்படுகின்றன. சிகிச்சையில் நீங்கள் தயங்கினால், ஹார்மோன் குறைபாடு இன்சுலின் சார்ந்த வகை 1 நீரிழிவு நோயின் வளர்ச்சியைத் தூண்டும்.
இரத்தத்தில் இன்சுலின் அளவு குறைவாக இருப்பதற்கான காரணங்கள் பின்வருமாறு:
- மன அழுத்தம் மற்றும் கடுமையான மன-உணர்ச்சி நிலைகள்,
- ஹைபோதாலமஸ் மற்றும் பிட்யூட்டரி சுரப்பியின் செயல்பாட்டு கோளாறுகள்,
- தொற்று அல்லது நாட்பட்ட நோய்கள்
- இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய், நீரிழிவு கோமா,
- குப்பை உணவை உண்ணுதல், அதிகப்படியான உணவு,
- உட்கார்ந்த வாழ்க்கை முறை
- நீடித்த மற்றும் அதிகப்படியான உடல் உழைப்பு, குறிப்பாக வெற்று வயிற்றில்.
இன்சுலின் அளவை நீங்கள் உடனடியாக அடையாளம் கண்டால் இயல்பு நிலைக்கு கொண்டு வர முடியும். இது ஆய்வக ஆராய்ச்சிக்கு உதவும். நோயாளி ஒரு உணவைப் பின்பற்ற வேண்டும், முதலில், மாவு பொருட்கள் மற்றும் சர்க்கரை நுகர்வு குறைக்க வேண்டும். நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்த நீங்கள் நடவடிக்கைகளை எடுக்க வேண்டும்.
அடுத்த முக்கியமான நடவடிக்கை இன்சுலின் தயாரிப்புகளை உட்செலுத்துவதாகும். அவற்றின் விளைவு உடலில் உற்பத்தி செய்யப்படும் இயற்கை இன்சுலின் போன்றது. அவை வெளிப்பாட்டின் காலத்தால் ஒருவருக்கொருவர் வேறுபடுகின்றன, மேலும் அவை நீடித்த, நடுத்தர மற்றும் குறுகியவை.
இந்த நோயறிதலில் குறைவான முக்கியத்துவம் வாய்ந்தவை இரத்த நாளங்களை நீர்த்துப்போகச் செய்து கணைய செல்களை மீட்டெடுக்கும் மருந்துகள்.
சாதாரண இன்சுலினை விட அதிகமானது
இயல்பானதை விட இன்சுலின் அளவு அதிகரிப்பது இரத்தத்தில் குளுக்கோஸின் அளவு குறைவதோடு சேர்ந்துள்ளது. பெறப்பட்ட உணவு ஆற்றலாக மாற்றப்படுவதை நிறுத்துகிறது. மேலும், வளர்சிதை மாற்ற எதிர்விளைவுகளில், கொழுப்பு செல்கள் பங்கேற்பதை நிறுத்துகின்றன. நோயாளி நடுக்கம், அதிகப்படியான வியர்வை மற்றும் நடுக்கம் குறித்து புகார் கூறுகிறார். பொதுவான அறிகுறிகள் பட்டினி, இதயத் துடிப்பு, குமட்டல் மற்றும் நனவு இழப்பு ஆகியவை அடங்கும்.
இரத்தத்தில் அதிக அளவு ஹார்மோன் அதன் குறைபாட்டைக் காட்டிலும் குறைவான ஆபத்தானது அல்ல. இந்த நிலை இன்சுலின் அல்லாத வகை 2 நீரிழிவு நோயின் வளர்ச்சியால் நிறைந்துள்ளது. மூச்சுக்குழாய் அழற்சி, ஆஸ்துமா, மயோபியா, பக்கவாதம், மாரடைப்பு போன்ற நோய்களின் ஆரம்பம் நிராகரிக்கப்படவில்லை.
இரத்தத்தில் அதிக அளவு இன்சுலின் இருப்பதற்கான காரணங்கள் பின்வருமாறு:
- மன அழுத்த நிலைமைகள், தீவிரமான மற்றும் வழக்கமான உடல் செயல்பாடு (குறிப்பாக பெண்களில்),
- வகை 2 நீரிழிவு இன்சுலின்
- பல்வேறு நிலைகளின் அதிக எடை மற்றும் உடல் பருமன்,
- பிட்யூட்டரி சுரப்பியின் செயல்பாட்டு கோளாறுகள்,
- வளர்ச்சி ஹார்மோன் (அக்ரோமேகலி) அதிகப்படியானது,
- பாலிசிஸ்டிக் கருப்பைகள், கணையத்தில் உள்ள கட்டிகள் (இன்சுலினோமா) அல்லது அட்ரீனல் சுரப்பிகள்,
- குஷிங்ஸ் நோய்க்குறி.
இரத்தத்தில் ஹார்மோனின் அளவு அதிகரிப்பதற்கான குறைவான பொதுவான காரணங்கள் நரம்புத்தசை நோய்கள் (குறிப்பாக, டிஸ்ட்ரோபிக் மயோட்டோனியா) மற்றும் இன்சுலின் மற்றும் நுகரப்படும் கார்போஹைட்ரேட்டுகளின் பலவீனமான கருத்து.
நோயியலின் காரணங்களின் அடிப்படையில், ஒரு சிகிச்சை முறை கட்டப்பட்டுள்ளது.ஹார்மோன் அளவைக் குறைக்க, மிதமான உடற்பயிற்சி செய்வது முக்கியம், மேலும் வெளியில் இருப்பதற்கான வாய்ப்புகள் அதிகம். குறைந்த கலோரி மற்றும் குறைந்த கார்ப் உணவுகள் கூடுதல் பவுண்டுகளிலிருந்து விடுபடவும், கணையத்தை இயல்பாக்கவும் உதவும்.
இன்சுலின் குறைக்கும் மருந்துகள் நிச்சயமாக பரிந்துரைக்கப்படுகின்றன. அவற்றை தினமும் எடுத்துக் கொள்ள வேண்டும். இது கணையத்தின் சுமையை குறைத்து அதன் குறைவைத் தடுக்கும்.
உடல் முழுமையாக வேலை செய்ய, இரத்தத்தில் இன்சுலின் அளவை சாதாரண வரம்புகளுக்குள் பராமரிப்பது அவசியம். ஒரு நாளைக்கு 2 முறைக்கு மேல் சாப்பிட முயற்சி செய்யுங்கள். வாரத்திற்கு ஒரு முறை, சாப்பிட முற்றிலும் மறுக்கவும். கலங்களை மீட்டெடுக்க உண்ணாவிரதம் உதவுகிறது. உங்கள் உணவில் நார் சேர்க்கவும், வேகமான கார்ப்ஸை குறைக்கவும். உடற்பயிற்சி, ஆனால் அதிக வேலை இல்லாமல். இவை அனைத்தும் நோய்களைத் தவிர்க்கவும், உங்கள் ஆயுளை நீடிக்கவும் உதவும்.
இன்சுலின் இரத்த பரிசோதனை என்ன காட்டுகிறது?
வெற்று வயிற்றில் இன்சுலின் இரத்த பரிசோதனை ஒரு முக்கியமான நோயறிதல் பரிசோதனையாக கருதப்படுகிறது. கணைய ஹார்மோன் தொகுப்பின் முழுமையான அல்லது பகுதி பற்றாக்குறை எந்த வயதிலும் நிகழ்கிறது. இன்சுலின் இரத்த பரிசோதனையின் முடிவுகளின்படி, உறுப்பு அதன் செயல்பாட்டை எவ்வளவு சமாளிக்கவில்லை என்பதைக் காணலாம். இளைஞர்கள் மற்றும் குழந்தைகளில், நீரிழிவு நோய் வெளிப்படுவது மிக விரைவாகவும் தீவிரமாகவும் ஏற்படுகிறது, முக்கியமாக கீட்டோஅசிடோசிஸ் மூலம். ஆபத்தான நிலையில் உள்ள கிளைசெமிக் பின்னணி லிட்டருக்கு பதினைந்து மில்லிமோல்களுக்கு மேல் உயர்கிறது. நச்சு பொருட்கள் மற்றும் ஆபத்தான கலவைகள் இரத்தத்தில் குவிகின்றன. அவை உயிரணுக்களில் குளுக்கோஸின் ஊடுருவலில் தலையிடுகின்றன மற்றும் உடலில் இயற்கையான இன்சுலின் செறிவைக் குறைக்கின்றன.
ஒரு முழுமையான இரத்த எண்ணிக்கை வெறும் வயிற்றில் எடுக்கப்படுகிறதா இல்லையா?
இந்த கேள்வி பெரும்பாலும் மருத்துவர்களிடம் கேட்கப்படுகிறது. இன்சுலின் பரிசோதனையைப் போலவே, ஒரு முழுமையான இரத்த எண்ணிக்கை வெறும் வயிற்றில் எடுக்கப்படுகிறது. விதிவிலக்கு அவசரகால நிகழ்வுகளில் மட்டுமே உள்ளது, இதில் அவசரகால நிலைமைகள் அடங்கும், எடுத்துக்காட்டாக, குடல் அழற்சி. உயிர் பொருள் ஒரு விரலிலிருந்து அல்லது நரம்பிலிருந்து எடுக்கப்படுகிறது. சிரை இரத்தத்தை சேகரிக்கும் போது, ஒரு பொதுவான பகுப்பாய்வோடு, இன்சுலின் உள்ளிட்ட பிற குறிகாட்டிகளுக்கும் ஒரு ஆய்வு நடத்தப்படலாம்.
இன்சுலின் உற்பத்தி
இன்சுலின் உற்பத்தி ஒரு சிக்கலான மற்றும் பல-படி செயல்முறை ஆகும். முதலாவதாக, ஒரு செயலற்ற பொருள் உடலில் ஒருங்கிணைக்கப்படுகிறது, இதற்கு முன் முழு நீள இன்சுலின் (ப்ரிப்ரோயின்சுலின்), பின்னர் அது ஒரு செயலில் வடிவம் பெறுகிறது. ப்ரீப்ரோயின்சுலின் கட்டமைப்பு ஒரு குறிப்பிட்ட மனித குரோமோசோமில் பரிந்துரைக்கப்படுகிறது. அதன் தொகுப்புடன், ஒரு சிறப்பு எல்-பெப்டைட் உருவாகிறது, இதன் உதவியுடன் ப்ரெப்ரோயின்சுலின் செல் சவ்வு வழியாகச் சென்று, புரோன்சுலினாக மாறி, ஒரு சிறப்பு செல் கட்டமைப்பில் (கோல்கி காம்ப்ளக்ஸ்) முதிர்ச்சியடைகிறது.
முதிர்ச்சி என்பது இன்சுலின் உற்பத்தி சங்கிலியின் மிக நீண்ட கட்டமாகும். இந்த காலகட்டத்தில், புரோன்சுலின் இன்சுலின் மற்றும் சி-பெப்டைடாக சிதைகிறது. பின்னர் ஹார்மோன் உடலில் அயனி வடிவத்தில் இருக்கும் துத்தநாகத்துடன் இணைகிறது.
பீட்டா செல்களில் இருந்து இன்சுலின் வெளியீடு இரத்தத்தில் குளுக்கோஸின் அளவு உயர்ந்த பிறகு ஏற்படுகிறது. கூடுதலாக, இரத்தத்தில் இன்சுலின் சுரப்பு மற்றும் வெளியீடு பிளாஸ்மாவில் சில ஹார்மோன்கள், கொழுப்பு அமிலங்கள் மற்றும் அமினோ அமிலங்கள், கால்சியம் மற்றும் பொட்டாசியம் அயனிகள் இருப்பதைப் பொறுத்தது. மற்றொரு ஹார்மோனின் வெளியீட்டிற்கு பதிலளிக்கும் விதமாக அதன் உற்பத்தி குறைகிறது - குளுகோகன், இது கணையத்திலும் ஒருங்கிணைக்கப்படுகிறது, ஆனால் அதன் மற்ற உயிரணுக்களில் - ஆல்பா செல்கள்.
ஒரு நபரின் தன்னியக்க நரம்பு மண்டலம் இன்சுலின் சுரப்பையும் பாதிக்கிறது:
- பாராசிம்பேடிக் பகுதி இன்சுலின் ஹார்மோனின் தொகுப்பு அதிகரிப்பை பாதிக்கிறது.
- தொகுப்பை அடக்குவதற்கு, அதன் அனுதாபப் பகுதி பொறுப்பு.
இன்சுலின் நடவடிக்கை

இன்சுலின் செயல் என்னவென்றால், அது கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துகிறது மற்றும் கட்டுப்படுத்துகிறது. குளுக்கோஸிற்கான செல் சவ்வுகளின் ஊடுருவலை அதிகரிப்பதன் மூலம் இது அடையப்படுகிறது, இது செல்லின் உள்ளே விரைவாக செல்ல அனுமதிக்கிறது. உடலில் உள்ள இன்சுலின் இன்சுலின் சார்ந்த திசுக்களில் செயல்படுகிறது - தசைகள் மற்றும் கொழுப்பு. ஒன்றாக, இந்த திசுக்கள் செல் வெகுஜனத்தின் 2/3 ஐ உருவாக்குகின்றன மற்றும் மிக முக்கியமான முக்கிய செயல்பாடுகளுக்கு (சுவாசம், இரத்த ஓட்டம்) காரணமாகின்றன.
இன்சுலின் செயல்பாடு செல் சவ்வில் அமைந்துள்ள ஒரு புரத ஏற்பியின் வேலையை அடிப்படையாகக் கொண்டது. ஹார்மோன் ஏற்பியுடன் பிணைக்கப்பட்டு, அதை அங்கீகரிக்கிறது, என்சைம்களின் முழு சங்கிலியின் வேலையைத் தொடங்குகிறது. உயிர்வேதியியல் மாற்றங்களின் விளைவாக, புரதம் கைனேஸ் சி புரதம் செயல்படுத்தப்படுகிறது, இது உள்விளைவு வளர்சிதை மாற்றத்தை பாதிக்கிறது.
மனித இன்சுலின் பல நொதிகளை பாதிக்கிறது, ஆனால் இரத்த குளுக்கோஸின் அளவைக் குறைப்பதன் முக்கிய செயல்பாடு இதன் மூலம் உணரப்படுகிறது:
- குளுக்கோஸை உறிஞ்சும் உயிரணுக்களின் திறனை அதிகரிக்கிறது.
- குளுக்கோஸ் பயன்பாட்டு என்சைம்களை செயல்படுத்துதல்.
- கல்லீரல் உயிரணுக்களில் கிளைகோஜனாக குளுக்கோஸ் கடைகளை உருவாக்குவதை துரிதப்படுத்துகிறது.
- கல்லீரலில் குளுக்கோஸ் உருவாவதன் தீவிரத்தை குறைத்தல்.
கூடுதலாக, இன்சுலின் செயல் இது:
- உயிரணுக்களால் அமினோ அமிலங்களை உறிஞ்சுவதை அதிகரிக்கிறது.
- செல்லுக்குள் பொட்டாசியம், பாஸ்பரஸ் மற்றும் மெக்னீசியம் அயனிகளின் ஓட்டத்தை மேம்படுத்துகிறது.
- கொழுப்பு அமில உற்பத்தியை அதிகரிக்கிறது.
- கல்லீரல் மற்றும் கொழுப்பு திசுக்களில் குளுக்கோஸை ட்ரைகிளிசரைட்களாக மாற்றுவதை ஊக்குவிக்கிறது.
- டி.என்.ஏ பிரதிபலிப்பை மேம்படுத்துகிறது (இனப்பெருக்கம்).
- கொழுப்பு அமிலங்களின் ஓட்டத்தை இரத்த ஓட்டத்தில் குறைக்கிறது.
- புரதங்களின் முறிவைத் தடுக்கிறது.
சர்க்கரை மற்றும் இன்சுலின்
இரத்த இன்சுலின் குளுக்கோஸ் பயன்பாட்டை நேரடியாக பாதிக்கிறது. ஆரோக்கியமான நபருக்கு இது எவ்வாறு நிகழ்கிறது? பொதுவாக, உணவில் நீண்ட இடைவெளியுடன், கணையம் இன்சுலின் சிறிய பகுதிகளை உற்பத்தி செய்கிறது என்பதால் இரத்தத்தில் குளுக்கோஸின் அளவு மாறாமல் உள்ளது. கார்போஹைட்ரேட் நிறைந்த உணவு வாயில் நுழைந்தவுடன், உமிழ்நீர் அவற்றை எளிய குளுக்கோஸ் மூலக்கூறுகளாக உடைத்து வாய்வழி குழியின் சளி சவ்வு வழியாக உடனடியாக இரத்தத்தில் உறிஞ்சப்படுகிறது.
உள்வரும் குளுக்கோஸை அப்புறப்படுத்துவதற்கு அதிக அளவு இன்சுலின் தேவைப்படுகிறது என்ற தகவலை கணையம் பெறுகிறது, மேலும் இது உணவு இடைவேளையின் போது இரும்பினால் திரட்டப்பட்ட இருப்புகளிலிருந்து எடுக்கப்படுகிறது. இந்த வழக்கில் இன்சுலின் வெளியீடு இன்சுலின் பதிலின் முதல் கட்டம் என்று அழைக்கப்படுகிறது.
வெளியீட்டின் விளைவாக, இரத்த சர்க்கரை இயல்பு நிலைக்கு குறைகிறது, மற்றும் கணையத்தில் உள்ள ஹார்மோன் குறைகிறது. சுரப்பி கூடுதல் இன்சுலின் உற்பத்தி செய்யத் தொடங்குகிறது, இது மெதுவாக இரத்த ஓட்டத்தில் நுழைகிறது - இது இன்சுலின் பதிலின் இரண்டாம் கட்டமாகும். பொதுவாக, உணவு ஜீரணிக்கப்படுவதால் இன்சுலின் தொடர்ந்து உற்பத்தி செய்யப்பட்டு இரத்தத்தில் வெளியிடப்படுகிறது. உடல் குளுக்கோஸின் ஒரு பகுதியை தசைகள் மற்றும் கல்லீரலில் கிளைகோஜன் வடிவில் சேமிக்கிறது. கிளைகோஜனுக்கு வேறு எங்கும் செல்ல முடியாவிட்டால், பயன்படுத்தப்படாத கார்போஹைட்ரேட்டுகள் இரத்தத்தில் இருந்தால், இன்சுலின் அவற்றை கொழுப்புகளாக மாற்ற உதவுகிறது மற்றும் கொழுப்பு திசுக்களில் வைக்கிறது. காலப்போக்கில், இரத்தத்தில் உள்ள குளுக்கோஸின் அளவு குறையத் தொடங்கும் போது, கணைய ஆல்பா செல்கள் அதன் செயல்பாட்டில் இன்சுலினுக்கு நேர்மாறான குளுக்ககன் என்ற ஹார்மோனை உற்பத்தி செய்யத் தொடங்கும்: இது கிளைகோஜன் கடைகளை குளுக்கோஸாக மாற்றுவதற்கான நேரம் என்று தசைகள் மற்றும் கல்லீரலைக் கூறுகிறது, இதன் மூலம் இரத்த சர்க்கரையை பராமரிக்கிறது சாதாரண. உடல் அடுத்த உணவின் போது குறைக்கப்பட்ட கிளைகோஜன் இருப்புக்களை நிரப்புகிறது.
இரத்தத்தில் குளுக்கோஸின் இயல்பான அளவைப் பராமரிப்பது உடலின் ஹார்மோன் ஒழுங்குமுறையின் விளைவாகும், மேலும் இரண்டு குழுக்களில் ஹார்மோன்கள் உள்ளன, அவை குளுக்கோஸின் அளவை வெவ்வேறு வழிகளில் பாதிக்கின்றன:
- இன்சுலின் ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளது - இது கல்லீரல் மற்றும் தசைகளில் கிளைகோஜன் வடிவத்தில் குளுக்கோஸின் படிவு காரணமாக இரத்தத்தில் உள்ள சர்க்கரையின் அளவைக் குறைக்கிறது. குளுக்கோஸ் அளவு ஒரு குறிப்பிட்ட எண்ணிக்கையை விட அதிகமாக இருந்தால், உடல் சர்க்கரை பயன்பாட்டிற்கு இன்சுலின் தயாரிக்கத் தொடங்குகிறது.
- குளுகோகன் என்பது கணைய ஆல்பா செல்களில் உற்பத்தி செய்யப்படும் ஒரு ஹைப்பர் கிளைசெமிக் ஹார்மோன் மற்றும் கல்லீரல் மற்றும் தசை கிளைகோஜன் கடைகளை குளுக்கோஸாக மாற்றுகிறது.
இன்சுலின்: பெண்களில் விதிமுறை
ஒரு பெண்ணின் இரத்தத்தில் உள்ள இன்சுலின் இயல்பான நிலை குளுக்கோஸின் செயலாக்கத்துடன் உடல் சமாளிக்கிறது என்பதைக் குறிக்கிறது. ஒரு நல்ல உண்ணாவிரத குளுக்கோஸ் மதிப்பு 3.3 முதல் 5.5 மிமீல் / எல் வரை, இன்சுலின் 3 முதல் 26 எம்சிஇடி / மில்லி வரை இருக்கும். வயதான மற்றும் கர்ப்பிணிப் பெண்களுக்கான தரநிலைகள் சற்று வேறுபட்டவை:
- வயதானவர்களில் - 6-35 mkU / ml.
- கர்ப்பிணிப் பெண்களில் - 6-28 mkU / ml.
நீரிழிவு நோயைக் கண்டறிவதில் இன்சுலின் வீதத்தை கணக்கில் எடுத்துக்கொள்ள வேண்டும்: இரத்தத்தில் குளுக்கோஸை நிர்ணயிப்பதோடு, இன்சுலின் பகுப்பாய்வு ஒரு நோய் இருக்கிறதா என்பதைப் புரிந்துகொள்ள உங்களை அனுமதிக்கிறது. இந்த வழக்கில், சாதாரண எண்களுடன் ஒப்பிடும்போது காட்டி அதிகரிப்பு மற்றும் குறைவு ஆகிய இரண்டும் முக்கியத்துவம் வாய்ந்தவை. எனவே, அதிகரித்த இன்சுலின் கணையம் செயலற்றதாக இருப்பதாகவும், ஹார்மோனின் கூடுதல் அளவுகளை அளிப்பதாகவும், அது உடலின் உயிரணுக்களால் உறிஞ்சப்படுவதில்லை என்றும் கூறுகிறது. இன்சுலின் அளவைக் குறைப்பது என்பது கணையத்தின் பீட்டா செல்கள் சரியான அளவு ஹார்மோனை உற்பத்தி செய்ய முடியாது என்பதாகும்.
சுவாரஸ்யமாக, கர்ப்பிணிப் பெண்களில், இரத்த குளுக்கோஸ் மற்றும் இன்சுலின் அளவு வெவ்வேறு விதிமுறைகளைக் கொண்டுள்ளன. நஞ்சுக்கொடி இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிக்கும் ஹார்மோன்களை உருவாக்குகிறது, மேலும் இது இன்சுலின் வெளியீட்டைத் தூண்டுகிறது. இதன் விளைவாக, சர்க்கரை அளவு உயர்கிறது, இது குழந்தைக்கு நஞ்சுக்கொடியைக் கடந்து, அவரது கணையத்தை மேம்பட்ட பயன்முறையில் வேலை செய்ய நிர்பந்திக்கிறது மற்றும் நிறைய இன்சுலின் ஒருங்கிணைக்கிறது. குளுக்கோஸ் உறிஞ்சப்பட்டு கொழுப்பு வடிவத்தில் சேமிக்கப்படுகிறது, கருவின் எடை அதிகரிக்கிறது, மேலும் இது எதிர்கால பிறப்புகளின் போக்கிற்கும் விளைவுகளுக்கும் ஆபத்தானது - ஒரு பெரிய குழந்தை வெறுமனே பிறப்பு கால்வாயில் சிக்கிக்கொள்ளலாம். இதைத் தவிர்க்க, கர்ப்ப காலத்தில் இன்சுலின் மற்றும் குளுக்கோஸின் அளவு அதிகரிப்பதை வெளிப்படுத்திய பெண்கள் ஒரு மருத்துவரால் அவதானிக்கப்பட்டு அவரது நியமனத்தை மேற்கொள்ள வேண்டும்.
இன்சுலின்: ஆண்களில் விதிமுறை
இன்சுலின் விதிமுறை ஆண்களுக்கும் பெண்களுக்கும் ஒரே மாதிரியானது, இது 3-26 μU / ml ஆகும். ஹார்மோன் சுரப்பு குறைவதற்கான காரணம் கணைய செல்கள் அழிக்கப்படுவதாகும். பொதுவாக இது இளம் வயதிலேயே, கடுமையான வைரஸ் தொற்று (காய்ச்சல்) பின்னணியில் நிகழ்கிறது - நோய் தீவிரமாகத் தொடங்குகிறது, பெரும்பாலும் நோயாளிகள் மருத்துவமனைக்கு ஹைப்போ- அல்லது ஹைப்பர் கிளைசெமிக் கோமா நிலையில் வருகிறார்கள். இந்த நோய் ஒரு தன்னுடல் தாக்க இயல்புடையது (செல்கள் அவற்றின் சொந்த கொலையாளி உயிரணுக்களின் செயலால் அழிக்கப்படுகின்றன, அவை நோயெதிர்ப்பு மண்டலத்தின் செயலிழப்புகளால் உருவாகின்றன), இது வகை 1 நீரிழிவு நோய் என்று அழைக்கப்படுகிறது. இன்சுலின் வாழ்நாள் நிர்வாகம் மற்றும் ஒரு சிறப்பு உணவு மட்டுமே இங்கு உதவ முடியும்.
ஒரு மனிதனுக்கு இன்சுலின் அளவு அதிகமாக இருக்கும்போது, கணையம், கல்லீரல் நோய் மற்றும் அட்ரீனல் சுரப்பிகளின் கட்டிகள் இருப்பதை ஒருவர் சந்தேகிக்க முடியும். பரிசோதனையின் முடிவுகளின்படி, எதுவும் வெளிப்படுத்தப்படவில்லை, மற்றும் இன்சுலின் அளவின் அதிகரிப்பு அதிக எண்ணிக்கையிலான இரத்த குளுக்கோஸ் அளவோடு இருந்தால், இரண்டாவது வகையின் நீரிழிவு நோய் சந்தேகிக்கப்படலாம். இந்த வழக்கில், செல் ஏற்பிகள் இன்சுலின் மீதான உணர்திறனை இழக்கின்றன. கணையம் அதை பெரிய அளவில் உற்பத்தி செய்கிறது என்ற போதிலும், குளுக்கோஸ் உயிரணு சவ்வு வழியாக உயிரணுக்களுக்குள் நுழைய முடியாது. வலுவான உடலுறவில் டைப் 2 நீரிழிவு நோய் வயதுடன் தோன்றுகிறது, உடல் பருமன், ஆரோக்கியமற்ற வாழ்க்கை முறை மற்றும் கெட்ட பழக்கங்களுக்கு பங்களிக்கிறது.
ஆண்களில் இன்சுலின் உற்பத்தி மற்றும் உறிஞ்சுதலை மீறுவது என்ன தொல்லைகள்? நீரிழிவு நோயாளிகளுக்கு ஒரு குறிப்பிட்ட ஆண் பிரச்சினை ஆண்மைக் குறைவு. குளுக்கோஸ் சரியாகப் பயன்படுத்தப்படாததால், அதன் இரத்த அளவு உயர்த்தப்படுகிறது, மேலும் இது இரத்த நாளங்களை மோசமாக பாதிக்கிறது, அவற்றின் காப்புரிமையை மோசமாக்குகிறது மற்றும் விறைப்புத்தன்மையை சீர்குலைக்கிறது. கூடுதலாக, நரம்பு சேதம் (நீரிழிவு நரம்பியல்) உருவாகிறது, மேலும் நரம்பு முடிவுகளின் உணர்திறன் குறைகிறது.
இந்த நுட்பமான சிக்கலை எதிர்கொள்ளாமல் இருக்க, ஆண் நீரிழிவு நோயாளிகளை ஒரு உட்சுரப்பியல் நிபுணரால் அவதானிக்க வேண்டும், அவருடைய நியமனங்கள் அனைத்தையும் செய்ய வேண்டும், இரத்தத்தில் உள்ள குளுக்கோஸ் மற்றும் இன்சுலின் அளவை தவறாமல் சரிபார்க்க வேண்டும்.
குழந்தைகளில் இன்சுலின் அளவு (சாதாரணமானது)

ஒரு குழந்தையில் இன்சுலின் விதிமுறை 3 முதல் 20 mcU / ml வரை இருக்கும். சில நோய்களில், அதன் அதிகரிப்பு மற்றும் குறைவு இரண்டையும் காணலாம்:
- டைப் 1 நீரிழிவு இன்சுலின் அளவு குறைவதால் வகைப்படுத்தப்படுகிறது.
இந்த வகை நோய் குழந்தைகளில் முக்கியமானது. இது ஒரு விதியாக, சிறு வயதிலேயே தொடங்குகிறது; இது ஒரு புயல் ஆரம்பம் மற்றும் கடுமையான போக்கால் வேறுபடுகிறது. பீட்டா செல்கள் இறந்து இன்சுலின் உற்பத்தியை நிறுத்துகின்றன, எனவே ஹார்மோன் ஊசி மூலம் மட்டுமே நோய்வாய்ப்பட்ட குழந்தையை காப்பாற்ற முடியும்.நோய்க்கான காரணம் பிறவி ஆட்டோ இம்யூன் கோளாறுகளில் உள்ளது, எந்தவொரு குழந்தை பருவ நோய்த்தொற்றும் தூண்டுதல் பொறிமுறையாக மாறும். நோய் கூர்மையான எடை இழப்பு, குமட்டல், வாந்தியுடன் தொடங்குகிறது. சில நேரங்களில் குழந்தைகள் ஏற்கனவே கோமா நிலையில் உள்ள மருத்துவமனைக்குச் செல்கிறார்கள் (உடலில் கூர்மையான குறைவு அல்லது இன்சுலின் மற்றும் இரத்த குளுக்கோஸின் அதிகரிப்பு ஆகியவற்றைச் சமாளிக்க முடியாதபோது). இளம்பருவத்தில், நோயின் ஆரம்பம் மங்கலாக இருக்கலாம், மறைந்த காலம் 6 மாதங்கள் வரை நீடிக்கும், இந்த நேரத்தில் குழந்தை தலைவலி, சோர்வு, இனிமையான ஒன்றை சாப்பிட விரும்பத்தகாத ஆசை என்று புகார் கூறுகிறது. பஸ்டுலர் தடிப்புகள் தோலில் தோன்றக்கூடும். முதல் வகை குழந்தை பருவ நீரிழிவு நோய்க்கான சிகிச்சையானது, நம்முடைய சொந்த ஹார்மோன்களின் பற்றாக்குறையை ஈடுசெய்ய இன்சுலின் ஊசி மருந்துகளை பரிந்துரைப்பதாகும்.
- இரண்டாவது வகை நீரிழிவு நோயில், லாங்கர்ஹான்ஸ், இன்சுலின் தீவுகளின் ஹைப்பர் பிளேசியா, இரத்தத்தில் இன்சுலின் அளவு உயர்கிறது.
இன்சுலினோமா மற்றும் ஹைப்பர் பிளேசியா அரிதானவை, மற்றும் டைப் 2 நீரிழிவு நோய் மிகவும் பொதுவானது. அதிகரித்த இன்சுலின் மூலம், இரத்த சர்க்கரை பயன்படுத்தப்படுவதில்லை, மேலும் உயிரணு ஏற்பிகளின் உணர்திறன் மீறல் காரணமாக இது அதிகமாக உள்ளது. சிறப்பு மருந்துகள், உணவு மற்றும் உடல் செயல்பாடு காரணமாக உணர்திறனை மீட்டெடுப்பதே நோயின் சிகிச்சையாகும்.
பெரியவர்களில் அதிக இன்சுலின் அளவு
ஆரோக்கியமான உடலில், எல்லாம் சமநிலையில் இருக்க வேண்டும். இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கும் பொருந்தும், இதன் ஒரு பகுதி இன்சுலின் உற்பத்தி மற்றும் பயன்பாடு ஆகும். சில நேரங்களில் மக்கள் உயர்த்தப்பட்ட இன்சுலின் கூட நல்லது என்று தவறாக நம்புகிறார்கள்: உடல் அதிக எண்ணிக்கையிலான இரத்த குளுக்கோஸால் பாதிக்கப்படாது. உண்மையில், இது அவ்வாறு இல்லை. இரத்தத்தில் இன்சுலின் அளவை மீறுவது அதன் குறைந்த மதிப்பைப் போலவே தீங்கு விளைவிக்கும்.
இத்தகைய மீறல் ஏன் நிகழ்கிறது? காரணம் கணையத்தின் கட்டமைப்பு மற்றும் கட்டமைப்பில் (கட்டிகள், ஹைப்பர் பிளேசியா), மற்ற உறுப்புகளின் நோய்களாகவும் இருக்கலாம், இதன் காரணமாக கார்போஹைட்ரேட் வளர்சிதை மாற்றம் பலவீனமடைகிறது (சிறுநீரகங்கள், கல்லீரல், அட்ரீனல் சுரப்பிகள் போன்றவை). இருப்பினும், பெரும்பாலும், கணையம் வழக்கம் போல் செயல்படும் போது, இரண்டாவது வகை நீரிழிவு நோயால் இன்சுலின் அதிகமாகிறது, மற்றும் லாங்கர்ஹான்ஸ் தீவுகளின் செல்கள் தொடர்ந்து ஹார்மோனை ஒருங்கிணைக்கின்றன. இன்சுலின் அதிகரிப்பதற்கான காரணம் இன்சுலின் எதிர்ப்பாக மாறுகிறது - அதற்கான உயிரணுக்களின் உணர்திறன் குறைவு. இதன் விளைவாக, இரத்தத்திலிருந்து வரும் சர்க்கரை உயிரணு சவ்வு வழியாக ஊடுருவ முடியாது, மேலும் உடல், குளுக்கோஸை உயிரணுக்களுக்கு வழங்க முயற்சிக்கிறது, மேலும் மேலும் இன்சுலினை வெளியிடுகிறது, அதனால்தான் அதன் செறிவு எப்போதும் அதிகமாக இருக்கும். அதே நேரத்தில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மீறுவது சிக்கல்களின் ஒரு பகுதி மட்டுமே: கிட்டத்தட்ட அனைத்து வகை 2 நீரிழிவு நோயாளிகளுக்கும் ஒரு வளர்சிதை மாற்ற நோய்க்குறி உள்ளது, அதிக சர்க்கரைக்கு கூடுதலாக, ஒரு நபருக்கு உயர் இரத்த கொழுப்பு, உயர் இரத்த அழுத்தம் மற்றும் இதய நோய் இருக்கும் போது. வகை 2 நீரிழிவு நோயின் அபாயத்தைப் பற்றி இவ்வாறு கூறலாம்:
- வயிற்று உடல் பருமன், இதில் இடுப்பில் கொழுப்பு தேங்குகிறது.
- உயர் இரத்த அழுத்தம்.
- விதிமுறைகளுடன் ஒப்பிடுகையில் "கெட்ட" கொழுப்பின் அளவு அதிகரிப்பு.
இன்சுலின் எதிர்ப்பின் வளர்ச்சிக்கு மரபியல் தான் காரணம் என்று ஆராய்ச்சியாளர்கள் கருதுகின்றனர்: பசி நிலைகளில் உயிர்வாழ்வதற்கான எதிர்ப்பானது உடலின் ஒரு வழியாக இருக்க வேண்டும், ஏனெனில் இன்சுலின் ஏற்பிகளின் உணர்திறனை மீறுவது நன்கு ஊட்டப்பட்ட காலங்களில் கொழுப்பை சேமிக்க உங்களை அனுமதிக்கிறது. இருப்பினும், தற்போதைய நிலைமைகளின் பரிணாம நன்மை ஒரு பிரச்சினையாக மாறியது: உடல் தேவைப்படாதபோதும் கூட கொழுப்பைச் சேமிக்கிறது - நவீன வளர்ந்த சமூகம் நீண்ட காலமாக பசியைப் பற்றி மறந்துவிட்டது, ஆனால் மக்கள் தொடர்ந்து ஒரு இருப்புடன் சாப்பிடுகிறார்கள், பின்னர் அது அவர்களின் பக்கங்களில் “டெபாசிட்” செய்யப்படுகிறது.
வெற்று வயிற்றில் வழங்கப்படும் இரத்த பரிசோதனையைப் பயன்படுத்தி இன்சுலின் (ஹைபரின்சுலினிசம்) அதிகரித்த அளவைக் கண்டறியவும் - பொதுவாக இரத்த பிளாஸ்மாவில் உள்ள ஹார்மோனின் மதிப்பு 3 முதல் 28 எம்சிஇடி / மில்லி வரை இருக்கும். வெற்று வயிற்றில் இரத்தம் கண்டிப்பாக எடுக்கப்படுகிறது, ஏனெனில் இன்சுலின் அளவு வியத்தகு முறையில் மாறுகிறது.
பகுப்பாய்வு அதிக அளவு இன்சுலின் காட்டினால் என்ன செய்வது? முதலாவதாக, நீங்கள் காரணத்தை புரிந்து கொள்ள வேண்டும் - மேலதிக சிகிச்சையின் தந்திரோபாயங்கள் இதைப் பொறுத்தது: எடுத்துக்காட்டாக, மீறல் இன்சுலினோமாவின் முன்னிலையுடன் தொடர்புடையதாக இருந்தால், நோயாளிக்கு கட்டியை அறுவை சிகிச்சை மூலம் அகற்ற முன்வருகிறது. அட்ரீனல் சுரப்பிகளின் நோய்கள் மற்றும் அவற்றின் புறணி, கல்லீரல், பிட்யூட்டரி கட்டிகள் காரணமாக ஹார்மோனின் அளவு உயரும்போது, நீங்கள் இந்த நோய்களைச் சமாளிக்க வேண்டும் - அவற்றின் நிவாரணம் இன்சுலின் அளவு குறைய வழிவகுக்கும். சரி, நோய்க்கான காரணம் கார்போஹைட்ரேட் வளர்சிதை மாற்றம் மற்றும் நீரிழிவு நோயை மீறுவதாக இருந்தால், இன்சுலின் செல்கள் உணர்திறனை மேம்படுத்துவதை நோக்கமாகக் கொண்ட ஒரு சிறப்பு குறைந்த கார்ப் உணவு மற்றும் மருந்துகள் உதவும்.
கர்ப்ப காலத்தில் இன்சுலின் அதிகரித்தது

கர்ப்ப காலத்தில் உயர்ந்த இன்சுலின் அளவு பெரும்பாலும் காணப்படுகிறது - இந்த விஷயத்தில் அவர்கள் கர்ப்பகால நீரிழிவு நோயின் வளர்ச்சியைப் பற்றி பேசுகிறார்கள். அம்மா மற்றும் குழந்தைக்கு இத்தகைய நீரிழிவு நோய் ஆபத்து என்ன? குழந்தை மிகப் பெரியதாக இருக்கக்கூடும், அதிகப்படியான வளர்ச்சியடைந்த தோள்களுடன், எதிர்கால பிறப்புகளுக்கு இது ஆபத்தானது - குழந்தை பிறப்பு கால்வாயில் சிக்கிக்கொள்ளலாம். அதிக அளவு இன்சுலின் கரு ஹைபோக்ஸியாவை ஏற்படுத்தும். அம்மாக்கள் பின்னர் கர்ப்பத்துடன் தொடர்புடைய பொதுவான நீரிழிவு நோயை உருவாக்கக்கூடும்.
கர்ப்பகால நீரிழிவு நோய் வருவதற்கான ஆபத்து அதிகரிக்கிறது:
- கடந்தகால நீரிழிவு நோய்
- அதிக எடை
- பாலிசிஸ்டிக் கருப்பை
- குடும்பத்தில் நீரிழிவு நோய் இருப்பது
கர்ப்ப காலத்தில் இன்சுலின் அளவு மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மீறுவது ஏன்?
சாதாரண நிலைமைகளின் கீழ், இரத்தத்தில் உள்ள குளுக்கோஸின் அளவு இன்சுலின் மூலம் கட்டுப்படுத்தப்படுகிறது, இது கணையத்தில் உருவாகிறது. அதன் செல்வாக்கின் கீழ், குளுக்கோஸ் உயிரணுக்களால் உறிஞ்சப்படுகிறது, மேலும் இரத்தத்தில் அதன் அளவு குறைகிறது. கர்ப்ப காலத்தில், நஞ்சுக்கொடி சர்க்கரை அளவை அதிகரிக்க ஹார்மோன்களை உருவாக்குகிறது. நஞ்சுக்கொடி வழியாக குளுக்கோஸ் குழந்தையின் இரத்த ஓட்டத்தில் நுழைகிறது, மேலும் அவரது கணையம், நிலைமையை சரிசெய்ய முயற்சிக்கும்போது, மேலும் மேலும் இன்சுலின் கொடுக்கிறது. இதையொட்டி, அதிகப்படியான சுரக்கும் ஹார்மோன் குளுக்கோஸை விரைவாக உறிஞ்சுவதற்கும் கொழுப்பு வைப்புகளாக மாற்றுவதற்கும் பங்களிக்கிறது. இதன் விளைவாக, எதிர்கால குழந்தையின் எடை வேகமாக வளர்ந்து வருகிறது - கருவின் மேக்ரோசோமியா உள்ளது.
கர்ப்பகால நீரிழிவு ஒரு பெண்ணில் எவ்வாறு வெளிப்படுகிறது?
ஒரு விதியாக, அவர் எதிர்பார்ப்புள்ள தாயை எந்த வகையிலும் தொந்தரவு செய்ய மாட்டார், மேலும் வழக்கமான சோதனைகளில் தேர்ச்சி பெறும்போது தற்செயலாக கண்டறியப்படுகிறார், குறிப்பாக குளுக்கோஸ் சகிப்புத்தன்மை சோதனை, இது கர்ப்பத்தின் 26-28 வாரங்களில் செய்யப்படுகிறது. சில நேரங்களில் இந்த நோய் தன்னைத் தெளிவாக வெளிப்படுத்துகிறது: கடுமையான பசி, நிலையான தாகம் மற்றும் அதிகப்படியான சிறுநீர் கழித்தல்.
கருவின் அல்ட்ராசவுண்ட் மூலம் கர்ப்பகால நீரிழிவு நோயை சந்தேகிக்க முடியும் - அளவு மற்றும் எடையில் ஒரு முன்னேற்றம் நோயின் வளர்ச்சியைக் குறிக்கலாம்.
கர்ப்ப காலத்தில் இரத்த பிளாஸ்மாவில் இன்சுலின் அளவின் சாதாரண மதிப்பு 6-28 mkU / ml, குளுக்கோஸ் - 5.1 mmol / l வரை. சில நேரங்களில், இந்த சோதனைகளுக்கு மேலதிகமாக, “கிளைகேட்டட் ஹீமோகுளோபின்” ஆய்வு பரிந்துரைக்கப்படுகிறது - ஒரு பெண் எவ்வளவு காலம் நீரிழிவு நோயை உருவாக்கியுள்ளார் என்பதை இது காட்டுகிறது. கிளைகேட்டட் ஹீமோகுளோபின் என்பது குளுக்கோஸில் ஒட்டப்பட்ட ஹீமோகுளோபின் ஆகும். இரத்த சர்க்கரை அளவை நீண்ட நேரம் (3 மாதங்கள் வரை) உயர்த்தும்போது இது உருவாகிறது.
கர்ப்பகால நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது எப்படி?
முதலாவதாக, ஒரு பெண்ணுக்கு குறைந்த கார்ப் உணவு மற்றும் சிறிய மீட்டர், வெறும் வயிற்றில் மற்றும் சாப்பிட்ட பிறகு இரத்த குளுக்கோஸின் சுய கண்காணிப்பு பரிந்துரைக்கப்படுகிறது. "வேகமான கார்போஹைட்ரேட்டுகள்", சீரான உணவு மற்றும் போதுமான உடல் செயல்பாடு (நடைபயிற்சி, நீச்சல்) தவிர்த்து பெரும்பாலான மீறல்களை நியாயமான உணவு மூலம் சரிசெய்ய முடியும். உடற்கல்வி மிகவும் முக்கியமானது - ஏனென்றால் உடற்பயிற்சிகள் உடலுக்கு ஆக்ஸிஜனை வழங்குகின்றன, வளர்சிதை மாற்றத்தை மேம்படுத்துகின்றன, அதிகப்படியான குளுக்கோஸைப் பயன்படுத்துகின்றன மற்றும் இரத்தத்தில் இன்சுலின் அளவை இயல்பாக்க உதவுகின்றன. ஆனால் இந்த முறைகள் உதவவில்லை என்றால், கர்ப்ப காலத்தில் அனுமதிக்கப்படும் இன்சுலின் ஊசி போட எதிர்பார்க்கும் தாய் காத்திருக்கிறார். ஒரு விதியாக, உணவுக்கு முன் “குறுகிய” இன்சுலின்கள் பரிந்துரைக்கப்படுகின்றன, மேலும் படுக்கைக்கு முன் மற்றும் காலையில் “நீண்ட” மருந்துகள் பரிந்துரைக்கப்படுகின்றன. கர்ப்பத்தின் இறுதி வரை மருந்துகள் பயன்படுத்தப்படுகின்றன, மேலும் பிறப்புக்குப் பிறகு கர்ப்பகால நீரிழிவு தானாகவே போய்விடும், மேலும் சிகிச்சை தேவையில்லை.
குழந்தைகளில் அதிக இன்சுலின் அளவு

அதிக இன்சுலின் அளவு குழந்தை பருவத்தில் ஏற்படும் ஒரு பிரச்சினை. அதிகமான குழந்தைகள் உடல் பருமனால் அவதிப்படுகிறார்கள், அதற்கான காரணம் ஊட்டச்சத்து குறைவு, மற்றும் பெற்றோர்கள் சில நேரங்களில் இது உடலுக்கு எவ்வளவு ஆபத்தானது என்று நினைப்பதில்லை. நிச்சயமாக, இன்சுலின் அளவின் அதிகரிப்பு மற்ற சூழ்நிலைகளுடன் தொடர்புடைய சந்தர்ப்பங்கள் உள்ளன: குழந்தைகளில், பெரியவர்களைப் போலவே, பிட்யூட்டரி சுரப்பி, அட்ரீனல் சுரப்பிகள் மற்றும் அவற்றின் புறணி, இன்சுலினோமாக்களின் கட்டிகள் மற்றும் நோய்கள் இருக்கலாம். ஆனால் பெரும்பாலும், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மீறுவது ஒரு பரம்பரை இயல்புடையது, இதில் முறையற்ற ஊட்டச்சத்து, உடற்பயிற்சியின்மை மற்றும் மன அழுத்தம் ஆகியவை மிகைப்படுத்தப்படுகின்றன.
இதன் விளைவாக, குழந்தை வகை 2 நீரிழிவு நோயை உருவாக்குகிறது, இதில், கணையம் மற்றும் இன்சுலின் சுரப்பு ஆகியவற்றின் சுறுசுறுப்பான வேலை இருந்தபோதிலும், செல்கள் அதற்கான உணர்திறனை இழக்கின்றன. துரதிர்ஷ்டவசமாக, டைப் 2 நீரிழிவு நோய் இப்போது “இளையது” என்று மருத்துவர்கள் கூறுகிறார்கள் - அதிக குழந்தைகள் அதிக எடை, வளர்சிதை மாற்ற நோய்க்குறி மற்றும் பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தால் பாதிக்கப்பட்டுள்ளனர்.
ஒரு குழந்தையின் இரத்த பரிசோதனைகள் அதிக அளவு இன்சுலின் காட்டினால் நான் என்ன செய்ய வேண்டும்? முதலாவதாக, ஹார்மோனின் உற்பத்தி அதிகரிக்கும் நோய்களை விலக்குவது அவசியம் (இன்சுலின், லாங்கர்ஹான்ஸ் தீவுகளின் ஹைப்பர் பிளேசியா, கல்லீரலுக்கு சேதம், பிட்யூட்டரி மற்றும் அட்ரீனல் சுரப்பிகள்). பரிசோதனையின் பின்னர் இந்த நோய்கள் கண்டறியப்படாவிட்டால், மற்றும் வகை 2 நீரிழிவு நோயின் அறிகுறிகள் இருந்தால், சிகிச்சையானது இன்சுலினுக்கு செல் ஏற்பிகளின் உணர்திறனை மீட்டெடுப்பதிலும், கணையத்தின் மீது சுமையை குறைப்பதிலும் உள்ளது, இதனால் அது ஹார்மோனின் அதிகப்படியான தொகுப்பிலிருந்து குறைந்து விடாது. சிறப்பு மருந்துகள், குறைந்த கார்ப் உணவு மற்றும் உடற்கல்வி ஆகியவற்றின் உதவியுடன் இதை அடைய முடியும். ஒரு குழந்தையில் கார்போஹைட்ரேட் வளர்சிதை மாற்றம் மற்றும் உடல் பருமன் ஆகியவற்றை மீறுவது முழு குடும்பத்தின் மெனு மற்றும் வாழ்க்கை முறையை மதிப்பாய்வு செய்வதற்கான ஒரு சந்தர்ப்பமாகும்: ஆம் - விளையாட்டு மற்றும் சரியான ஊட்டச்சத்து, இல்லை - துரித உணவு மற்றும் படுக்கையில் ஒரு வார இறுதி.
உயர்ந்த இன்சுலின் அளவிற்கான காரணங்கள்
மனிதர்களில் அதிக அளவு இன்சுலின் பல்வேறு காரணங்களுக்காக இருக்கலாம். மருத்துவத்தில், அதிகப்படியான ஹார்மோன் சுரப்பு "ஹைப்பர் இன்சுலினிசம்" என்று அழைக்கப்படுகிறது. இது எதனால் ஏற்பட்டது என்பதைப் பொறுத்து, நோயின் முதன்மை மற்றும் இரண்டாம் நிலை வடிவம் வேறுபடுகின்றன:
முதன்மையானது குளுகோகன் சுரப்பு இல்லாமை மற்றும் லாங்கர்ஹான்ஸின் கணைய தீவுகளின் பீட்டா செல்கள் மூலம் இன்சுலின் உற்பத்தியின் அதிகப்படியான தொடர்புடையது. இது நிகழும் போது:
- கணையம் இன்சுலின் உற்பத்தியை அதிகரிக்கும் கட்டியால் பாதிக்கப்படுகிறது. ஒரு விதியாக, இத்தகைய கட்டிகள் தீங்கற்றவை மற்றும் அவை இன்சுலினோமாக்கள் என்று அழைக்கப்படுகின்றன.
- சுரப்பியில் லாங்கர்ஹான்ஸ் தீவுகள் வளர்கின்றன, இதனால் மனித இன்சுலின் சுரப்பு அதிகரிக்கும்.
- ஆல்பா கலங்களில், குளுகோகன் சுரப்பு குறைகிறது.
கோளாறின் இரண்டாம் வடிவம் கணையப் பிரச்சினைகளுடன் தொடர்புடையது அல்ல, மேலும் நரம்பு மண்டலத்தின் செயல்பாட்டில் உள்ள விலகல்கள் மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை பாதிக்கும் பிற ஹார்மோன்களின் சுரப்பு பலவீனத்தால் விளக்கப்படுகிறது. கூடுதலாக, இரண்டாம் நிலை (கூடுதல்-கணைய) ஹைப்பர் இன்சுலினிசத்தின் ஒரு காரணம் இன்சுலின் ஏற்பிகளின் உணர்திறன் மாற்றமாக இருக்கலாம். உடலில் என்ன கோளாறுகள் ஹைப்பர் இன்சுலினிசத்தின் வளர்ச்சிக்கு பங்களிக்கக்கூடும்?
- பிட்யூட்டரி நோய்
- அட்ரீனல் சுரப்பியின் நோய்கள் (தீங்கற்ற மற்றும் வீரியம் மிக்க கட்டிகள் உட்பட), அட்ரீனல் கோர்டெக்ஸின் நோய்கள்.
- கல்லீரலுக்கு சேதம்.
- பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றம். இந்த வழக்கில், அதிகரித்த இன்சுலின் மூலம், இரத்த சர்க்கரை இன்னும் அதிகமாக உள்ளது.
- இரைப்பைக் குழாயின் செயல்பாடுகள் (குறிப்பாக, வயிற்றைப் பிரித்தல்) கார்போஹைட்ரேட்டுகள் சிறு குடலுக்குள் மிக விரைவாக வெளியேற்றப்பட்டு, அங்கு தீவிரமாக உறிஞ்சப்பட்டு, இரத்தத்தில் சர்க்கரையின் அளவு கூர்மையான அதிகரிப்பு மற்றும் இன்சுலின் வெளியீட்டை ஏற்படுத்தும்.
இன்று ஹைபரின்சுலினிசத்திற்கு மிகவும் பொதுவான காரணம் செல்லுலார் ஏற்பிகளின் இன்சுலின் உணர்திறன் பலவீனமடைகிறது. செல்கள் இந்த ஹார்மோனை உணர்ந்து கொள்வதை நிறுத்துகின்றன, மேலும் உடல் இதை "புரிந்து கொள்ளவில்லை" மற்றும் இன்சுலின் உற்பத்தியை அதிகரிக்கிறது, இருப்பினும், இரத்தத்தில் குளுக்கோஸைக் குறைக்காது - வகை 2 நீரிழிவு நோய் உருவாகிறது.ஒரு விதியாக, இது நடுத்தர வயது மற்றும் வயதானவர்களுக்கு பொதுவானது, மேலும் நீரிழிவு நோய்களில் 90% க்கும் அதிகமானோர் உள்ளனர். டைப் 1 நீரிழிவு நோயைப் பற்றி ஒரு நபர் நோயின் வளர்ச்சிக்கு காரணமான குறைபாடுள்ள மரபணுவுடன் பிறக்க அதிர்ஷ்டசாலி இல்லை என்று கூறலாம், பின்னர் டைப் 2 நீரிழிவு என்பது அந்த நபரின் முற்றிலும் “தகுதி” ஆகும்: இது கொழுப்பு மற்றும் இனிப்பை துஷ்பிரயோகம் செய்பவர்களில் உருவாகிறது, உட்கார்ந்த வாழ்க்கையை நடத்துகிறது மற்றும் கெட்ட பழக்கங்களைக் கொண்டுள்ளது.
வயது வந்தோர் இன்சுலின் குறைக்கப்பட்டது
இன்சுலின் குறைக்கப்பட்ட நிலை, ஒரு விதியாக, நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கிறது - ஹார்மோன் இல்லாததால், குளுக்கோஸ் பயன்படுத்தப்படாது, ஆனால் இரத்தத்தில் உள்ளது. நீரிழிவு நோயின் இன்சுலின் அளவு குறைவது விரும்பத்தகாத அறிகுறிகளுக்கு வழிவகுக்கிறது:
- சிறுநீர் கழித்தல், சிறுநீரின் அளவு அதிகரிப்பு (குறிப்பாக இரவு நேரத்திற்கு பொதுவானது). இரத்தத்தில் இருந்து அதிகப்படியான குளுக்கோஸ் சிறுநீரில் வெளியேற்றப்படுவதும், குளுக்கோஸ் அதனுடன் தண்ணீரை “எடுத்துக்கொள்வதும்”, சிறுநீர் கழிக்கும் அளவை அதிகரிப்பதும் இதற்குக் காரணம்.
- நிலையான தாகத்தின் உணர்வு (இந்த வழியில் உடல் சிறுநீரில் திரவ இழப்பை ஈடுசெய்ய முயற்சிக்கிறது).
- ஹைப்பர் கிளைசீமியா - குளுக்கோஸின் அளவு அதிகரிப்பு: இரத்தத்தில் குறைந்த அளவு இன்சுலின் அல்லது அதன் உற்பத்தியின் முழுமையான இல்லாமை குளுக்கோஸ் உயிரணுக்களுக்குள் நுழையாது என்பதற்கு வழிவகுக்கிறது, மேலும் அவை அதன் குறைபாட்டை அனுபவிக்கின்றன. இன்சுலின் அனலாக் மருந்துகளின் தொடர்ச்சியான ஊசி மூலம் இன்சுலின் பற்றாக்குறையை நீங்கள் ஈடுசெய்ய முடியும்.
குறைக்கப்பட்ட இன்சுலின் காரணங்கள்
பல சூழ்நிலைகள் காரணமாக இரத்த இன்சுலின் அளவு குறையக்கூடும். இது ஏன் நிகழ்கிறது என்பதைக் கண்டுபிடிக்க, நீங்கள் ஒரு உட்சுரப்பியல் நிபுணரைத் தொடர்பு கொள்ள வேண்டும். இரும்பு இன்சுலின் உற்பத்தியைக் குறைப்பதற்கான முக்கிய காரணங்கள்:
- ஆரோக்கியமற்ற உணவு: உணவில் அதிக கலோரி கொண்ட உணவுகள் மற்றும் விலங்குகளின் கொழுப்புகள், “வேகமான” கார்போஹைட்ரேட்டுகள் (சர்க்கரை, மாவு) உள்ளன. இவை அனைத்தும் கணையத்தால் உற்பத்தி செய்யப்படும் இன்சுலின் பெறப்பட்ட கார்போஹைட்ரேட்டுகளைப் பயன்படுத்துவதற்கு நீண்டகாலமாக போதுமானதாக இல்லை என்பதற்கு வழிவகுக்கிறது, மேலும் பீட்டா செல்களைக் குறைப்பதன் மூலம் உடல் அதன் உற்பத்தியை அதிகரிக்க முயற்சிக்கிறது.
- உணவை கடைபிடிக்காதது (அதிகப்படியான உணவு).
- நோய்த்தொற்றுகள் மற்றும் நாட்பட்ட நோய்களால் நோய் எதிர்ப்பு சக்தி குறைகிறது.
- தூக்கமின்மை, பதட்டம், மன அழுத்தம் ஆகியவை உடலில் உற்பத்தி செய்யப்படும் இன்சுலின் அளவைக் குறைக்க உதவுகின்றன.
- சுறுசுறுப்பான உடல் செயல்பாடுகளின் பற்றாக்குறை - அவை காரணமாக, இரத்தத்தில் சர்க்கரையின் அளவு அதிகரிக்கிறது மற்றும் ஒரே நேரத்தில் இன்சுலின் அளவு குறைகிறது.
வகை 1 நீரிழிவு நோய்

டைப் 1 நீரிழிவு இளைஞர்களுக்கு ஏற்படுகிறது. இது குணப்படுத்த முடியாத நோயாகும், இதில் இன்சுலின் வழக்கமான உட்செலுத்துதல் மட்டுமே அதன் இயற்கையான உற்பத்தியைப் பிரதிபலிக்கிறது.
நீரிழிவு நோய்க்கான காரணம் தன்னுடல் தாக்கக் கோளாறுக்கான பரம்பரை முன்கணிப்பு என்று விஞ்ஞானிகள் கருதுகின்றனர், மேலும் தூண்டுதல் ஒரு காயம் அல்லது சளி இருக்கலாம், இதன் காரணமாக கொலையாளி உயிரணுக்களால் கணைய பீட்டா செல்களை அழிக்கும் செயல்முறை தொடங்குகிறது. எனவே, டைப் 1 நீரிழிவு நோயில் உள்ள இன்சுலின் ஒன்றுசேர்க்கப்படுவதை நிறுத்துகிறது, அல்லது குளுக்கோஸ் பயன்பாட்டிற்கு போதுமானதாக இல்லை.
நோய் எவ்வாறு தொடங்குகிறது? நோயாளி விரைவாக பலவீனமடைந்து சோர்வடைகிறான், எரிச்சலடைகிறான், அடிக்கடி சிறுநீர் கழிக்கிறான், மிகவும் தாகமடைகிறான், உடல் எடையை குறைக்கிறான் என்று புகார் கூறுகிறான். சில நேரங்களில் குமட்டல் மற்றும் வாந்தியெடுத்தல் அறிகுறிகளில் சேர்க்கப்படுகின்றன.
இன்சுலின் சிகிச்சை இல்லாத நிலையில், ஒரு நபர் ஹைப்பர் மற்றும் ஹைப்போகிளைசீமியாவால் இறக்கலாம். கூடுதலாக, அதிகப்படியான இரத்த சர்க்கரை உடலில் ஒரு நச்சு விளைவைக் கொண்டிருக்கிறது: இரத்த நாளங்கள் (குறிப்பாக சிறுநீரகங்கள் மற்றும் கண்கள்) சேதமடைகின்றன, கால்களில் இரத்த ஓட்டம் தொந்தரவு செய்யப்படுகிறது மற்றும் குடலிறக்கம் ஏற்படலாம், நரம்புகள் பாதிக்கப்படுகின்றன, பூஞ்சை நோய்கள் தோலில் தோன்றும்.
ஹார்மோனின் உடலின் இயற்கையான தொகுப்பை மாற்றும் இன்சுலின் அளவை எடுத்துக்கொள்வதே சிகிச்சையின் ஒரே முறை. ஒரு சுவாரஸ்யமான உண்மை என்னவென்றால், ஆரம்ப சிகிச்சையுடன், "தேனிலவு" என்று அழைக்கப்படுவது, இன்சுலின் அளவு இயல்பாக்கப்படும்போது, நோயாளி ஊசி இல்லாமல் செய்யக்கூடிய அளவிற்கு அமைகிறது.துரதிர்ஷ்டவசமாக, இந்த காலம் நீண்ட காலம் நீடிக்காது (பெரும்பாலும் மக்கள் உணவுப்பழக்கத்தை நிறுத்திவிட்டு, பரிந்துரைக்கப்பட்ட ஊசி போடுவதில்லை). நீங்கள் சிகிச்சையை புத்திசாலித்தனமாக அணுகினால், முடிந்தவரை உங்கள் சொந்த பீட்டா செல்களைச் சேமிக்க முயற்சி செய்யலாம், இது இன்சுலினை தொடர்ந்து ஒருங்கிணைக்கும், மேலும் குறைந்த எண்ணிக்கையிலான ஊசி மருந்துகளையும் செய்யலாம்.
வகை 2 நீரிழிவு நோய்
டைப் 2 நீரிழிவு என்றால் என்ன? இந்த நீரிழிவு நோயில், இன்சுலின் உடலால் உற்பத்தி செய்யப்படுவதை நிறுத்தாது, ஆனால் அதற்கான ஏற்பிகளின் உணர்திறன் மாறுகிறது - இன்சுலின் எதிர்ப்பு ஏற்படுகிறது. ஒரு விதியாக, அதிக எடை கொண்ட 35-40 வயது மற்றும் அதற்கு மேற்பட்டவர்களில் இந்த நோய் மெதுவாக உருவாகிறது. நீரிழிவு நோய்க்கான காரணம்:
- வளர்சிதை மாற்ற நோய்க்குறி மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கோளாறுகளின் வளர்ச்சிக்கு பரம்பரை முன்கணிப்பு.
- நிறைய “வேகமான” கார்போஹைட்ரேட்டுகளுடன் ஆரோக்கியமற்ற உணவு.
- உடல் செயல்பாடு இல்லாதது.
ஆரம்ப கட்டத்தில், நீரிழிவு இன்சுலின் கணையத்தால் சாதாரண அளவில் உற்பத்தி செய்யப்படுகிறது, ஆனால் திசுக்கள் அதற்கு பதிலளிக்கவில்லை. உடல் ஹார்மோனின் சுரப்பை அதிகரிக்கிறது, காலப்போக்கில், கணையத்தின் பீட்டா செல்கள் குறைந்துவிடுகின்றன, மேலும் முதல் வகை நீரிழிவு நோயைப் போலவே நபருக்கும் இன்சுலின் ஊசி தேவைப்படுகிறது.
இந்த நோய் பொதுவாக உச்சரிக்கப்படும் அறிகுறிகளைக் கொண்டிருக்கவில்லை. நோயாளிகள் அரிப்பு, பூஞ்சை தொற்று இருப்பதைப் பற்றி மட்டுமே புகார் செய்கிறார்கள், மேலும் விழித்திரை-, நரம்பியல் மற்றும் சிறுநீரக பிரச்சினைகள் ஆகியவற்றால் நீரிழிவு சிக்கலாக இருக்கும்போது அவர்கள் ஒரு மருத்துவரைப் பார்க்கிறார்கள்.
நோயின் ஆரம்பத்தில், நோயாளி உணவு மற்றும் உடல் செயல்பாடுகளால் உதவ முடியும். ஒரு விதியாக, எடை இழப்பு ஏற்பிகள் மீண்டும் இன்சுலின் உணர்திறனைப் பெறுகின்றன. இரண்டாவது வகை நீரிழிவு நோய் இன்சுலின் அல்லாதது என்று அழைக்கப்பட்ட போதிலும், பின்னர் நோயாளிக்கு மனித இன்சுலின் அறிமுகம் தேவைப்படலாம் - பீட்டா செல்கள் அதிகப்படியான ஹார்மோன் தொகுப்பிலிருந்து குறைந்துவிடும் போது இது நிகழ்கிறது.
இன்சுலின் தயாரிப்புகளின் வகைகள்
நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையே முக்கிய சிகிச்சையாகும். தயாரிப்பு எவ்வாறு ஒருங்கிணைக்கப்படுகிறது என்பதைப் பொறுத்து, உள்ளன:
- கால்நடை இன்சுலின் - இது வலுவான ஒவ்வாமை எதிர்வினைகளை அளிக்கும், ஏனெனில் புரத கலவை மனிதனிடமிருந்து கணிசமாக வேறுபடுகிறது.
- பன்றி கணையத்திலிருந்து பெறப்பட்ட மருந்துகள். அவை ஒரு அமினோ அமிலத்தில் மனித இன்சுலினிலிருந்து வேறுபடுகின்றன என்றாலும் அவை ஒவ்வாமை கொண்டவையாக இருக்கலாம்.
- மனித ஹார்மோன் இன்சுலின் அனலாக்ஸ் - அவை போர்சின் இன்சுலினில் உள்ள அமினோ அமிலத்தை மாற்றுவதன் மூலம் பெறப்படுகின்றன.
- மரபணு மாற்றப்பட்ட மருந்துகள் - எஸ்கெரிச்சியா கோலியின் தொகுப்பால் ஹார்மோன் "உற்பத்தி" செய்யப்படுகிறது.
அனலாக்ஸ் மற்றும் மரபணு மாற்றப்பட்ட மருந்துகள் இன்சுலின் சிகிச்சைக்கு சிறந்த தேர்வாகும், ஏனெனில் அவை ஒவ்வாமைகளை ஏற்படுத்தாது மற்றும் நிலையான சிகிச்சை விளைவை அளிக்கின்றன. தொகுப்பில் மருந்தின் கலவையை நீங்கள் காணலாம்: எம்.எஸ் - மோனோகாம்பொனென்ட், என்.எம் - அனலாக் அல்லது மரபணு மாற்றப்பட்டது. எண்களுடன் லேபிளிங் செய்வது 1 மில்லி மருந்தில் ஹார்மோனின் எத்தனை அலகுகள் உள்ளன என்பதைக் காட்டுகிறது.
இன்சுலின் தோற்றம் மட்டுமல்ல, செயல்படும் காலத்திலும் வேறுபடுகிறது:
- "ஃபாஸ்ட்", அல்லது அல்ட்ராஷார்ட் - நிர்வாகத்திற்குப் பிறகு உடனடியாக வேலை செய்யத் தொடங்குங்கள்.
அதிகபட்ச விளைவு 1-1.5 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது, காலம் 3-4 மணி நேரம். அவை உணவுக்கு முன்பாகவோ அல்லது உடனடியாகவோ நிர்வகிக்கப்படுகின்றன. இன்சுலின் தீவிர-குறுகிய வகை நோவோராபிட் மற்றும் இன்சுலின் ஹுமலாக் ஆகியவை அடங்கும்.
- "குறுகிய" - நிர்வாகத்திற்குப் பிறகு அரை மணி நேரம், உச்ச செயல்பாடு - 2-3 மணி நேரத்திற்குப் பிறகு, மொத்தத்தில், அவை 6 மணி நேரம் வரை நீடிக்கும்.
இத்தகைய மருந்துகள் உணவுக்கு 10-20 நிமிடங்களுக்கு முன் நிர்வகிக்கப்படுகின்றன. செயல்பாட்டின் உச்சத்தில், நீங்கள் கூடுதல் சிற்றுண்டியைத் திட்டமிட வேண்டும். "குறுகிய" இன்சுலின் ஒரு உதாரணம் இன்சுலின் ஆக்ட்ராபிட், இன்சுமன் ரேபிட்.
- "நடுத்தர" - 12-16 மணி நேரத்திற்குள் செயல்படுங்கள், நிர்வாகத்திற்குப் பிறகு 2-3 மணி நேரம் வேலை செய்யத் தொடங்குங்கள், உச்சம் - 6-8 மணி நேரத்திற்குப் பிறகு.
இத்தகைய மருந்துகள் ஒரு நாளைக்கு 2-3 முறை நிர்வகிக்கப்படுகின்றன. மருந்துகளின் எடுத்துக்காட்டு - புரோட்டாஃபான், இன்சுலின் ஹுமுலின் என்.பி.எச்.
- "நீண்ட" - நீடித்த விளைவைக் கொண்டிருக்கிறது மற்றும் இன்சுலின் உற்பத்தியின் அடிப்படை (பின்னணி) அனலாக் ஆகும்.
இது ஒரு நாளைக்கு 1-2 முறை நிர்வகிக்கப்படுகிறது.சில மருந்துகள் "உச்சமற்றவை" என்று அழைக்கப்படுகின்றன, ஏனெனில் அவை செயல்பாட்டில் உச்சரிக்கப்படாத உச்சநிலையைக் கொண்டிருக்கவில்லை மற்றும் ஆரோக்கியமான மக்களின் ஹார்மோன் உற்பத்தியை முற்றிலும் பிரதிபலிக்கின்றன. இன்சுலின் உச்சமற்ற வகை லெவெமிர் மற்றும் லாண்டஸ் ஆகியவை அடங்கும்.
- ஒருங்கிணைந்த, அல்லது கலப்பு.
அத்தகைய தயாரிப்பில், நீண்ட மற்றும் குறுகிய நடிப்பு இன்சுலின் அளவுகள் ஏற்கனவே ஒரு சிரிஞ்சில் கலக்கப்பட்டுள்ளன, எனவே நோயாளிக்கு குறைவான ஊசி கொடுக்கப்பட வேண்டும். மருந்துகள் இரண்டு வகையான இன்சுலின் கலந்த விகிதத்தில் வேறுபடுகின்றன. குறிப்பிட்ட வகை மருந்து, விகிதாச்சாரத்தைப் பொறுத்து, உட்சுரப்பியல் நிபுணரால் தேர்ந்தெடுக்கப்பட வேண்டும். ஒருங்கிணைந்த வகை இன்சுலின் ஒரு உதாரணம் நோவோமிக்ஸ் ஆகும்.
இன்சுலின் ஊசி

வகை 1 நீரிழிவு நோயாளியின் வாழ்க்கையின் ஒரு ஒருங்கிணைந்த பகுதியாக இன்சுலின் ஊசி உள்ளது. ஒரு நபர் அவர்களை எவ்வளவு சிறப்பாக உருவாக்குகிறார் என்பது அவரது நல்வாழ்வு மற்றும் நோய்க்கான இழப்பீட்டு அளவைப் பொறுத்தது. மருந்து பொதுவாக தோலடி கொழுப்புக்குள் அறிமுகப்படுத்தப்படுகிறது - இது இரத்தத்தில் அதன் சீரான உறிஞ்சுதலை உறுதி செய்கிறது. ஊசி போடுவதற்கு மிகவும் வசதியான இடங்கள் அடிவயிறு (தொப்புளைத் தவிர), பிட்டம், முன் தொடை மற்றும் தோள்பட்டை வெளியே. உடலின் ஒவ்வொரு பகுதியிலும், இன்சுலின் வெவ்வேறு வேகத்தில் இரத்தத்தில் நுழைகிறது: தொடையின் முன்புறத்தில் செருகப்பட்டால், மெதுவான வழி, அடிவயிற்றில் இருந்து வேகமாக. இது சம்பந்தமாக, “குறுகிய” மருந்துகள் வயிறு மற்றும் தோள்பட்டையில் செலுத்தப்பட வேண்டும், மேலும் நீட்டிக்கப்பட்ட டோஸ் இன்சுலின் பிட்டம் அல்லது தொடையின் மேல் பக்கவாட்டு பகுதிக்கு செலுத்தப்பட வேண்டும். நீங்கள் நோவோராபிட் அல்லது லாண்டஸ் என்ற மருந்தைப் பயன்படுத்தினால், இந்த பகுதிகளில் ஏதேனும் ஊசி போடலாம்.
முந்தைய உட்செலுத்தலில் இருந்து அதே இடத்தில் மற்றும் 2 செ.மீ க்கும் குறைவான தூரத்தில் நீங்கள் இன்சுலின் செலுத்த முடியாது. இல்லையெனில், கொழுப்பு முத்திரைகள் தோன்றக்கூடும், இதன் காரணமாக மருந்து இரத்தத்தில் மோசமாக உறிஞ்சப்படுகிறது. உட்செலுத்துதல் செயல்முறை பல நிலைகளைக் கொண்டுள்ளது:
- உங்கள் கைகளை சோப்புடன் கழுவ வேண்டும்.
- ஆல்கஹால் துடைப்பால் தோலைத் துடைக்கவும் (நீங்கள் தினமும் குளிக்கவில்லை என்றால்).
- நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் கொண்ட ஒரு சிரிஞ்சை பல முறை திருப்ப வேண்டும், ஆனால் அசைக்கப்படவில்லை - சிறந்த கலவைக்கு.
- நீங்கள் விரும்பிய எண்ணுக்கு இடதுபுறத்தில் ஒரு வட்டத்தில் டயலை உருட்டுவதன் மூலம் நீங்கள் விரும்பிய அளவை இன்சுலின் டயல் செய்ய வேண்டும்.
- ஒரு தோல் மடிப்பை உருவாக்கி, 45-90º கோணத்தில் ஊசியைச் செருகவும், பிஸ்டனை அழுத்தி 15 விநாடிகள் காத்திருக்கவும்.
- மெதுவாகவும் மெதுவாகவும் ஊசியை வெளியே இழுத்து மருந்து பஞ்சரில் இருந்து வெளியேறாமல் தடுக்கிறது.
இரத்தத்தில் இன்சுலின் உகந்த அளவை உறுதிப்படுத்த, மருந்துகளின் அளவு மற்றும் ஊசி மருந்துகளின் எண்ணிக்கையை உட்சுரப்பியல் நிபுணருடன் சேர்ந்து தேர்ந்தெடுக்க வேண்டும். ஒரு விதியாக, பின்வரும் திட்டங்கள் பயன்படுத்தப்படுகின்றன:
- "குறுகிய" மூன்று ஊசி (காலை உணவு, மதிய உணவு, இரவு உணவு), மற்றும் ஒன்று அல்லது இரண்டு (காலை மற்றும் மாலை) - "நீண்ட" இன்சுலின். இந்த சிகிச்சையானது சுரப்பியால் இன்சுலின் இயற்கையான உற்பத்தியை சிறப்பாக உருவகப்படுத்துகிறது, ஆனால் பெரும்பாலும் மருந்துகளின் சரியான அளவை தீர்மானிக்க இரத்த குளுக்கோஸை அளவிட வேண்டும்.
- காலை உணவு மற்றும் இரவு உணவிற்கு முன் இரண்டு அறிமுகங்கள் (“குறுகிய” மற்றும் “நீண்ட” இன்சுலின்). இந்த வழக்கில், கடுமையான உணவு மற்றும் கடிகார ஊட்டச்சத்து தேவை.
ஒரு நோயாளி கடுமையான சுவாச வைரஸ் தொற்று அல்லது காய்ச்சலை உருவாக்கினால், வைரஸ் தொற்றுநோய்களின் போது ஹார்மோன் உற்பத்தி தடுக்கப்படுவதால், “குறுகிய” இன்சுலின் அடிக்கடி நிர்வாகம் தேவைப்படலாம்.
இன்சுலின் நிர்வாக விதிகள்
இன்சுலின் அறிமுகம் சில விதிகளின்படி மேற்கொள்ளப்பட வேண்டும்:
- மருந்து கொண்ட சிரிஞ்ச்கள் அறை வெப்பநிலையில் சேமிக்கப்பட வேண்டும். நீண்ட நேரம் செயல்படும் இன்சுலின் பயன்படுத்தப்பட்டால், சிரிஞ்ச் பேனாவைத் திருப்புவதன் மூலம் அதைக் கலக்க வேண்டும்.
- உட்செலுத்துதல் தளத்தின் தேர்வு எந்த வகை இன்சுலின் செலுத்தப்படுகிறது என்பதைப் பொறுத்தது (“குறுகிய” அது விரைவாக உறிஞ்சப்படும் இடங்களுக்கு செலுத்தப்பட வேண்டும், “நீண்டது” - மெதுவாக இருக்கும் இடத்தில்).
- நீங்கள் ஒரே கட்டத்தில் ஊசி போட முடியாது - இது தோலடி கொழுப்பில் முத்திரைகள் உருவாக வழிவகுக்கிறது மற்றும் மருந்து உறிஞ்சப்படுவதை பாதிக்கிறது.
- தொப்பியை அகற்றிய பிறகு, நீங்கள் அறிவுறுத்தல்களின்படி ஊசி ஊசி சிரிஞ்ச் பேனாவுடன் இணைக்க வேண்டும். ஒவ்வொரு புதிய ஊசி மூலம் ஒரு புதிய ஊசியைப் பயன்படுத்துவது நல்லது.
- சிரிஞ்சில் காற்றின் ஒரு பெரிய குப்பியை வைத்திருந்தால், ஊசியை மேல்நோக்கி சுட்டிக்காட்டி உடலில் தட்டவும், அதனால் குப்பியை மேலெழுதவும், பின்னர் மருந்தின் பல அலகுகளை காற்றில் விடவும். சிறிய குமிழ்கள் அகற்றப்பட தேவையில்லை.
- அறிவுறுத்தல்களின்படி சிரிஞ்சின் சீராக்கினை திருப்புவதன் மூலம் மருந்தின் அளவு அமைக்கப்படுகிறது.
- இன்சுலின் சரியான நிர்வாகத்திற்கு, நீங்கள் விரும்பிய பகுதியில் ஒரு தோல் மடிப்பை உருவாக்க வேண்டும், பின்னர் 45 முதல் 90 டிகிரி கோணத்தில் ஊசியை செருகவும். அதன் பிறகு, மெதுவாகவும் மெதுவாகவும் சிரிஞ்ச் பொத்தானை அழுத்தி, 20 ஆக எண்ணி, தோல் மடிப்பை வெளியிட்ட பிறகு கவனமாக வெளியே இழுக்கவும்.
நீரிழிவு சிகிச்சையில் இன்சுலின்

நீரிழிவு நோயாளிக்கு இயல்பான வாழ்க்கையை உறுதி செய்வதற்கான முக்கிய வழி இன்சுலின் சிகிச்சையாகும். சிகிச்சையானது விரும்பிய விளைவைக் கொண்டுவருவதற்கு, அது உட்சுரப்பியல் நிபுணரால் பரிந்துரைக்கப்பட வேண்டும். மருந்துகள் மற்றும் அளவுகளின் சுய-தேர்வு உங்கள் ஆரோக்கியத்தை அச்சுறுத்தும்!
ஹார்மோனின் இழந்த உற்பத்தியை மருந்துகளின் செயற்கை நிர்வாகத்துடன் முழுமையாக மாற்றுவதே இன்சுலின் சிகிச்சையின் குறிக்கோள். இதற்காக, நோயாளியின் உடலில் சிறப்பாக செயல்படும் மருந்துகளை மருத்துவர் தேர்வு செய்கிறார். நோயாளி, சிகிச்சையை பொறுப்புடன் நடத்த வேண்டும்: உணவு, உணவு மற்றும் இன்சுலின் ஆகியவற்றைப் பின்பற்றுங்கள்.
அதிர்ஷ்டவசமாக, மருத்துவத்தின் தற்போதைய நிலை நோயாளியை முழு வாழ்க்கையை வாழ அனுமதிக்கிறது: ஒருங்கிணைந்த மற்றும் நீண்ட காலமாக செயல்படும் மருந்துகள் கிடைக்கின்றன, பம்புகளைப் பயன்படுத்தலாம். அதே நேரத்தில், இந்த யோசனை பலரின் மனதில் வேரூன்றியது: நீங்கள் இன்சுலின் ஊசி போட ஆரம்பித்தால், உங்களை முடக்கியதாக அங்கீகரிப்பது என்று பொருள். உண்மையில், சரியான இன்சுலின் சிகிச்சை என்பது ஒரு நபர் இயலாமைக்கு வழிவகுக்கும் கடுமையான நீரிழிவு சிக்கல்களை உருவாக்காது என்பதற்கான உத்தரவாதமாகும். போதுமான சிகிச்சையானது மீதமுள்ள பீட்டா செல்களை "இறக்குவதற்கு" உதவுகிறது மற்றும் நீண்டகாலமாக உயர்த்தப்பட்ட இரத்த குளுக்கோஸின் தீங்கு விளைவிக்கும் விளைவுகளிலிருந்து அவற்றை விடுவிக்கிறது. காலப்போக்கில், நோயாளிக்கு இன்சுலின் சிறிய அளவு தேவைப்படலாம்.

குறைந்த இன்சுலின் உணவு
மனித உடலில் குறைந்த அளவு இன்சுலின் நீரிழிவு நோய்க்கு பொதுவானது. நீரிழிவு சிகிச்சைக்கு குறைந்த கார்ப் உணவு தேவைப்படுகிறது (பெவ்ஸ்னர் அட்டவணை 9). இந்த உணவுக்கான ஊட்டச்சத்து விதிகள் யாவை?
- உணவு சீரானதாக இருக்க வேண்டும், மேலும் அதன் கலோரி உள்ளடக்கம் குறைக்கப்பட வேண்டும்.
- இன்சுலின் பற்றாக்குறையுடன், சர்க்கரை இரத்தத்தில் பயன்படுத்த நேரம் இல்லை, எனவே நீங்கள் விரைவாக ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளின் அளவைக் கட்டுப்படுத்த வேண்டும், அவற்றில் சிலவற்றை முற்றிலுமாக அகற்ற வேண்டும்: நீரிழிவு நோயாளிகளுக்கு ரவை, உருளைக்கிழங்கு, வெள்ளை அரிசி, சர்க்கரை மற்றும் தேன் இருக்காது.
- மருத்துவரின் பரிந்துரைப்படி, சர்க்கரைக்கு பதிலாக, நீங்கள் சைலிட்டால், சர்பிடால், பிரக்டோஸ் மற்றும் பிற இனிப்புகளைப் பயன்படுத்தலாம். ஒரு விதியாக, அவை குளுக்கோஸை விட மெதுவாக உறிஞ்சப்படுகின்றன, மேலும் இரத்த சர்க்கரையை சிறப்பாக கட்டுப்படுத்த அனுமதிக்கின்றன.
- உணவு பின்னம் மற்றும் அடிக்கடி இருக்க வேண்டும், மற்றும் பகுதிகள் சிறியதாக இருக்க வேண்டும். உகந்த எண்ணிக்கையிலான உணவு குறைந்தது ஐந்து மடங்கு ஆகும், ஒவ்வொரு முறையும் நீங்கள் தோராயமாக சம அளவு கார்போஹைட்ரேட்டுகளை சாப்பிட முயற்சிக்க வேண்டும்.
- உணவில் அதிக அளவு நார்ச்சத்து சேர்க்க வேண்டியது அவசியம், இது முழுமையின் உணர்வைத் தருகிறது மற்றும் கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகளின் சிறந்த பயன்பாட்டை ஊக்குவிக்கிறது. நார்ச்சத்து முக்கியமாக மூல காய்கறிகளில் காணப்படுகிறது: வெள்ளரிகள், முட்டைக்கோஸ், தக்காளி, சீமை சுரைக்காய்.
- இன்சுலின் ஹார்மோன் உற்பத்தி மற்றும் உறிஞ்சுதலின் மீறல் பொதுவாக பலவீனமான கொழுப்பு வளர்சிதை மாற்றத்துடன் இருப்பதால், மெனுவில் லிபோட்ரோபிக் (கொழுப்பைப் பிரிக்கும்) விளைவைக் கொண்ட தயாரிப்புகள் இருக்க வேண்டும்: பாலாடைக்கட்டி, குறைந்த கொழுப்பு மீன், மாட்டிறைச்சி, ஓட்மீல்.
- விலங்குகளின் கொழுப்பு, வறுத்த, பணக்கார குழம்புகளின் அதிக உள்ளடக்கம் கொண்ட உணவுகளை கைவிடுவது அவசியம்.
அதிக இன்சுலின் உணவு
இரத்தத்தில் இன்சுலின் அதிகரித்த அளவு கணையம் அதை அதிகமாக உற்பத்தி செய்கிறது என்று கூறுகிறது. அதே நேரத்தில், செல்லுலார் ஏற்பிகளின் உணர்திறன் பலவீனமடையக்கூடும் - இது ஒரு நபருக்கு நீரிழிவு நோய், உடல் பருமன், பலவீனமான லிப்பிட் வளர்சிதை மாற்றம், இதயம் மற்றும் வாஸ்குலர் நோய் மற்றும் உயர் இரத்த அழுத்தம் ஆகியவற்றைக் கொண்டிருக்கும் போது, வளர்சிதை மாற்ற நோய்க்குறியுடன் இது நிகழ்கிறது.உடல் வீணாக இன்சுலின் உற்பத்தி செய்கிறது, தேவையில்லாமல் கணையத்தைத் தூண்டுகிறது. அத்தகைய மீறலை எவ்வாறு சரிசெய்வது? வழக்கமாக, மருத்துவர்கள் மருந்து, உடற்பயிற்சி மற்றும் உணவை பரிந்துரைக்கின்றனர். உணவின் முக்கிய கொள்கைகள் பின்வருமாறு:
- "வேகமான" கார்போஹைட்ரேட்டுகளின் வரம்பு, இது உடலில் இன்சுலின் உற்பத்தியை அதிகரிக்கும். பழுப்பு அரிசி, துரம் கோதுமை பாஸ்தா, பக்வீட், முழு தானிய ரொட்டி: "மெதுவான" கார்போஹைட்ரேட்டுகளை விரும்புவதன் மூலம் அவற்றை முற்றிலுமாக விலக்குவது நல்லது.
- கட்டுப்பாட்டு பகுதி அளவுகள் - ஒரு உணவில் உணவின் அளவு சிறியதாக இருக்க வேண்டும், நீங்கள் அடிக்கடி சாப்பிட வேண்டும் (ஒரு நாளைக்கு 4-6 முறை).
- முடிந்தால், சர்க்கரைக்கு பதிலாக இனிப்புகளைப் பயன்படுத்துவது நல்லது.
- மதுவை மறுக்கவும்.
- சாதாரண தண்ணீரை நிறைய குடிக்கவும், உங்கள் தாகத்தை முற்றிலும் தணிக்கவும்.
- உண்ணும் உப்பின் அளவைக் குறைக்கவும் (உணவுகளிலும் தூய வடிவத்திலும்).
- சோடியம் அதிகம் உள்ள உணவுகளை மறுக்கவும் (உப்பு கொட்டைகள், தொத்திறைச்சி, பதிவு செய்யப்பட்ட உணவு).
அதிக இன்சுலின் உள்ள நபரின் உணவில் என்ன உணவுகள் இருக்க வேண்டும்?
- குறைந்த கொழுப்பு இறைச்சி (முன்னுரிமை மாட்டிறைச்சி).
- குறைந்த கொழுப்புள்ள பால் மற்றும் புளிப்பு பால் பொருட்கள், பாலாடைக்கட்டி.
- ஒரு சிறிய அளவு முட்டைகள்.
- முழு தானியங்கள் மற்றும் தானியங்கள்.
- ஸ்டார்ச் இல்லாத காய்கறிகள்: முட்டைக்கோஸ், பூசணி, ப்ரோக்கோலி, தக்காளி போன்றவை.
- பசுமைக் கட்சி ஆகியவற்றுடன்.
- குறைந்த கிளைசெமிக் குறியீட்டுடன் பழங்கள்.
அதிக மற்றும் குறைந்த இன்சுலின் அளவைத் தடுக்கும்

உடலில் உள்ள இன்சுலின் போதுமானதாக இல்லாவிட்டால் அல்லது அதற்கு மாறாக, அதிக அளவில், இது இரத்தத்தில் குளுக்கோஸின் அளவில் மாற்றத்திற்கு வழிவகுக்கிறது. உயர் மற்றும் குறைந்த சர்க்கரை வெவ்வேறு அறிகுறிகளைக் கொண்டிருந்தாலும், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்த சில விதிகளுக்கு இணங்க வேண்டும்:
- பலவீனமான இன்சுலின் உற்பத்தி மற்றும் உறிஞ்சுதலால் நீங்கள் பாதிக்கப்படுகிறீர்கள் என்றால், ஒரு வளையலைப் பெறுங்கள் அல்லது உங்கள் பணப்பையில் ஒரு குறிப்பை வைக்கவும், இதனால் மற்றவர்கள் விரைவாக பதிலளித்து உதவலாம்.
- உங்கள் உட்சுரப்பியல் நிபுணரை தவறாமல் பின்தொடர்ந்து, நீங்கள் பரிந்துரைத்த சிகிச்சையைப் பின்பற்றுங்கள்.
- இரத்த சர்க்கரையில் கூர்மையான மாற்றத்தை ஏற்படுத்துவதால், மது அருந்த வேண்டாம்.
- அமைதியான, அளவிடப்பட்ட வாழ்க்கை முறையை வழிநடத்த முயற்சி செய்யுங்கள் - ஏனென்றால், உங்களுக்குத் தெரிந்தபடி, இன்சுலின் என்ற ஹார்மோன் உற்பத்தி மன அழுத்தத்தின் போது அடக்கப்படுகிறது. கூடுதலாக, மன அழுத்தத்தில் உள்ளவர்கள் "எப்படியும் மோசமாக இருக்காது" என்ற கொள்கையின்படி தங்கள் சொந்த ஆரோக்கியத்தை புறக்கணிக்க முடியும், இதனால் பெரும் சேதம் ஏற்படுகிறது.
- போர்ட்டபிள் சாதனங்கள் (குளுக்கோமீட்டர்கள்) மூலம் உங்கள் இரத்த சர்க்கரையை தவறாமல் சரிபார்க்கவும் - உடல் சுமைகளை நிர்வகிக்கிறதா, அல்லது மருந்துகளின் தற்போதைய அளவை மாற்ற வேண்டுமா என்று நீங்கள் மதிப்பீடு செய்யலாம். குளுக்கோஸ் அளவைக் கண்காணிப்பது இரத்தச் சர்க்கரைக் குறைவு மற்றும் ஹைப்பர் கிளைசெமிக் கோமா போன்ற உயிருக்கு ஆபத்தான நிலைகளைத் தடுக்கும்.
- உடல் செயல்பாடுகளில் புத்திசாலித்தனமாக இருங்கள். நீங்கள் விளையாட்டு பதிவுகளை அமைக்கக்கூடாது, ஏனென்றால் உடற்பயிற்சியின் போது இன்சுலின் உற்பத்தி மாறாது, ஆனால் குளுக்கோஸ் பயன்பாடு துரிதப்படுத்தப்படுகிறது, மேலும் இரத்தத்தில் சர்க்கரை அளவு ஏற்றுக்கொள்ள முடியாத அளவிற்கு குறைந்துவிடும். வகுப்புகளைத் தொடங்குவதற்கு முன்பு ஒரு சிறிய அளவு கார்போஹைட்ரேட் உணவை சாப்பிடுவதன் மூலமோ அல்லது குறைந்த இன்சுலின் உணவை உட்செலுத்துவதன் மூலமோ நீங்கள் இதைச் சமாளிக்க முடியும் (நீங்கள் இன்சுலின் சிகிச்சையை பரிந்துரைத்தால்).
- தடுப்பு தடுப்பூசிகளை புறக்கணிக்காதீர்கள், இதன் நோக்கம் உடலை இன்ஃப்ளூயன்ஸா மற்றும் நிமோகோகல் தொற்றுநோயிலிருந்து பாதுகாப்பதாகும், ஏனென்றால் நோயின் போது உடலில் இன்சுலின் உற்பத்தி மற்றும் உறிஞ்சுதலைத் தடுக்கும் ஹார்மோன்கள் உற்பத்தி செய்யப்படுகின்றன, மேலும் இது சுகாதார நிலையை பாதிக்கிறது மற்றும் நீரிழிவு நோயை அதிகரிக்கிறது.
கணையத்தால் உற்பத்தி செய்யப்படும் இன்சுலின் ஒருவேளை மிகவும் பிரபலமான ஹார்மோன் ஆகும். இன்சுலின் குறைக்கப்படுவதால், இரத்தத்தில் சர்க்கரை அதிகரிக்கிறது மற்றும் டைப் 1 நீரிழிவு ஏற்படுகிறது என்பதை ஒவ்வொரு பள்ளி மாணவருக்கும் தெரியும். இன்சுலின் அளவின் அதிகரிப்பு நீரிழிவு நோயின் ஆரம்ப அறிகுறியாகவும் இருக்கலாம், கணையம் திசுக்களால் ஹார்மோனை மோசமாக உறிஞ்சுவதை அதன் முழுமையான பற்றாக்குறையாக ஏற்றுக்கொள்கிறது, மேலும் அதை அதிகமாக உற்பத்தி செய்யத் தொடங்குகிறது - இது இரண்டாவது வகை நீரிழிவு நோய்.
இன்சுலின் குறைபாடு அல்லது அதிகப்படியான நோய்களுக்கான சிகிச்சை வேறுபட்டது, மேலும் குறிப்பிட்ட காரணத்தைப் பொறுத்தது:
- ஹார்மோன் பற்றாக்குறையுடன், இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
- இன்சுலின் அதிகப்படியான சுரப்பு மற்றும் திசு உணர்திறன் இல்லாததால், இன்சுலின் எதிர்ப்பைக் குறைக்கும் மருந்துகள் பயன்படுத்தப்படுகின்றன.
நினைவில் கொள்வது முக்கியம்: இன்சுலின் உற்பத்தியை மீறுவது ஒரு வாக்கியம் அல்ல, ஆனால் தகுதிவாய்ந்த உதவிக்காக உட்சுரப்பியல் நிபுணரிடம் திரும்பி, உங்கள் பழக்கங்களை ஆரோக்கியமானவர்களாக மாற்றுவதற்கான ஒரு சந்தர்ப்பம். சுய மருந்து மற்றும் மருந்துகள் மற்றும் மருந்துகளுடன் பரிசோதனை செய்வது ஏற்றுக்கொள்ள முடியாதது - மருத்துவ வரலாறு மற்றும் சுகாதார நிலையின் சிறப்பியல்புகளைப் பொறுத்து மருத்துவர் அனைத்து சிகிச்சையையும் பரிந்துரைக்க வேண்டும்.
ஹார்மோனின் செயல்பாட்டு நோக்கம்
உணவை சாப்பிட்டு உடலில் நுழைந்த பிறகு, சிறிய துகள்களாக பிரிக்கும் செயலில் செயல்முறை தொடங்குகிறது. ஆற்றல் இருப்புகளை நிரப்பவும், திசுக்கள் மற்றும் செல்கள் முழுவதும் விநியோகிக்கவும் மோனோசாக்கரைடுகள் தேவைப்படுகின்றன. வழங்கப்பட்ட பொருட்கள் ஒரு வகையான கட்டிட பொருள். அவர்களின் பற்றாக்குறையால், குழந்தையின் நல்வாழ்வு கூர்மையாக மோசமடைகிறது.

ஒவ்வொரு உணவிலும் இரத்த சர்க்கரை அதிகரிக்கும். அதன் ரசீது சமிக்ஞை கணையத்திற்கு பரவுகிறது. உடல் இந்த செயலுக்கு இன்சுலின் உற்பத்தியுடன் பதிலளிக்கிறது. செயலில் உள்ள மூலப்பொருளை உடல் முழுவதும் கொண்டு செல்வதற்கு அவர் பொறுப்பு.
இன்சுலின் முக்கிய செயல்பாடு ஆற்றல் இருப்புகளை நிரப்புவதாகும். இரண்டாம் நிலை பண்புகள் பின்வருமாறு:
- கொழுப்பு அமிலங்களின் உற்பத்தியைத் தூண்டுகிறது,
- புரத உற்பத்தியை செயல்படுத்துதல்,
- கிளைகோஜனின் முறிவின் தடுப்பு,
- கொழுப்பு செல்கள் உடைவதைத் தடுக்கும்,
- புரத கூறுகளின் முறிவைத் தடுக்கும்.
உடலின் இயல்பான செயல்பாடு மற்றும் வளர்சிதை மாற்ற செயல்முறைகளுக்கு இன்சுலின் பொறுப்பு. அதன் அற்ப உற்பத்தியில், ஆற்றல் இருப்புக்கள் குறைக்கப்படுகின்றன.
விதிமுறை மற்றும் விலகல்கள்
ஒரு குழந்தையின் இரத்தத்தில் இன்சுலின் விதி 20 mkU / l ஐ தாண்டாது - இது அனுமதிக்கப்பட்ட அதிகபட்சமாகும், வழங்கப்பட்ட புள்ளிவிவரங்களுக்கு அப்பாற்பட்ட எந்தவொரு குறிகாட்டியும் சுகாதார அபாயத்தைக் கொண்டுள்ளது. குறைந்தபட்ச காட்டி குறி ஏற்ற இறக்கத்தில் - 3 mkU / l. வழங்கப்பட்ட புள்ளிவிவரங்கள் 12 வயதுக்குட்பட்ட குழந்தைகளுக்கு பொருத்தமானவை. வயதான குழந்தைகளின் இரத்தத்தில், அனுமதிக்கப்பட்ட மதிப்புகள் அதிகரிக்கும். அதிகபட்சம் 25 μU / L, மற்றும் குறைந்தபட்சம் 3 μU / L ஆகும்.
மிகைப்படுத்தப்பட்ட வீதம்
உயர் இன்சுலின் ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலையின் வளர்ச்சியுடன் சேர்ந்துள்ளது. மிகைப்படுத்தப்பட்ட விகிதம் கடுமையான விளைவுகளுக்கு வழிவகுக்கிறது. அதன் செல்வாக்கின் கீழ், செல்கள் படிப்படியாக அட்ராஃபி ஆகும், இது மூளையின் ஒரு பகுதியிலுள்ள நரம்பியல் அசாதாரணங்களின் வளர்ச்சியால் ஆபத்தானது.
இன்சுலின் அளவு உயர்த்தப்படுவதற்கான காரணங்கள்:
- கணையத்தில் உள்ளூர்மயமாக்கப்பட்ட தீங்கற்ற நியோபிளாம்கள்,
- வகை 2 நீரிழிவு நோய்
- வயிறு அல்லது குடல்களை ஓரளவு அகற்றுவதை நோக்கமாகக் கொண்ட அறுவை சிகிச்சை,
- நரம்பு மண்டலத்தின் செயல்பாட்டில் இடையூறுகள்,
- உடலுக்கு தொற்று சேதம்,
- முறையற்ற உணவு,
- அதிகரித்த உடல் செயல்பாடு.

ஹார்மோனில் ஒரு கூர்மையான தாவல் செயலற்ற தன்மையுடன் இருக்கும். குழந்தை நிதானத்திற்கு ஆதரவாக பிடித்த செயல்களை மறுக்கிறது. விரல்கள் நடுங்குகின்றன, குறைந்த உதடு இழுக்கின்றன. குழந்தை பசியுடன் இருக்கிறது, அவர் தொடர்ந்து உணவு கேட்கிறார், எடை அதிகரிக்கவில்லை, மாறாக, அவரது சரிவு பதிவு செய்யப்பட்டுள்ளது.
குறைந்த வீதம்
குறைந்த இன்சுலின் மூலம், குழந்தை பொதுவான நிலையில் மோசமடைகிறது. குழந்தை சாப்பிட மறுக்கிறது, விளையாட விரும்பவில்லை, அவருக்காக வழக்கமான விஷயங்களைச் செய்ய விரும்பவில்லை. குறைந்த காட்டி அறிகுறிகள் உயர்ந்த ஒன்றோடு ஒன்றுடன் ஒன்று சேர்கின்றன என்பது குறிப்பிடத்தக்கது. அதே நேரத்தில், தூண்டும் வளர்ச்சி காரணிகள் வேறுபடுகின்றன.
பின்வரும் சந்தர்ப்பங்களில் இன்சுலின் குறைக்கப்படுகிறது:
- வகை 1 நீரிழிவு நோய்
- அதிகப்படியான உணவு உட்கொள்ளல்
- இனிப்பு துஷ்பிரயோகம்
- தொற்று மற்றும் அழற்சி நோய்கள்
- குறைந்த உடல் செயல்பாடு.

ஆய்வக சோதனைகள் இரத்தத்தில் உள்ள சர்க்கரையின் அளவை தீர்மானிக்க உதவும். மருத்துவ வெளிப்பாடுகளின்படி, இன்சுலின் அளவைக் கண்டறிவது சாத்தியமில்லை.
உங்கள் சர்க்கரை அளவை எவ்வாறு கட்டுப்படுத்துவது?
இரத்தத்தில் இன்சுலின் நம்பகமான அளவை தீர்மானிக்க உங்களை அனுமதிக்கும் பல முறைகளை நிபுணர்கள் அடையாளம் காண்கின்றனர்.இவை பின்வருமாறு:
- இரத்த பரிசோதனை
- குளுக்கோஸ் சகிப்புத்தன்மை
- சர்க்கரை அளவீட்டு
- கிளைசீமியாவின் அளவீட்டு.
இரத்த பரிசோதனை. வேலி ஒரு விரலிலிருந்து வெற்று வயிற்றில் மேற்கொள்ளப்படுகிறது. சகிப்புத்தன்மையை தீர்மானிக்க, பல முறை இரத்த தானம் செய்வது அவசியம். உங்களுக்கு ஒரு நரம்பு மற்றும் விரலிலிருந்து பொருள் தேவைப்படும். வேலி மூன்று முறை, ஒரு மணி நேரத்தில், ஒன்றரை மற்றும் இரண்டு முறை மேற்கொள்ளப்படுகிறது. முதல் பிரசவத்திற்குப் பிறகு, குழந்தை குளுக்கோஸைக் குடிக்க வேண்டும்.
சர்க்கரை ஒரு பகுப்பாய்வி (சோதனை வீட்டில் மேற்கொள்ளப்படுகிறது) மற்றும் ஒரு குளுக்கோமீட்டர் (வீட்டில் கையாளுதல் மேற்கொள்ளப்படுகிறது) பயன்படுத்தி அளவிடப்படுகிறது. முக்கியமானது: வழங்கப்பட்ட முறைக்கு ஏற்ப சரியான எண்ணிக்கையை கணக்கிட முடியாது. ஒரு விலகல் மேலே அல்லது கீழ் கண்டறியப்பட்டால் மட்டுமே சர்க்கரை அளவீட்டு பொருத்தமானது.

நவீன மருத்துவத்தில் பல தழுவிய சாதனங்கள் மற்றும் சாதனங்கள் உள்ளன. இரத்தத்தில் சர்க்கரையின் அளவை தீர்மானிக்க, குளுக்கோமீட்டரைப் பயன்படுத்தினால் போதும். குழந்தை தனது விரல், குதிகால் அல்லது காதணியை நன்கு கழுவ வேண்டும் (இரத்த மாதிரிக்கு தேர்ந்தெடுக்கப்பட்ட இடத்தைப் பொறுத்து) மற்றும் தோலைக் குத்த வேண்டும். ஒரு துண்டு உயிரியல் பொருள் ஒரு சிறப்பு துண்டுக்கு பயன்படுத்தப்படுகிறது, இது சில நிமிடங்களில் நம்பகமான முடிவைக் காட்டுகிறது.
இன்சுலின் வகைகள்
நவீன மருந்தியல் சந்தை தழுவிய மருந்துகளின் தொகுப்பால் குறிப்பிடப்படுகிறது. வெளிப்பாடு காலத்தின் படி, உள்ளன:
- வேகமாக செயல்படும் மருந்துகள் (ஆக்ட்ராபிட் என்.எம்., இன்சுல்ராப் எஸ்.பி.பி). நிர்வாகத்தில் 30 நிமிடங்களுக்குப் பிறகு இரத்தத்தில் இன்சுலின் அளவு இயல்பாக்குகிறது, செயல்திறன் 8 மணி நேரம் இருக்கும்,
- நடுத்தர செயல்படும் மருந்துகள் (மோனோடார்ட் எச்.எம்., ஹுமுலின் என்). நிர்வாகத்தின் பின்னர் 60-180 நிமிடங்களுக்குப் பிறகு செயலில் உள்ள விளைவு காணப்படுகிறது,
- நீண்ட செயல்படும் தீர்வுகள் (அல்ட்ராடார்ட் எச்.எம்). செயல்திறன் 28–36 மணி நேரத்திற்குள் நிர்ணயிக்கப்படுகிறது
மற்ற வகை மருந்துகளும் இன்சுலின் அளவை உயர்த்தும் திறன் கொண்டவை. தோற்றம் மூலம் அவை விலங்குகள் மற்றும் மனிதனுக்கு ஒத்தவை. கடைசி வகை இன்சுலின் தேவை உள்ளது, இது இரத்தத்தில் உள்ள குறிகாட்டியின் அளவை விரைவாக மீட்டெடுக்க உதவுகிறது மற்றும் நீண்ட காலத்திற்கு நேர்மறையான விளைவைத் தக்க வைத்துக் கொள்ளும்.
சுத்திகரிப்பு அளவின் படி, இன்சுலின் எதிர்ப்பைக் குறைக்கும் அனைத்து மருந்துகளும் பாரம்பரிய, மோனோபிக் மற்றும் மோனோகாம்பொனென்டாக பிரிக்கப்படுகின்றன. குழந்தை பருவத்தில், பெரியவர்களுக்கு அதே மருந்துகள் பரிந்துரைக்கப்படுகின்றன. ஒரே வித்தியாசம் அளவு.
அறிமுக திட்டங்கள்
கலந்துகொள்ளும் மருத்துவர் மட்டுமே குழந்தைகளுக்கு இன்சுலின் உகந்த அளவை தீர்மானிக்க முடியும். இது முற்றிலும் தனிப்பட்ட செயல்முறையாகும், இது பிழைகளை பொறுத்துக்கொள்ளாது. ஹார்மோன் நிர்வாகத்தின் மூன்று முக்கிய காலங்கள் உள்ளன:
- வாழ்க்கையின் முதல் 5 ஆண்டுகளில் - 0.5–0.6 u / kg உடல் எடைக்கு மேல் இல்லை,
- 5 ஆண்டுகளுக்குப் பிறகு - 1 யூனிட் / கிலோ உடல் எடை,
- இளமை பருவத்தில் - 2 அலகுகள் / கிலோ.
செயலில் பருவமடையும் போது உகந்த அளவை தீர்மானிப்பதில் சிரமங்கள் எழுகின்றன. ஒரு உடையக்கூடிய உயிரினம் "உருமாற்றம்" கட்டத்தில் உள்ளது, இது சர்க்கரையின் கட்டுப்பாடற்ற எழுச்சியுடன் சேர்ந்துள்ளது. இன்சுலின் சார்ந்த குழந்தைகளுக்கு ஊசி மருந்துகள் சிறப்பு அறிகுறிகளுக்கு பரிந்துரைக்கப்படுகின்றன.

பரிந்துரைக்கப்பட்ட டோஸ் நிலையானது அல்ல, இது இன்சுலின் சிகிச்சையின் போது சரிசெய்யப்படுகிறது மற்றும் குழந்தையின் வயதைப் பொறுத்தது. முக்கிய காரணி நோயாளியின் பொதுவான நிலை மற்றும் உடலின் தனிப்பட்ட பண்புகள்.
உகந்த அளவை தீர்மானிக்க, குழந்தை ஆண்டுதோறும் ஒரு மருத்துவ வசதியில் வழக்கமான பரிசோதனைக்கு உட்படுகிறது. காசோலை சிகிச்சையை சரிசெய்வதை நோக்கமாகக் கொண்டுள்ளது. முக்கியமானது: இன்சுலின் கணக்கீடு, அத்துடன் மருந்துகள் தொடர்ந்து மாறிக்கொண்டே இருக்கின்றன.
நிர்வாக முறைகள்
இன்சுலின் பல வழிகளில் குழந்தைகளுக்கு வழங்கப்படுகிறது. வயிறு, மேல் தொடையில், தோள்பட்டை, பிட்டம் மற்றும் முதுகில் தோலைத் துளைத்து ஹார்மோன் உடலுக்கு "அனுப்பப்படுகிறது". ஊசி தளம் ஒரு பொருட்டல்ல மற்றும் ஊசியின் செயல்திறனை பாதிக்காது.
கையாளுதலுக்கு, ஒரு சிறப்பு சிரிஞ்ச், ஒரு சிரிஞ்ச் பேனா அல்லது இன்சுலின் பம்ப் பயன்படுத்தவும். பிந்தைய முறை ஒரு சிறப்பு டிஸ்பென்சர் மூலம் ஹார்மோனின் அளவை உடலுக்கு "அனுப்ப" உங்களை அனுமதிக்கிறது. இன்சுலின் ஓட்டம் தொடர்ச்சியானது.சாதனம் அச om கரியம் மற்றும் அச om கரியத்தை ஏற்படுத்தாமல், இரவில் கூட குழந்தையில் உள்ளது.
சிரிஞ்ச்கள் மூலம் இன்சுலின் நிலையான நிர்வாகம் பெரும்பாலும் குழந்தைகளில் பயத்தை ஏற்படுத்துகிறது. பெற்றோர்கள் இந்த விஷயத்தை கருத்தில் கொண்டு, குழந்தை மன அழுத்தத்தை சமாளிக்க உதவ வேண்டும். டோஸ் நிர்வாகத்தின் குறைந்த அதிர்ச்சிகரமான முறையைத் தேர்ந்தெடுப்பதை உங்கள் மருத்துவரிடம் விவாதிப்பது பொருத்தமானது.
- பரிந்துரைக்கப்பட்ட வாசிப்பு: குழந்தைகளில் இரத்த சர்க்கரை
இன்சுலின் தேவை ஒரு வாக்கியம் அல்ல. குழந்தைகள், பெரியவர்களைப் போலவே, தங்கள் வழக்கமான வாழ்க்கையை குறைந்தபட்ச கட்டுப்பாடுகளுடன் வாழ்கின்றனர். மருந்தின் சரியாக தேர்ந்தெடுக்கப்பட்ட டோஸ் உடலில் நேர்மறையான விளைவைக் கொண்டிருக்கிறது. குறிகாட்டியின் விதிமுறையில் விலகல்கள் இருந்தால், சிகிச்சையை மேலும் சரிசெய்ய மருத்துவரை அணுகுவது நல்லது.