நீரிழிவு நோய்க்கான ஆன்டிபிரைடிக்: நீரிழிவு நோயாளிகளுக்கு NSAID கள் என்னவாக இருக்கும்?
வகை 1 அல்லது வகை 2 நீரிழிவு நோயால், உடல் வெப்பநிலையின் அதிகரிப்பு பெரும்பாலும் காணப்படுகிறது. அதன் வலுவான அதிகரிப்புடன், இரத்தத்தில் குளுக்கோஸின் செறிவு கணிசமாக உயர்கிறது. இந்த காரணங்களுக்காக, நோயாளி தானே முன்முயற்சி எடுத்து சர்க்கரை அளவை இயல்பாக்க முயற்சிக்க வேண்டும், அதன்பிறகுதான் அதிக வெப்பநிலைக்கான காரணங்களைக் கண்டறிய வேண்டும்.
நீரிழிவு நோயாளிகளில் அதிக வெப்பநிலை: என்ன செய்வது?
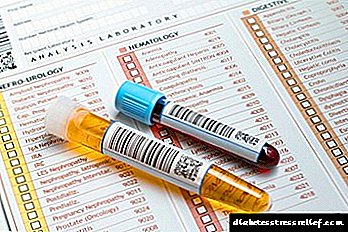
 வெப்பம் 37.5 முதல் 38.5 டிகிரி வரை இருக்கும்போது, நீங்கள் நிச்சயமாக இரத்தத்தில் குளுக்கோஸின் செறிவை அளவிட வேண்டும். அதன் உள்ளடக்கம் அதிகரிக்கத் தொடங்கினால், நோயாளி "குறுகிய" இன்சுலின் என்று அழைக்கப்பட வேண்டும்.
வெப்பம் 37.5 முதல் 38.5 டிகிரி வரை இருக்கும்போது, நீங்கள் நிச்சயமாக இரத்தத்தில் குளுக்கோஸின் செறிவை அளவிட வேண்டும். அதன் உள்ளடக்கம் அதிகரிக்கத் தொடங்கினால், நோயாளி "குறுகிய" இன்சுலின் என்று அழைக்கப்பட வேண்டும்.
இந்த வழக்கில், ஹார்மோனின் கூடுதல் 10% முக்கிய டோஸில் சேர்க்கப்படுகிறது. அதன் அதிகரிப்பின் போது, உணவுக்கு முன் “சிறிய” இன்சுலின் ஊசி போடுவது அவசியம், இதன் விளைவு 30 நிமிடங்களுக்குப் பிறகு உணரப்படும்.
ஆனால், டைப் 2 நீரிழிவு நோயுடன் முதல் முறை செயலற்றதாக மாறியது, மற்றும் உடல் வெப்பநிலை இன்னும் வளர்ந்து வருகிறது மற்றும் அதன் காட்டி ஏற்கனவே 39 டிகிரியை எட்டியுள்ளது என்றால், இன்சுலின் தினசரி விகிதத்தில் மேலும் 25% சேர்க்கப்பட வேண்டும்.
கவனம் செலுத்துங்கள்! நீண்ட மற்றும் குறுகிய இன்சுலின் முறைகள் ஒன்றிணைக்கப்படக்கூடாது, ஏனென்றால் வெப்பநிலை உயர்ந்தால், நீடித்த இன்சுலின் அதன் விளைவை இழக்கும், இதன் விளைவாக அது சரிந்து விடும்.
நீண்ட பயனற்ற இன்சுலின் பின்வருவனவற்றை உள்ளடக்குகிறது:
ஹார்மோனின் முழு தினசரி உட்கொள்ளலும் ஒரு "குறுகிய" இன்சுலினாக எடுத்துக் கொள்ளப்பட வேண்டும். ஊசி மருந்துகளை சம அளவுகளாகப் பிரித்து ஒவ்வொரு 4 மணி நேரத்திற்கும் ஒரு முறை நிர்வகிக்க வேண்டும்.
 இருப்பினும், நீரிழிவு நோய் வகை 1 மற்றும் வகை 2 உடன், அதிக உடல் வெப்பநிலை சீராக உயர்கிறது, இது இரத்தத்தில் அசிட்டோன் இருப்பதற்கு வழிவகுக்கும். இந்த பொருளைக் கண்டறிவது இரத்தத்தில் இன்சுலின் குறைபாட்டைக் குறிக்கிறது.
இருப்பினும், நீரிழிவு நோய் வகை 1 மற்றும் வகை 2 உடன், அதிக உடல் வெப்பநிலை சீராக உயர்கிறது, இது இரத்தத்தில் அசிட்டோன் இருப்பதற்கு வழிவகுக்கும். இந்த பொருளைக் கண்டறிவது இரத்தத்தில் இன்சுலின் குறைபாட்டைக் குறிக்கிறது.
அசிட்டோன் உள்ளடக்கத்தைக் குறைக்க, நோயாளி தினசரி மருந்துகளில் 20% (தோராயமாக 8 அலகுகள்) குறுகிய இன்சுலினாக உடனடியாக பெற வேண்டும். 3 மணி நேரத்திற்குப் பிறகு அவரது உடல்நிலை மேம்படவில்லை என்றால், செயல்முறை மீண்டும் செய்யப்பட வேண்டும்.
குளுக்கோஸின் செறிவு குறையத் தொடங்கும் போது, கிளைசீமியாவின் இயல்பாக்கலை அடைய மற்றொரு 10 மிமீல் / எல் இன்சுலின் மற்றும் 2-3 யூயூ எடுக்க வேண்டியது அவசியம்.
கவனம் செலுத்துங்கள்! புள்ளிவிவரங்களின்படி, நீரிழிவு நோயின் அதிக காய்ச்சல் 5% பேர் மட்டுமே மருத்துவமனை சிகிச்சைக்குச் செல்கிறது. அதே நேரத்தில், மீதமுள்ள 95% பேர் ஹார்மோனின் குறுகிய ஊசி மருந்துகளைப் பயன்படுத்தி இந்த சிக்கலைச் சமாளிக்கின்றனர்.
அதிக வெப்பநிலை ஏற்படுகிறது
பெரும்பாலும் வெப்பத்தின் குற்றவாளிகள்:
- நுரையீரல் அழற்சி,
- சிறுநீர்ப்பை அழற்சி,
- ஸ்டாப் தொற்று,
- பைலோனெப்ரிடிஸ், சிறுநீரகங்களில் செப்டிக் மெட்டாஸ்டேஸ்கள்,
- வெண்புண்.
இருப்பினும், நீங்கள் நோயை சுயமாகக் கண்டறிவதில் ஈடுபடக்கூடாது, ஏனென்றால் பல்வேறு வகையான நீரிழிவு நோய்களின் சிக்கல்களுக்கான உண்மையான காரணத்தை ஒரு மருத்துவர் மட்டுமே தீர்மானிக்க முடியும்.
மேலும், ஒரு நிபுணர் மட்டுமே அடிப்படை நோயுடன் இணக்கமான ஒரு சிறந்த சிகிச்சையை பரிந்துரைக்க முடியும்.
நீரிழிவு நோயாளிகளில் குறைந்த உடல் வெப்பநிலையுடன் என்ன செய்வது?
வகை 2 அல்லது வகை 1 நீரிழிவு நோய்க்கு, 35.8–37 டிகிரி காட்டி இயல்பானது. எனவே, உடல் வெப்பநிலை இந்த அளவுருக்களுக்கு பொருந்தினால், சில நடவடிக்கைகளை எடுப்பது மதிப்புக்குரியது அல்ல.
ஆனால் காட்டி 35.8 க்கு கீழே இருக்கும்போது, நீங்கள் கவலைப்பட ஆரம்பிக்கலாம். முதலில் செய்ய வேண்டியது, அத்தகைய காட்டி ஒரு உடலியல் அம்சமா அல்லது இது ஒரு நோயின் அறிகுறியா என்பதை தீர்மானிக்க வேண்டும்.
உடலின் வேலையில் அசாதாரணங்கள் அடையாளம் காணப்படவில்லை என்றால், பின்வரும் பொது மருத்துவ பரிந்துரைகள் போதுமானதாக இருக்கும்:
- வழக்கமான உடற்பயிற்சி
- பருவத்திற்கு பொருத்தமான இயற்கை மற்றும் சரியாக தேர்ந்தெடுக்கப்பட்ட ஆடைகளை அணிந்து,
- ஒரு மாறுபட்ட மழை எடுத்து
- சரியான உணவு.
சில நேரங்களில் வகை 2 நீரிழிவு நோயால், வெப்ப உற்பத்திக்குத் தேவையான கிளைகோஜன் அளவு குறைந்தால் உடல் வெப்பநிலை குறைகிறது.பின்னர் நீங்கள் மருத்துவ ஆலோசனையை நம்பி இன்சுலின் அளவை மாற்ற வேண்டும்.
காய்ச்சலுடன் கூடிய நீரிழிவு நோயாளிகளுக்கு சிறந்த உணவு எது?
 காய்ச்சல் உள்ள நீரிழிவு நோயாளிகள் தங்கள் வழக்கமான உணவை சற்று மாற்றியமைக்க வேண்டும். மேலும், சோடியம் மற்றும் பொட்டாசியம் நிறைந்த உணவுகளுடன் மெனுவில் மாறுபட வேண்டும்.
காய்ச்சல் உள்ள நீரிழிவு நோயாளிகள் தங்கள் வழக்கமான உணவை சற்று மாற்றியமைக்க வேண்டும். மேலும், சோடியம் மற்றும் பொட்டாசியம் நிறைந்த உணவுகளுடன் மெனுவில் மாறுபட வேண்டும்.
கவனம் செலுத்துங்கள்! நீரிழப்பைத் தவிர்க்க, ஒவ்வொரு மணி நேரத்திற்கும் 1.5 கிளாஸ் தண்ணீர் குடிக்க மருத்துவர்கள் பரிந்துரைக்கின்றனர்.
மேலும், அதிக கிளைசீமியாவுடன் (13 மி.மீ.க்கு மேல்), பல்வேறு இனிப்புகளைக் கொண்ட பானங்களை நீங்கள் குடிக்க முடியாது. இதைத் தேர்ந்தெடுப்பது நல்லது:
- ஒல்லியான கோழி பங்கு,
- மினரல் வாட்டர்
- பச்சை தேநீர்.
இருப்பினும், நீங்கள் உணவை ஒவ்வொரு 4 மணி நேரமும் சாப்பிட வேண்டிய சிறிய பகுதிகளாக பிரிக்க வேண்டும். உடல் வெப்பநிலை குறையும் போது, நோயாளி படிப்படியாக வழக்கமான உணவு முறைக்கு திரும்பலாம்.
ஒரு மருத்துவரை சந்திக்காமல் எப்போது செய்யக்கூடாது?
நிச்சயமாக, அதிக உடல் வெப்பநிலையுடன், ஒரு நீரிழிவு நோயாளி உடனடியாக ஒரு மருத்துவரை அணுக வேண்டும். ஆனால் சுய மருந்துகளைத் தேர்ந்தெடுத்தவர்களுக்கு இன்னும் மருத்துவ உதவி தேவைப்படலாம்:
- நீடித்த வாந்தி மற்றும் வயிற்றுப்போக்கு (6 மணி நேரம்),
- நோயாளி அல்லது அவரைச் சுற்றியுள்ளவர்கள் அசிட்டோனின் வாசனையைக் கேட்டால்,
- மூச்சுத் திணறல் மற்றும் நிலையான மார்பு வலி,
- இரத்தத்தில் உள்ள குளுக்கோஸ் செறிவை மூன்று மடங்கு அளவிட்ட பிறகு காட்டி குறைக்கப்படுகிறது (3.3 மிமீல்) அல்லது மிகைப்படுத்தப்பட்ட (14 மிமீல்),
- நோய் தொடங்கியதிலிருந்து பல நாட்களுக்குப் பிறகு எந்த முன்னேற்றமும் இல்லை.
நீரிழிவு நோயுடன் என்ன வெப்பநிலை இருக்க முடியும்?
மனித இரத்தத்தில் குளுக்கோஸின் அளவைக் காட்டிலும் கூர்மையான மாற்றத்தால் நீரிழிவு நோயின் வெப்பநிலை பெரும்பாலும் உயர்கிறது அல்லது வீழ்ச்சியடைகிறது. இத்தகைய பிரச்சினை நோயாளியின் ஆரோக்கியத்தை கணிசமாக மோசமாக்குவது மட்டுமல்லாமல், அவரது உயிருக்கு ஆபத்தான ஆபத்தைத் தூண்டும். அதனால்தான் இதுபோன்ற சூழ்நிலைகளில் இதுபோன்ற பாதகமான விளைவுகளிலிருந்து உங்களை எவ்வாறு பாதுகாத்துக் கொள்ள முடியும் என்பதைப் புரிந்துகொள்வது மிகவும் முக்கியம்.
வெப்பநிலையை உயர்த்துவதற்கான முக்கிய காரணங்கள்
நீரிழிவு நோய்க்கான வெப்பநிலை 35.8 முதல் 37 டிகிரி செல்சியஸ் வரம்பில் இருக்க வேண்டும். பிற குறிகாட்டிகள் ஒரு மருத்துவ நிறுவனத்திடம் உதவி பெற ஒரு காரணம்.
வெப்பநிலையை உயர்த்துவதற்கான காரணங்கள் பின்வருமாறு:
- கடுமையான சுவாச வைரஸ் தொற்று, காய்ச்சல், தொண்டை புண், நிமோனியா அல்லது சுவாச மண்டலத்தின் பிற நோய்கள்.
- சிறுநீர் மண்டலத்தின் நோய்கள். குளோமெருலோனெப்ரிடிஸ் மற்றும் பைலோனெப்ரிடிஸின் பின்னணிக்கு எதிராக வெப்பநிலை உயர்கிறது.
- சருமத்தை பாதிக்கும் நோய்த்தொற்றுகள். பெரும்பாலும், தோல் மருத்துவர்கள் நோயாளிகளுக்கு ஃபுருங்குலோசிஸின் தோற்றத்தை கண்டறியின்றனர்.
- ஸ்டேஃபிளோகோகல் தொற்று. இது நோயாளியின் உடலில் முற்றிலும் மாறுபட்ட உள்ளூர்மயமாக்கலைக் கொண்டிருக்கலாம்.
- சர்க்கரை செறிவு அதிகரிப்பு.
உடல் வெப்பநிலை அதிகரிப்பதற்கான ஆபத்து, அத்தகைய சூழ்நிலையில் கணையத்தின் தூண்டுதல் உள்ளது, இதன் விளைவாக அது இன்னும் அதிகமான இன்சுலின் உற்பத்தி செய்கிறது.
அறிகுறி பிரச்சினைகள்
வெப்பநிலையில் இரத்த சர்க்கரை தொடர்ந்து அதிகரித்து வருகிறது, அதன் செறிவைக் குறைக்க நீங்கள் சரியான நடவடிக்கை எடுக்கவில்லை என்றால். அத்தகைய நோயியலின் அறிகுறிகள் பின்வருமாறு:
- பொதுவான பலவீனம் மற்றும் செயல்திறன் குறைந்தது.
- கடுமையான தாகத்தின் நிகழ்வு.
- குளிர்ச்சியின் தோற்றம்.
- தலையில் வலியின் வெளிப்பாடு.
- சோம்பல் மற்றும் எந்த செயலையும் செய்ய சிரமம்.
- தலைச்சுற்றல் மற்றும் மயக்கம் தோற்றம்.
வெப்பநிலையின் பின்னணிக்கு எதிரான உயர் இரத்த சர்க்கரை ஒரு ஆபத்தான நிலை, இது உடனடி சிகிச்சை நடவடிக்கை தேவைப்படுகிறது.
நீரிழிவு நோயாளிகளில் உடல் வெப்பநிலையை குறைத்தல்
சில சூழ்நிலைகளில் நீரிழிவு நோயாளிகளுக்கு அவற்றின் அடிப்படை நோய் காரணமாக வெப்ப பரிமாற்றம் கணிசமாகக் குறைக்கப்படலாம். வெப்பநிலை 35.8 டிகிரி செல்சியஸைக் காட்டிலும் குறையும் போது மட்டுமே சிக்கல் எழுகிறது. நீங்கள் கவனம் செலுத்த வேண்டிய பின்வரும் இரண்டு முக்கிய காரணிகளால் இந்த நிலை தோன்றுகிறது:
- ஒரு குறிப்பிட்ட நோயின் வளர்ச்சியின் செயலில் உள்ள செயல்முறை,
- உடலின் தனிப்பட்ட உடலியல் பண்புகள்.
பெரும்பாலும், குறைக்கப்பட்ட வெப்ப பரிமாற்றம் உடலில் கிளைக்கோஜன் முடிவடைவதைக் குறிக்கிறது, இது சரியான உடல் வெப்பநிலையை பராமரிக்க பொறுப்பாகும். நிலைமையை இயல்பாக்குவதற்கான ஒரே வழி இன்சுலின் அளவையும் அதை எடுத்துக்கொள்வதற்கான அட்டவணையையும் சரிசெய்வதாகும்.
குறைந்த வெப்பநிலை ஆட்சி எந்தவொரு பிரச்சினையுடனும் தொடர்புபடுத்தப்படாவிட்டால், அது உடலின் குணாதிசயங்கள் காரணமாக எழுந்தது, எந்தவொரு சிகிச்சை நடவடிக்கைகளையும் மேற்கொள்ள பரிந்துரைக்கப்படவில்லை. இதுதான் வெப்பநிலை வீழ்ச்சியடையச் செய்தது என்பதைப் புரிந்து கொள்ள, பின்வரும் எளிய வழிமுறைகளை எடுக்க வேண்டும்:
- ஒரு மாறுபட்ட மழை
- குறிப்பிடத்தக்க அளவு சூடான திரவத்தை உட்கொள்ளுங்கள்,
- கொஞ்சம் உடல் செயல்பாடுகளைச் செய்யுங்கள் (எடுத்துக்காட்டாக, நடைபயிற்சி மூலம்),
- சிறிது நேரம் சூடான ஆடைகளை அணிந்து கொள்ளுங்கள்.
ஒரு நோயுடன் வெப்பநிலையில் மாற்றம்
மனித உடலில் எந்த வெப்பநிலை ஏற்ற இறக்கங்களும் எப்போதும் ஒரு குறிப்பிட்ட தூண்டுதலின் எதிர்வினையாகும். வெப்பநிலை ஏற்ற இறக்கங்கள் அதிகரிக்கலாம் அல்லது குறையக்கூடும். நீரிழிவு நோயாளிகளுக்கு அதிக காய்ச்சல் ஏற்படலாம், அதன் காரணங்கள் உள்ளன.
ஒரு பாக்டீரியா தொற்றுக்கு அழற்சியின் சேர்க்கை சேர்க்கப்படும்போது, நாம் இதைப் பற்றி பேசலாம்:
- சிறுநீர்ப்பை அழற்சி,
- சிறுநீரக நுண்குழலழற்சி,
- நுண்ணுயிர் தோல் புண்கள் - ஃபுருங்குலோசிஸ்.
 மனித நோய் எதிர்ப்பு சக்தி பலவீனமடைந்து, குளுக்கோஸ் மூலக்கூறுகள் சிறிய பாத்திரங்களை எதிர்மறையாக பாதிக்கும் என்பதால், பல்வேறு பாக்டீரியாக்களின் பாரிய படையெடுப்பு ஏற்படுகிறது. ஒரு விதியாக, பாலியூரியா காரணமாக சிறுநீர்ப்பை மற்றும் சிறுநீரகங்கள் முதலில் பாதிக்கப்படுகின்றன. நோய்த்தொற்றின் தொடக்கத்தின் பல்வேறு எதிர்மறை சூழ்நிலைகளில் சிறுநீர் அழுத்தம் தொடர்ந்து சேர்க்கப்படுகிறது, இது நோயியல் செயல்முறையை அதிகரிக்கிறது.
மனித நோய் எதிர்ப்பு சக்தி பலவீனமடைந்து, குளுக்கோஸ் மூலக்கூறுகள் சிறிய பாத்திரங்களை எதிர்மறையாக பாதிக்கும் என்பதால், பல்வேறு பாக்டீரியாக்களின் பாரிய படையெடுப்பு ஏற்படுகிறது. ஒரு விதியாக, பாலியூரியா காரணமாக சிறுநீர்ப்பை மற்றும் சிறுநீரகங்கள் முதலில் பாதிக்கப்படுகின்றன. நோய்த்தொற்றின் தொடக்கத்தின் பல்வேறு எதிர்மறை சூழ்நிலைகளில் சிறுநீர் அழுத்தம் தொடர்ந்து சேர்க்கப்படுகிறது, இது நோயியல் செயல்முறையை அதிகரிக்கிறது.
சர்க்கரையை குறைக்கும் மருந்துகளைப் பயன்படுத்துவதற்கான விதிகளை நீங்கள் பின்பற்றவில்லை என்றால், இரத்தத்தில் சர்க்கரை அதிகரிக்கப்படலாம். ஒரு நபருக்கு டைப் 1 நீரிழிவு நோய் இருந்தால், இதுபோன்ற விரைவான மாற்றங்கள் விளைவு இல்லாமல் ஹைபர்தர்மியாவுக்கு வழிவகுக்கும்.
வெப்பநிலை மாற்றங்களுக்கு கூடுதலாக, பின்வருவனவற்றைக் காணலாம்:
- தலைவலி
- அயர்வு,
- பொது பலவீனம்
- பலவீனமான உணர்வு.
நீரிழிவு நோயில் வெப்பநிலை இருந்தால், நீங்கள் முதலில் சர்க்கரை அளவை அளவிட வேண்டும், பின்னர் மாற்றங்களின் முக்கிய காரணத்தை கண்டறிய வேண்டும். சிகிச்சையின் அடிப்படையானது இரத்தத்தில் குளுக்கோஸை இயல்பாக்குவதும், பாதிக்கப்பட்ட ஃபோசி உருவாவதில் பாக்டீரியா எதிர்ப்பு சிகிச்சையும் ஆகும். ஆண்டிபிரைடிக் மற்றும் அழற்சி எதிர்ப்பு மருந்துகளைப் பயன்படுத்தலாம்.
நீரிழிவு நோயாளிக்கு எந்த மருந்துகள் பயன்படுத்தப்படும், கலந்துகொள்ளும் மருத்துவர் முடிவு செய்கிறார். வெப்பநிலையைக் குறைக்கப் பயன்படும் கிட்டத்தட்ட அனைத்து ஸ்டெராய்டல் அல்லாத மருந்துகளும் இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளன. முறையற்ற அளவு இரத்தச் சர்க்கரைக் கோமாவை ஏற்படுத்தும்.
நீரிழிவு நோய்க்கான வலி நிவாரணிகள்
 நீரிழிவு நோயில், உட்சுரப்பியல் நிபுணரின் மேற்பார்வையின் கீழ் நீங்கள் தொடர்ந்து அவதானித்து சிகிச்சை பெற வேண்டும். நீரிழிவு நோயாளிகளுக்கு, ஒரு முழு வாழ்க்கைக்கான திறவுகோல் ஒழுக்கம் மற்றும் மருத்துவரின் அனைத்து பரிந்துரைகளையும் சரியாக பின்பற்ற விருப்பம்.
நீரிழிவு நோயில், உட்சுரப்பியல் நிபுணரின் மேற்பார்வையின் கீழ் நீங்கள் தொடர்ந்து அவதானித்து சிகிச்சை பெற வேண்டும். நீரிழிவு நோயாளிகளுக்கு, ஒரு முழு வாழ்க்கைக்கான திறவுகோல் ஒழுக்கம் மற்றும் மருத்துவரின் அனைத்து பரிந்துரைகளையும் சரியாக பின்பற்ற விருப்பம்.
நீரிழிவு நோயாளிகள் தங்கள் மருந்துகள் அல்லது இன்சுலின் ஊசி மருந்துகளை எந்தவித இடையூறும் இல்லாமல் கவனமாக எடுத்துக் கொள்ள வேண்டும்.
பிரதான நோயுடன் தொடர்புடைய சந்திப்புகளைச் செய்வது பிற நோயியல் இல்லாததை உறுதிப்படுத்தாது. நீரிழிவு நோயால், பெரும்பாலும் உருவாகின்றன:
- நாளமில்லா அமைப்பின் செயலிழப்புகள்,
- உடல் பருமன்
- செரிமான மண்டலத்தின் நோயியல்,
- பக்கவாதம் மற்றும் மாரடைப்பு,
- கிள la கோமா, கண்புரை, விழித்திரைப் பற்றின்மை.
நீரிழிவு நோயாளிகள், எல்லோரையும் போலவே, வலியுடன் தொடர்புடைய பல்வேறு சூழ்நிலைகளை எதிர்கொள்கின்றனர். தோன்றக்கூடும்:
பிற நோய்களுடன் வைரஸ் தொற்று இருப்பது கவனிக்கத்தக்கது.
வலி நிவாரணி முகவர்களின் ஏராளமான மருந்தியல் குழுக்கள் கிடைக்கின்றன. அவை அனைத்திற்கும் ஒரு குறிப்பிட்ட வேதியியல் அமைப்பு, செயல்பாட்டு வழிமுறை, உடலில் இருந்து வெளியேற்றும் முறை மற்றும் பிற அம்சங்கள் உள்ளன.
நீரிழிவு முன்னிலையில் பலவிதமான வலி நிவாரணி மருந்துகள் பயன்படுத்தப்படலாம். தீவிரம் மற்றும் உள்ளூர்மயமாக்கலைப் பொறுத்து, மாத்திரைகளின் உதவியுடனும், ஊசி மருந்துகளின் உதவியுடனும் வலியை நிறுத்தலாம்.
ஒரு நபரின் தனிப்பட்ட குணாதிசயங்களுடன் தொடர்புடைய முரண்பாடுகள் உள்ளன, ஆனால் நீரிழிவு நோய் இருப்பதோடு தொடர்புடைய எந்த முரண்பாடுகளும் இல்லை.
வெப்பநிலை குறைப்பதற்கான அறிகுறிகள்
எந்தவொரு ஆண்டிபிரைடிக் மருந்துகளும் நோயியலின் காரணத்தை அகற்றாது, ஆனால் நோயின் சில அறிகுறிகளை மட்டுமே நிறுத்துங்கள், இதனால் நீங்கள் நன்றாக இருப்பீர்கள். பல நாட்களுக்கு படுக்கை ஓய்வைக் கவனிக்க முடிந்தால், நீங்கள் ஆண்டிபிரைடிக் மருந்துகளை மறுத்து விண்ணப்பிக்கலாம்:
- அறையை ஒளிபரப்பியது
- குளிர் பொதிகள்
- தேன் மற்றும் குணப்படுத்தும் மூலிகைகள் கொண்ட சூடான தேநீர்.
சுமார் 37 டிகிரி குறைந்த தர வெப்பநிலையுடன், ஆண்டிபிரைடிக் மருந்துகளைப் பயன்படுத்த வேண்டிய அவசியமில்லை. நீங்கள் மோசமாக உணர்ந்தால், வெப்பநிலை 38 டிகிரிக்கு மேல் வந்தால், நீங்கள் ஒரு மருத்துவரை அழைத்து அவரது பரிந்துரைகளை கடைபிடிக்க வேண்டும். ஆண்டிபிரைடிக் மருந்துகள் பின்வருமாறு பயன்படுத்தப்பட வேண்டும்:
- அதிக உடல் வெப்பநிலை
- மத்திய நரம்பு மண்டலம், சுவாச மற்றும் இருதய அமைப்புகளின் நாள்பட்ட நோயியல்,
- ஹைபர்தர்மியாவின் மோசமான சகிப்புத்தன்மை,
- தசைப்பிடிப்பு போக்கு,
- பாக்டீரியா தொற்றுநோய்களின் இணைப்பு.
நீரிழிவு நோய்க்கான ஆன்டிபிரைடிக் வேலை செய்திருந்தால் மற்றும் வெப்பநிலை குறைந்துவிட்டால், வெப்பநிலை மீண்டும் உயரத் தொடங்கும் வரை நோயாளிக்கு மீண்டும் மீண்டும் மருந்தைக் கொடுக்க வேண்டிய அவசியமில்லை.
ஒரு மணி நேரத்திற்குள் வெப்பநிலை நிலையானதாக மாறவில்லை என்றால், நீங்கள் மருத்துவ உதவியை நாட வேண்டும்.
ஆண்டிபிரைடிக் மருந்துகளின் வகைகள்
உடலில் வெப்பநிலை உயரும்போது, வீக்கத்தின் செயலில் மத்தியஸ்தரான புரோஸ்டாக்லாண்டின் மின் உருவாக்கம் தொடங்குகிறது. இது காய்ச்சலுக்கு காரணமாக கருதப்படுகிறது. ஆன்டிபிரைடிக் மருந்துகள் நோயியல் செயல்முறைக்கு இடையூறு விளைவிக்கும் மற்றும் புரோஸ்டாக்லாடினின் தொகுப்பை நீக்குகின்றன, எனவே உடல் வெப்பநிலை குறைகிறது.
பெரியவர்களுக்கான ஆண்டிபிரைடிக் மருந்துகளின் முழு பட்டியலையும் பின்வருமாறு பிரிக்கலாம்:
- ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் (NSAID கள்),
- ஓபியாய்டு வலி நிவாரணி மருந்துகள்.
 ஆண்டிபிரைடிக் மருந்துகளின் பட்டியல் மிகவும் பெரியது. தற்போது, NSAID கள் 15 குழுக்களின் மருந்துகளால் குறிப்பிடப்படுகின்றன. ஒவ்வொரு மருந்துக்கும் அதன் சொந்த பண்புகள், ஆண்டிபிரைடிக் மற்றும் அழற்சி எதிர்ப்பு விளைவு உள்ளது.
ஆண்டிபிரைடிக் மருந்துகளின் பட்டியல் மிகவும் பெரியது. தற்போது, NSAID கள் 15 குழுக்களின் மருந்துகளால் குறிப்பிடப்படுகின்றன. ஒவ்வொரு மருந்துக்கும் அதன் சொந்த பண்புகள், ஆண்டிபிரைடிக் மற்றும் அழற்சி எதிர்ப்பு விளைவு உள்ளது.
குறைவான பக்க விளைவுகள் காரணமாக NSAID கள் விரைவாக பிரபலமடைந்தன. இந்த நிதிகள் 2 பிரிவுகளாக பிரிக்கப்பட்டுள்ளன:
ஆஸ்பிரின், பராசிட்டமால், சிட்ராமான், இப்யூபுரூஃபன், இந்தோமெதசின் ஆகியவை அழற்சி எதிர்ப்பு விளைவைக் கொண்டிருந்தாலும், சில வகையான பக்க விளைவுகளைக் கொண்ட முதல் தலைமுறை மருந்துகள். பெரும்பாலும், நோயாளிகளுக்கு:
- ப்ராஞ்சோஸ்பேஸ்ம்,
- பலவீனமான சிறுநீரகம் மற்றும் கல்லீரல் செயல்பாடு,
- இரைப்பை குடல் புண்கள்.
இரண்டாம் தலைமுறையின் ஆண்டிபிரைடிக் மருந்துகள் நிம்சுலைடு, கோக்ஸிப், மெலோக்சிகாம் ஆகியவற்றின் அடிப்படையில் உருவாக்கப்படுகின்றன. இந்த நிதிகள் பாதுகாப்பானவை மற்றும் ஆரம்பகால மருந்துகளின் தீமைகள் இல்லை. இருப்பினும், இருதய அமைப்பிலிருந்து பக்க விளைவுகள் ஏற்பட வாய்ப்பு உள்ளது.
வெப்பநிலையைக் குறைக்க ஒரு கூறு மருந்துகள் எப்போதும் விரைவாக செயல்படுகின்றன, மேலும் அவை நன்றாக உறிஞ்சப்படுகின்றன. வயதுவந்த நோயாளிகள் முதல் தலைமுறை ஆண்டிபிரைடிக் மருந்துகளைப் பயன்படுத்துவதற்கான வாய்ப்புகள் அதிகம் என்று புள்ளிவிவரங்கள் காட்டுகின்றன.
மிகவும் பொதுவான ஆண்டிபிரைடிக் மருந்துகள்
ஆண்டிபிரைடிக் மருந்துகள் பல்வேறு அளவு வடிவங்களில் கிடைக்கின்றன. அது இருக்கலாம்:
- , மருந்து
- ஊசி தீர்வு
- இடைநீக்கம்
- மலக்குடல் சப்போசிட்டரிகள்
- காப்ஸ்யூல்கள் மற்றும் மாத்திரைகள்.
 இளம் குழந்தைகளுக்கு இனிப்பு சிரப் மற்றும் மெழுகுவர்த்திகள் பரிந்துரைக்கப்படுகின்றன. பெரியவர்களுக்கு, டேப்லெட் வடிவத்தில் மருந்துகளை எடுத்துக்கொள்வது நல்லது. கடினமான சந்தர்ப்பங்களில், வெப்பநிலை சிக்கலான மதிப்புகளுக்கு உயரும்போது, முடிந்தவரை திறமையாகவும் விரைவாகவும் செயல்படும் ஊசி மருந்துகளுக்கான தீர்வுகளைப் பயன்படுத்துவது முக்கியம்.
இளம் குழந்தைகளுக்கு இனிப்பு சிரப் மற்றும் மெழுகுவர்த்திகள் பரிந்துரைக்கப்படுகின்றன. பெரியவர்களுக்கு, டேப்லெட் வடிவத்தில் மருந்துகளை எடுத்துக்கொள்வது நல்லது. கடினமான சந்தர்ப்பங்களில், வெப்பநிலை சிக்கலான மதிப்புகளுக்கு உயரும்போது, முடிந்தவரை திறமையாகவும் விரைவாகவும் செயல்படும் ஊசி மருந்துகளுக்கான தீர்வுகளைப் பயன்படுத்துவது முக்கியம்.
மற்ற சந்தர்ப்பங்களில், பெரியவர்களுக்கு டேப்லெட் ஆண்டிபிரைடிக் மருந்துகள் பரிந்துரைக்கப்படுகின்றன. மிகவும் பிரபலமான வெப்பநிலை எதிர்ப்பு முகவர்களைப் பயன்படுத்துவதற்கான பண்புகள் மற்றும் முறைகளை நீங்கள் அறிந்து கொள்ள வேண்டும்.
பராசிட்டமால் ஒரு வலுவான ஆண்டிபிரைடிக் விளைவு மற்றும் வலி நிவாரணி விளைவைக் கொண்ட ஒரு மருந்து. பராசிட்டமால் செல்வாக்கின் கீழ் அழற்சி செயல்முறை மிகவும் பயனுள்ளதாக இல்லை.பராசிட்டமால் விரைவாக காய்ச்சலைக் குறைக்கிறது என்று நோயாளியின் மதிப்புரைகள் தெரிவிக்கின்றன.
பாராசிட்டமால் இதற்குப் பயன்படுத்தப்படவில்லை:
- நாட்பட்ட குடிப்பழக்கம்
- தனிப்பட்ட சகிப்பின்மை,
- கல்லீரல் மற்றும் சிறுநீரகங்களின் நோயியல்.
கடுமையான முரண்பாடு சிறுநீரக நீரிழிவு ஆகும்.
வோல்டரென் அதன் முக்கிய அங்கத்தைக் கொண்டுள்ளது - டிக்ளோஃபெனாக் சோடியம். மருந்து திறம்பட வலியை நீக்கி காய்ச்சலை நீக்குகிறது. பெரியவர்களுக்கு உன்னதமான டோஸ் ஒரு நாளைக்கு மூன்று முறை வரை 1 டேப்லெட் ஆகும்.
இபுக்ளின் என்பது பாராசிட்டமால் வகைக்கெழு. இந்த சேர்க்கை மருந்தில் இப்யூபுரூஃபன் மற்றும் பாராசிட்டமால் ஆகியவை அடங்கும். மருந்து கிட்டத்தட்ட அனைத்து நோயாளிகளாலும் நன்கு பொறுத்துக் கொள்ளப்படுகிறது, கருவி ஒரு உறுதியான சிகிச்சை விளைவை வழங்குகிறது.
பெரியவர்கள் ஒரு நாளைக்கு 3 முறை ஒரு மாத்திரையை உட்கொள்ள வேண்டும். இபுக்ளின் பயன்பாட்டிற்கு முரண்பாடுகள் உள்ளன, அவை:
- புண்கள்,
- ஒரு குழந்தையைத் தாங்குதல்
- தாய்ப்பால்
- சிறுநீரகம் மற்றும் கல்லீரல் நோய்கள்
- நாட்பட்ட குடிப்பழக்கம்.
பனடோல் ஒரு பிரபலமான ஆண்டிபிரைடிக் ஆகும். அதன் மையத்தில் பாராசிட்டமால் உள்ளது. மருந்து மாத்திரைகளில் வெளியிடப்படுகிறது, அவை பட பூச்சுடன் பூசப்படுகின்றன. குழந்தைகளுக்கு சிரோ, திறமையான மாத்திரைகள் மற்றும் மலக்குடல் சப்போசிட்டரிகள் உள்ளன.
பனடோலில் குறைந்தபட்ச முரண்பாடுகள் உள்ளன. அவற்றில்:
- தனிப்பட்ட சகிப்பின்மை,
- கல்லீரல் நோயியல்
- சுற்றோட்ட அமைப்பின் நோய்கள்.
சில சந்தர்ப்பங்களில், பக்க விளைவுகளில் ஒவ்வாமை எதிர்வினைகள், அத்துடன் டிஸ்பெப்டிக் அறிகுறிகள் மற்றும் இரத்த எண்ணிக்கையில் ஏற்படும் மாற்றங்கள் ஆகியவை அடங்கும்.
 இந்தோமெதசின் மிகவும் பிரபலமான NSAID களில் ஒன்றாகும்; பெரும்பாலான நோயாளிகள் அதன் அழற்சி எதிர்ப்பு விளைவை உணர்கிறார்கள். முக்கிய பொருள் இந்தோலிலாசெடிக் அமிலம். சுவாச மண்டலத்தின் தொற்று மற்றும் அழற்சி நோய்கள் ஏற்பட்டால், ஒரு நிவாரணம் ஏற்படுகிறது, வலி மற்றும் ஆண்டிபிரைடிக் பண்புகள் வெளிப்படுகின்றன. தயாரிப்பு மெழுகுவர்த்திகள் மற்றும் மாத்திரைகள் வடிவில் வெளியிடப்படுகிறது. தீர்வின் டேப்லெட் வடிவத்துடன் ஒப்பிடும்போது, சப்போசிட்டரிகள் வேகமான முடிவை அளிக்கின்றன மற்றும் பக்க விளைவுகளை ஏற்படுத்தாது.
இந்தோமெதசின் மிகவும் பிரபலமான NSAID களில் ஒன்றாகும்; பெரும்பாலான நோயாளிகள் அதன் அழற்சி எதிர்ப்பு விளைவை உணர்கிறார்கள். முக்கிய பொருள் இந்தோலிலாசெடிக் அமிலம். சுவாச மண்டலத்தின் தொற்று மற்றும் அழற்சி நோய்கள் ஏற்பட்டால், ஒரு நிவாரணம் ஏற்படுகிறது, வலி மற்றும் ஆண்டிபிரைடிக் பண்புகள் வெளிப்படுகின்றன. தயாரிப்பு மெழுகுவர்த்திகள் மற்றும் மாத்திரைகள் வடிவில் வெளியிடப்படுகிறது. தீர்வின் டேப்லெட் வடிவத்துடன் ஒப்பிடும்போது, சப்போசிட்டரிகள் வேகமான முடிவை அளிக்கின்றன மற்றும் பக்க விளைவுகளை ஏற்படுத்தாது.
டேப்லெட்களில் உள்ள கோல்டாக்ட் ஒரு நீண்டகால செயல்படும் முகவர். கடுமையான சுவாச வைரஸ் தொற்று மற்றும் இன்ஃப்ளூயன்ஸா சிகிச்சைக்கு எதிராக மருந்து பயன்படுத்தப்படுகிறது. இதில் உச்சரிக்கப்படும் வலி நிவாரணி விளைவைக் காட்டுகிறது:
பராசிட்டமால் கலவை ஃபெனியோஎஃப்ரின் மற்றும் குளோர்பெனமைன் ஆகும். பராசிட்டமால் பின்வரும் விளைவுகளைக் கொண்டுள்ளது:
- தலைவலி, மூட்டு வலி மற்றும் தசை வலி ஆகியவற்றைக் குறைக்கிறது,
- வலிநிவாரணிகள்
- உடல் வெப்பநிலையை குறைக்கிறது.
குளோர்பெனமைன் அரிப்புகளை நீக்குகிறது, ஒவ்வாமை எதிர்ப்பு விளைவைக் கொண்டிருக்கிறது, மேலும் சளி சவ்வுகளின் லாக்ரிமேஷன் மற்றும் எரிச்சலையும் குறைக்கிறது.
கோல்டாக்ட் போதுமான அளவு முரண்பாடுகளைக் கொண்டுள்ளது, குறிப்பாக:
- பசும்படலம்,
- கல்லீரல் மற்றும் சிறுநீரகங்களின் நோயியல்,
- வாஸ்குலர் நோயியல்,
- ஐ.எச்.டி மற்றும் நீரிழிவு நோய்
- செரிமான மண்டலத்தின் வேலையில் குறைவு,
- உயர் இரத்த அழுத்தம்,
- தமனிகளின் தமனி பெருங்குடல் அழற்சி,
- புண்கள்,
- அதிக உணர்திறன்,
- கர்ப்பம் மற்றும் தாய்ப்பால்.
வலி நிவாரணி மருந்துகள், ஆண்டிபிரைடிக்ஸ் குழுவின் ஒரு பகுதியாக எஃபெரல்கன் உள்ளது. அதன் மையத்தில் பாராசிட்டமால் உள்ளது. இந்த கருவி இரத்த நோய்கள், கூறுகளுக்கு அதிக உணர்திறன், அத்துடன் சிறுநீரகங்கள் மற்றும் கல்லீரலின் நோயியல் ஆகியவற்றுக்கு முரணாக உள்ளது. இந்த கட்டுரையில் உள்ள வீடியோ காய்ச்சல் மற்றும் நீரிழிவு நோயை என்ன செய்வது என்று உங்களுக்குத் தெரிவிக்கும்.
நீரிழிவு வெப்பநிலை - நீரிழிவு பற்றி எல்லாம்
ஒரு மணி நேரத்திற்குள் வெப்பநிலை நிலையானதாக மாறவில்லை என்றால், நீங்கள் மருத்துவ உதவியை நாட வேண்டும். ஆண்டிபிரைடிக் மருந்துகளின் வகைகள் உடலில் வெப்பநிலை அதிகரிக்கும் போது, வீக்கத்தின் செயலில் மத்தியஸ்தரான புரோஸ்டாக்லாண்டின் மின் உருவாக்கம் தொடங்குகிறது.
இது காய்ச்சலுக்கு காரணமாக கருதப்படுகிறது.

ஆன்டிபிரைடிக் மருந்துகள் நோயியல் செயல்முறைக்கு இடையூறு விளைவிக்கும் மற்றும் புரோஸ்டாக்லாடினின் தொகுப்பை நீக்குகின்றன, எனவே உடல் வெப்பநிலை குறைகிறது. பெரியவர்களுக்கான ஆண்டிபிரைடிக் மருந்துகளின் முழு பட்டியலையும் பிரிக்கலாம்: ஆண்டிபிரைடிக் மருந்துகளின் பட்டியல் மிகவும் பெரியது.
தற்போது, NSAID கள் 15 குழுக்களின் மருந்துகளால் குறிப்பிடப்படுகின்றன. ஒவ்வொரு மருந்துக்கும் அதன் சொந்த பண்புகள், ஆண்டிபிரைடிக் மற்றும் அழற்சி எதிர்ப்பு விளைவு உள்ளது.

குறைவான பக்கவிளைவுகள் காரணமாக அவை விரைவாக சுட ஆரம்பித்தன. இந்த மருந்துகள் 2 வெப்பநிலைகளாகப் பிரிக்கப்படுகின்றன: ஆஸ்பிரின், பாராசிட்டமால், சிட்ராமன், இப்யூபுரூஃபன், இந்தோமெதசின், இந்த மருந்துகள் தலைமுறையின் போது சில வகையான பக்க விளைவுகளால் உருவாக்கப்படலாம், அவற்றின் அழற்சி எதிர்ப்பு விளைவு இருந்தபோதிலும். பெரும்பாலும், நோயாளிகள் குறிப்பிட்டனர்: இரண்டாம் தலைமுறையின் ஆண்டிபிரைடிக் மருந்துகள் நிம்சுலைடு, கோக்ஸிப், மெலோக்சிகாம் ஆகியவற்றின் அடிப்படையில் உருவாக்கப்படுகின்றன. இந்த நிதிகள் பாதுகாப்பானவை மற்றும் ஆரம்பகால மருந்துகளின் தீமைகள் இல்லை.
இருப்பினும், இருதய அமைப்பிலிருந்து பாதகமான நீரிழிவு நோய்க்கான வாய்ப்பு உள்ளது. வெப்பநிலையைக் குறைக்க ஒரு கூறு மருந்துகள் எப்போதும் விரைவாக செயல்படுகின்றன மற்றும் உறிஞ்சப்படுகின்றன. சர்க்கரை நோயாளிகள் பெரும்பாலும் முதல் தலைமுறை ஆண்டிபிரைடிக் மருந்துகளைப் பயன்படுத்துகிறார்கள் என்று புள்ளிவிவரங்கள் காட்டுகின்றன.
நீரிழிவு நோயின் உயர் மற்றும் குறைந்த வெப்பநிலைக்கான காரணங்கள்
நீங்கள் வெப்பநிலையிலிருந்து மீளும்போது நீரிழிவு நோய் மோசமடைகிறதா என்பதைப் பொறுத்தது. நீங்கள் நோய்த்தொற்றுக்கு சிகிச்சையளிக்கப்படும்போது நீரிழிவு நோயை விட தற்காலிகமாக ஊசி போட நீங்கள் முன்கூட்டியே தயாராக இல்லை என்றால், உடனடியாக உங்கள் மருத்துவரைத் தொடர்பு கொள்ளுங்கள், இதனால் அவர் இன்சுலின் சிகிச்சை முறையை உருவாக்கி, ஊசி மூலம் அதை எவ்வாறு செய்வது என்று உங்களுக்குக் கற்பிக்கிறார்.
நீரிழிவு நோயில், கெட்டோஅசிடோசிஸ் அல்லது ஹைபரோஸ்மோலார் கோமாவை வீழ்த்தலாம். தொற்று நோய்களின் போது வேகமாக இன்சுலின் செலுத்துவதன் மூலம் சாதாரண இரத்த சர்க்கரைக்கு என்ன காரணம் என்பதை சுருக்கமாக விவரிப்போம். உங்கள் சர்க்கரையை காலையில் ஒரு குளுக்கோமீட்டருடன் அளவிட வேண்டும், நீங்கள் எழுந்திருக்கலாம், பின்னர் ஒவ்வொரு 5 மணி நேரத்திற்கும். சர்க்கரையை அதிகமாகக் குறைத்துவிட்டால், அதை மீண்டும் இயல்புநிலைக்கு கொண்டுவருவதற்கு போதுமான அளவு அல்ட்ராஷார்ட் அல்லது குறுகிய இன்சுலின் செலுத்தவும். இரத்த சர்க்கரையை அளவிடவும், தேவைப்பட்டால், ஒவ்வொரு 5 மணி நேரத்திற்கும், சர்க்கரை இன்சுலின் ஊசி போடுங்கள், இரவில் கூட!
இதைச் செய்ய, வெப்பநிலையின் நடுவில் எழுந்திருக்க அலாரம் கடிகாரத்தை அமைக்கவும், அனைத்து நடவடிக்கைகளையும் விரைவாக முடித்து தூங்கவும். உங்கள் சர்க்கரையை அளவிடவும் இன்சுலின் செலுத்தவும் முடியாத அளவுக்கு நீங்கள் பலவீனமாக இருந்தால், அதை யாராவது செய்ய வேண்டும். இது உங்கள் உறவினர் அல்லது சுகாதார வழங்குநராக இருக்கலாம். பல பிரபலமான மருந்துகள் நீரிழப்பை அதிகரிக்கும் அல்லது சிறுநீரக செயல்பாட்டை தற்காலிகமாக பலவீனப்படுத்துகின்றன.

நீரிழிவு நோயில் தொற்று நோய்களின் போது, அவற்றின் நிர்வாகம் குறைந்தபட்சம் தற்காலிகமாக நிறுத்தப்பட வேண்டும். தடுப்புப்பட்டியலில் அழுத்தம் மாத்திரைகள் உள்ளன - டையூரிடிக்ஸ், ஏ.சி.இ இன்ஹிபிட்டர்கள், ஆஞ்சியோடென்சின்- II ஏற்பி தடுப்பான்கள்.
நியூரோஃபென் எக்ஸ்பிரஸ்
நியூரோஃபென் சப்போசிட்டரிகள் 60 மி.கி அல்லது மருந்தின் ஒரு வடிவம். நியூரோஃபென் ஃபோர்ட் மி.கி மாத்திரைகள். குழந்தை சிரப் ஆரஞ்சு அல்லது ஸ்ட்ராபெரி நீரிழிவு நோயுடன் சஸ்பென்ஷன் இல்லை. பயன்பாடு மற்றும் அளவிற்கான வழிமுறைகள் பெரியவர்கள் மற்றும் 12 வயதுக்கு மேற்பட்ட குழந்தைகளுக்கு, மருந்தின் ஆரம்ப டோஸ் ஒரு நாளைக்கு ஒரு முறை மி.கி.
விரைவான மருத்துவ விளைவை அடைய, நீங்கள் ஆரம்ப அளவை ஒரு நாளைக்கு 3 முறை மி.கி ஆக அதிகரிக்கலாம். அதிகபட்ச தினசரி டோஸ் மி.கி.
நியூரோஃபென் இரத்த அழுத்தத்தை அதிகரிக்கிறது அல்லது குறைக்கிறது: உயர் இரத்த அழுத்தத்துடன் குடிக்க முடியுமா?
வயது முதல் நியூரோஃபென் வயது வரை இருக்கலாம் - இல்லை அல்லது ஒரு நாளைக்கு 4 முறை. 20 கிலோவுக்கு மேல் உடல் எடை கொண்ட குழந்தைகளுக்கு மட்டுமே நீரிழிவு நோயை பரிந்துரைக்க முடியும் என்பதை நினைவில் கொள்ளுங்கள். டேப்லெட்டுகளுக்கு இடையிலான இடைவெளி குறைந்தது 6 மணிநேரம் இருக்க வேண்டும். ஒரு நாளைக்கு 6 மாத்திரைகளுக்கு மேல் எடுக்க வேண்டாம்.

பூசப்பட்ட மாத்திரைகளை தண்ணீரில் கழுவ வேண்டும். 1 கப் நீரோஃபென் மில்லி தண்ணீரை கரைக்கும் அல்லது கரைக்கும். நீரிழிவு நோய்க்கான நியூரோஃபென் காய்ச்சல் மற்றும் வலியால், மருந்தின் அளவு வயதைப் பொறுத்தது, உங்களுக்கு குழந்தை இல்லை. வயது அல்லது உடல் எடை நீரிழிவு நோயுடன். 9 மாதங்கள் முதல் 2 வயதுக்குட்பட்ட குழந்தைகள். உடல் எடை. நோய்த்தடுப்புக்கு பிந்தைய காய்ச்சலுக்கு, 1 வயதுக்குட்பட்ட குழந்தைகளுக்கு 1 சப் பரிந்துரைக்கப்படுகிறது.
காய்ச்சல் தொடர்ந்தால், மருத்துவரின் ஆலோசனை தேவை. மருந்தின் சுட்டிக்காட்டப்பட்ட அளவுகளை மீறக்கூடாது. ஒரு ஆண்டிபிரைடிக் முகவராக, மருந்து 3 நாட்களுக்கு மேல் எடுக்கக்கூடாது, வலி நிவாரணி மருந்தாக, 5 நாட்களுக்கு மேல் அல்ல. நோய்த்தடுப்புக்குப் பிறகு காய்ச்சல் ஏற்பட்டால், மருந்து 50 மி.கி 2 அளவில் பரிந்துரைக்கப்படுகிறது. அதிகபட்ச தினசரி டோஸ் 5 மில்லி மி.கி.க்கு மிகாமல் இருக்க வேண்டும்.சஸ்பென்ஷனைப் பயன்படுத்தி முழுமையாக உட்கொள்ளலாம்.
அதிக அல்லது குறைந்த உடல் வெப்பநிலைக்கு சிகிச்சையளிக்கும் அம்சங்கள்
உடல் வெப்பநிலை உயரத் தொடங்கினால், ஒன்று அல்லது மற்றொரு மருத்துவ ஆண்டிபிரைடிக் முகவரைப் பயன்படுத்தி அதைக் குறைக்க வேண்டும். இதைச் செய்வதற்கு முன், நோயாளியின் இரத்தத்தில் குளுக்கோஸ் என்ன என்பதை தீர்மானிக்க வேண்டியது அவசியம். இது இயல்பை விட அதிகமாக இருந்தால், குறுகிய செயல்பாட்டு இன்சுலின் பயன்படுத்தப்பட வேண்டும். நோய்வாய்ப்பட்ட ஒருவருக்கு ஒரு குறிப்பிட்ட தருணத்தில் தேவைப்படும் விளைவை மற்றொரு வகை மருந்து கொடுக்க முடியாது.
PriDiabete.ru இல் அவர்கள் சொல்வது போல், நீரிழிவு நோயாளியின் உடல் வெப்பநிலையில் அதிகரிப்பு ஏற்பட்டால், பின்வரும் நடவடிக்கைகளை எடுக்க வேண்டியது அவசியம்:
- ஒரு தெர்மோமீட்டரில் பாதரச நெடுவரிசை 37.5 டிகிரி செல்சியஸை தாண்டினால், நீங்கள் குளுக்கோஸின் அளவை தீர்மானிக்க வேண்டும். சர்க்கரை உயர்த்தப்பட்டால், இன்சுலின் தினசரி விகிதத்தில் 10% சேர்க்கப்பட வேண்டும். இந்த அளவு பணம் செலுத்தப்பட வேண்டும், வெப்பநிலை மற்றும் குளுக்கோஸ் அளவு இரண்டையும் குறுகிய காலத்திற்குப் பிறகு சரிபார்க்க வேண்டும்.
- டைப் 2 நீரிழிவு நோய்க்கான வெப்பநிலை என்றால், இன்சுலின் அளவை 10% தினசரி விதிமுறைக்குச் சேர்ப்பது நன்மை பயக்கும். இதற்குப் பிறகு, தெர்மோமீட்டர் சிறிது நேரம் கழித்து இன்னும் பெரிய குறிகாட்டிகளை தீர்மானிக்கும். அத்தகைய சூழ்நிலையில், இன்சுலின் தினசரி விகிதத்தில் 25% சேர்க்க உட்சுரப்பியல் நிபுணர்கள் பரிந்துரைக்கின்றனர்.
- 39 டிகிரி செல்சியஸுக்கு மேல் வெப்பநிலை அதிகரிப்பதால் உடல் அதிக மன அழுத்தத்தை சந்தித்தால், அதில் அசிட்டோன் உருவாகத் தொடங்குகிறது. அத்தகைய சிக்கலைத் தவிர்க்க, நீங்கள் இன்சுலின் தினசரி அளவின் 20% ஐ உடனடியாக செலுத்த வேண்டும். அடுத்த மூன்று மணி நேரத்தில் நோய்வாய்ப்பட்ட நபரின் நிலை மாறாவிட்டால், நீங்கள் மீண்டும் செயல்முறை செய்ய வேண்டும். இதற்குப் பிறகு, இரத்த சர்க்கரை போன்ற வெப்பநிலை உயரக்கூடாது.
நீரிழிவு வகை 1 அல்லது 2 இன் வெப்பநிலை, சில தொற்று நோய்கள் உட்பட ஏற்படலாம். பொருத்தமான அறிகுறிகள் இருந்தால், நீங்கள் ஒரு ஆண்டிபிரைடிக் மருந்து எடுக்க வேண்டும். பின்வரும் மருந்துகள் மிகவும் பயனுள்ளவை மற்றும் பாதுகாப்பானவை:
நீரிழிவு நோயின் வரலாற்றைக் கொண்ட உடல் வெப்பநிலையை சீராக்க உங்கள் சொந்தமாக மருந்துகளைப் பயன்படுத்தாமல் இருப்பது நல்லது. ஒவ்வொரு மருந்தும் அதன் பக்க விளைவுகள் மற்றும் முரண்பாடுகளால் வேறுபடுகின்றன என்பதே இதற்குக் காரணம். அதனால்தான் ஒரு தகுதிவாய்ந்த மருத்துவர் நோயாளியை பரிசோதித்தபின் பொருத்தமான சந்திப்பை மேற்கொள்வது மிகவும் முக்கியம். எந்தவொரு துளிசொட்டியும் ஒரு நிபுணரால் பரிந்துரைக்கப்பட வேண்டும்.
வெப்பநிலையை உயர்த்த சர்க்கரை மற்றும் அயோடின் ஒரு நல்ல கருவி என்று நம்பப்படுகிறது, இது தெர்மோமீட்டரை சிறிது நேரம் இயல்பாக்க உதவுகிறது. உண்மையில், சுத்திகரிக்கப்பட்ட கரண்டியால் இந்த கிருமி நாசினியின் ஒரு துளி வெப்ப பரிமாற்றத்தை இயல்பாக்குவதைத் தூண்டும். உண்மையில், அத்தகைய எதிர்வினை இயற்கையானது, ஏனெனில் அயோடின் சளிச்சுரப்பியை சேதப்படுத்துகிறது, இதன் விளைவாக வீக்கம் ஏற்படுகிறது. பிந்தையது வெப்பநிலையின் அதிகரிப்புடன் சேர்ந்துள்ளது. முதல் அல்லது இரண்டாவது வகை நீரிழிவு நோயைக் கொண்டிருப்பதால், நீங்கள் இந்த வழியில் ஆபத்தை ஏற்படுத்தக்கூடாது. அயோடின் ஏன் பயன்படுத்தக்கூடாது என்பதற்கான பின்வரும் காரணங்களில் கவனம் செலுத்த மருத்துவர்கள் பரிந்துரைக்கின்றனர்:
- இதன் காரணமாக வெப்பநிலை அதிகரிப்பு ஒரு தற்காலிக விளைவு மட்டுமே.
- நீங்கள் இரைப்பை குடல் சளி கணிசமாக சேதப்படுத்தலாம்.
சர்க்கரையுடன் கூடிய அயோடின் வெப்பநிலையை சாதாரண நிலைகளுக்கு உயர்த்துகிறது, முன்பு குறைக்கப்பட்டிருந்தால், சில மணிநேரங்களுக்கு மட்டுமே. அதன் பிறகு, அவள் 35 டிகிரி செல்சியஸுக்கு திரும்ப முடியும். இணையத்தில் அத்தகைய முறையைப் பயன்படுத்துவது குறித்த எந்தவொரு கருத்தும் எதிர்மறையானது. இந்த சிகிச்சையின் செயல்திறனைப் பற்றிய வீடியோவை பல்வேறு தளங்கள் மற்றும் இணையதளங்களில் காணலாம்.
நோய்வாய்ப்பட்ட நபரின் சீரழிவு
ஒரு நீரிழிவு நோயாளி தனது உடல் வெப்பநிலையின் அதிகரிப்புக்கு மிகவும் தீவிரமாக பதிலளிக்க முடியும். முதலாவதாக, இது 39 டிகிரி செல்சியஸைத் தாண்டிய குறிகாட்டிகளைப் பற்றியது. இத்தகைய சூழ்நிலைகளில், சிறுநீரில் உள்ள அசிட்டோனின் அளவை சரிபார்க்க ஒவ்வொரு 2-3 மணி நேரத்திற்கும் மருத்துவர்கள் பரிந்துரைக்கின்றனர்.குளுக்கோஸின் அளவுக்கான சோதனைகளை எடுப்பதற்கும் இது பொருந்தும். இது 15 மிமீல் / எல் தாண்டினால், நீங்கள் நிச்சயமாக இன்சுலின் அடுத்த அளவை செலுத்த வேண்டும். இது அசிட்டோனின் தோற்றத்தை நிறுத்தும், இது போன்ற மோசமான விளைவுகளுக்கு வழிவகுக்கும்:
- , குமட்டல்
- நினைவுப்படுத்துகின்றது,
- அடிவயிற்றில் வலி.
இன்சுலின் பயன்படுத்தாமல் அசிட்டோன் அளவை நீங்கள் தொடர்ந்து அதிகரித்தால், கெட்டோஅசிடோசிஸ் உருவாகலாம். அதன் மிக மோசமான விளைவு ஒரு நோய்வாய்ப்பட்ட நபரின் மரணம்.
இது போன்ற அறிகுறிகளை நீங்கள் அனுபவித்தால், ஒரு மருத்துவ நிறுவனத்தில் தகுதிவாய்ந்த மருத்துவ மருத்துவரின் உதவியை நாட வேண்டியது அவசியம்.
- குமட்டல் அல்லது வயிற்றுப்போக்கு 6 மணி நேரத்திற்கும் மேலாக நீடிக்கும்.
- வாய்வழி குழியிலிருந்து அசிட்டோனின் துர்நாற்றம்.
- மூன்று அளவீடுகளுக்குப் பிறகு மாறாத அதிகப்படியான (14 மிமீல் / எல்) அல்லது குறைந்த (3.3 மிமீல் / எல் குறைவாக) இன்சுலின் அளவு.
- மூச்சுத் திணறல் மற்றும் ஸ்டெர்னத்தில் வலியின் தோற்றம்.
இதனால், நீரிழிவு நோயில் அதிக காய்ச்சல் இருப்பதால், குளுக்கோஸ் அளவிற்கு இரத்த தானம் செய்வது அவசியம். குளுக்கோமீட்டர் எவ்வளவு சர்க்கரையை தீர்மானிக்கிறது என்பதைப் பொறுத்து, சில செயல்களைச் செயல்படுத்துவது குறித்து நீங்கள் ஒரு முடிவை எடுக்க வேண்டும்.
என் பெயர் ஆண்ட்ரே, நான் 35 ஆண்டுகளுக்கும் மேலாக நீரிழிவு நோயாளியாக இருக்கிறேன். எனது தளத்தைப் பார்வையிட்டதற்கு நன்றி. Diabey நீரிழிவு நோயாளிகளுக்கு உதவுவது பற்றி.
நான் பல்வேறு நோய்களைப் பற்றி கட்டுரைகளை எழுதுகிறேன், உதவி தேவைப்படும் மாஸ்கோவில் உள்ளவர்களுக்கு தனிப்பட்ட முறையில் அறிவுறுத்துகிறேன், ஏனென்றால் என் வாழ்க்கையின் பல தசாப்தங்களாக நான் தனிப்பட்ட அனுபவத்திலிருந்து நிறைய விஷயங்களைக் கண்டேன், பல வழிமுறைகளையும் மருந்துகளையும் முயற்சித்தேன். இந்த ஆண்டு 2019, தொழில்நுட்பம் மிகவும் வளர்ச்சியடைந்து வருகிறது, நீரிழிவு நோயாளிகளுக்கு ஒரு வசதியான வாழ்க்கைக்காக இந்த நேரத்தில் கண்டுபிடிக்கப்பட்ட பல விஷயங்களைப் பற்றி மக்களுக்குத் தெரியாது, எனவே நான் எனது இலக்கைக் கண்டுபிடித்து நீரிழிவு நோயாளிகளுக்கு உதவுகிறேன், முடிந்தவரை எளிதாகவும் மகிழ்ச்சியாகவும் வாழ்கிறேன்.
நீரிழிவு நோய்க்கான ஆன்டிபிரைடிக்: நீரிழிவு நோயாளிகளுக்கு NSAID கள் என்னவாக இருக்கும்?
ஜலதோஷத்தின் விரும்பத்தகாத வெளிப்பாடுகள் அனைவருக்கும் தெரிந்திருக்கும். ஜலதோஷத்தின் அம்சங்களையும், நீரிழிவு நோய்க்கு ஒரு ஆண்டிபிரைடிக் பயன்படுத்துவது மதிப்புள்ளதா என்பதையும் தனித்தனியாக கருத்தில் கொள்வது மதிப்பு.
வாந்தி, குமட்டல், காய்ச்சல் அல்லது தொற்று நோயின் பிற அறிகுறிகளுக்கு, மருத்துவ உதவியை நாடுங்கள். எந்தவொரு வடிவத்திலும் தொற்று நோய் மற்றும் நீரிழிவு ஒரு ஆபத்தான கலவையாகும்.
உங்களுக்கு நீரிழிவு நோய் மற்றும் சளி இருந்தால், நீங்கள் நேரத்தை வெளியே இழுக்கக்கூடாது. சரியான நேரத்தில் மருத்துவரை அணுகி, பரிசோதனைக்கு உட்பட்டு சிகிச்சையைத் தொடங்குவது முக்கியம்.
நீங்கள் எப்போது வலி நிவாரணி மருந்துகளை எடுத்துக்கொள்கிறீர்கள்?
நீரிழிவு நோயாளி கலந்துகொள்ளும் மருத்துவரின் அனைத்து பரிந்துரைகளுக்கும் இணங்குவதும் ஆரோக்கியமான வாழ்க்கை முறையை பராமரிப்பதும் பயனுள்ள சிகிச்சையின் முக்கிய கூறுகள் என்பதை அறிந்து கொள்ள வேண்டும்.
வகை 1 நோயில், இன்சுலின் சிகிச்சை மிக முக்கியமானது, மற்றும் வகை 2 நீரிழிவு நோய், உணவு, உடற்பயிற்சி மற்றும் சில நேரங்களில் இரத்தச் சர்க்கரைக் குறைவு மருந்துகளை எடுத்துக்கொள்வது. சில சந்தர்ப்பங்களில், நீரிழிவு நோய் மற்ற நோயியல் நோய்களுடன் சேர்ந்துள்ளது, எடுத்துக்காட்டாக:
- இருதய (பக்கவாதம் அல்லது மாரடைப்பு நிகழ்வு),
- காட்சி உறுப்புகள் (ரெட்டினோபதி, கண்புரை, கிள la கோமா),
- முறையற்ற லிப்பிட் வளர்சிதை மாற்றம், இதன் விளைவாக அதிக எடை,
- நாளமில்லா நோய்கள்
- செரிமான அமைப்பு கோளாறுகள்.
ஆனால் நீரிழிவு நோயாளியின் வாழ்க்கை ஆரோக்கியமான நபரின் வாழ்க்கையிலிருந்து மிகவும் வேறுபட்டதல்ல. நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு நபருக்கு வைரஸ் தொற்று ஏற்படலாம், காயங்கள், காயங்கள், தலைவலி மற்றும் பல்வலி போன்றவற்றை உணரலாம். நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண் குழந்தைகளைப் பெற்றெடுக்க முடியும். இதுபோன்ற சந்தர்ப்பங்களில், ஒரு மயக்க மருந்து எடுத்துக்கொள்வது அவசியமாகிறது.
இன்றுவரை, மருந்தியல் சந்தை பல வலி நிவாரணி மருந்துகளை வழங்குகிறது. வேதியியல் கலவை, சிகிச்சை விளைவு, மனித உடலில் இருந்து வெளியேற்றும் முறை மற்றும் பிற அம்சங்களில் மாறுபடும் இத்தகைய மருந்துகளின் குழுக்கள் ஏராளமானவை.
ஆண்டிபிரைடிக் மருந்துகளின் உதவியுடன், நோயியல் செயல்முறைக்கு இடையூறு செய்வது மிகவும் எளிதானது.37 டிகிரி வெப்பநிலையில், வெப்பநிலையைக் குறைக்கும் எந்த மருந்துகளையும் எடுத்துக்கொள்வது தேவையில்லை என்பதை நினைவில் கொள்வது அவசியம். பெரியவர்களுக்கு, ஆண்டிபிரைடிக் மருந்துகள் பல வகைகளில் உள்ளன:
- NSAID கள் (ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள்) - சுமார் 15 குழு மருந்துகள்.
- வலி நிவாரணி மருந்துகள் (ஓபியாய்டு).
NSAID கள் பராசிட்டமால், ஆஸ்பிரின், இப்யூபுரூஃபன், சிட்ராமன், இந்தோமெதசின் வடிவத்தில் வழங்கப்படுகின்றன. அவை வடிவத்தில் பக்க விளைவுகளை ஏற்படுத்தும் முதல் தலைமுறை மருந்துகளுடன் தொடர்புடையவை:
- ப்ராஞ்சோஸ்பேஸ்ம்,
- பலவீனமான சிறுநீரக செயல்பாடு,
- கல்லீரல் பிரச்சினைகள்
- இரைப்பை குடல் புண்கள்.
இரண்டாம் தலைமுறை NSAID களைப் பொறுத்தவரை, அவை மெலோக்சிகாம், நிம்சுலைடு, கோக்ஸிப் ஆகியவற்றின் அடிப்படையில் உருவாக்கப்படுகின்றன. மற்றவர்களைப் போலன்றி, இந்த மருந்துகளுக்கு எந்த குறைபாடுகளும் இல்லை, அவை பாதுகாப்பானவை என்று கருதப்படுகின்றன. இருதய அமைப்பின் வேலையில் ஒரே பக்க விளைவு தோன்றக்கூடும்.
நீங்கள் ஒரு ஆன்டிபிரைடிக் முகவரை வெவ்வேறு வடிவங்களில் வாங்கலாம்: தீர்வு, சிரப், இடைநீக்கம், மாத்திரைகள், காப்ஸ்யூல்கள், மலக்குடல் சப்போசிட்டரிகள். சிரப் மற்றும் சப்போசிட்டரிகள் குழந்தைகளின் ஆரோக்கியத்தில் அதிக நன்மை பயக்கும். பெரியவர்கள் மாத்திரைகள் எடுக்க அல்லது ஊசி போட அறிவுறுத்தப்படுகிறார்கள்.
நோயாளிகளிடமிருந்து நல்ல மதிப்புரைகளைப் பெற்ற மிகவும் பொதுவான மருந்துகள்:
- பராசிட்டமால் (மயக்க மருந்து மற்றும் வெப்பநிலையை குறைக்கிறது).
- இபுக்ளின் (இப்யூபுரூஃபர் மற்றும் பாராசிட்டமால் ஆகியவற்றைக் கொண்டுள்ளது, ஒரு டேப்லெட்டை ஒரு நாளைக்கு 3 முறை எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது).
- வோல்டரன் (வலியை நீக்குகிறது, காய்ச்சலை நீக்குகிறது. நீங்கள் ஒரு நாளைக்கு ஒரு மாத்திரை எடுக்க வேண்டும்).
- பனடோல் (டேப்லெட் வடிவத்தில் பெரியவர்களுக்கு ஏற்றது, குழந்தைகளுக்கு சிரப் மற்றும் மலக்குடல் சப்போசிட்டரிகள் வடிவில்).
- இந்தோமெதசின் (மாத்திரைகள் மற்றும் சப்போசிட்டரிகளின் வடிவத்தில் விற்கப்படுகிறது, பக்க விளைவுகள் இல்லை).

கோல்டாக்ட் (கடுமையான சுவாச வைரஸ் தொற்றுநோய்களின் அறிகுறிகளை அகற்ற உதவுகிறது, காய்ச்சலுக்கு சிகிச்சையளிக்க, மயக்க மருந்து மற்றும் வெப்பநிலையை குறைக்க உதவுகிறது).
தேவைப்பட்டால் கலந்துகொள்ளும் மருத்துவரிடம் சொல்ல, உயர்ந்த வெப்பநிலையில் சுயாதீனமாக எடுக்கப்பட்ட அனைத்து மருந்துகளையும் பதிவு செய்வது அவசியம்.
- வலி நிவாரணி 1 ஐப் பயன்படுத்துவதற்கான சாத்தியம்
- முரண்பாடுகள் 2
- நீரிழிவு 3 க்கு அனுமதிக்கப்பட்ட வலி நிவாரணிகள்
- பக்க விளைவுகள் 4
நீரிழிவு நோய்க்கு வலி நிவாரணி மருந்துகளை எடுக்க வேண்டிய அவசியமில்லை. இந்த நோயானது அவற்றின் மருந்து தேவைப்படும் வலி வெளிப்பாடுகளுடன் இல்லை.
இருப்பினும், நீரிழிவு நோயெதிர்ப்பு அமைப்பு மூட்டுகளின் சினோவியல் திரவத்தைத் தாக்குகிறது. இன்டர்லூகின் 1 மற்றும் சி-ரியாக்டிவ் புரதம் உள்ளிட்ட அழற்சியின் அதிகரித்த குறிப்பான்களை மருத்துவர்கள் கண்டறிந்துள்ளனர்.
சிறு வயதிலேயே மூட்டு மூட்டுகளில் ஏற்படும் அழற்சி செயல்முறைகள் நடைமுறையில் தோன்றாது, வயதானவர்கள் மற்றும் வயது வந்தவர்கள் இத்தகைய நோய்க்குறியீடுகளால் பாதிக்கப்படுகின்றனர், குறிப்பாக 15 ஆண்டுகளுக்கும் மேலாக நீரிழிவு நோயைக் கண்டறிந்துள்ளனர். அவற்றின் வளர்ச்சி உடல் பருமன், செயலற்ற தன்மையால் பாதிக்கப்படுகிறது.
நிச்சயமாக, மூட்டு நோய்கள் மற்றும் வலி மாதவிடாய் ஆகியவை நீரிழிவு நோயால் ஏற்படுவதில்லை, ஆனால் அவை ஒருவருக்கொருவர் வருகின்றன.
நீரிழிவு நோய்க்கு வலி மருந்துகளைப் பயன்படுத்த முடியுமா என்பது பற்றி மேலும் விரிவாக, கலந்துகொண்ட மருத்துவர் சொல்ல முடியும். வலியை நிறுத்தும் மருந்துகளின் பயன்பாடு அனுமதிக்கப்படுகிறது. முதலாவதாக, கருவி கண்டறிதல் (அல்ட்ராசவுண்ட், எக்ஸ்ரே, எம்ஆர்ஐ, சிடி மற்றும் பிற வகைகள், தேவைப்பட்டால்) மற்றும் ஆய்வகம் (இரத்தம், சினோவியல் திரவ சோதனைகள்) ஆகியவற்றிற்கு உட்படுவது முக்கியம்.
நோயின் வகை, அழற்சி செயல்முறை எவ்வளவு தூரம் சென்றது, எந்த கட்டத்தில் நோய் உள்ளது என்பதை தீர்மானிக்க இது முக்கியம். மருந்தின் தேர்வு இதைப் பொறுத்தது.
இரத்த சர்க்கரை எப்போதும் 3.8 மிமீல் / எல்
நீரிழிவு நோயின் கண்டுபிடிப்பு - ஒவ்வொரு நாளும் குடிக்கவும் ...

வாத நோய், கீல்வாதம், நரம்பியல், கீல்வாதம், மயால்ஜியா, இடுப்பு / கர்ப்பப்பை வாய் / தொராசி பகுதியில் சுடும் வலிகள், அன்கிலோசிங் ஸ்பான்டைலிடிஸ் மற்றும் பெண்களுக்கு முக்கியமான நாட்களில் வலிமிகுந்த நோயாளிகளுக்கு வலி நிவாரணி மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
பக்கவாதம் மற்றும் மாரடைப்பு உள்ளிட்ட இருதய நோய்களுக்கும் இந்த மருந்துகளின் குழு பரிந்துரைக்கப்படுகிறது, இதன் வளர்ச்சி நீரிழிவு நோயால் சாத்தியமாகும். டி.எம் இதய நோய்க்குறியியல் வளர்ச்சியைத் தூண்டுகிறது.
இரைப்பைக் குழாயின் நோய்கள் மற்றும் பிற சூழ்நிலைகளில் (அறுவை சிகிச்சை, காயங்கள், தலைவலி அல்லது பல் வலி, நோயறிதல் நடைமுறைகள், காயங்கள் அல்லது காயங்கள், கோலெலிதியாசிஸ், சிறுநீரகம் மற்றும் கல்லீரல் நோயியல்) வலி நிவாரணிகள் பரிந்துரைக்கப்படுகின்றன. எல்லோரும் அத்தகைய சூழ்நிலையில் இறங்கலாம், அவர்களை தவிர்க்க முடியாது.
நீரிழிவு நோய்த்தொற்றுகள் ஏன் குறிப்பாக ஆபத்தானவை
டைப் 1 அல்லது டைப் 2 நீரிழிவு நோயில், தொற்று நோய்கள் நீரிழப்பை ஏற்படுத்துகின்றன, இது கொடியது, நீரிழிவு இல்லாத பெரியவர்கள் மற்றும் குழந்தைகளை விட பல மடங்கு ஆபத்தானது. ஒரு நீரிழிவு நோயாளி உடல்நிலை, வாந்தி, காய்ச்சல் அல்லது வயிற்றுப்போக்கு ஆகியவற்றை உணரத் தொடங்கும் ஒவ்வொரு முறையும் ஆம்புலன்ஸ் அழைக்க தயங்க.
நீரிழிவு தொற்று நோய்கள் ஏன் மிகவும் ஆபத்தானவை? ஏனெனில் அவை நீரிழப்பை ஏற்படுத்துகின்றன. நீரிழப்பு ஏன் ஆபத்தானது? ஏனெனில் நீரிழப்பு மற்றும் உயர் இரத்த சர்க்கரை ஒரு தீய சுழற்சியை உருவாக்குகின்றன.
ஒரு தொற்று நோய்க்குப் பிறகு, தாமதமாக சிகிச்சையளிக்கத் தொடங்கினால், உங்கள் கணையத்தின் மீதமுள்ள பீட்டா செல்கள் இறந்துவிடும் அபாயமும் உள்ளது. இதிலிருந்து, நீரிழிவு நோய் மோசமடையும். மிக மோசமான சூழ்நிலையில், வகை 2 நீரிழிவு கடுமையான மற்றும் குணப்படுத்த முடியாத வகை 1 நீரிழிவு நோயாக மாறும்.
உங்களுக்கு வாந்தி அல்லது வயிற்றுப்போக்கு இருந்தால், உங்களுக்கு பெரும்பாலும் ஒரு தொற்று நோய் இருக்கலாம். காரணம் சில விஷங்கள் அல்லது கன உலோகங்களுடன் விஷமாக இருக்கலாம், ஆனால் இது சாத்தியமில்லை. மேலும் காரணம் தொற்று என்று நாம் கருதுவோம்.
உடலில் தொற்று எங்கிருந்தாலும் - வாயில், இரைப்பைக் குழாயில், விரல் வீங்கியிருக்கும் அல்லது வேறு ஏதாவது - இரத்த சர்க்கரை பெரும்பாலும் அதிகரிக்கும். எனவே, தொடக்க புள்ளி: ஒரு தொற்று இரத்த சர்க்கரையை உயர்த்துகிறது.
வயிறு அல்லது குடலில் உட்புற இரத்தப்போக்கு இருப்பதாக இது அர்த்தப்படுத்துவதில்லை. செல்கள் இரத்தத்திலிருந்து வரும் தண்ணீரை உறிஞ்சி, அதை மிகக் குறைவாகவே தருகின்றன. ஆனால் இது நிகழும்போது, செல்கள் இரத்தத்திலிருந்து கூடுதல் குளுக்கோஸை உறிஞ்சாது.
இதன் விளைவாக, இரத்தத்தில் குறைந்த நீர் உள்ளது, அதே அளவு குளுக்கோஸ் உள்ளது. இதனால், இரத்த சர்க்கரை இன்னும் அதிகமாகிறது. வாந்தியெடுத்தல் அல்லது வயிற்றுப்போக்கு தொடர்ச்சியாக பல முறை ஏற்பட்டால், அதிக சர்க்கரை மற்றும் நீரிழப்பு காரணமாக, நீரிழிவு நோயாளியின் இரத்தம் சர்க்கரை பாகைப் போல பிசுபிசுப்பாக மாறும்.
இரத்த நாளங்களின் அடர்த்தியான வலையமைப்பால் மனித உடல் ஊடுருவுகிறது. இந்த கப்பல்கள் மையத்திலிருந்து எவ்வளவு தொலைவில் உள்ளன, அவற்றின் விட்டம் குறுகியது. தொலைதூர மற்றும் குறுகலான கப்பல்கள் "புற" என்று அழைக்கப்படுகின்றன, அதாவது மையத்திலிருந்து தொலைவில் உள்ளன.
எந்த நேரத்திலும், புற நாளங்களில் நிறைய இரத்தம் உள்ளது. துரதிர்ஷ்டவசமாக, இரத்தம் தடிமனாக இருந்தால், குறுகிய புற நாளங்களில் கசக்கிப் பிடிப்பது மிகவும் கடினம். இதன் விளைவாக, புற திசுக்கள் ஆக்ஸிஜன் மற்றும் இன்சுலின் மற்றும் குளுக்கோஸ் உள்ளிட்ட ஊட்டச்சத்துக்களுடன் குறைவாக வழங்கப்படுகின்றன.

இரத்தத்தில் குளுக்கோஸின் செறிவு உயர்கிறது என்ற போதிலும் இது உள்ளது. உண்மையில், அடர்த்தியான இரத்தத்திலிருந்து வரும் குளுக்கோஸ் மற்றும் இன்சுலின் புற நாளங்களில் நன்றாக ஊடுருவாது என்பதால், வலுவான இன்சுலின் எதிர்ப்பு உருவாகிறது.
புற திசுக்கள் குறைந்த குளுக்கோஸை உறிஞ்சத் தொடங்குகின்றன, அதனால்தான் இரத்தத்தில் அதன் செறிவு இன்னும் அதிகமாகிறது. இரத்தத்தில் சர்க்கரை அதிகமாக இருப்பதால், இன்சுலின் எதிர்ப்பு வலுவாக இருக்கும். மற்றும் இன்சுலின் எதிர்ப்பு, இரத்த சர்க்கரையை அதிகரிக்கிறது.
சிறுநீரகங்களும் சிறுநீரில் அதிகப்படியான குளுக்கோஸை அகற்ற முயற்சிக்கின்றன, இது அடிக்கடி சிறுநீர் கழிக்க தூண்டுகிறது, மேலும் இது நீரிழப்பை அதிகரிக்கிறது. நீரிழப்பு மற்றும் உயர் இரத்த சர்க்கரையின் தீய சுழற்சியின் வளர்ச்சிக்கான காட்சிகளில் இதுவும் ஒன்றாகும், மேலும் மற்றொரு காட்சியை நாம் கீழே விவரிக்கிறோம், இந்த சூழ்நிலையுடன் இணைக்கப்பட்டுள்ளது.
இரத்தத்திலிருந்து வரும் குளுக்கோஸ் மற்றும் இன்சுலின் புற திசுக்களை அடைவதில்லை. செல்கள் கடினமான தேர்வைக் கொண்டுள்ளன - மரணத்திற்கு பட்டினி கிடப்பது அல்லது கொழுப்புகளை ஜீரணிக்கத் தொடங்குவது. அவர்கள் அனைவரும் ஒன்றாக இரண்டாவது விருப்பத்தை தேர்வு செய்கிறார்கள். இருப்பினும், கொழுப்பு வளர்சிதை மாற்றத்தின் துணை தயாரிப்புகள் தவிர்க்க முடியாமல் கீட்டோன்கள் (கீட்டோன் உடல்கள்) எனப்படும் தயாரிப்புகளை உருவாக்குகின்றன.
இரத்தத்தில் கீட்டோன்களின் செறிவு ஆபத்தான முறையில் உயரும்போது, சிறுநீர் கழிப்பதற்கான வேட்கை இன்னும் தீவிரமடைகிறது, மேலும் நீரிழப்பு அதிக அளவில் செல்கிறது.நோயாளியின் சுயநினைவை இழப்பதன் மூலம் இரட்டை தீய வட்டம் முடிவடைகிறது, மேலும் அவரது சிறுநீரகங்கள் செயலிழக்கின்றன.
முக்கிய விஷயம் என்னவென்றால், கோமா மற்றும் சிறுநீரக செயலிழப்பின் விளைவாக சில மணி நேரங்களுக்குள் நாம் மேலே விவரித்த நிகழ்வுகள் மிக விரைவாக உருவாகலாம். கட்டுரையின் ஆரம்பத்தில் நாம் மேற்கோள் காட்டிய நீரிழிவு பெண்ணின் உதாரணம் உண்மையில் பொதுவானது.
அவசர மருத்துவர்களுக்கு இது அசாதாரணமானது அல்ல. துரதிர்ஷ்டவசமாக, இதுபோன்ற சந்தர்ப்பங்களில், நோயாளியின் இயல்பு வாழ்க்கையை மீட்டெடுப்பது மருத்துவர்களுக்கு கடினம். இறப்பு 6-15% ஐ அடைகிறது, அடுத்தடுத்த இயலாமை - இன்னும் அடிக்கடி.
கடுமையான நீரிழப்பு மருத்துவமனையில் நரம்பு துளிகளால் மட்டுமே சிகிச்சையளிக்கப்படுகிறது. அவர்கள் இந்த துளிசொட்டிகளை ஆம்புலன்சில் வைக்கத் தொடங்குகிறார்கள். ஆனால் நிகழ்வுகளின் இத்தகைய தீவிர வளர்ச்சியைத் தடுக்க நாம் நிறைய செய்ய முடியும்.
உங்களுக்கு வாந்தி அல்லது வயிற்றுப்போக்கு இருப்பதால் நீங்கள் நள்ளிரவில் அல்லது அதிகாலையில் எழுந்தீர்கள் என்று வைத்துக்கொள்வோம். என்ன செய்ய வேண்டும்? முதலாவதாக, உங்களிடம் "உங்கள்" மருத்துவர் இருந்தால், அவரை அழைத்து அறிவிக்கவும், அதிகாலை 2 மணிக்கு கூட.
நீரிழிவு நோயாளிக்கு வாந்தி அல்லது வயிற்றுப்போக்கு என்பது கண்ணியத்தை மீறுவது எவ்வளவு தீவிரமானது. இரண்டாவதாக, உடலில் தொற்று இருந்தால், நீங்கள் வழக்கமாக உங்கள் வகை 2 நீரிழிவு நோயை இன்சுலின் மூலம் சிகிச்சையளிக்காவிட்டாலும், தற்காலிகமாக இன்சுலின் ஊசி தேவைப்படலாம்.
தொற்று நோய்கள் பொதுவாக நீரிழிவு நோயாளிகளுக்கு இரத்த சர்க்கரையை அதிகரிக்கும். நீங்கள் வழக்கமாக இன்சுலின் ஊசி போடாவிட்டாலும், உடல் தொற்றுநோயுடன் போராடும் போது, தற்காலிகமாக இதைச் செய்யத் தொடங்குவது நல்லது. உங்கள் கணையத்தின் பீட்டா கலங்களின் சுமைகளை இன்னும் குறைத்து, அவற்றை உயிருடன் வைத்திருப்பதே குறிக்கோள்.
உயர் இரத்த சர்க்கரையின் விளைவாக கணைய பீட்டா செல்கள் அதிக எண்ணிக்கையில் இறக்கின்றன, இது குளுக்கோஸ் நச்சுத்தன்மை என்று அழைக்கப்படுகிறது. ஒரு தொற்று நோயின் போது மரணம் ஏற்பட்டால், டைப் 2 நீரிழிவு வகை 1 நீரிழிவு நோயாக மாறலாம் அல்லது வகை 1 நீரிழிவு நோயின் போக்கை மோசமாக்கும்.
நீரிழிவு நோயின் நீரிழப்புக்கான முக்கிய காரணங்களை நாங்கள் பட்டியலிடுகிறோம்:
- குறுகிய இடைவெளியில் ஒரு வரிசையில் பல முறை வயிற்றுப்போக்கு அல்லது வாந்தி,
- மிக உயர்ந்த இரத்த சர்க்கரை
- அதிக காய்ச்சல், மக்கள் நிறைய வியர்த்தல்,
- வெப்பமான காலநிலையிலோ அல்லது உடல் உழைப்பிலோ போதுமான திரவத்தை குடிக்க மறந்துவிட்டேன்,
- மூளையில் தாகத்தின் மையம் பெருந்தமனி தடிப்புத் தோல் அழற்சியால் பாதிக்கப்படுகிறது - வயதான நீரிழிவு நோயாளிகளில்.
இரத்தத்தில் சர்க்கரை மிக அதிகமாக இருப்பதற்கான முக்கிய அறிகுறிகளில் ஒன்று, அடிக்கடி சிறுநீர் கழிப்பதோடு, வலுவான தாகமும் ஆகும். அத்தகைய சூழ்நிலையில், ஒரு நபர் எலக்ட்ரோலைட்டுகளை இழப்பதால் தண்ணீர் குடித்தாலும் பிரச்சினைகள் எழுகின்றன.
இரத்தச் சர்க்கரைக் குறைவைப் போலவே, நீரிழப்பும் உயிருக்கு ஆபத்தான நீரிழிவு நோயாளியாக இருக்கலாம். எனவே, நீரிழிவு நோயாளியின் குடும்ப உறுப்பினர்கள் இந்த அத்தியாயத்தை கவனமாக படிக்க வேண்டும். “முதலுதவி கிட் நீரிழிவு நோயாளி” என்ற கட்டுரையில் குறிப்பிடப்பட்டுள்ள பங்குகள்.
நீரிழிவு நோயாளியை வீட்டிலும் உங்களிடமும் வைத்திருக்க வேண்டியது என்னவென்றால் ”முன்பே வாங்கப்பட்டு வசதியான அணுகக்கூடிய இடத்தில் இருக்க வேண்டும். டைப் 2 நீரிழிவு நோயாளிகள் அனைவருமே வலியற்ற இன்சுலின் ஊசி மருந்துகளை மாஸ்டர் செய்யவும், இன்சுலின் வெவ்வேறு அளவுகள் உங்களை எவ்வாறு பாதிக்கின்றன என்பதை சரிபார்க்கவும் மீண்டும் கேட்டுக்கொள்கிறோம்.
காய்ச்சல், வாந்தி அல்லது வயிற்றுப்போக்கின் முதல் அறிகுறியில் உங்கள் மருத்துவரை அழைக்கவும். ஒரு நீரிழிவு நோயாளிக்கு விரைவில் மருத்துவ சிகிச்சை கிடைக்கிறது, இது நீரிழப்பு, நீரிழிவு கீட்டோஅசிடோசிஸ் அல்லது ஹைபரோஸ்மோலார் கோமாவைத் தடுப்பதற்கான வாய்ப்புகள் அதிகம்.
சிறுநீரில் கீட்டோன்கள் இருக்கிறதா என்று மருத்துவர் கேட்பார், அப்படியானால், எந்த செறிவில். எனவே, மருத்துவரை அழைப்பதற்கு முன்பு கீட்டோன் சோதனை கீற்றுகள் மூலம் சிறுநீரை பரிசோதிப்பது நல்லது. நீங்கள் எதையும் சாப்பிடவில்லை என்றால், சில சோதனை கீற்றுகள் சிறுநீரில் ஒரு சிறிய அல்லது நடுத்தர செறிவில் கீட்டோன்கள் இருப்பதைக் காண்பிக்கும்.
சிறுநீரில் உள்ள கீட்டோன்கள் சாதாரண இரத்த சர்க்கரையுடன் இணைந்தால், கவலைப்பட ஒன்றுமில்லை. இரத்த சர்க்கரையை 10 மிமீல் / எல் அல்லது அதற்கு மேற்பட்டதாக உயர்த்தும்போது மட்டுமே நீரிழிவு கெட்டோஅசிடோசிஸ் சிகிச்சையளிக்கப்பட வேண்டும். நீங்கள் 24 மணி நேரம் ஆஸ்பிரின் எடுத்துக்கொண்டிருந்தால், இதைப் பற்றி உங்கள் மருத்துவரிடம் சொல்ல வேண்டும், ஏனெனில் ஆஸ்பிரின் தவறான நேர்மறை சிறுநீர் கீட்டோன் கண்டறிதல் முடிவுகளை ஏற்படுத்தும்.
பல நோய்த்தொற்றுகள் நீரிழப்பு அபாயத்தை சுமக்காது, ஆனால் அவை அனைத்தும் இரத்த சர்க்கரையை அதிகரிக்கின்றன. தொற்று நோய்கள் எளிதில் வேறுபடக்கூடிய அறிகுறிகளை ஏற்படுத்துகின்றன. உங்களுக்கு சிறுநீர் பாதை நோய்த்தொற்று இருந்தால், சிறுநீர் கழிக்கும் போது எரியும் உணர்வு இருக்கும்.
இருமல், மற்றும் பலவற்றால் மூச்சுக்குழாய் அழற்சி வெளிப்படுகிறது. இவை அனைத்தும் உடலில் இருந்து உடனடி மருத்துவ கவனிப்பு தேவை என்பதற்கான தெளிவான சமிக்ஞைகள். ஏனென்றால் உங்களிடம் டைப் 2 நீரிழிவு நோய் அல்லது டைப் 1 நீரிழிவு நோய் லேசான வடிவத்தில் இருந்தால், உங்கள் மீதமுள்ள சில பீட்டா செல்கள் இறப்பதை நீங்கள் விரும்பவில்லை.

ஒரு பொதுவான காட்சி என்னவென்றால், டைப் 2 நீரிழிவு நோயாளிக்கு தனக்கு சிறுநீர் பாதை தொற்று இருப்பதாக உணர்கிறார். ஆனால் அவர் சிறுநீரக மருத்துவரின் வருகையை ஒத்திவைக்கிறார் மற்றும் சிகிச்சை பெறவில்லை. இதன் விளைவாக, அதன் இரத்த சர்க்கரை மிகவும் உயர்கிறது, மீதமுள்ள பீட்டா செல்கள் "எரிந்து விடுகின்றன".
இதற்குப் பிறகு, டைப் 2 நீரிழிவு வகை 1 நீரிழிவு நோயாக மாறுகிறது, இப்போது நோயாளி ஒவ்வொரு நாளும் 5 ஊசி இன்சுலின் செய்ய வேண்டியிருக்கும். மிக மோசமான நிலையில், கவனமாக சிகிச்சையின்றி சிறுநீர் பாதை நோய்த்தொற்று சிறுநீரகங்களில் சிக்கல்களை ஏற்படுத்தும், பின்னர் “கருப்பு பெட்டி” ஒரு மூலையில் தான் இருக்கும்.
மறைக்கப்படாத நோய்த்தொற்றுகள் பெரும்பாலும் ஏற்படுகின்றன, அவை விவரிக்கப்படாத இரத்த சர்க்கரையைத் தவிர வேறு எந்த அறிகுறிகளையும் ஏற்படுத்தாது. சர்க்கரை பல நாட்கள் உயர்ந்து, இன்சுலின் வழக்கத்தை விட மோசமாக செயல்பட்டால், இது ஒரு மருத்துவரை அணுகுவதற்கான ஒரு சந்தர்ப்பமாகும்.
SARS மற்றும் இன்ஃப்ளூயன்ஸாவின் அறிகுறிகளை நிறுத்தப் பயன்படுத்தப்படும் பொதுவான மருந்துகளில் ஒன்று இப்யூபுரூஃபன் ஆகும். இந்த கருவி காய்ச்சல் மற்றும் உடல் வலி உள்ளிட்ட நோயின் சில அறிகுறிகளை விரைவாக அகற்றுவதை வழங்குகிறது, மேலும் நோயாளியின் விரைவான மீட்புக்கு பங்களிக்கிறது.
அதே நேரத்தில், மருந்து பல பக்க விளைவுகளைத் தரும்; இது பல்வேறு நாட்பட்ட நோய்களால் பாதிக்கப்பட்டவர்களுக்கு ஏற்றதல்ல. இதன் மூலம் இப்யூபுரூஃபனைப் பயன்படுத்தலாமா என்பதை நீங்கள் கண்டுபிடிக்க முடியும், மேலும் இந்த சந்தர்ப்பங்களில் இந்த மருந்து உங்களுக்கு உதவக்கூடும், அதன் அம்சங்கள், அறிகுறிகள் மற்றும் பயன்பாட்டிற்கான முரண்பாடுகளைப் பார்ப்போம்.
நீரிழிவு நோய்க்கான பயனுள்ள மருந்துகள்: ஒரு பட்டியல், பயன்பாட்டிற்கான வழிமுறைகள் மற்றும் மதிப்புரைகள்
நீரிழிவு நோய் இப்போது அதிகரித்து வரும் மக்களை பாதிக்கிறது. பெரியவர்கள் மற்றும் குழந்தைகள் இருவரும் இதனால் பாதிக்கப்படுகின்றனர். பெரும்பாலான சந்தர்ப்பங்களில், இந்த நோய் குணப்படுத்த முடியாதது மற்றும் சிறப்பு மருந்துகளின் வாழ்நாள் நிர்வாகம் தேவைப்படுகிறது. நீரிழிவு நோய்க்கு வெவ்வேறு மருந்துகள் உள்ளன, அவை வெவ்வேறு வழிகளில் செயல்படுகின்றன மற்றும் பெரும்பாலும் பக்க விளைவுகளை ஏற்படுத்துகின்றன. எனவே, மருத்துவர் பரிந்துரைத்த அந்த மருந்துகளை மட்டுமே எடுத்துக்கொள்வது அவசியம்.
நீரிழிவு வகைகள்
நோய் இரண்டு வகைகள் உள்ளன. இவை இரண்டும் உயர் இரத்த சர்க்கரையால் வகைப்படுத்தப்படுகின்றன, இது பல்வேறு காரணங்களுக்காக நிகழ்கிறது.
டைப் 1 நீரிழிவு நோயுடன், இன்சுலின் சார்ந்தது என்றும் அழைக்கப்படுகிறது, உடல் இந்த முக்கியமான ஹார்மோனை சுயாதீனமாக உற்பத்தி செய்யாது. கணைய செல்கள் அழிக்கப்படுவதே இதற்குக் காரணம்.
இந்த வகை நீரிழிவு நோயாளிக்கான முக்கிய மருந்து இன்சுலின் ஆகும்.
கணையத்தின் செயல்பாடுகள் பலவீனமடையவில்லை என்றால், ஆனால் சில காரணங்களால் அது சிறிய ஹார்மோனை உருவாக்குகிறது, அல்லது உடலின் செல்கள் அதை எடுக்க முடியாவிட்டால், வகை 2 நீரிழிவு நோய் உருவாகிறது. இது இன்சுலின்-சுயாதீன என்றும் அழைக்கப்படுகிறது.
பெரும்பாலும், டைப் 2 நீரிழிவு நோயால், ஒரு நபர் அதிக எடை கொண்டவர். எனவே, கார்போஹைட்ரேட் உணவுகள், குறிப்பாக மாவு பொருட்கள், இனிப்புகள் மற்றும் ஸ்டார்ச் ஆகியவற்றை உட்கொள்வதை கட்டுப்படுத்த பரிந்துரைக்கப்படுகிறது. ஆனால், உணவுக்கு கூடுதலாக, மருந்து சிகிச்சையும் முக்கியமானது.
வகை 2 நீரிழிவு நோய்க்கு வெவ்வேறு மருந்துகள் உள்ளன, அவை நோயின் தனிப்பட்ட பண்புகளைப் பொறுத்து மருத்துவரால் பரிந்துரைக்கப்படுகின்றன.
இந்த நோய்க்கு எந்த சிகிச்சையும் இல்லை. வெறும் ஆதரவு சிகிச்சை தேவை. எந்த மருந்துகளும் ஏன் உதவவில்லை? ஒரு ஆரோக்கியமான நபரில், கணையம் தொடர்ந்து இன்சுலின் என்ற ஹார்மோனை உருவாக்குகிறது, இது சாதாரண வளர்சிதை மாற்றத்திற்கு அவசியம்.
ஒரு நபர் சாப்பிட்டவுடன் அது இரத்த ஓட்டத்தில் வெளியிடப்படுகிறது, இதன் விளைவாக அவரது குளுக்கோஸ் அளவு உயர்கிறது. மேலும் இன்சுலின் அதை இரத்தத்திலிருந்து செல்கள் மற்றும் திசுக்களுக்கு வழங்குகிறது.
குளுக்கோஸ் அதிகமாக இருந்தால், இந்த ஹார்மோன் கல்லீரலில் அதன் இருப்புக்களை உருவாக்குவதிலும், அதிகப்படியான கொழுப்பில் படிவதிலும் ஈடுபட்டுள்ளது.

இந்த நிலை நரம்பு இழைகளுக்கு சேதம், சிறுநீரக மற்றும் இதய செயலிழப்பு, இரத்த உறைவு மற்றும் பிற பிரச்சினைகளை ஏற்படுத்துகிறது. எனவே, இத்தகைய நீரிழிவு நோயாளிகள் தொடர்ந்து வெளியில் இருந்து இன்சுலின் வழங்குவதை உறுதி செய்ய வேண்டும்.
டைப் 1 நீரிழிவு நோய்க்கு எந்த மருந்து எடுக்கப்படுகிறது என்ற கேள்விக்கான பதில் இது. இன்சுலின் சரியான மருந்துடன், கூடுதல் மருந்துகளின் நிர்வாகம் பொதுவாக தேவையில்லை.
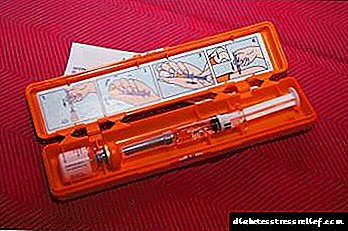
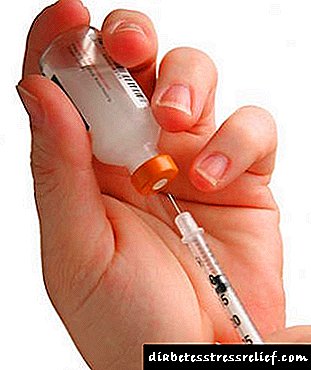
இந்த ஹார்மோன் வயிற்றில் விரைவாக உடைகிறது, எனவே இதை மாத்திரை வடிவில் எடுக்க முடியாது. உடலில் இன்சுலின் செலுத்த ஒரே வழி ஒரு சிரிஞ்ச் அல்லது ஒரு சிறப்பு பம்ப் நேரடியாக இரத்தத்தில் செலுத்தப்படுகிறது. அடிவயிற்றில் அல்லது தோள்பட்டையின் மேல் பகுதியில் தோலடி மடிப்பில் செருகப்பட்டால் மருந்து மிக வேகமாக உறிஞ்சப்படுகிறது.
மிகவும் பயனுள்ள ஊசி தளம் தொடை அல்லது பிட்டம் ஆகும். ஒரே இடத்தில் மருந்து செலுத்துவது எப்போதும் அவசியம். கூடுதலாக, இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு சிகிச்சையின் பிற அம்சங்கள் உள்ளன. ஹார்மோனின் ஒருங்கிணைப்பு நோயாளி எவ்வளவு நகர்கிறது, அவர் என்ன சாப்பிடுகிறார், மற்றும் அவரது வயதையும் பொறுத்தது.
இதைப் பொறுத்து, பல்வேறு வகையான மருந்துகள் பரிந்துரைக்கப்படுகின்றன மற்றும் அளவு தேர்ந்தெடுக்கப்படுகிறது. இந்த ஹார்மோனின் எந்த வகைகள் உள்ளன?
- நீண்ட நேரம் செயல்படும் இன்சுலின் - நாள் முழுவதும் குளுக்கோஸை செயலாக்குகிறது. ஒரு சிறந்த உதாரணம் “கிளார்கின்” மருந்து. இது ஒரு நிலையான இரத்த சர்க்கரை அளவை பராமரிக்கிறது மற்றும் ஒரு நாளைக்கு இரண்டு முறை நிர்வகிக்கப்படுகிறது.
- குறுகிய செயல்படும் இன்சுலின் சிறப்பு பாக்டீரியாக்களைப் பயன்படுத்தி மனித ஹார்மோனில் இருந்து தயாரிக்கப்படுகிறது. இவை “ஹுமோதர்” மற்றும் “ஆக்ட்ராபிட்” தயாரிப்புகள். அவர்களின் நடவடிக்கை அரை மணி நேரத்திற்குப் பிறகு தொடங்குகிறது, எனவே உணவுக்கு முன் அவற்றை அறிமுகப்படுத்த பரிந்துரைக்கப்படுகிறது.
- அல்ட்ராஷார்ட் இன்சுலின் உணவுக்குப் பிறகு நிர்வகிக்கப்படுகிறது. இது 5-10 நிமிடங்களில் செயல்படத் தொடங்குகிறது, ஆனால் இதன் விளைவு ஒரு மணி நேரத்திற்கு மேல் நீடிக்காது, எனவே, இது மற்ற வகை இன்சுலின் உடன் பயன்படுத்தப்படுகிறது. இத்தகைய மருந்துகள் விரைவான செயலைக் கொண்டுள்ளன: ஹுமலாக் மற்றும் அப்பிட்ரா.
வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான ஏற்பாடுகள் மிகவும் வேறுபட்டவை. இந்த வகையான நோய் பல்வேறு காரணங்களுக்காக ஏற்படுகிறது: ஊட்டச்சத்து குறைபாடு, உட்கார்ந்த வாழ்க்கை முறை அல்லது அதிக எடை காரணமாக.

இந்த நோயுடன் இரத்தத்தில் அதிகப்படியான குளுக்கோஸை பல வழிகளில் குறைக்கலாம். ஆரம்ப கட்டத்தில், வாழ்க்கை முறை மாற்றங்கள் மற்றும் ஒரு சிறப்பு உணவு போதுமானது. பின்னர் மருந்து அவசியம்.
நீரிழிவு நோய்க்கான மருந்துகள் உள்ளன:
- இன்சுலின் தூண்டுதல் முகவர்கள், எடுத்துக்காட்டாக, சல்போனிலூரியாஸ் அல்லது களிமண்,
- அதாவது இன்சுலின் உறிஞ்சுதல் மற்றும் திசு பாதிப்பு ஆகியவற்றை மேம்படுத்துதல், இவை பிகுவானைடுகள் மற்றும் தியாசோலிடினியோன்கள்,
- குளுக்கோஸ் உறிஞ்சுதலைத் தடுக்கும் மருந்துகள்,
- மருந்துகளின் புதிய குழுக்கள் பசியைக் குறைக்கவும் எடை குறைக்கவும் உதவுகின்றன.
நீரிழிவு நோய்க்கான இத்தகைய மருந்துகள் நோய்க்கான சிகிச்சையின் ஆரம்ப கட்டங்களில் பரிந்துரைக்கப்படுகின்றன. இரத்த குளுக்கோஸ் அளவு சற்று அதிகரித்தால், இன்சுலின் சுரப்பு தூண்டுதல்கள் பரிந்துரைக்கப்படுகின்றன. அவை குறுகிய செயலாகும் - மெக்லிட்டினைடுகள் மற்றும் சல்போனிலூரியா வழித்தோன்றல்கள், அவை நீடித்த விளைவைக் கொண்டுள்ளன.
அவற்றில் பெரும்பாலானவை பல பக்க விளைவுகளை ஏற்படுத்துகின்றன, எடுத்துக்காட்டாக, இரத்தச் சர்க்கரைக் குறைவு, தலைவலி, டாக்ரிக்கார்டியா. புதிய தலைமுறை மருந்துகள் “மணினில்” மற்றும் “பலிபீடம்” மட்டுமே இந்த குறைபாடுகளைக் கொண்டிருக்கவில்லை. ஆனால் இன்னும், மருத்துவர்கள் பெரும்பாலும் பழக்கமான மற்றும் நேரத்தை சோதித்த மருந்துகளை பரிந்துரைக்கின்றனர்: “டயாபெட்டன்”, “கிளிடியாப்”, “அமரில்”, “குளூரெர்நோம்”, “மூவொல்கென்”, “ஸ்டார்லிக்ஸ்” மற்றும் பிற.
அவை நடவடிக்கையின் காலத்தைப் பொறுத்து ஒரு நாளைக்கு 1-3 முறை எடுக்கப்படுகின்றன.
உடல் இந்த ஹார்மோனின் போதுமான அளவு உற்பத்தி செய்தால், ஆனால் குளுக்கோஸ் அளவு அதிகமாக இருந்தால், பிற மருந்துகள் பரிந்துரைக்கப்படுகின்றன. பெரும்பாலும் இவை பிகுவானைடுகள், அவை செல்கள் இன்சுலின் உறிஞ்சுதலை மேம்படுத்துகின்றன.
அவை பசியைக் குறைக்க உதவுகின்றன, கல்லீரலால் குளுக்கோஸ் உற்பத்தியைக் குறைக்கின்றன மற்றும் குடலில் அதன் உறிஞ்சுதலைக் குறைக்கின்றன. சியோஃபோர், குளுக்கோஃபேஜ், பாகோமெட், மெட்ஃபோர்மின் மற்றும் பிற பொதுவான பிக்வானைடுகள்.
தியாசோலிடினியோன்கள் திசுக்களில் அதே விளைவைக் கொண்டுள்ளன, அவை இன்சுலின் பாதிப்பை அதிகரிக்கின்றன: ஆக்டோஸ், பியோக்லர், டயக்ளிடசோன், அமல்வியா மற்றும் பிற.
மருந்துகளின் பிற குழுக்கள் பெரும்பாலும் நீரிழிவு நோயாளிகளுக்கு உதவுகின்றன. அவை சமீபத்தில் தோன்றின, ஆனால் அவற்றின் செயல்திறனை ஏற்கனவே நிரூபித்துள்ளன.
- “குளுக்கோபாய்” என்ற மருந்து குடலில் குளுக்கோஸை உறிஞ்சுவதைத் தடுக்கிறது, இதன் காரணமாக இரத்தத்தில் அதன் அளவு குறைகிறது.
- ஒருங்கிணைந்த மருந்து “குளுக்கோவன்ஸ்” உடலை பாதிக்கும் பல்வேறு முறைகளை ஒருங்கிணைக்கிறது.
- இரத்த சர்க்கரையை குறைக்க சிக்கலான சிகிச்சையில் “ஜானுவியா” மாத்திரைகள் பயன்படுத்தப்படுகின்றன.
- "டிராஜெண்டா" என்ற மருந்தில் அதிக அளவு சர்க்கரையை பராமரிக்கும் என்சைம்களை அழிக்கும் பொருட்கள் உள்ளன.
இன்சுலின் அல்லாத நீரிழிவு நோயின் ஆரம்ப கட்டங்களில், வயிற்றைக் கெடுக்கும் ரசாயனங்களின் அளவைக் குறைக்கலாம். சிகிச்சையானது ஒரு சிறப்பு உணவு மற்றும் மூலிகை காபி தண்ணீரை உட்கொள்வது மற்றும் உயிரியல் ரீதியாக சுறுசுறுப்பான சேர்க்கைகள் ஆகியவற்றுடன் கூடுதலாக வழங்கப்படுகிறது. இந்த வழிமுறைகள் ஒரு மருத்துவர் பரிந்துரைத்த சிகிச்சையை மாற்ற முடியாது, நீங்கள் அதை மட்டுமே பூர்த்தி செய்ய முடியும்.
- BAA “இன்சுலேட்” வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது, கணையத்தைத் தூண்டுகிறது மற்றும் குளுக்கோஸின் உறிஞ்சுதலைக் குறைக்கிறது.
- ஜப்பானில் தயாரிக்கப்பட்ட மருந்து “டுயோட்டி” சர்க்கரை அளவை திறம்பட குறைத்து வளர்சிதை மாற்றத்தை இயல்பாக்குகிறது
- மூலிகை கூறுகளை அடிப்படையாகக் கொண்ட மருந்து “குளுபெர்ரி” இரத்த குளுக்கோஸ் அளவைக் குறைப்பது மட்டுமல்லாமல், உடல் எடையை இயல்பாக்குவதோடு, நீரிழிவு சிக்கல்களின் வளர்ச்சியையும் தடுக்கிறது.
இத்தகைய மருந்துகள் மாத்திரைகளில் கிடைக்கின்றன. அவற்றில் பெரும்பாலானவை பக்க விளைவுகளை ஏற்படுத்துகின்றன:
- எடை அதிகரிப்பு
- வீக்கம்,
- எலும்பு பலவீனம்,
- இதய செயலிழப்பு,
- குமட்டல் மற்றும் வயிற்று வலி
- இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம்.
கூடுதலாக, வெவ்வேறு குழுக்களின் மருந்துகள் உடலை வெவ்வேறு வழிகளில் பாதிக்கின்றன. எனவே, அவர் எந்த வகையான நீரிழிவு மருந்தை எடுக்க வேண்டும் என்பதை நோயாளியால் தீர்மானிக்க முடியாது. உங்கள் குளுக்கோஸ் அளவை எவ்வாறு திறம்பட குறைப்பது என்பதை ஒரு மருத்துவர் மட்டுமே தீர்மானிக்க முடியும்.
அத்தகைய நோயாளி ஊட்டச்சத்தை மட்டுமல்ல. சளி அல்லது தலைவலிக்கு கூட எந்த மருந்துகளுக்கான வழிமுறைகளையும் கவனமாக படிப்பது முக்கியம். அவர்களில் பெரும்பாலோர் நீரிழிவு நோய்க்கு முரணானவர்கள். அனைத்து மருந்துகளும் குளுக்கோஸ் அளவை பாதிக்கக்கூடாது மற்றும் குறைந்தபட்ச பக்க விளைவுகளை ஏற்படுத்தக்கூடாது.
- நான் என்ன நீரிழிவு மருந்துகளை குடிக்கலாம்? ஏற்றுக்கொள்ளக்கூடியவை “இந்தபாமைடு”, “டோராஸ்மைடு”, “மன்னிடோல்”, “டயகார்ப்”, “அம்லோடிபைன்”, “வெராபிரமில்”, “ரசிலெஸ்”.
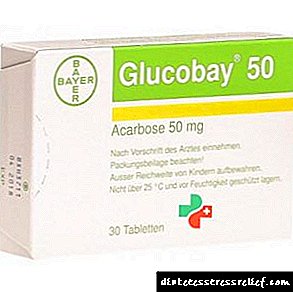
- பெரும்பாலான வலி நிவாரணிகள் மற்றும் ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் நீரிழிவு நோய்க்கு அனுமதிக்கப்படுகின்றன, ஏனெனில் அவை இரத்த குளுக்கோஸை பாதிக்காது: ஆஸ்பிரின், இப்யூபுரூஃபன், சிட்ராமன் மற்றும் பிற.
- ஜலதோஷத்தின் போது, சர்க்கரை அடிப்படையிலான சிரப் மற்றும் மறுஉருவாக்கத்திற்கான தளர்வுகள் தவிர்க்கப்பட வேண்டும். சினுப்ரேட் மற்றும் மூச்சுக்குழாய் ஆகியவை அனுமதிக்கப்படுகின்றன.
இப்போதெல்லாம், நீரிழிவு நோய் மக்களிடையே அதிகரித்து வருகிறது. இந்த நோயால் எந்த மருந்து மிகவும் பிரபலமானது என்பதை நோயாளியின் மதிப்புரைகளில் காணலாம். மிகவும் பயனுள்ள மருந்து குளுக்கோஃபேஜ் ஆகும், இது சர்க்கரை அளவைக் குறைப்பதோடு, எடை இழப்பை ஊக்குவிக்கிறது மற்றும் சிக்கல்களின் அபாயத்தைத் தடுக்கிறது. பெரும்பாலும் சியோஃபோர் மற்றும் மணினில் ஆகியவை பயன்படுத்தப்படுகின்றன.
சமீபத்தில் தோன்றிய மூலிகை தயாரிப்புகள் பல நேர்மறையான விமர்சனங்களை வென்றுள்ளன, அவை சர்க்கரை அளவைப் பராமரிக்கவும் ஒட்டுமொத்த நல்வாழ்வை மேம்படுத்தவும் உதவுகின்றன. இவை “டயலெக்”, “நீரிழிவு இசை”, “நீரிழிவு நோய்”, “ஜானுமேட்” மற்றும் பிற. அவற்றின் நன்மைகள் அவற்றில் முரண்பாடுகளும் பக்க விளைவுகளும் இல்லை என்பதும் அடங்கும்.
ஆனால் அவை, அனைத்து உயிரியல் ரீதியாக செயலில் உள்ள சேர்க்கைகளைப் போலவே, சிக்கலான சிகிச்சையில் மருத்துவரின் பரிந்துரையின் பேரில் மட்டுமே பயன்படுத்தப்பட முடியும்.
வலி நிவாரணி மருந்துகள் பல முரண்பாடுகளைக் கொண்டுள்ளன. இரைப்பை குடல் புண்கள், இரைப்பை அழற்சி, நாள்பட்ட அல்லது கடுமையான கல்லீரல் நோய்கள் போன்றவற்றில் NSAID கள் எடுக்க தடை விதிக்கப்பட்டுள்ளது.
இந்த குழுவின் சில மருந்துகளை கர்ப்பிணிப் பெண்களுக்கு, பாலூட்டும் போது, நோயாளியின் இரத்த அழுத்தத்தை அதிகரிக்கும் போக்கில் பரிந்துரைக்கப்படுவது முரணானது. 6 வயதிற்கு உட்பட்ட அல்லது 18 வயதுக்குட்பட்ட குழந்தைகளுக்கு ஒரு குறிப்பிட்ட மருந்து உட்கொள்வது தடைசெய்யப்படலாம்.
எனவே, வாங்குவதற்கு முன், நீங்கள் ஒரு மருத்துவரை அணுக வேண்டும். வலி நிவாரணத்திற்கான சிறந்த மருந்தை மருத்துவர் பரிந்துரைப்பார், இருப்பிடம், நோயறிதல், வயது மற்றும் முரண்பாடுகளின் இருப்பு ஆகியவற்றைக் கொடுக்கும்.
ஆண்டிஸ்பாஸ்மோடிக்ஸ் வலி மாதவிடாய், தசை திசுக்களை தளர்த்த மற்றும் ஸ்பாஸ்டிக் வலி முன்னிலையில் பரிந்துரைக்கப்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகளுக்கு இந்த மருந்து கொடுக்கக்கூடாது.
மருத்துவ நடைமுறையிலிருந்து ஒரு சிறந்த எடுத்துக்காட்டு
ஆம்புலன்சை விரைவாகத் தொடர்புகொள்வதன் முக்கியத்துவத்தை வலியுறுத்த, டாக்டர் பெர்ன்ஸ்டைன் அத்தகைய கதையைச் சொல்கிறார். ஒரு சனிக்கிழமை மாலை 4 மணிக்கு, ஒரு நீரிழிவு பெண் தனது நோயாளி இல்லாத அவரை அழைத்தார்.
நோயாளி தனது குழந்தையுடன் வீட்டில் தனியாக இருந்தார், காலை 9 மணி முதல் தொடர்ந்து வாந்தி எடுத்தார். அவள் கேட்டாள் - என்ன செய்வது? டாக்டர் பெர்ன்ஸ்டைன், அவர் தனக்கு உதவ முடியாத அளவுக்கு நீரிழப்புடன் இருந்ததாகவும், எனவே அவசர சிகிச்சைப் பிரிவில் அவசரமாக மருத்துவமனையில் இருக்க வேண்டும் என்றும் கூறினார்.
அங்கு அவர்கள் உடலில் உள்ள திரவத்தின் குறைபாட்டை நரம்பு துளிசொட்டிகளின் உதவியால் நிரப்ப முடியும். அவருடனான உரையாடலை முடித்த டாக்டர் பெர்ன்ஸ்டைன் உள்ளூர் மருத்துவமனையை அழைத்து, இந்த நோயாளிக்காக அவர்கள் காத்திருக்க வேண்டும் என்றும், நீரிழப்புக்கு எதிராக நரம்பு திரவங்களை செலுத்தத் தயாராக வேண்டும் என்றும் எச்சரித்தார்.
நோயாளிக்கு குழந்தையை தனது பாட்டிக்கு வழங்குவதற்கான வலிமை இருந்தது, பின்னர் மருத்துவமனைக்குச் செல்வதற்கான தனது சொந்த சக்தியின் கீழ் இருந்தது. இதற்குப் பிறகு 5 மணி நேரத்திற்குப் பிறகு, டாக்டர் பெர்ன்ஸ்டைன் அவசர சிகிச்சைப் பிரிவிலிருந்து அழைக்கப்பட்டார். நீரிழிவு நோயாளியை அவசர சிகிச்சைப் பிரிவில் அவர்களுக்கு உதவ முடியாததால், “முழுமையாக” மருத்துவமனைக்கு கொண்டு செல்ல வேண்டியிருந்தது.
நீரிழப்பு மிகவும் வலுவாக இருந்ததால் சிறுநீரகங்கள் முற்றிலும் தோல்வியடைந்தன. மருத்துவமனையில் ஒரு டயாலிசிஸ் பிரிவு இருந்தது நல்லது, அங்கு அவர் மற்ற உலகத்திலிருந்து அற்புதமாக இழுத்துச் செல்லப்பட்டார், இல்லையெனில் அவள் இறந்திருப்பார். இதன் விளைவாக, இந்த நோயாளி 5 "சலிப்பான" நாட்களை மருத்துவமனையில் கழித்தார், ஏனென்றால் அவர் உடனடியாக தனது நிலையின் ஆபத்தை குறைத்து மதிப்பிட்டார்.
எந்த வயதில் எடுக்க அனுமதிக்கப்படுகிறது?
நீரிழிவு நோய்க்கு பயன்படுத்தக்கூடிய பல்வேறு வகையான மருந்துகள் உள்ளன.
நீரிழிவு நோய்க்கு நீங்கள் எந்த வலி மருந்துகளை குடிக்கலாம் என்பதை அறிந்து கொள்வது அவசியம். மருந்தின் வகை வலி, தீவிரம், உள்ளூர்மயமாக்கல் மற்றும் கண்டறியப்பட்ட நோயியல் ஆகியவற்றைப் பொறுத்தது.
மருந்துகள் இரண்டு குழுக்களாக வழங்கப்படுகின்றன: மாத்திரைகள் மற்றும் ஊசி. மருந்துகள் வேலை செய்ய, வலி நிவாரணி மருந்துகளின் பயன்பாட்டிற்கு காரணமான காரணிகளைக் கண்டுபிடிப்பது முக்கியம்.
டைக்லோஃபெனாக்
வகை 2 நீரிழிவு நோய்க்கான டிக்ளோஃபெனாக் அனுமதிக்கப்படுகிறது. மருந்து புரோஸ்டாக்லாண்டின்களின் தொகுப்பைத் தடுக்கிறது. முக்கியமாக மூட்டுகளின் நோய்களுக்கு மருந்து பரிந்துரைக்கவும். மாத்திரைகள், ஊசி மற்றும் ஜெல் வடிவில் விற்கப்படுகிறது.
அறிகுறிகளைக் கட்டுப்படுத்த மிகச்சிறிய அளவோடு சிகிச்சை தொடங்குகிறது. அறிகுறிகள் மோசமடைந்தால், டோஸ் அதிகரிக்கும். பெரியவர்கள் மற்றும் இளம் பருவத்தினர் 25-50 மி.கி ஒரு நாளைக்கு இரண்டு முறை பரிந்துரைக்கப்படுகிறார்கள். உகந்த சிகிச்சை முடிவு அடையும்போது, அளவைக் குறைக்கலாம்.
மாதவிடாய் வலி உள்ள நோயாளிகளுக்கு மருந்து பரிந்துரைக்கப்படுகிறது, மூட்டுகளுக்கு சிகிச்சையளிக்க வெற்றிகரமாக பயன்படுத்தப்படுகிறது.
நன்மைகள்: இது ஒரு அழற்சி எதிர்ப்பு விளைவைக் கொண்டுள்ளது, இரைப்பைக் குழாய்க்கு அனல்ஜின் மற்றும் ஆஸ்பிரின் ஆகியவற்றை விட குழந்தைகளுக்கு பாதுகாப்பானதாக வழங்க அனுமதிக்கப்படுகிறது.
குறைபாடுகள்: நீடித்த பயன்பாடு சிறுநீரகங்களுக்கு சேதம் விளைவிக்கும், தொடர்ந்து பயன்படுத்த இயலாது, எபிசோடிக் பயன்பாடு பரிந்துரைக்கப்படுகிறது.
வகை 2 நீரிழிவு நோய்க்கு இப்யூபுரூஃபன் பயன்படுத்தும் முறை: பெரியவர்கள், ஒவ்வொரு 4-6 மணி நேரத்திற்கும் 1-2 மாத்திரைகள், ஒரு நாளைக்கு 6 மாத்திரைகளுக்கு மேல் இல்லை. 6-11 வயது குழந்தைகள், ஒவ்வொரு 6 மணி நேரத்திற்கும் 1 டேப்லெட், ஒரு நாளைக்கு 3 மாத்திரைகளுக்கு மேல் இல்லை.
தலைவலி, ஒற்றைத் தலைவலி, பல் வலி, மயால்ஜியா அல்லது டிஸ்மெனோரியா ஆகியவற்றுக்கான மலிவான மற்றும் மிகவும் பிரபலமான தீர்வு. அனல்ஜின் நீரிழிவு நோய்க்கு இன்றியமையாத உதவியாளர்.
மருந்தின் நன்மைகள் அழற்சி எதிர்ப்பு விளைவு, வலியின் விரைவான நிவாரணம். குறைபாடுகள் - குறுகிய நடவடிக்கை, பல பக்க விளைவுகள், வயதான குழந்தைகளால் எடுக்க முடியாது.
250-500 கிராம் ஒரு நாளைக்கு மூன்று முறை தடவவும். குழந்தைகளுக்கு, மருந்து இன்ட்ராமுஸ்குலர் மட்டுமே நிர்வகிக்கப்படுகிறது. ஊசி அறை வெப்பநிலையில் இருக்க வேண்டும்.
3 மாத வயது வரையிலான குழந்தைகளுக்கு இடைநீக்கம் பரிந்துரைக்கப்படவில்லை, மேலும் 3-6 மாத வயதுடைய குழந்தைகளுக்கு இது ஒரு மருத்துவரை அணுகிய பின்னரே கொடுக்க முடியும் (பெரும்பாலும் இந்த வயதில் மருந்து தடுப்பூசிக்கு பிந்தைய காய்ச்சலுக்கு பரிந்துரைக்கப்படுகிறது).
மருந்து காரணமாக ஏற்படக்கூடிய சிக்கல்கள்
- இரைப்பைக் குழாயின் சுவர்களுக்கு சேதம், புண் உருவாகும் வரை,
- தலைவலி, தலைச்சுற்றல், தூக்க பிரச்சினைகள், மத்திய நரம்பு மண்டலத்தின் பல்வேறு கோளாறுகள்
- ஒவ்வாமை எதிர்வினைகள், தோல் சொறி, குயின்கேஸ் எடிமா, மருந்தின் சில கூறுகளுக்கு அதிக உணர்திறன் உள்ளவர்களில், அசெப்டிக் மூளைக்காய்ச்சல் கூட ஏற்படலாம், ஆனால் இது அரிதாகவே காணப்படுகிறது,
- இரத்த சோகை உள்ளிட்ட சுற்றோட்ட அமைப்பின் கோளாறுகள்.
இந்த மருந்தை நீண்ட காலமாகப் பயன்படுத்துவதும் சிறுநீரக பாதிப்பை ஏற்படுத்தும். இதைத் தவிர்க்க, இந்த மருந்தின் படிப்பின் அங்கீகரிக்கப்படாத நீட்டிப்பை நீங்கள் கைவிட்டு, மருத்துவ மேற்பார்வையின் கீழ் மட்டுமே நீண்டகால சிகிச்சையின் படிப்புகளுக்கு உட்படுத்த வேண்டும்.
கூடுதலாக, மருந்து உள்ளூர் எதிர்விளைவுகளையும் கொடுக்கலாம்: தோலின் ஒரு குறிப்பிட்ட பகுதியில் எரியும் மற்றும் வீக்கம் அல்லது கூச்ச உணர்வு. ஒரு விதியாக, இப்யூபுரூஃபனுடன் சிகிச்சையின் போக்கின் முடிவில் இதுபோன்ற எதிர்வினைகள் மறைந்துவிடும்.
ஃபுராசிலின், குளோரோபிலிப்ட் மற்றும் பாரம்பரிய மருத்துவத்துடன் கர்ஜிங் செய்வது இங்கே விவரிக்கப்பட்டுள்ளது.
நீரிழிவு நோயால் பாதிக்கப்பட்ட உட்சுரப்பியல் நிபுணரின் கண்காணிப்பு மற்றும் சிகிச்சை கட்டாயமாகும். அத்தகைய நோயாளிகளுக்கு, உயர்தர வாழ்க்கைக்கான திறவுகோல், எல்லாவற்றிற்கும் மேலாக, ஒழுக்கம் மற்றும் சிகிச்சையளிக்கும் நிபுணரின் அனைத்து நியமனங்கள் மற்றும் பரிந்துரைகளை துல்லியமாகவும் துல்லியமாகவும் நிறைவேற்றுவதற்கான விருப்பம்.
ஆனால் அடிப்படை நோயுடன் தொடர்புடைய அனைத்து சந்திப்புகளையும் நிறைவேற்றுவது பிற நோய்கள் இல்லாததற்கு உத்தரவாதம் அளிக்காது. மாறாக, நீரிழிவு நோயுடன், பின்வரும் நோயியல் பல மடங்கு அதிகமாக உருவாகிறது:
- மாரடைப்பு மற்றும் பக்கவாதம் உள்ளிட்ட இருதய நோய்கள்,
- பார்வை உறுப்பின் நோயியல்: கண்புரை, கிள la கோமா, விழித்திரைப் பற்றின்மை,
- லிப்பிட் வளர்சிதை மாற்ற கோளாறுகள்: உடல் பருமன்,
- நாளமில்லா அமைப்பின் நோயியல்,
- இரைப்பைக் குழாயின் நோய்கள்.
இருப்பினும், எந்தவொரு நீரிழிவு நோயும் ஒரு சாதாரண, முழு வாழ்க்கையை ரத்து செய்யாது. இந்த நோயறிதலின் இருப்பு எந்தவொரு தொழில் அல்லது செயல்பாட்டிற்கும் ஒரு திட்டவட்டமான தடையை அர்த்தப்படுத்துவதில்லை.
நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்கள் குழந்தைகளைப் பெற்றெடுக்கலாம், இந்த நோயறிதலுடன் கூடிய நோயாளிகள் வலி ஏற்படும் வெவ்வேறு வாழ்க்கை சூழ்நிலைகளில் தங்களைக் காணலாம்: காயங்கள், அறுவை சிகிச்சைகள், காயங்கள், வெட்டுக்கள், கண்டறியும் நடைமுறைகள், தலைவலி அல்லது பல் வலி, மற்றும் பல சாத்தியமான சூழ்நிலைகள், எடுத்துக்காட்டாக, வைரஸ் அல்லது பிற நோய்த்தொற்றுகள்.
பின்னர், மற்ற அனைவரையும் போலவே, நோய்வாய்ப்பட்ட, வலி நிவாரணி மருந்துகள் மீட்புக்கு வருகின்றன. வலி நிவாரணி மருந்துகளின் மருந்தியல் குழுக்கள் ஒரு பெரிய வகை உள்ளன. அவை வேதியியல் அமைப்பு, செயல்பாட்டின் வழிமுறை, உடலில் இருந்து வெளியேற்றும் முறை மற்றும் பலவற்றில் வேறுபடுகின்றன.
மயக்க மருந்துகளின் கிட்டத்தட்ட அனைத்து குழுக்களும் இரு வடிவங்களால் குறிக்கப்படுகின்றன. வலி மருந்துகளுக்கு நீரிழிவு நோயைப் பயன்படுத்துவதில் எந்தவிதமான முரண்பாடுகளும் இல்லை. மாறாக, வலியை ஏற்படுத்திய நோய் அல்லது சூழ்நிலையைப் பொறுத்து அவை ஏற்படும்.
நீரிழிவு நோயாளியின் உகந்த மற்றும் பாதுகாப்பான வெப்பநிலை ஆட்சி 35.8 - 37.0 ° range வரம்பில் வழங்கப்படுகிறது. வெப்பநிலை 38 அல்லது 39 டிகிரிக்கு கூர்மையான அதிகரிப்புடன், ஒரு அழற்சி செயல்முறை ஏற்படுகிறது.
வகை 1 அல்லது வகை 2 நீரிழிவு நோய்களில் வெப்பநிலை அதிகரித்திருந்தாலும், மீட்பு செயல்முறை குறைந்த பக்க விளைவுகளை ஏற்படுத்தும் மருந்துகளுடன் இருக்க வேண்டும்.
அதிக வெப்பநிலையில் நீரிழிவு நோயாளிகளை அச்சுறுத்தும் முக்கிய ஆபத்து ஹைப்பர் கிளைசீமியா ஆகும், இது கோமாவைத் தூண்டுகிறது மற்றும் மோசமான நிலையில் மரணம். கூடுதலாக, ஒரு காய்ச்சல் பின்வருவனவற்றிற்கு வழிவகுக்கும்:
- சிறுநீரக செயலிழப்பு.
- கீட்டோஅசிடோசிசுடன் இணைந்தது.
- இதய தாள பிரச்சினைகள், இரத்த நாளங்களின் பிடிப்பு.
மேலும், கர்ப்பிணிப் பெண்கள் மற்றும் வயதானவர்களுக்கு மிகுந்த கவனம் செலுத்தப்பட வேண்டும், ஏனெனில் உயர்ந்த வெப்பநிலையில் அவர்களின் உடல் மிகவும் ஆபத்தில் உள்ளது. மற்றும் கர்ப்ப விஷயத்தில், அச்சுறுத்தல் குழந்தைக்கு நீட்டிக்கப்படலாம்.
சிக்கல்களைத் தவிர்ப்பதற்கு, வெப்பநிலையை தொடர்ந்து கண்காணித்து அளவிடுவது அவசியம், விதிமுறையிலிருந்து விலகல்கள் ஏற்பட்டால், உடனடியாக நடவடிக்கைகளை எடுக்கவும்.
35.8 - 36 டிகிரி வெப்பநிலை அளவீடுகள் மனிதர்களுக்கு இயல்பானவை. அவை கூர்மையாக விழுந்தால் அல்லது படிப்படியாகக் குறைந்துவிட்டால், உடனடியாக நடவடிக்கைகள் எடுக்கப்பட வேண்டும். நீரிழிவு நோயாளிகளில், கிளைக்கோஜனின் அளவு குறைவதால் இந்த செயல்முறை ஏற்படலாம், இது வெப்ப உற்பத்தியை வழங்குகிறது.
குறைந்த வெப்பநிலையில், குளுக்கோஸ் அளவு குறைகிறது. இரண்டாவது வகை நோயுள்ள நீரிழிவு நோயாளிகளில், ஆற்றலைப் பெறாத உயிரணுக்களின் பட்டினியால் இதுபோன்ற பிரச்சினை ஏற்படலாம். சில சந்தர்ப்பங்களில், நோயாளிகள் வலிமையை இழக்கலாம், தாகத்தைப் பற்றி புகார் செய்யலாம் மற்றும் கைகால்களில் குளிர்ச்சியை உணரலாம்.
குறைந்த வெப்பநிலை உள்ளவர்கள் பின்வரும் புள்ளிகளைப் பின்பற்ற அறிவுறுத்தப்படுகிறார்கள்:
- சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்துங்கள், உடற்கல்வியில் ஈடுபடுங்கள்.
- பருவத்திற்கு ஏற்ப உடை, இயற்கை துணிகளிலிருந்து தயாரிக்கப்பட்ட ஆடைகளைத் தேர்வுசெய்க.
- வெப்பநிலையை உறுதிப்படுத்த ஒரு மாறுபட்ட மழை எடுத்துக் கொள்ளுங்கள்.
- ஒரு சிறப்பு உணவைப் பின்பற்றுங்கள்.
வெப்பநிலையில் கூர்மையான வீழ்ச்சியுடன், நீங்கள் ஒரு இனிப்பு சாப்பிட வேண்டும் அல்லது ஒரு இனிப்பு பானம் குடிக்க வேண்டும். இந்த முறை நிலைமையை சீராக்க, வெப்பநிலையை உறுதிப்படுத்த உதவுகிறது.
வெப்பநிலையைக் குறைக்கும் போக்கைக் கொண்ட இரத்த சர்க்கரையின் அதிகரிப்பைத் தவிர்க்க, சிறிய பகுதிகளுடன் ஒரு நாளைக்கு பல முறை சாப்பிட பரிந்துரைக்கப்படுகிறது.
நீரிழிவு நோயாளிகளுக்கும் மருத்துவர்களுக்கும் இருவருக்கும் நீரிழிவு நோய்க்கான கால் சிகிச்சை ஒரு முக்கியமான பிரச்சினை. நீரிழிவு கால் நோய்க்குறி சிகிச்சைக்கு சீரான அணுகுமுறைகள் உள்ளதா? அப்படியானால், முன்மொழியப்பட்ட பல்வேறு வகையான மருந்துகளில் எவ்வாறு செல்லலாம்?
கண்டறியப்பட்ட நோயின் 70 சதவீத நிகழ்வுகளில் நீரிழிவு கால் நோய் ஏற்படுகிறது, அதே நேரத்தில் சர்க்கரை அளவை சரியாகக் கட்டுப்படுத்தாமல் இந்த சதவீதம் மிக அதிகமாக உள்ளது. நீரிழிவு நோயில் கால் வலி ஏன் ஏற்படுகிறது மற்றும் நீரிழிவு பாதத்தின் வளர்ச்சியை சந்தேகிக்க நீங்கள் என்ன அறிகுறிகளைக் கவனிக்க வேண்டும்?
எந்தவொரு வகையிலும் நீரிழிவு நோயில் கால் வலியின் வளர்ச்சியின் நோய்க்கிருமிகள் தவிர்க்க முடியாமல் ஏற்படும் ஆஞ்சியோபதி, நரம்பியல் நோயுடன் தொடர்புடையது.
மிகச்சிறிய பாத்திரங்களின் தோல்வி - நரம்பு டிரங்குகளின் ஊட்டச்சத்தில் ஈடுபட்டுள்ள வாசா நெர்வோரம், வலியின் வெளிப்பாட்டை மேலும் மேம்படுத்துகிறது, இது சிறப்பியல்பு. நீரிழிவு நோயால் என் கால்கள் எவ்வாறு காயமடைகின்றன என்பதை விளக்க இந்த உண்மைகள் அனுமதிக்கின்றன.
நீரிழிவு நோயில் கால் வலி ஆஞ்சியோபதி மற்றும் நரம்பியல் சிக்கல்களை உருவாக்குவதால் மட்டுமல்ல.
"கால்கள் மற்றும் நீரிழிவு" ஆகியவற்றின் தீய உறவை உருவாக்குவதற்கு குடியுரிமை நுண்ணுயிரிகளை செயல்படுத்துவது ஒரு சிறப்பு பங்களிப்பை செய்கிறது.
நீரிழிவு நோயில் உள்ள கால்கள் குறிப்பாக தொற்று சிக்கல்களுக்கு ஆளாகின்றன, எனவே வகை 2 நீரிழிவு நோயின் கால்களின் பாக்டீரியா சிக்கல்கள் பெரும்பாலும் உருவாகின்றன, இதற்கு சிகிச்சைக்கு நுண்ணுயிர் எதிர்ப்பிகளின் பயன்பாடு தேவைப்படுகிறது.
உடல் செயல்பாடுகளைப் பொருட்படுத்தாமல், நீரிழிவு நோயில் கால்கள் காயமடைகின்றன. வலி புண், இயற்கையில் துடிப்பு, குறிப்பாக கால்கள் கால் பகுதியில் (கால்விரல்கள்) காயம்.
வலி கன்றுக்குட்டி, பிட்டம் வரை பரவுகிறது. NSAID குழுவிலிருந்து வலி நிவாரணி மருந்துகளை எடுத்துக்கொள்வது ஆரம்பத்தில் நிவாரணம் தருகிறது, ஆனால் பின்னர் அவை பயனற்றவை.
கால்கள் நீரிழிவு நோயால் மிகவும் புண் அடைந்தால், நீங்கள் உடனடியாக உதவியை நாட வேண்டும்.
நீரிழிவு நோயில் கால் நோயின் வெளிப்பாடுகளுக்கு என்ன நோய்கள் மற்றும் வெளிப்பாடுகள் காரணமாக இருக்க வேண்டும் என்பதை கீழே உள்ள பட்டியலில் காணலாம்.
- நரம்பியல் பல்வேறு வடிவங்கள்.
- எடிமா நோய்க்குறி (கணுக்கால், அடி, கால்விரல்கள் பகுதியில்).
- நீரிழிவு ஆர்த்ரோபதி.
- டிராபிக் கோளாறுகள் (புண்கள்).
- நீரிழிவு கால் புண் நோய்க்குறி (எஸ்.டி.எஸ்) - வகை 2 நீரிழிவு நோயில் கால் சேதம், சிகிச்சைக்கு அறுவை சிகிச்சை அணுகுமுறை தேவைப்படுகிறது.
கால்கள் நீரிழிவு நோயால் காயமடைந்தால், வலியின் தன்மையை மதிப்பீடு செய்வது அவசியம், அது நிகழும் நேரம். தோலை பரிசோதிக்கவும் - மிக பெரும்பாலும் கால் கருப்புகள், நகங்களின் அமைப்பு மாறுகிறது, அவை சில சமயங்களில் கருகிவிடும்.
கால்களின் தோலின் முடியை மதிப்பீடு செய்வது முக்கியம். நரம்பியல் நோயால், முடியின் அளவு குறைகிறது, அவை விரைவாக நிறமற்றவையாகின்றன.
டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட கால்களை பாதிக்கும் முதல் விஷயம் கால்களில் கூச்ச உணர்வு, இந்த நிலைமைக்கு சிகிச்சையளிப்பது எஸ்.டி.எஸ் உருவாக அனுமதிக்காது.
குறிப்பு - முக்கியமானது! கால் கறுப்பாக மாறியிருந்தால், வகை 2 நீரிழிவு நோயில் கால் சேதத்தின் ஒரு வடிவமாக கலந்துகொண்ட மருத்துவர் - எஸ்.டி.எஸ் வருகையை நீங்கள் ஒத்திவைக்கக்கூடாது, சரியான நேரத்தில் சிகிச்சை தேவைப்படுகிறது.
“கார்ன்ஸ்”, அதிக சுமை உள்ள இடங்களில் கால்சோசிட்டி (இது குறிப்பாக இஸ்கிமிக் நியூரோபதியின் சிறப்பியல்பு) ஏற்படலாம்.
உணர்திறன் குறைகிறது, அதே நேரத்தில், கால்கள் பெரிதும் காயப்படுத்துகின்றன (வலி உணர்திறன் பாதுகாக்கப்படுகிறது). கால்களின் வெப்பநிலையை அதிகரிக்கலாம் அல்லது குறைக்கலாம்.
நீரிழிவு நோயில் கால் நோயைக் கண்டறிய தேவையான ஆய்வுகளின் வரம்பு:
- வெள்ளை மற்றும் சிவப்பு இரத்தத்தின் பொது மருத்துவ மதிப்பீடு, சிறுநீர்.
- இரத்த சீரம் பற்றிய உயிர்வேதியியல் ஆய்வு.
- கிளைசெமிக் சுயவிவரம், கிளைகோசைலேட்டட் ஹீமோகுளோபின் உள்ளடக்கம் (இதனால் நீரிழிவு நோய் சரிபார்க்கப்படுகிறது).
- கால்களின் எக்ஸ்ரே.
- அல்ட்ராசவுண்ட் நிறுத்தம்.
- மூட்டு நாளங்களின் அல்ட்ராசவுண்ட் டூப்ளக்ஸ் ஸ்கேனிங் வகை 2 நீரிழிவு நோயில் கால் நோயியலை வெளிப்படுத்த அதிக வாய்ப்புள்ளது, சரியான நேரத்தில் சிகிச்சை தொடங்கும்.
படிவம், கலவை மற்றும் பண்புகள்
மருந்தின் செயலில் உள்ள கூறு பாராசிட்டமால் ஆகும், இது ஒரு போதை மருந்து அல்லாத மருந்து ஆகும், இது உடல் வெப்பநிலையை குறைக்கவும், அத்துடன் வீக்கத்தின் தீவிரத்தை சிறிது குறைக்கவும் செய்கிறது.
புரோஸ்டாக்லாண்டின்கள் - அழற்சி மத்தியஸ்தர்களை உருவாக்குவதைத் தடுப்பதன் மூலம் மருந்தின் விளைவு அடையப்படுகிறது. வலி மற்றும் வெப்பநிலை மூளை மையங்களை பாதிக்கிறது. இது குடலில் நன்கு உறிஞ்சப்பட்டு அனைத்து உடல் திசுக்களிலும் ஊடுருவி, இரத்த புரதங்களுடன் பிணைக்கக்கூடியது, கல்லீரல் திசுக்களில் வளர்சிதை மாற்றப்பட்டு சிறுநீரகத்தில் சிறுநீரகங்களால் வெளியேற்றப்படுகிறது.
ஒரு சிகிச்சையளிக்கும் முகவர் மாத்திரைகள், காப்ஸ்யூல்கள், சப்போசிட்டரிகள் மற்றும் ஒரு செயலில் உள்ள பொருளைக் கொண்ட களிம்புகள் வடிவில் உணரப்படுகிறது - இப்யூபுரூஃபன். இந்த கூறுக்கு நன்றி, பரிசீலனையில் உள்ள மருந்து தயாரிப்புக்கு ஆண்டிபிரைடிக், வலி நிவாரணி மற்றும் அழற்சி எதிர்ப்பு சொத்து உள்ளது.
புரோஸ்டாக்லாண்டின்களின் தொகுப்பை அடக்குவதே இப்யூபுரூஃபனின் கொள்கை - வலி மற்றும் வீக்கத்தைத் தூண்டும் கூறுகள். ஒரு மருந்து விரைவாக இரைப்பைக் குழாயில் உறிஞ்சப்பட்டு பிளாஸ்மா புரதங்களுடன் பிணைக்கப்படலாம்.
குழந்தை நடைமுறையில், இந்த மருந்தின் பின்வரும் வடிவங்கள் பயன்படுத்தப்படுகின்றன:
- வாய்வழி இடைநீக்கம்
- , மருந்து
- மலக்குடல் நிர்வாகத்திற்கான suppositories,
- மாத்திரைகள்,
- உட்செலுத்துதல் தீர்வு
- மேற்பூச்சு வடிவங்கள் - ஜெல் மற்றும் களிம்பு.
ஒவ்வொரு அளவு படிவங்களும் பயன்பாட்டிற்கான வழிமுறைகளுக்கு இணங்க கண்டிப்பாக பயன்படுத்தப்பட வேண்டும்.
இப்யூபுரூஃபன் களிம்பு ஏன் பரிந்துரைக்கப்படுகிறது, எப்படி?
செயலில் உள்ள மூலப்பொருள்: இப்யூபுரூஃபன், கலவை: 5 மில்லி இடைநீக்கம் 100 மில்லிகிராம் இப்யூபுரூஃபன், எக்ஸிபீயர்கள்: சோடியம் பென்சோயேட் (இ 211), கிளிசரின், திரவ மால்டிடோல், சோடியம் சாக்கரின், சோடியம் சிட்ரேட், சிட்ரிக் அமில மோனோஹைட்ரேட், சோடியம் குளோரைடு, பாலிசார்பேட் 80, சாந்தன் கம், சுவை உணவு ஆரஞ்சு, சுத்திகரிக்கப்பட்ட நீர்.
பயன்பாட்டிற்கான அறிகுறிகள்
வீட்டிலேயே நீரிழிவு நோய்க்கு திறம்பட சிகிச்சையளிக்க, நிபுணர்கள் அறிவுறுத்துகிறார்கள்
. இது ஒரு தனித்துவமான கருவி:
- இரத்த குளுக்கோஸை இயல்பாக்குகிறது
- கணைய செயல்பாட்டை ஒழுங்குபடுத்துகிறது
- வீக்கத்தை நீக்கு, நீர் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துகிறது
- பார்வையை மேம்படுத்துகிறது
- பெரியவர்களுக்கும் குழந்தைகளுக்கும் ஏற்றது.
- எந்த முரண்பாடுகளும் இல்லை
உற்பத்தியாளர்கள் ரஷ்யாவிலும் அண்டை நாடுகளிலும் தேவையான அனைத்து உரிமங்களையும் தர சான்றிதழ்களையும் பெற்றுள்ளனர்.
எங்கள் தளத்தின் வாசகர்களுக்கு தள்ளுபடி வழங்குகிறோம்!
அதிகாரப்பூர்வ இணையதளத்தில் வாங்கவும்
- giperterioz,
- myasthenia gravis
- megacolon,
- செயலில் அல்லது கூடுதல் கூறுகளுக்கு அதிக உணர்திறன்,
- டவுன் நோய்.
கர்ப்பப்பை வாய் முதுகெலும்புகளின் ஆஸ்டியோகாண்ட்ரோசிஸ், அனைத்து வகையான கீல்வாதம், அத்துடன் கடுமையான வலியுடன் இருக்கும் கீல்வாதம் மற்றும் ஸ்போண்டிலிடிஸ் ஆகியவற்றுக்கு "இப்யூபுரூஃபன்" எடுத்துக்கொள்வது நல்லது. வலி நிவாரணி மருந்தாக, கீல்வாதம், மயால்ஜியா மற்றும் நரம்பியல் நோயால் கண்டறியப்பட்ட நோயாளிகளுக்கு இப்யூபுரூஃபனின் பயன்பாடு குறிக்கப்படுகிறது.
கேள்விக்குரிய மருந்துகள் தசைக்கூட்டு அமைப்பின் பல்வேறு நோய்க்குறியீடுகளுக்கு பரவலாகப் பயன்படுத்தப்படுகின்றன என்பதோடு மட்டுமல்லாமல், ஈ.என்.டி உறுப்புகளில் தொற்று இயற்கையின் அழற்சி செயல்முறைகளுக்கும், மாதவிடாய் வலியைப் போக்கவும், பெண் பிறப்புறுப்பு உறுப்புகளில் ஏற்படும் அழற்சியின் கவனத்தை அகற்றவும் இது பெரும்பாலும் பரிந்துரைக்கப்படுகிறது.
பின்வரும் நோயியல் மற்றும் நிலைமைகளில் ஆஸ்டியோகாண்ட்ரோசிஸ் நோயாளிகளால் பயன்படுத்த "இப்யூபுரூஃபன்" பரிந்துரைக்கப்படவில்லை:
- மருந்தின் கூறுகளுக்கு அதிக உணர்திறன்,
- இப்யூபுரூஃபனுக்கு ஒவ்வாமை,
- இரைப்பை புண்,
- செரிமான மண்டலத்தில் பல்வேறு நோயியல் செயல்முறைகள்,
- கல்லீரல் மற்றும் சிறுநீரகங்களின் பலவீனமான செயல்பாடு,
- கர்ப்ப,
- வயது 12 வயது வரை
- நீரிழிவு நோய்.
மருந்துகள் மிகவும் பயனுள்ளவையாகவும், அதே நேரத்தில் குறைந்த நச்சுத்தன்மையுடனும் உள்ளன, எனவே "இப்யூபுரூஃபன்" பயன்பாட்டின் மூலம் விரும்பத்தகாத விளைவுகள் மிகவும் அரிதானவை. ஆனால் இன்னும், ஒரு நபர் பக்க விளைவுகளை சந்திக்க நேரிடும், இது போன்ற அறிகுறிகளின் வடிவத்தில் வெளிப்படுகிறது:
- தலைவலி
- தலைச்சுற்றல்,
- , குமட்டல்
- அயர்வு,
- வெப்பம்
- இதயத் துடிப்பு,
- உயர் இரத்த அழுத்தம்
- மாரடைப்பு
- வீக்கம்,
- சிறுநீரில் இரத்தத்தின் தோற்றம்.
- தலைவலி மற்றும் ஒற்றைத் தலைவலி வலி
- நரம்பு,
- தசை வலி
- பல்வலி
- முதுகுவலி
- மகளிர் மருத்துவத்தில் நோய்களுடன் மாதவிடாய் வலி,
- தீக்காயங்கள் மற்றும் காயங்களின் போது வலி,
- காய்ச்சலுடன் தொற்று மற்றும் அழற்சி நோய்கள்.
வயிற்றுப்போக்கு மற்றும் அதை எவ்வாறு சரியாக நடத்துவது
குமட்டல், வாந்தி மற்றும் வயிற்றுப்போக்கு பெரும்பாலும் பாக்டீரியா அல்லது வைரஸ் தொற்றுகளால் ஏற்படுகின்றன. சில நேரங்களில் அவை காய்ச்சல் போன்ற அறிகுறிகளுடன் இருக்கும். உங்களுக்கு குமட்டல், வாந்தி மற்றும் / அல்லது வயிற்றுப்போக்கு இருந்தால், சாப்பிடுவதை நிறுத்துவதே முக்கிய தீர்வு.
மேலும், இதுபோன்ற சூழ்நிலைகளில் பொதுவாக பசி இருக்காது. ஒருவேளை நீங்கள் உணவு இல்லாமல் சில நாட்கள் உயிர்வாழலாம். இந்த வழக்கில், கார்போஹைட்ரேட்டுகள் இல்லாத நீர் மற்றும் பிற திரவங்களை நீங்கள் தொடர்ந்து குடிக்க வேண்டும். கேள்வி எழுகிறது - உண்ணாவிரதம் இன்சுலின் மற்றும் நீரிழிவு மாத்திரைகளின் அளவை எவ்வாறு மாற்றுகிறது?
டைப் 1 நீரிழிவு சிகிச்சை திட்டம் அல்லது டைப் 2 நீரிழிவு சிகிச்சை திட்டத்தை முடிக்கும் நோயாளிகள் சாதாரண உண்ணாவிரத இரத்த சர்க்கரையை பராமரிக்க மட்டுமே நீட்டிக்கப்பட்ட இன்சுலின் பயன்படுத்துகின்றனர். சாப்பிட்ட பிறகு, இரத்த சர்க்கரையை குறுகிய அல்லது தீவிர-குறுகிய இன்சுலின் மூலம் கட்டுப்படுத்துகிறோம்.
நோய்த்தொற்றின் போது உண்ணாவிரதத்திற்கு மாற்றப்பட்டவுடன், உணவுக்கு முன்பு இருந்த வேகமான இன்சுலின் ஊசி ரத்து செய்யப்படுகிறது, மேலும் காலையிலும் / அல்லது மாலையிலும் நீட்டிக்கப்பட்ட இன்சுலின் வழக்கம் போல் தொடர்கிறது. நீங்கள் சாதாரண உண்ணாவிரத சர்க்கரையை வைத்திருக்க வேண்டியதை விட நீட்டிக்கப்பட்ட இன்சுலின் செலுத்த வேண்டாம் என்று பரிந்துரைக்கப்படுகிறது. இதைச் செய்ய, இங்கே விவரிக்கப்பட்டுள்ள முறையின்படி அதன் சரியான அளவை முன்கூட்டியே கணக்கிட வேண்டும்.
நீரிழிவு மாத்திரைகளுடன் - அதே விஷயம். உண்ணாவிரத சர்க்கரையை கட்டுப்படுத்த இரவில் அல்லது காலையில் நீங்கள் எடுக்கும் மாத்திரைகள், தொடரவும். சாப்பாட்டுக்கு முன் எடுக்கப்பட்ட மாத்திரைகள் - உணவுடன் தற்காலிகமாக ரத்து செய்யப்படும்.
உண்ணாவிரத இரத்த சர்க்கரையை கட்டுப்படுத்தும் மாத்திரைகள் மற்றும் இன்சுலின் இரண்டையும் முழு அளவுகளில் தொடர வேண்டும். இது இரத்த சர்க்கரையை “அளவிலிருந்து விலக்கி” நீரிழிவு கெட்டோஅசிடோசிஸ் அல்லது ஹைபரோஸ்மோலார் கோமாவை உருவாக்க அனுமதிக்காது - நீரிழிவு நோயின் கொடிய கடுமையான சிக்கல்கள்.
எனவே, டைப் 1 நீரிழிவு சிகிச்சை திட்டம் அல்லது டைப் 2 நீரிழிவு சிகிச்சை திட்டத்தை மேற்கொள்ளும் நோயாளிகளுக்கு, ஒரு தொற்று நோய் மற்றும் பட்டினியின் நேரத்திற்கு அவர்களின் சிகிச்சை முறையை சரியாக மாற்றுவது எளிது.
உங்களுக்கு தெரியும், தொற்று மற்றும் நீரிழப்பு இரத்த சர்க்கரையின் அதிகரிப்புக்கு காரணமாகிறது.நீரிழப்பு மற்றும் அதிக சர்க்கரையின் தீய சுழற்சியை உருவாக்கும் ஆபத்து, பட்டினி கிடந்தாலும். இரத்தத்தில் சர்க்கரை அதிகரித்தால், விரைவான இன்சுலின் ஊசி மூலம் உடனடியாக அதை இயல்பு நிலைக்கு கொண்டு வர வேண்டும்.
அனைத்து நீரிழிவு நோயாளிகளும் வலியற்ற இன்சுலின் ஊசி மருந்துகளை மாஸ்டர் செய்ய வேண்டும் என்று நாங்கள் வலியுறுத்துவதற்கான காரணம் இதுதான், சாதாரண நிலைமைகளின் கீழ் அவர்கள் இன்சுலின் மூலம் சிகிச்சையளிக்கப்படாவிட்டாலும் கூட. ஒரு தொற்று நோயின் போது, தற்காலிக இன்சுலின் ஊசி ஒரு பயனுள்ள மற்றும் மிக முக்கியமான நடவடிக்கையாகும்.
நோய்த்தொற்றின் போது இன்சுலின் ஊசி மூலம் கணையத்தின் பீட்டா செல்கள் மீதான சுமையை குறைத்து அவற்றை உயிரோடு வைத்திருக்க முடியும். நீங்கள் தொற்றுநோயிலிருந்து மீளும்போது நீரிழிவு நோய் மோசமடைகிறதா என்பதைப் பொறுத்தது.
நீங்கள் நோய்த்தொற்றுக்கு சிகிச்சையளிக்கப்படும்போது உங்கள் இன்சுலின் தற்காலிகமாக செலுத்த நீங்கள் முன்கூட்டியே தயாராக இல்லை என்றால், உடனடியாக உங்கள் மருத்துவரைத் தொடர்புகொண்டு இன்சுலின் சிகிச்சை முறையை உருவாக்கி உங்களை எவ்வாறு ஊசி போட வேண்டும் என்று உங்களுக்குக் கற்பிக்கவும். இந்த நடவடிக்கையை நீங்கள் புறக்கணித்தால், பீட்டா செல்கள் “எரிந்துபோகும்” என்பதால் நீரிழிவு நோய் மோசமடைய அதிக வாய்ப்பு உள்ளது. மோசமான நிலையில், நீரிழிவு கெட்டோஅசிடோசிஸ் அல்லது ஹைபரோஸ்மோலார் கோமா உருவாகலாம்.
தொற்று நோய்களின் போது விரைவான இன்சுலின் ஊசி மூலம் இரத்த சர்க்கரை எவ்வாறு இயல்பாக்குகிறது என்பதை சுருக்கமாக விவரிக்கிறோம். காலையில் எழுந்தபின் குளுக்கோமீட்டருடன் உங்கள் சர்க்கரையை அளவிட வேண்டும், பின்னர் ஒவ்வொரு 5 மணி நேரத்திற்கும்.
சர்க்கரை உயர்த்தப்பட்டால் அதை இயல்புநிலைக்கு கொண்டுவருவதற்கு போதுமான அளவு அல்ட்ராஷார்ட் அல்லது குறுகிய இன்சுலின் செலுத்தவும். இரத்த சர்க்கரையை அளவிடவும், தேவைப்பட்டால், ஒவ்வொரு 5 மணி நேரத்திற்கும் வேகமாக இன்சுலின் ஊசி போடுங்கள், இரவில் கூட!
இதைச் செய்ய, நள்ளிரவில் எழுந்திருக்க அலாரம் கடிகாரத்தை அமைத்து, அனைத்து நடவடிக்கைகளையும் விரைவாக முடித்துவிட்டு தூங்குங்கள். உங்கள் சர்க்கரையை அளவிடவும் இன்சுலின் செலுத்தவும் முடியாத அளவுக்கு நீங்கள் பலவீனமாக இருந்தால், வேறு யாராவது அதை செய்ய வேண்டும். இது உங்கள் உறவினர் அல்லது சுகாதார வழங்குநராக இருக்கலாம்.
நீரிழப்பைத் தடுக்க, உப்புத் தீர்வுகள் உட்பட திரவத்தை நீங்கள் குடிக்க வேண்டும். ஆனால் உங்களுக்கு தொடர்ந்து வாந்தி இருந்தால், திரவத்திற்கு ஜீரணிக்க நேரம் இருக்காது. 1-2 அத்தியாயங்களுக்குப் பிறகு வாந்தி நின்றுவிட்டால், அது அவ்வளவு பயமாக இல்லை, ஆனால் உங்கள் மருத்துவரிடம் தெரிவிக்கவும்.
வாந்தி தொடர்ந்தால், உடனடியாக ஆம்புலன்ஸ் மருத்துவமனையில் அழைக்கவும். தள்ளிப்போடுதல் கொடியது! மருத்துவமனையில், வல்லுநர்கள் வாந்தியை எவ்வாறு நிறுத்துவது என்பதைக் கண்டுபிடிப்பார்கள், மிக முக்கியமாக - துளிசொட்டிகளின் உதவியுடன், அவர்கள் உங்களுக்கு திரவ மற்றும் முக்கிய எலக்ட்ரோலைட்டுகளை செலுத்துவார்கள். எந்தவொரு ஆண்டிமெடிக் மருந்துகளையும் வீட்டில் எடுத்துக்கொள்ள நாங்கள் கடுமையாக பரிந்துரைக்கவில்லை.
வாந்தியெடுத்தல் நிறுத்தப்பட்டவுடன், உடலில் உள்ள நீர் இழப்பை மாற்றவும், நீரிழப்பைத் தடுக்கவும் உடனடியாக திரவத்தை குடிக்க ஆரம்பிக்க வேண்டும். எல்லா நேரத்திலும் குடிக்கவும், ஆனால் சிறிது சிறிதாக, அதனால் வயிற்றின் சுவர்களை நீட்டக்கூடாது, மீண்டும் மீண்டும் வாந்தியைத் தூண்டக்கூடாது.
திரவமானது உடல் வெப்பநிலைக்கு நெருக்கமான வெப்பநிலையைக் கொண்டிருப்பது விரும்பத்தக்கது - எனவே அது உடனடியாக உறிஞ்சப்படுகிறது. இந்த சூழ்நிலையில் சிறந்த திரவம் எது? அதை எந்த அளவு குடிக்க வேண்டும்? உங்களுக்கான சரியான திரவம் மூன்று நிபந்தனைகளை பூர்த்தி செய்ய வேண்டும்:
- அது உங்களுக்கு பிடிக்காத ஒன்றாக இருக்கக்கூடாது,
- கார்போஹைட்ரேட் இல்லாத திரவங்கள் மட்டுமே பொருத்தமானவை, ஊட்டச்சத்து இல்லாத இனிப்புகள் அனுமதிக்கப்படுகின்றன,
- வாந்தியெடுத்தல் அல்லது வயிற்றுப்போக்கு நிகழ்வுகளின் போது ஏற்பட்ட இழப்புகளை ஈடுசெய்ய, திரவத்தில் எலக்ட்ரோலைட்டுகள் - சோடியம், பொட்டாசியம் மற்றும் குளோரைடுகள் இருக்க வேண்டும்.
நீங்கள் மூலிகை தேநீர், வெற்று அல்லது மினரல் வாட்டர் குடிக்கலாம், சாப்பிட ஆரம்பிக்க நேரம் வந்தால், கார்போஹைட்ரேட்டுகள் இல்லாத வலுவான இறைச்சி குழம்பு. இந்த திரவங்கள் அனைத்தும் கூடுதல் எலக்ட்ரோலைட்டுகளுடன் "மேம்படுத்தப்பட வேண்டும்".
ஒவ்வொரு லிட்டருக்கும், அட்டவணை உப்பு ஒரு மலை இல்லாமல் 0.5-1 டீஸ்பூன் சேர்க்கவும், நீங்கள் பொட்டாசியம் குளோரைடு ஒரு டீஸ்பூன் செய்யலாம். இது மருந்தகத்தில் விற்கப்படும் உப்பு மாற்றாகும். அட்டவணை உப்பு உடலுக்கு சோடியம் மற்றும் குளோரைடுகளை வழங்குகிறது, மேலும் பொட்டாசியம் குளோரைடு மதிப்புமிக்க கனிம பொட்டாசியத்தையும் வழங்குகிறது.
உண்ணாவிரதத்தின் போது, தினசரி திரவ உட்கொள்ளல் 1 கிலோ உடல் எடையில் 48 மில்லி இருக்க வேண்டும். 62 கிலோ எடையுள்ள ஒருவருக்கு, இது ஒரு நாளைக்கு சுமார் 3 லிட்டராக மாறிவிடும். பெரிய நபர்களுக்கு - அதிகம்.
வயிற்றுப்போக்கு அல்லது வாந்தியெடுத்தல் காரணமாக திரவம் மற்றும் எலக்ட்ரோலைட் இழப்பு ஏற்பட்டால், இந்த இழப்புகளை மாற்ற 24 மணி நேரத்திற்குள் கூடுதலாக சில லிட்டர் குடிக்க வேண்டும். பொதுவாக, நீரிழிவு நோயில் தொற்று நோய்களின் போது, நீங்கள் நிறைய மட்டுமல்ல, நிறைய குடிக்க வேண்டும்.
நீரிழப்பு நீரிழிவு நோய்க்கு சிகிச்சையளிக்க நீங்கள் அல்லது உங்கள் நீரிழிவு குழந்தை மருத்துவமனையில் அனுமதிக்கப்பட்டால், பின்வரும் சிக்கல் ஏற்படலாம். நீரிழிவு நோய்க்கு தீங்கு விளைவிக்கும் குளுக்கோஸ், பிரக்டோஸ், லாக்டோஸ் அல்லது வேறு சில சர்க்கரைகளைக் கொண்ட நரம்பு எலக்ட்ரோலைட் தீர்வுகளை மருத்துவ பணியாளர்கள் வழங்க விரும்புவார்கள்.
இதை அவர்கள் செய்ய விடாதீர்கள். குளுக்கோஸ் அல்லது பிற சர்க்கரைகள் இல்லாமல் மருத்துவர்கள் எலக்ட்ரோலைட் கரைசல்களை நிர்வகிக்க வேண்டும் என்று வலியுறுத்துங்கள். ஏதேனும் நடந்தால், நிர்வாகத்தைத் தொடர்புகொண்டு, நீங்கள் சுகாதார அமைச்சகத்திடம் புகார் செய்வீர்கள் என்றும் அச்சுறுத்துங்கள்.
நரம்பு திரவங்கள் மற்றும் எலக்ட்ரோலைட்டுகள் மிக முக்கியமான, பயனுள்ள மற்றும் முக்கியமான நடவடிக்கையாகும் ... ஆனால் இன்னும், குறைந்த கார்போஹைட்ரேட் உணவைக் கொண்டு நீரிழிவு நோய்க்கு சிகிச்சையளிப்பவர்களுக்கு, கரைசலில் குளுக்கோஸ் அல்லது பிற சர்க்கரைகள் இல்லை என்பது விரும்பத்தக்கது.
முதலாவதாக, இரத்தத்துடன் வயிற்றுப்போக்கு மற்றும் / அல்லது அதிக காய்ச்சலுடன் இணைந்து உடனடி மருத்துவ சிகிச்சை தேவை என்பதை நாங்கள் குறிப்பிடுகிறோம். இரத்தமோ அல்லது அதிக உடல் வெப்பநிலையோ இல்லாவிட்டால் மட்டுமே நீங்கள் வீட்டிலேயே சிகிச்சை பெற முயற்சி செய்யலாம். சிகிச்சையில் மூன்று கூறுகள் உள்ளன:
- இரத்த சர்க்கரை கட்டுப்பாடு
- திரவம் மற்றும் எலக்ட்ரோலைட்டுகளின் மேலும் இழப்பைத் தவிர்க்க வயிற்றுப்போக்கு கட்டுப்பாடு,
- நீரிழப்பு மற்றும் உயர் இரத்த சர்க்கரையின் தீய சுழற்சியைத் தடுக்க ஏற்கனவே இழந்த திரவம் மற்றும் எலக்ட்ரோலைட்டுகளை மாற்றுகிறது.
இரத்த சர்க்கரை கட்டுப்பாடு வாந்தியைப் போலவே மேற்கொள்ளப்படுகிறது, மேலும் அதை ஏற்கனவே விரிவாக விவரித்தோம். திரவம் மற்றும் எலக்ட்ரோலைட்டுகளை மாற்றுவதன் மூலம் - அதே விஷயம், வயிற்றுப்போக்குடன் மட்டுமே, ஒவ்வொரு லிட்டர் திரவத்திற்கும் சோடா ஸ்லைடு இல்லாமல் 1 டீஸ்பூன் சேர்க்கலாம்.
வயிற்றுப்போக்குக்கான முக்கிய சிகிச்சையானது, வாந்தியைப் போலவே, சாப்பிடுவதையும் நிறுத்துவதாகும். வயிற்றுப்போக்குக்கு நீங்கள் எந்த மருந்தையும் எடுத்துக் கொண்டால், உங்கள் மருத்துவரிடம் உடன்பட்டவை மட்டுமே. "நீரிழிவு நோய்க்கான வயிற்றுப்போக்கு (வயிற்றுப்போக்கு) சிகிச்சைக்கான மருந்துகள்" என்பதைப் படியுங்கள்.
வயிற்றுப்போக்கு காய்ச்சல் அல்லது இரத்தத்துடன் ஒரு மலத்துடன் இருந்தால் - எந்த மருந்துகளையும் எடுத்துக்கொள்வது பற்றி கூட யோசிக்க வேண்டாம், ஆனால் உடனடியாக ஒரு மருத்துவரை அணுகவும்.
வகை 2 நீரிழிவு நோய்க்கு என்ன வகை மாத்திரைகள் பரிந்துரைக்கப்படுகின்றன?
இந்த வகை நோய்க்கு நாள்பட்ட ஹைப்பர் கிளைசீமியாவின் சிக்கல் உள்ளது, அதாவது, உடலில் அதன் சொந்த இன்சுலின் உற்பத்தியால் இரத்தத்தில் சர்க்கரை அளவைக் குறைக்க முடியாது, ஏனெனில் திசு செல்கள் மற்றும் ஹார்மோன் ஆகியவற்றின் தொடர்பு பாதிக்கப்படுகிறது.
இந்த நோய்க்கு உடல் பருமன் முக்கிய காரணங்களில் ஒன்றாகும். நீரிழிவு நோய் உருவாகிறது மற்றும் மிக மெதுவாக முன்னேறத் தொடங்குகிறது மற்றும் பல இரண்டாம் நிலை அறிகுறிகளுடன் உள்ளது, சிகிச்சையளிக்கப்படாவிட்டால், கிட்டத்தட்ட அனைத்து திசுக்கள் மற்றும் உறுப்புகளின் பல்வேறு சிக்கல்கள் ஏற்படலாம், ஏனெனில் கார்போஹைட்ரேட் வளர்சிதை மாற்றம் தொந்தரவு செய்யப்படுகிறது.
வகை 2 நீரிழிவு பல்வேறு காரணிகளைப் பொறுத்து பல வகைகளாகப் பிரிக்கப்பட்டுள்ளது:
- பாடத்தின் தீவிரத்தின்படி பிரிவு: நோயின் லேசான போக்கை இதுபோன்ற ஒரு கட்டமாகும், இதில் ஒரு மாத்திரையை மட்டுமே எடுத்துக்கொள்வதன் மூலம் நோயாளியின் நிலையை விரைவாக மேம்படுத்த முடியும்.
- நோயின் சராசரி போக்கை - இந்த விஷயத்தில், நோயாளி ஏற்கனவே பல மாத்திரைகளை எடுக்க வேண்டும். செயல்பாட்டு வாஸ்குலர் சிக்கல்
- நோயின் கடுமையான போக்கை - இன்சுலின் சிகிச்சை தேவைப்படுகிறது. நோயின் இந்த போக்கில், வாஸ்குலர் சிக்கல்கள் ஏற்படுகின்றன, ரெட்டினோபதி, நெஃப்ரோபதி மற்றும் ஆஞ்சியோபதி ஆகியவை உருவாகின்றன.
- பாடத்தின் தீவிரத்தின்படி பிரிவு: நோயின் லேசான போக்கை இதுபோன்ற ஒரு கட்டமாகும், இதில் ஒரு மாத்திரையை மட்டுமே எடுத்துக்கொள்வதன் மூலம் நோயாளியின் நிலையை விரைவாக மேம்படுத்த முடியும்.
- கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் இழப்பீடு படி பிரிவு: இழப்பீட்டு கட்டம். துணை இழப்பீட்டு கட்டம். சிதைவு கட்டம்.
- மற்றும், நிச்சயமாக, சிக்கல்களைப் பொறுத்து பிரிவு: மைக்ரோஅங்கியோபதி அல்லது மேக்ரோஆங்கியோபதி.
- நீரிழிவு நோயால் ஏற்படும் பாலிநியூரோபதி,
- நீரிழிவு ஆர்த்ரோபதி,
- நீரிழிவு நோயால் ஏற்படும் ரெட்டினோபதி மற்றும் கண் மருத்துவம்,
- நீரிழிவு நெஃப்ரோபதி
- நீரிழிவு என்செபலோபதி.
வகை 2 நீரிழிவு நோய் மரபணு காரணிகள் மற்றும் வாங்கிய காரணிகளின் குவிப்பு காரணமாக உருவாகிறது. இந்த நோயை ஏற்படுத்தும் மிக சக்திவாய்ந்த காரணிகளில் ஒன்று உடல் பருமன், மற்றும் பருமனான மக்கள் ஆபத்தில் உள்ளனர்.
நீரிழிவு நோயின் மிக முக்கியமான வெளிப்பாடு இரத்த குளுக்கோஸின் அதிகரிப்பு ஆகும். திசுக்கள் குளுக்கோஸைப் பிடிக்கக்கூடிய திறனை ஓரளவு இழந்து பின்னர் அதைப் பயன்படுத்துவதே இதற்குக் காரணம்.
இந்த வழக்கில், உடல் மற்ற ஆற்றல் மூலங்களைத் திரட்டத் தொடங்குகிறது: அமினோ அமிலங்கள் மற்றும் கொழுப்பு அமிலங்கள் ஒரு இலவச நிலையில்.
இரத்தத்தில் குளுக்கோஸின் அதிக செறிவு மற்றும் பெரும்பாலான உடல் திரவங்கள் காரணமாக, ஆஸ்மோடிக் அழுத்தத்தின் அதிகரிப்பு ஏற்படுகிறது, அதாவது, சிறுநீரகங்களில் நீர் இழப்பதால் உடலின் நீரிழப்பு தொடங்குகிறது.
நோயாளிகளுக்கு மிகவும் வலுவான தாகம் மற்றும் கழிப்பறைக்குச் செல்ல அடிக்கடி தூண்டுதல், அவை விரைவாக சோர்வடைகின்றன, சளி சவ்வுகள் வறண்டு போகின்றன, இதய அரித்மியா மற்றும் எலக்ட்ரோலைட்டுகள் இல்லாததற்கான பிற அறிகுறிகள் தொடங்கக்கூடும்.
கூடுதலாக, இரத்த குளுக்கோஸின் அதிகரிப்பு பல புரதங்களின் அழிவுக்கு வழிவகுக்கிறது, மேலும் அவற்றின் உட்புற உறுப்புகளின் நோயியல் இல்லாததால் தொடங்குகிறது. இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை தீர்மானிப்பதன் மூலம் வகை 2 நீரிழிவு நோயைக் கண்டறிதல் ஏற்படுகிறது.
நீரிழிவு பல சிக்கல்களுடன் சேர்ந்து கொள்ளலாம்:
- நீரிழிவு நோயால் ஏற்படும் மைக்ரோஅஞ்சியோபதி அல்லது மேக்ரோஆங்கியோபதி மூலம், வாஸ்குலர் கோளாறுகள் ஏற்படுகின்றன, அவற்றின் ஊடுருவல் குறைகிறது, பலவீனம் அதிகரிக்கிறது, இரத்த உறைவு ஏற்படும் ஆபத்து மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சி அதிகரிக்கிறது.
- நீரிழிவு நோயால் ஏற்படும் பாலிநியூரோபதி இருந்தால், ஒரு நபர் நரம்பு இழைகளுடன் வலியை உணர்கிறார், பக்கவாதம் ஏற்படலாம்.
- நீரிழிவு நோய்க்கான ஆர்த்ரோபதி மூட்டுகளில் வலி மற்றும் விரிசலுக்கு வழிவகுக்கிறது, அவை குறைவான மொபைல் ஆகின்றன.
- சிக்கல்கள் கண் கோளத்தை பாதிக்கலாம், அதாவது பார்வைக் குறைபாடு ஏற்படுகிறது. கண்புரை உருவாகலாம் அல்லது லென்ஸ் மேகமூட்டத் தொடங்குகிறது, விழித்திரை சேதமும் தொடங்கலாம்.
- நீரிழிவு நோயில் உள்ள நெஃப்ரோபதி சிறுநீரக செயல்பாட்டைக் குறைக்க வழிவகுக்கிறது, இதில் இரத்தத்தை உருவாக்கும் புரதங்களும் கூறுகளும் சிறுநீரில் நுழையத் தொடங்குகின்றன. சரியான நேரத்தில் நீங்கள் கவனம் செலுத்தவில்லை என்றால், சிறுநீரக செயலிழப்பு ஏற்படலாம்.
- இந்த மாற்றங்கள் அனைத்தும் ஒரு நபரின் மன ஆரோக்கியத்தை பாதிக்காது. நோயாளி மனச்சோர்வு, மனச்சோர்வு, மனநிலையில் அடிக்கடி ஏற்படும் மாற்றங்கள், மத்திய நரம்பு மண்டல போதைப்பழக்கத்தின் அறிகுறிகள் இருக்கலாம்.
வளர்சிதை மாற்றக் கோளாறுகளுடன் தொடர்புடைய பெரும்பாலான வகை சிகிச்சைகளைப் போலவே, நிலை 2 நீரிழிவு நோய்க்கான சிகிச்சையும் ஒரு சிறப்பு உணவு மற்றும் மருத்துவரின் நியமனத்துடன் தொடங்குகிறது. இந்த இரண்டு காரணிகளும் நோயாளியின் உடல் எடையை குறைக்க உதவும், ஏனென்றால் இந்த நோயால், ஒரு சிறிய எடை இழப்பு கூட உடலில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சீராக்க உதவுகிறது மற்றும் கல்லீரலால் குளுக்கோஸ் தொகுப்பைக் குறைக்க உதவுகிறது.
மேடை மேம்பட்டிருந்தால், மாத்திரைகள் மற்றும் பிற மருந்துகள் வேறுபட்ட கவனம் செலுத்துகின்றன.
குடலால் குளுக்கோஸை உறிஞ்சுவதைக் குறைக்க, கல்லீரலால் அதன் தொகுப்பு மற்றும் இன்சுலின் உடல் திசுக்களின் உணர்திறனை அதிகரிக்க, பின்வருபவை பயன்படுத்தப்படுகின்றன:
- பிகுவானைட் ஏற்பாடுகள், இவை பின்வருமாறு: சியோஃபோர், மெட்ஃபோகாமா, பாகோயெட், ஃபார்மெடின், குளுக்கோஃபேஜ்.
- தியாசோலிடினியோட் மருந்துகள் - அதாவது இன்சுலின் எதிர்ப்பைக் குறைக்கும் மருந்துகள்: பியோகிளிட்டசோன் மற்றும் பிற.
இன்சுலின் சுரப்பை மேம்படுத்தும் மருந்துகள் மற்றும் மாத்திரைகள்:
- இரண்டாவது தலைமுறையின் சல்பானிலூரியா ஏற்பாடுகள், இதில் அடங்கும்: கிளிபென்கிளாமைடு, கிளிபிசில், கிளிமிபிரைடு, கிளிக்லாசைடு.
- சல்போனிலூரியா அல்லாத செயலகத்தின் தயாரிப்புகள்: ஸ்டார்லிக்ஸ், டிக்லினிட்.
குடல்களால் குளுக்கோஸை உறிஞ்சுவது நடைமுறையில் நிறுத்தப்படும்போது குளுக்கோஸை உடைக்கும் குடல் நொதிகளைத் தடுக்கும் மருந்துகள். மருந்துகளில் சிறந்தது அகார்போஸ்.
கல்லீரல் ஏற்பிகளைத் தூண்டும் மற்றும் லிப்பிட் வளர்சிதை மாற்றத்தை இயல்பாக்கும் மருந்துகள்.அவற்றின் உதவியுடன், பாத்திரங்களில் வீக்கம் கணிசமாகக் குறைகிறது, மைக்ரோசர்குலேஷன் மேம்படுகிறது. மேலும், அவர்களுக்கு நன்றி, யூரிக் அமிலத்தின் உள்ளடக்கம் குறைகிறது. அத்தகைய மருந்தின் சிறந்த பிரதிநிதி ஃபெனோஃபைப்ரேட் ட்ரைகோர் 145 மி.கி.
வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகள் உள்ளன, அவற்றின் தேர்வு மிகவும் விரிவானது, எனவே உங்களுக்கு தேவையான மருந்துகளை பரிந்துரைக்கும் ஒரு மருத்துவரை நீங்கள் நிச்சயமாக அணுக வேண்டும். மேலும், மாத்திரைகள் மூலம் சிகிச்சை சில வாரங்களில் தெரியும் முடிவுகளைத் தரும்.
பல பிரபலமான மருந்துகள் நீரிழப்பை அதிகரிக்கின்றன அல்லது சிறுநீரக செயல்பாட்டை தற்காலிகமாக பலவீனப்படுத்துகின்றன. நீரிழிவு நோயில் தொற்று நோய்களின் போது, அவற்றின் நிர்வாகம் குறைந்தபட்சம் தற்காலிகமாக நிறுத்தப்பட வேண்டும். தடுப்புப்பட்டியலில் அழுத்தம் மாத்திரைகள் உள்ளன - டையூரிடிக்ஸ், ஏ.சி.இ இன்ஹிபிட்டர்கள், ஆஞ்சியோடென்சின்- II ஏற்பி தடுப்பான்கள்.
நீரிழிவு நோயாளிகள் பாராசிட்டமால் குடிக்கலாமா?
பொதுவாக, நோயாளிகளுக்கு நோயியலைக் குணப்படுத்த 2-3 மாத்திரைகள் பரிந்துரைக்கப்படுகின்றன, அவை உணவுக்குப் பிறகு ஒரு நாளைக்கு 3 முறை குடிக்க வேண்டும். வலி அறிகுறிகள் அதிகரித்த தீவிரத்தைக் கொண்டிருந்தால், கலந்துகொள்ளும் மருத்துவரின் விருப்பப்படி, அளவை 12 மாத்திரைகளாக அதிகரிக்கலாம்.
இப்யூபுரூஃபனின் வாய்வழி நிர்வாகத்துடன் சேர்ந்து, நோயாளி பெரும்பாலும் மருந்தின் வெளிப்புற பயன்பாட்டை பரிந்துரைக்கிறார். இப்யூபுரூஃபன் அல்லது இப்யூபுரூஃபனை அடிப்படையாகக் கொண்ட நியூரோஃபென் ஜெல் நன்றாக உதவுகிறது, இது உடலின் வலிமிகுந்த பகுதிக்கு ஒரு நாளைக்கு 3 முறையாவது பயன்படுத்தப்பட வேண்டும். ஆஸ்டியோகாண்ட்ரோசிஸை முழுவதுமாக குணப்படுத்த சராசரியாக 2 முதல் 3 வாரங்கள் ஆகும்.
பெரும்பாலான வளர்ந்த நாடுகளில் உள்ள குழந்தைகளுக்கான தேசிய சிகிச்சை திட்டங்கள் இரண்டு மருந்துகளையும் மிகவும் பயனுள்ளதாகவும் மிகவும் பாதுகாப்பானதாகவும் பரிந்துரைக்கின்றன. ஆனால் அவற்றுக்கிடையே போதுமான வேறுபாடுகள் உள்ளன.
ஜலதோஷத்துடன், மருத்துவர்கள் SARS என்று அழைக்கிறார்கள், பாராசிட்டமால் கொடுப்பது நல்லது. 39 மணி நேரத்திற்கு மேலான வெப்பநிலையை அவர் அரை மணி நேரத்தில் 0.5-1 டிகிரி குறைக்கவில்லை என்றால், இது ஒரு பாக்டீரியா தொற்று சந்தேகத்திற்கு வழிவகுக்கிறது. ஒரு மருத்துவரை அழைப்பது அவசியம், மற்றும் குழந்தையின் மோசமான நிலை ஏற்பட்டால் - ஆம்புலன்ஸ்.
நோயறிதலுக்குப் பிறகு முந்தையது பயனற்றதாக இருந்தால், பாராசிட்டமால் பதிலாக இப்யூபுரூஃபன் எடுக்க வேண்டும். எல்லாவற்றிற்கும் மேலாக, இது ஒரு தீவிர பாக்டீரியா தொற்று என்றால், ஒரு ஆண்டிபிரைடிக் படத்தை ஸ்மியர் செய்யலாம் மற்றும் நுண்ணுயிர் எதிர்ப்பிகள் உடனடியாக எடுக்கப்பட வேண்டிய ஒரு நோயை அடையாளம் காணும் வாய்ப்பைத் தடுக்கலாம்.
ஒட்டுமொத்த
பாராசிட்டமால் அம்சங்கள்
இப்யூபுரூஃபன் அம்சங்கள்
மைய (மூளையில் செயல்படுகிறது).
வலி 30-60 நிமிடங்களுக்குப் பிறகு, அதிகபட்சம் 1.5-2 மணி நேரத்திற்குப் பிறகு குறைகிறது. வலி நிவாரணி விளைவு 4-8 மணி நேரம் நீடிக்கும்.
தொற்று அல்லாத காய்ச்சலில் பலவீனமான விளைவு.
நீரிழிவு நோய் சேர்க்கைக்கான முரண்பாடுகளின் பட்டியலில் இல்லை. இருப்பினும், வழக்கமான நீண்ட கால பயன்பாடு நீரிழிவு நோயாளியின் உடலுக்கு தீங்கு விளைவிக்கும். அத்தகைய நோயாளிக்கு இயற்கையான நோய் எதிர்ப்பு சக்தி குறைந்துள்ளது, வேலை, சிறுநீரகங்கள், கல்லீரல், இருதய அமைப்பு மீறல்கள் உள்ளன.
கல்லீரல் செயலிழப்பு மருந்தின் வளர்சிதை மாற்ற செயலாக்கத்தை சிதைக்கும், மேலும் சிறுநீரகங்களில் ஏற்படும் தோல்விகள் அதன் திரும்பப் பெறுவதை தாமதப்படுத்தும். தயாரிப்பில் ஒரு சிறிய அளவு சர்க்கரை குளுக்கோஸ் அளவை அதிகரிக்கக்கூடும்.
நீரிழிவு நோயாளிகளுக்கு மருந்தின் அளவை மீறுவது மிகவும் ஆபத்தானது, எனவே, மருந்து எடுத்துக்கொள்வதற்கு முன், நீங்கள் உங்கள் மருத்துவரை அணுக வேண்டும். நீரிழிவு நோயாளிகளுக்கு 1-2 முறை மருந்து எடுத்துக் கொள்ளலாம். மருந்து சாப்பிட்ட பிறகு, 1-2 மணி நேரம் கழித்து, ஏராளமான தண்ணீரில் கழுவ வேண்டும். அளவுகளுக்கு இடையில் இடைவெளியை அதிகரிப்பதன் மூலம் ஒரு டோஸைக் குறைக்க பரிந்துரைக்கப்படுகிறது.
இணக்கத்தன்மை
"இப்யூபுரூஃபன்" ஃபைப்ரினோலிடிக்ஸ் சிகிச்சை விளைவை மேம்படுத்துகிறது.
NSAID குழுவின் "இப்யூபுரூஃபன்" மற்றும் பிற மருந்துகளை எடுத்துக்கொள்வது பரிந்துரைக்கப்படவில்லை, ஏனெனில் இதுபோன்ற மருந்துகளின் கலவையானது எதிர்மறை நிகழ்வுகளை உருவாக்கும் அபாயத்தை அதிகரிக்கிறது. கூடுதலாக, கேள்விக்குரிய மருந்து ஃபைப்ரினோலைடிக்ஸ் மற்றும் மறைமுக ஆன்டிகோகுலண்டுகளின் சிகிச்சை விளைவை மேம்படுத்துகிறது.
இப்யூபுரூஃபனை த்ரோம்போலிடிக் மருந்துகளுடன் இணைக்கும்போது இரத்தப்போக்கின் வளர்ச்சியும் குறிப்பிடப்படுகிறது. ஆன்டாக்சிட்கள் இப்யூபுரூஃபனின் உறிஞ்சுதலைக் குறைக்கும் என்பதையும், காஃபின் அதன் வலி நிவாரணி விளைவை மேம்படுத்தும் என்பதையும் மனதில் கொள்ள வேண்டும்.
NSAID களின் பயன்பாடு
சர்க்கரை நிலை மேன் வுமன் உங்கள் சர்க்கரையை குறிப்பிடவும் அல்லது பரிந்துரைகளுக்கு ஒரு பாலினத்தைத் தேர்ந்தெடுக்கவும் லெவல் 0.55 தேடல் கிடைக்கவில்லை manAge45 SearchingNot கண்டுபிடிக்கப்படவில்லை பெண்ணின் வயதைக் குறிப்பிடவும் Age45 SearchingNot கண்டுபிடிக்கப்படவில்லை
NSAID கள் ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளாகக் குறிக்கப்படுகின்றன. இத்தகைய மருந்துகள் கண்டிப்பாக தனித்தனியாக பயன்படுத்தப்படுகின்றன. மருந்தகத்தில், ஒரு மருந்தாளுநர் இந்த மருந்தியல் குழுவிலிருந்து பல மருந்துகளை வழங்க முடியும். அத்தகைய அம்சங்களால் அவை ஒன்றுபடுகின்றன:
- அவை புரோஸ்டாக்லாண்டின்களின் உயிரியக்கவியல் தடுக்கின்றன,
- uncouple ஆக்ஸிஜனேற்ற பாஸ்போரிலேஷன்,
- பிட்யூட்டரி-அட்ரீனல் அமைப்பை பாதிக்கும்.
இந்த செயல்முறைகள் காரணமாக, தலைவலி, பல்வலி, மூட்டு மற்றும் தசை வலி குறைகிறது. மேலும், இந்த மருந்துகளின் குழு அழற்சி எதிர்ப்பு மற்றும் வெப்பத்தை குறைக்கும் விளைவைக் கொண்டுள்ளது. இந்த வழக்கில், அனைத்து வகையான சாலிசிலேட்டுகளும் பயன்படுத்தப்படுகின்றன:
- அனல்ஜின் என்பது ஒரு மருந்து, இது பல்வேறு தோற்றங்களின் வலியை நீக்குகிறது, குறிப்பாக அறுவை சிகிச்சைக்குப் பிறகு, மேலும் ஹைபர்தெர்மிக் நோய்க்குறியுடன் போராடுகிறது. பலவீனமான சிறுநீரக செயல்பாடு, ஒவ்வாமை எதிர்வினைகள், குரோன் நோய் மற்றும் அல்சரேட்டிவ் பெருங்குடல் அழற்சி, தமனி உயர் இரத்த அழுத்தம் மற்றும் பிற நோயியல் உள்ளிட்ட பொது குடல் நோய்கள் கொண்ட நீரிழிவு நோயாளிகளுக்கு இந்த மருந்து கவனமாக பயன்படுத்தப்பட வேண்டும்.
- அசிடைல்சாலிசிலிக் அமிலம் பல்வேறு வலி நோய்க்குறிகள், வாத நோய், முடக்கு வாதம், பெரிகார்டிடிஸ், தொற்று ஒவ்வாமை மயோர்கார்டிடிஸ் ஆகியவற்றிற்கு பயன்படுத்தப்படுகிறது. இந்த மருந்து கர்ப்பத்தின் முதல் மூன்று மாதங்களில், தாய்ப்பால், சிறுநீரகங்கள், கல்லீரல், செரிமான மற்றும் சுவாச அமைப்புகள், சிரை நிலை, இரத்த உறைவு மற்றும் வேறு சில நோய்களின் நோய்களுடன் முரணாக உள்ளது.
- சிட்ராமன் ஒரே நேரத்தில் பல விளைவுகளை ஏற்படுத்துகிறது - வலி நிவாரணி, ஆண்டிபிரைடிக், மனோ-தூண்டுதல் மற்றும் அழற்சி எதிர்ப்பு.கர்ப்பத்தின் முதல் மற்றும் மூன்றாவது மூன்று மாதங்களில், பாலூட்டலின் போது, குழந்தை பருவத்தில், கல்லீரல் அல்லது சிறுநீரக செயலிழப்பு, கீல்வாதம், வைட்டமின் குறைபாடு மற்றும் பிற நோயியல் நோய்களுடன் இந்த கருவியை நீங்கள் பயன்படுத்த முடியாது.
இந்த வலி நிவாரணி மருந்துகளில், வாத நோய், கீல்வாதம், ஆர்த்ரோசிஸ் மற்றும் எலும்பு-மூட்டு நோயியல் ஆகியவற்றுடன் தொடர்புடைய வலி அறிகுறிகளை அகற்றுவதை நாம் வேறுபடுத்தி அறியலாம். வோல்டரன், இப்யூபுரூஃபன், இந்தோமெதசின் மற்றும் ஆர்டோஃபென் ஆகியவை இதில் அடங்கும்.
இன்சுலின் சார்ந்த மற்றும் வகை 2 நீரிழிவு நோயாளிகளுக்கு NSAID கள் ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டிருந்தன.
இப்யூபுரூஃபனின் பயன்பாடு பிற ஸ்டீராய்டு அல்லாத மருந்துகள், டையூரிடிக்ஸ், இன்சுலின், வாசோடைலேட்டர்கள், ஆன்டாக்சிட்கள் மற்றும் ஆன்டிகோகுலண்டுகள் உள்ளிட்ட பல மருந்துகளின் சிகிச்சையை பாதிக்கும்.