குறுகிய-செயல்பாட்டு இன்சுலின் மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் பயன்படுத்துவதற்கான கோட்பாடுகள்
இன்சுலின் என்பது கணைய செல்கள் மூலம் சுரக்கும் ஹார்மோன் ஆகும். அதன் முக்கிய பணி கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துதல் மற்றும் வளர்ந்து வரும் குளுக்கோஸை “கட்டுப்படுத்துதல்” ஆகும்.
வேலையின் வழிமுறை பின்வருமாறு: ஒரு நபர் சாப்பிடத் தொடங்குகிறார், சுமார் 5 நிமிடங்களுக்கு இன்சுலின் உற்பத்தி செய்யப்பட்ட பிறகு, அவர் சர்க்கரையை சமன் செய்கிறார், சாப்பிட்ட பிறகு அதிகரிக்கிறார்.
கணையம் சரியாக வேலை செய்யாவிட்டால், ஹார்மோன் போதுமான அளவு சுரக்கவில்லை என்றால், அது உருவாகிறது.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் லேசான வடிவங்களுக்கு சிகிச்சை தேவையில்லை, மற்ற சந்தர்ப்பங்களில், நீங்கள் இல்லாமல் செய்ய முடியாது. சில மருந்துகள் ஒரு நாளைக்கு ஒரு முறை செலுத்தப்படுகின்றன, மற்றவர்கள் ஒவ்வொரு முறையும் சாப்பிடுவதற்கு முன்பு.
எங்கள் வாசகர்களின் கடிதங்கள்
பொருள்: பாட்டியின் இரத்த சர்க்கரை இயல்பு நிலைக்கு திரும்பியது!
க்கு: நிர்வாக தளம்

கிறிஸ்டினா
மாஸ்கோ
என் பாட்டி நீண்ட காலமாக நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளார் (வகை 2), ஆனால் சமீபத்தில் சிக்கல்கள் அவரது கால்கள் மற்றும் உள் உறுப்புகளில் சென்றுவிட்டன.
குறுகிய-செயல்பாட்டு இன்சுலின் உட்கொண்ட 30-40 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது.இந்த நேரத்திற்குப் பிறகு, நோயாளி கண்டிப்பாக சாப்பிட வேண்டும். உணவைத் தவிர்ப்பது ஏற்கத்தக்கதல்ல.
சிகிச்சை விளைவின் காலம் 5 மணி நேரம் வரை இருக்கும், உணவை ஜீரணிக்க உடலுக்கு ஏறக்குறைய அதிக நேரம் தேவைப்படுகிறது. ஹார்மோனின் செயல் சாப்பிட்ட பிறகு சர்க்கரை அதிகரிக்கும் நேரத்தை கணிசமாக மீறுகிறது. இன்சுலின் மற்றும் குளுக்கோஸின் அளவை சமப்படுத்த, 2.5 மணி நேரத்திற்குப் பிறகு நீரிழிவு நோயாளிகளுக்கு ஒரு ஒளி சிற்றுண்டி பரிந்துரைக்கப்படுகிறது.
வேகமாக இன்சுலின் பொதுவாக சாப்பிட்ட பிறகு கூர்மையாக வளரும் நோயாளிகளுக்கு பரிந்துரைக்கப்படுகிறது. அதைப் பயன்படுத்தும்போது, சில நுணுக்கங்களை கணக்கில் எடுத்துக்கொள்வது அவசியம்:
- பரிமாறும் அளவு எப்போதும் ஒரே மாதிரியாக இருக்க வேண்டும்
- நோயாளியின் உடலில் ஹார்மோன் பற்றாக்குறையை ஈடுசெய்யும் விதமாக சாப்பிடும் உணவின் அளவை கணக்கில் எடுத்துக்கொண்டு மருந்தின் அளவு கணக்கிடப்படுகிறது,
- மருந்தின் அளவு போதுமான அளவு நிர்வகிக்கப்படாவிட்டால்,
- மிகப் பெரிய அளவு இரத்தச் சர்க்கரைக் குறைவைத் தூண்டும்.
நீரிழிவு நோயாளிக்கு ஹைப்போ- மற்றும் ஹைப்பர் கிளைசீமியா இரண்டும் மிகவும் ஆபத்தானவை, ஏனெனில் அவை கடுமையான சிக்கல்களைத் தூண்டும்.
- சாப்பிடுவதற்கு 30 முதல் 40 நிமிடங்கள் காத்திருக்க வேண்டிய அவசியம். சில சூழ்நிலைகளில், இது மிகவும் கடினம். உதாரணமாக, சாலையில், ஒரு கொண்டாட்டத்தில்.
- சிகிச்சை விளைவு உடனடியாக ஏற்படாது, அதாவது ஹைப்பர் கிளைசீமியாவின் உடனடி நிவாரணத்திற்கு அத்தகைய மருந்து பொருத்தமானதல்ல.
- இத்தகைய இன்சுலின் அதிக நீடித்த விளைவைக் கொண்டிருப்பதால், சர்க்கரை அளவை உறுதிப்படுத்த உட்செலுத்தப்பட்ட 2.5-3 மணிநேரங்களுக்குப் பிறகு கூடுதல் ஒளி சிற்றுண்டி தேவைப்படுகிறது.
மருத்துவ நடைமுறையில், வயிற்றை மெதுவாக காலியாக்குவது கண்டறியப்பட்ட நீரிழிவு நோயாளிகள் உள்ளனர்.
இந்த நோயாளிகளுக்கு உணவுக்கு 1.5 மணி நேரத்திற்கு முன் வேகமாக இன்சுலின் செலுத்தப்பட வேண்டும். பல சந்தர்ப்பங்களில், இது மிகவும் சிரமமாக உள்ளது. இந்த வழக்கில், ஒரே வழி அல்ட்ராஃபாஸ்ட் செயலின் ஹார்மோனைப் பயன்படுத்துவதாகும்.
எந்தவொரு சந்தர்ப்பத்திலும், ஒரு மருத்துவர் மட்டுமே இந்த அல்லது அந்த மருந்தை பரிந்துரைக்க முடியும். ஒரு மருந்திலிருந்து இன்னொரு மருந்துக்கு மாறுவதும் மருத்துவ மேற்பார்வையின் கீழ் நடக்க வேண்டும்.
தற்போது, வேகமான இன்சுலின் தயாரிப்புகளின் தேர்வு மிகவும் பரந்த அளவில் உள்ளது. பெரும்பாலும், விலை உற்பத்தியாளரைப் பொறுத்தது.
அட்டவணை: “விரைவாக செயல்படும் இன்சுலின்ஸ்”
| மருந்து பெயர் | வெளியீட்டு படிவம் | பிறந்த நாடு |
|---|---|---|
| "பயோசுலின் பி" | இந்தியா | |
| "Apidra" | 3 மில்லி கண்ணாடி கெட்டி | ஜெர்மனி |
| ஜென்சுலின் ஆர் | 10 மில்லி கண்ணாடி ஆம்பூல் அல்லது 3 மில்லி கெட்டி | போலந்து |
| நோவோராபிட் பென்ஃபில் | 3 மில்லி கண்ணாடி கெட்டி | டென்மார்க் |
| ரோசின்சுலின் ஆர் | 5 மில்லி பாட்டில் | ரஷ்யா |
| "Humalog" | 3 மில்லி கண்ணாடி கெட்டி | பிரான்ஸ் |
"" மனித இன்சுலின் அனலாக் ஆகும். 3 மில்லிலிட்டர் கண்ணாடி தோட்டாக்களில் நிறமற்ற திரவம் கிடைக்கிறது. நிர்வாகத்தின் ஏற்றுக்கொள்ளத்தக்க பாதை தோலடி மற்றும் நரம்பு வழியாகும். நடவடிக்கை காலம் 5 மணி நேரம் வரை.இது தேர்ந்தெடுக்கப்பட்ட அளவு மற்றும் உடலின் பாதிப்பு, நோயாளியின் உடல் வெப்பநிலை மற்றும் ஊசி இடத்தைப் பொறுத்தது.
அறிமுகம் தோலின் கீழ் இருந்தால், இரத்தத்தில் உள்ள ஹார்மோனின் அதிகபட்ச செறிவு அரை மணி நேரத்தில் இருக்கும் - ஒரு மணி நேரம்.
ஹுமலாக் சாப்பாட்டுக்கு முன் நிர்வகிக்கப்படலாம், அதே போல் உடனடியாக. தோள்பட்டை, அடிவயிறு, பிட்டம் அல்லது தொடையில் தோலடி மேலாண்மை மேற்கொள்ளப்படுகிறது.
நோவோராபிட் பென்ஃபில் என்ற மருந்தின் செயலில் உள்ள பொருள் இன்சுலின் அஸ்பார்ட் ஆகும். இது மனித ஹார்மோனின் அனலாக் ஆகும். இது நிறமின்றி, வண்டல் இல்லாமல் ஒரு திரவமாகும்.இது மருந்து இரண்டு வயதுக்கு மேற்பட்ட குழந்தைகளுக்கு அனுமதிக்கப்படுகிறது. பொதுவாக, நீரிழிவு நோயாளியின் உடல் எடையைப் பொறுத்து இன்சுலின் தினசரி தேவை 0.5 முதல் 1 யுனிட்ஸ் வரை இருக்கும்.

"அப்பிட்ரா" என்பது ஒரு ஜெர்மன் மருந்து, இதன் செயலில் உள்ள பொருள் இன்சுலின் குளுலிசின் ஆகும். இது மனித ஹார்மோனின் மற்றொரு ஒப்புமை. இந்த மருந்தின் தாக்கம் குறித்த ஆய்வுகள் கர்ப்பிணிப் பெண்கள் மீது நடத்தப்படவில்லை என்பதால், அத்தகைய நோயாளிகளுக்கு இது பயன்படுத்துவது விரும்பத்தகாதது. பாலூட்டும் பெண்களுக்கும் இதே நிலைதான்.
ரோசின்சுலின் ஆர் ஒரு ரஷ்ய தயாரிக்கப்பட்ட மருந்து. செயலில் உள்ள பொருள் மரபணு ரீதியாக வடிவமைக்கப்பட்ட மனித இன்சுலின் ஆகும். உற்பத்தியாளர் உணவுக்கு சற்று முன்பு அல்லது 1.5-2 மணி நேரத்திற்குப் பிறகு நிர்வாகத்தை பரிந்துரைக்கிறார். பயன்பாட்டிற்கு முன், கொந்தளிப்பு, வண்டல் இருப்பதற்கு திரவத்தை கவனமாக ஆராய வேண்டியது அவசியம். இந்த வழக்கில், ஹார்மோனைப் பயன்படுத்த முடியாது.
வேகமான இன்சுலின் தயாரிப்புகளின் முக்கிய பக்க விளைவு இரத்தச் சர்க்கரைக் குறைவு ஆகும். அதன் லேசான வடிவத்திற்கு மருந்து மற்றும் மருத்துவ பராமரிப்பு அளவை சரிசெய்ய தேவையில்லை. குறைந்த சர்க்கரை மிதமான அல்லது சிக்கலான அளவிற்கு கடந்துவிட்டால், அவசர மருத்துவ சிகிச்சை தேவை. இரத்தச் சர்க்கரைக் குறைவுக்கு கூடுதலாக, நோயாளிகள் லிபோடிஸ்ட்ரோபி, ப்ரூரிட்டஸ் மற்றும் யூர்டிகேரியாவை அனுபவிக்கலாம்.

நிகோடின், சிஓசி, தைராய்டு ஹார்மோன்கள், ஆண்டிடிரஸண்ட்ஸ் மற்றும் வேறு சில மருந்துகள் சர்க்கரையின் மீது இன்சுலின் விளைவுகளை பலவீனப்படுத்துகின்றன. இந்த வழக்கில், நீங்கள் ஹார்மோனின் அளவை சரிசெய்ய வேண்டும். சில மருந்துகள் ஒவ்வொரு நாளும் நோயாளிகளால் எடுத்துக் கொள்ளப்பட்டால், அவர் இது குறித்து கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டும்.
ஒவ்வொரு மருந்தையும் போலவே, வேகமான இன்சுலின் தயாரிப்புகளும் அவற்றின் முரண்பாடுகளைக் கொண்டுள்ளன. இவை பின்வருமாறு:
- சில இதய நோய்கள், குறிப்பாக ஒரு குறைபாடு,
- கடுமையான ஜேட்
- இரைப்பை குடல் நோய்கள்
- ஹெபடைடிஸ்.
இத்தகைய நோய்கள் முன்னிலையில், சிகிச்சை முறை தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது.
இன்சுலின் ஹார்மோனின் முழுமையான குறைபாடுள்ள ஒரு நபருக்கு, சிகிச்சையின் குறிக்கோள் அடிப்படை மற்றும் தூண்டப்பட்ட இயற்கை சுரப்பை மிக நெருக்கமாக மீண்டும் மீண்டும் செய்வதாகும். அடித்தள இன்சுலின் அளவை சரியான முறையில் தேர்ந்தெடுப்பது பற்றி இந்த கட்டுரை உங்களுக்குச் சொல்லும்.
நீரிழிவு நோயாளிகளிடையே, "இன்னும் பின்னணியை வைத்திருங்கள்" என்ற வெளிப்பாடு பிரபலமானது, இதற்காக நீடித்த-செயல்படும் இன்சுலின் போதுமான அளவு தேவைப்படுகிறது.
நீடித்த இன்சுலின்
அடித்தள சுரப்பைப் பிரதிபலிக்க, அவர்கள் நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலினைப் பயன்படுத்துகிறார்கள். நீரிழிவு நோயாளிகளின் நீரிழிவு மொழியில் சொற்றொடர்கள் உள்ளன:
- “நீண்ட இன்சுலின்”
- “அடிப்படை இன்சுலின்”,
- "பேஸ்"
- நீட்டிக்கப்பட்ட இன்சுலின்
- "நீண்ட இன்சுலின்."
இந்த சொற்கள் அனைத்தும் - நீண்ட நேரம் செயல்படும் இன்சுலின். இன்று, இரண்டு வகையான நீண்ட காலமாக செயல்படும் இன்சுலின் பயன்படுத்தப்படுகிறது.
நடுத்தர கால இன்சுலின் - அதன் விளைவு 16 மணி நேரம் வரை நீடிக்கும்:
- பயோசுலின் என்.
- இன்சுமன் பசால்.
- புரோட்டாபான் என்.எம்.
- ஹுமுலின் என்.பி.எச்.
அல்ட்ரா-லாங்-ஆக்டிங் இன்சுலின் - 16 மணி நேரத்திற்கும் மேலாக வேலை செய்கிறது:
லெவெமிர் மற்றும் லாண்டஸ் மற்ற இன்சுலின்களிலிருந்து வேறுபடுகின்றன, அவை அவற்றின் வெவ்வேறு கால இடைவெளியில் மட்டுமல்லாமல், அவற்றின் வெளிப்புற முழுமையான வெளிப்படைத்தன்மையிலும் வேறுபடுகின்றன, அதே நேரத்தில் மருந்துகளின் முதல் குழு வெள்ளை மேகமூட்டமான நிறத்தைக் கொண்டுள்ளது, மேலும் நிர்வாகத்திற்கு முன்பு அவை உள்ளங்கையில் உருட்டப்பட வேண்டும், பின்னர் தீர்வு ஒரே மாதிரியாக மேகமூட்டமாக மாறும்.
இந்த வேறுபாடு இன்சுலின் தயாரிப்புகளின் வெவ்வேறு முறைகள் காரணமாகும், ஆனால் பின்னர் அது மேலும். சராசரி கால அளவின் மருந்துகள் உச்சமாகக் கருதப்படுகின்றன, அதாவது, அவற்றின் செயலின் பொறிமுறையில், குறுகிய இன்சுலின்களைப் போலவே, மிகவும் உச்சரிக்கப்படாத பாதை தெரியும், ஆனால் இன்னும் ஒரு உச்சநிலை உள்ளது.
அல்ட்ரா-லாங்-ஆக்டிங் இன்சுலின்ஸ் உச்சமற்றதாக கருதப்படுகிறது.ஒரு அடிப்படை மருந்தின் அளவைத் தேர்ந்தெடுக்கும்போது, இந்த அம்சத்தை கணக்கில் எடுத்துக்கொள்ள வேண்டும். இருப்பினும், அனைத்து இன்சுலின்களுக்கும் பொதுவான விதிகள் அப்படியே இருக்கின்றன.
முக்கியம்! உணவுக்கு இடையில் இரத்தத்தில் குளுக்கோஸின் செறிவு சாதாரணமாக இருக்கும் வகையில் நீண்ட நேரம் செயல்படும் இன்சுலின் அளவைத் தேர்ந்தெடுக்க வேண்டும். 1-1.5 mmol / l வரம்பில் சிறிய ஏற்ற இறக்கங்கள் அனுமதிக்கப்படுகின்றன.
வேறு வார்த்தைகளில் கூறுவதானால், சரியான அளவைக் கொண்டு, இரத்த ஓட்டத்தில் குளுக்கோஸ் குறையக்கூடாது அல்லது மாறாக அதிகரிக்கக்கூடாது. காட்டி பகலில் நிலையானதாக இருக்க வேண்டும்.
நீண்ட நேரம் செயல்படும் இன்சுலின் ஊசி தொடையில் அல்லது பிட்டத்தில் செய்யப்படுகிறது என்பதை தெளிவுபடுத்துவது அவசியம், ஆனால் வயிறு மற்றும் கைகளில் அல்ல. மென்மையான உறிஞ்சுதலை உறுதி செய்வதற்கான ஒரே வழி இதுதான். குறுகிய-செயல்பாட்டு இன்சுலின் அதிகபட்ச உச்சத்தை அடைய கை அல்லது அடிவயிற்றில் செலுத்தப்படுகிறது, இது உணவை உறிஞ்சும் காலத்துடன் ஒத்துப்போகிறது.
நீண்ட இன்சுலின் - இரவில் டோஸ்
நீண்ட இன்சுலின் ஒரு டோஸ் தேர்வு ஒரு இரவு டோஸ் தொடங்க பரிந்துரைக்கப்படுகிறது. நீரிழிவு நோயாளி இரவில் இரத்தத்தில் குளுக்கோஸின் நடத்தையை கண்காணிக்க வேண்டும். இதைச் செய்ய, ஒவ்வொரு 3 மணி நேரமும் சர்க்கரை அளவை அளவிடுவது அவசியம், இது 21 மணி நேரத்திலிருந்து தொடங்கி மறுநாள் 6 வது காலைடன் முடிவடைகிறது.
ஒரு இடைவெளியில் குளுக்கோஸ் செறிவில் குறிப்பிடத்தக்க ஏற்ற இறக்கங்கள் மேல்நோக்கி அல்லது, மாறாக, கீழ்நோக்கி காணப்பட்டால், மருந்தின் அளவு தவறாக தேர்ந்தெடுக்கப்பட்டிருப்பதை இது குறிக்கிறது.
 இதேபோன்ற சூழ்நிலையில், இந்த நேரப் பகுதியை இன்னும் விரிவாகப் பார்க்க வேண்டும். உதாரணமாக, ஒரு நோயாளி 6 மிமீல் / எல் குளுக்கோஸுடன் விடுமுறைக்கு செல்கிறார். 24:00 மணிக்கு காட்டி 6.5 மிமீல் / எல் ஆகவும், 03:00 மணிக்கு திடீரென 8.5 மிமீல் / எல் ஆகவும் உயர்கிறது. ஒரு நபர் அதிக அளவு சர்க்கரையுடன் காலையில் சந்திக்கிறார்.
இதேபோன்ற சூழ்நிலையில், இந்த நேரப் பகுதியை இன்னும் விரிவாகப் பார்க்க வேண்டும். உதாரணமாக, ஒரு நோயாளி 6 மிமீல் / எல் குளுக்கோஸுடன் விடுமுறைக்கு செல்கிறார். 24:00 மணிக்கு காட்டி 6.5 மிமீல் / எல் ஆகவும், 03:00 மணிக்கு திடீரென 8.5 மிமீல் / எல் ஆகவும் உயர்கிறது. ஒரு நபர் அதிக அளவு சர்க்கரையுடன் காலையில் சந்திக்கிறார்.
நிலைமை இன்சுலின் இரவு அளவு போதுமானதாக இல்லை மற்றும் டோஸ் படிப்படியாக அதிகரிக்கப்பட வேண்டும் என்பதைக் குறிக்கிறது. ஆனால் ஒன்று “ஆனால்” இருக்கிறது!
இரவில் இத்தகைய அதிகரிப்பு (மற்றும் அதிகமானது) இருப்பதால், அது எப்போதும் இன்சுலின் பற்றாக்குறையை அர்த்தப்படுத்த முடியாது. சில நேரங்களில் இரத்தச் சர்க்கரைக் குறைவு இந்த வெளிப்பாடுகளின் கீழ் மறைக்கப்படுகிறது, இது ஒரு வகையான “மறுபிரவேசம்” செய்கிறது, இது இரத்த ஓட்டத்தில் குளுக்கோஸின் அளவு அதிகரிப்பதன் மூலம் வெளிப்படுகிறது.
- இரவில் சர்க்கரையை அதிகரிக்கும் வழிமுறையைப் புரிந்து கொள்ள, நிலை அளவீடுகளுக்கு இடையிலான இடைவெளியை 1 மணிநேரமாகக் குறைக்க வேண்டும், அதாவது ஒவ்வொரு மணி நேரமும் 24:00 முதல் 03:00 மணி வரை அளவிடப்பட வேண்டும்.
- இந்த இடத்தில் குளுக்கோஸ் செறிவு குறைவதைக் கண்டால், இது ஒரு ரோல்பேக்குடன் முகமூடி அணிந்த “சார்பு வளைவு” என்பது சாத்தியமாகும். இந்த வழக்கில், அடிப்படை இன்சுலின் அளவை அதிகரிக்கக்கூடாது, ஆனால் குறைக்க வேண்டும்.
- கூடுதலாக, ஒரு நாளைக்கு உண்ணும் உணவு அடிப்படை இன்சுலின் செயல்திறனையும் பாதிக்கிறது.
- எனவே, பாசல் இன்சுலின் விளைவை சரியாக மதிப்பிடுவதற்கு, உணவில் இருந்து இரத்தத்தில் குளுக்கோஸ் மற்றும் குறுகிய செயல்பாட்டு இன்சுலின் இருக்கக்கூடாது.
- இதைச் செய்ய, மதிப்பீட்டிற்கு முந்தைய இரவு உணவை முந்தைய நேரத்தில் தவிர்க்க வேண்டும் அல்லது மாற்றியமைக்க வேண்டும்.
அப்போதுதான் உணவும், ஒரே நேரத்தில் அறிமுகப்படுத்தப்பட்ட குறுகிய இன்சுலினும் படத்தின் தெளிவை பாதிக்காது. அதே காரணத்திற்காக, இரவு உணவிற்கு கார்போஹைட்ரேட் உணவுகளை மட்டுமே பயன்படுத்த பரிந்துரைக்கப்படுகிறது, ஆனால் கொழுப்புகள் மற்றும் புரதங்களை விலக்குங்கள்.
இந்த கூறுகள் மிகவும் மெதுவாக உறிஞ்சப்பட்டு பின்னர் சர்க்கரையின் அளவை அதிகரிக்கக்கூடும், இது அடித்தள இரவு இன்சுலின் செயல்பாட்டை சரியான மதிப்பீட்டிற்கு மிகவும் விரும்பத்தகாதது.
நீண்ட இன்சுலின் - தினசரி டோஸ்
பகலில் பாசல் இன்சுலின் சரிபார்க்கவும் மிகவும் எளிதானது, நீங்கள் கொஞ்சம் பசியுடன் இருக்க வேண்டும், ஒவ்வொரு மணி நேரமும் சர்க்கரை அளவீடுகளை எடுத்துக் கொள்ளுங்கள். இந்த முறை எந்த காலகட்டத்தில் அதிகரிப்பு உள்ளது என்பதை தீர்மானிக்க உதவும், இதில் - குறைவு.
இது முடியாவிட்டால் (எடுத்துக்காட்டாக, சிறு குழந்தைகளில்), அடிப்படை இன்சுலின் வேலையை அவ்வப்போது பார்க்க வேண்டும். எடுத்துக்காட்டாக, நீங்கள் முதலில் காலை உணவைத் தவிர்த்துவிட்டு, நீங்கள் எழுந்த தருணத்திலிருந்து அல்லது அடிப்படை தினசரி இன்சுலினுக்குள் நுழைந்த தருணத்திலிருந்து (ஒன்று பரிந்துரைக்கப்பட்டால்) மதிய உணவு வரை ஒவ்வொரு மணிநேரத்தையும் அளவிட வேண்டும். சில நாட்களுக்குப் பிறகு, மதிய உணவுடன், பின்னர் இரவு உணவிலும் கூட இந்த முறை மீண்டும் மீண்டும் செய்யப்படுகிறது.
நீண்ட காலமாக செயல்படும் இன்சுலின் ஒரு நாளைக்கு 2 முறை நிர்வகிக்கப்பட வேண்டும் (லாண்டஸைத் தவிர, அவர் ஒரு முறை மட்டுமே செலுத்தப்படுகிறார்).
கவனம் செலுத்துங்கள்! லெவெமிர் மற்றும் லாண்டஸ் தவிர மேலே உள்ள அனைத்து இன்சுலின் தயாரிப்புகளும் சுரக்க உச்சநிலையைக் கொண்டுள்ளன, இது பொதுவாக ஊசி போடப்பட்ட 6-8 மணிநேரங்களுக்குப் பிறகு நிகழ்கிறது.
எனவே, இந்த காலகட்டத்தில், குளுக்கோஸ் அளவு குறையக்கூடும், இதற்காக "ரொட்டி அலகு" ஒரு சிறிய அளவு தேவைப்படுகிறது.
பாசல் இன்சுலின் அளவை மாற்றும்போது, இந்த நடவடிக்கைகள் அனைத்தும் பல முறை செய்ய பரிந்துரைக்கப்படுகின்றன. பெரும்பாலும், ஒரு திசையில் அல்லது இன்னொரு திசையில் இயக்கவியல் இருப்பதை உறுதிப்படுத்த 3 நாட்கள் போதுமானதாக இருக்கும். முடிவுக்கு ஏற்ப மேலும் நடவடிக்கைகள் எடுக்கப்படுகின்றன.
அடிப்படை தினசரி இன்சுலினை மதிப்பிடும்போது, உணவுக்கு இடையில் குறைந்தது 4 மணிநேரம் கடக்க வேண்டும், அதாவது 5. அல்ட்ராஷார்ட்டை விட குறுகிய இன்சுலின் பயன்படுத்துபவர்களுக்கு, இந்த இடைவெளி மிக நீண்டதாக இருக்க வேண்டும் (6-8 மணி நேரம்). இந்த இன்சுலின்களின் குறிப்பிட்ட நடவடிக்கை காரணமாக இது நிகழ்கிறது.
நீண்ட இன்சுலின் சரியாக தேர்ந்தெடுக்கப்பட்டால், நீங்கள் குறுகிய இன்சுலின் தேர்வைத் தொடரலாம்.
இன்சுலின் சிகிச்சை என்பது மருத்துவ நோக்கங்களுக்காக இன்சுலின் தயாரிப்புகளைப் பயன்படுத்துவதைக் குறிக்கிறது. இந்த முறை நீரிழிவு நோய்க்கு சிகிச்சையில் மட்டுமல்லாமல், மனநல நடைமுறையிலும், கல்லீரல் நோயியல், சோர்வு, ஃபுருங்குலோசிஸ் மற்றும் தைராய்டு நோய்களுடன் பரவலாகப் பயன்படுத்தப்படுகிறது. விளைவு தொடங்கிய நேரம் மற்றும் அதன் கால அளவைப் பொறுத்து குழுக்களாகப் பிரிக்கப்பட்ட ஏராளமான செயற்கை மருந்துகள் உள்ளன.
குறுகிய கால இன்சுலின் என்பது சிகிச்சை முறைகளில் “பங்கேற்பாளர்களில்” ஒன்றாகும். இது பயன்பாட்டில் மிகவும் பிரபலமானது, ஏனெனில் இது இரத்த குளுக்கோஸை விரைவாகக் குறைக்க உங்களை அனுமதிக்கிறது. நவீன மருந்துகள் குறைந்தபட்ச பக்க விளைவுகளுடன் அதிகபட்ச சிகிச்சை விளைவைக் கொண்டுள்ளன. அடுத்து, சிறந்த குறுகிய இன்சுலின் மற்றும் அதன் அம்சங்கள் என்ன.
மருந்து வேறுபாடுகள்
செயலின் தொடக்கத்தில், “உச்சத்தின்” ஆரம்பம் மற்றும் விளைவின் காலம், பின்வரும் வகை மருந்துகள் வேறுபடுகின்றன:
- குறுகிய செயல்படும் இன்சுலின் உணவு இன்சுலின் என்றும் அழைக்கப்படுகிறது. அவர் சிகரங்களை நிறுத்த முடியும் மற்றும் ஊசி போட்ட 10 முதல் அரை மணி நேரம் வரை பாதிப்பை ஏற்படுத்தும். இந்த குழுவில் அல்ட்ராஷார்ட் மற்றும் குறுகிய நடவடிக்கை மருந்துகள் உள்ளன.
- நீடித்த இன்சுலின் - இரண்டாவது பெயர் “பாசல்”. இதில் நடுத்தர கால மருந்துகள் மற்றும் நீண்ட காலமாக செயல்படும் மருந்துகள் அடங்கும். அவர்களின் அறிமுகத்தின் நோக்கம் நாள் முழுவதும் இரத்தத்தில் சாதாரண அளவு இன்சுலின் பராமரிப்பதை அடிப்படையாகக் கொண்டது. அவற்றின் விளைவு 1 முதல் 4 மணி நேரம் வரை உருவாகலாம்.
குறுகிய இன்சுலின் சாப்பிடுவதும் நிர்வகிப்பதும் நீரிழிவு சிகிச்சையின் ஒன்றோடொன்று தொடர்புடைய கூறுகள்
எதிர்வினை வீதத்திற்கு கூடுதலாக, மருந்துகளின் குழுக்களுக்கு இடையே வேறு வேறுபாடுகள் உள்ளன. எடுத்துக்காட்டாக, முன்புற அடிவயிற்றுச் சுவரின் பகுதிக்கு குறுகிய இன்சுலின் செலுத்தப்படுகிறது, இதனால் உறிஞ்சுதல் செயல்முறைகள் வேகமாக நிகழ்கின்றன. நீடித்த இன்சுலின்ஸ் தொடையில் சிறப்பாக நிர்வகிக்கப்படுகிறது.
அல்ட்ராஷார்ட் மற்றும் குறுகிய செயலின் வழிமுறைகள் உடலில் உணவு பெறும் நேரத்துடன் தொடர்ந்து பிணைக்கப்பட்டுள்ளன. கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுகளை சாப்பிட்ட உடனேயே குளுக்கோஸ் அளவைக் குறைக்க அவை உணவுக்கு முன் நிர்வகிக்கப்படுகின்றன. நீண்ட நேரம் செயல்படும் மருந்துகள் காலையிலும் மாலையிலும் கால அட்டவணைப்படி கண்டிப்பாக பயன்படுத்தப்படுகின்றன. அவர்களுக்கு உணவுடன் எந்த தொடர்பும் இல்லை.
முக்கியம்! மேற்கண்ட விதிகளை மீறுவது சாத்தியமில்லை, ஏனெனில் இது நோயின் கடுமையான சிக்கலுக்கு வழிவகுக்கும். தனித்தனியாக சிகிச்சையளிக்கும் நிபுணரால் இன்சுலின் சிகிச்சை முறை தேர்ந்தெடுக்கப்படுகிறது.
குறுகிய இன்சுலின்
ஒவ்வொரு மருந்துக்கும் மனித உடலில் உள்ள கலவை மற்றும் விளைவுகளின் சில பண்புகள் உள்ளன, அவை இன்னும் விரிவாகக் கருதப்பட வேண்டும்.
மருந்துகளைப் பயன்படுத்துவதற்கான வழிமுறைகள் இந்த கருவி மனித இன்சுலின் அனலாக் என்பதைக் குறிக்கிறது. அதன் கட்டமைப்பில் மூலக்கூறில் உள்ள சில அமினோ அமிலங்களின் எச்சங்களின் தலைகீழ் வரிசை உள்ளது. அனைத்து குறுகிய-செயல்பாட்டு இன்சுலின்களிலும், இது மிக விரைவான தொடக்க மற்றும் இறுதி விளைவைக் கொண்டுள்ளது.உட்செலுத்தப்பட்ட 15 நிமிடங்களுக்குள் இரத்த குளுக்கோஸின் குறைவு ஏற்படுகிறது, இது 3 மணி நேரம் வரை நீடிக்கும்.
ஹுமலாக் நியமனம் செய்வதற்கான அறிகுறிகள்:
- இன்சுலின் சார்ந்த நீரிழிவு வகை,
- பிற ஹார்மோன் அடிப்படையிலான மருந்துகளுக்கு தனிப்பட்ட சகிப்புத்தன்மை,
- சாப்பிட்ட பிறகு ஏற்படும் ஹைப்பர் கிளைசீமியா, இது வேறு வழிகளில் சரி செய்யப்படவில்லை,
- மாத்திரை சர்க்கரை குறைக்கும் மருந்துகளுக்கு எதிர்ப்பைக் கொண்ட இன்சுலின் அல்லாத வகை,
- "இனிப்பு நோயின்" வெளிப்பாடுகளை மேம்படுத்தும் அறுவை சிகிச்சை அல்லது இணக்க நோய்களுடன் இணைந்து நீரிழிவு நோயின் இன்சுலின் அல்லாத வடிவம்.
குறுகிய இன்சுலின் அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. குப்பிகளில் உள்ள ஹுமலாக் தோலடி மட்டுமல்ல, தசையிலும், நரம்புக்குள் நிர்வகிக்கப்படலாம். தோட்டாக்களில் - பிரத்தியேகமாக தோலடி. நீண்ட இன்சுலின்களுடன் இணைந்து, உணவை உட்கொள்வதற்கு முன்பு (ஒரு நாளைக்கு 6 முறை வரை) மருந்து நிர்வகிக்கப்படுகிறது.

ஹுமலாக் - ஒரு "குறுகிய" மருந்து, தோட்டாக்கள் மற்றும் குப்பிகளில் கிடைக்கிறது
பயன்பாட்டின் பக்க விளைவுகள் இரத்த சர்க்கரையில் சிறிது குறைவு, பிரிகோமா, கோமா, காட்சி நோயியல், ஒவ்வாமை எதிர்வினைகள், லிபோடிஸ்ட்ரோபி (அடிக்கடி நிர்வாகத்தின் இடத்தில் தோலடி கொழுப்பு அடுக்கில் குறைவு).
முக்கியம்! ஹுமலாக் குளிர்சாதன பெட்டியில் சேமிக்கப்படுகிறது, ஆனால் அது உறைபனியை அனுமதிக்காது, ஏனெனில் இந்த விஷயத்தில் தயாரிப்பு அதன் செயல்திறனை இழக்கிறது.
மருந்தின் பெயர் (என்.எம்) அதன் செயலில் உள்ள பொருள் உயிரியக்கவியல் மனித இன்சுலின் என்பதைக் குறிக்கிறது. ஆக்ட்ராபிட் என்.எம் அரை மணி நேரம் கழித்து குளுக்கோஸைக் குறைக்கிறது, காலம் - 8 மணி நேரம் வரை. இந்த மருந்து இன்சுலின் சார்ந்த "இனிப்பு நோய்" வகைக்கும், அதே போல் பின்வரும் நிபந்தனைகளுடன் இணைந்து வகை 2 நோய்க்கும் பரிந்துரைக்கப்படுகிறது:
- இரத்தச் சர்க்கரைக் குறைவு மாத்திரைகளுக்கு உணர்திறன் இழப்பு,
- இடைப்பட்ட நோய்களின் இருப்பு (அடிப்படை நோயின் போக்கை மோசமாக்கும்),
- அறுவை சிகிச்சை தலையீடுகள்
- ஒரு குழந்தையைத் தாங்கும் காலம்.
லாங்கர்ஹான்ஸ்-சோபோலேவ் தீவுகளின் செல் இடமாற்றத்தின் பின்னணிக்கு எதிராக, ஹைப்பர் கிளைசெமிக் நிலைமைகள் (கெட்டோஅசிடோசிஸ், ஹைபரோஸ்மோலார் கோமா), விலங்கு பொருட்களுக்கு ஹைபர்சென்சிட்டிவிட்டி ஆகியவற்றிற்காக ஆக்ட்ராபிட் என்.எம் குறிக்கப்படுகிறது.
குறுகிய இன்சுலின் அறிமுகம் ஒரு நாளைக்கு 3 முதல் 6 முறை வரை சாத்தியமாகும். நோயாளி மற்றொரு மனித இன்சுலினிலிருந்து இந்த மருந்துக்கு மாற்றப்பட்டால், அளவு மாற்றப்படாது. விலங்கு தோற்றம் கொண்ட மருந்துகளிலிருந்து இடமாற்றம் செய்யும்போது, அளவை 10% குறைக்க வேண்டும்.

ஆக்ட்ராபிட் என்.எம் - ஒரு விரைவான செயலைக் கொண்ட ஒரு மருந்து, ஆனால் அதை சிறிது நேரம் வைத்திருக்கிறது
முக்கியம்! குறைந்த இரத்த குளுக்கோஸுக்கும், ஹார்மோன் சுரக்கும் கணையக் கட்டியின் (இன்சுலினோமா) முன்னிலையிலும் ஆக்ட்ராபிட் என்.எம் பரிந்துரைக்கப்படவில்லை.
இன்சுமன் ரேபிட்
இந்த கலவையில் மனித இன்சுலின் கட்டமைப்பில் நெருக்கமாக இருக்கும் ஒரு ஹார்மோன் அடங்கும். எஸ்கெரிச்சியா கோலியின் ஒரு திரிபு அதன் தொகுப்பில் ஈடுபட்டுள்ளது. குறுகிய செயல்படும் இன்சுலின் விளைவு அரை மணி நேரத்திற்குள் நிகழ்கிறது மற்றும் 7 மணி நேரம் வரை நீடிக்கும். சிரிஞ்ச் பேனாக்களுக்கான குப்பிகளை மற்றும் தோட்டாக்களில் இன்சுமன் ரேபிட் கிடைக்கிறது.
மருந்து நியமனம் செய்வதற்கான அறிகுறிகள் ஆக்ட்ராபிட் என்.எம். உடலில் உணவை உட்கொள்வதற்கு 20 நிமிடங்களுக்கு முன்பு இது தோலடி முறையில் செலுத்தப்படுகிறது, ஒவ்வொரு முறையும் ஊசி இடத்தை மாற்றும். இன்சுமேன் ரேபிட் நீடித்த இன்சுலின்களுடன் இணைக்கப்படலாம், இதில் புரோட்டமைன்கள் ஒரு டிப்போ உருவாக்கும் பொருளாக உள்ளன.
ஹோமோராப் 40
குறுகிய இன்சுலின் மற்றொரு பிரதிநிதி, இதன் விளைவு அரை மணி நேரத்திற்குள் தன்னை வெளிப்படுத்துகிறது மற்றும் 8 மணிநேரத்தை எட்டும். செயலின் காலம் பின்வரும் காரணிகளைப் பொறுத்தது:
- மருந்து அளவு
- நிர்வாகத்தின் பாதை
- ஊசி தளம்
- நோயாளியின் உடலின் தனிப்பட்ட பண்புகள்.
கருவி அவசரகால நிலைகளின் வெளிப்பாடுகளை நன்கு நிறுத்துகிறது (நீரிழிவு கோமா, பிரிகோமா), அறுவை சிகிச்சை தலையீடுகளின் போது பரிந்துரைக்கப்படுகிறது. ஹோமோராப் 40 குழந்தை பருவத்திலும் இளமை பருவத்திலும் நோயாளிகளுக்கு ஒரு குழந்தையைத் தாங்கும் காலத்தில் குறிக்கப்படுகிறது.
மருந்தின் ஊசி ஒரு நாளைக்கு 3 முறை வரை செய்யப்படுகிறது, தனித்தனியாக அளவைத் தேர்ந்தெடுக்கிறது. இது இன்சுலின் பம்புகளைப் பயன்படுத்தி அல்லது அதே சிரிஞ்சில் தொடர்ச்சியான இன்சுலின் மூலம் நிர்வகிக்கப்படலாம்.
முக்கியம்! "ஒருங்கிணைந்த" ஊசி மூலம், குறுகிய இன்சுலின் முதலில் சிரிஞ்சில் இழுக்கப்படுகிறது, பின்னர் நீண்ட நேரம் செயல்படும் முகவர்.
குளுக்கோகார்டிகோஸ்டீராய்டுகள், பீட்டா-தடுப்பான்கள், ஆண்டிடிரஸன்ட்கள் மற்றும் ஒருங்கிணைந்த வாய்வழி கருத்தடைகளைப் பொறுத்தவரை, ஹார்மோன் மருந்தின் அளவை சரிசெய்தல் தேவைப்படுகிறது.
மையத்தில் மறுசீரமைக்கப்பட்ட மனித இன்சுலின் உள்ளது. தோட்டாக்கள் மற்றும் பாட்டில்களில் கிடைக்கிறது. தோலடி (தோள்பட்டை, தொடை, முன்புற வயிற்று சுவர்), இன்ட்ராமுஸ்குலர் மற்றும் இன்ட்ரெவனஸ் நிர்வாகம் வழங்கப்படுகின்றன. அதே மண்டலம் 30 நாட்களுக்கு ஒரு முறைக்கு மேல் மீண்டும் நிகழாமல் இருக்க ஊசி தளத்தை தொடர்ந்து மாற்ற வேண்டும்.

ஹுமுலின் ரெகுலர் - பிறப்பிலிருந்து பரிந்துரைக்கக்கூடிய மருந்துகளில் ஒன்று
- இரத்த சர்க்கரையை குறைக்கும்
- உள்ளூர் ஒவ்வாமை வெளிப்பாடுகள் (ஊசி போடும் இடத்தில் சிவத்தல், வீக்கம் மற்றும் அரிப்பு),
- முறையான ஒவ்வாமை
- கொழுப்பணு சிதைவு.
ஹுமுலின் ரெகுலர் பிறப்பிலிருந்து எடுக்கலாம். இந்த வழக்கில், நோயாளியின் உடல் எடையின் அடிப்படையில் மருந்தின் அளவு கணக்கிடப்படுகிறது.
பெர்லின்சுலின் HU-40
பல வடிவங்களில் கிடைக்கிறது. இன்சுலின் அட்டவணை மற்றும் அவற்றின் அம்சங்கள் கீழே விவாதிக்கப்பட்டுள்ளன.
| இன்சுலின் பெயர்கள் | அமைப்பு | தயாரிப்பில் கட்டங்களின் எண்ணிக்கை | 1 மில்லி செயலில் உள்ள பொருளின் அளவு | செயல் காலம் |
| எச் சாதாரண யு -40 | இன்சுலின் | ஒரு | 40 அலகுகள் | 8 மணி நேரம் வரை (15 நிமிடங்களில் தொடங்கவும்) |
| எச் பாசல் யு -40 | இன்சுலின் மற்றும் புரோட்டமைன் | ஒரு | 40 அலகுகள் | 20 மணி நேரம் வரை (40 நிமிடங்களில் தொடங்கவும்) |
| எச் 10/90 யு -40 | இன்சுலின் மற்றும் புரோட்டமைன் | இரண்டு | 4 அலகுகள் | 18 மணி நேரம் வரை (45 நிமிடங்களுக்குப் பிறகு தொடங்கவும்) |
| எச் 20/80 யு -40 | இன்சுலின் மற்றும் புரோட்டமைன் | இரண்டு | 8 அலகுகள் | 16 மணி நேரம் வரை (40 நிமிடங்களுக்குப் பிறகு தொடங்கவும்) |
| எச் 30/70 யு -40 | இன்சுலின் மற்றும் புரோட்டமைன் | இரண்டு | 12 அலகுகள் | 15 மணி நேரம் வரை (40 நிமிடங்களில் தொடங்கவும்) |
| எச் 40/60 யு -40 | இன்சுலின் மற்றும் புரோட்டமைன் | இரண்டு | 16 அலகுகள் | டி 15 மணி நேரம் (45 நிமிடங்களுக்குப் பிறகு தொடங்கவும்) |
விவரிக்கப்பட்ட மருந்துகளுடன் இன்சுலின் சிகிச்சையின் அளவை சரிசெய்வது தொற்று தோற்றம், அறுவை சிகிச்சை தலையீடுகள், ஒரு குழந்தையைத் தாங்கிய காலத்தில், தைராய்டு சுரப்பியின் நோயியல், சிறுநீரக மற்றும் அட்ரீனல் பற்றாக்குறை மற்றும் வயதானவர்களுக்கு “இனிப்பு நோய்” போன்ற நோய்களுக்கு அவசியம்.
முக்கியம்! பெர்லுலின் எந்த வடிவமும் மற்ற இன்சுலின் சார்ந்த தயாரிப்புகளுடன் கலக்கப்படக்கூடாது. இந்த வடிவங்களை ஒருவருக்கொருவர் மட்டுமே கலக்க முடியும்.
மருந்துகளின் பின்வரும் குழுக்கள் மருந்துகளின் இரத்தச் சர்க்கரைக் குறைவு விளைவை மேம்படுத்தலாம், இது ஒரு சிகிச்சை முறையைத் தேர்ந்தெடுக்கும்போது கருத்தில் கொள்ள வேண்டும்:
- உட்கொண்டால்,
- பீட்டா தடைகள்
- சல்போனமைட்ஸ்,
- ஒருங்கிணைந்த வாய்வழி கருத்தடை,
- டெஸ்டோஸ்டிரோன் அடிப்படையிலான மருந்துகள்
- நுண்ணுயிர் எதிர்ப்பிகள் (டெட்ராசைக்ளின் குழு),
- எத்தனால் சார்ந்த தயாரிப்புகள்
- ஹெப்பாரினை,
- சிறுநீரிறக்கிகள்,
- லித்தியம் ஏற்பாடுகள்
- தைராய்டு ஹார்மோன் மருந்துகள்.
உடலமைப்பு குறுகிய நடிப்பு
நவீன உலகில், குறுகிய இன்சுலின் பயன்பாடு உடற் கட்டமைப்பில் பரவலாகப் பயன்படுத்தப்படுகிறது, ஏனெனில் மருந்துகளின் விளைவு அனபோலிக் ஸ்டெராய்டுகளின் செயலுக்கு ஒத்ததாகும். இதன் கீழ்நிலை என்னவென்றால், ஹார்மோன் குளுக்கோஸை தசை திசுக்களுக்கு மாற்றுகிறது, இதன் விளைவாக அதன் அளவு அதிகரிக்கும்.

தசைக் கட்டிடம் குறுகிய இன்சுலின் - ஒரு முழு பரிசோதனை மற்றும் மருத்துவ ஆலோசனையின் பின்னர் மட்டுமே நடக்க வேண்டிய ஒரு முறை
இன்சுலின் செயல்பாட்டில் தசைகளுக்கு மட்டுமல்ல, கொழுப்பு திசுக்களுக்கும் மோனோசாக்கரைடுகளை மாற்றுவது அடங்கும் என்பதால், இதுபோன்ற பயன்பாடு “புத்திசாலித்தனமாக” நிகழ வேண்டும் என்பது நிரூபிக்கப்பட்டுள்ளது. பயனற்ற உடற்பயிற்சிகளும் தசையை வளர்ப்பதற்கு அல்ல, பொதுவான உடல் பருமனுக்கு வழிவகுக்கும். எனவே, விளையாட்டு வீரர்களுக்கும், நோயுற்றவர்களுக்கும் மருந்துகளின் அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. 2 மாத ஊசி போட்ட பிறகு 4 மாதங்கள் இடைவெளி எடுத்துக்கொள்வது நல்லது.
இன்சுலின் மற்றும் அதன் ஒப்புமைகளை சேமிப்பதற்கான விதிகளுக்கு நீங்கள் கவனம் செலுத்த வேண்டும். எல்லா உயிரினங்களுக்கும் அவை ஒன்றே:
- குப்பிகளை மற்றும் தோட்டாக்களை குளிர்சாதன பெட்டியில் சேமிக்க வேண்டும் (உறைவிப்பான் அல்ல!). அவற்றை வாசலில் வைப்பது நல்லது.
- மருந்துகள் பிரத்தியேகமாக மூடப்பட வேண்டும்.
- மருந்து திறந்த பிறகு, அதை 30 நாட்களுக்குள் பயன்படுத்தலாம்.
- சூரியனுடன் நேரடி தொடர்பு ஏற்படாதவாறு தயாரிப்பு கொண்டு செல்லப்பட வேண்டும். இது ஹார்மோன் மூலக்கூறுகளை அழித்து அதன் செயல்திறனைக் குறைக்கிறது.
மருந்தைப் பயன்படுத்துவதற்கு முன்பு, கரைசல், வண்டல் அல்லது செதில்கள் இல்லாதது, தீர்வு, அடுக்கு வாழ்க்கை, சேமிப்பு நிலைமைகள் ஆகியவற்றை சரிபார்க்கவும்.
நிபுணர்களின் ஆலோசனையுடன் இணங்குவது நோயாளிகளின் உயர்தர வாழ்க்கைக்கு அடிப்படை மற்றும் அடிப்படை நோயின் சிக்கல்களின் வளர்ச்சியைத் தடுக்கும் திறன் ஆகும்.
இன்சுலின் சிகிச்சைக்கான ஏற்பாடுகள் குறுகிய, நடுத்தர, நீண்ட மற்றும் ஒருங்கிணைந்த நடவடிக்கைகளின் கால அளவு மாறுபடும். நீண்ட இன்சுலின் இந்த ஹார்மோனின் அடிப்படை அளவை சமமாக பராமரிக்க வடிவமைக்கப்பட்டுள்ளது, இது பொதுவாக கணையத்தால் உற்பத்தி செய்யப்படுகிறது. இது வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கும், இரத்த சர்க்கரை கட்டுப்பாடு தேவைப்படும் நிலைமைகளுக்கும் பயன்படுத்தப்படுகிறது.
செயலின் பொறிமுறை
நீண்ட இன்சுலின் என்பது உடலியல் குளுக்கோஸ் அளவை நீண்ட நேரம் பராமரிக்க தேவையான ஒரு நீண்ட நடவடிக்கை மருந்து ஆகும். இது கணையத்தால் பாசல் இன்சுலின் உற்பத்தியைப் பின்பற்றுகிறது மற்றும் குளுக்கோனோஜெனீசிஸின் வளர்ச்சியைத் தடுக்கிறது.
உட்செலுத்தப்பட்ட சுமார் 4 மணி நேரத்திற்குப் பிறகு நீடித்த ஹார்மோனின் செயல்பாட்டைக் காணலாம். உச்ச உள்ளடக்கம் லேசானது அல்லது இல்லாதது, மருந்தின் நிலையான செறிவு 8-20 மணி நேரம் காணப்படுகிறது. நிர்வாகத்திற்குப் பிறகு சுமார் 28 மணி நேரத்திற்குப் பிறகு (மருந்து வகையைப் பொறுத்து), அதன் செயல்பாடு பூஜ்ஜியமாகக் குறைக்கப்படுகிறது.
நீண்ட இன்சுலின் சாப்பிட்ட பிறகு ஏற்படும் சர்க்கரையின் கூர்மையை உறுதிப்படுத்த வடிவமைக்கப்படவில்லை. இது ஹார்மோன் சுரப்பின் உடலியல் மட்டத்தை பிரதிபலிக்கிறது.
மருந்துகளின் வகைகள்
தற்போது, நீண்டகாலமாக செயல்படும் மருந்துகளின் இரண்டு குழுக்கள் பயன்படுத்தப்படுகின்றன - நடுத்தர மற்றும் தீவிர நீண்ட காலம். குறுகிய கால மருந்துகள் என உச்சரிக்கப்படவில்லை என்றாலும், நடுத்தர கால இன்சுலின்கள் உச்ச காலத்தைக் கொண்டுள்ளன. அல்ட்ரா-லாங்-ஆக்டிங் இன்சுலின்ஸ் உச்சமற்றவை. அடித்தள ஹார்மோனின் அளவைத் தேர்ந்தெடுக்கும்போது இந்த அம்சங்கள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன.
பின்வரும் அறிகுறிகளுக்கு நீண்ட காலமாக செயல்படும் இன்சுலின் பயன்பாடு பரிந்துரைக்கப்படுகிறது:
- வகை 1 நீரிழிவு நோய்
- வகை 2 நீரிழிவு நோய்
- இரத்த குளுக்கோஸ் செறிவைக் குறைக்க வாய்வழி மருந்துகளுக்கு நோய் எதிர்ப்பு சக்தி,
- அறுவை சிகிச்சை தயாரிப்பு
- கர்ப்பகால நீரிழிவு.
விண்ணப்பிக்கும் முறை
நீண்ட காலமாக செயல்படும் இன்சுலின் இடைநீக்கம் அல்லது ஊசிக்கான தீர்வுகள் வடிவில் கிடைக்கிறது. தோலடி முறையில் நிர்வகிக்கப்படும் போது, மருந்து சிறிது நேரம் கொழுப்பு திசுக்களில் இருக்கும், அது மெதுவாகவும் படிப்படியாகவும் இரத்தத்தில் உறிஞ்சப்படுகிறது.
ஹார்மோனின் அளவு ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக மருத்துவரால் தீர்மானிக்கப்படுகிறது. மேலும், நோயாளி தனது பரிந்துரைகளின் அடிப்படையில் அளவை சுயாதீனமாக கணக்கிட முடியும். விலங்கு இன்சுலினிலிருந்து மனித டோஸுக்கு மாறும்போது, மீண்டும் தேர்ந்தெடுக்க வேண்டியது அவசியம். ஒரு வகை மருந்தை இன்னொருவருடன் மாற்றும்போது, ஒரு மருத்துவரின் கட்டுப்பாடு மற்றும் இரத்த சர்க்கரை செறிவு பற்றிய அடிக்கடி சோதனைகள் அவசியம். மாற்றத்தின் போது, நிர்வகிக்கப்பட்ட டோஸ் 100 அலகுகளைத் தாண்டினால், நோயாளி ஒரு மருத்துவமனைக்கு அனுப்பப்படுவார்.
நீண்ட இன்சுலின் தயாரிப்புகளை கலக்கவோ அல்லது நீர்த்தவோ கூடாது.
ஊசி தோலடி முறையில் செய்யப்படுகிறது, ஒவ்வொரு முறையும் வேறு இடத்திற்கு. ட்ரைசெப்ஸ் தசையில், தொப்புளுக்கு அருகிலுள்ள பகுதியில், குளுட்டியல் தசையின் மேல் வெளிப்புறத்தில் அல்லது தொடையின் மேல் ஆன்டிரோலேட்டரல் பகுதியில் இன்சுலின் ஊசி செய்யலாம். இன்சுலின் தயாரிப்புகளை கலக்கவோ நீர்த்தவோ கூடாது. ஊசி போடுவதற்கு முன்பு சிரிஞ்சை அசைக்கக்கூடாது. உள்ளங்கைகளுக்கு இடையில் அதைத் திருப்ப வேண்டியது அவசியம், இதனால் கலவை மிகவும் சீரானதாக மாறி சிறிது வெப்பமடைகிறது. உட்செலுத்தப்பட்ட பிறகு, மருந்தை முழுமையாக நிர்வகிக்க ஊசி தோலின் கீழ் சில நொடிகள் விடப்பட்டு, பின்னர் அகற்றப்படும்.
டோஸ் கணக்கீடு
சாதாரண கணைய செயல்பாடு கொண்ட ஒரு ஆரோக்கியமான நபர் ஒரு நாளைக்கு 24–26 IU இன்சுலின் அல்லது ஒரு மணி நேரத்திற்கு 1 IU ஐ உற்பத்தி செய்கிறார். இது நிர்வகிக்கப்பட வேண்டிய அடிப்படை அல்லது நீட்டிக்கப்பட்ட இன்சுலின் அளவை தீர்மானிக்கிறது. அறுவை சிகிச்சை, பசி, மனோதத்துவ மன அழுத்தம் பகலில் எதிர்பார்க்கப்பட்டால், அளவை அதிகரிக்க வேண்டும்.
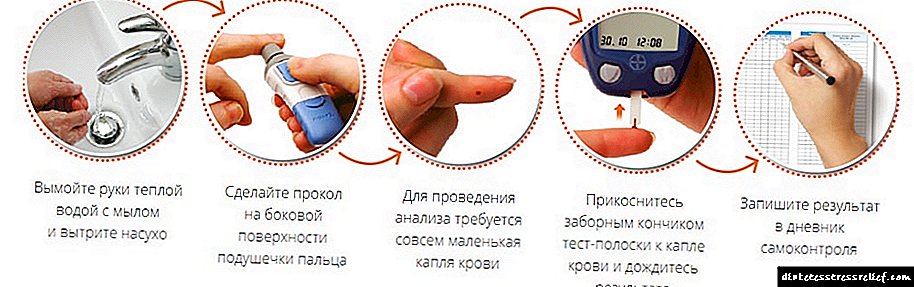
அடிப்படை இன்சுலின் அளவைக் கணக்கிட, வெற்று வயிற்று சோதனை செய்யப்படுகிறது. ஆய்வுக்கு 4-5 மணி நேரத்திற்கு முன்பு நீங்கள் உணவை மறுக்க வேண்டும். நீண்ட இன்சுலின் அளவை ஒரே இரவில் தேர்வு செய்ய பரிந்துரைக்கப்படுகிறது. கணக்கீடு முடிவுகள் மிகவும் துல்லியமாக இருக்க, நீங்கள் இரவு உணவை சீக்கிரம் சாப்பிட வேண்டும் அல்லது மாலை உணவைத் தவிர்க்க வேண்டும்.
ஒவ்வொரு மணி நேரத்திலும், சர்க்கரை ஒரு குளுக்கோமீட்டருடன் அளவிடப்படுகிறது. சோதனைக் காலத்தில், குளுக்கோஸில் 1.5 மிமீல் உயர்வு அல்லது குறைவு இருக்கக்கூடாது. சர்க்கரை அளவு கணிசமாக மாறியிருந்தால், அடிப்படை இன்சுலின் சரி செய்யப்பட வேண்டும்.
அளவுக்கும் அதிகமான
அதிகப்படியான மருந்துகள் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும். மருத்துவ உதவி இல்லாமல், இது கடுமையான சிக்கல்களுக்கு வழிவகுக்கிறது. மனச்சோர்வு, நரம்பு கோளாறுகள் ஏற்படுகின்றன, ஒரு இரத்தச் சர்க்கரைக் கோமா விலக்கப்படவில்லை, கடினமான சந்தர்ப்பங்களில் இந்த நிலை மரணத்திற்கு வழிவகுக்கும்.
இரத்தச் சர்க்கரைக் குறைவுடன், வேகமாக கார்போஹைட்ரேட்டுகளை உட்கொள்வது அவசரமானது, இது இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிக்கும். எதிர்காலத்தில், உங்களுக்கு ஒரு மருத்துவரின் கட்டுப்பாடு, ஊட்டச்சத்து திருத்தம் மற்றும் இன்சுலின் ஊசி மருந்துகள் தேவைப்படும்.
முரண்
அனைத்து நோயாளி குழுக்களுக்கும் நீடித்த இன்சுலின் அனுமதிக்கப்படாது. இரத்தச் சர்க்கரைக் குறைவு மற்றும் மருந்துகளின் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி ஆகியவற்றிற்கு இதைப் பயன்படுத்த முடியாது. இது கர்ப்பிணி பெண்கள் மற்றும் 6 வயதுக்குட்பட்ட குழந்தைகளுக்கு முரணாக உள்ளது.
சாத்தியமான சிக்கல்களின் அபாயத்தை எதிர்பார்த்த நன்மை மீறினால், நிபுணரின் பரிந்துரையின் பேரில் மருந்து பயன்படுத்தப்படலாம். அளவை எப்போதும் மருத்துவரால் கணக்கிட வேண்டும்.
பக்க விளைவுகள்
நீண்ட காலமாக செயல்படும் இன்சுலின் பயன்படுத்தும் போது, அளவை மீறுவது இரத்தச் சர்க்கரைக் குறைவு, கோமா மற்றும் கோமாவை ஏற்படுத்தும் என்பதை மனதில் கொள்ள வேண்டும். ஊசி இடத்திலுள்ள ஒவ்வாமை, சிவத்தல் மற்றும் அரிப்பு ஆகியவை நிராகரிக்கப்படவில்லை.
நீடித்த இன்சுலின் குளுக்கோஸ் கட்டுப்பாட்டுக்கு மட்டுமே நோக்கம் கொண்டது, இது கெட்டோஅசிடோசிஸுக்கு உதவாது. உடலில் இருந்து கீட்டோன் உடல்களை அகற்ற, குறுகிய இன்சுலின் பயன்படுத்தப்படுகிறது.
வகை 1 நீரிழிவு நோயில், நீடித்த இன்சுலின் குறுகிய-செயல்பாட்டு மருந்துகளுடன் இணைக்கப்பட்டு சிகிச்சையின் அடிப்படை உறுப்புகளாக செயல்படுகிறது. மருந்தின் செறிவு ஒரே மாதிரியாக இருக்க, ஒவ்வொரு முறையும் ஊசி தளம் மாற்றப்படுகிறது. நடுத்தரத்திலிருந்து நீண்ட இன்சுலினுக்கு மாறுவது ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும் மற்றும் இரத்த குளுக்கோஸ் அளவை வழக்கமாக அளவிட வேண்டும். டோஸ் தேவைகளை பூர்த்தி செய்யாவிட்டால், மற்ற மருந்துகளைப் பயன்படுத்தி அதை சரிசெய்ய வேண்டும்.
இரவு மற்றும் காலை இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்க, நீண்ட இன்சுலின் செறிவைக் குறைக்கவும், குறுகிய அளவை அதிகரிக்கவும் பரிந்துரைக்கப்படுகிறது. மருந்துகளின் அளவைக் கணக்கிடுவது மருத்துவரால் மேற்கொள்ளப்படுகிறது.
இரவு முழுவதும் நீரிழிவு காலத்தில் குளுக்கோஸை இலக்கு அளவில் வைத்திருக்கவும், பிற்பகலில் வெற்று வயிற்றில் அதன் சாதாரண செறிவை உறுதிசெய்யவும், நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் பயன்படுத்தப்படுகிறது. இரத்தத்தில் உள்ள ஹார்மோனை அதன் இயற்கையான அடித்தள சுரப்புக்கு நெருக்கமாக கொண்டு வருவதே இதன் குறிக்கோள். நீண்ட இன்சுலின் பொதுவாக குறுகியதாக இணைக்கப்படுகிறது, இது ஒவ்வொரு உணவிற்கும் முன் செலுத்தப்படுகிறது.
தெரிந்து கொள்வது முக்கியம்! உட்சுரப்பியல் நிபுணர்களால் அறிவுறுத்தப்பட்ட ஒரு புதுமை தொடர்ச்சியான நீரிழிவு கண்காணிப்பு! இது ஒவ்வொரு நாளும் மட்டுமே அவசியம்.
அளவுகள் கண்டிப்பாக தனிப்பட்டவை, அவற்றை நீங்கள் சோதனை முறைகள் மூலம் பிரத்தியேகமாக எடுக்கலாம். இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க, ஹார்மோனின் ஆரம்ப அளவு வேண்டுமென்றே உயர்த்தப்பட்டு, பின்னர் இரத்த குளுக்கோஸ் இயல்பாக்கப்படும் வரை படிப்படியாகக் குறைக்கிறது
நீண்ட இன்சுலின் போதுமான அளவு தேர்ந்தெடுக்கப்பட்ட அளவு நீரிழிவு நோயின் சிக்கல்களைக் குறைக்கிறது மற்றும் நோயாளி பல ஆண்டுகளாக சுறுசுறுப்பாக இருக்க அனுமதிக்கிறது.
விரிவாக்கப்பட்ட இன்சுலின் தேர்வு
இரத்தத்தில் இன்சுலின் உடலியல் ரீதியான வெளியீடு கடிகாரத்தை சுற்றி நிற்காது, உணவின் இருப்பு அல்லது இல்லாதிருந்தாலும். இரவிலும் பகலிலும், ஒரு உணவு பரிமாறல் ஏற்கனவே ஒன்றுசேர்க்கப்பட்டு, மற்றொன்று இன்னும் வரவில்லை, ஹார்மோனின் பின்னணி செறிவு பராமரிக்கப்படுகிறது. கிளைகோஜன் கடைகளில் இருந்து இரத்தத்தில் நுழையும் சர்க்கரையின் முறிவுக்கு இது அவசியம். சமமான, நிலையான பின்னணியை உறுதிப்படுத்த, நீண்ட இன்சுலின் அறிமுகம் அவசியம். மேற்கூறியவற்றின் அடிப்படையில், ஒரு நல்ல மருந்து இருக்க வேண்டும் என்பது தெளிவாகிறது நீண்ட, சீரான விளைவைக் கொண்டிருக்கும் , உச்சரிக்கப்படும் சிகரங்கள் மற்றும் டிப்ஸ் இல்லை.
இந்த நோக்கங்களுக்காக பயன்படுத்தப்படுகின்றன:
நீரிழிவு மற்றும் அழுத்தம் அதிகரிப்பது கடந்த காலத்தின் ஒரு விஷயமாக இருக்கும்
கிட்டத்தட்ட 80% பக்கவாதம் மற்றும் ஊனமுற்றோருக்கு நீரிழிவு தான் காரணம். 10 பேரில் 7 பேர் இதயம் அல்லது மூளையின் தமனிகள் அடைக்கப்படுவதால் இறக்கின்றனர். கிட்டத்தட்ட எல்லா சந்தர்ப்பங்களிலும், இந்த பயங்கரமான முடிவுக்கான காரணம் ஒன்றுதான் - உயர் இரத்த சர்க்கரை.
சர்க்கரை முடியும் மற்றும் தட்ட வேண்டும், இல்லையெனில் எதுவும் இல்லை. ஆனால் இது நோயைக் குணப்படுத்தாது, ஆனால் விசாரணையை எதிர்த்துப் போராட மட்டுமே உதவுகிறது, நோய்க்கான காரணம் அல்ல.
நீரிழிவு நோய்க்கு அதிகாரப்பூர்வமாக பரிந்துரைக்கப்பட்ட மற்றும் எண்டோகிரைனாலஜிஸ்டுகள் தங்கள் வேலையில் பயன்படுத்தும் ஒரே மருந்து ஜி டாவோ நீரிழிவு பிசின் ஆகும்.
மருந்தின் செயல்திறன், நிலையான முறையின்படி கணக்கிடப்படுகிறது (சிகிச்சைக்கு உட்படுத்தப்பட்ட 100 பேரின் குழுவில் உள்ள மொத்த நோயாளிகளின் எண்ணிக்கையை மீட்டெடுத்த நோயாளிகளின் எண்ணிக்கை):
- சர்க்கரையின் இயல்பாக்கம் - 95%
- நரம்பு த்ரோம்போசிஸை நீக்குதல் - 70%
- வலுவான இதயத் துடிப்பை நீக்குதல் - 90%
- உயர் இரத்த அழுத்தத்திலிருந்து விடுபடுவது - 92%
- பகலை பலப்படுத்துதல், இரவில் தூக்கத்தை மேம்படுத்துதல் - 97%
ஜி தாவோ தயாரிப்பாளர்கள் ஒரு வணிக அமைப்பு அல்ல, அவை அரசால் நிதியளிக்கப்படுகின்றன. எனவே, இப்போது ஒவ்வொரு குடியிருப்பாளருக்கும் 50% தள்ளுபடியில் மருந்து பெற வாய்ப்பு உள்ளது.
| தயாரிப்பு | அம்சம் | விளைவு |
| மனித இன்சுலின் புரோட்டமைனுடன் கூடுதலாக வழங்கப்படுகிறது | இவை NPH அல்லது நடுத்தர இன்சுலின் என்று அழைக்கப்படுபவை, அவற்றில் மிகவும் பொதுவானவை: புரோட்டாஃபான், இன்சுமான் பசால், . | புரோட்டமைனுக்கு நன்றி, விளைவு கணிசமாக நீட்டிக்கப்பட்டுள்ளது. சராசரி வேலை நேரம் 12 மணி நேரம். செயலின் காலம் நேரடியாக டோஸுக்கு விகிதாசாரமாகும் மற்றும் 16 மணி நேரம் வரை இருக்கலாம். |
| நீண்ட இன்சுலின் ஒப்புமைகள் | இந்த முகவர்கள் நன்கு ஆய்வு செய்யப்பட்டு அனைத்து வகையான இன்சுலின் சார்ந்த நீரிழிவு நோய்களுக்கும் பரவலாகப் பயன்படுத்தப்படுகின்றன. பிரதிநிதிகள்: லாண்டஸ், துஜியோ, லெவெமிர். | மிகவும் முற்போக்கான குழுவுடன் தொடர்பு கொள்ளுங்கள், ஹார்மோனின் அதிகபட்ச உடலியல் விளைவை உறுதிப்படுத்த அனுமதிக்கவும். ஒரு நாளைக்கு சர்க்கரையை குறைத்து, உச்சம் இல்லை. |
| கூடுதல் நீண்ட நடிப்பு | இதுவரை, ஒரு மருந்து மட்டுமே குழுவில் சேர்க்கப்பட்டுள்ளது - ட்ரெசிபா. இது இன்சுலின் புதிய மற்றும் மிகவும் விலையுயர்ந்த அனலாக் ஆகும். | 42 மணிநேர சீரான உச்சமற்ற செயலை வழங்குகிறது. டைப் 2 நீரிழிவு நோயால், மற்ற இன்சுலின்ஸை விட அதன் சந்தேகத்திற்கு இடமின்றி இது நிரூபிக்கப்பட்டுள்ளது. டைப் 1 நோயால், அதன் நன்மைகள் அவ்வளவு தெளிவாக இல்லை: ட்ரெசிபா அதிகாலையில் சர்க்கரையை குறைக்க உதவுகிறது, அதே நேரத்தில் பகலில் இரத்தச் சர்க்கரைக் குறைவு அபாயத்தை அதிகரிக்கும். |
நீட்டிக்கப்பட்ட இன்சுலின் தேர்வு கலந்துகொள்ளும் மருத்துவரின் பொறுப்பாகும். இது நோயாளியின் ஒழுக்கம், தனது சொந்த ஹார்மோனின் எஞ்சிய சுரப்பு இருத்தல், இரத்தச் சர்க்கரைக் குறைவுக்கான போக்கு, சிக்கல்களின் தீவிரம், உண்ணாவிரத ஹைப்பர் கிளைசீமியாவின் அதிர்வெண் ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது.
நீண்ட காலமாக செயல்படும் இன்சுலின் தேர்வு செய்வது எப்படி:
- பெரும்பாலான சந்தர்ப்பங்களில், இன்சுலின் அனலாக்ஸுக்கு முன்னுரிமை அளிக்கப்படுகிறது, இது மிகவும் பயனுள்ள மற்றும் ஆய்வு செய்யப்பட்டதாகும்.
- மாற்று கிடைக்கவில்லை என்றால் புரோட்டமைன் முகவர்கள் பொதுவாகப் பயன்படுத்தப்படுகின்றன. ஹார்மோனின் தேவை இன்னும் குறைவாக இருக்கும்போது, இன்சுலின் சிகிச்சையின் தொடக்கத்தில் வகை 2 நீரிழிவு நோய்க்கு NPH இன்சுலின் போதுமான இழப்பீடு வழங்க முடியும்.
- ட்ரெசிபாவை டைப் 1 நீரிழிவு நோயாளிகளால் வெற்றிகரமாகப் பயன்படுத்தலாம், அவர்கள் இரத்த சர்க்கரையில் கூர்மையான சொட்டுக்கு ஆளாகாதவர்கள் மற்றும் ஆரம்பத்தில் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை உணரத் தொடங்குகிறார்கள். டைப் 2 நீரிழிவு நோயுடன், ட்ரெசிப் இன்சுலின் சந்தையில் மறுக்கமுடியாத தலைவராக இருக்கிறார், ஏனெனில் இது வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் நன்றாக இணைகிறது, நிலையான விளைவைக் கொண்டிருக்கிறது, மேலும் இரவு நேர இரத்தச் சர்க்கரைக் குறைவின் அதிர்வெண்ணை 36% குறைக்கிறது.
நீடித்த இன்சுலின் தினசரி அளவு காலை மற்றும் மாலை நிர்வாகமாக பிரிக்கப்பட்டுள்ளது, அவற்றின் அளவு பொதுவாக வேறுபட்டது. மருந்தின் தேவை நீரிழிவு நோயின் தீவிரத்தை பொறுத்தது. அதன் கணக்கீட்டிற்கு பல முறைகள் உருவாக்கப்பட்டுள்ளன. அவை அனைத்திற்கும் இரத்த சர்க்கரையின் பல அளவீடுகள் தேவைப்படுகின்றன. ஆரம்பத்தில் கணக்கிடப்பட்ட நீண்ட இன்சுலின் அளவு ஒரு குறிப்பிட்ட நோயாளியின் உடலில் உள்ள ஹார்மோனை உறிஞ்சுதல் மற்றும் முறிவு ஆகியவற்றின் பண்புகளை கணக்கில் கொண்டு சரிசெய்யப்படுவதால், அளவைத் தேர்ந்தெடுப்பதற்கு சிறிது நேரம் ஆகும்."கண்ணால்" என்ற தொடக்க அளவை நியமிப்பது நீரிழிவு நோயின் நீண்ட மற்றும் தீவிரமான சிதைவுக்கு வழிவகுக்கும், இது நோயின் சிக்கல்களை அதிகரிக்கும்.
சரியாக தேர்ந்தெடுக்கப்பட்ட டோஸின் அளவுகோல் சாதாரண உண்ணாவிரத கிளைசீமியா, நுரையீரல் குறைத்தல் மற்றும் கடுமையான இரத்தச் சர்க்கரைக் குறைவு இல்லாதது. பகலில், உணவுக்கு முன் சர்க்கரை ஏற்ற இறக்கங்கள் 1.5 மிமீல் / எல் - க்கும் குறைவாக இருக்க வேண்டும்.
மாலை அளவின் கணக்கீடு
நீட்டிக்கப்பட்ட இன்சுலின் அளவை முதலில் தேர்வுசெய்தது, இது இரவில் மற்றும் காலையில் எழுந்தபின் இலக்கு குளுக்கோஸ் அளவை வழங்க வேண்டும். நீரிழிவு நோயில், “காலை விடியல் நிகழ்வு” பெரும்பாலும் காணப்படுகிறது. இது அதிகாலையில் கிளைசீமியாவின் அதிகரிப்பு ஆகும், இது இன்சுலின் விளைவை பலவீனப்படுத்தும் ஹார்மோன்களின் சுரப்பு அதிகரிப்பால் ஏற்படுகிறது. ஆரோக்கியமான மக்களில், இந்த நேரத்தில் இன்சுலின் வெளியீடு அதிகரிக்கிறது, எனவே குளுக்கோஸ் நிலையானதாக இருக்கும்.
நீரிழிவு நோயில், இந்த ஏற்ற இறக்கங்களை இன்சுலின் தயாரிப்புகளால் மட்டுமே அகற்ற முடியும். மேலும், வழக்கமான அளவு அதிகரிப்பு காலையில் இரத்த சர்க்கரையை சாதாரணமாகக் குறைக்கும், ஆனால் இரவின் தொடக்கத்திலும் நடுப்பகுதியிலும் மிகக் குறைந்த கிளைசீமியாவுக்கு வழிவகுக்கும். இதன் விளைவாக, ஒரு நீரிழிவு நோயாளி கனவுகளால் பாதிக்கப்படுகிறார், அவரது இதய துடிப்பு மற்றும் வியர்வை தீவிரமடைகிறது, அவரது நரம்பு மண்டலம் பாதிக்கப்படுகிறது.
காலையில் ஹைப்பர் கிளைசீமியாவின் சிக்கலைத் தீர்க்க, மருந்துகளின் அளவை அதிகரிக்காமல், நீங்கள் முந்தைய இரவு உணவைப் பயன்படுத்தலாம், வெறுமனே - நீண்ட இன்சுலின் அறிமுகப்படுத்தப்படுவதற்கு 5 மணி நேரத்திற்கு முன். இந்த நேரத்தில், உணவில் இருந்து வரும் அனைத்து சர்க்கரையும் இரத்தத்தில் செல்ல நேரம் இருக்கும், குறுகிய ஹார்மோனின் செயல் முடிவடையும், நீடித்த இன்சுலின் கல்லீரலில் இருந்து கிளைகோஜனை நடுநிலையாக்க வேண்டும்.
- ஒரு மாலை ஊசிக்கான மருந்தின் அளவை சரியாக தீர்மானிக்க, பல நாட்களுக்கு கிளைசெமிக் எண்கள் தேவைப்படுகின்றன. நீங்கள் சீக்கிரம் இரவு உணவு சாப்பிட வேண்டும், படுக்கைக்கு முன் சர்க்கரையை அளவிட வேண்டும், பின்னர் காலையில் எழுந்தவுடன். காலை கிளைசீமியா அதிகமாக இருந்தால், அளவீடுகள் இன்னும் 4 நாட்களுக்கு தொடர்கின்றன. இரவு உணவு தாமதமாக மாறிய நாட்கள் பட்டியலிலிருந்து விலக்கப்பட்டுள்ளன.
- இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் குறைக்க, இரண்டு அளவீடுகளுக்கும் இடையிலான மிகச்சிறிய வேறுபாடு எல்லா நாட்களிலிருந்தும் தேர்ந்தெடுக்கப்படுகிறது.
- இன்சுலின் உணர்திறன் காரணி கணக்கிடப்படுகிறது. இது ஹார்மோனின் ஒரு அலகு நிர்வாகத்திற்குப் பிறகு கிளைசீமியா குறைப்பின் அளவு. 63 கிலோ எடையுள்ள ஒரு நபரில், 1 யூனிட் நீட்டிக்கப்பட்ட இன்சுலின் குளுக்கோஸை சராசரியாக 4.4 மிமீல் / எல் குறைக்கும். மருந்தின் தேவை எடைக்கு நேரடி விகிதத்தில் வளர்ந்து வருகிறது. பிஎஸ்ஐ = 63 * 4.4 / உண்மையான எடை. உதாரணமாக, 85 கிலோ எடையுடன், பிஎஸ்ஐ = 63 * 4.4 / 85 = 3.3.
- தொடக்க டோஸ் கணக்கிடப்படுகிறது, இது படுக்கைக்கு முன் மற்றும் காலையில் அளவீடுகளுக்கிடையேயான மிகச்சிறிய வேறுபாட்டிற்கு சமம், இது PSI ஆல் வகுக்கப்படுகிறது. வித்தியாசம் 5 எனில், படுக்கைக்கு 5 / 3.3 = 1.5 அலகுகள் தேவைப்படுவதற்கு முன் உள்ளிடவும்.
- பல நாட்களுக்கு, சர்க்கரை எழுந்தபின் அளவிடப்படுகிறது, மேலும் இந்த தரவுகளின் அடிப்படையில், இன்சுலின் ஆரம்ப அளவு சரிசெய்யப்படுகிறது. ஒவ்வொரு 3 நாட்களுக்கும் அளவை மாற்றுவது நல்லது, ஒவ்வொரு திருத்தமும் ஒன்றுக்கு மேற்பட்ட அலகுகளாக இருக்கக்கூடாது.
டைப் 2 நீரிழிவு நோயால், காலையில் சர்க்கரை படுக்கை நேரத்தை விட குறைவாக இருக்கலாம். இந்த வழக்கில், நீடித்த இன்சுலின் மாலையில் செலுத்தப்படுவதில்லை. இரவு உணவிற்குப் பிறகு கிளைசீமியா அதிகரித்தால், அவை வேகமான ஹார்மோனின் சரியான ஜாப்பை உருவாக்குகின்றன. இந்த நோக்கங்களுக்காக நீண்ட இன்சுலின் பயன்படுத்த முடியாது, இது ஒரே அளவிலேயே நிர்வகிக்கப்படுகிறது.
டோஸ் சரிசெய்தல் தோல்வியுற்றால்
இரவில் இரத்தச் சர்க்கரைக் குறைவை மறைக்க முடியும், அதாவது, ஒரு கனவில் நோயாளி எதையும் உணரவில்லை, அவற்றின் இருப்பைப் பற்றி தெரியாது. இரத்த சர்க்கரையில் மறைக்கப்பட்ட குறைவுகளைக் கண்டறிய, அளவீடுகள் ஒரு இரவில் பல முறை மேற்கொள்ளப்படுகின்றன: 12, 3 மற்றும் 6 மணிநேரங்களில். அதிகாலை 3 மணிக்கு கிளைசீமியா விதிமுறையின் குறைந்த எல்லைக்கு அருகில் இருந்தால், அடுத்த நாள் அது 1-00, 2-00, 3-00 என அளவிடப்படுகிறது. குறைந்தது ஒரு காட்டி குறைத்து மதிப்பிடப்பட்டால், இது அதிகப்படியான அளவைக் குறிக்கிறது
சிறிய இன்சுலின் தேவைப்படும் சில நீரிழிவு நோயாளிகள் காலையில் ஹார்மோனின் செயல் பலவீனமடைகிறது, மேலும் காலை விடியல் நிகழ்வை அகற்ற இது போதாது. இந்த வழக்கில் அளவு அதிகரிப்பது இரவு நேர இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கிறது. வழக்கற்றுப்போன NPH- இன்சுலின் மட்டுமல்லாமல், லாண்டஸ், துஜியோ மற்றும் லெவெமிராவையும் பயன்படுத்தும் போது இந்த விளைவைக் காணலாம்.
சிக்கலை தீர்க்க வழிகள்: 2-00 இல் நீடித்த இன்சுலின் 1-2 அலகுகளின் கூடுதல் நிர்வாகம் அல்லது 4-00 மணிக்கு ஒரு குறுகிய தயாரிப்பின் 0.5-1 அலகுகளின் திருத்தம் பாப்லைட்.
ஒரு நிதி வாய்ப்பு இருந்தால், கூடுதல் நீளமான இன்சுலின் தேவையை உங்கள் மருத்துவரிடம் விவாதிக்கலாம். ட்ரெஷிபாவின் நடவடிக்கைகள் இரவு முழுவதும் போதும், எனவே காலையில் இரத்த சர்க்கரை கூடுதல் ஊசி இல்லாமல் சாதாரணமாக இருக்கும். மாற்றம் காலத்தில், பிற்பகலில் அதன் குறைவைத் தடுக்க கிளைசீமியாவின் அடிக்கடி கட்டுப்பாடு தேவைப்படுகிறது.
பெரும்பாலான உட்சுரப்பியல் வல்லுநர்கள் ட்ரெஷிபாவுக்கு மாறுவதற்கு பரிந்துரைக்கிறார்கள். நீரிழிவு நோயாளிகள், நிரூபிக்கப்பட்ட முகவர்கள் நோய்க்கு சாதாரண இழப்பீட்டை வழங்குகிறார்கள், உற்பத்தியாளர் போதுமான எண்ணிக்கையிலான ஆய்வுகளை மேற்கொண்டு, மருந்துடன் அனுபவம் பெறும் வரை புதிய இன்சுலினிலிருந்து விலகி இருக்க அறிவுறுத்தப்படுகிறார்கள்.
காலை அளவுகளின் தேர்வு
உணவு ஏற்கனவே ஜீரணிக்கப்படும்போது சர்க்கரையை குறைக்க நீண்ட பகல்நேர இன்சுலின் தேவைப்படுகிறது. உணவில் இருந்து கார்போஹைட்ரேட்டுகள் ஒரு குறுகிய ஹார்மோன் மூலம் ஈடுசெய்யப்படுகின்றன. நீட்டிக்கப்பட்ட இன்சுலின் சரியான அளவைத் தேர்ந்தெடுப்பதில் அதன் விளைவு தலையிடாது, நீங்கள் நாளின் ஒரு பகுதியை பட்டினி கிடப்பீர்கள்.
மருத்துவ அறிவியல் மருத்துவர், நீரிழிவு நோய் நிறுவனத்தின் தலைவர் - டாட்டியானா யாகோவ்லேவா
நீரிழிவு பிரச்சினையை நான் பல ஆண்டுகளாக படித்து வருகிறேன். பலர் இறக்கும் போது அது பயமாக இருக்கிறது, மேலும் நீரிழிவு காரணமாக இன்னும் முடக்கப்பட்டுள்ளது.
நற்செய்தியைச் சொல்ல நான் அவசரப்படுகிறேன் - ரஷ்ய மருத்துவ அறிவியல் அகாடமியின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுவதுமாக குணப்படுத்தும் ஒரு மருந்தை உருவாக்க முடிந்தது. இந்த நேரத்தில், இந்த மருந்தின் செயல்திறன் 98% ஐ நெருங்குகிறது.
மற்றொரு நல்ல செய்தி: மருந்துகளின் அதிக செலவை ஈடுசெய்யும் ஒரு சிறப்பு திட்டத்தை சுகாதார அமைச்சகம் பெற்றுள்ளது. ரஷ்யாவில், நீரிழிவு நோயாளிகள் ஏப்ரல் 4 வரை (உள்ளடக்கியது) அதைப் பெறலாம் - 147 ரூபிள் மட்டுமே!
தினசரி டோஸ் கணக்கீட்டு வழிமுறை:
- முற்றிலும் இலவச நாள் தேர்வு. சீக்கிரம் இரவு உணவு சாப்பிடுங்கள். எழுந்தபின், ஒரு மணி நேரத்திற்குப் பிறகு, ஒவ்வொரு 4 மணி நேரத்திற்கும் மூன்று முறை இரத்த சர்க்கரையை அளவிடவும். இந்த நேரத்தில் நீங்கள் சாப்பிட முடியாது, தண்ணீர் மட்டுமே அனுமதிக்கப்படுகிறது. கடைசி அளவீட்டுக்குப் பிறகு நீங்கள் சாப்பிடலாம்.
- நாளின் மிகச்சிறிய சர்க்கரை அளவைத் தேர்வுசெய்க.
- இந்த நிலைக்கும் இலக்குக்கும் இடையிலான வேறுபாட்டைக் கணக்கிடுங்கள், இதற்காக 5 மிமீல் / எல் எடுக்கப்படுகிறது.
- தினசரி இன்சுலின் கணக்கிடுங்கள்: பி.எஸ்.ஐ.
- ஒரு வாரத்திற்குப் பிறகு, வெற்று வயிற்றில் அளவீடுகளை மீண்டும் செய்யவும், தேவைப்பட்டால், தரவின் அடிப்படையில் அளவை சரிசெய்யவும்
நீரிழிவு நோயாளிகளுக்கு நீண்டகால உண்ணாவிரதம் தடைசெய்யப்பட்டால், அளவீடுகளை பல கட்டங்களில் மேற்கொள்ளலாம்: முதலில் காலை உணவைத் தவிர்க்கவும், அடுத்த நாள் - மதிய உணவு, அடுத்த நாள் - இரவு உணவு. சாப்பிடுவதிலிருந்து சர்க்கரை அளவிடுவதற்கு நோயாளி சாப்பிடுவதற்கு முன்பு இன்சுலின் குறுகிய ஒப்புமைகளை செலுத்தினால் 5 மணிநேரமும், மனித இன்சுலின் பயன்படுத்தினால் சுமார் 7 மணிநேரமும் ஆக வேண்டும்.
ஹார்மோன் வகைப்பாடு
அரை நூற்றாண்டுக்கு முன்பு விலங்குகளின் கணையத்திலிருந்து எளிய இன்சுலின் எடுக்கப்பட்டது. அப்போதிருந்து, இது இன்று வரை நீரிழிவு சிகிச்சையில் பயன்படுத்தப்படுகிறது. இப்போது விஞ்ஞானிகள் விலங்குகளின் கணையத்திலிருந்து ஹார்மோனைப் பிரித்தெடுக்காமல், இன்சுலின் தயாரிப்புகளைத் தாங்களே தயாரிக்க முடிகிறது. இவை மறுசீரமைப்பு முகவர்கள் என்று அழைக்கப்படுபவை. இந்த நேரத்தில், இந்த ஹார்மோன் மருந்துகளின் பல வகைகள் உருவாக்கப்பட்டுள்ளன. அவை செயல், கலவை மற்றும் பிற குணாதிசயங்களின் வெவ்வேறு கால அளவைக் கொண்டுள்ளன.
குறுகிய-செயல்பாட்டு இன்சுலின் 2 வகைகளாக பிரிக்கப்பட்டுள்ளது:
- குறுகிய இன்சுலின் ஏற்பாடுகள் - ஆக்ட்ராபிட் என்.எம், ஹுமோதர் ஆர், மோனோடர், பயோகுலின் ஆர், ஆக்ட்ராபிட் எம்.எஸ்., மோனோசுன்சுலின் எம்.கே, போன்றவை.
- அல்ட்ராஷார்ட் இன்சுலின் - ஹுமலாக் மற்றும் அப்பிட்ரா.
நீண்ட இன்சுலின் பொறுத்தவரை, அவற்றில் நடுத்தர கால மற்றும் மிக நீண்ட இன்சுலின் அடங்கும். இவை இன்சுலின்-துத்தநாகம், இன்சுலின்-ஐசோபன் மற்றும் பிற மருந்துகள்.
கணக்கீடு எடுத்துக்காட்டு
96 கிலோ எடையுள்ள டைப் 2 நீரிழிவு நோயாளிக்கு சர்க்கரை குறைக்கும் மருந்துகள் போதுமானதாக இல்லை, எனவே அவருக்கு இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது. நீண்ட இன்சுலின் தினசரி அளவைக் கணக்கிட, நாங்கள் அளவிடுகிறோம்:
குறைந்தபட்ச மதிப்பு 7.2. இலக்கு மட்டத்துடன் உள்ள வேறுபாடு: 7.2-5 = 2.2. பிஎஸ்ஐ = 63 * 4.4 / 96 = 2.9. தேவையான தினசரி டோஸ் = 2.2 / 2.9 = 0.8 அலகுகள், அல்லது 1 அலகு. வட்டமிடுதலுக்கு உட்பட்டது.
இரவில் நீண்ட இன்சுலின் அளவின் சரியான கணக்கீடு
ஒரு சாதாரண வாழ்க்கை முறையை பராமரிக்க, நோயாளி இரவில் லாண்டஸ், புரோட்டாஃபான் அல்லது லெவெமிர் அளவை எவ்வாறு சரியாகக் கணக்கிடுவது என்பதைக் கற்றுக் கொள்ள வேண்டும், இதனால் உண்ணாவிரத குளுக்கோஸ் அளவு 4.6 ± 0.6 மிமீல் / எல்.
இதைச் செய்ய, வாரத்தில் நீங்கள் இரவில் மற்றும் காலையில் வெறும் வயிற்றில் சர்க்கரையின் அளவை அளவிட வேண்டும். பின்னர் நீங்கள் சர்க்கரையின் மதிப்பை காலையில் கழித்தல் நேற்றைய இரவில் மதிப்பைக் கணக்கிட்டு, அதிகரிப்பைக் கணக்கிட வேண்டும், இது குறைந்தபட்ச தேவையான அளவைக் குறிக்கும்.
எடுத்துக்காட்டாக, சர்க்கரையின் குறைந்தபட்ச அதிகரிப்பு 4.0 மிமீல் / எல் என்றால், 1 யூனிட் நீடித்த இன்சுலின் 64 கிலோ எடையுள்ள ஒரு நபரில் இந்த குறிகாட்டியை 2.2 மிமீல் / எல் குறைக்கலாம். உங்கள் எடை 80 கிலோ என்றால், நாங்கள் பின்வரும் சூத்திரத்தைப் பயன்படுத்துகிறோம்: 2.2 மிமீல் / எல் * 64 கிலோ / 80 கிலோ = 1.76 மிமீல் / எல். 80 கிலோ எடையுள்ள ஒருவருக்கு இன்சுலின் அளவு 1.13 அலகுகளாக இருக்க வேண்டும், இந்த எண்ணிக்கை அருகிலுள்ள காலாண்டில் வட்டமானது மற்றும் நமக்கு 1.25E கிடைக்கிறது.
லாண்டஸை நீர்த்துப்போகச் செய்ய முடியாது என்பதைக் கவனத்தில் கொள்ள வேண்டும், எனவே இது 1ED அல்லது 1,5ED உடன் செலுத்தப்பட வேண்டும், ஆனால் லெவெமிர் நீர்த்த மற்றும் தேவையான மதிப்பில் செலுத்தப்படலாம். அடுத்த நாட்களில், சர்க்கரை எவ்வளவு வேகமாக இருக்கும் என்பதை நீங்கள் கண்காணிக்க வேண்டும் மற்றும் அளவை அதிகரிக்கவும் குறைக்கவும் வேண்டும். ஒரு வாரத்திற்குள், உண்ணாவிரத சர்க்கரை 0.6 mmol / l க்கு மேல் இல்லை என்றால், மதிப்பு அதிகமாக இருந்தால், ஒவ்வொரு மூன்று நாட்களுக்கும் 0.25 யூனிட்டுகளின் அளவை அதிகரிக்க முயற்சிக்கவும்.
நீரிழிவு நோய்க்கு குறுகிய செயல்பாட்டு மருந்துகளின் பயன்பாடு
குறுகிய நடிப்பு இன்சுலின் உணவுக்கு அரை மணி நேரத்திற்கு முன் எடுக்கப்படுகிறது. இது நிர்வகிக்கப்படும் போது, நோயாளி கண்டிப்பாக சாப்பிட வேண்டும், இல்லையெனில் இரத்தத்தில் சர்க்கரை அளவு கடுமையாக குறையும், இது நனவு இழப்புக்கு கூட வழிவகுக்கும். ஒவ்வொரு நோயாளியும் உணவு அட்டவணையைப் பொறுத்து குறுகிய இன்சுலின் நிர்வாக நேரத்தை சுயாதீனமாக தீர்மானிக்கிறார்கள்.
குறுகிய இன்சுலின் ஒரு தற்காலிக செயல்பாட்டின் தெளிவான உச்சநிலையைக் கொண்டிருப்பதால், அதை நிர்வகிப்பது மிகவும் முக்கியம், இதனால் இந்த உச்சமானது உணவைச் சாப்பிட்ட பிறகு அதிகபட்ச இரத்த சர்க்கரையுடன் ஒத்துப்போகிறது. ஹார்மோன் போதிய அளவில் அறிமுகப்படுத்தப்பட்டால், ஹைப்பர் கிளைசீமியா (இரத்தத்தில் குளுக்கோஸின் அதிகப்படியான) இருக்கும், அதிகமாக இருந்தால் - இரத்தச் சர்க்கரைக் குறைவு (முறையே, ஒரு பற்றாக்குறை). இரண்டு சூழ்நிலைகளும் நோயாளிக்கு ஆபத்தானவை.
நீரிழிவு நோயாளிகளுக்கு சாப்பிட்ட பிறகு இரத்த சர்க்கரையின் கூர்மையான அதிகரிப்பு உள்ளவர்களுக்கு குறுகிய இன்சுலின் ஊசி போடுவதை மருத்துவர்கள் பரிந்துரைக்கின்றனர். இந்த வகை ஹார்மோனின் பயன்பாடு பொறுப்பாக இருக்க வேண்டும், ஏனெனில் குறுகிய-செயல்பாட்டு இன்சுலின் தயாரிப்புகள் இரத்த சர்க்கரை அளவை அதிகரிப்பதை விட நீண்ட காலம் நீடிக்கும். இதன் பொருள் என்னவென்றால், சாப்பிடுவதற்கும், இரத்தச் சர்க்கரைக் குறைவின் வெளிப்பாட்டை அகற்றுவதற்கும் வேறு சில மணிநேரங்களுக்குப் பிறகு.

காலை மற்றும் மாலை அளவுகளைக் கணக்கிடுவதற்கான விதிகளின் ஒப்பீடு
| காட்டி | விரிவாக்கப்பட்ட இன்சுலின் தேவையான அளவு | |
| ஒரு நாள் | இரவு | |
| அறிமுகம் தேவை | தினசரி கிளைசீமியா எப்போதும் 5 ஐ விட அதிகமாக இருந்தால். | உண்ணாவிரதம் கிளைசீமியா படுக்கை நேரத்தை விட அதிகமாக இருந்தால். |
| கணக்கீட்டிற்கான அடிப்படை | தினசரி கிளைசீமியாவின் குறைந்தபட்ச மற்றும் இலக்கு உண்ணாவிரதத்தின் வித்தியாசம். | உண்ணாவிரத கிளைசீமியாவிலும் படுக்கைக்கு முன்பும் குறைந்தபட்ச வேறுபாடு. |
| உணர்திறன் காரணி தீர்மானித்தல் | இரண்டு நிகழ்வுகளிலும் இதேபோல். | |
| டோஸ் சரிசெய்தல் | மீண்டும் மீண்டும் அளவீடுகள் அசாதாரணங்களைக் காட்டினால் தேவை. | |
வகை 2 நீரிழிவு நோயுடன், சிகிச்சையில் குறுகிய மற்றும் நீடித்த இன்சுலின் இரண்டையும் கொண்டிருக்க வேண்டிய அவசியமில்லை. கணையம் ஒரு சாதாரண அடித்தள பின்னணியை வழங்குவதை சமாளிக்கும், மேலும் கூடுதல் ஹார்மோன் தேவையில்லை. நோயாளி கண்டிப்பாக கடைபிடித்தால், உணவுக்கு முன் குறுகிய இன்சுலின் தேவையில்லை. ஒரு நீரிழிவு நோயாளிக்கு பகல் மற்றும் இரவு இரண்டிற்கும் நீண்ட இன்சுலின் தேவைப்பட்டால், தினசரி அளவு பொதுவாக குறைவாக இருக்கும்.
டைப் 1 நீரிழிவு நோயின் அறிமுகத்தில், தேவையான மருந்தின் வகை மற்றும் அளவு பொதுவாக ஒரு மருத்துவமனையில் தேர்ந்தெடுக்கப்படும். அசல் ஒரு நல்ல இழப்பீடு வழங்குவதை நிறுத்திவிட்டால், மேலே உள்ள கணக்கீட்டு விதிகளை அளவை சரிசெய்ய பயன்படுத்தலாம்.
குறுகிய-செயல்பாட்டு இன்சுலின், நீரிழிவு சிகிச்சையில் அதன் வகைகள் மற்றும் முக்கியத்துவம்
மனிதர்களுக்கான ஆற்றலின் அடிப்படை ஆதாரம் கார்போஹைட்ரேட்டுகள் ஆகும், அவை உடலின் உயிரணுக்களில் பெரும்பாலான வளர்சிதை மாற்ற செயல்முறைகளில் ஈடுபட்டுள்ளன. எல்லா நன்மைகளும் இருந்தபோதிலும், அதன் அதிகப்படியான பல்வேறு வகையான வளர்சிதை மாற்றக் கோளாறுகளால் நிறைந்துள்ளது.
இதன் விளைவு உள் உறுப்புகளில் மாற்ற முடியாத மாற்றங்கள் மற்றும் அவை நிகழ்த்தும் செயல்பாடுகள் ஆகும். வாழ்க்கைத் தரம் கணிசமாக மோசமடைந்து வருகிறது, அன்றாட நடவடிக்கைகளை செயல்படுத்துவது சாத்தியமற்ற பணியாகிறது. கணையத்தின் முறையற்ற செயல்பாட்டின் விளைவாக, அதன் முழுமையான செயலிழப்பின் சிக்கலான நிகழ்வுகளில் இதே போன்ற பிரச்சினைகள் தோன்றும்.
உறுப்பு பீட்டா செல்கள் குளுக்கோஸ் அளவீடுகளைப் பராமரிக்க போதுமான செறிவில் தேவையான ஹார்மோனை உற்பத்தி செய்ய இயலாது, பொதுவாக உடலுக்கு ஏற்றுக்கொள்ளக்கூடிய விதிமுறைகளை கணக்கில் எடுத்துக்கொள்கின்றன. வல்லுநர்கள் இந்த செயல்முறையை இன்சுலின் சிகிச்சை என்று அழைக்கின்றனர்.
இன்சுலின் சார்ந்த வகை நீரிழிவு நோய்க்கான சிகிச்சையைப் பொறுத்தவரை, கலந்துகொள்ளும் மருத்துவர் நீண்ட காலமாக செயல்படும் இன்சுலின் மற்றும் குறுகிய செயல்பாட்டு இன்சுலின் ஆகியவற்றை பரிந்துரைக்கலாம், அவற்றின் பெயர்கள் மற்றும் உற்பத்தியாளர்கள் கட்டுரையில் வழங்கப்படுவார்கள்.
இரத்த சர்க்கரையை குறைக்க இன்சுலின் பொறுப்பு.
அதே நேரத்தில், மீதமுள்ள நேரம் (உணவுக்கு வெளியே), உடல் சுயாதீனமாக தேவையான செறிவை பராமரிக்கிறது. நீரிழிவு நோயில், ஒரு நபர் மருந்துகளின் பயன்பாட்டின் மூலம் இந்த சமநிலையை பராமரிக்க வேண்டிய கட்டாயத்தில் உள்ளார்.
இது முக்கியமானது. நோயாளியின் தனிப்பட்ட பண்புகள், நோயின் வரலாறு, ஆய்வக சோதனைகள் மற்றும் வாழ்க்கை முறை ஆகியவற்றின் அடிப்படையில் மருத்துவரின் பரிந்துரையின் படி பல்வேறு வகையான இன்சுலின் சரியான அளவு தேர்ந்தெடுக்கப்படுகிறது.
ஒரு ஆரோக்கியமான நபரில் கணையத்தின் முழு செயல்பாடு உடல் பகலில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை அமைதியான நிலையில் கட்டுப்படுத்த அனுமதிக்கிறது. மேலும் கார்போஹைட்ரேட்டுகளின் சுமைகளைச் சமாளிக்கும்போது அல்லது நோய்களில் தொற்று மற்றும் அழற்சி செயல்முறைகள்.
ஆகையால், இரத்தத்தில் குளுக்கோஸைப் பராமரிக்க, ஒத்த பண்புகளைக் கொண்ட ஒரு ஹார்மோன், ஆனால் வேறுபட்ட வேகத்துடன் செயற்கையாக தேவைப்படுகிறது. துரதிர்ஷ்டவசமாக, இந்த நேரத்தில், விஞ்ஞானம் இந்த பிரச்சினைக்கு ஒரு தீர்வைக் கண்டுபிடிக்கவில்லை, ஆனால் நீண்ட மற்றும் குறுகிய இன்சுலின் போன்ற இரண்டு வகையான மருந்துகளைக் கொண்ட சிக்கலான சிகிச்சையானது நீரிழிவு நோயாளிகளுக்கு ஒரு இரட்சிப்பாக மாறியுள்ளது.
அட்டவணை எண் 1. இன்சுலின் வகைகளில் உள்ள வேறுபாடுகளின் அட்டவணை:
மேற்கூறியவற்றைத் தவிர, ஒருங்கிணைந்த இன்சுலின் தயாரிப்புகள் உள்ளன, அதாவது இடைநீக்கங்கள், ஒரே நேரத்தில் இரண்டு ஹார்மோன்களையும் கொண்டிருக்கின்றன. ஒருபுறம், இது ஒரு நீரிழிவு நோயாளிக்குத் தேவையான ஊசி மருந்துகளின் எண்ணிக்கையை கணிசமாகக் குறைக்கிறது, இது ஒரு பெரிய பிளஸ் ஆகும். இருப்பினும், இந்த விஷயத்தில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சமநிலையை பராமரிப்பது கடினம்.
இத்தகைய மருந்துகளைப் பயன்படுத்தும் போது, உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவு, உடல் செயல்பாடு, பொதுவாக வாழ்க்கை முறை ஆகியவற்றைக் கண்டிப்பாக கட்டுப்படுத்த வேண்டியது அவசியம். தற்போது தேவைப்படும் இன்சுலின் சரியான அளவைத் தனித்தனியாகத் தேர்ந்தெடுப்பது சாத்தியமற்றது.
பெரும்பாலும், நீண்ட காலமாக செயல்படும் ஹார்மோன் பின்னணி என்றும் அழைக்கப்படுகிறது. இதன் உட்கொள்ளல் உடலுக்கு இன்சுலின் நீண்ட நேரம் வழங்குகிறது.
தோலடி கொழுப்பு திசுக்களில் இருந்து படிப்படியாக உறிஞ்சி, செயலில் உள்ள பொருள் நாள் முழுவதும் சாதாரண வரம்புகளுக்குள் குளுக்கோஸ் அளவை பராமரிக்க உங்களை அனுமதிக்கிறது. ஒரு விதியாக, இதற்கு ஒரு நாளைக்கு மூன்று ஊசி மருந்துகள் போதுமானதாக இல்லை.
செயலின் காலத்தின் படி, அவை மூன்று வகைகளாகப் பிரிக்கப்படுகின்றன:
- நடுத்தர காலம். ஹார்மோன் மருந்தின் நிர்வாகத்திற்குப் பிறகு அதிகபட்சம் 2 மணி நேரத்திற்குப் பிறகு 1.5 க்குப் பிறகு செயல்படத் தொடங்குகிறது, எனவே, அதை முன்கூட்டியே செலுத்துங்கள். இந்த வழக்கில், பொருளின் அதிகபட்ச விளைவு 3-12 மணி நேரத்திற்குப் பிறகு ஏற்படாது. ஒரு நடுத்தர-செயல்பாட்டு முகவரிடமிருந்து பொதுவான செயலின் நேரம் 8 முதல் 12 மணி நேரம் ஆகும், எனவே, ஒரு நீரிழிவு நோயாளி அதை 24 மணி நேரத்திற்கு 3 முறை பயன்படுத்த வேண்டும்.
- நீடித்த வெளிப்பாடு. இந்த வகை நீடித்த ஹார்மோன் கரைசலைப் பயன்படுத்துவது நாள் முழுவதும் குளுக்கோஸைத் தக்கவைக்க போதுமான ஹார்மோனின் பின்னணி செறிவை அளிக்கும். காலையில் வெற்று வயிற்றில் மற்றும் மாலை படுக்கைக்கு முன் மருந்துகள் வழங்கப்படும்போது அதன் செயலின் காலம் (16-18 மணி நேரம்) போதுமானது.மருந்தின் மிக உயர்ந்த மதிப்பு உடலில் நுழையும் தருணத்திலிருந்து 16 முதல் 20 மணி நேரம் ஆகும்.
- சூப்பர் நீண்ட நடிப்பு. வயதானவர்களுக்கும் குறைபாடுகள் உள்ளவர்களுக்கும் குறிப்பாக வசதியானது, பொருளின் செயல்பாட்டின் காலம் (24-36 மணிநேரம்) மற்றும் அதன் விளைவாக, அதன் நிர்வாகத்தின் அதிர்வெண் குறைவு (1 பக். 24 மணி நேரத்தில்). இந்த நடவடிக்கை 6-8 மணிநேரத்தில் தொடங்குகிறது, கொழுப்பு திசுக்களில் இறங்கிய பின்னர் 16-20 மணிநேர காலகட்டத்தில் வெளிப்படும் உச்சநிலை.
இன்சுலின் சிகிச்சையானது மருந்துகளின் பயன்பாட்டின் மூலம் ஹார்மோனின் இயற்கையான சுரப்பைப் பின்பற்றுவதை உள்ளடக்குகிறது. துரதிர்ஷ்டவசமாக, ஹார்மோன் கொண்ட முகவர்களில் ஒன்றை மட்டுமே பயன்படுத்தி பயனுள்ள குறிகாட்டிகளை அடைய முடியாது. அதனால்தான் குறுகிய-செயல்பாட்டு இன்சுலின் மதிப்பில் குறைவான முக்கியத்துவம் இல்லை.
இந்த வகை ஹார்மோனின் பெயர் தனக்குத்தானே பேசுகிறது.
நீண்ட காலமாக செயல்படும் மருந்துகளுக்கு மாறாக, குறுகியவை உடலில் குளுக்கோஸில் கூர்மையான அதிகரிப்புகளை திருப்பிச் செலுத்த வடிவமைக்கப்பட்டுள்ளன:
- உணவு
- அதிகப்படியான உடற்பயிற்சி
- தொற்று மற்றும் அழற்சி செயல்முறைகளின் இருப்பு,
- கடுமையான மன அழுத்தம் மற்றும் பொருள்.
உணவில் கார்போஹைட்ரேட்டுகளின் பயன்பாடு அடிப்படை இன்சுலின் எடுக்கும்போது கூட இரத்தத்தில் அவற்றின் செறிவை அதிகரிக்கிறது.
வெளிப்பாட்டின் காலத்தால், வேகமாக செயல்படும் ஹார்மோன்கள் இரண்டு வகைகளாக பிரிக்கப்படுகின்றன:
- குறுகிய. நிர்வாகத்திற்குப் பிறகு குறுகிய-செயல்பாட்டு இன்சுலின் தயாரிப்புகள் 30-60 நிமிடங்களில் செயல்படத் தொடங்குகின்றன. அதிக மறுஉருவாக்க விகிதத்தைக் கொண்டிருப்பதால், உட்கொண்ட 2-4 மணிநேரத்தில் அதிகபட்ச செயல்திறனின் உச்சநிலை அடையப்படுகிறது. சராசரி மதிப்பீடுகளின்படி, அத்தகைய மருந்தின் விளைவு 6 மணி நேரத்திற்கு மேல் நீடிக்காது.
- அல்ட்ராஷார்ட் இன்சுலின். மனித ஹார்மோனின் இந்த மாற்றியமைக்கப்பட்ட அனலாக் தனித்துவமானது, இது இயற்கையாக நிகழும் இன்சுலினை விட வேகமாக செயல்பட முடியும். உட்செலுத்தப்பட்ட 10-15 நிமிடங்களுக்குப் பிறகு, செயலில் உள்ள பொருள் உடலில் அதன் விளைவை உட்செலுத்தலுக்கு 1-3 மணிநேரங்களுக்குப் பிறகு தொடங்குகிறது. விளைவு 3-5 மணி நேரம் நீடிக்கும். அல்ட்ராஷார்ட் தீர்வின் தீர்வு உடலில் உறிஞ்சப்படும் வேகம், உணவுக்கு முன் அல்லது உடனடியாக அதை எடுக்க உங்களை அனுமதிக்கிறது.
இது முக்கியமானது. ஒரு ஆண்டிடியாபெடிக் முகவரின் செயல்பாட்டின் ஆரம்பம் உணவை ஜீரணிக்கும் நேரம் மற்றும் அதிலிருந்து கார்போஹைட்ரேட்டுகளை உறிஞ்சுதல் ஆகியவற்றுடன் ஒத்துப்போக வேண்டும். தேர்ந்தெடுக்கப்பட்ட வகை இன்சுலின் மற்றும் கார்போஹைட்ரேட்டுகளுடன் உடலின் சுமை ஆகியவற்றைக் கருத்தில் கொண்டு, மருந்தின் நிர்வாக நேரம் ஒப்புக்கொள்ளப்பட வேண்டும்.
பயன்பாட்டிற்கு ஏற்ற ஹார்மோனைத் தேர்ந்தெடுப்பது கண்டிப்பாக தனிப்பட்டது, ஏனெனில் இது ஆய்வக சோதனைகள், நீரிழிவு நோயாளியின் நோயின் அளவு, ஒரு முழுமையான வரலாறு, வாழ்க்கை முறை ஆகியவற்றை அடிப்படையாகக் கொண்டது. முக்கியமற்ற காரணி மருந்தின் விலை, அதன் பயன்பாட்டின் அதிர்வெண் கொடுக்கப்பட்டால். ஒரு விதியாக, இது மருந்து உற்பத்தியின் சிக்கலான தன்மை, உற்பத்தி செய்யும் நாடு, பேக்கேஜிங் ஆகியவற்றின் நேரடி விகிதத்தில் விகிதாசாரமாக அதிகரிக்கப்படுகிறது.
நீண்ட நடிப்பு இன்சுலின்: இது எப்போது பரிந்துரைக்கப்படுகிறது, அது எவ்வாறு பயன்படுத்தப்படுகிறது
உலகில் நீரிழிவு நோய்க்கு முழுமையான சிகிச்சைகள் எதுவும் இல்லை. ஆனால் நீடித்த மருந்துகளின் பயன்பாடு தேவையான ஊசி மருந்துகளின் எண்ணிக்கையை குறைத்து வாழ்க்கைத் தரத்தை கணிசமாக மேம்படுத்தும்.
மனித உடலில் நீண்ட நேரம் செயல்படும் இன்சுலின் முக்கியத்துவம் என்ன? நடுத்தர மற்றும் நீண்ட காலமாக செயல்படும் மருந்துகள் ஒரு நீரிழிவு நோயாளியால் ஒரு நாளைக்கு 1-2 முறை (காலை மற்றும் மாலை) நிர்வகிக்கப்படுகின்றன, மேலும் அவை அடிப்படை. நீண்ட இன்சுலின் உச்ச செயல்திறன் 8-10 மணி நேரத்திற்குப் பிறகு நிகழ்கிறது, ஆனால் சர்க்கரையின் குறைவு 3-4 மணி நேரத்திற்குப் பிறகு கவனிக்கப்படுகிறது.
ஒரு நபருக்கு போதுமான அளவு இன்சுலின் அளவை எவ்வாறு தேர்வு செய்வது: சிறிய அளவுகள் (10 அலகுகளுக்கு மிகாமல்) சுமார் 12 மணி நேரம் பயனுள்ளதாக இருக்கும், ஒரு பெரிய அளவு மருந்து - ஒரு நாள் வரை. 1 கிலோ வெகுஜனத்திற்கு 0.6 யூனிட்டுகளுக்கு மேல் அளவிடப்பட்ட நீட்டிக்கப்பட்ட இன்சுலின் பரிந்துரைக்கப்படுகிறது என்றால், ஊசி பல கட்டங்களில் வெவ்வேறு இடங்களில் (தோள்பட்டை, தொடை, வயிறு) மேற்கொள்ளப்படுகிறது.
குறுகிய இன்சுலின் பயன்படுத்துவதற்கான கோட்பாடுகள்
தீவிர-குறுகிய-நடிப்பு (அல்லது குறுகிய-நடிப்பு) இன்சுலின் பயன்படுத்த சில விதிகள் உள்ளன. அவை பின்வருமாறு:
- முக்கிய உணவுக்கு முன் ஹார்மோன் உட்கொள்ளல் மேற்கொள்ளப்பட வேண்டும்,
- அல்ட்ராஷார்ட் இன்சுலின் வாய்வழியாக எடுத்துக் கொள்ளும்போது சிறப்பாக செயல்படும்,
- உட்செலுத்துதல் தளத்தை அறிமுகப்படுத்துவதற்கு முன்பு மசாஜ் செய்வதை விலக்குங்கள், ஏனெனில் இது ஹார்மோனின் சீரற்ற உறிஞ்சுதலைத் தூண்டும்,
- ஒவ்வொரு நோயாளிக்கும் இன்சுலின் அலகுகளின் எண்ணிக்கை பெரியவர்களுக்கு 8-24 மற்றும் ஒரு நாளைக்கு 8 குழந்தைகளுக்கு வரம்பில் தனித்தனியாக கணக்கிடப்படுகிறது.
உங்களுக்கான ஹார்மோனின் அளவை கணக்கிடுவது மிகவும் எளிது. இதைச் செய்ய, பசியின் போது இரத்தத்தில் குளுக்கோஸ் எவ்வளவு அதிகமாக உள்ளது என்பதையும், அத்துடன் உட்கொள்ளும் உணவில் எத்தனை ரொட்டி அலகுகள் இருக்கும் என்பதையும் நீங்கள் அறிந்து கொள்ள வேண்டும். உதாரணமாக, ஒரு நோயாளிக்கு வெறும் வயிற்றில் 11.4 மிமீல் / எல் குளுக்கோஸ் அளவு இருந்தால், அவர் சர்க்கரையை இயல்பு நிலைக்கு கொண்டுவர 2 யூனிட் இன்சுலின் எடுத்துக்கொள்ள வேண்டும், அதே போல் உணவில் இருந்து சர்க்கரையை பதப்படுத்த இன்னும் சில அலகுகள் தேவை.
NPH- இன்சுலின் தீமைகள்
லெவெமிர் மற்றும் லாண்டஸுடன் ஒப்பிடும்போது, NPH- இன்சுலின்கள் பல குறிப்பிடத்தக்க குறைபாடுகளைக் கொண்டுள்ளன:
- 6 மணி நேரத்திற்குப் பிறகு உச்சரிக்கப்படும் செயலின் உச்சத்தைக் காட்டுங்கள், எனவே பின்னணி சுரப்பை மோசமாக உருவகப்படுத்துங்கள், இது நிலையானது,
- சமமாக அழிக்கப்படுகிறது, எனவே விளைவு வெவ்வேறு நாட்களில் வேறுபடலாம்,
- நீரிழிவு நோயாளிகளுக்கு ஒவ்வாமை ஏற்பட வாய்ப்புள்ளது. நுண்ணுயிர் எதிர்ப்பிகள், கதிரியக்க பொருட்கள், என்எஸ்ஏஐடிகள், அனாபிலாக்டிக் எதிர்வினைகளின் ஆபத்து அதிகரிக்கிறது.
- அவை ஒரு இடைநீக்கம், ஒரு தீர்வு அல்ல, எனவே அவற்றின் விளைவு இன்சுலின் முழுமையாக கலப்பது மற்றும் அதன் நிர்வாகத்திற்கான விதிகளுக்கு இணங்குவதைப் பொறுத்தது.
நவீன நீண்ட இன்சுலின்கள் இந்த குறைபாடுகளைக் கொண்டிருக்கவில்லை, எனவே நீரிழிவு சிகிச்சையில் அவற்றின் பயன்பாடு விரும்பப்படுகிறது.
கற்றுக் கொள்ளுங்கள்! சர்க்கரையை கட்டுக்குள் வைத்திருக்க மாத்திரைகள் மற்றும் இன்சுலின் வாழ்நாள் நிர்வாகம் மட்டுமே வழி என்று நீங்கள் நினைக்கிறீர்களா? உண்மை இல்லை! இதைப் பயன்படுத்தத் தொடங்குவதன் மூலம் இதை நீங்களே சரிபார்க்கலாம்.
குறுகிய நடிப்பு இன்சுலின் தேர்வு அம்சங்கள். மிகவும் பிரபலமான மருந்துகள்
கட்டுரையின் முந்தைய பிரிவில் உள்ள பொருளிலிருந்து, குறுகிய இன்சுலின் என்றால் என்ன என்பது தெளிவாகிறது, ஆனால் வெளிப்படும் நேரமும் வேகமும் மட்டுமல்ல முக்கியமானது. அனைத்து மருந்துகளுக்கும் அவற்றின் சொந்த பண்புகள் உள்ளன, மனித கணைய ஹார்மோனின் அனலாக் விதிவிலக்கல்ல.
நீங்கள் கவனம் செலுத்த வேண்டிய மருந்துகளின் அம்சங்களின் பட்டியல்:
- ரசீது மூல
- சுத்திகரிப்பு பட்டம்
- செறிவு
- மருந்தின் pH
- உற்பத்தியாளர் மற்றும் கலவை பண்புகள்.
எனவே, எடுத்துக்காட்டாக, ஒரு பன்றியின் கணையத்திற்கு சிகிச்சையளித்து அதை சுத்தம் செய்வதன் மூலம் விலங்கு தோற்றத்தின் ஒரு அனலாக் தயாரிக்கப்படுகிறது. அரை செயற்கை மருந்துகளுக்கு, அதே விலங்கு பொருள் அடிப்படையாக எடுத்துக் கொள்ளப்படுகிறது, மேலும் நொதி மாற்றும் முறையைப் பயன்படுத்தி, இன்சுலின் இயற்கைக்கு நெருக்கமாக பெறப்படுகிறது. இந்த தொழில்நுட்பங்கள் பொதுவாக குறுகிய ஹார்மோனுக்கு பயன்படுத்தப்படுகின்றன.
மரபணு பொறியியலின் வளர்ச்சியானது எஸ்கெரிச்சியா கோலியில் இருந்து உற்பத்தி செய்யப்படும் மனித இன்சுலின் உண்மையான செல்களை மரபணு மாற்றப்பட்ட மாற்றங்களுடன் மீண்டும் உருவாக்க முடிந்தது. அல்ட்ராஷார்ட் ஹார்மோன்கள் பொதுவாக மரபணு ரீதியாக வடிவமைக்கப்பட்ட மனித இன்சுலின் தயாரிப்புகள் என்று அழைக்கப்படுகின்றன.
தீர்வுகளை உற்பத்தி செய்வது மிகவும் கடினம் மிகவும் சுத்திகரிக்கப்பட்டவை (மோனோ-கூறு). குறைந்த அசுத்தங்கள், அதிக செயல்திறன் மற்றும் அதன் பயன்பாட்டிற்கான குறைந்த முரண்பாடுகள். ஹார்மோன் அனலாக் பயன்படுத்தி ஒவ்வாமை வெளிப்பாடுகளின் ஆபத்து குறைகிறது.
வெவ்வேறு உற்பத்தி முறைகள், வெளிப்பாடு விகிதங்கள், நிறுவனங்கள், பிராண்டுகள் ஆகியவற்றின் தயாரிப்புகளை வெவ்வேறு செறிவுகளால் குறிப்பிடலாம். எனவே, இன்சுலின் அலகுகளின் ஒரே அளவு சிரிஞ்சில் வெவ்வேறு அளவுகளை ஆக்கிரமிக்கக்கூடும்.
நடுநிலை அமிலத்தன்மை கொண்ட மருந்துகளின் பயன்பாடு விரும்பத்தக்கது, இது ஊசி இடத்திலுள்ள அச om கரியத்தைத் தவிர்க்கிறது. இருப்பினும், அத்தகைய நிதிகளின் விலை புளிப்பு விட மிக அதிகம்.
வெளிநாட்டிலிருந்து, விஞ்ஞானம் உள்நாட்டு அறிவியலை விட கணிசமாக முன்னிலையில் இருப்பதால், வளர்ந்த நாடுகளின் மருந்துகள் சிறந்தவை மற்றும் திறமையானவை என்பதை பொதுவாக ஏற்றுக்கொள்ளப்படுகிறது. நன்கு அறியப்பட்ட உற்பத்தியாளர்களிடமிருந்து இறக்குமதி செய்யப்பட்ட பொருட்கள் அதற்கேற்ப அதிக விலை கொண்டவை.
இது முக்கியமானது.இன்சுலின் சிகிச்சையில் அதிக முக்கியத்துவம் என்பது உற்பத்தி செய்யும் நாடு அல்ல, மருந்தின் பண்புகள் மற்றும் நீண்ட மற்றும் குறுகிய ஹார்மோன்களைப் பயன்படுத்தும் போது அவற்றின் சாத்தியமான பொருந்தக்கூடிய தன்மை.
குறுகிய இன்சுலின் வகைகள்
மருந்தகங்களில், நீங்கள் பல்வேறு குறுகிய இன்சுலின் வாங்கலாம். இவை ஹுமுலின், ஆக்ட்ராபிட், இன்சுமன் ரேபிட், ஹோமரல் மற்றும் மேலே குறிப்பிட்டுள்ள மருந்துகள். அவை அனைத்திற்கும் அவற்றின் சொந்த குணாதிசயங்கள் உள்ளன, அவை ஒரு குறிப்பிட்ட மருந்தைத் தேர்ந்தெடுக்கும்போது கருத்தில் கொள்ள வேண்டும். எனவே இந்த தயாரிப்பை நோயாளி நிராகரிப்பதால் பன்றி கணையம் தயாரிப்புகள் பெரும்பாலும் பக்க விளைவுகளை ஏற்படுத்துகின்றன.
பக்க விளைவுகளை குறைக்க, மருந்தின் தெளிவான அளவை அறிமுகப்படுத்துவது அவசியம், நிர்வாக நேரத்தை தவறவிடாதீர்கள், புதிய ஊசி தளங்களைத் தேர்ந்தெடுத்து ஹார்மோனை சரியாக சேமித்து வைக்க வேண்டும்.
அத்தகைய சிகிச்சையை என்ன தருகிறது?
உண்ணாவிரத குளுக்கோஸைப் பராமரிக்க நீண்ட நேரம் செயல்படும் இன்சுலின் தேவைப்படுகிறது. நோயாளியின் சுய கட்டுப்பாட்டின் அடிப்படையில் ஒரு நிபுணர் மட்டுமே, நோயாளிக்கு ஒவ்வொரு உணவிற்கும் முன் நடுத்தர மற்றும் நீண்ட காலமாக செயல்படுவதற்கு ஒரு குறுகிய செயல்பாட்டு மருந்தின் ஊசி தேவையா என்பதை தீர்மானிக்க முடியும்.
இது முக்கியமானது. நீண்ட காலமாக செயல்படும் இன்சுலின் கணையத்தால் சுரக்கும் அடித்தள ஹார்மோனுக்கு முழுமையான மாற்றாகும். இது பீட்டா கலங்களின் இறப்பையும் குறைக்கிறது.
சர்க்கரை அதிகமாக இருந்தால் குறுகிய இன்சுலின் எவ்வாறு நிர்வகிப்பது
இரத்த குளுக்கோஸ் அதிகரிப்பதற்கு பல்வேறு காரணங்கள் உள்ளன. எந்தவொரு சந்தர்ப்பத்திலும், நீரிழிவு நோயாளிக்கு இந்த அளவு 10 மிமீல் / எல் அதிகமாக இருந்தால், குறுகிய இன்சுலின் தேவைப்படுகிறது. சுமார் 10 மிமீல் / எல் சர்க்கரை மட்டத்தில் மருந்தின் தேவையான அளவைக் கணக்கிடுவது மிகவும் எளிது; 1 அலகு நிர்வகிக்கப்படுகிறது, 11 மிமீல் / எல் - 2 அலகுகள், முதலியன.
ஆனால் அவசர முடிவுகளை எடுப்பதும், பொறுப்பற்ற முறையில் ஹார்மோனை நிர்வகிப்பதும் மதிப்புக்குரியது அல்ல. இரத்த சர்க்கரை ஏன் உயர்ந்துள்ளது என்பதைப் புரிந்துகொள்வது அவசியம், பின்னர் மருந்து மெதுவாகவும் சரியான அளவிலும் வழங்கப்பட வேண்டும். இல்லையெனில், இரத்தத்தில் நிறைய இருந்தால், அது குளுக்கோஸின் அளவைக் கடுமையாகக் குறைக்கும், பின்னர் அது மீண்டும் கூர்மையாக உயரும். இத்தகைய தாவல்கள் எதற்கும் நல்லது செய்யாது.
குளுக்கோஸ் அளவு 16 மிமீல் / எல் க்கு மேல் இருந்தாலும், உள்ளிடக்கூடிய அதிகபட்ச அலகுகள் 7 ஆகும். நான்கு மணி நேரம் கழித்து, பகுப்பாய்வு மீண்டும் செய்யப்படுகிறது, தேவைப்பட்டால், ஹார்மோனின் மீதமுள்ளவை மீண்டும் நிர்வகிக்கப்படுகின்றன. ஒரு சிகிச்சை விளைவு இல்லாத நிலையில் (நீண்ட காலமாக, மருந்துகளின் நிர்வாகம் இருந்தபோதிலும், சர்க்கரை குறிகாட்டிகள் இன்னும் அதிகமாக இருந்தால்), நீங்கள் மருத்துவமனைக்குச் செல்ல வேண்டும், அங்கு அவர்கள் கீட்டோன் உடல்கள் குறித்து ஒரு பகுப்பாய்வு செய்வார்கள். யுரிகெட் மற்றும் யூரிக்லியுக் என்ற சோதனை கீற்றுகளைப் பயன்படுத்தி எக்ஸ்பிரஸ் பகுப்பாய்வையும் நீங்கள் நடத்தலாம்.

சிறுநீரில் குறுகிய இன்சுலின் மற்றும் அசிட்டோன்
உடல் சில கார்போஹைட்ரேட்டுகளைப் பெற்றால், அது கொழுப்புகளிலிருந்து அவற்றைப் பெற வேண்டும். இந்த உயிர்வேதியியல் மாற்றங்களின் போது, அசிட்டோன் உருவாகிறது, பின்னர் அது சிறுநீரில் கண்டறியப்படுகிறது. இரத்தத்தில் எந்த அளவு கார்போஹைட்ரேட்டுகள் காணப்படுகின்றன என்பது முக்கியமல்ல. பெரும்பாலும் அவர் கூட தாழ்த்தப்படுகிறார்.
சிறுநீரில் அசிட்டோன் கண்டறியப்பட்டு, இரத்தத்தில் சர்க்கரை உயர்த்தப்படும்போது, இன்சுலின் பற்றாக்குறை குறித்து ஒரு முடிவு எடுக்கப்படுகிறது. இது ஹார்மோனின் ஒரு குறுகிய வடிவத்தின் தினசரி டோஸில் 20% வீதத்தில் மீண்டும் நிர்வகிக்கப்படுகிறது. மூன்று மணி நேரம் கழித்து, பகுப்பாய்வு மீண்டும் மீண்டும் செய்யப்படுகிறது, எல்லாமே இன்னும் இருந்தால், மீண்டும் செயல்முறை செய்யுங்கள்.
உங்களுக்கு தெரியும், அசிட்டோன் இந்த ஹார்மோனின் மூலக்கூறுகளை மோசமாக பாதிக்கிறது. அவர் அவர்களை அழித்து வேலை செய்வதைத் தடுக்கிறார். உட்செலுத்தலின் போது குளுக்கோஸ் சொட்டுகள் கவனிக்கப்படாவிட்டால், குறிகாட்டிகள் இயல்பாக்கப்படும் வரை இது நிர்வகிக்கப்படுகிறது. அசிட்டோன் உடலை விட்டு வெளியேறும் வரை காத்திருக்க வேண்டியது அவசியம். ஆனால் அதே நேரத்தில் அவை சர்க்கரை குறிகாட்டிகளை சாதாரணமாக கண்காணிக்கும்.
உடற்பயிற்சியின் போது அளவை எவ்வாறு கணக்கிடுவது
இரத்த சர்க்கரை அதிகரிக்க உடற்பயிற்சி பங்களிக்கிறது. தசைக்கு அதிக ஆற்றல் தேவைப்படுகிறது, எனவே கல்லீரல் பிணைக்கப்பட்ட குளுக்கோஸ் மூலக்கூறுகளை வெளியிட்டு அவற்றை இரத்தத்தில் வெளியிடுகிறது. ஆகையால், பகுப்பாய்வு 16 மிமீல் / எல் மற்றும் அதற்கு மேற்பட்ட செறிவில் சர்க்கரை இருப்பதைக் குறிக்கிறது என்றால், இந்த காட்டி இயல்பு நிலைக்கு வரும் வரை எந்த சுமையும் தடைசெய்யப்படுகிறது. அதன்பிறகுதான் நீங்கள் ஏதாவது செய்ய முடியும்.
சர்க்கரை அளவு 10 மிமீல் / எல் குறைவாக இருந்தால், உடற்பயிற்சி அதன் அளவைக் குறைக்க உதவும்.இரத்தச் சர்க்கரைக் குறைவின் நிலையை ஏற்படுத்தாதபடி இங்கே நீங்கள் ஒரு அளவையும் கவனிக்க வேண்டும். உடல் செயல்பாடு குறுகியதாக இருந்தால், நீங்கள் அளவை சரிசெய்ய முடியாது. இதைச் செய்ய, ஒவ்வொரு 30 நிமிடங்களுக்கும் வேகமாக கார்போஹைட்ரேட்டுகளால் உடலை வளர்ப்பது போதுமானது.
நீடித்த உடற்பயிற்சியின் போது, உடற்பயிற்சியின் காலம் மற்றும் சுமைகளின் தீவிரத்தன்மைக்கு ஏற்ப ஹார்மோனின் அளவு 10-50% குறைக்கப்படுகிறது. சில நேரங்களில் அவை நீண்ட இன்சுலின் அளவைக் கூட சரிசெய்கின்றன.
பிரபலமான நீண்ட இன்சுலின் மருந்துகள்
நீரிழிவு நோயாளிகளுக்கு நிர்வகிக்கப்படும் ஹார்மோன்களின் இரண்டாவது குழு நிறைய நீண்ட இன்சுலின் ஆகும். அவர்களின் அறிமுகம் மிகவும் முக்கியமானது. எல்லாவற்றிற்கும் மேலாக, உடல் மிகவும் இயல்பாகவே அந்த சிகிச்சையை உணர்கிறது, இது அதன் இயற்கையான வாழ்க்கை நடவடிக்கைக்கு ஒத்ததாகும். ஆரோக்கியமான உடலில் உள்ள ஹார்மோன் ஒரே நேரத்தில் உற்பத்தி செய்யப்படுவதில்லை - இரத்தத்தில் அதன் நிலை சரியான அளவில் பராமரிக்கப்படுகிறது. நீண்டகாலமாக செயல்படும் இன்சுலின் இந்த வழக்கில் மாற்று சிகிச்சையின் சாத்தியத்தை அதிகரிக்க உங்களை அனுமதிக்கிறது. நீரிழிவு நோயாளிகள் இந்த இலக்கை "பின்னணி மட்டத்தை வைத்திருங்கள்" என்ற சொற்றொடரையும் அழைக்கின்றனர்.
இரவு மற்றும் காலை நடவடிக்கை
இதைக் கண்டறிந்தவர்களுக்கு எப்போதும் காலையில் சர்க்கரை இருக்கும். இதன் பொருள் இரவில் உடலில் நீண்ட இன்சுலின் இல்லை. ஆனால் நீட்டிக்கப்பட்ட ஹார்மோனை நியமிக்கக் கோருவதற்கு முன்பு, அந்த நபர் கடைசியாக எப்போது சாப்பிடுகிறார் என்பதை மருத்துவர் பரிசோதிக்க வேண்டும். படுக்கைக்கு ஐந்து அல்லது அதற்கு குறைவான மணிநேரங்களுக்கு முன்பு உணவு ஏற்பட்டால், நீண்ட காலமாக செயல்படும் பின்னணி மருந்துகள் சர்க்கரையை உறுதிப்படுத்த உதவாது.
வல்லுநர்களால் மோசமாக விளக்கப்பட்டுள்ளது மற்றும் "காலை விடியல்" நிகழ்வு. விழிப்புக்கு சற்று முன்பு, கல்லீரல் ஹார்மோன்களை விரைவாக நடுநிலையாக்குகிறது, இது ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கிறது. நீங்கள் அளவை சரிசெய்தாலும், இந்த நிகழ்வு தன்னை உணர வைக்கிறது.
இந்த நிகழ்வின் உடலில் ஏற்படும் விளைவு ஊசி பயன்முறையை தீர்மானிக்கிறது: விழிப்புணர்வின் தோராயமான தருணத்திற்கு எட்டு அல்லது அதற்கு குறைவான மணிநேரங்களுக்கு முன்பு ஒரு ஊசி செய்யப்படுகிறது. 9-10 மணி நேரம் கழித்து, நீடித்த இன்சுலின் மிகவும் பலவீனமாக உள்ளது.
நீண்ட நேரம் செயல்படும் மருந்து காலையில் சர்க்கரை அளவை பராமரிக்க முடியாது. இது நடந்தால், அதிக அளவு ஹார்மோனை மருத்துவர் பரிந்துரைத்துள்ளார். மருந்தின் அதிகப்படியான இரத்தச் சர்க்கரைக் குறைவு உள்ளது. ஒரு கனவில், அது கவலை மற்றும் கனவுகள் வடிவில் தன்னை வெளிப்படுத்த முடியும்.
இந்த நிலையைத் தவிர்க்க, நீங்கள் இந்தச் சோதனையைச் செய்யலாம்: ஊசி போட்ட நான்கு மணி நேரத்திற்குப் பிறகு, நீங்கள் எழுந்து குளுக்கோஸ் அளவை அளவிட வேண்டும். காட்டி 3.5 மிமீல் / எல் குறைவாக இருந்தால், நீட்டிக்கப்பட்ட இன்சுலின் இரண்டு நிலைகளில் செலுத்த அறிவுறுத்தப்படுகிறது - படுக்கைக்கு உடனடியாகவும் மற்றொரு 4 மணி நேரத்திற்குப் பிறகு.
இந்த பயன்முறையைப் பயன்படுத்துவது அளவை 10-15% ஆகக் குறைக்கவும், “காலை விடியல்” நிகழ்வைக் கட்டுப்படுத்தவும், சரியான இரத்த சர்க்கரையுடன் எழுந்திருக்கவும் உங்களை அனுமதிக்கிறது.
பொதுவான நீண்டகால மருந்துகள்
நீண்ட காலமாக செயல்படும் ஹார்மோன்களில், பின்வரும் பெயர்கள் பெரும்பாலும் தோன்றும் (ரேடார் படி):
கடைசி இரண்டு மாதிரிகள் குளுக்கோஸில் அதிக விளைவைக் கொண்டிருப்பதாக வகைப்படுத்தப்படுகின்றன. இத்தகைய நீடித்த இன்சுலின் ஒரு நாளைக்கு ஒரு முறை மட்டுமே செலுத்தப்படுகிறது மற்றும் இரவில் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைத் தூண்டாது. இன்சுலின் சிகிச்சை துறையில் இது நம்பிக்கைக்குரியதாக கருதப்படுகிறது.
லாண்டஸ் இன்சுலின் (கிளார்கின் வெளியீட்டு வடிவம்) நீண்டகால விளைவு தோலடி நிர்வாகத்துடன் மிக மெதுவாக உறிஞ்சப்படுவதன் மூலம் விளக்கப்படலாம். உண்மை, இந்த விளைவை பராமரிக்க, ஒவ்வொரு முறையும் நீங்கள் ஒரு புதிய ஊசி தளத்தை தேர்வு செய்ய வேண்டும்.
உடலில் குளுக்கோஸின் நீண்டகால உறுதிப்படுத்தலுக்கு (ஒரு நாள் வரை) லாண்டஸ் இன்சுலின் ஒரு டோஸ் பரிந்துரைக்கப்படுகிறது. தயாரிப்பு 3 மில்லி அளவைக் கொண்ட தோட்டாக்கள் மற்றும் சிரிஞ்ச் பேனாக்களிலும், 10 மில்லி மருந்தைக் கொண்ட பாட்டில்களிலும் கிடைக்கிறது. செயலின் காலம் 24 முதல் 29 மணி நேரம் ஆகும். உண்மை, நாள் முழுவதும் செல்வாக்கு பெரும்பாலும் நபரின் உடலியல் பண்புகளைப் பொறுத்தது.
முதல் வகை நீரிழிவு நோயில், லாண்டஸ் நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் பிரதானமாக பரிந்துரைக்கப்படுகிறது; இரண்டாவதாக, இது சர்க்கரையை குறைக்கும் பல மருந்துகளுடன் இணைக்கப்படலாம்.
முதல் நாட்களில் குறுகிய மற்றும் நடுத்தர மாதிரிகளிலிருந்து நீடித்த இன்சுலினுக்கு மாறும்போது, ஊசி மருந்துகளின் அளவு மற்றும் அட்டவணை சரிசெய்யப்படுகிறது.மூலம், சமீபத்திய ஆண்டுகளில், நோயாளிகள் ஊசி மருந்துகளின் எண்ணிக்கையைக் குறைப்பதற்கும் வாழ்க்கைத் தரத்தை மேம்படுத்துவதற்கும் அதி-நீண்ட மருந்துகளுக்கு மாற்ற முயற்சிக்கும் ஒரு குறிப்பிட்ட போக்கு உள்ளது.
அல்ட்ரா நீண்ட விளைவு
மேலே விவரிக்கப்பட்ட நீண்ட காலமாக செயல்படும் இன்சுலின் மிகவும் பயனுள்ளதாக இருக்கும். முழுமையான வெளிப்படைத்தன்மையும் அவற்றை வேறுபடுத்துகிறது: வண்டல் சமமாக விநியோகிக்கப்படுவதை உறுதி செய்வதற்காக அவை அசைக்கப்பட வேண்டியதில்லை, கைகளில் உருட்டப்படுகின்றன. லாண்டஸுடன், லெவெமிர் மிகவும் நிலையான மருந்து, அதன் குணாதிசயங்கள் நீரிழிவு நோயாளிகளுக்கு இரண்டு வகையான நோய்களுக்கும் ஒத்தவை.
நீண்ட வடிவங்கள் அவற்றின் செயல்பாட்டில் இன்னும் ஒரு சிறிய உச்சநிலையைக் கொண்டுள்ளன என்பது கவனிக்கத்தக்கது. இதையொட்டி, இந்த மருந்துகள் இல்லை. டோஸ் சரிசெய்தல் செயல்பாட்டில் தனித்தன்மை கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும்.
ஒரு நிலையான, நிலையான இரத்த சர்க்கரை அளவை பராமரிக்கும் திறனின் அடிப்படையில் ஒரு அடிப்படை மருந்து கணக்கிடப்படுகிறது. அனுமதிக்கப்பட்ட ஏற்ற இறக்கங்கள் 1.5 mmol / l க்கு மேல் இல்லை. இருப்பினும், ஊசி போட்ட ஒரு நாளுக்குள் இது கொள்கை அடிப்படையில் நடக்கக்கூடாது. ஒரு விதியாக, ஒரு நீட்டிக்கப்பட்ட மருந்து தொடையில் அல்லது பிட்டத்தில் குத்தப்படுகிறது. இங்கே, கொழுப்பு அடுக்கு இரத்தத்தில் ஹார்மோனை உறிஞ்சுவதை குறைக்கிறது.
பெரும்பாலும், அனுபவமற்ற நீரிழிவு நோயாளிகள் நீண்ட இன்சுலின் மூலம் குறுகியதை மாற்ற முயற்சிக்கிறார்கள், அதை செய்ய முடியாது. எல்லாவற்றிற்கும் மேலாக, கண்டிப்பாக வரையறுக்கப்பட்ட செயல்பாட்டைச் செய்ய ஒவ்வொரு வகை ஹார்மோனும் அவசியம். எனவே, பரிந்துரைக்கப்பட்ட இன்சுலின் சிகிச்சையை கண்டிப்பாக கடைபிடிப்பதே நோயாளியின் பணி.
சரியாகப் பயன்படுத்தினால் மட்டுமே, நீண்ட காலமாக செயல்படும் இன்சுலின் தொடர்ந்து இயல்பான விகிதத்தை அடைய முடியும்.
நீண்ட நேரம் செயல்படும் இன்சுலின் மற்றும் அதன் பெயர்
நீரிழிவு நோய் உடலில் குளுக்கோஸை உடைக்க இயலாமையால் வகைப்படுத்தப்படுகிறது, இதன் விளைவாக அது இரத்தத்தில் குடியேறி, திசுக்கள் மற்றும் உள் உறுப்புகளின் செயல்பாட்டில் பல்வேறு கோளாறுகளை ஏற்படுத்துகிறது. கணையத்தால் இன்சுலின் போதுமான உற்பத்தி இல்லாததால் இது நிகழும்போது.
மேலும் உடலில் உள்ள இந்த ஹார்மோனை ஈடுசெய்ய, மருத்துவர்கள் தங்கள் நோயாளிகளுக்கு நீண்ட காலமாக செயல்படும் இன்சுலினை பரிந்துரைக்கின்றனர். அது என்ன, இந்த மருந்துகள் எவ்வாறு செயல்படுகின்றன? இதுவும் இன்னும் பலவும் இப்போது விவாதிக்கப்படும்.
இன்சுலின் ஊசி ஏன் தேவைப்படுகிறது?
நிலையான-வெளியீட்டு இன்சுலின் உண்ணாவிரத உண்ணாவிரத குளுக்கோஸ் கட்டுப்பாட்டை வழங்குகிறது. வாரத்தில் குளுக்கோமீட்டருடன் சுயாதீன நோயாளியின் இரத்த பரிசோதனைகள் காலையில் இந்த குறிகாட்டியின் குறிப்பிடத்தக்க மீறல்களைக் கவனிக்கும்போது இந்த மருந்துகள் ஒரு மருத்துவரால் மட்டுமே பரிந்துரைக்கப்படுகின்றன.
இந்த வழக்கில், குறுகிய, நடுத்தர அல்லது நீண்ட காலமாக செயல்படும் இன்சுலின் பரிந்துரைக்கப்படலாம். இந்த விஷயத்தில் மிகவும் பயனுள்ளதாக இருக்கும், நிச்சயமாக, நீண்ட காலமாக செயல்படும் மருந்துகள். அவை வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுகின்றன. ஒரு நாளைக்கு 1-2 முறை நரம்பு வழியாக அறிமுகப்படுத்தப்பட்டது.
நீரிழிவு நோயாளி ஏற்கனவே குறுகிய செயல்பாட்டு ஊசி மருந்துகளை வழங்கிய சந்தர்ப்பங்களில் கூட நீடித்த இன்சுலின் பரிந்துரைக்கப்படலாம் என்பதை கவனத்தில் கொள்ள வேண்டும். இத்தகைய சிகிச்சையானது உடலுக்குத் தேவையான ஆதரவைக் கொடுக்கவும், பல சிக்கல்களின் வளர்ச்சியைத் தடுக்கவும் உங்களை அனுமதிக்கிறது.
முக்கியம்! முழுமையான கணைய செயலிழப்பு (அது ஹார்மோனை உற்பத்தி செய்வதை நிறுத்துகிறது) மற்றும் பீட்டா உயிரணுக்களின் விரைவான மரணம் காணப்படும்போது நீடித்த-செயல்படும் இன்சுலின் நிர்வாகம் ஏற்படுகிறது.
நீண்ட இன்சுலின் நிர்வாகத்திற்குப் பிறகு 3-4 மணி நேரம் செயல்படத் தொடங்குகிறது. இந்த வழக்கில், இரத்த சர்க்கரையின் குறைவு மற்றும் நோயாளியின் நிலையில் குறிப்பிடத்தக்க முன்னேற்றம் உள்ளது. அதன் பயன்பாட்டின் அதிகபட்ச விளைவு 8-10 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது. அடையப்பட்ட முடிவு 12 முதல் 24 மணி நேரம் வரை நீடிக்கும், மேலும் இது இன்சுலின் அளவைப் பொறுத்தது.
குறைந்தபட்ச விளைவு 8010 அலகுகளின் அளவு இன்சுலின் அளவை அடைய உங்களை அனுமதிக்கிறது. அவை 14-16 மணி நேரம் செயல்படுகின்றன. 20 அலகுகளின் அளவு இன்சுலின். மேலும் இரத்த சர்க்கரை அளவை ஒரு நாளைக்கு சாதாரணமாக வைத்திருக்க முடியும். மருந்து 0.6 யூனிட்டுகளுக்கு மேல் அளவுகளில் பரிந்துரைக்கப்பட்டால் கவனத்தில் கொள்ள வேண்டும். 1 கிலோ எடைக்கு, உடலின் வெவ்வேறு பகுதிகளில் உடனடியாக 2-3 ஊசி மருந்துகள் வைக்கப்படுகின்றன - தொடை, கை, வயிறு போன்றவை.
நீட்டிக்கப்பட்ட இன்சுலின் சரியாகப் பயன்படுத்துவது முக்கியம். சாப்பிட்ட பிறகு இரத்த குளுக்கோஸை உறுதிப்படுத்த இது பயன்படுத்தப்படுவதில்லை, ஏனெனில் இது விரைவாக செயல்படாது, எடுத்துக்காட்டாக, குறுகிய செயல்பாட்டு இன்சுலின். மேலும், இன்சுலின் ஊசி திட்டமிடப்பட வேண்டும்.
நீங்கள் உட்செலுத்தப்பட்ட நேரத்தைத் தவிர்த்துவிட்டால் அல்லது அவர்களுக்கு முன்னால் உள்ள இடைவெளியை நீட்டினால் / குறைத்தால், இது நோயாளியின் பொதுவான நிலையில் மோசமடைய வழிவகுக்கும், ஏனெனில் குளுக்கோஸ் அளவு தொடர்ந்து “தவிர்க்கும்”, இது சிக்கல்களின் அபாயத்தை அதிகரிக்கும்.
நீண்ட நடிப்பு இன்சுலின்
நீண்ட காலமாக செயல்படும் தோலடி ஊசி நீரிழிவு நோயாளிகளுக்கு ஒரு நாளைக்கு பல முறை மருந்துகளை உட்கொள்ள வேண்டிய அவசியத்திலிருந்து விடுபட அனுமதிக்கிறது, ஏனெனில் அவை நாள் முழுவதும் இரத்த சர்க்கரையின் கட்டுப்பாட்டை வழங்குகின்றன. அனைத்து வகையான நீண்ட காலமாக செயல்படும் இன்சுலின் வேதியியல் வினையூக்கிகளைக் கொண்டிருப்பதால் அவற்றின் செயல்திறன் நீடிக்கிறது.
கூடுதலாக, இந்த மருந்துகள் மற்றொரு செயல்பாட்டைக் கொண்டுள்ளன - அவை உடலில் சர்க்கரைகளை உறிஞ்சும் செயல்முறையை மெதுவாக்குகின்றன, இதனால் நோயாளியின் பொதுவான நிலையில் முன்னேற்றம் கிடைக்கிறது. உட்செலுத்தலுக்குப் பிறகு முதல் விளைவு ஏற்கனவே 4-6 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது, அதே நேரத்தில் இது நீரிழிவு நோயின் தீவிரத்தை பொறுத்து 24-36 மணி நேரம் நீடிக்கும்.
நீண்ட காலமாக செயல்படும் இன்சுலின் கொண்ட மருந்துகளின் பெயர்:
இந்த மருந்துகள் கலந்துகொள்ளும் மருத்துவரால் மட்டுமே பரிந்துரைக்கப்பட வேண்டும், ஏனெனில் இது மிக முக்கியமான மருந்து, இது ஊசிக்குப் பிறகு பக்க விளைவுகள் ஏற்படுவதைத் தவிர்க்கும். மருந்து பிட்டம், தொடைகள் மற்றும் முன்கைகளில் தோலடி முறையில் நிர்வகிக்கப்படுகிறது.
இந்த மருந்துகளை மைனஸ் 2 டிகிரி வெப்பநிலையில் சேமிப்பது அவசியம் (இது குளிர்சாதன பெட்டியில் சாத்தியமாகும்). இது மருந்தின் ஆக்சிஜனேற்றம் மற்றும் அதில் ஒரு சிறுமணி கலவையின் தோற்றத்தைத் தவிர்க்கும். பயன்பாட்டிற்கு முன், பாட்டில் அசைக்கப்பட வேண்டும், இதனால் அதன் உள்ளடக்கங்கள் ஒரே மாதிரியாக மாறும்.
புதிய நீண்டகால நடிப்பு இன்சுலின்கள் விளைவு மற்றும் கலவையின் காலத்தால் வேறுபடுகின்றன. அவை நிபந்தனையுடன் இரண்டு குழுக்களாக பிரிக்கப்பட்டுள்ளன:
- மனித ஹார்மோன்களுக்கு ஒத்த,
- விலங்கு தோற்றம்.
முந்தையவை கால்நடைகளின் கணையத்திலிருந்து பெறப்படுகின்றன மற்றும் 90% நீரிழிவு நோயாளிகளால் நன்கு பொறுத்துக் கொள்ளப்படுகின்றன. மேலும் அவை விலங்கு தோற்றத்தின் இன்சுலினிலிருந்து அமினோ அமிலங்களின் எண்ணிக்கையில் மட்டுமே வேறுபடுகின்றன. இத்தகைய மருந்துகள் அதிக விலை கொண்டவை, ஆனால் நிறைய நன்மைகள் உள்ளன :
- அதிகபட்ச சிகிச்சை விளைவைப் பெற, சிறிய அளவுகளின் அறிமுகம் தேவை,
- அவற்றின் நிர்வாகத்திற்குப் பிறகு லிபோடிஸ்ட்ரோபி மிகவும் குறைவாகவே காணப்படுகிறது,
- இந்த மருந்துகள் ஒவ்வாமை எதிர்விளைவுகளை ஏற்படுத்தாது மற்றும் ஒவ்வாமை நோயாளிகளின் இரத்தத்தில் சர்க்கரையின் அளவைக் கட்டுப்படுத்த எளிதாகப் பயன்படுத்தலாம்.
பெரும்பாலும், அனுபவமற்ற நீரிழிவு நோயாளிகள் குறுகிய-செயல்பாட்டு மருந்துகளை நீண்ட காலமாக செயல்படும் மருந்துகளுடன் சுயாதீனமாக மாற்றுகிறார்கள். ஆனால் இதைச் செய்வது முற்றிலும் சாத்தியமற்றது. எல்லாவற்றிற்கும் மேலாக, இந்த மருந்துகள் ஒவ்வொன்றும் அதன் செயல்பாடுகளைச் செய்கின்றன. எனவே, இரத்த சர்க்கரையை இயல்பாக்குவதற்கும், உங்கள் நல்வாழ்வை மேம்படுத்துவதற்கும், எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் சுயாதீனமாக சிகிச்சையை சரிசெய்ய முடியாது. ஒரு மருத்துவர் மட்டுமே இதை செய்ய வேண்டும்.
குறுகிய ஆய்வு
மருந்துகள், அவற்றின் பெயர்கள் கீழே விவரிக்கப்படும், எந்தவொரு சந்தர்ப்பத்திலும் மருத்துவரின் பரிந்துரை இல்லாமல் பயன்படுத்தப்படக்கூடாது! அவற்றை முறையற்ற முறையில் பயன்படுத்துவது கடுமையான விளைவுகளுக்கு வழிவகுக்கும்.
மருந்து தோலடி முறையில் நிர்வகிக்கப்படுகிறது, ஒரு நாளைக்கு 1 நேரத்திற்கு மேல் இல்லை. ஒரே நேரத்தில் படுக்கை நேரத்தில் ஊசி கொடுக்க பரிந்துரைக்கப்படுகிறது. பாசாக்லரின் பயன்பாடு பெரும்பாலும் தோற்றத்துடன் இருக்கும் பக்க விளைவுகள் அவற்றில் மிகவும் பொதுவானவை:
- ஒவ்வாமை,
- கீழ் முனைகள் மற்றும் முகத்தின் வீக்கம்.
இது சிறந்த மருந்துகளில் ஒன்றாகும், இது மனித இன்சுலின் அனலாக் ஆகும். 90% நோயாளிகள் நன்கு பொறுத்துக் கொள்ளப்படுகிறார்கள். சில நீரிழிவு நோயாளிகளில் மட்டுமே, அதன் பயன்பாடு ஒரு ஒவ்வாமை எதிர்வினை மற்றும் லிபோடிஸ்ட்ரோபி (நீண்டகால பயன்பாட்டுடன்) ஏற்படுவதைத் தூண்டுகிறது.
ட்ரெசிபா என்பது ஒரு நீண்ட காலமாக செயல்படும் இன்சுலின் ஆகும், இது இரத்த சர்க்கரையை 42 மணி நேரம் வரை கட்டுக்குள் வைத்திருக்க முடியும். இந்த மருந்து ஒரு நாளைக்கு 1 முறை ஒரே நேரத்தில் நிர்வகிக்கப்படுகிறது. அதன் அளவு தனித்தனியாக கணக்கிடப்படுகிறது.
இந்த மருந்தின் இவ்வளவு நீண்ட காலத்திற்கு உடலின் செல்கள் இன்சுலின் செயலாக்கத்தின் அதிகரிப்பு மற்றும் கல்லீரலால் இந்த உறுப்பு உற்பத்தி விகிதத்தில் குறைவு ஏற்படுவதற்கு அதன் கூறுகள் பங்களிக்கின்றன, இது இரத்தத்தில் சர்க்கரை அளவைக் கணிசமாகக் குறைக்க அனுமதிக்கிறது.
ஆனால் இந்த கருவி அதன் குறைபாடுகளைக் கொண்டுள்ளது. பெரியவர்கள் மட்டுமே இதைப் பயன்படுத்த முடியும், அதாவது இது குழந்தைகளுக்கு முரணானது. கூடுதலாக, பாலூட்டலின் போது பெண்களுக்கு நீரிழிவு சிகிச்சைக்கு அதன் பயன்பாடு சாத்தியமில்லை, ஏனெனில் இது பிறக்காத குழந்தையின் ஆரோக்கியத்தை மோசமாக பாதிக்கும்.
இது மனித இன்சுலின் அனலாக் ஆகும். இது தோலடி முறையில் நிர்வகிக்கப்படுகிறது, ஒரே நேரத்தில் ஒரு நாளைக்கு 1 முறை. இது நிர்வாகத்திற்குப் பிறகு 1 மணி நேரம் செயல்படத் தொடங்குகிறது மற்றும் 24 மணி நேரம் செயல்படும். ஒரு அனலாக் உள்ளது - கிளார்கின்.
லாண்டஸின் தனித்தன்மை என்னவென்றால், இதை 6 வயதுக்கு மேல் பயன்படுத்தலாம். பெரும்பாலான சந்தர்ப்பங்களில், நன்கு பொறுத்துக்கொள்ளுங்கள். சில நீரிழிவு நோயாளிகள் மட்டுமே ஒரு ஒவ்வாமை எதிர்விளைவு, கீழ் முனைகளின் வீக்கம் மற்றும் லிபோடிஸ்ட்ரோபியைத் தூண்டுகிறார்கள்.
இந்த மருந்தின் நீண்டகால பயன்பாட்டுடன் லிபோடிஸ்ட்ரோபியின் வளர்ச்சியைத் தடுக்க, அவ்வப்போது ஊசி இடத்தை மாற்ற பரிந்துரைக்கப்படுகிறது. தோள்பட்டை, தொடை, வயிறு, பிட்டம் போன்றவற்றில் இதைச் செய்யலாம்.
இது மனித இன்சுலின் கரையக்கூடிய அடித்தள அனலாக் ஆகும். 24 மணிநேரங்களுக்கு செல்லுபடியாகும், இது உட்செலுத்துதல் பகுதியில் உள்ள இன்சுலின் மூலக்கூறுகளின் டிடெமிர் சுய-தொடர்பு மற்றும் கொழுப்பு அமில சங்கிலியுடன் அல்புமினுடன் மருந்து மூலக்கூறுகளை பிணைப்பதன் காரணமாகும்.
இந்த மருந்து நோயாளியின் தேவைகளைப் பொறுத்து ஒரு நாளைக்கு 1-2 முறை தோலடி முறையில் வழங்கப்படுகிறது. இது லிபோடிஸ்ட்ரோபியின் நிகழ்வைத் தூண்டக்கூடும், எனவே ஊசி அதே பகுதியில் வைக்கப்பட்டிருந்தாலும் கூட, ஊசி இடத்தை தொடர்ந்து மாற்ற வேண்டும்.
நீண்டகாலமாக செயல்படும் இன்சுலின்கள் சக்திவாய்ந்த மருந்துகள் என்பதை நினைவில் கொள்ளுங்கள், நீங்கள் உட்செலுத்தும் நேரத்தை இழக்காமல், கால அட்டவணையின்படி கண்டிப்பாக பயன்படுத்த வேண்டும். அத்தகைய மருந்துகளின் பயன்பாடு மருத்துவரால் தனித்தனியாக பரிந்துரைக்கப்படுகிறது, அதே போல் அவற்றின் அளவும்.
அனைவருக்கும் நல்ல நாள்! "இன்சுலின் ஹார்மோன் - கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் முதல் வயலின்" என்ற எனது சமீபத்திய கட்டுரையில் நான் ஏற்கனவே எழுதியது போல, மனித இன்சுலின் கடிகாரத்தைச் சுற்றி தயாரிக்கப்படுகிறது. இன்சுலின் சுரப்பை அடித்தளமாக பிரித்து தூண்டலாம்.
முழுமையான இன்சுலின் குறைபாடுள்ள ஒரு நபரில், சிகிச்சையின் குறிக்கோள், உடலியல் சுரப்பை முடிந்தவரை நெருக்கமாக தோராயமாக மதிப்பிடுவதே ஆகும். பாசல் இன்சுலின் சரியான அளவை எவ்வாறு தேர்வு செய்வது என்பதை இந்த கட்டுரையில் நான் உங்களுக்கு கூறுவேன். நீரிழிவு நோயாளிகளிடையே, “பின்னணி மட்டத்தை வைத்திருங்கள்” என்ற வெளிப்பாடு பயன்படுத்தப்படுகிறது, இதற்காக நீடித்த நடவடிக்கை இன்சுலின் போதுமான அளவு இருக்க வேண்டும்.
இன்சுலின் நீண்ட நேரம் செயல்படும் இரவு அளவு
நீண்ட இன்சுலின் அளவை ஒரே இரவில் தேர்வு செய்ய பரிந்துரைக்கப்படுகிறது. நீங்கள் இதை இன்னும் செய்யவில்லை என்றால், இரவில் இரத்த குளுக்கோஸ் எவ்வாறு செயல்படுகிறது என்பதைப் பாருங்கள். ஒவ்வொரு 3 மணி நேரத்திற்கும் தொடங்க அளவீடுகளை எடுத்துக் கொள்ளுங்கள் - 21:00, 00:00, 03:00, 06:00 மணிக்கு. ஒரு குறிப்பிட்ட காலகட்டத்தில் நீங்கள் இரத்த குளுக்கோஸ் குறிகாட்டிகளில் குறைந்து வரும் திசையில் பெரிய ஏற்ற இறக்கங்களைக் கொண்டிருந்தால் அல்லது, மாறாக, அதிகரிக்கும் என்றால், இதன் பொருள் இன்சுலின் அளவு சரியாக தேர்ந்தெடுக்கப்படவில்லை.
இந்த வழக்கில், நீங்கள் இந்த பகுதியை இன்னும் விரிவாகப் பார்க்க வேண்டும். உதாரணமாக, நீங்கள் இரவில் சர்க்கரை 6 மிமீல் / எல், 00:00 - 6.5 மிமீல் / எல், மற்றும் 3:00 மணிக்கு திடீரென 8.5 மிமீல் / எல் வரை உயர்கிறீர்கள், காலையில் நீங்கள் அதிக சர்க்கரை அளவைக் கொண்டு வருவீர்கள். நிலைமை என்னவென்றால், இரவு இன்சுலின் போதுமானதாக இல்லை, மெதுவாக அதிகரிக்க வேண்டும். ஆனால் ஒரு புள்ளி இருக்கிறது. இதுபோன்ற அதிகரிப்பு மற்றும் இரவில் இன்னும் அதிகமாக இருந்தால், இது எப்போதும் இன்சுலின் குறைபாட்டைக் குறிக்காது.சில சந்தர்ப்பங்களில், இது மறைந்திருக்கும் இரத்தச் சர்க்கரைக் குறைவாக இருக்கலாம், இது கிக்பேக் என்று அழைக்கப்படுகிறது - இரத்த குளுக்கோஸின் அதிகரிப்பு.
இரவில் சர்க்கரை ஏன் உயர்கிறது என்பதைப் புரிந்து கொள்ள, ஒவ்வொரு மணி நேரமும் இந்த இடைவெளியைப் பார்க்க வேண்டும். விவரிக்கப்பட்ட சூழ்நிலையில், நீங்கள் 00:00, 01:00, 02:00 மற்றும் 03:00 மணிக்கு சர்க்கரையைப் பார்க்க வேண்டும். இந்த இடைவெளியில் குளுக்கோஸ் அளவு குறைந்து இருந்தால், இது ஒரு மறுபிரவேசத்துடன் மறைக்கப்பட்ட “சார்பு வளைவு” ஆக இருக்கலாம். அப்படியானால், அடிப்படை இன்சுலின் அளவை மாறாக குறைக்க வேண்டும்.
கூடுதலாக, நீங்கள் உண்ணும் உணவு அடிப்படை இன்சுலின் மதிப்பீட்டை பாதிக்கிறது என்பதை நீங்கள் ஏற்றுக்கொள்வீர்கள். எனவே, பாசல் இன்சுலின் வேலையை சரியாக மதிப்பிடுவதற்கு, இரத்தத்தில் உணவுடன் வரும் குறுகிய-செயல்பாட்டு இன்சுலின் மற்றும் குளுக்கோஸ் இருக்கக்கூடாது. ஆகையால், இரவு நேர இன்சுலினை மதிப்பிடுவதற்கு முன், இரவு உணவைத் தவிர்ப்பது அல்லது முன்னதாக இரவு உணவை உட்கொள்வது பரிந்துரைக்கப்படுகிறது, இதனால் தயாரிக்கப்பட்ட உணவும் குறுகிய இன்சுலினும் தெளிவான படத்தை அழிக்காது.
எனவே, புரதங்கள் மற்றும் கொழுப்புகளைத் தவிர்த்து, கார்போஹைட்ரேட் உணவுகளை மட்டுமே சாப்பிட இரவு உணவிற்கு பரிந்துரைக்கப்படுகிறது. இந்த பொருட்கள் மிகவும் மெதுவாக உறிஞ்சப்படுவதால், ஓரளவிற்கு சர்க்கரையின் அளவை அதிகரிக்கக்கூடும், இது இரவுநேர அடித்தள இன்சுலின் செயல்பாட்டை சரியான மதிப்பீட்டில் தலையிடக்கூடும்.
நீண்ட நேரம் செயல்படும் தினசரி இன்சுலின் டோஸ்
பிற்பகலில் "பாசலை" எவ்வாறு சரிபார்க்கலாம்? இது மிகவும் எளிது. உணவை விலக்குவது அவசியம். வெறுமனே, நீங்கள் பகலில் பட்டினி கிடந்து ஒவ்வொரு மணி நேரமும் இரத்த சர்க்கரையை எடுத்துக் கொள்ள வேண்டும். அதிகரிப்பு எங்கே, குறைவு எங்கே என்பதை இது காண்பிக்கும். ஆனால் பெரும்பாலும் இது சாத்தியமில்லை, குறிப்பாக இளம் குழந்தைகளில். இந்த வழக்கில், காலங்களில் அடிப்படை இன்சுலின் எவ்வாறு செயல்படுகிறது என்பதைப் பாருங்கள். எடுத்துக்காட்டாக, முதலில் காலை உணவைத் தவிர்த்து, நீங்கள் எழுந்த தருணத்திலிருந்து ஒவ்வொரு நாளும் அல்லது தினசரி அடிப்படை இன்சுலின் ஊசி (உங்களிடம் ஒன்று இருந்தால்), மதிய உணவு வரை, சில நாட்களுக்குப் பிறகு மதிய உணவைத் தவிர்த்து, பின்னர் இரவு உணவை அளவிடவும்.
லாண்டஸைத் தவிர, கிட்டத்தட்ட அனைத்து நீட்டிக்கப்பட்ட நடிப்பு இன்சுலின்களையும் ஒரு நாளைக்கு 2 முறை செலுத்த வேண்டும் என்று நான் கூற விரும்புகிறேன், இது ஒரு முறை மட்டுமே செய்யப்படுகிறது. லாண்டஸ் மற்றும் லெவெமிர் தவிர மேலே உள்ள அனைத்து இன்சுலின்களும் சுரப்பதில் ஒரு விசித்திரமான உச்சத்தை கொண்டிருக்கின்றன என்பதை மறந்துவிடாதீர்கள். ஒரு விதியாக, உச்சநிலை 6-8 மணிநேர மருந்து நடவடிக்கைகளில் நிகழ்கிறது. எனவே, இதுபோன்ற தருணங்களில், குளுக்கோஸில் குறைவு இருக்கலாம், இது ஒரு சிறிய அளவிலான எக்ஸ்இ மூலம் ஆதரிக்கப்பட வேண்டும்.
பாசல் இன்சுலின் அளவை நீங்கள் மாற்றும்போது, இந்த படிகளை நீங்கள் பல முறை செய்ய வேண்டும் என்றும் நான் சொல்ல விரும்புகிறேன். எந்த திசையிலும் விளைவு ஏற்பட்டுள்ளதா என்பதை உறுதிப்படுத்த 3 நாட்கள் போதுமானது என்று நினைக்கிறேன். முடிவைப் பொறுத்து, பின்வரும் நடவடிக்கைகளை எடுக்கவும்.
முந்தைய உணவில் இருந்து தினசரி பாசல் இன்சுலினை மதிப்பிடும்போது, குறைந்தது 4 மணிநேரம் கடந்து செல்ல வேண்டும், முன்னுரிமை 5 மணிநேரம். குறுகிய இன்சுலின்களைப் பயன்படுத்துபவர்களுக்கு (ஆக்ட்ராபிட், ஹுமுலின் ஆர், ஜென்சுலின் ஆர், முதலியன), மற்றும் அல்ட்ராஷார்ட் அல்ல (நோவோராபிட், அப்பிட்ரா, ஹுமலாக்), இடைவெளி நீண்டதாக இருக்க வேண்டும் - 6-8 மணி நேரம், ஏனெனில் இது செயலின் தனித்தன்மை காரணமாகும் இந்த இன்சுலின்களில், அடுத்த கட்டுரையில் நான் நிச்சயமாக விவாதிப்பேன்.
நீண்ட இன்சுலின் அளவை எவ்வாறு தேர்ந்தெடுப்பது என்பதை நான் தெளிவாகவும் எளிதாகவும் விளக்கினேன் என்று நம்புகிறேன். உங்களிடம் ஏதேனும் கேள்விகள் இருந்தால், தயங்காமல் கேட்கவும். நீண்ட காலமாக செயல்படும் இன்சுலின் அளவை நீங்கள் சரியாக தேர்ந்தெடுத்த பிறகு, குறுகிய-செயல்பாட்டு இன்சுலின் அளவை நீங்கள் தேர்வு செய்யத் தொடங்கலாம். பின்னர் வேடிக்கை தொடங்குகிறது, ஆனால் அடுத்த கட்டுரையில் அது பற்றி மேலும். இதற்கிடையில் - பை!
அரவணைப்பு மற்றும் கவனிப்புடன், உட்சுரப்பியல் நிபுணர் திலாரா லெபடேவா
இன்சுலின் சிகிச்சைக்கான ஏற்பாடுகள் குறுகிய, நடுத்தர, நீண்ட மற்றும் ஒருங்கிணைந்த நடவடிக்கைகளின் கால அளவு மாறுபடும். நீண்ட இன்சுலின் இந்த ஹார்மோனின் அடிப்படை அளவை சமமாக பராமரிக்க வடிவமைக்கப்பட்டுள்ளது, இது பொதுவாக கணையத்தால் உற்பத்தி செய்யப்படுகிறது. இது வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கும், இரத்த சர்க்கரை கட்டுப்பாடு தேவைப்படும் நிலைமைகளுக்கும் பயன்படுத்தப்படுகிறது.
இரவில் இன்சுலின் அளவைத் தேர்ந்தெடுப்பது
நீண்ட இன்சுலின் பயன்பாடு உங்களுக்குக் காட்டப்பட்டால், நீங்கள் முதலில் இரவுக்கு ஒரு அளவைத் தேர்வு செய்ய வேண்டும். இதற்காக, இந்த நேரத்தில் இரத்தத்தில் உள்ள குளுக்கோஸ் எவ்வாறு செயல்படுகிறது என்பதைக் கண்டுபிடிக்க வேண்டும். செயல்முறை எளிதானது, ஆனால் சிரமமானது, ஏனென்றால் ஒவ்வொரு 3 மணி நேரமும், 21:00 முதல் தொடங்கி, நீங்கள் எழுந்து காலை 6 மணி வரை சர்க்கரை அளவீடுகளை எடுக்க வேண்டும்.
இத்தனை நேரம், ஒரு நீண்ட வகை ஹார்மோனை அறிமுகப்படுத்துவதன் மூலம் இரத்தத்தில் குளுக்கோஸின் அளவு ஒரே மாதிரியாக இருக்க வேண்டும். ஏதேனும் ஏற்ற இறக்கங்கள் காணப்பட்டால், அளவை அதிகரிக்கும் அல்லது குறைக்கும் திசையில் அளவை சரிசெய்வது அவசியம்.
விலகல் நிகழ்ந்த நேரப் பிரிவில் கவனம் செலுத்துங்கள். உதாரணமாக, ஒரு நோயாளி படுக்கைக்குச் செல்லும்போது, அவரது சர்க்கரை அளவு 6 மிமீல் / எல், நள்ளிரவில் - 6.5 மிமீல் / எல், ஆனால் 03:00 மணிக்கு அவர் ஏற்கனவே 8.5 மிமீல் / எல் ஆக உயர்கிறார். இதன் பொருள் ஒரே ஒரு விஷயம் - இரவில் மிகக் குறைவாகவே செலுத்தப்பட்டது, நோயாளி ஏற்கனவே மிகைப்படுத்தப்பட்ட விகிதங்களுடன் எழுந்திருப்பார். எனவே, அளவை மேல்நோக்கி சரிசெய்ய வேண்டும். ஆனால் சில விதிவிலக்குகள் உள்ளன.
சில சந்தர்ப்பங்களில், கார்போஹைட்ரேட் அளவின் அதிகரிப்பு அவற்றின் அளவைக் கட்டுப்படுத்தும் ஹார்மோன்களின் பற்றாக்குறையைக் குறிக்காது. அத்தகைய பாய்ச்சல் இரத்தச் சர்க்கரைக் குறைவுடன் தொடர்புடையது என்று நடக்கிறது, எனவே இரவில் உடல் நிலைமையை மீண்டும் இயக்க முயற்சிக்கிறது மற்றும் குளுக்கோஸ் அளவை அதிகரிக்க மற்றொரு நேரத்தில் அதன் பற்றாக்குறையை ஈடுசெய்கிறது.
இந்த வழக்கில், பல உதவிக்குறிப்புகள் தன்னை பரிந்துரைக்கின்றன:
- இரவில் சர்க்கரை அதிகரிப்பதற்கான காரணங்களை நீங்கள் சந்தேகித்தால், ஒரு குறிப்பிட்ட இடைவெளியை மறுபரிசீலனை செய்வது பயனுள்ளது (எங்கள் விஷயத்தில், 24: 00-3: 00), ஆனால் 1 மணிநேர பகுப்பாய்வு அதிர்வெண்ணுடன். இந்த இடைவெளியில் குளுக்கோஸ் செறிவு நிலையான நிலைக்குக் கீழே விழும் நேரங்கள் இருந்தால், உடல் மீண்டும் உருட்ட முயற்சிக்கிறது என்று முடிவுக்கு வருவது மிகவும் சாத்தியமாகும். பின்னர் ஹார்மோனின் அளவைக் குறைக்க வேண்டும்.
- ஒரு நாளைக்கு சாப்பிட்ட உணவை கணக்கில் எடுத்துக்கொள்வது அவசியம், ஏனெனில் இது ஹார்மோனின் நீண்ட வடிவங்களுடன் சிகிச்சையின் செயல்திறனையும் பாதிக்கிறது.
- இரவு இன்சுலினுக்கு இரத்தத்தின் எதிர்வினை பற்றிய சரியான மதிப்பீட்டிற்கு, குறுகிய இன்சுலின் மற்றும் உணவில் இருந்து எஞ்சிய குளுக்கோஸ் இருப்பது அதில் விலக்கப்பட்டுள்ளது. இதை அடைய, இரவு உணவைத் தவிர்ப்பது அல்லது வழக்கத்தை விட முன்னதாகவே செலவிடுவது நல்லது.
- கொழுப்புகளின் இருப்பு மற்றும் ஏராளமான புரதங்கள் ஆய்வின் முடிவை பாதிக்கும் என்பதால், கார்போஹைட்ரேட்டுகளைக் கொண்ட தயாரிப்புகளை மட்டுமே உள்ளடக்கிய வகையில் இரவு உணவு மெனுவை உருவாக்க பரிந்துரைக்கப்படுகிறது. உங்களுக்குத் தெரிந்தபடி, கொழுப்புகள் மற்றும் புரதங்களின் வளர்சிதை மாற்றம் கார்போஹைட்ரேட்டுகளை விட மிகவும் மெதுவாக உள்ளது, எனவே அவை இரத்தத்தில் இருப்பது சர்க்கரை அளவை அதிகரிக்கும் மற்றும் இன்சுலின் நீட்டிக்கப்பட்ட வடிவங்களின் செயல்திறனை மதிப்பீடு செய்வது தவறானது.
முதல் ஐந்து மிகவும் பிரபலமான குறுகிய-செயல்பாட்டு இன்சுலின் மருந்துகள்
ஒவ்வொரு உயிரினமும் தனித்தனியாக இருப்பதால், ஒரு குறிப்பிட்ட பிராண்டின் மருந்துகளுக்கு எளிதில் பாதிப்பு ஏற்படலாம். இன்சுலின் சிகிச்சையின் ஒரு முறையைப் பயன்படுத்தி, உணவுக்கு ஒரு நாளைக்கு மூன்று முறை மருந்து நிர்வகிக்கப்படுகிறது, நீரிழிவு நோயாளிகள் பெரும்பாலும் குறுகிய இன்சுலின் பெயர்களைப் பயன்படுத்துகிறார்கள், அவை அட்டவணையில் வழங்கப்படுகின்றன.
அட்டவணை எண் 2. பெரும்பாலும் நிபுணர்களால் பரிந்துரைக்கப்படும் ஆண்டிடியாபெடிக் முகவர்களின் பட்டியல்.
நீண்ட இன்சுலின் தினசரி அளவைத் தேர்ந்தெடுப்பது
பாசல் (நீண்ட) இன்சுலின் தினசரி டோஸ் இரவு போலவே தீர்மானிக்கப்படுகிறது. இதற்காக, அவர்கள் நாள் முழுவதும் பட்டினி கிடந்து ஒவ்வொரு மணி நேரமும் பகுப்பாய்வுகளை மேற்கொள்கின்றனர். இந்த அணுகுமுறைக்கு நன்றி, குளுக்கோஸ் மதிப்புகளில் எந்த கால கட்டத்தில் அதிகரிப்பு உள்ளது என்பதை நீங்கள் அறிந்து கொள்ளலாம், அதில் - சரிவு.
ஆனால் நோயாளிகள் (எடுத்துக்காட்டாக, இளம் குழந்தைகள்) அத்தகைய தீவிர ஆய்வுக்கு உட்படுத்த முடியாது. பின்னர் அவர்கள் பட்டினி கிடப்பதில்லை, அவர்களிடமிருந்து ரத்தம் குறிப்பிட்ட இடைவெளியில் மட்டுமே எடுக்கப்படுகிறது. உதாரணமாக, ஒரு நாள் நீங்கள் காலை உணவைத் தவிர்த்து, காலை அளவீடுகளை எடுத்துக் கொள்ளலாம், மறுபுறம் - மதிய உணவு, மற்றும் மூன்றாவது - இரவு உணவு.
நீடித்த இன்சுலின் வழக்கமாக ஒரு நாளைக்கு 2 முறை நிர்வகிக்கப்படுகிறது, மேலும் நவீன மருந்து லாண்டஸ் - ஒரு முறை மட்டுமே.
ஏற்கனவே குறிப்பிட்டுள்ளபடி, பெரும்பாலான மருந்துகள் உச்சத்தில் உள்ளன. இதன் பொருள் இரத்தத்தில் செலுத்தப்பட்ட 6-8 மணி நேரத்திற்குப் பிறகு இந்த ஹார்மோன் அதிகபட்சமாக இருக்கும், எனவே இரத்தச் சர்க்கரைக் குறைவு ஏற்படாமல் இருக்க நீங்கள் ஒரு ரொட்டி அலகு அளவில் ஏதாவது சாப்பிட வேண்டும்.
சில காரணங்களால், பாசல் இன்சுலின் அளவை மாற்ற வேண்டுமானால், அனைத்து கணக்கீடுகளும் செய்யப்படுவதை உறுதிசெய்யவும், உடலுக்குத் தேவைப்படும் டோஸ் இது என்பதை உறுதிப்படுத்தவும் ஆய்வுகள் மீண்டும் மீண்டும் செய்யப்படுகின்றன என்பதை நினைவில் கொள்ள வேண்டும். நீண்ட வகை ஹார்மோனின் அளவு தேர்ந்தெடுக்கப்பட்டவுடன், குறுகிய வடிவங்களின் அளவு தீர்மானிக்கப்படுகிறது.
எனவே, இரண்டு வகையான இன்சுலின் உருவாக்கப்பட்டுள்ளது - நீண்ட மற்றும் குறுகிய. இரத்தத்தில் உள்ள ஹார்மோனின் அளவை சரியான அளவில் தொடர்ந்து பராமரிக்க முதலாவது தேவை. இரண்டாவது, சாப்பிட்ட பிறகு குளுக்கோஸின் எழுச்சியை உடல் விரைவாக சமாளிப்பது. இரண்டு சந்தர்ப்பங்களிலும், சரியான அளவைத் தேர்ந்தெடுப்பது முக்கியம், இதை சோதனை முறையில் செய்கிறது. இந்த நடவடிக்கை மிகவும் முக்கியமானது, ஏனெனில் குளுக்கோஸ் அளவை சாதாரண வரம்பிற்குள் பராமரிப்பது நீரிழிவு நோய் உருவாகாது மற்றும் மோசமடையாது என்பதற்கான உத்தரவாதமாகும்.
ஒரு அட்டவணையுடன் நீண்ட காலமாக செயல்படும் இன்சுலின் சிறந்த வகைகளின் கண்ணோட்டம்
நீரிழிவு நிலையில் எந்த அளவிலும் நீண்ட நேரம் செயல்படும் இன்சுலின்ஸ் நாள் முழுவதும் சாதாரண இரத்த குளுக்கோஸ் அளவை பராமரிக்கும் திறன் கொண்டவை. இந்த வழக்கில், பிளாஸ்மாவில் சர்க்கரையின் செறிவு குறைவது உடல் திசுக்களால், குறிப்பாக கல்லீரல் மற்றும் தசைகளால் தீவிரமாக உறிஞ்சப்படுவதால் ஏற்படுகிறது. "நீண்ட" இன்சுலின் என்ற சொல், மற்ற வகை சர்க்கரையை குறைக்கும் மருந்துகளுடன் ஒப்பிடும்போது, அத்தகைய ஊசி மருந்துகளின் விளைவின் காலம் நீண்டது என்பதை தெளிவுபடுத்துகிறது.
நீண்டகாலமாக செயல்படும் இன்சுலின் நரம்பு மற்றும் உள்விழி நிர்வாகத்திற்கான தீர்வு அல்லது இடைநீக்க வடிவத்தில் வெளியிடப்படுகிறது. ஒரு ஆரோக்கியமான நபரில், இந்த ஹார்மோன் கணையத்தால் தொடர்ந்து தயாரிக்கப்படுகிறது. நீரிழிவு நோயாளிகளுக்கு இதேபோன்ற செயல்முறையைப் பிரதிபலிக்கும் வகையில் நீண்டகால ஹார்மோன் கலவை உருவாக்கப்பட்டது. ஆனால் நீரிழிவு கோமா அல்லது முன்கூட்டிய நிலையில் உள்ள நோயாளிகளுக்கு நீட்டிக்கப்பட்ட வகை ஊசி மருந்துகள் முரணாக உள்ளன.
தற்போது, நீண்ட கால மற்றும் தீவிர நீண்டகால தயாரிப்புகள் பொதுவானவை:
இது 60 நிமிடங்களுக்குப் பிறகு செயல்படுத்தப்படுகிறது, அதிகபட்ச விளைவு 2-8 மணி நேரத்திற்குப் பிறகு அடையப்படுகிறது. இரத்தத்தில் குளுக்கோஸின் அளவை 18-20 மணி நேரம் கட்டுப்படுத்துகிறது.
Sc நிர்வாகத்திற்கான இடைநீக்கம் நீட்டிக்கப்பட்ட வகை. இது 4-10 மில்லி பாட்டில்களில் அல்லது 1.5-3.0 மில்லி பொதியுறைகளில் சிரிஞ்ச் பேனாக்களுக்கு விற்கப்படுகிறது.
இது 1-1.5 மணி நேரத்திற்குள் வேலை செய்யத் தொடங்குகிறது. அதிகபட்ச செயல்திறன் 4-12 மணி நேரத்திற்குப் பிறகு வெளிப்படுகிறது மற்றும் குறைந்தது 24 மணி நேரம் நீடிக்கும்.
கள் / சி அறிமுகத்திற்கான இடைநீக்கம். 3 மில்லி தோட்டாக்களில் தொகுக்கப்பட்டுள்ளது, ஒரு தொகுப்பில் 5 பிசிக்கள்.
இது 1-1.5 மணி நேரத்திற்குப் பிறகு செயல்படுத்தப்படுகிறது. 11-24 மணிநேரங்களுக்கு பயனுள்ளதாக இருக்கும், அதிகபட்ச விளைவு 4-12 மணிநேர காலத்தில் நிகழ்கிறது.
Sc நிர்வாகத்திற்கு நீட்டிக்கப்பட்ட இன்சுலின். 3 மில்லி தோட்டாக்களிலும், 5 மில்லி பாட்டில்களிலும், 3 மில்லி தோட்டாக்களிலும் சிரிஞ்ச் பேனாக்களில் கிடைக்கிறது.
நீடித்த இன்சுலின் 1.5 மணி நேரத்திற்குள் செயல்படுத்தப்படுகிறது. செயல்பாட்டின் உச்சநிலை 3-10 மணி நேரங்களுக்கு இடையில் நிகழ்கிறது. சராசரி நடவடிக்கை காலம் ஒரு நாள்.
கள் / பயன்பாட்டிற்கு பொருள். இது 3 மில்லி சிரிஞ்ச் பேனாக்களுக்கான தோட்டாக்களில், 10 மில்லி பாட்டில்களில் உணரப்படுகிறது.
இது உட்செலுத்தப்பட்ட 60 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது, இரத்தத்தில் சர்க்கரையின் செறிவை ஒரு நாளாவது கட்டுப்படுத்துகிறது.
தோட்டாக்கள் சாதாரணமானவை மற்றும் 3 மில்லி சிரிஞ்ச் பேனாக்களுக்கு, 10 மில்லி குப்பிகளில் sc நிர்வாகத்திற்கு.
செயல்பாட்டின் உச்சநிலை 3-4 மணி நேரத்திற்குப் பிறகு நிகழ்கிறது. நீடித்த முகவரின் விளைவின் காலம் 24 மணி நேரம்.
3 மில்லி சிரிஞ்ச் பேனாக்களில் நீடித்த இன்சுலின் உணரப்படுகிறது.
இரத்தச் சர்க்கரைக் குறைவின் பொருளின் பெயர் மற்றும் நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் எவ்வாறு பயன்படுத்துவது என்பது கலந்துகொள்ளும் மருத்துவரால் மட்டுமே பரிந்துரைக்க முடியும்.
கூடுதலாக, நீரிழிவு நோயால் பாதிக்கப்பட்டவர்கள் நீடித்த முகவரை அதன் அனலாக்ஸுடன் சுயாதீனமாக மாற்றக்கூடாது. ஒரு நீட்டிக்கப்பட்ட வகை ஹார்மோன் பொருள் ஒரு மருத்துவ பார்வையில் இருந்து நியாயமான முறையில் பரிந்துரைக்கப்பட வேண்டும், மேலும் அதனுடன் சிகிச்சையானது ஒரு மருத்துவரின் கடுமையான மேற்பார்வையின் கீழ் மட்டுமே மேற்கொள்ளப்பட வேண்டும்.
நீரிழிவு வகையைப் பொறுத்து நீண்ட நேரம் செயல்படும் இன்சுலின், வேகமாக செயல்படும் முகவருடன் இணைக்கப்படலாம், இது அதன் அடிப்படை செயல்பாட்டை நிறைவேற்றுவதற்காக செய்யப்படுகிறது, அல்லது ஒற்றை மருந்தாக பயன்படுத்தப்படலாம். எடுத்துக்காட்டாக, நீரிழிவு நோயின் முதல் வடிவத்தில், நீடித்த வகை இன்சுலின் பொதுவாக ஒரு குறுகிய அல்லது அல்ட்ராஷார்ட் மருந்துடன் இணைக்கப்படுகிறது. நீரிழிவு நோயின் இரண்டாவது வடிவத்தில், மருந்துகள் தனித்தனியாகப் பயன்படுத்தப்படுகின்றன. ஹார்மோன் பொருள் பொதுவாக இணைக்கப்படும் வாய்வழி இரத்தச் சர்க்கரைக் கலவைகளின் பட்டியலில்:
- Sulfonylurea.
- Meglitinides.
- Biguanides.
- தைசோலிடினேடியோன்கள்.
நீண்ட நேரம் செயல்படும் இன்சுலின் மற்ற மருந்துகளைப் போலவே ஒற்றை சாதனமாக எடுத்துக் கொள்ளலாம்
ஒரு விதியாக, மருந்துகளை மாற்றுவதற்கு நீண்ட கால வகை சர்க்கரை குறைக்கும் கலவை பயன்படுத்தப்படுகிறது. ஒரு அடிப்படை விளைவை அடைவதற்கு, சராசரி இன்சுலின் கலவை ஒரு நாளைக்கு இரண்டு முறை நிர்வகிக்கப்படுகிறது, மற்றும் நீண்ட ஒன்று - ஒரு நாளைக்கு ஒரு முறை, முதல் வாரத்தில் சிகிச்சையில் மாற்றம் காலை அல்லது இரவு இரத்தச் சர்க்கரைக் குறைவு ஏற்படுவதைத் தூண்டும். நீட்டிக்கப்பட்ட மருந்தின் அளவை 30% குறைப்பதன் மூலம் நிலைமையை சரிசெய்ய முடியும், இது உணவுடன் குறுகிய வகை இன்சுலினைப் பயன்படுத்தி நீண்டகால ஹார்மோன் இல்லாததற்கு ஓரளவு ஈடுசெய்கிறது. அதன் பிறகு, நீட்டிக்கப்பட்ட இன்சுலின் பொருளின் அளவு சரிசெய்யப்படுகிறது.
அடித்தள கலவை ஒரு நாளைக்கு ஒரு முறை அல்லது இரண்டு முறை நிர்வகிக்கப்படுகிறது. உட்செலுத்தலின் மூலம் உடலுக்குள் நுழைந்த பிறகு, ஹார்மோன் சில மணிநேரங்களுக்குப் பிறகுதான் அதன் செயல்பாட்டைக் காட்டத் தொடங்குகிறது. அதே நேரத்தில், அட்டவணையில் காட்டப்பட்டுள்ள ஒவ்வொரு நீடித்த சர்க்கரையை குறைக்கும் பொருளின் வெளிப்பாட்டின் நேர பிரேம்கள் வேறுபட்டவை. ஆனால் நீட்டிக்கப்பட்ட வகை இன்சுலின் தேவைப்பட்டால், ஒரு நபரின் எடையில் 1 கிலோவிற்கு 0.6 அலகுகளுக்கு மேல் உள்ளிடவும், பின்னர் குறிப்பிட்ட அளவு 2-3 ஊசி மருந்துகளாக பிரிக்கப்படுகிறது. அதே நேரத்தில், சிக்கல்கள் ஏற்படுவதைத் தவிர்ப்பதற்காக, உடலின் வெவ்வேறு பகுதிகளில் ஊசி போடப்படுகிறது.
இன்சுலின் சிகிச்சையின் பக்க விளைவுகளை எவ்வாறு தவிர்ப்பது என்பதைக் கவனியுங்கள்.
எந்தவொரு இன்சுலின் தீர்வும், அதன் வெளிப்பாட்டின் காலத்தைப் பொருட்படுத்தாமல், பக்க விளைவுகளை ஏற்படுத்தும்:
- இரத்தச் சர்க்கரைக் குறைவு - இரத்தத்தில் உள்ள குளுக்கோஸின் அளவு 3.0 மிமீல் / எல் கீழே குறைகிறது.
- பொது மற்றும் உள்ளூர் ஒவ்வாமை எதிர்வினைகள் - ஊசி போடும் இடத்தில் யூர்டிகேரியா, அரிப்பு மற்றும் சுருக்கம்.
- கொழுப்பு வளர்சிதை மாற்றத்தை மீறுதல் - கொழுப்பின் குவியலால் வகைப்படுத்தப்படுகிறது, இது சருமத்தின் கீழ் மட்டுமல்ல, இரத்தத்திலும் கூட.
மெதுவாக செயல்படும் இன்சுலின் வகை 1 மற்றும் வகை 2 நீரிழிவு நோயிலிருந்து சிக்கல்களைத் தடுக்க சிறந்த வாய்ப்பை வழங்குகிறது. கூடுதலாக, நீண்ட இன்சுலின் நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது மிகவும் வசதியானது. இந்த பக்க விளைவுகளின் வெளிப்பாட்டை விலக்க, நீரிழிவு நோயாளிகள் தினசரி மருத்துவரால் நிர்ணயிக்கப்பட்ட உணவைப் பின்பற்ற வேண்டும் மற்றும் தொடர்ந்து ஊசி இடத்தை மாற்ற வேண்டும்.
சமீபத்தில், வயது வந்தோருக்கான நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிப்பதற்காக மருந்து சந்தையில் இரண்டு புதிய, நீண்ட நடிப்பு, எஃப்.டி.ஏ-அங்கீகரிக்கப்பட்ட, நீண்ட காலமாக செயல்படும் சூத்திரங்கள் தொடங்கப்பட்டுள்ளன:
- டெக்லுடெக் (ட்ரெசிபா என்று அழைக்கப்படுபவர்).
- ரைசோடெக் ஃப்ளெக்ஸ் டச் (ரைசோடெக்).
ட்ரெசிபா ஒரு புதிய மருந்து, இது FDA ஆல் அங்கீகரிக்கப்பட்டுள்ளது
நீண்ட காலமாக செயல்படும் இன்சுலின் டெக்லூடெக் தோலடி நிர்வாகத்திற்காக வடிவமைக்கப்பட்டுள்ளது. அதனுடன் இரத்த குளுக்கோஸைக் கட்டுப்படுத்தும் காலம் சுமார் 40 மணி நேரம் ஆகும். நோய் சிக்கலான முதல் மற்றும் இரண்டாவது வடிவத்துடன் நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்கப் பயன்படுகிறது. புதிய நீட்டிக்கப்பட்ட-வெளியீட்டு மருந்தின் பாதுகாப்பு மற்றும் செயல்திறனை நிரூபிக்க, தொடர்ச்சியான ஆய்வுகள் நடத்தப்பட்டன, இதில் 2,000 க்கும் மேற்பட்ட வயதுவந்த நோயாளிகள் பங்கேற்றனர். டெக்லூடெக் வாய்வழி சிகிச்சையின் இணைப்பாக பயன்படுத்தப்படுகிறது.
இன்றுவரை, ஐரோப்பிய ஒன்றியம், கனடா மற்றும் அமெரிக்காவில் டெக்லுடெக் என்ற மருந்து பயன்படுத்த அனுமதிக்கப்படுகிறது. உள்நாட்டு சந்தையில், ட்ரெசிபா என்ற பெயரில் ஒரு புதிய வளர்ச்சி தோன்றியது. கலவை இரண்டு செறிவுகளில் உணரப்படுகிறது: 100 மற்றும் 200 U / ml, ஒரு சிரிஞ்ச் பேனா வடிவத்தில். இப்போது இன்சுலின் கரைசலை வாரத்திற்கு மூன்று முறை மட்டுமே பயன்படுத்துவதன் மூலம் நீண்ட காலமாக செயல்படும் சூப்பர்-ஏஜெண்டின் உதவியுடன் இரத்தத்தில் சர்க்கரையின் அளவை இயல்பாக்க முடியும்.
ரைசோடெக் தயாரிப்பை நாங்கள் விவரிக்கிறோம். ரைசோடெக் நீட்டிக்கப்பட்ட-வெளியீட்டு முகவர் என்பது ஹார்மோன்களின் கலவையாகும், இதன் பெயர்கள் நீரிழிவு நோயாளிகளுக்கு நன்கு அறியப்பட்டவை, அதாவது பாசல் இன்சுலின் டெக்லூடெக் மற்றும் வேகமாக செயல்படும் அஸ்பார்ட் (70:30 விகிதம்). ஒரு குறிப்பிட்ட வழியில் இரண்டு இன்சுலின் போன்ற பொருட்கள் எண்டோஜெனஸ் இன்சுலின் ஏற்பிகளுடன் தொடர்பு கொள்கின்றன, இதன் காரணமாக அவை மனித இன்சுலின் விளைவைப் போலவே அவற்றின் சொந்த மருந்தியல் விளைவை உணர்கின்றன.
360 வயதுவந்த நீரிழிவு நோயாளிகள் பங்கேற்ற மருத்துவ பரிசோதனையால் புதிதாக உருவாக்கப்பட்ட நீண்ட காலமாக செயல்படும் மருந்தின் பாதுகாப்பு மற்றும் செயல்திறன் நிரூபிக்கப்பட்டுள்ளது.
ரைசோடெக் மற்றொரு சர்க்கரையை குறைக்கும் உணவோடு எடுத்துக் கொள்ளப்பட்டது. இதன் விளைவாக, இரத்த சர்க்கரையின் குறைப்பு முன்னர் நீண்ட காலமாக செயல்படும் இன்சுலின் தயாரிப்புகளைப் பயன்படுத்தி மட்டுமே அடையக்கூடிய அளவிற்கு அடையப்பட்டது.
நீரிழிவு நோயின் கடுமையான சிக்கல் உள்ளவர்களுக்கு நீண்டகாலமாக செயல்படும் ஹார்மோன் மருந்துகள் ட்ரெசிபா மற்றும் ரைசோடெக் ஆகியவை முரணாக உள்ளன. கூடுதலாக, இந்த மருந்துகள், மேலே விவாதிக்கப்பட்ட ஒப்புமைகளைப் போல, கலந்துகொள்ளும் மருத்துவரால் மட்டுமே பரிந்துரைக்கப்பட வேண்டும், இல்லையெனில் இரத்தச் சர்க்கரைக் குறைவு மற்றும் பல்வேறு வகையான ஒவ்வாமைகளின் பக்க விளைவுகளைத் தவிர்க்க முடியாது.
குறுகிய-செயல்பாட்டு இன்சுலின் என்பது இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்த தேவையான ஒரு குறிப்பிட்ட ஹார்மோன் ஆகும். இது கணையத்தின் தனிப்பட்ட பிரிவுகளின் வேலையை ஒரு குறுகிய காலத்திற்கு செயல்படுத்துகிறது, மேலும் அதிக கரைதிறனைக் கொண்டுள்ளது.
பொதுவாக, இந்த எண்டோகிரைன் உறுப்பு இன்னும் சுயாதீனமாக ஹார்மோனை உற்பத்தி செய்யக்கூடிய நபர்களுக்கு குறுகிய-செயல்பாட்டு இன்சுலின் பரிந்துரைக்கப்படுகிறது. இரத்தத்தில் மருந்துகளின் அதிக செறிவு 2 மணி நேரத்திற்குப் பிறகு குறிப்பிடப்படுகிறது, இது 6 மணி நேரத்திற்குள் உடலில் இருந்து முற்றிலும் அகற்றப்படுகிறது.
மனித உடலில், கணையத்தின் தனிப்பட்ட தீவுகள் இன்சுலின் உற்பத்திக்கு காரணமாகின்றன. காலப்போக்கில், இந்த பீட்டா செல்கள் அவற்றின் செயல்பாடுகளை சமாளிக்காது, இது இரத்த சர்க்கரை செறிவு அதிகரிக்க வழிவகுக்கிறது.
குறுகிய-செயல்பாட்டு இன்சுலின் உடலில் நுழையும் போது, அது ஒரு எதிர்வினையைத் தூண்டுகிறது, இது குளுக்கோஸின் செயலாக்கத்தை செயல்படுத்துகிறது. இது சர்க்கரையை குளுக்கோஜன்கள் மற்றும் கொழுப்புகளாக மாற்ற உதவுகிறது. மேலும், கல்லீரல் திசுக்களில் குளுக்கோஸை உறிஞ்சுவதை நிறுவ மருந்து உதவுகிறது.
மாத்திரைகள் வடிவில் இதுபோன்ற ஒரு வகை மருந்து வகை 1 நீரிழிவு நோய்க்கு எந்த விளைவையும் தராது என்பதை நினைவில் கொள்ளுங்கள். இந்த வழக்கில், செயலில் உள்ள கூறுகள் வயிற்றில் முற்றிலும் சரிந்துவிடும். இந்த வழக்கில், ஊசி அவசியம்.
வசதியான நிர்வாக பயன்பாட்டு சிரிஞ்ச்களுக்கு, பேனா சிரிஞ்ச்கள் அல்லது இன்சுலின் பம்புகள் நிறுவப்பட்டுள்ளன. குறுகிய-செயல்பாட்டு இன்சுலின் ஆரம்ப கட்டங்களில் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க நோக்கம் கொண்டது.
குறுகிய-செயல்பாட்டு இன்சுலின் சிகிச்சை முடிந்தவரை பயனுள்ளதாக இருக்க, பல குறிப்பிட்ட விதிகள் கடைபிடிக்கப்பட வேண்டும்:
- உணவுக்கு முன்புதான் ஊசி அவசியம்.
- பக்க விளைவுகளைத் தடுக்க ஊசி மருந்துகள் வாய்வழியாக நிர்வகிக்கப்படுகின்றன.
- இன்சுலின் சமமாக உறிஞ்சப்படுவதற்கு, ஊசி இடத்தை பல நிமிடங்கள் மசாஜ் செய்ய வேண்டும்.
- செயலில் உள்ள பொருளின் அளவைத் தேர்ந்தெடுப்பது கலந்துகொள்ளும் மருத்துவரால் மட்டுமே இருக்க வேண்டும் என்பதை நினைவில் கொள்ளுங்கள்.
குறுகிய-செயல்பாட்டு இன்சுலின் ஒவ்வொரு டோஸும் தனித்தனியாக கணக்கிடப்பட வேண்டும். இதைச் செய்ய, நோயாளிகள் தங்களை விதியுடன் பழக்கப்படுத்திக்கொள்ள வேண்டும். மருந்தின் 1 டோஸ் உணவு பதப்படுத்துதலுக்காக வடிவமைக்கப்பட்டுள்ளது, இது ஒரு ரொட்டி அலகுக்கு சமமானதாகும்.
இந்த வழிகாட்டுதல்களைப் பின்பற்றவும் முயற்சிக்கவும்:
- இரத்தத்தில் சர்க்கரையின் செறிவு இயல்பானதாக இருந்தால், அதைக் குறைப்பதற்கான மருந்தின் அளவு பூஜ்ஜியமாக இருக்கும். செயலில் உள்ள பொருளின் டோஸ் எத்தனை ரொட்டி அலகுகளை பதப்படுத்த வேண்டும் என்பதன் அடிப்படையில் எடுக்கப்படுகிறது.
- குளுக்கோஸ் அளவு இயல்பை விட கணிசமாக அதிகமாக இருந்தால், ஒவ்வொரு ரொட்டி அலகுக்கும் 2 க்யூப் இன்சுலின் இருக்க வேண்டும். இந்த வழக்கில், நீங்கள் சாப்பிடுவதற்கு முன் அவற்றை உள்ளிட வேண்டும்.
- தொற்று நோய்களின் போது அல்லது அழற்சி செயல்பாட்டில், இன்சுலின் அளவு 10% அதிகரிக்கிறது.
சமீபத்தில், மக்கள் செயற்கை இன்சுலின் மூலம் பிரத்தியேகமாக செலுத்தப்பட்டனர், இது மனித நடவடிக்கைக்கு முற்றிலும் ஒத்ததாகும். இது மிகவும் மலிவானது, பாதுகாப்பானது, எந்த பக்க விளைவுகளையும் ஏற்படுத்தாது. முன்னர் பயன்படுத்தப்பட்ட விலங்கு ஹார்மோன்கள் - ஒரு மாடு அல்லது பன்றியின் இரத்தத்திலிருந்து பெறப்பட்டது.
மனிதர்களில், அவை பெரும்பாலும் கடுமையான ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தின. குறுகிய-செயல்பாட்டு இன்சுலின் இயற்கை கணைய இன்சுலின் உற்பத்தியை துரிதப்படுத்த வடிவமைக்கப்பட்டுள்ளது.இந்த விஷயத்தில், இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவு கூர்மையான குறைவைத் தூண்டக்கூடாது என்பதற்காக ஒரு நபர் போதுமான உணவை உண்ண வேண்டும்.
எந்த குறுகிய-செயல்பாட்டு இன்சுலின் சிறந்தது என்பதை சந்தேகத்திற்கு இடமின்றி சொல்ல முடியாது. ஒரு மருத்துவர் மட்டுமே இந்த அல்லது அந்த மருந்தை தேர்வு செய்ய வேண்டும். நீட்டிக்கப்பட்ட நோயறிதல் பரிசோதனைக்குப் பிறகு அவர் இதைச் செய்வார். இந்த வழக்கில், நோயின் வயது, பாலினம், எடை, தீவிரத்தை கணக்கில் எடுத்துக்கொள்வது அவசியம்.
குறுகிய-செயல்பாட்டு இன்சுலின் நன்மை என்னவென்றால், அது நிர்வாகத்திற்குப் பிறகு 15-20 நிமிடங்களுக்குள் செயல்படத் தொடங்குகிறது. இருப்பினும், இது பல மணி நேரம் வேலை செய்கிறது. மிகவும் பிரபலமான மருந்துகள் நோவோராபிட், அப்பிட்ரா, ஹுமலாக்.
குறுகிய-செயல்பாட்டு இன்சுலின் 6-8 மணி நேரம் வேலை செய்கிறது, இது அனைத்தும் உற்பத்தியாளர் மற்றும் செயலில் உள்ள பொருளின் அளவைப் பொறுத்தது. இரத்தத்தில் அதன் அதிகபட்ச செறிவு நிர்வாகத்திற்கு 2-3 மணி நேரத்திற்குப் பிறகு நிகழ்கிறது.
பின்வரும் குறுகிய-செயல்பாட்டு இன்சுலின் குழுக்கள் வேறுபடுகின்றன:
- மரபணு பொறியியல் - ரின்சுலின், ஆக்ட்ராபிட், ஹுமுலின்,
- அரை செயற்கை - பயோகுலின், ஹுமோதர்,
- மோனோகாம்பொனென்ட் - மோனோசின்சுலின், ஆக்ட்ராபிட்.
எந்த குறுகிய-செயல்பாட்டு இன்சுலின் சிறந்தது என்பதை சந்தேகத்திற்கு இடமின்றி சொல்ல முடியாது. ஒவ்வொரு வழக்கிலும் ஒரு குறிப்பிட்ட மருந்து கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்பட வேண்டும். மேலும், அவை அனைத்தும் வெவ்வேறு அளவுகள், செயலின் காலம், பக்க விளைவுகள் மற்றும் முரண்பாடுகளைக் கொண்டுள்ளன.
நீங்கள் பல்வேறு கால நடவடிக்கைகளின் இன்சுலின் கலக்க வேண்டும் என்றால், அதே உற்பத்தியாளரிடமிருந்து மருந்துகளைத் தேர்வு செய்ய வேண்டும். எனவே அவை ஒன்றாகப் பயன்படுத்தும்போது மிகவும் பயனுள்ளதாக இருக்கும். நீரிழிவு கோமாவின் வளர்ச்சியைத் தடுக்க மருந்துகளின் நிர்வாகத்திற்குப் பிறகு சாப்பிட மறக்காதீர்கள்.
வழக்கமாக, தொடை, பிட்டம், முன்கை அல்லது அடிவயிற்றில் தோலடி நிர்வாகத்திற்கு இன்சுலின் பரிந்துரைக்கப்படுகிறது. மிகவும் அரிதான சந்தர்ப்பங்களில், இன்ட்ராமுஸ்குலர் அல்லது இன்ட்ரெவனஸ் நிர்வாகம் குறிக்கப்படுகிறது. மிகவும் பிரபலமானவை சிறப்பு தோட்டாக்கள், இதன் மூலம் மருந்துகளின் ஒரு குறிப்பிட்ட அளவை தோலடி முறையில் நுழைய முடியும்.
தோலடி ஊசி சாப்பிடுவதற்கு அரை மணி நேரம் அல்லது ஒரு மணி நேரத்திற்கு முன் செய்ய வேண்டும். சருமத்தை காயப்படுத்தாமல் இருக்க, ஊசி தளம் தொடர்ந்து மாறிக்கொண்டே இருக்கிறது. நீங்கள் ஊசி போட்ட பிறகு, நிர்வாகத்தின் செயல்முறையை விரைவுபடுத்த உங்கள் தோலை மசாஜ் செய்யுங்கள்.
செயலில் உள்ள பொருட்கள் இரத்த நாளங்களுக்குள் நுழைவதைத் தடுக்க எல்லாவற்றையும் கவனமாக செய்ய முயற்சி செய்யுங்கள். இது மிகவும் வேதனையான உணர்வுகளுக்கு வழிவகுக்கும். தேவைப்பட்டால், குறுகிய செயல்படும் இன்சுலின் நீடித்த செயலின் அதே ஹார்மோனுடன் கலக்கப்படலாம். இந்த வழக்கில், ஊசி மருந்துகளின் சரியான அளவு மற்றும் கலவை கலந்துகொள்ளும் மருத்துவரால் தேர்ந்தெடுக்கப்பட வேண்டும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட பெரியவர்கள் ஒரு நாளைக்கு 8 முதல் 24 யூனிட் இன்சுலின் எடுத்துக்கொள்கிறார்கள். இந்த வழக்கில், உணவைப் பொறுத்து டோஸ் தீர்மானிக்கப்படுகிறது. கூறுகளுக்கு அதிக உணர்திறன் உள்ளவர்கள் அல்லது குழந்தைகள் ஒரு நாளைக்கு 8 யூனிட்டுகளுக்கு மேல் எடுக்க முடியாது.
உங்கள் உடல் இந்த ஹார்மோனை நன்கு உணரவில்லை என்றால், நீங்கள் அதிக அளவு மருந்துகளை எடுத்துக் கொள்ளலாம். தினசரி செறிவு ஒரு நாளைக்கு 40 அலகுகளுக்கு மிகாமல் இருக்க வேண்டும் என்பதை நினைவில் கொள்ளுங்கள். இந்த வழக்கில் பயன்பாட்டின் அதிர்வெண் 4-6 மடங்கு ஆகும், ஆனால் நீடித்த-செயல்படும் இன்சுலின் மூலம் நீர்த்தப்பட்டால் - சுமார் 3.
ஒரு நபர் நீண்ட காலமாக குறுகிய-செயல்பாட்டு இன்சுலின் எடுத்துக்கொண்டிருந்தால், இப்போது அவரை நீண்டகால நடவடிக்கையின் அதே ஹார்மோனுடன் சிகிச்சைக்கு மாற்ற வேண்டிய அவசியம் ஏற்பட்டால், அவர் ஒரு மருத்துவமனைக்கு அனுப்பப்படுகிறார். அனைத்து மாற்றங்களும் மருத்துவ பணியாளர்களின் நெருக்கமான கண்காணிப்பில் இருக்க வேண்டும்.
உண்மை என்னவென்றால், இதுபோன்ற நிகழ்வுகள் எளிதில் அமிலத்தன்மை அல்லது நீரிழிவு கோமாவின் வளர்ச்சியைத் தூண்டும். இத்தகைய நடவடிக்கைகள் சிறுநீரக அல்லது கல்லீரல் செயலிழப்பால் பாதிக்கப்பட்டவர்களுக்கு குறிப்பாக ஆபத்தானவை.
அதன் வேதியியல் கலவையில் குறுகிய-செயல்பாட்டு இன்சுலின் மனித உடலால் உற்பத்தி செய்யப்படுவதைப் போன்றது. இதன் காரணமாக, இத்தகைய மருந்துகள் அரிதாகவே ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்துகின்றன.மிகவும் அரிதான சந்தர்ப்பங்களில், செயலில் உள்ள பொருளின் ஊசி இடத்திலேயே மக்கள் அரிப்பு மற்றும் எரிச்சலை அனுபவிக்கின்றனர்.
பல வல்லுநர்கள் வயிற்று குழிக்குள் இன்சுலின் செலுத்த பரிந்துரைக்கின்றனர். எனவே அவர் மிக வேகமாக செயல்படத் தொடங்குகிறார், மேலும் இரத்தம் அல்லது நரம்புக்குள் வருவதற்கான நிகழ்தகவு மிகக் குறைவு. உட்செலுத்தப்பட்ட 20 நிமிடங்களுக்குப் பிறகு நீங்கள் நிச்சயமாக இனிமையான ஒன்றை சாப்பிட வேண்டும் என்பதை நினைவில் கொள்ளுங்கள்.
ஊசி போட்ட ஒரு மணி நேரத்திற்குப் பிறகு ஒரு முழு உணவாக இருக்க வேண்டும். இல்லையெனில், இரத்தச் சர்க்கரைக் கோமா உருவாவதற்கான வாய்ப்பு அதிகம். இன்சுலின் நிர்வகிக்கப்படும் நபர் ஒழுங்காகவும் முழுமையாகவும் சாப்பிட வேண்டும். அவரது உணவு காய்கறிகள் அல்லது தானியங்களுடன் உட்கொள்ளும் புரத உணவுகளை அடிப்படையாகக் கொண்டிருக்க வேண்டும்.
நீங்களே அதிக இன்சுலின் செலுத்தினால், இரத்த குளுக்கோஸ் செறிவு கூர்மையாக குறைந்து வருவதன் பின்னணியில் ஹைபோகிளைசெமிக் நோய்க்குறி உருவாகும் அபாயமும் உள்ளது.
பின்வரும் வெளிப்பாடுகளால் அதன் வளர்ச்சியை நீங்கள் அடையாளம் காணலாம்:
- கடுமையான பசி
- குமட்டல் மற்றும் வாந்தி
- தலைச்சுற்றல்,
- கண்களில் கருமை
- இலக்கற்ற,
- அதிகரித்த வியர்வை
- இதயத் துடிப்பு
- கவலை மற்றும் எரிச்சல் ஒரு உணர்வு.
குறுகிய-செயல்படும் இன்சுலின் அதிகப்படியான ஒரு அறிகுறியையாவது உங்களிடம் இருப்பதை நீங்கள் கவனித்தால், உடனடியாக முடிந்தவரை இனிப்பு தேநீர் குடிக்க வேண்டும். அறிகுறிகள் சற்று பலவீனமடையும் போது, புரதங்கள் மற்றும் கார்போஹைட்ரேட்டுகளின் பெரும்பகுதியை உட்கொள்ளுங்கள். நீங்கள் கொஞ்சம் மீட்கும்போது நிச்சயமாக நீங்கள் தூங்க விரும்புவீர்கள்.
குறுகிய-செயல்பாட்டு இன்சுலின் பயன்பாட்டிற்கு சில விதிகளுக்கு இணங்க வேண்டும் என்பதை நினைவில் கொள்ளுங்கள்.
- நீங்கள் மருந்துகளை குளிர்சாதன பெட்டியில் சேமிக்க வேண்டும், ஆனால் உறைவிப்பான் அல்ல,
- திறந்த குப்பிகளை சேமிப்பிற்கு உட்படுத்தாது,
- சிறப்பு பெட்டிகளில் 30 நாட்களுக்கு திறந்த இன்சுலின் சேமிக்க அனுமதிக்கப்படுகிறது,
- திறந்த வெயிலில் இன்சுலின் விடப்படுவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது,
- மருந்தை மற்ற மருந்துகளுடன் கலக்க வேண்டாம்.
மருந்தை வழங்குவதற்கு முன், திரவம் மேகமூட்டமாக மாறியிருந்தால், ஒரு மழைப்பொழிவு தோன்றியதா என்று சோதிக்கவும். சேமிப்பக நிலைமைகளுக்கும், காலாவதி தேதிக்கும் இணங்குவதை தொடர்ந்து கண்காணிக்கவும். இது மட்டுமே நோயாளிகளின் வாழ்க்கை மற்றும் ஆரோக்கியத்தைப் பாதுகாக்க உதவும், மேலும் எந்தவொரு சிக்கல்களின் வளர்ச்சியையும் அனுமதிக்காது.
பயன்பாட்டில் இருந்து ஏதேனும் எதிர்மறையான விளைவுகள் இருந்தால், நீங்கள் உடனடியாக ஒரு மருத்துவரை அணுக வேண்டும், ஏனெனில் இன்சுலின் பயன்படுத்த மறுப்பது மிகவும் கடுமையான விளைவுகளுக்கு வழிவகுக்கும்.
பெரும்பாலும், குறுகிய செயல்படும் இன்சுலின் உடற் கட்டமைப்பில் பயன்படுத்தப்படுகிறது. இது ஒரு நபரின் செயல்திறன் மற்றும் சகிப்புத்தன்மையை அதிகரிக்கிறது, மேலும் உலர்த்தும் போது பயன்படுத்தப்படுகிறது. இத்தகைய மருந்துகளின் சந்தேகத்திற்கு இடமில்லாத நன்மைகளில், ஒரு ஊக்கமருந்து பரிசோதனையால் கூட இரத்தத்தில் இந்த பொருளை தீர்மானிக்க முடியாது - இது உடனடியாக கரைந்து கணையத்தை ஊடுருவுகிறது.
இந்த மருந்துகளை நீங்களே பரிந்துரைப்பது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது என்பதை நினைவில் கொள்ளுங்கள், இது நல்வாழ்வில் சரிவு அல்லது மரணம் போன்ற கடுமையான விளைவுகளுக்கு வழிவகுக்கும். இன்சுலின் எடுத்துக்கொள்பவர்கள் குளுக்கோஸ் செறிவைக் கண்காணிக்க தொடர்ந்து இரத்த தானம் செய்ய வேண்டும்.
நெய்மார்க் எம்.ஐ., கலினின் ஏ.பி. எண்டோகிரைன் அறுவை சிகிச்சையில் கால அளவு, மருத்துவம் - எம்., 2016. - 336 ப.
கலிட்ஸ், I. நீரிழிவு நோயாளிகள் / I. கலிட்ஸ், ஜே. கெல்க். - எம்.: வால்கஸ், 1983 .-- 120 பக்.
செரில் ஃபாஸ்டர் நீரிழிவு நோய் (ஆங்கிலத்திலிருந்து மொழிபெயர்க்கப்பட்டுள்ளது). மாஸ்கோ, பனோரமா பப்ளிஷிங் ஹவுஸ், 1999.- ஷெவ்சென்கோ வி.பி. கிளினிக்கல் டயட்டெடிக்ஸ், ஜியோடார்-மீடியா - எம்., 2014 .-- 256 ப.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருகை தரும் அனைத்து பார்வையாளர்களுக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிப்பதற்காக தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.