இன்சுலின் எதிர்ப்பு என்றால் என்ன. அவரது அறிகுறிகள் மற்றும் சிகிச்சை. இன்சுலின் எதிர்ப்புக்கான உணவு
 இன்சுலின் எதிர்ப்பு என்பது இன்சுலின் செயல்பாட்டிற்கு திசுக்களின் குறைக்கப்பட்ட உணர்திறன் ஆகும், இது எந்தவொரு தீவிர நோய்களும் இல்லாத நிலையில் உருவாகலாம். ஆரம்ப கட்டங்களில், இன்சுலின் எதிர்ப்பு நல்வாழ்வில் கிட்டத்தட்ட எந்த விளைவையும் ஏற்படுத்தாது, மேலும் சோதனை தரவுகளில் (இரத்தத்தில்) மாற்றத்தால் மட்டுமே ஒரு விலகலைக் கண்டறிய முடியும்.
இன்சுலின் எதிர்ப்பு என்பது இன்சுலின் செயல்பாட்டிற்கு திசுக்களின் குறைக்கப்பட்ட உணர்திறன் ஆகும், இது எந்தவொரு தீவிர நோய்களும் இல்லாத நிலையில் உருவாகலாம். ஆரம்ப கட்டங்களில், இன்சுலின் எதிர்ப்பு நல்வாழ்வில் கிட்டத்தட்ட எந்த விளைவையும் ஏற்படுத்தாது, மேலும் சோதனை தரவுகளில் (இரத்தத்தில்) மாற்றத்தால் மட்டுமே ஒரு விலகலைக் கண்டறிய முடியும்.
இன்சுலின் எதிர்ப்பு: அறிகுறிகள் மற்றும் சிகிச்சை. இன்சுலின் எதிர்ப்புக்கான உணவு
இன்சுலின் எதிர்ப்பு என்பது இன்சுலின் செயல்பாட்டிற்கு உடல் திசுக்களின் சீர்குலைந்த உயிரியல் பதில். கணையத்திலிருந்து (எண்டோஜெனஸ்) அல்லது ஊசி மூலம் (வெளிப்புறம்) இன்சுலின் எங்கிருந்து வருகிறது என்பது முக்கியமல்ல.
இன்சுலின் எதிர்ப்பு வகை 2 நீரிழிவு நோயை மட்டுமல்லாமல், பெருந்தமனி தடிப்பு, மாரடைப்பு மற்றும் அடைபட்ட பாத்திரத்தின் காரணமாக திடீர் மரணம் ஏற்படுவதற்கான வாய்ப்பையும் அதிகரிக்கிறது.
இன்சுலின் செயல் வளர்சிதை மாற்றத்தை (கார்போஹைட்ரேட்டுகள் மட்டுமல்ல, கொழுப்புகள் மற்றும் புரதங்களையும் கட்டுப்படுத்துகிறது), அத்துடன் மைட்டோஜெனிக் செயல்முறைகளையும் கட்டுப்படுத்துவதாகும் - இது உயிரணுக்களின் வளர்ச்சி, இனப்பெருக்கம், டி.என்.ஏ தொகுப்பு, மரபணு படியெடுத்தல்.
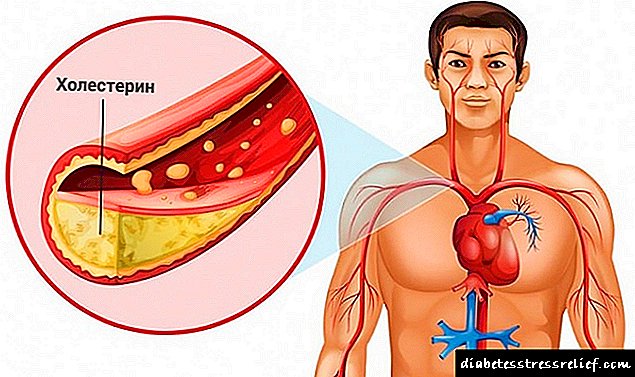
இன்சுலின் எதிர்ப்பின் நவீன கருத்து கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் வகை 2 நீரிழிவு நோய்க்கான ஆபத்து மட்டுமல்ல. கொழுப்புகள், புரதங்கள், மரபணு வெளிப்பாடு ஆகியவற்றின் வளர்சிதை மாற்றத்தில் மாற்றங்களும் இதில் அடங்கும். குறிப்பாக, இன்சுலின் எதிர்ப்பு எண்டோடெலியல் செல்கள் தொடர்பான பிரச்சினைகளுக்கு வழிவகுக்கிறது, அவை இரத்த நாளங்களின் சுவர்களை உள்ளே இருந்து மறைக்கின்றன. இதன் காரணமாக, பாத்திரங்களின் லுமேன் குறுகி, பெருந்தமனி தடிப்புத் தோல் அழற்சி முன்னேறுகிறது.
இன்சுலின் எதிர்ப்பு மற்றும் நோயறிதலின் அறிகுறிகள்
உங்கள் அறிகுறிகள் மற்றும் / அல்லது சோதனைகள் உங்களுக்கு வளர்சிதை மாற்ற நோய்க்குறி இருப்பதைக் காட்டினால் இன்சுலின் எதிர்ப்பு இருப்பதாக நீங்கள் சந்தேகிக்கப்படலாம். இதில் பின்வருவன அடங்கும்:
- இடுப்பில் உடல் பருமன் (வயிற்று),
- உயர் இரத்த அழுத்தம் (உயர் இரத்த அழுத்தம்),
- கொழுப்பு மற்றும் ட்ரைகிளிசரைட்களுக்கான மோசமான இரத்த பரிசோதனைகள்,
- சிறுநீரில் புரதத்தைக் கண்டறிதல்.
வயிற்று உடல் பருமன் என்பது இன்சுலின் எதிர்ப்பின் பொதுவான அறிகுறியாகும். இரண்டாவது இடத்தில் தமனி உயர் இரத்த அழுத்தம் (உயர் இரத்த அழுத்தம்) உள்ளது. குறைவாக அடிக்கடி, ஒரு நபருக்கு இன்னும் உடல் பருமன் மற்றும் உயர் இரத்த அழுத்தம் இல்லை, ஆனால் கொழுப்பு மற்றும் கொழுப்புகளுக்கான இரத்த பரிசோதனைகள் ஏற்கனவே மோசமாக உள்ளன.
சோதனைகளைப் பயன்படுத்தி இன்சுலின் எதிர்ப்பைக் கண்டறிவது சிக்கலானது. ஏனெனில் இரத்த பிளாஸ்மாவில் இன்சுலின் செறிவு பெரிதும் மாறுபடும், இது சாதாரணமானது. உண்ணாவிரத பிளாஸ்மா இன்சுலின் பகுப்பாய்வு செய்யும் போது, விதிமுறை 3 முதல் 28 எம்.சி.யு / மில்லி வரை இருக்கும். உண்ணாவிரதத்தில் இன்சுலின் இயல்பை விட அதிகமாக இருந்தால், நோயாளிக்கு ஹைப்பர் இன்சுலினிசம் இருப்பதாக அர்த்தம்.
திசுக்களில் இன்சுலின் எதிர்ப்பை ஈடுசெய்யும் பொருட்டு கணையம் அதை அதிகமாக உற்பத்தி செய்யும் போது இரத்தத்தில் இன்சுலின் அதிக செறிவு ஏற்படுகிறது. இந்த பகுப்பாய்வு முடிவு நோயாளிக்கு வகை 2 நீரிழிவு மற்றும் / அல்லது இருதய நோய்க்கு குறிப்பிடத்தக்க ஆபத்து இருப்பதைக் குறிக்கிறது.
இன்சுலின் எதிர்ப்பை தீர்மானிக்க மிகவும் துல்லியமான முறை ஹைப்பர் இன்சுலினெமிக் இன்சுலின் கிளாம்ப் என்று அழைக்கப்படுகிறது. இது 4-6 மணி நேரம் இன்சுலின் மற்றும் குளுக்கோஸின் தொடர்ச்சியான நரம்பு நிர்வாகத்தை உள்ளடக்கியது. இது ஒரு உழைப்பு முறை, எனவே இது நடைமுறையில் அரிதாகவே பயன்படுத்தப்படுகிறது. அவை பிளாஸ்மா இன்சுலின் அளவிற்கான உண்ணாவிரத இரத்த பரிசோதனைகளுக்கு மட்டுமே.
இன்சுலின் எதிர்ப்பு காணப்படுவதாக ஆய்வுகள் தெரிவிக்கின்றன:
- வளர்சிதை மாற்றக் கோளாறுகள் இல்லாத அனைத்து மக்களில் 10%,
- உயர் இரத்த அழுத்தம் உள்ள 58% நோயாளிகளில் (160/95 மிமீ எச்ஜிக்கு மேல் இரத்த அழுத்தம்),
- ஹைப்பர்யூரிசிமியா கொண்ட 63% மக்களில் (சீரம் யூரிக் அமிலம் ஆண்களில் 416 μmol / l க்கும் அதிகமாக உள்ளது மற்றும் பெண்களில் 387 μmol / l க்கும் அதிகமாக உள்ளது),
- உயர் இரத்த கொழுப்புள்ள 84% மக்களில் (2.85 mmol / l க்கும் அதிகமான ட்ரைகிளிசரைடுகள்),
- குறைந்த அளவிலான “நல்ல” கொழுப்புள்ள 88% மக்களில் (ஆண்களில் 0.9 மிமீல் / எல் மற்றும் பெண்களில் 1.0 மிமீல் / எல் கீழே),
- வகை 2 நீரிழிவு நோயாளிகளில் 84% நோயாளிகளில்,
- பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட 66% மக்கள்.
நீங்கள் கொலஸ்ட்ராலுக்கு இரத்த பரிசோதனை செய்யும்போது - மொத்த கொழுப்பை சரிபார்க்க வேண்டாம், ஆனால் தனித்தனியாக “நல்லது” மற்றும் “கெட்டது”.
இன்சுலின் வளர்சிதை மாற்றத்தை எவ்வாறு கட்டுப்படுத்துகிறது
பொதுவாக, ஒரு இன்சுலின் மூலக்கூறு தசை, கொழுப்பு அல்லது கல்லீரல் திசுக்களில் உள்ள உயிரணுக்களின் மேற்பரப்பில் அதன் ஏற்பியுடன் பிணைக்கிறது. இதற்குப் பிறகு, டைரோசின் கைனேஸின் பங்கேற்புடன் இன்சுலின் ஏற்பியின் ஆட்டோஃபோஸ்ஃபோரிலேஷன் மற்றும் இன்சுலின் ஏற்பி 1 அல்லது 2 (ஐஆர்எஸ் -1 மற்றும் 2) இன் அடி மூலக்கூறுடன் அதன் அடுத்தடுத்த இணைப்பு.
ஐஆர்எஸ் மூலக்கூறுகள், பாஸ்பாடிடிலினோசிட்டால் -3-கைனேஸை செயல்படுத்துகின்றன, இது GLUT-4 இன் இடமாற்றத்தைத் தூண்டுகிறது. இது சவ்வு வழியாக செல்லுக்குள் குளுக்கோஸின் கேரியர் ஆகும். அத்தகைய வழிமுறை இன்சுலின் வளர்சிதை மாற்ற (குளுக்கோஸ் போக்குவரத்து, கிளைகோஜன் தொகுப்பு) மற்றும் மைட்டோஜெனிக் (டி.என்.ஏ தொகுப்பு) விளைவுகளை செயல்படுத்துகிறது.
- தசை செல்கள், கல்லீரல் மற்றும் கொழுப்பு திசுக்களால் குளுக்கோஸ் அதிகரிப்பு,
- கல்லீரலில் கிளைகோஜனின் தொகுப்பு (இருப்பிடத்தில் “வேகமான” குளுக்கோஸின் சேமிப்பு),
- செல்கள் மூலம் அமினோ அமிலங்களின் பிடிப்பு,
- டி.என்.ஏ தொகுப்பு
- புரத தொகுப்பு
- கொழுப்பு அமில தொகுப்பு
- அயன் போக்குவரத்து.
- லிபோலிசிஸ் (கொழுப்பு அமிலங்கள் இரத்தத்தில் நுழைவதால் கொழுப்பு திசுக்களின் முறிவு),
- குளுக்கோனோஜெனெசிஸ் (கல்லீரலில் கிளைகோஜன் மற்றும் குளுக்கோஸை இரத்தமாக மாற்றுவது),
- அப்போப்டொசிஸ் (உயிரணுக்களின் சுய அழிவு).
கொழுப்பு திசுக்களின் முறிவை இன்சுலின் தடுக்கிறது என்பதை நினைவில் கொள்க. அதனால்தான், இரத்தத்தில் இன்சுலின் அளவு உயர்த்தப்பட்டால் (ஹைப்பர் இன்சுலினிசம் என்பது இன்சுலின் எதிர்ப்பைக் கொண்ட ஒரு அடிக்கடி நிகழ்கிறது), எடையைக் குறைப்பது மிகவும் கடினம், கிட்டத்தட்ட சாத்தியமற்றது.
இன்சுலின் எதிர்ப்பின் மரபணு காரணங்கள்
இன்சுலின் எதிர்ப்பு என்பது ஒரு பெரிய சதவீத மக்களின் பிரச்சினை. பரிணாம வளர்ச்சியின் போது ஆதிக்கம் செலுத்திய மரபணுக்களால் இது ஏற்படுகிறது என்று நம்பப்படுகிறது. 1962 ஆம் ஆண்டில், நீடித்த பசியின் போது இன்சுலின் எதிர்ப்பு என்பது ஒரு உயிர்வாழும் பொறிமுறையாகும் என்று அனுமானிக்கப்பட்டது. ஏனெனில் இது ஏராளமான ஊட்டச்சத்து காலங்களில் உடலில் கொழுப்பு சேருவதை அதிகரிக்கிறது.
விஞ்ஞானிகள் நீண்ட காலமாக எலிகள் பட்டினி கிடந்தனர். மரபணு ரீதியாக மத்தியஸ்தம் செய்யப்பட்ட இன்சுலின் எதிர்ப்பைக் கண்டறிந்தவர்கள் மிக நீண்ட காலம் தப்பிப்பிழைத்தவர்கள். துரதிர்ஷ்டவசமாக, நவீன நிலைமைகளில், உடல் பருமன், உயர் இரத்த அழுத்தம் மற்றும் வகை 2 நீரிழிவு நோயின் வளர்ச்சிக்கு இன்சுலின் எதிர்ப்பின் வழிமுறை “செயல்படுகிறது”.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலினை அவற்றின் ஏற்பியுடன் இணைத்த பின்னர் சமிக்ஞை பரிமாற்றத்தில் மரபணு குறைபாடுகள் இருப்பதாக ஆய்வுகள் தெரிவிக்கின்றன. இது போஸ்ட்ரெசெப்டர் குறைபாடுகள் என்று அழைக்கப்படுகிறது. முதலாவதாக, குளுக்கோஸ் டிரான்ஸ்போர்ட்டர் ஜி.எல்.யு.டி -4 இன் இடமாற்றம் பாதிக்கப்படுகிறது.
வகை 2 நீரிழிவு நோயாளிகளில், குளுக்கோஸ் மற்றும் லிப்பிட்களின் (கொழுப்புகள்) வளர்சிதை மாற்றத்தை வழங்கும் பிற மரபணுக்களின் பலவீனமான வெளிப்பாடும் கண்டறியப்பட்டது. இவை குளுக்கோஸ் -6-பாஸ்பேட் டீஹைட்ரஜனேஸ், குளுக்கோகினேஸ், லிபோபுரோட்டீன் லிபேஸ், கொழுப்பு அமில சின்தேஸ் மற்றும் பிறவற்றிற்கான மரபணுக்கள்.
டைப் 2 நீரிழிவு நோயை வளர்ப்பதற்கு ஒரு நபருக்கு மரபணு முன்கணிப்பு இருந்தால், அது உணரப்படலாம் அல்லது வளர்சிதை மாற்ற நோய்க்குறி மற்றும் நீரிழிவு நோயை ஏற்படுத்தாது. இது வாழ்க்கை முறையைப் பொறுத்தது. முக்கிய ஆபத்து காரணிகள் அதிகப்படியான ஊட்டச்சத்து, குறிப்பாக சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகளின் நுகர்வு (சர்க்கரை மற்றும் மாவு), அத்துடன் குறைந்த உடல் செயல்பாடு.
பல்வேறு உடல் திசுக்களில் இன்சுலின் உணர்திறன் என்ன
நோய்களுக்கான சிகிச்சையைப் பொறுத்தவரை, தசை மற்றும் கொழுப்பு திசுக்களின் இன்சுலின் உணர்திறன், அத்துடன் கல்லீரல் செல்கள் ஆகியவை மிக முக்கியத்துவம் வாய்ந்தவை. ஆனால் இந்த திசுக்களின் இன்சுலின் எதிர்ப்பின் அளவு ஒன்றா? 1999 இல், சோதனைகள் இல்லை என்று காட்டியது.
பொதுவாக, கொழுப்பு திசுக்களில் 50% லிபோலிசிஸை (கொழுப்பு முறிவு) அடக்க, 10 mcED / ml க்கு மிகாமல் இரத்தத்தில் இன்சுலின் செறிவு போதுமானது. கல்லீரலால் இரத்தத்தில் குளுக்கோஸை வெளியிடுவதை 50% அடக்குவதற்கு, இரத்தத்தில் சுமார் 30 எம்சிஇடி / மில்லி இன்சுலின் ஏற்கனவே தேவைப்படுகிறது. மேலும் தசை திசுக்களால் குளுக்கோஸ் அதிகரிப்பை 50% அதிகரிக்க, 100 எம்சிஇடி / மில்லி மற்றும் அதற்கும் அதிகமான இரத்தத்தில் இன்சுலின் செறிவு தேவைப்படுகிறது.
கொழுப்பு திசுக்களின் முறிவுதான் லிபோலிசிஸ் என்பதை நாங்கள் உங்களுக்கு நினைவூட்டுகிறோம். கல்லீரலால் குளுக்கோஸ் உற்பத்தியைப் போலவே இன்சுலின் செயலும் அதை அடக்குகிறது. மற்றும் இன்சுலின் மூலம் தசை குளுக்கோஸ் அதிகரிப்பது மாறாக, அதிகரிக்கிறது. டைப் 2 நீரிழிவு நோயில், இரத்தத்தில் தேவையான இன்சுலின் செறிவின் சுட்டிக்காட்டப்பட்ட மதிப்புகள் வலதுபுறமாக மாற்றப்படுகின்றன, அதாவது இன்சுலின் எதிர்ப்பின் அதிகரிப்பு நோக்கி. நீரிழிவு தன்னை வெளிப்படுத்துவதற்கு நீண்ட காலத்திற்கு முன்பே இந்த செயல்முறை தொடங்குகிறது.
உடல் திசுக்களின் இன்சுலின் உணர்திறன் ஒரு மரபணு முன்கணிப்பு காரணமாக குறைகிறது, மற்றும் மிக முக்கியமாக - ஆரோக்கியமற்ற வாழ்க்கை முறை காரணமாக. இறுதியில், பல ஆண்டுகளுக்குப் பிறகு, கணையம் அதிகரித்த மன அழுத்தத்தை சமாளிப்பதை நிறுத்துகிறது. பின்னர் அவர்கள் “உண்மையான” வகை 2 நீரிழிவு நோயைக் கண்டறியின்றனர். வளர்சிதை மாற்ற நோய்க்குறியின் சிகிச்சையை சீக்கிரம் ஆரம்பித்தால் அது நோயாளிக்கு மிகுந்த நன்மை பயக்கும்.
இன்சுலின் எதிர்ப்புக்கும் வளர்சிதை மாற்ற நோய்க்குறிக்கும் என்ன வித்தியாசம்
“வளர்சிதை மாற்ற நோய்க்குறி” என்ற கருத்தில் சேர்க்கப்படாத பிற உடல்நலப் பிரச்சினைகள் உள்ளவர்களுக்கு இன்சுலின் எதிர்ப்பு ஏற்படுகிறது என்பதை நீங்கள் அறிந்திருக்க வேண்டும். இது:
- பெண்களில் பாலிசிஸ்டிக் கருப்பை,
- நாள்பட்ட சிறுநீரக செயலிழப்பு
- தொற்று நோய்கள்
- குளுக்கோகார்டிகாய்டு சிகிச்சை.
கர்ப்ப காலத்தில் இன்சுலின் எதிர்ப்பு சில நேரங்களில் உருவாகிறது, மற்றும் பிரசவத்திற்குப் பிறகு செல்கிறது. இது பொதுவாக வயதைக் கொண்டு உயரும். இது ஒரு வயதான நபர் எந்த வாழ்க்கை முறையை வழிநடத்துகிறது என்பதைப் பொறுத்தது, இது வகை 2 நீரிழிவு மற்றும் / அல்லது இருதய பிரச்சினைகளை ஏற்படுத்துமா. “வயதானவர்களுக்கு நீரிழிவு நோய்” என்ற கட்டுரையில் உங்களுக்கு நிறைய பயனுள்ள தகவல்கள் கிடைக்கும்.
டைப் 2 நீரிழிவு நோய்க்கு இன்சுலின் எதிர்ப்பு காரணம்
வகை 2 நீரிழிவு நோயில், தசை செல்கள், கல்லீரல் மற்றும் கொழுப்பு திசுக்களின் இன்சுலின் எதிர்ப்பு மிகப் பெரிய மருத்துவ முக்கியத்துவம் வாய்ந்தது. இன்சுலின் உணர்திறன் இழப்பால், குறைவான குளுக்கோஸ் தசை செல்களில் நுழைந்து “எரிகிறது”. கல்லீரலில், அதே காரணத்திற்காக, கிளைகோஜனை குளுக்கோஸாக (கிளைகோஜெனோலிசிஸ்) சிதைப்பது செயல்படுத்தப்படுகிறது, அதே போல் அமினோ அமிலங்கள் மற்றும் பிற “மூலப்பொருட்களில்” (குளுக்கோனோஜெனீசிஸ்) இருந்து குளுக்கோஸின் தொகுப்பு செயல்படுகிறது.
கொழுப்பு திசுக்களின் இன்சுலின் எதிர்ப்பு இன்சுலின் ஆண்டிலிபோலிடிக் விளைவு பலவீனமடைகிறது என்பதில் வெளிப்படுகிறது. முதலில், கணைய இன்சுலின் உற்பத்தியை அதிகரிப்பதன் மூலம் இது ஈடுசெய்யப்படுகிறது. நோயின் அடுத்த கட்டங்களில், அதிக கொழுப்பு கிளிசரின் மற்றும் இலவச கொழுப்பு அமிலங்களாக உடைகிறது. ஆனால் இந்த காலகட்டத்தில், எடை இழப்பது அதிக மகிழ்ச்சியை அளிக்காது.
கிளிசரின் மற்றும் இலவச கொழுப்பு அமிலங்கள் கல்லீரலுக்குள் நுழைகின்றன, அவற்றில் இருந்து மிகக் குறைந்த அடர்த்தி கொண்ட கொழுப்புப்புரதங்கள் உருவாகின்றன. இவை தீங்கு விளைவிக்கும் துகள்கள், அவை இரத்த நாளங்களின் சுவர்களில் வைக்கப்படுகின்றன, மேலும் பெருந்தமனி தடிப்புத் தோல் அழற்சி முன்னேறுகிறது. கிளைகோஜெனோலிசிஸ் மற்றும் குளுக்கோனோஜெனீசிஸின் விளைவாக தோன்றும் அதிகப்படியான குளுக்கோஸ் கல்லீரலில் இருந்து இரத்த ஓட்டத்தில் நுழைகிறது.
மனிதர்களில் வளர்சிதை மாற்ற நோய்க்குறியின் இன்சுலின் எதிர்ப்பு மற்றும் அறிகுறிகள் நீரிழிவு நோயின் வளர்ச்சிக்கு நீண்ட காலத்திற்கு முன்பே உள்ளன. ஏனெனில் கணையத்தின் பீட்டா செல்கள் இன்சுலின் அதிகப்படியான உற்பத்தியால் பல ஆண்டுகளாக இன்சுலின் எதிர்ப்பு ஈடுசெய்யப்பட்டுள்ளது. அத்தகைய சூழ்நிலையில், இரத்தத்தில் இன்சுலின் அதிகரித்த செறிவு காணப்படுகிறது - ஹைப்பர் இன்சுலினீமியா.
சாதாரண இரத்த குளுக்கோஸுடன் கூடிய ஹைபரின்சுலினீமியா என்பது இன்சுலின் எதிர்ப்பைக் குறிக்கும் மற்றும் வகை 2 நீரிழிவு நோயின் வளர்ச்சியைக் குறிக்கிறது. காலப்போக்கில், இன்சுலின் எதிர்ப்பை ஈடுசெய்ய கணைய பீட்டா செல்கள் இனி சுமைகளை சமாளிக்காது. அவை குறைவாகவும் குறைவாகவும் இன்சுலின் உற்பத்தி செய்கின்றன, நோயாளிக்கு உயர் இரத்த சர்க்கரை மற்றும் நீரிழிவு நோய் உள்ளது.
முதலாவதாக, இன்சுலின் சுரக்கும் முதல் கட்டம் பாதிக்கப்படுகிறது, அதாவது, உணவு சுமைக்கு பதிலளிக்கும் விதமாக இன்சுலின் இரத்தத்தில் விரைவாக வெளியிடப்படுகிறது. மற்றும் இன்சுலின் அடித்தள (பின்னணி) சுரப்பு அதிகமாக உள்ளது. இரத்தத்தில் சர்க்கரை அளவு உயரும்போது, இது திசு இன்சுலின் எதிர்ப்பை மேலும் மேம்படுத்துகிறது மற்றும் இன்சுலின் சுரப்பில் பீட்டா செல்களின் செயல்பாட்டைத் தடுக்கிறது. நீரிழிவு நோயை வளர்ப்பதற்கான இந்த வழிமுறை "குளுக்கோஸ் நச்சுத்தன்மை" என்று அழைக்கப்படுகிறது.
இன்சுலின் எதிர்ப்பு மற்றும் இருதய ஆபத்து
வகை 2 நீரிழிவு நோயாளிகளில், வளர்சிதை மாற்றக் கோளாறுகள் இல்லாதவர்களுடன் ஒப்பிடும்போது, இருதய இறப்பு 3-4 மடங்கு அதிகரிக்கிறது என்பது அறியப்படுகிறது. இன்சுலின் எதிர்ப்பு மற்றும் அதனுடன் சேர்ந்து, ஹைப்பர் இன்சுலினீமியா மாரடைப்பு மற்றும் பக்கவாதத்திற்கு ஒரு தீவிர ஆபத்து காரணி என்று இப்போது மேலும் அதிகமான விஞ்ஞானிகள் மற்றும் பயிற்சியாளர்கள் நம்புகின்றனர். மேலும், இந்த ஆபத்து நோயாளி நீரிழிவு நோயை உருவாக்கியதா இல்லையா என்பதைப் பொறுத்தது அல்ல.
1980 களில் இருந்து, ஆய்வுகள் இரத்த நாளங்களின் சுவர்களில் இன்சுலின் நேரடி ஆத்தரோஜெனிக் விளைவைக் கொண்டிருப்பதாகக் காட்டுகின்றன. இதன் பொருள், பெருந்தமனி தடிப்புத் தகடுகள் மற்றும் பாத்திரங்களின் லுமேன் குறுகுவது ஆகியவை அவற்றின் வழியாகப் பாயும் இரத்தத்தில் இன்சுலின் செயல்பாட்டின் கீழ் முன்னேறுகின்றன.
இன்சுலின் மென்மையான தசை செல்கள் பெருக்கம் மற்றும் இடம்பெயர்வு, அவற்றில் உள்ள லிப்பிட்களின் தொகுப்பு, ஃபைப்ரோபிளாஸ்ட்களின் பெருக்கம், இரத்த உறைதல் அமைப்பை செயல்படுத்துதல் மற்றும் ஃபைப்ரினோலிசிஸ் செயல்பாடு குறைதல் ஆகியவற்றை ஏற்படுத்துகிறது. ஆகவே, ஹைபரின்சுலினீமியா (இன்சுலின் எதிர்ப்பு காரணமாக இரத்தத்தில் இன்சுலின் அதிகரித்த செறிவு) பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சிக்கு ஒரு முக்கிய காரணமாகும். ஒரு நோயாளிக்கு டைப் 2 நீரிழிவு தோன்றுவதற்கு நீண்ட காலத்திற்கு முன்பே இது நிகழ்கிறது.
ஆய்வுகள் இன்சுலின் எதிர்ப்பின் அளவிற்கும் இருதய நோய்க்கான ஆபத்து காரணிகளுக்கும் இடையே ஒரு தெளிவான நேரடி உறவைக் காட்டுகின்றன. இன்சுலின் எதிர்ப்பு இதற்கு வழிவகுக்கிறது:
- அதிகரித்த வயிற்று உடல் பருமன்,
- இரத்த கொழுப்பின் சுயவிவரம் மோசமடைகிறது, மேலும் இரத்த நாளங்களின் சுவர்களில் “கெட்ட” கொழுப்பிலிருந்து வரும் தகடுகள்,
- பாத்திரங்களில் இரத்த உறைவு ஏற்படுவதற்கான வாய்ப்பு அதிகரிக்கிறது,
- கரோடிட் தமனியின் சுவர் தடிமனாகிறது (தமனி குறுகும்).
இந்த நிலையான உறவு வகை 2 நீரிழிவு நோயாளிகளிடமும், அது இல்லாத நபர்களிடமும் நிரூபிக்கப்பட்டுள்ளது.
இன்சுலின் எதிர்ப்பு சிகிச்சை
டைப் 2 நீரிழிவு நோயின் ஆரம்ப கட்டங்களில் இன்சுலின் எதிர்ப்புக்கு சிகிச்சையளிப்பதற்கான ஒரு சிறந்த வழி, அது உருவாகும் முன்பே இன்னும் சிறந்தது, உங்கள் உணவில் கார்போஹைட்ரேட்டுகளை கட்டுப்படுத்தும் உணவைப் பயன்படுத்துவது. துல்லியமாகச் சொல்வதானால், இது இன்சுலின் எதிர்ப்புக்கு சிகிச்சையளிப்பதற்கான ஒரு வழி அல்ல, ஆனால் அதைக் கட்டுப்படுத்த மட்டுமே. இன்சுலின் எதிர்ப்பைக் கொண்ட குறைந்த கார்போஹைட்ரேட் உணவு - இது வாழ்க்கைக்கு கட்டுப்பட வேண்டும்.
இன்சுலின் எதிர்ப்பின் 3-4 நாட்கள் உணவு சிகிச்சைக்குப் பிறகு, பெரும்பாலான மக்கள் தங்கள் நல்வாழ்வில் முன்னேற்றத்தைக் கவனிக்கிறார்கள். 6-8 வாரங்களுக்குப் பிறகு, இரத்தத்தில் உள்ள “நல்ல” கொழுப்பு உயர்ந்து “கெட்டது” விழும் என்பதை சோதனைகள் காட்டுகின்றன. மேலும் இரத்தத்தில் உள்ள ட்ரைகிளிசரைட்களின் அளவு சாதாரண நிலைக்கு குறைகிறது. இதன் பொருள் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் ஆபத்து பல மடங்கு குறைந்துள்ளது.
இன்சுலின் எதிர்ப்புக்கு தற்போது உண்மையான சிகிச்சைகள் எதுவும் இல்லை. மரபியல் மற்றும் உயிரியல் துறையில் வல்லுநர்கள் இது குறித்து பணியாற்றி வருகின்றனர். குறைந்த கார்ப் உணவைப் பின்பற்றுவதன் மூலம் நீங்கள் இன்சுலின் எதிர்ப்பை நன்கு கட்டுப்படுத்தலாம். முதலில், நீங்கள் சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகளை சாப்பிடுவதை நிறுத்த வேண்டும், அதாவது சர்க்கரை, இனிப்புகள் மற்றும் வெள்ளை மாவு பொருட்கள்.
இன்சுலின் எதிர்ப்பைக் கொண்டு, மெட்ஃபோர்மின் (சியோஃபோர், குளுக்கோபேஜ்) நல்ல முடிவுகளைத் தருகிறது. உணவுக்கு கூடுதலாக இதைப் பயன்படுத்துங்கள், அதற்குப் பதிலாக அல்ல, மாத்திரைகள் எடுப்பது பற்றி முதலில் உங்கள் மருத்துவரிடம் ஆலோசிக்கவும். ஒவ்வொரு நாளும் இன்சுலின் எதிர்ப்பு சிகிச்சையில் செய்திகளைப் பின்பற்றுகிறோம். நவீன மரபியல் மற்றும் நுண்ணுயிரியல் உண்மையான அற்புதங்களைச் செய்கின்றன. மேலும் வரும் ஆண்டுகளில் அவர்களால் இந்த பிரச்சினையை இறுதியாக தீர்க்க முடியும் என்ற நம்பிக்கை உள்ளது. நீங்கள் முதலில் தெரிந்து கொள்ள விரும்பினால், எங்கள் செய்திமடலுக்கு குழுசேரவும், இது இலவசம்.
இன்சுலின் எதிர்ப்பின் ஆபத்து என்ன?
வளர்சிதை மாற்றத்தில் பெரிய மாற்றங்கள் இல்லாதவர்களில் கூட, இன்சுலின் எதிர்ப்பு ஆரம்பகால வயதான செயல்முறைகளைத் தூண்டுகிறது, இது கடுமையான இருதய நோயியல் மற்றும் அவற்றின் ஆபத்தான சிக்கல்களுடன் (பக்கவாதம், மாரடைப்பு, கடுமையான பெருமூளை விபத்து, நீரிழிவு நரம்பியல் போன்றவை) தொடர்புடையது என்பதும் இன்று அறியப்படுகிறது.
இன்சுலின் எதிர்ப்பு மிகவும் பரவலாக உள்ளது. 10-15% பெரியவர்களில் (நாட்பட்ட நோய்கள் மற்றும் நோயறிதல்கள் இல்லாமல்) எந்தவொரு பரிசோதனையுடனும் தற்செயலாக கண்டறியப்படலாம். இதன் பொருள் ஆயிரக்கணக்கான மக்களுக்கு இது பற்றி தெரியாது என்பது மட்டுமல்லாமல், ஆபத்தான நோய்களின் பார்வையில் கூட இருக்கிறது!
இன்சுலின் எதிர்ப்பு என்பது ஆரோக்கியத்தின் மிகவும் நயவஞ்சகமான மற்றும் மறைக்கப்பட்ட எதிரி என்று தோன்றலாம், ஆனால் உண்மையில் இந்த மாறுவேடம் மிகவும் தன்னிச்சையானது, ஏனெனில் விலகல் தோற்றம் மற்றும் நல்வாழ்வின் குறிப்பிட்ட சிக்கல்களின் முன்னிலையில் சந்தேகிக்கப்படலாம்.
உதாரணமாக, எல்லா பெண்களும், குறிப்பாக நடுத்தர வயது பெண்கள், அதிக எடை கொண்ட பிரச்சினையை நன்கு அறிந்திருக்கிறார்கள். கூடுதல் பவுண்டுகள் உடலுடன் சேர்ந்து வளரும் ஒரு காலம் வருகிறது, அவற்றை இழப்பது கிட்டத்தட்ட சாத்தியமற்றது, எந்த உணவும் உதவாது. மேலும், அதிக எடை அடிவயிற்றில் குவிந்திருப்பதாகத் தெரிகிறது - அதனால்தான் பல பெண்கள் இடுப்பில் எடை இழக்க வேண்டும், பத்திரிகைகளை உந்தி, உடலின் மற்ற பாகங்களுக்கு முக்கியத்துவம் கொடுக்கக்கூடாது என்று கனவு காண்கிறார்கள். இதற்கிடையில், வயது மற்றும் அடிவயிற்றில் கொழுப்பு திசுக்கள் குவிதல் (வயிற்று உடல் பருமன் என்று அழைக்கப்படுவது, மத்திய வகையின் படி) இன்சுலின் எதிர்ப்பின் வளர்ச்சியைத் தூண்டும் மற்றும் அதன் வலுப்படுத்தலை ஆதரிக்கும் மிக முக்கியமான இரண்டு காரணிகள்.
35 ஆண்டுகளுக்குப் பிறகு பெண்களில், பல்வேறு ஹார்மோன் அசாதாரணங்கள், இந்த வயதில் இன்னும் நோய்களின் வளர்ச்சிக்கு வழிவகுக்காது, ஆனால் உடலில் ஒரு “புயலை” உருவாக்குகிறது. ஈஸ்ட்ரோஜன் மற்றும் டெஸ்டோஸ்டிரோனின் உள்ளடக்கத்தில் ஏற்ற இறக்கங்கள் (மற்றும் மாதவிடாய் நிறுத்தப்படுவதற்கு நீண்ட காலத்திற்கு முன்பே), தைராய்டு ஹார்மோன்களின் செறிவு குறைதல் மற்றும் மன அழுத்த ஹார்மோன்களின் அதிகரிப்பு - அட்ரினலின், கார்டிசோல் - இவை அனைத்தும் முதன்மையாக உடல் ஆரோக்கியத்தை பாதிக்கின்றன. ஒருவருக்கொருவர் தொடர்புடைய படிப்படியாக குவிந்து வரும் பிரச்சினைகள்: அதிக எடை, இரத்தத்தில் அதிகரித்த கொழுப்பு, உயர் இரத்த அழுத்தம். இன்சுலின் எதிர்ப்பு என்பது உடலில் ஏற்படும் இந்த மாற்றங்களின் விளைவாகவும், அவற்றின் உண்மையுள்ள தோழராகவும் இருக்கலாம்.
இன்சுலின் எதிர்ப்பின் வளர்ச்சிக்கு பங்களிப்பு செய்யுங்கள் கெட்ட பழக்கங்கள், உடற்பயிற்சியின்மை, துரித உணவு அடிப்படையிலான உணவு மற்றும் பொதுவாக உணவின் தரம். மூலம், மோசமான உணவுகள் மற்றும் பிற ஊட்டச்சத்து கட்டுப்பாடுகள் ஊட்டச்சத்தின் மோசமான தரத்திற்கு காரணமாக இருக்கலாம்: உடல் அவர்களிடமிருந்து சிறந்து விளங்குவதில்லை, மேலும் நிலையான “ஊசலாட்டம்” - கொட்டுதல் மற்றும் எடை அதிகரிப்பு ஆகியவை இன்சுலின் எதிர்ப்பின் போக்கை அதிகரிக்கும்.
நீங்கள் இதைப் பற்றி சிந்தித்தால், நம் ஒவ்வொருவரின் வாழ்க்கையிலும் பட்டியலிடப்பட்ட தீங்கு விளைவிக்கும் காரணிகளில் குறைந்தது இரண்டு உள்ளன, எனவே சில சிக்கல்கள் உங்களை நீண்ட காலமாகவும் தீவிரமாகவும் கவலைப்பட்டால் (நீங்கள் உடல் எடையை குறைக்க முடியாது, தொடர்ந்து உயர் இரத்த அழுத்தம், தலைவலி மற்றும் பலவீனம்), நீங்கள் ஒரு மருத்துவரை அணுகி விவரிக்க வேண்டும் அவரது அறிகுறிகளின் முழுப் படத்தை அவருக்குக் கொடுங்கள். பெரும்பாலும் புள்ளி எல்லாம் நான் ஒரு உட்சுரப்பியல் நிபுணருக்கு உதவுகிறேன் மற்றும் பல சோதனைகளை நடத்துகிறேன் (குளுக்கோஸ், குளுக்கோஸ் சகிப்புத்தன்மை சோதனை, கிளைகேட்டட் ஹீமோகுளோபின், இன்சுலின் எதிர்ப்புக் குறியீடு போன்றவை).
உடலில் இன்சுலின் பங்கு
கணையத்தில் சுரக்கும் மிக முக்கியமான ஹார்மோன் இன்சுலின், மற்றும் ஒரே இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்கும் உடல் ஹார்மோன். இன்சுலின் பல முக்கியமான உயிரியல் எதிர்விளைவுகளில் ஈடுபட்டுள்ளது, எடுத்துக்காட்டாக, இது தசைகளில் புரதங்களை உருவாக்குவதை செயல்படுத்துகிறது, கல்லீரலில் கொழுப்புகள் குவிவதை ஆதரிக்கிறது, ஆனால் குளுக்கோஸைப் பொறுத்தவரை இது ஒழுங்குமுறை விளைவு ஆகும், இது அதன் தனித்துவமான செயலின் அடிப்படையை உருவாக்குகிறது.
உடலில் உள்ள பல திசுக்கள் இன்சுலின் இருப்பைப் பொறுத்தது: இவை முதலில், தசை மற்றும் கொழுப்பு திசுக்கள் (மற்றும் நரம்பு தவிர மற்ற அனைத்து திசுக்களும்). இங்கே, இன்சுலின் ஒரு விசையைப் போல செயல்படுகிறது - இது கலத்திற்கு குளுக்கோஸின் அணுகலைத் திறக்கிறது, அங்கு அது ஆற்றலுக்காகப் பயன்படுத்தப்படுகிறது, மேலும் எரிகிறது. இந்த வழிமுறை செயல்படுவதை நிறுத்தினால், செல்கள் இன்சுலின் உணர்வற்றதாகி, உருவாகின்றன இன்சுலின் எதிர்ப்பு.
கேள்விகள் எஞ்சியுள்ளன
நீங்கள் எப்போதுமே ஒரு சந்திப்பை மேற்கொள்ளலாம் மற்றும் எங்கள் ஆலோசனைத் துறையின் நிபுணர்களிடமிருந்து தொலைபேசி மூலம் விரிவான தகவல்களைப் பெறலாம்:

ஆர்டெமியேவா அல்லா அனடோலியேவ்னா
டாக்டர் உட்சுரப்பியல் நிபுணர், அதிக தகுதி பிரிவு. ரஷ்ய உட்சுரப்பியல் சங்கத்தின் உறுப்பினர். அனுபவம் 32 ஆண்டுகள்.

மஸ்கீவா வாலண்டினா ஒலெகோவ்னா
டாக்டர் உட்சுரப்பியல் நிபுணர், பணி அனுபவம் 3 ஆண்டுகள்.
தைராய்டு சுரப்பி மற்றும் பாராதைராய்டு சுரப்பிகளின் அல்ட்ராசவுண்ட் பரிசோதனை
அல்ட்ராசவுண்ட் வழிகாட்டுதலின் கீழ் தைராய்டு மற்றும் பாராதைராய்டு பயாப்ஸி
இன்சுலின் எதிர்ப்பு - எளிய வார்த்தைகளில் அது என்ன
இன்சுலின் எதிர்ப்பு - உடலின் செல்கள் ஹார்மோனுக்கு சரியாக பதிலளிக்காதபோது ஒரு நிகழ்வைக் குறிக்கும் சொல்: இன்சுலின். இது டைப் 2 நீரிழிவு நோய்க்கு வழிவகுக்கும் ஒரு தீர்க்கமான காரணியாகும், இது நீரிழிவு மற்றும் பிரீடியாபயாட்டஸின் ஆரம்ப கட்டங்கள்.
இன்சுலின் எதிர்ப்பு உடல் பருமனுடன் மிகவும் நெருக்கமாக தொடர்புடையது, ஆனால் அதிக எடை அல்லது உடல் பருமன் இல்லாதவர்களும் அதற்கு ஆளாக நேரிடும். இந்த நேரத்தில், உலகின் ஒவ்வொரு 4 பேரிடமும் இன்சுலின் எதிர்ப்பு கண்டறியப்பட்டுள்ளது. எல்லாவற்றிற்கும் மேலாக, இந்தத் தரவு பொருந்தாத எத்தனை ஆராயப்படாத நபர்கள் உங்களிடம் உள்ளனர் என்பதை நீங்களே புரிந்துகொள்கிறீர்கள். எனவே எண்கள் பல மடங்கு பெரியதாகவும் ... விளைவுகளின் அடிப்படையில் மோசமாகவும் இருக்கலாம்.
உடலால் உற்பத்தி செய்யப்படும் இன்சுலின் அளவைக் குறைக்கும், அதே போல் இன்சுலின் ஊசி மூலம் எடுக்கப்படும் சிகிச்சை முறைகளைப் பயன்படுத்தி இன்சுலின் எதிர்ப்பைக் கட்டுப்படுத்த முடியும் என்பதை நவீன ஆராய்ச்சியாளர்கள் நிரூபித்துள்ளனர்.
இன்சுலின் எதிர்ப்பில் குறைவு குறைந்த கார்ப் மற்றும் கெட்டோஜெனிக் உணவுகளால் அடையப்படலாம்.
உடலின் செல்கள் குளுக்கோஸை எடுக்க அனுமதிப்பதே இன்சுலின் பங்கு, பின்னர் அதை “எரிபொருள்” அல்லது தோலடி கொழுப்பின் இருப்பு எனப் பயன்படுத்தலாம். இரத்தத்தில் குளுக்கோஸ் கட்டமைக்க முடியும் என்பதும் இதன் பொருள், இது அதிகப்படியான சர்க்கரைக்கு வழிவகுக்கிறது.
உடல் இன்சுலின் நோயெதிர்ப்பு சக்தியாக மாறும்போது, அதை பெரிய அளவில் உற்பத்தி செய்வதன் மூலம் இதைச் சமாளிக்க முயற்சிக்கிறது. இந்த ஹார்மோனுக்கு நோய் எதிர்ப்பு சக்தியை வளர்ப்பவர்கள் பெரும்பாலும் ஆரோக்கியமானவர்களை விட மிகப் பெரிய அளவில் இதை உற்பத்தி செய்கிறார்கள்.
குறிப்பிடத்தக்க இன்சுலின் உற்பத்தி என அழைக்கப்படுகிறது ஹைபர்இன்சுலினிமியா.
இன்சுலின் எதிர்ப்பின் அறிகுறிகள்
இந்த நிலைக்கு எந்த அறிகுறிகளும் அடையாளங்களும் இல்லை. இன்சுலின் எதிர்ப்பு உயர் இரத்த சர்க்கரை (நீடித்த ஹைப்பர் கிளைசீமியா) போன்ற விளைவுகளுக்கு வழிவகுக்கும் போது மட்டுமே அவை தோன்றத் தொடங்குகின்றன.
இது நிகழும்போது, அறிகுறிகள் பதிவு செய்யப்படுகின்றன: சோர்வு, பசி, அல்லது அதிகரித்த பசி, கவனம் செலுத்துவதில் சிரமம், இது குழப்பம் என்றும் அழைக்கப்படலாம். பகல்நேர தூக்கத்தின் அறிகுறிகள் உள்ளன, குறிப்பாக சாப்பிட்ட பிறகு. பெரும்பாலும் ஒரு மோசமான மனநிலை ஆதிக்கம் செலுத்துகிறது, செயல்திறன் குறைகிறது.
பொதுவான வெளிக்கோட்டில் சேர்க்கக்கூடிய பிற அறிகுறிகள்: எடை அதிகரிப்பு மற்றும் அடிவயிற்றில் கொழுப்பின் தோற்றம், அதிகப்படியான வாய்வு, சருமத்தின் சிதைவு (அக்ரோகார்டோன்களின் தோற்றம் - உராய்வு ஏற்படும் இடங்களில் மெல்லிய காலில் பாலிப்ஸ் பெரும்பாலும் சதை நிறமாக இருக்கும், தோல் மடிப்புகளின் கருமையாக்கம் - கருப்பு அகாந்தோசிஸ், கெரடோமாக்கள், பாப்பிலோமாக்கள், தந்துகி ஹெமாஞ்சியோமாஸ் - உடலில் புள்ளி இரத்தக்கசிவு), உயர் இரத்த அழுத்தம், அதிக கொழுப்பு.
இன்சுலின் எதிர்ப்பு ப்ரீடியாபயாட்டிஸ் அல்லது டைப் 2 நீரிழிவு நோயாக மாறும்போது, அறிகுறிகள் பின்வருமாறு: இரத்த குளுக்கோஸின் அதிகரிப்பு மற்றும் வகை 2 நீரிழிவு நோயின் பிற பொதுவான அறிகுறிகள்.

இன்சுலின் எதிர்ப்பின் காரணங்கள்
இன்சுலின் எதிர்ப்பின் சரியான காரணங்கள் இன்னும் முழுமையாக புரிந்து கொள்ளப்படவில்லை என்றாலும், அதன் வளர்ச்சிக்கு வழிவகுக்கும் காரணிகள் நன்கு அறியப்பட்டவை.
இது பின்வரும் சாதகமான காரணிகளின் கீழ் உருவாகத் தொடங்கலாம்:
- அதிக எடை அல்லது உடல் பருமனுடன். சாதாரண உடல் நிறை குறியீட்டெண் மூன்றில் ஒரு பங்கை விட அதிகமாக இருக்கும்போது, இன்சுலின் திசுக்களின் உணர்திறன் கிட்டத்தட்ட பாதி குறைகிறது.
- வளர்சிதை மாற்ற நோய்க்குறியின் வளர்ச்சி.
- கலோரிகள், கார்போஹைட்ரேட்டுகள் அல்லது சர்க்கரை அதிகம் உள்ள உணவுகளுடன். பாதுகாப்புகள், சாயங்கள், நிறைய சர்க்கரையுடன் உணவில் சுத்திகரிக்கப்பட்ட உணவுகளின் பரவல்.
- ஒரு உட்கார்ந்த வாழ்க்கை முறை அல்லது உடல் செயல்பாடு இல்லாதது.
- செயலில், நீண்ட நேரம் எடுக்கப்பட்ட ஊக்க மருந்துகளுடன்.
- நாள்பட்ட மன அழுத்தத்துடன், வழக்கமான தூக்கமின்மை.
- இட்சென்கோ-குஷிங் நோய், அக்ரோமேகலி, பாலிசிஸ்டிக் கருப்பை, சில தைராய்டு சுரப்பி நோயியல் - ஹைப்போ தைராய்டிசம், தைரோடாக்சிகோசிஸ்.
- ஆராய்ச்சியாளர்கள் ஒரு மரபணு முன்கணிப்பைக் குறிப்பிட்டுள்ளனர்.
- இந்த நிலையில் தற்போதுள்ள நோய்களில் கல்லீரல் சிரோசிஸ், முடக்கு வாதம், நாள்பட்ட சிறுநீரக செயலிழப்பு (நாள்பட்ட சிறுநீரக செயலிழப்பு), இதய செயலிழப்பு, செப்சிஸ், பெரிய எரியும் பகுதிகள், கேசெக்ஸியா மற்றும் புற்றுநோயில் டிஸ்டிராபி ஆகியவை அடங்கும்.
உடலில் நடக்கும் அனைத்தையும் கருத்தில் கொண்டு, இன்சுலின் எதிர்ப்பை ஏற்படுத்துகிறது, விஞ்ஞானிகள் இது பெரும்பாலும், பெரும்பாலும் இரத்தத்தில் இன்சுலின் அளவை அதிகரிக்கும் நபர்களிடையே தோன்றுவதைக் கண்டறிந்துள்ளனர், மேலும் கல்லீரல் மற்றும் கணையத்தின் மீதும் அதிக அளவு கொழுப்பு உள்ளது.
நோய் எதிர்ப்பு சக்தி, முதுமை, கர்ப்பம், காயங்கள் மற்றும் அறுவை சிகிச்சை தலையீடுகள், புகைபிடித்தல் ஆகியவை நோய் வளர்ச்சிக்கு உதவும்.
இன்சுலின் உணர்வின்மை விளைவுகள்
கணையம் இறுதியில் அதிகரித்த சுமையைச் சமாளிப்பதை நிறுத்தி, முன்பு போலவே இன்சுலின் உற்பத்தி செய்வதைத் தொடர்கிறது, மேலும் ஒரு நபர் டைப் 2 நீரிழிவு நோயை உருவாக்குகிறார்.
இன்சுலின் இன்சென்சிட்டிவிட்டி நீண்டகால விளைவுகளில் கொழுப்பு ஹெபடோசிஸ், கல்லீரல் சிரோசிஸ் மற்றும் இந்த உறுப்பின் புற்றுநோய் கூட உருவாகிறது. கீழ் முனைகளின் நாளங்களின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அறிகுறிகள், பொதுவாக இரத்த நாளங்களின் நாள்பட்ட குறுகல் மற்றும் த்ரோம்போசிஸ் ஆகியவை தங்களை வேகமாக வெளிப்படுத்துகின்றன. இதன் விளைவாக - மாரடைப்பு மற்றும் பக்கவாதம் வளர்ச்சி.

நோய் விளக்கம்
இன்சுலின் எதிர்ப்பு என்பது உடல் இன்சுலினுக்கு சரியாக பதிலளிக்காத ஒரு நிலை. உடலின் செல்கள் இன்சுலின் உறிஞ்ச மறுப்பதை இதை ஒப்பிடலாம். இது டைப் 2 நீரிழிவு நோயின் முக்கிய அம்சமாகும்.
இன்சுலின் எதிர்ப்பின் சிக்கல் என்னவென்றால், இது உடலை ஒன்றுக்கு மேற்பட்ட வழிகளில் பாதிக்கிறது.
இது உடலை அதிக இன்சுலின் உற்பத்தி செய்ய கட்டாயப்படுத்துகிறது, இது பசியின்மை மற்றும் இரத்த அழுத்தம் அதிகரிப்பதற்கும், எடை அதிகரிப்பதற்கும் வழிவகுக்கிறது. இன்சுலின் உடல் கொழுப்பை உடைக்க அனுமதிக்காது, எனவே இன்சுலின் எதிர்ப்பால் உடல் எடையை குறைப்பது கிட்டத்தட்ட சாத்தியமற்றது அல்லது இது மிகவும் கடினம் (சிகிச்சை உண்ணாவிரதத்தைப் பயன்படுத்தாவிட்டால்).
இன்சுலின் எதிர்ப்பின் காரணங்கள் முழுமையாக புரிந்து கொள்ளப்படவில்லை என்ற போதிலும், அதன் வளர்ச்சிக்கும் எடை அதிகரிப்புக்கும் இடையே ஒரு தொடர்பு உள்ளது என்பது தெளிவாகிறது. கலோரி அளவைக் குறைப்பதன் மூலம் நோயின் வளர்ச்சியை நிறுத்த முடியும் என்று ஆய்வுகள் தெரிவிக்கின்றன.
இன்சுலின் எதிர்ப்பைக் கண்டறிதல்
நீரிழிவு நோய், உயர் இரத்த அழுத்தம், உறவினர்களில் பெருந்தமனி தடிப்புத் தோல் அழற்சி, ஒரு பெண்ணில் கர்ப்ப காலத்தில் நீரிழிவு நோய் தீர்மானிக்கப்பட்டது, யுஏசி தேர்ச்சி பெற்றது, அல்புமின் (புரதம்) இருப்பதற்கான சிறுநீர், ஒரு உயிர்வேதியியல் இரத்த பரிசோதனை மற்றும் இன்சுலின் அளவும் தீர்மானிக்கப்பட்டது (உத்தியோகபூர்வ விதிமுறை 3-28 mcED / ml வரம்பில், சில உட்சுரப்பியல் வல்லுநர்கள் 3-4 mcED / ml இன் சாதாரண NORM ஐக் கருதுகின்றனர்) மற்றும் இரத்தத்தில் சி-பெப்டைட்.
நோமா ஐஆர் இன்சுலின் எதிர்ப்புக் குறியீடு (உண்ணாவிரத குளுக்கோஸின் இன்சுலின் அளவிற்கு விகிதம்) நோயறிதலுக்கான ஆர்வமும் கொண்டது. இந்த அதிவேக குறியீட்டின் விதிமுறை 2.7 வரை உள்ளது.
குளுக்கோஸ் சகிப்புத்தன்மை சரிபார்க்கப்படுகிறது, கிளைகோசைலேட்டட் ஹீமோகுளோபின் சோதிக்கப்படுகிறது, ட்ரைகிளிசரைடுகள் மற்றும் அதிக அடர்த்தி கொண்ட லிப்போபுரோட்டின்களின் அளவு தீர்மானிக்கப்படுகிறது.
உடல் நிறை குறியீட்டெண் தீர்மானிக்கப்படுகிறது, 25 (kg / m²) க்கு மேல் உள்ள குறிகாட்டிகளுடன், வளர்ச்சியின் ஆபத்து ஏற்கனவே அதிகமாக உள்ளது. இடுப்பு சுற்றளவுக்கு கவனம் செலுத்துவதும் மதிப்புக்குரியது, இது பெண்களுக்கு 89 க்கும் அதிகமாக இருந்தால், ஆண்களுக்கு 102 செ.மீ.

இன்சுலின் எதிர்ப்பு சிகிச்சை
இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் (மெட்ஃபோர்மின், குளுக்கோஃபேஜ், அகார்போஸ், ட்ரோக்லிசாட்டன்) பாரம்பரியமாக பரிந்துரைக்கப்பட்ட மருந்து சிகிச்சை. உயர் இரத்த அழுத்தத்தின் உயர் விகிதங்கள் அழுத்தத்தைக் குறைக்கும் மருந்துகளால் நிறுத்தப்படுகின்றன, அதிக கொழுப்பு - லிப்பிட்-குறைக்கும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
எல்லாவற்றையும், எப்போதும் போல, ஒவ்வொரு அறிகுறிக்கும், மருந்து நிறுவனங்களுக்கு அவற்றின் சொந்த மருந்து உள்ளது, அல்லது ஒன்றுக்கு மேற்பட்டவை. இது நோயை அகற்றுமா - நான் அப்படி நினைக்கவில்லை. என்னைப் பொறுத்தவரை, உணவு மற்றும் விதிமுறைகளில் கடுமையான மாற்றத்தின் சிக்கலைச் சமாளிப்பது மிகவும் அவசியம்.
நோயைக் குறைக்க அல்லது தலைகீழாக மாற்ற முடியுமா?
அதன் விளைவுகளை குறைக்க நிச்சயமாக வழிகள் உள்ளன, மேலும் நீங்கள் விரும்புவதை அடைய உதவும் பட்டியல் பின்வருகிறது.
வலுவான முறைகள் பின்வருமாறு:
- குறைந்த கார்ப் மற்றும் கெட்டோஜெனிக் உணவுகள்.
- மிகக் குறைந்த கலோரி உணவுகள்.
- ஆரோக்கியமான உணவு, விளையாட்டுகளால் ஆதரிக்கப்படுகிறது. அரை மணி நேர தீவிர உடல் உழைப்பு அல்லது உடற்பயிற்சி இன்சுலின் தலையீடு இல்லாமல் இரத்தத்தில் குளுக்கோஸின் செறிவைக் கணிசமாகக் குறைக்கிறது.
- நாட்டுப்புற வைத்தியத்திலிருந்து, அவுரிநெல்லிகள் பரிந்துரைக்கப்படுகின்றன, பெர்ரி மற்றும் அதன் இலைகளின் காபி தண்ணீர்.
- மற்றும் ஒரு தீவிர நிகழ்வாக - எடை இழப்பு அறுவை சிகிச்சை - லிபோசக்ஷன், இரைப்பை கட்டு.
இந்த முறைகள் ஒத்தவை, அவை இன்சுலின் மற்றும் எடைக்கான உடலின் தேவையை குறைக்க உதவுகின்றன.

இன்சுலின் எதிர்ப்புக்கான உணவு - ஊட்டச்சத்து
கார்போஹைட்ரேட் தயாரிப்புகள் குறைந்த கிளைசெமிக் குறியீட்டுடன் தேர்ந்தெடுக்கப்பட வேண்டும், புரதங்கள் மற்றும் தாவர பொருட்கள் உணவில் மேலோங்க வேண்டும்.
மாவுச்சத்து பொருட்கள், இனிப்பு மற்றும் மாவு உணவுகள், ஆல்கஹால், பாஸ்தா, அரிசி, பால், உப்பு மற்றும் சர்க்கரை ஆகியவற்றைக் குறைக்க இந்த உணவு வழங்குகிறது. ஆனால் காய்கறி கொழுப்புகள், குறிப்பாக நிறைவுறா ஒமேகா 3, இந்த நேரத்தில் உடலுக்கு மிகவும் அவசியம்.
ஊட்டச்சத்து நிபுணர்கள் பெரும்பாலும் இதுபோன்ற சந்தர்ப்பங்களில் மத்தியதரைக் கடல் உணவை அதன் ஆலிவ் எண்ணெய், காய்கறிகள், மூலிகைகள் ஏராளமாக கடைப்பிடிக்க பரிந்துரைக்கின்றனர். மெலிந்த இறைச்சி, கோழி, கடல் மீன் மற்றும் கடல் உணவுகள், லாக்டிக் அமில பொருட்கள், கொட்டைகள், அனைத்து வகையான விதைகள் (ஆளிவிதை, சியா), விதைகள் சாப்பிட அனுமதிக்கப்படுகிறது.
மாற்று ஆதாரங்கள் இன்சுலின் எதிர்ப்பை இயக்குவதால், ஊட்டச்சத்தின் மாற்றங்கள் ஏற்கனவே குறைவாகவே உள்ளன, நிலைமையை மாற்ற முடியும் அவ்வப்போது உண்ணாவிரதம் குறுகிய கால. 1-3 நாட்கள், பின்னர் ஒரு நாளைக்கு 3 வேளை உணவுடன் நன்கு உணவளிக்கப்பட்ட நாட்கள், மற்றும் ஒரு நாளைக்கு 5-6 உணவுகள் அல்ல (இது முழு பகல் நேரத்திலும் இன்சுலின் அதிகரித்த அளவை உருவாக்குகிறது).
அத்தகைய அட்டவணையுடன், நீங்கள் 3-4 மாதங்களில் இன்சுலின் மீதான உங்கள் உணர்திறனை மேம்படுத்த முடியும், முழு நாட்களில் உணவு மட்டுமே வேகமாக கார்போஹைட்ரேட்டுகளின் தடைடன் இருக்க வேண்டும் - சர்க்கரை, வெள்ளை ரொட்டி, அரிசி, துரித உணவு, பேக்கிங். மெக்னீசியம், துத்தநாகம், குரோமியம், வைட்டமின் டி ஆகியவற்றின் குறைபாட்டை கூடுதலாகக் கொழுப்புகள் (முன்னுரிமை விலங்கு அல்லாத தோற்றம்) மற்றும் புரதங்கள்.
உடலில் குரோமியம் இல்லாததால், உடல் பருமன் உருவாகிறது, கணிசமாக அதிகரிக்கும் இனிப்புகளுக்கு ஏங்குதல், இந்த சுவடு உறுப்பு சர்க்கரை வளர்சிதை மாற்றத்தில் ஈடுபட்டுள்ளது. குரோமியம் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைக் குறைக்கிறது, வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது.பியர்ஸ், ஹேசல்நட், வெள்ளை கோழி, உருளைக்கிழங்கு, மாட்டிறைச்சி கல்லீரல் ஆகியவற்றைக் கொண்டுள்ளது.
வழியில், நீங்கள் இடுப்பு மற்றும் உட்புற உறுப்புகளிலிருந்து ஓரளவு கொழுப்பு படிவுகளை அகற்றுவீர்கள், ஏனென்றால் உண்ணாவிரதத்தின் இரண்டாவது நாளில் மட்டுமே உடல் கொழுப்பு இருப்புகளுக்கு மாறத் தொடங்குகிறது.
யார் பட்டினி கிடப்பது கடினம், அதாவது 16/8 திட்டத்தின் படி அவ்வப்போது உண்ணாவிரதம் இருப்பதற்கான விருப்பம், அதாவது 16 மணிநேர பசி, எடுத்துக்காட்டாக காலை 18 மணி முதல் 10 மணி வரை, காலை 10 மணி முதல் 18 வரை - நீங்கள் 2 அல்லது 3 உணவை எடுத்துக் கொள்ளலாம்.