இன்சுலின்: ஹார்மோன் செயல், விதிமுறை, வகைகள், செயல்பாடுகள்
இன்சுலின் என்பது கணைய cells- கலங்களால் தொகுக்கப்பட்ட ஒரு புரதமாகும், மேலும் இது இரண்டு பெப்டைட் சங்கிலிகளைக் கொண்டது, இது டிஸல்பைட் பாலங்களால் இணைக்கப்பட்டுள்ளது. இது சீரம் உள்ள குளுக்கோஸின் செறிவு குறைவதை வழங்குகிறது, இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் நேரடியாக பங்கேற்கிறது.
இன்சுலின் முக்கிய விளைவு சைட்டோபிளாஸ்மிக் சவ்வுகளுடன் தொடர்புகொள்வது, இதன் விளைவாக குளுக்கோஸுக்கு அவற்றின் ஊடுருவல் அதிகரிக்கும்.
வயதுவந்த ஆரோக்கியமான நபரின் இரத்த சீரம் உள்ள இன்சுலின் விதிமுறையின் குறிகாட்டிகள் 3 முதல் 30 μU / ml வரை இருக்கும் (60 ஆண்டுகளுக்குப் பிறகு - 35 μU / ml வரை, குழந்தைகளில் - 20 μU / ml வரை).
பின்வரும் நிலைமைகள் இரத்தத்தில் இன்சுலின் செறிவு மாற்றத்திற்கு வழிவகுக்கிறது:
- நீரிழிவு நோய்
- தசைநார் டிஸ்டிராபி
- நாள்பட்ட நோய்த்தொற்றுகள்
- அங்கப்பாரிப்பு,
- தாழ்,
- நரம்பு மண்டலத்தின் சோர்வு,
- கல்லீரல் பாதிப்பு
- உணவில் கார்போஹைட்ரேட்டுகளின் அதிகப்படியான உள்ளடக்கத்துடன் முறையற்ற உணவு,
- உடல் பருமன்
- உடற்பயிற்சி இல்லாமை
- உடல் அதிக வேலை
- வீரியம் மிக்க நியோபிளாம்கள்.
இன்சுலின் செயல்பாடு
கணையத்தில் லாங்கர்ஹான்ஸ் தீவுகள் எனப்படும் β- செல்கள் குவிந்த இடங்கள் உள்ளன. இந்த செல்கள் கடிகாரத்தைச் சுற்றி இன்சுலின் உற்பத்தி செய்கின்றன. சாப்பிட்ட பிறகு, இரத்த குளுக்கோஸ் செறிவு உயர்கிறது, இதற்கு பதிலளிக்கும் விதமாக, cells- கலங்களின் சுரப்பு செயல்பாடு அதிகரிக்கிறது.
இன்சுலின் முக்கிய விளைவு சைட்டோபிளாஸ்மிக் சவ்வுகளுடன் தொடர்புகொள்வது, இதன் விளைவாக குளுக்கோஸுக்கு அவற்றின் ஊடுருவல் அதிகரிக்கும். இந்த ஹார்மோன் இல்லாமல், குளுக்கோஸ் உயிரணுக்களில் ஊடுருவ முடியாது, மேலும் அவை ஆற்றல் பட்டினியை அனுபவிக்கும்.
கூடுதலாக, மனித உடலில், இன்சுலின் பல சமமான முக்கியமான செயல்பாடுகளை செய்கிறது:
- கல்லீரலில் உள்ள கொழுப்பு அமிலங்கள் மற்றும் கிளைகோஜனின் தொகுப்பின் தூண்டுதல்,
- தசை செல்கள் மூலம் அமினோ அமிலங்களை உறிஞ்சுவதற்கான தூண்டுதல், இதன் காரணமாக கிளைகோஜன் மற்றும் புரதங்களின் தொகுப்பில் அதிகரிப்பு உள்ளது,
- லிப்பிட் திசுக்களில் கிளிசரால் தொகுப்பின் தூண்டுதல்,
- கீட்டோன் உடல்கள் உருவாவதை அடக்குதல்,
- லிப்பிட் முறிவை அடக்குதல்,
- தசை திசுக்களில் கிளைகோஜன் மற்றும் புரதங்களின் முறிவை அடக்குதல்.
ரஷ்யா மற்றும் சிஐஎஸ் நாடுகளில், பெரும்பாலான நோயாளிகள் மருந்தின் துல்லியமான அளவை வழங்கும் சிரிஞ்ச்களைப் பயன்படுத்தி இன்சுலின் வழங்க விரும்புகிறார்கள்.
இதனால், இன்சுலின் கார்போஹைட்ரேட்டை மட்டுமல்ல, பிற வகை வளர்சிதை மாற்றத்தையும் கட்டுப்படுத்துகிறது.
இன்சுலின் நோய்கள்
இரத்தத்தில் இன்சுலின் போதுமான மற்றும் அதிகப்படியான செறிவு இரண்டும் நோயியல் நிலைமைகளின் வளர்ச்சியை ஏற்படுத்துகின்றன:
- இன்சுலின் புற்று - பெரிய அளவிலான இன்சுலின் சுரக்கும் கணையக் கட்டி, இதன் விளைவாக நோயாளிக்கு பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவு நிலைகள் உள்ளன (5.5 மிமீல் / எல் கீழே உள்ள இரத்த சீரம் உள்ள குளுக்கோஸின் செறிவு குறைவதால் வகைப்படுத்தப்படுகிறது),
- வகை I நீரிழிவு நோய் (இன்சுலின் சார்ந்த வகை) - கணைய β- செல்கள் (முழுமையான இன்சுலின் குறைபாடு) மூலம் போதுமான இன்சுலின் உற்பத்தியால் அதன் வளர்ச்சி ஏற்படுகிறது,
- வகை II நீரிழிவு நோய் (இன்சுலின் அல்லாத சார்பு வகை) - கணைய செல்கள் போதுமான இன்சுலினை உருவாக்குகின்றன, இருப்பினும், செல் ஏற்பிகள் அவற்றின் உணர்திறனை இழக்கின்றன (உறவினர் பற்றாக்குறை),
- இன்சுலின் அதிர்ச்சி - இன்சுலின் அதிகப்படியான மருந்தின் ஒற்றை ஊசி விளைவாக உருவாகும் ஒரு நோயியல் நிலை (கடுமையான சந்தர்ப்பங்களில், இரத்தச் சர்க்கரைக் கோமா),
- சோமோஜி நோய்க்குறி (நாள்பட்ட இன்சுலின் அதிகப்படியான அளவு நோய்க்குறி) - நீண்ட காலமாக அதிக அளவு இன்சுலின் பெறும் நோயாளிகளுக்கு ஏற்படும் அறிகுறிகளின் சிக்கலானது.
இன்சுலின் சிகிச்சை
இன்சுலின் சிகிச்சை என்பது கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றக் கோளாறுகளை அகற்றுவதை நோக்கமாகக் கொண்ட ஒரு சிகிச்சை முறையாகும் மற்றும் இன்சுலின் ஊசி அடிப்படையில். இது முக்கியமாக வகை I நீரிழிவு நோய்க்கான சிகிச்சையிலும், சில சந்தர்ப்பங்களில் வகை II நீரிழிவு நோய்க்கும் பயன்படுத்தப்படுகிறது. ஸ்கிசோஃப்ரினியாவுக்கு சிகிச்சையளிப்பதற்கான ஒரு முறையாக (ஹைபோகிளைசெமிக் கோமாவுடன் சிகிச்சை) மனநல நடைமுறையில் இன்சுலின் சிகிச்சை பயன்படுத்தப்படுகிறது.
அடித்தள சுரப்பை உருவகப்படுத்துவதற்காக, காலையிலும் மாலையிலும் நீடித்த வகை இன்சுலின் நிர்வகிக்கப்படுகிறது. கார்போஹைட்ரேட்டுகள் கொண்ட ஒவ்வொரு உணவிற்கும் பிறகு, குறுகிய-செயல்பாட்டு இன்சுலின் நிர்வகிக்கப்படுகிறது.
இன்சுலின் சிகிச்சைக்கான அறிகுறிகள்:
- வகை I நீரிழிவு
- நீரிழிவு ஹைபரோஸ்மோலார், ஹைப்பர்லாக்டிசெமிக் கோமா, கெட்டோஅசிடோசிஸ்,
- சர்க்கரை குறைக்கும் மருந்துகள், உணவு மற்றும் அளவிடப்பட்ட உடல் செயல்பாடுகளுடன் வகை II நீரிழிவு நோயாளிகளுக்கு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கான இழப்பீட்டை அடைய இயலாமை,
- கர்ப்பகால நீரிழிவு
- நீரிழிவு நெஃப்ரோபதி.
ஊசி தோலடி கொடுக்கப்படுகிறது. அவை சிறப்பு இன்சுலின் சிரிஞ்ச், பேனா சிரிஞ்ச் அல்லது இன்சுலின் பம்ப் பயன்படுத்தி செய்யப்படுகின்றன. ரஷ்யா மற்றும் சிஐஎஸ் நாடுகளில், பெரும்பாலான நோயாளிகள் சிரிஞ்ச்களைப் பயன்படுத்தி இன்சுலின் வழங்க விரும்புகிறார்கள், இது மருந்தின் துல்லியமான அளவையும் அதன் கிட்டத்தட்ட வலியற்ற நிர்வாகத்தையும் வழங்குகிறது.
நீரிழிவு நோயாளிகளில் 5% க்கும் அதிகமானவர்கள் இன்சுலின் பம்புகளைப் பயன்படுத்துவதில்லை. இது பம்பின் அதிக விலை மற்றும் அதன் பயன்பாட்டின் சிக்கலான தன்மை காரணமாகும். ஆயினும்கூட, ஒரு பம்ப் மூலம் இன்சுலின் நிர்வாகம் அதன் இயற்கையான சுரப்பை துல்லியமாக பின்பற்றுகிறது, சிறந்த கிளைசெமிக் கட்டுப்பாட்டை வழங்குகிறது, மேலும் நீரிழிவு நோயின் அருகிலுள்ள மற்றும் நீண்டகால விளைவுகளின் அபாயத்தை குறைக்கிறது. எனவே, நீரிழிவு நோய்க்கு சிகிச்சையளிக்க மீட்டரிங் பம்புகளைப் பயன்படுத்தும் நோயாளிகளின் எண்ணிக்கை படிப்படியாக அதிகரித்து வருகிறது.
மருத்துவ நடைமுறையில், பல்வேறு வகையான இன்சுலின் சிகிச்சை பயன்படுத்தப்படுகிறது.
ஒருங்கிணைந்த (பாரம்பரிய) இன்சுலின் சிகிச்சை
நீரிழிவு நோய் சிகிச்சையின் இந்த முறை குறுகிய-நடிப்பு மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் கலவையின் ஒரே நேரத்தில் நிர்வாகத்தை அடிப்படையாகக் கொண்டது, இது தினசரி ஊசி எண்ணிக்கையை குறைக்கிறது.
இந்த முறையின் நன்மைகள்:
- இரத்த குளுக்கோஸ் செறிவை அடிக்கடி கண்காணிக்க வேண்டிய அவசியமில்லை,
- சிறுநீரில் குளுக்கோஸின் கட்டுப்பாட்டின் கீழ் சிகிச்சையை மேற்கொள்ளலாம் (குளுக்கோசூரிக் சுயவிவரம்).
சாப்பிட்ட பிறகு, இரத்த குளுக்கோஸ் செறிவு உயர்கிறது, இதற்கு பதிலளிக்கும் விதமாக, cells- கலங்களின் சுரப்பு செயல்பாடு அதிகரிக்கிறது.
- தினசரி, உடல் செயல்பாடுகளை கண்டிப்பாக கடைப்பிடிக்க வேண்டிய அவசியம்
- மருத்துவர் பரிந்துரைத்த உணவை கண்டிப்பாக கடைப்பிடிக்க வேண்டிய அவசியம், நிர்வகிக்கப்பட்ட அளவை கணக்கில் எடுத்துக்கொள்வது,
- ஒரு நாளைக்கு குறைந்தது 5 முறை மற்றும் எப்போதும் ஒரே நேரத்தில் சாப்பிட வேண்டிய அவசியம்.
பாரம்பரிய இன்சுலின் சிகிச்சை எப்போதுமே ஹைப்பர் இன்சுலினீமியாவுடன் இருக்கும், அதாவது இரத்தத்தில் இன்சுலின் அதிகரித்த உள்ளடக்கம். இது பெருந்தமனி தடிப்பு, தமனி உயர் இரத்த அழுத்தம், ஹைபோகாலேமியா போன்ற சிக்கல்களை உருவாக்கும் அபாயத்தை அதிகரிக்கிறது.
அடிப்படையில், பின்வரும் வகை நோயாளிகளுக்கு பாரம்பரிய இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது:
- முதியோர்
- மனநோயால் பாதிக்கப்படுகிறார்
- குறைந்த கல்வி நிலை
- வெளியே கவனிப்பு தேவை
- பரிந்துரைக்கப்பட்ட தினசரி விதிமுறை, உணவு, இன்சுலின் நிர்வாகத்தின் நேரம் ஆகியவற்றைக் கடைப்பிடிக்க முடியவில்லை.
தீவிரப்படுத்தப்பட்ட இன்சுலின் சிகிச்சை
தீவிரப்படுத்தப்பட்ட இன்சுலின் சிகிச்சை நோயாளியின் உடலில் இன்சுலின் உடலியல் சுரப்பைப் பிரதிபலிக்கிறது.
அடித்தள சுரப்பை உருவகப்படுத்துவதற்காக, காலையிலும் மாலையிலும் நீடித்த வகை இன்சுலின் நிர்வகிக்கப்படுகிறது. கார்போஹைட்ரேட்டுகளைக் கொண்ட ஒவ்வொரு உணவிற்கும் பிறகு, குறுகிய-செயல்பாட்டு இன்சுலின் நிர்வகிக்கப்படுகிறது (உணவுக்குப் பிந்தைய சுரப்பைப் பின்பற்றுதல்). உட்கொள்ளும் உணவைப் பொறுத்து டோஸ் தொடர்ந்து மாறுகிறது.
இன்சுலின் சிகிச்சையின் இந்த முறையின் நன்மைகள்:
- சுரக்கும் உடலியல் தாளத்தின் சாயல்,
- நோயாளிகளுக்கு சிறந்த வாழ்க்கைத் தரம்
- மிகவும் தாராளவாத தினசரி விதிமுறை மற்றும் உணவைக் கடைப்பிடிக்கும் திறன்,
- நீரிழிவு நோயின் தாமதமான சிக்கல்களை உருவாக்கும் அபாயத்தைக் குறைக்கிறது.
குறைபாடுகள் பின்வருமாறு:
- நோயாளிகள் எக்ஸ்இ (ரொட்டி அலகுகள்) ஐ எவ்வாறு கணக்கிடுவது மற்றும் சரியான அளவை எவ்வாறு தேர்வு செய்வது என்பதைக் கற்றுக்கொள்ள வேண்டிய அவசியம்,
- ஒரு நாளைக்கு குறைந்தது 5-7 முறை சுய கண்காணிப்பை மேற்கொள்ள வேண்டிய அவசியம்,
- இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளை வளர்ப்பதற்கான அதிகரித்த போக்கு (குறிப்பாக சிகிச்சையின் முதல் மாதங்களில்).
இன்சுலின் வகைகள்
- ஒற்றை இனங்கள் (மோனோவிட்) - ஒரு வகை விலங்குகளின் கணையத்தின் சாற்றைக் குறிக்கும்,
- இணைந்து - இரண்டு அல்லது அதற்கு மேற்பட்ட விலங்கு இனங்களின் கணைய சாறுகளின் கலவையைக் கொண்டுள்ளது.
வயதுவந்த ஆரோக்கியமான நபரின் இரத்த சீரம் உள்ள இன்சுலின் விதிமுறையின் குறிகாட்டிகள் 3 முதல் 30 μU / ml வரை இருக்கும் (60 ஆண்டுகளுக்குப் பிறகு - 35 μU / ml வரை, குழந்தைகளில் - 20 μU / ml வரை).
இனங்கள் அடிப்படையில்:
- மனித,
- பன்றி இறைச்சி,
- கால்நடை,
- திமிங்கிலம்.
சுத்திகரிப்பு அளவைப் பொறுத்து, இன்சுலின்:
- பாரம்பரிய - அசுத்தங்கள் மற்றும் பிற கணைய ஹார்மோன்களைக் கொண்டுள்ளது,
- monopikovy - ஜெல்லில் கூடுதல் வடிகட்டுதல் காரணமாக, அதில் உள்ள அசுத்தங்களின் உள்ளடக்கம் பாரம்பரியத்தை விட மிகக் குறைவு,
- monocomponent - அதிக அளவு தூய்மையால் வகைப்படுத்தப்படுகிறது (1% க்கும் அதிகமான அசுத்தங்களைக் கொண்டிருக்கவில்லை).
செயலின் காலம் மற்றும் உச்சநிலையால், குறுகிய மற்றும் நீடித்த (நடுத்தர, நீண்ட மற்றும் அதி-நீண்ட) செயலின் இன்சுலின்கள் சுரக்கப்படுகின்றன.
வணிக இன்சுலின் ஏற்பாடுகள்
நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க, பின்வரும் வகை இன்சுலின் பயன்படுத்தப்படுகிறது:
- எளிய இன்சுலின். இது பின்வரும் மருந்துகளால் குறிக்கப்படுகிறது: ஆக்ட்ராபிட் எம்.சி (பன்றி இறைச்சி, மோனோகாம்பொனென்ட்), ஆக்ட்ராபிட் எம்.பி. இது நிர்வாகத்திற்குப் பிறகு 15-20 நிமிடங்கள் செயல்படத் தொடங்குகிறது. உட்செலுத்தப்பட்ட தருணத்திலிருந்து 1.5-3 மணிநேரங்களுக்குப் பிறகு அதிகபட்ச விளைவு காணப்படுகிறது, மொத்த நடவடிக்கை காலம் 6-8 மணி நேரம்.
- NPH அல்லது நீண்ட நடிப்பு இன்சுலின். முன்பு சோவியத் ஒன்றியத்தில், அவை புரோட்டமைன்-துத்தநாகம்-இன்சுலின் (பிசிஐ) என்று அழைக்கப்பட்டன. ஆரம்பத்தில், அவை ஒரு நாளைக்கு ஒரு முறை அடித்தள சுரப்பை உருவகப்படுத்த பரிந்துரைக்கப்பட்டன, மேலும் காலை உணவு மற்றும் இரவு உணவிற்குப் பிறகு இரத்த குளுக்கோஸ் அதிகரிப்பதை ஈடுசெய்ய குறுகிய-செயல்பாட்டு இன்சுலின் பயன்படுத்தப்பட்டது. இருப்பினும், கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகளை சரிசெய்யும் இந்த முறையின் செயல்திறன் போதுமானதாக இல்லை, தற்போது உற்பத்தியாளர்கள் NPH- இன்சுலின் பயன்படுத்தி ஆயத்த கலவைகளைத் தயாரிக்கிறார்கள், இது இன்சுலின் ஊசி மருந்துகளின் எண்ணிக்கையை ஒரு நாளைக்கு இரண்டாகக் குறைக்கலாம். தோலடி நிர்வாகத்திற்குப் பிறகு, NPH- இன்சுலின் நடவடிக்கை 2-4 மணிநேரத்தில் தொடங்குகிறது, அதிகபட்சமாக 6-10 மணி நேரத்தில் அடையும் மற்றும் 16–18 மணி நேரம் நீடிக்கும். இந்த வகை இன்சுலின் பின்வரும் மருந்துகளால் சந்தையில் வழங்கப்படுகிறது: இன்சுமான் பாசல், ஹுமுலின் என்.பி.எச், புரோட்டாபேன் எச்.எம், புரோட்டாபேன் எம்.சி, புரோட்டாபேன் எம்.பி.
- NPH மற்றும் குறுகிய-செயல்பாட்டு இன்சுலின் ஆகியவற்றின் தயாரிக்கப்பட்ட நிலையான (நிலையான) கலவைகள். அவை ஒரு நாளைக்கு இரண்டு முறை தோலடி முறையில் நிர்வகிக்கப்படுகின்றன. நீரிழிவு நோயாளிகள் அனைவருக்கும் ஏற்றது அல்ல. ரஷ்யாவில், ஹுமுலின் எம் 3 இன் ஒரே ஒரு நிலையான ஆயத்த கலவை மட்டுமே உள்ளது, இதில் 30% குறுகிய இன்சுலின் ஹுமுலின் ரெகுலர் மற்றும் 70% ஹுமுலின் என்.பி.எச். இந்த விகிதம் ஹைப்பர்- அல்லது ஹைபோகிளைசீமியா ஏற்படுவதை அரிதாகவே தூண்டுகிறது.
- சூப்பர் நீண்ட நடிப்பு இன்சுலின். வகை II நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க மட்டுமே அவை பயன்படுத்தப்படுகின்றன, அவை இரத்த சீரம் உள்ள இன்சுலின் தொடர்ந்து அதிக செறிவு தேவைப்படும் திசுக்களின் எதிர்ப்பு (எதிர்ப்பு) தொடர்பாக. இவை பின்வருமாறு: அல்ட்ராடார்ட் எச்.எம், ஹுமுலின் யு, அல்ட்ராலென்ட். சூப்பர்லாங் இன்சுலின் செயல்பாடு அவற்றின் தோலடி நிர்வாகத்தின் தருணத்திலிருந்து 6-8 மணி நேரத்திற்குப் பிறகு தொடங்குகிறது. இதன் அதிகபட்சம் 16-20 மணிநேரங்களுக்குப் பிறகு அடையும், மேலும் மொத்த நடவடிக்கை காலம் 24–36 மணிநேரம் ஆகும்.
- குறுகிய நடிப்பு மனித இன்சுலின் அனலாக்ஸ் (ஹுமலாக்)மரபணு பொறியியல் மூலம் பெறப்பட்டது. தோலடி நிர்வாகத்திற்குப் பிறகு அவை 10-20 நிமிடங்களுக்குள் செயல்படத் தொடங்குகின்றன. 30-90 நிமிடங்களுக்குப் பிறகு உச்சத்தை எட்டலாம், மொத்த நடவடிக்கை காலம் 3-5 மணி நேரம்.
- மனித இன்சுலின் உச்சமற்ற (நீண்ட) செயலின் ஒப்புமைகள். இன்சுலின் எதிரியான குளுகோகன் என்ற ஹார்மோனின் கணைய ஆல்பா செல்கள் தொகுப்பதைத் தடுப்பதை அடிப்படையாகக் கொண்டது அவற்றின் சிகிச்சை விளைவு. செயலின் காலம் 24 மணி நேரம், உச்ச செறிவு இல்லை. இந்த மருந்துகளின் குழுவின் பிரதிநிதிகள் - லாண்டஸ், லெவெமிர்.
இன்சுலின் நடவடிக்கை
ஒரு வழியில் அல்லது இன்னொரு வகையில், இன்சுலின் உடலில் உள்ள அனைத்து வகையான வளர்சிதை மாற்றத்தையும் பாதிக்கிறது, ஆனால், முதலில், இது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் பங்கேற்கிறது. உயிரணு சவ்வுகள் வழியாக அதிகப்படியான குளுக்கோஸின் போக்குவரத்து வீதத்தின் அதிகரிப்பு காரணமாக இதன் விளைவு ஏற்படுகிறது (குளுக்கோஸை வழங்கும் சவ்வு புரதங்களின் அளவையும் செயல்திறனையும் கட்டுப்படுத்தும் உள்விளைவு பொறிமுறையை செயல்படுத்துவதன் காரணமாக). இதன் விளைவாக, இன்சுலின் ஏற்பிகள் தூண்டப்படுகின்றன, மேலும் உயிரணுக்களால் குளுக்கோஸ் எடுப்பதை பாதிக்கும் உள்விளைவு வழிமுறைகளும் செயல்படுத்தப்படுகின்றன.
கொழுப்பு மற்றும் தசை திசு ஆகியவை இன்சுலின் சார்ந்தவை. கார்போஹைட்ரேட் நிறைந்த உணவுகள் வரும்போது, ஹார்மோன் உற்பத்தி செய்யப்பட்டு இரத்தத்தில் சர்க்கரை அதிகரிக்கும். இரத்த குளுக்கோஸ் உடலியல் மட்டத்திற்கு கீழே குறையும் போது, ஹார்மோன் உற்பத்தி குறைகிறது.
உடலில் இன்சுலின் செயல்பாட்டின் வகைகள்:
- வளர்சிதை மாற்றம்: செல்கள் மூலம் குளுக்கோஸ் மற்றும் பிற பொருட்களின் உறிஞ்சுதல், குளுக்கோஸ் ஆக்சிஜனேற்றம் செயல்முறையின் முக்கிய நொதிகளை செயல்படுத்துதல் (கிளைகோலிசிஸ்), அதிகரித்த கிளைகோஜன் தொகுப்பு தீவிரம் (கல்லீரல் மற்றும் தசை செல்களில் குளுக்கோஸ் பாலிமரைசேஷன் மூலம் துரிதப்படுத்தப்பட்ட கிளைகோஜன் படிவு), கல்லீரலில் உள்ள பல்வேறு பொருட்களிலிருந்து குளுக்கோஸின் தொகுப்பு மூலம் குளுக்கோனோஜெனீசிஸ் தீவிரம் குறைந்தது,
- அனபோலிக்: செல்கள் (பெரும்பாலும் வாலின் மற்றும் லுசின்) மூலம் அமினோ அமிலங்களை உறிஞ்சுவதை மேம்படுத்துகிறது, பொட்டாசியம், மெக்னீசியம் மற்றும் பாஸ்பேட் அயனிகளை உயிரணுக்களுக்கு கொண்டு செல்வதை அதிகரிக்கிறது, டியோக்ஸிரிபொனூக்ளிக் அமிலம் (டி.என்.ஏ) மற்றும் புரத உயிரியக்கவியல் ஆகியவற்றின் நகலெடுப்பை அதிகரிக்கிறது, கொழுப்பு அமிலங்களின் தொகுப்பை துரிதப்படுத்துகிறது (கல்லீரல் மற்றும் கொழுப்பு திசு இன்சுலின் குளுக்கோஸை ட்ரைகிளிசரைட்களாக மாற்றுவதை ஊக்குவிக்கிறது, மேலும் அதன் குறைபாட்டுடன், கொழுப்பு திரட்டல் ஏற்படுகிறது),
- ஆன்டி-கேடபாலிக்: புரத சீரழிவின் தடுப்பு அவற்றின் சீரழிவின் அளவு குறைதல், லிபோலிசிஸின் குறைவு, இது இரத்தத்தில் உள்ள கொழுப்பு அமிலங்களின் உட்கொள்ளலைக் குறைக்கிறது.
இன்சுலின் ஊசி
ஒரு வயது வந்தவரின் இரத்தத்தில் இன்சுலின் விதி 3-30 mcU / ml (240 pmol / l வரை) ஆகும். 12 வயதிற்குட்பட்ட குழந்தைகளுக்கு, இந்த காட்டி 10 mcED / ml (69 pmol / l) ஐ விட அதிகமாக இருக்கக்கூடாது.
ஆரோக்கியமான மனிதர்களில், ஹார்மோனின் அளவு நாள் முழுவதும் ஏற்ற இறக்கமாகி, சாப்பிட்ட பிறகு அதன் உச்சத்தை அடைகிறது. இன்சுலின் சிகிச்சையின் குறிக்கோள் நாள் முழுவதும் இந்த அளவை பராமரிப்பது மட்டுமல்லாமல், அதன் செறிவின் உச்சங்களை பின்பற்றுவதும் ஆகும், இதற்காக ஹார்மோன் உணவுக்கு முன் உடனடியாக நிர்வகிக்கப்படுகிறது. இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைக் கருத்தில் கொண்டு, ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக மருத்துவரால் டோஸ் தேர்ந்தெடுக்கப்படுகிறது.
ஒரு ஆரோக்கியமான நபரில் ஹார்மோனின் அடிப்படை சுரப்பு ஒரு மணி நேரத்திற்கு 1 IU ஆகும், இது இன்சுலின் முக்கிய எதிரியான குளுக்ககனை உற்பத்தி செய்யும் ஆல்பா செல்கள் வேலையை அடக்குவது அவசியம். சாப்பிடும்போது, எடுக்கப்பட்ட 10 கிராம் கார்போஹைட்ரேட்டுகளுக்கு சுரப்பு 1-2 PIECES ஆக அதிகரிக்கிறது (சரியான அளவு உடலின் பொதுவான நிலை மற்றும் நாளின் நேரம் உட்பட பல காரணிகளைப் பொறுத்தது). இந்த வீழ்ச்சி இன்சுலின் அதிகரித்த தேவை காரணமாக அதிகரித்த தேவை காரணமாக மாறும் சமநிலையை நிறுவ உங்களை அனுமதிக்கிறது.
டைப் 1 நீரிழிவு நோயாளிகளில், ஹார்மோன் உற்பத்தி குறைகிறது அல்லது முற்றிலும் இல்லை. இந்த வழக்கில், மாற்று இன்சுலின் சிகிச்சை அவசியம்.
வாய்வழி நிர்வாகம் காரணமாக, ஹார்மோன் குடலில் அழிக்கப்படுகிறது, எனவே இது தோலடி ஊசி வடிவில் பெற்றோராக நிர்வகிக்கப்படுகிறது. மேலும், குளுக்கோஸ் அளவுகளில் தினசரி ஏற்ற இறக்கங்கள் சிறியதாக இருப்பதால், நீரிழிவு நோயின் பல்வேறு சிக்கல்களை உருவாக்கும் ஆபத்து குறைகிறது.
போதிய இன்சுலின் கிடைத்தவுடன், ஹைப்பர் கிளைசீமியா உருவாகலாம், ஹார்மோன் அதிகமாக இருந்தால், இரத்தச் சர்க்கரைக் குறைவு ஏற்பட வாய்ப்புள்ளது. இது சம்பந்தமாக, மருந்தின் ஊசி பொறுப்புடன் சிகிச்சையளிக்கப்பட வேண்டும்.
சிகிச்சையின் செயல்திறனைக் குறைக்கும் பிழைகள், அவை தவிர்க்கப்பட வேண்டும்:
- காலாவதியான மருந்து பயன்பாடு,
- போதைப்பொருள் சேமிப்பு மற்றும் போக்குவரத்து விதிகளை மீறுதல்,
- ஊசி தளத்திற்கு ஆல்கஹால் பயன்படுத்துதல் (ஆல்கஹால் ஹார்மோனில் ஒரு அழிவுகரமான விளைவைக் கொண்டுள்ளது),
- சேதமடைந்த ஊசி அல்லது சிரிஞ்சின் பயன்பாடு,
- உட்செலுத்தப்பட்ட பின்னர் சிரிஞ்சை மிக விரைவாக திரும்பப் பெறுதல் (மருந்தின் ஒரு பகுதியை இழக்கும் ஆபத்து காரணமாக).
வழக்கமான மற்றும் தீவிரமான இன்சுலின் சிகிச்சை
வழக்கமான அல்லது ஒருங்கிணைந்த இன்சுலின் சிகிச்சையானது ஒரு ஊசி மூலம் குறுகிய மற்றும் நடுத்தர / நீண்ட கால நடவடிக்கைகளைக் கொண்ட மருந்துகளின் கலவையை அறிமுகப்படுத்துவதன் மூலம் வகைப்படுத்தப்படுகிறது. நீரிழிவு நோயின் லேபிள் படிப்புக்கு இது பொருந்தும். முக்கிய நன்மை என்னவென்றால், ஊசி மருந்துகளின் எண்ணிக்கையை ஒரு நாளைக்கு 1-3 ஆகக் குறைக்கும் திறன், இருப்பினும், இந்த சிகிச்சையின் மூலம் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு முழு இழப்பீட்டை அடைய முடியாது.
பாரம்பரிய நீரிழிவு சிகிச்சை:
- நன்மைகள்: மருந்தின் நிர்வாகத்தின் எளிமை, அடிக்கடி கிளைசெமிக் கட்டுப்பாட்டின் தேவை இல்லாதது, குளுக்கோசூரிக் சுயவிவரத்தின் கட்டுப்பாட்டின் கீழ் சிகிச்சையின் சாத்தியம்,
- குறைபாடுகள்: உணவு, தினசரி, தூக்கம், ஓய்வு மற்றும் உடல் செயல்பாடு, கட்டாய மற்றும் வழக்கமான உணவு உட்கொள்ளல், மருந்தின் அறிமுகத்துடன் பிணைக்கப்பட்டுள்ளது, உடலியல் ஏற்ற இறக்கங்களின் மட்டத்தில் குளுக்கோஸ் அளவைப் பராமரிக்க இயலாமை, ஹைபோகாலேமியாவின் அதிக ஆபத்து, தமனி உயர் இரத்த அழுத்தம் மற்றும் நிலையான ஹைப்பர் இன்சுலினீமியா காரணமாக பெருந்தமனி தடிப்புத் தோல் அழற்சி, சிகிச்சையின் இந்த முறையின் சிறப்பியல்பு.
தீவிர சிகிச்சையின் தேவைகளை ஒருங்கிணைப்பதில் சிரமங்கள் ஏற்பட்டால், மனநல கோளாறுகள், குறைந்த கல்வி நிலை, வெளிப்புற கவனிப்பின் தேவை, அதே போல் ஒழுக்கமற்ற நோயாளிகளுக்கும் கூட்டு சிகிச்சை சுட்டிக்காட்டப்படுகிறது.
தீவிரமான இன்சுலின் சிகிச்சையை (ஐ.ஐ.டி) மேற்கொள்ள, நோயாளிக்கு உடலில் நுழையும் குளுக்கோஸைப் பயன்படுத்த போதுமான அளவு பரிந்துரைக்கப்படுகிறது, இந்த நோக்கத்திற்காக அடித்தள சுரப்பை உருவகப்படுத்த இன்சுலின்கள் அறிமுகப்படுத்தப்படுகின்றன, மேலும் சாப்பிட்ட பிறகு ஹார்மோனின் உச்ச செறிவுகளை வழங்கும் குறுகிய-செயல்பாட்டு மருந்துகள். மருந்தின் தினசரி டோஸ் குறுகிய மற்றும் நீண்ட செயல்படும் இன்சுலின்களைக் கொண்டுள்ளது.
டைப் 1 நீரிழிவு நோயாளிகளில், ஹார்மோன் உற்பத்தி குறைகிறது அல்லது முற்றிலும் இல்லை. இந்த வழக்கில், மாற்று இன்சுலின் சிகிச்சை அவசியம்.
ஐ.ஐ.டி நீரிழிவு சிகிச்சை:
- நன்மைகள்: ஹார்மோனின் உடலியல் சுரப்பைப் பின்பற்றுதல் (அடித்தள தூண்டுதல்), ஒரு இலவச வாழ்க்கை முறை மற்றும் மாறுபட்ட உணவு நேரங்கள் மற்றும் ஒரு வகை உணவுகளுடன் கூடிய “தாராளமயமாக்கப்பட்ட உணவை” பயன்படுத்தும் நோயாளிகளுக்கு தினசரி வழக்கம், நோயாளியின் வாழ்க்கைத் தரத்தை மேம்படுத்துதல், வளர்சிதை மாற்றக் கோளாறுகளின் திறமையான கட்டுப்பாடு, தாமதமான சிக்கல்களைத் தடுப்பதை உறுதி செய்தல் .
- குறைபாடுகள்: கிளைசீமியாவை முறையாக சுய கண்காணிப்பதன் தேவை (ஒரு நாளைக்கு 7 முறை வரை), சிறப்பு பயிற்சி, வாழ்க்கை முறை மாற்றங்கள், படிப்பு மற்றும் சுய கண்காணிப்பு கருவிகளுக்கான கூடுதல் செலவுகள், இரத்தச் சர்க்கரைக் குறைவுக்கான போக்கு (குறிப்பாக ஐ.ஐ.டி ஆரம்பத்தில்) தேவை.
ஐ.ஐ.டி.யின் பயன்பாட்டிற்கான கட்டாய நிபந்தனைகள்: நோயாளியின் நுண்ணறிவின் போதுமான அளவு, கற்றுக்கொள்ளும் திறன், வாங்கிய திறன்களை நடைமுறையில் செயல்படுத்தும் திறன், சுய கட்டுப்பாட்டு வழிமுறைகளைப் பெறுவதற்கான திறன்.
இரத்தச் சர்க்கரைக் குறைவு ஹார்மோன் மற்றும் அதன் செயல்பாட்டு வழிமுறை?
மனித உடலில் உள்ள இன்சுலின் இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்தும் பொறுப்பு. இந்த செயல்பாட்டில், அட்ரினலின் மற்றும் நோர்பைன்ப்ரைன், குளுகோகன், கார்டிசோல், கார்டிகோஸ்டிரால் மற்றும் தைராய்டு ஹார்மோன்கள் போன்ற பிற செயலில் உள்ள பொருட்களும் அவருக்கு உதவுகின்றன.
ஒரு நபர் கார்போஹைட்ரேட் தயாரிப்புகளை சாப்பிட்டவுடன் உடலில் குளுக்கோஸின் அளவு அதிகரிக்கிறது. இத்தகைய உணவு உட்கொள்ளலுக்கு பதிலளிக்கும் விதமாக, கணையம் தேவையான அளவு இன்சுலின் உற்பத்தி செய்யத் தொடங்குகிறது, இது சர்க்கரைகளைப் பயன்படுத்துவதற்கான செயல்முறையைத் தொடங்குகிறது, அவை உடல் முழுவதும் இரத்தத்தின் வழியாக செல்கின்றன.
இரத்தத்தில் குளுக்கோஸின் அளவு இயல்பாக்கப்பட்டவுடன், கணையத்தின் இயல்பான செயல்பாட்டுடன் இன்சுலின் உற்பத்தி நிறுத்தப்படும் என்பதை கவனத்தில் கொள்ள வேண்டும். அத்தகைய நிறுவப்பட்ட வேலையில் ஒரு செயலிழப்பு இருந்தால், உடல், மற்றும் சர்க்கரையின் அளவை இயல்பாக்கிய பிறகு, இந்த ஹார்மோனை உற்பத்தி செய்வதை நிறுத்தாது.
தேடுகிறது. கிடைக்கவில்லை. காட்டு
மனித உடலில் உள்ள இன்சுலின் இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்தும் பொறுப்பு. இந்த செயல்பாட்டில், அட்ரினலின் மற்றும் நோர்பைன்ப்ரைன், குளுகோகன், கார்டிசோல், கார்டிகோஸ்டிரால் மற்றும் தைராய்டு ஹார்மோன்கள் போன்ற பிற செயலில் உள்ள பொருட்களும் அவருக்கு உதவுகின்றன.
ஹார்மோன் வகைகள்

உடலில் இன்சுலின் தாக்கம் மருத்துவத்தில் பயன்படுத்தப்படுகிறது. நீரிழிவு நோய்க்கான சிகிச்சையானது ஆய்வுக்குப் பிறகு மருத்துவரால் பரிந்துரைக்கப்படுகிறது. எந்த வகையான நீரிழிவு நோயாளியைத் தாக்கியது, அவருடைய தனிப்பட்ட பண்புகள், ஒவ்வாமை மற்றும் மருந்துகளின் சகிப்புத்தன்மை என்ன. நீரிழிவு நோய்க்கு இன்சுலின் நமக்கு ஏன் தேவை, அது தெளிவாக உள்ளது - குளுக்கோஸின் அளவைக் குறைக்க.
நீரிழிவு நோய்க்கு பரிந்துரைக்கப்பட்ட இன்சுலின் ஹார்மோன் வகைகள்:
- வேகமாக செயல்படும் இன்சுலின். அதன் செயல் உட்செலுத்தப்பட்ட 5 நிமிடங்களுக்குப் பிறகு தொடங்குகிறது, ஆனால் விரைவாக முடிகிறது.
- குறுகிய. இந்த ஹார்மோன் என்றால் என்ன? அவர் பின்னர் செயல்படத் தொடங்குகிறார் - அரை மணி நேரம் கழித்து. ஆனால் இது நீண்ட நேரம் உதவுகிறது.
- நடுத்தர காலம். சுமார் அரை நாள் நோயாளிக்கு ஏற்படும் பாதிப்பால் இது தீர்மானிக்கப்படுகிறது. பெரும்பாலும் இது விரைவாக நிர்வகிக்கப்படுகிறது, இதனால் நோயாளி உடனடியாக நிவாரணம் பெறுவார்.
- நீண்ட நடவடிக்கை. இந்த ஹார்மோன் பகலில் செயல்படுகிறது. இது காலையில் வெறும் வயிற்றில் நிர்வகிக்கப்படுகிறது. விரைவான செயலின் ஹார்மோனுடன் பெரும்பாலும் பயன்படுத்தப்படுகிறது.
- கலப்பு. விரைவான நடவடிக்கை மற்றும் நடுத்தர நடவடிக்கை என்ற ஹார்மோனை கலப்பதன் மூலம் இது பெறப்படுகிறது. வெவ்வேறு அளவுகளில் 2 ஹார்மோன்களை சரியான அளவுகளில் கலப்பது கடினம் என்று கருதப்படும் நபர்களுக்காக வடிவமைக்கப்பட்டுள்ளது.
இன்சுலின் எவ்வாறு செயல்படுகிறது, நாங்கள் ஆய்வு செய்தோம். ஒவ்வொரு நபரும் தனது ஊசிக்கு வித்தியாசமாக நடந்துகொள்கிறார்கள். இது ஊட்டச்சத்து முறை, உடற்கல்வி, வயது, பாலினம் மற்றும் இணக்க நோய்களைப் பொறுத்தது. எனவே, நீரிழிவு நோயாளி தொடர்ச்சியான மருத்துவ மேற்பார்வையில் இருக்க வேண்டும்.
செயற்கை இன்சுலின் - அது என்ன?
நவீன மருந்தியல் தொழில்நுட்பங்கள் அத்தகைய ஹார்மோனை செயற்கையாகப் பெறுவதையும் பின்னர் பல்வேறு வகையான நீரிழிவு நோய்களுக்கு சிகிச்சையளிப்பதற்கும் பயன்படுத்துகின்றன.
இன்று, நீரிழிவு நோயாளிகளுக்கு பல்வேறு சூழ்நிலைகளில் அதை எடுக்க அனுமதிக்கும் பல்வேறு வகையான இன்சுலின் உற்பத்தி செய்யப்படுகிறது.
தோலடி ஊசி மருந்துகளுக்குப் பயன்படுத்தப்படும் செயற்கை தோற்றத்தின் ஹார்மோனின் வகைகள் பின்வருமாறு:
- அல்ட்ராஷார்ட் வெளிப்பாட்டின் பொருள் நிர்வாகத்திற்குப் பிறகு ஐந்து நிமிடங்களுக்குள் அதன் செயல்பாடுகளைக் காட்டும் ஒரு மருந்து. உட்செலுத்தப்பட்ட ஒரு மணி நேரத்திற்குப் பிறகு அதிகபட்ச சிகிச்சை முடிவு காணப்படுகிறது. அதே நேரத்தில், உட்செலுத்தலின் விளைவு குறுகிய காலம் நீடிக்கும்.
- குறுகிய-செயல்பாட்டு இன்சுலின் தோலின் கீழ் அதன் நிர்வாகத்திற்குப் பிறகு சுமார் அரை மணி நேரம் செயல்படத் தொடங்குகிறது. அத்தகைய இன்சுலின் உணவுக்கு பதினைந்து நிமிடங்களுக்கு முன் எடுக்கப்பட வேண்டும் என்பதை நினைவில் கொள்ள வேண்டும். இந்த வழக்கில், அதிகபட்ச சிகிச்சை விளைவை அடைய முடியும். ஒரு விதியாக, அனைத்து குறுகிய-செயல்பாட்டு ஹார்மோன்களும் ஹைப்பர் கிளைசீமியாவின் தோற்றத்தை நடுநிலையாக்குவதற்காக வடிவமைக்கப்பட்டுள்ளன, இது பெரும்பாலும் நீரிழிவு நோயாளிகளின் உணவுக்குப் பிறகு காணப்படுகிறது.
- நடுத்தர கால ஹார்மோன் பெரும்பாலும் குறுகிய இன்சுலின்களுடன் இணைந்து பயன்படுத்தப்படுகிறது. அவற்றின் காலம், ஒரு விதியாக, பன்னிரண்டு முதல் பதினாறு மணி நேரம் வரை நீடிக்கும். நீரிழிவு நோயைக் கண்டறிந்த ஒரு நோயாளிக்கு, ஒரு நாளைக்கு அத்தகைய மருந்தின் இரண்டு முதல் மூன்று ஊசி மருந்துகள் நடத்த போதுமானதாக இருக்கும். உட்செலுத்தலுக்குப் பிறகு சிகிச்சை விளைவு இரண்டு முதல் மூன்று மணி நேரத்திற்குப் பிறகு தோன்றத் தொடங்குகிறது, மேலும் இரத்தத்தில் அதிகபட்ச செறிவு சுமார் ஆறு முதல் எட்டு மணி நேரத்திற்குப் பிறகு காணப்படுகிறது.
- குறுகிய இன்சுலின் உடன் இணைந்து நீண்ட நேரம் செயல்படும் இன்சுலின் பயன்படுத்தப்படுகிறது. இது ஒரு நாளைக்கு ஒரு முறை நிர்வகிக்கப்பட வேண்டும், பொதுவாக காலையில். இன்சுலின் நீடித்த விளைவின் முக்கிய நோக்கம் இரவில் கிளைசீமியாவை சாதாரணமாக பராமரிப்பதாகும். உட்செலுத்தப்பட்ட உட்செலுத்தலின் செயல்திறன் சுமார் ஆறு மணி நேரத்திற்குப் பிறகு தோன்றத் தொடங்குகிறது, மேலும் இதன் விளைவு இருபத்தி நான்கு முதல் முப்பத்தி ஆறு மணி நேரம் வரை நீடிக்கும்.
மருந்துகளின் ஒரு சிறப்பு குழுவும் உள்ளது, இது இரண்டு வகையான ஹார்மோன்களின் கலவையாகும் - குறுகிய மற்றும் நீண்ட நடிப்பு (அவை மருந்தை வழங்குவதற்கு முன்பு உடனடியாக கலக்க வேண்டும்). ஒரு விதியாக, அத்தகைய இன்சுலின் கலவை ஒரு நாளைக்கு இரண்டு முறை உணவுக்கு முன் உடனடியாக எடுக்கப்படுகிறது.
அனைத்து நவீன செயற்கை இன்சுலின் மருந்துகளும் மனித ஹார்மோனின் அடிப்படையில் உருவாக்கப்படுகின்றன என்பதை கவனத்தில் கொள்ள வேண்டும்.
இன்சுலின் நடவடிக்கையின் கொள்கை இந்த கட்டுரையில் உள்ள வீடியோவில் விவரிக்கப்பட்டுள்ளது.
செயற்கை இன்சுலின் - அது என்ன?
இயல்பான மதிப்பெண்கள் மற்றும் கண்டறிதல்
இன்சுலின் என்பது ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவிக்கும் ஹார்மோன் ஆகும்.
அதன் குறைபாடு அல்லது அதிகப்படியானது பல்வேறு அறிகுறிகளின் வடிவத்தில் வெளிப்படும்.
உடலில் உள்ள ஹார்மோனின் அளவை தீர்மானிக்க ஒரு நோயறிதல் ஆய்வை மேற்கொள்வது ஒரு மருத்துவ நிபுணரால் பரிந்துரைக்கப்படலாம் அல்லது தடுப்பு நோக்கங்களுக்காக நோயாளியின் அடையாளம் காணப்பட்டதன் விளைவாக இருக்கலாம்.
ஹார்மோனின் அளவின் இயல்பான குறிகாட்டிகள் பின்வரும் வரம்புகளில் மருத்துவ தபால்களால் நிறுவப்பட்டுள்ளன:
- குழந்தை பருவத்தில், இன்சுலின் அளவு பெரியவர்களை விட சற்றே குறைவாக இருக்கலாம், மேலும் ஒரு மோலுக்கு மூன்று முதல் இருபது அலகுகள் வரை இருக்கும்
- ஆண்கள் மற்றும் பெண்களில், இருபத்தைந்து அலகுகளின் மேல் குறி வரை நெறிமுறை வரம்புகள் பராமரிக்கப்படுகின்றன
- கர்ப்பிணிப் பெண்களின் ஹார்மோன் பின்னணி வியத்தகு மாற்றங்களுக்கு உட்படுகிறது, எனவே, இந்த காலகட்டத்தில், ஒரு மோலுக்கு ஆறு முதல் இருபத்தி எட்டு அலகுகள் இன்சுலின் விதிமுறையாகக் கருதப்படுகிறது.
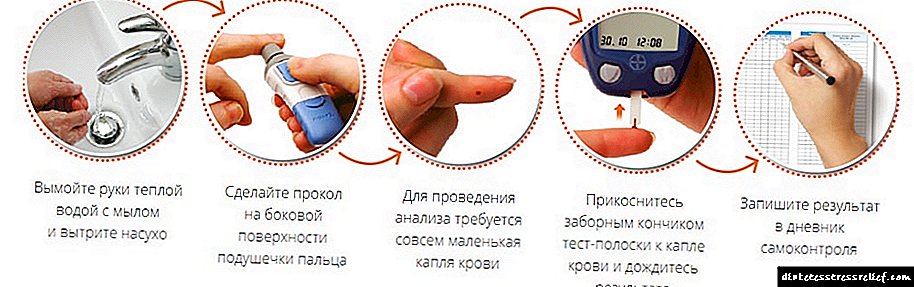
நோயறிதல், இன்சுலின் ஹார்மோன் (நீங்கள் தெரிந்து கொள்ள வேண்டியது எல்லாம்) மற்றும் உடலில் அதன் அளவு ஆகியவற்றை தீர்மானிக்க மேற்கொள்ளப்படுகிறது, இது சிரை இரத்தத்தை சேகரிப்பதை உள்ளடக்குகிறது.
இந்த வழக்கில், ஆயத்த நடைமுறைகள் நிலையான விதிகளாக இருக்கும்:
- சோதனைப் பொருளின் மாதிரி காலையிலும் எப்போதும் வெறும் வயிற்றிலும் மேற்கொள்ளப்படுகிறது. இதன் பொருள், ஒரு நபர் உணவு மற்றும் பல்வேறு பானங்களை (சாதாரண தண்ணீரைத் தவிர) குறைந்தது எட்டு முதல் பத்து மணி நேரத்திற்கு முன்பே சாப்பிடக்கூடாது.
- கூடுதலாக, தடைசெய்யப்பட்டவற்றில் சர்க்கரை கொண்ட பற்பசைகளுடன் உங்கள் பல் துலக்குதல், சிறப்பு சுகாதார தயாரிப்புகளுடன் வாயைக் கழுவுதல் மற்றும் புகைத்தல் ஆகியவை அடங்கும்.
- சில குழு மருந்துகளை உட்கொள்வது உண்மையான படத்தை சிதைக்கும் என்பதை கவனத்தில் கொள்ள வேண்டும். ஆகையால், இரத்த மாதிரிக்கு முன்னதாக அவர்கள் உடலில் நுழைவதை விலக்குவது அவசியம் (அத்தகைய மருந்துகள் ஒரு நபருக்கு இன்றியமையாதவை தவிர), கலந்துகொண்ட மருத்துவர் தற்போதைய சூழ்நிலையில் என்ன செய்ய வேண்டும் என்பதை தீர்மானிக்கிறார்.
- கண்டறியும் செயல்முறையின் முந்திய நாளில், அதிகப்படியான உடல் உழைப்புடன் விளையாட்டுகளை விளையாடுவது அல்லது உடலை அதிக சுமை செய்வது பரிந்துரைக்கப்படவில்லை.
கூடுதலாக, முடிந்தால், மன அழுத்தம் மற்றும் பிற உணர்ச்சிவசப்பட வேண்டாம்.
செயல்முறைக்கு உடனடியாக, நீங்கள் அமைதியாகி சிறிது ஓய்வெடுக்க வேண்டும் (பத்து முதல் பதினைந்து நிமிடங்கள்).
இன்சுலின் என்பது ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவிக்கும் ஹார்மோன் ஆகும்.
இன்சுலின் உற்பத்தி கோளாறுகளின் விளைவுகள்
எந்தவொரு உறுப்பின் செயலிழப்பு ஏற்பட்டால், உடலின் பொதுவான நிலை மிகவும் எதிர்மறையான விளைவுக்கு உட்படுத்தப்படும். கணையத்தின் செயல்பாட்டில் ஏற்படும் குறைபாடுகளைப் பொறுத்தவரை, அவை பல தீவிரமான மற்றும் ஆபத்தான நோய்க்குறியீடுகளுக்கு வழிவகுக்கும், இது நவீன சிகிச்சை முறைகளைப் பயன்படுத்துவதைக் கூட சமாளிப்பது கடினம்.
நோயை அகற்றுவதற்கான மருத்துவரின் பரிந்துரைகளை நீங்கள் புறக்கணித்தால், நோயியல் நாள்பட்டதாகிவிடும். எனவே, நடவடிக்கைகளை ஏற்றுக்கொள்வதை ஒருவர் தாமதப்படுத்தக் கூடாது என்பது வெளிப்படையானது - இந்த சிக்கல்களைக் கருத்தில் கொண்டு, பொருத்தமான சிகிச்சையை நியமிக்க உதவக்கூடிய ஒரு நிபுணரை மீண்டும் சந்திப்பது நல்லது.