நீரிழிவு நோயில் மைக்ரோஅல்புமினுரியா: வகைகள், பகுப்பாய்வு, முடிவுகளின் விளக்கம்
நீரிழிவு நோயில் (யுஐஏ) மைக்ரோஅல்புமினுரியாவை உருவாக்குவது சிறுநீரக பாதிப்பு இருப்பதைக் குறிக்கிறது. அவை முதலில் பாதிக்கப்படும் இலக்கு உறுப்புகளுடன் தொடர்புடையவை. அல்புமின் என்பது மனித பிளாஸ்மாவில் புழக்கத்தில் இருக்கும் சிறிய அளவிலான புரதங்களின் குழு ஆகும். சிறுநீரில் அவற்றின் தோற்றம் குளோமருலர் வடிகட்டுதல் கருவியின் தோல்வியின் சிறப்பியல்பு. சிறுநீரில் உள்ள மைக்ரோஅல்புமின் ஒரு ஆய்வக சோதனையிலோ அல்லது வீட்டிலோ சோதனை கீற்றுகளின் உதவியுடன் சரி செய்யப்படுகிறது.
தெரிந்துகொள்வது முக்கியம்! மேம்பட்ட நீரிழிவு நோயை கூட வீட்டில், அறுவை சிகிச்சை அல்லது மருத்துவமனைகள் இல்லாமல் குணப்படுத்த முடியும். மெரினா விளாடிமிரோவ்னா சொல்வதைப் படியுங்கள். பரிந்துரையைப் படியுங்கள்.
என்ன வகையான நோய்?
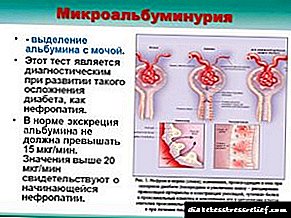
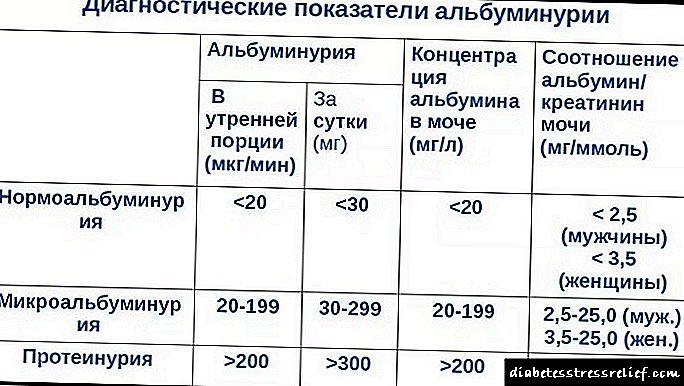
நீரிழிவு நோய்க்கான இரத்த நாளங்கள் மற்றும் சிறுநீரக திசுக்களுக்கு சேதம் விளைவிப்பதன் விளைவாக நீரிழிவு நெஃப்ரோபதி உருவாகிறது. நோயியலின் முதல் வெளிப்பாடுகள் சிறுநீரில் ஆல்புமின் உருவாகின்றன. உடலியல் நெறி சிறுநீரில் சில செறிவுகளை அனுமதிக்கிறது. இந்த நிலை மைக்ரோஅல்புமினுரியா என்று அழைக்கப்படுகிறது. நோயியல் முன்னேறும்போது, பெரிய புரதங்கள் ஏற்கனவே வடிகட்டப்படவில்லை. மைக்ரோஅல்புமினுரியாவுக்கான சிறுநீர் கழித்தல் நீரிழிவு நெஃப்ரோபதியின் முதல் கட்டத்தை வெளிப்படுத்துகிறது, இது மருந்துகளுடன் சிகிச்சையளிக்கப்படலாம். இது சராசரியாக 7 ஆண்டுகளில் உருவாகிறது. கூடுதலாக, சிறுநீரக செயல்பாட்டை மதிப்பிடுவதற்கு அல்புமின் மற்றும் கிரியேட்டினின் விகிதம் பயன்படுத்தப்படுகிறது - விதிமுறை 30 மி.கி / கிராம் அல்லது 2.5-3.5 மி.கி / மிமீல் குறைவாக உள்ளது.
சர்க்கரை உடனடியாக குறைகிறது! காலப்போக்கில் நீரிழிவு நோய் பார்வை பிரச்சினைகள், தோல் மற்றும் கூந்தல் நிலைகள், புண்கள், குடலிறக்கம் மற்றும் புற்றுநோய் கட்டிகள் போன்ற நோய்களுக்கு வழிவகுக்கும்! மக்கள் தங்கள் சர்க்கரை அளவை சீராக்க கசப்பான அனுபவத்தை கற்பித்தனர். படிக்க.
மைக்ரோஅல்புமினுரியா என்றால் என்ன
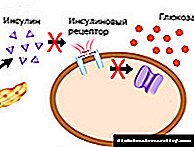
மைக்ரோஅல்புமினுரியா என்பது சிறுநீரில் அல்புமின் புரதத்தின் அளவு அதிகமாக இருக்கும்போது செய்யப்படும் ஒரு நோயறிதல் ஆகும். சிறுநீரகங்கள் 24 மணி நேரத்தில் 1.5-2 லிட்டர் இரத்தத்தை செயலாக்குகின்றன, அவற்றில் 60% புரதங்கள் ஆல்புமின் ஆகும். செயலாக்கிய பிறகு, புரதம் மீண்டும் இரத்தத்திற்குத் திரும்பும், மேலும் அனைத்து தீங்கு விளைவிக்கும் பொருட்களும் வடிகட்டப்பட்டு சிறுநீரில் வெளியேற்றப்படுகின்றன.
பொதுவாக, அல்புமினின் ஒரு சிறிய பகுதி சிறுநீரில் வெளியே வரக்கூடும் (24 மணி நேரத்தில் 30 மி.கி.க்கு மேல் இல்லை). மற்ற சந்தர்ப்பங்களில், இரத்தத்தில் புரதத்தின் இருப்பு கடுமையான உடலியல் அசாதாரணங்களைக் குறிக்கிறது மற்றும் கூடுதல் பகுப்பாய்வு மற்றும் கண்டறியும் தேவைப்படுகிறது.
இந்த நோயறிதல் உங்களுக்கு வழங்கப்பட்டிருந்தால், இது ஒரு வாக்கியம் அல்ல, ஆனால் உடலில் எல்லாம் ஒழுங்காக இல்லை என்பதற்கான சமிக்ஞை மட்டுமே. இரத்தத்தில் புரதம் தோன்றுவதற்கான காரணத்தை நீங்கள் சரியான நேரத்தில் அடையாளம் காணவில்லை மற்றும் சிகிச்சையைத் தொடங்கவில்லை என்றால், இறப்பு வரை ஆபத்து ஏற்படும்.
மைக்ரோஅல்புமினுரியாவை ஒரு கப்பலில் உள்ள ஒரு சிறிய துளைக்கு ஒப்பிடலாம். இந்த சிறிய துளை வழியாக, நீர் வெளியேறுகிறது, கப்பலின் பெட்டிகளை வெள்ளம் செய்கிறது (அதாவது, நம் உடல்). இங்கே முக்கிய விஷயம் என்னவென்றால், இந்த துளையை சரியான நேரத்தில் கண்டுபிடித்து, முழு கப்பலும் மூழ்கும் வரை (அந்த நபர் இறக்கும் வரை) ஒட்டவும்.
மைக்ரோஅல்புமினுரியாவுக்கு காரணங்கள்:
- நீரிழிவு மற்றும் அதன் சிக்கல்கள்,
- அதிகரித்த குளுக்கோஸ்
- காயம்
- சிறுநீரக நுண்குழலழற்சி,
- சிறுநீரக அமிலாய்டோசிஸ்,
- இரத்தத்தில் அதிகரித்த கிளைகேட்டட் ஹீமோகுளோபின்,
- உயர் இரத்த அழுத்தம்
- ஆக்ஸிஜனேற்ற அழுத்தம்
- க்ளோமெருலோனெப்ரிடிஸ்,
- வளர்சிதை மாற்ற நோய்க்குறி
- அதிக எடை
- தமனி பெருங்குடல் அழற்சி ஆபத்து,
- நிகோடின் போதை
- முதுமை.
சிறுநீரில் அல்புமின் இருந்தால், இது சிறுநீரகங்கள் மற்றும் பிற உறுப்புகளில் உள்ள தந்துகிகள் சேதமடைவதால் இரத்த சுத்திகரிப்பு முறையை மீறுவதாகும் (நீரிழிவு நோயிலும் சிறுநீரக பாதிப்பு இருப்பதைக் காண்க). ஆகையால், மைக்ரோஅல்புமினுரியாவுக்கான சோதனைகள் முழு உயிரினத்தின் தந்துகி அமைப்பின் நிலையைக் காட்டுகின்றன: தலையிலிருந்து மிகவும் கால்கள் வரை.
மைக்ரோஅல்புமினுரியா வகைகள் மற்றும் அதன் நிலைகள்
மைக்ரோஅல்புமினுரியா வகையைப் பொறுத்து, நிபுணர்கள் சிகிச்சையின் வகைகளையும் சோதனைகளின் ஒழுங்கையும் தேர்ந்தெடுக்கின்றனர்.
- தற்காலிக அல்லது நிலையற்ற மைக்ரோஅல்புமினுரியா. வெளிப்பாட்டின் காரணம் வெளிப்புற காரணிகள்: நோய், உடல் திரிபு, மன அழுத்தம்.
- தொடர்ச்சியான மைக்ரோஅல்புமினுரியா. தோற்றத்திற்கான காரணம் நாள்பட்டது.
- மீளக்கூடிய மைக்ரோஅல்புமினுரியா. இந்த இனத்தின் முடிவுகள் சிறுநீரில் உள்ள ஆல்புமினின் குறிகாட்டிகளாகும், இது ஒரு நாளைக்கு 100 மி.கி.க்கு மிகாமல் இருக்கும்.
- மீளமுடியாத மைக்ரோஅல்புமினுரியா. இது சிகிச்சைக்கு உட்பட்டது அல்ல, ஆனால் இந்த வகை நோய் "உறைந்திருக்கும்", மேலும் முன்னேற அனுமதிக்கப்படாது.
நீரிழிவு நோயில் இது ஏன், எப்படி உருவாகிறது?
இரத்தத்தில் குளுக்கோஸின் அதிகரித்த செறிவு சிறுநீரகங்களால் ஒரு நிமிடம் வடிகட்டப்படும் திரவத்தின் அளவை அதிகரிக்க தூண்டுகிறது. இதன் விளைவாக, குளோமருலியின் நுண்குழாய்களில் அழுத்தம் அதிகரிக்கிறது. அதிகப்படியான சுமை திசு மற்றும் அடித்தள சவ்வு ஈடுசெய்யும் தடிமனுக்கு வழிவகுக்கிறது. கூடுதலாக, நெஃப்ரான்களின் பாத்திரங்கள் ஒரு குறிப்பிட்ட விட்டம் கொண்ட துளைகளைக் கொண்டுள்ளன, இதன் மூலம் ஒரு குறிப்பிட்ட அளவிலான மூலக்கூறுகள் கடந்து செல்ல முடியும். அவை நீட்டிக்கப்படுகின்றன, இது அல்புமின் சிறுநீரில் நுழைய அனுமதிக்கிறது. இரண்டு வழிமுறைகளின் விளைவாக, குளோமருலியின் நடுவில் உள்ள நுண்குழாய்கள் காலப்போக்கில் வெளியேற்றப்படுகின்றன. செயலில் உள்ள நெஃப்ரான்களின் எண்ணிக்கையில் கணிசமான குறைவு சிறுநீரகங்களின் வடிகட்டுதல் செயல்பாட்டை மீறுவதற்கு வழிவகுக்கிறது. மரபணு முன்கணிப்பின் காரணியையும் நிராகரிக்க முடியாது.
இடர் குழு
நீரிழிவு நோயாளிகள் அனைவருக்கும் நாள்பட்ட சிறுநீரக நோய் வருவதற்கான ஒரே ஆபத்து இல்லை. உயர் ஆபத்துள்ள குழுவில் உயர் இரத்த அழுத்தம் உள்ள நோயாளிகள் உள்ளனர். கூடுதலாக, ஒரு கட்டுப்பாடற்ற பாடநெறி, ஒரு பரம்பரை முன்கணிப்பு மற்றும் இரத்த பிளாஸ்மாவில் அதிகரித்த அளவு லிப்பிட்கள் நீரிழிவு நெஃப்ரோபதியை வளர்ப்பதற்கான வாய்ப்புகளை கணிசமாக அதிகரிக்கின்றன. உடல் பருமன், பலவீனமான கார்போஹைட்ரேட் சகிப்புத்தன்மை, மாரடைப்பு செயலிழப்பு மற்றும் கெட்ட பழக்கவழக்கங்கள் உள்ளவர்களும் UIA க்கு ஆபத்தில் உள்ளனர்.
அறிகுறியல்
நீரிழிவு நெஃப்ரோபதியின் அறிகுறிகள் நீரிழிவு நோய் வெளிப்பட்ட 15-20 ஆண்டுகளுக்குப் பிறகு அதன் கட்டுப்பாடற்ற போக்கில் உருவாகிறது. நோயியல் அளவுகோல்கள்:
- பலவீனம்
- தலைவலி
- இரைப்பை குடல் கோளாறுகள்,
- அரிப்பு,
- சுட்டி மூச்சு
- டிஸ்ப்னியா மட்டும்
- கால்கள் மற்றும் பிடிப்புகள்,
- பலவீனமான உணர்வு
- கோமா ஆகியவை.
பகுப்பாய்வு எவ்வாறு மேற்கொள்ளப்படுகிறது?
- 24 மணி நேரத்திற்குள் UIA இல் சிறுநீர் சேகரிக்கப்படுகிறது.
- முதல் காலை பகுதி கணக்கில் எடுத்துக்கொள்ளப்படவில்லை, மீதமுள்ள அனைத்தும் ஒரு கொள்கலனில் சேகரிக்கப்படுகின்றன.
- முழு சேகரிப்பு செயல்பாட்டின் போது கொள்கலனை +4 முதல் +8 டிகிரி வெப்பநிலையில் சேமிக்கவும்.
- சேகரிப்பின் முடிவில் தினசரி பகுதி அளவிடப்படுகிறது, கலக்கப்பட்டு ஒரு மலட்டு கொள்கலனில் ஊற்றப்படுகிறது.
- சிறுநீர், உயரம் மற்றும் எடை ஆகியவற்றின் தினசரி அளவைக் குறிக்கவும்.
- ஆய்வகத்திடம் ஒப்படைக்கவும்.
 பெரியவர்களில் சிறுநீரில் அல்புமின் குறிகாட்டிகள்.
பெரியவர்களில் சிறுநீரில் அல்புமின் குறிகாட்டிகள்.
- குழந்தைகளில், அது இல்லை.
- ஒரு நாளைக்கு 30 மி.கி.க்கு மேல் - லேசான அளவு நெஃப்ரோபதி.
- ஒரு நாளைக்கு 300 மி.கி.க்கு மேல் கடுமையான படிப்பு.
நீரிழிவு நோயில் மைக்ரோஅல்புமினுரியா சிகிச்சைக்கான முறைகள்
சிகிச்சையில் பதிவு செய்யப்பட்ட உணவு, தானிய தானியங்கள், காரமான சாஸ்கள், இறைச்சி, அதிகப்படியான உப்பு நிறைந்த உணவுகளை உணவில் இருந்து விலக்குவது அடங்கும். பின்னம் மற்றும் அடிக்கடி உணவு பரிந்துரைக்கப்படுகிறது. ஆல்கஹால் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. பலவீனமான மற்றும் இனிக்காத தேநீர், தண்ணீர், இனிக்காத சாறுகள் அனுமதிக்கப்படுகின்றன. புகைபிடித்தல் மற்றும் பிற கெட்ட பழக்கங்களை கைவிடுவது முக்கியம். இரத்த அழுத்த கண்காணிப்பு ஒரு நாளைக்கு இரண்டு முறை மேற்கொள்ளப்படுகிறது. வழக்கமான உடல் செயல்பாடு அழுத்தத்தை இயல்பாக்குவதற்கு பங்களிக்கிறது. உங்கள் சர்க்கரை அளவைப் பாருங்கள்.
ஆண்டிஹைபர்ட்டென்சிவ் மற்றும் நெஃப்ரோபிராக்டிவ் விளைவுகளைக் கொண்ட மருந்துகள் அட்டவணையில் வழங்கப்படுகின்றன:
| விதிமுறை | 30 மி.கி / நாள் | 17 மி.கி / கிராம் (ஆண்கள்) 25 மி.கி / கிராம் (பெண்கள்) அல்லது 2.5 மி.கி / எம்.எம்.ஓ.எல் (ஆண்கள்) 3.5 மி.கி / எம்.எம்.எல் (பெண்கள்) | 30 மி.கி / எல் |
குழந்தைகளில், சிறுநீரில் நடைமுறையில் அல்புமின் இருக்கக்கூடாது; முந்தைய முடிவுகளுடன் ஒப்பிடும்போது கர்ப்பிணிப் பெண்களில் அதன் அளவைக் குறைப்பது உடலியல் ரீதியாக நியாயப்படுத்தப்படுகிறது (எந்த அறிகுறிகளும் இல்லாமல்).
பகுப்பாய்வு தரவின் மறைகுறியாக்கம்
அல்புமினின் அளவு உள்ளடக்கத்தைப் பொறுத்து, நோயாளியின் சாத்தியமான மூன்று வகைகளை வேறுபடுத்தி அறியலாம், அவை வசதியாக அட்டவணைப்படுத்தப்படுகின்றன:
| விதிமுறை | 30 மி.கி / நாள் | 25 மி.கி / கிராம் | 3 மி.கி / மி.மீ. |
| மைக்ரோஆல்புமினூரியா | 30-300 மி.கி / நாள் | 25-300 மி.கி / கிராம் | 3-30 மிகி / மிமீல் |
| macroalbuminuria | 300 மற்றும் அதற்கு மேற்பட்ட மி.கி / நாள் | 300 மற்றும் அதற்கு மேற்பட்ட மி.கி / கிராம் | 30 மற்றும் அதற்கு மேற்பட்ட மி.கி / மி.மீ. |
சில நேரங்களில் பயன்படுத்தப்படுகிறது சிறுநீரக அல்புமின் வெளியேற்ற விகிதம் எனப்படும் ஒரு பகுப்பாய்வு காட்டி, இது ஒரு குறிப்பிட்ட நேர இடைவெளியில் அல்லது ஒரு நாளைக்கு தீர்மானிக்கப்படுகிறது. அதன் மதிப்புகள் பின்வருமாறு மறைகுறியாக்கப்படுகின்றன:
- 20 mcg / min - சாதாரண ஆல்புமினுரியா,
- 20-199 எம்.சி.ஜி / நிமிடம் - மைக்ரோஅல்புமினுரியா,
- 200 மற்றும் அதற்கு மேற்பட்டவை - மேக்ரோஅல்புமினுரியா.
இந்த எண்களை நீங்கள் பின்வருமாறு விளக்கலாம்:
- தற்போதுள்ள வாசல் எதிர்காலத்தில் குறைக்கப்பட வாய்ப்புள்ளது. இதற்கு காரணம் 4.8 μg / min (அல்லது 5 முதல் 20 μg / min வரை) வெளியேற்ற விகிதத்தில் ஏற்கனவே இருதய மற்றும் வாஸ்குலர் நோய்க்குறியியல் ஆபத்து தொடர்பான ஆய்வுகள் ஆகும். இதிலிருந்து நாம் முடிவுக்கு வரலாம் - ஒரு சோதனை மைக்ரோஅல்புமினுரியாவைக் காட்டாவிட்டாலும், திரையிடல் மற்றும் அளவு பகுப்பாய்வுகளை புறக்கணிக்காதீர்கள். நோயியல் அல்லாத உயர் இரத்த அழுத்தம் உள்ளவர்களுக்கு இது மிகவும் முக்கியமானது,
- இரத்தத்தில் அல்புமின் மைக்ரோகான்சென்ட்ரேஷன் கண்டறியப்பட்டால், ஆனால் நோயாளிக்கு ஆபத்து ஏற்பட அனுமதிக்கும் எந்த நோயறிதலும் இல்லை என்றால், ஒரு நோயறிதலை வழங்குவது நல்லது. நீரிழிவு நோய் அல்லது உயர் இரத்த அழுத்தம் இருப்பதை நிராகரிப்பதே இதன் குறிக்கோள்,
- நீரிழிவு அல்லது உயர் இரத்த அழுத்தத்தின் பின்னணியில் மைக்ரோஅல்புமினுரியா ஏற்பட்டால், சிகிச்சையின் உதவியுடன் கொழுப்பு, அழுத்தம், ட்ரைகிளிசரைடுகள் மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் ஆகியவற்றின் பரிந்துரைக்கப்பட்ட மதிப்புகளைக் கொண்டுவருவது அவசியம். அத்தகைய நடவடிக்கைகளின் ஒரு தொகுப்பு மரண அபாயத்தை 50% குறைக்க முடியும்,
- மேக்ரோஅல்புமினுரியா கண்டறியப்பட்டால், கனமான புரதங்களின் உள்ளடக்கத்தை பகுப்பாய்வு செய்வது மற்றும் புரோட்டினூரியா வகையைத் தீர்மானிப்பது நல்லது, இது சிறுநீரகங்களின் உச்சரிக்கப்படும் புண்ணைக் குறிக்கிறது.
மைக்ரோஅல்புமினுரியாவைக் கண்டறிதல் ஒரு பகுப்பாய்வு முடிவின் முன்னிலையில் சிறந்த மருத்துவ மதிப்பைக் கொண்டுள்ளது, ஆனால் பல, 3-6 மாத இடைவெளியில் செய்யப்படுகின்றன. சிறுநீரகங்கள் மற்றும் இருதய அமைப்புகளில் ஏற்படும் மாற்றங்களின் இயக்கவியல் (அத்துடன் பரிந்துரைக்கப்பட்ட சிகிச்சையின் செயல்திறன்) தீர்மானிக்க அவை மருத்துவரை அனுமதிக்கின்றன.
உயர் ஆல்புமினின் காரணங்கள்
சில சந்தர்ப்பங்களில், உடலியல் காரணங்களால் அல்புமின் அதிகரிப்பதை ஒரு ஆய்வு வெளிப்படுத்தக்கூடும்:
- முக்கியமாக புரத உணவு,
- உடல் மற்றும் உணர்ச்சி அதிக சுமை,
- கர்ப்ப,
- குடி ஆட்சியை மீறுதல், நீரிழப்பு,
- ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளை எடுத்துக்கொள்வது,
- முதுமை
- அதிக வெப்பம் அல்லது நேர்மாறாக, உடலின் தாழ்வெப்பநிலை,
- புகைபிடிக்கும் போது உடலில் நுழையும் நிகோடின் அதிகமாக,
- பெண்களில் முக்கியமான நாட்கள்
- இனம் அம்சங்கள்.
செறிவின் மாற்றங்கள் பட்டியலிடப்பட்ட நிபந்தனைகளுடன் தொடர்புடையதாக இருந்தால், பகுப்பாய்வின் விளைவாக தவறான நேர்மறை மற்றும் நோயறிதலுக்கு தகவல் அளிக்காதது என்று கருதலாம். இதுபோன்ற சந்தர்ப்பங்களில், சரியான தயாரிப்பை உறுதிசெய்து, மூன்று நாட்களுக்குப் பிறகு மீண்டும் உயிர் மூலப்பொருளை அனுப்ப வேண்டும்.
மைக்ரோஅல்புமினுரியா இதய மற்றும் வாஸ்குலர் நோய்க்கான ஆபத்து மற்றும் ஆரம்ப கட்டங்களில் சிறுநீரக பாதிப்புக்கான ஒரு குறிகாட்டியைக் குறிக்கலாம். இந்த திறனில், இது பின்வரும் நோய்களுடன் சேர்ந்து கொள்ளலாம்:
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோய் - இரத்த சர்க்கரை அதிகரிப்பின் பின்னணியில் சிறுநீரகங்களின் இரத்த நாளங்கள் சேதமடைவதால் அல்புமின் சிறுநீரில் நுழைகிறது. நோயறிதல் மற்றும் சிகிச்சை இல்லாத நிலையில், நீரிழிவு நெஃப்ரோபதி வேகமாக முன்னேறி வருகிறது,
- உயர் இரத்த அழுத்தம் - யுஐஏவின் பகுப்பாய்வு இந்த முறையான நோய் ஏற்கனவே சிறுநீரகங்களில் சிக்கல்களை ஏற்படுத்தத் தொடங்கியுள்ளதாகக் கூறுகிறது,
- இணக்கமான உடல் பருமன் மற்றும் த்ரோம்போசிஸ் போக்குடன் வளர்சிதை மாற்ற நோய்க்குறி,
- சிறுநீரகங்களில் இரத்த ஓட்டத்தை வழங்கும் பாத்திரங்களை பாதிக்காத பொது பெருந்தமனி தடிப்பு,
- சிறுநீரக திசுக்களின் அழற்சி நோய்கள். நாள்பட்ட வடிவத்தில், பகுப்பாய்வு குறிப்பாக பொருத்தமானது, ஏனெனில் நோயியல் மாற்றங்கள் கடுமையானவை அல்ல, கடுமையான அறிகுறிகள் இல்லாமல் ஏற்படலாம்,
- நாள்பட்ட ஆல்கஹால் மற்றும் நிகோடின் விஷம்,
- நெஃப்ரோடிக் நோய்க்குறி (முதன்மை மற்றும் இரண்டாம் நிலை, குழந்தைகளில்),
- இதய செயலிழப்பு
- பிரக்டோஸுக்கு பிறவி சகிப்புத்தன்மை, குழந்தைகள் உட்பட,
- சிஸ்டமிக் லூபஸ் எரித்மாடோசஸ் - இந்த நோய் புரோட்டினூரியா அல்லது குறிப்பிட்ட நெஃப்ரிடிஸுடன் சேர்ந்துள்ளது,
- கர்ப்ப சிக்கல்கள்,
- கணைய அழற்சி,
- மரபணு அமைப்பின் தொற்று வீக்கம்,
- உறுப்பு மாற்று அறுவை சிகிச்சைக்குப் பிறகு சிறுநீரகங்களின் செயலிழப்பு.
ஆபத்து குழுவில், அதன் பிரதிநிதிகள் சிறுநீரில் ஆல்புமின் பற்றிய வழக்கமான ஆய்வைக் காட்டியுள்ளனர், நீரிழிவு நோய், உயர் இரத்த அழுத்தம், நாள்பட்ட குளோமெருலோனெப்ரிடிஸ் நோயாளிகள் மற்றும் ஒரு நன்கொடை உறுப்பு மாற்று அறுவை சிகிச்சைக்குப் பிறகு நோயாளிகள் உள்ளனர்.
தினசரி UIA க்கு எவ்வாறு தயாரிப்பது
இந்த வகை தேர்வு மிகப்பெரிய துல்லியத்தை அளிக்கிறது, ஆனால் இதற்கு எளிய பரிந்துரைகளை செயல்படுத்த வேண்டும்:
- சேகரிப்புக்கு ஒரு நாள் முன்னும், அதன் போது டையூரிடிக்ஸ், மற்றும் ஏ.சி.இ இன்ஹிபிட்டர் குழுவின் ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகள் (பொதுவாக, எந்தவொரு மருந்துகளையும் எடுத்துக்கொள்வது உங்கள் மருத்துவரிடம் முன்கூட்டியே விவாதிக்கப்பட வேண்டும்),
- சிறுநீர் சேகரிப்பதற்கு ஒரு நாள் முன்பு, நீங்கள் மன அழுத்தம் மற்றும் உணர்ச்சி ரீதியாக கடினமான சூழ்நிலைகள், தீவிரமான உடல் பயிற்சி,
- மது அருந்துவதை நிறுத்த குறைந்தபட்சம் இரண்டு நாட்கள், "ஆற்றல்", முடிந்தால் புகைபிடித்தல்,
- குடிப்பழக்கத்தைக் கடைப்பிடிக்கவும், புரத உணவை உடலில் ஏற்றவும் வேண்டாம்,
- தொற்று அல்லாத அழற்சி அல்லது தொற்றுநோய்களின் போது சோதனை மேற்கொள்ளப்படக்கூடாது, அத்துடன் முக்கியமான நாட்களில் (பெண்களில்),
- சேகரிப்பதற்கு ஒரு நாள் முன்பு, உடலுறவைத் தவிர்க்கவும் (ஆண்களுக்கு).
பகுப்பாய்வை எவ்வாறு கடந்து செல்வது
தினசரி பயோ மெட்டீரியலைச் சேகரிப்பது ஒரு சேவையை விட சற்று கடினம், அதனால்தான் எல்லாவற்றையும் கவனமாகச் செய்வது விரும்பத்தக்கது, இதன் விளைவாக சிதைந்துவிடும் வாய்ப்பைக் குறைக்கிறது. செயல்களின் வரிசை பின்வருமாறு இருக்க வேண்டும்:
- சேகரிப்பு இடைவெளியை (24 மணிநேரம்) கவனித்து, மறுநாள் ஆய்வகத்திற்கு வழங்குவதை உறுதிசெய்யும் வகையில் சிறுநீரை சேகரிப்பது மதிப்பு. உதாரணமாக, காலை 8:00 மணி முதல் காலை 8:00 மணி வரை சிறுநீர் சேகரிக்கவும்.
- சிறிய மற்றும் பெரிய இரண்டு மலட்டு கொள்கலன்களைத் தயாரிக்கவும்.
- சிறுநீர் சேகரிக்காமல் எழுந்தவுடன் உடனடியாக சிறுநீர்ப்பையை காலி செய்யுங்கள்.
- வெளிப்புற பிறப்புறுப்பின் சுகாதாரமான நிலையை கவனித்துக் கொள்ளுங்கள்.
- இப்போது, ஒவ்வொரு சிறுநீர் கழிக்கும் போது, வெளியேற்றப்பட்ட திரவத்தை ஒரு சிறிய கொள்கலனில் சேகரித்து ஒரு பெரிய ஒன்றில் ஊற்ற வேண்டியது அவசியம். பிந்தையதை கண்டிப்பாக குளிர்சாதன பெட்டியில் சேமிக்கவும்.
- சேகரிப்பு நோக்கத்திற்காக முதல் டையூரிசிஸின் நேரம் சரி செய்யப்பட வேண்டும்.
- சிறுநீரின் கடைசி பகுதியை மறுநாள் காலையில் சேகரிக்க வேண்டும்.
- ஒரு பெரிய கொள்கலனில் திரவ அளவை விட முன்னேறவும், திசை தாளில் எழுதவும்.
- சிறுநீரை ஒழுங்காக கலந்து ஒரு சிறிய கொள்கலனில் சுமார் 50 மில்லி ஊற்றவும்.
- படிவத்தின் உயரம் மற்றும் எடை, அதே போல் முதல் சிறுநீர் கழிக்கும் நேரம் ஆகியவற்றைக் குறிக்க மறக்காதீர்கள்.
- இப்போது நீங்கள் பயோ மெட்டீரியல் மற்றும் திசையுடன் ஒரு சிறிய கொள்கலனை ஆய்வகத்திற்கு கொண்டு வரலாம்.
ஒற்றை சேவை எடுக்கப்பட்டால் (ஸ்கிரீனிங் சோதனை), விதிமுறைகள் பொதுவான சிறுநீர் பரிசோதனையில் தேர்ச்சி பெறுவதற்கு ஒத்தவை.
மைக்ரோஅல்புமினுரியாவைக் கண்டறிவதற்கான பகுப்பாய்வு என்பது இதய நோய் மற்றும் ஒத்த சிறுநீரகக் கோளாறு ஆகியவற்றின் ஆரம்பகால நோயறிதலுக்கான வலியற்ற முறையாகும். "உயர் இரத்த அழுத்தம்" அல்லது "நீரிழிவு நோய்" அல்லது அவற்றின் சிறிதளவு அறிகுறிகளும் கண்டறியப்படாவிட்டாலும் ஆபத்தான போக்கை அடையாளம் காண இது உதவும்.
சரியான நேரத்தில் சிகிச்சையானது எதிர்கால நோயியலின் வளர்ச்சியைத் தடுக்க அல்லது இருக்கும் போக்கை எளிதாக்க மற்றும் சிக்கல்களின் அபாயத்தைக் குறைக்க உதவும்.
பரிந்துரைக்கப்பட்ட பிற தொடர்புடைய கட்டுரைகள்
நீரிழிவு நோயில் மைக்ரோஅல்புமினுரியா - அதிகரித்த புரதத்தை அச்சுறுத்துகிறது எது?
நீரிழிவு நோய் என்பது ஒரு நோயாகும், இதில் முக்கிய அமைப்புகளின் சரியான செயல்பாட்டிற்கு தேவையான குளுக்கோஸ் அளவை உடல் பராமரிக்க முடியாது.
இது வாழ்க்கைக்கு ஒரு நோய், ஆனால் சிகிச்சை மற்றும் ஊட்டச்சத்தின் சரியான தந்திரோபாயங்களுடன், இதை கடுமையான கட்டுப்பாட்டில் வைத்திருக்க முடியும்.
பெரும்பாலும், நீடித்த அல்லது சிகிச்சையளிக்கப்படாத நீரிழிவு சிக்கல்களுக்கு வழிவகுக்கிறது. இந்த சிக்கல்களில் ஒன்று சிறுநீரக செயல்பாடு பலவீனமடைகிறது.
மைக்ரோஅல்புமினுரியா - இந்த நோய் என்ன?
மனித சிறுநீரில் ஒரு புரதம் காணப்பட்டால், இது மைக்ரோஅல்புமினுரியா போன்ற நோயைக் குறிக்கிறது. நீரிழிவு நோயின் நீண்ட போக்கைக் கொண்டு, குளுக்கோஸ் சிறுநீரகங்களில் ஒரு நச்சு விளைவைக் கொண்டிருக்கிறது, அவற்றின் செயலிழப்பைத் தூண்டுகிறது.
இதன் விளைவாக, வடிகட்டுதல் தொந்தரவு செய்யப்படுகிறது, இது புரதங்களின் சிறுநீரில் தோற்றத்தை ஏற்படுத்துகிறது, அவை பொதுவாக சிறுநீரக வடிகட்டி வழியாக செல்லக்கூடாது. புரதங்களில் பெரும்பாலானவை அல்புமின் ஆகும். சிறுநீரில் புரதத்தின் தோற்றத்தின் ஆரம்ப கட்டத்தை மைக்ரோஅல்புமினுரியா என்று அழைக்கப்படுகிறது, அதாவது. புரோட்டீன் மைக்ரோடோஸில் தோன்றுகிறது மற்றும் இந்த செயல்முறை அகற்ற மிகவும் எளிதானது.
சிறுநீரில் மைக்ரோஅல்புமினின் இயல்பான குறிகாட்டிகள்:
| 2.6-30 மி.கி. | 3.6-30 மி.கி. |
சிறுநீரில் உள்ள மைக்ரோஅல்புமின் உயர்த்தப்பட்டால் (30 - 300 மி.கி), இது மைக்ரோஅல்புமினுரியா, மற்றும் காட்டி 300 மி.கி.க்கு அதிகமாக இருந்தால், மேக்ரோஅல்புமினுரியா.
நீரிழிவு நோய்க்குறியியல் வளர்ச்சிக்கான காரணங்கள் மற்றும் வழிமுறை
இரத்த குளுக்கோஸின் அதிகரிப்பு நோயாளிகளுக்கு ஒரு வலுவான தாகத்தை ஏற்படுத்துகிறது (உடல் உடலில் இருந்து அதிகப்படியான சர்க்கரையை அகற்ற முயற்சிப்பதால்), அதன்படி, நுகரப்படும் திரவத்தின் அளவு அதிகரிக்கிறது, இது சிறுநீரகங்களுக்கு மிகவும் பாரமாக இருக்கிறது.
இதன் விளைவாக, குளோமருலியின் நுண்குழாய்களின் அழுத்தம் அதிகரிக்கிறது, நெஃப்ரான்களின் பாத்திரங்கள் நீட்டப்படுகின்றன - இவை அனைத்தும் மற்றும் புரதத்தை சிறுநீரில் செலுத்துகின்றன (அதாவது, வடிகட்டுதல் முற்றிலும் பலவீனமடைகிறது).
இந்த மீறலை ஏற்படுத்தக்கூடிய முக்கிய காரணங்கள்:
- மரபணு முன்கணிப்பு
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்
- புற்றுநோயியல் நோய்கள்
- இருதய அமைப்பின் நோய்கள்,
- நாள்பட்ட அல்லது அடிக்கடி உயர் இரத்த அழுத்தம் (உயர் இரத்த அழுத்தம்),
- உயர் இரத்த கொழுப்பு
- உயர் லிப்பிட் அளவுகள்
- ஒரு பெரிய அளவு புரத உணவு, அதாவது இறைச்சி,
- கெட்ட பழக்கங்கள், குறிப்பாக புகைத்தல்.
நோயின் அறிகுறிகள்
சிறுநீரக நோயை உருவாக்கும் செயல்முறை மிகவும் நீளமானது. 6-7 ஆண்டுகளுக்குள், நோயின் முதல் கட்டம் ஏற்படுகிறது - அறிகுறியற்றது. வலி அறிகுறிகள் இல்லாததால் இது வகைப்படுத்தப்படுகிறது. மைக்ரோஅல்புமின் குறித்த சிறப்பு பகுப்பாய்வை அனுப்புவதன் மூலம் மட்டுமே இதைக் கண்டறிய முடியும். சிறுநீரின் பொதுவான பகுப்பாய்வில், எல்லாம் இயல்பானது. சரியான நேரத்தில் உதவியுடன், சிறுநீரக செயல்பாட்டை முழுமையாக மீட்டெடுக்க முடியும்.
10-15 ஆண்டுகளுக்குப் பிறகு, இரண்டாவது கட்டம் ஏற்படுகிறது - புரோட்டினூரியா. சிறுநீரின் பொதுவான பகுப்பாய்வில், புரதங்கள் 3 மி.கி.க்கு மேல் மதிப்பில் தோன்றும் மற்றும் சிவப்பு இரத்த அணுக்கள் அதிகரிக்கின்றன, மைக்ரோஅல்புமினுக்கான பகுப்பாய்வில், குறிகாட்டிகள் 300 மி.கி.
கிரியேட்டினின் மற்றும் யூரியாவும் அதிகரிக்கும். நோயாளி உயர் இரத்த அழுத்தம், தலைவலி, உடலில் வீக்கம் என்று புகார் கூறுகிறார். அத்தகைய நிலை தோன்றும்போது, ஒரு நெப்ராலஜிஸ்ட்டைத் தொடர்புகொள்வது அவசரம்.இது மீளமுடியாத நிலை - சிறுநீரக செயல்பாடு பலவீனமடைந்துள்ளது மற்றும் முழுமையாக மீட்டெடுக்க முடியாது. இந்த கட்டத்தில், சிறுநீரக செயல்பாட்டின் முழுமையான இழப்பைத் தவிர்ப்பதற்கு இந்த செயல்முறை "உறைந்திருக்கும்".
பின்னர், 15-20 ஆண்டுகளில், மூன்றாம் கட்டம் உருவாகிறது - சிறுநீரக செயலிழப்பு. ஒரு கண்டறியும் ஆய்வில், சிவப்பு ரத்த அணுக்கள் மற்றும் புரதங்களின் உள்ளடக்கம் கணிசமாக அதிகரிக்கிறது, மேலும் சிறுநீரில் உள்ள சர்க்கரையும் கண்டறியப்படுகிறது. ஒரு நபர் இரத்த அழுத்தத்தில் திடீர் மாற்றங்களை சரிசெய்கிறார்.
வீக்கம் ஒரு நிலையான, மிகவும் உச்சரிக்கப்படும் தோற்றத்தைப் பெறுகிறது. உடலின் இடது பக்கத்தில் அச om கரியம் தொடர்ந்து உணரப்படுகிறது, வலி தோன்றும். ஒரு நபரின் பொதுவான நிலை மோசமடைகிறது. நிலையான தலைவலி தோன்றும், உணர்வு குழப்பமடைகிறது, பேச்சு தொந்தரவு செய்யப்படுகிறது.
மனச்சோர்வு, நனவு இழப்பு, கோமா கூட ஏற்படலாம். மருத்துவமனையின் சுவர்களுக்குள் மட்டுமே மூன்றாம் கட்டத்தின் சிக்கலை தீர்க்க முடியும். பெரும்பாலும், இந்த சிக்கலை ஹீமோடையாலிசிஸ் மற்றும் சிறுநீரக மாற்று அறுவை சிகிச்சை மூலம் தீர்க்க வேண்டும்.
சிறுநீர் கழித்தல் எவ்வாறு வழங்கப்படுகிறது?
அதிக இரத்த சர்க்கரை உள்ளவர்களுக்கு, நிலையான சிறுநீர் பரிசோதனைகள் போதாது.
மைக்ரோஅல்புமினுரியாவுக்கு சிறப்பு சிறுநீர் பரிசோதனை செய்ய வேண்டும். இந்த பகுப்பாய்விற்கான திசையை எழுத மருத்துவர் கடமைப்பட்டிருக்கிறார் - இது ஒரு சிகிச்சையாளர் அல்லது ஒரு நிபுணரால் ஒரு குறுகிய கவனம் செலுத்தப்பட வேண்டும்.
சிறுநீர் பரிசோதனையை சேகரிக்க, நீங்கள் தினசரி சிறுநீரை சேகரிக்க வேண்டும் - இது மிகவும் துல்லியமான சோதனை முடிவுக்கு உத்தரவாதம் அளிக்கிறது, ஆனால் நீங்கள் ஒரு காலை அளவை சிறுநீரை சரிபார்க்கலாம்.
தினமும் சிறுநீர் சேகரிக்கவும், நீங்கள் சில புள்ளிகளை கடைபிடிக்க வேண்டும்.
சிறுநீர் சேகரிக்க ஒரு சிறப்பு கொள்கலன் தேவை. ஒரு மருந்தகத்தில் அதை வாங்குவது நல்லது, ஏனெனில் ஒரு மலட்டு புதிய கொள்கலன் கண்டறியும் முடிவுகளை சிதைக்க உங்களை அனுமதிக்காது (பெரும்பாலும் இவை 2.7 எல் கொள்கலன்கள்). 200 மில்லி (முன்னுரிமை மலட்டு) அளவைக் கொண்ட பகுப்பாய்விற்கான வழக்கமான கொள்கலன் உங்களுக்குத் தேவைப்படும்.
பகலில் ஒரு பெரிய கொள்கலனில் சிறுநீர் சேகரிக்கப்பட வேண்டும், இது பின்வருமாறு செய்யப்பட வேண்டும்:
- எடுத்துக்காட்டாக, மறுநாள் (24 மணி நேரம்) காலை 7 மணி முதல் காலை 7 மணி வரை பகுப்பாய்வு சேகரிக்க,
- சிறுநீரின் முதல் பகுதியை காலை 7 மணிக்கு (இரவுக்குப் பிறகு) சேகரிக்க வேண்டாம்,
- அடுத்த நாள் காலை 7 மணி வரை ஒரு பெரிய பாத்திரத்தில் சிறுநீர் அனைத்தையும் சேகரிக்கவும்,
- தூக்கத்திற்குப் பிறகு 200 மில்லி சிறுநீரை சேகரிக்க ஒரு தனி கோப்பையில் ஒரு புதிய நாளின் காலை 7 மணிக்கு,
- முன்னர் சேகரிக்கப்பட்ட திரவத்துடன் ஒரு பாத்திரத்தில் இந்த 200 மில்லி சேர்த்து நன்கு கலக்கவும்,
- சேகரிக்கப்பட்ட திரவத்தின் மொத்த அளவிலிருந்து 150 மில்லி ஊற்றி, அதை ஆராய்ச்சிக்காக ஆய்வகத்திற்கு கொண்டு சென்ற பிறகு,
- தினசரி சிறுநீரின் அளவைக் குறிப்பிடுவது மிகவும் முக்கியம் (ஒரு நாளைக்கு எவ்வளவு திரவம் சேகரிக்கப்படுகிறது),
- சேகரிப்பின் போது குளிர்சாதன பெட்டியில் சிறுநீரை வைத்திருங்கள், இதனால் முடிவுகள் சிதைக்கப்படாது,
- பகுப்பாய்வைச் சேகரிக்கும் போது, வெளிப்புற பிறப்புறுப்பு உறுப்புகளின் சுகாதாரத்தை முழுமையாக நடத்துவது அவசியம்,
- முக்கியமான நாட்களில் பகுப்பாய்வு செய்ய வேண்டாம்,
- பகுப்பாய்வைச் சேகரிப்பதற்கு முன், சிறுநீர், டையூரிடிக்ஸ், ஆஸ்பிரின் ஆகியவற்றைக் கறைபடுத்தக்கூடிய தயாரிப்புகளை விலக்கவும்.
மேலே உள்ள எல்லா புள்ளிகளையும் கவனிப்பதன் மூலம் நம்பகமான முடிவைப் பெற முடியும்.
சிகிச்சை உத்தி
மைக்ரோஅல்புமினுரியா மற்றும் நீரிழிவு நோய்க்கான சிகிச்சைக்கு சிக்கலான சிகிச்சை தேவைப்படுகிறது.
உடலில் உள்ள கொழுப்பைக் குறைக்க, இரத்த அழுத்தத்தைக் குறைக்க மருந்துகள் பரிந்துரைக்கப்படுகின்றன:
- லிஸினோப்ரில்,
- Liptonorm,
- Rozukard,
- கேப்டோபிரில் மற்றும் பலர்.
நியமனம் ஒரு மருத்துவரால் மட்டுமே செய்ய முடியும்.
சர்க்கரை அளவைக் கட்டுப்படுத்தவும் வழிமுறைகள் பரிந்துரைக்கப்படுகின்றன. தேவைப்பட்டால், இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
நோயின் இரண்டாம் மற்றும் மூன்றாம் கட்டங்களின் சிகிச்சையானது ஒரு மருத்துவமனையின் பிரத்தியேக மேற்பார்வையின் கீழ் ஒரு மருத்துவமனையில் மட்டுமே நிகழ்கிறது.
நோயாளியின் நிலையை உறுதிப்படுத்த, நீங்கள் சரியான ஆரோக்கியமான உணவை கடைபிடிக்க வேண்டும். சாயங்கள், நிலைப்படுத்திகள் மற்றும் பாதுகாப்புகள் வடிவில் ரசாயன சேர்க்கைகள் இல்லாமல், தயாரிப்புகள் இயற்கையாகவே தேர்ந்தெடுக்கப்பட வேண்டும்.
உணவு குறைந்த கார்ப் மற்றும் குறைந்த புரதமாக இருக்க வேண்டும். ஆல்கஹால் மற்றும் சிகரெட்டுகளின் பயன்பாட்டின் வடிவத்தில் கெட்ட பழக்கங்களை விலக்க வேண்டியது அவசியம். சுத்திகரிக்கப்பட்ட நீரின் நுகர்வு அளவு ஒரு நாளைக்கு 1.5-2 லிட்டராக இருக்க வேண்டும்.
மைக்ரோஅல்புமினுரியாவை விலக்க அல்லது ஆரம்ப கட்டத்தில் அதை அடக்க, நீங்கள் செய்ய வேண்டியது:
- உடலில் குளுக்கோஸின் அளவை தவறாமல் கண்காணிக்கவும்.
- கொழுப்பைக் கண்காணிக்கவும்.
- இரத்த அழுத்தத்தை இயல்பு நிலைக்கு கொண்டு வாருங்கள், தவறாமல் அளவிடவும்.
- தொற்று நோய்களைத் தவிர்க்கவும்.
- ஒரு உணவைப் பின்பற்றுங்கள்.
- கெட்ட பழக்கங்களை நீக்கு.
- பயன்படுத்தப்படும் நீரின் அளவைக் கட்டுப்படுத்தவும்.
கணைய செயலிழப்பு உள்ளவர்கள் குறைந்தது வருடத்திற்கு ஒரு முறையாவது மைக்ரோஅல்புமினுக்கு சிறுநீர் பரிசோதனை செய்ய வேண்டும். ஆரம்ப கட்டத்தைத் தடுக்க முடியும் மற்றும் சிறுநீரகங்கள் முழுமையாக செயல்படுகின்றன என்பதை நினைவில் கொள்வது அவசியம். இதை சமாளிக்க வழக்கமான தேர்வுகள் மற்றும் ஆரோக்கியமான வாழ்க்கை முறை உதவும்.
பரிந்துரைக்கப்பட்ட பிற தொடர்புடைய கட்டுரைகள்
நீரிழிவு நோயில் சிறுநீரக பாதிப்புக்கு வழிவகுக்கும், இது மைக்ரோஅல்புமினுரியா: சிறுநீர் கழித்தல் மற்றும் சிகிச்சை தந்திரங்களின் விதிமுறை
சிறுநீரக சேதத்தின் ஆரம்ப அறிகுறிகளில் நீரிழிவு நோயிலுள்ள மைக்ரோஅல்புமினுரியா அடங்கும், இது சிகிச்சை தந்திரங்களை தீர்மானிக்க அடையாளம் காண வேண்டியது அவசியம்.
ஒரு விதியாக, அவர்கள் சிறுநீரகங்களின் நிலை குறித்து சரியான கவனம் செலுத்துவதில்லை. குறைவான அறிகுறிகளுடன் நெஃப்ரோபதியின் நீண்ட, நீண்டகால வளர்ச்சியால் இது விளக்கப்படுகிறது.
ஆனால் இது இறுதி முடிவில் சிறுநீரக செயலிழப்புக்கு வழிவகுக்கிறது. ஹைபோயின்சுலினிசத்தின் ஒரு சிக்கலான சிக்கலைத் தடுக்கும் திறன், குளோமெருலோஸ்கிளிரோசிஸ், நோயறிதல் எவ்வளவு விரைவாக செய்யப்படுகிறது என்பதைப் பொறுத்தது.
ஆல்புமினுரியா என்றால் என்ன?
அல்புமின்கள் ஒரு வகை புரதமாகும், அவை கல்லீரலில் உருவாகின்றன மற்றும் இரத்த பிளாஸ்மாவில் உள்ளன. அவற்றின் அளவு அனைத்து புரதங்களிலும் 60% ஆகும்.
அல்புமின் செய்யும் செயல்பாடுகள் இதற்கு முக்கியமானவை:
- உடல் அமைப்புகளில் நிலையான ஆஸ்மோடிக் அழுத்தம்,
- உள் உறுப்புகளால் (பிலிரூபின், கொழுப்பு அமிலங்கள், யூரோபிலின், தைராக்ஸின்) உற்பத்தி செய்யப்படும் பொருட்களின் போக்குவரத்து, அத்துடன் வெளியில் இருந்து வரும்,
- ஒரு புரத இருப்பு உருவாக்குகிறது.
அல்புமினின் மூலக்கூறுகள் - சிறிய அளவில், மிகப் பெரிய இயக்கம் மற்றும் அவற்றில் பெரும்பாலானவை.
எனவே, சிறுநீரகங்களில் மீறல் இருந்தால், வடிகட்டுதல் செயல்பாடுகள் முதலில் இழக்கப்படுகின்றன. சிறுநீரில் ஒரு சிறிய அளவு புரதத்தின் தோற்றம் - மைக்ரோஅல்புமினுரியா - நீரிழிவு சிறுநீரக சேதத்தின் ஆரம்ப நிலை சிறப்பியல்பு. விளம்பரங்கள்-கும்பல் -1
இந்த கட்டத்தின் நயவஞ்சகமானது புண்ணின் வெளிப்புற வெளிப்பாடுகள் இல்லாதது, ஆனால் நோயியல் செயல்முறை தொடர்ந்து உருவாகிறது. நீரிழிவு நோயின் வெளிப்பாட்டிலிருந்து சில ஆண்டுகளுக்குப் பிறகு (12-15), புரோட்டினூரியாவின் நிலை தொடங்குகிறது - உடலால் புரதத்தின் தெளிவான இழப்பு.
நோயின் தெளிவான அறிகுறிகள் ஏற்கனவே உள்ளன: வீக்கம், அழுத்தம் உருவாக்கம், பலவீனம். நோயியலின் முன்னேற்றம் யுரேமிக் நிலைக்கு வழிவகுக்கிறது - சிறுநீரக செயலிழப்பு உருவாகிறது.
இதனால், நீரிழிவு நோயில் சிறுநீரக பாதிப்பு பின்வருவனவற்றின் வழியாக செல்கிறது:
ஒரு சிறிய அளவு புரதத்தின் இழப்புகள் ஏற்கனவே குறிப்பிடத்தக்க சிறுநீரக சேதத்தைக் குறிக்கின்றன. ஆனால் முதல் கட்டத்தில், சரியான நேரத்தில் சிகிச்சையுடன், செயல்முறையை இடைநிறுத்த முடியும்.
சிகிச்சை பயனுள்ளதாக இருக்கும்போது, மருத்துவ அறிகுறிகளுக்கு முன்பே, ஆரம்ப கட்டத்தில் நோயியலை அடையாளம் காண்பது முக்கியம்.
ஆரோக்கியமான மக்கள் மற்றும் நீரிழிவு நோயாளிகளில் விதிமுறைகள்
ஆரோக்கியமானவர்களும் ஒரு சிறிய அளவு புரதத்தை சுரக்கிறார்கள். புரதங்களின் மொத்த அளவு இயல்பானது - சுமார் 150 மி.கி / டி.எல், மற்றும் அல்புமின் - ஒரு சேவையில் 30 மி.கி / டி.எல்.
ஒரு நாளைக்கு 30-300 மி.கி வரை தினசரி இழப்புகள். குறிகாட்டிகளின் அதிகரிப்பு நோயியலைக் குறிக்கலாம்.
சிறுநீர் சேகரிக்கப்பட்ட நேரத்தை தீர்மானிக்க கடினமாக இருக்கும்போது, கிரியேட்டினினுக்கு அல்புமின் விகிதம் தீர்மானிக்கப்படுகிறது. ஆண்களில், இந்த காட்டி சற்று குறைவாக உள்ளது - 2.5 மி.கி / olmol இயல்பானது. பெண்களுக்கு - 3.5 மி.கி / olmol. அதிகரித்த எண்கள் செயல்முறையின் வலியைப் பற்றி பேசுகின்றன.
சிறுநீரில் ஆல்புமின் வெளியேற்றப்படுவது பல காரணிகளைப் பொறுத்தது மற்றும் ஆரோக்கியமான உடலில் எப்போதாவது கண்டறியப்படலாம் என்பதால், 3-6 மாதங்களில் அடுத்தடுத்து மூன்று பகுப்பாய்வுகளை செய்ய பரிந்துரைக்கப்படுகிறது.
நீரிழிவு நோயில் மைக்ரோஅல்புமினுக்கு சிறுநீர் கழிப்பதை தொடர்ந்து கண்காணிப்பது முக்கியம்.
ஆராய்ச்சி முடிவுகளை நிராகரிப்பதற்கான காரணங்கள்
வகை 1 மற்றும் வகை 2 ஆகிய இரண்டின் நீரிழிவு நோய்க்கான சிறுநீரக பாதிப்பு ஒரு குறிப்பிட்ட காயத்துடன் தொடர்புடையது:
- வளர்சிதை மாற்ற அமைப்புகள்
- பாத்திரங்கள் (தமனிகள்).
இன்சுலின் குறைபாடு குளோமருலர் தந்துகிகளின் முக்கிய சவ்வு தடிமனாகவும், மூலக்கூறுகளுக்கு சர்க்கரையை அதிகரிப்பதன் காரணமாக ஊடுருவும் லுமினின் அதிகரிப்புக்கு வழிவகுக்கிறது.
ஆரம்ப நீரிழிவு கோளாறில் உள்ள வாஸ்குலர் காரணி குளோமருலர் வடிகட்டுதல் வீதத்தின் அதிகரிப்பை பாதிக்கிறது, இது நுண்குழாய்களுக்குள் அழுத்தம் அதிகரிக்கும். குளோமருலி ஹைபர்டிராபி, மற்றும் வாஸ்குலர் ஊடுருவல் அதிகரிக்கிறது. இது அல்புமின் சிறுநீரில் ஊடுருவுவதை ஊக்குவிக்கிறது.
நீரிழிவு நோயில் மைக்ரோஅல்புமினுரியாவின் சிகிச்சை மற்றும் இயல்பாக்கம்
நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான முறைகளின் வளர்ச்சியில், நீரிழிவு நோய் குறிப்பிடத்தக்க முடிவுகளை அடைந்துள்ளது. எண்டோஜெனஸ் இன்சுலின் மாற்றுவதற்காக அனைத்து புதிய மருந்துகளும் தொடர்ந்து உருவாக்கப்படுகின்றன.
மேலும், மருத்துவத்தின் இந்த பிரிவு தனிப்பட்ட உணவு முறைகளைத் தேர்ந்தெடுப்பதில் ஈடுபட்டுள்ளது, முதன்மை தடுப்பு, இது நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது மட்டுமல்லாமல், அதன் நிகழ்வைக் குறைப்பதையும் நோக்கமாகக் கொண்டுள்ளது. Ad-mob-1
ஏற்கனவே நோயின் சிக்கலாக இருக்கும் மைக்ரோஅல்புமினுரியாவின் கட்டத்தில், இது அவசியம்:
விளம்பரங்கள்-பிசி-4
- மருந்துகளின் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை நெருக்கமாக சரிசெய்யவும் (முக்கியமாக இன்சுலின் வகைகளுக்கு மாற்றுவதன் மூலம்),
- இரத்த அழுத்தத்தில் சிறிதளவு அதிகரிப்புடன் கூட, ஏ.சி.இ இன்ஹிபிட்டர்கள் அல்லது அனலாக் குழுவைப் பயன்படுத்துங்கள் (அவை சகிப்புத்தன்மையற்றவை என்றால்), அவை நெஃப்ரோபிராக்டிவ் பண்புகளைக் கொண்டிருப்பதால்,
- சிகிச்சையில் ஸ்டேடின்களைப் பயன்படுத்துங்கள்,
- ஆஞ்சியோபுரோடெக்டர்கள் மற்றும் ஆக்ஸிஜனேற்றிகளுடன் நிச்சயமாக சிகிச்சைக்கு உட்படுத்துங்கள்.
கூடுதலாக, ஒரு குறிப்பிட்ட ஆட்சியை அவதானிக்க வேண்டியது அவசியம்:
- உணவு (எளிய கார்போஹைட்ரேட்டுகள், வறுத்த, காரமான, உப்பு ஆகியவற்றின் கட்டுப்பாடு),
- வேலை மற்றும் ஓய்வு (அதிக வேலை செய்ய வேண்டாம்)
- உடல் செயல்பாடு (அளவிடப்பட்ட சுமை கொண்ட வழக்கமான உடற்பயிற்சி),
- ஆரோக்கியமான செயல்பாடு (தீங்கு விளைவிக்கும் போதை இல்லாமல்).
மைக்ரோஅல்புமினுரியாவின் கட்டத்தில் சிகிச்சை மற்றும் தடுப்பு தொடர்பான அனைத்து பரிந்துரைகளையும் பின்பற்றுவது நிலைமையை கணிசமாக மேம்படுத்தி ஆயுளை நீடிக்கும்.
வீடியோவில் நீரிழிவு நோயிலுள்ள மைக்ரோஅல்புமினுரியா பற்றி:
மைக்ரோஅல்புமினுரியா மற்றும் நீரிழிவு நோய்

சிறுநீரில் புரதத்தின் தோற்றம் எப்போதும் உடலில் எதிர்மறை மாற்றங்கள் இருப்பதைக் குறிக்கிறது. மைக்ரோஅல்புமினுரியா ஆல்புமின் புரதத்தின் அதிகரித்த அளவைக் குறிக்கிறது, இது இரத்த சுத்திகரிப்பு முறையை மீறுவதாகும். இது உடல் முழுவதும் அல்லது அதன் பாகங்களில் தந்துகிகள் மற்றும் பிற பாத்திரங்களுக்கு சேதத்தை ஏற்படுத்துகிறது.
மைக்ரோஅல்புமினுரியா என்பது சிறுநீரில் அல்புமின் புரதத்தின் அளவு அதிகமாக இருக்கும்போது செய்யப்படும் ஒரு நோயறிதல் ஆகும். சிறுநீரகங்கள் 24 மணி நேரத்தில் 1.5-2 லிட்டர் இரத்தத்தை செயலாக்குகின்றன, அவற்றில் 60% புரதங்கள் ஆல்புமின் ஆகும். செயலாக்கிய பிறகு, புரதம் மீண்டும் இரத்தத்திற்குத் திரும்பும், மேலும் அனைத்து தீங்கு விளைவிக்கும் பொருட்களும் வடிகட்டப்பட்டு சிறுநீரில் வெளியேற்றப்படுகின்றன.
பொதுவாக, அல்புமினின் ஒரு சிறிய பகுதி சிறுநீரில் வெளியே வரக்கூடும் (24 மணி நேரத்தில் 30 மி.கி.க்கு மேல் இல்லை). மற்ற சந்தர்ப்பங்களில், இரத்தத்தில் புரதத்தின் இருப்பு கடுமையான உடலியல் அசாதாரணங்களைக் குறிக்கிறது மற்றும் கூடுதல் பகுப்பாய்வு மற்றும் கண்டறியும் தேவைப்படுகிறது.
இந்த நோயறிதல் உங்களுக்கு வழங்கப்பட்டிருந்தால், இது ஒரு வாக்கியம் அல்ல, ஆனால் உடலில் எல்லாம் ஒழுங்காக இல்லை என்பதற்கான சமிக்ஞை மட்டுமே. இரத்தத்தில் புரதம் தோன்றுவதற்கான காரணத்தை நீங்கள் சரியான நேரத்தில் அடையாளம் காணவில்லை மற்றும் சிகிச்சையைத் தொடங்கவில்லை என்றால், இறப்பு வரை ஆபத்து ஏற்படும்.
மைக்ரோஅல்புமினுரியாவை ஒரு கப்பலில் உள்ள ஒரு சிறிய துளைக்கு ஒப்பிடலாம். இந்த சிறிய துளை வழியாக, நீர் வெளியேறுகிறது, கப்பலின் பெட்டிகளை வெள்ளம் செய்கிறது (அதாவது, நம் உடல்). இங்கே முக்கிய விஷயம் என்னவென்றால், இந்த துளையை சரியான நேரத்தில் கண்டுபிடித்து, முழு கப்பலும் மூழ்கும் வரை (அந்த நபர் இறக்கும் வரை) ஒட்டவும்.
மைக்ரோஅல்புமினுரியாவுக்கு காரணங்கள்:
- நீரிழிவு மற்றும் அதன் சிக்கல்கள்,
- அதிகரித்த குளுக்கோஸ்
- காயம்
- சிறுநீரக நுண்குழலழற்சி,
- சிறுநீரக அமிலாய்டோசிஸ்,
- இரத்தத்தில் அதிகரித்த கிளைகேட்டட் ஹீமோகுளோபின்,
- உயர் இரத்த அழுத்தம்
- ஆக்ஸிஜனேற்ற அழுத்தம்
- க்ளோமெருலோனெப்ரிடிஸ்,
- வளர்சிதை மாற்ற நோய்க்குறி
- அதிக எடை
- தமனி பெருங்குடல் அழற்சி ஆபத்து,
- நிகோடின் போதை
- முதுமை.
சிறுநீரில் அல்புமின் இருந்தால், இது சிறுநீரகங்கள் மற்றும் பிற உறுப்புகளில் உள்ள தந்துகிகள் சேதமடைவதால் இரத்த சுத்திகரிப்பு முறையை மீறுவதாகும் (நீரிழிவு நோயிலும் சிறுநீரக பாதிப்பு இருப்பதைக் காண்க). ஆகையால், மைக்ரோஅல்புமினுரியாவுக்கான சோதனைகள் முழு உயிரினத்தின் தந்துகி அமைப்பின் நிலையைக் காட்டுகின்றன: தலையிலிருந்து மிகவும் கால்கள் வரை.
மைக்ரோஅல்புமினுரியா வகையைப் பொறுத்து, நிபுணர்கள் சிகிச்சையின் வகைகளையும் சோதனைகளின் ஒழுங்கையும் தேர்ந்தெடுக்கின்றனர்.
- தற்காலிக அல்லது நிலையற்ற மைக்ரோஅல்புமினுரியா. வெளிப்பாட்டின் காரணம் வெளிப்புற காரணிகள்: நோய், உடல் திரிபு, மன அழுத்தம்.
- நிரந்தர மைக்ரோஅல்புமினுரியா. தோற்றத்திற்கான காரணம் நாள்பட்டது.
- மீளக்கூடிய மைக்ரோஅல்புமினுரியா. இந்த இனத்தின் முடிவுகள் சிறுநீரில் உள்ள ஆல்புமினின் குறிகாட்டிகளாகும், இது ஒரு நாளைக்கு 100 மி.கி.க்கு மிகாமல் இருக்கும்.
- மீளமுடியாத மைக்ரோஅல்புமினுரியா. இது சிகிச்சைக்கு உட்பட்டது அல்ல, ஆனால் இந்த வகை நோய் "உறைந்திருக்கும்", மேலும் முன்னேற அனுமதிக்கப்படாது.
மருத்துவ வெளிப்பாடுகள்:
- மைக்ரோஅல்புமினுரியாவின் வெளிப்பாட்டின் முதல் கட்டம் அறிகுறியற்ற அறிகுறிகளாகும். நோயாளி படிப்படியாக உடலில் மாற்றங்கள் ஏற்படத் தொடங்குகிறார், இது ஒரு ஆரம்ப கட்டத்தை அடைகிறது.
- அடுத்தது ஆரம்ப கட்டமாக வருகிறது, இதில் சிறுநீரில் உள்ள ஆல்புமினின் உள்ளடக்கம் ஒரு நாளைக்கு 30 மி.கி.க்கு மிகாமல் இருக்கும்.
- Prenephrotic நிலை. மைக்ரோஅல்புமின் அளவு ஒரு நாளைக்கு 300 மி.கி.க்கு மேல் அதிகரிக்கிறது. முதல் உறுதியான அறிகுறிகள் தோன்றும்: அதிகரித்த அழுத்தம் மற்றும் அதிகரித்த சிறுநீரக வடிகட்டுதல் வீதம்.
- நெஃப்ரோடிக் மாற்றங்களின் நிலை. நோயாளி உயர் இரத்த அழுத்தத்தால் துன்புறுத்தப்படுகிறார், வீக்கம் தோன்றுகிறது, சிறுநீரின் பகுப்பாய்வில் நிறைய புரதம் மற்றும் சிவப்பு இரத்த அணுக்கள் உள்ளன.
- யுரேமியாவின் நிலை (சிறுநீரக செயலிழப்பு). இரத்த அழுத்தம் தொடர்ந்து நோயாளியை கவலையடையச் செய்கிறது, இது எடிமாவைச் சமாளிப்பது மிகவும் கடினம். சிறுநீர் சோதனைகள் மோசமடைகின்றன, சிறுநீரக வடிகட்டுதல் குறைகிறது, கிரியேட்டினின் மற்றும் யூரியா ஆகியவை சிறுநீரில் உள்ளன. பகுப்பாய்வுகளில் குளுக்கோஸ் இல்லை, இது உடலில் இருந்து இன்சுலின் வெளியேற்றத்தை நிறுத்துகிறது. கொலஸ்ட்ரால் உயர்கிறது, நோயாளி சிறுநீரகங்களில் வலியை உணர்கிறார்.
மைக்ரோஅல்புமினுரியா சோதனை
மைக்ரோஅல்புமினுரியாவுக்கு ஒரு பகுப்பாய்வு நடத்த, நீங்கள் முதலில் ஒரு முன்னணி மருத்துவரிடமிருந்து ஒரு பரிந்துரையை எடுக்க வேண்டும். புரதத்திற்கான ஆய்வு பின்வரும் நிபுணர்களால் பரிந்துரைக்கப்படுகிறது:
பகுப்பாய்வின் முடிவுகள் முடிந்தவரை நம்பகமானதாக இருக்க, நீங்கள் அதன் விநியோகத்திற்கு முன்கூட்டியே தயார் செய்ய வேண்டும், மைக்ரோஅல்புமினுரியாவுக்கு சிறுநீர் சேகரிப்பதற்கான விதிகளை நன்கு அறிந்து கொள்ளுங்கள். சோதனைக்கு 1 நாள் முன்பு ஒரு சிறப்பு கொள்கலனில் பயோ மெட்டீரியல் சேகரிக்கப்படுகிறது.
மைக்ரோஅல்புமினுரியாவுக்கான பகுப்பாய்வை அனுப்பும் செயல்முறை:
- ஒரு மலட்டு சிறுநீர் கொள்கலன் தயார்.
- ஒரு கொள்கலனில் 200 மில்லி பயோ மெட்டீரியலை ஊற்றவும்.
- 2 மணி நேரத்திற்குள், பகுப்பாய்வை ஆய்வகத்திற்கு எடுத்துச் செல்லுங்கள்.
- முடிவுகள் நோயாளியின் உடல் தரவை (வயது மற்றும் எடை) கணக்கில் எடுத்துக்கொள்வதை சோதனை துண்டு + காட்டுகிறது.
நீரிழிவு நோய்க்கான பரிசோதனைக்கான செயல்முறை:
- பகலில் வெளியேற்றப்படும் அனைத்து சிறுநீரையும் சேகரிக்க ஒரு மலட்டு அளவீட்டு கொள்கலன் (1.5 எல்) தயாரிக்கப்படுகிறது. கொள்கலனை குளிர்ந்த இடத்தில் வைக்கவும் (முன்னுரிமை குளிர்சாதன பெட்டியில்).
- அடுத்த நாள், 200 மில்லி சிறுநீரின் ஒரு காலை டோஸ் ஒரு தனி கொள்கலனில் சேகரிக்கப்பட்டு, முன்பு சேகரிக்கப்பட்ட பயோ மெட்டீரியலுடன் கலக்கப்படுகிறது.
- கலப்பு திரவத்திலிருந்து 150 மில்லி சிறுநீர் ஒரு தனி கொள்கலனில் ஊற்றப்பட்டு ஆய்வகத்திற்கு அனுப்பப்படுகிறது.
- பெயர், வயது, எடை மற்றும் மொத்த சிறுநீரின் அளவு (ஒரு நாளைக்கு) இறுதி கொள்கலனில் குறிக்கப்படுகின்றன.
எந்த சந்தர்ப்பங்களில் மைக்ரோஅல்புமினுரியாவுக்கு ஒரு பகுப்பாய்வு பரிந்துரைக்கப்படுகிறது:
- நீரிழிவு நோய் வகை 1 மற்றும் 2 நோயறிதலுடன்.
- கர்ப்பத்துடன் தொடர்புடைய நோயியல் (எடிமா, அழுத்தம், சிறுநீரில் உள்ள புரதம்).
- கட்டிகள் மற்றும் கீமோதெரபிக்கு சிகிச்சையளிக்கும் பணியில்.
- தமனி உயர் இரத்த அழுத்தத்துடன் (வருடத்திற்கு 1 முறை).
மைக்ரோஅல்புமினுரியாவுக்கான பகுப்பாய்வு இரண்டு வழிகளில் மேற்கொள்ளப்படுகிறது:
- தரமான பகுப்பாய்வு - சிறப்பு சோதனை கீற்றுகளைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது. பயன்படுத்த மிகவும் வசதியானது, விரைவான முடிவு மற்றும் வீட்டில் ஆராய்ச்சி நடத்தும் திறன்.
- அளவு பகுப்பாய்வு - ஆய்வக நிலைமைகளில் மேற்கொள்ளப்படுகிறது. இதன் விளைவாக துல்லியமானது, விரிவானது. ஒரு நாளைக்கு அல்லது நிமிடங்களுக்கு கூட நீங்கள் ஆல்புமின் தரவைப் பெறலாம்.
மைக்ரோஅல்புமினுக்கு சிறுநீரை மதிப்பிடுவதற்கான மூன்று முக்கிய விருப்பங்களைக் கவனியுங்கள்:
- காலை சிறுநீர் சேகரிப்பு என்பது மிகவும் துல்லியமான மற்றும் பரிந்துரைக்கப்பட்ட உயிரித் தொகுப்பாகும். சிறுநீரில் உள்ள அல்புமின் அளவை பகுத்தறிவுடன் மதிப்பிடுவதற்கு உங்களை அனுமதிக்கிறது, உடல் காரணமாக எழும் தவறுகளை நீக்குகிறது. சுமைகள்.
- இரவு சிறுநீரின் சேகரிப்பு - உடல் ரீதியான சல்லடை மூலம் பகல்நேர முடிவுகளில் ஏற்ற இறக்கங்களின் வேறுபாட்டைக் காண உங்களை அனுமதிக்கிறது. சுமை மற்றும் வேறுபட்ட அழுத்தம்.
- சிறுநீர் அல்புமின் சரிபார்க்க ஒரு உகந்த, நிலையான முறையை நடத்துவதற்கு தினசரி சிறுநீர் சேகரிப்பு ஒரு கட்டாய செயல்முறையாகும்.
சிறுநீரின் காலை பகுதியை கடக்க முடியாவிட்டால், நீங்கள் எந்த மாதிரியையும் (பகல்நேரம் அல்லது மாலை) ஆய்வு செய்யலாம், முக்கிய விஷயம் கிரியேட்டினினுடன் அல்புமின் விகிதங்களின் மதிப்பீட்டை முன்கூட்டியே கவனிக்க வேண்டும்:
- விதிமுறை: பெண்களில் 2.5 மி.கி வரை, ஆண்களில் 3.5 மி.கி வரை.
- மைக்ரோஅல்புமினுரியா: பெண்களில் 2.6 மி.கி முதல் 30 மி.கி வரை, ஆண்களில் 3.6 மி.கி முதல் 30 மி.கி வரை.
சிறுநீரில் அல்புமின் இருப்பதற்கான சோதனைகள் எல்லா நிகழ்வுகளிலும் மேற்கொள்ளப்படுவதில்லை. ஆய்வின் முடிவுகள் சரியாக இல்லாத சூழ்நிலைகள் உள்ளன:
- பிற சிறுநீரக நோய்கள் இருந்தால்,
- செயலில் உடல் உழைப்புக்குப் பிறகு,
- சிறுநீர் பாதையில் தொற்று இருந்தால்,
- இதய செயலிழப்புடன்,
- அதிக வெப்பநிலை அல்லது கடுமையான காய்ச்சலில்,
- நீரிழிவு நோயின் கடுமையான சிக்கல்களுடன்,
- ஒரு பெண்ணுக்கு மாதவிடாய் இருந்தால்.
ஒரு நபரில் வெவ்வேறு நாட்களில் மைக்ரோஅல்புமினுரியாவின் முடிவுகள் 40% வரை வேறுபாட்டைக் கொண்டிருக்கின்றன என்பது கவனிக்கத்தக்கது. எனவே, அல்புமினுக்கான சோதனைகள் 3-6 மாதங்களுக்குள் 3 முறை மேற்கொள்ள பரிந்துரைக்கப்படுகிறது. இரண்டு சந்தர்ப்பங்களில், மைக்ரோஅல்புமின் அதிகரித்தால், நோயறிதலை உறுதிப்படுத்த முடியும்.
பகுப்பாய்வின் முடிவுகளை நிரப்புவதற்கான பல வடிவங்களில் பல தெளிவற்ற சொற்கள் மற்றும் எண் மதிப்புகள் உள்ளன, அவை ஒரு எளிய நோயாளியைப் புரிந்துகொள்வது கடினம். நோயறிதலைக் கண்டறிய ஒரு மருத்துவர் காத்திருப்பது சில நேரங்களில் மிக நீண்டது. மைக்ரோஅல்புமினுரியா பகுப்பாய்வின் முடிவுகளுக்கான முக்கிய அளவுகோல்களை நீங்கள் சுயாதீனமாக அறிந்துகொள்ள நாங்கள் உங்களுக்கு வழங்குகிறோம்:
Mg இல் காலை சிறுநீருக்கான சோதனை முடிவுகள்:
- 30 வரை - விதிமுறை,
- 30 முதல் 300 வரை - மைக்ரோஅல்புமினுரியா,
- 300 மற்றும் அதற்கு மேல் - மேக்ரோஅல்புமினுரியா.
சிறுநீரின் ஒற்றை சேவையில் மேற்கொள்ளப்பட்ட சோதனைகளின் முடிவுகள்:
- 20 வரை - விதிமுறை,
- 20 முதல் 200 வரை - மைக்ரோஅல்புமினுரியா,
- 200 மற்றும் அதற்கு மேல் - மேக்ரோஅல்புமினுரியா.
இந்த தரநிலைகள் நிறுவப்பட்ட சர்வதேச தரங்களால் வழங்கப்படுகின்றன மற்றும் உலகின் அனைத்து ஆய்வகங்களுக்கும் ஒரே மாதிரியானவை. மைக்ரோஅல்புமினுரியாவின் குறிகாட்டிகள் "குறிப்பு மதிப்புகள் அல்லது விதிமுறை" நெடுவரிசையில் குறிக்கப்படுகின்றன.
மைக்ரோஅல்புமினுரியாவின் பகுப்பாய்வு சல்பசில் அமிலத்துடன் ஒரு சிறப்பு சோதனையுடன் கூடுதலாக வழங்கப்பட வேண்டும், இது அனைத்து புரதங்களுக்கும் எதிர்வினை அளிக்கிறது. சோதனை நேர்மறையாக இருந்தால், சிறுநீரில் இம்யூனோகுளோபுலின்ஸ் அல்லது புரதங்கள் போன்ற பிற புரதங்களும் உள்ளன.
மைக்ரோஅல்புமினுரியா இருப்பதற்கான பகுப்பாய்வு பின்வரும் ஆய்வுகளுடன் இணைந்து மேற்கொள்ளப்படலாம்:
- சிறுநீர் மற்றும் இரத்தத்தின் பொதுவான பகுப்பாய்வு,
- இரத்த உயிர் வேதியியல்
- சிறுநீரக பரிசோதனைகள்
- லிப்பிட் சுயவிவரம்
- குளுக்கோஸ் சோதனை
- சிறுநீர் கலாச்சாரம்,
- கிளைகேட்டட் ஹீமோகுளோபின் பகுப்பாய்வு:
- ஆல்புமின் சோதனை
- இரத்த உறைதல் சோதனை,
- காரணி VIII க்கான இரத்த பரிசோதனை.
நீரிழிவு பரிசோதனையின் முடிவுகளை (மோசமாக) பாதிக்கக்கூடிய காரணிகள்:
- செயலில் உடல் செயல்பாடு, காயங்கள், தொற்று நோய்கள்.
- நீரிழப்பு, ஹெமாட்டூரியா, அதிகரித்த காரத்துடன் சிறுநீர்.
இந்த நிலைமைகள் அனைத்தும் தவறான நேர்மறையான சோதனை முடிவின் வெளிப்பாட்டிற்கு பங்களிக்கின்றன.
டைப் 1 நீரிழிவு நோயாளிகளில், நோயின் முதல் 5 ஆண்டுகளில் 25% நோயாளிகளுக்கு மைக்ரோஅல்புமினுரியா தோன்றக்கூடும்.
சிறுநீரில் புரதத்தின் காரணங்கள்
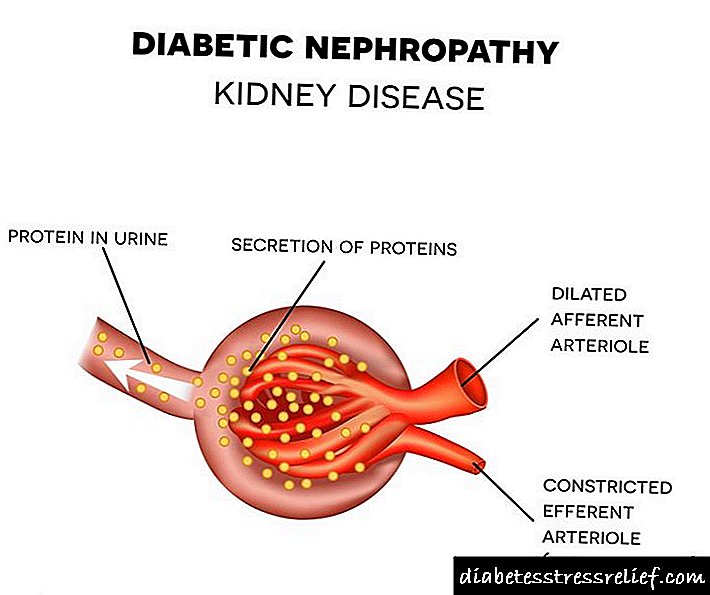
இதுவரை, விஞ்ஞானிகள் நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சிக்கான சரியான வழிமுறையை தீர்மானிக்கவில்லை, இது சிறுநீரில் புரதத்தின் தோற்றத்திற்கு வழிவகுக்கிறது. அதன் வளர்ச்சியின் வழிமுறைகளின் முக்கிய கோட்பாடுகள்:
- வளர்சிதை மாற்ற. இரத்த குளுக்கோஸ் அளவை நீடிப்பது சிறுநீரக திசுக்களுக்கு சேதம் விளைவிக்கும் பல உயிர்வேதியியல் கோளாறுகளின் தொடக்கத்திற்கு பங்களிக்கிறது என்ற பதிப்பில் இது உள்ளது.
- ஹீடைனமிக். நீடித்த ஹைப்பர் கிளைசீமியா சிறுநீரகங்களின் குளோமருலியில் அழுத்தம் அதிகரிப்பதைத் தூண்டுகிறது என்று கருதப்படுகிறது (குளுக்கோஸ் தொடர்ந்து அதனுடன் நிறைய திரவங்களை "ஈர்க்கிறது" என்பதால்). இதன் விளைவாக, குளோமருலர் வடிகட்டுதல் வீதம் குறைகிறது மற்றும் குளோமருளி மற்றும் திசுக்களைச் சுற்றியுள்ள சவ்வு தடிமனாகத் தொடங்குகிறது.இந்த செயல்பாட்டில், குளோமருலியில் இருந்து தந்துகிகள் இடம்பெயர்கின்றன, மேலும் அவை செயல்படுவதை நிறுத்துகின்றன. மீதமுள்ள குளோமருளி இரத்தத்தை மோசமாக வடிகட்டுகிறது, இதன் விளைவாக, இரத்த புரதம் சிறுநீரில் "கசிந்து" விடுகிறது. காலப்போக்கில், சிறுநீரகங்களில் இணைப்பு திசு வளர்கிறது, இது அவற்றின் வடிகட்டுதல் திறனில் நிலையான சரிவுக்கு வழிவகுக்கிறது.
- மரபணு. விஞ்ஞானிகளின் அனுமானங்கள் நீரிழிவு போன்ற ஒரு நோயின் சிறப்பியல்பு ஹீமோடைனமிக் மற்றும் வளர்சிதை மாற்றக் கோளாறுகளால் தூண்டப்படும் மரபணு முன்கணிப்பு வழிமுறைகள் இருப்பதை அடிப்படையாகக் கொண்டவை.
பெரும்பாலும், சிறுநீரில் புரதத்தின் தோற்றம் மூன்று கோட்பாடுகளில் விவரிக்கப்பட்டுள்ள அனைத்து வழிமுறைகளாலும் தூண்டப்படுகிறது.
நிலை நீரிழிவு நெஃப்ரோபதி
நீரிழிவு நெஃப்ரோபதியின் பின்வரும் நிலைகள் வேறுபடுகின்றன:
- அறிகுறியற்ற - நோயாளிக்கு அறிகுறிகள் எதுவும் இல்லை, மேலும் சிறுநீரில் உள்ள மைக்ரோஅல்புமினின் அளவின் குறிகாட்டிகள் ஒரு நாளைக்கு 30 மி.கி.க்கு மேல் இல்லை. இந்த கட்டத்தின் தொடக்கத்தில், பலவீனமான சிறுநீரக செயல்பாடு விரைவான குளோமருலர் வடிகட்டுதல் வீதம், சிறுநீரக ஹைபர்டிராபி மற்றும் சிறுநீரக இரத்த ஓட்டம் அதிகரித்ததன் அறிகுறிகளால் குறிக்கப்படலாம்.
- ஆரம்ப கட்டமைப்பு மாற்றங்கள் - முந்தைய கட்டத்தின் அறிகுறிகளுக்கு மேலதிகமாக, நோயாளிக்கு சிறுநீரகங்களின் குளோமருலியின் கட்டமைப்பில் முதல் மாற்றங்கள் உள்ளன (தந்துகிகள் தடிமனாகின்றன, மெசங்கியம் விரிவடைகிறது).
- ப்ரீனெஃப்ரோடிக் - மைக்ரோஅல்புமின் அளவு அதிகரிப்பதற்கான குறிகாட்டிகள் (30-300 மி.கி / நாள்), ஆனால் சிறுநீரில் எந்த புரதமும் இல்லை (நோயாளிக்கு அவ்வப்போது மற்றும் சிறிய புரோட்டினூரியா வழக்குகள் மட்டுமே இருக்கலாம்), குளோமருலர் வடிகட்டுதல் மற்றும் இரத்த ஓட்டம் சாதாரணமாக இருக்கும் (அல்லது அதிகரித்தது), அதிகரித்த அத்தியாயங்கள் இரத்த அழுத்த குறிகாட்டிகள்.
- நெஃப்ரோடிக் - சிறுநீரில் புரதம் தொடர்ந்து கண்டறியப்படுகிறது, சில நேரங்களில் சிலிண்டர்கள் மற்றும் இரத்தம். தமனி உயர் இரத்த அழுத்தம் தொடர்ந்து மாறுகிறது, நோயாளி எடிமா உருவாகிறது, இரத்த சோகை உருவாகிறது, ஈ.எஸ்.ஆர், கொழுப்பின் அளவு மற்றும் பிற இரத்த அளவுருக்கள் அதிகரிக்கின்றன. சிறுநீரில், கிரியேட்டினின் மற்றும் யூரியா அளவுகள் இயல்பானவை அல்லது சற்று உயர்ந்தவை.
- நெஃப்ரோஸ்கிளெரோடிக் (அல்லது யூரிமிக்) - சிறுநீரகங்களின் செறிவு மற்றும் வடிகட்டுதல் செயல்பாட்டில் கூர்மையான குறைவு காரணமாக கிரியேட்டினின் மற்றும் யூரியாவின் அளவின் குறிப்பிடத்தக்க அதிகரிப்பு இரத்தத்தில் காணப்படுகிறது, சிறுநீரில் உள்ள புரதம் தொடர்ந்து உள்ளது. நோயாளிக்கு தொடர்ச்சியான மற்றும் குறிப்பிடத்தக்க எடிமா மற்றும் கடுமையான இரத்த சோகை உள்ளது. இரத்த அழுத்தம் தொடர்ந்து மற்றும் கணிசமாக அதிகரிக்கும். இரத்தத்தில் குளுக்கோஸ் அளவு அதிகரிக்கப்படுகிறது, ஆனால் அது சிறுநீரில் கண்டறியப்படவில்லை. இந்த நிலையில், இரத்த சர்க்கரை குறைவாக இருப்பதால் இன்சுலின் நிர்வாகத்தின் தேவை குறையக்கூடும். நாள்பட்ட சிறுநீரக செயலிழப்பின் வளர்ச்சியுடன் நிலை முடிகிறது.
ஒரு நோயாளிக்கு சிறுநீரக செயலிழப்பு வளர்ச்சியுடன், பின்வரும் அறிகுறிகள் தோன்றும்:
- அடிக்கடி சோம்பல்
- நமைச்சல் தோல்
- , தலைவலி
- வாயில் உலோக சுவை
- வாயிலிருந்து சிறுநீர் போல வாசனை,
- வாந்தி,
- வயிற்றுப்போக்கு,
- குறைந்த உழைப்பு மற்றும் ஓய்வு நேரத்தில் மூச்சுத் திணறல்,
- அடிக்கடி தசைப்பிடிப்பு அல்லது கால் பிடிப்புகள் (பொதுவாக மாலை),
- உணர்வு மற்றும் கோமா இழப்பு.
நீரிழிவு நெஃப்ரோபதி ஒரு தீவிர சிக்கலாகும், மேலும் சிறுநீரில் உள்ள புரதம் அதன் பிற்பகுதியில் மட்டுமே தோன்றும், அதன் வளர்ச்சியைத் தடுப்பது ஏற்கனவே கடினமாக இருக்கும்போது. அதனால்தான் நீரிழிவு நோயால், அதன் தொடக்கத்தைக் கண்டறிய, மைக்ரோஅல்புமினுரியாவுக்கான சிறப்பு சோதனைகளைப் பயன்படுத்த வேண்டும். பொதுவாக, சிறுநீரில் உள்ள மைக்ரோஅல்புமினின் உள்ளடக்கம் ஒரு நாளைக்கு 30 மி.கி.க்கு மிகாமல் இருக்க வேண்டும்.
புரோட்டினூரியாவை தொடர்ந்து கண்டறிவது சிறுநீரக குளோமருலியின் 50% இல் பலவீனமான வடிகட்டுதலைக் குறிக்கிறது, இது அவற்றின் மீளமுடியாத ஸ்க்லரோசிஸ் காரணமாகும். ஒரு விதியாக, நீரிழிவு நோய் கண்டறியப்பட்ட 5 ஆண்டுகளுக்குப் பிறகு மைக்ரோஅல்புமினுரியாவின் நிலை உருவாகிறது, மேலும் புரோட்டினூரியாவின் நிலை - 20-25 ஆண்டுகளுக்குப் பிறகு.
முன்-நெஃப்ரோடிக் கட்டத்தின் வளர்ச்சிக்கு முன், தமனி உயர் இரத்த அழுத்தம் இல்லாத நிலையில் கூட நோயாளிக்கு முற்காப்பு ஏ.சி.இ இன்ஹிபிட்டர் மருந்துகளை உட்கொள்ள அறிவுறுத்தப்படுகிறது. இந்த மருந்துகள் உயர் இரத்த அழுத்தத்தை அகற்றுவதோடு மட்டுமல்லாமல், உள்விழி வடிகட்டலையும் அகற்றும்.
நீரிழிவு நெஃப்ரோபதியின் சிகிச்சையின் ஆரம்பம் ப்ரீனெஃப்ரோடிக் கட்டத்தின் வளர்ச்சியுடன் தொடங்குகிறது. நோயாளி பரிந்துரைக்கப்படுகிறார்:
- உங்கள் புரத உட்கொள்ளலைக் கட்டுப்படுத்துவதன் மூலம் உங்கள் உணவை சரிசெய்யவும்,
- ACE இன்ஹிபிட்டர் மருந்துகளை எடுத்துக் கொள்ளுங்கள்,
- கொழுப்புகளின் கட்டுப்பாட்டுடன் ஒரு உணவைப் பின்பற்றுவதன் மூலம் டிஸ்லிபிடீமியாவை சரிசெய்ய.
நெஃப்ரோடிக் கட்டத்தின் வளர்ச்சியுடன், சிகிச்சையானது பின்வரும் நடவடிக்கைகளைக் கொண்டுள்ளது:
- குறைந்த புரத உணவு
- கொழுப்பு மற்றும் உப்பு கட்டுப்பாடு உணவு,
- ACE தடுப்பான்களை எடுத்துக்கொள்வது,
- இரத்தத்தில் உள்ள கொழுப்பு அளவைக் குறைக்க மருந்துகளை எடுத்துக்கொள்வது: ஸ்டேடின்கள், லிபோயிக் மற்றும் நிகோடினிக் அமிலம், புரோபுகோல், ஃபெனோஃபைப்ரேட் போன்றவை.
நெஃப்ரோடிக் கட்டத்தில், நோயாளி இரத்த சர்க்கரையை குறைக்கலாம். அதனால்தான் அவன் அவளது நிலையை அடிக்கடி கட்டுப்படுத்த வேண்டும்.
நெஃப்ரோஸ்கிளெரோடிக் கட்டத்தின் வளர்ச்சியுடன், நெஃப்ரோடிக் கட்டத்தில் பரிந்துரைக்கப்பட்ட செயல்பாடுகளுக்கு, சேர்க்கவும்:
- ஆஸ்டியோபோரோசிஸ் தடுப்பு நடவடிக்கைகள் (வைட்டமின் டி 3 உட்கொள்ளல்),
- இரத்த சோகை சிகிச்சை
- ஈர்ப்பு இரத்த அறுவை சிகிச்சை முறைகள் (பெரிட்டோனியல் டயாலிசிஸ் அல்லது ஹீமோடையாலிசிஸ்) மற்றும் சிறுநீரக மாற்று அறுவை சிகிச்சை முறைகளை நியமிப்பதற்கான தேவையை நிவர்த்தி செய்கிறது.
நீரிழிவு நோயில் சிறுநீரக பாதிப்புக்கான காரணங்கள் மற்றும் மைக்ரோஅல்புமினுரியா என்றால் என்ன?
 நாள்பட்ட ஹைப்பர் கிளைசீமியாவுக்கு கூடுதலாக, அடிமையாதல் நெஃப்ரோபதி ஏற்படுவதற்கு பங்களிக்கிறது என்று கண்டறியப்பட்டது. புகைபிடித்தல் மற்றும் நிறைய புரத உணவுகள், குறிப்பாக இறைச்சி சாப்பிடுவது ஆகியவை இதில் அடங்கும்.
நாள்பட்ட ஹைப்பர் கிளைசீமியாவுக்கு கூடுதலாக, அடிமையாதல் நெஃப்ரோபதி ஏற்படுவதற்கு பங்களிக்கிறது என்று கண்டறியப்பட்டது. புகைபிடித்தல் மற்றும் நிறைய புரத உணவுகள், குறிப்பாக இறைச்சி சாப்பிடுவது ஆகியவை இதில் அடங்கும்.
உயர் இரத்த அழுத்தத்தின் பின்னணியில் சிறுநீரக பிரச்சினைகள் பெரும்பாலும் ஏற்படுகின்றன, இது அத்தகைய குறைபாடுகளின் அறிகுறியாகும். அடுத்த அடையாளம் அதிக கொழுப்பு.
சிறுநீரில் அல்புமின் கண்டறியப்படும்போது மைக்ரோஅல்புமினுரியா கண்டறியப்படுகிறது. இன்று, அதை அடையாளம் காண்பதற்கான ஒரு பகுப்பாய்வு மருந்தகத்தில் சிறப்பு சோதனை கீற்றுகளை வாங்கிய நிலையில் கூட வீட்டிலேயே செய்ய முடியும்.
இந்த நோய் குளோமருலர் ஹைப்பர்ஃபில்டரேஷனுடன் உருவாகிறது, இது சிறுநீரக செயல்பாட்டில் பலவீனமடைகிறது. அதே நேரத்தில், நோயாளிகளில் தமனி சுருங்குகிறது, இதன் விளைவாக மேம்பட்ட வடிகட்டுதல் செயல்முறை தொடங்குகிறது, இதன் காரணமாக சிறுநீரில் அல்புமின் செறிவு அதிகரிக்கிறது.
ஆனால் அல்புமினின் உயர் உள்ளடக்கம் எண்டோடெலியத்தின் பாத்திரங்களுக்கு சேதத்துடன் காணப்படுகிறது. இந்த வழக்கில், புரதங்களின் அடைப்புக்கு காரணமான குளோமருலர் தடை, மேலும் ஊடுருவக்கூடியதாக மாறும்.
ஒரு விதியாக, நீரிழிவு நோயிலுள்ள மைக்ரோஅல்புமினுரியா 5-7 ஆண்டுகளுக்கு உருவாகிறது. இந்த காலகட்டத்தில், நோயின் முதல் கட்டம் உருவாகிறது. இரண்டாவது கட்டம் - புரோட்டினூரியா - 15 ஆண்டுகள் வரை ஆகலாம், மூன்றாவது (சிறுநீரக செயலிழப்பு) இன்சுலின் உற்பத்தியில் தோல்வியடைந்த தருணத்திலிருந்து 15-20 ஆண்டுகள் வரை நீடிக்கும்.
ஆரம்ப கட்டத்தில், நீரிழிவு நோயாளி பெரும்பாலும் எந்த வலியையும் உணரவில்லை. மேலும், சிறுநீரகங்களின் இயல்பான செயல்பாடு முழுமையாக மீட்கப்படும் வரை மைக்ரோஅல்புமினுரியாவுக்கு சிகிச்சையளிக்க முடியும். இருப்பினும், நெஃப்ரோபதியின் 2-3 கட்டங்களில், செயல்முறை ஏற்கனவே மாற்ற முடியாததாகி வருகிறது.
ஆரம்ப கட்டத்தில், குறிகாட்டிகள் 30-300 மிகி அல்புமின் ஆகும். சிறுநீரில் இந்த வகை புரதத்தை அடையாளம் காண்பதற்கு முன்னர் அதிக முக்கியத்துவம் கொடுக்கப்படவில்லை என்பது குறிப்பிடத்தக்கது, நோயின் 2-3 வடிவங்களின் முன்னேற்றத்துடனான அதன் உறவு தெளிவுபடுத்தப்படும் வரை.
ஆகையால், இன்று அனைத்து நீரிழிவு நோயாளிகளும் சிறுநீரில் ஆல்புமின் இருப்பதை அடையாளம் காணும் ஒரு ஆய்வுக்கு உட்படுகின்றனர், இது சரியான நேரத்தில் சிகிச்சையளிக்கவும் சிறுநீரக செயல்பாட்டை மீண்டும் தொடங்கவும் அனுமதிக்கிறது.
மைக்ரோஅல்புமினுரியா பகுப்பாய்வு: இது எவ்வாறு மேற்கொள்ளப்படுகிறது, பரிந்துரைகள், டிரான்ஸ்கிரிப்ட்
 மைக்ரோஅல்புமினுரியாவுக்கு ஒரு பகுப்பாய்வு நடத்த, நீங்கள் ஒரு மருத்துவரிடமிருந்து ஒரு பரிந்துரையைப் பெற வேண்டும். எல்லாவற்றிற்கும் மேலாக, இந்த ஆய்வு சிறுநீரின் பொது பரிசோதனையின் ஒரு பகுதியாக அல்ல, ஒரு தனி.
மைக்ரோஅல்புமினுரியாவுக்கு ஒரு பகுப்பாய்வு நடத்த, நீங்கள் ஒரு மருத்துவரிடமிருந்து ஒரு பரிந்துரையைப் பெற வேண்டும். எல்லாவற்றிற்கும் மேலாக, இந்த ஆய்வு சிறுநீரின் பொது பரிசோதனையின் ஒரு பகுதியாக அல்ல, ஒரு தனி.
செயல்முறைக்கு, சிறுநீரின் ஒற்றை அல்லது தினசரி அளவைப் பயன்படுத்தலாம். இருப்பினும், அதிக செயல்திறனுக்காக, சிறுநீரின் தினசரி பகுதியை மட்டும் படிப்பது விரும்பத்தக்கது, மற்றொரு விஷயத்தில், முடிவுகள் பெரும்பாலும் நம்பமுடியாதவை.
பகுப்பாய்விற்கு, ஒரே ஜாடியில் சிறுநீர் ஒரே இரவில் சேகரிக்கப்படுகிறது. அதன் பிறகு, கொள்கலன் அசைக்கப்பட வேண்டும் மற்றும் சிறுநீரின் மொத்த அளவு பதிவு செய்யப்பட வேண்டும்.
அடுத்து, ஒரு பொதுவான கேனில் இருந்து, 150 மில்லி சிறுநீர் ஒரு சிறிய கொள்கலனில் (200 மில்லி) ஊற்றப்படுகிறது, பின்னர் அது ஆய்வகத்திற்கு எடுத்துச் செல்லப்படுகிறது. இந்த வழக்கில், ஆய்வக உதவியாளர் சிறுநீரின் மொத்த அளவு என்ன என்று சொல்ல வேண்டும், இதனால் அவர் தினசரி புரதத்தின் அளவைக் கணக்கிட முடியும்.
24 மணி நேரத்தில் ஆல்புமினின் அளவு 30 மி.கி.க்கு அதிகமாக இல்லாவிட்டால், இந்த காட்டி சாதாரணமாகக் கருதப்படுகிறது. விதிமுறை மீறப்பட்டால், நோயாளியின் நிலைக்கு ஆபத்து அளவை மதிப்பிடும் ஒரு மருத்துவரை நீங்கள் அணுக வேண்டும்.
முதல் கட்டத்தில், புரதத்தின் அளவு ஒரு நாளைக்கு 300 மி.கி வரை அடையும். ஆனால் இந்த கட்டத்தில், சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும். இரண்டாவது கட்டத்தில் அதிகப்படியான அல்புமின் (300 மி.கி.க்கு மேல்) வகைப்படுத்தப்படுகிறது. வலுவான புரோட்டினூரியாவுடன், உயிருக்கு ஆபத்தான நீரிழிவு நோய் உருவாக்கப்படுகிறது.
இருப்பினும், பதில்கள் நம்பகமானவை என்பதை உறுதிப்படுத்துவது முக்கியம். உண்மையில், உயிர் மூலப்பொருளை வழங்குவதற்கான விதிகள் கடைபிடிக்கப்படாவிட்டால், அல்லது சில நோய்களின் விஷயத்தில், முடிவுகள் சிதைக்கப்படலாம்.
மைக்ரோஅல்புமினுரியாவைத் தீர்மானிக்க சிறுநீரைச் சேகரிப்பதற்கான முக்கிய பரிந்துரைகள்:
- சிறுநீரை சேகரிக்க, நீங்கள் மூன்று லிட்டர் பாட்டிலைப் பயன்படுத்தலாம் அல்லது ஒரு மருந்தகத்தில் 2.7 லிட்டர் சிறப்பு கொள்கலன் வாங்கலாம்.
- சிறுநீரின் முதல் பகுதியை சேகரிக்க தேவையில்லை, ஆனால் சிறுநீர் கழிக்கும் நேரத்தை கவனிக்க வேண்டும்.
- சேகரிப்பு சரியாக ஒரு நாள் மேற்கொள்ளப்பட வேண்டும், எடுத்துக்காட்டாக, மறுநாள் காலை 9 மணி முதல் காலை 9 மணி வரை.
- நீங்கள் உடனடியாக ஒரு கொள்கலனில் அல்லது பிற உலர்ந்த மற்றும் சுத்தமான உணவுகளில் சிறுநீர் கழிக்கலாம், இரு கொள்கலன்களையும் இமைகளுடன் இறுக்கமாக மூடலாம்.
- பயோ மெட்டீரியல் புதியதாகவும், பழுதடையாமலும் இருக்க, அதை குளிர்சாதன பெட்டியில் சேமிக்க வேண்டும்.
மைக்ரோஅல்புமினுரியா கண்டறியப்படும்போது என்ன செய்வது?
 நீரிழிவு நெஃப்ரோபதியில், கிளைசீமியாவைக் கட்டுப்படுத்துவது அவசியம் (நோயறிதலைப் பற்றிய விரிவான தகவல்கள் வகை 2 நீரிழிவு நோயில் கிளைசீமியா). இந்த நோக்கத்திற்காக, இன்சுலின் ஐ.வி. ஊசி போடுவதை மருத்துவர் பரிந்துரைக்கலாம்.
நீரிழிவு நெஃப்ரோபதியில், கிளைசீமியாவைக் கட்டுப்படுத்துவது அவசியம் (நோயறிதலைப் பற்றிய விரிவான தகவல்கள் வகை 2 நீரிழிவு நோயில் கிளைசீமியா). இந்த நோக்கத்திற்காக, இன்சுலின் ஐ.வி. ஊசி போடுவதை மருத்துவர் பரிந்துரைக்கலாம்.
இருப்பினும், இந்த சிக்கலில் இருந்து மீள்வது முற்றிலும் சாத்தியமற்றது, ஆனால் அதன் போக்கைப் போக்க இது மிகவும் சாத்தியமாகும். சிறுநீரக பாதிப்பு குறிப்பிடத்தக்கதாக இருந்தால், இரத்தத்தை சுத்தம் செய்யும் உறுப்பு மாற்று அல்லது டயாலிசிஸ் தேவைப்படலாம்.
மைக்ரோஅல்புமினுரியாவுக்கான பிரபலமான மருந்துகளில், ரெனிடெக், கபோடென் மற்றும் எனப் ஆகியவை பரிந்துரைக்கப்படுகின்றன. இந்த மருந்துகள் இரத்த அழுத்தத்தைக் கட்டுப்படுத்தும் மற்றும் அல்புமின் புரதம் சிறுநீரில் நுழைவதைத் தடுக்கும் தடுப்பான்கள்.
மேலும், சிறுநீரக பாதிப்பு ஏற்படுவதைத் தடுக்கவும் மெதுவாகவும், தொற்று நோய்களுக்கு சரியான நேரத்தில் சிகிச்சையளிப்பது அவசியம். இந்த நோக்கத்திற்காக, பாக்டீரியா எதிர்ப்பு மற்றும் கிருமி நாசினிகள் பரிந்துரைக்கப்படலாம். சில நேரங்களில், சிறுநீரகங்களுக்கு ஈடுசெய்யவும், நீர்-உப்பு சமநிலையை மீட்டெடுக்கவும் டையூரிடிக்ஸ் பரிந்துரைக்கப்படுகின்றன.
கூடுதலாக, நீரிழிவு நோயாளி கொழுப்பைக் குறைக்கும் உணவைப் பின்பற்றாவிட்டால் சிகிச்சை பயனுள்ளதாக இருக்காது. இந்த தீங்கு விளைவிக்கும் பொருளின் உள்ளடக்கத்தை குறைக்கும் தயாரிப்புகள் பின்வருமாறு:
- மீன் (கோட், ட்ர out ட், டுனா, சால்மன்),
- தானியங்கள் மற்றும் பருப்பு வகைகள் (பீன்ஸ், பட்டாணி, பயறு, ஓட்ஸ்) அவற்றில் கரடுமுரடான நார்ச்சத்து இருப்பதால் கொழுப்பை எதிர்த்துப் போராடுகின்றன,
- இனிக்காத பழங்கள் மற்றும் பெர்ரி,
- தாவர எண்ணெய்கள் (ஆளி விதை),
- கீரைகள்,
- விதைகள் மற்றும் கொட்டைகள் (பாதாம், பூசணி விதைகள், பழுப்புநிறம், ஆளி),
- காய்கறிகள் மற்றும் காளான்கள்.
எனவே, அதிக கொழுப்புடன், முழு உணவும் இயற்கையான தயாரிப்புகளைக் கொண்டிருக்க வேண்டும். மேலும் செயற்கை பொருட்கள் (நிலைப்படுத்திகள், சாயங்கள் போன்றவை) கொண்ட உணவில் இருந்து, துரித உணவுகள் மற்றும் வசதியான உணவுகள் கைவிடப்பட வேண்டும்.
ஆகவே, நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சியைத் தடுக்க, ஹைப்பர் கிளைசீமியாவின் அளவை கவனமாகக் கண்காணிக்கவும், இரத்த அழுத்தக் குறிகாட்டிகளைக் கட்டுப்படுத்தவும் அவசியம், ஏனெனில் நோயாளிக்கு உயர் இரத்த அழுத்தம் மற்றும் நீரிழிவு நோய் இருக்கும்போது, நோயாளியின் நிலை கூர்மையாக மோசமடையும். கிளைசீமியா மற்றும் இரத்த அழுத்த குறிகாட்டிகள் இயல்பாக்கப்படாவிட்டால், இது சிறுநீரகங்களின் வேலையை மட்டுமல்ல, இரத்த நாளங்கள், மூளை மற்றும் பிற உறுப்புகளையும் எதிர்மறையாக பாதிக்கும்.
லிப்பிட் அளவைக் கட்டுப்படுத்துவதும் முக்கியம். உண்மையில், ஆல்புமினின் உயர் உள்ளடக்கம் உட்பட நீரிழிவு நோயின் சிக்கல்களின் வளர்ச்சியுடன் இந்த குறிகாட்டியின் உறவு சமீபத்தில் நிறுவப்பட்டது. ஆய்வக நிலைமைகளில் லிப்பிட்களின் செறிவு மிக அதிகமாக இருப்பது கண்டறியப்பட்டால், நோயாளி புகைபிடித்த இறைச்சிகள், புளிப்பு கிரீம் மற்றும் மயோனைசேவை உணவில் இருந்து விலக்க வேண்டும்.
மேலும், புகைபிடிப்பதை நாம் மறந்துவிட வேண்டும், ஏனெனில் இந்த கெட்ட பழக்கம் சிக்கல்களின் அபாயத்தை 25 மடங்கு அதிகரிக்கிறது. ஹீமோகுளோபின் அளவைக் கண்காணிப்பதும் முக்கியம், பொதுவாக இது 7% ஐ விட அதிகமாக இருக்கக்கூடாது.ஒவ்வொரு 60 நாட்களுக்கு ஒருமுறை ஹீமோகுளோபின் பரிசோதனைகள் எடுக்கப்பட வேண்டும். நீரிழிவு நோயாளிகளின் சிறுநீரில் உள்ள புரதம் என்ன சொல்கிறது - இந்த கட்டுரையில் உள்ள வீடியோ சொல்லும்.
மைக்ரோஅல்புமினுரியாவுக்கு சிறுநீரின் முடிவுகளை புரிந்துகொள்வது
பகுப்பாய்வின் முடிவுகளை நிரப்புவதற்கான பல வடிவங்களில் பல தெளிவற்ற சொற்கள் மற்றும் எண் மதிப்புகள் உள்ளன, அவை ஒரு எளிய நோயாளியைப் புரிந்துகொள்வது கடினம். நோயறிதலைக் கண்டறிய ஒரு மருத்துவர் காத்திருப்பது சில நேரங்களில் மிக நீண்டது. மைக்ரோஅல்புமினுரியா பகுப்பாய்வின் முடிவுகளுக்கான முக்கிய அளவுகோல்களை நீங்கள் சுயாதீனமாக அறிந்துகொள்ள நாங்கள் உங்களுக்கு வழங்குகிறோம்:
Mg இல் காலை சிறுநீருக்கான சோதனை முடிவுகள்:
- 30 வரை - விதிமுறை,
- 30 முதல் 300 வரை - மைக்ரோஅல்புமினுரியா,
- 300 மற்றும் அதற்கு மேல் - மேக்ரோஅல்புமினுரியா.
சிறுநீரின் ஒற்றை சேவையில் மேற்கொள்ளப்பட்ட சோதனைகளின் முடிவுகள்:
- 20 வரை - விதிமுறை,
- 20 முதல் 200 வரை - மைக்ரோஅல்புமினுரியா,
- 200 மற்றும் அதற்கு மேல் - மேக்ரோஅல்புமினுரியா.
இந்த தரநிலைகள் நிறுவப்பட்ட சர்வதேச தரங்களால் வழங்கப்படுகின்றன மற்றும் உலகின் அனைத்து ஆய்வகங்களுக்கும் ஒரே மாதிரியானவை. மைக்ரோஅல்புமினுரியாவின் குறிகாட்டிகள் "குறிப்பு மதிப்புகள் அல்லது விதிமுறை" நெடுவரிசையில் குறிக்கப்படுகின்றன.

மைக்ரோஅல்புமினுரியாவின் பகுப்பாய்வு சல்பசில் அமிலத்துடன் ஒரு சிறப்பு சோதனையுடன் கூடுதலாக வழங்கப்பட வேண்டும், இது அனைத்து புரதங்களுக்கும் எதிர்வினை அளிக்கிறது. சோதனை நேர்மறையாக இருந்தால், சிறுநீரில் இம்யூனோகுளோபுலின்ஸ் அல்லது புரதங்கள் போன்ற பிற புரதங்களும் உள்ளன.
மைக்ரோஅல்புமினுரியா இருப்பதற்கான பகுப்பாய்வு பின்வரும் ஆய்வுகளுடன் இணைந்து மேற்கொள்ளப்படலாம்:
- சிறுநீர் மற்றும் இரத்தத்தின் பொதுவான பகுப்பாய்வு,
- இரத்த உயிர் வேதியியல்
- சிறுநீரக பரிசோதனைகள்
- லிப்பிட் சுயவிவரம்
- குளுக்கோஸ் சோதனை
- சிறுநீர் கலாச்சாரம்,
- கிளைகேட்டட் ஹீமோகுளோபின் பகுப்பாய்வு:
- ஆல்புமின் சோதனை
- இரத்த உறைதல் சோதனை,
- காரணி VIII க்கான இரத்த பரிசோதனை.
நீரிழிவு பரிசோதனையின் முடிவுகளை (மோசமாக) பாதிக்கக்கூடிய காரணிகள்:
- செயலில் உடல் செயல்பாடு, காயங்கள், தொற்று நோய்கள்.
- நீரிழப்பு, ஹெமாட்டூரியா, அதிகரித்த காரத்துடன் சிறுநீர்.
இந்த நிலைமைகள் அனைத்தும் தவறான நேர்மறையான சோதனை முடிவின் வெளிப்பாட்டிற்கு பங்களிக்கின்றன.
டைப் 1 நீரிழிவு நோயாளிகளில், நோயின் முதல் 5 ஆண்டுகளில் 25% நோயாளிகளுக்கு மைக்ரோஅல்புமினுரியா தோன்றக்கூடும்.
நீரிழிவு நோயில் உள்ள புரதங்கள், கொழுப்புகள், கார்போஹைட்ரேட்டுகள் மற்றும் நார்ச்சத்து
நீரிழிவு நோயாளிகளுக்கு இரத்த சர்க்கரையை பல்வேறு வகையான ஊட்டச்சத்துக்கள் எவ்வாறு பாதிக்கின்றன என்பதை உற்று நோக்கலாம். கொழுப்புகள், புரதங்கள், கார்போஹைட்ரேட்டுகள் மற்றும் இன்சுலின் எவ்வாறு செயல்படுகின்றன என்பதற்கான பொதுவான வடிவங்கள், அவற்றை கீழே விரிவாக விவரிப்போம். அதே நேரத்தில், ஒரு குறிப்பிட்ட நீரிழிவு நோயாளியில் ஒரு குறிப்பிட்ட உணவு தயாரிப்பு (எடுத்துக்காட்டாக, பாலாடைக்கட்டி) இரத்த சர்க்கரையை எவ்வளவு அதிகரிக்கும் என்பதை முன்கூட்டியே கணிக்க முடியாது. சோதனை மற்றும் பிழையால் மட்டுமே இதை தீர்மானிக்க முடியும். இங்கே மீண்டும் வலியுறுத்துவது பொருத்தமானதாக இருக்கும்: அடிக்கடி உங்கள் இரத்த சர்க்கரையை அளவிடவும்! குளுக்கோஸ் மீட்டர் சோதனை கீற்றுகளில் சேமிக்கவும் - நீரிழிவு சிக்கல்களுக்கு சிகிச்சையளிக்கவும்.
- நீங்கள் எவ்வளவு புரதம் சாப்பிட வேண்டும்.
- நோய்வாய்ப்பட்ட சிறுநீரகங்கள் என்றால் புரதத்தை எவ்வாறு கட்டுப்படுத்துவது.
- என்ன கொழுப்புகள் கொழுப்பை வளர்க்கின்றன.
- குறைந்த கொழுப்பு உணவு உங்களுக்கு எடை குறைக்க உதவுமா?
- உங்களுக்கு என்ன கொழுப்புகள் தேவை, நன்றாக சாப்பிடுங்கள்.
- கார்போஹைட்ரேட்டுகள் மற்றும் ரொட்டி அலகுகள்.
- ஒரு நாளைக்கு எத்தனை கார்போஹைட்ரேட்டுகள் சாப்பிட வேண்டும்.
- காய்கறிகள், பழங்கள் மற்றும் நார்.

உணவுகளின் பின்வரும் கூறுகள் மனித உடலுக்கு ஆற்றலை அளிக்கின்றன: புரதங்கள், கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகள். அவர்களுடனான உணவில் நீர் மற்றும் நார்ச்சத்து உள்ளது, அவை ஜீரணமாகாது. ஆல்கஹால் ஆற்றலின் மூலமாகும்.
உணவில் தூய புரதங்கள், கொழுப்புகள் அல்லது கார்போஹைட்ரேட்டுகள் இருப்பது அரிது. ஒரு விதியாக, நாம் ஊட்டச்சத்துக்களின் கலவையை சாப்பிடுகிறோம். புரத உணவுகள் பெரும்பாலும் கொழுப்புகளுடன் நிறைவுற்றவை. கார்போஹைட்ரேட் நிறைந்த உணவுகளில் பொதுவாக சில புரதங்களும் கொழுப்புகளும் உள்ளன.
டைப் 2 நீரிழிவு நோய்க்கு மக்கள் ஏன் மரபணு ரீதியாக முன்கூட்டியே உள்ளனர்
நூறாயிரக்கணக்கான ஆண்டுகளாக, பூமியிலுள்ள மக்களின் வாழ்க்கை குறுகிய மாத உணவு மிகுதியைக் கொண்டிருந்தது, அவை நீண்ட கால பசியால் மாற்றப்பட்டன. பசி மீண்டும் மீண்டும் நடக்கும் என்பதைத் தவிர மக்களுக்கு எதுவும் தெரியாது. நம் முன்னோர்களிடையே, நீடித்த பசியிலிருந்து தப்பிக்கும் மரபணு திறனை வளர்த்தவர்கள் தப்பிப்பிழைத்து பெற்றெடுத்தனர்.முரண்பாடாக, இன்று இதே மரபணுக்கள், உணவு மிகுதியான நிலையில், உடல் பருமன் மற்றும் வகை 2 நீரிழிவு நோய்க்கு ஆளாகின்றன.
இன்று வெகுஜன பசி திடீரென வெடித்தால், அதை வேறு யாரையும் விட யார் தப்பிப்பிழைப்பார்கள்? பதில் பருமனான நபர்கள், அதே போல் டைப் 2 நீரிழிவு நோயாளிகள். அவர்களின் உடல்கள் ஏராளமான உணவை உட்கொள்ளும் காலங்களில் கொழுப்பைச் சேமிக்க சிறந்தவை, இதனால் நீங்கள் நீண்ட, பசியுள்ள குளிர்காலத்தில் உயிர்வாழ முடியும். இதைச் செய்ய, பரிணாம வளர்ச்சியின் போது, அவர்கள் அதிகரித்த இன்சுலின் எதிர்ப்பை (இன்சுலின் நடவடிக்கைக்கு மோசமான செல் உணர்திறன்) மற்றும் கார்போஹைட்ரேட்டுகளுக்கு அடக்கமுடியாத ஏக்கத்தை வளர்த்தனர், இது நம் அனைவருக்கும் மிகவும் பரிச்சயமானது.
இப்போது நாம் ஏராளமான உணவுப் பொருள்களில் வாழ்கிறோம், நம் முன்னோர்களுக்கு உயிர்வாழ உதவிய மரபணுக்கள் ஒரு பிரச்சினையாக மாறியது. டைப் 2 நீரிழிவு நோய்க்கான மரபணு முன்கணிப்பை ஈடுசெய்ய, நீங்கள் குறைந்த கார்போஹைட்ரேட் உணவு மற்றும் உடற்பயிற்சியை சாப்பிட வேண்டும். நீரிழிவு நோயைத் தடுப்பதற்கும் கட்டுப்படுத்துவதற்கும் குறைந்த கார்போஹைட்ரேட் உணவை பரிந்துரைப்பது எங்கள் தளத்தின் முக்கிய நோக்கமாகும்.
இரத்த சர்க்கரையின் மீது புரதங்கள், கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகளின் விளைவுக்கு செல்லலாம். நீங்கள் ஒரு “அனுபவம் வாய்ந்த” நீரிழிவு நோயாளியாக இருந்தால், இந்த கட்டுரையில் உள்ள தகவல்கள் புத்தகங்களிலிருந்து அல்லது உட்சுரப்பியல் நிபுணரிடமிருந்து நீங்கள் பெற்ற நிலையான தகவல்களுக்கு முற்றிலும் முரணானது என்பதை நீங்கள் காண்பீர்கள். அதே நேரத்தில், நீரிழிவு நோய்க்கான நமது உணவு வழிகாட்டுதல்கள் இரத்த சர்க்கரையை குறைக்கவும் சாதாரணமாக வைத்திருக்கவும் உதவுகின்றன. ஒரு நிலையான “சீரான” உணவு இதற்கு மோசமாக உதவுகிறது, ஏனெனில் நீங்கள் ஏற்கனவே உங்களைப் பார்த்திருக்கிறீர்கள்.
செரிமான செயல்பாட்டில், மனித உடலில் உள்ள புரதங்கள், கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகள் அவற்றின் கூறு பாகங்களாக உடைக்கப்படுகின்றன, அவை “கட்டுமானத் தொகுதிகள்”. இந்த கூறுகள் இரத்த ஓட்டத்தில் நுழைகின்றன, உடல் முழுவதும் இரத்தத்துடன் கொண்டு செல்லப்படுகின்றன மற்றும் அவற்றின் முக்கிய செயல்பாடுகளை பராமரிக்க செல்கள் பயன்படுத்துகின்றன.
- வகை 2 நீரிழிவு நோய்க்கு எவ்வாறு சிகிச்சையளிக்க வேண்டும்: ஒரு படிப்படியான நுட்பம்
- எந்த உணவை பின்பற்ற வேண்டும்? குறைந்த கலோரி மற்றும் குறைந்த கார்போஹைட்ரேட் உணவுகளின் ஒப்பீடு
- வகை 2 நீரிழிவு மருந்துகள்: விரிவான கட்டுரை
- சியோஃபோர் மற்றும் குளுக்கோஃபேஜ் மாத்திரைகள்
- உடற்கல்வியை அனுபவிக்க கற்றுக்கொள்வது எப்படி
புரதங்கள் அமினோ அமிலங்கள் எனப்படும் “பில்டிங் பிளாக்ஸின்” சிக்கலான சங்கிலிகள். உணவு புரதங்கள் நொதிகளால் அமினோ அமிலங்களாக உடைக்கப்படுகின்றன. பின்னர் உடல் இந்த அமினோ அமிலங்களைப் பயன்படுத்தி அதன் சொந்த புரதங்களை உருவாக்குகிறது. இது தசை செல்கள், நரம்புகள் மற்றும் உள் உறுப்புகள் மட்டுமல்ல, ஹார்மோன்கள் மற்றும் அதே செரிமான நொதிகளையும் உருவாக்குகிறது. அமினோ அமிலங்கள் குளுக்கோஸாக மாறக்கூடும் என்பதை அறிவது முக்கியம், ஆனால் இது மெதுவாக நடக்கிறது மற்றும் மிகவும் திறமையாக இல்லை.
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.

மக்கள் உட்கொள்ளும் பல உணவுகளில் புரதம் உள்ளது. முட்டையின் வெள்ளை, சீஸ், இறைச்சி, கோழி மற்றும் மீன் ஆகியவை புரதத்தின் பணக்கார ஆதாரங்கள். அவை நடைமுறையில் கார்போஹைட்ரேட்டுகளைக் கொண்டிருக்கவில்லை. இந்த உணவுகள் நீரிழிவு நோயைக் கட்டுப்படுத்துவதில் குறைந்த கார்போஹைட்ரேட் உணவின் அடிப்படையாக அமைகின்றன. நீரிழிவு நோய்க்கு என்ன உணவுகள் நல்லது, அவை மோசமானவை. தாவர மூலங்களிலும் புரதங்கள் காணப்படுகின்றன - பீன்ஸ், தாவர விதைகள் மற்றும் கொட்டைகள். ஆனால் இந்த தயாரிப்புகளில், புரதங்களுடன், கார்போஹைட்ரேட்டுகள் உள்ளன, மேலும் நீரிழிவு நோயாளிகள் அவற்றுடன் கவனமாக இருக்க வேண்டும்.
உணவு புரதங்கள் இரத்த சர்க்கரையை எவ்வாறு பாதிக்கின்றன
புரதங்கள் மற்றும் கார்போஹைட்ரேட்டுகள் இரத்த சர்க்கரையை அதிகரிக்கும் உணவு கூறுகள், இருப்பினும் அவை முற்றிலும் வேறுபட்ட வழிகளில் செய்கின்றன. அதே நேரத்தில், உண்ணக்கூடிய கொழுப்புகள் இரத்த சர்க்கரையை பாதிக்காது. விலங்கு தயாரிப்புகளில் சுமார் 20% புரதம் உள்ளது. அவற்றின் மீதமுள்ள கலவை கொழுப்புகள் மற்றும் நீர்.
மனித உடலில் புரதங்களை குளுக்கோஸாக மாற்றுவது கல்லீரலிலும் சிறுநீரகங்கள் மற்றும் குடல்களில் குறைந்த அளவிலும் நிகழ்கிறது. இந்த செயல்முறை குளுக்கோனோஜெனீசிஸ் என்று அழைக்கப்படுகிறது. அதை எவ்வாறு கட்டுப்படுத்துவது என்பதை அறிக. சர்க்கரை மிகக் குறைவாக இருந்தால் அல்லது இன்சுலின் மிகக் குறைவாக இரத்தத்தில் இருந்தால் குளுகோகன் என்ற ஹார்மோன் அதைத் தூண்டுகிறது. 36% புரதம் குளுக்கோஸாக மாற்றப்படுகிறது. குளுக்கோஸை மீண்டும் புரதங்களாக மாற்றுவது மனித உடலுக்குத் தெரியாது.கொழுப்புகளுடன் அதே விஷயம் - அவற்றிலிருந்து புரதங்களை நீங்கள் ஒருங்கிணைக்க முடியாது. எனவே, புரதங்கள் உணவின் இன்றியமையாத அங்கமாகும்.
விலங்கு தயாரிப்புகளில் 20% புரதம் இருப்பதை நாங்கள் மேலே குறிப்பிட்டோம். 20% ஐ 36% ஆல் பெருக்கவும். புரத உணவுகளின் மொத்த எடையில் சுமார் 7.5% குளுக்கோஸாக மாறக்கூடும் என்று அது மாறிவிடும். இந்த தரவு உணவுக்கு முன் “குறுகிய” இன்சுலின் அளவைக் கணக்கிடப் பயன்படுகிறது. “சீரான” உணவில், இன்சுலின் அளவைக் கணக்கிடுவதற்கு புரதங்கள் கணக்கில் எடுத்துக்கொள்ளப்படுவதில்லை. நீரிழிவு நோய்க்கான குறைந்த கார்போஹைட்ரேட் உணவில் - கணக்கில் எடுத்துக்கொள்ளப்படுகிறது.
- பெரியவர்கள் மற்றும் குழந்தைகளுக்கான வகை 1 நீரிழிவு சிகிச்சை திட்டம்
- வகை 1 நீரிழிவு உணவு
- தேனிலவு காலம் மற்றும் அதை எவ்வாறு நீட்டிப்பது
- வலியற்ற இன்சுலின் ஊசி மருந்துகள்
- ஒரு குழந்தைக்கு டைப் 1 நீரிழிவு சரியான உணவைப் பயன்படுத்தி இன்சுலின் இல்லாமல் சிகிச்சை அளிக்கப்படுகிறது. குடும்பத்துடன் நேர்காணல்கள்.
- சிறுநீரகங்களின் அழிவை எவ்வாறு குறைப்பது
நீங்கள் எவ்வளவு புரதம் சாப்பிட வேண்டும்
சராசரி உடல் செயல்பாடுகளைக் கொண்டவர்கள் தசை வெகுஜனத்தை பராமரிக்க ஒவ்வொரு நாளும் 1 கிலோ இலட்சிய உடல் எடையில் 1-1.2 கிராம் புரதத்தை சாப்பிட அறிவுறுத்தப்படுகிறார்கள். இறைச்சி, மீன், கோழி மற்றும் பாலாடைக்கட்டிகள் சுமார் 20% புரதத்தைக் கொண்டுள்ளன. உங்கள் இலட்சிய எடையை கிலோகிராமில் அறிவீர்கள். இந்த அளவை 5 ஆல் பெருக்கி, ஒவ்வொரு நாளும் எத்தனை கிராம் புரத உணவுகளை உண்ணலாம் என்பதை நீங்கள் கண்டுபிடிப்பீர்கள்.
வெளிப்படையாக, நீங்கள் குறைந்த கார்ப் உணவில் பட்டினி போட வேண்டியதில்லை. எங்கள் பரிந்துரைகளின்படி நீங்கள் மகிழ்ச்சியுடன் உடற்பயிற்சி செய்தால், நீங்கள் இன்னும் அதிகமான புரதத்தை சாப்பிட முடியும், மேலும் இவை அனைத்தும் இரத்த சர்க்கரையின் கட்டுப்பாட்டிற்கு தீங்கு விளைவிக்காமல் இருக்கும்.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கான குறைந்த கார்போஹைட்ரேட் உணவுக்கான சமையல் வகைகள் இங்கே கிடைக்கின்றன.
மிகவும் ஆரோக்கியமான புரத உணவுகள் யாவை?
குறைந்த கார்போஹைட்ரேட் உணவுக்கு மிகவும் பொருத்தமானது கார்போஹைட்ரேட்டுகள் இல்லாத நடைமுறையில் உள்ள புரத உணவுகள். அவர்களின் பட்டியலில் பின்வருவன அடங்கும்:
- மாட்டிறைச்சி, வியல், ஆட்டுக்குட்டி,
- கோழி, வாத்து, வான்கோழி,
- முட்டைகள்,
- கடல் மற்றும் நதி மீன்,
- வேகவைத்த பன்றி இறைச்சி, கார்பாசியோ, ஜாமான் மற்றும் இதே போன்ற விலையுயர்ந்த பொருட்கள்,
- விளையாட்டு,
- பன்றி இறைச்சி.
செயலாக்கத்தின்போது மேலே பட்டியலிடப்பட்ட தயாரிப்புகளில் கார்போஹைட்ரேட்டுகள் சேர்க்கப்படலாம் என்பதை நினைவில் கொள்ளுங்கள், இது அஞ்சப்பட வேண்டும். நீரிழிவு நோய்க்கான குறைந்த கார்போஹைட்ரேட் உணவைப் பற்றிய அமெரிக்க புத்தகம், தொத்திறைச்சிகள் கிட்டத்தட்ட கார்போஹைட்ரேட் அல்லாதவை என்று கூறுகிறது. ஹா ஹா ஹா ...
ஏறக்குறைய அனைத்து பாலாடைக்கட்டிகளும் 3% க்கும் அதிகமான கார்போஹைட்ரேட்டுகளைக் கொண்டிருக்கவில்லை மற்றும் நீரிழிவு நோயாளிகளால் நுகர்வுக்கு ஏற்றவை. ஃபெட்டா சீஸ் மற்றும் பாலாடைக்கட்டி தவிர. உங்கள் சீஸ் கொண்டிருக்கும் கார்போஹைட்ரேட்டுகள் மெனுவைத் திட்டமிடும்போது, இன்சுலின் மற்றும் / அல்லது நீரிழிவு மாத்திரைகளின் அளவைக் கணக்கிடுவதைக் கருத்தில் கொள்ள வேண்டும். அனைத்து சோயா தயாரிப்புகளுக்கும் - தொகுப்பில் உள்ள தகவல்களைப் படியுங்கள், அவற்றின் கார்போஹைட்ரேட்டுகள் மற்றும் புரதங்களைக் கவனியுங்கள்.
புரத உணவுகள் மற்றும் சிறுநீரக செயலிழப்பு
சிறுநீரக செயலிழப்பின் வளர்ச்சியை துரிதப்படுத்துவதால் உணவு புரதங்கள் சர்க்கரையை விட ஆபத்தானவை என்று உட்சுரப்பியல் நிபுணர்கள் மற்றும் நீரிழிவு நோயாளிகளிடையே பரவலான நம்பிக்கை உள்ளது. இது நீரிழிவு நோயாளிகளின் வாழ்க்கையை அழிக்கும் தவறான கண்ணோட்டமாகும். இரத்த சர்க்கரையை சாதாரணமாக பராமரித்தால், அதிக அளவு புரத உட்கொள்ளல் நீரிழிவு நோயாளிகளுக்கு சிறுநீரகத்தை சேதப்படுத்தாது. உண்மையில், சிறுநீரக செயலிழப்பு நாள்பட்ட உயர் இரத்த சர்க்கரையை ஏற்படுத்துகிறது. ஆனால் மருத்துவர்கள் இதை உணவு புரதங்களில் "எழுத" விரும்புகிறார்கள்.
- நீரிழிவு நோயில் சிறுநீரக பாதிப்பு, அதன் சிகிச்சை மற்றும் தடுப்பு
- சிறுநீரகங்களைச் சரிபார்க்க நீங்கள் என்ன சோதனைகளை அனுப்ப வேண்டும் (தனி சாளரத்தில் திறக்கிறது)
- நீரிழிவு நெஃப்ரோபதி: நிலைகள், அறிகுறிகள் மற்றும் சிகிச்சை
- முக்கியம்! நீரிழிவு சிறுநீரக உணவு
- சிறுநீரக தமனி ஸ்டெனோசிஸ்
- நீரிழிவு சிறுநீரக மாற்று அறுவை சிகிச்சை
இந்த புரட்சிகர அறிக்கையை என்ன சான்றுகள் ஆதரிக்கின்றன:
- கால்நடை வளர்ப்பில் நிபுணத்துவம் பெற்ற மாநிலங்கள் அமெரிக்காவில் உள்ளன. அங்கு மக்கள் ஒரு நாளைக்கு 3 முறை மாட்டிறைச்சி சாப்பிடுவார்கள். மற்ற மாநிலங்களில், மாட்டிறைச்சி அதிக விலை மற்றும் அங்கு குறைவாக உட்கொள்ளப்படுகிறது. மேலும், சிறுநீரக செயலிழப்பு பாதிப்பு தோராயமாக ஒரே மாதிரியாக இருக்கிறது.
- சைவ உணவு உண்பவர்களை விட சைவ உணவு உண்பவர்களுக்கு சிறுநீரக பிரச்சினைகள் குறைவாகவே உள்ளன.
- அன்புக்குரியவரின் உயிரைக் காப்பாற்றுவதற்காக சிறுநீரகங்களில் ஒன்றை தானம் செய்த நபர்களைப் பற்றி நாங்கள் நீண்டகால ஆய்வு நடத்தினோம்.அவற்றில் ஒன்றுக்கு புரத உட்கொள்ளலைக் கட்டுப்படுத்த மருத்துவர்கள் பரிந்துரைத்தனர், மற்றவர் அவ்வாறு செய்யவில்லை. பல ஆண்டுகளுக்குப் பிறகு, மீதமுள்ள சிறுநீரகத்தின் தோல்வி விகிதம் இருவருக்கும் ஒரே மாதிரியாக இருந்தது.
மேற்கூறியவை அனைத்தும் நீரிழிவு நோயாளிகளுக்கு பொருந்தும், அவற்றில் சிறுநீரகங்கள் இன்னும் சாதாரணமாக வேலை செய்கின்றன அல்லது சிறுநீரகங்களுக்கு சேதம் ஏற்படுவது ஆரம்ப கட்டத்தில் மட்டுமே. சிறுநீரக செயலிழப்பின் நிலைகளை ஆராயுங்கள். சிறுநீரக செயலிழப்பைத் தடுக்க, குறைந்த கார்போஹைட்ரேட் உணவைக் கொண்டு சாதாரண இரத்த சர்க்கரையை பராமரிப்பதில் கவனம் செலுத்துங்கள். சிறுநீரக செயலிழப்பு 3-பி கட்டத்தில் அல்லது அதற்கும் அதிகமாக இருந்தால், குறைந்த கார்போஹைட்ரேட் உணவுடன் சிகிச்சையளிக்கப்படுவது மிகவும் தாமதமானது, மேலும் நீங்கள் புரத உட்கொள்ளலை குறைக்க வேண்டும்.
உண்ணக்கூடிய கொழுப்புகள், குறிப்பாக நிறைவுற்ற விலங்கு கொழுப்புகள், நியாயமற்ற முறையில் குற்றம் சாட்டப்படுகின்றன:
- உடல் பருமனை ஏற்படுத்தும்
- இரத்த கொழுப்பை அதிகரிக்கும்,
- மாரடைப்பு மற்றும் பக்கவாதத்திற்கு வழிவகுக்கும்.
உண்மையில், இவை அனைத்தும் மருத்துவர்கள் மற்றும் ஊட்டச்சத்து நிபுணர்களால் பொது மக்களின் மிகப்பெரிய மோசடி. 1940 களில் தொடங்கிய இந்த மோசடியின் பரவலானது உடல் பருமன் மற்றும் வகை 2 நீரிழிவு நோய்க்கு வழிவகுத்தது. கொழுப்பிலிருந்து 35% க்கும் அதிகமான கலோரிகளை உட்கொள்ளக்கூடாது என்பதே நிலையான பரிந்துரை. நடைமுறையில் இந்த சதவீதத்தை தாண்டக்கூடாது என்பது மிகவும் கடினம்.

உணவில் கொழுப்புகளை கட்டுப்படுத்துவது குறித்து அமெரிக்காவின் சுகாதார அமைச்சின் உத்தியோகபூர்வ பரிந்துரைகள் நுகர்வோர் மத்தியில் உண்மையான பிரமைகளுக்கு வழிவகுத்தன. குறைந்த கொழுப்புள்ள பால் பொருட்கள், வெண்ணெயை மற்றும் மயோனைசேவுக்கு அதிக தேவை உள்ளது. உண்மையில், மேலே பட்டியலிடப்பட்ட சிக்கல்களுக்கான உண்மையான குற்றவாளி கார்போஹைட்ரேட்டுகள். குறிப்பாக சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகள், இதன் நுகர்வு மனித உடல் மரபணு ரீதியாக மாற்றியமைக்கப்படவில்லை.
கொழுப்புகளை சாப்பிடுவது ஏன் அவசியம்
சாப்பிடக்கூடிய கொழுப்புகள் செரிமானத்தின் போது கொழுப்பு அமிலங்களாக உடைகின்றன. உடல் அவற்றை வெவ்வேறு வழிகளில் பயன்படுத்தலாம்:
- ஆற்றல் மூலமாக,
- அவற்றின் கலங்களுக்கு ஒரு கட்டுமானப் பொருளாக,
- ஒதுக்கி வைக்கவும்.
சமையல் கொழுப்பு எங்கள் எதிரி அல்ல, ஊட்டச்சத்து நிபுணர்கள் மற்றும் மருத்துவர்கள் இதைப் பற்றி என்ன சொன்னாலும். இயற்கை கொழுப்புகளை சாப்பிடுவது மனிதனின் பிழைப்புக்கு முற்றிலும் அவசியம். உணவு கொழுப்புகளைத் தவிர, உடலுக்கு எங்கும் எடுக்க முடியாத அத்தியாவசிய கொழுப்பு அமிலங்கள் உள்ளன. நீங்கள் அவற்றை நீண்ட நேரம் சாப்பிடாவிட்டால், நீங்கள் அழிந்து போவீர்கள்.
உண்ணக்கூடிய கொழுப்புகள் மற்றும் இரத்தக் கொழுப்பு
நீரிழிவு நோயாளிகள், ஆரோக்கியமானவர்களைக் காட்டிலும், பெருந்தமனி தடிப்பு, மாரடைப்பு மற்றும் பக்கவாதம் ஆகியவற்றால் பாதிக்கப்படுகின்றனர். நீரிழிவு நோயாளிகளில், கொலஸ்ட்ரால் சுயவிவரம் பொதுவாக அதே வயதில் ஆரோக்கியமானவர்களில் சராசரியை விட மோசமாக இருக்கும். உண்ணக்கூடிய கொழுப்புகளே காரணம் என்று கூறப்படுகிறது. இது ஒரு தவறான பார்வையாகும், ஆனால், துரதிர்ஷ்டவசமாக, அது பரவலாக வேரூன்ற முடிந்தது. ஒரு காலத்தில், உணவுக் கொழுப்புகள் நீரிழிவு சிக்கல்களை ஏற்படுத்துகின்றன என்று கூட நம்பப்பட்டது.
உண்மையில், நீரிழிவு நோயாளிகளுக்கு இரத்தக் கொழுப்பு தொடர்பான பிரச்சினைகள், சாதாரண இரத்த சர்க்கரை உள்ளவர்களைப் போலவே, அவர்கள் உண்ணும் கொழுப்புகளுடன் தொடர்புடையவை அல்ல. நீரிழிவு நோயாளிகளில் பெரும்பாலோர் இன்னும் மெலிந்த உணவை சாப்பிடுகிறார்கள், ஏனென்றால் அவர்கள் கொழுப்புகளுக்கு பயப்படக் கற்றுக் கொடுக்கப்பட்டுள்ளனர். உண்மையில், ஒரு மோசமான கொலஸ்ட்ரால் சுயவிவரம் உயர் இரத்த சர்க்கரையால் ஏற்படுகிறது, அதாவது நீரிழிவு நோய், இது கட்டுப்படுத்தப்படவில்லை.
உணவுக் கொழுப்புக்கும் இரத்தக் கொழுப்புக்கும் இடையிலான உறவைப் பார்ப்போம். இரத்தத்தில் உள்ள கொழுப்பைக் குறைக்க விரும்பும் மக்கள் பாரம்பரியமாக அதிக கார்போஹைட்ரேட்டுகளை சாப்பிட பரிந்துரைக்கப்படுகிறார்கள். விலங்கு பொருட்களின் நுகர்வு கட்டுப்படுத்த டாக்டர்கள் அறிவுறுத்துகிறார்கள், நீங்கள் இறைச்சியை சாப்பிட்டால், குறைந்த கொழுப்பு மட்டுமே. இந்த பரிந்துரைகளை விடாமுயற்சியுடன் செயல்படுத்தினாலும், சில காரணங்களால் நோயாளிகளுக்கு “கெட்ட” கொழுப்பிற்கான இரத்த பரிசோதனைகளின் முடிவுகள் தொடர்ந்து மோசமடைகின்றன ...
உயர் கார்போஹைட்ரேட் உணவு, கிட்டத்தட்ட முற்றிலும் சைவம், முன்பு நினைத்தபடி ஆரோக்கியமானதாகவும் பாதுகாப்பாகவும் இல்லை என்று மேலும் மேலும் வெளியீடுகள் உள்ளன. உணவு கார்போஹைட்ரேட்டுகள் உடல் எடையை அதிகரிக்கின்றன, கொலஸ்ட்ரால் சுயவிவரத்தை மோசமாக்குகின்றன மற்றும் இருதய நோய்களின் அபாயத்தை அதிகரிக்கின்றன என்பது நிரூபிக்கப்பட்டுள்ளது. பழங்கள் மற்றும் தானிய தயாரிப்புகளில் காணப்படும் “சிக்கலான” கார்போஹைட்ரேட்டுகளுக்கும் இது பொருந்தும்.
விவசாயம் 10 ஆயிரம் ஆண்டுகளுக்கு முன்பு வளரத் தொடங்கியது.இதற்கு முன்பு, நம் முன்னோர்கள் முக்கியமாக வேட்டைக்காரர்கள் மற்றும் சேகரிப்பாளர்கள். அவர்கள் இறைச்சி, மீன், கோழி, கொஞ்சம் பல்லிகள் மற்றும் பூச்சிகளை சாப்பிட்டார்கள். இவை அனைத்தும் புரதங்கள் மற்றும் இயற்கை கொழுப்புகள் நிறைந்த உணவு. பழங்களை வருடத்திற்கு சில மாதங்கள் மட்டுமே சாப்பிட முடியும், மேலும் தேன் ஒரு அரிய சுவையாக இருந்தது.
"வரலாற்று" கோட்பாட்டின் முடிவு என்னவென்றால், மனித உடல் நிறைய கார்போஹைட்ரேட்டுகளை உட்கொள்வதற்கு மரபணு ரீதியாக மாற்றியமைக்கப்படவில்லை. நவீன சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகள் அவருக்கு ஒரு உண்மையான பேரழிவு. இது ஏன் என்று நீங்கள் நீண்ட நேரம் பேசலாம், ஆனால் சரிபார்க்க நல்லது. பயனற்றது என்பது நடைமுறையில் தோல்வியுறும் ஒரு கோட்பாடு, நீங்கள் ஒப்புக்கொள்கிறீர்களா?
அதை எவ்வாறு சரிபார்க்கலாம்? மிகவும் எளிமையானது - குளுக்கோமீட்டருடன் சர்க்கரை அளவீடுகளின் முடிவுகளின்படி, அதே போல் கொழுப்பிற்கான ஆய்வக இரத்த பரிசோதனைகளும். குறைந்த கார்போஹைட்ரேட் உணவு ஒரு நீரிழிவு நோயாளியின் இரத்தத்தில் உள்ள சர்க்கரை குறைகிறது என்பதற்கு வழிவகுக்கிறது, மேலும் ஆரோக்கியமான மனிதர்களைப் போலவே அதை வழக்கமாக பராமரிக்க முடிகிறது. ஆய்வக இரத்த பரிசோதனைகளின் முடிவுகளில், “கெட்ட” கொழுப்பு குறைந்து, “நல்ல” (பாதுகாப்பு) ஒன்று உயரும் என்பதை நீங்கள் காண்பீர்கள். கொலஸ்ட்ரால் சுயவிவரத்தை மேம்படுத்துவது இயற்கையான ஆரோக்கியமான கொழுப்புகளை உட்கொள்வதற்கான எங்கள் பரிந்துரைகளை செயல்படுத்த உதவுகிறது.
இரத்தத்தில் உள்ள கொழுப்புகள் மற்றும் ட்ரைகிளிசரைடுகள்
மனித உடலில் கொழுப்புகளின் நிலையான "சுழற்சி" உள்ளது. அவை உணவு அல்லது உடல் கடைகளில் இருந்து இரத்த ஓட்டத்தில் நுழைகின்றன, பின்னர் அவை பயன்படுத்தப்படுகின்றன அல்லது சேமிக்கப்படுகின்றன. இரத்தத்தில், கொழுப்புகள் ட்ரைகிளிசரைடுகளின் வடிவத்தில் பரவுகின்றன. ஒவ்வொரு கணத்திலும் இரத்தத்தில் ட்ரைகிளிசரைட்களின் அளவை தீர்மானிக்கும் பல காரணிகள் உள்ளன. இது பரம்பரை, உடல் தகுதி, இரத்த குளுக்கோஸ், உடல் பருமனின் அளவு. உண்ணக்கூடிய கொழுப்புகள் இரத்தத்தில் உள்ள ட்ரைகிளிசரைட்களின் செறிவில் சிறிதளவு தாக்கத்தை ஏற்படுத்துகின்றன. பெரும்பாலான ட்ரைகிளிசரைடுகள் சமீபத்தில் எத்தனை கார்போஹைட்ரேட்டுகள் சாப்பிட்டன என்பதை தீர்மானிக்கின்றன.
மெல்லிய மற்றும் மெல்லிய நபர்கள் இன்சுலின் செயலுக்கு மிகவும் உணர்திறன் உடையவர்கள். அவை பொதுவாக இரத்தத்தில் இன்சுலின் மற்றும் ட்ரைகிளிசரைட்களின் அளவு குறைவாக இருக்கும். ஆனால் கார்போஹைட்ரேட்டுகளுடன் நிறைவுற்ற உணவுக்குப் பிறகு அவர்களின் இரத்தத்தில் ட்ரைகிளிசரைடுகள் கூட அதிகரிக்கும். ஏனென்றால், இரத்தத்தில் உள்ள அதிகப்படியான குளுக்கோஸை உடல் நடுநிலையாக்கி, கொழுப்பாக மாற்றுகிறது. அதிக உடல் பருமன், இன்சுலின் செல்கள் குறைந்த உணர்திறன். பருமனானவர்களில், இரத்த ட்ரைகிளிசரைடுகள் மெல்லியதை விட சராசரியாக அதிகமாக இருக்கும், கார்போஹைட்ரேட் உட்கொள்ளலுக்கு சரிசெய்யப்படுகின்றன.
இரத்தத்தில் ட்ரைகிளிசரைட்களின் அளவு ஏன் ஒரு முக்கியமான குறிகாட்டியாகும்:
- அதிக ட்ரைகிளிசரைடுகள் இரத்தத்தில் பரவுகின்றன, இன்சுலின் எதிர்ப்பு வலுவானது,
- ட்ரைகிளிசரைடுகள் இரத்த நாளங்களின் உள் சுவர்களில் கொழுப்புகளை வைப்பதற்கு பங்களிக்கின்றன, அதாவது, பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சி.
ஒரு ஆய்வு நடத்தப்பட்டது, இதில் பயிற்சி பெற்ற விளையாட்டு வீரர்கள் பங்கேற்றனர், அதாவது இன்சுலின் மிகவும் உணர்திறன் உடையவர்கள். இந்த விளையாட்டு வீரர்கள் கொழுப்பு அமிலங்களின் நரம்பு ஊசி பெற்றனர். இதன் விளைவாக, வலுவான இன்சுலின் எதிர்ப்பு (இன்சுலின் செயல்பாட்டிற்கு உயிரணுக்களின் மோசமான உணர்திறன்) தற்காலிகமாக ஏற்பட்டது. குறைந்த கார்போஹைட்ரேட் உணவுக்கு மாறினால், உங்கள் இரத்த சர்க்கரையை இயல்பாகக் குறைத்து, உடற்பயிற்சி செய்து, உடல் எடையை குறைக்க முயற்சித்தால் இன்சுலின் எதிர்ப்பைக் குறைக்க முடியும் என்பது நாணயத்தின் மறுபுறம்.
கொழுப்பு நிறைந்த உணவு உடல் பருமனை ஏற்படுத்துமா?
கொழுப்புகள் அல்ல, ஆனால் இன்சுலின் செயல்பாட்டின் கீழ் உடலில் உள்ள கார்போஹைட்ரேட்டுகள் கொழுப்பாக மாறி குவிந்துவிடும். இந்த செயல்முறை பின்னர் கட்டுரையில் விரிவாக விவரிக்கப்பட்டுள்ளது. சமையல் கொழுப்புகள் நடைமுறையில் அதில் பங்கேற்காது. நீங்கள் அவர்களுடன் நிறைய கார்போஹைட்ரேட்டுகளை உட்கொண்டால் மட்டுமே அவை கொழுப்பு திசுக்களில் வைக்கப்படுகின்றன. குறைந்த கார்போஹைட்ரேட் உணவில் நீங்கள் உண்ணும் அனைத்து கொழுப்புகளும் விரைவாக “எரிந்து விடும்” மற்றும் உடல் எடையை அதிகரிக்காது. கொழுப்புகளிலிருந்து கொழுப்பு கிடைக்கும் என்று பயப்படுவது கத்தரிக்காய் சாப்பிடுவதால் நீல நிறமாக மாற பயப்படுவதைப் போன்றது.
நீரிழிவு நோயாளிகளுக்கு உணவில் மிகவும் ஆபத்தான கூறு கார்போஹைட்ரேட்டுகள். வளர்ந்த நாடுகளில், கார்போஹைட்ரேட்டுகள் மக்களால் நுகரப்படும் உணவின் பெரும்பகுதியை உருவாக்குகின்றன. 1970 களில் இருந்து, அமெரிக்காவில் உட்கொள்ளும் உணவில் கொழுப்புகளின் பங்கு வீழ்ச்சியடைந்து வருகிறது, கார்போஹைட்ரேட்டுகளின் பங்கு அதிகரித்து வருகிறது.இதற்கு இணையாக, உடல் பருமனின் தொற்றுநோயும், ஏற்கனவே ஒரு தேசிய பேரழிவின் தன்மையை எடுத்துக்கொண்ட டைப் 2 நீரிழிவு நோயும் அதிகரித்து வருகின்றன.
நீங்கள் உடல் பருமனாக இருந்தால் அல்லது டைப் 2 நீரிழிவு நோயாளியாக இருந்தால், சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுகளுக்கு நீங்கள் அடிமையாகிவிட்டீர்கள் என்று அர்த்தம். இது ஒரு உண்மையான போதை, இது ஆல்கஹால் அல்லது போதைப்பொருளுக்கு ஒத்ததாகும். பிரபலமான உணவுகளின் பட்டியலைக் கொண்ட மருத்துவர்கள் அல்லது புத்தகங்கள் நீங்கள் குறைந்த கொழுப்புள்ள உணவுகளை சாப்பிட பரிந்துரைக்கலாம். ஆனால் அதற்கு பதிலாக குறைந்த கார்ப் உணவுக்கு மாறினால் நல்லது.

உடல் உண்ணக்கூடிய கொழுப்பை ஒரு கட்டிடப் பொருளாக அல்லது ஆற்றல் மூலமாகப் பயன்படுத்துகிறது. நீங்கள் அதை கார்போஹைட்ரேட்டுடன் உட்கொண்டால் மட்டுமே, கொழுப்பு இருப்பு வைக்கப்படும். உடல் பருமன் மற்றும் டைப் 2 நீரிழிவு தொற்று அதிகப்படியான கொழுப்பு உட்கொள்வதால் ஏற்படாது. இது சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகளின் உணவில் ஏராளமாக ஏற்படுகிறது. இறுதியில், கார்போஹைட்ரேட் இல்லாமல் கொழுப்பை சாப்பிடுவது கிட்டத்தட்ட சாத்தியமற்றது. நீங்கள் முயற்சித்தால், உடனடியாக குமட்டல், நெஞ்செரிச்சல் அல்லது வயிற்றுப்போக்கு ஏற்படும். உடலில் கொழுப்புகள் மற்றும் புரதங்களின் நுகர்வு சரியான நேரத்தில் நிறுத்த முடியும், மற்றும் கார்போஹைட்ரேட்டுகள் - முடியாது.
நமக்கு கார்போஹைட்ரேட்டுகள் தேவையா?
அத்தியாவசிய சமையல் கொழுப்புகள் உள்ளன, அதே போல் புரதங்களில் காணப்படும் அத்தியாவசிய அமினோ அமிலங்களும் உள்ளன. ஆனால் அத்தியாவசிய கார்போஹைட்ரேட்டுகள் இல்லை, இதில் குழந்தைகள் உட்பட. நீங்கள் உயிர்வாழ முடியாது, ஆனால் கார்போஹைட்ரேட்டுகள் இல்லாத உணவில் நன்றாக உணரவும் முடியும். மேலும், அத்தகைய உணவு மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படும் அபாயத்தை வெகுவாகக் குறைக்கிறது. கொலஸ்ட்ரால், ட்ரைகிளிசரைடுகள் மற்றும் பிற இருதய ஆபத்து காரணிகளுக்கான இரத்த பரிசோதனைகள் சிறப்பாக வருகின்றன. வெள்ளை காலனித்துவவாதிகளின் வருகைக்கு முன்னர் மீன், சீல் இறைச்சி மற்றும் கொழுப்பைத் தவிர வேறு எதையும் சாப்பிடாத வடக்கு மக்களின் அனுபவத்தால் இது நிரூபிக்கப்பட்டுள்ளது.
டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயாளிகளுக்கு சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகளை மட்டுமல்லாமல், “சிக்கலான” கார்போஹைட்ரேட்டுகளையும் ஒரு நாளைக்கு 20-30 கிராமுக்கு மேல் உட்கொள்வது தீங்கு விளைவிக்கும். ஏனென்றால் எந்த கார்போஹைட்ரேட்டுகளும் இரத்த சர்க்கரையில் விரைவாக முன்னேறுகின்றன, மேலும் அதை நடுநிலையாக்க அதிக அளவு இன்சுலின் தேவைப்படுகிறது. ஒரு குளுக்கோமீட்டரை எடுத்து, சாப்பிட்ட பிறகு இரத்த சர்க்கரையை அளவிடவும், கார்போஹைட்ரேட்டுகள் குதிக்க காரணமாகின்றன என்பதை நீங்களே பாருங்கள், அதே நேரத்தில் புரதங்களும் கொழுப்புகளும் இல்லை.
மனித உடல் கார்போஹைட்ரேட்டுகளை எவ்வாறு வளர்சிதைமாக்குகிறது
ஒரு வேதியியலாளரின் பார்வையில், கார்போஹைட்ரேட்டுகள் சர்க்கரை மூலக்கூறுகளின் சங்கிலிகள். உணவு கார்போஹைட்ரேட்டுகள், பெரும்பாலும், குளுக்கோஸ் மூலக்கூறுகளின் சங்கிலிகளாகும். குறுகிய சங்கிலி, தயாரிப்பின் சுவை இனிமையானது. சில சங்கிலிகள் நீண்ட மற்றும் சிக்கலானவை. அவர்களுக்கு பல இணைப்புகள் மற்றும் கிளைகள் கூட உள்ளன. இது "சிக்கலான" கார்போஹைட்ரேட்டுகள் என்று அழைக்கப்படுகிறது. ஆயினும்கூட, இந்த சங்கிலிகள் அனைத்தும் உடனடியாக உடைக்கப்படுகின்றன, வயிற்றில் மட்டுமல்ல, மனித வாயிலும் கூட. உமிழ்நீரில் காணப்படும் நொதிகளின் செல்வாக்கின் கீழ் இது நிகழ்கிறது. குளுக்கோஸ் வாயின் சளி சவ்விலிருந்து இரத்தத்தில் உறிஞ்சப்படத் தொடங்குகிறது, எனவே, இரத்த சர்க்கரை உடனடியாக உயர்கிறது.
மனித உடலில் செரிமானத்தின் செயல்முறை என்னவென்றால், உணவு அடிப்படைக் கூறுகளாக உடைக்கப்படுகிறது, பின்னர் அவை ஆற்றல் மூலங்களாக அல்லது “கட்டுமானப் பொருட்களாக” பயன்படுத்தப்படுகின்றன. பெரும்பாலான உணவு கார்போஹைட்ரேட்டுகளின் அடிப்படை கூறு குளுக்கோஸ் ஆகும். பழங்கள், காய்கறிகள் மற்றும் முழு தானிய ரொட்டிகளில் “சிக்கலான கார்போஹைட்ரேட்டுகள்” இருப்பதாக நம்பப்படுகிறது. இந்த கருத்து உங்களை முட்டாளாக்க விடாதீர்கள்! உண்மையில், இந்த உணவுகள் இரத்த சர்க்கரையை டேபிள் சர்க்கரை அல்லது பிசைந்த உருளைக்கிழங்கைப் போல வேகமாகவும் சக்திவாய்ந்ததாகவும் உயர்த்துகின்றன. குளுக்கோமீட்டருடன் சரிபார்க்கவும் - நீங்களே பார்ப்பீர்கள்.
தோற்றத்தில், வேகவைத்த பொருட்கள் மற்றும் உருளைக்கிழங்கு சர்க்கரை போன்றவை அல்ல. இருப்பினும், செரிமானத்தின் போது, அவை உடனடியாக சுத்திகரிக்கப்பட்ட சர்க்கரையைப் போலவே குளுக்கோஸாக மாறும். பழங்கள் மற்றும் தானிய தயாரிப்புகளில் காணப்படும் கார்போஹைட்ரேட்டுகள் இரத்த குளுக்கோஸ் அளவை வேகமாகவும், அட்டவணை சர்க்கரையை அதிகரிக்கவும் செய்கின்றன. அமெரிக்க நீரிழிவு சங்கம் சமீபத்தில் அதிகாரப்பூர்வமாக ரத்த குளுக்கோஸில் அதன் பாதிப்புக்கு டேபிள் சர்க்கரைக்கு சமமானதாகும் என்பதை அங்கீகரித்தது. ஆனால் நீரிழிவு நோயாளிகளுக்கு ரொட்டி சாப்பிடுவதைத் தடுப்பதற்கு பதிலாக, மற்ற கார்போஹைட்ரேட்டுகளுக்கு பதிலாக சர்க்கரை சாப்பிட அனுமதிக்கப்பட்டனர்.
கார்போஹைட்ரேட்டுகள் நீரிழிவு நோயை எவ்வாறு பாதிக்கின்றன
முக்கியமாக கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுக்குப் பிறகு நீரிழிவு நோயாளிகளின் உடலில் என்ன நடக்கும்? இதைப் புரிந்து கொள்ள, பைபாசிக் இன்சுலின் சுரப்பு என்ன என்பதை முதலில் படியுங்கள். டைப் 2 நீரிழிவு நோயாளிகளில், இன்சுலின் பதிலின் முதல் கட்டம் பலவீனமடைகிறது. இரண்டாம் கட்ட இன்சுலின் சுரப்பு பாதுகாக்கப்பட்டால், சில மணிநேரங்களுக்குப் பிறகு (4 மணிநேரம் அல்லது அதற்கு மேற்பட்டது), சாப்பிட்ட பிறகு இரத்த சர்க்கரை மனித தலையீடு இல்லாமல் இயல்பு நிலைக்கு விழும். அதே நேரத்தில், நாளுக்கு நாள், ஒவ்வொரு உணவிற்கும் பிறகு பல மணி நேரம் இரத்த சர்க்கரை உயர்த்தப்படுகிறது. இந்த நேரத்தில், குளுக்கோஸ் புரதங்களுடன் பிணைக்கிறது, பல்வேறு உடல் அமைப்புகளின் செயல்பாட்டை சீர்குலைக்கிறது, நீரிழிவு சிக்கல்கள் உருவாகின்றன.
வகை 1 நீரிழிவு நோயாளிகள் சாப்பிடுவதற்கு முன்பு “குறுகிய” அல்லது “அல்ட்ராஷார்ட்” இன்சுலின் அளவைக் கணக்கிடுகிறார்கள், இது அவர்கள் உண்ணும் கார்போஹைட்ரேட்டுகளை மறைக்க வேண்டும். நீங்கள் எவ்வளவு கார்போஹைட்ரேட்டுகள் சாப்பிட திட்டமிட்டுள்ளீர்களோ, அவ்வளவு இன்சுலின் உங்களுக்குத் தேவை. இன்சுலின் அதிக அளவு, அதிக பிரச்சினைகள் உள்ளன. இந்த பேரழிவு நிலைமை மற்றும் அதை சமாளிப்பதற்கான வழி "இன்சுலின் சிறிய அளவுகளுடன் இரத்த சர்க்கரையை எவ்வாறு கட்டுப்படுத்துவது" என்ற கட்டுரையில் விரிவாக விவரிக்கப்பட்டுள்ளது. அனைத்து வகையான நீரிழிவு நோயாளிகளுக்கும் இது எங்கள் வலைத்தளத்தின் மிக முக்கியமான பொருட்களில் ஒன்றாகும்.

பழங்களில் அதிவேக கார்போஹைட்ரேட்டுகள் அதிக அளவில் உள்ளன. மேலே விவரிக்கப்பட்டுள்ளபடி அவை இரத்த சர்க்கரையின் மீது தீங்கு விளைவிக்கும், எனவே நீரிழிவு நோய்க்கு முரணாக இருக்கின்றன. பழங்களிலிருந்து விலகி இருங்கள்! நீரிழிவு நோயாளிகளின் உடலுக்கு ஏற்படும் தீங்கை விட அவற்றின் சாத்தியமான நன்மைகள் பல மடங்கு குறைவாக உள்ளன. சில பழங்களில் குளுக்கோஸ் இல்லை, ஆனால் பிரக்டோஸ் அல்லது மால்டோஸ். இவை மற்ற வகை சர்க்கரை. அவை குளுக்கோஸை விட மெதுவாக உறிஞ்சப்படுகின்றன, ஆனால் அவை இரத்த சர்க்கரையையும் அதே வழியில் அதிகரிக்கின்றன.
உணவுகளில் பிரபலமான இலக்கியங்களில், கார்போஹைட்ரேட்டுகள் “எளிய” மற்றும் “சிக்கலானவை” என்று எழுத விரும்புகிறார்கள். முழு தானிய ரொட்டி போன்ற உணவுகளில், அவை சிக்கலான கார்போஹைட்ரேட்டுகளால் ஆனவை என்றும் எனவே நீரிழிவு நோயாளிகளுக்கு நன்மை பயக்கும் என்றும் எழுதுகிறார்கள். உண்மையில், இவை அனைத்தும் முழுமையான முட்டாள்தனம். சிக்கலான கார்போஹைட்ரேட்டுகள் இரத்த சர்க்கரையை எளிய கார்போஹைட்ரேட்டுகளைப் போல வேகமாகவும் சக்திவாய்ந்ததாகவும் அதிகரிக்கின்றன. நீரிழிவு நோயாளிக்கு 15 நிமிட இடைவெளியில் சாப்பிட்ட பிறகு இரத்த சர்க்கரையை குளுக்கோமீட்டருடன் அளவிடுவதன் மூலம் இதை எளிதாக சரிபார்க்க முடியும். குறைந்த கார்போஹைட்ரேட் உணவுக்கு மாறவும் - உங்கள் இரத்த சர்க்கரை இயல்பு நிலைக்கு வரும், மேலும் நீரிழிவு நோயின் சிக்கல்கள் குறையும்.
இன்சுலின் செல்வாக்கின் கீழ் கார்போஹைட்ரேட்டுகள் எவ்வாறு கொழுப்பாக மாறும்
உடலில் சேரும் கொழுப்பின் முக்கிய ஆதாரம் உணவு கார்போஹைட்ரேட்டுகள். முதலில், அவை குளுக்கோஸாக உடைந்து, அவை இரத்தத்தில் உறிஞ்சப்படுகின்றன. இன்சுலின் செல்வாக்கின் கீழ், குளுக்கோஸ் கொழுப்பாக மாறும், இது கொழுப்பு செல்களில் வைக்கப்படுகிறது. உடல் பருமனுக்கு பங்களிக்கும் முக்கிய ஹார்மோன் இன்சுலின் ஆகும்.
நீங்கள் ஒரு தட்டு பாஸ்தாவை சாப்பிட்டீர்கள் என்று வைத்துக்கொள்வோம். ஆரோக்கியமான மக்கள் மற்றும் வகை 2 நீரிழிவு நோயாளிகளின் உடலில் இந்த விஷயத்தில் என்ன நடக்கிறது என்பதைக் கவனியுங்கள். இரத்த சர்க்கரை விரைவாக முன்னேறும், மேலும் இரத்தத்தில் உள்ள இன்சுலின் அளவும் உடனடியாக சர்க்கரையை “தணிக்க” உயரும். இரத்தத்திலிருந்து ஒரு சிறிய குளுக்கோஸ் உடனடியாக "எரிந்து விடும்", அதாவது இது ஒரு ஆற்றல் மூலமாக பயன்படுத்தப்படும். மற்றொரு பகுதி கல்லீரல் மற்றும் தசைகளில் கிளைகோஜன் வடிவில் வைக்கப்படுகிறது. ஆனால் கிளைகோஜன் சேமிப்பு திறன் குறைவாக உள்ளது.
மீதமுள்ள அனைத்து குளுக்கோஸையும் நடுநிலையாக்குவதற்கும், இரத்த சர்க்கரையை இயல்பாக மாற்றுவதற்கும், உடல் இன்சுலின் செயல்பாட்டின் கீழ் அதை கொழுப்பாக மாற்றுகிறது. கொழுப்பு திசுக்களில் தேங்கியுள்ள அதே கொழுப்பு இதுதான் மற்றும் உடல் பருமனுக்கு வழிவகுக்கிறது. நீங்கள் சாப்பிடும் கொழுப்பு நிறைய கார்போஹைட்ரேட்டுகளுடன் சேர்ந்து சாப்பிட்டால் மட்டுமே தாமதமாகும் - ரொட்டி, உருளைக்கிழங்கு போன்றவை.
நீங்கள் உடல் பருமனாக இருந்தால், இதன் பொருள் இன்சுலின் எதிர்ப்பு, அதாவது இன்சுலின் திசு உணர்திறன் மோசமாக உள்ளது. கணையம் ஈடுசெய்ய அதிக இன்சுலின் தயாரிக்க வேண்டும். இதன் விளைவாக, அதிக குளுக்கோஸ் கொழுப்பாக மாற்றப்படுகிறது, உடல் பருமன் அதிகரிக்கிறது, மேலும் இன்சுலின் உணர்திறன் இன்னும் குறைகிறது. இது மாரடைப்பு அல்லது வகை 2 நீரிழிவு நோயில் முடிவடையும் ஒரு தீய சுழற்சி. "இன்சுலின் எதிர்ப்பு மற்றும் அதன் சிகிச்சை" என்ற கட்டுரையில் விவரிக்கப்பட்டுள்ளபடி, குறைந்த கார்போஹைட்ரேட் உணவு மற்றும் உடற்கல்வி உதவியுடன் இதை உடைக்க முடியும்.
நீங்கள் பாஸ்தாவுக்கு பதிலாக சுவையான கொழுப்பு இறைச்சியை சாப்பிட்டால் என்ன ஆகும் என்று பார்ப்போம். நாம் மேலே விவாதித்தபடி, உடல் புரதங்களை குளுக்கோஸாக மாற்றும். ஆனால் இது பல மணிநேரங்களில் மிக மெதுவாக நடக்கிறது. ஆகையால், இரண்டாம் கட்ட இன்சுலின் சுரப்பு அல்லது உணவுக்கு முன் “குறுகிய” இன்சுலின் ஊசி போடுவது சாப்பிட்ட பிறகு இரத்த சர்க்கரை அதிகரிப்பதை முற்றிலும் தவிர்க்கலாம். உண்ணக்கூடிய கொழுப்பு குளுக்கோஸாக மாறாது மற்றும் இரத்த சர்க்கரையை அதிகரிக்காது என்பதையும் நினைவில் கொள்க. நீங்கள் எவ்வளவு கொழுப்பு சாப்பிட்டாலும், இதிலிருந்து இன்சுலின் தேவை அதிகரிக்காது.
நீங்கள் புரத தயாரிப்புகளை சாப்பிட்டால், உடல் புரதத்தின் ஒரு பகுதியை குளுக்கோஸாக மாற்றும். ஆனால் இன்னும், இந்த குளுக்கோஸ் சிறியதாக இருக்கும், சாப்பிடும் இறைச்சியின் எடையில் 7.5% க்கும் அதிகமாக இருக்காது. இந்த விளைவை ஈடுசெய்ய மிகக் குறைந்த இன்சுலின் தேவைப்படுகிறது. ஒரு சிறிய இன்சுலின் என்றால் உடல் பருமனின் வளர்ச்சி நின்றுவிடும்.
நீரிழிவு நோயால் என்ன கார்போஹைட்ரேட் சாப்பிட முடியும்
நீரிழிவு நோயில், கார்போஹைட்ரேட்டுகளை "எளிய" மற்றும் "சிக்கலானது" என்று பிரிக்கக்கூடாது, மாறாக "வேகமாக செயல்படும்" மற்றும் "மெதுவாக" பிரிக்க வேண்டும். நாங்கள் அதிவேக கார்போஹைட்ரேட்டுகளை முற்றிலும் மறுக்கிறோம். அதே நேரத்தில், சிறிய அளவிலான “மெதுவான” கார்போஹைட்ரேட்டுகள் அனுமதிக்கப்படுகின்றன. ஒரு விதியாக, அவை காய்கறிகளில் காணப்படுகின்றன, அவை உண்ணக்கூடிய இலைகள், தளிர்கள், வெட்டல் ஆகியவற்றைக் கொண்டுள்ளன, நாங்கள் பழங்களை சாப்பிடுவதில்லை. எடுத்துக்காட்டுகள் அனைத்து வகையான முட்டைக்கோஸ் மற்றும் பச்சை பீன்ஸ். குறைந்த கார்போஹைட்ரேட் உணவுக்கு அனுமதிக்கப்பட்ட உணவுகளின் பட்டியலைப் பாருங்கள். நீரிழிவு நோய்க்கான குறைந்த கார்போஹைட்ரேட் உணவில் காய்கறிகள் மற்றும் கொட்டைகள் சேர்க்கப்பட்டன, ஏனெனில் அவை ஆரோக்கியமான, இயற்கை வைட்டமின்கள், தாதுக்கள் மற்றும் நார்ச்சத்துக்களைக் கொண்டுள்ளன. நீங்கள் அவற்றை குறைவாக சாப்பிட்டால், அவை இரத்த சர்க்கரையை சற்று அதிகரிக்கும்.
குறைந்த கார்போஹைட்ரேட் நீரிழிவு உணவில் 6 கிராம் கார்போஹைட்ரேட்டுகளின் பின்வரும் உணவுகள் கருதப்படுகின்றன:
- அனுமதிக்கப்பட்ட காய்கறிகளின் பட்டியலிலிருந்து 1 கப் கீரை,
- Vegetable அனுமதிக்கப்பட்ட, வெப்ப-சிகிச்சையளிக்கப்பட்ட, முழு காய்கறிகளின் கப்
- Allowed கப் நறுக்கப்பட்ட அல்லது நறுக்கப்பட்ட காய்கறிகளை அனுமதிக்கப்பட்ட, சமைத்த,
- Vegetables அதே காய்கறிகளிலிருந்து பிசைந்த காய்கறிகளின் கப்,
- 120 கிராம் மூல சூரியகாந்தி விதைகள்,
- 70 கிராம் ஹேசல்நட்.
நறுக்கப்பட்ட அல்லது நறுக்கப்பட்ட காய்கறிகள் முழு காய்கறிகளையும் விட கச்சிதமானவை. எனவே, அதே அளவு கார்போஹைட்ரேட்டுகள் சிறிய அளவில் உள்ளன. ஒரு காய்கறி கூழ் இன்னும் கச்சிதமானது. மேற்கண்ட பகுதிகளில், வெப்பமயமாக்கல் செயல்பாட்டின் போது செல்லுலோஸின் பகுதி சர்க்கரையாக மாற்றப்படுகிறது என்பதற்கான திருத்தமும் கணக்கில் எடுத்துக்கொள்ளப்படுகிறது. வெப்ப சிகிச்சைக்குப் பிறகு, காய்கறிகளிலிருந்து வரும் கார்போஹைட்ரேட்டுகள் மிக வேகமாக உறிஞ்சப்படுகின்றன.

"மெதுவான" கார்போஹைட்ரேட்டுகளைக் கொண்ட அனுமதிக்கப்பட்ட உணவுகள் கூட குறைவாகவே சாப்பிட வேண்டும், எந்தவொரு சந்தர்ப்பத்திலும் ஒரு சீன உணவகத்தின் விளைவின் கீழ் வரக்கூடாது என்பதற்காக அதிகப்படியான உணவை உட்கொள்ள வேண்டும். நீரிழிவு உயிரினத்தில் கார்போஹைட்ரேட்டுகளின் தாக்கம் “இன்சுலின் சிறிய அளவுகளுடன் இரத்த சர்க்கரையை எவ்வாறு கட்டுப்படுத்துவது” என்ற கட்டுரையில் விரிவாக விவரிக்கப்பட்டுள்ளது. உங்கள் நீரிழிவு நோயை உண்மையில் கட்டுப்படுத்த விரும்பினால் இது எங்கள் முக்கிய கட்டுரைகளில் ஒன்றாகும்.
நீரிழிவு நோயாளிகளுக்கு கார்போஹைட்ரேட்டுகள் மிகவும் ஆபத்தானவை என்றால், அவற்றை ஏன் முழுமையாக விட்டுவிடக்கூடாது? நீரிழிவு நோயைக் கட்டுப்படுத்த காய்கறிகளை குறைந்த கார்ப் உணவில் ஏன் சேர்க்க வேண்டும்? தேவையான அனைத்து வைட்டமின்களையும் ஏன் சப்ளிமெண்ட்ஸிலிருந்து பெறக்கூடாது? ஏனென்றால் விஞ்ஞானிகள் இதுவரை அனைத்து வைட்டமின்களையும் கண்டுபிடிக்கவில்லை. காய்கறிகளில் நமக்கு இன்னும் தெரியாத முக்கிய வைட்டமின்கள் இருக்கலாம். எப்படியிருந்தாலும், ஃபைபர் உங்கள் குடலுக்கு நன்றாக இருக்கும். மேலே உள்ள அனைத்தும் பழங்கள், இனிப்பு காய்கறிகள் அல்லது பிற தடைசெய்யப்பட்ட உணவுகளை சாப்பிட ஒரு காரணம் அல்ல. அவை நீரிழிவு நோய்க்கு மிகவும் தீங்கு விளைவிக்கும்.
நீரிழிவு உணவுக்கான ஃபைபர்
ஃபைபர் என்பது மனித உடலால் ஜீரணிக்க முடியாத உணவு கூறுகளுக்கு பொதுவான பெயர். நார் காய்கறிகள், பழங்கள் மற்றும் தானியங்களில் காணப்படுகிறது, ஆனால் விலங்கு பொருட்களில் இல்லை. அதன் சில இனங்கள், எடுத்துக்காட்டாக, பெக்டின் மற்றும் குவார் கம் ஆகியவை தண்ணீரில் கரைந்து போகின்றன, மற்றவை இல்லை. கரையக்கூடிய மற்றும் கரையாத நார் இரண்டும் குடல் வழியாக உணவுப் பாதையை பாதிக்கின்றன. சில வகையான கரையாத ஃபைபர் - எடுத்துக்காட்டாக, பிளே வாழைப்பழம் என்றும் அழைக்கப்படும் சைலியம் - மலச்சிக்கலுக்கு ஒரு மலமிளக்கியாகப் பயன்படுத்தப்படுகிறது.
கரையாத நார்ச்சத்துக்கான ஆதாரங்கள் பெரும்பாலான சாலட் காய்கறிகளாகும். கரையக்கூடிய நார் பருப்பு வகைகள் (பீன்ஸ், பட்டாணி மற்றும் பிற), அதே போல் சில பழங்களிலும் காணப்படுகிறது. இது, குறிப்பாக, ஆப்பிள்களின் தோலில் உள்ள பெக்டின். நீரிழிவு நோய்க்கு, உங்கள் இரத்த சர்க்கரை அல்லது கொழுப்பை நார்ச்சத்துடன் குறைக்க முயற்சிக்காதீர்கள். ஆமாம், தவிடு ரொட்டி வெள்ளை மாவு ரொட்டியைப் போல சர்க்கரையை அதிகரிக்காது. இருப்பினும், இது இன்னும் சர்க்கரையின் விரைவான மற்றும் சக்திவாய்ந்த எழுச்சியை ஏற்படுத்துகிறது. நீரிழிவு நோயை நாம் கவனமாகக் கட்டுப்படுத்த விரும்பினால் இது ஏற்றுக்கொள்ள முடியாதது. குறைந்த கார்ப் உணவில் இருந்து தடைசெய்யப்பட்ட உணவுகள் நீரிழிவு நோய்க்கு மிகவும் தீங்கு விளைவிக்கும், அவற்றில் நார்ச்சத்து சேர்த்தாலும் கூட.
உணவில் நார்ச்சத்து அதிகரிப்பது இரத்தத்தில் உள்ள கொழுப்பின் சுயவிவரத்தை மேம்படுத்துகிறது என்று ஆய்வுகள் தெரிவிக்கின்றன. இருப்பினும், இந்த ஆய்வுகள் பக்கச்சார்பானவை என்று பின்னர் மாறியது, அதாவது, அவர்களின் ஆசிரியர்கள் நேர்மறையான முடிவைப் பெற எல்லாவற்றையும் முன்கூட்டியே செய்தனர். மிக சமீபத்திய ஆய்வுகள், உணவு நார்ச்சத்து கொழுப்பில் குறிப்பிடத்தக்க தாக்கத்தை ஏற்படுத்தாது என்பதைக் காட்டுகிறது. குறைந்த கார்போஹைட்ரேட் உணவு உங்கள் இரத்த சர்க்கரையை கட்டுப்படுத்த உதவும், மேலும் கொழுப்பு உள்ளிட்ட இருதய ஆபத்து காரணிகளுக்கான உங்கள் இரத்த பரிசோதனை முடிவுகளையும் மேம்படுத்துகிறது.

ஓட் உள்ளிட்ட தவிடு கொண்ட “உணவு” மற்றும் “நீரிழிவு” உணவுகளை கவனமாக நடத்துமாறு நாங்கள் பரிந்துரைக்கிறோம். ஒரு விதியாக, அத்தகைய தயாரிப்புகளில் தானிய மாவில் ஒரு பெரிய சதவீதம் உள்ளது, அதனால்தான் அவை சாப்பிட்ட பிறகு இரத்த சர்க்கரையின் விரைவான முன்னேற்றத்தை ஏற்படுத்துகின்றன. இந்த உணவுகளை முயற்சி செய்ய நீங்கள் முடிவு செய்தால், முதலில் சிறிது சாப்பிட்டு, சாப்பிட்ட 15 நிமிடங்களுக்குப் பிறகு உங்கள் சர்க்கரையை அளவிடவும். பெரும்பாலும், தயாரிப்பு உங்களுக்கு ஏற்றதல்ல என்று மாறிவிடும், ஏனெனில் இது சர்க்கரையை அதிகமாக அதிகரிக்கிறது. குறைந்த அளவு மாவு கொண்ட மற்றும் நீரிழிவு நோயாளிகளுக்கு உண்மையிலேயே பொருத்தமான கிளை தயாரிப்புகள் ரஷ்ய மொழி பேசும் நாடுகளில் வாங்க முடியாது.
அதிகப்படியான நார்ச்சத்து உட்கொள்வது வீக்கம், வாய்வு மற்றும் சில நேரங்களில் வயிற்றுப்போக்கு ஆகியவற்றை ஏற்படுத்துகிறது. இது "ஒரு சீன உணவகத்தின் விளைவு" காரணமாக இரத்த சர்க்கரையின் கட்டுப்பாடற்ற அதிகரிப்புக்கு வழிவகுக்கிறது, மேலும் விவரங்களுக்கு "குறைந்த கார்ப் உணவில் இரத்த சர்க்கரையின் தாவல்கள் ஏன் தொடரலாம், அதை எவ்வாறு சரிசெய்வது" என்ற கட்டுரையைப் பார்க்கவும். நார்ச்சத்து, உணவு கார்போஹைட்ரேட்டுகளைப் போலவே, ஆரோக்கியமான வாழ்க்கைக்கு முற்றிலும் தேவையில்லை. எஸ்கிமோஸ் மற்றும் பிற வடக்கு மக்கள் முழுமையாக வாழ்கின்றனர், விலங்குகளின் உணவை மட்டுமே சாப்பிடுகிறார்கள், இதில் புரதம் மற்றும் கொழுப்பு உள்ளது. நீரிழிவு நோய் அல்லது இருதய நோய் அறிகுறிகள் எதுவுமில்லாமல், அவர்களுக்கு சிறந்த ஆரோக்கியம் உள்ளது.
கார்போஹைட்ரேட்டுகளுக்கு அடிமையாதல் மற்றும் அதன் சிகிச்சை
உடல் பருமன் மற்றும் / அல்லது டைப் 2 நீரிழிவு நோயாளிகளில் பெரும்பாலோர் கார்போஹைட்ரேட்டுகளுக்கு அடக்கமுடியாத ஏக்கத்தால் பாதிக்கப்படுகின்றனர். அவர்கள் கட்டுப்பாடற்ற பெருந்தீனி தாக்குதலைக் கொண்டிருக்கும்போது, அவர்கள் சுத்திகரிக்கப்பட்ட கார்போஹைட்ரேட்டுகளை நம்பமுடியாத அளவில் சாப்பிடுகிறார்கள். இந்த சிக்கல் மரபணு ரீதியாக மரபுரிமை பெற்றது. ஆல்கஹால் மற்றும் போதைப்பொருள் கட்டுப்படுத்தப்படுவதைப் போலவே இதை அங்கீகரிக்கவும் கட்டுப்படுத்தவும் வேண்டும். உங்கள் பசியைக் கட்டுப்படுத்த நீரிழிவு மருந்துகளை எவ்வாறு பயன்படுத்துவது என்ற கட்டுரையைப் பாருங்கள். எப்படியிருந்தாலும், கார்போஹைட்ரேட் சார்புக்கான முதல் தேர்வாக குறைந்த கார்போஹைட்ரேட் உணவு உள்ளது.
நல்ல நீரிழிவு இரத்த சர்க்கரை கட்டுப்பாட்டுக்கான திறவுகோல் ஒவ்வொரு நாளும் காலை உணவு, மதிய உணவு மற்றும் இரவு உணவிற்கு ஒரே அளவு கார்போஹைட்ரேட்டுகள் மற்றும் புரதங்களை சாப்பிடுவது. இதைச் செய்ய, குறைந்த கார்போஹைட்ரேட் உணவுக்கு மெனுவை எவ்வாறு உருவாக்குவது என்பதை நீங்கள் கற்றுக் கொள்ள வேண்டும். பகுதிகளில் உள்ள கார்போஹைட்ரேட்டுகள் மற்றும் புரதங்களின் மொத்த அளவு மட்டுமே அப்படியே இருந்தால், வெவ்வேறு உணவுகளை சமைப்பது சாத்தியமானது மற்றும் அவசியமானது. அதே நேரத்தில், இன்சுலின் மற்றும் / அல்லது நீரிழிவு மாத்திரைகளின் அளவும் அப்படியே இருக்கும் மற்றும் இரத்த சர்க்கரை அதே மட்டத்தில் நிலையானதாக இருக்கும்.
நீரிழிவு மற்றும் கொழுப்பு நுகர்வு
உங்களுக்கு நீரிழிவு நோய் இருந்தால், நிலையான இரத்த சர்க்கரை அளவை பராமரிக்க கார்போஹைட்ரேட்டுகளை கவனமாக கணக்கிட வேண்டும் என்பதை நீங்கள் அறிவீர்கள். ஆனால் நீரிழிவு உணவு மற்றும் பொதுவாக நீரிழிவு மேலாண்மைக்கு வரும்போது சமமாக முக்கியமானது என்னவென்றால் - கொழுப்பு உட்கொள்ளலைக் கட்டுப்படுத்துதல்.
நீரிழிவு ஏற்கனவே இதய நோய்களின் அபாயத்தை உண்டாக்குகிறது என்பதே இதற்குக் காரணம் - இரத்த சர்க்கரை சரியாகக் கட்டுப்படுத்தப்படாவிட்டால் நீரிழிவு மெதுவாக உடலில் உள்ள தமனிகளை சேதப்படுத்தும். கொழுப்பு உட்கொள்ளலைக் குறைக்கும் நீரிழிவு உணவை நீங்கள் பின்பற்றாவிட்டால், மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படும் அபாயத்தை நீங்கள் இன்னும் அதிகரிக்க வாய்ப்புள்ளது. நீரிழிவு நோயாளிகளில் நான்கு பேரில் மூன்று பேர் ஒருவித இதய நோயால் இறக்கின்றனர், மேலும் நீரிழிவு நோயாளிகளுக்கு பெரியவர்களுக்கு பக்கவாதம் ஏற்படும் அபாயம் இந்த நிலை இல்லாதவர்களை விட இரண்டு முதல் நான்கு மடங்கு அதிகம் என்று மருத்துவர்களின் தகவல்கள் தெரிவிக்கின்றன.
கெட்ட கொழுப்புகள், நல்ல கொழுப்புகள்
எல்லா கொழுப்புகளும் உங்களுக்கு மோசமானவை அல்ல, ஆனால் வித்தியாசத்தை அறிவது முக்கியம்.
- நிறைவுற்ற கொழுப்புகள் மற்றும் டிரான்ஸ் கொழுப்புகள். குறைந்த அடர்த்தி கொண்ட கொழுப்பின் (எல்.டி.எல்) உற்பத்தியை அதிகரிப்பதால் அவை மோசமான கொழுப்புகளாக கருதப்படுகின்றன. அவை உங்கள் கரோனரி தமனிகளில் பிளேக் உருவாக்கம், தமனிகள் குறுகி, இரத்தத்தை பம்ப் செய்ய உங்கள் இதயம் கடினமாக உழைக்கின்றன. இது மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படும் அபாயத்தை அதிகரிக்கிறது.
- மோனோசாச்சுரேட்டட் மற்றும் பாலிஅன்சாச்சுரேட்டட் கொழுப்புகள் மற்றும் ஒமேகா -3 கொழுப்பு அமிலங்கள். இவை நல்ல கொழுப்புகள். இந்த கொழுப்புகள் உண்மையில் எல்.டி.எல் கொழுப்பின் உங்கள் இரத்த ஓட்டத்தை அகற்ற உதவுகின்றன, இது தமனி அடைப்பு அபாயத்தை குறைக்கிறது.
- கொழுப்பு. இந்த கொழுப்பு போன்ற பொருள் உடலில் பல பயனுள்ள செயல்பாடுகளை செய்கிறது. ஆனால் கல்லீரல் போதுமான அளவு கொழுப்பை உற்பத்தி செய்கிறது, எனவே உங்களுக்கு நீரிழிவு இருந்தால் உணவில் இருந்து கொழுப்பு உட்கொள்வது ஒரு நாளைக்கு 200 மில்லிகிராமாக இருக்க வேண்டும், இல்லையெனில் அடைபட்ட தமனிகளின் ஆபத்து அதிகரிக்கிறது.
நல்ல நீரிழிவு மேலாண்மைக்கு, நல்ல கொழுப்புகளை கூட சிறிய அளவில் உட்கொள்ள வேண்டும் என்பதை நினைவில் கொள்ளுங்கள். அனைத்து கொழுப்புகளும் - நல்லது மற்றும் கெட்டவை - கார்போஹைட்ரேட்டுகள் அல்லது புரதங்களை விட ஒரு கிராமுக்கு இரண்டு மடங்கு கலோரிகளைக் கொண்டிருக்கின்றன. உடலின் முக்கிய செயல்பாடுகளை பராமரிக்க நீங்கள் கொஞ்சம் கொழுப்பை சாப்பிட வேண்டும், ஆனால் எந்த கொழுப்பையும் அதிகமாக உட்கொள்வது தேவையற்ற கலோரிகளை சேர்க்கும், இது எடை அதிகரிப்புக்கு வழிவகுக்கும்.
கொழுப்பு உட்கொள்ளல் கட்டுப்பாடு
நீரிழிவு உணவில் நீங்கள் முடிந்தவரை மோசமான கொழுப்புகளை அகற்ற வேண்டும். சிறந்த தேர்வு செய்ய இந்த வழிகாட்டுதல்களைப் பயன்படுத்தவும்:
- நிறைவுற்ற கொழுப்புகள் பொதுவாக அறை வெப்பநிலையில் திடமானவை. வெட்டப்பட்ட இறைச்சிகளில் காணப்படும் விலங்குகளின் கொழுப்பு, பால், வெண்ணெய் மற்றும் பாலாடைக்கட்டிகள், தேங்காய் மற்றும் பாமாயில் போன்ற பால் பொருட்கள் மற்றும் கோழி, வான்கோழி மற்றும் பிற கோழிகளின் தோல் ஆகியவை இதில் அடங்கும். உங்கள் மொத்த தினசரி கலோரிகளில் 7% வரை நிறைவுற்ற கொழுப்பு உட்கொள்ளலை நீங்கள் பராமரிக்க வேண்டும். சராசரியாக 15 கிராம் உணவுக்கு.
- டிரான்ஸ் கொழுப்புகள் திரவ எண்ணெய்கள் ஆகும், அவை ஹைட்ரஜனேற்றம் எனப்படும் ஒரு செயல்பாட்டில் திட கொழுப்பாக மாற்றப்படுகின்றன. அவை உங்களுக்கு மிகவும் மோசமானவை, ஏனெனில் அவை மோசமான கொழுப்புகளின் அளவை அதிகரிப்பது மட்டுமல்லாமல், உங்கள் இரத்த ஓட்டத்தில் உள்ள நல்ல கொழுப்புகளின் அளவையும் குறைக்கின்றன. அவை பல உணவுகளில் காணப்படுகின்றன, ஏனெனில் அவை மிகவும் நிலையானவை மற்றும் அடுக்கு ஆயுளை நீட்டிக்க உதவுகின்றன. உங்கள் உணவில் இருந்து டிரான்ஸ் கொழுப்புகளை முற்றிலுமாக அகற்ற முயற்சிக்க வேண்டும்.
உங்கள் தினசரி உணவின் ஒரு பகுதியாக உங்களுக்கு சில கொழுப்புகள் தேவைப்படுவதால், மோசமான கொழுப்புகளை நல்ல கொழுப்புகளுடன் மாற்ற வேண்டும், இது போன்றவை:
- வெண்ணெய், கொட்டைகள், சூரியகாந்தி, ஆலிவ் எண்ணெய், கனோலா எண்ணெய் மற்றும் வேர்க்கடலை வெண்ணெய் ஆகியவற்றில் மோனோசாச்சுரேட்டட் கொழுப்புகள் காணப்படுகின்றன.
- சோளம், பருத்தி விதை, குங்குமப்பூ, சோயாபீன் போன்ற பல வகையான தாவர எண்ணெய்களில் பாலிஅன்சாச்சுரேட்டட் கொழுப்புகள் காணப்படுகின்றன.
- ஒமேகா -3 கொழுப்பு அமிலங்கள் மீன், சோயா பொருட்கள், அக்ரூட் பருப்புகள் மற்றும் ஆளிவிதை ஆகியவற்றில் காணப்படுகின்றன.
கெட்ட கொழுப்புகளை உட்கொள்வதைக் குறைத்தல் அல்லது நீக்குதல் மற்றும் நல்ல கொழுப்புகளை உட்கொள்வதைக் கட்டுப்படுத்துதல் ஆகியவை இதய நோய்களின் அபாயத்தைக் குறைக்க நீண்ட தூரம் செல்லும்.