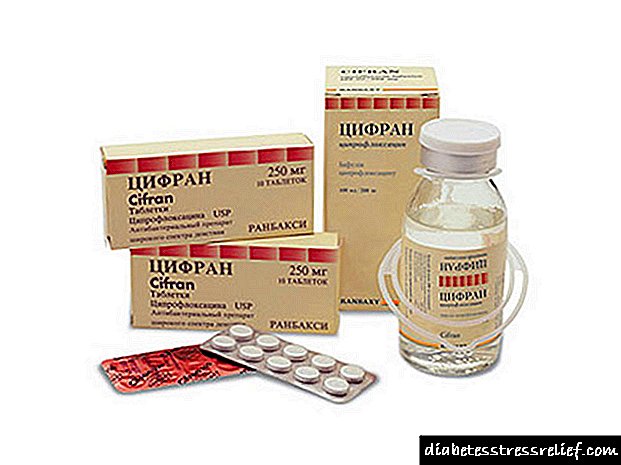
அரித்மியாவுடன் டிபிகோர்
சேதமடைந்த செல்கள், திசுக்கள் மற்றும் உறுப்பு அமைப்புகளில் வளர்சிதை மாற்ற செயல்முறைகளை ஒழுங்குபடுத்துவதற்காக வளர்சிதை மாற்ற முகவர் டிபிகோர் பரிந்துரைக்கப்படுகிறது, மேலும் இது இதய நோய்களின் சிக்கலான சிகிச்சையில் பயன்படுத்தப்படுகிறது, முதல் அல்லது இரண்டாம் பட்டத்தின் நீரிழிவு நோய். கடுமையான முரண்பாடுகள் மற்றும் பக்க விளைவுகள் இல்லாதிருந்தாலும், மருத்துவரால் பரிந்துரைக்கப்பட்ட அளவின் சுய நிர்வாகம் அல்லது சுயாதீனமான மாற்றம் அனுமதிக்கப்படாது.
கார்டியாக் அரித்மியாவின் காரணங்கள் மற்றும் நாட்டுப்புற வைத்தியம் மூலம் அதன் சிகிச்சை

பல ஆண்டுகளாக, உயர் இரத்த அழுத்தத்தை வெற்றிகரமாக எதிர்த்துப் போராடுகிறீர்களா?
நிறுவனத்தின் தலைவர்: “உயர் இரத்த அழுத்தத்தை ஒவ்வொரு நாளும் எடுத்துக்கொள்வதன் மூலம் அதை குணப்படுத்துவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
அரித்மியா என்பது ஒரு இதய நோய், இது வெவ்வேறு வயது நோயாளிகளுக்கு ஏற்படுகிறது. இது வாங்கியது மற்றும் பிறவி. பெரும்பாலும், நோயாளிகளுக்கு ஏட்ரியல் ஃபைப்ரிலேஷன் உள்ளது, ஆனால் வேறு வகைகள் உள்ளன: எக்ஸ்ட்ராசிஸ்டோல், பிராடி கார்டியா, டாக்ரிக்கார்டியா மற்றும் இதய தசையின் முற்றுகை.
அரித்மியா இதய துடிப்பு மாற்றத்துடன் சேர்ந்துள்ளது, இது நல்வாழ்வில் சரிவை ஏற்படுத்துகிறது மற்றும் கரிம புண்களின் வளர்ச்சியை ஏற்படுத்துகிறது. நாள் முழுவதும், நபரின் துடிப்பு மாறுகிறது, உடல் செயல்பாடு மற்றும் அமைதியின்மை ஆகியவற்றின் பின்னணிக்கு எதிராக துரிதப்படுத்துகிறது, ஓய்வின் போது குறைகிறது. தொடர்ந்து மீண்டும் வரும் மன அழுத்த சூழ்நிலைகள் இடையூறுகளை ஏற்படுத்துகின்றன. ஆரம்ப கட்டத்தில், ஈடுசெய்யும் மாற்றங்கள் ஏற்படும் வரை, அரித்மியாவை நாட்டுப்புற வைத்தியம் மூலம் சிகிச்சையளிக்க முடியும். மருத்துவரை அணுகிய பின்னரே நீங்கள் பாரம்பரிய சிகிச்சையைத் தொடங்க வேண்டும். வீட்டிலேயே அரித்மியாவுக்கு சிகிச்சையளிப்பது நோயின் அறிகுறிகளை அகற்றவும், நோயாளியின் ஆரோக்கியத்தை எளிதாக்கவும் மற்றும் அசாதாரண இதய துடிப்புக்கான காரணங்களிலிருந்து விடுபடவும் உங்களை அனுமதிக்கிறது.
டிபிகோரா பயன்படுத்த வழிமுறைகள்
டிபிகோர் என்ற மருந்து வளர்சிதை மாற்ற விளைவைக் கொண்ட மருந்துகளின் மருந்தியல் குழுவிற்கு சொந்தமானது. இந்த நிதிகளின் வரவேற்பு ஆக்ஸிஜன் போக்குவரத்து மற்றும் இரத்த செயல்பாடு, வள சமநிலையை சரிசெய்தல் மற்றும் பல்வேறு உறுப்புகளின் உயிரணுக்களின் வளர்சிதை மாற்ற கோளாறுகள் போன்ற வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குவதை பாதிக்கிறது. சிகிச்சையின் போது, ஆரோக்கியமான திசு ஆற்றல் வழங்கல் மீட்டமைக்கப்படுகிறது.
பார்மகோடைனமிக்ஸ் மற்றும் பார்மகோகினெடிக்ஸ்
திபிகரின் முக்கிய செயலில் உள்ள பொருள் - டாரைன் - சல்பர் கொண்ட அமினோ அமிலங்களின் (சிஸ்டைன், மெத்தியோனைன், சிஸ்டமைன்) வளர்சிதை மாற்ற தயாரிப்பு ஆகும். மருந்தை உட்கொள்வது சேதமடைந்த செல்கள் மீது சவ்வு-பாதுகாப்பு, ஆஸ்மோர்குலேட்டரி விளைவைக் கொண்டிருக்கிறது, செல்லுலார் பாஸ்போலிபிட் கலவையை பாதிக்கிறது, கலத்தில் கால்சியம் மற்றும் பொட்டாசியத்தின் அயனி பரிமாற்றத்தை உறுதிப்படுத்துகிறது. மருத்துவ ஆய்வுகளின் போது, காமா-அமினோபியூட்ரிக் அமிலங்கள், புரோலாக்டின், அட்ரினலின் மற்றும் பிற ஹார்மோன்களின் வெளியீட்டை பாதிக்கும் ஒரு நரம்பியக்கடத்தி தடுப்பு விளைவின் பண்புகள் கண்டுபிடிக்கப்பட்டன.
டிபிகார் என்ற மருந்து கல்லீரல், இதயம், பிற உறுப்புகள் மற்றும் திசுக்களில் வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்துகிறது. இது ஒரு ஹெபடோபிரோடெக்டர் - கல்லீரலின் நாள்பட்ட பற்றாக்குறை அல்லது பிற பரவக்கூடிய நோய்கள் ஏற்பட்டால், இது சைட்டோலிசிஸின் தீவிரத்தை குறைத்து இரத்த ஓட்டத்தை அதிகரிக்கிறது. இது நுரையீரல் மற்றும் சுற்றோட்ட சுழற்சியில் நெரிசலைக் குறைக்கிறது, எனவே, இது இருதய செயலிழப்பு சிகிச்சையில் பயன்படுத்தப்படுகிறது. டயஸ்டாலிக் இன்ட்ராகார்டியாக் அழுத்தத்தைக் குறைக்கிறது, இதய தசையின் சுருக்கத்தை மேம்படுத்துகிறது. உயர் இரத்த அழுத்தம் உள்ள நோயாளிகளுக்கு இரத்த அழுத்தத்தை மிதமாகக் குறைக்கிறது.
நீரிழிவு நோயால், நிர்வாகம் தொடங்கி 10-14 நாட்களுக்குப் பிறகு, இரத்தத்தில் சர்க்கரை அளவு குறைகிறது. ஹைப்பர்லிபிடெமியா மற்றும் ஹைபர்கொலெஸ்டிரோலெமியாவைக் குறைக்கிறது. கார்டியாக் கிளைகோசைடுகள் அல்லது கால்சியம் சேனல் ஏற்பி தடுப்பான்களின் அதிகப்படியான அளவு தொடர்பாக விஷம் ஏற்பட்டால், இது பக்க விளைவுகளின் தீவிரத்தை குறைக்கிறது மற்றும் ஒரு மருந்தாக கருதலாம். நீடித்த பயன்பாட்டுடன் (ஆறு மாதங்கள் அல்லது அதற்கு மேற்பட்டவை), விழித்திரையின் நுண்ணிய இரத்த ஓட்டத்தில் முன்னேற்றம் காணப்படுகிறது.
இது செரிமான மண்டலத்தில் உறிஞ்சப்படுகிறது.500 மில்லிகிராம் டிபிகரின் ஒற்றை டோஸ் மூலம், இரத்தத்தில் டாரைன் 15-30 நிமிடங்களுக்குப் பிறகு கண்டறியப்படுகிறது. அதிகபட்ச செறிவு நிலை 2 மணி நேரத்திற்குப் பிறகு நிகழ்கிறது. மருந்தின் செயலில் உள்ள பொருள் மனித உடலின் அனைத்து உயிரணுக்களிலும் வளர்சிதை மாற்றமடைகிறது, வெளியேற்ற காலம் 24 மணிநேரம் (சிறுநீரகங்களால் வெளியேற்றப்படுகிறது). நீடித்த பயன்பாட்டின் மூலம், இது படிப்படியாக திசுக்கள் மற்றும் உறுப்புகளில் சிகிச்சை அளவுகளில் குவிகிறது.

டிபிகோர் என்ற மருந்தைப் பயன்படுத்துவதற்கான அறிகுறிகள்
செல்லுலார் வளர்சிதை மாற்ற செயல்முறைகளின் இயல்பாக்கம் தேவைப்படும் நோய்கள் மற்றும் நிலைமைகளுக்கு டிபிகோர் என்ற மருந்து பரிந்துரைக்கப்படுகிறது. பயன்பாட்டிற்கான அறிகுறிகள்:
- இதயத்தின் செயல்பாட்டுக் கோளாறுகள் - பல்வேறு காரணங்களின் இருதய செயலிழப்பு,
- நீரிழிவு நோய் 1 மற்றும் 2 டிகிரிகளின் சிக்கலான சிகிச்சை, மிதமான உயர்த்தப்பட்ட கொழுப்பு உட்பட,
- விழித்திரை புண்கள் - கண்புரை, காயங்கள் மற்றும் கண்ணின் கார்னியாவின் சிதைவு,
- கார்டியாக் கிளைகோசைடுகளுடன் விஷம் குடித்த பிறகு உடலின் போதை,
- பூஞ்சை காளான் மருந்துகளின் நீண்டகால பயன்பாட்டுடன் மருந்து ஹெபடைடிஸின் வளர்ச்சியைத் தடுப்பது,
- உடல் பருமன் சிகிச்சை
- அட்ரினலின் மற்றும் பிற நரம்பியக்கடத்திகள் உற்பத்தியின் தூண்டுதல்.
அளவு மற்றும் நிர்வாகம்
டிபிகார் மாத்திரைகள் வாய்வழியாக எடுத்துக் கொள்ளப்படுகின்றன, உணவுக்கு 20-30 நிமிடங்களுக்கு முன், ஏராளமான திரவங்களை குடிக்கின்றன. நோயறிதல் மற்றும் நோயியல் செயல்முறைகளின் வளர்ச்சியின் அளவைப் பொறுத்து, கலந்துகொள்ளும் மருத்துவரால் அளவீட்டு முறை, அளவு, கால அளவு ஆகியவை தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன. பயன்பாட்டுக்கான உத்தியோகபூர்வ அறிவுறுத்தல்களால் பரிந்துரைக்கப்பட்ட பயன்பாட்டு விதிமுறைகள்:
- இதய செயலிழப்பு - 250-500 மி.கி, ஒரு நாளைக்கு இரண்டு முறை, ஒரு மாதத்திற்கு. மருத்துவரின் அறிகுறிகள் மற்றும் பரிந்துரைகளின்படி, தினசரி அளவு 6-8 மாத்திரைகளாக அதிகரிக்கலாம் அல்லது 1-2 ஆக குறையும்.
- டைப் 1 நீரிழிவு நோய் - இன்சுலின் தயாரிப்புகளுக்கு கூடுதலாக, 500 மி.கி ஒரு நாளைக்கு இரண்டு முறை, தொடர்ச்சியான சிகிச்சையின் படி, ஒரு விதியாக, 4 முதல் 6 மாதங்கள் வரை.
- டைப் 2 நீரிழிவு நோய் - 500 மி.கி ஒரு நாளைக்கு இரண்டு முறை, இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுக்கு இணையாக அல்லது மோனோ தெரபியின் ஒரு பகுதியாக, பாடநெறியின் காலம் மருத்துவரால் பரிந்துரைக்கப்படுகிறது.
- கார்டியாக் கிளைகோசைடு போதை - அறிகுறிகள் மறைவதற்கு ஒரு நாளைக்கு 750 மி.கி.
பாரம்பரிய சிகிச்சை
பாரம்பரிய மருத்துவத்தின் உதவியுடன் அரித்மியா சிகிச்சையை இருதய மருத்துவரிடம் கலந்தாலோசித்த பின்னர் மேற்கொள்ள வேண்டும். வழக்கமாக அவர்கள் உடலை விரைவாக மீட்டெடுப்பதற்கான பாரம்பரியமற்ற சிகிச்சை முறைகளைப் பயன்படுத்துமாறு அறிவுறுத்துகிறார்கள், ஏனென்றால் மருந்துகளுடன் இணைந்து, வீட்டு வைத்தியம் விரைவாகவும் வெற்றிகரமாகவும் நோயின் அனைத்து வெளிப்பாடுகளையும் அகற்ற உதவுகிறது.
நீரிழப்பு, சிறிதளவு கூட, இரத்த பாகுத்தன்மையை அதிகரிக்கும் மற்றும் அரித்மியாவை ஏற்படுத்தும். தாக்குதலின் போது முதலுதவி ஒரு கிளாஸ் குளிர்ந்த நீரைக் குடிப்பது: இது மன அழுத்தம், பதட்டம் மற்றும் தலைச்சுற்றலைக் குறைக்க உதவுகிறது.
வீட்டிலுள்ள அரித்மியாவை அகற்ற, இதய நியூரோசிஸுடன் ஒரு பீதி தாக்குதலுடன், கழுவுவது பயனுள்ளதாக இருக்கும். செயல்முறை, ஒரு குளிர் மழையுடன், நரம்பு மண்டலத்தை "மறுதொடக்கம்" செய்கிறது, அதன் அனுதாபம் மற்றும் பாராசிம்பேடிக் செயல்பாட்டை சமன் செய்கிறது.
தாதுக்களின் பணக்கார உள்ளடக்கம் காரணமாக, பழுப்பு சர்க்கரை எலக்ட்ரோலைட்டுகளின் (மெக்னீசியம், பொட்டாசியம், கால்சியம் மற்றும் துத்தநாகம்) சமநிலையை மீட்டெடுக்கிறது, இதன் குறைபாடு இதயத் துடிப்பை சீர்குலைக்கிறது. இரும்புச்சத்து நிறைந்த கலவை இரத்த சோகைக்கு உதவுகிறது, இது அரித்மியாவின் காரணங்களில் ஒன்றாகும். ஒரு சிக்கலான கார்போஹைட்ரேட் என்பதால், பொருள் எளிதில் உறிஞ்சப்படுகிறது. தேவையான அளவு 30-50 கிராம், இது ஒரு கிளாஸ் தண்ணீரில் கரைக்கப்படலாம்.
மெக்னீசியம் குறைபாடு அரித்மியாவைத் தூண்டுகிறது, ஏனெனில் உயிரணுக்களுக்கு ஆக்ஸிஜன் ஓட்டம் பாதிக்கப்படுகிறது. தாது கரோனரி தமனியை தளர்த்துகிறது, கார்டியோமியோசைட்டுகளில் ஏடிபியிலிருந்து ஆற்றல் உற்பத்தியை ஊக்குவிக்கிறது. 150-250 மி.கி ஒரு நாளைக்கு மூன்று முறை எடுத்துக் கொண்டால், நீங்கள் இதய செயல்பாட்டை மேம்படுத்தலாம். பெர்ரி மற்றும் ஹாவ்தோர்ன் சாறு இதய நோய்களில் சிக்கலான விளைவைக் கொண்டிருக்கின்றன, ஆனால் இரட்டிப்பாக வேலை செய்கின்றன. பொருட்கள் கரோனரி தமனிகளின் தளர்வை ஏற்படுத்துகின்றன மற்றும் அழுத்தத்தை குறைக்கின்றன, அதாவது அறிகுறிகளை அகற்றும்.தாக்குதலுக்கு காரணமான உயிர்வேதியியல் மற்றும் ஆற்றல் காரணங்கள் தீர்க்கப்படாமல் உள்ளன, மேலும் உடல் அவர்களுக்கு ஈடுசெய்ய வேண்டும். ஏனெனில் பிராடி கார்டியா, அரித்மியா, குறைந்த இரத்த அழுத்தம் மற்றும் கர்ப்பத்தில் பழங்கள் தடைசெய்யப்பட்டுள்ளன. முன்கூட்டிய இதய துடிப்பு, பிரீமெனோபாஸின் அறிகுறியாக, ஹாவ்தோர்னின் டிஞ்சர் உதவியுடன் அமைதிப்படுத்தப்படுகிறது. நீங்கள் ஒரு கிளாஸ் தண்ணீரில் 20 சொட்டுகளை ஒரு நாளைக்கு மூன்று முறை சேர்க்க வேண்டும். மருந்தின் செயல்திறன் ஒரு வாரத்தில் தன்னை வெளிப்படுத்துகிறது. குறைக்கப்பட்ட அழுத்தத்தின் கீழ் டிஞ்சர் பயன்படுத்த முடியாது.
இரண்டு டீஸ்பூன் ஹாவ்தோர்ன், ரோஸ்ஷிப், மதர்வார்ட் இலைகள் மற்றும் கிரீன் டீ ஆகியவற்றை அடிப்படையாகக் கொண்ட ஒரு பானம் ஒரு கிளாஸ் வேகவைத்த தண்ணீரை ஊற்றி, ஒரு மணி நேரம் விட்டு விடுங்கள். இதயத்தின் உயர் இரத்த அழுத்தம் மற்றும் நரம்பியல் மூலம் இதய தாளத்தை சீராக்க வழக்கமான தேயிலை இலைகளுக்கு பதிலாக பகல் நேரத்தில் இந்த கருவி பயன்படுத்தப்படுகிறது.
வலேரியன் வேர் சேகரிப்பு, மூன்று இலை கடிகாரம் மற்றும் மிளகுக்கீரை, ஒவ்வொன்றும் ஒரு தேக்கரண்டி, ஒரு கிளாஸ் கொதிக்கும் நீரில் ஊற்றப்பட்டு ஒரு மணி நேரம் உட்செலுத்தப்படுகிறது. வடிகட்டிய பிறகு, ஒரு நாளைக்கு மூன்று முறை உணவுக்கு 30 நிமிடங்களுக்கு முன் ஒரு தேக்கரண்டி மருந்து எடுக்கப்படுகிறது.
3 கப் வைபர்னம் பழம் ஒரு பிளெண்டரைப் பயன்படுத்தி நசுக்கப்பட்டு இரண்டு லிட்டர் கொதிக்கும் நீரில் ஊற்றப்படுகிறது. இந்த கலவை ஆறு மணி நேரம் நிறைவுற்றது, 500 மில்லி தேன் சேர்த்து வடிகட்டப்படுகிறது. தயாரிப்பு குளிர்சாதன பெட்டியில் சேமிக்கப்படுகிறது மற்றும் இரண்டு வாரங்களுக்கு ஒரு பாடத்திட்டத்தில் ஒரு நாளைக்கு மூன்று முறை கண்ணாடியின் மூன்றாம் பகுதியில் பயன்படுத்தப்படுகிறது. நோயாளியின் மதிப்புரைகளுக்கு சான்றாக, இந்த கலவை இதய பிரச்சினைகளுக்கு பயனுள்ளதாக இருக்கும்.
பிர்ச் மொட்டுகளின் ஒரு காபி தண்ணீர் (கொதிக்கும் நீரில் ஒரு கிளாஸுக்கு ஒரு தேக்கரண்டி) காலையிலும் மாலையிலும் அரை பரிமாறலில் எடுக்கப்படுகிறது. நீங்கள் 10 கிராம் எலுமிச்சை தைலம், செயின்ட் ஜான்ஸ் வோர்ட், மதர்வார்ட் மற்றும் பிர்ச் இலைகளை கலந்து, கொதிக்கும் நீரை ஊற்றி சுமார் ஒரு மணி நேரம் காய்ச்சலாம். ஒவ்வொரு நாளும் கால் கப் குடிக்கவும்.
இதயத் துடிப்பை மெதுவாக்கும் போது, எலுமிச்சை மற்றும் பூண்டு அடிப்படையிலான கருவி பயன்படுத்தப்படுகிறது. பத்து பழங்களை வெட்டுவது, கொதிக்கும் நீரை ஊற்றுவது, 10 நிமிடங்களுக்குப் பிறகு, சாற்றை கசக்கி, ஒரு டஜன் நொறுக்கப்பட்ட பூண்டு கிராம்புடன் கலப்பது அவசியம். ஒரு தேக்கரண்டி தேன் தயாரிப்புடன் சேர்க்கப்படுகிறது, மேலும் கலவை குளிர்சாதன பெட்டியில் பத்து நாட்கள் வயதுடையது, அவ்வப்போது நடுங்குகிறது. நரம்பு மண்டலம் மற்றும் இரத்த நாளங்களின் தொனியை அதிகரிக்க வெறும் வயிற்றில் நான்கு டீஸ்பூன் அளவில் ஒரு தீர்வை எடுத்துக் கொள்ளுங்கள்.
ஏட்ரியல் ஃபைப்ரிலேஷனைக் குணப்படுத்த, வலேரியன், எலுமிச்சை தைலம் மற்றும் யாரோ ஆகியவற்றின் வேர்களின் தொகுப்பை உருவாக்குவது அவசியம் (பொருட்கள் 3: 3: 2 என்ற விகிதத்தில் எடுக்கப்படுகின்றன). எடுக்கப்பட்ட மூலிகைகள் நன்கு கலக்கப்பட்டு, 2 தேக்கரண்டி கலவையை அளந்து, ஒரு குவளையில் சூடான நீரில் நிரப்பவும். பின்னர் வற்புறுத்துவதற்காக கலவை 3 மணி நேரம் விடப்பட வேண்டும், அதன் பிறகு அது வேகவைக்கப்பட்டு வடிகட்டப்படுகிறது. தயாரிக்கப்பட்ட குழம்பு நாள் முழுவதும் சிறிய பகுதிகளாக எடுத்துக் கொள்ளுங்கள். ஆரோக்கியத்தில் குறிப்பிடத்தக்க முன்னேற்றம் 2-3 நாட்களுக்குப் பிறகு நிகழ்கிறது. புலப்படும் முடிவுகளுக்கு, ஒவ்வொரு நாளும் தயாரிப்புகளின் புதிய பகுதியைத் தயாரிக்கும் 7 நாள் சிகிச்சை வகுப்பை மேற்கொள்ள பரிந்துரைக்கப்படுகிறது.
மருந்து தொடர்பு
இது மற்ற மருந்தியல் குழுக்களின் மருந்துகளுடன் (ஹைபோகிளைசெமிக் முகவர்கள், இன்சுலின் தயாரிப்புகள்) ஒன்றாக பரிந்துரைக்கப்படலாம். வளர்சிதை மாற்ற செயல்முறைகளில் டாரினின் விளைவு இதய கிளைகோசைடுகள் மற்றும் கால்சியம் சேனல் தடுப்பான்களின் செயல்திறனை மேம்படுத்துகிறது, எனவே, ஒரு இணையான உட்கொள்ளலுடன், இந்த மருந்துகளின் அளவை பாதியாக குறைக்க பரிந்துரைக்கப்படுகிறது.

பக்க விளைவுகள் மற்றும் அதிகப்படியான அளவு
பக்க விளைவுகளின் தோற்றமின்றி, டிபிகார் சிகிச்சை நோயாளிகளால் நன்கு பொறுத்துக் கொள்ளப்படுகிறது. முக்கிய அல்லது துணை கூறுகளுக்கு அதிகரித்த உணர்திறன் அல்லது தனிப்பட்ட சகிப்புத்தன்மையுடன், தோல் வெடிப்பு (யூர்டிகேரியா) வடிவத்தில் ஒவ்வாமை எதிர்வினைகள் காணப்பட்டன. இதுபோன்ற சந்தர்ப்பங்களில், சிகிச்சையை ரத்து செய்யவோ அல்லது ஆண்டிஹிஸ்டமைன் நியமனம் செய்யவோ முடியும். மருந்தை உட்கொள்ளும் போது நீரிழிவு நோயால், இரத்தச் சர்க்கரைக் குறைவு ஏற்படக்கூடும், இன்சுலின் தயாரிப்புகளின் அளவை சரிசெய்ய வேண்டியது அவசியம்.
முரண்
டாரைன் அல்லது மருந்தின் பிற கூறுகளுக்கு தனிப்பட்ட சகிப்புத்தன்மைக்கு மருந்து பரிந்துரைக்கப்படவில்லை. வரவேற்பு 18 வயதிற்குட்பட்ட நபர்களால் முரணாக உள்ளது.கருவில் உள்ள முக்கிய செயலில் உள்ள பொருளின் விளைவுகள் மற்றும் அது உருவாகும் செயல்முறைகள் குறித்த போதிய தரவு இல்லாததால் கர்ப்ப காலத்தில் மற்றும் தாய்ப்பால் கொடுக்கும் போது பரிந்துரைக்கப்படவில்லை.
டிபிகோரின் அனலாக்ஸ்
ஒரு தனிப்பட்ட சகிப்பின்மை கண்டறியப்பட்டால் (எடுத்துக்காட்டாக, சருமத்திற்கு ஒரு ஒவ்வாமை வடிவத்தில்), மருத்துவர் மருந்தை ஒரு கட்டமைப்பு ஒப்புமைகளில் (டாரைன் புஃபஸ் அல்லது ட au போன்) மாற்றலாம் அல்லது இதேபோன்ற செயல்முறையுடன் ஒரு மருந்துடன் மாற்றலாம். இந்த மருந்துகள் பின்வருமாறு:
- ஃப்ளவர் பாட் - வளர்சிதை மாற்றத்தை மேம்படுத்துவதற்கும், திசுக்களின் ஆற்றல் விநியோகத்தை மேம்படுத்துவதற்கும் ஒரு மருந்து, இதய நோய்கள், விழித்திரை பாதிப்புடன் கூடிய கண் நோய்களுக்கு பரிந்துரைக்கப்படுகிறது.
- மெக்ஸிகர் ஒரு ஆண்டிஹைபாக்ஸிக், நியூரோபிராக்டிவ், நூட்ரோபிக், ஆன்சியோலிடிக் மற்றும் ஆக்ஸிஜனேற்ற முகவர் இஸ்கிமியாவிலும், மாரடைப்பு நோயின் கடுமையான கட்டத்திலும் பயன்படுத்தப்படுகிறது.
- மெட்டாமேக்ஸ் என்பது இதய நோய்கள் மற்றும் ஃபண்டஸ் நாளங்களின் சிகிச்சையில் பயன்படுத்தப்படும் ஒரு ஆஞ்சியோபுரோடெக்டர் ஆகும்.
- நியோகார்டில் - ஆன்டிஆங்கினல், ஆன்டிஆரித்மிக், ஆக்ஸிஜனேற்ற, கார்டியோடோனிக், ஆன்டிபிளேட்லெட், ஆன்டிஸ்பாஸ்மோடிக், ஆண்டிஹைபாக்ஸிக், நியூரோபிராக்டிவ், ஆன்டிஆதெரோஸ்கெரோடிக்.
- முன்னறிவிப்பு என்பது ஆண்டிஹைபாக்ஸிக் விளைவைக் கொண்ட ஒரு மருந்து, இது ஆற்றல் வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது.
- ஹாவ்தோர்ன் டிஞ்சர் என்பது இதய நோய்களுக்கான சிகிச்சையில் பயன்படுத்தப்படும் கார்டியோடோனிக் ஆண்டிஸ்பாஸ்மோடிக் விளைவைக் கொண்ட ஒரு மூலிகை மருந்து ஆகும்.

டிபிகோர் விலை
நீங்கள் மருந்துகளை மருந்தகங்களில் அல்லது சிறப்பு ஆன்லைன் ஆதாரங்களில், வீட்டு விநியோகத்துடன் வாங்கலாம். இதற்கு மருத்துவரிடம் இருந்து மருந்து தேவையில்லை. மாஸ்கோ மருந்தகங்களில் அனைத்து வகையான மருந்து வெளியீட்டிற்கான விலை வரம்பு:
| வெளியீட்டு படிவம் | சராசரி விலை, ரூபிள் |
|---|---|
| அட்டைகளில் 250 எண் 30 மாத்திரைகள். பேக்கிங் | 269 |
| ஒரு அட்டைக்கு 250 எண் 60 மாத்திரைகள். பேக்கிங் | 475 |
| ஒரு பாட்டில் மாத்திரைகள் 500 எண் 30 | 425 |
| ஒரு பாட்டில் மாத்திரைகள் 500 எண் 60 | 550 |
அண்ணா, 32 வயது. ஒரு நண்பரின் பரிந்துரையின் பேரில், உணவின் போது எடை குறைக்க டிபிகரை எடுத்துக் கொண்டார், கார்போஹைட்ரேட் இல்லாத உணவுக்கு இணையாக 2 மாதங்களுக்கு ஒரு நாளைக்கு 2 மாத்திரைகள் குடித்தார். இது குறைந்த எரிச்சலையும் பதட்டத்தையும் ஏற்படுத்தியது, 7 கிலோவை இழக்க முடிந்தது. நான் அதை உட்கொள்வதால் எந்த பக்க விளைவுகளையும் கவனிக்கவில்லை, இந்த முழு நேரத்திலும் நான் நன்றாக உணர்ந்தேன்.
செர்ஜி, 42 வயது எனக்கு டைப் 1 நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது, ஒரு விரிவான சிகிச்சையின் ஒரு பகுதியாக டிபிகோர் பரிந்துரைக்கப்பட்டது. நான் ஒரு நாளைக்கு இரண்டு முறை 500 மி.கி மாத்திரையை எடுத்துக்கொள்கிறேன், உணவுக்கு அரை மணி நேரத்திற்கு முன். உட்கொண்ட ஆறாவது வாரத்தில் சர்க்கரை கிட்டத்தட்ட இயல்பு நிலைக்கு திரும்பியது. கருவி மலிவானது, அடுத்த பாடத்திட்டத்தில் இயக்கவியலைப் பராமரிக்கும் போது, இன்சுலின் தயாரிப்பின் அளவைக் குறைக்க முயற்சி செய்யலாம் என்று மருத்துவர் கூறுகிறார்.
மெரினா, 46 வயது. எனது இதய செயலிழப்பு 3 ஆண்டுகளுக்கு முன்பு கண்டறியப்பட்டது. திபிகோர் சமீபத்தில் பரிந்துரைக்கப்பட்டார், மருத்துவர் ஒரு நாளைக்கு நான்கு மாத்திரைகள் எடுக்க பரிந்துரைத்தார், மூன்று அளவுகளாக பிரிக்கப்பட்டார். அழுத்தம் குறிகாட்டிகள் மேம்பட்டன, அவள் அமைதியாக உணர ஆரம்பித்தாள், அவளுடைய பொது தொனி இயல்பு நிலைக்கு திரும்பியது. நான் திருப்தி அடைகிறேன், ஆண்டுக்கு இரண்டு அல்லது மூன்று முறை படிப்புகளில் குடிப்பேன்.
நீரிழிவு நோய்க்கான அரித்மியாவின் காரணங்கள்
நீரிழிவு நோயின் இதய தசையின் நிலை இத்தகைய மாற்றங்களால் வகைப்படுத்தப்படுகிறது:
- தசை அடுக்கில் அதிகரித்த இரத்த குளுக்கோஸ் காரணமாக, அசாதாரண கட்டமைப்பின் (கிளைகேட்டட்) புரதங்கள் உருவாகின்றன.
- இன்சுலின் குறைபாட்டுடன், மயோர்கார்டியோசைட்டுகளில் ஆற்றலை உருவாக்க ஊட்டச்சத்துக்கள் இல்லை.
- கொழுப்புகள் மற்றும் புரதங்கள் ஆற்றல் மூலமாகப் பயன்படுத்தப்படுகின்றன. இது உயிரணுக்களுக்கு நச்சுத்தன்மையுள்ள கீட்டோன் உடல்கள் குவிவதற்கு வழிவகுக்கிறது.
- முற்போக்கான பெருந்தமனி தடிப்புத் தமனிகள் வழியாக இரத்த ஓட்டம் குறைவதற்கு வழிவகுக்கிறது.
- தன்னாட்சி நரம்பியல் மூலம், இதயத்தின் கண்டுபிடிப்பு தொந்தரவு செய்யப்படுகிறது.
இவை அனைத்தும் மாரடைப்பின் கடத்தல் மற்றும் உற்சாகத்தை மீறுவதற்கு வழிவகுக்கிறது, பல்வேறு வகையான தாள இடையூறுகளின் வளர்ச்சி மற்றும் சுருக்கங்களின் வலிமை குறைகிறது. கூடுதலாக, ஹார்மோன் வளர்சிதை மாற்றத்தின் நோயியல் இரத்தத்தின் எலக்ட்ரோலைட் கலவையில் விலகல்களை ஏற்படுத்துகிறது, அவற்றில் மிகவும் ஆபத்தானது மெக்னீசியம் மற்றும் பொட்டாசியம் இல்லாதது.
நீரிழிவு நோய்க்கான அரித்மியாக்களின் வகைப்பாடு
மயோர்கார்டியத்தில் மின் தூண்டுதலை உருவாக்க சைனஸ் முனையின் சிறப்பு செல்கள் உள்ளன. பொதுவாக அவர்கள் இதயமுடுக்கி. நீரிழிவு நோயாளிகளில் வளர்சிதை மாற்ற செயல்முறைகளில் ஏற்படும் மாற்றங்களின் செல்வாக்கின் கீழ், பின்வரும் வகையான சைனஸ் அரித்மியா ஏற்படுகிறது:
- மிகை இதயத் துடிப்பு - அடிக்கடி ஆனால் தாள சுருக்கங்கள்,
- குறை இதயத் துடிப்பு - இதய துடிப்பு நிமிடத்திற்கு 60 துடிப்புகளுக்குக் கீழே,
- துடித்தல் (ஒழுங்கற்ற தாளம்) சைனஸ் தோற்றம்,
- துடிப்புகள் (அசாதாரண குறைப்பு).
சமிக்ஞை தலைமுறையின் மூலத்தை நீங்கள் மாற்றும்போது, ஏட்ரியா அல்லது வென்ட்ரிக்கிள்களின் மினுமினுப்பு மற்றும் இழைமங்கள் உருவாகின்றன. மயோர்கார்டியத்துடன் தூண்டுதல்களை கடந்து செல்வது மெதுவாக வேறு வகையான முற்றுகையை ஏற்படுத்துகிறது. நீரிழிவு நோயில், ஒருங்கிணைந்த அரித்மியாக்கள் ஏற்படலாம்.
இதய செயலிழப்பு அறிகுறிகள்
சில வகையான தாள இடையூறுகள் மருத்துவ ரீதியாக தங்களை வெளிப்படுத்தாமல் இருக்கலாம் மற்றும் ஈ.சி.ஜி நோயறிதலின் போது கண்டறியப்படுகின்றன. அரித்மியாவின் அறிகுறிகள் அதன் வகை, துடிப்பு வீதம், இதயத்திற்குள் இரத்த ஓட்டம், இரத்த ஓட்டம், மூளை மற்றும் சிறுநீரகங்களின் ஊட்டச்சத்து ஆகியவற்றைப் பொறுத்தது. மிகவும் சிறப்பியல்பு அறிகுறிகள்:
- இதயத்தின் குறுக்கீடுகள் மற்றும் மறைதல் (எக்ஸ்ட்ராசிஸ்டோல் அல்லது சைனஸ் அரித்மியாவுடன்),
- டாக்ரிக்கார்டியாவுடன் அடிக்கடி இதய துடிப்பு,
- மயக்கம், பலவீனம் மற்றும் தலைச்சுற்றல் ஆகியவை பிராடிகார்டியா அல்லது சைனஸ் தோல்வியின் அறிகுறியாகும்.
ஃப்ளிக்கர் அல்லது டாக்ரிக்கார்டியாவின் தாக்குதல் (பராக்ஸிஸம்) இதய துடிப்பு திடீரென அதிகரிப்பதாக உணரப்படுகிறது, இது நிமிடத்திற்கு 200 துடிப்புகளை அடைகிறது. ஏட்ரியல் ஃபைப்ரிலேஷனின் நிலையான வடிவத்துடன், வெளிப்படுத்தப்பட்ட அறிகுறிகள் எதுவும் இல்லாமல் இருக்கலாம்.
வகை 2 நீரிழிவு நோயால் ஏன் அரித்மியா அடிக்கடி ஏற்படுகிறது
டைப் 2 நீரிழிவு நோய் பெரும்பாலும் உடல் பருமன், தமனி உயர் இரத்த அழுத்தம் மற்றும் பெருந்தமனி தடிப்பு வாஸ்குலர் மாற்றங்களின் பின்னணியில் உருவாகிறது. இரத்தத்தில் குளுக்கோஸ் அதிக அளவில் இருந்தால், இந்த குறைபாடுகள் அனைத்தும் முன்னேறும்.
மயோர்கார்டியத்தில் கடுமையான டிஸ்ட்ரோபிக் செயல்முறைகளை ஏற்படுத்தும் காரணிகளில் ஒன்று இன்சுலின் அளவு அதிகரித்துள்ளது. இந்த ஹார்மோனுக்கு திசுக்களின் உணர்திறன் இல்லாததற்கு இது ஈடுசெய்யும் எதிர்வினை.
இன்சுலின் கல்லீரலில் கொலஸ்ட்ரால் தொகுப்பு அதிகரிக்க வழிவகுக்கிறது, தோலடி திசுக்களில் கொழுப்பு படிவது, இரத்த உறைதலை மேம்படுத்துகிறது. எனவே, டைப் 2 நீரிழிவு நோயாளிகளில், இரத்த நாளங்களின் சுவர்கள் வேகமாக அழிக்கப்படுகின்றன, இதன் விளைவாக, இதய தசையில் இரத்த ஓட்டம் குறைகிறது, மேலும் அதன் சுருக்கங்களின் தாளம் தொந்தரவு செய்யப்படுகிறது.
நீரிழிவு நோய்க்கான அரித்மியாவின் ஆபத்து என்ன
அரித்மியாவின் கடுமையான வடிவங்கள் சுருக்கங்களின் முழுமையான நிறுத்தத்திற்கு வழிவகுக்கும், இரத்த நாளங்களின் த்ரோம்போம்போலிக் அடைப்பு, கடுமையான ஹீமோடைனமிக் குறைபாடு - நுரையீரல் வீக்கம், அத்துடன் பக்கவாதம் மற்றும் மாரடைப்பு.
தசை நார்களின் ஒருங்கிணைக்கப்படாத சுருக்கத்தின் வளர்ச்சியின் அடிப்படையில் எந்த வகையான தாள இடையூறும் ஆபத்தானது - வென்ட்ரிகுலர் ஃபைப்ரிலேஷன். பின்வரும் அறிகுறிகள் வளர்ந்து வருகின்றன:
- கடுமையான பலவீனம்
- பலவீனமான உணர்வு
- சிறுநீர்ப்பை மற்றும் குடல்களை தன்னிச்சையாக காலியாக்குதல்,
- இரத்த அழுத்தம் குறைகிறது
- துடிப்பு கண்டறியப்படுவதை நிறுத்துகிறது,
- பிடிப்புகள் தொடங்குகின்றன
- சுவாசம் மற்றும் இதய துடிப்பு நிறுத்தப்படும்
- மருத்துவ மரணம் ஏற்படுகிறது.
எனவே, ஒரு நீரிழிவு மயக்கம் வரும்போது, உங்கள் இரத்த சர்க்கரையை அவசரமாக அளவிட வேண்டும்.
ஒழுங்கற்ற இதய தாளத்தின் நோய் கண்டறிதல்
ரிதம் இடையூறுகளைத் தீர்மானிக்க, ஒரு ஈ.சி.ஜி ஆய்வு செய்யப்படுகிறது, மேலும் இடைப்பட்ட அல்லது பராக்ஸிஸ்மல் அரித்மியா விஷயத்தில், நாள் முழுவதும் கண்காணிப்பு சுட்டிக்காட்டப்படுகிறது. சாட்சியத்தின்படி, இதயக் குழி அல்லது உணவுக்குழாயில் மின்முனைகளை அறிமுகப்படுத்துவதன் மூலம் ஒரு மின் இயற்பியல் ஆய்வு பரிந்துரைக்கப்படுகிறது. அதே நேரத்தில், உள் மற்றும் வெளிப்புற மின் கார்டியோகிராஃபியின் குறிகாட்டிகள் ஒரே நேரத்தில் பதிவு செய்யப்படுகின்றன.
மறைந்த அரித்மியாவைக் கண்டறிய உடற்பயிற்சி சோதனைகள் பின்வரும் வகைகளில் இருக்கலாம்:
- குந்துகைகள்,
- நடைபயிற்சி,
- சைக்கிள் எர்கோமீட்டர் அல்லது டிரெட்மில்,
- டிபைரிடமால் அல்லது ஏடிபி நிர்வாகம்.
சுமைக்கு முன்னும் பின்னும் கார்டியோகிராம் ஆராயப்படுகிறது. இது மாரடைப்பின் இருப்புத் திறனையும், தாள இடையூறுகளுக்கான இழப்பீட்டையும் தீர்மானிக்க உங்களை அனுமதிக்கிறது.
மருந்து சிகிச்சை
அரித்மியா வகையைப் பொறுத்து, 4 வகை தடுப்பான்களை பரிந்துரைக்கலாம்:
- சோடியம் சேனல்கள் (புரோக்கினமைடு, அமினலின், லிடோகைன், எட்டாட்சிசின்),
- பீட்டா ஏற்பிகள் (அட்டெனோலோல், மெட்டோபிரோல்),
- பொட்டாசியம் சேனல்கள் (கோர்டரோன், ஆர்னிட்),
- கால்சியம் சேனல்கள் (வெராபமில், டில்டியாசெம்).
ஹைப்பர் கிளைசீமியா இழப்பீடு அடையப்படும்போது மட்டுமே ஆன்டிஆரித்மிக் மருந்துகள் பயன்படுத்தப்படுகின்றன. இந்த வழக்கில், இரத்த குளுக்கோஸ் உள்ளடக்கம் மட்டுமல்ல, கொழுப்பு, ட்ரைகிளிசரைடுகள், குறைந்த மற்றும் அதிக அடர்த்தி கொண்ட லிப்போபுரோட்டின்களின் விகிதம், கிளைகேட்டட் ஹீமோகுளோபின் மற்றும் இரத்த அழுத்தம் ஆகியவை மதிப்பீடு செய்யப்படுகின்றன.
இதய அறுவை சிகிச்சை முறைகள்
மருந்து சிகிச்சையின் போதிய விளைவுடன், நோயாளிகளின் உயிருக்கு அச்சுறுத்தலுடன் கடுமையான தாள இடையூறுகள் ஏற்பட்டால் அதிக தீவிரமான முறைகளைப் பயன்படுத்தலாம். பின்வரும் முறைகள் பொருந்தும்:
- உணவுக்குழாய் வழியாக மின்சார பருப்புகளால் தூண்டுதல்,
- குறைந்த இதய துடிப்புக்கு ஒரு செயற்கை ரிதம் மூலத்தை (இதயமுடுக்கி) பொருத்துவது,
- பராக்ஸிஸ்மல் டாக்ரிக்கார்டியா மற்றும் ஃபைப்ரிலேஷனுக்கான கார்டியோவர்டர் நிறுவல்,
- ரேடியோ அலைகளைப் பயன்படுத்தி தாளத்தின் அசாதாரண மூலத்துடன் மயோர்கார்டியத்தின் பகுதிகளைத் தூண்டுதல்,
- திறந்த இதய அறுவை சிகிச்சை.
நீரிழிவு நோயில் அரித்மியாவைத் தடுக்கும்
நீரிழிவு நோயாளிகளில் அரித்மியாவின் வளர்ச்சியைத் தடுப்பதற்கான மிக முக்கியமான வழி, பரிந்துரைக்கப்பட்ட அளவிலான கிளைசீமியாவை உடலியல் நெறிமுறைக்கு நெருக்கமாக பராமரிப்பது.
இதைச் செய்ய, நீங்கள் எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள் மற்றும் விலங்குகளின் கொழுப்புகளைத் தவிர்த்து, பரிந்துரைக்கப்பட்ட மருந்துகளை எடுத்துக்கொள்வதுடன், உடல் செயல்பாடுகளையும் கண்டிப்பாக கடைப்பிடிக்க வேண்டும்.
மனோ-உணர்ச்சி மன அழுத்தத்துடன் தொடர்புடைய அதிக சுமைகளை கட்டுப்படுத்த, புகைபிடித்தல், காபி, ஆற்றல், ஆல்கஹால் ஆகியவற்றை முற்றிலுமாக கைவிடுவது அவசியம். அரித்மியா சிகிச்சையை ஒரு ஈ.சி.ஜி மற்றும் ஆய்வக நோயறிதலின் மேற்பார்வையின் கீழ் ஒரு நிபுணர் மட்டுமே மேற்கொள்ள வேண்டும்.
நீரிழிவு நோய்க்கான அரித்மியாவின் வளர்ச்சி நீரிழிவு கார்டியோமயோபதி, நரம்பியல் மற்றும் கரோனரி நாளங்களின் பெருந்தமனி தடிப்பு புண்களின் வெளிப்பாடாகும். அறிகுறியற்ற தாள இடையூறுகள் முதல் உயிருக்கு ஆபத்தான நிலைமைகள் வரை அதன் போக்கைக் கொண்டிருக்கலாம். சிகிச்சையைப் பொறுத்தவரை, இரத்தத்தில் சர்க்கரை அளவு இயல்பாக்கம் செய்யப்படுகிறது, ஆன்டிஆரித்மிக் மருந்துகள் பயன்படுத்தப்படுகின்றன, மற்றும் பயனற்றதாக இருந்தால் அறுவை சிகிச்சை சிகிச்சை பயன்படுத்தப்படுகிறது.
பயனுள்ள வீடியோ
நீரிழிவு நோயிலிருந்து வரும் சிக்கல்களைத் தடுக்க, இந்த வீடியோவைப் பார்க்கவும்:
அரித்மியாவிற்கான பனாங்கின் என்ற மருந்து சிகிச்சையின் நோக்கத்திற்காகவும், ஏட்ரியல் ஃபைப்ரிலேஷன் உள்ளிட்ட நோய்த்தடுப்புக்கும் பரிந்துரைக்கப்படுகிறது. மருந்தை எவ்வாறு எடுத்துக்கொள்வது, அரித்மியாவுக்கு பனாங்கின் கோட்டையைத் தேர்ந்தெடுப்பது எப்போது நல்லது?
அரித்மியா, டாக்ரிக்கார்டியா அல்லது எக்ஸ்ட்ராசிஸ்டோல் ஆகியவற்றுக்கான நன்கு இயற்றப்பட்ட உணவு இதய செயல்பாட்டை மேம்படுத்த உதவும். ஊட்டச்சத்து விதிகள் ஆண்களுக்கும் பெண்களுக்கும் வரம்புகள் மற்றும் முரண்பாடுகளைக் கொண்டுள்ளன. வார்ஃபரின் எடுக்கும் போது, குறிப்பாக கவனமாக தேர்ந்தெடுக்கப்பட்ட உணவுகள் ஏட்ரியல் ஃபைப்ரிலேஷன்.
அரித்மியாவுக்கு மலிவான அனாபிரிலின் பரிந்துரைக்கப்பட்டால், அதை எப்படி குடிக்க வேண்டும்? ஏட்ரியல் ஃபைப்ரிலேஷனுக்கான மாத்திரைகள் முரண்பாடுகளைக் கொண்டுள்ளன, எனவே நீங்கள் ஒரு மருத்துவரை அணுக வேண்டும். சேர்க்கை விதிகள் யாவை?
இரவில் அரித்மியா ஏற்பட்டால், காலையில் ஒரு நபர் முற்றிலும் உடைந்ததாகவும், தூக்கமாகவும் உணர்கிறார். பொதுவாக, அரித்மியா தூக்கமின்மை, பயம் ஆகியவற்றால் கூடுதலாக வழங்கப்படுகிறது. பெண்களுக்கு தூக்கத்தின் போது, படுத்துக் கொள்ளும்போது வலிப்பு ஏன் ஏற்படுகிறது? காரணங்கள் என்ன? டாக் கார்டியா தாக்குதல்கள், மூழ்கும் இதயங்கள், திடீர் படபடப்பு ஏன் ஏற்படுகிறது? சிகிச்சை என்ன?
சில நேரங்களில் அரித்மியா மற்றும் பிராடி கார்டியா ஆகியவை ஒரே நேரத்தில் நிகழ்கின்றன. அல்லது பிராடி கார்டியாவின் பின்னணிக்கு எதிரான அரித்மியா (ஏட்ரியல் ஃபைப்ரிலேஷன் உட்பட), அதற்கான போக்குடன். என்ன மருந்துகள் மற்றும் ஆண்டிஆர்தித்மிக்ஸ் குடிக்க வேண்டும்? சிகிச்சை எப்படி நடக்கிறது?
அதே நேரத்தில், நீரிழிவு நோய் மற்றும் ஆஞ்சினா பெக்டோரிஸ் ஆரோக்கியத்திற்கு கடுமையான அச்சுறுத்தலை ஏற்படுத்துகின்றன. டைப் 2 நீரிழிவு நோயுடன் ஆஞ்சினா பெக்டோரிஸுக்கு சிகிச்சையளிப்பது எப்படி? என்ன இதய தாள இடையூறுகள் ஏற்படலாம்?
நீரிழிவு நோய்களில் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைத் தவிர்க்க யாரும் முடியவில்லை. இந்த இரண்டு நோய்க்குறியீடுகளும் நெருங்கிய உறவைக் கொண்டுள்ளன, ஏனெனில் அதிகரித்த சர்க்கரை இரத்த நாளங்களின் சுவர்களை எதிர்மறையாக பாதிக்கிறது, இது நோயாளிகளின் கீழ் முனைகளின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைத் தூண்டுகிறது. சிகிச்சை ஒரு உணவுடன் நடைபெறுகிறது.
அவர்களுக்கு இதய தாள பிரச்சினைகள் இருப்பதாக சந்தேகிப்பவர்களுக்கு, ஏட்ரியல் ஃபைப்ரிலேஷனின் காரணங்கள் மற்றும் அறிகுறிகளை அறிந்து கொள்வது பயனுள்ளதாக இருக்கும். இது ஏன் ஆண்களிலும் பெண்களிலும் உருவாகிறது மற்றும் உருவாகிறது? பராக்ஸிஸ்மல் மற்றும் இடியோபாடிக் ஏட்ரியல் ஃபைப்ரிலேஷன் இடையே உள்ள வேறுபாடுகள் என்ன?
இதய பிரச்சினைகள், பெருந்தமனி தடிப்புத் தகடுகள் மற்றும் பிற காரணிகளின் முன்னிலையில் ஒரு பக்கவாதத்திற்குப் பிறகு அரித்மியா ஏற்படுகிறது. ஆரோக்கியமற்ற வாழ்க்கை முறைக்கு திரும்புவதால் ஏட்ரியல் ஃபைப்ரிலேஷன் தோன்றும்.
ஊட்டச்சத்து பரிந்துரைகள்
எலக்ட்ரோலைட் சமநிலை நரம்பு மண்டலத்தால் பராமரிக்கப்படுகிறது. இரத்தத்தில் சோடியம் குறைந்துவிட்டால், சிறுநீரகங்களால் அதிக சிறுநீர் வெளியேற்றப்படுகிறது, மேலும் உப்புக்கள் அதிகரிக்கும் போது, மாறாக, தாகம் தோன்றும்.
இதய உயிரணு தளர்வாக இருக்கும்போது, வெளியே நிறைய சோடியம் மற்றும் கால்சியம் உள்ளது, உள்ளே மெக்னீசியம் மற்றும் பொட்டாசியம் உள்ளது. டிப்போலரைசேஷன் மூலம், சோடியம் மற்றும் கால்சியம் அயனிகள் உள்நோக்கி ஊடுருவி, பொட்டாசியம் மற்றும் மெக்னீசியம் - வெளிப்புறமாக. உயிரணு கருவிக்கு கால்சியம் உட்கொள்வதே மாரடைப்பின் சுருக்கத்தை ஏற்படுத்துகிறது. கால்சியத்தின் அதிகரிக்கும் செறிவுகளுடன், பொட்டாசியம்-சோடியம் விசையியக்கக் குழாய்கள் சுவிட்ச் செய்யப்படுகின்றன, இதனால் அயனிகள் அவற்றின் அசல் நிலைக்குத் திரும்பவும், கலத்தின் தளர்வுக்கு வழிவகுக்கும் - மறுவாழ்வு, இதற்கு மெக்னீசியம் அயனிகள் தேவைப்படுகின்றன.
மெக்னீசியத்தின் ஆரோக்கியமான நிலை இரத்தத்தில் 1.4–2.5 மெக் / எல் ஆகும், அதன் வளர்ச்சியுடன், பயனற்ற காலம் அதிகரிக்கிறது, உற்சாகம் மற்றும் கடத்துத்திறன் குறைகிறது. எனவே, அறிகுறியை தற்காலிகமாக நிவர்த்தி செய்ய டாக்ரிக்கார்டியாவை அதிகரிக்க மெக்னீசியம் சல்பேட் பயன்படுத்தப்படுகிறது. 27 மெக் / எல் வரை உயர்த்தப்பட்ட செறிவுகள் துடிப்புகளின் காலத்தை வென்ட்ரிக்கிள்களுக்கு அதிகரிக்கின்றன, பி.க்யூ (ஆர்) ஐ நீட்டிக்கின்றன, இது ஏட்ரியோவென்ட்ரிகுலர் முற்றுகை, கியூஆர்எஸ் வளாகத்தின் விரிவாக்கம் மற்றும் இதயத் தடுப்பு ஆகியவற்றைக் குறிக்கிறது. அதிகப்படியான மெக்னீசியம் சூப்பர்வென்ட்ரிகுலர் மற்றும் வென்ட்ரிகுலர் அரித்மியாவை ஏற்படுத்துகிறது. உயர்த்தப்பட்ட நுண்ணூட்டச்சத்து அளவுகள் நீரிழப்பு, சிறுநீரக நோய், நீரிழிவு அமிலத்தன்மை, ஹைப்போ தைராய்டிசம் மற்றும் வீரியம் மிக்க கட்டிகளையும் குறிக்கின்றன.
உணவில் உள்ள கொழுப்பு நிறைந்த உணவுகள் மற்றும் கால்சியம் மெக்னீசியத்தை உறிஞ்சுவதில் தலையிடுகின்றன. பெரும்பாலும், பற்றாக்குறைக்கான காரணம் நீடித்த வயிற்றுப்போக்கு, மன அழுத்தம், உற்சாகமான பருப்புகளின் பரவலுக்கு பொருள் செலவழிக்கப்படும் போது. மெக்னீசியம் வாழைப்பழங்கள், பருப்பு வகைகள், முட்டையின் மஞ்சள் கரு, பாலாடைக்கட்டி ஆகியவற்றில் காணப்படுகிறது.
அதிகப்படியான கால்சியம் 65% அளவை அதிகரிப்பதன் மூலம் ஏட்ரியோவென்ட்ரிகுலர் முற்றுகை, ஏட்ரியல் ஃபைப்ரிலேஷன், சைனஸ் டாக்ரிக்கார்டியா ஆகியவற்றுக்கு காரணமாகும். நீங்கள் கால்சியம் உப்புகளை நரம்பு வழியாக செலுத்தினால், மாரடைப்பு உற்சாகம் அதிகரிக்கும். சோடியம் ஒரு எதிரி, கால்சியம் அயனிகளின் செறிவைக் குறைக்கிறது. பராஹார்மோனால் சமநிலை கட்டுப்படுத்தப்படுகிறது, ஏனென்றால் தாதுக்களின் அதிகப்படியான அளவு ஹைப்பர்பாரைராய்டிசம் (கட்டி உருவாக்கம்) அல்லது வைட்டமின் டி அதிக அளவு ஏற்படுகிறது. கால்சியம் இல்லாதது இதயத்தின் தசை செல்களின் வலிமையைக் குறைக்கிறது, குடல் உறிஞ்சுதல் திறன், வைட்டமின் டி குறைபாடு மற்றும் உணவில் அதிகப்படியான ஆக்சாலிக் அமிலம் ஆகியவற்றை மீறுவதாகக் காணப்படுகிறது.
கால்சியம் உறிஞ்சுதல் பல காரணிகளைப் பொறுத்தது:
- உணவில் அதிகப்படியான கொழுப்பு தாதுக்களை அகற்ற வழிவகுக்கிறது.
- அதிக அளவு மெக்னீசியமும் கால்சியம் உறிஞ்சப்படுவதில் தலையிடுகிறது.
- பாஸ்பரஸை அதிகமாக உட்கொள்வது நவீன ஊட்டச்சத்தின் ஒரு போக்கு, இது தமனிகளின் கணக்கீடு, சிறுநீரக கற்களை உருவாக்குவதற்கு வழிவகுக்கிறது. ஸ்ட்ராபெர்ரி மற்றும் அக்ரூட் பருப்புகள் இரண்டு பொருட்களின் உகந்த சேர்க்கைக்கு ஒரு எடுத்துக்காட்டு.
- பச்சை காய்கறிகளில் அதிகப்படியான ஆக்சாலிக் அமிலம் கரையாத உப்புகள் உருவாக வழிவகுக்கிறது, இது சிறுநீரகங்களுக்கு தீங்கு விளைவிக்கிறது.
ஏனெனில் கால்சியத்தின் சிறந்த ஆதாரங்கள் பாலாடைக்கட்டி, பச்சை வெங்காயம், வோக்கோசு, ஒல்லியான இறைச்சி.
பொட்டாசியம் குறைபாடு, எடிமா, தசை வலி, பலவீனம் மற்றும் அரித்மியாவின் பின்னணிக்கு எதிரான எரிச்சல் ஆகியவை உருவாகின்றன. மயோர்கார்டியத்தில் அயனிகளின் கூர்மையான பற்றாக்குறையுடன் (எடுத்துக்காட்டாக, இதய செயலிழப்புடன்), கடத்துதல் தொந்தரவு செய்யப்படுகிறது, வென்ட்ரிக்குலர் ஃபைப்ரிலேஷன் உருவாகிறது, அதைத் தொடர்ந்து மரணம் ஏற்படுகிறது. திராட்சை, உலர்ந்த பாதாமி, ஜாக்கெட் உருளைக்கிழங்கு ஆகியவற்றிலிருந்து உடல் பொட்டாசியத்தைப் பெறுகிறது.
உணவில் பொட்டாசியம் குறைபாடு அரிதாகவே நிகழ்கிறது, ஆனால் அதன் பற்றாக்குறை அழுத்தம் மற்றும் பலவீனம் குறைவதால் வெளிப்படுகிறது. பொட்டாசியம் உணவு சமநிலையை சமப்படுத்த உங்களை அனுமதிக்கிறது, ஆனால் அதன் நோக்கத்திற்காக தாதுக்களுக்கு இரத்த பரிசோதனை தேவைப்படுகிறது.
ஏட்ரியல் ஃபைப்ரிலேஷன்: காரணங்கள், வடிவங்கள், முன்கணிப்பு, அறிகுறிகள், சிகிச்சையளிப்பது எப்படி
ஏட்ரியல் ஃபைப்ரிலேஷன் என்பது சைனஸ் கணு அல்லது ஏட்ரியல் திசுக்களில் உந்துவிசை சுழற்சியின் நோயியல் கவனம் செலுத்துவதால் ஏற்படும் தாள இடையூறுகளின் வடிவங்களில் ஒன்றாகும், இது ஒழுங்கற்ற, விரைவான மற்றும் குழப்பமான ஏட்ரியல் மாரடைப்பு சுருக்கத்தின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது, மேலும் அடிக்கடி மற்றும் ஒழுங்கற்ற இதயத் துடிப்பின் உணர்வால் வெளிப்படுகிறது.
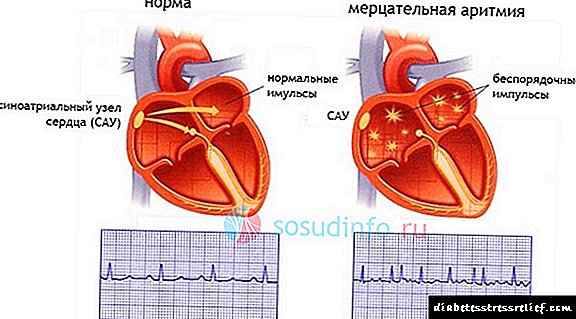
ஏட்ரியல் ஃபைப்ரிலேஷன், பராக்ஸிஸ்மல், தொடர்ச்சியான வடிவங்கள்
ஏட்ரியல் ஃபைப்ரிலேஷன் என்ற பொதுவான கருத்தில், ஃபைப்ரிலேஷன் (ஃப்ளிக்கர்) மற்றும் ஏட்ரியல் ஃப்ளட்டர் ஆகியவை வேறுபடுகின்றன. முதல் வகையிலேயே, ஏட்ரியல் சுருக்கங்கள் “ஆழமற்ற-அலை” ஆகும், இது நிமிடத்திற்கு 500 துடிப்புடன், விரைவான வென்ட்ரிக்குலர் சுருக்கத்தை வழங்குகிறது. இரண்டாவது வகை ஏட்ரியல் சுருக்கத்துடன், நிமிடத்திற்கு சுமார் 300-400, “பெரிய-அலை”, ஆனால் வென்ட்ரிக்கிள்கள் அடிக்கடி சுருங்கக் காரணமாகின்றன. முதல் மற்றும் இரண்டாவது வகை இரண்டிலும், வென்ட்ரிகுலர் சுருக்கங்கள் நிமிடத்திற்கு 200 க்கும் அதிகமானதை எட்டக்கூடும், ஆனால் ஏட்ரியல் படபடப்புடன், தாளம் வழக்கமானதாக இருக்கலாம் - இது தாளம் என்று அழைக்கப்படுகிறது, அல்லது ஏட்ரியல் படபடப்புக்கான சரியான வடிவம்.
உயர் இரத்த அழுத்தத்திற்கு சிகிச்சையளிக்க எங்கள் வாசகர்கள் வெற்றிகரமாக ரீகார்டியோவைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
கூடுதலாக, ஒரு நோயாளிக்கு ஒரு குறிப்பிட்ட காலத்திற்கு ஏட்ரியல் ஃபைப்ரிலேஷன் மற்றும் ஃப்ளட்டர் ஒரே நேரத்தில் ஏற்படலாம், எடுத்துக்காட்டாக, ஃப்ளிக்கரின் பராக்ஸிஸம் - ஏட்ரியல் ஃப்ளட்டர். பெரும்பாலும், ஏட்ரியல் படபடப்பின் போது, வென்ட்ரிக்கிள்களின் வென்ட்ரிகுலர் சுருக்கங்களின் அதிர்வெண் சாதாரண வரம்புகளுக்குள் இருக்கக்கூடும், பின்னர் சரியான நோயறிதலுக்கு கார்டியோகிராமின் மிகவும் துல்லியமான பகுப்பாய்வு தேவைப்படுகிறது.
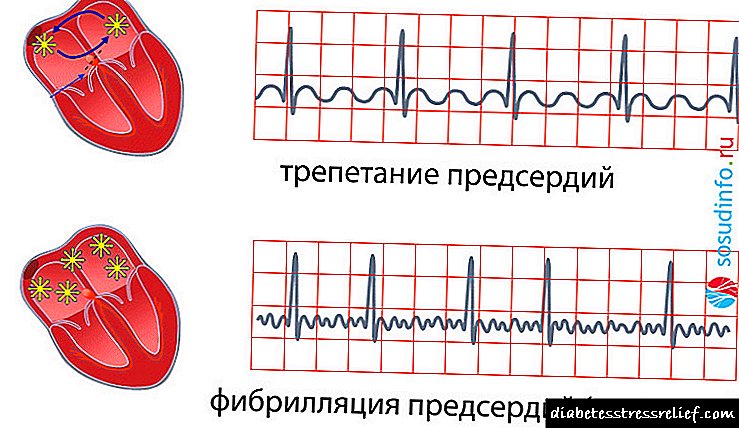
ஏட்ரியல் ஃபைப்ரிலேஷன் போன்ற ஒரு பிரிவுக்கு கூடுதலாக, இந்த நோயின் போக்கின் கொள்கையின்படி, பின்வரும் வடிவங்கள் வேறுபடுகின்றன:
- பராக்ஸிஸ்மல், இதயத்தின் வேலையில் குறுக்கீடுகள் ஏற்படுவதன் மூலம் வகைப்படுத்தப்படுகின்றன மற்றும் முதல் 24-48 மணிநேரங்களில் (ஏழு நாட்கள் வரை) ஈ.சி.ஜி பதிவுசெய்தது, அவை சொந்தமாக அல்லது மருந்துகளின் உதவியுடன் நிறுத்தப்படலாம்,
- தொடர்ச்சியான, ஏழு நாட்களுக்கு மேல் ஏட்ரியல் ஃபைப்ரிலேஷன் அல்லது ஃப்ளட்டர் போன்ற தாள இடையூறுகளால் வகைப்படுத்தப்படுகிறது, ஆனால் தன்னிச்சையான அல்லது மருந்து தாளத்தை மீட்டெடுக்கும் திறன் கொண்டது,
- நீண்ட கால, ஒரு வருடத்திற்கும் மேலாக உள்ளது, ஆனால் மருந்துகள் அல்லது எலக்ட்ரோ கார்டியோவர்ஷன் (ஒரு டிஃபிபிரிலேட்டரைப் பயன்படுத்தி சைனஸ் தாளத்தை மீட்டமைத்தல்) மூலம் தாளத்தை மீட்டெடுக்கும் திறன் கொண்டது,
- நிரந்தர - சைனஸ் தாளத்தை மீட்டெடுக்கும் திறன் இல்லாததால் வகைப்படுத்தப்படும் ஒரு வடிவம், பல ஆண்டுகளாக உள்ளது.
வென்ட்ரிகுலர் சுருக்கங்களின் அதிர்வெண்ணைப் பொறுத்து, ஏட்ரியல் ஃபைப்ரிலேஷனின் பிராடி, நார்மோ மற்றும் டாக்கிசிஸ்டாலிக் வகைகள் வேறுபடுகின்றன. அதன்படி, முதல் வழக்கில், வென்ட்ரிகுலர் சுருக்கங்களின் அதிர்வெண் நிமிடத்திற்கு 55-60 க்கும் குறைவாகவும், இரண்டாவது - நிமிடத்திற்கு 60-90 ஆகவும், மூன்றாவது - நிமிடத்திற்கு 90 அல்லது அதற்கு மேற்பட்டதாகவும் இருக்கும்.
புள்ளிவிவரங்கள்
ரஷ்யாவிலும் வெளிநாட்டிலும் நடத்தப்பட்ட ஆய்வுகளின்படி, 60 வயதிற்கு மேற்பட்ட மக்கள்தொகையில் 5% மற்றும் 80 வயதிற்கு மேற்பட்ட மக்கள்தொகையில் 10% இல் ஏட்ரியல் ஃபைப்ரிலேஷன் ஏற்படுகிறது. அதே நேரத்தில், பெண்கள் ஆண்களை விட 1.5 மடங்கு அதிகமாக ஏட்ரியல் ஃபைப்ரிலேஷனால் பாதிக்கப்படுகின்றனர். அரித்மியாவின் ஆபத்து என்னவென்றால், பராக்ஸிஸ்மல் அல்லது நிரந்தர வடிவங்களைக் கொண்ட நோயாளிகளில், பக்கவாதம் மற்றும் பிற த்ரோம்போம்போலிக் சிக்கல்கள் 5 மடங்கு அதிகமாக நிகழ்கின்றன.
இதய குறைபாடுகள் உள்ள நோயாளிகளில், ஏட்ரியல் ஃபைப்ரிலேஷன் 60% க்கும் அதிகமான நிகழ்வுகளிலும், கரோனரி இதய நோய் உள்ள நோயாளிகளிலும் - கிட்டத்தட்ட 10% வழக்குகளில் ஏற்படுகிறது.
ஏட்ரியல் ஃபைப்ரிலேஷன் மூலம் என்ன நடக்கும்?
இந்த தாள இடையூறில் நோய்க்கிருமி மாற்றங்கள் பின்வரும் செயல்முறைகளின் காரணமாகும். சாதாரண மாரடைப்பு திசுக்களில், ஒரு மின் தூண்டுதல் ஒரு திசையில் நகர்கிறது - சைனஸ் முனையிலிருந்து அட்ரியோவென்ட்ரிகுலர் சந்தியின் பக்கத்திற்கு. தூண்டுதலின் பாதையில் ஏதேனும் தடுப்புகள் இருந்தால் (வீக்கம், நெக்ரோசிஸ் போன்றவை), உந்துவிசை இந்த தடையைத் தவிர்க்க முடியாது மற்றும் எதிர் திசையில் செல்ல நிர்பந்திக்கப்படுகிறது, இதனால் இப்போது சுருங்கிய மாரடைப்பு பிரிவுகளின் உற்சாகத்தை ஏற்படுத்துகிறது.இதனால், தூண்டுதல்களின் நிலையான சுழற்சியின் ஒரு நோயியல் மையம் உருவாக்கப்படுகிறது.
ஏட்ரியல் திசுக்களின் சில பகுதிகளின் தொடர்ச்சியான தூண்டுதல் இந்த பகுதிகள் மீதமுள்ள ஏட்ரியல் மயோர்கார்டியத்திற்கு உற்சாகத்தை நீட்டிக்கின்றன, மேலும் அதன் இழைகள் தனித்தனியாக, தோராயமாக மற்றும் ஒழுங்கற்ற முறையில் குறைக்கப்படுகின்றன, ஆனால் பெரும்பாலும்.
எதிர்காலத்தில், தூண்டுதல்கள் ஏட்ரியோவென்ட்ரிகுலர் சந்தி வழியாக நடத்தப்படுகின்றன, ஆனால் அதன் ஒப்பீட்டளவில் சிறிய “செயல்திறன்” திறன் காரணமாக, தூண்டுதலின் ஒரு பகுதி மட்டுமே வென்ட்ரிக்கிள்களை அடைகிறது, அவை வெவ்வேறு அதிர்வெண்களில் சுருங்கத் தொடங்குகின்றன மற்றும் ஒழுங்கற்றவையாகவும் இருக்கின்றன.
ஏட்ரியல் ஃபைப்ரிலேஷனுக்கு என்ன காரணம்?
பெரும்பாலான சந்தர்ப்பங்களில், மாரடைப்புக்கு கரிம சேதத்தின் விளைவாக ஏட்ரியல் ஃபைப்ரிலேஷன் ஏற்படுகிறது. இந்த வகை நோய்கள் முதன்மையாக இதய குறைபாடுகள். காலப்போக்கில் ஸ்டெனோசிஸ் அல்லது வால்வு பற்றாக்குறையின் விளைவாக, நோயாளி கார்டியோமயோபதியை உருவாக்குகிறார் - மயோர்கார்டியத்தின் கட்டமைப்பு மற்றும் உருவ அமைப்பில் மாற்றம். கார்டியோமயோபதி இதயத்தில் உள்ள சாதாரண தசை நார்களின் ஒரு பகுதி ஹைபர்டிராஃபிக் (தடித்த) இழைகளால் மாற்றப்படுகிறது, இது பொதுவாக தூண்டுதல்களை நடத்தும் திறனை இழக்கிறது. ஹைபர்டிராஃபி திசுக்களின் பகுதிகள் ஸ்டெனோசிஸ் மற்றும் / அல்லது மிட்ரல் மற்றும் ட்ரைகுஸ்பிட் வால்வு பற்றாக்குறைக்கு வரும்போது அட்ரியாவில் உள்ள துடிப்பு நோய்க்குறியியல் ஆகும்.
அடுத்த நோய், ஏட்ரியல் ஃபைப்ரிலேஷன் நிகழ்வில் இரண்டாவது இடத்தைப் பிடித்துள்ளது, கரோனரி இதய நோய், கடுமையான மற்றும் மாற்றப்பட்ட மாரடைப்பு உட்பட. அரித்மியாவின் வளர்ச்சியின் பாதை குறைபாடுகளுக்கு ஒத்ததாக இருக்கிறது, சாதாரண தசை திசுக்களின் பகுதிகள் மட்டுமே ஹைபர்டிராஃபிக் மூலம் அல்ல, மாறாக நெக்ரோடிக் இழைகளால் மாற்றப்படுகின்றன.
அரித்மியாவுக்கு ஒரு குறிப்பிடத்தக்க காரணம் கார்டியோஸ்கிளிரோசிஸ் - சாதாரண தசை செல்களுக்கு பதிலாக இணைப்பு (வடு) திசுக்களின் வளர்ச்சி. மாரடைப்பு அல்லது மயோர்கார்டிடிஸ் (வைரஸ் அல்லது பாக்டீரியா இயற்கையின் இதய திசுக்களில் ஏற்படும் அழற்சி மாற்றங்கள்) சில மாதங்கள் அல்லது ஆண்டுகளுக்குள் கார்டியோஸ்கிளிரோசிஸ் உருவாகலாம். ஏட்ரியல் ஃபைப்ரிலேஷன் பெரும்பாலும் மாரடைப்பு நோயின் கடுமையான காலகட்டத்தில் அல்லது கடுமையான மயோர்கார்டிடிஸில் காணப்படுகிறது.
சில நோயாளிகளில், நாளமில்லா அமைப்பின் நோய்களால் இதயத்திற்கு கரிம சேதம் இல்லாத நிலையில் ஏட்ரியல் ஃபைப்ரிலேஷன் ஏற்படுகிறது. இந்த வழக்கில் மிகவும் பொதுவான காரணம் தைராய்டு நோய், அதன் ஹார்மோன்களை இரத்தத்தில் அதிகரிப்பதன் மூலம். இந்த நிலை ஹைப்பர் தைராய்டிசம் என்று அழைக்கப்படுகிறது, இது முடிச்சு அல்லது ஆட்டோ இம்யூன் கோயிட்டருடன் ஏற்படுகிறது. கூடுதலாக, இதயத்தில் தைராய்டு ஹார்மோன்களின் தொடர்ச்சியான தூண்டுதல் விளைவு டிஹார்மோனல் கார்டியோமியோபதி உருவாவதற்கு வழிவகுக்கிறது, இது தானாகவே அட்ரியாவில் கடத்துதலுக்கு வழிவகுக்கும்.
முக்கிய காரணங்களுடன் கூடுதலாக, ஒரு குறிப்பிட்ட நோயாளிக்கு ஏட்ரியல் ஃபைப்ரிலேஷன் உருவாகும் வாய்ப்பை அதிகரிக்கும் ஆபத்து காரணிகளை அடையாளம் காணலாம். இதில் 50 வயதுக்கு மேற்பட்டவர்கள், பெண் பாலினம், உடல் பருமன், உயர் இரத்த அழுத்தம், எண்டோகிரைன் நோயியல், நீரிழிவு நோய், இதய நோய்களின் வரலாறு ஆகியவை அடங்கும்.
வரலாற்றில் அரித்மியாவின் வரலாற்றைக் கொண்டவர்களில் ஏட்ரியல் ஃபைப்ரிலேஷன் பராக்ஸிஸம் ஏற்படுவதைத் தூண்டும் காரணிகள் இருதய செயல்பாட்டின் தன்னியக்க ஒழுங்குமுறையில் மாற்றங்களை ஏற்படுத்தும் நிலைமைகள் அடங்கும்.
எடுத்துக்காட்டாக, வாகஸ் நரம்பின் (வாகல், பாராசிம்பேடிக் விளைவுகள்) முக்கிய விளைவைக் கொண்டு, ஒரு கனமான உணவுக்குப் பிறகு, உடல் திருப்பங்களின் போது, இரவு அல்லது பகல் ஓய்வு நேரத்தில் ஒரு அரித்மியா தாக்குதல் தொடங்கலாம். அனுதாப நரம்புகள் இதயத்தை பாதிக்கும்போது, அரித்மியாவின் போக்கின் நிகழ்வு அல்லது மோசமடைகிறது மன அழுத்தம், பயம், வலுவான உணர்ச்சிகள் அல்லது உடல் செயல்பாடுகளின் விளைவாக எழுகிறது - அதாவது, இரத்தத்தில் அட்ரினலின் மற்றும் நோர்பைன்ப்ரைன் அதிகரித்த சுரப்புடன் இருக்கும் அந்த நிலைமைகள் அனைத்தும்.
ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகள்
தனிப்பட்ட நோயாளிகளுக்கு ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகள் மாறுபடலாம்.மேலும், மருத்துவ வெளிப்பாடுகள் பெரும்பாலும் ஏட்ரியல் ஃபைப்ரிலேஷனின் வடிவம் மற்றும் மாறுபாட்டால் தீர்மானிக்கப்படுகின்றன.

எனவே, எடுத்துக்காட்டாக, பராக்ஸிஸ்மல் ஏட்ரியல் ஃபைப்ரிலேஷன் கிளினிக் பிரகாசமாகவும் சிறப்பியல்புடனும் உள்ளது. நோயாளி, முழு உடல்நலம் அல்லது சிறிய முன்னோடிகளின் பின்னணியில் (நடைபயிற்சி போது மூச்சுத் திணறல், இதயப் பகுதியில் வலி), திடீர் விரும்பத்தகாத அறிகுறிகளை அனுபவிக்கிறது - விரைவான இதயத் துடிப்பின் கூர்மையான உணர்வு, மூச்சுத் திணறல் உணர்வு, மூச்சுத் திணறல், மார்பு மற்றும் தொண்டையில் கோமா உணர்வு, உள்ளிழுக்க அல்லது சுவாசிக்க இயலாமை. இந்த விஷயத்தில், நோயாளிகளின் விளக்கத்தின்படி, இதயம் ஒரு "முயல் வால்" போல நடுங்குகிறது, மார்பிலிருந்து வெளியேறத் தயாராக உள்ளது, முதலியன. இந்த மிகவும் சிறப்பியல்பு அறிகுறியைத் தவிர, சில நோயாளிகளுக்கு தாவர வெளிப்பாடுகள் உள்ளன - அதிகப்படியான வியர்வை, உடல் முழுவதும் உள் நடுங்கும் உணர்வு, சிவத்தல் அல்லது முகத்தின் தோலை வெளுத்தல், குமட்டல், லேசான தலைவலி உணர்வு. எளிய மொழியில் இந்த அறிகுறி சிக்கலானது தாளத்தின் "முறிவு" என்று அழைக்கப்படுகிறது.
ஆனால் உறவினர்களை எச்சரிக்க வேண்டிய பயங்கரமான அறிகுறிகள் மற்றும் நோயாளியை பரிசோதிக்கும் மருத்துவர் இரத்த அழுத்தத்தில் கூர்மையான தாவல் (150 மி.மீ.ஹெச்.ஜிக்கு மேல்) அல்லது, மாறாக, உயர் அழுத்தத்தின் அதிக ஆபத்து இருப்பதால், அழுத்தத்தில் குறிப்பிடத்தக்க குறைவு (90 மி.மீ.ஹெச்.ஜிக்கு குறைவாக) பக்கவாதம், மற்றும் குறைந்த இரத்த அழுத்தம் என்பது கடுமையான இதய செயலிழப்பு அல்லது அரித்மோஜெனிக் அதிர்ச்சியின் அறிகுறியாகும்.
மருத்துவ வெளிப்பாடுகள் பிரகாசமானவை, இதயத் துடிப்பு அதிகம். ஒரு நோயாளி ஒரு நிமிடத்திற்கு 120-150 என்ற அதிர்வெண்ணை திருப்திகரமாக விட அதிகமாக பொறுத்துக்கொள்ளும்போது விதிவிலக்குகள் இருந்தாலும், மாறாக, ஒரு பிராடிசிஸ்டாலிக் மாறுபாட்டைக் கொண்ட ஒரு நோயாளி இதய செயலிழப்பு மற்றும் தலைச்சுற்றலை நார்மோ- மற்றும் டாக்ஸிஸ்டோலைக் காட்டிலும் அதிகமாக உச்சரிக்கிறார்.
ஏட்ரியல் ஃபைப்ரிலேஷன் அல்லது படபடப்பு ஆகியவற்றின் சீரான, நிலையான வடிவத்துடன், இதய துடிப்பு பொதுவாக நிமிடத்திற்கு 80-120 ஆகும். நோயாளிகள் இந்த தாளத்துடன் பழகிக் கொள்கிறார்கள், மற்றும் நடைமுறையில் இதயத்தின் வேலையில் குறுக்கீடுகளை உணரவில்லை, உடல் உழைப்புடன் மட்டுமே. ஆனால் இங்கே, நாள்பட்ட இதய செயலிழப்பு காரணமாக, உடல் உழைப்பின் போது மூச்சுத் திணறல் பற்றிய புகார்கள் முன்னுக்கு வருகின்றன, பெரும்பாலும் குறைந்த உள்நாட்டு செயல்பாடு மற்றும் ஓய்வில் இருக்கும்.
கண்டறியும்
ஏட்ரியல் ஃபைப்ரிலேஷனைக் கண்டறிவதற்கான வழிமுறை பின்வரும் புள்ளிகளைக் கொண்டுள்ளது:
- நோயாளியின் பரிசோதனை மற்றும் கேள்வி. எனவே, புகார்களைச் சேகரிக்கும் செயலிலும், ஒரு அனமனிசிஸிலும் கூட, நோயாளிக்கு எந்தவிதமான தாளக் குழப்பமும் இருப்பதை நிறுவ முடியும். நிமிடத்திற்கு துடிப்பை எண்ணுவதும் அதன் ஒழுங்கற்ற தன்மையைத் தீர்மானிப்பதும் ஏட்ரியல் ஃபைப்ரிலேஷன் பற்றிய யோசனையை மருத்துவரைத் தூண்டக்கூடும்.
- ஈ.சி.ஜி கண்டறிதல் என்பது ஏட்ரியல் ஃபைப்ரிலேஷனை உறுதிப்படுத்த எளிய, மலிவு மற்றும் தகவல் தரும் முறையாகும். ஆம்புலன்ஸ் குழு அழைக்கப்படும்போது அல்லது கிளினிக்கில் குறுக்கீடுகளுடன் நோயாளியின் ஆரம்ப சிகிச்சையின் போது கார்டியோகிராம் ஏற்கனவே செய்யப்படுகிறது.
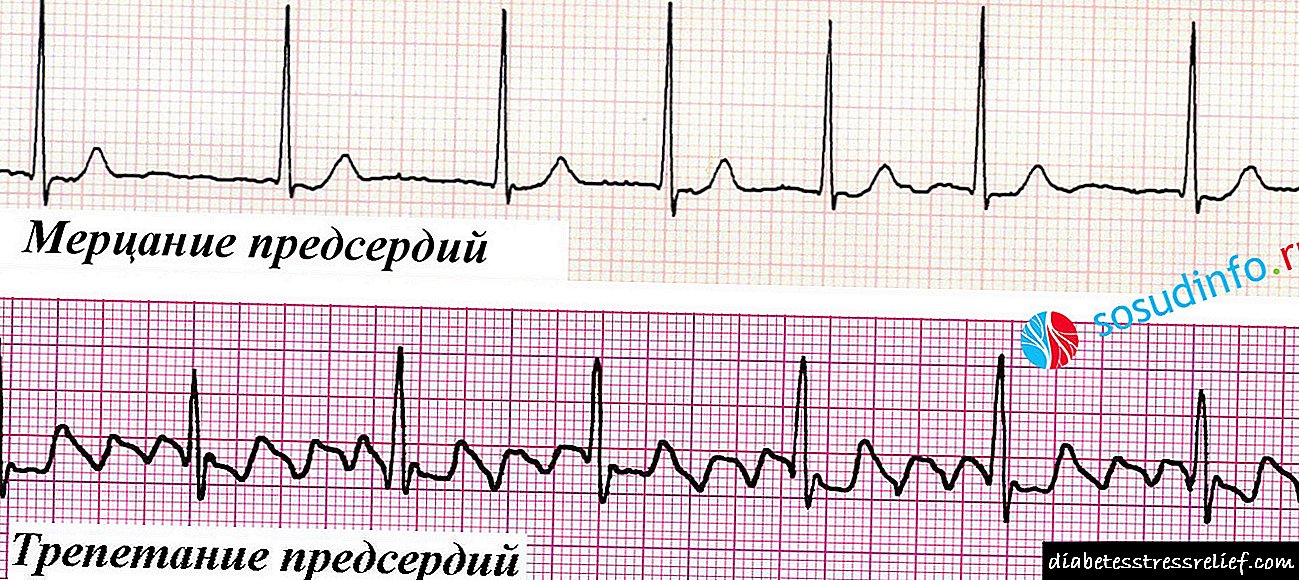
ஏட்ரியல் ஃபைப்ரிலேஷனுக்கான அளவுகோல்கள்:
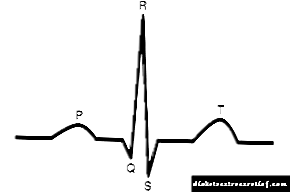 சைனஸ் அல்லாத தாளத்தின் இருப்பு (சைனஸ் முனையின் கலங்களில் தோன்றாது), இது ஒவ்வொரு வென்ட்ரிகுலர் வளாகத்திற்கும் முன்னால் பி அலைகள் இல்லாததால் வெளிப்படுகிறது,
சைனஸ் அல்லாத தாளத்தின் இருப்பு (சைனஸ் முனையின் கலங்களில் தோன்றாது), இது ஒவ்வொரு வென்ட்ரிகுலர் வளாகத்திற்கும் முன்னால் பி அலைகள் இல்லாததால் வெளிப்படுகிறது,- ஒரு ஒழுங்கற்ற தாளத்தின் இருப்பு, இது வெவ்வேறு R-R இடைவெளிகளால் வெளிப்படுகிறது - வென்ட்ரிகுலர் சுருக்கங்களை பிரதிபலிக்கும் வளாகங்களுக்கு இடையில் வேறுபட்ட இடைவெளி,
- இதய துடிப்பு பல்வேறு அளவுகளில் இருக்கலாம் - நிமிடத்திற்கு 40-50 முதல் 120-150 வரை அல்லது அதற்கு மேற்பட்டவை,
- QRS வளாகங்கள் (வென்ட்ரிகுலர் வளாகங்கள்) மாற்றப்படவில்லை,
- ஒளிரும் அலைகள் f அல்லது படபடப்பு அலைகள் F ஐசோலினில் தெரியும்.
- ஒரு ஈ.சி.ஜிக்குப் பிறகு, ஒரு மருத்துவமனையில் மருத்துவமனையில் சேருவதற்கான அறிகுறிகள் தீர்மானிக்கப்படுகின்றன (கீழே காண்க). மருத்துவமனையில் அனுமதிக்கப்பட்டால், இருதயவியல், சிகிச்சை அல்லது அரித்மாலஜி துறையில் மேலதிக பரிசோதனை மேற்கொள்ளப்படுகிறது; மருத்துவமனையில் அனுமதிக்க மறுத்தால், நோயாளி வசிக்கும் இடத்தில் உள்ள கிளினிக்கிற்கு மேலதிக பரிசோதனைக்கு அனுப்பப்படுகிறார்.
- கூடுதல் கண்டறியும் முறைகளில், ஈ.சி.ஜி மற்றும் இரத்த அழுத்தத்தை தினசரி கண்காணிப்பதே பெரும்பாலும் பரிந்துரைக்கப்படும் மற்றும் தகவலறிந்ததாகும். இந்த முறை ஒரு நிலையான கார்டியோகிராமில் "பிடிபடாத" அரித்மியாவின் குறுகிய ஓட்டங்களை கூட பதிவு செய்ய உங்களை அனுமதிக்கிறது, மேலும் சிகிச்சையின் தரத்தை மதிப்பிடவும் உதவுகிறது.
- இதயத்தின் அல்ட்ராசவுண்ட், அல்லது எதிரொலி-சிஎஸ் (எதிரொலி-இருதயநோய்).இது இதய நோயைக் கண்டறிவதில் "தங்கத் தரநிலை" ஆகும், ஏனெனில் இது கண்டறிய அனுமதிக்கிறது
மாரடைப்பு சுருக்கம், அதன் கட்டமைப்பு கோளாறுகள் மற்றும் இடது வென்ட்ரிக்கிளின் வெளியேற்ற பகுதியை மதிப்பிடுவது ஆகியவற்றின் குறிப்பிடத்தக்க மீறல்கள், இது இதய செயலிழப்புக்கான சிகிச்சையின் செயல்திறனை ஒரு நிலையான வடிவமான ஏட்ரியல் ஃபைப்ரிலேஷன் மூலம் மதிப்பிடுவதற்கான ஒரு தீர்க்கமான அளவுகோலாகும். - டிரான்ஸ்ஸோஃபேஜியல் எலக்ட்ரோபிசியாலஜிகல் பரிசோதனை (PEFI) என்பது மாரடைப்பின் செயற்கை தூண்டுதல் மற்றும் ஃப்ளிக்கரைத் தூண்டுதல் ஆகியவற்றை அடிப்படையாகக் கொண்ட ஒரு முறையாகும், இது உடனடியாக ஒரு ஈ.சி.ஜி.யில் பதிவு செய்யப்படலாம். இது அரித்மியாவைப் பதிவுசெய்யும் நோக்கத்துடன் மேற்கொள்ளப்படுகிறது, இது நோயாளியை அகநிலை உணர்வுகளுடன் மருத்துவ ரீதியாக தொந்தரவு செய்கிறது, ஆனால் ஈ.சி.ஜி இல் பதிவு செய்யப்படவில்லை (ஹோல்டர் கண்காணிப்பைப் பயன்படுத்துவது உட்பட).
- ஒரு பராக்ஸிஸ்மல் வடிவம் (சந்தேகத்திற்குரிய நுரையீரல் தக்கையடைப்பு) மற்றும் ஒரு நிலையான வடிவம் (நாள்பட்ட இதய செயலிழப்பு காரணமாக நுரையீரலில் சிரை நெரிசலை மதிப்பிடுவதற்கு) நோயாளிகளை பரிசோதிக்க மார்பு எக்ஸ்ரே பயன்படுத்தப்படுகிறது.
- பொது மற்றும் உயிர்வேதியியல் இரத்த பரிசோதனைகள், இரத்தத்தில் உள்ள தைராய்டு ஹார்மோன்களின் அளவு, தைராய்டு சுரப்பியின் அல்ட்ராசவுண்ட் பற்றிய ஆய்வு - இருதய நோய்களின் மாறுபட்ட நோயறிதலுக்கு உதவுகிறது.
கொள்கையளவில், ஏட்ரியல் ஃபைப்ரிலேஷன் நோயறிதலுக்கு, சிறப்பியல்பு புகார்கள் (இதய செயலிழப்பு, மார்பு வலி, மூச்சுத் திணறல்), அனாம்னெஸிஸ் (தீவிரமாக நிகழ்ந்தது அல்லது நீண்ட காலமாக உள்ளது), மற்றும் ஏட்ரியல் ஃபைப்ரிலேஷன் அல்லது ஏட்ரியல் ஃபைப்ரிலேஷன் அறிகுறிகளுடன் ஒரு ஈ.சி.ஜி போதுமானது. இருப்பினும், இந்த தாள இடையூறுக்கான காரணத்தைக் கண்டறிய நோயாளியின் முழுமையான பரிசோதனையின் செயல்பாட்டில் மட்டுமே இருக்க வேண்டும்.
ஏட்ரியல் ஃபைப்ரிலேஷனுக்கான சிகிச்சை தந்திரங்கள்
ஏட்ரியல் ஃபைப்ரிலேஷனின் பராக்ஸிஸ்மல் மற்றும் நிரந்தர வடிவங்களுக்கான சிகிச்சை வேறுபட்டது. முதல் வடிவத்தில் உதவியின் நோக்கம் அவசரகால சிகிச்சையை வழங்குவதும், தாள மறுவாழ்வு சிகிச்சையை நடத்துவதும் ஆகும். இரண்டாவது வடிவத்தில், மருந்துகளின் தொடர்ச்சியான பயன்பாட்டுடன் தாள சிகிச்சையை நியமிப்பதே முன்னுரிமை. தொடர்ச்சியான வடிவம் தாளத்தை மீட்டெடுக்கும் சிகிச்சை ஆகிய இரண்டிற்கும் உட்பட்டது, மற்றும் பிந்தையது தோல்வியுற்றால், தொடர்ச்சியான வடிவத்தை தாளத்தைக் குறைக்கும் மருந்துகளைப் பயன்படுத்தி நிரந்தர வடிவத்திற்கு மாற்றுவது.
பராக்ஸிஸ்மல் ஏட்ரியல் ஃபைப்ரிலேஷன் சிகிச்சை
ஃப்ளிக்கர் அல்லது ஃப்ளட்டர் பராக்ஸிஸின் நிவாரணம் ஏற்கனவே முன் மருத்துவமனை கட்டத்தில் - ஆம்புலன்ஸ் அல்லது கிளினிக்கில் மேற்கொள்ளப்படுகிறது.
அரித்மியா தாக்குதலுக்கான முக்கிய மருந்துகளில், பின்வருபவை நரம்பு வழியாகப் பயன்படுத்தப்படுகின்றன:
- துருவமுனைக்கும் கலவை பொட்டாசியம் குளோரைடு 4% + குளுக்கோஸ் 5% 400 மில்லி + 5 யூ இன்சுலின் ஒரு தீர்வாகும். நீரிழிவு நோயாளிகளுக்கு, குளுக்கோஸ்-இன்சுலின் கலவைக்கு பதிலாக, உடல். தீர்வு (சோடியம் குளோரைடு 0.9%) 200 அல்லது 400 மில்லி.
- பனாங்கின் அல்லது அஸ்பார்டேம் 10 மில்லி நரம்பு வழியாக ஒரு தீர்வு.
- புரோக்கினமைடு 10% 5 அல்லது 10 மில்லி உப்பில் ஒரு தீர்வு. போதைப்பொருள் ஹைபோடென்ஷன், சரிவு மற்றும் நனவு இழப்பைத் தடுக்க ஹைபோடென்ஷனுக்கான போக்கு (குறைந்த அழுத்தம்) மெசடோனுடன் ஒரே நேரத்தில் நிர்வகிக்கப்பட வேண்டும்.
- 5 மி.கி / கி.கி உடல் எடையுள்ள கோர்டரோன் 5% குளுக்கோஸ் கரைசலில் நரம்பு வழியாக மெதுவாக அல்லது சொட்டு சொட்டாக நிர்வகிக்கப்படுகிறது. இது பிற ஆண்டிஆர்தித்மிக் மருந்துகளிலிருந்து தனிமைப்படுத்தப்பட வேண்டும்.
- ஸ்ட்ரோஃபாண்டின் 0.025% 1 மில்லி 10 மில்லி உமிழ்நீரில் மெதுவாக அல்லது 200 மில்லி உமிழ்நீரில் நரம்பு வழியாக. கிளைகோசைடு போதை இல்லாத நிலையில் மட்டுமே இதைப் பயன்படுத்த முடியும் (டிகோக்ஸின், கோர்கிளைகான், ஸ்ட்ரோபாந்தின் போன்றவை நீண்டகால அளவு).
மருந்துகளின் நிர்வாகத்திற்குப் பிறகு, 20-30 நிமிடங்களுக்குப் பிறகு, நோயாளிக்கு ஒரு ஈ.சி.ஜி இருக்கும், மேலும் சைனஸ் ரிதம் இல்லாத நிலையில், மருத்துவமனையில் சேர்க்கப்படுவதற்கான சிக்கலைத் தீர்க்க அவரை மருத்துவமனையின் நோயாளி துறைக்கு அழைத்துச் செல்ல வேண்டும். சேர்க்கை துறையின் மட்டத்தில் தாளத்தை மீட்டெடுப்பது மேற்கொள்ளப்படவில்லை, நோயாளி மருத்துவமனையில் மருத்துவமனையில் சேர்க்கப்படுகிறார், அங்கு சிகிச்சை தொடங்கியது.
மருத்துவமனையில் சேர்க்கப்படுவதற்கான அறிகுறிகள்:
- அரித்மியாவின் முதல் கண்டறியப்பட்ட பராக்ஸிஸ்மல் வடிவம்,
- த்ரோம்போம்போலிக் சிக்கல்களை வளர்ப்பதற்கான அதிக நிகழ்தகவு இருப்பதால், நீடித்த பராக்ஸிஸம் (மூன்று முதல் ஏழு நாட்கள் வரை),
- முன் மருத்துவமனை கட்டத்தில் நறுக்கப்படாத பராக்ஸிஸம்,
- வளரும் சிக்கல்களுடன் பராக்ஸிஸம் (கடுமையான இதய செயலிழப்பு, நுரையீரல் வீக்கம், நுரையீரல் தக்கையடைப்பு, மாரடைப்பு அல்லது பக்கவாதம்),
- நிலையான வடிவிலான ஃப்ளிக்கர் மூலம் இதய செயலிழப்பு சிதைவு.
தொடர்ச்சியான ஏட்ரியல் ஃபைப்ரிலேஷன் சிகிச்சை
தொடர்ச்சியான ஃப்ளிக்கர் விஷயத்தில், மருத்துவர் சைனஸ் தாளத்தை மருந்து மற்றும் / அல்லது கார்டியோவர்ஷன் மூலம் மீட்டெடுக்க முயற்சிக்க வேண்டும். ஏனென்றால், மீட்டெடுக்கப்பட்ட சைனஸ் தாளத்துடன், த்ரோம்போம்போலிக் சிக்கல்களை உருவாக்கும் ஆபத்து ஒரு நிலையான வடிவத்தை விட மிகக் குறைவு, மேலும் நாள்பட்ட இதய செயலிழப்பும் குறைவாகவே முன்னேறும். சைனஸ் தாளத்தை வெற்றிகரமாக மீட்டெடுத்தால், நோயாளி தொடர்ந்து ஆண்டிஆர்தித்மிக் மருந்துகளை எடுக்க வேண்டும், எடுத்துக்காட்டாக, அமியோடரோன், கோர்டரோன் அல்லது புரோபஃபெனோன் (புரோபனார்ம், ரிதம்மார்ம்).
எனவே, ஒரு தொடர்ச்சியான வடிவத்துடன் கூடிய தந்திரோபாயங்கள் பின்வருமாறு - நோயாளி ஏழு நாட்களுக்கு மேல் நீடிக்கும் ஏட்ரியல் ஃபைப்ரிலேஷன் கொண்ட ஒரு பாலிக்ளினிக்கில் காணப்படுகிறார், எடுத்துக்காட்டாக, தோல்வியுற்ற பராக்ஸிஸம் நிவாரணத்துடன் மருத்துவமனையிலிருந்து வெளியேற்றப்பட்ட பின்னர் மற்றும் நோயாளியால் எடுக்கப்பட்ட மாத்திரைகளின் பயனற்ற தன்மையுடன். சைனஸ் தாளத்தை மீட்டெடுக்க மருத்துவர் முடிவு செய்தால், அவர் மீண்டும் நோயாளியை மருத்துவமனைக்கு அனுப்பி வைக்கிறார், தாளத்தின் மருத்துவ மறுசீரமைப்பு நோக்கத்திற்காக அல்லது இருதயநோய்க்காக. நோயாளிக்கு முரண்பாடுகள் இருந்தால் (மாரடைப்பு மற்றும் பக்கவாதம், எக்கோ கார்டியோஸ்கோபி, சிகிச்சை அளிக்கப்படாத ஹைப்பர் தைராய்டிசம், கடுமையான நாள்பட்ட இதய செயலிழப்பு, இரண்டு வருடங்களுக்கும் மேலாக அரித்மியாவை பரிந்துரைத்தல்) ஆகியவற்றின் படி இதயக் குழியில் இரத்தக் கட்டிகள் இருந்தால், தொடர்ச்சியான மருந்துகள் மற்ற குழுக்களின் மருந்துகளைப் பயன்படுத்தி நிரந்தரத்திற்கு மாற்றப்படும்.
தொடர்ச்சியான ஏட்ரியல் ஃபைப்ரிலேஷன் சிகிச்சை
இந்த படிவத்துடன், நோயாளிக்கு இதயத் துடிப்பைக் குறைக்கும் டேப்லெட் தயாரிப்புகள் பரிந்துரைக்கப்படுகின்றன. முக்கியமானது பீட்டா-தடுப்பான்கள் மற்றும் இருதய கிளைகோசைடுகளின் குழு, எடுத்துக்காட்டாக, ஒரு நாளைக்கு 5 மி.கி x 1 நேரம், கொரோனல் 5 மி.கி x 1 நாள், எகிலோக் 25 மி.கி x ஒரு நாளைக்கு 2 முறை, பெட்டலோக் ஸோக் 25-50 மி.கி x 1 நாள் மற்றும் பிற. இதய கிளைகோசைட்களில், டிகோக்சின் 0.025 மிகி பயன்படுத்தப்படுகிறது, 1/2 டேப்லெட் x ஒரு நாளைக்கு 2 முறை - 5 நாட்கள், ஒரு இடைவெளி - 2 நாட்கள் (சனி, சூரியன்).
! ஆன்டிகோகுலண்டுகள் மற்றும் ஆன்டிபிளேட்லெட் முகவர்களை பரிந்துரைத்தல், எடுத்துக்காட்டாக, மதிய உணவு நேரத்தில் கார்டியோமேக்னைல் 100 மி.கி, அல்லது மதிய உணவு நேரத்தில் க்ளோபிடோக்ரல் 75 மி.கி, அல்லது வார்ஃபரின் 2.5-5 மி.கி x ஒரு நாளைக்கு ஒரு முறை (எப்போதும் ஐ.என்.ஆர் கட்டுப்பாட்டின் கீழ் - இரத்த உறைதல் அமைப்பின் அளவுரு, 2.0-2.5 பொதுவாக பரிந்துரைக்கப்படுகிறது). இந்த மருந்துகள் அதிகரித்த த்ரோம்போசிஸைத் தடுக்கின்றன மற்றும் மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படும் அபாயத்தைக் குறைக்கின்றன.
நாள்பட்ட இதய செயலிழப்புக்கு டையூரிடிக்ஸ் (காலையில் இண்டபாமைடு 1.5 மி.கி, காலையில் வெரோஷ்பிரான் 25 மி.கி) மற்றும் ஏ.சி.இ இன்ஹிபிட்டர்கள் (காலையில் பிரஸ்டேரியம் 5 மி.கி, என்லாபிரில் 5 மி.கி x 2 முறை, காலையில் லிசினோபிரில் 5 மி.கி) சிகிச்சை அளிக்க வேண்டும், அவை இரத்த நாளங்கள் மற்றும் இதயத்தில் ஒரு ஆர்கானோபிராக்டிவ் விளைவைக் கொண்டுள்ளன.
கார்டியோவர்ஷன் எப்போது குறிக்கப்படுகிறது?
கார்டியோவர்ஷன் என்பது மருந்துகளைப் பயன்படுத்தி ஏட்ரியல் ஃபைப்ரிலேஷன் கொண்ட நோயாளியின் ஆரம்ப இதயத் துடிப்பை மீட்டெடுப்பது (மேலே காண்க) அல்லது மார்பு வழியாகச் சென்று இதயத்தின் மின் செயல்பாட்டை பாதிக்கும் ஒரு மின்சாரம்.
மின் கார்டியோவர்ஷன் ஒரு டிஃபிபிரிலேட்டரைப் பயன்படுத்தி அவசர அல்லது திட்டமிடப்பட்ட அடிப்படையில் செய்யப்படுகிறது. மயக்க மருந்தைப் பயன்படுத்தி தீவிர சிகிச்சை பிரிவில் மட்டுமே இந்த வகை பராமரிப்பு வழங்கப்பட வேண்டும்.
அவசர கார்டியோவர்ஷனுக்கான அறிகுறி அரித்மோஜெனிக் அதிர்ச்சியின் வளர்ச்சியுடன் இரண்டு நாட்களுக்கு மிகாமல் ஏட்ரியல் ஃபைப்ரிலேஷனின் பராக்ஸிஸம் ஆகும்.
திட்டமிட்ட இருதயநோய்க்கான அறிகுறி - இரண்டு நாட்களுக்கு மேல் கால அளவுள்ள பராக்ஸிஸம், மருத்துவ ரீதியாக நிறுத்தப்படவில்லை, ஏட்ரியல் குழியில் இரத்த உறைவு இல்லாத நிலையில், இதயத்தின் டிரான்சோசோபீஜியல் அல்ட்ராசவுண்ட் மூலம் உறுதிப்படுத்தப்படுகிறது. இதயத்தில் ஒரு இரத்த உறைவு கண்டறியப்பட்டால், நோயாளி ஒரு மாதத்திற்கு ஒரு வெளிநோயாளர் அடிப்படையில் வார்ஃபரின் எடுத்துக்கொள்கிறார், அந்த சமயத்தில் இரத்த உறைவு பெரும்பாலான சந்தர்ப்பங்களில் கரைந்து, பின்னர், இதயத்தின் இரண்டாவது அல்ட்ராசவுண்டிற்குப் பிறகு, இரத்த உறைவு இல்லாத நிலையில், இருதய நோயைத் தீர்க்க மருத்துவமனைக்கு திருப்பி அனுப்பப்படுகிறது.
ஆகவே, சைனஸ் தாளத்தை தொடர்ச்சியான ஏட்ரியல் ஃபைப்ரிலேஷன் மூலம் மீட்டெடுப்பதற்கான மருத்துவரின் விருப்பத்துடன் திட்டமிடப்பட்ட இருதயமாற்றம் முக்கியமாக மேற்கொள்ளப்படுகிறது.
தொழில்நுட்ப ரீதியாக, நோயாளி நரம்பு மருந்துகளைப் பயன்படுத்தி மயக்கமடைந்த பிறகு, முன்புற மார்புச் சுவரில் டிஃபிபிரிலேட்டர் மின்முனைகளைப் பயன்படுத்துவதன் மூலம் கார்டியோவர்ஷன் செய்யப்படுகிறது. இதற்குப் பிறகு, டிஃபிபிரிலேட்டர் ஒரு வெளியேற்றத்தை வழங்குகிறது, இது இதயத்தின் தாளத்தையும் பாதிக்கிறது. வெற்றி விகிதம் மிக அதிகமாக உள்ளது மற்றும் சைனஸ் தாளத்தை வெற்றிகரமாக மீட்டெடுப்பதில் 90% க்கும் அதிகமாக உள்ளது. இருப்பினும், நோயாளிகளின் அனைத்து குழுக்களுக்கும் கார்டியோவர்ஷன் பொருத்தமானதல்ல, பல சந்தர்ப்பங்களில் (எடுத்துக்காட்டாக, வயதானவர்களில்), எம்.ஏ விரைவாக மீண்டும் உருவாகும்.
கார்டியோவர்ஷனுக்குப் பிறகு த்ரோம்போம்போலிக் சிக்கல்கள் ஆன்டிகோகுலண்டுகள் மற்றும் ஆண்டிபிளேட்லெட் முகவர்களை எடுத்துக் கொள்ளாத நோயாளிகளில் சுமார் 5%, அதே போல் அரித்மியா தொடங்கியதிலிருந்து இதுபோன்ற மருந்துகளைப் பெறும் நோயாளிகளில் சுமார் 1%.
அறுவை சிகிச்சை சிகிச்சை சுட்டிக்காட்டப்படும் போது
ஏட்ரியல் ஃபைப்ரிலேஷனுக்கான அறுவை சிகிச்சை பல குறிக்கோள்களைக் கொண்டிருக்கும். எனவே, எடுத்துக்காட்டாக, அரித்மியாவின் முக்கிய காரணியாக இதயக் குறைபாடுகளுடன், ஒரு பெரிய சதவீத நிகழ்வுகளில் ஒரு சுயாதீனமான செயல்பாடாக நோயை அறுவைசிகிச்சை சரிசெய்தல் ஏட்ரியல் ஃபைப்ரிலேஷனின் மறுபிறப்புகளைத் தடுக்கிறது.
பிற இதய நோய்களில், கதிரியக்க அதிர்வெண் அல்லது இதயத்தின் லேசர் நீக்கம் பின்வரும் நிகழ்வுகளில் நியாயப்படுத்தப்படுகிறது:
- ஏட்ரியல் ஃபைப்ரிலேஷனின் அடிக்கடி பராக்ஸிஸம் கொண்ட ஆன்டிஆரித்மிக் சிகிச்சையின் திறமையின்மை,
- இதய செயலிழப்பின் விரைவான முன்னேற்றத்துடன் ஃப்ளிக்கரின் நிரந்தர வடிவம்,
- ஆண்டிஆர்தித்மிக் மருந்துகளுக்கு சகிப்புத்தன்மை.
கதிரியக்க அதிர்வெண் நீக்கம் என்பது துடிப்பின் நோயியல் சுழற்சியில் ஈடுபட்டுள்ள ஏட்ரியாவின் பகுதிகள் ஒரு ரேடியோ சென்சார் கொண்ட ஒரு மின்முனைக்கு வெளிப்படும் என்ற உண்மையைக் கொண்டுள்ளது. எக்ஸ்ரே தொலைக்காட்சியின் கட்டுப்பாட்டின் கீழ் தொடை தமனி வழியாக பொது மயக்க மருந்துகளின் கீழ் ஒரு நோயாளிக்கு மின்முனை செருகப்படுகிறது. அறுவை சிகிச்சை பாதுகாப்பானது மற்றும் குறைந்த அதிர்ச்சிகரமானதாகும், இது ஒரு குறுகிய காலம் எடுக்கும் மற்றும் நோயாளிக்கு அச om கரியத்தை ஏற்படுத்தாது. ரஷ்ய கூட்டமைப்பின் சுகாதார அமைச்சின் ஒதுக்கீட்டில் அல்லது நோயாளியின் சொந்த பணத்திற்காக RFA செய்ய முடியும்.
நாட்டுப்புற வைத்தியம் மூலம் சிகிச்சை ஏற்கத்தக்கதா?
சில நோயாளிகள் தங்களது கலந்துகொள்ளும் மருத்துவரின் பரிந்துரைகளை புறக்கணித்து, பாரம்பரிய மருத்துவ முறைகளைப் பயன்படுத்தி சுயாதீனமாக சிகிச்சையளிக்கத் தொடங்கலாம். ஒரு சுயாதீனமான சிகிச்சையாக, மூலிகைகள் மற்றும் காபி தண்ணீரை உட்கொள்வது பரிந்துரைக்கப்படவில்லை. ஆனால் ஒரு துணை முறையாக, முக்கிய மருந்து சிகிச்சைக்கு கூடுதலாக, நோயாளி இனிமையான தாவரங்களிலிருந்து காபி தண்ணீர் எடுக்கலாம், அவை நரம்பு மற்றும் இருதய அமைப்பில் நன்மை பயக்கும். எடுத்துக்காட்டாக, வலேரியன், ஹாவ்தோர்ன், க்ளோவர், கெமோமில், புதினா மற்றும் எலுமிச்சை தைலம் ஆகியவற்றின் காபி தண்ணீர் மற்றும் உட்செலுத்துதல் பெரும்பாலும் பயன்படுத்தப்படுகின்றன. எந்தவொரு சந்தர்ப்பத்திலும், அத்தகைய மூலிகைகள் எடுப்பது குறித்து நோயாளி கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டும்.
வகை 1 நீரிழிவு நோய்க்கான முழுமையான சிகிச்சைக்கான வேட்பாளர்
இந்த கட்டுரையில் உள்ள பொருள் சுய மருந்துக்கு பயன்படுத்த முடியாது. மருத்துவரின் பரிந்துரை இல்லாமல் எந்த மருந்தையும் உட்கொள்வது உங்கள் ஆரோக்கியத்திற்கு ஆபத்தானது.
வெராபமில் மருந்துகளின் குழுவிற்கு சொந்தமானது - கால்சியம் குழாய் தடுப்பான்கள். இந்த மருந்துகளின் குழு மென்மையான மற்றும் இதய தசைகளின் உற்சாகத்தை குறைக்க உருவாக்கப்பட்டது, மேலும் உயர் இரத்த அழுத்தம், கரோனரி இதய நோய் மற்றும் இதய அரித்மியா ஆகியவற்றிலும் பயனுள்ளதாக இருந்தது.
ஆனால் சமீபத்தில், வெராபமில் கால்சியம் சேனல் தடுப்பான் TXNIP புரதத்தின் வெளிப்பாட்டை (நீரிழிவு நோய்க்கான காரணம்) தடுக்கிறது (தடுக்கிறது) - கணைய β- செல்கள் இறப்பதாகக் கூறப்படும் காரணம் மற்றும் வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கிறது. ஆகவே, நீரிழிவு நோயை முழுவதுமாக குணப்படுத்துவதாகக் கூறும் ஒரு மருந்து முதன்முறையாக கண்டுபிடிக்கப்பட்டது. விட்ரோ மற்றும் எலிகளில் சிறந்த முடிவுகள் பெறப்பட்டன. எலிகளில், β- செல்கள் இறப்பதைத் தடுக்கவும், அவற்றின் மரணத்தின் செயல்முறையைத் தலைகீழாகவும் மாற்ற முடிந்தது.
மனிதர்களில் மருத்துவ பரிசோதனைகள் 2015 ஆரம்பத்தில் தொடங்கியது. இது 52 பேர் சம்பந்தப்பட்ட இரட்டை குருட்டு ஆய்வு. முடிவுகள் 2016 ஆம் ஆண்டின் தொடக்கத்தில் வெளியிடப்படும்.
நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்காக வெராபமில் ஆய்வு செய்யப்பட்ட அளவு ஒரு நாளைக்கு 120-160 மி.கி 2-3 முறை ஆகும்.
ஆராய்ச்சி, கட்டுரைகள் மற்றும் விவாதங்களுக்கான இணைப்புகள்:
இந்த செய்தி டைப் 1 நீரிழிவு நோயைக் கண்டறிந்த பல நோயாளிகளைக் கவர்ந்தது, அவர்கள் ஏற்கனவே வெராபமில் எடுத்துக்கொள்ளத் தொடங்கினர், மருத்துவ பரிசோதனைகளின் முடிவுக்கு காத்திருக்காமல். மேலும் அவர்கள் சி-பெப்டைட்டின் அளவு உயரத் தொடங்கியுள்ளதாக அவர்கள் கூறுகின்றனர். வெராபமில் வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதாக யாரும் சந்தேகிக்கவில்லை. வல்லுநர்கள் ஒரே ஒரு கேள்வியில் மட்டுமே அக்கறை கொண்டுள்ளனர் - வெராபமில் வகை 1 நீரிழிவு நோயை முற்றிலுமாக தோற்கடிக்க முடியும், அல்லது அதை உயிருக்கு எடுத்துக்கொள்ள வேண்டியிருக்கும்.
மேலும் நல்ல செய்தி. வெராபமில் சைட்டோக்ரோம் வழியாக அதன் சொந்த வளர்சிதை மாற்றத்தை தடுக்கிறது. எனவே, அதே விளைவைப் பேணுகையில் அதன் அளவை காலப்போக்கில் குறைக்கலாம்.
ஆனால் கேள்வி. வெராபமில் முழு உடலுக்கும் எவ்வளவு நல்லது அல்லது கெட்டது? எல்லாவற்றிற்கும் மேலாக, வயதான செயல்முறைகளைத் தடுப்பதில் நாங்கள் ஆர்வமாக உள்ளோம். இதைச் செய்ய, இந்த கட்டுரையின் கட்டமைப்பில் மருந்தின் மீதமுள்ள நேர்மறை மற்றும் எதிர்மறை விளைவுகளைக் கருத்தில் கொண்டு இறுதி முடிவுக்கு வருவோம் - இது நமக்குக் காட்டப்பட்டதா இல்லையா.
புற்றுநோயைக் குணப்படுத்துவதற்கான வாய்ப்புகளை வியத்தகு முறையில் அதிகரிக்கிறது

வெராபமில் பி-கிளைகோபுரோட்டினின் சக்திவாய்ந்த தடுப்பானாகும். இதன் பொருள் என்ன? பி-ஜிபி (பி-கிளைகோபுரோட்டீன் அல்லது மல்டிட்ரக் ரெசிஸ்டன்ஸ் புரதம்) என்பது விலங்குகள் மற்றும் பூஞ்சைகளில் இருக்கும் ஒரு புரதமாகும், இது தீங்கு விளைவிக்கும் பொருட்களிலிருந்து பாதுகாக்க - மருந்துகள் உட்பட. இந்த புரதம்தான் மருந்துகள் அவற்றின் முழு விளைவைக் காட்டவிடாமல் தடுக்கிறது. மேலும். சில வகையான புற்றுநோய் கட்டிகள் பி-ஜிபி புரதத்தின் அளவை அதிகரிக்கின்றன, இதனால் மருந்து சிகிச்சைக்கு எதிர்ப்பை வழங்குகிறது. இந்த பாதுகாப்பை நீங்கள் அகற்றினால், புற்றுநோய் எதிர்ப்பு மருந்துகளின் அளவை நீங்கள் வெகுவாகக் குறைக்கலாம், அதே விளைவை அடையலாம். இது மிகவும் முக்கியமானது - ஏனென்றால் நாம் பயன்படுத்தும் அளவு சிறியது, இந்த மருந்து மூலம் நம் உடலுக்கு குறைந்த தீங்கு செய்வோம்.
வெராபமில், பி-ஜிபி புரதத்தின் செயல்பாட்டை அடக்குகிறது, எந்தவொரு கீமோதெரபி மருந்துகளையும் (மற்றும் வெறுமனே வீரியம் மிக்க கட்டிகளுக்கான மருந்துகள்) மூளைக்கு வழங்குவதற்கான அளவை வியத்தகு முறையில் அதிகரிக்கிறது. மேலும் இது உயிர்வாழும் வாய்ப்புகளை பெரிதும் அதிகரிக்கிறது மற்றும் வீரியம் மிக்க மூளைக் கட்டிகளின் மருந்து எதிர்ப்பு வகைகளுக்கு முழுமையான சிகிச்சை அளிக்கிறது. உதாரணமாக, கிளியோபிளாஸ்டோமாவுக்கு (மூளைக் கட்டி) சிகிச்சையளிக்க மருந்துகளுடன் இதை இணைக்கலாம்.
குடலில், பி-ஜிபி புரதமும் வலுவாக வெளிப்படுத்தப்படுகிறது. இது பல மருந்துகளின் உறிஞ்சுதலை வெகுவாகக் குறைக்கிறது. மேலும் வெராபமில் அவற்றின் உயிர் கிடைக்கும் தன்மையை மேம்படுத்த முடியும்.
வெராபமில் மூளையை வயதானதிலிருந்து பாதுகாக்கிறது

வெராபமில் மூளையை நரம்பு உயிரணு இறப்பிலிருந்து பாதுகாக்கிறது:
- மைக்ரோக்லியாவின் வீக்கம் மற்றும் செயல்பாட்டைத் தடுக்கும் (நரம்பு செல்களை அழிக்கும் செல்கள்)
- நியூரான்களில் கால்சியம் நுழைவதைத் தடுக்கும்
ஆய்வுகளில் வெராபமில் குர்குமின், மெமண்டைன் மற்றும் பைகலின் ஆகியவற்றை விட சக்திவாய்ந்த மூளை பாதுகாப்பைக் காட்டியுள்ளது.
ஆராய்ச்சி இணைப்புகள்:
60 வயதிற்கு மேற்பட்டவர்களில் 1% பேர் பார்கின்சன் நோயால் பாதிக்கப்படுகின்றனர், இது அல்சைமர் நோய்க்குப் பிறகு வயதானவர்களுக்கு இரண்டாவது பொதுவான நாள்பட்ட முற்போக்கான நரம்பியக்கடத்தல் கோளாறு ஆகும். வெராபமில் பார்கின்சன் நோயின் அபாயத்தைக் குறைக்கிறது.
ஆய்வுக்கான இணைப்பு:
வெராபமில் ஒரு சக்திவாய்ந்த தன்னியக்க தூண்டல்
மனித வயதானதற்கான காரணங்களில் ஒன்று, உள்வளைய குப்பைகள் குவிவது ஆகும். உள்விளைவு குப்பைகளை எதிர்ப்பதற்கான முக்கிய வழிமுறையானது தன்னியக்கவியல் ஆகும். என்ன தன்னியக்கத்தை இங்கே காணலாம். கிளாசிக் பதிப்பில், mTOR கைனேஸ் செயல்பாட்டை அடக்குவதன் மூலம் தன்னியக்கவியல் செயல்படுத்தப்படுகிறது. அவ்வப்போது உண்ணாவிரதம், குறைந்த கலோரி உணவு மற்றும் பல மருந்துகள் இதைச் செய்கின்றன: மெட்ஃபோர்மின், குளுக்கோசமைன் மற்றும் பல. ஆனால் mTOR கைனேஸின் செயல்பாட்டைக் குறைப்பதில் சிக்கல் என்னவென்றால், அது தசைக் கட்டமைப்பில் தலையிடுகிறது, மேலும் mTOR செயல்பாட்டை அதிகமாக அடக்குவதன் மூலம், சர்கோபீனியா (தசை வெகுஜனத்தில் குறைவு) ஏற்படுகிறது. ஆனால் வெராபமில் எம்.டி.ஓ.ஆரைத் தவிர்த்து ஆட்டோஃபாஜி அடங்கும்.
ஆராய்ச்சி இணைப்புகள்:
வெராபமிலின் எதிர்மறை விளைவுகள்
புரோட்டீன் பி-ஜிபி (இந்த கட்டுரையில் முன்னர் விவரிக்கப்பட்டது) ஹீமாடோபாய்டிக் ஸ்டெம் செல்களை நச்சுகளிலிருந்து பாதுகாக்கிறது.வெராபமில் மூலம் பி-ஜிபி செயல்பாட்டை தொடர்ந்து தடுப்பது இந்த ஸ்டெம் செல்களின் டி.என்.ஏவுக்கு சேதத்தை ஏற்படுத்தும். ஒருவேளை - இது சேதத்திற்கு வழிவகுக்கும் என்று அர்த்தமல்ல. ஆனால் இதுபோன்றால், வெராபமில் ஸ்டெம் செல்களின் விரைவான வயதை ஏற்படுத்தக்கூடும், அதாவது தொடர்ச்சியான பயன்பாட்டின் மூலம் ஆயுட்காலம் குறைக்க முடியும். இது சோதனைகளில் சரிபார்க்கப்பட வேண்டும். இந்த கருத்தாய்வுகளின் அடிப்படையில், வெராபமில் தொடர்ந்து பயன்படுத்தக்கூடாது என்று முடிவு செய்கிறோம். மேலும் இது படிப்புகளில் பயன்படுத்தப்பட வேண்டும். எடுத்துக்காட்டாக, புற்றுநோய் எதிர்ப்பு மருந்துகளின் சிகிச்சையின் போது அவற்றின் உயிர் கிடைக்கும் தன்மையை வியத்தகு முறையில் அதிகரிக்கிறது. அவ்வப்போது, மூட்டுகளுக்கு சிகிச்சையளிப்பதற்கான படிப்புகள் போன்றவை. அவ்வப்போது படிப்புகளின் பயன்பாடு எதிர்மறையான விளைவுகளை ஏற்படுத்தாது, ஆனால் பெரும்பாலும் ஆயுளை நீடிக்கும்.
இன்று, எங்களைப் பொறுத்தவரை, வெராபமில் வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் ஒரு மதிப்புமிக்க மருந்து, அத்துடன் புற்றுநோய் எதிர்ப்பு சிகிச்சையின் செயல்திறனை வியத்தகு முறையில் அதிகரிக்க ஒரு சக்திவாய்ந்த கருவியாகும்.
எச்சரிக்கை: வெராபமில் மெட்ஃபோர்மினின் சர்க்கரையை குறைக்கும் விளைவைக் குறைக்கிறது
ஆய்வுக்கான இணைப்பு:
இந்த கட்டுரையில் உள்ள பொருள் சுய மருந்துக்கு பயன்படுத்த முடியாது. மருத்துவரின் பரிந்துரை இல்லாமல் எந்த மருந்தையும் உட்கொள்வது உங்கள் ஆரோக்கியத்திற்கு ஆபத்தானது.
புதிய வலைப்பதிவு கட்டுரைகளுக்கான செய்திமடலுக்கு குழுசேர உங்களை அழைக்கிறோம்.
அன்புள்ள வாசகர் இந்த வலைப்பதிவில் உள்ள பொருள் உங்களுக்கு பயனுள்ளதாக இருந்தால், இந்த தகவல் அனைவருக்கும் கிடைக்க வேண்டும் என்று நீங்கள் விரும்பினால், உங்கள் நேரத்தை ஓரிரு நிமிடங்கள் எடுத்துக்கொள்வதன் மூலம் உங்கள் வலைப்பதிவை விளம்பரப்படுத்த உதவலாம். இதைச் செய்ய, இணைப்பைப் பின்தொடரவும்.
படிக்கவும் பரிந்துரைக்கிறோம்:
- புரோஸ்டேட் புற்றுநோய்க்கு மலிவான மற்றும் பாதுகாப்பான சிகிச்சை.
- ஒரு வீரியம் மிக்க மூளைக் கட்டி ஏற்கனவே சிகிச்சை பெற்று வருகிறது.
- மார்பக புற்றுநோய் சிகிச்சை.
- மனித வயதானதை எவ்வாறு நிறுத்துவது https://nestarenie.ru/
டாரைன் மற்றும் அதன் முக்கிய செயல்பாடுகள்
டாரைன் சல்போனிக் அமிலம் வளர்சிதை மாற்ற எதிர்வினைகள், கால்சியம், மெக்னீசியம் மற்றும் பிற சுவடு கூறுகளை உறிஞ்சுவதற்கு காரணமாகும். இது சில நேரங்களில் சல்பர் கொண்ட அமினோ அமிலம் என்று அழைக்கப்படுகிறது, இது ஒரு சிக்கலான விளைவைக் கொண்டுள்ளது:
- திசுக்களில் வளர்சிதை மாற்ற செயல்முறைகளை மீட்டெடுக்கிறது,
- லிப்பிட், ஆற்றல் வளர்சிதை மாற்றத்தை இயல்பாக்குகிறது,
- கண்புரை, பெருந்தமனி தடிப்பு, வலிப்பு நோய்க்குறி, நீரிழிவு நோய், உயர் இரத்த அழுத்தம்,
- இரத்த நாளங்களின் சுவர்களில் பெருந்தமனி தடிப்பு மாற்றங்களின் பின்னணியில் திடீர் மரணம் ஏற்படும் அபாயத்தை குறைக்கிறது,
- கொழுப்பைக் குறைக்கிறது
- நீரிழிவு சிகிச்சையில் மருந்துகளின் அளவைக் குறைக்க உதவுகிறது.
நடுத்தர மற்றும் வயதான காலத்தில் டாரின் குறைபாடு குறிப்பாக ஆபத்தானது, அதன் இயற்கையான தொகுப்பு குறையும் போது, வளர்சிதை மாற்ற நோய்க்குறி, ஹார்மோன் மாற்றங்கள், நீரிழிவு நோய், உடல் பருமன், பெருந்தமனி தடிப்பு மற்றும் உயர் இரத்த அழுத்தம் ஆகியவற்றின் வளர்ச்சிக்கான முன்நிபந்தனைகள் எழுகின்றன. பெரும்பாலான ரஷ்யர்கள் இந்த சல்போனிக் அமிலத்தின் குறைந்த உள்ளடக்கத்தால் பாதிக்கப்படுகின்றனர், அதை உணராமல் கூட. ஆராய்ச்சியின் படி, கடல் உணவை தவறாமல் சாப்பிடுவோருக்கு பெருந்தமனி தடிப்புத் தோல் அழற்சி ஏற்படுவது குறைவு. ஆனால், துரதிர்ஷ்டவசமாக, கடல் மீன்கள் முக்கியமாக ப்ரிமோரியின் குடியிருப்பாளர்களுக்கு அணுகக்கூடியவை; இது மற்ற ரஷ்யர்களின் அன்றாட உணவில் அரிதாகவே காணப்படுகிறது.
இதய சிக்கல்கள் மற்றும் ஆபத்து காரணிகளின் காரணங்கள்
 தொடர்ந்து இரத்தத்தில் குளுக்கோஸ் அளவு இருப்பதால் நீரிழிவு நோய்க்கு குறுகிய ஆயுட்காலம் உள்ளது. இந்த நிலை ஹைப்பர் கிளைசீமியா என்று அழைக்கப்படுகிறது, இது பெருந்தமனி தடிப்புத் தகடுகளின் உருவாக்கத்தில் நேரடி விளைவைக் கொண்டுள்ளது. பிந்தையது பாத்திரங்களின் லுமேன் குறுகியது அல்லது தடுக்கிறது, இது இதய தசையின் இஸ்கெமியாவுக்கு வழிவகுக்கிறது.
தொடர்ந்து இரத்தத்தில் குளுக்கோஸ் அளவு இருப்பதால் நீரிழிவு நோய்க்கு குறுகிய ஆயுட்காலம் உள்ளது. இந்த நிலை ஹைப்பர் கிளைசீமியா என்று அழைக்கப்படுகிறது, இது பெருந்தமனி தடிப்புத் தகடுகளின் உருவாக்கத்தில் நேரடி விளைவைக் கொண்டுள்ளது. பிந்தையது பாத்திரங்களின் லுமேன் குறுகியது அல்லது தடுக்கிறது, இது இதய தசையின் இஸ்கெமியாவுக்கு வழிவகுக்கிறது.
அதிகப்படியான சர்க்கரை எண்டோடெலியல் செயலிழப்பைத் தூண்டுகிறது என்று பெரும்பாலான மருத்துவர்கள் நம்புகிறார்கள் - இது லிப்பிட் திரட்டலின் ஒரு பகுதி. இதன் விளைவாக, பாத்திரங்களின் சுவர்கள் மேலும் ஊடுருவி, பிளேக்குகள் உருவாகின்றன.
ஹைப்பர் கிளைசீமியா ஆக்ஸிஜனேற்ற அழுத்தத்தை செயல்படுத்துவதற்கும் ஃப்ரீ ரேடிகல்களை உருவாக்குவதற்கும் பங்களிக்கிறது, இது எண்டோடெலியத்தில் எதிர்மறையான விளைவையும் ஏற்படுத்துகிறது.
தொடர்ச்சியான ஆய்வுகளுக்குப் பிறகு, நீரிழிவு நோயில் கரோனரி இதய நோய்க்கான சாத்தியக்கூறுகளுக்கும் கிளைகேட்டட் ஹீமோகுளோபின் அதிகரிப்புக்கும் இடையே ஒரு உறவு நிறுவப்பட்டது. எனவே, HbA1c 1% அதிகரித்தால், இஸ்கெமியாவின் ஆபத்து 10% அதிகரிக்கும்.
நோயாளி பாதகமான காரணிகளை வெளிப்படுத்தினால் நீரிழிவு நோய் மற்றும் இருதய நோய்கள் ஒன்றோடொன்று தொடர்புடைய கருத்துகளாக மாறும்:
உடல் பருமன், நீரிழிவு நோயாளியின் உறவினர்களில் ஒருவருக்கு மாரடைப்பு ஏற்பட்டால், பெரும்பாலும் உயர் இரத்த அழுத்தம், புகைபிடித்தல், ஆல்கஹால் துஷ்பிரயோகம், இரத்தத்தில் கொலஸ்ட்ரால் மற்றும் ட்ரைகிளிசரைடுகள் இருப்பது.
நீரிழிவு நோயின் சிக்கலாக என்ன இதய நோய்கள் இருக்கலாம்?
உங்கள் சர்க்கரையைக் குறிக்கவும் அல்லது பரிந்துரைகளுக்கு பாலினத்தைத் தேர்ந்தெடுக்கவும்
 பெரும்பாலும், ஹைப்பர் கிளைசீமியாவுடன், நீரிழிவு கார்டியோமயோபதி உருவாகிறது. பலவீனமான நீரிழிவு இழப்பீட்டு நோயாளிகளுக்கு மாரடைப்பு செயலிழக்கும்போது இந்த நோய் தோன்றும்.
பெரும்பாலும், ஹைப்பர் கிளைசீமியாவுடன், நீரிழிவு கார்டியோமயோபதி உருவாகிறது. பலவீனமான நீரிழிவு இழப்பீட்டு நோயாளிகளுக்கு மாரடைப்பு செயலிழக்கும்போது இந்த நோய் தோன்றும்.
பெரும்பாலும் நோய் கிட்டத்தட்ட அறிகுறியற்றது. ஆனால் சில நேரங்களில் நோயாளி வலிக்கும் வலி மற்றும் அரித்மிக் இதயத் துடிப்பு (டாக்ரிக்கார்டியா, பிராடி கார்டியா) ஆகியவற்றால் கவலைப்படுகிறார்.
அதே நேரத்தில், முக்கிய உறுப்பு இரத்தம் மற்றும் செயல்பாடுகளை ஒரு தீவிர பயன்முறையில் செலுத்துவதை நிறுத்துகிறது, இதன் காரணமாக அதன் பரிமாணங்கள் அதிகரிக்கின்றன. எனவே, இந்த நிலை நீரிழிவு இதயம் என்று அழைக்கப்படுகிறது. அலைந்து திரிந்த வலி, வீக்கம், மூச்சுத் திணறல் மற்றும் உடற்பயிற்சியின் பின்னர் ஏற்படும் மார்பு அச om கரியம் ஆகியவற்றால் இளமை பருவத்தில் நோயியல் வெளிப்படும்.
நீரிழிவு நோயுள்ள கரோனரி இதய நோய் ஆரோக்கியமானவர்களை விட 3-5 மடங்கு அதிகமாக உருவாகிறது. கரோனரி இதய நோய்க்கான ஆபத்து அடிப்படை நோயின் தீவிரத்தை சார்ந்தது அல்ல, ஆனால் அதன் கால அளவைப் பொறுத்தது என்பது குறிப்பிடத்தக்கது.
நீரிழிவு நோயாளிகளில் இஸ்கெமியா பெரும்பாலும் உச்சரிக்கப்படும் அறிகுறிகள் இல்லாமல் நிகழ்கிறது, இது பெரும்பாலும் வலியற்ற இதய தசைநார் வளர்ச்சிக்கு வழிவகுக்கிறது. மேலும், கடுமையான தாக்குதல்கள் ஒரு நாள்பட்ட போக்கால் மாற்றப்படும்போது, நோய் அலைகளில் தொடர்கிறது.
கரோனரி இதய நோயின் அம்சங்கள் என்னவென்றால், மாரடைப்பின் இரத்தப்போக்குக்குப் பிறகு, நாள்பட்ட ஹைப்பர் கிளைசீமியாவின் பின்னணிக்கு எதிராக, இருதய நோய்க்குறி, இதய செயலிழப்பு மற்றும் கரோனரி தமனிகள் சேதம் ஆகியவை விரைவாக உருவாகத் தொடங்குகின்றன. நீரிழிவு நோயாளிகளில் இஸ்கெமியாவின் மருத்துவ படம்:
மூச்சுத் திணறல், அரித்மியா, மூச்சுத் திணறல், இதயத்தில் அழுத்தும் வலிகள், மரண பயத்துடன் தொடர்புடைய கவலை.
நீரிழிவு நோயுடன் இஸ்கெமியாவை இணைப்பது மாரடைப்பு வளர்ச்சிக்கு வழிவகுக்கும். மேலும், இந்த சிக்கலில் சில அம்சங்கள் உள்ளன, அதாவது தொந்தரவு செய்யப்பட்ட இதய துடிப்பு, நுரையீரல் வீக்கம், கிளாவிக்கிள், கழுத்து, தாடை அல்லது தோள்பட்டை கத்தி வரை கதிர்வீச்சு. சில நேரங்களில் நோயாளி மார்பு, குமட்டல் மற்றும் வாந்தியில் கடுமையான சுருக்க வலியை அனுபவிக்கிறார்.
துரதிர்ஷ்டவசமாக, பல நோயாளிகளுக்கு மாரடைப்பு ஏற்படுகிறது, ஏனெனில் அவர்கள் நீரிழிவு இருப்பதைக் கூட சந்தேகிக்கவில்லை. இதற்கிடையில், ஹைப்பர் கிளைசீமியாவுக்கு வெளிப்பாடு ஆபத்தான சிக்கல்களுக்கு வழிவகுக்கிறது.
நீரிழிவு நோயாளிகளில், ஆஞ்சினா பெக்டோரிஸ் உருவாகும் வாய்ப்பு இரட்டிப்பாகிறது. படபடப்பு, உடல்நலக்குறைவு, வியர்த்தல் மற்றும் மூச்சுத் திணறல் ஆகியவை இதன் முக்கிய வெளிப்பாடுகள்.
நீரிழிவு நோயின் பின்னணிக்கு எதிராக எழுந்த ஆஞ்சினா பெக்டோரிஸ், அதன் சொந்த குணாதிசயங்களைக் கொண்டுள்ளது. எனவே, அதன் வளர்ச்சி பாதிக்கப்படுவது அடிப்படை நோயின் தீவிரத்தினால் அல்ல, ஆனால் இதயப் புண்ணின் காலத்தினால். கூடுதலாக, அதிக சர்க்கரை உள்ள நோயாளிகளில், மயோர்கார்டியத்திற்கு போதிய இரத்த சப்ளை ஆரோக்கியமானவர்களை விட மிக வேகமாக உருவாகிறது.
பல நீரிழிவு நோயாளிகளில், ஆஞ்சினா பெக்டோரிஸின் அறிகுறிகள் லேசானவை அல்லது முற்றிலும் இல்லை. மேலும், அவை பெரும்பாலும் இதய தாளத்தில் செயலிழப்புகளைக் கொண்டிருக்கின்றன, இது பெரும்பாலும் மரணத்தில் முடிகிறது.
டைப் 2 நீரிழிவு நோயின் மற்றொரு விளைவு இதய செயலிழப்பு ஆகும், இது ஹைப்பர் கிளைசீமியாவிலிருந்து எழும் மற்ற இதய சிக்கல்களைப் போலவே, அதன் சொந்த விவரங்களையும் கொண்டுள்ளது. எனவே, அதிக சர்க்கரையுடன் இதய செயலிழப்பு பெரும்பாலும் சிறு வயதிலேயே உருவாகிறது, குறிப்பாக ஆண்களில். நோயின் சிறப்பியல்பு அறிகுறிகள் பின்வருமாறு:
திரவத்தின் தக்கவைப்பு, தலைச்சுற்றல், மூச்சுத் திணறல், இருமல் போன்ற காரணங்களால் வீக்கம் மற்றும் நீரின் தன்மை, விரிவடைந்த இதயம், அடிக்கடி சிறுநீர் கழித்தல், சோர்வு, எடை அதிகரிப்பு.
நீரிழிவு மாரடைப்பு டிஸ்ட்ரோபியும் இதயத் துடிப்பின் தாளத்தை மீறுவதற்கு வழிவகுக்கிறது. வளர்சிதை மாற்ற செயல்முறைகளில் ஒரு செயலிழப்பு காரணமாக நோயியல் ஏற்படுகிறது, இது இன்சுலின் குறைபாட்டால் தூண்டப்படுகிறது, இது மாரடைப்பு செல்கள் வழியாக குளுக்கோஸின் பத்தியை சிக்கலாக்குகிறது. இதன் விளைவாக, ஆக்ஸிஜனேற்றப்பட்ட கொழுப்பு அமிலங்கள் இதய தசையில் குவிகின்றன.
மாரடைப்பு டிஸ்ட்ரோபியின் போக்கை கடத்தல் தொந்தரவுகள், மினுமினுக்கும் அரித்மியாக்கள், எக்ஸ்ட்ராசிஸ்டோல்கள் அல்லது பாராசிஸ்டோல்கள் ஆகியவற்றின் தோற்றத்திற்கு வழிவகுக்கிறது. மேலும், நீரிழிவு நோயிலுள்ள மைக்ரோஅங்கியோபதி மாரடைப்புக்கு உணவளிக்கும் சிறிய பாத்திரங்களின் தோல்விக்கு பங்களிக்கிறது.
சைனஸ் டாக்ரிக்கார்டியா நரம்பு அல்லது உடல் ரீதியான அதிகப்படியான பாதிப்புடன் ஏற்படுகிறது. எல்லாவற்றிற்கும் மேலாக, உடலுக்கு ஊட்டச்சத்து கூறுகள் மற்றும் ஆக்ஸிஜனை வழங்க துரித இதய செயல்பாடு அவசியம். ஆனால் இரத்த சர்க்கரை தொடர்ந்து அதிகரித்தால், இதயம் மேம்பட்ட பயன்முறையில் வேலை செய்ய நிர்பந்திக்கப்படுகிறது.
இருப்பினும், நீரிழிவு நோயாளிகளில், மாரடைப்பு வேகமாக சுருங்க முடியாது. இதன் விளைவாக, ஆக்ஸிஜன் மற்றும் ஊட்டச்சத்து கூறுகள் இதயத்திற்குள் நுழைவதில்லை, இது பெரும்பாலும் மாரடைப்பு மற்றும் மரணத்திற்கு வழிவகுக்கிறது.
நீரிழிவு நரம்பியல் நோயால், இதய துடிப்பு மாறுபாடு உருவாகலாம். இந்த தன்மைக்கு, என்.எஸ் கட்டுப்படுத்த வேண்டிய புற வாஸ்குலர் அமைப்பின் எதிர்ப்பின் ஏற்ற இறக்கங்கள் காரணமாக அரித்மியா ஏற்படுகிறது.
மற்றொரு நீரிழிவு சிக்கல் ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன் ஆகும். இரத்த அழுத்தம் குறைவதால் அவை வெளிப்படுகின்றன. உயர் இரத்த அழுத்தத்தின் அறிகுறிகள் தலைச்சுற்றல், உடல்நலக்குறைவு மற்றும் மயக்கம். மேலும், இது எழுந்தபின் பலவீனம் மற்றும் நிலையான தலைவலி ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
இரத்த சர்க்கரையின் நாள்பட்ட அதிகரிப்புடன் நிறைய சிக்கல்கள் இருப்பதால், நீரிழிவு நோயில் இதயத்தை எவ்வாறு வலுப்படுத்துவது மற்றும் நோய் ஏற்கனவே வளர்ந்திருந்தால் என்ன சிகிச்சையைத் தேர்ந்தெடுப்பது என்பதை அறிந்து கொள்வது அவசியம்.
பி.கே.ஐ என்றால் என்ன, ஓய்வூதியத்தை எவ்வாறு கணக்கிடுவது?
ஃபெடரல் சட்டம் “காப்பீட்டு ஓய்வூதியங்கள்” ஏற்றுக்கொள்ளப்பட்டதன் மூலம், “முதுமைக்கு” பணத்தைப் பெறுவதற்கான ஒரு புதிய நடைமுறை நம் வாழ்வில் வந்துள்ளது. இப்போது ஒரு குறிப்பிட்ட வயதை அடைய நீங்கள் பெற்ற ரூபாய் நோட்டுகளின் எண்ணிக்கை வேலை செய்த ஆண்டுகளைப் பொறுத்தது அல்ல, ஆனால் ஓய்வூதிய புள்ளிகள் போன்றவற்றைப் பொறுத்தது. இது என்ன
மணிநேரம் X தொடங்கிய நேரத்தில் ஒரு நபர் குவித்த அனைத்து அனுபவங்களும் புள்ளிகளாக மாற்றப்படுகின்றன. அவற்றின் சேர்க்கை தனிப்பட்ட ஓய்வூதிய குணகம், சுருக்கமாக ஐபிகே என்று அழைக்கப்படுகிறது. இவ்வாறு, ஓய்வூதியம் பின்வருமாறு கணக்கிடப்படுகிறது:
- பி - ஓய்வூதியம்
- எஃப் - ஆண்டுதோறும் மாநிலத்தால் நிறுவப்பட்ட ஒரு நிலையான தொகை,
- N - ஓய்வூதியத்தின் நிதியுதவி பெற்றவர்களுக்கு,
- பி - ஓய்வூதிய புள்ளிகளின் எண்ணிக்கை,
- சனி - நடப்பு ஆண்டில் 1 ஓய்வூதிய புள்ளியின் விலை.
ஓய்வூதியத்திற்கு விண்ணப்பிக்கத் தொடங்க, ஒரு விண்ணப்பதாரர் பின்வரும் நிபந்தனைகளை பூர்த்தி செய்ய வேண்டும்:
- மாநிலத்தால் நிறுவப்பட்ட ஓய்வூதிய வயதை எட்டும்,
- சீனியாரிட்டி குறைந்தபட்சத்தை விட அதிகமாகவோ அல்லது சமமாகவோ இருக்க வேண்டும்,
- ஓய்வூதிய புள்ளிகளின் குறைந்தபட்ச எண்ணிக்கையைப் பெற.
நிபந்தனைகளில் ஏதேனும் ஒன்றை நிறைவேற்றவில்லை என்றால், குடிமகனுக்கு இரண்டு வழிகள் உள்ளன:
- எல்லா நிபந்தனைகளும் பூர்த்தி செய்யப்படும் வரை தொடர்ந்து செயல்படுங்கள்,
- தேவையான வயதை எட்டியவுடன் ஒரு சமூக ஓய்வூதியத்தை கணக்கிடுவதற்கு ஓய்வூதிய நிதிக்கு விண்ணப்பிக்கவும் (முறையே பெண்கள் / ஆண்களுக்கு 60/65 ஆண்டுகள்).
ஒவ்வொரு ஆண்டும் பணிக்கு ஓய்வூதிய புள்ளிகள் வழங்கப்படுகின்றன. எனவே, பின்னர் ஒரு நபர் ஓய்வூதியத்திற்கு விண்ணப்பிக்க புறப்படுகிறார், அவருக்கு அதிக புள்ளிகள் இருக்கும். ஆனால் குறைந்தபட்ச வரம்பு மதிப்பும் உள்ளது. புள்ளிகள் இல்லை - ஓய்வூதியம் இல்லை. இன்று, குறைந்தபட்ச மதிப்பெண் 11.4 ஆக உள்ளது, மேலும் 2025 ஆம் ஆண்டில் இந்த மதிப்பு 30 ஐ எட்டும்.
அதேபோல், சேவையின் குறைந்தபட்ச நீளம் விகிதாசாரமாக அதிகரிக்கப்படும். 2017 இல் ஓய்வு பெறுபவர்களுக்கு, 7 ஆண்டுகள் வேலை செய்வது போதுமானது, எதிர்காலத்தில் இந்த எண்ணிக்கை 15 ஆக உயர்த்தப்படும், 2025 ஆம் ஆண்டில் அது அவ்வளவுதான். இத்தகைய காலகட்டங்களும் இந்த காலகட்டத்தில் சேர்க்கப்பட்டுள்ளன என்பது கவனிக்கத்தக்கது:
- ஒரு ஆணை
- இராணுவ சேவை
- இயலாமை காலம்
- காவலில்,
- தொழிலாளர் பரிமாற்றத்தில் செலவழித்த நேரம்
- மேலும்.
தனிப்பட்ட ஓய்வூதிய குணகத்தின் (ஐபிசி) மதிப்பு: அது என்ன?
முன்னதாக, ஓய்வூதியத்தைப் பெறத் தொடங்க, ஒரு குடிமகன் தனது மூப்புத்தன்மையைக் குறிக்க வேண்டும் மற்றும் அதை ஆவணங்களுடன் உறுதிப்படுத்த வேண்டும். ஆனால் 2015 முதல், எதிர்கால ஓய்வு பெற்றவர்கள் தங்கள் ஓய்வூதிய வருமானத்தை சுயாதீனமாக கட்டுப்படுத்த முடியும். இதற்காக, ஓய்வூதியம் பல பகுதிகளாக பிரிக்கப்பட்டுள்ளது: நிதி மற்றும் காப்பீடு. பிந்தையது சரி செய்யப்பட்டு தீர்வு காணப்படலாம்.
இந்த வழக்கில், ஒரு குடிமகன் பல முக்கியமான அளவுருக்களை சந்திக்க வேண்டும்:
- குறைந்தது 15 ஆண்டுகள் காப்பீட்டு அனுபவம் பெற்றிருக்க வேண்டும்.
- ஓய்வூதிய வயதை எட்டுங்கள்.
- சேவையின் முழு நீளத்திற்கும் ஓய்வூதிய குணகம் குறைந்தது 30 புள்ளிகள் என்பதை உறுதிப்படுத்தும் தரவை வழங்கவும்.
தனிப்பட்ட ஓய்வூதிய குணகத்தின் (ஐபிசி) மதிப்பு, அது என்ன மற்றும் “அது என்ன சாப்பிடப்படுகிறது” என்பதைப் பற்றி பேசுகையில், இந்த மதிப்பு ஒரு ஓய்வூதியதாரரின் சம்பள நிலை மற்றும் வருமானத்தின் அடிப்படையில் ஒவ்வொரு ஆண்டும் வழங்கப்படும் புள்ளிகளில் கணக்கிடப்படுகிறது என்பதைப் புரிந்துகொள்வது பயனுள்ளது. இதையொட்டி, மதிப்பெண் முறையின்படி, பணி அனுபவம் மற்றும் ஊதியங்களின் நிலை ஆகியவை கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன. 2014 வரை, இந்த காட்டி வரி சேவைக்கான பங்களிப்புகளின் அளவையும் சார்ந்துள்ளது.
அதன்படி, இன்று, ஒரு குடிமகன் 2016 ஐ விட 2017 ஆம் ஆண்டில் அதிக வருமானத்தைப் பெற்றிருந்தால், தனிப்பட்ட ஓய்வூதிய குணகம் (ஓய்வூதிய மதிப்பெண்) அதிகமாக இருக்கும்.
2015 முதல் 2025 வரை ஒரு சிறப்பு இடைக்கால காலம் வழங்கப்படுகிறது என்பதையும் கருத்தில் கொள்வது மதிப்பு. இதன் பொருள் ஒவ்வொரு ஆண்டும் ஓய்வூதியத்தை கணக்கிடுவதற்கான நிபந்தனைகள் கடுமையாக்கப்படும், நாட்டின் பணவீக்கம் மற்றும் பொருளாதார குறிகாட்டிகளுக்கு ஏற்ப கணக்கிடப்பட்ட புள்ளிகளின் மதிப்பு வளரும்.
தனிநபர் ஓய்வூதிய குணகத்தின் (ஐபிசி) மதிப்பின் கருத்தை நன்கு புரிந்து கொள்ள, அது என்ன, அது எவ்வாறு கணக்கிடப்படுகிறது, பல முக்கியமான அம்சங்களை இன்னும் விரிவாகக் கருத்தில் கொள்வது மதிப்பு. இதைத்தான் செய்வோம்.
ஆண்டு ஐபிசி எவ்வாறு கணக்கிடப்படுகிறது?
2015 க்கு முன்னர், அரசாங்கம் ஒரு தனிப்பட்ட ஓய்வூதிய குணக சூத்திரத்தை தொகுத்தது, இது பின்வருமாறு: பிசி = எம்.எஃப் / எஸ், எங்கே:
- பிசி ஒரு குறிப்பிட்ட குடிமகனின் ஓய்வூதிய புள்ளிகளின் மொத்த அளவைக் குறிக்கிறது.
- எம்.எஃப் - இது காப்பீட்டின் ஒரு பகுதியாகும் (ஓய்வூதியத்தின் நிலையான மற்றும் நிதியளிக்கப்பட்ட பகுதியைக் கழிப்பதை கணக்கில் எடுத்துக்கொள்வது).
- சி கணக்கிடும் நேரத்தில் ஐபிசியின் விலையைக் குறிக்கிறது.
இந்த சூத்திரத்தின்படி, திரட்டப்பட்ட புள்ளிகளின் அளவை சுயாதீனமாக கணக்கிடுவது மிகவும் எளிதானது. அதன்படி, ஒரு குடிமகனுக்கு என்ன ஓய்வூதிய இழப்பீடு காத்திருக்கிறது என்பதைக் கண்டறிய, FIU ஐ தொடர்பு கொள்ள வேண்டிய அவசியமில்லை. தெளிவுபடுத்த வேண்டிய ஒரே விஷயம் நன்மை விகிதம், இது 6%, 10% அல்லது 16% ஆக இருக்கலாம்.
HIPC ஐ சுயாதீனமாக கணக்கிட, பின்வரும் சமன்பாட்டைப் பயன்படுத்துவது அவசியம்: HIPC = (SM / MV) * 10, எங்கே:
- எஸ்.எம் தேர்ந்தெடுக்கப்பட்ட கட்டணத்தில் (சதவீதத்தில்) பங்களிப்புகளை செலுத்துவதாக இருக்கும்.
- எம்.வி என்பது பணம் செலுத்துவதற்கான ஒரு நிலையான நிலை, இது 16% ஆக இருக்கும்.
இந்த சமன்பாட்டிற்கு நன்றி, வருங்கால ஓய்வூதியதாரர் தனது அனைத்து பணி நடவடிக்கைகளுக்கும் எத்தனை புள்ளிகளைக் குவிக்க முடியும் என்பதைத் தீர்மானிக்க முடியும். அதே நேரத்தில் ஒரு குடிமகன் ஓய்வூதிய கொடுப்பனவுகளின் நிதியளிக்கப்பட்ட கூறுகளை மறுத்தால், அவர் வருடாந்திர வீதத்தை ஓரளவு அதிகரிக்க முடியும். அதன்படி, கொடுப்பனவின் அளவும் அதிகமாக இருக்கும்.
முன்னர் குறிப்பிட்டபடி, ஓய்வூதியதாரரின் மதிப்பெண் அதிகமானது, கொடுப்பனவுகளின் பங்கு அதிகம். இருப்பினும், அதிகபட்ச ஐபிசி (தனிநபர் ஓய்வூதிய குணகம்) உள்ளது என்பதை நினைவில் கொள்ள வேண்டும், இது 7.38 புள்ளிகள். அதைப் பெற, வருடத்தில் ஒரு குடிமகன் அதிகபட்ச சம்பளத்தைப் பெற வேண்டும்.
ஐபிசியின் அனைத்து சிக்கல்களைச் சமாளிப்பதை எளிதாக்க, ஒரு உதாரணத்தைக் கவனியுங்கள். ஒரு குறிப்பிட்ட குடிமகன் தனது உழைப்பு நடவடிக்கைகளுக்காக ஏற்கனவே எத்தனை புள்ளிகளைக் குவிக்க முடியும் என்பதையும், 25,000 ரூபிள் தொகையில் மாதாந்திர கொடுப்பனவுகளைப் பெறுவதற்கு அவளுக்கு இன்னும் எவ்வளவு தேவை என்பதையும் கணக்கிட முடிவு செய்ததாக வைத்துக்கொள்வோம்.
காப்பீட்டு ஓய்வூதியத்தின் நிலையான பகுதி பொதுவாக 4559 ரூபிள் ஆகும்.அதே நேரத்தில், 18,300 ரூபிள் சமமான ஓய்வூதியம் பெண்ணுக்கு சம்பாதிக்கப்படுகிறது.
அதன்படி, வருங்கால ஓய்வூதியதாரருக்கான கொடுப்பனவுகளின் அளவு 13 741 ரூபிள் ஆகும் (18 300 நிலையான காப்பீட்டுப் பகுதியிலிருந்து நாங்கள் எடுத்துக்கொள்கிறோம்).
ஐபிசி கணக்கிட, 13 741 ஐ 74.28 ஆல் வகுத்து சுமார் 185 புள்ளிகளைப் பெறுங்கள். இது விரும்பிய மதிப்பு. நீங்கள் பல தலைகீழ் கணக்கீடுகளைச் செய்தால், 25,000 ரூபிள் பெற ஒரு ஓய்வூதியதாரர் மாதத்திற்கு மேலும் 90 புள்ளிகளைக் குவிக்க வேண்டும் என்பதைக் கண்டுபிடிப்பது எளிது.
மொத்தமாக, இந்த குறிகாட்டியின் விலை ஒரு குறிப்பிட்ட எண், இது ஆண்டுதோறும் மாநிலத்தால் தீர்மானிக்கப்படுகிறது. எடுத்துக்காட்டாக, 2015 ஆம் ஆண்டில், ஐபிசி 64 ரூபிள்களுக்கு சமமாக இருந்தது, பிப்ரவரி 2016 இல், பணவீக்கத்தின் பொதுவான அதிகரிப்பு காரணமாக, இந்த காட்டி 74 ரூபிள் ஆக அதிகரித்தது. இந்த ஆண்டு, இந்த விகிதத்தின் விலை ஒரு பைசாவுடன் 78 ரூபிள் ஆகும்.
ஒரு ஓய்வூதியதாரர் ஒரு பெரிய ஐபிசி சம்பாதித்தால், அதிகபட்ச காட்டி மட்டுமே கணக்கில் எடுத்துக்கொள்ளப்படும்.
சந்தேகத்திற்கு இடமின்றி, ஒவ்வொரு ஓய்வூதியதாரருக்கும் எதிர்கால கொடுப்பனவுகளின் சுயாதீனமான கணக்கீடு மிகவும் சிக்கலான நடைமுறை என்று தெரிகிறது. உண்மையில், எல்லாம் அவ்வளவு பயமாக இல்லை. முக்கிய விஷயம் என்னவென்றால், தேவையான சூத்திரங்களை எவ்வாறு பயன்படுத்துவது மற்றும் ஓய்வூதியத்தின் பகுதிகளின் சதவீதத்தை எவ்வாறு தீர்மானிப்பது என்பதைக் கற்றுக்கொள்வது. தேவைப்பட்டால், நீங்கள் ஓய்வூதிய நிதியைப் பார்வையிடலாம் மற்றும் ஓய்வூதியக் கொடுப்பனவுகளின் ஆரம்ப கணக்கீட்டைக் கேட்கலாம்.
ஆயினும்கூட, நிலைமை தொடர்ந்து மாறிக்கொண்டே இருக்கிறது என்பதைப் புரிந்துகொள்வது பயனுள்ளது. ஒருவேளை சில ஆண்டுகளில், ஓய்வூதியங்களின் கணக்கீடும் அவற்றின் குறியீட்டு முறையும் மற்ற சூத்திரங்களின்படி மேற்கொள்ளப்படும். இருப்பினும், மூப்பு எப்போதும் இந்த வகை நன்மைகளின் மாறாத அங்கமாக இருக்கும்.
யார் மருந்து பரிந்துரைக்கப்படுகிறார்கள்
நீரிழிவு நோயாளிகள் பொதுவாக சிக்கலான சிகிச்சையை பரிந்துரைக்கின்றனர். மருந்துகள் குறைந்தபட்ச அளவுகளில் சிறந்த செயல்திறனை வழங்கும் வகையில் தேர்ந்தெடுக்கப்படுகின்றன. பெரும்பாலான இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் பக்க விளைவுகளைக் கொண்டிருக்கின்றன, அவை அதிகரிக்கும் அளவோடு அதிகரிக்கின்றன. மெட்ஃபோர்மின் செரிமான அமைப்பால் மோசமாக பொறுத்துக் கொள்ளப்படுகிறது, சல்போனிலூரியா ஏற்பாடுகள் பீட்டா செல்களை அழிப்பதை துரிதப்படுத்துகின்றன, இன்சுலின் எடை அதிகரிப்பதற்கு பங்களிக்கிறது.
டிபிகோர் என்பது முற்றிலும் இயற்கையான, பாதுகாப்பான மற்றும் பயனுள்ள தீர்வாகும், இது கிட்டத்தட்ட எந்தவிதமான முரண்பாடுகளையும் பக்க விளைவுகளையும் கொண்டிருக்கவில்லை. இது நீரிழிவு நோய்க்கு பயன்படுத்தப்படும் அனைத்து மருந்துகளுக்கும் ஏற்றது. டிபிகோரின் வரவேற்பு இரத்தச் சர்க்கரைக் குறைக்கும் முகவர்களின் அளவைக் குறைக்கவும், குளுக்கோஸின் நச்சு விளைவுகளிலிருந்து உறுப்புகளைப் பாதுகாக்கவும், வாஸ்குலர் செயல்திறனைப் பராமரிக்கவும் உங்களை அனுமதிக்கிறது.
பயன்பாட்டிற்கான வழிமுறைகளின்படி, பின்வரும் கோளாறுகளுக்கு சிகிச்சையளிக்க டிபிகோர் பரிந்துரைக்கப்படுகிறது:
நீரிழிவு மற்றும் அழுத்தம் அதிகரிப்பது கடந்த காலத்தின் ஒரு விஷயமாக இருக்கும்
கிட்டத்தட்ட 80% பக்கவாதம் மற்றும் ஊனமுற்றோருக்கு நீரிழிவு தான் காரணம். 10 பேரில் 7 பேர் இதயம் அல்லது மூளையின் தமனிகள் அடைக்கப்படுவதால் இறக்கின்றனர். கிட்டத்தட்ட எல்லா சந்தர்ப்பங்களிலும், இந்த பயங்கரமான முடிவுக்கான காரணம் ஒன்றுதான் - உயர் இரத்த சர்க்கரை.
சர்க்கரை முடியும் மற்றும் தட்ட வேண்டும், இல்லையெனில் எதுவும் இல்லை. ஆனால் இது நோயைக் குணப்படுத்தாது, ஆனால் விசாரணையை எதிர்த்துப் போராட மட்டுமே உதவுகிறது, நோய்க்கான காரணம் அல்ல.
நீரிழிவு நோய்க்கு அதிகாரப்பூர்வமாக பரிந்துரைக்கப்பட்ட மற்றும் எண்டோகிரைனாலஜிஸ்டுகள் தங்கள் வேலையில் பயன்படுத்தும் ஒரே மருந்து ஜி டாவோ நீரிழிவு பிசின் ஆகும்.
மருந்தின் செயல்திறன், நிலையான முறையின்படி கணக்கிடப்படுகிறது (சிகிச்சைக்கு உட்படுத்தப்பட்ட 100 பேரின் குழுவில் உள்ள மொத்த நோயாளிகளின் எண்ணிக்கையில் மீட்கப்பட்ட நோயாளிகளின் எண்ணிக்கை):
- சர்க்கரையின் இயல்பாக்கம் - 95%
- நரம்பு த்ரோம்போசிஸின் நீக்கம் - 70%
- வலுவான இதயத் துடிப்பை நீக்குதல் - 90%
- உயர் இரத்த அழுத்தத்திலிருந்து விடுபடுவது - 92%
- பகலில் வீரியம், இரவில் மேம்பட்ட தூக்கம் - 97%
ஜி தாவோ தயாரிப்பாளர்கள் ஒரு வணிக அமைப்பு அல்ல, அவை அரசால் நிதியளிக்கப்படுகின்றன. எனவே, இப்போது ஒவ்வொரு குடியிருப்பாளருக்கும் 50% தள்ளுபடியில் மருந்து பெற வாய்ப்பு உள்ளது.
- நீரிழிவு நோய்
- இருதய செயலிழப்பு
- கிளைகோசிடிக் போதை,
- மருந்துகளின் நீண்டகால பயன்பாட்டுடன் கல்லீரல் நோய்களைத் தடுப்பது, குறிப்பாக பூஞ்சை காளான்.
டிபிகோர் நடவடிக்கை
டாரின் கண்டுபிடிக்கப்பட்ட பிறகு, உடலுக்கு ஏன் தேவை என்று விஞ்ஞானிகளால் நீண்ட காலமாக புரிந்து கொள்ள முடியவில்லை.சாதாரண வளர்சிதை மாற்றத்துடன் டாரைன் ஒரு பாதுகாப்பு விளைவைக் கொண்டிருக்கவில்லை என்று அது மாறியது. சிகிச்சையின் விளைவு நோயியல் முன்னிலையில், ஒரு விதியாக, கார்போஹைட்ரேட் மற்றும் லிப்பிட் வளர்சிதை மாற்றத்தில் மட்டுமே தோன்றத் தொடங்குகிறது. மீறல்களின் ஆரம்ப கட்டங்களில் டிபிகோர் செயல்படுகிறது, சிக்கல்களின் வளர்ச்சியைத் தடுக்கிறது.
- பரிந்துரைக்கப்பட்ட அளவுகளில், மருந்து சர்க்கரையை குறைக்கிறது. 3 மாத பயன்பாட்டிற்குப் பிறகு, கிளைகேட்டட் ஹீமோகுளோபின் சராசரியாக 0.9% குறைகிறது. புதிதாக கண்டறியப்பட்ட நீரிழிவு மற்றும் பிரீடியாபயாட்டீஸ் நோயாளிகளுக்கு சிறந்த முடிவுகள் காணப்படுகின்றன.
- நீரிழிவு நோயாளிகளுக்கு வாஸ்குலர் சிக்கல்களைத் தடுக்க இது பயன்படுகிறது. மருந்து இரத்தக் கொழுப்பு மற்றும் ட்ரைகிளிசரைட்களைக் குறைக்கிறது, திசுக்களுக்கு இரத்த ஓட்டத்தை மேம்படுத்துகிறது.
- இதய நோய்களால், டிபிகார் மாரடைப்பு சுருக்கம், இரத்த ஓட்டம் ஆகியவற்றை மேம்படுத்துகிறது, மூச்சுத் திணறலைக் குறைக்கிறது. மருந்து இதய கிளைகோசைடுகளுடன் சிகிச்சையின் செயல்திறனை அதிகரிக்கிறது மற்றும் அவற்றின் அளவைக் குறைக்கிறது. மருத்துவர்களின் கூற்றுப்படி, இது நோயாளிகளின் பொதுவான நிலையை மேம்படுத்துகிறது, உடல் உழைப்புக்கு அவர்களின் சகிப்புத்தன்மை.
- டிபிகரின் நீண்டகால பயன்பாடு வெண்படலத்தில் மைக்ரோசர்குலேஷனைத் தூண்டுகிறது. நீரிழிவு ரெட்டினோபதியைத் தடுக்க இதைப் பயன்படுத்தலாம் என்று நம்பப்படுகிறது.
- கிளைகோசைடுகளின் அளவு அதிகமாக இருந்தால் டிபிகோர் ஒரு மருந்தாக செயல்பட முடியும், குமட்டல் மற்றும் அரித்மியாவை நீக்குகிறது. பீட்டா-தடுப்பான்கள் மற்றும் கேடகோலமைன்களுக்கு எதிராக இதேபோன்ற விளைவைக் கண்டறிந்தது.
வெளியீட்டு படிவம் மற்றும் அளவு
தட்டையான வெள்ளை மாத்திரைகள் வடிவில் டிபிகோர் வெளியிடப்படுகிறது. அவை ஒவ்வொன்றும் 10 துண்டுகள் கொப்புளங்களில் வைக்கப்படுகின்றன. 3 அல்லது 6 கொப்புளங்கள் மற்றும் பயன்பாட்டுக்கான வழிமுறைகளின் தொகுப்பில். மருந்து வெப்பம் மற்றும் திறந்த சூரிய ஒளியில் இருந்து பாதுகாக்கப்பட வேண்டும். இத்தகைய நிலைமைகளில், இது 3 ஆண்டுகளாக பண்புகளை வைத்திருக்கிறது.
பயன்பாட்டின் எளிமைக்கு, டிபிகோர் 2 அளவுகளைக் கொண்டுள்ளது:
- 500 மி.கி என்பது நிலையான சிகிச்சை அளவாகும். நீரிழிவு நோய்க்கு 500 மி.கி 2 மாத்திரைகள் பரிந்துரைக்கப்படுகின்றன, கல்லீரலைப் பாதுகாக்க ஆபத்தான மருந்துகளை எடுத்துக்கொள்கின்றன. டைபிகார் 500 மாத்திரைகள் ஆபத்தில் உள்ளன, அவற்றை பாதியாக பிரிக்கலாம்,
- இதய செயலிழப்புக்கு 250 மி.கி பரிந்துரைக்கப்படலாம். இந்த வழக்கில், அளவு பரவலாக மாறுபடும்: 125 மி.கி (1/2 டேப்லெட்) முதல் 3 கிராம் (12 மாத்திரைகள்) வரை. மருந்தின் தேவையான அளவு மருத்துவரால் தேர்ந்தெடுக்கப்படுகிறது, எடுக்கப்பட்ட பிற மருந்துகளை கணக்கில் எடுத்துக்கொள்கிறது. கிளைகோசிடிக் போதைப்பொருளை அகற்ற வேண்டியது அவசியம் என்றால், ஒரு நாளைக்கு டிபிகோர் குறைந்தது 750 மி.கி.
மருந்தின் பக்க விளைவுகள்
டிபிகோர் நடைமுறையில் உடலுக்கு எந்த பக்க விளைவுகளையும் ஏற்படுத்தாது. மாத்திரையின் துணைப் பொருட்களுக்கு ஒவ்வாமை மிகவும் அரிதானது. டாரின் ஒரு இயற்கை அமினோ அமிலம், எனவே இது ஒவ்வாமையை ஏற்படுத்தாது.
வயிற்றின் அதிகரித்த அமிலத்தன்மையுடன் நீண்ட கால பயன்பாடு புண்ணை அதிகரிக்க வழிவகுக்கும். இத்தகைய சிக்கல்களுடன், டிபிகருடனான சிகிச்சையை மருத்துவரிடம் ஒப்புக் கொள்ள வேண்டும். ஒருவேளை அவர் மாத்திரைகளிலிருந்து அல்ல, உணவில் இருந்து டாரைனைப் பெற பரிந்துரைப்பார்.
சிறந்த இயற்கை ஆதாரங்கள்:
 மருத்துவ அறிவியல் மருத்துவர், நீரிழிவு நோய் நிறுவனத்தின் தலைவர் - டாட்டியானா யாகோவ்லேவா
மருத்துவ அறிவியல் மருத்துவர், நீரிழிவு நோய் நிறுவனத்தின் தலைவர் - டாட்டியானா யாகோவ்லேவா
நான் பல ஆண்டுகளாக நீரிழிவு நோயைப் படித்து வருகிறேன். பலர் இறக்கும் போது அது பயமாக இருக்கிறது, மேலும் நீரிழிவு காரணமாக இன்னும் முடக்கப்பட்டுள்ளது.
நற்செய்தியைச் சொல்ல நான் விரைந்து செல்கிறேன் - ரஷ்ய மருத்துவ அறிவியல் அகாடமியின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுவதுமாக குணப்படுத்தும் ஒரு மருந்தை உருவாக்க முடிந்தது. இந்த நேரத்தில், இந்த மருந்தின் செயல்திறன் 98% ஐ நெருங்குகிறது.
மற்றொரு நல்ல செய்தி: மருந்துகளின் அதிக செலவை ஈடுசெய்யும் ஒரு சிறப்பு திட்டத்தை சுகாதார அமைச்சகம் பெற்றுள்ளது. ரஷ்யாவில், நீரிழிவு நோயாளிகள் பிப்ரவரி 17 க்கு முன்பு அதைப் பெறலாம் - 147 ரூபிள் மட்டுமே!
போதை மருந்து பெறுவது பற்றி மேலும் அறிக
| தயாரிப்பு | டவுரின் 100 கிராம், மி.கி. | தேவை% |
| துருக்கி, சிவப்பு இறைச்சி | 361 | 72 |
| சூரை | 284 | 57 |
| கோழி, சிவப்பு இறைச்சி | 173 | 34 |
| சிவப்பு மீன் | 132 | 26 |
| கல்லீரல், பறவை இதயம் | 118 | 23 |
| மாட்டிறைச்சி இதயம் | 66 | 13 |
நீரிழிவு நோயாளிகளுக்கு, டாரின் குறைபாடு சிறப்பியல்பு, எனவே முதல் முறையாக அதன் உட்கொள்ளல் தேவைகளை மீற வேண்டும்.
நீரிழிவு நோய்க்கான சிகிச்சைகள் யாவை?
2012 நடுப்பகுதியில், நீரிழிவு மருந்துகளின் பின்வரும் குழுக்கள் உள்ளன (இன்சுலின் தவிர):
- இன்சுலின் செல்கள் உணர்திறன் அதிகரிக்கும் மாத்திரைகள்.
- கணையத்தை அதிக இன்சுலின் உற்பத்தி செய்ய தூண்டும் மருந்துகள்.
- 2000 களின் நடுப்பகுதியில் இருந்து நீரிழிவு நோய்க்கான புதிய மருந்துகள். இவை அனைத்தும் வித்தியாசமாக செயல்படும் மருந்துகள் அடங்கும், எனவே அவற்றை எப்படியாவது அழகாக இணைப்பது கடினம். இவை இன்ரெடின் செயல்பாட்டைக் கொண்ட மருந்துகளின் இரண்டு குழுக்கள், மேலும் சில காலப்போக்கில் தோன்றும்.
குளுக்கோபாய் (அகார்போஸ்) மாத்திரைகள் உள்ளன, அவை இரைப்பைக் குழாயில் குளுக்கோஸை உறிஞ்சுவதைத் தடுக்கின்றன. அவை பெரும்பாலும் செரிமானக் கோளாறுகளை ஏற்படுத்துகின்றன, மிக முக்கியமாக, நீங்கள் குறைந்த கார்போஹைட்ரேட் உணவைப் பின்பற்றினால், அவற்றை எடுத்துக்கொள்வதில் எந்த அர்த்தமும் இல்லை. குறைந்த கார்போஹைட்ரேட் உணவை நீங்கள் கடைபிடிக்க முடியாவிட்டால், நீங்கள் பெருந்தீனிக்கு ஆளாகிறீர்கள் என்பதால், பசியைக் கட்டுப்படுத்த உதவும் நீரிழிவு மருந்துகளைப் பயன்படுத்துங்கள். மேலும் குளுக்கோபியாவிலிருந்து அதிக பயன் இருக்காது. எனவே, இந்த முடிவில் அவரது விவாதம்.

நாங்கள் உங்களுக்கு மீண்டும் ஒரு முறை நினைவூட்டுகிறோம்: வகை 2 நீரிழிவு நோய்க்கு மட்டுமே மாத்திரை மருந்துகள் பயனுள்ளதாக இருக்கும். வகை 1 நீரிழிவு நோயில், மருந்துகள் எதுவும் இல்லை, இன்சுலின் ஊசி மட்டுமே. தெளிவு. டைப் 1 நீரிழிவு நோய்க்கான சியோஃபோர் அல்லது குளுக்கோஃபேஜ் மாத்திரைகள் நோயாளி உடல் பருமனாக இருந்தால், இன்சுலின் மீதான அவரது உயிரணு உணர்திறன் குறைகிறது, எனவே அவர் கணிசமான அளவு இன்சுலின் செலுத்த வேண்டிய கட்டாயத்தில் உள்ளார். இந்த சூழ்நிலையில் சியோஃபர் அல்லது குளுக்கோஃபேஜின் நியமனம் உங்கள் மருத்துவரிடம் விவாதிக்கப்பட வேண்டும்.
எந்த வகையான நீரிழிவு மருந்துகள் பயனளிக்காது, ஆனால் தீங்கு விளைவிக்கும்
நீரிழிவு நோய்க்கான மருந்துகள் உள்ளன, அவை நோயாளிகளுக்கு நன்மைகளைத் தராது, ஆனால் தொடர்ச்சியான தீங்கு விளைவிக்கும். இந்த மருந்துகள் என்ன என்பதை இப்போது நீங்கள் கண்டுபிடிப்பீர்கள். தீங்கு விளைவிக்கும் நீரிழிவு மருந்துகள் கணையத்தை அதிக இன்சுலின் உற்பத்தி செய்ய தூண்டுகிறது. அவர்களை விட்டுவிடு! அவை நீரிழிவு நோயாளிகளின் ஆரோக்கியத்திற்கு குறிப்பிடத்தக்க சேதத்தை ஏற்படுத்துகின்றன. கணையத்தால் இன்சுலின் உற்பத்தியைத் தூண்டும் மாத்திரைகளில் சல்போனிலூரியா வழித்தோன்றல்கள் மற்றும் மெக்லிடினைட்ஸ் குழுக்களின் மருந்துகள் அடங்கும். டைப் 2 நீரிழிவு நோய்க்கு மருத்துவர்கள் இன்னும் பரிந்துரைக்க விரும்புகிறார்கள், ஆனால் இது தவறானது மற்றும் நோயாளிகளுக்கு தீங்கு விளைவிக்கும். ஏன் என்று பார்ப்போம்.
டைப் 2 நீரிழிவு நோயில், நோயாளிகள், ஒரு விதியாக, இந்த மாத்திரைகள் இல்லாமல் குறைவான இன்சுலினையும் உற்பத்தி செய்கிறார்கள், மேலும் ஆரோக்கியமானவர்களை விட 2-3 மடங்கு அதிகம். சி-பெப்டைடுக்கான இந்த இரத்த பரிசோதனையை நீங்கள் எளிதாக உறுதிப்படுத்த முடியும். நீரிழிவு நோயாளிகளின் சிக்கல் என்னவென்றால், இன்சுலின் செயல்பாட்டிற்கு உயிரணுக்களின் உணர்திறன் குறைந்துள்ளது. இந்த வளர்சிதை மாற்றக் கோளாறு இன்சுலின் எதிர்ப்பு என்று அழைக்கப்படுகிறது. அத்தகைய சூழ்நிலையில், கணையத்தால் இன்சுலின் சுரக்கப்படுவதைத் தூண்டும் மாத்திரைகளை எடுத்துக்கொள்வது ஒரு வேதனைக்குள்ளான, இயக்கப்படும் குதிரையைத் துடைப்பதைப் போன்றது, இது அதன் அனைத்து வலிமையுடனும் ஒரு கனமான வண்டியை இழுக்கிறது. ஒரு துரதிர்ஷ்டவசமான குதிரை தண்டுகளில் சரியாக இறக்கக்கூடும்.
இயக்கப்படும் குதிரையின் பங்கு உங்கள் கணையம். இதில் இன்சுலின் உற்பத்தி செய்யும் பீட்டா செல்கள் உள்ளன. அவர்கள் ஏற்கனவே அதிகரித்த சுமைகளுடன் வேலை செய்கிறார்கள். சல்போனிலூரியா டெரிவேடிவ்ஸ் அல்லது மெக்லிடினைடுகளின் மாத்திரைகளின் செயல்பாட்டின் கீழ் அவை “எரிகின்றன”, அதாவது அவை பெருமளவில் இறக்கின்றன. இதற்குப் பிறகு, இன்சுலின் உற்பத்தி குறைகிறது, மேலும் சிகிச்சையளிக்கக்கூடிய வகை 2 நீரிழிவு மிகவும் கடுமையான மற்றும் குணப்படுத்த முடியாத இன்சுலின் சார்ந்த வகை 1 நீரிழிவு நோயாக மாறும்.

கணைய இன்சுலின் உற்பத்தி செய்யும் மாத்திரைகளின் மற்றொரு பெரிய குறைபாடு என்னவென்றால் அவை இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்துகின்றன. நோயாளி தவறான அளவு மாத்திரைகளை எடுத்துக் கொண்டால் அல்லது சரியான நேரத்தில் சாப்பிட மறந்துவிட்டால் இது பெரும்பாலும் நிகழ்கிறது. டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் முறைகள் இரத்த சர்க்கரையை திறம்பட குறைக்க பரிந்துரைக்கிறோம், அதே நேரத்தில் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து நடைமுறையில் பூஜ்ஜியமாகும்.
பெரிய அளவிலான ஆய்வுகள், சல்போனிலூரியா வழித்தோன்றல்கள் மாரடைப்பு மற்றும் புற்றுநோயால் ஏற்படும் இறப்பு உள்ளிட்ட அனைத்து காரணங்களிலிருந்தும் இறப்பை அதிகரிக்கின்றன என்பதைக் காட்டுகின்றன. அவை கரோனரி மற்றும் பிற தமனிகளில் இரத்த ஓட்டத்தை சீர்குலைத்து, இரத்த நாளங்களை தளர்த்தும் ஏடிபி-சென்சிடிவ் கால்சியம் சேனல்களைத் தடுக்கின்றன.குழுவின் புதிய மருந்துகளுக்கு மட்டுமே இந்த விளைவு நிரூபிக்கப்படவில்லை. ஆனால் நாம் மேலே விவரித்த காரணங்களுக்காகவும் அவற்றை எடுக்கக்கூடாது.
டைப் 2 நீரிழிவு நோய் குறைந்த கார்போஹைட்ரேட் உணவு, உடற்பயிற்சி மற்றும் தேவைப்பட்டால் இன்சுலின் ஊசி மூலம் கவனமாக கண்காணிக்கப்பட்டால், சேதமடைந்த அல்லது பலவீனமான பீட்டா செல்கள் அவற்றின் செயல்பாட்டை மீட்டெடுக்க முடியும். டைப் 2 நீரிழிவு நோய்க்கு திறம்பட சிகிச்சையளிப்பதற்கான ஒரு திட்டத்தைக் கற்றுக் கொள்ளுங்கள். மாத்திரைகள் எடுப்பதை விட இது மிகவும் சிறந்தது - சல்போனிலூரியா டெரிவேடிவ்ஸ் அல்லது மெக்லிடினைடுகள், இது பீட்டா செல்களைக் கொன்று நீரிழிவு நோயாளிகளின் பிரச்சினைகளை அதிகரிக்கும். இந்த மாத்திரைகளின் அனைத்து பெயர்களையும் இங்கே பட்டியலிட முடியாது, ஏனென்றால் அவற்றில் பல உள்ளன.
பின்வருபவை செய்யப்பட வேண்டும். உங்களுக்கு பரிந்துரைக்கப்பட்ட நீரிழிவு மாத்திரைகளுக்கான வழிமுறைகளைப் படியுங்கள். அவை சல்போனிலூரியா டெரிவேடிவ்ஸ் அல்லது மெக்லிடினைடுகளின் வகுப்பைச் சேர்ந்தவை என்று தெரிந்தால், அவற்றை எடுத்துக் கொள்ள வேண்டாம். அதற்கு பதிலாக, ஒரு வகை 2 நீரிழிவு திட்டத்தைப் படித்து பின்பற்றவும். இரண்டு செயலில் உள்ள பொருட்களைக் கொண்ட சேர்க்கை மாத்திரைகள் உள்ளன: ஒரு சல்போனிலூரியா டெரிவேட்டிவ் மற்றும் மெட்ஃபோர்மின். உங்களுக்கு இந்த விருப்பம் ஒதுக்கப்பட்டிருந்தால், அதிலிருந்து “தூய” மெட்ஃபோர்மின் (சியோஃபோர் அல்லது கிளைகோஃபாஷ்) க்கு மாறவும்.
டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான சரியான வழி இன்சுலின் செல்கள் உணர்திறனை மேம்படுத்த முயற்சிப்பதாகும். இன்சுலின் எதிர்ப்பு பற்றிய எங்கள் கட்டுரையைப் படியுங்கள். அதை எப்படி செய்வது என்று அது உங்களுக்குக் கூறுகிறது. அதன் பிறகு, நீங்கள் இன்சுலின் உற்பத்தியைத் தூண்டத் தேவையில்லை. நீரிழிவு நோய் மிகவும் முன்னேறவில்லை என்றால், சாதாரண இரத்த சர்க்கரையை பராமரிக்க நபரின் சொந்த இன்சுலின் போதுமானதாக இருக்கும்.
இன்சுலின் ஊசி மாத்திரைகளுடன் மாற்ற முயற்சிக்காதீர்கள்.
மொத்த இரத்த சர்க்கரை கட்டுப்பாட்டை குறைந்தது 3 நாட்களுக்குச் செய்யுங்கள், மேலும் ஒரு வாரம் முழுவதும். உணவுக்குப் பிறகு ஒரு முறையாவது சர்க்கரை 9 மிமீல் / எல் அல்லது அதற்கும் அதிகமாக இருந்தால், உடனடியாக குறைந்த கார்போஹைட்ரேட் உணவோடு இணைந்து இன்சுலின் மூலம் சிகிச்சையைத் தொடங்குங்கள். ஏனென்றால் எந்த மருந்தும் இங்கு உதவாது. முதலில், இன்சுலின் ஊசி மற்றும் சரியான உணவின் உதவியுடன், உங்கள் இரத்த சர்க்கரை இலக்கு மதிப்புகளுக்கு குறைகிறது என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள். இன்சுலின் அளவைக் குறைக்க அல்லது அதை முற்றிலுமாக கைவிட மாத்திரைகளை எவ்வாறு பயன்படுத்துவது என்று நீங்கள் ஏற்கனவே நினைப்பீர்கள்.
வகை 2 நீரிழிவு நோயாளிகள் தங்கள் இன்சுலின் சிகிச்சையின் தொடக்கத்தை காலவரையின்றி தாமதப்படுத்த விரும்புகிறார்கள். நிச்சயமாக இந்த நோக்கத்திற்காக நீரிழிவு மருந்துகள் குறித்த பக்கத்திற்குச் சென்றீர்கள், இல்லையா? சில காரணங்களால், இன்சுலின் சிகிச்சையை தண்டனையின்றி புறக்கணிக்க முடியும் என்று எல்லோரும் நம்புகிறார்கள், நீரிழிவு சிக்கல்கள் வேறொருவரை அச்சுறுத்துகின்றன, அவை அல்ல. நீரிழிவு நோயாளிகளுக்கு இது மிகவும் முட்டாள்தனமான நடத்தை. அத்தகைய "நம்பிக்கையாளர்" மாரடைப்பால் இறந்துவிட்டால், அவர் அதிர்ஷ்டசாலி என்று நான் கூறுவேன். மோசமான விருப்பங்கள் இருப்பதால்:
- கேங்க்ரீன் மற்றும் கால் ஊனம்,
- கண்பார்வை மங்குதல்,
- சிறுநீரக செயலிழப்பிலிருந்து மரணத்தைத் துன்புறுத்துகிறது.
மோசமான எதிரி விரும்பாத நீரிழிவு நோயின் சிக்கல்கள் இவை. அவர்களுடன் ஒப்பிடும்போது, மாரடைப்பால் விரைவான மற்றும் எளிதான மரணம் ஒரு உண்மையான வெற்றியாகும். மேலும், நம் ஊரில், அதன் ஊனமுற்ற குடிமக்களை அதிகம் ஆதரிக்கவில்லை.
எனவே, டைப் 2 நீரிழிவு நோய்க்கு இன்சுலின் ஒரு அற்புதமான தீர்வாகும். நீங்கள் அவரை மிகவும் நேசிக்கிறீர்கள் என்றால், மேற்கண்ட சிக்கல்களுடன் நெருங்கிய அறிமுகத்திலிருந்து அவர் உங்களை காப்பாற்றுகிறார். இன்சுலின் விநியோகிக்க முடியாது என்பது தெளிவாகத் தெரிந்தால், அதை வேகமாக செலுத்தத் தொடங்குங்கள், நேரத்தை வீணாக்காதீர்கள். குருட்டுத்தன்மை ஏற்பட்டால் அல்லது ஒரு மூட்டு வெட்டப்பட்ட பிறகு, நீரிழிவு நோயாளிக்கு பொதுவாக இன்னும் சில ஆண்டுகள் இயலாமை இருக்கும். இந்த நேரத்தில், அவர் சரியான நேரத்தில் இன்சுலின் ஊசி போடத் தொடங்காதபோது அவர் என்ன ஒரு முட்டாள் என்று கவனமாக சிந்திக்கிறார் ...
சில சந்தர்ப்பங்களில், இன்சுலின் உடன் நட்பு கொள்வது மிக முக்கியமானது, மேலும் வேகமானது:
- குறைந்த கார்போஹைட்ரேட் உணவில், சாப்பிட்ட பிறகு உங்கள் இரத்த சர்க்கரை 9 மிமீல் / எல் மற்றும் அதற்கு மேல் தொடர்ந்து செல்கிறது.
- குறைந்த கார்போஹைட்ரேட் உணவு, உடற்பயிற்சி மற்றும் “சரியான” மாத்திரைகளின் கலவையானது 6.0 மிமீல் / எல் கீழே சாப்பிட்ட பிறகு உங்கள் சர்க்கரையை குறைக்க உதவாது.
நீரிழிவு சிக்கல்களுக்கு எதிராக உங்கள் சிறந்த நண்பர், மீட்பர் மற்றும் பாதுகாவலர் என்பதால் இன்சுலினை உங்கள் முழு இருதயத்தோடு நேசிக்கவும். வலியற்ற ஊசி மருந்துகளின் நுட்பத்தை நீங்கள் மாஸ்டர் செய்ய வேண்டும், ஒரு அட்டவணையில் இன்சுலின் விடாமுயற்சியுடன் செலுத்த வேண்டும், அதே நேரத்தில் நடவடிக்கைகளை மேற்கொள்ளுங்கள், இதன் மூலம் நீங்கள் அதன் அளவைக் குறைக்க முடியும். நீரிழிவு சிகிச்சை திட்டத்தை நீங்கள் விடாமுயற்சியுடன் செயல்படுத்தினால் (குறிப்பாக மகிழ்ச்சியுடன் உடற்பயிற்சி செய்வது முக்கியம்), நீங்கள் நிச்சயமாக சிறிய அளவிலான இன்சுலின் மூலம் நிர்வகிக்க முடியும். அதிக நிகழ்தகவுடன், நீங்கள் ஊசி மருந்துகளை முழுவதுமாக மறுக்க முடியும். ஆனால் நீரிழிவு நோயின் சிக்கல்களை உருவாக்கும் செலவில் இதைச் செய்ய முடியாது.
டாக்ரிக்கார்டியா அல்லது அசாதாரண இதய துடிப்பு ஏன் தோன்றும்
இதயத் துடிப்பு என்பது அதிகரித்த அல்லது விரைவான இதயத் துடிப்பின் உணர்வு. பெரும்பாலும் டாக்ரிக்கார்டியாவுடன் நிகழ்கிறது, அதாவது நிமிடத்திற்கு 90 துடிப்புகளுக்கு மேல் இதயத் துடிப்பு அதிகரிக்கும். இது ஒரு அகநிலை அறிகுறி.
மக்கள் சில நேரங்களில் ஒரு சாதாரண இதய துடிப்பை கூட உணர்கிறார்கள், அதே நேரத்தில், சில நேரங்களில் ஒரு தீவிர தாள இடையூறு உணரப்படாமல் போகலாம். உணர்வு என்பது இதய நோயின் முழுமையான குறிகாட்டியாக இல்லை.
அதிகரித்த மற்றும் அதிகரித்த இதய துடிப்பு மன அழுத்தம் அல்லது உடல் செயல்பாடுகளுக்கு ஒரு சாதாரண எதிர்வினை. மற்ற அறிகுறிகள் இருந்தால் மட்டுமே, இதய துடிப்பு ஒரு குறிப்பிட்ட நோயியல் பற்றி பேச முடியும். இதயத் துடிப்புடன் வரும் அறிகுறியியல் தற்போதுள்ள வியாதியைப் பொறுத்தது.
டாக்ரிக்கார்டியா மற்றும் படபடப்பு ஏற்படலாம்:
- மயோர்கார்டிடிஸ், எண்டோகார்டிடிஸ்,
- துடித்தல்,
- கார்டியோஸ்கிளிரோசிஸ், மாரடைப்பு டிஸ்ட்ரோபி,
- இரத்த சோகை,
- தாவர-வாஸ்குலர் டிஸ்டோனியா,
- இதய குறைபாடுகள்
- தமனி உயர் இரத்த அழுத்தம்
- நரம்பியல் கோளாறு
- நாளமில்லா கோளாறுகள்,
- மாதவிடாய்,
- காய்ச்சல்.
சில நேரங்களில் டாக்ரிக்கார்டியா மற்றும் படபடப்பு ஆகியவற்றின் கலவையானது பதட்டத்துடன் இணைக்கப்படுகிறது, மேலும் கூடுதல் தாவர வெளிப்பாடுகள் (நடுக்கம் மற்றும் நடுக்கம்) ஒரு நபருக்கு மிகவும் ஆபத்தான நோய் இருப்பதாக அச்சம் மற்றும் நம்பிக்கையை ஏற்படுத்துகின்றன.
இந்த சந்தர்ப்பங்களில், உளவியல் சிகிச்சையின் பங்கேற்பு அவசியம். தினசரி ஹோல்டர் ஈ.சி.ஜி கண்காணிப்பு மற்றும் வெளியேற்ற சோதனைகளுக்குப் பிறகு இருதய அமைப்பின் புறநிலை படம் வழங்கப்படுகிறது.
இன்சுலின் சார்புடன் டாக்ரிக்கார்டியாவின் அறிகுறிகள்
நீரிழிவு நோயில் உள்ள கார்டியாக் அரித்மியா ஒளிரும் அரித்மியா, அதாவது டாக்ரிக்கார்டியா மற்றும் இதய துடிப்பு மீறல் போன்றே தன்னை வெளிப்படுத்தலாம். நீரிழிவு நோயாளிக்கு இது இருக்கலாம்:
நீரிழிவு நோயாளி ஒருவர் இந்த நிலைமைகளைக் கண்டுபிடித்திருந்தால், நீங்கள் ஒரு மருத்துவரை அணுகி கூடுதல் பரிசோதனைக்கு உட்படுத்த வேண்டும். இந்த வழியில் மட்டுமே நீங்கள் ஏட்ரியல் ஃபைப்ரிலேஷனின் எதிர்மறையான விளைவுகளிலிருந்து உங்களைப் பாதுகாத்துக் கொள்ளலாம் மற்றும் சரியான சிகிச்சையை வழங்க முடியும்.
மருந்து எப்போதும் தேவையில்லை என்பதை நீங்கள் அறிந்திருக்க வேண்டும். நீரிழிவு நோயாளிகள் பல ஆண்டுகளாக எம்.ஏ. அறிகுறிகளுடன் வாழலாம். சில நேரங்களில் இருதய அமைப்பின் வேலை கூர்மையாக மோசமடைந்து மாரடைப்பு அல்லது பிற சிக்கல்களுக்கு வழிவகுக்கும்.
எனவே, இதயத் துடிப்பில் ஏதேனும் மாற்றங்கள் ஏற்பட்டால் நீங்கள் மருத்துவரை அணுக வேண்டும்.
அரித்மியாக்களின் வகைப்பாடு
 இதயத்தில் ஒரு மின் தூண்டுதலை உருவாக்கக்கூடிய செல்கள் உள்ளன. இந்த தூண்டுதலின் செல்வாக்கின் கீழ், இதய சுருக்கங்கள் ஏற்படுகின்றன. உந்துவிசை உருவாக்கும் செல்கள் இதயமுடுக்கி என்று அழைக்கப்படுகின்றன.
இதயத்தில் ஒரு மின் தூண்டுதலை உருவாக்கக்கூடிய செல்கள் உள்ளன. இந்த தூண்டுதலின் செல்வாக்கின் கீழ், இதய சுருக்கங்கள் ஏற்படுகின்றன. உந்துவிசை உருவாக்கும் செல்கள் இதயமுடுக்கி என்று அழைக்கப்படுகின்றன.
சாதாரண நிலையில் இதயமுடுக்கி சைனஸ் முனை ஆகும், இது வலது ஏட்ரியத்தின் சுவரில் அமைந்துள்ளது. சாதாரண இதய துடிப்பு சைனஸ் ரிதம் என்றும் அழைக்கப்படுகிறது. பொதுவாக, ஓய்வெடுக்கும் இதய துடிப்பு நிமிடத்திற்கு 60 முதல் 90 துடிக்கிறது. சைனஸ் முனை தன்னியக்க நரம்பு மண்டலத்தை கட்டுப்படுத்துகிறது.
சைனஸ் முனை சரியாக செயல்படவில்லை என்றால், இந்த வகையான அரித்மியாக்கள் சாத்தியமாகும்:
- வழக்கமான அடிக்கடி சைனஸ் ரிதம் - "சைனஸ் டாக்ரிக்கார்டியா",
- வழக்கமான அரிய சைனஸ் ரிதம் - "சைனஸ் பிராடி கார்டியா",
- ஒழுங்கற்ற "சைனஸ் அரித்மியா".
ஒரு அரிய அல்லது அடிக்கடி சைனஸ் தாளம் நெறியின் மாறுபாடாக இருக்கலாம். உதாரணமாக, உணர்ச்சி அல்லது உடல் அழுத்தத்துடன், இதயம் ஓய்வெடுப்பதை விட அடிக்கடி சுருங்குகிறது.விளையாட்டு வீரர்களில், இருதய அமைப்பின் பயிற்சியின் காரணமாக, சாதாரண துடிப்பு மிகவும் அரிதானது மற்றும் நிமிடத்திற்கு 34 முதல் 40 துடிக்கிறது.
அதிர்வெண் அதிகரிப்பு மற்றும் அதன் மந்தநிலை ஏற்படக்கூடிய மருந்துகள் இதய தாளத்தை பாதிக்கும்.
இதயமுடுக்கி உள்ள கலங்களாக செயல்படலாம்:
- atrioventricular node
- ஊற்றறைகளையும்,
- இதயக்கீழறைகள்.
ஏட்ரியல் ரிதம் என்பது இதயமுடுக்கி ஏட்ரியாவில் உள்ளது, ஆனால் சைனஸ் முனையில் இல்லை என்று பொருள்.
- வென்ட்ரிகுலர் அரித்மியா,
- atrioventricular arrhythmia,
- டாக்ரிக்கார்டியா - இதய துடிப்பு,
- பிராடி கார்டியா - அரிய இதய சுருக்கங்கள்,
- ஏட்ரியல் அரித்மியா,
- extrasystoles - முன்கூட்டிய சுருக்கங்கள்,
- தாமதமான சுருக்கங்கள்.
அரித்மியா கரிம மற்றும் செயல்பாட்டுடன் இருக்கலாம். சில வகையான இருதய அரித்மியாக்கள் திடீர் சுற்றோட்ட கைது, அரித்மோஜெனிக் அதிர்ச்சி, இஸ்கிமிக் ஸ்ட்ரோக் அல்லது மாரடைப்பு ஆகியவற்றுடன் தொடர்புடையவை என்பதை கவனத்தில் கொள்ள வேண்டும்.
டிபிகோர் என்ற மருந்தின் கலவை மற்றும் வடிவம்
 டிபிகோர் வெள்ளை சுற்று மாத்திரைகளில் வெளியிடப்படுகிறது.
டிபிகோர் வெள்ளை சுற்று மாத்திரைகளில் வெளியிடப்படுகிறது.
அவை இறுக்கமான பேக்கேஜிங் மற்றும் அச்சிடப்பட்ட அலுமினியப் படலத்தில் நிரம்பியுள்ளன.
ஒரு பேக்கில் 10 மாத்திரைகள் உள்ளன. 3-6 துண்டுகள் தொகுப்புகள். ஒவ்வொரு அட்டை பெட்டியிலும் வழிமுறைகள் உள்ளன.
டைபிகரில் செயலில் உள்ள டாரைன் மற்றும் துணை கூறுகள் உள்ளன:
- மைக்ரோ கிரிஸ்டலின் செல்லுலோஸ்,
- உருளைக்கிழங்கு ஸ்டார்ச்
- சிலிக்கான்,
- கால்சியம்.
டாரின் வளர்சிதை மாற்ற செயல்முறைகளை செயல்படுத்தும் சவ்வு-பாதுகாப்பு முகவர்களின் குழுவில் உறுப்பினராக உள்ளார். உயிரணுக்களில் பொட்டாசியம் மற்றும் கால்சியம் பரிமாற்றத்தையும் இந்த பொருள் கட்டுப்படுத்துகிறது. இது நரம்பு உற்சாகத்தை குறைக்கிறது மற்றும் மத்திய நரம்பு மண்டலத்தை மேம்படுத்துகிறது.
மருந்து இரத்தத்தில் குளுக்கோஸை இயல்பாக்குவதற்கு பங்களிப்பது மட்டுமல்லாமல், இரத்த நாளங்களின் நிலைக்கு சாதகமான விளைவையும் தருகிறது. கருவி இரத்த நிலை மற்றும் உயர் இரத்த அழுத்தத்தின் நிகழ்வைக் குறைக்கிறது. இதய தசையின் செயல்பாட்டில் முன்னேற்றமும் உள்ளது. ஆகவே, நீரிழிவு நோய்க்கான சிகிச்சையிலும், உயர் இரத்த அழுத்தத்திலும் டிபிகோர் விருப்பமான மருந்தாகக் கருதப்படுகிறது.
உயர்ந்த கொழுப்புடன், டிபிகோர் இரத்த பிளாஸ்மாவில் அதன் அளவை மேம்படுத்த உதவுகிறது. இது ட்ரைகிளிசரைட்களின் வீதத்தை நேரடியாக பாதிக்கிறது. கிளைசெமிக் அளவுகளுடன் பணிபுரியும் போது இது மிகவும் முக்கியமானது.
டிபிகோர் என்ற மருந்து புற இரத்த ஓட்டத்தை சாதகமாக பாதிக்கிறது, ஃபைபர் உள்ளிட்ட மைக்ரோசர்குலேஷனை மேம்படுத்துகிறது. இதனால், நீரிழிவு நோயின் சிக்கல்களின் வளர்ச்சியை நிறுத்த முடியும், எடுத்துக்காட்டாக, நீரிழிவு ரெட்டினோபதியின் உருவாக்கம்.
கிளைசீமியாவின் முன்னேற்றம் காரணமாக, மனித உடலின் ஒட்டுமொத்த தொனி கணிசமாக மேம்படுத்தப்பட்டு நீரிழிவு நோயின் மருத்துவ படம் இயல்பாக்கப்படுகிறது. டிபிகோர் என்ற மருந்து இரைப்பைக் குழாயில் விரைவாக உறிஞ்சப்படுவதன் மூலம் வகைப்படுத்தப்படுகிறது.
உட்கொண்ட பிறகு ஒன்றரை அல்லது இரண்டு மணி நேரத்திற்குப் பிறகு உச்ச பிளாஸ்மா செறிவு காணப்படுகிறது. 24 மணி நேரத்திற்குப் பிறகு, மருந்து உடலில் இருந்து முழுமையாக வெளியேற்றப்படுகிறது. இரத்த சர்க்கரை அளவை நீண்டகாலமாக இயல்பாக்குவது பல வாரங்கள் தொடர்ந்து மருந்தைப் பயன்படுத்துகிறது.
மருந்து பயன்படுத்துவதற்கான வழிமுறைகள்
 அரித்மியாவுக்கான டைபிகர் வாய்வழியாக பரிந்துரைக்கப்படுகிறது. இதய செயலிழப்பில், உணவுக்கு 15 நிமிடங்களுக்கு முன் 250-500 மி.கி ஒரு நாளைக்கு இரண்டு முறை மருந்து பயன்படுத்தப்படுகிறது. சிகிச்சையின் காலம் 30 நாட்கள்.
அரித்மியாவுக்கான டைபிகர் வாய்வழியாக பரிந்துரைக்கப்படுகிறது. இதய செயலிழப்பில், உணவுக்கு 15 நிமிடங்களுக்கு முன் 250-500 மி.கி ஒரு நாளைக்கு இரண்டு முறை மருந்து பயன்படுத்தப்படுகிறது. சிகிச்சையின் காலம் 30 நாட்கள்.
தேவைப்பட்டால், அளவை ஒரு நாளைக்கு பல கிராம் வரை அதிகரிக்கலாம். சில சந்தர்ப்பங்களில், மருந்தின் அளவை ஒரு நேரத்தில் 125 மி.கி ஆக குறைக்க மருத்துவர் முடிவு செய்கிறார்.
கார்டியாக் கிளைகோசைட்களின் பயன்பாடு காரணமாக போதை ஏற்பட்டால், மருந்து ஒரு நாளைக்கு குறைந்தது 750 மி.கி. டைப் 1 நீரிழிவு நோயில், இன்சுலின் சிகிச்சையுடன் ஒரு நாளைக்கு இரண்டு முறை 500 மி.கி மருந்து பரிந்துரைக்கப்படுகிறது. இத்தகைய சிகிச்சை சராசரியாக ஆறு மாதங்கள் வரை நீடிக்கும்.
வகை 2 இன் ஒரு வகை நோயுடன், நீங்கள் ஒரு நாளைக்கு இரண்டு முறை 500 மி.கி. உட்கொள்ள வேண்டும் (இது மோனோ தெரபிக்கு வந்தால்). பிற வாய்வழி மருந்துகளுடன் இணைந்து டிபிகாரையும் பயன்படுத்தலாம்.மிதமான ஹைபர்கொலெஸ்டிரோலீமியா உட்பட இந்த வகை நோய்களில், டிபிகோர் ஒரு நாளைக்கு இரண்டு முறை 500 மி.கி பரிந்துரைக்கப்படுகிறது.
பாடநெறியின் கால அளவை கலந்துகொள்ளும் மருத்துவரால் மட்டுமே தீர்மானிக்க முடியும். ஹெபடோபுரோடெக்டராக, இந்த மருந்து பூஞ்சை காளான் முகவர்களுடன் ஒரு நாளைக்கு 500 மி.கி.
மருந்து தவறாக எடுத்துக் கொள்ளப்பட்டால் மற்றும் கட்டுப்படுத்த முடியாததாக இருந்தால், ஒரு நபர் ஒரு ஒவ்வாமை எதிர்வினையைத் தொடங்கலாம். ஆனால் இது மிகவும் அரிதான நிகழ்வுகளில் நிகழ்கிறது.
அடுக்கு வாழ்க்கை மற்றும் சேமிப்பு அம்சங்கள்
இணைக்கப்பட்ட அறிவுறுத்தல்களுக்கு இணங்க, டிபிகார் ஒரு உலர்ந்த இடத்தில் பிரத்தியேகமாக சேமிக்கப்பட வேண்டும், இது ஒளியிலிருந்து பாதுகாக்கப்படுகிறது. மருந்து குழந்தைகளுக்கு கிடைக்காமல் பார்த்துக் கொள்வது அவசியம். சேமிப்பகத்தின் போது காற்றின் வெப்பநிலை 26 டிகிரிக்கு மேல் இருக்கக்கூடாது. இந்த மருந்தின் அடுக்கு வாழ்க்கை வெளியான நாளிலிருந்து மூன்று ஆண்டுகள் ஆகும். இந்த நேரத்திற்குப் பிறகு, மருந்து பயன்படுத்தப்படக்கூடாது, அவற்றை அப்புறப்படுத்த வேண்டும்.
மருந்தின் ஒப்புமைகள்
 டிபிகரின் 60 க்கும் மேற்பட்ட அனலாக்ஸ் கிடைக்கின்றன. அனைத்து ஒப்புமைகளையும் இரண்டு குழுக்களாகப் பிரிக்கலாம். முதலாவதாக டாரினின் முக்கிய பொருளுடன் மருந்துகள் உள்ளன, இரண்டாவது குழுவில் மற்றொரு அடிப்படை பொருளைக் கொண்ட மருந்துகள் உள்ளன, ஆனால் இதேபோன்ற நோக்குநிலை மற்றும் அதே மருந்தியல் நடவடிக்கை.
டிபிகரின் 60 க்கும் மேற்பட்ட அனலாக்ஸ் கிடைக்கின்றன. அனைத்து ஒப்புமைகளையும் இரண்டு குழுக்களாகப் பிரிக்கலாம். முதலாவதாக டாரினின் முக்கிய பொருளுடன் மருந்துகள் உள்ளன, இரண்டாவது குழுவில் மற்றொரு அடிப்படை பொருளைக் கொண்ட மருந்துகள் உள்ளன, ஆனால் இதேபோன்ற நோக்குநிலை மற்றும் அதே மருந்தியல் நடவடிக்கை.
டாரைன் (டவுரின்) என்பது அமெரிக்காவில் தயாரிக்கப்படும் ஒரு மருந்து ஆகும், இது 2000 ரூபிள் ஒரு தொகுப்பின் விலை. 500 மி.கி தொகுப்பில் நூறு காப்ஸ்யூல்கள் உள்ளன. கருவி ஆன்லைன் மருந்தகங்கள் மூலம் விற்கப்படுகிறது. பல நோய்களுக்கு சிகிச்சையளிக்க உற்பத்தியாளரால் பரிந்துரைக்கப்படுகிறது.
டவுரின் மத்திய நரம்பு மண்டலத்தில் ஒரு அடக்கும் விளைவைக் கொண்டுள்ளது. இந்த பொருள் இதயத்தின் நிலையை சாதகமாக பாதிக்கிறது, போதைப்பொருள் மற்றும் குடிப்பழக்கத்திலிருந்து விடுபட உதவுகிறது. மரபணு அமைப்பில் குணப்படுத்தும் விளைவின் இருப்பு நிறுவப்பட்டுள்ளது.
எவலார் கார்டியோ ஆக்டிவ் டாரின் என்பது ரஷ்ய உற்பத்தியாளரின் மருந்து. ஒரு தொகுப்புக்கான விலை 260 - 430 ரூபிள். கருவி மருந்தக சங்கிலிகளில் கிடைக்கிறது, இது ஒரு மருந்து இல்லாமல் விநியோகிக்கப்படுகிறது. அதிகரித்த இன்ட்ராகார்டியாக் (டயஸ்டாலிக்) அழுத்தம் உள்ள நோயாளிகளுக்கு இது பரிந்துரைக்கப்படுகிறது, அதே போல் மாரடைப்பு சுருக்கத்தை அதிகரிக்கவும்.
மேலும், உயர் இரத்த அழுத்தம் உள்ள நோயாளிகளுக்கு மருந்து பரிந்துரைக்கப்படுகிறது. மருந்தின் உதவியுடன், இரத்தத்தில் குளுக்கோஸ், ட்ரைகிளிசரைடுகள் மற்றும் கொழுப்பின் செறிவு கட்டுப்படுத்தப்படுகிறது.
ஆர்த்தோ டவுரின் எர்கோ ஒரு ரஷ்ய மருந்து, அதன் தொகுப்புக்கான விலை 450 - 900 ரூபிள் வரம்பில் உள்ளது. டாரைனுடன் கூடுதலாக, இந்த உயிரியல் ரீதியாக செயலில் சேர்க்கும் ஒரு பகுதியாக, உள்ளன:
- succinic அமிலம்
- ஃபோலிக் அமிலம்
- வைட்டமின் ஈ
- லிபோயிக் அமிலம்
- பி வைட்டமின்கள்,
- துத்தநாகம்,
- ரோஸ்ஷிப் சாறு.
தயாரிப்பு காப்ஸ்யூல்களில் கிடைக்கிறது. கலவையில் உடலின் சகிப்புத்தன்மை மற்றும் பாதுகாப்பு செயல்பாடுகளை மேம்படுத்தும் சிறப்பு செயலில் உள்ள பொருட்கள் உள்ளன. மருந்து எரிச்சலைக் குறைக்கிறது மற்றும் தூக்கத்தில் ஒரு நன்மை பயக்கும் என்பதை நம்பத்தகுந்த முறையில் நிறுவப்பட்டுள்ளது. கூடுதலாக, இரத்த அழுத்தம் குறைகிறது மற்றும் இதய துடிப்பு மேம்படுகிறது.
ஆர்த்தோமோலிகுலர் வளாகங்கள் என்பது உயிரியல் ரீதியாக சுறுசுறுப்பான சேர்க்கைகள், அதாவது உணவுப் பொருட்கள். அத்தகைய நிதிகளின் கலவை பின்வருமாறு:
- கனிமங்கள்
- வைட்டமின்கள்,
- அமினோ அமிலங்கள்
- டாரைன்,
- பாலிஅன்சாச்சுரேட்டட் கொழுப்பு அமிலங்கள்,
- நூற்றுக்கும் மேற்பட்ட மருத்துவ தாவரங்களின் சாறுகள்,
- கூடுதல் செயலில் உள்ள கூறுகள்.
இப்போது ஒரு நபரின் அனைத்து உறுப்புகளையும் அமைப்புகளையும் சாதகமாக பாதிக்கும் பல்வேறு ஆர்த்தோமோலிகுலர் வளாகங்கள் உருவாக்கப்பட்டுள்ளன.
இருதய அமைப்பின் நோயியல் சிகிச்சையில், வைட்டமின் மற்றும் தாது வளாகங்கள் வாஸ்குலர் நெகிழ்ச்சித்தன்மையை மேம்படுத்துவதற்கும், இரத்த அழுத்தத்தைக் குறைப்பதற்கும், மூளையின் செயல்பாட்டைத் தூண்டுவதற்கும், இரத்த ஓட்டத்தை இயல்பாக்குவதற்கும் பயனுள்ளதாக இருக்கும்.
மருந்தின் ஒப்புமைகள்:
மருத்துவர்கள் மெல்டோனியத்துடன் மருந்துகளை பரிந்துரைக்கின்றனர்:
- நீரிழிவு நோயுடன் கரோனரி இதய நோய்,
- மாரடைப்பு டிஸ்ட்ரோபி,
- நீண்டகால இதய செயலிழப்பு,
- சுற்றோட்ட கோளாறுகள்.
இந்த நிதிகள் உடல் உழைப்பின் போது விளைவைக் காட்டுகின்றன, இருதய அமைப்பின் மின்னழுத்தத்தைக் குறைக்கின்றன.
மிகவும் பிரபலமான மற்றும் நன்கு அறியப்பட்ட ஒப்புமைகள்:
- taufon,
- ஏடிஎஃப் லாங்
- டஃபோரின் OZ,
- Vazopro,
- ஹாவ்தோர்ன் டிஞ்சர்,
- ட்ரைமீதைல்,
- Trizipin,
- Trikard,
- Rimekod,
- இவாப் 5
- Preductal,
- Kapikor,
- Neokardil,
- Karduktal,
- Metonat.
டிபிகோரம் மற்றும் பிற மருந்துகளை எடுத்துக் கொள்ளும்போது எதிர்மறையான தொடர்புகள் எதுவும் காணப்படவில்லை. கார்டியாக் கிளைகோசைட்களின் ஐனோட்ரோபிக் விளைவை மேம்படுத்த முடியும் என்று நிறுவப்பட்டுள்ளது.
டையூரிடிக்ஸ் மூலம் டிபிகரின் பயன்பாடு பரிந்துரைக்கப்படவில்லை.
ஏட்ரியல் ஃபைப்ரிலேஷன் சிக்கல்கள் சாத்தியமா?
சிக்கல்களில், நுரையீரல் த்ரோம்போம்போலிசம் (PE), கடுமையான மாரடைப்பு மற்றும் கடுமையான பக்கவாதம், அத்துடன் அரித்மோஜெனிக் அதிர்ச்சி மற்றும் கடுமையான இதய செயலிழப்பு (நுரையீரல் வீக்கம்) ஆகியவை மிகவும் பொதுவானவை.
மிக முக்கியமான சிக்கல் பக்கவாதம். மூளையின் பாத்திரங்களுக்குள் ஒரு த்ரோம்பஸ் சுட்டுக்கொள்வதால் ஏற்படும் இஸ்கிமிக் பக்கவாதம் (எடுத்துக்காட்டாக, பராக்ஸிஸம் நிறுத்தப்படும் போது) ஏட்ரியல் ஃபைப்ரிலேஷன் தொடங்கிய முதல் ஐந்து ஆண்டுகளில் 5% நோயாளிகளுக்கு ஏற்படுகிறது.
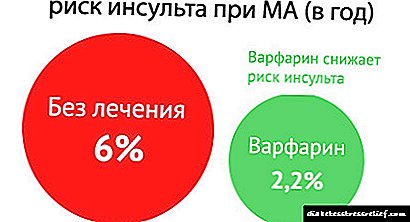
த்ரோம்போம்போலிக் சிக்கல்களைத் தடுப்பது (பக்கவாதம் மற்றும் நுரையீரல் தக்கையடைப்பு) என்பது ஆன்டிகோகுலண்டுகள் மற்றும் ஆன்டிபிளேட்லெட் முகவர்களின் நிலையான பயன்பாடு ஆகும். இருப்பினும், இங்கே சில நுணுக்கங்கள் உள்ளன. எனவே, எடுத்துக்காட்டாக, இரத்தப்போக்கு அதிகரிக்கும் அபாயத்துடன், நோயாளிக்கு ஒரு ரத்தக்கசிவு பக்கவாதத்தின் வளர்ச்சியுடன் மூளையில் இரத்தக்கசிவு ஏற்பட வாய்ப்பு உள்ளது. ஆன்டிகோகுலண்ட் சிகிச்சையின் தொடக்கத்திலிருந்து முதல் ஆண்டில் இந்த நிலையை உருவாக்கும் ஆபத்து 1% க்கும் அதிகமாக உள்ளது. அதிகரித்த இரத்தப்போக்கு தடுப்பு என்பது ஆன்டிகோகுலண்டின் சரியான நேரத்தில் டோஸ் சரிசெய்தலுடன் ஐ.என்.ஆரை (குறைந்தது ஒரு மாதத்திற்கு ஒரு முறையாவது) வழக்கமாக கண்காணிப்பதாகும்.
வீடியோ: ஏட்ரியல் ஃபைப்ரிலேஷன் காரணமாக ஒரு பக்கவாதம் எவ்வாறு எழுகிறது
ஏட்ரியல் ஃபைப்ரிலேஷன் கொண்ட வாழ்க்கைக்கான முன்கணிப்பு முதன்மையாக நோயின் காரணங்களால் தீர்மானிக்கப்படுகிறது. எடுத்துக்காட்டாக, கடுமையான மாரடைப்பு நோயால் தப்பிப்பிழைப்பவர்களிடமும், குறிப்பிடத்தக்க கார்டியோஸ்கிளிரோசிஸுடனும், வாழ்க்கைக்கு ஒரு குறுகிய கால முன்கணிப்பு சாதகமாக இருக்கலாம், மேலும் ஆரோக்கியத்திற்கும் நடுத்தர காலத்திற்கும் சாதகமற்றதாக இருக்கலாம், ஏனெனில் ஒரு குறுகிய காலத்தில் நோயாளி நாள்பட்ட இதய செயலிழப்பை உருவாக்கி, வாழ்க்கைத் தரத்தை மோசமாக்கி, அதைக் குறைக்கிறார் காலஅளவு.
ஆயினும்கூட, ஒரு மருத்துவர் பரிந்துரைக்கும் மருந்துகளை தவறாமல் உட்கொள்வதால், வாழ்க்கை மற்றும் ஆரோக்கியத்திற்கான முன்கணிப்பு சந்தேகத்திற்கு இடமின்றி மேம்படும். இளம் வயதிலேயே பதிவுசெய்யப்பட்ட எம்.ஏ.வின் நிலையான வடிவம் கொண்ட நோயாளிகள், உரிய இழப்பீட்டுத் தொகையுடன், 20-40 ஆண்டுகள் வரை கூட வாழ்கின்றனர்.
மருந்தின் கலவை மற்றும் பண்புகள்
மருந்து காப்ஸ்யூல்கள் வடிவில் மருந்தகங்களில் கிடைக்கிறது. ஒரு காப்ஸ்யூலில் 0.1 கிராம் சொக்க்பெர்ரி தூள் (மலை சாம்பல்), 0.08 கிராம் ஹாவ்தோர்ன் சாறு, 0.04 கிராம் ஆகியவை உள்ளன. வைட்டமின் ஈ, 0.02 gr. மெக்னீசியம் ஆக்சைடு மற்றும் 0.02 gr. பொட்டாசியம் சிட்ரேட்.
மருந்து இரத்த அழுத்தத்தைக் குறைக்கிறது, இரத்தக் கொழுப்பை இயல்பாக்குகிறது மற்றும் மத்திய நரம்பு மண்டலத்தைத் தணிக்கிறது.
சிகிச்சை விளைவு
அரோனியா அரோனியாவில் உயர் இரத்த அழுத்தம், டாக்ரிக்கார்டியா, ஏட்ரியல் ஃபைப்ரிலேஷன் மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சி சிகிச்சையில் பயன்படுத்தப்படும் பல பயனுள்ள பண்புகள் உள்ளன. இது இரத்த ஓட்டத்தை மேம்படுத்துகிறது, வீக்கத்தை நீக்குகிறது மற்றும் நரம்பு மண்டலத்தின் அதிகரித்த உற்சாகத்திற்கு பயன்படுத்தப்படுகிறது. காப்ஸ்யூல்களில் சர்பிடால் உள்ளது, இதற்கு நன்றி நீரிழிவு நோய்க்கான காப்ஸ்யூல்களை எடுக்க பரிந்துரைக்கப்படுகிறது.
ஹாவ்தோர்ன் பழ சாறு மூளையின் இதயம் மற்றும் இரத்த நாளங்களில் இரத்த ஓட்டத்தை மேம்படுத்துகிறது, நரம்பு மண்டலத்தை அமைதிப்படுத்துகிறது, இரத்த அழுத்தம் மற்றும் சர்க்கரை அளவைக் குறைக்கிறது.
சப்ளிமெண்ட் மூளை மற்றும் இதயத்தின் இரத்த நாளங்களை விரிவுபடுத்துகிறது, கரோனரி இரத்த ஓட்டத்தை அதிகரிக்கிறது, இரத்த பாகுத்தன்மையைக் குறைக்கிறது, இரத்த நாளங்களின் சுவர்களை பலப்படுத்துகிறது.
இதயத்தை வலுப்படுத்துவது "AD நார்ம்" மருந்தின் செயலில் உள்ள பொருளுக்கு பங்களிக்கிறது
நீங்கள் எப்போது மருந்து எடுக்க வேண்டும்?
சேர்க்கை பயன்படுத்த பரிந்துரைக்கப்படுகிறது:
- பல்வேறு இதய அசாதாரணங்கள்,
- டாக் கார்டியா மற்றும் அரித்மியாவின் லேசான வடிவங்கள் ஒரு துணை,
- உயர் இரத்த அழுத்தம்,
- புற வாஸ்குலர் கண்டுபிடிப்பு (ஆஞ்சியோனூரோசிஸ்) கோளாறுடன் தொடர்புடைய வாஸ்குலர் கோளாறுகள்.
மருந்து "ஆட் நார்மா": பயன்பாட்டிற்கான வழிமுறைகள்
பின்வரும் வழிமுறைகளின்படி துணை எடுத்துக் கொள்ளுங்கள்:
- நோயின் தீவிரத்தை பொறுத்து, காலை மற்றும் மாலை வேளைகளில் 1-2 காப்ஸ்யூல்களை உணவின் போது அல்லது உடனடியாக எடுத்துக் கொள்ளுங்கள்,
- சுத்தமான தண்ணீரை குடிக்கவும் (முன்னுரிமை வேகவைத்த),
- குறைந்தது 2 மாதங்களுக்கு சிகிச்சையைத் தொடரவும். மருந்தின் கால அளவை தெளிவுபடுத்த, ஒரு மருத்துவரை அணுகுவது அவசியம்.
"AD நார்ம்" மாத்திரைகள் மனித உடலை சாதகமாக பாதிக்கின்றன
மருந்தின் வகைகள்
உற்பத்தியாளர்கள் மருந்தை மேம்படுத்தி புதிய பதிப்பை வெளியிட்டனர் - “ஆட் நார்மா ஃபோர்டே”. மார்ஷ்மெல்லோ உலர்ந்த மற்றும் புல்வெளிகளின் சாறுகள் தயாரிப்பில் சேர்க்கப்பட்டன. மேலும், மேலும் உறுதியான விளைவுக்கு, வைட்டமின்கள் ஈ மற்றும் சி ஆகியவை மருந்தில் சேர்க்கப்பட்டன.
பயனுள்ள கூறுகளுடன் செறிவூட்டல் சிகிச்சையின் போக்கை இரண்டு மாதங்களிலிருந்து 20 நாட்களாகக் குறைத்தது.
கர்ப்ப காலத்தில் நான் எடுக்கலாமா?
பெரும்பாலும், கர்ப்ப காலத்தில் உயர் இரத்த அழுத்தம் தோன்றும். சோவியத் ஒன்றியத்தின் நாட்களில், கர்ப்பிணிப் பெண்களுக்கு உயர் இரத்த அழுத்தம் சிகிச்சையில் மருத்துவர்கள் அரிதாகவே கவனம் செலுத்தினர், எந்தவொரு விலகலுடனும், தாமதமாக நச்சுத்தன்மை இருப்பது கண்டறியப்பட்டது. உலகளவில் கர்ப்ப காலத்தில் உயர் இரத்த அழுத்தத்தின் சிக்கல்களால் ஒவ்வொரு ஆண்டும் 50 ஆயிரத்துக்கும் மேற்பட்ட பெண்கள் இறக்கின்றனர். எனவே, இந்த நோயைக் கண்டறிதல் மற்றும் சிகிச்சையை நீங்கள் தீவிரமாக அணுக வேண்டும்.
கர்ப்ப காலத்தில் மற்றும் பாலூட்டும் போது மருந்து உட்கொள்வது தடைசெய்யப்பட்டுள்ளது.
"ஹெல் நார்ம்" இன் ஒப்புமைகள் ஏதேனும் உள்ளதா?
ஒப்புமைகளில் சொக்க்பெர்ரி மற்றும் சொக்க்பெர்ரி ஆகியவற்றுடன் உணவுப் பொருட்கள் உள்ளன. மாத்திரைகள் பின்வருமாறு:
- பீட்டா-தடுப்பான்கள் "நெபிவோலோல்", "எகிலோக்" அழுத்தத்தின் கீழ். மருந்துகள் தமனி உயர் இரத்த அழுத்தம், ஆஞ்சினா பெக்டோரிஸ், இதய செயலிழப்பு, இதய அரித்மியாவுக்கு பயன்படுத்தப்படுகின்றன. இதயத் துடிப்பைக் கட்டுப்படுத்தும் நிபந்தனையுடன்.
- ஏ.சி.இ இன்ஹிபிட்டர்கள்: சிறுநீரக அழுத்தத்தில் கேப்டோபிரில், லிசினோபிரில் மாத்திரைகள். எடுத்துக்கொள்வதற்கு முன், ஒரு மருத்துவரை அணுகுவது கட்டாயமாகும்.
- "இந்தபாமைடு" அழுத்தம் மாத்திரைகள், டையூரிடிக்ஸ் அல்லது "ஃபுரோஸ்மைடு". மற்ற மருந்துகளுடன் இணைந்து இரத்த அழுத்தத்தைக் குறைக்க மருந்துகள் பயன்படுத்தப்படுகின்றன.
- "ஸ்பாஸ்மல்கன்" அழுத்தத்துடன் நன்றாக உதவுகிறது. சிறுநீர் பாதை (வலி நோய்க்குறி முன்னிலையில்), செரிமான மண்டல உறுப்புகள், இரைப்பை மற்றும் குடல் பெருங்குடல், பித்தப்பை நோய் போன்ற நோய்களுக்கு சிகிச்சையளிப்பதற்காக இந்த மருந்து வடிவமைக்கப்பட்டுள்ளது.
- அழுத்தத்திற்கான "நிமசில்" எடுக்க பரிந்துரைக்கப்படவில்லை, ஏனெனில் இது அழுத்தத்தை இயல்பாக்குவதை நோக்கமாகக் கொண்ட மருந்துகளின் செயல்திறனைக் குறைக்கிறது.
மருத்துவர்கள் விமர்சனங்கள்
உயர் இரத்த அழுத்தம் மற்றும் அரித்மியா சிகிச்சையில் "நரக நெறி" ஒரு நல்ல கூடுதலாகும். இது உங்கள் அழுத்தத்தை இயல்பு நிலைக்கு கொண்டு வர உதவும் இயற்கை மற்றும் ஆரோக்கியமான பொருட்களைக் கொண்டுள்ளது. எடுத்துக்கொள்வதற்கு முன், உங்கள் மருத்துவரை அணுகி, மருந்தின் சில கூறுகளுக்கு உங்களுக்கு ஒவ்வாமை இல்லை என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.

 சைனஸ் அல்லாத தாளத்தின் இருப்பு (சைனஸ் முனையின் கலங்களில் தோன்றாது), இது ஒவ்வொரு வென்ட்ரிகுலர் வளாகத்திற்கும் முன்னால் பி அலைகள் இல்லாததால் வெளிப்படுகிறது,
சைனஸ் அல்லாத தாளத்தின் இருப்பு (சைனஸ் முனையின் கலங்களில் தோன்றாது), இது ஒவ்வொரு வென்ட்ரிகுலர் வளாகத்திற்கும் முன்னால் பி அலைகள் இல்லாததால் வெளிப்படுகிறது,