கண்டறியும்
வருடத்திற்கு குறைந்தது 1 தடவையாவது, நீரிழிவு நோயாளிகள் ஒரு கண் பரிசோதனைக்கு உட்படுத்தப்படுகிறார்கள், இதில் விசாரித்தல், பார்வைக் கூர்மையை அளவிடுதல் மற்றும் கண்சிகிச்சை (மாணவனை நீர்த்துப்போகச் செய்த பிறகு) எக்ஸுடேட்களைக் கண்டறிதல், இரத்தக்கசிவு, நுண்ணுயிரியல் மற்றும் புதிய கப்பல்களின் பெருக்கம் ஆகியவற்றைக் கண்டறியலாம். வெறுமனே, ஒரு நீரிழிவு கிளினிக்கில் அனுபவமுள்ள ஒரு கண் மருத்துவரால் பரிசோதனை மேற்கொள்ளப்படுகிறது.
சிகிச்சை
நீரிழிவு ரெட்டினோபதியின் சிகிச்சை சிக்கலானது, இது ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் கண் மருத்துவரால் மேற்கொள்ளப்படுகிறது. சரியான ஊட்டச்சத்து மற்றும் இன்சுலின் சிகிச்சை சமமாக முக்கியமானது. உணவில் உள்ள கொழுப்புகளை கட்டுப்படுத்துவது, விலங்குகளின் கொழுப்பை காய்கறி கொழுப்புடன் மாற்றுவது, எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளை (சர்க்கரை, இனிப்புகள், பாதுகாத்தல்) விலக்குவது முக்கியம், மேலும் லிபோட்ரோபிக் பொருட்கள் (பாலாடைக்கட்டி, மீன், ஓட்மீல்), பழங்கள், காய்கறிகள் (உருளைக்கிழங்கு தவிர) கொண்ட தயாரிப்புகளையும் பரவலாகப் பயன்படுத்துதல். வைட்டமின் சிகிச்சை குறிப்பாக முக்கியமானது, குறிப்பாக குழு B (B)1, பி2, பி6, பி12, பி15) உள்ளே மற்றும் பெற்றோர். வைட்டமின் சி, பி, ஈ வாஸ்குலர் சுவரில் ஒரு பாதுகாப்பு விளைவைக் கொண்டிருக்கின்றன (வருடத்திற்கு 3-4 முறை, 1 மாத பாடநெறி). ஆஞ்சியோபுரோடெக்டர்களில் ஆஞ்சினின் (புரோடெக்டின்), டிசினோன், டோக்ஸியம் ஆகியவை அடங்கும். மருந்துகள் மருத்துவர் பரிந்துரைத்தபடி எடுக்கப்படுகின்றன.
- நிலை I நீரிழிவு ரெட்டினோபதி (பெருக்கம் இல்லாத ரெட்டினோபதி), அடிக்கடி மீண்டும் மீண்டும் கண் பரிசோதனைகள் குறிக்கப்படுகின்றன. நோயாளி இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை எவ்வளவு கட்டுப்படுத்துகிறார் என்பதை மருத்துவர் பரிசோதிக்க வேண்டும்.
- II அல்லது III கட்டத்தின் நீரிழிவு ரெட்டினோபதியில் (முறையே ப்ரீப்ரோலிஃபெரேடிவ் மற்றும் பெருக்க ரெட்டினோபதி), லேசர் ஃபோட்டோகோகுலேஷன் குறிக்கப்படுகிறது.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்க்கான கேண்டசார்டன் ரெனின்-ஆஞ்சியோடென்சின் ஏற்பி (RAS) தடுப்பானைப் பயன்படுத்துவதை சமீபத்திய DIRECT ஆய்வு மதிப்பீடு செய்தது. மெழுகுவர்த்தியின் பயன்பாடு ரெட்டினோபதியின் முன்னேற்றத்தைக் குறைக்கவில்லை. ஆய்வின் போது, ரெட்டினோபதியின் தீவிரம் குறைவதற்கான போக்கு இருந்தது. குறைந்த விரிவான RASS ஆய்வில், டைப் 1 நீரிழிவு நோயில் ரெட்டினோபதியின் வளர்ச்சி ஏ.எஸ்.டி லோசார்டன் மற்றும் ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் என்லாபிரில் இன்ஹிபிட்டருடன் தடுப்பதன் மூலம் குறைகிறது என்று காட்டப்பட்டது. எனவே, வகை 1 நீரிழிவு மற்றும் ரெட்டினோபதி நோயாளிகளுக்கு ஏ.எஸ்.டி தடுப்பான்களின் பயன்பாடு பொருத்தமானதாக இருக்கலாம், ஆனால் வகை 2 நீரிழிவு நோயாளிகளுக்கு அல்ல.
நீரிழிவு ரெட்டினோபதி சோட் 2 மற்றும் எம்.எம்.பி -9 மரபணுக்களின் மெத்திலேஷன் மற்றும் எல்.எஸ்.டி 1 என் மரபணுவின் அதிகப்படியான படியெடுத்தல் உள்ளிட்ட பல எபிஜெனெடிக் கோளாறுகளுடன் தொடர்புடையது. அவற்றை சரிசெய்ய எபிஜெனெடிக் சிகிச்சையைப் பயன்படுத்துவதற்கான சாத்தியம் தற்போது பரிசீலிக்கப்படுகிறது.
கண்ணோட்டம்
மேம்பட்ட நிகழ்வுகளில் மற்றும் உயர் இரத்த அழுத்தத்துடன் நீரிழிவு நோயின் கலவையுடன், பெருந்தமனி தடிப்பு மிகவும் தீவிரமானது.
தடுப்பு
அனைத்து வகையான நீரிழிவு நோய்க்கான ரெட்டினோபதியின் வளர்ச்சி மற்றும் முன்னேற்றத்தில், அடிப்படை நோய்க்கான இழப்பீட்டின் தரத்திற்கு ஒரு முக்கிய பங்கு வழங்கப்படுகிறது. தமனி உயர் இரத்த அழுத்தம் மற்றும் நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சி, பெரும்பாலும் ரெட்டினோபதியுடன் இணைந்து, நீரிழிவு நோயில் ரெட்டினோபதியின் போக்கை மோசமாக்குகிறது. இளம் வயதிலேயே நீரிழிவு நோய் உள்ளவர்களிடையே பெருந்தமனி தடிப்புத் தோல் அழற்சி மிகவும் தீவிரமாக முன்னேறுகிறது மற்றும் மிகவும் கடுமையானது - மைக்ரோஅஞ்சியோபதி இருப்பதால், இணை சுழற்சியை உருவாக்குவதற்கான வாய்ப்பு குறைகிறது. சரியான நேரத்தில் நோயறிதலின் நோக்கத்திற்காக, நீரிழிவு நோயாளிகள் ஒவ்வொரு நோயாளிக்கும் ஒரு கண் மருத்துவரால் வருடத்திற்கு 1 முறையாவது பரிசோதிக்கப்பட வேண்டும், மேலும் பொருத்தமான புகார்கள் வந்தால்.
கண்களின் கடுமையான வாஸ்குலர் புண்களைத் தடுக்க, அவர்களின் ஆரம்பகால கண்டறிதல் அவசியம் - நீரிழிவு நோயால் பாதிக்கப்பட்ட இளைஞர்களை 6 மாதங்களில் குறைந்தது 1 முறையாவது ஒரு கண் மருத்துவரால் பரிசோதிக்க வேண்டும். நீண்டகால நீரிழிவு நோயாளிகளின் கண் நிலைக்கு குறிப்பாக கவனம் செலுத்தப்பட வேண்டும் - நீரிழிவு நோயின் கால அளவு அதிகரிப்பதன் மூலம், நீரிழிவு ரெட்டினோபதியைக் கண்டறியும் அதிர்வெண் அதிகரிக்கிறது.
நீரிழிவு ரெட்டினோபதியைத் தடுப்பதற்கான ஒரே நம்பகமான காரணி அதன் அனைத்து நிலைகளுக்கும் சிகிச்சையளிப்பதற்கான அடிப்படையாகும், இது நீரிழிவு நோய்க்கான உகந்த இழப்பீடு ஆகும் (கிளைகேட்டட் ஹீமோகுளோபின் எச்.பி.ஏ அளவு1C .
நோய்க்கிருமி உருவாக்கம் மற்றும் காரணங்கள்
நீரிழிவு ரெட்டினோபதியின் நோய்க்கிருமிகள் மிகவும் சிக்கலானவை. முக்கிய காரணங்களில் விழித்திரையின் இரத்த நாளங்களுக்கு சேதம் ஏற்படுகிறது: அவற்றின் அதிகப்படியான ஊடுருவல், நுண்குழாய்களின் அடைப்பு, பெருக்கம் (வடு) திசு மற்றும் புதிதாக உருவாகும் பாத்திரங்கள். இத்தகைய மாற்றங்கள் விழித்திரையின் கட்டமைப்பின் மரபணு அம்சங்களால் ஏற்படுகின்றன.
இரத்தத்தில் குளுக்கோஸின் அதிகரித்த உள்ளடக்கத்துடன் ஏற்படும் வளர்சிதை மாற்றங்களால் நோயின் வளர்ச்சியில் குறைந்தபட்ச பங்கு இல்லை. 2 வயது வரை நீரிழிவு முன்னிலையில், 15% நோயாளிகளில், 5 ஆண்டுகள் வரை - 28%, 10-15 ஆண்டுகள் வரை - 44-50%, 20 முதல் 30 வயது வரை - 90-100% நோயாளிகளில் நீரிழிவு ரெட்டினோபதி கண்டறியப்படுகிறது.
நோய் முன்னேற்றத்தின் வேகம் மற்றும் அதிர்வெண்ணை பாதிக்கும் ஆபத்து காரணிகள் பின்வருமாறு:
- ஹைப்பர் கிளைசீமியாவின் நிலை,
- நீரிழிவு காலம்
- நாள்பட்ட சிறுநீரக செயலிழப்பு
- தமனி உயர் இரத்த அழுத்தம்
- அதிக எடை (உடல் பருமன்),
- வளர்சிதை மாற்ற நோய்க்குறி
- xid =.
மேலும், நீரிழிவு ரெட்டினோபதியின் வளர்ச்சி, முன்னேற்றம் கர்ப்பம், பருவமடைதல், கெட்ட பழக்கங்களுக்கு பங்களிக்கிறது.
மருத்துவ படம்
நீரிழிவு ரெட்டினோபதி சிறப்பியல்பு அறிகுறிகள் இல்லாமல் உருவாகிறது மற்றும் முன்னேறுகிறது. பெருக்கமில்லாத கட்டத்தில் பார்வை குறைவது அகநிலை ரீதியாக கவனிக்கப்படவில்லை. புலப்படும் பொருட்களின் மங்கலானது மாகுலர் எடிமாவை ஏற்படுத்தும். நெருங்கிய வரம்பில் வாசிப்பதில் சிரமங்களும் குறிப்பிடப்பட்டுள்ளன. மேலும், பார்வையின் கூர்மை இரத்தத்தில் குளுக்கோஸின் செறிவைப் பொறுத்தது.
நோயின் பெருக்க நிலையில், கண்களுக்கு முன்பாக ஒரு முக்காடு மற்றும் மிதக்கும் ஒளிபுகாநிலைகள் தோன்றும் (உள்விழி இரத்தப்போக்கின் விளைவாக). சிறிது நேரம் கழித்து, அவர்கள் சொந்தமாக மறைந்துவிடுவார்கள்.பாரிய சிராய்ப்புடன், காற்றோட்டமான உடலில் ஒரு கூர்மையான சரிவு அல்லது பார்வை இழப்பு ஏற்படுகிறது.
கண்டறியும்
நீரிழிவு ரெட்டினோபதியைத் திரையிடுவதற்கு, நோயாளிக்கு மைட்ரியாஸிஸ், விசோமெட்ரி, கண்ணின் முன்புறப் பகுதியின் பயோமிக்ரோஸ்கோபி, சுற்றளவு, கோல்ட்மேன் லென்ஸுடன் கண்ணின் பயோமிக்ரோஸ்கோபி, மக்லகோவ் டோனோமெட்ரி, கண் கட்டமைப்புகளின் டயாபனோஸ்கோபி ஆகியவற்றின் கீழ் கண்சிகிச்சை பரிந்துரைக்கப்படுகிறது.
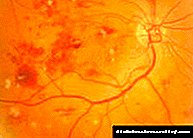
நோயின் கட்டத்தை நிறுவுவதற்கு கண்சிகிச்சை படம் மிக முக்கியமானது. பெருக்கம் இல்லாத கட்டத்தில், நுண்ணுயிரியல், இரத்தக்கசிவு மற்றும் கடினமான மற்றும் மென்மையான எக்ஸுடேட்டுகள் காணப்படுகின்றன. பெருக்க கட்டத்தில், ஃபண்டஸ் படம் உள்நோக்கி மைக்ரோவாஸ்குலர் அசாதாரணங்கள் (நரம்புகளின் ஆமை மற்றும் விரிவாக்கம், தமனி சார்ந்த ஷண்ட்கள்), எண்டோவாஸ்குலர் மற்றும் ப்ரீரிட்டினல் ரத்தக்கசிவு, இழைம பெருக்கம், விழித்திரை நியோவாஸ்குலரைசேஷன் மற்றும் பார்வை நரம்பு வட்டு நோய் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. விழித்திரையில் மாற்றங்களை ஆவணப்படுத்த, ஃபண்டஸ் கேமரா மூலம் தொடர்ச்சியான ஃபண்டஸ் புகைப்படங்கள் எடுக்கப்படுகின்றன.
விட்ரஸ் மற்றும் படிக லென்ஸின் ஒளிபுகாநிலையுடன், கண் அல்ட்ராசவுண்ட் கண் மருத்துவத்திற்கு பதிலாக பரிந்துரைக்கப்படுகிறது. பார்வை நரம்பு மற்றும் விழித்திரையின் செயல்பாடுகளை மீறுவது அல்லது பாதுகாப்பதை மதிப்பிடுவதற்கு, மின் இயற்பியல் ஆய்வுகள் செய்யப்படுகின்றன: எலக்ட்ரோகுலோகிராபி, சி.எஸ்.எஃப்.எம் நிர்ணயம், எலக்ட்ரோரெட்டினோகிராபி. நியோவாஸ்குலர் கிள la கோமாவைக் கண்டறிய, கோனியோஸ்கோபி செய்யப்படுகிறது.
விழித்திரை நாளங்களை ஆய்வு செய்வதற்கான மிக முக்கியமான முறை ஃப்ளோரசன்ஸ் ஆஞ்சியோகிராபி ஆகும். இது கொரியோரெட்டினல் நாளங்களில் இரத்த ஓட்டத்தை பதிவு செய்கிறது. தேவைப்பட்டால், ஆஞ்சியோகிராபி லேசர் மற்றும் ஆப்டிகல் ஒத்திசைவான ஸ்கேனிங் விழித்திரை டோமோகிராஃபி மூலம் மாற்றப்படுகிறது.
நீரிழிவு ரெட்டினோபதி, சிறுநீர் மற்றும் இரத்த சர்க்கரையின் முன்னேற்றத்திற்கான ஆபத்து காரணிகளை அடையாளம் காண, கிளைகோசைலேட்டட் ஹீமோகுளோபின், இன்சுலின், லிப்பிட் சுயவிவரம் மற்றும் பிற குறிகாட்டிகள் ஆராயப்படுகின்றன. சிறுநீரக நாளங்களின் அல்ட்ராசவுண்ட், இரத்த அழுத்தத்தை தினசரி கண்காணித்தல், ஈ.சி.ஜி மற்றும் எக்கோ கார்டியோகிராஃபி ஆகியவை குறைவான தகவல் கண்டறியும் முறைகள்.
கன்சர்வேடிவ் சிகிச்சை
நோயின் ஆரம்ப கட்டங்களில், முக்கிய சிகிச்சை முறை பழமைவாதமாகும். ஆஞ்சியோபுரோடெக்டர்கள் (டாக்ஸியம், பார்மிடின், டிசினான், பிரிடியன்) - நுண்குழாய்களின் பலவீனத்தை குறைக்கும் மருந்துகளின் நீண்டகால பயன்பாடு நோயாளிக்கு காட்டப்பட்டுள்ளது. இரத்தத்தில் போதுமான அளவு குளுக்கோஸைப் பராமரிக்கவும் இது தேவைப்படுகிறது.
வாஸ்குலர் சிக்கல்களின் சிகிச்சை மற்றும் தடுப்புக்கு, சுலோடெக்ஸைடு, அஸ்கார்பிக் அமிலம், வைட்டமின் பி மற்றும் ஈ ஆகியவை பரிந்துரைக்கப்படுகின்றன. ஆக்ஸிஜனேற்றிகள் (எடுத்துக்காட்டாக, ஸ்ட்ரிக்ஸ்) ஒரு நல்ல விளைவை அளிக்கின்றன. இந்த தயாரிப்புகளில் பீட்டா கரோட்டின் மற்றும் புளுபெர்ரி சாறு உள்ளது. இந்த பயனுள்ள பொருட்கள் பார்வையை மேம்படுத்துகின்றன, வாஸ்குலர் நெட்வொர்க்கை வலுப்படுத்துகின்றன, ஃப்ரீ ரேடிக்கல்களின் விளைவுகளிலிருந்து பாதுகாக்கின்றன.
நீரிழிவு ரெட்டினோபதி சிகிச்சையில் ஒரு சிறப்பு இடம் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் இயல்பாக்கம் ஆகும். சர்க்கரையை குறைக்கும் மருந்துகளை உட்கொள்வதன் மூலம் இது நிகழ்கிறது. கன்சர்வேடிவ் சிகிச்சையில் நோயாளியின் உணவை இயல்பாக்குவதும் அடங்கும்.
இந்த நோயால் பாதிக்கப்பட்டவர்கள் மருத்துவ பரிசோதனைக்கு உட்படுத்தப்படுகிறார்கள். நீரிழிவு நோயின் தீவிரத்தின் அடிப்படையில், இயலாமை காலம் தீர்மானிக்கப்படுகிறது. அதிக காட்சி சுமை, அதிர்வு, தலை மற்றும் உடலை சாய்த்துக்கொள்வது, பளு தூக்குதல் ஆகியவற்றுடன் தொடர்புடைய வேலையில் நோயாளி முரணாக உள்ளார். போக்குவரத்து மற்றும் சூடான கடைகளில் வேலை செய்வது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
அறுவை சிகிச்சை
நீரிழிவு ரெட்டினோபதியின் நோயறிதல் கடுமையான மீறல்களை வெளிப்படுத்தினால்: விழித்திரையில் இரத்தக்கசிவு, அதன் மத்திய மண்டலத்தின் எடிமா, புதிய பாத்திரங்களின் உருவாக்கம், பின்னர் நோயாளிக்கு லேசர் சிகிச்சை காட்டப்படுகிறது. குறிப்பாக கடினமான சந்தர்ப்பங்களில் - வயிற்று அறுவை சிகிச்சை.
புதிய இரத்தப்போக்கு நாளங்கள் மற்றும் மாகுலர் எடிமா தோன்றும்போது, லேசர் விழித்திரை உறைதல் தேவைப்படுகிறது. இந்த நடைமுறையின் போது, விழித்திரையின் சேதமடைந்த பகுதிகளுக்கு லேசர் ஆற்றல் வழங்கப்படுகிறது. இது கார்னியா, விட்ரஸ் நகைச்சுவை, முன்புற அறையின் ஈரப்பதம் மற்றும் லென்ஸை கீறல்கள் இல்லாமல் ஊடுருவுகிறது.
லேசர் மத்திய பார்வை மண்டலத்திற்கு வெளியே ஆக்ஸிஜன் இல்லாத விழித்திரையின் பகுதிகளை அழிக்க பயன்படுத்தப்படுகிறது. அதன் உதவியுடன், விழித்திரையில் இஸ்கிமிக் செயல்முறை அழிக்கப்படுகிறது. இதன் விளைவாக, புதிய கப்பல்கள் தோன்றுவதை நிறுத்துகின்றன. இந்த முறை ஏற்கனவே உருவான நோயியல் நியோபிளாசங்களையும் நீக்குகிறது. இது எடிமா குறைவதற்கு வழிவகுக்கிறது.
லேசர் உறைதலின் முக்கிய குறிக்கோள் நோயின் வளர்ச்சியைத் தடுப்பதாகும். அதை அடைய, சராசரியாக 3-4 அமர்வுகள் தேவை. அவை ஒவ்வொன்றும் 30-40 நிமிடங்கள் நீடிக்கும் மற்றும் பல நாட்கள் இடைவெளியில் நடைபெறும். செயல்முறையின் போது, வலி ஏற்படலாம். எனவே, கண்ணைச் சுற்றியுள்ள திசுக்களில் உள்ளூர் மயக்க மருந்து செய்யப்படுகிறது. சிகிச்சை முடிந்த சில மாதங்களுக்குப் பிறகு, ஒரு நிபுணர் விழித்திரையின் நிலையை மதிப்பிடுகிறார். இந்த நோக்கத்திற்காக, ஃப்ளோரசன்ஸ் ஆஞ்சியோகிராபி பரிந்துரைக்கப்படுகிறது.
அல்லாத நீரிழிவு நீரிழிவு ரெட்டினோபதி விட்ரஸ் ரத்தக்கசிவை ஏற்படுத்தினால், நோயாளிக்கு விட்ரெக்டோமி தேவைப்படுகிறது. செயல்முறையின் போது, மருத்துவர் திரட்டப்பட்ட இரத்தத்தை அகற்றுகிறார், மேலும் விட்ரஸ் உடல் சிலிகான் எண்ணெய் (அல்லது உமிழ்நீர்) மூலம் மாற்றப்படுகிறது. அதே நேரத்தில், விழித்திரையை அடுக்கி வைப்பதற்கும் கிழிப்பதற்கும் காரணமான வடுக்கள் ஒரு லேசரால் பிரிக்கப்படுகின்றன, மேலும் இரத்தப்போக்கு நாளங்கள் வெளியேற்றப்படுகின்றன. நோயின் ஆரம்ப கட்டங்களில் இந்த அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது. இது சிக்கல்களின் அபாயத்தை வெகுவாகக் குறைக்கிறது.
நோயாளிக்கு ஃபண்டஸில் கடுமையான மாற்றங்கள் இருந்தால், புதிதாக உருவாகும் பாத்திரங்கள் மற்றும் புதிய ரத்தக்கசிவுகள், விழித்திரையின் கிரையோகோகுலேஷன் செய்யப்படுகிறது. விட்ரெக்டோமி அல்லது லேசர் உறைதல் சாத்தியமில்லை என்றால் இது அவசியம்.
சாத்தியமான சிக்கல்கள்
நீரிழிவு ரெட்டினோபதியின் ஆபத்தான விளைவுகள்:
- கண்புரை,
- இரண்டாம் நிலை நியோவாஸ்குலர் கிள la கோமா,
- பார்வையில் குறிப்பிடத்தக்க குறைவு
- hemophthalmus,
- விழித்திரை இழுவைப் பற்றின்மை,
- முழுமையான குருட்டுத்தன்மை.
இந்த நிலைமைகளுக்கு ஒரு சிகிச்சையாளர், நரம்பியல் நிபுணர், கண் மருத்துவர் மற்றும் உட்சுரப்பியல் நிபுணரால் தொடர்ந்து கண்காணிப்பு தேவைப்படுகிறது. அறுவை சிகிச்சை தலையீட்டால் சில சிக்கல்கள் அகற்றப்படுகின்றன.
நீரிழிவு ரெட்டினோபதிக்கு மிகவும் பயனுள்ள சிகிச்சையானது இரத்த குளுக்கோஸ் அளவைக் குறைத்து அவற்றின் இயல்பான மதிப்புகளைப் பராமரிப்பதாகும். சரியாக சாப்பிடுங்கள், உங்கள் கண் மருத்துவரை தவறாமல் பார்வையிடவும். வாரத்திற்கு ஒரு முறை, மாலை நேரங்களில், உள்விழி அழுத்தத்தை அளவிடவும். சரியான நேரத்தில் நோயறிதல் மற்றும் சிக்கலான சிகிச்சையுடன், பார்வையை பராமரிக்க ஒவ்வொரு வாய்ப்பும் உள்ளது.
நிலை நீரிழிவு ரெட்டினோபதி
நீரிழிவு ரெட்டினோபதி பல நிலைகளைக் கொண்டுள்ளது. ரெட்டினோபதியின் ஆரம்ப நிலை என்று அழைக்கப்படுகிறது neeproliferativnoy, மற்றும் தோற்றங்களால் வகைப்படுத்தப்படுகிறது மைக்ரோஅனூரிஸம்ஸிலிருந்துவட்டமான இருண்ட புள்ளிகள் அல்லது கோடுள்ள கோடுகள், விழித்திரையின் இஸ்கிமிக் மண்டலங்களின் தோற்றம், மாகுலர் பகுதியில் விழித்திரை எடிமா, அத்துடன் இரத்த நாளங்களின் சுவர்களின் அதிகரித்த ஊடுருவல் மற்றும் பலவீனம் ஆகியவற்றின் வடிவத்தில் கண்ணில் உள்ள ரத்தக்கசிவுடன் தமனிகளைப் பிரிக்கிறது. இந்த வழக்கில், மெல்லிய பாத்திரங்கள் வழியாக, இரத்தத்தின் திரவ பகுதி விழித்திரையில் நுழைகிறது, இது எடிமா உருவாக வழிவகுக்கிறது. விழித்திரையின் மைய பகுதி இந்த செயல்பாட்டில் ஈடுபட்டிருந்தால், அது கவனிக்கப்படுகிறது பார்வை குறைந்தது.
இந்த வகை நீரிழிவு நோய் நோயின் எந்த கட்டத்திலும் ஏற்படக்கூடும் என்பதையும், ரெட்டினோபதியின் ஆரம்ப கட்டத்தை குறிக்கிறது என்பதையும் கவனத்தில் கொள்ள வேண்டும். இது சிகிச்சையளிக்கப்படாவிட்டால், நோயின் இரண்டாம் கட்டத்திற்கு ஒரு மாற்றம் ஏற்படுகிறது.
ரெட்டினோபதியின் இரண்டாவது கட்டம் வளர்ச்சியுறும், இது விழித்திரையில் இரத்த ஓட்டக் கோளாறுகளுடன் சேர்ந்து, விழித்திரையில் ஆக்ஸிஜன் குறைபாட்டிற்கு வழிவகுக்கிறது (ஆக்ஸிஜன் பட்டினி, இஸ்கிமியா). ஆக்ஸிஜன் அளவை மீட்டெடுக்க, உடல் புதிய பாத்திரங்களை உருவாக்குகிறது (இந்த செயல்முறை என்று அழைக்கப்படுகிறது நாள ஊட்டக்குறை). புதிதாக உருவான பாத்திரங்கள் சேதமடைந்து இரத்தம் வரத் தொடங்குகின்றன, இதன் விளைவாக இரத்தம் நுழைகிறது விட்ரஸ் உடல்விழித்திரை அடுக்குகள். இதன் விளைவாக, பார்வை குறைந்து வரும் பின்னணிக்கு எதிராக கண்களில் மிதக்கும் ஒளிபுகாநிலைகள் தோன்றும்.
புதிய நாளங்கள் மற்றும் வடு திசுக்களின் தொடர்ச்சியான வளர்ச்சியுடன் ரெட்டினோபதியின் கடைசி கட்டங்களில், இது விழித்திரை பற்றின்மை மற்றும் வளர்ச்சிக்கு வழிவகுக்கும் பசும்படலம்.
நீரிழிவு ரெட்டினோபதியின் வளர்ச்சிக்கு முக்கிய காரணம் போதுமானதாக இல்லை இன்சுலின், இது குவிப்புக்கு வழிவகுக்கிறது பிரக்டோஸ் மற்றும் சார்பிட்டால்அழுத்தம் அதிகரிப்பு, தந்துகிகளின் சுவர்கள் தடித்தல் மற்றும் அவற்றின் இடைவெளிகளைக் குறைத்தல் ஆகியவற்றிற்கு பங்களிக்கிறது.
நோயின் வளர்ச்சி மற்றும் நிலைகள்
இரத்த குளுக்கோஸின் அதிகரிப்புடன், இரத்த நாளங்களின் சுவர்கள் தடிமனாகின்றன. இதன் விளைவாக, அவற்றில் அழுத்தம் உயர்கிறது, பாத்திரங்கள் சேதமடைகின்றன, விரிவடைகின்றன (மைக்ரோஅனூரிஸ்கள்), மற்றும் சிறிய ரத்தக்கசிவுகள் உருவாகின்றன.
இரத்த தடித்தலும் ஏற்படுகிறது. மைக்ரோத்ரோம்பி வடிவம், பாத்திரங்களின் லுமனைத் தடுக்கும். விழித்திரை (ஹைபோக்ஸியா) ஆக்ஸிஜன் பட்டினி கிடக்கிறது.
ஹைபோக்ஸியாவைத் தவிர்ப்பதற்கு, பாதிக்கப்பட்ட பகுதிகளைத் தவிர்த்து, ஷண்ட்கள் மற்றும் இரத்த நாளங்கள் உருவாகின்றன. ஷண்ட்கள் தமனிகள் மற்றும் நரம்புகளை பிணைக்கின்றன, ஆனால் சிறிய தந்துகிகளில் இரத்த ஓட்டத்தை சீர்குலைத்து அதன் மூலம் ஹைபோக்ஸியாவை அதிகரிக்கின்றன.
எதிர்காலத்தில், சேதமடைந்தவற்றுக்கு பதிலாக, புதிய கப்பல்கள் விழித்திரையில் முளைக்கின்றன. ஆனால் அவை மிகவும் மெல்லியதாகவும் உடையக்கூடியவையாகவும் இருக்கின்றன, எனவே அவை விரைவாக சேதமடைகின்றன, இரத்தக்கசிவு ஏற்படுகிறது. அதே நாளங்கள் பார்வை நரம்பு, விட்ரஸ் உடலில் வளரலாம், கிள la கோமாவை ஏற்படுத்துகின்றன, கண்ணிலிருந்து திரவத்தை வெளியேற்றுவதில் தலையிடுகின்றன.
இந்த மாற்றங்கள் அனைத்தும் குருட்டுத்தன்மைக்கு வழிவகுக்கும் சிக்கல்களை ஏற்படுத்தும்.
நீரிழிவு ரெட்டினோபதியின் (டிஆர்) 3 நிலைகள் மருத்துவ ரீதியாக வேறுபடுகின்றன:
- Nonproliferative retinopathy (DR I).
- ப்ரெப்ரோலிஃபெரேடிவ் ரெட்டினோபதி (டிஆர் II).
- பெருக்கம் ரெட்டினோபதி (டிஆர் III).
ரெட்டினோபதியின் நிலை ஒரு கண் மருத்துவரால் நிறுவப்பட்ட மாணவர் மூலம் நிதியை ஆராயும்போது அல்லது சிறப்பு ஆராய்ச்சி முறைகளைப் பயன்படுத்தும் போது நிறுவப்படுகிறது.

அல்லாத பெருக்க ரெட்டினோபதியுடன் மைக்ரோஅனூரிஸ்கள் உருவாகின்றன, விழித்திரை நரம்புகளுடன் சிறிய இரத்தக்கசிவு, வெளியேற்றத்தின் ஃபோசி (இரத்தத்தின் திரவ பகுதியை வியர்த்தல்), தமனிகள் மற்றும் நரம்புகளுக்கு இடையில் கலக்கிறது. எடிமா கூட சாத்தியம்.
ப்ரீ ப்ரோலிஃபெரேடிவ் கட்டத்தில் இரத்தக்கசிவு எண்ணிக்கை, எக்ஸுடேட்ஸ் அதிகரிக்கிறது, அவை இன்னும் விரிவானவை. விழித்திரை நரம்புகள் விரிவடைகின்றன. பார்வை எடிமா ஏற்படலாம்.
பெருக்க நிலையில் விழித்திரையில் இரத்த நாளங்களின் பெருக்கம் (பெருக்கம்), பார்வை நரம்பு, விழித்திரையில் விரிவான இரத்தக்கசிவு மற்றும் விட்ரஸ் உடலில் உள்ளது. வடு திசு வடிவங்கள், ஆக்ஸிஜன் பட்டினியை மேம்படுத்துதல் மற்றும் திசுப் பற்றின்மைக்கு வழிவகுக்கும்.
நீரிழிவு ரெட்டினோபதி சிகிச்சை
ரெட்டினோபதிகளின் சிகிச்சையின் பொதுவான கொள்கைகளுடன், சிகிச்சையில் வளர்சிதை மாற்றக் கோளாறுகளை சரிசெய்தல், கிளைசீமியாவின் அளவைக் கட்டுப்படுத்துவதை மேம்படுத்துதல், இரத்த அழுத்தம், லிப்பிட் வளர்சிதை மாற்றம் ஆகியவை அடங்கும். எனவே, இந்த கட்டத்தில், முக்கிய சிகிச்சையானது உட்சுரப்பியல் நிபுணர்-நீரிழிவு மருத்துவர் மற்றும் இருதயநோய் நிபுணரால் பரிந்துரைக்கப்படுகிறது.
கிளைசீமியா மற்றும் குளுக்கோசூரியாவின் அளவை கவனமாக கண்காணித்தல், நீரிழிவு நோய்க்கு போதுமான இன்சுலின் சிகிச்சையைத் தேர்ந்தெடுப்பது மேற்கொள்ளப்படுகிறது, ஆஞ்சியோபுரோடெக்டர்கள், ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகள், ஆன்டிபிளேட்லெட் முகவர்கள் போன்றவை நிர்வகிக்கப்படுகின்றன. மாகுலர் எடிமாவுக்கு சிகிச்சையளிக்க ஸ்டெராய்டுகளின் ஊடுருவல் ஊசி செய்யப்படுகிறது.
மேம்பட்ட நீரிழிவு ரெட்டினோபதி நோயாளிகளுக்கு லேசர் விழித்திரை உறைதலுக்கு குறிக்கப்படுகிறது. விழித்திரைப் பற்றின்மை அபாயத்தைத் தடுக்க, நியோவாஸ்குலரைசேஷன் செயல்முறையை அடக்குவதற்கும், அதிகரித்த பலவீனம் மற்றும் ஊடுருவலுடன் இரத்த நாளங்களை அழிப்பதற்கும் லேசர் உறைதல் உங்களை அனுமதிக்கிறது.
நீரிழிவு விழித்திரை நோய்க்கான லேசர் விழித்திரை அறுவை சிகிச்சை பல அடிப்படை முறைகளைப் பயன்படுத்துகிறது. விழித்திரையின் தடுப்பு லேசர் உறைதல் பல வரிசைகளில் “லட்டு” வகையின் பரமகுலர் கோகுலேட்டுகளின் பயன்பாட்டை உள்ளடக்கியது, மேலும் இது மாகுலர் எடிமாவுடன் ரெட்டினோபதியின் பெருக்கமற்ற வடிவத்திற்கு குறிக்கப்படுகிறது. ஆஞ்சியோகிராஃபியின் போது வெளிப்படும் மைக்ரோஅனியூரிஸ்கள், எக்ஸுடேட்டுகள் மற்றும் சிறிய ரத்தக்கசிவுகளை குறைக்க ஃபோகல் லேசர் உறைதல் பயன்படுத்தப்படுகிறது. பன்ரெடினல் லேசர் உறைதலின் செயல்பாட்டில், விழித்திரை முழுவதும் கோகுலேட்டுகள் பயன்படுத்தப்படுகின்றன, மாகுலர் பகுதியைத் தவிர்த்து, இந்த முறை முக்கியமாக அதன் மேலும் முன்னேற்றத்தைத் தடுக்க முன்கூட்டியே செயல்படும் கட்டத்தில் பயன்படுத்தப்படுகிறது.
கண்ணின் ஒளியியல் மீடியாவின் ஒளிபுகாதலுடன், லேசர் உறைதலுக்கு மாற்றாக டிரான்ஸ்ஸ்கெலரல் கிரையோரெட்டினோபெக்ஸி உள்ளது, இது விழித்திரையின் நோயியல் பகுதிகளின் குளிர் அழிவின் அடிப்படையில்.
ஹீமோப்தால்மஸ், மாகுலர் இழுவை அல்லது விழித்திரைப் பற்றின்மை ஆகியவற்றால் சிக்கலான கடுமையான பெருக்க நீரிழிவு விழித்திரை நோயின் போது, விட்ரெக்டோமி நாடப்படுகிறது, இதன் போது இரத்தம், விட்ரஸ் உடல் தானே அகற்றப்படுகிறது, இணைப்பு திசு இழைகள் வெட்டப்படுகின்றன, இரத்தப்போக்கு நாளங்கள் எரிக்கப்படுகின்றன.
முன்னறிவிப்பு மற்றும் தடுப்பு
நீரிழிவு ரெட்டினோபதியின் கடுமையான சிக்கல்கள் இரண்டாம் நிலை கிள la கோமா, கண்புரை, விழித்திரைப் பற்றின்மை, ஹீமோப்தால்மஸ், பார்வையில் குறிப்பிடத்தக்க குறைவு, முழுமையான குருட்டுத்தன்மை. இதற்கெல்லாம் நீரிழிவு நோயாளிகளை ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் கண் மருத்துவர் தொடர்ந்து கண்காணிக்க வேண்டும்.
நீரிழிவு ரெட்டினோபதியின் வளர்ச்சியைத் தடுப்பதில் ஒரு முக்கிய பங்கு இரத்த சர்க்கரை மற்றும் இரத்த அழுத்தத்தை ஒழுங்காக ஒழுங்கமைத்தல், சரியான நேரத்தில் இரத்தச் சர்க்கரைக் குறைவு மற்றும் ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகளை உட்கொள்வதன் மூலம் செய்யப்படுகிறது. விழித்திரையின் தடுப்பு லேசர் உறைதலின் சரியான நேரத்தில் நடத்தை ஃபண்டஸில் ஏற்படும் மாற்றங்களின் இடைநீக்கம் மற்றும் பின்னடைவுக்கு பங்களிக்கிறது.
யார் அடிக்கடி உருவாகிறார்கள்?
நீரிழிவு ரெட்டினோபதியை உருவாக்கும் வாய்ப்பை அதிகரிக்கும் காரணிகள் உள்ளன. இவை பின்வருமாறு:
- நீரிழிவு நோயின் காலம் (நீரிழிவு நோய் தொடங்கி 15 ஆண்டுகளுக்குப் பிறகு இன்சுலின் பெறாத நோயாளிகளில் பாதி பேர், மற்றும் அதைப் பெறுபவர்களில் 80-90% பேருக்கு ஏற்கனவே ரெட்டினோபதி உள்ளது).
- உயர் இரத்த குளுக்கோஸ் அளவு மற்றும் அவை அடிக்கடி மிக அதிக எண்ணிக்கையில் இருந்து மிகக் குறைந்த எண்ணிக்கையில் தாவுகின்றன.
- தமனி உயர் இரத்த அழுத்தம்.
- உயர்ந்த இரத்த கொழுப்பு.
- கர்ப்பம்.
- நீரிழிவு நெஃப்ரோபதி (சிறுநீரக பாதிப்பு).
எந்த அறிகுறிகள் நோயின் வளர்ச்சியைக் குறிக்கின்றன?
 ஆரம்ப கட்டங்களில், நீரிழிவு ரெட்டினோபதி எந்த வகையிலும் தன்னை வெளிப்படுத்தாது. நோயாளி கவலைப்படவில்லை. அதனால்தான் நீரிழிவு நோயாளிகள், புகார்களைப் பொருட்படுத்தாமல், ஒரு கண் மருத்துவரை தவறாமல் சந்திப்பது மிகவும் முக்கியமானது.
ஆரம்ப கட்டங்களில், நீரிழிவு ரெட்டினோபதி எந்த வகையிலும் தன்னை வெளிப்படுத்தாது. நோயாளி கவலைப்படவில்லை. அதனால்தான் நீரிழிவு நோயாளிகள், புகார்களைப் பொருட்படுத்தாமல், ஒரு கண் மருத்துவரை தவறாமல் சந்திப்பது மிகவும் முக்கியமானது.
எதிர்காலத்தில், மங்கலான உணர்வு, மங்கலான பார்வை, ஒளிரும் ஈக்கள் அல்லது மின்னல்களுக்கு மின்னல் போன்ற உணர்வுகள், மற்றும் இரத்தக்கசிவு முன்னிலையில், மிதக்கும் இருண்ட புள்ளிகள் தோன்றும். பிந்தைய கட்டங்களில், பார்வைக் கூர்மை குறைகிறது, முழுமையான குருட்டுத்தன்மை வரை.
சிக்கல்கள் என்ன?
நீரிழிவு நோய் மற்றும் நீரிழிவு ரெட்டினோபதிக்கு சரியான சிகிச்சை இல்லாத நிலையில், அவற்றின் கடுமையான சிக்கல்கள் எழுகின்றன, இது குருட்டுத்தன்மைக்கு வழிவகுக்கிறது.
- இழுவை விழித்திரை பற்றின்மை. விழித்திரையில் இணைக்கப்பட்ட விட்ரஸ் உடலில் உள்ள வடுக்கள் மற்றும் கண் நகரும் போது அதை இழுப்பது போன்ற காரணங்களால் இது நிகழ்கிறது. இதன் விளைவாக, கண்ணீர் உருவாகிறது மற்றும் பார்வை இழப்பு ஏற்படுகிறது.
- கருவிழியின் ருபயோசிஸ் - கருவிழியில் இரத்த நாளங்கள் முளைத்தல். பெரும்பாலும் இந்த நாளங்கள் சிதைந்து, கண்ணின் முன்புற அறையில் இரத்தக்கசிவை ஏற்படுத்துகின்றன.
நீரிழிவு ரெட்டினோபதியின் சிகிச்சையும், நீரிழிவு நோயின் பிற சிக்கல்களும் கிளைசீமியா, இரத்த அழுத்தம் மற்றும் இரத்தக் கொழுப்பை இயல்பாக்குவதன் மூலம் தொடங்க வேண்டும். இரத்தத்தில் குளுக்கோஸின் அளவு கணிசமாக அதிகரிப்பதால், விழித்திரை இஸ்கெமியாவைத் தவிர்க்க படிப்படியாகக் குறைக்க வேண்டும்.
 நீரிழிவு விழித்திரை நோய்க்கான முக்கிய சிகிச்சையானது விழித்திரையின் லேசர் உறைதல் ஆகும். லேசர் கற்றை கொண்ட விழித்திரையில் இந்த விளைவு, இதன் விளைவாக இது கண்ணின் கோரொய்டுடன் கரைக்கப்படுகிறது. லேசர் உறைதல் புதிதாக உருவான கப்பல்களை வேலையிலிருந்து "அணைக்க" அனுமதிக்கிறது, எடிமா மற்றும் விழித்திரைப் பற்றின்மையைத் தடுக்கிறது மற்றும் அதன் இஸ்கெமியாவைக் குறைக்கிறது. இது பெருக்கம் மற்றும் ப்ரீப்ரோலிஃபெரேடிவ் ரெட்டினோபதியின் சில நிகழ்வுகளுடன் செய்யப்படுகிறது.
நீரிழிவு விழித்திரை நோய்க்கான முக்கிய சிகிச்சையானது விழித்திரையின் லேசர் உறைதல் ஆகும். லேசர் கற்றை கொண்ட விழித்திரையில் இந்த விளைவு, இதன் விளைவாக இது கண்ணின் கோரொய்டுடன் கரைக்கப்படுகிறது. லேசர் உறைதல் புதிதாக உருவான கப்பல்களை வேலையிலிருந்து "அணைக்க" அனுமதிக்கிறது, எடிமா மற்றும் விழித்திரைப் பற்றின்மையைத் தடுக்கிறது மற்றும் அதன் இஸ்கெமியாவைக் குறைக்கிறது. இது பெருக்கம் மற்றும் ப்ரீப்ரோலிஃபெரேடிவ் ரெட்டினோபதியின் சில நிகழ்வுகளுடன் செய்யப்படுகிறது.
லேசர் உறைதலைச் செய்ய முடியாவிட்டால், விட்ரெக்டோமி பயன்படுத்தப்படுகிறது - இரத்தக் கட்டிகள் மற்றும் வடுக்கள் ஆகியவற்றுடன் விட்ரஸ் உடலை அகற்றுதல்.
வாஸ்குலர் நியோபிளாஸைத் தடுக்க, இந்த செயல்முறையைத் தடுக்கும் மருந்துகள், எடுத்துக்காட்டாக, ரானிபிசுமாப், பயனுள்ளதாக இருக்கும். இது சுமார் இரண்டு ஆண்டுகளுக்கு ஒரு வருடத்திற்கு பல முறை விட்ரஸ் உடலில் அறிமுகப்படுத்தப்படுகிறது. இந்த குழு மருந்துகளைப் பயன்படுத்தும் போது அறிவியல் ஆய்வுகள் பார்வை மேம்பாட்டின் உயர் சதவீதத்தைக் காட்டுகின்றன.
மேலும், நீரிழிவு ரெட்டினோபதி சிகிச்சைக்கு, ஹைபோக்ஸியா, குறைந்த இரத்தக் கொழுப்பு (குறிப்பாக ஃபைப்ரேட்டுகள்), விட்ரஸ் உடலில் நிர்வாகத்திற்கான ஹார்மோன் மருந்துகள் ஆகியவற்றைக் குறைக்கும் மருந்துகள் பயன்படுத்தப்படுகின்றன.
நோய் ஏன் கண்ணுக்கு ஆபத்தானது?
எப்படியிருந்தாலும், ஹைப்பர் கிளைசீமியா, அதாவது இரத்த சர்க்கரையின் அதிகரிப்பு, வாஸ்குலர் சுவர் உள்ளிட்ட செல்களை மோசமாக பாதிக்கிறது.
இது குறைந்த நீடித்ததாக மாறும் - இரத்தமும் பிளாஸ்மாவும் இடைவெளியில் சுதந்திரமாக நுழைகின்றன, சேதமடைந்த எண்டோடெலியத்தில் இரத்த உறைவு எளிதில் உருவாகிறது. ஆரம்பத்தில், நீரிழிவு சிறிய பாத்திரங்களை பாதிக்கிறது, எனவே விழித்திரை நரம்புகள் மற்றும் தமனிகள் இதற்கு விதிவிலக்கல்ல.
இது பார்வையை எவ்வாறு பாதிக்கிறது?
ஆரம்ப கட்டங்களில், காட்சி செயல்பாடுகளின் வீழ்ச்சி ஏற்படாது. நிச்சயமாக, விழித்திரை - மிக மெல்லிய நரம்பு திசு - இரத்த விநியோகத்தில் உள்ள குறுக்கீடுகளுக்கு மிகவும் உணர்திறன் கொண்டது, ஆனால் ஈடுசெய்யும் வழிமுறைகள், அத்துடன் மத்திய, மாகுலர் பிராந்தியத்தில் ஒரு தற்காலிக சாதகமான நிலை ஆகியவை ஏற்றுக்கொள்ளக்கூடிய பார்வையை அளிக்கின்றன.
மாற்றப்பட்ட பாத்திரங்களிலிருந்து இரத்தம் வெளியேறும் போது, விழித்திரையின் பகுதிகள் இரத்தக்கசிவின் கீழ் முடிவடையும் அல்லது ஊட்டச்சத்தை இழக்கின்றன (பகுதி த்ரோம்போசிஸ்).
அதைச் சுற்றி, நோயின் முதல் அறிகுறிகள் தோன்றும்:
- கண்களுக்கு முன்பாக "ஈக்கள்",
- பட மங்கலானது
- கோடுகளின் வளைவு.
மிகவும் ஆபத்தான அறிகுறிகள் பார்வையில் கூர்மையான குறைவு, ஃப்ளாஷ்களின் தோற்றம் (மின்னல்), பார்வைத் துறையில் ஒரு குறிப்பிட்ட பிரிவின் ஒரே நேரத்தில் காணாமல் போதல் ("கவசத்தை" திணித்தல்). சில நேரங்களில் இத்தகைய நிகழ்வுகள் விழித்திரைப் பற்றின்மையின் வளர்ச்சியைக் குறிக்கின்றன
ஆபத்து காரணிகள்
அடையாளம் காணப்பட்ட எந்த மீறல்களுடனும், கவலை அறிகுறிகளின் தடுப்பு மற்றும் சிகிச்சையை முன்கூட்டியே கவனித்துக்கொள்வது நல்லது. கூடுதல் எதிர்மறை காரணிகள் இருந்தால் பார்வைக்கு அச்சுறுத்தல் அதிகரிக்கிறது.
நோய் வெளிப்படுவதற்கான வாய்ப்புகளை எது அதிகரிக்கிறது:
- இரத்த சர்க்கரையில் கட்டுப்பாடற்ற கூர்முனை
- உயர் இரத்த அழுத்தம்
- புகைத்தல் மற்றும் பிற கெட்ட பழக்கங்கள்,
- சிறுநீரகங்கள் மற்றும் கல்லீரலின் நோயியல்
- கர்ப்பம் மற்றும் குழந்தைக்கு உணவளிக்கும் காலம்,
- உடலில் வயது தொடர்பான மாற்றங்கள்,
- மரபணு முன்கணிப்பு.
நீரிழிவு நோயின் காலம் நோயின் வெளிப்பாட்டையும் பாதிக்கிறது. நோயறிதலுக்குப் பிறகு சுமார் 15 முதல் 20 ஆண்டுகளுக்குப் பிறகு பார்வை பிரச்சினைகள் தோன்றும் என்று நம்பப்படுகிறது, ஆனால் விதிவிலக்குகள் இருக்கலாம்.
இளமை பருவத்தில், ஒரு ஹார்மோன் ஏற்றத்தாழ்வு நீரிழிவு அறிகுறிகளையும் இணைக்கும்போது, நீரிழிவு ரெட்டினோபதியின் வளர்ச்சி சில மாதங்களில் ஏற்படலாம். இது மிகவும் ஆபத்தான அறிகுறியாகும், ஏனென்றால் இதுபோன்ற சூழ்நிலையில், நிலையான கண்காணிப்பு மற்றும் பராமரிப்பு சிகிச்சையுடன் கூட, முதிர்வயதில் குருட்டுத்தன்மை ஏற்படும் ஆபத்து அதிகம்.
நீரிழிவு நோய்
நீரிழிவு நோய் சமீபத்தில் அதிகரித்து வரும் பொதுவான நோயாக மாறியுள்ளது. நீரிழிவு பெரியவர்கள் மற்றும் குழந்தைகள் இருவரையும் பாதிக்கிறது.
நவீன சமுதாயத்தில், குறிப்பாக பெரிய நகரங்களில், இந்த நோய்க்கான ஆபத்து காரணிகள் மிகவும் பொதுவானவை என்ற உண்மையுடன் நீரிழிவு நோயாளிகளின் எண்ணிக்கையை அதிகரிப்பதை மருத்துவர்கள் தொடர்புபடுத்துகின்றனர்:
- பாதகமான சூழல்
- அதிக எடை
- மோசமான ஊட்டச்சத்து
- வரையறுக்கப்பட்ட உடல் செயல்பாடு
- "இடைவிடாத" வாழ்க்கை முறை
- அழுத்தங்களும்
- நாட்பட்ட சோர்வு.
நிபுணர்களின் கூற்றுப்படி, நீரிழிவு நோயாளிகளின் எண்ணிக்கை 2025 க்குள் ஒரு முக்கியமான நிலையை எட்டக்கூடும் - 300 மில்லியன் மக்கள், இது உலக மக்கள் தொகையில் 5% ஆகும்.
நீரிழிவு நோய் உயர் இரத்த சர்க்கரையால் வெளிப்படுகிறது. பொதுவாக, கணைய செல்கள் (பீட்டா செல்கள்) இன்சுலின் உற்பத்தி செய்கின்றன - வளர்சிதை மாற்றத்தை கட்டுப்படுத்தும் ஒரு ஹார்மோன், குறிப்பாக இரத்தத்தில் உள்ள சர்க்கரை (குளுக்கோஸ்), அத்துடன் கொழுப்புகள் மற்றும் புரதங்கள்.
நீரிழிவு நோயில், இன்சுலின் போதுமான உற்பத்தி இல்லாததால், வளர்சிதை மாற்றக் கோளாறுகள் ஏற்படுகின்றன, மேலும் இரத்த சர்க்கரை அதிகரிக்கிறது. மேலும், உங்களுக்குத் தெரிந்தபடி, உடல் உயிரணுக்களின் இயல்பான செயல்பாட்டிற்கு இது சர்க்கரை அவசியம்.
நீரிழிவு நோயின் இன்சுலின் குறைபாடு உடலின் செல்களைப் பட்டினி கிடப்பது மட்டுமல்லாமல், உரிமை கோரப்படாத இரத்த சர்க்கரையின் அதிகரிப்புக்கும் வழிவகுக்கிறது. இதையொட்டி, அதிகப்படியான சர்க்கரை கொழுப்புகளின் பலவீனமான வளர்சிதை மாற்றத்திற்கும், இரத்தத்தில் கொலஸ்ட்ரால் குவிவதற்கும், பாத்திரங்களில் பிளேக்குகளை உருவாக்குவதற்கும் வழிவகுக்கிறது.
இந்த நிலை நாளங்களின் லுமேன் படிப்படியாக சுருங்குகிறது, மேலும் திசுக்களில் இரத்த ஓட்டம் முற்றிலும் நிறுத்தப்படும் வரை குறைகிறது. நீரிழிவு நோயில், இதயம், கண்கள், காட்சி கருவி, கால்களின் பாத்திரங்கள் மற்றும் சிறுநீரகங்கள் மிகவும் பாதிக்கப்படக்கூடியவை.
நீரிழிவு ரெட்டினோபதி பொதுவாக மனிதர்களில் நீரிழிவு நோய் தொடங்கி 5-10 ஆண்டுகளுக்குப் பிறகு உருவாகிறது. டைப் I நீரிழிவு நோயில் (இன்சுலின் சார்ந்த), நீரிழிவு ரெட்டினோபதி விரைவானது மற்றும் பெருக்கக்கூடிய நீரிழிவு ரெட்டினோபதி மிக விரைவாக நிகழ்கிறது.
நீரிழிவு நோய்க்கான காரணங்கள்:
- பரம்பரை முன்கணிப்பு
- அதிக எடை.
- இன்சுலின் உற்பத்தி செய்யும் பீட்டா செல்கள் சேதமடையும் சில நோய்கள். இவை கணைய நோய்கள் - கணைய அழற்சி, கணைய புற்றுநோய், பிற நாளமில்லா சுரப்பிகளின் நோய்கள்.
- வைரஸ் தொற்றுகள் (ரூபெல்லா, சிக்கன் பாக்ஸ், தொற்றுநோய் ஹெபடைடிஸ் மற்றும் காய்ச்சல் உள்ளிட்ட சில நோய்கள்). இந்த நோய்த்தொற்றுகள் ஆபத்தில் உள்ளவர்களுக்கு தூண்டுதலாக செயல்படுகின்றன.
- நரம்பு மன அழுத்தம். ஆபத்தில் உள்ளவர்கள் நரம்பு மற்றும் உணர்ச்சி மன அழுத்தத்தைத் தவிர்க்க வேண்டும்.
- வயது. ஒவ்வொரு பத்து வருடங்களுக்கும் வயது அதிகரிப்பதால், நீரிழிவு நோய் வருவதற்கான வாய்ப்பு இரட்டிப்பாகிறது.
பலவீனம் மற்றும் சோர்வு, விரைவான சோர்வு, தலைச்சுற்றல் மற்றும் பிற அறிகுறிகளின் தொடர்ச்சியான உணர்வுக்கு கூடுதலாக, நீரிழிவு கண்புரை மற்றும் கிள la கோமா உருவாகும் அபாயத்தையும், விழித்திரைக்கு சேதம் ஏற்படுவதையும் கணிசமாக அதிகரிக்கிறது. நீரிழிவு நோயின் அத்தகைய வெளிப்பாடு நீரிழிவு ரெட்டினோபதி ஆகும்.
நீரிழிவு ரெட்டினோபதியின் காரணங்கள்
நோய் உருவாவதற்கு வழிவகுக்கும் செயல்முறையின் சாரத்தை சுருக்கமாக விளக்குவது மிகவும் எளிது. நீரிழிவு நோய்க்கு வழிவகுக்கும் வளர்சிதை மாற்ற செயல்முறைகளில் ஏற்படும் மாற்றங்கள் கணுக்கால் கருவிக்கு இரத்த விநியோகத்தில் எதிர்மறையான விளைவைக் கொண்டுள்ளன. கண்ணின் மைக்ரோவெசல்கள் அடைக்கப்பட்டுள்ளன, இது அழுத்தம் அதிகரிப்பதற்கும் சுவர்களின் முன்னேற்றத்திற்கும் வழிவகுக்கிறது.
கூடுதலாக, இரத்த நாளங்களிலிருந்து வெளிநாட்டு பொருட்கள் விழித்திரையில் நுழையலாம், ஏனெனில் நீரிழிவு நோயின் இயற்கையான பாதுகாப்புத் தடை அதன் செயல்பாட்டை மோசமாக நிறைவேற்றத் தொடங்குகிறது. இரத்த நாளங்களின் சுவர்கள் படிப்படியாக மெலிந்து அவற்றின் நெகிழ்ச்சியை இழக்கின்றன, இது இரத்தப்போக்கு மற்றும் நோயியல் பார்வைக் குறைபாட்டின் அபாயத்தை அதிகரிக்கிறது.
கண்ணின் விழித்திரை மற்றும் கார்னியாவுக்கு நீரிழிவு சேதம் நீரிழிவு நோயின் ஒரு குறிப்பிட்ட, தாமதமாக தோன்றும் சிக்கலாக செயல்படுகிறது, இந்த வழக்கில் சுமார் 90% நோயாளிகளுக்கு பார்வைக் குறைபாடு உள்ளது.
நோயியலின் தன்மை தொடர்ந்து முன்னேறுவதாக வகைப்படுத்தப்படுகிறது, அதே நேரத்தில் முதல் கட்டங்களில் கார்னியா மற்றும் விழித்திரை தோல்வி என்பது புலப்படும் அறிகுறிகள் இல்லாமல் தொடர்கிறது. படிப்படியாக, நோயாளி உருவத்தின் லேசான மங்கலான தன்மையைக் கவனிக்கத் தொடங்குகிறார், கண்களுக்கு முன்னால் புள்ளிகள் மற்றும் முக்காடு தோன்றும், இது கண்ணின் மேற்பரப்பு அடுக்கு - கார்னியாவை மீறுவதால் ஏற்படுகிறது.
காலப்போக்கில், முக்கிய அறிகுறி தீவிரமடைகிறது, பார்வை கூர்மையாக குறைகிறது மற்றும் மொத்த குருட்டுத்தன்மை படிப்படியாக அமைகிறது.
விழித்திரையின் புதிதாக உருவான பாத்திரங்கள் மிகவும் உடையக்கூடியவை. அவை மெல்லிய சுவர்களைக் கொண்டுள்ளன, அவை ஒரு அடுக்கு செல்களைக் கொண்டுள்ளன, வேகமாக வளர்கின்றன, இரத்த பிளாஸ்மாவின் விரைவான பரிமாற்றம், அதிகரித்த பலவீனம் ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன. இந்த பலவீனம் தான் மாறுபட்ட தீவிரத்தின் கண்ணுக்குள் ரத்தக்கசிவு தோன்றுவதற்கு வழிவகுக்கிறது.
துரதிர்ஷ்டவசமாக, ஹீமோப்தால்மஸின் கடுமையான வழக்குகள் பார்வை இழக்க ஒரே காரணம் அல்ல. மேலும், புதிதாக உருவான பாத்திரங்களிலிருந்து வெளியேறும் இரத்த பிளாஸ்மாவின் புரத பின்னங்களால் குருட்டுத்தன்மையின் வளர்ச்சி தூண்டப்படுகிறது, இதில் விழித்திரையின் வடு, விட்ரஸ் உடல் மற்றும் கார்னியாவுக்கு சேதம் ஏற்படுகிறது.
பார்வை நரம்பு வட்டு மற்றும் தற்காலிக வாஸ்குலர் ஆர்கேட்களில் உள்ளூர்மயமாக்கப்பட்ட ஃபைப்ரோவாஸ்குலர் அமைப்புகளின் இடைவிடாத சுருக்கம் விழித்திரையின் இழுவைப் பிரிப்பின் தொடக்கத்தை ஏற்படுத்துகிறது, இது மாகுலர் பகுதிக்கு பரவி மையப் பார்வையை பாதிக்கிறது.
இது, இறுதியில், ரெக்மாடோஜெனஸ் விழித்திரைப் பற்றின்மை தோன்றுவதற்கான ஒரு தீர்க்கமான காரணியாக மாறுகிறது, இது கருவிழி ருபியோசிஸின் வளர்ச்சியைத் தூண்டுகிறது. புதிதாக உருவான பாத்திரங்களிலிருந்து தீவிரமாக வெளியேறுவதால், இரத்த பிளாஸ்மா உள்விழி திரவத்தின் வெளியேற்றத்தைத் தடுக்கிறது, இது இரண்டாம் நிலை நியோவாஸ்குலர் கிள la கோமாவின் வளர்ச்சிக்கு வழிவகுக்கிறது.
அத்தகைய நோய்க்கிருமி சங்கிலி மிகவும் தன்னிச்சையானது மற்றும் மிகவும் சாதகமற்ற காட்சியை மட்டுமே விவரிக்கிறது. நிச்சயமாக, பெருக்கக்கூடிய நீரிழிவு ரெட்டினோபதியின் போக்கு எப்போதும் குருட்டுத்தன்மையில் முடிவதில்லை.
எந்த கட்டத்திலும், அதன் முன்னேற்றம் திடீரென்று தன்னிச்சையாக நிறுத்தப்படலாம். இந்த விஷயத்தில், ஒரு விதியாக, பார்வை இழப்பு உருவாகிறது என்றாலும், மீதமுள்ள காட்சி செயல்பாடுகளுக்கு சேதம் விளைவிக்கும் செயல்முறை கணிசமாக குறைகிறது.
நீரிழிவு நோயாளிகளால் குருட்டுத்தன்மையைத் தடுக்க முடியுமா?
நீண்ட காலமாக நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளில் பெரும்பான்மையானவர்கள் கண்ணின் கார்னியா மற்றும் அதன் விழித்திரையின் புண்களைக் கொண்டுள்ளனர், இது வெவ்வேறு அளவு தீவிரத்தை ஏற்படுத்தும்.
ஆகவே, நீரிழிவு நோயால் கண்டறியப்பட்ட நோயாளிகளில் ஏறத்தாழ 15% நோயாளிகளுக்கு நீரிழிவு ரெட்டினோபதியின் லேசான அறிகுறிகள் இருப்பதாக வல்லுநர்கள் தீர்மானித்தனர், ஒரு நோய் காலம் ஐந்து வருடங்களுக்கும் மேலாக உள்ளது, கிட்டத்தட்ட 29% நோயாளிகளுக்கு அறிகுறிகள் உள்ளன, 50% நோயாளிகளுக்கு 10 முதல் 15 ஆண்டுகள் வரை நோய் இருக்கும்.
ஒரு நபர் நீரிழிவு நோயால் நீண்ட காலம் நோய்வாய்ப்பட்டிருப்பதால், பார்வை இழப்பு ஏற்படும் அபாயம் அதிகம்.
மேலும், இது போன்ற தொடர்புடைய காரணிகள்:
- இரத்த அழுத்தம் மற்றும் இரத்த சர்க்கரை செறிவு ஆகியவற்றின் தொடர்ச்சியான அதிகரிப்பு,
- பலவீனமான சிறுநீரக செயல்பாடு,
- இரத்த லிப்பிட்களின் விகிதத்தை மீறுதல்,
- உள்ளுறுப்பு கொழுப்பு நிறை அதிகரிப்பு,
- பலவீனமான வளர்சிதை மாற்றம்,
- பல்வேறு டிகிரிகளின் உடல் பருமன்,
- மரபணு முன்கணிப்பு
- கர்ப்ப காலம்
- கெட்ட பழக்கங்கள்
- கண்ணின் கார்னியாவின் புண்கள்.
இருப்பினும், இரத்த சர்க்கரையை தொடர்ந்து கண்காணித்தல், ஒரு குறிப்பிட்ட உணவு மற்றும் ஆரோக்கியமான வாழ்க்கை முறையைப் பின்பற்றுதல், கண்பார்வைக்கு வைட்டமின் மற்றும் தாது வளாகங்களை எடுத்துக்கொள்வது, நீரிழிவு நோயாளிகளுக்கு (அன்டோடோசியன் ஃபோர்டே மற்றும் பிற) சிறப்பாக உருவாக்கப்பட்டது நீரிழிவு சிக்கல்களிலிருந்து குருட்டுத்தன்மை ஏற்படும் அபாயத்தைக் குறைக்கும்.
பார்வை இழப்பை மிகவும் பயனுள்ள தடுப்பு என்பது நீரிழிவு நோயாளியின் பரிசோதனையின் அதிர்வெண்ணை ஒரு கண் மருத்துவர் மற்றும் உட்சுரப்பியல் நிபுணரால் அவர்களின் பரிந்துரைகளைப் பின்பற்றி துல்லியமாகக் கடைப்பிடிப்பதாகும்.
நோய் கொண்டு செல்லும் மிகப்பெரிய ஆபத்து அறிகுறிகள் இல்லாமல் நீடித்த போக்காகும். முதல் கட்டத்தில், பார்வை மட்டத்தில் குறைவு நடைமுறையில் உணரப்படவில்லை, நோயாளி கவனம் செலுத்தக்கூடிய ஒரே விஷயம் மாகுலர் விழித்திரை எடிமா, இது படக் கூர்மை இல்லாத வடிவத்தில் தன்னை வெளிப்படுத்துகிறது, இது பெரும்பாலும் கார்னியல் புண்களுடன் நிகழ்கிறது.
நோயாளிக்கு சிறிய விவரங்களைப் படிப்பதும் வேலை செய்வதும் கடினமாகிவிடுகிறது, இது பெரும்பாலும் பொதுவான சோர்வு அல்லது உடல்நலக்குறைவு காரணமாக இருக்கலாம்.
விழித்திரை சேதத்தின் முக்கிய அறிகுறி விட்ரஸ் உடலில் விரிவான இரத்தக்கசிவுடன் மட்டுமே வெளிப்படுகிறது, இது நீரிழிவு ரெட்டினோபதி நோயாளிக்கு பார்வைக் கூர்மை படிப்படியாக அல்லது கூர்மையான குறைவு வடிவத்தில் உணரப்படுகிறது.
உட்புற இரத்தப்போக்கு வழக்கமாக மிதக்கும் இருண்ட புள்ளிகள் மற்றும் கண்ணுக்கு முன்னால் ஒரு முக்காடு போன்ற தோற்றத்துடன் இருக்கும், இது சிறிது நேரம் கழித்து ஒரு தடயமும் இல்லாமல் மறைந்துவிடும். பாரிய இரத்தக்கசிவு பார்வை முழுவதுமாக இழக்க வழிவகுக்கிறது.
மாகுலர் எடிமாவின் அறிகுறியும் கண்களுக்கு முன்னால் உள்ள முக்காடு உணர்வாகும். கூடுதலாக, நெருக்கமான வரம்பில் வேலையைப் படிப்பது அல்லது செய்வது கடினம்.
நோயின் ஆரம்ப கட்டம் ஒரு அறிகுறியற்ற வெளிப்பாட்டால் வகைப்படுத்தப்படுகிறது, இது நோயறிதல் மற்றும் சரியான நேரத்தில் சிகிச்சையை சிக்கலாக்குகிறது. பொதுவாக காட்சி செயல்பாடு மோசமடைவதாக புகார்கள் இரண்டாவது அல்லது மூன்றாம் கட்டத்தில் வருகின்றன, அழிவு ஒரு குறிப்பிடத்தக்க அளவை எட்டியபோது.
ரெட்டினோபதியின் முக்கிய அறிகுறிகள்:
- மங்கலான பார்வை, குறிப்பாக முன்புற பகுதியில்,
- கண்களுக்கு முன்னால் "ஈக்கள்" தோற்றம்,
- விட்ரஸ் ஸ்பாட்டிங்
- வாசிப்பதில் சிரமங்கள்
- கண்களில் பெரும் சோர்வு மற்றும் புண்,
- சாதாரண பார்வைக்கு குறுக்கிடும் ஒரு முக்காடு அல்லது நிழல்.
- ஒன்று அல்லது அதற்கு மேற்பட்ட அறிகுறிகளின் இருப்பு கடுமையான பார்வை சிக்கல்களைக் குறிக்கலாம்.
இந்த வழக்கில், நீங்கள் நிச்சயமாக ஒரு மருத்துவரை சந்திக்க வேண்டும் - ஒரு கண் மருத்துவர். நீரிழிவு ரெட்டினோபதியின் வளர்ச்சியில் சந்தேகம் இருந்தால், ஒரு குறுகிய நிபுணரை - ஒரு கண் மருத்துவர் - விழித்திரை நிபுணரைத் தேர்ந்தெடுப்பது நல்லது. அத்தகைய மருத்துவர் நீரிழிவு நோயால் கண்டறியப்பட்ட நோயாளிகளுக்கு நிபுணத்துவம் பெற்றவர் மற்றும் மாற்றங்களின் தன்மையை துல்லியமாக தீர்மானிக்க உதவும்.
மருந்து சிகிச்சை
நீரிழிவு ரெட்டினோபதி (டி.ஆர்) நோயாளிகளின் மறுவாழ்வு மிகவும் பொருத்தமான மற்றும் சிக்கலான கண் மருத்துவ சிக்கல்களில் ஒன்றாகும். வயதுவந்தோரின் குருட்டுத்தன்மைக்கு டி.ஆர் முக்கிய காரணம்.
டி.ஆரின் பழமைவாத சிகிச்சையின் திசைகள்:
- நீரிழிவு மற்றும் அதனுடன் தொடர்புடைய முறையான வளர்சிதை மாற்றக் கோளாறுகளின் இழப்பீடு:
- கார்போஹைட்ரேட் வளர்சிதை மாற்றம்
- இரத்த அழுத்தம் (பிபி) (ரெனின் - ஆஞ்சியோடென்சின் - ஆல்டோஸ்டிரோன் சிஸ்டம் தடுப்பான்கள்),
- லிப்பிட் மற்றும் புரத வளர்சிதை மாற்றம் (வைட்டமின்கள் ஏ, பி 1, பி 6, பி 12, பி 15, ஃபெனோஃபைப்ரேட்டுகள், அனபோலிக் ஸ்டெராய்டுகள்),
- விழித்திரை வளர்சிதை மாற்ற திருத்தம்:
- ஆக்ஸிஜனேற்ற சிகிச்சை
- நரம்பு திசு வளர்சிதை மாற்ற செயல்பாட்டாளர்கள்,
- ஆல்டோஸ் ரிடக்டேஸ் தடுப்பான்கள்,
- ஆஞ்சியோஜெனெசிஸ் தடுப்பான்கள்,
- வாஸ்குலர் அமைப்பு மற்றும் இரத்த வேதியியல் கோளாறுகளை சரிசெய்தல்:
- இரத்த வேதியியல் மேம்பாட்டாளர்கள்
- குழல்விரிப்பிகள்,
- angioprotectors,
- எண்டோடெலியத்தின் நிலை மற்றும் வாஸ்குலர் சுவரின் அடித்தள சவ்வு ஆகியவற்றை மேம்படுத்தும் முகவர்கள்.
இந்த பட்டியல் தொடர்ந்து புதுப்பிக்கப்பட்டு புதுப்பிக்கப்படுகிறது. இது மிகவும் பரந்த அளவிலான மருந்துகளால் பிரதிநிதித்துவப்படுத்தப்படும் நன்கு அறியப்பட்ட குழுக்கள் மற்றும் புதிய, நம்பிக்கைக்குரிய பகுதிகளை உள்ளடக்கியது.
டி.ஆரின் எந்தவொரு சிகிச்சையையும் நிபந்தனையற்ற அடிப்படையானது (பழமைவாத மற்றும் அறுவை சிகிச்சை இரண்டும்) நீரிழிவு மற்றும் தொடர்புடைய வளர்சிதை மாற்றக் கோளாறுகளின் இழப்பீடு ஆகும் - புரதம் மற்றும் லிப்பிட் வளர்சிதை மாற்றம்.
டி.ஆரைத் தடுப்பதற்கும் சிகிச்சையளிப்பதற்கும் அடிப்படையானது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் உகந்த இழப்பீடு ஆகும். வகை 1 நீரிழிவு நோயில், 7.8 மிமீல் / எல் வரை உண்ணாவிரத குளுக்கோஸ் அளவு ஏற்றுக்கொள்ளத்தக்கதாகக் கருதப்படுகிறது, மேலும் கிளைகோசைலேட்டட் ஹீமோகுளோபின் எச்.பி.ஏ 1 இன் உள்ளடக்கம் 8.5–9.5% வரை இருக்கும். வகை 2 நீரிழிவு நோயில், கிளைசீமியாவின் அளவு சற்று அதிகமாக இருக்கலாம், இது நோயாளியின் நல்வாழ்வை கணக்கில் எடுத்துக்கொள்கிறது.
EUCLID ஆய்வின் முடிவுகளின்படி, ACE இன்ஹிபிட்டர் லிசினோபிரில் பயன்பாடு ரெட்டினோபதி முன்னேற்றத்தின் அபாயத்தை 2 மடங்கு குறைத்தது மற்றும் கவனித்த 2 ஆண்டுகளுக்குள் புதிய வழக்குகளின் எண்ணிக்கையை 1/3 குறைத்தது.
லிசினோபிரில் செயல்திறனுடன் கூடுதலாக, பிற ஏ.சி.இ இன்ஹிபிட்டர்களின் (கேப்டோபிரில், ஃபோசினோபிரில், பெரிண்டோபிரில், முதலியன) பயன்பாட்டின் செயல்திறன் ஆய்வு செய்யப்படுகிறது.
மேலும், லிப்பிட் மற்றும் புரத வளர்சிதை மாற்றத்தை சரிசெய்ய, வைட்டமின்கள் ஏ, பி 1, பி 6, பி 12, பி 15, ஃபெனோஃபைப்ரேட்டுகள் மற்றும் அனபோலிக் ஸ்டெராய்டுகளைப் பயன்படுத்த பல ஆசிரியர்கள் பரிந்துரைக்கின்றனர்.
ஃபெனோஃபைப்ரேட்டுகள், ஹைபர்டிரிகிளிசெர்டேமியா மற்றும் கலப்பு டிஸ்லிபிடெமியா ஆகியவற்றின் திருத்தம் தவிர, விஇஜிஎஃப் ஏற்பிகள் மற்றும் நியோவாஸ்குலரைசேஷனின் வெளிப்பாட்டைத் தடுக்கக்கூடும், மேலும் ஆக்ஸிஜனேற்ற, அழற்சி எதிர்ப்பு மற்றும் நியூரோபிராக்டிவ் செயல்பாடுகளையும் கொண்டுள்ளது.
டி.ஆரின் ஆரம்ப கட்டங்களில், லிப்பிட் பெராக்ஸைடேஷனின் உச்சரிப்பு செயல்படுத்தல் குறிப்பிடப்பட்டது, இதன் விளைவாக ஆசிரியர் டோகோபெரோல் (ஒரு நாளைக்கு 1200 மி.கி) பயன்பாட்டிலிருந்து நேர்மறையான விளைவைப் பெற்றார்.
சிக்கலான ஆக்ஸிஜனேற்ற சிகிச்சையின் மூலம் நேர்மறையான விளைவு காட்டப்பட்டது - முறையான (ஆல்பா-டோகோபெரோல்) மற்றும் உள்ளூர் (ஈமோக்ஸிபினுடன் கண் மருந்து படங்கள்), மற்றும் மெக்ஸிடோல் சிகிச்சை.
டி.ஆரில் பல இரட்டை குருட்டு, மருந்துப்போலி கட்டுப்படுத்தப்பட்ட ஆய்வுகளின் மருத்துவ முடிவுகள், விழித்திரையின் நிலை மேம்பாடு மற்றும் பார்வைக் கூர்மை அதிகரித்த வடிவத்தில் தனகனின் சிக்கலான செயலின் மருந்தியல் விளைவை உறுதிப்படுத்தின.
- நரம்பு திசு வளர்சிதை மாற்ற செயல்பாட்டாளர்கள்.
1983 ஆம் ஆண்டு முதல், டி.ஆரில் பெப்டைட் பயோரேகுலேட்டர்களின் பயன்பாடு குறித்த ஏராளமான சோதனை மற்றும் மருத்துவ ஆய்வுகள் மேற்கொள்ளப்பட்டுள்ளன. பெப்டைட் பயோரேகுலேட்டர்கள் விழித்திரையில் வளர்சிதை மாற்ற செயல்முறைகளை ஒழுங்குபடுத்துகின்றன, திரட்டல் எதிர்ப்பு மற்றும் ஹைபோகோகுலேஷன் விளைவுகளைக் கொண்டுள்ளன, மேலும் ஆக்ஸிஜனேற்ற செயல்பாட்டைக் கொண்டுள்ளன.
ஆல்டோஸ் ரிடக்டேஸ் தடுப்பான்கள்.இன்சுலின்-சுயாதீன உயிரணுக்களில் சர்பிடால் குவிந்து பாலியோல் பாதை வழியாக குளுக்கோஸ் வளர்சிதை மாற்றத்தில் பங்கேற்கும் ஒரு நொதியான ஆல்டோஸ் ரிடக்டேஸ் இன்ஹிபிட்டர்களின் பயன்பாடு நம்பிக்கைக்குரியதாகத் தெரிகிறது.
சோதனை விலங்கு ஆய்வுகளில், ரெட்டினோபதியின் போது ஆல்டோஸ் ரிடக்டேஸ் தடுப்பான்கள் பெரிசைட்டுகளின் சிதைவைத் தடுக்கின்றன என்று காட்டப்பட்டது.
- வாஸ்குலர் எண்டோடெலியல் வளர்ச்சி காரணி (VEGF) இன் நேரடி தடுப்பான்கள்.
டி.ஆர் சிகிச்சையில் வாஸ்குலர் எண்டோடெலியல் வளர்ச்சி காரணி (வி.இ.ஜி.எஃப்) இன் நேரடி தடுப்பான்களின் பயன்பாடு மற்றொரு நம்பிக்கைக்குரிய பகுதியாகும். அறியப்பட்டபடி, VEGF காரணி புதிதாக உருவான கப்பல்களின் நோயியல் வளர்ச்சியைத் தூண்டுகிறது, விழித்திரையின் பாத்திரங்களிலிருந்து இரத்தக்கசிவு மற்றும் வெளியேற்றம்.
டி.இ.யின் ஆரம்ப கட்டங்களில் வி.இ.ஜி.எஃப் எதிர்ப்பு காரணியின் உள் நிர்வாகம் பயனுள்ளதாக இருக்கும் மற்றும் மாகுலர் எடிமா அல்லது விழித்திரை நியோவாஸ்குலரைசேஷனைக் குறைக்கும். தற்போது 4 ஆன்டி-விஇஜிஎஃப் முகவர்கள் கிடைக்கின்றன: பெகாப்டாமிப் சோடியம், ரானிபிசுமாப், பெவாசிஸுமாப், அஃப்லிபெர்செப்.
வாசோடைலேட்டர்கள் தற்போது வித்தியாசமாகவும் எச்சரிக்கையுடனும் பயன்படுத்த பரிந்துரைக்கப்படுகின்றன. டி.ஆர் மற்றும் நார்மோட்டோனிக் மற்றும் ஹைபர்டோனிக் வகை நியூரோவாஸ்குலர் எதிர்விளைவுகளில் உள்ள இரத்தக் கோளாறுகளை சரிசெய்ய சாந்தினோல் நிகோடினேட்டைப் பயன்படுத்துவதில் நேர்மறையான அனுபவம் உள்ளது.
வாஸ்குலர் சுவரை வலுப்படுத்தும் வழிமுறைகள், அதன் அதிகரித்த ஊடுருவலைத் தடுக்கும், டி.ஆருக்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மருந்துகளில் மிகவும் பெரிய குழு.
இந்த குழுவிலிருந்து, ருடின் மற்றும் அதன் வழித்தோன்றல்கள், வைட்டமின் ஈ, அஸ்கார்பிக் அமிலம் மற்றும் டோக்ஸியம் (கால்சியம் டோப்சிலேட்) பயன்படுத்தப்பட்டன. இந்த குழுவின் (4-8 மாதங்கள் அல்லது அதற்கு மேற்பட்ட) மருந்துகளின் நீண்டகால பயன்பாட்டுடன், ஆசிரியர்கள் விழித்திரை இரத்தக்கசிவுகளின் ஓரளவு மறுஉருவாக்கத்தைக் குறிப்பிட்டனர்.
டி.ஆரின் ஆரம்ப கட்டங்களுக்கு சிகிச்சையளிப்பதிலும், இந்த நோயின் வளர்ச்சியைத் தடுப்பதிலும் எண்டோடெலியத்தின் நிலை மற்றும் வாஸ்குலர் சுவரின் அடித்தள சவ்வு ஆகியவை மிகவும் நம்பிக்கைக்குரிய திசைகளில் ஒன்றாகத் தெரிகிறது.
சமீபத்திய ஆண்டுகளில், டி.ஆர் சிகிச்சையில் ஹெபரின் போன்ற பின்னம் (80%) மற்றும் டெர்மாடின்-சல்பேட் (20%) ஆகியவற்றைக் கொண்ட கிளைகோசமினோகிளைகான்கள் (ஜிஏஜி) குழுவிலிருந்து சுலோடெக்ஸைடு (வெசெல் டூயட் எஃப், ஆல்ஃபா வாஸ்மேன்) மருந்து பயன்படுத்துவது குறித்து பல தகவல்கள் வந்துள்ளன.
டி.ஆருடன் சுலோடெக்ஸைடு ஒரு சிக்கலான விளைவைக் கொண்டுள்ளது:
- உச்சரிக்கப்படும் ஆஞ்சியோபிரோடெக்டிவ் - அடித்தள சவ்வின் மின்சார கட்டணத்தை மீட்டமைத்தல் மற்றும் வாஸ்குலர் சுவரின் ஒருமைப்பாடு,
- antithrombotic,
- fibrinolytic,
- பரழுத்தந்தணிப்பி.
அறுவை சிகிச்சை முறைகள்
லேசர் உறைதல் என்பது குறைந்த அதிர்ச்சிகரமான மற்றும் மிகவும் பயனுள்ள செயல்முறையாகும். மருத்துவத்தின் வளர்ச்சியில் இந்த கட்டத்தில், நீரிழிவு ரெட்டினோபதியில் பார்வை திருத்தம் செய்ய இது சிறந்த வழி.
சொட்டு வடிவில் ஒரு உள்ளூர் மயக்க மருந்து பயன்படுத்தி இந்த செயல்முறை மேற்கொள்ளப்படுகிறது, கவனமாக தயாரித்தல் மற்றும் நீண்ட மறுவாழ்வு காலம் தேவையில்லை.
நிலையான பரிந்துரைகளுக்கு பூர்வாங்க பரிசோதனை தேவைப்படுகிறது, தேவைப்பட்டால், நடைமுறைக்குப் பிறகு மருத்துவ சிகிச்சை மற்றும் தலையீட்டிற்குப் பிறகு ஓய்வு காலம்.
செயல்முறை அரை மணி நேரம் ஆகும், நோயாளி வலி மற்றும் குறிப்பிடத்தக்க அச .கரியத்தை உணரவில்லை. இந்த வழக்கில், நோயாளியை மருத்துவமனையில் சேர்ப்பது கூட தேவையில்லை, ஏனெனில் இந்த செயல்முறை வெளிநோயாளர் அடிப்படையில் செய்யப்படுகிறது.
லேசர் உறைதலின் ஒரே குறைபாடுகள் ஒரு நல்ல நிபுணரைத் தேடுவது மற்றும் மருத்துவ நிறுவனங்களின் போதுமான உபகரணங்கள். ஒவ்வொரு மருத்துவமனையிலும் இதுபோன்ற உபகரணங்கள் இல்லை, எனவே தொலைதூர இடங்களில் வசிப்பவர்கள் பயணத்தின் செலவை கூடுதலாக கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
சில சந்தர்ப்பங்களில், லேசர் உறைதலின் செயல்திறன் போதுமானதாக இருக்காது, எனவே ஒரு மாற்று முறை பயன்படுத்தப்படுகிறது - ஒரு அறுவை சிகிச்சை. இது விட்ரெக்டோமி என்று அழைக்கப்படுகிறது மற்றும் பொது மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது.
சேதமடைந்த விழித்திரை சவ்வுகளை அகற்றுதல், மேகமூட்டப்பட்ட விட்ரஸ் உடல் மற்றும் வாஸ்குலர் திருத்தம் ஆகியவை இதன் சாராம்சமாகும். கண் பார்வைக்குள் விழித்திரையின் இயல்பான இருப்பிடம் மற்றும் வாஸ்குலர் தகவல்தொடர்பு இயல்பாக்கம் ஆகியவை மீட்டமைக்கப்படுகின்றன.
புனர்வாழ்வு காலம் பல வாரங்கள் எடுக்கும் மற்றும் அறுவை சிகிச்சைக்குப் பின் மருந்துகள் தேவைப்படுகின்றன. அவை சாத்தியமான அழற்சியைப் போக்க உதவுகின்றன, அறுவை சிகிச்சைக்குப் பின் ஏற்படும் நோய்த்தொற்றுகள் மற்றும் சிக்கல்களின் வளர்ச்சியைத் தடுக்கின்றன.
நீரிழிவு ரெட்டினோபதிக்கு பொருத்தமான பார்வை திருத்தும் செயல்முறையின் தேர்வு நோயாளியின் தனிப்பட்ட குணாதிசயங்களின்படி மேற்கொள்ளப்படுகிறது. ஒரு முழுமையான சிகிச்சையை அடைவது சாத்தியமில்லை என்பதை கவனத்தில் கொள்ள வேண்டும், எனவே, இத்தகைய தலையீடுகள் கண்ணில் உள்ள நோயியல் செயல்முறைகளை மெதுவாக்குகின்றன.
சில ஆண்டுகளில் நோயாளிக்கு மீண்டும் அத்தகைய தலையீடு தேவைப்படும், எனவே ஒரு வெற்றிகரமான அறுவை சிகிச்சைக்குப் பிறகு கண் மருத்துவரிடம் பயணம் ரத்து செய்யப்படாது.
நோயாளிகளுக்கு முன்கணிப்பு
கண் சேதம், வயது மற்றும் நீரிழிவு கால அளவு ஆகியவற்றைப் பொறுத்து ஆயுட்காலம் மற்றும் காட்சி செயல்பாட்டைப் பாதுகாத்தல். இல்லாத நிலையில் நோயறிதலைக் கண்டறிவது மிகவும் கடினம், ஏனென்றால் நோயாளியின் தனிப்பட்ட குறிகாட்டிகள் கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும்.
கூடுதலாக, நீரிழிவு ரெட்டினோபதியுடன், பிற உறுப்புகள் மற்றும் அமைப்புகளுக்கு சேதம் பல்வேறு சர்வதேச முறைகளைப் பயன்படுத்தி மதிப்பிடப்படுகிறது. சராசரியாக, நீரிழிவு நோயை நிர்ணயித்த 10 முதல் 15 ஆண்டுகளுக்குப் பிறகு ரெட்டினோபதியின் வளர்ச்சி ஏற்படுகிறது, மேலும் இந்த நேரத்தில் மீளமுடியாத விளைவுகளும் ஏற்படுகின்றன.
வழக்கமாக, இந்த நிலையின் சிக்கல்களை ஒத்த நோய்கள் மற்றும் நோயியலின் இருப்பு என்று அழைக்கலாம். நீரிழிவு உடலின் அனைத்து உள் உறுப்புகளையும் அமைப்புகளையும் எதிர்மறையாக பாதிக்கிறது, ஆனால் காட்சி செயல்பாடு முதலில் பாதிக்கப்படுகிறது.
நீரிழிவு ரெட்டினோபதி என்பது நீரிழிவு நோயின் மிகவும் பொதுவான சிக்கலாகும். வளர்சிதை மாற்ற செயல்முறைகளில் ஏற்படும் மாற்றங்களின் செல்வாக்கின் கீழ், கணுக்கால் கருவியை வழங்கும் கப்பல்களின் செயல்பாடு பலவீனமடைகிறது, இது கண்களின் இரத்தக்கசிவு மற்றும் நோயியல் செயல்முறைகளுக்கு வழிவகுக்கிறது.
இந்த நோய் ஆரம்ப கட்டத்தில் தன்னை வெளிப்படுத்தாது, எனவே பெரும்பாலான நோயாளிகள் ஏற்கெனவே மீளமுடியாத செயல்முறைகளுடன் மருத்துவரிடம் செல்கின்றனர். இது நிகழாமல் தடுக்க, உங்கள் கண்பார்வை மற்றும் விழித்திரையை சரிபார்க்க நீங்கள் ஒரு கண் மருத்துவரை தவறாமல் பார்வையிட வேண்டும்.
|




 ஆரம்ப கட்டங்களில், நீரிழிவு ரெட்டினோபதி எந்த வகையிலும் தன்னை வெளிப்படுத்தாது. நோயாளி கவலைப்படவில்லை. அதனால்தான் நீரிழிவு நோயாளிகள், புகார்களைப் பொருட்படுத்தாமல், ஒரு கண் மருத்துவரை தவறாமல் சந்திப்பது மிகவும் முக்கியமானது.
ஆரம்ப கட்டங்களில், நீரிழிவு ரெட்டினோபதி எந்த வகையிலும் தன்னை வெளிப்படுத்தாது. நோயாளி கவலைப்படவில்லை. அதனால்தான் நீரிழிவு நோயாளிகள், புகார்களைப் பொருட்படுத்தாமல், ஒரு கண் மருத்துவரை தவறாமல் சந்திப்பது மிகவும் முக்கியமானது. நீரிழிவு விழித்திரை நோய்க்கான முக்கிய சிகிச்சையானது விழித்திரையின் லேசர் உறைதல் ஆகும். லேசர் கற்றை கொண்ட விழித்திரையில் இந்த விளைவு, இதன் விளைவாக இது கண்ணின் கோரொய்டுடன் கரைக்கப்படுகிறது. லேசர் உறைதல் புதிதாக உருவான கப்பல்களை வேலையிலிருந்து "அணைக்க" அனுமதிக்கிறது, எடிமா மற்றும் விழித்திரைப் பற்றின்மையைத் தடுக்கிறது மற்றும் அதன் இஸ்கெமியாவைக் குறைக்கிறது. இது பெருக்கம் மற்றும் ப்ரீப்ரோலிஃபெரேடிவ் ரெட்டினோபதியின் சில நிகழ்வுகளுடன் செய்யப்படுகிறது.
நீரிழிவு விழித்திரை நோய்க்கான முக்கிய சிகிச்சையானது விழித்திரையின் லேசர் உறைதல் ஆகும். லேசர் கற்றை கொண்ட விழித்திரையில் இந்த விளைவு, இதன் விளைவாக இது கண்ணின் கோரொய்டுடன் கரைக்கப்படுகிறது. லேசர் உறைதல் புதிதாக உருவான கப்பல்களை வேலையிலிருந்து "அணைக்க" அனுமதிக்கிறது, எடிமா மற்றும் விழித்திரைப் பற்றின்மையைத் தடுக்கிறது மற்றும் அதன் இஸ்கெமியாவைக் குறைக்கிறது. இது பெருக்கம் மற்றும் ப்ரீப்ரோலிஃபெரேடிவ் ரெட்டினோபதியின் சில நிகழ்வுகளுடன் செய்யப்படுகிறது.