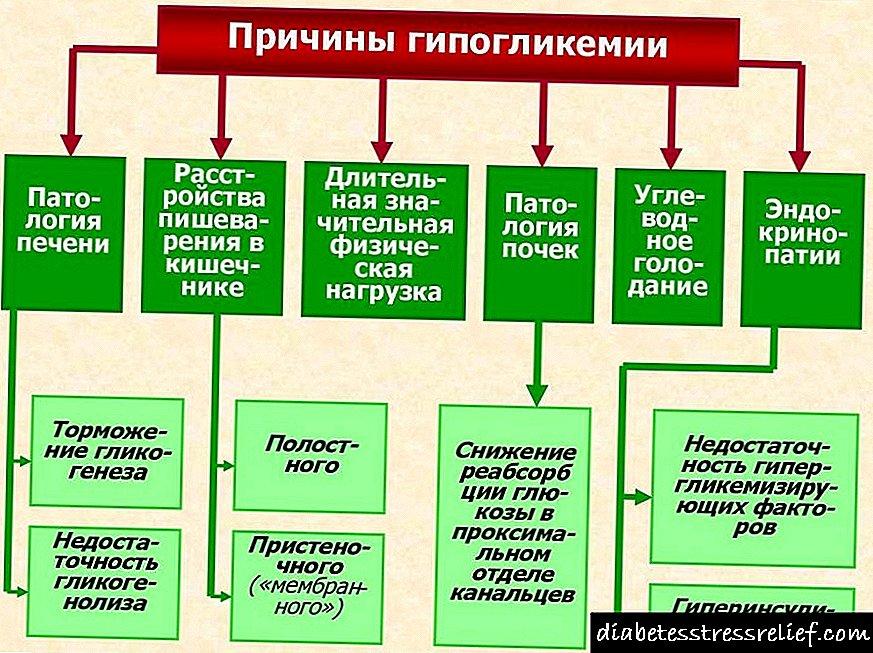
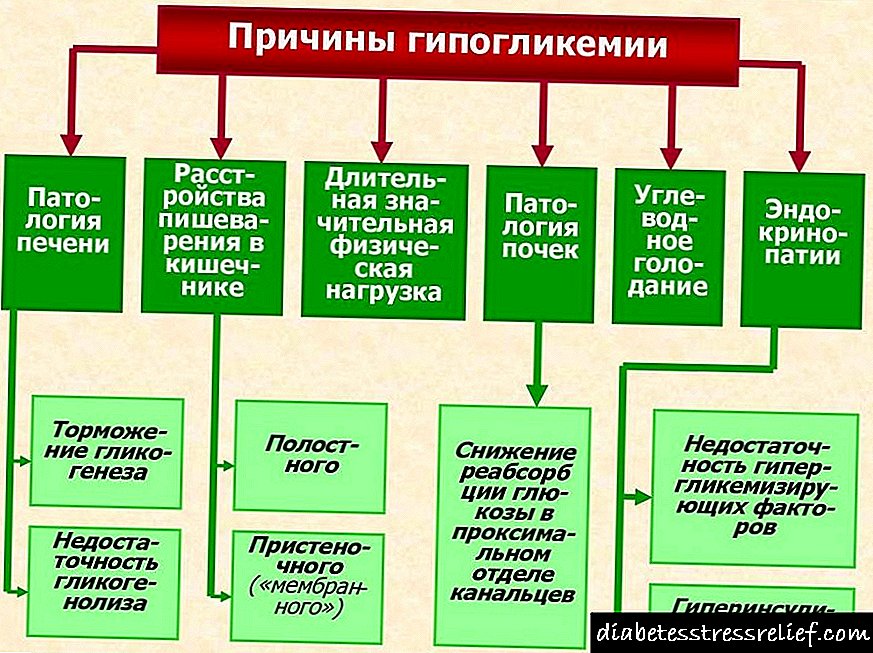
ஹுமுலின் எம் 3 அறிவுறுத்தல்
தொடர்புடைய விளக்கம் 29.04.2015
- லத்தீன் பெயர்: ஹுமுலின் எம் 3
- ATX குறியீடு: A10AD
- செயலில் உள்ள பொருள்: இரண்டு கட்ட மனித மரபணு பொறியியல் இன்சுலின் (இன்சுலின் பைபாசிக் மனித உயிரியக்கவியல்)
- தயாரிப்பாளர்: எலி லில்லி ஈஸ்ட் எஸ்.ஏ. (சுவிச்சர்லாந்து)
1 மில்லி இடைநீக்கம் 100 IU ஐ உள்ளடக்கியது மறுசீரமைப்பு மனித இன்சுலின் (30% கரையக்கூடிய இன்சுலின் மற்றும் 70% இன்சுலின் ஐசோபன்) - செயலில் உள்ள பொருட்கள்.
சிறிய பொருட்கள்: காய்ச்சி வடிகட்டிய மெட்டாக்ரெசோல், பினோலில், கிளைசரால், புரோட்டமைன் சல்பேட், சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட், ஹைட்ரோகுளோரிக் அமிலம், துத்தநாக ஆக்ஸைடு, நீர் டி / மற்றும், சோடியம் ஹைட்ராக்சைடு.
பார்மகோடைனமிக்ஸ் மற்றும் பார்மகோகினெடிக்ஸ்
டி.என்.ஏ மறுசீரமைப்பு ஹுமுலின் எம் 3 இன்சுலின் தயாரிப்பு என்பது இரண்டு கட்ட ஊசி இடைநீக்கம் ஆகும், இது சராசரி கால அளவைக் கொண்டுள்ளது. உட்செலுத்தலுக்குப் பிறகு, மருந்தியல் செயல்திறன் இன்சுலின்30-60 நிமிடங்களுக்குப் பிறகு அனுசரிக்கப்படுகிறது மற்றும் அதிகபட்சம் 2 முதல் 12 மணிநேரத்திற்கு மேல் அடையும், இதன் வெளிப்பாடு காலம் 18-24 மணி நேரம் ஆகும்.
நடவடிக்கை இன்சுலின்மருந்தின் நிர்வாகத்தின் பரப்பளவு, சரியான அளவு, நோயாளியின் உடல் செயல்பாடு ஆகியவற்றைப் பொறுத்து தனிப்பட்ட வேறுபாடுகள் இருக்கலாம் உணவில் மற்றும் பிற காரணிகள்.
ஹுமுலின் எம் 3 இன் முக்கிய விளைவு செயல்முறைகளை ஒழுங்குபடுத்துகிறது குளுக்கோஸ் வளர்சிதை மாற்றம், இணையாக, மருந்து வெளிப்படுகிறது மற்றும் அனபோலிக் விளைவு. தசை திசு மற்றும் பிற திசுக்களில் (மூளை திசு தவிர), இன்சுலின்உள்விளைவு செயல்படுத்துவதை பாதிக்கிறது அமினோ அமில போக்குவரத்து மற்றும் குளுக்கோஸ்மேலும் துரிதப்படுத்துகிறது புரத அனபோலிசம்.
ஹுமுலின் இன்சுலின் எம் 3 கல்லீரல் மாற்றத்தை ஆதரிக்கிறது குளுக்கோஸ்இல் கிளைக்கோஜன்உபரி மாற்ற உதவுகிறது குளுக்கோஸ்இல் கொழுப்புகள்மற்றும் தடுக்கிறது குளுக்கோசுப்புத்தாக்கத்தை.
பக்க விளைவுகள்
மருந்து சிகிச்சையை நடத்தும்போது insulins, ஹுமுலின் எம் 3 உட்பட, பெரும்பாலும் நீங்கள் வளர்ச்சியைக் காணலாம் இரத்தத்தில் மாவுச்சத்துக் குறைஇது கடுமையான வடிவத்தில் வழிவகுக்கும் இரத்தச் சர்க்கரைக் கோமா (ஒடுக்குமுறைக்குமற்றும் நனவு இழப்பு), மற்றும் சில சந்தர்ப்பங்களில், க்கு மரணம்.
நோயாளிகள் அனுபவிக்கலாம் ஒவ்வாமை எதிர்வினைகள் வடிவத்தில் உள்ளூர் எழுத்து அரிப்பு, வீக்கம்அல்லது சிவத்தல்உட்செலுத்துதல் பகுதியில், பொதுவாக சில நாட்கள் அல்லது வாரங்களுக்குப் பிறகு கடந்து செல்லும். சில நேரங்களில் இந்த எதிர்வினைகள் பயன்பாட்டுடன் தொடர்புபடுத்தப்படவில்லை இன்சுலின், ஆனால் அவை வெளிப்புற காரணிகள் அல்லது மருந்தின் முறையற்ற நிர்வாகத்தின் விளைவாகும்.
மேலும், வெளிப்பட்டது ஒரு முறையான இயற்கையின் ஒவ்வாமை எதிர்வினைகள்இது மிகவும் குறைவாகவே நிகழ்ந்தது, ஆனால் மிகவும் தீவிரமானது. அத்தகைய எதிர்விளைவுகளின் வெளிப்பாடுகள் உடன் இருக்கலாம் சுவாசிப்பதில் சிரமம், பரவிய அரிப்பு, மூச்சுத் திணறல்இதய துடிப்பு இரத்த அழுத்தத்தைக் குறைக்கும், அதிகரித்த வியர்த்தல்.
குறிப்பாக கடுமையான சந்தர்ப்பங்களில், இந்த ஒவ்வாமை எதிர்வினைகள் நோயாளியின் உயிருக்கு அச்சுறுத்தலாக இருக்கும் மற்றும் அவசர சிகிச்சை தேவைப்படுகிறது. வைத்திருத்தல் தேவைப்படலாம் உணர்ச்சிஅல்லது மாற்றுதல் இன்சுலின்.
எதிர்ப்பு, கொழுப்பணு சிதைவு மற்றும் அதிக உணர்திறன்க்கு இன்சுலின்விண்ணப்பிக்கும் போது பெரும்பாலும் நிகழ்கிறது விலங்கு இன்சுலின். இன்சுலின் ஹுமுலின் எம் 3 ஐப் பயன்படுத்தும் போது அவற்றின் வளர்ச்சியின் நிகழ்தகவு பூஜ்ஜியத்திற்கு அருகில் உள்ளது.
பயன்பாட்டிற்கான வழிமுறைகள் (முறை மற்றும் அளவு)
ஹுமுலின் எம் 3 அறிமுகத்தில் / தடைசெய்யப்பட்டுள்ளது.
விஷயத்தில் insulins, அவற்றின் அளவு மற்றும் நிர்வாக விதிமுறை ஒரு மருத்துவரால் மட்டுமே தேர்ந்தெடுக்கப்படுகிறது மற்றும் நிலைக்கு ஏற்ப தனித்தனியாக மட்டுமே glycemia. ஹுமுலின் எம் 3 தோலடி நிர்வாகத்திற்கு பயன்படுத்தப்படுகிறது, இருப்பினும் ஐஎம் ஊசி சில நேரங்களில் அனுமதிக்கப்படுகிறது.
அடிவயிற்று, தொடை, தோள்பட்டை அல்லது பிட்டம் ஆகியவற்றில் தோலடி நிர்வாகம் மேற்கொள்ளப்படுகிறது. அவர்கள் 30 நாட்களில் 1 நேரத்திற்கு மேல் ஊசி போட ஒரு இடத்தைப் பயன்படுத்த முயற்சிக்கிறார்கள், அதாவது அவை மாதத்திற்கு ஒரு முறை மாற்றுகின்றன. உட்செலுத்தலை மேற்கொள்ளும்போது, ஊசி சாதனங்களை சரியாகப் பயன்படுத்துவது அவசியம், ஊசிகளை பாத்திரங்களுக்குள் பெறுவதைத் தவிர்க்க வேண்டும், மற்றும் நிர்வாகத்திற்குப் பிறகு ஊசி தளத்தை மசாஜ் செய்ய வேண்டாம்.
ஹுமுலின் எம் 3 ஒரு ஆயத்த கலவையாகும், ஏற்கனவே கலந்திருக்கும் ஹுமுலின் என்.பி.எச் மற்றும் ஹுமுலின் வழக்கமான, இது நோயாளிகளால் தீர்வு தயாரிப்பதைத் தவிர்க்கிறது.
ஒரு டோஸ் தயாரிக்க இன்சுலின்ஹுமுலின் எம் 3 இன் குப்பிகளை அல்லது தோட்டாக்களை உங்கள் உள்ளங்கையில் 10 முறை உருட்டி மெதுவாக பக்கத்திலிருந்து பக்கமாக அசைத்து, 180 ° ஐ திருப்பி, இடைநீக்கம் ஒரு சீரான கொந்தளிப்பான திரவத்தைப் போல அல்லது பாலை ஒத்திருக்கும் வரை.
தீவிரமாக குலுக்கல் இன்சுலின்இருக்கக்கூடாது, ஏனெனில் இது நுரை தோற்றத்தை ஏற்படுத்தும், இது சரியான அளவுகளில் குறுக்கிடுகிறது.
மேலும் பயன்படுத்தக்கூடாது. இன்சுலின்செதில்களாக அல்லது வண்டல் கலந்த பிறகு மீதமுள்ளது.
இன்சுலின் நிர்வாகம்
சரியான டோஸ் நிர்வாகத்திற்கு இன்சுலின்சில ஆரம்ப நடைமுறைகள் அவசியம். இதைச் செய்ய, நீங்கள் ஊசி போடும் இடத்தைத் தேர்ந்தெடுத்து, முன்பு கழுவிய கைகளால் ஆல்கஹால் துணியால் துடைக்க வேண்டும். பின்னர் சிரிஞ்ச் ஊசியிலிருந்து பாதுகாப்பு வெளிப்புற தொப்பியை அகற்றி சருமத்தை சரிசெய்யவும், அதை அழுத்துவதன் மூலமோ அல்லது இழுப்பதன் மூலமோ ஊசியைச் செருகவும் ஊசி போடவும். ஊசியை அகற்றி, பல விநாடிகள் ஊசி தளத்தை ஒரு திசுவுடன் தேய்க்காமல் அழுத்தவும்.
அதன் பிறகு, ஊசியின் பாதுகாப்பு வெளிப்புற தொப்பியைப் பயன்படுத்தி, ஊசியை அவிழ்த்து, அதை அகற்றி, சிரிஞ்ச் பேனாவில் தொப்பியை மீண்டும் வைக்க வேண்டும்.
சிரிஞ்ச் பேனா ஊசிகள் இரண்டு முறை பயன்படுத்தப்படுவதில்லை. குப்பிகளும் தோட்டாக்களும் காலியாக இருக்கும் வரை பயன்படுத்தப்படுகின்றன, பின்னர் அவை நிராகரிக்கப்படுகின்றன. சிரிஞ்ச் பேனாக்கள் தனிப்பட்ட பயன்பாட்டிற்கு மட்டுமே.
அளவுக்கும் அதிகமான
இன்சுலின் ஹுமுலின் எம் 3, இந்த வகை மருந்துகளின் பிற பிரதிநிதிகளைப் போலவே, சீரம் என்ற காரணத்தினால், அதிகப்படியான அளவுக்கான சிறப்பியல்பு வரையறை இல்லை. குளுக்கோஸ் நிலை செறிவுகளுக்கு இடையிலான ஒரு முறையான தொடர்புகளின் விளைவாகும் குளுக்கோஸ், இன்சுலின்மற்றும் பிற செயல்முறைகள் வளர்சிதை.
இரத்தச் சர்க்கரைக் குறைவுபிளாஸ்மா உள்ளடக்கத்தில் ஏற்றத்தாழ்வின் விளைவாக உருவாகிறது இன்சுலின்ஆற்றல் செலவுகள் மற்றும் எடுக்கப்பட்ட ஊட்டச்சத்து தொடர்பாக.
வளர்ந்து வரும் அறிகுறிகள் இரத்தத்தில் மாவுச்சத்துக் குறைஏற்படலாம்: slackness, வாந்தி, மிகை இதயத் துடிப்பு, அதிகரித்த வியர்த்தல்தோல், நடுங்கும், தலைவலி, குழப்பம். சில சூழ்நிலைகளில், நீண்ட காலம் போன்றவை நீரிழிவு நோய்அல்லது அதன் தீவிர கட்டுப்பாடு, முந்தைய அறிகுறிகள் இரத்தத்தில் மாவுச்சத்துக் குறைமாறுபடலாம்.
இரத்தச் சர்க்கரைக் குறைவு லேசான வடிவத்தில் உள் உட்கொள்ளல் மூலம் தடுக்கலாம் சர்க்கரைஅல்லது குளுக்கோஸ். டோஸ் சரிசெய்தல் தேவைப்படலாம். இன்சுலின்மேலாய்வு உணவில்மற்றும் / அல்லது மாற்றம் உடல் செயல்பாடு.
சிகிச்சை இரத்தத்தில் மாவுச்சத்துக் குறைமிதமான தீவிரம் பொதுவாக sc அல்லது intramuscularly மேற்கொள்ளப்படுகிறது குளுக்கோஜென், மேலும் உள் சேர்க்கையுடன் கார்போஹைட்ரேட்.
கடுமையானால் இரத்தத்தில் மாவுச்சத்துக் குறைஉடன் நரம்பியல் கோளாறுகள், வலிப்புஅல்லது கூட கோமாஎஸ்சி அல்லது ஐஎம் சுட்டிக்காட்டப்பட்டுள்ளது குளுக்கோஜென்அல்லது iv ஊசி குளுக்கோஸ் செறிவு.
பின்னர், மீண்டும் உருவாவதைத் தடுக்க இரத்தத்தில் மாவுச்சத்துக் குறை, நோயாளி ஒரு பணக்கார உணவு பரிந்துரைக்கப்படுகிறது கார்போஹைட்ரேட். மிகவும் கடுமையான இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளுக்கு அவசர மருத்துவமனையில் அனுமதிக்க வேண்டும்.
தொடர்பு
இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் (வாய்வழி), எத்தனால்சாலிசிலேட்டுகள், MAO தடுப்பான்கள், சல்போனமைடுகள்ACE தடுப்பான்கள் (எனலாப்ரில், captopril), ஆஞ்சியோடென்சின் II ஏற்பி தடுப்பான்கள், பீட்டா தடுப்பான்கள் (தேர்ந்தெடுக்காதது) ஹுமுலின் எம் 3 இன் செயல்திறனை மேம்படுத்துகிறது.
குளுக்கோர்டிகாய்ட்ஸ், வாய்வழி கருத்தடைவளர்ச்சி ஹார்மோன்கள் மற்றும் தைராய்டு சுரப்பி, டெனோஸால், தியாசைட் டையூரிடிக்ஸ்பீட்டா 2-சிம்பதோமிமெடிக்ஸ் (சால்ப்யுடாமால், ritodrin, டெர்ப்யூடாலின்) குறைந்த இரத்தச் சர்க்கரைக் குறைவு விளைவுகள் இன்சுலின்.
Lankreotid, octreotide மற்றும் பிற ஒப்புமைகள் somatostatinஇன்சுலின் சார்பு அதிகரிக்கலாம் அல்லது குறைக்கலாம்.
சிறப்பு வழிமுறைகள்
சிகிச்சையின் சுய குறுக்கீடு அல்லது போதிய அளவைப் பயன்படுத்துதல், குறிப்பாக இன்சுலின் சார்ந்ததுநோய்வாய்ப்பட்டது, உருவாவதற்கு காரணமாகிறது நீரிழிவு கெட்டோஅசிடோசிஸ்அல்லது இரத்தத்தில் கூடுதல் சர்க்கரைஅவை உயிருக்கு ஆபத்தான நிலைமைகள்.
சில நோயாளிகளில், பயன்படுத்தும் போது மனித இன்சுலின்முந்தைய அறிகுறிகள் இரத்தத்தில் மாவுச்சத்துக் குறைபயன்படுத்தும்போது ஒத்த அறிகுறிகளிலிருந்து வேறுபட்டிருக்கலாம் விலங்கு இன்சுலின் அல்லது பலவீனமான வடிவத்தில் வெளிப்படுகிறது.
உள்ளடக்கத்தை இயல்பாக்கும் போது நோயாளிக்கு எச்சரிக்கப்பட வேண்டும் குளுக்கோஸ்இரத்தத்தில், குறிப்பாக தீவிரத்தின் விளைவாக இன்சுலின் சிகிச்சைமுந்தைய அறிகுறிகள் இரத்தத்தில் மாவுச்சத்துக் குறைமறைந்து போகலாம். மேலும், இந்த அறிகுறியியல் குறைவாக கவனிக்கப்படலாம் அல்லது பயன்படுத்தினால் மாற்றப்படலாம். பீட்டா தடுப்பான்கள், நீரிழிவு நரம்பியல் அல்லது நீரிழிவு நோய்நீண்ட காலத்திற்கு அனுசரிக்கப்பட்டது.
சரிசெய்ய முடியாத நிலைகள் இரத்தத்தில் கூடுதல் சர்க்கரை அல்லது இரத்தத்தில் மாவுச்சத்துக் குறைஏற்படலாம் நனவு இழப்புகோமா மற்றும் கூட வழிவகுக்கும் மரணம்.
நோயாளியை மற்றவர்களுக்கு மாற்றுவது இன்சுலின்மருந்துகள் அல்லது அவற்றின் வகைகள் மருத்துவ மேற்பார்வையின் கீழ் கண்டிப்பாக மேற்கொள்ளப்பட வேண்டும். க்கு மாற்றம் இன்சுலின்பிற செயல்பாடுகளுடன் (NPH, வழக்கமானமுதலியன), உற்பத்தி முறை (கால்நடை, டி.என்.ஏ மறுசீரமைப்பு), இனங்கள் இணைப்பு (அனலாக், பன்றி இறைச்சி) நிர்வகிக்கப்பட்ட அளவுகளின் உடனடி அல்லது படிப்படியான சரிசெய்தல் தேவைப்படலாம்.
மணிக்கு கல்லீரல் நோயியல் மற்றும் சிறுநீரகசெயல்பாடு குறைபாடு பிட்யூட்டரி சுரப்பி, அட்ரீனல் சுரப்பிகள் அல்லதுதைராய்டு சுரப்பி நோயாளிக்கு குறைவாக தேவைப்படலாம் இன்சுலின், மற்றும் எப்போது உணர்ச்சி மன அழுத்தம் மற்றும் வேறு சில ஒத்த நிலைமைகள், அதிகரிக்கும்.
மாற்றங்கள் ஏற்பட்டால் இன்சுலின் அளவுகளை சரிசெய்தல் தேவைப்படலாம். உணவு சிகிச்சைஅல்லது அதிகரிக்கும் உடல் செயல்பாடு.
வளர்ச்சியின் சாத்தியம் தொடர்பாக இரத்தத்தில் மாவுச்சத்துக் குறை, அபாயகரமான வேலையில் ஈடுபட அல்லது காரை ஓட்டுவதற்கு நோயாளி தேவைப்பட்டால் அவரது நிலையை போதுமான அளவு மதிப்பிட வேண்டும்.
- Monodar (கே 15, கே 30, கே 50),
- ரைசோடெக் ஃப்ளெக்ஸ்டாக்,
- நோவோமிக்ஸ் 30 ஃப்ளெக்ஸ்ஸ்பென்,
- ஹுமலாக் மிக்ஸ் (25, 50).
- Vosulin 30/70,
- ஜென்சுலின் எம் (10, 20, 30, 40, 50),
- வோசுலின் என்,
- ஜென்சுலின் என்,
- மிக்ஸ்டார்ட் 30 என்.எம்,
- ரின்சுலின் என்.பி.எச்,
- புரோட்டாபான் என்.எம்,
- பார்மாசுலின் என் 30/70,
- Humulin,
- ஹுமோதர் பிமுதலியன
கர்ப்பத்தில் (மற்றும் பாலூட்டுதல்)
மணிக்கு கர்ப்பத்தின்பெண்கள் துன்பப்படுகிறார்கள் நீரிழிவுகட்டுப்பாடு glycemiaகுறிப்பாக முக்கியமானது. இந்த காலகட்டத்தில், ஒரு விதியாக, தேவை இன்சுலின்ஏற்ற இறக்கங்கள் (முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் II மற்றும் III இல் அதிகரிக்கிறது), இதற்கு டோஸ் சரிசெய்தல் தேவைப்படலாம்.
மேலும், அளவுகளில் மாற்றம் உணவு சிகிச்சைமற்றும் உடல் செயல்பாடு எப்போது தேவைப்படலாம் தாய்ப்பால்.
நோயாளி மதிப்புரைகள் நீரிழிவு ஹுமுலின் எம் 3 பற்றி, இது இருந்தால் இன்சுலின்நோயாளிக்கு முழுமையாக பொருத்தமானது, நேர்மறையானது. அவர்களைப் பொறுத்தவரை, மருந்து மிகவும் பயனுள்ளதாக இருக்கிறது மற்றும் நடைமுறையில் எந்த பக்க விளைவுகளையும் ஏற்படுத்தாது.
நீங்களே நியமிக்கிறீர்கள் என்பதை நினைவு கூர்வது மதிப்பு இன்சுலின், அதே போல் அதை இன்னொருவருக்கு மாற்றுவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது, இது ஒரு தகுதிவாய்ந்த மருத்துவரால் செய்யப்பட வேண்டும், நோயாளியின் வரலாறு மற்றும் விரிவான பரிசோதனையைச் சேகரித்த பிறகு.
ஹுமுலின் - இன்சுலின் நன்மைகள் என்ன?

பல ஆண்டுகளாக தோல்வியுற்றது DIABETES உடன் போராடுகிறதா?
நிறுவனத்தின் தலைவர்: “நீரிழிவு நோயை ஒவ்வொரு நாளும் எடுத்துக்கொள்வதன் மூலம் அதை குணப்படுத்துவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
ஹுமுலின் இன்சுலின் ஒரு குறுகிய செயல்படும் பொருள். இன்னும் முக்கியமானது, இது NPH இன்சுலின் குழுவில் அழைக்கப்படுகிறது, அதாவது நடுநிலை ஹடெகோர்ன் புரோட்டமின்கள், எடுத்துக்காட்டாக, விதைகளில் உள்ளன. இந்த குழுவில் நுழைவது, அதன் நேர்மறையான செல்வாக்கு இருந்தபோதிலும், அது நடுநிலையாகவும், ஒரு தனித்துவமான வழக்கமான செயல்பாட்டைச் செய்யவும் முடியும் என்று மட்டுமே கூறுகிறது. இதைப் பற்றி மேலும் பல கட்டுரையில்.
வெளியீட்டின் கலவை மற்றும் வடிவத்தில்
இன்சுலின் முற்றிலும் நிறமற்ற மற்றும் தெளிவான தீர்வாகும், ஸ்லாடிஸைப் போலவே, இது ஊசிக்கு சிறப்பாக வடிவமைக்கப்பட்டுள்ளது. "ஹுமுலின்" என்ற பெயருடன் இரண்டு வகையான மருந்துகளை நீங்கள் வேறுபடுத்திப் பார்க்க வேண்டும்:
- முதல் வழக்கில், முக்கிய கூறு கரையக்கூடிய இன்சுலின் ஆகும், இது மரபணு பொறியியல் முறையால் பெறப்பட்டது - வழக்கமான,
- இரண்டாவது - மனித வகை இன்சுலின் - NPH.
அதன்படி, பிரக்டோஸ் உள்ளிட்ட எக்ஸிபீயர்களைப் பிரிக்க வேண்டும். முதல் வகைகளில், இது காய்ச்சி வடிகட்டிய மெட்டாக்ரெசோல், கிளிசரால், சுத்திகரிக்கப்பட்ட நீர், அத்துடன் வேறு சில கூறுகள். இரண்டாவது ஒரு நிலையான மெட்டாக்ரெசோல், கிளிசரின், ஹைட்ரோகுளோரிக் அமில வகை உள்ளது. இந்த கலவை காரணமாக, முதல் விஷயத்தில் மட்டுமல்ல, இரண்டாவது விஷயத்திலும், NPH குறிகாட்டிகளை உகந்த மட்டத்தில் மட்டுமல்லாமல், வழக்கமான தொடர்புடைய அனைத்து செயல்பாடுகளையும் பராமரிக்க முடியும். இது ஹுமுலின் இன்சுலின் ஹக்ஸோலைப் போலவே மிகவும் விரும்பப்படும் ஒன்றாகும்.
மருந்தியல் விளைவுகள் பற்றி
மருந்தியல் விளைவுகள் பற்றி பேசுகையில், இந்த வகை இன்சுலின் ஒரு டி.என்.ஏ மறுசீரமைப்பு வகை என்பதை கவனத்தில் கொள்ள வேண்டும். ஏற்கனவே குறிப்பிட்டுள்ளபடி, இது குறுகிய செயல்பாட்டு இன்சுலின் ஆகும்.
மருந்தின் அடிப்படை விளைவு குளுக்கோஸ் வளர்சிதை மாற்றத்தின் ஒழுங்காக கருதப்பட வேண்டும் - இது மில்ஃபோர்டிற்கும் பொருந்தும். கூடுதலாக, இது அனபோலிக் விளைவுகளால் வகைப்படுத்தப்படுகிறது. தசை மற்றும் பிற அனைத்து திசுக்களிலும் (மூளை தவிர), ஹுமுலின் குளுக்கோஸ் மற்றும் பல்வேறு அமினோ அமிலங்களுக்கு இடையில் ஒரு கட்டாய உள்விளைவு பரிமாற்றத்தைத் தூண்டுகிறது. இது புரதங்களின் தொடர்புகளையும் பெரிதும் துரிதப்படுத்துகிறது.
கல்லீரலில் குளுக்கோஸை கிளைகோஜனாக மாற்றுவதில் இன்சுலின் நேர்மறையான விளைவைக் கொண்டுள்ளது, குளுக்கோனோஜெனீசிஸின் அனைத்து செயல்முறைகளையும் மீட்டெடுக்கிறது, கூடுதலாக, அதிகப்படியான குளுக்கோஸை கொழுப்புப் பொருட்களாக மாற்றுவது அவசியம்.
இவை அனைத்தும் NPH இன் அளவை சாதகமாக பாதிக்கிறது, இது வழக்கமான தேவை.
போதைப்பொருள் வெளிப்பாடு தொடங்கப்பட்ட 30 நிமிடங்களுக்குப் பிறகு நிகழ்கிறது, மேலும் முதல் மற்றும் மூன்றாவது மணிநேரங்களுக்கு இடையில் அதிகபட்ச விளைவு ஏற்படுகிறது, விளைவின் காலம் ஐந்து முதல் ஏழு மணி நேரம் ஆகும்.
இன்சுலின் செயல்பாட்டின் தனிப்பட்ட வேறுபாடுகள் இது போன்ற காரணிகளை நேரடியாக சார்ந்துள்ளது:
- அளவை,
- ஊசி பகுதி தேர்வு
- நீரிழிவு நோயாளியின் உடல் செயல்பாடுகளின் அளவு.
இவை அனைத்தும் பி.என்.எச் ஏற்ற இறக்கங்கள் அதிகமாக இருப்பதை விட நேரடி சான்றாகும், இது குறிகாட்டியை தவறாமல் பாதிக்கிறது.
அளவு மற்றும் நிர்வாகம் பற்றி
மருந்தளவு தனித்தனியாக ஒரு நிபுணரால் தீர்மானிக்கப்படுகிறது, கிளைசீமியாவின் நிலையைப் பொறுத்து அவர் அதைச் செய்கிறார். ஹுமுலின் பல வழிகளில் நிர்வகிக்கப்படலாம்: தோலின் கீழ், நரம்பு வழியாக, இன்ட்ராமுஸ்குலர் ஊசி போடவும் வாய்ப்புள்ளது.
தோலின் கீழ், தோள்பட்டை, தொடைகள், பிட்டம் அல்லது அடிவயிற்றில் இன்சுலின் செலுத்தப்படுகிறது. உட்செலுத்துதல் பகுதியை மாற்ற வேண்டும், இதனால் அதே இடம் அடிக்கடி பயன்படுத்தப்படாது, முன்னுரிமை ஒரு மாதத்திற்கு ஒரு முறை.
தோலடி உள்வைப்பு மூலம், இரத்த நாளங்களின் பகுதிக்குள் வராமல் இருக்க சிறப்பு கவனம் செலுத்துவது மிகவும் நல்லது. உட்செலுத்தப்பட்ட பிறகு, நிர்வாகத்தின் பகுதியை மசாஜ் செய்வது நல்லதல்ல. நீரிழிவு நோயாளிகளுக்கு இன்சுலின் அறிமுகப்படுத்த சாதனங்களை முறையாகப் பயன்படுத்துவது குறித்து அறிவுறுத்தப்பட வேண்டும். இது NPH ஐ சுயாதீனமாக சமாளிப்பதற்கும் எப்போதும் வழக்கமாக பராமரிப்பதற்கும் இது உதவும்.
ஹுமுலினைப் பயன்படுத்துவதற்கான சில கட்டாய முறைகளை நினைவில் கொள்வதும் முக்கியம்; இந்த இன்சுலின் எந்த நிழலும் இல்லாமல் தெளிவான திரவமாக இருந்தால் மட்டுமே அதைப் பயன்படுத்த முடியும் என்ற உண்மையை அவை கொண்டிருக்கின்றன. போதைப்பொருள் பல்வேறு செதில்களாக இருந்தால் அதைப் பயன்படுத்த வேண்டிய அவசியமில்லை, அதே போல் திடமான வெண்மையான துகள்கள் கொள்கலனின் அடிப்பகுதி அல்லது சுவர்களில் ஒட்டிக்கொண்டிருக்கும் போது.இருப்பினும், அவை உறைபனி வடிவங்களின் விளைவை மீண்டும் உருவாக்க முடியும். இல்லையெனில், அதன் பயன்பாடு தீங்கு விளைவிக்கும்.
அதை நினைவில் கொள்ள வேண்டும்:
- பயன்படுத்தப்பட்ட தோட்டாக்கள் மற்றும் பாட்டில்கள் மிகவும் கவனமாக சரிபார்க்கப்பட வேண்டும்,
- தோட்டாக்களைத் தாங்களே சித்தப்படுத்துவதால், அவற்றின் உள்ளடக்கங்களை மற்ற வகை இன்சுலினுடன் கார்ட்ரிட்ஜில் கலக்க இயலாது. இந்த சாதனங்களை இரண்டாம் நிலை மற்றும் அதிக நிரப்புவதற்கு பயன்படுத்த முடியாது.
எதிர்காலத்தில் இது NPH இன் விகிதத்தையும் வழக்கமானவற்றுடன் தொடர்புடைய அனைத்து குறிகாட்டிகளையும் பராமரிக்க முடிகிறது.
உட்செலுத்தப்பட்ட பிறகு ஊசியை அகற்றுவது மலட்டுத்தன்மையின் உத்தரவாதமாக இருக்கும், கசிவைத் தடுக்க உதவும், அத்துடன் காற்று நிறை மற்றும் சாத்தியமான அடைப்புக்கு மேல். கூடுதலாக, ஊசிகளையும் பல முறை பயன்படுத்த முடியாது.
பக்க விளைவுகள் பற்றி
மருந்தின் முக்கிய விளைவுடன் தொடர்புடைய முக்கிய பக்க விளைவு இரத்தச் சர்க்கரைக் குறைவு ஆகும். வழங்கப்பட்ட நோயின் கடுமையான வடிவம் ஒரு குறுகிய அல்லது நீண்ட நனவு இழப்பையும் (சிறப்பு சூழ்நிலைகளில்) மரணத்தையும் தூண்டக்கூடும்.
ஒவ்வாமை எதிர்விளைவுகளும் ஏற்படலாம்.
இவற்றில் உள்ளூர் வெளிப்பாடுகள் அடங்கும், எடுத்துக்காட்டாக, ஊசி பகுதியில் ஹைபர்மீமியா, வீக்கம் அல்லது அரிப்பு, இது பெரும்பாலும் பல நாட்கள் முதல் வாரங்கள் வரை நிறுத்தப்படும்.
ஒவ்வாமை இயற்கையின் முறையான எதிர்வினைகள் என்று அழைக்கப்படுவதும் சாத்தியமாகும். அவை மிகக் குறைவாக அடிக்கடி உருவாகின்றன, ஆனால் அவை மிகவும் தீவிரமான அறிகுறிகளாகும். பொதுவான அரிப்பு, மூச்சுத் திணறல், மூச்சுத் திணறல், இரத்த அழுத்தத்தைக் குறைத்தல், இதயத் துடிப்பு அதிகரித்தல் மற்றும் வியர்த்தல் அதிகரித்தல் பற்றிப் பேசுகிறோம். இதைத் தவிர்க்க, NPH மற்றும் வழக்கமான குறிகாட்டிகளைக் கட்டுக்குள் வைத்திருக்க வேண்டும்.
முறையான ஒவ்வாமை விளைவுகளின் குறிப்பாக சிக்கலான வெளிப்பாடுகள் அனைத்து வாழ்க்கை செயல்முறைகளுக்கும் அச்சுறுத்தலாக இருக்கும். பிற பக்க விளைவுகளில் லிபோடிஸ்ட்ரோபியின் சாத்தியமும் இருக்கலாம், இருப்பினும் இது மிகக் குறைவு.
சேமிப்பக நிலைகள் பற்றி
மருந்து இரண்டு முதல் எட்டு டிகிரி வெப்பநிலையில் ஒரு சிறப்பு குளிர்சாதன பெட்டியில் வைக்கப்பட வேண்டும். மற்றொரு அடிப்படை நிபந்தனை உறைபனியைத் தடுப்பது, சூரியனை மட்டுமல்ல, ஒளியின் நேரடி செல்வாக்கிலிருந்து அவற்றைப் பாதுகாக்க வேண்டிய அவசியம். ஷெல்ஃப் ஆயுள் உற்பத்தி செய்யப்பட்ட தேதியிலிருந்து சரியாக இரண்டு ஆண்டுகள் ஆகும்.
கெட்டி அல்லது பாட்டில் இருக்கும் இன்சுலின், ஆனால் ஏற்கனவே பயன்பாட்டில் உள்ளது, அறை வெப்பநிலையில் பராமரிக்கப்பட வேண்டும், அதாவது 15 முதல் 25 டிகிரி வரை 28 நாட்களுக்கு மேல் இருக்கக்கூடாது. இது NPH மற்றும் வழக்கமான ஒரு உகந்த நிலைக்கு உத்தரவாதம் அளிக்கும், இது ஒவ்வொரு நீரிழிவு நோயாளிகளுக்கும் மிகவும் முக்கியமானது.
முரண்பாடுகள் பற்றி
"ஹுமுலின்" வகைப்படுத்தப்படும் அந்த முரண்பாடுகளையும் கவனத்தில் கொள்ள வேண்டும். இவை பின்வரும் வெளிப்பாடுகளை உள்ளடக்குகின்றன:
- இரத்தச் சர்க்கரைக் குறைவின் எந்த அளவும்,
- இன்சுலின் அல்லது மருந்தின் எந்தவொரு கூறுகளுக்கும் உடலின் உணர்திறன் மற்றும் உணர்திறன் அதிகரித்த நிலை.
வழங்கப்பட்ட முரண்பாடுகளுடன் இணங்குவது NPH மட்டுமல்ல, வழக்கமான ஒன்றையும் ஒரே மட்டத்தில் வைத்திருக்க முடியும். இது நீரிழிவு நோயின் சிறந்த ஆரோக்கியத்திற்கு முக்கியமாக இருக்கும், இது முதல் மட்டுமல்ல, இரண்டாவது வகையாகும். எனவே, இந்த பரிந்துரைகளுக்கு இணங்க "ஹுமுலின்" பயன்பாடு நோயைத் தடுப்பதற்கான ஒரே உண்மையான வழியாக கருதப்பட வேண்டும்.
ஹுமுலின் பயன்படுத்துவது எப்படி?
குறிப்பிட்ட தேவைகளின் அடிப்படையில் மற்றும் ஒவ்வொரு குறிப்பிட்ட வழக்குக்கும் ஏற்ப, அளவு, நிர்வாகத்தின் அட்டவணை மற்றும் ஊசி மருந்துகளின் எண்ணிக்கை மருத்துவரால் தீர்மானிக்கப்படுகிறது.
ஹுமுலின் தோலடி ஊசி மூலம் நிர்வகிக்கப்படுகிறது, ஆனால் இது இன்ட்ராமுஸ்குலர் ஊசி மூலம் நிர்வகிக்கப்படலாம், இருப்பினும் இந்த நிர்வாக முறை பரிந்துரைக்கப்படவில்லை. ஹுமுலின் நரம்பு வழியாக நிர்வகிக்கப்படக்கூடாது. தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றுக்கு ஒரு தோலடி ஊசி கொடுக்கப்படுகிறது. ஹுமுலினுடன் எந்த இன்சுலின் தயாரிப்பையும் நிர்வகிக்கும்போது, ஒரு இரத்த நாளத்தில் ஊசி அறிமுகப்படுத்தப்படுவதைத் தவிர்க்க வேண்டும். மருந்தின் நிர்வாகத்திற்குப் பிறகு, ஊசி இடத்தைத் தேய்க்கக்கூடாது. உட்செலுத்துதல் நுட்பம் குறித்து நோயாளிகளுடன் விரிவான விளக்கத்தை அளிக்க வேண்டும்.
ஹுமுலின் பயன்படுத்த தயாராக உள்ள இன்சுலின் கலவையாகும் ஹுமுலின் (ஆர்) ரெகுலர் மற்றும் ஹுமுலின் (ஆர்) என்.பி.எச்., நோயாளி இன்சுலின் கலவையை தானே தயாரிக்காத வகையில் சிறப்பாக வடிவமைக்கப்பட்டுள்ளது. ஒவ்வொரு நோயாளிக்கும் சிகிச்சை முறை வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவது தொடர்பான அவரது தேவைகளுக்கு ஏற்ப அமைக்கப்பட்டுள்ளது.
மனித இன்சுலினை விலங்கு இன்சுலின்களுடன் அல்லது பிற உற்பத்தியாளர்களிடமிருந்து மனித இன்சுலின்களுடன் கலப்பதன் விளைவு ஆராயப்படவில்லை.
ஹுமுலின் (ஆர்) எம் 3 (30/70), ஹுமுலின் என்.பி.எச்
ஹுமுலின் (ஆர்) எம் 3 (30/70) உடன் கார்ட்ரிட்ஜ்களில் இன்சுலின் பயன்படுத்துவதற்கு முன்பு, உள்ளங்கைகளுக்கு இடையே கெட்டி (குப்பியை) 10 முறை பம்ப் செய்வதன் மூலமும், இடைநீக்கம் ஒரே மாதிரியாக கொந்தளிப்பாகவோ அல்லது பால் மாறும் வரை 180 ° 10 முறை திருப்புவதன் மூலமாகவோ அதை மீண்டும் இணைக்க வேண்டும். கெட்டியில் உள்ள திரவம் சரியான தோற்றத்தை பெறவில்லை என்றால், உள்ளடக்கங்கள் முழுமையாக கலக்கும் வரை செயல்பாட்டை மீண்டும் செய்யவும். தோட்டாக்களில் ஒரு கண்ணாடி மணி உள்ளது. கெட்டியை கூர்மையாக அசைக்காதீர்கள், ஏனெனில் இது நுரை உருவாவதற்கு வழிவகுக்கும், இது துல்லியமான டோஸ் அளவீட்டில் குறுக்கிடும்.
கெட்டியின் உள்ளடக்கங்களின் தோற்றத்தை தவறாமல் சரிபார்க்கவும், இடைநீக்கத்தில் கட்டிகள் இருந்தால் அல்லது வெள்ளை துகள்கள் தோட்டாக்களின் அடிப்பகுதி அல்லது சுவர்களில் ஒட்டிக்கொண்டால், கண்ணாடியை உறைபனியாக மாற்றினால் அதைப் பயன்படுத்த வேண்டாம்.
தோட்டாக்கள் வெவ்வேறு இன்சுலின் கலக்க வடிவமைக்கப்படவில்லை.
வெற்று தோட்டாக்களை மீண்டும் பயன்படுத்த முடியாது.
உட்செலுத்துபவருக்கு கெட்டி சார்ஜ் செய்ய, ஊசியை இணைத்து இன்சுலினை செலுத்த, இன்சுலின் நிர்வாகத்திற்கு இன்ஜெக்டர் உற்பத்தியாளரின் வழிமுறைகளைப் பார்க்கவும்.
நிர்வாகத்திற்கான நோக்கத்துடன் பொருந்தக்கூடிய பட்டம் பெற்ற இன்சுலின் சிரிஞ்சைப் பயன்படுத்தவும்.
ஹுமுலின் வழக்கமான டோஸ் தயாரித்தல்
பாட்டில்களில் ஹுமுலின் ரெகுலர் என்ற மருந்துக்கு மறுஉருவாக்கம் தேவையில்லை, தீர்வு தெளிவாகவும், நிறமற்றதாகவும், காணக்கூடிய துகள்கள் இல்லை மற்றும் தண்ணீரைப் போலவும் இருந்தால் மட்டுமே அதைப் பயன்படுத்த வேண்டும்.
இன்சுலின் கலவைகள்: குப்பியில் தேவையற்ற நீண்ட நேரம் செயல்படும் மருந்தைத் தவிர்ப்பதற்காக, முதலில் நீங்கள் சிரிஞ்சில் விரைவாக செயல்படும் இன்சுலின் தட்டச்சு செய்ய வேண்டும். கலந்தவுடன் உட்செலுத்த பரிந்துரைக்கப்படுகிறது.
ஒவ்வொரு மருந்துகளின் விரும்பிய அளவை அறிமுகப்படுத்த, நீங்கள் ஹுமுலின் வழக்கமான மற்றும் ஹுமுலின் NPH க்கு தனி சிரிஞ்ச்களையும் பயன்படுத்தலாம்.
உங்கள் மருத்துவர் அல்லது செவிலியர் இயக்கியபடி ஊசி போடுவதற்கு முன்பு சிரிஞ்சை தயார் செய்யுங்கள்.
நிர்வாகத்திற்கான நோக்கத்துடன் பொருந்தக்கூடிய பட்டம் பெற்ற இன்சுலின் சிரிஞ்சைப் பயன்படுத்தவும்.
C) பயன்படுத்தப்பட்ட தோட்டாக்கள் மற்றும் ஊசிகளை அகற்றுதல்.
ஊசிகளை ஒரு முறை மட்டுமே பயன்படுத்த வேண்டும். ஊசிகளை எடுத்து பாதுகாப்பான இடத்தில் வைக்கவும்.
ஊசி பேனாக்கள் மற்றும் ஊசிகளை கண்டிப்பாக தனித்தனியாக பயன்படுத்த வேண்டும்.
தோட்டாக்கள் முற்றிலும் காலியாக இருக்கும் வரை பயன்படுத்தப்படுகின்றன, அதன் பிறகு அவை முறையாக அகற்றப்பட வேண்டும்.
இன்சுலின் வகை அல்லது பிராண்டின் எந்தவொரு மாற்றீடும் நெருக்கமான மருத்துவ மேற்பார்வையின் கீழ் நிகழ வேண்டும். செறிவு, பிராண்ட் (இது ஒரு குறிப்பிட்ட உற்பத்தியாளருக்கு ஒத்திருக்கிறது), வகை (விரைவான நடவடிக்கை, NPH, மெதுவான செயல், முதலியன), வகை (விலங்கு இன்சுலின், மனித இன்சுலின், மனித இன்சுலின் அனலாக்) மற்றும் / அல்லது தயாரிக்கும் முறை (இன்சுலின், விலங்கு-பெறப்பட்ட இன்சுலின் போலல்லாமல், மறுசீரமைப்பு டி.என்.ஏ தொழில்நுட்பத்தைப் பயன்படுத்தி பெறப்பட்டது) ஒரு அளவு மாற்றம் தேவைப்படலாம்.
மனித இன்சுலின் நோயாளிகளுக்கு சிகிச்சையின் அளவு விலங்கு தோற்றத்தின் இன்சுலின் சிகிச்சையில் பயன்படுத்தப்படும் அளவிலிருந்து வேறுபடலாம். டோஸ் சரிசெய்தல் தேவைப்பட்டால், அத்தகைய ஒழுங்குமுறை முதல் டோஸிலிருந்து அல்லது முதல் சில வாரங்கள் அல்லது மாதங்களில் செய்யப்படலாம்.
விலங்குகளின் இன்சுலின் நிர்வாகத்தின் ஒரு விதிமுறையிலிருந்து மனித இன்சுலின் நிர்வாகத்திற்கு மாறிய பின்னர் இரத்தச் சர்க்கரைக் குறைவு எதிர்விளைவுகளைக் கொண்ட சில நோயாளிகளில், இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப எச்சரிக்கை அறிகுறிகள் குறைவான உச்சரிப்பு அல்லது விலங்கு இன்சுலின் சிகிச்சையளிக்கும் போது இந்த நோயாளிகளுக்கு முன்னர் காணப்பட்ட அறிகுறிகளிலிருந்து வேறுபட்டவை. இரத்த குளுக்கோஸ் அளவை இயல்பாக்கம் செய்யும் நோயாளிகளில் (எடுத்துக்காட்டாக, இன்சுலின் சிகிச்சையின் தீவிரம் காரணமாக), இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப எச்சரிக்கை அறிகுறிகளில் சில அல்லது எதுவும் எதிர்காலத்தில் கவனிக்கப்படாமல் போகலாம், அவை குறித்து அவர்களுக்குத் தெரிவிக்கப்பட வேண்டும். நீரிழிவு நோய் மற்றும் நீரிழிவு நரம்பியல் நோயாளிகளிடமோ அல்லது பரிந்துரைக்கப்பட்ட சிகிச்சைக்கு இணையாக பீட்டா தடுப்பான்கள் போன்ற பிற மருந்துகளை உட்கொள்ளும் நோயாளிகளிடமோ இரத்தச் சர்க்கரைக் குறைவின் ஆரம்ப எச்சரிக்கை அறிகுறிகள் வேறுபட்டிருக்கலாம் அல்லது குறைவாகவே இருக்கலாம். இரத்தச் சர்க்கரைக் குறைவு அல்லது ஹைப்பர் கிளைசெமிக் எதிர்விளைவுகளுக்கு சரியான சிகிச்சையின் பற்றாக்குறை நனவு, கோமா மற்றும் இறப்பு இழப்புக்கு வழிவகுக்கும்.
முறையற்ற அளவு அல்லது சிகிச்சையை நிறுத்துதல் (குறிப்பாக இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு) ஹைப்பர் கிளைசீமியா மற்றும் அபாயகரமான நீரிழிவு கெட்டோஅசிடோசிஸுக்கு வழிவகுக்கும்.
மனித இன்சுலின் உடனான சிகிச்சையானது ஆன்டிபாடிகளின் வளர்ச்சிக்கு வழிவகுக்கும், சுத்திகரிக்கப்பட்ட விலங்கு இன்சுலினைக் காட்டிலும் குறைந்த செறிவுகளில் இருந்தாலும்.
அட்ரீனல் சுரப்பி, பிட்யூட்டரி சுரப்பி, தைராய்டு சுரப்பி, சிறுநீரகம் அல்லது கல்லீரலின் பலவீனமான செயல்பாட்டுடன் இன்சுலின் தேவை கணிசமாக மாறுகிறது.
நோயின் போது அல்லது உணர்ச்சி அழுத்தத்தின் செல்வாக்கின் கீழ் இன்சுலின் தேவை அதிகரிக்கும்.
உடல் செயல்பாடு அல்லது சாதாரண உணவின் தீவிரத்தில் மாற்றங்கள் ஏற்பட்டால் டோஸ் சரிசெய்தல் தேவை ஏற்படலாம்.
கர்ப்ப காலத்தில் மற்றும் பாலூட்டும் போது பயன்படுத்தவும்.
இன்சுலின் (இன்சுலின் சார்ந்த மற்றும் கர்ப்பம் தொடர்பான நீரிழிவு வடிவங்களுடன்) சிகிச்சையளிக்கப்படும் கர்ப்பிணிப் பெண்களின் இரத்தத்தில் போதுமான அளவு குளுக்கோஸைப் பராமரிப்பது மிகவும் முக்கியத்துவம் வாய்ந்தது. கர்ப்பத்தின் முதல் மூன்று மாதங்களில் இன்சுலின் தேவை பொதுவாக குறைகிறது, அதன் பிறகு இது இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது.
நீரிழிவு நோயாளிகள் தங்கள் மருத்துவர்களிடம் கர்ப்பத்தைப் பற்றியோ அல்லது கர்ப்பமாக இருப்பதற்கான அவர்களின் நோக்கத்தைப் பற்றியோ சொல்ல வேண்டும்.
தாய்ப்பால் கொடுக்கும் போது நீரிழிவு நோயாளிகளுக்கு, இன்சுலின் அளவைக் கட்டுப்படுத்த வேண்டிய அவசியம் மற்றும் / அல்லது உணவு இருக்கலாம்.
காரை வழிநடத்தும் திறன் மற்றும் பிற இயந்திர வழிமுறைகளின் தாக்கம். இரத்தச் சர்க்கரைக் குறைவு செறிவு மற்றும் நிர்பந்தமான எதிர்வினைகளை எதிர்மறையாக பாதிக்கும், அதாவது. குறிப்பிடப்பட்ட குணங்கள் தேவைப்படும் சூழ்நிலைகளில் ஒரு ஆபத்து காரணி, எடுத்துக்காட்டாக, ஒரு காரை ஓட்டும்போது அல்லது இயந்திர சாதனங்களை இயக்கும்போது. இரத்தச் சர்க்கரைக் குறைவின் பாதிப்புகளைத் தவிர்ப்பதற்காக, குறிப்பாக ஹைப்போகிளைசீமியாவின் ஆரம்ப எச்சரிக்கை அறிகுறிகள் இல்லாவிட்டால் அல்லது மறைமுகமாக இருந்தால், அல்லது இரத்தச் சர்க்கரைக் குறைவின் தீவிரம் அடிக்கடி ஏற்பட்டால், வாகனம் ஓட்டுவதற்கு முன் குறிப்பிட்ட நடவடிக்கைகள் எவை என்பதைப் பற்றி நோயாளிகளுக்கு தெரிவிக்க வேண்டும். இத்தகைய சூழ்நிலைகளில், வாகனம் ஓட்ட வேண்டாம்.
ஹுமுலின் பக்க விளைவுகள்.
நீரிழிவு நோயாளிகளுக்கு இன்சுலின் சிகிச்சையின் மிகவும் பொதுவான பக்க விளைவு இரத்தச் சர்க்கரைக் குறைவு ஆகும். கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவை இழக்க வழிவகுக்கும், சில தீவிர நிகழ்வுகளில், மரணம்.
உள்ளூர் ஒவ்வாமை ஊசி போடும் இடத்தில் சிவத்தல், வீக்கம் அல்லது அரிப்பு போன்ற வடிவங்களில் ஏற்படலாம். இது பொதுவாக சில நாட்கள் முதல் பல வாரங்கள் வரை நீடிக்கும். சில சந்தர்ப்பங்களில், இந்த நிலை இன்சுலினுடன் அல்ல, ஆனால் பிற காரணிகளுடன் தொடர்புடையது, எடுத்துக்காட்டாக, தோல் சுத்தப்படுத்திகளின் கலவையில் எரிச்சல் அல்லது ஊசி மூலம் அனுபவமின்மை.
சிஸ்டமிக் அலர்ஜி (இது குறைவான பொதுவான ஆனால் மிகவும் தீவிரமான பக்க விளைவு) என்பது உடலின் முழு மேற்பரப்பிலும் தடிப்புகள், மூச்சுத் திணறல், மூச்சுத்திணறல், இரத்த அழுத்தத்தைக் குறைத்தல், இதயத் துடிப்பு அதிகரித்தல் மற்றும் வியர்வை ஆகியவற்றை ஏற்படுத்தும் இன்சுலின் ஒவ்வாமையின் பொதுவான வடிவமாகும். பொதுவான ஒவ்வாமைகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை. ஹுமுலினுக்கு கடுமையான ஒவ்வாமை ஏற்படும் சில விதிவிலக்கான சந்தர்ப்பங்களில், உடனடியாக பொருத்தமான நடவடிக்கைகள் எடுக்கப்பட வேண்டும். இன்சுலின் மாற்றுதல் அல்லது தேய்மானமயமாக்கல் சிகிச்சை தேவைப்படலாம்.
உட்செலுத்தப்பட்ட இடத்தில் லிபோடிஸ்ட்ரோபி ஏற்படலாம்.
இது எவ்வாறு தயாரிக்கப்படுகிறது
உட்செலுத்துதலுக்கான ஹுமுலின் எம் 3 தோலடி அல்லது இன்ட்ராமுஸ்குலர் 10 மில்லி கரைசலின் வடிவத்தில் தயாரிக்கப்படுகிறது. இன்சுலின் சிரிஞ்ச்கள் அல்லது சிரிஞ்ச் பேனாக்கள், 1.5 அல்லது 3 மில்லிலிட்டர்களுக்குப் பயன்படுத்தப்படும் தோட்டாக்களில் நிர்வாகத்திற்கு, 5 காப்ஸ்யூல்கள் ஒரே தொகுப்பில் உள்ளன. கார்ப்பிரிட்ஜ்களை ஹுமாபென், பி.டி-பென்னிலிருந்து சிரிஞ்ச் பேனாக்களுடன் பயன்படுத்தலாம்.
 இந்த மருந்து நீரிழிவு நோயாளியின் உடலில் சர்க்கரையை குறைக்கும் விளைவை மேம்படுத்துகிறது, சராசரி கால அளவைக் கொண்டுள்ளது, மேலும் இது குறுகிய மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் கலவையாகும். ஹுமுலினைப் பயன்படுத்தி அதை உடலில் அறிமுகப்படுத்திய பிறகு, அது ஊசி போட்ட அரை மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது, விளைவு 18-24 மணி நேரம் நீடிக்கும், விளைவின் காலம் நீரிழிவு உயிரினத்தின் பண்புகளைப் பொறுத்தது.
இந்த மருந்து நீரிழிவு நோயாளியின் உடலில் சர்க்கரையை குறைக்கும் விளைவை மேம்படுத்துகிறது, சராசரி கால அளவைக் கொண்டுள்ளது, மேலும் இது குறுகிய மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் கலவையாகும். ஹுமுலினைப் பயன்படுத்தி அதை உடலில் அறிமுகப்படுத்திய பிறகு, அது ஊசி போட்ட அரை மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது, விளைவு 18-24 மணி நேரம் நீடிக்கும், விளைவின் காலம் நீரிழிவு உயிரினத்தின் பண்புகளைப் பொறுத்தது.
மருந்தின் செயல்பாடு மற்றும் கால அளவு ஊசி இடத்திலிருந்து மாறுபடும், கலந்துகொண்ட மருத்துவரால் தேர்ந்தெடுக்கப்பட்ட டோஸ், மருந்தின் நிர்வாகத்திற்குப் பிறகு நோயாளியின் உடல் பயிற்சிகள், உணவு மற்றும் பல கூடுதல் அம்சங்கள்.
மருந்தின் செயல் உடலில் குளுக்கோஸ் முறிவைக் கட்டுப்படுத்துவதை அடிப்படையாகக் கொண்டது. ஹுமுலின் ஒரு அனபோலிக் விளைவையும் கொண்டுள்ளது, இதன் காரணமாக இது பெரும்பாலும் உடற் கட்டமைப்பில் பயன்படுத்தப்படுகிறது.
மனித உயிரணுக்களில் சர்க்கரை மற்றும் அமினோ அமிலங்களின் இயக்கத்தை மேம்படுத்துகிறது, அனபோலிக் புரத வளர்சிதை மாற்றத்தை செயல்படுத்துகிறது. குளுக்கோஸை கிளைகோஜனாக மாற்றுவதை ஊக்குவிக்கிறது, குளுக்கோஜெனீசிஸைத் தடுக்கிறது, உடலில் அதிகப்படியான குளுக்கோஸை கொழுப்பு திசுக்களாக மாற்றுவதற்கான செயல்முறைக்கு உதவுகிறது.
பயன்பாட்டின் அம்சங்கள் மற்றும் எதிர்மறை விளைவுகளின் நிகழ்தகவு
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஹுமுலின் எம் 3 பயன்படுத்தப்படுகிறது, இதில் இன்சுலின் சிகிச்சை குறிக்கப்படுகிறது.
மருந்தின் எதிர்மறை விளைவுகளில் குறிப்பிடப்பட்டுள்ளது:
- நிறுவப்பட்ட விதிமுறைக்கு கீழே சர்க்கரையின் கூர்மையான தாவலின் வழக்குகள் - இரத்தச் சர்க்கரைக் குறைவு,
- மருந்தின் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி.
ஹுமுலின் எம் 3 உள்ளிட்ட இன்சுலின் பயன்படுத்திய பிறகு இரத்த சர்க்கரையின் கூர்மையான குறைவு பெரும்பாலும் பதிவு செய்யப்பட்டுள்ளது. நோயாளியின் நிலை தீவிரமாக இருந்தால், சர்க்கரையின் தாவல் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கிறது, நோயாளியின் இறப்பு மற்றும் இறப்பு சாத்தியமாகும்.
ஹைபர்சென்சிட்டிவிட்டி குறித்து, நோயாளிகள் ஒவ்வாமை, சிவத்தல், அரிப்பு மற்றும் தோல் எரிச்சல் ஆகியவற்றை ஊசி இடத்திலேயே அனுபவிக்கலாம்.
பக்க விளைவுகள் பெரும்பாலும் தாங்களாகவே போய்விடும், ஹுமுலின் ஒவ்வாமை எதிர்விளைவுகளை தொடர்ந்து பயன்படுத்துவதால், சருமத்தின் கீழ் மருந்தை முதன்முதலில் செலுத்திய பல நாட்களுக்குப் பிறகு, சில நேரங்களில் போதை பல வாரங்கள் வரை தாமதமாகும்.
சில நோயாளிகளில், ஒவ்வாமை முறையான இயல்புடையது, இந்த விஷயத்தில் இது மிகவும் கடுமையான விளைவுகளை ஏற்படுத்துகிறது:
- சுவாச பிரச்சினைகள் ஏற்படுவது,
- மிகை இதயத் துடிப்பு,
- அழுத்தம் மற்றும் உடலின் பொதுவான பலவீனம் ஆகியவற்றில் கூர்மையான வீழ்ச்சி,
- மூச்சுத் திணறல் மற்றும் அதிகரித்த வியர்வை தோற்றம்,
- சருமத்தின் பொதுவான அரிப்பு.



சில சந்தர்ப்பங்களில், ஒவ்வாமை எதிர்வினைகள் மனித வாழ்க்கைக்கும் ஆரோக்கியத்திற்கும் உண்மையான அச்சுறுத்தலாக இருக்கின்றன, எனவே, மேலே விவரிக்கப்பட்ட அறிகுறிகள் தோன்றினால், உடனடியாக மருத்துவ உதவியை நாடுவது நல்லது. ஒரு இன்சுலின் தயாரிப்பை மற்றொரு இடத்திற்கு மாற்றுவதன் மூலம் சிக்கல் தீர்க்கப்படுகிறது.
பயன்பாட்டின் முறை
இன்சுலின் தயாரிப்புகளை நரம்பு வழியாக நிர்வகிப்பது தடைசெய்யப்பட்டுள்ளது, ஊசி மருந்துகள் பிரத்தியேகமாக தோலடி செய்யப்படுகின்றன.
இன்சுலின் பயன்படுத்துவதற்கான முடிவு கலந்துகொள்ளும் மருத்துவரால் செய்யப்படுகிறது, அதே நேரத்தில் ஊசி மருந்தும் மருந்தின் நிர்வாகத்தின் அதிர்வெண்ணும் ஒவ்வொரு நீரிழிவு நோயாளிக்கும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன, டோஸ் நோயாளியின் இரத்தத்தில் சர்க்கரையின் அளவைப் பொறுத்தது.
இன்சுலின் நியமனம் ஒரு உட்சுரப்பியல் நிபுணரின் நெருக்கமான மேற்பார்வையின் கீழ் ஒரு மருத்துவமனை அமைப்பில் மேற்கொள்ளப்படுகிறது மற்றும் கடிகாரத்தைச் சுற்றியுள்ள இரத்த சர்க்கரை அளவை தொடர்ந்து அளவிடுகிறது.
முதல் பயன்பாட்டின் போது, இன்சுலின் நிர்வகிக்கும் முறைகள் மற்றும் சாத்தியமான இடங்களைப் பற்றி மருத்துவர் பேசுகிறார், சில சந்தர்ப்பங்களில், மருந்தின் உள்ளார்ந்த நிர்வாகம் அனுமதிக்கப்படுகிறது.
மருந்து வயிறு, பிட்டம், இடுப்பு அல்லது தோள்களில் செலுத்தப்படுகிறது. லிபோடிஸ்ட்ரோபியின் வளர்ச்சியைத் தவிர்ப்பதற்காக அவ்வப்போது ஊசி தளத்தை மாற்றுவது அவசியம். வயிற்றில் ஊசி போட்ட பிறகு இன்சுலின் வேகமாக செயல்படுகிறது.
ஊசியின் நீளத்தைப் பொறுத்து, இன்சுலின் வெவ்வேறு கோணங்களில் நிர்வகிக்கப்படுகிறது:
- குறுகிய ஊசிகள் (4-5 மி.மீ) - தோலில் சுருக்கம் இல்லாமல் நேரடி அறிமுகம் மூலம் 90 டிகிரி கோணத்தில்,
- நடுத்தர ஊசிகள் (6-8 மிமீ) - 90 டிகிரி கோணத்தில், தோலில் ஒரு மடிப்பு அவசியம் செய்யப்படுகிறது,
- நீளமான (8 மி.மீ க்கும் அதிகமானவை) - தோலில் ஒரு மடிப்புடன் 45 டிகிரி கோணத்தில்.
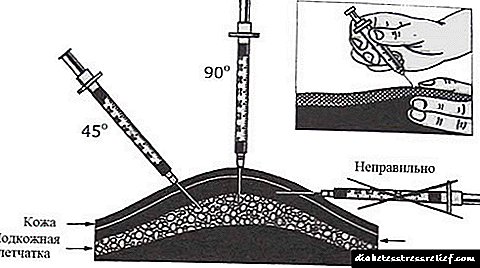
கோணத்தின் சரியான தேர்வு இன்சுலின் தயாரிப்புகளின் உள்ளார்ந்த நிர்வாகத்தைத் தவிர்க்க உங்களை அனுமதிக்கிறது. நோயின் நீண்ட வரலாற்றைக் கொண்ட நீரிழிவு நோயாளிகள் முக்கியமாக 12 மிமீக்கு மேல் ஊசிகளைப் பயன்படுத்துகின்றனர், அதே நேரத்தில் குழந்தைகள் 4-5 மிமீக்கு மேல் இல்லாத ஊசிகளுடன் ஊசி போடுவது நல்லது.
உட்செலுத்தலை மேற்கொள்ளும்போது, ஊசியை இரத்த நாளத்திற்குள் நுழைய அனுமதிக்காதீர்கள்; இல்லையெனில், ஊசி இடத்திலேயே சிராய்ப்பு ஏற்படலாம். ஊசி தளத்தை மசாஜ் செய்ய அனுமதிக்கப்படவில்லை.
ஹுமுலின் எம் 3 என்ற மருந்து - இன்சுலின் ஹுமுலின் என்.பி.எச் மற்றும் ஹுமுலின் ரெகுலர் ஆகியவற்றின் கலவையாகும், இது வசதியானது, ஏனெனில் நோயாளி பயன்பாட்டிற்கு முன் சுயாதீனமாக ஒரு தீர்வைத் தயாரிக்க தேவையில்லை.
பயன்பாட்டிற்கு முன், இன்சுலின் கொண்ட ஒரு குப்பியை அல்லது கெட்டி தயாரிக்கப்பட வேண்டும் - இது உங்கள் கைகளில் சுமார் 10 முறை கவனமாக செலுத்தப்பட்டு 180 டிகிரிக்கு பல முறை திருப்பப்படுகிறது, இது ஒரு சீரான இடைநீக்கத்தை அடைய உங்களை அனுமதிக்கிறது. நீண்ட கலப்புக்குப் பிறகும், மருந்து ஒரே மாதிரியாக மாறாமல், தெளிவான வெள்ளை திட்டுகள் தெரிந்தால், இன்சுலின் மோசமடைந்துள்ளது.
நீண்ட நேரம் செயல்படும் இன்சுலினை மிகவும் சுறுசுறுப்பாக அசைக்காதீர்கள், ஏனெனில் இது நுரை உருவாக வழிவகுக்கும் மற்றும் மருந்தின் சரியான அளவைத் தேர்ந்தெடுப்பதைத் தடுக்கும்.
தயாரிப்பு தானே தயாரிக்கப்பட்டவுடன், ஊசி தளம் தயாரிக்கப்படுகிறது. நோயாளி தனது கைகளை நன்கு கழுவ வேண்டும், ஊசி இடத்திற்கு ஒரு சிறப்பு ஆல்கஹால் துடைப்பால் சிகிச்சையளிக்க வேண்டும், இவை எந்த மருந்தகத்திலும் எளிதாக வாங்கப்படுகின்றன.
தேவையான அளவு இன்சுலின் சிரிஞ்சில் இழுக்கப்படுகிறது (ஒரு சிரிஞ்ச் பேனா பயன்படுத்தப்பட்டால், ஒரு சிறப்பு சுவிட்சைப் பயன்படுத்தி டோஸ் தேர்ந்தெடுக்கப்படுகிறது), பாதுகாப்பு தொப்பி அகற்றப்பட்டு தோலில் ஒரு ஊசி போடப்படுகிறது. ஊசியை மிக விரைவாக வெளியே இழுக்காதீர்கள், உட்செலுத்தப்பட்ட பிறகு உட்செலுத்தப்பட்ட இடத்தை துடைக்கும் துணியால் அழுத்த வேண்டும்.
விற்பனை மற்றும் சேமிப்பக விதிமுறைகள்
உங்கள் மருத்துவரிடமிருந்து சரியான மருந்து இருந்தால் நீங்கள் ஒரு மருந்தகத்தில் இன்சுலின் வாங்கலாம்.
2 முதல் 8 டிகிரி செல்சியஸ் வெப்பநிலையில் குளிர்சாதன பெட்டியில் மருந்துகளை சேமித்து வைப்பது மதிப்பு, மருந்தை உறைபனிக்கு வெளிப்படுத்தாதீர்கள், அதே போல் வெப்பம் அல்லது சூரிய ஒளியை வெளிப்படுத்துவது. திறந்த இன்சுலின் 15 முதல் 25 டிகிரி வெப்பநிலையில் 28 நாட்களுக்கு மேல் சேமிக்க முடியாது.
எல்லா சேமிப்பக நிபந்தனைகளும் பூர்த்தி செய்யப்பட்டால், அடுக்கு ஆயுள் உற்பத்தி செய்யப்பட்ட நாளிலிருந்து 3 ஆண்டுகள் ஆகும். காலாவதியான மருந்தைப் பயன்படுத்துவது தடைசெய்யப்பட்டுள்ளது, சிறந்த விஷயத்தில் அது உடலைப் பாதிக்காது, மோசமான நிலையில் இது கடுமையான இன்சுலின் விஷத்தை ஏற்படுத்தும்.
பயன்படுத்துவதற்கு முன், 20-30 நிமிடங்களில் குளிர்சாதன பெட்டியில் இருந்து ஹுமுலின் எம் 3 ஐ அகற்றுவது நல்லது. அறை வெப்பநிலையில் மருந்து ஊசி போடுவது வலியைக் குறைக்கும்.
பயன்பாட்டிற்கு முன் காலாவதி தேதியை சரிபார்க்கவும்.
கர்ப்பம் மற்றும் தாய்ப்பால் போது ஹுமுலின் எம் 3 பயன்பாடு
கர்ப்ப காலத்தில், நீரிழிவு நோயாளிகள் தங்கள் இரத்த சர்க்கரையை கவனமாக கண்காணிக்க வேண்டும். கர்ப்ப காலத்தைப் பொறுத்து இன்சுலின் மாற்றங்கள் தேவை, எனவே, முதல் மூன்று மாதங்களில், அது விழும், இரண்டாவது மற்றும் மூன்றாவது காலத்தில் - இது அதிகரிக்கிறது. அதனால்தான் ஒவ்வொரு ஊசிக்கும் முன் அளவீடுகள் தேவைப்படுகின்றன. கர்ப்ப காலத்தில், டோஸ் பல முறை சரிசெய்யப்படலாம்.
தாய்ப்பாலூட்டும் போது அளவுகளில் மாற்றம் தேவைப்படலாம். கலந்துகொள்ளும் மருத்துவர் இளம் தாயின் ஊட்டச்சத்து பண்புகள் மற்றும் உடல் செயல்பாடுகளின் அளவை கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
சரியாக தேர்ந்தெடுக்கப்பட்ட அளவுகள் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஹுமுலின் எம் 3 ஐப் பயன்படுத்த அனுமதிக்கின்றன, மருந்தின் பெரும்பாலான மதிப்புரைகள் நேர்மறையானவை. நோயாளிகளின் கூற்றுப்படி, இது ஹுமுலின் தான் மிகவும் பயனுள்ளதாக இருக்கிறது மற்றும் நடைமுறையில் அனைத்து நிலைமைகளின் கீழும் பக்க விளைவுகளை ஏற்படுத்தாது.
இன்சுலின் நீங்களே பரிந்துரைப்பது முரணானது என்பதை நினைவில் கொள்ளுங்கள், ஏனெனில் இது மரணத்திற்கு வழிவகுக்கும். அனைத்து டோஸ் சரிசெய்தல் மற்றும் ஒப்புமைகளுக்கான மாற்றம் ஆகியவை இரத்தத்தில் சர்க்கரை அளவை தொடர்ந்து கண்காணிப்பதன் மூலம் கலந்துகொள்ளும் மருத்துவரின் முன்னிலையில் செய்யப்படுகின்றன.