மணினில், டயாபெட்டன், கிளிடியாப், க்ளூரெர்ம், அமரில், குளுக்கோஃபேஜ் மற்றும் பிற நீரிழிவு மருந்துகள்
குளுர்நார்ம் என்பது இரத்தச் சர்க்கரைக் குறைவு கொண்ட மருந்து. டைப் 2 நீரிழிவு நோய் மிக முக்கியமான பாதிப்பு மற்றும் சிக்கல்களின் சாத்தியக்கூறு காரணமாக மிக முக்கியமான மருத்துவப் பிரச்சினையாகும். குளுக்கோஸ் செறிவில் சிறிய தாவல்கள் இருந்தாலும், ரெட்டினோபதி, மாரடைப்பு அல்லது பக்கவாதம் ஏற்பட வாய்ப்பு கணிசமாக அதிகரிக்கிறது.
ஆன்டிகிளைசெமிக் முகவர்களின் பக்க விளைவுகளின் அடிப்படையில் குளுரெர்ம் மிகக் குறைவான ஆபத்தானது, ஆனால் இந்த வகையிலான பிற மருந்துகளுக்கு இது செயல்திறனில் தாழ்ந்ததல்ல.
மருந்தியல்
குளுரெர்ம் என்பது வாய்வழியாக எடுக்கப்பட்ட ஒரு இரத்தச் சர்க்கரைக் குறைவு நடவடிக்கை. இந்த மருந்து ஒரு சல்போனிலூரியா வழித்தோன்றல் ஆகும். இது கணையம் மற்றும் எக்ஸ்ட்ராபன்கிரேடிக் விளைவைக் கொண்டுள்ளது. இந்த ஹார்மோனின் குளுக்கோஸ்-மத்தியஸ்த தொகுப்பை பாதிப்பதன் மூலம் இன்சுலின் உற்பத்தியை இது மேம்படுத்துகிறது.
மருந்தின் உள் நிர்வாகத்திற்குப் பிறகு 1.5 மணி நேரத்திற்குப் பிறகு இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது, இந்த விளைவின் உச்சநிலை இரண்டு முதல் மூன்று மணி நேரத்திற்குப் பிறகு நிகழ்கிறது, 10 மணி நேரம் நீடிக்கும்.
மருந்தியக்கத்தாக்கியல்
ஒரு டோஸின் உள் நிர்வாகத்திற்குப் பிறகு, கிளைரெர்ம் மிக விரைவாகவும், கிட்டத்தட்ட (80-95%) செரிமானத்திலிருந்து உறிஞ்சப்படுவதன் மூலமும் உறிஞ்சப்படுகிறது.
செயலில் உள்ள பொருள் - கிளைசிடோன், இரத்த பிளாஸ்மாவில் உள்ள புரதங்களுக்கு (99% க்கும் அதிகமான) அதிக ஈடுபாட்டைக் கொண்டுள்ளது. இந்த பொருள் அல்லது அதன் வளர்சிதை மாற்ற தயாரிப்புகள் பிபிபி அல்லது நஞ்சுக்கொடியின் பத்தியில் அல்லது இல்லாதிருப்பது குறித்தும், பாலூட்டும் போது ஒரு பாலூட்டும் தாயின் பாலில் கிளைவிடோனை வெளியிடுவது குறித்தும் எந்த தகவலும் இல்லை.
கிளைகிடோன் கல்லீரலில் 100% பதப்படுத்தப்படுகிறது, முக்கியமாக டிமெதிலேஷன் மூலம். அதன் வளர்சிதை மாற்றத்தின் தயாரிப்புகள் மருந்தியல் செயல்பாடு இல்லாதவை அல்லது கிளைசிடோனுடன் ஒப்பிடுகையில் இது மிகவும் பலவீனமாக வெளிப்படுத்தப்படுகிறது.
பெரும்பாலான கிளைசிடோன் வளர்சிதை மாற்ற தயாரிப்புகள் உடலை விட்டு வெளியேறுகின்றன, அவை குடல்கள் வழியாக வெளியேற்றப்படுகின்றன. பொருளின் முறிவு தயாரிப்புகளில் ஒரு சிறிய பகுதி சிறுநீரகங்கள் வழியாக வெளியே வருகிறது.
உள் நிர்வாகத்திற்குப் பிறகு, ஐசோடோப்-லேபிளிடப்பட்ட மருந்துகளில் சுமார் 86% குடல்கள் வழியாக வெளியிடப்படுவதாக ஆய்வுகள் கண்டறிந்துள்ளன. அளவின் அளவு மற்றும் சிறுநீரகங்கள் மூலம் நிர்வாக முறை ஆகியவற்றைப் பொருட்படுத்தாமல், மருந்தின் ஏற்றுக்கொள்ளப்பட்ட அளவின் தோராயமாக 5% (வளர்சிதை மாற்ற தயாரிப்புகளின் வடிவத்தில்) வெளியிடப்படுகிறது. வழக்கமான உட்கொள்ளல் விஷயத்தில் கூட சிறுநீரகங்கள் மூலம் மருந்து வெளியிடும் அளவு குறைந்தபட்சம் உள்ளது.
வயதான மற்றும் நடுத்தர வயது நோயாளிகளில் பார்மகோகினெடிக்ஸ் ஒன்றுதான்.
கிளைசிடோனின் 50% க்கும் அதிகமானவை குடல்கள் வழியாக வெளியிடப்படுகின்றன. சில தகவல்களின்படி, நோயாளிக்கு சிறுநீரக செயலிழப்பு ஏற்பட்டால் மருந்து வளர்சிதை மாற்றம் எந்த வகையிலும் மாறாது. கிளைசிடோன் சிறுநீரகங்கள் வழியாக உடலை மிகக் குறைந்த அளவிற்கு விட்டுவிடுவதால், சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு, மருந்து உடலில் சேராது.
நடுத்தர மற்றும் வயதான காலத்தில் வகை 2 நீரிழிவு நோய்.
முரண்

- வகை 1 நீரிழிவு நோய்
- நீரிழிவு அமிலத்தன்மை
- நீரிழிவு கோமா
- கடுமையான கல்லீரல் செயலிழப்பு
- எந்த தொற்று நோய்
- 18 வயதிற்கு உட்பட்ட வயது (இந்த வகை நோயாளிகளுக்கு கிளைரார்னோம் பாதுகாப்பு குறித்து எந்த தகவலும் இல்லை என்பதால்),
- சல்போனமைட்டுக்கு தனிப்பட்ட ஹைபர்சென்சிட்டிவிட்டி.
பின்வரும் நோய்க்குறியியல் முன்னிலையில் கிளைரெர்னோம் எடுக்கும்போது அதிகரித்த எச்சரிக்கை தேவை:
- காய்ச்சல்,
- தைராய்டு நோய்
- நாள்பட்ட குடிப்பழக்கம்
Glurenorm உள் பயன்பாட்டிற்காக வடிவமைக்கப்பட்டுள்ளது. அளவு மற்றும் உணவு தொடர்பான மருத்துவ தேவைகளை கண்டிப்பாக கடைபிடிக்க வேண்டும். முதலில் உங்கள் மருத்துவரிடம் கலந்தாலோசிக்காமல் கிளைரார்னோம் பயன்பாட்டை நிறுத்த முடியாது.

ஆரம்ப டோஸ் காலை உணவுடன் எடுக்கப்பட்ட அரை மாத்திரையாகும்.
உணவு உட்கொள்ளும் ஆரம்ப கட்டத்தில் குளுர்னார்ம் உட்கொள்ள வேண்டும்.
மருந்து எடுத்துக் கொண்ட பிறகு உணவைத் தவிர்க்க வேண்டாம்.
பாதி மாத்திரையை உட்கொள்வது பயனற்றதாக இருக்கும்போது, நீங்கள் ஒரு மருத்துவரை அணுக வேண்டும், அவர் பெரும்பாலும் படிப்படியாக அளவை அதிகரிக்கும்.
மேற்கூறிய வரம்புகளை மீறிய ஒரு மருந்தை பரிந்துரைக்கும்போது, ஒரு தினசரி அளவை இரண்டு அல்லது மூன்று அளவுகளாகப் பிரித்தால் இன்னும் வெளிப்படையான விளைவை அடைய முடியும். இந்த வழக்கில், காலை உணவின் போது மிகப்பெரிய அளவை உட்கொள்ள வேண்டும். ஒரு நாளைக்கு நான்கு அல்லது அதற்கு மேற்பட்ட மாத்திரைகளுக்கு அளவை அதிகரிப்பது, ஒரு விதியாக, செயல்திறனை அதிகரிக்காது.
ஒரு நாளைக்கு அதிக அளவு நான்கு மாத்திரைகள்.
பலவீனமான கல்லீரல் செயல்பாடு உள்ள நோயாளிகளுக்கு
பலவீனமான கல்லீரல் செயல்பாட்டால் பாதிக்கப்பட்ட நோயாளிகளுக்கு 75 மி.கி.க்கு மேல் அளவுகளில் மருந்தைப் பயன்படுத்தும்போது, மருத்துவரால் கவனமாக கண்காணிப்பது அவசியம். 95 சதவிகித டோஸ் கல்லீரலில் பதப்படுத்தப்பட்டு குடல் வழியாக உடலை விட்டு வெளியேறுவதால், கடுமையான கல்லீரல் குறைபாட்டுடன் குளுர்னோம் எடுக்கக்கூடாது.
அளவுக்கும் அதிகமான
வெளிப்பாடுகள்: அதிகரித்த வியர்வை, பசி, தலைவலி, எரிச்சல், தூக்கமின்மை, மயக்கம்.
சிகிச்சை: இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் ஏற்பட்டால், குளுக்கோஸின் உள் உட்கொள்ளல் அல்லது அதிக அளவு கார்போஹைட்ரேட்டுகளைக் கொண்ட தயாரிப்புகள் தேவை. கடுமையான இரத்தச் சர்க்கரைக் குறைவில் (மயக்கம் அல்லது கோமாவுடன்), டெக்ஸ்ட்ரோஸின் நரம்பு நிர்வாகம் அவசியம். நனவை மீட்டெடுத்த பிறகு, எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளின் பயன்பாடு குறிக்கப்படுகிறது (மீண்டும் மீண்டும் இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க).
மருந்தியல் தொடர்பு
ஏ.சி.இ இன்ஹிபிட்டர்கள், அலோபுரினோல், வலி நிவாரணி மருந்துகள், குளோராம்பெனிகால், க்ளோஃபைப்ரேட், கிளாரித்ரோமைசின், சல்பானிலமைடுகள், சல்பின்பிரைசோன், டெட்ராசைக்ளின்கள், சைக்ளோபாஸ்பாமைடுகள் ஆகியவை ஹைபோகிளைசால் வாய்வழியாக எடுத்துக் கொள்ளப்பட்டால், குளுரார்னோம் ஹைபோகிளைசெமிக் விளைவை மேம்படுத்த முடியும்.
கிளைசிடோனை அமினோகுளுதெதிமைடு, சிம்பாடோமிமெடிக்ஸ், குளுகோகன், தியாசைட் டையூரிடிக்ஸ், பினோதியாசின், டயசாக்சைடு மற்றும் நிகோடினிக் அமிலத்தைக் கொண்ட மருந்துகளுடன் இணக்கமாகப் பயன்படுத்தும்போது ஹைபோகிளைசெமிக் விளைவை பலவீனப்படுத்தலாம்.
சிறப்பு வழிமுறைகள்
நீரிழிவு நோயாளிகள் கலந்துகொள்ளும் மருத்துவரின் அறிவுறுத்தல்களை கண்டிப்பாக பின்பற்ற வேண்டும். ஒரு அளவைத் தேர்ந்தெடுக்கும் போது அல்லது மற்றொரு முகவரிடமிருந்து கிளைரெனார்முக்கு மாற்றும்போது நிலைமையைக் கட்டுப்படுத்துவது மிகவும் கவனமாக அவசியம், இது இரத்தச் சர்க்கரைக் குறைவு விளைவையும் கொண்டுள்ளது.
ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்ட மருந்துகள், வாய்வழியாக எடுத்துக் கொள்ளப்பட்டால், நோயாளியின் எடையைக் கட்டுப்படுத்த உங்களை அனுமதிக்கும் உணவுக்கு முழுமையான மாற்றாக பணியாற்ற முடியாது. உணவைத் தவிர்ப்பது அல்லது மருத்துவரின் பரிந்துரைகளை மீறுவதால், இரத்த குளுக்கோஸில் கணிசமான வீழ்ச்சி சாத்தியமாகும், இது மயக்கத்திற்கு வழிவகுக்கிறது. நீங்கள் உணவுக்கு முன் ஒரு மாத்திரையை எடுத்துக் கொண்டால், உணவின் ஆரம்பத்தில் அதை எடுத்துக்கொள்வதற்கு பதிலாக, இரத்த குளுக்கோஸில் கிளைரெனார்மின் தாக்கம் வலுவானது, எனவே, இரத்தச் சர்க்கரைக் குறைவின் வாய்ப்பு அதிகரிக்கிறது.
இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால், நிறைய சர்க்கரை கொண்ட உணவுப் பொருளை உடனடியாக உட்கொள்வது அவசியம். இரத்தச் சர்க்கரைக் குறைவு தொடர்ந்தால், இதற்குப் பிறகும் நீங்கள் உடனடியாக மருத்துவ உதவியை நாட வேண்டும்.
உடல் அழுத்தம் காரணமாக, இரத்தச் சர்க்கரைக் குறைவு விளைவு அதிகரிக்கக்கூடும்.

ஆல்கஹால் உட்கொள்வதால், இரத்தச் சர்க்கரைக் குறைவு விளைவின் அதிகரிப்பு அல்லது குறைவு ஏற்படலாம்.
கிளைரார்னோம் டேப்லெட்டில் லாக்டோஸ் 134.6 மி.கி. இந்த மருந்து சில பரம்பரை நோய்களால் பாதிக்கப்பட்டவர்களுக்கு முரணாக உள்ளது.
கிளைகிடோன் என்பது ஒரு குறுகிய செயலால் வகைப்படுத்தப்படும் ஒரு சல்போனிலூரியா வழித்தோன்றலாகும், எனவே இது வகை 2 நீரிழிவு நோயாளிகளால் பயன்படுத்தப்படுகிறது மற்றும் இரத்தச் சர்க்கரைக் குறைவின் அதிக வாய்ப்புள்ளது.
டைப் 2 நீரிழிவு நோயாளிகள் மற்றும் இணையான கல்லீரல் நோய்களால் கிளைரார்னோம் பெறுவது முற்றிலும் பாதுகாப்பானது. இந்த வகை நோயாளிகளுக்கு செயலற்ற கிளைசிடோன் வளர்சிதை மாற்ற தயாரிப்புகளை மெதுவாக நீக்குவதே ஒரே அம்சமாகும். ஆனால் பலவீனமான கல்லீரல் செயல்பாடு உள்ள நோயாளிகளில், இந்த மருந்து எடுத்துக்கொள்வது மிகவும் விரும்பத்தகாதது.
கிளைரெர்னோம் ஒன்றரை மற்றும் ஐந்து வருடங்களுக்கு எடுத்துக்கொள்வது உடல் எடையை அதிகரிக்க வழிவகுக்காது, எடையில் சிறிதளவு குறைவு கூட சாத்தியமாகும் என்று சோதனைகள் கண்டறிந்தன. சல்போனிலூரியாக்களின் வழித்தோன்றல்களான பிற மருந்துகளுடன் குளுரெர்னோமின் ஒப்பீட்டு ஆய்வுகள், ஒரு வருடத்திற்கும் மேலாக இந்த மருந்தைப் பயன்படுத்தும் நோயாளிகளுக்கு எடை மாற்றங்கள் இல்லாததை வெளிப்படுத்தின.
வாகனங்களை ஓட்டும் திறனில் குளுரெர்னோமின் தாக்கம் குறித்து எந்த தகவலும் இல்லை. ஆனால் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளைப் பற்றி நோயாளிக்கு எச்சரிக்கப்பட வேண்டும். இந்த மருந்துடன் சிகிச்சையின் போது இந்த வெளிப்பாடுகள் அனைத்தும் ஏற்படலாம். வாகனம் ஓட்டும்போது எச்சரிக்கை தேவை.
கர்ப்பம், தாய்ப்பால்
கர்ப்பம் மற்றும் பாலூட்டலின் போது பெண்கள் க்ளென்ரெனார்ம் பயன்படுத்துவது குறித்து எந்த தகவலும் இல்லை.

கிளைசிடோன் மற்றும் அதன் வளர்சிதை மாற்ற பொருட்கள் தாய்ப்பாலில் ஊடுருவுகின்றனவா என்பது தெளிவாகத் தெரியவில்லை. நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கு அவர்களின் இரத்த குளுக்கோஸை உன்னிப்பாகக் கண்காணிக்க வேண்டும்.
கர்ப்பிணிப் பெண்களுக்கு வாய்வழி நீரிழிவு மருந்துகளின் பயன்பாடு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு தேவையான கட்டுப்பாட்டை உருவாக்காது. இந்த காரணத்திற்காக, கர்ப்பம் மற்றும் பாலூட்டலின் போது இந்த மருந்தை உட்கொள்வது முரணாக உள்ளது.
கர்ப்பம் ஏற்பட்டால் அல்லது இந்த முகவருடனான சிகிச்சையின் போது நீங்கள் அதைத் திட்டமிட்டால், நீங்கள் கிளைரார்னமை ரத்துசெய்து இன்சுலினுக்கு மாற வேண்டும்.
சிறுநீரகக் கோளாறு ஏற்பட்டால்
கிளைரார்னமின் அதிகப்படியான விகிதம் குடல் வழியாக வெளியேற்றப்படுவதால், சிறுநீரக செயல்பாடு பலவீனமடையும் நோயாளிகளில், இந்த மருந்து குவிந்துவிடாது. எனவே, நெஃப்ரோபதியால் பாதிக்கப்படக்கூடிய நபர்களுக்கு இது கட்டுப்பாடுகள் இல்லாமல் ஒதுக்கப்படலாம்.
இந்த மருந்தின் வளர்சிதை மாற்ற தயாரிப்புகளில் சுமார் 5 சதவீதம் சிறுநீரகங்கள் வழியாக வெளியேற்றப்படுகின்றன.
நீரிழிவு நோயாளிகள் மற்றும் பல்வேறு தீவிரத்தன்மையின் சிறுநீரகக் கோளாறு நோயாளிகளை ஒப்பிடுவதற்காக நடத்தப்பட்ட ஒரு ஆய்வில், நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளும், ஆனால் சிறுநீரகச் செயல்பாட்டைக் குறைக்கவில்லை, இந்த மருந்தின் 50 மி.கி பயன்பாடு குளுக்கோஸில் இதேபோன்ற விளைவைக் கொண்டிருப்பதைக் காட்டுகிறது.
இரத்தச் சர்க்கரைக் குறைவின் வெளிப்பாடுகள் எதுவும் குறிப்பிடப்படவில்லை. இதிலிருந்து சிறுநீரக செயல்பாட்டைக் குறைத்த நோயாளிகளுக்கு, அளவு சரிசெய்தல் தேவையில்லை.
அலெக்ஸி “நான் டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளேன், அவர்கள் எனக்கு இலவசமாக மருந்துகளை தருகிறார்கள். நான் முன்பு பெற்ற மற்றொரு நீரிழிவு மருந்துக்கு பதிலாக எப்படியாவது அவர்கள் எனக்கு க்ளூரெர்னோம் கொடுத்தார்கள், ஆனால் இந்த முறை அது கிடைக்கவில்லை. நான் ஒரு மாதத்திற்கு அதைப் பயன்படுத்தினேன், பணத்திற்கு ஏற்ற மருந்தை வாங்குவது நல்லது என்ற முடிவுக்கு வந்தேன். குளுரெர்ம் இரத்த குளுக்கோஸை ஒரு சாதாரண மட்டத்தில் பராமரிக்கிறது, ஆனால் இது மிகவும் வலுவான பக்க விளைவுகளை உருவாக்குகிறது, குறிப்பாக இரவில் வாய்வழி குழியில் உலர்த்துவது நம்பமுடியாத வேதனையாக இருந்தது. ”
வாலண்டினா “ஐந்து மாதங்களுக்கு முன்பு, எனக்கு டைப் 2 நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது, எல்லா பரிசோதனைகளுக்கும் பிறகு, க்ளூரெர்நார்ம் பரிந்துரைக்கப்பட்டது. மருந்து மிகவும் பயனுள்ளதாக இருக்கிறது, இரத்தத்தில் சர்க்கரை அளவு கிட்டத்தட்ட சாதாரணமானது (நான் சரியான ஊட்டச்சத்துக்கும் கட்டுப்படுகிறேன்), எனவே நான் சாதாரணமாக தூங்க முடியும், மேலும் வியர்த்தலை நிறுத்திவிட்டேன். எனவே, க்ளூரெர்னோம் குறித்து நான் திருப்தி அடைகிறேன். ”
மணினில் அம்சங்கள்
மணினில் ஒரு சர்க்கரையை குறைக்கும் மருந்து, அதன் செயலில் உள்ள பொருள் கிளிபென்கிளாமைடு. பிஎஸ்எம் 2 தலைமுறையைக் குறிக்கிறது.
மருந்தின் 2 வடிவங்கள் உள்ளன:
- வழக்கமான - 70 மி.கி மற்றும் 10-12 மணிநேர அரை ஆயுள் கொண்ட 5 மி.கி மாத்திரைகள்,
- மைக்ரோயோனைஸ் - 3.5 மற்றும் 1.75 மி.கி மாத்திரைகள், சுமார் 100% உயிர் கிடைக்கும் தன்மை மற்றும் 3 மணிநேர அரை ஆயுள்.
மருந்தின் செயல் என்னவென்றால், கணைய cells- செல்கள் இன்சுலின் உற்பத்தியை செயல்படுத்துகின்றன, இதன் விளைவாக இரத்த சர்க்கரை குறைகிறது.
24 மணிநேரத்திற்கு பயனுள்ளதாக இருக்கும், எனவே உணவுக்கு 30 நிமிடங்களுக்கு ஒரு நாளைக்கு 1 முறை பரிந்துரைக்கப்படுகிறது. மணினில் விரைவாகவும் கிட்டத்தட்ட இறுதி வரை உறிஞ்சப்படுகிறது. கல்லீரல் உயிரணுக்களில் வளர்சிதை மாற்றம் ஏற்படுகிறது. இது பித்தம் மற்றும் சிறுநீருடன் வெளியேற்றப்படுகிறது. மணினில் பலவீனமான டையூரிடிக் விளைவைக் கொண்டுள்ளது.
- வகை 1 நீரிழிவு நோய்
- குடல் அடைப்பு,
- வளர்சிதை மாற்ற சிதைவு (கெட்டோஅசிடோசிஸ், பிரிகோமா, கோமா),
- கடுமையான கல்லீரல் மற்றும் சிறுநீரக நோய்கள்,
- குளுக்கோஸ் -6-பாஸ்பேட் டீஹைட்ரஜனேஸ் குறைபாடு,
- கர்ப்பம் மற்றும் பாலூட்டுதல்
- தனிப்பட்ட சகிப்பின்மை.
எச்சரிக்கையுடன் - காய்ச்சல், நாட்பட்ட குடிப்பழக்கம், தைராய்டு நோய்கள், பிட்யூட்டரி சுரப்பி மற்றும் அட்ரீனல் கோர்டெக்ஸின் அதிகரித்த செயல்பாடு, 70 வயதுக்கு மேற்பட்டவர்களில்.
- குமட்டல், வாந்தி, வயிற்றுப்போக்கு, வாய்வு, வாயில் உலோக சுவை, வயிற்று வலி,
- பிளேட்லெட்டுகள், வெள்ளை இரத்த அணுக்கள் மற்றும் சிவப்பு ரத்த அணுக்கள், ஹீமோலிடிக் அனீமியா,
- urticaria, pruritus, petechiae, ஒவ்வாமை எதிர்வினைகள்,
- ஹெபடைடிஸ், கொலஸ்டாஸிஸ், மஞ்சள் காமாலை.
நீரிழிவு அம்சங்கள்
டயாபெட்டன் ஒரு இரத்தச் சர்க்கரைக் குறைவு முகவர், இதன் செயலில் உள்ள பொருள் கிளிக்லாசைடு.
மருந்து 80 மற்றும் 60 மி.கி அளவுகளில் மாத்திரைகள் வடிவில் கிடைக்கிறது. இது பி.எஸ்.எம்.

மருந்து இரத்த சர்க்கரையை தீவிரமாக குறைக்கிறது. இந்த மருந்து இரத்த நாளங்களின் சுவர்களின் ஊடுருவலில் நேர்மறையான விளைவைக் கொண்டிருக்கிறது, சிறிய நாளங்களின் த்ரோம்போசிஸ் அபாயத்தைக் குறைக்கிறது. எடை அதிகரிப்புடன் இல்லை, எடை குறைக்க உதவுகிறது. அதன் நிர்வாகம் (சரியான அளவுடன்) இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்காது.
இது செரிமானத்திலிருந்து நன்கு உறிஞ்சப்பட்டு, கல்லீரலில் வளர்சிதை மாற்றப்பட்டு சிறுநீரில் வெளியேற்றப்படுகிறது.
முழுமையான மற்றும் தொடர்புடைய முரண்பாடுகள்:
| முழுமையான | உறவினர் |
|---|---|
| வகை 1 நீரிழிவு நோய் | சாராய |
| தனிப்பட்ட சகிப்பின்மை | தைராய்டு |
| கடுமையான சிறுநீரக மற்றும் கல்லீரல் குறைபாடு | குளுக்கோஸ் -6-பாஸ்பேட் டீஹைட்ரஜனேஸ் குறைபாடு |
| நீரிழிவு கோமா மற்றும் பிரிகோமா | கடுமையான இருதய நோய் |
| கீட்டோஅசிடோசிசுடன் இணைந்தது | வயதானவர்கள் |
| கர்ப்பம் மற்றும் பாலூட்டுதல் | நீண்ட கால குளுக்கோகார்டிகோஸ்டீராய்டு சிகிச்சை |
| மைக்கோனசோல் எடுத்துக்கொள்வது |
சிக்கல்கள் மற்றும் பக்க விளைவுகள்:
- இரத்த குளுக்கோஸின் கூர்மையான குறைவு,
- இதய தாள தொந்தரவு,
- ஆஞ்சினா பெக்டோரிஸ்
- இதய துடிப்பு அதிகரிப்பு,
- இரத்த அழுத்தத்தில் அதிகரிப்பு.
மருந்தின் முக்கிய தீமை ஒரு நிலையற்ற வளர்சிதை மாற்றமாகும். இந்த வளர்சிதை மாற்றம் கிளைசீமியாவின் மட்டத்தில் தொடர்ச்சியான மாற்றங்களை ஏற்படுத்துகிறது. பரிசோதனையின் போது, உயிர் வேதியியலாளர்கள் பிரச்சினைக்கு ஒரு தீர்வைக் கண்டுபிடித்து டயபெட்டன் எம்.வி. க்ளிக்லாசைட்டின் மென்மையான மற்றும் மெதுவாக வெளியிடுவதன் மூலம் இது முந்தையதை விட வேறுபடுகிறது. இதனால், குளுக்கோஸ் உடலில் சமமாக தக்கவைக்கப்படுகிறது.
கிளிடியாப் அம்சங்கள்
இது ஒரு இரத்தச் சர்க்கரைக் குறைவு மருந்து. 80 மற்றும் 30 மி.கி மாத்திரைகள் வடிவில் கிடைக்கிறது. பிஎஸ்எம் குழுவைக் குறிக்கிறது, இது 2 வது தலைமுறையின் வாய்வழி ஆண்டிடியாபடிக் மருந்து ஆகும். செயலில் உள்ள பொருள் க்ளிக்லாசைடு.
மருந்தை எடுத்துக்கொள்வதற்கான முக்கிய நிபந்தனை கணையத்தின் நன்கு செயல்படும் cells- செல்கள் இருப்பது.

இது இன்சுலின் உருவாவதைத் தூண்டுகிறது மற்றும் புற திசுக்களின் உணர்திறனை அதிகரிக்கிறது. வாஸ்குலர் ஊடுருவலை இயல்பாக்குகிறது, தந்துகிகளில் இரத்த உறைவு அபாயத்தை குறைக்கிறது. விழித்திரை நோயியலின் வளர்ச்சியைத் தடுக்கிறது. உடல் எடையைக் குறைக்க உதவுகிறது.
செரிமானத்திலிருந்து கிட்டத்தட்ட முழுமையாக உறிஞ்சப்பட்டு, மருந்து எடுத்துக் கொண்ட 6-12 மணி நேரத்தில் உச்ச செறிவை அடைகிறது. இது கல்லீரலில் வளர்சிதை மாற்றப்பட்டு, மலம் மற்றும் சிறுநீரில் வெளியேற்றப்படுகிறது.
நீரிழிவு போன்ற முரண்பாடுகள்
பக்க விளைவுகள்: இரத்தச் சர்க்கரைக் குறைவு, குமட்டல், வாந்தி, மஞ்சள் காமாலை, இரத்த பரிசோதனையில் அகாட் மற்றும் அலட் அதிகரிப்பு, பிளேட்லெட்டுகள் மற்றும் வெள்ளை இரத்த அணுக்கள் குறைதல், இரத்த சோகை மற்றும் ஒவ்வாமை எதிர்வினைகள். எத்தனால் எடுத்துக் கொள்ளும்போது சர்க்கரை கூர்மையாக வீழ்ச்சியடையும் அபாயம் உள்ளது.
குறைந்த கலோரி குறைந்த கார்ப் உணவுடன் சிகிச்சை மேற்கொள்ளப்படுகிறது. உண்ணாவிரத கிளைசீமியாவின் நிலையான அளவீட்டு மற்றும் சாப்பிட்ட பிறகு அவசியம்.
கிளிடியாப் எம்.வி இரத்தத்தில் கிளிக்லாசைடை மெதுவாகவும் சீராகவும் கொண்டு செல்வதன் மூலம் வகைப்படுத்தப்படுகிறது.இதன் காரணமாக, கிளிடியாபின் விளைவு ஒரே மட்டத்தில் வைக்கப்படுகிறது, இது மருந்தின் செயல்திறனை அதிகரிக்கிறது மற்றும் இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்கிறது.
இது சிறந்தது மற்றும் மிகவும் பயனுள்ளதாக இருக்கும்
மேற்கூறிய மருந்துகளுக்கு கூடுதலாக, மற்றவையும் உள்ளன: குளுரெர்ம், குளுக்கோனார்ம், அமரில், குளுக்கோஃபேஜ், கிளைகிளாஸைடு. எது சிறந்தது என்பதைத் தேர்ந்தெடுப்பது, உடலின் தனிப்பட்ட பண்புகள், நோய் மற்றும் முரண்பாடுகளை மதிப்பீடு செய்வது அவசியம்.
30 மி.கி அளவிலான கிளைசிடோன் செயலில் உள்ள ஒரு ஆண்டிடியாபடிக் மருந்து.
பிஎஸ்எம் குறிக்கிறது. இது இன்சுலின் உற்பத்தியைத் தூண்டுகிறது.இது செரிமானத்திலிருந்து முற்றிலும் உறிஞ்சப்படுகிறது. கல்லீரலில் வளர்சிதைமாற்றம் செய்யப்படுகிறது. இது மலம், பித்தம் மற்றும் சிறுநீரில் வெளியேற்றப்படுகிறது. ஒரு குறைபாடு உள்ளது - அவை குளுக்கோஸ் அளவைப் பொருட்படுத்தாமல் இன்சுலின் உற்பத்திக்கு பங்களிக்கின்றன, அதாவது. சாதாரண சர்க்கரை மற்றும் ஹைப்பர் கிளைசீமியாவுடன் செயல்படுகிறது.
இது கிளிபென்கிளாமைடு மற்றும் மெட்ஃபோர்மின் ஆகியவற்றைக் கொண்ட ஒரு சேர்க்கை மருந்து.

இந்த பொருட்கள் ஒருவருக்கொருவர் தொடர்பு கொள்ளாது. மெட்ஃபோர்மின் திசு ஊட்டச்சத்தை மேம்படுத்துகிறது, கொழுப்பை இயல்பாக்குகிறது மற்றும் எடையைக் குறைக்கிறது. கிளிபென்கிளாமைடு தசைகள் மற்றும் கல்லீரலில் குளுக்கோஸை சேமிக்க பங்களிக்கிறது. ஒரு குறைபாடு உள்ளது - இது இரத்த சர்க்கரையின் கூர்மையான குறைவு காரணமாக இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து.
செயலில் உள்ள பொருள் கிளிமிபிரைடு. 3 தலைமுறைகளைக் கொண்ட பிஎஸ்எம் குழுவைச் சேர்ந்தது.
நன்மை - ß செல்கள் மெதுவாகக் குறைக்கப்படுகின்றன. அமரில் த்ரோம்போசிஸ் அபாயத்தை குறைக்கிறது, கொழுப்பைக் குறைக்கிறது. சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு இது பயன்படுத்தப்படலாம், ஏனெனில் முக்கிய பகுதி மலத்தில் வெளியேற்றப்படுகிறது.
பி.எஸ்.எம் போலல்லாமல், இது இன்சுலின் சுரப்பைத் தூண்டாது மற்றும் இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டிருக்கவில்லை.
இது கல்லீரலில் குளுக்கோஸ் உருவாவதைத் தடுக்கிறது. குடலில் உள்ள கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதை தாமதப்படுத்துகிறது. இது லிப்பிட் வளர்சிதை மாற்றத்தில் ஒரு நன்மை பயக்கும், கொழுப்பைக் குறைக்கிறது.
இது பிஎஸ்எம் 2 தலைமுறை மருந்துகளுக்கு சொந்தமானது.
இது இரத்தத்தின் கலவையில் நேர்மறையான விளைவைக் கொண்டிருக்கிறது, சிறிய இரத்த நாள த்ரோம்போசிஸின் அபாயத்தைக் குறைக்கிறது மற்றும் இன்சுலின் எதிர்ப்பைக் குறைக்கிறது. குறைபாடுகளில்: எடை அதிகரிப்புக்கு பங்களிக்கிறது, நீண்ட கால பயன்பாட்டுடன், சிகிச்சை விளைவு குறைகிறது.
மருத்துவர்களின் கருத்துக்கள்
அனஸ்தேசியா அலெக்ஸாண்ட்ரோவ்னா, உட்சுரப்பியல் நிபுணர், அனுபவம் 8 ஆண்டுகள்
அமரில் அதன் இரட்டை வழிமுறை காரணமாக ஒரு சிறந்த மருந்து. இது இரத்த சர்க்கரையை கட்டுப்படுத்துகிறது. ரகசியங்களில் சிறந்தவை. இந்த மருந்துகளின் குழுவிற்கு மிகவும் விலை உயர்ந்தது. இரத்தச் சர்க்கரைக் குறைவின் அதிக ஆபத்து. ஒவ்வொரு நோயாளியும் தனித்தனியாக ஒரு மருந்தைத் தேர்ந்தெடுக்க வேண்டும். மெட்ஃபோர்மினுடன் இணைந்து எடுக்கப்பட்ட சிறந்தது.
எலெனா இவனோவ்னா, உட்சுரப்பியல் நிபுணர், அனுபவம் 32 ஆண்டுகள்
Manin. மருந்து செரிமானத்திலிருந்து விரைவாக உறிஞ்சப்படுகிறது, இதனால் அதிகபட்ச விளைவை அடைகிறது. டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் மருந்தை மற்ற மருந்துகள் மற்றும் சர்க்கரையை குறைக்கும் உணவுடன் சேர்த்து பரிந்துரைக்கிறேன். மருந்தின் பக்க விளைவை விலக்க மருந்தின் அளவை நான் தனித்தனியாக தேர்வு செய்கிறேன்.
நீரிழிவு விமர்சனங்கள்
கேத்தரின், 51 வயது.
நான் 12 ஆண்டுகளாக நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளேன், எல்லா நேரத்திலும் நான் ஒரு டஜன் மருந்துகளை மாற்றினேன். இப்போது நான் அமரில் மாத்திரைகளை மட்டுமே எடுத்துக்கொள்கிறேன். தொடர்புடைய நடவடிக்கை எதுவும் இல்லாததால் மெட்ஃபோர்மின் ரத்து செய்யப்பட்டது. சர்க்கரை, நிச்சயமாக, சாதாரண மதிப்புகளை எட்டாது, ஆனால் குறைந்தது சிக்கல்கள் உள்ளன.
கடந்த ஒரு மாதத்தில், டையபெட்டனுக்கு பதிலாக கிளைகிளாஸைடு எம்.வி வழங்கப்பட்டுள்ளது. முதலில் நான் பழைய மருந்தை வாங்க விரும்பினேன், ஆனால் ஒரு மருத்துவரின் பரிந்துரையின் பேரில் நான் ஒரு புதிய மருந்தை முயற்சிக்க முடிவு செய்தேன். நான் வித்தியாசத்தை உணரவில்லை, ஆனால் நான் பணத்தை சேமித்தேன். மருந்து என் சர்க்கரையை நன்றாகக் குறைத்து என் நல்வாழ்வை மேம்படுத்துகிறது. கிளைசீமியா மிகவும் அரிதானது, எப்போதும் என் தவறு. இரவில், சர்க்கரை விழாது, சிறப்பாக சோதிக்கப்படுகிறது.
எந்த நோயாளிகளில் மணினில், டையபெட்டன், கிளிடியாப் அல்லது வேறு மருந்தை பரிந்துரைக்க வேண்டும் என்பதை தீர்மானிக்க, மருத்துவர் வேண்டும். வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான ஒரு மருந்தின் தேர்வு ஒரு மருத்துவரால் மட்டுமே மேற்கொள்ளப்படுகிறது. இது பகுப்பாய்வுகளின் முடிவுகளை அடிப்படையாகக் கொண்டது மற்றும் மனித உடலின் தனிப்பட்ட பண்புகளுடன் தொடர்புடையது.
இந்த மருந்துகள் ஒவ்வொன்றும் மிகவும் பயனுள்ளதாக இருக்கும், இரத்தத்தில் குளுக்கோஸின் அளவை திறம்பட குறைக்கிறது.
நோயாளி ஒரு ஆரோக்கியமான வாழ்க்கை முறையை நினைவில் கொள்ள வேண்டும். நடைமுறையில், பல நோயாளிகள், ஒரு உணவு மற்றும் மிதமான உடல் உழைப்பைக் கொடுத்து, இரத்தச் சர்க்கரைக் குறைவு மருந்துகளை முற்றிலுமாக கைவிடுவதாகக் காட்டப்பட்டுள்ளது.
நோயாளியின் மதிப்புரைகள்
நான் ஒரு வகை 2 நீரிழிவு நோயாளி, இலவசமாக மருந்தைப் பெறுங்கள். டையபெட்டனுக்கு மாற்றாக க்ளூரெர்ம் எனக்கு வழங்கப்பட்டது, அது கிடைக்கவில்லை. நான் ஒரு மாதத்தை எடுத்துக் கொண்டேன், அதனுடன் கஷ்டப்படுவதை விட என் பணத்தை வாங்குவது நல்லது என்று முடிவு செய்தேன். ஆமாம், சர்க்கரை சாதாரணமாக பராமரிக்கப்படுகிறது, ஆனால் அதிலிருந்து வரும் பக்க விளைவுகள் அவை முழுவதுமாக வெளிப்பட்டன. அவர் வாயில் மிகவும் வறண்டிருந்தார், குறிப்பாக இரவில், ஒரு படுக்கை தண்ணீரை தனது படுக்கை மேசையில் வைத்திருக்க வேண்டியிருந்தது, ஒரு இரவில் 2-3 முறை குடித்தார். செரிமான பிரச்சினைகள் தொடங்கியது, மலச்சிக்கல் சித்திரவதை செய்யப்பட்டது, மற்றும் ஒரு மலமிளக்கியை கூட எடுக்கத் தொடங்கியது. மாத இறுதிக்குள், என் பசி முற்றிலுமாக நீங்கிவிட்டது. அவள் மீண்டும் வேறு மருந்துக்கு மாறும்போது எல்லாம் சென்றது.
ஆறு மாதங்களுக்கு முன்பு, எனக்கு நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது, பரிசோதிக்கப்பட்டு குளுரெர்நாம் பரிந்துரைக்கப்பட்டது. நான் என்ன சொல்ல முடியும்? இது உதவுகிறது, இரத்த சர்க்கரை கிட்டத்தட்ட சாதாரணமானது (நான் ஒரு உணவைப் பின்பற்ற முயற்சிக்கிறேன்), நான் நிம்மதியாக தூங்குகிறேன், வியர்வை கடந்துவிட்டது. எனவே நான் பசையம் பற்றி புகார் செய்யவில்லை.
வகைப்பாடு
இரத்த சர்க்கரையை குறைக்க பல மருந்துகள் இருப்பதால், முதலில் உங்களை அவர்களுக்கு அறிமுகப்படுத்த முடிவு செய்தேன். இந்த கட்டுரையில் உள்ள அனைவருடனும் சரி. உங்கள் வசதிக்காக, நான் மிகவும் பிரபலமான வர்த்தக பெயரை அடைப்புக்குறிக்குள் குறிப்பிடுவேன், ஆனால் இன்னும் பல உள்ளன என்பதை நினைவில் கொள்க. எனவே இங்கே அவை:
- பிக்வானைடு குழு மற்றும் அதன் பிரதிநிதி மெட்ஃபோர்மின் (சியோஃபோர்).
- சல்போனிலூரியா குழு மற்றும் அதன் பிரதிநிதிகள் கிளிபென்கிளாமைடு (மேனைல்), கிளைகிளாஸைடு (டயபெட்டன் எம்வி 30 மற்றும் 60 மி.கி), கிளைமிபிரைடு (அமரில்), கிளைசிடோன் (குளூரெர்நோம்), கிளிபிசைடு (மினிடியாப்).
- களிமண் குழு மற்றும் அதன் ஒரே பிரதிநிதி ரெபாக்ளின்னைடு (நோவோனார்ம்).
- தியாசோலிடினியோன் குழு மற்றும் அதன் பிரதிநிதிகள் ரோசிகிளிட்டசோன் (அவாண்டியம்) மற்றும் பியோகிளிட்டசோன் (ஆக்டோஸ்).
- ஆல்பா-குளுக்கோசிடேஸ் தடுப்பான்களின் குழு மற்றும் அதன் பிரதிநிதி அகார்போஸ் (குளுக்கோபாய்).
- டிபெப்டைடில் பெப்டிடேஸ் -4 இன்ஹிபிட்டர்களின் குழு (டிபிபி -4) மற்றும் அதன் பிரதிநிதிகள் வில்டாக்ளிப்டின் (கால்வஸ்), சிட்டாக்லிப்டின் (ஜானுவியா), சாக்ஸாக்ளிப்டின் (ஆங்லைஸ்).
- குளுக்கோன் போன்ற பெப்டைட் -1 அகோனிஸ்டுகளின் குழு (ஜி.எல்.பி -1) மற்றும் அதன் பிரதிநிதிகள் எக்ஸெனடைடு (பைட்டா), லிராகுளுடைடு (விக்டோஸ்).
- புதுமை. சோடியம்-குளுக்கோஸ்-கோட்ரான்ஸ்போர்ட்டர் வகை 2 தடுப்பான்களின் (எஸ்ஜிஎல்டி 2 தடுப்பான்கள்) தடுப்பான்களின் குழு - டபாக்லிஃப்ளோசின் (ஃபோர்சிக்), கனாக்லிஃப்ளோசின் (இன்வோகானா), எம்பாக்லிஃப்ளோசின் (ஜார்டியன்ஸ்)
ஏராளமான இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் தயாரிக்கப்படுகின்றன, அவை அவற்றின் தோற்றம் மற்றும் வேதியியல் சூத்திரத்தில் ஒருவருக்கொருவர் வேறுபடுகின்றன. வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களின் இத்தகைய குழுக்கள் வேறுபடுகின்றன:
- சல்போனிலூரியா வழித்தோன்றல்கள்,
- glinides,
- biguanides
- தைசோலிடினேடியோன்கள்,
- α- குளுக்கோசிடேஸ் தடுப்பான்கள்,
- incretins.
கூடுதலாக, சர்க்கரை குறைக்கும் மருந்துகளின் புதிய குழு சமீபத்தில் ஒருங்கிணைக்கப்பட்டது - இவை வகை 2 சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் தடுப்பான்களின் (எஸ்ஜிஎல்டி 2) வழித்தோன்றல்கள்.
ஒவ்வொரு மருந்துகளும் மிகவும் பரந்த அளவிலான முரண்பாடுகள் மற்றும் பக்க விளைவுகள் மற்றும் பல்வேறு அளவுகள் மற்றும் விதிமுறைகளைக் கொண்டுள்ளன. அவர்களின் நியமனம் ஒரு நிபுணரால் மேற்கொள்ளப்பட வேண்டும் என்பதே இதற்குக் காரணம்.
டைப் 2 நீரிழிவு நோய்க்கு பல்வேறு சர்க்கரை குறைக்கும் மருந்துகள் உள்ளன என்பதை ஒவ்வொரு நீரிழிவு நோயாளிக்கும் தெரியும். பட்டியல் மிகவும் விரிவானது, மற்றும் மருந்துகள் அத்தகைய நோயாளிகளுக்கு மிகப்பெரிய உதவியை வழங்குகின்றன.
மோனோ தெரபிக்கு அவை இரண்டையும் பயன்படுத்தலாம், அதாவது, நோய்க்கான சிகிச்சையானது ஒரு பொருளைக் கொண்டு மேற்கொள்ளப்படுகிறது, மேலும் ஒரு சேர்க்கைக்கு, அதாவது, பல மாத்திரைகள் பயன்படுத்தப்படலாம். இன்சுலின் உடனான அவற்றின் சேர்க்கை கூட சாத்தியமாகும்.
Sulfonylurea மருந்துகள்
கல்லீரல் உயிரணுக்களில் கிளைகோஜன் செறிவு குறைவதை அடிப்படையாகக் கொண்டது அவற்றின் செயல் முறை. கணைய வால் செல்களை மீட்டெடுப்பதன் காரணமாக இன்சுலின் உற்பத்தியைத் தூண்டுவது மற்றொரு விளைவு. இந்த குழுவின் மிகவும் பிரபலமான பிரதிநிதிகள் டயபெடன், அமரில், மணினில். வழக்கமாக, அவற்றின் உட்கொள்ளல் ஒரு நாளைக்கு ஒரு முறை வடிவமைக்கப்பட்டுள்ளது.
நீண்ட காலமாக கண்டுபிடிக்கப்பட்ட மருந்துகளின் ஒரு வகை. இன்றுவரை, மிகவும் பரவலாகப் பயன்படுத்தப்படும் செயலில் உள்ள பொருள் மெட்ஃபோர்மின் ஆகும், இதன் அடிப்படையில் சியோஃபோர், குளுக்கோஃபேஜ் மற்றும் பிற தயாரிப்புகள் செய்யப்படுகின்றன.
இது பெரும்பாலும் மற்ற மருந்துகளுடன் இணைக்கப்படுகிறது. அவை டைப் 2 நீரிழிவு நோயில் மட்டுமல்லாமல், வளர்சிதை மாற்ற நோய்க்குறி அல்லது கடுமையான உடல் பருமன் போன்ற அதிகரித்த கிளைசீமியாவுடன் சேர்ந்து பிற பயன்பாடுகளையும் நியாயப்படுத்துகின்றன.
நீரிழிவு சிகிச்சைக்கான மருந்துகள்
டைப் 2 நீரிழிவு நோய்க்கு பல மருந்துகள் உள்ளன. அவை குழுக்களாக வகைப்படுத்தப்பட்டுள்ளன:
- Biguanides.
- சல்போனிலூரியா ஏற்பாடுகள்.
- தியாசோலிடினியோன்ஸ் (கிளிடசோன்கள்).
- ப்ராண்டியல் ரெகுலேட்டர்கள் (கிளினிட்கள்).
- Α- குளுக்கோசிடேஸ் தடுப்பான்கள்.
- Inkretinomimetiki.
- டிபெப்டைடில் பெப்டிடேஸ் இன்ஹிபிட்டர் - IV.
பெரும்பாலும், வகை 2 நீரிழிவு நோய்க்கான சிகிச்சை மோனோ தெரபியுடன் தொடங்குகிறது. இது பொதுவாக ஒரு உணவு அல்லது ஒரு லேசான மருந்து.
ஆரம்ப சிகிச்சைகள் சரியான சிகிச்சை விளைவை அளிக்காதபோதுதான் கூடுதல் சிகிச்சை முறைகள் பரிந்துரைக்கப்படும். முக்கிய பிரச்சனை என்னவென்றால், ஒரு மருந்து பொதுவாக எல்லா பிரச்சினைகளையும் தீர்க்க முடியாது, எனவே மருத்துவர்கள் பல மருந்துகளுடன் ஒரு கூட்டு சிகிச்சையை பரிந்துரைக்க வேண்டிய கட்டாயத்தில் உள்ளனர்.
இருப்பினும், நவீன விஞ்ஞானிகள் பல பயனுள்ள மருந்துகளை ஒரே நேரத்தில் மாற்றக்கூடிய மருந்துகளை உருவாக்க முடிந்தது. ஒருங்கிணைந்த இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் பொதுவாக அவற்றின் ஒற்றை சகாக்களை விட மிகவும் பாதுகாப்பானவை, ஏனெனில் அவை பக்க விளைவுகளை உருவாக்க வழிவகுக்காது.
மிகவும் பிரபலமான சேர்க்கை மருந்துகளில் ஒன்று "கிளிபோமெட்" என்று கருதப்படுகிறது. மேலே விவரிக்கப்பட்ட மருந்துகளுடன் சிகிச்சை வெற்றிகரமாக இல்லை என்றால் அது பரிந்துரைக்கப்படுகிறது. இத்தகைய மருந்துகள் பொதுவாக வகை 1 நீரிழிவு நோயாளிகளுக்கும், குழந்தைகள் மற்றும் சிறுநீரகம் மற்றும் கல்லீரல் செயலிழப்பு உள்ளவர்களுக்கும் பரிந்துரைக்கப்படுவதில்லை. மேலும், இந்த மருந்துகளை கர்ப்பம் மற்றும் பாலூட்டலின் போது பயன்படுத்த முடியாது.
எந்தவொரு சந்தர்ப்பத்திலும் சுய மருந்து செய்யாதீர்கள், அளவை சரிசெய்யாதீர்கள் மற்றும் பிற மருந்துகளுக்கு மாற வேண்டாம். அனுபவம் வாய்ந்த நிபுணரை நம்புங்கள், உங்கள் நிலை மேம்படும்.
www.syl.ru
இன்சுலின் சிகிச்சை
நவீன மருந்து சந்தை அனைத்து வகையான சர்க்கரையை குறைக்கும் மருந்துகளால் நிரம்பியுள்ளது. ஆனால் வல்லுநர்கள் ஒருமனதாக கூறுகையில், கண்டிப்பான உணவு மற்றும் சர்க்கரை குறைக்கும் மருந்துகளின் அதிகபட்ச அளவு எதிர்பார்த்த முடிவைக் கொண்டுவரவில்லை மற்றும் கிளைசீமியா குறையவில்லை என்றால், இன்சுலின் சிகிச்சையைத் தொடங்குவது அவசியம்.
புதிய தலைமுறை மருந்துகளின் மேலே விவரிக்கப்பட்ட குழுக்களுடன் இணைந்து, வகை 2 நீரிழிவு நோயாளியின் இரத்த சர்க்கரை அளவை இன்சுலின் முழு கட்டுப்பாட்டையும் அனுமதிக்கிறது. எந்தவொரு காரணத்திற்காகவும், நீரிழிவு நோயாளிகளுக்கு அறுவை சிகிச்சை சுட்டிக்காட்டப்பட்டால் இன்சுலின் சிகிச்சை இல்லாமல் செய்ய வேண்டாம்.
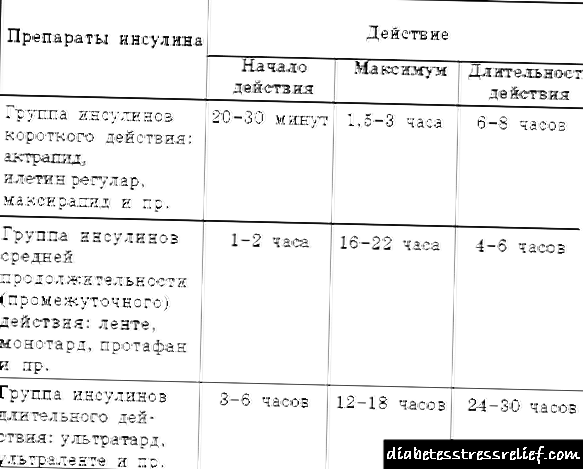
நவீன இன்சுலின்ஸ் குறுகிய-செயல்பாட்டு இன்சுலின் (6-8 மணிநேரம்):
- இன்சுமன் ரேபிட்,
- ஹுமுலின் வழக்கமான,
- ஆக்ட்ராபிட் என்.எம்.
அல்ட்ராஷார்ட் இன்சுலின் (3-4 மணி நேரம்):
நடுத்தர கால இன்சுலின் (12-16 மணி நேரம்):
- புரோட்டாபான் என்.எம்.,
- ஹுமுலின் NPH,
- இன்சுமன் பாசல்.
ஒருங்கிணைந்த செயல் இன்சுலின்:
- ஹுமுலின் MZ,
- ஹுமலாக் மிக்ஸ்,
- மிக்ஸ்டார்ட் என்.எம்.,
- இன்சுமன் சீப்பு.
ஒரு சாதாரண இரத்த சர்க்கரை அளவை பராமரிப்பதற்கான சிகிச்சை ஒவ்வொரு நோயாளிக்கும் தேர்ந்தெடுக்கப்படுகிறது, பக்க விளைவுகளின் ஆபத்து மற்றும் ஒரு குறிப்பிட்ட குழு மருந்துகளின் உடலின் கருத்து ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது.
டைப் 2 நீரிழிவு நோய் கண்டறியப்பட்டவுடன், மெட்ஃபோர்மின் பரிந்துரைக்கப்படுகிறது. கிளைசீமியாவின் இயல்பான நிலையை அடைய முடியாவிட்டால், அதே குழுவின் புதிய மருந்துகள் அல்லது சேர்க்கை சிகிச்சைகள் தேர்ந்தெடுக்கப்படுகின்றன.
உங்கள் ஆரோக்கியத்தை நன்கு கவனித்துக் கொள்ளுங்கள்!
வகை 2 நீரிழிவு நோய்க்கான மருந்து கட்டுப்பாடு
சர்க்கரை இரத்தத்தில் காணப்பட்டால் மற்றும் ஏமாற்றமளிக்கும் நோயறிதல் செய்யப்பட்டால் - நீரிழிவு நோய், முதலில் செய்ய வேண்டியது உங்கள் வாழ்க்கை முறையை தீவிரமாக மாற்றுவதாகும். எடையைக் குறைக்க, உடல் செயல்பாடுகளை அதிகரிக்க இது ஒரு திட்டம் தேவைப்படும்.
இந்த வழியில் மட்டுமே சிகிச்சையின் நேர்மறையான விளைவை அடைய முடியும். ஆனால் முக்கிய குறிக்கோள் உடலில் சர்க்கரையை நீண்ட காலத்திற்கு குறைப்பதே ஆகும், ஆயினும் மருந்துகளை நாட வேண்டியது அவசியம்.
இயற்கையாகவே, பொதுவான மருந்து திட்டம் எதுவும் இல்லை; ஒவ்வொரு நோயாளியின் உடலும் தனித்தனியாக இருக்கும்.
நீரிழிவு நோயைக் கண்டறிந்த ஒரு நிபுணர் செய்ய வேண்டிய முதல் விஷயம் நோயாளிக்கு மெட்ஃபோர்மினை பரிந்துரைப்பதாகும் என்று நிபுணர்கள் கூறுகிறார்கள். இது மருந்து சிகிச்சையின் ஆரம்ப கட்டமாகும் (எந்தவிதமான முரண்பாடுகளும் இல்லாவிட்டால்). இந்த மருந்து சர்க்கரை அளவுகளில் ஒரு நன்மை பயக்கும், உடல் எடையை குறைக்க உதவும், மேலும் பக்க விளைவுகளின் சிறிய பட்டியலையும் (ஒரு முக்கியமான காரணி!) மற்றும் குறைந்த செலவில் கொண்டிருக்கும்.
ஊசி மருந்து
டைப் 2 நீரிழிவு நோய் பெரும்பாலும் போஸ்ட்ராண்டியல் குளுக்கோஸின் சீரமைப்பில் சிக்கல்களைக் கொண்டுள்ளது. இந்த வழக்கில், ஹைப்போகிளைசீமியாவை ஏற்படுத்தாமல் சாப்பிட்ட பிறகு இன்ரெடின் மருந்துகள் இரத்த குளுக்கோஸைக் குறைக்கின்றன.
அதிகரிக்கும் மருந்துகள் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான ஒப்பீட்டளவில் புதிய சிகிச்சையாகும் - அவை 2005 ஆம் ஆண்டில் அமெரிக்காவில் பயன்படுத்த முதலில் அங்கீகரிக்கப்பட்டன. 2014 இல், ரஷ்யா மற்றும் உக்ரைனில் தோன்றியது.
சில நேரங்களில் டிபிபி -4 தடுப்பான்கள் தவறாக இன்ரெடின் மருந்துகள் என்று அழைக்கப்படுகின்றன, ஆனால் டிபிபி -4 தடுப்பான்கள் கிளிப்டினாமி எனப்படும் ஒரு வகை மருந்துகளைச் சேர்ந்தவை.
இன்ரெடின் மருந்துகளின் நோக்கம் மற்றும் விளைவை இன்னும் விரிவாகக் கருதுவோம்
டைப் 2 நீரிழிவு நோய்க்கான சிகிச்சையில் இன்க்ரெடின் மருந்துகள் பயன்படுத்தப்படுகின்றன, உணவு மற்றும் உடற்பயிற்சி மற்றும் சர்க்கரையை குறைக்கும் பிற மருந்துகள் விரும்பிய விளைவைக் கொடுக்கவில்லை. அவை பொதுவாக பிற ஆண்டிடியாபெடிக் மருந்துகளுடன் இணைந்து பயன்படுத்தப்படுகின்றன - மெட்ஃபோர்மின் மற்றும் தியாசோலிடினியோன்.
குறுகிய மற்றும் நடுத்தர செயல்பாட்டு இன்சுலினுடன் இணைந்து இன்க்ரெடின் மருந்துகள் பயன்படுத்தப்படுகின்றன. இவை தோலடி ஊசிக்கான மருந்துகள், இருப்பினும் அவை இன்சுலின் அல்ல.
புதிய சர்க்கரை குறைக்கும் மருந்து - இன்ரெடின் ஹார்மோன்கள் என்றால் என்ன
உள்நாட்டு சந்தையில் தற்போதுள்ள இன்ரெடின் தயாரிப்புகள் ஐரோப்பிய ஒன்றிய நாடுகளால் அங்கீகரிக்கப்பட்டுள்ளன.
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க மெட்ஃபோர்மின் பொதுவாகப் பயன்படுத்தப்படுகிறது. இந்த நேரத்தில், இது "இனிப்பு நோய்" சிகிச்சைக்கான "தங்க தரநிலை" ஆகும். போதைப்பொருளின் மகத்தான செயல்திறனை நம்பத்தகுந்த வகையில் காட்டியுள்ள டஜன் கணக்கான தீவிர சர்வதேச ஆய்வுகள் நடத்தப்பட்டுள்ளன.
மற்ற மருந்துகளுடன் ஒப்பிடும்போது அதன் முக்கிய நன்மைகள்:
- உச்சரிக்கப்படும் இரத்தச் சர்க்கரைக் குறைவு விளைவு. இன்சுலினுக்கு புற திசுக்களின் எதிர்ப்பு குறைந்து வருவதால், மருந்து குளுக்கோஸை பொதுவாக உயிரணுக்களால் உறிஞ்ச அனுமதிக்கிறது, இது இரத்தத்தில் அதன் செறிவைக் குறைக்கிறது.
- ஒரு சிறிய எண்ணிக்கையிலான பாதகமான எதிர்வினைகள். ஆயினும்கூட, அவர்கள் முழுமையாக இல்லாததைப் பற்றி ஒருவர் பேச முடியாது.
- நல்ல நோயாளி சகிப்புத்தன்மை.
- பயன்பாட்டில் எளிமை மற்றும் நடைமுறை.
மருந்து 500 மி.கி மாத்திரைகளில் கிடைக்கிறது. தினசரி அளவு உணவுக்குப் பிறகு 2 பிரிக்கப்பட்ட அளவுகளில் 1000 மி.கி. குறைந்தபட்சம் 200 மில்லி தண்ணீருடன் தயாரிப்பு குடிக்க வேண்டியது அவசியம்.
"இனிப்பு நோய்க்கு" பயன்படுத்தப்படும் மருந்துகளின் பட்டியல் உண்மையில் மிக நீண்டது, ஆனால் விஞ்ஞானிகள் தொடர்ந்து புதிய ரசாயன சூத்திரங்களைத் தேடுகிறார்கள்.
வகை 2 நீரிழிவு நோய்க்கான புதிய சர்க்கரை குறைக்கும் மருந்துகள் ஒரு எடுத்துக்காட்டு:
- குளுகோகன் போன்ற பெப்டைட் -1 அகோனிஸ்டுகள் (ஜி.எல்.பி -1). லிராகுளுடைட் முக்கியமாக கொழுப்பு வளர்சிதை மாற்றத்தை பாதிக்கிறது மற்றும் நோயாளியின் எடையைக் குறைக்கிறது. இதனால், இன்சுலின் திசுக்களின் உணர்திறனை அதிகரிக்க முடியும். இந்த கட்டத்தில், இது நிலையான மருத்துவ சிகிச்சை நெறிமுறைகளில் சேர்க்கப்படவில்லை, ஆனால் பாரம்பரிய வைத்தியங்களுக்கான சேர்க்கையாக விரைவாக பிரபலமடைந்து வருகிறது. இது ஒரு சிறப்பு சிரிஞ்ச் பேனாவைப் பயன்படுத்தி கணைய ஹார்மோன் போல அறிமுகப்படுத்தப்படுகிறது. மருந்துகளின் ஆரம்ப அளவு முதல் தோலடி ஊசி மூலம் ஒரு நாளைக்கு 0.6 மி.கி. மருத்துவரின் அறிவுறுத்தல்களின்படி மேலும்.
- டிபெப்டைடில் பெப்டிடேஸ் -4 (டிபிபி -4) இன் தடுப்பான்கள். சிட்டாக்ளிப்டின் குறிப்பிட்ட இன்ரெடின் பொருட்களின் எண்ணிக்கையை அதிகரிக்கிறது, இது பி-செல்கள் தங்கள் சொந்த ஹார்மோனின் தொகுப்பின் அதிகரிப்புடன் செயல்படுகிறது. இதன் காரணமாக கிளைசீமியா குறைகிறது. 25-50 மி.கி மாத்திரைகளில் கிடைக்கிறது. தினசரி மதிப்பு - உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல், 2 பிரிக்கப்பட்ட அளவுகளில் 100 மி.கி.
நீங்கள் பார்க்க முடியும் என, வகை 2 நீரிழிவு நோய்க்கான பயனுள்ள மருந்துகளின் எண்ணிக்கை உண்மையில் பெரியது.முக்கிய விஷயம் என்னவென்றால், குழப்பமடைந்து, கலந்துகொள்ளும் மருத்துவரின் அனைத்து வழிமுறைகளையும் பின்பற்ற வேண்டாம். மருந்துகளின் நல்ல தேர்வு மூலம், இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை முழுமையாகக் கட்டுப்படுத்தவும், சிறந்த வாழ்க்கைத் தரத்தை வழங்கவும் முடியும்.
டைப் 2 நீரிழிவு நோயியலைக் கட்டுப்படுத்துவது மிகவும் கடினம் என்பதை கவனத்தில் கொள்ள வேண்டும். நோயாளிகளுக்கு அவர்களின் வாழ்க்கை முறை தொடர்பாக கலந்துகொள்ளும் மருத்துவரின் பரிந்துரைகளுக்கு இணங்காத நோயாளிகளுக்கு இது குறிப்பாக உண்மை.
புதிய தலைமுறை மருந்துகள் இந்த நோயை கட்டுப்பாட்டுக்குள் கொண்டுவர உங்களை அனுமதிக்கின்றன மற்றும் அதன் சிக்கல்களின் வளர்ச்சியைத் தடுக்க உதவுகின்றன. கணையப் பாதுகாப்பின் விளைவும் குறிப்பிடப்பட்டுள்ளது, அதாவது, அதன் விரைவான குறைவு ஏற்படாது, இது பெரும்பாலான இரண்டாம் தலைமுறை மருந்துகளின் நீண்டகால பயன்பாட்டுடன் காணப்படுகிறது.
வகை 2 நீரிழிவு நோய்க்கான சிகிச்சையைத் தொடங்கும்போது அடிப்படை விதிகளில் ஒன்று குறைந்தபட்ச தொடக்க அளவு ஆகும். காலப்போக்கில், கிளைசீமியாவில் போதுமான குறைவு ஏற்படுவதால், கலந்துகொள்ளும் மருத்துவர் பக்க விளைவுகள் இல்லாத நிலையில், அளவை அதிகரிக்கிறார். குறைந்த கலோரி உணவு மற்றும் உடற்பயிற்சி சிகிச்சையுடன் மருந்துகளை இணைக்க பரிந்துரைக்கப்படுகிறது.
நீரிழிவு நோயாளிகளுக்கு தேவைப்படும் முக்கிய பொருள் இன்சுலின். ஆனால் அவரைத் தவிர வாய்வழி நிர்வாகத்திற்கு இன்னும் பல மருந்துகள் உள்ளன, அவை இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளன. அவை மாத்திரைகள் வடிவில் தயாரிக்கப்பட்டு வகை 2 நீரிழிவு சிகிச்சையில் வாய்வழியாக எடுக்கப்படுகின்றன.
இரத்த குளுக்கோஸை இயல்பாக்க மருந்துகள் உதவுகின்றன. மருந்துகளின் பல குழுக்கள் உள்ளன. சல்போனிலூரியாஸ், மெக்லிடினைடுகள், பிகுவானைடுகள், ஆல்பா-குளுக்கோசிடேஸ் தடுப்பான்கள் இதில் அடங்கும்.
பெற்றோர் நிர்வாகத்திற்கு, இன்சுலின் பயன்படுத்தப்படுகிறது. வகை 1 நீரிழிவு நோயாளிகளுக்கு ஊசி மிகவும் முக்கியம். நோயியலின் இந்த நிலை எண்டோஜெனஸ் இன்சுலின் உற்பத்தியை மீறுவதாகும். எனவே, நோயாளியின் நிலையை சீராக்க, செயற்கை இன்சுலின் அறிமுகப்படுத்துவதன் மூலம் மாற்று சிகிச்சை தேவைப்படுகிறது.
மருத்துவர்கள் முதன்மையாக நோயாளிகளுக்கு “கிளிடியாப்” எனப்படும் வாய்வழி மாத்திரைகளை பரிந்துரைக்க விரும்புகிறார்கள். அவற்றின் செயலில் உள்ள மூலப்பொருள் கிளிக்லாசைடு ஆகும். மருந்து இரத்த சர்க்கரையை குறைப்பதில் குறிப்பிடத்தக்க விளைவை உருவாக்குகிறது, ஹீமாட்டாலஜிகல் அளவுருக்கள், இரத்த பண்புகள், ஹீமோஸ்டாஸிஸ், இரத்த ஓட்டம் ஆகியவற்றை மேம்படுத்துகிறது.
கருவி விழித்திரை சேதத்தைத் தடுக்கிறது, பிளேட்லெட்டுகளின் எதிர்மறை விளைவை நீக்குகிறது, ஆக்ஸிஜனேற்ற விளைவைக் கொண்டுள்ளது. மருந்தின் கூறுகள், வகை 1 நீரிழிவு நோய், கெட்டோஅசிடோசிஸ், கோமா, சிறுநீரகம் மற்றும் கல்லீரல் செயலிழப்பு, குழந்தை தாங்குதல் மற்றும் உணவளித்தல், 18 வயதுக்கு குறைவான வயது ஆகியவற்றுக்கு அதிக உணர்திறன் இருந்தால் நீங்கள் அதை பரிந்துரைக்க முடியாது.
Glimepiride
வாய்வழி நிர்வாகத்திற்கான மாத்திரைகள் கணையத்தால் இன்சுலின் உற்பத்தியை அதிகரிக்கின்றன, இந்த பொருளின் வெளியீட்டை மேம்படுத்துகின்றன. இன்சுலின் புற திசுக்களின் உணர்திறன் வளர்ச்சியை சாதகமாக பாதிக்கிறது. மோனோ தெரபியின் போது அல்லது மெட்ஃபோர்மின் அல்லது இன்சுலின் இணைந்து டைப் 2 நீரிழிவு நோய்க்கு மருந்து பரிந்துரைக்கப்படுகிறது.
கெட்டோஅசிடோசிஸ், கோமா, மருந்துக்கு அதிக உணர்திறன், கடுமையான கல்லீரல் அல்லது சிறுநீரக நோய், லாக்டோஸ் சகிப்புத்தன்மை, உடலில் லாக்டேஸ் பற்றாக்குறை உள்ளவர்களுக்கு மாத்திரைகள் எடுக்க இது அனுமதிக்கப்படவில்லை. மேலும், கர்ப்பிணி மற்றும் பாலூட்டும் பெண்கள், குழந்தைகளுக்கு நீங்கள் மருந்தைப் பயன்படுத்த முடியாது.
லெவோதைராக்ஸின் சோடியம்
“எல்-தைராக்ஸின்” எனப்படும் வாய்வழி மாத்திரைகள் வடிவில் கிடைக்கிறது. கார்போஹைட்ரேட்டுகள் மற்றும் பிற முக்கிய பொருட்களின் வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்துவதற்கும், இதயம் மற்றும் இரத்த நாளங்கள், நரம்பு மண்டலத்தின் வேலைகளை வலுப்படுத்துவதற்கும் ஒதுக்குங்கள்.
நீரிழிவு நோய் மற்றும் அதன் அறிகுறிகளிலிருந்து விடுபட, நோய்வாய்ப்பட்ட நபரின் இரத்தத்தில் சர்க்கரையின் அளவைக் குறைப்பதை நோக்கமாகக் கொண்ட சிறப்பு மருந்துகள் பயன்படுத்தப்படுகின்றன. இத்தகைய ஆண்டிடியாபெடிக் (ஹைபோகிளைசெமிக்) முகவர்கள் பெற்றோரின் பயன்பாட்டிற்காகவும், வாய்வழியாகவும் இருக்கலாம்.
வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் பொதுவாக பின்வருமாறு வகைப்படுத்தப்படுகின்றன:
- சல்போனிலூரியா வழித்தோன்றல்கள் (இவை கிளிபென்க்ளாமைடு, கிளிக்விடான், க்ளிக்லாசிட், கிளிமிபிரிட், கிளிபிசிட், குளோர்ப்ரோபமைடு),
- ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள் ("அகார்போஸ்", "மிக்லிட்டால்"),
- மெக்லிடினைடுகள் (நட்லெக்லைனைடு, ரெபாக்ளின்னைடு),
- biguanides ("மெட்ஃபோர்மின்", "புஃபோர்மின்", "ஃபென்ஃபோர்மின்"),
- தியாசோலிடினியோன்ஸ் (பியோகிளிட்டசோன், ரோசிகிளிட்டசோன், சிக்லிடசோன், எங்லிடசோன், ட்ரோக்ளிடசோன்),
- inkretinomimetiki.
சல்போனிலூரியா வழித்தோன்றல்களின் பண்புகள் மற்றும் செயல்
கடந்த நூற்றாண்டின் நடுப்பகுதியில் சல்போனிலூரியாக்களின் வழித்தோன்றல்கள் தற்செயலாக கண்டுபிடிக்கப்பட்டன. தொற்று நோய்களிலிருந்து விடுபட சல்பா மருந்துகளை உட்கொண்ட நோயாளிகளுக்கும் அவர்களின் இரத்த சர்க்கரையின் குறைவு கிடைத்ததாக மாறிய நேரத்தில் இத்தகைய சேர்மங்களின் திறன் நிறுவப்பட்டது.
எனவே, இந்த பொருட்கள் நோயாளிகளுக்கு உச்சரிக்கப்படும் இரத்தச் சர்க்கரைக் குறைவு விளைவையும் ஏற்படுத்தின.
இந்த காரணத்திற்காக, உடலில் குளுக்கோஸின் அளவைக் குறைக்கும் திறனுடன் சல்பானிலமைடு வழித்தோன்றல்களைத் தேடத் தொடங்கியது. இந்த பணி உலகின் முதல் சல்போனிலூரியா வழித்தோன்றல்களின் தொகுப்புக்கு பங்களித்தது, அவை நீரிழிவு பிரச்சினைகளை தரமான முறையில் தீர்க்க முடிந்தது.
சல்போனிலூரியா வழித்தோன்றல்களின் தாக்கம் சிறப்பு கணைய பீட்டா செல்களை செயல்படுத்துவதோடு தொடர்புடையது, இது தூண்டுதல் மற்றும் எண்டோஜெனஸ் இன்சுலின் அதிகரித்த உற்பத்தியுடன் தொடர்புடையது. நேர்மறையான விளைவுக்கு ஒரு முக்கியமான முன்நிபந்தனை, கணையத்தில் வாழும் மற்றும் முழு பீட்டா செல்கள் இருப்பது.
சல்போனிலூரியா வழித்தோன்றல்களை நீண்டகாலமாகப் பயன்படுத்துவதால், அவற்றின் சிறந்த ஆரம்ப விளைவு முற்றிலும் இழக்கப்படுகிறது என்பது குறிப்பிடத்தக்கது. மருந்து இன்சுலின் சுரப்பை பாதிக்கும்.
பீட்டா கலங்களில் ஏற்பிகளின் எண்ணிக்கை குறைவதே இதற்குக் காரணம் என்று விஞ்ஞானிகள் நம்புகின்றனர். அத்தகைய சிகிச்சையில் ஒரு இடைவெளிக்குப் பிறகு, மருந்துக்கு இந்த உயிரணுக்களின் எதிர்வினை முற்றிலும் மீட்டெடுக்கப்படலாம் என்பதும் தெரியவந்தது.
சில சல்போனிலூரியாக்கள் கூடுதல் கணைய விளைவைக் கொடுக்கக்கூடும். அத்தகைய செயலுக்கு குறிப்பிடத்தக்க மருத்துவ மதிப்பு இல்லை. கூடுதல் கணைய விளைவுகள் பின்வருமாறு:
- ஒரு எண்டோஜெனஸ் இயற்கையின் இன்சுலின் இன்சுலின் சார்ந்த திசுக்களின் எளிதில் அதிகரிப்பு,
- கல்லீரல் குளுக்கோஸ் உற்பத்தி குறைந்தது.
உடலில் இந்த விளைவுகளின் வளர்ச்சியின் முழு பொறிமுறையும் பொருட்கள் (குறிப்பாக "கிளிமிபிரைடு") காரணமாகும்:
- இலக்கு கலத்தில் இன்சுலின் உணர்திறன் கொண்ட ஏற்பிகளின் எண்ணிக்கையை அதிகரிக்கவும்,
- இன்சுலின்-ஏற்பி தொடர்புகளை தர ரீதியாக மேம்படுத்துதல்,
- போஸ்ட்ரெசெப்டர் சிக்னலின் கடத்தலை இயல்பாக்குதல்.
கூடுதலாக, சோமடோஸ்டாடின் வெளியீட்டிற்கு சல்போனிலூரியா வழித்தோன்றல்கள் ஒரு வினையூக்கியாக மாறக்கூடும் என்பதற்கான சான்றுகள் உள்ளன, இது குளுகோகன் உற்பத்தியை அடக்குவதை சாத்தியமாக்கும்.
சல்போனைல்யூரியாக்களைக்
இந்த பொருளின் பல தலைமுறைகள் உள்ளன:
- 1 வது தலைமுறை: “டோலாசமைடு”, “டோல்பூட்டமைடு”, “கார்பூட்டமைடு”, “அசிட்டோஹெக்ஸமைடு”, “குளோர்ப்ரோபமைடு”,
- 2 வது தலைமுறை: கிளிபென்க்ளாமைடு, கிளிக்விடான், கிளிசோக்சிட், கிளிபோர்னூரில், கிளிக்லாசிட், கிளிபிசிட்,
- 3 வது தலைமுறை: கிளிமிபிரைடு.
இன்றுவரை, நம் நாட்டில், 1 வது தலைமுறையின் மருந்துகள் நடைமுறையில் கிட்டத்தட்ட பயன்படுத்தப்படவில்லை.
மருந்துகள் 1 மற்றும் 2 தலைமுறைகளுக்கு இடையிலான முக்கிய வேறுபாடு அவற்றின் செயல்பாட்டின் மாறுபட்ட அளவுகளில். 2 வது தலைமுறை சல்போனிலூரியாவை குறைந்த அளவுகளில் பயன்படுத்தலாம், இது பல்வேறு பக்க விளைவுகளின் தரத்தை குறைக்க உதவுகிறது.
எண்ணிக்கையில் பேசும்போது, அவற்றின் செயல்பாடு 50 அல்லது 100 மடங்கு அதிகமாக இருக்கும். எனவே, 1 வது தலைமுறை மருந்துகளின் சராசரி தினசரி அளவு 0.75 முதல் 2 கிராம் வரை இருக்க வேண்டும் என்றால், 2 வது தலைமுறை மருந்துகள் ஏற்கனவே 0.02-0.012 கிராம் அளவை வழங்குகின்றன.
சில இரத்தச் சர்க்கரைக் குறைவுகளும் சகிப்புத்தன்மையில் வேறுபட்டிருக்கலாம்.
மிகவும் பிரபலமான மருந்துகள்
"க்ளிக்லாசைடு" என்பது பெரும்பாலும் பரிந்துரைக்கப்படும் மருந்துகளில் ஒன்றாகும். மருந்து ஒரு தரமான இரத்தச் சர்க்கரைக் குறைவு விளைவை மட்டுமல்ல, முன்னேற்றத்திற்கும் பங்களிக்கிறது:
- ஹீமாட்டாலஜிகல் குறிகாட்டிகள்
- இரத்தத்தின் வேதியியல் பண்புகள்
- ஹீமோஸ்டேடிக் அமைப்புகள், இரத்த நுண் சுழற்சி,
- ஹெபரின் மற்றும் ஃபைப்ரினோலிடிக் செயல்பாடு,
- ஹெப்பரின் சகிப்புத்தன்மை.
கூடுதலாக, கிளைகிளாஸைடு மைக்ரோவாஸ்குலிடிஸ் (விழித்திரை சேதம்) வளர்ச்சியைத் தடுக்கவும், பிளேட்லெட்டுகளின் ஆக்கிரமிப்பு வெளிப்பாடுகளைத் தடுக்கவும், பிரித்தெடுத்தல் குறியீட்டை கணிசமாக அதிகரிக்கிறது மற்றும் ஒரு சிறந்த ஆக்ஸிஜனேற்றியின் பண்புகளை வெளிப்படுத்துகிறது.
டைப் 2 நீரிழிவு நோயில் குளுக்கோபேஜின் பயன்பாடு
இன்றுவரை, நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மருந்துகளின் எண்ணிக்கையை விஞ்ஞானிகள் உருவாக்கியுள்ளனர். அவற்றில் பெரும்பாலானவை நோயியல் சிகிச்சையில் மிகவும் பயனுள்ளதாக இருக்கும்.
வகை 2 நீரிழிவு நோய்க்கான குளுக்கோபேஜ் மிகவும் பிரபலமான மற்றும் பயனுள்ள தீர்வுகளில் ஒன்றாகும். அதன் செயலில் உள்ள பொருள் மெட்ஃபோர்மின் ஆகும், இது பிகுவானைடுகளுடன் தொடர்புடையது.
பொதுவாக இந்த மருந்து கலந்துகொள்ளும் மருத்துவர் - குடும்பம், சிகிச்சையாளர் அல்லது உட்சுரப்பியல் நிபுணரால் பரிந்துரைக்கப்படுகிறது. இது தொடர்ச்சியான மற்றும் நீண்ட கால பயன்பாட்டிற்காக வடிவமைக்கப்பட்டுள்ளது, இதன் மூலம் உச்சரிக்கப்படும் பக்க விளைவுகள் மற்றும் அதன் உடலால் போதுமான சகிப்புத்தன்மை இல்லை.
குளுக்கோஃபேஜுக்கு நன்றி, நல்ல நோய் கட்டுப்பாடு அடையப்படுகிறது. மிகவும் அரிதான சந்தர்ப்பங்களில், மருத்துவர் குறுகிய கால மருந்து சிகிச்சையை பரிந்துரைக்கலாம்.
நீரிழிவு பயன்பாடு
உட்சுரப்பியல் வல்லுநர்கள், அதாவது நீரிழிவு மருத்துவர்கள், குளுக்கோஃபேஜின் பயன்பாட்டின் உயர் செயல்திறனை உறுதிப்படுத்துகின்றனர், இது பல ஆய்வுகள் மற்றும் அவர்களின் சொந்த மருத்துவ அனுபவத்தின் தரவுகளின் அடிப்படையில். கிளைசீமியா மற்றும் கிளைகேட்டட் ஹீமோகுளோபின் ஆகியவற்றைக் குறைக்க இது உங்களை அனுமதிக்கிறது.
நீரிழிவு நோயின் இலக்கு உறுப்புகளான பெருந்தமனி தடிப்பு, சிறுநீரகம், கண் மற்றும் பிற நோய்கள் போன்ற நோய்களின் வளர்ச்சியை மறைமுகமாக தடுக்க மருந்து அனுமதிப்பதால், வாழ்க்கைத் தரம் மற்றும் அதன் கால அளவைப் பற்றிய முன்கணிப்பு ஆகியவை மேம்படுகின்றன. மற்றொரு நேர்மறையான விளைவு உடல் எடை குறைவதாக இருக்கலாம். பொதுவாக இது குளுக்கோஃபேஜின் நியமனம் தேவைப்படும் இரண்டாவது வகை நோயியல் ஆகும்.
கலவை மற்றும் வெளியீட்டின் வடிவம்
உட்புற பயன்பாட்டிற்காக வடிவமைக்கப்பட்ட வெள்ளை பூசப்பட்ட மாத்திரைகள் வடிவில் குளுக்கோபேஜ் கிடைக்கிறது. செயலில் உள்ள பொருளின் மூன்று அளவுகள் உள்ளன: 500 மி.கி, 850 மி.கி, 1000 மி.கி. பெரும்பாலான சந்தர்ப்பங்களில் மருந்து பரிந்துரைப்பதன் மூலம் பிரத்தியேகமாக விநியோகிக்கப்படுகிறது என்பதை நினைவில் கொள்ள வேண்டும். உங்கள் சொந்த முடிவால் நீங்கள் அதை எடுக்கக்கூடாது.
குளுக்கோஃபேஜ் பிரெஞ்சு நிறுவனமான மெர்க்சாண்டே தயாரிக்கிறது. இருப்பினும், நிறைய ஒப்புமைகள் உள்ளன, அவற்றில் பின்வருவன அடங்கும்:
- Siofor,
- மெட்ஃபோர்மினின்,
- Diaformin,
- மெட்ஃபோகம்மா மற்றும் பலர்.
இந்த மருந்துகளின் கலவையில் மெட்ஃபோர்மின் (முக்கிய செயலில் உள்ள மூலப்பொருள்), போவிடோன், மெக்னீசியம் ஸ்டீரேட் (அவை துணைப் பொருட்கள்) ஆகியவை அடங்கும். மூடும் சவ்வின் கலவையில் மேக்ரோகோல், ஹைப்ரோமேலேஸ் ஆகியவை அடங்கும்.
குளுக்கோஃபேஜின் ஒருங்கிணைந்த தயாரிப்புகளும் உள்ளன, மெட்ஃபோர்மினுக்கு கூடுதலாக, டேப்லெட்டில் நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான பிற மருந்துகள் உள்ளன - டக்லிமாக்ஸ், டயானார்ம்-எம் மற்றும் பிற.
மருந்து மற்றும் அறிகுறிகளின் விளைவு
டைப் 2 நீரிழிவு நோயிலும், வளர்சிதை மாற்ற நோய்க்குறியிலும் உள்ள குளுக்கோபேஜ், செல்கள் மற்றும் உடல் திசுக்களின் உணர்திறனை எண்டோஜெனஸ் (உள்ளார்ந்த) மற்றும் வெளிப்புற (வெளிப்புறமாக நிர்வகிக்கப்படும்) இன்சுலினுக்கு அதிகரிப்பதன் மூலம் நாள் முழுவதும் கிளைசீமியாவைக் குறைக்கும்.
இது இரண்டாம் வகை நீரிழிவு நோய்க்கு குளுக்கோபேஜின் பயன்பாட்டை நியாயப்படுத்துகிறது, இதில் இரண்டாம் நிலை இன்சுலின் சார்ந்த நீரிழிவு நோய் அடங்கும். கணையத்தின் பீட்டா செல்களில் இன்சுலின் உற்பத்தியை மருந்து பாதிக்காது. நீரிழிவு நோயைத் தவிர, அதிக உடல் பருமன், வளர்சிதை மாற்ற நோய்க்குறி மற்றும் கார்போஹைட்ரேட் சகிப்புத்தன்மை கோளாறுகளுக்கு சிகிச்சையளிப்பதற்கான நெறிமுறையின் ஒரு பகுதியாக குளுக்கோபேஜ் உள்ளது.
குறுகிய விளக்கம்
குளுரெர்ம் என்பது ஒரு இரத்தச் சர்க்கரைக் குறைவு மருந்து ஆகும், இது சல்போனிலூரியாவின் வழித்தோன்றலாகும். இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய் (வகை 2 நீரிழிவு நோய்) நவீன மருத்துவத்தின் மிக அவசரமான சிக்கல்களில் ஒன்றாகும், ஏனெனில் மேக்ரோ மற்றும் மைக்ரோவாஸ்குலர் சிக்கல்களை உருவாக்கும் அதிக நிகழ்வு மற்றும் தீவிர ஆபத்து. உண்மையில், உண்ணாவிரத இரத்த குளுக்கோஸ் அளவுகளில் ஒரு சிறிய முன்னேற்றம் கூட நீரிழிவு ரெட்டினோபதி, பக்கவாதம் மற்றும் மாரடைப்பு ஆகியவற்றை உருவாக்கும் அபாயத்தை கணிசமாக அதிகரிக்கிறது. ஆராய்ச்சி நிறுவனங்கள் மற்றும் கிளினிக்குகளில் விஞ்ஞானிகளிடையே பல ஆண்டுகால விழிப்புணர்வின் விளைவாக டைப் 2 நீரிழிவு நோய்க்கான சிகிச்சையின் கருத்தின் திருத்தம் இருந்தது: முன்பு அவர்கள் கிளைகேட்டட் ஹீமோகுளோபினின் அளவை நிலையான மதிப்புகளாக (6.5-7%) குறைக்க முயன்றால், இப்போது அவர்கள் தனித்தனியாக சிகிச்சையை அணுகுகிறார்கள், அவர்கள் அனைவரையும் குறைக்கவில்லை ஒரு சீப்பு. ரஷ்ய உட்சுரப்பியல் நிபுணர்களின் நிபுணர் ஆலோசனையின் ஒருமித்த கருத்துப்படி, கிளைகேட்டட் ஹீமோகுளோபினின் அளவைக் குறைப்பதற்கான அளவுருக்கள் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து, நோயாளியின் வயது மற்றும் கடுமையான சிக்கல்கள் இருப்பதன் அடிப்படையில் தீர்மானிக்கப்படுகின்றன. இந்த மூலோபாயம் இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தையும், அதனுடன் தொடர்புடைய இருதய அமைப்பின் சுமையையும் குறைக்க உதவுகிறது.
சல்போனிலூரியா ஏற்பாடுகள் என்பது நீண்டகாலமாகப் பயன்படுத்தப்படும் மருந்துகளின் குழுவாகும், அதன் திறன்கள் உட்சுரப்பியல் நிபுணர்களுக்கு நன்கு தெரியும். கணையத்தின் பீட்டா செல்களின் சவ்வுகளில் பொட்டாசியம் சேனல்களை முற்றுகையிடுவதே அவற்றின் முக்கிய வழிமுறையாகும், இது தானாகவே கலத்தில் கால்சியம் அயனிகளின் ஈடுபாட்டிற்கும், இன்சுலின் சேமிப்பகத்தின் சுரப்பு துகள்களின் அழிவுக்கும் பங்களிக்கிறது, இதையொட்டி, இடைவெளியில் வெளியிடப்பட்டு "கூடுதல்" குளுக்கோஸ் அதன் பயன்பாட்டு இடங்களில் - முதலில், தசை மற்றும் கொழுப்பு திசு மற்றும் கல்லீரலின் உயிரணுக்களில்.
சமீபத்திய ஆண்டுகளில், உட்சுரப்பியல் நடைமுறையில் பயன்படுத்தப்படும் ஹைபோகிளைசெமிக் முகவர்களின் பெயரிடல் கணிசமாக புதுப்பிக்கப்பட்டுள்ளது, இருப்பினும், அனைத்து மருத்துவ மருந்துகளின் ஈர்க்கக்கூடிய விகிதம் சல்போனிலூரியாக்களிலிருந்து பெறப்படுகிறது. அவற்றின் நன்மைகளில் ஹைப்பர் கிளைசீமியாவை நிறுத்துவதில் நிரூபிக்கப்பட்ட செயல்திறன் மற்றும் ஒப்பீட்டளவில் குறைந்த செலவு ஆகியவை உள்ளன. நாணயத்தின் மறுபுறம் தேவையற்ற ஹைப்போகிளைசெமிக் எதிர்வினைகளை வளர்ப்பதற்கான சாத்தியக்கூறு ஆகும், இருப்பினும், இந்த குழுவில் உள்ள வெவ்வேறு மருந்துகளுக்கு இது வேறுபடும். செயலில் தாமதமாக மற்றும் வளர்சிதை மாற்றங்களின் தோற்றத்துடன், இரத்த பிளாஸ்மா புரதங்கள் மற்றும் பீட்டா-செல் ஏற்பிகளுக்கான தொடர்பு அதிகரித்ததன் மூலம், ஹைப்போகிளைசெமிக் அபாயங்கள் நேரம் தாமதமாகவும், மருந்தின் செயல்பாட்டில் தெளிவான உச்சநிலையுடனும் அதிகரிக்கின்றன. சில மதிப்பீடுகளின்படி, இந்த விஷயத்தில் மிகவும் சாதகமற்ற மருந்து கிளிபென்க்ளாமைடு ஆகும், மாறாக, குளுர்நார்ம், குறுகிய கால நடவடிக்கை காரணமாக குறைவான ஆபத்தானது. மேலும், அதன் செயல்திறன் இந்த குழுவின் மருந்துகளின் பிற பிரதிநிதிகளுடன் ஒப்பிடத்தக்கது. மருந்தின் மருந்தியல் விளைவு அதன் நிர்வாகத்திற்குப் பிறகு 1-1.5 மணி நேரத்திற்குப் பிறகு உருவாகிறது, அதிகபட்ச விளைவு 2-3 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது, மொத்த நடவடிக்கை காலம் மொத்தம் 8-10 மணி நேரம் ஆகும். சிறுநீரக நோய்க்குறியியல் உள்ளவர்களுக்கு குளுரெர்ம் பயன்படுத்தப்படலாம், அதன் ஆரம்ப கட்டங்களில் நீண்டகால சிறுநீரக செயலிழப்பு உட்பட. ரஷ்யாவில் நடத்தப்பட்ட ஒரு மருத்துவ ஆய்வின்படி, குளுரெனார்முடன் ஆறு மாத சிகிச்சையானது குளுக்கோஸ் வளர்சிதை மாற்றத்தில் முன்னேற்றத்திற்கு மட்டுமல்லாமல், சிறுநீரக செயல்பாட்டிற்கும் வழிவகுத்தது. கல்லீரல் நோய்களால் பாதிக்கப்படுபவர்களில் மருந்தின் செயல்திறன் உறுதிப்படுத்தப்பட்டுள்ளது (குளுர்நார்ம் ஹெபடோசைட்டுகளில் நன்மை பயக்கும் என்று நம்பப்படுகிறது).
வெளியீட்டு படிவம்
மாத்திரைகள் வெள்ளை, மென்மையான, வட்டமானவை, வளைந்த விளிம்புகளுடன், ஒரு பக்கத்தில் ஆபத்து மற்றும் அபாயங்களின் இருபுறமும் "57 சி" உடன் பொறிக்கப்பட்டுள்ளன, நிறுவனத்தின் லோகோ மறுபுறம் பொறிக்கப்பட்டுள்ளது.
| 1 தாவல் | |
| gliquidone | 30 மி.கி. |
பெறுநர்கள்: லாக்டோஸ் மோனோஹைட்ரேட் - 134.6 மி.கி, உலர்ந்த சோள மாவு - 70 மி.கி, கரையக்கூடிய சோள மாவு - 5 மி.கி, மெக்னீசியம் ஸ்டீரேட் - 0.4 மி.கி.
10 பிசிக்கள். - கொப்புளங்கள் (3) - அட்டைப் பொதிகள்.
10 பிசிக்கள். - கொப்புளங்கள் (6) - அட்டைப் பொதிகள்.
10 பிசிக்கள். - கொப்புளங்கள் (12) - அட்டைப் பொதிகள்.
மருந்து வாய்வழியாக நிர்வகிக்கப்படுகிறது. மருந்து மற்றும் உணவின் அளவு குறித்து மருத்துவரின் பரிந்துரைகளைப் பின்பற்றுவது அவசியம். மருத்துவரிடம் ஆலோசிக்காமல் நீங்கள் மருந்து உட்கொள்வதை நிறுத்தக்கூடாது.
Glyurenorm இன் ஆரம்ப டோஸ் பொதுவாக 1/2 தாவலாகும்.(15 மி.கி) காலை உணவில். மருந்தை உணவின் ஆரம்பத்தில் எடுக்க வேண்டும். Glyurenorm எடுத்துக் கொண்ட பிறகு, உணவைத் தவிர்க்கக்கூடாது.
1/2 தாவலை எடுத்துக் கொண்டால். (15 மி.கி) போதுமான முன்னேற்றத்திற்கு வழிவகுக்காது, ஒரு மருத்துவரை அணுகிய பிறகு, அளவை படிப்படியாக அதிகரிக்க வேண்டும். Glyurenorm இன் தினசரி டோஸ் 2 தாவலுக்கு மிகாமல் இருந்தால். (60 மி.கி), காலை உணவின் போது இதை 1 டோஸில் பரிந்துரைக்கலாம்.
அதிக அளவை பரிந்துரைக்கும்போது, தினசரி அளவை 2-3 அளவுகளாகப் பிரிப்பதன் மூலம் சிறந்த விளைவை அடைய முடியும். இந்த வழக்கில், காலை உணவில் அதிக அளவு எடுத்துக் கொள்ள வேண்டும். 4 தாவலுக்கு மேல் ஒரு டோஸில் அதிகரிக்கவும். (120 மி.கி) / நாள் பொதுவாக செயல்திறனை மேலும் அதிகரிக்க வழிவகுக்காது.
அதிகபட்ச தினசரி டோஸ் 4 மாத்திரைகள். (120 மி.கி).
பலவீனமான சிறுநீரக செயல்பாடு கொண்ட நோயாளிகள்
மருந்தின் வளர்சிதை மாற்றங்களில் 5% சிறுநீரகங்களால் வெளியேற்றப்படுகின்றன. பலவீனமான சிறுநீரக செயல்பாடு உள்ள நோயாளிகளில், டோஸ் சரிசெய்தல் தேவையில்லை.
பலவீனமான கல்லீரல் செயல்பாடு கொண்ட நோயாளிகள்
பலவீனமான கல்லீரல் செயல்பாடு உள்ள நோயாளிகளுக்கு 75 மி.கி.க்கு மேல் ஒரு டோஸ் எடுத்துக்கொள்வது நோயாளியின் நிலையை கவனமாக கண்காணிக்க வேண்டும். கல்லீரல் செயல்பாடு கடுமையாக பாதிக்கப்பட்ட நோயாளிகளுக்கு மருந்து பரிந்துரைக்கப்படக்கூடாது, ஏனென்றால் 95% டோஸ் கல்லீரலில் வளர்சிதைமாற்றம் செய்யப்பட்டு குடல் வழியாக வெளியேற்றப்படுகிறது.
கிளைரெர்நோம் with உடன் மோனோ தெரபியின் போதிய மருத்துவ விளைவைக் கொண்டு, மெட்ஃபோர்மினின் கூடுதல் நியமனம் மட்டுமே பரிந்துரைக்கப்படுகிறது.
தொடர்பு
கிளைசிடோன் மற்றும் ஏ.சி.இ இன்ஹிபிட்டர்கள், அலோபுரினோல், வலி நிவாரணி மருந்துகள் மற்றும் என்.எஸ்.ஏ.ஐ.டிக்கள், பூஞ்சை காளான் மருந்துகள், குளோராம்பெனிகால், கிளாரித்ரோமைசின், க்ளோஃபைப்ரேட், கூமரின் டெரிவேடிவ்கள், ஃப்ளோரோக்வினொலோன்கள், ஹெபரின், சைக்ளமைடு சைக்ளமைடு, ஆக்ஸிஜனேற்றங்கள் , இன்சுலின் மற்றும் வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்கள்.
பீட்டா-தடுப்பான்கள், சிம்பாடோலிடிக்ஸ் (குளோனிடைன் உட்பட), ரெசர்பைன் மற்றும் குவானெடிடின் ஆகியவை இரத்தச் சர்க்கரைக் குறைவு விளைவை மேம்படுத்தலாம், அதே நேரத்தில் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை மறைக்கின்றன.
கிளைசிடோன் மற்றும் அமினோகுளுதெதிமைடு, சிம்பதோமிமெடிக்ஸ், குளுக்ககன், தைராய்டு ஹார்மோன்கள், குளுக்ககன், தியாசைட் மற்றும் லூப் பேக் டையூரிடிக்ஸ், வாய்வழி கருத்தடை, டயாசாக்சைடு, பினோதியாசின் மற்றும் நிகோடினிக் அமிலம் கொண்ட மருந்துகளை பரிந்துரைக்கும்போது இரத்தச் சர்க்கரைக் குறைவு விளைவைக் குறைக்க முடியும்.
பார்பிட்யூரேட்டுகள், ரிஃபாம்பிகின் மற்றும் ஃபெனிடோயின் ஆகியவை கிளைசிடோனின் இரத்தச் சர்க்கரைக் குறைவு விளைவைக் குறைக்கும்.
கிளைகிடோனின் ஹைபோகிளைசெமிக் விளைவை வலுப்படுத்துவது அல்லது பலவீனப்படுத்துவது ஹிஸ்டமைன் எச் தடுப்பான்களுடன் விவரிக்கப்பட்டுள்ளது2ஏற்பிகள் (சிமெடிடின், ரானிடிடின்) மற்றும் எத்தனால்.
பக்க விளைவுகள்
ஹீமோபாய்டிக் அமைப்பிலிருந்து: த்ரோம்போசைட்டோபீனியா, லுகோபீனியா, அக்ரானுலோசைடோசிஸ்.
வளர்சிதை மாற்றத்தின் பக்கத்திலிருந்து: இரத்தச் சர்க்கரைக் குறைவு.
நரம்பு மண்டலத்திலிருந்து: தலைவலி, தலைச்சுற்றல், மயக்கம், பரேஸ்டீசியா, சோர்வாக உணர்கிறேன்.
பார்வை உறுப்பு பக்கத்திலிருந்து: விடுதி மீறல்கள்.
இருதய அமைப்பிலிருந்து: ஆஞ்சினா பெக்டோரிஸ், எக்ஸ்ட்ராசிஸ்டோல், இருதய செயலிழப்பு, ஹைபோடென்ஷன்.
செரிமான அமைப்பிலிருந்து: பசியின்மை, குமட்டல், வாந்தி, மலச்சிக்கல், வயிற்றுப்போக்கு, அடிவயிற்றில் அச om கரியம், வறண்ட வாய், கொலஸ்டாஸிஸ்.
தோல் மற்றும் தோலடி திசுக்களிலிருந்து: சொறி, அரிப்பு, யூர்டிகேரியா, ஸ்டீவன்ஸ்-ஜான்சன் நோய்க்குறி, ஒளிச்சேர்க்கை எதிர்வினை.
மற்றவை: மார்பு வலி.
கர்ப்பம் மற்றும் பாலூட்டுதல்
கர்ப்பம் மற்றும் தாய்ப்பால் கொடுக்கும் போது பெண்களுக்கு கிளைசிடோன் பயன்படுத்துவது குறித்த தரவு எதுவும் இல்லை.
கிளைசிடோன் அல்லது அதன் வளர்சிதை மாற்றங்கள் தாய்ப்பாலுக்குள் செல்கிறதா என்பது தெரியவில்லை. நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கு பிளாஸ்மா குளுக்கோஸ் செறிவுகளை கவனமாக கண்காணிக்க வேண்டும். கர்ப்பிணிப் பெண்களில் வாய்வழி ஆண்டிடியாபெடிக் மருந்துகளை உட்கொள்வது கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் அளவைக் கட்டுப்படுத்தாது. ஆகையால், கர்ப்பம் மற்றும் பாலூட்டலின் போது க்ளூரெர்நார்ம் என்ற மருந்தின் பயன்பாடு முரணாக உள்ளது.
கர்ப்பத்தின் போது அல்லது கிளைரெர்நோம் என்ற மருந்தைப் பயன்படுத்தும் காலத்தில் கர்ப்பத்தைத் திட்டமிடும்போது, மருந்து நிறுத்தப்பட்டு இன்சுலின் மாற வேண்டும்.
பலவீனமான கல்லீரல் செயல்பாட்டிற்கு பயன்படுத்தவும்
கடுமையான கல்லீரல் போர்பிரியா, கடுமையான கல்லீரல் செயலிழப்பு ஆகியவற்றில் இந்த மருந்து முரணாக உள்ளது.
பலவீனமான கல்லீரல் செயல்பாடு உள்ள நோயாளிகளுக்கு 75 மி.கி.க்கு மேல் ஒரு டோஸ் எடுத்துக்கொள்வது நோயாளியின் நிலையை கவனமாக கண்காணிக்க வேண்டும். 95% டோஸ் கல்லீரலில் வளர்சிதைமாற்றம் செய்யப்பட்டு குடல் வழியாக வெளியேற்றப்படுவதால், கடுமையான பலவீனமான கல்லீரல் செயல்பாடு உள்ள நோயாளிகளுக்கு இந்த மருந்து பரிந்துரைக்கப்படக்கூடாது. நீரிழிவு நோய் மற்றும் மாறுபட்ட தீவிரத்தன்மையின் கல்லீரல் செயலிழப்பு நோயாளிகளுக்கு மருத்துவ பரிசோதனைகளில் (போர்டல் உயர் இரத்த அழுத்தத்துடன் கூடிய கடுமையான கல்லீரல் சிரோசிஸ் உட்பட), க்ளூரெர்ம் liver கல்லீரல் செயல்பாட்டை மேலும் மோசமாக்கவில்லை, பக்க விளைவுகளின் அதிர்வெண் அதிகரிக்கவில்லை, இரத்தச் சர்க்கரைக் குறைவு எதிர்வினைகள் கண்டறியப்படவில்லை.
பலவீனமான சிறுநீரக செயல்பாட்டிற்கு பயன்படுத்தவும்
மருந்தின் முக்கிய பகுதி குடல்கள் வழியாக வெளியேற்றப்படுவதால், சிறுநீரக செயல்பாடு பலவீனமான நோயாளிகளுக்கு, மருந்து குவிவதில்லை. எனவே, நாள்பட்ட நெஃப்ரோபதியை உருவாக்கும் அபாயத்தில் உள்ள நோயாளிகளுக்கு கிளைசிடோன் பாதுகாப்பாக பரிந்துரைக்கப்படலாம்.
மருந்தின் வளர்சிதை மாற்றங்களில் 5% சிறுநீரகங்களால் வெளியேற்றப்படுகின்றன. ஒரு மருத்துவ ஆய்வில் - நீரிழிவு நோயாளிகள் மற்றும் மாறுபட்ட தீவிரத்தன்மையின் சிறுநீரக செயல்பாடு மற்றும் பலவீனமான சிறுநீரக செயல்பாடு இல்லாமல் நீரிழிவு நோயாளிகளின் ஒப்பீடு, கிளைரார்னமை 40-50 மி.கி அளவோடு எடுத்துக்கொள்வது இரத்த குளுக்கோஸ் அளவுகளில் இதேபோன்ற விளைவை ஏற்படுத்தியது. மருந்து மற்றும் / அல்லது இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் குவிப்பு கவனிக்கப்படவில்லை. இதனால், சிறுநீரக செயல்பாடு பலவீனமான நோயாளிகளுக்கு, டோஸ் சரிசெய்தல் தேவையில்லை.

















