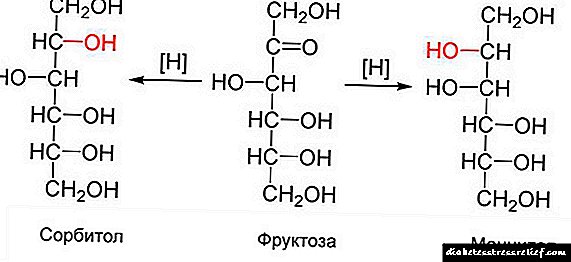
நீரிழிவு நோயின் அறிகுறிகள்

நீரிழிவு அமியோட்ரோபி என்பது ஒரு தசை பலவீனம், இது முதுகெலும்பின் நரம்பு முடிவுகளுக்கு சேதத்தை ஏற்படுத்துகிறது. இந்த வழக்கில், நோயாளி கால்களில் கூர்மையான வலிகளைத் தொடங்குகிறார், அவை வழக்கமான வலி நிவாரணி மருந்துகளால் அகற்றப்படாது, ஒரு மூட்டு அளவு குறைகிறது. நீரிழிவு நோயால் பாதிக்கப்பட்ட 1% நோயாளிகளுக்கு மட்டுமே நோயியல் ஏற்படுகிறது, மேலும் அதன் அறிகுறிகள் வீக்கம், ஆஸ்டியோகாண்ட்ரோசிஸ் மற்றும் பிறவற்றைப் போலவே இருப்பதால், சரியான நோயறிதலைச் செய்வது டாக்டர்களுக்கு கடினமாக இருக்கும்.
இந்த கட்டுரையைப் படியுங்கள்
மருத்துவ நிபுணர் கட்டுரைகள்
நீரிழிவு நோயின் அறிகுறிகள் இரண்டு வழிகளில் தோன்றும். இது கடுமையான அல்லது நாள்பட்ட இன்சுலின் குறைபாட்டால் ஏற்படுகிறது, இது முழுமையான அல்லது உறவினர். கடுமையான இன்சுலின் குறைபாடு கார்போஹைட்ரேட் மற்றும் பிற வகை வளர்சிதை மாற்றங்களை சிதைக்கும் நிலையை ஏற்படுத்துகிறது, மருத்துவ ரீதியாக குறிப்பிடத்தக்க ஹைப்பர் கிளைசீமியா, குளுக்கோசூரியா, பாலியூரியா, பாலிடிப்சியா, ஹைபர்பேஜியா, கெட்டோஅசிடோசிஸ், நீரிழிவு கோமா வரை எடை இழப்பு ஆகியவற்றுடன். நீடித்த நீரிழிவு நோய்க்குறி (நீரிழிவு விழித்திரை-, நரம்பியல் மற்றும் நெஃப்ரோபதி) என வகைப்படுத்தப்படும் மருத்துவ வெளிப்பாடுகளுடன் துணைநிகழ்வு மற்றும் அவ்வப்போது ஈடுசெய்யப்பட்ட நீரிழிவு நோயின் முன்னிலையில் நாள்பட்ட இன்சுலின் குறைபாடு உள்ளது, அவை நீரிழிவு நுண்ணுயிரியல் மற்றும் வளர்சிதை மாற்றக் கோளாறுகளை அடிப்படையாகக் கொண்டவை. .
கடுமையான இன்சுலின் குறைபாட்டின் மருத்துவ வெளிப்பாடுகளின் வளர்ச்சிக்கான பொறிமுறையில் பலவீனமான கார்போஹைட்ரேட், புரதம் மற்றும் கொழுப்பு வளர்சிதை மாற்றம் ஆகியவை அடங்கும், அவை ஹைப்பர் கிளைசீமியா, ஹைபராமினோசிடெமியா, ஹைப்பர்லிபிடெமியா மற்றும் கெட்டோஅசிடோசிஸ் ஆகியவற்றை ஏற்படுத்துகின்றன. இன்சுலின் குறைபாடு குளுக்கோனோஜெனீசிஸ் மற்றும் கிளைகோஜெனோலிசிஸைத் தூண்டுகிறது, மேலும் கல்லீரல் கிளைகோஜெனீசிஸையும் தடுக்கிறது. உணவு கார்போஹைட்ரேட்டுகள் (குளுக்கோஸ்), ஆரோக்கியமானவர்களைக் காட்டிலும் குறைந்த அளவிற்கு, கல்லீரல் மற்றும் இன்சுலின் சார்ந்த திசுக்களில் வளர்சிதை மாற்றப்படுகின்றன. குளுக்கோகனால் குளுக்கோஜெனீசிஸின் தூண்டுதல் (இன்சுலின் குறைபாட்டுடன்) கல்லீரலில் குளுக்கோஸின் தொகுப்புக்கு அமினோ அமிலங்கள் (அலனைன்) பயன்படுத்த வழிவகுக்கிறது. அமினோ அமிலங்களின் ஆதாரம் திசு புரதம் மேம்பட்ட சிதைவுக்கு உட்படுகிறது. குளுக்கோனோஜெனீசிஸின் செயல்பாட்டில் அமினோ அமிலம் அலனைன் பயன்படுத்தப்படுவதால், இரத்தத்தில் கிளைத்த சங்கிலி அமினோ அமிலங்களின் (வாலின், லுசின், ஐசோலூசின்) உள்ளடக்கம் அதிகரிக்கிறது, புரத தொகுப்புக்கான தசை திசுக்களால் பயன்படுத்தப்படுவதும் குறைக்கப்படுகிறது. இதனால், நோயாளிகளுக்கு ஹைப்பர் கிளைசீமியா மற்றும் அமினோசிடெமியா உருவாகின்றன. திசு புரதம் மற்றும் அமினோ அமிலங்களின் அதிகரித்த நுகர்வு எதிர்மறை நைட்ரஜன் சமநிலையுடன் உள்ளது மற்றும் இது நோயாளிகளில் எடை இழக்க ஒரு காரணமாகும், மேலும் குறிப்பிடத்தக்க ஹைப்பர் கிளைசீமியா குளுக்கோசூரியா மற்றும் பாலியூரியாவால் ஏற்படுகிறது (ஆஸ்மோடிக் டையூரிசிஸின் விளைவாக). சிறுநீரில் திரவ இழப்பு, இது 3-6 எல் / நாள் வரை எட்டக்கூடும், இது உள்விளைவு நீரிழப்பு மற்றும் பாலிடிப்சியாவை ஏற்படுத்துகிறது. ஊடுருவும் இரத்த அளவு குறைவதால், இரத்த அழுத்தம் குறைகிறது மற்றும் ஹீமாடோக்ரிட் அதிகரிக்கிறது. இன்சுலின் குறைபாட்டின் நிலைமைகளின் கீழ், தசை திசுக்களின் முக்கிய ஆற்றல் அடி மூலக்கூறுகள் இலவச கொழுப்பு அமிலங்கள் ஆகும், அவை கொழுப்பு திசுக்களில் அதிகரித்த லிபோலிசிஸின் விளைவாக உருவாகின்றன - ட்ரைகிளிசரைட்களின் நீர்ப்பகுப்பு (டிஜி). ஹார்மோன்-சென்சிடிவ் லிபேஸை செயல்படுத்துவதன் விளைவாக அதன் தூண்டுதல் இரத்த ஓட்டம் மற்றும் கல்லீரலில் எஃப்.எஃப்.ஏ மற்றும் கிளிசரால் அதிக அளவில் உட்கொள்ளும். முந்தையவை, கல்லீரலில் ஆக்ஸிஜனேற்றப்படுவதால், கீட்டோன் உடல்களின் (பீட்டா-ஹைட்ராக்ஸிபியூட்ரிக் மற்றும் அசிட்டோஅசெடிக் அமிலங்கள், அசிட்டோன்) மூலமாக செயல்படுகின்றன, அவை இரத்தத்தில் குவிந்து (தசைகள் மற்றும் மத்திய நரம்பு மண்டல உயிரணுக்களால் ஓரளவு பயன்படுத்தப்படுகின்றன), கெட்டோஅசிடோசிஸுக்கு பங்களிப்பு, பி.எச் மற்றும் திசு ஹைபோக்ஸியா குறைவு.கல்லீரலில் ஓரளவு எஃப்.எஃப்.ஏக்கள் டி.ஜி.க்களின் தொகுப்புக்கு பயன்படுத்தப்படுகின்றன, அவை கொழுப்பு கல்லீரல் ஊடுருவலை ஏற்படுத்துகின்றன, மேலும் இரத்த ஓட்டத்தில் நுழைகின்றன, இது நோயாளிகளில் அடிக்கடி காணப்படும் ஹைப்பர் கிளிசெரிடீமியா மற்றும் எஃப்.எஃப்.ஏ (ஹைப்பர்லிபிடெமியா) அதிகரிப்பு ஆகியவற்றை விளக்குகிறது.
கெட்டோஅசிடோசிஸின் முன்னேற்றம் மற்றும் அதிகரிப்பு திசு நீரிழப்பு, ஹைபோவோலீமியா, பரவக்கூடிய ஊடுருவும் கோகுலேஷன் நோய்க்குறி, மோசமான இரத்த வழங்கல், ஹைபோக்ஸியா மற்றும் பெருமூளைப் புறணி எடிமா மற்றும் நீரிழிவு கோமாவின் வளர்ச்சிக்கான போக்கைக் கொண்ட இரத்த செறிவு ஆகியவற்றை அதிகரிக்கிறது. சிறுநீரக இரத்த ஓட்டத்தில் ஒரு கூர்மையான குறைவு சிறுநீரகக் குழாய்களின் நெக்ரோசிஸ் மற்றும் மீளமுடியாத அனூரியாவை ஏற்படுத்தும்.
நீரிழிவு நோயின் அம்சங்களும், அதன் மருத்துவ வெளிப்பாடுகளும் பெரும்பாலும் அதன் வகையைப் பொறுத்தது.
டைப் I நீரிழிவு, ஒரு விதியாக, கடுமையான மருத்துவ அறிகுறிகளால் வெளிப்படுகிறது, இது உடலில் இன்சுலின் சிறப்பியல்பு குறைபாட்டை பிரதிபலிக்கிறது. நோயின் ஆரம்பம் குறிப்பிடத்தக்க வளர்சிதை மாற்றக் கோளாறுகளால் வகைப்படுத்தப்படுகிறது, இது நீரிழிவு நோயின் (பாலிடிப்சியா, பாலியூரியா, எடை இழப்பு, கெட்டோஅசிடோசிஸ்) சிதைவின் மருத்துவ வெளிப்பாடுகளை ஏற்படுத்துகிறது, அவை பல மாதங்கள் அல்லது நாட்களில் உருவாகின்றன. பெரும்பாலும் நோய் முதலில் நீரிழிவு கோமா அல்லது கடுமையான அமிலத்தன்மையால் வெளிப்படுகிறது. பெரும்பாலான வழக்குகள், இன்சுலின் சிகிச்சை மற்றும் நீரிழிவு நோயை ஈடுசெய்வது உள்ளிட்ட சிகிச்சை நடவடிக்கைகளை மேற்கொண்ட பிறகு, நோயின் போக்கில் முன்னேற்றம் காணப்படுகிறது. எனவே, நோயாளிகளில், நீரிழிவு கோமாவால் பாதிக்கப்பட்ட பின்னரும், இன்சுலின் தினசரி தேவை படிப்படியாக குறைகிறது, சில நேரங்களில் அது முழுமையாக ரத்து செய்யப்படும் வரை கூட. குளுக்கோஸ் சகிப்புத்தன்மையின் அதிகரிப்பு, நோயின் ஆரம்ப காலத்தின் சிறப்பியல்பு உச்சரிக்கப்படும் வளர்சிதை மாற்றக் கோளாறுகளை நீக்கிய பின்னர் இன்சுலின் சிகிச்சையை நிறுத்துவதற்கான சாத்தியத்திற்கு வழிவகுக்கிறது, இது பல நோயாளிகளில் காணப்படுகிறது. அத்தகைய நோயாளிகளை தற்காலிகமாக மீட்டெடுப்பதற்கான வழக்கமான நிகழ்வுகளை இலக்கியம் விவரிக்கிறது. இருப்பினும், சில மாதங்களுக்குப் பிறகு, சில சமயங்களில் 2-3 ஆண்டுகளுக்குப் பிறகு, நோய் மீண்டும் ஏற்பட்டது (குறிப்பாக வைரஸ் தொற்றுநோய்க்கு எதிராக), மற்றும் இன்சுலின் சிகிச்சை வாழ்நாள் முழுவதும் அவசியமானது. இந்த முறை நீண்டகாலமாக "நீரிழிவு நோயாளிகளின் தேனிலவு" என்று அழைக்கப்படும் வெளிநாட்டு இலக்கியங்களில் குறிப்பிடப்பட்டுள்ளது, நோயை நீக்கும் போது மற்றும் இன்சுலின் சிகிச்சையின் தேவை இல்லாதபோது. அதன் காலம் இரண்டு காரணிகளைப் பொறுத்தது: கணையத்தின் பீட்டா செல்கள் சேதத்தின் அளவு மற்றும் மீளுருவாக்கம் செய்யும் திறன். இந்த காரணிகளில் ஒன்றின் ஆதிக்கத்தைப் பொறுத்து, நோய் உடனடியாக மருத்துவ நீரிழிவு நோயின் தன்மையைக் கருதலாம் அல்லது ஒரு நிவாரணம் ஏற்படும். நிவாரண காலம் கூடுதலாக வெளிப்புற காரணிகளால் பாதிக்கப்படுகிறது, இது இணையான வைரஸ் தொற்றுநோய்களின் அதிர்வெண் மற்றும் தீவிரம். வைரஸ் மற்றும் இடைப்பட்ட நோய்த்தொற்றுகள் இல்லாத பின்னணியில் நிவாரண காலம் 2-3 ஆண்டுகளை எட்டிய நோயாளிகளை நாங்கள் கவனித்தோம். மேலும், கிளைசெமிக் சுயவிவரம் மட்டுமல்லாமல், நோயாளிகளில் உள்ள குளுக்கோஸ் சகிப்புத்தன்மை சோதனை (ஜிடிடி) குறியீடுகளும் விதிமுறையிலிருந்து விலகல்களைக் குறிக்கவில்லை. பல படைப்புகளில், நீரிழிவு நோயை தன்னிச்சையாக நீக்குவதற்கான வழக்குகள் சல்பா மருந்துகள் மருந்துகள் அல்லது பிகுவானைடுகளை குறைப்பதன் சிகிச்சை விளைவின் விளைவாக கருதப்பட்டன, மற்ற ஆசிரியர்கள் இந்த விளைவை உணவு சிகிச்சைக்கு காரணம் என்று குறிப்பிட வேண்டும்.
தொடர்ச்சியான மருத்துவ நீரிழிவு நோயின் தொடக்கத்திற்குப் பிறகு, இந்த நோய் இன்சுலின் ஒரு சிறிய தேவையால் வகைப்படுத்தப்படுகிறது, இது 1-2 ஆண்டுகளாக அதிகரிக்கிறது மற்றும் நிலையானதாக இருக்கும். எதிர்காலத்தில் மருத்துவப் படிப்பு இன்சுலின் மீதமுள்ள சுரப்பைப் பொறுத்தது, இது சி-பெப்டைட்டின் அசாதாரண மதிப்புகளுக்குள் கணிசமாக மாறுபடும். எண்டோஜெனஸ் இன்சுலின் மிகக் குறைந்த எஞ்சிய சுரப்புடன், நீரிழிவு நோயின் ஒரு போக்கை ஹைப்போகிளைசீமியா மற்றும் கெட்டோஅசிடோசிஸ் ஆகியவற்றுடன் காணலாம், நிர்வகிக்கப்படும் இன்சுலின் மீது வளர்சிதை மாற்ற செயல்முறைகள் அதிக அளவில் சார்ந்து இருப்பதால், ஊட்டச்சத்தின் தன்மை, மன அழுத்தம் மற்றும் பிற சூழ்நிலைகள்.அதிக எஞ்சியுள்ள இன்சுலின் சுரப்பு நீரிழிவு நோயின் நிலையான போக்கையும், வெளிப்புற இன்சுலின் குறைந்த தேவையையும் வழங்குகிறது (இன்சுலின் எதிர்ப்பு இல்லாத நிலையில்).
சில நேரங்களில் டைப் I நீரிழிவு நோய் ஆட்டோ இம்யூன் எண்டோகிரைன் மற்றும் நாளமில்லா நோய்களுடன் இணைக்கப்படுகிறது, இது ஆட்டோ இம்யூன் பாலிஎண்டோகிரைன் நோய்க்குறியின் வெளிப்பாடுகளில் ஒன்றாகும். ஆட்டோ இம்யூன் பாலிஎண்டோகிரைன் நோய்க்குறி அட்ரீனல் கோர்டெக்ஸுக்கு சேதம் விளைவிப்பதால், இரத்த அழுத்தம் குறைந்து வருவதால், போதுமான நடவடிக்கைகளை எடுக்க அவற்றின் செயல்பாட்டு நிலையை தெளிவுபடுத்துவது அவசியம்.
நோயின் காலம் அதிகரிக்கும் போது (10-20 ஆண்டுகளுக்குப் பிறகு), தாமதமான நீரிழிவு நோய்க்குறியின் மருத்துவ வெளிப்பாடுகள் ரெட்டினோ- மற்றும் நெஃப்ரோபதி வடிவத்தில் தோன்றும், இது நீரிழிவு நோய்க்கான நல்ல இழப்பீட்டைக் கொண்டு மெதுவாக முன்னேறும். மரணத்திற்கு முக்கிய காரணம் சிறுநீரக செயலிழப்பு மற்றும், மிகவும் அரிதாக, பெருந்தமனி தடிப்புத் தோல் அழற்சியின் சிக்கல்கள் ஆகும்.
தீவிரத்தன்மையைப் பொறுத்தவரை, டைப் I நீரிழிவு மிதமான மற்றும் கடுமையான வடிவங்களாக பிரிக்கப்பட்டுள்ளது. சிக்கலற்ற நீரிழிவு நோய்க்கு இன்சுலின் மாற்று சிகிச்சையின் தேவை (அளவைப் பொருட்படுத்தாமல்) அல்லது I, II நிலைகள், நிலை I நெஃப்ரோபதி, கடுமையான வலி மற்றும் டிராஃபிக் புண்கள் இல்லாத புற நரம்பியல் ஆகியவற்றின் மிதமான தீவிரம் வகைப்படுத்தப்படுகிறது. II மற்றும் III நிலைகளின் ரெட்டினோபதி அல்லது II மற்றும் III நிலைகளின் நெஃப்ரோபதி, கடுமையான வலி அல்லது கோப்பை புண்களுடன் புற நரம்பியல், நியூரோடிஸ்ட்ரோபிக் குருட்டுத்தன்மை, சிகிச்சையளிப்பது கடினம், என்செபலோபதி, தன்னியக்க நரம்பியல், சாய்வு, கோமா, நோயின் லேபிள் படிப்பு. மைக்ரோஅஞ்சியோபதியின் பட்டியலிடப்பட்ட வெளிப்பாடுகள் முன்னிலையில், இன்சுலின் தேவை மற்றும் கிளைசீமியாவின் அளவு ஆகியவை கணக்கில் எடுத்துக்கொள்ளப்படுவதில்லை.
வகை II நீரிழிவு நோயின் மருத்துவப் படிப்பு (இன்சுலின் அல்லாதது) அதன் படிப்படியான தொடக்கத்தால் வகைப்படுத்தப்படுகிறது, சிதைவு அறிகுறிகள் இல்லாமல். நோயாளிகள் பெரும்பாலும் தோல் மருத்துவர், மகப்பேறு மருத்துவர், பூஞ்சை நோய்கள், ஃபுருங்குலோசிஸ், எபிடெர்மோஃபிடோசிஸ், யோனியில் அரிப்பு, கால் வலி, பீரியண்டால்ட் நோய் மற்றும் பார்வைக் குறைபாடு குறித்து நரம்பியல் நிபுணரிடம் திரும்புவர். அத்தகைய நோயாளிகளை பரிசோதிக்கும்போது, நீரிழிவு நோய் கண்டறியப்படுகிறது. பெரும்பாலும் முதன்முறையாக, மாரடைப்பு அல்லது பக்கவாதத்தின் போது நீரிழிவு நோயைக் கண்டறிதல் செய்யப்படுகிறது. சில நேரங்களில் நோய் ஒரு ஹைபரோஸ்மோலார் கோமாவுடன் தொடங்குகிறது. பெரும்பாலான நோயாளிகளுக்கு உணரமுடியாத நோயின் ஆரம்பம் காரணமாக, அதன் கால அளவை நிர்ணயிப்பது மிகவும் கடினம். இது, நீரிழிவு நோயின் ஆரம்ப நோயறிதலின் போது கூட ரெட்டினோபதியின் மருத்துவ அறிகுறிகளின் தோற்றத்தை அல்லது அதன் கண்டறிதலை ஒப்பீட்டளவில் வேகமாக (5-8 ஆண்டுகளுக்குப் பிறகு) விளக்குகிறது. வகை II நீரிழிவு நோயின் போக்கு நிலையானது, கெட்டோஅசிடோசிஸ் மற்றும் இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளுக்கு ஒரு போக்கு இல்லாமல், ஒரு உணவை மட்டுமே பயன்படுத்துவதன் பின்னணியில் அல்லது சர்க்கரையை குறைக்கும் வாய்வழி மருந்துகளுடன் இணைந்து. இந்த வகை நீரிழிவு பொதுவாக 40 வயதுக்கு மேற்பட்ட நோயாளிகளுக்கு உருவாகிறது என்பதால், அதிரோஸ்கிளிரோசிஸுடனான அதன் அடிக்கடி சேர்க்கை காணப்படுகிறது, இது ஹைபரின்சுலினீமியா மற்றும் உயர் இரத்த அழுத்தம் வடிவத்தில் ஆபத்து காரணிகள் இருப்பதால் விரைவாக முன்னேறும் போக்கைக் கொண்டுள்ளது. நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிகளின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் சிக்கல்கள் பெரும்பாலும் மரணத்திற்கு காரணமாகின்றன. டைப் I நீரிழிவு நோயாளிகளைக் காட்டிலும் நீரிழிவு நெஃப்ரோபதி மிகவும் குறைவாகவே உருவாகிறது.
வகை II நீரிழிவு நோய் தீவிரத்தின் படி 3 வடிவங்களாக பிரிக்கப்பட்டுள்ளது: லேசான, மிதமான மற்றும் கடுமையான. லேசான வடிவம் நீரிழிவு நோயை மட்டுமே உணவில் ஈடுசெய்யும் திறனால் வகைப்படுத்தப்படுகிறது. மேடை I ரெட்டினோபதி, நிலை I நெஃப்ரோபதி, நிலையற்ற நரம்பியல் ஆகியவற்றுடன் அதன் சேர்க்கை. மிதமான நீரிழிவு நோய்க்கு, சர்க்கரையை குறைக்கும் வாய்வழி மருந்துகளுடன் நோய்க்கான இழப்பீடு பொதுவானது.I மற்றும் II நிலைகளின் ரெட்டினோபதி, நிலை I இன் நெஃப்ரோபதி, நிலையற்ற நரம்பியல் ஆகியவற்றுடன் ஒரு கலவையாக இருக்கலாம். கடுமையான சந்தர்ப்பங்களில், சர்க்கரை குறைக்கும் மருந்துகள் அல்லது இன்சுலின் அவ்வப்போது நிர்வாகத்தால் நோய்க்கான இழப்பீடு அடையப்படுகிறது. இந்த கட்டத்தில், III கட்டத்தின் ரெட்டினோபதிகள், II மற்றும் III நிலைகளின் நெஃப்ரோபதி, புற அல்லது தன்னியக்க நரம்பியல், என்செபலோபதியின் கடுமையான வெளிப்பாடுகள் குறிப்பிடப்பட்டுள்ளன. சில நேரங்களில் நீரிழிவு நோயின் கடுமையான வடிவம் நோயாளிகளுக்கு உணவில் ஈடுசெய்யப்படுகிறது, மைக்ரோஅஞ்சியோபதி மற்றும் நரம்பியல் நோயின் மேலேயுள்ள வெளிப்பாடுகளின் முன்னிலையில்.
நீரிழிவு நரம்பியல் என்பது நீரிழிவு நோயின் ஒரு சிறப்பியல்பு மருத்துவ வெளிப்பாடாகும், இது 12-70% நோயாளிகளில் காணப்படுகிறது. நோயாளிகளிடையே அதன் அதிர்வெண் 5 ஆண்டுகள் அல்லது அதற்கு மேற்பட்ட நீரிழிவு நோயின் இருப்பைப் பொருட்படுத்தாமல் கணிசமாக அதிகரிக்கிறது. இருப்பினும், நீரிழிவு நோய்க்கான கால அவகாசத்துடன் தொடர்புபடுத்துவது முழுமையானதல்ல, எனவே நீரிழிவு நோய்க்கான இழப்பீட்டின் தன்மை அதன் தீவிரத்தன்மை மற்றும் கால அளவைப் பொருட்படுத்தாமல் நரம்பியல் அதிர்வெண்ணால் அதிகம் பாதிக்கப்படுகிறது என்ற கருத்து உள்ளது. நீரிழிவு நரம்பியல் பாதிப்பு குறித்த இலக்கியத்தில் தெளிவான தரவு இல்லாதது பெரும்பாலும் அதன் துணைக் கிளினிக்கல் வெளிப்பாடுகள் குறித்த போதிய தகவல்களால் அல்ல. நீரிழிவு நரம்பியல் பல மருத்துவ நோய்க்குறிகளை உள்ளடக்கியது: ரேடிகுலோபதி, மோனோநியூரோபதி, பாலிநியூரோபதி, அமியோட்ரோபி, தன்னாட்சி (தன்னாட்சி) நரம்பியல் மற்றும் என்செபலோபதி.
ரேடிகுலோபதி என்பது சோமாடிக் புற நரம்பியல் நோயின் மிகவும் அரிதான வடிவமாகும், இது அதே டெர்மடோமுக்குள் கடுமையான படப்பிடிப்பு வலிகளால் வகைப்படுத்தப்படுகிறது. இந்த நோயியலின் அடிப்படையானது முதுகெலும்பின் பின்புற வேர்கள் மற்றும் நெடுவரிசைகளில் உள்ள அச்சு சிலிண்டர்களின் டிமெயிலினேஷன் ஆகும், இது ஆழ்ந்த தசை உணர்திறன் மீறல், தசைநார் அனிச்சை காணாமல் போதல், அட்டாக்ஸியா மற்றும் ரோம்பெர்க் நிலையில் உறுதியற்ற தன்மை ஆகியவற்றுடன் உள்ளது. சில சந்தர்ப்பங்களில், ரேடிகுலோபதியின் மருத்துவப் படம் சீரற்ற மாணவர்களுடன் இணைக்கப்படலாம், இது நீரிழிவு போலி மருந்துகளாகக் கருதப்படுகிறது. நீரிழிவு ரேடிகுலோபதியை ஆஸ்டியோகாண்ட்ரோசிஸ் மற்றும் முதுகெலும்பின் சிதைக்கும் ஸ்போண்டிலோசிஸ் ஆகியவற்றிலிருந்து வேறுபடுத்த வேண்டும்.
மோனோநியூரோபதி என்பது தனிமனித புற நரம்புகள், கிரானியல் நரம்புகள் உட்பட சேதத்தின் விளைவாகும். பாதிக்கப்பட்ட நரம்பின் பகுதியில் தன்னிச்சையான வலிகள், பரேசிஸ், உணர்திறன் கோளாறுகள், தசைநார் அனிச்சை குறைதல் மற்றும் இழப்பு ஆகியவை சிறப்பியல்பு. நோயியல் செயல்முறை III, V, VI-VIII ஜோடிகளின் நரம்பு டிரங்குகளை சேதப்படுத்தும். குறிப்பிடத்தக்க வகையில் பெரும்பாலும் மற்றவர்களை விட, ஜோடிகள் III மற்றும் VI பாதிக்கப்படுகின்றன: நீரிழிவு நோயாளிகளில் சுமார் 1% நோயாளிகளுக்கு வெளிப்புற தசை முடக்கம் உள்ளது, இது தலையின் மேல் பகுதியில் வலி, டிப்ளோபியா மற்றும் பிடோசிஸ் ஆகியவற்றுடன் இணைகிறது. முக்கோண நரம்பின் (வி ஜோடி) தோல்வி முகத்தின் ஒரு பாதியில் கடுமையான வலியால் வெளிப்படுகிறது. முக நரம்பின் நோயியல் (VII ஜோடி) முக தசைகளின் ஒருதலைப்பட்ச பரேசிஸால் வகைப்படுத்தப்படுகிறது, மற்றும் VIII ஜோடி - காது கேளாமை. நீண்டகாலமாக நீரிழிவு நோய் மற்றும் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் பின்னணியில் மோனோனூரோபதி கண்டறியப்படுகிறது.
பாலிநியூரோபதி என்பது சோமாடிக் புற நீரிழிவு நீரோபதியின் மிகவும் பொதுவான வடிவமாகும், இது தூர, சமச்சீர் மற்றும் முக்கியமாக உணர்திறன் கோளாறுகளால் வகைப்படுத்தப்படுகிறது. பிந்தையது "சாக்ஸ் மற்றும் கையுறைகள் நோய்க்குறி" வடிவத்தில் காணப்படுகிறது, மேலும் மிகவும் முந்தைய மற்றும் கனமான இந்த நோயியல் கால்களில் தோன்றும். அதிர்வு, தொட்டுணரக்கூடிய, வலி மற்றும் வெப்பநிலை உணர்திறன், குதிகால் மற்றும் முழங்கால் அனிச்சைகளின் குறைவு மற்றும் இழப்பு ஆகியவற்றின் சிறப்பியல்பு குறைவு. மேல் முனைகளின் தோல்வி குறைவாகவே காணப்படுகிறது மற்றும் நீரிழிவு காலத்துடன் தொடர்புடையது. நரம்பியல் கோளாறுகளின் புறநிலை அறிகுறிகளின் தோற்றத்திற்கு முன்னதாக பரேஸ்டீசியா மற்றும் தீவிரமான இரவு வலி வடிவத்தில் அகநிலை உணர்வுகள் ஏற்படலாம்.கடுமையான வலி மற்றும் ஹைபரல்ஜியா, இரவில் மோசமடைந்து, தூக்கமின்மை, மனச்சோர்வு, பசியின்மை, மற்றும் கடுமையான சந்தர்ப்பங்களில், உடல் எடையில் குறிப்பிடத்தக்க குறைவு ஏற்படுகிறது. 1974 ஆம் ஆண்டில், எம். எலன்பெர்க் "நீரிழிவு பாலிநியூரோபதி கேசெக்ஸியா" என்று விவரித்தார். இந்த நோய்க்குறி முக்கியமாக வயதான ஆண்களில் உருவாகிறது மற்றும் அனோரெக்ஸியா மற்றும் எடை இழப்புடன் கடுமையான வலியுடன் இணைகிறது, இது மொத்த உடல் எடையில் 60% ஐ அடைகிறது. நீரிழிவு நோயின் தீவிரம் மற்றும் வகையுடன் எந்த தொடர்பும் குறிப்பிடப்படவில்லை. வகை II நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு வயதான பெண்ணுக்கு இதேபோன்ற வழக்கு உள்நாட்டு இலக்கியங்களில் வெளியிடப்பட்டுள்ளது. டிஸ்டல் பாலிநியூரோபதி பெரும்பாலும் டிராபிக் கோளாறுகளை ஹைப்பர்ஹைட்ரோசிஸ் அல்லது அன்ஹைட்ரோசிஸ், தோல் மெலிதல், முடி உதிர்தல் மற்றும் மிகக் குறைந்த டிராஃபிக் புண்கள் போன்றவற்றில் ஏற்படுகிறது, முக்கியமாக கால்களில் (நியூரோட்ரோபிக் புண்கள்). அவற்றின் சிறப்பியல்பு அம்சம், கீழ் முனைகளின் பாத்திரங்களில் தமனி இரத்த ஓட்டத்தைப் பாதுகாப்பதாகும். நீரிழிவு சோமாடிக் டிஸ்டல் நியூரோபதியின் மருத்துவ வெளிப்பாடுகள் பொதுவாக பல மாதங்கள் முதல் 1 வருடம் வரையிலான காலங்களுக்கு சிகிச்சையின் செல்வாக்கின் கீழ் தலைகீழாக மாற்றப்படுகின்றன.
நியூரோஆர்த்ரோபதி என்பது தடைசெய்யும் பாலிநியூரோபதியின் மிகவும் அரிதான சிக்கலாகும், மேலும் இது பாதத்தின் ஒன்று அல்லது அதற்கு மேற்பட்ட மூட்டுகளை (“நீரிழிவு கால்”) முற்போக்கான அழிப்பால் வகைப்படுத்தப்படுகிறது. இந்த நோய்க்குறி முதன்முறையாக 1868 ஆம் ஆண்டில் பிரெஞ்சு நரம்பியல் நிபுணர் சார்காட் மூன்றாம் சிபிலிஸ் நோயாளிக்கு விவரிக்கப்பட்டது. இந்த சிக்கல் பல நிலைகளில் காணப்படுகிறது, ஆனால் பெரும்பாலும் நீரிழிவு நோயாளிகளுக்கு. நரம்பியல் நோயின் பாதிப்பு 680-1000 நோயாளிகளுக்கு சுமார் 1 வழக்கு. குறிப்பிடத்தக்க வகையில், "நீரிழிவு கால்" நோய்க்குறி நீண்ட கால (15 வருடங்களுக்கும் மேலான) நீரிழிவு நோயின் பின்னணியில் மற்றும் முக்கியமாக வயதானவர்களுக்கு எதிராக உருவாகிறது. 60% நோயாளிகளுக்கு டார்சல் மற்றும் டார்சல்-மெட்டாடார்சல் மூட்டுகளின் புண், 30% மெட்டாடார்சோபாலஞ்சியல் மூட்டுகள் மற்றும் 10% கணுக்கால் உள்ளது. பெரும்பாலான சந்தர்ப்பங்களில், செயல்முறை ஒருதலைப்பட்சமானது மற்றும் 20% நோயாளிகளுக்கு மட்டுமே இது இருதரப்பு ஆகும். வீக்கம், தொடர்புடைய மூட்டுகளின் பகுதியின் ஹைபர்மீமியா, பாதத்தின் சிதைவு, கணுக்கால் மூட்டு, ஒரே டிராபிக் புண்கள் ஆகியவை நடைமுறையில் வலி நோய்க்குறி இல்லாத நிலையில் தோன்றும். நோயின் மருத்துவப் படத்தை அடையாளம் காண்பது பெரும்பாலும் காயம், தசைநாண்கள் நீட்சி, 4-6 வாரங்களில் அடுத்தடுத்த அல்சரேஷனுடன் சோளங்களை உருவாக்குதல் மற்றும் கணுக்கால் மூட்டு சேதத்துடன் கீழ் காலின் கீழ் மூன்றில் ஒரு எலும்பு முறிவு ஆகியவற்றால் முந்தியுள்ளது. எலும்பு திசுக்களின் தொடர்ச்சியானது மற்றும் மறுஉருவாக்கம், மூட்டு மேற்பரப்புகளின் மொத்த மீறல் மற்றும் மென்மையான திசுக்களில் பெரியார்டிகுலர் ஹைபர்டிராஃபிக் மாற்றங்கள், சப் காண்ட்ரல் ஸ்க்லரோசிஸ், ஆஸ்டியோஃபைட்டுகளின் உருவாக்கம் மற்றும் உள் எலும்பு முறிவுகள் ஆகியவை கதிரியக்க ரீதியாக வெளிப்படுத்தப்படுகின்றன. பெரும்பாலும் வெளிப்படுத்தப்படும் கதிரியக்க அழிவு செயல்முறை மருத்துவ அறிகுறிகளுடன் இல்லை. வயதானவர்களில் நியூரோஆர்த்ரோபதியின் நோய்க்கிரும வளர்ச்சியில், பாலிநியூரோபதியுடன் கூடுதலாக, மைக்ரோசர்குலேஷனின் பாத்திரங்களுக்கு சேதம் ஏற்படுவதால் இஸ்கெமியாவின் காரணி மற்றும் முக்கியமானது. நோய்த்தொற்றில் சேருவது பிளெக்மோன் மற்றும் ஆஸ்டியோமைலிடிஸ் ஆகியவற்றுடன் இருக்கலாம்.
, , , , , , , , , , , ,
நீரிழிவு நரம்பியல்
நீரிழிவு நரம்பியல் - நீரிழிவு நோயில் டிஸ்மெடபாலிக் செயல்முறைகள் காரணமாக புற நரம்பு மண்டலத்திற்கு குறிப்பிட்ட சேதம்.
நீரிழிவு நரம்பியல் உணர்திறன் (பரேஸ்டீசியாஸ், கைகால்களின் உணர்வின்மை), தன்னியக்க செயலிழப்பு (டாக்ரிக்கார்டியா, ஹைபோடென்ஷன், டிஸ்ஃபேஜியா, வயிற்றுப்போக்கு, அன்ஹைட்ரோசிஸ்), மரபணு கோளாறுகள் போன்றவற்றால் மீறப்படுகிறது.
நீரிழிவு நரம்பியல் மூலம், நாளமில்லா, நரம்பு, இருதய, செரிமான, சிறுநீர் அமைப்புகளின் செயல்பாடுகள் குறித்து ஒரு பரிசோதனை செய்யப்படுகிறது. சிகிச்சையில் இன்சுலின் சிகிச்சை, நியூரோட்ரோபிக் மருந்துகளின் பயன்பாடு, ஆக்ஸிஜனேற்றிகள், அறிகுறி சிகிச்சையின் நியமனம், குத்தூசி மருத்துவம், எஃப்.டி.எல், உடற்பயிற்சி சிகிச்சை ஆகியவை அடங்கும்.
30-50% நோயாளிகளில் கண்டறியப்பட்ட நீரிழிவு நோயின் பொதுவான சிக்கல்களில் நீரிழிவு நரம்பியல் ஒன்றாகும். நீரிழிவு நரம்பியல் நோய் நீரிழிவு நோயாளிகளுக்கு புற நரம்பு சேதத்தின் அறிகுறிகளின் முன்னிலையில் இருப்பதாகக் கூறப்படுகிறது, நரம்பு மண்டலத்தின் செயலிழப்புக்கான பிற காரணங்களைத் தவிர்த்து.
நீரிழிவு நரம்பியல் பலவீனமான நரம்பு கடத்தல், உணர்திறன், சோமாடிக் மற்றும் / அல்லது தன்னியக்க நரம்பு மண்டலத்தின் கோளாறுகளால் வகைப்படுத்தப்படுகிறது.
மருத்துவ வெளிப்பாடுகளின் பெருக்கத்தின் காரணமாக, நீரிழிவு நரம்பியல் உட்சுரப்பியல், நரம்பியல், காஸ்ட்ரோஎன்டாலஜி மற்றும் போடியாட்ரி துறையில் நிபுணர்களால் எதிர்கொள்ளப்படுகிறது.
நியூரோ-ஆர்த்ரோபதி மற்றும் இஸ்கிமிக் பாதத்தின் மருத்துவ வெளிப்பாடுகள்
இரத்த நாளங்களின் நல்ல துடிப்பு
சாதாரண கால் திசு
பிழிந்த சோளங்கள்
குறைக்கப்பட்ட அல்லது இல்லாத அகில்லெஸ் ரிஃப்ளெக்ஸ்
"சுத்தி" பாதத்தின் போக்கு
“வீழ்ச்சி கால்” (படி)
செரோஆர்த்ரோபதி (கிரேக்க சியர் - கை)
மென்மையான திசு அட்ராபி
மெல்லிய வறண்ட தோல்
இயல்பான அகில்லெஸ் ரிஃப்ளெக்ஸ்
அவர்கள் பொய் எழும்போது கால்களை வெளுத்தல்
நியூரோ-ஆர்த்ரோபதியின் மற்றொரு வெளிப்பாடு நீரிழிவு செரோபதி (நியூரோஆர்த்ரோபதி) ஆகும், இது 10-20 ஆண்டுகள் நீடிக்கும் வகை 1 நீரிழிவு நோயாளிகளுக்கு 15-20% ஆகும். நோய்க்குறியின் முதல் அறிகுறி கைகளின் தோலில் ஏற்படும் மாற்றமாகும். இது உலர்ந்த, மெழுகு, சுருக்கப்பட்ட மற்றும் தடிமனாகிறது. பின்னர் சிறிய விரலை நீட்டுவது கடினம் மற்றும் சாத்தியமற்றது, பின்னர் கூட்டு விரல் காரணமாக மற்ற விரல்கள். நியூரோ-ஆர்த்ரோபதி பொதுவாக நீரிழிவு நோயின் (ரெட்டினோபதி, நெஃப்ரோபதி) நீண்டகால சிக்கல்களின் தொடக்கத்திற்கு முந்தியுள்ளது. நியூரோ-ஆர்த்ரோபதி முன்னிலையில் இந்த சிக்கல்களின் ஆபத்து 4-8 மடங்கு அதிகரிக்கிறது.
amyotrophy - நீரிழிவு நரம்பியல் ஒரு அரிய வடிவம். இந்த நோய்க்குறி இடுப்பு இடுப்பின் தசைகளின் பலவீனம் மற்றும் அட்ராபி, தசை வலி, முழங்கால் அனிச்சைகளின் குறைவு மற்றும் இழப்பு, தொடை நரம்பு மண்டலத்தில் பலவீனமான உணர்திறன், ஒற்றை மோகம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. இந்த செயல்முறை சமச்சீரற்ற முறையில் தொடங்குகிறது, பின்னர் இருதரப்பு ஆகிறது மற்றும் லேசான நீரிழிவு நோயாளிகளில் பெரும்பாலும் ஏற்படுகிறது. முதன்மை தசை நோயியல் மற்றும் நரம்பு சேதம் எலக்ட்ரோமோகிராஃபி மூலம் கண்டறியப்படுகின்றன. ஒரு தசை பயாப்ஸி மூலம் தனிப்பட்ட தசை நார்களின் சிதைவு, குறுக்குவெட்டுப் பாதுகாப்பைப் பாதுகாத்தல், அழற்சி மற்றும் நெக்ரோடிக் மாற்றங்கள் இல்லாதது, சர்கோலெம்மாவின் கீழ் கருக்கள் குவிதல் ஆகியவற்றைக் கண்டறிய முடியும். தசை பயாப்ஸியின் ஒத்த முறை ஆல்கஹால் மயோபதியுடன் காணப்படுகிறது. நீரிழிவு அமியோட்ரோபியை பாலிமயோசிடிஸ், அமியோட்ரோபிக் பக்கவாட்டு ஸ்க்லரோசிஸ், தைரோடாக்ஸிக் மயோபதி மற்றும் பிற மயோபதிகளிலிருந்து வேறுபடுத்த வேண்டும். நீரிழிவு அமியோட்ரோபியின் முன்கணிப்பு சாதகமானது: வழக்கமாக 1-2 ஆண்டுகளுக்குப் பிறகு அல்லது அதற்கு முன்னர், மீட்பு ஏற்படுகிறது.
தன்னியக்க நரம்பு மண்டலம் மென்மையான தசைகள், நாளமில்லா சுரப்பிகள், இதயம் மற்றும் இரத்த நாளங்களின் செயல்பாட்டை ஒழுங்குபடுத்துகிறது. பாராசிம்பேடிக் மற்றும் அனுதாப கண்டுபிடிப்புகளின் மீறல் என்பது உள் உறுப்புகளின் செயல்பாடு மற்றும் இருதய அமைப்பின் மாற்றங்களின் அடிப்படையாகும். நீரிழிவு நோயாளிகளின் பரிசோதிக்கப்பட்ட மக்கள்தொகையைப் பொறுத்து 30-70% வழக்குகளில் தன்னியக்க நரம்பியல் மருத்துவ வெளிப்பாடுகள் காணப்படுகின்றன. இரைப்பை குடல் நோயியலில் உணவுக்குழாய், வயிறு, டியோடெனம் மற்றும் குடல் ஆகியவற்றின் செயலிழப்பு அடங்கும். உணவுக்குழாயின் செயல்பாட்டின் மீறல் அதன் பெரிஸ்டால்சிஸின் குறைவு, விரிவாக்கம் மற்றும் கீழ் சுழற்சியின் தொனியில் குறைவு ஆகியவற்றில் வெளிப்படுத்தப்படுகிறது. மருத்துவ ரீதியாக, நோயாளிகளுக்கு டிஸ்ஃபேஜியா, நெஞ்செரிச்சல் மற்றும் எப்போதாவது - உணவுக்குழாயின் அல்சரேஷன் உள்ளது. நீரிழிவு காஸ்ட்ரோபதி நோயின் நீண்ட கால நோயாளிகளில் காணப்படுகிறது மற்றும் அதற்கு முந்தைய நாள் சாப்பிட்ட உணவை வாந்தியெடுப்பதன் மூலம் வெளிப்படுகிறது. எக்ஸ்ரே மூலம் பெரிஸ்டால்சிஸின் குறைவு மற்றும் பரேசிஸ், வயிற்றின் விரிவாக்கம், அதன் காலியாக்கத்தை குறைக்கிறது. 25% நோயாளிகளில், டியோடெனம் மற்றும் அதன் விளக்கின் தொனியில் விரிவாக்கம் மற்றும் குறைவு கண்டறியப்படுகிறது. இரைப்பை சாற்றின் சுரப்பு மற்றும் அமிலத்தன்மை குறைகிறது.வயிற்றின் பயாப்ஸி மாதிரிகளில், நீரிழிவு மைக்ரோஅங்கியோபதியின் அறிகுறிகள் கண்டறியப்படுகின்றன, அவை நீரிழிவு விழித்திரை- மற்றும் நரம்பியல் நோயுடன் இணைக்கப்படுகின்றன. சிறுகுடலின் அதிகரித்த பெரிஸ்டால்சிஸ் மற்றும் அவ்வப்போது ஏற்படும் வயிற்றுப்போக்கு ஆகியவற்றால் நீரிழிவு என்டோரோபதி வெளிப்படுகிறது, பெரும்பாலும் இரவில் (குடல் இயக்கங்களின் அதிர்வெண் ஒரு நாளைக்கு 20-30 முறை அடையும்). நீரிழிவு வயிற்றுப்போக்கு பொதுவாக எடை இழப்புடன் இருக்காது. நீரிழிவு வகைக்கும் அதன் தீவிரத்துக்கும் எந்த தொடர்பும் இல்லை. சிறுகுடலின் சளி சவ்வின் பயாப்ஸி மாதிரிகளில், அழற்சி மற்றும் பிற மாற்றங்கள் கண்டறியப்படவில்லை. பல்வேறு காரணங்கள், மாலாப்சார்ப்ஷன் நோய்க்குறிகள் போன்றவற்றின் நுரையீரலில் இருந்து வேறுபடுத்த வேண்டிய அவசியம் இருப்பதால் நோயறிதல் கடினம்.
சிறுநீர்ப்பை நரம்பியல் (அடோனி) சிறுநீர் கழிப்பதை மெதுவாக்குவது, ஒரு நாளைக்கு 1-2 முறை குறைப்பது, சிறுநீர்ப்பையில் எஞ்சியிருக்கும் சிறுநீர் இருப்பது, அதன் தொற்றுக்கு பங்களிக்கும் வடிவத்தில் அதன் சுருக்கம் குறைவதால் வகைப்படுத்தப்படுகிறது. வேறுபட்ட நோயறிதலில் புரோஸ்டேடிக் ஹைபர்டிராபி, அடிவயிற்று குழியில் கட்டிகள் இருப்பது, ஆஸைட்டுகள், மல்டிபிள் ஸ்களீரோசிஸ் ஆகியவை அடங்கும்.
ஆண்மையின்மை - தன்னியக்க நரம்பியல் நோயின் தொடர்ச்சியான அறிகுறி மற்றும் நீரிழிவு நோயால் பாதிக்கப்பட்ட 40-50% நோயாளிகளில் அதன் ஒரே வெளிப்பாடாக இருக்கலாம். இது தற்காலிகமாக இருக்கலாம், எடுத்துக்காட்டாக, நீரிழிவு நோயைக் குறைப்பதன் மூலம், ஆனால் பின்னர் அது நிரந்தரமாகிறது. ஆண்மை குறைவு, போதிய எதிர்வினை, புணர்ச்சியை பலவீனப்படுத்துதல் ஆகியவை உள்ளன. நீரிழிவு நோயுள்ள ஒரு மனிதனின் கருவுறாமை பிற்போக்கு விந்துதள்ளலுடன் தொடர்புடையது, சிறுநீர்ப்பையின் சுழற்சியின் பலவீனம் அதில் விந்தணுக்கள் வீசப்படுவதற்கு வழிவகுக்கும். இயலாமை கொண்ட நீரிழிவு நோயாளிகளுக்கு, பிட்யூட்டரி கோனாடோட்ரோபிக் செயல்பாட்டின் மீறல்கள் எதுவும் இல்லை, பிளாஸ்மா டெஸ்டோஸ்டிரோன் உள்ளடக்கம் சாதாரணமானது.
நீரிழிவு நோயின் ஆரம்ப கட்டங்களில் வியர்வையின் நோயியல் அதன் வலுப்படுத்தலில் வெளிப்படுத்தப்படுகிறது. நோயின் கால அளவு அதிகரிப்பதன் மூலம், அதன் குறைவு காணப்படுகிறது, கீழ் முனைகளின் அன்ஹைட்ரோசிஸ் வரை. இந்த வழக்கில், பல வியர்வை உடலின் மேல் பகுதிகளில் (தலை, கழுத்து, மார்பு) தீவிரமடைகிறது, குறிப்பாக இரவில், இது இரத்தச் சர்க்கரைக் குறைவை உருவகப்படுத்துகிறது. தோல் வெப்பநிலையைப் படிக்கும்போது, வாய்வழி-காடால் மற்றும் அருகாமையில்-தூர வடிவங்களின் மீறல் மற்றும் வெப்பம் மற்றும் குளிர்ச்சிக்கான எதிர்வினைகள் வெளிப்படும். ஒரு விசித்திரமான தன்னியக்க நரம்பியல் சுவை வியர்த்தல் ஆகும், இது சில உணவுகளை (சீஸ், இறைச்சி, வினிகர், ஆல்கஹால்) எடுத்துக் கொண்டபின் முகம், கழுத்து, மேல் மார்பில் பல வினாடிகள் வீசுகிறது. அவள் அரிதானவள். வியர்வையின் உள்ளூர் அதிகரிப்பு, உயர்ந்த கர்ப்பப்பை வாய் அனுதாபக் கும்பலின் செயலிழப்பு காரணமாகும்.
நீரிழிவு தன்னியக்க இருதய நரம்பியல் (டி.வி.கே.என்) ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன், தொடர்ச்சியான டாக்ரிக்கார்டியா, அதன் மீது பலவீனமான சிகிச்சை விளைவு, ஒரு நிலையான இதய துடிப்பு, கேடகோலமைன்களுக்கு அதிக உணர்திறன், வலியற்ற மாரடைப்பு மற்றும் சில நேரங்களில் நோயாளியின் திடீர் மரணம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. போஸ்டரல் (ஆர்த்தோஸ்டேடிக்) ஹைபோடென்ஷன் என்பது தன்னியக்க நரம்பியல் நோயின் மிகவும் குறிப்பிடத்தக்க அறிகுறியாகும். தலைச்சுற்றல், பொது பலவீனம், கண்களில் கருமையாக்குதல் அல்லது பார்வைக் குறைபாடு போன்ற நிலையில் நோயாளிகளுக்கு இது தோற்றத்தில் வெளிப்படுகிறது. இந்த அறிகுறி சிக்கலானது பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவு நிலையாகக் கருதப்படுகிறது, ஆனால் இரத்த அழுத்தத்தில் ஒரு பிந்தைய வீழ்ச்சியுடன் இணைந்து, அதன் தோற்றம் சந்தேகத்திற்கு இடமில்லை. 1945 ஆம் ஆண்டில், ஏ. ரண்டில்ஸ் முதன்முதலில் நீரிழிவு நோய்க்கான நரம்பியல் நோயுடன் பிந்தைய போஸ்டல் ஹைபோடென்ஷனை தொடர்புபடுத்தினார். ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகள், டையூரிடிக்ஸ், ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், பினோதியாசின் மருந்துகள், வாசோடைலேட்டர்கள் மற்றும் நைட்ரோகிளிசரின் ஆகியவற்றை எடுத்துக் கொண்ட பிறகு போஸ்டரல் ஹைபோடென்ஷனின் வெளிப்பாடுகள் அதிகரிக்கக்கூடும். இன்சுலின் நிர்வாகம் சிரை வருவாயைக் குறைப்பதன் மூலமாகவோ அல்லது பிளாஸ்மா அளவைக் குறைப்பதன் மூலம் தந்துகி எண்டோடெலியத்தின் ஊடுருவலை சேதப்படுத்துவதன் மூலமாகவோ பிந்தைய ஹைபோடென்ஷனை அதிகரிக்கச் செய்யலாம், அதே நேரத்தில் இதய செயலிழப்பு அல்லது நெஃப்ரோடிக் நோய்க்குறியின் வளர்ச்சி ஹைபோடென்ஷனைக் குறைக்கிறது. ஜுக்ஸ்டாக்ளோமெருலர் கருவியின் அனுதாப கண்டுபிடிப்பு மோசமடைந்து வருவதால் பிளாஸ்மா ரெனினின் எதிர்வினை மழுங்கடிக்கப்படுவதன் மூலமும், அத்துடன் அடித்தள மற்றும் தூண்டப்பட்ட (நிற்கும்) பிளாஸ்மா நோராட்ரெனலின் அளவுகளில் குறைவு அல்லது ஒரு பாரோசெப்ட்டர் குறைபாடு ஆகியவற்றால் அதன் நிகழ்வு விளக்கப்படுகிறது என்று நம்பப்படுகிறது.
டி.வி.கே.என் சிக்கலான நீரிழிவு நோயாளிகளில், ஓய்வு நேரத்தில், இதய துடிப்பு 90-100 வரை அதிகரிக்கும், சில சமயங்களில் 130 பீட்ஸ் / நிமிடம் வரை அதிகரிக்கும். நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்கும் விளைவுகளுக்கு ஏற்றதாக இல்லாத தொடர்ச்சியான டாக்ரிக்கார்டியா, பாராசிம்பேடிக் பற்றாக்குறையால் ஏற்படுகிறது மற்றும் தன்னியக்க இதய கோளாறுகளின் ஆரம்ப கட்டத்தின் வெளிப்பாடாக இது செயல்படும். நீரிழிவு இருதய நோய்களில் சாதாரண இதய துடிப்பு மாறுபாட்டின் திறனை இழக்க இதயத்தின் வேகல் கண்டுபிடிப்பு மற்றும் ஒரு விதியாக, அனுதாப மறுப்புக்கு முந்தியுள்ளது. கார்டியோ இடைவெளிகளின் மாறுபாட்டை ஓய்வில் குறைப்பது தன்னியக்க நரம்பு மண்டலத்தின் செயல்பாட்டுக் கோளாறுகளின் அளவைக் குறிக்கும்.
இதயத்தின் மொத்த மறுப்பு அரிதானது மற்றும் நிலையான இதய தாளத்தால் வகைப்படுத்தப்படுகிறது. டி.வி.கே.என் நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு மாரடைப்பு வளர்ச்சியின் பொதுவான வலி இயல்பற்றது. பெரும்பாலான சந்தர்ப்பங்களில், அவரது நோயாளிகளின் போது வலியை உணரவில்லை அல்லது அவை வித்தியாசமாக இருக்கின்றன. இந்த நோயாளிகளுக்கு வலியற்ற மாரடைப்புக்கான காரணம் உள்ளுறுப்பு நரம்புகளுக்கு சேதம் ஏற்படுவதாக கருதப்படுகிறது, இது மாரடைப்பின் வலி உணர்திறனை தீர்மானிக்கிறது.
எம். மெக்பேஜ் மற்றும் பி. ஜே. வாட்கின்ஸ் நீரிழிவு நோயாளிகளுக்கு கடுமையான தன்னியக்க நரம்பியல் நோயால் பாதிக்கப்பட்ட 8 இளைஞர்களில் 12 பேர் திடீரென “இருதயக் கைது” செய்யப்பட்டதாகக் கூறினர். மாரடைப்பு, இருதய அரித்மியா அல்லது இரத்தச் சர்க்கரைக் குறைவு நிலை குறித்த மருத்துவ மற்றும் உடற்கூறியல் தகவல்கள் எதுவும் இல்லை. பெரும்பாலான சந்தர்ப்பங்களில், பொது மயக்க மருந்துடன் மருந்து உள்ளிழுப்பது, பிற மருந்துகள் அல்லது மூச்சுக்குழாய் நிமோனியா (மயக்க மருந்து ஏற்பட்ட உடனேயே 5 தாக்குதல்கள் நிகழ்ந்தன) ஆகியவை தாக்குதலுக்கு காரணம். ஆகவே, கார்டியோஸ்பைரேட்டரி கைது என்பது தன்னியக்க நரம்பியல் நோயின் ஒரு குறிப்பிட்ட அறிகுறியாகும், மேலும் அது ஆபத்தானதாக இருக்கலாம்.
நீரிழிவு என்செபலோபதி. இளைஞர்களில் மத்திய நரம்பு மண்டலத்தில் தொடர்ச்சியான மாற்றங்கள் பொதுவாக கடுமையான வளர்சிதை மாற்றக் கலக்கங்களுடன் தொடர்புடையவையாகும், மேலும் முதுமையிலும் மூளையின் பாத்திரங்களில் உள்ள பெருந்தமனி தடிப்புத் தோல் அழற்சியின் தீவிரத்தினால் தீர்மானிக்கப்படுகிறது. நீரிழிவு என்செபலோபதியின் முக்கிய மருத்துவ வெளிப்பாடுகள் மனநல கோளாறுகள் மற்றும் கரிம பெருமூளை அறிகுறிகள். பெரும்பாலும், நீரிழிவு நோயாளிகளில், நினைவாற்றல் பலவீனமடைகிறது. மெனஸ்டிக் கோளாறுகளின் வளர்ச்சியில் குறிப்பாக உச்சரிக்கப்படும் விளைவு இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளால் செலுத்தப்படுகிறது. அதிகரித்த சோர்வு, எரிச்சல், அக்கறையின்மை, கண்ணீர், தூக்கக் கலக்கம் ஆகியவற்றால் மன செயல்பாடுகளின் கோளாறுகளும் வெளிப்படும். நீரிழிவு நோயில் கடுமையான மனநல கோளாறுகள் அரிதானவை. ஆர்கானிக் நரம்பியல் அறிகுறிகள் பரவக்கூடிய மைக்ரோசிம்ப்டோமாடிக்ஸ் மூலம் வெளிப்படுத்தப்படலாம், இது மூளையின் பரவலான புண் அல்லது மூளையின் புண் இருப்பதைக் குறிக்கும் மொத்த கரிம அறிகுறிகள் ஆகியவற்றைக் குறிக்கலாம். நீரிழிவு என்செபலோபதியின் வளர்ச்சி மூளை நியூரான்களில், குறிப்பாக இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளின் போது ஏற்படும் சீரழிவு மாற்றங்களின் வளர்ச்சியால் தீர்மானிக்கப்படுகிறது, மேலும் இதில் மைக்ரோஅஞ்சியோபதி மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன் தொடர்புடைய இஸ்கிமிக் ஃபோசி.
தோல் நோயியல். நீரிழிவு நோயாளிகளுக்கு, நீரிழிவு டெர்மோபதி, லிபோயிட் நெக்ரோபயோசிஸ் மற்றும் நீரிழிவு சாந்தோமா ஆகியவை மிகவும் சிறப்பியல்புடையவை, ஆனால் அவை எதுவும் நீரிழிவு நோய்க்கு முற்றிலும் குறிப்பிட்டவை அல்ல.
டெர்மோபதி ("அட்ரோபிக் புள்ளிகள்") 5-12 மிமீ விட்டம் கொண்ட சமச்சீர் சிவப்பு-பழுப்பு பருப்புகளின் கால்களின் முன் மேற்பரப்பில் தோற்றத்தில் வெளிப்படுத்தப்படுகிறது, பின்னர் அவை தோலின் நிறமி அட்ராபிக் புள்ளிகளாக மாறும். நீரிழிவு நோயால் பாதிக்கப்பட்ட ஆண்களில் டெர்மோபதி பெரும்பாலும் கண்டறியப்படுகிறது. டெர்மோபதியின் நோய்க்கிருமிகள் நீரிழிவு மைக்ரோஅங்கியோபதியுடன் தொடர்புடையது.
லிபோயிட் நெக்ரோபயோசிஸ் பெண்களுக்கு மிகவும் பொதுவானது மற்றும் 90% வழக்குகளில் இது ஒன்று அல்லது இரண்டு கால்களிலும் மொழிபெயர்க்கப்பட்டுள்ளது.மற்ற சந்தர்ப்பங்களில், தோல்வியின் இடம் தண்டு, கைகள், முகம் மற்றும் தலை. நீரிழிவு நோயாளிகள் அனைவருக்கும் லிபோயிட் நெக்ரோபயோசிஸின் அதிர்வெண் 0.1-0.3% வழங்குகிறது. இந்த நோய் சிவப்பு-பழுப்பு அல்லது மஞ்சள் நிறத்தில் 0.5 முதல் 25 செ.மீ வரையிலான தோல் பகுதிகளின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது, பெரும்பாலும் ஓவல். தோல் புண்கள் நீடித்த பாத்திரங்களிலிருந்து ஒரு எரித்மாட்டஸ் எல்லையால் சூழப்பட்டுள்ளன. லிப்பிடுகள் மற்றும் கரோட்டின் படிவு சருமத்தால் பாதிக்கப்பட்ட பகுதிகளின் மஞ்சள் நிறத்தை ஏற்படுத்துகிறது. லிபோயிட் நெக்ரோபயோசிஸின் மருத்துவ அறிகுறிகள் வகை I நீரிழிவு நோயின் வளர்ச்சியை விட பல ஆண்டுகள் முன்னதாக இருக்கலாம் அல்லது அதன் பின்னணியில் கண்டறியப்படலாம். லிபோயிட் நெக்ரோபயோசிஸ் கொண்ட 171 நோயாளிகளின் பரிசோதனையின் விளைவாக, அவர்களில் 90% பேர் இந்த நோய்க்கும் நீரிழிவு நோய்க்கும் இடையிலான தொடர்பை வெளிப்படுத்தினர்: சில நோயாளிகளில், நீரிழிவு நோய்க்கு முன்பாகவோ அல்லது எதிராகவோ வளர்ந்த நெக்ரோபயோசிஸ், நோயாளிகளின் மற்றொரு பகுதி அதற்கு பரம்பரை முன்கணிப்பு இருந்தது. வரலாற்று ரீதியாக, எண்டார்டெர்டிடிஸ், நீரிழிவு மைக்ரோஅங்கியோபதி மற்றும் இரண்டாம் நிலை நெக்ரோபயாடிக் மாற்றங்கள் ஆகியவற்றை அழிக்கும் அறிகுறிகள் தோலில் காணப்படுகின்றன. மீள் இழைகளின் அழிவு, நெக்ரோசிஸின் பகுதிகளில் ஏற்படும் அழற்சியின் கூறுகள் மற்றும் மாபெரும் உயிரணுக்களின் தோற்றம் ஆகியவை எலக்ட்ரான் நுண்ணோக்கி மூலம் காணப்பட்டன. லிபோயிட் நெக்ரோபயோசிஸிற்கான காரணங்களில் ஒன்று பல்வேறு தூண்டுதல்களின் செல்வாக்கின் கீழ் பிளேட்லெட் திரட்டலை அதிகரிப்பதாக கருதப்படுகிறது, இது எண்டோடெலியல் பெருக்கத்துடன் சிறிய பாத்திரங்களின் த்ரோம்போசிஸை ஏற்படுத்துகிறது.
நீரிழிவு சாந்தோமா ஹைப்பர்லிபிடெமியாவின் விளைவாக உருவாகிறது, மேலும் இரத்தத்தில் உள்ள கைலோமிக்ரான்கள் மற்றும் ட்ரைகிளிசரைட்களின் உள்ளடக்கம் அதிகரிப்பதன் மூலம் முக்கிய பங்கு வகிக்கப்படுகிறது. மஞ்சள் நிற பிளேக்குகள் முக்கியமாக கைகால்கள், மார்பு, கழுத்து மற்றும் முகத்தின் நெகிழ்வான மேற்பரப்புகளில் மொழிபெயர்க்கப்பட்டுள்ளன மற்றும் ஹிஸ்டியோசைட்டுகள் மற்றும் ட்ரைகிளிசரைட்களின் திரட்சியைக் கொண்டுள்ளன. குடும்ப ஹைபர்கொலெஸ்டிரோலெமியாவில் காணப்படும் சாந்தோமாக்களைப் போலன்றி, அவை பொதுவாக எரித்மாட்டஸ் எல்லையால் சூழப்பட்டுள்ளன. ஹைப்பர்லிபிடெமியாவை நீக்குவது நீரிழிவு சாந்தோமாவின் மறைவுக்கு வழிவகுக்கிறது.
நீரிழிவு சிறுநீர்ப்பை நீரிழிவு நோயின் அரிதான தோல் புண்களைக் குறிக்கிறது. இந்த நோயியலை முதன்முதலில் 1963 இல் ஆர். பி. ரோக்கா மற்றும் ஈ. ரெஜுகா விவரித்தனர். குமிழ்கள் திடீரென, சிவந்து இல்லாமல், விரல்களிலும் கால்விரல்களிலும், காலிலும் ஏற்படுகின்றன. அவற்றின் அளவுகள் சில மில்லிமீட்டரிலிருந்து பல சென்டிமீட்டர் வரை மாறுபடும். பல நாட்களில் குமிழி அதிகரிக்கக்கூடும். குமிழி திரவம் வெளிப்படையானது, சில நேரங்களில் இரத்தக்கசிவு மற்றும் எப்போதும் மலட்டுத்தன்மை கொண்டது. நீரிழிவு குமிழி 4-6 வாரங்களுக்குள் தன்னிச்சையாக (திறக்காமல்) மறைந்துவிடும். நீரிழிவு சிறுநீர்ப்பை அடிக்கடி நிகழ்கிறது நீரிழிவு நரம்பியல் அறிகுறிகள் மற்றும் நீரிழிவு நோயின் அறிகுறிகள் மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸின் பின்னணிக்கு எதிராக. ஹிஸ்டாலஜிக்கல் பரிசோதனையில் சிறுநீர்ப்பையின் உள்விளைவு, துணைபிடெர்மல் மற்றும் சப்ரோஜினல் உள்ளூர்மயமாக்கல் தெரியவந்தது. நீரிழிவு சிறுநீர்ப்பையின் நோய்க்கிருமி உருவாக்கம் தெரியவில்லை. பெம்பிகஸ் மற்றும் போர்பிரின் வளர்சிதை மாற்றக் கோளாறுகளிலிருந்து இதை வேறுபடுத்துவது அவசியம்.
மோதிர வடிவ கிரானுலோமா டாரியா நீரிழிவு நோயாளிகளுக்கு ஏற்படலாம்: வயதானவர்கள், பெரும்பாலும் ஆண்களில். இளஞ்சிவப்பு அல்லது சிவப்பு-மஞ்சள் நிறத்தின் நாணயம் வடிவ எடிமாட்டஸ் புள்ளிகள் வடிவில் தண்டு மற்றும் முனைகளில் தடிப்புகள் தோன்றும், விரைவான புற வளர்ச்சிக்கு ஆளாகின்றன, இணைவு மற்றும் மோதிரங்கள் உருவாகின்றன மற்றும் அடர்த்தியான மற்றும் உயர்த்தப்பட்ட விளிம்பால் எல்லைக்குட்பட்ட வினோதமான பாலிசைக்ளிக் புள்ளிவிவரங்கள். மத்திய ஓரளவு வீழ்ச்சியடைந்த மண்டலத்தின் நிறம் மாற்றப்படவில்லை. நோயாளிகள் லேசான அரிப்பு அல்லது எரியும் உணர்வைப் புகார் செய்கிறார்கள். நோயின் போக்கை நீண்டது, மீண்டும் மீண்டும் வருகிறது. வழக்கமாக, 2-3 வாரங்களுக்குப் பிறகு தடிப்புகள் மறைந்துவிடும், மேலும் புதியவை அவற்றின் இடத்தில் தோன்றும். வரலாற்று ரீதியாக, நியூட்ரோபில்ஸ், ஹிஸ்டியோசைட்டுகள் மற்றும் லிம்போசைட்டுகளிலிருந்து எடிமா, வாசோடைலேஷன், பெரிவாஸ்குலர் ஊடுருவல்கள் கண்டறியப்படுகின்றன. நோயின் நோய்க்கிருமி உருவாக்கம் நிறுவப்படவில்லை. சல்பானிலமைடு மற்றும் பிற மருந்துகளுக்கு ஒவ்வாமை எதிர்வினைகளைத் தூண்டும் காரணிகளாக இருக்கும்.
விட்டிலிகோ (நீரிழிவு சமச்சீர் தோல் பகுதிகள்) நீரிழிவு நோயாளிகளில் 4.8% வழக்குகளில் பொது மக்களில் 0.7% உடன் ஒப்பிடும்போது கண்டறியப்படுகிறது, மேலும் பெண்களில் 2 மடங்கு அதிகமாக கண்டறியப்படுகிறது. விட்டிலிகோ பொதுவாக வகை I நீரிழிவு நோயுடன் இணைக்கப்படுகிறது, இது இரு நோய்களின் தன்னுடல் எதிர்ப்பு சக்தியை உறுதிப்படுத்துகிறது.
மற்ற நோய்களைக் காட்டிலும் பெரும்பாலும், நீரிழிவு நோய் கொதிப்பு மற்றும் கார்பன்களுடன் சேர்ந்துள்ளது, இது வழக்கமாக நோயின் சிதைவின் பின்னணிக்கு எதிராக நிகழ்கிறது, ஆனால் மறைந்திருக்கும் நீரிழிவு நோயின் வெளிப்பாடாகவும் அல்லது பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கு முன்னதாகவும் இருக்கலாம். நீரிழிவு நோயாளிகளின் பூஞ்சை நோய்களுக்கான ஒரு பெரிய போக்கு எபிடெர்மோஃபிடோசிஸின் வெளிப்பாடுகளில் வெளிப்படுத்தப்படுகிறது, இது முக்கியமாக கால்களின் இடைநிலை இடைவெளிகளில் காணப்படுகிறது. தடையில்லா குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட நபர்களை விட, பிறப்புறுப்பு பகுதியில் அரிப்பு தோல், அரிக்கும் தோலழற்சி மற்றும் அரிப்பு ஆகியவை கண்டறியப்படுகின்றன. இந்த தோல் நோயியலின் நோய்க்கிருமி உருவாக்கம் உள்-குளுக்கோஸ் வளர்சிதை மாற்றத்தின் மீறல் மற்றும் தொற்றுநோய்க்கான எதிர்ப்பின் குறைவுடன் தொடர்புடையது.
, , , , , , , , , ,
நீரிழிவு நோயின் பார்வை உறுப்பின் நோயியல்
பார்வையின் உறுப்பின் செயல்பாட்டின் பல்வேறு மீறல்கள், குருட்டுத்தன்மை வரை, நீரிழிவு நோயாளிகளுக்கு பொது மக்களை விட 25 மடங்கு அதிகமாக காணப்படுகின்றன. குருட்டுத்தன்மை கொண்ட நோயாளிகளில், 7% நீரிழிவு நோயாளிகள். விழித்திரை, கருவிழி, கார்னியா ஆகியவற்றுக்கு சேதம் ஏற்படுவதால் பார்வை உறுப்பின் செயல்பாட்டின் மீறல்கள் ஏற்படலாம்: லென்ஸ், பார்வை நரம்பு, வெளிப்புற தசைகள், சுற்றுப்பாதை திசு போன்றவை.
நோயாளிகளுக்கு பார்வைக் குறைபாடு மற்றும் குருட்டுத்தன்மைக்கு முக்கிய காரணங்களில் ஒன்று நீரிழிவு ரெட்டினோபதி. 60-80% நோயாளிகளில் பல்வேறு வெளிப்பாடுகள் (20 ஆண்டு கால நீரிழிவு நோயின் பின்னணிக்கு எதிராக) காணப்படுகின்றன. டைப் I நீரிழிவு நோயாளிகளில் 15 வருடங்களுக்கும் மேலாக, இந்த சிக்கலானது 63-65% இல் காணப்படுகிறது, இதில் 18-20% இல் ரெட்டினோபதியையும், 2% இல் முழுமையான குருட்டுத்தன்மையையும் பெருக்குகிறது. வகை II நீரிழிவு நோயாளிகளில், அதன் அறிகுறிகள் நீரிழிவு நோயின் குறுகிய காலத்துடன் உருவாகின்றன. குறிப்பிடத்தக்க பார்வைக் குறைபாடு 7.5% நோயாளிகளை பாதிக்கிறது, மேலும் அவர்களில் பாதி பேருக்கு முழுமையான குருட்டுத்தன்மை ஏற்படுகிறது. நீரிழிவு ரெட்டினோபதியின் வளர்ச்சி மற்றும் முன்னேற்றத்திற்கான ஆபத்து காரணி நீரிழிவு நோயின் காலமாகும், ஏனெனில் இந்த நோய்க்குறியின் அதிர்வெண் மற்றும் வகை I நீரிழிவு காலத்திற்கும் நேரடி தொடர்பு உள்ளது. வி. க்ளீன் மற்றும் பலர் கருத்துப்படி, 995 நோயாளிகளை பரிசோதிக்கும் போது, நீரிழிவு நோயாளிகளில் பார்வைக் குறைபாட்டின் அதிர்வெண் 17% இலிருந்து 5 ஆண்டுகளுக்கு மிகாமல் 97.5% ஆக 10-15 ஆண்டுகள் வரை அதிகரிக்கும் என்று கண்டறியப்பட்டது. மற்ற ஆசிரியர்களின் கூற்றுப்படி, நோயின் முதல் 5 ஆண்டுகளில் ரெட்டினோபதி நோய்கள் 5% வரை இருக்கும், 80% வரை நீரிழிவு நோய் 25 ஆண்டுகளுக்கு மேல் நீடிக்கும்.
குழந்தைகளில், நோயின் காலம் மற்றும் அதன் இழப்பீட்டின் அளவைப் பொருட்படுத்தாமல், ரெட்டினோபதி மிகவும் குறைவாகவே கண்டறியப்படுகிறது மற்றும் பருவமடைதலுக்கு பிந்தைய காலத்தில் மட்டுமே. இந்த உண்மை ஹார்மோன் காரணிகளின் (எஸ்.டி.எச்., சோமாடோமெடின் "சி") பாதுகாப்புப் பங்கைக் குறிக்கிறது. ஆப்டிக் டிஸ்க் எடிமாவின் வாய்ப்பும் நீரிழிவு காலத்துடன் அதிகரிக்கிறது: 5 ஆண்டுகள் வரை - அது இல்லாதது மற்றும் 20 ஆண்டுகளுக்குப் பிறகு - 21% வழக்குகள், சராசரியாக இது 9.5% ஆகும். நீரிழிவு ரெட்டினோபதி என்பது வீனல்களின் விரிவாக்கம், நுண்ணுயிரிகளின் தோற்றம், எக்ஸுடேட்ஸ், ரத்தக்கசிவு மற்றும் விழித்திரை அழற்சி ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நுண்குழாய்களின் நுண்ணுயிரிகள் மற்றும், குறிப்பாக, வீனல்கள் நீரிழிவு நோயின் குறிப்பிட்ட விழித்திரை மாற்றங்கள். அவற்றின் உருவாக்கத்தின் வழிமுறை வளர்சிதை மாற்றக் கோளாறுகள் காரணமாக திசு ஹைபோக்ஸியாவுடன் தொடர்புடையது. ஒரு சிறப்பியல்பு போக்கு என்பது முன்கூட்டிய பிராந்தியத்தில் நுண்ணுயிரிகளின் எண்ணிக்கையில் அதிகரிப்பு ஆகும். நீண்டகாலமாக இருக்கும் மைக்ரோஅனூரிஸ்கள் அவற்றின் சிதைவு (இரத்தக்கசிவு) அல்லது த்ரோம்போசிஸ் மற்றும் அமைப்பு காரணமாக ஹைலீன் போன்ற பொருள் மற்றும் லிப்பிட்களின் புரதங்களின் படிவு காரணமாக மறைந்துவிடும். வெள்ளை-மஞ்சள், கொந்தளிப்பின் மெழுகு வடிவத்தில் உள்ள எக்ஸுடேட்டுகள் பொதுவாக விழித்திரையின் பல்வேறு பகுதிகளில் உள்ள ரத்தக்கசிவு பகுதியில் மொழிபெயர்க்கப்படுகின்றன. நீரிழிவு ரெட்டினோபதி நோயாளிகளில் ஏறத்தாழ 25% நோயாளிகள் விழித்திரை அழற்சியின் வடிவத்தில் மாறுகிறார்கள்.வழக்கமாக, நுண்ணுயிரியல், விழித்திரை இரத்தக்கசிவு மற்றும் எக்ஸுடேட்டுகளின் பின்னணிக்கு எதிராக, விட்ரஸ் ரத்தக்கசிவுகள் தோன்றும், இது விழித்திரையிலிருந்து விட்ரஸில் ஊடுருவக்கூடிய இணைப்பு திசு-வாஸ்குலர் பெருக்கம் வடங்களை உருவாக்குகிறது. இணைப்பு திசுக்களின் சுருக்கம் விழித்திரை பற்றின்மை மற்றும் குருட்டுத்தன்மையை ஏற்படுத்துகிறது. புதிய கப்பல்களை உருவாக்கும் செயல்முறை விழித்திரையிலும் நிகழ்கிறது, பார்வை வட்டுக்கு சேதம் விளைவிக்கும் போக்கு உள்ளது, இது பார்வை குறைவு அல்லது முழுமையான இழப்பை ஏற்படுத்துகிறது. ரெட்டினிடிஸ் பெருக்கம் நீரிழிவு காலத்துடன் நேரடி தொடர்பு உள்ளது. இதன் அறிகுறிகள் பொதுவாக இளம் நோயாளிகளுக்கு நீரிழிவு நோய் கண்டறியப்பட்ட 15 ஆண்டுகளுக்குப் பிறகு மற்றும் பெரியவர்களுக்கு 6-10 ஆண்டுகளுக்குப் பிறகு காணப்படுகின்றன. இந்த சிக்கலின் குறிப்பிடத்தக்க அதிர்வெண் இளம் வயதிலேயே நோய்வாய்ப்பட்ட நோயாளிகளுக்கு நோயின் நீண்ட கால அவகாசத்துடன் காணப்படுகிறது. பல நோயாளிகளில், நீரிழிவு நெஃப்ரோபதியின் மருத்துவ வெளிப்பாடுகளுடன் ரெட்டினிடிஸ் பெருக்கப்படுகிறது.
நவீன வகைப்பாட்டின் படி (ஈ. கோஹ்னர் மற்றும் எம். போர்ட்டாவின் கூற்றுப்படி), நீரிழிவு ரெட்டினோபதியின் மூன்று நிலைகள் வேறுபடுகின்றன. நிலை I - பெருக்கம் இல்லாத ரெட்டினோபதி. இது நுண்ணுயிரியல், இரத்தக்கசிவு, விழித்திரை எடிமா, எக்ஸுடேடிவ் ஃபோசி ஆகியவற்றின் விழித்திரையில் இருப்பதன் மூலம் வகைப்படுத்தப்படுகிறது. நிலை II - ப்ரீப்ரோலிஃபெரேடிவ் ரெட்டினோபதி. இது சிரை முரண்பாடுகள் (கூர்மை, ஆமை, இரட்டிப்பாக்குதல் மற்றும் / அல்லது இரத்த நாளங்களின் திறனில் உச்சரிக்கப்படும் ஏற்ற இறக்கங்கள்), ஏராளமான திட மற்றும் “பருத்தி” எக்ஸுடேட்டுகள், அகச்சிவப்பு நுண்ணுயிர் முரண்பாடுகள் மற்றும் பல பெரிய விழித்திரை இரத்தக்கசிவுகள் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நிலை III - பெருக்க ரெட்டினோபதி.
இது பார்வை வட்டு மற்றும் / அல்லது விழித்திரையின் பிற பகுதிகளின் நியோவாஸ்குலரைசேஷன் மூலம் வகைப்படுத்தப்படுகிறது, முன்கூட்டிய இரத்தக்கசிவு பகுதியில் நார்ச்சத்து திசு உருவாவதோடு விட்ரஸ் ரத்தக்கசிவு. நீரிழிவு நோயாளிகளுக்கு குருட்டுத்தன்மைக்கு காரணம் விட்ரஸ் ரத்தக்கசிவு, மாகுலோபதி, விழித்திரைப் பற்றின்மை, கிள la கோமா மற்றும் கண்புரை.
நீரிழிவு ரெட்டினோபதி (பெருக்கம் உட்பட) ஒரு அலை போன்ற போக்கால் வகைப்படுத்தப்படுகிறது, இது தன்னிச்சையான நிவாரணங்களுக்கான போக்கு மற்றும் செயல்முறையின் அவ்வப்போது அதிகரிக்கும். ரெட்டினோபதியின் முன்னேற்றம் நீரிழிவு நோய், தமனி உயர் இரத்த அழுத்தம், சிறுநீரக செயலிழப்பு மற்றும் பெரிய அளவில் கர்ப்பம் மற்றும் இரத்தச் சர்க்கரைக் குறைவு ஆகியவற்றால் சிதைக்கப்படுகிறது. கண் இமைகளின் நோய்கள் (பிளெஃபாரிடிஸ், சோலாசியன், பார்லி) நீரிழிவு நோய்க்கு குறிப்பிட்டவை அல்ல, ஆனால் அவை பெரும்பாலும் ஒன்றிணைந்து திசு குளுக்கோஸ் வளர்சிதை மாற்றத்தின் மீறல் மற்றும் உடலின் நோயெதிர்ப்பு உயிரியல் பண்புகள் குறைவதால் ஏற்படும் தொடர்ச்சியான தொடர்ச்சியான போக்கால் வகைப்படுத்தப்படுகின்றன.
நீரிழிவு நோயாளிகளுக்கு கான்ஜுன்டிவாவின் பாத்திரங்களில் ஏற்படும் மாற்றங்கள் ஃபிளெபோபதி முன்னிலையில் வெளிப்படுத்தப்படுகின்றன (நுண்குழாய்களின் சிரை முனைகளின் நீளம் மற்றும் விரிவாக்கம், நுண்ணுயிரியல்) மற்றும் சில நேரங்களில் வெளியேறும்.
கார்னியல் மாற்றங்கள் எபிடெலியல் பங்டேட் கெரடோடிஸ்ட்ரோபி, ஃபைப்ரஸ் மற்றும் யுவல் கெராடிடிஸ், தொடர்ச்சியான கார்னியல் புண்கள் ஆகியவற்றில் வெளிப்படுத்தப்படுகின்றன, அவை பொதுவாக பார்வையில் குறிப்பிடத்தக்க குறைவை ஏற்படுத்தாது. நீரிழிவு நோய்க்கான போதிய இழப்பீடு இல்லாத நிலையில், கருவிழியின் பின்புற மேற்பரப்பின் நிறமி எபிட்டிலியத்தில் கிளைகோஜன் போன்ற ஒரு பொருளின் படிவு சில நேரங்களில் காணப்படுகிறது, இது சீரழிவு மாற்றங்களையும் அதனுடன் தொடர்புடைய பிரிவுகளின் சிதைவையும் ஏற்படுத்துகிறது. 4-6% நோயாளிகளில் பெருக்கக்கூடிய ரெட்டினோபதியின் பின்னணியில், கருவிழி ருபயோசிஸ் காணப்படுகிறது, அதன் முன்புற மேற்பரப்பிலும், கண்ணின் முன்புற அறையிலும் புதிதாக உருவாகும் பாத்திரங்களின் வளர்ச்சியில் வெளிப்படுத்தப்படுகிறது, இது ரத்தக்கசிவு கிள la கோமாவின் முதல் காரணமாக இருக்கலாம்.
கண்புரை வளர்சிதை மாற்ற (நீரிழிவு) மற்றும் வயதான வகைகளுக்கு இடையில் வேறுபடுகிறது. முதலாவது மோசமாக ஈடுசெய்யப்பட்ட இன்சுலின் சார்ந்த நோயாளிகளில் உருவாகிறது மற்றும் லென்ஸின் துணைக் காப்ஸ்யூலர் அடுக்குகளில் மொழிபெயர்க்கப்பட்டுள்ளது. இரண்டாவது வயதானவர்களிடமும், நீரிழிவு நோயாளிகளிடமும், ஆரோக்கியமானவர்களிடமும் உள்ளது, ஆனால் இது முந்தையவற்றில் மிக வேகமாக பழுக்க வைக்கிறது, இது அடிக்கடி அறுவை சிகிச்சை தலையீட்டின் அவசியத்தை விளக்குகிறது (தலையீடுகள்.நீரிழிவு கண்புரை நோய்க்கிருமி உருவாக்கம் ஹைப்பர் கிளைசீமியாவின் பின்னணிக்கு எதிராக லென்ஸின் திசுக்களில் குளுக்கோஸை சர்பிட்டோலாக மாற்றுவதோடு தொடர்புடையது. அவற்றின் அதிகப்படியான குவிப்பு செல்லுலார் எடிமாவை ஏற்படுத்துகிறது, இது மயோனோசிடிஸின் வளர்சிதை மாற்றத்தை நேரடியாகவோ அல்லது மறைமுகமாகவோ மாற்றுகிறது, இது கண்புரை வளர்ச்சிக்கு வழிவகுக்கிறது.
நீரிழிவு நோயாளிகளில் 2% ஆரோக்கியமானவர்களுடன் ஒப்பிடும்போது கிள la கோமா ஏற்படுகிறது. 20 மி.மீ க்கும் அதிகமான ஆர்டி மூலம் உள்விழி அழுத்தம் அதிகரித்தது. கலை. பார்வை நரம்பின் செயல்பாட்டை சேதப்படுத்தும் மற்றும் பார்வைக் குறைபாட்டை ஏற்படுத்தக்கூடும். நீரிழிவு நோய் பெரும்பாலும் பல்வேறு வகையான கிள la கோமாவுடன் (திறந்த-கோணம், குறுகிய கோணம் மற்றும் அதனுடன் தொடர்புடைய பெருக்கக்கூடிய ரெட்டினோபதி) ஆகியவற்றுடன் இணைக்கப்படுகிறது. நோயாளிகளுக்கு பொதுவானது ஒரு திறந்த-கோண வடிவமாகும், இது கண்ணின் வடிகால் எந்திரத்தை அழிப்பதால் அறை ஈரப்பதத்தின் கடினமான வெளியேற்றத்தால் வகைப்படுத்தப்படுகிறது. அதில் ஏற்படும் மாற்றங்கள் (ஸ்க்லெம்ஸின் கால்வாய்) நீரிழிவு மைக்ரோஅங்கியோபதியின் வெளிப்பாடுகளுக்கு ஒத்ததாகும்.
பலவீனமான oculomotor தசை செயல்பாடு (ophthalmoplegia) III, IV மற்றும் VI ஜோடி கிரானியல் oculomotor நரம்புகளுக்கு சேதம் ஏற்படுவதால் ஏற்படுகிறது. டைப் I நீரிழிவு நோயாளிகளுக்கு டிப்ளோபியா மற்றும் பிடோசிஸ் ஆகியவை மிகவும் பொதுவான அறிகுறிகளாகும். சில சந்தர்ப்பங்களில், ptosis மற்றும் டிப்ளோபியா ஆகியவை மருத்துவ நீரிழிவு நோயின் முதல் வெளிப்பாடுகளாக இருக்கலாம். கண் மருத்துவத்திற்கான காரணம் நீரிழிவு மோனோநியூரோபதி.
கிளைசீமியாவில் குறிப்பிடத்தக்க ஏற்ற இறக்கங்கள் மற்றும் கண்புரை வளர்ச்சிக்கு முந்தைய அறிகுறிகளில் ஒன்று காரணமாக இன்சுலின் ஆரம்ப சிகிச்சையின் பின்னணிக்கு எதிராக நீரிழிவு நோயாளிகளில் நிலையற்ற பார்வைக் கூர்மை காணப்படுகிறது. லென்ஸின் ஒளிவிலகல் சக்தியின் அதிகரிப்பு காரணமாக கணிசமாக உச்சரிக்கப்படும் ஹைப்பர் கிளைசீமியாவுடன் நீரிழிவு நோயின் அதிகரித்த போக்கை அதிகரித்த ஒளிவிலகல் உள்ளது. ஒரு விதியாக, கண்புரை வருவதற்கு முன்பு, மயோபியா உருவாகிறது. லென்ஸில் சர்பிடால் மற்றும் திரவம் குவிவதால் பார்வைக் கூர்மையின் மேலே மாற்றங்கள் பெரும்பாலும் ஏற்படலாம். லென்ஸில் ஹைப்பர் கிளைசீமியா குளுக்கோஸை சோர்பிட்டோலாக மாற்றுவதை மேம்படுத்துகிறது, இது திரவத் தக்கவைப்பை ஊக்குவிக்கும் உச்சரிக்கப்படும் சவ்வூடுபரவலைக் கொண்டுள்ளது. இது லென்ஸின் வடிவத்திலும் அதன் ஒளிவிலகல் பண்புகளிலும் மாற்றங்களை ஏற்படுத்தும். கிளைசீமியாவைக் குறைப்பது, குறிப்பாக இன்சுலின் சிகிச்சையின் போது, பெரும்பாலும் ஒளிவிலகல் பலவீனமடைய பங்களிக்கிறது. அதன் சுட்டிக்காட்டப்பட்ட கோளாறுகளின் நோய்க்கிரும வளர்ச்சியில், முன்புற அறையில் ஈரப்பதத்தின் சுரப்பு குறைவதும் சாத்தியமாகும், இது லென்ஸின் நிலையில் மாற்றத்திற்கு பங்களிக்கிறது.
சுற்றுப்பாதை திசு சேதம் அரிதானது மற்றும் பாக்டீரியா அல்லது பூஞ்சை தொற்று காரணமாக ஏற்படுகிறது. மேலும், சுற்றுப்பாதை மற்றும் பெரியோர்பிட்டல் திசுக்கள் இரண்டும் இந்த செயல்பாட்டில் ஈடுபட்டுள்ளன. நோயாளிகள் கண் இமை, கண்சிகிச்சை (பார்வையின் மைய நிர்ணயம் வரை), பார்வைக் குறைபாடு, வலி ஆகியவற்றின் புரோப்டோசிஸை உருவாக்குகிறார்கள். உயிருக்கு ஒரு பெரிய ஆபத்து, இந்த செயல்பாட்டில் காவர்னஸ் சைனஸின் ஈடுபாடு. கன்சர்வேடிவ் சிகிச்சை - பாக்டீரியா எதிர்ப்பு மற்றும் பூஞ்சை காளான் மருந்துகளுடன்.
பார்வை நரம்புகளின் அட்ராபி நீரிழிவு நோயின் நேரடி விளைவாக இல்லை, இருப்பினும், நீரிழிவு பெருக்கம் கொண்ட ரெட்டினோபதி மற்றும் கிள la கோமா முன்னிலையில் நோயின் நீண்ட கால நோயாளிகளுக்கு இது காணப்படுகிறது.
பார்வையின் உறுப்பின் நோயியலைக் கண்டறிய, முன்புறக் கண்ணின் பயோமிக்ரோஸ்கோபியைப் பயன்படுத்தி, கான்ஜுன்டிவா, லிம்பஸ், கருவிழி மற்றும் லென்ஸின் மேகமூட்டத்தின் அளவு ஆகியவற்றில் வாஸ்குலர் மாற்றங்களை வெளிப்படுத்த, அதன் கூர்மை மற்றும் புலத்தை தீர்மானிக்க வேண்டியது அவசியம். நேரடி கண் மருத்துவம் மற்றும் ஃப்ளோரசன்ஸ் ஆஞ்சியோகிராபி ஆகியவை விழித்திரை நாளங்களின் நிலையை மதிப்பிடுவதை சாத்தியமாக்குகின்றன. நீரிழிவு நோயாளிகளுக்கு ஒரு கண் மருத்துவரால் வருடத்திற்கு 1-2 முறை மீண்டும் மீண்டும் பரிசோதனை செய்ய வேண்டும்.
நீரிழிவு நோயில் இதய நோய்
நீரிழிவு நோயாளிகளுக்கு அதிக இறப்பை ஏற்படுத்தும் முக்கிய காரணியாக இருதய நோயியல் உள்ளது.நீரிழிவு நுண்ணுயிரியல், மாரடைப்பு டிஸ்ட்ரோபி, தன்னியக்க நீரிழிவு இருதய நரம்பியல் மற்றும் கரோனரி பெருந்தமனி தடிப்புத் தோல் அழற்சி ஆகியவற்றால் ஒரு நோயில் இதயத்திற்கு சேதம் ஏற்படலாம். கூடுதலாக, நீரிழிவு நோயாளிகளில், நீரிழிவு நோயாளிகள், பாக்டீரியா எண்டோகார்டிடிஸ், செப்சிஸுக்கு எதிரான மாரடைப்பு, நாள்பட்ட சிறுநீரக செயலிழப்பில் பெரிகார்டிடிஸ் மற்றும் கெட்டோஅசிடோசிஸில் ஹைபோகாலெமிக் மயோர்கார்டிடிஸ் போன்ற நோயாளிகளை விட அதிகமாக ஏற்படுகிறது.
மைக்ரோவாஸ்குலேச்சரின் நீரிழிவு வாஸ்குலர் புண் - நீரிழிவு மைக்ரோஅங்கியோபதி - இதய தசையிலும் காணப்பட்டது. இந்த செயல்முறையானது தந்துகிகள், வீனல்கள் மற்றும் தமனிகள், எண்டோடெலியல் பெருக்கம் மற்றும் அனூரிஸின் தோற்றம் ஆகியவற்றின் அடித்தள சவ்வு தடிமனாக இருப்பதன் மூலம் வகைப்படுத்தப்படுகிறது. பிஏஎஸ்-நேர்மறை பொருட்களின் அதிகப்படியான படிவு, பெரிசைட்டுகளின் முன்கூட்டிய வயதானது, கொலாஜன் குவிப்பு அடித்தள சவ்வு தடிமனாக இருப்பதற்கான நோய்க்கிரும வளர்ச்சியில் பங்கேற்கிறது. மயோர்கார்டியத்தில் காணப்படும் நீரிழிவு மைக்ரோஅங்கியோபதி, அதன் செயல்பாட்டு செயல்பாட்டை மீறுவதற்கு பங்களிக்கிறது.
இடியோபாடிக் மைக்ரோ கார்டியோபதி நோயாளிகளில், நீரிழிவு நோயாளிகளின் ஒப்பீட்டு அதிர்வெண் கணிசமாக அதிகரிக்கிறது. இந்த வழக்கில், சிறிய பாத்திரங்களின் புண்கள் (மாறாத பெரிய கரோனரி தமனிகளுடன்), கொலாஜன், ட்ரைகிளிசரைடுகள் மற்றும் மயோபிப்ரில்களுக்கு இடையில் கொழுப்பு ஆகியவற்றின் அதிகப்படியான குவிப்பு கண்டறியப்படுகிறது, இது ஹைப்பர்லிபிடெமியாவுடன் இல்லை. மருத்துவ ரீதியாக, மயோர்கார்டியோபதி இடது வென்ட்ரிக்கிளின் நாடுகடத்தப்பட்ட காலத்தை குறைத்தல், பதற்றத்தின் காலத்தை நீட்டித்தல் மற்றும் டயஸ்டாலிக் அளவின் அதிகரிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. மாரடைப்பு நோயின் உள்ளார்ந்த மாற்றங்கள் மாரடைப்பு மற்றும் அதிக இறப்பு ஆகியவற்றின் கடுமையான காலகட்டத்தில் இதய செயலிழப்பு அடிக்கடி ஏற்படுவதற்கு பங்களிக்கும். நீரிழிவு மாரடைப்பு டிஸ்ட்ரோபியின் நோய்க்கிருமி வளர்ச்சியானது ஆரோக்கியமான நபர்கள் மற்றும் நீரிழிவு நோயால் நன்கு ஈடுசெய்யப்பட்ட நோயாளிகளுக்கு இல்லாத வளர்சிதை மாற்றக் கோளாறுகள் காரணமாகும். முழுமையான அல்லது உறவினர் இன்சுலின் குறைபாடு செல் சவ்வு வழியாக குளுக்கோஸ் போக்குவரத்தை சீர்குலைக்கிறது, எனவே மயோர்கார்டியத்தின் ஆற்றல் செலவினங்களில் பெரும்பாலானவை இலவச கொழுப்பு அமிலங்களின் அதிகப்படியான பயன்பாட்டின் மூலம் நிரப்பப்படுகின்றன, அவை அதிகரித்த லிபோலிசிஸின் போது (இன்சுலின் குறைபாட்டின் நிலைமைகளில்) உருவாகின்றன. எஃப்.எஃப்.ஏ இன் போதிய ஆக்சிஜனேற்றம் ட்ரைகிளிசரைட்களின் அதிகரித்த திரட்சியுடன் சேர்ந்துள்ளது. குளுக்கோஸ் -6-பாஸ்பேட் மற்றும் பிரக்டோஸ் -6-பாஸ்பேட் ஆகியவற்றின் திசு அளவின் அதிகரிப்பு இதய தசையில் கிளைகோஜன் மற்றும் பாலிசாக்கரைடுகள் குவிவதற்கு காரணமாகிறது. நீரிழிவு நோயின் இழப்பீடு மயோர்கார்டியத்தில் வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குவதற்கும் அதன் செயல்பாட்டை மேம்படுத்துவதற்கும் பங்களிக்கிறது.
நீரிழிவு தன்னியக்க இருதய நரம்பியல் என்பது நீரிழிவு காய்கறி நரம்பியல் மருத்துவ வெளிப்பாடுகளில் ஒன்றாகும், இதில் காஸ்ட்ரோபதி, என்டோரோபதி, சிறுநீர்ப்பையின் அட்டோனி, ஆண்மைக் குறைவு மற்றும் தொந்தரவு வியர்த்தல் ஆகியவை அடங்கும். டி.வி.கே.என் பல குறிப்பிட்ட அறிகுறிகளால் வகைப்படுத்தப்படுகிறது, இதில் நிலையான டாக்ரிக்கார்டியா, ஒரு நிலையான இதய துடிப்பு, ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன், கேடகோலமைன்களுக்கு ஹைபர்சென்சிட்டிவிட்டி, வலியற்ற மாரடைப்பு மற்றும் "கார்டியோபுல்மோனரி ஸ்டாப்" நோய்க்குறி ஆகியவை அடங்கும். இது மத்திய நரம்பு மண்டலத்தின் பாராசிம்பேடிக் மற்றும் அனுதாப பாகங்களுக்கு சேதம் ஏற்படுவதால் ஏற்படுகிறது. ஆரம்பத்தில், இதயத்தின் பாராசிம்பேடிக் கண்டுபிடிப்பு தொந்தரவு செய்யப்படுகிறது, இது முன்னர் குறிப்பிடப்பட்ட டாக்ரிக்கார்டியாவில் 90-100 பீட்ஸ் / நிமிடம் வரை வெளிப்படுகிறது, சில சந்தர்ப்பங்களில் 130 பீட்ஸ் / நிமிடம் வரை சிகிச்சையளிப்பது கடினம். வேகஸ் செயல்பாட்டை பலவீனப்படுத்துவதும் இதய தாளத்தின் ஒழுங்குபடுத்தலுக்கு ஒரு காரணமாகும், இது இதய இடைவெளிகளில் சுவாச மாறுபாடு இல்லாத நிலையில் தன்னை வெளிப்படுத்துகிறது. வலிமிகுந்த நோய்க்குறியின் இல்லாமை அல்லது பலவீனமான தன்மையால் வகைப்படுத்தப்படும் ஒரு வித்தியாசமான கிளினிக் கொண்ட இந்த நோயாளிகளுக்கு மாரடைப்பு ஏற்படுவது ஒப்பீட்டளவில் அடிக்கடி ஏற்படுவதன் மூலமும் உணர்திறன் நரம்பு இழைகளுக்கு ஏற்படும் சேதம் விளக்கப்படுகிறது.நீரிழிவு நோயின் கால அளவு அதிகரிப்பதன் மூலம், புற நாளங்களின் மென்மையான தசை நார்களின் அனுதாப கண்டுபிடிப்புகளில் ஏற்படும் மாற்றங்கள் பாராசிம்பேடிக் கோளாறுகளில் இணைகின்றன, இது நோயாளிகளுக்கு ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன் தோற்றத்தில் வெளிப்படுகிறது. இந்த வழக்கில், நோயாளிகள் தலைச்சுற்றல், கண்களில் கருமை மற்றும் "ஈக்கள்" ஒளிரும். இந்த நிலை தானாகவே செல்கிறது, அல்லது நோயாளி ஒரு தொடக்க நிலையை எடுக்க வேண்டிய கட்டாயத்தில் உள்ளார். ஏ. ஆர். ஓல்ஷான் மற்றும் பலர் கருத்துப்படி, நோயாளிகளில் ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன் பாரோரெசெப்டர்களின் உணர்திறன் குறைவதால் ஏற்படுகிறது. என்.ஓய்காவா மற்றும் பலர். உயர்வுக்கு பதிலளிக்கும் விதமாக, பிளாஸ்மா அட்ரினலின் குறைவு இருப்பதாக நம்புங்கள்.
வகை I நீரிழிவு நோயாளிகளுக்கு எம். மெக்பேஜ் மற்றும் பி. ஜே. வாட்கின்ஸ் விவரித்த இருதய செயலிழப்பு என்பது பாராசிம்பேடிக் தோல்வியின் மற்றொரு அரிதான வெளிப்பாடாகும், மேலும் இதய செயல்பாடு மற்றும் சுவாசத்தை திடீரென நிறுத்துவதன் மூலம் வகைப்படுத்தப்படுகிறது. விவரிக்கப்பட்ட 8 நோயாளிகளில் 3 பேர் இந்த நிலையில் இறந்தனர். பெரும்பாலான சந்தர்ப்பங்களில், அறுவைசிகிச்சை காரணமாக வலி நிவாரணி போது ஒரு போதை வலி நிவாரணி உள்ளிழுப்பதே மரணத்திற்கான காரணம். இறந்தவரின் பிரேத பரிசோதனையில், அவரது காரணம் நிறுவப்படவில்லை. கரோடிட் உடல்கள் மற்றும் வேதியியல் ஏற்பிகள் குளோசோபார்னீஜியல் மற்றும் வேகஸ் நரம்புகளால் புதைக்கப்படுவதால், தன்னியக்க நரம்பியல் நோயாளிகளுக்கு சுவாச மையம் மற்றும் ஹைபோக்ஸியா ஆகியவற்றின் உணர்திறன் குறைவதால் கார்டியோபுல்மோனரி கைது முதன்மை நுரையீரல் தோற்றம் கொண்டது. ஹைபோக்ஸியாவின் விளைவாக, ஹைபோடென்ஷன் ஏற்படுகிறது, பெருமூளை இரத்த ஓட்டம் குறைகிறது, மற்றும் மைய மரபணுவின் சுவாசக் கைது ஏற்படுகிறது, இது நோயாளிகளின் சுவாச தூண்டுதல்களுக்கு விரைவாக பதிலளிப்பதன் மூலம் உறுதிப்படுத்தப்படுகிறது. பாராசிம்பேடிக் சிஸ்டம் கோளாறுகளைக் கண்டறியும் மாதிரிகள், நரம்பு திசுக்களில் முன்னர் விவரிக்கப்பட்ட மாற்றங்களால் ஏற்படும் கார்டியோ இடைவெளிகளின் மாறுபாடு (சுவாச அரித்மியாவின் குறைவு) அடிப்படையில் அமைந்துள்ளது. இந்த நோக்கத்திற்காக மிகவும் பொதுவாக பயன்படுத்தப்படும் சோதனைகள் சாதாரண மற்றும் ஆழமான சுவாசத்தின் போது இதய துடிப்பு மாற்றங்களை பதிவு செய்தல், மாற்றியமைக்கப்பட்ட வல்சால்வா சோதனை, ஈவிங் சோதனை மற்றும் சில. ஆர்த்தோஸ்டேடிக் சோதனை மற்றும் பிற சோதனைகளைப் பயன்படுத்தி இதயத்தின் அனுதாப கண்டுபிடிப்பின் மீறல்கள் கண்டறியப்படுகின்றன. பட்டியலிடப்பட்ட நோயறிதல் முறைகள் அனைத்தும் மரணதண்டனை எளிமை, ஆக்கிரமிப்பு அல்லாத மற்றும் அதிக தகவல்தொடர்பு ஆகியவற்றால் வேறுபடுகின்றன. மருத்துவமனைகளிலும் வெளிநோயாளர் அமைப்புகளிலும் பயன்படுத்த அவை பரிந்துரைக்கப்படலாம்.
கரோனரி தமனிகளின் பெருந்தமனி தடிப்பு. நீரிழிவு நோயாளிகளுக்கு கரோனரி பெருந்தமனி தடிப்புத் தோல் அழற்சியின் உள்ளூர்மயமாக்கல் நீரிழிவு நோயாளிகளைப் போலவே உள்ளது, மேலும் இது அருகிலுள்ள கரோனரி தமனிகளின் முக்கிய ஈடுபாட்டால் வெளிப்படுகிறது. ஒரே வித்தியாசம் என்னவென்றால், நீரிழிவு நோயால் பாதிக்கப்பட்ட இளம் நோயாளிகளுக்கு கரோனரி பெருந்தமனி தடிப்புத் தோல் அழற்சி ஏற்படுவது மிகவும் கடுமையான வெளிப்பாடாகும். நீரிழிவு நோய் இருப்பதும் இல்லாததும் கரோனரி ஸ்களீரோசிஸ் நோயாளிகளுக்கு முக்கிய கரோனரி தமனிகளின் ஆஞ்சியோகிராஃபி தரவு ஒரே மாதிரியாக இருப்பதால், நீரிழிவு நோய் கணிசமாக குறைவான பிணையத்தைக் கொண்டுள்ளது. பரிசோதனை ஆய்வுகளின்படி, நீரிழிவு நோயாளிகளுக்கு பெருந்தமனி தடிப்புத் தோல் அழற்சியின் விரைவான முன்னேற்றத்தில் முக்கிய பங்கு எண்டோஜெனஸ் அல்லது வெளிப்புற ஹைபரின்சுலினீமியாவால் வகிக்கப்படுகிறது என்று நம்பப்படுகிறது: இன்சுலின், லிபோலிசிஸைத் தடுப்பதன் மூலம், இரத்த நாளங்களின் சுவர்களில் கொழுப்பு, பாஸ்போலிப்பிட்கள் மற்றும் ட்ரைகிளிசரைட்களின் தொகுப்பை மேம்படுத்துகிறது. இன்சுலின் எதிர்ப்பு எண்டோடெலியல் செல்களின் ஊடுருவல் கேடகோலமைன்களின் செல்வாக்கின் கீழ் மாறுகிறது (கிளைசீமியாவில் ஏற்ற இறக்கங்களின் பின்னணிக்கு எதிராக), இது தமனி சுவர்களின் மென்மையான தசை செல்களுடன் இன்சுலின் தொடர்புக்கு பங்களிக்கிறது, இது இந்த உயிரணுக்களின் பெருக்கத்தையும் வாஸ்குலர் சுவரில் இணைப்பு திசுக்களின் தொகுப்பையும் தூண்டுகிறது. லிப்போபுரோட்டின்கள் மென்மையான தசை செல்கள் மூலம் பிடிக்கப்பட்டு, புற-செல் இடைவெளியில் ஊடுருவுகின்றன, அங்கு அவை பெருந்தமனி தடிப்புத் தகடுகளை உருவாக்குகின்றன.இந்த கருதுகோள் இரத்த குளுக்கோஸ் மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கு இடையிலான வாசல் உறவையும், அத்துடன் நீரிழிவு நோயாளிகளிடமும் ஆரோக்கியமான மக்களிடமும் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியை ஆபத்து காரணிகள் சமமாக பாதிக்கின்றன என்பதையும் விளக்குகிறது. வகை II நோய் அடித்தள இன்சுலின் அளவின் அதிகரிப்பு மற்றும் பெருந்தமனி தடிப்பு மற்றும் கரோனரி இதய நோய் (சி.எச்.டி) ஆகியவற்றின் அதிர்வெண் அதிகரிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நீரிழிவு நோய் மற்றும் இஸ்கிமிக் இதய நோயுள்ள நோயாளிகளை நீரிழிவு இல்லாத நோயாளிகளுடன் ஒப்பிடும் போது, வாய்வழி குளுக்கோஸ் நிர்வாகத்திற்கு இன்சுலின் பதிலளிப்பதில் அதிகரிப்பு மற்றும் டோல்பூட்டமைடுடன் வாய்வழி பரிசோதனையின் பின்னர் இன்சுலின் சுரப்பு அதிகரிப்பு கண்டறியப்பட்டது. வகை II நீரிழிவு நோயில், பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன் இணைந்து, இன்சுலின் / குளுக்கோஸ் விகிதம் அதிகரிக்கப்படுகிறது. நீரிழிவு இல்லாமல் கரோனரி, பெருமூளை மற்றும் புற தமனிகளின் பெருந்தமனி தடிப்புத் தோல் அழற்சி நோயாளிகளின் ஆய்வில் வாய்வழி குளுக்கோஸ் ஏற்றுதலுக்கான இன்சுலின் பதிலில் அதிகரிப்பு தெரியவந்துள்ளது. உடல் பருமன் இல்லாத நிலையில் மற்றும் நீரிழிவு நோய் முன்னிலையில் ஹைபரின்சுலினீமியாவுடன் சேர்ந்துள்ளது. ஆண்ட்ராய்டு வகை உடல் பருமன் முன்னிலையில் கரோனரி இதய நோய்க்கான ஆபத்து கணிசமாக அதிகமாகும்.
மாரடைப்பு. இதேபோன்ற வயதிற்குட்பட்ட நீரிழிவு நோயாளிகளின் மக்கள்தொகையில் அதன் பரவலுடன் ஒப்பிடுகையில், இது 2 மடங்கு அதிகமாக நிகழ்கிறது. வகை II நீரிழிவு நோயாளிகளுக்கு மரணத்திற்கு முக்கிய காரணம் கரோனரி தமனி நோய். இந்த நோயாளிகளுக்கு மாரடைப்பு காரணமாக ஏற்படும் இறப்பு மிக அதிகமாக உள்ளது மற்றும் அது தொடங்கிய முதல் நாட்களில் 38% ஐயும், அடுத்த 5 ஆண்டுகளில் 75% ஐயும் அடைகிறது. நீரிழிவு நோயாளிகளுக்கு மாரடைப்பின் மருத்துவப் படிப்பு பின்வரும் அம்சங்களைக் கொண்டுள்ளது: விரிவான மாரடைப்பு, பெரும்பாலும் இதய செயலிழப்பின் த்ரோம்போம்போலிக் சிக்கல்கள், தொடர்ச்சியான மாரடைப்பு மற்றும் கடுமையான காலகட்டத்தில் அதிகரித்த இறப்பு விகிதம் மற்றும் பெரும்பாலும் லேசான மற்றும் இல்லாத வலியைக் கொண்ட ஒரு வித்தியாசமான மாரடைப்பு மருத்துவமனை. இந்த சிக்கலின் அதிர்வெண் நீரிழிவு காலம் (குறிப்பாக வகை I நோயாளிகளுக்கு), நோயாளிகளின் வயது, உடல் பருமன், உயர் இரத்த அழுத்தம், ஹைப்பர்லிபிடீமியா மற்றும் நீரிழிவு நோயின் தீவிரத்தன்மை மற்றும் அதன் சிகிச்சையின் தன்மை ஆகியவற்றுடன் நேரடியாக தொடர்புபடுத்துகிறது. பல சந்தர்ப்பங்களில், வகை II நீரிழிவு அதன் மாரடைப்பு நோயை அறிமுகப்படுத்துகிறது.
அதன் நோயறிதலில் மிகப்பெரிய சிரமங்கள் வித்தியாசமான வெளிப்பாடுகள். மாரடைப்பு போது சுமார் 42% நோயாளிகள் வலியை உணரவில்லை (நீரிழிவு இல்லாத 6% நோயாளிகளுடன் ஒப்பிடும்போது) அல்லது இது வித்தியாசமான மற்றும் லேசானது. நீரிழிவு நோயாளிகளுக்கு மாரடைப்பின் அறிகுறிகள் பொதுவான பற்றாக்குறை, நுரையீரல் வீக்கம், தூண்டப்படாத குமட்டல் மற்றும் வாந்தியெடுத்தல், அதிகரித்த கிளைசீமியாவுடன் நீரிழிவு நோயின் சிதைவு மற்றும் அறியப்படாத தோற்றத்தின் கெட்டோஅசிடோசிஸ், இதய தாள இடையூறுகள். மாரடைப்பு நோயால் இறந்த நீரிழிவு நோயாளிகளின் ஆய்வுகள், அவர்களில் 30% பேர் முன்னர் கண்டறியப்படாத மாரடைப்பைக் கொண்டிருந்தனர், மேலும் 6.5% பேர் 2 அல்லது அதற்கு மேற்பட்ட முந்தைய வலியற்ற மாரடைப்பைக் குறிக்கும் மாற்றங்களைக் காட்டினர். சீரற்ற ஈ.சி.ஜி ஆய்வின் மூலம் கண்டறியப்பட்ட மாரடைப்பு நீரிழிவு நோயாளிகளில் 39% மற்றும் அது இல்லாத 22% நோயாளிகளில் காணப்பட்டதாக ஃப்ரேமிங்ஹாம் பரிசோதனையின் தரவு குறிப்பிடுகிறது. நீரிழிவு நோயில் வலியற்ற மாரடைப்பு ஏற்படுவது இப்போது பெரும்பாலும் தன்னியக்க இருதய நரம்பியல் மற்றும் தொடர்புடைய நரம்புகளின் உணர்திறன் இழைகளுக்கு சேதம் ஏற்படுகிறது. வலியற்ற மாரடைப்பின் போது இறந்த நோயாளிகளுக்கு நரம்பு இழைகள் பற்றிய ஆய்வில் இந்த கருதுகோள் உறுதி செய்யப்பட்டது. இறந்தவரின் கட்டுப்பாட்டு குழுவில் (வலி மற்றும் இல்லாமல், நீரிழிவு நோயாளிகளுடன் அல்லது இல்லாமல் நோயாளிகள்), பிரேத பரிசோதனையில் இதே போன்ற மாற்றங்கள் எதுவும் கண்டறியப்படவில்லை.
மாரடைப்பு நோயின் கடுமையான காலகட்டத்தில், 65-100% நோயாளிகள் பாசல் ஹைப்பர் கிளைசீமியாவைக் காட்டுகிறார்கள், இது ஒரு மன அழுத்த சூழ்நிலைக்கு பதிலளிக்கும் விதமாக கேடோகோலமைன்கள் மற்றும் குளுக்கோகார்ட்டிகாய்டுகள் வெளியானதன் விளைவாக இருக்கலாம்.எண்டோஜெனஸ் இன்சுலின் சுரப்பதில் குறிப்பிடத்தக்க அதிகரிப்பு ஹைப்பர் கிளைசீமியாவை அகற்றாது, ஏனெனில் இது இரத்தத்தில் இலவச கொழுப்பு அமிலங்களின் உள்ளடக்கத்தை அதிகரிக்கிறது, இது இன்சுலின் உயிரியல் விளைவை அடக்குகிறது. மாரடைப்பு நோயின் கடுமையான காலகட்டத்தில் கார்போஹைட்ரேட்டுகளுக்கு சகிப்புத்தன்மையை மீறுவது பெரும்பாலும் இயற்கையில் நிலையற்றது, ஆனால் எப்போதும் நீரிழிவு நோயை உருவாக்கும் அபாயத்தைக் குறிக்கிறது. மாரடைப்பு நோயின் கடுமையான காலகட்டத்தில் நிலையற்ற ஹைப்பர் கிளைசீமியா நோயாளிகளின் அடுத்தடுத்த பரிசோதனை (1-5 ஆண்டுகளுக்குப் பிறகு) அவர்களில் 32-80% பேர் பின்னர் என்.டி.ஜி அல்லது மருத்துவ நீரிழிவு நோயை வெளிப்படுத்தியதைக் குறிக்கிறது.
நிகழ்வு மற்றும் அறிகுறிகளின் காரணிகள்
 பல நோய்க்குறியியல் ஆய்வுகளின் முடிவுகள், பெரிவாஸ்குலிடிஸ் மற்றும் மைக்ரோவாஸ்குலிடிஸ் தோற்றத்துடன் நரம்பு நாளங்களுக்கு (பெரினூரியா, எபினூரியா) ஆட்டோ இம்யூன் சேதத்தின் பின்னணியில் நீரிழிவு அமியோட்ரோபி ஏற்படுகிறது என்பதைக் காட்டுகிறது. இந்த நோய்கள் வேர்கள் மற்றும் இரத்த நாளங்களுக்கு இஸ்கிமிக் சேதத்திற்கு பங்களிக்கின்றன.
பல நோய்க்குறியியல் ஆய்வுகளின் முடிவுகள், பெரிவாஸ்குலிடிஸ் மற்றும் மைக்ரோவாஸ்குலிடிஸ் தோற்றத்துடன் நரம்பு நாளங்களுக்கு (பெரினூரியா, எபினூரியா) ஆட்டோ இம்யூன் சேதத்தின் பின்னணியில் நீரிழிவு அமியோட்ரோபி ஏற்படுகிறது என்பதைக் காட்டுகிறது. இந்த நோய்கள் வேர்கள் மற்றும் இரத்த நாளங்களுக்கு இஸ்கிமிக் சேதத்திற்கு பங்களிக்கின்றன.
ஒரு நிரப்பு அமைப்பு, எண்டோடெலியல் லிம்போசைட்டுகள், நோயெதிர்ப்பு செயல்திறன் கொண்ட சைட்டோகைன்களின் வெளிப்பாடு மற்றும் சைட்டோடாக்ஸிக் டி கலங்களுக்கு வெளிப்பாடு என்பதற்கான சான்றுகள் உள்ளன. வீனூல் பாலிநியூக்ளியர் (பிந்தைய தந்துகி) மூலம் ஊடுருவல் வழக்குகளும் பதிவு செய்யப்பட்டன. அதே நேரத்தில், ஆக்சன் அழிவு மற்றும் செயலிழப்பு, ஹீமோசைடரின் குவிப்பு, பெரினூரியாவின் தடித்தல், உள்ளூர் டிமெயிலினேஷன் மற்றும் நியோவாஸ்குலரைசேஷன் ஆகியவை வேர்கள் மற்றும் நரம்புகளில் வெளிப்பட்டன.
கூடுதலாக, நீரிழிவு நோயாளிகளில் தசைக் குறைபாடு சில முன்னோடி காரணிகளால் ஏற்படுகிறது:
- வயது - 40 வயதுக்கு மேற்பட்டவர்கள்,
- பாலினம் - ஆண்களில் பெரும்பாலும் சிக்கல்கள் ஏற்படுகின்றன,
- ஆல்கஹால் துஷ்பிரயோகம், இது நரம்பியல் நோயின் போக்கை அதிகரிக்கிறது,
- வளர்ச்சி - உயரமான நபர்களிடையே இந்த நோய் மிகவும் பொதுவானது, அதன் நரம்பு முடிவுகள் நீளமாக இருக்கும்.
சமச்சீரற்ற மோட்டார் ப்ராக்ஸிமல் நியூரோபதி துணை அல்லது தீவிரமாக தொடங்குகிறது. அதன் அறிகுறிகள் வலி, ஊர்ந்து செல்லும் உணர்வு மற்றும் தொடையின் முன் மற்றும் கீழ் காலின் உள் பகுதியில் எரியும் உணர்வு.
அத்தகைய அறிகுறிகளின் தோற்றம் மோட்டார் செயல்பாட்டுடன் தொடர்புடையது அல்ல. பெரும்பாலும் அவை இரவில் நிகழ்கின்றன.
தொடை மற்றும் இடுப்பு இடுப்பு ஆகியவற்றின் தசைகளின் அட்ராபி மற்றும் பலவீனம் உருவாகிறது. இந்த வழக்கில், நோயாளிக்கு இடுப்பை வளைப்பது கடினம், மற்றும் அவரது முழங்கால் மூட்டு நிலையற்றது. சில நேரங்களில் தொடை, பிட்டம் தசை அடுக்கு மற்றும் பெரோனியல் குழுவின் சேர்க்கைகள் நோயியல் செயல்பாட்டில் ஈடுபடுகின்றன.
முழங்கால் நிர்பந்தத்தின் இருப்பு அல்லது பிரதிபலிப்பு அகில்லெஸின் சிறிது குறைவு அல்லது பாதுகாப்போடு பிரதிபலிப்பு கோளாறுகள் இருப்பதைக் குறிக்கிறது. எப்போதாவது, நீரிழிவு நோயாளிகளில் தசைக் குறைபாடு மேல் கைகால்கள் மற்றும் தோள்பட்டை இடுப்பு ஆகியவற்றின் அருகிலுள்ள பகுதிகளை பாதிக்கிறது.
உணர்ச்சி கோளாறுகளின் தீவிரம் மிகக் குறைவு. பெரும்பாலும், நோயியல் ஒரு சமச்சீரற்ற தன்மையைப் பெறுகிறது. இந்த வழக்கில், முதுகெலும்பின் நடத்துனர்களுக்கு சேதம் ஏற்படும் அறிகுறிகள் எதுவும் இல்லை.
அருகிலுள்ள நீரிழிவு நரம்பியல் விஷயத்தில், உணர்திறன் பொதுவாக பலவீனமடையாது. அடிப்படையில், வலி அறிகுறிகள் 2-3 வாரங்களில் மறைந்துவிடும், ஆனால் சில சந்தர்ப்பங்களில் அவை 6-9 மாதங்கள் வரை நீடிக்கும். ஒரு மாதத்திற்கும் மேலாக நோயாளியுடன் அட்ராபி மற்றும் பரேசிஸ்.
மேலும், இந்த சிக்கல்களின் பின்னணிக்கு எதிராக, விவரிக்கப்படாத எடை இழப்பு ஏற்படலாம், இது வீரியம் மிக்க கட்டிகள் இருப்பதற்கான ஆய்வுகளை நடத்துவதற்கான அடிப்படையாகும்.
நீரிழிவு நோயில் சிறுநீரக பாதிப்பு
நீரிழிவு நெஃப்ரோபதி (கிம்மெல்ஸ்டில்-வில்சன் நோய்க்குறி, இண்டர்காபில்லரி குளோமெருலோஸ்கிளிரோசிஸ்) தாமதமாக நீரிழிவு நோய்க்குறியின் வெளிப்பாடாகும். இது முடிச்சு மற்றும் பரவக்கூடிய குளோமெருலோஸ்கிளிரோசிஸ், சிறுநீரக குளோமருலர் தந்துகிகள், தமனி மற்றும் தமனி பெருங்குடல் அழற்சி, அத்துடன் குழாய்-இடைநிலை ஃபைப்ரோஸிஸ் ஆகியவற்றின் அடித்தள சவ்வு தடித்தல் உள்ளிட்ட பல்வேறு செயல்முறைகளை அடிப்படையாகக் கொண்டது.
இந்த சிக்கலானது நீரிழிவு நோயாளிகளுக்கு மரணத்திற்கு முக்கிய காரணங்களில் ஒன்றாகும், இது பொது மக்களுடன் ஒப்பிடும்போது 17 மடங்கு அதிகரிக்கும். எல்லா நிகழ்வுகளிலும் பாதியில், நீரிழிவு நோயாளிகளுக்கு 20 வயதிற்கு முன்பே நீரிழிவு நெஃப்ரோபதி உருவாகிறது.அதன் மருத்துவ வெளிப்பாடுகள் 12-20 ஆண்டுகள் நோய்க்குப் பிறகு கண்டறியப்படுகின்றன. இருப்பினும், சிறுநீரக செயல்பாடு மற்றும் உடற்கூறியல் கோளாறுகளில் சில மாற்றங்கள் மிகவும் முன்னதாகவே உருவாகின்றன. எனவே, நீரிழிவு நோய் தொடங்கியபோதும், சிறுநீரகங்களின் அளவு, குழாய்களின் லுமேன் மற்றும் குளோமருலர் வடிகட்டுதல் வீதம் அதிகரிப்பு காணப்படுகிறது. நீரிழிவு நோயை ஈடுசெய்த பிறகு, சிறுநீரகங்களின் அளவு இயல்பாக்குகிறது, ஆனால் குளோமருலர் வடிகட்டுதல் வீதம் 2-5 ஆண்டுகளுக்குப் பிறகும் உயர்ந்துள்ளது, ஒரு பஞ்சர் பயாப்ஸி குளோமருலர் தந்துகிகளின் அடித்தள சவ்வு தடிமனாக இருப்பதை வெளிப்படுத்துகிறது, இது நீரிழிவு நெஃப்ரோபதியின் ஆரம்ப (ஹிஸ்டாலஜிக்கல்) கட்டத்தைக் குறிக்கிறது. மருத்துவ ரீதியாக, உடற்கூறியல் கோளாறுகளின் முன்னேற்றம் இருந்தபோதிலும், நோயாளிகளில் 12-18 ஆண்டு காலப்பகுதியில் வேறு எந்த மாற்றங்களும் காணப்படவில்லை.
நீரிழிவு நெஃப்ரோபதியின் முதல் அறிகுறி நிலையற்ற புரோட்டினூரியா ஆகும், இது ஒரு விதியாக, உடற்பயிற்சி அல்லது ஆர்த்தோஸ்டாசிஸின் போது நிகழ்கிறது. பின்னர் அது இயல்பான அல்லது சற்று குறைக்கப்பட்ட குளோமருலர் வடிகட்டுதல் விகிதத்தில் மாறுகிறது. புரோட்டினூரியாவின் குறிப்பிடத்தக்க அதிகரிப்பு, 3 கிராம் / நாள் தாண்டி, சில நேரங்களில் 3 கிராம் / எல் எட்டும், டிஸ்ப்ரோட்டினீமியாவுடன் தொடர்புடையது, இது ஹைபோஅல்புமினீமியாவால் வகைப்படுத்தப்படுகிறது, ஐ.ஜி.ஜி குறைவு, ஹைபர்காமக்ளோபுலினீமியா மற்றும் ஆல்பா 2-மேக்ரோகுளோபூலின் அதிகரிப்பு. அதே நேரத்தில், 40-50% நோயாளிகள் நெஃப்ரோடிக் நோய்க்குறியை உருவாக்குகிறார்கள், ஹைப்பர்லிபிடெமியா முறையே, ஃபிரெட்ரிட்சென் படி IV வகை தோன்றும். நிலையான புரோட்டினூரியா இருந்த 2-3 ஆண்டுகளுக்குப் பிறகு, அசோடீமியா தோன்றுகிறது, இரத்தத்தில் யூரியா மற்றும் கிரியேட்டினின் உள்ளடக்கம் அதிகரிக்கிறது, மேலும் குளோமருலர் வடிகட்டுதல் குறைகிறது.
நோயின் மேலும் முன்னேற்றம் இன்னும் 2-3 ஆண்டுகளில் மருத்துவ சிறுநீரக செயலிழப்பு நோய்க்குறி நோயாளிகளில் பாதிக்கு வளர்ச்சிக்கு வழிவகுக்கிறது, குறிப்பாக அலுவலகத்தில் விரைவான அதிகரிப்பு நெஃப்ரோடிக் நோய்க்குறியுடன் இணைந்து கடுமையான புரோட்டினூரியா நோயாளிகளுக்கு காணப்படுகிறது. சிறுநீரக செயலிழப்பின் வளர்ச்சியுடன், குளோமருலர் வடிகட்டுதல் வீதம் கூர்மையாக குறைகிறது, மீதமுள்ள நைட்ரஜன் (100 மி.கி.க்கு மேல்) மற்றும் கிரியேட்டினின் (10 மி.கி.க்கு மேல்) அளவு அதிகரிக்கிறது, ஹைப்போ- அல்லது நார்மோக்ரோமிக் இரத்த சோகை கண்டறியப்படுகிறது. நோயின் இந்த கட்டத்தில் 80-90% நோயாளிகளில், இரத்த அழுத்தம் கணிசமாக உயர்கிறது. தமனி உயர் இரத்த அழுத்தத்தின் தோற்றம் முக்கியமாக சோடியம் வைத்திருத்தல் மற்றும் ஹைப்பர்வோலெமியா காரணமாகும். கடுமையான தமனி உயர் இரத்த அழுத்தம் வலது வென்ட்ரிகுலர் வகைக்கு ஏற்ப இதய செயலிழப்புடன் இணைக்கப்படலாம் அல்லது நுரையீரல் வீக்கத்தால் சிக்கலாக இருக்கும்.
சிறுநீரக செயலிழப்பு பொதுவாக ஹைபர்கேமியாவுடன் சேர்ந்துள்ளது, இது 6 மிமீல் / எல் அல்லது அதற்கு மேற்பட்டதை எட்டக்கூடும், இது சிறப்பியல்பு ஈசிஜி மாற்றங்களால் வெளிப்படுகிறது. அதன் நோய்க்கிருமி உருவாக்கம் வெளிப்புற மற்றும் சிறுநீரக வழிமுறைகள் காரணமாக இருக்கலாம். முதலாவது இன்சுலின், ஆல்டோஸ்டிரோன், நோர்பைன்ப்ரைன் மற்றும் ஹைபரோஸ்மோலரிட்டி, வளர்சிதை மாற்ற அமிலத்தன்மை, பீட்டா-தடுப்பான்கள் குறைதல் ஆகியவை அடங்கும். இரண்டாவது குளோமருலர் வடிகட்டுதல், இன்டர்ஸ்டீடியல் நெஃப்ரிடிஸ், ஹைப்போரெனினமிக் ஹைபோஆல்டோஸ்டெரோனிசம், புரோஸ்டாக்லாண்டின் இன்ஹிபிட்டர்கள் (இந்தோமெதசின்) மற்றும் ஆல்டாக்டோன் ஆகியவற்றின் குறைவு.
நீரிழிவு நெஃப்ரோபதியின் மருத்துவப் படிப்பு சிறுநீர் பாதை நோய்த்தொற்று, நாள்பட்ட பைலோனெப்ரிடிஸ் ஆகியவற்றால் சிக்கலானது, இது இடைநிலை நெஃப்ரிடிஸின் வளர்ச்சிக்கு பங்களிக்கிறது. நாள்பட்ட பைலோனெப்ரிடிஸ் பெரும்பாலும் அறிகுறியற்றது மற்றும் நீரிழிவு நெஃப்ரோபதியின் மருத்துவப் போக்கில் சரிவு அல்லது நீரிழிவு நோயின் சிதைவு ஆகியவற்றால் வெளிப்படுகிறது. பிந்தையது (பிரிவு தரவுகளின்படி - 110%) நெக்ரோடிக் பாபிலிடிஸுடன் இணைக்கப்பட்டுள்ளது, இது உடல் வெப்பநிலை, மேக்ரோமாதூரியா, சிறுநீரக பெருங்குடல் மற்றும் ஒரு மறைந்த வடிவத்தில் அதிகரிப்புடன் கடுமையான வடிவத்தில் (1%) தன்னை வெளிப்படுத்திக் கொள்ளலாம், ஏனெனில் பெரும்பாலும் கண்டறியப்படவில்லை, ஏனெனில் அதன் ஒரே வெளிப்பாடு மைக்ரோமேதூரியா . சிறுநீரக செயலிழப்பு அறிகுறிகளைக் கொண்ட சில நோயாளிகளில், நீரிழிவு நோயின் போக்கை மாற்றுகிறது, இது இன்சுலின் தினசரி தேவை குறைந்து, குமட்டல் மற்றும் வாந்தியெடுத்தல் காரணமாக நோயாளிகளின் பசியின்மை குறைவதாலும், சிறுநீரகங்களில் இன்சுலின் சிதைவு குறைவதாலும், அதன் அரை ஆயுள் அதிகரிப்பதாலும் வெளிப்படுகிறது.
I மற்றும் II நீரிழிவு நோயாளிகளுக்கு மருத்துவ படிப்பு மற்றும் நீரிழிவு நெஃப்ரோபதியின் வெளிப்பாடு குறிப்பிடத்தக்க வேறுபாடுகளைக் கொண்டுள்ளன. வகை II நீரிழிவு நோயில், நெஃப்ரோபதி மிகவும் மெதுவாக முன்னேறுகிறது மற்றும் இறப்புகளுக்கு முக்கிய காரணம் அல்ல.
பல்வேறு வகையான நீரிழிவு நோய்களில் நீரிழிவு நெஃப்ரோபதியின் மருத்துவ வெளிப்பாடுகள் சிறுநீரக திசுக்களில் மீளக்கூடிய அல்லது மாற்றமுடியாத மாற்றங்களின் நோய்க்கிரும வளர்ச்சியில் மாறுபட்ட அளவிலான பங்கேற்பால் ஏற்படுகின்றன.
டி'லியா எழுதிய நீரிழிவு நெஃப்ரோபதியின் நோய்க்கிருமி உருவாக்கம்.
- சிறுநீரக பிளாஸ்மா ஓட்டத்தை அதிகரிக்காமல் குளோமருலர் வடிகட்டுதல் அதிகரித்தது.
- ஹைப்பர் கிளைசீமியா, இன்சுலின் குறைபாடு, உடல் உழைப்பு மற்றும் ஆர்த்தோஸ்டாசிஸ் ஆகியவற்றால் மோசமடைகிறது.
- இம்யூனோகுளோபுலின்ஸ், புரத முறிவு தயாரிப்புகள், மெசங்கியம் ஹைப்பர் பிளேசியாவின் மெசாங்கியில் குவிப்பு.
- ஹைட்ரஜன் அயனிகளை சுரக்கும் தூரக் குழாய்களின் திறனைக் குறைத்தது.
- அடித்தள சவ்வில் அதிகரித்த கொலாஜன் தொகுப்பு.
- ஜுக்ஸ்டாக்ளோமெருலர் கருவிக்கு சேதம் விளைவிக்கும் தமனிகளின் ஹைலீன் ஸ்க்லரோசிஸ்.
- சிறுநீரக பாதிப்புடன் தமனிகளின் பெருந்தமனி தடிப்புத் தோல் அழற்சி.
- பாப்பிலாவின் நெக்ரோசிஸ்.
மருத்துவ பாடத்தின் தன்மையால், நீரிழிவு நெஃப்ரோபதி மறைந்திருக்கும், மருத்துவ ரீதியாக வெளிப்படும் மற்றும் முனைய வடிவங்களாக பிரிக்கப்பட்டுள்ளது. பிந்தையது யுரேமியாவால் வகைப்படுத்தப்படுகிறது. மேடையில் நெஃப்ரோபதியைப் பிரிக்கும்போது, மொகென்சன் வகைப்பாடு (1983) பயன்படுத்தப்படுகிறது, இது ஆய்வக மற்றும் மருத்துவத் தரவை அடிப்படையாகக் கொண்டது.
- ஹைப்பர்ஃபங்க்ஷன் நிலை நீரிழிவு நோயின் தொடக்கத்தில் நிகழ்கிறது மற்றும் ஹைப்பர்ஃபில்டரேஷன், ஹைபர்பெர்ஃபியூஷன், சிறுநீரக ஹைபர்டிராபி மற்றும் நார்மோஅல்புமினுரியா (
ILive மருத்துவ ஆலோசனை, நோயறிதல் அல்லது சிகிச்சையை வழங்காது.
போர்ட்டலில் வெளியிடப்பட்ட தகவல்கள் தகவல் நோக்கங்களுக்காக மட்டுமே வடிவமைக்கப்பட்டுள்ளன, மேலும் ஒரு நிபுணரிடம் ஆலோசிக்காமல் பயன்படுத்தக்கூடாது.
தளத்தின் விதிகள் மற்றும் கொள்கைகளை கவனமாகப் படியுங்கள். நீங்கள் எங்களை தொடர்பு கொள்ளலாம்!
நீரிழிவு நரம்பியல் வகைப்படுத்தல்
இடப்பெயர்ச்சியைப் பொறுத்து, புற நரம்பியல் நோயியல் செயல்பாட்டில் முதுகெலும்பு நரம்புகளின் முக்கிய ஈடுபாடு மற்றும் உள் உறுப்புகளின் கண்டுபிடிப்பு மீறப்பட்டால் தன்னாட்சி நரம்பியல் ஆகியவற்றால் வேறுபடுகிறது. நீரிழிவு நரம்பியல் நோய்க்குறியின் வகைப்பாட்டின் படி, உள்ளன:
I. பொதுவான சமச்சீர் பாலிநியூரோபதியின் நோய்க்குறி:
- உணர்ச்சி நரம்புகளின் பிரதான புண் (உணர்ச்சி நரம்பியல்) உடன்
- மோட்டார் நரம்புகளுக்கு (மோட்டார் நரம்பியல்) முக்கிய சேதத்துடன்
- உணர்ச்சி மற்றும் மோட்டார் நரம்புகளுக்கு ஒருங்கிணைந்த சேதத்துடன் (சென்சார்மோட்டர் நியூரோபதி)
- ஹைப்பர் கிளைசெமிக் நரம்பியல்.
இரண்டாம். தன்னியக்க (தன்னாட்சி) நீரிழிவு நரம்பியல் நோய்க்குறி:
- இருதய
- இரைப்பை
- சிறுநீர்பிறப்புறுப்பு
- சுவாச
- கப்பல் இயந்திரம்
III ஆகும். குவிய அல்லது மல்டிஃபோகல் நீரிழிவு நரம்பியல் நோய்க்குறி:
- கிரானியல் நரம்பியல்
- சுரங்க நரம்பியல்
- amyotrophy
- ரேடிகுலோனூரோபதி / ப்ளெக்ஸோபதி
- நாள்பட்ட அழற்சி டிமெயிலினேட்டிங் பாலிநியூரோபதி (எச்.வி.டி.பி).
பல ஆசிரியர்கள் மத்திய நரம்பியல் மற்றும் அதன் பின்வரும் வடிவங்களை வேறுபடுத்துகின்றனர்: நீரிழிவு என்செபலோபதி (என்செபலோமைலோபதி), கடுமையான வாஸ்குலர் மூளைக் கோளாறுகள் (பி.என்.எம்.கே, பக்கவாதம்), வளர்சிதை மாற்ற சிதைவால் ஏற்படும் கடுமையான மனநல கோளாறுகள்.
மருத்துவ வகைப்பாட்டின் படி, நீரிழிவு நரம்பியலின் வெளிப்பாடுகளை கணக்கில் எடுத்துக்கொள்வதன் மூலம், செயல்முறையின் பல கட்டங்கள் வேறுபடுகின்றன:
1. சப்ளினிகல் நியூரோபதி
2. மருத்துவ நரம்பியல்:
- நாள்பட்ட வலி
- கடுமையான வலி
- உணர்திறன் குறைவு அல்லது முழுமையான இழப்புடன் இணைந்து வலியற்ற வடிவம்
3. தாமதமான சிக்கல்களின் நிலை (கால்களின் நரம்பியல் சிதைவு, நீரிழிவு கால் போன்றவை).
நீரிழிவு நரம்பியல் என்பது வளர்சிதை மாற்ற பாலிநியூரோபதியைக் குறிக்கிறது. நீரிழிவு நரம்பியலின் நோய்க்கிரும வளர்ச்சியில் ஒரு சிறப்பு பங்கு நரம்பியல் காரணிகளுக்கு சொந்தமானது - நரம்புகளுக்கு இரத்த விநியோகத்தை சீர்குலைக்கும் மைக்ரோஅங்கியோபதிகள்.
இந்த பின்னணிக்கு எதிராக உருவாகும் பல வளர்சிதை மாற்றக் கோளாறுகள் இறுதியில் நரம்பு திசுக்களின் வீக்கம், நரம்பு இழைகளில் வளர்சிதை மாற்றக் கோளாறுகள், பலவீனமான நரம்பு தூண்டுதல்கள், அதிகரித்த ஆக்ஸிஜனேற்ற அழுத்தங்கள், ஆட்டோ இம்யூன் வளாகங்களின் வளர்ச்சி மற்றும் இறுதியில் நரம்பு இழைகளின் வீழ்ச்சிக்கு வழிவகுக்கிறது.
நீரிழிவு நரம்பியல் நோய்க்கான ஆபத்து அதிகரிக்கும் காரணிகள் வயது, நீரிழிவு காலம், கட்டுப்பாடற்ற ஹைப்பர் கிளைசீமியா, தமனி உயர் இரத்த அழுத்தம், ஹைப்பர்லிபிடெமியா, உடல் பருமன், புகைத்தல்.
புற பாலிநியூரோபதி
புற பாலிநியூரோபதி என்பது மோட்டார் மற்றும் உணர்ச்சி கோளாறுகளின் சிக்கலான வளர்ச்சியால் வகைப்படுத்தப்படுகிறது, அவை முனையிலிருந்து மிகவும் உச்சரிக்கப்படுகின்றன. நீரிழிவு நரம்பியல் எரியும், உணர்வின்மை, சருமத்தின் கூச்ச உணர்வு, கால் மற்றும் கால்களில் வலி, விரல்கள், குறுகிய கால தசைப்பிடிப்பு ஆகியவற்றால் வெளிப்படுகிறது.
வெப்பநிலை தூண்டுதல்களுக்கு உணர்திறன், தொடுவதற்கான அதிகரித்த உணர்திறன், மிகவும் லேசானவற்றுக்கு கூட உருவாகலாம். இந்த அறிகுறிகள் இரவில் மோசமடைகின்றன.
நீரிழிவு நரம்பியல் தசை பலவீனம், பலவீனமடைதல் அல்லது அனிச்சைகளின் இழப்பு ஆகியவற்றுடன் சேர்ந்துள்ளது, இது நடை மாற்றத்தில் வழிவகுக்கிறது மற்றும் இயக்கங்களின் பலவீனமான ஒருங்கிணைப்புக்கு வழிவகுக்கிறது.
சோர்வுற்ற வலிகள் மற்றும் பரேஸ்டீசியாக்கள் தூக்கமின்மை, பசியின்மை, எடை இழப்பு, நோயாளிகளின் மன நிலையின் மனச்சோர்வு - மனச்சோர்வு ஆகியவற்றிற்கு வழிவகுக்கும்.
புற நீரிழிவு நரம்பியல் நோயின் பிற்கால சிக்கல்களில் கால் புண்கள், கால்விரல்களின் சுத்தி போன்ற சிதைவு, பாதத்தின் வளைவின் சரிவு ஆகியவை அடங்கும். நீரிழிவு கால் நோய்க்குறியின் நரம்பியல் வடிவத்திற்கு புற பாலிநியூரோபதி பெரும்பாலும் முந்தியுள்ளது.
நீரிழிவு அமியோட்ரோபி என்றால் என்ன
அமியோட்ரோபி (ஒரு-மறுப்பு, மயோ-தசைகள், டிராபிக்-ஊட்டச்சத்து) என்பது தசை பலவீனம். இது முதுகெலும்பின் வேர்களுக்கு சேதத்தை ஏற்படுத்துகிறது. நோயின் அருகாமையில் (மையத்திற்கு நெருக்கமாக) வடிவம் தொடையின் தசைகளின் வலிமையின் குறைவால் வகைப்படுத்தப்படுகிறது. லும்போசாக்ரல் நரம்புகள் மற்றும் பிளெக்ஸஸ்கள் அதன் வளர்ச்சியில் பங்கேற்கின்றன.
இந்த நோய் நீரிழிவு நரம்பியல் நோயின் அரிதான (1% வழக்குகள்) மாறுபாடாகும். நீரிழிவு நோயின் இந்த சிக்கல் நரம்பு இழைகளின் ஊட்டச்சத்து (இஸ்கெமியா) குறைவதால் ஏற்படுகிறது. நரம்புக்கு இரத்தத்தைக் கொண்டுவரும் சிறிய பாத்திரங்களின் காப்புரிமையை மீறுவது, நரம்பு இழை அழிக்க வழிவகுக்கிறது. பாலிநியூரோபதிகளின் பொதுவான இஸ்கிமிக் கோளாறுகளுக்கு மேலதிகமாக, ஆட்டோ இம்யூன் வளாகங்களின் பங்கும் காணப்பட்டது.
நோயெதிர்ப்பு உயிரணுக்களின் பதிலில் ஏற்படும் மாற்றங்கள் காரணமாக, அவை அவற்றின் திசுக்களை வெளிநாட்டினராக உணர்ந்து ஆன்டிபாடிகளை உருவாக்கத் தொடங்குகின்றன. ஒரு ஆன்டிஜென் + ஆன்டிபாடி வளாகம் உருவாகிறது. வாஸ்குலர் சுவரில் அவற்றின் இருப்பு அழற்சி செயல்முறைக்கு காரணம். இது உச்சரிக்கப்படும் வலி மறுமொழி மற்றும் நோய்க்கு சிகிச்சையளிக்க செயலில் அழற்சி எதிர்ப்பு மருந்துகளைப் பயன்படுத்துவதன் அவசியத்தை விளக்குகிறது.
நோயியலின் போக்கை முற்போக்கானது, சரியான சிகிச்சை இல்லாத நிலையில் நோயாளிகள் பெரும்பாலும் முடக்கப்படுகிறார்கள்.
மேலும் கீழ் முனைகளின் நீரிழிவு நரம்பியல் பற்றி அதிகம்.
பாலிநியூரோபதியிலிருந்து அமியோட்ரோபியை எவ்வாறு வேறுபடுத்துவது
இந்த இரண்டு நோய்களும் நரம்பு இழைகளை பாதிக்கின்றன மற்றும் கைகால்களில் வலியை ஏற்படுத்துகின்றன. அமியோட்ரோபி மற்றும் பொதுவான பாலிநியூரோபதி ஆகியவற்றுக்கு இடையிலான முக்கியமான வேறுபாடுகள் அட்டவணையில் வழங்கப்பட்டுள்ளன.
அடையாளம்
amyotrophy
பலநரம்புகள்
நீரிழிவு வகை
முதல் மற்றும் இரண்டாவது
வயது
நீரிழிவு காலம்
யார் வேண்டுமானாலும் முதலில் நடக்கும்
நோய் இழப்பீடு
அதிக சர்க்கரை
நோய் ஆரம்பம்
வலி உள்ளூராக்கல்
உணர்திறன்
முதலில் மாற்றப்படவில்லை
தசை வலிமை
நீரிழிவு நோயாளிகளுக்கு இந்த நோய்களின் ஒருங்கிணைந்த போக்கைக் கொண்டுள்ளது என்பதை மனதில் கொள்ள வேண்டும். இந்த வழக்கில், முழு மூட்டுகளின் பலவீனமான மோட்டார் செயல்பாட்டின் அறிகுறிகள் இருக்கும்.
நோயியலின் அறிகுறிகள் மற்றும் அறிகுறிகள்
நீரிழிவு அமியோட்ரோபியின் ஆரம்பம் மிகவும் பொதுவானது:
- தொடையின் முன்புறத்தில் திடீர் வலி - எரியும், படப்பிடிப்பு, இரவில் வலுவானது, அலோடினியா உள்ளது - லேசான தொடுதலிலிருந்து வலி,
- தொடை தசைகளின் பலவீனம் காரணமாக படுக்கை, மலம், ஏறுதல் மற்றும் படிக்கட்டுகளில் இருந்து இறங்குவது கடினம்.
- இடுப்பு அல்லது சாக்ரல் பகுதியில் வலி,
- பாதிக்கப்பட்ட தொடையின் தொகுதி குறைப்பு (தசை அட்ராபி).
அமியோட்ரோபி முக்கியமாக ஒருதலைப்பட்ச புண்ணால் வகைப்படுத்தப்படுகிறது. செயல்முறை முன்னேறும்போது, செயல்முறை இரண்டு பக்கங்களாக மாறக்கூடும், மேலும் கீழ் கால் தசைகள் அதில் ஈடுபடுகின்றன. தொடையில் வலி தொடங்கியதிலிருந்து தசை பலவீனம் வரை பொதுவாக ஒரு வாரம் முதல் 1 மாதம் வரை ஆகும்.நோயாளிக்கு இணையான நீரிழிவு பாலிநியூரோபதி இல்லையென்றால், சருமத்தின் உணர்திறன் மாறாது. வலி நோய்க்குறி சுமார் 3-7 வாரங்கள் நீடிக்கும், ஆனால் 8-9 மாதங்கள் தொடர்ந்து நீடிக்கும் வழக்குகள் அறியப்படுகின்றன.
தசை பலவீனம், பலவீனமான இயக்கம், இடுப்பு அளவு குறைதல் ஆகியவை நீண்ட காலமாக உள்ளன. அவை கடுமையான பொதுவான உடல்நலக்குறைவு மற்றும் எடை இழப்புடன் தொடர்புடையதாக இருக்கலாம். பெரும்பாலான சந்தர்ப்பங்களில் நோயாளிகள் மற்றும் மருத்துவர்கள் கூட இத்தகைய நோயின் வெளிப்பாடுகள் ஆஸ்டியோகாண்ட்ரோசிஸாகக் கருதப்படுகிறார்கள், மேலும் ஈமசிசேஷன் ஒரு கட்டி செயல்முறையின் சந்தேகத்தை ஏற்படுத்துகிறது. வழக்கமான வலி நிவாரணிகளுடனான சிகிச்சையானது நிவாரணம் அளிக்காது, மேலும் தசைக் குறைபாடு மற்றும் பலவீனம் அதிகரிக்கும்.
ஆனால் மீட்பு பல ஆண்டுகள் நீடிக்கும், பெரும்பாலும் சரியான சிகிச்சையுடன் கூட எஞ்சிய விளைவு இருக்கிறது.
கண்டறியும் முறைகள்
நோயாளி முதுகெலும்பின் எக்ஸ்ரே மற்றும் டோமோகிராஃபிக்கு மட்டுமே உட்பட்டால், அமியோட்ரோபி கண்டறியப்படாமல் உள்ளது. இந்த நோய்க்கு, ஒரு சிறப்பு பரிசோதனை அவசியம்:
- rheotachygraphy (தசை செயல்பாடு பற்றிய ஆய்வு). சமிக்ஞை கடத்துத்திறன் குறைவு, தொடை குழுவில் முரண்பாடு உள்ளது.
- electroneurogram (நரம்பு இழைகளின் நிலையை தீர்மானித்தல்). முதுகெலும்பு நரம்புகளின் வேர்களுக்கு ஒரு புறம் அல்லது இருதரப்பு மாறுபட்ட தீவிரத்துடன் சேதத்தை பிரதிபலிக்கிறது.
- முதுகெலும்பு பஞ்சர். சாதாரண செல்லுலார் கலவை கொண்ட புரத உள்ளடக்கம் அதிகரித்தது.
நோயறிதலை தெளிவுபடுத்த, எம்ஆர்ஐ பரிந்துரைக்கப்படுகிறது. இது முதுகெலும்பில் மாற்றங்கள் இல்லாததைக் காட்டுகிறது, கட்டி செயல்முறை விலக்கப்படுகிறது. இரத்த பரிசோதனைகளில், உண்ணாவிரத குளுக்கோஸின் அதிகரிப்பு மற்றும் சர்க்கரை சுமைக்குப் பிறகு, நீரிழிவு அல்லது மிதமான தீவிரத்தன்மையின் லேசான போக்கின் சிறப்பியல்புகளான கிளைகேட்டட் ஹீமோகுளோபின் கண்டறியப்படுகிறது.
அருகிலுள்ள நீரிழிவு அமியோட்ரோபியின் சிகிச்சை
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கோளாறுகளை சரிசெய்வது ஒரு நிலையான சிகிச்சை முடிவுக்கு ஒரு முன்நிபந்தனையாகும். இரண்டாவது வகை நோயில், குளுக்கோகார்ட்டிகாய்டு குழுவின் ஹார்மோன்கள் - ப்ரெட்னிசோலோன், மெட்டிபிரெட் - பெரும்பாலும் சிகிச்சை முறைக்குள் நுழைவதால், இன்சுலின் இணைக்க வேண்டியது அவசியம். நோய் தொடங்கிய முதல் 3 மாதங்களில் கடைசி மருந்து மிகவும் பயனுள்ளதாக இருக்கும். இது துடிப்பு சிகிச்சையால் நிர்வகிக்கப்படுகிறது (அதிக அளவு 3 முதல் 5 ஊசி வரை).
ஹார்மோன் ஊசி மருந்துகளின் பின்னணியில், முன்னேற்றம் பொதுவாக விரைவாக நிகழ்கிறது - வலி குறைகிறது மற்றும் தசை வலிமை உயரும். அமியோட்ரோபியின் வளர்ச்சியில் ஆட்டோ இம்யூன் காரணியின் பங்கை இது மீண்டும் நிரூபிக்கிறது. ஹார்மோன்களுக்கு பலவீனமான பதிலைக் கொண்ட நோயாளிகளின் குழு உள்ளது. சைட்டோஸ்டேடிக்ஸ் (மெத்தோட்ரெக்ஸேட்), ஒரு நரம்பு இம்யூனோகுளோபூலின், அத்துடன் பிளாஸ்மாபெரிசிஸால் இரத்த சுத்திகரிப்பு அமர்வுகளை நிர்வகிக்க அவர்கள் பரிந்துரைக்கப்படலாம்.
நீரிழிவு நோயில் உள்ள நரம்பு இழைகளுக்கு சேதம் விளைவிப்பதில் செயலில் ஆக்ஸிஜன் மூலக்கூறுகள் (ஃப்ரீ ரேடிகல்ஸ்) அடங்கும். நீரிழிவு நோயாளிகளில் ஆக்ஸிஜனேற்ற அமைப்பின் தற்காப்பு திறன்கள் பலவீனமாக உள்ளன.
எனவே, நரம்பு திசுக்களின் அழிவைத் தடுக்க ஆல்பா-லிபோயிக் அமிலத்தின் பயன்பாடு குறிக்கப்படுகிறது. அவரது பாடநெறி அறிமுகம் நரம்பியல் நோய்க்கு முற்காப்பு முக்கியத்துவத்தைக் கொண்டிருக்கக்கூடும். ஏற்கனவே வளர்ந்த நோயால், பெர்லிஷன், தியோகம்மா, எஸ்பா-லிபான் ஆகிய இரண்டு வார நரம்பு ஊசி மருந்துகள் பயன்படுத்தப்படுகின்றன, அதைத் தொடர்ந்து மாத்திரைகளுக்கு மாறுகின்றன. சிகிச்சை குறைந்தது 2 மாதங்கள் நீடிக்கும்.
வலியைப் போக்க, ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளின் குழுவிலிருந்து வழக்கமான மருந்துகள் (இப்யூபுரூஃபன், நிம்சுலைடு) பயன்படுத்தப்படுவதில்லை. ஆன்டிகான்வல்சண்ட் செயலுடன் மருந்துகளை பரிந்துரைக்கவும் - கபாகம்மா, பாடல், ஃபின்லெப்சின். அவை ஆண்டிடிரஸன்ஸின் சிறிய அளவுகளுடன் இணைக்கப்படுகின்றன - அமிட்ரிப்டைலைன், க்ளோஃப்ரானில்.
கீழ் மூட்டு மசாஜ்
மீட்பு காலத்தில், மசாஜ் மற்றும் மருத்துவ ஜிம்னாஸ்டிக்ஸ், ரிஃப்ளெக்சாலஜி, பி வைட்டமின்களின் நிச்சயமாக உட்கொள்ளல் (மில்கம்மா, நியூரோவிடன்) ஆகியவற்றை இணைப்பது அவசியம்.
முதுகெலும்பின் வேர்களுக்கு சேதம் ஏற்படுவதால் நீரிழிவு அமியோட்ரோபி ஏற்படுகிறது. வாஸ்குலர் சுவர்களின் தன்னுடல் தாக்க அழற்சியுடன் இணைந்து அதிகரித்த குளுக்கோஸ் அளவு அதன் வளர்ச்சியில் பங்கேற்கிறது.இதன் விளைவாக, நரம்பு இழைகளின் ஊட்டச்சத்து பாதிக்கப்படுகிறது. இந்த நோய் திடீரென ஏற்படுகிறது, தொடையின் முன்புறத்தில் கடுமையான வலி ஏற்படுகிறது. தசை பலவீனம், பாதிக்கப்பட்ட காலின் அளவு குறைதல் ஆகியவை இதில் சேர்க்கப்படுகின்றன.
நீரிழிவு பாலிநியூரோபதி பற்றி இங்கே அதிகம்.
நோயறிதலுக்கு, நீங்கள் தசைகள் மற்றும் நரம்பு இழைகளின் செயல்பாட்டை ஆராய வேண்டும். சிகிச்சையில் ஆண்டிடியாபெடிக் மருந்துகள், ஹார்மோன் துடிப்பு சிகிச்சை, ஆல்பா லிபோயிக் அமிலம் ஆகியவை அடங்கும். ஆன்டிகான்வல்சண்ட்ஸ் மற்றும் ஆண்டிடிரஸன்ஸுடன் நீங்கள் வலியைக் குறைக்கலாம். தசை வலிமையை மீட்டெடுக்க நீண்ட புனர்வாழ்வு காலம் தேவை.
பயனுள்ள வீடியோ
வகை 1 நீரிழிவு நோய்க்கான சிகிச்சை வீடியோவைப் பாருங்கள்:
இரத்த சர்க்கரையின் நீடித்த அதிகரிப்பு காரணமாக கீழ் முனைகளின் நீரிழிவு நரம்பியல் உள்ளது. முக்கிய அறிகுறிகள் கூச்ச உணர்வு, கால்களின் உணர்வின்மை, வலி. சிகிச்சையில் பல வகையான மருந்துகள் உள்ளன. நீங்கள் மயக்க மருந்து செய்யலாம், மேலும் ஜிம்னாஸ்டிக்ஸ் மற்றும் பிற முறைகளும் பரிந்துரைக்கப்படுகின்றன.
நீரிழிவு நோயின் மிகவும் கடுமையான சிக்கலானது நீரிழிவு ஆஞ்சியோபதி ஆகும். ஒரு வகைப்பாடு உள்ளது, இது பெரும்பாலும் நோயாளியின் அறிகுறிகளால் தீர்மானிக்கப்படுகிறது. சிகிச்சைக்காக, சேதத்தின் அளவை தீர்மானிக்க ஆரம்பத்தில் ஒரு நோயறிதல் பரிந்துரைக்கப்படுகிறது, பின்னர் மருந்துகள் பரிந்துரைக்கப்படுகின்றன அல்லது அறுவை சிகிச்சை செய்யப்படுகின்றன.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயாளிகளுக்கு நீரிழிவு நரம்பியல் நோயறிதல் செய்யப்படுகிறது. ஆரம்பத்தில், பரிசோதனை ஒரு உட்சுரப்பியல் நிபுணரால் மேற்கொள்ளப்படுகிறது, பின்னர் நரம்பியல் நோயியல் நிபுணர் ஒரு சிறப்பு கிட் மூலம் உணர்திறனை ஆராய்கிறார், இதில் ஒரு செயல்முறைக்கு ஒரு மோனோஃபிலமென்ட், ட்யூனிங் ஃபோர்க் மற்றும் பிற சாதனங்கள் உள்ளன.
நீரிழிவு நரம்பியல் நோய் கண்டறியப்பட்டால், பல முறைகளைப் பயன்படுத்தி சிகிச்சை மேற்கொள்ளப்படுகிறது: வலியைக் குறைக்க மருந்துகள் மற்றும் மாத்திரைகள், கீழ் முனைகளின் நிலையை மேம்படுத்துதல், அத்துடன் மசாஜ் செய்தல்.
பெரும்பாலும், நீரிழிவு பாலிநியூரோபதி வலியால் வெளிப்படுகிறது. கூடுதல் அறிகுறிகள் அதன் வகையைப் பொறுத்தது.அது உணர்ச்சி, சென்சார்மோட்டர், புற, நீரிழிவு, தன்னாட்சி இருக்கலாம். நோய்க்கிருமி உருவாக்கம் எந்த வகையான வகைப்பாடு உருவாகியுள்ளது என்பதையும் பொறுத்தது.
தன்னியக்க நரம்பியல்
தன்னியக்க நீரிழிவு நரம்பியல் இருதய, இரைப்பை குடல், யூரோஜெனிட்டல், சுடோமோட்டர், சுவாசம் மற்றும் தனிப்பட்ட உறுப்புகள் அல்லது முழு அமைப்புகளின் பலவீனமான செயல்பாடுகளால் வகைப்படுத்தப்படும் பிற வடிவங்களின் வடிவத்தில் உருவாகி தொடரலாம்.
நீரிழிவு நரம்பியலின் இருதய வடிவம் நீரிழிவு நோயின் முதல் 3-5 ஆண்டுகளில் ஏற்கனவே உருவாகலாம். இது ஓய்வு நேரத்தில் டாக்ரிக்கார்டியா, ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன், ஈ.சி.ஜி மாற்றங்கள் (க்யூடி இடைவெளியை நீடிப்பது), வலியற்ற மாரடைப்பு இஸ்கெமியா மற்றும் மாரடைப்பு ஆகியவற்றின் அபாயத்தால் வெளிப்படுகிறது.
நீரிழிவு நரம்பியலின் இரைப்பை குடல் வடிவம் சுவை ஹைப்பர்சலைவேஷன், உணவுக்குழாய் டிஸ்கினீசியா, வயிற்றின் மோட்டார்-வெளியேற்ற செயல்பாட்டில் ஆழமான இடையூறுகள் (காஸ்ட்ரோபரேசிஸ்), நோயியல் இரைப்பைஉணவுக்குழாய் ரிஃப்ளக்ஸ் (டிஸ்ஃபேஜியா, நெஞ்செரிச்சல், உணவுக்குழாய் அழற்சி) ஆகியவற்றின் வளர்ச்சியால் வகைப்படுத்தப்படுகிறது.
நீரிழிவு நோயாளிகளுக்கு, ஹைபோஆசிட் இரைப்பை அழற்சி அடிக்கடி நிகழ்கிறது, ஹெலிகோபாக்டர் பைலோரியுடன் தொடர்புடைய பெப்டிக் அல்சர், பித்தப்பை டிஸ்கினீசியா மற்றும் பித்தப்பை நோய் அபாயம் அதிகம்.
நீரிழிவு நரம்பியல் நோயில் ஒரு குடல் புண் டிஸ்பயோசிஸ், நீரி வயிற்றுப்போக்கு, ஸ்டீட்டோரியா, மலச்சிக்கல், மலம் அடங்காமை ஆகியவற்றின் வளர்ச்சியுடன் பெரிஸ்டால்சிஸை மீறுவதாகும். கல்லீரலில் இருந்து, கொழுப்பு ஹெபடோசிஸ் பெரும்பாலும் கண்டறியப்படுகிறது.
தன்னியக்க நீரிழிவு நரம்பியல் நோயின் யூரோஜெனிட்டல் வடிவத்துடன், சிறுநீர்ப்பை மற்றும் சிறுநீர்க்குழாய்களின் தொனி தொந்தரவு செய்யப்படுகிறது, இது சிறுநீர் தக்கவைப்பு அல்லது சிறுநீர் அடங்காமை ஆகியவற்றுடன் இருக்கலாம்.
நீரிழிவு நோயாளிகளுக்கு சிறுநீர் தொற்று (சிஸ்டிடிஸ், பைலோனெப்ரிடிஸ்) உருவாக வாய்ப்புள்ளது.
ஆண்கள் விறைப்புத்தன்மை, விந்தணுக்களின் வலிமிகுந்த கண்டுபிடிப்பை மீறுதல், பெண்கள் - உலர் யோனி, அனோர்காஸ்மியா போன்றவற்றைப் புகார் செய்யலாம்.
நீரிழிவு நரம்பியல் நோயில் உள்ள சுடோமோட்டர் கோளாறுகள் ஈடுசெய்யும் மத்திய ஹைப்பர்ஹைட்ரோசிஸின் வளர்ச்சியுடன், குறிப்பாக உணவு மற்றும் இரவில், டிஸ்டல் ஹைபோ- மற்றும் அன்ஹைட்ரோசிஸ் (கால்கள் மற்றும் கைகளின் வியர்த்தல் குறைதல்) ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன.
நீரிழிவு நரம்பியலின் சுவாச வடிவம் மூச்சுத்திணறல், நுரையீரலின் ஹைப்பர்வென்டிலேஷன் மற்றும் சர்பாக்டான்ட் உற்பத்தியில் குறைவு ஆகியவற்றுடன் நிகழ்கிறது.
நீரிழிவு நரம்பியல் நோய்களில், டிப்ளோபியா, அறிகுறி ஹெமராலோபியா, தெர்மோர்குலேஷன் கோளாறுகள், அறிகுறியற்ற இரத்தச் சர்க்கரைக் குறைவு மற்றும் “நீரிழிவு கேசெக்ஸியா” ஆகியவை முற்போக்கான குறைவு.
கண்டறியும் வழிமுறை நீரிழிவு நரம்பியல் வடிவத்தைப் பொறுத்தது. ஆரம்ப ஆலோசனையில், இருதய, செரிமான, சுவாச, மரபணு மற்றும் காட்சி அமைப்புகளில் ஏற்படும் மாற்றங்கள் குறித்த அனமனிசிஸ் மற்றும் புகார்கள் கவனமாக பகுப்பாய்வு செய்யப்படுகின்றன.
நீரிழிவு நரம்பியல் நோயாளிகளில், இரத்தத்தில் குளுக்கோஸ், இன்சுலின், சி-பெப்டைட், கிளைகோசைலேட்டட் ஹீமோகுளோபின் அளவை தீர்மானிக்க வேண்டியது அவசியம், புற தமனிகளில் துடிப்புகளைப் படிப்பது, இரத்த அழுத்தத்தை அளவிடுவது, குறைபாடுகள், பூஞ்சைப் புண்கள், சோளங்கள் மற்றும் சோளங்களுக்கான கீழ் முனைகளை ஆராய்வது அவசியம்.
நீரிழிவு நரம்பியல் நோயறிதலில் ஏற்படும் வெளிப்பாடுகளைப் பொறுத்து, உட்சுரப்பியல் நிபுணர் மற்றும் நீரிழிவு மருத்துவரைத் தவிர, பிற நிபுணர்களும் பங்கேற்கலாம் - இருதயநோய் நிபுணர், இரைப்பைக் குடலியல் நிபுணர், நரம்பியல் நிபுணர், கண் மருத்துவர், போடோலஜிஸ்ட்.
இருதய அமைப்பின் ஆரம்ப பரிசோதனை ஈ.சி.ஜி, இருதய சோதனைகள் (வல்சால்வா சோதனைகள், ஆர்த்தோஸ்டேடிக் சோதனைகள் போன்றவை) நடத்துவதாகும்.
), எக்கோ கார்டியோகிராபி, கொலஸ்ட்ரால் மற்றும் லிப்போபுரோட்டின்களை நிர்ணயித்தல்.
நீரிழிவு நரம்பியல் நோய்க்கான ஒரு நரம்பியல் பரிசோதனையில் எலக்ட்ரோபிசியாலஜிக்கல் ஆய்வுகள் அடங்கும்: எலக்ட்ரோமோகிராபி, எலக்ட்ரோநியூரோகிராபி, தூண்டப்பட்ட சாத்தியங்கள்.
அனிச்சை மற்றும் பல்வேறு வகையான உணர்ச்சி உணர்திறன் மதிப்பிடப்படுகிறது: ஒரு மோனோஃபிலமென்ட்டைப் பயன்படுத்தி தொடுதல், ட்யூனிங் ஃபோர்க்கைப் பயன்படுத்தி அதிர்வு, வெப்பநிலை - ஒரு குளிர் அல்லது சூடான பொருளைத் தொடுவதன் மூலம், வலி - ஊசியின் அப்பட்டமான பக்கத்துடன் தோலைக் குத்துவதன் மூலம், புரோபிரியோசெப்டிவ் - ரோம்பெர்க் நிலையில் ஒரு நிலைத்தன்மை சோதனையைப் பயன்படுத்துதல். கேவியர் பயாப்ஸிகள் மற்றும் தோல் பயாப்ஸிகள் நீரிழிவு நரம்பியல் நோயின் மாறுபட்ட வடிவங்களுக்கு பயன்படுத்தப்படுகின்றன.
நீரிழிவு நரம்பியல் நோய்க்கான காஸ்ட்ரோஎன்டாலஜிகல் பரிசோதனையில் வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட், எண்டோஸ்கோபி, வயிற்றின் எக்ஸ்ரே, சிறுகுடல் வழியாக பேரியம் கடந்து செல்வது பற்றிய ஆய்வுகள் மற்றும் ஹெலிகோபாக்டர் சோதனைகள் ஆகியவை அடங்கும்.
சிறுநீர் அமைப்பிலிருந்து புகார்கள் வந்தால், ஒரு பொது சிறுநீர் கழித்தல் பரிசோதிக்கப்படுகிறது, சிறுநீரகத்தின் அல்ட்ராசவுண்ட், சிறுநீர்ப்பை செய்யப்படுகிறது (உட்பட
மீதமுள்ள சிறுநீரை நிர்ணயிக்கும் அல்ட்ராசவுண்ட்), சிஸ்டோஸ்கோபி, இன்ட்ரெவனஸ் யூரோகிராபி, சிறுநீர்ப்பையின் தசைகளின் எலக்ட்ரோமோகிராபி போன்றவை.
ஆத்திரமூட்டும் காரணங்கள்
கூடுதலாக, நீரிழிவு நோயாளிகளின் தசைகளில் உள்ள அட்ரோபிக் செயல்முறை சில முன்கணிப்பு காரணங்களால் தீர்மானிக்கப்படுகிறது:
- வயது காரணி நாற்பதுக்கு மேல்,
- பாலின காரணி - ஆண்கள் பெரும்பாலும் பாதிக்கப்படுகிறார்கள்
- கெட்ட பழக்கங்களின் இருப்பு - மதுபானங்களை துஷ்பிரயோகம் செய்தல்,
- வளர்ச்சி - நோயியல் செயல்முறை பெரும்பாலும் உயரமான மக்களை பாதிக்கிறது, ஏனென்றால் அவர்களுக்கு நீண்ட நரம்பியல் உள்ளது.
நீரிழிவு நரம்பியல் சிகிச்சை
நீரிழிவு நரம்பியல் சிகிச்சையானது தொடர்ச்சியாகவும் நிலைகளிலும் மேற்கொள்ளப்படுகிறது. நீரிழிவு நோய்க்கான இழப்பீட்டை அடையாமல் நீரிழிவு நரம்பியல் நோய்க்கு பயனுள்ள சிகிச்சை சாத்தியமில்லை.
இந்த நோக்கத்திற்காக, இன்சுலின் அல்லது ஆண்டிடியாபெடிக் மாத்திரைகள் பரிந்துரைக்கப்படுகின்றன, மேலும் குளுக்கோஸ் கண்காணிப்பு மேற்கொள்ளப்படுகிறது.
நீரிழிவு நரம்பியல் சிகிச்சைக்கான ஒருங்கிணைந்த அணுகுமுறையின் ஒரு பகுதியாக, உகந்த உணவு மற்றும் உடற்பயிற்சி முறையை வளர்த்துக் கொள்வது, அதிக உடல் எடையைக் குறைப்பது மற்றும் இரத்த அழுத்தத்தின் இயல்பான அளவைப் பராமரிப்பது அவசியம்.
முக்கிய போக்கின் போது, நியூரோட்ரோபிக் வைட்டமின்கள் (குழு B), ஆக்ஸிஜனேற்றிகள் (ஆல்பா லிபோயிக் அமிலம், வைட்டமின் ஈ), சுவடு கூறுகள் (Mg மற்றும் Zn ஏற்பாடுகள்) உட்கொள்ளல் குறிக்கப்படுகிறது. நீரிழிவு நரம்பியல் நோயின் வலி வடிவத்துடன், வலி நிவாரணி மருந்துகள், ஆன்டிகான்வல்சண்டுகளை பரிந்துரைப்பது நல்லது.
சிகிச்சையின் பிசியோதெரபியூடிக் முறைகள் பயனுள்ளதாக இருக்கும்: நரம்பு தூண்டுதல், காந்த சிகிச்சை, லேசர் சிகிச்சை, ஒளி சிகிச்சை, குத்தூசி மருத்துவம், உடற்பயிற்சி சிகிச்சை.
நீரிழிவு நரம்பியல் நோயில், குறிப்பாக கவனமாக கால் பராமரிப்பு தேவை: வசதியான (எலும்பியல்) பாதணிகள், மருத்துவ பாதத்தில் வரும் காழ்ப்புக்கான பாதங்கள், கால் குளியல், கால் ஈரப்பதமாக்குதல் போன்றவை.
நீரிழிவு நரம்பியல் நோயின் தன்னாட்சி வடிவங்களின் சிகிச்சை வளர்ந்த நோய்க்குறியை கணக்கில் எடுத்துக்கொள்கிறது.
நீரிழிவு நரம்பியல் நோயின் முன்கணிப்பு மற்றும் தடுப்பு
நீரிழிவு நரம்பியல் நோயை முன்கூட்டியே கண்டறிதல் (புற மற்றும் தன்னியக்க இரண்டும்) ஒரு சாதகமான முன்கணிப்பு மற்றும் நோயாளிகளின் வாழ்க்கைத் தரத்தில் முன்னேற்றத்திற்கான திறவுகோலாகும்.
நீரிழிவு நோய்க்கான ஆரம்ப கட்டங்களை நீரிழிவு நோய்க்கான தொடர்ச்சியான இழப்பீட்டை அடைவதன் மூலம் மாற்றியமைக்க முடியும்.
சிக்கலான நீரிழிவு நரம்பியல் என்பது வலியற்ற மாரடைப்பு, இருதய அரித்மியாக்கள் மற்றும் கீழ் முனைகளின் அதிர்ச்சிகரமான ஊடுருவல்களுக்கு முன்னணி ஆபத்து காரணி.
நீரிழிவு நரம்பியல் நோயைத் தடுக்க, இரத்த சர்க்கரை அளவை தொடர்ந்து கண்காணித்தல், சிகிச்சையை சரியான நேரத்தில் சரிசெய்தல், நீரிழிவு மருத்துவர் மற்றும் பிற நிபுணர்களால் வழக்கமான கண்காணிப்பு அவசியம்.
நீரிழிவு அமியோட்ரோபியின் அறிகுறிகள் மற்றும் சிகிச்சை

- ஆத்திரமூட்டும் காரணங்கள்
- அறிகுறி படம்
- கண்டறிவது
- சிகிச்சை
- வாழ்க்கை முன்னறிவிப்பு
நீரிழிவு அமியோட்ரோபி (நரம்பியல்) என்பது நீரிழிவு நோயிலிருந்து வரும் சிக்கல்களின் கலவையாகும். நரம்பு மண்டலத்திற்கு சேதம் விளைவிப்பதன் விளைவாக, தசை மண்டலத்தின் சில பதிப்புகளில் நோயியல் விளைவுகள் உருவாகின்றன. ஒரு நோய்க்குறியியல் நோயைக் கண்டறிவது மிகவும் கடினம், ஏனெனில் இது ஒரு அறிகுறியற்ற போக்கைக் கொண்டுள்ளது.
புள்ளிவிவரங்களின்படி, பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையுடன், 10-12% வழக்குகளில் சிக்கல்கள் உருவாகின்றன, மேலும் வகை II நீரிழிவு நோயால், 25% க்கும் மேற்பட்ட நோயாளிகளில் நீரிழிவு அமியோட்ரோபி கண்டறியப்படுகிறது. இந்த நோயின் ஆபத்து கிட்டத்தட்ட 75% நீரிழிவு நோயாளிகளின் கீழ் முனைகளில் பொருத்தமான சிகிச்சையை மேற்கொள்ளத் தவறினால், டிராஃபிக் அல்சர் புண்கள் உருவாகின்றன.
நீரிழிவு நரம்பியல் நோய்க்கான ஒரு அரிய வழி லும்போசாக்ரல் ரேடிகுலோப்ளெக்ஸிடிஸ் ஆகும். நோயியல் செயல்முறை வகை II நீரிழிவு நோய்க்கு மட்டுமே சிறப்பியல்பு, அதாவது 40 முதல் 60 வயது வரையிலான இன்சுலின் சார்ந்த நோயாளிகள். அச்சு சேதம் காரணமாக நீரிழிவு மைக்ரோஅங்கியோபதி காரணமாக இந்த நிலை உருவாகிறது.
பெரிவாஸ்குலிடிஸ் அல்லது மைக்ரோவாஸ்குலிடிஸின் வளர்ச்சியுடன் நரம்பு மூட்டைகளின் (பெரினூரியா, எபினூரியா) பாத்திரங்களுக்கு தன்னுடல் தாக்கம் ஏற்பட்டதன் விளைவாக நோயியல் நிகழ்ந்ததை ஏராளமான நோய்க்குறியியல் ஆய்வுகளின் முடிவுகள் குறிப்பிடுகின்றன. பிந்தையது நரம்பு வேர்கள் மற்றும் வாஸ்குலர் நெட்வொர்க்கின் இஸ்கிமிக் அழிவை உருவாக்க உதவுகிறது.
நிரப்பு முறை, எண்டோடெலியல் லிம்போசைட் செல்கள், இம்யூனோசைட்டோகினின்களின் வெளிப்பாடு மற்றும் சைட்டோடாக்ஸிக் டி-லிம்போசைட்டுகளின் விளைவு ஆகியவற்றிற்கு ஆதரவாக சான்றுகள் உள்ளன.
பாலிநியூக்ளியர் செல்கள் மூலம் சிறிய பிந்தைய தந்துகி பாத்திரங்களின் ஊடுருவலுக்கான விருப்பங்கள் உள்ளன.
இந்த பின்னணியில், அச்சுகளின் அழிவு மற்றும் செயலிழப்பு, ஹீமோசைடிரின் குவிப்பு, பெரினூரியாவின் தடிமன் அதிகரிப்பு, உள்ளூர் டிமெயிலினேஷன் மற்றும் புதிய வாஸ்குலரைசேஷன் ஆகியவை நரம்பு வேர்கள் மற்றும் நரம்பு மூட்டைகளில் கண்டறியப்பட்டன.
அறிகுறி படம்
சமச்சீரற்ற மோட்டார் ப்ராக்ஸிமல் நியூரோபதி தொடையின் முன்புற மேற்பரப்பிலும், கீழ் காலின் இடைப்பட்ட விமானத்திலும் வலி, ஊர்ந்து செல்வது மற்றும் எரியும் உணர்வைக் கொண்ட ஒரு சபாக்கிட் அல்லது கடுமையான தொடக்கத்தைக் கொண்டுள்ளது. விவரிக்கப்பட்ட அறிகுறிகளின் நிகழ்வு மோட்டார் செயல்பாட்டுடன் எந்த தொடர்பும் இல்லை. பெரும்பாலும் அவை இரவில் தோன்றும்.
ஒரு குறிப்பிட்ட நேரத்திற்குப் பிறகு, ஒரு அட்ராபிக் செயல்முறை உருவாகிறது மற்றும் தொடை மற்றும் இடுப்பு இடுப்பு ஆகியவற்றின் தசை வலிமை குறைகிறது. இந்த வழக்கில், நோயாளிக்கு இடுப்பை வளைப்பது கடினம், முழங்கால் வெளிப்பாட்டின் உறுதியற்ற தன்மை வெளிப்படுகிறது. சில உருவகங்களில், தொடை மண்டலத்தின் சேர்க்கைகள், குளுட்டியல் தசைகள் மற்றும் பெரோனியல் குழு ஆகியவை நோயியல் செயல்பாட்டில் இணைகின்றன.
ரிச்செக்ஸ் கோளாறுகளுக்கு ஒரு எடுத்துக்காட்டு, முழங்கால் ரிஃப்ளெக்ஸின் இழப்பு அல்லது குறைவு என்பது அகில்லெஸின் சிறிது குறைவு அல்லது பாதுகாப்பின் பின்னணிக்கு எதிரானது. அரிதாக, நீரிழிவு நோயாளிகளில் தசைக் குறைபாடு கைகள் மற்றும் தோள்பட்டை இடுப்புகளின் அருகிலுள்ள பகுதிகளை பாதிக்கிறது.
உணர்ச்சி தொந்தரவுகளின் தீவிரம் மிகக் குறைவு. பெரும்பாலும் நோய் சமச்சீரற்றதாக மாறும். முதுகெலும்பு கடத்திகளுக்கு சேதம் ஏற்படுவதற்கான அறிகுறிகள் காணப்படவில்லை.
இந்த நோயியல் மூலம், உணர்திறன் பொதுவாக பாதுகாக்கப்படுகிறது. இரண்டு முதல் மூன்று வாரங்களுக்குப் பிறகு வலி மறைந்துவிடும், இருப்பினும், சில நேரங்களில் அவை 6-9 மாதங்கள் வரை சேமிக்கப்படும். அட்ராபிக் செயல்முறை மற்றும் பரேசிஸ் பல மாதங்களுக்கு ஏற்படுகின்றன.
பரேடிக் நிகழ்வுகள் மற்றும் அட்ராபிக் செயல்முறை பல மாதங்களுக்கு நீடிக்கும், சில சமயங்களில் உடல் எடையில் கணிக்க முடியாத குறைவு ஏற்படுகிறது.
இத்தகைய விரைவான எடை இழப்பு பெரும்பாலும் நோயாளியின் உடலில் ஒரு வீரியம் மிக்க கட்டியின் வளர்ச்சியை சந்தேகிக்க வழிவகுக்கிறது.
மீட்பு காலம் பல ஆண்டுகள் நீடிக்கும், சில நோயாளிகளில் எஞ்சிய குறைபாடு பாதுகாக்கப்படுகிறது.
கண்டறிவது
அறிகுறியற்ற பாடத்தின் காரணமாக நோயாளியை முழுமையாக பரிசோதித்த பின்னரே நோயறிதலைச் செய்ய முடியும்.
ஒரு நரம்பியல் இயல்பின் குறைந்தது 2 அறிகுறிகளின் முன்னிலையில் நோயறிதல் செய்யப்படுகிறது. நோயறிதலின் நோக்கத்திற்காக, பல ஆய்வக பரிசோதனைகள் பரிந்துரைக்கப்படுகின்றன:
- சிறுநீர் மற்றும் இரத்தத்தின் பொது பரிசோதனை,
- வாத சோதனைகள்
- சினோவியல் திரவ மதிப்பீடு
- முதுகெலும்பு நெடுவரிசையின் எம்.ஆர்.ஐ (கீழ் முதுகு மற்றும் சாக்ரம்),
- தூண்டுதல் ENMG மற்றும் ஊசி EMG.
சி.எஸ்.எஃப் இல், புரத உள்ளடக்கத்தின் அதிகரிப்பு காணப்படுகிறது. ஈ.எம்.ஜிக்குப் பிறகு, கால்களின் பரஸ்பைனல் கர்ப்பப்பை வாய் குழுக்களில் மல்டிஃபோகல் கண்டறிதல் அல்லது மயக்கம் காணப்படுகிறது.
சிகிச்சை நடவடிக்கைகள் மிகவும் நீளமானவை (இரண்டு அல்லது அதற்கு மேற்பட்ட ஆண்டுகள் வரை). மீட்பு வீதம் நேரடியாக அடிப்படை நோயில் ஈடுசெய்யும் வழிமுறைகளைப் பொறுத்தது.
பயனுள்ள சிகிச்சையின் முக்கிய கொள்கைகள்:
- புற இரத்த சர்க்கரையின் நிலையான கண்காணிப்பு,
- வலி முன்னிலையில் அறிகுறி சிகிச்சை,
- நோய்க்கிரும சிகிச்சை.
சிகிச்சையின் ஆரம்ப கட்டத்தில், மீதில்ல்பிரெட்னிசோலோனின் சொட்டுடன் துடிப்பு சிகிச்சை பரிந்துரைக்கப்படுகிறது.
நோயாளியை இன்சுலினுக்கு மாற்றுவதன் மூலம் இரத்த சர்க்கரை அளவை உறுதிப்படுத்த முடியும்.
வலி நிவாரணத்திற்காக, ப்ரீகாபலின் காட்டப்பட்டுள்ளது (ஒரு நாளைக்கு இரண்டு முறை, தலா 150 மி.கி). கூடுதல் மருந்தாக, அமிட்ரிப்டைலைன் ஒரு சிறிய டோஸில் பரிந்துரைக்கப்படுகிறது.
நோயின் போக்கின் முதல் மூன்று மாதங்களில் மட்டுமே குளுக்கோகார்டிகோஸ்டீராய்டு சிகிச்சை அனுமதிக்கப்படுகிறது.
ஆன்டிகான்வல்சண்ட்ஸ் மற்றும் குளுக்கோகார்டிகாய்டு மருந்துகளுடன் சிகிச்சை பயனற்றதாக இருந்தால், அவை நரம்பு இம்யூனோகுளோபூலின் நாடுகின்றன.
சில உருவகங்களில், சைட்டோஸ்டேடிக் மருந்துகள் மற்றும் பிளாஸ்மாபெரிசிஸ் பயன்படுத்தப்படுகின்றன.
பெரும்பாலும் நோயியல் செயல்முறையின் வளர்ச்சி ஆக்ஸிஜனேற்ற அழுத்தத்தால் உதவுகிறது, இது அதிகப்படியான தீவிரவாதிகள் மற்றும் ஆக்ஸிஜனேற்ற அமைப்பின் செயல்பாட்டில் குறைவு ஆகியவற்றின் பின்னணியில் உருவாகிறது. ஆகையால், சிகிச்சையில், நீரிழிவு நோயின் தாமதமான சிக்கலில் ஒரு முற்காப்பு மற்றும் சிகிச்சை நோக்கத்துடன் கூடிய ஆக்ஸிஜனேற்றிகளுக்கும் முக்கிய பங்கு வழங்கப்படுகிறது.
பயனுள்ள மருந்துகளில் ஆல்பா லிபோயிக் அமிலமும் அடங்கும், இது நரம்பியல் அறிகுறி படத்தைக் குறைக்கிறது.
வாழ்க்கை முன்னறிவிப்பு
ஒரு குறிப்பிட்ட காலத்திற்கு நோயாளிகள் சுயாதீனமாக நகரும் திறனை இழக்கும்போது, கடுமையான போக்கைப் பொறுத்தவரையில் கூட, வாழ்க்கை முன்கணிப்பு ஒப்பீட்டளவில் சாதகமாகக் கருதப்படுகிறது.
மூலம், நீங்கள் பின்வருவனவற்றிலும் ஆர்வமாக இருக்கலாம் இலவச பொருட்கள்:
- இலவச புத்தகங்கள்: "காலை பயிற்சிகளுக்கு முதல் 7 தீங்கு விளைவிக்கும் பயிற்சிகள், நீங்கள் தவிர்க்க வேண்டும்" | "பயனுள்ள மற்றும் பாதுகாப்பான நீட்சிக்கான 6 விதிகள்"
- ஆர்த்ரோசிஸுடன் முழங்கால் மற்றும் இடுப்பு மூட்டுகளை மீட்டமைத்தல் - வெபினரின் இலவச வீடியோ பதிவு, இது உடற்பயிற்சி சிகிச்சை மற்றும் விளையாட்டு மருத்துவத்தின் மருத்துவரால் நடத்தப்பட்டது - அலெக்ஸாண்ட்ரா போனினா
- உடற்பயிற்சி சிகிச்சையில் சான்றளிக்கப்பட்ட மருத்துவரிடமிருந்து குறைந்த முதுகுவலிக்கு சிகிச்சையளிப்பதற்கான இலவச பாடங்கள். இந்த மருத்துவர் முதுகெலும்பின் அனைத்து பகுதிகளுக்கும் ஒரு தனித்துவமான மீட்பு முறையை உருவாக்கியுள்ளார் மற்றும் ஏற்கனவே உதவியுள்ளார் 2000 க்கும் மேற்பட்ட வாடிக்கையாளர்கள் பல்வேறு முதுகு மற்றும் கழுத்து பிரச்சினைகளுடன்!
- இடுப்புமூட்டுக்குரிய நரம்பு பிஞ்சுகளுக்கு சிகிச்சையளிப்பது எப்படி என்பதை அறிய விரும்புகிறீர்களா? இந்த இணைப்பில் வீடியோவை கவனமாக பாருங்கள்.
- ஆரோக்கியமான முதுகெலும்புக்கு 10 அத்தியாவசிய ஊட்டச்சத்து கூறுகள் - இந்த அறிக்கையில் உங்கள் அன்றாட உணவு எப்படி இருக்க வேண்டும் என்பதைக் கண்டுபிடிப்பீர்கள், இதனால் நீங்களும் உங்கள் முதுகெலும்பும் எப்போதும் ஆரோக்கியமான உடலிலும் ஆவியிலும் இருக்கும். மிகவும் பயனுள்ள தகவல்!
- உங்களுக்கு ஆஸ்டியோகாண்ட்ரோசிஸ் இருக்கிறதா? மருந்துகள் இல்லாமல் இடுப்பு, கர்ப்பப்பை வாய் மற்றும் தொராசி ஆஸ்டியோகாண்ட்ரோசிஸுக்கு சிகிச்சையளிப்பதற்கான பயனுள்ள முறைகளைப் படிக்க பரிந்துரைக்கிறோம்.
நீரிழிவு நரம்பியலின் வகைப்பாடு மற்றும் அறிகுறிகள்
நீரிழிவு நரம்பியல் என்ன என்பதை அறிந்து, ஒரு நோயைக் குறிக்கும் அறிகுறிகளையும் அறிகுறிகளையும் நீங்கள் கருத்தில் கொள்ள வேண்டும்.
நோயியலின் அறிகுறியியல் மிகவும் பாதிக்கப்பட்டுள்ள நரம்பு மண்டலத்தின் பகுதியை அடிப்படையாகக் கொண்டது. வேறு வார்த்தைகளில் கூறுவதானால், நோயின் அறிகுறிகள் கணிசமாக வேறுபடுகின்றன, மேலும் இவை அனைத்தும் நோயாளியின் உடலில் ஏற்படும் சேதத்தைப் பொறுத்தது.
புறப் பகுதி பாதிக்கப்படும்போது, இரண்டு மாதங்களுக்குப் பிறகு அறிகுறியியல் தன்னை உணர வைக்கிறது. இந்த சூழ்நிலை மனித உடலில் ஏராளமான நரம்பு முடிவுகள் உள்ளன என்பதோடு தொடர்புடையது, மேலும் முதன்முறையாக, சாத்தியமான நரம்புகள் சேதமடைந்தவற்றின் செயல்பாட்டை எடுத்துக்கொள்கின்றன.
நீரிழிவு புற நரம்பியல் கைகள் மற்றும் கால்கள் ஆரம்பத்தில் பாதிக்கப்படுகின்றன என்பதன் மூலம் வகைப்படுத்தப்படுகின்றன.
நீரிழிவு நரம்பியல் வகைப்பாடு:
- அறிகுறி பொதுமைப்படுத்தப்பட்ட பாலிநியூரோபதி நோய்க்குறி: உணர்ச்சி நரம்பியல், மோட்டார் நரம்பியல், சென்சார்மோட்டர் நோய், ஹைப்பர் கிளைசெமிக் நோயியல்.
- நீரிழிவு தன்னியக்க நரம்பியல்: யூரோஜெனிட்டல், சுவாச, சுடோமோட்டர், இருதய.
- குவிய நரம்பியல்: சுரங்கப்பாதை, மண்டை ஓடு, பிளெக்ஸோபதி, அமியோட்ரோபி.
உணர்ச்சி நரம்பியல் என்பது ஒரு நபரின் உணர்வுகளின் சமச்சீர் சிதைவுக்கு நரம்பு முடிவுகளின் எளிதில் தோற்கடிக்கப்படுவதாகும். உதாரணமாக, ஒரு கால் மற்றொன்றை விட அதிக உணர்திறன் கொண்டதாக இருக்கும். நோயியலின் போது நரம்புகள் பாதிக்கப்படுகின்றன என்பதன் காரணமாக, தோல் ஏற்பிகளிலிருந்து மூளைக்கு சமிக்ஞைகள் முறையற்ற முறையில் பரவுகின்றன.
பின்வரும் அறிகுறிகள் காணப்படுகின்றன:
- எரிச்சலூட்டுபவர்களுக்கு அதிக பாதிப்பு ("வாத்து புடைப்புகள்" கைகால்களுடன் வலம், எரியும் உணர்வு, அரிப்பு, காரணமின்றி அவ்வப்போது கூர்மையான வலிகள்).
- எந்த தூண்டுதலுக்கும் எதிர்மறையான எதிர்வினை. ஒரு “லேசான எரிச்சல்” கடுமையான வலி நோய்க்குறியின் விளைவாக இருக்கலாம். உதாரணமாக, ஒரு போர்வைத் தொடுவதால் ஒரு நோயாளி வலியிலிருந்து இரவில் எழுந்திருக்கலாம்.
- குறைவு அல்லது முழுமையான இழப்பு. ஆரம்பத்தில், மேல் மூட்டுகளின் உணர்திறன் இழப்பு உள்ளது, பின்னர் கீழ் மூட்டுகள் பாதிக்கப்படுகின்றன (அல்லது நேர்மாறாக).
புதிய தகவல்: நீரிழிவு நோயின் 5 சிறந்த அறிகுறிகள்
மோட்டார் நீரிழிவு நரம்பியல் இயக்கத்திற்கு காரணமான நரம்புகளுக்கு சேதம் ஏற்படுவதால் வகைப்படுத்தப்படுகிறது, இது மூளையில் இருந்து தசைகளுக்கு சமிக்ஞைகளை கடத்துவதை ஒழுங்குபடுத்துகிறது. அறிகுறிகள் மிகவும் மெதுவாக உருவாகின்றன, இந்த நிலையின் ஒரு சிறப்பியல்பு அறிகுறி தூக்கம் மற்றும் ஓய்வின் போது அறிகுறிகளின் அதிகரிப்பு ஆகும்.
அத்தகைய நோயியலின் மருத்துவ படம் நடைபயிற்சி போது நிலைத்தன்மை இழப்பு, தசைக்கூட்டு அமைப்பின் செயல்பாடுகள் பலவீனமடைதல், கூட்டு இயக்கம் (எடிமா மற்றும் சிதைவு) மற்றும் தசை பலவீனம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
தன்னியக்க நீரிழிவு நரம்பியல் (தன்னியக்க நரம்பியல் என்றும் அழைக்கப்படுகிறது) என்பது தன்னியக்க நரம்பு மண்டலத்தின் நரம்புகளின் பலவீனமான செயல்பாட்டின் விளைவாகும், இது உள் உறுப்புகளின் வேலைக்கு பொறுப்பாகும்.
வகை 2 நீரிழிவு நோய்க்கான தன்னியக்க நரம்பியல் அறிகுறிகள்:
- செரிமான மண்டலத்தின் சீர்குலைவு (விழுங்குவது கடினம், வயிற்றில் வலி, வாந்தியெடுத்தல்).
- இடுப்பு உறுப்புகளின் செயல்பாட்டின் மீறல்கள்.
- பலவீனமான இதய செயல்பாடு.
- சருமத்தில் மாற்றம்.
- பார்வைக் குறைபாடு.
ஆப்டிகல் நியூரோபதி என்பது ஒரு நோயியல் ஆகும், இது ஒரு நீண்ட அல்லது தற்காலிக இயல்பின் காட்சி உணர்வை இழக்க வழிவகுக்கும்.
நீரிழிவு நரம்பியல் நோயின் யூரோஜெனிட்டல் வடிவம் சிறுநீர்ப்பையின் தொனியை மீறுவதன் மூலமும், சிறுநீர்க்குழாய்களின் சேதத்தினாலும் வகைப்படுத்தப்படுகிறது, இது சிறுநீர் தக்கவைப்பு அல்லது சிறுநீர் அடங்காமை ஆகியவற்றுடன் இருக்கலாம்.
நீரிழிவு நோயாளிகளில் கிட்டத்தட்ட பாதி நோயாளிகளுக்கு டிஸ்டல் நியூரோபதி ஏற்படுகிறது. நோயியலின் ஆபத்து சேதத்தின் மீளமுடியாத தன்மையில் உள்ளது. கீழ் முனைகளின் டிஸ்டல் நியூரோபதி கால்களின் உணர்வு இழப்பு, வலி மற்றும் அச om கரியத்தின் பல்வேறு உணர்வுகள் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது - கூச்ச உணர்வு, எரியும், அரிப்பு.
நோயியல் கண்டறிதல்
நீரிழிவு நரம்பியல் பல கிளைகளைக் கொண்டுள்ளது, ஒவ்வொன்றும் அதன் சிறப்பியல்புகளைக் கொண்டுள்ளது. நீரிழிவு நரம்பியல் நோயைக் கண்டறிய, மருத்துவர் முதலில் ஒரு நோயாளியின் வரலாற்றைச் சேகரிக்கிறார்.
மிகவும் முழுமையான மருத்துவ படத்தைப் பெற, ஒரு சிறப்பு அளவு மற்றும் கேள்வித்தாள்கள் பயன்படுத்தப்படுகின்றன. எடுத்துக்காட்டாக, ஒரு நரம்பியல் தன்மையின் அறிகுறிகளின் அளவு பயன்படுத்தப்படுகிறது, அறிகுறிகளின் பொதுவான அளவு மற்றும் பிற.
ஒரு காட்சி பரிசோதனையின் போது, மருத்துவர் மூட்டுகளை பரிசோதித்து, கால், கால் மற்றும் உள்ளங்கைகளின் நிலையைப் பார்க்கிறார், இதன் சிதைவு நரம்பியல் நோயைக் குறிக்கிறது. சிவத்தல், வறட்சி மற்றும் நோயின் பிற வெளிப்பாடுகள் தோலில் உள்ளதா என்பதை தீர்மானிக்கிறது.
நோயாளியின் ஒரு புறநிலை பரிசோதனை சோர்வு மற்றும் பிற இரண்டாம் நிலை அறிகுறிகள் போன்ற ஒரு முக்கியமான அறிகுறியை வெளிப்படுத்துகிறது. நோயாளிக்கு வயிற்றுப் பகுதியில் கொழுப்பு மற்றும் கொழுப்பு படிவு இல்லாதபோது நீரிழிவு கேசெக்ஸியா தீவிரமாக இருக்கும்.
ஆய்வுக்குப் பிறகு, அதிர்வு உணர்திறன் சோதனை செய்யப்படுகிறது. ஒரு சிறப்பு அதிர்வு சாதனத்தின் மூலம், பெருவிரல் அல்லது பிற பகுதிகளுக்கு மருத்துவர் முன்வைக்கிறார். அத்தகைய ஆய்வு மூன்று முறை மேற்கொள்ளப்படுகிறது. நோயாளி 128 ஹெர்ட்ஸின் அலைவு அதிர்வெண்ணை உணரவில்லை என்றால், இது எளிதில் குறைவதைக் குறிக்கிறது.
புதிய தகவல்: கட்டுப்படுத்தப்படாத நீரிழிவு நோய்: அது என்ன?
நோயியலின் வகையைத் தீர்மானிக்க, மேலும் அதை எவ்வாறு சிகிச்சையளிப்பது என்பதைக் கண்டறிய, நீரிழிவு நரம்பியல் நோயைத் தீர்மானிக்க பின்வரும் நோயறிதல் நடவடிக்கைகள் மேற்கொள்ளப்படுகின்றன:
- தொட்டுணரக்கூடிய உணர்திறன் தீர்மானிக்கப்படுகிறது.
- வெப்பநிலை உணர்திறன் தீர்மானிக்கப்படுகிறது.
- வலி உணர்திறன் தீர்மானிக்கப்படுகிறது.
- அனிச்சை மதிப்பீடு செய்யப்படுகிறது.
நீரிழிவு நரம்பியல் ஒரு மாறுபட்ட போக்கால் வகைப்படுத்தப்படுகிறது, எனவே, பெரும்பாலான சந்தர்ப்பங்களில், அனைத்து கண்டறியும் நடவடிக்கைகளும் விதிவிலக்கு இல்லாமல் மேற்கொள்ளப்படுகின்றன.
நரம்பியல் சிகிச்சையானது மிகவும் சிக்கலான, உழைப்பு மற்றும் விலையுயர்ந்த செயல்முறையாகும். ஆனால் சிகிச்சையின் சரியான நேரத்தில், முன்கணிப்பு சாதகமானது.
நோயியல் தடுப்பு
நீரிழிவு நரம்பியல் என்பது ஒரு சிக்கலான நோயாகும், இது நோயாளிக்கு ஏராளமான விளைவுகளை ஏற்படுத்தும். ஆனால் இந்த நோயறிதலைத் தடுக்கலாம். நோயாளியின் உடலில் குளுக்கோஸ் கட்டுப்பாடு என்பது அடிப்படை விதி.
இது உயர் குளுக்கோஸ் அளவாகும், இது நரம்பு செல்கள் மற்றும் முடிவுகளால் செயல்பாட்டை இழப்பதற்கான தீவிர ஆபத்து காரணியாகும். அடிப்படை நோயின் பின்னணிக்கு எதிரான சிக்கல்கள் மற்றும் கடுமையான விளைவுகளைத் தடுக்க உதவும் சில தடுப்பு நடவடிக்கைகள் உள்ளன.
நோயியலின் முதல் அறிகுறிகளைக் கவனித்து, நீங்கள் உடனடியாக ஒரு மருத்துவரைத் தொடர்பு கொள்ள வேண்டும். அவர்தான் போதுமான சிகிச்சையை பரிந்துரைப்பார். எந்தவொரு நோயும் வளர்ச்சியின் ஆரம்ப கட்டங்களில் துல்லியமாக சிகிச்சையளிப்பது எளிதானது என்பது அறியப்படுகிறது, மேலும் நோயியலைக் கட்டுப்படுத்துவதற்கான வாய்ப்புகள் பல மடங்கு அதிகரிக்கும்.
இரத்தத்தில் சர்க்கரையின் அளவைக் கட்டுப்படுத்துவது அவசியம், நீரிழிவு நோயாளிகளுக்கு குறைந்த கார்ப் உணவைப் பின்பற்றுங்கள், உடலில் சிறிதளவு மாற்றங்களுடன், அதைப் பற்றி உங்கள் மருத்துவரிடம் தெரிவிக்கவும்.
சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்துவது, விளையாட்டு விளையாடுவது, தினசரி புதிய காற்றில் நடப்பது (20 நிமிடங்களுக்கும் குறையாது), காலை பயிற்சிகள் குறைவான முக்கியத்துவம் வாய்ந்தவை அல்ல. பிசியோதெரபி பயிற்சிகளில் ஈடுபடுவது பரிந்துரைக்கப்படுகிறது.
நீரிழிவு நரம்பியல் பல சிக்கல்களால் நிறைந்திருக்கிறது, ஆனால் ஒரு மருத்துவரை சரியான நேரத்தில் அணுகுவதன் மூலம், சிகிச்சையில் வெற்றி உறுதி செய்யப்படுகிறது. நீங்கள் உடலில் உள்ள குளுக்கோஸை தேவையான அளவில் உறுதிப்படுத்தி, நரம்பு மண்டலத்தின் சிறந்த செயல்பாட்டை உறுதிசெய்தால், அனைத்து அறிகுறிகளும் 1-2 மாதங்களுக்குப் பிறகு மறைந்துவிடும்.
இதைப் பற்றி நீங்கள் என்ன நினைக்கிறீர்கள்? நீரிழிவு நோயிலிருந்து வரும் சிக்கல்களைத் தடுக்க நீங்கள் என்ன நடவடிக்கைகள் எடுக்கிறீர்கள்?
நீரிழிவு அமியோட்ரோபியின் காரணங்கள்
நீரிழிவு நோயின் நீண்ட மற்றும் புறக்கணிக்கப்பட்ட போக்குதான் முக்கிய காரணம். நீரிழிவு அமியோட்ரோபியை ஏற்படுத்தும் காரணிகளும் உள்ளன:
சர்க்கரை உடனடியாக குறைகிறது! காலப்போக்கில் நீரிழிவு நோய் பார்வை பிரச்சினைகள், தோல் மற்றும் கூந்தல் நிலைகள், புண்கள், குடலிறக்கம் மற்றும் புற்றுநோய் கட்டிகள் போன்ற நோய்களுக்கு வழிவகுக்கும்! மக்கள் தங்கள் சர்க்கரை அளவை சீராக்க கசப்பான அனுபவத்தை கற்பித்தனர். படிக்க.
- வயது,
- அதிக வளர்ச்சி
- மதுபானங்களை அடிக்கடி பயன்படுத்துதல்,
- புகைக்கத்
- நரம்பு இழைகளுக்கு சேதம்,
- தரை,
- நாட்பட்ட நோய்கள்
- தொற்று நோய்கள்
- மரபணு நோயியல்
- அமிலாய்டோசிஸின் வளர்ச்சி,
- ஆட்டோ இம்யூன் நோயியல்.
நீரிழிவு அமியோட்ரோபியின் அறிகுறிகள்
நீரிழிவு அமியோட்ரோபியுடன், பின்வரும் அறிகுறிகள் ஏற்படுகின்றன:
- தலைச்சுற்றல் மற்றும் பலவீனம் உணர்வு,
- பிட்டம் மற்றும் இடுப்பு தசைகளில் வலி,
- மேல் கால் மற்றும் இடுப்பு ஆகியவற்றின் தசை பலவீனம்,
- எழுந்து செல்வது கடினம், உட்கார்ந்துகொள்வது, படிக்கட்டுகளில் மேலே செல்வது,
- நடைபயிற்சி மீறல்
- தசை சேதம்
- பசியின்மை குறைவுடன் எடை இழப்பு,
- கைகள் மற்றும் கால்களில் உணர்வின்மை,
- தொடும்போது அதிகரித்த உணர்திறன்,
- தொட்டுணரக்கூடிய உணர்வுகள் இல்லாதது.
கண்டறியும் அம்சங்கள்
நீரிழிவு அமியோட்ரோபியின் முதல் அறிகுறிகள் தோன்றும்போது, நீங்கள் நிச்சயமாக ஒரு மருத்துவரை அணுக வேண்டும். நிபுணர் ஒரு மருத்துவ வரலாற்றை சேகரித்து ஒரு புறநிலை பரிசோதனை செய்வார். பரிசோதனையில், தொடும்போது அதிக உணர்திறன் கண்டறியப்படுகிறது மற்றும் வலி உணர்ச்சிகளின் தோற்றம் கண்டறியப்படுகிறது. கூடுதலாக, மருத்துவர் அனிச்சைகளின் வலிமையையும் வெப்பநிலை மாற்றங்களுக்கான உணர்திறனையும் சோதிப்பார். நோயாளி கைகளிலும் கால்களிலும் உணர்வின்மை உணர்வையும், தொட்டுணரக்கூடிய உணர்வின் பற்றாக்குறையையும் குறிப்பிடுகிறார். அதன் பிறகு, நிபுணர் சிறப்பு ஆராய்ச்சி முறைகளை பரிந்துரைப்பார்:
- இரத்தம் மற்றும் சிறுநீரின் பொதுவான பகுப்பாய்வு,
- இரத்த உயிர் வேதியியல்
- சர்க்கரை சோதனை
- வாத சோதனைகளுக்கான பரிசோதனை,
- முதுகெலும்பின் எம்.ஆர்.ஐ.
- சினோவியல் திரவ பரிசோதனை,
- மின்னலை
- தூண்டுதல் எலக்ட்ரோநியூரோமோகிராபி.
நோய் சிகிச்சை
நோயாளி நோயின் முதல் அறிகுறிகளைக் காட்டினால், அவர் அவசரமாக மருத்துவமனைக்குச் செல்ல வேண்டும். மருத்துவர்களின் கட்டுப்பாடு இல்லாமல் வீட்டில் சுய சிகிச்சை செய்வது கடுமையான விளைவுகளுக்கு வழிவகுக்கிறது. அனுமதிக்கப்பட்டவுடன், மருத்துவர் ஒரு மருத்துவ வரலாற்றைச் சேகரித்து நோயாளியை பரிசோதிப்பார். துல்லியமான நோயறிதலைச் செய்வதற்காக மருத்துவர் சோதனைகளை பரிந்துரைப்பார். நோயறிதலுக்குப் பிறகு, அவர் ஒரு சிகிச்சை முறையைத் தேர்ந்தெடுப்பார். சிகிச்சையின் அடிப்படை மருந்து எடுத்துக்கொள்வதாகும். சிகிச்சையின் செயல்திறனுக்கான வாழ்க்கை முறை மாற்றங்கள் குறித்த பரிந்துரைகளை மருத்துவர் வழங்குவார்.
மருந்து சிகிச்சை
நோய்க்கு சிகிச்சையளிக்க, பல்வேறு மருந்துகள் பரிந்துரைக்கப்படுகின்றன, அவற்றில் முக்கியமானது அட்டவணையில் கொடுக்கப்பட்டுள்ளன: