குளுக்கோனார்ம்: பயன்பாட்டிற்கான வழிமுறைகள்: நீரிழிவு நோயாளிகளின் விலை மற்றும் மதிப்புரைகள் நீரிழிவு மாத்திரைகள்
உட்சுரப்பியல் நிபுணர் ஒரு நோயறிதலைச் செய்தார் - ஒரு முன்கணிப்பு நிலை. எடை தொடர்ந்து வளர்ந்து வருகிறது, வளர்சிதை மாற்றக் கோளாறுகள், நன்றாக, சர்க்கரை நடைகள் (இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறி). சுருக்கமாக, வேடிக்கையாக. நீங்கள் ஒரு உணவை முறித்துக் கொள்ளும்போது, சர்க்கரை உயர்கிறது, நன்கு தெரிந்த அறிகுறிகள் தோன்றும். ஆரம்பத்தில், எனது பசியைக் குறைப்பதற்காக, இந்த மருந்தை மதிய உணவு நேரத்தில் ஒரு நாளைக்கு 1 முறை 1 டேப்லெட்டுக்கு பரிந்துரைத்தேன், ஆனால் எப்படியாவது எந்த விளைவும் இல்லை, நன்றாக இல்லை. சியோஃபோர் 850 பரிந்துரைக்கப்பட்ட வேறொரு மருத்துவரிடம் சென்றேன். வரவேற்பின் முதல் நாளில் உணர்ந்த விளைவு எளிதாகிவிட்டது, மாலையில் நான் குறைவாக சாப்பிட விரும்பினேன். சிகிச்சையின் 2 வாரங்களுக்குப் பிறகு, எடை 1.5 கிலோ குறைந்தது. ஆம், நான் நன்றாக உணர்கிறேன்.
டைப் 2 நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டு ஏற்கனவே ஒரு வருடம் ஆகிறது, அதன் பிறகு மருத்துவர் எனக்கு கடுமையான உணவு மற்றும் குளுக்கோனார்மை பரிந்துரைத்தார். நாங்கள் ஒரு மாதத்திற்கு ஒரு டோஸ் எடுத்தோம், ஆனால் இப்போது குளுக்கோஸ் 6-7 க்கு மேல் உயரவில்லை. உணவைப் பின்பற்ற வேண்டும் என்பது பரிதாபம் மட்டுமே. ஆரோக்கியம் மிகவும் விலை உயர்ந்தது என்றாலும், நிச்சயமாக.
குறுகிய விளக்கம்
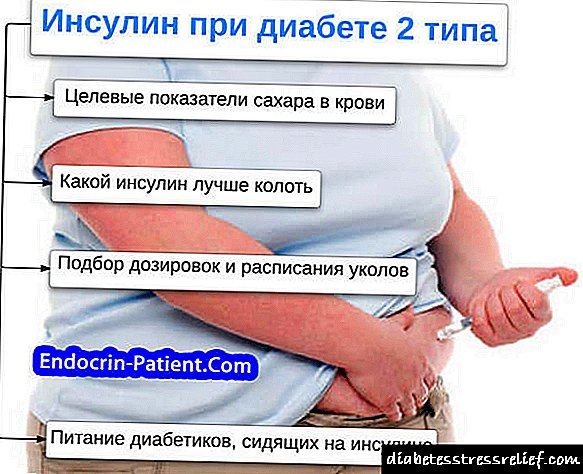
200 மில்லியன் ... இந்த எண்ணிக்கையை நினைவில் கொள்வது மதிப்பு, ஏனென்றால் இன்று நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களின் எண்ணிக்கை இதுதான். விஞ்ஞானிகளின் கணிப்புகளின்படி (மற்றும் மிகவும் அவநம்பிக்கையானவை அல்ல), 2030 வாக்கில் இந்த எண்ணிக்கையில் குறைந்தது ஒன்றரை மடங்கு அதிகரிக்கும் என்று எதிர்பார்க்க வேண்டும். இரண்டு முக்கிய நோயியல் காரணிகள் நீரிழிவு நோயின் தோற்றத்தில் உள்ளன: இன்சுலின் எதிர்ப்பு மற்றும் எண்டோஜெனஸ் இன்சுலின் உற்பத்தியில் கணையப் பற்றாக்குறை. சாத்தியமான வாஸ்குலர் சிக்கல்களின் (குருட்டுத்தன்மை, மாரடைப்பு மற்றும் பக்கவாதம், கால் ஊனமுற்றோர்) அபாயத்தைக் குறைக்க, இரத்த குளுக்கோஸ் அளவை தொடர்ந்து கண்காணிப்பதை உறுதி செய்வதற்காக நீங்கள் தொடர்ந்து துடிப்பில் (அல்லது அதற்கு பதிலாக, மீட்டரில்) உங்கள் கையை வைத்திருக்க வேண்டும். இது சம்பந்தமாக, நீரிழிவு சிகிச்சையில் சிகிச்சையின் தீவிரம் ஒரு அடிப்படை அணுகுமுறையாகும். ஒரு விதியாக, ஆண்டிடியாபெடிக் சிகிச்சை மோனோ தெரபியுடன் தொடங்கப்படுகிறது, இது மெட்ஃபோர்மின் அல்லது சல்போனிலூரியாக்களைப் பயன்படுத்துகிறது (கிளிபென்கிளாமைடு கிளைகிளாஸைடு, கிளைமிபிரைடு). எதிர்காலத்தில், உயிர்வேதியியல் அளவுருக்களில் தெளிவான சரிவுடன், மருந்துகளின் சேர்க்கைகள் தொடங்கப்படுகின்றன அல்லது இன்சுலின் ஊசி இணைக்கப்படுகின்றன. மேலும், முதல் நீரிழிவு ஒரு முற்போக்கான நோயாகக் கருதப்படுவதால், மோனோ தெரபியின் ஆரம்ப வெற்றியுடன் கூட, விரைவில் அல்லது பின்னர், மாஷ்கோவ்ஸ்கி குறிப்பு புத்தகத்தின் ஒன்று அல்லது இரண்டு கட்டமைப்பு அலகுகளுடன் கூடுதல் மருந்தியல் கூடுதல் தேவைப்படும்.
மருத்துவ நடைமுறையில் மிகவும் பொதுவான ஆண்டிடியாபெடிக் கலவையானது மெட்ஃபோர்மின் + கிளிபென்க்ளாமைடு ஆகும். குளுக்கோனார்ம் என்ற மருந்து இந்த வலுவான இரத்தச் சர்க்கரைக் குறைவு இரண்டு-கூறு தசைநார் தவிர வேறில்லை. மெட்ஃபோர்மின் பிகுவானைடு புற திசுக்களில் இன்சுலின் உணர்திறனுக்கான நுழைவாயிலைக் குறைப்பதன் மூலமும், திசுக்களால் குளுக்கோஸ் அதிகரிப்பதை அதிகரிப்பதன் மூலமும் இரத்த குளுக்கோஸைக் குறைக்கிறது. இந்த பொருள் செரிமான மண்டலத்தில் கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதைத் தடுக்கிறது மற்றும் கல்லீரலால் குளுக்கோஸின் தொகுப்பில் தலையிடுகிறது. மெட்ஃபோர்மின் இரத்தத்தின் லிப்பிட் படத்தையும் மேம்படுத்துகிறது, இது "கெட்ட" கொழுப்பின் அளவைக் குறைக்கிறது. கிளிபென்க்ளாமைடு, சல்போனிலூரியாவின் மாமிசத்தின் சதை. கணைய β- கலங்களின் குளுக்கோஸின் உணர்திறன் மற்றும் இலக்கு உயிரணுக்களுடன் இன்சுலின் பிணைப்பின் அளவை அதிகரிப்பதன் மூலம் இது இன்சுலின் வெளியீட்டைத் தூண்டுகிறது.
குளுக்கோனார்ம் பொதுவாக மருத்துவருடன் ஒப்புக் கொள்ளப்பட்ட அளவிலேயே உணவுக்காகப் பயன்படுத்தப்படுகிறது (இது ஒவ்வொரு விஷயத்திலும் தனித்தனியாக இருக்கலாம்). பாரம்பரியமாக, அவை ஒரு டேப்லெட்டிலிருந்து “ஆரம்பித்து” பின்னர் ஒவ்வொரு 1-2 வாரங்களுக்கும் அளவை சரிசெய்கின்றன, இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைக் கணக்கில் எடுத்துக்கொள்கின்றன, அதே நேரத்தில் 5 மாத்திரைகளின் அனுமதிக்கக்கூடிய தினசரி வாசலைத் தாண்டாது.
மருந்தியல்
குளுக்கோனார்ம் various என்பது பல்வேறு மருந்தியல் குழுக்களின் இரண்டு வாய்வழி இரத்தச் சர்க்கரைக் குறைக்கும் முகவர்களின் நிலையான கலவையாகும்: மெட்ஃபோர்மின் மற்றும் கிளிபென்க்ளாமைடு.
மெட்ஃபோர்மின் பிகுவானைடுகளின் குழுவிற்கு சொந்தமானது மற்றும் இன்சுலின் செயல்பாட்டிற்கு புற திசுக்களின் உணர்திறனை அதிகரிப்பதன் மூலமும், குளுக்கோஸ் அதிகரிப்பை அதிகரிப்பதன் மூலமும் சீரம் குளுக்கோஸைக் குறைக்கிறது. செரிமான மண்டலத்தில் கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதைக் குறைக்கிறது மற்றும் கல்லீரலில் குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது. இந்த மருந்து இரத்தத்தின் லிப்பிட் சுயவிவரத்தில் ஒரு நன்மை பயக்கும், மொத்த கொழுப்பின் அளவைக் குறைக்கிறது. எல்.டி.எல் மற்றும் ட்ரைகிளிசரைடுகள். இரத்தச் சர்க்கரைக் குறைவு எதிர்வினைகளை ஏற்படுத்தாது.
கிளிபென்க்ளாமைடு இரண்டாவது தலைமுறையின் சல்போனிலூரியா வழித்தோன்றல்களின் குழுவிற்கு சொந்தமானது. இது கணைய β- செல் குளுக்கோஸ் எரிச்சலின் நுழைவாயிலைக் குறைப்பதன் மூலம் இன்சுலின் சுரப்பைத் தூண்டுகிறது, இன்சுலின் உணர்திறன் மற்றும் இலக்கு உயிரணுக்களுடன் அதன் பிணைப்பை அதிகரிக்கிறது, இன்சுலின் வெளியீட்டை அதிகரிக்கிறது, தசை மற்றும் கல்லீரல் குளுக்கோஸ் அதிகரிப்பில் இன்சுலின் விளைவை மேம்படுத்துகிறது மற்றும் கொழுப்பு திசுக்களில் லிபோலிசிஸைத் தடுக்கிறது. இன்சுலின் சுரக்கும் இரண்டாம் கட்டத்தில் செயல்படுகிறது.
மருந்தியக்கத்தாக்கியல்
நிர்வகிக்கப்படும் போது, இரைப்பைக் குழாயிலிருந்து உறிஞ்சுதல் 48-84% ஆகும். சி அடைய நேரம்அதிகபட்சம் - 1-2 மணி நேரம் விஈ - 9-10 லிட்டர். பிளாஸ்மா புரதங்களுடன் தொடர்பு 95% ஆகும்.
இது இரண்டு செயலற்ற வளர்சிதை மாற்றங்களை உருவாக்குவதன் மூலம் கல்லீரலில் முற்றிலும் வளர்சிதைமாற்றம் செய்யப்படுகிறது, அவற்றில் ஒன்று சிறுநீரகங்களால் வெளியேற்றப்படுகிறது, மற்றொன்று குடல்களால் வெளியேற்றப்படுகிறது. டி1/2 - 3 முதல் 10-16 மணி வரை
வாய்வழி நிர்வாகத்திற்குப் பிறகு, இது இரைப்பைக் குழாயிலிருந்து முற்றிலும் உறிஞ்சப்படுகிறது, 20-30% அளவு மலம் காணப்படுகிறது. முழுமையான உயிர் கிடைக்கும் தன்மை 50 முதல் 60% வரை இருக்கும். ஒரே நேரத்தில் உட்கொள்வதன் மூலம், மெட்ஃபோர்மின் உறிஞ்சுதல் குறைந்து தாமதமாகும். இது விரைவாக திசுக்களில் விநியோகிக்கப்படுகிறது, நடைமுறையில் பிளாஸ்மா புரதங்களுடன் பிணைக்காது.
இது மிகவும் பலவீனமான அளவிற்கு வளர்சிதை மாற்றப்பட்டு சிறுநீரகங்களால் வெளியேற்றப்படுகிறது. டி1/2 தோராயமாக 9-12 மணி நேரம்
வெளியீட்டு படிவம்
வெள்ளை அல்லது கிட்டத்தட்ட வெள்ளை நிறம், சுற்று, பைகோன்வெக்ஸ், வெள்ளை நிறத்தில் இருந்து வெள்ளை நிறத்தில் ஒரு சாம்பல் நிறத்துடன் கூடிய படம் பூசப்பட்ட மாத்திரைகள்.
| 1 தாவல் | |
| glibenclamide | 2.5 மி.கி. |
| மெட்ஃபோர்மின் ஹைட்ரோகுளோரைடு | 400 மி.கி. |
பெறுநர்கள்: மைக்ரோ கிரிஸ்டலின் செல்லுலோஸ் - 100 மி.கி, சோள மாவு - 20 மி.கி, கூழ் சிலிக்கான் டை ஆக்சைடு - 20 மி.கி, ஜெலட்டின் - 10 மி.கி, கிளிசரால் - 10 மி.கி, மெக்னீசியம் ஸ்டீரேட் - 7 மி.கி, சுத்திகரிக்கப்பட்ட டால்க் - 15 மி.கி, க்ரோஸ்கார்மெலோஸ் சோடியம் - 30 மி.கி, சோடியம் கார்பாக்சிமெதில் ஸ்டார்ச் - 18.3 மி.கி, செல்லாஸ்பேட் - 2 மி.கி, டைதில் பித்தலேட் - 0.2 மி.கி.
10 பிசிக்கள் - கொப்புளங்கள் (4) - அட்டைப் பொதிகள்.
20 பிசிக்கள். - கொப்புளங்கள் (2) - அட்டைப் பொதிகள்.
மருந்து வாய்வழியாக, சாப்பாட்டுடன் பயன்படுத்தப்படுகிறது. இரத்தத்தின் குளுக்கோஸின் அளவைப் பொறுத்து, ஒவ்வொரு நோயாளிக்கும் மருந்தின் அளவு மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது.
பொதுவாக ஆரம்ப டோஸ் 1 தாவல். (400 மி.கி / 2.5 மி.கி) / நாள். சிகிச்சையின் தொடக்கத்திலிருந்து ஒவ்வொரு 1-2 வாரங்களுக்கும், இரத்த குளுக்கோஸின் அளவைப் பொறுத்து மருந்தின் அளவு சரி செய்யப்படுகிறது. முந்தைய சேர்க்கை சிகிச்சையை மெட்ஃபோர்மின் மற்றும் கிளைபெக்லாமைடுடன் மாற்றும்போது, 1-2 மாத்திரைகள் பரிந்துரைக்கப்படுகின்றன. ஒவ்வொரு கூறுகளின் முந்தைய அளவைப் பொறுத்து குளுக்கோனார்ம்.
அதிகபட்ச தினசரி டோஸ் 5 மாத்திரைகள்.
அளவுக்கும் அதிகமான
அதிகப்படியான அளவு அல்லது ஆபத்து காரணிகளின் இருப்பு லாக்டிக் அமிலத்தன்மையின் வளர்ச்சியைத் தூண்டும் மெட்ஃபோர்மினம் ஒரு தயாரிப்பின் ஒரு பகுதியாகும். லாக்டிக் அமிலத்தன்மையின் அறிகுறிகள் தோன்றும்போது (வாந்தி, வயிற்று வலி, பொது பலவீனம், தசைப்பிடிப்பு), நீங்கள் மருந்து உட்கொள்வதை நிறுத்த வேண்டும். லாக்டிக் அமிலத்தன்மை என்பது அவசர மருத்துவ கவனிப்பு தேவைப்படும் ஒரு நிலை, லாக்டிக் அமிலத்தன்மைக்கான சிகிச்சை ஒரு மருத்துவமனையில் மேற்கொள்ளப்பட வேண்டும். மிகவும் பயனுள்ள சிகிச்சை ஹீமோடையாலிசிஸ் ஆகும்.
அதிகப்படியான அளவு தயாரிப்பில் கிளிபென்கிளாமைடு இருப்பதால் இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சிக்கும் வழிவகுக்கும். இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள்: பசி, அதிகப்படியான வியர்வை, பலவீனம், படபடப்பு, தோலின் வலி, வாய்வழி சளிச்சுரப்பியின் பரஸ்தீசியா, நடுக்கம், பொது கவலை, தலைவலி, நோயியல் மயக்கம், தூக்கக் கலக்கம், பயத்தின் உணர்வு, இயக்கங்களின் பலவீனமான ஒருங்கிணைப்பு, தற்காலிக நரம்பியல் கோளாறுகள். இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியுடன், நோயாளிகள் தங்கள் சுய கட்டுப்பாட்டையும் நனவையும் இழக்கக்கூடும்.
லேசான அல்லது மிதமான இரத்தச் சர்க்கரைக் குறைவுடன், டெக்ஸ்ட்ரோஸ் (குளுக்கோஸ்) அல்லது ஒரு சர்க்கரை கரைசல் வாய்வழியாக எடுக்கப்படுகிறது. கடுமையான இரத்தச் சர்க்கரைக் குறைவு (நனவு இழப்பு) ஏற்பட்டால், 40% டெக்ஸ்ட்ரோஸ் (குளுக்கோஸ்) தீர்வு அல்லது நரம்பு குளுக்ககன், வி / மீ, எஸ் / சி ஆகியவை நிர்வகிக்கப்படுகின்றன iv. சுயநினைவை மீட்டெடுத்த பிறகு, இரத்தச் சர்க்கரைக் குறைவின் மறு வளர்ச்சியைத் தவிர்ப்பதற்காக நோயாளிக்கு கார்போஹைட்ரேட்டுகள் நிறைந்த உணவு வழங்கப்பட வேண்டும்.
தொடர்பு
ஏ.சி.இ இன்ஹிபிட்டர்கள் (கேப்டோபிரில், என்லாபிரில்), ஹிஸ்டமைன் எச் தடுப்பான்கள் மருந்தின் இரத்தச் சர்க்கரைக் குறைவு விளைவை மேம்படுத்துகின்றன2ஏற்பிகள் (சிமெடிடின்), பூஞ்சை காளான் முகவர்கள் (மைக்கோனசோல், ஃப்ளூகோனசோல்), என்எஸ்ஏஐடிகள் (ஃபைனில்புட்டாசோன், அசாப்ரோபசோன், ஆக்ஸிபென்பூட்டாசோன்), ஃபைப்ரேட்டுகள் (க்ளோஃபைப்ரேட், பெசாஃபைப்ராட்), காசநோய் எதிர்ப்பு மருந்துகள் (எத்தியோனமைடு), ஆன்டிகோஆகுலேட்டுகள் MAO, நீண்ட காலமாக செயல்படும் சல்போனமைடுகள், சைக்ளோபாஸ்பாமைடு, குளோராம்பெனிகால், ஃபென்ஃப்ளூரமைன், ஃப்ளூக்ஸெடின், குவானெடிடின், பென்டாக்ஸிஃபைலின், டெட்ராசைக்ளின், தியோபிலின், குழாய் சுரப்பு தடுப்பான்கள், ரெசர்பைன், புரோமோக்ரிப்டைன், டிஸோபிரமைடு, பைரிடாக்சின், மற்றவை இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் (அகார்போஸ், பிகுவானைடுகள், இன்சுலின்), அலோபூரினோல்.
பார்பிட்யூரேட்டுகள், கார்டிகோஸ்டீராய்டுகள், அட்ரினோஸ்டிமுலண்ட்ஸ் (எபினெஃப்ரின், குளோனிடைன்), ஆண்டிபிலெப்டிக் மருந்துகள் (ஃபெனிடோயின்), மெதுவான கால்சியம் சேனல் தடுப்பான்கள், கார்போனிக் அன்ஹைட்ரேஸ் தடுப்பான்கள் (அசிடசோலாமைடு), தியாசைட் டையூரிடிக்ஸ், குளோர்டாலிடோன், ஃபுரோஸ்மைடு, டயாசனெசென்ட் .
சிறுநீர் அமிலமயமாக்கும் மருந்துகள் (அம்மோனியம் குளோரைடு, கால்சியம் குளோரைடு, அஸ்கார்பிக் அமிலம் பெரிய அளவுகளில்) விலகலின் அளவைக் குறைப்பதன் மூலமும் கிளிபென்கிளாமைட்டின் மறுஉருவாக்கத்தை அதிகரிப்பதன் மூலமும் விளைவை மேம்படுத்துகின்றன.
எத்தனால் லாக்டிக் அமிலத்தன்மையின் சாத்தியத்தை அதிகரிக்கிறது.
மெட்ஃபோர்மின் சி குறைக்கிறதுஅதிகபட்சம் மற்றும் டி1/2 ஃபுரோஸ்மைடு முறையே 31% மற்றும் 42.3%.
ஃபுரோஸ்மைடு சி அதிகரிக்கிறதுஅதிகபட்சம் மெட்ஃபோர்மின் 22%.
நிஃபெடிபைன் உறிஞ்சுதலை அதிகரிக்கிறது, சிஅதிகபட்சம் மெட்ஃபோர்மின் நீக்குவதை குறைக்கிறது.
குழாய்களில் சுரக்கும் கேஷனிக் மருந்துகள் (அமிலோரைடு, டிகோக்சின், மார்பின், புரோக்கெய்னமைடு, குயினைடின், குயினைன், ரானிடிடின், ட்ரையம்டெரென் மற்றும் வான்கோமைசின்) குழாய் போக்குவரத்து அமைப்புகளுக்கு போட்டியிடுகின்றன மற்றும் நீண்டகால சிகிச்சையுடன் சி ஐ அதிகரிக்கலாம்அதிகபட்சம் 60% மெட்ஃபோர்மின்.
பக்க விளைவுகள்
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் ஒரு பகுதியாக: இரத்தச் சர்க்கரைக் குறைவு சாத்தியமாகும்.
இரைப்பைக் குழாய் மற்றும் கல்லீரலில் இருந்து: அரிதாக - குமட்டல், வாந்தி, வயிற்று வலி, பசியின்மை, வாயில் "உலோக" சுவை, சில சந்தர்ப்பங்களில் - கொழுப்பு மஞ்சள் காமாலை, கல்லீரல் நொதிகளின் அதிகரித்த செயல்பாடு, ஹெபடைடிஸ்.
ஹீமோபாய்டிக் அமைப்பிலிருந்து: அரிதாக - லுகோபீனியா, த்ரோம்போசைட்டோபீனியா, எரித்ரோசைட்டோபீனியா, மிகவும் அரிதாக - அக்ரானுலோசைட்டோசிஸ், ஹீமோலிடிக் அல்லது மெகாலோபிளாஸ்டிக் அனீமியா, பான்சிட்டோபீனியா.
மத்திய நரம்பு மண்டலத்தின் பக்கத்திலிருந்து: தலைவலி, தலைச்சுற்றல், பலவீனம், சோர்வு, அரிதாக - பரேசிஸ், உணர்திறன் கோளாறுகள்.
ஒவ்வாமை மற்றும் நோயெதிர்ப்பு எதிர்வினைகள்: அரிதாக - யூர்டிகேரியா, எரித்மா, தோல் அரிப்பு, காய்ச்சல், ஆர்த்ரால்ஜியா, புரோட்டினூரியா.
தோல் எதிர்வினைகள்: அரிதாக - ஒளிச்சேர்க்கை.
வளர்சிதை மாற்றத்தின் பக்கத்திலிருந்து: லாக்டிக் அமிலத்தன்மை.
மற்றவை: குடித்தபின் ஆல்கஹால் சகிப்புத்தன்மையின் கடுமையான எதிர்வினை, சுற்றோட்ட மற்றும் சுவாச உறுப்புகளின் சிக்கல்களால் வெளிப்படுத்தப்படுகிறது (டிஸல்பிராம் போன்ற எதிர்வினை: வாந்தி, முகம் மற்றும் மேல் உடலில் வெப்ப உணர்வு, டாக்ரிக்கார்டியா, தலைச்சுற்றல், தலைவலி).
பெரியவர்களுக்கு வகை 2 நீரிழிவு நோய்:
- மெட்ஃபோர்மின் அல்லது கிளிபென்க்ளாமைடுடன் உணவு சிகிச்சை, உடற்பயிற்சி மற்றும் முந்தைய சிகிச்சையின் பயனற்ற தன்மையுடன்,
- முந்தைய சிகிச்சையை நிலையான மற்றும் நன்கு கட்டுப்படுத்தப்பட்ட இரத்த குளுக்கோஸ் அளவைக் கொண்ட நோயாளிகளுக்கு இரண்டு மருந்துகள் (மெட்ஃபோர்மின் மற்றும் கிளிபென்கிளாமைடு) மாற்றுவதற்கு.
முரண்
- வகை 1 நீரிழிவு நோய்
- நீரிழிவு கெட்டோஅசிடோசிஸ், நீரிழிவு நோய், நீரிழிவு கோமா,
- ஹைப்போகிளைசிமியா
- கடுமையான சிறுநீரகக் கோளாறு,
- சிறுநீரக செயல்பாட்டில் மாற்றத்திற்கு வழிவகுக்கும் கடுமையான நிலைமைகள் (நீரிழப்பு, கடுமையான தொற்று, அதிர்ச்சி),
- திசு ஹைபோக்ஸியாவுடன் கூடிய கடுமையான அல்லது நாள்பட்ட நோய்கள் (இதயம் அல்லது சுவாசக் கோளாறு, சமீபத்திய மாரடைப்பு, அதிர்ச்சி),
- கல்லீரல் செயலிழப்பு
- போர்பிரியா,
- மைக்கோனசோலின் இணையான பயன்பாடு,
- தொற்று நோய்கள், பெரிய அறுவை சிகிச்சை தலையீடுகள், காயங்கள், விரிவான தீக்காயங்கள் மற்றும் இன்சுலின் சிகிச்சை தேவைப்படும் பிற நிலைமைகள்,
- நாள்பட்ட குடிப்பழக்கம், கடுமையான ஆல்கஹால் போதை,
- லாக்டிக் அமிலத்தன்மை (வரலாறு உட்பட),
- அயோடின் கொண்ட கான்ட்ராஸ்ட் மீடியத்தை அறிமுகப்படுத்தியதன் மூலம் ரேடியோஐசோடோப் அல்லது எக்ஸ்ரே ஆய்வுகள் நடத்திய 48 மணி நேரத்திற்கு முன்னும் பின்னும் குறைந்தது 48 மணி நேரம் பயன்படுத்தவும்,
- குறைந்த கலோரி உணவைக் கடைப்பிடிப்பது (ஒரு நாளைக்கு 1000 கலோரிகளுக்கும் குறைவானது),
- கர்ப்ப,
- தாய்ப்பால் கொடுக்கும் காலம்,
- மெட்ஃபோர்மின், கிளிபென்கிளாமைடு அல்லது பிற சல்போனிலூரியா வழித்தோன்றல்கள் மற்றும் துணைப் பொருட்களுக்கான ஹைபர்சென்சிட்டிவிட்டி.
அதிக உடல் உழைப்பைச் செய்யும் 60 வயதுக்கு மேற்பட்டவர்களில் இந்த மருந்தைப் பயன்படுத்த பரிந்துரைக்கப்படவில்லை, இது அவர்களுக்கு லாக்டிக் அமிலத்தன்மை உருவாகும் அபாயத்துடன் தொடர்புடையது.
எச்சரிக்கையுடன்: காய்ச்சல் நோய்க்குறி, அட்ரீனல் பற்றாக்குறை, முன்புற பிட்யூட்டரியின் ஹைபோஃபங்க்ஷன், பலவீனமான செயல்பாட்டுடன் தைராய்டு நோய்.
கர்ப்பம் மற்றும் பாலூட்டுதல்
கர்ப்ப காலத்தில், குளுக்கோனார்மின் பயன்பாடு முரணாக உள்ளது. கர்ப்பத்தைத் திட்டமிடும்போது, அதே போல் குளுக்கோனார்ம் எடுக்கும் காலத்திலும் கர்ப்பம் ஏற்பட்டால், மருந்து நிறுத்தப்பட வேண்டும் மற்றும் இன்சுலின் சிகிச்சை பரிந்துரைக்கப்பட வேண்டும்.
குளுக்கோனார்ம் breast தாய்ப்பால் கொடுப்பதில் முரணாக உள்ளது, ஏனெனில் மெட்ஃபோர்மின் தாய்ப்பாலில் செல்கிறது. இந்த வழக்கில், நீங்கள் இன்சுலின் சிகிச்சைக்கு மாற வேண்டும் அல்லது தாய்ப்பால் கொடுப்பதை நிறுத்த வேண்டும்.
சிறப்பு வழிமுறைகள்
பெரிய அறுவை சிகிச்சை தலையீடுகள் மற்றும் காயங்கள், விரிவான தீக்காயங்கள், காய்ச்சல் நோய்க்குறியுடன் தொற்று நோய்கள் மருந்து நிறுத்தப்படுவதும் இன்சுலின் சிகிச்சையை நியமிப்பதும் தேவைப்படலாம்.
வெற்று வயிற்றில் மற்றும் சாப்பிட்ட பிறகு இரத்தத்தில் உள்ள குளுக்கோஸ் அளவை தவறாமல் கண்காணிப்பது அவசியம்.
நோயாளிகளுக்கு எத்தனால், என்எஸ்ஏஐடிகள் மற்றும் பட்டினி போன்ற சந்தர்ப்பங்களில் இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் குறித்து எச்சரிக்கப்பட வேண்டும்.
உடல் மற்றும் உணர்ச்சி மிகைப்படுத்தலுக்கு ஒரு டோஸ் சரிசெய்தல் அவசியம், உணவில் மாற்றம்.
சிகிச்சையின் போது, ஆல்கஹால் எடுக்க பரிந்துரைக்கப்படவில்லை.
அறுவை சிகிச்சைக்கு 48 மணி நேரத்திற்கு முன்பு அல்லது அயோடின் கொண்ட ரேடியோபாக் முகவரின் ஐ.வி நிர்வாகத்திற்கு முன்பு, குளுக்கோனார்ம் நிர்வாகம் நிறுத்தப்பட வேண்டும். குளுக்கோனார்ம் சிகிச்சை 48 மணி நேரத்திற்குப் பிறகு மீண்டும் தொடங்க பரிந்துரைக்கப்படுகிறது.
வாகனங்களை ஓட்டும் திறன் மற்றும் கட்டுப்பாட்டு வழிமுறைகளில் செல்வாக்கு
சிகிச்சையின் போது, வாகனங்களை ஓட்டும் போது மற்றும் அபாயகரமான பிற செயல்களில் ஈடுபடும்போது கவனமாக இருக்க வேண்டும், அவை அதிக கவனம் செலுத்துதல் மற்றும் சைக்கோமோட்டர் எதிர்வினைகளின் வேகம் தேவை.