இன்சுலின் லிஸ்ப்ரோ வர்த்தக பெயர்
- நான் எப்போது சிகிச்சையைத் தொடங்க வேண்டும் இன்சுலின்?
பதில்: தற்போது, இன்சுலின் நியமனம் குறித்த முடிவு உட்சுரப்பியல் நிபுணர் அல்லது சிகிச்சையாளரால் எடுக்கப்படுகிறது. டைப் 2 நீரிழிவு நோய்க்கு, இன்சுலின் பரிந்துரைப்பதற்கான அடிப்படையானது: உண்ணாவிரத இரத்த குளுக்கோஸ் (சர்க்கரை) அளவு 8 மி.மீ. வகை 1 நீரிழிவு நோயாளிகளுக்கு: 6.1 மிமீல் / எல், கெட்டோசிஸ் அல்லது கெட்டோஅசிடோசிஸ் போன்ற இரத்த குளுக்கோஸ் அளவு உண்ணாவிரதம். நோயாளிகளுக்கு இரண்டாவது குழுவிற்கு இன்சுலின் வழங்குவதற்கான அளவுகோல்கள் மிகவும் கடுமையானவை. ஆட்டோ இம்யூன் டைப் 1 நீரிழிவு நோயாளிகள் மிகவும் இளமையாக இருப்பதால், சிக்கல்களைத் தடுக்க அவர்களுக்கு நல்ல இரத்த குளுக்கோஸ் தேவைப்படுகிறது.
- நான் எந்த வகையான இன்சுலின் மூலம் சிகிச்சையைத் தொடங்க வேண்டும்?
பதில்: ரஷ்யா, ஐரோப்பா மற்றும் அமெரிக்காவின் உட்சுரப்பியல் நிபுணர்களிடையே பொதுவாக ஏற்றுக்கொள்ளப்பட்ட கருத்து, படுக்கைக்கு முன் மனித நீண்டகாலமாக செயல்படும் இன்சுலின் (பாசல் இன்சுலின்) அனலாக்ஸின் முதல் படியாக நியமனம். இந்த ஆய்வறிக்கை செல்லுபடியாகும் நீரிழிவு நோய்முதல் வகை மற்றும் இரண்டாவது வகை. குறைந்தபட்ச பாதுகாப்பான டோஸ் 10 IU ஆகும்.
இருப்பினும், நீங்கள் மிக அதிக சர்க்கரையுடன் (12 மிமீல் / எல்) ஒரு மருத்துவ நிறுவனத்திற்குச் சென்றிருந்தால், பெரும்பாலும் குறுகிய-செயல்பாட்டு இன்சுலின் மூலம் சிகிச்சை தொடங்கப்படும். மேலும், இரத்தத்தில் சர்க்கரையின் அளவை இயல்பாக்குவதற்கு, அது ரத்து செய்யப்பட்டு, நீண்ட நேரம் செயல்படும் இன்சுலின் மட்டுமே மீதமுள்ளது. சில சந்தர்ப்பங்களில், டைப் 1 நீரிழிவு நோயுடன், குறுகிய மற்றும் அடித்தள இன்சுலின் இரண்டையும் நியமிப்பது அவசியம்.
- இன்சுலின் இடையே உள்ள வேறுபாடு என்ன?
பதில்: தற்போது, அனைத்து இன்சுலின்களும் 2 குழுக்களாக பிரிக்கப்பட்டுள்ளன. மனித இன்சுலின் முதல் குழு - இன்சுலின் மூலக்கூறில் உள்ள அமினோ அமிலங்களின் வரிசையில் வேறுபடுவதில்லை. விலங்கு வம்சாவளியை (பன்றி இறைச்சி) இன்சுலின் ஈடாக 20 ஆண்டுகளுக்கு முன்பு அவை உருவாக்கப்பட்டன. ஒரு குறிப்பிட்ட காலப்பகுதியில், அவற்றின் பாதுகாப்பு வெளிப்பட்டது, ஆனால் அதே நேரத்தில் அவற்றின் குறைந்த செயல்திறன்: அவை பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்துகின்றன, எடை அதிகரிக்கும், பசியைத் தூண்டும். இந்த இன்சுலின்களின் நிர்வாகத்திற்கு முன், ஒரு கரைப்பான் மூலம் இன்சுலின் முழுவதுமாக நீர்த்துப்போக பாட்டில் அசைக்கப்பட வேண்டும். அவற்றின் ஒரே நன்மை குறைந்த செலவு. இருப்பினும், இது மிகவும் சர்ச்சைக்குரிய ஆய்வறிக்கை. இந்த குழுவின் பிரதிநிதிகள்: விரைவான, ஆக்ட்ராபிட், ஹுமுலின் பி, இன்சுமான் பாசல், புரோட்டாஃபான், ஹுமுலின் என்.பி.எச். மனித இன்சுலின் ஒப்புமைகளின் இரண்டாவது குழு - இந்த மருந்துகளின் மூலக்கூறில் உள்ள அமினோ அமிலங்களின் வரிசை மாற்றப்பட்டுள்ளது. அவற்றின் கலவை தேவையில்லை, அவற்றின் பயன்பாட்டின் போது இரத்தச் சர்க்கரைக் குறைவு அரிதாகவே உருவாகிறது, பசி குறைவாக தூண்டப்படுகிறது, மனித இன்சுலின்களுடன் ஒப்பிடுகையில் எடை அதிகரிப்பு மிகவும் குறைவாகவே தீர்மானிக்கப்படுகிறது. பொதுவாக, நீரிழிவு இழப்பீடு மிகவும் சிறந்தது. பெரும்பாலான உற்பத்தியாளர்கள் மனித இன்சுலின் ஒப்புமைகளின் உற்பத்திக்கு மாறுகிறார்கள். இந்த மருந்துகளின் குழுவில் 10 ஆண்டுகளுக்கும் மேலான விரிவான அனுபவம். அனைத்து மருத்துவர்களும் கவனிக்கிறார்கள், செயல்திறனுடன் கூடுதலாக, அனலாக்ஸின் உயர் பாதுகாப்பு. இன்சுலின் சகிப்பின்மை, ஒவ்வாமை எதிர்வினைகள், ஊசி இடங்களிலுள்ள தோலடி கொழுப்பு திசுக்களில் ஏற்படும் மாற்றங்கள் மிகவும் அரிதானவை. அனைத்து இன்சுலின்களும் சிரிஞ்ச் பேனாக்களைப் பயன்படுத்தி தோலடி முறையில் செலுத்தப்படுகின்றன. ஊசி மருந்துகள் மிகவும் பாதுகாப்பானவை (இன்சுலின் செலுத்தப்படும் ஒவ்வொரு முறையும் ஊசி மாற்றப்படும் என வழங்கப்படுகிறது) மற்றும் வலியற்றவை. நீண்ட காலமாக செயல்படும் இன்சுலின் முக்கிய பிரதிநிதிகள்: கிளார்கின் (வணிக பெயர் - லாண்டஸ்) மற்றும் டிடெமிர் (லெவெமிர்). மனித குறுகிய-செயல்பாட்டு இன்சுலின் ஒப்புமைகளின் பிரதிநிதிகள்: லிஸ்ப்ரோ (ஹுமலாக்), அஸ்பார்ட் (நோவோராபிட்) மற்றும் குளுசின் (அப்பிட்ரா). உள்நாட்டு மருந்துத் தொழில் மனித இன்சுலின் உற்பத்தி செய்கிறது. இருப்பினும், தற்போது அனலாக் இன்சுலின் உற்பத்தி வரியை தொடங்க திட்டமிடப்பட்டுள்ளது. இந்த திசையில், நாங்கள் முழு உலகத்துடனும் வேகத்தை வைத்திருக்கிறோம்.
☼ எந்த பாசல் இன்சுலின் தேர்வு செய்ய வேண்டும்?
பதில்: தற்போது, மனித இன்சுலின் அனலாக் ஒன்றை நாம் பாதுகாப்பாக பரிந்துரைக்க முடியும்: கிளார்கின் அல்லது டிடெமிர். நினைவில் கொள்ள வேண்டிய ஒரே விஷயம் என்னவென்றால், கிளார்ஜின் ஒரு நாளைக்கு ஒரு முறை மட்டுமே நிர்வகிக்கப்படுகிறது, பொதுவாக படுக்கைக்கு முன். சில சந்தர்ப்பங்களில், இன்சுலின் டிடெமிரைப் பயன்படுத்தும் போது, இரண்டு ஊசி மருந்துகளின் தேவை (காலை மற்றும் மாலை) குறிப்பிடப்படுகிறது. கிளார்கினுடன் ஒப்பிடும்போது இந்த இன்சுலின் தேவை பொதுவாக நோயாளிகளில் 20-30% அதிகமாக இருக்கும், அதாவது. பெரிய அளவுகள் தேவை.
- பாசல் இன்சுலின் தேவையான அளவை எவ்வாறு தேர்வு செய்வது?
பதில்: சர்க்கரை அளவை உண்ணாவிரதம் இருப்பதன் மூலம் தேவையான அளவு இன்சுலின் தேர்ந்தெடுக்கப்படுகிறது. உண்ணாவிரத இரத்த குளுக்கோஸ் 6 மிமீல் / எல் தாண்டக்கூடாது என்பதை உறுதிப்படுத்த நாம் பாடுபட வேண்டும். இவ்வாறு, ஒவ்வொரு மூன்று நாட்களுக்கும் காலையில் சர்க்கரையை அளவிடுவது, இந்த சர்க்கரை அளவை அடையும் வரை படுக்கைக்கு முன் நிர்வகிக்கப்படும் பாசல் இன்சுலின் அளவை 2 IU ஆல் சேர்க்க வேண்டியது அவசியம். ஒரு அனுபவமிக்க நிபுணரின் மேற்பார்வையின் கீழ் இன்சுலின் அளவைத் தேர்ந்தெடுப்பது சிறந்தது. இருப்பினும், சிகிச்சை மற்றும் டோஸ் தேர்வைத் தொடங்க மருத்துவமனையில் அனுமதிப்பது எப்போதும் தேவையில்லை. ஆனால் நீரிழிவு பள்ளியில் பயிற்சி வெறுமனே அவசியம்.
- குறுகிய நடிப்பு இன்சுலின் மூலம் சிகிச்சையைத் தொடங்குவது எப்போது அவசியம்?
பதில்: உணவுக்கு 2 மணி நேரத்திற்குப் பிறகு இரத்தத்தில் சர்க்கரை அளவு 9 மிமீல் / எல் அதிகமாக இருந்தால் குறுகிய செயல்பாட்டு இன்சுலின் சேர்க்க வேண்டியது அவசியம். தொடக்க டோஸ் பொதுவாக 3 முதல் 4 IU ஆகும். அல்ட்ராஷார்ட் இன்சுலின் ஒப்புமைகளில் தேர்வு செய்யப்பட வேண்டும்: அஸ்பார்ட் அல்லது குளுசின். அவற்றின் பயன்பாடு மனித இன்சுலின்களுடன் ஒப்பிடுகையில், உட்கொண்ட பிறகு இரத்தச் சர்க்கரைக் குறைவு மற்றும் உடல் எடையில் சிறிய அதிகரிப்பு ஆகியவற்றுடன் தொடர்புடையது. 6 முதல் 8 மிமீல் / எல் வரை சாப்பிட்ட பிறகு இரத்த குளுக்கோஸ் அளவை அடையும் வரை 3 நாட்களில் 1 IU ஆல் நிர்வகிக்கப்படும் இன்சுலின் அளவை அதிகரிப்பதன் மூலம் தேவையான அளவைத் தேர்வு செய்யலாம்.
- இன்சுலின் நிர்வகிக்க நான் ஒரு பம்பைப் பயன்படுத்தலாமா? எந்த இன்சுலின் தேர்வு செய்வது நல்லது?
பதில்: பல ஊசி முறைகளைப் பயன்படுத்த மருத்துவர் பரிந்துரைத்தால் (பாசல் இன்சுலின் 1 அல்லது 2 ஊசி + குறுகிய செயல்பாட்டு இன்சுலின் 2 முதல் 4 ஊசி), நீங்கள் ஒரு பம்பைப் பயன்படுத்த விரும்பலாம். உங்களுக்கு குறுகிய நடிப்பு இன்சுலின் மட்டுமே தேவை. கர்ப்ப காலத்தில், குறுகிய செயல்படும் மனித இன்சுலின் விரும்பப்பட வேண்டும். மற்ற எல்லா நிகழ்வுகளிலும், இது அல்ட்ராஷார்ட் செயலின் அனலாக் ஆகும்: அஸ்பார்ட் அல்லது குளுசின். பம்ப் சிகிச்சைக்கு மாற, உங்கள் மருத்துவரை அல்லது ஒரு சிறப்பு பம்ப் மையத்தை தொடர்பு கொள்ளுங்கள். *
- இன்சுலின் நேரடி எத்தனை பேர் பயன்படுத்துகிறார்கள்?
பதில்: எல்லாவற்றையும் போல. சிறந்த இழப்பீடு, குறைவான சிக்கல்கள். குறைவான சிக்கல்கள், நீண்ட மற்றும் மகிழ்ச்சியான வாழ்க்கை. தற்போது, நீரிழிவு நோயாளிகள் ஆரோக்கியமாக இருப்பதை உறுதிப்படுத்த எங்களுக்கு எல்லா வாய்ப்புகளும் உள்ளன. இதற்கு 2 நிபந்தனைகள் மட்டுமே தேவைப்படுகின்றன: நோயாளியின் ஆசை மற்றும் மருத்துவரின் விருப்பம்.
இன்சுலின் லிஸ்ப்ரோ - வகை 1-2 நீரிழிவு நோயாளிகளுக்கு இரத்த சர்க்கரை அளவை ஒழுங்குபடுத்துவதற்கான ஒரு வழிமுறையாகும்
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
நீரிழிவு நோயால் பாதிக்கப்பட்டவர்கள் தொடர்ந்து தங்கள் உணவை ஒழுங்குபடுத்த வேண்டும், அதே போல் அவர்களின் இரத்த சர்க்கரை அளவை இயல்பாக்கும் மருந்துகளையும் எடுக்க வேண்டும்.
ஆரம்ப கட்டங்களில், மருந்துகளை தவறாமல் பயன்படுத்த வேண்டிய அவசியமில்லை, ஆனால் சில சந்தர்ப்பங்களில் அவைதான் நிலைமையை மேம்படுத்துவது மட்டுமல்லாமல், ஒரு நபரின் உயிரையும் காப்பாற்ற முடியும். அத்தகைய ஒரு மருந்து இன்சுலின் லிஸ்ப்ரோ ஆகும், இது ஹுமலாக் என்ற பெயரில் விநியோகிக்கப்படுகிறது.
மருந்து பற்றிய விளக்கம்
 இன்சுலின் லிஸ்ப்ரோ (ஹுமலாக்) என்பது ஒரு தீவிர-குறுகிய-செயல்பாட்டு மருந்து, இது வெவ்வேறு வயதினரின் நோயாளிகளுக்கு சர்க்கரை அளவைக் கூட வெளியேற்ற பயன்படுகிறது. இந்த கருவி மனித இன்சுலின் அனலாக் ஆகும், ஆனால் கட்டமைப்பில் சிறிய மாற்றங்களுடன், இது உடலால் வேகமாக உறிஞ்சப்படுவதை அடைய உங்களை அனுமதிக்கிறது.
இன்சுலின் லிஸ்ப்ரோ (ஹுமலாக்) என்பது ஒரு தீவிர-குறுகிய-செயல்பாட்டு மருந்து, இது வெவ்வேறு வயதினரின் நோயாளிகளுக்கு சர்க்கரை அளவைக் கூட வெளியேற்ற பயன்படுகிறது. இந்த கருவி மனித இன்சுலின் அனலாக் ஆகும், ஆனால் கட்டமைப்பில் சிறிய மாற்றங்களுடன், இது உடலால் வேகமாக உறிஞ்சப்படுவதை அடைய உங்களை அனுமதிக்கிறது.
கருவி என்பது இரண்டு கட்டங்களைக் கொண்ட ஒரு தீர்வாகும், இது உடலில் தோலடி, நரம்பு அல்லது உள்முகமாக அறிமுகப்படுத்தப்படுகிறது.
மருந்து, உற்பத்தியாளரைப் பொறுத்து, பின்வரும் கூறுகளைக் கொண்டுள்ளது:
- சோடியம் ஹெப்டாஹைட்ரேட் ஹைட்ரஜன் பாஸ்பேட்,
- கிளிசெராலுக்கான
- ஹைட்ரோகுளோரிக் அமிலம்
- கிளிசெராலுக்கான
- கிண்ணவடிவான,
- துத்தநாக ஆக்ஸைடு
அதன் செயலின் கொள்கையின்படி, இன்சுலின் லிஸ்ப்ரோ மற்ற இன்சுலின் கொண்ட மருந்துகளை ஒத்திருக்கிறது. செயலில் உள்ள கூறுகள் மனித உடலில் ஊடுருவி உயிரணு சவ்வுகளில் செயல்படத் தொடங்குகின்றன, இது குளுக்கோஸ் அதிகரிப்பை மேம்படுத்துகிறது.
மருந்துகளின் விளைவு அதன் நிர்வாகத்திற்குப் பிறகு 15-20 நிமிடங்களுக்குள் தொடங்குகிறது, இது உணவின் போது நேரடியாகப் பயன்படுத்த உங்களை அனுமதிக்கிறது. மருந்தின் பயன்பாடு மற்றும் முறையைப் பொறுத்து இந்த காட்டி மாறுபடலாம்.
அதிக செறிவு இருப்பதால், வல்லுநர்கள் ஹுமலாக் தோலடி அறிமுகப்படுத்த பரிந்துரைக்கின்றனர். இந்த வழியில் இரத்தத்தில் மருந்துகளின் அதிகபட்ச செறிவு 30-70 நிமிடங்களுக்குப் பிறகு அடையப்படும்.
பயன்பாட்டிற்கான அறிகுறிகள் மற்றும் வழிமுறைகள்
பாலினம் மற்றும் வயது ஆகியவற்றைப் பொருட்படுத்தாமல் நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்க இன்சுலின் லிஸ்ப்ரோ பயன்படுத்தப்படுகிறது. நோயாளி ஒரு அசாதாரண வாழ்க்கை முறையை வழிநடத்தும் சந்தர்ப்பங்களில் கருவி உயர் செயல்திறன் குறிகாட்டிகளை வழங்குகிறது, இது குழந்தைகளுக்கு குறிப்பாக பொதுவானது.
இதில் கலந்துகொள்ளும் மருத்துவரால் பிரத்தியேகமாக ஹுமலாக் பரிந்துரைக்கப்படுகிறது:
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோய் - பிந்தைய வழக்கில், மற்ற மருந்துகளை எடுத்துக் கொள்ளும்போது மட்டுமே நேர்மறையான முடிவுகளைத் தராது,
- பிற மருந்துகளால் நிவாரணம் பெறாத ஹைப்பர் கிளைசீமியா,
- நோயாளியை அறுவை சிகிச்சைக்கு தயார்படுத்துதல்,
- மற்ற இன்சுலின் கொண்ட மருந்துகளுக்கு சகிப்புத்தன்மை,
- நோயின் போக்கை சிக்கலாக்கும் நோயியல் நிலைமைகளின் நிகழ்வு.
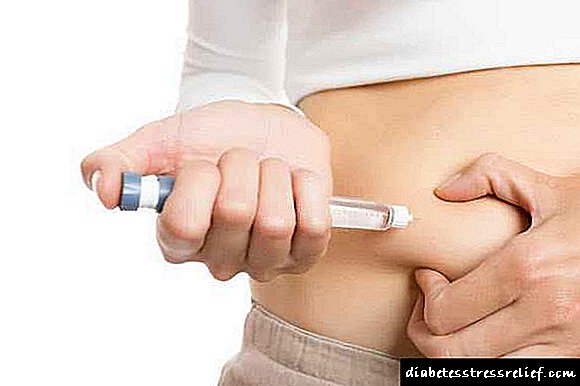
உற்பத்தியாளரால் பரிந்துரைக்கப்பட்ட மருந்து நிர்வாகத்தின் முறை தோலடி, ஆனால் நோயாளியின் நிலையைப் பொறுத்து, முகவரை உள்நோக்கி மற்றும் நரம்பு வழியாக நிர்வகிக்க முடியும். தோலடி முறை மூலம், இடுப்பு, தோள்பட்டை, பிட்டம் மற்றும் அடிவயிற்று குழி ஆகியவை மிகவும் பொருத்தமான இடங்கள்.
அதே கட்டத்தில் இன்சுலின் லிஸ்ப்ரோவின் தொடர்ச்சியான நிர்வாகம் முரணாக உள்ளது, ஏனெனில் இது லிபோடிஸ்ட்ரோபி வடிவத்தில் தோல் அமைப்புக்கு சேதத்தை ஏற்படுத்தும்.
ஒரு மாதத்திற்கு 1 முறைக்கு மேல் மருந்தை வழங்க அதே பகுதியை பயன்படுத்த முடியாது. தோலடி நிர்வாகத்துடன், மருத்துவ நிபுணரின் முன்னிலையில்லாமல் மருந்து பயன்படுத்தப்படலாம், ஆனால் ஒரு நிபுணர் முன்பு அளவைத் தேர்ந்தெடுத்திருந்தால் மட்டுமே.
மருந்தின் நிர்வாக நேரமும் கலந்துகொள்ளும் மருத்துவரால் தீர்மானிக்கப்படுகிறது, மேலும் இது கண்டிப்பாக கடைபிடிக்கப்பட வேண்டும் - இது உடலை ஆட்சிக்கு ஏற்ப மாற்ற அனுமதிக்கும், அத்துடன் மருந்தின் நீண்டகால விளைவை வழங்கும்.
இதன் போது டோஸ் சரிசெய்தல் தேவைப்படலாம்:
 உணவை மாற்றுவது மற்றும் குறைந்த அல்லது அதிக கார்போஹைட்ரேட் உணவுகளுக்கு மாறுதல்,
உணவை மாற்றுவது மற்றும் குறைந்த அல்லது அதிக கார்போஹைட்ரேட் உணவுகளுக்கு மாறுதல்,- உணர்ச்சி மன அழுத்தம்
- தொற்று நோய்கள்
- பிற மருந்துகளின் இணையான பயன்பாடு
- குளுக்கோஸ் அளவைப் பாதிக்கும் பிற வேகமாக செயல்படும் மருந்துகளிலிருந்து மாறுதல்,
- சிறுநீரக செயலிழப்பு வெளிப்பாடுகள்,
- கர்ப்பம் - மூன்று மாதங்களைப் பொறுத்து, உடலின் இன்சுலின் மாற்றங்கள், எனவே இது அவசியம்
- உங்கள் சுகாதார வழங்குநரை தவறாமல் பார்வையிட்டு உங்கள் சர்க்கரை அளவை அளவிடவும்.
உற்பத்தியாளர் இன்சுலின் லிஸ்ப்ரோவை மாற்றும்போது மற்றும் வெவ்வேறு நிறுவனங்களுக்கு இடையில் மாறும்போது அளவைப் பற்றிய மாற்றங்களைச் செய்வது அவசியமாக இருக்கலாம், ஏனெனில் அவை ஒவ்வொன்றும் கலவையில் அதன் சொந்த மாற்றங்களைச் செய்கின்றன, இது சிகிச்சையின் செயல்திறனை பாதிக்கலாம்.
பக்க விளைவுகள் மற்றும் முரண்பாடுகள்
ஒரு மருந்தை நியமிக்கும்போது, கலந்துகொள்ளும் மருத்துவர் நோயாளியின் உடலின் அனைத்து தனிப்பட்ட பண்புகளையும் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
இன்சுலின் லிஸ்ப்ரோ மக்களுக்கு முரணாக உள்ளது:
- முக்கிய அல்லது கூடுதல் செயலில் உள்ள கூறுக்கு அதிகரித்த உணர்திறனுடன்,
- இரத்தச் சர்க்கரைக் குறைவுக்கு அதிக முனைப்புடன்,
- இதில் இன்சுலினோமா உள்ளது.
நீரிழிவு நோயாளிகளில் மருந்தைப் பயன்படுத்தும் போது, பின்வரும் பக்க விளைவுகளைக் காணலாம்:
- இரத்தச் சர்க்கரைக் குறைவு - மிகவும் ஆபத்தானது, முறையற்ற முறையில் தேர்ந்தெடுக்கப்பட்ட டோஸ் காரணமாக ஏற்படுகிறது, மேலும் சுய மருந்து மூலம், இறப்பு அல்லது மூளை செயல்பாட்டின் கடுமையான குறைபாட்டிற்கு வழிவகுக்கும்,
- லிபோடிஸ்ட்ரோபி - அதே பகுதியில் ஊசி போடுவதால் ஏற்படுகிறது, தடுப்புக்காக, சருமத்தின் பரிந்துரைக்கப்பட்ட பகுதிகளை மாற்றுவது அவசியம்,
- ஒவ்வாமை - நோயாளியின் உடலின் தனிப்பட்ட குணாதிசயங்களைப் பொறுத்து தன்னை வெளிப்படுத்துகிறது, ஊசி இடத்தின் லேசான சிவப்பிலிருந்து தொடங்கி, அனாபிலாக்டிக் அதிர்ச்சியுடன் முடிவடைகிறது,
- காட்சி கருவியின் கோளாறுகள் - கூறுகளின் தவறான டோஸ் அல்லது தனிப்பட்ட சகிப்புத்தன்மையுடன், ரெட்டினோபதி (வாஸ்குலர் கோளாறுகள் காரணமாக கண் இமையின் சேதத்திற்கு சேதம்) அல்லது பார்வைக் கூர்மை ஓரளவு குறைகிறது, பெரும்பாலும் குழந்தை பருவத்திலேயே அல்லது இருதய அமைப்புக்கு சேதம் ஏற்படுகிறது,
- உள்ளூர் எதிர்வினைகள் - உட்செலுத்தப்பட்ட இடத்தில், சிவத்தல், அரிப்பு, சிவத்தல் மற்றும் வீக்கம் ஏற்படலாம், இது உடல் பழக்கமாகிவிட்ட பிறகு கடந்து செல்லும்.
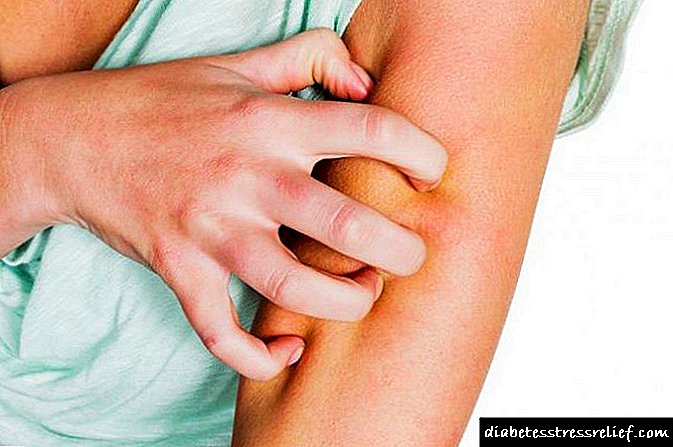
சில அறிகுறிகள் நீண்ட காலத்திற்குப் பிறகு வெளிப்படத் தொடங்கும். பக்க விளைவுகள் ஏற்பட்டால், இன்சுலின் எடுப்பதை நிறுத்தி, உங்கள் மருத்துவரை அணுகவும். பெரும்பாலான சிக்கல்கள் பெரும்பாலும் டோஸ் சரிசெய்தல் மூலம் தீர்க்கப்படுகின்றன.
பிற மருந்துகளுடன் தொடர்பு
ஹுமலாக் மருந்தை பரிந்துரைக்கும்போது, நீங்கள் ஏற்கனவே என்ன மருந்துகளை எடுத்துக்கொள்கிறீர்கள் என்பதை கலந்துகொள்ளும் மருத்துவர் கணக்கில் எடுத்துக்கொள்ள வேண்டும். அவற்றில் சில இன்சுலின் செயல்பாட்டை மேம்படுத்தவும் குறைக்கவும் முடியும்.
நோயாளி பின்வரும் மருந்துகள் மற்றும் குழுக்களை எடுத்துக் கொண்டால் இன்சுலின் லிஸ்ப்ரோவின் விளைவு மேம்படும்:
- MAO தடுப்பான்கள்,
- சல்போனமைட்ஸ்,
- வரை ketoconazole,
- சல்போனமைடுகள்.
இந்த மருந்துகளின் இணையான பயன்பாட்டின் மூலம், இன்சுலின் அளவைக் குறைப்பது அவசியம், நோயாளி முடிந்தால் அவற்றை எடுக்க மறுக்க வேண்டும்.
பின்வரும் பொருட்கள் இன்சுலின் லிஸ்ப்ரோவின் செயல்திறனைக் குறைக்கலாம்:
- ஹார்மோன் கருத்தடை
- ஈஸ்ட்ரோஜென்கள்,
- குளுக்கோஜென்
- நிகோடின்.
இந்த சூழ்நிலையில் இன்சுலின் அளவு அதிகரிக்க வேண்டும், ஆனால் நோயாளி இந்த பொருட்களைப் பயன்படுத்த மறுத்தால், இரண்டாவது சரிசெய்தல் செய்ய வேண்டியது அவசியம்.
இன்சுலின் லிஸ்ப்ரோவுடன் சிகிச்சையின் போது சில அம்சங்களையும் கருத்தில் கொள்வது மதிப்பு:
- அளவைக் கணக்கிடும்போது, நோயாளி எவ்வளவு, எந்த வகையான உணவை உட்கொள்கிறார் என்பதை மருத்துவர் கருத்தில் கொள்ள வேண்டும்,
- நாள்பட்ட கல்லீரல் மற்றும் சிறுநீரக நோய்களில், அளவைக் குறைக்க வேண்டும்,
- நரம்பு தூண்டுதலின் ஓட்டத்தின் செயல்பாட்டை ஹுமலாக் குறைக்க முடியும், இது எதிர்வினை வீதத்தை பாதிக்கிறது, மேலும் இது ஒரு குறிப்பிட்ட ஆபத்தை ஏற்படுத்துகிறது, எடுத்துக்காட்டாக, கார் உரிமையாளர்களுக்கு.

இன்சுலின் லிஸ்ப்ரோ என்ற மருந்தின் அனலாக்ஸ்
இன்சுலின் லிஸ்ப்ரோ (ஹுமலாக்) மிகவும் அதிக செலவைக் கொண்டுள்ளது, இதன் காரணமாக நோயாளிகள் பெரும்பாலும் ஒப்புமைகளைத் தேடுகிறார்கள்.
பின்வரும் மருந்துகளை சந்தையில் காணலாம், அவை ஒரே மாதிரியான கொள்கையைக் கொண்டுள்ளன:
- Monotard,
- Protafan,
- Rinsulin,
- Inutral,
- Actrapid.
போதைப்பொருளை சுயாதீனமாக மாற்றுவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. முதலில் நீங்கள் உங்கள் மருத்துவரிடம் ஆலோசனை பெற வேண்டும், ஏனெனில் சுய மருந்து மரணத்திற்கு வழிவகுக்கும்.
உங்கள் பொருள் திறன்களை நீங்கள் சந்தேகித்தால், இதைப் பற்றி ஒரு நிபுணரை எச்சரிக்கவும். ஒவ்வொரு மருந்தின் கலவையும் உற்பத்தியாளரைப் பொறுத்து மாறுபடலாம், இதன் விளைவாக நோயாளியின் உடலில் மருந்தின் விளைவின் வலிமை மாறும்.
இந்த தீர்வு பெரும்பாலும் இன்சுலின் அல்லாத வகை நீரிழிவு நோய்களுக்கும் (1 மற்றும் 2) பயன்படுத்தப்படுகிறது, அத்துடன் குழந்தைகள் மற்றும் கர்ப்பிணிப் பெண்களின் சிகிச்சையிலும் பயன்படுத்தப்படுகிறது. சரியான டோஸ் கணக்கீடு மூலம், ஹுமலாக் பக்க விளைவுகளை ஏற்படுத்தாது மற்றும் உடலை மெதுவாக பாதிக்கிறது.
மருந்து பல வழிகளில் நிர்வகிக்கப்படலாம், ஆனால் மிகவும் பொதுவானது தோலடி, மற்றும் சில உற்பத்தியாளர்கள் ஒரு நபர் ஒரு நிலையற்ற நிலையில் கூட பயன்படுத்தக்கூடிய ஒரு சிறப்பு உட்செலுத்தியுடன் கருவியை வழங்குகிறார்கள்.
தேவைப்பட்டால், நீரிழிவு நோயாளி மருந்தகங்களில் ஒப்புமைகளைக் காணலாம், ஆனால் ஒரு நிபுணருடன் முன் ஆலோசனை இல்லாமல், அவற்றின் பயன்பாடு கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. இன்சுலின் லிஸ்ப்ரோ மற்ற மருந்துகளுடன் இணக்கமானது, ஆனால் சில சந்தர்ப்பங்களில் ஒரு டோஸ் சரிசெய்தல் தேவைப்படுகிறது.
போதைப்பொருளின் வழக்கமான பயன்பாடு போதைப்பொருள் அல்ல, ஆனால் நோயாளி ஒரு புதிய விதிமுறைகளைப் பின்பற்ற வேண்டும், இது உடல் புதிய நிலைமைகளுக்கு ஏற்ப உதவும்.
நீரிழிவு நோய்க்கு இன்சுலின் ஏன் அவசியம்?
முதலாவதாக, இன்சுலின் என்பது கணையத்தின் பீட்டா செல்கள் தயாரிக்கும் ஹார்மோன் ஆகும். கணையத்தின் வேலை மற்றும் இன்சுலின் என்ற ஹார்மோனின் அளவு ஆகியவை ஒரு நபருக்கு நீரிழிவு நோய் உள்ளதா என்பதை தீர்மானிக்கும் முக்கிய காரணிகளாகும்.
நீரிழிவு நோயின் இரண்டு முக்கிய வகைகளின் விளக்கம் பின்வருமாறு.
வகை 1 நீரிழிவு நோய்
இது ஒரு ஆட்டோ இம்யூன் நோயாகும், இதில் சேதமடைந்த கணைய செல்கள் உடலுக்கு இன்சுலின் உற்பத்தி செய்ய அனுமதிக்காது அல்லது இரத்த சர்க்கரையை (குளுக்கோஸ்) போதுமான அளவு கட்டுப்படுத்த தேவையான அளவு.
வகை 2 நீரிழிவு நோய்
இன்சுலின் உற்பத்தி செய்யும் கணைய செல்கள் போதுமான அளவில் அதை உற்பத்தி செய்ய முடியாதபோது, அல்லது உற்பத்தி செய்யப்பட்ட இன்சுலின் உடலால் உணரப்படாதபோது, வகை 2 நோய் உருவாகிறது, இது "இன்சுலின் எதிர்ப்பு" என்று அழைக்கப்படுகிறது.
எளிமையான சொற்களில், நீரிழிவு நோய்க்கான காரணம், உடலில் இருந்து உணவைப் பயன்படுத்தவோ அல்லது சேமிக்கவோ இன்சுலின் பயன்படுத்த இயலாது.
இன்சுலின் வகைகள்
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க பல்வேறு வகையான இன்சுலின் பயன்படுத்தப்படுகிறது. இன்சுலின் பரவலாகப் பயன்படுத்தப்பட்ட போதிலும், ஒரு குறிப்பிட்ட உயிரினத்திற்கான அதன் செயல்திறனைக் கணிக்க முடியாது, ஏனென்றால் ஒவ்வொரு உயிரினமும் இன்சுலினுக்கு வித்தியாசமாக செயல்படுகின்றன. ஹார்மோன் (இன்சுலின்) உறிஞ்சப்படுவதற்கு எடுக்கும் நேரத்தின் நீளம் மற்றும் உடலில் அதன் காலம் உங்கள் பாலினம், வயது அல்லது எடையைப் பொறுத்து மாறுபடும் இரண்டு காரணிகளாகும். உங்கள் தேவைகளுக்கு எந்த இன்சுலின் சிறந்தது என்பதை தீர்மானிக்க உங்கள் மருத்துவர் உங்களுக்கு உதவுவார்.
சந்தை பல வகையான இன்சுலின் வழங்குகிறது, அவை பொதுவாக நான்கு முக்கிய குழுக்களாக பிரிக்கப்படுகின்றன:
| குறுகிய நடிப்பு இன்சுலின் (வழக்கமான) | நடுத்தர செயல்படும் இன்சுலின் | அல்ட்ரா ஷார்ட்-ஆக்டிங் இன்சுலின் | நீண்ட நடிப்பு இன்சுலின் | |
| இரத்தத்தில் இறங்கும் நேரம் | 30 நிமிடங்கள் | 2-6 மணி நேரம் | 15 நிமிடங்கள் | 6-14 மணி நேரம் |
| அதிகபட்ச செயல்திறன் காலம் | 2–4 மணி நேரம் | 4-14 மணி நேரம் | 30-90 நிமிடங்கள் | 10-16 மணி நேரம் |
| இன்சுலின் இரத்தத்தில் இருக்கும் நேரம் | 4-8 மணி நேரம் | 14-20 மணி நேரம் | 5 மணி நேரம் வரை | 20-24 மணி நேரம் |
| சாதாரண பயன்பாட்டு நேரம் | சாப்பிடுவதற்கு முன் | குறுகிய நடிப்பு இன்சுலினுடன் இணைந்து | உணவுக்கு முன் அல்லது போது | படுக்கைக்கு முன் காலை / இரவு |
| நிர்வாகத்தின் வழக்கமான பாதை | சிரிஞ்ச்கள் அல்லது இன்சுலின் பேனா | இன்சுலின் உடன் பேனா சிரிஞ்சுடன் சிரிஞ்ச்கள் அல்லது ஊசி | இன்சுலின் பேனா அல்லது இன்சுலின் பம்ப் | இன்சுலின் பேனா அல்லது இன்சுலின் பம்ப் |
அட்டவணை இன்சுலின் செயல்பாட்டின் பொதுவான பண்புகளைக் காட்டுகிறது, ஆனால் இந்த வகையான இன்சுலின் உங்கள் உடலின் எதிர்வினை மாறுபடலாம். ஆகையால், எச்.பி.ஏ 1 சி-க்கு தொடர்ந்து சோதனைகளை மேற்கொள்வது முக்கியம் மற்றும் நீரிழிவு சிகிச்சையின் முடிவுகளை மேம்படுத்த முடியுமா என்பதை தீர்மானிக்க இரத்தத்தில் நிலையான அளவிலான சர்க்கரையை (குளுக்கோஸ்) பராமரிக்க நீங்கள் எவ்வளவு வெற்றிகரமாக நிர்வகிக்கிறீர்கள் என்பதை தொடர்ந்து கண்காணிக்க வேண்டும்.
இன்சுலின் தேவைப்படும் போது
நீரிழிவு இல்லாத நபர்களின் உடல் இன்சுலின் மிக அதிகமாக (ஹைப்பர் கிளைசீமியா) அல்லது மிகக் குறைவாக (இரத்தச் சர்க்கரைக் குறைவு) இரத்த சர்க்கரையை (குளுக்கோஸ்) கண்டறியும் போது இயற்கையாகவே உற்பத்தி செய்கிறது. டைப் 1 மற்றும் டைப் 2 நீரிழிவு நோயாளிகளின் உடல் இரத்த சர்க்கரையை இயற்கையாகவே கட்டுப்படுத்த முடியாததால், அவருக்கு வெளிப்புற இன்சுலின் வடிவத்தில் உதவி தேவை. நாள் முழுவதும், டைப் 1 நீரிழிவு நோயாளிகள் மற்றும் டைப் 2 நீரிழிவு நோயாளிகள் அனைவரும் இன்சுலின் எடுக்க வேண்டும். பெரும்பாலும், இன்சுலின் ஒரு நிலையான அளவு நிர்வகிக்கப்படுகிறது அல்லது ஒரு அடித்தள-போலஸ் விதிமுறை பயன்படுத்தப்படுகிறது.
நிலையான டோஸ் இன்சுலின்
சிகிச்சையின் பயன்பாடு, இதில் இன்சுலின் ஒரு நிலையான அளவு நிர்வகிக்கப்படுகிறது, இது கார்போஹைட்ரேட்டுகளின் சரியான எண்ணிக்கையை வைத்திருக்கும் திறனைப் பொறுத்தது. இந்த முறையைப் பயன்படுத்தும் போது, ஒரு குறிப்பிட்ட நேரத்தில் இன்சுலின் ஒரு குறிப்பிட்ட நேரத்தில் நிர்வகிக்கப்படுகிறது என்பதால், உணவைத் தேர்ந்தெடுக்கும் போது உடல் செயல்பாடு மற்றும் மது அருந்துதல் போன்ற வெளிப்புற காரணிகளையும் கணக்கில் எடுத்துக்கொள்வது அவசியம்.
உதாரணமாக, சாப்பிடுவதற்கு முன்பு உங்களுக்கு அதிக இரத்த சர்க்கரை இருந்தால், ஹைப்பர் கிளைசீமியாவைத் தடுக்க உங்கள் கார்போஹைட்ரேட் உட்கொள்ளலைக் குறைக்க வேண்டும். இந்த சிகிச்சையின் முக்கிய தீமை நெகிழ்வுத்தன்மை மற்றும் தேர்வுக்கான சாத்தியம் ஆகும், ஏனெனில், சாராம்சத்தில், உங்கள் உணவு இரத்தத்தில் சர்க்கரையின் அளவைப் பொறுத்தது, பசியின்மை அல்லது உணவு விருப்பத்தேர்வுகள் அல்ல.
ஒரு அடித்தள-போலஸ் ஆட்சியில் இன்சுலின் பங்கு
உடலில் இன்சுலின் ஊசி போடுவதற்கான ஒரு வழியாக நீங்கள் ஒரு அடித்தள போலஸ் முறையை கேள்விப்பட்டிருக்கலாம் அல்லது பயன்படுத்தியிருக்கலாம். இது டைப் 1 நீரிழிவு நோய்க்கும் சில சந்தர்ப்பங்களில் டைப் 2 நீரிழிவு நோய்க்கும் ஏற்றது. சுருக்கமாக, உணவு உட்கொள்ளும் காலங்களில் இரத்த சர்க்கரை (குளுக்கோஸ்) அளவைப் பராமரிக்க நீண்ட காலமாக செயல்படும் இன்சுலின் (பாசல்) பயன்படுத்தப்படுகிறது மற்றும் சாப்பிட்ட பிறகு இரத்த சர்க்கரை கூர்மையைத் தடுக்க உணவுக்கு முன் குறுகிய-செயல்பாட்டு இன்சுலின் (போலஸ்) ஊசி போடப்படுகிறது.
உங்களுக்கு இன்சுலின் சார்ந்த நீரிழிவு நோய் இருந்தால், உங்கள் உணவில் உள்ள கார்போஹைட்ரேட்டுகளின் அளவை எண்ணுவதே இன்சுலின் அளவை அவர்களுக்கு ஈடுசெய்யும். நீங்கள் நுழைய வேண்டிய இன்சுலின் அளவு உங்கள் தற்போதைய இரத்த சர்க்கரை மற்றும் நீங்கள் உட்கொள்ள திட்டமிட்ட கார்போஹைட்ரேட்டுகளின் அளவு போன்ற காரணிகளைப் பொறுத்தது.
இன்சுலின் நிர்வாக விருப்பங்கள்
இன்சுலின் பல்வேறு வழிகளில் நிர்வகிக்கப்படலாம். உங்கள் தேவைகளுக்கும் வாழ்க்கை முறைக்கும் எந்த முறை மிகவும் பொருத்தமானது என்பதைப் பொறுத்து பொதுவாக முடிவு எடுக்கப்படுகிறது. நிர்வாகத்திற்கு பல விருப்பங்கள் உள்ளன, ஆனால் மிகவும் பிரபலமானவை இன்சுலின் பேனாக்கள் மற்றும் இன்சுலின் பம்புகள்.
இன்சுலின் பம்ப்
பல தினசரி ஊசி போட விரும்பாத நோயாளிகளால் இன்சுலின் பம்ப் விரும்பப்படுகிறது. இது வகை 1 மற்றும் வகை 2 நீரிழிவு நோயாளிகளுக்கு ஏற்றது. பம்ப் என்பது ஒரு சிறிய மின்னணு சாதனமாகும், இது உங்கள் உடலின் தேவைகளை சிறப்பாக பூர்த்தி செய்ய தேர்ந்தெடுக்கப்பட்ட டோஸில் கடிகாரத்தைச் சுற்றி தீவிர-குறுகிய-செயல்பாட்டு இன்சுலினை செலுத்துகிறது.
இன்சுலின் பம்புடன் சிகிச்சையானது பல தினசரி ஊசி மருந்துகளுடன் சிகிச்சையுடன் ஒப்பிடும்போது பல மருத்துவ நன்மைகளை வழங்குகிறது, எடுத்துக்காட்டாக 2:
- சிறந்த கிளைகேட்டட் ஹீமோகுளோபின் கட்டுப்பாடு
- இரத்தச் சர்க்கரைக் குறைவின் குறைவான அத்தியாயங்கள்
- கிளைசீமியா மாறுபாட்டில் குறைப்பு
இன்சுலின் பேனா
டைப் 1 நீரிழிவு நோயாளிகளுக்கு மற்றும் டைப் 2 நீரிழிவு நோயாளிகளுக்கு இன்சுலின் மிகவும் பொதுவான வடிவம் இன்சுலின் கொண்ட ஒரு சிரிஞ்ச் பேனா ஆகும். பொதுவாக, மெல்லிய மற்றும் குறுகிய பரிமாற்றக்கூடிய ஊசிகள் சிரிஞ்ச் பேனாக்களில் பயன்படுத்தப்படுகின்றன, உட்செலுத்துதல்கள் பெரும்பாலும் வலியற்றவை. இன்சுலின் கொண்ட ஒரு சிரிஞ்ச் பேனா என்பது நீரிழிவு நோயாளிகளுக்கு ஒரு அடிப்படை போலஸ் முறையைப் பயன்படுத்துகிறது அல்லது இன்சுலின் ஒரு நிலையான அளவை நிர்வகிக்கிறது. நிர்வகிக்கப்படும் இன்சுலின் அளவை சரிசெய்ய, பேனாவின் மேற்புறத்தில் ஒரு டோஸ் செலக்டர் பயன்படுத்தப்படுகிறது.
1 NHS UK. (ஜனவரி, 2010). நீரிழிவு சிகிச்சையில் இன்சுலின் முதல் பயன்பாடு இந்த வாரத்திற்கு 88 ஆண்டுகள். பிப்ரவரி 5, 2016 அன்று பெறப்பட்டது, https://www.diabetes.org.uk/about_us/news_landing_page/first-use-of-insulin-in-treatment-of-diabetes-88-years-ago-today/
2 ஜே. சி. பிக்கப் மற்றும் ஏ. ஜே. சுட்டன் வகை 1 நீரிழிவு நோயில் கடுமையான இரத்தச் சர்க்கரைக் குறைவு மற்றும் கிளைசெமிக் கட்டுப்பாடு: தொடர்ச்சியான தோலடி இன்சுலின் உட்செலுத்துதலுடன் ஒப்பிடும்போது பல தினசரி இன்சுலின் ஊசி மருந்துகளின் மெட்டா பகுப்பாய்வு நீரிழிவு மருத்துவம் 2008: 25, 765-774
இந்த தளத்தின் உள்ளடக்கம் தகவல் நோக்கங்களுக்காக மட்டுமே, மேலும் தொழில்முறை மருத்துவ ஆலோசனை, நோயறிதல் மற்றும் சிகிச்சையை எந்த அளவிற்கும் மாற்ற முடியாது. இந்த தளத்தில் இடுகையிடப்பட்ட அனைத்து நோயாளி வரலாறுகளும் அவை ஒவ்வொன்றின் தனிப்பட்ட அனுபவமாகும். சிகிச்சையானது ஒவ்வொரு விஷயத்திற்கும் மாறுபடும். நோயறிதல் மற்றும் சிகிச்சையைப் பற்றி எப்போதும் உங்கள் மருத்துவரை அணுகவும், அவருடைய வழிமுறைகளை நீங்கள் சரியாகப் புரிந்துகொண்டு அவற்றைப் பின்பற்றுகிறீர்கள் என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.


 உணவை மாற்றுவது மற்றும் குறைந்த அல்லது அதிக கார்போஹைட்ரேட் உணவுகளுக்கு மாறுதல்,
உணவை மாற்றுவது மற்றும் குறைந்த அல்லது அதிக கார்போஹைட்ரேட் உணவுகளுக்கு மாறுதல்,