நீரிழிவு சிகிச்சையில் என்ன முறைகள் மிகவும் பயனுள்ளதாக இருக்கும்
* ஆர்.எஸ்.சி.ஐ படி 2017 க்கான தாக்க காரணி
உயர் சான்றளிப்பு ஆணையத்தின் சக மதிப்பாய்வு செய்யப்பட்ட அறிவியல் வெளியீடுகளின் பட்டியலில் இந்த இதழ் சேர்க்கப்பட்டுள்ளது.


புதிய இதழில் படியுங்கள்
உலக சுகாதார அமைப்பின் வல்லுநர்களின் கூற்றுப்படி: “நீரிழிவு என்பது எல்லா வயதினருக்கும் எல்லா நாடுகளுக்கும் ஒரு பிரச்சினை.” தற்போது, இருதய மற்றும் புற்றுநோயியல் நோய்களுக்குப் பிறகு இறப்புக்கான நேரடி காரணங்களில் நீரிழிவு நோய் (டி.எம்) மூன்றாவது இடத்தைப் பிடித்துள்ளது, எனவே, இந்த நோய் தொடர்பான பல பிரச்சினைகள் உலகின் பல நாடுகளில் மாநில மற்றும் கூட்டாட்சி மட்டங்களில் தீர்க்கப்பட்டுள்ளன.
உலக சுகாதார அமைப்பின் வல்லுநர்களின் கூற்றுப்படி: “நீரிழிவு என்பது எல்லா வயதினருக்கும் எல்லா நாடுகளுக்கும் ஒரு பிரச்சினை.” தற்போது, இருதய மற்றும் புற்றுநோயியல் நோய்களுக்குப் பிறகு இறப்புக்கான நேரடி காரணங்களில் நீரிழிவு நோய் (டி.எம்) மூன்றாவது இடத்தைப் பிடித்துள்ளது, எனவே, இந்த நோய் தொடர்பான பல பிரச்சினைகள் உலகின் பல நாடுகளில் மாநில மற்றும் கூட்டாட்சி மட்டங்களில் தீர்க்கப்பட்டுள்ளன.
நீரிழிவு நோயைக் கண்டறிதல் மற்றும் வகைப்படுத்துதல் தொடர்பான சர்வதேச நிபுணர் குழு (1997), நீரிழிவு என்பது ஹைப்பர் கிளைசீமியாவால் வகைப்படுத்தப்படும் வளர்சிதை மாற்றக் கோளாறுகளின் ஒரு குழு ஆகும், இது இன்சுலின் சுரப்பு, இன்சுலின் நடவடிக்கை அல்லது இந்த இரண்டு காரணிகளின் கலவையின் விளைவாகும்.
மேலாண்மைவகை 2 நீரிழிவு நோய்
பயனுள்ள நீரிழிவு கட்டுப்பாடு அதனுடன் தொடர்புடைய பல சிக்கல்களைக் குறைக்கவோ அல்லது தடுக்கவோ முடியும் என்பதற்கான சான்றுகள் இப்போது உலகம் முழுவதும் குவிந்துள்ளன.
நீரிழிவு நோயை திறம்பட நிர்வகிப்பது குறித்து, கிளைசெமிக் கட்டுப்பாட்டை மேம்படுத்துவது மைக்ரோ மற்றும் மேக்ரோஆஞ்சியோபதி இரண்டையும் உருவாக்கும் அபாயத்தை கணிசமாகக் குறைக்கும் என்பதற்கு நிரூபணமான சான்றுகள் உள்ளன.
10 ஆண்டு டி.சி.சி.டி ஆய்வின் பகுப்பாய்வு (நீரிழிவு கட்டுப்பாடு மற்றும் அதன் சிக்கல்கள்) கிளைகேட்டட் ஹீமோகுளோபினின் ஒவ்வொரு சதவிகிதக் குறைப்புக்கும், நுண்ணுயிர் சிக்கல்களை (ரெட்டினோபதி, நெஃப்ரோபதி) உருவாக்கும் ஆபத்து 35% குறைக்கப்பட்டுள்ளது என்பதைக் காட்டுகிறது. கூடுதலாக, இந்த ஆய்வின் முடிவுகள், இரத்த அழுத்தத்தை இயல்பாக்குவதோடு, வகை 2 நீரிழிவு நோயாளிகளுக்கு கரோனரி இதய நோய், பெருமூளை நோய் மற்றும் புற ஆஞ்சியோபதி ஆகியவற்றின் அபாயத்தை கணிசமாகக் குறைக்கிறது என்பதை ஆக்கிரமிப்பு கிளைசெமிக் கட்டுப்பாடு தெளிவாகக் காட்டுகிறது. இதன் அடிப்படையில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கோளாறுகளுக்கு நோய்க்கான சிகிச்சையின் முக்கிய குறிக்கோள் மிகவும் முழுமையான இழப்பீடு ஆகும். நோயின் நாள்பட்ட போக்கை, வளர்சிதை மாற்றக் கோளாறுகளின் பன்முகத்தன்மை, β- செல் வெகுஜனத்தில் முற்போக்கான குறைவு, நோயாளிகளின் வயது மற்றும் இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து, அத்துடன் பலவீனமான இன்சுலின் சுரப்பை மீட்டெடுப்பது மற்றும் பயனுள்ள நீண்டகால கிளைசெமிக் கட்டுப்பாட்டை அடைவது ஆகியவற்றின் தேவையை கணக்கில் எடுத்துக்கொள்வது சிக்கலான மற்றும் நோய்க்கிருமி உறுதிப்படுத்தப்பட்ட சிகிச்சையின் பயன்பாடு மட்டுமே இந்த இலக்கை அடையும்.
இன்று, டைப் 2 நீரிழிவு நோயை குணப்படுத்துவது சாத்தியமில்லை, ஆனால் அதை நன்கு நிர்வகித்து முழு வாழ்க்கையை வாழ முடியும்.
வகை 2 நீரிழிவு மேலாண்மை திட்டம் முக்கிய சிக்கல்களை தீர்க்க பின்வரும் வழிகளை உள்ளடக்கியது:
• வாழ்க்கை முறை மாற்றங்கள் (உணவு சிகிச்சை, உடல் செயல்பாடு, மன அழுத்தத்தைக் குறைத்தல்),
• மருந்து (வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், இன்ரெடினோமிமெடிக்ஸ், இன்சுலின் சிகிச்சை).
சமீபத்தில் வெளியிடப்பட்ட டைப் 2 நீரிழிவு நோயை நிர்வகிப்பது குறித்து பல சமீபத்திய வெளியீடுகள் இருந்தபோதிலும், இந்த தீவிர நோய்க்கு சிகிச்சையளிக்க அனைத்து மருத்துவர்களுக்கும் ஒரு வழிமுறை இல்லை. டைப் 2 நீரிழிவு நோய்க்கான ஹைப்பர் கிளைசீமியாவை நிர்வகிப்பது தொடர்பாக அமெரிக்க நீரிழிவு சங்கம் (ஏடிஏ) மற்றும் நீரிழிவு ஆய்வுக்கான ஐரோப்பிய சங்கம் (ஈஏஎஸ்டி) ஆகியவற்றின் திருத்தப்பட்ட ஒத்திசைவு ஒழுங்குமுறை தற்போது உருவாக்கப்பட்டு வெளியிடப்படுகிறது.
அட்டவணை 1 பல்வேறு நவீன ஆண்டிடியாபெடிக் தலையீடுகளை முன்வைக்கிறது, அவற்றின் செயல்திறன், நன்மைகள் மற்றும் தீமைகள் ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது.
வகை 2 நீரிழிவு நோயை ஈடுசெய்வதற்கான புறநிலை டிஜிட்டல் அளவுகோல்கள் அடிப்படையில் ஒரு முக்கிய அம்சமாகும். 1999 ஆம் ஆண்டில், வகை 2 நீரிழிவு நோயாளிகளைப் பராமரிப்பதற்கான வழிகாட்டுதல்கள் வெளியிடப்பட்டன, இது நோயை ஈடுசெய்வதற்கான அளவுகோல்களை முன்வைத்தது. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை மட்டுமல்லாமல், லிப்பிட் வளர்சிதை மாற்றத்தையும், அத்துடன் வாஸ்குலர் அபாயத்தின் ப்ரிஸம் மூலம் இரத்த அழுத்த குறிகாட்டிகளையும் அல்லது வகை 2 நீரிழிவு நோயின் (அட்டவணை 2-4) அபாயகரமான வாஸ்குலர் சிக்கல்களை உருவாக்கும் அபாயத்தையும் குறிப்பாகக் கவனிக்க வேண்டியது அவசியம்.
சிகிச்சையின் தேர்வு மற்றும் வகை 2 நீரிழிவு சிகிச்சையில் அதன் பங்கு
உலகெங்கிலும் உள்ள பல ஆய்வுகள் நீரிழிவு நோய்க்கு பயனுள்ள சிகிச்சைகள் கண்டுபிடிப்பதில் கவனம் செலுத்துகின்றன. இருப்பினும், மருந்து சிகிச்சைக்கு கூடுதலாக, வாழ்க்கை முறை மாற்றங்கள் குறித்த பரிந்துரைகள் குறைவான முக்கியத்துவம் வாய்ந்தவை அல்ல என்பதை மறந்துவிடாதீர்கள்.
உணவு சிகிச்சையின் அடிப்படைக் கொள்கைகள்
• பகுதியளவு சமச்சீர் ஊட்டச்சத்து ஒரு நாளைக்கு 6 முறை, சிறிய பகுதிகளில், அதே நேரத்தில், இது சாதாரண வரம்புகளுக்குள் எடையை பராமரிக்க உதவுகிறது மற்றும் கிளைசீமியா அளவுகளில் கூர்மையான போஸ்ட்ராண்டியல் மாற்றங்களைத் தடுக்கிறது
Weight அதிக எடைக்கு, குறைந்த கலோரி உணவு குறிக்கப்படுகிறது (≤1800 கிலோகலோரி)
Simple எளிய, எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளின் கட்டுப்பாடு (சர்க்கரை மற்றும் அதன் தயாரிப்புகள், தேன், பழச்சாறுகள்)
F இழை நிறைந்த உணவுகளை உட்கொள்வது அதிகரித்தது (ஒரு நாளைக்கு 20 முதல் 40 கிராம் வரை)
Sat நிறைவுற்ற கொழுப்பு உட்கொள்ளல் கட்டுப்பாடு ‹7.5%, உண்ணாவிரத கிளைசீமியா> பிஎம்ஐ இலக்கியத்துடன் 8.0 மிமீல் / எல்
நீரிழிவு சிகிச்சையின் பண்புகள்
நீரிழிவு என்பது சிகிச்சையின் ஒரு வளர்சிதை மாற்ற நோயாகும், இதற்கு ஒருங்கிணைந்த அணுகுமுறை தேவைப்படுகிறது. நீரிழிவு சிகிச்சை முதன்மையாக தினசரி இன்சுலின் ஊசி மூலம் தொடர்புடையது.
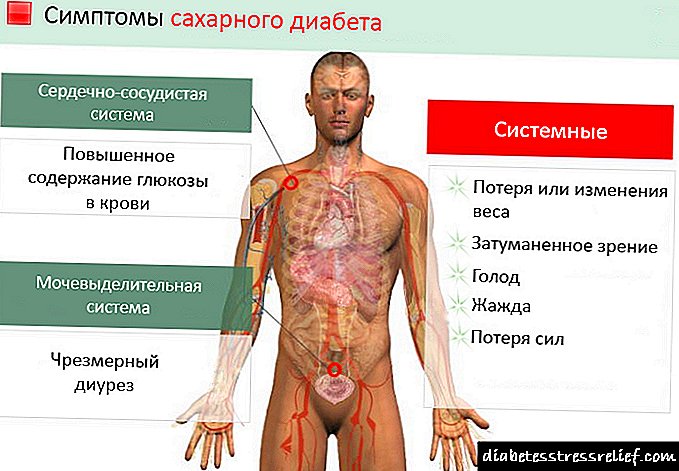
நீரிழிவு அறிகுறிகள்.
டைப் 1 நீரிழிவு நோயின் தொடக்கத்திலிருந்தே நிகழ்வை சமாளிக்க இது ஒரே மற்றும் ஒரே வழி. மற்றும் டைப் 2 நீரிழிவு நோயுடன், மருந்தியல் அல்லாத முகவர்களுக்கு கூடுதலாக, முக்கிய சிகிச்சையாகும், அதாவது. உணவு, எடை இழப்பு மற்றும் வழக்கமான உடற்பயிற்சி, வாய்வழி ஆண்டிடியாபெடிக் மருந்துகளின் பயன்பாடு ஆகும்.
டைப் 2 நீரிழிவு நோயாளிகளின் குழுவிலும் இன்சுலின் சிகிச்சை பயன்படுத்தப்படுகிறது, இருப்பினும், சிகிச்சையின் கடைசி கட்டங்களில், அதன் பயன்பாட்டின் தேவை ஒரு விதியாக எழுகிறது.
கே நீரிழிவு சிகிச்சைகள் பின்வருவனவற்றையும் சேர்க்க வேண்டும்:
- உணவு சிகிச்சை
- உடல் செயல்பாடு
- அறுவை சிகிச்சை
- சிகிச்சை பயிற்சி.
போதைப்பொருள் சிகிச்சையைப் போலவே மருந்து அல்லாத சிகிச்சையும் முக்கியமானது என்பதை வலியுறுத்த வேண்டும். சில நேரங்களில் டைப் 2 நீரிழிவு நோயின் ஆரம்ப கட்டத்தில், மருந்துகள் மற்றும் இன்சுலின் பயன்படுத்தாமல் கிளைசீமியாவை (இரத்த குளுக்கோஸ் அளவு) கட்டுப்படுத்த உணவு மற்றும் உடற்பயிற்சி போதுமானது.
சில ஆண்டுகளுக்குப் பிறகு, எண்டோஜெனஸ் வளங்கள் (கணையத்தால் உற்பத்தி செய்யப்படுகின்றன) தீர்ந்துவிட்டால், நீங்கள் மருந்தியல் சிகிச்சையை நாட வேண்டியிருக்கும்.
எந்தவொரு நீரிழிவு நோய்க்கும் சிகிச்சையளிப்பதில் ஒரு முக்கிய உறுப்பு உணவுப் பழக்கத்தை மாற்றுவது. இந்த மாற்றங்களின் நோக்கம்:
- கார்போஹைட்ரேட்டுகள் மற்றும் கொழுப்புகளின் மேம்பட்ட வளர்சிதை மாற்றம்,
- எடுத்துக்காட்டாக, நீரிழிவு ரெட்டினோபதி, போன்ற சிக்கல்களின் வளர்ச்சியைத் தடுக்கிறது.
- பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அபாயத்தைக் குறைத்தது (ஹைபரின்சுலினீமியா பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியை துரிதப்படுத்துகிறது).
பரிந்துரைகளைத் தீர்மானிக்க, ஒவ்வொரு நோயாளிக்கும் ஒரு தனிப்பட்ட அணுகுமுறை மற்றும் அவரது உண்மையான திறன்களை மதிப்பீடு செய்வது அவசியம்.
வகை 1 நீரிழிவு சிகிச்சை
இந்த வகை நீரிழிவு முக்கியமாக குழந்தைகள் மற்றும் இளைஞர்களை பாதிக்கிறது. அதன் காரணம் நோயெதிர்ப்பு மண்டலத்தால் இன்சுலின் உற்பத்தி செய்யும் கணைய தீவுகளின் அழிவு. 80-90% பீட்டா செல்கள் (ஹார்மோனை வெளியிடுவது) சேதமடையும் போது மட்டுமே நீரிழிவு அறிகுறிகள் தோன்றும்.
உங்கள் வாழ்நாள் முழுவதும் இன்சுலின் செலுத்துவதன் மூலம் ஹார்மோன் குறைபாட்டை நிரப்புவதே ஒரே சிறந்த சிகிச்சையாகும். ஒழுங்காக தேர்ந்தெடுக்கப்பட்ட உணவு மற்றும் உடல் செயல்பாடுகளால் மிக முக்கியமான செயல்பாடு செய்யப்படுகிறது.
வகை 1 நீரிழிவு இன்சுலின் சிகிச்சை
இந்த நோய் கணைய இருப்புக்களின் குறைவை ஏற்படுத்துகிறது, இன்சுலின் நிர்வாகம் ஆரம்பத்திலிருந்தே பயன்படுத்தப்பட வேண்டும் மற்றும் வாழ்க்கையின் இறுதி வரை தொடர வேண்டும். நோயாளியின் தேவைகளைப் பொறுத்து மருந்தின் அளவை மாற்றுவதும் அவசியம் (ஆரம்பத்தில் இன்சுலின் எஞ்சிய சுரப்பு உள்ளது, எனவே மருந்தின் நிர்வாகத்தின் அளவு குறைவாக இருக்கலாம்). கூடுதலாக, சில நிபந்தனைகள் (நோய்த்தொற்றுகள், காய்ச்சல், உடற்பயிற்சி) உடலின் இன்சுலின் தேவையை மாற்றுகின்றன.
தற்போது பல உள்ளன இன்சுலின் வகைகள். இது இயக்க நேரம் மற்றும் இரத்த சீரம் மிக உயர்ந்த செறிவு அடைவதில் வேறுபடுகிறது. அதிவேக இன்சுலின் நிர்வாகத்திற்குப் பிறகு 15 நிமிடங்களுக்கும் குறைவாக வேலை செய்யத் தொடங்குகிறது, 1-2 மணி நேரத்திற்குப் பிறகு அதிகபட்ச நிலையை அடைகிறது, இதன் விளைவு சுமார் 4 மணி நேரம் நீடிக்கும்.
ஏறக்குறைய 2-4 மணிநேரங்களுக்குப் பிறகு செயல்படத் தொடங்கும் இடைநிலை கால இடைவெளியுடன் கூடிய இன்சுலின், நிர்வாகத்திற்குப் பிறகு 4-6 மணிநேரத்தில் உச்சத்தை அடைகிறது, இதே போன்ற பண்புகளைக் காட்டுகிறது. நீண்ட காலமாக செயல்படும் இன்சுலின் விஷயத்தில், விளைவுகள் 4-5 மணி நேரத்திற்குப் பிறகுதான் கவனிக்கப்படுகின்றன, அதிகபட்ச செறிவு 10 மணி நேரத்திற்குப் பிறகு அடையும், மேலும் 16-20 மணி நேரத்திற்குப் பிறகு செயல்படுவதை நிறுத்துகிறது.
சமீபத்தில், உச்சமற்றவை என்று அழைக்கப்படுபவை இன்சுலின் அனலாக்ஸ்இது நிர்வாகத்திற்குப் பிறகு சுமார் 2 மணிநேரங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது மற்றும் செறிவு நிலை கடிகாரத்தைச் சுற்றி உள்ளது.
பல வகையான இன்சுலின் இருப்பதால் நோயாளியின் தேவைகள் மற்றும் வாழ்க்கை முறைக்கு ஏற்ப சிகிச்சையின் வகையைத் தேர்ந்தெடுக்க முடியும். இன்சுலின் சிகிச்சையின் பல மாதிரிகள் உள்ளன. இருப்பினும், ஹார்மோன் சுரப்பின் உடலியல் வடிவத்தை பிரதிபலிப்பது சிறந்தது.
இது கடிகாரத்தைச் சுற்றி குளுக்கோஸ் அளவைப் பராமரிக்கும் நீண்ட அளவு செயல்படும் இன்சுலின் அல்லது உச்சமற்ற அனலாக்ஸின் சிறிய அளவுகளைப் பயன்படுத்துகிறது. ஒவ்வொரு உணவிற்கும் முன்பு, வேகமாக செயல்படும் மருந்துகள் உணவின் அளவுக்கு போதுமான அளவில் வழங்கப்பட வேண்டும்.
பெரிய நீரிழிவு சிகிச்சையில் முன்னேற்றம் இது இன்சுலின் விசையியக்கக் குழாய்களின் உருவாக்கம், ஊசி தேவைப்படாமல் பகலில் மீண்டும் மீண்டும் ஹார்மோனை நிர்வகிக்க அனுமதிக்கிறது. இதன் காரணமாக, நோயாளிகளுக்கு ஊட்டச்சத்து மற்றும் விளையாட்டுத் துறையில் குறிப்பிடத்தக்க சுதந்திரம் கிடைத்தது.
வகை 1 நீரிழிவு உணவு
நீரிழிவு உணவு ஆரோக்கியமான நபரின் எந்தவொரு சீரான உணவின் அதே விதிகளை அடிப்படையாகக் கொண்டது. உணவு வழக்கமாக இருக்க வேண்டும், அவற்றின் கலோரி உள்ளடக்கம் சமமாக விநியோகிக்கப்படுகிறது. ஊட்டச்சத்துக்களின் பொருத்தமான விகிதாச்சாரத்தில் கவனம் செலுத்துங்கள்.
போது இன்சுலின் சிகிச்சை ஒரு நிலையான ஊசி அட்டவணையுடன், நோயாளிகள் ஒரு நாளைக்கு குறைந்தது 5 முறை முன்னரே தீர்மானிக்கப்பட்ட கலோரி உள்ளடக்கம் மற்றும் புரதங்கள், சர்க்கரைகள் மற்றும் கொழுப்புகளின் பொருத்தமான விகிதத்துடன் உணவை உண்ண வேண்டும்.
தினசரி தேவைகளில் பெரும்பாலானவை (50-60%) கார்போஹைட்ரேட்டுகளாக இருக்க வேண்டும், ஏனெனில் அவை மனிதர்களுக்கான முக்கிய ஆற்றல் மூலமாகும். ஆனால் நீங்கள் முதலில் சாப்பிட வேண்டும், முதலில், தானியங்கள், காய்கறிகள் மற்றும் பழங்களில் இருக்கும் சிக்கலான கார்போஹைட்ரேட்டுகள். சுக்ரோஸை கிட்டத்தட்ட முற்றிலுமாக அகற்றும், இது வேகமாக ஜீரணிக்கும் கார்போஹைட்ரேட் மற்றும் சாப்பிட்ட பிறகு ஹைப்பர் கிளைசீமியாவை நிர்வகிப்பது கடினம்.
குறைந்தது 15% ஆற்றல் புரதங்களிலிருந்து வர வேண்டும். தி நீரிழிவு நோயாளிகளுக்கு உணவு முதலாவதாக, பெரும்பாலான தாவர புரதங்களைப் போலல்லாமல், தேவையான அனைத்து வகையான அமினோ அமிலங்களையும் கொண்ட முழுமையான புரதங்களை (விலங்கு தோற்றம்) சேர்க்க வேண்டியது அவசியம்.
கொழுப்பு உட்கொள்ளல் தினசரி ஆற்றல் தேவையில் 30% ஆக குறைக்கப்பட வேண்டும். நிறைவுற்ற கொழுப்புகள் (விலங்குகள்) வழங்கப்பட்ட ஆற்றலில் 10% ஐ தாண்டக்கூடாது என்பது முக்கியம். தாவர உணவுகளில் காணப்படும் நிறைவுறா கொழுப்பு அமிலங்கள் மிகவும் நன்மை பயக்கும்.
உடற்பயிற்சி மற்றும் வகை 1 நீரிழிவு நோய்
நீரிழிவு சிகிச்சையில் உடல் செயல்பாடு முக்கிய பங்கு வகிக்கிறது, ஆனால் ஆபத்தான கிளைசெமிக் நிலைமைகளையும் ஏற்படுத்தும். எனவே, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் விளையாட்டுகளின் விளைவைப் புரிந்துகொள்வது அவசியம். சுமை இன்சுலின் செயல்பாட்டை செல்கள் அதிக உணர்திறன் கொண்டதாக ஆக்குகிறது - இதன் விளைவாக, அதிக குளுக்கோஸ் மூலக்கூறுகள் உயிரணுக்களில் ஊடுருவுகின்றன, இதன் விளைவாக, இரத்தத்தில் அதன் செறிவு குறைகிறது.
நீங்கள் சிகிச்சையை மாற்றவில்லை என்றால், உண்மையில் மூளைக்கான ஒரே ஆற்றல் மூலமாக இருக்கும் குளுக்கோஸின் அளவு ஆபத்தான முறையில் குறையக்கூடும், இது கோமாவுக்கு வழிவகுக்கும். எனவே, உடற்பயிற்சி திட்டமிடப்பட வேண்டும்.
ஒரு வொர்க்அவுட்டைத் தொடங்குவதற்கு முன், நீங்கள் கூடுதல் அளவு கார்போஹைட்ரேட்டுகளை எடுக்க வேண்டும், அத்துடன் இன்சுலின் அளவைக் குறைக்க வேண்டும். பயிற்சிகள் நீளமாக இருந்தால், பயிற்சியின் போது கூடுதல் உணவைப் பற்றி சிந்திக்க வேண்டும்.
நீரிழிவு பற்றிய தகவல்கள் சிகிச்சையின் ஒருங்கிணைந்த பகுதியாகும். நோயாளியின் நோயின் தன்மையைப் புரிந்துகொள்வது சரியான சிகிச்சையின் வாய்ப்புகளை பெரிதும் அதிகரிக்கிறது. நோயாளி வாழ்க்கை முறை மற்றும் உணவைப் பொறுத்து மருந்துகளின் அளவை மாற்ற முடியும். இது வாழ்க்கைத் தரத்தை கணிசமாகக் குறைக்கும் சிக்கல்களின் வளர்ச்சியின் தாமதத்தில் பெரும் தாக்கத்தை ஏற்படுத்துகிறது.
கணையம் அல்லது தீவு மாற்று அறுவை சிகிச்சை
இது ஒரு மாற்று நவீன நீரிழிவு சிகிச்சை. முழு கணையமும் சிறுநீரகத்துடன் பெரும்பாலும் இடமாற்றம் செய்யப்படுகிறது, இந்த நோய் சிறுநீரக செயலிழப்புக்கு வழிவகுத்தது.
இது பாரமான டயாலிசிஸ் மற்றும் இன்சுலின் சிகிச்சையிலிருந்து சுதந்திரத்தை உறுதி செய்கிறது. இடமாற்றம் செய்யப்பட்ட உறுப்புகளை உறுப்பு நிராகரிப்பதைத் தடுப்பதன் அவசியமே குறைபாடு, இது பல பக்க விளைவுகளைக் கொண்டுள்ளது.
தீவு மாற்று அறுவை சிகிச்சை மட்டுமே குறைந்த ஆபத்துடன் தொடர்புடையது. இருப்பினும், சிறிது நேரம் கழித்து, இந்த செல்கள் பலவீனமடைந்து மீண்டும் இடமாற்றம் செய்யப்பட வேண்டும்.
வகை 2 நீரிழிவு நோய்
இது நீரிழிவு நோயின் மிகவும் பொதுவான வகை. நம் நாட்டில் 5% சமூகத்தை குறிக்கிறது. இந்த வழக்கில், சிக்கல் இன்சுலின் செயல் மற்றும் அதன் சுரப்பு ஆகிய இரண்டிற்கும் தொடர்புடையது. ஒரு காரணியின் செல்வாக்கின் கீழ் (முக்கியமாக உடல் பருமன்), உடல் செல்கள் இன்சுலின் செயல்பாட்டை எதிர்க்கின்றன, இது அதிக அளவில் சுரக்க வழிவகுக்கிறது.

நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது மிகவும் சுமையாக உள்ளது மற்றும் ஒருங்கிணைந்த அணுகுமுறை தேவைப்படுகிறது.
கணையம் அதன் திறன் குறைந்து வரும் வரை அதிக ஹார்மோனை உற்பத்தி செய்கிறது, மேலும் தீவுகள் சீரழிவுக்கு உட்படுகின்றன. ஒரு புதிய சிக்கல் எழுகிறது - தொடர்ந்து இன்சுலின் எதிர்ப்புடன் இன்சுலின் குறைபாடு. கார்போஹைட்ரேட் வளர்சிதை மாற்றம் சீர்குலைந்து ஹைப்பர் கிளைசீமியா உருவாகிறது.
வகை 2 நீரிழிவு நோயுடன், சுற்றுச்சூழல் காரணிகள் ஒரு பெரிய பாத்திரத்தை வகிக்கின்றன - இது வாழ்க்கை முறை, உணவு, உடல் எடை மற்றும் வயிற்று அளவு. இந்த கூறுகளின் மாற்றத்துடன் சிகிச்சை தொடங்குகிறது. அவற்றின் பொருத்தமான மாற்றத்தால், இந்த பயங்கரமான நோயிலிருந்து நீங்கள் மீளலாம்.
இது முடியாவிட்டால், வாய்வழி ஆண்டிடியாபெடிக் முகவர்கள் பயன்படுத்தப்படுகின்றன. கணையம் ஹார்மோன்களை உற்பத்தி செய்யும் திறனை இழக்கும்போதுதான் இன்சுலின் சிகிச்சை தொடங்குகிறது.
வகை 2 நீரிழிவு உணவு
வகை 2 நீரிழிவு நோய்க்கு எதிரான போராட்டத்தில் உணவு சிகிச்சை முக்கியமானது. உடல் பருமன், குறிப்பாக வயிற்று உடல் பருமன், வகை 2 நீரிழிவு நோய்க்கு வழிவகுக்கும் மிக முக்கியமான ஆபத்து காரணி. டைப் 2 நீரிழிவு நோயால் கண்டறியப்பட்டவர்களில் 75% க்கும் அதிகமானோர் பருமனானவர்கள் அல்லது அதிக எடை கொண்டவர்கள் என்று மதிப்பிடப்பட்டுள்ளது.
இது சம்பந்தமாக, ஒரு முக்கியமான படி நீரிழிவு சிகிச்சை ஒரு மிதமான கலோரி உணவு, இது எடை இழப்புக்கு வழிவகுக்கிறது.நீரிழிவு நோயைக் கட்டுப்படுத்தவும், உயர் இரத்த அழுத்தம், மூட்டு சேதம் மற்றும் எல்லாவற்றிற்கும் மேலாக, பெருந்தமனி தடிப்புத் தோல் அழற்சி போன்ற உடல் பருமனின் எதிர்மறையான விளைவுகளிலிருந்தும் உங்களைப் பாதுகாக்க ஒரு உணவு உதவும்.
5-10% மட்டுமே உடல் எடையில் குறைவு கார்போஹைட்ரேட்டுகள் மற்றும் கொழுப்புகளின் வளர்சிதை மாற்றத்தில் முன்னேற்றத்திற்கு வழிவகுக்கிறது. நீரிழிவு சிகிச்சையில் உணவு சிகிச்சையின் யோசனை மிகவும் முக்கியமானது மற்றும் கட்டாயமாகும். இருப்பினும், நோயாளியின் அன்றாட வாழ்க்கையில் உணவு சிகிச்சையின் அனைத்து கூறுகளையும் அறிமுகப்படுத்துவது மிகவும் கடினம், சில நேரங்களில் சாத்தியமற்றது. இந்த சிக்கல் முக்கியமாக டைப் 2 நீரிழிவு நோயாளிகளை வயதான அல்லது நடுத்தர வயதில் கண்டறியும்.
“நீரிழிவு உணவின்” பொதுவான கொள்கைகள் பின்வருமாறு:
- வழக்கமான உணவு தேவை
- ஒவ்வொரு உணவின் சீரான கலோரி உள்ளடக்கம்,
- உணவின் கலோரி கட்டுப்பாடு (பருமனான மக்களின் விஷயத்தில்),
- நீரிழிவு நோயின் சிக்கல்களின் வளர்ச்சியிலிருந்து பாதுகாக்கும் உணவின் சரியாக தேர்ந்தெடுக்கப்பட்ட கலவை, எடுத்துக்காட்டாக, பெருந்தமனி தடிப்புத் தோல் அழற்சி.
நீங்கள் பார்க்க முடியும் என, முழக்கத்தின் கீழ் நீரிழிவு உணவு குறைந்த கலோரிகளுடன் சரியான உணவை உட்கொள்வது ஆரோக்கியமான வாழ்க்கை முறைக்கு மதிப்புள்ளது. உணவை அறிமுகப்படுத்துவதற்கு முன்பு, நோயாளிக்கு சரியான உடல் எடை இருக்க முடியுமா என்பதை தீர்மானிக்க வேண்டும். அதிக எடை கொண்ட நபர்களில், நீங்கள் எடுத்த கலோரிகளின் எண்ணிக்கையை குறைக்க வேண்டும், அதிக எடை கொண்டவர்களில், அதிகரிக்க வேண்டும்.
டைப் 2 நீரிழிவு நோயால் கண்டறியப்பட்டவர்களின் முக்கிய பிரச்சனை அதிக எடை. நீங்கள் முயற்சி செய்ய வேண்டிய இறுதி உடல் எடையை சரியாக கணக்கிடுவது முக்கியம் (வாரத்திற்கு அதிகபட்சம் 2 கிலோ).
இது உகந்த உடல் எடை என்று அழைக்கப்படுகிறது:
- ப்ரோக்கின் ஆட்சி: (செ.மீ உயரம் - 100). உதாரணமாக, 170 செ.மீ உயரமுள்ள நோயாளிகளுக்கு, உகந்த எடை 70 கிலோ,
- லோரென்ட்ஸ் விதி: (செ.மீ உயரம் - 100 - 0.25 * (செ.மீ உயரம் - 150). உதாரணமாக, 170 செ.மீ உயரம் - 65 கிலோ.
உடல் எடை மற்றும் செய்யப்படும் வேலை வகையைப் பொறுத்து, பின்வரும் தினசரி கலோரி உள்ளடக்கம் நிறுவப்பட்டுள்ளது:
- உட்கார்ந்த வாழ்க்கை முறையை வழிநடத்தும் நபர்களுக்கு: 20-25 கிலோகலோரி / கிலோ உடல் எடை,
- சராசரி சுமைகளுடன் பணிபுரியும் நபர்களுக்கு: 25-30 கிலோகலோரி / கிலோ,
- 30-40 கிலோகலோரி / கிலோ அதிக சுமை உள்ளவர்களுக்கு.
நீரிழிவு மற்றும் அதிக எடை கொண்டவர்கள் தினசரி 250-500 கிலோகலோரி அளவு கலோரி குறைக்க வேண்டும். வெறுமனே, உணவு மிதமான மற்றும் வழக்கமான உடற்பயிற்சியுடன் கூடுதலாக இருக்க வேண்டும்.
தற்போது, கலோரி உள்ளடக்கத்தில் மிகப் பெரிய குறைப்பு கொண்ட உணவுகள், எடுத்துக்காட்டாக, 700 கிலோகலோரி அல்லது ஒரு நாளைக்கு 1000 கிலோகலோரி கூட பரிந்துரைக்கப்படவில்லை. நோயாளியின் நம்பிக்கையின் உணர்வை இழந்து, உணவியல் நிபுணரின் நம்பிக்கையை இழக்க வழிவகுக்கும் அதிகப்படியான கட்டுப்பாடுகள் காரணமாக இத்தகைய உணவுகள் பெரும்பாலும் தோல்விக்கு ஆளாகின்றன.
டைப் 2 நீரிழிவு நோயாளிகள், உணவு அல்லது உணவு மற்றும் வாய்வழி மருந்துகளுடன் சிகிச்சையளிக்கப்படுகிறார்கள், ஒரு நாளைக்கு சுமார் 3-4 உணவை உட்கொள்ளலாம். இன்சுலின் சிகிச்சை பெறும் மக்கள் ஒரு நாளைக்கு 5 முறையாவது சாப்பிட வேண்டும். இந்த தேவை தொடர்புடையது தீவிர இன்சுலின் சிகிச்சை.
பல இன்சுலின் ஊசி மருந்துகள் உணவு உட்கொள்ளும் வடிவத்தில் பொருத்தமான பாதுகாப்பு தேவை. இதற்கு நன்றி, உயிருக்கு ஆபத்தான கடுமையான இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்கலாம்.
நீரிழிவு நோய்க்கான உணவின் முக்கிய கூறுகளின் சரியான விகிதம்:
தாவரங்கள், மீன் மற்றும் கோழி போன்ற உணவுகளிலிருந்து வரும் புரதங்கள் விரும்பத்தக்கவை.
கொழுப்புகள் தினசரி கலோரிகளில் 30% க்கும் அதிகமாக இருக்கக்கூடாது. உடல் பருமன் உள்ளவர்களுக்கு இது மிகவும் முக்கியமானது மற்றும் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வடிவத்தில் நீரிழிவு நோயின் சிக்கல்களும் உள்ளன. தற்போது, இறைச்சி மற்றும் பால் பொருட்களில் உள்ள நிறைவுற்ற கொழுப்புகள் (தீங்கு விளைவிக்கும்) தினசரி உணவில் 10% ஐ விட அதிகமாக இருக்கக்கூடாது என்று நம்பப்படுகிறது. ஆலிவ் எண்ணெய், திராட்சை விதை, ஆனால் குறைந்த அளவுகளில் இருந்து கொழுப்புகளைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது.
கார்போஹைட்ரேட் மொத்த ஆற்றலில் 50-60% இருக்க வேண்டும். பெரும்பாலும், தானியங்கள் மற்றும் பிற தாவர பொருட்களில் காணப்படும் சிக்கலான கார்போஹைட்ரேட்டுகள் பரிந்துரைக்கப்படுகின்றன.
ஒரே நேரத்தில் ஃபைபர் சாப்பிடாமல் அதிக அளவு கார்போஹைட்ரேட்டுகளை உட்கொள்வது ஹைப்பர் கிளைசீமியாவை அதிகரிக்கும் (இரத்த சர்க்கரை அதிகரித்தது). சுக்ரோஸ் (வெள்ளை சர்க்கரையின் ஒரு பகுதி), பிரக்டோஸ் (பழங்களில் உள்ள சர்க்கரை) போன்ற சர்க்கரைகளை சிறிய அளவில் மட்டுமே உட்கொள்ள முடியும் அல்லது உணவில் இருந்து முற்றிலும் விலக்க முடியும்.
நீரிழிவு நோயின் போக்கிலும் சிகிச்சையிலும் ஆல்கஹால் ஏற்படுத்தும் விளைவு நேர்மறை அல்லது எதிர்மறையாக இருக்கலாம். மிதமான அளவு ஆல்கஹால் உட்கொள்வதால் ஏற்படும் நன்மைகள் இருதய அமைப்பில் அதன் நன்மை பயக்கும்.
கொலஸ்ட்ராலின் எச்.டி.எல் பின்னங்களின் எண்ணிக்கையில் அதிகரிப்பு, இரத்த உறைவு குறைதல், இரத்த இன்சுலின் அளவு குறைதல் மற்றும் இன்சுலின் உணர்திறன் அதிகரிப்பு என ஒரு நேர்மறையான விளைவு வெளிப்படுத்தப்படுகிறது.
ஆல்கஹால் உட்கொள்வதன் எதிர்மறையான விளைவு அதன் அதிக கலோரி உள்ளடக்கத்துடன் (7 கிலோகலோரி / கிராம் ஆல்கஹால்) தொடர்புடையது, அத்துடன் குடித்தபின் இரத்தச் சர்க்கரைக் குறைவின் குறிப்பிடத்தக்க ஆபத்து உள்ளது. முக்கியமானது என்னவென்றால், ஒரு சிறிய அளவு ஆல்கஹால் குடித்தபின் இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம், பெரும்பாலும் உட்கொண்ட சில மணிநேரங்களுக்குள் கூட, போதைப்பொருளின் அறிகுறிகள் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளுடன் மிகவும் ஒத்திருக்கின்றன, மேலும் இந்த இரண்டு சூழ்நிலைகளும் எளிதில் குழப்பமடைகின்றன. ஆல்கஹால் உட்கொள்வதில் ஒரு குறிப்பிடத்தக்க சிக்கல் போதைப்பொருள் ஆபத்து.
தற்போது, அதிகபட்ச நுகர்வு அனுமதிக்கப்படுகிறது:
- ஆண்களுக்கு ஒரு நாளைக்கு 20-30 கிராம் ஆல்கஹால் (2-3 அலகுகள்),
- தூய எத்தனால் அடிப்படையில் பெண்களுக்கு ஒரு நாளைக்கு 10-20 கிராம் ஆல்கஹால் (1-2 அலகுகள்).
ஒரு யூனிட் (10 கிராம்) தூய ஆல்கஹால் 250 மில்லி பீர், 100 மில்லி ஒயின் மற்றும் 25 கிராம் ஓட்காவில் உள்ளது.
இயக்கத்தின் பற்றாக்குறை நீரிழிவு நோயின் வளர்ச்சிக்கு காரணிகளில் ஒன்றாகும். வழக்கமான உடல் செயல்பாடு 60% வரை நோயை உருவாக்கும் அபாயத்தை குறைக்கிறது. உடற்பயிற்சி கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் ஒரு நன்மை பயக்கும், இன்சுலின் திசு உணர்திறனை அதிகரிக்கும். கூடுதலாக, உடற்பயிற்சியின் போது, குளுக்கோஸ் நுகர்வு அதிகரிக்கிறது, இதன் விளைவாக, இரத்தத்தில் அதன் செறிவு குறைகிறது.
நீரிழிவு வகைகள்
இரண்டு முக்கிய வகை நோய்கள் உள்ளன - வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்.
பிற வகைகள் பின்வருமாறு:
லடா - பெரியவர்களுக்கு ஆட்டோ இம்யூன் நீரிழிவு நோய்,
அரிதான, மரபணு ரீதியாக நிர்ணயிக்கப்பட்ட நீரிழிவு நோய் - MODY,
கர்ப்பகால நீரிழிவு - கர்ப்ப காலத்தில் மட்டுமே உருவாகலாம்.
நீரிழிவு நோய்க்கான காரணங்கள் மற்றும் ஆபத்து காரணிகள்
வகை 1 நீரிழிவு நோய்
வகை 1 நீரிழிவு அதன் சொந்த இன்சுலின் முழுமையான குறைபாட்டால் வகைப்படுத்தப்படுகிறது. காரணம் இன்சுலின் உற்பத்தி செய்யும் கணைய பீட்டா செல்களை தானாகவே அழிப்பது. பெரும்பாலும், இந்த நோய் குழந்தை பருவத்தில் (4-6 ஆண்டுகள் மற்றும் 10-14 ஆண்டுகளில்) ஏற்படுகிறது, ஆனால் வாழ்க்கையின் எந்த காலத்திலும் ஏற்படலாம்.
இந்த நேரத்தில், ஒவ்வொரு தனி நபருக்கும் நீரிழிவு நோய் வருவதற்கான காரணங்கள் முழுமையாக அறியப்படவில்லை. அதே நேரத்தில், தடுப்பூசிகள், மன அழுத்தம், வைரஸ் மற்றும் பாக்டீரியா நோய்கள் ஒருபோதும் டைப் 1 நீரிழிவு நோய்க்கு காரணமல்ல, அவை சில நேரங்களில் நீரிழிவு நோயைக் கண்டறியும் தருணத்துடன் ஒத்துப்போகின்றன. தன்னுடல் தாக்க செயல்முறைகளுக்கு ஒரு முன்கணிப்பு மரபியலுடன் தொடர்புடையதாக இருக்கலாம், ஆனால் இது 100% வரையறுக்கப்படவில்லை.
வகை 2 நீரிழிவு நோய்
வகை 2 நீரிழிவு வளர்சிதை மாற்றக் கோளாறுகளுக்கு ஒரு சிறந்த எடுத்துக்காட்டு, அதாவது கார்போஹைட்ரேட்டுகளை (குளுக்கோஸ்) உறிஞ்சுவதை மீறுவதாகும். டைப் 2 நீரிழிவு நோயில், இன்சுலின் உற்பத்தி நீண்ட காலமாக இயல்பாகவே உள்ளது, ஆனால் இன்சுலின் மற்றும் குளுக்கோஸை உயிரணுக்களுக்கு கொண்டு செல்வதற்கான திசுக்களின் திறன் பலவீனமடைகிறது, இது ஹைப்பர் கிளைசீமியாவை ஏற்படுத்துகிறது - இரத்த குளுக்கோஸ் செறிவு அதிகரிப்பு.
டைப் 1 நீரிழிவு நோயைப் போலல்லாமல், இன்சுலின் உற்பத்தியின் குறைபாடு முதன்மையானது, இரண்டாவது வகை நீரிழிவு நோயில் இரத்தத்தில் போதுமான இன்சுலின் உள்ளது. சில நேரங்களில் இன்சுலின் அதிகமாக ஒருங்கிணைக்கப்படலாம், உடலின் "போக்குவரத்து பொறிமுறையின்" முறிவு சிக்கலைத் தீர்க்கும் முயற்சியின் காரணமாக, குளுக்கோஸ் கடத்தியின் உற்பத்தியை அதிகரிக்கும்.
அதிக எடை ஒரு மரபணு முன்கணிப்புடன் இணைந்தது. ஒரு விதியாக, இந்த இரண்டு நிபந்தனைகளின் கலவையும் அவசியம். இந்த வழக்கில், அதிகப்படியான எடை மிகவும் சிறியதாக இருக்கலாம், ஆனால் முக்கியமாக இடுப்பைச் சுற்றி அமைந்துள்ளது. ஒவ்வொரு நபருக்கும் மரபணு முன்கணிப்பு தனித்தனியாக கணக்கிடப்படுகிறது, இது அவரது சொந்த மரபணுக்களின் மாறுபாடுகள் மற்றும் நீரிழிவு நோயுடன் நெருங்கிய உறவினர்கள் இருப்பதை அடிப்படையாகக் கொண்டது.
2017 ஆம் ஆண்டில், டைப் 2 நீரிழிவு நோயிலிருந்து நிவாரணம் மற்றும் மீட்பு என்ற கருத்து முதலில் அமெரிக்கா, ஐரோப்பா மற்றும் ரஷ்யாவில் அறிமுகப்படுத்தப்பட்டது. இது சாத்தியமற்றது என்று முன்னர் நம்பப்பட்டது. இப்போது, உலகெங்கிலும் உள்ள மருத்துவ ஆராய்ச்சியாளர்கள் சில சந்தர்ப்பங்களில் டைப் 2 நீரிழிவு நோய்க்கு முழுமையான சிகிச்சை சாத்தியம் என்பதை அங்கீகரித்துள்ளனர். உடல் எடையை இயல்பாக்குவதே இதற்கு வழி.
நீரிழிவு மற்றும் உடல் பருமன் நோயாளிகளுக்கு ஈ.எம்.சி கிளினிக் ஒரு தனிப்பட்ட அணுகுமுறையை உருவாக்கியுள்ளது. இரத்த சர்க்கரையின் மருந்து இயல்பாக்கலின் பின்னணியில், ஊட்டச்சத்து நிபுணர்கள் மற்றும் உளவியலாளர்களுடன் இணைந்து உணவுப் பழக்கத்தை சரிசெய்யும் நோக்கில் வகுப்புகள் நடத்தப்படுகின்றன.

ஒருங்கிணைந்த அணுகுமுறையின் விளைவாக, நோயாளியின் எடை மற்றும் சர்க்கரை அளவை இயல்பாக்குவதற்கு - ஒரு நிலையான முடிவை நாம் அடைய முடிகிறது.
ஈ.எம்.சி ஜெனோமிக் மெடிசின் சென்டரில், டைப் 2 நீரிழிவு நோய்க்கான ஒரு முன்கணிப்பு குறித்து மரபணு ஆய்வு நடத்தப்படுகிறது. அதிக கார்போஹைட்ரேட் உணவுகளைப் பயன்படுத்துவதற்கு பதிலளிக்கும் விதமாக இன்சுலின் மரபணு ரீதியாக திட்டமிடப்பட்ட போதிய தொகுப்பு காரணமாக பெரும்பாலும் நோய் உருவாகிறது. உங்கள் ஆபத்தை அறிவது இரத்த பரிசோதனைகளில் முதல் விலகல்கள் தோன்றுவதற்கு முன்பே தடுப்பைத் தொடங்க உங்களை அனுமதிக்கிறது.
பருமனான நோயாளிகளுக்கு, உண்ணும் நடத்தையை பாதிக்கும் அவற்றின் சொந்த உயிரியல் வழிமுறைகளை அறிந்து கொள்வது அவசியம். பெரும்பாலான சந்தர்ப்பங்களில், ஒரு மரபணு ஆய்வு பல உணவு முறைகள் மற்றும் முறைகளின் தோல்விக்கான காரணத்தை வழங்குகிறது, இது எங்கள் ஒவ்வொரு நோயாளிக்கும் அணுகுமுறையைத் தனிப்பயனாக்க அனுமதிக்கிறது.
லடா - ஆட்டோ இம்யூன் நீரிழிவு நோய்
இந்த வகை நீரிழிவு வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் ஒருங்கிணைந்த மருத்துவப் படத்தால் வகைப்படுத்தப்படுகிறது. இந்த நோய் மெதுவான வடிவத்தில் தொடர்கிறது மற்றும் ஆரம்ப கட்டங்களில் வகை 2 நீரிழிவு அறிகுறிகளுடன் தன்னை வெளிப்படுத்தலாம். லடா என சந்தேகிக்கப்படும் நோயாளிகளுக்கு மிகவும் துல்லியமான நோயறிதல் மற்றும் தனிப்பட்ட சிகிச்சை தேவை, இது வகை 2 நீரிழிவு சிகிச்சையிலிருந்து வேறுபட்டது.
மோடி -நீரிழிவு "இளம்"
இது ஒரு மோனோஜெனிக், பரம்பரை நீரிழிவு வடிவமாகும், இது பொதுவாக இளமை பருவத்தில் அல்லது 20-40 வயதில் நிகழ்கிறது. MODY நோயாளிகளுக்கு பொதுவாக ஒவ்வொரு தலைமுறையிலும் நீரிழிவு நோயின் குடும்ப வரலாறு உள்ளது, அதாவது, அத்தகைய குடும்பங்களுக்கு சிறு வயதிலேயே தங்கள் தாத்தா, தாய் மற்றும் சகோதர சகோதரிகளுடன் நீரிழிவு நோய் இருந்தது.
நீரிழிவு நோய் கண்டறிதல்
நீரிழிவு நோயைக் கண்டறிவதற்கான முக்கிய முறை ஆய்வக சோதனைகள். பெரும்பாலும், சிரை இரத்தத்தில் உள்ள குளுக்கோஸ் தீர்மானிக்கப்படுகிறது. சில சந்தர்ப்பங்களில், நோயறிதலை தெளிவுபடுத்த, மருத்துவர் கூடுதல் சோதனைகளுக்கு உத்தரவிடலாம், எடுத்துக்காட்டாக, வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை, இரத்த குளுக்கோஸின் தொடர்ச்சியான தினசரி கண்காணிப்பு (சிஜிஎம்எஸ் சென்சார்).
நீரிழிவு நோயின் பரம்பரை வடிவம் சந்தேகிக்கப்பட்டால், மரபணு மருத்துவ மையம் ஈ.எம்.சி மூலக்கூறு மரபணு நோயறிதலைச் செய்கிறது, இது ஒரு துல்லியமான நோயறிதலை நிறுவவும், இந்த நோய் தொடர்பாக எதிர்கால குழந்தைகளுக்கான முன்கணிப்பை மதிப்பீடு செய்யவும் உங்களை அனுமதிக்கிறது. மேலும், நீரிழிவு நோய் மற்றும் அதன் சிக்கல்கள் (எடுத்துக்காட்டாக, நீரிழிவு கண்புரை) ஆகிய இரண்டிற்கும் அவர்களின் மரபணு முன்கணிப்பைப் புரிந்துகொள்ள நோயாளிகள் எப்போதும் ஒரு விரிவான ஸ்கிரீனிங் மரபணு சோதனைக்கு உட்படுத்தலாம்.
கண்டறியப்பட்ட நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களுக்கு, பிற நோய்களுக்கு என்ன மரபணு அபாயங்கள் உள்ளன என்பதை அறிந்து கொள்வது மிகவும் முக்கியம், எடுத்துக்காட்டாக, சிறுநீரகம் அல்லது இதய நோய்கள், ஏனெனில் நீரிழிவு பல ஆபத்துகளின் வளர்ச்சியைத் தூண்டும். மரபணு நோயறிதலுக்கு நன்றி, வழக்கமான தேர்வுகளின் அளவை சரியான நேரத்தில் திட்டமிடவும், வாழ்க்கை முறை மற்றும் ஊட்டச்சத்து குறித்த தனிப்பட்ட பரிந்துரைகளைப் பெறவும் முடியும்.
சர்வதேச நெறிமுறைகளின்படி மற்றும் உட்சுரப்பியல் நிபுணரின் மேற்பார்வையின் கீழ், ஈ.எம்.சி கிளினிக்குகளில் நீரிழிவு நோயைக் கண்டறிதல் விரைவில் மேற்கொள்ளப்படுகிறது.
ஈ.எம்.சி.யில் நீரிழிவு சிகிச்சை
EMC விரிவான நீரிழிவு சிகிச்சையை வழங்குகிறது, அங்கு பல்வேறு சிறப்பு நோயாளிகள் எப்போதும் நோயாளிகளின் நிர்வாகத்தில் பங்கேற்கிறார்கள். நோயறிதலுக்குப் பிறகு, நோயாளிக்கு பின்வரும் நிபுணர்களின் ஆலோசனை வழங்கப்படலாம்: உட்சுரப்பியல் நிபுணர், கண் மருத்துவர், இருதயநோய் நிபுணர். நோயின் வெவ்வேறு வேகம் மற்றும் அதன் சிக்கல்கள் காரணமாக இது அவசியம். முதலில், சிறுநீரகங்கள் மற்றும் கண்களில் வாஸ்குலர் சிக்கல்கள். கூடுதலாக, தொடர்புடைய நிபுணர்களின் கூடுதல் ஆலோசனைகள் கண்டறியப்பட்ட நீரிழிவு நோய்க்கான மருத்துவ சேவையை வழங்குவதில் ஒரு சர்வதேச தரமாகும்.
நீரிழிவு நோய்க்கான நவீன சிகிச்சையானது வாழ்க்கை முறையைத் திருத்தாமல் ஒருபோதும் இல்லை, இது பெரும்பாலும் அதிக எடை கொண்ட நோயாளிகளுக்கு மிகவும் கடினம். உணவு வகையை சரிசெய்வது அவசியம், நிபுணரால் பரிந்துரைக்கப்பட்ட விளையாட்டுப் பயிற்சியைத் தொடங்கவும். இந்த கட்டத்தில் மருத்துவர்களின் ஆதரவு ஒரு முக்கிய பங்கு வகிக்கிறது: ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் ஒரு பொது பயிற்சியாளர், தேவைப்பட்டால், ஊட்டச்சத்து நிபுணர், இருதயநோய் நிபுணர், உளவியலாளர் மற்றும் பிற நிபுணர்கள். வாழ்க்கை முறை திருத்தம் இல்லாமல், சிகிச்சையின் செயல்திறனைக் குறைக்க முடியும்.
 சிகிச்சையில் எப்போதும் இன்சுலின் சிகிச்சை மற்றும் இரத்த குளுக்கோஸ் அளவை தொடர்ந்து கண்காணித்தல் ஆகியவை அடங்கும். சாட்சியத்தின்படி, குளுக்கோமீட்டரைப் பயன்படுத்தி கட்டுப்பாட்டை மருத்துவர் பரிந்துரைக்கலாம் அல்லது பல நாட்களுக்கு குளுக்கோஸ் அளவை தொடர்ந்து தினசரி கண்காணிக்கலாம். பிந்தைய வழக்கில், பல்வேறு காரணிகளுக்கு குளுக்கோஸ் அளவுகளில் விலகல்களுக்கான காரணங்களைக் கண்டுபிடித்து பகுப்பாய்வு செய்ய முடியும். நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கு, நிலையற்ற குளுக்கோஸ் அளவு அல்லது அடிக்கடி இரத்தச் சர்க்கரைக் குறைவு உள்ள நோயாளிகளுக்கு இது மிகவும் முக்கியமானது. ஒரு சிறிய (சிறிய) சாதனம் ஒவ்வொரு ஐந்து நிமிடங்களுக்கும் 7 நாட்களுக்கு குளுக்கோஸை அளவிடுகிறது; அதை அணிவது நோயாளியின் பழக்கவழக்கத்தை பாதிக்காது (நீங்கள் அவருடன் நீந்தலாம் மற்றும் விளையாடலாம்). சிகிச்சையின் எதிர்வினையின் முடிவைப் பெற விரிவான தரவு மருத்துவரை அனுமதிக்கிறது, தேவைப்பட்டால், சிகிச்சையை சரிசெய்யவும்.
சிகிச்சையில் எப்போதும் இன்சுலின் சிகிச்சை மற்றும் இரத்த குளுக்கோஸ் அளவை தொடர்ந்து கண்காணித்தல் ஆகியவை அடங்கும். சாட்சியத்தின்படி, குளுக்கோமீட்டரைப் பயன்படுத்தி கட்டுப்பாட்டை மருத்துவர் பரிந்துரைக்கலாம் அல்லது பல நாட்களுக்கு குளுக்கோஸ் அளவை தொடர்ந்து தினசரி கண்காணிக்கலாம். பிந்தைய வழக்கில், பல்வேறு காரணிகளுக்கு குளுக்கோஸ் அளவுகளில் விலகல்களுக்கான காரணங்களைக் கண்டுபிடித்து பகுப்பாய்வு செய்ய முடியும். நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கு, நிலையற்ற குளுக்கோஸ் அளவு அல்லது அடிக்கடி இரத்தச் சர்க்கரைக் குறைவு உள்ள நோயாளிகளுக்கு இது மிகவும் முக்கியமானது. ஒரு சிறிய (சிறிய) சாதனம் ஒவ்வொரு ஐந்து நிமிடங்களுக்கும் 7 நாட்களுக்கு குளுக்கோஸை அளவிடுகிறது; அதை அணிவது நோயாளியின் பழக்கவழக்கத்தை பாதிக்காது (நீங்கள் அவருடன் நீந்தலாம் மற்றும் விளையாடலாம்). சிகிச்சையின் எதிர்வினையின் முடிவைப் பெற விரிவான தரவு மருத்துவரை அனுமதிக்கிறது, தேவைப்பட்டால், சிகிச்சையை சரிசெய்யவும்.
மருந்து சிகிச்சை
சிகிச்சையில் சர்க்கரையை குறைக்கும் மருந்துகளுடன் மருந்து சிகிச்சையும் அடங்கும், இது எப்போதும் ஒரு மருத்துவரின் மேற்பார்வையில் இருக்க வேண்டும்.
டைப் 2 நீரிழிவு நோய்க்கான இன்சுலின் கணைய பீட்டா-செல் வளங்களின் குறைவுக்கு பரிந்துரைக்கப்படுகிறது. பல்வேறு சிக்கல்களைத் தடுக்க இது தேவையான நடவடிக்கை. சில சந்தர்ப்பங்களில், இன்சுலின் சிகிச்சை தற்காலிகமாக, குறுகிய காலத்திற்கு பரிந்துரைக்கப்படுகிறது. எடுத்துக்காட்டாக, அறுவைசிகிச்சைக்கு முன்னர் அல்லது சிதைவு காலங்களில், சில காரணங்களால் குளுக்கோஸ் அளவு அதிகமாக இருக்கும்போது. "உச்சத்தை" கடந்து சென்ற பிறகு, நபர் மீண்டும் முந்தைய வழக்கமான மருந்து சிகிச்சைக்குத் திரும்புகிறார்.
கர்ப்பகால நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது முக்கியமாக எதிர்பார்க்கும் தாயின் உணவு மற்றும் வாழ்க்கை முறையை சரிசெய்வதோடு, குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவதையும் கொண்டுள்ளது. சில சந்தர்ப்பங்களில் மட்டுமே இன்சுலின் சிகிச்சையை பரிந்துரைக்க முடியும். ஈ.எம்.சி மருத்துவர்கள் மற்றும் செவிலியர்கள் பயிற்சி அளிக்கிறார்கள் மற்றும் இன்சுலின் சிகிச்சையில் நோயாளிகளுக்கு சுற்று-நேர கடிகார ஆதரவை வழங்குகிறார்கள்.
இரத்த குளுக்கோஸை அளவிடுவதற்கான குழாய்கள் மற்றும் நவீன முறைகள்
இன்சுலின் பம்புகள் உங்கள் நீரிழிவு நோயின் மீது அதிக கட்டுப்பாட்டைக் கொடுக்கும். விசையியக்கக் குழாய்களின் உதவியுடன் சிகிச்சையானது ஆரோக்கியமான கணையத்தின் இயற்கையான வேலைக்கு முடிந்தவரை நெருக்கமாக இன்சுலினையும் அளவையும் உள்ளிட அனுமதிக்கிறது. குளுக்கோஸ் கட்டுப்பாடு இன்னும் தேவைப்படுகிறது, ஆனால் அதன் அதிர்வெண் குறைந்து வருகிறது.
பம்புகள் இன்சுலின் அளவையும், ஊசி மருந்துகளின் எண்ணிக்கையையும் குறைக்கலாம் மற்றும் அளவைக் குறைக்கலாம், இது குழந்தைகள் மற்றும் இன்சுலின் அதிக உணர்திறன் கொண்ட நோயாளிகளுக்கு மிகவும் முக்கியமானது. இன்சுலின் பம்புகள் இன்சுலின் நிரப்பப்பட்ட ஒரு நீர்த்தேக்கத்துடன் சிறிய அளவில் உள்ளன, இது நோயாளியின் உடலில் இணைக்கப்பட்டுள்ளது. விசையியக்கக் குழாய்களிலிருந்து வரும் மருந்து வலியின்றி நிர்வகிக்கப்படுகிறது: இன்சுலின் ஒரு சிறப்பு மைக்ரோ வடிகுழாய் மூலம் வழங்கப்படுகிறது. நோயாளி அல்லது பெற்றோருக்கு இன்சுலின் அளவை எண்ணுவது, இரத்த குளுக்கோஸ் அளவை சுய கண்காணித்தல் போன்ற விதிகளை கற்பிப்பது ஒரு முன்நிபந்தனை. பம்பை எவ்வாறு கட்டுப்படுத்துவது மற்றும் முடிவுகளை பகுப்பாய்வு செய்வது என்பதை அறிய நோயாளியின் விருப்பம் மிகவும் முக்கியமானது.
ரஷ்யா, ஜெர்மனி மற்றும் அமெரிக்காவிலிருந்து அனுபவம் வாய்ந்த மருத்துவர்களின் மேற்பார்வையில் சர்வதேச நெறிமுறைகளின்படி மாஸ்கோவில் உள்ள ஈ.எம்.சி கிளினிக்கில் நீரிழிவு சிகிச்சை மேற்கொள்ளப்படுகிறது.
வாய்வழி ஆண்டிடியாபெடிக் முகவர்கள்
என்றால் நீரிழிவு நோயாளிகளுக்கு உணவு மற்றும் உடல் செயல்பாடு, பயனற்றவை, அல்லது, பெரும்பாலும், நடைமுறைப்படுத்துவது கடினம், மருந்தியல் சிகிச்சையை நாடலாம்.
வாய்வழி நீரிழிவு மருந்துகளில் 2 முக்கிய குழுக்கள் உள்ளன: கணையத்தில் இன்சுலின் உற்பத்தியைத் தூண்டுகிறது மற்றும் இரத்தத்தில் குளுக்கோஸின் அளவைக் குறைக்கும். உடலில் உள்ளதைப் பொறுத்து அவை தேர்ந்தெடுக்கப்படுகின்றன: இன்சுலின் எதிர்ப்பு அல்லது ஹார்மோன் குறைபாடு.
கிளைசெமிக் கட்டுப்பாட்டைப் பராமரிக்க வெவ்வேறு குழுக்களின் மருந்துகள் ஒருவருக்கொருவர் இணைக்கப்படலாம். அவை செயல்படுவதை நிறுத்தும்போது, இன்சுலின் நிர்வகிக்கப்படுகிறது. ஆரம்பத்தில், மாத்திரைகள் எடுக்கும்போது சிறிய அளவுகளைப் பயன்படுத்தலாம். இருப்பினும், இறுதியில் அவர்கள் முழு இன்சுலின் சிகிச்சைக்கு மாறுகிறார்கள்.