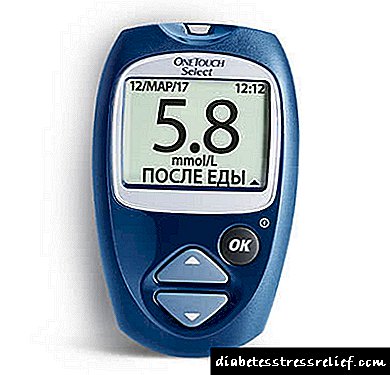
நீரிழிவு நோயில் இன்சுலின் பம்பிற்குப் பிறகு ஏற்படும் சிக்கல்கள்

இன்சுலின் பம்ப் நீரிழிவு நோய்க்கு சிகிச்சையில் இன்சுலின் வழங்குவதற்கான ஒரு மருத்துவ சாதனம், இது தொடர்ச்சியான தோலடி இன்சுலின் சிகிச்சை என்றும் அழைக்கப்படுகிறது. சாதனம் பின்வருமாறு:
- பம்ப் தானே (கட்டுப்பாடுகள், செயலாக்க தொகுதி மற்றும் பேட்டரிகளுடன்)
- மாற்றக்கூடிய இன்சுலின் தொட்டி (பம்பின் உள்ளே)
- தோலடி நிர்வாகத்திற்கான ஒரு கானுலா மற்றும் நீர்த்தேக்கத்தை கானுலாவுடன் இணைப்பதற்கான குழாய்களின் அமைப்பு உள்ளிட்ட பரிமாற்றக்கூடிய உட்செலுத்துதல் தொகுப்பு.
இன்சுலின் பம்ப் என்பது இன்சுலின் சிரிஞ்ச் அல்லது இன்சுலின் பேனாவுடன் இன்சுலின் பல தினசரி ஊசி மருந்துகளுக்கு மாற்றாக உள்ளது மற்றும் குளுக்கோஸ் கண்காணிப்பு மற்றும் கார்போஹைட்ரேட் எண்ணிக்கையுடன் இணைந்து பயன்படுத்தும்போது தீவிர இன்சுலின் சிகிச்சையை அனுமதிக்கிறது.
அளவை
இன்சுலின் பம்பைப் பயன்படுத்த, நீங்கள் முதலில் நீர்த்தேக்கத்தை இன்சுலின் மூலம் நிரப்ப வேண்டும். சில பம்புகள் காலியாகிவிட்ட பிறகு மாற்றப்படும் முன் நிரப்பப்பட்ட செலவழிப்பு தோட்டாக்களைப் பயன்படுத்துகின்றன. இருப்பினும், பெரும்பாலான சந்தர்ப்பங்களில், நோயாளி பயனருக்கு பரிந்துரைக்கப்பட்ட இன்சுலின் மூலம் நீர்த்தேக்கத்தை நிரப்புகிறார் (பொதுவாக அப்பிட்ரா, ஹுமலாக் அல்லது நோவோராபிட்).
- புதிய (மலட்டு) வெற்றுத் தொட்டியைத் திறக்கவும்.
- பிஸ்டனை அகற்று.
- இன்சுலின் மூலம் ஆம்பூலில் ஊசியைச் செருகவும்.
- இன்சுலின் எடுக்கப்படும்போது ஆம்பூலில் உள்ள வெற்றிடத்தைத் தவிர்ப்பதற்காக நீர்த்தேக்கத்திலிருந்து காற்றை ஆம்பூலுக்குள் அறிமுகப்படுத்துங்கள்.
- பிஸ்டனைப் பயன்படுத்தி நீர்த்தேக்கத்தில் இன்சுலின் செருகவும், பின்னர் ஊசியை அகற்றவும்.
- நீர்த்தேக்கத்திலிருந்து காற்று குமிழ்களை கசக்கி, பின்னர் பிஸ்டனை அகற்றவும்.
- உட்செலுத்துதல் தொகுப்பு குழாயுடன் நீர்த்தேக்கத்தை இணைக்கவும்.
- கூடியிருந்த அலகு பம்பில் நிறுவி குழாயை நிரப்பவும் (டிரைவ் இன்சுலின் மற்றும் (கிடைத்தால்) குழாய் வழியாக காற்று குமிழ்கள்). இந்த வழக்கில், இன்சுலின் தற்செயலாக வழங்கப்படுவதைத் தவிர்ப்பதற்காக அந்த நபரிடமிருந்து பம்ப் துண்டிக்கப்பட வேண்டும்.
- ஊசி தளத்துடன் இணைக்கவும் (புதிய கிட் செருகப்பட்டிருந்தால் கேனுலாவை மீண்டும் நிரப்பவும்).
அளவை
இன்சுலின் பம்ப் நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் பயன்படுத்தாது. பாசல் இன்சுலின் என, குறுகிய அல்லது அல்ட்ராஷார்ட் செயலின் இன்சுலின் பயன்படுத்தப்படுகிறது.
ஒரு இன்சுலின் பம்ப் ஒரு வகை குறுகிய அல்லது அல்ட்ராஷார்ட் இன்சுலினை இரண்டு வழிகளில் வழங்குகிறது:
- போலஸ் - உணவுக்கு கொடுக்கப்பட்ட டோஸ் அல்லது அதிக அளவு இரத்த குளுக்கோஸை சரிசெய்ய.
- உணவுக்கும் இரவிற்கும் இடையில் இன்சுலின் தேவைகளை வழங்க, சரிசெய்யக்கூடிய அடித்தள மட்டத்துடன் அடித்தள அளவு தொடர்ந்து நிர்வகிக்கப்படுகிறது.
கீட்டோஅசிடோசிசுடன் இணைந்தது
பம்ப் இன்சுலின் சிகிச்சையின் ஒரு முக்கியமான சிக்கல் இன்சுலின் டெலிவரி செயலிழந்தால் கெட்டோஅசிடோசிஸை உருவாக்கும் அதிக ஆபத்து ஆகும். பம்ப் சிறிய அளவிலான இன்சுலினை அடித்தள பயன்முறையில் வழங்குவதே இதற்குக் காரணம், மேலும் நீட்டிக்கப்பட்ட இன்சுலின் இல்லை.
இதன் விளைவாக, தோலடி கொழுப்பில் இன்சுலின் ஒரு சிறிய சப்ளை (டிப்போ) மட்டுமே உள்ளது. பெரும்பாலும் இது இரத்தத்தில் குளுக்கோஸின் போதுமான அளவு அளவீடு காரணமாக அல்லது உட்செலுத்துதல் முறையின் நீண்டகால பயன்பாடு காரணமாக ஏற்படுகிறது. இரத்தத்தில் குளுக்கோஸை தவறாமல் அளவிடுவது அதன் அளவை அதிகரிப்பதை முன்பே கண்டறிய உங்களை அனுமதிக்கும், மேலும் கீட்டோன்களின் தோற்றத்தைத் தடுக்க உங்களுக்கு நேரம் கிடைக்கும்.
உட்செலுத்துதல் முறையை நீண்டகாலமாகப் பயன்படுத்துவதன் மூலம், அதில் உள்ள இன்சுலின் அதன் பண்புகளை இழக்கக்கூடும், இது தோலின் கீழ் ஒரு குழாய் அல்லது கானுலா வழியாக அதன் விநியோகத்தை (அடைப்பை) மீறுவதற்கு வழிவகுக்கிறது. மேலும், உட்செலுத்துதல் முறையின் நீண்டகால பயன்பாடு கானுலாவை நிறுவும் இடத்தில் அழற்சியின் வளர்ச்சிக்கு வழிவகுக்கும், இது இந்த இடத்திலிருந்து இன்சுலின் உறிஞ்சப்படுவதை சீர்குலைத்து அதன் விளைவை மோசமாக்குகிறது.
அட்டவணை 1. இரத்த குளுக்கோஸின் விவரிக்கப்படாத அதிகரிப்பு மற்றும் கீட்டோன்களின் தோற்றத்திற்கான காரணங்கள்

இன்சுலின் விநியோகத்தை மீறும் போது கீட்டோன்கள் எவ்வளவு வேகமாக தோன்றும்?
குறுகிய-செயல்படும் மனித இன்சுலினுடன் ஒப்பிடும்போது இன்சுலின் அனலாக்ஸின் குறுகிய கால நடவடிக்கை இருப்பதால், இன்சுலின் விநியோகத்தில் உள்ள சிக்கல்கள் இன்சுலின் அனலாக்ஸைப் பயன்படுத்தும் போது இரத்தத்தில் கீட்டோன்களின் தோற்றத்திற்கு விரைவாக வழிவகுக்கும். குறுகிய-செயல்பாட்டு இன்சுலின் ஒப்புமைகளைப் பயன்படுத்தும் போது, கீட்டோன்களின் அதிகரிப்பு சுமார் 1.5-2 மணிநேரங்களுக்கு முன்பே தொடங்குகிறது.
இன்சுலின் விநியோகத்தை மீறிய பிறகு, கீட்டோன்களின் அளவு விரைவாக போதுமானதாக உயர்கிறது. 5 மணிநேரத்திற்கு பம்பை முடக்குவது 2 மணி நேரத்திற்குப் பிறகு கீட்டோன்களில் குறிப்பிடத்தக்க அதிகரிப்புக்கு வழிவகுக்கிறது, மேலும் 5 மணி நேரத்திற்குப் பிறகு அவற்றின் நிலை கிட்டத்தட்ட கெட்டோஅசிடோசிஸுடன் தொடர்புடைய மதிப்புகளை அடைகிறது.

படம் 1. 5 மணி நேரம் பம்பை அணைத்த பிறகு இரத்தத்தில் உள்ள கீட்டோன்களின் (பீட்டாஹைட்ராக்ஸிபியூட்ரேட்) அளவு அதிகரிப்பு
கீட்டோன்களின் நிர்ணயம்
இன்சுலின் பம்பைப் பயன்படுத்தும் போது, கீட்டோன்களின் உறுதிப்பாடு இரத்தத்தில் இன்சுலின் பற்றாக்குறையை அடையாளம் காண உதவுகிறது, அத்துடன் மேலும் செயல்களைத் தேர்வுசெய்யவும் உதவுகிறது. சிறுநீர் கீட்டோன்களை தீர்மானிக்க பலர் இன்னும் சோதனை கீற்றுகளைப் பயன்படுத்துகின்றனர். இருப்பினும், இப்போது நீங்கள் இரத்தத்தில் கீட்டோன்களை அளவிடும் குளுக்கோமீட்டர்களை வாங்கலாம். அவை மற்றொரு வகை கீட்டோனை அளவிடுகின்றன, பீட்டாஹைட்ராக்ஸிபியூட்ரேட், உங்கள் சிறுநீரில் கீட்டோன்களை அளவிடும்போது, நீங்கள் அசிட்டோஅசெட்டேட் அளவிடுகிறீர்கள்.
இரத்தத்தில் கீட்டோன்களை அளவிடுவது இன்சுலின் பிரசவத்தில் உள்ள சிக்கல்களை முன்னர் கண்டறிந்து கெட்டோஅசிடோசிஸைத் தடுக்க நடவடிக்கை எடுக்க உங்களை அனுமதிக்கிறது!
கீட்டோன்கள் இரத்தத்தில் சிறப்பாக அளவிடப்படுகின்றன, ஏனெனில் சிறுநீரில் அவற்றின் நிலை பின்னர் மாறுகிறது மற்றும் இரத்தத்தில் உள்ள கீட்டோன்களின் அளவு ஏற்கனவே போதுமானதாக இருக்கும்போது அவை தோன்றும். சிறுநீரில் உள்ள கீட்டோன்களை நிர்ணயிப்பதில் கீட்டோசிஸைக் கண்டறியக்கூடிய நேரம் இரத்தத்தில் உள்ள கீட்டோன்களை நிர்ணயிப்பதை விட குறிப்பிடத்தக்க நீளமானது. சிறுநீரில் கீட்டோன்களைப் பார்க்கும்போது, அவை எப்போது உருவாகின என்பதை உங்களால் சரியாகச் சொல்ல முடியாது.
கெட்டோஅசிடோசிஸின் ஒரு அத்தியாயத்திற்குப் பிறகு 24 மணி நேரத்திற்கும் மேலாக சிறுநீரில் உள்ள கீட்டோன்களைக் கண்டறிய முடியும். இன்சுலின் பம்பைப் பயன்படுத்தும் நபர்களில் இரத்த கீட்டோன்களை நிர்ணயிப்பது குறிப்பாக பயனுள்ளதாக இருக்கும், ஏனெனில் இது இன்சுலின் நிர்வாகத்தில் முந்தைய சிக்கல்களை அடையாளம் காணவோ, கெட்டோஅசிடோசிஸின் வளர்ச்சியைத் தடுக்கவோ அல்லது சிகிச்சையைத் தொடங்கவோ அனுமதிக்கும்.
அட்டவணை 2. முடிவுகளை எவ்வாறு மதிப்பிடுவது?

உங்கள் இரத்த குளுக்கோஸ் அளவின் அதிகரிப்பு 15 மிமீல் / எல் மற்றும் இரத்தத்தில் கீட்டோன்களின் தோற்றம் (> 0.5 மிமீல் / எல்) அல்லது சிறுநீர் (++ அல்லது +++) உடலில் இன்சுலின் பற்றாக்குறையைக் குறிக்கிறது. இது இன்சுலின் பலவீனமான உந்தி அல்லது இன்சுலின் தேவை காரணமாக இருக்கலாம், எடுத்துக்காட்டாக நோய் அல்லது மன அழுத்தம் காரணமாக. இந்த வழக்கில், நீங்கள் ஒரு சிரிஞ்ச் பேனாவுடன் இன்சுலின் திருத்தும் போலஸை உள்ளிட வேண்டும்.
பம்ப் பயன்படுத்துவது பரிந்துரைக்கப்படவில்லை, ஏனெனில் அது செயல்படுகிறது என்பதை நீங்கள் முழுமையாக உறுதியாக நம்ப முடியாது. இதற்குப் பிறகு, பம்ப், உட்செலுத்துதல் தொகுப்பு மற்றும் கன்னூலா ஆகியவற்றை கவனமாக சரிபார்க்க வேண்டும். கானுலாவிலிருந்து உட்செலுத்துதல் அமைப்பு குழாயைத் துண்டித்து “உள்ளிடவும்” (பம்ப் உடலில் இருந்து துண்டிக்கப்பட வேண்டும்!) ஒரு நிலையான போலஸுடன் இன்சுலின் பல அலகுகள்.
குழாயிலிருந்து இன்சுலின் உடனடியாக தோன்ற வேண்டும். இன்சுலின் வழங்கப்படாவிட்டால் அல்லது மெதுவாக உணவளிக்கப்பட்டால், இதன் பொருள் குழாயின் முழுமையான அல்லது பகுதி அடைப்பு. முழுமையான உட்செலுத்துதல் தொகுப்பை மாற்றவும் (கன்னூலா மற்றும் குழாய்). கானுலா தளத்தில் இன்சுலின் வீக்கம் அல்லது கசிவுக்கான அறிகுறிகளை சரிபார்க்கவும்.
சில கானுலாக்களில் சிறப்பு “ஜன்னல்கள்” உள்ளன, அதில் ஊசியின் ஒரு பகுதி தெரியும், அதில் இரத்தம் இருக்கிறதா என்று பாருங்கள். குழாய் வழியாக இன்சுலின் நன்றாக உணவளித்தால், கன்னூலாவை மட்டும் மாற்றவும். கீட்டோன்கள் தோன்றினால், அதிக திரவங்களை குடிக்கவும், கூடுதல் இன்சுலின் செலுத்தவும், தேவைப்பட்டால் மருத்துவரை அணுகவும். இரத்தத்தில் உள்ள குளுக்கோஸ் 10 மிமீல் / எல் குறைவாக இருந்தால் மற்றும் கீட்டோன்கள் இருந்தால், குளுக்கோஸ் கொண்ட ஒரு திரவத்தை குடிக்க வேண்டும் மற்றும் கூடுதல் இன்சுலின் செலுத்த வேண்டும்.

படம் 2. இரத்த குளுக்கோஸின் விவரிக்கப்படாத அதிகரிப்புக்கு என்ன செய்வது?
பம்பின் நீண்டகால பணிநிறுத்தத்தின் போது கீட்டோன்களைத் தடுப்பது
கீட்டோன்களின் ஆபத்து ஏற்பட்டால் (எடுத்துக்காட்டாக, உடற்பயிற்சியின் போது அல்லது கடலில் ஓய்வெடுக்கும்போது பம்பை நீண்ட நேரம் நிறுத்த வேண்டிய அவசியம்), நீட்டிக்கப்பட்ட இன்சுலின் கூடுதல் ஊசி கொடுக்கலாம். நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலினை நிர்வகிக்க இது போதுமானதாக இருக்கும், இது தினசரி அடிப்படை அளவின் சுமார் 30% ஆகும்.
இரண்டாம் தாத்தாக்கள், வி.ஏ. பீட்டர்கோவா, டி.எல். குரேவா டி.என். லப்டேவ்
இன்சுலின் பம்ப் எவ்வாறு செயல்படுகிறது
ஒரு நவீன இன்சுலின் பம்ப் என்பது பேஜரின் அளவு இலகுரக சாதனம். நெகிழ்வான மெல்லிய குழல்களை (ஒரு கேனுலாவில் முடிவடையும் வடிகுழாய்) மூலம் இன்சுலின் நீரிழிவு நோயாளியின் உடலில் நுழைகிறது. அவை நீர்த்தேக்கத்தை இன்சுலினுடன் பம்புக்குள் தோலடி கொழுப்புடன் இணைக்கின்றன. இன்சுலின் நீர்த்தேக்கம் மற்றும் வடிகுழாய் ஆகியவை கூட்டாக "உட்செலுத்துதல் அமைப்பு" என்று குறிப்பிடப்படுகின்றன. நோயாளி ஒவ்வொரு 3 நாட்களுக்கு ஒரு முறை அதை மாற்ற வேண்டும். உட்செலுத்துதல் முறையை மாற்றும்போது, ஒவ்வொரு முறையும் இன்சுலின் விநியோக இடம் மாறுகிறது. வழக்கமாக ஒரு சிரிஞ்சில் இன்சுலின் செலுத்தப்படும் அதே பகுதிகளில் ஒரு பிளாஸ்டிக் கேனுலா (ஊசி அல்ல!) தோலின் கீழ் வைக்கப்படுகிறது. இது வயிறு, இடுப்பு, பிட்டம் மற்றும் தோள்கள்.
பம்ப் வழக்கமாக தோலின் கீழ் ஒரு தீவிர-குறுகிய-செயல்பாட்டு இன்சுலின் அனலாக் செலுத்துகிறது (ஹுமலாக், நோவோராபிட் அல்லது அப்பிட்ரா). மனித குறுகிய-செயல்பாட்டு இன்சுலின் குறைவாகவே பயன்படுத்தப்படுகிறது. இன்சுலின் மிகச் சிறிய அளவுகளில், ஒவ்வொரு முறையும் 0.025-0.100 அலகுகளில், பம்பின் மாதிரியைப் பொறுத்து வழங்கப்படுகிறது. இது ஒரு குறிப்பிட்ட வேகத்தில் நடக்கிறது. எடுத்துக்காட்டாக, ஒரு மணி நேரத்திற்கு 0.60 PIECES வேகத்தில், பம்ப் ஒவ்வொரு 5 நிமிடங்களுக்கும் 0.05 PIECES இன்சுலின் அல்லது ஒவ்வொரு 150 வினாடிக்கும் 0.025 PIECES ஐ நிர்வகிக்கும்.
இன்சுலின் பம்ப் ஒரு ஆரோக்கியமான நபரின் கணையத்தை அதிகபட்சமாக பின்பற்றுகிறது. இதன் பொருள் அவள் இன்சுலின் இரண்டு முறைகளில் நிர்வகிக்கிறாள்: பாசல் மற்றும் போலஸ். “இன்சுலின் சிகிச்சை திட்டங்கள்” என்ற கட்டுரையில் மேலும் வாசிக்க. உங்களுக்குத் தெரியும், நாளின் வெவ்வேறு நேரங்களில், கணையம் பாசல் இன்சுலினை வெவ்வேறு வேகத்தில் சுரக்கிறது. நவீன இன்சுலின் விசையியக்கக் குழாய்கள் பாசல் இன்சுலின் நிர்வாக விகிதத்தை நிரல் செய்ய உங்களை அனுமதிக்கின்றன, மேலும் இது ஒவ்வொரு அரை மணி நேரத்திற்கும் ஒரு அட்டவணையில் மாறலாம். நாளின் வெவ்வேறு நேரங்களில் “பின்னணி” இன்சுலின் வெவ்வேறு வேகத்தில் இரத்தத்தில் நுழைகிறது என்று அது மாறிவிடும். உணவுக்கு முன், ஒவ்வொரு முறையும் இன்சுலின் ஒரு போலஸ் அளவு நிர்வகிக்கப்படுகிறது. இது நோயாளியால் கைமுறையாக செய்யப்படுகிறது, அதாவது, தானாக அல்ல. மேலும், அளவீட்டிற்குப் பிறகு இரத்த சர்க்கரை கணிசமாக அதிகரித்தால், நோயாளி ஒரு டோஸ் இன்சுலின் கூடுதலாக வழங்க பம்பிற்கு ஒரு “அறிகுறி” கொடுக்கலாம்.
நோயாளிக்கு அதன் நன்மைகள்
இன்சுலின் பம்ப் மூலம் நீரிழிவு சிகிச்சையில், ஒரு தீவிர-குறுகிய-செயல்பாட்டு இன்சுலின் அனலாக் மட்டுமே பயன்படுத்தப்படுகிறது (ஹுமலாக், நோவோராபிட் அல்லது மற்றொரு). அதன்படி, நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் பயன்படுத்தப்படவில்லை. பம்ப் இரத்தத்திற்கு அடிக்கடி தீர்வை வழங்குகிறது, ஆனால் சிறிய அளவுகளில், இதற்கு நன்றி, இன்சுலின் கிட்டத்தட்ட உடனடியாக உறிஞ்சப்படுகிறது.

நீரிழிவு நோயாளிகளில், இரத்த சர்க்கரையின் ஏற்ற இறக்கங்கள் பெரும்பாலும் ஏற்படுகின்றன, ஏனெனில் நீடித்த இன்சுலின் வெவ்வேறு விகிதங்களில் உறிஞ்சப்படும். இன்சுலின் பம்பைப் பயன்படுத்தும் போது, இந்த சிக்கல் நீக்கப்படும், இது அதன் முக்கிய நன்மை. ஏனெனில் “குறுகிய” இன்சுலின் மட்டுமே பயன்படுத்தப்படுகிறது, இது மிகவும் உறுதியாக செயல்படுகிறது.
இன்சுலின் பம்பைப் பயன்படுத்துவதன் பிற நன்மைகள்:
- சிறிய படி மற்றும் உயர் அளவீட்டு துல்லியம். நவீன பம்புகளில் இன்சுலின் ஒரு போலஸ் டோஸின் படி 0.1 PIECES மட்டுமே. சிரிஞ்ச் பேனாக்கள் - 0.5-1.0 PIECES என்பதை நினைவில் கொள்க. பாசல் இன்சுலின் தீவன விகிதத்தை 0.025-0.100 PIECES / மணிநேரத்திற்கு மாற்றலாம்.
- தோல் பஞ்சர்களின் எண்ணிக்கை 12-15 மடங்கு குறைக்கப்படுகிறது. இன்சுலின் பம்பின் உட்செலுத்துதல் முறையை 3 நாட்களில் 1 முறை மாற்ற வேண்டும் என்பதை நினைவில் கொள்க. மேலும் தீவிரமான திட்டத்தின் படி பாரம்பரிய இன்சுலின் சிகிச்சையுடன், நீங்கள் ஒவ்வொரு நாளும் 4-5 ஊசி மருந்துகளை செய்ய வேண்டும்.
- இன்சுலின் உங்கள் போலஸ் அளவைக் கணக்கிட இன்சுலின் பம்ப் உதவுகிறது. இதைச் செய்ய, நீரிழிவு நோயாளிகள் தங்கள் தனிப்பட்ட அளவுருக்களைக் கண்டுபிடித்து நிரலில் நுழைய வேண்டும் (கார்போஹைட்ரேட் குணகம், நாளின் வெவ்வேறு நேரங்களில் இன்சுலின் உணர்திறன், இரத்த சர்க்கரை அளவை குறிவைத்தல்). சாப்பிடுவதற்கு முன்பு இரத்தத்தில் குளுக்கோஸை அளவிடுவதன் முடிவுகள் மற்றும் எத்தனை கார்போஹைட்ரேட்டுகள் சாப்பிட திட்டமிடப்பட்டுள்ளன என்பதன் அடிப்படையில் இன்சுலின் போலஸின் சரியான அளவைக் கணக்கிட இந்த அமைப்பு உதவுகிறது.
- சிறப்பு வகை போலஸ். இன்சுலின் பம்பை உள்ளமைக்க முடியும், இதனால் இன்சுலின் ஒரு போலஸ் டோஸ் ஒரு நேரத்தில் நிர்வகிக்கப்படாது, ஆனால் காலப்போக்கில் அதை நீட்டவும். நீரிழிவு நோயாளி மெதுவாக உறிஞ்சும் கார்போஹைட்ரேட்டுகளை சாப்பிடும்போது இது ஒரு பயனுள்ள அம்சமாகும், அதே போல் ஒரு நீண்ட விருந்து.
- உண்மையான நேரத்தில் இரத்த குளுக்கோஸை தொடர்ந்து கண்காணித்தல். இரத்த சர்க்கரை வரம்பிற்கு வெளியே இருந்தால் - ஒரு இன்சுலின் பம்ப் நோயாளியை எச்சரிக்கிறது. சமீபத்திய “மேம்பட்ட” மாதிரிகள் இரத்த சர்க்கரையை இயல்பாக்குவதற்கு இன்சுலின் நிர்வாகத்தின் விகிதத்தை சுயாதீனமாக மாற்ற முடியும். குறிப்பாக, அவை இரத்தச் சர்க்கரைக் குறைவின் போது இன்சுலின் ஓட்டத்தை அணைக்கின்றன.
- தரவு பதிவின் சேமிப்பு, செயலாக்கம் மற்றும் பகுப்பாய்வுக்காக அவற்றை கணினிக்கு மாற்றும். பெரும்பாலான இன்சுலின் விசையியக்கக் குழாய்கள் கடந்த 1-6 மாதங்களாக ஒரு தரவு பதிவை அவற்றின் நினைவகத்தில் சேமிக்கின்றன. இந்த தகவல் என்னவென்றால், இன்சுலின் எந்த அளவு செலுத்தப்பட்டது மற்றும் இரத்தத்தில் குளுக்கோஸின் அளவு என்ன. நோயாளிக்கும் அவருக்கும் கலந்துகொள்ளும் மருத்துவருக்கும் இந்த தரவுகளை பகுப்பாய்வு செய்வது வசதியானது.
பம்ப் இன்சுலின் சிகிச்சை: அறிகுறிகள்
இன்சுலின் சிகிச்சையை பம்ப் செய்வதற்கான மாற்றத்திற்கு பின்வரும் அறிகுறிகள் வேறுபடுகின்றன:
- நோயாளியின் ஆசை
- நீரிழிவு நோய்க்கு ஒரு நல்ல இழப்பீட்டை அடைய முடியாது (கிளைகேட்டட் ஹீமோகுளோபின் குறியீடு 7.0% க்கு மேல், 7.5% க்கு மேல் உள்ள குழந்தைகளில்),
- நோயாளியின் இரத்தத்தில் உள்ள குளுக்கோஸ் அளவு பெரும்பாலும் கணிசமாக ஏற்ற இறக்கமாக இருக்கும்,
- இரத்தச் சர்க்கரைக் குறைவின் அடிக்கடி வெளிப்பாடுகள் உள்ளன, அவற்றில் கடுமையானவை, இரவில் கூட,
- காலை விடியல் நிகழ்வு
- வெவ்வேறு நாட்களில் இன்சுலின் நோயாளியை வெவ்வேறு வழிகளில் பாதிக்கிறது (இன்சுலின் செயல்பாட்டின் உச்சரிக்கப்படும் மாறுபாடு),
- கர்ப்பத் திட்டத்தின் போது, அது தாங்கும்போது, பிரசவத்தின்போது மற்றும் பிரசவத்திற்குப் பிறகான காலங்களில், இன்சுலின் பம்ப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது.
- குழந்தைகளின் வயது - அமெரிக்காவில் சுமார் 80% நீரிழிவு குழந்தைகள் இன்சுலின் பம்புகளைப் பயன்படுத்துகிறார்கள், ஐரோப்பாவில் - சுமார் 70%,
- பிற அறிகுறிகள்.
பம்ப் அடிப்படையிலான இன்சுலின் சிகிச்சை இன்சுலின் தேவைப்படும் நீரிழிவு நோயாளிகளுக்கு கோட்பாட்டளவில் பொருத்தமானது. ஆட்டோ இம்யூன் நீரிழிவு நோயுடன் தாமதமாகத் தொடங்குதல் மற்றும் நீரிழிவு நோயின் மோனோஜெனிக் வடிவங்களுடன் அடங்கும். ஆனால் இன்சுலின் பம்பைப் பயன்படுத்துவதில் முரண்பாடுகள் உள்ளன.
முரண்
நவீன இன்சுலின் விசையியக்கக் குழாய்கள் நோயாளிகளுக்கு அவற்றை நிரல் மற்றும் பயன்படுத்துவதை எளிதாக்கும் வகையில் வடிவமைக்கப்பட்டுள்ளன. இருப்பினும், பம்ப் அடிப்படையிலான இன்சுலின் சிகிச்சைக்கு நோயாளியின் சிகிச்சையில் தீவிரமாக பங்கேற்க வேண்டும். அத்தகைய பங்கேற்பு சாத்தியமில்லாத சந்தர்ப்பங்களில் இன்சுலின் பம்ப் பயன்படுத்தக்கூடாது.
பம்ப் அடிப்படையிலான இன்சுலின் சிகிச்சை நோயாளியின் ஹைப்பர் கிளைசீமியாவின் ஆபத்தை அதிகரிக்கிறது (இரத்த சர்க்கரையின் வலுவான அதிகரிப்பு) மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சி. ஏனெனில் நீரிழிவு நோயாளியின் இரத்தத்தில் இன்சுலின் பம்பைப் பயன்படுத்தும் போது, நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் இல்லை. குறுகிய இன்சுலின் சப்ளை திடீரென நிறுத்தப்பட்டால், 4 மணி நேரத்திற்குப் பிறகு கடுமையான சிக்கல்கள் ஏற்படலாம்.
பம்ப் இன்சுலின் சிகிச்சையின் முரண்பாடுகள் நோயாளி தீவிர நீரிழிவு சிகிச்சையின் தந்திரோபாயங்களைக் கற்றுக்கொள்ள விரும்பாத அல்லது விரும்பாத சூழ்நிலைகள், அதாவது, இரத்தத்தில் குளுக்கோஸை சுயமாக கண்காணிக்கும் திறன்கள், ரொட்டி அலகுகளின் முறைக்கு ஏற்ப கார்போஹைட்ரேட்டுகளை எண்ணுதல், உடல் செயல்பாடுகளைத் திட்டமிடுதல், போலஸ் இன்சுலின் அளவைக் கணக்கிடுதல்.
சாதனத்தின் போதிய கையாளுதலுக்கு வழிவகுக்கும் மனநோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு பம்ப் இன்சுலின் சிகிச்சை பயன்படுத்தப்படுவதில்லை. நீரிழிவு நோயாளியின் பார்வையில் குறிப்பிடத்தக்க குறைவு இருந்தால், இன்சுலின் பம்பின் திரையில் உள்ள கல்வெட்டுகளை அங்கீகரிப்பதில் அவருக்கு சிக்கல்கள் இருக்கும்.
பம்ப் இன்சுலின் சிகிச்சையின் ஆரம்ப காலத்தில், நிலையான மருத்துவ மேற்பார்வை அவசியம். அதை வழங்க முடியாவிட்டால், பம்ப்-ஆக்சன் இன்சுலின் சிகிச்சைக்கான மாற்றம் “சிறந்த நேரம் வரை” ஒத்திவைக்கப்பட வேண்டும்.
இன்சுலின் பம்பை எவ்வாறு தேர்வு செய்வது
இன்சுலின் பம்பைத் தேர்ந்தெடுக்கும்போது நீங்கள் கவனம் செலுத்த வேண்டியது என்ன:
- தொட்டி அளவு. இது 3 நாட்களுக்கு போதுமான இன்சுலின் வைத்திருக்கிறதா? உட்செலுத்துதல் தொகுப்பை 3 நாட்களுக்கு ஒரு முறையாவது மாற்ற வேண்டும் என்பதை நினைவில் கொள்க.
- திரையில் இருந்து கடிதங்களையும் எண்களையும் படிக்க வசதியாக இருக்கிறதா? திரை பிரகாசமும் மாறுபாடும் நல்லதா?
- போலஸ் இன்சுலின் அளவு. போலஸ் இன்சுலின் குறைந்தபட்ச மற்றும் அதிகபட்ச அளவுகளுக்கு கவனம் செலுத்துங்கள். அவை உங்களுக்கு சரியானதா? மிகக் குறைந்த அளவு தேவைப்படும் குழந்தைகளுக்கு இது குறிப்பாக உண்மை.
- உள்ளமைக்கப்பட்ட கால்குலேட்டர். உங்கள் இன்சுலின் பம்ப் உங்கள் தனிப்பட்ட முரண்பாடுகளைப் பயன்படுத்த அனுமதிக்கிறதா? இது இன்சுலின் உணர்திறன், கார்போஹைட்ரேட் குணகம், இன்சுலின் செயல்படும் காலம், இரத்த குளுக்கோஸ் அளவை குறிவைத்தல்.இந்த குணகங்களின் துல்லியம் போதுமானதா? அவை மிகவும் வட்டமாக இருக்கக்கூடாதா?
- அலார. சிக்கல்கள் தொடங்கினால் அலாரத்தைக் கேட்க முடியுமா அல்லது அதிர்வுற முடியுமா?
- நீர் எதிர்ப்பு. முற்றிலும் நீர்ப்புகா இருக்கும் ஒரு பம்ப் உங்களுக்குத் தேவையா?
- பிற சாதனங்களுடன் தொடர்பு. இரத்த குளுக்கோஸை தொடர்ந்து கண்காணிப்பதற்கான குளுக்கோமீட்டர்கள் மற்றும் சாதனங்களுடன் சுயாதீனமாக தொடர்பு கொள்ளக்கூடிய இன்சுலின் பம்புகள் உள்ளன. உங்களுக்கு ஒன்று தேவையா?
- அன்றாட வாழ்க்கையில் பம்ப் அணிவது வசதியானதா?
பம்ப் இன்சுலின் சிகிச்சைக்கு இன்சுலின் அளவைக் கணக்கிடுதல்
இன்று பம்ப் இன்சுலின் சிகிச்சைக்கான மருந்துகள் தீவிர-குறுகிய-செயல்பாட்டு இன்சுலின் ஒப்புமைகளாகும் என்பதை நினைவில் கொள்க. ஒரு விதியாக, ஹுமலாக் பயன்படுத்தவும். அடித்தள (பின்னணி) மற்றும் போலஸ் பயன்முறையில் ஒரு பம்பைக் கொண்டு நிர்வாகத்திற்கான இன்சுலின் அளவைக் கணக்கிடுவதற்கான விதிகளைக் கவனியுங்கள்.
அடிப்படை இன்சுலின் எந்த விகிதத்தில் நிர்வகிக்கிறீர்கள்? இதைக் கணக்கிட, பம்பைப் பயன்படுத்துவதற்கு முன்பு நோயாளிக்கு இன்சுலின் என்ன அளவு கிடைத்தது என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும். இன்சுலின் மொத்த தினசரி அளவை 20% குறைக்க வேண்டும். சில நேரங்களில் இது 25-30% கூட குறைக்கப்படுகிறது. இன்சுலின் சிகிச்சையை அடித்தள பயன்முறையில் செலுத்தும்போது, இன்சுலின் தினசரி டோஸில் சுமார் 50% நிர்வகிக்கப்படுகிறது.

ஒரு உதாரணத்தைக் கவனியுங்கள். நோயாளி ஒரு நாளைக்கு 55 யூனிட் இன்சுலின் பல ஊசி மருந்துகளைப் பெற்றார். இன்சுலின் பம்பிற்கு மாறிய பிறகு, அவர் ஒரு நாளைக்கு 55 யூனிட் x 0.8 = 44 யூனிட் இன்சுலின் பெற வேண்டும். இன்சுலின் அடிப்படை டோஸ் மொத்த தினசரி உட்கொள்ளலில் பாதி, அதாவது 22 அலகுகள். பாசல் இன்சுலின் நிர்வாகத்தின் ஆரம்ப வீதம் 22 U / 24 மணிநேரம் = 0.9 U / hour ஆக இருக்கும்.
முதலில், பம்பல் சரிசெய்யப்படுவதால், அடித்தள இன்சுலின் ஓட்ட விகிதம் நாள் முழுவதும் ஒரே மாதிரியாக இருக்கும். இரத்தத்தில் உள்ள குளுக்கோஸ் அளவை பல அளவீடுகளின் முடிவுகளின்படி, பகல் மற்றும் இரவில் அவர்கள் இந்த வேகத்தை மாற்றுகிறார்கள். ஒவ்வொரு முறையும், பாசல் இன்சுலின் நிர்வாகத்தின் வீதத்தை 10% க்கு மேல் மாற்ற பரிந்துரைக்கப்படுகிறது.
இரவு நேரத்தில் இரத்தத்திற்கு இன்சுலின் விநியோக விகிதம் படுக்கை நேரத்தில் இரத்த சர்க்கரை கட்டுப்பாட்டின் முடிவுகளின்படி, எழுந்தபின் மற்றும் நள்ளிரவில் தேர்ந்தெடுக்கப்படுகிறது. பகலில் பாசல் இன்சுலின் நிர்வாகத்தின் வீதம் உணவைத் தவிர்ப்பதற்கான நிலைமைகளின் கீழ் இரத்தத்தில் உள்ள குளுக்கோஸை சுய கண்காணிப்பதன் முடிவுகளால் கட்டுப்படுத்தப்படுகிறது.
போலஸ் இன்சுலின் அளவு, இது உணவுக்கு முன் பம்பிலிருந்து இரத்த ஓட்டத்தில் வழங்கப்படும், ஒவ்வொரு முறையும் நோயாளியால் கைமுறையாக திட்டமிடப்படுகிறது. அதைக் கணக்கிடுவதற்கான விதிகள் ஊசி மூலம் தீவிரமான இன்சுலின் சிகிச்சையைப் போலவே இருக்கும். குறிப்பு மூலம், இன்சுலின் அளவைக் கணக்கிடுவது, அவை மிக விரிவாக விளக்கப்பட்டுள்ளன.
இன்சுலின் பம்புகள் ஒவ்வொரு நாளும் தீவிரமான செய்திகளை எதிர்பார்க்கும் திசையாகும். ஏனெனில் இன்சுலின் பம்பின் வளர்ச்சி நடந்து வருகிறது, இது ஒரு உண்மையான கணையத்தைப் போல தன்னாட்சி முறையில் செயல்படும். அத்தகைய சாதனம் தோன்றும்போது, இது நீரிழிவு சிகிச்சையில் ஒரு புரட்சியாக இருக்கும், இது குளுக்கோமீட்டர்களின் தோற்றத்தின் அதே அளவாகும். நீங்கள் இப்போதே தெரிந்து கொள்ள விரும்பினால், எங்கள் செய்திமடலுக்கு குழுசேரவும்.
நீரிழிவு நோயை இன்சுலின் பம்ப் மூலம் சிகிச்சையளிப்பதன் தீமைகள்
நீரிழிவு நோயின் சிறிய இன்சுலின் பம்ப் குறைபாடுகள்:
- பம்பின் ஆரம்ப செலவு மிகவும் குறிப்பிடத்தக்கதாகும்.
- நீங்கள் இன்சுலின் சிரிஞ்ச்களைப் பயன்படுத்துவதை விட பொருட்களின் விலை மிக அதிகம்.
- பம்புகள் மிகவும் நம்பகமானவை அல்ல, நீரிழிவு நோயாளிக்கு இன்சுலின் வழங்கல் பெரும்பாலும் தொழில்நுட்ப சிக்கல்களால் தடைபடுகிறது. இது ஒரு மென்பொருள் செயலிழப்பு, இன்சுலின் படிகமயமாக்கல், சருமத்தின் அடியில் இருந்து நழுவும் கன்னூலா மற்றும் பிற பொதுவான சிக்கல்களாக இருக்கலாம்.
- இன்சுலின் விசையியக்கக் குழாய்களின் நம்பகத்தன்மை காரணமாக, வகை 1 நீரிழிவு நோயாளிகளுக்கு சிரிஞ்ச்களுடன் இன்சுலின் ஊசி போடுவோரை விட, அவற்றைப் பயன்படுத்தும் இரவு நேர கெட்டோஅசிடோசிஸ் அடிக்கடி நிகழ்கிறது.
- ஒரு கன்னூலா மற்றும் குழாய்கள் தொடர்ந்து வயிற்றில் ஒட்டிக்கொண்டிருக்கும் என்ற எண்ணம் பலருக்கு பிடிக்கவில்லை. வலியற்ற ஊசி மருந்தை இன்சுலின் சிரிஞ்ச் மூலம் சுத்தப்படுத்துவது நல்லது.
- தோலடி கேனுலாவின் இடங்கள் பெரும்பாலும் பாதிக்கப்படுகின்றன. அறுவைசிகிச்சை தலையீடு தேவைப்படும் புண்கள் கூட உள்ளன.
- உற்பத்தியாளர்கள் "அதிக அளவு துல்லியம்" என்று அறிவிக்கிறார்கள், ஆனால் சில காரணங்களால் இன்சுலின் விசையியக்கக் குழாய்களைப் பயன்படுத்துபவர்களிடையே கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஏற்படுகிறது. வீரியமான அமைப்புகளின் இயந்திர தோல்விகள் காரணமாக இருக்கலாம்.
- இன்சுலின் பம்பைப் பயன்படுத்துபவர்கள் தூங்க முயற்சிக்கும்போது, குளிக்கும்போது, நீந்தும்போது அல்லது உடலுறவில் ஈடுபடும்போது பிரச்சினைகள் ஏற்படும்.
சிக்கலான குறைபாடுகள்
இன்சுலின் விசையியக்கக் குழாய்களின் நன்மைகளில், இன்சுலின் ஒரு போலஸ் அளவை சேகரிக்கும் படி அவர்களுக்கு உள்ளது என்பதைக் குறிக்கிறது - 0.1 அலகுகள் மட்டுமே. பிரச்சனை என்னவென்றால், இந்த டோஸ் ஒரு மணி நேரத்திற்கு ஒரு முறையாவது நிர்வகிக்கப்படுகிறது! இதனால், இன்சுலின் குறைந்தபட்ச அடிப்படை அளவு ஒரு நாளைக்கு 2.4 அலகுகள் ஆகும். டைப் 1 நீரிழிவு நோயாளிகளுக்கு இது அதிகம். குறைந்த கார்போஹைட்ரேட் உணவைப் பின்பற்றும் வயதுவந்த நீரிழிவு நோயாளிகளுக்கு, பலவும் இருக்கலாம்.

பாசல் இன்சுலின் உங்கள் அன்றாட தேவை 6 அலகுகள் என்று வைத்துக்கொள்வோம். 0.1 PIECES இன் செட் படி கொண்ட இன்சுலின் பம்பைப் பயன்படுத்தி, நீங்கள் ஒரு நாளைக்கு அடிப்படை இன்சுலின் 4.8 PIECES அல்லது ஒரு நாளைக்கு 7.2 PIECES ஐ நிர்வகிக்க வேண்டும். இது ஒரு பற்றாக்குறை அல்லது மார்பளவு ஏற்படும். நவீன மாதிரிகள் உள்ளன, அவை 0.025 அலகுகளின் செட் சுருதியைக் கொண்டுள்ளன. அவர்கள் பெரியவர்களுக்கு இந்த சிக்கலை தீர்க்கிறார்கள், ஆனால் டைப் 1 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப்படும் இளம் குழந்தைகளுக்கு அல்ல.
காலப்போக்கில், நிலையான தோலடி கேனுலா ஊசி போடும் இடங்களில் சூத்திரங்கள் (ஃபைப்ரோஸிஸ்) உருவாகின்றன. 7 ஆண்டுகள் அல்லது அதற்கு மேற்பட்ட காலம் இன்சுலின் பம்பைப் பயன்படுத்தும் அனைத்து நீரிழிவு நோயாளிகளுக்கும் இது நிகழ்கிறது. இத்தகைய சூத்திரங்கள் அழகாக அழகாக இருப்பது மட்டுமல்லாமல், இன்சுலின் உறிஞ்சுதலையும் பாதிக்கின்றன. இதற்குப் பிறகு, இன்சுலின் கணிக்க முடியாத வகையில் செயல்படுகிறது, மேலும் அதன் அதிக அளவு கூட இரத்த சர்க்கரையை இயல்பு நிலைக்கு கொண்டு வர முடியாது. சிறிய சுமைகளின் முறையின் உதவியுடன் வெற்றிகரமாக தீர்க்கும் நீரிழிவு சிகிச்சையின் சிக்கல்களை, இன்சுலின் பம்பைப் பயன்படுத்தும் போது, எந்த வகையிலும் தீர்க்க முடியாது.
பம்ப் இன்சுலின் சிகிச்சை: முடிவுகள்
நீங்கள் டைப் 1 நீரிழிவு சிகிச்சை திட்டம் அல்லது டைப் 2 நீரிழிவு சிகிச்சை திட்டத்தை பின்பற்றி குறைந்த கார்போஹைட்ரேட் உணவைப் பின்பற்றினால், இன்சுலின் பம்ப் சிரிஞ்ச்களைப் பயன்படுத்துவதை விட சிறந்த இரத்த சர்க்கரை கட்டுப்பாட்டை வழங்காது. நீரிழிவு நோயாளியின் இரத்த சர்க்கரையை அளவிட பம்ப் கற்றுக் கொள்ளும் வரை இந்த அளவீடுகளின் முடிவுகளின் அடிப்படையில் இன்சுலின் அளவை தானாக சரிசெய்யும் வரை இது தொடரும். இந்த நேரம் வரை, மேலே குறிப்பிட்ட காரணங்களுக்காக, குழந்தைகள் உட்பட இன்சுலின் பம்புகளைப் பயன்படுத்த நாங்கள் பரிந்துரைக்கவில்லை.
டைப் 1 நீரிழிவு நோயுள்ள குழந்தையை நீங்கள் தாய்ப்பால் கொடுப்பதை நிறுத்தியவுடன் குறைந்த கார்போஹைட்ரேட் உணவுக்கு மாற்றவும். ஒரு சிரிஞ்ச் மூலம் இன்சுலின் வலியற்ற ஊசி மருந்துகளை ஒரு விளையாட்டுத்தனமான முறையில் மாஸ்டர் செய்ய முயற்சிக்கவும்.