நீண்ட காலமாக செயல்படும் இன்சுலின்: பெயர்கள், விலை, மருந்துகளின் ஒப்புமைகள்

ஒரு நபரின் கணையம், உணவின் போது, குளுக்கோஸ் எடுப்பதற்குத் தேவையான இன்சுலின் ஹார்மோனின் போதுமான அளவை உற்பத்தி செய்தால், உடலுக்கு உதவி தேவை.
நான் உங்களுக்கு எவ்வாறு உதவ முடியும்? ஒரு குறுகிய இன்சுலின் கொண்ட மருந்தைப் பராமரிப்பதன் மூலம் நீங்கள் உதவலாம், இதன் மூலம் அதன் விரும்பிய செறிவு உணவின் போது இரத்த குளுக்கோஸின் அதிகரிப்புடன் ஒத்துப்போகிறது.
குறுகிய நடிப்பு இன்சுலின் என்றால் என்ன? ஒப்புமைகள் மற்றும் வகைகள் யாவை?
இன்சுலின் வகைகள்
மருந்துத் தொழில் நோயாளிகளுக்கு குறுகிய, அல்ட்ராஷார்ட் இன்சுலின் மட்டுமல்லாமல், நீண்ட மற்றும் இடைநிலை நடவடிக்கைகள், விலங்கு, மனித மரபணு பொறியியல் ஆகியவற்றை வழங்குகிறது.
முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோய்க்கு சிகிச்சையளிக்க, உட்சுரப்பியல் வல்லுநர்கள் நோயாளிகளுக்கு பரிந்துரைக்கின்றனர், நோயின் வடிவம், நிலை, பல்வேறு வகையான மருந்துகள் ஆகியவற்றைப் பொறுத்து, வெளிப்பாடு, தொடக்கம் மற்றும் உச்ச செயல்பாடு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
சுவாரஸ்யமான உண்மை: முதன்முறையாக, 1921 இல், கால்நடைகளின் கணையத்திலிருந்து இன்சுலின் தனிமைப்படுத்தப்பட்டது. அடுத்த ஜனவரி மனிதர்களில் ஹார்மோனின் மருத்துவ பரிசோதனைகளின் தொடக்கத்தால் குறிக்கப்பட்டது. 1923 ஆம் ஆண்டில், வேதியியலாளர்களின் இந்த மிகப்பெரிய சாதனைக்கு நோபல் பரிசு வழங்கப்பட்டது.
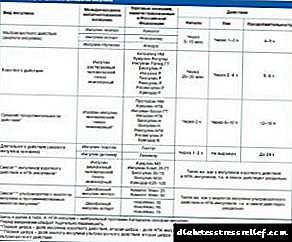
இன்சுலின் வகைகள் மற்றும் அவற்றின் செயல்பாட்டு வழிமுறை (அட்டவணை):
| வகையான | மருந்துகள் (வர்த்தக பெயர்கள்) | பொறிமுறை, பயன்பாடு |
| அல்ட்ரா ஷார்ட்-ஆக்டிங் இன்சுலின் | ApidraNovorapidHumalog | அல்ட்ராஷார்ட் இன்சுலின் சாப்பிடுவதற்கு முன்பு வயிற்றில் செலுத்தப்படுகிறது, ஏனெனில் இது இரத்த குளுக்கோஸின் அதிகரிப்புக்கு உடனடியாக பதிலளிக்கிறது.அல்ட்ராஷார்ட் இன்சுலின் சாப்பிட்ட உடனேயே வழங்கலாம் |
| குறுகிய நடிப்பு இன்சுலின் | ஆக்ட்ராபிட் என்.எம்., இன்சுமான் ஜி.டி, ஹுமுலின் ரெகுலர் | வேகமான அல்லது எளிய (குறுகிய) இன்சுலின். இது ஒரு தெளிவான தீர்வாக தெரிகிறது. 20-40 நிமிடங்களில் செயல்படும் |
| நீண்ட நடிப்பு இன்சுலின் | லெவெமயர், லாண்டஸ் | நீண்ட காலமாக செயல்படும் இன்சுலின் தயாரிப்புகள் செயல்பாட்டில் உச்சநிலையைக் கொண்டிருக்கவில்லை, ஒரு மணி நேரம் அல்லது இரண்டு நாட்களுக்குப் பிறகு செயல்படுகின்றன, ஒரு நாளைக்கு 1-2 முறை நிர்வகிக்கப்படுகின்றன. செயலின் வழிமுறை இயற்கையான மனிதனைப் போன்றது |
| நடுத்தர இன்சுலின் | ஆக்ட்ராபன், இன்சுலாங், டேப், செமிலன்ட், புரோட்டாஃபான், ஹுமுலின் என்.பி.எச் | நடுத்தர-செயல்பாட்டு மருந்து இரத்தத்தில் உள்ள குளுக்கோஸின் உடலியல் அளவை ஆதரிக்கிறது. இது ஒரு நாளைக்கு இரண்டு முறை பரிந்துரைக்கப்படுகிறது, ஊசி போட்ட பிறகு - ஒன்று முதல் மூன்று மணி நேரம் கழித்து |
| இணைந்து | நோவோலின், ஹுமுலின், நோவாலஜிஸ்ட் | ஆம்பூல் அல்லது சிரிஞ்சில், எந்த இன்சுலின் சேர்க்கப்பட்டுள்ளது என்பதை பேனா குறிக்கிறது. இது 10-20 நிமிடங்களில் செயல்படத் தொடங்குகிறது, சாப்பிடுவதற்கு முன்பு ஒரு நாளைக்கு இரண்டு முறை குத்த வேண்டும் |
எப்போது நிர்வகிக்க வேண்டும் என்பதை தீர்மானிப்பது எப்படி, என்ன அளவுகள், இன்சுலின் தயாரிப்புகள்? இந்த கேள்விக்கு ஒரு உட்சுரப்பியல் நிபுணர் மட்டுமே பதிலளிக்க முடியும். எந்தவொரு சந்தர்ப்பத்திலும் சுய மருந்து செய்ய வேண்டாம்.
குறுகிய இன்சுலின் செயல்பாட்டின் அம்சங்கள்
ஒரு ஆரோக்கியமான உடல் ஒரு ஹார்மோனை உருவாக்குகிறது, எப்போதும் கணையத்தின் லாங்கர்ஹான்ஸ் தீவின் பீட்டா செல்களில். பலவீனமான ஹார்மோன் தொகுப்பு ஒரு செயலிழப்பு, கிட்டத்தட்ட அனைத்து உடல் அமைப்புகளிலும் ஒரு வளர்சிதை மாற்றக் கோளாறு மற்றும் நீரிழிவு நோயின் வளர்ச்சியை ஏற்படுத்துகிறது. நோயின் வளர்ச்சியின் ஆரம்ப கட்டங்களில், நோயாளிகளுக்கு பெரும்பாலும் குறுகிய-செயல்பாட்டு இன்சுலின் பரிந்துரைக்கப்படுகிறது.
சாப்பிட்ட பிறகு சர்க்கரை அளவு அதிகரிக்கும் போது குறுகிய இன்சுலின் பொருத்தமானது:
- குறுகிய இன்சுலின் மெதுவான தொடக்கத்தைக் கொண்டுள்ளது (20 முதல் 40 நிமிடங்கள் வரை), எனவே ஹார்மோனின் ஊசி மற்றும் உணவுக்கு இடையில் ஒரு குறிப்பிட்ட காலம் கழிக்க வேண்டும்.
- வேகமாக இன்சுலின் வழங்கப்பட்ட பிறகு சாப்பிட வேண்டிய உணவின் அளவு மருந்தின் அளவிற்கு பொருத்தமானதாக இருக்க வேண்டும். எந்தவொரு சந்தர்ப்பத்திலும் நீங்கள் பரிந்துரைக்கப்பட்ட உணவு உட்கொள்ளலை மாற்றக்கூடாது. அதிக உணவு ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும், இரத்தச் சர்க்கரைக் குறைவுக்கு குறைவு.
- குறுகிய-செயல்பாட்டு இன்சுலின் அறிமுகத்திற்கு தின்பண்டங்கள் தேவை - 2-3 மணி நேரத்திற்குப் பிறகு மருந்தின் செயல்பாட்டில் உச்சநிலை உள்ளது, எனவே உடலுக்கு கார்போஹைட்ரேட்டுகள் தேவை.
கவனம்: நேரம் மற்றும் அளவைக் கணக்கிடுவதற்கான நேரம் குறிக்கிறது - நோயாளிகளுக்கு உடலின் தனித்தனி பண்புகள் உள்ளன.எனவே, டோஸ் மற்றும் நேரம் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக உட்சுரப்பியல் நிபுணரால் தீர்மானிக்கப்படுகிறது.
ஊசி ஒரு மலட்டு இன்சுலின் சிரிஞ்ச் மற்றும் ஒரு குறிப்பிட்ட நேரத்தில் மட்டுமே நிர்வகிக்கப்பட வேண்டும். மருந்து தோலடி, சில நேரங்களில் உள்முகமாக நிர்வகிக்கப்படுகிறது. உட்செலுத்தப்பட்ட தளம் மட்டுமே சிறிது மாற முடியும், இது ஊசிக்குப் பிறகு மசாஜ் செய்யத் தேவையில்லை, இதனால் மருந்து இரத்தத்தில் சீராக ஓடுகிறது.
மருந்தை தொடர்ந்து கண்காணிக்கும் செயல்முறையை நோயாளி கலந்துகொள்ளும் மருத்துவரிடம் மாற்றாமல் இருப்பது மிகவும் முக்கியம், அவரே தனது உணவு மற்றும் வாழ்க்கை முறையை கண்காணிக்கிறார்.
பெரும்பாலும், உட்சுரப்பியல் வல்லுநர்கள் ஒரே நேரத்தில் வேகமான இன்சுலின் மற்றும் நீடித்த (நடுத்தர) மருந்துகளை பரிந்துரைக்கின்றனர்:
- வேகமாக இன்சுலின் சர்க்கரைகளை உட்கொள்வதற்கு விரைவாக பதிலளிக்கிறது,
- நீடித்த வெளியீட்டு மருந்து இரத்த ஓட்டத்தில் ஹார்மோனின் ஒரு குறிப்பிட்ட அளவை பராமரிக்கிறது.
மருந்தின் நேரத்தை எவ்வாறு சுயாதீனமாக கணக்கிடுவது
இதைச் செய்ய, இரத்தத்தில் குளுக்கோஸின் அளவு மிக உயர்ந்ததாக இருக்கும் நேரத்தைக் கணக்கிடுங்கள் (குளுக்கோஸில் ஒரு தாவல்):
- சாப்பிடுவதற்கு 45 நிமிடங்களுக்கு முன்பு நீங்கள் மருந்தின் அளவை உள்ளிட வேண்டும்,
- ஒவ்வொரு ஐந்து நிமிடங்களுக்கும் குளுக்கோஸ் அளவைக் கண்காணிக்கவும்,
- குளுக்கோஸ் அளவு 0.3 மிமீல் குறைந்துவிட்டால், நீங்கள் உடனடியாக உணவை உண்ண வேண்டும்.
ஹார்மோனின் சரியாக கணக்கிடப்பட்ட நிர்வாகம் நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கும் சிக்கல்களைத் தடுப்பதற்கும் வழிவகுக்கிறது. பெரியவர்களுக்கு இன்சுலின் தயாரிப்புகளின் அளவு 8 PIECES முதல் 24 PIECES வரை, குழந்தைகளுக்கு - ஒரு நாளைக்கு 8 PIECES க்கு மேல் இல்லை.
முரண்
எந்தவொரு மருந்தையும் போலவே, வேகமான இன்சுலின் முரண்பாடுகளையும் பக்க விளைவுகளையும் கொண்டுள்ளது.
இது போன்ற நோய்களுக்கு இது பரிந்துரைக்கப்படவில்லை:
- ஹெபடைடிஸ், டியோடெனம் மற்றும் வயிற்றின் புண்கள்,
- நெஃப்ரோலிதியாசிஸ், ஜேட்,
- சில இதய குறைபாடுகள்.
எதிர்மறையான எதிர்வினைகள் அளவை மீறுவதாக வெளிப்படுகின்றன: கடுமையான பலவீனம், அதிகரித்த வியர்வை, உமிழ்நீர், படபடப்பு, நனவு இழப்பு, கோமா போன்ற மன உளைச்சல்கள் உள்ளன.
குறுகிய இன்சுலின் அனலாக்ஸ்
ஒரு மருந்தகத்தில் இதே போன்ற மருந்துகளின் பெயர்களால் எப்படி குழப்பமடையக்கூடாது? வேகமாக செயல்படும் இன்சுலின், மனித அல்லது அவற்றின் ஒப்புமைகள் ஒன்றுக்கொன்று மாறக்கூடியவை:
| இன்சுலின் பெயர்கள் | வெளியீட்டு படிவம் (100 IU / ml க்கு ஊசி) | நாட்டின் | விலைகள் (தேய்க்க.) |
| ஆக்ட்ராபிட் என்.எம் | 10 மிலி பாட்டில் | டென்மார்க் | 278–475 |
| ஆக்ட்ராபிட் என்.எம் | 40 IU / ml 10 மிலி, பாட்டில் | டென்மார்க், இந்தியா | 380 |
| ஆக்ட்ராபிட் என்.எம் பென்ஃபில் | 3 மிலி கண்ணாடி கெட்டி | டென்மார்க் | 820–1019 |
| Apidra | 3 மிலி கண்ணாடி கெட்டி | ஜெர்மனி | 1880–2346 |
| அப்பிட்ரா சோலோஸ்டார் | 3 மில்லி, ஒரு சிரிஞ்ச் பேனாவில் கண்ணாடி பொதியுறை | ஜெர்மனி | 1840–2346 |
| பயோசுலின் பி | 3 மிலி கண்ணாடி கெட்டி | இந்தியா | 972–1370 |
| பயோசுலின் பி | 10 மிலி பாட்டில் | இந்தியா | 442–611 |
| ஜென்சுலின் ஆர் | 10 மிலி பாட்டில் | போலந்து | 560–625 |
| ஜென்சுலின் ஆர் | 3 மிலி கண்ணாடி கெட்டி | போலந்து | 426–1212 |
| இன்சுமன் ரேபிட் ஜி.டி. | 3 மிலி கண்ணாடி கெட்டி | ஜெர்மனி | 653–1504 |
| இன்சுமன் ரேபிட் ஜி.டி. | 5 மிலி பாட்டில் | ஜெர்மனி | 1162–1570 |
| நோவோராபிட் பென்ஃபில் | 3 மிலி கண்ணாடி கெட்டி | டென்மார்க் | 1276–1769 |
| நோவோராபிட் ஃப்ளெக்ஸ்பென் | 3 மில்லி, ஒரு சிரிஞ்ச் பேனாவில் கண்ணாடி பொதியுறை | டென்மார்க் | 1499–1921 |
| ரின்சுலின் பி | 40 IU / ml 10 மிலி, பாட்டில் | ரஷ்யா | எந்த |
| ரோசின்சுலின் பி | 5 மிலி பாட்டில் | ரஷ்யா | எந்த |
| Humalog | 3 மிலி கண்ணாடி கெட்டி | பிரான்ஸ் | 1395–2000 |
| ஹுமுலின் வழக்கமான | 3 மிலி கண்ணாடி கெட்டி | பிரான்ஸ் | 800–1574 |
| ஹுமுலின் வழக்கமான | 10 மிலி பாட்டில் | பிரான்ஸ், அமெரிக்கா | 462–641 |
முடிவுக்கு
குறுகிய இன்சுலின் என்பது நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஒரு உட்சுரப்பியல் நிபுணரால் பரிந்துரைக்கப்பட்ட மருந்து.
சிகிச்சையானது ஹைப்போ-, ஹைப்பர் கிளைசீமியா வடிவத்தில் பயனுள்ளதாகவும் தீங்கு விளைவிக்காமலும் இருக்க, அளவைக் கண்டிப்பாக கடைபிடிக்க வேண்டும், நிர்வாக நேரம், உணவு விதிமுறை. ஒரு மருத்துவரை அணுகிய பின்னரே மருந்தை அனலாக்ஸுடன் மாற்றவும்.
இரத்தத்தில் குளுக்கோஸின் அளவை சுயாதீனமாக சரிபார்க்கவும், அவ்வப்போது சோதனைகளை மேற்கொள்ளவும், தடுப்பு மற்றும் சிகிச்சை நடவடிக்கைகளை சரிசெய்யவும் மிகவும் முக்கியம்.
இன்சுலின் - வணிக இன்சுலின் தயாரிப்புகள் மற்றும் மனித இன்சுலின் ஒப்புமைகள்

 மார்ச் 01, 2011 பொருளடக்கம்:
மார்ச் 01, 2011 பொருளடக்கம்:
2. கட்டிடம்
3. கல்வி மற்றும் சுரப்பு
4. இன்சுலின் செயல்
5. இன்சுலின் அனுமதி
6. இரத்த குளுக்கோஸின் கட்டுப்பாடு
7. இன்சுலின் 8 இன் செயலுடன் தொடர்புடைய நோய்கள். வணிக இன்சுலின் தயாரிப்புகள் மற்றும் மனித இன்சுலின் ஒப்புமைகள்
முந்தைய ஆண்டுகளில், வணிக தயாரிப்புகளில் இன்சுலின் செறிவு 40 IU / ml ஆக இருந்தது. காலப்போக்கில், செறிவு 100 U / ml ஆக அதிகரிக்கப்பட்டது.நவீன வணிக இன்சுலின் தயாரிப்புகள் - 100 PIECES / ml ஐக் கொண்டிருக்கின்றன, ஆனால் லேபிளை ஆராய்வதன் மூலம் இதை சரிபார்க்க நல்லது.
அனைத்து இன்சுலின் தயாரிப்புகளிலிருந்தும் வெகு தொலைவில் உள்ள பட்டியல் கீழே உள்ளது - உற்பத்தியில் இருந்து வெளியேறி மறதிக்குள் மூழ்கியிருக்கும் இன்சுலின் பெரும்பான்மையானவை வேண்டுமென்றே தவிர்க்கப்படுகின்றன. முன்னணி உலக உற்பத்தியாளர்கள் மட்டுமே சுட்டிக்காட்டப்படுகிறார்கள்.
எடுத்துக்காட்டாக, டார்னிட்சா தயாரிப்பு இந்தார் மீண்டும் மீண்டும் இன்சுமேன் என்ற பிராண்ட் பெயரில் இன்சுலின் உற்பத்தி செய்கிறது, ஃபார்மாக் நிறுவனம் இன்சுலின் லில்லியை ஒரு அடிப்படையாக எடுத்துக்கொள்கிறது.
இந்த பகுதியை எழுதும் போது, இன்சுலின் உற்பத்தி நிறுவனங்களிடமிருந்தும், மெழுகுவர்த்தியால் எழுதப்பட்ட “இன்சுலின் ஏற்பாடுகள்” என்ற பகுதியிலிருந்தும் தகவல்களைப் பயன்படுத்தினோம். தேன். அறிவியல் I. யூ. டெமிடோவா.
எளிய அல்லது படிக இன்சுலின்
இந்த குறிப்பிட்ட குழுவிலிருந்து வணிக இன்சுலின் தயாரிப்புகளின் மதிப்பாய்வை நாங்கள் தொடங்குகிறோம், ஏனெனில் இவை செயற்கையாக பெறப்பட்ட முதல் மருந்துகள். மனித இன்சுலினுக்கு முற்றிலும் ஒத்த, அரை-செயற்கை உட்பட, நவீன, மிகவும் சுத்திகரிக்கப்பட்ட தயாரிப்புகளை நாங்கள் வேண்டுமென்றே தவிர்த்து விடுகிறோம்.
- ஆரம்பம் - 15 க்குப் பிறகு ... தோலடி நிர்வாகத்தின் தருணத்திலிருந்து 20 நிமிடங்கள்,
- மொத்த நடவடிக்கை காலம் - 6 ... 8 மணி நேரம்.
- ஆக்ட்ராபிட் எம்.பி. - பன்றி இறைச்சி, மோனோபிக்
- ஆக்ட்ராபிட் எம்.சி - பன்றி இறைச்சி, ஒற்றை கூறு
- ஆக்ட்ராபிட் எச்.எம் - மனித, மோனோகாம்பொனென்ட், அரை செயற்கை
- ஹுமுலின் வழக்கமான - மனித, மோனோகாம்பொனென்ட், அரை செயற்கை
- இன்சுமன் ரேபிட் எச்.எம் - மனித, மோனோகாம்பொனென்ட், அரை செயற்கை
நடுத்தர கால சர்பன் இன்சுலின் குழு
அமில pH உடன் போர்சின் இன்சுலின் மருந்துகளின் மிகவும் சிறப்பு குழு. 8 மணி நேர இடைவெளியில் ஒரு நாளைக்கு மூன்று முறை மருந்து வழங்கப்பட்டது. பின்னர், "அமில" இன்சுலின் விமர்சிக்கப்பட்டது மற்றும் துன்புறுத்தப்பட்டது - குறுகிய மற்றும் நீண்டகால நடவடிக்கைகளின் நவீன மருந்துகளால் மாற்றப்பட்டது. ஆயினும்கூட, பல நோயாளிகள் இந்த மருந்தை விரும்பினர், அவர்கள் அதை ஏக்கத்துடன் நினைவுபடுத்துகிறார்கள்.
- ஆரம்பம் - 1 க்குப் பிறகு ... தோலடி நிர்வாகத்தின் தருணத்திலிருந்து 1.5 மணி நேரம்,
- மொத்த நடவடிக்கை காலம் 10 ... 12 மணி நேரம்.
- இன்சுலின் பி - பெர்லின் இன்சுலின் என்று அழைக்கப்படுகிறது. உற்பத்திக்கு வெளியே.
- மோனோசர்ஃபின்சுலின் - சோவியத் ஒன்றியத்தில் தயாரிக்கப்படுகிறது, மேலும் நிறுத்தப்பட்டது.
நீண்ட நடிப்பு, NPH இன்சுலின்
NPH- இன்சுலின் குழு - சோவியத் ஒன்றியத்தின் விஞ்ஞான ரஷ்ய மொழி இலக்கியத்தில் "நியூட்ரல் புரோட்டமைன் ஹாகெடோர்ன்", அல்லது பி.டி.ஐ. முந்தைய பெயரை "ஐசோபன்" என்று காணலாம்.
7.2 pH ஐ பராமரிக்க படிக இன்சுலின் கரைசலில் புரோட்டமைன், துத்தநாகம் மற்றும் பாஸ்பேட் இடையக புரதத்தை சேர்ப்பதன் மூலம் NPH இன்சுலின் பெறப்படுகிறது. இன்சுலின் அடித்தள சுரப்பைப் பிரதிபலிக்கும் முதல் முயற்சி.
குறுகிய-செயல்பாட்டு இன்சுலின் இரண்டு ஊசி காலை மற்றும் இரவு உணவிற்குப் பிறகு இரத்தத்தில் சர்க்கரை அளவு அதிகரிப்பதை ஈடுசெய்கிறது, மேலும் NPH இன் ஒரு ஊசி அடித்தள சுரப்பை வழங்கும் மற்றும் இரத்த சர்க்கரையின் மதிய உணவு உயர்வுக்கு ஈடுசெய்யும் என்பது புரிந்து கொள்ளப்பட்டது. மருந்து தினமும் வேலை செய்யவில்லை.
ஆனால் எந்தவொரு குறைபாடும் ஒரு நன்மையாக மாற்றப்படலாம் - நிறுவனங்கள் ஆயத்த கலவைகளை உருவாக்கி, ஒரு நாளைக்கு 4-5 ஊசி மருந்துகளை உள்ளடக்கிய ஒரு தீவிரமான விதிமுறைக்கு பதிலாக ஒரு நாளைக்கு இரண்டு முறை இன்சுலின் செலுத்த பரிந்துரைக்கப்படுகிறது.
- ஆரம்பம் - 2 க்குப் பிறகு ... தோலடி நிர்வாகத்தின் தருணத்திலிருந்து 4 மணி நேரம்,
- மொத்த நடவடிக்கை காலம் 16 ... 18 மணி நேரம்.
- புரோட்டாபேன் எம்.பி. - பன்றி இறைச்சி, மோனோபிக்
- புரோட்டாபேன் எம்.சி - பன்றி இறைச்சி, ஒற்றை கூறு
- புரோட்டாபேன் எச்.எம் - மனித, மோனோகாம்பொனென்ட், அரை செயற்கை
- ஹுமுலின் என்.பி.எச் - மனித, மோனோகாம்பொனென்ட், அரை செயற்கை
- இன்சுமன் பாசல் எச்.எம் - மனித, மோனோகாம்பொனென்ட், அரை செயற்கை
குறுகிய நடிப்பு இன்சுலின் மற்றும் NPH இன் நிலையான பிரிமிக்ஸ்
ஒரு நாளைக்கு இரண்டு ஊசி மருந்துகளின் ஆட்சியில் நீரிழிவு நோயாளிகளை நிர்வகிப்பதற்காக இன்சுலின் உற்பத்தியாளர்களால் இன்சுலின் தயாரிப்புகளின் ஆயத்த கலவைகள் உருவாக்கப்பட்டன. மேலும் விவரங்களுக்கு "இன்சுலின் சிகிச்சை" என்ற பகுதியைப் பார்க்கவும்.
இருப்பினும், அவை அனைவருக்கும் பொருத்தமானவை அல்ல - இதன் மறைமுக உறுதிப்படுத்தல் என்பது ஒரே உற்பத்தி நிறுவனத்தில் பல வகையான கலவைகள் இருப்பதும், மருந்து சந்தையில் இந்த குழுவின் மருந்துகள் கிட்டத்தட்ட முழுமையாக இல்லாததும் ஆகும்.
செயல் சுயவிவரம்: கலவையின் கலவையைப் பொறுத்தது - படிக இன்சுலின் அதிக சதவீதம், கலவையின் விளைவு வலுவானது மற்றும் குறைவானது மற்றும் நேர்மாறாக.
நடைமுறையில், 30/70 கலவை "வேரூன்றியுள்ளது" - சில நேரங்களில் இது NPH- இன்சுலினுக்கு பதிலாக பயன்படுத்தப்படுகிறது அல்லது மதிய உணவுக்கு முன் குறுகிய-செயல்பாட்டு இன்சுலின் "கூச்சத்துடன்" இணைக்கப்படுகிறது.
விந்தை போதும், "ஃபிஃப்டிஃப்டி" கலவையானது பெரும்பாலான உட்சுரப்பியல் நிபுணர்கள் மற்றும் நோயாளிகளால் விரும்பப்படாதது: பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கிறது.
- மிக்ஸ்டார்ட் எச்.எம் 10/90 - ஆயத்த கலவை ஆக்ட்ராபிட் எச்.எம் - 10% / புரோட்டாபேன் எச்.எம் - 90%
- மிக்ஸ்டார்ட் எச்.எம் 20/80 - ரெடி-மிக்ஸ் ஆக்ட்ராபிட் எச்.எம் - 20% / புரோட்டாபேன் எச்.எம் - 80%
- மிக்ஸ்டார்ட் எச்.எம் 30/70 - ஆயத்த கலவை ஆக்ட்ராபிட் எச்.எம் - 30% / புரோட்டாபேன் எச்.எம் - 70%
- மிக்ஸ்டார்ட் எச்.எம் 40/60 - ரெடி-மிக்ஸ் ஆக்ட்ராபிட் எச்.எம் - 40% / புரோட்டாபேன் எச்.எம் - 60%
- மிக்ஸ்டார்ட் எச்.எம் 50/50 - ரெடி-மிக்ஸ் ஆக்ட்ராபிட் எச்.எம் - 50% / புரோட்டாபேன் எச்.எம் - 50%
- ஹுமுலின் எம் 1 - முடிக்கப்பட்ட கலவை ஹுமுலின் வழக்கமான - 10% / ஹுமுலின் என்.பி.எச் - 90%
- ஹுமுலின் எம் 2 - ஆயத்த கலவை ஹுமுலின் வழக்கமான - 20% / ஹுமுலின் என்.பி.எச் - 80%
- ஹுமுலின் எம் 3 - முடிக்கப்பட்ட கலவை ஹுமுலின் வழக்கமான - 30% / ஹுமுலின் என்.பி.எச் - 70%
- இன்சுமன் சீப்பு 15/85 - தயாராக கலந்த இன்சுமன் ரேபிட் எச்.எம் - 15% / இன்சுமான் பாசல் எச்.எம் - 85%
- இன்சுமன் சீப்பு 25/75 - முடிக்கப்பட்ட கலவை இன்சுமன் ரேபிட் எச்.எம் - 25% / இன்சுமான் பாசல் எச்.எம் - 75%
- இன்சுமன் சீப்பு 50/50 - தயாராக கலந்த இன்சுமன் ரேபிட் எச்.எம் - 50% / இன்சுமான் பாசல் எச்.எம் - 50%
சூப்பர் நீண்ட நடிப்பு
இந்த மருந்துகளின் குழு ஒரு நாளைக்கு ஒரு முறை நிர்வகிக்கப்படுகிறது மற்றும் இது டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களுக்கு மட்டுமே வடிவமைக்கப்பட்டுள்ளது. வகை 2 நீரிழிவு நோயின் முக்கிய நோயியல் அம்சம் இன்சுலின் எதிர்ப்பு.
அதை சமாளிக்க, இரத்தத்தில் தொடர்ந்து அதிக அளவு இன்சுலின் செறிவு பராமரிக்க வேண்டியது அவசியம்.
வயதான ஒற்றை நோயாளிகளுக்கு மருந்துகள் குறிப்பாக வசதியானவை, பார்வை குறைபாடுள்ளவை, இது ஒரு செவிலியர் இன்சுலின் மூலம் வீட்டில் நிர்வகிக்கிறார்.
- ஆரம்பம் - "அல்ட்ராலண்ட்": தோலடி நிர்வாகத்தின் தருணத்திலிருந்து 6 ... 8 மணி நேரத்திற்குப் பிறகு,
- “உச்சம்” - 16 ... 20 மணி நேரம்,
- மொத்த நடவடிக்கை காலம் 24 ... 36 மணி நேரம்.
- அல்ட்ராலென்ட் - பன்றி இறைச்சி, நடுநிலை
- ஹுமுலின் யு - மரபணு அரை-செயற்கை மனித, மோனோகாம்பொனென்ட்
- அல்ட்ராடார்ட் எச்.எம் - மரபணு பொறியியல் அரை செயற்கை மனித, மோனோகாம்பொனென்ட்
அல்ட்ரா-ஷார்ட்-நடிப்பு மனித இன்சுலின் அனலாக்ஸ்
இவை மரபணு பொறியியலால் பெறப்பட்ட இயற்கை மனித இன்சுலின் பி சங்கிலியில் உள்ள அமினோ அமில வரிசையின் மாறுபாடுகள். வெளியில் இருந்து நிர்வகிக்கப்படும் வணிக இன்சுலின் தயாரிப்புகளின் இயல்பான சுயவிவரத்திற்கு முடிந்தவரை நெருக்கமாக இந்த செயலுக்காக வடிவமைக்கப்பட்டுள்ளது.
நன்மை என்பது ஒரு ஆரம்ப நடவடிக்கை மற்றும் ஊசி போடப்பட்ட இரண்டு மணி நேரத்திற்குப் பிறகு மீண்டும் மீண்டும் செறிவு அதிகரிப்பது, இதற்கு கூடுதல் உணவு உட்கொள்ளல் தேவைப்படுகிறது.
இன்றுவரை, ஹுமலாக் மருத்துவ பரிசோதனைகளை கடந்துவிட்டார் - மருந்து சந்தையில் 10 ஆண்டுகளுக்கும் மேலாக, இது நோவோராபிட் மருத்துவ பரிசோதனைகளை முடிப்பதற்கு அருகில் உள்ளது, மேலும் எபிடெரா பயணத்தின் தொடக்கத்தில் உள்ளது.
- ஆரம்பம் - 10 க்குப் பிறகு ... தோலடி நிர்வாகத்தின் தருணத்திலிருந்து 20 நிமிடங்கள்,
- மொத்த நடவடிக்கை காலம் 3 ... 5 மணி நேரம்.
- ஹுமலாக் - ஹுமலாக், லிஸ்-புரோ இன்சுலின்
- நோவோராபிட் - நோவோராபிட், இன்சுலின் அஸ்பார்ட்
- அப்பிட்ரா - விதிகளுக்கு மாறாக, உற்பத்தியாளர் பின்வருமாறு: "எபிடெரா" - இன்சுலின் குளுசின்
நீண்ட காலமாக செயல்படும் மனித இன்சுலின் ஒப்புமைகள்
கணைய ஆல்பா செல்களை நீண்டகாலமாக இன்சுலின் தடுப்பதற்காக வடிவமைக்கப்பட்டுள்ளது, நேரடி இன்சுலின் எதிரியான குளுகோகன் என்ற ஹார்மோன் சுரக்கிறது. கல்லீரல் மற்றும் தசைகளில் கிளைகோஜனின் தொகுப்புக்கு பங்களிப்பு செய்யுங்கள்.
அறிவிக்கப்பட்ட நடவடிக்கை காலம் 24 மணி நேரம். இன்றுவரை, இந்த குழுவில் உள்ள மருந்துகள் எதுவும் மருத்துவ பரிசோதனைகளை முடிக்கவில்லை.
10 ஆண்டு மருத்துவ பரிசோதனைகளுக்கான காலக்கெடுவுக்கு மிக நெருக்கமானவர் லாண்டஸ், அவர் முதலில் சந்தையில் தோன்றினார்.
- ஆரம்பம் - மூலம்? தோலடி நிர்வாகத்திற்கு சில நிமிடங்கள் கழித்து,
- “உச்சம்” - இல்லை, செறிவு ஏறக்குறைய அதே மட்டத்தில் பராமரிக்கப்படுகிறது,
- மொத்த நடவடிக்கை காலம் - 24 மணி நேரம் வரை.
- லாண்டஸ் - லாண்டஸ், இன்சுலின் கிளார்கின் மாற்றியமைப்பதன் மூலம் பெறப்பட்டது: அஸ்பாராகின் அமினோ அமிலத்தை கிளைசினுடன் ஏ சங்கிலியில் மாற்றுவது மற்றும் பி சங்கிலியில் இரண்டு அர்ஜினைன்களைச் சேர்ப்பது - அனைத்து நீடித்த-செயல்படும் இன்சுலின்களைப் போலல்லாமல், இது ஒரு ஊசி மருந்தாக கிடைக்கிறது, இடைநீக்கம் அல்ல. 24 மணிநேர கால நடவடிக்கையை உறுதிப்படுத்தும் ஒரே மருந்து இன்று.
- லெவெமிர் - லெவெமிர், இன்சுலின் டிடெமிர். அறிக்கைகளின்படி, சில நேரங்களில் ஒரு நாளைக்கு இரண்டு ஊசி மருந்துகள் தேவைப்படுகின்றன.
முன் கலந்த மனித இன்சுலின் ஒப்புமைகள்
இன்சுலின் சிகிச்சையின் நடைமுறையின் பார்வையில் இருந்து அத்தகைய ஆயத்த கலவைகளின் தோற்றம் முற்றிலும் தெளிவாக இல்லை. மனித இன்சுலின் "தினசரி" உச்சமற்ற அனலாக்ஸின் போதிய கால அளவை உற்பத்தியாளர் சமன் செய்ய முயற்சிக்கிறார்.
- நோவோமிக்ஸ் 30 - 30% அஸ்பார்ட் மனித இன்சுலின் அனலாக் அல்ட்ரா-ஷார்ட்-ஆக்டிங் இன்சுலின் அஸ்பார்ட் / 70% புரோட்டமினேட் இன்சுலின் ஆஸ்பார்ட்.
- ஹுமலாக் எம் 25 - 25% லிஸ்-புரோ அல்ட்ரா குறுகிய-செயல்படும் மனித இன்சுலின் அனலாக் / 75% லிஸ்-புரோ புரோட்டமினேட் இன்சுலின்
- ஹுமலாக் எம் 50 - 50% லிஸ்-புரோ அல்ட்ரா-ஷார்ட்-ஆக்டிங் மனித இன்சுலின் அனலாக் / 50% லிஸ்-புரோ புரோட்டமினேட் இன்சுலின்
இன்சுலின் கிளார்கின் - ஒரு சிரிஞ்ச் பேனாவை எவ்வாறு பயன்படுத்துவது, சிறப்பு வழிமுறைகள், மாற்றீடுகள் மலிவானவை மற்றும் மதிப்புரைகள்


நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு மருத்துவர் பெரும்பாலும் மரபணு பொறியியல் முறைகளைப் பயன்படுத்தி பெறப்பட்ட பாக்டீரியா விகாரங்களால் தயாரிக்கப்படும் மனித இன்சுலின் அனலாக் லாண்டஸை பரிந்துரைக்கிறார்.
நிறமற்ற திரவம் ஒரு நீண்டகால விளைவைக் கொண்ட ஒரு ஹார்மோன் முகவர்.
இன்சுலின் கிளார்கின் கரைசல் ஹைப்பர் கிளைசீமியாவைத் தவிர்ப்பதற்கான ஒரு சிறந்த வழியாகும், இது ஒரு சிறிய ஊசியுடன் எளிதில் ஊசி போடக்கூடிய சிரிஞ்ச் பேனாக்களில் வருகிறது.
லாண்டஸ் என்றால் என்ன
மருந்து நீண்ட காலமாக செயல்படும் இன்சுலின் ஆகும். சனோஃபி-அவென்டிஸ் தயாரித்த கிளார்கினின் பொதுவான வர்த்தக பெயர் லாண்டஸ். நீரிழிவு நோய்க்கான மனித இன்சுலின் மாற்றாக இந்த மருந்து பயன்படுத்தப்படுகிறது.
மருந்தின் நோக்கம் குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும். செலவழிப்பு சிரிஞ்ச்களில் வைக்கப்பட்டுள்ள கண்ணாடி தோட்டாக்களில் லாண்டஸ் வருகிறது. தொகுப்பின் உள்ளே - 5 துண்டுகள், சிரிஞ்சில் 100 IU செயலில் உள்ள பொருள், 3 மில்லிலிட்டர் திரவம் உள்ளது.
இந்த மருந்து துஜியோ சோலோஸ்டார் மற்றும் லாண்டஸ் சோலோஸ்டார் போன்ற பிற வர்த்தக பெயர்களையும் கொண்டுள்ளது.
மருந்தின் அமிலத்தன்மை மைக்ரோபிரெசிபிட்டேட்டை உருவாக்க அனுமதிக்கிறது, கிளார்கைனை சிறிய பகுதிகளில் நீண்ட நேரம் சுரக்கிறது.
கிளார்கின் இன்சுலின் ஏற்பிகளுடன் ஒரு தசைநார் நுழைகிறது, அதே நேரத்தில் மனித இயற்கை இன்சுலினுக்கு மிக நெருக்கமான பண்புகளை நிரூபிக்கிறது, மேலும் அதனுடன் தொடர்புடைய விளைவை உருவாக்குகிறது.
மருந்து இரத்தத்தில் உள்ள குளுக்கோஸின் அளவிலும், கொழுப்பு திசுக்கள் மற்றும் எலும்பு தசைகளால் உறிஞ்சப்படுவதிலும் நேர்மறையான விளைவைக் கொண்டுள்ளது. தாமதமாக உறிஞ்சுதல் ஒரு நீடித்த விளைவை ஏற்படுத்த அனுமதிக்கிறது.
மருந்து கல்லீரலில் குளுக்கோஸ் உருவாவதைத் தடுக்கிறது (குளுக்கோனோஜெனெசிஸ்), அடிபோசைட்டுகளில் லிபோலிசிஸ், ஒருங்கிணைந்த புரதத்தின் அளவை அதிகரிக்கிறது. கிளார்கின் ஒரு நாளைக்கு ஒரு முறை எடுத்துக் கொள்ளலாம். இது உட்செலுத்தப்பட்ட ஒரு மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது, 29 மணி நேரத்திற்குப் பிறகு இறுதி வலிமையை அடைகிறது. இன்சுலின் லாண்டஸ், கிளார்கினுக்கு கூடுதலாக, பின்வரும் துணை கூறுகளை உள்ளடக்கியது:
- கிண்ணவடிவான,
- துத்தநாக குளோரைடு
- சோடியம் ஹைட்ராக்சைடு
- கிளிசெராலுக்கான
- ஹைட்ரோகுளோரிக் அமிலம்
- நீர்.
பயன்பாட்டிற்கான அறிகுறிகள்
நீரிழிவு நோயாளிகளின் ஆரோக்கியத்தை பராமரிக்க இன்சுலின் சிகிச்சை அவசியம். இந்த நோயறிதலுடன் கூடிய நோயாளிகளுக்கு குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்த ஹார்மோன் மருந்துகளைப் பயன்படுத்த வேண்டும். தேர்வின் முடிவுகளின்படி கிளார்கின் பயன்பாடு ஒரு நிபுணரால் பரிந்துரைக்கப்பட வேண்டும். இதைப் சுயாதீனமாகப் பயன்படுத்துவது விரும்பத்தகாத முடிவுகளைக் கொண்டிருக்கலாம், குறிப்பாக இளம் பருவத்தினர் அல்லது சிறு குழந்தைகளுக்கு.
லாண்டஸ் என்ற மருந்து ஒரு நாளைக்கு ஒரு முறை தோலடி திசுக்களில் செலுத்தப்படுகிறது. நிர்வகிக்கப்படும் பொருளின் அளவு மற்றும் ஊசி போடுவதற்கான உகந்த நேரம் ஒரு நிபுணரால் தீர்மானிக்கப்பட வேண்டும்.
தொடை பகுதியில் இன்சுலின் ஊசி போடப்படுகிறது, அங்கு மருந்து சமமாகவும் மெதுவாகவும் உறிஞ்சப்படும். லாண்டஸ் நிர்வாகத்திற்கான பிற இடங்கள் பிட்டம், தோள்பட்டையின் டெல்டோயிட் பகுதி மற்றும் முன்புற வயிற்று சுவர்.
தோலடி கொழுப்பை அறிமுகப்படுத்துவதற்கு முன், மருந்து அறை வெப்பநிலையில் வெப்பமடைய வேண்டும்.
லிபோடிஸ்ட்ரோபி போன்றவற்றைத் தவிர்ப்பதற்காக தேர்ந்தெடுக்கப்பட்ட பகுதியின் பல்வேறு பகுதிகளுக்கு இன்சுலின் செலுத்த பரிந்துரைக்கப்படுகிறது. லாண்டஸ் சுயாதீனமாகவும் குறுகிய-செயல்பாட்டு இன்சுலினுடனும் பயன்படுத்தப்படுகிறது.
டைப் 2 நீரிழிவு நோய் முன்னிலையில், ஹார்மோன் வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் இணைந்து பயன்படுத்தப்படுகிறது.
சிகிச்சை முறையை மாற்றும்போது, பாசல் இன்சுலின் மற்றும் பிற ஆண்டிடியாபெடிக் மருந்துகளின் தினசரி நெறியை சரிசெய்ய வேண்டியது அவசியம்.
சிறப்பு வழிமுறைகள்
நீரிழிவு கீட்டோஅசிடோசிஸுக்கு லாண்டஸ் பொருத்தமானதல்ல. இன்சுலின் நரம்பு நிர்வாகம் ஏற்றுக்கொள்ள முடியாதது, இது கடுமையான இரத்தச் சர்க்கரைக் குறைவால் நிறைந்துள்ளது.
இது பின்வரும் காரணிகளாலும் ஏற்படலாம்: மற்றொரு மருந்துக்கு மாறுதல், அதிக உடல் செயல்பாடு, சரியான நேரத்தில் உணவு உட்கொள்வது, உடலின் இன்சுலின் உட்கொள்ளலைக் குறைக்கும் நோய்கள் (சிறுநீரகங்கள், கல்லீரல், பிட்யூட்டரி, தைராய்டு சுரப்பி அல்லது அட்ரீனல் கோர்டெக்ஸ் பிரச்சினைகள்), பிற மருந்துகளுடன் முரண்பாடு.
லாண்டஸுக்கு ஆன்டிபாடிகள் இருப்பதால் ஹைப்பர் கிளைசீமியாவைத் தடுக்க டோஸ் சரிசெய்தல் தேவைப்படுகிறது.
இன்சுலின் ஊசி தவிர்ப்பது, தேவையான அளவை தீர்மானிப்பதில் பிழைகள் பெரும்பாலும் டைப் 1 நீரிழிவு நோயாளிகளுக்கு ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸை ஏற்படுத்துகின்றன.
உங்களுக்கு சிறுநீரகங்கள், கல்லீரல், தைராய்டு சுரப்பி, அடிசன் நோய் மற்றும் 65 வயதுக்கு மேற்பட்டவர்கள் இருந்தால், கிளார்கினுக்கு மாறுவதற்கு லாண்டஸின் அளவை சரிசெய்ய வேண்டியிருக்கும்.
அளவை அதிகரிக்க வேண்டிய அவசியம் மிகவும் தீவிரமான உடல் செயல்பாடுகளுடன், நோய்த்தொற்றுகள் அல்லது உணவு திருத்தம் மூலம் எழக்கூடும். கடுமையான கல்லீரல் பற்றாக்குறை உள்ள நோயாளிகளில், லாண்டஸின் டோஸ் பெரும்பாலும் கீழ்நோக்கி சரிசெய்யப்படுகிறது, ஏனெனில் இன்சுலின் பயோ டிரான்ஸ்ஃபார்ம் செய்யும் திறன் குறைகிறது. வெளிப்படைத்தன்மையை இழந்த ஒரு தீர்வை உட்செலுத்துவது ஏற்றுக்கொள்ள முடியாதது.
கர்ப்ப காலத்தில் லாண்டஸ்
இன்சுலின் லாண்டஸின் பயன்பாடு குறித்த ஆய்வுகள் கருவுக்கு உடனடி ஆபத்தை வெளிப்படுத்தவில்லை. ஒரு குழந்தையைப் பெற்ற பெண்கள் மிகவும் கவனமாக இருக்க வேண்டும், இரத்தத்தில் சர்க்கரையின் செறிவை கவனமாக கண்காணிக்க வேண்டும்.
கர்ப்பத்தின் முதல் மூன்று மாதங்களில் உள்ள பெண் உடலுக்கு இன்சுலின் குறைவாக தேவைப்படுகிறது. பிரசவத்திற்குப் பிறகு, அவருடனான நிலைமை இயல்பாக்குகிறது, ஆனால் சில நேரங்களில் இரத்தச் சர்க்கரைக் குறைவு ஏற்படும் அபாயம் உள்ளது.
தாய்ப்பால் கொடுக்கும் முழு காலத்திலும் சர்க்கரை அளவை கவனமாக கண்காணித்தல் தொடர வேண்டும்.
மருந்து தொடர்பு
லாண்டஸின் ஹார்மோன் கூறு MAO தடுப்பான்கள் மற்றும் வாய்வழி இரத்தச் சர்க்கரைக் குறைக்கும் முகவர்கள், அத்துடன் ACE தடுப்பான்கள், ஃபைப்ரேட்டுகள், பென்டாக்ஸிஃபைலின், டிஸோபிரைமைடு, ஃப்ளூய்செட்டின் மற்றும் அதன் விளைவை மேம்படுத்தும் வேறு சில மருந்துகளுடன் தீவிரமாக தொடர்பு கொள்கிறது. டையூரிடிக்ஸ், டயசாக்ஸைடு மற்றும் டானாசோல் ஆகியவற்றை ஒரே நேரத்தில் பயன்படுத்துவதன் மூலம் இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு குறைகிறது. ஈஸ்ட்ரோஜன் ஹார்மோன்களின் விஷயத்திலும் இதே விளைவு காணப்படுகிறது. பென்டாமைடினுடன் இன்சுலின் லாண்டஸ் இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்தக்கூடும்.
பக்க விளைவுகள்
கிளார்கினின் பெரும்பாலான பக்க விளைவுகள் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் ஏற்படும் மாற்றங்களுடன் தொடர்புடையவை. லாண்டஸின் டோஸ் இன்சுலின் உடலின் தேவையை மீறும் போது, இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது, இது நரம்பு மண்டலத்திற்கு சேதத்தை ஏற்படுத்துகிறது. பக்க விளைவுகளை கண்காணிக்க வேண்டியது அவசியம்,
- இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள்
- அதிகரித்த வியர்வை
- இதயத் துடிப்பு,
- திடீர் மனநிலை மாறுகிறது
- கடுமையான பசி
- பிடிப்புகள், பலவீனமான உணர்வு,
- வீக்கம், ஹைபர்மீமியா, லிபோடிஸ்ட்ரோபி, ஊசி பகுதியில் அச om கரியம்,
- குயின்கேவின் எடிமா, மூச்சுக்குழாய் பிடிப்பு, யூர்டிகேரியா,
- தற்காலிக பார்வைக் குறைபாடு, நீரிழிவு ரெட்டினோபதி.
விற்பனை மற்றும் சேமிப்பக விதிமுறைகள்
கிளார்கின் மருந்தகங்களில் ஒரு மருந்துடன் மட்டுமே கிடைக்கிறது. இன்சுலின் கொண்ட தொகுப்புகள் குறைந்தது இரண்டு வெப்பநிலையில் சேமிக்கப்பட வேண்டும் மற்றும் எட்டு டிகிரி செல்சியஸுக்கு மிகாமல் இருக்க வேண்டும்.
நீங்கள் குளிர்சாதன பெட்டியின் உள்ளே தோட்டாக்களை வைத்திருக்க முடியும், ஆனால் அவை உணவு அல்லது உறைவிப்பான் சுவருடன் தொடர்பு கொள்ளாமல் பார்த்துக் கொள்ளுங்கள்.
இன்சுலின் உறைந்து, சூரிய ஒளியை நேரடியாக வெளிப்படுத்தக்கூடாது. லாண்டஸை குழந்தைகளுக்கு எட்டாதவாறு வைத்திருங்கள்.
உலக மருந்துத் தொழில் மருந்துகளின் ஒப்புமைகளை அதிக அளவில் உற்பத்தி செய்கிறது.
மருத்துவரின் பரிந்துரைகளில் கவனமாக கவனம் செலுத்துவதன் மூலம், அவர் பரிந்துரைத்த இன்சுலின் அளவை உங்கள் சொந்தமாக மாற்றுவதைத் தேர்வுசெய்ய முடியும்.
ஜப்பானிய, அமெரிக்க மற்றும் ஐரோப்பிய மருந்துகளிலிருந்து தேர்வு செய்யப்பட வேண்டும், ஆனால் எடுத்துக்கொள்வதற்கு முன் உட்சுரப்பியல் நிபுணரை அணுகுவது நல்லது. கலவையில் லாண்டஸின் ஒப்புமைகள் பின்வருமாறு:
- துஜியோ சோலோஸ்டார்.
- லாண்டஸ் சோலோஸ்டார்.
சிகிச்சை விளைவுக்கான அனலாக்ஸ் (இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகள்):
- Actrapid,
- Anvistat,
- Apidra,
- பி. இன்சுலின்
- Berlinsulin,
- Biosulin,
- Gliformin,
- டிப்போ இன்சுலின் சி,
- Dibikor,
- Iletin,
இன்சுலின் கிளார்கின் விலை
லாண்டஸ் பெரும்பாலும் இலவசமாக பெறப்படுகிறது, ஒரு உட்சுரப்பியல் நிபுணரிடமிருந்து பரிந்துரைக்கப்படுகிறது. நோயாளி மருந்தை தானே வாங்க வேண்டிய கட்டாயத்தில் இருந்தால், அவர் மாஸ்கோ மருந்தகங்களில் சராசரியாக மூன்று முதல் ஐந்தாயிரம் ரூபிள் கொடுக்க வேண்டும், இன்சுலின் லாண்டஸின் விலை சிரிஞ்ச்களின் எண்ணிக்கையைப் பொறுத்தது.
| மருந்து பெயர் | செலவு, ரூபிள் |
| லாண்டஸ் சோலோஸ்டார் | 3400-4000 |
| துஜோ சோலோஸ்டார் | 3200-5300 |
குறுகிய நடிப்பு இன்சுலின்

மருந்தியலில், இன்சுலின் என்பது சிறப்பு ஹார்மோன்கள் ஆகும், அவை இரத்தத்தில் குளுக்கோஸின் அளவைக் கட்டுப்படுத்த உங்களை அனுமதிக்கின்றன. நவீன மருந்தியல் தொழில், இந்த மருந்துகள் ஒரு பெரிய வகைகளில் தயாரிக்கப்படுகின்றன.
அவை தீவன வகை, தயாரிக்கும் முறைகள் மற்றும் செயல்பாட்டு காலம் ஆகியவற்றில் வேறுபடுகின்றன. குறிப்பாக பிரபலமானது குறுகிய நடிப்பு இன்சுலின்.
இந்த மருந்து முதன்மையாக உணவு சிகரங்களின் விரைவான நிவாரணத்திற்காக நோக்கம் கொண்டது, ஆனால் நீரிழிவு நோயின் ஒருங்கிணைந்த சிகிச்சையிலும் பயன்படுத்தப்படலாம்.
நீண்ட காலமாக செயல்படும் இன்சுலின்: பெயர்கள், விலை, மருந்துகளின் ஒப்புமைகள். இன்சுலின் வகைகள் மற்றும் அவற்றின் செயல்
இன்சுலின் என்பது ஹார்மோன் ஆகும், இது கணையத்தின் நாளமில்லா உயிரணுக்களால் உற்பத்தி செய்யப்படுகிறது. கார்போஹைட்ரேட் சமநிலையை பராமரிப்பதே இதன் முக்கிய பணி.
நீரிழிவு நோய்க்கு இன்சுலின் ஏற்பாடுகள் பரிந்துரைக்கப்படுகின்றன. இந்த நிலை ஹார்மோனின் போதிய சுரப்பு அல்லது புற திசுக்களில் அதன் செயலை மீறுவதன் மூலம் வகைப்படுத்தப்படுகிறது. மருந்துகள் வேதியியல் கட்டமைப்பு மற்றும் விளைவின் காலம் ஆகியவற்றில் வேறுபடுகின்றன. உணவில் உட்கொள்ளும் சர்க்கரையை குறைக்க குறுகிய வடிவங்கள் பயன்படுத்தப்படுகின்றன.
நியமனம் செய்வதற்கான அறிகுறிகள்
பல்வேறு வகையான நீரிழிவு நோய்களில் இரத்த குளுக்கோஸ் அளவை இயல்பாக்க இன்சுலின் பரிந்துரைக்கப்படுகிறது. ஹார்மோனின் பயன்பாட்டிற்கான அறிகுறிகள் நோயின் பின்வரும் வடிவங்கள்:
- வகை 1 நீரிழிவு எண்டோகிரைன் செல்களுக்கு ஆட்டோ இம்யூன் சேதம் மற்றும் முழுமையான ஹார்மோன் குறைபாட்டின் வளர்ச்சி ஆகியவற்றுடன் தொடர்புடையது,
- வகை 2, அதன் தொகுப்பில் உள்ள குறைபாடு அல்லது அதன் செயல்பாட்டிற்கு புற திசுக்களின் உணர்திறன் குறைவு காரணமாக இன்சுலின் குறைபாட்டால் வகைப்படுத்தப்படுகிறது,
- கர்ப்பிணிப் பெண்களுக்கு கர்ப்பகால நீரிழிவு நோய்
- நோயின் கணைய வடிவம், இது கடுமையான அல்லது நாள்பட்ட கணைய அழற்சியின் விளைவாகும்,
- நோயெதிர்ப்பு அல்லாத நோயியல் வகைகள் - வொல்ஃப்ராம், ரோஜர்ஸ், மோடி 5, பிறந்த குழந்தை நீரிழிவு மற்றும் பிறவற்றின் நோய்க்குறிகள்.
சர்க்கரையை குறைக்கும் விளைவுக்கு கூடுதலாக, இன்சுலின் தயாரிப்புகள் ஒரு அனபோலிக் விளைவைக் கொண்டுள்ளன - அவை தசை வளர்ச்சி மற்றும் எலும்பு புதுப்பித்தலை ஊக்குவிக்கின்றன. இந்த சொத்து பெரும்பாலும் உடற் கட்டமைப்பில் பயன்படுத்தப்படுகிறது. இருப்பினும், பயன்பாட்டிற்கான உத்தியோகபூர்வ அறிவுறுத்தல்களில், இந்த அறிகுறி பதிவு செய்யப்படவில்லை, மேலும் ஆரோக்கியமான நபருக்கு ஹார்மோனின் நிர்வாகம் இரத்த குளுக்கோஸின் கூர்மையான வீழ்ச்சியால் அச்சுறுத்துகிறது - இரத்தச் சர்க்கரைக் குறைவு. அத்தகைய நிலை கோமா மற்றும் இறப்பு வளர்ச்சி வரை நனவு இழப்போடு சேர்ந்து கொள்ளலாம்.
இன்சுலின் தயாரிப்புகளின் வகைகள்
உற்பத்தி முறையைப் பொறுத்து, மரபணு ரீதியாக வடிவமைக்கப்பட்ட தயாரிப்புகள் மற்றும் மனித ஒப்புமைகள் தனிமைப்படுத்தப்படுகின்றன. இந்த பொருட்களின் வேதியியல் அமைப்பு மனித இன்சுலினுக்கு ஒத்ததாக இருப்பதால், பிந்தையவற்றின் மருந்தியல் விளைவு மிகவும் உடலியல் ரீதியானது. அனைத்து மருந்துகளும் செயல்பாட்டு காலத்தில் வேறுபடுகின்றன.
பகலில், ஹார்மோன் வெவ்வேறு வேகத்தில் இரத்தத்தில் நுழைகிறது.அதன் அடித்தள சுரப்பு உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் சர்க்கரையின் நிலையான செறிவை பராமரிக்க உங்களை அனுமதிக்கிறது. தூண்டப்பட்ட இன்சுலின் வெளியீடு உணவின் போது ஏற்படுகிறது. இந்த வழக்கில், கார்போஹைட்ரேட்டுகள் கொண்ட உணவுகளுடன் உடலில் நுழையும் குளுக்கோஸின் அளவு குறைகிறது. நீரிழிவு நோயால், இந்த வழிமுறைகள் பாதிக்கப்படுகின்றன, இது எதிர்மறையான விளைவுகளுக்கு வழிவகுக்கிறது. எனவே, நோய்க்கு சிகிச்சையளிப்பதற்கான கொள்கைகளில் ஒன்று, இரத்தத்தில் ஹார்மோன் வெளியீட்டின் சரியான தாளத்தை மீட்டெடுப்பது.

உடலியல் இன்சுலின் சுரப்பு
குறுகிய உட்கொள்ளும் இன்சுலின்ஸ் உணவு உட்கொள்ளலுடன் தொடர்புடைய தூண்டப்பட்ட ஹார்மோன் சுரப்பைப் பிரதிபலிக்கப் பயன்படுகிறது. பின்னணி நிலை ஒரு நீண்ட செயலுடன் மருந்துகளால் ஆதரிக்கப்படுகிறது.
அதிவேக மருந்துகளைப் போலன்றி, உணவைப் பொருட்படுத்தாமல் நீட்டிக்கப்பட்ட வடிவங்கள் பயன்படுத்தப்படுகின்றன.
இன்சுலின் வகைப்பாடு அட்டவணையில் வழங்கப்பட்டுள்ளது:
ப்ராண்டியல் படிவங்களின் தன்மை
சாப்பிட்ட பிறகு குளுக்கோஸை சரிசெய்ய ப்ராண்டியல் இன்சுலின் பரிந்துரைக்கப்படுகிறது. அவை குறுகிய மற்றும் அல்ட்ராஷார்ட் மற்றும் முக்கிய உணவுக்கு ஒரு நாளைக்கு 3 முறை பயன்படுத்தப்படுகின்றன. அதிக சர்க்கரை அளவைக் குறைக்கவும், இன்சுலின் பம்புகளுடன் பின்னணி ஹார்மோன் சுரப்பை பராமரிக்கவும் அவை பயன்படுத்தப்படுகின்றன.
மருந்துகள் நடவடிக்கை தொடங்கும் நேரத்திலும், விளைவின் காலத்திலும் வேறுபடுகின்றன.
குறுகிய மற்றும் அல்ட்ராஷார்ட் தயாரிப்புகளின் பண்புகள் அட்டவணையில் வழங்கப்படுகின்றன:
பயன்பாடு மற்றும் டோஸ் கணக்கீடு முறை
இன்சுலின் மருந்தகங்களிலிருந்து மருந்து மூலம் மட்டுமே விநியோகிக்கப்படுகிறது. மருந்தைப் பயன்படுத்துவதற்கு முன்பு, அறிவுறுத்தல்களில் விவரிக்கப்பட்டுள்ள அதன் பயன்பாட்டின் முறையை நீங்கள் அறிந்து கொள்ள வேண்டும்.
தோலடி திசுக்களில் செலுத்தப்படும் தீர்வுகள் வடிவில் மருந்துகள் தயாரிக்கப்படுகின்றன. ப்ராண்டியல் இன்சுலின் ஊசி போடுவதற்கு முன்பு, குளுக்கோஸ் செறிவு குளுக்கோமீட்டரைப் பயன்படுத்தி அளவிடப்படுகிறது. சர்க்கரை அளவு நோயாளிக்கு நிறுவப்பட்ட விதிமுறைக்கு நெருக்கமாக இருந்தால், உணவுக்கு 20-30 நிமிடங்களுக்கு முன் குறுகிய வடிவங்கள் பயன்படுத்தப்படுகின்றன, மற்றும் உணவுக்கு முன் உடனடியாக மிகக் குறுகியவை பயன்படுத்தப்படுகின்றன. காட்டி ஏற்றுக்கொள்ளக்கூடிய மதிப்புகளை மீறினால், ஊசி மற்றும் உணவுக்கு இடையிலான நேரம் அதிகரிக்கப்படுகிறது.

கார்ட்ரிட்ஜ் இன்சுலின் தீர்வு
மருந்துகளின் அளவு அலகுகளில் (UNITS) அளவிடப்படுகிறது. இது சரி செய்யப்படவில்லை மற்றும் காலை உணவு, மதிய உணவு மற்றும் இரவு உணவிற்கு முன் தனித்தனியாக கணக்கிடப்படுகிறது. மருந்தின் அளவை நிர்ணயிக்கும் போது, உணவுக்கு முன் சர்க்கரையின் அளவு மற்றும் நோயாளி உட்கொள்ள திட்டமிட்டுள்ள கார்போஹைட்ரேட்டுகளின் அளவு ஆகியவை கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன.
வசதிக்காக, ரொட்டி அலகு (XE) என்ற கருத்தைப் பயன்படுத்தவும். 1 XU இல் 12-15 கிராம் கார்போஹைட்ரேட்டுகள் உள்ளன. பெரும்பாலான தயாரிப்புகளின் பண்புகள் சிறப்பு அட்டவணையில் வழங்கப்படுகின்றன.
1 யூனிட் இன்சுலின் சர்க்கரை அளவை 2.2 மிமீல் / எல் குறைக்கிறது என்று நம்பப்படுகிறது. நாள் முழுவதும் 1 XE ஐ தயாரிப்பதற்கான தோராயமான தேவையும் உள்ளது. இந்த தரவுகளின் அடிப்படையில், ஒவ்வொரு உணவிற்கும் மருந்தின் அளவைக் கணக்கிடுவது எளிது.
1 XE இல் இன்சுலின் தேவை என மதிப்பிடப்பட்டுள்ளது:
நீரிழிவு நோயாளிக்கு காலையில் வெற்று வயிற்றில் (6.5 மிமீல் / எல் என்ற தனிப்பட்ட குறிக்கோளுடன்) காலை 8.8 மிமீல் / எல் உண்ணாவிரத இரத்த குளுக்கோஸ் இருப்பதாக வைத்துக்கொள்வோம், மேலும் அவர் காலை உணவுக்கு 4 எக்ஸ்இ சாப்பிட திட்டமிட்டுள்ளார். உகந்த மற்றும் உண்மையான காட்டிக்கு இடையிலான வேறுபாடு 2.3 mmol / L (8.8 - 6.5) ஆகும். உணவை கணக்கில் எடுத்துக் கொள்ளாமல் சர்க்கரையை இயல்பாகக் குறைக்க, 1 UNIT இன்சுலின் தேவைப்படுகிறது, மேலும் 4 XE உடன், மேலும் 6 UNITS மருந்து (1.5 UNITS * 4 XE) தேவைப்படுகிறது. எனவே, சாப்பிடுவதற்கு முன்பு, நோயாளி ஒரு பிரண்டியல் மருந்தின் 7 அலகுகளை (1 அலகு + 6 அலகுகள்) உள்ளிட வேண்டும்.
இன்சுலின் பெறும் நோயாளிகளுக்கு, குறைந்த கார்ப் உணவு தேவையில்லை. விதிவிலக்குகள் அதிக எடை அல்லது பருமனானவை. அவர்கள் ஒரு நாளைக்கு 11-17 XE சாப்பிட பரிந்துரைக்கப்படுகிறார்கள். கடுமையான உடல் உழைப்புடன், கார்போஹைட்ரேட்டுகளின் அளவு 20-25 XE ஆக அதிகரிக்கும்.
ஊசி நுட்பம்
விரைவாக செயல்படும் மருந்துகள் பாட்டில்கள், தோட்டாக்கள் மற்றும் ஆயத்த சிரிஞ்ச் பேனாக்களில் தயாரிக்கப்படுகின்றன. தீர்வு இன்சுலின் சிரிஞ்ச்கள், சிரிஞ்ச் பேனாக்கள் மற்றும் சிறப்பு விசையியக்கக் குழாய்களைப் பயன்படுத்தி நிர்வகிக்கப்படுகிறது.
பயன்படுத்தப்படாத மருந்து குளிர்சாதன பெட்டியில் இருக்க வேண்டும். தினசரி பயன்பாட்டிற்கான கருவி 1 மாத அறை வெப்பநிலையில் சேமிக்கப்படுகிறது.இன்சுலின் அறிமுகப்படுத்தப்படுவதற்கு முன்பு, அதன் பெயர், ஊசி காப்புரிமை சரிபார்க்கப்பட்டு, தீர்வின் வெளிப்படைத்தன்மை மற்றும் காலாவதி தேதி மதிப்பீடு செய்யப்படுகிறது.
அடிவயிற்றின் தோலடி திசுக்களில் பிரண்டியல் வடிவங்கள் செலுத்தப்படுகின்றன. இந்த மண்டலத்தில், தீர்வு தீவிரமாக உறிஞ்சப்பட்டு விரைவாக செயல்படத் தொடங்குகிறது. இந்த பகுதிக்குள் ஊசி போடும் இடம் ஒவ்வொரு நாளும் மாற்றப்படுகிறது.
இந்த நுட்பம் லிபோடிஸ்ட்ரோபியைத் தவிர்க்க உங்களை அனுமதிக்கிறது - செயல்முறையின் நுட்பத்தை மீறும் போது ஏற்படும் ஒரு சிக்கல்.
ஒரு சிரிஞ்சைப் பயன்படுத்தும் போது, அதில் சுட்டிக்காட்டப்பட்ட மருந்தின் செறிவு மற்றும் குப்பியை சரிபார்க்க வேண்டியது அவசியம். ஒரு விதியாக, இது 100 IU / ml ஆகும். மருந்தின் நிர்வாகத்தின் போது, ஒரு தோல் மடிப்பு உருவாகிறது, ஒரு ஊசி 45 டிகிரி கோணத்தில் செய்யப்படுகிறது.
ஒற்றை பயன்பாட்டிற்கான நோவோராபிட் ஃப்ளெக்ஸ்பென் பேனா
சிரிஞ்ச் பேனாக்களில் பல வகைகள் உள்ளன:
- முன் நிரப்பப்பட்ட (பயன்படுத்தத் தயாராக) - அப்பிட்ரா சோலோஸ்டார், ஹுமலாக் குவிக்பென், நோவோராபிட் ஃப்ளெக்ஸ்பென். தீர்வு முடிந்ததும், கைப்பிடியை அகற்ற வேண்டும்.
- மீண்டும் பயன்படுத்தக்கூடியது, மாற்றக்கூடிய இன்சுலின் கெட்டி - ஆப்டிபென் புரோ, ஆப்டிக்லிக், ஹுமாபென் எர்கோ 2, ஹுமாபென் லக்சுரா, பயோமேடிக் பேனா.

அல்ட்ராஷார்ட் அனலாக் ஹுமலாக் - ஹுமாபென் லக்சுராவை அறிமுகப்படுத்த மறுபயன்பாட்டு பேனா
அவற்றைப் பயன்படுத்துவதற்கு முன்பு, ஒரு சோதனை மேற்கொள்ளப்படுகிறது, இதன் மூலம் ஊசியின் காப்புரிமை மதிப்பிடப்படுகிறது. இதைச் செய்ய, மருந்தின் 3 அலகுகளைப் பெற்று தூண்டுதல் பிஸ்டனை அழுத்தவும். ஒரு தீர்வின் துளி அதன் நுனியில் தோன்றினால், நீங்கள் இன்சுலின் செலுத்தலாம். முடிவு எதிர்மறையாக இருந்தால், கையாளுதல் இன்னும் 2 முறை மீண்டும் செய்யப்படுகிறது, பின்னர் ஊசி புதியதாக மாற்றப்படுகிறது. மிகவும் வளர்ந்த தோலடி கொழுப்பு அடுக்குடன், முகவரின் நிர்வாகம் சரியான கோணத்தில் மேற்கொள்ளப்படுகிறது.

இன்சுலின் விசையியக்கக் குழாய்கள் ஹார்மோன் சுரப்பின் அடிப்படை மற்றும் தூண்டப்பட்ட அளவை ஆதரிக்கும் சாதனங்கள். அவை அல்ட்ராஷார்ட் அனலாக்ஸுடன் தோட்டாக்களை நிறுவுகின்றன. தோலடி திசுக்களில் கரைசலின் சிறிய செறிவுகளை அவ்வப்போது உட்கொள்வது பகல் மற்றும் இரவு நேரங்களில் சாதாரண ஹார்மோன் பின்னணியைப் பிரதிபலிக்கிறது, மேலும் ப்ராண்டியல் கூறுகளின் கூடுதல் அறிமுகம் உணவில் இருந்து பெறப்பட்ட சர்க்கரையை குறைக்கிறது.
சில சாதனங்களில் இரத்த குளுக்கோஸை அளவிடும் அமைப்பு பொருத்தப்பட்டுள்ளது. இன்சுலின் பம்புகள் உள்ள அனைத்து நோயாளிகளுக்கும் அவற்றை உள்ளமைக்கவும் நிர்வகிக்கவும் பயிற்சி அளிக்கப்படுகிறது.
நீரிழிவு சிகிச்சையில், பல வகையான இன்சுலின் பயன்படுத்தப்படுகிறது, அவற்றில் ஒன்று நீளமானது, அல்லது நீண்டகால நடவடிக்கை இன்சுலின். மருந்து அளவை மற்றும் கட்டுப்படுத்த முடியும்.
இன்சுலின் ஒரு நீரிழிவு நிலைக்கு எதிரான நிர்வாகத்திற்கான ஒரு மருந்து ஆகும், இதன் ஊசி இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்கிறது, திசுக்களால் (கல்லீரல் மற்றும் தசைகள்) உறிஞ்சப்படுவதை அதிகரிக்கிறது. நீண்ட இன்சுலின் அவ்வாறு அழைக்கப்படுகிறது, ஏனெனில் அதன் செயல்பாட்டின் காலம் மருந்தின் பிற வகைகளை விட அதிகமாக உள்ளது, மேலும் இதற்கு நிர்வாகத்தின் குறைந்த அதிர்வெண் தேவைப்படுகிறது.
நீண்ட இன்சுலின் செயல்
மருந்து பெயர்களின் எடுத்துக்காட்டுகள்:
- Lantus,
- இன்சுலின் அல்ட்ராலென்ட்,
- இன்சுலின் அல்ட்ராலாங்,
- இன்சுலின் அல்ட்ராடார்ட்,
- Levemir,
- levulin,
- Humulin.
உட்செலுத்துதலுக்கான இடைநீக்கங்கள் அல்லது தீர்வுகள் வடிவில் கிடைக்கிறது.
நீண்ட காலமாக செயல்படும் இன்சுலின் இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்கிறது, தசைகள் மற்றும் கல்லீரலால் அதன் உறிஞ்சுதலை மேம்படுத்துகிறது, புரத தயாரிப்புகளின் தொகுப்பை துரிதப்படுத்துகிறது மற்றும் ஹெபடோசைட்டுகள் (கல்லீரல் செல்கள்) மூலம் குளுக்கோஸ் உற்பத்தி விகிதத்தை குறைக்கிறது.
நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் அளவு சரியாகக் கணக்கிடப்பட்டால், உட்செலுத்தப்பட்ட 4 மணி நேரத்திற்குப் பிறகு அதன் செயல்படுத்தல் தொடங்குகிறது. 8-20 மணிநேரங்களுக்குப் பிறகு செயல்திறனின் உச்சத்தை எதிர்பார்க்க வேண்டும் (நபரின் தனிப்பட்ட பண்புகள் மற்றும் இன்சுலின் செலுத்தப்பட்ட அளவைப் பொறுத்து). உடலில் இன்சுலின் செயல்பாடு நிர்வாகத்திற்குப் பிறகு 28 மணி நேரத்திற்குப் பிறகு பூஜ்ஜியமாகக் குறைக்கப்படுகிறது. இந்த நேர பிரேம்களில் இருந்து விலகல்கள் மனித உடலின் வெளி மற்றும் உள் நோயியல்களை பிரதிபலிக்கின்றன.
கொழுப்பு திசுக்களில் இன்சுலின் சிறிது நேரம் இருக்க தோலடி நிர்வாகம் அனுமதிக்கிறது, இது இரத்தத்தில் மெதுவாகவும் படிப்படியாகவும் உறிஞ்சப்படுவதற்கு பங்களிக்கிறது.
நீண்ட இன்சுலின் பயன்பாட்டிற்கான அறிகுறிகள்
- வகை 1 நீரிழிவு நோய் இருப்பது.
- வகை 2 நீரிழிவு நோய் இருப்பது.
- பிளாஸ்மா குளுக்கோஸைக் குறைக்க வாய்வழி மருந்துகளுக்கு நோய் எதிர்ப்பு சக்தி.
- சிக்கலான சிகிச்சையாக பயன்படுத்தவும்.
- ஆப்பரேஷன்ஸ்.
- கர்ப்பிணிப் பெண்களுக்கு கர்ப்பகால நீரிழிவு நோய்.

விண்ணப்பிக்கும் முறை
நிர்வகிக்கப்படும் ஹார்மோனின் அளவு ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக கலந்துகொள்ளும் மருத்துவரால் தீர்மானிக்கப்படுகிறது. ஒரு நிபுணரைக் கலந்தாலோசித்து ஆய்வக சோதனைகளை மேற்கொண்ட பின்னரே நீங்கள் அளவைக் கணக்கிட முடியும்.
இன்சுலின் குலுக்கல் தடைசெய்யப்பட்டுள்ளது. உட்செலுத்தப்படுவதற்கு முன்பு உள்ளங்கைகளில் உருட்டுவது மட்டுமே அவசியம். இது கைகளின் வெப்பத்திலிருந்து ஒரே மாதிரியான கலவை மற்றும் ஒரே நேரத்தில் ஒரே மாதிரியான வெப்பத்தை உருவாக்குவதற்கு பங்களிக்கிறது.
உட்செலுத்தப்பட்ட பிறகு, உடனடியாக ஊசியை அகற்ற வேண்டாம். ஒரு முழு டோஸுக்கு தோலின் கீழ் சில விநாடிகள் விட்டுச் செல்வது அவசியம்.
திருத்தம் என்பது விலங்கு தோற்றத்தின் இன்சுலினிலிருந்து மனிதனுக்கு மாறுவதற்கு உட்பட்டது. டோஸ் மீண்டும் தேர்ந்தெடுக்கப்பட்டது. மேலும், ஒரு வகை இன்சுலினிலிருந்து மற்றொன்றுக்கு மாறுவது மருத்துவ மேற்பார்வை மற்றும் இரத்த சர்க்கரை செறிவு குறித்து அடிக்கடி பரிசோதிக்கப்பட வேண்டும். நிர்வகிக்கப்பட்ட டோஸ் 100 யூனிட்டுகளை தாண்டிவிட்டது என்பதற்கு இந்த மாற்றம் வழிவகுத்திருந்தால், நோயாளியை மருத்துவமனைக்கு அனுப்ப வேண்டும்.
அனைத்து இன்சுலின் தயாரிப்புகளும் தோலடி முறையில் நிர்வகிக்கப்படுகின்றன, மேலும் ஒவ்வொரு அடுத்தடுத்த ஊசியும் வேறு இடத்தில் செய்யப்பட வேண்டும். இன்சுலின் தயாரிப்புகளை கலந்து நீர்த்துப்போக முடியாது.

நீட்டிக்கப்பட்ட இன்சுலின் கணக்கிடுங்கள்
இரத்த குளுக்கோஸ் அளவு நாள் முழுவதும் சாதாரண அளவில் இருக்க, இன்சுலின் பின்னணி அளவை அல்லது ஒரு அடிப்படை அளவை அறிமுகப்படுத்துவது அவசியம். அடிப்படை என்பது நீடித்த அல்லது நடுத்தர காலத்தின் இன்சுலின் ஆகும், இது ஆரோக்கியமான நபரைப் போலவே, அடித்தள சுரப்பையும் சாப்பிடாமல் அல்லது வெறும் வயிற்றில் இரத்த சர்க்கரையை பராமரிக்க வடிவமைக்கப்பட்டுள்ளது.
மனிதர்களில் கணைய உயிரணுக்களின் இயல்பான செயல்பாட்டுடன், ஒரு நாளைக்கு 24-26 IU இன்சுலின் உற்பத்தி செய்யப்படுகிறது. இது ஒரு மணி நேரத்திற்கு சுமார் 1 யூனிட்டிலிருந்து. இதன் பொருள் இன்சுலின் மொத்த அளவு நீங்கள் நுழைய வேண்டிய அடிப்படை அல்லது நீட்டிக்கப்பட்ட இன்சுலின் அளவு.
அறுவை சிகிச்சை, பசி, உணர்ச்சி மற்றும் உடல் திட்டத்தின் மன அழுத்தம் திட்டமிடப்பட்டால், தேவையான நீட்டிக்கப்பட்ட இன்சுலின் அளவை இரட்டிப்பாக்க வேண்டும்.
அடிப்படை இன்சுலின் சோதனை
அடிப்படை நிலை சரியாக தேர்ந்தெடுக்கப்பட்டதா என்பதை சுயாதீனமாக புரிந்து கொள்ள முடியும். இது ஒவ்வொரு நீரிழிவு நோயாளியின் பொறுப்பாகும், ஏனென்றால் உங்கள் மருத்துவரால் பரிந்துரைக்கப்பட்ட இன்சுலின் அளவு கூட உங்கள் குறிப்பிட்ட வழக்கில் தவறாக இருக்கலாம். எனவே, அவர்கள் சொல்வது போல், நம்புங்கள், ஆனால் சரிபார்க்கவும், குறிப்பாக இது உங்கள் உடல்நலம் மற்றும் நல்வாழ்வோடு நேரடியாக தொடர்புடையது என்றால்.
சோதனைக்கு, நீங்கள் ஒரு குறிப்பிட்ட நாளைத் தேர்வு செய்ய வேண்டும், குளுக்கோஸை நீங்கள் கவனமாக கண்காணிக்க வேண்டியிருப்பதால், அது ஒரு நாள் விடுமுறை. எனவே, நீட்டிக்கப்பட்ட இன்சுலின் சரியான அளவு உங்களுக்கு பரிந்துரைக்கப்படுகிறதா என்பதை எவ்வாறு சரிபார்க்கலாம்.
- 5 மணி நேரம் சாப்பிட வேண்டாம்.
- ஒவ்வொரு மணி நேரமும் நீங்கள் ஒரு குளுக்கோமீட்டருடன் சர்க்கரையை அளவிட வேண்டும்.
- இந்த நேரம் முழுவதும், இரத்தச் சர்க்கரைக் குறைவு அல்லது 1.5 மிமீல் / எல் குளுக்கோஸில் ஒரு தாவல் ஆகியவற்றைக் குறிப்பிடக்கூடாது.
- சர்க்கரை குறைவு அல்லது அதிகரிப்பு இன்சுலின் அடிப்படையை சரிசெய்ய வேண்டியதன் அவசியத்தைக் குறிக்கிறது.
அத்தகைய சோதனை மீண்டும் மீண்டும் மேற்கொள்ளப்பட வேண்டும். உதாரணமாக, காலையில் உங்கள் அடித்தள இன்சுலின் அளவை நீங்கள் சோதித்தீர்கள், ஆனால் பிற்பகல் அல்லது மாலை நேரத்தில் குளுக்கோஸ் மாற்றங்களுடன் நிலைமை. எனவே, மாலை மற்றும் இரவு இன்சுலின் கூட சரிபார்க்க மற்றொரு நாளைத் தேர்வுசெய்க.

நீங்கள் மட்டுமே நினைவில் கொள்ள வேண்டும்: இதனால் மாலையில் செலுத்தப்படும் குறுகிய இன்சுலின் இரத்த சர்க்கரையை பாதிக்காது, அதன் நிர்வாகத்திற்கு 6 மணி நேரத்திற்குப் பிறகு சோதனை செய்யப்பட வேண்டும் (அது இரவு தாமதமாக இருந்தாலும் கூட).
கட்டுப்பாட்டு புள்ளிகள்
பல்வேறு நீண்ட நடிப்பு அல்லது நடுத்தர நடிப்பு இன்சுலின் தயாரிப்புகளுக்கான கட்டுப்பாட்டு புள்ளிகளும் உள்ளன. இந்த "புள்ளிகளில்" சர்க்கரையை சரிபார்க்கும்போது அது அதிகரிக்கும் அல்லது குறையும் என்று மாறிவிட்டால், மேலே விவரிக்கப்பட்ட அடிப்படை சோதனை மேற்கொள்ளப்பட வேண்டும்.
லாண்டஸில், நாளின் எந்த நேரத்திலும், குளுக்கோஸ் வெற்று வயிற்றில் 6.5 மிமீல் / எல் மதிப்பை விட அதிகமாக இருக்கக்கூடாது.
புரோட்டாபான் என்.எம்., ஹுமலின் என்.பி.எச்., இன்சுமல் பசால், லெவெமிர்.இந்த மருந்துகளுக்கு, காலையில் டோஸ் நிர்வகிக்கப்பட்டால், கட்டுப்பாட்டு புள்ளி இரவு உணவிற்கு முன் இருக்க வேண்டும். அந்த வழக்கில், டோஸ் மாலையில் நிர்வகிக்கப்பட்டால், அது காலையில் வெறும் வயிற்றில் கட்டுப்படுத்தப்பட வேண்டும். முதல் மற்றும் இரண்டாவது நிகழ்வுகளில், வெற்று வயிற்றில் உள்ள குளுக்கோஸ் மதிப்பு 6.5 mmol / L ஐ விட அதிகமாக இருக்கக்கூடாது.
வெற்று வயிற்றில் சர்க்கரையின் குறைவு அல்லது அதிகரிப்பு இருப்பதை நீங்கள் கவனித்தால், இன்சுலின் அளவை நீங்களே சரிசெய்யக்கூடாது! ஒரு அடிப்படை சோதனை செய்யப்பட வேண்டும். பின்னர் மட்டுமே அளவை மாற்றவும் அல்லது இதற்காக ஒரு மருத்துவரை அணுகவும். காலை விடியல் நோய்க்குறி அல்லது மாலை இன்சுலின் தவறான அளவின் விளைவாக இத்தகைய தாவல்கள் ஏற்படலாம்.
அளவுக்கும் அதிகமான
உடலின் தேவைகளைப் பூர்த்தி செய்யாத இன்சுலின் செறிவின் ஒரு சிறிய அதிகரிப்பு கூட இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும், இது தேவையான மருத்துவ தலையீடு இல்லாத நிலையில் நோயாளியின் இறப்பு அல்லது கடுமையான சிக்கல்களுக்கு வழிவகுக்கும்.
இரத்தச் சர்க்கரைக் குறைவுடன், நோயாளி வேகமாக கார்போஹைட்ரேட்டுகளை எடுக்க வேண்டும், இது குறுகிய காலத்தில் இரத்தத்தில் குளுக்கோஸின் அளவை அதிகரிக்கும்.
வலிப்புத்தாக்கங்கள், நரம்பு முறிவுகள் மற்றும் கோமாவுக்கு கூட வழிவகுக்கும். எதிர்காலத்தில், மருத்துவரைக் கட்டுப்படுத்துவது மற்றும் ஊட்டச்சத்து மற்றும் நீண்ட இன்சுலின் ஊசி மருந்துகளை சரிசெய்வது அவசியம்.
லாண்டஸ் என்ற மருந்து மனித இன்சுலின் அனலாக் ஆகும். இது ஈ.கோலை என்ற பாக்டீரியத்தின் மரபணு கருவியிலிருந்து ஆய்வகத்தில் பெறப்படுகிறது. இது இரண்டு அர்ஜினைன் மூலக்கூறுகள் மற்றும் கிளைசினுக்கு பதிலாக அஸ்பாரகின் முன்னிலையில் மட்டுமே மனிதரிடமிருந்து வேறுபடுகிறது.
லாண்டஸ், மற்ற இன்சுலின் போலவே, மற்ற வகை இன்சுலினுடனும், குறிப்பாக, சர்க்கரையை குறைக்கும் மருந்துகளுடனும் கலக்க தடை விதிக்கப்பட்டுள்ளது. கலப்பது உடலால் இன்சுலின் முறையற்ற மற்றும் சரியான நேரத்தில் உறிஞ்சப்படுவதற்கு வழிவகுக்கும். கலவையின் மிகவும் ஆபத்தான பக்க விளைவு மழைப்பொழிவு ஆகும்.
இன்சுலின் லாண்டஸில் மனித ஆன்டிபாடிகள் இருப்பதால், உடலால் அதன் உறிஞ்சுதல் மற்றும் எளிதில் பாதிக்கப்படுவது அனலாக்ஸை விட சிறந்தது. இருப்பினும், முதல் வாரத்தில், இந்த வகை இன்சுலின் மீது உடலின் எதிர்வினை குறித்து அதிக கவனம் செலுத்துவது மதிப்பு, குறிப்பாக மற்றொரு இனத்திலிருந்து மாற்றப்பட்ட பிறகு.
தோலடி ஊசி மூலம் லாண்டஸ் பயன்படுத்தப்படுகிறது. கடுமையான இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து இருப்பதால், நரம்பு நிர்வாகம் ஏற்றுக்கொள்ள முடியாதது.
இன்சுலின் பயன்பாட்டிற்கு சில முரண்பாடுகள் இருப்பதால் (குழந்தை பருவம், சிறுநீரக செயலிழப்பு), எந்த ஆய்வும் நடத்தப்படாததால், இந்த கட்டுப்பாடுகளுடன் சரியான பக்க விளைவுகளை அடையாளம் காண முடியவில்லை.
கர்ப்பிணி மற்றும் தாய்ப்பால் கொடுக்கும் பெண்களுக்கு, நீண்ட இன்சுலின் பயன்பாடு சாத்தியமாகும், ஆனால் ஒரு நிபுணரின் மேற்பார்வையின் கீழ் மற்றும் துணை வழிகளைப் பயன்படுத்துவதன் மூலம்: சர்க்கரை குறைக்கும் மாத்திரைகள், உணவு.
எப்படி சேமிப்பது
வெப்பநிலை சராசரியாக + 2 ° C முதல் + 8 ° C வரை இருக்கும் இடத்தை நீங்கள் கண்டுபிடிக்க வேண்டும். பொதுவாக இவை குளிர்சாதன பெட்டியின் பக்க அலமாரிகள். இன்சுலின் முடக்கம் ஏற்படுவதைத் தடுப்பது முக்கியம், அதாவது நீங்கள் ஊசி மற்றும் கொள்கலன் இரண்டையும் உறைவிப்பாளரில் சேமிக்கக்கூடாது.
குழந்தைகளுக்கு எட்டாதவாறு இருங்கள்.
திறந்ததும் பயன்படுத்தத் தொடங்கியதும், சேமிப்பக வெப்பநிலை +25 டிகிரிக்கு மிகாமல் இருக்க வேண்டும். திறந்த பின் இன்சுலின் ஆயுள் 4 வாரங்கள் என்பதை நினைவில் கொள்ள வேண்டும்.
காலாவதி தேதியில், மருந்து பயன்படுத்துவது தடைசெய்யப்பட்டுள்ளது.
நீட்டிக்கப்பட்ட இன்சுலின் ஒரு மருந்தகத்தில் மட்டுமே வாங்க முடியும் மற்றும் மருத்துவரின் பரிந்துரை மூலம் மட்டுமே.
மருந்தியல் அறிவியலில், சிறப்பு ஸ்டீராய்டு தயாரிப்புகள் இன்சுலின் என அழைக்கப்படுகின்றன, இது நோயாளியின் இரத்தத்தில் உள்ள குளுக்கோஸ் மூலக்கூறுகளின் எண்ணிக்கையை கட்டுப்படுத்துவதை சாத்தியமாக்குகிறது. நவீன உலகில் மருந்தியல் உற்பத்தித் துறையில் ஏராளமான இன்சுலின் தயாரிப்புகள் தயாரிக்கப்படுகின்றன. மிகவும் பொதுவானது குறுகிய மற்றும் நீண்ட இன்சுலின் ஆகும். அவற்றின் முக்கிய வேறுபாடுகள் பின்வருமாறு: இந்த தயாரிப்பு தயாரிக்கப்படும் மூலப்பொருட்களின் இனங்கள் பண்புகள், பொருளின் உற்பத்தி முறைகள் மற்றும் செயலின் காலம். இன்று, குறுகிய இன்சுலின் மிகவும் பிரபலமானது.
அதன் வெளிப்பாட்டின் காலம் 8 மணி நேரம் வரை.இந்த கருவி அதன் நோக்கமாக உள்ளது - உணவு உட்கொள்ளும் சிகரங்களை விரைவாக நிறுத்துதல், அத்துடன் முதன்மை நீரிழிவு நோயின் சேர்க்கை சிகிச்சை.
இந்த ஹார்மோனின் சாதாரண உற்பத்தியை மனித உடலால் 24 மணி நேரம் பிரதிபலிக்க நீண்ட இன்சுலின் பயன்படுத்தப்படுகிறது. மருந்தின் வகைகளைப் பொறுத்து, இது 12 முதல் 30 மணிநேரம் வரை செயல்படும் காலத்தைக் கொண்டுள்ளது. நீண்ட ஹார்மோனின் வகைகளாக, நடுத்தர கால மற்றும் நீண்ட மருந்துகள் சுரக்கப்படுகின்றன. இரத்தத்தில் உள்ள குளுக்கோஸ் மூலக்கூறுகளின் செறிவின் அளவை நீண்ட நேரம் குறைக்கிறது, தசைகள் மற்றும் கல்லீரலை உறிஞ்சும் திறனை மேம்படுத்துகிறது, புரத அமைப்புகளின் தொகுப்பை துரிதப்படுத்துகிறது, கல்லீரல் செல்கள் சர்க்கரை மூலக்கூறுகளின் உற்பத்திக்கு தேவையான நேரத்தை குறைக்கிறது.
முதன்மை நீரிழிவு நோயை முதன்முதலில் சந்தித்தவர்கள் இயற்கையாகவே இதுபோன்ற கேள்விகளில் ஆர்வம் காட்டுகிறார்கள்: சரியான இன்சுலினை எவ்வாறு தேர்வு செய்வது, நிர்வாகத்திற்கு எது சிறந்தது? இந்த புள்ளிகள் மிகவும் தீவிரமானவை, ஏனெனில் இது நோயாளியின் எதிர்கால வாழ்க்கை மற்றும் ஆரோக்கியம், இது ஹார்மோனின் சரியான தேர்வு மற்றும் அதன் அளவைக் கணக்கிடுவதைப் பொறுத்தது.
நீரிழிவு பற்றி மருத்துவர்கள் என்ன சொல்கிறார்கள்
மருத்துவ அறிவியல் மருத்துவர், பேராசிரியர் அரோனோவா எஸ்.எம்.

பல ஆண்டுகளாக நான் DIABETES இன் சிக்கலைப் படித்து வருகிறேன். பலர் இறக்கும் போது அது பயமாக இருக்கிறது, மேலும் நீரிழிவு காரணமாக இன்னும் முடக்கப்பட்டுள்ளது.
நற்செய்தியைச் சொல்ல நான் அவசரப்படுகிறேன் - ரஷ்ய மருத்துவ அறிவியல் அகாடமியின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுவதுமாக குணப்படுத்தும் ஒரு மருந்தை உருவாக்க முடிந்தது. இந்த நேரத்தில், இந்த மருந்தின் செயல்திறன் 100% ஐ நெருங்குகிறது.
மற்றொரு நல்ல செய்தி: மருந்தின் முழு செலவையும் ஈடுசெய்யும் ஒரு சிறப்பு திட்டத்தை சுகாதார அமைச்சகம் பெற்றுள்ளது. ரஷ்யா மற்றும் சிஐஎஸ் நாடுகளில் நீரிழிவு நோயாளிகள் க்கு ஒரு தீர்வு பெற முடியும் இலவச .
சிறந்த இன்சுலின் தயாரிப்பின் தேர்வு
எந்தவொரு இன்சுலின் சார்ந்த நீரிழிவு நோயாளிக்கும், இன்சுலின் தயாரிப்பின் சரியான அளவைப் பயன்படுத்துவது மிக முக்கியம்.
ஒரு குறிப்பிட்ட நோயாளிக்கு பொருத்தமான ஹார்மோனின் சரியான அளவை ஒரு மருத்துவமனை அமைப்பில் மட்டுமே தேர்ந்தெடுக்க முடியும் என்பதை கவனத்தில் கொள்ள வேண்டும்.
மருந்தின் தேவையான அளவைத் தேர்ந்தெடுக்க மருத்துவர்கள் பயன்படுத்தும் பல அடிப்படை விதிகள் உள்ளன.
- இரத்தத்தில் உள்ள சர்க்கரை மூலக்கூறுகளின் எண்ணிக்கையை ஒரு நாளைக்கு பல முறை சரிபார்க்க வேண்டியது அவசியம். பின்வரும் குறிகாட்டிகள் சாதாரணமாகக் கருதப்படுகின்றன: வெற்று வயிற்றில் - 5-6 மிமீல் / எல் மற்றும் சாப்பிட்ட இரண்டு மணி நேரத்திற்குப் பிறகு - 8 மிமீல் / எல். கடைசி குறிகாட்டியிலிருந்து அதிகபட்ச விலகல் 3 மிமீல் / எல் அதிகமாக உள்ளது.
- இந்த ஹார்மோன் நாளின் நேரம், உட்கொள்ளும் கார்போஹைட்ரேட் சேர்மங்களின் அளவு, சாப்பிடுவதற்கு முன்னும் பின்னும் நோயாளியின் இயக்கம் நிலை ஆகியவற்றைக் கருத்தில் கொண்டு தேர்ந்தெடுக்கப்பட வேண்டும்.
- கூடுதலாக, நோயாளியின் எடை, பிற கடுமையான அல்லது நாள்பட்ட நோய்கள், பிற மருந்துகளின் நேரம் மற்றும் வடிவம் குறித்து கவனம் செலுத்தப்பட வேண்டும். குறிப்பாக முக்கியத்துவம் வாய்ந்தது, இந்த குறிகாட்டிகள் ஒரு நீண்ட கால இன்சுலின் தயாரிப்பின் ஊசி மருந்துகளின் நிலையான போக்கை நியமிக்கும் நேரத்தில் உள்ளன. இதற்கு காரணம், உண்ணும் நேரத்தை ஊசி சார்ந்து இல்லாதது, ஏனெனில் அது பயன்படுத்தப்படும்போது, நோயாளியின் இரத்த சீரம் இந்த ஹார்மோனின் நிலையான சப்ளை உருவாக்கப்படுகிறது.
- ஒரு மருந்தின் நல்ல அளவைத் தேர்ந்தெடுக்கும்போது ஒரு மிக முக்கியமான விஷயம் ஒரு சிறப்பு நாட்குறிப்பைப் பராமரிப்பது. அத்தகைய நாட்குறிப்பில், நோயாளியின் இரத்தத்தில் உள்ள குளுக்கோஸ் மூலக்கூறுகளின் உள்ளடக்கம், உணவின் போது உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் தோராயமான அளவு மற்றும் ஒரு குறுகிய இன்சுலின் தயாரிப்பின் நிர்வாகத்தின் அளவு ஆகியவை உள்ளிடப்படுகின்றன. பகுப்பாய்வு பொதுவாக வெறும் வயிற்றில் செய்யப்படுகிறது. பெரும்பாலும் உட்செலுத்தப்பட்ட முகவரின் அளவு மற்றும் கார்போஹைட்ரேட்டுகளின் நுகர்வு அலகுகள் 2 முதல் 1 என்ற விகிதமாகும். இரத்தத்தில் உள்ள குளுக்கோஸ் மூலக்கூறுகளின் எண்ணிக்கை அனுமதிக்கப்பட்டதை விட அதிகமாக இருந்தால், ஒரு குறுகிய தயாரிப்பின் கூடுதல் நிர்வாகம் அவசியம்.
- இரவு ஊசி மூலம் இன்சுலின் அளவைத் தேர்ந்தெடுக்கும் செயல்முறையைத் தொடங்குங்கள்.ஹார்மோன் 10 யூனிட் அளவில் அறிமுகப்படுத்தப்படுவதால், படுக்கைக்குச் செல்லும் முன், இந்த டோஸ் பொருத்தமானது என்று வழங்கப்பட்டால், காலையில் இரத்த குளுக்கோஸ் 7 மிமீல் / எல் அதிகமாக இருக்காது. முதல் டோஸ் செலுத்திய பிறகு, நோயாளிக்கு அதிக வியர்வை, பசியின்மை அதிகரிக்கும் போது, இரவு அளவை இரண்டு அலகுகளால் குறைக்க வேண்டியது அவசியம். இரவு பகலாக நிர்வகிக்கப்படும் இன்சுலின் அளவுகளுக்கு இடையிலான சமநிலை மதிப்பு 2: 1 ஆக இருக்க வேண்டும்.
மருந்தின் அளவு உடலின் தேவைகளைப் பூர்த்தி செய்யும் போது, இரத்த சீரம் உள்ள குளுக்கோஸ் மூலக்கூறுகளின் உள்ளடக்கம் மேலே அல்லது கீழ் மாறக்கூடாது. குளுக்கோஸின் மூலக்கூறு அளவு பகலில் மாறாமல் இருக்க வேண்டும்.
கவனமாக இருங்கள்
உலக சுகாதார அமைப்பின் கூற்றுப்படி, உலகில் ஒவ்வொரு ஆண்டும் 2 மில்லியன் மக்கள் நீரிழிவு மற்றும் அதன் சிக்கல்களால் இறக்கின்றனர். உடலுக்கு தகுதியான ஆதரவு இல்லாத நிலையில், நீரிழிவு பல்வேறு வகையான சிக்கல்களுக்கு வழிவகுக்கிறது, படிப்படியாக மனித உடலை அழிக்கிறது.
மிகவும் பொதுவான சிக்கல்கள்: நீரிழிவு குடலிறக்கம், நெஃப்ரோபதி, ரெட்டினோபதி, டிராபிக் புண்கள், இரத்தச் சர்க்கரைக் குறைவு, கெட்டோஅசிடோசிஸ். நீரிழிவு புற்றுநோய் கட்டிகளின் வளர்ச்சிக்கும் வழிவகுக்கும். கிட்டத்தட்ட எல்லா நிகழ்வுகளிலும், ஒரு நீரிழிவு நோயாளி இறந்துவிடுகிறார், வலிமிகுந்த நோயுடன் போராடுகிறார், அல்லது இயலாமை கொண்ட உண்மையான நபராக மாறுகிறார்.
நீரிழிவு நோயாளிகள் என்ன செய்கிறார்கள்? ரஷ்ய அகாடமி ஆஃப் மெடிக்கல் சயின்ஸின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுமையாக குணப்படுத்தும் ஒரு தீர்வை தயாரிப்பதில் வெற்றி பெற்றுள்ளது.
ஃபெடரல் திட்டம் "ஹெல்தி நேஷன்" தற்போது நடந்து வருகிறது, இந்த கூட்டமைப்பு ரஷ்ய கூட்டமைப்பு மற்றும் சிஐஎஸ் ஆகியவற்றில் வசிக்கும் ஒவ்வொருவருக்கும் இந்த மருந்து வழங்கப்படுகிறது. இலவச . மேலும் தகவலுக்கு, MINZDRAVA இன் அதிகாரப்பூர்வ வலைத்தளத்தைப் பார்க்கவும்.
ஒரு குறிப்பிட்ட நோயாளிக்கு சிறந்த இன்சுலின் தீர்மானிக்க, ஒரு அடிப்படை மருந்தைத் தேர்ந்தெடுப்பது அவசியம். அடித்தள உற்பத்தியை உருவகப்படுத்துவதற்காக, அவை பெரும்பாலும் நீண்ட இன்சுலின் தயாரிப்புகளைப் பயன்படுத்துகின்றன. இப்போது மருந்துத் தொழில் இரண்டு வகையான இன்சுலின் உற்பத்தி செய்கிறது:
- சராசரி காலம், 17 மணி நேரம் வரை வேலை செய்யும். இந்த மருந்துகளில் பயோசுலின், இன்சுமான், ஜென்சுலின், புரோட்டாஃபான், ஹுமுலின் ஆகியவை அடங்கும்.
- தீவிர நீண்ட காலம், அவற்றின் விளைவு 30 மணி நேரம் வரை இருக்கும். அவையாவன: லெவெமிர், ட்ரெசிபா, லாண்டஸ்.
இன்சுலின் நிதிகள் லாண்டஸ் மற்றும் லெவெமிர் மற்ற இன்சுலின்களிலிருந்து கார்டினல் வேறுபாடுகளைக் கொண்டுள்ளன. வேறுபாடுகள் என்னவென்றால், மருந்துகள் முற்றிலும் வெளிப்படையானவை மற்றும் நீரிழிவு நோயாளிக்கு மாறுபட்ட கால அளவைக் கொண்டுள்ளன. முதல் வகை இன்சுலின் ஒரு வெள்ளை நிறமும் சில கொந்தளிப்பும் கொண்டது, எனவே மருந்து பயன்படுத்தப்படுவதற்கு முன்பு அசைக்கப்பட வேண்டும்.
நடுத்தர கால ஹார்மோன்களைப் பயன்படுத்தும் போது, அவற்றின் செறிவில் உச்ச தருணங்களைக் காணலாம். இரண்டாவது வகை மருந்துகளுக்கு இந்த அம்சம் இல்லை.
நீண்ட இன்சுலின் தயாரிப்பின் அளவைத் தேர்ந்தெடுக்க வேண்டும், இதனால் உணவு ஏற்றுக்கொள்ளக்கூடிய வரம்புகளுக்குள் இடைவெளியில் குளுக்கோஸின் செறிவை மருந்து கட்டுப்படுத்த முடியும்.
மெதுவாக உறிஞ்சுதல் தேவைப்படுவதால், தொடை அல்லது பிட்டத்தின் தோலின் கீழ் நீண்ட இன்சுலின் நிர்வகிக்கப்படுகிறது. குறுகிய - அடிவயிற்று அல்லது கைகளில்.
குறுகிய நடிப்பு இன்சுலின் ஏற்பாடுகள்
குறுகிய-செயல்பாட்டு இன்சுலின் கரையக்கூடியது மற்றும் குளுக்கோஸை உறிஞ்சுவதோடு தொடர்புடைய மனித உடலில் வளர்சிதை மாற்ற செயல்முறைகளை விரைவாக இயல்பாக்குகிறது.
நீண்ட காலமாக செயல்படும் இன்சுலின் போலல்லாமல், குறுகிய-செயல்பாட்டு ஹார்மோன் தயாரிப்புகளில் விதிவிலக்காக தூய்மையான ஹார்மோன் தீர்வு உள்ளது, அதில் எந்த சேர்க்கைகளும் இல்லை.
இத்தகைய மருந்துகளின் ஒரு தனித்துவமான அம்சம் என்னவென்றால், அவை மிக விரைவாக வேலை செய்யத் தொடங்குகின்றன, மேலும் குறுகிய காலத்தில் இரத்தத்தில் சர்க்கரை அளவை இயல்புக்குக் குறைக்க முடியும்.
மருந்தின் உச்ச செயல்பாடு அதன் நிர்வாகத்திற்குப் பிறகு சுமார் இரண்டு மணி நேரத்திற்குப் பிறகு காணப்படுகிறது, பின்னர் அதன் செயலில் விரைவான சரிவு காணப்படுகிறது. இரத்தத்தில் ஆறு மணி நேரம் கழித்து நிர்வகிக்கப்படும் ஹார்மோன் முகவரின் சிறிய தடயங்கள் உள்ளன. இந்த மருந்துகள் அவற்றின் செயல்பாட்டின் நேரத்திற்கு ஏற்ப பின்வரும் குழுக்களாக வகைப்படுத்தப்படுகின்றன:
- நிர்வாகத்திற்குப் பிறகு 30 நிமிடங்களுக்குப் பிறகு வேலை செய்யத் தொடங்கும் குறுகிய-செயல்பாட்டு இன்சுலின். உணவுக்கு அரை மணி நேரத்திற்கு முன்னர் எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது.
- கால் மணி நேரத்திற்குப் பிறகு வேலை செய்யத் தொடங்கும் அல்ட்ராஷார்ட் இன்சுலின். இந்த மருந்துகள் உணவுக்கு சுமார் 5 முதல் 10 நிமிடங்கள் வரை அல்லது உணவு முடிந்த உடனேயே எடுக்க பரிந்துரைக்கப்படுகிறது.
கீழேயுள்ள அட்டவணையில், ஒப்பிடுவதற்கு, பல்வேறு வகையான ஹார்மோன் முகவர்களின் வேகம் மற்றும் கால அளவின் மதிப்புகள் வழங்கப்படுகின்றன. மருந்துகளின் பெயர்கள் தேர்ந்தெடுக்கப்பட்ட முறையில் வழங்கப்படுகின்றன, ஏனெனில் அவற்றின் வகைகளில் ஏராளமானவை உள்ளன.
| இன்சுலின் வகை | மருந்து உதாரணம் | அறிமுகத்திற்குப் பிறகு தொடங்குதல் | அதிகபட்ச செயல்பாட்டின் காலம் | செயல் காலம் |
| அல்ட்ரா குறுகிய | ஹுமலாக், நோவோராபிட், அப்பிட்ரா | 5-15 நிமிடங்கள் | அரை மணி முதல் 2 மணி நேரம் வரை | 3 முதல் 4 மணி நேரம் |
| குறுகிய | ஆக்ட்ராபிட் என்.எம், ஹுமுலின் ஆர், இன்சுமன், ரேபிட் | 30 நிமிடங்கள் | 4 முதல் 2 மணி நேரம் | 6 - 8 மணி நேரம் |
| நடுத்தர காலம் | புரோட்டாபான் என்.எம்., ஹுமுலின் என்.பி.எச், இன்சுமன், பசால் | 1-1.5 மணி நேரம் | 4 முதல் 10 மணி நேரம் | 12-16 மணி நேரம் |
| நீண்ட நடிப்பு | Lantus | 1 மணி நேரம் | வெளிப்படுத்தப்படவில்லை | 24 - 30 மணி நேரம் |
| Levemir | 2 மணி நேரம் | 16 - 20 மணி நேரம் |
குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின் அம்சங்கள்
குறுகிய இன்சுலின் ஒரு தூய ஹார்மோன் மருந்து, இது இரண்டு வழிகளில் தயாரிக்கப்படுகிறது:
- விலங்கு இன்சுலின் (போர்சின்) அடிப்படையில்,
- மரபணு பொறியியல் தொழில்நுட்பங்களைப் பயன்படுத்தி உயிரியக்கவியல் பயன்படுத்துதல்.
இவை இரண்டும், மற்றொரு வழிமுறையும் இயற்கையான மனித ஹார்மோனுடன் முற்றிலும் ஒத்துப்போகின்றன, எனவே ஒரு நல்ல சர்க்கரையை குறைக்கும் விளைவைக் கொண்டுள்ளது.
ஒத்த நீண்ட காலமாக செயல்படும் மருந்துகளைப் போலன்றி, அவற்றில் எந்த சேர்க்கைகளும் இல்லை, எனவே அவை ஒருபோதும் ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தாது.
நீரிழிவு நோயாளிகளுக்கு சாதாரண இரத்த சர்க்கரை அளவை பராமரிக்க, உணவுக்கு அரை மணி நேரத்திற்கு முன்பு நிர்வகிக்கப்படும் குறுகிய-செயல்பாட்டு இன்சுலின் பெரும்பாலும் பயன்படுத்தப்படுகின்றன.
ஒவ்வொரு நோயாளிக்கும் அவரவர் உடலியல் பண்புகள் உள்ளன என்பதைப் புரிந்துகொள்வது அவசியம், எனவே, மருந்தின் தேவையான அளவைக் கணக்கிடுவது எப்போதும் மருத்துவரால் தனித்தனியாக மேற்கொள்ளப்படுகிறது. கூடுதலாக, எடுக்கப்பட்ட உணவின் அளவு இன்சுலின் நிர்வகிக்கப்படும் டோஸுடன் ஒத்திருப்பது மிகவும் முக்கியம். உணவுக்கு முன் ஒரு ஹார்மோன் மருந்தை வழங்குவதற்கான அடிப்படை விதிகள் பின்வருமாறு:
- உட்செலுத்தலுக்கு, நீங்கள் ஒரு சிறப்பு இன்சுலின் சிரிஞ்சை மட்டுமே பயன்படுத்த வேண்டும், இது மருத்துவரால் பரிந்துரைக்கப்பட்ட சரியான அளவை உள்ளிட உங்களை அனுமதிக்கிறது.
- நிர்வாகத்தின் நேரம் நிலையானதாக இருக்க வேண்டும், மற்றும் ஊசி இடத்தை மாற்ற வேண்டும்.
- உட்செலுத்தப்பட்ட இடத்தை மசாஜ் செய்ய முடியாது, ஏனெனில் இரத்தத்தில் இயற்கையாகவே மருந்து உறிஞ்சப்படுவது சீராக இருக்க வேண்டும்.
அல்ட்ராஷார்ட் இன்சுலின் என்பது மனித இன்சுலின் மாற்றியமைக்கப்பட்ட அனலாக் ஆகும், இது அதன் விளைவுகளின் அதிக வேகத்தை விளக்குகிறது. பல்வேறு காரணங்களுக்காக இரத்த சர்க்கரையின் முன்னேற்றத்தை அனுபவித்த ஒருவருக்கு அவசர உதவி என்ற நோக்கத்துடன் இந்த மருந்து உருவாக்கப்பட்டது. அதனால்தான் நீரிழிவு நோயின் சிக்கலான சிகிச்சையில் இது அரிதாகவே பயன்படுத்தப்படுகிறது.
ஒரு நபருக்கு சாப்பிடுவதற்கு முன்பு ஒரு குறிப்பிட்ட நேரம் காத்திருக்க வாய்ப்பு இல்லாதபோது, அல்ட்ராஷார்ட் இன்சுலின் ஊசி பரிந்துரைக்கப்படுகிறது.
ஆனால் சரியான ஊட்டச்சத்தின் நிபந்தனையின் கீழ், இந்த மருந்து எடுத்துக்கொள்ள பரிந்துரைக்கப்படவில்லை, ஏனெனில் இது உச்ச மதிப்பிலிருந்து செயலில் கூர்மையான சரிவைக் கொண்டுள்ளது, எனவே சரியான அளவைக் கணக்கிடுவது மிகவும் கடினம்.
உடலமைப்பு இன்சுலின்
குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின்கள் இன்று உடற் கட்டமைப்பில் மிகவும் பரவலாகப் பயன்படுத்தப்படுகின்றன. மருந்துகள் மிகவும் பயனுள்ள அனபோலிக் முகவர்களாகக் கருதப்படுகின்றன.
உடற் கட்டமைப்பில் அவற்றின் பயன்பாட்டின் சாராம்சம் என்னவென்றால், இன்சுலின் என்பது ஒரு போக்குவரத்து ஹார்மோன் ஆகும், இது குளுக்கோஸைப் பிடித்து இந்த விரைவான வளர்ச்சிக்கு பதிலளிக்கும் தசைகளுக்கு வழங்க முடியும்.
விளையாட்டு வீரர்கள் படிப்படியாக ஹார்மோன் மருந்தைப் பயன்படுத்தத் தொடங்குவது மிகவும் முக்கியம், இதனால் உடலை ஹார்மோனுடன் பழக்கப்படுத்துகிறது.இன்சுலின் தயாரிப்புகள் மிகவும் வலுவான ஹார்மோன் மருந்துகள் என்பதால், இளம் தொடக்க விளையாட்டு வீரர்களுக்கு அவற்றை எடுத்துக்கொள்வது தடைசெய்யப்பட்டுள்ளது.
இன்சுலின் முக்கிய சொத்து ஊட்டச்சத்துக்களின் போக்குவரத்து ஆகும். ஆனால் அதே நேரத்தில், ஹார்மோன் இந்த செயல்பாட்டை வெவ்வேறு திசைகளில் செய்கிறது, அதாவது:
- தசை திசுக்களில்
- உடல் கொழுப்பில்.
இது சம்பந்தமாக, ஹார்மோன் மருந்து தவறாக எடுத்துக் கொண்டால், நீங்கள் அழகான தசைகளை உருவாக்க முடியாது, ஆனால் அசிங்கமான அசிங்கத்தைப் பெறுங்கள். பரிகாரம் எடுக்கும்போது, பயிற்சி பயனுள்ளதாக இருக்க வேண்டும் என்பதை நினைவில் கொள்ள வேண்டும்.
இந்த விஷயத்தில் மட்டுமே, போக்குவரத்து ஹார்மோன் வளர்ந்த தசை திசுக்களுக்கு குளுக்கோஸை வழங்கும். உடற் கட்டமைப்பில் ஈடுபடும் ஒவ்வொரு விளையாட்டு வீரருக்கும், டோஸ் தனித்தனியாக ஒதுக்கப்படுகிறது.
இரத்தத்திலும் சிறுநீரிலும் உள்ள குளுக்கோஸின் அளவை அளவிட்ட பிறகு இது நிறுவப்படுகிறது.
உடலின் இயற்கையான ஹார்மோன் பின்னணியைக் குறைக்காமல் இருப்பதற்கும், கணையத்தால் இன்சுலின் உற்பத்தியைக் குறைப்பதற்கும், மருந்துகளை உட்கொள்வதில் இடைவெளி எடுக்க வேண்டியது அவசியம். விருப்பமாக, மருந்தை எடுத்துக் கொள்ளும் இரண்டு மாத காலத்தை நான்கு மாத ஓய்வுடன் மாற்றுங்கள்.
மருந்துகள் மற்றும் அதிகப்படியான மருந்துகளை எடுத்துக்கொள்வதற்கான விதிகள்
குறுகிய மற்றும் அல்ட்ராஷார்ட்-செயல்படும் இன்சுலின் மனித இன்சுலின் போன்ற உயர்தர மருந்துகள் என்பதால், அவை அரிதாகவே ஒவ்வாமைகளை ஏற்படுத்துகின்றன. ஆனால் சில நேரங்களில் ஊசி இடத்திலுள்ள அரிப்பு மற்றும் எரிச்சல் போன்ற விரும்பத்தகாத விளைவு காணப்படுகிறது.
வலிமை பயிற்சி பெற்ற உடனேயே ஹார்மோன் முகவரை வயிற்று குழிக்குள் தோலடி செலுத்த வேண்டும் என்று பரிந்துரைக்கப்படுகிறது. நீங்கள் சிறிய அளவுகளுடன் தொடங்க வேண்டும், அதே நேரத்தில் உடலின் எதிர்வினையை நீங்கள் கண்காணிக்க வேண்டும்.
உட்செலுத்தப்பட்ட சுமார் கால் மணி நேரத்திற்குப் பிறகு, இனிமையான ஒன்றை சாப்பிட வேண்டும். நிர்வகிக்கப்படும் மருந்தின் அலகுக்கு நுகரப்படும் கார்போஹைட்ரேட்டுகளின் விகிதம் 10: 1 ஆக இருக்க வேண்டும்.
அதன் பிறகு, ஒரு மணி நேரத்திற்குப் பிறகு நீங்கள் நன்கு சாப்பிட வேண்டும், மற்றும் உணவில் புரதம் நிறைந்த உணவுகள் இருக்க வேண்டும்.
ஹார்மோன் மருந்தின் அதிகப்படியான அளவு அல்லது அதன் முறையற்ற நிர்வாகம் இரத்தச் சர்க்கரையின் கூர்மையான குறைவுடன் தொடர்புடைய இரத்தச் சர்க்கரைக் குறைவு நோய்க்குறியை ஏற்படுத்தும். அல்ட்ராஷார்ட் மற்றும் குறுகிய இன்சுலின் எடுத்துக் கொண்ட பிறகு கிட்டத்தட்ட ஒவ்வொரு முறையும் லேசான அல்லது மிதமான அளவு இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்துகிறது. இது பின்வரும் அறிகுறிகளுடன் தன்னை வெளிப்படுத்துகிறது:
- உடல் நிலையில் கூர்மையான மாற்றத்துடன் கண்களில் தலைச்சுற்றல் மற்றும் கருமை,
- கடுமையான பசி
- , தலைவலி
- இதய துடிப்பு
- அதிகரித்த வியர்வை
- உள் கவலை மற்றும் எரிச்சல் நிலை.
இந்த அறிகுறிகளில் ஏதேனும் ஒன்று தோன்றிய பிறகு, நீங்கள் அவசரமாக ஒரு பெரிய அளவிலான இனிப்பு பானத்தை குடிக்க வேண்டும், கால் மணி நேரத்திற்குப் பிறகு புரத-கார்போஹைட்ரேட் உணவின் ஒரு பகுதியை உண்ணுங்கள். இரத்தச் சர்க்கரைக் குறைவின் ஒரு பக்க அறிகுறி தூங்க ஆசைப்படுவதாகும்.
நிலைமையை மோசமாக்குவது சாத்தியம் என்பதால் இதைச் செய்வது திட்டவட்டமாக சாத்தியமற்றது. குறுகிய மற்றும் அல்ட்ராஷார்ட் செயலின் இன்சுலின் அளவுக்கதிகமாக, கோமா மிக விரைவாக ஏற்படக்கூடும் என்பதை நினைவில் கொள்ள வேண்டும்.
ஒரு தடகள வீரர் சுயநினைவை இழந்தால், மருத்துவ உதவியை நாட வேண்டியது அவசியம்.
உடற்கட்டமைப்பைப் பயன்படுத்தும் போது இன்சுலின் தயாரிப்புகளின் முக்கிய நன்மை என்னவென்றால், அவற்றை ஒரு ஊக்கமருந்து சோதனையில் கண்காணிக்க முடியாது. குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின் பாதுகாப்பான மருந்துகள், அவை உள் உறுப்புகளின் செயல்பாட்டை எதிர்மறையாக பாதிக்காது.
மருந்துகள் மருந்துகள் இல்லாமல் வாங்க முடியும் என்பதும், அவற்றின் விலை மற்ற அனபோலிக்ஸுடன் ஒப்பிடுகையில் மிகவும் மலிவு என்பதும் சமமானதாகும்.
இன்சுலின் தயாரிப்புகளின் மிக முக்கியமான குறைபாடு, ஆனால் அதே நேரத்தில் மிகவும் முக்கியமானது, மருத்துவரால் நிறுவப்பட்ட அட்டவணைக்கு ஏற்ப அவற்றை கண்டிப்பாக எடுத்துக்கொள்ள வேண்டிய அவசியம்.
செயலின் பொறிமுறை
மருந்தின் வழிமுறை எளிதானது - இன்சுலின் உயிரணுக்களிலிருந்து குளுக்கோஸைப் பிடித்து உடல் முழுவதும் கொண்டு செல்கிறது. இடமாற்றம் சாத்தியம்:
- தசை திசுக்களில் - அதனால்தான் ஹார்மோன் ஊசி பெரும்பாலும் விளையாட்டு வீரர்கள் (பாடி பில்டர்கள்) பயன்படுத்துகிறார்கள்,
- கொழுப்பு திசுக்களில் - முறையற்ற அளவைக் கொண்டு, ஒரு நிபுணரின் மேற்பார்வை இல்லாமல் நிதியைப் பயன்படுத்துவது உடல் பருமனைத் தூண்டுகிறது.
குறுகிய-செயல்பாட்டு ஹார்மோன் மருந்தியல் முகவர்களின் அறிமுகம் தோலடி, உள்ளுறுப்பு, அரிதான சந்தர்ப்பங்களில், நரம்பு நிர்வாகம் விலக்கப்படவில்லை. இன்சுலின் நிர்வாகத்திற்கான சிறப்பு சிரிஞ்ச்களுடன் இந்த ஊசி மேற்கொள்ளப்படுகிறது. மற்றும் நிச்சயமாக சாப்பிட வேண்டும்.
அமெரிக்காவில், விஞ்ஞானிகள் ஒரு புதிய வளர்ச்சிக்கு காப்புரிமை பெற்றுள்ளனர், இன்சுலின் ஊசி போடுவதற்கு பதிலாக, அவர்கள் இந்த ஹார்மோனுடன் உள்ளிழுக்கங்களை உருவாக்கினர். மருத்துவ ஆய்வுகளை மேற்கொண்ட பிறகு, விஞ்ஞானிகள் நேர்மறையான முடிவுகளைக் குறிப்பிட்டனர். தற்போது, அமெரிக்க நோயாளிகள் குறுகிய இன்சுலின் சிறப்பு இன்ஹேலர்களை வாங்கலாம்.
தயாரிப்பு விரைவில் ஒரு நரம்புக்குள் அல்லது சருமத்தின் கீழ் நுழைந்தால், பிளாஸ்மா சர்க்கரை அளவு கணிசமாகக் குறைக்கப்படுகிறது. நிர்வாகத்தின் பின்னர் அரை மணி நேரத்திற்குள் மருந்தின் விளைவை நீங்கள் அவதானிக்கலாம்.
குறுகிய நடிப்பு உற்பத்தி
நவீன மருந்தியல் உலகில், ஒரு மருந்து இரண்டு வழிகளில் தயாரிக்கப்படுகிறது:
- போர்சின் இன்சுலின் அடிப்படையில்
- மரபணு பொறியியல் தொழில்நுட்பங்களின் பயன்பாடு - மனித ஹார்மோன்களின் உயிரியக்கவியல்.
அவற்றின் செயல்பாடுகளில், இரண்டு மருந்துகளும் மனித ஹார்மோனுடன் முழுமையாக ஒத்துப்போகின்றன. இரண்டின் விளைவு நேர்மறையானது - சர்க்கரையை குறைத்தல்.
நீண்ட காலமாக செயல்படும் மருந்துகளைப் போலன்றி, இந்த தயாரிப்புகளில் சேர்க்கைகள் இல்லை, எனவே ஒவ்வாமை எதிர்வினைகளின் வடிவத்தில் பக்க விளைவுகள் மிகவும் அரிதானவை.
பயன்பாட்டிற்கான வழிமுறைகள்
குறுகிய இன்சுலின் ஊசி பயன்பாட்டை ஊக்குவித்தது:
- ஊசி தளம் ஒரு ஆல்கஹால் கரைசலுடன் சிகிச்சையளிக்கப்படுகிறது,
- உட்செலுத்தலுக்கு, இன்சுலின் மருந்தகத்தில் விற்கப்படும் பல சிறப்பு சிரிஞ்ச்களை நீங்கள் பயன்படுத்த வேண்டும்,
- மருந்தை மெதுவாக நிர்வகிப்பது அவசியம்,
- ஊசி தளம் தொடர்ந்து மாறுகிறது
- குறுகிய இன்சுலின் முக்கியமாக வயிற்று சுவருக்கு முன்னால் செலுத்தப்படுகிறது,
- நிர்வாகத்திற்குப் பிறகு, ஆல்கஹால் ஈரப்படுத்தப்பட்ட பருத்தி துணியை ஊசி இடத்திற்கு கவனமாகப் பயன்படுத்துவது அவசியம், ஆனால் அதை மசாஜ் செய்ய முடியாது. இரத்தத்தில் உள்ள ஹார்மோனை உறிஞ்சுவது படிப்படியாக இருக்க வேண்டும்.
அல்ட்ராஷார்ட் இன்சுலின் என்பது மனிதனின் மாற்றியமைக்கப்பட்ட அனலாக் ஆகும். இந்த மருந்து பல்வேறு காரணங்களுக்காக சர்க்கரை அளவைக் கூர்மையாக உயர்த்துவதற்குப் பயன்படுத்தப்படுகிறது. இந்த வகை பயன்படுத்தப்படுகிறது, ஏனெனில் இது மிகக் குறைந்த வெளிப்பாடு நேரத்தைக் கொண்டுள்ளது.
நோயாளிக்கு சாப்பிடுவதற்கு முன் தேவையான நேரத்தை தாங்கும் திறன் இல்லை என்றால், மருத்துவர் தீவிர-குறுகிய-செயல்பாட்டு இன்சுலின் பயன்படுத்த பரிந்துரைக்கிறார். அதன் அளவைக் கணக்கிடுவது மிகவும் கடினம், ஏனெனில் செயலில் உள்ள கட்டத்தின் உச்சத்திற்குப் பிறகு, மிகவும் கூர்மையான சரிவு ஏற்படுகிறது.
விளையாட்டுகளில் நிதியின் பயன்பாடு
இன்று, விளையாட்டுகளில் இன்சுலின் பயன்பாடு பரவலாக பயன்படுத்தப்படுகிறது. பாடி பில்டர்கள் தங்களை மருந்து மூலம் செலுத்தி தசையை வளர்ப்பதற்கான விகிதத்தை அதிகரிக்கவும், உடலை மன அழுத்தத்திற்கு ஏற்ப மாற்றவும் செய்கிறார்கள்.
விஷயம் என்னவென்றால், ஹார்மோன் ஒரு நல்ல அனபோலிக் மருந்து, மற்றும் ஊக்கமருந்தைக் கட்டுப்படுத்தும்போது, அதைக் கண்டறிய முடியாது. கூடுதலாக, மருந்தியல் முகவர் மற்ற வகை அனபோலிக்ஸுடன் ஒப்பிடும்போது மலிவு விலையைக் கொண்டுள்ளது.
இருப்பினும், ஒவ்வொரு விளையாட்டு வீரரும் முறையற்ற பயிற்சி மற்றும் அளவைக் கொண்டு, மோனோசாக்கரைடுகள் தசை திசுக்களுக்கு மாற்றப்படாது, ஆனால் கொழுப்பு திசுக்களுக்கு மாற்றப்படும் என்பதை புரிந்து கொள்ள வேண்டும். மேலும் தசைக் கட்டமைப்பின் எதிர்பார்த்த விளைவுக்குப் பதிலாக, பாடிபில்டர் உடல் கொழுப்பை மட்டுமே பெறுவார்.
ஹார்மோன் எடுத்துக்காட்டுகள்
இன்றுவரை, பின்வரும் குறுகிய-செயல்பாட்டு இன்சுலின் தயாரிப்புகள் மிகவும் பொதுவானவை:
- ஹுமலாக் - மனித இன்சுலின் சமம். இது வேகமான தொடக்க மற்றும் இறுதி செயலைக் கொண்டுள்ளது. உடலுக்கு வெளிப்பாடு 15 நிமிடங்கள், காலம் 3 மணி நேரம்,
- ஆக்ட்ராபிட் என்.எம் - மருந்தின் ஒரு பகுதியாக ஒரு செயற்கை மனித ஹார்மோன். 30 நிமிடங்களுக்குப் பிறகு, இரத்த குளுக்கோஸின் குறைவு தொடங்குகிறது. இதன் விளைவாக சுமார் 8 மணி நேரம் சேமிக்கப்படுகிறது,
- இன்சுமேன் ரேபிட் - மருந்தின் கலவையில் இன்சுலின் உள்ளது, இது மனித ஹார்மோனுக்கு ஒத்ததாகும். பயன்பாடு 25-30 நிமிடங்களுக்குப் பிறகு தொடங்குகிறது. முடிவுகளை 6 மணி நேரம் வரை சேமிக்கிறது.
பல குறுகிய செயல்பாட்டு இன்சுலின் ஆன்லைன் மருந்தகங்கள் உள்ளன. பெயர், அமைப்பு மற்றும் விலை ஆகியவற்றில் அவற்றுக்கிடையேயான வேறுபாடு.ஆனால் ஒரு நிபுணரிடம் ஆலோசிக்காமல், மருந்தின் சுயாதீன தேர்வு மற்றும் நிர்வாகம் நோயாளிக்கு தீங்கு விளைவிக்கிறது.
சேமிப்பு மற்றும் பயன்பாட்டு உதவிக்குறிப்புகள்
ஒரு ஹார்மோனைப் பயன்படுத்தும் போது, ஒரு எளிய தீர்வை சேமிப்பதற்கான விதிகளை அவதானிக்க வேண்டியது அவசியம், இல்லையெனில் அது அதன் பண்புகளை இழக்கும் மற்றும் எந்த விளைவும் இருக்காது. எந்த வகையான ஹார்மோனுக்கும், விதிகள் எளிமையானவை:
- குளிர்சாதன பெட்டியில் சேமிக்க வேண்டும், முன்னுரிமை கதவில் (நீங்கள் உறைய வைக்க முடியாது),
- உட்செலுத்தப்பட்ட பிறகு, பாட்டில் இறுக்கமாக மூடுகிறது,
- பாட்டில் திறந்த ஒரு மாதத்திற்கு தயாரிப்பு பொருத்தமானது,
- நேரடி சூரிய ஒளி ஏற்றுக்கொள்ள முடியாதது
- பயன்படுத்துவதற்கு முன்பு நன்றாக குலுக்கல்,
- உட்செலுத்தலுக்கு முன், கரைசலில் செதில்கள் உள்ளதா என்பதைப் பற்றி கவனம் செலுத்த வேண்டியது அவசியம். காலாவதி தேதிகளில் கவனம் செலுத்த மறக்காதீர்கள்.
சேமிப்பக விதிகளுக்கு இணங்குவது, ஆரோக்கியமான வாழ்க்கைக்கு வீரியம் என்பதை நோயாளிகள் புரிந்து கொள்ள வேண்டும். ஒரு குறுகிய அல்லது தீவிர குறுகிய-நடிப்பு தயாரிப்பைப் பயன்படுத்தும் போது, சேமித்து வைக்கும் போது எளிய விதிகளைக் கவனித்தால், முடிவுகள் மிகவும் சாதகமாக இருக்கும். நோயாளி எந்த சிக்கல்களையும், பாதகமான மற்றும் ஒவ்வாமை எதிர்வினைகளையும் அனுபவிக்க மாட்டார்.
எங்கள் வாசகர்கள் எழுதுகிறார்கள்
பொருள்: நீரிழிவு வென்றது
க்கு: my-diabet.ru நிர்வாகம்

47 வயதில், எனக்கு டைப் 2 நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது. சில வாரங்களில் நான் கிட்டத்தட்ட 15 கிலோவைப் பெற்றேன். நிலையான சோர்வு, மயக்கம், பலவீனம் உணர்வு, பார்வை உட்காரத் தொடங்கியது. எனக்கு 66 வயதாகும்போது, என் இன்சுலினை சீராக குத்திக் கொண்டிருந்தேன்; எல்லாம் மிகவும் மோசமாக இருந்தது.
இங்கே என் கதை
நோய் தொடர்ந்து வளர்ச்சியடைந்தது, அவ்வப்போது வலிப்புத்தாக்கங்கள் தொடங்கியது, ஆம்புலன்ஸ் உண்மையில் அடுத்த உலகத்திலிருந்து என்னைத் திருப்பியது. இந்த நேரம் கடைசியாக இருக்கும் என்று நான் நினைத்தேன்.
என் மகள் இணையத்தில் ஒரு கட்டுரையைப் படிக்க அனுமதித்தபோது எல்லாம் மாறிவிட்டது. நான் அவளுக்கு எவ்வளவு நன்றியுள்ளவனாக இருக்கிறேன் என்று உங்களால் கற்பனை செய்து பார்க்க முடியாது. குணப்படுத்த முடியாததாகக் கூறப்படும் நீரிழிவு நோயிலிருந்து முற்றிலும் விடுபட இந்த கட்டுரை எனக்கு உதவியது. கடந்த 2 ஆண்டுகளில் நான் அதிகமாக நகர ஆரம்பித்தேன், வசந்த காலத்திலும் கோடைகாலத்திலும் நான் ஒவ்வொரு நாளும் நாட்டிற்குச் செல்கிறேன், நாங்கள் என் கணவருடன் சுறுசுறுப்பான வாழ்க்கை முறையை நடத்துகிறோம், நிறைய பயணம் செய்கிறோம். எல்லாவற்றையும் நான் எப்படி வைத்திருக்கிறேன் என்று எல்லோரும் ஆச்சரியப்படுகிறார்கள், இவ்வளவு வலிமையும் ஆற்றலும் எங்கிருந்து வருகிறது, எனக்கு இன்னும் 66 வயது என்று அவர்கள் நம்ப மாட்டார்கள்.
யார் நீண்ட, சுறுசுறுப்பான வாழ்க்கையை வாழ விரும்புகிறார்கள், இந்த பயங்கரமான நோயை என்றென்றும் மறந்துவிட விரும்புகிறார்கள், 5 நிமிடங்கள் எடுத்து இந்த கட்டுரையைப் படியுங்கள்.
கட்டுரைக்குச் செல்லுங்கள் >>>
ஒவ்வொரு 3 மணி நேரத்திற்கும் ஒரு முறை சர்க்கரை அளவீடுகளுடன் நீண்ட இன்சுலின் முதல் ஊசி இரவில் மேற்கொள்ளப்படுகிறது. குளுக்கோஸ் குறிகாட்டிகளில் குறிப்பிடத்தக்க மாற்றம் ஏற்பட்டால், அளவை சரிசெய்தல் செய்யப்படுகிறது. குளுக்கோஸின் ஒரே இரவில் அதிகரிப்பதற்கான காரணங்களை அடையாளம் காண, 00.00 முதல் 03.00 வரையிலான நேர இடைவெளியைப் படிப்பது அவசியம். செயல்திறன் குறைவதால், இரவில் இன்சுலின் அளவைக் குறைக்க வேண்டும்.
இரத்தத்தில் குளுக்கோஸ் மற்றும் குறுகிய இன்சுலின் முழுமையாக இல்லாத நிலையில் பாசல் இன்சுலின் தேவையான அளவு மிகவும் துல்லியமாக தீர்மானிக்கப்படுகிறது. எனவே, இரவு இன்சுலின் மதிப்பிடும்போது, நீங்கள் இரவு உணவை மறுக்க வேண்டும்.
மேலும் தகவலறிந்த படத்தைப் பெற, நீங்கள் குறுகிய இன்சுலின் பயன்படுத்தக்கூடாது, நீங்கள் புரதம் அல்லது கொழுப்பு நிறைந்த உணவுகளை உண்ணக்கூடாது
பகலில் அடித்தள ஹார்மோனைத் தீர்மானிக்க, நீங்கள் ஒரு உணவை அகற்ற வேண்டும் அல்லது நாள் முழுவதும் பட்டினி கிடக்க வேண்டும். ஒவ்வொரு மணி நேரத்திற்கும் அளவீடுகள் செய்யப்படுகின்றன.
லாண்டஸ் மற்றும் லெவெமிர் தவிர, அனைத்து வகையான இன்சுலின் உச்ச சுரப்பையும் கொண்டுள்ளது என்பதை மறந்துவிடாதீர்கள். இந்த மருந்துகளின் உச்ச தருணம் நிர்வாக நேரத்திலிருந்து 6-8 மணி நேரத்திற்குப் பிறகு நிகழ்கிறது. இந்த மணிநேரங்களில், சர்க்கரையின் ஒரு துளி ஏற்படலாம், இது ரொட்டி அலகுகளை சாப்பிடுவதன் மூலம் சரி செய்யப்படுகிறது.
இத்தகைய அளவு காசோலைகள் ஒவ்வொரு முறையும் மாற்றப்படும்போது செய்யப்பட வேண்டும். இயக்கவியலில் சர்க்கரை எவ்வாறு செயல்படுகிறது என்பதைப் புரிந்து கொள்ள, மூன்று நாள் சோதனை மட்டுமே போதுமானது. பெறப்பட்ட முடிவுகளின் அடிப்படையில் மட்டுமே, ஒரு மருந்தின் தெளிவான அளவை மருத்துவர் பரிந்துரைக்க முடியும்.
பகல்நேரத்தில் அடிப்படை ஹார்மோனை மதிப்பிடுவதற்கும், சிறந்த மருந்தை அடையாளம் காண்பதற்கும், முந்தைய உணவை நீங்கள் உறிஞ்சும் தருணத்திலிருந்து ஐந்து மணி நேரம் காத்திருக்க வேண்டும். குறுகிய இன்சுலின் பயன்படுத்தும் நீரிழிவு நோயாளிகள் 6 மணி நேரத்திலிருந்து ஒரு காலத்தைத் தாங்க வேண்டும்.குறுகிய இன்சுலின் குழு ஜென்சுலின், ஹுமுலின், ஆக்ட்ராபிட் ஆகியவற்றால் குறிப்பிடப்படுகிறது. அல்ட்ராஷார்ட் இன்சுலின்கள் பின்வருமாறு: நோவோராபிட், அப்பிட்ரா, ஹுமலாக். அல்ட்ராஷார்ட் ஹார்மோன் குறுகியதாகவும் செயல்படுகிறது, ஆனால் இது பெரும்பாலான குறைபாடுகளை நீக்குகிறது. அதே நேரத்தில், இந்த கருவி இன்சுலின் உடலின் தேவையை பூர்த்தி செய்ய முடியாது.
எந்த இன்சுலின் சிறந்தது என்ற கேள்விக்கு ஒரு திட்டவட்டமான பதிலைக் கொடுக்க முடியாது. ஆனால் ஒரு மருத்துவரின் பரிந்துரையின் பேரில், நீங்கள் அடிப்படை மற்றும் குறுகிய இன்சுலின் சரியான அளவை தேர்வு செய்யலாம்.
முடிவுகளை வரையவும்
இந்த வரிகளை நீங்கள் படித்தால், நீங்களோ அல்லது உங்கள் அன்புக்குரியவர்களோ நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளீர்கள் என்று முடிவு செய்யலாம்.
நாங்கள் ஒரு விசாரணையை நடத்தினோம், ஒரு சில பொருட்களைப் படித்தோம் மற்றும் மிக முக்கியமாக நீரிழிவு நோய்க்கான பெரும்பாலான முறைகள் மற்றும் மருந்துகளை சோதித்தோம். தீர்ப்பு பின்வருமாறு:
அனைத்து மருந்துகளும் வழங்கப்பட்டால், அது ஒரு தற்காலிக முடிவு மட்டுமே, உட்கொள்ளல் நிறுத்தப்பட்டவுடன், நோய் கடுமையாக தீவிரமடைந்தது.
ஒரு குறிப்பிடத்தக்க முடிவைக் கொடுத்த ஒரே மருந்து டிஃபோர்ட் ஆகும்.
இந்த நேரத்தில், நீரிழிவு நோயை முழுமையாக குணப்படுத்தக்கூடிய ஒரே மருந்து இதுதான். குறிப்பாக டிஃபோர்ட்டின் வலுவான நடவடிக்கை நீரிழிவு நோயின் ஆரம்ப கட்டங்களில் காட்டப்பட்டது.
நாங்கள் சுகாதார அமைச்சகத்திடம் கோரிக்கை விடுத்தோம்:
எங்கள் தளத்தின் வாசகர்களுக்கு இப்போது ஒரு வாய்ப்பு உள்ளது
விலகல் கிடைக்கும் இலவச!
எச்சரிக்கை! டிஃபோர்ட் என்ற போலி மருந்தை விற்பனை செய்த வழக்குகள் அடிக்கடி வந்துள்ளன.
மேலே உள்ள இணைப்புகளைப் பயன்படுத்தி ஒரு ஆர்டரை வைப்பதன் மூலம், உத்தியோகபூர்வ உற்பத்தியாளரிடமிருந்து தரமான தயாரிப்பைப் பெறுவது உங்களுக்கு உத்தரவாதம். கூடுதலாக, உத்தியோகபூர்வ இணையதளத்தில் ஆர்டர் செய்யும்போது, மருந்து ஒரு சிகிச்சை விளைவைக் கொண்டிருக்கவில்லை எனில், பணத்தைத் திரும்பப்பெறுவதற்கான உத்தரவாதத்தைப் பெறுவீர்கள் (போக்குவரத்து செலவுகள் உட்பட).
இரவு முழுவதும் நீரிழிவு காலத்தில் குளுக்கோஸை இலக்கு அளவில் வைத்திருக்கவும், பிற்பகலில் வெற்று வயிற்றில் அதன் சாதாரண செறிவை உறுதிசெய்யவும், நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் பயன்படுத்தப்படுகிறது. இரத்தத்தில் உள்ள ஹார்மோனை அதன் இயற்கையான அடித்தள சுரப்புக்கு நெருக்கமாக கொண்டு வருவதே இதன் குறிக்கோள். நீண்ட இன்சுலின் பொதுவாக குறுகியதாக இணைக்கப்படுகிறது, இது ஒவ்வொரு உணவிற்கும் முன் செலுத்தப்படுகிறது.
தெரிந்து கொள்வது முக்கியம்! உட்சுரப்பியல் நிபுணர்களால் அறிவுறுத்தப்பட்ட ஒரு புதுமை தொடர்ச்சியான நீரிழிவு கண்காணிப்பு! இது ஒவ்வொரு நாளும் மட்டுமே அவசியம்.
அளவுகள் கண்டிப்பாக தனிப்பட்டவை, அவற்றை நீங்கள் சோதனை முறைகள் மூலம் பிரத்தியேகமாக எடுக்கலாம். இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க, ஹார்மோனின் ஆரம்ப அளவு வேண்டுமென்றே உயர்த்தப்பட்டு, பின்னர் இரத்த குளுக்கோஸ் இயல்பாக்கப்படும் வரை படிப்படியாகக் குறைக்கிறது
நீண்ட இன்சுலின் போதுமான அளவு தேர்ந்தெடுக்கப்பட்ட அளவு நீரிழிவு நோயின் சிக்கல்களைக் குறைக்கிறது மற்றும் நோயாளி பல ஆண்டுகளாக சுறுசுறுப்பாக இருக்க அனுமதிக்கிறது.
விரிவாக்கப்பட்ட இன்சுலின் தேர்வு
இரத்தத்தில் இன்சுலின் உடலியல் ரீதியான வெளியீடு கடிகாரத்தை சுற்றி நிற்காது, உணவின் இருப்பு அல்லது இல்லாதிருந்தாலும். இரவிலும் பகலிலும், ஒரு உணவு பரிமாறல் ஏற்கனவே ஒன்றுசேர்க்கப்பட்டு, மற்றொன்று இன்னும் வரவில்லை, ஹார்மோனின் பின்னணி செறிவு பராமரிக்கப்படுகிறது. கிளைகோஜன் கடைகளில் இருந்து இரத்தத்தில் நுழையும் சர்க்கரையின் முறிவுக்கு இது அவசியம். சமமான, நிலையான பின்னணியை உறுதிப்படுத்த, நீண்ட இன்சுலின் அறிமுகம் அவசியம். மேற்கூறியவற்றின் அடிப்படையில், ஒரு நல்ல மருந்து இருக்க வேண்டும் என்பது தெளிவாகிறது நீண்ட, சீரான விளைவைக் கொண்டிருக்கும் , உச்சரிக்கப்படும் சிகரங்கள் மற்றும் டிப்ஸ் இல்லை.
இந்த நோக்கங்களுக்காக பயன்படுத்தப்படுகின்றன:
நீரிழிவு மற்றும் அழுத்தம் அதிகரிப்பது கடந்த காலத்தின் ஒரு விஷயமாக இருக்கும்
கிட்டத்தட்ட 80% பக்கவாதம் மற்றும் ஊனமுற்றோருக்கு நீரிழிவு தான் காரணம். 10 பேரில் 7 பேர் இதயம் அல்லது மூளையின் தமனிகள் அடைக்கப்படுவதால் இறக்கின்றனர். கிட்டத்தட்ட எல்லா சந்தர்ப்பங்களிலும், இந்த பயங்கரமான முடிவுக்கான காரணம் ஒன்றுதான் - உயர் இரத்த சர்க்கரை.
சர்க்கரை முடியும் மற்றும் தட்ட வேண்டும், இல்லையெனில் எதுவும் இல்லை. ஆனால் இது நோயைக் குணப்படுத்தாது, ஆனால் விசாரணையை எதிர்த்துப் போராட மட்டுமே உதவுகிறது, நோய்க்கான காரணம் அல்ல.
நீரிழிவு நோய்க்கு அதிகாரப்பூர்வமாக பரிந்துரைக்கப்பட்ட மற்றும் எண்டோகிரைனாலஜிஸ்டுகள் தங்கள் வேலையில் பயன்படுத்தும் ஒரே மருந்து ஜி டாவோ நீரிழிவு இணைப்பு ஆகும்.
மருந்தின் செயல்திறன், நிலையான முறையின்படி கணக்கிடப்படுகிறது (சிகிச்சைக்கு உட்படுத்தப்பட்ட 100 பேரின் குழுவில் உள்ள மொத்த நோயாளிகளின் எண்ணிக்கையை மீட்டெடுத்த நோயாளிகளின் எண்ணிக்கை):
- சர்க்கரையின் இயல்பாக்கம் - 95%
- நரம்பு த்ரோம்போசிஸை நீக்குதல் - 70%
- வலுவான இதயத் துடிப்பை நீக்குதல் - 90%
- உயர் இரத்த அழுத்தத்திலிருந்து விடுபடுவது - 92%
- பகலை பலப்படுத்துதல், இரவில் தூக்கத்தை மேம்படுத்துதல் - 97%
ஜி தாவோ தயாரிப்பாளர்கள் ஒரு வணிக அமைப்பு அல்ல, அவை அரசால் நிதியளிக்கப்படுகின்றன. எனவே, இப்போது ஒவ்வொரு குடியிருப்பாளருக்கும் 50% தள்ளுபடியில் மருந்து பெற வாய்ப்பு உள்ளது.
| தயாரிப்பு | அம்சம் | விளைவு |
| மனித இன்சுலின் புரோட்டமைனுடன் கூடுதலாக வழங்கப்படுகிறது | இவை NPH அல்லது நடுத்தர இன்சுலின் என்று அழைக்கப்படுபவை, அவற்றில் மிகவும் பொதுவானவை: புரோட்டாஃபான், இன்சுமான் பசால், . | புரோட்டமைனுக்கு நன்றி, விளைவு கணிசமாக நீட்டிக்கப்பட்டுள்ளது. சராசரி வேலை நேரம் 12 மணி நேரம். செயலின் காலம் நேரடியாக டோஸுக்கு விகிதாசாரமாகும் மற்றும் 16 மணி நேரம் வரை இருக்கலாம். |
| நீண்ட இன்சுலின் ஒப்புமைகள் | இந்த முகவர்கள் நன்கு ஆய்வு செய்யப்பட்டு அனைத்து வகையான இன்சுலின் சார்ந்த நீரிழிவு நோய்களுக்கும் பரவலாகப் பயன்படுத்தப்படுகின்றன. பிரதிநிதிகள்: லாண்டஸ், துஜியோ, லெவெமிர். | மிகவும் முற்போக்கான குழுவுடன் தொடர்பு கொள்ளுங்கள், ஹார்மோனின் அதிகபட்ச உடலியல் விளைவை உறுதிப்படுத்த அனுமதிக்கவும். ஒரு நாளைக்கு சர்க்கரையை குறைத்து, உச்சம் இல்லை. |
| கூடுதல் நீண்ட நடிப்பு | இதுவரை, ஒரு மருந்து மட்டுமே குழுவில் சேர்க்கப்பட்டுள்ளது - ட்ரெசிபா. இது இன்சுலின் புதிய மற்றும் மிகவும் விலையுயர்ந்த அனலாக் ஆகும். | 42 மணிநேர சீரான உச்சமற்ற செயலை வழங்குகிறது. டைப் 2 நீரிழிவு நோயால், மற்ற இன்சுலின்ஸை விட அதன் சந்தேகத்திற்கு இடமின்றி இது நிரூபிக்கப்பட்டுள்ளது. டைப் 1 நோயால், அதன் நன்மைகள் அவ்வளவு தெளிவாக இல்லை: ட்ரெசிபா அதிகாலையில் சர்க்கரையை குறைக்க உதவுகிறது, அதே நேரத்தில் பகலில் இரத்தச் சர்க்கரைக் குறைவு அபாயத்தை அதிகரிக்கும். |
நீட்டிக்கப்பட்ட இன்சுலின் தேர்வு கலந்துகொள்ளும் மருத்துவரின் பொறுப்பாகும். இது நோயாளியின் ஒழுக்கம், தனது சொந்த ஹார்மோனின் எஞ்சிய சுரப்பு இருத்தல், இரத்தச் சர்க்கரைக் குறைவுக்கான போக்கு, சிக்கல்களின் தீவிரம், உண்ணாவிரத ஹைப்பர் கிளைசீமியாவின் அதிர்வெண் ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது.
நீண்ட காலமாக செயல்படும் இன்சுலின் தேர்வு செய்வது எப்படி:
- பெரும்பாலான சந்தர்ப்பங்களில், இன்சுலின் அனலாக்ஸுக்கு முன்னுரிமை அளிக்கப்படுகிறது, இது மிகவும் பயனுள்ள மற்றும் ஆய்வு செய்யப்பட்டதாகும்.
- மாற்று கிடைக்கவில்லை என்றால் புரோட்டமைன் முகவர்கள் பொதுவாகப் பயன்படுத்தப்படுகின்றன. ஹார்மோனின் தேவை இன்னும் குறைவாக இருக்கும்போது, இன்சுலின் சிகிச்சையின் தொடக்கத்தில் வகை 2 நீரிழிவு நோய்க்கு NPH இன்சுலின் போதுமான இழப்பீடு வழங்க முடியும்.
- ட்ரெசிபாவை டைப் 1 நீரிழிவு நோயாளிகளால் வெற்றிகரமாகப் பயன்படுத்தலாம், அவர்கள் இரத்த சர்க்கரையில் கூர்மையான சொட்டுக்கு ஆளாகாதவர்கள் மற்றும் ஆரம்பத்தில் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளை உணரத் தொடங்குகிறார்கள். டைப் 2 நீரிழிவு நோயுடன், ட்ரெசிப் இன்சுலின் சந்தையில் மறுக்கமுடியாத தலைவராக இருக்கிறார், ஏனெனில் இது வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் நன்றாக இணைகிறது, நிலையான விளைவைக் கொண்டிருக்கிறது, மேலும் இரவு நேர இரத்தச் சர்க்கரைக் குறைவின் அதிர்வெண்ணை 36% குறைக்கிறது.
நீடித்த இன்சுலின் தினசரி அளவு காலை மற்றும் மாலை நிர்வாகமாக பிரிக்கப்பட்டுள்ளது, அவற்றின் அளவு பொதுவாக வேறுபட்டது. மருந்தின் தேவை நீரிழிவு நோயின் தீவிரத்தை பொறுத்தது. அதன் கணக்கீட்டிற்கு பல முறைகள் உருவாக்கப்பட்டுள்ளன. அவை அனைத்திற்கும் இரத்த சர்க்கரையின் பல அளவீடுகள் தேவைப்படுகின்றன. ஆரம்பத்தில் கணக்கிடப்பட்ட நீண்ட இன்சுலின் அளவு ஒரு குறிப்பிட்ட நோயாளியின் உடலில் உள்ள ஹார்மோனை உறிஞ்சுதல் மற்றும் முறிவு ஆகியவற்றின் பண்புகளை கணக்கில் கொண்டு சரிசெய்யப்படுவதால், அளவைத் தேர்ந்தெடுப்பதற்கு சிறிது நேரம் ஆகும். "கண்ணால்" என்ற தொடக்க அளவை நியமிப்பது நீரிழிவு நோயின் நீண்ட மற்றும் தீவிரமான சிதைவுக்கு வழிவகுக்கும், இது நோயின் சிக்கல்களை அதிகரிக்கும்.
சரியாக தேர்ந்தெடுக்கப்பட்ட டோஸின் அளவுகோல் சாதாரண உண்ணாவிரத கிளைசீமியா, நுரையீரல் குறைத்தல் மற்றும் கடுமையான இரத்தச் சர்க்கரைக் குறைவு இல்லாதது. பகலில், உணவுக்கு முன் சர்க்கரை ஏற்ற இறக்கங்கள் 1.5 மிமீல் / எல் - க்கும் குறைவாக இருக்க வேண்டும்.
மாலை அளவின் கணக்கீடு
நீட்டிக்கப்பட்ட இன்சுலின் அளவை முதலில் தேர்வுசெய்தது, இது இரவில் மற்றும் காலையில் எழுந்தபின் இலக்கு குளுக்கோஸ் அளவை வழங்க வேண்டும். நீரிழிவு நோயில், “காலை விடியல் நிகழ்வு” பெரும்பாலும் காணப்படுகிறது. இது அதிகாலையில் கிளைசீமியாவின் அதிகரிப்பு ஆகும், இது இன்சுலின் விளைவை பலவீனப்படுத்தும் ஹார்மோன்களின் சுரப்பு அதிகரிப்பால் ஏற்படுகிறது.ஆரோக்கியமான மக்களில், இந்த நேரத்தில் இன்சுலின் வெளியீடு அதிகரிக்கிறது, எனவே குளுக்கோஸ் நிலையானதாக இருக்கும்.
நீரிழிவு நோயில், இந்த ஏற்ற இறக்கங்களை இன்சுலின் தயாரிப்புகளால் மட்டுமே அகற்ற முடியும். மேலும், வழக்கமான அளவு அதிகரிப்பு காலையில் இரத்த சர்க்கரையை சாதாரணமாகக் குறைக்கும், ஆனால் இரவின் தொடக்கத்திலும் நடுப்பகுதியிலும் மிகக் குறைந்த கிளைசீமியாவுக்கு வழிவகுக்கும். இதன் விளைவாக, ஒரு நீரிழிவு நோயாளி கனவுகளால் பாதிக்கப்படுகிறார், அவரது இதய துடிப்பு மற்றும் வியர்வை தீவிரமடைகிறது, அவரது நரம்பு மண்டலம் பாதிக்கப்படுகிறது.
காலையில் ஹைப்பர் கிளைசீமியாவின் சிக்கலைத் தீர்க்க, மருந்துகளின் அளவை அதிகரிக்காமல், நீங்கள் முந்தைய இரவு உணவைப் பயன்படுத்தலாம், வெறுமனே - நீண்ட இன்சுலின் அறிமுகப்படுத்தப்படுவதற்கு 5 மணி நேரத்திற்கு முன். இந்த நேரத்தில், உணவில் இருந்து வரும் அனைத்து சர்க்கரையும் இரத்தத்தில் செல்ல நேரம் இருக்கும், குறுகிய ஹார்மோனின் செயல் முடிவடையும், நீடித்த இன்சுலின் கல்லீரலில் இருந்து கிளைகோஜனை நடுநிலையாக்க வேண்டும்.
- ஒரு மாலை ஊசிக்கான மருந்தின் அளவை சரியாக தீர்மானிக்க, பல நாட்களுக்கு கிளைசெமிக் எண்கள் தேவைப்படுகின்றன. நீங்கள் சீக்கிரம் இரவு உணவு சாப்பிட வேண்டும், படுக்கைக்கு முன் சர்க்கரையை அளவிட வேண்டும், பின்னர் காலையில் எழுந்தவுடன். காலை கிளைசீமியா அதிகமாக இருந்தால், அளவீடுகள் இன்னும் 4 நாட்களுக்கு தொடர்கின்றன. இரவு உணவு தாமதமாக மாறிய நாட்கள் பட்டியலிலிருந்து விலக்கப்பட்டுள்ளன.
- இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தைக் குறைக்க, இரண்டு அளவீடுகளுக்கும் இடையிலான மிகச்சிறிய வேறுபாடு எல்லா நாட்களிலிருந்தும் தேர்ந்தெடுக்கப்படுகிறது.
- இன்சுலின் உணர்திறன் காரணி கணக்கிடப்படுகிறது. இது ஹார்மோனின் ஒரு அலகு நிர்வாகத்திற்குப் பிறகு கிளைசீமியா குறைப்பின் அளவு. 63 கிலோ எடையுள்ள ஒரு நபரில், 1 யூனிட் நீட்டிக்கப்பட்ட இன்சுலின் குளுக்கோஸை சராசரியாக 4.4 மிமீல் / எல் குறைக்கும். மருந்தின் தேவை எடைக்கு நேரடி விகிதத்தில் வளர்ந்து வருகிறது. பிஎஸ்ஐ = 63 * 4.4 / உண்மையான எடை. உதாரணமாக, 85 கிலோ எடையுடன், பிஎஸ்ஐ = 63 * 4.4 / 85 = 3.3.
- தொடக்க டோஸ் கணக்கிடப்படுகிறது, இது படுக்கைக்கு முன் மற்றும் காலையில் அளவீடுகளுக்கிடையேயான மிகச்சிறிய வேறுபாட்டிற்கு சமம், இது PSI ஆல் வகுக்கப்படுகிறது. வித்தியாசம் 5 எனில், படுக்கைக்கு 5 / 3.3 = 1.5 அலகுகள் தேவைப்படுவதற்கு முன் உள்ளிடவும்.
- பல நாட்களுக்கு, சர்க்கரை எழுந்தபின் அளவிடப்படுகிறது, மேலும் இந்த தரவுகளின் அடிப்படையில், இன்சுலின் ஆரம்ப அளவு சரிசெய்யப்படுகிறது. ஒவ்வொரு 3 நாட்களுக்கும் அளவை மாற்றுவது நல்லது, ஒவ்வொரு திருத்தமும் ஒன்றுக்கு மேற்பட்ட அலகுகளாக இருக்கக்கூடாது.
டைப் 2 நீரிழிவு நோயால், காலையில் சர்க்கரை படுக்கை நேரத்தை விட குறைவாக இருக்கலாம். இந்த வழக்கில், நீடித்த இன்சுலின் மாலையில் செலுத்தப்படுவதில்லை. இரவு உணவிற்குப் பிறகு கிளைசீமியா அதிகரித்தால், அவை வேகமான ஹார்மோனின் சரியான ஜாப்பை உருவாக்குகின்றன. இந்த நோக்கங்களுக்காக நீண்ட இன்சுலின் பயன்படுத்த முடியாது, இது ஒரே அளவிலேயே நிர்வகிக்கப்படுகிறது.
டோஸ் சரிசெய்தல் தோல்வியுற்றால்
இரவில் இரத்தச் சர்க்கரைக் குறைவை மறைக்க முடியும், அதாவது, ஒரு கனவில் நோயாளி எதையும் உணரவில்லை, அவற்றின் இருப்பைப் பற்றி தெரியாது. இரத்த சர்க்கரையில் மறைக்கப்பட்ட குறைவுகளைக் கண்டறிய, அளவீடுகள் ஒரு இரவில் பல முறை மேற்கொள்ளப்படுகின்றன: 12, 3 மற்றும் 6 மணிநேரங்களில். அதிகாலை 3 மணிக்கு கிளைசீமியா விதிமுறையின் குறைந்த எல்லைக்கு அருகில் இருந்தால், அடுத்த நாள் அது 1-00, 2-00, 3-00 என அளவிடப்படுகிறது. குறைந்தது ஒரு காட்டி குறைத்து மதிப்பிடப்பட்டால், இது அதிகப்படியான அளவைக் குறிக்கிறது
சிறிய இன்சுலின் தேவைப்படும் சில நீரிழிவு நோயாளிகள் காலையில் ஹார்மோனின் செயல் பலவீனமடைகிறது, மேலும் காலை விடியல் நிகழ்வை அகற்ற இது போதாது. இந்த வழக்கில் அளவு அதிகரிப்பது இரவு நேர இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கிறது. வழக்கற்றுப்போன NPH- இன்சுலின் மட்டுமல்லாமல், லாண்டஸ், துஜியோ மற்றும் லெவெமிராவையும் பயன்படுத்தும் போது இந்த விளைவைக் காணலாம்.
சிக்கலை தீர்க்க வழிகள்: 2-00 இல் நீடித்த இன்சுலின் 1-2 அலகுகளின் கூடுதல் நிர்வாகம் அல்லது 4-00 மணிக்கு ஒரு குறுகிய தயாரிப்பின் 0.5-1 அலகுகளின் திருத்தம் பாப்லைட்.
ஒரு நிதி வாய்ப்பு இருந்தால், கூடுதல் நீளமான இன்சுலின் தேவையை உங்கள் மருத்துவரிடம் விவாதிக்கலாம். ட்ரெஷிபாவின் நடவடிக்கைகள் இரவு முழுவதும் போதும், எனவே காலையில் இரத்த சர்க்கரை கூடுதல் ஊசி இல்லாமல் சாதாரணமாக இருக்கும். மாற்றம் காலத்தில், பிற்பகலில் அதன் குறைவைத் தடுக்க கிளைசீமியாவின் அடிக்கடி கட்டுப்பாடு தேவைப்படுகிறது.
பெரும்பாலான உட்சுரப்பியல் வல்லுநர்கள் ட்ரெஷிபாவுக்கு மாறுவதற்கு பரிந்துரைக்கிறார்கள். நீரிழிவு நோயாளிகள், நிரூபிக்கப்பட்ட முகவர்கள் நோய்க்கு சாதாரண இழப்பீட்டை வழங்குகிறார்கள், உற்பத்தியாளர் போதுமான எண்ணிக்கையிலான ஆய்வுகளை மேற்கொண்டு, மருந்துடன் அனுபவம் பெறும் வரை புதிய இன்சுலினிலிருந்து விலகி இருக்க அறிவுறுத்தப்படுகிறார்கள்.
காலை அளவுகளின் தேர்வு
உணவு ஏற்கனவே ஜீரணிக்கப்படும்போது சர்க்கரையை குறைக்க நீண்ட பகல்நேர இன்சுலின் தேவைப்படுகிறது. உணவில் இருந்து கார்போஹைட்ரேட்டுகள் ஒரு குறுகிய ஹார்மோன் மூலம் ஈடுசெய்யப்படுகின்றன. நீட்டிக்கப்பட்ட இன்சுலின் சரியான அளவைத் தேர்ந்தெடுப்பதில் அதன் விளைவு தலையிடாது, நீங்கள் நாளின் ஒரு பகுதியை பட்டினி கிடப்பீர்கள்.
மருத்துவ அறிவியல் மருத்துவர், நீரிழிவு நோய் நிறுவனத்தின் தலைவர் - டாட்டியானா யாகோவ்லேவா
நீரிழிவு பிரச்சினையை நான் பல ஆண்டுகளாக படித்து வருகிறேன். பலர் இறக்கும் போது அது பயமாக இருக்கிறது, மேலும் நீரிழிவு காரணமாக இன்னும் முடக்கப்பட்டுள்ளது.
நற்செய்தியைச் சொல்ல நான் அவசரப்படுகிறேன் - ரஷ்ய மருத்துவ அறிவியல் அகாடமியின் உட்சுரப்பியல் ஆராய்ச்சி மையம் நீரிழிவு நோயை முழுவதுமாக குணப்படுத்தும் ஒரு மருந்தை உருவாக்க முடிந்தது. இந்த நேரத்தில், இந்த மருந்தின் செயல்திறன் 98% ஐ நெருங்குகிறது.
மற்றொரு நல்ல செய்தி: மருந்துகளின் அதிக செலவை ஈடுசெய்யும் ஒரு சிறப்பு திட்டத்தை சுகாதார அமைச்சகம் பெற்றுள்ளது. ரஷ்யாவில், நீரிழிவு நோயாளிகள் ஏப்ரல் 4 வரை (உள்ளடக்கியது) அதைப் பெறலாம் - 147 ரூபிள் மட்டுமே!
தினசரி டோஸ் கணக்கீட்டு வழிமுறை:
- முற்றிலும் இலவச நாள் தேர்வு. சீக்கிரம் இரவு உணவு சாப்பிடுங்கள். எழுந்தபின், ஒரு மணி நேரத்திற்குப் பிறகு, ஒவ்வொரு 4 மணி நேரத்திற்கும் மூன்று முறை இரத்த சர்க்கரையை அளவிடவும். இந்த நேரத்தில் நீங்கள் சாப்பிட முடியாது, தண்ணீர் மட்டுமே அனுமதிக்கப்படுகிறது. கடைசி அளவீட்டுக்குப் பிறகு நீங்கள் சாப்பிடலாம்.
- நாளின் மிகச்சிறிய சர்க்கரை அளவைத் தேர்வுசெய்க.
- இந்த நிலைக்கும் இலக்குக்கும் இடையிலான வேறுபாட்டைக் கணக்கிடுங்கள், இதற்காக 5 மிமீல் / எல் எடுக்கப்படுகிறது.
- தினசரி இன்சுலின் கணக்கிடுங்கள்: பி.எஸ்.ஐ.
- ஒரு வாரத்திற்குப் பிறகு, வெற்று வயிற்றில் அளவீடுகளை மீண்டும் செய்யவும், தேவைப்பட்டால், தரவின் அடிப்படையில் அளவை சரிசெய்யவும்
நீரிழிவு நோயாளிகளுக்கு நீண்டகால உண்ணாவிரதம் தடைசெய்யப்பட்டால், அளவீடுகளை பல கட்டங்களில் மேற்கொள்ளலாம்: முதலில் காலை உணவைத் தவிர்க்கவும், அடுத்த நாள் - மதிய உணவு, அடுத்த நாள் - இரவு உணவு. சாப்பிடுவதிலிருந்து சர்க்கரை அளவிடுவதற்கு நோயாளி சாப்பிடுவதற்கு முன்பு இன்சுலின் குறுகிய ஒப்புமைகளை செலுத்தினால் 5 மணிநேரமும், மனித இன்சுலின் பயன்படுத்தினால் சுமார் 7 மணிநேரமும் ஆக வேண்டும்.
கணக்கீடு எடுத்துக்காட்டு
96 கிலோ எடையுள்ள டைப் 2 நீரிழிவு நோயாளிக்கு சர்க்கரை குறைக்கும் மருந்துகள் போதுமானதாக இல்லை, எனவே அவருக்கு இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது. நீண்ட இன்சுலின் தினசரி அளவைக் கணக்கிட, நாங்கள் அளவிடுகிறோம்:
குறைந்தபட்ச மதிப்பு 7.2. இலக்கு மட்டத்துடன் உள்ள வேறுபாடு: 7.2-5 = 2.2. பிஎஸ்ஐ = 63 * 4.4 / 96 = 2.9. தேவையான தினசரி டோஸ் = 2.2 / 2.9 = 0.8 அலகுகள், அல்லது 1 அலகு. வட்டமிடுதலுக்கு உட்பட்டது.
காலை மற்றும் மாலை அளவுகளைக் கணக்கிடுவதற்கான விதிகளின் ஒப்பீடு
| காட்டி | விரிவாக்கப்பட்ட இன்சுலின் தேவையான அளவு | |
| ஒரு நாள் | இரவு | |
| அறிமுகம் தேவை | தினசரி கிளைசீமியா எப்போதும் 5 ஐ விட அதிகமாக இருந்தால். | உண்ணாவிரதம் கிளைசீமியா படுக்கை நேரத்தை விட அதிகமாக இருந்தால். |
| கணக்கீட்டிற்கான அடிப்படை | தினசரி கிளைசீமியாவின் குறைந்தபட்ச மற்றும் இலக்கு உண்ணாவிரதத்தின் வித்தியாசம். | உண்ணாவிரத கிளைசீமியாவிலும் படுக்கைக்கு முன்பும் குறைந்தபட்ச வேறுபாடு. |
| உணர்திறன் காரணி தீர்மானித்தல் | இரண்டு நிகழ்வுகளிலும் இதேபோல். | |
| டோஸ் சரிசெய்தல் | மீண்டும் மீண்டும் அளவீடுகள் அசாதாரணங்களைக் காட்டினால் தேவை. | |
வகை 2 நீரிழிவு நோயுடன், சிகிச்சையில் குறுகிய மற்றும் நீடித்த இன்சுலின் இரண்டையும் கொண்டிருக்க வேண்டிய அவசியமில்லை. கணையம் ஒரு சாதாரண அடித்தள பின்னணியை வழங்குவதை சமாளிக்கும், மேலும் கூடுதல் ஹார்மோன் தேவையில்லை. நோயாளி கண்டிப்பாக கடைபிடித்தால், உணவுக்கு முன் குறுகிய இன்சுலின் தேவையில்லை. ஒரு நீரிழிவு நோயாளிக்கு பகல் மற்றும் இரவு இரண்டிற்கும் நீண்ட இன்சுலின் தேவைப்பட்டால், தினசரி அளவு பொதுவாக குறைவாக இருக்கும்.
டைப் 1 நீரிழிவு நோயின் அறிமுகத்தில், தேவையான மருந்தின் வகை மற்றும் அளவு பொதுவாக ஒரு மருத்துவமனையில் தேர்ந்தெடுக்கப்படும். அசல் ஒரு நல்ல இழப்பீடு வழங்குவதை நிறுத்திவிட்டால், மேலே உள்ள கணக்கீட்டு விதிகளை அளவை சரிசெய்ய பயன்படுத்தலாம்.
NPH- இன்சுலின் தீமைகள்
லெவெமிர் மற்றும் லாண்டஸுடன் ஒப்பிடும்போது, NPH- இன்சுலின்கள் பல குறிப்பிடத்தக்க குறைபாடுகளைக் கொண்டுள்ளன:
- 6 மணி நேரத்திற்குப் பிறகு உச்சரிக்கப்படும் செயலின் உச்சத்தைக் காட்டுங்கள், எனவே பின்னணி சுரப்பை மோசமாக உருவகப்படுத்துங்கள், இது நிலையானது,
- சமமாக அழிக்கப்படுகிறது, எனவே விளைவு வெவ்வேறு நாட்களில் வேறுபடலாம்,
- நீரிழிவு நோயாளிகளுக்கு ஒவ்வாமை ஏற்பட வாய்ப்புள்ளது. நுண்ணுயிர் எதிர்ப்பிகள், கதிரியக்க பொருட்கள், என்எஸ்ஏஐடிகள், அனாபிலாக்டிக் எதிர்வினைகளின் ஆபத்து அதிகரிக்கிறது.
- அவை ஒரு இடைநீக்கம், ஒரு தீர்வு அல்ல, எனவே அவற்றின் விளைவு இன்சுலின் முழுமையாக கலப்பது மற்றும் அதன் நிர்வாகத்திற்கான விதிகளுக்கு இணங்குவதைப் பொறுத்தது.
நவீன நீண்ட இன்சுலின்கள் இந்த குறைபாடுகளைக் கொண்டிருக்கவில்லை, எனவே நீரிழிவு சிகிச்சையில் அவற்றின் பயன்பாடு விரும்பப்படுகிறது.
கற்றுக் கொள்ளுங்கள்! சர்க்கரையை கட்டுக்குள் வைத்திருக்க மாத்திரைகள் மற்றும் இன்சுலின் வாழ்நாள் நிர்வாகம் மட்டுமே வழி என்று நீங்கள் நினைக்கிறீர்களா? உண்மை இல்லை! இதைப் பயன்படுத்தத் தொடங்குவதன் மூலம் இதை நீங்களே சரிபார்க்கலாம்.
வகை 2 நீரிழிவு நோயை இன்சுலின் அல்லாத சார்பு நீரிழிவு என்றும் அழைக்கப்படுகிறது. இது ஒரு தீவிர நோயால் வகைப்படுத்தப்படுகிறது ...
மருந்தை பரிந்துரைக்கும்போது, மருத்துவர் கடந்த மூன்று வாரங்களாக இரத்தத்தில் குளுக்கோஸின் அளவைப் பிரதிபலிக்கும் நோயாளியின் குறிப்புகளைப் படிக்க வேண்டும், மேலும் ஒன்று முதல் இரண்டு மாதங்கள் வரை.
சாதாரண வாழ்க்கைக்கு, நீண்ட இன்சுலின் அடித்தளமாக பரிந்துரைக்கப்படுகிறது, "" நோயறிதலுடன் கூடிய நோயாளிகளுக்கு, "" நோயறிதலுடன், நீட்டிக்கப்பட்ட-செயல்படும் இன்சுலின் மோனோ தெரபியாக பரிந்துரைக்கப்படுகிறது.
பாசல் இன்சுலின் என்பது உணவு உட்கொள்ளும் நேரத்தையும் அதிர்வெண்ணையும் பொருட்படுத்தாமல் தொடர்ந்து 24 மணி நேரமும் உடலில் உற்பத்தி செய்யப்படும் இன்சுலின் ஆகும். இருப்பினும், வகை II நீரிழிவு நோயாளிகளில், கணையத்தால் ஹார்மோனை குறைந்தபட்ச அளவுகளில் உற்பத்தி செய்ய முடியாது. நீண்ட நேரம் செயல்படும் இன்சுலின் ஊசி காலையில் 1 முறை, உணவுக்கு முன், சில நேரங்களில் இரண்டு. மருந்து மூன்று மணி நேரத்திற்குப் பிறகு முழுமையாக செயல்படத் தொடங்குகிறது மற்றும் 24 மணி நேரம் வரை செல்லுபடியாகும்.
வகை 1 நீரிழிவு சிகிச்சையில், பாசல் இன்சுலின் குறுகிய அல்லது அல்ட்ராஷார்ட் ஊசி மூலம் கூடுதலாக வழங்கப்படுகிறது.
நீண்ட காலமாக செயல்படும் இன்சுலின், அவற்றின் பெயர்கள் கீழே கொடுக்கப்பட்டுள்ளன, பின்வரும் சந்தர்ப்பங்களில் அவசியம்:
- சாப்பாட்டுக்கு முன் காலையில் உறுதிப்படுத்தல்,
- இரவில் தேவையான ஹார்மோன் அளவை வைத்திருத்தல்,
- "காலை விடியல்" போன்றவற்றின் விளைவுகளை குறைக்கவும்,
- வகை 1 நீரிழிவு நோய்க்கான பீட்டா செல்களைத் தடுப்பது மற்றும் பாதுகாத்தல்,
- உடலின் நிலையை உறுதிப்படுத்துதல் மற்றும் வகை 2 நீரிழிவு நோயின் மேலும் வளர்ச்சியிலிருந்து அதைத் தக்கவைத்தல்.
நோயாளியின் விரிவான பரிசோதனை மற்றும் தொடர்ச்சியான பரிசோதனை ஊசி மருந்துகளுக்குப் பிறகு, நீண்ட இன்சுலின் அளவின் அளவு மருத்துவரால் மட்டுமே தீர்மானிக்கப்படுகிறது. ஆரம்ப அளவுகளில் இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க, ஹார்மோனின் செறிவு மிகைப்படுத்தப்பட்டுள்ளது. இரத்தத்தில் குளுக்கோஸின் அளவை இயல்பாக்குவதற்கு செறிவு படிப்படியாக குறைகிறது.
நீடித்த இன்சுலின் சரியாகப் பயன்படுத்துவது முக்கியம். இது அவசர உதவியாக, குறுகிய அல்லது தீவிர-குறுகிய இன்சுலின் போன்ற உணவுக்குப் பிறகு இரத்த சர்க்கரையை உறுதிப்படுத்த உதவாது. அதன் நடவடிக்கை அவ்வளவு வேகமாக இல்லை. நீடித்த இன்சுலின் ஊசி மருந்துகள் மற்றும் அட்டவணையை கண்டிப்பாக பின்பற்ற வேண்டும். நிர்ணயிக்கப்பட்ட நேரத்திலிருந்து விலகல்கள் நோயாளியின் ஆரோக்கியத்திற்கு கடுமையான விளைவுகளைத் தூண்டும், ஏனெனில் இரத்த குளுக்கோஸ் காட்டி நிலையானதாக இருக்காது.
நீண்ட காலமாக செயல்படும் இன்சுலின்களைப் பயன்படுத்தி, நோயாளி தனது உடலுக்கு மனித ஹார்மோனின் மிகத் துல்லியமான சாயலை அளிக்கிறார். வழக்கமாக, நீண்ட காலமாக செயல்படும் இன்சுலின், அதன் பெயர்கள் கீழே விவாதிக்கப்படும், அவை இரண்டு குழுக்களாகப் பிரிக்கப்பட்டுள்ளன: செயலின் காலம் 15 மணிநேரம் மற்றும் செயலின் காலம் 30 மணிநேரம் வரை.

மெதுவான வேகத்தில் அதிக செறிவுள்ள நிலையை அடைந்த பின்னர், நீடித்த-செயல்படும் இன்சுலின், நோயாளியின் இரத்தத்தில் கடுமையான எதிர்விளைவுகள் மற்றும் தாவல்களை ஏற்படுத்தாமல் அதே படிப்படியான குறைவைத் தொடங்குகிறது. இங்கே மிக முக்கியமான விஷயம் என்னவென்றால், உட்செலுத்தலின் விளைவு பூஜ்ஜியமாகி, மருந்தின் அடுத்த டோஸில் நுழையும் தருணத்தை தவறவிடக்கூடாது. நீண்ட இன்சுலின் வேறு எந்த மருந்தையும் போல அதன் நன்மைகள் மற்றும் தீமைகள் உள்ளன.
- எளிய அறிமுகம்
- சிகிச்சை முறை நோயாளிக்கும் அவரது உறவினர்களுக்கும் மிகவும் எளிமையானது மற்றும் புரிந்துகொள்ளக்கூடியது,
- திறன்களின் கலவையின் குறைந்த காட்டி மற்றும் சிகிச்சைக்கு தேவையான தகவல்கள்,
- இரத்த குளுக்கோஸ் அளவை தொடர்ந்து கண்காணிக்க வேண்டிய அவசியம் இல்லாதது,
- நோயின் போக்கில் சுயாதீன கட்டுப்பாடு மற்றும் தற்போதைய சிகிச்சை சாத்தியமாகும்.
- இரத்தச் சர்க்கரைக் குறைவின் நிலையான ஆபத்து,
- உயர் இரத்த அழுத்தம் உருவாகும் அபாயத்தை அதிகரிக்கும் நிலையான ஹைபரின்சுலினீமியா,
- கடுமையான உணவு மற்றும் ஊசி,
- எடை அதிகரிப்பு
மருந்து பெயர்கள்
நீண்ட காலமாக செயல்படும் இன்சுலினில் செயல்பாட்டு உச்சங்கள் இல்லாதது அதன் கலவையில் கிளார்கின் என்ற ஹார்மோன் இருப்பதால், இது இரத்தத்தை சமமாக ஊடுருவுகிறது. கிளார்கினின் பி.எச் சமநிலை அமிலமானது மற்றும் இந்த காரணி நடுநிலை பி.எச் இருப்பு தயாரிப்புகளுடனான அதன் தொடர்புகளை விலக்குகிறது, அதாவது. குறுகிய மற்றும் அல்ட்ராஷார்ட் இன்சுலின்.
நீண்ட காலமாக செயல்படும் இன்சுலின்களின் மிகவும் பிரபலமான பெயர்கள் அட்டவணையில் விரிவான விளக்கத்துடன் கொடுக்கப்பட்டுள்ளன:

வீட்டிலேயே நீரிழிவு நோய்க்கு திறம்பட சிகிச்சையளிக்க, நிபுணர்கள் அறிவுறுத்துகிறார்கள் DiaLife . இது ஒரு தனித்துவமான கருவி:
- இரத்த குளுக்கோஸை இயல்பாக்குகிறது
- கணைய செயல்பாட்டை ஒழுங்குபடுத்துகிறது
- வீக்கத்தை நீக்கு, நீர் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துகிறது
- பார்வையை மேம்படுத்துகிறது
- பெரியவர்களுக்கும் குழந்தைகளுக்கும் ஏற்றது.
- எந்த முரண்பாடுகளும் இல்லை
எங்கள் தளத்தின் வாசகர்களுக்கு தள்ளுபடி வழங்குகிறோம்!
அதிகாரப்பூர்வ இணையதளத்தில் வாங்கவும்
| மருந்து பெயர் | விளைவு | அம்சம் |
|---|---|---|
| , இன்சுமன், பசால் | புரோட்டமைன் மருந்தின் விளைவை கணிசமாக நீடிக்கிறது. நடவடிக்கை 12 மணி நேரம் வரை நீடிக்கும், இருப்பினும், அளவைப் பொறுத்தது. சில நேரங்களில் இந்த வகை இன்சுலின் 16 மணி நேரம் வரை வேலை செய்யும் | NPH எனப்படும் நடுத்தர இன்சுலின். அவை புரோட்டமைன் கூடுதலாக மனித ஹார்மோனின் அனலாக் ஆகும் |
| , | ஹார்மோனின் முற்போக்கான செயலுடன் புதிய தலைமுறையின் ஏற்பாடுகள். சரியான பயன்பாட்டுடன், பகலில் இரத்தத்தில் குளுக்கோஸின் அளவை உறுதிப்படுத்தவும். இரத்தத்தில் லேசான ஊடுருவல் மற்றும் செறிவு லேசான குறைவு ஆகியவற்றில் வேறுபாடு | நீண்ட இன்சுலின். இந்த மருந்துகள் அனைத்து ஆய்வக சோதனைகளையும் கடந்துவிட்டன, முழுமையாக ஆய்வு செய்யப்பட்டு வகை 1 மற்றும் வகை 2 நீரிழிவு சிகிச்சை முறைகளை நியமிப்பதில் பரவலாகப் பயன்படுத்தப்படுகின்றன. |
| இது 42 மணி நேரம் சிகரங்கள் இல்லாமல் நீண்ட நிலையான செயலைக் கொண்டுள்ளது. டைப் 2 நீரிழிவு சிகிச்சையில், இது மற்ற மருந்துகளை விட சிறந்த மேன்மையைக் கொண்டுள்ளது. இருப்பினும், டைப் 1 நீரிழிவு சிகிச்சையில், அதன் நன்மை குறைவாகவே காணப்படுகிறது. இந்த மருந்து காலையில் இரத்தத்தில் குளுக்கோஸின் அளவை சரியாக உறுதிப்படுத்துகிறது, ஆனால் பிற்பகலில் இரத்தச் சர்க்கரைக் குறைவு ஏற்படுவதற்கான வாய்ப்பை அதிகரிக்கிறது. | கூடுதல் நீண்ட இன்சுலின். இந்த குழுவில் ஒருவர் மட்டுமே உள்ளார். இது மனித இன்சுலின் சமீபத்திய அனலாக் ஆகும், ஆனால் மிகவும் விலை உயர்ந்தது. |
பிரபலமான மருந்துகள்
நீண்ட இன்சுலின் பரவலான தேர்வு இருந்தபோதிலும், அவற்றின் பெயர்கள் மேலே அட்டவணையில் கொடுக்கப்பட்டுள்ளன, இதுவரை மிகவும் பிரபலமானவை லாண்டஸ் மற்றும் லெவெமிர். ஏன் என்று பார்ப்போம்.
நோயாளிகள் மற்றவர்களை விட அதிகமாக பயன்படுத்தும் மருந்து. உட்செலுத்தப்படுவதற்கு முன்பு அதை அசைக்கத் தேவையில்லை, இடைநீக்கத்தின் கலவை வெளிப்படையானது மற்றும் மழைப்பொழிவு இல்லாமல் உள்ளது. பேனா, சிரிஞ்ச், கெட்டி மற்றும் ஐந்து-கெட்டி அமைப்புகள் வடிவில் கிடைக்கிறது. அத்தகைய தேர்வின் இருப்பு நோயாளிக்கு எந்த விருப்பத்தை ஏற்கத்தக்கது என்பதை தேர்வு செய்ய அனுமதிக்கிறது.