வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான புதிய மருந்துகள்

நீரிழிவு நோய் 2 வகைகளாகப் பிரிக்கப்பட்டுள்ளது என்பது அனைவருக்கும் தெரியும். இன்சுலின் சார்ந்த வகை 1 நீரிழிவு கணையத்தில் உள்ள கோளாறுகளால் வகைப்படுத்தப்படுகிறது, இது இன்சுலின் உற்பத்தியை நிறுத்துகிறது அல்லது போதிய அளவில் உற்பத்தி செய்கிறது. இந்த வழக்கில், இன்சுலின் போன்ற மருந்துகளுடன் மாற்று சிகிச்சை பயன்படுத்தப்படுகிறது. வகை 2 நீரிழிவு நோயில், இன்சுலின் போதுமான அளவுகளில் உற்பத்தி செய்யப்படுகிறது, ஆனால் உயிரணு ஏற்பிகளால் அதை உறிஞ்ச முடியவில்லை. இந்த வழக்கில், நீரிழிவு மருந்துகள் இரத்த சர்க்கரையை இயல்பாக்க வேண்டும் மற்றும் குளுக்கோஸ் பயன்பாட்டை ஊக்குவிக்க வேண்டும்.
நோயாளியின் தனிப்பட்ட குணாதிசயங்கள், அவரது வயது, எடை மற்றும் ஒத்த நோய்களின் இருப்பு ஆகியவற்றைக் கருத்தில் கொண்டு இன்சுலின் அல்லாத நீரிழிவு நோய்க்கான மருந்துகள் பரிந்துரைக்கப்படுகின்றன. டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க பரிந்துரைக்கப்பட்ட மருந்துகள் நீரிழிவு நோயாளிகளுக்கு முற்றிலும் பொருந்தாது என்பது தெளிவாகிறது, அதன் உடலில் இன்சுலின் உற்பத்தி செய்யப்படவில்லை. எனவே, ஒரு நிபுணர் மட்டுமே சரியான கருவியைத் தேர்ந்தெடுத்து தேவையான சிகிச்சை முறையை தீர்மானிக்க முடியும்.
இது நோயின் வளர்ச்சியைக் குறைக்கவும் கடுமையான சிக்கல்களைத் தவிர்க்கவும் உதவும். என்ன நீரிழிவு மருந்துகள் சிறந்தவை மற்றும் பயனுள்ளவை? இந்த கேள்விக்கு ஒரு தெளிவான பதிலைக் கொடுப்பது கடினம், ஏனென்றால் ஒரு நோயாளிக்கு மிகவும் பொருத்தமான ஒரு மருந்து மற்றொரு நோயாளிக்கு முற்றிலும் முரணானது. எனவே, நீரிழிவு நோய்க்கான மிகவும் பிரபலமான மருந்துகளின் கண்ணோட்டத்தை கொடுக்க முயற்சிப்போம் மற்றும் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மருந்துகளுடன் தொடங்குவோம்.
வகை 2 நீரிழிவு மருந்துகள்
 டைப் 2 நீரிழிவு நோயாளிகளுக்கு சர்க்கரை குறைக்கும் மாத்திரைகள் இல்லாமல் நீண்ட நேரம் சென்று சாதாரண கார்ப் குளுக்கோஸ் மதிப்புகளை குறைந்த கார்ப் உணவு மற்றும் போதுமான உடல் செயல்பாடுகளைப் பின்பற்றுவதன் மூலம் மட்டுமே பராமரிக்க முடியும். ஆனால் உடலின் உட்புற இருப்பு எல்லையற்றது அல்ல, அவை தீர்ந்து போகும்போது, நோயாளிகள் மருந்துகளை எடுத்துக்கொள்ள வேண்டும்.
டைப் 2 நீரிழிவு நோயாளிகளுக்கு சர்க்கரை குறைக்கும் மாத்திரைகள் இல்லாமல் நீண்ட நேரம் சென்று சாதாரண கார்ப் குளுக்கோஸ் மதிப்புகளை குறைந்த கார்ப் உணவு மற்றும் போதுமான உடல் செயல்பாடுகளைப் பின்பற்றுவதன் மூலம் மட்டுமே பராமரிக்க முடியும். ஆனால் உடலின் உட்புற இருப்பு எல்லையற்றது அல்ல, அவை தீர்ந்து போகும்போது, நோயாளிகள் மருந்துகளை எடுத்துக்கொள்ள வேண்டும்.
டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகள் பரிந்துரைக்கப்படுவதால், உணவு முடிவுகளைத் தராது, இரத்த சர்க்கரை 3 மாதங்களுக்கு தொடர்ந்து அதிகரிக்கும். ஆனால் சில சூழ்நிலைகளில், வாய்வழி மருந்துகளை உட்கொள்வது கூட பயனற்றது. பின்னர் நோயாளி இன்சுலின் ஊசிக்கு மாற வேண்டும்.
வகை 2 நீரிழிவு நோய்க்கான மருந்துகளின் பட்டியல் மிகவும் விரிவானது, அவை அனைத்தையும் பல முக்கிய குழுக்களாகப் பிரிக்கலாம்:

புகைப்படம்: வகை 2 நீரிழிவு நோய்க்கான மருந்துகள்
- சீக்ரடோகாக்ஸ் என்பது இன்சுலின் சுரப்பைத் தூண்டும் மருந்துகள். இதையொட்டி, அவை 2 துணைக்குழுக்களாகப் பிரிக்கப்படுகின்றன: சல்போனிலூரியா வழித்தோன்றல்கள் (டயபெட்டன், க்ளூரெர்நார்ம்) மற்றும் மெக்லிடினைடுகள் (நோவோனார்ம்).
- சென்சிடிசர்கள் - இன்சுலின் செயல்பாட்டிற்கு திசுக்களின் உணர்திறனை அதிகரிக்கும் மருந்துகள். அவை 2 துணைக்குழுக்களாக பிரிக்கப்படுகின்றன: பிகுவானைடுகள் (மெட்ஃபோர்மின், சியோஃபோர்) மற்றும் தியாசோலிடினியோன்ஸ் (அவாண்டியா, அக்டோஸ்).
- ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள். இந்த குழுவில் உள்ள மருந்துகள் குடலில் உள்ள கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதையும், அவை உடலில் இருந்து நீக்குவதையும் (அகார்போஸ்) கட்டுப்படுத்துகின்றன.
- புதிய தலைமுறையின் டைப் 2 நீரிழிவு நோய்க்கான மருந்துகள் இன்க்ரெடின்கள். இவற்றில் ஜானுவியா, எக்ஸனடைடு, லிராகுளுடைட் ஆகியவை அடங்கும்.
ஒவ்வொரு மருந்து மருந்துகளிலும் வாழ்வோம்:
சல்போனைல்யூரியாக்களைக்

புகைப்படம்: சல்போனிலூரியா வழித்தோன்றல்கள்
இந்த குழுவின் ஏற்பாடுகள் 50 ஆண்டுகளுக்கும் மேலாக மருத்துவ நடைமுறையில் பயன்படுத்தப்பட்டு வருகின்றன, மேலும் அவை தகுதியானவை. கணையத்தில் இன்சுலின் உற்பத்தி செய்யும் பீட்டா செல்கள் மீது நேரடி விளைவு இருப்பதால் அவை இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளன.
செல்லுலார் மட்டத்தில் நிகழும் எதிர்வினைகள் இன்சுலின் வெளியீட்டையும் அதன் இரத்த ஓட்டத்தில் வெளியிடுவதையும் வழங்குகிறது. இந்த குழுவில் உள்ள மருந்துகள் குளுக்கோஸுக்கு உயிரணுக்களின் உணர்திறனை அதிகரிக்கின்றன, சிறுநீரகங்களை சேதத்திலிருந்து பாதுகாக்கின்றன, மேலும் வாஸ்குலர் சிக்கல்களின் அபாயத்தை குறைக்கின்றன.
அதே நேரத்தில், சல்போனிலூரியா ஏற்பாடுகள் படிப்படியாக கணைய செல்களைக் குறைத்து, ஒவ்வாமை எதிர்விளைவுகளை ஏற்படுத்துகின்றன, எடை அதிகரிப்பு, அஜீரணம் மற்றும் இரத்தச் சர்க்கரைக் குறைவு நிலைகளின் அபாயத்தை அதிகரிக்கும். கணைய நீரிழிவு நோயாளிகள், குழந்தைகள், கர்ப்பிணி மற்றும் பாலூட்டும் பெண்கள் ஆகியவற்றில் அவை பயன்படுத்தப்படுவதில்லை.
மருந்துகளுடன் சிகிச்சையளிக்கும் போது, நோயாளி குறைந்த கார்ப் உணவை கண்டிப்பாக கடைபிடிக்க வேண்டும் மற்றும் மாத்திரைகளை உட்கொள்வதை உணவில் கட்ட வேண்டும். இந்த குழுவின் பிரபல பிரதிநிதிகள்:
கிளைக்விடோன் - இந்த மருந்துக்கு குறைந்தபட்ச முரண்பாடுகள் உள்ளன, எனவே, உணவு சிகிச்சையானது விரும்பிய முடிவைக் கொடுக்காத நோயாளிகளுக்கும் வயதானவர்களுக்கும் இது பரிந்துரைக்கப்படுகிறது. சிறிய பாதகமான எதிர்வினைகள் (தோல் அரிப்பு, தலைச்சுற்றல்) மீளக்கூடியவை. சிறுநீரகங்கள் உடலில் இருந்து வெளியேற்றப்படுவதில் சிறுநீரகங்கள் பங்கேற்காததால், சிறுநீரக செயலிழப்புடன் கூட மருந்து பரிந்துரைக்கப்படலாம்.
சல்போனிலூரியா தயாரிப்புகளின் சராசரி செலவு 170 முதல் 300 ரூபிள் வரை ஆகும்.
Meglitinides

கணையத்தால் இன்சுலின் உற்பத்தியைத் தூண்டுவதே இந்த மருந்துகளின் குழுவின் செயல்பாட்டின் கொள்கை. மருந்துகளின் செயல்திறன் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைப் பொறுத்தது. சர்க்கரை அதிகமாக இருப்பதால், இன்சுலின் ஒருங்கிணைக்கப்படும்.
மெக்லிடினைடுகளின் பிரதிநிதிகள் நோவோனார்ம் மற்றும் ஸ்டார்லிக்ஸ் ஏற்பாடுகள். அவை புதிய தலைமுறை மருந்துகளைச் சேர்ந்தவை, அவை ஒரு குறுகிய செயலால் வகைப்படுத்தப்படுகின்றன. மாத்திரைகளை சாப்பிடுவதற்கு சில நிமிடங்களுக்கு முன் எடுக்க வேண்டும். நீரிழிவு நோயின் சிக்கலான சிகிச்சையின் ஒரு பகுதியாக அவை பெரும்பாலும் பரிந்துரைக்கப்படுகின்றன. அவை வயிற்று வலி, வயிற்றுப்போக்கு, ஒவ்வாமை மற்றும் இரத்தச் சர்க்கரைக் குறைவு போன்ற பக்க விளைவுகளை ஏற்படுத்தும்.
- Novonorm - மருத்துவர் மருந்தின் அளவை தனித்தனியாக தேர்வு செய்கிறார். டேப்லெட் ஒரு நாளைக்கு 3-4 முறை, உடனடியாக உணவுக்கு முன் எடுக்கப்படுகிறது. நோவோனார்ம் குளுக்கோஸ் அளவை சீராகக் குறைக்கிறது, எனவே இரத்த சர்க்கரையின் கூர்மையான வீழ்ச்சியின் ஆபத்து மிகக் குறைவு. மருந்தின் விலை 180 ரூபிள்.
- ஸ்டார்லிக்ஸ் - மருந்தின் அதிகபட்ச விளைவு நிர்வாகத்திற்கு 60 நிமிடங்களுக்குப் பிறகு காணப்படுகிறது மற்றும் 6 -8 மணி நேரம் நீடிக்கிறது. மருந்துகள் வேறுபட்டவை, அது எடை அதிகரிப்பைத் தூண்டாது, சிறுநீரகங்கள் மற்றும் கல்லீரலில் எதிர்மறையான விளைவை ஏற்படுத்தாது. அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது.
டைப் 2 நீரிழிவு நோய்க்கான இந்த மருந்துகள் கல்லீரலில் இருந்து சர்க்கரையை வெளியிடுவதைத் தடுக்கின்றன மற்றும் உடலின் செல்கள் மற்றும் திசுக்களில் குளுக்கோஸின் சிறந்த உறிஞ்சுதலுக்கும் இயக்கத்திற்கும் பங்களிக்கின்றன. இந்த குழுவின் மருந்துகளை வகை 2 நீரிழிவு நோயாளிகளுக்கு இதயம் அல்லது சிறுநீரக செயலிழப்பால் பயன்படுத்த முடியாது.
பிகுவானைடுகளின் செயல் 6 முதல் 16 மணி நேரம் வரை நீடிக்கும், அவை குடலில் இருந்து சர்க்கரை மற்றும் கொழுப்புகளை உறிஞ்சுவதைக் குறைக்கின்றன மற்றும் இரத்த குளுக்கோஸில் கூர்மையான வீழ்ச்சியைத் தூண்டாது. அவை சுவை, குமட்டல், வயிற்றுப்போக்கு ஆகியவற்றில் மாற்றத்தை ஏற்படுத்தும். பின்வரும் மருந்துகள் பிகுவானைடுகளின் குழுவைச் சேர்ந்தவை:
- Siofor. அதிக எடை கொண்ட நோயாளிகளுக்கு மருந்து பெரும்பாலும் பரிந்துரைக்கப்படுகிறது, ஏனெனில் மாத்திரைகள் உட்கொள்வது உடல் எடையை குறைக்க உதவுகிறது. மாத்திரைகளின் மிக உயர்ந்த தினசரி அளவு 3 கிராம், இது பல அளவுகளாக பிரிக்கப்பட்டுள்ளது. மருத்துவத்தின் உகந்த டோஸ் மருத்துவரால் தேர்ந்தெடுக்கப்படுகிறது.
- மெட்ஃபோர்மினின். மருந்து குடலில் குளுக்கோஸை உறிஞ்சுவதை மெதுவாக்குகிறது மற்றும் புற திசுக்களில் அதன் பயன்பாட்டை தூண்டுகிறது.மாத்திரைகள் நோயாளிகளால் நன்கு பொறுத்துக்கொள்ளப்படுகின்றன, இன்சுலினுடன் இணக்கமான உடல் பருமனுடன் பரிந்துரைக்கப்படுகின்றன. மருத்துவர் மருந்தின் அளவை தனித்தனியாக தேர்வு செய்கிறார். மெட்ஃபோர்மின் பயன்பாட்டிற்கு ஒரு முரண்பாடு கெட்டோஅசிடோசிஸ், தீவிர சிறுநீரக நோய் மற்றும் அறுவை சிகிச்சைக்குப் பிறகு மறுவாழ்வு காலம்.
மருந்துகளின் சராசரி விலை 110 முதல் 260 ரூபிள் வரை.
தைசோலிடினேடியோன்கள்
இந்த குழுவில் நீரிழிவு நோய்க்கான மருந்துகள், அத்துடன் பிகுவானைடுகள், உடலின் திசுக்களால் குளுக்கோஸை உறிஞ்சுவதை மேம்படுத்துகிறது மற்றும் கல்லீரலில் இருந்து சர்க்கரை வெளியீட்டைக் குறைக்கிறது. ஆனால் முந்தைய குழுவைப் போலல்லாமல், அவை பக்க விளைவுகளின் ஈர்க்கக்கூடிய பட்டியலுடன் அதிக விலையைக் கொண்டுள்ளன. இவை எடை அதிகரிப்பு, எலும்புகளின் பலவீனம், அரிக்கும் தோலழற்சி, வீக்கம், இதயம் மற்றும் கல்லீரலின் செயல்பாடுகளில் எதிர்மறையான விளைவு.
- Actos - இந்த கருவியை வகை 2 நீரிழிவு சிகிச்சையில் ஒற்றை மருந்தாகப் பயன்படுத்தலாம். மாத்திரைகளின் செயல் இன்சுலின் திசுக்களின் உணர்திறனை அதிகரிப்பதை நோக்கமாகக் கொண்டது, கல்லீரலில் சர்க்கரைகளின் தொகுப்பை மெதுவாக்குகிறது, வாஸ்குலர் சேதத்தின் அபாயத்தைக் குறைக்கிறது. மருந்தின் தீமைகளில், நிர்வாகத்தின் போது உடல் எடையில் அதிகரிப்பு குறிப்பிடப்பட்டுள்ளது. மருந்துகளின் விலை 3000 ரூபிள்.
- அவாண்டியா - வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்துதல், இரத்த குளுக்கோஸ் அளவைக் குறைத்தல் மற்றும் இன்சுலின் திசு உணர்திறனை அதிகரிப்பதை நோக்கமாகக் கொண்ட ஒரு சக்திவாய்ந்த இரத்தச் சர்க்கரைக் குறைவு முகவர். வகை 2 நீரிழிவு நோய்க்கு மோனோ தெரபியாக அல்லது பிற இரத்தச் சர்க்கரைக் குறைக்கும் முகவர்களுடன் இணைந்து மாத்திரைகள் பயன்படுத்தப்படலாம். சிறுநீரக நோய்களுக்கு, கர்ப்ப காலத்தில், குழந்தை பருவத்தில் மற்றும் செயலில் உள்ள பொருளுக்கு அதிக உணர்திறன் கொண்ட மருந்துகளை பரிந்துரைக்க முடியாது. பாதகமான எதிர்விளைவுகளில், எடிமாவின் தோற்றம் மற்றும் இருதய மற்றும் செரிமான அமைப்புகளின் செயல்பாடுகளை மீறுவது குறிப்பிடப்பட்டுள்ளது. ஒரு மருந்தின் சராசரி விலை 600 ரூபிள்.
ஆல்பா குளுக்கோசிடேஸ் தடுப்பான்கள்

இதேபோன்ற நீரிழிவு மருந்துகள் சிக்கலான கார்போஹைட்ரேட்டுகளை கரைக்கும் ஒரு சிறப்பு குடல் நொதியின் உற்பத்தியைத் தடுக்கின்றன. இதன் காரணமாக, பாலிசாக்கரைடுகளின் உறிஞ்சுதல் விகிதம் கணிசமாக குறைகிறது. இவை நவீன சர்க்கரையை குறைக்கும் மருந்துகள், அவை நடைமுறையில் பக்க விளைவுகளை ஏற்படுத்தாது, செரிமான கோளாறுகள் மற்றும் வயிற்று வலியை ஏற்படுத்தாது.
மாத்திரைகளை உணவின் முதல் சிப் கொண்டு எடுத்துக் கொள்ள வேண்டும், அவை சர்க்கரை அளவை நன்கு குறைக்கின்றன மற்றும் கணைய செல்களை பாதிக்காது. இந்த தொடரின் தயாரிப்புகளை மற்ற இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் மற்றும் இன்சுலின் ஆகியவற்றுடன் பயன்படுத்தலாம், ஆனால் இரத்தச் சர்க்கரைக் குறைவு வெளிப்பாடுகளின் ஆபத்து அதிகரிக்கிறது. இந்த குழுவின் பிரகாசமான பிரதிநிதிகள் குளுக்கோபே மற்றும் மிக்லிட்டால்.
- குளுக்கோபாய் (அகார்போஸ்) - சாப்பிட்ட உடனேயே சர்க்கரை அளவு கூர்மையாக உயர்ந்தால் மருந்து எடுக்க பரிந்துரைக்கப்படுகிறது. மருந்து நன்கு பொறுத்துக்கொள்ளப்படுகிறது, உடல் எடை அதிகரிக்காது. குறைந்த கார்ப் உணவுக்கு கூடுதலாக மாத்திரைகள் துணை சிகிச்சையாக பரிந்துரைக்கப்படுகின்றன. அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது, அதிகபட்ச தினசரி நீங்கள் 300 மி.கி மருந்தை எடுத்துக் கொள்ளலாம், இந்த அளவை 3 அளவுகளாக பிரிக்கலாம்.
- மிக்லிட்டால் - வகை 2 நீரிழிவு நோயாளிகளுக்கு சராசரியாக மருந்து பரிந்துரைக்கப்படுகிறது, உணவு மற்றும் உடல் செயல்பாடு ஒரு முடிவைக் கொடுக்கவில்லை என்றால். மாத்திரைகள் வெறும் வயிற்றில் எடுக்க பரிந்துரைக்கப்படுகிறது. மிக்லிட்டோலுடன் சிகிச்சைக்கு முரணானது கர்ப்பம், குழந்தை பருவம், நாள்பட்ட குடல் நோயியல், பெரிய குடலிறக்கங்களின் இருப்பு. சில சந்தர்ப்பங்களில், ஒரு இரத்தச் சர்க்கரைக் குறைவு முகவர் ஒவ்வாமை எதிர்வினைகளைத் தூண்டுகிறது. இந்த குழுவில் உள்ள மருந்துகளின் விலை 300 முதல் 400 ரூபிள் வரை மாறுபடும்.

சமீபத்திய ஆண்டுகளில், ஒரு புதிய தலைமுறை மருந்துகள் தோன்றியுள்ளன, இது டிபெப்டைடில் பெப்டிடேஸ் தடுப்பான்கள் என அழைக்கப்படுகிறது, இதன் நடவடிக்கை குளுக்கோஸ் செறிவின் அடிப்படையில் இன்சுலின் உற்பத்தியை அதிகரிப்பதை நோக்கமாகக் கொண்டுள்ளது. ஆரோக்கியமான உடலில், இன்சுலின் 70% க்கும் அதிகமானவை இன்ட்ரெடின் ஹார்மோன்களின் செல்வாக்கின் கீழ் துல்லியமாக உற்பத்தி செய்யப்படுகின்றன.
இந்த பொருட்கள் கல்லீரலில் இருந்து சர்க்கரையை வெளியிடுவது மற்றும் பீட்டா செல்கள் மூலம் இன்சுலின் உற்பத்தி போன்ற செயல்முறைகளைத் தூண்டுகின்றன. புதிய மருந்துகள் தனித்தனியாக பயன்படுத்தப்படுகின்றன அல்லது சிக்கலான சிகிச்சையில் சேர்க்கப்பட்டுள்ளன.அவை குளுக்கோஸ் அளவை சீராகக் குறைத்து, அதிக சர்க்கரையை எதிர்த்துப் போராட இன்க்ரெடின் கடைகளை வெளியிடுகின்றன.
உணவின் போது அல்லது அதற்குப் பிறகு மாத்திரைகள் எடுத்துக் கொள்ளுங்கள். அவை நன்கு பொறுத்துக்கொள்ளப்படுகின்றன, மேலும் எடை அதிகரிப்பதற்கு பங்களிப்பதில்லை. இந்த மருந்துகளின் குழுவில் ஜானுவியா, கால்வஸ், சாக்சிளிப்டின் ஆகியவை அடங்கும்.

Janow - 25, 50 மற்றும் 100 மி.கி செயலில் உள்ள பொருள் செறிவுடன் மருந்து பூசப்பட்ட மாத்திரைகள் வடிவில் மருந்து தயாரிக்கப்படுகிறது. மருந்து ஒரு நாளைக்கு 1 முறை மட்டுமே எடுக்க வேண்டும். ஜானுவியா எடை அதிகரிப்பதை ஏற்படுத்தாது, இது வெறும் வயிற்றிலும், சாப்பிடும்போதும் கிளைசீமியாவை நன்கு ஆதரிக்கிறது. மருந்தின் பயன்பாடு நீரிழிவு நோயின் வளர்ச்சியைக் குறைக்கிறது மற்றும் சாத்தியமான சிக்கல்களின் அபாயத்தைக் குறைக்கிறது.
ஜானுவியாவின் சராசரி செலவு 1,500 ரூபிள், கால்வஸ் - 800 ரூபிள்.
டைப் 2 நீரிழிவு நோயாளிகள் பலர் இன்சுலின் மாற பயப்படுகிறார்கள். ஆயினும்கூட, மற்ற சர்க்கரையை குறைக்கும் மருந்துகளுடன் சிகிச்சையானது ஒரு முடிவைக் கொடுக்கவில்லை மற்றும் வாரத்தில் உணவுக்குப் பிறகு சர்க்கரை அளவு 9 மிமீல் / எல் வரை சீராக உயரும் என்றால், நீங்கள் இன்சுலின் சிகிச்சையைப் பயன்படுத்துவது பற்றி சிந்திக்க வேண்டியிருக்கும்.
இத்தகைய குறிகாட்டிகளுடன், வேறு எந்த இரத்தச் சர்க்கரைக் குறைவு மருந்துகளும் நிலையை உறுதிப்படுத்த முடியாது. மருத்துவ பரிந்துரைகளை புறக்கணிப்பது ஆபத்தான சிக்கல்களுக்கு வழிவகுக்கும், ஏனெனில் தொடர்ச்சியாக அதிக சர்க்கரை இருப்பதால், சிறுநீரக செயலிழப்பு, முனையத்தின் குடலிறக்கம், பார்வை இழப்பு மற்றும் இயலாமைக்கு வழிவகுக்கும் பிற நிலைமைகள் ஆகியவை கணிசமாக அதிகரிக்கின்றன.
மாற்று நீரிழிவு மருந்துகள்

புகைப்படம்: நீரிழிவு மாற்று மருந்து - டயாபெனோட்
மாற்று வைத்தியங்களில் ஒன்று நீரிழிவு டயாபெனோட்டிற்கான மருந்து. இது பாதுகாப்பான தாவர கூறுகளின் அடிப்படையில் ஒரு புதுமையான இரண்டு கட்ட தயாரிப்பு ஆகும். இந்த மருந்து ஜெர்மன் மருந்தாளுநர்களால் உருவாக்கப்பட்டது மற்றும் சமீபத்தில் ரஷ்ய சந்தையில் தோன்றியது.
டயாபெனோட் காப்ஸ்யூல்கள் கணைய பீட்டா உயிரணுக்களின் வேலையை திறம்பட தூண்டுகின்றன, வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குகின்றன, இரத்தத்தையும் நிணநீரையும் சுத்தப்படுத்துகின்றன, சர்க்கரை அளவைக் குறைக்கின்றன, சிக்கல்களின் வளர்ச்சியைத் தடுக்கின்றன மற்றும் நோயெதிர்ப்பு மண்டலத்தை ஆதரிக்கின்றன.
மருந்து உட்கொள்வது இன்சுலின் உற்பத்திக்கு உதவும், கிளைசீமியாவைத் தடுக்கிறது மற்றும் கல்லீரல் மற்றும் கணைய செயல்பாடுகளை மீட்டெடுக்க உதவும். மருந்து நடைமுறையில் எந்த முரண்பாடுகளும் பக்க விளைவுகளும் இல்லை. காப்ஸ்யூல்களை ஒரு நாளைக்கு இரண்டு முறை (காலை மற்றும் மாலை) எடுத்துக் கொள்ளுங்கள். மருந்து இதுவரை உற்பத்தியாளரின் அதிகாரப்பூர்வ இணையதளத்தில் மட்டுமே விற்பனை செய்யப்படுகிறது. டயபெனோட் காப்ஸ்யூல்களின் பயன்பாடு மற்றும் மதிப்புரைகளுடன் இங்கே மேலும் படிக்கவும்.
வகை 1 நீரிழிவு மருந்துகள்
டைப் 1 நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மருந்துகளை 2 குழுக்களாகப் பிரிக்கலாம்: இவை முக்கியமான இன்சுலின் மற்றும் பிற மருந்துகள், அவை இணக்க நோய்களை அகற்ற பரிந்துரைக்கப்படுகின்றன.
செயலின் காலத்தைப் பொறுத்து இன்சுலின் பல வகைகளாகத் தகுதி பெறுவது வழக்கம்:

குறுகிய இன்சுலின் - குறைந்தபட்ச கால அளவைக் கொண்டுள்ளது மற்றும் உட்கொண்ட 15 நிமிடங்களுக்குப் பிறகு ஒரு சிகிச்சை விளைவைக் கொண்டுள்ளது.
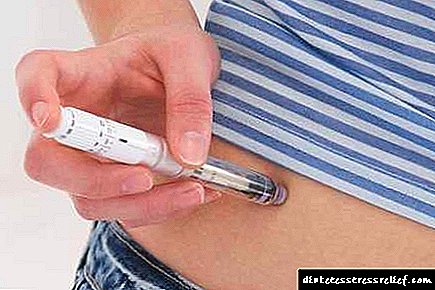
உகந்த மருந்தின் தேர்வு, அளவு மற்றும் சிகிச்சை முறைகளைத் தேர்ந்தெடுப்பது உட்சுரப்பியல் நிபுணரால் மேற்கொள்ளப்படுகிறது. இன்சுலின் சிகிச்சையானது இன்சுலின் பம்பை உட்செலுத்துவதன் மூலமோ அல்லது வெட்டுவதன் மூலமோ செய்யப்படுகிறது, இது ஒரு முக்கிய மருந்தின் அளவை தொடர்ந்து உடலுக்கு வழங்கும்.
வகை 1 நீரிழிவு சிகிச்சையில் பயன்படுத்தப்படும் இரண்டாவது குழுவின் மருந்துகள் பின்வருமாறு:

புகைப்படம்: ACE தடுப்பான்கள்
ACE தடுப்பான்கள் - அவற்றின் நடவடிக்கை இரத்த அழுத்தத்தை இயல்பாக்குவதையும் சிறுநீரகங்களில் பிற மருந்துகளின் எதிர்மறையான விளைவுகளைத் தடுப்பதையும் நோக்கமாகக் கொண்டுள்ளது.
வகை 1 நீரிழிவு நோய்க்கான சிக்கலான சிகிச்சை நோயாளியின் பொதுவான நிலையை மேம்படுத்துவதையும் சாத்தியமான சிக்கல்களைத் தடுப்பதையும் நோக்கமாகக் கொண்டுள்ளது. நீரிழிவு நோய் இன்று குணப்படுத்த முடியாத நோயாகக் கருதப்படுகிறது, மேலும் சர்க்கரையை குறைக்கும் மருந்துகளை எடுத்துக்கொள்வது அல்லது வாழ்நாள் முழுவதும் இன்சுலின் சிகிச்சையைப் பெறுவது அவசியம்.
சிகிச்சை விமர்சனங்கள்
மறுஆய்வு எண் 1
கடந்த ஆண்டு எனக்கு உயர் இரத்த சர்க்கரை இருப்பது கண்டறியப்பட்டது. மருத்துவர் ஒரு கண்டிப்பான உணவை பரிந்துரைத்தார் மற்றும் உடல் செயல்பாடுகளை அதிகரித்தார். ஆனால் எனது பணி எப்போதுமே சரியான நேரத்தில் உணவை எடுத்துக்கொள்வது சாத்தியமில்லை. கூடுதலாக, ஜிம்மில் வகுப்புகளுக்கு நடைமுறையில் நேரம் இல்லை.
ஆனால் நான் இன்னும் மருத்துவ பரிந்துரைகளை பின்பற்ற முயற்சித்தேன் மற்றும் இரத்த சர்க்கரை அளவை தொடர்ந்து கண்காணித்தேன். சில காலமாக அதை சாதாரணமாக வைத்திருக்க முடிந்தது, ஆனால் சமீபத்தில் குளுக்கோஸ் அளவு தொடர்ந்து அதிகமாக இருந்தது, அதை வீழ்த்துவது சாத்தியமில்லை.
எனவே, சர்க்கரை குறைக்கும் மருந்து மிக்லிட்டோலை மருத்துவர் கூடுதலாக பரிந்துரைத்தார். இப்போது நான் தினமும் மாத்திரைகள் எடுத்துக்கொள்கிறேன், என் சர்க்கரை அளவு குறைந்துள்ளது, மேலும் எனது நிலை குறிப்பிடத்தக்க அளவில் மேம்பட்டுள்ளது.
டினா, செயின்ட் பீட்டர்ஸ்பர்க்
நான் அனுபவமுள்ள நீரிழிவு நோயாளி, இன்சுலின் மீது அமர்ந்திருக்கிறேன். சில நேரங்களில் மருந்து வாங்குவதில் சிரமங்கள் உள்ளன, ஒட்டுமொத்தமாக நீங்கள் வாழலாம். எனக்கு டைப் 2 நீரிழிவு நோய் உள்ளது, முதலில் அவர்கள் சர்க்கரையை குறைக்கும் மருந்துகள், உணவுகள், உடற்பயிற்சி சிகிச்சை ஆகியவற்றை பரிந்துரைத்தனர். இத்தகைய சிகிச்சையானது முடிவுகளைத் தந்தது, ஆனால், இறுதியில், இந்த விதிமுறை வேலை செய்வதை நிறுத்திவிட்டது, நான் இன்சுலின் ஊசி மருந்துகளுக்கு மாற வேண்டியிருந்தது.
விழித்திரை சேதமடையும் அபாயம் இருப்பதால், நான் ஆண்டுதோறும் ஒரு பரிசோதனைக்கு வருகிறேன், என் கண்பார்வையை சரிபார்க்கவும், மற்ற தடுப்பு நடவடிக்கைகளையும் மேற்கொள்கிறேன்.
நான் டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளேன். இப்போது அகார்போஸை எடுத்துக்கொள்கிறார். மாத்திரைகள் உணவுடன் குடிக்க வேண்டும். அவை நன்கு பொறுத்துக்கொள்ளப்படுகின்றன, பக்க விளைவுகளைத் தூண்ட வேண்டாம், மிக முக்கியமாக, மற்ற சர்க்கரையைக் குறைக்கும் மருந்துகளைப் போலன்றி, அவை கூடுதல் பவுண்டுகளைப் பெறுவதற்கு பங்களிப்பதில்லை.
இந்த தீர்வு நன்றாக உதவுகிறது, நிச்சயமாக, குறைந்த கலோரி உணவோடு இணைந்து, எளிய கார்போஹைட்ரேட்டுகளை உட்கொள்வதை கட்டுப்படுத்துகிறது.
மருந்து வகைப்பாடு
டைப் 2 நீரிழிவு நோயின் வளர்ச்சியுடன், நோயாளிகளுக்கு உடனடியாக மருந்து பரிந்துரைக்கப்படுவதில்லை. தொடக்கத்தில், இரத்த சர்க்கரையின் மீது கட்டுப்பாட்டை வழங்க கடுமையான உணவு மற்றும் மிதமான உடல் செயல்பாடு போதுமானது. இருப்பினும், இதுபோன்ற நிகழ்வுகள் எப்போதும் நேர்மறையான முடிவுகளைத் தருவதில்லை. 2-3 மாதங்களுக்குள் அவை கவனிக்கப்படாவிட்டால், மருந்துகளின் உதவியை நாடவும்.
நீரிழிவு சிகிச்சைக்கான அனைத்து மருந்துகளும் பல குழுக்களாக பிரிக்கப்பட்டுள்ளன:
- இரகசியங்கள், கணையத்தின் பீட்டா செல்கள் மூலம் இன்சுலின் தொகுப்பை மேம்படுத்துகின்றன, அவை சல்போனிலூரியாக்கள் மற்றும் மெகோடினைடுகளாக பிரிக்கப்படுகின்றன,
- இன்சுலினுக்கு உடல் செல்கள் உணர்திறன் அதிகரிப்பதற்கு பங்களிக்கும் சென்சிடிசர்கள், இரண்டு துணைக்குழுக்களைக் கொண்டுள்ளன - பிகுவானைடுகள் மற்றும் தியாசோலிடினியோன்ஸ்,
- உடலில் இருந்து கார்போஹைட்ரேட்டுகளின் முறிவு, உறிஞ்சுதல் மற்றும் வெளியேற்றும் செயல்முறையை மேம்படுத்தும் ஆல்பா-குளுக்கோசிடேஸ் தடுப்பான்கள்,
- உட்செலுத்துதல், அவை புதிய தலைமுறை மருந்துகள், அவை உடலில் பல விளைவுகளை ஏற்படுத்துகின்றன.
சிகிச்சை முறை

வகை 2 நீரிழிவு நோய்க்கான மருந்துகளை எடுத்துக்கொள்வது பின்வரும் இலக்குகளை அடைவதை நோக்கமாகக் கொண்டுள்ளது:
திசு இன்சுலின் எதிர்ப்பைக் குறைக்கவும்.
இன்சுலின் தொகுப்பின் செயல்முறையைத் தூண்டவும்.
இரத்தத்தில் குளுக்கோஸை விரைவாக உறிஞ்சுவதை எதிர்க்கவும்.
உடலில் லிப்பிட் சமநிலையை இயல்பு நிலைக்கு கொண்டு வாருங்கள்.
சிகிச்சை ஒரு மருந்துடன் தொடங்க வேண்டும். எதிர்காலத்தில், பிற மருந்துகளின் அறிமுகம் சாத்தியமாகும். விரும்பிய விளைவை அடைய முடியாவிட்டால், நோயாளிக்கு இன்சுலின் சிகிச்சையை மருத்துவர் பரிந்துரைக்கிறார்.
மருந்துகளின் முக்கிய குழுக்கள்

டைப் 2 நீரிழிவு நோய்க்கு மருந்துகளை உட்கொள்வது ஆரோக்கியத்தை பராமரிக்க ஒரு முன்நிபந்தனை. இருப்பினும், ஆரோக்கியமான வாழ்க்கை முறையையும் சரியான ஊட்டச்சத்தையும் பராமரிப்பதை நாம் மறந்துவிடக் கூடாது. இருப்பினும், எல்லா மக்களும் பலத்தை சேகரிக்கவும், புதிய வழியில் வாழ தங்களை கட்டாயப்படுத்தவும் முடியாது. எனவே, மருந்து திருத்தம் மிகவும் அடிக்கடி தேவைப்படுகிறது.
சிகிச்சை விளைவைப் பொறுத்து, நீரிழிவு நோயாளிகளுக்கு பின்வரும் குழுக்களிடமிருந்து மருந்துகளை பரிந்துரைக்க முடியும்:
இன்சுலின் எதிர்ப்பை அகற்றும் மருந்துகள் தியாசோலிடினியோன்கள் மற்றும் பிகுவானைடுகள்.
உடலில் இன்சுலின் உற்பத்தியைத் தூண்டும் மருந்துகள் களிமண் மற்றும் சல்போனிலூரியாக்கள்.
ஒருங்கிணைந்த அமைப்பைக் கொண்ட தயாரிப்புகள் இன்ரெடினோமிமெடிக்ஸ் ஆகும்.
நீரிழிவு நோயாளிகளுக்கு பரிந்துரைக்கப்பட்ட மருந்துகள்:

பிகுவானைடுகள் மெட்ஃபோர்மின் அடிப்படையிலான மருந்துகள் (குளுக்கோஃபேஜ், சியோஃபோர்).
பின்வரும் பணிகளைத் தீர்ப்பதன் மூலம் சிகிச்சை விளைவுகள் அடையப்படுகின்றன:
கிளைகோஜன், அதே போல் புரதங்கள் மற்றும் கார்போஹைட்ரேட்டுகளை செயலாக்கும் செயல்பாட்டில், குளுக்கோஸ் தொகுப்பு குறைகிறது.
திசுக்கள் இன்சுலின் பாதிப்புக்குள்ளாகின்றன.
கல்லீரலில், கிளைகோஜன் வடிவத்தில் குளுக்கோஸ் படிவு அதிகரிக்கும்.
சர்க்கரை சிறிய அளவில் இரத்த ஓட்டத்தில் நுழைகிறது.
குளுக்கோஸ் உள் உறுப்புகளின் செல்கள் மற்றும் திசுக்களில் அதிக அளவில் நுழைகிறது.
பிகுவானைடுகளுடன் சிகிச்சையின் ஆரம்பத்தில், நோயாளிகள் செரிமான அமைப்பிலிருந்து பக்க விளைவுகளை உருவாக்குகிறார்கள். இருப்பினும், 14 நாட்களுக்குப் பிறகு அது நிறுத்தப்படும், எனவே நீங்கள் அதை ஒரு பொருட்டாக எடுத்துக் கொள்ள வேண்டும். இது நடக்கவில்லை என்றால், நீங்கள் சிகிச்சை முறையை மாற்றியமைக்கும் ஒரு நிபுணரைத் தொடர்பு கொள்ள வேண்டும்.
இந்த பக்க விளைவுகள் பின்வருமாறு:
வாயில் உலோகத்தின் சுவை தோற்றம்.
Sulfonylurea

சல்போனிலூரியா வழித்தோன்றல்கள் உயிரணுக்களில் பீட்டா ஏற்பிகளுடன் பிணைக்கப்பட்டு இன்சுலின் உற்பத்தியை செயல்படுத்தும் திறனைக் கொண்டுள்ளன. இந்த மருந்துகளில் பின்வருவன அடங்கும்: கிளைசிடோன், குளூரெர்நோம், கிளிபென்க்ளாமைடு.
முதல் முறையாக, மருந்துகள் மிகக் குறைந்த அளவிலேயே பரிந்துரைக்கப்படுகின்றன. பின்னர், 7 நாட்களுக்கு மேல், அது படிப்படியாக அதிகரிக்கப்பட்டு, விரும்பிய மதிப்புக்கு கொண்டு வரப்படுகிறது.
சல்போனிலூரியா வழித்தோன்றல்களை எடுத்துக்கொள்வதன் பக்க விளைவுகள்:
இரத்த குளுக்கோஸில் கூர்மையான வீழ்ச்சி.
உடலில் ஒரு சொறி தோற்றம்.
செரிமான அமைப்பின் தோல்வி.
கிளினிட்களில் நாட்லைன்லைடு மற்றும் ரெபாக்ளின்னைடு ஏற்பாடுகள் உள்ளன. கணையத்தில் இன்சுலின் உற்பத்தியை அதிகரிப்பதே அவற்றின் விளைவு. இதன் விளைவாக, சாப்பிட்ட பிறகு இரத்தத்தில் குளுக்கோஸின் அளவைக் கட்டுப்படுத்த முடியும்.
Inkretinomimetiki
ஒரு இன்ரெடின் மைமெடிக் என்பது எக்ஸனாடைட் எனப்படும் மருந்து. அதன் நடவடிக்கை இன்சுலின் உற்பத்தியை அதிகரிப்பதை நோக்கமாகக் கொண்டுள்ளது, இது இரத்தத்தில் குளுக்கோஸை உட்கொள்வதால் சாத்தியமாகும். அதே நேரத்தில், உடலில் குளுகோகன் மற்றும் கொழுப்பு அமிலங்களின் உற்பத்தி குறைகிறது, உணவை ஜீரணிக்கும் செயல்முறை குறைகிறது, எனவே நோயாளி நீண்ட நேரம் நீடிப்பார். ஒருங்கிணைந்த செயலின் மருந்துகள் இன்ரெடினோமிமெடிக்ஸ்.
அவற்றை எடுத்துக்கொள்வதன் முக்கிய விரும்பத்தகாத விளைவு குமட்டல் ஆகும். ஒரு விதியாக, சிகிச்சையின் தொடக்கத்திலிருந்து 7-14 நாட்களுக்குப் பிறகு, குமட்டல் மறைந்துவிடும்.
பி-குளுக்கோஸ் தடுப்பான்கள்
அகார்போஸ் என்பது பி-குளுக்கோசிடேஸ் தடுப்பான்களின் குழுவிலிருந்து ஒரு மருந்து. நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான ஒரு முன்னணி மருந்தாக அகார்போஸ் பரிந்துரைக்கப்படவில்லை, ஆனால் இது அதன் செயல்திறனைக் குறைக்காது. மருந்து இரத்த ஓட்டத்தில் ஊடுருவாது மற்றும் இன்சுலின் உற்பத்தியின் செயல்முறையை பாதிக்காது.
மருந்து உணவில் இருந்து கார்போஹைட்ரேட்டுகளுடன் போட்டியிடுகிறது. அதன் செயலில் உள்ள பொருள் கார்போஹைட்ரேட்டுகளை உடைக்க உடல் உற்பத்தி செய்யும் என்சைம்களுடன் பிணைக்கிறது. இது அவற்றின் ஒருங்கிணைப்பின் வீதத்தைக் குறைக்க உதவுகிறது, இது இரத்த சர்க்கரை அளவுகளில் குறிப்பிடத்தக்க தாவல்களைத் தடுக்கிறது.
வீடியோ: மாலிஷேவாவின் திட்டம் “முதுமைக்கான மருந்துகள். ACE தடுப்பான்கள் "
ஒருங்கிணைந்த செயல் மருந்துகள்

நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகள் ஒரு சிக்கலான விளைவைக் கொண்டுள்ளன: அமரில், யானுமெட், கிளிபோமெட். அவை இன்சுலின் எதிர்ப்பைக் குறைத்து உடலில் இந்த பொருளின் தொகுப்பை மேம்படுத்துகின்றன.
அமரில் கணையத்தால் இன்சுலின் உற்பத்தியை மேம்படுத்துகிறது, மேலும் உடல் உயிரணுக்களின் பாதிப்பை அதிகரிக்கிறது.
இரத்தச் சர்க்கரைக் குறைவு மருந்துகளின் உணவு மற்றும் ஆரம்பம் விரும்பிய வெற்றியை அடைய அனுமதிக்காவிட்டால், நோயாளிகளுக்கு கிளிபோமெட் பரிந்துரைக்கப்படுகிறது.
யானுமெட் இரத்தத்தில் குளுக்கோஸ் கூர்மையாக விழுவதைத் தடுக்கிறது, இது சர்க்கரை கூர்மையைத் தடுக்கிறது. அதன் வரவேற்பு உணவு மற்றும் பயிற்சியின் சிகிச்சை விளைவை அதிகரிக்க உங்களை அனுமதிக்கிறது.
புதிய தலைமுறை மருந்துகள்

டிபிபி -4 தடுப்பான்கள் நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான புதிய தலைமுறை மருந்துகள். அவை பீட்டா செல்கள் மூலம் இன்சுலின் உற்பத்தியைப் பாதிக்காது, ஆனால் ஒரு குறிப்பிட்ட குளுக்கன் பாலிபெப்டைடை அதன் அழிவிலிருந்து டிபிபி -4 நொதியால் பாதுகாக்கின்றன. கணையத்தின் இயல்பான செயல்பாட்டிற்கு இந்த குளுக்கன்-பாலிபெப்டைட் அவசியம், ஏனெனில் இது இன்சுலின் உற்பத்தியை செயல்படுத்துகிறது. கூடுதலாக, டிபிபி -4 தடுப்பான்கள் குளுக்கோகனுடன் வினைபுரிவதன் மூலம் இரத்தச் சர்க்கரைக் குறைவின் ஹார்மோனின் இயல்பான செயல்பாட்டை ஆதரிக்கின்றன.
புதிய தலைமுறை மருந்துகளின் நன்மைகள் பின்வருமாறு:
நோயாளிக்கு இரத்த சர்க்கரையில் கூர்மையான குறைவு இல்லை, ஏனென்றால் குளுக்கோஸ் அளவை இயல்பு நிலைக்கு கொண்டுவந்த பிறகு, மருந்து பொருள் வேலை செய்வதை நிறுத்துகிறது.
மருந்துகள் எடை அதிகரிப்பதற்கு பங்களிப்பதில்லை.
இன்சுலின் மற்றும் இன்சுலின் ஏற்பி அகோனிஸ்டுகளைத் தவிர வேறு எந்த மருந்துகளையும் பயன்படுத்தலாம்.
டிபிபி -4 தடுப்பான்களின் முக்கிய தீமை என்னவென்றால், அவை உணவின் செரிமானத்தை சீர்குலைக்க பங்களிக்கின்றன. இது வயிற்று வலி மற்றும் குமட்டல் மூலம் வெளிப்படுகிறது.
கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு பலவீனமானால் இந்த குழுவின் மருந்துகளை உட்கொள்ள பரிந்துரைக்கப்படவில்லை. ஒரு புதிய தலைமுறையின் மருந்துகளின் பெயர்கள்: சிட்டாக்ளிப்டின், சாக்சிளிப்டின், வில்டாக்ளிப்டின்.
GLP-1 அகோனிஸ்டுகள் இன்சுலின் உற்பத்தியைத் தூண்டும் மற்றும் சேதமடைந்த உயிரணுக்களின் கட்டமைப்பை மீட்டெடுக்க உதவும் ஹார்மோன் மருந்துகள். மருந்துகளின் பெயர்கள்: விக்டோசா மற்றும் பீட்டா. அவற்றின் உட்கொள்ளல் உடல் பருமன் உள்ளவர்களுக்கு எடை இழப்புக்கு பங்களிக்கிறது. GLP-1 அகோனிஸ்டுகள் ஊசி போடும் தீர்வுகளாக மட்டுமே கிடைக்கின்றன.
வீடியோ: ஜிபிபி -1 அகோனிஸ்டுகள்: அவர்கள் அனைவரும் ஒரேமா?
மூலிகை ஏற்பாடுகள்

சில நேரங்களில் நீரிழிவு நோயால், நோயாளி மூலிகை கூறுகளின் அடிப்படையில் தயாரிப்புகளை எடுக்க பரிந்துரைக்கப்படுகிறது. அவை இரத்த சர்க்கரை அளவை சீராக்க வடிவமைக்கப்பட்டுள்ளன. சில நோயாளிகள் முழு அளவிலான மருந்துகளுக்கு இத்தகைய ஊட்டச்சத்து மருந்துகளை எடுத்துக்கொள்கிறார்கள், ஆனால் உண்மையில் இது அவ்வாறு இல்லை. அவர்கள் மீட்க அனுமதிக்க மாட்டார்கள்.
ஆயினும்கூட, அவை மறுக்கப்படக்கூடாது. இந்த மருந்துகள் நோயாளியின் நல்வாழ்வை மேம்படுத்த உதவுகின்றன, ஆனால் சிகிச்சை விரிவானதாக இருக்க வேண்டும். ப்ரீடியாபயாட்டீஸ் கட்டத்தில் அவற்றை எடுத்துக் கொள்ளலாம்.
இன்சுலின் பொதுவாக பரிந்துரைக்கப்படும் மூலிகை மருந்து. அதன் நடவடிக்கை குடலில் குளுக்கோஸை உறிஞ்சும் அளவைக் குறைப்பதை நோக்கமாகக் கொண்டுள்ளது. இது இரத்தத்தில் அதன் அளவைக் குறைக்கிறது.
இன்சுலேட்டின் வரவேற்பு கணையத்தை செயல்படுத்தவும் நோயாளியின் எடையை உறுதிப்படுத்தவும் உங்களை அனுமதிக்கிறது. டைப் 2 நீரிழிவு நோயின் வளர்ச்சியைத் தடுக்கவும், மற்ற மருந்துகளுடன் இணைந்து இரண்டையும் எடுத்துக்கொள்ளலாம். நீங்கள் சிகிச்சை முறைக்கு இடையூறு செய்யாவிட்டால், இரத்த சர்க்கரை அளவின் நிலையான இயல்பாக்கலை நீங்கள் அடையலாம். இந்த விஷயத்தில், ஒரு உணவைக் கடைப்பிடிப்பது அவசியம் மற்றும் மருத்துவ பரிந்துரைகளிலிருந்து விலகக்கூடாது.
இன்சுலின் சிகிச்சையின் அம்சங்கள்
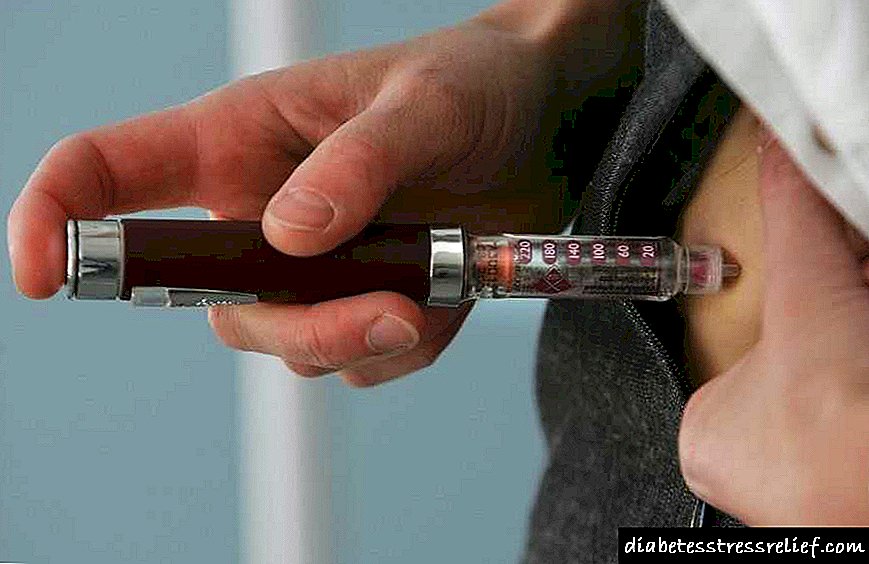
நோயாளிக்கு பல ஆண்டுகளாக நீரிழிவு நோய் இருந்தால் (5 முதல் 10 வரை), பின்னர் நோயாளிக்கு முதன்மையான மருந்துகள் தேவைப்படுகின்றன. அத்தகைய நோயாளிகளுக்கு இன்சுலின் ஊசி சிறிது நேரம் அல்லது தொடர்ந்து வழங்கப்படுகிறது.
சில நேரங்களில் நீரிழிவு நோய் தொடங்கிய 5 ஆண்டுகளுக்கு முன்பே இன்சுலின் பரிந்துரைக்கப்படுகிறது. மற்ற மருந்துகள் விரும்பிய விளைவை அடைய அனுமதிக்காதபோது மருத்துவர் இந்த அளவை தீர்மானிக்கிறார்.
கடந்த ஆண்டுகளில், மருந்துகளை எடுத்துக் கொண்டவர்கள் மற்றும் உணவைப் பின்பற்றியவர்கள் அதிக கிளைசெமிக் குறியீட்டைக் கொண்டிருந்தனர்.அவர்கள் இன்சுலின் பரிந்துரைக்கப்பட்ட நேரத்தில், இந்த நோயாளிகளுக்கு ஏற்கனவே கடுமையான நீரிழிவு சிக்கல்கள் இருந்தன.
வீடியோ: நீரிழிவு இன்சுலின் சிகிச்சை:
இன்று, இன்சுலின் இரத்த சர்க்கரை அளவைக் குறைப்பதற்கான மிகச் சிறந்த பொருளாக அங்கீகரிக்கப்பட்டுள்ளது. மற்ற மருந்துகளைப் போலல்லாமல், நுழைவது சற்று கடினம், அதே போல் அதன் விலை அதிகமாகும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட அனைத்து நோயாளிகளிலும் சுமார் 30-40% பேர் இன்சுலின் தேவை. இருப்பினும், இன்சுலின் சிகிச்சையின் முடிவை நோயாளியின் விரிவான பரிசோதனையின் அடிப்படையில் ஒரு உட்சுரப்பியல் நிபுணரால் மட்டுமே எடுக்க வேண்டும்.
நீரிழிவு நோயைக் கண்டறிவதில் தாமதம் செய்வது சாத்தியமில்லை. குறிப்பாக தங்கள் உடல்நலத்திற்கு கவனம் செலுத்துவது அதிக எடை கொண்டவர்கள், கணையத்தின் நோயியலால் அவதிப்படுவது அல்லது நீரிழிவு நோய்க்கு பரம்பரை முன்கணிப்பு கொண்டவர்கள்.
சர்க்கரையை குறைக்கும் மருந்துகள் ஆபத்தானவை, ஏனெனில் அவை இரத்த குளுக்கோஸின் கூர்மையான வீழ்ச்சிக்கு வழிவகுக்கும். எனவே, சில நோயாளிகள் சர்க்கரை அளவை மிகவும் அதிக அளவில் (5-100 மிமீல் / எல்) பராமரிக்க பரிந்துரைக்கப்படுகிறது.
முதியோர் சிகிச்சை

வயதான நோயாளிகள் நீரிழிவு நோயால் பாதிக்கப்பட்டால், அவர்களுக்கு சிறப்பு கவனிப்புடன் பரிந்துரைக்கப்பட வேண்டும். பெரும்பாலும், அத்தகைய நோயாளிகள் மெட்ஃபோர்மின் கொண்ட மருந்துகளை உட்கொள்ள பரிந்துரைக்கப்படுகிறார்கள்.
சிகிச்சை பின்வரும் புள்ளிகளால் சிக்கலானது:
வயதான காலத்தில், நீரிழிவு நோயைத் தவிர, ஒரு நபருக்கு பெரும்பாலும் பிற ஒத்த நோயியல் உள்ளது.
ஒவ்வொரு வயதான நோயாளியும் விலையுயர்ந்த மருந்துகளை வாங்க முடியாது.
நீரிழிவு நோயின் அறிகுறிகள் வேறுபட்ட நோயியலின் வெளிப்பாடுகளுடன் குழப்பமடையக்கூடும்.
பெரும்பாலும், நீரிழிவு மிகவும் தாமதமாக கண்டறியப்படுகிறது, நோயாளிக்கு ஏற்கனவே கடுமையான சிக்கல்கள் இருக்கும்போது.
ஆரம்ப கட்டத்தில் நீரிழிவு நோய் கண்டறியப்படுவதைத் தடுக்க, 45-55 வயதிற்குப் பிறகு சர்க்கரைக்கு இரத்தத்தை தவறாமல் தானம் செய்ய வேண்டும். நீரிழிவு நோய் என்பது இருதய அமைப்பு, சிறுநீர் மற்றும் ஹெபடோபிலியரி அமைப்புகளில் ஏற்படும் தொந்தரவுகளுடன் கூடிய ஒரு தீவிர நோயாகும்.
நோயின் வலிமையான சிக்கல்களில் பார்வை இழப்பு மற்றும் கைகால்களை வெட்டுதல் ஆகியவை அடங்கும்.
சாத்தியமான சிக்கல்கள்

டைப் 2 நீரிழிவு நோய்க்கான சிகிச்சை தாமதமாக இருந்தால், இது கடுமையான உடல்நல சிக்கல்களின் அபாயத்துடன் தொடர்புடையது. எனவே, நோயின் முதல் அறிகுறிகள் ஒரு விரிவான பரிசோதனைக்கு காரணமாக இருக்க வேண்டும்.
இரத்த சர்க்கரையை அளவிடுவதற்கான எளிய வழி உங்கள் விரலிலிருந்து அல்லது நரம்பிலிருந்து எடுக்க வேண்டும். நோயறிதல் உறுதிசெய்யப்பட்டால், மருத்துவர் திருத்தம் செய்வதற்கான ஒரு தனிப்பட்ட திட்டத்தை மருத்துவர் தேர்ந்தெடுக்கிறார்.
இது பின்வரும் கொள்கைகளின் அடிப்படையில் கட்டமைக்கப்பட வேண்டும்:
இரத்த குளுக்கோஸை தவறாமல் அளவிட வேண்டும்.
நோயாளி ஒரு சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்த வேண்டும்.
ஒரு முன்நிபந்தனை ஒரு உணவு.
மருந்துகளை எடுத்துக்கொள்வது முறையாக இருக்க வேண்டும்.
சிகிச்சையின் ஒருங்கிணைந்த அணுகுமுறையால் இரத்த சர்க்கரை அளவைக் கட்டுப்படுத்த மட்டுமே முடியும்.
மருத்துவ பரிந்துரைகள் பின்பற்றப்படாவிட்டால், பின்வரும் சிக்கல்களை உருவாக்கும் ஆபத்து அதிகரிக்கிறது:
பார்வை இழப்புடன் நீரிழிவு ரெட்டினோபதி.
சிகிச்சை முறை சரியாகத் தேர்ந்தெடுக்கப்படும்போது, நோயைக் கட்டுக்குள் வைத்திருப்பது மற்றும் கடுமையான சிக்கல்களைத் தவிர்ப்பது சாத்தியமாகும். மருந்துகளை ஒரு மருத்துவரால் மட்டுமே பரிந்துரைக்க முடியும்.
மிகவும் பிரபலமான சர்க்கரை குறைக்கும் மாத்திரைகள்
கீழே உள்ள அட்டவணை மிகவும் பிரபலமான சர்க்கரை குறைக்கும் மாத்திரைகளை விவரிக்கிறது.
பிரபலமான வகை 2 நீரிழிவு மாத்திரைகள்:
குழு மற்றும் முக்கிய செயலில் உள்ள மூலப்பொருள்
குழு - சல்போனிலூரியா வழித்தோன்றல்கள் (கிளைகோஸ்லாசைடு)
குழு - சல்போனிலூரியாஸ் (கிளிபென்கிளாமைடு)
அடிப்படை - மெட்ஃபோர்மின் (குழு - பிகுவானைடுகள்)
குழு - டிபிபி -4 இன்ஹிபிட்டர் (அடிப்படை - சிட்டாக்ளிப்டின்)
டிபிபி -4 இன்ஹிபிட்டர் குழு (வில்டாக்ளிப்டின் அடிப்படையில்)
அடிப்படை - லிராகுளுடைடு (குழு - குளுகோகன் போன்ற பெப்டைட் -1 ஏற்பி அகோனிஸ்டுகள்)
குழு - சல்போனிலூரியா வழித்தோன்றல்கள் (அடிப்படை - கிளிமிபிரைடு)
குழு - வகை 2 சோடியம் குளுக்கோஸ் டிரான்ஸ்போர்ட்டர் இன்ஹிபிட்டர் (அடிப்படை - டபாக்லிஃப்ளோசின்)
குழு - வகை 2 குளுக்கோஸ் டிரான்ஸ்போர்ட்டர் இன்ஹிபிட்டர் (அடிப்படை - எம்பாக்ளிஃப்ளோசின்)
வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகள் பின்வரும் குழுக்களுக்கு சொந்தமானவை:
குளுகோகன் போன்ற பெப்டைட் -1 ஏற்பி அகோனிஸ்டுகள்.
டிபெப்டைல் பெப்டினேஸ் -4 இன்ஹிபிட்டர்கள் (கிளிப்டின்கள்).
வகை 2 சோடியம் குளுக்கோஸ் டிரான்ஸ்போர்ட்டர் இன்ஹிபிட்டர்கள் (கிளிஃப்ளோசைன்கள்). இவை மிகவும் நவீன மருந்துகள்.
ஒருங்கிணைந்த வகையின் ஏற்பாடுகள், அதில் உடனடியாக இரண்டு முக்கிய செயலில் உள்ள பொருட்கள் உள்ளன.
நீரிழிவு நோய்க்கு சிறந்த சிகிச்சை எது?

மிகவும் பயனுள்ள மருந்துகளில் ஒன்று மெட்ஃபோர்மின் ஆகும். இது அரிதாகவே கடுமையான பக்க விளைவுகளை ஏற்படுத்துகிறது. இருப்பினும், நோயாளிகள் பெரும்பாலும் வயிற்றுப்போக்கை உருவாக்குகிறார்கள். மலம் மெலிந்து போவதைத் தவிர்க்க, நீங்கள் படிப்படியாக மருந்தின் அளவை அதிகரிக்க வேண்டும். இருப்பினும், மெட்ஃபோர்மின், அதன் நன்மைகள் இருந்தபோதிலும், நீரிழிவு நோயிலிருந்து முற்றிலும் விடுபடாது. ஒரு நபர் ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்த வேண்டும்.
நீரிழிவு நோயாளிகளால் மெட்ஃபோர்மின் எடுத்துக் கொள்ளலாம். சிறுநீரக செயலிழப்பு உள்ளவர்களுக்கும், சிரோசிஸுக்கும் இது பரிந்துரைக்கப்படவில்லை. மெட்ஃபோர்மினின் இறக்குமதி செய்யப்பட்ட அனலாக் குளுக்கோஃபேஜ் என்ற மருந்து ஆகும்.
நீரிழிவு நோய்க்கான ஒருங்கிணைந்த மருந்துகள் யானுமெட் மற்றும் கால்வஸ் மெட் ஆகியவை மிகவும் பயனுள்ள மருந்துகள், ஆனால் விலை அதிகம்.
டைப் 2 நீரிழிவு பெரும்பாலும் உடலில் இருந்து கார்போஹைட்ரேட்டுகளை உறிஞ்ச முடியாமல் இருப்பதால், உடல் செயலற்ற தன்மை காரணமாகவும் உருவாகிறது. எனவே, இரத்த சர்க்கரையின் அதிகரிப்புடன், உங்கள் வாழ்க்கை முறையையும், உணவையும் தீவிரமாக மாற்றுவது அவசியம். மருந்து மட்டும் போதாது.
நோயாளி தீங்கு விளைவிக்கும் பொருட்களை விட்டுவிடவில்லை என்றால், கணையத்தின் இருப்பு விரைவில் அல்லது பின்னர் வெளியேறும். சொந்த இன்சுலின் முழுமையாக உற்பத்தி செய்யப்படும். இந்த சூழ்நிலையில், எந்த மருந்துகளும், மிகவும் விலை உயர்ந்தவை கூட உதவாது. ஒரே வழி இன்சுலின் ஊசி, இல்லையெனில் அந்த நபர் நீரிழிவு கோமாவை உருவாக்கி அவர் இறந்துவிடுவார்.
நீரிழிவு நோயாளிகள் மருந்துகள் வேலை செய்வதை நிறுத்தும் காலம் வரை அரிதாகவே உயிர்வாழ்வார்கள். இதுபோன்ற நோயாளிகளில் பெரும்பாலும் மாரடைப்பு அல்லது பக்கவாதம் ஏற்படுகிறது, ஆனால் கணையம் அதன் செயல்பாடுகளைச் செய்வதில் முழுமையான தோல்வி அல்ல.
சமீபத்திய நீரிழிவு மருந்துகள்

பெரும்பாலும், வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகள் மாத்திரைகள் வடிவில் அனுமதிக்கப்படுகின்றன. இருப்பினும், ஊசி வடிவில் சமீபத்திய மருந்துகளின் வளர்ச்சி நிலைமையை வியத்தகு முறையில் மாற்றும். எனவே, டேனிஷ் நிறுவனமான நோவோ நோர்டிக்ஸில் பணிபுரியும் விஞ்ஞானிகள் இன்சுலினைக் குறைக்கும் ஒரு மருந்தை உருவாக்கினர், இது லிராகுளுடைட் எனப்படும் செயலில் உள்ள பொருளின் அடிப்படையில் செயல்படுகிறது. ரஷ்யாவில் இது விக்டோசா என்றும், ஐரோப்பாவில் இது சாக்செண்டா என்ற பெயரில் தயாரிக்கப்படுகிறது. உடல் பருமன் நோயாளிகளுக்கு நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான புதிய மருந்து மற்றும் 30 க்கும் மேற்பட்ட பி.எம்.ஐ என இது அங்கீகரிக்கப்பட்டுள்ளது.
இந்த மருந்தின் நன்மை என்னவென்றால், அதிக எடையை எதிர்த்துப் போராட இது உதவுகிறது. இந்த தொடரின் மருந்துகளுக்கு இது ஒரு அபூர்வமாகும். நீரிழிவு நோயின் கடுமையான சிக்கல்களின் வளர்ச்சிக்கு உடல் பருமன் ஒரு ஆபத்து காரணி. லிராகுளுடைட்டின் பயன்பாடு நோயாளிகளின் எடையை 9% குறைக்க அனுமதித்ததாக ஆய்வுகள் தெரிவிக்கின்றன. சர்க்கரையை குறைக்கும் எந்த மருந்தும் அத்தகைய விளைவை "பெருமை" கொள்ள முடியாது.
2016 ஆம் ஆண்டில், ஒரு ஆய்வு முடிக்கப்பட்டது, இதில் 9,000 பேர் பங்கேற்றனர். இது 4 ஆண்டுகள் நீடித்தது. லிராகுளுடைடை உட்கொள்வது இருதய நோய்களை உருவாக்கும் அபாயத்தைக் குறைக்க உதவுகிறது என்பதை நிரூபிக்க இது அனுமதித்தது. இந்த நேரத்தில், நோவோ நோர்டிக்ஸின் வளர்ச்சி முடிக்கப்படவில்லை. நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்காக விஞ்ஞானிகள் மற்றொரு புதுமையான மருந்தை செமக்ளூடைட் என வழங்கியுள்ளனர்.
இந்த நேரத்தில் - இந்த மருந்து மருத்துவ பரிசோதனைகளின் கட்டத்தில் உள்ளது, ஆனால் இப்போது விஞ்ஞானிகளின் பரந்த வட்டம் அதை அறிந்திருக்கிறது. நீரிழிவு நோயாளிகளுக்கு இருதய நோய் உருவாகும் அபாயத்தைக் குறைக்கும் திறன் செமக்ளூடைட்டுக்கு இதற்குக் காரணம். ஆய்வுகள் 3,000 நோயாளிகளை உள்ளடக்கியது. இந்த புதுமையான மருந்துடன் சிகிச்சை 2 ஆண்டுகள் நீடித்தது.மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படும் ஆபத்து 26% குறைந்துள்ளது என்பதை நிறுவ முடிந்தது, இது மிகவும் சுவாரஸ்யமாக உள்ளது.
நீரிழிவு நோயாளிகள் அனைவருக்கும் மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படும் அபாயம் உள்ளது. எனவே, டேனிஷ் விஞ்ஞானிகளின் வளர்ச்சியை ஒரு உண்மையான திருப்புமுனை என்று அழைக்கலாம், இது ஏராளமான மக்களின் உயிரைக் காப்பாற்றும். லிராகுளுடைடு மற்றும் செமக்ளூடைடு இரண்டையும் தோலடி முறையில் நிர்வகிக்க வேண்டும். ஒரு சிகிச்சை விளைவை அடைய, நீங்கள் வாரத்திற்கு 1 ஊசி மட்டுமே போட வேண்டும். எனவே, நீரிழிவு ஒரு வாக்கியம் அல்ல என்பதை இப்போது நாம் நம்பிக்கையுடன் சொல்லலாம்.

மருத்துவர் பற்றி: 2010 முதல் 2016 வரை எலெக்ட்ரோஸ்டல் நகரமான மத்திய சுகாதார பிரிவு எண் 21 இன் சிகிச்சை மருத்துவமனையின் பயிற்சியாளர். 2016 முதல், அவர் கண்டறியும் மைய எண் 3 இல் பணியாற்றி வருகிறார்.
டைப் 1 நீரிழிவு நோய்க்கு என்ன மருந்துகள் சிகிச்சையளிக்கின்றன?
வகை 1 நீரிழிவு நோய்க்கான முக்கிய சிகிச்சை இன்சுலின் ஆகும். சில நோயாளிகளில், பலவீனமான குளுக்கோஸ் வளர்சிதை மாற்றம் அதிக எடையால் சிக்கலாகிறது. இந்த வழக்கில், இன்சுலின் ஊசி தவிர, மெட்ஃபோர்மின் கொண்ட மாத்திரைகளை மருத்துவர் பரிந்துரைக்கலாம். அதிக எடை கொண்ட இந்த மருந்து இன்சுலின் தேவையை குறைத்து நீரிழிவு நோயை மேம்படுத்துகிறது. இன்சுலின் ஊசி மருந்துகளை முற்றிலுமாக கைவிட மாத்திரைகளின் உதவியுடன் நம்ப வேண்டாம்.




நீரிழிவு நெஃப்ரோபதியால் கண்டறியப்பட்டவர்களுக்கு மெட்ஃபோர்மின் முரணாக உள்ளது என்பதை நினைவில் கொள்க, சிறுநீரகங்களின் குளோமருலர் வடிகட்டுதல் வீதம் 45 மில்லி / நிமிடத்திற்கு குறைவாக உள்ளது. மெல்லிய வகை 1 நீரிழிவு நோயாளிகளுக்கு, இந்த தீர்வை எடுத்துக்கொள்வது பயனற்றது. மெட்ஃபோர்மினுக்கு கூடுதலாக, வகை 1 நீரிழிவு நோயுள்ள வேறு எந்த மாத்திரைகளும் பயனுள்ளதாக இல்லை. மற்ற அனைத்து இரத்த சர்க்கரையும் குறைக்கும் மருந்துகள் வகை 2 நீரிழிவு நோய்க்கு மட்டுமே.
டாக்டர்கள் மற்றும் மருந்துகள் இல்லாமல் டைப் 2 நீரிழிவு நோயிலிருந்து மீள்வது எப்படி?
நீங்கள் செய்ய வேண்டியது:
- குறைந்த கார்ப் உணவுக்கு மாறவும்.
- எந்த பிரபலமான நீரிழிவு மாத்திரைகள் தீங்கு விளைவிக்கும் என்பதைப் புரிந்து கொள்ளுங்கள். உடனடியாக அவற்றை எடுக்க மறுக்கவும்.
- பெரும்பாலும், மலிவான மற்றும் பாதிப்பில்லாத மருந்துகளில் ஒன்றை எடுக்கத் தொடங்குவது அர்த்தமுள்ளதாக இருக்கிறது, இதன் செயலில் உள்ள பொருள் மெட்ஃபோர்மின் ஆகும்.
- குறைந்தது சில உடற்கல்வியை உடற்பயிற்சி செய்யுங்கள்.
- ஆரோக்கியமான மக்களுக்கு சர்க்கரையை கொண்டு வர 4.0-5.5 மிமீல் / எல், உங்களுக்கு குறைந்த அளவுகளில் இன்சுலின் அதிக ஊசி தேவைப்படலாம்.
தீங்கு விளைவிக்கும் மாத்திரைகளை எடுத்துக் கொள்ளாமலும், மருத்துவர்களுடன் குறைந்த பட்சம் தொடர்பு கொள்ளாமலும் டைப் 2 நீரிழிவு நோயைக் கட்டுப்படுத்த இந்த முறை உங்களை அனுமதிக்கிறது. ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்த, தினமும் ஆட்சியைக் கடைப்பிடிப்பது அவசியம். இன்று நீரிழிவு சிக்கல்களில் இருந்து உங்களைப் பாதுகாத்துக் கொள்ள எளிதான வழி இல்லை.

இன்சுலின் அல்லது மருந்து: சிகிச்சையின் முறையை எவ்வாறு தீர்மானிப்பது?
நீரிழிவு சிகிச்சையின் குறிக்கோள் ஆரோக்கியமான மக்களைப் போலவே, இரத்த சர்க்கரையை 4.0-5.5 மிமீல் / எல் அளவில் நிலையானதாக வைத்திருப்பது. முதலில், குறைந்த கார்ப் உணவு இதற்கு பயன்படுத்தப்படுகிறது. இது சில மாத்திரைகளுடன் கூடுதலாக வழங்கப்படுகிறது, இதில் செயலில் உள்ள பொருள் மெட்ஃபோர்மின் ஆகும்.




உடல் செயல்பாடும் பயனுள்ளதாக இருக்கும் - குறைந்தது நடைபயிற்சி, மற்றும் சிறந்த ஜாகிங். இந்த நடவடிக்கைகள் சர்க்கரையை 7-9 மிமீல் / எல் ஆக குறைக்கலாம். இரத்த குளுக்கோஸ் அளவை இலக்குக்கு கொண்டு வர குறைந்த அளவிலான இன்சுலின் ஊசி அவற்றில் சேர்க்கப்பட வேண்டும்.
உங்களுக்கு தேவைப்பட்டால் இன்சுலின் செலுத்த சோம்பலாக இருக்க வேண்டாம். இல்லையெனில், நீரிழிவு நோயின் சிக்கலானது மெதுவாக இருந்தாலும் தொடர்ந்து உருவாகும்.

விரைவாக, உடனடியாக ஊசி போட நீங்கள் கற்றுக்கொண்டால், அவை முற்றிலும் வலியற்றதாக மாறும். மேலும் தகவலுக்கு, "இன்சுலின் நிர்வாகம்: எங்கே, எப்படி குத்த வேண்டும்" என்பதைப் பார்க்கவும்.
உத்தியோகபூர்வ மருத்துவம் நீரிழிவு நோயாளிகளுக்கு குப்பை உணவை உட்கொள்ள ஊக்குவிக்கிறது, பின்னர் அதிக அளவு சர்க்கரையை குறைக்க இன்சுலின் அதிக அளவு செலுத்துகிறது. இந்த முறை நடுத்தர வயதில் நோயாளிகளை கல்லறைக்கு கொண்டு வருகிறது, ஓய்வூதிய நிதியின் சுமையை குறைக்கிறது.
நீரிழிவு நோயின் ஆரம்ப கட்டத்திற்கு மோசமடையாமல் இருக்க ஒரு மருந்தை பரிந்துரைக்க முடியுமா?
வகை 2 நீரிழிவு நோய்க்கான சிறந்த சிகிச்சையை ஆராயுங்கள். நோயின் ஆரம்ப கட்டத்தில் நீங்கள் இதைப் பயன்படுத்தத் தொடங்கினால், இன்சுலின் ஊசி போடாமல், ஆரோக்கியமான மனிதர்களைப் போலவே இரத்த சர்க்கரையையும் நீங்கள் வைத்திருக்க முடியும்.
சில அதிசய மாத்திரைகளின் உதவியுடன் உங்கள் நீரிழிவு நோயை ஒரு முறை குணப்படுத்த முயற்சிக்காதீர்கள்.மெட்ஃபோர்மின் தயாரிப்புகளை விட மிகவும் பயனுள்ள மற்றும் பாதுகாப்பான மருந்துகள் இன்னும் இல்லை.




நாகரீகமான நவீன மற்றும் விலையுயர்ந்த மருந்துகள் ஒரு குறிப்பிட்ட அளவைக் கொண்டுள்ளன. அவற்றின் செயல்திறன் மிதமானது, மற்றும் பக்க விளைவுகள் தீவிரமாக இருக்கலாம்.
கடந்த தலைமுறையில் என்ன இரத்த சர்க்கரை குறைக்கும் மருந்துகள் உள்ளன?
புதிய இரத்த சர்க்கரையை குறைக்கும் மருந்துகள் வகை 2 சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் தடுப்பான்கள். இந்த வகுப்பில் ஃபோர்சிக், ஜார்டின்ஸ் மற்றும் இன்வோகானா மருந்துகள் உள்ளன. மருந்தகத்தில் அவற்றை வாங்க விரைந்து செல்ல வேண்டாம் அல்லது டெலிவரி மூலம் ஆன்லைனில் ஆர்டர் செய்ய வேண்டாம். இந்த மாத்திரைகள் விலை உயர்ந்தவை மற்றும் கடுமையான பக்க விளைவுகளையும் ஏற்படுத்துகின்றன. அவர்களைப் பற்றிய விரிவான தகவல்களை ஆராய்ந்து, அவர்களால் சிகிச்சையளிக்கப்பட வேண்டுமா என்று முடிவு செய்யுங்கள்.




எந்த வகை 2 நீரிழிவு மருந்துகள் பக்க விளைவுகளை ஏற்படுத்தாது?
மெட்ஃபோர்மின் நீரிழிவு நோயாளிகளுக்கு நன்றாக உதவுகிறது மற்றும் பொதுவாக கடுமையான பக்க விளைவுகளை ஏற்படுத்தாது. இந்த மாத்திரைகளின் பயன்பாட்டிலிருந்து வயிற்றுப்போக்கு உள்ளது. ஆனால் பரிந்துரைக்கப்பட்ட விதிமுறைகளை படிப்படியாக அதிகரிப்புடன் பயன்படுத்தினால் அதைத் தவிர்க்கலாம். அதன் அனைத்து நன்மைகளுடனும், மெட்ஃபோர்மின் நீரிழிவு நோய்க்கு ஒரு பீதி அல்ல, ஆரோக்கியமான வாழ்க்கை முறைக்கு மாற்றத்தை மாற்ற முடியாது.
கடுமையான சிறுநீரக செயலிழப்பு மற்றும் சிரோசிஸ் நோயாளிகளைத் தவிர, அனைத்து நோயாளிகளுக்கும் மெட்ஃபோர்மின் நடைமுறையில் பாதுகாப்பானது. இந்த தீர்வுடன் சிகிச்சையைத் தொடங்குவதற்கு முன் முரண்பாடுகளை ஆராயுங்கள். குளுக்கோபேஜ் என்பது மெட்ஃபோர்மின் அசல் இறக்குமதி செய்யப்பட்ட தயாரிப்பு ஆகும். கால்வஸ் மெட் மற்றும் யானுமெட் சக்திவாய்ந்தவை, ஆனால் மிகவும் விலையுயர்ந்த சேர்க்கை மாத்திரைகள்.
டைப் 2 நீரிழிவு நோய்க்கான மற்ற எல்லா மருந்துகளும், மெட்ஃபோர்மின் தவிர, விரும்பத்தகாத மற்றும் தீங்கு விளைவிக்கும் பக்க விளைவுகளை ஏற்படுத்துகின்றன. அல்லது உதவ வேண்டாம், டம்மீஸ். தற்போதுள்ள ஒவ்வொரு மருந்துகளின் குழுக்களையும் பற்றி இந்த பக்கத்தில் கீழே விரிவாகப் படியுங்கள்.

சர்க்கரையை குறைக்க எந்த மருந்தும் ஏற்கனவே உதவவில்லை என்றால் என்ன செய்வது?
டைப் 2 நீரிழிவு நோய் முக்கியமாக உணவு கார்போஹைட்ரேட்டுகளுக்கு சகிப்புத்தன்மை காரணமாகவும், உட்கார்ந்த வாழ்க்கை முறை காரணமாகவும் ஏற்படுகிறது. இரத்த சர்க்கரை அதிகரிப்பது நோயாளியை ஆரோக்கியமான வாழ்க்கை முறைக்கு மாற்ற தூண்டுகிறது, மருந்துகளை மட்டும் எடுத்துக் கொள்ளக்கூடாது.
நீரிழிவு நோயாளி ஒருவர் சட்டவிரோத உணவுகளை தொடர்ந்து உட்கொண்டால், அவரது கணையம் தீர்ந்து போகும். உங்கள் சொந்த இன்சுலின் உற்பத்தி முற்றிலும் நிறுத்தப்படும். அதன் பிறகு, எந்த மாத்திரைகளும், புதிய மற்றும் மிகவும் விலை உயர்ந்தவை கூட சர்க்கரையை குறைக்க உதவாது. இன்சுலின் ஊசி போட ஆரம்பிக்க வேண்டிய அவசியம், இல்லையெனில் நீரிழிவு கோமா மற்றும் இறப்பு வரும்.




டைப் 2 நீரிழிவு நோயாளிகள் மருந்துகள் உதவுவதை நிறுத்துவதைக் காண அரிதாகவே வாழ்கின்றனர். பொதுவாக மாரடைப்பு அல்லது பக்கவாதம் கணையம் முற்றிலுமாகக் குறைவதற்கு முன்பு அவர்களை கல்லறைக்கு அழைத்துச் செல்கிறது.
வயதான நோயாளிகளுக்கு டைப் 2 நீரிழிவு நோய்க்கான சிறந்த மருந்துகள் யாவை?
டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட வயதான நோயாளிகளின் முக்கிய பிரச்சினை உந்துதல் இல்லாதது. ஆட்சிக்கு இணங்க விருப்பம் இல்லை என்றால், சிறந்த மற்றும் மிகவும் விலையுயர்ந்த மாத்திரைகள் கூட உதவாது. வயதான பெற்றோருக்கு நீரிழிவு கட்டுப்பாட்டை மேம்படுத்துவதில் இளைஞர்கள் வழக்கமாக தவறிவிடுகிறார்கள், ஏனெனில் அவர்களுக்கு உந்துதல் இல்லாததால், சில சமயங்களில் டிமென்ஷியா தொடங்குவதால். இந்த தளத்தில் விவரிக்கப்பட்டுள்ள நீரிழிவு சிகிச்சை முறையை வெற்றிகரமாக நீண்ட காலமாக மற்றும் குறைபாடுகள் இல்லாமல் வாழ உந்துதல் பெற்ற முதியவர்கள் பயன்படுத்துகின்றனர். மெட்ஃபோர்மின் மருந்துகள் அவர்களுக்கு பயனளிக்கின்றன.




பட்டியலிடப்பட்ட மருந்துகள் சிறுநீரக செயலிழப்பை உருவாக்க நேரமில்லாத நீரிழிவு நோயாளிகளால் எடுக்கப்படலாம்.

நீரிழிவு நோயாளிகளுக்கு நல்ல டையூரிடிக்ஸ் என்ன?
குறைந்த கார்ப் உணவு உடலில் இருந்து அதிகப்படியான திரவத்தை நீக்குகிறது, எடிமாவைக் குறைக்கிறது அல்லது அவற்றை முற்றிலுமாக நீக்குகிறது, இரத்த அழுத்தத்தை இயல்பாக்குகிறது. இந்த விளைவு வேகமாகவும் சக்திவாய்ந்ததாகவும் இருக்கிறது. இரண்டு மூன்று நாட்களுக்குப் பிறகு இது கவனிக்கப்படுகிறது. அதிக நிகழ்தகவுடன், ஊட்டச்சத்தின் மாற்றங்களுக்கு நன்றி, நீங்கள் டையூரிடிக்ஸ் எடுக்க மறுக்க முடியும், அதே நேரத்தில் உயர் இரத்த அழுத்தம் மற்றும் இதய செயலிழப்புக்கான பிற மருந்துகள்.
இருப்பினும் சிறிய எடிமா அவ்வப்போது உங்களைத் தொந்தரவு செய்தால், டாரைன் என்றால் என்ன என்று கேளுங்கள். இந்த கருவி உணவுப்பொருட்களுக்கு பொருந்தும்.உத்தியோகபூர்வ டையூரிடிக்ஸ், இந்தபாமைடு வகை 2 நீரிழிவு நோயை மோசமாக்கும் வரை. மற்ற அனைத்தும் இரத்த சர்க்கரையை எதிர்மறையாக பாதிக்கின்றன. குறைந்த கார்ப் உணவுக்கு மாறிய பிறகு, அவற்றை எடுத்துக்கொள்வதற்கான உண்மையான தேவை மிகவும் கடுமையான இதய செயலிழப்பு நோயாளிகளுக்கு மட்டுமே உள்ளது. ஒரு நல்ல விளைவை அடைய இந்த நோயை எவ்வாறு விரிவாக சிகிச்சையளிப்பது என்பதை இங்கே படியுங்கள்.
நீரிழிவு நோய்க்கான இரத்த நாளங்களை சுத்தப்படுத்த பயனுள்ள மருந்து உள்ளதா?
பாத்திரங்களை சுத்தம் செய்வதற்கான மருந்துகள் மற்றும் முறைகள் இன்று இன்னும் இல்லை. உங்கள் பெருந்தமனி தடிப்புத் தகடுகளை அழிக்க சார்லட்டன்கள் மட்டுமே உறுதியளிக்க முடியும். பெரும்பாலும், சில ஆண்டுகளில், இரத்த நாளங்களை திறம்பட சுத்தப்படுத்தவும் புத்துயிர் பெறவும் வழிகள் கண்டுபிடிக்கப்படும். ஆனால் இந்த காலம் வரை உயிர்வாழ்வது அவசியம். அதுவரை, பெருந்தமனி தடிப்புத் தோல் அழற்சியைத் தடுக்க ஆரோக்கியமான வாழ்க்கை முறையை கவனமாக வழிநடத்துங்கள். இந்த தளத்தில் காணப்படும் நீரிழிவு வழிகாட்டுதல்களை தினமும் பின்பற்றவும்.
நீரிழிவு நோயாளிகளுக்கு என்ன சளி எடுக்க முடியும்?
கோமரோவ்ஸ்கியின் புத்தகத்தில் விவரிக்கப்பட்டுள்ள முறைகளைப் பயன்படுத்தி ஜலதோஷம் தடுப்பு மற்றும் சிகிச்சையில் ஈடுபடுங்கள், “குழந்தைகளின் ஆரோக்கியம் மற்றும் உறவினர்களின் பொதுவான உணர்வு”.

இந்த முறைகள் குழந்தைகளுக்கு மட்டுமல்ல, பெரியவர்களுக்கும் வேலை செய்கின்றன. பெரும்பாலும் ஜலதோஷத்துடன், மக்கள் பாராசிட்டமால் அல்லது ஆஸ்பிரின் எடுத்துக்கொள்கிறார்கள். பொதுவாக, இந்த மருந்துகள் நீரிழிவு நோயாளிகளுக்கு இரத்த சர்க்கரையை பாதிக்காது. அவை இனிப்பு சிரப் வடிவத்தில் இருக்கக்கூடாது. கவுண்டரில் விற்கப்படும் ஆன்டிபிரைடிக் மாத்திரைகள் அதிகம் எடுத்துச் செல்ல வேண்டாம். சில நாட்களில் நோயாளியின் நிலை மேம்படவில்லை என்றால், மருத்துவரை அணுகவும்.
சளி மற்றும் பிற தொற்று நோய்கள், ஒரு விதியாக, நீரிழிவு நோயாளிகளில் இரத்த சர்க்கரையை பெரிதும் அதிகரிக்கின்றன மற்றும் இன்சுலின் திசுக்களின் உணர்திறனைக் குறைக்கின்றன. டைப் 2 நீரிழிவு நோயாளிகள் இன்சுலின் செலுத்த பரிந்துரைக்கப்படுகிறார்கள், அவர்கள் வழக்கமாக இல்லாவிட்டாலும் கூட. இல்லையெனில், ஒரு சளி உங்கள் வாழ்நாள் முழுவதும் நோயின் போக்கை மோசமாக்கும். ஏராளமான தண்ணீர் மற்றும் மூலிகை தேநீர் குடிக்கவும், ஏனென்றால் ஒரு குளிர் காலத்தில், நீரிழப்பு காரணமாக நீரிழிவு கோமா ஏற்படும் அபாயம் உள்ளது.
நீரிழிவு நோய்க்கு கால்களுக்கு ஒரு மருந்தை பரிந்துரைக்க முடியுமா?
நீரிழிவு நரம்பியல் நோயால் ஏற்படும் கால்களில் உணர்வின்மைக்கு எதிராக, எந்த மருந்தும் உதவாது. இந்த தளத்தில் விவரிக்கப்பட்டுள்ள முறைகளைப் பயன்படுத்தி நீரிழிவு நோயை முழுமையாக சிகிச்சையளிப்பது மட்டுமே பயனுள்ள தீர்வு. சர்க்கரை 4.0-5.5 mmol / L க்குள் வைக்கப்படுவது அவசியம். உங்கள் குளுக்கோஸ் அளவைக் கட்டுப்படுத்த நீங்கள் நிர்வகித்தால், நரம்பியல் அறிகுறிகள் காலப்போக்கில் கடந்து செல்லும். நல்ல செய்தி இது ஒரு மீளக்கூடிய சிக்கலாகும். சில மருத்துவர்கள் நிகோடினிக் அமிலம், ரியோபோலிகிளுகின், பென்டாக்ஸிஃபைலின், ஆக்டோவெஜின் மற்றும் பல ஒத்த மருந்துகளை பரிந்துரைக்க விரும்புகிறார்கள். இவை மருந்துகள் அல்ல, ஆனால் நிரூபிக்கப்படாத செயல்திறனுடன் கூடிய உணவுப் பொருட்கள். அவை சிறிதும் உதவாது, அவை ஒவ்வாமை மற்றும் பிற பக்க விளைவுகளை ஏற்படுத்தும்.
கால்களில் ஏற்படும் வலியைக் குறைக்க, மருத்துவர் பரிந்துரைக்கலாம்:
- ஆண்டிடிரஸண்ட்ஸ் (செரோடோனின் மறுபயன்பாட்டு தடுப்பான்கள்),
- ஓபியேட்ஸ் (டிராமடோல்),
- anticonvulsants (pregabalin, gabapentin, carbamazepine),
- லிடோகேய்ன்.
இந்த மருந்துகள் அனைத்தும் கடுமையான பக்க விளைவுகளைக் கொண்டுள்ளன. ஒரு மருத்துவர் இயக்கியபடி மட்டுமே அவற்றைப் பயன்படுத்த முடியும். அவை இல்லாமல் செய்ய முயற்சி செய்யுங்கள். கால்களின் பாத்திரங்களில் உள்ள சிக்கல்கள் பொதுவாக முறையான பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன் தொடர்புடையவை, இது உடல் முழுவதும் இரத்த ஓட்டத்தை சீர்குலைக்கிறது. பெரும்பாலும், கொழுப்புக்கான இரத்த பரிசோதனைகளை எடுத்த பிறகு, ஸ்டேடின்களை எடுக்க மருத்துவர் பரிந்துரைப்பார்.
நீரிழிவு நோயில் அதிக கொழுப்பு ஏற்படுவதற்கான நல்ல சிகிச்சை என்ன?
அதிக கொழுப்பின் முக்கிய மருந்துகள் ஸ்டேடின்கள். பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சி, மாரடைப்பு மற்றும் பக்கவாதத்தைத் தடுப்பதற்கு அவை பரிந்துரைக்கப்படுகின்றன. நீரிழிவு நோயாளிகளில், இந்த மருந்துகள் இரத்த சர்க்கரையை 1-2 மிமீல் / எல் அதிகரிக்கும். இருப்பினும், அவை மாரடைப்பு மற்றும் பக்கவாதம் ஏற்படும் அபாயத்தை கணிசமாகக் குறைக்கும். எனவே, நன்மைக்கான தீங்கு விகிதம் பொதுவாக இந்த மாத்திரைகளுடன் சிகிச்சைக்கு ஆதரவாக இருக்கும். ஸ்டேடின்களைப் பற்றி நீங்கள் இங்கு மேலும் அறியலாம். அவற்றை எடுத்துக்கொள்வது உங்களுக்கு அர்த்தமா என்று பாருங்கள்.
பிற வகை மருந்துகள் ஃபைப்ரேட்டுகள், பித்த அமிலங்களின் தொடர்ச்சியானது, அத்துடன் குடலில் உணவு கொழுப்பை உறிஞ்சுவதைத் தடுக்கும் எசெடிமைப் என்ற மருந்து. இந்த மருந்துகள் இரத்தத்தில் உள்ள கொழுப்பைக் குறைக்கும், ஆனால் அவை ஸ்டேடின்களைப் போலல்லாமல் இறப்பைக் குறைக்காது. விலையுயர்ந்த மாத்திரைகளுக்காக பணத்தை வீணாக்கக்கூடாது என்பதற்காகவும், அவற்றின் பக்க விளைவுகளுக்கு ஆளாகாமல் இருப்பதற்காகவும் அவற்றை எடுக்கக்கூடாது.
நீரிழிவு நோய், அதிக கொழுப்பு மற்றும் தைராய்டு ஹார்மோன் குறைபாடு எவ்வாறு இணைக்கப்பட்டுள்ளது என்பது குறித்த டாக்டர் பெர்ன்ஸ்டீனின் வீடியோவைப் பாருங்கள். இரத்தத்தில் "கெட்ட" மற்றும் "நல்ல" கொழுப்பின் குறிகாட்டிகளால் மாரடைப்பு அபாயத்தை எவ்வாறு கணக்கிடுவது என்பதைப் புரிந்து கொள்ளுங்கள். கொலஸ்ட்ரால் தவிர, நீங்கள் கண்காணிக்க வேண்டிய இருதய ஆபத்து காரணிகளைக் கண்டறியவும்.
நீரிழிவு நோயாளி வயாகரா அல்லது பிற மருந்துகளை ஆண்மைக் குறைவுக்கு எடுத்துக் கொள்ளலாமா?
வயக்ரா, லெவிட்ரா மற்றும் சியாலிஸ் ஆகியவை நீரிழிவு நோயின் போது எதிர்மறையான விளைவைக் கொண்டிருக்கவில்லை, அல்லது அதன் கட்டுப்பாட்டை மேம்படுத்துவதில்லை என்று ஆராய்ச்சி முடிவுகள் கூறுகின்றன. முதலில், மருந்தகங்களில் விற்கப்படும் அசல் மருந்துகளை முயற்சிக்கவும். அதன்பிறகு, மலிவான இந்திய சகாக்களை ஆன்லைனில் ஆர்டர் செய்வதற்கான அபாயத்தை நீங்கள் எடுக்கலாம் மற்றும் அவற்றின் செயல்திறனை அசல் டேப்லெட்டுகளுடன் ஒப்பிடலாம். இந்த நிதிகள் ஒவ்வொன்றும் தனித்தனியாக செயல்படுகின்றன, முடிவை முன்கூட்டியே கணிக்க முடியாது. வயக்ரா, லெவிட்ரா மற்றும் சியாலிஸைப் பயன்படுத்துவதற்கு முன்பு முரண்பாடுகளை ஆராயுங்கள்.
உங்கள் இரத்தத்தில் உள்ள டெஸ்டோஸ்டிரோன் அளவு உங்கள் சாதாரண வயதிலிருந்து எவ்வாறு வேறுபடுகிறது என்று கேளுங்கள். தேவைப்பட்டால், அதை எவ்வாறு மேம்படுத்துவது என்று சிறுநீரக மருத்துவரை அணுகவும். டைப் 2 நீரிழிவு நோயாளிகளில் இரத்தத்தில் டெஸ்டோஸ்டிரோனை நடுத்தர வயதிற்கு உயர்த்துவது இரத்த சர்க்கரையை மேம்படுத்துவதாக டாக்டர் பெர்ன்ஸ்டைன் தெரிவித்தார். பாலியல் கடைகளில் விற்கப்படும் "இரகசிய" ஆற்றல் மாத்திரைகளை எடுக்க முயற்சிக்காதீர்கள், அதைவிடவும், டெஸ்டோஸ்டிரோன் சப்ளிமெண்ட்ஸுடன் தன்னிச்சையாக பரிசோதனை செய்யுங்கள்.
வகை 2 நீரிழிவு மருந்துகள்: வகைப்பாடு
உங்களுக்கு விருப்பமான மருந்தைப் பயன்படுத்துவதற்கான வழிமுறைகளுக்கு நீங்கள் உடனடியாக செல்லலாம். ஆனால் டைப் 2 நீரிழிவு நோய்க்கான மருந்துகளின் குழுக்கள் உள்ளன, அவை எவ்வாறு செயல்படுகின்றன, அவை எவ்வாறு வேறுபடுகின்றன, அவற்றின் நன்மைகள் மற்றும் தீமைகள் ஆகியவற்றை முதலில் படிப்பது நல்லது. மருத்துவர்கள் மற்றும் மாத்திரை உற்பத்தியாளர்கள் நோயாளிகளிடமிருந்து மறைக்க விரும்பும் முக்கியமான தகவல்கள் பின்வருமாறு. டைப் 2 நீரிழிவு மருந்து ஒரு பெரிய சந்தை, பணப்புழக்கத்தில் ஆண்டுக்கு பில்லியன் டாலர்கள். டஜன் கணக்கான மருந்துகள் அவர்களுக்காக போட்டியிடுகின்றன. அவற்றில் பல நியாயமற்ற முறையில் விலை உயர்ந்தவை, அவை மோசமாக உதவுகின்றன, மேலும் நோயுற்றவர்களுக்கும் தீங்கு விளைவிக்கின்றன. மருத்துவர் உங்களுக்கு சில மருந்துகளை ஏன் பரிந்துரைத்தார், மற்றவர்கள் அல்ல.
| மருந்து பெயர் | குழு, செயலில் உள்ள பொருள் |
|---|---|
| Diabeton | சல்போனிலூரியாஸ் (கிளைகிளாஸைடு) வழித்தோன்றல்கள் |
| Manin | சல்போனிலூரியாக்களின் வழித்தோன்றல்கள் (கிளிபென்க்ளாமைடு) |
| சியோஃபோர் மற்றும் கிளைக்கோபாஷ் | பிகுவானைடுகள் (மெட்ஃபோர்மின்) |
| Janow | டிபெப்டைல் பெப்டிடேஸ் -4 இன்ஹிபிட்டர் (Sitagliptin) |
| Galvus | டிபெப்டைல் பெப்டிடேஸ் -4 இன்ஹிபிட்டர் (Vildagliptin) |
| Viktoza | குளுகோகன் போன்ற பெப்டைட் -1 ரிசெப்டர் அகோனிஸ்ட் (லிராகுளுடைடு) |
| Amaryl | சல்போனிலூரியா வழித்தோன்றல்கள் (கிளிமிபிரைடு) |
| Forsiga | வகை 2 சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் இன்ஹிபிட்டர் (டபாக்ளிஃப்ளோசின்) |
| Dzhardins | வகை 2 சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் இன்ஹிபிட்டர் (எம்பாக்ளிஃப்ளோசின்) |
வகை 2 நீரிழிவு மருந்துகள் பின்வரும் குழுக்களாக பிரிக்கப்பட்டுள்ளன:
- பிகுவானைடுகள் (மெட்ஃபோர்மின்)
- சல்போனிலூரியஸின் வழித்தோன்றல்கள் (சி.எம்)
- கிளினிட்ஸ் (மெக்லிடினைடுகள்)
- தியாசோலிடினியோன்ஸ் (கிளிடசோன்கள்)
- Α- குளுக்கோசிடேஸ் தடுப்பான்கள்
- குளுகோகன் போன்ற பெப்டைட் ரிசெப்டர் அகோனிஸ்டுகள் - 1
- டிபெப்டைல் பெப்டிடேஸ் -4 இன்ஹிபிட்டர்கள் (கிளிப்டின்கள்)
- வகை 2 சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் தடுப்பான்கள் (கிளிஃப்ளோசின்கள்) - சமீபத்திய மருந்துகள்
- 2 செயலில் உள்ள பொருட்கள் கொண்ட ஒருங்கிணைந்த மருந்துகள்
- இன்சுலின்
இந்த ஒவ்வொரு குழுவையும் பற்றி கீழே விரிவாக விவரிக்கப்பட்டுள்ளது, அட்டவணைகள் அசல் இறக்குமதி செய்யப்பட்ட மருந்துகளின் பட்டியலையும் அவற்றின் மலிவான ஒப்புமைகளையும் வழங்குகிறது. உங்களுக்கு பரிந்துரைக்கப்பட்ட டேப்லெட்டுகளுக்கான பயன்பாட்டிற்கான வழிமுறைகளைப் படியுங்கள். அவர்கள் எந்தக் குழுவைச் சேர்ந்தவர்கள் என்பதைத் தீர்மானித்து, அதன் நன்மைகள், தீமைகள், அறிகுறிகள், முரண்பாடுகள், பக்க விளைவுகள் ஆகியவற்றைப் படிக்கவும்.
மெட்ஃபோர்மின் (சியோஃபோர், குளுக்கோஃபேஜ்)
பிக்வானைடு குழுவின் ஒரு பகுதியாக இருக்கும் மெட்ஃபோர்மின் மிகவும் பிரபலமான வகை 2 நீரிழிவு மாத்திரையாகும். இந்த கருவி 1970 களில் இருந்து பயன்படுத்தப்படுகிறது, இது ஏற்றுக்கொள்ளப்பட்டு மில்லியன் கணக்கான நோயாளிகளால் ஏற்றுக்கொள்ளப்படுகிறது. இது அதன் செயல்திறன் மற்றும் பாதுகாப்பை நிரூபித்துள்ளது. மெட்ஃபோர்மின் இன்சுலின் திசுக்களின் உணர்திறனை அதிகரிக்கிறது, மேலும் கல்லீரலில் குளுக்கோஸ் உற்பத்தியையும் குறைக்கிறது. இதன் காரணமாக, அதிக எடை கொண்ட நீரிழிவு நோயாளிகளில் இரத்த சர்க்கரை குறைக்கப்படுகிறது. மெட்ஃபோர்மின் நீரிழிவு நோயை முழுமையாக குணப்படுத்த முடியாது, ஆனால் இது இன்னும் சிக்கல்களின் வளர்ச்சியைக் குறைக்கிறது மற்றும் இருதய நோய்களின் அபாயத்தைக் குறைக்கிறது.
நோயாளிகள் பொதுவாக இந்த அனைத்து நன்மைகளையும் தீவிர பக்க விளைவுகள் இல்லாமல் பெறுகிறார்கள். உண்மை, வயிற்றுப்போக்கு மற்றும் பிற செரிமான கோளாறுகள் இருக்கலாம். குளுக்கோபேஜ் மற்றும் சியோஃபோர் மருந்துகள் கட்டுரைகள் அவற்றை எவ்வாறு தவிர்ப்பது என்பதை விவரிக்கின்றன. டாக்டர் பெர்ன்ஸ்டைன் கூறுகையில், அசல் மருந்து குளுக்கோஃபேஜ் சியோஃபோரை விட வலுவாக செயல்படுகிறது, மேலும் அதைவிட சிஐஎஸ் நாடுகளின் மலிவான ஒப்புமைகள். டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட பல ரஷ்ய மொழி நோயாளிகள் இதை உறுதிப்படுத்துகின்றனர். ஒரு நல்ல நிரூபிக்கப்பட்ட குளுக்கோபேஜை நீங்கள் எடுக்க முடிந்தால், சியோஃபோர் மற்றும் பிற மலிவான மெட்ஃபோர்மின் மாத்திரைகளை கூட முயற்சி செய்யாமல் இருப்பது நல்லது.




கிளினிட்ஸ் (மெக்லிடினைடுகள்)
க்ளைனைடுகள் (மெக்லிடினைடுகள்) என்பது சல்போனிலூரியாஸுக்கு ஒத்த மருந்துகள். வித்தியாசம் என்னவென்றால், அவை வேகமாக செயல்படத் தொடங்குகின்றன, ஆனால் அவற்றின் விளைவு குறுகிய காலம். நீரிழிவு நோயாளிகள் உணவுக்கு முன் இந்த மருந்துகளை உட்கொள்ள வேண்டும் என்று அறிவுறுத்தல் பரிந்துரைக்கிறது, இதனால் உணவுக்குப் பிறகு சர்க்கரை அதிகமாக உயராது. ஒழுங்கற்ற முறையில் சாப்பிடும் நோயாளிகளுக்கு அவை பரிந்துரைக்கப்படுகின்றன. சல்போனிலூரியாஸுடனான சிகிச்சையின் அதே காரணங்களுக்காக கிளினிட்கள் நிராகரிக்கப்பட வேண்டும். அவை கணையத்தை குறைக்கின்றன, உடல் எடை அதிகரிக்க காரணமாகின்றன. இரத்த சர்க்கரையை அதிகமாகக் குறைக்கலாம், இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும். பெரும்பாலும், மரண அபாயத்தை அதிகரிக்கும்.
| மருந்து | செயலில் உள்ள பொருள் | மேலும் மலிவு அனலாக்ஸ் |
|---|---|---|
| NovoNorm | repaglinide | Diaglinid |
| Starliks | nateglinide | - |
Α- குளுக்கோசிடேஸ் தடுப்பான்கள்
Α- குளுக்கோசிடேஸ் தடுப்பான்கள் குடலில் உண்ணப்படும் கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதைத் தடுக்கும் மருந்துகள். தற்போது, இந்த குழுவில் 50 மற்றும் 100 மி.கி அளவுகளில் குளுக்கோபே என்ற ஒரே ஒரு மருந்து மட்டுமே உள்ளது. அதன் செயலில் உள்ள பொருள் அகார்போஸ் ஆகும். இந்த மாத்திரைகள் ஒரு நாளைக்கு 3 முறை எடுக்கப்பட வேண்டும் என்று நோயாளிகள் விரும்புவதில்லை, அவை மோசமாக உதவுகின்றன மற்றும் பெரும்பாலும் இரைப்பை குடல் அச .கரியத்தை ஏற்படுத்துகின்றன. கோட்பாட்டளவில், குளுக்கோபே உடல் எடையைக் குறைக்க வேண்டும், ஆனால் நடைமுறையில் இந்த மாத்திரைகளுடன் சிகிச்சையளிக்கப்படும் பருமனான மக்களில் எடை இழப்பு இல்லை. கார்போஹைட்ரேட்டுகளை சாப்பிடுவதும், அவற்றின் உறிஞ்சுதலைத் தடுக்க ஒரே நேரத்தில் மருந்துகளை உட்கொள்வதும் பைத்தியம். நீங்கள் குறைந்த கார்ப் உணவைப் பின்பற்றினால், அதன் பக்கவிளைவுகள் காரணமாக அகார்போஸைப் பயன்படுத்துவதற்கும் துன்பப்படுவதற்கும் எந்த அர்த்தமும் இல்லை.

குளுகோகன் போன்ற பெப்டைட் ரிசெப்டர் அகோனிஸ்டுகள் - 1
குளுகோகன் போன்ற பெப்டைட் -1 ஏற்பி அகோனிஸ்டுகள் சமீபத்திய தலைமுறையின் வகை 2 நீரிழிவு நோய்க்கான மருந்துகள். அவர்களால், அவை இரத்த குளுக்கோஸில் சிறிதளவு தாக்கத்தை ஏற்படுத்துகின்றன, ஆனால் பசியைக் குறைக்கின்றன. நீரிழிவு நோயாளி குறைவாக சாப்பிடுவதால், அவரது நோயின் கட்டுப்பாடு மேம்படுகிறது. குளுகோகன் போன்ற பெப்டைட் - 1 ஏற்பி அகோனிஸ்டுகள் வயிற்றில் இருந்து குடலுக்கு உண்ணும் உணவின் இயக்கத்தை மெதுவாக்கி, முழுமையின் உணர்வை அதிகரிக்கும். கட்டுப்பாடற்ற பெருந்தீனியால் பாதிக்கப்பட்ட நோயாளிகளுக்கு இந்த மருந்துகள் நல்லது என்று டாக்டர் பெர்ன்ஸ்டைன் தெரிவிக்கிறார். துரதிர்ஷ்டவசமாக, அவை இன்சுலின் போன்ற ஊசி மருந்துகளாக மட்டுமே கிடைக்கின்றன. டேப்லெட்டுகளில், அவை இல்லை. உங்களிடம் உணவுக் கோளாறு இல்லையென்றால், அவற்றைக் குத்திக்கொள்வது அர்த்தமல்ல.
| மருந்து | செயலில் உள்ள பொருள் | ஊசி அதிர்வெண் |
|---|---|---|
| Viktoza | liraglutide | ஒரு நாளைக்கு ஒரு முறை |
| Byetta | exenatide | ஒரு நாளைக்கு 2 முறை |
| பீட்டா லாங் | நீண்ட காலமாக செயல்படும் எக்ஸனடைடு | வாரத்திற்கு ஒரு முறை |
| Liksumiya | lixisenatide | ஒரு நாளைக்கு ஒரு முறை |
| Trulisiti | Dulaglutid | வாரத்திற்கு ஒரு முறை |
குளுகோகன் போன்ற பெப்டைட் -1 ஏற்பி அகோனிஸ்டுகள் புதிய மருந்துகள், அவை விலை உயர்ந்தவை, இன்னும் மலிவான ஒப்புமைகளைக் கொண்டிருக்கவில்லை. இந்த மருந்துகள் கணைய அழற்சியை ஏற்படுத்தும், ஆனால் ஆபத்து சிறியது.கட்டுப்பாடற்ற பெருந்தீனியால் பாதிக்கப்பட்ட டைப் 2 நீரிழிவு நோயாளிகளுக்கு, அவை குறிப்பிடத்தக்க பலனைத் தரும். ஏற்கனவே கணைய அழற்சி கொண்ட நீரிழிவு நோயாளிகளுக்கு அவை முரணாக உள்ளன. சிகிச்சையின் போது, அவர்கள் தடுப்பதற்காக கணைய அமிலேஸ் நொதிக்கு தொடர்ந்து இரத்த பரிசோதனை செய்ய வேண்டும். முடிவுகள் மோசமடைந்துவிட்டால், மருந்து உட்கொள்வதை நிறுத்துங்கள்.
ஒரு நாளைக்கு 2 முறை பயன்பாட்டின் அதிர்வெண் கொண்ட பேயெட்டா மருந்து, நடைமுறையில் பயன்படுத்த சிரமமாக உள்ளது. விக்டோசாவைப் பயன்படுத்தி அனுபவம் பெறப்பட்டுள்ளது, நீங்கள் ஒரு நாளைக்கு ஒரு முறை குத்த வேண்டும். உணவுக்கு முன் ஒரு தோலடி ஊசி கொடுக்கப்பட வேண்டும், இதன் போது நோயாளிக்கு அதிகப்படியான உணவு உட்கொள்ளும் ஆபத்து உள்ளது. டைப் 2 நீரிழிவு நோயாளிகளில் பெரும்பாலான நோயாளிகளுக்கு மாலையில், இரவில் அதிகமாக சாப்பிடுவது ஒரு கெட்ட பழக்கம் தான், ஆனால் இது அனைவருக்கும் ஒரே மாதிரியாக இருக்காது. குளுகோகன் போன்ற பெப்டைட் - வாரத்திற்கு ஒரு முறை செலுத்த வேண்டிய 1 ஏற்பி அகோனிஸ்டுகள் சமீபத்தில் தோன்றினர். ஒருவேளை அவை பசியை இயல்பாக்குவதில் இன்னும் பயனுள்ளதாக இருக்கும்.
டிபெப்டைல் பெப்டிடேஸ் -4 இன்ஹிபிட்டர்கள் (கிளிப்டின்கள்)
டிபெப்டைல் பெப்டிடேஸ் -4 இன்ஹிபிட்டர்கள் (கிளைப்டின்கள்) வகை 2 நீரிழிவு நோய்க்கான ஒப்பீட்டளவில் புதிய மருந்துகள் ஆகும், இது 2010 களின் பிற்பகுதியில் தோன்றியது. அவை கணையத்தையும், இரத்தச் சர்க்கரைக் குறைவின் அபாயத்தையும் குறைக்காமல் இரத்த சர்க்கரையை குறைக்கின்றன. இந்த மாத்திரைகள் பொதுவாக கடுமையான பக்க விளைவுகளை ஏற்படுத்தாது, ஆனால் அவை மலிவானவை அல்ல, ஆனால் அவை பலவீனமாக செயல்படுகின்றன. மெட்ஃபோர்மின் ஏற்பாடுகள் போதுமான அளவில் உதவவில்லை என்றால், நீங்கள் இன்சுலின் ஊசி போட விரும்பவில்லை என்றால், அவை குளுக்கோபேஜ் அல்லது சியோஃபோருடன் சேர்க்கப்படலாம். குளுக்ககன் போன்ற பெப்டைட் - 1 ஏற்பி அகோனிஸ்டுகள் போலல்லாமல், கிளிப்டின்கள் பசியைக் குறைக்காது. அவை வழக்கமாக நோயாளியின் உடல் எடையை நடுநிலையாக்குகின்றன - அவை அதன் அதிகரிப்பு அல்லது எடை இழப்பை ஏற்படுத்தாது.
| மருந்து | செயலில் உள்ள பொருள் |
|---|---|
| Janow | sitagliptin |
| Galvus | vildagliptin |
| Ongliza | saxagliptin |
| Trazhenta | Linagliptin |
| Vipidiya | Alogliptin |
| Satereks | Gozogliptin |
கிளிப்டின் காப்புரிமைகள் காலாவதியாகவில்லை. எனவே, டிபெப்டைடில் பெப்டிடேஸ் -4 தடுப்பான்களுக்கான மலிவான ஒப்புமைகள் இன்னும் கிடைக்கவில்லை.
வகை 2 சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் தடுப்பான்கள்
வகை 2 சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் இன்ஹிபிட்டர்கள் (கிளிஃப்ளோசின்கள்) இரத்த சர்க்கரையை குறைக்கும் சமீபத்திய மருந்துகள். ரஷ்ய கூட்டமைப்பில், இந்த குழுவின் முதல் மருந்து 2014 இல் விற்பனை செய்யத் தொடங்கியது. டைப் 2 நீரிழிவு நோயாளிகள் தங்கள் நோய்க்கு சிகிச்சையளிப்பதில் செய்திகளில் ஆர்வம் காட்டுகிறார்கள், அவர்கள் கிளைஃப்ளோசின்களுக்கு கவனம் செலுத்துகிறார்கள். இந்த மருந்துகள் எவ்வாறு செயல்படுகின்றன என்பதைப் புரிந்துகொள்வது உங்களுக்கு பயனுள்ளதாக இருக்கும். ஆரோக்கியமான மக்களில், இரத்த சர்க்கரை 4.0-5.5 மிமீல் / எல் வரம்பில் வைக்கப்படுகிறது. இது 9-10 mmol / l ஆக உயர்ந்தால், குளுக்கோஸின் ஒரு பகுதி சிறுநீருடன் செல்கிறது. அதன்படி, இரத்தத்தில் அதன் செறிவு குறைகிறது. டைப் 2 சோடியம் குளுக்கோஸ் கோட்ரான்ஸ்போர்ட்டர் இன்ஹிபிட்டர்களின் பயன்பாடு சிறுநீரகத்தில் சிறுநீரில் சர்க்கரையை வெளியேற்ற காரணமாகிறது, இரத்தத்தில் அதன் செறிவு 6-8 மிமீல் / எல் ஆகும். உடலில் உறிஞ்ச முடியாத குளுக்கோஸ், இரத்தத்தில் சுற்றுவதற்கும், நீரிழிவு சிக்கல்களின் வளர்ச்சியைத் தூண்டுவதற்கும் பதிலாக, சிறுநீரில் வேகமாக வெளியேற்றப்படுகிறது.
| மருந்து | செயலில் உள்ள பொருள் |
|---|---|
| Forsiga | dapagliflozin |
| Dzhardins | Empagliflozin |
| Invokana | Kanagliflozin |
வகை 2 நீரிழிவு நோய்க்கு கிளிஃப்ளோசின்கள் ஒரு பீதி அல்ல. அவற்றில் கடுமையான குறைபாடுகள் உள்ளன. நோயாளிகள் தங்கள் அதிக விலை குறித்து மிகவும் வருத்தப்படுகிறார்கள். வரவிருக்கும் ஆண்டுகளில், இந்த சமீபத்திய மருந்துகளின் மலிவான ஒப்புமைகளின் தோற்றத்தை ஒருவர் எதிர்பார்க்கக்கூடாது. விலையைத் தவிர, பக்க விளைவுகளின் சிக்கல் இன்னும் உள்ளது.
கிளிஃப்ளோசின்கள் நிர்வாகத்திற்குப் பிறகு உடனடியாக பக்க விளைவுகளை ஏற்படுத்துகின்றன. கழிப்பறை (பாலியூரியா) வருகையின் அதிர்வெண் அதிகரித்து வருகிறது. குறிப்பாக வயதான நீரிழிவு நோயாளிகளில் நீரிழப்பு இருக்கலாம், அத்துடன் இரத்த அழுத்தத்தில் குறிப்பிடத்தக்க குறைவு ஏற்படலாம். இவை அனைத்தும் சிறிய தொல்லைகள். நீண்ட பக்க விளைவுகள் மிகவும் ஆபத்தானவை. சிறுநீரில் குளுக்கோஸ் இருப்பது சிறுநீரில் பூஞ்சை மற்றும் பாக்டீரியா தொற்றுநோய்களின் வளர்ச்சிக்கு சாதகமான சூழலை உருவாக்குகிறது. வகை 2 நீரிழிவு நோயாளிகளுக்கு இது அடிக்கடி மற்றும் கடுமையான பிரச்சினையாகும், அவர்கள் ஃபோர்சிக், ஜார்டின்ஸ் அல்லது இன்வோகானா மருந்துகளுடன் சிகிச்சையளிக்கப்படுகிறார்கள்.
எல்லாவற்றையும் விட மோசமானது, நுண்ணுயிரிகள் சிறுநீரகத்தை சிறுநீர்க்குழாய் அடைந்து பைலோனெப்ரிடிஸை ஏற்படுத்தினால்.சிறுநீரகத்தின் தொற்று அழற்சி கிட்டத்தட்ட குணப்படுத்த முடியாதது. வலுவான நுண்ணுயிர் எதிர்ப்பிகளை உட்கொள்வது அதைக் குழப்புகிறது, ஆனால் அதை முற்றிலுமாக அகற்றாது. சிகிச்சையின் போக்கை முடித்த பிறகு, சிறுநீரகங்களில் உள்ள பாக்டீரியாக்கள் அவற்றின் சண்டை உணர்வை விரைவாக மீட்டெடுக்கின்றன. காலப்போக்கில், அவை ஆண்டிபயாடிக் எதிர்ப்பை உருவாக்க முடியும்.
குறைந்த கார்ப் உணவில் கவனம் செலுத்துங்கள், அது எந்தத் தீங்கும் செய்யாது. அது இல்லையென்றால், நீரிழிவு நோயாளிகளுக்கு ஃபோர்சிக், இன்வோகன் மற்றும் ஜார்டின்ஸ் மருந்துகளை பரிந்துரைப்பது அர்த்தமுள்ளதாக இருக்கும். ஒரு அற்புதமான மற்றும் இலவச உணவு உங்கள் வசம் இருப்பதால், கிளிஃப்ளோசின்களை உட்கொள்வதில் எந்த அர்த்தமும் இல்லை. பைலோனெப்ரிடிஸ் சரிசெய்ய முடியாத பேரழிவு. சிறுநீர் பாதை நோய்த்தொற்றுகளும் எந்த மகிழ்ச்சியையும் தருவதில்லை. தேவையற்ற ஆபத்துக்கு உங்களை வெளிப்படுத்த வேண்டாம். டைப் 2 நீரிழிவு நோயைக் கட்டுப்படுத்த டயட், மெட்ஃபோர்மின் மாத்திரைகள், உடல் செயல்பாடு மற்றும் குறைந்த அளவிலான இன்சுலின் ஊசி போதும்.
வகை 2 நீரிழிவு நோய்க்கான கூட்டு மருந்துகள்
| மருந்து | செயலில் உள்ள பொருட்கள் |
|---|---|
| கால்வஸ் மெட் | வில்டாக்ளிப்டின் + மெட்ஃபோர்மின் |
| Yanumet | சிட்டாக்ளிப்டின் + மெட்ஃபோர்மின் |
| காம்போக்லிஸ் நீடித்தது | சாக்சிளிப்டின் + மெட்ஃபோர்மின் நீண்ட நடிப்பு |
| Dzhentadueto | லினாக்ளிப்டின் + மெட்ஃபோர்மின் |
| Sultofay | இன்சுலின் டெக்லுடெக் + லிராகுளுடைடு |

“நீரிழிவு மருந்துகள்” குறித்த 38 கருத்துகள்
வணக்கம், செரியோஷா! எனக்கு 63 வயது, எடை 82 கிலோ. ஒன்றரை மாதங்களுக்கு, குறைந்த கார்ப் உணவில் இருக்கும்போது, உண்ணாவிரத சர்க்கரை 6-7 ஆக குறைந்தது, சில நேரங்களில் குறைவாக இருந்தது. தீங்கு விளைவிக்கும் காலை மாத்திரை அமரில் அகற்றப்பட்டது. இப்போது நான் ஒரு நாளைக்கு 2 பிசிக்களுக்கு குளுக்கோபேஜ் 1000, மேலும் இரண்டு கால்வஸ் மாத்திரைகள் மற்றும் லெவெமிர் இரவில் 18 யூனிட்டுகளையும், காலை 8 மணிக்கு குத்துகிறேன். சொல்லுங்கள், வரவேற்பிலிருந்து நான் எதை விலக்க வேண்டும்? மருத்துவர் எதையும் அறிவுறுத்துவதில்லை; அவர் குறைந்த கார்ப் உணவுக்கு எதிரானவர். எனது உடலில் எனது சொந்த இன்சுலின் நிறைய உள்ளது - 2.7-10.4 என்ற விகிதத்தில், பகுப்பாய்வின் முடிவு 182.80 ஆகும். மேலும், சி-பெப்டைட் 0.78-5.19 என்ற விகிதத்தில் 0.94 ng / ml ஆகும். நான் 7 கிலோ இழந்தேன். எனது கேள்விக்கான பதிலை தயவுசெய்து சொல்லுங்கள். இந்த உணவுக்கு மிக்க நன்றி!
அவை உயரத்தைக் குறிக்கவில்லை, ஆனால், அது கூடைப்பந்து அல்ல, அதிக எடை அதிகம்.
உண்ணாவிரத சர்க்கரை 6-7 ஆக குறைந்தது, சில நேரங்களில் குறைவாக இருந்தது. தீங்கு விளைவிக்கும் காலை மாத்திரை அமரில் அகற்றப்பட்டது.
எனது உடலில் எனது சொந்த இன்சுலின் நிறைய உள்ளது - 2.7-10.4 என்ற விகிதத்தில், பகுப்பாய்வின் முடிவு 182.80 ஆகும். மேலும், சி-பெப்டைட் 0.78-5.19 என்ற விகிதத்தில் 0.94 ng / ml ஆகும்.
உங்கள் இரத்தத்தில், முக்கியமாக இன்சுலின் ஊசி செலுத்தப்படுகிறது. சி-பெப்டைடுக்கான பகுப்பாய்வின் முடிவு குறைவாக உள்ளது. இதன் பொருள் இன்சுலின் உற்பத்தி குறைவாகவே உள்ளது. ஆனால் இது உற்பத்தி செய்யப்படாததை விட இது பல மடங்கு சிறந்தது! குறைந்த கார்ப் உணவை கண்டிப்பாக பின்பற்றுவதன் மூலம் உங்கள் கணையத்தை கவனித்துக் கொள்ளுங்கள். தேவைக்கேற்ப இன்சுலின் ஊசி மூலம் பராமரிக்கவும்.
சொல்லுங்கள், வரவேற்பிலிருந்து நான் எதை விலக்க வேண்டும்?
கால்வஸை ரத்து செய்ய முயற்சிப்பேன், முக்கியமாக பணத்தை மிச்சப்படுத்த.
மாத்திரைகளை குறைப்பதை விட உடல் செயல்பாடுகளை அதிகரிப்பது பற்றி சிந்திப்பது நல்லது.
லெவெமிர் என்ற மருந்தின் ஊசி மறுக்க - உண்மையில் எண்ண வேண்டாம். காலப்போக்கில் நீங்கள் இதைச் செய்ய முடிந்தால், குளிர் அல்லது பிற நோய்த்தொற்றுகள் ஏற்பட்டால் இன்சுலின் கையில் வைத்திருங்கள்.
எனது உயரம் 164 செ.மீ. நான் முடக்கப்பட்டுள்ளதால் இலவசமாக மாத்திரைகள் பெறுகிறேன். மேலும், நான் புரிந்து கொண்டபடி, எல்லாமே அப்படியே இருக்கின்றன. சர்க்கரை குறைவாக இருந்தால், பிறகு என்ன?
நான் முடக்கப்பட்டிருப்பதால் எனக்கு மாத்திரைகள் இலவசமாக கிடைக்கின்றன
அன்பே இறக்குமதி செய்யப்பட்ட மருந்துகள் இலவசமாக - ஆடம்பரமாக வாழ்க
நான் புரிந்து கொண்டபடி, எல்லாம் அப்படியே இருக்கிறது.
உங்கள் இடத்தில் நான் அதை நம்ப மாட்டேன்
சர்க்கரை குறைவாக இருந்தால், பிறகு என்ன?
இந்த வழக்கில், நீங்கள் இன்சுலின் அளவைக் குறைக்க வேண்டும்.
உங்கள் உடல் செயல்பாடுகளை அதிகரித்தால் இந்த சிக்கலை நீங்கள் சந்திக்க நேரிடும்.
உட்கார்ந்த வாழ்க்கை முறையைக் கொண்டவர்களில், இன்சுலின் உணர்திறன் அதிகரிப்பதை விட, காலப்போக்கில் குறைகிறது. அளவுகளை அதிகரிக்க வேண்டும்.
வருக! எனக்கு 58 வயது, உயரம் 173 செ.மீ, எடை 81 கிலோ, ஒரு இராணுவ ஓய்வூதியதாரர், நான் வேலை செய்கிறேன். 2011 முதல் வகை 2 நீரிழிவு நோய். இணையான நோயறிதல்கள்: கரோனரி இதய நோய், பெருந்தமனி தடிப்புத் தோல் அழற்சி, தரம் 2 தமனி உயர் இரத்த அழுத்தம், தரம் 1 நாள்பட்ட இதய செயலிழப்பு.நீரிழிவு நோயை ஈடுசெய்ய, நான் லெவெமிர் இன்சுலின் 14 அலகுகளில் செலுத்தி, குளுக்கோஃபேஜை ஒரு நாளைக்கு 2 முறை 850 மி.கி. சர்க்கரை 7-8 ஐ விட அதிகமாக இல்லை. இருதயநோய் நிபுணர் எனக்கு மருந்துகளை பரிந்துரைத்தார்: கான்கோர், எனாம், திபிகோர், ஜில்ட் மற்றும் அடோரிஸ். இந்த மருந்துகள் எனது நீரிழிவு நோயை மோசமாக்குகின்றனவா? நான் புரிந்து கொண்டபடி, கான்கோர் புற சுழற்சியை சீர்குலைக்கிறது, மற்றும் அடோரிஸ் கல்லீரலைத் தாக்கும். உங்கள் பதிலுக்கு முன்கூட்டியே நன்றி!
நான் புரிந்து கொண்டபடி, கான்கோர் புற சுழற்சியை சீர்குலைக்கிறது
நீங்கள் சுட்டிக்காட்டிய பக்க விளைவு குறிப்பிடத்தக்கதாக இல்லை. அசல் ஜெர்மன் மருந்து கான்கோர் சிறந்த மற்றும் மிகவும் மிச்சமான பீட்டா-தடுப்பான்களில் ஒன்றாகும். உங்களிடம் உண்மையான சாட்சியம் இருந்தால், அதை தொடர்ந்து எடுத்துக் கொள்ளுங்கள்.
நான் ஸ்டேடின்களை எடுக்க வேண்டுமா, இங்கே கண்டுபிடிக்கவும் - http://centr-zdorovja.com/statiny/
இருதயநோய் நிபுணர் எனக்கு மருந்துகளை பரிந்துரைத்தார்: கான்கோர், எனாம், திபிகோர், ஜில்ட் மற்றும் அடோரிஸ். இந்த மருந்துகள் எனது நீரிழிவு நோயை மோசமாக்குகின்றனவா?
குறைந்த பக்க விளைவுகளைக் கொண்ட நவீன மருந்துகள் உங்களுக்கு பரிந்துரைக்கப்பட்டுள்ளன. குளுக்கோஸ் வளர்சிதை மாற்றத்தில் அவை கிட்டத்தட்ட எந்த விளைவையும் ஏற்படுத்தாது.
இணையான நோயறிதல்கள்: கரோனரி இதய நோய், பெருந்தமனி தடிப்புத் தோல் அழற்சி, தரம் 2 தமனி உயர் இரத்த அழுத்தம், தரம் 1 நாள்பட்ட இதய செயலிழப்பு.
மாரடைப்பு அல்லது மாரடைப்பு காரணமாக இறக்கும் ஆபத்து மிக அதிகம். எனவே, மருந்துகளை விடாமுயற்சியுடன் எடுத்துக்கொள்வது நல்லது.
நான் நீங்கள் என்றால், மாரடைப்பு தடுப்பு பற்றிய ஒரு கட்டுரையை நான் படிப்பேன் - http://centr-zdorovja.com/profilaktika-infarkta/ - மற்றும் மாத்திரைகள் எடுப்பதைத் தவிர அது சொல்வதைச் செய்வேன். நல்வாழ்வின் முன்னேற்றம் மற்றும் இரத்த அழுத்தத்தின் குறிகாட்டிகளுடன், நீங்கள் மெதுவாக, மெதுவாக மருந்துகளின் அளவைக் குறைக்கலாம். ஒருவேளை அவர்களில் சிலர் முற்றிலுமாக கைவிடப்பட்டவர்களாக மாறிவிடுவார்கள். ஆனால் இதைப் பின்தொடர்வது இருக்கக்கூடாது. மாரடைப்பு மற்றும் மாரடைப்பின் வளர்ச்சியிலிருந்து உங்களைப் பாதுகாத்துக் கொள்வதே முக்கிய குறிக்கோள்.
நீங்கள் பெருமைப்பட ஒன்றுமில்லை, ஏனென்றால் ஆரோக்கியமான மக்களை விட குறிகாட்டிகள் 1.5 மடங்கு அதிகம். வகை 2 நீரிழிவு சிகிச்சை திட்டத்தை - http://endocrin-patient.com/lechenie-diabeta-2-tipa/ - ஐப் படித்து, அதனுடன் சிகிச்சையளிக்கவும்.
அன்புள்ள செர்ஜி, எனக்கு உங்கள் ஆலோசனை தேவை. எனக்கு 62 வயது, எடை 55 கிலோ, உயரம் 164 செ.மீ. நான் 8 ஆண்டுகளாக டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளேன். கூடுதலாக, ஆட்டோ இம்யூன் தைராய்டிடிஸ் மற்றும் ஹைப்போ தைராய்டிசம் 15 வயது. என்னால் இன்று சர்க்கரையை குறைக்க முடியாது. உணவு மற்றும் விளையாட்டு போதுமான உதவாது. நான் ஒரு சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்துகிறேன், நான் எதைப் பற்றியும் புகார் செய்யவில்லை, ஆனால் கிளைகேட்டட் ஹீமோகுளோபின் 10.6% ஆகும். நான் விக்டோசா 1.2 என்ற மருந்தை காலையில் செலுத்துகிறேன், மாலையில் குளுக்கோபேஜ் 1000 ஐயும் எடுத்துக்கொள்கிறேன். குறைந்த கார்ப் உணவு, ஆனால் இன்னும் சி-பெப்டைட் 0.88 ஆக குறைந்தது. மிகவும் பயமாக இருக்கிறது! உள்ளூர் மருத்துவர் இன்சுலின் தேர்வுக்கு அவசரமாக மருத்துவமனையில் அனுமதிக்க வலியுறுத்துகிறார். ஆனால் நான் லுகான்ஸ்கில் வசிக்கிறேன். நான் இன்சுலின் பற்றி மிகவும் பயப்படுகிறேன், ஆனால் நான் இன்னும் அதிகமாக வாழ விரும்புகிறேன்! நேர்மையான வார்த்தைகளுக்காகக் காத்திருக்கிறது. நன்றி
எனக்கு 62 வயது, எடை 55 கிலோ, உயரம் 164 செ.மீ. நான் 8 ஆண்டுகளாக டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளேன்.
நீங்கள் தவறாக கண்டறியப்பட்டீர்கள். உங்கள் நோய் லாடா நீரிழிவு நோய் என்று அழைக்கப்படுகிறது. நீங்கள் நிச்சயமாக இன்சுலின் சிறிது செலுத்த வேண்டும். நல்லது, நிச்சயமாக, குறைந்த கார்ப் உணவை கண்டிப்பாக கடைபிடிக்கவும்.
நான் விக்டோசா 1.2 என்ற மருந்தை காலையில் செலுத்துகிறேன், மாலையில் குளுக்கோபேஜ் 1000 ஐயும் எடுத்துக்கொள்கிறேன்.
இந்த இரண்டு கருவிகளும் உங்கள் விஷயத்தில் பயனற்றவை. அவை அதிக எடை கொண்டவர்கள், உடலில் நிறைய கொழுப்பு உள்ளவர்கள்.
நீங்கள் என்ன பயப்படுகிறீர்கள் என்பது எனக்கு புரியவில்லை. நீங்கள் ஏற்கனவே செய்த விக்டோசா ஊசி மருந்துகளை விட இன்சுலின் மோசமானது அல்ல.
இன்சுலின் இயங்குகிறது!
காலை சர்க்கரை எப்போதும் 7-8 ஆக இருக்கும், பகல் நேரத்தில் அது 5-6 ஆக குறைகிறது. ஒவ்வொரு நாளும், காலையில் அழுத்தம் 179/120 ஆகும். நான் வெராபமில் எடுத்துக்கொள்கிறேன் - அது சாதாரண நிலைக்கு வந்த பிறகு. கொலஸ்ட்ரால் 7 - நான் அடோர்வாஸ்டாடின் எடுத்துக்கொள்கிறேன். இதயத் துடிப்பிலிருந்து நான் கான்கரை ஏற்றுக்கொள்கிறேன். நான் ஒரு உணவைப் பின்பற்ற முயற்சிக்கிறேன், ஆனால் சில நேரங்களில் சர்க்கரை 12-13 ஆக உயரும். எனவே ஏற்கனவே 10 ஆண்டுகள். எனக்கு 59 வயது, உயரம் 164 செ.மீ, எடை 61 கிலோ. பதிலுக்கு நன்றி.
பதிலைப் பெற, நீங்கள் ஒரு கேள்வியைக் கேட்க வேண்டும்.
வயது 66 வயது, உயரம் 153 செ.மீ, எடை 79 கிலோ. நான் டைப் 2 நீரிழிவு நோயால் 10 ஆண்டுகளாக அவதிப்படுகிறேன். நான் மெட்ஃபோர்மின் எடுத்துக்கொண்டேன், சர்க்கரை 8-10 வரை நீடித்தது. இப்போது, சிறுநீரகங்களின் குளோமருலர் வடிகட்டுதல் வீதம் 39 ஆக குறைந்துள்ளது, எனவே மெட்ஃபோர்மின் ரத்து செய்யப்பட்டது. நான் காலையில் கிளிக்லாசைடு 120 மி.கி, காலையிலும் மாலையிலும் கால்வஸ் எடுத்துக்கொள்கிறேன். வெறும் வயிற்றில் சர்க்கரை அளவு 9.5 முதல் 12 வரை இருக்கும். உட்சுரப்பியல் நிபுணரின் ஆலோசனையின் பேரில், லாண்டஸ் 14 அலகுகள் இணைக்கப்பட்டன. இருப்பினும், சர்க்கரை அளவு குறிப்பிடத்தக்க அளவில் மாறாது. குதிரை பந்தயம் பகல் நடுப்பகுதியில் 16 வரை அடிக்கடி நிகழ்கிறது. இன்சுலின் ஏன் உதவாது? அவரைப் பொறுத்தவரை, ஊசிக்குப் பிறகு - சர்க்கரை அளவு கிட்டத்தட்ட மாறாமல் இருந்தது. உணவில் குறிப்பிடத்தக்க மாற்றம் எதுவும் இல்லை. ஏன் அப்படி சர்க்கரையை கணிசமாகக் குறைக்காவிட்டால் இன்சுலின் தொடர்ந்து செலுத்துவது அர்த்தமுள்ளதா? அல்லது அதே மாத்திரைகளில் இது இல்லாமல் சாத்தியமா?
சேமிப்பக விதிகளை மீறியதால், மேலும் விவரங்கள் - http://endocrin-patient.com/hranenie-insulina/
சர்க்கரையை கணிசமாகக் குறைக்காவிட்டால் இன்சுலின் தொடர்ந்து செலுத்துவது அர்த்தமுள்ளதா? அல்லது அதே மாத்திரைகளில் இது இல்லாமல் சாத்தியமா?
நீங்கள் இந்த தளத்தைப் படித்தீர்கள், இன்னும் கிளிக்லாசைடு குடிக்கிறீர்கள். மேலும், சிறுநீரகங்களின் குளோமருலர் வடிகட்டுதல் வீதம் 39 மில்லி / நிமிடம் குறைவது உங்களை எச்சரிக்காது. பயனுள்ள சிகிச்சைக்கு உங்கள் போதுமான அளவு போதுமானதாக இல்லை என்பதே இதன் பொருள். எந்தவொரு ஆலோசனையையும் வழங்குவதில் எந்தப் புள்ளியையும் நான் காணவில்லை.
எனக்கு 54 வயது. உயரம் 172 செ.மீ, எடை 90 கிலோ. T2DM சுமார் ஒரு வருடம் உடம்பு சரியில்லை. சோதனை முடிவுகள் - கிளைகோசைலேட்டட் ஹீமோகுளோபின் 9.33%, சி-பெப்டைட் 2.87. நான் மெட்ஃபோர்மின் 500 மி.கி, ஒரு மாத்திரையை ஒரு நாளைக்கு 3 முறை சாப்பிட்ட பிறகு எடுத்துக்கொள்கிறேன். சர்க்கரை 6.5-8 ஐக் கொண்டுள்ளது, ஆனால் சில நேரங்களில், குறிப்பாக மாலை நேரங்களில், இது 9.8-12.3 நடக்கிறது. ஒருவேளை நான் மாலையில் அளவை அதிகரிக்க வேண்டுமா? நன்றி
ஒருவேளை நான் மாலையில் அளவை அதிகரிக்க வேண்டுமா?
உங்களிடம் மிக உயர்ந்த கிளைகேட்டட் ஹீமோகுளோபின் உள்ளது. இன்சுலின் ஊசி போட ஆரம்பிக்க வேண்டிய அவசியம், பின்னர் மாத்திரைகளின் அளவை அதிகரிப்பது பற்றி சிந்தியுங்கள்.
மிக்க நன்றி. நான் உங்களுக்கு பூமியில் சிறந்ததை விரும்புகிறேன். தளம் சிறந்தது. நான் நிறைய பயனுள்ள விஷயங்களைக் கற்றுக்கொண்டேன். அவரே 35 ஆண்டுகள் உடம்பு சரியில்லை. இப்போது, நீரிழிவு நோய். ஆனால் இது ஒரு நோய் அல்ல. அவர் தனது வாழ்க்கையை மாற்றினார். நன்றி மற்றும் உங்கள் தளம்.
கருத்துக்கு நன்றி. கேள்விகள் இருக்கும் - கேளுங்கள், வெட்கப்பட வேண்டாம்.
அனடோலிக்கு கடைசி பதில் மிகவும் தெளிவாக இல்லை. சி-பெப்டைட் 2.87 என்றால், அதன் இன்சுலின் போதுமான அளவுகளில் உற்பத்தி செய்யப்படுகிறது மற்றும் சிக்கல் என்னவென்றால், செல்கள் அதை உணரவில்லை. அதை ஏன் ஊசி மூலம் சேர்க்க வேண்டும்? மெட்ஃபோர்மின் அளவை ஏன் அதிகரிக்கக்கூடாது? கிளைகேட்டட் ஹீமோகுளோபின் தானே நச்சுத்தன்மையற்றதா? இரத்தத்தில் சாதாரண குளுக்கோஸுடன் கூட அதன் வீழ்ச்சி மிகவும் செயலற்றது. இந்த குறிகாட்டியை ஏன் துரத்த வேண்டும் - அனைத்தும் ஒரே மாதிரியானவை, விரைவாக அது குறையாது. நன்றி
அனடோலிக்கு கடைசி பதில் மிகவும் தெளிவாக இல்லை. சி-பெப்டைட் 2.87 என்றால், அதன் இன்சுலின் போதுமான அளவுகளில் உற்பத்தி செய்யப்படுகிறது
இந்த நோயாளிக்கு மிக அதிக இரத்த சர்க்கரை உள்ளது. அவர் அவசரமாக இன்சுலின் ஊசி மூலம் சுடப்பட வேண்டும். இல்லையெனில், கடுமையான அல்லது மாற்ற முடியாத நாட்பட்ட நீரிழிவு சிக்கல்கள் உருவாகலாம். நீங்கள் அதிர்ஷ்டசாலி என்றால், காலப்போக்கில் நீங்கள் தினசரி ஊசி மருந்துகளை மறுக்கலாம், உணவு, மாத்திரைகள் மற்றும் உடற்கல்வி உதவியுடன் மட்டுமே நீரிழிவு நோயைக் கட்டுப்படுத்தலாம். நீரிழிவு சிக்கல்களால் இறப்பதை விட இன்சுலின் ஊசி போடுவது நல்லது.
கிளைகேட்டட் ஹீமோகுளோபின் தானே நச்சுத்தன்மையற்றதா?
உயர் இரத்த குளுக்கோஸ் ஹீமோகுளோபின் மட்டுமல்ல, பிற புரதங்களையும் சேதப்படுத்துகிறது, இது நீரிழிவு சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கிறது
மெட்ஃபோர்மின் அளவை ஏன் அதிகரிக்கக்கூடாது?
இதை செய்ய முடியும், ஆனால் இந்த வழக்கில் நீங்கள் இன்னும் இன்சுலின் செலுத்த வேண்டும்.
ஒரு பெண், 58 வயது, உயரம் 154 செ.மீ, எடை 78 கிலோ, சர்க்கரை சமீபத்தில் வெளிப்படுத்தப்பட்டது, சுமார் 3 மாதங்களுக்கு முன்பு. உட்சுரப்பியல் நிபுணர் காலை உணவு மற்றும் இரவு உணவிற்குப் பிறகு 850 மி.கி மெட்ஃபோர்மினையும், ஒரு நாளைக்கு 4 முறை சுபெட்டாவையும் பரிந்துரைத்தார். சுபெட்டா, பயனுள்ள மருந்து அல்லது பற்றி நீங்கள் ஏதாவது கேள்விப்பட்டிருக்கிறீர்களா? இது ஒரு நன்மை பயக்கும் ஒரு உணவு நிரப்பியாகும் என்று ஒரு தளத்தில் படித்தேன். மூலம், உண்ணாவிரத சர்க்கரை 8 க்கு கீழே வராது. நான் ஒரு உணவை வைத்திருக்கிறேன்.
சுபெட்டா, பயனுள்ள மருந்து அல்லது பற்றி நீங்கள் ஏதாவது கேள்விப்பட்டிருக்கிறீர்களா? இது ஒரு நன்மை பயக்கும் ஒரு உணவு நிரப்பியாகும் என்று ஒரு தளத்தில் படித்தேன்.
இது ஒரு க்வாக் தீர்வு. இனி அவருக்கு பரிந்துரைத்த மருத்துவரிடம் செல்ல வேண்டாம். இந்த மருத்துவரை இணையத்தில், முடிந்தவரை திட்டுவதற்கு முயற்சி செய்யுங்கள்.
மூலம், உண்ணாவிரத சர்க்கரை 8 க்கு கீழே வராது. நான் ஒரு உணவை வைத்திருக்கிறேன்.
சி-பெப்டைட் இரத்த பரிசோதனையை மேற்கொள்ளுங்கள் - http://endocrin-patient.com/c-peptid/. தேவைப்பட்டால், இன்சுலின் குறைந்த அளவுகளில் செலுத்தத் தொடங்குங்கள்.
எனக்கு 83 வயது, உயரம் 160 செ.மீ, எடை 78 கிலோ. நான் 1200 மீ உயரத்தில் வாழ்கிறேன், நிச்சயமாக, ஹைபோக்ஸியா. நீரிழிவு நோய் 2001 இல் தொடங்கியது, உணவுக்காக 10 ஆண்டுகள் நீடித்தது மற்றும் கடல் மட்டத்தில் வாழ்ந்தது, பின்னர் டயாபெட்டன் எம்.வி பரிந்துரைக்கப்பட்டது. நான் சமீபத்தில் கான்கோர் மாத்திரைகளுடன் உயர் இரத்த அழுத்தத்தைக் கட்டுப்படுத்தி வருகிறேன் - காலையில் 12.5 மி.கி, மதியம் - லோசாப், இது எப்போதும் உதவாது. இரவில் அழுத்தம் உயர்கிறது. துடிப்பு சமீபத்தில் 65-70. ஹைப்போ தைராய்டிசம், சகிப்புத்தன்மை காரணமாக மருந்துகள் பரிந்துரைக்கப்படவில்லை, இது மிக நீண்ட காலத்திற்கு முன்பு தொடங்கியது. மாரடைப்பு டிஸ்ட்ரோபி, விரிவாக்கப்பட்ட இடது ஏட்ரியம், பெருநாடி மிட்ரல் வால்வு பற்றாக்குறை 2 டீஸ்பூன். நிவாரணத்தில் பைலோனெப்ரிடிஸ்.
நீரிழிவு நோயை எவ்வாறு மாற்றுவது? அனைத்து மருந்துகளும் முரண்பாடுகளால் நிரம்பியுள்ளன. நான் குளுக்கோபேஜை முயற்சித்தேன், ஆனால் சிறுநீரகங்கள் காரணமாக நான் பயப்படுகிறேன். நான் குறைந்த கார்ப் உணவை வைத்திருக்க முயற்சிக்கிறேன், ஆனால் அது எப்போதும் செயல்படாது. கேட்க யாரும் இல்லை, 100 கி.மீ சுற்றளவில் எண்டோகிரைனாலஜிஸ்ட் இல்லை. ஆம், சர்க்கரை 6-7.
இதன் பொருள் சிறுநீரகங்கள் கடுமையாக சேதமடைந்துள்ளன.ரத்தம் மற்றும் சிறுநீர் பரிசோதனை செய்வது நல்லது.
நான் குளுக்கோபேஜை முயற்சித்தேன், ஆனால் சிறுநீரகங்கள் காரணமாக நான் பயப்படுகிறேன்.
நீரிழிவு நோயை எவ்வாறு மாற்றுவது? அனைத்து மருந்துகளும் முரண்பாடுகளால் நிரம்பியுள்ளன.
கோட்பாட்டளவில், நீங்கள் உங்கள் வாழ்க்கை முறையை தீவிரமாக மாற்ற வேண்டும். நடைமுறையில் - உங்களுக்கு மேம்பட்ட வயது உள்ளது மற்றும் மாற்ற முடியாத சிக்கல்கள் ஏற்கனவே உருவாகியுள்ளன. எல்லாவற்றிலும் மோசமானது, சிறுநீரகங்கள் சேதமடைகின்றன. நீங்கள் குறிப்பிடத்தக்க முன்னேற்றத்தை அடைய முடியும் என்பது சாத்தியமில்லை. எல்லாவற்றையும் அப்படியே விட்டுவிடுமாறு நான் உங்களுக்கு அறிவுறுத்துகிறேன்.
வணக்கம், வணக்கம். டிராஜெண்டா என்ற மருந்தை நான் எடுக்கலாமா? நான் அதைப் பற்றிய தகவல்களை தளத்தில் காணவில்லை. முன்கூட்டியே நன்றி.
டிராஜெண்டா என்ற மருந்தை நான் எடுக்கலாமா?
முதலில், நீங்கள் மெட்ஃபோர்மினின் தினசரி அளவை அதிகபட்சமாக கொண்டு வர வேண்டும். பின்னர், நீங்கள் விரும்பினால் மற்றும் நிதி வாய்ப்புகள் கிடைத்தால், நீங்கள் இந்த மருந்தைச் சேர்க்கலாம். அல்லது அதன் சில ஒப்புமைகள், ஒரே குழுவிலிருந்து. இரத்தத்தில் சி-பெப்டைட்டின் அளவு குறைவாக இருந்தால், இந்த மாத்திரைகள் அனைத்தும் ஒரு உணவைப் பின்பற்றுவதோடு மட்டுமல்லாமல், இன்சுலின் ஊசி போடுவதிலிருந்து உங்களை காப்பாற்றாது.
ஹலோ அம்மாவுக்கு 65 வயது, உயரம் 152 செ.மீ, எடை 73 கிலோ, கடந்த மாதத்தில் அவர் நிறைய எடை இழந்தார், நீரிழிவு நோய் ஒன்றரை வாரங்களுக்கு முன்பு தெரியவந்தது. காலையில், உண்ணாவிரத சர்க்கரை 17.8 மிமீல், காலையில் மருத்துவர் 1 டேப்லெட் மற்றும் மாலை 2 குளுக்கோபேஜ் லாங் 750 மி.கி. இன்று காலை, உண்ணாவிரத சர்க்கரை 9.8., மாலையில் அது 12 ஆக உயர்ந்துள்ளது. ஜார்டின்களை எடுத்துக் கொள்வதிலிருந்து விலகி குளுக்கோபேஜுக்கு மட்டும் மாற முடியுமா? அதை எப்படி செய்வது? உணவுக்கு இணங்குகிறது. கிளைகேட்டட் ஹீமோகுளோபின் 11.8%.
அம்மாவுக்கு 65 வயது, உயரம் 152 செ.மீ, எடை 73 கிலோ, கடந்த மாதத்தில் அவர் நிறைய எடை இழந்தார், நீரிழிவு நோய் வெளிப்பட்டது
ஒரு விதியாக, வயதானவர்கள் மாற்றத்தை எதிர்க்கிறார்கள், எனவே அவர்களின் நீரிழிவு கட்டுப்பாட்டை மேம்படுத்துவது சாத்தியமில்லை. இதற்கு நீங்கள் அதிக நேரத்தையும் முயற்சியையும் செலவிடக்கூடாது.
இந்த தளத்தை நீங்கள் கவனமாகப் படித்து பரிந்துரைகளைப் பின்பற்றினால் வீட்டிலேயே பிரச்சினைகளைத் தவிர்க்கலாம்.
எனக்கு 53 வயது, உயரம் 163 செ.மீ, எடை 83 கிலோ. டைப் 2 நீரிழிவு நோய் 3 நாட்களுக்கு முன்பு கண்டறியப்பட்டது, HbA1c இன் இலக்கு நிலை 6.5% வரை, கலப்பு தோற்றத்தின் உடல் பருமன். பரிந்துரைக்கப்பட்ட அட்டவணை எண் 9, இரத்த சர்க்கரையின் சுய கண்காணிப்பு, ஒரு நாட்குறிப்பை வைத்திருங்கள், யூரியாவின் கட்டுப்பாடு, இரத்த கிரியேட்டினின். 3 மாதங்களுக்குப் பிறகு, கிளைகோசைலேட்டட் ஹீமோகுளோபினுக்கு ஒரு பரிசோதனை செய்யுங்கள். இரண்டு ஆண்டுகளில் நான் பெற்ற அதிக எடை ஒரு பாத்திரத்தை வகித்தது என்பதை நான் புரிந்துகொள்கிறேன். நிச்சயமாக, நான் அதை அகற்றுவேன். ஆனால், ஏன் மருத்துவ உட்சுரப்பியல் நிபுணர் எனக்கு எந்த மருந்துகளையும் பரிந்துரைக்கவில்லை?
இரண்டு ஆண்டுகளில் நான் பெற்ற அதிக எடை ஒரு பாத்திரத்தை வகித்தது. நிச்சயமாக, நான் அதை அகற்றுவேன்.
ஏன் உட்சுரப்பியல் நிபுணருக்கு மருத்துவர் எந்த மருந்துகளையும் எனக்கு பரிந்துரைக்கவில்லை?
மருத்துவரின் குறிக்கோள் உங்களை விரைவில் உதைப்பதுதான். நான் நினைக்கிறேன், தாழ்வாரத்தில் நீங்கள் இன்னும் ஒரு பெரிய வரிசையை வைத்திருந்தீர்கள்.
நீரிழிவு நோயாளிகளைக் காப்பாற்றுவதில் தங்களுக்கு மட்டுமே ஆர்வம் இருக்க முடியும்.
வணக்கம் செர்ஜி!
அம்மாவுக்கு 83 வயது, டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளார். கடைசியாக அவள் காலையில் கிளைபோமெட் எடுத்து மாலை 5 மணிக்கு, இரவு 10 லெவெமிர் வைத்தாள். இரத்த சர்க்கரை நன்றாக கட்டுப்படுத்தப்பட்டது. இலையுதிர் காலத்தில் ஒரு பக்கவாதம் ஏற்பட்டது. ஒரு பக்கவாதத்திற்குப் பிறகு, மெட்ஃபோர்மின் எடுத்துக்கொள்வது தடைசெய்யப்பட்டுள்ளது என்று அவர்கள் கூறினர். அவர்கள் காலையில் ஹுமலாக் எம் 50 6 யூனிட்டுகளையும், மாலை 4 யூனிட்டுகளையும், படிப்படியாக அளவை ஒரு நாளைக்கு 34 யூனிட்டாகவும், சர்க்கரை 15-18 முதல் 29 ஆகவும் அதிகரித்தனர். காலையில், சர்க்கரை 9 வரை ஆனது, அது 13 ஆக இருந்தது, ஆனால் பிற்பகலில் அது 15 ஆக உயர்ந்தது. உங்கள் தளத்தில் மணினில் ஒரு பக்க விளைவு இருப்பதாக நான் படித்தேன். லெவெமிருடன் இணைந்திருக்கும் இந்த சூழ்நிலையில் மன்னிலுடன் மாற்றக்கூடியவற்றை அறிவுறுத்துமாறு கேட்டுக்கொள்கிறேன். உங்கள் பதிலுக்கு நான் மிகவும் நன்றியுள்ளவனாக இருப்பேன். நன்றி
அம்மாவுக்கு 83 வயது, டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளார்.
ஒரு விதியாக, வயதானவர்களுடன் எல்லாவற்றையும் அப்படியே விட்டுவிடுவது நல்லது, ஏனென்றால் அவர்கள் மாற்றத்தை எதிர்க்கிறார்கள்.
உங்களுக்கு ஒரு மோசமான பரம்பரை இருக்கிறது. நீங்கள் தளத்தை கவனமாகப் படித்து பரிந்துரைகளைப் பின்பற்றினால், வீட்டிலேயே நீரிழிவு, இயலாமை மற்றும் ஆரம்பகால மரணம் ஆகியவற்றைத் தவிர்க்கலாம்.
கட்டுரையில் மற்றும் கருத்துகளில் நிபுணர் செர்ஜி குஷ்செங்கோவின் பதில்களில் நிறைய பயனுள்ள தகவல்கள் - நன்றி. ஆனால் கேள்விகள் இருந்தன. டயாபெட்டனைப் பற்றி இது உதவாது, ஆனால் தீங்கு விளைவிக்கும் என்று எழுதப்பட்டுள்ளது. குளுக்கோபேஜ் பரிந்துரைக்கப்படுகிறது, ஆனால் சிறுநீரகங்களில் பிரச்சினைகள் இருந்தால் பயப்படுவது மதிப்பு என்று கூறப்படுகிறது.
சர்க்கரை 14.4 உடன் என் அம்மாவுக்கு என்ன பயன்படுத்த வேண்டும், அவளுக்கு இன்னும் உயர் இரத்த அழுத்தம், இடது வென்ட்ரிக்குலர் ஹைபர்டிராபி, நாள்பட்ட கணைய அழற்சி, பைலோனெப்ரிடிஸ் இருந்தால், அவள் இப்போது லெவோஃப்ளோக்சசின் துளிசொட்டியுடன் சிஸ்டிடிஸுக்கு சிறுநீரகத்தில் சிகிச்சை பெற்று வருகிறார். அழுத்தத்திலிருந்து, மருத்துவர்கள் திபாசோல் ஊசி மற்றும் வலோடிப் மாத்திரைகளைச் செய்தனர். மெஜிம் உணவை ஒருங்கிணைப்பதற்காக.
மருத்துவமனையில் ஒரு வாரம் - தூக்கம் இல்லை. நான் தூக்க மாத்திரைகள் குடித்தேன் சோனாட் - இப்போது அது சாத்தியமா?
அம்மாவின் வயது 62 வயது, எடை 62 கிலோ, 164 செ.மீ உயரம் போன்றது.கடந்த சில ஆண்டுகளில், அவர் 7-10 கிலோ எடையை இழந்தார் மற்றும் அவரது பார்வை குறைந்தது. இரவில் அடிக்கடி சிறுநீர் கழிப்பது சமீபத்தில் தோன்றியது. நான் ஒருபோதும் ஒரு உணவைப் பின்பற்றவில்லை, நீரிழிவு நோய்க்கு மருந்து எடுத்துக் கொள்ளவில்லை, ஏனென்றால் நான் அதைப் பற்றி சந்தேகிக்கவில்லை.
லாடாவுக்கும் டைப் 2 நீரிழிவுக்கும் என்ன வித்தியாசம்? எங்கள் விஷயத்தில் எது? உணவு தொடங்கியது. மருத்துவர் திபாசோல், ஆக்டிசெரில், நூட்ரோபில், ஸ்லீப் லைஃப் பரிந்துரைத்தார். அம்மாவை காப்பாற்ற உதவுங்கள்.
சர்க்கரை 14.4 உடன் என் அம்மாவுக்கு என்ன பயன்படுத்த வேண்டும், அவருக்கு இன்னும் உயர் இரத்த அழுத்தம், இடது வென்ட்ரிக்குலர் ஹைபர்டிராபி, நாள்பட்ட கணைய அழற்சி, பைலோனெப்ரிடிஸ் இருந்தால். கடந்த சில ஆண்டுகளில், அவர் 7-10 கிலோ எடையை இழந்தார் மற்றும் அவரது பார்வை குறைந்தது. இரவில் அடிக்கடி சிறுநீர் கழிப்பது சமீபத்தில் தோன்றியது.
மருத்துவமனையில் ஒரு வாரம் - தூக்கம் இல்லை. நான் தூக்க மாத்திரைகள் குடித்தேன் சோனாட் - இப்போது அது சாத்தியமா?
எனக்குத் தெரியாது, ஒரு மருத்துவரை அணுகவும்
லாடாவுக்கும் டைப் 2 நீரிழிவுக்கும் என்ன வித்தியாசம்? எங்கள் விஷயத்தில் எது?
உங்களிடம் நீடித்த T2DM உள்ளது, T1DM க்கு மாற்றப்பட்டது.
டைப் 2 நீரிழிவு ஒரு இடைவெளி சுழற்சி உண்ணாவிரத முறைக்கு மாற முடியுமா? எந்த விருப்பம் அதிக உடலியல் மற்றும் பயனுள்ளதாக இருக்கும் - ஒரு நாள் அல்லது மூன்று? அல்லது 8/16 வழக்கமான தினசரி விதிமுறைகளை கடைபிடிக்கவும், அங்கு 8 மணி நேரம் உணவு இடைவெளி மற்றும் 16 மணிநேர இடைவெளி?
டைப் 2 நீரிழிவு ஒரு இடைவெளி சுழற்சி உண்ணாவிரத முறைக்கு மாற முடியுமா?
உண்ணாவிரதம் நீரிழிவு நோயாளிகளின் பிரச்சினையை தீர்க்காது, ஆனால் அவர்களை மீண்டும் அதிகரிக்கச் செய்யலாம்.
நீங்கள் பட்டினி கிடப்பதை விரும்பவில்லை என்றால், உங்களை கட்டாயப்படுத்த வேண்டாம், ஆனால் இந்த தளத்தில் விவரிக்கப்பட்டுள்ள குறைந்த கார்ப் உணவைப் பின்பற்றவும். நீங்கள் இன்னும் பட்டினி போட விரும்பினால், உங்கள் ஆரோக்கியத்திற்கு முயற்சி செய்யுங்கள். சர்க்கரையை கண்காணிக்கவும், தேவைக்கேற்ப நீண்ட இன்சுலின் போடவும் மறக்காதீர்கள்.
நல்ல மதியம்
என் கணவருக்கு டைப் 2 நீரிழிவு நோய் உள்ளது, காலையில் அமரில் 2 ஐ பாதியாக எடுத்துக்கொள்கிறது. உண்ணாவிரத சர்க்கரை 5-5.5 ஆக இருந்தது. ஒரு சளிக்குப் பிறகு, சர்க்கரை 14 ஆக உயர்ந்தது மற்றும் இயல்பு நிலைக்கு திரும்பாது. வரவேற்பு 2 மி.கி முழு அளவிற்கு அதிகரித்தது. இன்று முதல், நாட்டுப்புற சிகிச்சையிலிருந்து எலுமிச்சையுடன் ஒரு முட்டையை முயற்சிக்கிறோம். ஒருவேளை வேறு மருந்துக்கு மாறலாமா? நீரிழிவு அல்லது மெட்ஃபோர்மின்?
இறுதிச் சேவைகளில் ஈடுபட்டுள்ள ஒரு கூட்டாளர் நிறுவனத்திடம் உங்கள் மின்னஞ்சலை ஒப்படைத்தேன். வரவிருக்கும் நாட்களில் உங்களைத் தொடர்புகொண்டு சாதகமான நிபந்தனைகள் வழங்கப்படும்.
நான் டி.எம் 2 உடன் 16 ஆண்டுகளாக உடல்நிலை சரியில்லாமல் இருக்கிறேன். சர்க்கரை சாதாரணமாக இருக்கும். ஆனால் சமீபத்தில், வெற்று வயிறு 13.7. மெட்ஃபோர்மின் 1000 மற்றும் டயாபெட்டன் எம்.வி. எனக்கு 1986 முதல் அடையாளம் காணப்பட்ட ஒரு டஜன் நோய்கள் உள்ளன, நான் செர்னோபில் விபத்தின் திரவியாக இருக்கிறேன். 2006 முதல், அவர் மருத்துவமனைகளுக்கு வருவதை நிறுத்தினார். நானே சிகிச்சை பெறுகிறேன். உண்மை, நிறைய பணம் செல்கிறது. நான் அவசரகால சூழ்நிலைகள் அமைச்சின் கிளினிக்கிற்கு செல்லப் போகிறேன், சமீபத்தில் எனக்கு அழைப்பு வந்தது. எனக்கு 69 வயது. உயர் இரத்த அழுத்தம், இஸ்கெமியா, ஆஞ்சினா பெக்டோரிஸ், ஹைப்பர் தைராய்டிசம். நான் விலையுயர்ந்த மருந்துகளை முயற்சித்தேன் - பயனில்லை. இணையத்தில் மோசடி செய்பவர்களின் தூண்டுதலுக்கு பல முறை பலியானார்கள் - எந்த அர்த்தமும் இல்லை. முன்பு எடை 149 கிலோவிலிருந்து 108 கிலோ வரை இழந்தது. இப்போது பிரேக். விசுவாசி, நான் 20 ஆண்டுகள் உண்ணாவிரதம் இருப்பேன். என்ன செய்ய வேண்டும் என்று அறிவுறுத்துங்கள். நன்றி
இது எல்லாம் விளக்குகிறது
உங்கள் சொத்தின் பரம்பரை தொடர்பான சிக்கல்களைத் தீர்க்கவும்.
வகை 2 நீரிழிவு நோய்க்கு எதிரான குளுக்கோபேஜ் மற்றும் குளுக்கோபேஜ்
குளுக்கோஃபேஜ் என்ற மருந்து கார்போஹைட்ரேட்டுகளை உறிஞ்சுவதை கணிசமாகக் குறைக்க முடிகிறது
முதல் வகை மருந்து கார்போஹைட்ரேட்டுகளின் உறிஞ்சுதலைக் கணிசமாகக் குறைக்கக்கூடிய மருந்துகளைக் குறிக்கிறது, இது கணையத்தில் நன்மை பயக்கும். குளுக்கோபேஜின் கிளாசிக் அளவு 500 அல்லது 850 மி.கி செயலில் உள்ள பொருள், இது ஒரு நாளைக்கு மூன்று முறை வரை பயன்படுத்தப்பட வேண்டும். மருந்துகளை உணவுடன் அல்லது உடனடியாக எடுத்துக் கொள்ளுங்கள்.
இந்த மாத்திரைகள் ஒரு நாளைக்கு பல முறை எடுக்கப்பட வேண்டும் என்பதால், பக்க விளைவுகளின் ஆபத்து கணிசமாக அதிகரிக்கிறது, இது பல நோயாளிகளுக்கு பிடிக்காது. உடலில் மருந்துகளின் ஆக்கிரமிப்பு விளைவைக் குறைக்க, குளுக்கோபேஜின் வடிவம் மேம்படுத்தப்பட்டது. மருந்துகளின் நீடித்த வடிவம் ஒரு நாளைக்கு ஒரு முறை மட்டுமே மருந்தை உட்கொள்ள உங்களை அனுமதிக்கிறது.
குளுக்கோஃபேஜ் லாங்கின் ஒரு அம்சம் செயலில் உள்ள பொருளின் மெதுவான வெளியீடாகும், இது இரத்தத்தின் பிளாஸ்மா பகுதியில் மெட்ஃபோர்மினில் வலுவான தாவலைத் தவிர்க்கிறது.
எச்சரிக்கை!குளுக்கோஃபேஜ் என்ற மருந்தைப் பயன்படுத்தும் போது, கால் கால் நோயாளிகள் குடல் பெருங்குடல், வாந்தி மற்றும் வாயில் வலுவான உலோக சுவை வடிவில் மிகவும் விரும்பத்தகாத அறிகுறிகளை உருவாக்க முடியும். இந்த பக்க விளைவுகளுடன், நீங்கள் மருந்துகளை ரத்து செய்து அறிகுறி சிகிச்சையை நடத்த வேண்டும்.
வகை II நீரிழிவு மருந்துகள்
இந்த மருந்து GLP-1 ஏற்பி அகோனிஸ்டுகளின் வகுப்பைச் சேர்ந்தது. இது சிறப்பாக தயாரிக்கப்பட்ட சிரிஞ்சின் வடிவத்தில் பயன்படுத்தப்படுகிறது, இது வீட்டிலும் கூட ஒரு ஊசி கொடுக்க வசதியாக இருக்கும்.பேட்டா ஒரு சிறப்பு ஹார்மோனைக் கொண்டுள்ளது, இது உணவு நுழையும் போது செரிமானப் பாதை உற்பத்தி செய்வதற்கு முற்றிலும் ஒத்ததாகும். கூடுதலாக, கணையத்தில் தூண்டுதல் உள்ளது, இதன் காரணமாக அது இன்சுலின் தீவிரமாக உற்பத்தி செய்யத் தொடங்குகிறது. உணவுக்கு ஒரு மணி நேரத்திற்கு முன்பு ஒரு ஊசி போட வேண்டும். மருந்தின் விலை 4800 முதல் 6000 ரூபிள் வரை மாறுபடும்.
இது ஒரு சிரிஞ்சின் வடிவத்திலும் கிடைக்கிறது, ஆனால் மேம்படுத்தப்பட்ட சூத்திரத்திற்கு நன்றி இது முழு உடலிலும் நீடித்த விளைவைக் கொண்டுள்ளது. இது ஒரு நாளைக்கு ஒரு முறை மட்டுமே மருந்துக்கு ஊசி போட உங்களை அனுமதிக்கிறது, உணவுக்கு ஒரு மணி நேரத்திற்கு முன்பும். விக்டோசாவின் சராசரி செலவு 9500 ரூபிள் ஆகும். குளிர்சாதன பெட்டியில் மட்டுமே மருந்து கட்டாயமாக இருக்க வேண்டும். ஒரே நேரத்தில் அதை அறிமுகப்படுத்துவதும் விரும்பத்தக்கது, இது செரிமானம் மற்றும் கணையத்தின் வேலைகளை ஆதரிக்க உங்களை அனுமதிக்கிறது.
இந்த மருந்து டேப்லெட் வடிவத்தில் கிடைக்கிறது. ஒரு தொகுப்பின் சராசரி செலவு 1700 ரூபிள் ஆகும். உணவைப் பொருட்படுத்தாமல் நீங்கள் ஜானுவியாவை எடுத்துக் கொள்ளலாம், ஆனால் இதை சரியான இடைவெளியில் செய்வது நல்லது. மருந்தின் கிளாசிக் அளவு ஒரு நாளைக்கு ஒரு முறை 100 மி.கி செயலில் உள்ள பொருள். இந்த மருந்தைக் கொண்ட சிகிச்சையானது நீரிழிவு அறிகுறிகளை அடக்குவதற்கான ஒரே மருந்தாகவும், மற்ற மருந்துகளுடன் இணைந்து செயல்படவும் முடியும்.
இந்த மருந்து டிபிபி -4 இன் தடுப்பான்களின் குழுவின் மருந்துகளுக்கு சொந்தமானது. ஒரு பக்க விளைவு என எடுத்துக் கொள்ளும்போது, சில நோயாளிகள் சில நேரங்களில் டைப் 1 நீரிழிவு நோயை உருவாக்கினர், இது நோயாளிகள் ஒவ்வொரு உணவிற்கும் பிறகு தொடர்ந்து இன்சுலின் எடுக்க கட்டாயப்படுத்தியது. ஓங்லிசா மோனோ தெரபி மற்றும் சேர்க்கை சிகிச்சையாக பயன்படுத்தப்படுகிறது. இரண்டு வகையான சிகிச்சையுடன், மருந்தின் அளவு 5 மி.கி செயலில் உள்ள பொருளை ஒரு நாளைக்கு ஒரு முறை ஆகும்.
கால்வஸ் மாத்திரைகளைப் பயன்படுத்துவதன் விளைவு ஒரு நாள் வரை நீடிக்கிறது
மருந்துகள் டிபிபி -4 தடுப்பான்களின் குழுவிற்கும் சொந்தமானது. கால்வஸை ஒரு நாளைக்கு ஒரு முறை தடவவும். மருந்தின் பரிந்துரைக்கப்பட்ட அளவு உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல், செயலில் உள்ள பொருளின் 50 மி.கி ஆகும். மாத்திரைகள் பயன்பாட்டின் விளைவு நாள் முழுவதும் நீடிக்கிறது, இது முழு உடலிலும் மருந்துகளின் ஆக்கிரமிப்பு விளைவைக் குறைக்கிறது. கால்வஸின் சராசரி விலை 900 ரூபிள். ஓங்லிசாவைப் போலவே, டைப் 1 நீரிழிவு நோயின் வளர்ச்சியும் மருந்தின் பயன்பாட்டின் பக்க விளைவுகளில் ஒன்றாகும்.
எச்சரிக்கை!இந்த மருந்துகள் சியோஃபோர் மற்றும் குளுக்கோஃபேஜுடன் சிகிச்சையின் முடிவை மேம்படுத்துகின்றன. ஆனால் அவற்றின் பயன்பாட்டின் அவசியம் ஒவ்வொரு விஷயத்திலும் தெளிவுபடுத்தப்பட வேண்டும்.
இன்சுலின் செல்கள் உணர்திறன் அதிகரிக்க மருந்துகள்
மருந்து 15 முதல் 40 மி.கி அளவிலான செயலில் உள்ள மாத்திரைகள் வடிவில் கிடைக்கிறது. இரத்த பிளாஸ்மாவில் உள்ள குளுக்கோஸை கணக்கில் எடுத்துக்கொண்டு ஒவ்வொரு நோயாளிக்கும் சரியான திட்டம் மற்றும் டோஸ் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன. வழக்கமாக, சிகிச்சையானது 15 மி.கி அளவோடு தொடங்குகிறது, அதன் பிறகு ஆக்டோஸின் அளவை மேலும் அதிகரிக்க வேண்டிய அவசியம் குறித்து முடிவு எடுக்கப்படுகிறது. மாத்திரைகள் பகிர்வதற்கும் மெல்லுவதற்கும் கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. ஒரு மருந்தின் சராசரி செலவு 3000 ரூபிள் ஆகும்.
பெரும்பாலான மக்களுக்கு கிடைக்கிறது, இது 100-300 ரூபிள் தொகுப்புக்கு விற்கப்படுகிறது. மருந்துகளை உடனடியாக உணவுடன் அல்லது உடனடியாக எடுத்துக் கொள்ள வேண்டும். செயலில் உள்ள பொருளின் உன்னதமான ஆரம்ப டோஸ் தினமும் இரண்டு முறை 0.5 மி.கி ஆகும். இது 0.87 மிகி ஃபார்மினின் ஆரம்ப அளவை எடுக்க அனுமதிக்கப்படுகிறது, ஆனால் ஒரு நாளைக்கு ஒரு முறை மட்டுமே. இதற்குப் பிறகு, வாராந்திர அளவு 2-3 கிராம் அடையும் வரை படிப்படியாக அதிகரிக்கப்படுகிறது. செயலில் உள்ள பொருளின் அளவை மூன்று கிராம் அளவுக்கு மீறுவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
ஒரு மருந்தின் சராசரி செலவு 700 ரூபிள் ஆகும். மாத்திரைகள் வடிவில் குளுக்கோபே தயாரிக்கப்படுகிறது. ஒரு நாளைக்கு மூன்று அளவு மருந்துகள் அனுமதிக்கப்படுகின்றன. இரத்த பரிசோதனையை கணக்கில் எடுத்துக்கொண்டு, ஒவ்வொரு வழக்கிலும் அளவு தேர்ந்தெடுக்கப்படுகிறது. இந்த வழக்கில், இது முக்கிய பொருளின் 50 அல்லது 100 மி.கி ஆக இருக்கலாம். அடிப்படை உணவுகளுடன் குளுக்கோபாயை எடுத்துக் கொள்ளுங்கள்.மருந்து அதன் செயல்பாட்டை எட்டு மணி நேரம் வைத்திருக்கிறது.
இந்த மருந்து சமீபத்தில் மருந்தக அலமாரிகளில் தோன்றியது, இன்னும் பரவலான விநியோகத்தைப் பெறவில்லை. சிகிச்சையின் ஆரம்பத்தில், நோயாளிகள் ஒரு நாளைக்கு ஒரு முறை 15 மில்லிகிராம் அளவிலான செயலில் ஒரு மருந்தை எடுக்க பரிந்துரைக்கப்படுகிறார்கள். படிப்படியாக, மருந்தின் அளவை ஒரு நேரத்தில் 45 மி.கி ஆக அதிகரிக்கலாம். ஒரே நேரத்தில் பிரதான உணவின் போது நீங்கள் மாத்திரையை குடிக்க வேண்டும். ஒரு மருந்தின் சராசரி செலவு 700 ரூபிள் ஆகும்.
இந்த மருந்தைப் பயன்படுத்தும் போது முக்கிய விளைவு உடல் பருமனுடன் கூடிய நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்கப்படுகிறது. நீங்கள் உணவைப் பொருட்படுத்தாமல் ஆஸ்ட்ரோசோனை எடுத்துக் கொள்ளலாம். மருந்தின் ஆரம்ப அளவு செயலில் உள்ள பொருளின் 15 அல்லது 30 மி.கி ஆகும். தேவைப்பட்டால் மற்றும் சிகிச்சையின் பயனற்ற தன்மை, தினசரி அளவை 45 மி.கி ஆக அதிகரிக்க மருத்துவர் முடிவு செய்யலாம். மிகவும் அரிதான சந்தர்ப்பங்களில் ஆஸ்ட்ரோசோனைப் பயன்படுத்தும் போது, நோயாளிகள் உடல் எடையில் குறிப்பிடத்தக்க அதிகரிப்பு வடிவத்தில் ஒரு பக்க விளைவை உருவாக்குகிறார்கள்.
எச்சரிக்கை!இந்த மருந்துகளின் குழு சியோஃபோர் மற்றும் குளுக்கோஃபேஜுடன் இணைந்து சிகிச்சையளிக்க பரிந்துரைக்கப்படலாம், ஆனால் பக்கவிளைவுகளின் வளர்ச்சியைத் தவிர்ப்பதற்காக நோயாளியை முடிந்தவரை பரிசோதிப்பது மதிப்பு.
நீரிழிவு மாத்திரைகள் - சிறந்த மருந்துகளின் பட்டியல்
நீரிழிவு நோய்க்கான மாத்திரைகள் நோயின் வகையைப் பொறுத்து தேர்ந்தெடுக்கப்படுகின்றன, இது 2 வகைகளாகப் பிரிக்கப்பட்டுள்ளது: இன்சுலின் சார்ந்தது மற்றும் இன்சுலின் அறிமுகம் தேவையில்லை. சிகிச்சையைத் தொடங்குவதற்கு முன், சர்க்கரையைக் குறைக்கும் மருந்துகளின் வகைப்பாடு, ஒவ்வொரு குழுவின் செயல்பாட்டின் வழிமுறை மற்றும் பயன்பாட்டிற்கான முரண்பாடுகள் ஆகியவற்றைப் படிக்கவும்.
மாத்திரைகள் எடுப்பது நீரிழிவு நோயாளியின் வாழ்க்கையின் இன்றியமையாத பகுதியாகும்.
சர்க்கரையை 4.0–5.5 மிமீல் / எல் அளவில் பராமரிப்பதே நீரிழிவு சிகிச்சையின் கொள்கை. இதற்காக, குறைந்த கார்ப் உணவைப் பின்பற்றுவதோடு, வழக்கமான மிதமான உடல் பயிற்சியையும் தவிர, சரியான மருந்துகளை உட்கொள்வது அவசியம்.
நீரிழிவு நோய்க்கான சிகிச்சைக்கான மருந்துகள் பல முக்கிய குழுக்களாக பிரிக்கப்பட்டுள்ளன.
இந்த நீரிழிவு மருந்துகள் கணையத்தில் இன்சுலின் உற்பத்திக்கு காரணமான பீட்டா - செல்கள் மீதான தாக்கத்தின் காரணமாக இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளன. இந்த குழுவின் வழிமுறைகள் பலவீனமான சிறுநீரக செயல்பாடு மற்றும் இருதய நோய்களின் வளர்ச்சியைக் குறைக்கின்றன.
மணினில் - நீரிழிவு நோயாளிகளுக்கு மலிவு மாத்திரைகள்
சல்போனிலூரியாவின் சிறந்த வழித்தோன்றல்களின் பட்டியல்:
இந்த குழுவின் நீரிழிவு நோயாளிகளுக்கான மருந்துகள் சல்பானிலூரியா வழித்தோன்றல்களுக்கு சிகிச்சையளிக்கும் விளைவில் ஒத்திருக்கின்றன மற்றும் இன்சுலின் உற்பத்தியைத் தூண்டுகின்றன. அவற்றின் செயல்திறன் இரத்த சர்க்கரையைப் பொறுத்தது.
இன்சுலின் உற்பத்திக்கு நோவோனார்ம் தேவைப்படுகிறது
நல்ல மெக்லிடினைடுகளின் பட்டியல்:
இன்சுலின் சார்ந்த நீரிழிவு சிகிச்சையில், மெக்லிடினைடுகள் பயன்படுத்தப்படுவதில்லை.
இந்த குழுவின் மருந்துகள் கல்லீரலில் இருந்து குளுக்கோஸை வெளியிடுவதைத் தடுக்கின்றன மற்றும் உடலின் திசுக்களில் அதன் சிறந்த உறிஞ்சுதலுக்கு பங்களிக்கின்றன.
சிறந்த குளுக்கோஸ் எடுப்பதற்கான மருந்து
மிகவும் பயனுள்ள பிக்வானைடுகள்:
அவை பிகுவானைடுகள் போன்ற உடலில் ஏற்படும் அதே விளைவுகளால் வகைப்படுத்தப்படுகின்றன. முக்கிய வேறுபாடு அதிக செலவு மற்றும் பக்க விளைவுகளின் ஈர்க்கக்கூடிய பட்டியல்.
ஒரு விலையுயர்ந்த மற்றும் பயனுள்ள குளுக்கோஸ் செரிமான மருந்து
இவை பின்வருமாறு:
வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையில் தியாசோலிடினியோன்கள் நேர்மறையான விளைவைக் கொண்டிருக்கவில்லை.
இன்சுலின் உற்பத்தியை அதிகரிக்கவும், கல்லீரலில் இருந்து சர்க்கரையை வெளியிடவும் உதவும் புதிய தலைமுறை மருந்துகள்.
கல்லீரலில் இருந்து சர்க்கரையை வெளியிட கால்வஸ் தேவை
பயனுள்ள கிளைப்டின்களின் பட்டியல்:
இரத்த குளுக்கோஸைக் குறைக்க ஜானுவியா
இந்த நவீன ஆண்டிடியாபெடிக் முகவர்கள் சிக்கலான கார்போஹைட்ரேட்டுகளை கரைக்கும் ஒரு நொதியின் உற்பத்தியைத் தடுக்கின்றன, இது பாலிசாக்கரைடுகளை உறிஞ்சும் வீதத்தைக் குறைக்கிறது. தடுப்பான்கள் குறைந்தபட்ச பக்க விளைவுகளால் வகைப்படுத்தப்படுகின்றன மற்றும் உடலுக்கு பாதுகாப்பானவை.
இவை பின்வருமாறு:
மேற்கண்ட மருந்துகளை மற்ற குழுக்கள் மற்றும் இன்சுலின் மருந்துகளுடன் இணைந்து எடுத்துக் கொள்ளலாம்.
இரத்த சர்க்கரையை திறம்பட குறைக்கும் சமீபத்திய தலைமுறை மருந்துகள்.இந்த குழுவின் மருந்துகள் சிறுநீரகங்களில் குளுக்கோஸை சிறுநீருடன் வெளியேற்ற காரணமாகின்றன, இரத்தத்தில் சர்க்கரையின் செறிவு 6 முதல் 8 மிமீல் / எல் வரை இருக்கும்.
இரத்த சர்க்கரையை குறைப்பதற்கான இறக்குமதி கருவி
பயனுள்ள கிளிஃப்ளோசின்களின் பட்டியல்:
மெட்ஃபோர்மின் மற்றும் கிளைப்டின்கள் அடங்கிய மருந்துகள். ஒருங்கிணைந்த வகையின் சிறந்த வழிமுறைகளின் பட்டியல்:
சேர்க்கை மருந்துகளை தேவையின்றி எடுத்துக் கொள்ளாதீர்கள் - பாதுகாப்பான பிக்வானைடுகளுக்கு முன்னுரிமை கொடுக்க முயற்சிக்கவும்.
நீரிழிவு கலவை
இன்சுலின் அல்லது மாத்திரைகள் - நீரிழிவு நோய்க்கு எது சிறந்தது?
டைப் 1 நீரிழிவு நோயின் சிகிச்சையில், இன்சுலின் பயன்படுத்தப்படுகிறது, ஒரு சிக்கலான வடிவத்தின் வகை 2 நோய்க்கு சிகிச்சையானது சர்க்கரை அளவை இயல்பாக்குவதற்கு மருந்துகளை எடுத்துக்கொள்வதை அடிப்படையாகக் கொண்டது.
ஊசி மருந்துகளுடன் ஒப்பிடும்போது மாத்திரைகளின் நன்மைகள்:
- பயன்பாடு மற்றும் சேமிப்பின் எளிமை,
- வரவேற்பின் போது அச om கரியம் இல்லாதது,
- இயற்கை ஹார்மோன் கட்டுப்பாடு.
இன்சுலின் ஊசி மருந்துகளின் நன்மைகள் விரைவான சிகிச்சை விளைவு மற்றும் நோயாளிக்கு மிகவும் பொருத்தமான வகை இன்சுலின் தேர்ந்தெடுக்கும் திறன் ஆகும்.
மருந்து சிகிச்சையானது நேர்மறையான விளைவைக் கொடுக்கவில்லை என்றால், குளுக்கோஸ் அளவு 9 மிமீல் / எல் ஆக உயர்ந்தால், வகை 2 நீரிழிவு நோயாளிகளால் இன்சுலின் ஊசி பயன்படுத்தப்படுகிறது.
மாத்திரைகள் உதவாதபோது மட்டுமே இன்சுலின் ஊசி பொருந்தும்
“நான் 3 ஆண்டுகளாக டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளேன். இரத்த சர்க்கரையை இயல்பாக்குவதற்கு, இன்சுலின் ஊசி போடுவதோடு, மெட்ஃபோர்மின் மாத்திரைகளையும் எடுத்துக்கொள்கிறேன். என்னைப் பொறுத்தவரை, இது நீரிழிவு நோயாளிகளுக்கு மலிவு விலையில் சிறந்த தீர்வாகும். டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஒரு நண்பர் இந்த மருந்தை வேலையில் குடித்து வருகிறார், இதன் விளைவாக மகிழ்ச்சியாக இருக்கிறார். ”
“எனக்கு டைப் 2 நீரிழிவு நோய் உள்ளது, நான் பல ஆண்டுகளாக ஜானுவியா, பின்னர் குளுக்கோபயா என்ற மருந்தைக் கொண்டு சிகிச்சையளித்தேன். முதலில், இந்த மாத்திரைகள் எனக்கு உதவின, ஆனால் சமீபத்தில் எனது நிலை மோசமடைந்தது. நான் இன்சுலின் மாறினேன் - சர்க்கரை குறியீடு 6 மிமீல் / எல் ஆக குறைந்தது. நானும் ஒரு டயட்டில் சென்று விளையாட்டிற்கு செல்கிறேன். ”
“சோதனைகளின் முடிவுகளின்படி, எனக்கு அதிக இரத்த சர்க்கரை இருப்பதை மருத்துவர் வெளிப்படுத்தினார். சிகிச்சையில் உணவு, விளையாட்டு மற்றும் மிக்லிடோல் ஆகியவை இருந்தன. நான் இப்போது 2 மாதங்களாக மருந்து குடித்து வருகிறேன் - குளுக்கோஸ் அளவு இயல்பு நிலைக்கு திரும்பியுள்ளது, எனது பொது ஆரோக்கியம் மேம்பட்டுள்ளது. நல்ல மாத்திரைகள், ஆனால் எனக்கு கொஞ்சம் விலை அதிகம். ”
உடற்பயிற்சி மற்றும் சரியான சிகிச்சையுடன் குறைந்த கார்ப் உணவை இணைப்பது வகை 2 நீரிழிவு நோயில் இரத்த சர்க்கரை அளவை உறுதிப்படுத்த உதவும்.
சிக்கல்கள் இல்லாத நிலையில், மெட்ஃபோர்மின் அடங்கிய மருந்துகளுக்கு முன்னுரிமை கொடுங்கள் - அவை குளுக்கோஸ் அளவை குறைந்தபட்ச பக்க விளைவுகளுடன் உறுதிப்படுத்துகின்றன. வகை 1 நோய்க்கான இன்சுலின் ஊசி மருந்துகளின் அளவு மற்றும் அதிர்வெண் மருத்துவரால் கணக்கிடப்படுகிறது, நோயாளியின் நோயின் தனிப்பட்ட பண்புகளை கணக்கில் எடுத்துக்கொள்கிறது.
இந்த கட்டுரையை மதிப்பிடுங்கள்
(2 மதிப்பீடுகள், சராசரி 5,00 5 இல்)
நீரிழிவு நோய் என்பது எண்டோகிரைன் அமைப்பு மற்றும் இன்சுலின் இயற்கையான தொகுப்பு மற்றும் அடுத்தடுத்த கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறு ஆகியவற்றின் மீறலுடன் தொடர்புடைய முழு உடலும் ஆகும். மூக்கு ஒழுகுவதைப் போலவே நீரிழிவு நோயையும் குணப்படுத்த முடியாது அல்லது வயிற்றுப்போக்கு, பொருத்தமான மருந்துகளின் உதவியுடன் மூக்கில் உள்ள அதிகப்படியான வைரஸ்கள் அல்லது குடலில் உள்ள நோய்க்கிருமி மைக்ரோஃப்ளோராவை நீக்குகிறது. நவீன மருத்துவத்தின் உதவியுடன் இன்சுலின் சார்ந்த நீரிழிவு நோயை குணப்படுத்துவது பொதுவாக சாத்தியமற்றது, ஏனெனில் கணையத்தை எவ்வாறு இடமாற்றம் செய்வது அல்லது அதன் பீட்டா செல்களை வளர்ப்பது என்று மருத்துவர்கள் இதுவரை கற்றுக்கொள்ளவில்லை. டைப் 1 நீரிழிவு நோய்க்கான ஒரே தீர்வு செயற்கை இன்சுலின் ஆகும், இது நீங்கள் தொடர்ந்து தோலடி அல்லது இன்ட்ராமுஸ்குலர் ஊசி மூலம் உடலில் நுழைய வேண்டும். முதல் வகை நீரிழிவு நோய்க்கு பயனுள்ள மாத்திரைகள் எதுவும் இல்லை, துணை மருந்துகள் மட்டுமே உள்ளன, எடுத்துக்காட்டாக, சியோஃபோர் அல்லது குளுக்கோஃபேஜ், இது இன்சுலின் செல்கள் எதிர்ப்பைக் குறைக்கிறது.
டைப் 2 நீரிழிவு நோய்க்கான மருந்துகளின் உற்பத்தியில் மருந்துத் துறை கவனம் செலுத்துகிறது, இது குறைவான லேபிள் படிப்பு மற்றும் மிகவும் பரந்த அறிகுறிகளைக் கொண்டுள்ளது.அனைத்து மருந்துகளையும் வேதியியல் கலவை, செயல்பாட்டுக் கொள்கை மற்றும் மருந்துகளின் பயன்பாடு தொடரும் குறிக்கோள்கள் ஆகியவற்றால் பிரிக்கலாம்.
நீரிழிவு மருந்துகளுக்கு மூன்று சவால்கள் உள்ளன:
- இன்சுலின் தொகுப்பை அதிகரிக்க கணையத்தின் லாங்கர்ஹான்ஸ் தீவுகளின் பீட்டா செல்களைத் தூண்டுவது,
- இன்சுலினுக்கு தசை மற்றும் கொழுப்பு செல்கள் சவ்வுகளின் அதிகரித்த உணர்திறன்,
- இரத்தத்தில் குளுக்கோஸை உறிஞ்சுவதை மெதுவாக்குவது அல்லது குடலில் தடுப்பதும் கூட.
இப்போதே சொல்லலாம்: ஒரு புதிய தலைமுறையின் நீரிழிவு நோய்க்கான மருந்துகள் கூட அடங்கிய மருந்துகளில் ஒன்று கூட பக்க விளைவுகள் இல்லாமல் முற்றிலும் நேர்மறையான விளைவை உறுதிப்படுத்த முடியாது. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் செயல்முறைகள் மிகவும் சிக்கலானவை மற்றும் முழுமையாக கணக்கில் எடுத்துக்கொள்ள முடியாத பல காரணிகளைச் சார்ந்தது. தவிர்க்க முடியாத சோதனை மற்றும் பிழையின் முறையால், மருந்து சிகிச்சையை பல மாதங்களாக தேர்வு செய்ய வேண்டியிருக்கும் என்பதற்கு நோயாளி தயாராக இருக்க வேண்டும். சில நீரிழிவு மருத்துவர்கள் கூட நீரிழிவு நோயாளிக்கு இன்சுலின் வகை II நீரிழிவு இன்சுலின் ஊசி போடுவது நல்லது என்றும், முறையற்ற முறையில் தேர்ந்தெடுக்கப்பட்ட மருந்துகளுடன் பீட்டா செல்களைக் கொல்வதை விட கணைய வேதனையிலிருந்து விடுபடுவதாகவும், பின்னர் எப்படியாவது இன்சுலின் ஊசி போடுவதாகவும், ஆனால் மிகக் குறைந்த சாதகமான சூழ்நிலையில்.
எனவே, உடலில் இருந்து குறைந்தபட்ச நன்மைகளைத் தரும் வகை 2 நீரிழிவு நோய்க்கான மருந்துகளை அடையாளம் காண முயற்சிப்போம்.
பெரும்பாலான உட்சுரப்பியல் வல்லுநர்களின் கூற்றுப்படி, இவை குடலில் உள்ள குளுக்கோஸை செயற்கையாகத் தடுக்கும் மற்றும் அதன் மூலக்கூறுகள் இரத்தத்தில் உறிஞ்சப்படுவதைத் தடுக்கும் மருந்துகள். உண்மையில், இவை மன உறுதி இல்லாதவர்களுக்கு மாத்திரைகள். அவர்கள் இனிப்புகள் மற்றும் சுவையான உணவுகளை மறுத்து, குறைந்த கார்ப் உணவுக்கு மாற முடியாது, ஆனால் தங்கள் உடலை ஏமாற்ற முயற்சிக்கிறார்கள். அவர்கள் இனிப்புகளை சாப்பிட்டு, சர்க்கரையை இரத்த ஓட்டத்தில் விடாத மாத்திரைகளுடன் குடிக்கிறார்கள்.
வேதியியல் ரீதியாக, மருந்துகளின் செயல்பாட்டின் வழிமுறை ஆல்பா-குளுக்கோசிடேஸைத் தடுப்பதாகும், இது குளுக்கோஸ் மூலக்கூறுகளுக்கு முன்னால் தீர்க்கமுடியாத தடையை உருவாக்குகிறது. இந்த வகையின் முக்கிய மருந்து அகார்போஸ், இது ஒரு நாளைக்கு மூன்று முறை எடுக்கப்படுகிறது. அகார்போஸின் விலை குறிப்பாக அதிகமாக இல்லை, ஆனால் அத்தகைய "சிகிச்சையில்" எந்த தர்க்கமும் இல்லை - ஒரு நபர் ஒன்று அல்லது மற்றொன்றை வாங்குவதற்குப் பதிலாக மருந்துகள் மற்றும் கார்போஹைட்ரேட் தயாரிப்புகளுக்கு பணம் செலவிடுகிறார். எல்லாவற்றையும், அகார்போஸ் இரைப்பை குடல் அச om கரியத்தைத் தூண்டுகிறது, கல்லீரல் மற்றும் சிறுநீரக செயலிழப்பு வளர்ச்சிக்கு பங்களிக்க முடியும், கர்ப்பம் மற்றும் பாலூட்டலின் போது இதை எடுக்க முடியாது.
அகார்போஸ் மற்றும் அதன் ஒப்புமைகளின் ஒப்பீட்டு நன்மைகள் என்னவென்றால், அவை ஒருபோதும் ஆரோக்கியத்திற்கு கடுமையான தீங்கு விளைவிப்பதில்லை, அவை இரத்தச் சர்க்கரைக் குறைவை அச்சுறுத்துவதில்லை (இரத்த சர்க்கரையின் கூர்மையான குறைவு), அவை திசுக்களால் பலவீனமான குளுக்கோஸ் அதிகரிப்பால் சிடி -2 உடையவர்களுக்கு உதவுகின்றன (அதாவது, இன்சுலின் பற்றாக்குறை இல்லாதபோது, ஆனால் தசைகள் மற்றும் கொழுப்பு செல்கள் அதை உறிஞ்ச விரும்பவில்லை மற்றும் சர்க்கரை அளவு இரத்தத்தில் கட்டுப்பாடில்லாமல் உயர்கிறது).
நீரிழிவு மருந்துகளில் "திறமையின்மை" அடிப்படையில் இரண்டாவது இடத்தில், லாங்கர்ஹான்ஸ் தீவுகளில் இன்சுலின் தொகுப்பை வெளிப்புறமாகத் தூண்டுவதை நோக்கமாகக் கொண்டவை. இது ஒரு வகையான டோப் ஆகும், இது கணையம் உடைகளுக்கு வேலை செய்யும். சில நேரம், மருந்துகள் உண்மையில் உதவும், சர்க்கரை மற்றும் இன்சுலின் இயல்பாக்கப்படும், முன்னேற்றத்தின் மாயை மற்றும் மீட்பு கூட வரும். சில நோயாளிகளுக்கு, இது ஒரு மாயை கூட இருக்காது, ஆனால் உண்மையில் நீண்ட நிவாரணம் - நீரிழிவு பல ஆண்டுகளாக குறைகிறது. ஆனால் சிகிச்சை நிறுத்தப்பட்டவுடன், சர்க்கரை மீண்டும் வளரத் தொடங்கும், மேலும் ஹைப்பர் கிளைசீமியா இரத்தச் சர்க்கரைக் குறைவுடன் மாறக்கூடும். அதிக அளவு நிகழ்தகவுடன், எல்லாம் இயல்பு நிலைக்குத் திரும்பும். மிகவும் பாதிக்கப்படக்கூடிய கணையம் கொண்ட சில நோயாளிகளில், இறுதியில், அவர்கள் வெறுமனே கிளர்ச்சி செய்கிறார்கள். இது கடுமையான கணைய அழற்சி - கடுமையான போதை மற்றும் துன்பகரமான வலி நோய்க்குறி காரணமாக ஒரு கொடிய நோய். ஒரு நோயாளிக்கு கணைய அழற்சியின் அறிகுறிகளை நிறுத்திய பிறகு, சிடி -1 நிச்சயமாக சிடி -2 இல் சேர்க்கப்படும், ஏனெனில் பீட்டா செல்கள் வீக்கத்திலிருந்து தப்பாது.
கணையத்தில் இன்சுலின் தொகுப்பைத் தூண்டும் மருந்துகளில் இரண்டு குழு மருந்துகள் அடங்கும்:
- சல்போனிலூரியாக்களின் வழித்தோன்றல்கள் - கிளைகோஸ்லைடு, கிளைகோசைட் எம்பி, கிளைமிபிரைடு, கிளைசிடோன், கிளிபிசைடு, கிளிபிசைடு ஜிஐடிஎஸ், கிளிபென்கிளாமைடு.
- மெக்லிடெனைடுகள் - ரெபாக்ளின்னைடு, நட்லெக்லைனைடு.
நாளமில்லா கணையத்தின் தவிர்க்க முடியாத குறைவுக்கு கூடுதலாக, மருந்துகள் கட்டுப்பாடற்ற இரத்தச் சர்க்கரைக் குறைவின் அடிப்படையில் அச்சுறுத்தலை ஏற்படுத்துகின்றன மற்றும் இரைப்பைக் குழாயை எரிச்சலூட்டுகின்றன. அவர்களுக்கு பல உணவுகளைப் பயன்படுத்துங்கள். பெரும்பாலான மருத்துவர்கள் இந்த மருந்துகளை படிப்புகளைப் பயன்படுத்துவதை விட அவசர அவசரமாக வைத்திருக்கிறார்கள். பீட்டா செல்கள் மீது அவ்வளவு உச்சரிக்கப்படாத தடுப்பு விளைவைக் கொண்ட மெக்லிடெனைடுகளை குடிப்பது விரும்பத்தக்கது, இருப்பினும், இந்த மருந்துகள் சல்போனிலூரியா வழித்தோன்றல்களுடன் ஒப்பிடும்போது அதிக விலையைக் கொண்டுள்ளன. மருந்து பிராண்டுகள் மற்றும் அளவிற்கான அட்டவணையைப் பார்க்கவும்.
திசுக்களின் இன்சுலின் எதிர்ப்பை பாதிக்கும் மருந்துகள் ஏற்கனவே புதிய தலைமுறை நீரிழிவு நோய்க்கான மருந்துகள், அவை மிகவும் பயனுள்ள மற்றும் பாதுகாப்பானவை, ஆனால் அதிக விலையில். இந்த குழுவில் பிகுவானைடுகள் (முதன்மையாக மெட்ஃபோர்மின்) மற்றும் தியாசோலிடினியோன்ஸ் (பியோகிளிட்டசோன்) ஆகியவை அடங்கும்.
இந்த பொருட்கள் ஒருபோதும் கடுமையான இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்காது - சர்க்கரை படிப்படியாகக் குறைந்து "நியாயமான வரம்புகளுக்குள்" - அதிகப்படியான அளவு உணவு நச்சுக்கு வழிவகுக்கும், ஆனால் ஒரு இரத்தச் சர்க்கரைக் கோமாவுக்கு அல்ல). அதே நேரத்தில், மருந்துகள் இரைப்பை அச om கரியம், வயிற்றுப்போக்கு, எடை அதிகரிப்பு ஆகியவற்றை ஏற்படுத்தும். கூடுதலாக, பியோகிளிட்டசோன், ஒரு பாடத்திட்டத்தில் பயன்படுத்தப்படும்போது, இதய செயலிழப்பு அபாயத்தை அதிகரிக்கிறது, அமிலத்தன்மை லாக்டேட் (அரிதாக), கால்களின் வீக்கத்தை ஏற்படுத்துகிறது மற்றும் எலும்புகளின் பலவீனத்தை அதிகரிக்கிறது. மற்ற ஆண்டிடியாபெடிக் மருந்துகளைப் போலவே, இந்த மருந்துகளும் கல்லீரல் மற்றும் சிறுநீரக செயலிழப்புக்காகவும், கர்ப்பிணி மற்றும் பாலூட்டும் பெண்களுக்கும் குடிக்கக்கூடாது. சர்க்கரையின் எதிர்பாராத அதிகரிப்புடன் அவசரகால தீர்வாகவும் அவை பயனற்றவை - இந்த குழுவின் மருந்துகளின் விளைவு நிர்வாகத்திற்குப் பிறகு மூன்று மணி நேரத்திற்கு முன்பே தொடங்கி நீண்ட காலம் நீடிக்கிறது.
மறைமுக செயல்பாடு கொண்ட மருந்துகள் மருத்துவ பரிசோதனைகளில் இன்னும் சமீபத்திய தலைமுறை நீரிழிவு மருந்துகள். இவை மிகவும் நம்பிக்கைக்குரியவை, ஆனால் இதுவரை மருந்துத் துறையால் வழங்கப்படும் மிகவும் விலையுயர்ந்த பொருட்கள். செயல்பாட்டின் பொறிமுறையால், அவை சல்போனிலூரியா மற்றும் மெக்லிடெனைடுகளை ஒத்திருக்கின்றன, அதாவது அவை கணையத்தின் பீட்டா செல்கள் மூலம் இயற்கை இன்சுலின் தொகுப்பைத் தூண்டுகின்றன. அடிப்படை வேறுபாடு என்னவென்றால், தூண்டுதல் மிகவும் நுட்பமான, ஹார்மோன் மட்டத்தில் உள்ளது மற்றும் இரத்தத்தில் உள்ள குளுக்கோஸ் மற்றும் இன்சுலின் அளவோடு நேரடியாக தொடர்புடையது அல்ல. மருந்துகளில் நான்கு வகையான ஹார்மோன் உற்பத்தி செய்யும் செல்கள், முதன்மையாக ஆல்பா மற்றும் பீட்டா ஆகியவை குளுக்ககோன் மற்றும் இன்சுலின் ஆகியவற்றை ஒருங்கிணைக்கும் ஒரு உள் பொறிமுறையை உள்ளடக்குகின்றன. இதன் விளைவாக, செயல்முறை இயற்கையான பயன்முறையில் தொடர்கிறது மற்றும் கணைய திசு அதிக வேலைகளால் இறக்காது.
துரதிர்ஷ்டவசமாக, இங்கே பல பக்க விளைவுகள் உள்ளன - கணைய அழற்சியின் ஆபத்து உள்ளது, ஆன்டிபாடிகள் மருந்துகளுக்கு உருவாகின்றன, இது கடுமையான ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தும். பெரும்பாலான மறைமுக மருந்துகளை ஊசி மூலம் மட்டுமே நிர்வகிக்க முடியும் (இருப்பினும், எதிர்காலத்தில் எப்போதும் இன்சுலின் சிரிஞ்ச் கொண்ட நீரிழிவு நோயாளிகள், ஊசி மூலம் பயப்பட மாட்டார்கள்).
இந்த குழுவின் மருந்துகள் கவனமாக பகுப்பாய்வு மற்றும் சோதனைகளுக்குப் பிறகு மட்டுமே எடுக்க முடியும் (முதன்மையாக சகிப்புத்தன்மைக்கு). அனைத்து நீரிழிவு மருந்துகளிலும் அவை மிகவும் விலை உயர்ந்தவை என்று எதிர்பார்க்கப்படுகிறது. இந்த மருந்துகள் பற்றி சில மதிப்புரைகள் உள்ளன, அவை சர்ச்சைக்குரியவை. மருத்துவரின் பரிந்துரை இல்லாமல் அவற்றை வாங்குவது மற்றும் பயன்படுத்துவது திட்டவட்டமாக சாத்தியமற்றது!
இந்த குழுவில் பின்வரும் பொருட்கள் உள்ளன:
- டிபெப்டைல் பெப்டிடேஸ் -4 (டிபிபி -4) தடுப்பான்கள் - வில்டாக்ளிப்டின், சாக்ஸாக்ளிப்டின், சிட்டாகிளிப்டின்,
- குளுகோகன் போன்ற பெப்டைட் -1 ஏற்பி அகோனிஸ்டுகள்: லிராகுளுடைடு, எக்ஸனடைடு.
மருந்துகளின் இரண்டாவது துணைக்குழு பல கூடுதல் நன்மைகளைக் கொண்டுள்ளது. அவை கணையத்தின் ஆல்பா மற்றும் பீட்டா செல்களைப் பாதுகாக்கின்றன, இரத்த அழுத்தம், பசி மற்றும் உடல் எடையைக் குறைக்க பங்களிக்கின்றன, இது டைப் 2 நீரிழிவு நோயாளிகளுக்கு மிகவும் முக்கியமானது.நீரிழிவு நோயின் மலக்குடல் சிகிச்சையால், செரிமான மண்டலத்தில் உணவை ஊக்குவிப்பதும், சிறுகுடலின் சுவர்களால் குளுக்கோஸை உறிஞ்சுவதும் இயல்பாக்கப்படுகின்றன. ஆனால் இந்த அகோனிஸ்டுகள் ரஷ்ய தரத்தால் மிகவும் விலை உயர்ந்தவர்கள்.
அரெக்டின் மருந்துகள் மற்றும் மெட்ஃபோர்மின் ஒருங்கிணைந்த பயன்பாடு குறித்து பரிசோதனைகள் நடத்தப்படுகின்றன. இந்த கலவையின் ஒப்பீட்டு ஆபத்துகள் குறித்து ஒரு தெளிவான கருத்து இன்னும் உருவாக்கப்படவில்லை, ஆனால் மெட்ஃபோர்மினின் எதிர்மறை விளைவு குறைகிறது என்பது தெளிவாகிறது. இந்த வழக்கில், நோயாளி சில நிதி சேமிப்புக்கான வாய்ப்பைப் பெறுகிறார் (மிகவும் விலையுயர்ந்த மறைமுக மருந்துகளின் நுகர்வு குறைக்கப்பட்டது.
நடவடிக்கை, சர்வதேச பெயர், ரஷ்ய அனலாக்ஸ், டோஸ் மற்றும் தினசரி உட்கொள்ளல் ஆகியவற்றின் அடிப்படையில் வகை 2 நீரிழிவு நோய்க்கான அனைத்து மருந்துகளின் அட்டவணை பின்வருமாறு.
அடுத்த தலைமுறை மருந்துகள் உடல் எடையை குறைக்கவும், உங்கள் இதய ஆபத்தை குறைக்கவும் உதவுகின்றன
அதன் தர்க்கரீதியான முடிவை நெருங்கி வரும் 2016 ஆம் ஆண்டு நிறைய சுவாரஸ்யமான விஷயங்களைக் கொண்டு வந்தது. குணப்படுத்த முடியாத நாட்பட்ட நோய்களால், குறிப்பாக நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களுக்கு நம்பிக்கையைத் தரும் மகிழ்ச்சியான மருந்து "கண்டுபிடிப்புகள்" இல்லாமல் இல்லை.
துரதிர்ஷ்டவசமாக, நீரிழிவு நோயாளிகளின் உடலில் மாற்ற முடியாத செயல்முறைகள் ஏற்படுகின்றன. பெரும்பாலும் (90% நிகழ்வுகளில்), கணையத்தால் இன்சுலின் என்ற ஹார்மோனை போதுமான அளவில் உற்பத்தி செய்ய முடியாது அல்லது உடலால் அதை திறம்பட பயன்படுத்த முடியவில்லை, இதன் விளைவாக இரத்தத்தில் குளுக்கோஸின் அளவு உயர்ந்து வகை 2 நீரிழிவு நோய் உருவாகிறது.
உணவிலிருந்து வரும் குளுக்கோஸுக்கு இரத்த ஓட்டத்தில் வரும் வழியைத் திறக்கும் திறவுகோல் இன்சுலின் தான் என்பதை நான் உங்களுக்கு நினைவூட்டுகிறேன். டைப் 2 நீரிழிவு எந்த வயதிலும் ஏற்படலாம், பெரும்பாலும் இது பல ஆண்டுகளாக மறைக்கப்படுகிறது. புள்ளிவிவரங்களின்படி, ஒவ்வொரு இரண்டாவது நோயாளியும் தனது உடலில் ஏற்படும் கடுமையான மாற்றங்களைப் பற்றி அறிந்திருக்கவில்லை, இது நோயின் முன்கணிப்பை கணிசமாக மோசமாக்குகிறது.
மிகக் குறைவாக அடிக்கடி, டைப் 1 நீரிழிவு நோய் பதிவாகிறது, இதில் கணைய செல்கள் பொதுவாக இன்சுலின் தொகுப்பதை நிறுத்துகின்றன, பின்னர் நோயாளிக்கு வெளியில் இருந்து ஹார்மோனின் வழக்கமான நிர்வாகம் தேவைப்படுகிறது.
வகை 1 மற்றும் வகை 2 ஆகிய இரண்டின் நீரிழிவு, வாய்ப்புக்கு இடமளிப்பது மிகவும் ஆபத்தானது: ஒவ்வொரு 6 விநாடிகளுக்கும் இது ஒரு உயிர் எடுக்கும். மேலும், ஒரு விதியாக, ஹைப்பர் கிளைசீமியா அல்ல, அதாவது இரத்த சர்க்கரையின் அதிகரிப்பு அல்ல, ஆனால் அதன் நீண்டகால விளைவுகள்.
எனவே, நீரிழிவு நோய் “துவங்கும்” நோய்களைப் போல பயங்கரமானது அல்ல. நாங்கள் மிகவும் பொதுவானவற்றை பட்டியலிடுகிறோம்.
- இருதய நோய்கரோனரி இதய நோய் உட்பட, இயற்கையான விளைவு பேரழிவுகள் - மாரடைப்பு மற்றும் பக்கவாதம்.
- சிறுநீரக நோய், அல்லது நீரிழிவு நெஃப்ரோபதி, இது சிறுநீரகத்தின் பாத்திரங்களுக்கு சேதம் ஏற்படுவதால் உருவாகிறது. மூலம், இரத்த குளுக்கோஸ் அளவை நன்கு கட்டுப்படுத்துவது இந்த சிக்கலின் சாத்தியத்தை வெகுவாகக் குறைக்கிறது.
- நீரிழிவு நரம்பியல் - நரம்பு மண்டலத்திற்கு சேதம், செரிமானம், பாலியல் செயலிழப்பு, குறைதல் அல்லது கைகால்களில் உணர்திறன் இழப்பு ஆகியவற்றிற்கு வழிவகுக்கிறது. குறைக்கப்பட்ட உணர்திறன் காரணமாக, நோயாளிகள் சிறிய காயங்களைக் கவனிக்காமல் இருக்கலாம், இது ஒரு நாள்பட்ட நோய்த்தொற்றின் வளர்ச்சியால் நிறைந்திருக்கிறது மற்றும் கைகால்களை வெட்டுவதற்கு வழிவகுக்கும்.
- நீரிழிவு ரெட்டினோபதி - கண்களுக்கு சேதம், முழுமையான குருட்டுத்தன்மை வரை பார்வை குறைவதற்கு வழிவகுக்கிறது.
இந்த நோய்கள் ஒவ்வொன்றும் இயலாமை அல்லது மரணத்தை கூட ஏற்படுத்தக்கூடும், ஆனால் இருதய நோயியல் மிகவும் நயவஞ்சகமாகக் கருதப்படுகிறது. இந்த நோயறிதல்தான் பெரும்பாலான சந்தர்ப்பங்களில் நீரிழிவு நோயாளிகளின் மரணத்தை ஏற்படுத்துகிறது. தமனி உயர் இரத்த அழுத்தம், கரோனரி இதய நோய், கொலஸ்ட்ரால் அளவு ஆகியவற்றைக் கட்டுப்படுத்துவது கிளைசீமியாவிற்கு போதுமான இழப்பீடு தேவைக்கு சமமானதாகும்.
சரியான சிகிச்சைகள், உணவு முறைகள் போன்ற நிகழ்வுகளின் சிறந்த போக்கில் கூட - நீரிழிவு நோயாளிகளுக்கு மாரடைப்பு அல்லது பக்கவாதத்தால் இறக்கும் ஆபத்து ஹைப்பர் கிளைசீமியாவால் பாதிக்கப்படாதவர்களை விட மிக அதிகம்.இருப்பினும், டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க நோக்கம் கொண்ட புதிய ஹைப்போகிளைசெமிக் மருந்துகள் இறுதியாக திசையனை மிகவும் சாதகமான திசையில் திருப்பி நோயின் முன்கணிப்பை பெரிதும் மேம்படுத்தலாம்.
பொதுவாக, இன்சுலின் அல்லாத நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்துகள் வாய்வழி மாத்திரைகளாக வழங்கப்படுகின்றன. லிராகுளுடைட் போன்ற இன்சுலின் சுரப்பைத் தூண்டும் ஊசி மருந்துகளின் வருகையால் இந்த பேசப்படாத விதி மறதிக்குள் சென்றுள்ளது. நீரிழிவு நோய்க்கான மருந்துகளை தயாரிக்கும் உலக புகழ்பெற்ற டேனிஷ் நிறுவனத்தின் விஞ்ஞானிகளால் இது உருவாக்கப்பட்டது, நோவோ நோர்டிஸ்க். சாக்செண்டா (ரஷ்ய கூட்டமைப்பில் - விக்டோசா) என்ற பெயரில் இந்த மருந்து ஒரு வருடத்திற்கு முன்பு ஐரோப்பாவில் தோன்றியது. உடல் பருமன் குறியீட்டுடன் (உயரம் 2 / எடை) 30 க்கு மேல் உள்ள பருமனான நோயாளிகளுக்கு நீரிழிவு நோய்க்கான சிகிச்சையாக இது அங்கீகரிக்கப்பட்டுள்ளது.
லிராகுளுடைட்டின் நேர்மறையான சொத்து, இது பல இரத்தச் சர்க்கரைக் குறைவு மருந்துகளிடையே வேறுபடுகிறது, இது உடல் எடையைக் குறைக்கும் திறன் ஆகும் - இது இரத்தச் சர்க்கரைக் குறைவு முகவர்களுக்கு மிகவும் அரிதான தரம். நீரிழிவு மருந்துகள் பெரும்பாலும் எடை அதிகரிப்பதற்கு பங்களிக்கின்றன, மேலும் இந்த போக்கு ஒரு கடுமையான பிரச்சினையாகும், ஏனெனில் உடல் பருமன் ஒரு கூடுதல் ஆபத்து காரணி. ஆய்வுகள் காட்டியுள்ளன: லிராகுளுடைடு சிகிச்சையின் போது, நீரிழிவு நோயாளிகளின் உடல் எடை 9% க்கும் அதிகமாக குறைந்துள்ளது, இது இரத்த சர்க்கரையை குறைக்கும் மருந்துகளின் ஒரு வகையான பதிவுகளுக்கு காரணமாக இருக்கலாம். இருப்பினும், எடையில் ஒரு நன்மை விளைவிப்பது லிராகுளுடைட்டின் ஒரே நன்மை அல்ல.
ஏறக்குறைய 4 ஆண்டுகளாக லிராகுளுடைடை எடுத்துக் கொண்ட 9,000 க்கும் மேற்பட்ட நோயாளிகளுடன் 2016 இல் நிறைவு செய்யப்பட்ட ஒரு ஆய்வில், இந்த மருந்துடன் சிகிச்சையானது இரத்த குளுக்கோஸ் அளவை இயல்பாக்குவதற்கு உதவுவது மட்டுமல்லாமல், இருதய நோய்களின் அபாயத்தையும் குறைக்கிறது என்பதைக் காட்டுகிறது. நோவோ நோர்டிஸ்கின் ஈர்க்கப்பட்ட ஊழியர்கள் அங்கு நிற்கவில்லை, 2016 ஆம் ஆண்டில் மற்றொரு புதுமையான சர்க்கரை குறைக்கும் மருந்தை வழங்கினர் - செமக்ளூடிட்.
மருந்தியல் கையேடுகளில் செமக்ளூடைடைத் தேடுவது மிக விரைவில்: இந்த மருந்து இன்னும் மருத்துவ பரிசோதனைகளுக்கு உட்பட்டுள்ளது, ஆனால் இந்த "விற்பனைக்கு முந்தைய" கட்டத்தில் கூட, இது விஞ்ஞான உலகில் அதிக சத்தத்தை ஏற்படுத்த முடிந்தது. பெற்றோர் ஹைப்போகிளைசெமிக் மருந்துகளின் புதிய பிரதிநிதி நீரிழிவு நோயாளிகளில் இருதய சிக்கல்களின் சாத்தியத்தை கணிசமாகக் குறைக்கும் திறனைக் கொண்டு அனைவரையும் ஆச்சரியப்படுத்தினார். 3,000 க்கும் மேற்பட்ட நோயாளிகளுடன் நடத்தப்பட்ட ஒரு ஆய்வின்படி, செமக்ளூடைடுடன் 2 வருடங்கள் மட்டுமே சிகிச்சையளிப்பது மாரடைப்பு அல்லது பக்கவாதம் ஏற்படும் அபாயத்தை 26% வரை குறைக்கிறது!
பெரும்பாலான நீரிழிவு நோயாளிகள் வாழும் டாமோகிள்ஸின் வாளின் கீழ், பயங்கரமான இருதய பேரழிவுகளை உருவாக்கும் வாய்ப்பைக் குறைப்பது, கிட்டத்தட்ட கால் பகுதியால் ஆயிரக்கணக்கான உயிர்களைக் காப்பாற்றக்கூடிய ஒரு பெரிய சாதனை. மூலம், செமக்ளூடைடு, அதே போல் லிராகுளுடைடு ஆகியவை தோலடி முறையில் நிர்வகிக்கப்படுகின்றன, மேலும் முடிவைப் பெற வாரத்திற்கு ஒரு ஊசி போதும். விஞ்ஞானிகளின் ஆராய்ச்சிப் பணிகளின் இத்தகைய சுவாரஸ்யமான முடிவுகள் மில்லியன் கணக்கான நோயாளிகளுக்கு எதிர்காலத்தைப் பற்றி தைரியமாகப் பார்க்க அனுமதிக்கின்றன, அவர்களின் நம்பிக்கையை பலப்படுத்துகின்றன: நீரிழிவு ஒரு வாக்கியம் அல்ல.
டெடோவ் ஐ.ஐ., குரேவா டி.எல்., பீட்டர்கோவா வி. ஏ. குழந்தைகள் மற்றும் இளம்பருவத்தில் நீரிழிவு நோய், ஜியோடார்-மீடியா -, 2008. - 172 ப.
நடால்யா, அலெக்ஸாண்ட்ரோவ்னா லியூபாவினா தடுப்பு நுரையீரல் நோய்களுக்கான நோய் எதிர்ப்பு சக்தி மற்றும் வகை 2 நீரிழிவு நோய் / நடால்யா அலெக்ஸாண்ட்ரோவ்னா லியூபாவினா, கலினா நிகோலேவ்னா வர்வரினா மற்றும் விக்டர் விளாடிமிரோவிச் நோவிகோவ். - எம் .: எல்ஏபி லம்பேர்ட் அகாடமிக் பப்ளிஷிங், 2014 .-- 132 ப.
விட்டலி கட்ஜாரியன் மற்றும் நடால்யா கப்ஷிதர் வகை 2 நீரிழிவு நோய்: சிகிச்சைக்கான நவீன அணுகுமுறைகள், எல்ஏபி லம்பேர்ட் கல்வி வெளியீடு - எம்., 2015. - 104 ப.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருபவர்கள் அனைவருக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிப்பதற்காக தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.