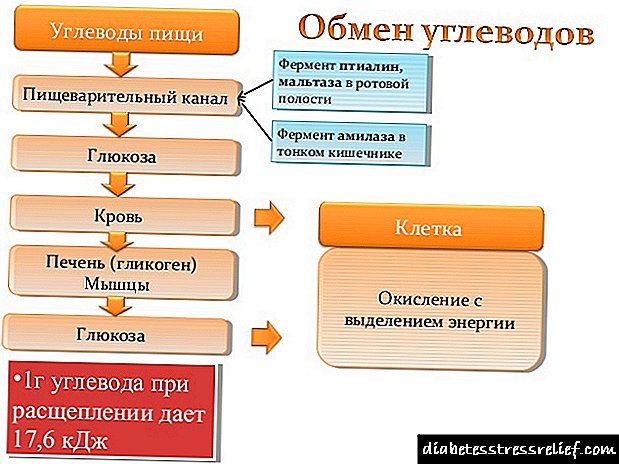
நீரிழிவு நோய்க்கான கணைய மாற்று அறுவை சிகிச்சை: ரஷ்யாவில் அறுவை சிகிச்சையின் விலை
நீரிழிவு நோயின் இரண்டாம் நிலை சிக்கல்கள் உருவாகாமல் தடுக்க கணைய மாற்று அறுவை சிகிச்சை நோயின் ஆரம்ப கட்டங்களில் செய்ய மிகவும் முக்கியமானது. பல்வேறு வகையான சுரப்பி மாற்று அறுவை சிகிச்சைகள் உள்ளன, அவற்றின் அம்சங்கள் நோயாளியின் முழு பரிசோதனையின் பின்னரே தீர்மானிக்கப்படுகின்றன.
இன்று அவர்கள் பின்வரும் வகையான செயல்பாடுகளைச் செய்கிறார்கள்:
- டூடெனினத்தின் ஒரு பகுதியுடன் சுரப்பியின் முழு உடலையும் இடமாற்றம் செய்தல்,
- கணைய வால் மாற்று,
- ஒரு உறுப்பின் ஒரு பகுதியை மாற்றுதல்,
- கணைய உயிரணு மாற்று அறுவை சிகிச்சை, இது நரம்பு வழியாக நடைபெறுகிறது.
ஒவ்வொரு வழக்கிலும் எந்த இனம் பயன்படுத்தப்படுகிறது என்பது உறுப்புக்கு ஏற்படும் சேதத்தின் பண்புகள் மற்றும் அளவு மற்றும் நோயாளியின் பொதுவான நிலை ஆகியவற்றைப் பொறுத்தது.
கணையம் முழுவதையும் நடவு செய்யும் போது, அது டூடெனினத்தின் ஒரு பகுதியுடன் எடுக்கப்படுகிறது. அதே நேரத்தில், இது சிறுகுடல் அல்லது சிறுநீர்ப்பையுடன் இணைக்க முடியும். சுரப்பியின் ஒரு பகுதியை இடமாற்றம் செய்தால், கணைய சாறு திசை திருப்பப்பட வேண்டும், இதற்காக இரண்டு முறைகள் பயன்படுத்தப்படுகின்றன:
- வெளியேற்றக் குழாய் நியோபிரீனால் தடுக்கப்படுகிறது,
- சுரப்பி சாறு சிறுநீர்ப்பை அல்லது சிறுகுடலில் வெளியேற்றப்படுகிறது. சிறுநீர்ப்பையில் வெளியேற்றப்படும் போது, நோய்த்தொற்றின் தோற்றம் மற்றும் வளர்ச்சியின் ஆபத்து குறிப்பிடத்தக்க அளவில் குறைகிறது.
கணையம், சிறுநீரகத்தைப் போலவே, இலியாக் ஃபோஸாவிலும் இடமாற்றம் செய்யப்படுகிறது. மாற்று செயல்முறை மிகவும் சிக்கலானது, நீண்ட நேரம் எடுக்கும். பொது மயக்க மருந்துகளின் கீழ் செல்கிறது, எனவே சிக்கல்களின் ஆபத்து கணிசமாகக் குறைக்கப்படுகிறது. சில நேரங்களில் ஒரு முதுகெலும்பு வடிகுழாய் செருகப்படுகிறது, இதன் உதவியுடன் நோயாளியின் பொது நல்வாழ்வை எளிதாக்கும் பொருட்டு மாற்று அறுவை சிகிச்சைக்குப் பிறகு நோயாளி இவ்விடைவெளி வலி நிவாரணி பெறுகிறார்.
நோயாளியின் பரிசோதனையின் போது பெறப்பட்ட தரவை மதிப்பீடு செய்த பின்னர் அறுவை சிகிச்சை தலையீடு வகை தேர்ந்தெடுக்கப்படுகிறது. தேர்வு சுரப்பி திசுக்களுக்கு சேதத்தின் அளவு மற்றும் பெறுநரின் உடலின் பொதுவான நிலை ஆகியவற்றைப் பொறுத்தது. செயல்பாட்டின் காலம் அதன் சிக்கலால் தீர்மானிக்கப்படுகிறது, பெரும்பாலும் பின்வரும் தலையீடுகள் செய்யப்படுகின்றன:
- முழு உறுப்பு மாற்று
- கணையத்தின் வால் அல்லது உடலின் மாற்று,
- ஒரு சுரப்பி மற்றும் டூடெனினத்தின் மாற்று,
- தீவு உயிரணுக்களின் நரம்பு நிர்வாகம்.
தீவிர சிகிச்சையை வெவ்வேறு தொகுதிகளில் மேற்கொள்ளலாம். செயல்பாட்டின் போது, இடமாற்றம்:
- சுரப்பியின் தனிப்பட்ட பிரிவுகள் (வால் அல்லது உடல்),
- கணைய அழற்சி வளாகம் (டூடெனினத்தின் ஒரு பகுதியுடன் கூடிய அனைத்து சுரப்பியும் உடனடியாக அதை ஒட்டியுள்ளது),
- முற்றிலும் இரும்பு மற்றும் சிறுநீரகங்கள் ஒரே நேரத்தில் (90% வழக்குகள்),
- ஆரம்ப சிறுநீரக மாற்று அறுவை சிகிச்சைக்குப் பிறகு கணையம்,
- இன்சுலின் உற்பத்தி செய்யும் நன்கொடையாளர் பீட்டா கலங்களின் கலாச்சாரம்.
அறுவை சிகிச்சையின் அளவு உறுப்பு திசுக்களுக்கு சேதம் விளைவிக்கும் அளவு, நோயாளியின் பொதுவான நிலை மற்றும் கணக்கெடுப்பு தரவுகளைப் பொறுத்தது. இந்த முடிவு அறுவை சிகிச்சை நிபுணரால் எடுக்கப்படுகிறது.
அறுவை சிகிச்சை திட்டமிடப்பட்டுள்ளது, ஏனென்றால் நோயாளியின் தீவிர தயாரிப்பு மற்றும் மாற்று அறுவை சிகிச்சை தேவைப்படுகிறது.
மாற்று அறுவை சிகிச்சைக்கு முன் நோய் கண்டறிதல்

செயல்பாட்டை முடிப்பதன் செயல்திறன் மற்றும் வெற்றி பல காரணிகளைப் பொறுத்தது, ஏனெனில் இந்த செயல்முறை தீவிர நிகழ்வுகளில் மட்டுமே காட்டப்படுகிறது மற்றும் மிகவும் அதிக செலவைக் கொண்டுள்ளது. ஒவ்வொரு நோயாளியும் தொடர்ச்சியான பரிசோதனைகள் மற்றும் நோயறிதல்களுக்கு உட்படுத்தப்பட வேண்டும், இதன் முடிவுகளின்படி மருத்துவர் செயல்முறையின் தகுதியை தீர்மானிக்கிறார். பல வகையான நோயறிதல்கள் உள்ளன, அவற்றில் மிக முக்கியமானவை பின்வருமாறு:
- ஒரு சிகிச்சையாளரின் முழுமையான பரிசோதனை மற்றும் மிகவும் சிறப்பு வாய்ந்த மருத்துவர்களின் ஆலோசனை - ஒரு இரைப்பைக் குடலியல் நிபுணர், அறுவை சிகிச்சை நிபுணர், மயக்க மருந்து நிபுணர், பல் மருத்துவர், மகப்பேறு மருத்துவர் மற்றும் பலர்,
- இதய தசை, பெரிட்டோனியல் உறுப்புகள், மார்பு எக்ஸ்ரே, எலக்ட்ரோ கார்டியோகிராம், கம்ப்யூட்டட் டோமோகிராபி ஆகியவற்றின் அல்ட்ராசவுண்ட் பரிசோதனை,
- பல்வேறு இரத்த மாதிரிகள்
- ஆன்டிஜென்கள் இருப்பதை அடையாளம் காணும் ஒரு சிறப்பு பகுப்பாய்வு, இது திசு பொருந்தக்கூடிய தன்மைக்கு முக்கியமானது.
எந்தவொரு அறுவைசிகிச்சை கையாளுதலும் நோயாளிக்கு மிகவும் ஆபத்தான செயல்முறையாக இருப்பதால், கணையத்தை இடமாற்றம் செய்வது சாதாரண மனித செயல்பாட்டை உறுதி செய்வதற்கான ஒரே வழி என்று பல அறிகுறிகள் உள்ளன:
- இந்த நோயின் கடுமையான சிக்கல்கள் தோன்றுவதற்கு முன் வகை 1 நீரிழிவு நோய்க்கான கணைய மாற்று அறுவை சிகிச்சை, ரெட்டினோபதி போன்றவை, இது குருட்டுத்தன்மை, வாஸ்குலர் நோயியல், பல்வேறு வகையான நெஃப்ரோபதி, ஹைப்பர்லேபிலிட்டி,
- கணைய அழற்சியின் ஒரு சிறப்புப் போக்கால் ஏற்படக்கூடிய இரண்டாம் நிலை நீரிழிவு நோய், இதில் கணைய நெக்ரோசிஸ் உருவாகிறது, கணைய புற்றுநோய், இன்சுலின் நோயாளியின் நோய் எதிர்ப்பு சக்தி, ஹீமோக்ரோமாடோசிஸ்,
- வீரியம் மிக்க அல்லது தீங்கற்ற நியோபிளாம்கள், விரிவான திசு மரணம், பெரிட்டோனியத்தில் பல்வேறு வகையான அழற்சி உள்ளிட்ட உறுப்பு திசுக்களின் கட்டமைப்பு புண்கள் இருப்பது.
மேற்கூறிய அறிகுறிகள் ஒவ்வொன்றும் முரண்பாடானவை, எனவே ஒவ்வொரு நோயாளிக்கும் ஒரு இடமாற்றத்தின் சாத்தியக்கூறு குறித்த கேள்வி தனித்தனியாகக் கருதப்படுகிறது மற்றும் அனைத்து ஆபத்துகளையும் மற்றும் செயல்முறையின் எதிர்மறையான விளைவுகளையும் மதிப்பிடும் ஒரு மருத்துவரால் தீர்மானிக்கப்படுகிறது.
அறிகுறிகளுக்கு மேலதிகமாக, கணைய மாற்று அறுவை சிகிச்சை செய்வது கண்டிப்பாக தடைசெய்யப்பட்ட பல முரண்பாடுகள் உள்ளன:
- வீரியம் மிக்க நியோபிளாம்களின் இருப்பு மற்றும் வளர்ச்சி,
- வாஸ்குலர் பற்றாக்குறை வெளிப்படுத்தப்படும் பல்வேறு இதய நோய்கள்,
- நீரிழிவு நோயின் சிக்கல்கள்
- நுரையீரல் நோய்கள், பக்கவாதம் அல்லது தொற்று நோய்கள் இருப்பது,
- போதை அல்லது குடிப்பழக்கம்,
- கடுமையான மனநல கோளாறுகள்,
- பலவீனமான நோய் எதிர்ப்பு சக்தி.
அறுவைசிகிச்சை இல்லாமல் செய்வது இன்னும் சாத்தியமற்றது என்றால், நோயாளி அறுவை சிகிச்சையின் போதும், அறுவை சிகிச்சைக்குப் பிறகான காலத்திலும் எதிர்பாராத கடுமையான சிக்கல்களைத் தவிர்ப்பதற்கு முழுமையான பரிசோதனைக்கு உட்படுத்த வேண்டும்.
செயல்பாட்டின் நெறிமுறைகளால் பல கட்டாய செயல்பாட்டு தேர்வுகள் நிறுவப்பட்டுள்ளன:
- ஈசிஜி,
- R0 OGK (மார்பு எக்ஸ்ரே),
- OBP மற்றும் ZP இன் அல்ட்ராசவுண்ட் (வயிற்று குழி மற்றும் ரெட்ரோபெரிட்டோனியல் இடத்தின் உறுப்புகள்),
- சி.டி ஸ்கேன் (கம்ப்யூட்டட் டோமோகிராபி).
தேவையான ஆய்வக சோதனைகள் பின்வருமாறு:
- இரத்தம் மற்றும் சிறுநீர் அமிலேஸ் உள்ளிட்ட பொது மருத்துவ மற்றும் உயிர்வேதியியல் பகுப்பாய்வுகள்,
- சிறுநீரக செயல்பாட்டைப் படிக்க சிறுநீர் சோதனைகள்,
- ஹெபடைடிஸ், எச்.ஐ.வி, ஆர்.டபிள்யூ,
- இரத்த குழு மற்றும் Rh காரணி தீர்மானித்தல்.
குறுகிய நிபுணர்களின் ஆலோசனைகள் நியமிக்கப்படுகின்றன:
- , நாளமில்லாச் சுரப்பி
- இரைப்பை குடல்
- இதய நோய்,
- நெப்ராலஜிஸ்ட் மற்றும் அறுவை சிகிச்சை நிபுணர்களால் அவசியமானவர்கள்.
சில சந்தர்ப்பங்களில், கூடுதல் பரிசோதனை தேவைப்படுகிறது: இது கடுமையான நீரிழிவு நோய்க்கு பரிந்துரைக்கப்படுகிறது, இது நரம்பியல் நோயால் சிக்கலானது. இத்தகைய சூழ்நிலையில், நீரிழிவு நோயாளிக்கு ஆஞ்சினா தாக்குதல்களை உணரக்கூடாது, எனவே, புகார் கொடுக்கவில்லை, கடுமையான கரோனரி பெருந்தமனி தடிப்பு மற்றும் இதய செயலிழப்பு இருந்தபோதிலும், கரோனரி இதய நோய் (கரோனரி இதய நோய்) கண்டறியப்படவில்லை. அதை தெளிவுபடுத்த:
- மின் ஒலி இதய வரைவி,
- இரத்த நாளங்களின் ஆஞ்சியோகிராபி,
- இதயத்தின் கதிரியக்க ஐசோடோப்பு பரிசோதனை.
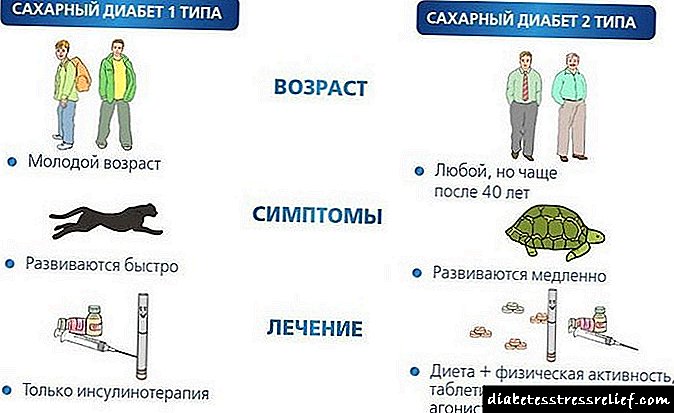
வகை 1 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான முறைகள்
மருத்துவத்தின் தற்போதைய கட்டத்தில், இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான மருந்து முறை மிகவும் பொதுவானது. இன்சுலின் கொண்ட மருந்துகளைப் பயன்படுத்தி மாற்று சிகிச்சையைப் பயன்படுத்துவது எப்போதுமே போதுமானதாக இருக்காது, மேலும் அத்தகைய சிகிச்சையின் விலை மிகவும் அதிகமாக உள்ளது.
மாற்று சிகிச்சையின் பயன்பாட்டின் போதிய செயல்திறன் மருந்துகளின் அளவைத் தேர்ந்தெடுப்பதில் சிக்கலானது. நோயாளியின் உடலின் அனைத்து தனிப்பட்ட குணாதிசயங்களையும் கணக்கில் எடுத்துக்கொண்டு, ஒவ்வொரு சந்தர்ப்பத்திலும் இத்தகைய அளவுகள் தேர்ந்தெடுக்கப்பட வேண்டும், இது அனுபவமிக்க உட்சுரப்பியல் நிபுணர்களுக்கு கூட செய்ய கடினமாக இருக்கும்.
இந்த சூழ்நிலைகள் அனைத்தும் நோய்க்கு சிகிச்சையளிக்க புதிய வழிகளைத் தேட மருத்துவர்களைத் தூண்டின.
சிகிச்சையின் புதிய முறைகளைத் தேட விஞ்ஞானிகளைத் தூண்டிய முக்கிய காரணங்கள் பின்வருமாறு:
- நோயின் தீவிரம்.
- நோயின் விளைவுகளின் தன்மை.
- சர்க்கரை பரிமாற்ற செயல்பாட்டில் சிக்கல்களை சரிசெய்வதில் சிக்கல்கள் உள்ளன.
நோய்க்கு சிகிச்சையளிப்பதற்கான மிக நவீன முறைகள்:
- வன்பொருள் சிகிச்சை முறைகள்,
- கணைய மாற்று அறுவை சிகிச்சை
- கணைய மாற்று அறுவை சிகிச்சை
- கணைய திசுக்களின் தீவு செல்களை மாற்றுதல்.
முதல் வகை நீரிழிவு நோயில், பீட்டா கலங்களின் செயல்பாட்டில் மீறல் காரணமாக ஏற்படும் வளர்சிதை மாற்ற மாற்றங்களின் தோற்றத்தை உடல் காட்டுகிறது. லாங்கர்ஹான்ஸ் தீவுகளின் செல்லுலார் பொருளை நடவு செய்வதன் மூலம் வளர்சிதை மாற்றத்தை அகற்ற முடியும். கணைய திசுக்களின் இந்த பகுதிகளின் செல்கள் உடலில் உள்ள இன்சுலின் ஹார்மோனின் தொகுப்புக்கு காரணமாகின்றன.
கணைய நீரிழிவு அறுவை சிகிச்சை வேலையைச் சரிசெய்து வளர்சிதை மாற்ற செயல்முறைகளில் சாத்தியமான விலகல்களைக் கட்டுப்படுத்தலாம். கூடுதலாக, அறுவைசிகிச்சை நோயின் மேலும் முன்னேற்றத்தையும் நீரிழிவு நோயுடன் தொடர்புடைய சிக்கல்களின் உடலில் தோன்றுவதையும் தடுக்கலாம்.
வகை 1 நீரிழிவு நோய்க்கான அறுவை சிகிச்சை நியாயமானது.
உடலில் வளர்சிதை மாற்ற செயல்முறைகளை சரிசெய்வதற்கு தீவு செல்கள் நீண்ட காலமாக பொறுப்பேற்க முடியாது. இந்த காரணத்திற்காக, அதன் செயல்பாட்டு திறன்களை முடிந்தவரை தக்க வைத்துக் கொண்ட நன்கொடை சுரப்பியின் அலோட்ரான்ஸ் பிளான்டேஷனைப் பயன்படுத்துவது சிறந்தது.
இதேபோன்ற செயல்முறையை மேற்கொள்வது என்பது வளர்சிதை மாற்ற செயல்முறைகளின் தோல்விகளைத் தடுப்பதை உறுதி செய்யும் நிலைமைகளை உறுதி செய்வதாகும்.
அறுவை சிகிச்சையின் சாரம்
எந்தவொரு அறுவை சிகிச்சை தலையீட்டையும் போலவே, கணைய மாற்று அறுவை சிகிச்சையில் பல சிக்கல்கள் உள்ளன, அவை அவசர அறுவை சிகிச்சையின் போது குறிப்பாக உச்சரிக்கப்படுகின்றன. பொருத்தமான நன்கொடையாளர்களைக் கண்டுபிடிப்பதில் சிக்கல்கள் தொடர்புடையவை, அவை 55 வயதிற்குட்பட்ட இளைஞர்கள். மேலும், அவர்கள் இறக்கும் போது ஆரோக்கியத்தின் திருப்திகரமான நிலை இருக்க வேண்டும்.
மனித உடலில் இருந்து உறுப்பு அகற்றப்பட்ட பிறகு, இரும்பு விஸ்பான் அல்லது டுபோன்ட் கரைசல்களில் பாதுகாக்கப்பட்டு ஒரு குறிப்பிட்ட வெப்பநிலை ஆட்சியுடன் ஒரு கொள்கலனில் வைக்கப்படுகிறது. எனவே இதை ஒரு குறுகிய காலத்திற்கு (முப்பது மணி நேரத்திற்கு மேல்) சேமிக்க முடியாது.
ஒரு நோயாளி நீரிழிவு நோயின் பின்னணிக்கு எதிராக சிறுநீரகக் கோளாறு ஏற்பட்டால், இரு உறுப்புகளையும் ஒரே நேரத்தில் இடமாற்றம் செய்வதற்கான ஒரு அறுவை சிகிச்சையைச் செய்ய பெரும்பாலும் பரிந்துரைக்கப்படுகிறது, இது நேர்மறையான விளைவுகளின் வாய்ப்புகளை கணிசமாக அதிகரிக்கும்.
எந்தவொரு மருத்துவ தலையீட்டையும் போலவே, ஒரு இடமாற்றம் போதுமான எண்ணிக்கையிலான சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கும், அவற்றில்:
- அடிவயிற்று குழியில் ஒரு தொற்று செயல்முறையின் வளர்ச்சி,
- ஒட்டுண்ணியைச் சுற்றி திரவ உருவாக்கம்,
- எந்த அளவிலான தீவிரத்திலும் இரத்தப்போக்கு தோற்றம்.
சில நேரங்களில் இடமாற்றப்பட்ட உறுப்பை நிராகரிப்பது ஏற்படுகிறது. சிறுநீரில் அமிலேஸ் இருப்பதைக் குறிக்கலாம். பயாப்ஸி மூலமும் இதைக் கண்டறிய முடியும். இந்த வழக்கில், உறுப்பு அதிகரிக்கத் தொடங்குகிறது. அல்ட்ராசவுண்ட் பயன்படுத்தி ஒரு ஆய்வு நடத்துவதும் மிகவும் கடினம்.
மாற்று அறுவை சிகிச்சை ஒவ்வொரு நோயாளிக்கும் நீண்ட மற்றும் கடினமான மீட்பு காலத்தை வழங்குகிறது.
இந்த காலகட்டத்தில், உறுப்பு சிறந்த உயிர்வாழ்வதற்கு நோயெதிர்ப்பு தடுப்பு மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
புள்ளிவிவரங்களின்படி, இத்தகைய செயல்பாடுகள் முடிந்ததும், 80 சதவீதத்திற்கும் அதிகமான நோயாளிகளில் இரண்டு ஆண்டுகள் உயிர்வாழ்வது காணப்படுகிறது.
ஒரு செயல்பாட்டின் முடிவைப் பாதிக்கும் முக்கிய காரணிகள்:
- மாற்று நேரத்தில் இடமாற்றப்பட்ட உறுப்பின் நிலை,
- நன்கொடையாளர் இறந்த நேரத்தில் உடல்நலம் மற்றும் வயது,
- நன்கொடையாளர் மற்றும் பெறுநர் திசுக்களின் பொருந்தக்கூடிய சதவீதம்,
- நோயாளியின் ஹீமோடைனமிக் நிலை.
நீண்ட காலமாக ஒரு உயிருள்ள நன்கொடையாளரிடமிருந்து இடமாற்றம் செய்யும்போது, முன்கணிப்பு மிகவும் சாதகமானது, ஏனெனில் கிட்டத்தட்ட 40 சதவீத நோயாளிகள் முழுமையான மீட்சியால் வகைப்படுத்தப்படுகிறார்கள்.
லாங்கர்ஹான்ஸ் (உறுப்பு செல்கள்) தீவுகளின் நரம்பு நிர்வாகத்திற்கான நுட்பம் சிறந்ததல்ல என்பதை நிரூபித்துள்ளது மற்றும் மேம்பாடுகளின் கட்டத்தில் உள்ளது. இந்த வகை செயல்பாட்டை நடைமுறையில் செய்வது மிகவும் கடினம் என்பதால் இது நிகழ்கிறது. ஏனென்றால், நன்கொடையாளரின் கணையம் தேவையான எண்ணிக்கையிலான கலங்களை மட்டுமே பெற முடியும்.
கூடுதலாக, கருக்களிலிருந்து ஒரு மாற்று சிகிச்சையின் வளர்ச்சி, ஸ்டெம் செல்கள் மற்றும் மனிதர்களுக்கு இடமாற்றம் செய்வதற்கான பன்றி இறைச்சி கணையம் ஆகியவற்றின் வளர்ச்சி தற்போது நடைபெற்று வருகிறது, இருப்பினும், இதுபோன்ற நடவடிக்கைகளின் போது, இரும்பு ஒரு குறுகிய காலத்திற்கு இன்சுலினை சுரக்கிறது.
மிக பெரும்பாலும், சீரான உணவு, சரியான உணவு மற்றும் மிதமான உடற்பயிற்சியின் பயன்பாடு கணையத்தை இயல்பாக்கும்.
கணையத்தின் செயல்பாட்டு திறன்களை இயல்பாக்குவது நோயின் வளர்ச்சியில் ஒரு நிலையான நிவாரணத்தை அடைய பெரும்பாலும் போதுமானது.
ஒரு நோயாளிக்கு நீரிழிவு இருப்பது அறுவை சிகிச்சைக்கான அறிகுறியாக இல்லை.
உடலில் அறுவை சிகிச்சை தலையீடு வழக்கில் மேற்கொள்ளப்படுகிறது:
- பழமைவாத சிகிச்சையின் திறமையின்மை.
- நோயாளிக்கு தோலடி இன்சுலின் ஊசி மருந்துகள் உள்ளன.
- உடலில் வளர்சிதை மாற்ற செயல்முறையின் கோளாறுகள்.
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் கடுமையான சிக்கல்களின் இருப்பு.
நீரிழிவு நோயுடன் கணைய மாற்று அறுவை சிகிச்சை வெற்றிகரமாக இருந்தால், உறுப்பின் அனைத்து செயல்பாடுகளும் முழுமையாக மீட்டமைக்கப்படுகின்றன.
நோயின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் அறுவை சிகிச்சை செய்யப்பட்டால் கணைய மாற்று அறுவை சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும். நோயின் மேலும் முன்னேற்றத்துடன், உடலின் வேலையை சாதாரணமாக மீட்டெடுக்கும் இரண்டாம் நிலை கோளாறுகள் அடிப்படை நோயுடன் சேர்க்கப்படுகின்றன என்பதே இதற்குக் காரணம்.
முற்போக்கான ரெட்டினோபதியின் பின்னணிக்கு எதிரான அறுவை சிகிச்சை தலையீட்டின் போது, அறுவைசிகிச்சை தலையீட்டின் விளைவாக நேர்மாறாக மாறக்கூடும், இருப்பினும், நோயாளியின் உடலில் ஏற்படும் சிக்கல்களின் ஆபத்து அறுவை சிகிச்சை கைவிடப்பட்டால் மோசமடைவதற்கான வாய்ப்பை விட அதிகமாக இருக்காது.
அறுவைசிகிச்சை தலையீட்டிற்கு நன்கொடையாளர் பொருள் தேவைப்படுகிறது.
அறுவைசிகிச்சைக்கு முன்னர், வகை 1 நீரிழிவு நோயால் ஏற்படும் கல்லீரல், இதயம் அல்லது சிறுநீரகங்களில் கடுமையான சிக்கல்கள் இருப்பது அறுவை சிகிச்சைக்குப் பிறகு சிக்கல்களின் அபாயத்தை அதிகரிக்கும் என்பதை நோயாளி அறிந்திருக்க வேண்டும்.
அறுவைசிகிச்சை தலையீடு செய்ய மறுப்பதற்கான காரணம் இன்சுலின் சார்ந்த நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளிக்கு புற்றுநோய் அல்லது காசநோய் போன்ற கூடுதல் நோய்கள் இருக்கலாம்.
கணைய மாற்று அறுவை சிகிச்சை மைய வயிற்று கீறல் மூலம் செய்யப்படுகிறது. நன்கொடை உறுப்பு சிறுநீர்ப்பையின் வலதுபுறத்தில் வைக்கப்படுகிறது. வாஸ்குலர் தையல் செய்யப்படுகிறது. அறுவை சிகிச்சை மிகவும் சிக்கலான செயல்முறையாகும், அறுவை சிகிச்சை முறையின் சிக்கலானது சுரப்பியின் உயர் பலவீனத்தில் உள்ளது.
நோயாளியின் சொந்த சுரப்பியை அகற்றுவது மேற்கொள்ளப்படுவதில்லை, ஏனெனில் பூர்வீக சுரப்பி, ஒதுக்கப்பட்ட செயல்பாடுகளை நிறைவேற்றுவதை ஓரளவு நிறுத்திவிட்டாலும், நோயாளியின் உடலில் வளர்சிதை மாற்றத்தில் தொடர்ந்து பங்கேற்கிறது. இது செரிமான செயல்முறைகளில் பங்கேற்கிறது.
அறுவைசிகிச்சை முடிந்தபின், குழி வெட்டப்பட்டு, அதிகப்படியான திரவத்தை அகற்ற ஒரு துளை விடப்படுகிறது.
அறுவை சிகிச்சை பொது மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது மற்றும் சுமார் 4 மணி நேரம் நீடிக்கும்.
வெற்றிகரமான அறுவை சிகிச்சை தலையீட்டின் மூலம், நோயாளி இன்சுலின் சார்புநிலையிலிருந்து முற்றிலுமாக விடுபடுகிறார், மேலும் நோய்க்கு ஒரு முழுமையான சிகிச்சையின் வாய்ப்பு பல மடங்கு அதிகரிக்கிறது.
ஒரு கணைய மாற்று சிகிச்சையிலிருந்து ஒரு நல்ல முடிவை நோயின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் அறுவை சிகிச்சை தலையீட்டால் மட்டுமே அடைய முடியும் என்பதை நினைவில் கொள்ள வேண்டும். நோயின் வளர்ச்சியின் இந்த நிலை நோயாளியின் உடலில் சிக்கல்கள் இல்லாததால் வகைப்படுத்தப்படுகிறது, இது உள் உறுப்புகளின் செயல்பாட்டு திறனை மீட்டெடுக்கும் செயல்முறையை சிக்கலாக்கும்.
பெரும்பாலும், கணைய மாற்று அறுவை சிகிச்சை வகை 1 அல்லது வகை 2 நீரிழிவு நோய்க்கு பரிந்துரைக்கப்படுகிறது, இது போன்ற நோயியல் நிலைமைகளின் வளர்ச்சியுடன்:
- நீரிழிவு நீக்கம்
- பார்வை இழப்புக்கு வழிவகுக்கும் ரெட்டினோபதி,
- இறுதி கட்ட சிறுநீரக செயலிழப்பு,
- சிஎன்எஸ் சேதம்
- கடுமையான நாளமில்லா கோளாறுகள்,
- பெரிய கப்பல்களின் சுவர்களுக்கு சேதம்.
இரண்டாம் நிலை நீரிழிவு நோய்க்கான மாற்று சிகிச்சையும் பரிந்துரைக்கப்படலாம், பின்வரும் நோய்களுடன் வளரும்:
- கடுமையான கணைய அழற்சி, உறுப்பு திசுக்களின் நெக்ரோசிஸுடன் சேர்ந்து,
- கணைய புற்றுநோய்
- குஷிங் நோய், கர்ப்பகால நீரிழிவு நோய் அல்லது அக்ரோமேகலி ஆகியவற்றால் ஏற்படும் இன்சுலின் எதிர்ப்பு,
- ஹீமோகுரோமடோடிஸ்.
அரிதான சந்தர்ப்பங்களில், கணையத்தின் கட்டமைப்பில் மாற்றங்களுக்கு வழிவகுக்கும் நோய்கள் உள்ளவர்களுக்கு ஒரு மாற்று பரிந்துரைக்கப்படுகிறது. இவை பின்வருமாறு:
- தீங்கற்ற நியோபிளாம்களுடன் சுரப்பியின் பல புண்கள்,
- விரிவான கணைய நெக்ரோசிஸ்,
- துணை, கணையத்தின் செயல்பாடுகளை மீறுவதற்கு பங்களிப்பு செய்தல் மற்றும் நிலையான சிகிச்சைக்கு ஏற்றது அல்ல.
இந்த சந்தர்ப்பங்களில், சடலம் நன்கொடையாளரைத் தேடுவதோடு, அறுவை சிகிச்சைக்குப் பிந்தைய காலகட்டத்தின் நிர்வாகத்துடன் தொடர்புடைய நிதி மற்றும் தொழில்நுட்ப சிக்கல்கள் காரணமாக மாற்று அறுவை சிகிச்சை மிகவும் அரிதானது.
கணைய மாற்று அறுவை சிகிச்சை செய்யப்படவில்லை:
- கரோனரி இதய நோயின் முனைய கட்டத்தில்,
- பெரிய தமனிகளின் கடுமையான பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன்,
- கார்டியோமயோபதியுடன், இது இரத்த ஓட்டக் கோளாறுகளுக்கு பங்களிக்கிறது,
- நீரிழிவு நோயின் பின்னணிக்கு எதிராக வளர்ந்த உள் உறுப்புகளின் திசுக்களில் மாற்ற முடியாத மாற்றங்களுடன்,
- மனநல கோளாறுகளுடன்,
- எச்.ஐ.வி தொற்றுடன்
- குடிப்பழக்கத்துடன்,
- போதைப் பழக்கத்திற்கு
- புற்றுநோயியல் நோய்களுடன்.
இந்த நிலை ஒரு சிகிச்சை திட்டத்தை வகுப்பதை நோக்கமாகக் கொண்டது மற்றும் அறுவை சிகிச்சையின் போது மற்றும் ஆரம்பகால மீட்பு காலங்களில் எதிர்பாராத சிக்கல்களைத் தடுக்கும். இந்த கட்டத்தில், அறிகுறிகள் மற்றும் முரண்பாடுகளைத் தீர்மானித்தல், சிகிச்சை முறைகளை மதிப்பாய்வு செய்தல், ஒரு பரிசோதனையை நடத்துதல் மற்றும் நன்கொடை உறுப்பு ஆகியவற்றைப் பாருங்கள்.
பிந்தையது தயாரிப்பின் மிகவும் கடினமான பகுதியாகும்; நன்கொடையாளரைத் தேடுவதற்கு பல ஆண்டுகள் ஆகலாம். தேவைப்பட்டால், ஒருங்கிணைந்த மாற்று, இந்த காலம் ஒரு வருடம் நீடிக்கும். உறுப்பு கண்டுபிடிக்கப்பட்ட பிறகு, பெறுநர் பின்வரும் கண்டறியும் நடைமுறைகளுக்கு உட்படுகிறார்:
- அடிவயிற்று குழியின் அல்ட்ராசவுண்ட். சிறுநீரகங்கள், கல்லீரல் மற்றும் டூடெனினத்தின் நிலையை மதிப்பிடுவதற்கு இது பயன்படுத்தப்படுகிறது.
- குறுகிய நிபுணர்களின் ஆலோசனைகள். உட்புற உறுப்புகளின் பலவீனமான செயல்பாட்டுடன் தொடர்புடைய அறுவை சிகிச்சைக்கான முரண்பாடுகளை அடையாளம் காண வேண்டியது அவசியம்.
- ஒரு மயக்க மருந்து நிபுணரின் ஆலோசனை. நோயாளிக்கு மயக்க மருந்துக்கு எதிர்மறையான எதிர்வினைகள் இல்லையா என்பதை தீர்மானிக்க உங்களை அனுமதிக்கிறது.
- அடிவயிற்றின் PET CT ஸ்கேன். கணையத்தின் புற்றுநோயில் இரண்டாம் நிலை கட்டி இருப்பதைக் கண்டறிய உதவுகிறது.
- கணினி என்டோரோகோலோனோகிராபி. இரைப்பைக் குடலியல் நிபுணருடன் கலந்தாலோசிப்பதன் மூலம்.
- இதய ஆய்வு. ஒரு உறுதியான மாற்று அறுவை சிகிச்சைக்கு நோயாளி தயாரா என்பதை தீர்மானிக்க உதவுகிறது. ரேடியோஐசோடோப் ஸ்கேன் மற்றும் இதயத்தின் பெரிய பாத்திரங்களின் ஆஞ்சியோகிராஃபி செய்ய பரிந்துரைக்கப்படுகிறது.
மாதிரி சேகரிப்பு
மாற்று அறுவை சிகிச்சைக்கு முன்னர் ஒரு நோயாளியை பரிசோதிக்கும் திட்டம் பின்வருமாறு:
- மருத்துவ இரத்த மற்றும் சிறுநீர் சோதனைகள்,
- மறைந்திருக்கும் தொற்றுநோய்களுக்கான இரத்த பரிசோதனைகள்,
- உயிர்வேதியியல் இரத்த மற்றும் சிறுநீர் சோதனைகள்,
- திசு பொருந்தக்கூடிய சோதனைகள்,
- கட்டி குறிப்பான்களின் பகுப்பாய்வு.
பகலில் கணைய மாற்று அறுவை சிகிச்சைக்குப் பிறகு, நோயாளி தீவிர சிகிச்சை பிரிவில் இருக்கிறார். இந்த காலகட்டத்தில் உணவு மற்றும் திரவத்தைப் பயன்படுத்துவது தடைசெய்யப்பட்டுள்ளது. அறுவை சிகிச்சைக்கு 24 மணி நேரத்திற்குப் பிறகு சுத்தமான தண்ணீர் குடிக்க அனுமதிக்கப்படுகிறது. 3 நாட்களுக்குப் பிறகு, உணவுப் பொருட்களை உணவில் அறிமுகப்படுத்த அனுமதிக்கப்படுகிறது. உறுப்பு கிட்டத்தட்ட உடனடியாக செயல்படத் தொடங்குகிறது. முழு மீட்புக்கு குறைந்தது 2 மாதங்கள் தேவை.
லாங்கர்ஹான்ஸ் தீவுகளை மாற்றுவதற்கான நடைமுறைகளை மேற்கொள்வது
லாங்கர்ஹான்ஸ் தீவுகளை மாற்றுவதற்கான நடைமுறை மாற்று நடைமுறையை விட வித்தியாசமாக மேற்கொள்ளப்படுகிறது. மூலம், இந்த செயல்முறை மூலம் நீரிழிவு நோய் அமெரிக்காவில் பரவலாக சிகிச்சையளிக்கப்படுகிறது.
எந்தவொரு நீரிழிவு நோய்க்கும் இந்த வகை அறுவை சிகிச்சை தலையீடு செய்யப்படுகிறது.
அறுவை சிகிச்சைக்கு, ஒன்று அல்லது அதற்கு மேற்பட்ட நன்கொடையாளர்களின் செல்கள் எடுக்கப்படுகின்றன. நொதிகளைப் பயன்படுத்தி கணைய திசுக்களில் இருந்து நன்கொடை செல்கள் பிரித்தெடுக்கப்படுகின்றன.
பெறப்பட்ட நன்கொடை செல்கள் ஒரு வடிகுழாயைப் பயன்படுத்தி கல்லீரலின் போர்டல் நரம்புக்குள் செருகப்படுகின்றன. நரம்புக்கு அறிமுகப்படுத்தப்பட்ட பிறகு, செல்கள் ஊட்டச்சத்தைப் பெறுகின்றன மற்றும் இரத்த பிளாஸ்மாவில் இரத்த சர்க்கரை அளவை உயர்த்துவதற்கு இன்சுலின் தொகுப்பால் பதிலளிக்கத் தொடங்குகின்றன.
உயிரணுக்களின் எதிர்வினை உடனடியாக வெளிப்படுகிறது மற்றும் அடுத்த நாட்களில் அதிகரிக்கிறது. அறுவைசிகிச்சை செய்யப்பட்ட நோயாளிகள் இன்சுலின் சார்புநிலையிலிருந்து முற்றிலுமாக விடுபடுகிறார்கள் என்பதற்கு இது வழிவகுக்கிறது.
உடலில் இத்தகைய தலையீட்டை மேற்கொள்வது கணையத்தின் செயல்பாடு முழுமையாக மீட்டெடுக்கப்படவில்லை என்ற போதிலும், மேலும் சிக்கல்களின் குறைந்தபட்ச ஆபத்துடன் ஒரு நல்ல சிகிச்சை முடிவை அடைய முடியும்.
உட்புற உறுப்புகளின் வேலையில் குறிப்பிடத்தக்க நோயியல் இல்லை என்றால் மட்டுமே இந்த முறையால் நீரிழிவு நோய்க்கான முழுமையான சிகிச்சையை அடைய முடியும்.
நோயாளியின் உடலில் இந்த வகை அறுவை சிகிச்சை தலையீட்டைப் பயன்படுத்துவது, வளர்சிதை மாற்ற செயல்முறைகளை செயல்படுத்துவதில் நோயாளி கடுமையான செயலிழப்புகளை உருவாக்குவதைத் தடுக்கிறது.
இந்த சிகிச்சை முறையின் பயன்பாடு ஒரு நோயாளிக்கு நீரிழிவு நோயின் வளர்ச்சியை நிறுத்த முடியும்.
அறுவைசிகிச்சைக்குப் பிறகு, நோயாளி பகலில் மருத்துவமனை படுக்கையை விட்டு வெளியேறக்கூடாது.
தலையீட்டிற்கு ஒரு நாள் கழித்து, நோயாளி திரவத்தை குடிக்க அனுமதிக்கப்படுகிறார். மூன்று நாட்களுக்குப் பிறகு, உணவு அனுமதிக்கப்படுகிறது.
நோயாளியின் சுரப்பி மாற்று அறுவை சிகிச்சைக்குப் பிறகு உடனடியாக செயல்படத் தொடங்குகிறது.
இரண்டு மாதங்களுக்குள் முழு மீட்பு ஏற்படுகிறது. நிராகரிப்பு செயல்முறைகளைத் தடுக்க, நோயெதிர்ப்பு மண்டலத்தின் எதிர்வினைகளை அடக்கும் மருந்துகளை நோயாளி பரிந்துரைக்கிறார்.
அறுவைசிகிச்சைக்கான செலவு சுமார் 100 ஆயிரம் அமெரிக்க டாலர்கள், மற்றும் அறுவை சிகிச்சைக்குப் பின் மறுவாழ்வு மற்றும் நோயெதிர்ப்பு தடுப்பு சிகிச்சை ஆகியவை 5 முதல் 20 ஆயிரம் டாலர்கள் வரை விலைகளைக் கொண்டுள்ளன. சிகிச்சையின் செலவு நோயாளியின் பதிலைப் பொறுத்தது.
கணையத்தின் செயல்பாட்டைப் பற்றி மேலும் அறிய, இந்த கட்டுரையில் வீடியோவைப் பார்க்கலாம்.
கணைய மாற்றுக்கான அறிகுறிகள்
பின்வரும் நோய்களுக்கு அறுவை சிகிச்சை செய்யப்படுகிறது:
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் நோயியல் நிலைமைகள் அல்லது சிக்கல்கள், அத்துடன் நீரிழிவு மற்றும் ஹைப்பர்லேபிள் நீரிழிவு நோயின் இரண்டாம் வடிவம்,
- புற்றுநோய்,
- குஷிங்ஸ் நோய்க்குறி
- ஹார்மோன் அமைப்பின் சீர்குலைவு,
- நெஃப்ரோபதி என்பது முனைய நிலை.
செரிமான நொதிகள் அதிலிருந்து சுரக்கப்படாமல், ஆனால் உள்ளே இருந்து, சுரப்பியை அழிக்கும் சந்தர்ப்பங்களில் கணைய மாற்று அறுவை சிகிச்சை தேவைப்படுகிறது.
கணைய மாற்று அறுவை சிகிச்சைக்கான பொதுவான முழுமையான முரண்பாடுகள்:
- முனைய மாநிலங்கள்
- நீரிழிவு நோயுடன் - சரிசெய்ய முடியாத இணக்கமான குறைபாடுகள்,
- சரிசெய்ய முடியாத முக்கிய உறுப்புகளின் செயலிழப்பு,
- எய்ட்ஸ், செயலில் காசநோய், வைரஸ் ஹெபடைடிஸ் பிரதிபலிப்பு போன்ற குணப்படுத்த முடியாத உள்ளூர் மற்றும் அமைப்பு ரீதியான தொற்று நோய்கள்.
கூடுதலாக, எந்தவொரு அறுவை சிகிச்சையின் புற்றுநோய்க்கும், செப்டிக் நிலையில் உள்ள நோயாளிகளுக்கும், அடிமையாதல் நபர்களுக்கு (போதை, ஆல்கஹால்), அதே போல் சில உளவியல் காரணிகளுக்கும் இதுபோன்ற அறுவை சிகிச்சை செய்யப்படுவதில்லை.
உறவினர் முரண்பாடுகள்:
- 65 வயதுக்கு மேற்பட்டவர்கள்
- பொதுவான பெருந்தமனி தடிப்பு,
- கடுமையான உடல் பருமன் (50% க்கும் அதிகமான எடை),
- இரைப்பை மற்றும் இருமுனை புண்,
- வெளியேற்ற பகுதி 50% க்கும் குறைவாக.
இந்த நோய்களில், கணைய மாற்று அறுவை சிகிச்சை மேற்கொள்ளப்படுகிறது, ஆனால் அறுவை சிகிச்சை மற்றும் மயக்க மருந்து தலையீடுகளின் போது ஆபத்து அளவு கணிசமாக அதிகமாக உள்ளது.
இடமாற்றப்பட்ட உறுப்பை நிராகரிக்கும் அபாயத்தைக் குறைக்க, கணைய மாற்று அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட நோயாளிகள் நோயெதிர்ப்புத் தடுப்பு சிகிச்சைக்கு உட்படுகின்றனர்.
இறுதி கட்ட நாள்பட்ட சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு நீரிழிவு நோயில், கணையம் மற்றும் சிறுநீரகத்தை ஒரே நேரத்தில் மாற்றுவதற்கான அறிகுறிகள் உள்ளன.
இந்த விஷயத்தில், நோயெதிர்ப்பு தடுப்பு சிகிச்சையைப் பெறும்போது அவர்களின் நிலை டயாலிசிஸில் ஒரே நேரத்தில் இருந்ததை விட மிகச் சிறப்பாக இருக்கும்.
எனவே, செயல்பாடுகளுக்கு பின்வரும் விருப்பங்களை நாம் பெயரிடலாம்:
- நீரிழிவு நெஃப்ரோபதி, நாள்பட்ட சிறுநீரக செயலிழப்பு அல்லது சிறுநீரக செயலிழப்பு ஆகியவற்றின் முனைய நிலை, இது முன்னர் இடமாற்றம் செய்யப்பட்டது - கணையம் மற்றும் சிறுநீரகத்தின் ஒரே நேரத்தில் இடமாற்றம் செய்ய பரிந்துரைக்கப்படுகிறது,
- கடுமையான நெஃப்ரோபதியின் வடிவத்தில் சிக்கல்கள் இல்லாமல் வகை 1 நீரிழிவு நோயாளிகளுக்கு தனிமைப்படுத்தப்பட்ட கணைய மாற்று அறுவை சிகிச்சை காட்டப்பட்டுள்ளது,
- நெஃப்ரோபதியிலிருந்து பாதுகாப்பு தேவைப்பட்டால், சிறுநீரக மாற்று அறுவை சிகிச்சையைத் தொடர்ந்து கணைய மாற்று அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது.
நன்கொடையாளர் தேடல்
கணையம் ஒரு இணைக்கப்படாத உறுப்பு, எனவே உயிருள்ள நன்கொடையாளரிடமிருந்து கணைய மாற்று அறுவை சிகிச்சை செய்ய முடியாது.
கணைய மாற்று அறுவை சிகிச்சைக்கு ஒரு நன்கொடையாளரைத் தேடுவது பொருத்தமான சடல உறுப்பைக் கண்டுபிடிப்பதாகும் (வயது வரம்புகள் உள்ளன, நன்கொடையாளரிடமிருந்து இடமாற்றம் பெறுநரின் திசுக்களுடன் ஒத்துப்போக வேண்டும், மேலும் இறக்கும் போது நன்கொடையாளருக்கு எந்த நோய்க்குறியீடும் இருக்கக்கூடாது).
மற்றொரு சிரமம் உள்ளது - மாற்று அறுவை சிகிச்சைக்கு உறுப்பை எவ்வாறு சேமிப்பது. மாற்று அறுவை சிகிச்சைக்கு ஏற்றதாக இருக்க கணையத்திற்கு மிக அதிக அளவு ஆக்ஸிஜன் தேவைப்படுகிறது.
அரை மணி நேரத்திற்கும் மேலாக ஆக்ஸிஜன் பட்டினி கிடப்பது அவளுக்கு ஆபத்தானது.
எனவே, இடமாற்றம் செய்ய விரும்பும் உறுப்பு குளிர் பாதுகாப்புக்கு உட்படுத்தப்பட வேண்டும் - இது அதன் ஆயுளை 3-6 மணி நேரம் நீட்டிக்கும்.
இன்று, புள்ளிவிவரங்களின்படி, கணைய மாற்று அறுவை சிகிச்சை தோராயமாக 85% வழக்குகளில் நேர்மறையான விளைவைக் கொண்டு முடிகிறது.
கணைய மாற்று அறுவை சிகிச்சை முதன்முதலில் 1966 இல் செய்யப்பட்டது, ஆனால், துரதிர்ஷ்டவசமாக, நோயாளியின் உடல் உறுப்பு நிராகரிக்கப்பட்டது. நமது நாடு உட்பட எதிர்காலத்தில் வெற்றிகரமான நடவடிக்கைகள் மேற்கொள்ளப்பட்டன. 2004 ஆம் ஆண்டில், ரஷ்ய மருத்துவர்கள் கணையத்தின் குழந்தை மாற்று அறுவை சிகிச்சையை நேர்மறையான முடிவுடன் செய்தனர்.
இருப்பினும், இன்று கணைய மாற்று அறுவை சிகிச்சை தேவைப்படும் நோயாளிகளுக்கு, சாத்தியமான பிரச்சினை சாத்தியமான அபாயங்கள் அல்ல, இது ஒவ்வொரு ஆண்டும் மேலும் மேலும் குறைக்கப்படலாம், ஆனால் நம் நாட்டில் வசதியான மருத்துவ வசதிகள் இல்லாதது மற்றும் ரஷ்யாவிலும் கணைய மாற்று அறுவை சிகிச்சையின் அதிக செலவு மற்றும் வெளிநாட்டில்.
இத்தகைய நடவடிக்கைகளுக்கு குறிப்பாக அதிக விலைகள் - அத்துடன் இதுபோன்ற அனைத்து வகையான தலையீடுகளுக்கும் - ஐரோப்பா, அமெரிக்கா மற்றும் இஸ்ரேலில் உள்ள கிளினிக்குகளில் உள்ளன. கணைய மாற்று அறுவை சிகிச்சைக்கான செலவு காரணமாக, இது தேவைப்படும் பல நோயாளிகளுக்கு வாழ்க்கைக்குத் தேவையான சிகிச்சையைப் பெற முடியாது.
ஐரோப்பிய கிளினிக்குகளில் விலையுயர்ந்த, பெரும்பாலும் அணுக முடியாத, சிகிச்சைக்கு மாற்றாக இந்தியாவில் உள்ள மருத்துவமனைகளில் கணைய மாற்று அறுவை சிகிச்சை ஆகும்.
எனவே, இந்தியாவில், நவீன பெரிய கிளினிக்குகளின் தொழில்நுட்ப அடிப்படை எந்த வகையிலும் தாழ்ந்ததல்ல, சில சமயங்களில் அமெரிக்கா மற்றும் ஐரோப்பாவில் இதுபோன்ற கிளினிக்குகளை கூட மிஞ்சிவிடும். இந்த கிளினிக்குகளில் பணிபுரியும் இந்திய மருத்துவர்களின் தகுதிகள் உலகளவில் அங்கீகரிக்கப்பட்டுள்ளன.
இந்திய கிளினிக்குகளில் நன்கு பொருத்தப்பட்ட இயக்க அறைகள், தீவிர சிகிச்சை பிரிவுகள், ஆராய்ச்சி மையங்கள் உள்ளன, மேலும் அதிக வெற்றி விகிதத்துடன் அறுவை சிகிச்சைகள் செய்வது மட்டுமல்லாமல், நோயாளிகளுக்கு பயனுள்ள மறுவாழ்வையும் வழங்குகின்றன.
இந்திய கிளினிக்குகளில், வயதுவந்த நோயாளிகள் மற்றும் குழந்தைகள் இருவருக்கும் கணைய மாற்று அறுவை சிகிச்சை செய்யப்படுகிறது, மேலும் சிகிச்சையின் பின்னர் முழு அளவிலான புனர்வாழ்வு சேவைகளும் வழங்கப்படுகின்றன.
சென்னையில் உள்ள அப்பல்லோ கிளினிக்கில், நவீன அறிவியல் மற்றும் தொழில்நுட்பத்துடன் கூடிய நவீன இயக்க அறைகளில் கணைய மாற்று அறுவை சிகிச்சை செய்யப்படுகிறது.
பல உறுப்பு மாற்று அறுவை சிகிச்சை நிபுணர் டாக்டர் அனில் வைத்யாவின் மேற்பார்வையில் இந்த நடவடிக்கைகள் மேற்கொள்ளப்படுகின்றன. அவர் மியாமி பல்கலைக்கழகத்தின் மாற்று அறுவை சிகிச்சை நிபுணர்களின் அமெரிக்க சொசைட்டி அங்கீகாரம் பெற்றவர்.
டாக்டர் வைத்யா ஆக்ஸ்போர்டு பல்கலைக்கழகத்தில் ஒரு மருத்துவமனையில் 11 ஆண்டுகள் பணியாற்றினார், அங்கு அவர் மாற்று சிகிச்சையால் கணையத்திற்கு சிகிச்சையளித்தார்.
1000 க்கும் மேற்பட்ட கணைய மாற்று அறுவை சிகிச்சைகளைச் செய்த மற்றும் நோயாளிகளிடமிருந்து பல நன்றியுள்ள விமர்சனங்களைக் கொண்ட உலகின் மிகச் சில அறுவை சிகிச்சை நிபுணர்களில் டாக்டர் அனில் வைத்யாவும் ஒருவர்.
அதிக தகுதி வாய்ந்த மருத்துவ சேவையைப் பெற்று, அப்பல்லோ மருத்துவமனையின் நோயாளிகளுக்கு நீண்ட மற்றும் ஆரோக்கியமான வாழ்க்கைக்கான ஒவ்வொரு வாய்ப்பும் உள்ளது.
- இலவச 24 மணி நேர எண்: 7 (800) 505 18 63
- மின்னஞ்சல்: மின்னஞ்சல் பாதுகாக்கப்பட்டது
- ஸ்கைப்: இந்திரமேட்
- Viber, WhatsApp: 7 (965) 415 06 50
- தளத்தில் ஒரு விண்ணப்பத்தை நிரப்புவதன் மூலம்
கணைய மாற்று அறுவை சிகிச்சை (கணையம்) மிகவும் பொதுவான ஒன்றாகும், ஆனால் அதே நேரத்தில் கடுமையான அறுவை சிகிச்சை தலையீடுகள், பழமைவாத சிகிச்சை எந்தவொரு சாதகமான முடிவுகளையும் கொண்டு வரவில்லை என்றால் பரிந்துரைக்கப்படுகிறது. கணையத்தின் மீறல் கடுமையான விளைவுகளுக்கு வழிவகுக்கும், இது பெரும்பாலும் நோயாளியின் மரணத்திற்கு வழிவகுக்கும்.
கணைய அழற்சியின் பல்வேறு வடிவங்கள், கணைய நெக்ரோசிஸ் மற்றும் நீரிழிவு நோய் உருவாக பங்களிக்கின்றன, கணைய மாற்று அறுவை சிகிச்சைக்கு முக்கிய காரணமாகின்றன. கணைய மாற்று என்பது பல மணிநேர அறுவை சிகிச்சையாகும், அதன் பிறகு நோயாளி குறைந்தது 3 அல்லது 4 வாரங்கள் மருத்துவமனையில் இருக்க வேண்டும்.
செயல்பாட்டின் சிரமங்கள் மற்றும் அதன் பின்னர் ஏற்படக்கூடிய சிக்கல்கள்
இதுபோன்ற எந்தவொரு அறுவை சிகிச்சை தலையீட்டையும் போலவே, கணைய மாற்று அறுவை சிகிச்சை போன்ற சிக்கல்களை உருவாக்கும் ஆபத்து உள்ளது:
- வயிற்று திசுக்களின் தொற்று.
- இடமாற்றம் செய்யப்பட்ட உறுப்புக்கு அருகில் அழற்சியின் வெளியேற்றம்.
- அறுவை சிகிச்சைக்குப் பின் பெரும் இரத்தப்போக்கு.
- கணைய நெக்ரோசிஸ்.
- காயத்தின் துணை.
- இடமாற்றம் செய்யப்பட்ட சுரப்பியை நிராகரித்தல். உறுப்பு மாற்று அறுவை சிகிச்சைக்குப் பிறகு நோயாளிகள் அதிக அளவில் இறப்பதற்கு முக்கிய காரணம். அத்தகைய சிக்கலின் வளர்ச்சி சிறுநீரில் அமிலேஸின் தோற்றத்தால் குறிக்கப்படுகிறது. பயாப்ஸி மூலம் நிராகரிக்கப்பட்ட அறிகுறிகளை அடையாளம் காணவும். இடமாற்றம் செய்யப்பட்ட உறுப்பு வளரத் தொடங்குகிறது, இது அல்ட்ராசவுண்டின் போது கவனிக்கப்படுகிறது.
நீரிழிவு நோய்க்கான கணைய மாற்று: விமர்சனங்கள்
டைப் 1 நீரிழிவு நோய் (இன்சுலின் சார்ந்தவை) உலகளவில் மிகவும் பொதுவான நோயாகும். உலக சுகாதார அமைப்பின் புள்ளிவிவரங்களின்படி, இன்று சுமார் 80 மில்லியன் மக்கள் இந்த நோயால் பாதிக்கப்பட்டுள்ளனர், மேலும் இந்த காட்டி அதிகரிப்பதற்கான ஒரு குறிப்பிட்ட போக்கு உள்ளது.
சிகிச்சையின் உன்னதமான முறைகளைப் பயன்படுத்தி மருத்துவர்கள் இத்தகைய நோய்களை மிகவும் வெற்றிகரமாக சமாளிக்கிறார்கள் என்ற போதிலும், நீரிழிவு நோயின் சிக்கல்களின் தொடக்கத்துடன் தொடர்புடைய சிக்கல்கள் உள்ளன, மேலும் கணைய மாற்று அறுவை சிகிச்சை இங்கே தேவைப்படலாம். எண்ணிக்கையில் பேசுகையில், இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகள்:
- மற்றவர்களை விட 25 மடங்கு அதிகமாக பார்வையற்றவர்களாக இருங்கள்
- சிறுநீரக செயலிழப்பால் 17 மடங்கு அதிகமாக பாதிக்கப்படுகிறார்
- 5 மடங்கு அதிகமாக குடலிறக்கத்தால் பாதிக்கப்படுகிறது,
- மற்றவர்களை விட 2 மடங்கு அதிகமாக இதய பிரச்சினைகள் உள்ளன.
கூடுதலாக, நீரிழிவு நோயாளிகளின் சராசரி ஆயுட்காலம் இரத்த சர்க்கரையை சார்ந்து இல்லாதவர்களை விட கிட்டத்தட்ட மூன்றில் ஒரு பங்கு குறைவாக உள்ளது.
மாற்று சிகிச்சையைப் பயன்படுத்தும் போது, அதன் விளைவு எல்லா நோயாளிகளுக்கும் இருக்காது, அத்தகைய சிகிச்சையின் செலவு அனைவருக்கும் மலிவு இல்லை. சிகிச்சைக்கான மருந்துகள் மற்றும் அதன் சரியான அளவைத் தேர்ந்தெடுப்பது மிகவும் கடினம் என்பதன் மூலம் இதை எளிதாக விளக்க முடியும், குறிப்பாக தனித்தனியாக உற்பத்தி செய்ய வேண்டியது அவசியம் என்பதால்.
சிகிச்சையின் புதிய முறைகளைத் தேட மருத்துவர்கள் தள்ளப்பட்டனர்:
- நீரிழிவு நோயின் தீவிரம்
- நோயின் விளைவுகளின் தன்மை,
- கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சிக்கல்களை சரிசெய்வதில் சிரமம்.
நோயிலிருந்து விடுபடுவதற்கான நவீன முறைகள் பின்வருமாறு:
- சிகிச்சையின் வன்பொருள் முறைகள்,
- கணைய மாற்று அறுவை சிகிச்சை,
- கணைய மாற்று அறுவை சிகிச்சை
- தீவு செல் மாற்று.
நீரிழிவு நோயில், பீட்டா உயிரணுக்களின் செயலிழப்பு காரணமாக தோன்றும் வளர்சிதை மாற்றங்களைக் கண்டறிய முடியும் என்ற காரணத்தால், இந்த நோய்க்கு சிகிச்சையளிப்பது லாங்கர்ஹான்ஸ் தீவுகளின் இடமாற்றம் காரணமாக இருக்கலாம்.
இத்தகைய அறுவை சிகிச்சை தலையீடு வளர்சிதை மாற்ற செயல்முறைகளில் விலகல்களைக் கட்டுப்படுத்த உதவும் அல்லது நீரிழிவு நோயின் போக்கின் தீவிர இரண்டாம் நிலை சிக்கல்களின் வளர்ச்சியைத் தடுப்பதற்கான உத்தரவாதமாக மாறும், இன்சுலின் சார்ந்த, அறுவை சிகிச்சைக்கு அதிக செலவு இருந்தபோதிலும், நீரிழிவு நோயுடன் இந்த முடிவு நியாயப்படுத்தப்படுகிறது.
சில சந்தர்ப்பங்களில், நீரிழிவு நோயின் சிக்கல்களைத் தொடங்குவதற்கு அல்லது அவற்றைத் தடுக்க ஒரு உண்மையான வாய்ப்பு உள்ளது.
முதல் கணைய மாற்று அறுவை சிகிச்சை டிசம்பர் 1966 இல் செய்யப்பட்டது. பெறுநர் நார்மோகிளைசீமியாவையும் இன்சுலினிலிருந்து சுதந்திரத்தையும் அடைய முடிந்தது, ஆனால் இது ஆபரேஷனை வெற்றிகரமாக அழைக்க முடியாது, ஏனென்றால் உறுப்பு நிராகரிப்பு மற்றும் இரத்த விஷத்தின் விளைவாக பெண் 2 மாதங்களுக்குப் பிறகு இறந்தார்.
சமீபத்திய ஆண்டுகளில், மருத்துவம் இந்த பகுதியில் வெகுதூரம் முன்னேற முடிந்தது. சிறிய அளவுகளில் ஸ்டெராய்டுகளுடன் சைக்ளோஸ்போரின் ஏ (சிஏஏ) பயன்படுத்துவதன் மூலம், நோயாளிகள் மற்றும் ஒட்டுண்ணிகளின் உயிர்வாழ்வு அதிகரித்தது.
நீரிழிவு நோயாளிகளுக்கு உறுப்பு மாற்று அறுவை சிகிச்சையின் போது குறிப்பிடத்தக்க ஆபத்து உள்ளது. நோயெதிர்ப்பு மற்றும் நோயெதிர்ப்பு அல்லாத தன்மை ஆகிய இரண்டின் சிக்கல்களின் மிக உயர்ந்த நிகழ்தகவு உள்ளது. அவை இடமாற்றப்பட்ட உறுப்பின் செயல்பாட்டை நிறுத்தவும், மரணத்திற்கு கூட வழிவகுக்கும்.
உறுப்பு மாற்று அறுவை சிகிச்சையின் அவசியத்தின் தடுமாற்றத்தை தீர்க்க, முதலில், உங்களுக்கு இது தேவை:
- நோயாளியின் வாழ்க்கைத் தரத்தை மேம்படுத்துதல்,
- இரண்டாம் நிலை சிக்கல்களின் அளவை அறுவை சிகிச்சையின் அபாயங்களுடன் ஒப்பிடுக,
- நோயாளியின் நோயெதிர்ப்பு நிலையை மதிப்பீடு செய்ய.
அது எப்படியிருந்தாலும், முனைய சிறுநீரக செயலிழப்பு நிலையில் இருக்கும் ஒரு நோய்வாய்ப்பட்ட நபருக்கு கணைய மாற்று அறுவை சிகிச்சை என்பது தனிப்பட்ட விருப்பம். இவர்களில் பெரும்பாலோருக்கு நீரிழிவு அறிகுறிகள் இருக்கும், எடுத்துக்காட்டாக, நெஃப்ரோபதி அல்லது ரெட்டினோபதி.
அறுவை சிகிச்சையின் வெற்றிகரமான முடிவுடன் மட்டுமே, நீரிழிவு நோயின் இரண்டாம் நிலை சிக்கல்களின் நிவாரணம் மற்றும் நெஃப்ரோபதியின் வெளிப்பாடுகள் பற்றி பேச முடியும். இந்த வழக்கில், மாற்று அறுவை சிகிச்சை ஒரே நேரத்தில் அல்லது தொடர்ச்சியாக இருக்க வேண்டும். முதல் விருப்பம் ஒரு நன்கொடையாளரிடமிருந்து உறுப்புகளை அகற்றுவது, இரண்டாவது - சிறுநீரகத்தை மாற்றுதல், பின்னர் கணையம்.
சிறுநீரக செயலிழப்பின் முனைய நிலை பொதுவாக 20-30 ஆண்டுகளுக்கு முன்பு இன்சுலின் சார்ந்த நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களுக்கு உருவாகிறது, மேலும் அறுவை சிகிச்சை செய்யப்படும் நோயாளிகளின் சராசரி வயது 25 முதல் 45 வயது வரை இருக்கும்.
அறுவைசிகிச்சை தலையீட்டின் உகந்த முறையின் கேள்வி இன்னும் ஒரு குறிப்பிட்ட திசையில் தீர்க்கப்படவில்லை, ஏனென்றால் ஒரே நேரத்தில் அல்லது தொடர்ச்சியான இடமாற்றம் குறித்த சர்ச்சைகள் நீண்ட காலமாக நடந்து வருகின்றன.
புள்ளிவிவரங்கள் மற்றும் மருத்துவ ஆய்வுகளின்படி, ஒரே நேரத்தில் மாற்று அறுவை சிகிச்சை செய்தால், அறுவை சிகிச்சைக்குப் பிறகு கணைய மாற்று அறுவை சிகிச்சையின் செயல்பாடு மிகவும் சிறந்தது. உறுப்பு நிராகரிப்பதற்கான குறைந்தபட்ச சாத்தியக்கூறு இதற்குக் காரணம்.
இருப்பினும், உயிர்வாழும் சதவீதத்தை நாம் கருத்தில் கொண்டால், இந்த விஷயத்தில் ஒரு தொடர்ச்சியான மாற்று அறுவை சிகிச்சை மேலோங்கும், இது நோயாளிகளை மிகவும் கவனமாக தேர்ந்தெடுப்பதன் மூலம் தீர்மானிக்கப்படுகிறது.
இடமாற்றத்திற்கான முக்கிய அறிகுறி உறுதியான இரண்டாம் நிலை சிக்கல்களின் தீவிர அச்சுறுத்தலாக மட்டுமே இருக்கலாம் என்ற உண்மையின் காரணமாக, சில கணிப்புகளை முன்னிலைப்படுத்துவது முக்கியம். இவற்றில் முதலாவது புரோட்டினூரியா.
நிலையான புரோட்டினூரியா ஏற்படுவதால், சிறுநீரக செயல்பாடு விரைவாக மோசமடைகிறது, இருப்பினும், இதேபோன்ற செயல்முறை வெவ்வேறு வளர்ச்சி விகிதங்களைக் கொண்டிருக்கலாம்.
ஒரு விதியாக, நிலையான புரோட்டினூரியாவின் ஆரம்ப கட்டத்தில் கண்டறியப்பட்ட நோயாளிகளில் பாதி பேரில், சுமார் 7 ஆண்டுகளுக்குப் பிறகு, சிறுநீரக செயலிழப்பு, குறிப்பாக, முனைய கட்டத்தில், தொடங்குகிறது.
அதே கொள்கையின்படி, வளர்ந்து வரும் அந்த நெஃப்ரோபதி, கணையத்தின் நியாயமான இடமாற்றமாக கருதப்பட வேண்டும்.
இன்சுலின் உட்கொள்ளலைச் சார்ந்துள்ள நீரிழிவு நோயின் வளர்ச்சியின் அடுத்த கட்டங்களில், உறுப்பு மாற்று அறுவை சிகிச்சை மிகவும் விரும்பத்தகாதது.
கணிசமாகக் குறைக்கப்பட்ட சிறுநீரக செயல்பாடு இருந்தால், இந்த உறுப்பின் திசுக்களில் நோயியல் செயல்முறையை நீக்குவது கிட்டத்தட்ட சாத்தியமற்றது.
நீரிழிவு நோயாளியின் சிறுநீரகத்தின் செயல்பாட்டு நிலையின் குறைந்த சாத்தியமான அம்சம் 60 மில்லி / நிமிடம் குளோமருலர் வடிகட்டுதல் வீதத்துடன் கருதப்பட வேண்டும்.
சுட்டிக்காட்டப்பட்ட காட்டி இந்த குறிக்குக் கீழே இருந்தால், இதுபோன்ற சந்தர்ப்பங்களில் சிறுநீரகம் மற்றும் கணையத்தின் ஒருங்கிணைந்த மாற்று சிகிச்சைக்கான சாத்தியக்கூறுகள் பற்றி பேசலாம்.
60 மில்லி / நிமிடத்திற்கு மேல் குளோமருலர் வடிகட்டுதல் வீதத்துடன், நோயாளிக்கு சிறுநீரக செயல்பாட்டை விரைவாக உறுதிப்படுத்துவதற்கான குறிப்பிடத்தக்க வாய்ப்பு உள்ளது. இந்த வழக்கில், ஒரு கணைய மாற்று மட்டுமே உகந்ததாக இருக்கும்.
சமீபத்திய ஆண்டுகளில், இன்சுலின் சார்ந்த நீரிழிவு நோய்க்கு கணைய மாற்று அறுவை சிகிச்சை பயன்படுத்தப்படுகிறது. இதுபோன்ற சந்தர்ப்பங்களில், நாங்கள் நோயாளிகளைப் பற்றி பேசுகிறோம்:
- ஹைப்பர்லேபிள் நீரிழிவு நோயாளிகள்
- இரத்தச் சர்க்கரைக் குறைவின் ஹார்மோன் மாற்றீட்டின் இல்லாமை அல்லது மீறலுடன் நீரிழிவு நோய்,
- மாறுபட்ட அளவிலான உறிஞ்சுதலின் இன்சுலின் தோலடி நிர்வாகத்திற்கு எதிர்ப்பைக் கொண்டவர்கள்.
சிக்கல்களின் தீவிர ஆபத்து மற்றும் அவற்றுக்கு ஏற்படும் கடுமையான அச om கரியம் ஆகியவற்றின் பார்வையில் கூட, நோயாளிகள் சிறுநீரக செயல்பாட்டை முழுமையாக பராமரிக்க முடியும் மற்றும் SuA உடன் சிகிச்சையை மேற்கொள்ள முடியும்.
இந்த நேரத்தில், இந்த வழியில் சிகிச்சை ஏற்கனவே ஒவ்வொரு சுட்டிக்காட்டப்பட்ட குழுவிலிருந்தும் பல நோயாளிகளால் செய்யப்பட்டுள்ளது. ஒவ்வொரு சூழ்நிலையிலும், அவர்களின் ஆரோக்கிய நிலையில் குறிப்பிடத்தக்க நேர்மறையான மாற்றங்கள் குறிப்பிடப்பட்டன. நாள்பட்ட கணைய அழற்சியால் ஏற்படும் முழுமையான கணைய அழற்சிக்குப் பிறகு கணைய மாற்று அறுவை சிகிச்சையும் உள்ளது. வெளிப்புற மற்றும் நாளமில்லா செயல்பாடுகள் மீட்டமைக்கப்பட்டுள்ளன.
முற்போக்கான ரெட்டினோபதி காரணமாக கணைய மாற்று அறுவை சிகிச்சையில் இருந்து தப்பியவர்கள் அவர்களின் நிலையில் குறிப்பிடத்தக்க முன்னேற்றங்களை அனுபவிக்க முடியவில்லை. சில சூழ்நிலைகளில், பின்னடைவும் குறிப்பிடப்பட்டது.
நீரிழிவு நோயின் ஆரம்ப கட்டத்தில் அறுவை சிகிச்சை செய்தால் அதிக செயல்திறனை அடைய முடியும் என்று நம்பப்படுகிறது, ஏனெனில், எடுத்துக்காட்டாக, ஒரு பெண்ணில் நீரிழிவு அறிகுறிகளைக் கண்டறிவது எளிது.
உடலில் வீரியம் மிக்க கட்டிகள் இருக்கும்போது, சரிசெய்ய முடியாத, அதே போல் மனநோய்களும் இருக்கும்போது, இதுபோன்ற ஒரு நடவடிக்கையை மேற்கொள்வதற்கான முக்கிய தடை.
கடுமையான வடிவத்தில் உள்ள எந்தவொரு நோயும் அறுவை சிகிச்சைக்கு முன்னர் அகற்றப்பட்டிருக்க வேண்டும்.
இன்சுலின் சார்ந்த நீரிழிவு நோயால் மட்டுமல்ல, தொற்று இயற்கையின் நோய்களைப் பற்றியும் பேசுகிறோம்.
இரினா, 20 வயது, மாஸ்கோ: “நீரிழிவு நோயிலிருந்து மீள வேண்டும் என்று குழந்தை பருவத்திலிருந்தே கனவு கண்டேன், முடிவில்லாத இன்சுலின் ஊசி சாதாரண வாழ்க்கையில் குறுக்கிட்டது. கணைய மாற்று அறுவை சிகிச்சைக்கான சாத்தியம் குறித்து நான் பலமுறை கேள்விப்பட்டேன், ஆனால் அறுவை சிகிச்சைக்கு நிதி திரட்ட முடியவில்லை, கூடுதலாக, ஒரு நன்கொடையாளரைக் கண்டுபிடிப்பதில் உள்ள சிரமங்கள் பற்றியும் எனக்குத் தெரியும். என் தாயிடமிருந்து கணைய மாற்று அறுவை சிகிச்சை செய்ய மருத்துவர்கள் எனக்கு அறிவுறுத்தினர். அறுவை சிகிச்சைக்கு சில மணிநேரங்களுக்குப் பிறகு, இரத்த சர்க்கரை இயல்பு நிலைக்கு திரும்பியது, நான் 4 மாதங்களாக ஊசி போடாமல் வாழ்ந்து வருகிறேன். ”
செர்ஜி, 70 வயது, மாஸ்கோ, அறுவை சிகிச்சை நிபுணர்: “பாரம்பரிய சிகிச்சை முறைகளால் உதவாதவர்களுக்கு கணைய மாற்று அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது. உறுப்பு மாற்று அறுவை சிகிச்சையை விட இன்சுலின் ஊசி பாதுகாப்பானது என்று ஒவ்வொரு நோயாளிக்கும் விளக்கப்பட்டுள்ளது. அறுவைசிகிச்சைக்குப் பிறகு நன்கொடை திசுக்களை பொறிப்பதற்கான ஒரு கடினமான காலம் வருகிறது என்பதை ஒரு நபர் அறிந்து கொள்ள வேண்டும், இதன் காரணமாக உறுப்பு நிராகரிப்பைத் தடுக்கும் நோயெதிர்ப்பு மருந்துகளைப் பயன்படுத்துவது அவசியம். வாழ்நாள் முழுவதும் முழு உடலையும் பாதிக்கும் மருந்துகளை உட்கொள்வது அவசியம். ”