ரஷ்ய கூட்டமைப்பில் நீரிழிவு நோய்: சிக்கல்கள் மற்றும் தீர்வுகள் மருத்துவத்தில் ஒரு சிறப்பு கட்டுரையின் உரை - மருத்துவம் மற்றும் ஆரோக்கியம்
நீரிழிவு நோய் (டி.எம்) என்பது உலகின் கிட்டத்தட்ட எல்லா நாடுகளிலும் உள்ள தேசிய சுகாதார அமைப்புகளின் முன்னுரிமைகள் தொடர்பான கடுமையான மருத்துவ மற்றும் சமூகப் பிரச்சினையாகும், இது WHO விதிமுறைகளால் பாதுகாக்கப்படுகிறது.
நீரிழிவு பிரச்சினையின் நாடகம் மற்றும் அவசரம் நீரிழிவு நோய் பரவல், அதிக இறப்பு மற்றும் நோயாளிகளின் ஆரம்ப இயலாமை ஆகியவற்றால் தீர்மானிக்கப்படுகிறது.
மேற்கத்திய நாடுகளில் நீரிழிவு நோய் பரவுதல் மக்கள் தொகையில் 2-5%, வளரும் நாடுகளில் 10-15% வரை அடையும். ஒவ்வொரு 15 வருடங்களுக்கும் நோயாளிகளின் எண்ணிக்கை இரட்டிப்பாகிறது. 1994 ஆம் ஆண்டில் உலகில் 120.4 மில்லியன் நோயாளிகள் நீரிழிவு நோயாளிகளாக இருந்திருந்தால், 2010 ஆம் ஆண்டளவில் அவர்களின் எண்ணிக்கை 239.3 மில்லியனாக இருக்கும். ரஷ்யாவில் சுமார் 8 மில்லியன் மக்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டுள்ளனர்.
வகை II நீரிழிவு நோய் விகிதத்தின் கட்டமைப்பில் நிலவுகிறது, இது முழு நோயாளிகளின் 80-90% ஆகும். வகை I மற்றும் வகை 2 நீரிழிவு நோயின் மருத்துவ வெளிப்பாடுகள் வியத்தகு முறையில் வேறுபடுகின்றன. டைப் I நீரிழிவு நோய் (இன்சுலின் சார்ந்த) கடுமையான-நீரிழிவு கீட்டோஅசிடோசிஸில் அறிமுகமானால், அத்தகைய நோயாளிகள் வழக்கமாக சிறப்பு உட்சுரப்பியல் (நீரிழிவு நோய்) துறைகளில் மருத்துவமனையில் சேர்க்கப்படுகிறார்கள் என்றால், வகை II நீரிழிவு நோய் (இன்சுலின் அல்லாதது) பெரும்பாலும் வாய்ப்பால் அங்கீகரிக்கப்படுகிறது: மருத்துவ பரிசோதனையின் போது, கமிஷன்களைக் கடந்து செல்வது போன்றவை. ஈ. உண்மையில், உலகில், ஒரு வகை II நீரிழிவு நோயாளிக்கு தங்கள் நோயைப் பற்றி சந்தேகிக்காத 2-3 பேர் உதவிக்கு விண்ணப்பித்துள்ளனர். மேலும், அவை, குறைந்தது 40% வழக்குகளில், ஏற்கனவே மாறுபட்ட தீவிரத்தின் தாமதமான சிக்கல்களால் பாதிக்கப்படுகின்றன: கரோனரி இதய நோய், ரெட்டினோபதி, நெஃப்ரோபதி, பாலிநியூரோபதி.
நீரிழிவு நோய் என்பது ஒரு நோயாகும், இது நடைமுறையில் எந்தவொரு சிறப்பு மருத்துவரும் தவிர்க்க முடியாமல் சந்திக்கும்.
I. தேதேவ், பி. ஃபதேவ்
- நீரிழிவு நோய்
- மருத்துவ நூலகத்தில் ஒரு பதிலைக் கண்டறியவும்
நிகழ்வின் முக்கியத்துவம்
நீரிழிவு நோய் பெரும்பாலும் இயலாமை மற்றும் மரணத்திற்கு வழிவகுக்கும் மூன்று நோய்களில் ஒன்றாகும் (பெருந்தமனி தடிப்பு, புற்றுநோய் மற்றும் நீரிழிவு நோய்).
WHO இன் கூற்றுப்படி, நீரிழிவு நோய் இறப்பை 2-3 மடங்கு அதிகரிக்கிறது மற்றும் ஆயுட்காலம் குறைக்கிறது.
நீரிழிவு நோய் பரவுவதன் அளவு காரணமாக பிரச்சினையின் அவசரம் ஏற்படுகிறது. இன்றுவரை, உலகளவில் சுமார் 200 மில்லியன் வழக்குகள் பதிவு செய்யப்பட்டுள்ளன, ஆனால் உண்மையான வழக்குகளின் எண்ணிக்கை சுமார் 2 மடங்கு அதிகம் (லேசான, போதைப்பொருள் இல்லாத வடிவம் உள்ளவர்கள் கணக்கில் எடுத்துக்கொள்ளப்படுவதில்லை). மேலும், ஆண்டுதோறும் நிகழ்வு விகிதம் 5 ... 7% ஆக அதிகரிக்கிறது, மேலும் ஒவ்வொரு 12 ... 15 வருடங்களுக்கும் இரட்டிப்பாகிறது. இதன் விளைவாக, வழக்குகளின் எண்ணிக்கையில் பேரழிவு அதிகரிப்பு ஒரு தொற்று அல்லாத தொற்றுநோயின் தன்மையைப் பெறுகிறது.
நீரிழிவு நோய் இரத்த குளுக்கோஸின் சீரான அதிகரிப்பால் வகைப்படுத்தப்படுகிறது, எந்த வயதிலும் ஏற்படலாம் மற்றும் வாழ்நாள் முழுவதும் நீடிக்கும். ஒரு பரம்பரை முன்கணிப்பு தெளிவாகக் கண்டறியப்பட்டுள்ளது, இருப்பினும், இந்த அபாயத்தை உணர்ந்துகொள்வது பல காரணிகளின் செயல்பாட்டைப் பொறுத்தது, அவற்றில் உடல் பருமன் மற்றும் உடல் செயலற்ற தன்மை ஆகியவை முன்னிலை வகிக்கின்றன. வகை 1 நீரிழிவு அல்லது இன்சுலின் சார்ந்த மற்றும் வகை 2 நீரிழிவு அல்லது இன்சுலின் அல்லாத சார்பு ஆகியவற்றை வேறுபடுத்துங்கள். நிகழ்வு விகிதத்தில் ஒரு பேரழிவு அதிகரிப்பு வகை 2 நீரிழிவு நோயுடன் தொடர்புடையது, இது எல்லா நிகழ்வுகளிலும் 85% க்கும் அதிகமாக உள்ளது.
ஜனவரி 11, 1922 இல், நீரிழிவு நோயால் பாதிக்கப்பட்ட இளைஞருக்கு பன்டிங் மற்றும் பெஸ்ட் முதன்முதலில் இன்சுலின் செலுத்தப்பட்டது - இன்சுலின் சிகிச்சையின் சகாப்தம் தொடங்கியது - இன்சுலின் கண்டுபிடிப்பு 20 ஆம் நூற்றாண்டின் மருத்துவத்தில் ஒரு குறிப்பிடத்தக்க சாதனை மற்றும் 1923 இல் நோபல் பரிசு வழங்கப்பட்டது.
அக்டோபர் 1989 இல், நீரிழிவு நோயாளிகளுக்கு பராமரிப்பின் தரத்தை மேம்படுத்துவதற்கான செயிண்ட் வின்சென்ட் பிரகடனம் ஏற்றுக்கொள்ளப்பட்டது மற்றும் ஐரோப்பாவில் அதை செயல்படுத்துவதற்கான ஒரு திட்டம் உருவாக்கப்பட்டது. இதே போன்ற திட்டங்கள் பெரும்பாலான நாடுகளில் உள்ளன.
நோயாளிகளின் வாழ்க்கை நீடித்தது, அவர்கள் நீரிழிவு நோயிலிருந்து நேரடியாக இறப்பதை நிறுத்தினர். சமீபத்திய தசாப்தங்களில் நீரிழிவு நோயின் முன்னேற்றங்கள் நீரிழிவு நோயால் ஏற்படும் பிரச்சினைகளைத் தீர்ப்பதில் நம்பிக்கையுடன் பார்க்க வழிவகுத்தன.
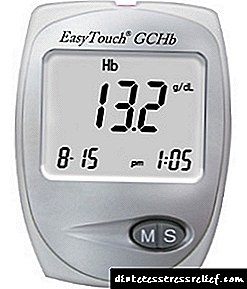
நீரிழிவு நோயைக் கண்டறிவதில் கிளைசீமியா மதிப்பீடு: தற்போதைய பிரச்சினைகள் மற்றும் தீர்வுகள்
ஏ.வி.இந்துட்னி, எம்.டி.,
ஓம்ஸ்க் மாநில மருத்துவ அகாடமி
நாள்பட்ட ஹைப்பர் கிளைசீமியாவின் நீரிழிவு நோய் நோய்க்குறியைக் கண்டறிவதில் இரத்த குளுக்கோஸ் முதன்மை சான்றாகும். கிளைசீமியாவை நிர்ணயிப்பதன் முடிவுகளின் சரியான மருத்துவ விளக்கம் மற்றும் ஆகையால், நீரிழிவு நோயின் போதுமான நோயறிதல் பெரும்பாலும் ஆய்வக சேவையின் தரத்தைப் பொறுத்தது. குளுக்கோஸைத் தீர்மானிப்பதற்கான நவீன ஆய்வக முறைகளின் நல்ல பகுப்பாய்வு பண்புகள், ஆராய்ச்சியின் உள் மற்றும் வெளிப்புற தர மதிப்பீட்டை செயல்படுத்துவது ஆய்வக செயல்முறையின் உயர் நம்பகத்தன்மையை வழங்குகிறது. ஆனால் இது பல்வேறு வகையான இரத்த மாதிரிகள் (முழு இரத்தம், அதன் பிளாஸ்மா அல்லது சீரம்) பகுப்பாய்வில் பெறப்பட்ட குளுக்கோஸ் அளவீட்டு முடிவுகளின் ஒப்பீட்டு சிக்கல்களை தீர்க்காது, அத்துடன் இந்த மாதிரிகளை சேமிக்கும் போது குளுக்கோஸ் குறைவதால் ஏற்படும் சிக்கல்களையும் இது தீர்க்காது.
நடைமுறையில், குளுக்கோஸ் முழு தந்துகி அல்லது சிரை இரத்தத்திலும், அதே போல் பிளாஸ்மா மாதிரிகளிலும் தீர்மானிக்கப்படுகிறது. இருப்பினும், குளுக்கோஸ் செறிவின் ஏற்ற இறக்கங்களுக்கான நெறிமுறை வரம்புகள் ஆய்வு செய்யப்படும் இரத்த மாதிரியின் வகையைப் பொறுத்து கணிசமாக வேறுபடுகின்றன, இது நீரிழிவு நோயின் ஹைப்பர்- அல்லது ஹைப்போடயாக்னோசிஸுக்கு வழிவகுக்கும் விளக்கப் பிழைகளின் ஆதாரமாக இருக்கலாம்.
முழு இரத்தத்திலும், பிளாஸ்மாவுடன் ஒப்பிடும்போது குளுக்கோஸ் செறிவு குறைவாக உள்ளது. இந்த முரண்பாட்டிற்கான காரணம் முழு இரத்தத்திலும் குறைந்த நீர் உள்ளடக்கம் (ஒரு யூனிட் தொகுதிக்கு). முழு இரத்தத்தின் (16%) நீர் அல்லாத கட்டம் முக்கியமாக புரதங்களால் குறிக்கப்படுகிறது, அத்துடன் பிளாஸ்மா லிப்பிட்-புரத வளாகங்கள் (4%) மற்றும் சீரான கூறுகள் (12%). இரத்த பிளாஸ்மாவில், நீர் அல்லாத ஊடகத்தின் அளவு 7% மட்டுமே. ஆக, முழு இரத்தத்திலும் நீரின் செறிவு சராசரியாக 84%, பிளாஸ்மா 93% ஆகும். இரத்தத்தில் உள்ள குளுக்கோஸ் நீர்வாழ் கரைசலின் வடிவத்தில் மட்டுமே உள்ளது என்பது வெளிப்படையானது, ஏனெனில் இது நீர்வாழ் ஊடகத்தில் மட்டுமே விநியோகிக்கப்படுகிறது. ஆகையால், முழு இரத்தத்தின் அளவையும் பிளாஸ்மாவின் அளவையும் (அதே நோயாளியில்) கணக்கிடும்போது குளுக்கோஸ் செறிவின் மதிப்புகள் 1.11 மடங்கு (93/84 = 1.11) வேறுபடும். இந்த வேறுபாடுகளை உலக சுகாதார அமைப்பு (WHO) முன்வைத்த கிளைசெமிக் தரத்தில் கணக்கில் எடுத்துக்கொண்டது. ஒரு குறிப்பிட்ட காலத்திற்கு, அவை தவறான புரிதல்களுக்கும் கண்டறியும் பிழைகளுக்கும் காரணமல்ல, ஏனெனில் ஒரு குறிப்பிட்ட நாட்டின் பிரதேசத்தில், முழு தந்துகி இரத்தம் (சோவியத்திற்கு பிந்தைய இடம் மற்றும் பல வளரும் நாடுகள்) அல்லது சிரை இரத்த பிளாஸ்மா (பெரும்பாலான ஐரோப்பிய நாடுகள்) குளுக்கோஸைத் தீர்மானிக்க தேர்ந்தெடுக்கப்பட்ட முறையில் பயன்படுத்தப்பட்டன.
நேரடி வாசிப்பு சென்சார்கள் பொருத்தப்பட்ட தனிநபர் மற்றும் ஆய்வக குளுக்கோமீட்டர்கள் மற்றும் இரத்த பிளாஸ்மாவின் அளவை அடிப்படையாகக் கொண்ட குளுக்கோஸ் செறிவை அளவிடுவதன் மூலம் நிலைமை வியத்தகு முறையில் மாறியது. நிச்சயமாக, இரத்த பிளாஸ்மாவில் நேரடியாக குளுக்கோஸை நிர்ணயிப்பது மிகவும் விரும்பத்தக்கது, ஏனெனில் இது ஹீமாடோக்ரிட்டை சார்ந்து இல்லை மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் உண்மையான நிலையை பிரதிபலிக்கிறது. ஆனால் பிளாஸ்மா மற்றும் முழு இரத்தத்திற்கான கிளைசெமிக் தரவின் மருத்துவ நடைமுறையில் கூட்டுப் பயன்பாடு ஆய்வின் முடிவுகளை நீரிழிவு நோய்க்கான கண்டறியும் அளவுகோல்களுடன் ஒப்பிடும்போது இரட்டை தரநிலைகளின் நிலைமைக்கு வழிவகுத்தது. கிளைசெமிக் கட்டுப்பாட்டின் செயல்திறனை மோசமாக பாதிக்கும் பல்வேறு விளக்கமளிக்கும் தவறான புரிதல்களுக்கான முன்நிபந்தனைகளை இது உருவாக்கியது மற்றும் கிளைசீமியாவின் சுய கட்டுப்பாடு கொண்ட நோயாளிகளால் பெறப்பட்ட தரவுகளின் மருத்துவர்களால் பயன்படுத்தப்படுவதற்கு பெரும்பாலும் தடையாக இருக்கிறது.
இந்த சிக்கல்களைத் தீர்க்க, சர்வதேச மருத்துவ வேதியியல் கூட்டமைப்பு (ஐ.எஃப்.சி.சி) இரத்த குளுக்கோஸ் முடிவுகளை வழங்குவதற்கான பரிந்துரைகளை உருவாக்கியுள்ளது. இந்தத் தாள் முழு இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவை பிளாஸ்மாவில் அதன் செறிவுக்கு சமமான மதிப்பாக மாற்ற முன்மொழிகிறது, முந்தையதை 1.11 காரணி மூலம் பெருக்கி, இந்த இரண்டு வகையான மாதிரிகளில் உள்ள நீரின் செறிவுகளின் விகிதத்திற்கு ஒத்திருக்கிறது. இரத்த பிளாஸ்மா குளுக்கோஸ் அளவின் ஒற்றை குறிகாட்டியின் பயன்பாடு (நிர்ணயிக்கும் முறையைப் பொருட்படுத்தாமல்) பகுப்பாய்வின் முடிவுகளை மதிப்பிடுவதில் மருத்துவப் பிழைகளின் எண்ணிக்கையை கணிசமாகக் குறைப்பதற்கும், ஒரு தனிப்பட்ட குளுக்கோமீட்டர் மற்றும் ஆய்வக சோதனை தரவுகளின் வாசிப்புகளுக்கு இடையிலான வேறுபாடுகளுக்கான காரணங்களை நோயாளிகள் தவறாகப் புரிந்துகொள்வதற்கும் வடிவமைக்கப்பட்டுள்ளது.
ஐ.எஃப்.சி.சி நிபுணர்களின் கருத்துக்களின் அடிப்படையில், நீரிழிவு நோயைக் கண்டறிவதில் கிளைசீமியாவை மதிப்பீடு செய்வதை WHO தெளிவுபடுத்தியுள்ளது. நீரிழிவு நோய்க்கான கண்டறியும் அளவுகோலின் புதிய பதிப்பில், முழு இரத்தத்திலும் குளுக்கோஸின் அளவு குறித்த தகவல்கள் கிளைசீமியாவின் இயல்பான மற்றும் நோயியல் மதிப்புகளின் பிரிவுகளிலிருந்து விலக்கப்படுகின்றன என்பதைக் கவனத்தில் கொள்ள வேண்டும். வெளிப்படையாக, ஆய்வக சேவை குளுக்கோஸ் அளவைப் பற்றி வழங்கப்பட்ட தகவல்கள் நீரிழிவு நோயைக் கண்டறியும் அளவுகோல்களுடன் புதுப்பித்த நிலையில் இருப்பதை உறுதி செய்ய வேண்டும். இந்த அவசர பணியைத் தீர்ப்பதை நோக்கமாகக் கொண்ட WHO திட்டங்கள் பின்வரும் நடைமுறை பரிந்துரைகளுக்கு குறைக்கப்படலாம்:
1. ஆய்வின் முடிவுகளை முன்வைக்கும்போது மற்றும் கிளைசீமியாவை மதிப்பிடும்போது, இரத்த பிளாஸ்மாவில் குளுக்கோஸின் அளவைப் பற்றிய தரவை மட்டுமே பயன்படுத்துவது அவசியம்.
2. சிரை இரத்த பிளாஸ்மாவில் குளுக்கோஸ் செறிவைத் தீர்மானித்தல் (குளுக்கோஸ் ஆக்சிடேஸ் வண்ணமயமாக்கல் முறை, ஆம்பரோமெட்ரிக் கண்டறிதலுடன் கூடிய குளுக்கோஸ் ஆக்சிடேஸ் முறை, ஹெக்ஸோகினேஸ் மற்றும் குளுக்கோஸ் டீஹைட்ரஜனேஸ் முறைகள்) ஒரு சோதனைக் குழாயில் இரத்த மாதிரியின் நிலைமைகளில் மட்டுமே கிளைகோலிசிஸ் தடுப்பான்கள் மற்றும் ஆன்டிகோகுலண்ட் ஆகியவற்றைக் கொண்டு மேற்கொள்ளப்பட வேண்டும். குளுக்கோஸின் இயற்கையான இழப்புகளைத் தடுக்க, பிளாஸ்மா பிரிக்கப்படும் வரை சோதனைக் குழாய் கொள்கலனை பனியில் இரத்தத்தில் சேமிப்பதை உறுதி செய்வது அவசியம், ஆனால் இரத்த மாதிரியின் தருணத்திலிருந்து 30 நிமிடங்களுக்கு மேல் இல்லை.
3. தந்துகி இரத்தத்தின் பிளாஸ்மாவில் உள்ள குளுக்கோஸின் செறிவு வடிவக் கூறுகளுக்கு (ரெஃப்ளோட்ரான்) உற்பத்தியாளர் வழங்கிய பிரிப்பு அலகு அல்லது அளவீடுகளின் ஒருங்கிணைந்த மாற்றத்தை இரத்த பிளாஸ்மாவின் (தனிப்பட்ட குளுக்கோமீட்டர்கள்) இரத்தத்தில் உள்ள குளுக்கோஸ் அளவிற்கு மாற்றியமைக்கும் சாதனங்களில் முழு தந்துகி இரத்தத்தையும் (நீர்த்துப்போகாமல்) பகுப்பாய்வு செய்வதன் மூலம் தீர்மானிக்கப்படுகிறது.
4. ஆம்பரோமெட்ரிக் கண்டறிதல் சாதனங்களுடன் (ஈகோ ட்வென்டி, ஈக்கோமாடிக், ஈகோபாசிக், பயோசென், சூப்பர்ஜிஎல், ஏஜிகேஎம், முதலியன) மற்றும் உயிர்வேதியியல் பகுப்பாய்விகள் (குளுக்கோஸ் ஆக்சிடேஸ், ஹெக்ஸோகினேஸ் மற்றும் குளுக்கோஸ் டீஹைட்ரஜனேஸ் செறிவு தீர்மானிக்கப்படுகிறது) உடன் முழு தந்துகி இரத்தத்தின் (ஹீமோலிசேட்) நீர்த்த மாதிரிகள் பற்றிய ஆய்வில். முழு இரத்தம். இந்த வழியில் பெறப்பட்ட தரவு, தந்துகி இரத்த பிளாஸ்மாவின் இரத்த குளுக்கோஸ் மதிப்புகளாக 1.11 காரணி மூலம் பெருக்கப்படுவதன் மூலம் குறைக்கப்பட வேண்டும், இது அளவீட்டு முடிவை தந்துகி இரத்த பிளாஸ்மாவின் குளுக்கோஸ் மட்டமாக மாற்றுகிறது. முழு தந்துகி இரத்தத்தை சேகரிக்கும் தருணத்திலிருந்து வன்பொருள் பகுப்பாய்வு நிலை வரை (ஆம்பரோமெட்ரிக் கண்டறிதலுடன் முறைகளைப் பயன்படுத்தும் போது) அல்லது மையவிலக்குதல் (வண்ணமயமாக்கல் அல்லது ஸ்பெக்ட்ரோஃபோட்டோமெட்ரிக் முறைகளைப் பயன்படுத்தும் போது) அதிகபட்சமாக அனுமதிக்கக்கூடிய இடைவெளி 30 நிமிடங்கள் ஆகும், இது பனியில் மாதிரிகள் (0 - + 4 சி) சேமிக்கப்படும்.
5. ஆராய்ச்சி முடிவுகளின் வடிவத்தில், குளுக்கோஸ் அளவு அளவிடப்பட்ட இரத்த மாதிரியின் வகையை பிரதிபலிக்க வேண்டியது அவசியம் (ஒரு காட்டி பெயரின் வடிவத்தில்): தந்துகி இரத்தத்தின் பிளாஸ்மா குளுக்கோஸ் அளவு அல்லது சிரை இரத்தத்தின் பிளாஸ்மா குளுக்கோஸ் அளவு. நோயாளி வெற்று வயிற்றில் பரிசோதிக்கப்படும்போது தந்துகி மற்றும் சிரை இரத்த பிளாஸ்மா குளுக்கோஸ் அளவு ஒத்துப்போகிறது. இரத்த பிளாஸ்மாவில் உண்ணாவிரத குளுக்கோஸ் செறிவின் குறிப்பு (சாதாரண) மதிப்புகள்: 3.8 முதல் 6.1 மிமீல் / எல் வரை.
6. குளுக்கோஸை உட்கொண்ட பிறகு அல்லது ஏற்றிய பின், தந்துகி இரத்தத்தின் பிளாஸ்மாவில் உள்ள குளுக்கோஸின் செறிவு சிரை இரத்தத்தின் பிளாஸ்மாவை விட அதிகமாக உள்ளது என்பதை நினைவில் கொள்ள வேண்டும் (சராசரியாக, 1.0 மிமீல் / எல்) 1 3. எனவே, குளுக்கோஸ் சகிப்புத்தன்மை பரிசோதனையை மேற்கொள்ளும்போது ஆய்வின் முடிவின் வடிவம் இரத்த பிளாஸ்மா மாதிரியின் வகை பற்றிய தகவல்களைக் குறிக்க வேண்டும் மற்றும் அதற்கான விளக்க அளவுகோல்களை (அட்டவணை) வழங்க வேண்டும்.
நிலையான குளுக்கோஸ் சகிப்புத்தன்மை சோதனை 1, 3 இன் முடிவுகளின் விளக்கம்
வகை
இரத்த பிளாஸ்மா
ஹைப்பர் கிளைசீமியாவின் மருத்துவ நிலைகள்
(குளுக்கோஸ் செறிவு mmol / l இல் குறிக்கப்படுகிறது)
"ரஷ்ய கூட்டமைப்பில் நீரிழிவு நோய்: பிரச்சினைகள் மற்றும் தீர்வுகள்" என்ற தலைப்பில் விஞ்ஞானப் பணிகளின் உரை
Fed ரஷ்ய கூட்டமைப்பில் நீரிழிவு நோய்: சிக்கல்கள் மற்றும் தீர்வுகள்
ரஷ்ய கூட்டமைப்பின் பெடரல் நீரிழிவு மையம் எம் 3. End 'உட்சுரப்பியல் ஆராய்ச்சி மையம் RAMS d (dir. - Acad. RAMS II Dedov), மாஸ்கோ I
நீரிழிவு நோயின் (டி.எம்) பொருத்தமானது நிகழ்வுகளின் மிக விரைவான அதிகரிப்பு மூலம் தீர்மானிக்கப்படுகிறது. எனவே, நிபுணர்களின் கூற்றுப்படி, 2000 ஆம் ஆண்டளவில் நமது கிரகத்தில் நோயாளிகளின் எண்ணிக்கை 175.4 மில்லியனாக இருக்கும் .. 2010 க்குள் இது 239.4 மில்லியனாக அதிகரிக்கும். ஒவ்வொரு 12-15 ஆண்டுகளுக்கும் நீரிழிவு நோயாளிகளின் எண்ணிக்கை இரட்டிப்பாகும் என்று நிபுணர்களின் முன்கணிப்பு நியாயமானது என்பது தெளிவாகிறது. அத்தி. உலகின் பல்வேறு நாடுகளில் இன்சுலின் சார்ந்த (ஐடிடிஎம்) மற்றும் இன்சுலின் அல்லாத சார்புடைய (ஐடிடிஎம்) நீரிழிவு நோய் பரவுவதை புள்ளிவிவரங்கள் 2 மற்றும் 3 காட்டுகின்றன. வகை I நீரிழிவு நோயின் பரவலில் ஸ்காண்டிநேவிய நாடுகளும், பின்லாந்தும் முதன்மையான இடத்தைப் பிடித்துள்ளன, அதே நேரத்தில் ரஷ்யாவில் ஐடிடிஎம் அதிர்வெண் (மாஸ்கோ தரவு) பின்லாந்தை விட 6 மடங்கு குறைவாக உள்ளது மற்றும் போலந்திற்கும் ஜெர்மனிக்கும் இடையிலான இந்த “அளவில்” அமைந்துள்ளது.
மெக்சிகோ> 0.6 ஜப்பான் ■ 7 இஸ்ரேல் .ஐ போலந்து ஜி 5.5
ரஷ்யா (மோஸ்கா) I. 5.4
■, 15 20 25 30 35 40%
படம். 1. உலகில் நீரிழிவு நோய் மற்றும் அதன் வளர்ச்சிக்கான முன்னறிவிப்பு (மில்லியன் மக்கள்).
படம். 2. உலகெங்கிலும் உள்ள நாடுகளில் ஐ.டி.டி.எம்.
ந uru ருவின் (மைக்ரோனேஷியா) இனக்குழுவான பிமா (அமெரிக்கா) இந்தியர்களிடையே என்ஐடிடிஎம் ஆதிக்கம் செலுத்துகிறது. சீனாவுக்கும் போலந்திற்கும் இடையில் ரஷ்யா இடம் பெறுகிறது.
நீரிழிவு நோயின் கட்டமைப்பில், வழக்கமாக 80-90 கிராம் வகை II நீரிழிவு நோயாளிகளால் ஆனது, மேலும் பல்வேறு நாடுகளின் சில இனக்குழுக்கள் மட்டுமே விதிவிலக்கு. எனவே, பப்புவா நியூ கினியாவில் வசிப்பவர்களுக்கு வகை II நீரிழிவு நோய் இல்லை, ரஷ்யாவில், வடக்கின் பூர்வீகவாசிகள் நடைமுறையில் டைப் I நீரிழிவு நோயைக் கொண்டிருக்கவில்லை.
1997 ஆம் ஆண்டில் ரஷ்யாவில் சுமார் 2100 ஆயிரம் நீரிழிவு நோயாளிகள் பதிவு செய்யப்பட்டனர், அவர்களில் 252 410 பேருக்கு டைப் I நீரிழிவு நோய், 14 367 குழந்தைகள் மற்றும் 6494 இளைஞர்கள் உள்ளனர். ஆனால் இந்த குறிகாட்டிகள் மாற்றியமைப்பதன் மூலம் நோயின் நிலையை பிரதிபலிக்கின்றன, அதாவது. நோயாளிகள் உதவியை நாட வேண்டிய கட்டாயத்தில் இருந்தபோது. மருத்துவ பரிசோதனை இல்லாத நிலையில், நோயாளிகளின் செயலில் அடையாளம் காணப்படுவது, என்ஐடிடிஎம் நோயால் பாதிக்கப்பட்டவர்களில் பெரும்பாலோர் கணக்கிடப்படாமல் உள்ளனர். 7 முதல் 15 மிமீல் / எல் (விதிமுறை 3.3 - 5.5 மிமீல் / எல்) கிளைசீமியா உள்ளவர்கள், குணாதிசய அறிகுறி வளாகங்களுடன் வாழ்கிறார்கள், வேலை செய்கிறார்கள். பற்றி அல்ல
பப்புவா என்.கினியா ■ - மற்றும் சீனா ^ 1.3
படம். 3. உலகெங்கிலும் உள்ள நாடுகளில் என்ஐடிடிஎம் பாதிப்பு.
மருத்துவ உதவியை நாடுங்கள், கணக்கிடப்படாமல் இருங்கள். அவை நீரிழிவு நோயின் நீருக்கடியில் ஒரு பகுதியை உருவாக்குகின்றன - “பனிப்பாறை”, இது தொடர்ந்து மேற்பரப்பை “உணவளிக்கிறது”, அதாவது நீரிழிவு நோயாளிகளின் சிறிய பகுதி கால் குடலிறக்கத்தால் கண்டறியப்படுகிறது. கரோனரி இதயம் அல்லது மூளை நோய், நீரிழிவு ரெட்டினோபதி, நெஃப்ரோ
மாஸ்கோவின் மக்களிடையே உண்மையான (ஏ) மற்றும் பதிவுசெய்யப்பட்ட “(பி) என்ஐடிடிஎம் பாதிப்பு
வயதுக் குழுக்கள் A / B.
30-39 ஆண்டுகள் 3.00 3.05
40-49 ஆண்டுகள் 3,50 4,52
50-59 ஆண்டுகள் 2.00 2.43
பாட்டியாலா. பாலிநியூரோபதி, முதலியன. வளர்ந்த தொற்றுநோயியல் ஆய்வுகள் வளர்ந்த நாடுகளில் 3-15 பேர் இரத்தத்தில் சர்க்கரை அளவைக் கொண்ட 7-15 மிமீல் / எல் நோயைப் பற்றி அறியாதவர்கள் மருத்துவரைச் சந்தித்த ஒரு நோயாளிக்கு விழுவதாகக் காட்டியுள்ளனர்.
மாஸ்கோவின் மக்களிடையே நடத்தப்பட்ட இதேபோன்ற ஆய்வுகள் உண்மையான (ஏ) விகிதத்தையும் என்ஐடிடிஎம் (அட்டவணை 1) இன் பதிவு செய்யப்பட்ட (பி) விகிதத்தையும் கண்டறிந்தன. எங்கள் தரவு, குறிப்பாக 30-39 மற்றும் 40-49 வயதுக்குட்பட்டவர்களில், வெளிநாட்டினருடன் முற்றிலும் ஒத்துப்போகிறது.
வகை I மற்றும் வகை II நீரிழிவு நோயாளிகளின் ஆரம்ப சிகிச்சையின் போது, தாமதமாக நீரிழிவு சிக்கல்கள் அதிகமாக இருப்பதைக் கண்டோம். நீரிழிவு நிபுணர்களால் அடையாளம் காணப்பட்ட சிக்கல்களின் அதிர்வெண் சிக்கல்களின் "பதிவுசெய்யப்பட்ட" அதிர்வெண் (படம் 4, 5) என்று அழைக்கப்படுவதை விட பல மடங்கு அதிகம் என்று தெரியவந்தது. நோயாளிகளின் இயலாமை மற்றும் இறப்பை தீர்மானிப்பது இவைதான்.
கீழ் முனைகளின் மேக்ரோஆங்கியோபதி
மாரடைப்பு ஜி உயர் இரத்த அழுத்தம் பக்கவாதம்
60 80 100 “பதிவுசெய்யப்பட்ட சி உண்மையான
படம். 4.18 வயது மற்றும் அதற்கு மேற்பட்ட நோயாளிகளுக்கு ஐடிடிஎம் சிக்கல்களின் உண்மையான மற்றும் பதிவு செய்யப்பட்ட பாதிப்பு.
மேக்ரோஆங்கியோபதி | குறைந்த கால்கள்
| பதிவுசெய்யப்பட்டது ■ _ உண்மையானது
படம். 5. 18 வயது மற்றும் அதற்கு மேற்பட்ட நோயாளிகளுக்கு என்ஐடிடிஎம் சிக்கல்களின் உண்மையான மற்றும் பதிவு செய்யப்பட்ட பாதிப்பு.
இந்தத் தரவுகள் ஒரு பெரிய அளவிலான, அல்லது மாறாக, மருத்துவ பரிசோதனையை ஏற்பாடு செய்வதற்கான அடிப்படையாகும் - 40 வயதிற்குப் பிறகு நீரிழிவு நோய்க்கான பரிசோதனை, பொது சுகாதாரத்தைக் கண்காணிக்கும் கொள்கைகளைச் செயல்படுத்த. WHO ஆல் பரிந்துரைக்கப்படுகிறது. இத்தகைய தடுப்பு தந்திரங்கள் பி.என்.எஸ்.டி மற்றும் அதன் சிக்கல்களை முன்கூட்டியே கண்டறிவதற்கான உண்மையான வழியாகும். இப்போது, நீரிழிவு நோயால் பாதிக்கப்பட்ட நோயாளியின் ஆரம்ப சிகிச்சையின் போது, சுமார் 40 ஜி.எஃப் வழக்குகளில் தகுதிவாய்ந்த பரிசோதனையுடன், ஐ.எச்.டி கண்டறியப்படுகிறது. ரெட்டினோபதி, நெஃப்ரோபதி, பாலிநியூரோபதி. நீரிழிவு கால் நோய்க்குறி. இந்த கட்டத்தில் செயல்முறையை நிறுத்துவது மிகவும் கடினம், முடிந்தால், பொதுமக்களுக்கு பல மடங்கு அதிக செலவு ஆகும். அதனால்தான் 1997 ஆம் ஆண்டில் அமெரிக்கா இரண்டாம் வகை நீரிழிவு நோயாளிகளை அடையாளம் காண மக்கள் தொகையை மொத்தமாக பரிசோதிக்கும் திட்டத்தை ஏற்றுக்கொண்டது. நிச்சயமாக, அத்தகைய திட்டத்திற்கு பெரிய நிதி முதலீடுகள் தேவை, ஆனால் அவை அழகாக திரும்பி வருகின்றன. 2005 ஆம் ஆண்டு வரை ரஷ்யாவில் ஐடிடிஎம் பரவுவதற்கான முன்னறிவிப்பு படம் காட்டப்பட்டுள்ளது. 6. நீரிழிவு நோயாளிகள் பல மில்லியன் நோயாளிகளுக்கு நவீன மருந்துகள் மற்றும் தகுதிவாய்ந்த பராமரிப்பை வழங்க தயாராக இருக்க வேண்டும்.
படம். 6. 2005 வரை ரஷ்யாவில் ஐடிடிஎம் பாதிப்பு பற்றிய முன்னறிவிப்பு.
நீரிழிவு நோயாளிகளின் மாநிலப் பதிவு நீரிழிவு நோய், பல்வேறு பிராந்தியங்கள், நகரங்கள், நகரங்கள் மற்றும் கிராமப்புறங்களில், வடக்கு மற்றும் தெற்கு பிராந்தியங்களில், காலநிலை மற்றும் சுற்றுச்சூழல் நிலைமைகள், உணவு கலாச்சாரம் மற்றும் பல காரணிகளைப் பொறுத்து அதன் உள்கட்டமைப்பைப் படிப்பதில் முக்கிய பங்கு வகிக்க வேண்டும்.
ஐரோப்பிய தரநிலைகள் ரஷ்ய பதிவேட்டை அடிப்படையாகக் கொண்டவை, இது அனைத்து நீரிழிவு அளவுருக்களையும் வெளிநாடுகளுடன் ஒப்பிட்டு, உண்மையான பரவலைக் கணிக்க, நேரடி மற்றும் மறைமுக நிதி செலவுகளைக் கணக்கிட அனுமதிக்கும்.
துரதிர்ஷ்டவசமாக, ரஷ்ய கூட்டமைப்பின் சாதகமற்ற பொருளாதார நிலைமை அரசின் செயல்பாட்டைத் தடுக்கிறது-
நீரிழிவு பதிவு ரஷ்யாவிற்கு இன்றியமையாதது.
நோயாளிகளுக்கு மருந்துகள் மற்றும் கட்டுப்பாடுகளை வழங்குதல்
நீரிழிவு நோயாளிகளுக்கு தரமான மருந்துகள் மற்றும் கட்டுப்பாட்டு வழிமுறைகளை வழங்குவதில் சிக்கல் எப்போதும் எல்லா இடங்களிலும் இருந்து வருகிறது, இன்னும் கடுமையானது, மேலும் ஒருபுறம் மலிவு, மறுபுறம் மிகவும் பயனுள்ள முறைகள் ஆகியவற்றைத் தேர்ந்தெடுப்பது குறித்து விவாதம் தொடர்கிறது.
விலங்கு இன்சுலின் முன்னுரிமை பற்றி அவ்வப்போது நமது ஊடகங்களில் சூடான விவாதம் நடைபெறுகிறது. குறிப்பாக பன்றி இன்சுலின். அவை எந்த வகையிலும் மனிதனை விட தாழ்ந்தவை அல்ல, பிந்தையதை விட மலிவானவை. இவை லேசாகச் சொல்வதானால், திறமையற்ற அறிக்கைகள், பெரிய அளவில், விலங்கு இன்சுலின் உற்பத்தியாளர்களுக்கான நேரடி பரப்புரைகளாகும், அவை நேற்றைய நீரிழிவு நோயாகும்.
டி.என்.ஏ மறுசீரமைப்பு தொழில்நுட்பத்தைப் பயன்படுத்தி பெறப்பட்ட மனித இன்சுலின் உலக சந்தையில் தெரிவுசெய்யப்பட்ட இன்சுலின் என உலகளவில் அங்கீகரிக்கப்பட்டுள்ளது. நடைமுறையில் அதன் பரவலான அறிமுகம், 1982 முதல், விலங்கு ஒப்புமைகளின் சிறப்பியல்பு அனைத்து சிக்கல்களையும் நீக்கியது.
ஐ.டி.டி.எம் நோயாளிகளுக்கு இன்சுலின் தேவை என்பதை எங்கள் பல வருட அனுபவம் காட்டுகிறது. மனித இன்சுலின் பெறுவது ஒரு நிலையான அளவிற்கு மட்டுமே வரையறுக்கப்பட்டுள்ளது, அதே நேரத்தில் போர்சின் மோனோகாம்பொனென்ட் இன்சுலின் அளவு ஏறக்குறைய இரட்டிப்பாகியது.
இன்சுலின் இனங்கள் வேறுபாடுகள் அறியப்படுகின்றன. போர்சின் இன்சுலின் நோயெதிர்ப்புத் திறனை அதிகரித்துள்ளது, எனவே ஐடிடிஎம் நோயாளிகளுக்கு ஆன்டிபாடி டைட்டர். போது பெறப்பட்டது
மனித பன்றி மோனோகாம்பொனென்ட்
படம். 7. மனித மற்றும் போர்சின் மோனோகாம்பொனென்ட் இன்சுலின் பெற்ற ஐடிடிஎம் நோயாளிகளுக்கு இன்சுலின் தேவை.
ஆண்டின் போது, மனித இன்சுலின் மாறவில்லை, மேலும் பன்றி இறைச்சி இன்சுலின் பெறும் நபர்களில் இரு மடங்கிற்கும் அதிகமாக இருந்தது. இந்த வழக்கில், மனித இன்சுலின் பெறும் நீரிழிவு நோயாளிகளுக்கு நோயெதிர்ப்பு நிலையில் ஏற்படும் மாற்றங்கள் குறிப்பாக நிரூபிக்கப்படுகின்றன. இன் புறநிலை காட்டி
18 16 மற்றும் 12 U 8 6 L 2
படம். 8. பெற்ற ஐடிடிஎம் நோயாளிகளுக்கு இன்சுலின் ஆன்டிபாடிகளின் தலைப்பு
மனித மற்றும் பன்றி இறைச்சி மோனோகாம்பொனென்ட்
நோயெதிர்ப்பு மண்டலத்தின் நிலை என்பது நோயெதிர்ப்பு ஒழுங்குமுறை குறியீட்டை (டி-உதவியாளர்களின் விகிதம்) தீர்மானிப்பதாகும்
- டி-அடக்கி-சைட்டோடாக்ஸிக் தூண்டிகள்). ஆரோக்கியமான நபர்களில், இது 1.8 ± 0.3 ஆகும். போர்சின் இன்சுலின் பெற்ற ஐடிடிஎம் நோயாளிகளில், இது இயல்பை விட குறைவாக உள்ளது. மனித இன்சுலின் சிகிச்சைக்கு மாற 6 மாதங்களுக்குப் பிறகு, இந்த காட்டி ஒரு சாதாரண நிலையை அடைகிறது. வழங்கப்பட்ட தரவு மற்றும் பன்றி இறைச்சிக்கு மேல் மனித இன்சுலின் நன்மைகள் பற்றிய பல உண்மைகள் மனித இன்சுலின் வாங்கும் போது எப்போதும் மறுக்க முடியாத வாதமாக இருக்க வேண்டும்.
IDDM இன் நோய்க்கிருமி உருவாக்கம் மற்றும் அதன் தாமதமான சிக்கல்கள் சிக்கலான வழிமுறைகளை அடிப்படையாகக் கொண்டவை. அவற்றில், நோயெதிர்ப்பு மண்டல கோளாறுகள் முக்கிய பங்கு வகிக்கின்றன. மனித இன்சுலின் நியமனம் நோய்க்கு எதிரான போராட்டத்தை எளிதாக்குகிறது, பன்றி இறைச்சி அல்லது பிற விலங்கு இன்சுலின் நியமனம் நிலைமையை மோசமாக்குகிறது.
எனவே, மனித இன்சுலின் என்பது குழந்தைகள், இளம் பருவத்தினர், கர்ப்பிணிப் பெண்கள், பார்வைக் குறைபாடுள்ளவர்கள், “நீரிழிவு கால்” கொண்ட நீரிழிவு நோயாளிகள் ஆகியோருக்கு மட்டுமல்ல, இன்று நாம் பின்வரும் கொள்கையை கடைபிடிக்க வேண்டும்: வயதைப் பொருட்படுத்தாமல் வகை I நீரிழிவு நோயால் பாதிக்கப்பட்ட அனைத்து நோயாளிகளும். மனித இன்சுலின் மூலம் சிகிச்சையைத் தொடங்க வேண்டும். 2000 ஆம் ஆண்டில் அனைத்து நோயாளிகளையும் மனித இன்சுலின் சிகிச்சைக்கு மாற்ற ஃபெடரல் திட்டம் "நீரிழிவு நோய்" வழங்குகிறது என்பது தற்செயல் நிகழ்வு அல்ல.
பன்றி இறைச்சி மோனோகாம்பொனென்ட் இன்சுலின்
நான் சிகிச்சைக்குப் பிறகு
கட்டுப்பாடு ■ O 'ISDM
படம். 9. மனித இன்சுலினுக்கு மாறிய பின்னர் 6 மாதங்களுக்கு ஐடிடிஎம் நோயாளிகளுக்கு நோயெதிர்ப்பு ஒழுங்குமுறை குறியீட்டின் இயக்கவியல் (தொடர்புடையது, அலகுகள்).
மனித நன்சுலின் நீரிழிவு நோய்க்கு மிகவும் பயனுள்ள சிகிச்சை மட்டுமல்ல, தாமதமாக வாஸ்குலர் சிக்கல்களைத் தடுப்பதும் ஆகும்.
மனித இன்சுலின், மிகவும் பயனுள்ள கட்டுப்பாட்டு வழிமுறைகள் (குளுக்கோமீட்டர்கள், கீற்றுகள்) மற்றும் இன்சுலின் நிர்வாகத்தின் வழிமுறைகள் (சிரிஞ்ச்கள், பேனாக்கள் மற்றும் பென்ஃபில்ஸ்) கடந்த பத்தாண்டுகளில் தீவிர இன்சுலின் சிகிச்சை என்று அழைக்கப்படுவதை நடைமுறையில் அறிமுகப்படுத்த அனுமதித்தன.
10 ஆண்டுகளுக்கும் மேலாக அமெரிக்க விஞ்ஞானிகளின் (பி.எஸ்.எஸ்.டி) கட்டுப்படுத்தப்பட்ட ஒப்பீட்டு ஆய்வுகள், ஐ.டி.டி.எம் நோயாளிகளின் தீவிர இன்சுலின் சிகிச்சையானது பெருக்கக்கூடிய ரெட்டினோபதியின் அபாயத்தை 50-70 கிராம் குறைக்கிறது என்பதைக் காட்டுகிறது (நெஃப்ரோபதி - 40 கிராம், நரம்பியல்
- 80 கிராம் (, மேக்ரோஆங்கியோபதிஸ் - 40 கிராம், உள்நோயாளிகளின் சிகிச்சையின் காலம் உட்பட தற்காலிக இயலாமைக்கான 7-10 மடங்கு குறைவான குறிகாட்டிகள்: தொழிலாளர் செயல்பாட்டை குறைந்தது 10 ஆண்டுகள் வரை நீடிக்கும்.
சிரிஞ்ச் பேனாக்கள் மற்றும் பென்ஃபில்களின் உதவியுடன் நீரிழிவு நோயாளிகளுக்கு தீவிர இன்சுலின் சிகிச்சையின் தார்மீக மற்றும் நெறிமுறை அம்சங்களை மிகைப்படுத்தி மதிப்பிடுவது கடினம். சிரிஞ்ச் பேனாக்கள் மற்றும் பென்ஃபில்ஸ் மற்றும் பரப்புரை செய்யும் நிறுவனங்கள் பாட்டில்கள் மற்றும் சாதாரண செலவழிப்பு சிரிஞ்ச்களை இழிவுபடுத்துவதற்கான எங்கள் ஊடகங்களின் பக்கங்களில் விகாரமான முயற்சிகளை நாம் எதிர்கொள்ளும்போது, நாங்கள். நோயாளிகளின் நலன்களைப் பாதுகாக்க, அவர்கள் உலகளவில் அங்கீகரிக்கப்பட்ட உண்மைகளுடன் இதுபோன்ற "மாற்றங்களை" தடுக்க வேண்டும். சிரிஞ்ச் பேனாக்களின் உதவியுடன் தீவிர இன்சுலின் சிகிச்சை என்பது ஐடிடிஎம் நோயாளிகளுக்கு சிகிச்சையளிப்பதில் மிகவும் பயனுள்ள மற்றும் சமூக முக்கியத்துவம் வாய்ந்த உத்தி ஆகும்.
பொருத்தமான இன்சுலின் கொண்ட சிரிஞ்ச் பேனா நோயாளிகளில், முக்கிய ஆர்வங்கள் நடைமுறையில் ஆரோக்கியமான நபருடன் ஒத்துப்போகின்றன. ஒரு குழந்தை, டீனேஜர், ஐடிடிஎம் வயது வந்தவர், இன்சுலின் குப்பிகளை சேமித்து வைக்கும் படிப்பு, வேலை, ஆரோக்கியமான நபர் பயன்முறையில் முழுமையாக வாழ முடியும், மேலும் “குளிர்சாதன பெட்டியில் சங்கிலியால் பிடிக்கப்படக்கூடாது”.
ரஷ்ய கூட்டமைப்பின் எம் 3 மற்றும் செலவழிப்பு இன்சுலின் சிரிஞ்சின் உள்நாட்டு உற்பத்தியாளர்கள் எதிர்கொள்ளும் முக்கியமான பிரச்சினைகளில் ஒன்று, 2000 க்குள் WHO மற்றும் ஐடிஎஃப் (சர்வதேச நீரிழிவு கூட்டமைப்பு) இன்சுலின் உற்பத்திக்கான ஒருங்கிணைந்த அமைப்பிற்கு மாறுவதற்கு 100 PIECES / ml மற்றும் சிரிஞ்ச் செறிவில் மட்டுமே பொருத்தமான PISECES / ml மற்றும் சிரிஞ்ச்கள் கொண்ட முடிவு. அளவுகோளில். 40 மற்றும் 80 அலகுகள் / மில்லி குப்பிகளும் அதனுடன் தொடர்புடைய சிரிஞ்ச்களும் நிறுத்தப்படுகின்றன.
உற்பத்தியாளர்கள், சுகாதார அதிகாரிகள், நீரிழிவு மருத்துவர்கள் மற்றும் நோயாளிகளுக்கு இது ஒரு கடுமையான பிரச்சினையாகும், இது இன்று கவனிக்கப்பட வேண்டும்.
நீரிழிவு சிகிச்சையில் ஒரு மருத்துவர் மற்றும் ஒரு நோயாளியின் முக்கிய குறிக்கோள் இயல்பான ஒரு கிளைசெமிக் அளவை அடைவதே ஆகும். இந்த இலக்கை அடைய உண்மையான வழி தீவிர சிகிச்சையைப் பயன்படுத்துவதாகும்.
கிளைசெமிக் கட்டுப்பாடு மற்றும் நோயாளியின் சுய கண்காணிப்பு ஆகியவற்றின் நவீன வழிமுறைகளால் மட்டுமே தீவிர இன்சுலின் சிகிச்சை சாத்தியமாகும்.
அத்தி. நீரிழிவு ரெட்டினோபதியின் நிகழ்வுகளில் கிளைசெமிக் கட்டுப்பாட்டின் விளைவு குறித்த அமெரிக்க டி.சி.சி.டி திட்டத்திலிருந்து 10 தரவை வழங்குகிறது. ரெட்டினோபதியின் நிகழ்வு 7.8 கிராமுக்கு மேல் கிளைகோஜெமோகுளோபின் (எச்.பி. அலே) அளவுகளுடன் வியத்தகு அளவில் அதிகரிக்கிறது. கிளைகோஹெமோகுளோபின் அளவை எல்.ஆர்.எஃப் மூலம் அதிகரிப்பது நீரிழிவு ரெட்டினோபதியை 2 மடங்கு அதிகரிக்கும் அபாயத்தை அதிகரிக்கிறது என்பது குறிப்பிடத்தக்கது! என்.ஐ.டி.டி.எம் நோயாளிகளுக்கு கிளைகோஜெமோகுளோபின் அளவு மற்றும் நோயின் காலம் குறித்து மாரடைப்பு நேரடியாக சார்ந்துள்ளது. கிளைகோஜெமோகுளோபின் அளவு மற்றும் நோயின் காலம், மாரடைப்பு ஏற்படுவதற்கான ஆபத்து அதிகம். இதிலிருந்து முதலீடுகள் முதன்மையாக கட்டுப்பாடுகளின் வளர்ச்சி, நவீன மினியேச்சர், நம்பகமான குளுக்கோமீட்டர்கள் மற்றும் இரத்த சர்க்கரை மற்றும் சிறுநீரைத் தீர்மானிப்பதற்கான கீற்றுகள் ஆகியவற்றின் வளர்ச்சிக்கு வழிநடத்தப்பட வேண்டும் என்ற முடிவைப் பின்பற்றுகிறது. உள்நாட்டு குளுக்கோமீட்டர்-
HbA1c (கிளைகேட்டட் ஹீமோகுளோபின் நிலை,%)
படம். 10. தீவிர சிகிச்சையுடன் நீரிழிவு ரெட்டினோபதியின் நிகழ்வுகளில் கிளைசெமிக் கட்டுப்பாட்டின் விளைவு
பிரேம்கள் மற்றும் கீற்றுகள் நவீன தேவைகளை பூர்த்தி செய்கின்றன, ஆனால் அவற்றின் முன்னேற்றத்திற்கு அரசாங்க ஆதரவு தேவை. உள்நாட்டு நிறுவனமான "பாஸ்போசோர்ப்" கிளைகோஜெமோகுளோபின் தீர்மானிப்பதற்கான கருவிகளின் உற்பத்தியில் தேர்ச்சி பெற்றுள்ளது, இது தடுப்பு திசை உட்பட நீரிழிவு நோயின் வளர்ச்சியில் ஒரு முக்கியமான படியாகும்.
பி 1 எனவே, நீரிழிவு நோயாளிகளின் ஆரோக்கியத்தை கண்காணிப்பதற்கான திறவுகோல் கிளைசீமியாவின் இறுக்கமான மற்றும் நிலையான கண்காணிப்பாகும். நீரிழிவு இழப்பீட்டுக்கான மிகவும் தகவலறிந்த அளவுகோல் கிளைகேட்டட் ஹீமோகுளோபின் அளவு. முந்தைய 2-3 மாதங்களில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் இழப்பீட்டின் அளவை மதிப்பிடுவது மட்டுமல்லாமல், வாஸ்குலர் சிக்கல்களின் வளர்ச்சியைக் கணிக்கவும் இது மிகவும் முக்கியமானது.
ஒரு குறிப்பிட்ட மக்கள்தொகையின் தேர்ந்தெடுக்கப்பட்ட கூட்டணியில் உள்ள hlcphemoglobin அளவின் மூலம், கட்டுப்பாட்டு உபகரணங்கள், மருந்து ஆதரவு மற்றும் நோயாளியின் கல்வியின் நிலை உள்ளிட்ட ஒரு பகுதி, நகரம் போன்றவற்றின் நீரிழிவு சேவையின் பணியின் செயல்திறனை புறநிலையாக மதிப்பிட முடியும். சுய கட்டுப்பாடு, நிபுணர்களின் பயிற்சி.
மாநில பதிவேட்டின் கட்டமைப்பிற்குள் ஈ.எஸ்.சி ரேம்ஸ் குழு நடத்திய மாஸ்கோ மற்றும் மாஸ்கோ பிராந்தியத்தில் உள்ள குழந்தைகளின் ஒரு கணக்கெடுப்பு குழந்தைகளிடையே மிகவும் திருப்தியற்ற நீரிழிவு இழப்பீட்டை வெளிப்படுத்தியது: மாஸ்கோவில் 18.1 கிராம் (மாஸ்கோ பிராந்தியத்தில், 4.6 கிராம் மட்டுமே 6-89 வினாடிகளில் 10 கிராமுக்கு குறைவாக எச்.எல்.ஏ 1 அளவைக் கொண்டிருந்தது. பெரும்பாலான குழந்தைகள் மோசமான நிலையில் உள்ளனர்.
அதே நேரத்தில், எதிர்பார்த்தபடி, தாமதமான வாஸ்குலர் சிக்கல்களின் அதிக அதிர்வெண் வெளிப்படுத்தப்பட்டது, இது கிளைசெமிக் ஹீமோகுளோபின் உள்ளடக்கம் போன்ற ஒரு அளவுகோலால் நீரிழிவு நோயின் சிதைவின் அளவை நேரடியாக சார்ந்துள்ளது. இத்தகைய குழந்தைகள் தாமதமான சிக்கல்களின் விரைவான முன்னேற்றம் மற்றும் ஆரம்பகால இயலாமைக்கு அழிந்து போகிறார்கள். இது ஒரு தெளிவான முடிவுக்கு வழிவகுக்கிறது: நகரம் மற்றும் பிராந்திய நீரிழிவு சேவை அவசரமாக அதன் பணிகளில் தீவிர மாற்றங்களைச் செய்ய வேண்டும், நிபுணர்களின் பயிற்சியை வலுப்படுத்த வேண்டும், குழந்தைகளுக்கு மனித இன்சுலின் மற்றும் கட்டுப்பாட்டு உபகரணங்களை வழங்க வேண்டும், குழந்தைகள் மற்றும் / அல்லது அவர்களின் பெற்றோருக்கு கல்வி கற்பதற்கு “பள்ளிகளின்” வலையமைப்பை ஏற்பாடு செய்ய வேண்டும், அதாவது. WHO ஆல் ஏற்றுக்கொள்ளப்பட்ட நன்கு அறியப்பட்ட வழிமுறைகளுடன் குழந்தைகளின் ஆரோக்கியத்தின் நவீன கண்காணிப்பை ஒழுங்கமைத்தல். நிச்சயமாக, ரஷ்ய கூட்டமைப்பின் கிட்டத்தட்ட எல்லா பிராந்தியங்களிலும் இத்தகைய நடவடிக்கைகள் அவசியம்.
கடந்த 2 ஆண்டுகளில், நீரிழிவு நோய்க்கு எதிரான போராட்டத்தில் மாஸ்கோவின் சுகாதார சேவைகள் உற்சாகமாக ஈடுபட்டுள்ளன, நீரிழிவு நோய்க்கான திட்டத்திற்கு குறிப்பிடத்தக்க நிதியை ஒதுக்குகின்றன என்பதை வலியுறுத்த வேண்டும்.
நீரிழிவு நோயின் பிற்பகுதியில் வாஸ்குலர் சிக்கல்கள்
காங்கிரஸ் திட்டத்தில் பல கூட்டங்கள் உள்ளன. நவீன கருத்துகள் மற்றும் உண்மைப் பொருள் பற்றிய ஆழமான பகுப்பாய்விற்கு அர்ப்பணிக்கப்பட்டுள்ளது
கார நோய்க்கிருமி உருவாக்கம், நோயறிதல், சிகிச்சை மற்றும் நீரிழிவு சிக்கல்களைத் தடுப்பது.
சிக்கல்களை எதிர்ப்பதற்கான நவீன அணுகுமுறைகளின் லீட்மோடிஃப் தடுப்பு தந்திரங்கள், அதாவது. ஏற்கனவே தொடங்கிய செயல்முறையைத் தடுக்க அல்லது நிறுத்த தேவையான எந்த வகையிலும். இல்லையெனில், பேரழிவு தவிர்க்க முடியாதது.
இந்த ஆய்வறிக்கையில், நெஃப்ரோபதி மற்றும் "நீரிழிவு கால்" நோய்க்குறியின் எடுத்துக்காட்டில், அத்தகைய நோயாளிகளைக் கண்காணிக்கும் கொள்கைகளைப் பற்றி சுருக்கமாக வாழ்கிறோம். நீரிழிவு நெஃப்ரோபதியை (டி.என்) வளர்ப்பதற்கான முக்கிய ஆபத்து காரணிகள்:
- நீரிழிவு நோய்க்கான மோசமான இழப்பீடு (HBA1c),
- நீரிழிவு நோயின் நீண்ட படிப்பு,
சமீபத்திய ஆண்டுகளில், மரபணுக்கள் குறித்து தீவிர அறிவியல் ஆராய்ச்சி மேற்கொள்ளப்பட்டுள்ளது - டி.என் வளர்ச்சியில் ஈடுபட்டுள்ள வேட்பாளர்கள். அட்டவணையில். 2 மரபணு காரணிகளின் இரண்டு முக்கிய குழுக்களைக் காட்டுகிறது: முதலாவது தமனி உயர் இரத்த அழுத்தத்தை நிர்ணயிக்கும் வேட்பாளர் மரபணுக்களையும், இரண்டாவதாக - நோசூலர் குளோமெருலோஸ்கிளிரோசிஸின் அறியப்பட்ட நோய்க்குறியின் வளர்ச்சியுடன் மெசாங்கியோமாவின் பெருக்கத்திற்கும் அடுத்தடுத்த குளோமருலர் ஸ்க்லரோசிஸுக்கும் பொறுப்பானவர்கள்.
நீரிழிவு நெஃப்ரோபதியின் வளர்ச்சிக்கு சாத்தியமான மரபணு காரணிகள் (வேட்பாளர் மரபணுக்கள்)
தமனி உயர் இரத்த அழுத்தத்தின் வளர்ச்சியுடன் தொடர்புடையது மெசங்கியத்தின் பெருக்கம் மற்றும் மேட்ரிக்ஸின் உயர் உற்பத்தி ஆகியவற்றுடன் தொடர்புடையது
. ஒய்-டீசெடிலேஸ்கள் - ஜீன் 1 இ -1 - ஜீன் ஐ -1 பி - மரபணு ஏற்பிகள் 11.-1
டி.என் வளர்ச்சியில் குறிப்பிட்ட காரணிகளுக்குப் பொறுப்பான மரபணுக்களைத் தேடுங்கள். மிகவும் நம்பிக்கைக்குரியது. இந்த ஆய்வுகளின் முடிவுகள், எதிர்காலத்தில் நீரிழிவு நோய்க்கு வரும் என்று நம்புகிறோம். இன்று, மிகவும் வளர்ந்த மற்றும் புரிந்துகொள்ளக்கூடிய ஹீமோடைனமிக் கான்
கணினி தாங்குதல்
தமனி தமனி இரத்த அழுத்தம்
படம். 11. சிறுநீரக குளோமருலஸின் திட்டம் மற்றும் வெளியேறும் தமனியைக் குறைக்கும் காரணிகள்.
டி.என் இன் சங்கிலி வளர்ச்சி. அத்தி. குளோமருலஸிலிருந்து வெளிவரும் தமனி (கட்டுப்படுத்திகள்) குறுகும் குளோமருலஸ் மற்றும் பல்வேறு இயற்கைக் காரணிகளை படம் 11 திட்டவட்டமாகக் காட்டுகிறது. நீர்த்துப்போகும் காரணிகள் குளோமருலஸுக்கு இரத்த ஓட்டத்தை அதிகரித்தால், கட்டுப்படுத்திகள் தமனி வழியாக வெளியேறுவதைக் குறைக்கின்றன, அதாவது. அகச்சிதைவு அழுத்தம் கூர்மையாக அதிகரிக்கிறது, குளோமருலர் தந்துகி வலையமைப்பின் அடித்தள சவ்வுகளில் அழுத்தம் அதிகரிக்கிறது. இந்த செயல்முறை நாள்பட்டதாகிவிட்டால், இந்த "ஹைட்ரோடினமிக் அதிர்ச்சிகளின்" செல்வாக்கின் கீழ் அடித்தள சவ்வுகளின் அமைப்பு மாறுகிறது, அவை கடுமையானவை, நெகிழ்ச்சித்தன்மையை இழந்து, தடிமனாகின்றன, அவற்றின் சிறப்பியல்பு சிக்கலான உயிர்வேதியியல் கலவை மறைந்துவிடும், மற்றும் ஒரு சாதாரண நிலையில் அடித்தள சவ்வுகளை ஆதரிக்கும் பெரிசைட்டுகளின் செயல்பாடு பாதிக்கப்படுகிறது. எண்டோடெலியல் கலங்களின் கட்டமைப்பு மற்றும் சுரப்பு செயல்பாடு பாதிக்கப்படுகிறது: அவை எண்டோடெலியம் 1-காரணியை தீவிரமாக சுரக்கத் தொடங்குகின்றன, இது உள்விளைவு உயர் இரத்த அழுத்தத்தை மேம்படுத்துகிறது. இந்த செயல்முறை தீவிரமாக தலையிடாவிட்டால், அல்புமின் மற்றும் லிப்பிட்கள் குளோமருலர் தந்துகிகளின் சுவர் வழியாக விரைவாக ஊடுருவத் தொடங்குகின்றன. மைக்ரோஅல்புமினுரியா என வரையறுக்கப்பட்ட குறைந்தபட்ச செறிவில் (300 எம்.சி.ஜிக்கு மேல்) கூட அல்புமின் தோற்றம் மருத்துவருக்கும் நோயாளிக்கும் ஒரு ஆபத்தான சூழ்நிலை, மிகவும் ஆற்றல்மிக்க செயல்களின் தொடக்கத்திற்கான சமிக்ஞை! மைக்ரோஅல்புமினுரியா ஒரு முன்கணிப்பு. நாள் முன்னிலை. டி.என் வளர்ச்சியின் இந்த கட்டத்தில்தான் அதை நிறுத்த முடியும். டி.என்-க்கு பிற ஆரம்ப அளவுகோல்கள் உள்ளன, ஆனால் மைக்ரோஅல்புமினுரியா ஒரு முக்கிய அறிகுறியாகும், மேலும் வெளிநோயாளிகள் அல்லது வாழ்க்கை நிலைமைகளில் மருத்துவர்கள் மற்றும் நோயாளிகளுக்கு தீர்மானிக்க இது கிடைக்கிறது. ஒரு சிறப்பு துண்டு பயன்படுத்தி,
குளுக்கோஸ் குளுகோகன் வளர்ச்சி ஹார்மோன் புரோஸ்டாசைக்ளின் நைட்ரிக் ஆக்சைடு
ஆஞ்சியோடென்சின் II கேடகோலமைன்ஸ் த்ரோம்பாக்ஸேன் ஏ 2 எண்டோடெலியம் 1
சிறுநீருடன் ஒரு ஜாடிக்குள் குறைக்கப்படுகிறது, அதாவது ஒரு நிமிடத்திற்குள் மைக்ரோஅல்புமினுரியாவின் இருப்பு அங்கீகரிக்கப்படுகிறது. வரைபடம் டி.என்-களைத் திரையிடுவதைக் காட்டுகிறது. எல்லாம் மிகவும் எளிது: இரத்த அழுத்தத்தைக் கட்டுப்படுத்துதல். சிறுநீர் மற்றும் மைக்ரோஅல்புமினுரியாவில் புரதத்தை தீர்மானித்தல்.
| நீரிழிவு நெஃப்ரோபதி ஸ்கிரீனிங்
நோயாளிகளில் புரோட்டினூரியா இல்லை என்றால்
5 5 ஆண்டுகளுக்குப் பிறகு ஒரு வருடத்திற்கு ஒரு முறை
நீரிழிவு அறிமுகம்
(அறிமுகமான பிறகு
From கணத்திலிருந்து வருடத்திற்கு ஒரு முறை
நீரிழிவு கண்டறிதல் (பருவமடையும் போது)
நீரிழிவு நோயிலிருந்து ஒவ்வொரு 3-4 மாதங்களுக்கும்
புரோட்டினூரியாவின் அதிகரிப்பு (தினசரி சிறுநீரில்), குளோமருலர் வடிகட்டுதல் வீதத்தில் குறைவு (கிரியேட்டினின் அனுமதி அடிப்படையில்), இரத்த அழுத்தம் (தினசரி)
புரோட்டினூரியா என்றால்
4-6 மாதங்களில் 1 நேரத்தைக் கட்டுப்படுத்தவும்
நீரிழிவு நெஃப்ரோபதியின் சிகிச்சை மற்றும் தடுப்பு
NAM கண்காணிப்பு அளவுகோல்களின் வளர்ச்சியின் நிலை
ஹைப்பர்ஃபங்க்ஷன் - நீரிழிவு நோய்க்கான இழப்பீடு (HBA1c i உங்களுக்கு தேவையானதைக் கண்டுபிடிக்க முடியவில்லை? இலக்கியத் தேர்வு சேவையை முயற்சிக்கவும்.
ரெனிடெக்கின் நியமனம் ஆல்புமினுரியா காணாமல் போவதற்கும் இரத்த அழுத்தத்தை இயல்பாக்குவதற்கும் வழிவகுக்கிறது என்று எங்கள் அனுபவம் தெரிவிக்கிறது. மைக்ரோஅல்புமினுரியா மற்றும் சாதாரண இரத்த அழுத்தத்திற்கு ACE தடுப்பான்கள் குறிக்கப்படுகின்றன, பிந்தையது சிகிச்சையின் போது மாறாது.
மைக்ரோஅல்புமினுரியாவின் கட்டத்தை நாம் “பார்த்தால்”, புரோட்டினூரியாவின் கட்டத்தில் டி.என் இன் மேலும் வளர்ச்சியை நிறுத்த முடியாது. கணித துல்லியத்துடன், ஒரு மோசமான விளைவைக் கொண்டு நாள்பட்ட சிறுநீரக செயலிழப்பு வளர்ச்சியுடன் குளோமெருலோஸ்கிளிரோசிஸின் முன்னேற்ற நேரத்தைக் கணக்கிட முடியும்.
NAM இன் ஆரம்ப கட்டங்களைத் தவறவிடாமல் இருப்பது எல்லா செலவிலும் முக்கியம். மிக முக்கியமாக, மைக்ரோஅல்புமினுரியாவின் எளிதில் கண்டறியப்பட்ட நிலை. நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிப்பதற்கான செலவு
படம். 12. நீரிழிவு நெஃப்ரோபதியின் பல்வேறு கட்டங்களில் ஆல்புமினுரியா (1) மற்றும் இரத்த அழுத்தம் (2) ஆகியவற்றில் ரெனிடெக்கின் விளைவு.
NAM இன் ஆரம்ப கட்டத்தில் உள்ள அளவு 1.7 ஆயிரம் டாலர்கள் மற்றும் ஒரு முழு ஆயுள் மற்றும் யுரேமியாவின் கட்டத்தில் 150 ஆயிரம் டாலர்கள் மற்றும் நோயாளி படுக்கையில் இருக்கிறார். இந்த உண்மைகளின் கருத்துக்கள் தேவையற்றவை என்று நாங்கள் கருதுகிறோம்.
நீரிழிவு கால் நோய்க்குறி (வி.டி.எஸ்)
ரஷ்ய கூட்டமைப்பில், ஆண்டுதோறும் 10-11 ஆயிரத்துக்கும் மேற்பட்ட உயர் முனைகள் குறைக்கப்படுகின்றன. ESC RAMS இல் நீரிழிவு கால் துறையின் அனுபவம் பெரும்பாலும் இதுபோன்ற தீவிரமான அறுவை சிகிச்சை தலையீடுகள் நியாயப்படுத்தப்படவில்லை என்பதைக் காட்டியது. ரஷ்ய கூட்டமைப்பின் பல்வேறு பகுதிகளைச் சேர்ந்த 98 நோயாளிகளில், ESC RAMS க்கு வந்த ஒரு நரம்பியல் அல்லது கலப்பு வடிவ VDS நோயால் கண்டறியப்பட்டதால், கீழ் முனைகளின் ஊடுருவல் தவிர்க்கப்பட்டது. அத்தகைய நோயாளிகள். கால்களின் டிராபிக் புண்களுடன், ஒரு விதமாக, நீரிழிவு கால் புண்களின் சிக்கலான தன்மையைப் பற்றி போதுமான அல்லது அறிவு இல்லாத அறுவை சிகிச்சை நிபுணர்களின் கைகளில் ஃபிளெக்மான்ஸ் விழுகிறது. சிறப்பு Ibetologists, அதாவது அத்தகைய நோயாளிகளுக்கு சிறப்பு கவனிப்பு அமைப்பு.
வி.டி.எஸ்ஸின் முக்கிய அம்சங்களை காங்கிரஸ் பரிசீலிக்கும். எஸ்.டி.எஸ்ஸைத் தடுப்பதற்காக மருத்துவர் மற்றும் நோயாளிக்கு பல கட்டாய பரிந்துரைகள் மற்றும் செயல்களை மட்டுமே இங்கு வழங்குகிறோம்.
முதலாவதாக, தடுப்புக்காக அனுப்பப்பட்ட நோயாளிகளைக் கண்காணிப்பதற்கான பின்வரும் கொள்கைகளை உறுதியாக புரிந்து கொள்ள வேண்டும்: மருத்துவரின் ஒவ்வொரு வருகையிலும் கால்களை பரிசோதித்தல், நீரிழிவு நோயாளிகள் அனைவருக்கும் வருடத்திற்கு ஒரு முறை நரம்பியல் பரிசோதனை, ஐடிடிஎம் -1 நோயாளிகளுக்கு 5-7 ஆண்டுகளுக்குப் பிறகு ஆண்டுக்கு ஒரு முறை இரத்த ஓட்டத்தை மதிப்பீடு செய்தல். நோய் தொடங்கியதிலிருந்து, என்ஐடிடிஎம் நோயாளிகளுக்கு - நோயறிதலின் தருணத்திலிருந்து வருடத்திற்கு 1 முறை.
நீரிழிவு நோயைத் தடுப்பதற்கான நல்ல நீரிழிவு இழப்பீட்டுக்கான முன்நிபந்தனையுடன், ஒரு சிறப்பு சிறப்பு திட்டத்தில் நீரிழிவு கல்வியின் முக்கியத்துவத்தை மிகைப்படுத்தி மதிப்பிடுவது கடினம்.
எங்கள் தரவுகளின்படி, பயிற்சி ஒரு நோய்வாய்ப்பட்ட நபரின் மருத்துவ முறையீட்டை 5-7 காரணிகளால் குறைக்கிறது. மிக முக்கியமாக, கால் சேதமடையும் ஆபத்து குறைகிறது.
ஆபத்து குழுவில், பயிற்சி கால் புண்களின் அதிர்வெண்ணை பாதியாக குறைக்கிறது: இது அதிக ஊனமுற்றோரின் அதிர்வெண்ணை 5-6 மடங்கு குறைக்கிறது.
துரதிர்ஷ்டவசமாக, ரஷ்ய கூட்டமைப்பில், சி.டி.எஸ்ஸின் பல்வேறு மருத்துவ வடிவங்களைக் கண்டறிதல் மற்றும் சிகிச்சையில் நோயாளிகளுக்கு பயிற்சியளித்தல், கண்காணித்தல், தடுப்பு நடவடிக்கைகள் மற்றும் நவீன தொழில்நுட்பங்களைப் பயன்படுத்துதல் போன்ற சில தாக்குதல் சி.டி.எஸ் அறைகள் உள்ளன. எதிர்பாராதவிதமாக. நிதி பற்றாக்குறை அல்லது சிறப்பு எஸ்.டி.எஸ் அறைகளை ஒழுங்கமைப்பதற்கான அதிக செலவு பற்றி நீங்கள் அடிக்கடி கேள்விப்படுகிறீர்கள். இது சம்பந்தமாக, நோயாளியின் கால்களைப் பாதுகாப்பதற்கான தற்போதைய நடவடிக்கைகளுடன் தொடர்புடைய செலவுகள் குறித்த தரவை வழங்குவது பொருத்தமானது.
அமைச்சரவையின் செலவு "நீரிழிவு கால்"
2-6 ஆயிரம் டாலர்கள் (உள்ளமைவைப் பொறுத்து)
பயிற்சிக்கான செலவு 115 டாலர்கள்.
டைனமிக் கண்காணிப்பு செலவு
(வருடத்திற்கு 1 நோயாளி) - $ 300
ஒரு நோயாளிக்கான சிகிச்சைக்கான செலவு
நரம்பியல் வடிவம் - $ 900 - $ 2 ஆயிரம்
நரம்பியல் வேதியியல் வடிவம் - 3-4.5 ஆயிரம் டாலர்கள்.
அறுவை சிகிச்சை சிகிச்சைக்கான செலவு
வாஸ்குலர் புனரமைப்பு - 10-13 ஆயிரம் டாலர்கள்
ஒரு மூட்டு வெட்டுதல் - 9-12 ஆயிரம் டாலர்கள்.
ஆக, ஒரு மூட்டு ஊனமுற்றதற்கான செலவு ஒரு நோயாளியின் 25 ஆண்டுகால சுய கண்காணிப்பு செலவு மற்றும் 5 நீரிழிவு கால் அலுவலகங்களின் செயல்பாட்டை 5 ஆண்டுகளுக்கு ஒத்திருக்கிறது.
எஸ்.டி.எஸ் நோயால் பாதிக்கப்பட்ட நீரிழிவு நோயாளிகளுக்கு மிகவும் பயனுள்ள தடுப்பு மற்றும் சிகிச்சையின் ஒரே உண்மையான வழி "நீரிழிவு கால்" என்பது சிறப்பு அறைகளின் அமைப்பு என்பது மிகவும் வெளிப்படையானது.
எந்தவொரு மருத்துவத் துறையையும் போலவே நீரிழிவு நோய்க்கான மிகவும் பயனுள்ள மற்றும் பொருளாதார திசை தடுப்பு ஆகும். தடுப்பு 3 நிலைகள் உள்ளன. முதன்மை தடுப்பு என்பது IDDM அல்லது NIDDM க்கான ஆபத்து குழுக்களை உருவாக்குவதும் நோயின் வளர்ச்சியைத் தடுப்பதற்கான நடவடிக்கைகளும் அடங்கும்.
தடுப்பு நடவடிக்கைகள் இயற்கையில் பன்முகத்தன்மை கொண்டவை, ஆனால் அவற்றின் அனைத்து பன்முகத்தன்மையுடனும், நோயாளிகளின் கல்வி ஒரு விதிவிலக்கான பாத்திரத்தை வகிக்கிறது. எதிர்காலத்தில், எங்கள் கூட்டுத் தலைமை, “பள்ளி” வெளிவருகிறது, அங்கு நீரிழிவு நோயாளிகளின் கல்விக்காக “பள்ளிகள்” (மையங்கள்) ஏற்பாடு செய்வதற்கான பல்வேறு அம்சங்களை நாங்கள் கருதுகிறோம், பல்வேறு திட்டங்கள், புதிதாக கண்டறியப்பட்ட நோயாளிகளுக்கு பயிற்சி மற்றும் நோயாளிகளின் கல்வி ஆகியவை சிக்கல்களைத் தடுப்பதற்கும் / அல்லது சிகிச்சையளிப்பதற்கும் முதலியன. .
நோயாளி கல்வியில் எங்களது 10 வருட அனுபவம் பயிற்சியின்றி நல்ல மற்றும் நீண்ட கால முடிவுகளை அடைய முடியாது என்பதை உறுதியாகக் காட்டுகிறது. நீரிழிவு நோயாளிகளுக்கு சிகிச்சை மற்றும் பயிற்சி திட்டங்களை செயல்படுத்துவது ஒரு அருமையான விளைவை அளிக்கிறது: ஒரு நோயாளியை பராமரிப்பதற்கும் சிகிச்சையளிப்பதற்கும் செலவுகள் 4 மடங்கு குறைக்கப்படுகின்றன! அதே நேரத்தில், சேமிப்பு என்பது நீரிழிவு மற்றும் அதன் சிக்கல்களுக்கு சிகிச்சையளிப்பதை நோக்கமாகக் கொண்ட நிதிகள் மட்டுமல்ல, மறைமுக செலவுகள் காரணமாக இது மிகவும் முக்கியமானது, அதாவது. தடுப்பு காரணமாக, முதலாவதாக, சிக்கல்கள், இயலாமை தடுப்பு, இறப்பு, இது மருத்துவ மறுவாழ்வுக்கு மட்டுமல்ல, நோயாளிகள் மற்றும் ஊனமுற்றோரின் சமூக பாதுகாப்பிற்கும் பெரும் நிதி முதலீடுகள் தேவை.
அத்தி. 1 ஆண்டு மற்றும் 7 ஆண்டுகளுக்குப் பிறகு ஐடிடிஎம் கொண்ட பயிற்சி பெற்ற நோயாளிகளில் கிளைகோஜெமோகுளோபின் அளவின் இயக்கவியல் 13 ஐக் காட்டுகிறது. பல்வேறு வடிவங்கள் மற்றும் பயிற்சித் திட்டங்கள் மிக நீண்ட காலத்திற்கு உயர் மற்றும் நீடித்த முடிவைக் கொடுக்கும் -
அசல் 1 வருடம் 7 ஆண்டுகள்
■ பயிற்சி குழு training பயிற்சி இல்லாமல்
படம். 13. பயிற்சியின் பின்னர் ஐடிடிஎம் நோயாளிகளுக்கு கிளைகோஜெமோகுளோபின் அளவின் இயக்கவியல்.
காலம், HbA1 மட்டத்தில் குறிப்பிடத்தக்க குறைவு என்பதற்கு சான்றாகும். அதே நேரத்தில், கிளைகோஜெமோகுளோபின் 1 கிராம் மட்டுமே குறைவது வாஸ்குலர் சிக்கல்களை 2 மடங்கு குறைக்கும் என்பதை நினைவில் கொள்வது பொருத்தமானது!
உயர் இரத்த அழுத்தத்துடன் பி.என்.டி நோயாளிகளுக்கு பயிற்சியளிப்பது மிகவும் சரியான மற்றும் பயனுள்ள ஆண்டிஹைபர்ட்டென்சிவ் சிகிச்சையைத் தேர்வுசெய்ய வழிவகுத்தது, மேலும் 6 மாதங்களுக்குப் பிறகு சிஸ்டாலிக் மற்றும் டயாஸ்டோலிக் இரத்த அழுத்தத்தில் நம்பகமான நம்பகமான குறைவைப் பெற அனுமதிக்கப்பட்டது.
எங்கள் மையத்தில் பயிற்சியளித்த பின்னர் n க்கு முன்னர் NIDDM நோயாளிகளுக்கு சிகிச்சையளிப்பதற்கான முறைகள் மற்றும் மருந்துகளின் தேர்வு முடிவுகள் சுட்டிக்காட்டுகின்றன. ஒரு வெளிநோயாளர் அடிப்படையில் மற்றும் மருத்துவமனையில், பயிற்சிக்கு முன், 75 கிராம் நோயாளிகள் வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகளைப் பெற்றனர். மற்றும் 25 கிராம் ஒரு உணவை மட்டுமே பயன்படுத்தியது. 12 மாதங்களுக்குப் பிறகு, உணவின் மூலம் மட்டுமே ஈடுசெய்யப்பட்ட நோயாளிகளின் எண்ணிக்கை 53 கிராம் ஆக அதிகரித்தது, உங்களுக்குத் தேவையானதைக் கண்டுபிடிக்க முடியவில்லையா? இலக்கிய தேர்வு சேவையை முயற்சிக்கவும்.
நோயைத் தடுப்பது 1 வது கட்டத்தில் மட்டுமே சாத்தியமாகும். நவீன மூலக்கூறு மரபியல் மற்றும் நோயெதிர்ப்பு ஆகியவை நீரிழிவு மருத்துவருக்கு உண்மையில் என்ன தருகின்றன?
எஸ்.எஸ்.சி "இன்ஸ்டிடியூட் ஆப் இம்யூனாலஜி" உடன் இணைந்து ஈ.எஸ்.சி ரேம்ஸ் உருவாக்கிய இடைக்கணிப்பு அணுகுமுறை அனுமதிக்கிறது:
1) வெவ்வேறு இனத்தைச் சேர்ந்தவர்களில் ஐ.டி.டி.எம்-க்கு முன்கணிப்பு மற்றும் எதிர்ப்பிற்கான மரபணுக்களைத் தீர்மானித்தல்,
2) ஐடிடிஎம் உடன் தொடர்புடைய புதிய, அறியப்படாத மரபணுக்களை அடையாளம் காண:
3) நீரிழிவு நோயின் வளர்ச்சியைக் கணிப்பதற்கும் / அல்லது ஒரு குறிப்பிட்ட மக்கள்தொகையில் நோயாளிகளை அடையாளம் காண்பதற்கும் உகந்த சோதனை முறைகளை உருவாக்குதல்,
4) நிகழ்வு மற்றும் பொருளாதார செலவுகளை (நேரடி மற்றும் மறைமுக செலவுகள்) கணக்கிடுங்கள்.
அணு குடும்பங்களில் ஆராய்ச்சி, அதாவது. நோயாளிகளின் குடும்பங்களில், அவை ஐடிடிஎம் உருவாவதற்கான தனிப்பட்ட ஆபத்தை வெளிப்படுத்துகின்றன, ஆபத்து குழுக்களை உருவாக்குகின்றன மற்றும் முதன்மை மற்றும் இரண்டாம் நிலை நீரிழிவு தடுப்பு திட்டத்தை செயல்படுத்துகின்றன.
வாஸ்குலர் சிக்கல்களின் வளர்ச்சியின் முன்கணிப்பு - மரபணுக்களை அடையாளம் காணுதல் - சிக்கல்களின் வளர்ச்சியில் ஈடுபடும் வேட்பாளர்கள், தடுப்பு நடவடிக்கைகளின் தொகுப்பை உருவாக்கி செயல்படுத்த மற்றும் / அல்லது உகந்த சிகிச்சை வழிமுறையைத் தேர்வுசெய்ய உங்களை அனுமதிக்கிறது.
காங்கிரஸ் திட்டத்தில் நீரிழிவு நோய் துறையில் நவீன மரபணு ஆராய்ச்சியின் மிக முக்கியமான பிரச்சினைகள் குறித்த கூட்டு அறிக்கைகள் உள்ளன, ஆனால் இந்த வேலையில் நாம் தனிப்பட்ட முடிவுகளில் மட்டுமே கவனம் செலுத்துகிறோம். முடித்தான். அத்தி. உலகின் பல்வேறு நாடுகளில் உள்ள மக்களிடையே ஐடிடிஎம் உடன் தொடர்புடைய லோகஸ் பி 0 பி 1 இன் ப்ரொஜெக்டிவ் அல்லீல்களின் பரவலை படம் 15 காட்டுகிறது. இந்த நிகழ்வு கிழக்கிலிருந்து மேற்கு மற்றும் தெற்கிலிருந்து வடக்கே அதிகரிக்கிறது என்பது குறிப்பிடத்தக்கது: ஆசியாவின் மக்களிடையே பாதுகாப்பு அலீல் BOV1-04 ஆதிக்கம் செலுத்துகிறது, அதே நேரத்தில் அதனுடன் தொடர்புடையவை, அதாவது. BOV 1-0301 மற்றும் BOV 1-0201 ஆகியவற்றின் அல்லீல்கள் நோய்க்கு முன்கூட்டியே. ஸ்காண்டிநேவிய நாடுகளின் மக்கள் தொகையில் ஆதிக்கம் செலுத்துகிறது. மத்திய ஆபிரிக்காவில் ஐ.டி.டி.எம் அதிகமாக உள்ள பல நாடுகள். கண்டறியப்பட்டது. பாதுகாப்பு அல்லீல்கள் ஐடிடிஎம்-க்கு முன்கணிப்பு அலீல்கள் மீது செயல்படுகின்றன. ரஷ்யர்கள், புரியாட்கள் மற்றும் உஸ்பெக்குகளின் இனக்குழுக்களில் மக்கள் தொகை அடிப்படையிலான மரபணு ஆராய்ச்சியின் எங்கள் அனுபவம் இந்த இனக்குழுக்களின் சிறப்பியல்பு முன்னர் அறியப்படாத மரபணு குறிப்பான்களைக் கண்டறிய எங்களுக்கு அனுமதித்துள்ளது. வளர்ச்சியை கணிப்பதற்கான தெளிவான மரபணு அளவுகோல்களை வழங்க அவர்கள் முதல் முறையாக அனுமதித்தனர்
படம். 15. ஐ.டி.டி.எம்மில் டி.க்யூ.பி 1 அல்லீல்களின் விநியோகம்.
ஒரு குறிப்பிட்ட இனக்குழுவில் ஐ.எஸ்.டி.எம் மற்றும். எனவே, மரபணு ஆலோசனைகளுக்காக பொருளாதார ரீதியாக ஒலி கண்டறியும் அமைப்புகளை உருவாக்கும் இலக்கை அவர்கள் திறந்தனர்.
அத்தி. ஒரு மரபணு குறிப்பானை (அலீல் அல்லது மரபணு வகை) பொறுத்து மக்கள் தொகையில் ஐடிடிஎம் உருவாகும் அபாயத்தை படம் 16 காட்டுகிறது. நான்கு முன்கூட்டியே எஸ்எஸ் / எஸ்எஸ் அல்லீல்களின் கலவையானது ஐடிடிஎம் அதிகபட்ச ஆபத்தை அளிக்கிறது.
DQB1 DR4 B16 DQB1 DQA1 DR3 / 4 SS / SS * 0201 -0302 * 0301
படம். 16. மரபணு மார்க்கரைப் பொறுத்து மக்கள்தொகையில் ஐடிடிஎம் உருவாவதற்கான ஆபத்து.
எங்கள் தரவுகளின்படி, ஐடிடிஎம் வளர்ச்சியில் மரபணு காரணிகள் 80 கிராம் எடுக்கும் (மீதமுள்ள 20 (உங்களுக்குத் தேவையானதைக் கண்டுபிடிக்க முடியவில்லை? இலக்கியத் தேர்வு சேவையை முயற்சிக்கவும்.
வேட்பாளர் மரபணு சாத்தியமான அசோசியேட்டட் வாஸ்குலர் நோயியல்
ஆஞ்சியோடென்சினோஜென் (ஏஜிஎன்) நீரிழிவு நெஃப்ரோபதி அத்தியாவசிய உயர் இரத்த அழுத்தம்
ஆஞ்சியோடென்சின் ஐ-மாற்றும் என்சைம் (ஏ.சி.இ) நீரிழிவு நெஃப்ரோபதி இஸ்கிமிக் இதய நோய் மற்றும் மாரடைப்பு நோயின் அத்தியாவசிய உயர் இரத்த அழுத்தம்
ஹார்ட் சைமாஸ் (СМА1) இஸ்கிமிக் இதய நோய் மற்றும் மாரடைப்பு நோயின் நீரிழிவு நெஃப்ரோபதி
வாஸ்குலர் ஆஞ்சியோடென்சின் II ஏற்பி (ஏஜிடிஆர் 1) நீரிழிவு நெஃப்ரோபதி இஸ்கிமிக் இதய நோய் மற்றும் மாரடைப்பு நோயின் அத்தியாவசிய உயர் இரத்த அழுத்தம்
கேடலேஸ் (கேட்) நீரிழிவு நெஃப்ரோபதி ஐ.எச்.டி மற்றும் மாரடைப்பு நோயின் நீரிழிவு ரெட்டினோபதி
அத்தி. நீரிழிவு நெஃப்ரோபதி ("டி.என் +") மற்றும் இல்லாமல் ஐடிடிஎம் நோயாளிகளின் குழுக்களில் ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் (ஏசிஇ) மரபணுவின் மரபணு வகைகளின் விநியோகம் மற்றும் ஏசிஇ மரபணுவின் மரபணு வகைகள் II மற்றும் பிபி ஆகியவற்றுக்கு இடையேயான குறிப்பிடத்தக்க வேறுபாடுகள் குறித்து படம் 17, ரஷ்ய மருத்துவ அறிவியல் அகாடமியில் பெறப்பட்ட தரவுகளைக் காட்டுகிறது. "டி.என் +" மற்றும் "டி.என்-" குழுக்களில் மாஸ்கோ மக்கள்தொகையின் ஐடிடிஎம் நோயாளிகளுக்கு நீரிழிவு நெஃப்ரோபதியுடன் இந்த பாலிமார்பிக் மார்க்கரின் தொடர்பைக் குறிக்கிறது.
வகை II நீரிழிவு நோயாளிகளுக்கு (அட்டவணை 5) நோயாளிகளுக்கு மாரடைப்புடன் ACE மரபணுவின் அலீல்கள் மற்றும் மரபணு வகைகள் தொடர்புடையவை. என்ஐடிடிஎம் நோயாளிகளில். மாரடைப்புக்குப் பிறகு, பி அலீல் மற்றும் பிபி மரபணு வகை குவிப்பு கண்டறியப்பட்டது. மாரடைப்பு இல்லாத நோயாளிகளின் குழுவில், அலீல் I மற்றும் மரபணு வகை II ஆகியவை மிகவும் பொதுவானவை. இந்த தரவு மாரடைப்பு வளர்ச்சியின் மரபணு முன்கணிப்பில் ACE மரபணு பாலிமார்பிஸத்தின் பங்கைக் குறிக்கிறது.
மாரடைப்புக்குப் பிறகு வகை II நீரிழிவு நோயாளிகளுக்கு ஏ.சி.இ மரபணுவின் அல்லீல்கள் மற்றும் மரபணு வகைகளின் பரவல் (%)
டிஎம் II மக்கள் தொகை கொண்ட நோயாளிகள்
மாரடைப்பு மரபணு கட்டுப்பாடு
மாரடைப்பு மார்க்கர் (மாஸ்கோ)
அல்லேல் I 23.0 32.6
அலீல் டி 76.3 67.4
மரபணு வகை 0 0 16.1
மரபணு வகை ஐடி 47.4 33.1
மரபணு வகை டிடி 52.6 50.8
நீரிழிவு ரெட்டினோபதி (டிஆர்) பொறுத்தவரை. பின்னர், ஆரம்ப தரவுகளின்படி, வினையூக்கி மரபணு அதன் பாதுகாப்பு விளைவைக் கொண்டுள்ளது (படம் 18). 167 அலீலின் பாதுகாப்பு பண்புகள் என்.ஐ.டி.டி.எம்மில் டி.ஆர் தொடர்பாக வெளிப்படுத்தப்படுகின்றன: டி.ஆர் இல்லாத நோயாளிகளில் 10 ஆண்டுகளுக்கும் மேலான நீரிழிவு நோய் உள்ளவர்களில், ஆரம்பகால டி.ஆர் நோயாளிகளுடன் ஒப்பிடும்போது இந்த அலீலின் நிகழ்வு அதிர்வெண் கணிசமாக அதிகமாக உள்ளது.
W குழு "DR +" (n = 11) "DR-" குழுவிற்கு (n = 5)
படம். 18. நீரிழிவு ரெட்டினோபதி (டிஆர் +) மற்றும் அது இல்லாமல் (டிஆர்-) என்ஐடிடிஎம் நோயாளிகளுக்கு கேடலேஸ் மரபணுவின் (சிஏடி) அலீல்கள்.
வாஸ்குலர் சிக்கல்களின் வளர்ச்சிக்கு சாத்தியமான மரபணு முன்கணிப்பு பற்றிய தரவு சந்தேகத்திற்கு இடமின்றி மேலும் அறிவியல் ஆராய்ச்சி தேவைப்படுகிறது, ஆனால் ஏற்கனவே இன்று அவை நோயாளிகளுக்கும் மருத்துவர்களுக்கும் நம்பிக்கையைத் தூண்டுகின்றன.
1. நீரிழிவு நெஃப்ரோபதிக்கு ஒரு மரபணு முன்கணிப்பை அடையாளம் காண்பது மற்றும் ஆஞ்சியோடென்சின் -1 மாற்றும் என்சைமின் மரபணு பாலிமார்பிஸத்தை ஆஞ்சியோபதிக்கு ஒரு மரபணு ஆபத்து காரணியாகவும், ஆன்டிபுரோட்டினூரிக் சிகிச்சையின் செயல்திறனை ஒரு மாடுலேட்டராகவும் அடையாளம் காணவும்.
வகை 2 நீரிழிவு நோய் மற்றும் நீரிழிவு நெஃப்ரோ- மற்றும் ரெட்டினோபாதிகள் ஆகிய இரண்டிற்கும் தொடர்புடைய வினையூக்கி மரபணுவின் அலீல்களில் ஒன்றின் பாதுகாப்பு பண்புகளை நிறுவுதல்.
3. நீரிழிவு ஆஞ்சியோபதிகளுக்கு மரபணு முன்கணிப்பு அல்லது எதிர்ப்பைப் படிப்பதற்கான பொதுவான மூலோபாயத்தை உருவாக்குதல் மற்றும் இந்த திசையில் மேலும் வேலை செய்வதற்கான அடிப்படையை உருவாக்குதல்.
மேற்கூறிய உண்மைகளைச் சுருக்கமாக, நீரிழிவு நோயின் முக்கிய கேள்விகளுக்கு பின்வருமாறு பதிலளிக்கும் சுதந்திரத்தை நாங்கள் எடுத்துக்கொள்கிறோம்.
ஐடிடிஎம் அபாயத்தை மதிப்பிடுவது மற்றும் ஆம் என்று கணிப்பது சாத்தியமா?
ஐடிடிஎம் வளர்ச்சியை மெதுவாக்கி அதன் மருத்துவ வெளிப்பாட்டை தாமதப்படுத்த முடியுமா?
நீரிழிவு சிக்கல்களின் வளர்ச்சியையும், அவற்றின் சிகிச்சை மற்றும் தடுப்பின் செயல்திறனையும் கணிக்க முடியுமா?
முடிவில், நீரிழிவு நோய்க்கான தீர்வு போன்றது என்பதை நினைவுபடுத்த வேண்டும். இருப்பினும், வேறு எந்த விஷயமும் மூன்று முக்கிய காரணிகளைப் பொறுத்தது:
யோசனைகள்: இந்த யோசனைகளை செயல்படுத்த திறமையான மற்றும் தயாராக உள்ளவர்கள்: பொருள் மற்றும் தொழில்நுட்ப அடிப்படை. யோசனைகள், மேலும். ஒரு முழு திட்டம் உள்ளது, மக்கள் உள்ளனர் (வல்லுநர்கள் அர்த்தம்), ஆனால் அவர்கள் தெளிவாக போதுமானதாக இல்லை, நன்கு சிந்திக்கக்கூடிய பயிற்சி முறை தேவைப்படுகிறது, இறுதியாக, நீரிழிவு நோயாளிகளுக்கு நவீன மருத்துவ சேவையை ஏற்பாடு செய்வதற்கான பொருள் மற்றும் தொழில்நுட்ப அடிப்படை மிகவும் பலவீனமாக உள்ளது.
நீரிழிவு மையங்கள், பள்ளிகள், நவீன உபகரணங்கள் பொருத்தப்பட்ட சிறப்புத் துறைகள், ஊழியர்களின் பயிற்சி போன்றவற்றை உள்ளடக்கிய ரஷ்யாவின் நீரிழிவு சேவையை அமைப்பதில் முதலில் ஒரு திட முதலீடு தேவை. இந்த விஷயத்தில் மட்டுமே நாம் WHO ஆல் அமைக்கப்பட்ட அளவுருக்களை அடைய முடியும். நாங்கள் அறிவிக்க முடியாது. ஆனால் அடிப்படையில் ரஷ்யாவில் ஒரு அற்புதமான முழக்கத்தை உணர வேண்டும்: "நீரிழிவு நோய் ஒரு நோய் அல்ல, ஆனால் ஒரு சிறப்பு வாழ்க்கை முறை."
நீரிழிவு நோயாளிகளின் வாழ்க்கைத் தரத்தை அதிகரிக்க, ஒவ்வொன்றும் தனது சொந்த இடத்தில், தனது சொந்த பிராந்தியத்தில் ஒன்றாக இணைந்து செயல்படுவதே எங்கள் பணி.