கர்ப்ப காலத்தில் கர்ப்பகால அல்லது கர்ப்பகால நீரிழிவு நோய்

கர்ப்பகால நீரிழிவு என்பது கர்ப்பிணிப் பெண்களுக்கு மட்டுமே ஏற்படும் ஒரு வகை நோயாகும். வருங்கால தாயின் உடலில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறல் இருப்பதால் அதன் தோற்றம் விளக்கப்படுகிறது. நோய்க்குறியியல் பெரும்பாலும் காலத்தின் இரண்டாம் பாதியில் கண்டறியப்படுகிறது.
கர்ப்ப காலத்தில் எப்படி, ஏன் கர்ப்பகால நீரிழிவு ஏற்படுகிறது
 பெண் உடல் திசுக்கள் மற்றும் உயிரணுக்களின் உணர்வை அதன் சொந்த இன்சுலினுக்கு குறைக்கிறது என்பதன் காரணமாக இந்த நோய் உருவாகிறது.
பெண் உடல் திசுக்கள் மற்றும் உயிரணுக்களின் உணர்வை அதன் சொந்த இன்சுலினுக்கு குறைக்கிறது என்பதன் காரணமாக இந்த நோய் உருவாகிறது.
இந்த நிகழ்வுக்கான காரணம் கர்ப்ப காலத்தில் உருவாகும் இரத்தத்தில் உள்ள ஹார்மோன்களின் அளவு அதிகரிப்பது என்று அழைக்கப்படுகிறது.
இந்த காலகட்டத்தில், கரு மற்றும் நஞ்சுக்கொடி தேவைப்படுவதால் சர்க்கரை குறைகிறது.
கணையம் அதிக இன்சுலின் உற்பத்தி செய்யத் தொடங்குகிறது. இது உடலுக்கு போதுமானதாக இல்லாவிட்டால், கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோய் உருவாகிறது.
பெரும்பாலான சந்தர்ப்பங்களில், ஒரு குழந்தை பிறந்த பிறகு, பெண்ணின் இரத்த சர்க்கரை அளவு இயல்பு நிலைக்குத் திரும்பும்.
யுனைடெட் ஸ்டேட்ஸில் ஆய்வுகள் காட்டுவது போல், இந்த நோய் 4% கர்ப்பிணிப் பெண்களில் உருவாகிறது.
ஐரோப்பாவில், இந்த காட்டி 1% முதல் 14% வரை இருக்கும்.
ஒரு குழந்தை பிறந்த பிறகு 10% வழக்குகளில், நோயியலின் அறிகுறிகள் வகை 2 நீரிழிவு நோய்க்குள் செல்கின்றன என்பது கவனிக்கத்தக்கது.
கர்ப்ப காலத்தில் ஜி.டி.எம் இன் விளைவுகள்
 நோயின் முக்கிய ஆபத்து ஒரு கரு மிகவும் பெரியது. இது 4.5 முதல் 6 கிலோகிராம் வரை இருக்கலாம்.
நோயின் முக்கிய ஆபத்து ஒரு கரு மிகவும் பெரியது. இது 4.5 முதல் 6 கிலோகிராம் வரை இருக்கலாம்.
இது சிசேரியன் தேவைப்படும் சிக்கலான பிறப்புகளுக்கு வழிவகுக்கும். பெரிய குழந்தைகள் உடல் பருமன் அபாயத்தை மேலும் அதிகரிக்கும்.
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோயின் இன்னும் ஆபத்தான விளைவு ப்ரீக்ளாம்ப்சியாவின் ஆபத்து அதிகம்.
இந்த சிக்கலானது உயர் இரத்த அழுத்தம், சிறுநீரில் அதிக அளவு புரதம், வீக்கம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
இவை அனைத்தும் தாய் மற்றும் குழந்தையின் உயிருக்கு அச்சுறுத்தலாக அமைகின்றன. சில நேரங்களில் மருத்துவர்கள் முன்கூட்டியே பிறக்க வேண்டும்.
அதிக உடல் எடையுடன், கரு சுவாசக் கோளாறு ஏற்படக்கூடும், தசைக் குறைகிறது. உறிஞ்சும் நிர்பந்தத்தின் தடுப்பும் ஏற்படுகிறது, வீக்கம், மஞ்சள் காமாலை தோன்றும்.
இந்த நிலை நீரிழிவு ஃபெட்டோபதி என்று அழைக்கப்படுகிறது. இது எதிர்காலத்தில் இதய செயலிழப்புக்கு, மன மற்றும் உடல் வளர்ச்சியில் பின்னடைவுக்கு வழிவகுக்கும்.
கர்ப்பகால நீரிழிவு நோயைத் தூண்டுகிறது
பெண்களில் இந்த நோயின் தோற்றத்தின் உயர் நிகழ்தகவு:
- கூடுதல் பவுண்டுகள்
- பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றம்,
- இருதய அமைப்பின் நோய்கள்,
- கடுமையான நச்சுத்தன்மை
- இரட்டையர்கள் அல்லது மும்மூர்த்திகளை சுமந்து,
- முந்தைய கர்ப்பங்களில் ஜி.டி.எம்.
மேலும், நோயின் வளர்ச்சி எதிர்பார்த்த தாயின் வயதால் பாதிக்கப்படுகிறது. பெரும்பாலும், இது 30 வயதுக்கு மேற்பட்ட பிரசவ பெண்களில் ஏற்படுகிறது. நோயியல் உருவாவதற்கான காரணம் பெற்றோர்களில் ஒருவருக்கு நீரிழிவு நோயாக இருக்கலாம்.
முந்தைய குழந்தையின் பிறப்பு நோயியலின் உருவாக்கத்தையும் பாதிக்கும். கரு அதிக எடை, இன்னும் பிறக்கவில்லை.
முந்தைய கர்ப்பங்களின் நாள்பட்ட கருச்சிதைவும் பிரதிபலிக்கக்கூடும்.
நோய் கண்டறிதல்
 கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயைக் கண்டறிவது கருத்தரிப்பதற்கு முன்பு இரத்த குளுக்கோஸ் அளவு சாதாரணமாக இருந்தது என்று கூறுகிறது.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயைக் கண்டறிவது கருத்தரிப்பதற்கு முன்பு இரத்த குளுக்கோஸ் அளவு சாதாரணமாக இருந்தது என்று கூறுகிறது.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயின் முக்கிய அறிகுறிகள் எதுவும் இல்லை.
அல்ட்ராசவுண்ட் ஸ்கேன் செய்தபின் பெரிதாக்கப்பட்ட கருவைக் காண்பிக்கும் போது இது பொதுவாக கண்டறியப்படுகிறது. இந்த கட்டத்தில், சிகிச்சை தொடங்கப்படுகிறது, ஆனால் தேவையான நடவடிக்கைகளை முன்கூட்டியே எடுப்பது நல்லது. இந்த காரணத்திற்காக, 24 மற்றும் 28 வாரங்களில் குளுக்கோஸ் சகிப்புத்தன்மை சோதனை செய்யப்படுகிறது.
மேலும், எதிர்பார்ப்புள்ள தாய் அதிக எடை அதிகரிக்கிறாள் என்றால், இரத்த சர்க்கரை அதிகரித்தது குறித்தும் பேசலாம்.
இந்த நோய் அடிக்கடி சிறுநீர் கழிப்பதன் மூலமும் வெளிப்படும். ஆனால் இந்த அறிகுறிகளை நம்புவது மதிப்புக்குரியது அல்ல.
ஆய்வக அறிகுறிகள்
குளுக்கோஸ் சகிப்புத்தன்மையை சோதிக்க இரண்டு மணி நேரங்களுக்கு ஒரு இரத்த பரிசோதனை பல முறை எடுக்கப்படுகிறது. 50, 75 அல்லது 100 கிராம் குளுக்கோஸின் தீர்வைப் பயன்படுத்தி மேலும் ஆராய்ச்சி மேற்கொள்ளப்படுகிறது.
ஒரு குழந்தையைச் சுமக்கும்போது, வெறும் வயிற்றில் ஒரு பெண் 5.1 மிமீல் / எல் இருக்க வேண்டும். சாப்பிட்ட ஒரு மணி நேரத்திற்குப் பிறகு - 10 மிமீல் / எல். இரண்டு பிறகு - 8.5 மிமீல் / எல்.
காட்டி அதிகமாக இருந்தால், ஒரு நோயறிதல் செய்யப்படுகிறது - கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு.
நோயைக் கண்டறிந்த பிறகு, சிறுநீரகங்களின் அழுத்தம் மற்றும் வேலையை நீங்கள் கண்காணிக்க வேண்டும்.
மீறல்களைச் சரிபார்க்க, கூடுதல் இரத்த மற்றும் சிறுநீர் பரிசோதனைகளை பரிந்துரைக்கவும்.
வீட்டிலுள்ள இரத்த அழுத்தத்தை அளவிட இரத்த அழுத்த மானிட்டரை வாங்க உங்கள் மருத்துவர் உங்களுக்கு அறிவுறுத்தலாம்.
கர்ப்பிணிப் பெண்களில் ஜி.டி.எம் சிகிச்சையின் கொள்கை
 கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயின் முதல் அறிகுறிகளில், முக்கிய சிகிச்சை பரிந்துரைக்கப்படுகிறது - ஒரு உணவு.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயின் முதல் அறிகுறிகளில், முக்கிய சிகிச்சை பரிந்துரைக்கப்படுகிறது - ஒரு உணவு.
தேவை இருந்தால், அது இன்சுலின் ஊசி மூலம் கூடுதலாக வழங்கப்படுகிறது. டோஸ் தனித்தனியாக கணக்கிடப்படுகிறது.
இந்த நோயால், முக்கியமாக மருத்துவர்கள் உணவு எண் 9 ஐ பரிந்துரைக்கின்றனர்.
மிதமான உடற்பயிற்சியும் பரிந்துரைக்கப்படுகிறது. அவை இன்சுலின் உற்பத்தியில் நன்மை பயக்கும் மற்றும் கூடுதல் பவுண்டுகளில் குளுக்கோஸ் சேருவதைத் தடுக்கின்றன.
ஒரு நோய் கண்டறியப்பட்டால், நோயாளியை ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் ஊட்டச்சத்து நிபுணர் கண்காணிக்க வேண்டும். அவளுக்கு உளவியல் வெடிப்புகள் இருந்தால், ஒரு உளவியலாளருடன் கலந்தாலோசிப்பது மிதமிஞ்சியதாக இருக்காது.
சர்க்கரையை குறைக்கும் மருந்துகளை எடுக்க முடியாது என்பதை நினைவில் கொள்வது அவசியம்.
ஜி.டி.எம் உடன் கர்ப்ப காலத்தில் உணவு மற்றும் தினசரி வழக்கம்
உணவின் போது, கலோரி உட்கொள்ளல் குறைகிறது.
சிறிய பகுதிகளில் 5-6 முறை சாப்பிடுங்கள் அல்லது பிரதான சேவையை ஒரு நாளைக்கு 3 முறை உட்கொள்ளுங்கள், அவற்றுக்கு இடையே 3-4 முறை சிற்றுண்டிகளை உருவாக்குங்கள்.
முக்கிய உணவுகள் சூப்கள், சாலடுகள், மீன், இறைச்சி, தானியங்கள், மற்றும் சிற்றுண்டிகளில் காய்கறிகள், பழங்கள், பல்வேறு இனிப்புகள் அல்லது குறைந்த கொழுப்புள்ள பால் பொருட்கள் உள்ளன.
உணவுப் பொருட்களைத் தேர்ந்தெடுக்கும்போது, வருங்காலத் தாய் தனது குழந்தையின் வளர்ச்சிக்குத் தேவையான வைட்டமின்கள் மற்றும் தாதுக்களைப் பெறுவதை உறுதி செய்ய வேண்டும். எனவே, ஒரு கர்ப்பிணிப் பெண் தானே ஒரு மெனுவை உருவாக்க முடிவு செய்தால், வகை 1 மற்றும் வகை 2 நீரிழிவு நோயாளிகள் எவ்வாறு சாப்பிடுகிறார்கள் என்பது குறித்த தகவல்களை அவர் படிக்க வேண்டும்.
உணவின் போது, கார்போஹைட்ரேட்டுகளை புரதங்கள் மற்றும் ஆரோக்கியமான கொழுப்புகளால் மாற்ற வேண்டும்.
 ஒரு குழந்தையை சுமக்கும் முழு காலத்திற்கும், இனிப்புகள், ரொட்டி, ரோல்ஸ், பாஸ்தா மற்றும் உருளைக்கிழங்கு ஆகியவற்றை உணவில் இருந்து விலக்க வேண்டும். அரிசி மற்றும் சில வகையான பழங்களையும் அப்புறப்படுத்த வேண்டும்.
ஒரு குழந்தையை சுமக்கும் முழு காலத்திற்கும், இனிப்புகள், ரொட்டி, ரோல்ஸ், பாஸ்தா மற்றும் உருளைக்கிழங்கு ஆகியவற்றை உணவில் இருந்து விலக்க வேண்டும். அரிசி மற்றும் சில வகையான பழங்களையும் அப்புறப்படுத்த வேண்டும்.
உணவுகள் எளிமையாக இருக்க வேண்டும். கணைய அதிகப்படியான சுமைகளைத் தவிர்க்க இது உதவும்.
வறுத்த உணவுகள், பதிவு செய்யப்பட்ட மற்றும் பிரியமான துரித உணவுகளை சாப்பிட முடிந்தவரை முயற்சிக்கவும். அரை முடிக்கப்பட்ட தயாரிப்புகளை விட்டுக்கொடுப்பது மதிப்பு.
ஒரு நாளைக்கு கலோரிகள்
தினசரி கலோரி உட்கொள்ளல் தொடர்பான பரிந்துரைகள் ஊட்டச்சத்து நிபுணர் மற்றும் உட்சுரப்பியல் நிபுணரால் வழங்கப்படும்.
பொதுவாக இது ஒரு பெண்ணின் எடையில் ஒரு கிலோவுக்கு 35-40 கலோரிகள் ஆகும். உதாரணமாக, அதன் எடை 70 கிலோ என்றால், விதிமுறை 2450-2800 கிலோகலோரி இருக்கும்.
முழு காலத்திலும் ஒரு ஊட்டச்சத்து நாட்குறிப்பை வைத்திருப்பது நல்லது. விதிமுறை மீறப்பட்டுள்ளதா என்பதை இது நாள் முடிவில் கண்காணிக்க முடியும்.
சாப்பாட்டுக்கு இடையில் ஒரு பசி உணர்வு தோன்றியிருந்தால், அது சிறிய சிப்ஸில் குடிநீரைப் பெறுவது மதிப்பு. ஒவ்வொரு நாளும் குறைந்தது 2 லிட்டர் சாதாரண தண்ணீரைக் குடிக்க வேண்டும்.
ஜி.டி.எம்மில் பிரசவம் மற்றும் பிரசவத்திற்குப் பின் கட்டுப்பாடு
 உழைப்புக்கான முரண்பாடுகள் வகை 1 மற்றும் வகை 2 நீரிழிவு அல்ல, எனவே, ஜி.டி.எம் உடன், பிரசவம் எளிதாக முடிக்கப்படுகிறது.
உழைப்புக்கான முரண்பாடுகள் வகை 1 மற்றும் வகை 2 நீரிழிவு அல்ல, எனவே, ஜி.டி.எம் உடன், பிரசவம் எளிதாக முடிக்கப்படுகிறது.
ஆபத்து என்பது அதிகப்படியான பெரிய கரு மட்டுமே, அறுவைசிகிச்சை பிரிவு இங்கே தேவைப்படலாம்.
கடந்த நாளில் நிலைமை மோசமடையவில்லை என்றால் சுயாதீன பிரசவம் அனுமதிக்கப்படுகிறது.
இயற்கையான சுருக்கங்கள் இல்லாவிட்டால் அல்லது கர்ப்பிணிப் பெண் நிர்ணயிக்கப்பட்ட காலத்திற்கு மேல் நகர்ந்தால் மட்டுமே சுருக்கங்கள் தூண்டப்படுகின்றன.
பிறந்த பிறகு, குழந்தைக்கு குறைந்த இரத்த சர்க்கரை இருக்கலாம். இது ஊட்டச்சத்து மூலம் ஈடுசெய்யப்படுகிறது.
மருந்து பெரும்பாலும் தேவையில்லை.
சில நேரம் குழந்தை மருத்துவர்களின் மேற்பார்வையில் உள்ளது. தாயில் குளுக்கோஸில் செயலிழந்ததால் செயலிழப்பு உள்ளதா என்பதை தீர்மானிக்க இது அவசியம்.
பொதுவாக நஞ்சுக்கொடி வெளியான பிறகு, பெண்ணின் நிலை இயல்பு நிலைக்குத் திரும்பும். இரத்த குளுக்கோஸில் தாவல்கள் இல்லை. ஆனால் இன்னும், முதல் மாதத்தில், குழந்தை பிறப்பதற்கு முன்பே இருந்த ஒரு உணவை நீங்கள் கடைபிடிக்க வேண்டும்.
அடுத்த பிறப்பு சில ஆண்டுகளுக்குப் பிறகுதான் சிறப்பாக திட்டமிடப்பட்டுள்ளது. இது உடல் மீட்க உதவும், மேலும் தீவிர நோயியல் ஏற்படுவதைத் தடுக்கிறது.
கருத்தரிப்பதற்கு முன், முதல் கர்ப்ப காலத்தில் ஜி.டி.எம் பற்றி ஒரு பரிசோதனைக்கு உட்பட்டு மகளிர் மருத்துவரிடம் சொல்வது பயனுள்ளது.
ஒரு குழந்தையைத் தாங்கும்போது இந்த நோயின் தோற்றம் பெண்ணுக்கு இன்சுலின் மீது குறைந்த உணர்திறன் இருப்பதாகக் கூறுகிறது. இது பிரசவத்திற்குப் பிறகு நீரிழிவு மற்றும் வாஸ்குலர் நோய்க்குறியியல் உருவாகும் அபாயத்தை அதிகரிக்கிறது. எனவே, நோயைத் தடுப்பதைச் சமாளிப்பது முக்கியம்.
6-12 வாரங்களுக்கு பிரசவத்திற்குப் பிறகு, நீங்கள் மீண்டும் சர்க்கரை சோதனையில் தேர்ச்சி பெற வேண்டும். இது இயல்பானதாக இருந்தாலும், எதிர்காலத்தில் ஒவ்வொரு 3 வருடங்களுக்கும் ஒரு முறை சரிபார்க்கப்பட வேண்டும்.
கர்ப்பகால நீரிழிவு நோய் (ஜி.டி.எம்): “இனிமையான” கர்ப்பத்தின் ஆபத்து. குழந்தைக்கான விளைவுகள், உணவு, அறிகுறிகள்
உலக சுகாதார அமைப்பின் கூற்றுப்படி, உலகில் 422 மில்லியனுக்கும் அதிகமான மக்கள் நீரிழிவு நோயாளிகள் உள்ளனர். அவர்களின் எண்ணிக்கை ஆண்டுதோறும் அதிகரித்து வருகிறது. இந்த நோய் இளைஞர்களை அதிகளவில் பாதிக்கிறது.
நீரிழிவு நோயின் சிக்கல்கள் கடுமையான வாஸ்குலர் நோய்க்குறியீடுகளுக்கு வழிவகுக்கும், சிறுநீரகங்கள், விழித்திரை பாதிக்கப்படுகின்றன, மேலும் நோயெதிர்ப்பு அமைப்பு பாதிக்கப்படுகிறது. ஆனால் இந்த நோய் சமாளிக்கக்கூடியது. சரியான சிகிச்சையுடன், கடுமையான விளைவுகள் நேரம் தாமதமாகும். விதிவிலக்கு அல்ல நீரிழிவு கர்ப்பிணிஇது கர்ப்ப காலத்தில் உருவாக்கப்பட்டது. இந்த நோய் என்று அழைக்கப்படுகிறது கர்ப்பகால நீரிழிவு.
| வீடியோ (விளையாட கிளிக் செய்க). |
- கர்ப்பம் நீரிழிவு நோயைத் தூண்டும்
- கர்ப்ப காலத்தில் நீரிழிவு வகைகள் யாவை?
- இடர் குழு
- கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு என்றால் என்ன?
- குழந்தைக்கு ஏற்படும் விளைவுகள்
- பெண்களுக்கு என்ன ஆபத்து
- கர்ப்பிணிப் பெண்களில் கர்ப்பகால நீரிழிவு நோயின் அறிகுறிகள் மற்றும் அறிகுறிகள்
- சோதனைகள் மற்றும் காலக்கெடுக்கள்
- சிகிச்சை
- இன்சுலின் சிகிச்சை: இது யாருக்குக் காட்டப்படுகிறது, அது எவ்வாறு மேற்கொள்ளப்படுகிறது
- உணவு: அனுமதிக்கப்பட்ட மற்றும் தடைசெய்யப்பட்ட உணவுகள், ஜி.டி.எம் கொண்ட கர்ப்பிணிப் பெண்களுக்கு ஊட்டச்சத்தின் அடிப்படைக் கொள்கைகள்
- வாரத்திற்கான எடுத்துக்காட்டு மெனு
- நாட்டுப்புற மருந்து
- பெற்றெடுப்பது எப்படி: இயற்கை பிறப்பு அல்லது அறுவைசிகிச்சை பிரிவு?
- கர்ப்பிணிப் பெண்களுக்கு கர்ப்பகால நீரிழிவு நோய் தடுப்பு
கர்ப்பிணிப் பெண்களில் 7% பேர் கர்ப்பகால நீரிழிவு நோயை உருவாக்குகிறார்கள் என்பதற்கான ஆதாரங்களை அமெரிக்க நீரிழிவு சங்கம் மேற்கோளிட்டுள்ளது. அவற்றில் சிலவற்றில், பிரசவத்திற்குப் பிறகு, குளுக்கோசீமியா இயல்பு நிலைக்குத் திரும்புகிறது. ஆனால் 10-15 ஆண்டுகளுக்குப் பிறகு 60% இல், டைப் 2 நீரிழிவு நோய் (டி 2 டிஎம்) வெளிப்படுகிறது.
கர்ப்பம் பலவீனமான குளுக்கோஸ் வளர்சிதை மாற்றத்தின் ஆத்திரமூட்டியாக செயல்படுகிறது. கர்ப்பகால நீரிழிவு நோயின் வளர்ச்சியின் வழிமுறை T2DM உடன் நெருக்கமாக உள்ளது. ஒரு கர்ப்பிணி பெண் பின்வரும் காரணிகளின் செல்வாக்கின் கீழ் இன்சுலின் எதிர்ப்பை உருவாக்குகிறார்:
- நஞ்சுக்கொடியிலுள்ள ஸ்டீராய்டு ஹார்மோன்களின் தொகுப்பு: ஈஸ்ட்ரோஜன், புரோஜெஸ்ட்டிரோன், நஞ்சுக்கொடி லாக்டோஜன்,
- அட்ரீனல் கோர்டெக்ஸில் கார்டிசோலின் உருவாக்கம் அதிகரிப்பு,
- இன்சுலின் வளர்சிதை மாற்றத்தை மீறுதல் மற்றும் திசுக்களில் அதன் விளைவுகளில் குறைவு,
- சிறுநீரகங்கள் வழியாக இன்சுலின் வெளியேற்றம்,
- நஞ்சுக்கொடியில் இன்சுலினேஸை செயல்படுத்துதல் (ஹார்மோனை உடைக்கும் ஒரு நொதி).
இன்சுலினுக்கு உடலியல் எதிர்ப்பு (நோய் எதிர்ப்பு சக்தி) உள்ள பெண்களில் இந்த நிலை மோசமடைகிறது, இது மருத்துவ ரீதியாக வெளிப்படுத்தப்படவில்லை. இந்த காரணிகள் ஒரு ஹார்மோனின் தேவையை அதிகரிக்கின்றன, கணையத்தின் பீட்டா செல்கள் அதை அதிகரித்த அளவில் ஒருங்கிணைக்கின்றன. படிப்படியாக, இது அவற்றின் குறைவு மற்றும் நீடித்த ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கிறது - இரத்த குளுக்கோஸ் அளவின் அதிகரிப்பு.
பல்வேறு வகையான நீரிழிவு கர்ப்பத்துடன் சேர்ந்து கொள்ளலாம். நிகழ்வின் நேரத்தில் நோயியலின் வகைப்பாடு இரண்டு வடிவங்களைக் குறிக்கிறது:
- கர்ப்பத்திற்கு முன்னர் இருந்த நீரிழிவு நோய் (வகை 1 நீரிழிவு மற்றும் வகை 2 நீரிழிவு நோய்) கர்ப்பத்திற்கு முந்தையது,
- கர்ப்பிணிப் பெண்களில் கர்ப்பகால நீரிழிவு நோய் (ஜி.டி.எம்).
ஜி.டி.எம்-க்கு தேவையான சிகிச்சையைப் பொறுத்து, பின்வருமாறு:
- உணவு மூலம் ஈடுசெய்யப்படுகிறது
- உணவு சிகிச்சை மற்றும் இன்சுலின் மூலம் ஈடுசெய்யப்படுகிறது.
நீரிழிவு நோய் இழப்பீடு மற்றும் சிதைவின் கட்டத்தில் இருக்கலாம். கர்ப்பத்திற்கு முந்தைய நீரிழிவு நோயின் தீவிரம் பல்வேறு சிகிச்சை முறைகளைப் பயன்படுத்துவதன் அவசியத்தையும் சிக்கல்களின் தீவிரத்தையும் பொறுத்தது.
கர்ப்ப காலத்தில் வளர்ந்த ஹைப்பர் கிளைசீமியா எப்போதும் கர்ப்பகால நீரிழிவு அல்ல. சில சந்தர்ப்பங்களில், இது வகை 2 நீரிழிவு நோயின் வெளிப்பாடாக இருக்கலாம்.
கர்ப்ப காலத்தில் நீரிழிவு நோய் வருவதற்கான ஆபத்து யார்?
இன்சுலின் மற்றும் குளுக்கோஸின் வளர்சிதை மாற்றத்தை சீர்குலைக்கும் ஹார்மோன் மாற்றங்கள் அனைத்து கர்ப்பிணிப் பெண்களிலும் ஏற்படுகின்றன. ஆனால் எல்லோரும் நீரிழிவு நோய்க்கு மாறவில்லை. இதற்கு முன்கணிப்பு காரணிகள் தேவை:
- அதிக எடை அல்லது உடல் பருமன்,
- தற்போதுள்ள பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை,
- கர்ப்பத்திற்கு முன் சர்க்கரை உயர்வு அத்தியாயங்கள்,
- கர்ப்பிணி பெற்றோருக்கு டைப் 2 நீரிழிவு நோய்
- 35 வயதுக்கு மேற்பட்டவர்கள்
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம்,
- கருச்சிதைவுகளின் வரலாறு, பிரசவங்கள்,
- 4 கிலோவுக்கு மேல் எடையுள்ள குழந்தைகளின் கடந்த காலங்களில் பிறப்பு, அதே போல் குறைபாடுகள்.
ஆனால் இந்த காரணங்களில் எது நோயியலின் வளர்ச்சியை அதிக அளவில் பாதிக்கிறது என்பது முழுமையாக அறியப்படவில்லை.
ஒரு குழந்தையைத் தாங்கிய 15-16 வாரங்களுக்குப் பிறகு வளர்ந்த நோயியலாக ஜி.டி.எம் கருதப்படுகிறது. ஹைப்பர் கிளைசீமியா முன்னர் கண்டறியப்பட்டால், மறைந்திருக்கும் நீரிழிவு நோய் உள்ளது, இது கர்ப்பத்திற்கு முன்பே இருந்தது. ஆனால் உச்ச நிகழ்வுகள் 3 வது மூன்று மாதங்களில் காணப்படுகின்றன. இந்த நிலைக்கு ஒத்த பெயர் கர்ப்பகால நீரிழிவு.
கர்ப்ப காலத்தில் வெளிப்படும் நீரிழிவு கர்ப்பகால நீரிழிவு நோயிலிருந்து வேறுபடுகிறது, இதில் ஹைப்பர் கிளைசீமியாவின் ஒரு அத்தியாயத்திற்குப் பிறகு, சர்க்கரை படிப்படியாக அதிகரிக்கிறது மற்றும் உறுதிப்படுத்த முனைவதில்லை. அதிக நிகழ்தகவு கொண்ட இந்த நோயின் வடிவம் பிரசவத்திற்குப் பிறகு வகை 1 அல்லது வகை 2 நீரிழிவு நோய்க்குள் செல்கிறது.
எதிர்கால தந்திரோபாயங்களைத் தீர்மானிக்க, பிரசவத்திற்குப் பிந்தைய காலத்தில் ஜி.டி.எம் கொண்ட அனைத்து மகப்பேற்றுக்குப்பும் தாய்மார்களுக்கு குளுக்கோஸ் அளவு தீர்மானிக்கப்படுகிறது. இது இயல்பாக்கப்படாவிட்டால், வகை 1 அல்லது வகை 2 நீரிழிவு நோய் உருவாகியுள்ளது என்று நாம் கருதலாம்.
வளரும் குழந்தைக்கு ஆபத்து என்பது நோயியலின் இழப்பீட்டு அளவைப் பொறுத்தது. மிகவும் கடுமையான விளைவுகள் ஒரு தீர்க்கப்படாத வடிவத்துடன் காணப்படுகின்றன. கருவின் விளைவு பின்வருவனவற்றில் வெளிப்படுத்தப்படுகிறது:
மேலும், கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்பட்ட தாய்மார்களுக்கு பிறக்கும் குழந்தைகளுக்கு பிறப்பு காயம், பெரினாட்டல் மரணம், இருதய நோய், சுவாச அமைப்பு நோயியல், கால்சியம் மற்றும் மெக்னீசியம் வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் நரம்பியல் சிக்கல்கள் அதிகரிக்கும் அபாயம் உள்ளது.
ஜி.டி.எம் அல்லது முன்பே இருக்கும் நீரிழிவு தாமதமான நச்சுத்தன்மையின் (கெஸ்டோசிஸ்) சாத்தியத்தை அதிகரிக்கிறது, இது பல்வேறு வடிவங்களில் தன்னை வெளிப்படுத்துகிறது:
- கர்ப்பிணிப் பெண்களின் சொட்டு மருந்து
- நெஃப்ரோபதி 1-3 டிகிரி,
- முன்சூல்வலிப்புகளின்,
- எக்லம்ப்ஸியாவுடன்.
கடைசி இரண்டு நிபந்தனைகளுக்கு தீவிர சிகிச்சை பிரிவில் மருத்துவமனையில் அனுமதித்தல், புத்துயிர் பெறுதல் மற்றும் ஆரம்ப பிரசவம் தேவை.
நீரிழிவு நோயுடன் வரும் நோயெதிர்ப்பு கோளாறுகள் மரபணு அமைப்பின் தொற்றுநோய்களுக்கு வழிவகுக்கும் - சிஸ்டிடிஸ், பைலோனெப்ரிடிஸ், அத்துடன் மீண்டும் மீண்டும் வால்வோவாஜினல் கேண்டிடியாஸிஸ். எந்தவொரு தொற்றுநோயும் கருப்பையில் அல்லது பிரசவத்தின்போது குழந்தையின் தொற்றுக்கு வழிவகுக்கும்.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயின் முக்கிய அறிகுறிகள்
கர்ப்பகால நீரிழிவு நோயின் அறிகுறிகள் உச்சரிக்கப்படவில்லை, நோய் படிப்படியாக உருவாகிறது. கர்ப்ப காலத்தில் சாதாரண நிலை மாற்றங்களுக்கு ஒரு பெண்ணின் சில அறிகுறிகள் எடுக்கப்படுகின்றன:
- சோர்வு, பலவீனம்,
- தாகம்
- அடிக்கடி சிறுநீர் கழித்தல்
- உச்சரிக்கப்படும் பசியுடன் போதுமான எடை அதிகரிப்பு.
கட்டாய இரத்த குளுக்கோஸ் ஸ்கிரீனிங் பரிசோதனையின் போது பெரும்பாலும் ஹைப்பர் கிளைசீமியா ஒரு தற்செயலான கண்டுபிடிப்பாகும். இது மேலும் ஆழமான ஆய்வுக்கான அறிகுறியாக செயல்படுகிறது.
இரத்த சர்க்கரை சோதனைக்கு சுகாதார அமைச்சகம் ஒரு கால அவகாசத்தை நிர்ணயித்துள்ளது:
ஆபத்து காரணிகள் இருந்தால், 26-28 வாரங்களில் குளுக்கோஸ் சகிப்புத்தன்மை சோதனை செய்யப்படுகிறது. கர்ப்ப காலத்தில் நீரிழிவு அறிகுறிகள் தோன்றினால், குளுக்கோஸ் சோதனை சுட்டிக்காட்டப்படுகிறது.
ஹைப்பர் கிளைசீமியாவை வெளிப்படுத்தும் ஒரு பகுப்பாய்வு ஒரு நோயறிதலைச் செய்ய போதுமானதாக இல்லை. சில நாட்களுக்குப் பிறகு கட்டுப்பாடு தேவை. மேலும், மீண்டும் மீண்டும் ஹைப்பர் கிளைசீமியாவுடன், ஒரு உட்சுரப்பியல் நிபுணரின் ஆலோசனை பரிந்துரைக்கப்படுகிறது. குளுக்கோஸ் சகிப்புத்தன்மை பரிசோதனையின் தேவை மற்றும் நேரத்தை மருத்துவர் தீர்மானிக்கிறார். வழக்கமாக இது நிலையான ஹைப்பர் கிளைசீமியாவுக்கு குறைந்தது 1 வாரத்திற்குப் பிறகு ஆகும். நோயறிதலை உறுதிப்படுத்த சோதனை மீண்டும் மீண்டும் செய்யப்படுகிறது.
ஜி.டி.எம் பற்றி பின்வரும் சோதனை முடிவுகள் கூறுகின்றன:
- 5.8 mmol / l ஐ விட அதிகமான உண்ணாவிரத குளுக்கோஸ்,
- குளுக்கோஸ் உட்கொண்ட ஒரு மணி நேரத்திற்குப் பிறகு - 10 மிமீல் / எல் மேலே,
- இரண்டு மணி நேரம் கழித்து, 8 mmol / l க்கு மேல்.
கூடுதலாக, அறிகுறிகளின்படி, ஆய்வுகள் மேற்கொள்ளப்படுகின்றன:
- கிளைகோசைலேட்டட் ஹீமோகுளோபின்,
- சர்க்கரைக்கான சிறுநீர் சோதனை,
- கொழுப்பு மற்றும் லிப்பிட் சுயவிவரம்,
- உயிர்வேதியியல் இரத்த பரிசோதனை,
- உறைதல்,
- இரத்த ஹார்மோன்கள்: புரோஜெஸ்ட்டிரோன், ஈஸ்ட்ரோஜன், நஞ்சுக்கொடி லாக்டோஜன், கார்டிசோல், ஆல்பா-ஃபெட்டோபுரோட்டீன்,
- நெச்சிபோரென்கோ, ஜிம்னிட்ஸ்கி, ரெபெர்க் சோதனை படி சிறுநீர் பகுப்பாய்வு.
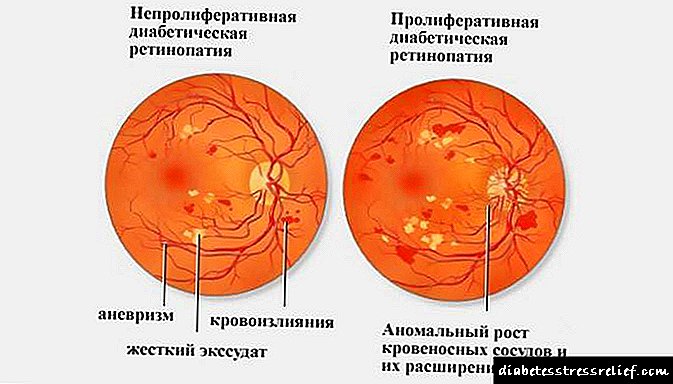
கர்ப்பகாலத்திற்கு முந்தைய மற்றும் கர்ப்பகால நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்களுக்கு 2 வது மூன்று மாதங்களிலிருந்து கருவின் அல்ட்ராசவுண்ட், நஞ்சுக்கொடி மற்றும் தொப்புள் கொடியின் கப்பல்களின் டாப்ளெரோமெட்ரி, வழக்கமான சி.டி.ஜி.
தற்போதுள்ள நீரிழிவு நோயுடன் கர்ப்பத்தின் போக்கை பெண்ணின் சுய கட்டுப்பாட்டு நிலை மற்றும் ஹைப்பர் கிளைசீமியாவின் திருத்தம் ஆகியவற்றைப் பொறுத்தது. கருத்தரிப்பதற்கு முன்னர் நீரிழிவு நோயாளிகள் நீரிழிவு பள்ளி, சிறப்பு வகுப்புகள், ஒழுங்காக சாப்பிடுவது, குளுக்கோஸ் அளவை எவ்வாறு சுயாதீனமாக கட்டுப்படுத்துவது என்று கற்பிக்க வேண்டும்.
நோயியல் வகையைப் பொருட்படுத்தாமல், கர்ப்பிணிப் பெண்களுக்கு பின்வரும் அவதானிப்பு தேவை:
- கர்ப்பகாலத்தின் தொடக்கத்தில் ஒவ்வொரு 2 வாரங்களுக்கும் மகளிர் மருத்துவ நிபுணரின் வருகை, வாராந்திர - இரண்டாவது பாதியில் இருந்து,
- உட்சுரப்பியல் நிபுணரின் ஆலோசனைகள் ஒவ்வொரு 2 வாரங்களுக்கும் ஒரு முறை, சிதைந்த நிலையில் - வாரத்திற்கு ஒரு முறை,
- சிகிச்சையாளரின் அவதானிப்பு - ஒவ்வொரு மூன்று மாதங்களிலும், அதே போல் புறம்போக்கு நோயியல் கண்டறிதலிலும்,
- கண் மருத்துவர் - ஒவ்வொரு மூன்று மாதங்களுக்கும் ஒரு முறை மற்றும் பிரசவத்திற்குப் பிறகு,
- நரம்பியல் நிபுணர் - கர்ப்பத்திற்கு இரண்டு முறை.
ஜி.டி.எம் கொண்ட கர்ப்பிணிப் பெண்ணுக்கு பரிசோதனை மற்றும் சிகிச்சையைத் திருத்துவதற்கு கட்டாய மருத்துவமனையில் அனுமதிக்கப்படுகிறது:
- 1 முறை - முதல் மூன்று மாதங்களில் அல்லது நோயியல் நோயறிதலில்,
- 2 முறை - நிலைமையை சரிசெய்ய 19-20 வாரங்களில், சிகிச்சை முறையை மாற்ற வேண்டிய அவசியத்தை தீர்மானிக்கவும்,
- 3 முறை - வகை 1 மற்றும் வகை 2 நீரிழிவு நோயுடன் - 35 வாரங்களில், ஜி.டி.எம் - 36 வாரங்களில் பிரசவத்திற்குத் தயாராகவும் பிரசவ முறையைத் தேர்வுசெய்யவும்.
ஒரு மருத்துவமனையில், ஆய்வுகளின் அதிர்வெண், சோதனைகளின் பட்டியல் மற்றும் ஆய்வின் அதிர்வெண் ஆகியவை தனித்தனியாக தீர்மானிக்கப்படுகின்றன. தினசரி கண்காணிப்புக்கு சர்க்கரை, இரத்த குளுக்கோஸ் மற்றும் இரத்த அழுத்தக் கட்டுப்பாட்டுக்கு சிறுநீர் பரிசோதனை தேவைப்படுகிறது.
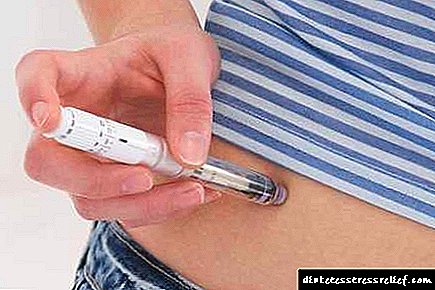
இன்சுலின் ஊசி தேவை தனித்தனியாக தீர்மானிக்கப்படுகிறது. ஜி.டி.எம்மின் ஒவ்வொரு வழக்குக்கும் இந்த அணுகுமுறை தேவையில்லை; சிலருக்கு, ஒரு சிகிச்சை உணவு போதுமானது.
இன்சுலின் சிகிச்சையைத் தொடங்குவதற்கான அறிகுறிகள் இரத்த சர்க்கரையின் பின்வரும் குறிகாட்டிகளாகும்:
- 5.0 mmol / l க்கும் அதிகமான உணவுடன் இரத்த குளுக்கோஸை நோன்பு நோற்பது,
- 7.8 mmol / l க்கு மேல் சாப்பிட்ட ஒரு மணி நேரத்திற்குப் பிறகு,
- உட்கொண்ட 2 மணி நேரத்திற்குப் பிறகு, 6.7 மிமீல் / எல் மேலே கிளைசீமியா.
எச்சரிக்கை! கர்ப்பிணி மற்றும் பாலூட்டும் பெண்கள் இன்சுலின் தவிர, சர்க்கரையை குறைக்கும் எந்த மருந்துகளையும் பயன்படுத்த தடை விதிக்கப்பட்டுள்ளது! நீண்ட நேரம் செயல்படும் இன்சுலின் பயன்படுத்தப்படவில்லை.
சிகிச்சையின் அடிப்படை குறுகிய மற்றும் அல்ட்ராஷார்ட் செயலின் இன்சுலின் தயாரிப்புகள் ஆகும். வகை 1 நீரிழிவு நோயில், ஒரு அடிப்படை போலஸ் சிகிச்சை செய்யப்படுகிறது. டைப் 2 நீரிழிவு மற்றும் ஜி.டி.எம் க்கு, பாரம்பரிய திட்டத்தைப் பயன்படுத்தவும் முடியும், ஆனால் உட்சுரப்பியல் நிபுணர் தீர்மானிக்கும் சில தனிப்பட்ட மாற்றங்களுடன்.
இரத்தச் சர்க்கரைக் குறைவின் கட்டுப்பாட்டைக் கொண்ட கர்ப்பிணிப் பெண்களில், இன்சுலின் பம்புகளைப் பயன்படுத்தலாம், இது ஹார்மோனின் நிர்வாகத்தை எளிதாக்குகிறது.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவுக்கான உணவு
ஜி.டி.எம் கொண்ட கர்ப்பிணிப் பெண்ணின் ஊட்டச்சத்து பின்வரும் கொள்கைகளுக்கு இணங்க வேண்டும்:
- பெரும்பாலும் மற்றும் சிறிது சிறிதாக. 3 முக்கிய உணவு மற்றும் 2-3 சிறிய சிற்றுண்டிகளைச் செய்வது நல்லது.
- சிக்கலான கார்போஹைட்ரேட்டுகளின் அளவு சுமார் 40%, புரதம் - 30-60%, கொழுப்புகள் 30% வரை.
- குறைந்தது 1.5 லிட்டர் திரவத்தை குடிக்கவும்.
- நார்ச்சத்தின் அளவை அதிகரிக்கவும் - இது குடலில் இருந்து குளுக்கோஸை உறிஞ்சி அதை அகற்ற முடியும்.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயைக் கண்டறிவது பற்றிய எளிய சொற்கள்
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோய் (HD) - மூன்றாவது மூன்று மாதங்களில் ஹார்மோன் கோளாறுகள் தொடர்பாக பெண்களுக்கு ஏற்படும் ஒரு வகை நீரிழிவு நோய். இதன் விளைவாக, சாப்பிட்ட பிறகு இரத்த சர்க்கரை உயர்ந்து வெற்று வயிற்றில் குறைகிறது.
நோயியல் குழந்தைக்கு அச்சுறுத்தலாகும், ஏனெனில் இது பிறவி நோய்கள் ஏற்படுவதைத் தூண்டும்.
இது நிகழாமல் தடுக்க, 24-28 வாரங்களில் ஒரு பெண் கர்ப்பகால நீரிழிவு நோயைப் பகுப்பாய்வு செய்ய பரிந்துரைக்கப்படுகிறது, மேலும் நோயைக் கண்டறிந்தால், ஊட்டச்சத்து மற்றும் வாழ்க்கை முறையின் சில விதிகளை கடைபிடிக்கவும். சில சந்தர்ப்பங்களில், மருந்து சிகிச்சை தேவைப்படுகிறது, இது ஒரு மருத்துவரால் மட்டுமே பரிந்துரைக்கப்படுகிறது.
கர்ப்பகால நீரிழிவு நோய்க்கு 10 - O 24 ஐசிடி குறியீடு ஒதுக்கப்பட்டுள்ளது.
கர்ப்பிணிப் பெண்களில் கர்ப்பகால நீரிழிவுக்கான காரணங்கள் நிறுவப்படவில்லை. இருப்பினும், ஹார்மோன் தோல்வியின் பின்னணிக்கு எதிராக நோயியல் உருவாகிறது என்ற பதிப்பில் மேலும் மேலும் நிபுணர்கள் சாய்ந்துள்ளனர். இதன் விளைவாக, ஹார்மோன்கள் இன்சுலின் உற்பத்தியைத் தடுக்கின்றன. இருப்பினும், உறுப்புகள் மற்றும் அமைப்புகளின் இயல்பான செயல்பாட்டிற்கு தாய் மற்றும் குழந்தைக்கு குளுக்கோஸ் தேவைப்படுவதால், உடல் அத்தகைய சூழ்நிலையை அனுமதிக்க முடியாது. இதன் விளைவாக, இன்சுலின் தொகுப்பில் ஈடுசெய்யும் அதிகரிப்பு உள்ளது. கர்ப்பகால நீரிழிவு நோய் உருவாகிறது.
ஆட்டோ இம்யூன் நோயியல் என்பது HD இன் சாத்தியமான காரணங்களில் ஒன்றாகும். இத்தகைய நோய்கள் கணையத்தின் நிலையை மோசமாக பாதிக்கின்றன. இதன் விளைவாக இன்சுலின் தொகுப்பு குறைகிறது.
HD ஆபத்தை அதிகரிக்கும் காரணிகள் உள்ளன:
- உடற் பருமன்.
- நாடுகள். விஞ்ஞானிகள் சில தேசியவாதிகள் மற்றவர்களை விட பெரும்பாலும் கர்ப்பகால நீரிழிவு நோயால் பாதிக்கப்படுகிறார்கள் என்பதை நிரூபித்துள்ளனர். இவர்களில் கறுப்பர்கள், ஆசியர்கள், ஹிஸ்பானியர்கள் மற்றும் பூர்வீக அமெரிக்கர்கள் உள்ளனர்.
- சிறுநீரில் குளுக்கோஸ் செறிவு அதிகரித்தது.
- பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை.
- மரபணு தன்மை. குடும்பத்தில் யாராவது இந்த நோயியலால் பாதிக்கப்பட்டிருந்தால், ஒரு பெண்ணுக்கு இதுபோன்ற நோய் கண்டறியப்பட வாய்ப்புள்ளது.
- முந்தைய பிறப்பு, குழந்தையின் எடை 4 கிலோவுக்கு மேல் இருந்தால்.
- முந்தைய கர்ப்பம் கர்ப்பகால நீரிழிவு நோயுடன் இருந்தது.
- அதிக எண்ணிக்கையிலான அம்னோடிக் திரவம்.
கர்ப்பகால நீரிழிவு நிகழ்வை மறைமுகமாகக் குறிக்கும் சில அறிகுறிகள் உள்ளன:
இந்த அறிகுறிகளை நீங்கள் புறக்கணித்து, மருத்துவரை அணுகவில்லை என்றால், நோய் முன்னேறும், பின்வரும் அறிகுறிகள் ஏற்படும்:
- குழப்பம்,
- மயக்கம் நிலைமைகள்
- அதிகரித்த இரத்த அழுத்தம்
- இதயத்தில் வலி, இது இறுதியில் ஒரு பக்கவாதத்திற்கு வழிவகுக்கும்,
- சிறுநீரக பிரச்சினைகள்
- பார்வைக் குறைபாடு
- மேல்தோல் மீது மெதுவாக காயம் குணப்படுத்துதல்,
- கீழ் முனைகளின் உணர்வின்மை.
இதைத் தவிர்க்க, நிபுணர்களை தவறாமல் பார்வையிட பரிந்துரைக்கப்படுகிறது.
கர்ப்பகால நீரிழிவு நோயைக் கண்டறிய, ஒரு நோயாளிக்கு இரத்த பரிசோதனை பரிந்துரைக்கப்படுகிறது. முடிவு நம்பகமானதாக இருக்க, உயிர் மூலப்பொருளை வழங்குவதற்கான விதிகளைப் பின்பற்ற பரிந்துரைக்கப்படுகிறது:
- ஆய்வுக்கு மூன்று நாட்களுக்கு முன்னர், ஊட்டச்சத்து முறைக்கு மாற்றங்களைச் செய்ய பரிந்துரைக்கப்படவில்லை, மேலும் உங்கள் வழக்கமான உடல் செயல்பாடுகளை நீங்கள் கடைபிடிக்க வேண்டும்,
- அவர்கள் வெற்று வயிற்றில் இரத்த தானம் செய்கிறார்கள், எனவே இரவு உணவிற்குப் பிறகு மற்றும் காலையில் நீங்கள் சாப்பிட முடியாது, அதே போல் தேநீர் மற்றும் பிற பானங்களை வாயு இல்லாமல் சுத்தமான தண்ணீரைத் தவிர்த்து குடிக்கலாம்.
பகுப்பாய்வு பின்வருமாறு மேற்கொள்ளப்படுகிறது:
- பயோ மெட்டீரியல் நோயாளியிடமிருந்து எடுக்கப்படுகிறது,
- ஒரு பெண் குளுக்கோஸுடன் தண்ணீர் குடிக்கிறார்,
- இரண்டு மணி நேரத்திற்குப் பிறகு, உயிர் பொருள் மீண்டும் சேகரிக்கப்படுகிறது.
இரத்த சர்க்கரையின் விதிமுறை:
- ஒரு விரலில் இருந்து - 4.8-6 mmol / l,
- ஒரு நரம்பிலிருந்து - 5.3-6.9 mmol / l.
அதன்படி, கர்ப்பகால நீரிழிவு பின்வரும் பகுப்பாய்வு குறிகாட்டிகளால் கண்டறியப்படுகிறது:
- ஒரு விரலிலிருந்து வெற்று வயிற்றுக்கு - 6.1 mmol / l க்கு மேல்,
- ஒரு நரம்பு முதல் வெற்று வயிறு வரை - 7 mmol / l க்கு மேல்,
- குளுக்கோஸுடன் தண்ணீரைக் குடித்த பிறகு - 7.8 mmol / l க்கு மேல்.
ஆய்வு சாதாரண அல்லது குறைந்த குளுக்கோஸ் அளவைக் காட்டியிருந்தால், கர்ப்பத்தின் 24-28 வாரங்களில் இரண்டாவது சோதனை பரிந்துரைக்கப்படுகிறது. ஆரம்ப கட்டத்தில் பகுப்பாய்வு நம்பமுடியாத முடிவைக் காட்டக்கூடும் என்பதே இதற்குக் காரணம்.
கர்ப்ப காலத்தில் நீரிழிவு பல வகைகளைக் கொண்டுள்ளது, இது நிகழும் நேரத்தைப் பொறுத்து:
- pregistatsionny நீரிழிவு - இந்த வகை நீரிழிவு கர்ப்பத்திற்கு முன்பே கண்டறியப்பட்டது (இந்த வகை, முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோயாக பிரிக்கப்பட்டுள்ளது),
கர்ப்பகால நீரிழிவு நோய் அல்லது கர்ப்பிணிப் பெண்களின் நீரிழிவு நோய்.
பரிந்துரைக்கப்பட்ட சிகிச்சையைப் பொறுத்து, கர்ப்பகால நீரிழிவு அதன் சொந்த வகைப்பாட்டைக் கொண்டுள்ளது:
- உணவு சிகிச்சையால் ஈடுசெய்யப்படுகிறது,
- உணவு சிகிச்சை மற்றும் இன்சுலின் மூலம் ஈடுசெய்யப்படுகிறது.
நீரிழிவு வகை மற்றும் நோயியலின் தீவிரத்தை பொறுத்து சிகிச்சை பரிந்துரைக்கப்படுகிறது.
கர்ப்பகால நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது எப்படி? இரண்டு முக்கிய வழிகள் உள்ளன - உணவு சிகிச்சை மற்றும் இன்சுலின் சிகிச்சை. நோயாளிக்கு மருத்துவ ஆலோசனை தேவையா என்பதை ஒரு மருத்துவர் மட்டுமே தீர்மானிக்க முடியும்.
என்றால் இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது உணவுப்பழக்கம் விரும்பிய முடிவைக் கொண்டு வரவில்லை என்றால் மற்றும் இரத்த குளுக்கோஸ் நீண்ட காலமாக இயல்பு நிலைக்கு வராது.
இந்த வழக்கில், இன்சுலின் அறிமுகம் அவசியமான நடவடிக்கையாகும், இது கருவுறுதல் ஏற்படுவதைத் தடுக்கிறது.
சர்க்கரையின் சாதாரண செறிவுடன் இந்த வகை சிகிச்சையையும் மருத்துவர் பரிந்துரைக்கிறார், ஆனால் குழந்தையின் பெரிய எடையுடன், அதிக அளவு அம்னோடிக் திரவம் அல்லது மென்மையான திசுக்களின் வீக்கம்.
மருந்தின் அறிமுகம் வெற்று வயிற்றில் மற்றும் ஒரு இரவு ஓய்வுக்கு முன் செய்ய பரிந்துரைக்கப்படுகிறது. இருப்பினும், நோய்க்குறியின் தீவிரத்தன்மை மற்றும் நோயாளியின் தனிப்பட்ட குணாதிசயங்களின் அடிப்படையில், ஊசி மருந்துகளின் சரியான அளவு மற்றும் அட்டவணை மருத்துவரால் தீர்மானிக்கப்படுகிறது.
இன்சுலின் ஊசி ஒரு சிறப்பு சிரிஞ்ச் மூலம் செய்யப்படுகிறது. மருந்து தோலடி முறையில் நிர்வகிக்கப்படுகிறது. பொதுவாக, ஒரு பெண் ஒரு நிபுணரிடம் கலந்தாலோசித்த பிறகு ஒரு ஊசி தானாகவே செய்கிறார்.
இன்சுலின் தினசரி அளவு தேவைப்பட்டால், மருத்துவர் ஒரு தோலடி இன்சுலின் பம்பை நிர்வகிக்கலாம்.
நோயியலின் வெற்றிகரமான சிகிச்சையின் முக்கிய கூறு சில ஊட்டச்சத்து விதிகளை கடைபிடிப்பதாகும். இது இரத்தத்தில் சர்க்கரை அளவை சீராக்க உதவுகிறது. இந்த வகை நோயியலைக் கடைப்பிடிக்க பரிந்துரைக்கப்படும் ஊட்டச்சத்தின் கொள்கைகள் இங்கே:
பிறக்காத குழந்தைக்கு நோயறிதலின் ஆபத்து என்ன? அதைக் கண்டுபிடிப்போம்.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு குழந்தையின் வளர்ச்சியை எதிர்மறையாக பாதிக்கிறது.
முதல் வாரங்களில் நோயியல் கண்டறியப்பட்டால், தன்னிச்சையான கருச்சிதைவு ஏற்படும் அபாயம் உள்ளது. இந்த நோய் குழந்தைக்கு பிறவி நோய்களுக்கும் வழிவகுக்கும்.
பெரும்பாலும், மூளை மற்றும் இதயம் நோயால் பாதிக்கப்படுகிறது.
இரண்டாவது அல்லது மூன்றாவது மூன்று மாதங்களில் நோயியல் எழுந்தால், இது குழந்தையின் அதிகப்படியான வளர்ச்சிக்கும் அவரது எடை அதிகரிப்பிற்கும் வழிவகுக்கிறது. இதன் விளைவாக, பிரசவத்திற்குப் பிறகு, குழந்தையின் சர்க்கரை இயல்பை விடக் குறைகிறது, இது உடல்நலப் பிரச்சினைகளை ஏற்படுத்தும்.
ஒரு கர்ப்பிணிப் பெண்ணுக்கு கர்ப்பகால நீரிழிவு நோய் ஏற்பட்டால், ஆனால் முழு அளவிலான சிகிச்சை இல்லை என்றால், கருவின் கருவுறுதல் அதிக வாய்ப்புள்ளது.
அத்தகைய நோயியல் குழந்தைக்கு பின்வரும் விளைவுகளை அச்சுறுத்துகிறது:
- குழந்தை எடை 4 கிலோவுக்கு மேல்,
- உடல் ஏற்றத்தாழ்வுகள்
- தோலடி இடத்தில் கொழுப்பு அதிகமாக படிதல்,
- மென்மையான திசு வீக்கம்,
- சுவாச பிரச்சினைகள்
- மஞ்சள் காமாலை,
- இரத்த ஓட்டம் மற்றும் இரத்த பாகுத்தன்மை தொடர்பான பிரச்சினைகள்.
ஒரு கர்ப்பிணிப் பெண்ணுக்கு நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டால், சாதாரண உழைப்புக்கு, ஒரு பெண் மருத்துவரின் பரிந்துரைகளை கடைபிடிக்க வேண்டும். இந்த நோயியல் மூலம், ஒரு பெண் 37-38 வாரங்களில் மருத்துவமனையில் சேர்க்கப்படுகிறார்.
உழைப்பு ஏற்படாவிட்டாலும், அது செயற்கையாக தூண்டப்படுகிறது, ஆனால் குழந்தையை முழு காலமாகக் கருதினால் மட்டுமே. இது பிறப்புக் காயத்தைத் தவிர்க்கிறது.
இயற்கை விநியோகம் எப்போதும் சாத்தியமில்லை. குழந்தை மிகப் பெரியதாக இருந்தால், மருத்துவர்கள் அறுவைசிகிச்சை பிரிவை பரிந்துரைக்கின்றனர்.
கர்ப்பகால நீரிழிவு நோய்க்கான மருத்துவரின் பரிந்துரைகளுக்கு இணங்குவது கர்ப்பிணிப் பெண்ணுக்கும் குழந்தைக்கும் சாதகமான முன்கணிப்பைத் தருகிறது. சர்க்கரை அளவை சாதாரண மதிப்பில் பராமரிக்க முடிந்தால், இது பெண்ணை தாங்கிக்கொள்ளவும் ஆரோக்கியமான குழந்தையைப் பெற்றெடுக்கவும் உதவும்.
கர்ப்பகால நீரிழிவு ஏற்படுவதைத் தவிர்ப்பது எப்போதும் சாத்தியமில்லை, ஆனால் நீங்கள் இன்னும் நோயின் அபாயத்தைக் குறைக்கலாம்.
பின்வரும் தடுப்பு நடவடிக்கைகள் இதைச் செய்ய உதவும்:
- ஏற்றுக்கொள்ளத்தக்க அளவிற்கு எடை இழப்பு,
- சரியான ஊட்டச்சத்தின் கொள்கைகளுக்கு மாற்றம்,
- உட்கார்ந்த வாழ்க்கை முறை என்று அழைக்கப்படுவதை நிராகரித்தல் மற்றும் உடல் செயல்பாடுகளை அதிகரித்தல், இது கர்ப்பத்தை அச்சுறுத்தவில்லை என்றால்,
- ஒரு மருத்துவரின் பரிந்துரையின் பேரில் மருத்துவமனையில் சேர்க்கப்படுதல்.
எச்.டி.யைக் கொண்ட எதிர்பார்ப்புள்ள தாய்மார்கள் பெரும்பாலும் முழுத் தொடர் கேள்விகளைக் கேட்கிறார்கள்: அவர்கள் எந்த வாரத்தில் பிரசவம் செய்கிறார்கள், கொடுக்கப்பட்ட நோயறிதலைக் கொண்டிருக்கிறார்கள், பிரசவத்திற்குப் பிறகு எப்படி இருக்க வேண்டும், பிரசவத்திற்குப் பின் என்ன அவதானிக்க வேண்டும், அத்துடன் குழந்தைக்கு ஏற்படும் விளைவுகள்.
ஒரு நிபுணரின் கருத்துகளுடன் கூடிய வீடியோவையும், எச்டி நோயறிதலுடன் வருங்கால தாயின் வீடியோ நாட்குறிப்பையும் நாங்கள் உங்களுக்காகத் தேர்ந்தெடுத்துள்ளோம்:
கர்ப்ப காலத்தில் நீரிழிவு நோய் கண்டறியப்பட்டால், இது கர்ப்பத்தை பீதியடையவோ அல்லது நிறுத்தவோ ஒரு காரணம் அல்ல. ஊட்டச்சத்து மற்றும் மருத்துவரின் பரிந்துரைகளுக்கு இணங்குவதற்கான சில கொள்கைகளுக்கு உட்பட்டு, ஒரு பெண் தனது சொந்த ஆரோக்கியத்திற்கு அச்சுறுத்தல் இல்லாமல் ஒரு ஆரோக்கியமான குழந்தையை தாங்கி பிறக்க ஒவ்வொரு வாய்ப்பும் உள்ளது.
கர்ப்பகால நீரிழிவு என்பது ஒரு வகை நீரிழிவு நோயாகும், இது கர்ப்ப காலத்தில் பெண்களுக்கு மட்டுமே ஏற்படுகிறது. பிரசவத்திற்குப் பிறகு, சிறிது நேரம் கழித்து, அவர் வழக்கமாக கடந்து செல்கிறார். இருப்பினும், அத்தகைய மீறலுக்கு சிகிச்சையளிக்கப்படாவிட்டால், தொடங்கினால், பிரச்சினை ஒரு தீவிர நோயாக மாறும் - வகை 2 நீரிழிவு நோய் (இது நிறைய சிரமங்கள் மற்றும் விரும்பத்தகாத விளைவுகள்).
கர்ப்பம் தொடங்கிய ஒவ்வொரு பெண்ணும் வசிக்கும் இடத்தில் உள்ள பிறப்புக்கு முந்தைய கிளினிக்கில் பதிவு செய்யப்படுகிறார்கள். இதன் காரணமாக, ஒரு குழந்தையைத் தாங்கிய முழு காலப்பகுதியிலும், பெண்ணின் மற்றும் அவரது கருவின் ஆரோக்கியம் நிபுணர்களால் கண்காணிக்கப்படுகிறது, மேலும் இரத்த மற்றும் சிறுநீர் சோதனைகளை அவ்வப்போது கண்காணிப்பது கட்டாயமாகும்.
திடீரென்று சிறுநீர் அல்லது இரத்தத்தில் குளுக்கோஸ் அளவு அதிகரிப்பது கண்டறியப்பட்டால், இதுபோன்ற ஒரு வழக்கு பீதியையோ அல்லது அச்சத்தையோ ஏற்படுத்தக்கூடாது, ஏனென்றால் கர்ப்பிணிப் பெண்களுக்கு இது உடலியல் நெறிமுறையாகக் கருதப்படுகிறது. சோதனை முடிவுகள் இதுபோன்ற இரண்டு நிகழ்வுகளுக்கு மேல் காட்டியிருந்தால், குளுக்கோசூரியா (சிறுநீரில் சர்க்கரை) அல்லது ஹைப்பர் கிளைசீமியா (இரத்த சர்க்கரை) சாப்பிட்ட பிறகு கண்டறியப்படவில்லை (இது வழக்கமாக கருதப்படுகிறது), ஆனால் சோதனைகளில் வெறும் வயிற்றில் செய்யப்படுகிறது என்றால், கர்ப்பிணிப் பெண்களில் கர்ப்பகால நீரிழிவு நோய் பற்றி நாம் ஏற்கனவே பேசலாம்.
கர்ப்பகால நீரிழிவு நோய்க்கான காரணங்கள், அதன் ஆபத்து மற்றும் அறிகுறிகள்
புள்ளிவிவரங்களின்படி, சுமார் 10% பெண்கள் கர்ப்ப காலத்தில் சிக்கல்களால் பாதிக்கப்படுகின்றனர், அவர்களில் ஒரு குறிப்பிட்ட ஆபத்து குழு உள்ளது, இது கர்ப்பகால நீரிழிவு நோயை ஏற்படுத்தும். இவர்களில் பெண்கள்:
- ஒரு மரபணு முன்கணிப்புடன்
- அதிக எடை அல்லது பருமனான,
- கருப்பை நோய்களுடன் (எ.கா. பாலிசிஸ்டிக்)
- 30 வயதிற்குப் பிறகு கர்ப்பம் மற்றும் பிரசவத்துடன்,
- முந்தைய பிறப்புகளுடன் கர்ப்பகால நீரிழிவு நோயுடன்.
ஜி.டி.எம் ஏற்படுவதற்கு பல காரணங்கள் இருக்கலாம், இருப்பினும், இது முக்கியமாக பலவீனமான குளுக்கோஸ் விசுவாசத்தின் காரணமாக ஏற்படுகிறது (வகை 2 நீரிழிவு நோயைப் போல). கர்ப்பிணிப் பெண்களில் கணையத்தின் மீது சுமை அதிகரிப்பதே இதற்குக் காரணம், இது இன்சுலின் உற்பத்தியைச் சமாளிக்காமல் போகலாம், அதாவது இது உடலில் உள்ள சர்க்கரையின் சாதாரண அளவைக் கட்டுப்படுத்துகிறது. இந்த சூழ்நிலையின் "குற்றவாளி" நஞ்சுக்கொடி, இது இன்சுலினை எதிர்க்கும் ஹார்மோன்களை வெளியிடுகிறது, அதே நேரத்தில் குளுக்கோஸ் அளவை (இன்சுலின் எதிர்ப்பு) அதிகரிக்கும்.
நஞ்சுக்கொடி ஹார்மோன்களின் இன்சுலின் "மோதல்" பொதுவாக கர்ப்பத்தின் 28-36 வாரங்களில் நிகழ்கிறது, மேலும், ஒரு விதியாக, இது உடல் செயல்பாடு குறைவதால் ஏற்படுகிறது, இது கர்ப்ப காலத்தில் இயற்கையான எடை அதிகரிப்பு காரணமாகும்.
கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோயின் அறிகுறிகள் வகை 2 நீரிழிவு நோயைப் போலவே இருக்கும்:
- தாகம் அதிகரித்த உணர்வு
- பசியின்மை அல்லது நிலையான பசி,
- அடிக்கடி சிறுநீர் கழிப்பதன் அச om கரியம்,
- இரத்த அழுத்தத்தை அதிகரிக்கக்கூடும்,
- தெளிவு (மங்கலான) பார்வை மீறல்.
மேலே உள்ள அறிகுறிகளில் ஏதேனும் ஒன்று இருந்தால், அல்லது உங்களுக்கு ஆபத்து இருந்தால், அதைப் பற்றி உங்கள் மகப்பேறு மருத்துவரிடம் தெரிவிக்க மறக்காதீர்கள், இதனால் அவர் உங்களை ஜி.டி.எம். இறுதி நோயறிதல் ஒன்று அல்லது அதற்கு மேற்பட்ட அறிகுறிகளின் முன்னிலையில் மட்டுமல்லாமல், சரியாக தேர்ச்சி பெற வேண்டிய சோதனைகளின் அடிப்படையிலும் செய்யப்படுகிறது, இதற்காக உங்கள் தினசரி மெனுவில் உள்ள தயாரிப்புகளை நீங்கள் சாப்பிட வேண்டும் (சோதனைக்கு முன் அவற்றை மாற்ற வேண்டாம்!) மற்றும் பழக்கமான வாழ்க்கை முறையை வழிநடத்துங்கள் .
கர்ப்பிணிப் பெண்களுக்கு பின்வருபவை விதிமுறை:
- 4-5.19 மிமீல் / லிட்டர் - வெற்று வயிற்றில்
- 7 மிமீல் / லிட்டருக்கு மேல் இல்லை - சாப்பிட்ட 2 மணி நேரம் கழித்து.
சந்தேகத்திற்கிடமான முடிவுகளுக்கு (அதாவது, ஒரு சிறிய அதிகரிப்பு), குளுக்கோஸ் சுமை கொண்ட ஒரு சோதனை செய்யப்படுகிறது (உண்ணாவிரத பரிசோதனைக்கு 5 நிமிடங்களுக்குப் பிறகு, நோயாளி ஒரு கிளாஸ் தண்ணீரைக் குடிக்கிறார், அதில் 75 கிராம் உலர் குளுக்கோஸ் கரைக்கப்படுகிறது) - ஜி.டி.எம் நோயறிதலைக் கண்டறிய துல்லியமாக தீர்மானிக்க.
கர்ப்பகால நீரிழிவு நோய்: அம்மா மற்றும் குழந்தைக்கு கர்ப்ப காலத்தில் நோயறிதலின் ஆபத்து என்ன
பெரும்பாலும் கர்ப்ப காலத்தில், ஒரு பெண் முன்பு நினைத்திராத பிரச்சினைகளை எதிர்கொள்கிறாள். பலருக்கு, பரிசோதனையின் போது கர்ப்ப காலத்தில் கர்ப்பகால நீரிழிவு நோய் கண்டறியப்பட்டால் அது ஆச்சரியமாக இருக்கிறது. நோயியல் என்பது அம்மாவுக்கு மட்டுமல்ல, குழந்தைக்கும் ஆபத்து. நோய் ஏன் எழுகிறது, ஆரோக்கியமான குழந்தையை உருவாக்க என்ன செய்ய வேண்டும்?
கர்ப்பகால நீரிழிவு கர்ப்பத்திற்கு முன்னர் வளர்சிதை மாற்றக் கோளாறுகள் உள்ளவர்களிடமும், அதே போல் டைப் 2 நீரிழிவு நோய்க்கு ஒரு முன்னுரிமை முன்னிலையிலும் ஏற்படுகிறது, எடுத்துக்காட்டாக, நெருங்கிய உறவினர்கள் நோயால் பாதிக்கப்பட்டால். ஒரு பெண் எதையும் தொந்தரவு செய்யாததால், குழந்தை கஷ்டப்படுவதால் இந்த நோய் நயவஞ்சகமானது. உடலில் ஏற்படும் மாற்றங்களை சரியான நேரத்தில் அடையாளம் காண்பது சிக்கல்களைத் தவிர்க்க உதவும்.
கர்ப்பகால நீரிழிவு நோய் (ஜி.டி.எம்) என்பது ஒரு நோயாகும், இதில் வளர்சிதை மாற்றத்தில் மாற்றம் மற்றும் கார்போஹைட்ரேட்டுகளின் முறையற்ற உறிஞ்சுதல் உள்ளது. கர்ப்பிணி நீரிழிவு (டி.பி.) என்ற சொல் பெரும்பாலும் நோயியலை விவரிக்க பயன்படுத்தப்படுகிறது. இந்த நோய் நீரிழிவு நோய் மற்றும் ப்ரீடியாபயாட்டீஸ் ஆகிய இரண்டையும் உள்ளடக்கியது - குளுக்கோஸ் சகிப்புத்தன்மையின் மீறல் (உணர்திறன்). 2 மற்றும் 3 மூன்று மாதங்களின் முடிவில் ஒரு நோய் அடிக்கடி கண்டறியப்படுகிறது.
மருத்துவ வெளிப்பாடுகள் குறித்த ஜி.டி.எஸ், மேலாண்மை தந்திரோபாயங்கள் இரண்டாவது வகை நீரிழிவு நோயை நினைவூட்டுகின்றன. இருப்பினும், நஞ்சுக்கொடி மற்றும் கருவின் ஹார்மோன்கள் அதன் வளர்ச்சியில் முக்கிய பங்கு வகிக்கின்றன. கர்ப்பகால வயதில் அதிகரிப்புடன், உடலில் இன்சுலின் பற்றாக்குறை உள்ளது. பின்வரும் காரணிகள் இதற்கு பங்களிக்கின்றன:
- இன்சுலினேஸின் உற்பத்தி அதிகரித்தது - நஞ்சுக்கொடியில் (இன்சுலினை அழிக்கும் ஒரு நொதி),
- ஒரு பெண்ணின் சிறுநீரகங்களால் இன்சுலின் தீவிரமாக அழித்தல்,
- அட்ரீனல் சுரப்பிகளால் கார்டிசோல் உற்பத்தியில் அதிகரிப்பு,
- அதிகரித்த இன்சுலின் வளர்சிதை மாற்றம் - ஈஸ்ட்ரோஜன், புரோஜெஸ்டோஜென் மற்றும் லாக்டோஜென் ஆகியவற்றால் நஞ்சுக்கொடியின் உற்பத்தி காரணமாக.
சர்க்கரையைப் பயன்படுத்துவதில் இன்சுலின் முக்கிய பங்கு வகிக்கிறது. இது செல்லுக்குள் குளுக்கோஸின் பாதையை “திறக்கிறது”. அத்தகைய தொடர்பு இல்லாமல், சர்க்கரை இரத்த ஓட்டத்தில் உள்ளது, இது கணையத்தின் உயிரணுக்களால் இன்சுலின் உற்பத்தியை அதிகரிக்க வழிவகுக்கிறது. அதன் சொந்த இருப்பைக் குறைக்கும்போது, இன்சுலின் குறைபாடு ஏற்படுகிறது, இதன் விளைவாக, இரத்த சர்க்கரையின் அதிகரிப்பு. ஒரு தீய வட்டம், உடைப்பது எப்போதும் எளிதானது அல்ல.
கர்ப்பிணிப் பெண்களில் கர்ப்பகால நீரிழிவு அறிகுறிகள் பெரும்பாலும் பின்வரும் பெண்களில் தோன்றும்:
- 30 ஆண்டுகளுக்குப் பிறகு
- நெருங்கிய உறவினர்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டால்,
- முந்தைய கர்ப்பத்தில் ஒரு பெண்ணுக்கு ஜி.டி.எம் இருந்தால்,
- நோயியல் எடை அதிகரிப்புடன்,
- ஒரு பெண்ணின் ஆரம்ப அதிக எடையுடன்,
- முந்தைய பிறப்புகளில் பெரிய குழந்தைகள் பிறந்திருந்தால்,
- இந்த அல்லது முந்தைய கர்ப்பங்களில் பாலிஹைட்ராம்னியோஸ் இருந்தால்,
- பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை ஏற்பட்டால்,
- தமனி உயர் இரத்த அழுத்தத்துடன்,
- இந்த அல்லது முந்தைய கர்ப்பத்தில் கெஸ்டோசிஸுடன்.
ஒரு பெண்ணின் உடல்நிலையை மதிப்பிடுவது மற்றும் முன்கணிப்பு காரணிகளை அடையாளம் காண்பது ஆகியவை கர்ப்ப காலத்தில் ஜி.டி.எம் அறிகுறிகளை அடையாளம் காண முடியும்.
நோயின் முழு ஆபத்து என்னவென்றால், ஒரு பெண் தன்னுடைய கடுமையான மாற்றங்களைக் கவனிக்கவில்லை, மேலும் ஜி.டி.எம் இரத்த பரிசோதனைகளால் மட்டுமே சந்தேகிக்க முடியும். அதிக சர்க்கரை விகிதங்களுடன் மட்டுமே மருத்துவ வெளிப்பாடுகள் நிகழ்கின்றன. பின்வரும் அறிகுறிகள் ஒரு பெண்ணைத் தொந்தரவு செய்யலாம்:
- அதிகரித்த தாகம்
- இனிப்புகளுக்காக ஏங்குகிறது
- அதிகப்படியான வியர்வை
- உடல் முழுவதும் அரிப்பு தோல்,
- தசை பலவீனம்
- தொடர்ச்சியான த்ரஷ், பாக்டீரியா வஜினோசிஸ்,
- பசி குறைந்தது.
கர்ப்பிணி நீரிழிவு கருவுக்கு மிகவும் ஆபத்தானது. சிக்கல்களை உருவாக்கும் வாய்ப்பு இரத்த சர்க்கரையின் அளவைப் பொறுத்தது - அதிகமானது. பெரும்பாலும், பின்வரும் நோயியல் நிலைமைகள் உருவாகின்றன.
ஒரு குழந்தைக்கு கர்ப்ப காலத்தில் நீரிழிவு நோயின் விளைவுகள் இரத்த சர்க்கரை அளவுகள் எவ்வாறு ஈடுசெய்யப்பட்டன என்பதோடு தொடர்புபடுத்துகின்றன. இத்தகைய குழந்தைகள் பெரும்பாலும் ஒரு பெரிய வெகுஜனத்துடன் பிறக்கிறார்கள். தாயின் இரத்தத்திலிருந்து அதிகப்படியான குளுக்கோஸ் குழந்தைக்குச் செல்வதே இதற்குக் காரணம், இதன் விளைவாக அது கொழுப்பு இருப்புகளாக மாறும். கருவில், கணையம் இன்னும் தீவிரமான முறையில் கருப்பை செயல்பாட்டில் உள்ளது, உள்வரும் அனைத்து குளுக்கோஸையும் உறிஞ்ச முயற்சிக்கிறது. ஆகையால், பிறந்த உடனேயே, அத்தகைய குழந்தைகள் பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவை அனுபவிக்கின்றனர் (இரத்த குளுக்கோஸில் ஆபத்தான குறைவு).
பின்னர், அவர்கள் பெரும்பாலும் பிறப்புக்குப் பிறகு மஞ்சள் காமாலை அனுபவிக்கிறார்கள், இது நீண்ட காலத்திற்கு முன்னேறி சிகிச்சையளிப்பது கடினம். வாழ்க்கையின் முதல் ஆண்டில், இத்தகைய குழந்தைகள் அட்ரீனல் சுரப்பிகளின் சீர்குலைவு காரணமாக பல்வேறு தொற்று நோய்களுக்கு ஆளாகின்றனர்.
ஜி.டி.எம் கொண்ட தாய்மார்களுக்குப் பிறந்த குழந்தைகளில், சர்பாக்டான்ட் உருவாக்கம் பாதிக்கப்படுகிறது - நுரையீரல் ஆல்வியோலியில் ஒரு உள் பூச்சு, இது நுரையீரல் விழுந்து “ஒட்டிக்கொள்வதை” தடுக்கிறது. இதன் விளைவாக, நிமோனியாவுக்கு ஒரு போக்கு.
ஒரு பெண் கர்ப்ப காலத்தில் குளுக்கோஸுக்கு ஈடுசெய்யவில்லை என்றால், கெட்டோன் உடல்கள் அவரது உடலில் உருவாகின்றன. அவை மூளை மற்றும் முதுகெலும்புகளின் செல்கள் மீது நஞ்சுக்கொடி மற்றும் நச்சு விளைவுகளை சுதந்திரமாக ஊடுருவுகின்றன. எனவே, கர்ப்ப காலத்தில் ஒரு குழந்தைக்கு கர்ப்பகால நீரிழிவு பின்வரும் சிக்கல்களால் அச்சுறுத்துகிறது:
- நாட்பட்ட ஹைபோக்ஸியா,
- உள் உறுப்புகளின் குறைபாடுகள் உருவாக்கம்,
- தாமதமான சைக்கோமோட்டர் மற்றும் உடல் வளர்ச்சி,
- தொற்று நோய்களுக்கான போக்கு,
- வளர்சிதை மாற்றக் கோளாறுகளுக்கு முன்கணிப்பு,
- நீரிழிவு நோய் ஏற்படும் ஆபத்து,
- பிந்தைய கட்டங்களில் கருப்பையக மரணம்,
- ஆரம்பகால குழந்தை பிறந்த மரணம்.
பெண் உடலுக்கான சிக்கல்களின் சாத்தியமும் அளவும் குழந்தையை விட மிகக் குறைவு. கர்ப்ப காலத்தில், கெஸ்டோசிஸ் மற்றும் அதன் முன்னேற்றம் (ப்ரீக்ளாம்ப்சியா மற்றும் எக்லாம்ப்சியா), பலவீனமான சிறுநீரக செயல்பாடு வாழ்க்கை மற்றும் ஆரோக்கியத்திற்கு அச்சுறுத்தலாக இருக்கும். பிரசவத்திற்குப் பிறகு, நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்கள் ஏழு முதல் பத்து ஆண்டுகளுக்குள் டைப் 2 நீரிழிவு நோய்க்குச் செல்கிறார்கள். மேலும், ஜி.டி.எம் கொண்ட பெண்கள் பின்வரும் நிபந்தனைகளுக்கு ஒரு போக்கைக் கொண்டுள்ளனர்:
- வளர்சிதை மாற்ற நோய்க்குறி மற்றும் உடல் பருமன்,
- தமனி உயர் இரத்த அழுத்தம்
- பார்வைக் குறைபாடு
- பெருந்தமனி தடிப்புத் தோல் அழற்சியின் முன்னேற்றம்.
உங்கள் வாழ்க்கை முறையை மாற்றுவதன் மூலமும், உங்கள் உணவு மற்றும் உடல் செயல்பாடுகளை சரிசெய்வதன் மூலமும் இந்த சிக்கல்கள் அனைத்தையும் உருவாக்கும் வாய்ப்பை நீங்கள் குறைக்கலாம்.
இரத்த குளுக்கோஸின் அளவை தீர்மானிக்க ஜி.டி.எம் நோயறிதல் மேற்கொள்ளப்படுகிறது. இதைச் செய்ய, பின்வரும் ஆய்வுகள் செய்யப்படுகின்றன.
- பொது இரத்த பரிசோதனை. வெற்று வயிற்றில் ஒரு விரல் எடுக்கப்படுகிறது. குளுக்கோஸ் வீதம் 5.5 mmol / l க்கு மேல் இல்லை. கர்ப்ப காலத்தில், பதிவில் சரணடைகிறது, பின்னர் 18-20 வாரங்கள் மற்றும் 26-28. அதிக மதிப்புகளில் - அடிக்கடி.
- குளுக்கோஸ் சகிப்புத்தன்மை சோதனை. மறைக்கப்பட்ட இன்சுலின் குறைபாட்டை அடையாளம் காண்பது இதன் பொருள். இதற்காக, கர்ப்பிணிப் பெண்ணுக்கு கூடுதலாக குளுக்கோஸுடன் “ஏற்றப்படுகிறது” - அவர்களுக்கு 50 கிராம் அல்லது 100 கிராம் குளுக்கோஸ் தண்ணீரில் கரைக்கப்படுகிறது. அதன் பிறகு, இரத்த சர்க்கரை அளவு ஒன்று, இரண்டு மற்றும் மூன்று மணி நேரத்திற்குப் பிறகு அளவிடப்படுகிறது. இரண்டு மதிப்புகளில் விதிமுறைகளை மீறுவது கர்ப்பிணிப் பெண்களில் மறைந்திருக்கும் நீரிழிவு நோயைக் குறிக்கிறது. ஜி.டி.எம் உறுதிப்படுத்த மட்டுமே இது மேற்கொள்ளப்படுகிறது.
- கிளைகேட்டட் ஹீமோகுளோபின். அதிகப்படியான குளுக்கோஸ் ஒரு பெண்ணின் சிவப்பு இரத்த அணுக்களுடன் ஓரளவு தொடர்புடையது. மறைமுகமாக அளவை தீர்மானிப்பதன் மூலம், இரத்தத்தில் சர்க்கரை அளவு எவ்வளவு காலம் உயர்த்தப்பட்டுள்ளது என்பதை நீங்கள் தீர்மானிக்க முடியும். பொதுவாக 6.5% க்கு மேல் இருக்கக்கூடாது. ஜி.டி.எம்மில், கிளைகேட்டட் ஹீமோகுளோபின் ஒவ்வொரு இரண்டு முதல் மூன்று மாதங்களுக்கு தீர்மானிக்கப்படுகிறது.
- நஞ்சுக்கொடி லாக்டோஜனை தீர்மானித்தல். குறைக்கப்பட்ட மதிப்புகள் இன்சுலின் அதிகரித்த தேவையைக் குறிக்கின்றன. இது கட்டாய தேர்வு அல்ல.
ஜி.டி.எம் நோயறிதல் நிறுவப்பட்ட பின்னர், கர்ப்பிணிப் பெண் சிக்கல்களைக் கண்டறிவதற்கும் உறுப்புகளின் செயல்பாட்டு நிலையைத் தீர்மானிப்பதற்கும் முழுமையான பரிசோதனைக்கு உட்படுத்தப்படுகிறார். பின்வருபவை தொடர்ந்து மேற்கொள்ளப்படுகின்றன:
- உயிர்வேதியியல் இரத்த பரிசோதனை, கோகுலோகிராம்,
- ஒரு கண் மருத்துவர், நரம்பியல் நிபுணர்,
- சிறுநீரக செயல்பாடு பற்றிய ஆய்வு (அல்ட்ராசவுண்ட், ரெபெர்க் சோதனை, ஜிம்னிட்ஸ்கியின் படி சிறுநீர்),
- கரு, அல்ட்ராசவுண்ட், தைராய்டு சுரப்பி மற்றும் வயிற்று உறுப்புகள்,
- இரத்த அழுத்தம் அளவீட்டு.
வெற்றிகரமான கர்ப்பத்தின் திறவுகோல் சாதாரண இரத்த சர்க்கரை அளவு. எனவே, கர்ப்பகால நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது முதன்மையாக கர்ப்ப காலத்தில் இரத்த குளுக்கோஸை சரிசெய்வதை உள்ளடக்கியது. உணவு மற்றும் உடல் செயல்பாடுகளால் இது சாத்தியமாகும், மேலும் திறமையின்மை ஏற்பட்டால், இன்சுலின் ஊசி பரிந்துரைக்கப்படுகிறது.
95% வழக்குகளில், கர்ப்பகாலத்தின் போது சாதாரண இரத்த குளுக்கோஸ் அளவை உணவை மாற்றுவதன் மூலம் அடைய முடியும் என்பதை மருத்துவர்கள் மற்றும் பெண்களின் விமர்சனங்கள் உறுதிப்படுத்துகின்றன. பொதுவான கொள்கைகள் பின்வருமாறு.
- கலோரிகளைக் குறைக்கவும். தேவையான கலோரிகளின் எண்ணிக்கை ஆரம்பத்தில் அதிகரித்த உடல் எடையுடன் சுமார் 20-25 கிலோகலோரி / கிலோ உடல் எடை கணக்கிடப்படுகிறது. கர்ப்பத்திற்கு முந்தைய எடை சாதாரணமாக இருந்தால், ஒரு நாளைக்கு 30 கிலோகலோரி / கிலோ அனுமதிக்கப்படுகிறது. மேலும், புரதங்கள், கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகளுக்கு இடையிலான விகிதம் பின்வருமாறு இருக்க வேண்டும் - b: w: y = 35%: 40%: 25%.
- கார்போஹைட்ரேட்டுகளைக் குறைக்கவும். முதலில், எளிதில் ஜீரணிக்கக்கூடிய அனைத்து கார்போஹைட்ரேட்டுகளையும் - ரோல்ஸ், ரொட்டி, சாக்லேட், கார்பனேற்றப்பட்ட பானங்கள், பாஸ்தா ஆகியவற்றை விலக்க வேண்டியது அவசியம். அதற்கு பதிலாக, நீங்கள் காய்கறிகள், பழங்கள் (மிகவும் இனிமையானவை தவிர - வாழைப்பழங்கள், பேரிக்காய், உலர்ந்த பழங்கள்), தானியங்கள் மற்றும் பருப்பு வகைகள் ஆகியவற்றை சேர்க்க வேண்டும். அவை சிக்கலான கார்போஹைட்ரேட்டுகளைக் கொண்டிருக்கின்றன, அவை இரத்த குளுக்கோஸில் கூர்மையான உயர்வுக்கு வழிவகுக்காது.
- நீங்கள் சமைக்கும் முறையை மாற்றவும். ஜி.டி.எம் கொண்ட கர்ப்பிணிப் பெண்களும் ஆரோக்கியமான உணவைக் கடைப்பிடிக்க வேண்டும், மேலும் வறுக்கவும், வறுக்கவும், புகைபிடித்தல் மற்றும் உப்பு சேர்க்கும் சமையல் குறிப்புகளையும் விலக்க வேண்டும். இது குண்டு, நீராவி, சுட்டுக்கொள்ள பயனுள்ளதாக இருக்கும்.
- உணவை நசுக்கவும். பகலில், நீங்கள் குறைந்தது நான்கைந்து உணவைக் கொண்டிருக்க வேண்டும். இவற்றில், இரண்டு அல்லது மூன்று முக்கியமானது, மீதமுள்ளவை சிற்றுண்டிகள். நீங்கள் பசியின் உணர்வை அனுமதிக்காவிட்டால், சர்க்கரை அளவைக் கட்டுப்படுத்துவது எளிது. புரதங்கள், கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகளின் அளவை நாள் முழுவதும் சமமாகப் பிரிக்க வேண்டும். உதாரணமாக, அத்தகைய திட்டம் பரிந்துரைக்கப்படுகிறது: காலை உணவுக்கு 30%, மதிய உணவுக்கு 40%, இரவு உணவிற்கு 20%, இரண்டு தின்பண்டங்களுக்கு 5%.
உடல் செயல்பாடு கவனிக்க வேண்டியது அவசியம் - ஹைகிங், நீச்சல், யோகா, ஜிம்னாஸ்டிக்ஸ். எலும்பு தசை செயல்பாடு அதிகப்படியான குளுக்கோஸைப் பயன்படுத்த உதவுகிறது. வீட்டில் இரத்த சர்க்கரை அளவை கவனமாக கண்காணிக்க, ஒரு சிறிய குளுக்கோமீட்டரை வாங்க பரிந்துரைக்கப்படுகிறது. பின்வரும் அட்டவணையைப் பயன்படுத்தி சாதனம் காண்பிக்கும் மதிப்புகளில் நீங்கள் செல்லலாம்.
அட்டவணை - ஜி.டி.எம்-க்கு இரத்த குளுக்கோஸ் அளவை குறிவைத்தல்
ரஸ்ஸல், நீரிழிவு நோய்க்கான ஜெஸ்ஸி வைட்டமின்கள் / ஜெஸ்ஸி ரஸ்ஸல். - எம் .: வி.எஸ்.டி, 2013 .-- 549 பக்.
குழந்தைகளில் நாளமில்லா நோய்களுக்கான சிகிச்சை, பெர்ம் புக் பப்ளிஷிங் ஹவுஸ் - எம்., 2013. - 276 ப.
சுகோசெவ் கோவா நோய்க்குறி / சுகோசேவ், அலெக்சாண்டர். - எம்.: ஆட் மார்ஜினெம், 2018 .-- 304 சி.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருகை தரும் அனைத்து பார்வையாளர்களுக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிப்பதற்காக தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.