குளுக்கோஃபேஜ் லாங் மூலம் நீரிழிவு நோய்க்கு சிகிச்சையளிப்பது எப்படி?
டைப் 2 நீரிழிவு நோயில் குளுக்கோஃபேஜை எவ்வாறு எடுத்துக்கொள்வது என்பதில் இன்சுலின் எதிர்ப்பால் பாதிக்கப்பட்ட நோயாளிகள் ஆர்வமாக உள்ளனர். உடல் பருமனின் இணையான வளர்ச்சியுடன் நோயாளிகளுக்கு சிகிச்சையளிக்க மருந்து பரிந்துரைக்கப்படுகிறது மற்றும் அடிப்படை மருந்துகளில் ஒன்றாகும். சுய மருந்துகள் முரணாக உள்ளன, பொருத்தமான தீர்வைப் பயன்படுத்துவதற்கு முன்பு, நீங்கள் ஒரு மருத்துவரை அணுக வேண்டும்.
வேதியியல் கலவை, வெளியீட்டு வடிவம்
குளுக்கோபேஜ் என்பது ஒரு வர்த்தக பெயர். மருந்தின் செயலில் உள்ள பொருள் மெட்ஃபோர்மின் ஆகும். மருந்து ஒரு ஷெல்லில் மாத்திரைகள் வடிவில் கிடைக்கிறது. உற்பத்தியாளர் நுகர்வோருக்கு பொருத்தமான தயாரிப்புக்கான மூன்று அளவு விருப்பங்களை வழங்குகிறது:
- 500 மி.கி - ஆரம்ப கட்டங்களில் பரிந்துரைக்கப்படுகிறது.
- 850 மிகி - நீண்ட காலமாக சிகிச்சையளிக்கப்பட்ட நோயாளிகளுக்கு ஏற்றது.
- 1000 மி.கி - நோயின் கடுமையான வடிவங்களைக் கொண்ட நோயாளிகளுக்குப் பயன்படுத்தப்படுகிறது.
ஒவ்வொரு வழக்கிலும் மருந்தின் டோஸ் குறிப்பிட்ட வழக்கின் சிறப்பியல்புகளைப் பொறுத்து மருத்துவரால் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. மருந்தின் செறிவு இதனால் பாதிக்கப்படுகிறது:
- நீரிழிவு நோயின் தீவிரம்.
- அதிக எடை.
- சிகிச்சைக்கு எளிதில் பாதிப்பு.
- வாழ்க்கைமுறை.
- இணையான நோய்களின் இருப்பு.
குளுக்கோபேஜ் லாங் ஒரு தனி மருந்து. மருந்து நோயாளியின் உடலில் அதே விளைவைக் கொண்டிருக்கிறது, ஆனால் ஒரு குறிப்பிட்ட வேதியியல் சூத்திரத்தைக் கொண்டுள்ளது, இது நீண்ட காலத்திற்கு இரத்தத்தை உறிஞ்சுகிறது. எனவே, நோயாளிகள் இந்த மருந்தை குறைவாகவே பயன்படுத்துகின்றனர். தயாரிப்பு 0.5 கிராம் மாத்திரைகளில் விற்பனை செய்யப்படுகிறது.
நிலையான அளவு 1-2 மாத்திரைகள் ஒரு நாளைக்கு ஒரு முறை அல்லது இரண்டு முறை ஆகும். மருந்துகளின் அளவு இரத்தத்தில் உள்ள குளுக்கோஸைப் பொறுத்தது. உணவு உட்கொள்வதைப் பொருட்படுத்தாமல் மருந்து குடிக்க அனுமதிக்கப்படுகிறது.
மருந்தியல் நடவடிக்கை
மெட்ஃபோர்மின் என்பது ஒரு இரத்தச் சர்க்கரைக் குறைவு முகவர், இது குளுக்கோஸ் செறிவின் அடிப்படை அளவை மட்டுமல்ல (காலையில் வெற்று வயிற்றில், 8-14 மணி நேரம் உணவில் இரவு இடைவேளைக்குப் பிறகு) குறைக்கிறது, ஆனால் போஸ்ட்ராண்டியல் (சாப்பிட்ட பிறகு). இது கணையத்தால் இன்சுலின் உற்பத்தியை மேம்படுத்தாது, எனவே இது இயல்பை விட சர்க்கரையின் அளவு குறைவதற்கு வழிவகுக்காது. அதே நேரத்தில், இன்சுலின் செல்லுலார் ஏற்பிகளின் பதில் மேம்படுகிறது, இது செல்கள் குளுக்கோஸை உறிஞ்சுவதை அதிகரிக்கிறது. செரிமான மண்டலத்தில் சர்க்கரையை உறிஞ்சுவது குறைகிறது, மேலும் கல்லீரலால் குளுக்கோஸின் வெளியீடு குறைகிறது.
மெட்ஃபோர்மின் கிளைகோஜன் சுரப்பை மேம்படுத்துகிறது மற்றும் உயிரணு சவ்வுகளில் குளுக்கோஸ் போக்குவரத்தை மேம்படுத்துகிறது.
நோயாளியின் எடை குறைகிறது அல்லது உறுதிப்படுத்துகிறது. கொலஸ்ட்ரால், ஆத்தரோஜெனிக் லிபோபுரோட்டின்கள் மற்றும் ட்ரைகிளிசரைடுகளின் அளவு குறைகிறது, இது பாத்திரங்களில் பெருந்தமனி தடிப்பு மாற்றங்களின் முன்னேற்றத்தைத் தடுக்கிறது.
மருந்தியக்கத்தாக்கியல்
மருந்தின் டோஸ் சிறுகுடலின் சுவர்களால் உறிஞ்சப்படும் மெதுவான வெளியீடாகும், பின்னர் 4-12 மணி நேரம் சராசரி மட்டத்தில் வைக்கப்படுகிறது. அதிகபட்சம் 5-7 மணி நேரத்திற்குப் பிறகு கண்டறியப்படுகிறது (அளவைப் பொறுத்து).
மெதுவான வெளியீட்டு டோஸ் சிறுகுடலின் சுவர்களால் உறிஞ்சப்படுகிறது.
உணவுக்குப் பிறகு எடுத்துக் கொள்ளும்போது, முழு காலத்திற்கும் மொத்த செறிவு 77% அதிகரிக்கிறது, உணவின் கலவை மருந்தியக்கவியல் அளவுருக்களை மாற்றாது. மீண்டும் மீண்டும் உட்கொள்வது உடலில் மருந்துகள் 2000 மி.கி வரை குவிவதற்கு வழிவகுக்காது.
இந்த பொருள் சிறுநீரகங்களால் குழாய்களின் லுமினுக்குள் வெளியேற்றப்படுகிறது, உடலில் உருமாறும். நீக்குதல் அரை ஆயுள் - 6.5 மணி நேரம் - சிறுநீரக செயல்பாடு மோசமடைவதால் அதிகரிக்கிறது.
முரண்
நோய் கண்டறியப்பட்டால் மருந்து பரிந்துரைக்க வேண்டாம்:
- மெட்ஃபோர்மின் அல்லது துணை சேர்க்கைகளுக்கு தனிப்பட்ட சகிப்பின்மை எதிர்வினை,
- கெட்டோஅசிடோடிக் வளர்சிதை மாற்றக் கோளாறு, ஹைப்பர் கிளைசெமிக் பிரிகோமா, கோமா,
- தோல்வியின் கட்டத்தில் சி.கே.டி (சிறுநீரக அனுமதி எப்படி எடுத்துக்கொள்வது
மெட்ஃபோர்மின் ஒரு நாளைக்கு ஒரு முறை படுக்கைக்கு முன் கடைசி உணவின் போது எடுத்துக் கொள்ளப்படுகிறது, மாத்திரையை முழுவதுமாக விழுங்கி தண்ணீரில் கழுவ வேண்டும். சர்க்கரையை குறைக்க தேவையான அளவு, உட்சுரப்பியல் நிபுணர் ஒவ்வொரு நோயாளிக்கும் சோதனைகளின் முடிவுகளின் அடிப்படையில் தனித்தனியாக கணக்கிடுகிறார். நோயாளிக்கு முதல் முறையாக மருந்து பரிந்துரைக்கப்பட்டால், அவர்கள் மாலை 500, 750 அல்லது 1000 மி.கி.
டேப்லெட்டை முழுவதுமாக விழுங்கி தண்ணீரில் கழுவ வேண்டும்.
அளவு 500 மி.கி மற்றும் 1000 மி.கி.
ஒரு நாளைக்கு 500 மி.கி முதல் தொடங்கி, ஒவ்வொரு 10-15 நாட்களிலும் மற்றொரு 500 மி.கி. சேர்ப்பதன் மூலம் அளவை சரிசெய்யலாம், அதிகபட்ச தினசரி அளவை 2000 மி.கி. அதே நேரத்தில், செரிமான அமைப்பில் பக்க விளைவுகளின் எண்ணிக்கை குறைக்கப்படுகிறது.
நீடிக்காத மருந்தைப் பயன்படுத்தும் நோயாளிகளுக்கு அதே டோஸில் (1000 அல்லது 2000 மி.கி / நாள்) ஒரு புதிய வடிவம் பரிந்துரைக்கப்படுகிறது.
நீரிழிவு சிகிச்சை
வகை 2 நீரிழிவு நோயில், இன்சுலின் மற்றும் பிற இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் இணைந்து பயன்படுத்துவது சாத்தியமாகும்.
அதிக அளவு 2000 மி.கி / நாள் (500 மாத்திரைகள் 500, அல்லது 1000 மாத்திரைகள், அல்லது 2000 மி.கி ஒன்று). 3 பிசிக்கள் பயன்படுத்த அனுமதிக்கப்பட்டது. 750 மி.கி (தினசரி 2250). ஒரு மாலை உட்கொள்ளலுடன், சர்க்கரை அளவு இயல்பு நிலைக்கு வரவில்லை என்றால், மருந்து 2 முறை எடுத்துக் கொள்ளலாம், காலையில் தினசரி அளவை பாதி உணவுடன், மீதமுள்ளவை இரவில் (இரவு உணவில்).

சிகிச்சையின் போது, வளர்சிதை மாற்றத்தில் முன்னேற்றம், அதிகப்படியான பசியை அடக்குதல்.
எடை இழப்புக்கு
பயன்பாட்டிற்கான வழிமுறைகளில் இந்த தகவல் இல்லை.
சிகிச்சையின் போது, வளர்சிதை மாற்றத்தில் முன்னேற்றம், அதிகப்படியான பசியை அடக்குதல், இன்சுலின் எதிர்ப்பு குறைதல், இது எடை இழப்பு அல்லது அதன் உறுதிப்படுத்தலுக்கு காரணமாகிறது. மருந்து உள்ளுறுப்பு மற்றும் வயிற்று கொழுப்பின் அளவைக் குறைக்க உதவுகிறது.
இரைப்பை குடல்
சிகிச்சையின் முதல் கட்டத்தில், வயிற்றின் குழிக்கு அடியில் விரும்பத்தகாத உணர்வுகள், குமட்டல், வாந்தி, அடிவயிற்றில் வலி, வயிற்றுப்போக்கு, பசியின்மை மாற்றங்கள், காலப்போக்கில் தோன்றும். இந்த பக்க விளைவைத் தவிர்க்க, உணவுடன் மாத்திரைகள் எடுத்து மெதுவாக அளவை அதிகரிப்பது நல்லது.
மத்திய நரம்பு மண்டலம்
பெரும்பாலும் பசியின் விபரீதம் (உலோக சுவை உணர்வு) உள்ளது, சில நேரங்களில் தூக்கக் கலக்கம் ஏற்படுகிறது (ஒரு மாலை உட்கொள்ளலுக்குப் பிறகு).

மருந்தை உட்கொண்ட பிறகு, பசியின் ஒரு வக்கிரம் (உலோக சுவை உணர்வு) பெரும்பாலும் தோன்றும்.
கல்லீரல் மற்றும் பித்தநீர் பாதை
பெரும்பாலான சந்தர்ப்பங்களில் இன்சுலின் அல்லாத நீரிழிவு நோய் ஐ.ஆர் உடன் உள்ளது, இது ஆல்கஹால் அல்லாத கொழுப்பு கல்லீரல் நோயின் வளர்ச்சிக்கு பங்களிக்கிறது, இது நீண்டகால பாடத்திட்டத்துடன் சிரோசிஸுக்கு வழிவகுக்கும். 90% பருமனான நோயாளிகளில் NAFLD காணப்படுகிறது. மெட்ஃபோர்மின் ஐ.ஆரைக் குறைப்பதன் மூலம் இன்சுலின் உணர்திறனை மேம்படுத்துகிறது, கொழுப்பு அமிலத் தொகுப்பு என்சைம்களைத் தடுக்கிறது, ட்ரைகிளிசரைடு செறிவு மற்றும் கல்லீரல் குளுக்கோஸ் தொகுப்பைக் குறைக்கிறது, இது உறுப்புகளின் நிலையை மேம்படுத்துகிறது மற்றும் கொழுப்பு ஹெபடோசிஸ் மற்றும் அதன் சிக்கல்களைத் தடுக்கிறது.
சில சந்தர்ப்பங்களில், சிகிச்சையின் பின்னணிக்கு எதிராக, மருந்து ஹெபடைடிஸ், கொலஸ்டாஸிஸ் ஏற்படுகிறது, கல்லீரல் செயல்பாடுகளின் உயிர்வேதியியல் அளவுருக்கள் மாறுகின்றன. ALT இன் செறிவு இயல்பை விட 2.5 மடங்கு அதிகமாக இருக்கும்போது, மெட்ஃபோர்மின் சிகிச்சை நிறுத்தப்படுகிறது. மருந்து நிறுத்தப்பட்ட பிறகு, உறுப்பின் நிலை மீட்டெடுக்கப்படுகிறது.
தோல் மற்றும் தோலடி திசுக்களின் ஒரு பகுதியில்
சில நேரங்களில் தடிப்புகள் தோலில் தோன்றும், அரிப்பு மற்றும் சிவத்தல் ஆகியவற்றுடன்.
ஏதேனும் பக்க விளைவுகள் ஏற்பட்டால், கலந்துகொள்ளும் மருத்துவருக்கு அறிவிக்க வேண்டியது அவசியம்.

சில நேரங்களில் தடிப்புகள் தோலில் தோன்றும், அரிப்பு மற்றும் சிவத்தல் ஆகியவற்றுடன்.
சிறப்பு வழிமுறைகள்
ஒரு தீவிரமான ஆனால் அரிதான பக்க விளைவு லாக்டிக் அமிலத்தன்மை ஆகும், இது அவசர சிகிச்சை இல்லாத நிலையில் மரணத்திற்கு வழிவகுக்கிறது. இதிலிருந்து எழும் அறிகுறிகள்: தசைகள், ஸ்டெர்னம் பின்னால் மற்றும் அடிவயிற்றில் வலி, விரைவான சுவாசம், சோம்பல், குமட்டல் மற்றும் வாந்தி, மற்றும் முன்னேற்றத்துடன் - கோமா வரை நனவு இழப்பு.
வழிமுறைகளைக் கட்டுப்படுத்தும் திறன் மீதான தாக்கம்
மருந்து சர்க்கரை செறிவு சாதாரணத்தை விடக் குறைவதில்லை, வாகனம் ஓட்டுவதையோ அல்லது இயந்திரங்களுடன் வேலை செய்வதையோ பாதிக்காது. இன்சுலின் மற்றும் சர்க்கரையை குறைக்கும் பிற மருந்துகள் கூடுதலாக பயன்படுத்தப்பட்டால் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் ஏற்படலாம். இதுபோன்ற சந்தர்ப்பங்களில், அதிக கவனம் செலுத்துதல் மற்றும் சாதாரண எதிர்வினை வீதம் தேவைப்படும் செயல்களில் எச்சரிக்கை தேவை.
கர்ப்பம் மற்றும் பாலூட்டலின் போது பயன்படுத்தவும்
கர்ப்பிணி மற்றும் பாலூட்டும் மருந்து பரிந்துரைக்கப்படவில்லை.

கர்ப்பிணி மருந்து பரிந்துரைக்கப்படவில்லை.
இது தாய்ப்பாலில் செல்கிறது, எனவே உணவளிப்பது குழந்தைக்கு பக்கவிளைவுகளை ஏற்படுத்தும்.
சாதாரண சர்க்கரை அளவிற்கு மருத்துவ உதவி இல்லாமல் நீரிழிவு நோயின் பின்னணியில் ஒரு கருவைத் தாங்குவது சிக்கலானது மற்றும் பிரசவம் அல்லது கருவின் குறைபாடுகளுக்கு வழிவகுக்கும். ஒரு பெண் முன்பு மெட்ஃபோர்மின் எடுத்திருந்தால், அது இன்சுலின் மூலம் மாற்றப்படுகிறது.
சிறுநீரக செயல்பாடு பலவீனமடைந்தால்
இரத்தத்தில் சர்க்கரையின் அதிக அளவு சிறுநீரகங்களுக்கு வேலை செய்வதை கடினமாக்குகிறது, நீரிழிவு நெஃப்ரோபதி ஏற்படுகிறது, மேலும் குளுக்கோஸ் மட்டுமல்லாமல், சிறுநீரில் புரதமும் வெளியேற்றப்படுகிறது, மேலும் குளோமருலர் வடிகட்டுதல் வீதம் குறைகிறது. இரத்த அழுத்தம் அதிகரிக்கக்கூடும், இது சிறுநீரக செயல்பாட்டை மோசமாக பாதிக்கிறது.

இரத்த சர்க்கரை அதிகரிப்பது சிறுநீரகத்தின் செயல்பாட்டை மிகவும் கடினமாக்குகிறது.
கிரியேட்டினின் அனுமதியை கணக்கில் எடுத்துக்கொள்வதற்கு பரிந்துரைக்கப்பட்ட மெட்ஃபோர்மின் சிகிச்சை, இரத்த அழுத்தத்தைக் குறைக்க உதவுகிறது, அல்புமின் மற்றும் குளுக்கோசூரியாவைக் குறைக்கிறது, வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது, நெஃப்ரோபதியின் வளர்ச்சியைக் குறைக்கிறது. சிறுநீரக செயல்பாட்டில் சிறிது மற்றும் மிதமான குறைவுடன் மருந்துடன் சிகிச்சை சாத்தியமாகும்.
உடலில் இருந்து மருந்தைத் திரும்பப் பெறுவது சிறுநீரகங்களால் மேற்கொள்ளப்படுகிறது, எனவே, சிகிச்சையின் போது, ஜி.எஃப்.ஆரைத் தீர்மானிக்க தொடர்ந்து ஒரு பரிசோதனைக்கு உட்படுத்த வேண்டியது அவசியம்: சாதாரண சிறுநீரகச் செயல்பாட்டுடன் - ஆண்டுதோறும், அதன் மீறலுடன் - வருடத்திற்கு 2-4 முறை.
கவனத்துடன்
பின்வரும் மருந்துகளுடன் சேர்ந்து பயன்படுத்தும்போது முன்னெச்சரிக்கை தேவை:
- டனசோலம் (இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து),
- குளோர்பிரோமசைன் (இன்சுலின் அளவைக் குறைக்கிறது),
- செயற்கை கார்டிகோஸ்டீராய்டுகள் (கெட்டோசிஸின் ஆபத்து),
- டையூரிடிக்ஸ் (பலவீனமான சிறுநீரக செயல்பாட்டின் ஆபத்து),
- ஊசி போடக்கூடிய பீட்டா-அட்ரினெர்ஜிக் அகோனிஸ்டுகள் (ஹைப்பர் கிளைசீமியாவை ஏற்படுத்தும்),
- உயர் இரத்த அழுத்தம், இன்சுலின், என்எஸ்ஏஐடிகள், மாத்திரை சர்க்கரை குறைக்கும் மருந்துகள் (இரத்தச் சர்க்கரைக் குறைவின் சாத்தியம்) சிகிச்சைக்கு,
- நிஃபெடிபைன் (மெட்ஃபோர்மினின் மருந்தியக்கவியலை மாற்றுகிறது)
- உடலில் இருந்து வெளியேற்றப்படும் சிறுநீரகங்கள் (உறுப்பு மீது கூடுதல் சுமை).
மெட்ஃபோர்மின், பாகோமெட், கிளைகோமெட், குளுக்கோவின், க்ளூமெட், டயானோர்மெட், டயாஃபோர்மின், சியோஃபோர் மற்றும் பிற. அதே செயலில் உள்ள பொருளை (மெட்ஃபோர்மின்) கொண்டிருக்கின்றன, துணை சேர்க்கைகளின் கலவையில் வேறுபடலாம்.
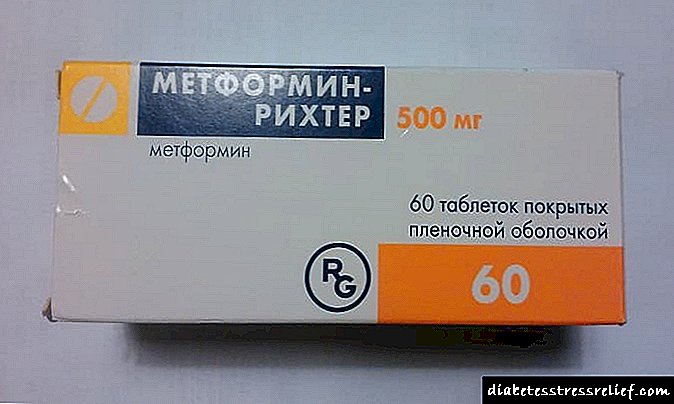
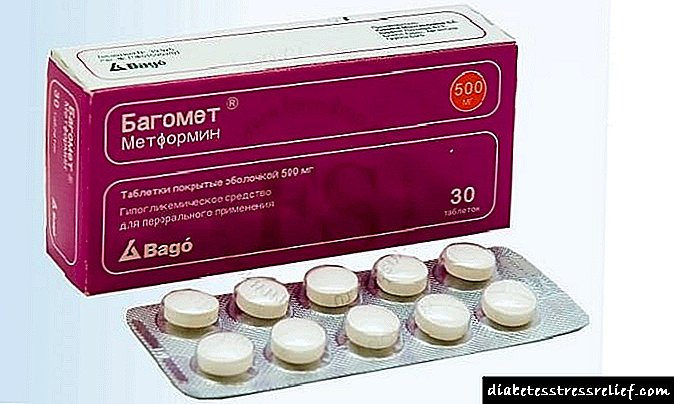





குளுக்கோஃபேஜ் நீண்ட பற்றிய விமர்சனங்கள்
மருந்தைப் பயன்படுத்துவதற்கு முன்பு, நீங்கள் நிபுணர்கள் மற்றும் நோயாளிகளின் மதிப்புரைகளைப் படிக்க வேண்டும்.
உடல் பருமன் மற்றும் வகை 2 நீரிழிவு நோயாளிகளுக்கு நான் மருந்து பரிந்துரைக்கிறேன். எடை இழப்பு, பொதுவான நிலையில் முன்னேற்றம் மற்றும் வளர்சிதை மாற்றக் கோளாறுகளை சரிசெய்தல் ஆகியவை காணப்படுகின்றன. சிலருக்கு சிகிச்சையின் ஆரம்பத்தில் வயிற்றுப்போக்கு உள்ளது.
உட்சுரப்பியல் நிபுணரின் பரிந்துரையின் பேரில் நான் ஒரு வருடத்திற்கும் மேலாக மருந்து எடுத்து வருகிறேன். செயலில் மகிழ்ச்சி, குளுக்கோஸ் அளவு இயல்பான நிலைக்கு அருகில் நிலைபெற்றது. முதலில், வாய்வு கவலை, சில நேரங்களில் வயிற்றுப்போக்கு. பின்னர் அது அனைத்தும் போய்விட்டது.
இது சர்க்கரையை நன்றாகக் குறைக்கிறது, மேலும் ஆல்கஹால் இணைந்து கடுமையான தலைவலியை ஏற்படுத்தியது. இனி இதைச் செய்யக்கூடாது என்பதற்காக எதிர்காலத்திற்காக நினைவில் வைத்தேன்.
எப்படி எடுத்துக்கொள்வது?

மருந்து தனியாக பயன்படுத்தப்படுகிறது அல்லது பிற மருந்துகளுடன் இணைக்கப்படுகிறது. கடுமையான நீரிழிவு நோயாளிகளுக்கு இலக்கு இரத்த சர்க்கரையை அடைய முடியாவிட்டால் மருத்துவர்கள் அதை இன்சுலின் ஊசி மூலம் பரிந்துரைக்கின்றனர்.
- தொடக்க டோஸ் 500 முதல் 800 மி.கி வரை ஒரு நாளைக்கு இரண்டு அல்லது மூன்று முறை ஆகும். மாத்திரைகள் நிர்வாகத்தின் போது அல்லது உணவுக்குப் பிறகு வாய்வழியாக எடுக்கப்படுகின்றன. 10 வயது முதல் பெரியவர்கள் மற்றும் குழந்தைகளுக்கு இந்த மருந்து பரிந்துரைக்கப்படுகிறது. ஒவ்வொரு இரண்டு வாரங்களுக்கும், இரத்த சர்க்கரை அளவின் இயக்கவியலை மதிப்பிட்ட பிறகு ஒரு டோஸ் சரிசெய்தல் செய்யப்படுகிறது.
- செறிவு ஒரு மென்மையான அதிகரிப்பு நோயின் சிக்கல்கள் மற்றும் விரும்பத்தகாத விளைவுகளின் அபாயங்களைக் குறைக்கிறது. சராசரி தினசரி டோஸ் 1,500–2,000 மி.கி வரை மாறுபடும். பயன்பாட்டிற்கான வழிமுறைகள் மருந்தின் மூன்று மடங்கு பயன்பாட்டை வழங்குகின்றன.
- பாதுகாப்பாக இருக்கும் அதிகபட்ச டோஸ் 3 டோஸுக்கு ஒரு நாளைக்கு 3 கிராம். மருந்துகளின் அதிக செறிவு பரிந்துரைக்கப்பட்ட நோயாளிகள் குளுக்கோஃபேஜ் 1000 மாத்திரைகளைப் பயன்படுத்துகின்றனர். மற்ற குழுக்களின் மருந்துகளுக்குப் பிறகு பொருத்தமான மருந்தை உட்கொள்ளும்போது, மேலே விவரிக்கப்பட்ட அளவுகளுடன் சிகிச்சை தொடங்குகிறது.
- இன்சுலினுடன் குளுக்கோஃபேஜின் ஒருங்கிணைந்த பயன்பாட்டின் விஷயத்தில், மருத்துவர்கள் 500-850 மி.கி மருந்தை நோயாளிகளுக்கு ஒரு நாளைக்கு இரண்டு அல்லது மூன்று முறை பரிந்துரைக்கின்றனர். நோயின் தீவிரம் மற்றும் உடலின் சிறப்பியல்புகளைப் பொறுத்து ஹார்மோனின் அளவை மருத்துவர் தனித்தனியாக பரிந்துரைக்கிறார்.
லாக்டிக் அமிலத்தன்மை முன்னேற்றத்தின் அதிக ஆபத்து காரணமாக, கடுமையான சிறுநீரக பாதிப்பு நோயாளிகளுக்கு மருந்து பயன்படுத்தப்படுவதில்லை. மிதமான சிறுநீரக செயலிழப்புக்கான மருந்துகளை மருத்துவர்கள் பரிந்துரைக்கின்றனர்.
டைப் 2 நீரிழிவு நோயால் பாதிக்கப்பட்ட வயதான நோயாளிகளுக்கு, மருந்தின் அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது.
அறிகுறிகள் மற்றும் முரண்பாடுகள்
நோயாளியின் உடலில் மருந்து ஏற்படுத்தும் மருத்துவ விளைவுகளால் குளுக்கோபேஜின் பயன்பாடு மட்டுப்படுத்தப்பட்டுள்ளது. மெட்ஃபோர்மின் கார்போஹைட்ரேட் மற்றும் லிப்பிட் வளர்சிதை மாற்றத்தை பாதிக்கிறது. மருந்தின் பயன்பாட்டிற்கான பின்வரும் அறிகுறிகளை மருத்துவர்கள் வேறுபடுத்துகிறார்கள்:
- டைப் 2 நீரிழிவு நோய், மருத்துவ ஊட்டச்சத்து மற்றும் உடல் செயல்பாடுகளின் உதவியுடன் திருத்தம் செய்ய இயலாது, இது உடல் பருமனுடன் சேர்ந்துள்ளது. சாதாரண எடை கொண்ட நோயாளிகளுக்கும் மருந்து பரிந்துரைக்கப்படுகிறது.
- நீரிழிவு நோய் தடுப்பு. நோயின் ஆரம்ப வடிவம் எப்போதும் குளுக்கோஃபேஜின் பயன்பாட்டின் பின்னணிக்கு எதிராக ஒரு முழுமையான நோய்க்குறியீடாக உருவாகாது. சில மருத்துவர்கள் இதுபோன்ற மருந்தைப் பயன்படுத்துவது சரியானதல்ல என்று நம்புகிறார்கள்.
நீரிழிவு நோயின் லேசான வடிவங்களின் மோனோ தெரபியில் மருந்துகள் முக்கியமாக எடுத்துக் கொள்ளப்படுகின்றன. மேலும் உச்சரிக்கப்படும் நோயியலுக்கு குளுக்கோபேஜின் பிற இரத்தச் சர்க்கரைக் குறைவு முகவர்கள் தேவை.
மருந்துகளின் சரியான பயன்பாடு நோயாளியின் நிலையை உறுதிப்படுத்துகிறது மற்றும் சிக்கல்களின் வளர்ச்சியைத் தடுக்கிறது. பின்வரும் சூழ்நிலைகளில் நீங்கள் மருந்து குடிக்க முடியாது:
- மெட்ஃபோர்மின் அல்லது மருந்தின் பிற கூறுகளுக்கு தனிப்பட்ட சகிப்புத்தன்மை.
- கெட்டோஅசிடோசிஸ், பிரிகோமா அல்லது கோமாவின் நிலை.
- சிறுநீரக செயலிழப்பு.
- அதிர்ச்சி நிலைமைகள், கடுமையான தொற்று நோயியல், சிறுநீரக செயலிழப்பைத் தூண்டும் நோய்கள்.
- இன்சுலின் சிகிச்சையை நியமிக்க வேண்டிய பாரிய செயல்பாடுகள்.
- இரத்தத்தில் லாக்டிக் அமிலத்தின் அளவு அதிகரிப்பது லாக்டிக் அமிலத்தன்மை ஆகும்.
- கரு தாங்கி, பாலூட்டுதல்.
நீங்கள் சரியாக சிகிச்சையளிக்கப்பட வேண்டும், மருந்து எடுத்துக்கொள்வதற்கு முன்பு மருத்துவரை அணுக வேண்டும்.
பக்க விளைவுகள்
மருந்துகளின் பயன்பாடு பாதகமான எதிர்விளைவுகளின் அபாயத்துடன் தொடர்புடையது. நீங்கள் விதிகளின்படி மருந்து குடித்து வழிமுறைகளைப் பின்பற்றினால், விரும்பத்தகாத விளைவுகளின் ஆபத்து குறைக்கப்படுகிறது.
குளுக்கோஃபேஜைப் பயன்படுத்தும் போது ஏற்படும் பின்வரும் பக்க விளைவுகளை மருத்துவர்கள் வேறுபடுத்துகிறார்கள்:
- லாக்டிக் அமிலத்தன்மை மற்றும் வைட்டமின் பி 12 இன் உறிஞ்சுதல் வீதத்தில் குறைவு. மெகாலோபிளாஸ்டிக் அனீமியா நோயாளிகள் இந்த மருந்தை எச்சரிக்கையுடன் பயன்படுத்துகின்றனர்.
- சுவை மாற்றம்.
- டிஸ்பெப்டிக் கோளாறுகள்: குமட்டல், வாந்தி, வயிற்றுப்போக்கு, வாய்வு. இரைப்பைக் குழாயின் செயல்பாட்டின் இந்த மீறல்கள் அவற்றைத் தடுக்க மருந்துகளைப் பயன்படுத்தாமல் தன்னிச்சையாக உருவாகின்றன.
- சருமத்தின் சிவத்தல், சொறி தோற்றம்.
- பலவீனம், தலைவலி.
மருந்தின் பயன்பாட்டிற்கான வழிமுறைகள், உடலின் தனிப்பட்ட பண்புகள் மற்றும் நோயின் தீவிரத்தன்மை ஆகியவற்றைப் பொறுத்து இந்த பக்க விளைவுகள் ஏற்படுகின்றன. இரைப்பைக் குழாயின் செயல்பாட்டின் மீறல்களைக் குறைக்க, மருத்துவர்கள் உணவுடன் மாத்திரைகள் எடுக்க பரிந்துரைக்கின்றனர்.
தொடர்பு

குளுக்கோபேஜ் என்பது ஒரு வேதியியல் மருந்து, இது உடலில் நுழையும் பிற மருந்துகள் மற்றும் பொருட்களுடன் தொடர்பு கொள்கிறது. மருத்துவர்கள் வேறுபடுகிறார்கள்:
- தடைசெய்யப்பட்டதாக
- பரிந்துரைக்கப்படவில்லை
- கட்டுப்படுத்தப்பட்ட சேர்க்கைகள்.
நீங்கள் மெட்ஃபோர்மினை அயோடின் கொண்ட கான்ட்ராஸ்ட் முகவர்களுடன் இணைக்க முடியாது. லாக்டிக் அமிலத்தன்மையின் வளர்ச்சியுடன் சீரம் உள்ள லாக்டிக் அமிலத்தின் செறிவு அதிகரிக்கும் ஆபத்து காரணம். மாறுபாட்டைப் பயன்படுத்தி எக்ஸ்ரே பரிசோதனைகளுக்கு, நோயறிதலுக்கு இரண்டு நாட்களுக்கு முன்பு குளுக்கோபேஜ் ரத்து செய்யப்படுகிறது.
இந்த மருந்தை ஆல்கஹால் உடன் இணைக்க மருத்துவர்கள் பரிந்துரைக்கவில்லை. எத்தனால் கல்லீரலின் செயல்பாட்டு செயல்பாட்டை சீர்குலைக்கிறது, இது நச்சுகளை செயலாக்குவதற்கான உறுப்பு திறனைக் குறைக்கிறது. லாக்டிக் அமிலத்தன்மை ஏற்படும் ஆபத்து அதிகரித்துள்ளது.
எச்சரிக்கையுடன், குளுக்கோபேஜ் பின்வரும் வழிமுறைகளுடன் பரிந்துரைக்கப்படுகிறது:
- டெனோஸால். மருந்துகளைப் பகிர்வது இரத்த சர்க்கரையின் அதிகரிப்பு மற்றும் நீரிழிவு சிக்கல்களை உருவாக்கும் அபாயத்திற்கு வழிவகுக்கிறது.
- குளோரோப்ரோமசைன். இந்த மருந்தின் அதிக அளவு (100 மி.கி) பயன்பாட்டின் பின்னணியில், ஹைப்பர் கிளைசீமியாவின் வளர்ச்சியுடன் மெட்ஃபோர்மினின் செயல்திறன் குறைகிறது.
- Glucocorticosteroids. இரத்தத்தில் சர்க்கரையின் செறிவு அதிகரிக்கும். குளுக்கோஃபேஜ் பயன்பாட்டின் செயல்திறனில் குறைவு உள்ளது.
- டையூரிடிக் மருந்துகள். மெட்ஃபோர்மினுடன் ஒன்றாகப் பயன்படுத்தும்போது, அவை லாக்டிக் அமிலத்தன்மையின் அபாயத்தை அதிகரிக்கும்.
குளுக்கோஃபேஜுடன் இந்த மருந்துகளின் குழுக்களின் ஒருங்கிணைந்த பயன்பாட்டை மருத்துவர்கள் விலக்கவில்லை. நோயாளிகளுக்கு கிளைசீமியாவை கவனமாக கண்காணிக்கவும், தேவைப்பட்டால், மெட்ஃபோர்மினின் அளவை சரிசெய்யவும் தேவைப்படுகிறது.
பாதுகாப்பு முன்னெச்சரிக்கைகள்
கோர்களில் குளுக்கோபேஜை கவனமாக பயன்படுத்துவதில் மருத்துவர்கள் கவனம் செலுத்துகின்றனர். ஆண்டிஹைபர்டென்சிவ் மருந்துகள் ஒரே நேரத்தில் சீரம் குளுக்கோஸின் செறிவைக் குறைக்கின்றன, இது அடிப்படை மருந்துகளின் டோஸ் சரிசெய்தல் இல்லாத நிலையில் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கிறது.
ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் தடுப்பான்கள் (ACE தடுப்பான்கள்) ஒரு விதிவிலக்கு. கணையத்தின் ஹார்மோன் அல்லது சர்க்கரையை குறைக்கும் பிற மருந்துகளுடன் குளுக்கோபேஜை எடுத்துக் கொண்டால், இரத்தச் சர்க்கரைக் குறைவின் ஆபத்து அதிகரிக்கிறது.
மெட்ஃபோர்மினின் அதிகப்படியான அளவு இரத்தத்தில் சர்க்கரையின் செறிவு அதிகமாக குறைவதற்கு வழிவகுக்காது. சோதனையின் போது, விஞ்ஞானிகள் மருந்தைப் பயன்படுத்துவதன் ஆபத்து லாக்டிக் அமிலத்தன்மையின் முன்னேற்றம் என்பதை நிரூபித்தனர்.
அதிகப்படியான மருந்துகளின் முடிவுகளை எதிர்த்து, நோயாளி மருத்துவமனையில் சேர்க்கப்படுகிறார் மற்றும் லாக்டிக் அமிலத்தின் இரத்தத்தை சுத்தப்படுத்தும் நோக்கில் அறிகுறி சிகிச்சை மேற்கொள்ளப்படுகிறது. நோயாளியின் தீவிர நிலையில் ஹீமோடையாலிசிஸை தேர்வு செய்யும் முறை என்று மருத்துவர்கள் அழைக்கின்றனர்.