நீரிழிவு மற்றும் கர்ப்பம்






நீரிழிவு நோய்
மிக அண்மையில், பெரும்பாலான மருத்துவர்கள் நீரிழிவு நோயாளிகளுக்கு கர்ப்பமாகி பிரசவம் செய்ய பரிந்துரைக்கவில்லை. குழந்தையை காப்பாற்ற தாய்மார்களுக்கு என்ன எதிர்கால தந்திரங்கள் செல்ல வேண்டியதில்லை, இன்னும் பெரும்பாலும் கர்ப்பம் கருச்சிதைவு, கரு மரணம் அல்லது வளர்ச்சியிலும் வளர்ச்சியிலும் நீரிழிவு அசாதாரணங்களுடன் ஒரு குழந்தையின் பிறப்பில் முடிந்தது.

கர்ப்பத்திற்கு முன்பாகவோ அல்லது அதற்கு முன்பாகவோ நீரிழிவு நோயின் சிதைவு சில நேரங்களில் பெண்களின் ஆரோக்கியத்திற்கு மோசமான விளைவுகளுக்கு வழிவகுத்தது. சுய கட்டுப்பாட்டு வழிமுறைகள் இல்லாதது, பெண்களைப் பற்றிய விழிப்புணர்வு இல்லாமை மற்றும் உபகரணங்களின் தரம் குறைவாக இருப்பது சரியான நேரத்தில் மருத்துவ சேவையை வழங்க அனுமதிக்கவில்லை. இதன் விளைவாக, பெண் என்றென்றும் ஒரு குழந்தையைப் பெறுவதற்கான வாய்ப்பை இழந்தார்.
நீரிழிவு நோயில் கர்ப்பத்தின் போக்கின் அம்சங்கள்
மகப்பேறியல் மற்றும் உட்சுரப்பியல் நிபுணர்களின் கூட்டு ஆய்வில் நீரிழிவு ஒரு ஆரோக்கியமான குழந்தையின் பிறப்புக்கு ஒரு முழுமையான தடையல்ல என்பதைக் காட்டுகிறது. குழந்தையின் ஆரோக்கியம் உயர் இரத்த சர்க்கரையால் எதிர்மறையாக பாதிக்கப்படுகிறது, ஆனால் நோய் அல்ல, எனவே ஒரு சாதகமான கர்ப்பத்திற்கு, நீங்கள் சாதாரண அளவிலான கிளைசீமியாவை பராமரிக்க வேண்டும். இது சுய கட்டுப்பாடு மற்றும் இன்சுலின் நிர்வாகத்தின் நவீன வழிமுறைகளால் வெற்றிகரமாக ஊக்குவிக்கப்பட்டுள்ளது.
எந்தவொரு மாற்றத்தையும் கண்காணிக்க உங்களை அனுமதிக்கும் கருவியைக் கண்காணிப்பதற்கான சாதனங்கள் உள்ளன, எனவே இன்று நீரிழிவு நோயுள்ள ஒரு பெண்ணில் நடைமுறையில் ஆரோக்கியமான குழந்தையைப் பெறுவதற்கான நிகழ்தகவு வளர்சிதை மாற்றக் கோளாறுகள் இல்லாத வேறு எந்தப் பெண்ணையும் விட குறைவாக இல்லை. இன்னும், இந்த விஷயத்தில் சில சிரமங்கள் மற்றும் சிக்கல்களைத் தவிர்க்க முடியாது, எனவே வருங்கால தாயின் சுகாதார நிலையை உன்னிப்பாகக் கண்காணிக்க வேண்டிய அவசியம் உள்ளது.
முதலாவதாக, அதிக சர்க்கரையுடன் கர்ப்பம் திட்டமிடப்பட வேண்டும், குறிப்பாக சர்க்கரை அளவை வழக்கமாக கண்காணிக்கவில்லை என்றால். கர்ப்பத்தின் தருணத்திலிருந்து அதன் அங்கீகாரம் வரை, இது வழக்கமாக 6-7 வாரங்கள் ஆகும், இந்த நேரத்தில் கரு கிட்டத்தட்ட முற்றிலும் உருவாகிறது: மூளை, முதுகெலும்பு, குடல், நுரையீரல் போடப்படுகிறது, இதயம் துடிக்கத் தொடங்குகிறது, தாய் மற்றும் குழந்தைக்கு பொதுவான இரத்தத்தை செலுத்துகிறது. இந்த காலகட்டத்தில் தாயின் குளுக்கோஸ் அளவு மீண்டும் மீண்டும் அதிகரித்தால், இது தவிர்க்க முடியாமல் குழந்தையை பாதித்தது.
ஹைப்பர் கிளைசீமியா வளர்ந்து வரும் உடலில் வளர்சிதை மாற்ற இடையூறுகளை ஏற்படுத்துகிறது, இது குழந்தையின் உறுப்புகளை இடுவதில் பிழைகள் ஏற்படுகிறது. கூடுதலாக, அதிக சர்க்கரையுடன் கர்ப்பத்தின் ஆரம்பம் எப்போதும் தாய்மார்களில் நீரிழிவு சிக்கல்களின் விரைவான வளர்ச்சி மற்றும் முன்னேற்றத்துடன் தொடர்புடையது. எனவே, அத்தகைய "திடீர்" கர்ப்பம் குழந்தைக்கு மட்டுமல்ல, பெண்ணுக்கும் ஆபத்தானது.
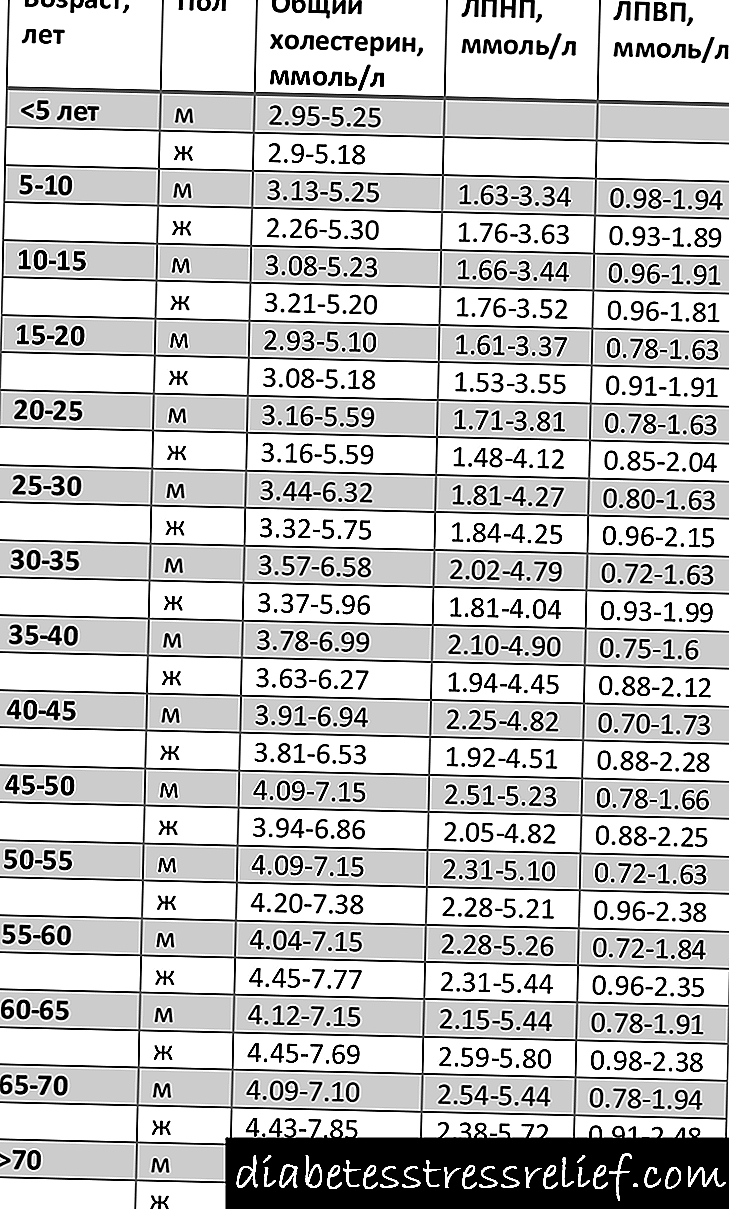
சிறந்த சர்க்கரை வளைவு இப்படி இருக்க வேண்டும்:
- வெற்று வயிற்றில் - 5.3 மிமீல் / எல்,
- உணவுக்கு முன் - 5.8 மிமீல் / எல்,
- சாப்பிட்ட ஒரு மணி நேரத்திற்குப் பிறகு - 7.8 மிமீல் / எல்,
- சாப்பிட்ட இரண்டு மணி நேரம் கழித்து - 6.7.mmol / l.
பூர்வாங்க தயாரிப்பு
முன்மொழியப்பட்ட கருத்தாக்கத்திற்கு 3-6 மாதங்களுக்கு முன்பு, நீங்கள் குறிப்பாக உங்கள் ஆரோக்கியத்தை தீவிரமாக கவனித்து, உங்கள் இரத்த சர்க்கரையை முழுமையாக கட்டுப்படுத்த வேண்டும் - ஒவ்வொரு நாளும் ஒரு குளுக்கோமீட்டரைப் பயன்படுத்துங்கள் மற்றும் நோய்க்கான முழுமையான இழப்பீட்டை அடைய வேண்டும். கடுமையான ஹைப்பர் கிளைசீமியா அல்லது கெட்டோனூரியாவின் ஒவ்வொரு வழக்கும் பெண்ணின் ஆரோக்கியத்திற்கும், சாத்தியமான குழந்தையின் தீங்கு விளைவிக்கும். கருத்தரிப்பதற்கு முன்னர் நீண்ட மற்றும் சிறந்த இழப்பீடு, ஒரு சாதாரண பாடநெறி மற்றும் கர்ப்பத்தை முடிப்பதற்கான அதிக வாய்ப்பு.
டைப் 2 நீரிழிவு நோயாளிகள் சிறுநீரின் சர்க்கரை அளவை அளவிடுவதிலிருந்து அதிக தகவலறிந்த ஆய்வுகளுக்கு செல்ல வேண்டும். சில சந்தர்ப்பங்களில், சர்க்கரை குறைக்கும் மாத்திரைகளிலிருந்து (அவை கருவுக்கு தீங்கு விளைவிக்கும்) இன்சுலின் ஊசி மருந்துகளுக்கு மாற தற்காலிகமாக (தாய்ப்பால் கொடுக்கும் வரை) மருத்துவர் அறிவுறுத்தலாம்.கருத்தரிப்பதற்கு முன்பே, பல நிபுணர்களுடன் கலந்தாலோசிப்பது அவசியம், ஏனெனில் ஒரு வெற்றிகரமான கர்ப்பம் கூட எப்போதும் உடலில் ஒரு பெரிய சுமையாக இருக்கிறது, மேலும் இது உங்கள் ஆரோக்கியத்தை எவ்வாறு பாதிக்கும் என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும்.
ஒரு பெண் ஏதேனும் மருந்துகளை (வைட்டமின் வளாகங்கள் கூட) எடுக்க நிர்பந்திக்கப்பட்டால், அவை கருவை மோசமாக பாதிக்குமா, அவற்றை எதை மாற்றலாம் என்று மருத்துவரிடம் முன்கூட்டியே கேட்க வேண்டும். இதை நீங்கள் தீவிரமாக கையாண்டால் நீரிழிவு நோயால் ஏற்படும் கர்ப்பத்திற்கான பெரும்பாலான முரண்பாடுகள் நீக்கப்படும். நோயின் சிதைவு, கிளைசீமியாவின் சுய கட்டுப்பாட்டைக் கடைப்பிடிக்க இயலாமை, இணக்கமான மரபணு நோய்த்தொற்றுகள் முற்றிலும் முறியடிக்கப்படுகின்றன.
ஆனால், துரதிர்ஷ்டவசமாக, நீரிழிவு நோய் கரோனரி இதய நோய், சிறுநீரக செயலிழப்பு (புரோட்டினூரியா, உயர் இரத்த அழுத்தம், இரத்தத்தில் கிரியேட்டின் அளவு அதிகரித்தல்) மற்றும் கடுமையான இரைப்பை குடல் (வயிற்றுப்போக்கு) ஆகியவற்றுடன் தொடர்புடைய முழுமையான முரண்பாடுகள் இன்னும் உள்ளன. நீரிழிவு நோயின் அனைத்து வெளிப்பாடுகளும் ஈடுசெய்யப்பட்டு, மருத்துவ பரிசோதனை முடிந்ததும், கருத்தடை ஒழிப்பு குறித்து உங்கள் மகளிர் மருத்துவ நிபுணருடன் உரையாடலைத் தொடங்குவதற்கு முன்பு நீங்கள் பொறுமையாக இருக்க வேண்டும் மற்றும் குடும்பத்தின் ஆதரவைப் பெற வேண்டும்.
அதன்பிறகு, நீங்கள் கர்ப்பத்தை தீர்மானிக்க வீட்டு சோதனைகளை வாங்கலாம் மற்றும் அவற்றில் ஒன்று நேர்மறையான முடிவைக் காட்டியவுடன், நீங்கள் உடனடியாக மருத்துவரிடம் சென்று கோரியானிக் கோனாடோட்ரோபினுக்கு இரத்தம் அல்லது சிறுநீர் பரிசோதனை மூலம் கர்ப்பத்தின் உண்மையை உறுதிப்படுத்த வேண்டும்.
சிக்கல்களைத் தவிர்ப்பது எப்படி
கர்ப்பத்தின் முழு காலமும் - முதல் நாள் முதல் பிறந்த நேரம் வரை - வருங்கால தாயின் நிலை ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் மகப்பேறியல்-மகளிர் மருத்துவ நிபுணரால் தொடர்ந்து கண்காணிக்கப்படுகிறது. மருத்துவர்களின் தேர்வு மிகவும் தீவிரமாக அணுகப்பட வேண்டும்: அதிக தகுதி வாய்ந்த நிபுணரின் கவனிப்பு கடுமையான உடல்நலப் பிரச்சினைகளின் வாய்ப்பைக் குறைக்கும். நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தையை எடுத்துச் செல்வது சில அம்சங்களை மறந்துவிடக் கூடாது.
கருவின் ஆரோக்கியத்தைப் பொறுத்தவரை மிக முக்கியமானது கர்ப்பத்தின் 1 மூன்று மாதங்களாக கருதப்படுகிறது - 1 முதல் 12 வாரங்கள் வரை. இந்த நேரத்தில், இரண்டு சிறிய செல்கள் ஒரு புதிய மனிதனுக்கு உயிரூட்டுகின்றன, மேலும் இது எவ்வாறு நிகழ்கிறது என்பதைப் பொறுத்தது அவரது ஆரோக்கியமும் உயிர்ச்சக்தியும். நிலையான இரத்த சர்க்கரை அளவை தொடர்ந்து கண்காணிப்பது கருவின் அனைத்து முக்கிய உறுப்புகளும் ஒழுங்காக உருவாக அனுமதிக்கும். நஞ்சுக்கொடியின் வளர்ச்சி மற்றும் வளர்ச்சிக்கு சுய கட்டுப்பாடு என்பது குறைவான முக்கியத்துவம் வாய்ந்தது.
உடல் இப்போது ஒரு புதிய அசாதாரண பயன்முறையில் செயல்படுகிறது என்பதை எதிர்பார்க்கும் தாய் நினைவில் கொள்ள வேண்டும். கர்ப்பத்தின் ஆரம்ப கட்டங்களில், இன்சுலின் உணர்திறன் அதிகரிக்கிறது, இது சாதாரண அளவுகளில் தற்காலிக குறைப்பு தேவைப்படும். இந்த வழக்கில், சிறுநீரில் உள்ள அசிட்டோன் குளுக்கோஸில் சிறிது அதிகரிப்புடன் கூட தோன்றும் (ஏற்கனவே 9-12 மிமீல் / எல்). ஹைப்பர் கிளைசீமியா மற்றும் கெட்டோஅசிடோசிஸைத் தடுக்க, நீங்கள் குளுக்கோமீட்டரை ஒரு நாளைக்கு 3-4 முறை அடிக்கடி பயன்படுத்த வேண்டும்.
முதல் மூன்று மாதங்களில் பல பெண்கள் குமட்டல் மற்றும் வாந்தியை அனுபவிக்கிறார்கள், ஆனால் இந்த விஷயத்தில் நீரிழிவு நோய் உள்ள பெண்கள் அசிட்டோனுக்கு சிறுநீர் பரிசோதனையில் தேர்ச்சி பெற வேண்டும். வாந்தியெடுத்தல் ஏராளமாகவும் அடிக்கடிவும் இருந்தால், இரத்தச் சர்க்கரைக் குறைவைத் தடுக்கும்: வழக்கமான இனிப்பு பானம், கடுமையான சந்தர்ப்பங்களில், குளுக்கோஸ் ஊசி. முதல் மாதங்களில், மகளிர் மருத்துவ நிபுணரின் வருகைகள் வாரத்திற்கு குறைந்தது 1 முறை சாதாரண நிலையில் இருக்க வேண்டும், தினமும் எந்த அவசர காலத்திலும் இருக்க வேண்டும்.
13 முதல் 27 வாரங்கள் வரையிலான காலம் மிகவும் இனிமையானதாகக் கருதப்படுகிறது - நச்சுத்தன்மை கடந்த காலங்களில் இருந்து வருகிறது, உடல் ஒரு புதிய நிலைக்குத் தழுவி பலம் நிறைந்தது. ஆனால் சுமார் 13 வது வாரத்திலிருந்து, குழந்தையின் கணையம் வேலை செய்யத் தொடங்குகிறது, மேலும் தாய்க்கு அதிக சர்க்கரை இருந்தால், குழந்தையின் பதிலில் அதிகப்படியான இன்சுலின் வெளியிடப்படுகிறது, இது நீரிழிவு கரு வளர்ச்சியின் வளர்ச்சிக்கு வழிவகுக்கிறது (அனைத்து வகையான வளர்ச்சி மற்றும் வளர்ச்சிக் கோளாறுகள்). பிரசவத்திற்குப் பிறகு, அத்தகைய குழந்தைக்கு "இனிப்பு" தாய்வழி இரத்த ஓட்டம் நிறுத்தப்படுவதால் தவிர்க்க முடியாத இரத்தச் சர்க்கரைக் குறைவு உள்ளது.
20 வது வாரத்திற்குள், இன்சுலின் அளவை மீண்டும் சரிசெய்ய வேண்டியிருக்கும், ஏனெனில் வளர்ந்த நஞ்சுக்கொடி குழந்தையின் வளர்ச்சிக்குத் தேவையான கான்ட்ரா-ஹார்மோன் ஹார்மோன்களை சுரக்கத் தொடங்குகிறது, ஆனால் பெண் எடுத்த இன்சுலின் விளைவுகளை குறைக்கிறது.கர்ப்ப காலத்தில், இன்சுலின் தேவை 2 அல்லது அதற்கு மேற்பட்ட மடங்கு அதிகரிக்கும், அதில் எந்த தவறும் இல்லை, பிறந்த முதல் நாளிலேயே எல்லாம் இயல்பு நிலைக்குத் திரும்பும். எந்தவொரு சந்தர்ப்பத்திலும் ஒருவர் சுயாதீனமாக அளவுகளைத் தேர்ந்தெடுக்க முடியாது - ஆபத்து மிகப் பெரியது, உட்சுரப்பியல் நிபுணர் மட்டுமே இதை விரைவாகவும் துல்லியமாகவும் செய்ய முடியும், நீங்கள் வழக்கத்தை விட அடிக்கடி அவரைப் பார்க்க வேண்டும்.
20 வது வாரத்தில், கருவின் பிறவி அசாதாரணத்தின் அறிகுறிகளுக்காக பெண் அல்ட்ராசவுண்ட் ஸ்கேன் செய்ய அனுப்பப்படுகிறார். அதே நேரத்தில், நீங்கள் மீண்டும் ஒளியியல் மருத்துவரை சந்திக்க வேண்டும். ஒவ்வொரு இரண்டு வாரங்களுக்கும் முழு மூன்றாவது மூன்று மாதங்கள் ஒரு கட்டுப்பாட்டு அல்ட்ராசவுண்ட் ஆகும். கர்ப்பத்தின் இறுதி கட்டத்திற்கு அதிக கலோரி உட்கொள்ளல் தேவைப்படும் (குழந்தைக்கு தேவையான அனைத்தையும் வழங்க) மற்றும் ரொட்டி அலகுகளின் அதிகரிப்பு.
எந்தவொரு சிக்கலையும் தடுக்க 36 வது வாரத்திற்குள், ஒரு பெண் கர்ப்பிணிப் பெண்களின் நோயியல் துறையில் மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும், மேலும் பிரசவ முறை தேர்வு செய்யப்படுகிறது. கருவின் அளவு மற்றும் நிலை உட்பட அனைத்தும் ஒழுங்காக இருந்தால், வழக்கமான இயற்கை பிறப்பைச் செய்யுங்கள். அறுவைசிகிச்சை பிரிவுக்கான அறிகுறிகள்:
- கரு ஹைபோக்ஸியா,
- பெரிய பழம்
- பெண்களில் கர்ப்ப சிக்கல்கள்
- நீரிழிவு நோயின் வாஸ்குலர் சிக்கல்கள்.
பிரசவ நேரத்தில், எதிர்பார்ப்புள்ள தாய் எந்த சிக்கல்களையும் உருவாக்கவில்லை மற்றும் சர்க்கரை அளவு அனுமதிக்கப்பட்ட வரம்புகளை மீறவில்லை என்றால், பிறப்பு எந்தவொரு ஆரோக்கியமான பெண்ணையும் போலவே சிறந்தது, மற்றும் குழந்தை தனது சகாக்களிடமிருந்து வேறுபட்டதல்ல.
நீரிழிவு (மற்றும் வேறு ஏதேனும்) கோளாறுகளை சரிசெய்வதற்கான தேர்வுகளின் மாதிரி பட்டியல்:
- உட்சுரப்பியல் நிபுணர் ஆலோசனை,
- ஒரு மகளிர் மருத்துவ நிபுணரின் முழு பரிசோதனை மற்றும் மரபணு நோய்த்தொற்றுகளுக்கு முழுமையான சிகிச்சை (ஏதேனும் இருந்தால்),
- ஒரு கண் மருத்துவரின் பரிசோதனை (ஃபண்டஸின் கட்டாய பரிசோதனையுடன்), தேவைப்பட்டால், சிதைவு மற்றும் இரத்தக்கசிவைத் தவிர்ப்பதற்காக ஃபண்டஸின் பாதிக்கப்பட்ட பாத்திரங்களை எரித்தல்,
- சிறுநீரக செயல்பாடு பற்றிய விரிவான ஆய்வு,
- ஒரு நரம்பியல் நிபுணர், இருதய மருத்துவர் மற்றும் சிகிச்சையாளரின் ஆலோசனை.
டயாபெட்ஸ் மெல்லிட்டஸின் பின்னணியில் உள்ள முன்னுரிமை
அதிகாரம் I. முன்கூட்டியே மற்றும் நீரிழிவு
நீரிழிவு நோய்க்கான காரணங்கள்
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோய்
நீரிழிவு கர்ப்ப திட்டமிடல்
அத்தியாயம் I க்கான முடிவுகள்
அதிகாரம் 2. டயாபெட்ஸ் மெல்லிட்டஸுடன் முன்கணிப்பு மேலாண்மை
நீரிழிவு நோயுடன் கர்ப்ப மேலாண்மை
நீரிழிவு நோயுடன் கர்ப்ப காலத்தில் ஏற்படும் சிக்கல்கள்
நீரிழிவு நோயில் கர்ப்ப சிக்கல்களைத் தடுக்கும்
நீரிழிவு நோயை நிர்வகிப்பதில் ஒரு செவிலியரின் பங்கு
அத்தியாயம் II க்கான முடிவுகள்
அதிகாரம் III. ரஷ்ய கூட்டமைப்பு மற்றும் கிராஸ்னோடர் பிராந்தியத்திற்கான புள்ளிவிவரக் குறிகாட்டிகளின் பகுப்பாய்வு
3.1 ரஷ்ய கூட்டமைப்பு மற்றும் கிராஸ்னோடர் பிரதேசத்தில் நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களின் எண்ணிக்கையின் புள்ளிவிவர குறிகாட்டிகளின் பகுப்பாய்வு
3.2 தனிநபர் அட்டை கர்ப்பிணி மற்றும் நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களின் பகுப்பாய்வு
மூன்றாம் அத்தியாயத்தின் முடிவு
பயன்படுத்தப்பட்ட எழுத்துமுறை பட்டியல்
இன்றுவரை, நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களின் எண்ணிக்கையை அதிகரிப்பதற்கான தெளிவான போக்கு உள்ளது. சிறப்பு நிறுவனங்களின்படி, நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களின் பிறப்பு எண்ணிக்கை ஆண்டுதோறும் அதிகரித்து வருகிறது. நீரிழிவு நோயின் பிறப்பு அதிர்வெண் மொத்தத்தில் 0.1% - 0.3% ஆகும். 100 கர்ப்பிணிப் பெண்களில் 2-3 பேருக்கு கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகள் இருப்பதாக ஒரு கருத்து உள்ளது.
நீரிழிவு மற்றும் கர்ப்பத்தின் பிரச்சினை மகப்பேறியல் மருத்துவர்கள், உட்சுரப்பியல் நிபுணர்கள் மற்றும் நியோனாட்டாலஜிஸ்டுகளின் கவனத்தை மையமாகக் கொண்டுள்ளது, ஏனெனில் இந்த நோயியல் அதிக எண்ணிக்கையிலான மகப்பேறியல் சிக்கல்கள், அதிக பெரினாட்டல் நோயுற்ற தன்மை மற்றும் இறப்பு மற்றும் தாய் மற்றும் குழந்தையின் ஆரோக்கியத்தில் பாதகமான விளைவுகளுடன் தொடர்புடையது. முக்கிய விஷயம் என்னவென்றால், சரியான நேரத்தில் நோயைக் கண்டறிந்து, பரிந்துரைக்கப்பட்ட சிகிச்சையை விடாமுயற்சியுடன் பின்பற்றுவது. கர்ப்ப காலத்தில் நீரிழிவு நோயால் ஏற்படும் சிக்கல்கள் குறைவு, சிறந்த நீரிழிவு நோய்க்கு ஈடுசெய்யப்படுவது மற்றும் கர்ப்பத்திற்கு முன்பே அதன் சிகிச்சை விரைவில் தொடங்கப்பட்டது என்று ஆய்வுகள் காட்டுகின்றன.
சமீபத்திய தசாப்தங்களில், இன்சுலின் சிகிச்சையின் செயல்திறன் மற்றும் ஒரு பகுத்தறிவு உடலியல் உணவின் பயன்பாடு காரணமாக, நீரிழிவு நோயாளிகளில் பெரும்பாலோர் இனப்பெருக்க செயல்பாட்டை இயல்பாக்கியுள்ளனர். தற்போது, தாய்க்கு நீரிழிவு நோய் முன்கணிப்பு கணிசமாக மேம்பட்டுள்ளது.
படிப்பு புலம்: நீரிழிவு நோயின் போது கர்ப்பம்.
ஆய்வு பொருள்: நீரிழிவு நோயுடன் கர்ப்பத்தை நிர்வகிப்பதில் ஒரு செவிலியரின் பங்கு.
ஆராய்ச்சி பொருள்:
- கிராஸ்னோடரின் ZhK எண் 13 இன் படி ரஷ்ய கூட்டமைப்பு மற்றும் கிராஸ்னோடர் பிரதேசத்தில் கர்ப்ப காலத்தில் நீரிழிவு நோய் பற்றிய புள்ளிவிவரங்கள்,
- நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண் மற்றும் பிரசவத்தில் இருக்கும் ஒரு பெண்ணின் தனிப்பட்ட அட்டை.
பாடநெறியின் நோக்கம்: நீரிழிவு நோயுடன் கர்ப்பத்தின் போக்கைப் பற்றிய ஆய்வு.
பணிகள்:
1. நீரிழிவு நோயுடன் கர்ப்பத்தின் போக்கை விசாரிக்க,
2. நீரிழிவு நோயால் கர்ப்பத்தின் சாத்தியமான சிக்கல்களைக் கவனியுங்கள்,
3. நீரிழிவு நோயின் பின்னணியில் கர்ப்ப சிக்கல்களைத் தடுப்பதை அடையாளம் காண,
4. நீரிழிவு நோயுடன் கர்ப்பத்தின் அம்சங்களை வெளிப்படுத்த,
5. நீரிழிவு நோயுடன் கர்ப்பத்தை நிர்வகிப்பதில் ஒரு செவிலியரின் பங்கை வெளிப்படுத்த,
6. ரஷ்ய கூட்டமைப்பு மற்றும் கிராஸ்னோடர் பிரதேசத்தில் நீரிழிவு நோயின் பின்னணிக்கு எதிராக கர்ப்ப விகிதங்களை பகுப்பாய்வு செய்ய,
7. நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்ணின் தனிப்பட்ட அட்டையைப் பகுப்பாய்வு செய்தல்.
ஆராய்ச்சி கருதுகோள்: எதிர்கால செவிலியர்கள் கர்ப்பம் மற்றும் பிரசவத்தில் நீரிழிவு நோயால் ஏற்படும் பாதிப்புகள் குறித்து விழிப்புடன் இருக்க வேண்டும்.
ஆராய்ச்சி முறைகள்:
- ஆராய்ச்சி தலைப்பில் இலக்கிய ஆதாரங்கள் மற்றும் ஆன்லைன் ஆதாரங்களின் தத்துவார்த்த பகுப்பாய்வு முறை,
- ரஷ்ய கூட்டமைப்பு மற்றும் கிராஸ்னோடர் பிரதேசத்தின் புள்ளிவிவர குறிகாட்டிகளின் ஒப்பீடு,
- நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணி மற்றும் பிரசவத்திற்குப் பிந்தைய பெண்ணின் தனிப்பட்ட அட்டையின் பகுப்பாய்வு மற்றும் செயலாக்கம்,
- கணித புள்ளிவிவரங்களின் முறை (சதவீதங்களின் கணக்கீடு).
பணியின் நடைமுறை முக்கியத்துவம்: கிளினிக் மற்றும் பிறப்புக்கு முந்தைய பராமரிப்பில் சுகாதாரக் கல்வியை நடத்த இந்த பாடநெறிப் பணியைப் பயன்படுத்தலாம். கூடுதலாக, ஆய்வின் முடிவுகள் சுகாதார-கல்விப் பணிகளிலும், PM 02 ஐப் படிக்கும்போது ஒரு மருத்துவக் கல்லூரியின் கல்விச் செயல்பாட்டிலும் பயன்படுத்தப்படலாம். MDK.02.01.P.7 இன் படி “மருத்துவ-கண்டறியும் மற்றும் மறுவாழ்வு செயல்முறைகளில் பங்கேற்பு”. “பல்வேறு நோய்கள் மற்றும் நர்சிங் பராமரிப்பு மகளிர் மருத்துவம் மற்றும் மகப்பேறியல் நோயாளிகளின் நிலைமைகள் ”நர்சிங்கின் சிறப்புக்காக.
படைப்பு அறிமுகம், மூன்று அத்தியாயங்கள், பொது முடிவுகள், முடிவுகள் மற்றும் பயன்பாடுகள் ஆகியவற்றைக் கொண்டுள்ளது.
அதிகாரம் I. முன்கூட்டியே மற்றும் நீரிழிவு
நீரிழிவு நோய் - உடலில் இன்சுலின் ஒரு முழுமையான அல்லது உறவினர் பற்றாக்குறை உள்ள நோய்க்கிரும வளர்ச்சியில் ஒரு நோய், வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் பல்வேறு உறுப்புகள் மற்றும் திசுக்களில் நோயியல் மாற்றங்களை ஏற்படுத்துகிறது.
இன்சுலின் என்பது குளுக்கோஸின் பயன்பாடு மற்றும் கிளைகோஜன், லிப்பிடுகள் மற்றும் புரதங்களின் உயிரியக்கவியல் ஆகியவற்றை ஊக்குவிக்கும் ஒரு அனபோலிக் ஹார்மோன் என்று அறியப்படுகிறது. இன்சுலின் குறைபாட்டுடன், குளுக்கோஸின் பயன்பாடு சீர்குலைந்து அதன் உற்பத்தி அதிகரிக்கிறது, இதன் விளைவாக ஹைப்பர் கிளைசீமியா உருவாகிறது - நீரிழிவு நோயின் முக்கிய கண்டறியும் அறிகுறி.
உட்சுரப்பியல் துறையில், நீரிழிவு நோய் பாதிப்புக்கு முதல் இடத்தைப் பிடிக்கும் - 50% க்கும் அதிகமான நாளமில்லா நோய்கள்.
மருத்துவ நடைமுறையில், நீரிழிவு நோய்க்கு மூன்று முக்கிய வகைகள் உள்ளன:
- வகை I நீரிழிவு நோய் - இன்சுலின் சார்ந்த (ஐடிடிஎம்),
- வகை II நீரிழிவு நோய் - இன்சுலின் அல்லாத சார்புடைய (என்ஐடிடிஎம்),
- வகை III நீரிழிவு நோய் - கர்ப்பகால நீரிழிவு நோய் (எச்டி), இது 28 வாரங்களுக்குப் பிறகு உருவாகிறது. கர்ப்பம் மற்றும் கர்ப்ப காலத்தில் பெண்களில் குளுக்கோஸ் பயன்பாட்டின் இடைக்கால மீறல் ஆகும்.
டைப் I நீரிழிவு நோய் β- செல்கள் (கணையத்தில் அமைந்துள்ளது மற்றும் இன்சுலின் சுரக்கிறது) இறப்புடன் தொடர்புடையது, இது முழுமையான இன்சுலின் குறைபாட்டிற்கு வழிவகுக்கிறது. பின்வரும் காரணிகளின் செல்வாக்கின் காரணமாக மரபணு முன்கணிப்புடன் β- கலங்களின் இறப்பு ஏற்படுகிறது:
• சில மருந்துகள்.
வகை II நீரிழிவு நோய் இன்சுலினுக்கு திசு ஏற்பிகளின் உணர்வற்ற தன்மையுடனும், β- செல்கள் மூலம் இன்சுலின் சுரப்பை மீறுவதற்கும் தொடர்புடையது.
நீரிழிவு நோய்க்கு மூன்று டிகிரி உள்ளன:
Or முதல் அல்லது லேசான நீரிழிவு நோய்: உண்ணாவிரத ஹைப்பர் கிளைசீமியா 7.1 மிமீல் / எல் குறைவாக உள்ளது, இரத்த சர்க்கரையை இயல்பாக்குவது ஒரே உணவில் அடையப்படலாம்.
Diabetes நீரிழிவு நோயின் இரண்டாவது அல்லது சராசரி அளவு: உண்ணாவிரதம் ஹைப்பர் கிளைசீமியா 9.6 மிமீல் / எல் குறைவாக உள்ளது, இரத்த சர்க்கரை அளவை இயல்பாக்குவதற்கு உணவு போதாது, உங்களுக்கு இன்சுலின் சிகிச்சை தேவை.
Diabetes நீரிழிவு நோயின் மூன்றாவது அல்லது கடுமையான அளவு: உண்ணாவிரத ஹைப்பர் கிளைசீமியா 9.6 மிமீல் / எல் அதிகமாக உள்ளது, உறுப்புகளின் வாஸ்குலர் புண்கள் வெளிப்படுத்தப்படுகின்றன, சிறுநீரில் அசிட்டோன் உள்ளது.
நீரிழிவு நோய்க்கான காரணங்கள்
இன்சுலின் சார்ந்த நீரிழிவு நோய் பெரும்பாலும் இளம் வயதிலேயே உருவாகிறது.
ஆனால் முதல் வகை நீரிழிவு குழந்தைகளுக்கு மட்டுமே உருவாகிறது என்று இது அர்த்தப்படுத்துவதில்லை. இந்த நோய் ஒரு வயது வந்தவருக்கு ஆரம்பிக்கலாம்.
அதிகப்படியான இனிப்புகள், மன அழுத்தம் நிறைந்த சூழ்நிலைகள், அதிக வேலை மற்றும் பலவற்றிலிருந்து நீரிழிவு நோய் உருவாகாது. நீரிழிவு நோய்க்கான காரணங்களை விளக்கும் முக்கிய கோட்பாடுகளில் ஒன்று வைரஸ் தொற்று மற்றும் பரம்பரை முன்கணிப்புடன் தொடர்புடைய கோட்பாடு ஆகும்.
இன்சுலின் குறைபாடு வகை 1 நீரிழிவு நோயின் வளர்ச்சிக்கு வழிவகுக்கிறது. வைரஸ் உடலில் நுழைந்த தருணத்திலிருந்து, நீரிழிவு அறிகுறிகள் தோன்றும் வரை, சில நேரங்களில் நிறைய நேரம் கடந்து செல்லும். இந்த காலகட்டத்தில், நீரிழிவு வளர்ச்சியில் எந்த விளைவையும் ஏற்படுத்தாத, ஆனால் உளவியல் ரீதியாக மிகவும் முக்கியத்துவம் வாய்ந்த, எதிர்மறையான, நிகழ்வுகள் வாழ்க்கையில் ஏற்படக்கூடும்.
நீரிழிவு நோயே மரபுரிமையாக இல்லை என்பதை நினைவில் கொள்வது அவசியம், ஆனால் அதற்கு ஒரு முன்னோடி மட்டுமே. அதாவது, ஒரு முன்கணிப்பு இருந்தாலும், நீரிழிவு நோய் உருவாகாது.
வகை II நீரிழிவு நோயாளிகள் தங்கள் நோயிலிருந்து விடுபட மாட்டார்கள் என்ற தீர்ப்பு தவறானது. டைப் II நீரிழிவு நோயால் பாதிக்கப்பட்ட பெற்றோரின் வயதுவந்த பெற்றோருக்கு இந்த நோய் இல்லை, ஏனெனில் அவர்கள் சாதாரண உடல் எடையை பராமரிக்கிறார்கள். நீங்கள் சாதாரண உடல் எடையை பராமரிக்க முயற்சித்தால் நீரிழிவு நோய் ஒருபோதும் ஏற்படாது.
டைப் I நீரிழிவு நோயுடன், நீரிழிவு நோய் தானே மரபுரிமையாக இல்லை, ஆனால் அதற்கு ஒரு முன்னோடி மட்டுமே. அதாவது, நோயாளியின் உறவினர்கள் எவருக்கும் நீரிழிவு நோய் இல்லாவிட்டாலும், அவரது பெற்றோர் ஒவ்வொருவருக்கும் அவரது மரபணு வகைகளில் ஒரு மரபணு இருக்க முடியும், அது நீரிழிவு நோயின் வளர்ச்சிக்கு முந்தியுள்ளது.
நீரிழிவு அறிகுறிகள்
டைப் I நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப்படாவிட்டால், இரத்தத்தில் இருந்து உயிரணுக்களுக்கு சர்க்கரை ஓட்டம் குறைகிறது, மேலும் அனைத்து சர்க்கரையும் சிறுநீரில் வெளியேற்றப்படுகிறது. இது வெளிப்படுகிறது:
• அடிக்கடி மற்றும் அதிக அளவில் சிறுநீர் கழித்தல்
ஒரு நபருக்கு இந்த அறிகுறிகள் அனைத்தும் இருக்கும்போது, டாக்டர்கள் அவரை டைப் I நீரிழிவு நோயால் எளிதில் கண்டறிய முடியும்.
வகை II நீரிழிவு நோயில், அறிகுறிகள் மிகவும் உச்சரிக்கப்படாமல் போகலாம், மேலும் ஒரு நீரிழிவு நோயாளி பல ஆண்டுகளாக நோய்வாய்ப்பட்டிருப்பதாக சந்தேகிக்கக்கூடாது.
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோய்
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோய் பரவுவது பல்வேறு மதிப்பீடுகளின்படி, 2 முதல் 12% வழக்குகள் வரை உள்ளது, மேலும் இந்த எண்ணிக்கை ஆண்டுதோறும் அதிகரித்து வருகிறது. கர்ப்ப காலத்தில், நீரிழிவு நோய் கணிசமாக மாறுகிறது. இவை அனைத்தும் அமைப்பின் இருப்பின் பின்னணிக்கு எதிராக நிகழ்கின்றன: தாய், நஞ்சுக்கொடி, கரு.
கார்போஹைட்ரேட் வளர்சிதை மாற்றம், உடலியல் கர்ப்ப காலத்தில், ஆற்றல் பொருளுக்கு, முக்கியமாக குளுக்கோஸுக்கு வளர்ந்து வரும் கருவின் பெரும் தேவைகளுக்கு ஏற்ப மாறுகிறது. ஒரு சாதாரண கர்ப்பம் குளுக்கோஸ் சகிப்புத்தன்மை குறைதல், இன்சுலின் உணர்திறன் குறைதல், அதிகரித்த இன்சுலின் முறிவு மற்றும் இலவச கொழுப்பு அமிலங்களின் புழக்கத்தின் அதிகரிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் நஞ்சுக்கொடி ஹார்மோன்களின் செல்வாக்குடன் தொடர்புடையது: நஞ்சுக்கொடி லாக்டோஜென், ஈஸ்ட்ரோஜன், புரோஜெஸ்ட்டிரோன் மற்றும் கார்டிகோஸ்டீராய்டுகள். கர்ப்பிணி உடலில் நஞ்சுக்கொடி லாக்டோஜனின் லிபோலிடிக் விளைவு காரணமாக, தாயின் ஆற்றல் செலவினங்களுக்காகப் பயன்படுத்தப்படும் இலவச கொழுப்பு அமிலங்களின் அளவு உயர்கிறது, இதன் மூலம் கருவுக்கு குளுக்கோஸைப் பாதுகாக்கிறது.
அவற்றின் தன்மையால், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் ஏற்படும் இந்த மாற்றங்கள் பெரும்பாலான ஆராய்ச்சியாளர்களால் நீரிழிவு நோயின் மாற்றங்களுக்கு ஒத்ததாக கருதப்படுகின்றன.
நீரிழிவு நோய் - இது இன்சுலின் ஒரு முழுமையான அல்லது உறவினர் பற்றாக்குறையை அடிப்படையாகக் கொண்ட ஒரு நோயாகும், இது வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் பல்வேறு உறுப்புகள் மற்றும் திசுக்களில் நோயியல் மாற்றங்களை ஏற்படுத்துகிறது.
இன்சுலின் குளுக்கோஸ் பயன்பாடு, கிளைகோஜன் மற்றும் லிப்பிட் பயோசிந்தெசிஸை ஊக்குவிக்கும் ஒரு அனபோலிக் ஹார்மோன் என்று அறியப்படுகிறது. இன்சுலின் குறைபாட்டுடன், ஹைப்பர் கிளைசீமியா உருவாகிறது - நீரிழிவு நோயின் முக்கிய கண்டறியும் அறிகுறி. எனவே, கர்ப்பம் ஒரு நீரிழிவு காரணியாக கருதப்படுகிறது.
கிளினிக்கில், வேறுபடுத்துவது வழக்கம் வெளிப்படையான நீரிழிவு கர்ப்பிணி பெண்கள் நிலையற்ற, மறைந்திருக்கும், ஒரு சிறப்புக் குழுவில் நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்கள் உள்ளனர்.
கண்டறியும் வெளிப்படையான நீரிழிவு கர்ப்பிணிப் பெண்களில், வெற்று வயிற்றில் ஒரு ஆர்டோடோலூயிடின் ஆய்வில் ஹைப்பர் கிளைசீமியா மற்றும் குளுக்கோசூரியா இருப்பதை அடிப்படையாகக் கொண்டது.
நீரிழிவு தீவிரத்தில் மூன்று டிகிரி உள்ளன:
1. ஒளி வடிவம் - உண்ணாவிரத இரத்த சர்க்கரை 7.1 மிமீல் / எல் தாண்டாது, கெட்டோசிஸ் இல்லை. ஹைப்பர் கிளைசீமியாவின் இயல்பாக்கம் உணவின் மூலம் அடையப்படுகிறது.
2. மிதமான நீரிழிவு - உண்ணாவிரத இரத்த சர்க்கரை 9.6 mmol / l ஐ தாண்டாது, கெட்டோசிஸ் இல்லை அல்லது ஒரு உணவைப் பின்பற்றுவதன் மூலம் நீக்கப்படும்.
3. கடுமையான நீரிழிவு நோயில், உண்ணாவிரதத்தில் இரத்த சர்க்கரை அளவு 9.6 மிமீல் / எல் தாண்டுகிறது; கெட்டோசிஸை உருவாக்கும் போக்கு உள்ளது.
வாஸ்குலர் புண்கள் பெரும்பாலும் குறிப்பிடப்படுகின்றன - ஆஞ்சியோபதிஸ் (தமனி உயர் இரத்த அழுத்தம், கரோனரி மாரடைப்பு நோய், கால்களின் கோப்பை புண்கள்), ரெட்டினோபதி, நெஃப்ரோபதி (நீரிழிவு நெஃப்ரோஆங்கியோஸ்கிளிரோசிஸ்).
கர்ப்பிணிப் பெண்களில் 50% வரை நோய்கள் உள்ளன நிலையற்ற நீரிழிவு நோய். நீரிழிவு நோயின் இந்த வடிவம் கர்ப்பத்துடன் தொடர்புடையது, பிரசவத்திற்குப் பிறகு நோயின் அறிகுறிகள் மறைந்துவிடும், மேலும் மீண்டும் மீண்டும் கர்ப்பத்திற்குப் பிறகு நீரிழிவு நோய் மீண்டும் தொடங்கலாம்.
சுரக்கின்றன மறைந்த அல்லது சப்ளினிகல் நீரிழிவுஇதில் அதன் மருத்துவ அறிகுறிகள் இல்லாமல் இருக்கலாம் மற்றும் மாற்றப்பட்ட குளுக்கோஸ் சகிப்புத்தன்மை சோதனையால் நோயறிதல் நிறுவப்படுகிறது.
நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களின் குழு குறிப்பிடத்தக்கது:
1. நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்ணின் உறவினர்களின் குடும்பத்தில் ஒரு நோய் ஏற்பட்டால்,
2. ஒரு பெரிய கரு மூலம் பிரசவம் - 4 கிலோ அல்லது அதற்கு மேற்பட்டது. இராட்சத பழம் - 5 கிலோ அல்லது அதற்கு மேற்பட்டவை,
3. 4 கிலோ மற்றும் அதற்கு மேற்பட்ட எடையுள்ள குழந்தைகளின் மறுபிறப்பு,
4. கரு குறைபாடுகள்,
6. ஆரம்ப கர்ப்பத்தில் குளுக்கோசூரியாவின் வெளிப்பாடு,
7. திடீர் பெரினாட்டல் கரு மரணம்,
8. தாமதமான நச்சுத்தன்மை, உடல் பருமன், அடிக்கடி கடுமையான கொப்புள நோய்களின் வளர்ச்சி.
கெட்டோஅசிடோசிஸ், ஹைப்பர்- மற்றும் ஹைபோகிளைசெமிக் நிலைமைகளுக்கு ஒரு போக்கைக் கொண்டு, கர்ப்ப காலத்தில் நீரிழிவு நோயின் போக்கை மதிப்பிடுகிறது.
பெரும்பாலும் நீரிழிவு நோயின் போது, நோயின் பின்வரும் மருத்துவ வெளிப்பாடுகள் காணப்படுகின்றன: வறண்ட வாய், தாகம், பாலியூரியா (அடிக்கடி மற்றும் அதிக சிறுநீர் கழித்தல்), பசியின்மை அதிகரித்தல், எடை இழப்பு மற்றும் பொதுவான பலவீனம் ஆகியவற்றுடன். பெரும்பாலும் தோல் அரிப்பு ஏற்படுகிறது, முக்கியமாக வெளிப்புற பிறப்புறுப்பு பகுதி, பைரியா, ஃபுருங்குலோசிஸ்.
கர்ப்ப காலத்தில் நீரிழிவு அனைத்து நோயாளிகளுக்கும் ஒரே மாதிரியாக இருக்காது. கர்ப்பம் முழுவதும் சுமார் 15% நோயாளிகளுக்கு நோயின் படத்தில் குறிப்பிட்ட மாற்றங்கள் இல்லை. இது முக்கியமாக நீரிழிவு நோயின் லேசான வடிவங்களுக்கு பொருந்தும்.
நீரிழிவு மருத்துவ மாற்றத்தின் மூன்று நிலைகள் அடையாளம் காணப்படுகின்றன:
முதல் கட்டம் 10 வார கர்ப்பத்துடன் தொடங்கி 2-3 மாதங்கள் நீடிக்கும். இந்த நிலை குளுக்கோஸ் சகிப்புத்தன்மை, மாற்றப்பட்ட இன்சுலின் உணர்திறன் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நீரிழிவு இழப்பீட்டில் முன்னேற்றம் உள்ளது, இது இரத்தச் சர்க்கரைக் குறைவுடன் இருக்கலாம். இன்சுலின் அளவை 1/3 குறைக்க வேண்டிய அவசியம் உள்ளது.
இரண்டாவது கட்டம் கர்ப்பத்தின் 24-28 வாரங்களில் நிகழ்கிறது, குளுக்கோஸ் சகிப்புத்தன்மையில் குறைவு உள்ளது, இது பெரும்பாலும் தன்னை ஒரு முன்கூட்டிய நிலை அல்லது அமிலத்தன்மை என வெளிப்படுத்துகிறது, எனவே இன்சுலின் அளவை அதிகரிப்பது அவசியம். பல அவதானிப்புகளில், பிறப்பதற்கு 3-4 வாரங்களுக்கு முன்பு, நோயாளியின் நிலையில் முன்னேற்றம் காணப்படுகிறது.
மாற்றங்களின் மூன்றாம் கட்டம் பிரசவம் மற்றும் பிரசவத்திற்குப் பிந்தைய காலத்துடன் தொடர்புடையது.பிரசவத்தின்போது, வளர்சிதை மாற்ற அமிலத்தன்மை ஏற்படும் அபாயம் உள்ளது, இது விரைவாக நீரிழிவு நோயாளியாக மாறும். பிறந்த உடனேயே, குளுக்கோஸ் சகிப்புத்தன்மை அதிகரிக்கிறது. பாலூட்டும் போது, இன்சுலின் தேவை கர்ப்பத்திற்கு முன்பு குறைவாக உள்ளது.
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோயின் மாற்றத்திற்கான காரணங்கள் உறுதியாக நிறுவப்படவில்லை, ஆனால் கர்ப்பம் காரணமாக ஹார்மோன் சமநிலையில் ஏற்படும் மாற்றங்களின் விளைவு என்பதில் சந்தேகமில்லை. கார்டிகோஸ்டீராய்டுகள், ஈஸ்ட்ரோஜன்கள் மற்றும் புரோஜெஸ்ட்டிரோன் ஆகியவற்றின் அதிகரித்த சுரப்பு ஒரு கர்ப்பிணிப் பெண்ணில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை பாதிக்கிறது. இன்சுலின் எதிரியான நஞ்சுக்கொடி லாக்டோஜனுக்கு குறிப்பாக முக்கியத்துவம் கொடுக்கப்படுகிறது, கூடுதலாக, நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களில் நஞ்சுக்கொடி லாக்டோஜனின் செறிவு ஆரோக்கியமானவர்களை விட அதிகமாக இருப்பது கண்டறியப்பட்டது.
கர்ப்பத்தின் கடைசி வாரங்களில், தாயின் உடலில் குளுக்கோஸின் அளவு குறைவது கருவின் இன்சுலர் கருவியின் செயல்பாட்டின் அதிகரிப்பு மற்றும் தாயின் உடலில் இருந்து செல்லும் குளுக்கோஸ் நுகர்வு அதிகரிப்பு ஆகியவற்றுடன் தொடர்புடையது.
இன்சுலின் நஞ்சுக்கொடியைக் கடக்காது என்பதைக் கவனத்தில் கொள்ள வேண்டும், அதே நேரத்தில் குளுக்கோஸ் தாயிடமிருந்து கருவுக்கு எளிதில் பாய்கிறது மற்றும் நேர்மாறாக, செறிவு சாய்வு பொறுத்து.
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோயின் போக்கில் பெரும் செல்வாக்கு செலுத்தப்படுவது சிறுநீரகச் செயல்பாட்டில் ஏற்படும் மாற்றத்தால், அதாவது சிறுநீரகங்களில் சர்க்கரை மறு உறிஞ்சுதல் குறைதல், இது கர்ப்பத்தின் 4-5 மாதங்களிலிருந்து காணப்படுகிறது, மேலும் கல்லீரல் செயல்பாடு பலவீனமடைகிறது, இது அமிலத்தன்மையின் வளர்ச்சிக்கு பங்களிக்கிறது.
வாஸ்குலர் புண்கள், ரெட்டினோபதி மற்றும் நெஃப்ரோபதி போன்ற கடுமையான நீரிழிவு நோயின் சிக்கல்களில் கர்ப்பத்தின் விளைவு முக்கியமாக சாதகமற்றது. வாஸ்குலர் நோய்களின் தீவிரம் 3% நோயாளிகளில் காணப்படுகிறது, ரெட்டினோபதியின் சரிவு - 35% இல். கர்ப்பம் மற்றும் நீரிழிவு நெஃப்ரோபதியின் மிகவும் சாதகமற்ற கலவையாகும், ஏனெனில் தாமதமான நச்சுத்தன்மையின் வளர்ச்சி மற்றும் பைலோனெப்ரிடிஸின் தொடர்ச்சியான அதிகரிப்புகள் பெரும்பாலும் காணப்படுகின்றன.
நீரிழிவு நோயில் கர்ப்பத்தின் போக்கில் பல அம்சங்கள் உள்ளன, அவை பெரும்பாலும் தாயின் வாஸ்குலர் சிக்கல்களின் விளைவாகும், மேலும் அவை நோயின் வடிவம் மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் கோளாறுகளுக்கு இழப்பீட்டு அளவைப் பொறுத்தது.
நீரிழிவு கர்ப்ப திட்டமிடல்
கர்ப்ப காலத்தில் நீரிழிவு நோய் கர்ப்பிணிப் பெண்ணுக்கும், பிறக்காத குழந்தைக்கும் கடுமையான சிக்கல்களை ஏற்படுத்தும். இந்த சிக்கல்கள் ஏற்படுவதைத் தடுக்கவும், கர்ப்பத்தின் மிகவும் சாதகமான போக்கை உறுதிப்படுத்தவும், கர்ப்பத்தைத் திட்டமிட பரிந்துரைக்கப்படுகிறது.
ஆரோக்கியமான கர்ப்பிணிப் பெண்களை விட நீரிழிவு நோயாளிகள் கர்ப்பத் திட்டமிடல் குறித்து மிகவும் கவனமாக இருக்க வேண்டும். அத்தகைய பெண்களில், திட்டமிடல் என்பது ஒரு ஆரோக்கியமான குழந்தையின் பிறப்புக்கு இன்றியமையாத மற்றும் அவசியமான நிபந்தனையாகும்.
கருத்தரிப்பதற்கு ஆறு மாதங்களுக்கு முன்னர், நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண் நிச்சயமாக ஒரு பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும் மற்றும் நீரிழிவு நோய்க்கான இழப்பீட்டின் அளவு, நீரிழிவு நோயின் தாமதமான சிக்கல்களின் இருப்பு மற்றும் தீவிரம் ஆகியவற்றை தெளிவுபடுத்துதல், சுய கட்டுப்பாட்டு முறைகள் குறித்த பயிற்சியை நடத்துதல் மற்றும் கர்ப்பத்தை சுமப்பதற்கான சாத்தியத்தை தீர்மானிக்க ஒரு உட்சுரப்பியல் நிபுணரிடமிருந்து விரிவான ஆலோசனைகளைப் பெற வேண்டும்.
நீரிழிவு நோயுள்ள பெண்களுக்கான கர்ப்பத் திட்டமிடல் முதன்மையாக நீரிழிவு நோயைக் கட்டுப்படுத்துவதற்கான வழிகளைப் பற்றி விவாதிப்பது மற்றும் பரிசோதிப்பது ஆகியவை அடங்கும். கர்ப்ப காலத்தில், ஒரு கர்ப்பிணிப் பெண்ணின் உடல் குறிப்பிடத்தக்க மாற்றங்களுக்கு உட்படுகிறது, இதன் காரணமாக கர்ப்பத்தின் போது பயனுள்ள சிகிச்சை முறை, கர்ப்ப காலத்தில் சாதாரண குளுக்கோஸ் அளவைப் பராமரிப்பதை உறுதி செய்யாமல் போகலாம், இது குழந்தையின் இயல்பான வளர்ச்சிக்கும், எதிர்பார்க்கும் தாயின் ஆரோக்கியத்திற்கும் மிகவும் அவசியம். எனவே, கர்ப்பத்திற்கு முன், எதிர்கால பெற்றோர்கள் பின்வருமாறு:
Diabetes நீரிழிவு பராமரிப்பு மற்றும் இரத்த குளுக்கோஸ் கட்டுப்பாடு தொடர்பான பிரச்சினைகள் குறித்து தத்துவார்த்த மற்றும் நடைமுறை பயிற்சி பெறுங்கள். இந்த நோக்கங்களுக்காக, பல்வேறு மருத்துவ நிறுவனங்களில் பணிபுரியும் “கர்ப்பம் மற்றும் நீரிழிவு” பள்ளிகளில் ஒன்றில் பாடநெறி எடுப்பது மிகவும் பயனுள்ளதாக இருக்கும்.
Blood கர்ப்பிணிப் பெண்கள் சாதாரண இரத்த குளுக்கோஸ் அளவைப் பராமரிக்க தேவையான மருந்துகளின் அளவை (எடுத்துக்காட்டாக, இன்சுலின்) சரியாக தீர்மானிக்க முடியும் என்பதை உறுதிப்படுத்திக் கொள்ள வேண்டும்; குளுக்கோமீட்டரைப் பயன்படுத்தி இரத்தத்தில் குளுக்கோஸின் செறிவை சரியாக அளவிட முடியும். மேலும், கர்ப்பத் திட்டத்தின் போது, உங்களைப் பழக்கப்படுத்திக்கொள்ளவும், முடிந்தால், இரத்த குளுக்கோஸ் அளவைக் கட்டுப்படுத்துவதற்கான புதிய முறைகளுக்கு மாறவும் பரிந்துரைக்கப்படுகிறது: இன்சுலின் பம்புகள், இன்சுலின் இன்ஜெக்டர்கள்.
Diabetes ஒரு பெண் நீரிழிவு நோய்க்கான உணவு சிகிச்சையின் விதிகளை நன்கு அறிந்திருக்க வேண்டும் மற்றும் கர்ப்பத்திற்கு முன் உணவைக் கற்றுக்கொள்ள வேண்டும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண்ணுக்கு கர்ப்பம் தயாரிப்பதற்கான அடுத்த கட்டம் பரிசோதனை மற்றும் தேர்ச்சி சோதனைகள் ஆகும். ஒரு விரிவான மருத்துவ பரிசோதனை பெண்ணின் உடலின் உறுப்புகள் மற்றும் அமைப்புகளின் நிலை குறித்த முழுமையான படத்தைப் பெற உதவுகிறது, இது மறைக்கப்பட்ட இயற்கையின் பல்வேறு நாட்பட்ட நோய்களை அடையாளம் காண பயனுள்ளதாக இருக்கும்.
கர்ப்பத்திற்கான தயாரிப்பின் இறுதி கட்டம் நீரிழிவு நோயை உறுதிப்படுத்துவதாகும். டைப் 1 நீரிழிவு நோயாளிகளில், புதிய இன்சுலின் தயாரிப்புகள், உணவு, தினசரி அளவிலான உடல் செயல்பாடு ஆகியவற்றை நியமிப்பதன் மூலம் இழப்பீடு அடையப்படுகிறது.
டைப் 2 நீரிழிவு நோயாளிகள் கர்ப்பத்தைத் தொடங்குவதற்கு முன்பு புதிய இன்சுலின் மருந்துகளுடன் சிகிச்சையளிக்க வேண்டும்.
கர்ப்பம் பொதுவாக முரணாக இருக்கும்போது இத்தகைய சூழ்நிலைகளை விலக்குவது அவசியம்:
விரைவாக முன்னேறும் வாஸ்குலர் சிக்கல்களின் இருப்பு, அவை பொதுவாக கடுமையான நோய் (ரெட்டினோபதி, நெஃப்ரோபதி) நிகழ்வுகளில் காணப்படுகின்றன, கர்ப்பத்தின் போக்கை சிக்கலாக்குகின்றன மற்றும் தாய் மற்றும் கருவுக்கான முன்கணிப்பை கணிசமாக மோசமாக்குகின்றன.
நீரிழிவு நோயின் இன்சுலின் எதிர்ப்பு மற்றும் லேபிள் வடிவங்களின் இருப்பு.
இரு பெற்றோர்களிடமும் நீரிழிவு நோய் இருப்பதால், இது குழந்தைகளுக்கு நோயின் சாத்தியத்தை வியத்தகு முறையில் அதிகரிக்கிறது.
நீரிழிவு நோய் மற்றும் தாயின் Rh உணர்திறன் ஆகியவற்றின் கலவையானது, இது கருவின் முன்கணிப்பை கணிசமாக மோசமாக்குகிறது
நீரிழிவு நோய் மற்றும் சுறுசுறுப்பான நுரையீரல் காசநோய் ஆகியவற்றின் கலவையாகும், இதில் கர்ப்பம் பெரும்பாலும் செயல்முறையின் கடுமையான தீவிரத்திற்கு வழிவகுக்கிறது.
எதிர்கால கர்ப்பங்கள் கருவின் மரணத்தில் முடிவடைந்தால் அல்லது வளர்ச்சிக் குறைபாடுகள் உள்ள குழந்தைகள் பிறந்தன
கர்ப்பத்தின் சாத்தியம், அதன் பாதுகாப்பு அல்லது குறுக்கீடு தேவை என்ற கேள்வி 12 வாரங்கள் வரை மகப்பேறியல்-மகளிர் மருத்துவ வல்லுநர்கள், சிகிச்சையாளர் மற்றும் உட்சுரப்பியல் நிபுணரின் பங்கேற்புடன் கலந்தாலோசித்து முடிவு செய்யப்படுகிறது.
கர்ப்பத்தை நிறுத்த பரிந்துரைக்கப்படும் சூழ்நிலைகள் உள்ளன, இது தாய்க்கு குறைந்த தீங்கு விளைவிக்கும் கொள்கையால் வழிநடத்தப்படுகிறது.
இந்த சூழ்நிலைகளில் பின்வருவன அடங்கும்:
38 38 வயதுக்கு மேற்பட்ட பெண்களின் வயது,
Pregnancy ஆரம்ப கர்ப்பத்தில் கிளைகோலைஸ் செய்யப்பட்ட ஹீமோகுளோபின் அளவு 12% க்கும் அதிகமாக உள்ளது,
ஆரம்ப கர்ப்பத்தில் கெட்டோஅசிடோசிஸ் உருவாகிறது.
அத்தியாயம் I இல் முடிவுகள்
கர்ப்ப காலத்தில் நீரிழிவு நோய் வளர்சிதை மாற்ற செயல்முறைகளின் குறிப்பிடத்தக்க குறைபாடு, ஒரு அலை அலையான போக்கை மற்றும் கெட்டோஅசிடோசிஸிற்கான இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளுக்கு அதிகரித்த போக்கு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
கர்ப்பத்தின் முதல் வாரங்களில், பெரும்பாலான நோயாளிகளில் நீரிழிவு நோயின் போக்கு மாறாமல் உள்ளது அல்லது கார்போஹைட்ரேட் சகிப்புத்தன்மையின் அதிகரிப்பு குறிப்பிடப்பட்டுள்ளது, இது கோரியானிக் கோனாடோட்ரோபின் செயல்பாட்டின் காரணமாக இருக்கலாம்.
கர்ப்பத்தின் இரண்டாம் பாதியில், அட்ரீனல் கோர்டெக்ஸ், முன்புற பிட்யூட்டரி மற்றும் நஞ்சுக்கொடியின் அதிகரித்த செயல்பாடு காரணமாக, நோயின் முன்னேற்றம் பொதுவாக குறிப்பிடப்படுகிறது.
கர்ப்பத்தின் முடிவில், இன்சுலின் தேவை அடிக்கடி குறைகிறது, இரத்தச் சர்க்கரைக் குறைவு நிலைகளின் அதிர்வெண் அதிகரிக்கிறது.
அதிகாரம் 2. டயாபெட்ஸ் மெல்லிட்டஸுடன் முன்கணிப்பு மேலாண்மை
2.1 நீரிழிவு நோயுடன் கர்ப்பத்தை நிர்வகித்தல்
கர்ப்பம், நீரிழிவு நோயால் சிக்கலானது, குறிப்பாக கவனமாக கவனிக்கப்பட வேண்டும், முடிந்தவரை குறுகிய நிபுணர்களின் ஈடுபாட்டுடன். தாய் மற்றும் கருவின் ஆரோக்கியத்தில் சிறிதளவு மாற்றங்களை சரியான நேரத்தில் கண்காணிப்பது அவசியம்.கட்டாயமானது கர்ப்பிணி மகப்பேறியல்-மகளிர் மருத்துவ நிபுணர் மற்றும் உட்சுரப்பியல் நிபுணரின் கூட்டு மேலாண்மை ஆகும், இரத்தத்தில் குளுக்கோஸின் அளவை சுயாதீனமாக கட்டுப்படுத்தவும், இன்சுலின் அளவைத் தேர்ந்தெடுப்பதற்கும் அவளுக்கு பயிற்சி அளிக்கிறது.
ஒரு பெண் உடல் செயல்பாடுகளின் ஒரு ஆட்சியைக் கடைப்பிடிக்க வேண்டும், முடிந்தால், உடல் மற்றும் உணர்ச்சி மிகுந்த சுமைகளைத் தவிர்க்க வேண்டும். இருப்பினும், தினசரி சுமைக்கு மிதமான அளவு இருந்தால், இது மிகவும் நல்லது, ஏனென்றால் பிளாஸ்மா குளுக்கோஸ் மற்றும் இன்சுலின் தேவைகளை குறைக்க உதவுகிறது.
உடல் செயல்பாடுகளில் துல்லியமாக கூர்மையான மாற்றங்களைத் தவிர்ப்பது அவசியம், இது நீரிழிவு நோயைக் குறைக்க வழிவகுக்கும். நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கு, மருத்துவர் ஒரு தனிப்பட்ட உணவை உருவாக்குகிறார், இது தாய் மற்றும் கருவின் தேவைகளை போதுமான அளவு வைட்டமின்கள் மற்றும் தாதுக்களில் உள்ளடக்கியது.
கர்ப்ப கண்காணிப்பின் போது, நீரிழிவு நோயாளி ஒரு முழுமையான விரிவான பரிசோதனைக்கு உட்படுத்தப்படுகிறார், இதில் நிபுணர்களின் வரம்பற்ற ஆலோசனைகள் (சிகிச்சையாளர், கண் மருத்துவர், பல் மருத்துவர், ஓட்டோலரிஞ்ஜாலஜிஸ்ட், நெஃப்ரோலாஜிஸ்ட், எண்டோகிரைனாலஜிஸ்ட், சைக்காலஜிஸ்ட்), அத்துடன் மருத்துவ மரபணு பரிசோதனை (டிரிபிள் ஸ்கிரீனிங் டெஸ்ட் மற்றும் பிற ஆய்வுகள்) ஆகியவை அடங்கும்.
அல்ட்ராசவுண்ட், டாப்ளெரோமெட்ரி, ஈ.சி.ஜி, சி.டி.ஜி மற்றும் பல-நிலை ஆய்வக கண்டறிதல் - விரிவான அளவிலான கருவி ஆய்வுகள் இந்த திட்டத்தில் அடங்கும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண் தாயாக மாறத் தயாராக இருக்கும் கட்டாய சோதனைகள் மற்றும் தேர்வுகளின் பட்டியல் பின்வருமாறு:
Examination பொது பரிசோதனை: பொது இரத்த பரிசோதனை, பொது சிறுநீர் கழித்தல், சிபிலிஸ், எய்ட்ஸ், வைரஸ் ஹெபடைடிஸ் பி மற்றும் சி.
G ஒரு மகளிர் மருத்துவ நிபுணரின் பரிசோதனை: மரபணு அமைப்பின் அல்ட்ராசவுண்ட், யோனியின் உள்ளடக்கங்களின் ஸ்மியர், பாலியல் பரவும் நோய்த்தொற்றுகளுக்கான சோதனைகள். மரபணு அமைப்பின் எந்த வகையான தொற்றுநோய்களுக்கும் சிகிச்சை.
• கண் பரிசோதனை: விழித்திரையின் நிலையை தீர்மானிக்க ஃபண்டஸ் பரிசோதனை. நீரிழிவு ரெட்டினோபதியின் இருப்பு கர்ப்பத்தைத் தாங்குவதற்கான வாய்ப்பை விலக்கவில்லை, ஆனால் இது இரத்த குளுக்கோஸ் அளவுகள் மற்றும் விழித்திரை ஒளிச்சேர்க்கை ஆகியவற்றின் மீதான கட்டுப்பாட்டை வலுப்படுத்துவது அவசியமாக்குகிறது.
Kidney சிறுநீரகங்களின் நிலையை ஆய்வு செய்தல்: பொது சிறுநீர் பகுப்பாய்வு, நெச்சிபோரென்கோவின் படி சிறுநீர் கழித்தல், சிறுநீரின் உயிர்வேதியியல் அறிகுறிகள் (கிரியேட்டினின், யூரியா, சிறுநீர் புரதம்).
Dia நீரிழிவு நரம்பியல் இருப்பதற்கான விரிவான நரம்பியல் பரிசோதனை.
System இருதய அமைப்பின் நிலையை ஆய்வு செய்தல்: ஈ.சி.ஜி, இரத்த அழுத்த அளவீட்டு.
• உட்சுரப்பியல் பரிசோதனை: தைராய்டு ஹார்மோன்களின் அளவைச் சரிபார்க்கிறது (T3, T4).
அனைத்து 9 மாதங்களுக்கும், ஒரு பெண் உலகளாவிய விரிவான ஆதரவைப் பெறுகிறார்: மருந்து, இம்யூனோமோடூலேட்டிங், பயோஸ்டிமுலேட்டிங், ஆன்டிவைரல், வைட்டமின் சிகிச்சை, உளவியல், பிசியோதெரபியூடிக், ஆன்டிஹோமோட்டாக்ஸிகாலஜிகல் சிகிச்சை முறைகள் போன்றவை. வழக்கமான அல்ட்ராசவுண்ட் மற்றும் ஸ்கிரீனிங் கண்காணிப்புக்கான அறிகுறிகளின்படி மகப்பேறியல்-மகளிர் மருத்துவ நிபுணருக்கு வழக்கமான வருகைகள் வழங்கப்படுகின்றன.
கர்ப்பத்தின் முதல் பாதியில், நோயாளிகள் மகப்பேறியல்-மகளிர் மருத்துவ நிபுணர் மற்றும் உட்சுரப்பியல் நிபுணரை மாதத்திற்கு இரண்டு முறை, இரண்டாவது பாதியில் - வாரந்தோறும் பார்வையிட பரிந்துரைக்கப்படுகிறது.
சிறப்பு மருத்துவர்களுக்கான வருகைகள் ஒரே நேரத்தில் பல சிக்கல்களைத் தீர்க்கின்றன: ஒரு முழுமையான மருத்துவ பரிசோதனையை நடத்துவதற்கும், இன்சுலின் அளவைத் தனித்தனியாகத் தேர்ந்தெடுத்து சரிசெய்வதற்கும், ஒரு சிகிச்சை மூலோபாயத்தைத் தேர்ந்தெடுப்பதற்கும், கர்ப்பத்தின் பிற்பகுதிகளில் நீரிழிவு நோயின் பல சிக்கல்களைத் தடுப்பதற்கும், கர்ப்பத்தைத் தாங்குவதற்கான சாத்தியக்கூறுகளின் சிக்கலைத் தீர்ப்பதற்கும், கர்ப்பத்தை நிறுத்துவதற்கான அச்சுறுத்தலைத் தடுப்பதற்கும், அடையாளம் காண்பதற்கும் சாத்தியம் மற்றும் மகப்பேறியல் நோய்க்குறியீட்டிற்கு சிகிச்சையளித்தல், கரு வளர்ச்சியின் சாத்தியமான நோய்க்குறியீடுகளை அடையாளம் கண்டு தடுக்கிறது.
சிறுநீரக மருத்துவர் உடனான சந்திப்பு சிறுநீரக நோய்த்தொற்றுகள் மற்றும் அதனுடன் தொடர்புடைய நோயியல், மரபணு அமைப்பின் கோளாறுகள் மற்றும் சிறுநீரக நோய்களைக் கண்டறிந்து சிகிச்சையளிப்பதை நோக்கமாகக் கொண்டுள்ளது.
ஒரு பொதுவான பயிற்சியாளரின் வரவேற்பு நோய் எதிர்ப்பு சக்தியின் நிலையை மதிப்பிடுவதற்கு உதவும், அறிகுறிகள் இருந்தால், சிக்கலான இம்யூனோமோடூலேட்டிங் மற்றும் பயோஸ்டிமுலேட்டிங் சிகிச்சையை மேற்கொள்ளுங்கள்.
கவனமாக மருத்துவ கண்காணிப்பு கர்ப்ப காலத்தில் ஏற்படக்கூடிய பல்வேறு சிக்கல்களை சரியான நேரத்தில் அடையாளம் காண்பதை உறுதி செய்கிறது. அறிகுறிகளின் படி உடனடியாக, இந்த நோயாளிக்கு ஒரு சிகிச்சை முறை தனித்தனியாக வடிவமைக்கப்பட்டுள்ளது.
அனமனிசிஸ், கடந்தகால தேர்வுகள், தேர்வுகள் மற்றும் நோயறிதல்களின் முடிவுகள் ஆகியவற்றின் அடிப்படையில் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
2.2 நீரிழிவு நோயுடன் கர்ப்ப காலத்தில் ஏற்படும் சிக்கல்கள்
நீரிழிவு மற்றும் கர்ப்பம் பரஸ்பர எதிர்மறையான விளைவைக் கொண்டுள்ளன. ஒருபுறம், கர்ப்பம் அடிப்படை நோயின் போக்கை மோசமாக்குகிறது, நாள்பட்ட சிக்கல்களின் வளர்ச்சி அல்லது முன்னேற்றத்திற்கு பங்களிக்கிறது - ரெட்டினோபதி (கண் பார்வையின் விழித்திரைக்கு சேதம்), நெஃப்ரோபதி (குளோமருலர் கருவி மற்றும் சிறுநீரக பாரன்கிமாவுக்கு சேதம்), நரம்பியல் (சிறிய இரத்த நாளங்களுக்கு சேதம் தொடர்பான நரம்பு மண்டலத்தின் கோளாறுகள்). கர்ப்ப காலத்தில், கெட்டோஅசிடோசிஸின் போக்கு கணிசமாக அதிகரிக்கிறது, அதிக ஹைப்பர் கிளைசீமியா இல்லாத நிலையில் கூட, அதே போல் கடுமையான இரத்தச் சர்க்கரைக் குறைவுக்கும், குறிப்பாக முதல் மூன்று மாதங்களில்.
மறுபுறம், பாலிஹைட்ராம்னியோஸ், முடித்தல் அச்சுறுத்தல், ப்ரீக்ளாம்ப்சியா போன்ற கர்ப்ப சிக்கல்களின் வளர்ச்சிக்கு நீரிழிவு நோய் பங்களிக்கிறது. அவற்றின் அதிர்வெண் அதிகரிக்கிறது, மேலும் ஆஞ்சியோபதி நோயாளிகளுக்கு, குறிப்பாக நீரிழிவு நெஃப்ரோபதி அல்லது பரவலான வாஸ்குலர் புண்கள் உள்ளவர்களுக்கு இந்த படிப்பு கனமாகிறது.
நீரிழிவு நோயில் தாமதமாக கெஸ்டோசிஸின் அம்சங்கள் ஒரு ஆரம்ப ஆரம்பம் (பெரும்பாலும் 21-26 வாரங்களுக்குப் பிறகு), உயர் இரத்த அழுத்த வடிவங்களின் ஆதிக்கம் மற்றும் சிகிச்சைக்கு எதிர்ப்பு. ப்ரீக்ளாம்ப்சியாவின் பின்னணியில், மைக்ரோஅஞ்சியோபதிகளின் முன்னேற்றம், சிறுநீரக செயலிழப்பு மற்றும் விழித்திரை இரத்தக்கசிவு ஆகியவற்றின் அச்சுறுத்தல் அதிகரிக்கிறது. ப்ரீக்ளாம்ப்சியா மற்றும் பாலிஹைட்ராம்னியோஸின் மிகவும் சாதகமற்ற கலவையாகும், இது பெரும்பாலும் முன்கூட்டிய பிறப்புக்கு வழிவகுக்கிறது, இது கருவின் முன்கணிப்பை கணிசமாக மோசமாக்குகிறது.
நீரிழிவு நோய் கருவின் வளர்ச்சியை எதிர்மறையாக பாதிக்கிறது. நரம்பு மண்டலத்தில் (அன்செபாலி, முதலியன), எலும்புக்கூடு (முதுகெலும்பு டிஸ்லாபிசியா, அக்ரேனியா), இதயம், இரைப்பை குடல் மற்றும் சிறுநீர் பாதை ஆகியவற்றின் குறைபாடுகளால் வெளிப்படும் நீரிழிவு கரு, ஹைப்பர் கிளைசீமியாவின் நேரடி விளைவு, கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் சிதைவு (நீரிழிவு கெட்டோஅசிடோசிஸ்) கர்ப்பத்தின் மூன்று மாதங்கள், குறிப்பாக முதல் 7 வாரங்களில். தாய்வழி நீரிழிவு நோயுடன், பிறவி குறைபாடுகளின் அதிர்வெண் பொது மக்களில் 2-3 மடங்கு அதிகமாகும். கிளைசீமியா இயல்பாக்கப்பட்டால், கருத்தரிப்பதற்கு முன்பும், கர்ப்பத்தின் ஆரம்பத்திலும் வளர்சிதை மாற்றம் முழுமையாக ஈடுசெய்யப்பட்டால் அதைக் குறைக்கலாம்.
நீரிழிவு கரு நோய் இரண்டாம் மூன்று மாதங்களில் உருவாகிறது, பெரும்பாலும் 24-26 வது வாரத்திலிருந்து. இது குழந்தையின் குஷெங்காய்ட்னி தோற்றம், தோலடி கொழுப்பின் வீக்கம், பல உறுப்புகளின் பலவீனமான செயல்பாடு, வளர்சிதை மாற்ற மாற்றங்களின் சிக்கலானது, ஆரம்பகால குழந்தை பிறந்த காலங்களில் தழுவல் செயல்முறைகளை கணிசமாக சீர்குலைக்கிறது. கருவுறுதலுக்கான காரணங்கள் தாய்-நஞ்சுக்கொடி-கரு அமைப்பில் உள்ள ஹார்மோன் ஏற்றத்தாழ்வுகள் மற்றும் நாட்பட்ட ஹைபோக்ஸியா ஆகும்.
பெரும்பாலும் மூன்றாம் மூன்று மாதங்களில், ஒரு கரு மேக்ரோசோமியா உருவாகிறது, இது நீரிழிவு கருவின் பொதுவான அறிகுறியாகும். அதன் நேரடி காரணம் ஹைப்பர் இன்சுலினிசம் என்று நம்பப்படுகிறது, இது நாள்பட்ட அல்லது பகுதி ஹைப்பர் கிளைசீமியாவின் விளைவாக கருவில் உருவாகிறது, மேலும் இன்சுலின் ஒரு சக்திவாய்ந்த அனபோலிக் விளைவைக் கொண்டிருக்கிறது மற்றும் அறியப்பட்ட வளர்ச்சி காரணியாகும். தோலடி கொழுப்பு அதிகரித்த படிவு மற்றும் கரு கல்லீரலில் அதிகரிப்பு காரணமாக மேக்ரோசோமியா உருவாகிறது. மூளை மற்றும் தலையின் பரிமாணங்கள் வழக்கமாக சாதாரண வரம்புகளுக்குள் இருக்கும், ஆனால் பெரிய தோள்பட்டை இடுப்பு குழந்தை பிறப்பு கால்வாய் வழியாக செல்வதை கடினமாக்குகிறது. நீரிழிவு மேக்ரோசோமியாவைப் பொறுத்தவரை, பிறப்பு காயம் மற்றும் உள்ளார்ந்த கரு மரணம் கூட ஏற்படும் ஆபத்து அதிகரிக்கிறது.
நீரிழிவு நோய்க்குள் கருப்பையக வளர்ச்சி குறைபாடு (கரு ஊட்டச்சத்து குறைபாடு) மிகவும் குறைவாகவே காணப்படுகிறது. கடுமையான மற்றும் பரவலான மைக்ரோஅஞ்சியோபதி நோயாளிகளுக்கு முதன்மை நஞ்சுக்கொடி பற்றாக்குறையுடன் அதன் தோற்றம் தொடர்புடையது.சில அறிக்கைகளின்படி, இன்சுலின் அதிகப்படியான போது நாள்பட்ட அல்லது அடிக்கடி இரத்தச் சர்க்கரைக் குறைவின் விளைவாக கருவின் வளர்ச்சி குறைவு ஏற்படலாம்.
தாயின் ஹைப்பர் கிளைசீமியா மற்றும் அதன்படி, கரு, நீரிழிவு கெட்டோஅசிடோசிஸ் ஆகியவை நாள்பட்ட கரு ஹைப்போக்ஸியாவின் காரணங்களாகும், மேலும் மூன்றாவது மூன்று மாதங்களில் அதன் பிறப்புக்கு முந்தைய மரணத்திற்கு உண்மையான அச்சுறுத்தலை ஏற்படுத்துகின்றன. தடுப்பு என்பது நீரிழிவு இழப்பீட்டை கண்டிப்பாக பராமரிப்பது, போதுமான இன்சுலின் சிகிச்சை மற்றும் கிளைசீமியா, குளுக்கோசூரியா மற்றும் கெட்டோனூரியாவின் தொடர்ச்சியான கண்காணிப்புக்கு நன்றி.
2.3 நீரிழிவு நோயில் கர்ப்ப சிக்கல்களைத் தடுக்கும்
நீரிழிவு நோயில் கர்ப்ப சிக்கல்களைத் தடுப்பது ஒரு முக்கிய பங்கைக் கொண்டுள்ளது மற்றும் முதலாவதாக, திடீர் தாவல்களைத் தடுக்க ஒரு சிறப்பு உணவு மற்றும் உணவின் உதவியுடன் நிலையான சாதாரண சர்க்கரை அளவைப் பேணுகிறது. இதைச் செய்ய, நீங்கள் அடிக்கடி ஒரு நாளைக்கு 6 முறையாவது சாப்பிட வேண்டும், இதனால் ஊட்டச்சத்துக்கள் மற்றும் ஆற்றல் தொடர்ந்து உடலில் நுழைகிறது மற்றும் சர்க்கரை, ஜாம் மற்றும் இனிப்புகள் போன்ற உங்கள் உணவில் இருந்து “வேகமான” கார்போஹைட்ரேட்டுகளை முற்றிலுமாக அகற்றும். ஒரு கர்ப்பிணிப் பெண்ணின் உணவில் வைட்டமின்கள் மற்றும் தாதுக்கள் அதிக அளவு மற்றும் போதுமான அளவு புரதம், உயிரணுக்களுக்கு தேவையான கட்டுமானப் பொருள் இருக்க வேண்டும்.
குளுக்கோஸ் அளவைத் தவிர, வாராந்திர எடை அதிகரிப்பு, இரத்த அழுத்தம் மற்றும் அடிவயிற்றின் சுற்றளவு அதிகரிப்பதைக் கட்டுப்படுத்துவது மிகவும் முக்கியம், இதனால் கெஸ்டோசிஸ் உருவாகும் முதல் அறிகுறிகளைத் தவறவிடக்கூடாது, இது பெரும்பாலும் நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களில் காணப்படுகிறது.
தனிப்பட்ட மெனு, கலோரிகளின் எண்ணிக்கை மற்றும் உடல் செயல்பாடுகளின் ஆட்சி ஆகியவை கலந்துகொள்ளும் உட்சுரப்பியல் நிபுணருடன் உடன்பட வேண்டும். நீரிழிவு நோயுள்ள பெரும்பாலான கர்ப்பிணிப் பெண்களுக்கு, மருத்துவர்கள் வெளிப்புற உடற்பயிற்சி மற்றும் லேசான ஜிம்னாஸ்டிக்ஸை உடல் செயல்பாடுகளாக பரிந்துரைக்கின்றனர், இது வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது, சர்க்கரை, கொழுப்பைக் குறைக்கிறது மற்றும் எடை அதிகரிப்பதை நிறுத்துகிறது. நீச்சல் குளம் மற்றும் நீர் ஏரோபிக்ஸ் வகுப்புகளும் உள்ளன.
மகப்பேறு மருத்துவமனைகள் மற்றும் உட்சுரப்பியல் துறைகளில் உருவாக்கப்படும் நீரிழிவு திட்டமிடல் பள்ளிகளில் வகுப்புகளில் கலந்துகொள்வது நல்லது. இந்த வகுப்புகளில், நீரிழிவு நோயில் கர்ப்ப சிக்கல்களைத் தடுக்க வேண்டியதன் அவசியம் குறித்து எதிர்பார்ப்புள்ள தாய்மார்களிடம் கூறப்படுகிறது, நோய் இருந்தபோதிலும், ஆரோக்கியமான குழந்தையைப் பெற்றெடுப்பதற்கும், பிறப்பதற்கும், உணவின் முக்கியத்துவத்தை விளக்குகிறது, மேலும் ஒரு தனிப்பட்ட மெனு மற்றும் உடல் செயல்பாடுகளின் அட்டவணையை உருவாக்க உதவுகிறது.
நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒவ்வொரு கர்ப்பிணிப் பெண்ணும் இந்த நோயில் கர்ப்பத்தின் மிக ஆபத்தான கட்டங்களில் கட்டாயமாக மருத்துவமனையில் அனுமதிக்கப்படுவார்கள், சாத்தியமான சிக்கல்களைத் தவிர்ப்பதற்காக. வழக்கமாக, மருத்துவர்கள் மூன்று முறை மருத்துவமனைக்குச் செல்ல முன்வருகிறார்கள் - கர்ப்ப நோயறிதலின் கட்டத்தில், 22-24 வாரங்களில் மற்றும் 32-34 வாரங்களில், இந்த காலங்கள் மிகவும் முக்கியமானவை என்பதால், இன்சுலின் தேவையான அளவைத் தேர்ந்தெடுக்கும்போது மேம்பட்ட கண்காணிப்பு தேவைப்படுகிறது.
நீரிழிவு நோயை நிர்வகிப்பதில் ஒரு செவிலியரின் பங்கு
கடந்த முப்பது ஆண்டுகளில் நீரிழிவு நோயின் மிக முக்கியமான சாதனை செவிலியர்களின் அதிகரித்துவரும் பங்கு மற்றும் நீரிழிவு நோய்க்கான அவர்களின் நிபுணத்துவத்தின் அமைப்பாகும், இத்தகைய செவிலியர்கள் நீரிழிவு நோயாளிகளுக்கு உயர்தர பராமரிப்பை வழங்குகிறார்கள், மருத்துவமனைகள், பொது பயிற்சியாளர்கள், வெளிநோயாளிகள் மற்றும் பிறப்புக்கு முந்தைய கிளினிக்குகளின் தொடர்புகளை ஒழுங்கமைத்தல், ஏராளமான ஆய்வுகள் மற்றும் பயிற்சிகளை நடத்துதல் நோயாளிகள். நீரிழிவு நோயாளிகளுக்கு உதவ செவிலியர்களுக்கு பயிற்சி அளிப்பது மிகவும் முக்கியத்துவம் வாய்ந்தது, இது சிறப்பு சான்றிதழ் சுழற்சிகளிலும் நேரடியாக நீரிழிவு கிளினிக்குகளிலும் மேற்கொள்ளப்படுகிறது.
நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களைப் பராமரிப்பதில் நிபுணத்துவம் வாய்ந்த செவிலியர்களின் பொறுப்புகள் பல விஷயங்களில் மருத்துவ ஆலோசகரின் கடமைகளைப் போலவே இருக்கின்றன, அவற்றை பின்வருமாறு சுருக்கமாகக் கூறலாம்:
கர்ப்பிணிப் பெண்களுக்கு நீரிழிவு நோயை எவ்வாறு கட்டுப்படுத்துவது என்று கற்பித்தல்,
மருத்துவமனையில் சேர்க்கப்பட்ட கர்ப்பிணிப் பெண்களைப் பராமரித்தல்,
சுகாதார அமைப்பின் செயல்பாடுகளில் பங்கேற்பு,
ஆராய்ச்சியில் பங்கேற்பது, சக ஊழியர்களின் பணியின் தரத்தை மதிப்பீடு செய்தல், நோயறிதல் மற்றும் சிகிச்சைக்கான தரங்களின் வளர்ச்சி.
ஒரு செவிலியர் ஆலோசகரின் நிலை ஒப்பீட்டளவில் சமீபத்தில் தோன்றியது, அவரது பணிகளில் மருத்துவ கவனிப்பின் தரத்தை மேம்படுத்துவது மட்டுமல்லாமல், ஆராய்ச்சியைத் தூண்டுவதும், நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான புதிய முறைகளை அறிமுகப்படுத்துவதும் அடங்கும். அனுபவம் வாய்ந்த நிபுணர்கள் நீரிழிவு மருத்துவமனையின் கட்டமைப்பிற்குள் மட்டுமல்லாமல், வெளிநோயாளர் அடிப்படையிலும் நோயாளிகளை அணுக வேண்டும்.
நீரிழிவு நோய்க்கான மருத்துவ கவனிப்பின் அனைத்து நிலைகளிலும், நோயாளிகளுக்கு அதன் காரணங்கள், சிகிச்சை, சிக்கல்கள் மற்றும் அவற்றின் வளர்ச்சிக்கு பங்களிக்கும் காரணிகள் பற்றிய தகவல்களை வழங்க வேண்டியது அவசியம். நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுடன் தனித்தனியாகவும் குழுக்களாகவும் பணிபுரியும் அனைத்து நிபுணர்களும் இந்த பயிற்சியை மேற்கொள்ள வேண்டும். சமீபத்தில், நோய்வாய்ப்பட்டவர்களுக்கு எப்போதும் தனித்தனியாக பயிற்சி அளிக்கப்படுகிறது. பெரும்பாலான நீரிழிவு கிளினிக்குகள் குழு வகுப்புகளை ஏற்பாடு செய்கின்றன - ஒரே நேரத்தில், பல மணி நேரம் நீடிக்கும், வாராந்திர கருத்தரங்குகள் வரை. வகை I மற்றும் வகை 2 நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்களுக்கான வகுப்பறையில், வகுப்பறையில் விவாதங்களை ஏற்பாடு செய்வது, அனைத்து கேள்விகளுக்கும் பதிலளிப்பது, நடைமுறை பயிற்சி அளிப்பது அவசியம். கூடுதலாக, நீரிழிவு நோயாளிகளுக்கு நீண்ட கால (பல பத்து ஆண்டுகள்) நோயாளிகளுக்கு, அவர்களின் அறிவைப் புதுப்பிக்க மீண்டும் மீண்டும் பயிற்சி வகுப்புகளை ஏற்பாடு செய்வது அவசியம்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கு வெளிநோயாளர் ஆலோசனை நீரிழிவு பள்ளி மருத்துவர்கள் வழங்குகிறார்கள்.
நீரிழிவு சிகிச்சையில் நிபுணத்துவம் வாய்ந்த ஒரு செவிலியர், ஒரு மருத்துவ பதிவாளர், வழக்கமாக ஒரு மருத்துவரிடம் ஆலோசனைக்காக செல்கிறார்
மருத்துவ பயிற்சித் துறையின் ஒரு பகுதியாக, இந்த துறையின் மருத்துவர்கள் மற்றும் செவிலியர்கள் மற்றும் பிற மருத்துவ ஊழியர்கள், வரவேற்பறையில், புரவலர் செவிலியர்கள் மற்றும் ஊட்டச்சத்து நிபுணர் உட்பட.
நோயாளியின் கல்வித் திட்டத்தின் நோக்கங்கள்:
நோயின் வளர்ச்சிக்கான காரணங்களையும் அதன் சிக்கல்களையும் விளக்குங்கள்,
சிகிச்சையின் கொள்கைகளை அமைக்கவும், எளிய அடிப்படை விதிகளிலிருந்து தொடங்கி சிகிச்சை மற்றும் கண்காணிப்புக்கான பரிந்துரைகளை படிப்படியாக விரிவுபடுத்துதல், கர்ப்பிணிப் பெண்களை நோயின் போக்கை சுயாதீனமாக கட்டுப்படுத்த தயார் செய்தல்,
சரியான ஊட்டச்சத்து மற்றும் வாழ்க்கை முறை மாற்றங்கள் குறித்த விரிவான பரிந்துரைகளை கர்ப்பிணிப் பெண்ணுக்கு வழங்கவும்,
கர்ப்பிணிப் பெண்களுக்கு இலக்கியம் வழங்குங்கள்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கான கல்வி முறை இப்போது மிகவும் சிக்கலானதாகிவிட்டது, ஆனால் பயனுள்ளதாகிவிட்டது: இதன் பயன்பாடு மருத்துவமனையில் சேர்க்கப்படுவதற்கான தேவையையும் சிக்கல்களின் நிகழ்வுகளையும் குறைக்கிறது.
கர்ப்பிணிப் பெண்ணுக்கு சுய கட்டுப்பாட்டு கிளைசீமியாவுக்கு பயிற்சி அளித்தல் மற்றும் முடிவுகளை மதிப்பீடு செய்தல்:
ஒரு கர்ப்பிணிப் பெண்ணின் இரத்தத்தை எடுத்துக்கொள்வதற்கு, செலவழிப்பு இன்சுலின் சிரிஞ்ச்கள் மற்றும் ஒரு சிரிஞ்ச் பேனாக்களிலிருந்து சிறப்பு லான்செட்டுகள் அல்லது மெல்லிய ஊசிகளைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது. முக்கிய விஷயம் என்னவென்றால், ஊசி ஒரு வட்ட குறுக்கு வெட்டு உள்ளது: இந்த விஷயத்தில், தோல் காயம் மிகவும் சிறியது, ஊசி குறைவாக வலி மற்றும் காயம் வேகமாக குணமாகும். கிளைசீமியாவை அடிக்கடி சுய கண்காணிப்பதற்கு பாரம்பரிய முக்கோண-முனை ஸ்கார்ஃபையர் லான்செட்டுகள் முற்றிலும் பொருத்தமானவை அல்ல.
லான்செட்டுகளுடன் (சாஃப்ட் கிளிக்ஸ், பென்லெட், முதலியன) தோலை தானாக பஞ்சர் செய்வதற்கான சாதனங்கள் உள்ளன. வசதி என்னவென்றால், ஒரு கர்ப்பிணிப் பெண் விரல் நுனியின் பக்க மேற்பரப்பில் சாதனத்தை வைப்பதன் மூலம் ஒரு பஞ்சர் செய்யலாம், இது வலிக்கு குறைந்த உணர்திறன் கொண்டது.
லேன்செட்டுகள், ஒரு விதியாக, இரத்த குளுக்கோஸ் அளவை சுயநிர்ணயத்திற்காக குளுக்கோமீட்டர் சாதனங்களுடன் இணைக்கப்பட்டுள்ளன. சாதனம் தனிப்பட்ட பயன்பாட்டிற்காக இருந்தால், ஒரு லான்செட்டை மீண்டும் மீண்டும் பயன்படுத்த அனுமதிக்கப்படுகிறது. லான்செட்டுகளுக்கு அவ்வப்போது மாற்றீடு தேவை. நீங்கள் மீட்டரை வாங்கிய நாளிலிருந்து அதே லான்செட்டைப் பயன்படுத்த முடியாது.
இரத்தத்தில் குளுக்கோஸைத் தீர்மானிக்க, இரண்டு வகையான முகவர்கள் பயன்படுத்தப்படுகின்றன: சோதனை கீற்றுகள், இதன் விளைவாக பார்வைக்கு மதிப்பீடு செய்யப்படுகிறது, சுருக்கமான குளுக்கோமீட்டர் சாதனங்கள், அளவீட்டு முடிவை காட்சியில் எண்ணாகக் கொடுக்கும். தற்போது ரஷ்யாவில் பல வகையான காட்சி சோதனை கீற்றுகள் உள்ளன, எடுத்துக்காட்டாக பெட்டாசெக், டயஸ்கான்.
பகுப்பாய்வுகளை நடத்துவதற்கு முன், அவற்றின் பயன்பாட்டிற்கான வழிமுறைகளை நீங்கள் அறிந்து கொள்வது அவசியம். உங்கள் விரலை ஒரு பஞ்சர் மூலம் கீழே பிடித்துக் கொண்டு, நீங்கள் ஒரு பெரிய துளி இரத்தத்தை உருவாக்க வேண்டும். துண்டுக்கு தோலைத் தொடாமல், சோதனை மண்டலத்திற்கு இரத்தத்தைப் பயன்படுத்துவது அவசியம், சோதனைத் துறையின் இரு பகுதிகளையும் கைப்பற்றுகிறது.அறிவுறுத்தல்களில் சுட்டிக்காட்டப்பட்ட நேரத்திற்குப் பிறகு, இரத்தம் இரண்டாவது கையால் அழிக்கப்படுகிறது (பொதுவாக பருத்தி கம்பளியுடன்). ஒரு குறிப்பிட்ட நேரத்திற்குப் பிறகு, நல்ல வெளிச்சத்தில், சோதனை மண்டலத்தின் மாற்றப்பட்ட நிறம் பெட்டியுடன் கூடிய கோடுகளுடன் கோடுகளுடன் ஒப்பிடப்படுகிறது.
கர்ப்பிணிப் பெண்ணின் நிதி திறன்களில் சுய கட்டுப்பாட்டைத் தேர்ந்தெடுப்பது ஒரு முக்கிய காரணியாக இருப்பதால், காட்சி சோதனை கீற்றுகளின் நன்மை ஒப்பீட்டளவில் மலிவானது.
பயனுள்ள சுய கண்காணிப்புக்கு, தனிப்பட்ட சிறிய இரத்த குளுக்கோஸ் மீட்டர்கள் உருவாக்கப்பட்டுள்ளன, இது மிக முக்கியமான வளர்சிதை மாற்ற அளவுருக்களை போதுமான துல்லியத்துடன் சுயாதீனமாக மதிப்பீடு செய்வதை சாத்தியமாக்குகிறது.
அவர்களுக்கு பல நன்மைகள் உள்ளன:
- வேலையின் வேகம் (5 வி முதல் 2 நிமிடம் வரை),
- இரத்தத்தை கழுவ தேவையில்லை,
- இதன் விளைவாக ஒரு நபரின் வெளிச்சம் மற்றும் பார்வை ஆகியவற்றைப் பொறுத்தது அல்ல,
- பயன்படுத்தப்பட்ட இரத்த துளி மிகவும் சிறியதாக இருக்கும்,
- மின்னணு நினைவகத்தின் இருப்பு, இதில் அளவீட்டு முடிவுகள் தானாகவே பதிவு செய்யப்படுகின்றன.
கர்ப்பத்தின் போது, பார்வைக் குறைபாடு அல்லது பலவீனமான வண்ண உணர்வால் பாதிக்கப்படுவது, குளுக்கோமீட்டர்களைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது. நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களில், வண்ண உணர்வுக் கோளாறுகள் அடிக்கடி காணப்படுகின்றன, இது நீரிழிவு காரணமாக நிதியத்தின் ஆரம்ப மாற்றங்களுடன் தொடர்புடையது.
குளுக்கோமீட்டர்கள் இரண்டு வகைகளாகும்:
1. அக்யூ-செக் ஆக்டிவ், குளுக்கோட்ரெண்ட். ஒரு தொடுதல் (அடிப்படை, அடிப்படை பிளஸ், சுயவிவரம்), பெட்டாசெக், மேலோட்டமான மனித கண்ணைப் போன்றது, சோதனை மண்டலத்தின் வண்ண மாற்றத்தை தீர்மானிக்கிறது, இதன் விளைவாக இரத்த குளுக்கோஸின் எதிர்வினையின் விளைவாக துண்டுக்கு பயன்படுத்தப்படும் சிறப்பு பொருட்கள்,
2. ஒன் டச் (ஸ்மார்ட்ஸ்கான், அல்ட்ரா, ஹொரைசன்), அக்யூ-செக் கோ, பேயர் (குளுக்கோமீட்டர் எலைட், அசென்சியா என்ட்ரஸ்ட்), செயற்கைக்கோள் - மின் வேதியியல் முறையைப் பயன்படுத்தும் சென்சார் சாதனங்கள் (சாதனம் சிறப்பு பொருட்களுடன் இரத்த குளுக்கோஸின் எதிர்வினையின் போது தோன்றும் மின்னோட்டத்தை அளவிடுகிறது, ) துண்டு மீது படிகின்றன.
பெரும்பாலான குளுக்கோமீட்டர்களின் அளவீட்டு முடிவுகள் முழு இரத்தத்திலும் குளுக்கோஸின் செறிவுக்கு ஒத்திருக்கும். விதிவிலக்கு ஒன் டச் சாதனங்கள் (ஸ்மார்ட்ஸ்கான், அல்ட்ரா, ஹொரைசன்), அவை இரத்த பிளாஸ்மாவில் உள்ள குளுக்கோஸின் அளவால் அளவீடு செய்யப்படுகின்றன, இது முழு இரத்தத்திலும் குளுக்கோஸின் செறிவுடன் ஒப்பிடும்போது 10-12% அதிகமாகும். ஒரு கர்ப்பிணிப் பெண் இந்த சாதனங்களின் வாசிப்புகளைப் பதிவுசெய்து, இரத்த பிளாஸ்மாவில் சாதனத்தின் அளவுத்திருத்தத்தைப் பற்றி கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டும். பெரும்பாலான கர்ப்பிணி பெண்கள் கிட்டத்தட்ட 100% துல்லியத்தை எதிர்பார்க்கிறார்கள், இருப்பினும் இது அடையப்படவில்லை.
கிளைசீமியா மற்றும் ஆய்வக தரவுகளின் கருவி தீர்மானத்தின் முடிவுகளுக்கு இடையிலான வேறுபாடு 10% ஐ விட அதிகமாக இல்லாவிட்டால் மீட்டரின் தரம் நல்லது என்று கருதப்படுகிறது. சர்வதேச தரநிலைகள் 20% க்குள் ஆய்வகத்திலிருந்து குளுக்கோமீட்டர் முடிவுகளை விலக அனுமதிக்கின்றன. அளவீட்டு துல்லியம் சோதனை கீற்றுகளின் வகை, அவற்றின் சேமிப்பகத்தின் காலம் மற்றும் நிலைமைகள், நோயாளியின் திறன்கள் போன்றவற்றைப் பொறுத்தது. ஆகவே, ஹீமாடோக்ரிட் 10% ஆக மாறும்போது, சோதனை கீற்றுகளின் வகையைப் பொறுத்து முடிவுகளுக்கும் ஆய்வக முறைக்கும் இடையிலான வேறுபாடு 4-30% ஐ அடைகிறது. ஒரு விதியாக, குளுக்கோஸின் ஆய்வக அளவீடுகள் இரத்த பிளாஸ்மாவில் மேற்கொள்ளப்படுகின்றன, மேலும் பெரும்பாலான குளுக்கோமீட்டர்களின் முடிவுகள் முழு இரத்தத்திலும் குளுக்கோஸின் செறிவுக்கு ஒத்திருக்கின்றன, இது 10-12% குறைவாகும்.
சாதனங்கள் மற்றும் காட்சி சோதனை கீற்றுகளுடன் பணிபுரியும் போது பிழைகள் கர்ப்பிணிப் பெண்களால் மட்டுமல்ல, மருத்துவ பணியாளர்களாலும் செய்யப்படுகின்றன. பெரும்பாலும், பின்வரும் பிழைகள் குறிப்பிடப்படுகின்றன:
ஆல்கஹால் உங்கள் விரலை ஏராளமாக துடைக்கவும் (முதலில் உங்கள் கைகளை வெதுவெதுப்பான நீரில் கழுவவும், பின்னர் அதை உலர வைக்கவும்),
அவை ஒரு பஞ்சரை விரலின் தொலைதூர ஃபாலன்க்ஸின் பக்கவாட்டு மேற்பரப்பில் அல்ல, ஆனால் அதன் தலையணையில் (அவை வழக்கமாக சுற்றியுள்ள பொருட்களை விரல் நுனியில் தொடுவதால், இந்த இடத்தில் உள்ள பஞ்சர்கள் அதிக உணர்திறன் கொண்டவை மற்றும் சுய கட்டுப்பாட்டை நோக்கி எதிர்மறையான அணுகுமுறையை உருவாக்க முடியும்),
போதிய அளவில் பெரிய துளி இரத்தம் உருவாகிறது (ஒரு காட்சி மதிப்பீடு இந்த தேவையை பூர்த்தி செய்ய வேண்டிய அவசியமில்லை, ஏனென்றால் மனிதக் கண் எந்தவொரு சந்தர்ப்பத்திலும் சோதனைத் துறையின் வண்ண மாற்றத்தை மதிப்பிட முடியும். இரட்டை சோதனை புலத்துடன் கூடிய ஒரு சோதனை துண்டு பயன்படுத்தப்பட்டால், இரத்த துளி சோதனை புலத்தின் இரு பகுதிகளையும் கைப்பற்றினால் முக்கியம் கிளைசீமியா சாதனத்தைப் பயன்படுத்தி தீர்மானிக்கப்படுகிறது, பின்னர் சோதனை புலம் முழுவதுமாக இரத்தத்தால் மூடப்பட்டிருக்க வேண்டும், இல்லையெனில் பிழை ஏற்படும்),
சோதனைத் துறையில் இரத்தத்தை ஸ்மியர் செய்யுங்கள் அல்லது இரண்டாவது துளியை “தோண்டி”,
சோதனைப் பகுதியில் இரத்தத்தை ஊறவைக்கும் நேரத்திற்கு இணங்க வேண்டாம் (மீட்டரின் ஒலி சமிக்ஞைகளை நீங்கள் கண்டிப்பாக பின்பற்ற வேண்டும் அல்லது இரண்டாவது கையால் ஒரு கடிகாரத்தை வைத்திருக்க வேண்டும்),
அவை சோதனைத் துறையிலிருந்து போதுமான அளவு இரத்தத்தை அழிக்கவில்லை (மீதமுள்ள இரத்தம் அல்லது பருத்தி கம்பளி அளவீடுகளின் துல்லியத்தை குறைக்கிறது மற்றும் மீட்டரின் ஒளிச்சேர்க்கை சாளரத்தை மாசுபடுத்துகிறது).
சிறுநீரில் குளுக்கோஸின் சுயநிர்ணய உரிமைக்கு, காட்சி சோதனை கீற்றுகள் உள்ளன (டயபர்-டெஸ்ட், டயஸ்டிக்ஸ், யூரிக்லக் பயோசென்சர் ஏ.என்). அவற்றின் குறைந்த விலை மற்றும் பயன்பாட்டின் எளிமை இருந்தபோதிலும், அவை பல குறைபாடுகளைக் கொண்டுள்ளன. சிறுநீரின் சாதாரண பகுதியில் குளுக்கோஸை அளவிடுவது இரத்த குளுக்கோஸின் செறிவின் ஏற்ற இறக்கங்களை பிரதிபலிக்கிறது, இது சில மணி நேரங்களுக்குள் உடலில் இந்த சிறுநீர் உருவாகிறது. எனவே, இரத்த குளுக்கோஸின் அளவை துல்லியமாக தீர்மானிக்க இயலாது. இரத்தத்தில் அதன் அளவு 10 மிமீல் / எல் அதிகமாக இருக்கும்போது மட்டுமே சிறுநீரில் உள்ள குளுக்கோஸ் தோன்றும், அளவீட்டு முடிவுகள் எதிர்மறையாக இருந்தாலும் நோயாளி அமைதியாக இருக்க முடியாது. நீரிழிவு சிகிச்சையின் குறிக்கோள் நிலையான இரத்த குளுக்கோஸ் அளவை இயல்பான அளவுக்கு நெருக்கமாக பராமரிப்பதால், சிறுநீரில் சுய கண்காணிப்பு குறைவாக மதிப்புள்ளது.
அதிக அளவு இரத்த குளுக்கோஸ், இணக்க நோய்கள், குறிப்பாக வெப்பநிலை அதிகரிப்பு, குமட்டல் மற்றும் வாந்தியுடன், நீரிழிவு நோயாளிகள் சிறுநீரில் உள்ள அசிட்டோனை (இன்னும் துல்லியமாக, கீட்டோன் உடல்கள்) கட்டுப்படுத்த வேண்டும். இதற்காக, பல சோதனை கீற்றுகள் உள்ளன: கேதுர்-டெஸ்ட், யூரிகெட், கெட்டோ-டயஸ்டிக்ஸ் (பிந்தையது குளுக்கோஸ் மற்றும் அசிட்டோனின் வரையறையை இணைக்கிறது). கர்ப்பிணிப் பெண் சுய கண்காணிப்பின் முடிவுகளை சிறப்பாக வடிவமைக்கப்பட்ட நாட்குறிப்பில் நுழைகிறார், இது சுய சிகிச்சைக்கான அடிப்படையாகும் மற்றும் அதன் பின்னர் மருத்துவருடன் கலந்துரையாடப்படுகிறது. ஒரு கர்ப்பிணி மருத்துவரின் ஒவ்வொரு வருகையிலும், ஒரு சுய கண்காணிப்பு நாட்குறிப்பைக் காண்பிக்க வேண்டும் மற்றும் பிரச்சினைகள் எதிர்கொள்ள வேண்டும். ஒரு கர்ப்பிணிப் பெண் எப்போது, என்ன, எவ்வளவு அடிக்கடி சரிபார்க்க வேண்டும் என்பது நீரிழிவு வகை, நோயின் தீவிரம், சிகிச்சையின் முறை மற்றும் தனிப்பட்ட சிகிச்சை இலக்குகளைப் பொறுத்தது. சுய கண்காணிப்பின் பொருள் இரத்த குளுக்கோஸ் அளவை அவ்வப்போது கண்காணிப்பது மட்டுமல்லாமல், முடிவுகளின் சரியான மதிப்பீட்டிலும், இரத்த குளுக்கோஸ் குறிகாட்டிகளுக்கான இலக்குகளை அடைய முடியாவிட்டால் சில செயல்களைத் திட்டமிடுவதையும் நினைவில் கொள்ள வேண்டும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்ணின் உணவு
நீரிழிவு நோய்க்கான உணவின் முக்கிய விதிகள்: கார்போஹைட்ரேட்டுகளின் கட்டுப்பாடு (முதன்மையாக ஜீரணிக்கக்கூடியது), கலோரி உட்கொள்ளல் குறைதல், குறிப்பாக அதிக எடை, உணவின் போதுமான வைட்டமினேஷன், உணவைப் பின்பற்றுதல்.
அதிகப்படியான உணவைத் தவிர்ப்பதைத் தவிர்த்து, ஒவ்வொரு நாளும் ஒரே நேரத்தில், 5-6 முறை உணவை உட்கொள்ள நாம் பாடுபட வேண்டும். கலந்துகொண்ட மருத்துவர், நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்ணுக்கு ஒரு உணவை பரிந்துரைக்கிறார், ஒவ்வொரு சந்தர்ப்பத்திலும் அவரது உடல் எடை, உடல் பருமன் இருப்பது அல்லது இல்லாததை கணக்கில் எடுத்துக்கொள்கிறார். இணையான நோய்கள் மற்றும், நிச்சயமாக, இரத்த சர்க்கரை.
பரிந்துரைக்கப்பட்ட மற்றும் விலக்கப்பட்ட உணவு உணவுகள் மற்றும் உணவுகள்:
ரொட்டி மற்றும் மாவு பொருட்கள். கம்பு, புரதம்-தவிடு, புரதம்-கோதுமை, 2 ஆம் வகுப்பு ரொட்டியின் மாவில் இருந்து கோதுமை, ஒரு நாளைக்கு சராசரியாக 300 கிராம். ரொட்டியின் அளவைக் குறைப்பதன் மூலம் பணக்கார மாவு பொருட்கள் அல்ல. உணவில் இருந்து விலக்கப்பட்டவை: வெண்ணெய் மற்றும் பஃப் பேஸ்ட்ரி ஆகியவற்றிலிருந்து தயாரிப்புகள்.
பல்வேறு காய்கறிகளின் சூப்கள், முட்டைக்கோஸ் சூப், போர்ஷ்ட், பீட்ரூட், இறைச்சி மற்றும் காய்கறி ஓக்ரோஷ்கா, குறைந்த கொழுப்புள்ள இறைச்சி, காய்கறிகளுடன் கூடிய மீன் மற்றும் காளான் குழம்புகள், அனுமதிக்கப்பட்ட தானியங்கள், உருளைக்கிழங்கு, மீட்பால்ஸ். உணவில் இருந்து விலக்கப்பட்டவை: வலுவான, கொழுப்பு குழம்புகள், ரவை கொண்ட பால், அரிசி, நூடுல்ஸ்.
இறைச்சி மற்றும் கோழி. குறைந்த கொழுப்புள்ள மாட்டிறைச்சி, வியல், வெட்டு மற்றும் இறைச்சி பன்றி இறைச்சி, ஆட்டுக்குட்டி, முயல், கோழி, வான்கோழிகளை வேகவைத்து, வேகவைத்து, வேகவைத்த பின் வறுத்தெடுத்து, நறுக்கி, ஒரு துண்டு. தொத்திறைச்சி நீரிழிவு, உணவு முறை. வேகவைத்த நாக்கு. கல்லீரல் குறைவாக உள்ளது. உணவில் இருந்து விலக்கப்பட்டவை: கொழுப்பு வகைகள், வாத்து, வாத்து, புகைபிடித்த இறைச்சிகள், புகைபிடித்த தொத்திறைச்சி, பதிவு செய்யப்பட்ட உணவு.
மீன். குறைந்த கொழுப்பு இனங்கள், வேகவைத்த, சுடப்பட்ட, சில நேரங்களில் வறுத்த. பதிவு செய்யப்பட்ட மீன் அதன் சொந்த சாறு மற்றும் தக்காளியில். உணவில் இருந்து விலக்கப்பட்டவை: கொழுப்பு இனங்கள் மற்றும் மீன் வகைகள், உப்பு, பதிவு செய்யப்பட்ட எண்ணெய், கேவியர்.
பால் பொருட்கள். பால் மற்றும் புளிப்பு-பால் பானங்கள் பாலாடைக்கட்டி தைரியமானது மற்றும் கொழுப்பு அல்ல, அதிலிருந்து உணவுகள். புளிப்பு கிரீம் - வரையறுக்கப்பட்ட. உப்பு சேர்க்காத, குறைந்த கொழுப்பு சீஸ். உணவில் இருந்து விலக்கப்பட்டவை: உப்பு பாலாடைக்கட்டி, இனிப்பு தயிர் சீஸ், கிரீம்.
முட்டைகள்.ஒரு நாளைக்கு 1.5 துண்டுகள் வரை, மென்மையான வேகவைத்த, கடின வேகவைத்த, புரத ஆம்லெட்டுகள். மஞ்சள் கருக்கள் கட்டுப்படுத்துகின்றன.
தானியங்கள். கார்போஹைட்ரேட் வரம்புகளுக்கு மட்டுமே. பக்வீட், பார்லி, தினை, முத்து பார்லி, ஓட்ஸ், பீன் தானியங்கள். உணவில் இருந்து விலக்கப்பட்ட அல்லது கடுமையாக வரையறுக்கப்பட்டவை: அரிசி, ரவை மற்றும் பாஸ்தா.
காய்கறிகள். உருளைக்கிழங்கு, கார்போஹைட்ரேட்டுகளின் விதிமுறையை கணக்கில் எடுத்துக்கொள்கிறது. கேரட், பீட், பச்சை பட்டாணி ஆகியவற்றிலும் கார்போஹைட்ரேட்டுகள் கணக்கிடப்படுகின்றன. 5% க்கும் குறைவான கார்போஹைட்ரேட்டுகள் (முட்டைக்கோஸ், சீமை சுரைக்காய், பூசணி, கீரை, வெள்ளரிகள், தக்காளி, கத்திரிக்காய்) கொண்ட காய்கறிகளுக்கு முன்னுரிமை அளிக்கப்படுகிறது. மூல, வேகவைத்த, வேகவைத்த, சுண்டவைத்த காய்கறிகள், குறைவாக அடிக்கடி வறுத்தெடுக்கப்படும். உப்பு மற்றும் ஊறுகாய் காய்கறிகள் உணவில் இருந்து விலக்கப்படுகின்றன.
தின்பண்டங்கள். வினிகிரெட்டுகள், புதிய காய்கறிகளிலிருந்து சாலடுகள், காய்கறி கேவியர், ஸ்குவாஷ், ஊறவைத்த ஹெர்ரிங், இறைச்சி, மீன், கடல் உணவு சாலடுகள், குறைந்த கொழுப்பு மாட்டிறைச்சி ஜெல்லி, உப்பு சேர்க்காத சீஸ்.
பழங்கள், இனிப்பு உணவுகள், இனிப்புகள். எந்தவொரு வடிவத்திலும் இனிப்பு மற்றும் புளிப்பு வகைகளின் புதிய பழங்கள் மற்றும் பெர்ரி. ஜெல்லி, சம்புகா, ம ou ஸ், கம்போட்ஸ், சர்க்கரை மாற்றுகளில் இனிப்புகள்: வரையறுக்கப்பட்டவை - தேன். உணவில் இருந்து விலக்கப்பட்டவை: திராட்சை, திராட்சை, வாழைப்பழங்கள், அத்தி, தேதிகள், சர்க்கரை, ஜாம், இனிப்புகள், ஐஸ்கிரீம்.
சாஸ்கள் மற்றும் மசாலாப் பொருட்கள். பலவீனமான இறைச்சி, மீன், காளான் குழம்புகள், காய்கறி குழம்பு, தக்காளி சாஸ் ஆகியவற்றில் கொழுப்பு இல்லை. மிளகு, குதிரைவாலி, கடுகு - ஒரு குறிப்பிட்ட அளவிற்கு. உணவில் இருந்து விலக்கப்பட்டவை: கொழுப்பு, காரமான மற்றும் உப்பு சாஸ்கள்.
ட்ரிங்க்ஸ். தேநீர், பாலுடன் காபி, காய்கறி சாறுகள், சில இனிப்பு பழங்கள் மற்றும் பெர்ரி, ஒரு ரோஸ்ஷிப் குழம்பு. உணவில் இருந்து விலக்கப்பட்டவை: திராட்சை மற்றும் பிற இனிப்பு சாறுகள், சர்க்கரை எலுமிச்சைப் பழங்கள்.
கொழுப்புகள். உப்பு சேர்க்காத வெண்ணெய் மற்றும் நெய். தாவர எண்ணெய்கள் - உணவுகளில். உணவில் இருந்து விலக்கப்பட்டவை: இறைச்சி மற்றும் சமையல் கொழுப்புகள்.
அத்தியாயம் II இல் முடிவுகள்
நீரிழிவு நோயாளிகளுக்கு கர்ப்ப மேலாண்மை ஒரு வெளிநோயாளர் அமைப்பிலும் ஒரு மருத்துவமனையிலும் மேற்கொள்ளப்படுகிறது. நீரிழிவு நோய் அதிகரிக்கும் கர்ப்பிணிப் பெண்கள், ஆனால் கார்போஹைட்ரேட்டுகளுக்கு சாதாரண சகிப்புத்தன்மை மற்றும் சிக்கலற்ற மகப்பேறியல் வரலாறு ஆகியவை ஒரு பெண் ஆலோசனை மற்றும் உட்சுரப்பியல் நிபுணர் (சிகிச்சையாளர்) ஆகியோரின் கூட்டு கடுமையான பின்தொடர்தல் கிளினிக்கின் கீழ் இருக்கக்கூடும்.
புதிதாக கண்டறியப்பட்ட (கர்ப்பகால) நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்களை உடனடியாக உட்சுரப்பியல் அல்லது நீரிழிவு சிறப்பு மகப்பேறியல் பிரிவில் கூடுதல் பரிசோதனை, இன்சுலின் தேவையான அளவு தேர்வு மற்றும் தடுப்பு சிகிச்சைக்கு அனுமதிக்க வேண்டும்.
நீரிழிவு நோயின் மருத்துவ ரீதியாக வெளிப்படையான மற்றும் மறைந்த வடிவங்களைக் கொண்ட கர்ப்பிணிப் பெண்களுக்கு சிறந்த வழி, இந்த நோயியலில் நிபுணத்துவம் வாய்ந்த மகப்பேறியல் துறைகளின் அடிப்படையில் பின்தொடர்வது.
நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களுக்கு உள்நோயாளிகளுக்கான சிகிச்சை, மகப்பேறியல் சிக்கல்கள் மற்றும் 20 வாரங்கள் வரை கர்ப்பகால காலம் இல்லாத நிலையில், உட்சுரப்பியல் துறைகளிலும், கர்ப்பத்தின் இரண்டாம் பாதியில் இருந்தும், பலதரப்பட்ட மருத்துவமனைகளின் தகுதிவாய்ந்த மகப்பேறியல் பணியாளர்கள் துறைகளில் மேற்கொள்ளப்படுவது நல்லது.
அதிகாரம் III. ரஷ்ய கூட்டமைப்பு மற்றும் கிராஸ்னோடர் பிராந்தியத்திற்கான புள்ளிவிவரக் குறிகாட்டிகளின் பகுப்பாய்வு
3.1 ரஷ்ய கூட்டமைப்பு மற்றும் கிராஸ்னோடர் பிரதேசத்தில் நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களின் எண்ணிக்கையின் புள்ளிவிவர குறிகாட்டிகளின் பகுப்பாய்வு
ரஷ்ய கூட்டமைப்பு மற்றும் கிராஸ்னோடர் பிரதேசத்தின் புள்ளிவிவர சேகரிப்புகளை நாங்கள் பகுப்பாய்வு செய்துள்ளோம். பெறப்பட்ட தரவுகளிலிருந்து, நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களின் எண்ணிக்கை அதிகரிக்கும் போக்கைக் காணலாம்.
தற்போது, தாய்க்கு நீரிழிவு நோய் முன்கணிப்பு மேம்பட்டுள்ளது. நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்கள் மற்றும் பெண்களின் இறப்பு விகிதம் 0.2-0.7% ஆக குறைந்தது (அட்டவணை எண் 1).
அட்டவணை எண் 1. "நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களின் இறப்பு விகிதம் (% இல்)"
புள்ளிவிவரங்கள்
 நீரிழிவு நோய் (டி.எம்) மூலம் சிக்கலான கர்ப்பத்தின் சிக்கல் தொடர்ந்து உட்சுரப்பியல் நிபுணர்கள் மற்றும் மகப்பேறியல் நிபுணர்களின் கவனத்தை மையமாகக் கொண்டுள்ளது, ஏனெனில் இது பெரினாட்டல் காலகட்டத்தில் அடிக்கடி ஏற்படும் சிக்கல்களுடன் தொடர்புடையது மற்றும் எதிர்பார்க்கும் தாய் மற்றும் குழந்தையின் ஆரோக்கியத்திற்கு அச்சுறுத்தல்.
நீரிழிவு நோய் (டி.எம்) மூலம் சிக்கலான கர்ப்பத்தின் சிக்கல் தொடர்ந்து உட்சுரப்பியல் நிபுணர்கள் மற்றும் மகப்பேறியல் நிபுணர்களின் கவனத்தை மையமாகக் கொண்டுள்ளது, ஏனெனில் இது பெரினாட்டல் காலகட்டத்தில் அடிக்கடி ஏற்படும் சிக்கல்களுடன் தொடர்புடையது மற்றும் எதிர்பார்க்கும் தாய் மற்றும் குழந்தையின் ஆரோக்கியத்திற்கு அச்சுறுத்தல்.
புள்ளிவிவரங்களின்படி, நம் நாட்டில் வகை 1 மற்றும் வகை 2 நீரிழிவு நோய் 1-2% பெண்களில் கண்டறியப்படுகின்றன. கூடுதலாக, முன்கூட்டியே (1% வழக்குகள்) மற்றும் கர்ப்பகால நீரிழிவு நோய் (அல்லது ஜி.டி.எஸ்) வேறுபடுகின்றன.
பிந்தைய நோயின் தனித்தன்மை என்னவென்றால், இது பெரினாட்டல் காலத்தில் மட்டுமே உருவாகிறது. ஜி.டி.எம் 14% கர்ப்பங்களை சிக்கலாக்குகிறது (உலக நடைமுறை). ரஷ்யாவில், இந்த நோயியல் 1-5% நோயாளிகளில் கண்டறியப்படுகிறது.
கர்ப்பிணிப் பெண்களின் நீரிழிவு நோய், பெரும்பாலும் ஜி.டி.எம் என அழைக்கப்படுகிறது, பருமனான பெண்களில் மோசமான மரபியல் (சாதாரண நீரிழிவு நோயாளிகள்) கண்டறியப்படுகிறது. பிரசவத்தில் உள்ள பெண்களுக்கு நீரிழிவு இன்சிபிடஸைப் பொறுத்தவரை, இந்த நோயியல் மிகவும் அரிதானது மற்றும் 1% க்கும் குறைவான நிகழ்வுகளுக்கு காரணமாகிறது.
தோற்றத்திற்கான காரணங்கள்
 முக்கிய காரணம் எடை அதிகரிப்பு மற்றும் உடலில் ஹார்மோன் மாற்றங்களின் ஆரம்பம்.
முக்கிய காரணம் எடை அதிகரிப்பு மற்றும் உடலில் ஹார்மோன் மாற்றங்களின் ஆரம்பம்.
திசு செல்கள் படிப்படியாக இன்சுலினை உறிஞ்சும் திறனை இழக்கின்றன (அவை கடினமானவை).
இதன் விளைவாக, கிடைக்கக்கூடிய ஹார்மோன் இரத்தத்தில் தேவையான அளவு சர்க்கரையை பராமரிக்க போதுமானதாக இல்லை: இன்சுலின் தொடர்ந்து உற்பத்தி செய்யப்படுகிறது என்றாலும், அதன் செயல்பாடுகளை அது நிறைவேற்ற முடியாது.
இருக்கும் நீரிழிவு நோயுடன் கர்ப்பம்
 கர்ப்ப காலத்தில் அவை சர்க்கரையை குறைக்கும் மருந்துகளை உட்கொள்வதில் முரணாக இருப்பதை பெண்கள் அறிந்து கொள்ள வேண்டும். அனைத்து நோயாளிகளுக்கும் இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
கர்ப்ப காலத்தில் அவை சர்க்கரையை குறைக்கும் மருந்துகளை உட்கொள்வதில் முரணாக இருப்பதை பெண்கள் அறிந்து கொள்ள வேண்டும். அனைத்து நோயாளிகளுக்கும் இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
ஒரு விதியாக, முதல் மூன்று மாதங்களில், அதன் தேவை ஓரளவு குறைகிறது. இரண்டாவது - இது 2 மடங்கு அதிகரிக்கிறது, மூன்றாவது - இது மீண்டும் குறைகிறது. இந்த நேரத்தில், நீங்கள் ஒரு உணவை கண்டிப்பாக பின்பற்ற வேண்டும். எல்லா வகையான இனிப்புகளையும் பயன்படுத்துவது விரும்பத்தகாதது.
கர்ப்பகால நீரிழிவு நோய்க்கு, ஒரு புரத-கொழுப்பு உணவு பரிந்துரைக்கப்படுகிறது. மிகவும் கொழுப்பு நிறைந்த உணவுகளை சாப்பிடாமல் இருப்பது முக்கியம்: தொத்திறைச்சி மற்றும் பன்றிக்கொழுப்பு, அதிக கலோரி பால். கர்ப்பிணி உணவில் கார்போஹைட்ரேட் உணவுகளைக் குறைப்பது பெரிதாக்கப்பட்ட கருவை உருவாக்கும் அபாயத்தைக் குறைக்கும்.
காலையில் பெரினாட்டல் காலத்தில் கிளைசெமிக் மதிப்புகளைக் குறைக்க, குறைந்தபட்சம் கார்போஹைட்ரேட்டுகளை சாப்பிட பரிந்துரைக்கப்படுகிறது. இரத்த எண்ணிக்கையை தொடர்ந்து கண்காணிப்பது அவசியம். கர்ப்ப காலத்தில் லேசான ஹைப்பர் கிளைசீமியா ஒரு ஆபத்தாக கருதப்படவில்லை என்றாலும், இது சிறந்த முறையில் தவிர்க்கப்படுகிறது.
டைப் 1 நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்களில், இரத்தச் சர்க்கரைக் குறைவும் ஏற்படலாம். இந்த வழக்கில், ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் மகளிர் மருத்துவ நிபுணரால் தவறாமல் கவனிக்க வேண்டியது அவசியம்.
கருவைத் தாங்குவதை நோய் எவ்வாறு பாதிக்கிறது?
சர்க்கரை நோய் கர்ப்பத்தை மோசமாக்குகிறது. கிளைசீமியாவைத் தூண்டலாம் என்பது இதன் ஆபத்து: ஆரம்ப கட்டத்தில் - கருவின் குறைபாடுகள் மற்றும் தன்னிச்சையான கருக்கலைப்பு, மற்றும் பிந்தைய கட்டத்தில் - பாலிஹைட்ராம்னியோஸ், இது முன்கூட்டிய பிறப்பை மீண்டும் ஏற்படுத்துவதன் மூலம் ஆபத்தானது.
பின்வரும் அபாயங்கள் ஏற்பட்டால் ஒரு பெண் நீரிழிவு நோயால் பாதிக்கப்படுகிறார்:

- சிறுநீரகங்கள் மற்றும் விழித்திரையின் வாஸ்குலர் சிக்கல்களின் இயக்கவியல்,
- இதய இஸ்கெமியா
- கெஸ்டோசிஸ் (டாக்ஸிகோசிஸ்) மற்றும் கர்ப்பத்தின் பிற சிக்கல்களின் வளர்ச்சி.
அத்தகைய தாய்மார்களுக்கு பிறக்கும் குழந்தைகளுக்கு பெரும்பாலும் நிறைய எடை இருக்கும்: 4.5 கிலோ. நஞ்சுக்கொடியிலும் பின்னர் குழந்தையின் இரத்தத்திலும் தாய்வழி குளுக்கோஸை அதிகரிப்பதே இதற்குக் காரணம்.
அதே நேரத்தில், கருவின் கணையம் கூடுதலாக இன்சுலினை ஒருங்கிணைக்கிறது மற்றும் குழந்தையின் வளர்ச்சியைத் தூண்டுகிறது.
கர்ப்ப காலத்தில், நீரிழிவு பல்வேறு வழிகளில் வெளிப்படுகிறது:
- நோயியல் விழிப்புணர்வு 1 வது மூன்று மாதங்களுக்கு சிறப்பியல்பு: இரத்த குளுக்கோஸ் மதிப்புகள் குறைக்கப்படுகின்றன. இந்த கட்டத்தில் இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க, இன்சுலின் அளவு மூன்றில் ஒரு பங்கு குறைக்கப்படுகிறது,
- கர்ப்பத்தின் 13 வது வாரத்திலிருந்து தொடங்கி, நீரிழிவு நோய் மீண்டும் முன்னேறும். இரத்தச் சர்க்கரைக் குறைவு சாத்தியம், எனவே, இன்சுலின் அளவு அதிகரிக்கப்படுகிறது,
- 32 வாரங்களில் மற்றும் பிறக்கும் வரை, நீரிழிவு நோயின் முன்னேற்றம் காணப்படுகிறது, கிளைசீமியா ஏற்படலாம், மேலும் இன்சுலின் அளவு மீண்டும் மூன்றில் ஒரு பங்கு அதிகரிக்கிறது,
- பிரசவத்திற்குப் பிறகு, இரத்த சர்க்கரை முதலில் குறைகிறது, பின்னர் அதிகரிக்கிறது, 10 வது நாளுக்குள் அதன் பெற்றோர் ரீதியான குறிகாட்டிகளை அடைகிறது.
நீரிழிவு நோயின் இத்தகைய சிக்கலான இயக்கவியல் தொடர்பாக, ஒரு பெண் மருத்துவமனையில் சேர்க்கப்படுகிறார்.
கண்டறியும்
 ஆய்வக சோதனைகளின் முடிவுகளின்படி, இரத்தத்தில் உள்ள குளுக்கோஸ் மதிப்புகள் (வெற்று வயிற்றில்) 7 மிமீல் / எல் (ஒரு நரம்பிலிருந்து) அல்லது 6.1 மிமீல் / எல் (ஒரு விரலிலிருந்து) அதிகமாக இருந்தால் நீரிழிவு நோய் நிறுவப்பட்டதாக கருதப்படுகிறது.
ஆய்வக சோதனைகளின் முடிவுகளின்படி, இரத்தத்தில் உள்ள குளுக்கோஸ் மதிப்புகள் (வெற்று வயிற்றில்) 7 மிமீல் / எல் (ஒரு நரம்பிலிருந்து) அல்லது 6.1 மிமீல் / எல் (ஒரு விரலிலிருந்து) அதிகமாக இருந்தால் நீரிழிவு நோய் நிறுவப்பட்டதாக கருதப்படுகிறது.
நீரிழிவு நோயை நீங்கள் சந்தேகித்தால், குளுக்கோஸ் சகிப்புத்தன்மை சோதனை பரிந்துரைக்கப்படுகிறது.
நீரிழிவு நோயின் மற்றொரு முக்கியமான அறிகுறி சிறுநீரில் உள்ள சர்க்கரை, ஆனால் இரத்தச் சர்க்கரைக் குறைவுடன் மட்டுமே.சர்க்கரை நோய் உடலில் கொழுப்பு மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை சீர்குலைத்து, கெட்டோனீமியாவை ஏற்படுத்துகிறது. குளுக்கோஸ் அளவு நிலையானது மற்றும் இயல்பானது என்றால், நீரிழிவு நோய்க்கு ஈடுசெய்யப்படுவதாக கருதப்படுகிறது.
சாத்தியமான சிக்கல்கள்
 நீரிழிவு நோயின் பின்னணிக்கு எதிரான பெரினாட்டல் காலம் பல சிக்கல்களுடன் தொடர்புடையது.
நீரிழிவு நோயின் பின்னணிக்கு எதிரான பெரினாட்டல் காலம் பல சிக்கல்களுடன் தொடர்புடையது.
மிகவும் பொதுவானது - 20-27 வாரங்களில் தன்னிச்சையான கருக்கலைப்பு (15-30% வழக்குகள்).
நோயாளியின் சிறுநீரக நோயியல் (6%), சிறுநீர் பாதை நோய்த்தொற்று (16%), பாலிஹைட்ராம்னியோஸ் (22-30%) மற்றும் பிற காரணிகளுடன் தொடர்புடைய தாமதமான நச்சுத்தன்மையும் ஏற்படுகிறது. பெரும்பாலும் கெஸ்டோசிஸ் உருவாகிறது (35-70% பெண்கள்).
இந்த நோயியலில் சிறுநீரக செயலிழப்பு சேர்க்கப்பட்டால், பிரசவத்தின் நிகழ்தகவு கூர்மையாக அதிகரிக்கிறது (20-45% வழக்குகள்). பிரசவத்தில் பாதி பெண்களில், பாலிஹைட்ராம்னியோஸ் சாத்தியமாகும்.
கர்ப்பம் இதற்கு முரணானது என்றால்:

- மைக்ரோஅங்கியோபதி உள்ளது,
- இன்சுலின் சிகிச்சை வேலை செய்யாது,
- இரு மனைவிகளுக்கும் நீரிழிவு நோய் உள்ளது
- நீரிழிவு மற்றும் காசநோய் ஆகியவற்றின் கலவை,
- கடந்த காலங்களில், பெண்கள் மீண்டும் மீண்டும் பிரசவங்களை பெற்றனர்,
- நீரிழிவு நோய் தாய் மற்றும் குழந்தையில் ரீசஸ் மோதலுடன் இணைகிறது.
ஈடுசெய்யப்பட்ட நீரிழிவு நோயால், கர்ப்பம் மற்றும் பிரசவம் பாதுகாப்பாக தொடர்கின்றன. நோயியல் மறைந்துவிடவில்லை என்றால், முன்கூட்டிய பிரசவம் அல்லது சிசேரியன் பற்றி கேள்வி எழுப்பப்படுகிறது.
பெற்றோர்களில் ஒருவருக்கு நீரிழிவு நோயால், சந்ததிகளில் இந்த நோயியலை உருவாக்கும் ஆபத்து 2-6% ஆகும், இரண்டிலும் - 20% வரை. இந்த சிக்கல்கள் அனைத்தும் சாதாரண குழந்தை வளர்ப்பின் முன்கணிப்பை மோசமாக்குகின்றன. பிரசவத்திற்குப் பிந்தைய காலம் பெரும்பாலும் தொற்று நோய்களுடன் தொடர்புடையது.
சிகிச்சை கொள்கைகள்
 நீரிழிவு நோயுள்ள ஒரு பெண்ணை கர்ப்பத்திற்கு முன்பு ஒரு மருத்துவர் பார்க்க வேண்டும் என்பதை நினைவில் கொள்வது மிகவும் முக்கியம். திறமையான இன்சுலின் சிகிச்சை மற்றும் உணவின் விளைவாக இந்த நோயை முழுமையாக ஈடுசெய்ய வேண்டும்.
நீரிழிவு நோயுள்ள ஒரு பெண்ணை கர்ப்பத்திற்கு முன்பு ஒரு மருத்துவர் பார்க்க வேண்டும் என்பதை நினைவில் கொள்வது மிகவும் முக்கியம். திறமையான இன்சுலின் சிகிச்சை மற்றும் உணவின் விளைவாக இந்த நோயை முழுமையாக ஈடுசெய்ய வேண்டும்.
நோயாளியின் ஊட்டச்சத்து உட்சுரப்பியல் நிபுணருடன் அவசியம் ஒத்துப்போகிறது மற்றும் குறைந்தபட்ச கார்போஹைட்ரேட் தயாரிப்புகள், கொழுப்புகளைக் கொண்டுள்ளது.
புரத உணவின் அளவு சற்று அதிகமாக இருக்க வேண்டும். வைட்டமின்கள் ஏ, சி, டி, பி, அயோடின் தயாரிப்புகள் மற்றும் ஃபோலிக் அமிலம் ஆகியவற்றை எடுத்துக் கொள்ளுங்கள்.
கார்போஹைட்ரேட்டுகளின் அளவைக் கண்காணிப்பது மற்றும் இன்சுலின் தயாரிப்புகளுடன் உணவை சரியாக இணைப்பது முக்கியம். உணவில் இருந்து பல்வேறு இனிப்புகள், ரவை மற்றும் அரிசி கஞ்சி, திராட்சை சாறு ஆகியவற்றை விலக்க வேண்டும். உங்கள் எடையைப் பாருங்கள்! கர்ப்பத்தின் முழு காலத்திற்கும், ஒரு பெண் 10-11 கிலோகிராமுக்கு மேல் பெறக்கூடாது.

அனுமதிக்கப்பட்ட மற்றும் தடைசெய்யப்பட்ட நீரிழிவு தயாரிப்புகள்
உணவு தோல்வியுற்றால், நோயாளி இன்சுலின் சிகிச்சைக்கு மாற்றப்படுவார். ஊசி மருந்துகளின் அளவும் அவற்றின் எண்ணிக்கையும் மருத்துவரால் நிர்ணயிக்கப்பட்டு கட்டுப்படுத்தப்படுகின்றன. நீரிழிவு நோயில், லேசான சிகிச்சை மூலிகை வடிவத்தில் குறிக்கப்படுகிறது. கர்ப்பிணிப் பெண்கள் நடைபயணம் வடிவத்தில் சிறிய உடல் செயல்பாடுகளுக்கு பரிந்துரைக்கப்படுகிறார்கள்.
இந்த நடவடிக்கைகள் அனைத்தும் டைப் 1 நீரிழிவு நோயாளிகளுக்கு பொருந்தும். வகை 2 நீரிழிவு மற்றும் கர்ப்பகால நீரிழிவு ஆகியவை பிரசவத்தில் பெண்களிடையே குறைவாகவே காணப்படுகின்றன.
நீரிழிவு நோயில் கர்ப்பத்தின் போக்கை: சாத்தியமான சிரமங்கள் மற்றும் அவற்றைத் தடுப்பதற்கான வழிகள்

உடலில் இன்சுலின் குறைபாடு இருந்தால், நீரிழிவு நோய் ஏற்படுகிறது.
முன்னதாக, இந்த ஹார்மோன் ஒரு மருந்தாகப் பயன்படுத்தப்படாதபோது, இந்த நோயியல் கொண்ட பெண்கள் நடைமுறையில் பிறக்க வாய்ப்பில்லை. அவர்களில் 5% மட்டுமே கர்ப்பமாக இருக்க முடியும், மற்றும் கரு இறப்பு கிட்டத்தட்ட 60% ஆகும்!
இப்போதெல்லாம், கர்ப்பிணிப் பெண்களுக்கு நீரிழிவு ஒரு அபாயகரமான அச்சுறுத்தலாக நின்றுவிட்டது, ஏனெனில் இன்சுலின் சிகிச்சையானது பெரும்பாலான பெண்களை சிக்கல்கள் இல்லாமல் தாங்கி பிறக்க அனுமதிக்கிறது.
கர்ப்ப மேலாண்மை
கர்ப்பத்தை பராமரிக்க, நீரிழிவு நோயை முழுமையாக ஈடுசெய்வது அவசியம்.
வெவ்வேறு பெரினாட்டல் காலங்களில் இன்சுலின் தேவை வேறுபட்டது என்பதால், ஒரு கர்ப்பிணிப் பெண்ணை குறைந்தது மூன்று முறை மருத்துவமனையில் சேர்க்க வேண்டும்:
- மருத்துவ உதவிக்கான முதல் அழைப்புக்குப் பிறகு,
- இரண்டாவது முறை 20-24 வாரத்தில். இந்த நேரத்தில், இன்சுலின் தேவை தொடர்ந்து மாறுகிறது,
- மற்றும் 32-36 வாரங்களில், தாமதமாக நச்சுத்தன்மை பெரும்பாலும் சேரும்போது, இது கருவின் வளர்ச்சிக்கு பெரும் ஆபத்தாகும். இந்த வழக்கில் மருத்துவமனையில் சேர்ப்பது சிசேரியன் மூலம் தீர்க்கப்படலாம்.
கரு சாதாரணமாகவும் சிக்கல்கள் இல்லாத நிலையிலும் உருவாகினால் கர்ப்பம் சாத்தியமாகும்.
பெரும்பாலான மருத்துவர்கள் 35-38 வாரங்களில் பிரசவத்தை உகந்ததாக கருதுகின்றனர். விநியோக முறை கண்டிப்பாக தனிப்பட்டது. நீரிழிவு நோயாளிகளுக்கு சிசேரியன் பிரிவு 50% வழக்குகளில் ஏற்படுகிறது. அதே நேரத்தில், இன்சுலின் சிகிச்சை நிறுத்தப்படாது.
அத்தகைய தாய்மார்களுக்கு பிறந்த குழந்தைகள் முன்கூட்டியே கருதப்படுகிறார்கள். அவர்களுக்கு சிறப்பு கவனம் தேவை. குழந்தையின் வாழ்க்கையின் முதல் மணிநேரத்தில், மருத்துவர்களின் அனைத்து கவனமும் கிளைசீமியா, அமிலத்தன்மை மற்றும் வைரஸ் தொற்றுநோய்களைத் தடுக்கும் மற்றும் எதிர்ப்பதை நோக்கமாகக் கொண்டுள்ளது.
தொடர்புடைய வீடியோக்கள்
நீரிழிவு நோயுடன் கர்ப்பம் மற்றும் பிரசவம் எவ்வாறு செல்கிறது என்பது பற்றி, வீடியோவில்:
நீரிழிவு நோயுள்ள ஒரு பெண்ணுக்கு கர்ப்பம் மிக முக்கியமான சோதனை. உட்சுரப்பியல் நிபுணரின் அனைத்து பரிந்துரைகளையும் அறிவுறுத்தல்களையும் கவனமாகக் கவனிப்பதன் மூலம் வெற்றிகரமான முடிவை நீங்கள் நம்பலாம்.
- சர்க்கரை அளவை நீண்ட நேரம் உறுதிப்படுத்துகிறது
- கணைய இன்சுலின் உற்பத்தியை மீட்டெடுக்கிறது
மேலும் அறிக. ஒரு மருந்து அல்ல. ->
கர்ப்ப வகை 1 நீரிழிவு நோய்

நீரிழிவு நோய் என்பது ஒரு தீவிரமான நாளமில்லா நோயாகும், இதில் இரத்தத்தில் அதிக அளவு குளுக்கோஸ் உருவாகிறது. கர்ப்ப காலத்தில், இந்த நிலை பெண் தனக்கும் குழந்தைக்கும் கடுமையான பிரச்சினைகளை ஏற்படுத்தும். டைப் 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட வருங்கால தாய்க்கு 9 மாதங்கள் எப்படி?
நோயின் வளர்ச்சியின் வழிமுறைகள்
டைப் 1 நீரிழிவு நோய் (இன்சுலின் சார்ந்த) கர்ப்பத்திற்கு நீண்ட காலத்திற்கு முன்பே இளம் பெண்களில் உருவாகிறது. பெரும்பாலான சந்தர்ப்பங்களில், இந்த நோயியல் குழந்தை பருவத்திலேயே வெளிப்படுகிறது, மேலும் ஒரு குழந்தையின் கருத்தரிக்கும் நேரத்தில், ஒரு பெண் பல ஆண்டுகளாக உட்சுரப்பியல் நிபுணரிடம் பதிவு செய்யப்பட்டுள்ளார். ஒரு குழந்தையின் எதிர்பார்ப்பு காலத்தில் நடைமுறையில் நீரிழிவு நோயின் வெளிப்பாடு ஏற்படாது.
இன்சுலின் சார்ந்த நீரிழிவு ஒரு தன்னுடல் தாக்க நோய். இந்த நோயியல் மூலம், கணையத்தின் பெரும்பாலான செல்கள் அழிக்கப்படுகின்றன. கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தில் ஈடுபடும் ஒரு முக்கியமான ஹார்மோன் இன்சுலின் உற்பத்திக்கு இந்த சிறப்பு கட்டமைப்புகள் காரணமாகின்றன. இரத்தத்தின் பற்றாக்குறையால், குளுக்கோஸ் அளவு கணிசமாக அதிகரிக்கிறது, இது ஒரு கர்ப்பிணிப் பெண்ணின் முழு உடலின் வேலையையும் தவிர்க்க முடியாமல் பாதிக்கிறது.
கணைய உயிரணுக்களுக்கு ஆட்டோ இம்யூன் சேதம் முதன்மையாக ஒரு மரபணு முன்கணிப்புடன் தொடர்புடையது. குழந்தை பருவத்தில் பரவும் பல்வேறு வைரஸ் தொற்றுநோய்களின் தாக்கமும் காணப்படுகிறது.
முதல் வகை நீரிழிவு நோயின் வளர்ச்சிக்கான காரணம் கடுமையான கணைய நோய்களாக இருக்கலாம்.
இந்த காரணிகள் அனைத்தும் இறுதியில் இன்சுலின் உற்பத்தி செய்யும் செல்கள் சேதமடைவதற்கும், உடலில் இந்த ஹார்மோன் முழுமையாக இல்லாதிருப்பதற்கும் வழிவகுக்கிறது.
அதிகப்படியான இரத்த சர்க்கரை பல உடல்நலப் பிரச்சினைகளுக்கு வழிவகுக்கிறது. முதலாவதாக, நீரிழிவு மற்றும் இரத்த நாளங்கள் மற்றும் நரம்புகள் பாதிக்கப்படுகின்றன, இது தவிர்க்க முடியாமல் அவற்றின் செயல்பாட்டை பாதிக்கிறது. சிறுநீரகங்கள், இதயம் மற்றும் நரம்பு மண்டலத்தின் பலவீனமான செயல்பாட்டிற்கும் ஹைப்பர் கிளைசீமியா பங்களிக்கிறது. இவை அனைத்தும் ஒரு பெண்ணின் வாழ்க்கையை கணிசமாக சிக்கலாக்குகிறது மற்றும் கர்ப்ப காலத்தில் பல்வேறு சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கிறது.
வகை 1 நீரிழிவு நோயின் அறிகுறிகள்
குழந்தையின் எதிர்பார்ப்பில், இந்த நோய் மிகவும் பொதுவான அறிகுறிகளுடன் வெளிப்படுகிறது:
- அடிக்கடி சிறுநீர் கழித்தல்
- நிலையான பசி
- தீவிர தாகம்.
குழந்தையின் கருத்தரிப்பதற்கு முன்பே இந்த அறிகுறிகளையெல்லாம் அந்தப் பெண் குறிப்பிட்டார், மேலும் கர்ப்பம் தொடங்கியவுடன் அவளது நிலை பொதுவாக மாறாது. இன்சுலின் சார்ந்த நீரிழிவு நோயின் நீடித்த போக்கில், பின்வரும் சிக்கல்கள் உருவாகின்றன:
- நீரிழிவு ஆஞ்சியோபதி (உடலின் சிறிய மற்றும் பெரிய பாத்திரங்களுக்கு சேதம், அவற்றின் ஸ்டெனோசிஸின் வளர்ச்சி),
- நீரிழிவு பாலிநியூரோபதி (நரம்பு இழைகளின் சீர்குலைவு),
- இரத்த உறைவு,
- மூட்டு வலி
- கண்புரை (லென்ஸின் மேகமூட்டம்)
- ரெட்டினோபதி (விழித்திரை சேதம் மற்றும் பார்வைக் குறைபாடு),
- பலவீனமான சிறுநீரக செயல்பாடு (குளோமெருலோனெப்ரிடிஸ், சிறுநீரக செயலிழப்பு),
- மன மாற்றங்கள்.
கர்ப்ப சிக்கல்கள்
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோயின் அனைத்து விரும்பத்தகாத விளைவுகளும் சிறிய மற்றும் பெரிய பாத்திரங்களில் பலவீனமான இரத்த ஓட்டத்துடன் தொடர்புடையவை. ஆஞ்சியோபதியை வளர்ப்பது அத்தகைய நிலைமைகளின் தோற்றத்திற்கு வழிவகுக்கிறது:
- எந்த நேரத்திலும் கர்ப்பத்தை நிறுத்துதல்,
- preeclampsia (22 வாரங்களுக்குப் பிறகு),
- எக்லம்ஸியா,
- polyhydramnios,
- நஞ்சுக்கொடி பற்றாக்குறை,
- நஞ்சுக்கொடி சீர்குலைவு மற்றும் இரத்தப்போக்கு.
கருவுக்கு வகை 1 நீரிழிவு நோயின் விளைவுகள்
தாயின் நோய்கள் குழந்தையின் வயிற்றில் கவனிக்கப்படாமல் போவதில்லை. இன்சுலின் சார்ந்த நீரிழிவு நோய் கொண்ட பெண்கள் பெரும்பாலான சந்தர்ப்பங்களில் உருவாகிறார்கள் நீண்டகால கரு ஹைப்போக்ஸியா.
இந்த நிலை நஞ்சுக்கொடியின் போதிய வேலைகளுடன் தொடர்புடையது, இது கர்ப்பம் முழுவதும் குழந்தைக்கு தேவையான அளவு ஆக்ஸிஜனை வழங்க முடியாது.
தவிர்க்க முடியாமல் ஊட்டச்சத்துக்கள் மற்றும் வைட்டமின்கள் பற்றாக்குறை கருவின் வளர்ச்சியில் குறிப்பிடத்தக்க தாமதத்திற்கு வழிவகுக்கிறது.
ஒரு குழந்தைக்கு மிகவும் ஆபத்தான சிக்கல்களில் ஒன்று நீரிழிவு கருவுறுதல் உருவாக்கம். இந்த நோயியல் மூலம், மிகப் பெரிய குழந்தைகள் சரியான நேரத்தில் பிறக்கிறார்கள் (4 முதல் 6 கிலோ வரை).
பெரும்பாலும், இத்தகைய பிரசவம் சிசேரியன் மூலம் முடிவடைகிறது, ஏனெனில் மிகப் பெரிய குழந்தை வெறுமனே தாயின் பிறப்பு கால்வாயை காயங்கள் இல்லாமல் கடந்து செல்ல முடியாது.
அத்தகைய புதிதாகப் பிறந்த குழந்தைகளுக்கு சிறப்பு கவனிப்பு தேவைப்படுகிறது, ஏனென்றால் அதிக எடை இருந்தபோதிலும், அவை மிகவும் பலவீனமாக பிறக்கின்றன.
பல குழந்தைகளில் பிறந்த உடனேயே, இரத்த சர்க்கரை கடுமையாக குறைகிறது. தொப்புள் கொடியைப் பிடிக்கும்போது, குழந்தையின் உடலில் தாய்வழி குளுக்கோஸ் வழங்கல் நிறுத்தப்படுவதால் இந்த நிலை ஏற்படுகிறது. அதே நேரத்தில், இன்சுலின் உற்பத்தி அதிகமாக உள்ளது, இது குழந்தையின் இரத்த சர்க்கரையின் கணிசமான குறைவைத் தூண்டுகிறது. ஹைபோகிளைசீமியா கோமாவின் வளர்ச்சி வரை கடுமையான விளைவுகளை அச்சுறுத்துகிறது.
புதிதாகப் பிறந்த குழந்தைக்கு இந்த நோய் பரவுமா என்ற கேள்விக்கு பல பெண்கள் கவலை கொண்டுள்ளனர். பெற்றோர்களில் ஒருவர் நோயியலால் அவதிப்பட்டால், பின்னர் குழந்தைக்கு நோய் பரவும் ஆபத்து 5 முதல் 10% வரை. அம்மா மற்றும் அப்பாவில் நீரிழிவு ஏற்பட்டால், குழந்தையின் நோயின் நிகழ்தகவு சுமார் 20-30% ஆகும்.
இன்சுலின் சார்ந்த நீரிழிவு பெண்களுக்கு பிரசவம்
இயற்கை பிறப்பு கால்வாய் வழியாக ஒரு குழந்தையின் பிறப்பு பின்வரும் நிபந்தனைகளின் கீழ் சாத்தியமாகும்:
- கருவின் எடை 4 கிலோவுக்கும் குறைவானது,
- குழந்தையின் திருப்திகரமான நிலை (உச்சரிக்கப்படும் ஹைபோக்ஸியா இல்லை),
- கடுமையான மகப்பேறியல் சிக்கல்கள் இல்லாதது (கடுமையான கெஸ்டோசிஸ், எக்லாம்ப்சியா),
- இரத்த குளுக்கோஸின் நல்ல கட்டுப்பாடு.
பெண் மற்றும் கருவின் மோசமான ஆரோக்கியத்துடன், சிக்கல்களின் வளர்ச்சியுடனும், அறுவைசிகிச்சை பிரிவு செய்யப்படுகிறது.
கர்ப்பிணிப் பெண்களில் நீரிழிவு நோயைத் தடுப்பது சரியான நேரத்தில் நோயைக் கண்டறிதல் ஆகும். இரத்த சர்க்கரையை தொடர்ந்து கண்காணித்தல் மற்றும் அனைத்து மருத்துவரின் பரிந்துரைகளையும் கடைபிடிப்பது ஒரு பெண்ணுக்கு சரியான நேரத்தில் குழந்தை பிறப்பதற்கான வாய்ப்புகளை கணிசமாக அதிகரிக்கும்.
மருத்துவர் மகப்பேறியல்-மகளிர் மருத்துவ நிபுணர் எகடெரினா சிபிலேவா
கர்ப்பம் மற்றும் வகை 1 நீரிழிவு நோய்: திட்டமிடல், நிச்சயமாக, அபாயங்கள்

டைப் 1 நீரிழிவு என்பது குழந்தைகளைப் பெற்றெடுப்பதைத் தடுக்கும் ஒரு நோய் அல்ல. இருப்பினும், ஒரு கர்ப்பத்தைத் திட்டமிடுவது மற்றும் நிபுணர்களால் தொடர்ந்து கண்காணிக்கப்படுவது மதிப்புக்குரியது, ஏனெனில் தாயின் ஆரோக்கியம் மற்றும் குழந்தையின் ஆரோக்கியம் இரண்டையும் மோசமாக பாதிக்கும் சிக்கல்களின் ஆபத்து அதிகரிக்கிறது.
திட்டமிடல்
வகை 1 நீரிழிவு நோய்க்கான கர்ப்பத் திட்டமிடல் கருத்தரிப்பதற்கு 6 மாதங்களுக்கு முன்பே தொடங்கப்பட வேண்டும். வருடத்தில் இரத்தத்தில் குளுக்கோஸின் செறிவு தொடர்ந்து இயல்பான மதிப்புகளைக் கொண்டிருப்பது முக்கியம், ஏனென்றால் ஏற்கனவே உள்ள நோய்களின் சிக்கல்கள் மற்றும் முதன்மை, முன்னர் அடையாளம் காணப்படாத சிக்கல்கள் உருவாகும் அபாயங்கள் உள்ளன.
கூடுதலாக, நிலையான குளுக்கோஸ் அளவீடுகள் ஒரு குழந்தையைத் தாங்கும் போது குளுக்கோஸில் ஏற்படும் ஏற்ற இறக்கங்களை பொறுத்துக்கொள்ள உதவும், அதாவது தாய்வழி ஆரோக்கியத்திற்கு சிக்கல்கள் ஏற்படும் ஆபத்து இல்லாமல் ஆரோக்கியமான குழந்தையைப் பெற்றெடுப்பதற்கான வாய்ப்புகள் அதிகம்.
குளுக்கோஸின் இயல்பான குறிகாட்டிகளில் உணவுக்கு முன் 5.9 மிமீல் / எல் அதிகமாக இருக்கக்கூடாது மற்றும் உணவுக்கு 2 மணி நேரத்திற்குப் பிறகு 7.7 மிமீல் / எல் அதிகமாக இருக்காது.
கருத்தரிப்பதற்கு முன்பே, தாயின் உடலை முழுவதுமாக ஆராய்ந்து, தேவையான அனைத்து சோதனைகளையும் கடந்து செல்ல வேண்டியது அவசியம், இது விதிமுறையிலிருந்து சிறிதளவு விலகல்களைக் கண்டறிந்து எதிர்காலத்தில் முன்னேற்றத்தைக் கண்காணிக்க உதவும்.
நிபுணர்களிடையே, ஒரு கண் மருத்துவர் இருக்க வேண்டும், அவர் கண்ணின் அடிப்பகுதியில் உள்ள பாத்திரங்களின் நிலையைச் சரிபார்த்து, ரெட்டினோபதியின் வளர்ச்சியைத் தவிர்ப்பார் அல்லது ஏற்கனவே இருக்கும் நோயுடன் நிலைமையை மேம்படுத்தும் போதுமான சிகிச்சையை பரிந்துரைப்பார்.
சிறுநீரகங்களின் நிலை மற்றும் செயல்பாட்டை அறிந்து கொள்வதும் அவசியம். கர்ப்ப காலத்தில் இந்த உறுப்புகள் பெரும் சுமைக்கு ஆளாகின்றன, இது சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கிறது என்பதால், ஃபண்டஸ் மற்றும் சிறுநீரக எந்திரத்தின் நிலை குறித்த ஆய்வு முக்கியமானது.
அழுத்தத்தை கண்காணிப்பது முக்கியம். விதிமுறைக்கு மேலே உள்ள குறிகாட்டிகளுடன், இரத்த அழுத்தத்தைக் குறைக்கும் மருந்துகளை பரிந்துரைக்க நீங்கள் ஒரு நிபுணரின் உதவியை நாட வேண்டும்.
30 ஆண்டுகளுக்குப் பிறகு ஒவ்வொரு ஆண்டும் சிக்கல்களை உருவாக்கும் ஆபத்து முன்னேறுகிறது என்பதை அறிவது மதிப்பு. எனவே, அனைத்து விதிகள் மற்றும் ஆரம்ப திட்டமிடலுடன் கூட, ஒரு ஆபத்து உள்ளது.
கர்ப்பம் சாத்தியமில்லாத நோய்கள் மற்றும் நிலைமைகள் உள்ளன:
- டிகம்பன்சென்ஷனில் டைப் 1 நீரிழிவு நோய், பெரும்பாலும் இரத்தச் சர்க்கரைக் குறைவு மற்றும் கெட்டோஅசிடோசிஸ் உள்ளது,
- நெஃப்ரோபதி, குளோமருலர் வடிகட்டுதல் குறையும் போது,
- பெருக்க நிலையில் ரெட்டினோபதி,
- தொடர்ச்சியான உயர் இரத்த அழுத்தம் மற்றும் கரோனரி இதய நோய்.
ஈடுசெய்யப்பட்ட வகை 1 நீரிழிவு நோயை அடையும்போது மட்டுமே கர்ப்பத் திட்டமிடல் சாத்தியமாகும். இல்லையெனில், தாய் மற்றும் குழந்தைக்கு கடுமையான சிக்கல்களின் ஆபத்து மிக அதிகம்.
வகை 1 நீரிழிவு நோயுடன் கர்ப்பத்தின் அம்சங்கள்
டைப் 1 நீரிழிவு நோயால் கர்ப்ப காலத்தில், தேவையான இன்சுலின் அளவு தொடர்ந்து மாறுகிறது.
சில நேரங்களில் குறிகாட்டிகள் மிகவும் வித்தியாசமாக இருப்பதால் நோயாளிகள் இதை ஒரு வன்பொருள் பிழை அல்லது மோசமான தரமான இன்சுலின் என்று கருதுகின்றனர்.
கணைய ஹார்மோனின் அளவு நேரத்தைப் பொறுத்து மாறுபடும், மேலும் பெரும்பாலும் ஒரு குறிப்பிட்ட வடிவத்தை அடையாளம் கண்டு தேவையான அலகுகளின் எண்ணிக்கையை முன்கூட்டியே தீர்மானிக்க இயலாது.
எனவே, கர்ப்ப காலத்தில் குளுக்கோஸ் ஏற்ற இறக்கங்களை எளிதில் தப்பிப்பிழைக்க வகை 1 நீரிழிவு நோயை ஈடுசெய்யும் நிலைக்கு கொண்டு வருவது முக்கியம்.
ஒவ்வொரு பெண்ணிலும் இன்சுலின் செறிவின் இடப்பெயர்வுகள் தனித்தனியாக இருக்கின்றன, மேலும் கர்ப்பிணிப் பெண் வலுவான சொட்டுகளை உணரவில்லை. ஆனால் பெரும்பாலும் வேறுபாடுகள் குறிப்பிடத்தக்கவை. ஒரே ஒரு வித்தியாசம் என்னவென்றால், ஒரு பெண் சரியான நேரத்தில் மாற்றியமைத்து சாதாரண குளுக்கோஸ் செறிவைப் பராமரிக்கிறாரா என்பதுதான். இன்சுலின் தேவை கர்ப்பத்தின் மூன்று மாதங்களில் மாறுபடும்.
குளுக்கோசூரியாவை எவ்வாறு கையாள்வது என்பதையும் படிக்கவும்
முதல் மூன்று மாதங்கள்
இன்சுலின் தேவை குறைகிறது. சராசரியாக, இது 27% குறைகிறது. இந்த நிலை ஆபத்தானது, ஏனெனில் ஹார்மோனின் அளவை முன்கூட்டியே கணிக்க இயலாது, அதாவது வழக்கமான எண்ணிக்கையிலான அலகுகள் அறிமுகப்படுத்தப்படுகின்றன. இது ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலைக்கு வழிவகுக்கிறது. இதன் விளைவாக ஹைப்பர் கிளைசீமியா இருக்கும். இந்த அறிகுறிகளின் தொகுப்பு போஸ்ட்கிளைசெமிக் ஹைப்பர் கிளைசீமியா என்று அழைக்கப்படுகிறது.
சர்க்கரை செறிவின் ஏற்ற இறக்கங்களுக்கு மேலதிகமாக, நச்சுத்தன்மை காணப்படுகிறது, வாந்தியெடுத்தல் ஒரு சாதாரண இணக்க அறிகுறியாகக் கருதப்படுகிறது. இந்த நிலை ஆபத்தானது, ஏனெனில் காக் ரிஃப்ளெக்ஸ் வயிற்றின் அனைத்து உள்ளடக்கங்களையும் வெளியிடுகிறது மற்றும் அனைத்து தயாரிப்புகளும் உறிஞ்சுவதற்கு நேரம் இல்லாமல் வெளியே செல்கின்றன.
வாந்தியெடுத்த பிறகு, தேவையான அளவு கார்போஹைட்ரேட்டுகள் எடுக்கப்பட வேண்டும், ஏனெனில் இன்சுலின் உட்செலுத்தப்பட்ட பிறகு ஹார்மோன் செயல்படத் தொடங்குகிறது, மேலும் கிளைகோஜனாக மாற்ற எதுவும் இல்லை என்பதால், ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலை தோன்றுகிறது, இதனால் மயக்கம் மற்றும் வலிப்பு ஏற்படலாம்.
மூன்றாவது மூன்று மாதங்கள்
மூன்றாவது மூன்று மாதங்கள் முதல்வருக்கு ஒத்ததாக இருக்கும், ஏனெனில் இன்சுலின் தேவை மீண்டும் குறைகிறது. இரத்தச் சர்க்கரைக் குறைவின் அடிக்கடி வளர்ச்சியால் இந்த நிலை ஆபத்தானது. மூன்றாவது மூன்று மாதங்களின் ஒரு அம்சம் என்னவென்றால், குறைந்த சர்க்கரைகளுக்கு எளிதில் பாதிப்பு ஏற்படுகிறது, எனவே மயக்கம் மற்றும் பிற எதிர்மறையான விளைவுகளைத் தவிர்ப்பதற்காக இரத்தத்தில் குளுக்கோஸின் செறிவை தொடர்ந்து கண்காணிக்க வேண்டியது அவசியம்.
பிரசவம் மற்றும் அதற்குப் பிறகு
குழந்தையின் பிறந்தநாளிலேயே, குளுக்கோஸ் ஏற்ற இறக்கங்கள் மிகவும் வலுவானவை, எனவே நீங்கள் ஹார்மோன் ஊசி மருந்துகளை கைவிட வேண்டும் அல்லது அளவைக் குறைக்க வேண்டும்.சர்க்கரை செறிவு அதிகரிப்பு அனுபவங்கள் காரணமாக ஏற்படுகிறது, மேலும் வலுவான உடல் உழைப்பு காரணமாக குறைகிறது, குறிப்பாக இயற்கை பிரசவத்தின் போது. ஆனால் இன்சுலின் அலகுகளின் எண்ணிக்கையில் எந்த மாற்றமும் ஒரு நிபுணரிடம் ஆலோசித்த பின்னரே இருக்க வேண்டும்.
கர்ப்ப காலத்தில் ஒரு உட்சுரப்பியல் நிபுணரை சந்திப்பது தாய் மற்றும் குழந்தை இருவருக்கும் ஏற்படக்கூடிய சிக்கல்களைத் தடுக்க அடிக்கடி இருக்க வேண்டும்.
வகை 1 நீரிழிவு காலத்தில், நிலையான குளுக்கோஸ் செறிவு இருக்காது. பெரும்பாலும் செறிவு குறைகிறது. எனவே, உணவளிப்பதற்கு முன், வேகமான கார்போஹைட்ரேட்டுகளை விட சில கார்போஹைட்ரேட் தயாரிப்புகளை சாப்பிட அறிவுறுத்தப்படுகிறது.
கர்ப்ப காலத்தில் மருத்துவமனையில் சேர்க்கப்படுதல்
கர்ப்ப காலத்தில், டைப் 1 நீரிழிவு நோய் மூன்று முறை மருத்துவமனையில் சேர்க்கப்படுகிறது. இந்த மூன்று முறை கட்டாயமாக கருதப்படுகிறது. நல்வாழ்வில் பொதுவான சரிவு மற்றும் சுயாதீனமான நீரிழிவு இழப்பீடு சாத்தியமற்றது ஆகியவற்றுடன், கூடுதல் மருத்துவமனையில் அனுமதிக்கப்படுவது காலவரையின்றி மேற்கொள்ளப்படுகிறது.
பெண்களில் நீரிழிவு நோயை எவ்வாறு கண்டறிவது என்பதையும் படிக்கவும்
கர்ப்பம் கண்டறியப்பட்டால், தேவையான அனைத்து சோதனைகளையும் செய்ய ஒரு பெண் மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும். இயல்பிலிருந்து சில குறிகாட்டிகளின் வலுவான விலகல்களால், கர்ப்பம் செயற்கையாக குறுக்கிடப்படுகிறது, ஏனெனில் குழந்தையின் வளர்ச்சி பின்னர் குழந்தை மற்றும் பெண்ணின் ஆரோக்கியத்தை எதிர்மறையாக பாதிக்கும்.
22 வாரங்களை எட்டியவுடன், மீண்டும் மீண்டும் கட்டாயமாக மருத்துவமனையில் அனுமதிப்பது அவசியம். இந்த காலகட்டத்தில், இன்சுலின் ஊசி போடுவதற்கான தேவை அதிகரிக்கிறது, மேலும் ஒரு வெளிநோயாளர் அடிப்படையில், ஒரு பெண் மட்டும் வியத்தகு முறையில் மாறும் குறிகாட்டிகளுக்கு ஏற்ப மாற்ற முடியாது.
ஒரு குழந்தையின் பிறப்புக்கு கடைசியாக மருத்துவமனையில் அனுமதிக்க வேண்டும். இந்த காலம் 33 வார கர்ப்பகாலத்தில் நிகழ்கிறது.
நீரிழிவு சிக்கல்களில் கர்ப்பத்தின் விளைவு
கர்ப்பம் என்பது எந்தவொரு உயிரினத்திற்கும் மன அழுத்தத்தை ஏற்படுத்தும் நிலை. நீரிழிவு போன்ற நாட்பட்ட நோய்கள் இருக்கும்போது இது மிகவும் ஆபத்தானது.
தொடர்ந்து அதிகரித்த சுமை பொதுவான நிலையை எதிர்மறையாக பாதிக்கிறது மற்றும் நீரிழிவு சிக்கல்களின் முன்னேற்றத்தை தூண்டுகிறது, ஆனால் புதியவற்றின் அபாயத்தையும் அதிகரிக்கிறது.
மிகவும் பொதுவாகக் காணப்படும் சரிவு நிதி மற்றும் சிறுநீரக எந்திரத்தில் உள்ளது. ரெட்டினோபதி மோசமடைகிறது, சிறுநீரில் அல்புமின் தோன்றும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட தாயில் கரு வளர்ச்சி
கர்ப்ப காலத்தில், முதல் காலம் மிக முக்கியமானது. கருத்தரித்த தருணம் முதல் இரண்டாவது மூன்று மாதங்களின் ஆரம்பம் வரையிலான காலம் இது. இந்த காலகட்டத்தில், இரத்தத்தில் குளுக்கோஸின் சாதாரண செறிவை பராமரிப்பது மிகவும் முக்கியம். இது குழந்தைக்கு உறுப்புகள் இல்லை, குறிப்பாக கணையம், மற்றும் அதிகரித்த குளுக்கோஸ் நஞ்சுக்கொடி வழியாக குழந்தைக்கு செல்லும், இது கருவில் ஹைப்பர் கிளைசீமியாவை ஏற்படுத்தும்.
முதல் மூன்று மாதங்களில், அனைத்து உறுப்புகளும் அமைப்புகளும் போடப்படுகின்றன, மேலும் குளுக்கோஸின் செறிவு அதிகரிப்பது நோயியல் உருவாவதற்கு வழிவகுக்கும். நரம்பு மண்டலத்தின் உறுப்புகள் மற்றும் இருதய அமைப்பு ஆகியவை மிகவும் எளிதில் பாதிக்கப்படுகின்றன.
12 வாரங்களிலிருந்து, குழந்தையின் வளர்ந்த கணையம் வேலை செய்யத் தொடங்குகிறது, அதாவது இன்சுலின் உற்பத்தி செய்கிறது.
ஒரு பெண்ணில் டைப் 1 நீரிழிவு சிதைந்துவிட்டால், குழந்தையின் சுரப்பி அதிக அளவு இன்சுலின் உற்பத்தி செய்ய வேண்டும், இது இரத்தத்தில் இன்சுலின் உள்ளடக்கம் அதிகரிக்கும். இது வீக்கம் மற்றும் எடை அதிகரிப்புக்கு வழிவகுக்கும்.
பிறந்த உடனேயே, குழந்தைக்கு இரத்தச் சர்க்கரைக் குறைவு உள்ளது, எனவே தேவைப்பட்டால் குளுக்கோஸின் நிலையான கண்காணிப்பு மற்றும் நிர்வாகம் அவசியம்.
5. கர்ப்ப காலத்தில் நீரிழிவு நோயின் அம்சங்கள்

கர்ப்ப காலத்தில் நீரிழிவு நோய் குறிப்பிடத்தக்கதாகும் குறைபாடு மற்றும் அலை அலையான தன்மை,அதிகரித்தகெட்டோஅசிடோசிஸ் மற்றும் இரத்தச் சர்க்கரைக் குறைவுக்கான போக்கு.
கர்ப்பத்தின் முதல் வாரம்டிபெரும்பாலான நோயாளிகளில் கார்போஹைட்ரேட் சகிப்புத்தன்மையில் முன்னேற்றம் உள்ளது, எனவே இன்சுலின் அளவைக் குறைக்க வேண்டும்.
பாதிகர்ப்பத்தின்முரண்பாடான ஹார்மோன்களின் (குளுக்ககன், கார்டிசோல், நஞ்சுக்கொடி லாக்டோஜென், புரோலாக்டின்) அதிகரித்த செயல்பாடு காரணமாக, கார்போஹைட்ரேட் சகிப்புத்தன்மை மோசமடைகிறது: குளுக்கோசூரியா கிளைசீமியா அதிகரிக்கிறது, மற்றும் கெட்டோஅசிடோசிஸ் உருவாகலாம்.இந்த நேரத்தில், இன்சுலின் தேவை கணிசமாக அதிகரிக்கிறது.
கர்ப்பத்தின் முடிவுமுரணான ஹார்மோன்களின் அளவு குறைவதால், கார்போஹைட்ரேட் சகிப்புத்தன்மை மீண்டும் மேம்படுகிறது.
போன்றநீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்களில், பிறப்பு அழுத்தத்துடன் தொடர்புடைய உயர் ஹைப்பர் கிளைசீமியா மற்றும் கெட்டோஅசிடோசிஸ் இரண்டையும் காணலாம், அத்துடன் தசை செயல்பாடு அதிகரிப்பதால் இரத்தச் சர்க்கரைக் குறைவு.
பிரசவத்திற்குப் பிறகு முதல் நாட்கள், குறிப்பாக வயிற்று பிரசவத்திற்குப் பிறகு, கிளைசீமியா குறைகிறது, ஆனால் 4-5 வது நாளில், ஒவ்வொரு நோயாளிக்கும் வழக்கமான இரத்த சர்க்கரை அளவு மீட்டமைக்கப்படுகிறது.
வளர்சிதை மாற்றத்தில் இந்த மாற்றங்கள் அனைத்தும் கர்ப்பம் மற்றும் பிரசவத்தின் போது தவறவிட முடியாது.
6. கர்ப்பம், பிரசவம் மற்றும் நீரிழிவு நோய்க்குப் பிந்தைய காலம்
கர்ப்பத்தின் முதல் பாதிபெரும்பாலான நோயாளிகளுக்கு சிக்கலற்ற சிக்கல்கள் உள்ளன. இருப்பினும், நீரிழிவு நோயில், அதிர்வெண்தன்னிச்சையான கருக்கலைப்பு(15%) நீரிழிவு இல்லாதவர்களை விட அதிகமாக உள்ளது. கூடுதலாக, கர்ப்பத்தின் ஆரம்பத்திலிருந்தே வாஸ்குலர் சிக்கல்களுக்கு முன்னேறலாம்நீரிழிவு நோய், இது சில நேரங்களில் கர்ப்பத்தை நிறுத்த வேண்டும்.
கர்ப்பத்தின் இரண்டாம் பாதிடிஇது போன்ற மகப்பேறியல் சிக்கல்களின் அதிர்வெண்ணை கணிசமாக அதிகரிக்கிறது:
- தாமதமான கெஸ்டோசிஸ் (50-80%),
- பாலிஹைட்ராம்னியோஸ் (20-50%),
- முன்கூட்டிய பிறப்பு அச்சுறுத்தல் (8-12%),
- கரு ஹைபோக்ஸியா (8-12%),
- யூரோஜெனிட்டல் தொற்று.
சிறுநீர்பிறப்புறுப்புநோய்த்தொற்று கர்ப்பத்தை மோசமாக்குகிறது, பல மகப்பேறியல் சிக்கல்களின் வளர்ச்சிக்கும் பங்களிக்கிறது (தன்னிச்சையான கருக்கலைப்பு, தாமதமான கெஸ்டோசிஸ், முன்கூட்டிய பிறப்புகள் போன்றவை).
நீரிழிவு மகப்பேறுபெரும்பாலும் சிக்கலானது:
- அம்னோடிக் திரவத்தின் சரியான நேரத்தில் வெளியேற்றம் (20-30%),
- ஆணாதிக்க சக்திகளின் பலவீனம் (10-15%),
- பலவீனமான முயற்சிகள்,
- அதிகரித்த கரு ஹைபோக்ஸியா,
- செயல்பாட்டு குறுகிய இடுப்பு உருவாக்கம்,
- தோள்பட்டை இடுப்பின் கடினமான பிறப்பு (6-8%).
பிரசவத்திற்குப் பிந்தைய காலத்தில்இமிகவும் பொதுவான சிக்கல்கள் ஹைபோகாலாக்டியா மற்றும் தொற்று (எண்டோமெட்ரிடிஸ், முதலியன). கூடுதலாக, சிறுநீர் பாதை மற்றும் சிறுநீரகங்களின் தொற்று பெரும்பாலும் அதிகரிக்கிறது.
7. 1. நீரிழிவு கரு
கருவில் தாய்வழி நீரிழிவு நோயின் பாதகமான விளைவு ஒரு அறிகுறி வளாகத்தை உருவாக்குவதன் மூலம் வெளிப்படுகிறது நீரிழிவு கருவுறுதல்.
நீரிழிவு கருவுறுதல்- ஒரு சிறப்பியல்பு தோற்றம், உடல் வெகுஜனத்தின் வளர்ச்சி விகிதங்களின் முடுக்கம், குறைபாடுகளின் அதிக அதிர்வெண், உறுப்புகளின் செயல்பாட்டு முதிர்ச்சியற்ற தன்மை மற்றும் கருவின் அமைப்புகள், குழந்தை பிறந்த காலத்தின் சாதாரண போக்கிலிருந்து விலகல்கள், அதிக பெரினாட்டல் இறப்பு ஆகியவற்றை உள்ளடக்கிய ஒரு அறிகுறி சிக்கலானது.
உங்கள் தோற்றத்திற்கு, புதிதாகப் பிறந்தவர்கள் இட்சென் நோய்க்குறி நோயாளிகளை ஒத்திருக்கிறதுஇணை - குஷிங்: சயனோசிஸ், வீக்கம், ஒரு பெரிய வயிறு மற்றும் அதிகப்படியான வளர்ந்த தோலடி கொழுப்பு அடுக்கு, சந்திரன் வடிவ முகம், முகம் மற்றும் கைகால்களின் தோலில் ஏராளமான ரத்தக்கசிவுகளின் பெட்டீசியா, கடுமையான ஹைபர்டிரிகோசிஸ். உடலின் ஏற்றத்தாழ்வு குறிப்பிடத்தக்கது: ஒரு நீண்ட உடல், ஒரு குறுகிய கழுத்து, ஒரு சிறிய தலை.
தலையின் சுற்றளவு தோள்பட்டை இடுப்பின் சுற்றளவை விட மிகச் சிறியது.அதிர்வெண் நீரிழிவு கருpatii தாயில் நீரிழிவு நோய்க்கான இழப்பீடு வகை மற்றும் அளவைப் பொறுத்தது, வாஸ்குலர் சிக்கல்கள், மகப்பேறியல் மற்றும் புறம்போக்கு நோயியல். ஐ.டி.டி.எம் கொண்ட கர்ப்பிணி பெண்கள்மற்றும் வாஸ்குலர் சிக்கல்கள், நீரிழிவு கருவுறுதல் நிகழ்வு 75.5% ஐ அடைகிறது, அதேசமயம்HSDஇது மிகவும் குறைவு (40%).
தாய்வழி ஹைப்பர் கிளைசீமியாவால் ஏற்படுகிறதுசுரப்பு செயல்பாட்டை செயல்படுத்துதல்β- செல்கள் கருவின் கணையம்உடன்அனுதாபம்-ஆண்ட்ரீனல் மற்றும் பிட்யூட்டரி-ஓவரை செயல்படுத்துதல்சிறுநீரக அமைப்பு.
கருவைப் பொறுத்தவரை, தொப்புள் கொடியின் இரத்தத்தில் ஐ.ஆர்.ஐ மற்றும் சி-பெப்டைடு அதிக செறிவு, இன்சுலின் ஏற்பிகளின் எண்ணிக்கை மற்றும் உணர்திறன் அதிகரிப்பு, ஏ.சி.டி.எச் மற்றும் குளுக்கோகார்டிகாய்டுகளின் அதிக உள்ளடக்கம் வெளிப்பட்டன. நீரிழிவு நீக்கம் umateri.
பிஉறுப்புகள் மற்றும் செயல்பாடுகளின் சீரற்ற மற்றும் தாழ்வான வளர்ச்சிகரு அமைப்புகள். கருவின் இன்சுலர் கருவியின் காயம் வளரும் சுரப்பு செயல்பாடு இதயம், அட்ரீனல் சுரப்பிகள், மண்ணீரல், கல்லீரல் மற்றும் மூளை மற்றும் தைமஸ் சுரப்பியின் (தைமஸ்) அளவு குறைவதோடு சேர்ந்துள்ளது.
இத்தகைய குழந்தைகள் மத்திய நரம்பு மண்டலத்தின் மார்போஃபங்க்ஸ்னல் வளர்ச்சியில் ஒரு பின்னடைவால் வகைப்படுத்தப்படுகிறார்கள், குறிப்பாக ரெட்டிகுலர் உருவாக்கம் (ரெட்டிகுலர் உருவாக்கம்), நுரையீரல் திசு மற்றும் மேற்பரப்பு நுரையீரல் அமைப்பு, அத்துடன் இம்யூனோஸ்டேட்டஸின் தடுப்பு. ஒரு உறுப்புகளின் ஹைபர்டிராபி மற்றும் பிறரின் வளர்ச்சியடையாதது புதிதாகப் பிறந்த குழந்தைகளின் உள்-ஹைப்போஸ்டேடிக் தழுவலை உருவாக்குவதை பெரிதும் சிக்கலாக்குகிறது மற்றும் அவற்றின் நம்பகத்தன்மையைக் குறைக்கிறது.
வகை 1 நீரிழிவு நோயுடன் கர்ப்பம் எவ்வாறு முன்னேறுகிறது?

தாயின் நாள்பட்ட நோய்களின் பின்னணிக்கு எதிரான கர்ப்பம் எப்போதுமே பெண்ணுக்கு ஒரு பெரிய ஆபத்து மற்றும் பிறக்காத குழந்தையின் ஆரோக்கியத்திற்கு.
ஆனால் பல நோயறிதல்கள், டைப் 1 நீரிழிவு நோயைக் காட்டிலும் கடுமையானவை, இனி தாய்மைக்கு ஒரு முழுமையான தடையாக இருக்காது.
திட்டமிடல் கட்டத்தில் சரியாக நடந்துகொள்வது மற்றும் கர்ப்பத்தின் முழு காலத்திலும் நிபுணர்களின் பரிந்துரைகளைப் பின்பற்றுவது மட்டுமே அவசியம்.
நோயின் அம்சங்கள்
டைப் 1 நீரிழிவு நோய் அல்லது இன்சுலின் சார்ந்த நீரிழிவு என்பது ஒரு சிக்கலான தன்னுடல் தாக்க நோயாகும், இதில் கணைய பீட்டா செல்கள் சரியாக செயல்படவில்லை. இது பலவீனமான குளுக்கோஸ் பயன்பாடு மற்றும் நீண்டகாலமாக உயர்த்தப்பட்ட இரத்த குளுக்கோஸ் நிலைக்கு (ஹைப்பர் கிளைசீமியா) வழிவகுக்கிறது.
ஹைப்பர் கிளைசீமியா சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கிறது, வாஸ்குலர் சேதம் ஏற்படுகிறது, சிறுநீரகங்கள், விழித்திரை, புற நரம்புகள் பெரும்பாலும் பாதிக்கப்படுகின்றன.
இன்சுலின் கணக்கிடப்பட்ட அளவுகளின் வழக்கமான நிர்வாகம் குளுக்கோஸின் அளவை சரிசெய்யவும், இரத்தத்தில் அதன் உள்ளடக்கத்தை இயல்பாக்கவும் மற்றும் சிக்கல்களின் அபாயத்தை குறைக்கவும் உங்களை அனுமதிக்கிறது. ஆனால் நோயாளி தொடர்ந்து மருந்தைச் சார்ந்து இருக்கிறார், கர்ப்ப காலத்தில் கூட சிகிச்சையை நிறுத்தக்கூடாது.
வகை 1 நீரிழிவு நோயுடன் கர்ப்பம் எவ்வாறு முன்னேறுகிறது?
தாயில் நீரிழிவு நோய்க்கான கர்ப்ப மேலாண்மை பல அம்சங்களைக் கொண்டுள்ளது. வெற்றிகரமான கர்ப்பம் மற்றும் கருவின் ஆரோக்கியம் ஆகியவை கர்ப்பிணிப் பெண்ணின் மருத்துவரின் அனைத்து பரிந்துரைகளுடனும், ஆலோசனையின் வழக்கமான வருகைகளுடனும் இணங்குவதைப் பொறுத்தது.
நீங்கள் நன்றாக உணர்ந்தாலும், நீரிழிவு தொடர்பான சிக்கல்களால் பாதிக்கப்பட வேண்டாம் மற்றும் சாதாரண இரத்த சர்க்கரையை பராமரிக்க வேண்டாம், தினசரி சிறுநீர் குளுக்கோஸ் மற்றும் சோதனை கீற்றுகள் கொண்ட கீட்டோன் கண்காணிப்பு அவசியம். முடிவுகளை அட்டவணையில் உள்ளிடவும்.
உட்சுரப்பியல் நிபுணர் ஆலோசனை இருக்கக்கூடாது
மாதத்திற்கு 1 நேரத்திற்கும் குறைவாக. தேவைப்பட்டால், மருத்துவர் கூடுதல் பொது சிறுநீர் பரிசோதனை மற்றும் கிரியேட்டினினுக்கு ஒரு பரிசோதனையை பரிந்துரைப்பார், மேலும் கிளைகேட்டட் ஹீமோகுளோபின் உயிர் வேதியியலுடன் ஒரே நேரத்தில் தீர்மானிக்கப்படும்.
ஊட்டச்சத்து: உணவு எவ்வளவு முக்கியம்?
வெற்றிகரமான கர்ப்பத்திற்கு முக்கியமானது உணவு. நீரிழிவு நோயாளிக்கு வழக்கமான உணவில் இருந்து அடிப்படை வேறுபாடு இல்லை, ஆனால் முக்கிய விஷயம் எடை கட்டுப்பாடு. முழு கர்ப்பத்தின் முடிவுகளைத் தொடர்ந்து அதன் கூர்மையான ஏற்ற இறக்கங்களையும் பெரிய மொத்த அளவையும் நாம் அனுமதிக்க முடியாது.
வழிநடத்தப்பட வேண்டிய எண்கள் முதல் மூன்று மாதங்களுக்கு 2-3 கிலோ, இரண்டாவது நேரத்தில் வாரத்திற்கு 250-300 கிராம் மற்றும் இன்னும் கொஞ்சம் - வாரத்திற்கு 370 முதல் 400 கிராம் வரை - கடைசி மூன்று மாதங்களில். நீங்கள் அதிகமாகப் பெற்றால், உணவுகளின் கலோரி அளவை நீங்கள் மறுபரிசீலனை செய்ய வேண்டும்.
இன்சுலின் தேவை
ஒரு உணவைப் போலன்றி, கர்ப்பிணிப் பெண்களில் இன்சுலின் தேவை கருத்தரிப்பதற்கு முன்பு இருந்ததைப் போன்றதல்ல. இது கர்ப்பகால வயதுக்கு ஏற்ப மாறுகிறது. மேலும், முதல் மூன்று மாதங்களில் இது கர்ப்பத்திற்கு முன்பை விட குறைவாக இருக்கலாம்.
ஆகையால், இரத்தச் சர்க்கரைக் குறைவைத் தடுக்க நீங்கள் இரத்த சர்க்கரையை கட்டுப்படுத்துவதிலும் இன்சுலின் அளவையும் மிகவும் கவனமாக இருக்க வேண்டும்.
இந்த நிலை பெண்ணுக்கும் கருவுக்கும் ஆபத்தானதாக இருக்கும். குளுக்கோஸில் நல்வாழ்வு மற்றும் ஈடுசெய்யக்கூடிய போஸ்டிபோகிளைசெமிக் ஜம்ப் மீது எதிர்மறையான விளைவு.
உட்சுரப்பியல் நிபுணரின் மேற்பார்வையின் கீழ் இன்சுலின் புதிய அளவுகளைத் தேர்ந்தெடுக்க வேண்டும். பொதுவாக, மருந்தின் தேவை 20-30% குறையக்கூடும்.
ஆனால் இன்சுலின் தேவை குறைந்து வரும் காலம் நீண்ட காலம் நீடிக்காது என்பதை நினைவில் கொள்ளுங்கள், ஆனால் இது இரண்டாவது மூன்று மாதங்களால் மாற்றப்படுகிறது, மருந்தின் தேவை மாறாக, கணிசமாக அதிகரிக்கும்.
இரத்த சர்க்கரை மதிப்புகளை தவறாமல் கண்காணித்தல், இந்த தருணத்தை நீங்கள் இழக்க மாட்டீர்கள். இந்த காலகட்டத்தில் இன்சுலின் சராசரி தினசரி டோஸ் 100 அலகுகள் வரை இருக்கலாம். மருந்தின் நீண்ட மற்றும் "குறுகிய" வடிவத்தின் விநியோகம் உங்கள் மருத்துவரிடம் விவாதிக்கப்பட வேண்டும்.
மூன்றாவது மூன்று மாதங்களில், இன்சுலின் அளவை மீண்டும் சிறிது குறைக்கலாம்.
இரத்த சர்க்கரையின் ஏற்ற இறக்கங்கள் ஒரு பெண்ணின் உணர்ச்சி நிலையால் பாதிக்கப்படலாம். கருவின் ஆரோக்கியத்திற்கான அவரது உணர்வுகள் தெளிவாக உள்ளன, குறிப்பாக கர்ப்பத்தின் முதல் மாதங்களில்.
ஆனால் மன அழுத்தத்துடன், குளுக்கோஸ் அளவு அதிகரிக்கிறது என்பதை நினைவில் கொள்ளுங்கள், இது கர்ப்பத்தின் போக்கை சிக்கலாக்கும். நீரிழிவு நோயால் பாதிக்கப்பட்ட கர்ப்பிணிப் பெண்ணுக்கு உணர்ச்சி ஆறுதல் குறிப்பாக முக்கியத்துவம் வாய்ந்தது. ஆனால் எதிர்பார்ப்புள்ள தாயால் உற்சாகத்தைத் தானே சமாளிக்க முடியாவிட்டால், அவளுக்கு லேசான மயக்க மருந்துகளை பரிந்துரைக்க முடியும்.
திட்டமிட்ட மருத்துவமனைகள்
வகை 1 நீரிழிவு நோயால் பாதிக்கப்பட்ட ஒரு பெண்ணின் நிலை மற்றும் கர்ப்பத்தின் போக்கைக் கண்காணிக்க, காலண்டர் 3 திட்டமிட்ட மருத்துவமனையில் அனுமதிக்கப்படுகிறது.
ஒரு பெண் நன்றாகச் செயல்படும்போது கூட அவை அவசியம், மற்றும் சோதனைகள் வலுவான குளுக்கோஸ் கட்டுப்பாட்டைக் காட்டுகின்றன.
- கர்ப்பம் மட்டுமே கண்டறியப்படும்போது முதல் மருத்துவமனையில் அனுமதிக்கப்படுகிறது.
தாயின் பரிசோதனையானது, தொடங்கிய ஹார்மோன் மாற்றங்களுக்கு உடல் எவ்வாறு பதிலளிக்கிறது, அவரது உடல்நலத்திற்கு அச்சுறுத்தல் இருக்கிறதா, அல்லது கர்ப்பம் தொடர முடியுமா என்பதைக் காண்பிக்கும். பொதுவாக, சிறப்பு கிளினிக்குகள் "நீரிழிவு பள்ளி" வகுப்புகளை ஏற்பாடு செய்கின்றன, ஒரு பெண் மருத்துவமனையில் சேர்க்கும்போது, அவளுடைய புதிய நிலைமை தொடர்பான பிரச்சினைகளைப் பற்றி விவாதிக்க முடியும்.
- இரண்டாவது திட்டமிடப்பட்ட மருத்துவமனையில் 22-24 வாரங்களில் இருக்கும்.
வழக்கமாக இந்த காலகட்டத்தில், இன்சுலின் அளவை மறுபரிசீலனை செய்ய வேண்டியது அவசியம், மேலும், உணவில் மாற்றங்களைச் செய்யலாம். அல்ட்ராசவுண்ட் மூலம், குழந்தை சரியாக வளர்கிறதா, கருக்கலைப்புக்கு ஏதேனும் அறிகுறிகள் உள்ளதா என்பதை ஏற்கனவே தீர்மானிக்க முடியும்.
- மூன்றாவது மருத்துவமனையில் 32-34 வாரங்களுக்கு நடுவில் மூன்றாவது மருத்துவமனையில் அனுமதிக்கப்படுகிறது.
பிரசவ முறை மற்றும் பிரசவ நேரம் தீர்மானிக்க வேண்டியது அவசியம். 36-37 வாரங்களில், கர்ப்பம் கால அட்டவணைக்கு சற்று முன்னால் முடிந்தால், நீரிழிவு நோயுள்ள ஒரு தாய் மற்றும் அவரது குழந்தைக்கு நல்லது என்று பல மருத்துவர்கள் கருதுகின்றனர். ஆனால் பெண்ணின் நிலை கவலை ஏற்படவில்லை என்றால், பிரசவம் 38-40 வாரங்களில் சாத்தியமாகும்.
ஒரு பெண்ணுக்கு நீரிழிவு நோயுடன் தொடர்புடைய சிக்கல்கள் இருப்பது கண்டறியப்பட்டால், விழித்திரை புண்கள் அல்லது சிறுநீரக செயல்பாடு பலவீனமடைகிறது, வாஸ்குலர் மாற்றங்கள் உள்ளன, பின்னர் அறுவைசிகிச்சை பிரிவு பரிந்துரைக்கப்படுகிறது.
அறுவைசிகிச்சைக்கான அறிகுறி ஒரு கருவாக மிகப் பெரியதாக இருக்கும், இது பெரும்பாலும் நீரிழிவு நோயாளிகளுக்கு கூட இருக்கும்.
பெண்ணின் நிலை கவலை ஏற்படவில்லை மற்றும் கர்ப்பம் சிக்கல்கள் இல்லாமல் கடந்துவிட்டால், பிறப்பை இயற்கையான முறையில் தீர்க்க முடியும் (ஒரு குறிப்பிட்ட நேரத்தில் உழைப்பைத் தூண்டுவது சாத்தியமாகும்).
திட்டமிடப்பட்ட பிறந்த நாளில், பெண் காலையில் சாப்பிட மாட்டார், மேலும் இன்சுலின் ஊசி கூட தேவையில்லை. ஆனால் இன்னும் துல்லியமாக, பிறந்த நாளில் நடத்தை உட்சுரப்பியல் நிபுணருடன் முன்கூட்டியே விவாதிக்கப்பட வேண்டும். வரவிருக்கும் பிறப்பு தொடர்பாக ஒரு பெண்ணின் அமைதியின்மை குளுக்கோஸ் குறிகாட்டிகளில் கூர்மையான உயர்வு ஏற்படலாம். எனவே, இந்த நாளில் சர்க்கரை கட்டுப்பாடு கட்டாயமாகும், சாப்பிடும் திறனைப் பொருட்படுத்தாமல்.
அம்மா மற்றும் குழந்தைக்கு சாத்தியமான அபாயங்கள்
நீரிழிவு என்பது தாயின் உடலில் உள்ள வளர்சிதை மாற்றக் கோளாறுகளுடன் தொடர்புடையது, மேலும், கர்ப்பத்தின் போக்கையும் கருவின் வளர்ச்சியையும் பாதிக்க முடியாது.
- முதல் மூன்று மாதங்களில், நஞ்சுக்கொடி தடை இன்னும் செயல்படாதபோது, குழந்தையின் அனைத்து உறுப்புகளும் போடப்படுகின்றன.
எனவே, இந்த காலகட்டத்தில் குளுக்கோஸ் மதிப்புகளை உறுதிப்படுத்துவது மிகவும் முக்கியம். வளர்ச்சிக் கோளாறுகள் பிளவு அண்ணம், முதுகெலும்பு குடலிறக்கங்கள், உறுப்புகளின் பற்றாக்குறை அல்லது அவற்றின் இருப்பிடத்தில் ஏற்படும் மாற்றங்களில் வெளிப்படுத்தப்படலாம்.
- நீரிழிவு நோயுடன் தொடர்புடைய ஒரு பெண்ணின் வாஸ்குலர் நோய்கள் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் கருவின் வளர்ச்சியை பாதிக்கும்.
அவை நாள்பட்ட ஹைபோக்ஸியா, வளர்ச்சி தாமதம் அல்லது கருவின் இறப்புக்கு காரணமாக இருக்கலாம்.
- குழந்தை பிறந்த காலத்தில், குழந்தைக்கு தாய்வழி இரத்தத்தின் கலவையுடன் தொடர்புடைய வளர்சிதை மாற்றக் கோளாறுகள் ஏற்படக்கூடும்.
இது இரத்தச் சர்க்கரைக் குறைவு, கால்சியம் அல்லது மெக்னீசியாவின் தேவை அதிகரித்தல், புதிதாகப் பிறந்த மஞ்சள் காமாலை. பிரசவத்திற்கு முந்தைய காலத்தில் புதிதாகப் பிறந்தவருக்கு மரண அச்சுறுத்தல் உள்ளது. ஒரு திறமையான நியோனாட்டாலஜிஸ்ட் தேவையற்ற சிக்கல்களைத் தவிர்க்க உதவும். எனவே, நீரிழிவு நோயால் பாதிக்கப்பட்ட பெண்களின் பிறப்பு ஒரு சிறப்பு மருத்துவமனையில் நடக்க வேண்டும்.
கர்ப்ப காலத்தில் ஏற்படும் மாற்றங்கள் எந்தவொரு பெண்ணுக்கும் மன அழுத்தம் மற்றும் மன அழுத்தம். டைப் 1 நீரிழிவு நோயாளிகளுக்கு இது இன்னும் உண்மை.
- கர்ப்பத்தின் முதல் மாதங்களில் நச்சுத்தன்மை, குறிப்பாக அடிக்கடி வாந்தியுடன், கெட்டோஅசிடோசிஸை ஏற்படுத்தும்.
- போதிய இரத்த சர்க்கரை கட்டுப்பாடு இல்லாததால், இன்சுலின் தேவைகளில் ஏற்படும் மாற்றங்கள் இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்கும்.
- நீரிழிவு நோயில் அடிக்கடி ஏற்படும் கோல்பிடிஸ் மற்றும் கேண்டிடியாஸிஸ் கருத்தரிப்பில் தலையிடலாம், எக்டோபிக் கர்ப்பம் அல்லது நஞ்சுக்கொடி பிரீவியாவை ஏற்படுத்தும்.
- நீரிழிவு இரத்தத்தின் வானியல் பண்புகளை பாதிக்கிறது. பிரசவம் (அல்லது கருச்சிதைவு) அதிக இரத்தப்போக்கு மூலம் சிக்கலாகிவிடும்.
- கர்ப்ப காலத்தில், நெஃப்ரோபதி மற்றும் நரம்பியல் நோயை உருவாக்கும் ஆபத்து அதிகரிக்கிறது, மேலும் ரெட்டினோபதி மற்றும் பார்வை இழப்பு ஆபத்து காரணமாக இயற்கையான பிரசவம் பெரும்பாலும் முரணாக உள்ளது.
ஒரு தீவிர வளர்சிதை மாற்ற நோய் - வகை 1 நீரிழிவு நோய் - இனி கர்ப்பத்திற்கு முரணாக இருக்காது. ஆனால் நீங்கள் ஒரு ஆரோக்கியமான குழந்தையைப் பெற்றெடுக்க விரும்பினால், நீங்கள் கருத்தரிப்பதற்கு முன்கூட்டியே தயாராக வேண்டும், கர்ப்ப காலத்தில் நீங்கள் அடிக்கடி மருத்துவர்களை சந்திக்க வேண்டியிருக்கும்.
புதிதாகப் பிறந்த குழந்தைக்கு நிபுணர்களின் கவனமும் தேவைப்படும். இரத்த எண்ணிக்கையை சரியான முறையில் கண்காணிப்பதன் மூலமும், இன்சுலின் அளவை சரியான நேரத்தில் திருத்துவதன் மூலமும், குழந்தை நீரிழிவு நோயால் பாதிக்கப்படாது (இருப்பினும் நோய்க்கு ஒரு பரம்பரை முன்கணிப்பு இருக்கும்).