நீரிழிவு நோயால் மாரடைப்பு
நீரிழிவு நோயின் மரணத்திற்கு முக்கிய காரணம் இதயம் மற்றும் வாஸ்குலர் நோய். அவை சுமார் 82% ஆக்கிரமித்துள்ளன, அவற்றில் மிகப்பெரிய பங்கு மாரடைப்பு ஆகும்.
நீரிழிவு நோயாளிகளுக்கு மாரடைப்பு ஏற்படுவது மிகவும் கடுமையானது, இதய செயலிழப்பு, இதயத் தடுப்பு, அரித்மியா மற்றும் இதயத்தின் சிதைவு ஆகியவற்றின் வளர்ச்சி.
இந்த வழக்கில், நீரிழிவு நோயாளிகளுக்கு கரோனரி தமனிகளுக்கு ஏற்படும் சேதத்தின் அளவை ஈடுசெய்யப்பட்ட நீரிழிவு நோய் மற்றும் பலவீனமான கொழுப்பு வளர்சிதை மாற்றத்தின் அளவு சார்ந்தது கண்டறியப்பட்டது.
நீரிழிவு நோயாளிகளுக்கு இதயம் மற்றும் இரத்த நாளங்கள் சேதமடைவதற்கான காரணங்கள்
 நீரிழிவு நோயாளிகளுக்கு, பலவீனமான கார்போஹைட்ரேட் சகிப்புத்தன்மை கொண்ட குழுக்களில் கூட, அதாவது பிரீடியாபயாட்டீஸுடன் இதய நோய்க்கான முன்கணிப்பு அதிகரிக்கிறது. இந்த போக்கு கொழுப்பு வளர்சிதை மாற்றத்தில் இன்சுலின் பங்குடன் தொடர்புடையது. இரத்த குளுக்கோஸை அதிகரிப்பதோடு மட்டுமல்லாமல், இன்சுலின் குறைபாடு லிபோலிசிஸையும் கீட்டோன் உடல்களின் உருவாக்கத்தையும் செயல்படுத்துகிறது.
நீரிழிவு நோயாளிகளுக்கு, பலவீனமான கார்போஹைட்ரேட் சகிப்புத்தன்மை கொண்ட குழுக்களில் கூட, அதாவது பிரீடியாபயாட்டீஸுடன் இதய நோய்க்கான முன்கணிப்பு அதிகரிக்கிறது. இந்த போக்கு கொழுப்பு வளர்சிதை மாற்றத்தில் இன்சுலின் பங்குடன் தொடர்புடையது. இரத்த குளுக்கோஸை அதிகரிப்பதோடு மட்டுமல்லாமல், இன்சுலின் குறைபாடு லிபோலிசிஸையும் கீட்டோன் உடல்களின் உருவாக்கத்தையும் செயல்படுத்துகிறது.
அதே நேரத்தில், இரத்தத்தில் ட்ரைகிளிசரைட்களின் அளவு அதிகரிக்கிறது, இரத்தத்தில் உள்ள கொழுப்பு அமிலங்களின் உட்கொள்ளல் அதிகரிக்கும். இரண்டாவது காரணி இரத்த உறைதலின் அதிகரிப்பு, இரத்த நாளங்களில் இரத்த உறைவு உருவாகிறது. அதிகரித்த குளுக்கோஸ் கிளைகோசைலேட்டட் புரதங்களின் உருவாக்கத்தை துரிதப்படுத்துகிறது, ஹீமோகுளோபினுடனான அதன் தொடர்பு திசுக்களுக்கு ஆக்ஸிஜனை வழங்குவதை சீர்குலைக்கிறது, இது ஹைபோக்ஸியாவை மேம்படுத்துகிறது.
டைப் 2 நீரிழிவு நோயில், இரத்தத்தில் இன்சுலின் செறிவு மற்றும் ஹைப்பர் கிளைசீமியா அதிகரித்த போதிலும், இன்சுலின் எதிரிகளின் வெளியீடு அதிகரிக்கிறது. அவற்றில் ஒன்று சோமாடோட்ரோபின். இது வாஸ்குலர் மென்மையான தசை செல்கள் பிரிப்பதையும் அவற்றில் கொழுப்புகளை ஊடுருவுவதையும் மேம்படுத்துகிறது.
பெருந்தமனி தடிப்புத் தோல் அழற்சியும் இத்தகைய காரணிகளுடன் முன்னேறுகிறது
- உடற் பருமன்.
- தமனி உயர் இரத்த அழுத்தம்.
- புகை.
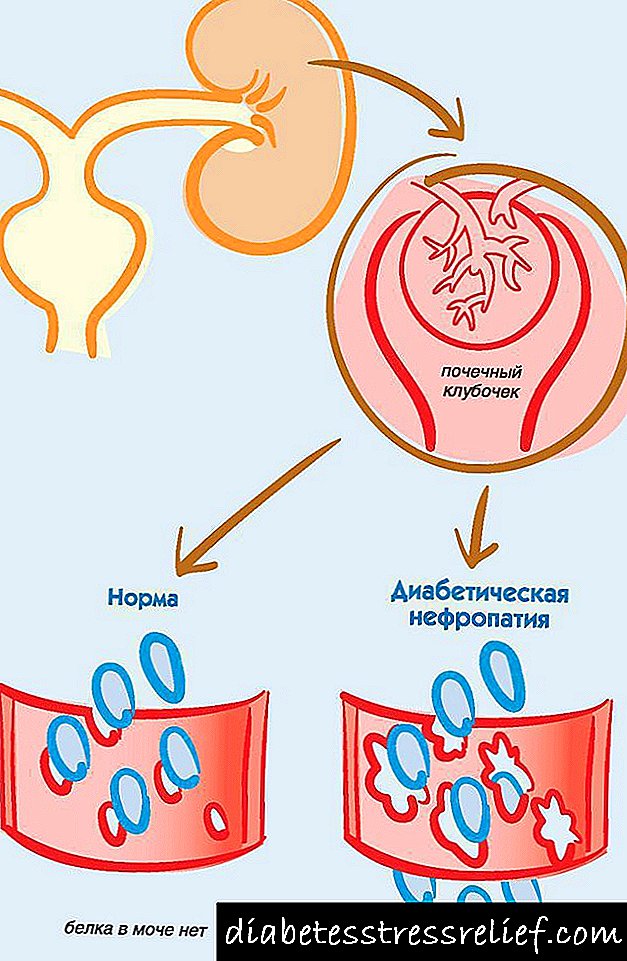
சிறுநீரில் புரதத்தின் தோற்றம் நீரிழிவு நோயால் மாரடைப்புக்கு சாதகமற்ற முன்கணிப்பு அறிகுறியாகும்.
நீரிழிவு இலவச வலியற்ற மாரடைப்பு
 நீரிழிவு நோய்க்கான மாரடைப்பு மருத்துவ வெளிப்பாடுகளின் அம்சங்களைக் கொண்டுள்ளது. இது நீரிழிவு நோயின் நீடித்த போக்கில் உருவாகிறது, மேலும் கரோனரி இதய நோய் (சி.எச்.டி) எந்த வெளிப்பாடுகளும் இருக்கக்கூடாது. இத்தகைய வலியற்ற இஸ்கெமியா நீரிழிவு நோயுடன் “மறைக்கப்பட்ட”, அறிகுறியற்ற மாரடைப்பாக உருவாகிறது.
நீரிழிவு நோய்க்கான மாரடைப்பு மருத்துவ வெளிப்பாடுகளின் அம்சங்களைக் கொண்டுள்ளது. இது நீரிழிவு நோயின் நீடித்த போக்கில் உருவாகிறது, மேலும் கரோனரி இதய நோய் (சி.எச்.டி) எந்த வெளிப்பாடுகளும் இருக்கக்கூடாது. இத்தகைய வலியற்ற இஸ்கெமியா நீரிழிவு நோயுடன் “மறைக்கப்பட்ட”, அறிகுறியற்ற மாரடைப்பாக உருவாகிறது.
இந்த பாடத்திட்டத்தின் சாத்தியமான காரணங்கள் இதய சுவருக்குள் சிறிய நுண்குழாய்களுக்கு வாஸ்குலர் புண்கள் பரவுவதால், இது இரத்த ஓட்டம் பலவீனமடைவதற்கும், இஸ்கிமியா மற்றும் மாரடைப்பின் ஊட்டச்சத்து குறைபாட்டிற்கும் வழிவகுக்கிறது. டிஸ்ட்ரோபிக் செயல்முறைகள் இதய தசையில் வலி ஏற்பிகளின் உணர்திறனைக் குறைக்கின்றன.
சிறிய நுண்குழாய்களின் அதே புண் இணை (பைபாஸ்) இரத்த ஓட்டத்தின் வளர்ச்சியை சிக்கலாக்குகிறது, இது மீண்டும் மீண்டும் மாரடைப்பு, அனீரிசிம் மற்றும் இதயத்தின் சிதைவுக்கு பங்களிக்கிறது.
நீரிழிவு நோய் மற்றும் மாரடைப்பு நோய்களில், இதுபோன்ற வலியற்ற படிப்பு தாமதமாக கண்டறியப்படுவதற்கு வழிவகுக்கிறது, இது நோயாளிகளுக்கு இறப்பு அபாயத்தை அதிகரிக்கிறது. இது மீண்டும் மீண்டும் விரிவான மாரடைப்பு மற்றும் உயர் இரத்த அழுத்தத்துடன் குறிப்பாக ஆபத்தானது.
மாரடைப்பு மற்றும் நீரிழிவு நோய் பெரும்பாலும் ஒருவருக்கொருவர் ஒத்துப்போகும் காரணங்கள்:
- இதய தசையின் உள்ளே சிறிய பாத்திரங்களின் தோல்வி.
- உறைதல் திறன் மற்றும் த்ரோம்போசிஸின் போக்கு ஆகியவற்றில் மாற்றம்.
- இரத்த சர்க்கரையில் திடீர் ஏற்ற இறக்கங்கள் - லேபிள் நீரிழிவு நோய்.
நீரிழிவு நோயின் லேபிள் போக்கில், இன்சுலின் அதிகப்படியான அளவு மற்றும் அதனுடன் தொடர்புடைய இரத்தச் சர்க்கரைக் குறைவு ஆகியவை அட்ரீனல் சுரப்பிகளில் இருந்து இரத்தத்தில் கேடகோலமைன்களை வெளியேற்றுவதற்கு காரணமாகின்றன.
அவற்றின் செயல்பாட்டின் கீழ், பாத்திரங்கள் ஸ்பாஸ்மோடிக், இதய துடிப்பு அதிகரிக்கிறது.
நீரிழிவு நோயில் மாரடைப்பு சிக்கல்களுக்கான ஆபத்து காரணிகள்
 மாரடைப்புக்குப் பிறகு, நீரிழிவு நோய், இதய செயலிழப்பு, இதய நாளங்களின் பொதுவான புண் உள்ளிட்ட கரோனரி இதய நோய்கள் வேகமாக முன்னேறுகின்றன. நீரிழிவு நோய் இருப்பதால் வாஸ்குலர் பைபாஸ் அறுவை சிகிச்சை செய்வது கடினம்.எனவே, நீரிழிவு நோயாளிகள் இதய நோய்களுக்கான சிகிச்சையை சீக்கிரம் தொடங்க வேண்டும்.
மாரடைப்புக்குப் பிறகு, நீரிழிவு நோய், இதய செயலிழப்பு, இதய நாளங்களின் பொதுவான புண் உள்ளிட்ட கரோனரி இதய நோய்கள் வேகமாக முன்னேறுகின்றன. நீரிழிவு நோய் இருப்பதால் வாஸ்குலர் பைபாஸ் அறுவை சிகிச்சை செய்வது கடினம்.எனவே, நீரிழிவு நோயாளிகள் இதய நோய்களுக்கான சிகிச்சையை சீக்கிரம் தொடங்க வேண்டும்.
அத்தகைய நோயாளிகளுக்கான பரிசோதனை திட்டத்தில் ஈ.சி.ஜி, ரிதம் கண்காணிப்பு மற்றும் ஈ.சி.ஜி அகற்றுதல் ஆகியவற்றின் போது மன அழுத்த சோதனைகள் அவசியம். இது குறிப்பாக புகைபிடித்தல், வயிற்று உடல் பருமன், தமனி உயர் இரத்த அழுத்தம், இரத்தத்தில் ட்ரைகிளிசரைடுகள் அதிகரித்தல் மற்றும் அதிக அடர்த்தி கொண்ட லிப்போபுரோட்டின்கள் குறைகிறது.
மாரடைப்பு, நீரிழிவு நோய் போன்றவற்றில், ஒரு பரம்பரை முன்கணிப்பு ஒரு பாத்திரத்தை வகிக்கிறது. ஆகையால், நீரிழிவு நோயாளிக்கு மாரடைப்பு, நிலையற்ற ஆஞ்சினா அல்லது கரோனரி இதய நோய்களின் பிற வகைகள் இருந்த நெருங்கிய உறவினர்கள் இருப்பது கண்டறியப்பட்டால், அவர் வாஸ்குலர் பேரழிவுகளின் அதிக ஆபத்தில் இருப்பதாகக் கருதப்படுகிறார்.
கூடுதலாக, நீரிழிவு நோயாளிகளுக்கு இதய நோயின் கடுமையான போக்கிற்கு பங்களிக்கும் கூடுதல் காரணிகள்:
- புற தமனி ஆஞ்சியோபதி, அழிக்கும் எண்டார்டெர்டிடிஸ், வாஸ்குலிடிஸ்.
- நீரிழிவு ரெட்டினோபதி
- ஆல்புமினுரியாவுடன் நீரிழிவு நெஃப்ரோபதி.
- உறைதல் கோளாறுகள்
- xid =
நீரிழிவு நோயுடன் மாரடைப்பு சிகிச்சை
 நீரிழிவு நோயாளிகளுக்கு மாரடைப்பு முன்கணிப்பை தீர்மானிக்கும் முக்கிய காரணி கிளைசெமிக் இலக்குகளை உறுதிப்படுத்துவதாகும். அதே நேரத்தில், அவர்கள் சர்க்கரை அளவை 5 முதல் 7.8 மிமீல் / எல் வரை வைத்திருக்க முயற்சி செய்கிறார்கள், இது 10 ஆக அதிகரிக்க அனுமதிக்கிறது. 4 அல்லது 5 மிமீல் / எல் கீழே குறைவு பரிந்துரைக்கப்படவில்லை.
நீரிழிவு நோயாளிகளுக்கு மாரடைப்பு முன்கணிப்பை தீர்மானிக்கும் முக்கிய காரணி கிளைசெமிக் இலக்குகளை உறுதிப்படுத்துவதாகும். அதே நேரத்தில், அவர்கள் சர்க்கரை அளவை 5 முதல் 7.8 மிமீல் / எல் வரை வைத்திருக்க முயற்சி செய்கிறார்கள், இது 10 ஆக அதிகரிக்க அனுமதிக்கிறது. 4 அல்லது 5 மிமீல் / எல் கீழே குறைவு பரிந்துரைக்கப்படவில்லை.
நோயாளிகளுக்கு டைப் 1 நீரிழிவு நோய்க்கு மட்டுமல்லாமல், 10 மிமீல் / எல் மேலே தொடர்ச்சியான ஹைப்பர் கிளைசீமியா, பெற்றோர் ஊட்டச்சத்து மற்றும் தீவிர நிலை ஆகியவற்றிற்கும் இன்சுலின் சிகிச்சை காட்டப்படுகிறது. நோயாளிகள் மாத்திரை சிகிச்சையைப் பெற்றிருந்தால், அவர்கள் மெட்ஃபோர்மினை எடுத்துக் கொண்டனர், மேலும் அவர்களுக்கு அரித்மியா, இதய செயலிழப்பு, கடுமையான ஆஞ்சினா பெக்டோரிஸ் அறிகுறிகள் உள்ளன, பின்னர் அவை இன்சுலினுக்கும் மாற்றப்படுகின்றன.
குறுகிய-செயல்பாட்டு இன்சுலின் 5% குளுக்கோஸுக்கு இணையாக ஒரு துளிசொட்டியில் தொடர்ந்து நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. சர்க்கரை அளவு ஒவ்வொரு மணி நேரமும் அளவிடப்படுகிறது. நோயாளி நனவாக இருந்தால், தீவிரமான இன்சுலின் சிகிச்சையின் பின்னணியில் அவர் உணவை எடுத்துக் கொள்ளலாம்.
சல்பானிலூரியா அல்லது களிமண் குழுவிலிருந்து மாரடைப்பு ஏற்பட்டால் சர்க்கரையை குறைக்க மருந்துகளை எடுத்துக்கொள்வது கடுமையான கரோனரி பற்றாக்குறையின் அறிகுறிகளை நீக்குவதன் மூலம் மட்டுமே சாத்தியமாகும். மெட்ஃபோர்மின் போன்ற ஒரு மருந்து, வழக்கமான பயன்பாட்டுடன், மாரடைப்பு மற்றும் கரோனரி இதய நோய்களை வளர்ப்பதற்கான வாய்ப்பைக் குறைக்கிறது, இது கடுமையான காலகட்டத்தில் முரணாக உள்ளது.
மெட்ஃபோர்மின் கிளைசீமியாவை விரைவாக கட்டுப்படுத்த அனுமதிக்காது, மேலும் ஊட்டச்சத்து குறைபாட்டின் நிலைமைகளில் அதன் நிர்வாகம் லாக்டிக் அமிலத்தன்மை அதிகரிக்கும் அபாயத்திற்கு வழிவகுக்கிறது.
மெட்ஃபோர்மின் மாரடைப்பு நோயின் நீண்டகால மருத்துவ விளைவுகளை எதிர்மறையாக பாதிக்கிறது.
அதே நேரத்தில், வாஸ்குலர் பைபாஸ் அறுவை சிகிச்சைக்குப் பிறகு, மெட்ஃபோர்மின் 850 என்ற மருந்து ஹீமோடைனமிக் அளவுருக்களை மேம்படுத்துகிறது மற்றும் அறுவை சிகிச்சைக்குப் பிறகு மீட்பு காலத்தை குறைக்கிறது என்பதற்கான சான்றுகள் பெறப்பட்டன.
மாரடைப்புக்கான சிகிச்சையின் முக்கிய திசைகள்:
- சாதாரண இரத்த சர்க்கரையை பராமரித்தல்.
- 130/80 மிமீ எச்ஜி அளவில் இரத்த அழுத்தத்தைக் குறைத்தல் மற்றும் பராமரித்தல்
- இரத்தக் கொழுப்பைக் குறைக்கும்.
- இரத்தத்தை மெலிக்கும் ஆன்டிகோகுலண்டுகள்
- கரோனரி இதய நோய்க்கு சிகிச்சையளிப்பதற்கான இதய ஏற்பாடுகள்
நீரிழிவு நோயாளிகளுக்கு மாரடைப்பிற்குப் பிறகு உணவு
 நீரிழிவு நோயால் மாரடைப்பிற்குப் பிறகு ஊட்டச்சத்து என்பது நோயின் காலத்தைப் பொறுத்தது. மாரடைப்பு ஏற்பட்ட முதல் வாரத்தில், உருளைக்கிழங்கு தவிர, பிசைந்த காய்கறி சூப்கள், பிசைந்த காய்கறிகளுடன் அடிக்கடி பகுதியளவு உணவு காண்பிக்கப்படுகிறது, ரவை மற்றும் அரிசி தவிர தானியங்கள். உப்பு பயன்படுத்த முடியாது.
நீரிழிவு நோயால் மாரடைப்பிற்குப் பிறகு ஊட்டச்சத்து என்பது நோயின் காலத்தைப் பொறுத்தது. மாரடைப்பு ஏற்பட்ட முதல் வாரத்தில், உருளைக்கிழங்கு தவிர, பிசைந்த காய்கறி சூப்கள், பிசைந்த காய்கறிகளுடன் அடிக்கடி பகுதியளவு உணவு காண்பிக்கப்படுகிறது, ரவை மற்றும் அரிசி தவிர தானியங்கள். உப்பு பயன்படுத்த முடியாது.
சாஸ்கள் இல்லாமல் வேகவைத்த இறைச்சி அல்லது மீன் அனுமதிக்கப்படுகிறது, முன்னுரிமை நீராவி கட்லட்கள் அல்லது மீட்பால்ஸின் வடிவத்தில். நீங்கள் பாலாடைக்கட்டி, நீராவி ஆம்லெட் மற்றும் குறைந்த கொழுப்பு புளிப்பு-பால் பானங்கள் சாப்பிடலாம். புகைபிடித்தல், இறைச்சிகள், பதிவு செய்யப்பட்ட பொருட்கள், சீஸ், காபி மற்றும் சாக்லேட், வலுவான தேநீர் ஆகியவை தடைசெய்யப்பட்டுள்ளன.
இரண்டாவது வாரத்தில், நீங்கள் நறுக்கப்படாத உணவை கொடுக்கலாம், ஆனால் உப்பு, காரமான, வறுத்த, பதிவு செய்யப்பட்ட மற்றும் கொழுப்பு நிறைந்த உணவுகளை பயன்படுத்துவதற்கான கட்டுப்பாடுகள் உள்ளன.மீன் மற்றும் இறைச்சி உணவுகள் ஒரு நாளைக்கு ஒரு முறைக்கு மேல் சாப்பிட அனுமதிக்கப்படுவதில்லை, மேலும் நவர் தடைசெய்யப்பட்டுள்ளது. நீங்கள் பாலாடைக்கட்டி மற்றும் தானிய கேசரோல்கள், பிசைந்த காலிஃபிளவர், சீமை சுரைக்காய், கேரட் ஆகியவற்றை சமைக்கலாம்.
வடுவின் மூன்றாம் கட்டம் ஒரு மாதத்தில் தொடங்குகிறது, இந்த காலகட்டத்தில் மாரடைப்புக்கான உணவு குறைந்த கலோரியாக இருக்க வேண்டும், திரவமானது ஒரு நாளைக்கு ஒரு லிட்டருக்கு மட்டுமே வரையறுக்கப்படுகிறது, மற்றும் உப்பு 3 கிராமுக்கு மேல் இருக்கக்கூடாது. கடல் உணவுகளுடன் பரிந்துரைக்கப்பட்ட உணவுகள், அத்துடன் பொட்டாசியம் நிறைந்த உணவுகள்: பீன்ஸ், கடல் முட்டைக்கோஸ், கொட்டைகள், பயறு.
மாரடைப்பிற்குப் பிறகு ஊட்டச்சத்தின் அடிப்படைக் கொள்கைகள்:
- கலோரி அளவைக் குறைக்கவும்.
- கொழுப்புள்ள உணவுகளை விலக்குங்கள்: கொழுப்பு இறைச்சிகள், ஆஃபால், கொழுப்பு, விலங்கு கொழுப்புகள், வெண்ணெய், புளிப்பு கிரீம், கொழுப்பு கிரீம்.
- எளிய கார்போஹைட்ரேட்டுகளை விலக்கு: சர்க்கரை, பேஸ்ட்ரிகள், மிட்டாய்.
- கோகோ, காபி, மசாலாப் பொருட்களை மறுக்கவும். சாக்லேட் மற்றும் தேநீர் ஆகியவற்றைக் கட்டுப்படுத்துங்கள்.
- திரவம் மற்றும் உப்பு குறைக்க.
- நீங்கள் உணவை வறுக்க முடியாது.
நோயாளிகளின் உணவில் தாவர எண்ணெய், உருளைக்கிழங்கு தவிர மற்ற காய்கறிகள், முழு தானிய தானியங்கள், இனிக்காத பழங்கள் மற்றும் பெர்ரி ஆகியவை அடங்கும். இறைச்சியை ஒரு நாளைக்கு 1 முறை வாரத்திற்கு 3-4 முறை கட்டுப்படுத்துவது நல்லது. குறைந்த கொழுப்புள்ள மீன், பாலாடைக்கட்டி, கேஃபிர், தயிர், புளித்த வேகவைத்த பால் மற்றும் சேர்க்கைகள் இல்லாமல் தயிர் ஆகியவை புரதத்தின் ஆதாரமாக பரிந்துரைக்கப்படுகின்றன. நீங்கள் ஒரு நாளைக்கு 1 முறை ஆம்லெட் சமைக்கலாம்.
காய்கறி எண்ணெய் மற்றும் மூலிகைகள் கொண்ட சாலட்களில் காய்கறிகளை முடிந்தவரை புதியதாக உட்கொள்ள பரிந்துரைக்கப்படுகிறது, முதல் உணவுகள் சைவ சூப்கள் வடிவில் தயாரிக்கப்படுகின்றன. அழகுபடுத்த நீங்கள் ஒரு காய்கறி குண்டு அல்லது கேசரோல் சமைக்கலாம்.
உணவுகள், எலுமிச்சை மற்றும் தக்காளி சாறு ஆகியவற்றின் சுவையை மேம்படுத்த, ஆப்பிள் வினிகர் பயன்படுத்தப்படுகிறது. உணவில் நார்ச்சத்து அதிகரிக்க, தானியங்கள், பாலாடைக்கட்டி மற்றும் புளிப்பு-பால் பானங்கள் ஆகியவற்றிற்கு கூடுதல் சேர்க்கையாக நீங்கள் தவிடு பயன்படுத்த வேண்டும்.
விலங்குகளின் கொழுப்புகள் மற்றும் இறைச்சியை உட்கொள்வதைக் குறைப்பதைக் கருத்தில் கொண்டு நீரிழிவு நோய்க்கான அனைத்து உணவுக் கொள்கைகளையும் பின்பற்ற வேண்டும். இது அதிகரிக்கும் போது நிச்சயமாக எடையைக் குறைக்க பரிந்துரைக்கப்படுகிறது, ஏனெனில் இது நீரிழிவு மற்றும் கரோனரி இதய நோய்களின் போக்கை சாதகமாக பாதிக்கிறது.
இந்த கட்டுரையில் உள்ள வீடியோவில், நீரிழிவு நோயில் மாரடைப்பு என்ற தலைப்பில் நாங்கள் தொடர்ந்து விரிவுபடுத்தினோம்.
நீரிழிவு நோயாளிகளில், மாரடைப்பு 2 மடங்கு அதிகமாக ஏற்படுகிறது

பல ஆண்டுகளாக தோல்வியுற்றது DIABETES உடன் போராடுகிறதா?
நிறுவனத்தின் தலைவர்: “நீரிழிவு நோயை ஒவ்வொரு நாளும் எடுத்துக்கொள்வதன் மூலம் அதை குணப்படுத்துவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
மாரடைப்பு என்பது 50% வழக்குகளில் நோயாளிகளுக்கு ஏற்படும் நீரிழிவு நோயின் தீவிர சிக்கலாகும். நீரிழிவு நோயாளிகளில், நீரிழிவு நோயால் பாதிக்கப்படாதவர்களைக் காட்டிலும் மிகவும் முந்தைய வயதில் பக்கவாதம் மற்றும் மாரடைப்பு ஏற்படுகிறது.
மாரடைப்பு மற்றும் நீரிழிவு நோய் தீவிரமான மற்றும் உயிருக்கு ஆபத்தான நோய்கள், எனவே இந்த நோயறிதல்களைக் கொண்ட நோயாளிகளுக்கு சிகிச்சையளிப்பது தீவிரமானது மற்றும் சிறப்பு கவனம் தேவை.
நீரிழிவு நோயில் மாரடைப்பு அம்சங்கள்
இரத்த குளுக்கோஸ் அளவு உயர்கிறது, இது இரத்த நாளங்களின் சுவர்களில் கொழுப்பின் படிவு, பெருந்தமனி தடிப்புத் தகடுகளை உருவாக்குதல், லுமேன் குறுகுவதைத் தூண்டுகிறது. கரோனரி இதய நோய் (ஆஞ்சினா பெக்டோரிஸ், அரித்மியா மற்றும் மாரடைப்பு, மாரடைப்பு) வளர்ச்சிக்கு இவை அனைத்தும் காரணமாகின்றன.
இரத்தக் கட்டிகளின் உருவாக்கம் இரத்த நாளங்களின் லுமேன் குறுகுவதற்கும் சாதாரண இரத்த ஓட்டத்தை மீறுவதற்கும் வழிவகுக்கிறது. இதய தசையின் வேலை சீர்குலைந்து, அதன் சிதைவு மற்றும் மாரடைப்பு ஆபத்து அதிகரிக்கிறது. இது பெரும்பாலும் நோயாளியின் மரணத்தால் நிறைந்திருக்கும்.
நீரிழிவு நோயுடன் கூடிய இதய நோய் "நீரிழிவு இதயம்" என்று அழைக்கப்படுகிறது.
எல்லாவற்றிற்கும் மேலாக, அடியின் கீழ், மயோர்கார்டியம், இதயத்தின் பம்ப் இரத்தத்தை செலுத்துகிறது. இதயம் அளவு அதிகரிக்கிறது, இந்த பின்னணியில், கடுமையான இதய செயலிழப்பு உருவாகிறது.

நீரிழிவு நோயாளிகளுக்கு பெரும்பாலும் உயர் இரத்த அழுத்தம் உள்ளது, இது பல்வேறு சிக்கல்களுக்கு வழிவகுக்கிறது - உட்பட aortic aneurysm க்கு. இது சாதாரண குணப்படுத்தும் செயல்முறையிலும், பிந்தைய இன்பாக்ஷன் வடு என்று அழைக்கப்படுவதிலும் பெரிதும் தலையிடும். இதய தசையின் சிதைவு மற்றும் நோயாளியின் இறப்பு ஆபத்து அதிகரிக்கிறது.
நீரிழிவு நோயின் பின்னணிக்கு எதிரான மாரடைப்பில், வளர்சிதை மாற்ற செயல்முறைகளின் வீதம் குறைகிறது. நீரிழிவு நோயாளிகளில் பொதுவாக ஒரு சிறிய குவிய ஊடுருவல் ஒரு பெரிய குவியலாக மாற்ற 4 மடங்கு அதிகம் என்று அறியப்படுகிறது.
பெரும்பாலும் ஆஞ்சினா உருவாகிறது, மார்பு வலியில் வெளிப்படுகிறது. இந்த அறிகுறிகளைக் கொண்ட நோயாளிகளுக்கு பொதுவாக பைபாஸ் ஒட்டுதல் மற்றும் ஸ்டென்டிங் தேவைப்படுகிறது.
எடை இழப்பு மற்றும் உடல் புத்துணர்ச்சிக்கு: நீரிழிவு நோய் இல்லாவிட்டால் மெட்ஃபோர்மின் குடிக்க முடியுமா?

மெட்ஃபோர்மின் என்பது சர்க்கரை குறைக்கும் மாத்திரையாகும், இது வகை 2 நீரிழிவு நோயாளிகளால் (2 டி) பயன்படுத்தப்படுகிறது. மருந்து பல தசாப்தங்களாக அறியப்படுகிறது.
அதன் சர்க்கரை குறைக்கும் பண்புகள் 1929 இல் மீண்டும் கண்டுபிடிக்கப்பட்டன. ஆனால் மெட்ஃபோர்மின் பரவலாக 1970 களில் பயன்படுத்தப்பட்டது, மற்ற பிக்வானைடுகள் மருந்துத் தொழிலில் இருந்து வெளியேற்றப்பட்டன.
வயதான செயல்முறையை மெதுவாக்குவது உட்பட பிற பயனுள்ள பண்புகளையும் இந்த மருந்து கொண்டுள்ளது. ஆனால் நீரிழிவு நோய் இல்லாவிட்டால் மெட்ஃபோர்மின் குடிக்க முடியுமா? இந்த சிக்கலை மருத்துவர்கள் மற்றும் நோயாளிகள் இருவரும் தீவிரமாக ஆய்வு செய்து வருகின்றனர்.
நீரிழிவு நோயால் மாரடைப்பு
நீரிழிவு நோயின் கடுமையான சிக்கல்களில் ஒன்று மாரடைப்பு. வளர்சிதை மாற்றக் கோளாறுகளிலிருந்து எழும் நோயியல் உடலின் அனைத்து முக்கிய உறுப்புகளின் வேலையையும் சீர்குலைக்கிறது. இதன் விளைவாக, இருதய அமைப்பின் நோய்களின் ஆபத்து அதிகரிக்கிறது.
பலவீனமான குளுக்கோஸ் இதயத்தின் செயல்பாட்டை எதிர்மறையாக பாதிக்கும் போது நீரிழிவு ஒரு சிக்கலான நோயாகும். த்ரோம்போசிஸ் இரத்த நாளங்கள் குறுகுவதைத் தூண்டுகிறது, இரத்த ஓட்டம் தொந்தரவு செய்யப்படுகிறது. இரத்தம் தடிமனாகவும் பிசுபிசுப்பாகவும் மாறும், அதன் கலவை மாறுகிறது. நோய் வேகமாக உருவாகிறது, கடுமையான வடிவத்தில் செல்கிறது. அதிக சர்க்கரை அளவினால் ஏற்படும் நோய்க்குறியீடுகளை கணக்கில் எடுத்துக்கொண்டு நீண்டகால சிகிச்சை தேவை.

நீரிழிவு நோயை “நீரிழிவு இதயம்” என்று அழைக்கப்படுகிறது
நீரிழிவு நோயாளிகளில், தமனி சார்ந்த இரத்த அழுத்தத்தின் அதிகரிப்பு முக்கியமாக காணப்படுகிறது, இதன் விளைவாக, இதயம் அளவு அதிகரிக்கிறது, ஒரு பெருநாடி அனீரிசிம் ஏற்படுகிறது, இது அடிக்கடி நிகழ்வுகளில் இதய சிதைவுக்கு வழிவகுக்கிறது. சில குணாதிசயங்களைக் கொண்டவர்கள் ஆபத்தில் உள்ளனர்:
- பரம்பரை நோயியல்,
- புகைத்தல் (மாரடைப்பு ஏற்படுவதற்கான வாய்ப்பை இரட்டிப்பாக்குகிறது),
- ஆல்கஹால் துஷ்பிரயோகம்
- உயர் இரத்த அழுத்தம்
- அதிக எடை.
நீரிழிவு நோயாளிகளில், வளர்சிதை மாற்ற செயல்முறை குறைகிறது, நோய் எதிர்ப்பு சக்தி குறைகிறது, ஆஞ்சினா பெக்டோரிஸ் உருவாகிறது. வாஸ்குலர் பைபாஸ் அறுவை சிகிச்சை மற்றும் ஸ்டென்டிங் செய்ய அவசர தேவை உள்ளது. விசித்திரம் என்னவென்றால், இதய திசுக்களின் உணர்திறன் குறைவதால் பெரும்பாலும் முதன்மை வலி அறிகுறிகள் இல்லாமல் மாரடைப்பு உருவாகிறது.
நோய் வேகமாக உருவாகிறது, சிக்கல்கள் ஒரு அபாயகரமான விளைவு வரை எழுகின்றன. நீரிழிவு நோயாளிகளுக்கு மாரடைப்பு ஏற்படுவதால் இரத்த உறைவு அதிகரிக்கும். திசுக்களுக்கு பலவீனமான ஆக்ஸிஜன் விநியோகத்தால் ஹைபோக்ஸியா மேம்படுகிறது.
சிறுநீரில் புரதத்தின் இருப்பு நீரிழிவு நோயில் மாரடைப்பு ஏற்படுவதற்கு சாதகமற்ற முன்கணிப்பு அறிகுறியாகும்.
நீரிழிவு நோய்க்கான மாரடைப்புக்கான காரணங்கள் இதயத்தின் உள் திசுக்களின் பாதிக்கப்பட்ட சிறிய தந்துகிகள் ஆகும். போதிய இரத்த ஓட்டம் இஸ்கெமியா மற்றும் மாரடைப்பு ஊட்டச்சத்து குறைபாட்டிற்கு வழிவகுக்கிறது. மீளமுடியாத நெக்ரோடிக் செயல்முறைகள் நிகழ்கின்றன. மறுசீரமைப்பு செயல்முறைகள் பாதிக்கப்படுகின்றன, ஆரோக்கியமான மக்களை விட பெரிய குவிய மாரடைப்பின் வளர்ச்சி அடிக்கடி நிகழ்கிறது. பின்விளைவுகள் மற்றும் சிக்கல்கள் மிகவும் கடினமானவை. இதற்கு நீண்ட மறுவாழ்வு, மருத்துவர்களின் பரிந்துரைகளை கண்டிப்பாக கடைபிடிப்பது, சரியான ஊட்டச்சத்து தேவை.
நீரிழிவு நோயாளிகளில் இதய நோயின் கடுமையான வடிவங்கள் பல காரணிகளுக்கு பங்களிக்கின்றன:
- புற தமனி ஆஞ்சியோபதி,
- அழிக்கும் எண்டார்டெர்டிடிஸ்,
- வாஸ்குலட்டிஸ்,
- ஆல்புமினுரியாவுடன் நீரிழிவு நெஃப்ரோபதி,
- xid =.
நீரிழிவு நோயாளியில் மாரடைப்பைக் கணிக்க, கிளைசீமியா குறிகாட்டிகளை உறுதிப்படுத்தும் முறையைப் பயன்படுத்தலாம். சர்க்கரை அளவு 6 முதல் 7.8 மிமீல் / எல் வரையிலான வரம்பில் பராமரிக்கப்படுகிறது, அதிகபட்சமாக அனுமதிக்கக்கூடிய மதிப்பு 10 ஆகும். இது 4-5 மிமீல் / எல் கீழே விட அனுமதிக்கக்கூடாது. டைப் 1 நீரிழிவு நோயாளிகளுக்கும், தொடர்ச்சியான ஹைப்பர் கிளைசீமியா, 10 மிமீல் / எல் விட அதிகமாக, பெற்றோர் ஊட்டச்சத்து, நோயின் கடுமையான வடிவத்திற்கும் இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது. மாத்திரைகள் எடுத்துக்கொள்வது பயனுள்ளதாக இல்லாவிட்டால், நோயாளிகள் இன்சுலின் மாற்றப்படுகிறார்கள்.
கடுமையான கரோனரி பற்றாக்குறையை உறுதிப்படுத்திய பிறகு குளுக்கோஸைக் குறைப்பதற்கான மருந்துகள் பரிந்துரைக்கப்படுகின்றன. மாரடைப்புக்கான சிகிச்சையின் முக்கிய திசைகள்:
- இரத்த சர்க்கரையின் இயல்பாக்கம்
- குறைந்த கொழுப்பு
- 130/80 மிமீ ஆர்டி அளவில் இரத்த அழுத்தத்தை பராமரித்தல். கலை.,
- இரத்தம் மெலிந்து போவதற்கான ஆன்டிகோகுலண்டுகள்,
- இருதய அமைப்பு மற்றும் கரோனரி நோய்க்கான சிகிச்சைக்கான மருந்துகள்.
நோயாளி தனது வாழ்நாள் முழுவதும் ஒரு கடுமையான விதிமுறையை கடைபிடிக்க வேண்டும்.
நீரிழிவு நோயாளிகளுக்கு மாரடைப்பு அறிகுறிகள்
நீரிழிவு நோயாளிகள், திசு உணர்திறன் குறைவதால், வலி இல்லாததால் நோயியல் மாற்றங்களைக் கவனிப்பதில்லை. பலவிதமான அறிகுறிகள் மற்ற நோய்களுடன் தொடர்புடையவை. சில நேரங்களில் ஒரு வழக்கமான பரிசோதனை மட்டுமே இதய பிரச்சினையை வெளிப்படுத்துகிறது. நோய் ஒரு மேம்பட்ட கட்டத்திற்கு செல்கிறது, செயல்முறைகள் மீள முடியாதவை.
நீரிழிவு நோயால், மாரடைப்பு வெவ்வேறு வழிகளில் வெளிப்படும்:
- எந்த காரணமும் இல்லாமல் வாந்தி
- உடல் அசதி,
- இதய தாள தொந்தரவு
- பலவீனம்
- மூச்சுத் திணறல்
- கூர்மையான மார்பு வலிகள்
- கழுத்து, தாடை, தோள்பட்டை அல்லது கைக்கு கதிர்வீச்சு.
நீரிழிவு நோயாளிகளுக்கு, எப்போதும் நைட்ரோகிளிசரின் மாத்திரைகளை எடுத்துச் செல்வது முக்கியம்.
ஆண்களுக்கு அடிக்கடி மாரடைப்பு ஏற்படுவதாக புள்ளிவிவரங்கள் உறுதிப்படுத்துகின்றன. நீரிழிவு நோயுள்ள பெண்களில், அறிகுறிகள் குறைவாகவே உச்சரிக்கப்படுகின்றன, அவை மாரடைப்புக்கான ஆபத்து குறைவாக இருக்கும்.

பெரும்பாலும் நோயின் முதல் அறிகுறிகள் அதிக வேலை, சோர்வு, சளி, உடலியல் பண்புகள் ஆகியவற்றால் கூறப்படுகின்றன. பிரசவத்தின்போது வலியை அனுபவிக்க வாழ்க்கையில் பழக்கமாகிவிட்ட, முக்கியமான நாட்களில், பெண்கள் உடல்நலக்குறைவுடன் இதய நோய்களுடன் தொடர்பு கொள்வதில்லை. வயதுக்கு ஏற்ப ஆபத்து அதிகரிக்கிறது, அதிக உடல் எடை தோன்றும் போது, இரத்த அழுத்தம் அதிகரிக்கும், வயது தொடர்பான நோயியல் சேர்க்கப்படும், மற்றும் நாள்பட்ட நோய்கள் மோசமடைகின்றன.
சில நேரங்களில் MI உடன் பொதுவான அச om கரியம், நெஞ்செரிச்சல் உள்ளது. புகைப்பிடிப்பவர்களில், இது மூச்சுத் திணறல் மற்றும் இருமலுடன் சேர்ந்துள்ளது, இது ஒரு கெட்ட பழக்கத்தின் விளைவுகளுக்குக் காரணம். இதுபோன்ற சந்தர்ப்பங்களில், கார்டியோகிராமில் மட்டுமே சிக்கல் அடையாளம் காணப்படுகிறது. மிகவும் கடுமையான வடிவங்கள் ஒரு அதிர்ச்சி நிலை, நனவு இழப்பு, நுரையீரல் வீக்கம் ஆகியவற்றால் வெளிப்படுத்தப்படுகின்றன.
டைப் 2 நீரிழிவு நோயாளிகளில், சிக்கல்களுக்கு அவற்றின் சொந்த குறிப்புகள் உள்ளன. சிறு வயதிலிருந்தே மாரடைப்பு ஏற்படும் அபாயம் தோன்றுகிறது. சிறப்பியல்பு அறிகுறிகள்:
- கால்களின் வீக்கம் மற்றும் நீலத்தன்மை,
- அடிக்கடி சிறுநீர் கழித்தல்
- சோர்வு,
- உடல் எடையில் கூர்மையான அதிகரிப்பு,
- தலைச்சுற்றல்.
நீண்ட காலமாக ஒரு நோயால் பாதிக்கப்பட்டவர்களுக்கு நீரிழிவு நோயால் மாரடைப்பு ஏற்படுவது மிகவும் கடினம். உடல் செயல்பாடுகளை மீறுவது சிக்கல்களின் அபாயத்தை அதிகரிக்கிறது, மரண ஆபத்து உள்ளது. அத்தகைய நோயாளிகளில், இதய செயலிழப்பு அறிகுறியற்றது, ஆனால் மிக வேகமாக, சில நேரங்களில் வேகமாக இருக்கும். சரியான நேரத்தில் நடவடிக்கைகளை எடுப்பது மற்றும் தீவிர சிகிச்சையை பரிந்துரைப்பது முக்கியம்.
நீரிழிவு நோயாளிகளில் மாரடைப்பின் போக்கின் அம்சங்கள்:
- உயர் இரத்த அழுத்தம் ஏற்படும் நிகழ்வுகளின் சதவீதம் அதிகம்
- மாரடைப்பு சிதைவு அதிகரித்த நிகழ்வு,
- ஆரோக்கியமான மக்களை விட மரணத்தின் நிகழ்தகவு அதிகம்.
சிகிச்சையளிக்கப்படாவிட்டால், “நீரிழிவு இதயம்” நிறுத்தப்படுவதற்கு அதிக ஆபத்து உள்ளது.
நீரிழிவு நோயால் மாரடைப்பு நோயின் அபாயத்தை அதிகரிக்கிறது மற்றும் சிக்கல்களின் வாய்ப்பு இரட்டிப்பாகும்.
மாரடைப்பிற்குப் பிறகு நீரிழிவு நோய்
பெரும்பாலும் மாரடைப்பிற்குப் பிறகுதான் உயர் இரத்த சர்க்கரை அளவு கண்டறியப்பட்டு நீரிழிவு நோய் கண்டறியப்பட்டால், வகை மற்றும் வடிவம் தீர்மானிக்கப்படுகிறது.
அதிக அளவு குளுக்கோஸால் இதய பிரச்சினைகள் தூண்டப்படுகின்றன, இதன் விளைவாக இரத்த வழங்கல் தொந்தரவு செய்யப்படுகிறது, மீளமுடியாத செயல்முறைகள் ஏற்படுகின்றன. ஆராய்ச்சி மற்றும் சிகிச்சை விரிவாக மேற்கொள்ளப்படுகிறது. படிப்படியாக, சிறிய அளவுகளில், இன்சுலின் நிர்வகிக்கப்படுகிறது, இருதய மறுசீரமைப்பு சிகிச்சை மேற்கொள்ளப்படுகிறது. விளைவுகள் கண்டறியப்பட்ட நோயின் வகை மற்றும் வடிவத்தைப் பொறுத்தது, மருத்துவ குறிகாட்டிகள், சிகிச்சை சிகிச்சை பரிந்துரைக்கப்படுகிறது. ஆரம்ப கட்டங்களில், இன்சுலின் பயன்படுத்தப்படுவதில்லை.
நீரிழிவு நோயாளிகளுக்கு மாரடைப்பிற்குப் பிறகு இரண்டு வகையான மறுவாழ்வு அளிக்கப்படுகிறது:
- உடல் (பயிற்சி மற்றும் விளையாட்டு)
- உளவியல் (ஆலோசனைகள், தேவைப்பட்டால் சைக்கோட்ரோபிக் மருந்துகள்).
முழு மீட்புக்குப் பிறகு, புதிய காற்றில் குறுகிய நடைபயிற்சி, வரையறுக்கப்பட்ட உடற்பயிற்சி பரிந்துரைக்கப்படுகிறது. தடுக்கும் பொருட்டு, அவர்கள் நரம்பு மண்டலத்தை உறுதிப்படுத்தும் நோக்கில் உளவியல் சிகிச்சை அமர்வுகளை நடத்துகிறார்கள். அனைத்து வகையான கலை சிகிச்சையும் பிரபலமானது.
மாரடைப்பு மற்றும் நீரிழிவு நோய்க்கான உணவு
நோயின் காலத்தைப் பொறுத்து ஊட்டச்சத்து பரிந்துரைக்கப்படுகிறது. நீரிழிவு நோயால் ஏற்படும் சிக்கல்கள் மற்றும் மறு-தொற்றுநோயைத் தவிர்ப்பதற்காக, மருத்துவர்கள் ஒரு சிறப்பு உணவை பரிந்துரைக்கின்றனர். தனிப்பட்ட குணாதிசயங்கள், உடலின் சகிப்புத்தன்மை ஆகியவற்றைக் கருத்தில் கொண்டு ஒரு சீரான உணவு உருவாக்கப்படுகிறது.

முதல் வாரத்தில் சிறிய பகுதிகளில் சாப்பிட பரிந்துரைக்கப்படுகிறது:
- பிசைந்த காய்கறி சூப்கள் மற்றும் பிசைந்த உருளைக்கிழங்கு (உருளைக்கிழங்கு தவிர),
- கஞ்சி (ரவை மற்றும் அரிசி தவிர),
- ஒல்லியான இறைச்சி மற்றும் மீன் (வேகவைத்த அல்லது வேகவைத்த),
- மீட்பால்ஸ் மற்றும் பாட்டிஸ், எண்ணெய் அல்லது நீராவி இல்லாமல் சுடப்படும்,
- பால் பொருட்கள் மற்றும் பானங்கள்,
- நீராவி ஆம்லெட்.
இரண்டாவது வாரத்தில், உணவுகள் நறுக்கப்படுவதில்லை. உணவில் உள்ள மீன் மற்றும் இறைச்சி ஒரு நாளைக்கு 1 முறை மட்டுமே இருக்கும். கேசரோல்கள், பிசைந்த காய்கறிகள் சேர்க்கப்படுகின்றன. முரண்:
- புகைக்கத்
- marinades மற்றும் பதிவு செய்யப்பட்ட உணவு,
- பாலாடைக்கட்டி
- சாக்லேட்,
- காபி மற்றும் வலுவான தேநீர்.
உணவில் கலோரிகள் குறைவாக உள்ளன. கொழுப்புகளில், கடற்பாசி, கொட்டைகள் மற்றும் பயறு வகைகள் பரிந்துரைக்கப்படுகின்றன.
இத்தகைய ஊட்டச்சத்து பல்வேறு வகையான நீரிழிவு நோய்களில் மீண்டும் தொற்றுநோயைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளது. தயாரிப்புகளின் சேர்க்கை மற்றும் விகிதம் உங்கள் மருத்துவரால் கணக்கிடப்படுகிறது. சர்க்கரை அதிகரிப்பதைத் தடுக்க, நோயாளிகள் உடலில் இன்சுலின் அளவை பராமரிக்க வேண்டும்.
பழங்கள் மற்றும் காய்கறிகளை அடிப்படையாகக் கொண்டது டயட். வேகவைத்த மீன் மற்றும் கடல் உணவை சாப்பிடுவது நல்லது.
மாரடைப்பிற்குப் பிறகு நீரிழிவு நோய்க்கான காய்கறிகள் மற்றும் பழங்கள், நிபுணர்களால் பரிந்துரைக்கப்படுகின்றன:
- தக்காளி,
- வெள்ளரிகள்,
- கீரை,
- ப்ரோக்கோலி,
- காலிஃபிளவர், வெள்ளை முட்டைக்கோஸ் மற்றும் பிரஸ்ஸல்ஸ் முளைகள்,
- அஸ்பாரகஸ்,
- அவுரிநெல்லிகள்,
- செர்ரிகளில்,
- பீச்
- இலந்தைப் பழம்,
- ஆப்பிள்கள்,
- ஆரஞ்சு,
- பேரிக்காய்,
- கிவி.
நீரிழிவு நோயாளிகளுக்கு அவர்களின் வாழ்நாள் முழுவதும் ஒரு சிறப்பு உணவு உண்டு. உப்பு, எண்ணெய் மற்றும் கொழுப்பு நிறைந்த உணவுகளை கைவிட பரிந்துரைக்கப்படுகிறது. ஆலிவ் எண்ணெயை சாலட் டிரஸ்ஸிங்காகப் பயன்படுத்துங்கள். ஊட்டச்சத்தின் அடிப்படைக் கொள்கைகள்:
- உணவில் பொட்டாசியம் மற்றும் மெக்னீசியம் இருப்பது,
- கனமான உணவுகள், விலங்கு கொழுப்புகள்,
- அனைத்து உணவுகளும் உப்பு இல்லாமல் உள்ளன,
- வறுத்த உணவுகளை மறுப்பது,
- வரையறுக்கப்பட்ட குடிப்பழக்கம், 1.2 எல் வரை,
- உணவில் கோழி இருப்பது,
- பெரும்பாலும் திரவ உணவுகள்
- வலுவான தேநீர் மற்றும் காபி - தடை,
- புதிய காய்கறிகள் மட்டுமே,
- சாக்லேட் விலக்கு
- வேகமான கார்போஹைட்ரேட்டுகளிலிருந்து விலகல்,
- ரொட்டி புதியதாக இருக்கக்கூடாது.
எலுமிச்சை சாறு அல்லது ஆப்பிள் சைடர் வினிகருடன் டிஷ் சுவை மேம்படுத்தப்படுகிறது. நார்ச்சத்து கூடுதல் ஆதாரமாக உணவில் கிளை சேர்க்கப்படுகிறது. ஒவ்வொரு 2-3 மணி நேரத்திற்கும் ஒரு முறை உணவு சீரானதாக இருக்க வேண்டும். உண்ணாவிரதம் அனுமதிக்கப்படவில்லை.
மாரடைப்பிற்குப் பிறகு மெனு நீரிழிவு நோயாளிகளின் பாரம்பரிய உணவில் இருந்து வேறுபட்டது. இது நோயின் போக்கை பாதிக்கிறது, சிக்கல்களின் அபாயத்தை குறைக்கிறது. இணங்காதது சிக்கல்களால் நிறைந்துள்ளது. அதிக எடை கொண்டவர்களுக்கு தனித்தனியாக சரிசெய்யப்பட்ட உணவு திட்டம். இந்த உணவை வாழ்நாள் முழுவதும் பின்பற்ற வேண்டும்.
நீரிழிவு நோயுடன் மாரடைப்பு அறிகுறிகள்
நீரிழிவு நோயாளிகளில் பாதி பேரில், நோயை உருவாக்கும் செயல்பாட்டில், மாரடைப்பு போன்ற இதய நோயியல் ஏற்படுகிறது. உட்சுரப்பியல் நோய் இரத்த உறைவு, இரத்த நாளங்களின் விட்டம் குறைதல் மற்றும் அவற்றின் சுவர்களில் கொலஸ்ட்ரால் படிதல் ஆகியவற்றைத் தூண்டுகிறது என்பதே இதற்குக் காரணம். இவை அனைத்தும் இருதய அமைப்பின் செயல்பாட்டை பாதிக்கின்றன, அதனால்தான் நோயாளி அவ்வப்போது இருதயவியல் துறையில் பொருத்தமான பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும்.
முக்கிய ஆபத்து காரணிகள்
இந்த நோயால் பாதிக்கப்பட்ட அனைத்து நோயாளிகளிலும் 82% நீரிழிவு நோயுடன் பல்வேறு வகையான இதய நோய்கள் ஏற்படுகின்றன. பின்வரும் காரணிகள் ஏற்படும் போது இந்த விளைவின் ஆபத்து கணிசமாக அதிகரிக்கிறது:
- நெருங்கிய உறவினர்களில் இருதய நோய் இருப்பது.இது ஒரு மரபணு முன்கணிப்பைக் குறிக்கிறது, இதன் காரணமாக குறைபாடுள்ள மரபணுக்கள் பெரும்பாலும் பெற்றோரிடமிருந்து குழந்தைக்கு பரவுகின்றன.
- சில ஆபத்தான பழக்கங்கள். முதலாவதாக, இது புகைப்பழக்கத்திற்கு பொருந்தும், இது ஒரு பிரச்சினையின் வாய்ப்பை இரட்டிப்பாக்கும். பாத்திரங்களின் மிகவும் தீவிரமான உடைகள் இருப்பதே இதற்குக் காரணம்.
- அதிகரித்த இரத்த அழுத்தம் (பிபி). எந்தவொரு உயர் இரத்த அழுத்தமும் முழு இருதய அமைப்பின் மீறல் உள்ளது என்பதற்கு பங்களிக்கிறது.
- அதிக எடை, இந்த அல்லது அந்த அளவு உடல் பருமனைத் தூண்டும். ஒரு ஆணின் இடுப்பு 101 சென்டிமீட்டருக்கும், ஒரு பெண்ணின் 89 சென்டிமீட்டருக்கும் அதிகமாக இருந்தால், அதிக எடையுடன் சண்டையைத் தொடங்குவது மதிப்பு. பெரும்பாலும், அதிகப்படியான எடை பாத்திரங்களை அடைக்கும் பாத்திரங்களில் பெருந்தமனி தடிப்புத் தகடுகளை உருவாக்குகிறது.
- இரத்தத்தில் கொழுப்புகளின் அதிகப்படியான செறிவு. அவற்றின் விளைவு இரத்த தடித்தல் மற்றும் கொழுப்பு தகடுகளின் உருவாக்கம் ஆகும்.
இந்த வழியில் நீரிழிவு நோய்க்கான மாரடைப்பு - இது ஒரு பொதுவான பிரச்சினை, இது தயாராக இருக்க வேண்டும்.
நோயியலின் முக்கிய காரணங்கள்
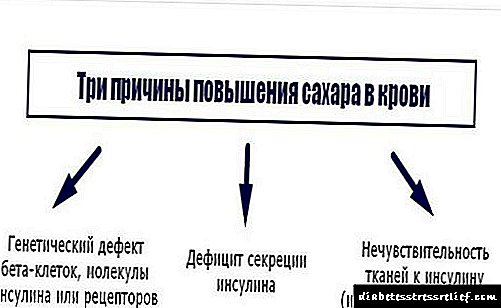
வகை 2 நீரிழிவு நோயுடன் கூடிய மாரடைப்பு நோயாளியின் இரத்தத்தில் குளுக்கோஸின் செறிவுடன் மட்டுமல்லாமல், இன்சுலினுடனும் தொடர்புடையது, அவர் ஒழுங்காக இருக்க பயன்படுத்துகிறார். ப்ரீடியாபயாட்டிஸ் உள்ளவர்களுக்கு கூட நீரிழிவு நோய்க்கு ஒரு குறிப்பிட்ட முன்கணிப்பு இருப்பதாக விஞ்ஞானிகள் கண்டறிந்துள்ளனர். இதன் பொருள் மருத்துவர்கள் கார்போஹைட்ரேட் சகிப்புத்தன்மையைக் கண்டறிந்தவுடன், இருதய அமைப்பின் செயல்பாட்டைப் பராமரிக்கும் நோக்கில் உடனடியாக நடவடிக்கை எடுக்க வேண்டியது அவசியம். இத்தகைய சூழ்நிலைகளில், சிக்கல் முதன்மையாக மனித உடலில் லிப்பிட் வளர்சிதை மாற்றத்தில் உள்ளது.
பொதுவாக, நீரிழிவு நோய்க்கான மாரடைப்புக்கான பின்வரும் காரணங்களை நிபுணர்கள் அடையாளம் காண்கின்றனர்:
- இரத்தத்தில் கொழுப்பின் அளவு அதிகரிப்பு.
- கீட்டோன் உடல்களின் செறிவு நிலை.
- இரத்த உறைவு காரணமாக இரத்த உறைவு தோற்றம்.
- கிளைகோசைலேட்டட் புரதத்தின் அதிக அளவு தோற்றம்.
- உறுப்பு ஹைபோக்ஸியாவின் நிகழ்வு.
- மென்மையான தசை செல்களின் பிரிவு, அதைத் தொடர்ந்து வளர்ச்சி ஹார்மோனின் வெளியீட்டின் மூலம் அவற்றில் லிப்பிட்கள் நுழைவது.
எனவே, வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்களில் மாரடைப்பு ஏற்படுவதற்கான காரணங்கள் மிகவும் வேறுபட்டவை. பெரும்பாலும், இருதய நோய்க்குறியியல் வளர்ச்சியைத் தூண்டியது எது என்பதைக் கண்டுபிடிக்க முடியாது. நோயாளிகளுக்கு பெரும்பாலும் மேற்கண்ட பல உடல்நலப் பிரச்சினைகள் இருப்பதே இதற்குக் காரணம்.
நோயின் அறிகுறிகள்
நீரிழிவு நோயாளிகளுக்கு மாரடைப்பு அறிகுறிகள் பின்வரும் அறிகுறிகளைக் கொண்டிருக்கின்றன, அவை கவனம் செலுத்த வேண்டியவை:
- மார்பில் கடுமையான சுருக்க வலி.
- குமட்டல் மற்றும் வாந்தி.
- செயல்திறனைக் குறைக்கும் பொதுவான பலவீனம்.
- இதய தசையின் தாளத்தில் தோல்விகள்.
பெரும்பாலான சந்தர்ப்பங்களில், மாரடைப்பின் வலி நிலையான வலி நிவாரணி மருந்துகளை அகற்றுவது நம்பத்தகாதது. முதலில், இது நைட்ரோகிளிசரின் பொருந்தும். பெரும்பாலும், வலி கழுத்து, தோள்பட்டை இடுப்புக்கு கொடுக்கிறது.
நீரிழிவு நோய் அடிக்கடி மாரடைப்பை ஏற்படுத்துகிறது, ஆனால் இந்த நோயியலின் அறிகுறிகள் சரியான நேரத்தில் அதைக் கண்டறிந்து தடுக்க உங்களை அனுமதிக்கின்றன. இருப்பினும், சில நோயாளிகள் ஆரோக்கியத்தில் எந்த மாற்றங்களுக்கும் கவனம் செலுத்துவதில்லை. எண்டோகிரைன் அமைப்பில் உள்ள சிக்கல்கள் காரணமாக, உட்புற உறுப்புகளுக்கு அவற்றின் உணர்திறன் குறைகிறது என்பதே இதற்குக் காரணம்.
மருந்து பற்றிய விளக்கம்
மெட்ஃபோர்மின் பற்றி அது ஆயுளை நீடிக்கிறது என்று பலர் கூறுகிறார்கள். மருந்தின் பல்வேறு மருத்துவ ஆய்வுகளை மேற்கொண்ட விஞ்ஞானிகளால் இது கூறப்படுகிறது. மருந்தின் சிறுகுறிப்பு இது நீரிழிவு நோய் 2T க்கு மட்டுமே எடுக்கப்படுகிறது என்பதைக் குறிக்கிறது என்றாலும், இது உடல் பருமன் மற்றும் இன்சுலின் எதிர்ப்பால் எடைபோட முடியும்.
மெட்ஃபோர்மின் 500 மி.கி.
நீரிழிவு 1 டி நோயாளிகளுக்கும் இதைப் பயன்படுத்தலாம். ஆனால் பின்னர், மெட்ஃபோர்மின் இன்சுலின் ஒரு துணை மட்டுமே. பலவீனமான கார்போஹைட்ரேட் வளர்சிதை மாற்றம் உள்ளவர்கள் இதைப் பயன்படுத்த பரிந்துரைக்கப்படவில்லை என்பது முரண்பாடுகளிலிருந்து தெளிவாகிறது.
நீரிழிவு இல்லாமல் மெட்ஃபோர்மின் எடுத்துக் கொண்டால் என்ன ஆகும்? இந்த மருந்தின் பண்புகளை ஆய்வு செய்த விஞ்ஞானிகளால், உடலின் வயதான செயல்முறையைத் தடுக்கவும், செல்லுலார் மட்டத்திலும் பதில் அளிக்கப்படுகிறது.
மெட்ஃபோர்மின் மருந்து:
- அல்சைமர் நோயின் வளர்ச்சியை எதிர்க்கிறது, இதில் நினைவகத்திற்கு காரணமான நரம்பு செல்கள் இறக்கின்றன,
- ஸ்டெம் செல்களைத் தூண்டுகிறது, புதிய மூளை செல்கள் (மூளை மற்றும் முதுகெலும்பு) தோன்றுவதற்கு பங்களிக்கிறது,
- பக்கவாதத்திற்குப் பிறகு மூளை நரம்பு செல்களை மீட்டெடுக்க உதவுகிறது,
- மல்டிபிள் ஸ்களீரோசிஸின் வளர்ச்சியைத் தடுக்கிறது.
மூளையின் செயல்பாட்டில் நேர்மறையான விளைவைத் தவிர, மெட்ஃபோர்மின் உடலின் பிற உறுப்புகள் மற்றும் அமைப்புகளின் வேலைகளை எளிதாக்குகிறது:
- சி-ரியாக்டிவ் புரதத்தின் அதிகப்படியான நீரிழிவு அளவுகளுடன் தொடர்புடைய நாள்பட்ட அழற்சியை அடக்க உதவுகிறது,
- இதயத்தின் வயதானதால் ஏற்படும் நோய்க்குறியியல், இரத்த நாளங்கள்,
- வாஸ்குலர் கால்சிஃபிகேஷனில் குறுக்கிடுகிறது, இது இதயத்தின் வேலையை எதிர்மறையாக பாதிக்கிறது,
- புற்றுநோய் (புரோஸ்டேட், நுரையீரல், கல்லீரல், கணையம்) உருவாகும் அபாயத்தைக் குறைக்கிறது. சில நேரங்களில் இது சிக்கலான கீமோதெரபி மூலம் பயன்படுத்தப்படுகிறது,
- நீரிழிவு மற்றும் தொடர்புடைய நோயியல்களைத் தடுக்கிறது,
- வயதான ஆண்களில் பாலியல் செயல்பாட்டை மேம்படுத்துகிறது,
- நீரிழிவு நோயின் வளர்ச்சியுடன் தொடர்புடைய ஆஸ்டியோபோரோசிஸ் மற்றும் முடக்கு வாதத்திற்கு சிகிச்சையளிக்கிறது,
- தைராய்டு செயல்பாட்டை மேம்படுத்துகிறது,
- சிறுநீரகங்களுக்கு நெஃப்ரோபதியுடன் உதவுகிறது,
- நோயெதிர்ப்பு மண்டலத்தை பலப்படுத்துகிறது
- நோயிலிருந்து சுவாசக் குழாயைப் பாதுகாக்க உதவுகிறது.
இந்த மருந்தின் வயதான எதிர்ப்பு செயல்பாடுகள் சமீபத்தில் கண்டுபிடிக்கப்பட்டன. இதற்கு முன்பு, மெட்ஃபோர்மின் நீரிழிவு நோயை எதிர்த்து மட்டுமே பயன்படுத்தப்பட்டது. ஆனால் இந்த சிகிச்சை முகவருடன் சிகிச்சையளிக்கும் நோயாளிகளைக் கவனிப்பதன் மூலம் பெறப்பட்ட தரவு, இந்த நோயறிதல் இல்லாதவர்களை விட அவர்கள் கால் பகுதி நீண்ட காலம் வாழ்கிறார்கள் என்பதைக் காட்டுகிறது.
மெட்ஃபோர்மினின் வயதான எதிர்ப்பு விளைவு பற்றி விஞ்ஞானிகள் சிந்திக்க வைத்தது இதுதான். ஆனால் அதன் பயன்பாட்டிற்கான வழிமுறைகள் இதைப் பிரதிபலிக்கவில்லை, ஏனென்றால் வயதானது ஒரு நோய் அல்ல, ஆனால் ஒரு வாழ்க்கைப் படிப்பை முடிக்கும் இயற்கையான செயல்முறை.
புத்துணர்ச்சி செயல்முறை பின்வருமாறு:
- பாத்திரங்களிலிருந்து கொழுப்பு தகடுகளை அகற்றுதல். த்ரோம்போசிஸின் ஆபத்து நீக்கப்படுகிறது, இரத்த ஓட்டம் நிறுவப்படுகிறது, இரத்த ஓட்டம் மேம்படுகிறது,
- வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்துதல். பசி குறைகிறது, இது மெதுவான, வசதியான எடை இழப்பு மற்றும் எடையை இயல்பாக்குவதற்கு பங்களிக்கிறது,
- குடல் குளுக்கோஸ் உறிஞ்சுதல் குறைந்தது. புரத மூலக்கூறுகளின் பிணைப்பு தடுக்கப்படுகிறது.
மெட்ஃபோர்மின் மூன்றாம் தலைமுறை பிகுவானைடுகளுக்கு சொந்தமானது. அதன் செயலில் உள்ள மூலப்பொருள் மெட்ஃபோர்மின் ஹைட்ரோகுளோரைடு ஆகும், இது மற்ற வேதியியல் சேர்மங்களால் கூடுதலாக வழங்கப்படுகிறது.
நீரிழிவு நோய்க்கு எதிரான மருந்தின் நடவடிக்கை திட்டம் மிகவும் லேசானது. இது குளுக்கோனோஜெனீசிஸின் செயல்முறைகளைத் தடுப்பதில் உள்ளது, அதே நேரத்தில் கிளைகோலிசிஸைத் தூண்டுகிறது.
இது குளுக்கோஸை சிறப்பாக உறிஞ்சுவதற்கு வழிவகுக்கிறது, அதே நேரத்தில் குடலில் இருந்து அதன் உறிஞ்சுதலின் அளவைக் குறைக்கிறது. மெட்ஃபோர்மின், இன்சுலின் உற்பத்தியின் தூண்டுதலாக இல்லாததால், குளுக்கோஸின் கூர்மையான குறைவுக்கு வழிவகுக்காது.
மெட்ஃபோர்மினின் பயன்பாடு, மருந்துடன் இணைக்கப்பட்டுள்ள அறிவுறுத்தல்களின்படி, குறிக்கப்படுகிறது:
- இன்சுலின் எதிர்ப்பு அல்லது வளர்சிதை மாற்ற நோய்க்குறியின் வெளிப்பாடு,
- குளுக்கோஸ் சகிப்புத்தன்மை
- நீரிழிவு தொடர்பான உடல் பருமன்
- ஸ்க்லரோபோலிசிஸ்டிக் கருப்பை நோய்,
- சிக்கலான சிகிச்சையுடன் நீரிழிவு நோய் 2 டி,
- நீரிழிவு 1 டி இன்சுலின் ஊசி மூலம்.
ஆனால் நீரிழிவு நோய் இல்லாவிட்டால் மெட்ஃபோர்மின் எடுக்க முடியுமா? ஆமாம், நீரிழிவு இல்லாதவர்களில் உடல் பருமன் மற்றும் வயதான செயல்முறையை எதிர்த்துப் போராடக்கூடிய ஒரு மருந்தின் பண்புகள் உள்ளன.
எடை இழப்பு பயன்பாடு
சர்க்கரை சாதாரணமாக இருந்தால், எடை இழப்புக்கு மெட்ஃபோர்மின் குடிக்க முடியுமா? மருந்துகளின் விளைவின் இந்த திசையானது இரத்த நாளங்களில் உள்ள பிளேக்குகளுடன் மட்டுமல்லாமல், கொழுப்பு வைப்புகளுடன் கூட போராடும் திறன் காரணமாகும்.
ஒரு மருந்தை உட்கொள்ளும்போது எடை இழப்பு பின்வரும் செயல்முறைகள் காரணமாக ஏற்படுகிறது:
- அதிவேக கொழுப்பு ஆக்ஸிஜனேற்றம்,
- உறிஞ்சப்படும் கார்போஹைட்ரேட்டுகளின் அளவு குறைதல்,
- தசை திசுக்களால் அதிகரித்த குளுக்கோஸ் அதிகரிப்பு.
இது நிலையான பசியின் உணர்வை நீக்குகிறது, இது உடல் எடையை விரைவாக அதிகரிக்க உதவுகிறது. ஆனால் நீங்கள் டயட் செய்யும் போது கொழுப்பை எரிக்க வேண்டும்.
எடை இழக்க, நீங்கள் கைவிட வேண்டும்:
- இனிப்புகள், இனிப்புகள்,
- மாவு பொருட்கள்
- உருளைக்கிழங்கு.
தினசரி மறுசீரமைப்பு ஜிம்னாஸ்டிக்ஸ் போன்ற லேசான உடற்பயிற்சியும் தேவை. குடிப்பழக்கத்தை கவனமாக கவனிக்க வேண்டும். ஆனால் ஆல்கஹால் கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
உடல் எடையை குறைப்பது மருந்தின் கூடுதல் விளைவு மட்டுமே என்பதை நினைவில் கொள்ள வேண்டும். உடல் பருமனை எதிர்த்து மெட்ஃபோர்மின் தேவையை ஒரு மருத்துவர் மட்டுமே தீர்மானிக்க முடியும்.
வயதான எதிர்ப்பு (வயதான எதிர்ப்பு) விண்ணப்பம்
உடலில் வயது தொடர்பான மாற்றங்களைத் தடுக்க மெட்ஃபோர்மின் பயன்படுத்தப்படுகிறது.
நித்திய இளைஞர்களுக்கு மருந்து ஒரு பீதி அல்ல என்றாலும், இது உங்களை அனுமதிக்கிறது:
- தேவையான அளவிற்கு மூளையின் விநியோகத்தை மீட்டெடுக்கவும்,
- வீரியம் மிக்க நியோபிளாம்களின் அபாயத்தைக் குறைக்க,
- இதய தசையை வலுப்படுத்துங்கள்.
வயதான உயிரினத்தின் முக்கிய சிக்கல் பெருந்தமனி தடிப்புத் தோல் அழற்சி ஆகும், இது இதயம் மற்றும் இரத்த நாளங்களின் செயல்பாட்டை சீர்குலைக்கிறது. முன்கூட்டியே நிகழும் பெரும்பான்மையான மரணங்களுக்கு அவர்தான் காரணம்.
பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கு வழிவகுக்கும் கொழுப்பின் வைப்பு காரணமாக ஏற்படுகிறது:
- கணையத்தின் சரியான செயல்பாட்டை மீறுதல்,
- நோயெதிர்ப்பு மண்டலத்தில் ஒரு செயலிழப்பு,
- வளர்சிதை மாற்ற சிக்கல்கள்.
வயதானவர்கள் வழிநடத்தும் உட்கார்ந்த வாழ்க்கை முறையும், உணவின் அதே அளவு மற்றும் கலோரி உள்ளடக்கத்தை பராமரிப்பதும், சில சமயங்களில் அவற்றை மீறுவதும் காரணம்.
இது பாத்திரங்களில் இரத்தம் தேங்கி, கொழுப்பு படிவுகளை உருவாக்குவதற்கு வழிவகுக்கிறது. மருந்து கொழுப்பைக் குறைக்க உதவுகிறது, இரத்த ஓட்டத்தை மேம்படுத்துகிறது மற்றும் அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் வேலையை இயல்பாக்குகிறது. எனவே நீரிழிவு நோய் இல்லாவிட்டால் மெட்ஃபோர்மின் எடுக்க முடியுமா? இது சாத்தியம், ஆனால் முரண்பாடுகள் இல்லாத நிலையில் மட்டுமே.
மெட்ஃபோர்மின் பயன்பாட்டிற்கான முரண்பாடுகள்:
- அமிலத்தன்மை (கடுமையான அல்லது நாள்பட்ட),
- கர்ப்ப காலம், உணவளித்தல்,
- இந்த மருந்துக்கு ஒவ்வாமை,
- கல்லீரல் அல்லது இதய செயலிழப்பு,
- மாரடைப்பு
- இந்த மருந்தை எடுத்துக் கொள்ளும்போது ஹைபோக்ஸியாவின் அறிகுறிகள்,
- தொற்று நோய்க்குறியுடன் உடலின் நீரிழப்பு,
- இரைப்பை குடல் நோய்கள் (புண்கள்),
- அதிகப்படியான உடல் செயல்பாடு.
எடை இழப்புக்கு மெட்ஃபோர்மினைப் பயன்படுத்துங்கள் மற்றும் சாத்தியமான பக்க விளைவுகளை கணக்கில் எடுத்துக்கொண்டு புத்துணர்ச்சி அவசியம்:
- அனோரெக்ஸியாவின் ஆபத்து அதிகரித்தது
- குமட்டல், வாந்தி, வயிற்றுப்போக்கு ஏற்படலாம்,
- சில நேரங்களில் ஒரு உலோக சுவை தோன்றும்
- இரத்த சோகை ஏற்படலாம்
- பி-வைட்டமின்களின் எண்ணிக்கையில் குறைவு உள்ளது, மேலும் அவற்றைக் கொண்ட தயாரிப்புகளின் கூடுதல் உட்கொள்ளல் தேவைப்படுகிறது,
- அதிகப்படியான பயன்பாட்டுடன், இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம்,
- ஒரு ஒவ்வாமை எதிர்வினை தோல் பிரச்சினைகளுக்கு வழிவகுக்கும்.
மெட்ஃபோர்மின் மருந்துடன் பயன்படுத்த மருந்தியல் பண்புகள் மற்றும் வழிமுறைகள்:
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க மெட்ஃபோர்மினைப் பயன்படுத்தும் முறை வழக்கத்திற்கு மாறானது. ஆபத்தான கணிக்க முடியாத விளைவுகளைக் கொண்ட ஒரு சுகாதார வழங்குநரைக் கலந்தாலோசிக்காமல் சுய மருந்துகளைத் தொடங்கி சரியான அளவை நீங்களே தேர்ந்தெடுக்கவும். நோயாளிகள் எவ்வளவு புகழ்பெற்ற விமர்சனங்களைக் கேட்டாலும், எடை இழப்பு / மெட்ஃபோர்மினுடன் புத்துயிர் பெறுவதற்கான செயல்பாட்டில் மருத்துவரின் பங்கேற்பு அவசியம்.
நீரிழிவு நோயால் மாரடைப்புக்கு முதலுதவி
சரியான நேரத்தில் நீரிழிவு நோயால் ஏற்படும் மாரடைப்பிலிருந்து விடுபட, இதுபோன்ற சந்தர்ப்பங்களில் முதலுதவி எவ்வாறு மேற்கொள்ளப்பட வேண்டும் என்பதை நீங்கள் புரிந்து கொள்ள வேண்டும். இத்தகைய கையாளுதல்களை மருத்துவர்கள் பரிந்துரைக்கின்றனர்:
- நோயாளி தனது மேல் பகுதி சற்று மேலே உயர்த்தப்படுவதற்கு சொந்தமாக படுத்துக் கொள்ள வேண்டும். பெரும்பாலும், நோயாளிகள் இதைத் தாங்களே செய்ய முடியாது, எனவே இது அருகிலுள்ளவர்களால் செய்யப்பட வேண்டும்.
- ஒரு நபர் தொடர்ந்து புதிய காற்றை வழங்குவதை உறுதி செய்ய வேண்டும். இதைச் செய்ய, ஜன்னலைத் திறந்து, அறையை காற்றோட்டம் செய்து, பெல்ட்டை அகற்றி, டை அவிழ்த்து விடுங்கள்.
- இரத்த அழுத்தம் மற்றும் இதய துடிப்பு அளவைக் கட்டுப்படுத்த தொடர்ந்து அவசியம்.
- முடிந்தால், நோயாளி நைட்ரோகிளிசரின் அல்லது சில மயக்க மருந்து இதயத்தை எடுக்க வேண்டும். முதலாவதாக, இது வலேரியனின் உட்செலுத்துதலைப் பற்றியது.
மேற்கண்ட செயல்களுக்கு நன்றி, நீரிழிவு நோயுடன் மாரடைப்பு போன்ற நோயால் பாதிக்கப்பட்ட ஒரு நோய்வாய்ப்பட்ட நபரின் உயிரைக் காப்பாற்ற முடியும்.
நோய் கண்டறிதல்
நீரிழிவு நோயால் ஏற்படும் மாரடைப்பைக் கண்டறிய, பின்வரும் முறைகள் பயன்படுத்தப்பட வேண்டும்:
- வரலாறு எடுக்கும். முதலாவதாக, உட்சுரப்பியல் நோயின் போக்கின் அம்சங்களை நிபுணர் கண்டுபிடிக்க வேண்டும். கூடுதலாக, இதயத்தில் பிரச்சினைகள் இருந்தபோது, வலியின் தீவிரம் என்ன என்பதை மருத்துவர் புரிந்து கொள்ள வேண்டும்.
- ஈசிஜி. எலெக்ட்ரோ கார்டியோகிராபி இதய தசையின் அம்சங்களை புரிந்து கொள்ள உங்களை அனுமதிக்கிறது.
- இரத்தத்தின் பொது மற்றும் உயிர்வேதியியல் பகுப்பாய்வு. இந்த வகை ஆய்வு நோயாளியின் உடலில் அழற்சி செயல்முறைகள் உள்ளதா அல்லது வேறு ஏதேனும் பிரச்சினைகள் உள்ளதா என்பதைப் புரிந்துகொள்ள உங்களை அனுமதிக்கிறது, எடுத்துக்காட்டாக, இதயத்தில் வடுக்கள் உருவாகின்றன. இது பெரும்பாலும் ஈ.எஸ்.ஆர் மற்றும் வெள்ளை இரத்த அணுக்களின் அதிகரிப்பு மூலம் குறிக்கப்படுகிறது.
- மின் ஒலி இதய வரைவி. இது அல்ட்ராசவுண்டின் முறைகளில் ஒன்றாகும், இது இதயத்தின் உருவவியல் மற்றும் செயல்பாட்டு மாற்றங்களையும் அதன் வால்வுலர் கருவியையும் ஆய்வு செய்வதை நோக்கமாகக் கொண்டுள்ளது.
- ஊடுகதிர் படமெடுப்பு. மனித நுரையீரல் அமைப்பில் என்ன மாற்றங்கள் ஏற்பட்டுள்ளன என்பதைப் புரிந்துகொள்வது அவசியம்.
மாரடைப்பிற்குப் பிறகு இரத்த சர்க்கரையை போதுமான அளவு கட்டுப்படுத்த வேண்டும். குளுக்கோஸ் அளவு பின்னர் இதய பிரச்சினைகள் மீண்டும் வருவது உட்பட பல விளைவுகளுக்கு வழிவகுக்கும் என்பதே இதற்குக் காரணம்.
தெரிந்து கொள்வது முக்கியம்
நீரிழிவு நோய்க்கான மாரடைப்பின் "அர்த்தம்" என்னவென்றால், இதய திசுக்களின் உணர்திறன் குறைவதால், நோய் பெரும்பாலும் வலி இல்லாமல் உருவாகிறது.
நீரிழிவு நோயாளிகளில், சில நேரங்களில் கடுமையான மற்றும் எரியும் வலி இல்லை, இதன் வெளிப்பாடு மாரடைப்பால் இயல்பானது. தங்களுக்கு மாரடைப்பு இருப்பதாக அவர்கள் சந்தேகிக்கக்கூடாது, மேலும் அதனுடன் வாழவும்.
சரியான கவனிப்பு இல்லாமல், கடுமையான சிக்கல்கள் பின்னர் இதயத் தடுப்பு வரை உருவாகின்றன.
பெரும்பாலும் மாரடைப்புத் துறையில் கிடக்கும் நோயாளிகள் தங்கள் நோயை முற்றிலுமாக மறுத்து, பரிசோதிக்க அவசரப்படுகிறார்கள். சர்க்கரை திடீரென குதித்தால், இந்த சூழ்நிலையில் உள்ள இதயம் “சீம்களில் விரிசல்” ஏற்படலாம்.
இடர் குழு
உங்களுக்கு நீரிழிவு நோய் இருந்தால், பின்வரும் அறிகுறிகளை நீங்களே கவனிக்கிறீர்கள், பிறகு நீங்கள் தானாகவே ஆபத்தில் இருப்பீர்கள். நீரிழிவு இல்லாத மற்றவர்களை விட உங்களுக்கு மாரடைப்பு ஏற்பட வாய்ப்புள்ளது.
- நீரிழிவு நோய் ஏற்கனவே ஒரு ஆபத்து காரணி.
- உங்கள் உறவினர்களில் ஒருவருக்கு (பெண்களில் 55 ஆண்டுகள் வரை மற்றும் ஆண்களில் 65 ஆண்டுகள் வரை) மாரடைப்பு உங்கள் விஷயத்தில் மாரடைப்பு ஏற்படுவதற்கான வாய்ப்பை பெரிதும் அதிகரிக்கிறது.
- 2 முறை புகைப்பதால் மாரடைப்பு ஏற்பட வாய்ப்புள்ளது. இது இரத்த நாளங்களின் விரைவான உடைகளுக்கு பங்களிக்கிறது. நீரிழிவு நோயில் புகைபிடிப்பதால் ஏற்படும் ஆபத்துகள் இங்கு விரிவாக விவரிக்கப்பட்டுள்ளன.
- தமனி உயர் இரத்த அழுத்தம் அல்லது உயர் இரத்த அழுத்தம் இரத்த நாளங்களை அதிகமாக்குவதற்கு வழிவகுக்கிறது.
- இடுப்பு சுற்றளவு ஒரு ஆணுக்கு 101 செ.மீ க்கும், ஒரு பெண்ணுக்கு 89 செ.மீ க்கும் அதிகமாக இருந்தால், இது மைய உடல் பருமன், அதிகரித்த "கெட்ட" கொழுப்பு, பெருந்தமனி தடிப்புத் தகடுகளின் ஆபத்து மற்றும் கரோனரி தமனிகளின் அடைப்பு ஆகியவற்றைக் குறிக்கிறது.
- நல்ல கொழுப்பின் குறைந்த அளவு இருதய அமைப்பின் செயல்பாட்டை மோசமாக பாதிக்கிறது.
- இரத்தத்தில் உள்ள ட்ரைகிளிசரைட்களின் (கொழுப்புகள்) உயர்ந்த அளவு இதய நோய்க்கு வழிவகுக்கிறது.
இவை அனைத்திலிருந்தும் நீரிழிவு நோய் நம் நம்பர் ஒன் எதிரி என்று முடிவு செய்யலாம், முதலில் அதை எதிர்த்துப் போராட வேண்டும்.
தடுப்பு
சிறந்த சிகிச்சை, உங்களுக்குத் தெரிந்தபடி, தடுப்பு, மற்றும் இதய நோய்களைத் தடுக்க, இது அவசியம்:
- இரத்த குளுக்கோஸை கண்காணிக்கவும் (சர்க்கரை வீத அட்டவணை).
 உங்கள் கொழுப்பைக் கண்காணிக்கவும்.
உங்கள் கொழுப்பைக் கண்காணிக்கவும்.- உங்கள் உட்சுரப்பியல் நிபுணர் மற்றும் இருதய மருத்துவரை தவறாமல் பார்வையிடவும்.
- புகைபிடிப்பதையும் மது அருந்துவதையும் நிறுத்துங்கள். நீரிழிவு நோய்க்கு ஆல்கஹால் ஏன் அனுமதிக்கப்படவில்லை என்பது மருத்துவர்களின் பதில்.
- நீரிழிவு நோய்க்கு சரியான உணவைப் பின்பற்றுங்கள்.
- மருத்துவர் பரிந்துரைக்கும் மருந்துகளை எடுத்துக் கொள்ளுங்கள்.
- இரத்த அழுத்தத்தைக் கண்காணிக்கவும்.
- தூங்கவும் ஓய்வெடுக்கவும் பின்பற்றுங்கள்.
- உடல் செயல்பாடுகளின் உகந்த வழக்கத்தை பின்பற்றுங்கள்.
சிகிச்சை நடவடிக்கைகள்
மாரடைப்பு நோயின் விரிவான சிகிச்சைக்கு ஒரு நல்ல இருதயநோய் நிபுணருடன் ஆலோசனை, முழுமையான மற்றும் பன்முக பரிசோதனைகள் மற்றும் சிகிச்சையின் போது முழு கட்டுப்பாடு தேவைப்படும்.
நீரிழிவு நோயால் மாரடைப்புக்கு சிகிச்சையளிப்பது கடினமான பணி. த்ரோம்போலிடிக் சிகிச்சையை விட ஆஞ்சியோபிளாஸ்டி அல்லது ஸ்டென்டிங் போன்ற நடவடிக்கைகள் மிகவும் பயனுள்ளதாக இருக்கும். அவை மீண்டும் மீண்டும் மாரடைப்பு மற்றும் இறப்பு அபாயத்தைக் குறைக்கின்றன.
 கடுமையான கரோனரி நோய்க்குறியின் அதிக ஆபத்தில் உள்ள நோயாளிகள் ஆக்கிரமிப்பு சிகிச்சைக்கு உட்படுகிறார்கள். இது பொதுவாக மருந்துகளுடன் ஒரு தலையீட்டு தலையீடு ஆகும்.
கடுமையான கரோனரி நோய்க்குறியின் அதிக ஆபத்தில் உள்ள நோயாளிகள் ஆக்கிரமிப்பு சிகிச்சைக்கு உட்படுகிறார்கள். இது பொதுவாக மருந்துகளுடன் ஒரு தலையீட்டு தலையீடு ஆகும்.
நீரிழிவு நோயாளிகளுக்கு சிக்கல்கள் அதிகரிக்கும் அபாயம் உள்ளது. எனவே, அவற்றைத் தடுக்க, மருத்துவர்கள் பெரும்பாலும் கரோனரி நாளங்களை மறுசீரமைப்பதற்காக எக்ஸ்ரே அறுவை சிகிச்சை நுட்பங்களை நாடுகின்றனர். இந்த முறை ஸ்டென்டிங் செய்த முதல் 12 மணி நேரத்தில் பயன்படுத்தப்படுகிறது.
நம் நாட்டில், ஆக்கிரமிப்பு சிகிச்சைகள் அரிதாகவே கிடைக்கின்றன. எல்லோரும் அவற்றை வாங்க முடியாது என்பதால், பலர் மருந்து சிகிச்சையின் சிக்கல்களில் ஆர்வமாக உள்ளனர்.
நீரிழிவு நோயில் வளர்சிதை மாற்றக் கோளாறுகள் ஏற்படுவதால், வளர்சிதை மாற்ற சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும்.
பொதுவாக, நடைமுறையில் திறம்பட நிரூபிக்கப்பட்ட அதிநவீன சிகிச்சை முறைகள் மற்றும் புதுமையான மருந்துகளின் பயன்பாடு இருதய நோய்களின் அபாயத்தைக் குறைப்பது மட்டுமல்லாமல், மாரடைப்பு மற்றும் பக்கவாதத்திற்குப் பிறகு சிக்கல்கள் ஏற்படுவதைத் தடுக்கிறது.
குழு பணி
நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளுக்கு 04.06.1991 எண் 117 தேதியிட்ட சுகாதார அமைச்சின் உத்தரவின்படி, 18 வயது வரை இந்த அந்தஸ்தை வழங்குவதில் மருத்துவ சான்றிதழ் வழங்கப்படுகிறது. இந்த உத்தரவின்படி நீரிழிவு பிரிவு III க்கு ஒதுக்கப்பட்டுள்ளது: இது இயலாமையை ஒதுக்குவதற்கான உரிமையை வழங்கும் நோயியல் நிலைமைகளின் பட்டியலைக் கொண்டுள்ளது. பத்தி 15 நீரிழிவு நோயைக் குறிக்கிறது (அதன் இன்சுலின் சார்ந்த வடிவங்கள்).
இந்த நிலை குழந்தையின் வாழ்க்கையின் வரம்புக்கு வழிவகுக்கிறது. அவருக்கு சமூக பாதுகாப்பு, அரச உதவி தேவை.
எல்லாவற்றிற்கும் மேலாக, நீரிழிவு நோயின் இன்சுலின் சார்ந்த வடிவம் அமைப்புகள் மற்றும் உறுப்புகளின் செயல்பாட்டில் கடுமையான மீளமுடியாத இடையூறுகளின் வளர்ச்சிக்கு காரணமாகும். இயலாமைக்கான மருத்துவ சான்றிதழ் 18 ஆண்டுகள் வரை 1 முறை வழங்கப்படுகிறது. 18 வது பிறந்தநாளுக்கு முன்பு குழந்தைகள் விடிஇசி தேர்வுக்கு செல்கிறார்கள்.
தனித்தனியாக, குழந்தைக்கு துணை உபகரணங்களை வழங்க வேண்டிய அவசியம் குறித்து மருத்துவ அறிக்கை தயாரிக்கப்படுகிறது. சிறப்பு சாதனங்கள், நிபந்தனைக்கு ஈடுசெய்ய தேவையான சாதனங்கள் மற்றும் அதன் தழுவலை எளிதாக்குவது ஆகியவை இதில் அடங்கும்.
நிறுவப்பட்ட ஆதரவு
கூட்டமைப்பின் சட்டத்தின்படி, நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகள், அவர்களின் பிரதிநிதிகள் நம்புவதற்கு உரிமை உண்டு:
- இலவச மருத்துவ பராமரிப்பு (அல்லது விருப்பத்தேர்வின் அடிப்படையில்),
- தேவையான மருந்துகளை விநியோகித்தல்,
- ஒதுக்கப்பட்ட ஊனமுற்ற குழந்தையின் ரிசார்ட் மற்றும் சானடோரியம் சிகிச்சைக்கான வவுச்சர் (உடன் வரும் குடிமகனுக்கு அதே நிபந்தனைகளின் அடிப்படையில் ஒரு வவுச்சர் வழங்கப்படுகிறது),
- ஸ்பா சிகிச்சைக்கான இடத்திற்கு இலவச பயணம் (வருடத்திற்கு ஒரு முறை),
- ரிசார்ட் வரியிலிருந்து விலக்கு
- இராணுவ சேவைக்கு முழுமையான பொருத்தமற்ற தன்மையை அங்கீகரித்தல்,
- பயன்பாடுகள் மீதான தள்ளுபடி மற்றும் குறைந்தது 50% தொகையில் வாடகை,
- வாகன வரி செலுத்த வேண்டிய அவசியத்திலிருந்து விலக்கு (இது ஒரு ஊனமுற்ற குழந்தையின் சொத்தாக இருக்க வேண்டும்),
- வரி விலக்கு: நிலம், தனிநபர்களின் சொத்து, பரிசு, பரம்பரை,
- வீட்டு அடிப்படையிலான கல்வியை நடத்துவதில் ஏற்படும் செலவுகளுக்கான இழப்பீடு,
- போட்டி அல்லாத அடிப்படையில் கல்வி நிறுவனங்களில் அனுமதி.
நீரிழிவு குழந்தைகள் வளர்க்கப்படும் குடும்பங்களுக்கு தனியார் வீட்டுத் திட்டங்கள், வளாகங்களை நிர்மாணிப்பதற்காக அல்லது பராமரிப்பதற்காக நோக்கம் கொண்ட அடுக்குகளின் முன்னுரிமை ரசீதைக் கணக்கிட உரிமை உண்டு.
குழந்தைக்கு நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டால் மற்றும் இயலாமை இருந்தால் பெற்றோருக்கு கூடுதல் உரிமைகள் உத்தரவாதம் அளிக்கப்படுகின்றன:
- சிகிச்சையின் இடத்திற்கு இலவச பயணம்,
- கூடுதல் 4 நாட்கள் மாத விடுமுறை (1 பெற்றோருக்கு வழங்கப்படுகிறது),
- 14 நாட்கள் செலுத்தப்படாத விடுப்பு வழங்கல்,
- வரி விதிக்கக்கூடிய வருமானத்தில் குறைவு,
- ஒதுக்கப்பட்ட ஊனமுற்ற குழந்தையைப் பராமரிக்கும் காலம் சேவையின் நீளத்தில் கணக்கிடப்படுகிறது.
ஒரு குழந்தை 8 வயதிற்கு உட்பட்ட ஊனமுற்ற நபராக அங்கீகரிக்கப்பட்டிருந்தால், 20 வருடங்களுக்கும் மேலான காப்பீட்டு அனுபவத்துடன் அவரைப் பராமரிக்கும் பெற்றோருக்கு, கால அட்டவணைக்கு முன்னதாக ஓய்வு பெற உரிமை உண்டு: பெண்கள் 50 வயது, ஆண்கள் 55.
குறைபாடுகள் உள்ள குழந்தைகளின் தாய்மார்கள், அவர்களின் சுதந்திரத்தை இழந்தவர்கள், திருத்தம் செய்யும் நிறுவனத்தின் பிரதேசத்தை வருடத்திற்கு ஒரு முறை 7 நாட்கள் வரை பார்வையிட உரிமை பெறலாம்.
இயலாமை அனுமதி
நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளுக்கு எவ்வாறு ஏற்பாடு ஏற்படுகிறது என்பதைப் புரிந்துகொள்வதற்கு முன், இயலாமை பதிவு செய்யப்பட வேண்டும். சிறு வயதிலேயே, முக்கியமாக இன்சுலின் சார்ந்த வகை 1 நீரிழிவு நோய் உருவாகிறது. இந்த வகை நோயால் பாதிக்கப்பட்ட அனைத்து குழந்தைகளுக்கும் ஊனமுற்ற நபரின் நிலைக்கு உரிமை உண்டு: அவர்களுக்கு ஒரு குழு ஒதுக்கப்படவில்லை. குழந்தை ஊனமுற்ற குழந்தை என்று கூறி மருத்துவ ஆணையம் ஒரு முடிவை அளிக்கிறது. இந்த நிலையை ஒதுக்க உங்களுக்கு இது தேவைப்படும்:
- சட்ட பிரதிநிதியிடமிருந்து விண்ணப்பம் (பாதுகாவலர், பெற்றோர்),
- குழந்தை மற்றும் பிரதிநிதியின் அடையாள அட்டை,
- மருத்துவ ஆவணங்கள் (அட்டை, தேர்வு முடிவுகள், மருத்துவமனைகளில் இருந்து வெளியேற்றம்),
- மருத்துவர் சொல்லும் தேவை பற்றிய பிற தகவல்கள்.
ஒரு கருத்தை வரைந்து ஒரு குழுவை நியமித்த பிறகு, நீங்கள் நன்மைகளைப் பெறுவீர்கள் என்று எதிர்பார்க்கலாம். குழந்தைகள் சமூக ஊனமுற்ற ஓய்வூதியத்தையும் பெறுகிறார்கள். 2017 இல் இதன் அளவு 11,903.51 ரூபிள் ஆகும்.
பெற்றோர்கள் ஒரு சிறிய பராமரிப்பு கொடுப்பனவையும் நம்பலாம் - இவை இயலாமை உடைய குழந்தைக்கு பராமரிக்க வேண்டிய கட்டாயத்தில் இருக்கும் ஒரு உடல் உழைக்காத பெற்றோருக்கு ஈடுசெய்யும் கொடுப்பனவுகள். அதன் அளவு ரஷ்ய கூட்டமைப்பின் ஜனாதிபதியின் ஆணையால் நிறுவப்பட்டுள்ளது மற்றும் 5500 ரூபிள் ஆகும். பெற்றோர் மற்றும் பாதுகாவலர்களுக்கு. மற்ற நபர்களுக்கு 1200 ரூபிள் தொகையில் இழப்பீடு கிடைக்கும். குழந்தைக்கான ஓய்வூதியத்துடன் மாதாந்திர கொடுப்பனவுகள் மேற்கொள்ளப்படுகின்றன.
மருந்து பெறுதல்
குறைபாடுகள் உள்ள குழந்தைகளைக் கொண்ட பெற்றோர்கள் மருந்தகத்தில் இலவசமாக வழங்குவதில் ஆர்வமாக உள்ளனர். இலவச மருந்துக்கான மருந்து உங்கள் மருத்துவரால் பரிந்துரைக்கப்பட வேண்டும். சட்டத்தின் கீழ், குறைபாடுகள் வழங்கப்பட்ட நோயாளிகளுக்கு பெற உரிமை உண்டு:
- இரத்த சர்க்கரையை குறைக்க வடிவமைக்கப்பட்ட மருந்துகள்,
- ஒரு குளுக்கோமீட்டர் மற்றும் சோதனை கீற்றுகள்,
- நோயின் விளைவுகள் மற்றும் சிக்கல்களுக்கு சிகிச்சையளிக்க தேவையான பிற மருந்துகள்.
மருத்துவர் தீர்மானித்த தொகையில் மருந்துகள் கொடுக்கப்பட வேண்டும். இன்சுலின் சார்ந்த நோயாளிகளுக்கு மருத்துவ சிகிச்சையின் தரத்தால் உட்சுரப்பியல் நிபுணர் வழிநடத்தப்பட வேண்டும். அவர் மருந்துகளுக்கான மருந்துகளை எழுதுகிறார்: மருந்து வழங்கப்பட்ட நாளிலிருந்து ஒரு மாதத்திற்குள் அவை பெறப்பட வேண்டும். நீரிழிவு நோயாளிகளுக்கு பரிந்துரைக்கப்பட்ட கிட்டத்தட்ட அனைத்து மருந்துகளும் முன்னுரிமை.
ஒரு மாதத்தில் நீங்கள் பெறலாம்:
- 100 எத்தில் ஆல்கஹால்
- இன்சுலின் சிரிஞ்ச்கள், ஊசிகள்,
- "பிளைபென்", "நோவோபன்" 1 மற்றும் 2 போன்ற சிரிஞ்ச்கள்,
- இன்சுலின் ஆகியவை ஆகும்.
மேலும், நீரிழிவு நோயாளிகள் சிறப்பு மருந்துகளை இலவசமாக வழங்குவதை நம்பலாம். விருப்பமான மருந்துகளின் பட்டியல்:
- இன்சுலின் கிளார்கின்: தோலடி நிர்வாகத்திற்கான தீர்வு,
- இன்சுலின் அஸ்பார்ட்: ஊசி தீர்வு,
- இன்சுலின் டிடெமர்: தோலின் கீழ் செலுத்தப்படுகிறது,
- இன்சுலின் அஸ்பார்ட்: ஊசிக்கு பைபாசிக் இடைநீக்கம்,
- தோலடி நிர்வாகத்திற்கான இடைநீக்க வடிவத்தில் மனித பைபாசிக் இன்சுலின்,
- ஊசி போடுவதற்கான தீர்வு வடிவத்தில் இன்சுலின் லிஸ்ப்ரோ,
- உட்செலுத்தலுக்கான தீர்வு வடிவத்தில் கரையக்கூடிய மனித இன்சுலின்,
- இசுலின் இன்சுலின்: ஊசிக்கு இடைநீக்கம்.
குறிப்பிட்ட மருந்து மருத்துவரால் தேர்ந்தெடுக்கப்படுகிறது. இலவச இன்சுலின் யாருக்கு தேவை? இன்சுலின் சார்ந்த நீரிழிவு நோயுள்ள அனைத்து குழந்தைகளும் இதற்கு தகுதியானவர்கள்.
கூடுதலாக, பிற மருந்துகள் அத்தகைய நோயை நம்பியுள்ளன:
- தேர்ந்தெடுக்கப்பட்ட பீட்டா-தடுப்பான்கள்
- பீட்டா மற்றும் ஆல்பா தடுப்பான்கள்,
- டைஹைட்ரோபிரிடின், ஃபெனைலல்கைலாமைன்,
- ACE தடுப்பான்கள்
- ஆஞ்சியோடென்சின் II எதிரிகள்,
- HMG-CoA ரிடக்டேஸ் தடுப்பான்கள்,
- fibrates,
- கிளைகோஜன் முறிவு ஹார்மோன்கள்,
- பென்சிலின் குழு முகவர்கள், பீட்டா-லாக்டேமஸ் தடுப்பான்களுடன் இணைந்து,
- சாலிசிலிக் அமிலம் (அதன் வழித்தோன்றல்கள்),
- ஃப்ளோரோக்வினொலோன்களிலும்.
சோதனைகள் மற்றும் தேர்வுகளின் அடிப்படையில் செய்முறை எழுதப்பட்டுள்ளது. பொதுவாக, உட்சுரப்பியல் வல்லுநர்கள் மருந்துகளை பரிந்துரைக்கிறார்கள், இதனால் அவை ஒரு மாதத்திற்கு போதுமானதாக இருக்கும். பரிந்துரைக்கப்பட்ட இலவச மருந்துகளை வழங்குவதற்காக சிறப்புத் துறைகளில் உள்ள அரசு மருந்தகங்களில் மட்டுமே நீங்கள் விருப்ப மருந்துகளைப் பெற முடியும்.
உங்கள் உள்ளூர் சுகாதார மையத்துடன் இணைக்கப்பட்ட மருந்தகத்தில் இலவச மருந்துகள் கிடைப்பது பற்றி நீங்கள் அறியலாம். அவரது தொலைபேசி எண்ணை தள்ளுபடி மருந்துகளில் குறிப்பிட வேண்டும். மேலும், 24 மணி நேர மருத்துவ மற்றும் சமூக உதவி சேவையை அழைப்பதன் மூலம் இலவச மருந்துகள் கிடைக்குமா என்பது பற்றிய தகவல்களைப் பெறலாம்.
பிற வகையான ஆதரவு
இலவச மருந்துகளுக்கு மேலதிகமாக, நீரிழிவு நோயுள்ள குழந்தைகளும் கண்டறியும் நடைமுறைகளுக்கான நிதியைப் பெறலாம். இவை பின்வருமாறு:
- glucometers,
- குளுக்கோஸை அளவிட தேவையான சோதனை கீற்றுகள்.
டைப் 1 நீரிழிவு நோயாளிகளுக்கு குளுக்கோமீட்டருக்கு எத்தனை சோதனை கீற்றுகள் பரிந்துரைக்கப்படுகின்றன என்பதைக் கண்டுபிடிப்பது கடினம். நியமனம் முக்கிய அறிகுறிகளைப் பொறுத்து மருத்துவ ஆணையத்தால் மேற்கொள்ளப்பட வேண்டும். பெரும்பாலான சந்தர்ப்பங்களில், இன்சுலின் சார்ந்த நபர்களுக்கு ஒரு நாளைக்கு 3 சோதனை கீற்றுகள் தேவை என்று கருதப்படுகிறது. முக்கிய செயல்பாடுகளை உறுதிப்படுத்த அதிக எண்ணிக்கையிலான சோதனை கீற்றுகள் தேவைப்பட்டால், இந்த உண்மை மருத்துவர்களால் உறுதிப்படுத்தப்பட்டுள்ளது என்றால், அவற்றை தேவையான அளவில் பெறுவோம் என்று எதிர்பார்க்கலாம்.
இன்சுலின் சார்ந்த நீரிழிவு நோயாளிக்கு பராமரிப்பின் தரத்தில் இல்லாத மருந்துகள் தேவை என்று மருத்துவ ஆணையம் தீர்மானித்தால், அவை இலவசமாக வழங்கப்படுகின்றன. இது மாநிலத்தை கண்காணிக்கவும் ஆரோக்கிய நிலையை பராமரிக்கவும் தேவையான மருந்துகள் மற்றும் சாதனங்கள் இரண்டிற்கும் பொருந்தும்.
சில பிராந்தியங்களில், அவை இலவச சோதனை கீற்றுகளை வழங்க மறுக்கின்றன, அவை நுகர்பொருள்கள் என்ற உண்மையை சுட்டிக்காட்டி, கண்டறியும் கருவி அல்ல. ஆனால் இத்தகைய நடவடிக்கைகளின் சட்டவிரோதம் நீதித்துறை நடைமுறையால் உறுதிப்படுத்தப்படுகிறது.
மேலும், நோயாளிகள் இரத்த பரிசோதனைகள் மற்றும் குளுக்கோஸ் செறிவு தீர்மானிக்க ஆண்டுக்கு 730 முறை கிளினிக்கிற்கு வரலாம்.
டிசம்பர் 29, 2014 தேதியிட்ட ரஷ்ய கூட்டமைப்பின் அரசாங்கத்தின் உத்தரவு 2762-ஆர், மருந்துகளின் படி சமூக சேவைகளின் தொகுப்பு வழங்கப்படும்போது விநியோகிக்கப்படும் தயாரிப்புகளின் பட்டியலையும், இலவச மருத்துவ சேவையை வழங்குவதற்கான உத்தரவாதம் அளிக்கும் திட்டங்களின் ஒரு பகுதியாக உடலில் பொருத்தப்படும் நிதிகளையும் சுட்டிக்காட்டியது. இவை பின்வருமாறு:
- குளுக்கோஸைக் கண்காணிப்பதற்கான அமைப்புகள்,
- இன்சுலின் உட்செலுத்துதல் குழாய்கள் ஒரு உள்ளமைக்கப்பட்ட குளுக்கோமீட்டருடன் பொருத்தப்பட்டுள்ளன,
- பரிமாற்றக்கூடிய தோட்டாக்களைக் கொண்ட இன்சுலின் ஆட்டோஇன்ஜெக்டர்கள் சேர்க்கப்பட்டுள்ளன,
- உட்செலுத்தலுக்கான அறிமுகம் இன்சுலின் கேனுலா.
ஒரு சிகிச்சையாளர் அல்லது உட்சுரப்பியல் நிபுணரிடமிருந்து சாதனங்களையும் மருந்துகளையும் எவ்வாறு பெறுவது என்பதை நீங்கள் கண்டுபிடிக்கலாம். ஆனால் கண்டறியும் கருவிகளைப் பெறும்போதும், அந்த நிலையை இலவசமாகப் பராமரிக்கும்போதும் கூட, நோயாளிகள் (அவர்களின் பெற்றோர்) பெரும்பாலும் தங்கள் பணத்திற்காக பல்வேறு கூறுகளை வாங்க வேண்டியிருக்கும்.
எம்ஐ சிகிச்சை
நோய்வாய்ப்பட்ட நபரின் நிலையை இயல்பாக்குவதற்கு, அவர் இரத்த அழுத்தம் மற்றும் இதயத் துடிப்பு அளவைக் கட்டுப்படுத்த வேண்டும்.
கூடுதலாக, குளுக்கோஸ் மற்றும் இரத்த கொழுப்பின் செறிவை இயல்பாக்குவது முக்கியம்.
இரத்தத்தில் திரவமாக்குவதையும் நிபுணர்கள் பரிந்துரைக்கின்றனர், ஏனெனில் இந்த சிக்கல் இரத்தக் கட்டிகளை உருவாக்குவதைத் தூண்டுகிறது, இது பாத்திரத்தைத் தடுக்கும் மற்றும் மற்றொரு மாரடைப்பைத் தூண்டும்.
மருந்து சிகிச்சை
நீரிழிவு நோய், மாரடைப்பு ஏற்பட்டாலும், நோயாளிக்கு இன்சுலின் சிகிச்சை தேவைப்படுகிறது.இதற்கு குறுகிய செயல்பாட்டு இன்சுலின் மட்டுமே தேவைப்படுகிறது.
சல்பனைல் யூரியா அல்லது களிமண் குழுக்களைக் குறிப்பிடும்போது, சர்க்கரையை குறைக்கக் கூடிய மருந்துகளை உட்கொள்ள மருத்துவர்கள் பரிந்துரைக்கவில்லை. இது பொருந்தும், எடுத்துக்காட்டாக, மெட்ஃபோர்மின்.
இரத்தத்தை மெல்லியதாக மாற்ற, நோயாளி ஒரு படுக்கையை எடுக்க வேண்டும். அவற்றுடன், இதய கிளைகோசைட்களுடன் ஆண்டிஹைபர்ட்டென்சிவ் மருந்துகளும் பரிந்துரைக்கப்படுகின்றன.
அறுவை சிகிச்சை தலையீட்டிற்கு முரணான சந்தர்ப்பங்களில் மட்டுமே மருந்து சிகிச்சை பயன்படுத்தப்படுகிறது. பிந்தையது பலவீனமான இரத்த ஓட்டத்தை விரைவாகவும் மிகவும் திறமையாகவும் மீட்டெடுக்க உங்களை அனுமதிக்கிறது. இது ஆஞ்சியோபிளாஸ்டி மூலமாகவோ அல்லது பாத்திரங்களை ஸ்டெண்ட் செய்வதன் மூலமோ செய்யப்படுகிறது.
நீரிழிவு நோய்க்கு காரணமான கடுமையான விளைவுகளை ஏற்படுத்தாமல், ஆணோ பெண்ணோ ஒப்பீட்டளவில் நிலையான நிலையில் இருக்கும்போது மட்டுமே ஒரு அறுவை சிகிச்சை செய்ய முடியும்.
மாரடைப்பிற்குப் பிறகு ஊட்டச்சத்து
நோயாளி இதயத்தின் மாரடைப்பை சேதப்படுத்திய பின்னர் உணவு சிகிச்சையின் ஒரு முக்கிய பகுதியாகும். முதலாவதாக, ஆரம்ப நாட்களில் மருத்துவர்கள் ஒரு நபரை உப்பு உட்கொள்வதை தடை செய்கிறார்கள். கூடுதலாக, இந்த காலகட்டத்தில், காய்கறிகளை மட்டுமே பயன்படுத்த பரிந்துரைக்கப்படுகிறது. ரவை மற்றும் அரிசி தவிர, உருளைக்கிழங்கு மற்றும் பல்வேறு தானியங்கள் அனுமதிக்கப்படுகின்றன.
மாரடைப்பு நோயால் பாதிக்கப்பட்ட மனித ஊட்டச்சத்தின் அனைத்து அம்சங்களும் உணவு எண் 9 இல் விவரிக்கப்பட்டுள்ளன. மறுபடியும் ஆபத்து இருந்தால், மருத்துவர்கள் உணவை சாப்பிடுவதற்கு கடுமையான விதிகளை பரிந்துரைக்கலாம்.
நீரிழிவு நோயில் MI க்குப் பிறகு ஊட்டச்சத்தின் அடிப்படை விதிகள்:
- நோயாளியின் உணவில் கலோரிகள் குறைவாக இருக்க வேண்டும். சிறப்பு சந்தர்ப்பங்களில் இறைச்சியை உட்கொள்ளலாம்.
- கொழுப்பு அதிகம் உள்ள உணவுகளை சாப்பிடுவது தடைசெய்யப்பட்டுள்ளது. விலங்கு கொழுப்புகளுடன் கூடிய உணவும் பரிந்துரைக்கப்படவில்லை. இது இறைச்சி மற்றும் பால் பொருட்களுக்கும் பொருந்தும்.
- எளிய கார்போஹைட்ரேட்டுகளை நீங்கள் உட்கொள்வதை கட்டுப்படுத்துவது முக்கியம். மனித இரத்தத்தில் உள்ள சர்க்கரையை அவர்களால் புரிந்து கொள்ள முடிகிறது.
- கோகோ, காபி மற்றும் மசாலாப் பொருள்களை உணவில் இருந்து விலக்குவது நல்லது. இந்த பின்னணியில், நீங்கள் தேநீர், சாக்லேட், திரவங்கள் மற்றும் உப்பு பயன்பாட்டை மட்டுப்படுத்த வேண்டும்.
- வறுத்த உணவுகள் ஒன்று அல்லது மற்றொரு பாதகமான அறிகுறியைத் தூண்டும், எனவே நீங்கள் அவற்றைக் கைவிட வேண்டும்.
நீரிழிவு நோய் ஒரு ஆபத்தான நோயாகும், ஏனெனில் இது மனித வாழ்க்கையையும் ஆரோக்கியத்தையும் பாதிக்கும் கடுமையான விளைவுகளின் வளர்ச்சியைத் தூண்டும். அதனால்தான் மருத்துவரின் அனைத்து பரிந்துரைகளையும் கண்டிப்பாக கடைப்பிடிப்பது மிகவும் முக்கியம் மற்றும் அவ்வப்போது உடலின் உறுப்புகள் மற்றும் அமைப்புகள் குறித்து முழு பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும்.
ஏ. டி. ஓகுலோவ்: கற்கள், மாரடைப்பு மற்றும் நீரிழிவு நோய்க்கு அடர்த்தியான இரத்தமே காரணம்
என் பெயர் ஆண்ட்ரே, நான் 35 ஆண்டுகளுக்கும் மேலாக நீரிழிவு நோயாளியாக இருக்கிறேன். எனது தளத்தைப் பார்வையிட்டதற்கு நன்றி. Diabey நீரிழிவு நோயாளிகளுக்கு உதவுவது பற்றி.
நான் பல்வேறு நோய்களைப் பற்றி கட்டுரைகளை எழுதுகிறேன், உதவி தேவைப்படும் மாஸ்கோவில் உள்ளவர்களுக்கு தனிப்பட்ட முறையில் அறிவுறுத்துகிறேன், ஏனென்றால் என் வாழ்க்கையின் பல தசாப்தங்களாக நான் தனிப்பட்ட அனுபவத்திலிருந்து நிறைய விஷயங்களைக் கண்டேன், பல வழிமுறைகளையும் மருந்துகளையும் முயற்சித்தேன்.
இந்த ஆண்டு 2018, தொழில்நுட்பம் மிகவும் வளர்ச்சியடைந்து வருகிறது, நீரிழிவு நோயாளிகளின் வசதியான வாழ்க்கைக்காக இந்த நேரத்தில் கண்டுபிடிக்கப்பட்ட பல விஷயங்களைப் பற்றி மக்களுக்குத் தெரியாது, எனவே நான் எனது இலக்கைக் கண்டுபிடித்து நீரிழிவு நோயாளிகளுக்கு உதவுகிறேன், முடிந்தவரை எளிதாகவும் மகிழ்ச்சியாகவும் வாழ்கிறேன்.
மாரடைப்பு மற்றும் நீரிழிவு நோய்
புள்ளிவிவரங்களின்படி, நீரிழிவு நோய் (டி.எம்) உள்ளவர்களில் பாதி பேர் மாரடைப்பு (எம்ஐ) உருவாகிறார்கள். மாரடைப்பு மற்றும் நீரிழிவு ஆகியவை பெரும்பாலும் இணைந்த ஆபத்தான நோய்கள்.
நீரிழிவு நோயின் போக்கின் அம்சங்கள் இரத்தத்தை தடிமனாக்குவதற்கும், இரத்த நாளங்களின் லுமேன் குறுகுவதற்கும், அவற்றின் சுவர்களில் கொழுப்பைக் குவிப்பதற்கும் வழிவகுக்கிறது, அதனால்தான் மாரடைப்பு ஏற்படும் ஆபத்து அதிகரிக்கிறது.
நீரிழிவு நோயில், நோயாளி தொடர்ந்து அவர்களின் ஆரோக்கியத்தை கண்காணிக்க வேண்டும்.
நீரிழிவு நோய்க்கான காரணங்கள்
நீரிழிவு நோய் வகை 1 மற்றும் 2 உடன் மாரடைப்பின் வளர்ச்சி உடலில் குளுக்கோஸின் அளவு அதிகரிப்பதோடு மட்டுமல்லாமல், இன்சுலினுடனும் தொடர்புடையது.கார்போஹைட்ரேட்டுகளுக்கு சகிப்புத்தன்மை பலவீனமடையும் போது, மாரடைப்புக்கான ஒரு முன்கணிப்பு ப்ரீடியாபயாட்டிஸ் உள்ளவர்களிடமிருந்தும் கண்டறியப்படுகிறது. இது லிப்பிட் வளர்சிதை மாற்றம் மற்றும் இந்த செயல்பாட்டில் இன்சுலின் பங்கு காரணமாகும். பொதுவாக, நீரிழிவு நோய்க்கான மாரடைப்புக்கான பின்வரும் காரணங்களை வேறுபடுத்தி அறியலாம்:
- இரத்தத்தில் கொழுப்பு அளவு அதிகரிப்பு மற்றும் இன்சுலின் பற்றாக்குறை காரணமாக கீட்டோன் உடல்கள் உருவாக தூண்டுதல்,
- இரத்த உறைவு, இரத்தத்தின் தடித்தல்,
- உடலில் அதிக அளவு குளுக்கோஸ் இருப்பதால் கிளைகோசைலேட்டட் புரதத்தின் உருவாக்கம்,
- ஹீமோகுளோபினுடன் குளுக்கோஸின் இணைப்பு காரணமாக ஹைபோக்ஸியா,
- மென்மையான வாஸ்குலர் தசைகளின் உயிரணுப் பிரிவு மற்றும் வளர்ச்சி ஹார்மோனின் வெளியீட்டின் காரணமாக அவற்றில் லிப்பிட்களின் ஊடுருவல் - இன்சுலின் எதிரி.
நோயியலின் அறிகுறிகள்
மாரடைப்பு என்பது 50% வழக்குகளில் நோயாளிகளுக்கு ஏற்படும் நீரிழிவு நோயின் தீவிர சிக்கலாகும்.
பெண்கள் மற்றும் நீரிழிவு நோயாளிகளில் மாரடைப்பின் முக்கிய அறிகுறிகள்:
- மார்பில் வலி அழுத்துகிறது,
- குமட்டல், வாந்தி,
- பொது பலவீனம்
- இதய துடிப்பின் தாளத்தின் தோல்வி.
நைட்ரோகிளிசரின் மூலம் வலியை நிறுத்த முடியாது, இது கழுத்து, தோள்கள், தாடை ஆகியவற்றிற்கு கொடுக்கிறது. இத்தகைய அறிகுறிகளின் இருப்பு இதய பிரச்சினைகளை குறிக்கிறது மற்றும் நோயாளிக்கு சரியான நேரத்தில் உதவியை அனுமதிக்கிறது. இருப்பினும், நீரிழிவு நோயின் பின்னணியில் ஏற்படும் மாரடைப்பை அடையாளம் காண்பது எப்போதும் எளிதல்ல.
நீரிழிவு வகையைப் பொருட்படுத்தாமல், நோயாளியின் உள் உறுப்புகளின் உணர்திறன் குறைகிறது, அதனால்தான் மாரடைப்பு வலியற்றது. இதன் காரணமாக, ஒரு நபர் தேவையான சிகிச்சையைப் பெறவில்லை, இது இதய தசையின் நிலையை எதிர்மறையாக பாதிக்கிறது மற்றும் அதன் சிதைவுக்கு வழிவகுக்கும்.
மாரடைப்பிற்குப் பிறகு நீரிழிவு நோயாளிகளுக்கு இதய நோய் வருவதற்கான ஆபத்து கணிசமாக அதிகரிக்கிறது.
மருந்து சிகிச்சை
நீரிழிவு வகையைப் பொருட்படுத்தாமல், நோயாளிகளுக்கு இன்சுலின் சிகிச்சை காட்டப்படுகிறது. குறுகிய நடிப்பு இன்சுலின் பயன்படுத்தப்படுகிறது. சல்போனிலூரியா அல்லது களிமண் குழுவிலிருந்து சர்க்கரையை குறைக்கும் மருந்துகள், எடுத்துக்காட்டாக, மெட்ஃபோர்மின், கடுமையான காலத்தில் எடுக்க முடியாது.
இரத்தத்தை நீர்த்துப்போகச் செய்வதற்கும், இரத்தக் கட்டிகளை அகற்றுவதற்கும், படுக்கைகள் பரிந்துரைக்கப்படுகின்றன. ஆண்டிஹைபர்டென்சிவ் மருந்துகள் மற்றும் இதய கிளைகோசைடுகளும் பயன்படுத்தப்படுகின்றன. மருந்து சிகிச்சையானது அறுவைசிகிச்சை விட குறைவான செயல்திறன் கொண்டது, மேலும் அறுவை சிகிச்சை தலையீட்டிற்கு முரண்பாடுகளின் முன்னிலையில் மேற்கொள்ளப்படுகிறது.
இரத்த ஓட்டத்தை விரைவாகவும் திறமையாகவும் மீட்டெடுப்பது ஆஞ்சியோபிளாஸ்டி மற்றும் வாஸ்குலர் ஸ்டெண்டிங் ஆகியவற்றை அனுமதிக்கிறது.
வகை 2 நீரிழிவு நோய்க்கான மருந்து மெட்ஃபோர்மின்: நன்மைகள், தீமைகள், அறிகுறிகள்

நீரிழிவு சிகிச்சையானது மிகவும் சிக்கலானது மற்றும் தனிப்பட்டது. சில மருந்துகளின் பயன்பாடு நோயின் வளர்ச்சியின் அளவு, நோயாளியின் பண்புகள், இணக்கமான நோய்க்குறியியல் மட்டுமல்ல, நீரிழிவு நோய்க்கும் காரணமாகும். முதல் வகை இன்சுலின் சார்ந்தது, முக்கியமானது இன்சுலின் மாற்று சிகிச்சை மற்றும் ஒத்த நோய்க்குறியியல் அறிகுறி சிகிச்சை.
இரண்டாவது வகை நீரிழிவு மரபணு ரீதியாக சாத்தியமான நோய்களைக் குறிக்கிறது மற்றும் தூண்டுதல் காரணிகளின் தீங்கு விளைவிக்கும் விளைவு இருந்தால் வாழ்க்கையின் செயல்பாட்டில் உருவாகிறது. டைப் 2 நீரிழிவு நோய்க்கான மெட்ஃபோர்மின் மருந்து பல தசாப்தங்களாக பயன்படுத்தப்படுகிறது. வேதியியல் கட்டமைப்பால், இது பிகுவானைடுகளின் வகுப்பைச் சேர்ந்தது.
இது பல சிகிச்சை விளைவுகளைக் கொண்டுள்ளது, குறிப்பாக வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க மதிப்புமிக்கது.
மருந்தியல் குழு
மெட்ஃபோர்மின் நீண்ட காலமாக அறியப்படுகிறது. வேதியியல் கட்டமைப்பால், இது பிகுவானைடுகளின் வகுப்பைச் சேர்ந்தது.
செல் கருவில் அடினோசின் மோனோபாஸ்பேட் (AMP) உற்பத்தியை மேம்படுத்துவதன் மூலம் செல்லுலார் புரத கைனேஸை செயல்படுத்துவதை அடிப்படையாகக் கொண்டது மெட்ஃபோர்மினின் செயல்பாட்டின் வழிமுறை.
மைட்டோகாண்ட்ரியல் வளாகங்களை செயல்படுத்துவதன் மூலம், மெட்ஃபோர்மின் மறைமுகமாக செல் சைட்டோபிளாஸின் புரத கைனேஸின் அளவை அதிகரிக்கிறது. இத்தகைய விளைவுகள் இந்த நொதியைப் பற்றி அறியப்படுகின்றன.
- அதிகரித்த உடல் செயல்பாடுகளுடன், செயலில் உள்ள புரத கைனேஸ் இருதய அமைப்புக்கு சாதகமான வளர்சிதை மாற்ற விளைவுகளை அளிக்கிறது.
- ஹைபோதாலமஸில் உற்பத்தி செய்யப்படும் புரத கினேஸ் ஊட்டச்சத்து செறிவூட்டலின் மையத்தை செயல்படுத்துகிறது, இதனால் பசியின்மை குறைகிறது.
- இது குளுக்கோஸ் மற்றும் லிப்பிட் பேஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதில் நேரடியாக ஈடுபட்டுள்ளது.
பல மருந்தியல் திசைகள் மற்றும் குழுக்களின் மருந்துகளை பரிந்துரைக்க வேண்டிய அவசியம் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதில் அவசர தேவை. ஹைப்பர் கிளைசீமியா நோயாளிகளின் நிலை பெரும்பாலும் போதுமானதாக இல்லை அல்லது இதன் காரணமாக ஈடுசெய்யப்படவில்லை:
- இரத்தச் சர்க்கரைக் குறைவு முகவர்களின் அளவு போதுமானதாக தேர்ந்தெடுக்கப்படவில்லை,
- இரத்த குளுக்கோஸ் அளவை சரியான கட்டுப்பாடு இல்லை,
- ஒரு மருந்தியல் குழுவின் மருந்தால் சர்க்கரையை குறைக்கும் விளைவு வழங்கப்படுகிறது.
வகை II நீரிழிவு நோயாளிகளுக்கு உதவி
இன்சுலின் அல்லாத நீரிழிவு நோயாளிக்கு ஒரு இயலாமை ஒதுக்கப்பட்டால், அவருக்கு இலவச மருந்துகள் மற்றும் நோயறிதல்களைப் பெற உரிமை உண்டு.
எனவே, 12/11/2007 இன் 748 ஆம் இலக்க சுகாதார அமைச்சின் உத்தரவின்படி, நீரிழிவு நோயாளிகள் பின்வருமாறு:
- குளுக்கோமீட்டருக்கு 180 சோதனை கீற்றுகள்,
- இன்சுலின் வழங்குவதற்காக ஒரு சிரிஞ்ச் பேனாவை வழங்குதல் (தேவைப்பட்டால், 2 ஆண்டுகளுக்கு ஒரு முறை மாற்றீடு செய்யப்படுகிறது),
- சிரிஞ்ச் பேனாக்களுக்கு ஊசி ஊசிகளை வழங்குதல் (ஆண்டுதோறும் 110).
வகை 2 நீரிழிவு நோயாளிகளுக்கான 2017 ஆம் ஆண்டிற்கான இலவச மருந்துகளின் பட்டியலில் டேப்லெட் வடிவத்தில் பின்வரும் மருந்துகள் உள்ளன:
- gliclazide,
- gliquidone,
- , அகார்போசை
- க்ளுகோபேஜ்,
- glipizide,
- glibenclamide,
- glimepiride,
- மெட்ஃபோர்மினின்,
- repaglinide,
- ராசிகிளிட்டசோன்.
சரியான மருந்து மருத்துவரால் தேர்ந்தெடுக்கப்படுகிறது. அதன் இலவச ரசீதுக்கு அவர் ஒரு மருந்து எழுதுகிறார்: தேவையான தொகுப்புகளின் எண்ணிக்கை மாதத்திற்கு கணக்கிடப்படுகிறது. மருந்து எடுத்துக்கொள்வதற்கான பரிந்துரைக்கப்பட்ட அட்டவணைக்கு ஏற்ப மருத்துவர் ஒரு மருந்து எழுதுகிறார். ஒரு விதியாக, மலிவான உள்நாட்டு நிதிகள் இலவசமாக வழங்கப்படுகின்றன. பல நோயாளிகள் பயனற்றவர்கள் என்று கூறுகிறார்கள். எனவே, நீங்கள் உங்கள் சொந்த செலவில் மருந்துகளை வாங்க வேண்டும்.
ஆனால் இன்சுலின் அல்லாத சார்புடைய நோயைக் கொண்ட நோயாளிகளுக்கு மருத்துவ சிகிச்சையின் தரத்தின் கலவை மற்ற மருந்துகளின் நியமனத்தையும் உள்ளடக்கியது:
- இருதய அமைப்பை பாதிக்கும் முகவர்கள்: ACE தடுப்பான்கள், AT-1 ஏற்பி தடுப்பான்கள், பீட்டா-தடுப்பான்கள், கால்சியம் எதிரிகள்,
- இரத்தத்தை பாதிக்கும் முகவர்கள்: ஆன்டிஆனெமிக், லிப்பிட்-குறைத்தல்,
- உறைதல் மருந்துகள்
- சிறுநீர் பாதை மற்றும் சிறுநீரக சிகிச்சைக்கு தேவையான மருந்துகள்,
- ஆஸ்டியோபோரோசிஸ் (ஆஸ்டியோஜெனெசிஸ் தூண்டுதல்கள்) சிகிச்சைக்கு நோக்கம் கொண்ட மருந்துகள்,
- தொற்று புண்கள் (பாக்டீரியா எதிர்ப்பு மருந்துகள்) சிகிச்சை மற்றும் தடுப்புக்கு தேவையான மருந்துகள்.
அவர்கள் பரிந்துரைக்கப்படும்போது, குறைபாடுகள் உள்ளவர்களுக்கு இலவச மருந்துகளை வழங்குவதற்கான மருந்து கோருவதற்கு உரிமை உண்டு.
ஒரு குழுவை ஒதுக்கும்போது, நீரிழிவு நோயாளிக்கு ஊனமுற்ற ஓய்வூதியம் கிடைக்கும். அதன் அளவு சேவையின் நீளம், திரட்டப்பட்ட ஓய்வூதிய புள்ளிகளின் எண்ணிக்கையைப் பொறுத்தது.
இயலாமை மருந்து
ஒதுக்கப்பட்ட ஊனமுற்ற குழுவின் விஷயத்தில், தேவையான மருந்துகளை இலவசமாக வழங்க வேண்டும். ஆனால் நோயாளிக்கு நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டால், அவருக்கு மாநிலத்தின் இலவச உதவியை நம்புவதற்கு உரிமை உண்டு. ஊனமுற்றோருடன், அவர்கள் கண்டிப்பாக:
- மருந்துகளை விநியோகித்தல் (நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் மற்றும் மருந்துகள்),
- மீட்டருக்கு சோதனை கீற்றுகளை வழங்கவும்
- மருத்துவ சேவையை வழங்குதல், சிறப்பு மையங்களுக்கு தேர்வுகளுக்கு அனுப்புதல்.
ஆனால் இயலாமை இல்லாமல் டைப் 2 நீரிழிவு நோயாளிகளுக்கு நன்மைகள் கிடைக்காது. அவர்கள் நம்பக்கூடாது:
- ஓய்வூதியத்தைப் பெறுதல்
- பல வரி மற்றும் கட்டணங்களிலிருந்து விலக்கு,
- பயன்பாட்டு பில்கள் மீதான தள்ளுபடிகள்,
- இலவச அடிப்படையில் ஸ்பா சிகிச்சையைப் பெறுதல்.
மேலும், நீரிழிவு நோயாளிகள் குளுக்கோமீட்டரை சுயாதீனமாக வாங்க வேண்டும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட மக்களையும் குழந்தைகளையும் ஆதரிக்க அரசு முயற்சிக்கிறது. ஆனால் பெரும்பாலும் வழங்கப்படும் உதவி போதுமானதாக இல்லை: நோயாளிகள் மருந்துகளின் ஒரு பகுதியைப் பெற நிர்பந்திக்கப்படுகிறார்கள், நிலைமையைக் கண்டறிவதற்கும் நோயை ஈடுசெய்வதற்கும் சொந்தமாக.
மெட்ஃபோர்மினின் சிகிச்சை விளைவுகள்
பொதுவாக பிகுவானைடுகள், குறிப்பாக மெட்ஃபோர்மின், இந்த திசையின் பிற மருந்துகளுடன் ஒப்பிடுகையில் பல பெரிய நன்மைகள் உள்ளன.இந்த வேதியியல் முகவரின் விளைவு செல் மட்டத்தில் உணரப்படுகிறது, அதாவது இது இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைக் குறைக்காது, ஆனால் இன்சுலின் செல்கள் உணர்திறனை அதிகரிக்கிறது. மெட்ஃபோர்மின் கொண்டிருக்கும் கலத்தின் விளைவுகள்:
- கல்லீரலின் குளுக்கோஸ் உற்பத்தியின் அளவு குறைகிறது
- கொழுப்பு அமிலங்களின் ஆக்ஸிஜனேற்ற செயல்முறைகளின் செயல்பாட்டை அதிகரிக்கிறது,
- உயிரணுக்களின் இன்சுலின் பாதிப்பை அதிகரிக்கிறது,
- சிறுகுடலில் உறிஞ்சப்படும் குளுக்கோஸின் அளவு குறைகிறது.
உயிரணுக்களுக்கு இன்சுலின் உணர்திறன் அதிகரிப்பதன் மூலம் இரத்த குளுக்கோஸின் குறைவு ஏற்படுகிறது. குடலில் உறிஞ்சப்படும் சர்க்கரையின் அளவைக் குறைப்பது குறைந்த அளவிற்கு நிகழ்கிறது, இருப்பினும், மெட்ஃபோர்மினின் இந்த விளைவும் மிகவும் முக்கியமானது.
கொழுப்பு அமில ஆக்ஸிஜனேற்றத்தின் உயர் விகிதத்தின் நேர்மறையான வெளிப்பாடு:
- வாஸ்குலர் எண்டோடெலியத்தில் பெருந்தமனி தடிப்பு உருவாக்கம் குறைவதற்கான ஆபத்து,
- எடை இழப்பு, குறிப்பாக நீரிழிவு நோயாளிகளுடன் உடல் பருமன் நோயாளிகளுக்கு அவசியம்,
- இரத்த அழுத்தத்தை கணிசமாகக் குறைத்தது.
நீரிழிவு நோயுடன் நடப்பதற்கு நான் எவ்வாறு சிகிச்சையளிக்க முடியும்
மெட்ஃபோர்மின் மாத்திரைகள், டைப் 2 நீரிழிவு நோயாளிகளால் எடுக்கப்படும் போது, உடல் எடை புள்ளிவிவரங்களின் அதிகரிப்புக்கு தூண்டுவதில்லை, மேலும் இரத்த இன்சுலின் அளவு (ஹைபரின்சுலினீமியா) அதிகரிப்பதற்கும் பங்களிக்காது, மேலும் இரத்த குளுக்கோஸ் அளவுகளில் (ஹைப்போகிளைசீமியா) ஒப்பீட்டளவில் கூர்மையான வீழ்ச்சி பாதுகாப்பானது.
மெட்ஃபோர்மினை எடுத்துக் கொள்ளும்போது லிப்பிட் ஆக்சிஜனேற்ற செயல்பாட்டின் வளர்ச்சி, நேர்மறையான விளைவுகளான கொலஸ்ட்ரால் வீழ்ச்சி மற்றும் இரத்தத்தில் உள்ள ட்ரைகிளிசரைடு தளங்கள் போன்றவை எதிர் பக்கத்தைக் கொண்டுள்ளன.
பயன்பாட்டின் எதிர்மறை அம்சங்கள்
மெட்ஃபோர்மின் மாத்திரைகள் ட்ரைகிளிசரைடுகள் மற்றும் கொழுப்பு அமிலங்களின் அதிகரித்த ஆக்சிஜனேற்றத்தின் காற்றில்லா வகையைத் தொடங்குகின்றன. வேதிப்பொருட்களின் சிதைவு மற்றும் பாஸ்போரிலேஷன் செயல்பாட்டில், அதிக அளவு லாக்டேட் உருவாகிறது, இது உள் ஹோமியோஸ்டாசிஸின் ஹைட்ரஜன் குறியீட்டில் குறைவுக்கு வழிவகுக்கும் - அமிலத்தன்மை.
இந்த வேதியியல் பொருள் - லாக்டேட் - ஒரு வளர்சிதை மாற்ற தயாரிப்பு ஆகும், இது நீரிழிவு நோயின் சேர்க்கை சிகிச்சையில் மெட்ஃபோர்மின் பயன்படுத்தப்படும்போது அதன் அளவு கணிசமாகக் குறைக்கப்படுகிறது.
லாக்டிக் அமிலத்தன்மை ஏற்படுவது எதிர்பாராததாக இருக்கலாம் என்பதை கவனத்தில் கொள்ள வேண்டும், இது ஒரு நோயியலில் குறிப்பாக விரும்பத்தகாதது. அசிட்டோலிசிஸ் - லாக்டேட் தயாரிப்புகளால் உள் சூழலின் ஹைட்ரஜன் குறியீட்டில் குறைவு அறிகுறிகள் பலவீனமாக வெளிப்படுத்தப்படுகின்றன மற்றும் இந்த குறிப்பிட்ட நிலையின் சிறப்பியல்பு அல்ல.
- படிப்படியாக வளர்ந்து வரும் பலவீனம்.
- மயக்கம் அதிகரித்தது.
- எதிர்வினைகளின் தடுப்பு.
- தலைச்சுற்றல் தோன்றும்.
- சுவாச இயக்கங்களின் அதிர்வெண் அதிகரித்து வருகிறது.
- மூச்சு ஆழமற்றது.
- இரத்த அழுத்தம் குறைகிறது.
- உடல் வெப்பநிலை குறைகிறது.
- வெவ்வேறு குழுக்களில் தசை வலி.
- வயிற்று வலி ஏற்படலாம்.
லாக்டிக் அமிலத்தன்மை சிகிச்சையில், அறிகுறி சிகிச்சை பரிந்துரைக்கப்படுகிறது, கடுமையான சந்தர்ப்பங்களில், ஹீமோடையாலிசிஸ் செயல்முறை குறிக்கப்படுகிறது.
மெட்ஃபோர்மின் நிர்வாகத்திற்கு முரண்பாடுகள்
மெட்ஃபோர்மின் மாத்திரைகளை பரிந்துரைக்க பரிந்துரைக்கப்படாத முக்கிய முரண்பாடுகள் நோயியல் மாற்றங்கள் மற்றும் சிறுநீரகங்கள், நுரையீரல், இருதய அமைப்பு மற்றும் சில உடல் நிலைமைகள்.
டைப் 2 நீரிழிவு நோயில், இந்த மருந்தை பரிந்துரைப்பதற்கான ஒரு முழுமையான முரண்பாடு நாள்பட்ட சிறுநீரக செயலிழப்பு அல்லது சிறுநீரகங்களின் இயல்பான செயல்பாட்டில் உள்ள பிற குறைபாடுகள் ஆகும்.
சிறுநீரக அமைப்பின் வெளியேற்ற உறுப்புகளின் சிக்கல்களால், சிறுநீரகத்தின் திசுக்களில் மருந்து மிகவும் தீவிரமாக குவிந்துவிடும், சிறுநீரில் லாக்டேட் வெளியேற்றப்படுவது பலவீனமடைகிறது, மேலும் இது தசைகளில் அதிகப்படியான படிவுக்கு வழிவகுக்கிறது என்பதே இதற்குக் காரணம்.
மருந்தை பரிந்துரைக்கும்போது கல்லீரல் நோயியல் கூட எச்சரிக்கையாக இருக்க வேண்டும். நாள்பட்ட அல்லது கடுமையான வைரஸ் ஹெபடைடிஸ், ஆல்கஹால் அல்லது ஆல்கஹால் தோற்றம் கொண்ட கல்லீரலின் சிரோசிஸ் போன்ற நோய்கள் இந்த மருந்துடன் சிகிச்சையளிப்பதற்கான முரண்பாடுகளின் பட்டியலில் உள்ளன. கல்லீரல் டிரான்ஸ்மினேஸ் அளவுகளில் சிறிது தற்காலிக அதிகரிப்பு கூட டைப் 2 நீரிழிவு நோய்க்கு மெட்ஃபோர்மினை தள்ளுகிறது.
மெட்ஃபோர்மின் சிகிச்சையை நியமிப்பதற்கான முரண்பாடுகளின் பட்டியலில் நாள்பட்ட குடிப்பழக்கம் ஒரு குறிப்பிடத்தக்க இடத்தைப் பிடித்துள்ளது.
நாள்பட்ட இருதய செயலிழப்பு என்பது வளர்சிதை மாற்ற விகிதம் குறைவதால் ஒரு முரண்பாடாகும். அதே காரணங்களுக்காக, நோயாளிகளின் வயதான வயது, சுமார் அறுபது வயது மற்றும் அதற்கு மேற்பட்டவர்கள், ஒரு முரண்பாடு என்று அழைக்கப்படலாம்.
வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் சிகிச்சையைப் பற்றி நீங்கள் தெரிந்து கொள்ள வேண்டியவற்றையும் படியுங்கள்.
சில ஆராய்ச்சியாளர்களின் கூற்றுப்படி, மாரடைப்பு வரலாறு பரிந்துரைப்பதற்கான உறுதியான முரண்பாடு அல்ல.
பிடிப்பதற்கு சில நாட்களுக்கு முன்பு மாத்திரையை ரத்து செய்ய மறக்காதீர்கள்:
- பாரன்கிமல் உறுப்புகளின் ரேடியோஐசோடோப் ஆய்வுகள்,
- எந்தவொரு திட்டமிட்ட அறுவை சிகிச்சை தலையீடும்.
ரேடியோஐசோடோப்புகளின் பயன்பாடு கல்லீரலின் செயல்பாட்டை மோசமாக பாதிக்கிறது, மேலும் மருந்தின் பயன்பாடு உடலின் செயல்பாட்டில் தொடர்ந்து கோளாறுகளுக்கு வழிவகுக்கும்.
ஃபைப்ரின் உறைவு உருவாவதில் மெட்ஃபோர்மினின் எதிர்மறை விளைவு இரத்தப்போக்கு நேரம் அதிகரிக்கக்கூடும் என்பதில் வெளிப்படுத்தப்படுகிறது. விரிவான அறுவை சிகிச்சை தலையீடுகள் மூலம், இது குறிப்பிடத்தக்க இரத்தக்கசிவு மற்றும் ஏராளமான இரத்த இழப்புக்கு வழிவகுக்கும்.
கர்ப்பம் மற்றும் பாலூட்டலின் போது, மெட்ஃபோர்மின் திட்டவட்டமாக பரிந்துரைக்கப்படக்கூடாது என்பதை ஒருவர் எப்போதும் நினைவில் கொள்ள வேண்டும். இது கர்ப்பம் மற்றும் பாலூட்டும் காலத்தில், சிறுநீரகங்கள் மற்றும் கல்லீரலில் சுமை பல மடங்கு அதிகரிக்கிறது, எனவே மெட்ஃபோர்மின் முரணாக உள்ளது.
நியமனம் செய்வதற்கான அறிகுறிகள்
டைப் 2 நீரிழிவு நோயின் அறிகுறிகளின் முக்கோணம், மெட்ஃபோர்மின் என்ற மருந்தை பரிந்துரைப்பதற்காக கருதப்படும் முரண்பாடுகளுடன், அடிப்படை.
- நிலையான உயர்ந்த இரத்த அழுத்தம்.
- அதிக எடை, உடல் பருமன்.
- நிலையான உயர் இரத்த குளுக்கோஸ்.
ஏற்கனவே குறிப்பிட்டுள்ளபடி, மெட்ஃபோர்மின் மாத்திரைகள் இன்சுலினுக்கு புற உயிரணுக்களின் அதிகரித்த உணர்திறனை வழங்குகின்றன, வளர்சிதை மாற்றத்தை செயல்படுத்துகின்றன, பசியைக் குறைக்கின்றன, மற்றும் இருதய அமைப்பின் பெருந்தமனி தடிப்பு அபாயங்களைக் குறைக்கின்றன.
எனவே, டைப் 2 நீரிழிவு நோயுடன் இணைந்த செயலில் உயர் இரத்த அழுத்தத்துடன், இந்த மருந்துடன் சிகிச்சை பரிந்துரைக்கப்படுகிறது. இதய தசை மற்றும் பெருந்தமனி தடிப்பு நோய்களின் மாரடைப்பை உருவாக்கும் அபாயங்களை கணிசமாகக் குறைத்தது.
நோயாளிகளின் எடை குறைப்பு ஊட்டச்சத்து கூறு காரணமாக ஏற்படுகிறது. நரம்பு மண்டலத்தில் பசியின் மையம் தடுக்கப்படுகிறது, மேலும் உணவு திருத்தம் - ஒன்றாக இந்த விளைவுகள் ஆற்றல் வாய்ந்தவை மற்றும் நோயாளிகள் உடலியல் வழிமுறைகளால் எடையைக் குறைக்க முடியும்.
இரத்த குளுக்கோஸில் ஒரு துளி இரத்தச் சர்க்கரைக் குறைவு காரணமாக ஏற்படாது, ஆனால் இன்சுலினுக்கு புற திசுக்களின் எதிர்ப்பு குறைவதால். இதனால், இரத்தத்தில் இன்சுலின் அளவு குறைகிறது, இது வகை 2 நீரிழிவு நோயாளிகளின் நிலையையும் சாதகமாக பாதிக்கிறது.
முடிவுக்கு
மருந்தின் அளவு கண்டிப்பாக தனிப்பட்டது. மாத்திரைகள் செயலில் உள்ள பொருளின் ஐநூறு மில்லிகிராம்களைக் கொண்டிருக்கின்றன மற்றும் சிகிச்சையின் ஆரம்பத்தில் பரிந்துரைக்கப்படுகின்றன, ஒரு நாளைக்கு ஒன்று அல்லது இரண்டு மாத்திரைகள், பின்னர் சாதாரண அளவு ஒரு நாளைக்கு மூன்று முதல் நான்கு மாத்திரைகள் இருக்க வேண்டும். ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் திருத்தம் நிகழ்கிறது.
மருந்தை உட்கொள்வது ஆல்கஹால் பொருந்தாது என்பதை நினைவில் கொள்வது அவசியம், இது தன்னிச்சையான லாக்டிக் அமிலத்தன்மையைத் தூண்டும்.
சர்க்கரையின் எந்த அறிகுறியில் மெட்ஃபோர்மின் பரிந்துரைக்கப்படுகிறது
நீரிழிவு சிகிச்சைக்கு பரிந்துரைக்கப்பட்ட மிகவும் பொதுவான மருந்துகளில் மெட்ஃபோர்மின் ஒன்றாகும், உணவு சிகிச்சை மற்றும் உடல் செயல்பாடுகளால் எந்த விளைவும் இல்லை என்றால். இருப்பினும், இந்த மருந்து பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம், சிறுநீரக நோய், இதய செயலிழப்பு மற்றும் கல்லீரல் பிரச்சினைகள் ஆகியவற்றிற்கும் பயன்படுத்தப்படுகிறது.
மெட்ஃபோர்மின் ப்ரீடியாபயாட்டஸுக்கு சிகிச்சையளிக்கப் பயன்படுகிறது, இது வகை 2 நீரிழிவு நோயின் அபாயத்தை கணிசமாகக் குறைக்கிறது. இது செல்கள் இன்சுலினை உறிஞ்சவும், அதே போல் சர்க்கரை அளவைக் குறைக்கவும் உதவுகிறது.

வகை 2 நீரிழிவு நோயில், சர்க்கரை அளவு பொதுவாக 7.9 mmol / L க்கு மேல் உயரும்.இந்த குறிகாட்டிகளுடன், உடனடி சிகிச்சை அவசியம், இதில் சிக்கலானது உணவு சிகிச்சை, உடல் செயல்பாடு மற்றும் மருந்து சிகிச்சை ஆகியவை அடங்கும்.
மெட்ஃபோர்மின் நீரிழிவு நோயை எவ்வாறு பாதிக்கிறது
டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கான முக்கிய மருந்தாக மெட்ஃபோர்மின் கருதப்படுகிறது. இது கல்லீரலால் சுரக்கும் குளுக்கோஸின் அளவைக் குறைக்க உதவுகிறது. கூடுதலாக, இன்சுலின் என்ற ஹார்மோன் உடலின் உயிரணுக்களால் நன்கு உணரத் தொடங்குகிறது, மேலும் தசைகள் அதை மிகவும் திறமையாக பயன்படுத்த உதவுகிறது.
மருந்து பிகுவானைடுகளின் வகுப்பைச் சேர்ந்தது, அவை அத்தகைய செயல்களைக் கொண்டுள்ளன:
- கல்லீரலால் உற்பத்தி செய்யப்படும் குளுக்கோஸின் அளவைக் குறைக்கவும்,
- உயிரணுக்களின் இன்சுலின் பாதிப்பை மேம்படுத்துதல்,
- குளுக்கோஸின் குடல் உறிஞ்சுதலைத் தடுக்கிறது.
இந்த மருந்து நீரிழிவு நோயாளியை முழுமையாக குணப்படுத்த முடியாது, இருப்பினும், சரியான மருந்துகள், உணவு மற்றும் உடற்பயிற்சி ஆகியவை இரத்த குளுக்கோஸை இயல்பாக்க உதவும்.
மெட்ஃபோர்மின் பயன்பாட்டின் மூலம் அடையப்படும் இரத்த சர்க்கரை செறிவை உறுதிப்படுத்துவது, நீரிழிவு நோயால் ஏற்படும் இதய செயலிழப்பு, பக்கவாதம், சிறுநீரகங்களுக்கு சேதம், கண்கள் மற்றும் நரம்புகள் போன்ற சிக்கல்களைத் தவிர்க்க உதவுகிறது.

நீரிழிவு நோய்க்கு மெட்ஃபோர்மின் எப்படி எடுத்துக்கொள்வது
ஒழுங்காக தேர்ந்தெடுக்கப்பட்ட அளவுகள் சிகிச்சையில் மிகவும் முக்கியம், ஏனெனில் அவை குளுக்கோஸ் அளவைக் குறைக்க உதவுவது மட்டுமல்லாமல், இன்சுலின் செல்கள் உணர்திறனை மேம்படுத்துகின்றன.
நீரிழிவு நோயின் கண்டுபிடிப்பு - ஒவ்வொரு நாளும் குடிக்கவும்.
மருந்தை வாய்வழியாக எடுத்துக் கொள்ளுங்கள், வழக்கமாக ஒரு நாளைக்கு 1-3 முறை சாப்பாட்டுடன். எடுத்துக் கொண்ட பிறகு, நீங்கள் ஏராளமான தண்ணீரில் மாத்திரைகள் குடிக்க வேண்டும்.
வகை 1 நீரிழிவு நோய்
டைப் 1 நீரிழிவு சிகிச்சையில், மெட்ஃபோர்மின் பயன்படுத்தப்படுவதில்லை, ஏனெனில் இது செல்களை பாதிக்காது. இந்த வகை நோயால் செல்கள் பொதுவாக இன்சுலினை உணர்கின்றன என்பதே இதற்குக் காரணம், இருப்பினும், கணையம் ஒரு சிறிய அளவிலான ஹார்மோனை உற்பத்தி செய்கிறது அல்லது அதை உற்பத்தி செய்யாது, இதன் விளைவாக, இரத்தத்தில் குளுக்கோஸின் அளவு உயர்கிறது.
வகை 2 நீரிழிவு நோய்
வகை 2 நீரிழிவு நோய்க்கான அளவு நபரின் பொதுவான நிலைமை மற்றும் இணக்க நோய்களின் இருப்பை கணக்கில் எடுத்துக்கொள்கிறது. பல்வேறு காரணிகளை கணக்கில் எடுத்துக்கொண்டு மருந்து பரிந்துரைக்கப்படுகிறது, அவை:
- வயது,
- பொது நிலை
- இணையான நோய்கள்
- மற்ற மருந்துகளை எடுத்துக்கொள்வது
- வாழ்க்கை,
- மருந்து எதிர்வினை.

சிகிச்சையிலிருந்து அதிகபட்ச விளைவைப் பெற, நீங்கள் மருத்துவரின் அறிவுறுத்தல்களை கவனமாக பின்பற்ற வேண்டும்.
- பெரியவர்களுக்கு (18 வயது முதல்). முதல் டோஸ் வழக்கமாக ஒரு நாளைக்கு 500 மி.கி 2 முறை அல்லது ஒரு நாளைக்கு 850 மி.கி. மருந்து சாப்பாட்டுடன் எடுக்கப்பட வேண்டும். அளவின் மாற்றங்கள் மருத்துவரால் பரிந்துரைக்கப்படுகின்றன: இது வாரத்திற்கு 500 மி.கி அல்லது 2 வாரங்களில் 850 மி.கி அதிகரிக்கிறது. எனவே, மொத்த டோஸ் ஒரு நாளைக்கு 2550 மி.கி. மொத்த அளவு ஒரு நாளைக்கு 2000 மி.கி.க்கு மேல் இருந்தால், அதை 3 அளவுகளாக பிரிக்க வேண்டும். அதிகபட்சமாக அனுமதிக்கக்கூடிய டோஸ் ஒரு நாளைக்கு 2550 மி.கி.
- குழந்தைகளுக்கு (10-17 வயது). முதல் டோஸ் ஒரு நாளைக்கு 500 மி.கி ஆகும், இது 2 அளவுகளாக பிரிக்கப்பட்டுள்ளது. சர்க்கரை அளவைக் கட்டுப்படுத்தாத நிலையில், அளவு 1000 மி.கி ஆக உயர்ந்து ஒரு நாளைக்கு இரண்டு முறை எடுத்துக் கொள்ளப்படுகிறது. பின்னர், பகுதியை மேலும் 1000 மி.கி. அதிகபட்சமாக அனுமதிக்கக்கூடிய டோஸ் ஒரு நாளைக்கு 2000 மி.கி.
பக்க விளைவுகள்
எந்த மருந்தையும் போலவே, மெட்ஃபோர்மினும் பக்க விளைவுகளை ஏற்படுத்தும். அவற்றில், உடலின் பல்வேறு அமைப்புகளின் மீறல்கள் பதிவு செய்யப்பட்டுள்ளன:
- நரம்பு மண்டலம்: சுவை தொந்தரவு, தலைவலி,
- தோல்: சொறி, அரிப்பு, யூர்டிகேரியா, எரித்மா,
- இரைப்பை குடல்: குமட்டல், நெஞ்செரிச்சல், வயிற்றுப்போக்கு, வாய்வு, வயிற்று வலி, வாந்தி,
- ஆன்மா: பதட்டம், தூக்கமின்மை.
இத்தகைய விளைவுகளுக்கு அளவு சரிசெய்தல் கூடுதலாக, சிறப்பு சிகிச்சை தேவையில்லை. வழக்கமாக, அவை சில நாட்கள் அல்லது வாரங்களுக்குள் மறைந்துவிடும்.

பக்க விளைவுகள் தீவிரமடைந்து கடுமையான அச om கரியத்தை ஏற்படுத்தினால், அவசரமாக ஆம்புலன்ஸ் தொடர்பு கொள்ள வேண்டும். இத்தகைய நிலைமைகள் மனித வாழ்க்கைக்கு ஆபத்தானவை. லாக்டிக் அமிலத்தன்மை விஷயத்தில், பின்வரும் அறிகுறிகள் தோன்றும்:
- சோர்வு,
- பலவீனம்
- தசை வலி
- மூச்சுத் திணறல்
- அயர்வு,
- வயிற்றில் கடுமையான வலி
- தலைச்சுற்றல்,
- மெதுவான மற்றும் ஒழுங்கற்ற இதய துடிப்பு.
கூடுதலாக, மெட்ஃபோர்மின் இரத்த சர்க்கரை செறிவில் கூர்மையான குறைவை ஏற்படுத்தும், இது போன்ற அறிகுறிகளுடன் இருக்கும்:
- , தலைவலி
- பலவீனம்
- உடலில் நடுங்குகிறது
- தலைச்சுற்றல்,
- எரிச்சல்,
- கனரக வியர்த்தல்,
- பசி,
- இதயத் துடிப்பு.

ஒரு மருந்து மனித உடலை வெவ்வேறு வழிகளில் பாதிக்கும். எனவே, பக்கவிளைவுகள் ஏற்பட்டால், நீங்கள் அதை உட்கொள்வதை நிறுத்திவிட்டு, உடனடியாக ஒரு மருத்துவரை அணுகி மருந்தின் அளவை சரிசெய்ய வேண்டும்.
எங்கள் தளத்தின் வாசகர்களுக்கு தள்ளுபடி வழங்குகிறோம்!
மருத்துவர்கள் விமர்சனங்கள்
டைப் 2 நீரிழிவு நோயின் சிக்கலான சிகிச்சைக்கு மெட்ஃபோர்மின் ஒரு தவிர்க்க முடியாத மருந்து. ஒரு முக்கியமான அம்சம் உணவு சிகிச்சை, ஆனால் மெட்ஃபோர்மின் மனித செல்கள் இன்சுலின் உறிஞ்சுவதற்கு உதவுகிறது. சிகிச்சையின் முதல் 10 நாட்களில் பெரும்பாலான நோயாளிகள் தங்கள் சர்க்கரை அளவை மேம்படுத்துகிறார்கள். முடிவுகளைப் பராமரிக்க அடுத்தடுத்த சிகிச்சை அவசியம்.
அலெக்சாண்டர் மோட்வென்கோ, உட்சுரப்பியல் நிபுணர்.
இன்சுலின் உணர்திறனை மேம்படுத்துவதற்கும் குளுக்கோஸின் குடல் உறிஞ்சுதலைக் குறைப்பதற்கும் எங்கள் நோயாளிகளுக்கு மெட்ஃபோர்மினை பரிந்துரைக்கிறோம். இந்த மருந்து செயற்கை இன்சுலின் பயன்படுத்தாமல் உடல் தானாகவே நோயை எதிர்த்துப் போராட உதவுகிறது. பல நோயாளிகள் சரியான நேரத்தில் மருந்து எடுக்க மறந்து விடுகிறார்கள், இதன் காரணமாக, சிகிச்சை பயனற்றது மற்றும் அவர்கள் ஊசி மருந்துகளுக்கு மாற வேண்டும். இருப்பினும், எங்கள் பரிந்துரைகளைப் பின்பற்றும் பெரும்பாலான மக்கள் சிகிச்சையில் நேர்மறையான போக்கைக் கொண்டுள்ளனர்.
விக்டோரியா யாகோவ்லேவா, உட்சுரப்பியல் நிபுணர்.

நீரிழிவு விமர்சனங்கள்
எனக்கு டைப் 2 நீரிழிவு நோய் உள்ளது, எனவே மெட்ஃபோர்மினை ஒரு நாளைக்கு 2 முறை 500 மி.கி. ஏற்கனவே மேம்பாடுகளைக் கவனிக்கத் தொடங்கினேன், நான் உடல் எடையை குறைப்பதை நிறுத்திவிட்டேன், எனது பொதுவான நிலை மேம்பட்டது. நான் எந்த பக்க விளைவுகளையும் கவனிக்கவில்லை.
1.5 மாதங்களுக்கு முன்பு எனக்கு டைப் 2 நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது. எனது சர்க்கரை அளவு 15.8 ஆக இருந்தது. மருத்துவர் மெட்ஃபோர்மின் 500 மி.கி முதல் வாரத்திற்கு ஒரு நாளைக்கு ஒரு முறையும் அதன் பின்னர் ஒரு நாளைக்கு இரண்டு முறையும் பரிந்துரைத்தார். ஒரு மாதத்திற்குப் பிறகு, எனது நிலை மேம்பட்டது, சர்க்கரை அளவு சுமார் 7.9 ஆக வைக்கப்படுகிறது. வயிற்றுப்போக்கைத் தவிர்க்க நான் எனது உணவை கொஞ்சம் மாற்ற வேண்டியிருந்தது.
மெட்ஃபோர்மின் வகை 2 நீரிழிவு நோயின் நிலையை மேம்படுத்தும் மருந்துகளைக் குறிக்கிறது. இது இன்சுலின் செல்கள் உணர்திறனை அதிகரிக்கிறது மற்றும் கல்லீரலால் குளுக்கோஸ் உற்பத்தியைத் தடுக்கிறது. பக்க விளைவுகளில், செரிமானத்தின் கோளாறுகள் மிகவும் உச்சரிக்கப்படுகின்றன. மெட்ஃபோர்மின் வகை 2 நீரிழிவு நோய்க்கு சிகிச்சையளிக்க உதவுகிறது, இருப்பினும், இந்த மருந்தின் சிகிச்சையில் முரணாக இருக்கும் நபர்களின் குழுக்கள் உள்ளன.

நீரிழிவு எப்போதும் ஆபத்தான சிக்கல்களுக்கு வழிவகுக்கிறது. அதிகப்படியான இரத்த சர்க்கரை மிகவும் ஆபத்தானது.
அரோனோவா எஸ்.எம். நீரிழிவு சிகிச்சையைப் பற்றிய விளக்கங்களை வழங்கினார். முழுமையாகப் படியுங்கள்
மெட்ஃபோர்மினின் சிகிச்சை விளைவுகள்
இன்சுலின் அல்லாத வகை நீரிழிவு நோயால் உடலில் ஏற்படும் சிக்கலான விளைவு ஒரு பயனுள்ள மருந்தின் நன்மைகளில் ஒன்றாகும். செயலில் உள்ள பொருள் இரத்த சர்க்கரையை உறுதிப்படுத்துவதோடு மட்டுமல்லாமல், லிப்பிட் வளர்சிதை மாற்றத்தையும் இயல்பாக்குகிறது. மருந்து கணையத்தின் செயல்பாட்டில் பலவீனமான விளைவைக் கொண்டுள்ளது (ஒரு புற இரத்தச் சர்க்கரைக் குறைவு விளைவை வெளிப்படுத்துகிறது), குளுக்கோஸ் செறிவின் கூர்மையான குறைவு நடைமுறையில் விலக்கப்பட்டுள்ளது.
மெட்ஃபோர்மினை எடுத்துக் கொண்ட பிறகு, உடல் ஒரு ஆண்டிடியாபெடிக் முகவரின் கூறுகளுக்கு சாதகமாக செயல்படுகிறது:

- லிப்பிடுகள் மற்றும் புரதங்களிலிருந்து குளுக்கோஸ் உருவாவதற்கான வீதம் குறைக்கப்படுகிறது,
- இன்சுலின் திசு உணர்திறன் அதிகரிக்கிறது
- கிளைகோஜன் கல்லீரல் செல்களிலிருந்து மிக மெதுவாக வெளியிடப்படுகிறது, இரத்தத்தில் சர்க்கரை அளவு இயல்பு நிலைக்குத் திரும்பும்,
- தசை நார்கள் குளுக்கோஸை மிகவும் தீவிரமாக உட்கொள்கின்றன,
- தீங்கு விளைவிக்கும் கொழுப்பை நீக்குவது மேம்பட்டது, கொழுப்பு வளர்சிதை மாற்றம் இயல்பாக்கப்படுகிறது,
- குடலில் இருந்து குளுக்கோஸை உறிஞ்சுவது குறைவாக செயல்படுகிறது,
- செரிமான மண்டலத்தில் குளுக்கோஸின் மேம்பட்ட மாற்றம் உள்ளது.
இன்சுலின் எதிர்ப்பு மற்றும் போதிய இன்சுலின் உற்பத்தி இல்லாத நோயாளிகளில் 50% க்கும் அதிகமானோர் ஒரு பயனுள்ள இரத்தச் சர்க்கரைக் குறைவு விளைவைப் பெறுகிறார்கள்.
நீரிழிவு நோயைத் தடுக்க மெட்ஃபோர்மின் பயன்படுத்த முடியுமா?
 20 ஆம் நூற்றாண்டின் இறுதியில் அமெரிக்க மருத்துவர்கள் ஒரு ஹைபோகிளைசெமிக் முகவரின் விளைவை உச்சரிக்கப்படும் புற விளைவுகளுடன் ஆய்வு செய்ய பெரிய அளவிலான ஆய்வை மேற்கொண்டனர்.
20 ஆம் நூற்றாண்டின் இறுதியில் அமெரிக்க மருத்துவர்கள் ஒரு ஹைபோகிளைசெமிக் முகவரின் விளைவை உச்சரிக்கப்படும் புற விளைவுகளுடன் ஆய்வு செய்ய பெரிய அளவிலான ஆய்வை மேற்கொண்டனர்.
ஆபத்தில் உள்ள நோயாளிகள் அழைக்கப்பட்டனர்: பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை மற்றும் உறுதிப்படுத்தப்பட்ட ப்ரீடியாபயாட்டீஸ்.
பலர் உடல் பருமனால் அவதிப்பட்டனர், உயர் இரத்த அழுத்தம், இதய பிரச்சினைகள், சோதனைகள் ட்ரைகிளிசரைடுகள் மற்றும் "மோசமான" கொழுப்பின் முக்கியமான அளவைக் காட்டின.
27 மையங்களில் குறிப்பிட்ட அளவீடுகள் மற்றும் சோதனைகள் மேற்கொள்ளப்பட்டன. நோயாளிகள் மூன்று வருடங்களுக்கு 850 கிராம் அளவில் ஒரு நாளைக்கு இரண்டு முறை மெட்ஃபோர்மினைப் பெற்றனர். ஆய்வுகள் காட்டியுள்ளன: மருந்து சிகிச்சை, வாழ்க்கை முறை திருத்தம் மற்றும் உணவுடன் இணைந்து, இருதய நோய்களிலிருந்து இறப்பைக் குறைக்கிறது.
ஆண்டிடியாபெடிக் மருந்து கடுமையான உடல் பருமன் உள்ளவர்களுக்கு நீரிழிவு நோய்க்கு முன்னோடியாக இரத்த சர்க்கரை மதிப்புகளை மிக அதிக செயல்திறன் மற்றும் உச்சரித்தல் உறுதிப்படுத்தியது. பழக்கமான வாழ்க்கை முறையை பராமரிக்கும் போது கூட, இன்சுலின்-சுயாதீன வகை நீரிழிவு நோயை உருவாக்கும் வாய்ப்பு 30% குறைந்துள்ளது. உணவுப் பழக்கத்தின் போது சிகிச்சையின் முடிவுகள், மோட்டார் செயல்பாட்டின் அதிகரிப்பு மற்றும் மன அழுத்தத்தின் குறைவு ஆகியவை இன்னும் அதிகமாக இருந்தன: ஆபத்தில் இருக்கும் 58% மக்களில், குளுக்கோஸ் அளவு உறுதிப்படுத்தப்பட்டது.
திறமையான மற்றும் சரியான நேரத்தில் சிகிச்சையானது ஹைப்பர் கிளைசீமியாவை உருவாக்கும் அபாயத்தை குறைக்கிறது. எண்டோகிரைனாலஜிஸ்ட்டின் மருந்து மூலம் ப்ரீடியாபயாட்டீஸ் மற்றும் இன்சுலின் எதிர்ப்பு கண்டறியப்பட்டால், குளுக்கோஸ் மதிப்புகளை இயல்பாக்குவதற்கு நீங்கள் மெட்ஃபோர்மின் மாத்திரைகள் அல்லது ஒப்புமைகளை ஒரே செயலில் உள்ள பொருளுடன் எடுக்க வேண்டும்.
சிறப்பு வழிமுறைகள்
மெட்ஃபோர்மினுடன் சிகிச்சையளிக்கும்போது, தெரிந்து கொள்வது முக்கியம்: செயலில் உள்ள கூறுகளின் அதிக செறிவு இரத்தச் சர்க்கரைக் குறைவுக்கு வழிவகுக்காது, ஆனால் அதிகப்படியான அளவுடன், ஆபத்தான நிலையை உருவாக்க முடியும் - லாக்டிக் அமிலத்தன்மை. நோயாளியின் நீரிழிவு நோயாளிகள் மற்றும் உறவினர்கள் அவசரகால மருத்துவமனையில் அனுமதிக்க ஆம்புலன்ஸ் ஒன்றை உடனடியாக அழைப்பதற்காக நோயியல் மாற்றங்களின் அறிகுறிகளை அறிந்து கொள்ள வேண்டும்.
லாக்டிக் அமிலத்தன்மையின் வளர்ச்சியுடன் மருத்துவ படம்:
- விரைவான சுவாசம்
- வயிற்றுப்போக்கு,
- தாழ்வெப்பநிலை,
- , குமட்டல்
- கடுமையான வயிற்று வலி
- வாந்தி,
- தசை புண்
- நனவு இழப்பு.
சரியான நேரத்தில் லாக்டிக் அமிலத்தன்மையின் அறிகுறிகளுக்கு கவனம் செலுத்துவது, மெட்ஃபோர்மினை ரத்து செய்வது மற்றும் மருத்துவரை அணுகுவது முக்கியம். உதவி வழங்கப்படாவிட்டால், ஒரு லாக்டாசிடிக் கோமா உருவாகிறது, பின்னர் ஒரு அபாயகரமான விளைவு ஏற்படுகிறது.
மெட்ஃபோர்மின் ஹைட்ரோகுளோரைடு பல மருந்துகளின் ஒரு பகுதியாகும். மருந்து நிறுவனங்கள் மருந்தகங்களுக்கு வெவ்வேறு பெயர்களில் செயலில் உள்ள பொருட்களுடன் மருந்துகளை வழங்குகின்றன. துணை கூறுகளின் வேறுபாடு நடைமுறையில் உடலில் உள்ள செயல்முறைகளை பாதிக்காது.
மெட்ஃபோர்மின் ஹைட்ரோகுளோரைடை அடிப்படையாகக் கொண்ட பயனுள்ள பெயர்கள்:

- Formetin.
- க்ளுகோபேஜ்.
- Metospanin.
- Glikomet.
- Siofor.
- Gliminfor.
- Novoformin.
- வேரோ மெட்ஃபோர்மின்.
- Bagomet.
- டயானோர்மெட் மற்றும் பலர்.
மெட்ஃபோர்மின் மற்றும் அதன் ஒப்புமைகளின் மதிப்புரைகள் வகை 2 நீரிழிவு நோயில் நிலையான இரத்தச் சர்க்கரைக் குறைவு விளைவை உறுதிப்படுத்துகின்றன.
நோய்க்குறியீட்டின் இன்சுலின் சார்ந்த வடிவத்துடன் சிகிச்சையின் நேர்மறையான விளைவும் வெளிப்படுகிறது. தினசரி விதிமுறைக்கு உட்பட்டு, ஒரு சிறிய சதவீத நோயாளிகளுக்கு எதிர்மறை எதிர்வினைகள் ஏற்படுகின்றன. ஏற்றுக்கொள்ளக்கூடிய செலவு (110 முதல் 190 ரூபிள் வரை, பேக்கேஜிங் எண் 30 மற்றும் எண் 60) ஒரு நீண்ட சிகிச்சையுடன் சந்தேகத்திற்கு இடமில்லாத நன்மை.

 உங்கள் கொழுப்பைக் கண்காணிக்கவும்.
உங்கள் கொழுப்பைக் கண்காணிக்கவும்.