குளுக்கோஸ் சகிப்புத்தன்மை பலவீனமடைகிறது, அது என்ன மற்றும் மீறல்களுக்கான காரணங்கள்
தொழில் வல்லுநர்களின் கருத்துகளுடன் "குளுக்கோஸ் சகிப்புத்தன்மை பலவீனமடைந்துள்ளது, அது என்ன மற்றும் மீறல்களுக்கான காரணங்கள்" என்ற தலைப்பில் உள்ள கட்டுரையைப் பற்றி உங்களுக்குத் தெரிந்திருக்குமாறு நாங்கள் பரிந்துரைக்கிறோம். நீங்கள் ஒரு கேள்வியைக் கேட்க விரும்பினால் அல்லது கருத்துகளை எழுத விரும்பினால், கட்டுரைக்குப் பிறகு இதை எளிதாக கீழே செய்யலாம். எங்கள் நிபுணர் உட்சுரப்பியல் நிபுணர் நிச்சயமாக உங்களுக்கு பதிலளிப்பார்.
| வீடியோ (விளையாட கிளிக் செய்க). |
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை: அறிகுறிகள், சிகிச்சை, காரணங்கள். பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் ஆபத்து என்ன?
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை மிகவும் பொதுவான பிரச்சினை. அதனால்தான், அத்தகைய நிலை என்ன என்பது பற்றிய கூடுதல் தகவல்களில் பலர் ஆர்வமாக உள்ளனர். மீறல்களுக்கான காரணங்கள் யாவை? நோயியலுடன் என்ன அறிகுறிகள் உள்ளன? நவீன மருத்துவம் என்ன நோயறிதல் மற்றும் சிகிச்சை முறைகளை வழங்குகிறது?
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை என்றால் என்ன? இதேபோன்ற நிலையில், ஒரு நபருக்கு இரத்த குளுக்கோஸின் அதிகரிப்பு உள்ளது. சர்க்கரையின் அளவு இயல்பை விட அதிகமாக உள்ளது, ஆனால் அதே நேரத்தில் நோயாளிகளுக்கு டைப் 2 நீரிழிவு நோயால் கண்டறியப்படுவதை விட குறைவாக உள்ளது.
| வீடியோ (விளையாட கிளிக் செய்க). |
இதனால், பலவீனமான சகிப்புத்தன்மை ஆபத்து காரணிகளில் ஒன்றாகும். சமீபத்திய ஆராய்ச்சி முடிவுகள் ஏறக்குறைய மூன்றில் ஒரு பங்கு நோயாளிகளுக்கு நீரிழிவு நோயை உருவாக்குகின்றன என்பதைக் காட்டுகின்றன. ஆயினும்கூட, சில விதிகள் மற்றும் நன்கு தேர்ந்தெடுக்கப்பட்ட மருந்துகளுக்கு உட்பட்டு, வளர்சிதை மாற்றம் இயல்பாக்கப்படுகிறது.
எல்லா சந்தர்ப்பங்களிலும் இல்லை, நோயாளி ஏன் இத்தகைய நோயை உருவாக்கியுள்ளார் என்பதை மருத்துவர்கள் தீர்மானிக்க முடியும். ஆயினும்கூட, பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் முக்கிய காரணங்களைக் கண்டறிய முடிந்தது:
- முதலாவதாக, மரபணு முன்கணிப்பைக் குறிப்பிடுவது மதிப்பு, இது பல சந்தர்ப்பங்களில் நடைபெறுகிறது. உங்கள் நெருங்கிய உறவினர்களில் ஒருவருக்கு நீரிழிவு நோய் இருந்தால், அத்தகைய நிலை உருவாகும் வாய்ப்பு கணிசமாக அதிகரிக்கிறது.
- சில நோயாளிகளில், இன்சுலின் எதிர்ப்பு எனப்படுவது நோயறிதல் செயல்பாட்டின் போது கண்டறியப்படுகிறது, இதில் இன்சுலின் செல்கள் உணர்திறன் பலவீனமடைகிறது.
- சில சந்தர்ப்பங்களில், கணைய நோய்களின் விளைவாக பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை உருவாகிறது, அதில் அதன் சுரப்பு செயல்பாடு பலவீனமடைகிறது. எடுத்துக்காட்டாக, கணைய அழற்சியின் பின்னணியில் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் சிக்கல்கள் தோன்றும்.
- காரணங்களில் எண்டோகிரைன் அமைப்பின் சில நோய்களும் அடங்கும், அவை வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் அதிகரித்த இரத்த சர்க்கரையுடன் உள்ளன (எடுத்துக்காட்டாக, இட்சென்கோ-குஷிங் நோய்).
- ஆபத்து காரணிகளில் ஒன்று உடல் பருமன்.
- ஒரு உட்கார்ந்த வாழ்க்கை முறையும் உடலை எதிர்மறையாக பாதிக்கிறது.
- சில நேரங்களில் இரத்தத்தில் சர்க்கரையின் அளவு மாற்றம் மருந்துகளை எடுத்துக்கொள்வதோடு தொடர்புடையது, குறிப்பாக ஹார்மோன்கள் (பெரும்பாலான சந்தர்ப்பங்களில், குளுக்கோகார்ட்டிகாய்டுகள் “குற்றவாளிகள்” ஆகின்றன).
துரதிர்ஷ்டவசமாக, பெரும்பாலான சந்தர்ப்பங்களில் இத்தகைய நோயியல் அறிகுறியற்றது. நோயாளிகள் உடல்நலம் மோசமடைவதாக அரிதாகவே புகார் செய்கிறார்கள் அல்லது அதை கவனிக்கவில்லை. மூலம், பெரும்பாலும், இதேபோன்ற நோயறிதலைக் கொண்டவர்கள் அதிக எடை கொண்டவர்கள், இது சாதாரண வளர்சிதை மாற்ற செயல்முறைகளின் மீறலுடன் தொடர்புடையது.
கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகள் அதிகரிப்பதால், சிறப்பியல்பு அறிகுறிகள் தோன்றத் தொடங்குகின்றன, அவை பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையுடன் இருக்கும். இந்த வழக்கில் அறிகுறிகள் தாகம், வறண்ட வாய் உணர்வு மற்றும் திரவ உட்கொள்ளல் அதிகரித்தல். அதன்படி, நோயாளிகளுக்கு அடிக்கடி சிறுநீர் கழித்தல் காணப்படுகிறது. ஹார்மோன் மற்றும் வளர்சிதை மாற்றக் கோளாறுகளின் பின்னணியில், நோயெதிர்ப்பு பாதுகாப்பில் குறிப்பிடத்தக்க குறைவு காணப்படுகிறது - மக்கள் அழற்சி மற்றும் பூஞ்சை நோய்களுக்கு மிகவும் ஆளாகிறார்கள்.
நிச்சயமாக, இந்த நோயறிதலுடன் கூடிய பல நோயாளிகள் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் ஆபத்து குறித்த கேள்விகளில் ஆர்வமாக உள்ளனர். முதலாவதாக, இந்த நிலை ஆபத்தானது என்று கருதப்படுகிறது, ஏனெனில், சிகிச்சையளிக்கப்படாவிட்டால், நன்கு அறியப்பட்ட நயவஞ்சக நோயான டைப் 2 நீரிழிவு நோய் உருவாகும் ஆபத்து மிக அதிகம். மறுபுறம், இத்தகைய கோளாறு இருதய அமைப்பின் நோய்களை உருவாக்கும் வாய்ப்பை அதிகரிக்கிறது.
"பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை" நோயறிதலை ஒரு மருத்துவரால் மட்டுமே செய்ய முடியும். ஆரம்பத்தில், ஒரு நிபுணர் ஒரு பரிசோதனையை நடத்தி ஒரு அனாமினெசிஸை சேகரிப்பார் (நோயாளியிடமிருந்து சில புகார்கள் இருப்பது, முந்தைய நோய்கள் பற்றிய தகவல்கள், குடும்பத்தில் நீரிழிவு நோயாளிகள் இருப்பது போன்றவை).
எதிர்காலத்தில், சர்க்கரை அளவிற்கு ஒரு நிலையான இரத்த பரிசோதனை செய்யப்படுகிறது. மாதிரிகள் காலையில், வெறும் வயிற்றில் எடுக்கப்படுகின்றன. எந்தவொரு கிளினிக்கிலும் இதேபோன்ற செயல்முறை மேற்கொள்ளப்படுகிறது. ஒரு விதியாக, அத்தகைய நோயாளிகளில் குளுக்கோஸ் அளவு 5.5 mmol / L ஐ விட அதிகமாக உள்ளது. இருப்பினும், ஒரு துல்லியமான நோயறிதலை நிறுவ, ஒரு சிறப்பு குளுக்கோஸ் சகிப்புத்தன்மை சோதனை தேவை.
அத்தகைய ஆய்வு "பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை" என்று அழைக்கப்படும் ஒரு நிலையைக் கண்டறிவதற்கான மிகவும் அணுகக்கூடிய மற்றும் பயனுள்ள முறைகளில் ஒன்றாகும். சோதனை மிகவும் எளிமையானது என்றாலும், சரியான தயாரிப்பு இங்கே முக்கியமானது.
இரத்தத்தை எடுத்துக்கொள்வதற்கு முன் பல நாட்கள், நோயாளி மன அழுத்தத்தையும், அதிகரித்த உடல் செயல்பாடுகளையும் தவிர்க்க அறிவுறுத்தப்படுகிறார். செயல்முறை காலையிலும் வெற்று வயிற்றிலும் (கடைசி உணவுக்கு 10 மணி நேரத்திற்கு முன்னதாக இல்லை) மேற்கொள்ளப்படுகிறது. முதலில், இரத்தத்தின் ஒரு பகுதி நோயாளியிடமிருந்து எடுக்கப்படுகிறது, அதன் பிறகு அவர்கள் வெதுவெதுப்பான நீரில் கரைந்த குளுக்கோஸ் தூளை குடிக்க முன்வருகிறார்கள். 2 மணி நேரத்திற்குப் பிறகு, மீண்டும் மீண்டும் இரத்த மாதிரி செய்யப்படுகிறது. ஆய்வக நிலைமைகளில், மாதிரிகளில் சர்க்கரை அளவு தீர்மானிக்கப்படுகிறது மற்றும் முடிவுகள் ஒப்பிடப்படுகின்றன.
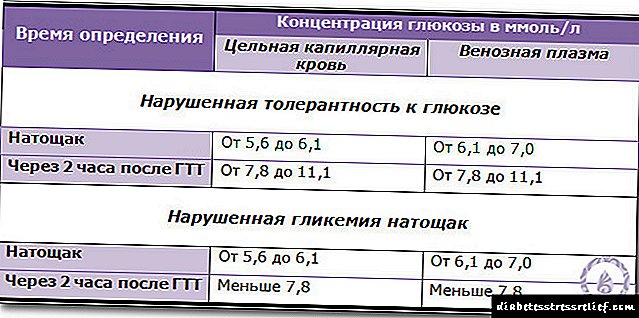
குளுக்கோஸ் உட்கொள்ளும் முன் இரத்த சர்க்கரை அளவு 6.1-5.5 மிமீல் ஆகவும், இரண்டு மணி நேரத்திற்குப் பிறகு அது 7.8-11.0 மிமீல் / எல் ஆகக் கூர்மையாகவும் உயர்ந்தது என்றால், சகிப்புத்தன்மையை மீறுவது பற்றி நாம் ஏற்கனவே பேசலாம்.
உண்மையில், எல்லோரும் குறைந்தது இரண்டு ஆண்டுகளுக்கு ஒரு முறையாவது இதுபோன்ற பரிசோதனைக்கு உட்படுத்த வேண்டும் என்று நிபுணர்கள் பரிந்துரைக்கின்றனர் - இது மிகவும் பயனுள்ள தடுப்பு முன்னெச்சரிக்கையாகும், இது ஆரம்ப கட்டத்தில் நோயை அடையாளம் காண உதவும். இருப்பினும், பகுப்பாய்வு கட்டாயமாக இருக்கும் சில ஆபத்து குழுக்கள் உள்ளன. எடுத்துக்காட்டாக, நீரிழிவு நோய்க்கு மரபணு முன்கணிப்பு உள்ளவர்களும், உடல் பருமன், தமனி உயர் இரத்த அழுத்தம், அதிக கொழுப்பு, பெருந்தமனி தடிப்புத் தோல் அழற்சி, அறியப்படாத தோற்றத்தின் நரம்பியல் நோயால் பாதிக்கப்பட்ட நோயாளிகளும் பெரும்பாலும் சோதனைக்கு அனுப்பப்படுகிறார்கள்.
சகிப்புத்தன்மை சோதனை நேர்மறையான முடிவைக் கொடுத்தால், நீங்கள் உடனடியாக உட்சுரப்பியல் நிபுணரைத் தொடர்பு கொள்ள வேண்டும். எந்த சிகிச்சைக்கு பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை தேவை என்று ஒரு நிபுணருக்கு மட்டுமே தெரியும். இந்த கட்டத்தில் சிகிச்சை, ஒரு விதியாக, மருத்துவம் அல்ல. இருப்பினும், நோயாளி தனது வழக்கமான வாழ்க்கை முறையை விரைவில் மாற்ற வேண்டும்.
உடல் எடை சாதாரண வரம்புக்குள் இருப்பதை உறுதி செய்வது கட்டாயமாகும். இயற்கையாகவே, கடுமையான உணவுகளில் உட்கார்ந்துகொள்வது அல்லது தீவிரமான உடல் செயல்பாடுகளுடன் உடலை வடிகட்டுவது மதிப்புக்குரியது அல்ல. நீங்கள் கூடுதல் பவுண்டுகளுடன் போராட வேண்டும், படிப்படியாக உணவை மாற்றி, உடல் செயல்பாடுகளை அதிகரிக்கும். மூலம், பயிற்சி வழக்கமாக இருக்க வேண்டும் - வாரத்திற்கு மூன்று முறையாவது. இந்த கெட்ட பழக்கம் இரத்த நாளங்கள் குறுகுவதற்கும் கணைய செல்கள் சேதப்படுவதற்கும் வழிவகுக்கும் என்பதால், புகைப்பதை கைவிடுவது மதிப்பு.
நிச்சயமாக, நீங்கள் இரத்த சர்க்கரை அளவை கவனமாக கண்காணிக்க வேண்டும், உட்சுரப்பியல் நிபுணரால் தொடர்ந்து பரிசோதனைகளை மேற்கொள்ள வேண்டும் மற்றும் தேவையான சோதனைகளை எடுக்க வேண்டும் - இது சரியான நேரத்தில் சிக்கல்களின் இருப்பை தீர்மானிக்க உதவும்.
இந்த சிகிச்சை பயனற்றதாக இருந்தால், உங்கள் இரத்த சர்க்கரையை குறைக்கும் சில மருந்துகளை உங்கள் மருத்துவர் பரிந்துரைக்கலாம். ஆனால் அத்தகைய நோய்க்கான உலகளாவிய பீதி இல்லை என்பதை புரிந்துகொள்வது பயனுள்ளது.
நிச்சயமாக, அத்தகைய நோய்க்குறியியல் சிகிச்சையில், ஊட்டச்சத்து மிக முக்கியமான பாத்திரத்தை வகிக்கிறது. பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கு ஒரு சிறப்பு உணவு தேவைப்படுகிறது. முதலாவதாக, உண்ணும் முறையை மாற்றுவது மதிப்பு. நோயாளிகள் ஒரு நாளைக்கு 5-7 முறை சாப்பிட அறிவுறுத்தப்படுகிறார்கள், ஆனால் பகுதிகள் சிறியதாக இருக்க வேண்டும் - இது செரிமான அமைப்பின் சுமையை குறைக்க உதவும்.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கு வேறு என்ன மாற்றங்கள் தேவை? இந்த விஷயத்தில் உணவு அவசியம் இனிப்புகளை விலக்க வேண்டும் - சர்க்கரை, இனிப்புகள், இனிப்பு பேஸ்ட்ரிகள் தடைசெய்யப்பட்டுள்ளன. கூடுதலாக, எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகளைக் கொண்ட பொருட்களின் அளவைக் கட்டுப்படுத்துவது மதிப்பு - இவை ரொட்டி மற்றும் பேக்கரி பொருட்கள், பாஸ்தா, உருளைக்கிழங்கு போன்றவை. வல்லுநர்களும் கொழுப்பின் அளவைக் குறைக்க பரிந்துரைக்கின்றனர் - கொழுப்பு இறைச்சிகள், வெண்ணெய், பன்றிக்கொழுப்பு ஆகியவற்றை துஷ்பிரயோகம் செய்ய வேண்டாம். மறுவாழ்வு நேரத்தில், காபி மற்றும் தேநீர் கூட கைவிடுவது மதிப்பு, ஏனெனில் இந்த பானங்கள் (சர்க்கரை இல்லாமல் கூட) இரத்த குளுக்கோஸ் அளவை அதிகரிக்கும்.
நோயாளியின் உணவில் என்ன இருக்க வேண்டும்? முதலில், இவை காய்கறிகள் மற்றும் பழங்கள். அவற்றை பச்சையாக, வேகவைத்து, சுடலாம். குறைந்த கொழுப்பு வகை இறைச்சி மற்றும் மீன், கொட்டைகள், பருப்பு வகைகள், பால் மற்றும் பால் பொருட்கள் மெனுவில் உள்ளிடுவதன் மூலம் தேவையான அளவு புரதத்தைப் பெறலாம்.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை மிகவும் ஆபத்தானது. இந்த விஷயத்தில், நீரிழிவு நோய் ஏற்படும் அபாயத்தை எதிர்கொள்வதை விட இதுபோன்ற கோளாறுகளைத் தவிர்ப்பது மிகவும் எளிதானது. உடலின் இயல்பான செயல்பாட்டைப் பராமரிக்க, நீங்கள் சில எளிய விதிகளை மட்டுமே பின்பற்ற வேண்டும்.
தொடக்கத்தில், நீங்கள் உணவை சரிசெய்ய வேண்டும். வல்லுநர்கள் பகுதியளவு ஊட்டச்சத்தை பரிந்துரைக்கின்றனர் - ஒரு நாளைக்கு 5-7 முறை சாப்பிடுங்கள், ஆனால் எப்போதும் சிறிய பகுதிகளில். தினசரி மெனுவில் இனிப்புகள், பேஸ்ட்ரிகள் மற்றும் அதிகப்படியான கொழுப்பு நிறைந்த உணவுகளின் அளவைக் கட்டுப்படுத்த வேண்டும், அதை புதிய பழங்கள், காய்கறிகள் மற்றும் பிற ஆரோக்கியமான உணவுகளுடன் மாற்ற வேண்டும்.
உடல் எடையை கண்காணிப்பது மற்றும் உடலுக்கு தேவையான உடல் செயல்பாடுகளை வழங்குவது முக்கியம். நிச்சயமாக, அதிகப்படியான உடல் செயல்பாடுகளும் ஆபத்தானவை - சுமைகளை படிப்படியாக அதிகரிக்க வேண்டும். நிச்சயமாக, உடற்கல்வி வழக்கமாக இருக்க வேண்டும்.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கான காரணங்கள், எவ்வாறு சிகிச்சையளிப்பது மற்றும் என்ன செய்வது
உடற்பயிற்சியின் முழுமையான பற்றாக்குறை, மிகவும் சுவையான இரவு உணவின் ஒரு பெரிய பகுதியுடன் கணினிக்கு முன்னால் மாலை, கூடுதல் பவுண்டுகள் ... நாங்கள் சாக்லேட்டுடன் அமைதியாக இருக்கிறோம், ஒரு ரொட்டி அல்லது இனிப்புப் பட்டை வைத்திருக்கிறோம், ஏனென்றால் அவை வேலையிலிருந்து திசைதிருப்பாமல் சாப்பிட எளிதானது - இந்த பழக்கங்கள் அனைத்தும் தவிர்க்க முடியாமல் நம்மை ஒருவரிடம் நெருங்குகின்றன 21 ஆம் நூற்றாண்டின் மிகவும் பொதுவான நோய்களில் வகை 2 நீரிழிவு நோய் உள்ளது.
நீரிழிவு நோய் குணப்படுத்த முடியாதது. இந்த வார்த்தைகள் முழு பழக்கவழக்கத்தையும் மாற்றும் ஒரு வாக்கியத்தைப் போல ஒலிக்கின்றன. இப்போது ஒவ்வொரு நாளும் நீங்கள் இரத்த சர்க்கரையை அளவிட வேண்டியிருக்கும், இதன் அளவு நல்வாழ்வை மட்டுமல்ல, உங்கள் மீதமுள்ள வாழ்க்கையின் நீளத்தையும் தீர்மானிக்கும். சரியான நேரத்தில் குளுக்கோஸ் சகிப்புத்தன்மையின் மீறல் கண்டறியப்பட்டால் இது மிகவும் இனிமையான வாய்ப்பை மாற்ற முடியாது. இந்த கட்டத்தில் நடவடிக்கை எடுப்பது நீரிழிவு நோயைத் தடுக்கலாம் அல்லது பெரிதும் ஒத்திவைக்கலாம், இவை ஆரோக்கியமான வாழ்க்கையின் ஆண்டுகள் அல்லது பல தசாப்தங்கள் கூட.
செரிமான செயல்பாட்டில் உள்ள எந்த கார்போஹைட்ரேட்டுகளும் குளுக்கோஸ் மற்றும் பிரக்டோஸாக பிரிக்கப்படுகின்றன, குளுக்கோஸ் உடனடியாக இரத்த ஓட்டத்தில் நுழைகிறது. அதிகரித்த சர்க்கரை அளவு கணையத்தைத் தூண்டுகிறது. இது இன்சுலின் என்ற ஹார்மோனை உற்பத்தி செய்கிறது. இது இரத்தத்தில் இருந்து சர்க்கரையை உடலின் உயிரணுக்களுக்குள் செல்ல உதவுகிறது - இது சவ்வு புரதங்களை அதிகரிக்கிறது, இது குளுக்கோஸை உயிரணு சவ்வுகள் வழியாக செல்லுக்கு கொண்டு செல்கிறது. உயிரணுக்களில், இது ஆற்றல் மூலமாக செயல்படுகிறது, வளர்சிதை மாற்ற செயல்முறைகளை அனுமதிக்கிறது, இது இல்லாமல் மனித உடலின் செயல்பாடு சாத்தியமற்றதாகிவிடும்.
ஒரு சாதாரண நபர் இரத்த ஓட்டத்தில் நுழையும் குளுக்கோஸின் ஒரு பகுதியை உறிஞ்சுவதற்கு சுமார் 2 மணி நேரம் ஆகும். பின்னர் சர்க்கரை இயல்பு நிலைக்குத் திரும்பும் மற்றும் ஒரு லிட்டர் இரத்தத்திற்கு 7.8 மிமீலுக்கும் குறைவாக இருக்கும். இந்த எண்ணிக்கை அதிகமாக இருந்தால், இது குளுக்கோஸ் சகிப்புத்தன்மையின் மீறலைக் குறிக்கிறது. சர்க்கரை 11.1 ஐ விட அதிகமாக இருந்தால், நாம் நீரிழிவு நோயைப் பற்றி பேசுகிறோம்.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை (என்.டி.ஜி) “ப்ரீடியாபயாட்டீஸ்” என்றும் அழைக்கப்படுகிறது.
இது ஒரு சிக்கலான நோயியல் வளர்சிதை மாற்றக் கோளாறு, இதில் பின்வருவன அடங்கும்:
- கணையத்தின் போதுமான செயல்பாடு காரணமாக இன்சுலின் உற்பத்தியில் குறைவு,
- இன்சுலின் சவ்வு புரதங்களின் உணர்திறன் குறைந்தது.
வெற்று வயிற்றில், என்.டி.ஜி உடன் செய்யப்படும் சர்க்கரைக்கான இரத்த பரிசோதனை வழக்கமாக நெறிமுறையைக் காட்டுகிறது (எந்த சர்க்கரை சாதாரணமானது), அல்லது குளுக்கோஸ் மிகக் குறைவாக அதிகரிக்கிறது, ஏனெனில் பகுப்பாய்வு செய்வதற்கு முன் இரவில் இரத்தத்தில் நுழையும் சர்க்கரையை உடல் செயலாக்குகிறது.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் மற்றொரு மாற்றம் உள்ளது - பலவீனமான உண்ணாவிரத கிளைசீமியா (IHF). வெற்று வயிற்றில் சர்க்கரையின் செறிவு நெறியை மீறும் போது இந்த நோயியல் கண்டறியப்படுகிறது, ஆனால் நீரிழிவு நோயைக் கண்டறிய உங்களை அனுமதிக்கும் அளவை விட குறைவாக உள்ளது. குளுக்கோஸ் இரத்தத்தில் நுழைந்த பிறகு, குளுக்கோஸ் சகிப்புத்தன்மை குறைபாடுள்ளவர்களைப் போலல்லாமல், இது 2 மணி நேரத்தில் செயலாக்கப்படுகிறது.
குளுக்கோஸ் சகிப்புத்தன்மையை மீறும் நபரின் இருப்பை நேரடியாகக் குறிக்கும் உச்சரிக்கப்படும் அறிகுறிகள் எதுவும் இல்லை. என்.டி.ஜி உடனான இரத்த சர்க்கரை அளவு சிறிது மற்றும் குறுகிய காலத்திற்கு அதிகரிக்கிறது, எனவே உறுப்புகளில் மாற்றங்கள் சில ஆண்டுகளுக்குப் பிறகுதான் நிகழ்கின்றன. டைப் 2 நீரிழிவு நோயின் தொடக்கத்தைப் பற்றி நீங்கள் பேசும்போது, குளுக்கோஸ் அதிகரிப்பதில் குறிப்பிடத்தக்க சரிவுடன் மட்டுமே பெரும்பாலும் ஆபத்தான அறிகுறிகள் தோன்றும்.
நல்வாழ்வில் பின்வரும் மாற்றங்களுக்கு கவனம் செலுத்துங்கள்:
- வறண்ட வாய், வழக்கத்தை விட அதிக திரவம் குடிப்பது - இரத்தத்தை நீர்த்துப்போகச் செய்வதன் மூலம் குளுக்கோஸின் செறிவைக் குறைக்க உடல் முயற்சிக்கிறது.
- திரவ உட்கொள்ளல் அதிகரிப்பதால் அடிக்கடி சிறுநீர் கழித்தல்.
- கார்போஹைட்ரேட்டுகள் நிறைந்த உணவின் பின்னர் திடீரென இரத்த குளுக்கோஸில் உயர்கிறது வெப்பம் மற்றும் தலைச்சுற்றல் உணர்வை ஏற்படுத்துகிறது.
- மூளையின் பாத்திரங்களில் சுற்றோட்டக் கோளாறுகளால் ஏற்படும் தலைவலி.
நீங்கள் பார்க்க முடியும் என, இந்த அறிகுறிகள் குறிப்பிட்டவை அல்ல, அவற்றின் அடிப்படையில் என்.டி.ஜியைக் கண்டறிவது சாத்தியமில்லை. ஒரு வீட்டு குளுக்கோமீட்டரின் அறிகுறிகளும் எப்போதும் தகவலறிந்தவை அல்ல, அதன் உதவியுடன் வெளிப்படுத்தப்படும் சர்க்கரையின் அதிகரிப்பு ஆய்வகத்தில் உறுதிப்படுத்தப்பட வேண்டும். என்.டி.ஜி நோயைக் கண்டறிவதற்கு, சிறப்பு இரத்த பரிசோதனைகள் பயன்படுத்தப்படுகின்றன, அதன் அடிப்படையில் ஒரு நபருக்கு வளர்சிதை மாற்றக் கோளாறுகள் உள்ளதா என்பதைத் துல்லியமாக தீர்மானிக்க முடியும்.
குளுக்கோஸ் சகிப்புத்தன்மை சோதனையைப் பயன்படுத்தி சகிப்புத்தன்மையின் மீறல்களை நம்பத்தகுந்த முறையில் தீர்மானிக்க முடியும். இந்த சோதனையின்போது, உண்ணாவிரதம் ஒரு நரம்பு அல்லது விரலிலிருந்து எடுக்கப்பட்டு “உண்ணாவிரத குளுக்கோஸ் நிலை” எனப்படுவது தீர்மானிக்கப்படுகிறது. பகுப்பாய்வு மீண்டும் மீண்டும் செய்யப்படும்போது, சர்க்கரை மீண்டும் விதிமுறைகளை மீறும் போது, நிறுவப்பட்ட நீரிழிவு நோயைப் பற்றி பேசலாம். இந்த வழக்கில் மேலும் சோதனை செய்வது நடைமுறைக்கு மாறானது.
வெற்று வயிற்றில் சர்க்கரை மிக அதிகமாக இருந்தால் (> 11.1), தொடர்ச்சியும் பின்பற்றப்படாது, ஏனெனில் ஒரு பகுப்பாய்வை மேற்கொள்வது பாதுகாப்பற்றதாக இருக்கலாம்.
உண்ணாவிரத சர்க்கரை சாதாரண வரம்புக்குள் நிர்ணயிக்கப்பட்டால் அல்லது அதை சற்று மீறினால், சுமை என்று அழைக்கப்படுவது மேற்கொள்ளப்படுகிறது: அவை குடிக்க 75 கிராம் குளுக்கோஸுடன் ஒரு கிளாஸ் தண்ணீரைக் கொடுக்கின்றன. அடுத்த 2 மணிநேரம் ஆய்வகத்திற்குள் செலவிடப்பட வேண்டும், சர்க்கரை ஜீரணிக்கக் காத்திருக்கிறது. இந்த நேரத்திற்குப் பிறகு, குளுக்கோஸ் செறிவு மீண்டும் தீர்மானிக்கப்படுகிறது.
இந்த இரத்த பரிசோதனையின் விளைவாக பெறப்பட்ட தரவுகளின் அடிப்படையில், கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றக் கோளாறுகள் இருப்பதைப் பற்றி நாம் பேசலாம்:
விதிமுறை
கர்ப்ப காலத்தில் 24-28 வாரங்களில் குளுக்கோஸ் சகிப்புத்தன்மை சோதனை கட்டாயமாகும். அவருக்கு நன்றி, கர்ப்பகால நீரிழிவு நோய் கண்டறியப்படுகிறது, இது ஒரு குழந்தையைத் தாங்கும் போது சில பெண்களுக்கு ஏற்படுகிறது மற்றும் பிரசவத்திற்குப் பிறகு தானாகவே மறைந்துவிடும். கர்ப்ப காலத்தில் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை என்.டி.ஜிக்கு முன்கூட்டியே அறிகுறியாகும். இந்த பெண்களில் டைப் 2 நீரிழிவு நோய் ஆபத்து அதிகமாக உள்ளது.
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தில் மாற்றங்கள் மற்றும் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை ஏற்படுவதற்கான காரணம் ஒரு நபரின் வரலாற்றில் இந்த காரணிகளில் ஒன்று அல்லது அதற்கு மேற்பட்டவை இருப்பது:
என்.டி.ஜியின் முக்கிய ஆபத்து வகை 2 நீரிழிவு நோயாகும். புள்ளிவிவரங்களின்படி, ஏறத்தாழ 30% மக்களில், பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை காலப்போக்கில் மறைந்துவிடும், உடல் சுயாதீனமாக வளர்சிதை மாற்றக் கோளாறுகளைச் சமாளிக்கிறது.மீதமுள்ள 70% என்.டி.ஜி உடன் வாழ்கின்றன, இது காலப்போக்கில் மோசமடைந்து நீரிழிவு நோயாக மாறுகிறது.
இந்த நோய் பாத்திரங்களில் ஏற்படும் வலி மாற்றங்களால் பல சிக்கல்களால் நிறைந்துள்ளது. இரத்தத்தில் உள்ள அதிகப்படியான குளுக்கோஸ் மூலக்கூறுகள் ட்ரைகிளிசரைட்களின் அளவு அதிகரிக்கும் வடிவத்தில் உடல் பதிலளிக்க காரணமாகின்றன. இரத்தத்தின் அடர்த்தி அதிகரிக்கிறது, அது மேலும் அடர்த்தியாகிறது. இத்தகைய இரத்தத்தை நரம்புகள் வழியாக ஓட்டுவது இதயத்திற்கு மிகவும் கடினம், இது அவசர பயன்முறையில் வேலை செய்ய நிர்பந்திக்கப்படுகிறது. இதன் விளைவாக, உயர் இரத்த அழுத்தம் ஏற்படுகிறது, பாத்திரங்களில் பிளேக்குகள் மற்றும் அடைப்புகள் உருவாகின்றன.
சிறிய கப்பல்களும் சிறந்த வழியை உணரவில்லை: அவற்றின் சுவர்கள் மிக அதிகமாக உள்ளன, அதிகப்படியான பதற்றத்திலிருந்து பாத்திரங்கள் வெடிக்கின்றன, சிறிய ரத்தக்கசிவு ஏற்படுகிறது. உடல் தொடர்ந்து ஒரு புதிய வாஸ்குலர் நெட்வொர்க்கை வளர்க்க வேண்டிய கட்டாயத்தில் உள்ளது, உறுப்புகள் ஆக்ஸிஜனுடன் மோசமாக வழங்கத் தொடங்குகின்றன.
இந்த நிலை நீண்ட காலம் நீடிக்கும் - குளுக்கோஸ் வெளிப்பாட்டின் விளைவாக உடலுக்கு சோகமானது. இந்த விளைவுகளைத் தடுக்க, நீங்கள் ஒவ்வொரு ஆண்டும் குளுக்கோஸ் சகிப்புத்தன்மை பரிசோதனையை நடத்த வேண்டும், குறிப்பாக என்.டி.ஜிக்கு சில ஆபத்து காரணிகள் இருந்தால்.
குளுக்கோஸ் சகிப்புத்தன்மைக்கான ஒரு சோதனை (சோதனை) ஆரம்ப கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகளைக் குறிக்கிறது என்றால், நீங்கள் உடனடியாக ஒரு உட்சுரப்பியல் நிபுணரிடம் செல்ல வேண்டும். இந்த கட்டத்தில், செயல்முறை இன்னும் நிறுத்தப்படலாம் மற்றும் சகிப்புத்தன்மை உடலின் உயிரணுக்களுக்கு மீட்டமைக்கப்படும். இந்த விஷயத்தில் முக்கிய விஷயம், மருத்துவரின் பரிந்துரைகளை கண்டிப்பாக கடைப்பிடிப்பது மற்றும் மிகப்பெரிய மன உறுதி.
இந்த கட்டத்தில் இருந்து, நீங்கள் பல கெட்ட பழக்கங்களிலிருந்து விடுபட வேண்டும், ஊட்டச்சத்தின் கொள்கைகளை மாற்ற வேண்டும், வாழ்க்கையில் இயக்கத்தை சேர்க்கலாம், விளையாட்டு இருக்கலாம். டாக்டர்கள் இலக்கை அடைய மட்டுமே உதவ முடியும், ஆனால் நோயாளி தானே அனைத்து முக்கிய வேலைகளையும் செய்ய வேண்டும்.
NTG க்கான ஊட்டச்சத்து சரிசெய்தல் வெறுமனே அவசியம். இல்லையெனில், சர்க்கரையை இயல்பாக்க முடியாது.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையின் முக்கிய சிக்கல் இரத்த ஓட்டத்தில் நுழையும் சர்க்கரையின் பிரதிபலிப்பாக உற்பத்தி செய்யப்படும் அதிக அளவு இன்சுலின் ஆகும். உயிரணுக்களின் உணர்திறனை மீட்டெடுக்கவும், அவை குளுக்கோஸைப் பெறவும், இன்சுலின் குறைக்கப்பட வேண்டும். ஆரோக்கியத்திற்கு பாதுகாப்பானது, இதை ஒரே வழியில் செய்ய முடியும் - சர்க்கரை கொண்ட உணவின் அளவைக் குறைக்க.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கான உணவு கார்போஹைட்ரேட்டுகளின் அளவைக் கூர்மையாகக் குறைக்க உதவுகிறது. அதிக கிளைசெமிக் குறியீட்டைக் கொண்ட உணவுகளை முடிந்தவரை விலக்குவது மிகவும் முக்கியம், ஏனென்றால் அவற்றில் இருந்து குளுக்கோஸ் இரத்தத்தில் விரைவாக, பெரிய பகுதிகளில் செலுத்தப்படுகிறது.
சகிப்புத்தன்மையை மீறும் உணவு பின்வருமாறு கட்டமைக்கப்பட வேண்டும்:
உணவு பின்னமாக இருக்க வேண்டும், 4-5 சம பகுதிகள், உயர் கார்ப் உணவு நாள் முழுவதும் சமமாக விநியோகிக்கப்படுகிறது. போதுமான அளவு நீர் உட்கொள்வதில் கவனம் செலுத்துங்கள். அதன் தேவையான அளவு விகிதத்தின் அடிப்படையில் கணக்கிடப்படுகிறது: ஒரு நாளைக்கு ஒரு கிலோ எடைக்கு 30 கிராம் தண்ணீர்.
உடல் எடையை குறைப்பதற்கான அடிப்படைக் கொள்கை உங்கள் தினசரி கலோரி அளவைக் குறைப்பதாகும்.
விரும்பிய கலோரி உள்ளடக்கத்தைக் கணக்கிட, முக்கிய வளர்சிதை மாற்றத்தின் மதிப்பை நீங்கள் தீர்மானிக்க வேண்டும்:
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை என்பது இரத்தத்தில் குளுக்கோஸின் அளவு அதிகரித்த நிலையில் உள்ளது, ஆனால் இந்த காட்டி நீரிழிவு நோயைக் கண்டறியும் அளவை எட்டவில்லை. கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறின் இந்த நிலை வகை 2 நீரிழிவு நோயின் வளர்ச்சிக்கு வழிவகுக்கும், எனவே இது பொதுவாக ப்ரீடியாபயாட்டீஸ் என கண்டறியப்படுகிறது.
ஆரம்ப கட்டங்களில், நோயியல் அறிகுறியின்றி உருவாகிறது மற்றும் குளுக்கோஸ் சகிப்புத்தன்மை சோதனைக்கு நன்றி மட்டுமே கண்டறியப்படுகிறது.
உடலின் திசுக்களால் இரத்த சர்க்கரையை உறிஞ்சுவதில் குறைவுடன் தொடர்புடைய பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை முன்னர் நீரிழிவு நோயின் ஆரம்ப கட்டமாக (மறைந்த நீரிழிவு நோய்) கருதப்பட்டது, ஆனால் சமீபத்தில் இது ஒரு தனி நோயாக தனிமைப்படுத்தப்பட்டுள்ளது.
இந்த மீறல் வளர்சிதை மாற்ற நோய்க்குறியின் ஒரு அங்கமாகும், இது உள்ளுறுப்பு கொழுப்பு, தமனி உயர் இரத்த அழுத்தம் மற்றும் ஹைபரின்சுலினீமியாவின் வெகுஜன அதிகரிப்பு மூலம் வெளிப்படுகிறது.
தற்போதுள்ள புள்ளிவிவரங்களின்படி, ஏறக்குறைய 200 மில்லியன் மக்களில் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை கண்டறியப்பட்டது, அதே நேரத்தில் இந்த நோய் பெரும்பாலும் உடல் பருமனுடன் இணைந்து கண்டறியப்படுகிறது. யுனைடெட் ஸ்டேட்ஸில் ப்ரீடியாபயாட்டீஸ் ஒவ்வொரு நான்காவது குழந்தையிலும் 4 முதல் 10 வயது வரையிலும், ஒவ்வொரு ஐந்தாவது முழு குழந்தையிலும் 11 முதல் 18 வயது வரையிலும் காணப்படுகிறது.
ஒவ்வொரு ஆண்டும், பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை கொண்ட 5-10% மக்கள் இந்த நோயை நீரிழிவு நோய்க்கு மாற்றுவதை அனுபவிக்கின்றனர் (பொதுவாக இதுபோன்ற மாற்றம் அதிக எடை கொண்ட நோயாளிகளில் காணப்படுகிறது).
ஆற்றலின் முக்கிய ஆதாரமாக குளுக்கோஸ் மனித உடலில் வளர்சிதை மாற்ற செயல்முறைகளை வழங்குகிறது. கார்போஹைட்ரேட்டுகளின் நுகர்வு காரணமாக குளுக்கோஸ் உடலில் நுழைகிறது, இது சிதைவுக்குப் பிறகு செரிமானத்திலிருந்து இரத்த ஓட்டத்தில் உறிஞ்சப்படுகிறது.
திசுக்களால் குளுக்கோஸை உறிஞ்சுவதற்கு இன்சுலின் (கணையத்தால் உற்பத்தி செய்யப்படும் ஹார்மோன்) தேவைப்படுகிறது. பிளாஸ்மா சவ்வுகளின் ஊடுருவலின் அதிகரிப்பு காரணமாக, இன்சுலின் திசுக்கள் குளுக்கோஸை உறிஞ்ச அனுமதிக்கிறது, சாதாரணமாக சாப்பிட்ட 2 மணி நேரத்திற்குப் பிறகு இரத்தத்தில் அதன் அளவைக் குறைக்கிறது (3.5 - 5.5 மிமீல் / எல்).
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கான காரணங்கள் பரம்பரை காரணிகள் அல்லது வாழ்க்கை முறை காரணமாக இருக்கலாம். நோயின் வளர்ச்சிக்கு பங்களிக்கும் காரணிகள்:
- மரபணு முன்கணிப்பு (நெருங்கிய உறவினர்களில் நீரிழிவு நோய் அல்லது ப்ரீடியாபயாட்டீஸ் இருப்பது),
- உடல் பருமன்
- தமனி உயர் இரத்த அழுத்தம்
- உயர்த்தப்பட்ட இரத்த லிப்பிடுகள் மற்றும் பெருந்தமனி தடிப்பு,
- கல்லீரல் நோய்கள், இருதய அமைப்பு, சிறுநீரகங்கள்,
- கீல்வாதம்,
- தைராய்டு,
- இன்சுலின் எதிர்ப்பு, இதில் இன்சுலின் விளைவுகளுக்கு புற திசுக்களின் உணர்திறன் குறைகிறது (வளர்சிதை மாற்றக் கோளாறுகளுடன் காணப்படுகிறது),
- கணைய அழற்சி மற்றும் பலவீனமான இன்சுலின் உற்பத்திக்கு பங்களிக்கும் பிற காரணிகள்,
- அதிக கொழுப்பு
- உட்கார்ந்த வாழ்க்கை முறை
- நாளமில்லா அமைப்பின் நோய்கள், இதில் எதிர்-ஹார்மோன் ஹார்மோன்கள் அதிகமாக உற்பத்தி செய்யப்படுகின்றன (இட்சென்கோ-குஷிங்கின் நோய்க்குறி, முதலியன),
- கணிசமான அளவு எளிய கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுகளை துஷ்பிரயோகம் செய்தல்,
- குளுக்கோகார்ட்டிகாய்டுகள், வாய்வழி கருத்தடை மருந்துகள் மற்றும் வேறு சில ஹார்மோன் மருந்துகளை எடுத்துக்கொள்வது,
- 45 ஆண்டுகளுக்குப் பிறகு வயது.
சில சந்தர்ப்பங்களில், கர்ப்பிணிப் பெண்களில் குளுக்கோஸ் சகிப்புத்தன்மையின் மீறலும் கண்டறியப்படுகிறது (கர்ப்பகால நீரிழிவு நோய், இது கர்ப்பத்தின் அனைத்து நிகழ்வுகளிலும் 2.0-3.5% இல் காணப்படுகிறது). கர்ப்பிணிப் பெண்களுக்கான ஆபத்து காரணிகள் பின்வருமாறு:
- அதிக உடல் எடை, குறிப்பாக 18 ஆண்டுகளுக்குப் பிறகு அதிக எடை தோன்றினால்,
- மரபணு முன்கணிப்பு
- 30 வயதுக்கு மேற்பட்டவர்கள்
- முந்தைய கர்ப்பங்களில் கர்ப்பகால நீரிழிவு நோய் இருப்பது,
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம்.
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை பலவீனமான இன்சுலின் சுரப்பு மற்றும் திசு உணர்திறன் குறைவதன் விளைவாகும்.
இன்சுலின் உருவாக்கம் உணவு உட்கொள்வதன் மூலம் தூண்டப்படுகிறது (இது கார்போஹைட்ரேட்டுகளாக இருக்க வேண்டிய அவசியமில்லை), மற்றும் இரத்த குளுக்கோஸ் அளவு உயரும்போது அதன் வெளியீடு ஏற்படுகிறது.
அமினோ அமிலங்கள் (அர்ஜினைன் மற்றும் லுசின்) மற்றும் சில ஹார்மோன்கள் (ACTH, HIP, GLP-1, cholecystokinin), அத்துடன் ஈஸ்ட்ரோஜன்கள் மற்றும் சல்போனிலூரியாக்கள் ஆகியவற்றின் விளைவுகளால் இன்சுலின் சுரப்பு அதிகரிக்கிறது. இன்சுலின் சுரப்பை அதிகரிக்கிறது மற்றும் கால்சியம், பொட்டாசியம் அல்லது இலவச கொழுப்பு அமிலங்களின் பிளாஸ்மாவில் அதிகரித்த உள்ளடக்கத்துடன்.
கணையத்தின் ஹார்மோன் குளுகோகனின் செல்வாக்கின் கீழ் இன்சுலின் சுரப்பு குறைகிறது.
இன்சுலின் டிரான்ஸ்மேம்பிரேன் இன்சுலின் ஏற்பியை செயல்படுத்துகிறது, இது சிக்கலான கிளைகோபுரோட்டின்களைக் குறிக்கிறது. இந்த ஏற்பியின் கூறுகள் இரண்டு ஆல்பா மற்றும் இரண்டு பீட்டா துணைக்குழுக்கள் டிஸல்பைட் பிணைப்புகளால் இணைக்கப்பட்டுள்ளன.
ஏற்பி ஆல்பா துணைக்குழுக்கள் கலத்திற்கு வெளியே அமைந்துள்ளன, மேலும் டிரான்ஸ்மேம்பிரேன் புரதம் பீட்டா துணைக்குழுக்கள் செல்லின் உள்ளே இயக்கப்படுகின்றன.
குளுக்கோஸ் அளவின் அதிகரிப்பு பொதுவாக டைரோசின் கைனேஸ் செயல்பாட்டில் அதிகரிப்புக்கு காரணமாகிறது, ஆனால் ப்ரீடியாபயாட்டீஸுடன் ஏற்பியின் இன்சுலின் பிணைப்பை சிறிது மீறுகிறது. இந்த மீறலின் அடிப்படையானது, கலத்திற்கு குளுக்கோஸ் போக்குவரத்தை வழங்கும் இன்சுலின் ஏற்பிகள் மற்றும் புரதங்களின் எண்ணிக்கையில் குறைவு (குளுக்கோஸ் டிரான்ஸ்போர்ட்டர்கள்) ஆகும்.
இன்சுலின் வெளிப்படும் முக்கிய இலக்கு உறுப்புகளில் கல்லீரல், கொழுப்பு மற்றும் தசை திசு ஆகியவை அடங்கும். இந்த திசுக்களின் செல்கள் இன்சுலின் உணர்திறன் (எதிர்ப்பு) ஆகின்றன. இதன் விளைவாக, புற திசுக்களில் குளுக்கோஸ் அதிகரிப்பு குறைகிறது, கிளைகோஜன் தொகுப்பு குறைகிறது, மற்றும் ப்ரீடியாபயாட்டீஸ் உருவாகிறது.
நீரிழிவு நோயின் மறைந்த வடிவம் இன்சுலின் எதிர்ப்பின் வளர்ச்சியை பாதிக்கும் பிற காரணிகளால் ஏற்படலாம்:
- நுண்குழாய்களின் ஊடுருவலின் மீறல், இது வாஸ்குலர் எண்டோடெலியம் வழியாக இன்சுலின் போக்குவரத்தை மீறுவதற்கு வழிவகுக்கிறது,
- மாற்றப்பட்ட லிப்போபுரோட்டின்களின் குவிப்பு,
- அமிலவேற்றம்
- ஹைட்ரோலேஸ் வகுப்பு நொதிகளின் குவிப்பு,
- அழற்சியின் நாள்பட்ட foci இன் இருப்பு.
இன்சுலின் எதிர்ப்பு இன்சுலின் மூலக்கூறின் மாற்றத்துடன் தொடர்புடையது, அத்துடன் முரணான ஹார்மோன்கள் அல்லது கர்ப்ப ஹார்மோன்களின் அதிகரித்த செயல்பாடுகளுடன் தொடர்புடையதாக இருக்கலாம்.
நோயின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் குளுக்கோஸ் சகிப்புத்தன்மையை மீறுவது மருத்துவ ரீதியாக வெளிப்படுத்தப்படவில்லை. நோயாளிகள் பெரும்பாலும் அதிக எடை அல்லது பருமனானவர்கள், மற்றும் பரிசோதனை வெளிப்படுத்துகிறது:
- உண்ணாவிரதம் நார்மோகிளைசீமியா (புற இரத்தத்தில் உள்ள குளுக்கோஸ் இயல்பானது அல்லது இயல்பை விட சற்று அதிகமாக உள்ளது),
- சிறுநீரில் குளுக்கோஸ் இல்லாதது.
ப்ரீடியாபயாட்டீஸ் உடன் இருக்கலாம்:
- furunculosis,
- ஈறுகள் மற்றும் பெரிடோண்டல் நோய் இரத்தப்போக்கு,
- தோல் மற்றும் பிறப்புறுப்பு அரிப்பு, வறண்ட தோல்,
- குணப்படுத்தாத தோல் புண்கள்
- பாலியல் பலவீனம், மாதவிடாய் முறைகேடுகள் (மாதவிலக்கு சாத்தியம்),
- பல்வேறு தீவிரத்தன்மை மற்றும் உள்ளூர்மயமாக்கலின் ஆஞ்சியோனூரோபதி (நரம்பு சேதத்துடன் இணைந்து, பலவீனமான இரத்த ஓட்டத்துடன் கூடிய சிறு பாத்திரங்களின் புண்கள்).
மீறல்கள் மோசமடைகையில், மருத்துவ படம் கூடுதலாக இருக்கலாம்:
- தாகம், வறண்ட வாய் மற்றும் அதிகரித்த நீர் உட்கொள்ளல் உணர்வு,
- அடிக்கடி சிறுநீர் கழித்தல்
- நோய் எதிர்ப்பு சக்தி குறைதல், இது அடிக்கடி அழற்சி மற்றும் பூஞ்சை நோய்களுடன் சேர்ந்துள்ளது.
நோயாளிகள் எந்தவொரு புகாரையும் முன்வைக்காததால், பெரும்பாலான சந்தர்ப்பங்களில் குளுக்கோஸ் சகிப்புத்தன்மையின் குறைபாடு தற்செயலாக கண்டறியப்படுகிறது. நோயறிதலுக்கான அடிப்படை பொதுவாக சர்க்கரைக்கான இரத்த பரிசோதனையின் விளைவாகும், இது உண்ணாவிரத குளுக்கோஸை 6.0 மிமீல் / எல் ஆக அதிகரிப்பதைக் காட்டுகிறது.
- வரலாற்று பகுப்பாய்வு (இணக்க நோய்கள் மற்றும் நீரிழிவு நோயால் பாதிக்கப்பட்ட உறவினர்கள் பற்றிய தகவல்கள் குறிப்பிடப்படுகின்றன),
- பொது பரிசோதனை, இது பல சந்தர்ப்பங்களில் அதிக உடல் எடை அல்லது உடல் பருமன் இருப்பதை வெளிப்படுத்துகிறது.
ப்ரீடியாபயாட்டீஸ் நோயறிதலின் அடிப்படையானது குளுக்கோஸ் சகிப்புத்தன்மை சோதனை ஆகும், இது குளுக்கோஸை உறிஞ்சும் உடலின் திறனை மதிப்பிடுகிறது. தொற்று நோய்கள் முன்னிலையில், சோதனைக்கு முந்தைய நாளில் உடல் செயல்பாடு அதிகரித்தது அல்லது குறைந்தது (வழக்கமானவற்றுடன் பொருந்தாது) மற்றும் சர்க்கரையின் அளவைப் பாதிக்கும் மருந்துகளை எடுத்துக்கொள்வது, சோதனை மேற்கொள்ளப்படுவதில்லை.
பரிசோதனையை மேற்கொள்வதற்கு முன், உங்கள் உணவை 3 நாட்களுக்கு கட்டுப்படுத்த வேண்டாம் என்று பரிந்துரைக்கப்படுகிறது, இதனால் கார்போஹைட்ரேட்டுகளின் உட்கொள்ளல் ஒரு நாளைக்கு குறைந்தது 150 கிராம் ஆகும். உடல் செயல்பாடு நிலையான சுமைகளை தாண்டக்கூடாது. மாலையில், பகுப்பாய்வைக் கடந்து செல்வதற்கு முன், உட்கொள்ளும் கார்போஹைட்ரேட்டுகளின் அளவு 30 முதல் 50 கிராம் வரை இருக்க வேண்டும், அதன் பிறகு உணவு 8-14 மணி நேரம் உட்கொள்ளப்படுவதில்லை (குடிநீர் அனுமதிக்கப்படுகிறது).
- சர்க்கரை பகுப்பாய்விற்கான உண்ணாவிரத இரத்த மாதிரி,
- குளுக்கோஸ் கரைசலின் வரவேற்பு (75 கிராம் குளுக்கோஸுக்கு 250-300 மில்லி தண்ணீர் அவசியம்),
- குளுக்கோஸ் கரைசலை எடுத்துக் கொண்ட 2 மணி நேரத்திற்குப் பிறகு சர்க்கரை பகுப்பாய்விற்கான இரத்த மாதிரி மீண்டும் மீண்டும்.
சில சந்தர்ப்பங்களில், ஒவ்வொரு 30 நிமிடங்களுக்கும் கூடுதல் இரத்த மாதிரிகள் எடுக்கப்படுகின்றன.
சோதனையின் போது, புகைபிடிப்பது தடைசெய்யப்பட்டுள்ளது, இதனால் பகுப்பாய்வு முடிவுகள் சிதைக்கப்படாது.
குழந்தைகளில் குளுக்கோஸ் சகிப்புத்தன்மையின் மீறலும் இந்த சோதனையைப் பயன்படுத்தி தீர்மானிக்கப்படுகிறது, ஆனால் ஒரு குழந்தையின் குளுக்கோஸின் “சுமை” அதன் எடையின் அடிப்படையில் கணக்கிடப்படுகிறது - ஒரு கிலோவுக்கு 1.75 கிராம் குளுக்கோஸ் எடுக்கப்படுகிறது, ஆனால் மொத்தத்தில் 75 கிராமுக்கு மேல் இல்லை.
கர்ப்ப காலத்தில் பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை கர்ப்பத்தின் 24 முதல் 28 வாரங்களுக்கு இடையில் வாய்வழி பரிசோதனையைப் பயன்படுத்தி சோதிக்கப்படுகிறது. அதே முறையைப் பயன்படுத்தி சோதனை மேற்கொள்ளப்படுகிறது, ஆனால் குளுக்கோஸ் கரைசல் எடுக்கப்பட்ட ஒரு மணி நேரத்திற்குப் பிறகு இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை கூடுதல் அளவீடு செய்கிறது.
பொதுவாக, மீண்டும் மீண்டும் இரத்த மாதிரியின் போது குளுக்கோஸ் அளவு 7.8 mmol / L ஐ விட அதிகமாக இருக்கக்கூடாது. 7.8 முதல் 11.1 மிமீல் / எல் வரை குளுக்கோஸ் அளவு பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையைக் குறிக்கிறது, மேலும் 11.1 மிமீல் / எல் மேலே உள்ள நிலை நீரிழிவு நோயின் அறிகுறியாகும்.
7.0 mmol / L க்கு மேல் மீண்டும் கண்டறியப்பட்ட உண்ணாவிரத குளுக்கோஸ் அளவைக் கொண்டு, சோதனை நடைமுறையில் இல்லை.
உண்ணாவிரத குளுக்கோஸ் செறிவு 11.1 மிமீல் / எல் தாண்டிய நபர்களுக்கும், சமீபத்திய மாரடைப்பு, அறுவை சிகிச்சை அல்லது பிரசவம் உள்ளவர்களுக்கும் இந்த சோதனை முரணாக உள்ளது.
இன்சுலின் சுரப்பு இருப்பை தீர்மானிக்க வேண்டியது அவசியம் என்றால், குளுக்கோஸ் சகிப்புத்தன்மை சோதனைக்கு இணையாக சி-பெப்டைட்டின் அளவை மருத்துவர் தீர்மானிக்க முடியும்.
பிரீடியாபயாட்டீஸ் சிகிச்சையானது மருந்து அல்லாத விளைவுகளை அடிப்படையாகக் கொண்டது. சிகிச்சையில் பின்வருவன அடங்கும்:
- உணவு சரிசெய்தல். பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மைக்கான உணவுக்கு இனிப்புகள் (இனிப்புகள், கேக்குகள் போன்றவை) விலக்கப்படுவது, எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள் (மாவு மற்றும் பாஸ்தா, உருளைக்கிழங்கு) மட்டுப்படுத்தப்பட்ட உட்கொள்ளல், கொழுப்புகளின் குறைந்த நுகர்வு (கொழுப்பு இறைச்சிகள், வெண்ணெய்) தேவைப்படுகிறது. ஒரு பகுதியளவு உணவு பரிந்துரைக்கப்படுகிறது (சிறிய பரிமாணங்கள் ஒரு நாளைக்கு 5 முறை).
- உடல் செயல்பாடுகளை வலுப்படுத்துதல். பரிந்துரைக்கப்பட்ட தினசரி உடல் செயல்பாடு, 30 நிமிடங்கள் நீடிக்கும் - ஒரு மணி நேரம் (விளையாட்டு குறைந்தது வாரத்திற்கு மூன்று முறையாவது நடத்தப்பட வேண்டும்).
- உடல் எடை கட்டுப்பாடு.
ஒரு சிகிச்சை விளைவு இல்லாத நிலையில், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் பரிந்துரைக்கப்படுகின்றன (ஒரு-குளுக்கோசிடேஸ் தடுப்பான்கள், சல்போனிலூரியாக்கள், தியாசோலிடினியோன்கள் போன்றவை).
ஆபத்து காரணிகளை அகற்றுவதற்கான சிகிச்சை நடவடிக்கைகளும் மேற்கொள்ளப்படுகின்றன (தைராய்டு சுரப்பி இயல்பாக்குகிறது, லிப்பிட் வளர்சிதை மாற்றம் சரி செய்யப்படுகிறது, முதலியன).
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையைக் கண்டறிந்த 30% மக்களில், இரத்த குளுக்கோஸ் அளவு பின்னர் இயல்பு நிலைக்குத் திரும்புகிறது, ஆனால் பெரும்பாலான நோயாளிகளில் இந்த கோளாறு வகை 2 நீரிழிவு நோயாக மாற அதிக ஆபத்து உள்ளது.
இருதய அமைப்பின் நோய்களின் வளர்ச்சிக்கு ப்ரீடியாபயாட்டீஸ் பங்களிக்க முடியும்.
நீரிழிவு நோயைத் தடுப்பது பின்வருமாறு:
- சரியான உணவு, இது இனிப்பு உணவுகள், மாவு மற்றும் கொழுப்பு நிறைந்த உணவுகளின் கட்டுப்பாடற்ற பயன்பாட்டை நீக்குகிறது, மேலும் வைட்டமின்கள் மற்றும் தாதுக்களின் எண்ணிக்கையை அதிகரிக்கிறது.
- போதுமான வழக்கமான உடல் செயல்பாடு (எந்த விளையாட்டு அல்லது நீண்ட நடை. சுமை அதிகமாக இருக்கக்கூடாது (உடல் பயிற்சிகளின் தீவிரமும் காலமும் படிப்படியாக அதிகரிக்கும்).
உடல் எடை கட்டுப்பாடும் அவசியம், மேலும் 40 ஆண்டுகளுக்குப் பிறகு, இரத்த குளுக்கோஸ் அளவை ஒரு வழக்கமான (ஒவ்வொரு 2-3 வருடங்களுக்கும்) சரிபார்க்கவும்.
என்.டி.ஜி - பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை: காரணங்கள், அறிகுறிகள் மற்றும் திருத்தும் முறைகள்
பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை நவீன உலகில் ஒரு உண்மையான பிரச்சினை. இத்தகைய மீறலைக் கண்டறிவதற்கான வழக்குகள் அடிக்கடி நிகழ்ந்தன, இதற்கு காரணம் நவீன வாழ்க்கையின் தாளத்தின் மாற்றமாகும்.
ஆத்திரமூட்டும் முக்கிய காரணி உடல் செயலற்ற தன்மை. ஒரு கடின உழைப்பு நாளுக்குப் பிறகு, ஒரு நபருக்கு உடற்பயிற்சி மையத்தை நடத்துவதற்கோ அல்லது பார்வையிடுவதற்கோ வலிமை இல்லை, மேலும் அவர் தனது சொந்த தொலைக்காட்சித் திரைக்கு முன்னால் ஒரு வசதியான சோபாவில் ஓய்வெடுப்பது மிகவும் வசதியானது.
அடுத்த காரணி, முந்தையதைப் பற்றிக் கூறுவது, ஊட்டச்சத்து குறைபாடு ஆகும். ஒரு மனம் நிறைந்த மற்றும் நிச்சயமாக கொழுப்பு நிறைந்த, அதிக கலோரி கொண்ட இரவு உணவு, பகலில் திருப்தி அடைய முடியாத பசியை உடனடியாக சமாளிக்க உங்களை அனுமதிக்கிறது.
ஒரு நபர் தான் நாள் முழுவதும் சாப்பிடவில்லை என்று நம்புகிறார், ஆனால் கலோரிகளை மட்டுமே செலவிட்டார், எனவே அவர் அதை வாங்க முடியும். ஆனால் உடல் அவருடன் உடன்படவில்லை.
குளுக்கோஸ் சகிப்புத்தன்மையின் குறைபாடு ஒரு நோயியல் மாற்றமாகும், இதன் வெளிப்பாட்டைத் தடுக்க முடியும், அதை எவ்வாறு செய்வது மற்றும் மிக முக்கியமாக, கால மாற்றத்தை எவ்வாறு கண்டறிவது? முக்கிய கேள்விகளுக்கான பதில்கள் வாசகருக்கு வழங்கப்படுகின்றன.
நீரிழிவு நோய் குணப்படுத்த முடியாத நோய் என்பது அனைவருக்கும் தெரிந்ததே. ஆனால் அதன் ஆபத்து பெரும்பாலும் குறைத்து மதிப்பிடப்படுகிறது. நீரிழிவு என்பது வாழ்நாள் முழுவதும் இரத்த சர்க்கரையை தொடர்ந்து கண்காணிக்க வேண்டிய அவசியம் என்பதை மக்கள் புரிந்து கொள்ளவில்லை, ஒட்டுமொத்த நல்வாழ்வு பெரும்பாலும் மீட்டரில் உள்ள எண்ணிக்கையைப் பொறுத்தது.
நீரிழிவு நோயாளிகளுக்கான அடிப்படை பரிந்துரைகளுக்கு இணங்காதபோது ஏற்படும் நோயின் ஆபத்தான சிக்கல்களைப் பற்றி பலர் சிந்திப்பதில்லை. நீரிழிவு நோயை குணப்படுத்துவது சாத்தியமில்லை, ஆனால் அதன் வளர்ச்சியைத் தடுக்க முடியும்.
இந்த விஷயத்தில், பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மையை சரியான நேரத்தில் கண்டறிவதே தடுப்புக்கான உகந்த வழிமுறையாகும். முன்கூட்டியே கண்டறிந்து தேவையான நடவடிக்கைகளை மேற்கொள்வதன் மூலம், நீங்கள் ஒரு ஆபத்தான நோயின் வளர்ச்சியைத் தடுக்கலாம் அல்லது பல ஆண்டுகளாக நோயின் வெளிப்பாட்டை தாமதப்படுத்தலாம்.
உணவில் உட்கொள்ளும் கார்போஹைட்ரேட்டுகள் செரிமான செயல்பாட்டின் போது குளுக்கோஸ் மற்றும் பிரக்டோஸாக உடைக்கப்படுகின்றன. குளுக்கோஸ் உடனடியாக இரத்த ஓட்டத்தில் நுழைகிறது. இரத்த சர்க்கரை செறிவின் அதிகரிப்பு கணையத்தின் செயல்பாட்டை மேம்படுத்துகிறது, இது இன்சுலின் என்ற ஹார்மோனை உருவாக்குகிறது, இது இரத்தத்தில் இருந்து உடலின் செல்கள் வரை சர்க்கரை பெற உதவுகிறது. உயிரணுக்களில் உள்ள குளுக்கோஸ் ஒரு ஆற்றல் மூலமாகும் மற்றும் வளர்சிதை மாற்ற செயல்முறைகளின் போதுமான போக்கை வழங்குகிறது.
இதேபோன்ற நோயறிதல் என்றால் என்ன?
ஒரு ஆரோக்கியமான நபருக்கு, குளுக்கோஸின் ஒரு பகுதியை ஒருங்கிணைப்பதற்கான நேர விதிமுறை 2 மணி நேரத்திற்கு மேல் இல்லை. இந்த காலத்திற்குப் பிறகு, சர்க்கரை குறிகாட்டிகள் இயல்பு நிலைக்குத் திரும்புகின்றன. மதிப்பெண்கள் தீவிரமாக இருந்தால், சகிப்புத்தன்மையின் மீறல் கண்டறியப்படுகிறது.
எச்சரிக்கை! சோதனையின் பின்னர் 2 மணி நேரத்திற்குப் பிறகு, சர்க்கரை விதிமுறை உறுதிப்படுத்தப்படவில்லை, ஆனால் சுமார் 11 மிமீல் / எல் வரம்பில் இருந்தால் நீரிழிவு நோயைக் கண்டறிய முடியும்.
ப்ரீடியாபயாட்டீஸ் என்பது குளுக்கோஸ் சகிப்புத்தன்மையின் மீறலாகும். இத்தகைய மீறல் மாற்றங்களின் சிக்கலான வெளிப்பாட்டைக் குறிக்கிறது:
- கணைய செல்கள் மூலம் இன்சுலின் உற்பத்தியின் செயல்முறையை மீறும் பின்னணியில், உடலில் ஹார்மோனின் செறிவு குறைகிறது,
- சவ்வு புரதங்களின் இன்சுலின் உணர்திறன் கணிசமாகக் குறைக்கப்படுகிறது.
என்.டி.ஜி உடன் சர்க்கரைக்கான இரத்த பரிசோதனை வெறும் வயிற்றில் வழங்கப்படுவது பெரும்பாலான சந்தர்ப்பங்களில் விதிமுறைகளைக் காட்டுகிறது என்பதை நினைவில் கொள்வது மதிப்பு.
இரவில், மனித உடலில் இரத்த ஓட்டத்தில் நுழைந்த குளுக்கோஸை இன்னும் தரமான முறையில் செயலாக்க முடிகிறது என்பதே இதற்குக் காரணம். இந்த தகவலின் அடிப்படையில், பிரீடியாபயாட்டீஸைக் கண்டறிய இதுபோன்ற ஒரு ஆய்வு போதுமானதாக இல்லை என்று முடிவு செய்யலாம்.
இரத்தத்தில் சர்க்கரை அளவு ஏற்றுக்கொள்ளக்கூடிய தரத்தை மீறும் போது பலவீனமான உண்ணாவிரத கிளைசீமியா கண்டறியப்படுகிறது, ஆனால் நீரிழிவு நோயின் வளர்ச்சியைக் கண்டறியக்கூடிய அளவை எட்ட வேண்டாம்.
NTG இன் காரணம் பல காரணிகளின் செல்வாக்கின் காரணமாக இருக்கலாம்:
போக்டனோவா, ஓ. நீரிழிவு நோயாளிகளின் பெரிய புத்தகம். நீரிழிவு நோய் பற்றி நீங்கள் தெரிந்து கொள்ள வேண்டிய அனைத்தும் / ஓ. போக்டனோவா, என். பாஷ்கிரோவா. - எம் .: ஏஎஸ்டி, ஏஎஸ்டி மாஸ்கோ, பிரைம்-எவ்ரோஸ்னாக், 2008. - 352 ப.
யூர்கோவ், ஐ.பி. ஹார்மோன் கோளாறுகள் மற்றும் நோய்களின் கையேடு / I. பி. Jurkov. - எம்.: பீனிக்ஸ், 2017 .-- 698 பக்.
ஜாகரோவ் யு.எல். நீரிழிவு நோய் - விரக்தியிலிருந்து நம்பிக்கை வரை. மாஸ்கோ, ய au ஸா பப்ளிஷிங் ஹவுஸ், 2000, 220 பக்கங்கள், புழக்கத்தில் 10,000 பிரதிகள்.- கல்யுஷ்னி, ஐ. டி. ஹீமோக்ரோமாடோசிஸ்: சருமத்தின் ஹைப்பர்கிமண்டேஷன், கல்லீரலின் நிறமி சிரோசிஸ், “வெண்கல” நீரிழிவு / ஐ.டி. கல்யுஷ்னி, எல்.ஐ. Kaljuzhnaja. - எம்.: எல்பி-எஸ்பிபி, 2018 .-- 543 பக்.
- கோர்காச் வி. I. ஆற்றல் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதில் ACTH மற்றும் குளுக்கோகார்டிகாய்டுகளின் பங்கு, Zdorov'ya - M., 2014. - 152 ப.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருகை தரும் அனைத்து பார்வையாளர்களுக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிப்பதற்காக தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.