ரோசின்சுலின் ஆர், சி மற்றும் எம் - சுருக்கமான பண்புகள் மற்றும் பயன்பாட்டிற்கான வழிமுறைகள்
பார்மாகோடைனமிக்ஸ்
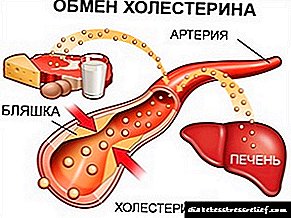
ரின்சுலின் பி என்பது மறுசீரமைக்கப்பட்ட டி.என்.ஏ தொழில்நுட்பத்தைப் பயன்படுத்தி பெறப்பட்ட மனித இன்சுலின் ஆகும். குறுகிய நடிப்பு இன்சுலின். இது உயிரணுக்களின் வெளிப்புற சைட்டோபிளாஸ்மிக் மென்படலத்தில் ஒரு குறிப்பிட்ட ஏற்பியுடன் தொடர்புகொண்டு இன்சுலின்-ஏற்பி வளாகத்தை உருவாக்குகிறது, இது பல முக்கிய நொதிகளின் (ஹெக்ஸோகினேஸ், பைருவேட் கைனேஸ், கிளைகோஜன் சின்தேஸ், முதலியன) தொகுப்பு உட்பட, உள்விளைவு செயல்முறைகளைத் தூண்டுகிறது. இரத்த குளுக்கோஸின் குறைவு அதன் உள்விளைவு போக்குவரத்தின் அதிகரிப்பு, திசுக்களின் உறிஞ்சுதல் மற்றும் ஒருங்கிணைத்தல், லிபோஜெனீசிஸின் தூண்டுதல், கிளைகோஜெனோஜெனீசிஸ், கல்லீரலால் குளுக்கோஸ் உற்பத்தி விகிதத்தில் குறைவு போன்றவற்றால் ஏற்படுகிறது.
இன்சுலின் தயாரிப்புகளின் செயல்பாட்டின் காலம் முக்கியமாக உறிஞ்சுதல் வீதத்தின் காரணமாகும், இது பல காரணிகளைப் பொறுத்தது (எடுத்துக்காட்டாக, டோஸ், முறை மற்றும் நிர்வாகத்தின் இடம்), எனவே இன்சுலின் செயல்பாட்டின் சுயவிவரம் வெவ்வேறு நபர்களிடமும் ஒரே மாதிரியிலும் குறிப்பிடத்தக்க ஏற்ற இறக்கங்களுக்கு உட்பட்டது நபர். சராசரியாக, தோலடி நிர்வாகத்திற்குப் பிறகு, ரின்சுலின் பி 30 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது, அதிகபட்ச விளைவு 1 முதல் 3 மணி நேரம் வரை உருவாகிறது, செயலின் காலம் 8 மணிநேரம்.
மருந்தியக்கத்தாக்கியல்
உறிஞ்சுதலின் முழுமையும் இன்சுலின் விளைவின் தொடக்கமும் நிர்வாகத்தின் பாதை (தோலடி, உள்நோக்கி, நரம்பு வழியாக), நிர்வாகத்தின் இடம் (வயிறு, தொடை, பிட்டம்), டோஸ் (உட்செலுத்தப்பட்ட இன்சுலின் அளவு), மருந்துகளில் இன்சுலின் செறிவு போன்றவற்றைப் பொறுத்தது. இது திசுக்களில் சமமாக விநியோகிக்கப்படுகிறது மற்றும் ஊடுருவாது நஞ்சுக்கொடி தடை மற்றும் தாய்ப்பாலில். இது முக்கியமாக கல்லீரல் மற்றும் சிறுநீரகங்களில் இன்சுலினேஸால் அழிக்கப்படுகிறது. நீக்குதல் அரை ஆயுள் பல நிமிடங்கள் செய்கிறது. இது சிறுநீரகங்களால் வெளியேற்றப்படுகிறது (30-80%).
பயன்பாட்டிற்கான அறிகுறிகள்
- வகை 1 நீரிழிவு நோய்
- வகை 2 நீரிழிவு நோய்: வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுக்கு எதிர்ப்பு நிலை, இந்த மருந்துகளுக்கு ஓரளவு எதிர்ப்பு (சேர்க்கை சிகிச்சையின் போது), இடைப்பட்ட நோய்கள்
- கர்ப்பிணிப் பெண்களில் டைப் 2 நீரிழிவு நோய்
- நீரிழிவு நோயாளிகளுக்கு அவசரகால நிலைமைகள் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் குறைக்கின்றன
அளவு மற்றும் நிர்வாகம்
அளவு விதிமுறை மற்றும் நிர்வாகத்தின் பாதை
இந்த மருந்து தோலடி, இன்ட்ராமுஸ்குலர் மற்றும் இன்ட்ரெவனஸ் நிர்வாகத்திற்காக வடிவமைக்கப்பட்டுள்ளது.
இரத்தத்தின் குளுக்கோஸின் செறிவின் அடிப்படையில் ஒவ்வொரு சந்தர்ப்பத்திலும் மருந்தின் நிர்வாகத்தின் அளவு மற்றும் வழி மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது.
சராசரியாக, மருந்தின் தினசரி டோஸ் 0.5 முதல் 1 IU / kg உடல் எடை வரை இருக்கும் (நோயாளியின் தனிப்பட்ட பண்புகள் மற்றும் இரத்த குளுக்கோஸின் செறிவு ஆகியவற்றைப் பொறுத்து).
உணவு அல்லது கார்போஹைட்ரேட்டுகள் கொண்ட சிற்றுண்டிக்கு 30 நிமிடங்களுக்கு முன்பு மருந்து வழங்கப்படுகிறது.
நிர்வகிக்கப்படும் இன்சுலின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும். மருந்துடன் மோனோ தெரபி மூலம், நிர்வாகத்தின் அதிர்வெண் ஒரு நாளைக்கு 3 முறை (தேவைப்பட்டால், ஒரு நாளைக்கு 5-6 முறை வரை). 0.6 IU / kg ஐத் தாண்டிய தினசரி டோஸில், உடலின் பல்வேறு பகுதிகளில் 2 அல்லது அதற்கு மேற்பட்ட ஊசி மருந்துகளின் வடிவத்தில் மருந்து வழங்கப்பட வேண்டும். மருந்து பொதுவாக முன்புற வயிற்று சுவரில் தோலடி முறையில் செலுத்தப்படுகிறது. டெல்டோயிட் தசையின் திட்டத்தில் தொடை, பிட்டம் அல்லது தோள்பட்டை ஆகியவற்றிலும் ஊசி போடலாம்.
லிபோ-டிஸ்ட்ரோபியின் வளர்ச்சியைத் தடுக்க உடற்கூறியல் பகுதிக்குள் ஊசி தளத்தை மாற்றுவது அவசியம். இன்சுலின் தோலடி நிர்வாகத்துடன், உட்செலுத்தலின் போது இரத்த நாளத்திற்குள் நுழையாமல் பார்த்துக் கொள்ள வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிகளுக்கு இன்சுலின் விநியோக சாதனத்தின் சரியான பயன்பாட்டில் பயிற்சி அளிக்கப்பட வேண்டும்.
ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மட்டுமே மருந்துகளை நிர்வகிக்க முடியும்.
காணக்கூடிய துகள்கள் இல்லாமல் தெளிவான, நிறமற்ற திரவமாக இருந்தால் மட்டுமே குப்பிகளைப் பயன்படுத்த முடியும். கரைசலில் ஒரு மழைப்பொழிவு தோன்றினால் நீங்கள் மருந்தைப் பயன்படுத்த முடியாது. ரின்சுலின் ® பி குறுகிய-செயல்பாட்டு இன்சுலின் ஆகும், இது பொதுவாக நடுத்தர-செயல்பாட்டு இன்சுலின் (ரின்சுலின் ® NPH) உடன் பயன்படுத்தப்படுகிறது.
ஒரு மருந்தை அறை வெப்பநிலையில் (15 முதல் 25 ° C வரை) 28 நாட்களுக்கு மேல் சேமிக்க முடியாது.
பக்க விளைவு
கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் விளைவு காரணமாக: இரத்தச் சர்க்கரைக் குறைவு நிலைமைகள் (சருமத்தின் வலி, அதிகரித்த வியர்வை, படபடப்பு, நடுக்கம், குளிர், பசி, கிளர்ச்சி, வாய்வழி சளிச்சுரப்பியின் பரேஸ்டீசியா, பலவீனம், தலைவலி, தலைச்சுற்றல், பார்வைக் கூர்மை குறைதல்). கடுமையான இரத்தச் சர்க்கரைக் குறைவு ஹைபோகிளைசெமிக் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள்: தோல் சொறி, குயின்கேஸ் எடிமா, அனாபிலாக்டிக் அதிர்ச்சி.
உள்ளூர் எதிர்வினைகள்: ஹைபர்மீமியா, உட்செலுத்துதல் தளத்தில் வீக்கம் மற்றும் அரிப்பு, நீண்ட கால பயன்பாட்டுடன் - ஊசி இடத்திலுள்ள லிபோடிஸ்ட்ரோபி.
மற்ற: எடிமா, பார்வைக் கூர்மையில் நிலையற்ற குறைவு (பொதுவாக சிகிச்சையின் தொடக்கத்தில்).
நோயாளி இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியைக் குறிப்பிட்டிருந்தால் அல்லது சுயநினைவை இழந்த ஒரு அத்தியாயத்தைக் கொண்டிருந்தால், அவர் உடனடியாக மருத்துவரிடம் தெரிவிக்க வேண்டும்.
மேலே விவரிக்கப்படாத வேறு எந்த பக்க விளைவுகளும் அடையாளம் காணப்பட்டால், நோயாளி நீங்கள் ஒரு மருத்துவரை அணுகவும்.
சிறப்பு வழிமுறைகள்
பயன்படுத்த முன்னெச்சரிக்கைகள்
இன்சுலின் சிகிச்சையின் பின்னணியில், இரத்த குளுக்கோஸ் செறிவை தொடர்ந்து கண்காணிப்பது அவசியம்.
இன்சுலின் அதிகப்படியான அளவுக்கு கூடுதலாக இரத்தச் சர்க்கரைக் குறைவுக்கான காரணங்கள் பின்வருமாறு: மருந்து மாற்றுதல், உணவைத் தவிர்ப்பது, வாந்தி, வயிற்றுப்போக்கு, அதிகரித்த உடல் செயல்பாடு, இன்சுலின் தேவையை குறைக்கும் நோய்கள் (பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு, அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன், பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி), ஊசி இடத்தின் மாற்றம், அத்துடன் பிற மருந்துகளுடனான தொடர்பு.
இன்சுலின் நிர்வாகத்தில் முறையற்ற அளவு அல்லது குறுக்கீடுகள், குறிப்பாக வகை 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கும். பொதுவாக ஹைப்பர் கிளைசீமியாவின் முதல் அறிகுறிகள் பல மணிநேரங்கள் அல்லது நாட்களில் படிப்படியாக உருவாகின்றன. தாகம், அதிகரித்த சிறுநீர் கழித்தல், குமட்டல், வாந்தி, தலைச்சுற்றல், சருமத்தின் சிவத்தல் மற்றும் வறட்சி, வறண்ட வாய், பசியின்மை, வெளியேற்றப்பட்ட காற்றில் அசிட்டோனின் வாசனை ஆகியவை இதில் அடங்கும். சிகிச்சையளிக்கப்படாவிட்டால், வகை 1 நீரிழிவு நோய்க்கான ஹைப்பர் கிளைசீமியா உயிருக்கு ஆபத்தான நீரிழிவு கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு வழிவகுக்கும்.
பலவீனமான தைராய்டு செயல்பாடு, அடிசனின் நோய், ஹைப்போபிட்யூட்டரிஸம், பலவீனமான கல்லீரல் மற்றும் சிறுநீரக செயல்பாடு மற்றும் நீரிழிவு நோய்க்கு இன்சுலின் அளவை சரிசெய்ய வேண்டும்.
நோயாளி உடல் செயல்பாடுகளின் தீவிரத்தை அதிகரித்தால் அல்லது வழக்கமான உணவை மாற்றினால் இன்சுலின் அளவை சரிசெய்வதும் தேவைப்படலாம்.
இணையான நோய்கள், குறிப்பாக நோய்த்தொற்றுகள் மற்றும் காய்ச்சலுடன் கூடிய நிலைமைகள், இன்சுலின் தேவையை அதிகரிக்கும்.
நோயாளியை ஒரு புதிய வகை இன்சுலினுக்கு மாற்றுவது அல்லது மற்றொரு உற்பத்தியாளரின் இன்சுலின் தயாரிப்பது மருத்துவரின் மேற்பார்வையில் மேற்கொள்ளப்பட வேண்டும்.
சில வடிகுழாய்களில் மழைப்பொழிவு ஏற்பட வாய்ப்புள்ளதால், இன்சுலின் விசையியக்கக் குழாய்களில் மருந்து பயன்படுத்த பரிந்துரைக்கப்படவில்லை.
வாகனங்கள் மற்றும் வழிமுறைகளை இயக்கும் திறன் மீதான தாக்கம்
இன்சுலின் முதன்மை நோக்கம், அதன் வகையிலான மாற்றம் அல்லது குறிப்பிடத்தக்க உடல் அல்லது மன அழுத்தங்களின் முன்னிலையில், இது வாகனங்கள் அல்லது பல்வேறு நகரும் வழிமுறைகளை ஓட்டுவதற்கான திறனைக் குறைக்கக்கூடும், அத்துடன் அதிகரித்த கவனமும் எதிர்வினையின் வேகமும் தேவைப்படும் பிற ஆபத்தான செயல்களில் ஈடுபடலாம்.
உற்பத்தியாளர்
உற்பத்தி இடங்களின் முகவரிகள்:
- 142279, மாஸ்கோ பகுதி, செர்புகோவ் மாவட்டம், ஆர்.பி. ஓபோலென்ஸ்க், கட்டிடம் 82, பக். 4.
- 142279, மாஸ்கோ பகுதி, செர்புகோவ் மாவட்டம், போஸ். ஓபோலென்ஸ்க், கட்டிடம் 83, லிட். AAN.
ஜெரோபார்ம்-பயோ ஓ.ஜே.எஸ்.சி.
142279, மாஸ்கோ பகுதி, செர்புகோவ் மாவட்டம், ஆர்.பி. ஓபோலென்ஸ்க், கட்டிடம் 82, பக். 4
நோயாளிக்கு வழங்க வேண்டிய வழிமுறைகள்
கரைசலில் ஒரு மழைப்பொழிவு தோன்றினால் நீங்கள் மருந்தைப் பயன்படுத்த முடியாது.
குப்பிகளில் இன்சுலின் ஊசி நுட்பம்
நோயாளி ஒரு வகை இன்சுலின் மட்டுமே பயன்படுத்தினால்
- குப்பியின் ரப்பர் சவ்வை சுத்தப்படுத்தவும்
- இன்சுலின் விரும்பிய அளவிற்கு ஒத்த அளவில் காற்றில் உள்ள சிரிஞ்சில் காற்றை வரையவும். இன்சுலின் குப்பியில் காற்றைச் செருகவும்.
- சிரிஞ்சைக் கொண்ட குப்பியை தலைகீழாக மாற்றி, விரும்பிய அளவை இன்சுலின் சிரிஞ்சில் வரையவும். குப்பியில் இருந்து ஊசியை அகற்றி, சிரிஞ்சிலிருந்து காற்றை அகற்றவும். இன்சுலின் டோஸ் சரியாக இருக்கிறதா என்று சோதிக்கவும்.
- உடனடியாக உட்செலுத்துங்கள்.
- குப்பிகளின் ரப்பர் சவ்வுகளை சுத்தப்படுத்தவும்.
- டயல் செய்வதற்கு உடனடியாக, இன்சுலின் சமமாக வெண்மையாகவும், மேகமூட்டமாகவும் மாறும் வரை உங்கள் உள்ளங்கைகளுக்கு இடையில் நீண்ட நேரம் செயல்படும் இன்சுலின் (“மேகமூட்டம்”) ஒரு குப்பியை உருட்டவும்.
- மேகமூட்டமான இன்சுலின் அளவிற்கு ஒத்த அளவில் காற்றை சிரிஞ்சில் சேகரிக்கவும். மேகமூட்டமான இன்சுலின் குப்பியில் காற்றைச் செருகவும், குப்பியில் இருந்து ஊசியை அகற்றவும்.
- குறுகிய-செயல்பாட்டு இன்சுலின் (“வெளிப்படையான”) அளவோடு தொடர்புடைய அளவில் சிரிஞ்சில் காற்றை வரையவும். தெளிவான இன்சுலின் ஒரு பாட்டில் காற்றை அறிமுகப்படுத்துங்கள். சிரிஞ்சைக் கொண்டு பாட்டிலை தலைகீழாக மாற்றி, "தெளிவான" இன்சுலின் விரும்பிய அளவை டயல் செய்யுங்கள். ஊசியை வெளியே எடுத்து சிரிஞ்சிலிருந்து காற்றை அகற்றவும். சரியான அளவை சரிபார்க்கவும்.
- “மேகமூட்டமான” இன்சுலின் மூலம் குப்பியில் ஊசியைச் செருகவும், சிரிஞ்சைக் கொண்ட குப்பியை தலைகீழாக மாற்றி, இன்சுலின் விரும்பிய அளவை டயல் செய்யவும். சிரிஞ்சிலிருந்து காற்றை அகற்றி, டோஸ் சரியாக இருக்கிறதா என்று சோதிக்கவும். சேகரிக்கப்பட்ட இன்சுலின் கலவையை உடனடியாக செலுத்தவும்.
- மேலே விவரிக்கப்பட்ட அதே வரிசையில் எப்போதும் இன்சுலின் எடுத்துக் கொள்ளுங்கள்.
- இன்சுலின் செலுத்தப்படும் சருமத்தின் பகுதியை கிருமி நீக்கம் செய்வது அவசியம்.
- இரண்டு விரல்களால், ஒரு மடிப்பு தோலைச் சேகரித்து, சுமார் 45 டிகிரி கோணத்தில் மடிப்பின் அடிப்பகுதியில் ஊசியைச் செருகவும், சருமத்தின் கீழ் இன்சுலின் செலுத்தவும்.
- உட்செலுத்தப்பட்ட பிறகு, இன்சுலின் முழுமையாக செருகப்படுவதை உறுதிசெய்ய, ஊசி குறைந்தது 6 விநாடிகள் தோலின் கீழ் இருக்க வேண்டும்.
- ஊசியை அகற்றிய பின் ஊசி இடத்திலேயே இரத்தம் தோன்றினால், கிருமிநாசினி கரைசலில் (ஆல்கஹால் போன்றவை) ஈரப்படுத்தப்பட்ட துணியால் ஊசி தளத்தை மெதுவாக கசக்கவும்.
- ஊசி தளத்தை மாற்றுவது அவசியம்.
பொது தகவல்
மருந்து சர்க்கரையின் செறிவைக் குறைக்கும் நோக்கம் கொண்டது. இதன் முக்கிய கூறு மனித இன்சுலின் ஆகும்.
இது தவிர, மருந்தின் கலவை பின்வருமாறு:
ரோசின்சுலின் ஒரு ஊசி மருந்தாக கிடைக்கிறது. இது நிறமற்றது மற்றும் மணமற்றது.
மருந்துக்கு பல வகைகள் உள்ளன:
- பி - இது வெளிப்பாட்டின் சுருக்கத்தால் வகைப்படுத்தப்படுகிறது.
- சி - அதன் செயல் நடுத்தர காலமாகும்.
- எம் - மற்றொரு பெயர் - ரோசின்சுலின் கலவை 30-70. இது இரண்டு கூறுகளை ஒருங்கிணைக்கிறது: கரையக்கூடிய இன்சுலின் (30%) மற்றும் ஐசோபன் இன்சுலின் (70%).
இது சம்பந்தமாக, பட்டியலிடப்பட்ட மருந்துகள் சில வேறுபாடுகளைக் கொண்டுள்ளன, இருப்பினும் பொதுவாக அவற்றின் செயலின் கொள்கை ஒன்றே.
மருத்துவரால் பரிந்துரைக்கப்பட்டபடி மட்டுமே மருந்து பயன்படுத்தப்பட வேண்டும், ஏனெனில் அவரிடமிருந்து மட்டுமே நீங்கள் துல்லியமான வழிமுறைகளைப் பெற முடியும். இது இல்லாமல், இந்த மருந்து சுட்டிக்காட்டப்பட்ட நோயாளிகளுக்கு கூட ஆபத்தானது.
வெளியீட்டு வடிவம் மற்றும் அமைப்பு
“ரோசின்சுலின்” என்பது இரத்தச் சர்க்கரைக் குறைவு மருந்துகளைக் குறிக்கிறது. மருந்து வெளிப்படும் வேகம் மற்றும் கால அளவைப் பொறுத்து, பின்வருமாறு:
- “ரோசின்சுலின் எஸ்” என்பது நடுத்தர செயல்பாட்டு மருந்துகளைக் குறிக்கிறது,
- "ரோசின்சுலின் ஆர்" - குறுகிய செயல்,
- ரோசின்சுலின் எம் ஒரு ஒருங்கிணைந்த தயாரிப்பு.
ஒரு மருந்து இன்சுலின் ஆகும், இது டி.என்.ஏ மாற்றங்கள் மூலம் மனித உடலில் இருந்து பிரத்தியேகமாக பெறப்படுகிறது. ரோசின்சுலின் சி பயன்படுத்துவதற்கான வழிமுறைகளில் கூறப்பட்டுள்ளபடி, செயல்பாட்டின் கொள்கை மருந்துகளின் முக்கிய கூறுகளின் உயிரணுக்களுடன் தொடர்பு கொள்வதை அடிப்படையாகக் கொண்டது. இதன் விளைவாக, ஒரு இன்சுலின் வளாகம் உருவாகிறது.

மருந்து தோலடி நிர்வாகத்திற்கான ஒரு இடைநீக்கம் ஆகும். அதன் விளைவு முக்கியமாக கலவையில் இன்சுலின்-ஐசோபனின் உள்ளடக்கம் காரணமாகும். இது சற்று சாம்பல் நிறத்துடன் கூடிய வெள்ளை மருந்து. அது அசைக்கப்படாவிட்டால், அது ஒரு தெளிவான திரவம் மற்றும் வண்டல் மீது விநியோகிக்கப்படுகிறது. அதனால்தான் அறிவுறுத்தல்களின்படி, மருந்து அறிமுகப்படுத்தப்படுவதற்கு முன்பு நீங்கள் கொஞ்சம் அசைக்க வேண்டும்.
இந்த மருந்து மிகவும் நியாயமான விலையைக் கொண்டுள்ளது. "ரோசின்சுலின் ஆர்" பயன்பாட்டிற்கான வழிமுறைகள் இந்த கருவி கரையக்கூடிய குறுகிய-செயல்பாட்டு இன்சுலின் என்று கூறுகிறது. இது இன்சுலின் ஏற்பி வளாகத்தை உருவாக்கும் போது, உயிரணு சவ்வு மீது ஒரு சிறப்பு ஏற்பியுடன் மிக எளிதாக தொடர்பு கொள்கிறது.
இந்த மருந்துடன் சிகிச்சையின் போது, கொழுப்பு செல்கள் மற்றும் கல்லீரலில் குளுக்கோஸ் தொகுப்பு அதிகரிக்கிறது. முக்கிய கூறுகள் தசை செல்களை ஊடுருவி, உள்விளைவு செயல்முறைகளின் செயல்பாட்டைத் தூண்டுகின்றன.
அதிகரித்த புரத தொகுப்பு காரணமாக, இரத்தத்தில் குளுக்கோஸின் செறிவு மற்றும் கிளைகோஜனின் முறிவு குறைகிறது. உட்செலுத்தப்பட்ட பிறகு, சிகிச்சை விளைவு 30 நிமிடங்களுக்குள் தொடங்குகிறது. ஒரு டோஸிலிருந்து நடவடிக்கை காலம் சுமார் 8 மணி நேரம் ஆகும். மதிப்பு பெரும்பாலும் அளவு, முறை மற்றும் நிர்வாகத்தின் பகுதியைப் பொறுத்தது.
"ரோசின்சுலின் சி" என்ற மருந்து ஐசோபேன் வடிவத்தில் சராசரி கால அளவோடு வழங்கப்படுகிறது. இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்க மருந்து உதவுகிறது, திசுக்களால் அதன் உறிஞ்சுதலை அதிகரிக்கும். இது கல்லீரலால் குளுக்கோஸ் உற்பத்தி விகிதத்தை குறைக்கிறது. மருந்து அறிமுகப்படுத்தப்பட்ட பிறகு, சிகிச்சை அமைப்பு 2 மணி நேரத்தில் செயல்படத் தொடங்குகிறது. அதிகபட்ச முடிவு 12 மணி நேரத்திற்குப் பிறகு அடையப்படுகிறது. சிகிச்சை விளைவு ஒரு நாள் நீடிக்கும்.
யார் நியமிக்கப்படுகிறார்கள்
சிகிச்சையைத் தொடங்குவதற்கு முன், மருந்துக்கான பரிந்துரை என்ன, அதை எவ்வாறு சரியாகப் பயன்படுத்துவது என்பதை அறிய “ரோசின்சுலின் எஸ்” இன் வழிமுறைகளும் விளக்கமும் படிக்கப்பட வேண்டும். ஒரு மருத்துவரை அணுகுவது உறுதி, அதன் பயன்பாட்டின் தகுதியை தீர்மானிக்க வேண்டியது அவசியம். எதிர்மறையான விளைவுகளுக்கு வாய்ப்பு இருப்பதால், சுயாதீனமாக மருந்து வாங்கவும் பயன்படுத்தவும் இது தடைசெய்யப்பட்டுள்ளது. இதுபோன்ற நோயறிதல்களின் முன்னிலையில் மருந்து எடுக்க மருத்துவர்கள் பரிந்துரைக்கின்றனர்:
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோய்
- கர்ப்ப காலத்தில் நீரிழிவு
- பிரசவத்திற்குப் பிந்தைய அல்லது அறுவை சிகிச்சைக்குப் பின்.

கூடுதலாக, இந்த தீர்வு பிற இரத்தச் சர்க்கரைக் குறைவு மருந்துகளை உட்கொள்வதால் முடிவுகள் கிடைக்காத நிலையில் பரிந்துரைக்கப்படுகிறது, அத்துடன் முக்கிய சிகிச்சைக்கு கூடுதலாக.
மருந்து பயன்பாடு
பயன்பாட்டிற்கான வழிமுறைகளின்படி, “ரோசின்சுலின் சி” என்பது தோலின் கீழ் நிர்வாகத்திற்கான தயாரிப்புகளை குறிக்கிறது. நோயறிதல் மற்றும் இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைக் கருத்தில் கொண்டு அளவு தேர்ந்தெடுக்கப்படுகிறது. சிகிச்சையைத் தொடங்குவதற்கு முன், ஒரு சிகிச்சை முறையை கணக்கிட நீங்கள் ஒரு மருத்துவரை சந்திக்க வேண்டும். சராசரி பரிந்துரைக்கப்பட்ட அளவு பெரும்பாலும் மருந்தின் வடிவத்தைப் பொறுத்தது. 1 மில்லி இடைநீக்கம் 100 IU வரை உள்ளது.
பயன்பாட்டிற்கான வழிமுறைகளின்படி, ரோசின்சுலின் எம் ஒரு கிலோ நோயாளியின் எடைக்கு 0.5-1 IU என்ற அளவில் பரிந்துரைக்கப்படுகிறது. பின்னர், இரத்தம் மற்றும் குளுக்கோஸின் கலவையின் பண்புகள் ஆய்வு செய்யப்படுகின்றன, மேலும் உகந்த அளவு தேர்ந்தெடுக்கப்படுகிறது.
பயன்பாட்டிற்கான வழிமுறைகளில் கூறப்பட்டுள்ளபடி, "ரோசின்சுலின் ஆர்" ஒரு நாளைக்கு 40 அலகுகளில் பரிந்துரைக்கப்படுகிறது. நிர்வாக முறை உணவு உட்கொள்ளும் முன் மற்றும் பின் இரத்த எண்ணிக்கையைப் பொறுத்தது. மருந்து நிர்வகிக்கப்படலாம்:
- தோலுக்கடியிலோ,
- intramuscularly,
- IV.
பெரும்பாலும், ரோசின்சுலின் ஆர் தோலடி முறையில் நிர்வகிக்கப்படுகிறது. நீரிழிவு கோமா கண்டறியப்பட்டால் அல்லது அறுவை சிகிச்சை சுட்டிக்காட்டப்பட்டால், மருந்து உள்நோக்கி அல்லது நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. மோனோ தெரபி மூலம், மருந்து ஒரு நாளைக்கு 3 முறை பயன்படுத்தப்படுகிறது. சில சந்தர்ப்பங்களில், மருந்தின் நிர்வாகத்தின் அதிர்வெண் ஒரு நாளைக்கு ஆறு முறை வரை இருக்கும். லிபோடிஸ்ட்ரோபி மற்றும் அட்ராபியைத் தவிர்க்க, ஊசி தளத்தை ஒவ்வொரு முறையும் மாற்ற வேண்டும்.
பயன்பாட்டிற்கான வழிமுறைகளின்படி, ரோசின்சுலின் எஸ் 24 IU க்கு மிகாமல் ஒரு மருந்தில் பரிந்துரைக்கப்படுகிறது. மருந்து ஒரு நாளைக்கு 1-2 முறை தோலடி முறையில் வழங்கப்படுகிறது. ஒவ்வொரு முறையும் உட்செலுத்துதல் பகுதியை மாற்ற உற்பத்தியாளர் பரிந்துரைக்கிறார். மருந்து காலை உணவுக்கு 30 நிமிடங்களுக்கு முன் எடுக்கப்படுகிறது. சில சந்தர்ப்பங்களில், நோயாளிக்கு இன்ட்ராமுஸ்குலர் ஊசி பரிந்துரைக்கப்படுகிறது, மேலும் நரம்பு நிர்வாகம் தடைசெய்யப்பட்டுள்ளது.
மருந்தைப் பயன்படுத்துவதற்கு முன்பு, நீங்கள் அதை அறை வெப்பநிலையில் சூடேற்ற வேண்டும்.போதைப்பொருளை இன்னும் அதிகமாக விநியோகிக்க நீங்கள் பாட்டிலை அசைக்க வேண்டும். நிர்வாகத்தின் இடம் மருத்துவரால் தீர்மானிக்கப்படுகிறது. இது முக்கியமாக வயிற்று சுவர், தொடை, தோள்பட்டை அல்லது பிட்டம்.
நிலையான சூழ்நிலைகளில், பயன்பாட்டிற்கான வழிமுறைகளின்படி, ரோசின்சுலின் என் ஒரு நாளைக்கு 8-24 IU க்கு பரிந்துரைக்கப்படுகிறது. நோயாளிக்கு இன்சுலின் அதிக உணர்திறன் இருந்தால், மருந்து குறைந்தபட்ச அளவிலேயே பரிந்துரைக்கப்படுகிறது, மேலும் குறைக்கப்பட்ட உணர்திறனுடன், டோஸ் ஒரு நாளைக்கு 24 IU க்கும் அதிகமாக இருக்கும்.
கர்ப்பம்
பயன்பாட்டிற்கான வழிமுறைகளில் கூறப்பட்டுள்ளபடி, கர்ப்ப காலத்தில் ரோசின்சுலின் சி மற்றும் தாய்ப்பால் சிகிச்சைக்கு பயன்படுத்தப்படலாம், ஏனெனில் செயலில் உள்ள கூறுகள் நஞ்சுக்கொடியை ஊடுருவாது.

கர்ப்பத்தைத் திட்டமிடுவதற்கு முன், சர்க்கரை உள்ளடக்கத்திற்கான இரத்தத்தை சரிபார்க்க பரிந்துரைக்கப்படுகிறது. அதிகரித்த அறிகுறிகள் இருந்தால், மருத்துவர் ரோசின்சுலின் பரிந்துரைக்கிறார். தாய்ப்பால் கொடுக்கும் போது, இந்த மருந்தைப் பயன்படுத்த அனுமதிக்கப்படுகிறது, ஏனெனில் இது தாய்ப்பாலில் ஊடுருவுவது குறித்து எந்த தகவலும் இல்லை.
குழந்தை பருவத்திலும் முதுமையிலும் பயன்படுத்துங்கள்
குழந்தைகளுக்கு சிகிச்சையளிக்க "ரோசின்சுலின்" பயன்படுத்தப்படலாம், இருப்பினும், நீங்கள் அளவை சரிசெய்ய வேண்டும். சுகாதார நிலை மற்றும் சாட்சியங்களை கண்காணிப்பதும் முக்கியம்.
வயதானவர்களுக்கு சிகிச்சையளிக்க ஒரு மருந்து அனுமதிக்கப்படுகிறது, ஆனால் இது மிகவும் கவனமாகப் பயன்படுத்தப்பட வேண்டும், ஏனென்றால் அவர்களுக்கு இரத்தச் சர்க்கரைக் குறைவு ஏற்படுவதற்கான அதிக ஆபத்து உள்ளது மற்றும் பிற இணக்க நோய்கள் அதிகரிக்கும்.
முரண்
மருந்தைப் பயன்படுத்துவதற்கு முன்பு, "ரோசின்சுலின் சி" ஐப் பயன்படுத்துவதற்கான வழிமுறைகளைப் படிப்பது அவசியம். மருந்தின் விலை சராசரியாக 926 ரூபிள். மருத்துவரிடம் ஆலோசிக்காமல் அதைப் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. இது முக்கியமான மதிப்புகளுக்கு குளுக்கோஸின் வீழ்ச்சியால் ஏற்படுகிறது.
சிக்கல்களின் வளர்ச்சியைத் தடுக்க, நீங்கள் வழிமுறைகளை தெளிவாகப் பின்பற்ற வேண்டும், மேலும் முரண்பாடுகளையும் எடுக்க வேண்டும். மருந்தின் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி முன்னிலையிலும், குறைந்த இரத்த சர்க்கரை விஷயத்திலும் இந்த கருவியைப் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
பக்க விளைவுகள்
"ரோசின்சுலின்" முறையற்ற பயன்பாடு உடலுக்கு எதிர்மறையான பக்க விளைவுகளை ஏற்படுத்துகிறது. இதைச் செய்ய, நீங்கள் மருத்துவரின் பரிந்துரைகளை தெளிவாகப் பின்பற்ற பரிந்துரைக்கப்படுகிறது, சிகிச்சை முறைகளில் நீங்களே மாற்றங்களைச் செய்ய வேண்டாம். சாத்தியமான பக்க விளைவுகள் போன்றவை:
- இதய தாள தொந்தரவு,
- தோல் தடிப்புகள்,
- நிறமிழப்பு
- , தலைவலி
- ஊசி தளத்தில் வீக்கம் மற்றும் எரியும்,
- இரத்த நாளங்கள் நிரம்பி வழிகின்றன.

பாதகமான எதிர்வினைகள் ஏற்பட்டால், சிகிச்சையை சரிசெய்ய நீங்கள் எப்போதும் மருத்துவரை அணுக வேண்டும்.
மருந்து தொடர்பு
"ரோசின்சுலின்" மருந்து மற்ற மருந்துகளுடன் சிக்கலான சிகிச்சைக்கு ஏற்றது. சேர்க்கை சிகிச்சையைத் தொடங்குவதற்கு முன், நீங்கள் ஒரு மருத்துவரை அணுக வேண்டும். அவர் ஒரு சந்திப்பை மேற்கொள்வார், மேலும் செயலில் உள்ள கூறுகளின் தொடர்புகளை கணக்கில் எடுத்துக்கொள்வார்.
எச்சரிக்கையுடன், இரத்த குளுக்கோஸ் அளவை இயல்பாக்கும் நோக்கில் நீங்கள் "ரோசின்சுலின்" ஐ எடுக்க வேண்டும். விரும்பிய முடிவின் பலவீனம் ஒரே நேரத்தில் நிர்வாகத்துடன் டையூரிடிக்ஸ், கருத்தடை மருந்துகள், ஆண்டிடிரஸன் மருந்துகளுடன் காணப்படுகிறது.
மருந்தின் ஒப்புமைகள்
மருந்து வாங்குவதற்கு முன், "ரோசின்சுலின்" பயன்பாடு மற்றும் மதிப்புரைகளுக்கான வழிமுறைகளைப் படிக்க வேண்டும். மருந்தின் விலை சுமார் 100 ரூபிள் ஆகும். அவரிடம் பல ஒத்த மருந்துகள் உள்ளன, அவை முரண்பாடுகள் இருந்தால் பரிந்துரைக்கப்படுகின்றன. அனலாக்ஸில், இது போன்றவற்றை முன்னிலைப்படுத்த வேண்டியது அவசியம்:
"நோவோமிக்ஸ்" என்ற மருந்து இரண்டு கட்ட இன்சுலின் ஆகும். இது அதன் வேகம் மற்றும் செயல்திறனால் வேறுபடுகிறது. 6 வயதுக்குட்பட்ட குழந்தைகளுக்கு இது பரிந்துரைக்கப்படவில்லை. பெரும்பாலும் ஊசி இடத்திலேயே, ஒவ்வாமை ஏற்படுவது குறிப்பிடத்தக்கது.
மருந்து "இன்சுமான்" 3 வகையான நடவடிக்கை. இது குழந்தைகள் மற்றும் பெரியவர்களின் சிகிச்சைக்கு பயன்படுத்தப்படுகிறது. இந்த கருவி அரிதாக பக்க விளைவுகளைத் தூண்டுகிறது.
"புரோட்டாஃபான்" என்ற மருந்து தோலடி மட்டுமே நிர்வகிக்கப்படுகிறது, இது எந்த வயதினருக்கும் சிகிச்சையளிக்கப் பயன்படுகிறது. பாலூட்டும் போது கர்ப்பிணிப் பெண்களால் பயன்படுத்தலாம்.
மருத்துவர்கள் ஆலோசனை
பிரசவத்தின்போதும் அதற்குப் பின்னரும் இன்சுலின் தேவை வியத்தகு அளவில் குறைகிறது என்று மருத்துவர்கள் கூறுகின்றனர். இந்த வழக்கில், ஒரு பெண் மருத்துவர்களின் மேற்பார்வையில் இருக்க வேண்டும். வழக்கமான பயன்பாட்டுடன் இந்த மருந்து மிகச் சிறந்த முடிவைக் கொண்டுள்ளது என்று மருத்துவர்கள் கூறுகிறார்கள்.
இந்த மருந்தை சரியாகப் பயன்படுத்தினால் எந்தவிதமான முரண்பாடுகளும் பக்க விளைவுகளும் இல்லை என்று அவர்கள் வாதிடுகின்றனர்.
நோயாளி விமர்சனங்கள்
இந்த மருந்தின் அனுபவமுள்ள நீரிழிவு நோயாளிகளின் விமர்சனங்கள் பெரும்பாலும் நேர்மறையானவை. பயன்பாட்டின் வசதி, பல வகையான இன்சுலின் இணைக்கும் திறன் ஆகியவற்றை அவர்கள் கவனிக்கிறார்கள். இருப்பினும், இது முற்றிலும் பொருத்தமற்றது.
இது ஒரு உள்நாட்டு தயாரிப்பு என்று பலர் கூறுகிறார்கள், ஆனால் தரத்தில் இது ஒரு வெளிநாட்டு உற்பத்தியை விட தாழ்ந்ததல்ல. ஆனால் சில சந்தர்ப்பங்களில், இது கடுமையான இரத்தச் சர்க்கரைக் குறைவைத் தூண்டுகிறது.
பயன்படுத்துவது எப்படி: அளவு மற்றும் சிகிச்சையின் போக்கை
மருந்தின் நிர்வாகத்தின் டோஸ் மற்றும் பாதை ஒவ்வொரு சந்தர்ப்பத்திலும் இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கத்தின் அடிப்படையில் உணவுக்கு முன் மற்றும் சாப்பிட்ட 1-2 மணிநேரங்களின் அடிப்படையில் தனித்தனியாக தீர்மானிக்கப்படுகிறது, மேலும் குளுக்கோசூரியாவின் அளவு மற்றும் நோயின் போக்கின் தன்மையைப் பொறுத்தது.
மருந்து சாப்பிடுவதற்கு 15-30 நிமிடங்களுக்கு முன் s / c, / m, in / in, நிர்வகிக்கப்படுகிறது. நிர்வாகத்தின் மிகவும் பொதுவான பாதை sc. நீரிழிவு கெட்டோஅசிடோசிஸ், நீரிழிவு கோமா, அறுவை சிகிச்சை தலையீட்டின் போது - இல் / இல் மற்றும் / மீ.
மோனோ தெரபி மூலம், நிர்வாகத்தின் அதிர்வெண் வழக்கமாக ஒரு நாளைக்கு 3 முறை (தேவைப்பட்டால், ஒரு நாளைக்கு 5-6 முறை வரை), லிபோடிஸ்ட்ரோபியின் வளர்ச்சியைத் தவிர்க்க ஒவ்வொரு முறையும் ஊசி தளம் மாற்றப்படுகிறது (தோலடி அல்லது தோலடி கொழுப்பின் ஹைபர்டிராபி).
சராசரி தினசரி டோஸ் 30-40 PIECES, குழந்தைகளில் - 8 PIECES, பின்னர் சராசரி தினசரி டோஸில் - 0.5-1 PIECES / kg அல்லது 30-40 PIECES ஒரு நாளைக்கு 1-3 முறை, தேவைப்பட்டால் - ஒரு நாளைக்கு 5-6 முறை. 0.6 U / kg ஐ விட அதிகமான தினசரி டோஸில், உடலின் பல்வேறு பகுதிகளில் 2 அல்லது அதற்கு மேற்பட்ட ஊசி வடிவில் இன்சுலின் வழங்கப்பட வேண்டும்.
நீண்ட காலமாக செயல்படும் இன்சுலின்களுடன் இணைக்க முடியும்.
எத்தனால் கொண்டு அலுமினிய தொப்பியை அகற்றிய பின் துடைத்த ஒரு மலட்டு சிரிஞ்ச் ஊசியால் துளைப்பதன் மூலம் இன்சுலின் கரைசல் குப்பியில் இருந்து சேகரிக்கப்படுகிறது.
மருந்தியல் நடவடிக்கை
குறுகிய நடிப்பு இன்சுலின் தயாரிப்பு. உயிரணுக்களின் வெளிப்புற சவ்வு மீது ஒரு குறிப்பிட்ட ஏற்பியுடன் தொடர்புகொண்டு, இன்சுலின் ஏற்பி வளாகத்தை உருவாக்குகிறது. CAMP இன் தொகுப்பை அதிகரிப்பதன் மூலம் (கொழுப்பு செல்கள் மற்றும் கல்லீரல் உயிரணுக்களில்) அல்லது நேரடியாக உயிரணுக்களில் (தசைகள்) ஊடுருவி, இன்சுலின் ஏற்பி வளாகம் உட்பட, உள்விளைவு செயல்முறைகளைத் தூண்டுகிறது. பல முக்கிய நொதிகளின் தொகுப்பு (ஹெக்ஸோகினேஸ், பைருவேட் கைனேஸ், கிளைகோஜன் சின்தேஸ், முதலியன). இரத்தத்தில் குளுக்கோஸின் செறிவு குறைவது அதன் உள்விளைவு போக்குவரத்து அதிகரிப்பு, திசுக்களின் உறிஞ்சுதல் மற்றும் ஒருங்கிணைத்தல், லிபோஜெனீசிஸின் தூண்டுதல், கிளைகோஜெனோஜெனீசிஸ், புரத தொகுப்பு, கல்லீரலால் குளுக்கோஸ் உற்பத்தியின் வீதத்தில் குறைவு (கிளைகோஜனின் முறிவின் குறைவு) போன்றவை காரணமாகும்.
ஸ்க் ஊசிக்குப் பிறகு, விளைவு 20-30 நிமிடங்களுக்குள் நிகழ்கிறது, அதிகபட்சம் 1-3 மணி நேரத்திற்குப் பிறகு, 5-8 மணிநேர அளவைப் பொறுத்து நீடிக்கும். மருந்தின் காலம் டோஸ், முறை, நிர்வாகத்தின் இடம் மற்றும் குறிப்பிடத்தக்க தனிப்பட்ட பண்புகளைக் கொண்டுள்ளது .
பக்க விளைவுகள்
ஒவ்வாமை எதிர்வினைகள் (யூர்டிகேரியா, ஆஞ்சியோடீமா - காய்ச்சல், மூச்சுத் திணறல், இரத்த அழுத்தம் குறைதல்),
இரத்தச் சர்க்கரைக் குறைவு (சருமத்தின் வலி, அதிகரித்த வியர்வை, வியர்வை, படபடப்பு, நடுக்கம், பசி, கிளர்ச்சி, பதட்டம், வாயில் பரேஸ்டீசியாஸ், தலைவலி, மயக்கம், தூக்கமின்மை, பயம், மனச்சோர்வு, எரிச்சல், அசாதாரண நடத்தை, இயக்கம் இல்லாமை, பேச்சு மற்றும் பேச்சு கோளாறுகள் மற்றும் பார்வை), இரத்தச் சர்க்கரைக் கோமா,
ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு அமிலத்தன்மை (குறைந்த அளவுகளில், ஊசி போடுவது, மோசமான உணவு, காய்ச்சல் மற்றும் தொற்றுநோய்களின் பின்னணிக்கு எதிராக): மயக்கம், தாகம், பசியின்மை குறைதல், முகத்தை சுத்தப்படுத்துதல்),
பலவீனமான உணர்வு (பிரிகோமடோஸ் மற்றும் கோமாவின் வளர்ச்சி வரை),
நிலையற்ற பார்வைக் குறைபாடு (பொதுவாக சிகிச்சையின் ஆரம்பத்தில்),
மனித இன்சுலின் உடனான நோயெதிர்ப்பு குறுக்கு-எதிர்வினைகள், இன்சுலின் எதிர்ப்பு ஆன்டிபாடிகளின் டைட்டரின் அதிகரிப்பு, அதைத் தொடர்ந்து கிளைசீமியா அதிகரிப்பு,
உட்செலுத்துதல் இடத்தில் ஹைபர்மீமியா, அரிப்பு மற்றும் லிபோடிஸ்ட்ரோபி (தோலடி அல்லது தோலடி கொழுப்பின் ஹைபர்டிராபி).
சிகிச்சையின் ஆரம்பத்தில் - வீக்கம் மற்றும் பலவீனமான ஒளிவிலகல் (தற்காலிகமானது மற்றும் தொடர்ச்சியான சிகிச்சையுடன் மறைந்துவிடும்).
தொடர்பு
பிற மருந்துகளின் தீர்வுகளுடன் மருந்து பொருந்தாது.
ஹைபோகிளைசெமிக் விளைவு சல்போனமைடுகள் (வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சல்போனமைடுகள் உட்பட), எம்.ஏ.ஓ தடுப்பான்கள் (ஃபுராசோலிடோன், புரோகார்பசின், செலிகிலின் உட்பட), கார்போனிக் அன்ஹைட்ரேஸ் தடுப்பான்கள், ஏ.சி.இ இன்ஹிபிட்டர்கள், என்.எஸ்.ஏ.ஐ.டிக்கள் (சாலிசிலேட்டுகள் உட்பட), அனபோலிக் .
பலவீனமடையும் குளுக்கோஜென் வளர்ச்சி ஹார்மோன், கார்டிகோஸ்டீராய்டுகள், வாய்வழி, ஈஸ்ட்ரோஜென்கள், தயாசைட் மற்றும் "லூப்" சிறுநீரிறக்கிகள், பிசிசிஐ, தைராய்டு ஹார்மோன்கள், ஹெப்பாரினை, sulfinpyrazone, sympathomimetics, டெனோஸால், tricyclics, குளோனிடைன் பிசிசிஐ, டயாசொக்சைட், மார்பின், மரிஜுவானா, நிகோடின், ஃபெனிடாய்ன் இன் இரத்த சர்க்கரை குறை விளைவுகள் , எபினெஃப்ரின், எச் 1-ஹிஸ்டமைன் ஏற்பி தடுப்பான்கள்.
பீட்டா-தடுப்பான்கள், ரெசர்பைன், ஆக்ட்ரியோடைடு, பென்டாமைடின் ஆகியவை இன்சுலின் இரத்தச் சர்க்கரைக் குறைவு விளைவை மேம்படுத்தவும் பலவீனப்படுத்தவும் முடியும்.
ரின்சுலின் பி - பயன்பாட்டுக்கான வழிமுறைகள்
ரின்சுலின் பி மனித இன்சுலின் என்று கருதப்படுகிறது. மறுசீரமைப்பு டி.என்.ஏ தொழில்நுட்பத்தைப் பயன்படுத்துவதால் இது பெறப்பட்டது. கரையக்கூடிய இன்சுலின் நிறமற்ற, தெளிவான திரவமாகும். இந்த மருந்து ஊசி மூலம் ஊடுருவி, உள்நோக்கி மற்றும் தோலடி முறையில் வடிவமைக்கப்பட்டுள்ளது. இரத்தச் சர்க்கரை அளவு ஒரு முக்கியமான நிலைக்கு வீழ்ச்சியடைவவர்களை இலக்காகக் கொண்டது இரத்தச் சர்க்கரைக் குறைவு முகவர்.
கலவை மற்றும் வெளியீட்டின் வடிவம்
ஊசிக்கான தீர்வு
மனித இன்சுலின் கரையக்கூடியது
தயாரிப்பில் எக்ஸிபீயர்கள் உள்ளனர்: கிளிசரால் (கிளிசரின்) - 16 மி.கி, மெட்டாக்ரெசால் - 3 மி.கி, நீர் டி / ஐ - 1 மில்லி வரை. பாட்டிலின் அளவு 10 மில்லி. ஒரு அட்டை பெட்டியில் வைக்கப்பட்டு, கொப்புளம் துண்டு பேக்கேஜிங் 5 தோட்டாக்களைக் கொண்டுள்ளது. மீண்டும் மீண்டும் ஊசி போடுவதற்காக வடிவமைக்கப்பட்ட ஒரு செலவழிப்பு மல்டி டோஸ் சிரிஞ்ச் பேனாவில் பொருத்தப்பட்ட ஒரு கண்ணாடி குப்பியை 3 மில்லி வைத்திருக்கிறது.
பார்மகோடைனமிக்ஸ் மற்றும் பார்மகோகினெடிக்ஸ்
மருந்தின் காலம் இரத்தத்தில் இன்சுலின் உறிஞ்சும் வீதத்தால் தீர்மானிக்கப்படுகிறது மற்றும் நான்கு காரணிகளைப் பொறுத்தது:
- மருந்தின் அளவிலிருந்து (இன்சுலின் செலுத்தப்பட்ட அளவு),
- மருந்தில் இன்சுலின் செறிவிலிருந்து,
- ஊசி தளங்கள் (தொடை, பிட்டம், அடிவயிறு),
- நிர்வாக முறை (உள்ளுறுப்பு, நரம்பு, தோலடி).
சராசரியாக, நிர்வாகத்திற்குப் பிறகு, இன்சுலின் 20-30 நிமிடங்களில் செயல்படத் தொடங்குகிறது, அதிகபட்ச விளைவு 1-3 மணி நேரத்திற்கு இடையில் அடையப்படுகிறது. மருந்தின் விளைவு, அளவைப் பொறுத்து, சராசரியாக 8 மணி நேரம் நீடிக்கும். மருந்தின் தீமை என்னவென்றால், தீர்வு தசை திசு முழுவதும் சமமாக விநியோகிக்கப்படுகிறது. கல்லீரல் மற்றும் சிறுநீரகங்களில் உள்ள இன்சுலினேஸால் இன்சுலின் மூலக்கூறுகள் அழிக்கப்படுகின்றன. ரின்சுலின் ஒரு விதியாக, சிறுநீரகங்களால் வெளியேற்றப்படுகிறது.
அளவு மற்றும் நிர்வாகம்
மருந்தின் நிர்வாகத்தின் அளவு மற்றும் வழியை மருத்துவர் தீர்மானிக்க வேண்டும்.
தோலடி நிர்வாகம் மிகவும் பொதுவான வழியாகும். நரம்பு மற்றும் உள்நோக்கி, மருந்து தீவிர நிகழ்வுகளில் நிர்வகிக்கப்படுகிறது, எடுத்துக்காட்டாக, வரவிருக்கும் அறுவை சிகிச்சை அல்லது நீரிழிவு கோமாவுடன்.
கார்போஹைட்ரேட்டுகளைக் கொண்ட உணவுக்கு 20-30 நிமிடங்களுக்கு முன்பு இன்சுலின் வழங்கப்படுகிறது. தீர்வு அறை வெப்பநிலையில் இருக்க வேண்டும்.
மருந்து முன்புற அடிவயிற்று சுவரில் செலுத்தப்படுகிறது, அங்கு அதிகபட்ச உறிஞ்சுதல் அடையப்படுகிறது. நீங்கள் தோள்பட்டையின் தொடை, பிட்டம் அல்லது டெல்டோயிட் பகுதியில் குத்தலாம். இன்சுலின் தோலடி முறையில் வழங்கும்போது, இரத்த நாளங்களை காயப்படுத்தாமல் இருப்பது முக்கியம். ஒரே இடத்தில் நீங்கள் தொடர்ச்சியாக பல முறை குத்த முடியாது, லிபோடிஸ்ட்ரோபியின் ஆபத்து உள்ளது.
மோனோ தெரபி விஷயத்தில், மருந்து ஒரு நாளைக்கு 3 முறை உடலில் அறிமுகப்படுத்தப்பட வேண்டும் (சில நோயாளிகளுக்கு - 5-6 முறை). இரத்தத்தில் குளுக்கோஸின் செறிவைப் பொறுத்து, மருந்தின் தினசரி டோஸ் உடல் எடையில் 0.3 முதல் 1 IU / kg வரை இருக்கும்.
தீர்வு உறைந்திருந்தால் அல்லது ஒரு மழைப்பொழிவு தோன்றியிருந்தால் ஒரு கெட்டி பயன்படுத்துவது ஏற்றுக்கொள்ள முடியாதது. கெட்டி மற்றும் ஊசியை ஒரு முறை பயன்படுத்தலாம்.
ஒரு சிரிஞ்ச் பேனாவின் பயன்பாடு உற்பத்தியாளரின் அறிவுறுத்தல்களின்படி கண்டிப்பாக நிகழ வேண்டும். நடைமுறையைச் செய்வதற்கு முன், நீங்கள் குளிர்சாதன பெட்டியில் இருந்து ஒரு சிரிஞ்ச் பேனாவை அகற்றி, இன்சுலின் கரைசல் அறை வெப்பநிலையை அடையும் வரை காத்திருக்க வேண்டும், பின்னர் ஊசியைப் பயன்படுத்தி நீங்கள் மருந்துக்குள் நுழையலாம். உட்செலுத்தப்பட்ட பிறகு, ஊசியை தொப்பியுடன் அவிழ்த்துவிட்டு உடனடியாக பாதுகாப்புக்காக அகற்ற வேண்டும்.
அனலாக்ஸ் ரின்சுலின் பி
ரஷ்ய மற்றும் வெளிநாட்டு மருந்துகளின் ஒப்புமைகள் போதுமான எண்ணிக்கையில் உள்ளன.
- ஆக்ட்ராபிட் என்.எம் (நோவோ நோர்டிஸ்க், டென்மார்க்),
- பயோசுலின் (ஃபார்ம்ஸ்டாண்டர்ட்-உஃபாவிடா, ரஷ்யா),
- ஜென்சுலின் ஆர் ("பயோட்டன் எஸ். ஏ.", போலந்து),
- வோசுலிம்-ஆர் (வோகார்ட் லிமிடெட், இந்தியா),
- இன்சுரான் ஆர் (இன்ஸ்டிடியூட் ஆப் பயோஆர்கானிக் கெமிஸ்ட்ரி ஆர்ஏஎஸ், ரஷ்யா),
- ரோசின்சுலின் ஆர் (தேன் தொகுப்பு, ரஷ்யா),
- மோனோயின்சுலின் சி.ஆர் (பெல்மெட் பிரபரேட்டி, பெலாரஸ்),
- ஹுமோதர் ஆர் 100 நதிகள் (இந்தார், உக்ரைன்),
- ஹுமுலின் ரெகுலர் (லில்லி பிரான்ஸ், பிரான்ஸ்).
ரின்சுலின் ஆர் என்பது ஜெரோபார்ம்-பயோ தயாரிக்கும் மருந்து. மாஸ்கோவில் உள்ள மருந்தகங்களில் மருந்துக்கான முன்மாதிரியான விலைகள்:
பி மற்றும் சி குழுக்களின் செயலில் உள்ள கூறு
 ரோசின்சுலின் பி கருதப்படுகிறது குறுகிய-செயல்பாட்டு கரையக்கூடிய இன்சுலின். இது உயிரணுக்களின் வெளிப்புற சவ்வு மீது ஒரு சிறப்பு ஏற்பியுடன் எளிதில் தொடர்புகொண்டு, இன்சுலின் ஏற்பி வளாகத்தை உருவாக்குகிறது. சிகிச்சையின் பின்னணியில், கல்லீரல் மற்றும் கொழுப்பு செல்களில் cAMP தொகுப்பு அதிகரிக்கிறது. மருந்தின் கூறுகள் தசை செல்களை ஊடுருவி, ஹெக்ஸோகினேஸ் மற்றும் பிற உள்விளைவு செயல்முறைகளின் செயல்பாட்டைத் தூண்டுகின்றன.
ரோசின்சுலின் பி கருதப்படுகிறது குறுகிய-செயல்பாட்டு கரையக்கூடிய இன்சுலின். இது உயிரணுக்களின் வெளிப்புற சவ்வு மீது ஒரு சிறப்பு ஏற்பியுடன் எளிதில் தொடர்புகொண்டு, இன்சுலின் ஏற்பி வளாகத்தை உருவாக்குகிறது. சிகிச்சையின் பின்னணியில், கல்லீரல் மற்றும் கொழுப்பு செல்களில் cAMP தொகுப்பு அதிகரிக்கிறது. மருந்தின் கூறுகள் தசை செல்களை ஊடுருவி, ஹெக்ஸோகினேஸ் மற்றும் பிற உள்விளைவு செயல்முறைகளின் செயல்பாட்டைத் தூண்டுகின்றன.
அதிகரித்த புரத தொகுப்பு காரணமாக, இரத்தத்தில் குளுக்கோஸின் செறிவு மற்றும் கிளைகோஜனின் முறிவு குறைகிறது. உட்செலுத்தப்பட்ட பிறகு, வெளிப்பாடு 30 நிமிடங்களுக்கு கவனிக்கப்படுகிறது. ஒரு டோஸிலிருந்து செயல்படும் காலம் 8 மணிநேரத்தை அடைகிறது. இந்த குறிகாட்டியின் மதிப்பு அளவு, முறை மற்றும் நிர்வாகத்தின் இடத்தைப் பொறுத்தது.
ரோசின்சுலின் சி சராசரி நேர்மறையான விளைவைக் கொண்டு இன்சுலின்-ஐசோபனாக வழங்கப்படுகிறது. மருந்து இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்கிறது, திசுக்களால் அதன் உறிஞ்சுதலை அதிகரிக்கிறது, லிபோஜெனீசிஸை மேம்படுத்துகிறது. இது கல்லீரலால் குளுக்கோஸ் உற்பத்தி விகிதத்தை குறைக்கிறது.
உட்செலுத்தலுக்குப் பிறகு, கலவை 2 மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது. அதிகபட்ச செயல்திறன் 12 மணி நேரத்திற்குப் பிறகு அடையப்படுகிறது. சிகிச்சை விளைவு ஒரு நாள் வரை நீடிக்கும். இந்த குறிகாட்டியின் மதிப்பு மருந்துகளின் அளவு மற்றும் கலவையால் நேரடியாக பாதிக்கப்படுகிறது.
அறிகுறிகள் மற்றும் முரண்பாடுகள்
இந்த மருந்தை நியமிப்பதற்கான அறிகுறிகள் பல.
இவை பின்வருமாறு:
- வகை 1 மற்றும் வகை 2 நீரிழிவு நோய் (வாய்வழி இரத்தச் சர்க்கரைக் குறைவு முகவர்களுடன் அல்லது போதிய செயல்திறனுடன் சிகிச்சையின் முடிவுகள் இல்லாத நிலையில்),
- கர்ப்ப காலத்தில் ஏற்பட்ட நீரிழிவு நோய்,
- கீட்டோஅசிடோசிசுடன் இணைந்தது,
- கெட்டோஅசிடோடிக் கோமா,
- நீண்ட காலமாக செயல்படும் இன்சுலின்களுடன் திட்டமிட்ட சிகிச்சை,
- நீரிழிவு நோயாளிகளில் தொற்று நோய்கள்.
இந்த அம்சங்களுக்கு இன்சுலின் கொண்ட முகவர்களுடன் சிகிச்சை தேவைப்படுகிறது, ஆனால் அவற்றின் இருப்பு அத்தகைய சிகிச்சையை உடனடியாக தொடங்க வேண்டும் என்று அர்த்தமல்ல. முதலில், எந்த முரண்பாடுகளும் இல்லை என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள். அவர்கள் காரணமாக, நீங்கள் வழக்கமாக ரோசின்சுலின் பயன்பாட்டை கைவிட வேண்டும்.
முக்கிய முரண்பாடுகள்:
இந்த அம்சங்களைக் கண்டுபிடிப்பதற்கு பிற வழிகளைத் தேர்வு செய்ய வேண்டும், ஏனெனில் ரோசின்சுலின் பயன்பாடு மோசமடையக்கூடும்.
பயன்பாட்டிற்கான வழிமுறைகள்
முடிவுகளைப் பெற, எந்தவொரு மருந்தையும் அறிவுறுத்தல்களின்படி பயன்படுத்த வேண்டும். ரோசின்சுலின் ஒரு சுருக்கம் பெரிதும் உதவாது, ஏனென்றால் ஒவ்வொரு நோயாளிக்கும் அட்டவணை மற்றும் அளவுகளை சரிசெய்ய வேண்டிய அம்சங்கள் இருக்கலாம். எனவே, மருத்துவரிடமிருந்து தெளிவான அறிவுறுத்தல்கள் தேவை.
இந்த மருந்து ஒரு ஊசி மருந்தாக பயன்படுத்தப்படுகிறது, இது தோலடி மருந்து கொடுக்கப்படுகிறது. சில நேரங்களில் நரம்பு அல்லது உள்விழி நிர்வாகம் அனுமதிக்கப்படுகிறது, ஆனால் இது ஒரு நிபுணரால் மட்டுமே மேற்கொள்ளப்படுகிறது.
ஊசி மருந்துகளின் அதிர்வெண் மற்றும் மருந்தின் அளவு ஆகியவை மருத்துவ படத்தின் பண்புகளின் அடிப்படையில் தனித்தனியாக கணக்கிடப்படுகின்றன.கூடுதல் அம்சங்கள் எதுவும் இல்லை என்றால், ஒரு நாளைக்கு 0.5-1 IU / kg எடை பயன்படுத்தப்படுகிறது. எதிர்காலத்தில், இரத்த குளுக்கோஸில் ஏற்படும் மாற்றங்கள் ஆய்வு செய்யப்பட்டு, தேவைப்பட்டால் டோஸ் சரிசெய்யப்படுகிறது.
ரோசின்சுலின் சில நேரங்களில் நீண்ட காலமாக செயல்படும் இன்சுலின் தயாரிப்புகளுடன் இணைந்து பயன்படுத்தப்படுகிறது. இந்த வழக்கில், மருந்தின் அளவை மாற்ற வேண்டும்.
உணவுக்கு முன் ஊசி போட வேண்டும் (20-30 நிமிடங்கள்). வீட்டில், மருந்து தொடை, தோள்பட்டை அல்லது முன்புற வயிற்று சுவரில் தோலடி முறையில் நிர்வகிக்கப்படுகிறது. மருத்துவர் பரிந்துரைத்த டோஸ் 0.6 IU / kg ஐ விட அதிகமாக இருந்தால், அதை பல பகுதிகளாக பிரிக்க வேண்டும். தோல் பிரச்சினைகள் எதுவும் ஏற்படாத வகையில் ஊசி இடங்களை மாற்ற வேண்டும்.
ஒரு சிரிஞ்ச் பேனாவுடன் இன்சுலின் அறிமுகப்படுத்தப்படுவதற்கான வீடியோ வழிமுறை:
சிறப்பு நோயாளிகள் மற்றும் திசைகள்
சில நோயாளிகளுக்கு சிறப்பு முன்னெச்சரிக்கைகள் தேவை. இது அவர்களின் உடலின் குணாதிசயங்களால் ஏற்படுகிறது, இதன் காரணமாக ரோசின்சுலின் ஒரு அசாதாரண வழியில் அவர்களை பாதிக்கும்.
இந்த நோயாளிகள் பின்வருமாறு:
- குழந்தைகள். குழந்தை பருவத்தில், இன்சுலின் சிகிச்சை தடைசெய்யப்படவில்லை, ஆனால் மருத்துவர்களால் மிகவும் கவனமாக கண்காணிக்க வேண்டும். மருந்தின் அளவு வயதுவந்த நீரிழிவு நோயை விட சற்று குறைவாக அவர்களுக்கு பரிந்துரைக்கப்படுகிறது.
- கர்ப்பிணி. ஒரு குழந்தை பிறக்கும் போது இந்த மருந்து பெண்களுக்கு தீங்கு விளைவிப்பதில்லை, எனவே இது பெரும்பாலும் நீரிழிவு அறிகுறிகளை நடுநிலையாக்க பயன்படுகிறது. ஆனால் கர்ப்ப காலத்தில், இன்சுலின் தேவை காலத்தைப் பொறுத்து மாறுபடலாம், எனவே நீங்கள் குளுக்கோஸ் அளவீடுகளைக் கண்காணித்து மருந்தின் பகுதியை சரிசெய்ய வேண்டும்.
- நர்சிங் தாய்மார்கள். அவை இன்சுலின் சிகிச்சையிலிருந்து தடைசெய்யப்படவில்லை. மருந்தின் செயலில் உள்ள கூறுகள் தாய்ப்பாலுக்குள் செல்லக்கூடும், ஆனால் அவை குழந்தைக்கு எதிர்மறையான விளைவை ஏற்படுத்தாது. இன்சுலின் என்பது புரதச் சேர்மமாகும், இது குழந்தையின் உடல் எளிதில் ஒருங்கிணைக்கிறது. ஆனால் ரோசின்சுலின் பயன்படுத்தும் போது, இயற்கையான உணவைக் கடைப்பிடிக்கும் பெண்கள் ஒரு உணவைப் பின்பற்ற வேண்டும்.
- வயதானவர்கள். அவர்களின் எச்சரிக்கையின் தேவை குறித்து வயது தொடர்பான மாற்றங்கள் காரணமாகும். இந்த மாற்றங்கள் கல்லீரல் மற்றும் சிறுநீரகங்கள் உட்பட பல உறுப்புகளை பாதிக்கும். இந்த உறுப்புகளின் வேலையில் மீறல்கள் முன்னிலையில், இன்சுலின் வெளியேற்றம் குறைகிறது. எனவே, 65 வயதுக்கு மேற்பட்ட நோயாளிகளுக்கு மருந்தின் குறைந்த அளவு பரிந்துரைக்கப்படுகிறது.
பல்வேறு நோயியல் கொண்ட நபர்களின் சிகிச்சையையும் நீங்கள் கவனமாக நடத்த வேண்டும். அவற்றில் சில ரோசின்சுலின் செயல்பாட்டை பாதிக்கின்றன.
அவற்றில் அழைக்கப்படுகின்றன:
- சிறுநீரகத்தின் மீறல்கள். அவை காரணமாக, செயலில் உள்ள பொருட்களின் வெளியேற்றம் குறைகிறது, இது அவற்றின் குவிப்பு மற்றும் இரத்தச் சர்க்கரைக் குறைவு ஏற்படக்கூடும். எனவே, அத்தகைய நபர்கள் அளவை கவனமாக கணக்கிட வேண்டும்.
- கல்லீரலின் நோயியல். இன்சுலின் செல்வாக்கின் கீழ், கல்லீரல் குளுக்கோஸின் உற்பத்தியை குறைக்கிறது. அதன் செயல்பாட்டில் சிக்கல்கள் இருந்தால், குளுக்கோஸை இன்னும் மெதுவாக உற்பத்தி செய்யலாம், இது அதன் குறைபாட்டை ஏற்படுத்துகிறது. இதன் பொருள் இந்த உடலின் செயல்பாட்டில் மீறல்கள் ஏற்பட்டால், மருந்தின் அளவைக் குறைக்க வேண்டும்.
ரோசின்சுலின் மட்டும் மருந்து குவிக்கும் திறனில் விலகல்களை ஏற்படுத்தாது மற்றும் எதிர்வினையை குறைக்காது. இந்த முகவரின் முறையற்ற பயன்பாட்டினால் ஏற்படும் இரத்தச் சர்க்கரைக் குறைவு நிலையில் அவை தூண்டப்படலாம். இது சம்பந்தமாக, இந்த மருந்தைப் பயன்படுத்தும் போது வாகனம் ஓட்டுதல் மற்றும் ஆபத்தான நடவடிக்கைகள் விரும்பத்தகாதவை.
நடத்தி சிகிச்சை
குழு C இன் மருந்து ஒரு நாளைக்கு 1-2 முறை நிர்வகிக்கப்படுகிறது. உற்பத்தியாளர் ஒவ்வொரு முறையும் ஊசி பகுதியை மாற்ற அறிவுறுத்துகிறார். மருந்து காலை உணவுக்கு 30 நிமிடங்களுக்கு முன் எடுக்கப்படுகிறது. அரிதாக, ரோசின்சுலின் சி உடன் உள்ளிழுக்கும் ஊசி நோயாளிக்கு பரிந்துரைக்கப்படுகிறது. நரம்பு நிர்வாகம் தடைசெய்யப்பட்டுள்ளது.
அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. இது சிறுநீர் மற்றும் இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கத்தைப் பொறுத்தது, நோயின் போக்கின் பண்புகள். நிலையான சூழ்நிலைகளில், ஒரு நாளைக்கு 8-24 IU ஐ உள்ளிடுவது போதுமானது. நோயாளிக்கு இன்சுலின் அதிக உணர்திறன் இருந்தால், மருந்து குறைந்தபட்ச அளவிலும், குறைக்கப்பட்ட உணர்திறனுடனும் பரிந்துரைக்கப்படுகிறது - ஒரு நாளைக்கு 24 IU க்கும் அதிகமான டோஸில். பிற்பகலில் அளவு 0.6 ஐத் தாண்டினால், இரண்டு ஊசி மருந்துகள் வெவ்வேறு இடங்களில் நிர்வகிக்கப்படுகின்றன. ஒரு நாளைக்கு 100 IU க்கும் அதிகமான நோயாளிகள் இன்சுலின் மாற்றுடன் மருத்துவமனையில் சேர்க்கப்படுகிறார்கள்.
ரோசின்சுலின் பி உடனான சிகிச்சை தனிப்பட்டது. அளவு மற்றும் உள்ளீட்டு முறை உணவுக்கு முன்னும் பின்னும் இரத்த எண்ணிக்கையைப் பொறுத்தது, கிளைகோசூரியாவின் அளவு. நிர்வாக முறைகள்:
 பெரும்பாலும் ரோசின்சுலின் பி தோலடி முறையில் நிர்வகிக்கப்படுகிறது. நீரிழிவு கோமா உறுதிசெய்யப்பட்டால் அல்லது அறுவை சிகிச்சை சுட்டிக்காட்டப்பட்டால், கலவை உள்நோக்கி அல்லது நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. மோனோ தெரபி மூலம், மருந்து ஒரு நாளைக்கு மூன்று முறை பயன்படுத்தப்படுகிறது. அரிதான சந்தர்ப்பங்களில், நிர்வாகத்தின் அதிர்வெண் ஒரு நாளைக்கு 6 முறை அடையும். அட்ராபி, லிபோடிஸ்ட்ரோபியைத் தவிர்க்க, ஊசி தளம் ஒவ்வொரு அடுத்த முறையும் மாறுகிறது.
பெரும்பாலும் ரோசின்சுலின் பி தோலடி முறையில் நிர்வகிக்கப்படுகிறது. நீரிழிவு கோமா உறுதிசெய்யப்பட்டால் அல்லது அறுவை சிகிச்சை சுட்டிக்காட்டப்பட்டால், கலவை உள்நோக்கி அல்லது நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. மோனோ தெரபி மூலம், மருந்து ஒரு நாளைக்கு மூன்று முறை பயன்படுத்தப்படுகிறது. அரிதான சந்தர்ப்பங்களில், நிர்வாகத்தின் அதிர்வெண் ஒரு நாளைக்கு 6 முறை அடையும். அட்ராபி, லிபோடிஸ்ட்ரோபியைத் தவிர்க்க, ஊசி தளம் ஒவ்வொரு அடுத்த முறையும் மாறுகிறது.
சராசரியாக தினசரி அளவு 40 அலகுகளுக்கு மிகாமல் இருக்க வேண்டும். குழந்தைகளுக்கு 8 அலகுகள் பரிந்துரைக்கப்படுகிறது. 1 கிலோ எடைக்கு 0.6 யூனிட்டுகளுக்கு மேல் பரிந்துரைக்கப்பட்டால், இன்சுலின் இரண்டு முறை மற்றும் உடலின் வெவ்வேறு பகுதிகளில் நிர்வகிக்கப்படுகிறது. தேவைப்பட்டால், ரோசின்சுலின் சி நீண்ட காலமாக செயல்படும் இன்சுலினுடன் இணைக்கப்படுகிறது.
பாதகமான எதிர்வினைகள்
கேள்விக்குரிய எந்தவொரு குழுவின் மருந்தும் யூர்டிகேரியா வடிவத்தில் ஒரு ஒவ்வாமையைத் தூண்டும். டிஸ்ப்னியா குறைவாகவே தோன்றும், அழுத்தம் குறைகிறது. ரோசின்சுலின் பி மற்றும் சி இன் பிற எதிர்மறை அறிகுறிகள்:
- தூக்கமின்மை,
- ஒற்றை தலைவலி,
- மோசமான பசி
- நனவு சிக்கல்கள்
- இன்சுலின் எதிர்ப்பு ஆன்டிபாடிகளின் அதிகரித்த தலைப்பு.
 சிகிச்சையின் ஆரம்ப கட்டத்தில், நோயாளிகள் பெரும்பாலும் எடிமா மற்றும் பலவீனமான ஒளிவிலகல் குறித்து புகார் கூறுகின்றனர். அறிகுறிகள் விரைவில் மறைந்துவிடும். பாட்டில் நிலை குறித்து குறிப்பாக கவனம் செலுத்தப்படுகிறது. நிர்வாகத்திற்கு முன், தீர்வு வெளிப்படைத்தன்மைக்கு சோதிக்கப்படுகிறது. திரவத்தில் வெளிநாட்டு உடல்கள் இருந்தால், ரோசின்சுலின் பயன்படுத்தப்படுவதில்லை.
சிகிச்சையின் ஆரம்ப கட்டத்தில், நோயாளிகள் பெரும்பாலும் எடிமா மற்றும் பலவீனமான ஒளிவிலகல் குறித்து புகார் கூறுகின்றனர். அறிகுறிகள் விரைவில் மறைந்துவிடும். பாட்டில் நிலை குறித்து குறிப்பாக கவனம் செலுத்தப்படுகிறது. நிர்வாகத்திற்கு முன், தீர்வு வெளிப்படைத்தன்மைக்கு சோதிக்கப்படுகிறது. திரவத்தில் வெளிநாட்டு உடல்கள் இருந்தால், ரோசின்சுலின் பயன்படுத்தப்படுவதில்லை.
மருந்தின் அளவு தொற்று, தைராய்டு செயலிழப்பு, அடிசன் நோய்க்குறி ஆகியவற்றிற்கு சரிசெய்யப்படுகிறது. இரத்தச் சர்க்கரைக் குறைவு பெரும்பாலும் அதிகப்படியான அறிகுறியாக உருவாகிறது. ரோசின்சுலின் சி மற்றும் பி ஆகியவற்றை மற்றொரு முகவருடன் மாற்றும்போது இதே போன்ற அறிகுறி வெளிப்படுகிறது. அளவுக்கதிகமான பிற அறிகுறிகள்:
- வாந்தி,
- வயிற்றுப்போக்கு,
- தொழிலாளர் செயல்பாட்டில் குறைவு.
 மேற்கண்ட கிளினிக் தோன்றினால், கலந்துகொள்ளும் மருத்துவரிடம் தெரிவிக்க பரிந்துரைக்கப்படுகிறது. பெரும்பாலும் நோயாளி மருத்துவமனைக்கு செல்ல அறிவுறுத்தப்படுகிறார். நோயாளியின் விரிவான பரிசோதனைக்குப் பிறகு பின்வரும் திட்டம் தேர்ந்தெடுக்கப்படுகிறது.
மேற்கண்ட கிளினிக் தோன்றினால், கலந்துகொள்ளும் மருத்துவரிடம் தெரிவிக்க பரிந்துரைக்கப்படுகிறது. பெரும்பாலும் நோயாளி மருத்துவமனைக்கு செல்ல அறிவுறுத்தப்படுகிறார். நோயாளியின் விரிவான பரிசோதனைக்குப் பிறகு பின்வரும் திட்டம் தேர்ந்தெடுக்கப்படுகிறது.
நோயாளிக்கு கல்லீரல் மற்றும் சிறுநீரக நோய் இருந்தால், மருந்துகளின் தேவை குறைகிறது. நோயாளி விலங்கிலிருந்து மனித இன்சுலினுக்கு மாற்றப்படும்போது குளுக்கோஸ் செறிவு மாறக்கூடும். அத்தகைய இடமாற்றம் மருத்துவ ரீதியாக நியாயப்படுத்தப்பட வேண்டும். இது மருத்துவர்களின் மேற்பார்வையில் மேற்கொள்ளப்படுகிறது.
மருத்துவ ஆலோசனை
நீரிழிவு நோயாளிகள் சர்க்கரை சாப்பிடுவதன் மூலம் லேசான இரத்தச் சர்க்கரைக் குறைவின் உணர்வை நிறுத்துகிறார்கள். நிலை மோசமடையும்போது, சிகிச்சை சரிசெய்யப்படுகிறது. நோயாளி கர்ப்பமாக இருந்தால், பின்வருபவை கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன:
- 1 மூன்று மாதங்களில், டோஸ் குறைக்கப்படுகிறது.
- 2 மற்றும் 3 வது மூன்று மாதங்களில், ரோசின்சுலின் தேவை அதிகரிக்கிறது.
 பிரசவத்தின்போதும் அதற்குப் பின்னரும், மருந்தின் தேவை கூர்மையாகக் குறைக்கப்படுகிறது. பாலூட்டுதலுடன், ஒரு பெண் மருத்துவர்களின் தினசரி கண்காணிப்பில் உள்ளார்.
பிரசவத்தின்போதும் அதற்குப் பின்னரும், மருந்தின் தேவை கூர்மையாகக் குறைக்கப்படுகிறது. பாலூட்டுதலுடன், ஒரு பெண் மருத்துவர்களின் தினசரி கண்காணிப்பில் உள்ளார்.
ஒரு மருந்துக் கண்ணோட்டத்தில், ரோசின்சுலின் பி மற்றும் சி மற்ற மருந்துகளின் தீர்வுகளுடன் பொருந்தாது. சல்போனமைடுகள், மோனோஅமைன் ஆக்சிடேஸ் தடுப்பான்கள் மற்றும் ஆஞ்சியோடென்சின்-மாற்றும் என்சைம் ஆகியவற்றை உட்கொள்வதன் மூலம் இரத்தச் சர்க்கரைக் குறைவு விளைவு அதிகரிக்கப்படுகிறது. சிகிச்சை விளைவு குளுக்கோகன், குளுக்கோகார்ட்டிகாய்டுகள், வாய்வழி கருத்தடை மருந்துகள், டனாசோல் ஆகியவற்றால் பலவீனமடைகிறது. பீட்டா-தடுப்பான்கள் ரோசின்சுலின் விளைவை மேம்படுத்தி பலவீனப்படுத்துகின்றன.