நோயெதிர்ப்பு இரத்த இன்சுலின்: பகுப்பாய்வு விதிமுறை
நோயெதிர்ப்பு செயல்திறன் கொண்ட இன்சுலின் ஆய்வு, இன்சுலின் தயாரிப்புகளைப் பெறாத மற்றும் இதற்கு முன் செய்யாத நோயாளிகளுக்கு எண்டோகிரைன் இன்சுலின் உற்பத்தியின் தரத்தைப் புரிந்துகொள்வதை சாத்தியமாக்குகிறது, ஏனெனில் நோயாளியின் உடலில் உள்ள வெளிப்புறப் பொருளுக்கு ஆன்டிபாடிகள் உற்பத்தி செய்யத் தொடங்கும், இது உண்மையான சோதனை முடிவை சிதைக்கக்கூடும்.
மனித இரத்தத்தில் உண்ணாவிரதத்தில் உள்ள ஐஆர்ஐ உள்ளடக்கம் 6 முதல் 24 எம்ஐயு / எல் வரை இருந்தால் சாதாரணமாகக் கருதப்படும் (இந்த காட்டி பயன்படுத்தப்படும் சோதனை முறையைப் பொறுத்து மாறுபடும்). இன்சுலின் சர்க்கரை விகிதம் 40 மி.கி / டி.எல் (இன்சுலின் mkED / ml, மற்றும் சர்க்கரை mg / dl இல் அளவிடப்படுகிறது) 0.25 க்கும் குறைவாக உள்ளது. 2.22 mmol / L க்கும் குறைவான குளுக்கோஸ் அளவில், 4.5 க்கும் குறைவாக (இன்சுலின் mIU / L இல் வெளிப்படுத்தப்படுகிறது, சர்க்கரை mol / L இல் வெளிப்படுத்தப்படுகிறது).
குளுக்கோஸ் சகிப்புத்தன்மை சோதனையின் அறிகுறிகள் எல்லைக்கோடு இருக்கும் நோயாளிகளுக்கு நீரிழிவு நோயை சரியான முறையில் உருவாக்குவதற்கு ஹார்மோனின் நிர்ணயம் அவசியம். முதல் வகையிலான நீரிழிவு நோயால், இன்சுலின் குறைக்கப்படும், இரண்டாவது வகையுடன் இது சாதாரண அடையாளத்தில் இருக்கும் அல்லது அதிகரிக்கும். இத்தகைய நோய்களுடன் அதிக அளவு நோயெதிர்ப்பு சக்தி கொண்ட இன்சுலின் குறிப்பிடப்படும்:
- அங்கப்பாரிப்பு,
- இட்சென்கோ-குஷிங்கின் நோய்க்குறி,
- இன்சுலின் புற்று.
விதிமுறை மற்றும் அதிகப்படியான
 பல்வேறு அளவிலான உடல் பருமனுக்கு விதிமுறையின் இரட்டை அதிகரிப்பு குறிப்பிடப்படும். இரத்த சர்க்கரைக்கு இன்சுலின் விகிதம் 0.25 க்கும் குறைவாக இருந்தால், இன்சுலினோமாவை சந்தேகிக்க ஒரு முன்நிபந்தனை இருக்கும்.
பல்வேறு அளவிலான உடல் பருமனுக்கு விதிமுறையின் இரட்டை அதிகரிப்பு குறிப்பிடப்படும். இரத்த சர்க்கரைக்கு இன்சுலின் விகிதம் 0.25 க்கும் குறைவாக இருந்தால், இன்சுலினோமாவை சந்தேகிக்க ஒரு முன்நிபந்தனை இருக்கும்.
புழக்கத்தில் உள்ள இன்சுலின் அளவை நிறுவுவது கொழுப்பு மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் நோய்க்குறியியல் ஆய்வு செய்வதற்கான முக்கியமான குறிகாட்டியாகும். நோயின் போக்கைப் பார்க்கும்போது, இரத்தச் சர்க்கரைக் குறைவைக் கண்டறிவதில் இன்சுலின் அளவு முக்கிய பங்கு வகிக்கும். கர்ப்ப காலத்தில் இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால் இது மிகவும் முக்கியம்.
கண்டறியப்பட்ட இன்சுலின் உள்ளடக்கம் அதன் இரத்தத்தை விட மனித இரத்தத்தின் பிளாஸ்மாவில் மிகவும் நிலையானது. ஆன்டிகோகுலண்டுகளின் பயன்பாட்டின் மூலம் இதை விளக்க முடியும். இந்த காரணத்தினாலேயே சரியான நோயறிதலைச் செய்வதற்கு நோய்த்தடுப்பு இன்சுலின் முதல் வழியில் தீர்மானிக்கப்படுவது மிகவும் விரும்பத்தக்கது. இந்த செயல்முறையை குளுக்கோஸ் சகிப்புத்தன்மை சோதனைடன் இணைக்கலாம்.
உடற்பயிற்சியின் பின்னர் நேரம்
டைப் 1 நீரிழிவு நோயில், குளுக்கோஸ் பயன்பாட்டிற்கான பதில் பூஜ்ஜியமாக இருக்கும், மேலும் டைப் 2 நீரிழிவு நோயாளிகளில் பல்வேறு அளவு உடல் பருமனால் பாதிக்கப்படுவதால், பதில் குறையும். 2 மணி நேரத்திற்குப் பிறகு உடலில் இன்சுலின் அளவு அதிகபட்ச மதிப்புகளுக்கு உயரக்கூடும் மற்றும் நீண்ட நேரம் இயல்பு நிலைக்கு வராது.
இன்சுலின் பெறும் நோயாளிகள் குறைவான பதிலைக் காண்பிப்பார்கள்.
சர்க்கரையின் நரம்பு நிர்வாகத்திற்குப் பிறகு, வாய்வழி நிர்வாகத்தின் விளைவாக ஹார்மோனின் மொத்த வெளியீடு சற்று குறைவாக இருக்கும். கணையத்தில் உள்ள லாங்கர்ஹான்ஸின் தீவுகள் நோயாளியின் வயதைக் காட்டிலும் சர்க்கரை நோயால் பாதிக்கப்படுகின்றன, ஆனால் அதிகபட்ச ஹார்மோன் உற்பத்தியின் நிலை அப்படியே உள்ளது.
இரத்தம் மற்றும் சிறுநீரில் உள்ள கீட்டோன்களின் அளவு
லிபோலிசிஸின் விளைவாகவும், கெட்டோஜெனிக் அமினோ அமிலங்கள் காரணமாகவும் கெட்டோன் உடல்கள் கல்லீரலால் உற்பத்தி செய்யப்படுகின்றன. முழுமையான இன்சுலின் குறைபாட்டுடன், உள்ளது:
- லிபோலிசிஸின் உச்சரிப்பு செயல்படுத்தல்,
- மேம்படுத்தப்பட்ட கொழுப்பு அமில ஆக்ஸிஜனேற்றம்,
- அசிடைல்- CoA இன் பெரிய அளவிலான தோற்றம் (கீட்டோன் உடல்களின் உற்பத்தியில் இதுபோன்ற அதிகப்படியானது பயன்படுத்தப்படுகிறது).
கெட்டோன் உடல்கள் அதிகமாக இருப்பதால், கெட்டோனீமியா மற்றும் கெட்டோனூரியா ஏற்படுகின்றன.
ஆரோக்கியமான நபரில், கீட்டோன் உடல்களின் எண்ணிக்கை 0.3 முதல் 1.7 மிமீல் / எல் வரை இருக்கும் (இந்த பொருளை தீர்மானிக்கும் முறையைப் பொறுத்து).
கெட்டோஅசிடோசிஸின் வளர்ச்சிக்கு மிகவும் பொதுவான காரணம் இன்சுலின் சார்ந்த நீரிழிவு நோயின் உச்சரிப்பு, அத்துடன் நீண்டகால இன்சுலின் அல்லாத சார்பு நீரிழிவு, கணைய பீட்டா செல்கள் குறைந்து முழுமையான இன்சுலின் குறைபாடு உருவாகிறது.
100 முதல் 170 மிமீல் / எல் வரையிலான குறியீட்டுடன் கூடிய மிக உயர்ந்த கெட்டோனீமியா மற்றும் அசிட்டோனுக்கு சிறுநீரின் கூர்மையான நேர்மறையான எதிர்வினை ஆகியவை ஹைபர்கெட்டோனெமிக் நீரிழிவு கோமா உருவாகி வருவதைக் குறிக்கும்.
இன்சுலின் சோதனை
 உண்ணாவிரதத்திற்குப் பிறகு, நோயாளியின் உடல் எடையில் 0.1 PIECES / kg அளவில் இன்சுலின் அறிமுகப்படுத்த வேண்டியது அவசியம். அதிகப்படியான உணர்திறன் வழங்கப்பட்டால், டோஸ் 0.03-0.05 U / kg ஆக குறைக்கப்படுகிறது.
உண்ணாவிரதத்திற்குப் பிறகு, நோயாளியின் உடல் எடையில் 0.1 PIECES / kg அளவில் இன்சுலின் அறிமுகப்படுத்த வேண்டியது அவசியம். அதிகப்படியான உணர்திறன் வழங்கப்பட்டால், டோஸ் 0.03-0.05 U / kg ஆக குறைக்கப்படுகிறது.
உல்நார் நரம்பிலிருந்து சிரை இரத்த மாதிரி ஒரே நேரத்தில் இடைவெளியில் வெற்று வயிற்றில் மேற்கொள்ளப்படுகிறது - 120 நிமிடங்கள். கூடுதலாக, நீங்கள் முதலில் இரத்தத்தில் குளுக்கோஸை விரைவாக அறிமுகப்படுத்துவதற்கான அமைப்பைத் தயாரிக்க வேண்டும்.
சாதாரண மட்டங்களில், குளுக்கோஸ் 15-20 நிமிடங்களுக்கு முன்பே உச்சமாகத் தொடங்கும், இது ஆரம்ப மட்டத்தில் 50-60 சதவீதத்தை எட்டும். 90-120 நிமிடங்களுக்குப் பிறகு, இரத்த சர்க்கரை அதன் அசல் மதிப்புக்குத் திரும்பும். குறைவான சிறப்பியல்பு வீழ்ச்சி ஹார்மோனுக்கு உணர்திறன் குறைவதற்கான அறிகுறியாக இருக்கும். வேகமான குறைவு ஹைபர்சென்சிட்டிவிட்டி அறிகுறியாக இருக்கும்.
அறிவுத் தளம்: இன்சுலின்
Mked / ml (ஒரு மில்லிலிட்டருக்கு மைக்ரோயூனிட்).
ஆராய்ச்சிக்கு என்ன பயோ மெட்டீரியல் பயன்படுத்தப்படலாம்?
படிப்புக்கு எவ்வாறு தயாரிப்பது?
- பகுப்பாய்வு செய்வதற்கு முன்பு 12 மணி நேரம் சாப்பிட வேண்டாம்.
- இரத்த தானம் செய்வதற்கு முந்தைய நாள் (மருத்துவருடன் ஒப்புக்கொண்டபடி) மருந்துகளின் பயன்பாட்டை முற்றிலும் விலக்குங்கள்.
- ஆய்வுக்கு முன் 3 மணி நேரம் புகைபிடிக்க வேண்டாம்.
ஆய்வு கண்ணோட்டம்
எண்டோகிரைன் கணையத்தின் பீட்டா செல்களில் இன்சுலின் ஒருங்கிணைக்கப்படுகிறது. இரத்தத்தில் அதன் செறிவு நேரடியாக குளுக்கோஸின் செறிவைப் பொறுத்தது: சாப்பிட்ட பிறகு, அதிக அளவு குளுக்கோஸ் இரத்தத்தில் நுழைகிறது, இதற்கு பதிலளிக்கும் விதமாக, கணையம் இன்சுலினை சுரக்கிறது, இது இரத்தத்தில் இருந்து திசுக்கள் மற்றும் உறுப்புகளின் உயிரணுக்களுக்கு குளுக்கோஸின் இயக்கத்தைத் தூண்டுகிறது. இன்சுலின் கல்லீரலில் உயிர்வேதியியல் செயல்முறைகளையும் ஒழுங்குபடுத்துகிறது: நிறைய குளுக்கோஸ் இருந்தால், கல்லீரல் அதை கிளைகோஜன் (குளுக்கோஸ் பாலிமர்) வடிவத்தில் சேமிக்கத் தொடங்குகிறது அல்லது கொழுப்பு அமிலங்களின் தொகுப்புக்கு பயன்படுத்துகிறது. இன்சுலின் தொகுப்பு பலவீனமடைந்து, தேவையானதை விட குறைவாக உற்பத்தி செய்யப்படும்போது, குளுக்கோஸ் உடலின் உயிரணுக்களுக்குள் நுழைய முடியாது மற்றும் இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது. ஆற்றல் உற்பத்திக்கு தேவைப்படும் முக்கிய அடி மூலக்கூறில் செல்கள் பற்றாக்குறையைத் தொடங்குகின்றன - குளுக்கோஸ். இந்த நிலை நாள்பட்டதாக இருந்தால், வளர்சிதை மாற்றம் பலவீனமடைந்து, சிறுநீரகங்கள், இருதய, நரம்பு மண்டலங்களின் நோயியல் உருவாகத் தொடங்குகிறது, பார்வை பாதிக்கப்படுகிறது. இன்சுலின் உற்பத்தியின் பற்றாக்குறை உள்ள ஒரு நோயை நீரிழிவு நோய் என்று அழைக்கப்படுகிறது. இது பல வகையானது. குறிப்பாக, கணையம் போதுமான இன்சுலின் உற்பத்தி செய்யாதபோது முதல் வகை உருவாகிறது; இரண்டாவது வகை செல்கள் அவற்றின் இன்சுலின் விளைவுகளுக்கு உணர்திறன் இழப்போடு தொடர்புடையது. இரண்டாவது வகை மிகவும் பொதுவானது. ஆரம்ப கட்டங்களில் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க, அவர்கள் வழக்கமாக ஒரு சிறப்பு உணவு மற்றும் மருந்துகளைப் பயன்படுத்துகிறார்கள், அவை கணையத்தால் இன்சுலின் உற்பத்தியை மேம்படுத்துகின்றன, அல்லது இந்த ஹார்மோனுக்கு உணர்திறனை அதிகரிப்பதன் மூலம் குளுக்கோஸை உட்கொள்ள உடலின் செல்களைத் தூண்டுகின்றன. கணையம் இன்சுலின் உற்பத்தியை முற்றிலுமாக நிறுத்திவிட்டால், ஊசி மூலம் அதன் நிர்வாகம் தேவைப்படுகிறது. இரத்தத்தில் இன்சுலின் அதிகரித்த செறிவு ஹைபரின்சுலினீமியா என்று அழைக்கப்படுகிறது. அதே நேரத்தில், இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கம் கூர்மையாக குறைகிறது, இது ஒரு இரத்தச் சர்க்கரைக் கோமா மற்றும் மரணத்திற்கு கூட வழிவகுக்கும், ஏனெனில் மூளையின் வேலை நேரடியாக குளுக்கோஸ் செறிவைப் பொறுத்தது. ஆகையால், இன்சுலின் தயாரிப்புகள் மற்றும் நீரிழிவு நோய்க்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் பிற மருந்துகளின் பெற்றோர் நிர்வாகத்தின் போது சர்க்கரையின் அளவைக் கட்டுப்படுத்துவது மிகவும் முக்கியம். இரத்தத்தில் இன்சுலின் அதிகரித்த அளவு ஒரு கட்டியை பெரிய அளவில் சுரக்கும்போது ஏற்படுகிறது - இன்சுலினோமா. இதன் மூலம், இரத்தத்தில் இன்சுலின் செறிவு குறுகிய காலத்தில் பத்து மடங்கு அதிகரிக்கும். நீரிழிவு நோயின் வளர்ச்சியுடன் தொடர்புடைய நோய்கள்: வளர்சிதை மாற்ற நோய்க்குறி, அட்ரீனல் சுரப்பி மற்றும் பிட்யூட்டரி சுரப்பியின் நோயியல், பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம்.
ஆய்வு எதற்காகப் பயன்படுத்தப்படுகிறது?
- இன்சுலின் (கணையக் கட்டிகள்) கண்டறியப்படுவதற்கும், கடுமையான அல்லது நாள்பட்ட இரத்தச் சர்க்கரைக் குறைவின் காரணங்களைக் கண்டறிவதற்கும் (குளுக்கோஸ் சோதனை மற்றும் சி-பெப்டைடுடன்).
- பீட்டா கலங்களால் தொகுக்கப்பட்ட எண்டோஜெனஸ் இன்சுலின் கண்காணிக்க.
- இன்சுலின் எதிர்ப்பைக் கண்டறிய.
- வகை 2 நீரிழிவு நோயாளிகள் எப்போது இன்சுலின் அல்லது இரத்தச் சர்க்கரைக் குறைவு மருந்துகளை உட்கொள்ளத் தொடங்க வேண்டும் என்பதைக் கண்டுபிடிக்க.
ஆய்வு எப்போது திட்டமிடப்பட்டுள்ளது?
- குறைந்த இரத்த குளுக்கோஸ் மற்றும் / அல்லது இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளுடன்: வியர்வை, படபடப்பு, வழக்கமான பசி, மங்கலான உணர்வு, மங்கலான பார்வை, தலைச்சுற்றல், பலவீனம், மாரடைப்பு.
- தேவைப்பட்டால், இன்சுலினோமா வெற்றிகரமாக அகற்றப்பட்டதா என்பதைக் கண்டறியவும், மேலும் சாத்தியமான மறுபிறப்புகளைக் கண்டறியவும்.
- தீவு செல் மாற்று சிகிச்சையின் முடிவுகளை கண்காணிக்கும் போது (இன்சுலின் உற்பத்தி செய்வதற்கான மாற்றுத் திறனை தீர்மானிப்பதன் மூலம்).
முடிவுகள் என்ன அர்த்தம்?
குறிப்பு மதிப்புகள்: 2.6 - 24.9 μU / ml.
உயர்த்தப்பட்ட இன்சுலின் அளவுகள்:
- அங்கப்பாரிப்பு,
- இட்சென்கோ-குஷிங்கின் நோய்க்குறி,
- பிரக்டோஸ் அல்லது குளுக்கோஸ்-கேலக்டோஸ் சகிப்பின்மை,
- இன்சுலின் புற்று,
- உடல் பருமன்
- இன்சுலின் எதிர்ப்பு, நாள்பட்ட கணைய அழற்சி (சிஸ்டிக் ஃபைப்ரோஸிஸ் உட்பட) மற்றும் கணைய புற்றுநோய் போன்றது.
முடிவை என்ன பாதிக்கலாம்?
கார்டிகோஸ்டீராய்டுகள், லெவோடோபா, வாய்வழி கருத்தடைகள் போன்ற மருந்துகளின் பயன்பாடு குளுக்கோஸ் செறிவு அதிகரிக்க பங்களிக்கிறது.
- தற்போது, உயிர்வேதியியல் தொகுப்பின் விளைவாக பெறப்பட்ட இன்சுலின் ஒரு ஊசியாகப் பயன்படுத்தப்படுகிறது, இது கட்டமைப்பு மற்றும் பண்புகளில் எண்டோஜெனஸ் (உடலில் உற்பத்தி செய்யப்படும்) இன்சுலினுக்கு மிகவும் ஒத்திருக்கிறது.
- இன்சுலின் ஆன்டிபாடிகள் ஆய்வின் முடிவுகளை பாதிக்கலாம், எனவே அவை இரத்தத்தில் இருந்தால், இன்சுலின் செறிவை தீர்மானிக்க மாற்று முறைகளைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது (சி-பெப்டைட்டுக்கான பகுப்பாய்வு).
- சீரம் சி-பெப்டைட்
- தினசரி சிறுநீரில் சி-பெப்டைட்
- குளுக்கோஸ் சகிப்புத்தன்மை சோதனை
- பிளாஸ்மா குளுக்கோஸ்
- சிறுநீர் குளுக்கோஸ்
- fructosamine
படிப்பை யார் பரிந்துரைக்கிறார்கள்?
உட்சுரப்பியல் நிபுணர், சிகிச்சையாளர், இரைப்பைக் குடலியல் நிபுணர்.
இன்சுலின் (நோயெதிர்ப்பு சக்தி, ஐஆர்ஐ)
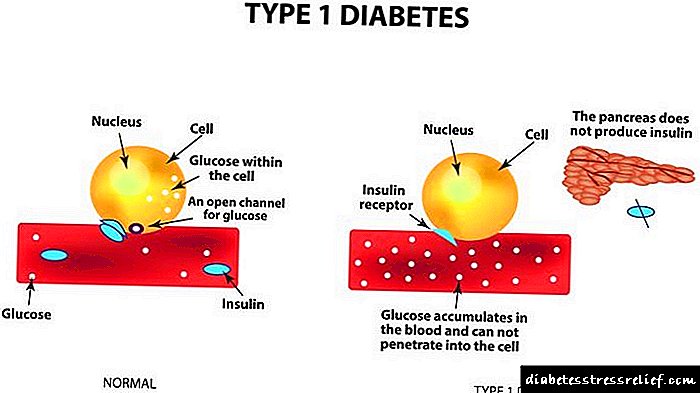
இன்சுலின் (இம்யூனோரெக்டிவ் இன்சுலின், ஐஆர்ஐ) - கணையத்தின் முக்கிய ஹார்மோன், இது குளுக்கோஸிற்கான உயிரணு சவ்வுகளின் ஊடுருவலை அதிகரிக்கிறது, இதன் விளைவாக குளுக்கோஸ் இரத்தத்திலிருந்து உயிரணுக்களுக்கு செல்கிறது.
கணையம் ஒரு கலப்பு சுரப்பு சுரப்பி ஆகும். கணையத்தின் வெகுஜனத்தின் 0.01 க்கும் குறைவான பகுதியைக் கொண்ட லாங்கர்ஹான்ஸ் தீவுகளால் இன்ட்ராசெக்ரெட்டரி உறுப்பின் பங்கு செய்யப்படுகிறது. லாங்கர்ஹான்ஸின் தீவுகளில், இரண்டு வகையான ஊக்க செல்கள் (α- மற்றும் cells- செல்கள்) சுரக்கப்படுகின்றன, அவை பல்வேறு ஹார்மோன்களை உருவாக்குகின்றன: முதல் - ஹைப்பர் கிளைசெமிக் காரணி, அல்லது ஹார்மோன் குளுகோகன், இரண்டாவது - இன்சுலின். இன்சுலின் "இன்சுலா" (தீவு) என்ற வார்த்தையிலிருந்து அதன் பெயர் வந்தது. இரத்த குளுக்கோஸின் குறைவை ஏற்படுத்தும் ஒரே ஹார்மோன் இதுதான் (மற்றும், இதன் மூலம், அதன் அமைப்பு புரிந்துகொள்ளப்பட்ட முதல் புரதம்).
இரண்டு பாலிபெப்டைட் சங்கிலிகளைக் கொண்ட இந்த புரதத்தின் மூலக்கூறு எடை 5700 டி ஆகும். இன்சுலின் ஒரு புரதத்திலிருந்து உருவாகிறது - ப்ரீன்சுலினின் முன்னோடி, இது புரோட்டியோலிடிக் என்சைம்களின் செயல்பாட்டின் கீழ், சுரப்பியில் மற்றும் ஓரளவு பிற திசுக்களில் உடைகிறது, எடுத்துக்காட்டாக, கொழுப்பு திசு, இடைநிலை கலவைகள் மூலம் இறுதி தயாரிப்புகளாக மாறுகிறது - இன்சுலின் மற்றும் சி-பெப்டைட். இன்சுலின் துத்தநாகத்துடன் எளிதில் பாலிமரைஸ் செய்யப்படுகிறது, இது துத்தநாக இன்சுலின் உருவாவதற்கு வழிவகுக்கிறது (ஒரு மூலக்கூறு எடை 48000 டி வரை). இது மைக்ரோ குமிழ்களில் குவிக்கிறது. பின்னர் நுண்ணுயிரிகள் (துகள்கள்) குழாய்களுடன் கலத்தின் மேற்பரப்பிற்கு அனுப்பப்படுகின்றன, அவற்றின் உள்ளடக்கங்கள் பிளாஸ்மாவுக்குள் சுரக்கப்படுகின்றன.
விளைவு இன்சுலின் ஒரு கலத்திற்கு முதன்மையாக பிளாஸ்மா மென்படலத்தின் வெளிப்புற மேற்பரப்பில் சரி செய்யப்பட்ட ஏற்பி புரதங்களுடனான அதன் தொடர்புகளில் வெளிப்படுகிறது. இதன் விளைவாக ஏற்பி-இன்சுலின் சிக்கலானது சவ்வின் பிற கூறுகளுடன் தொடர்பு கொள்கிறது, இதன் விளைவாக சவ்வு புரதங்களின் மேக்ரோஸ்ட்ரக்சர் மாறுகிறது மற்றும் சவ்வுகளின் ஊடுருவல் அதிகரிக்கிறது. இந்த சிக்கலானது ஒரு கேரியர் புரதத்துடன் இன்சுலினை உருவாக்குகிறது, இதன் மூலம் குளுக்கோஸை உயிரணுக்களுக்கு மாற்ற உதவுகிறது.
நீரிழிவு நோயின் உருவாக்கம் இன்சுலின் சுரப்பு மற்றும் செயல்பாட்டு செயல்பாட்டின் மாற்றத்துடன் தொடர்புடையது, இதன் அறிகுறிகள் 2500 ஆண்டுகளுக்கு முன்பு அறியப்பட்டன ("நீரிழிவு" என்ற சொல் பண்டைய காலத்தில் அறிமுகப்படுத்தப்பட்டது).
இன்சுலின் பகுப்பாய்வு நியமனம் செய்வதற்கான அறிகுறிகள்
- நீரிழிவு வகையை தீர்மானித்தல்.
- இரத்தச் சர்க்கரைக் குறைவின் மாறுபட்ட நோயறிதல் (இன்சுலினோமாவைக் கண்டறிதல், செயற்கை இரத்தச் சர்க்கரைக் குறைவு என சந்தேகிக்கப்படுகிறது).
ஆய்வுக்கான தயாரிப்பு. காலையில் வெறும் வயிற்றில் கண்டிப்பாக இரத்த மாதிரி மேற்கொள்ளப்படுகிறது.
ஆராய்ச்சிக்கான பொருள். இரத்த சீரம்.
வரையறை முறை: தானியங்கி எலக்ட்ரோ கெமிலுமினசென்ட் (எலெக்சிஸ் -2010 பகுப்பாய்வி, உற்பத்தியாளர்: எஃப். ஹாஃப்மேன்-லா ரோச் லிமிடெட், சுவிட்சர்லாந்து).
அலகுகள்: μU / ml.
குறிப்பு மதிப்புகள் (இன்சுலின் நெறி). 2-25 μU / ml.
இன்சுலின் சோதனை என்றால் என்ன?
இன்சுலின் பரிசோதனையை இரண்டு வழிகளில் செய்யலாம்:
- இந்த வகை பகுப்பாய்வைக் கடக்கும் முதல் முறை பசி என்று அழைக்கப்படுகிறது. பொருள் உட்கொள்வது வெறும் வயிற்றில் மேற்கொள்ளப்படுகிறது என்பதில் இது பொய். இந்த வழியில் பகுப்பாய்வை மேற்கொள்ளும்போது, கடைசி உணவுக்குப் பிறகு, 8 மணி நேரம் கடக்க வேண்டும். இது சம்பந்தமாக, பகுப்பாய்வு வழங்கல் காலை நேரங்களுக்கு திட்டமிடப்பட்டுள்ளது.
- நீரிழிவு நோய்க்கு ஒரு நபரின் முன்கணிப்பை தீர்மானிக்க இரண்டாவது வழி குளுக்கோஸின் பயன்பாடு ஆகும். நோயாளி ஒரு குறிப்பிட்ட அளவு குடிக்கிறார், இரண்டு மணி நேரம் காத்திருந்து பின்னர் இரத்த தானம் செய்கிறார்.
இன்சுலின் இரத்த பரிசோதனை செய்ய மற்றொரு வழி உள்ளது. இது இரண்டு முறைகளை இணைப்பதில் உள்ளது.
இந்த விருப்பம் மிகவும் துல்லியமானது. முதலில், ஒரு நபர் வெற்று வயிற்றில் இன்சுலின் இரத்த பரிசோதனை செய்கிறார், பின்னர் குளுக்கோஸை உட்கொள்கிறார், அதன் பிறகு அவர் இரண்டு மணி நேரம் காத்திருந்து மீண்டும் இரத்த தானம் செய்கிறார்.
இந்த முறை உடலில் என்ன நடக்கிறது என்பதற்கான படத்தை இன்னும் முழுமையாய் பார்க்க உங்களை அனுமதிக்கிறது. இருப்பினும், ஒரு தடுப்பு பரிசோதனைக்கு, காலையில், வெறும் வயிற்றில் மட்டுமே இரத்த தானம் செய்தால் போதும்.
இன்சுலின் பொதுவாக புரத இயற்கையின் ஒரு பொருள் என்று அழைக்கப்படுகிறது, இது கணையத்தின் சிறப்பு உயிரணுக்களால் தயாரிக்கப்படுகிறது. இந்த பொருளின் உற்பத்தி இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைப் பொறுத்தது.இந்த ஹார்மோனுக்கான பகுப்பாய்வின் முக்கிய மருத்துவ பயன்பாடு நீரிழிவு சிகிச்சையின் செயல்திறனைக் கண்டறிதல் மற்றும் அடுத்தடுத்த கண்காணிப்பு ஆகும்.
இன்சுலின் சோதனை என்றால் என்ன? இன்சுலினுக்கான ஒரு எளிய சோதனை, இதற்கு நன்றி நீரிழிவு வடிவத்தில் நோயை ஆரம்ப கட்டத்திலேயே நீங்கள் அடையாளம் காணலாம் மற்றும் தேவைப்பட்டால், நோய்க்கான சரியான சிகிச்சையை மேற்கொள்ளலாம்.
இன்சுலின் புரதம் மிகவும் முக்கியமான பொருளாகும், இது அனைத்து ஊட்டச்சத்து கூறுகளையும் மனித உறுப்புகளின் உயிரணுக்களுக்கு கொண்டு செல்வதோடு தேவையான கார்போஹைட்ரேட் கூறுகளையும் ஆதரிக்கிறது. சர்க்கரை உணவை உட்கொண்ட பிறகு, இரத்தத்தில் இன்சுலின் செறிவு குறைகிறது என்பதை நினைவில் கொள்வது அவசியம்.
ஹீமாடோபாய்டிக் அமைப்பில் உள்ள குளுக்கோஸ் அளவு இரத்தத்தில் இன்சுலின் உற்பத்தியைப் பாதிக்கிறது, மேலும் இன்சுலின் பகுப்பாய்வு குறித்த மருத்துவ படம் நீரிழிவு கோளாறுக்கான சிகிச்சை சிகிச்சையில் செயல்திறனைக் காட்டுகிறது மற்றும் மேலும் கண்காணிக்கிறது.
விவரிக்கப்பட்ட வியாதி ஒரு தீவிர நோயாகும், இதில் சரியான அளவு குளுக்கோஸ் திசுக்களுக்குள் நுழையாது, இது முழு உயிரினத்தின் முறையான கோளாறையும் ஏற்படுத்துகிறது. இதுதொடர்பாக, இன்சுலினுக்கான இரத்த பரிசோதனை நீரிழிவு கோளாறுகளை மட்டுமல்ல, அதன் வகைகளையும், அதே போல் இந்த நோயுடன் தொடர்புடைய சிக்கல்களையும் அடையாளம் காண உங்களை அனுமதிக்கிறது.
ஆண்களிலும் பெண்களிலும் குறைந்த மற்றும் அதிக இன்சுலின் ஏற்படுவதற்கான காரணங்கள்
இருப்பினும், பெண்கள் மற்றும் ஆண்களில் இன்சுலின் தீர்மானிப்பதில் விதிமுறையின் சற்றே அதிகமாக இருப்பது அடுத்தடுத்த நோய்கள் ஏற்படுவதற்கான வாய்ப்பைக் குறிக்கலாம் - 2 வது வகை தசைச் சிதைவின் நீரிழிவு கோளாறு, அதிகப்படியான உடல் எடை இருப்பது மற்றும் கல்லீரல் செயல்பாட்டின் ஒட்டுண்ணி காரணிகள்.
இரத்தத்தில் இன்சுலின் செறிவு குறைவது நிலையான உடல் செயல்பாடு மற்றும் வகை 1 நீரிழிவு கோளாறு காரணமாக ஏற்படலாம்.
- தாகம் உணர்வு
- அதிக சோர்வு மற்றும் பலவீனம் போன்ற உணர்வு,
- சிறுநீர் கழித்தல்
- அரிப்புக்கு விரும்பத்தகாத உணர்வு.
- பெருந்தீனியைப்
- தோலின் வலி,
- நடுங்கும் கைகள் மற்றும் உடலின் பிற பாகங்கள்,
- அதிகரித்த இதய துடிப்பு,
- மயக்கம் நிலைகள்
- அதிகப்படியான வியர்வை.
ஆண் மற்றும் பெண்ணின் இரத்தத்தில் இன்சுலின் வீதம்
ஆண் மற்றும் பெண் இன்சுலின் விதிமுறை என்ன? பெண்கள் மற்றும் ஆண்களில் இன்சுலின் வீதத்தில் குறிப்பிடத்தக்க வேறுபாடுகள் எதுவும் இல்லை. இது சில காரணங்களுக்காக மட்டுமே ஏற்ற இறக்கமாக இருக்கும்.
ஒரு ஆரோக்கியமான நபரின் இன்சுலின் விதிமுறை 3.0 முதல் 25.0 எம்சிஇடி / மில்லி வரை மாறுபடும், பொருத்தமான பகுப்பாய்வை நிறைவேற்றுவதற்கான தயாரிப்பு அனைத்து விதிகளின்படி மேற்கொள்ளப்படுகிறது என்ற போதிலும். உண்மையான செயல்திறனுடன் இரத்தத்தில் இன்சுலின் அளவை வெற்று வயிற்றில் பகுப்பாய்வு செய்வதன் மூலம் மட்டுமே தீர்மானிக்க முடியும் என்பதே இதன் பொருள்.
விவரிக்கப்பட்ட ஹார்மோனை உற்பத்தி செய்வதற்கு உணவு சில செயலாக்கங்களை ஏற்படுத்துகிறது என்பதே இதற்குக் காரணம்.
- பருவமடையும் போது இளம் பருவத்தினரில், ஊட்டச்சத்தின் தரத்தைப் பொறுத்து தரவு மாறுபடலாம்,
- இளம் வயதிலேயே பெண்களில், ஹார்மோன் தோற்றத்திற்கான எந்தவொரு வழியையும் பயன்படுத்தும் போது டிஜிட்டல் தகுதி விதிமுறைகளிலிருந்து வேறுபடலாம் மற்றும் கார்போஹைட்ரேட்டுகளின் எண்ணிக்கையைப் பொறுத்து,
- எதிர்கால தாய்மார்களில், இரத்தத்தில் இன்சுலின் அளவு எப்போதும் இயல்பை விட அதிகமாக இருக்கும், ஏனெனில் அவர்கள் செலவழிக்கும் ஆற்றலின் அளவு.
பெண்கள் மற்றும் ஆண்களின் இரத்தத்தில் இன்சுலின் இயல்பான அளவு தோராயமாக ஒரே மாதிரியாக இருக்கும். சில சூழ்நிலைகளில், சிறிய வேறுபாடுகள் சாத்தியமாகும். பெண்களில், இது பருவமடைதல் (பருவமடைதல்) மற்றும் கர்ப்பம்.
ஒரு பெண்ணில் இன்சுலின் விதி வயதைப் பொறுத்தது. காலப்போக்கில், குறிகாட்டிகள் குறிப்பிடத்தக்க அளவில் அதிகரிக்கின்றன.
ஆண்களில், இன்சுலின் வீதமும் வயதைப் பொறுத்தது. வயதானவர்களுக்கு கூடுதல் ஆற்றல் தேவை. அதன்படி, 60 ஆண்டுகளுக்குப் பிறகு, உற்பத்தி செய்யப்படும் இன்சுலின் அளவு அதிகரிக்கிறது.
ஒரு பகுப்பாய்வை அனுப்ப வேண்டியது அவசியம் என்பதை எந்த அறிகுறிகள் குறிக்கின்றன? நான் எதைத் தேட வேண்டும்?
வழக்கமாக, நீரிழிவு நோயைக் கண்டறிவதை உறுதிப்படுத்த அல்லது மறுக்க இன்சுலின் சோதனை பரிந்துரைக்கப்படுகிறது. மேலும், சரணடைவதற்கான காரணம் எண்டோகிரைன் நோய்களின் இருப்பு அல்லது சந்தேகம். ஆரோக்கியத்தை கண்காணிப்பவர்கள் மனித உடலில் தோன்றும் பின்வரும் அறிகுறிகளுக்கு கவனம் செலுத்த வேண்டும்:
- எடை மாற்றம், மேல் மற்றும் கீழ். ஒரு நபரின் வாழ்க்கைமுறையில் ஊட்டச்சத்து மற்றும் இயக்கம் ஆகியவற்றில் எந்த மாற்றமும் ஏற்படவில்லை என்றால் இது குறிப்பாக ஆபத்தான சமிக்ஞையாகும். அதாவது, ஒரு நபர் நாளுக்கு நாள் அதே தாளத்தில் நகர்ந்து சாப்பிட்டால், மற்றும் அவரது உடல் எடை மாறினால், இதன் பொருள் உடலில் ஒருவித செயலிழப்பு ஏற்பட்டுள்ளது. அதை அடையாளம் காண, ஒரு கணக்கெடுப்பு நடத்த வேண்டியது அவசியம்.
- பலவீனம், வேலை திறன் இழப்பு ஆகியவை எந்தவொரு செயல்முறையையும் சீர்குலைக்கும் அறிகுறிகளாகும். இந்த நிலைமைக்கான காரணங்களை அடையாளம் காண, இன்சுலின் உள்ளிட்ட தேவையான பரிசோதனை மற்றும் தேர்ச்சி சோதனைகளை நடத்த நீங்கள் ஒரு மருத்துவ நிறுவனத்தை தொடர்பு கொள்ள வேண்டும்.
- மேற்கண்ட ஹார்மோனின் உற்பத்தியை மீறுவதற்கான மற்றொரு அறிகுறி காயங்களை நீண்ட காலமாக குணப்படுத்துவதாகும். உதாரணமாக, வெட்டுக்கள் அல்லது சிராய்ப்புகள் இரத்தப்போக்கு மற்றும் இரத்தப்போக்கு நீண்ட நேரம் எடுக்கும். இந்த அறிகுறி மனித இரத்தத்தின் கலவையில் மாற்றத்தையும் குறிக்கிறது.
உயர் இன்சுலின் அறிகுறிகள்
இன்சுலின் அளவுகளில் சிறிதளவு அதிகரிப்பு கூட நல்வாழ்வை பாதிக்கிறது. எரிச்சல், சோம்பல் மற்றும் சோர்வு தோன்றும். படிப்படியாக, அவை நாள்பட்டவை. கவனம் மற்றும் நினைவகத்தின் செறிவு கூர்மையாக மோசமடைகிறது, மேலும் ஆற்றல் குறைகிறது. உடல் கொழுப்புகளை உறிஞ்சுவதை மெதுவாக்குகிறது. ஒரு நபர் அதிக எடை அதிகரிக்கிறார். காலப்போக்கில், உடல் பருமன் உருவாகிறது.
இன்சுலின் ஒரு வாசோகன்ஸ்டிரிக்டர் விளைவையும் கொண்டுள்ளது. இது இரத்த அழுத்தம் அதிகரிப்பு, பலவீனமான இரத்த ஓட்டம், சிறுநீரக செயலிழப்பு ஆகியவற்றின் வளர்ச்சிக்கு வழிவகுக்கிறது. நோயாளி தூக்கமின்மை மற்றும் பேச்சு பிரச்சினைகள், கடுமையான தலைவலி மற்றும் பார்வைக் குறைபாட்டால் பாதிக்கப்படுகிறார்.
இரத்தத்தில் இன்சுலின் கூர்மையான அதிகரிப்பு செயலில் வியர்வை, அடிக்கடி துடிப்பு, டாக்ரிக்கார்டியா மற்றும் உடலில் வலுவான நடுக்கம் ஏற்படுகிறது.
அதிகரித்த இன்சுலின் மற்றொரு அறிகுறி செபேசியஸ் சுரப்பிகளின் ஹைப்பர்செக்ரிஷன் ஆகும். தோல் அரிப்பு, முகப்பரு, பொடுகு மற்றும் செபோரியா ஆகியவற்றின் தோற்றத்தால் அதன் இருப்பு குறிக்கப்படுகிறது. முடி மற்றும் முகத்தின் வேர்களின் பகுதியில் அதிகப்படியான கொழுப்பு உள்ளடக்கம் உள்ளூர்மயமாக்கப்படுகிறது.
ஹார்மோன் அளவின் அதிகரிப்பு தாகத்துடன் தணிப்பது கடினம், அடிக்கடி சிறுநீர் கழிக்க வேண்டும். இன்சுலின் உள்ளடக்கம் தொடர்ந்து அதிகரித்தால், காயங்கள், காயங்கள் மற்றும் கீறல்களை நீடிப்பதைக் காணலாம். சிறிய திசு சேதம் கூட வீக்கம் மற்றும் சப்ரேஷனுக்கு வழிவகுக்கிறது.
வயதுக்கு ஏற்ப நோயறிதல் மற்றும் விதிமுறை
இன்சுலின் நோயறிதல் பொதுவாக மருத்துவரால் பரிந்துரைக்கப்படுகிறது, ஆனால் இரத்தத்தில் இன்சுலின் அளவையும், குளுக்கோஸின் அளவையும், அறிகுறிகள் இல்லாமல், தடுப்புக்காக சரிபார்க்க முடியும். ஒரு விதியாக, இந்த ஹார்மோனின் மட்டத்தில் ஏற்ற இறக்கங்கள் கவனிக்கத்தக்கவை மற்றும் உணர்திறன் கொண்டவை. ஒரு நபர் பல்வேறு விரும்பத்தகாத அறிகுறிகளையும் உள் உறுப்புகளின் செயலிழப்பு அறிகுறிகளையும் கவனிக்கிறார்.
- பெண்கள் மற்றும் குழந்தைகளின் இரத்தத்தில் உள்ள ஹார்மோனின் விதிமுறை 3 முதல் 20-25 μU / ml வரை இருக்கும்.
- ஆண்களில், 25 mcU / ml வரை.
- கர்ப்ப காலத்தில், உடலின் திசுக்களுக்கும் உயிரணுக்களுக்கும் அதிக ஆற்றல் தேவைப்படுகிறது, அதிக குளுக்கோஸ் உடலில் நுழைகிறது, அதாவது இன்சுலின் அளவு அதிகரிக்கிறது. கர்ப்பிணிப் பெண்களில் உள்ள விதிமுறை 6-27 mkU / ml இன்சுலின் அளவாகக் கருதப்படுகிறது.
- வயதானவர்களில், இந்த காட்டி பெரும்பாலும் அதிகரிக்கிறது. ஒரு நோயியல் 3 மற்றும் 35 μU / ml க்கு மேல் ஒரு குறிகாட்டியாகக் கருதப்படுகிறது.
ஹார்மோனின் அளவு நாள் முழுவதும் இரத்தத்தில் ஏற்ற இறக்கமாக இருக்கிறது, மேலும் நீரிழிவு நோயாளிகளிலும் பரந்த குறிப்பு மதிப்புகளைக் கொண்டுள்ளது, ஏனெனில் ஹார்மோனின் அளவு நோய், சிகிச்சை, நீரிழிவு வகை ஆகியவற்றைப் பொறுத்தது.
ஒரு விதியாக, நீரிழிவு நோய்க்கு, சர்க்கரைக்கான இரத்த பரிசோதனை மேற்கொள்ளப்படுகிறது, நீரிழிவு நோயின் சிக்கல்கள் மற்றும் பல்வேறு ஹார்மோன் கோளாறுகள் உள்ள இரத்தத்தில் இன்சுலின் தீர்மானிக்கப்படுகிறது.
இன்சுலின் அளவை தீர்மானிக்க இரண்டு வகையான ஆய்வுகள் பயன்படுத்தப்படுகின்றன. முதல் வழக்கில், காலையில் வெறும் வயிற்றில் இரத்த மாதிரி செய்யப்படுகிறது - கடைசி உணவுக்கு குறைந்தது 8 மணி நேரத்திற்குப் பிறகு. ஒருவேளை இது ஆய்வக நிலைமைகளில் மட்டுமே.
இரண்டாவது வழக்கில், குளுக்கோஸ் சகிப்புத்தன்மை சோதனை பயன்படுத்தப்படுகிறது. நோயாளிக்கு வெறும் வயிற்றில் குளுக்கோஸ் கரைசலின் பானம் வழங்கப்படுகிறது. 2 மணி நேரம் கழித்து, இரத்த பரிசோதனை செய்யப்படுகிறது. பெறப்பட்ட தரவு இன்சுலின் அளவை தீர்மானிக்கிறது. முடிவுகள் முடிந்தவரை துல்லியமாக இருக்க, ஆய்வின் முந்திய நாளில் மூன்று நாள் உணவு தேவை.
மேலும், இரத்தத்தில் குளுக்கோஸின் அளவை வீட்டிலேயே தீர்மானிக்க முடியும். இதைச் செய்ய, உங்களுக்கு ஒரு சிறப்பு சாதனம் தேவை - ஒரு குளுக்கோமீட்டர். அனைத்து அளவீடுகளும் வெறும் வயிற்றில் செய்யப்படுகின்றன.
சாதனத்தைப் பயன்படுத்துவதற்கு முன்பு, இரத்த ஓட்டத்தை மேம்படுத்த உங்கள் கைகளை நன்கு கழுவி சூடேற்ற வேண்டும். விரலில் ஒரு பஞ்சர் பக்கத்திலிருந்து செய்யப்பட வேண்டும், மையத்தில் அல்ல.
இது வலியைக் குறைக்க உதவும். ரத்தத்தின் முதல் துளி ஒரு காட்டன் பேட் மூலம் துடைக்கப்படுகிறது.
இரண்டாவது சோதனை துண்டுக்கு நேரடியாக பயன்படுத்தப்படுகிறது.
பகுப்பாய்வு எவ்வாறு வழங்கப்படுகிறது?
முற்றிலும் ஆரோக்கியமான நபரில், இன்சுலின் இரத்த பரிசோதனை ஒரு மில்லிலிட்டருக்கு 3 முதல் 20 மைக்ரோ யூக்களைக் காட்டுகிறது. சிறு குழந்தைகளில், இந்த அளவு மாறாது. பருவமடைதல் முடிவடையும் போது, செல்கள் உடலை குறைவாக உணர்கின்றன (அவை இன்சுலின்-எதிர்ப்பு ஆகின்றன). இரத்தத்தில் உள்ள இன்சுலின் பகுப்பாய்வு பகலில் அதன் ஏற்ற இறக்கங்களைக் காட்டுகிறது மற்றும் உணவைப் பொறுத்தது.
எந்த கார்போஹைட்ரேட் உணவும் அத்தகைய ஹார்மோனின் அளவை வியத்தகு முறையில் அதிகரிக்கிறது. பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை, இன்சுலின் எதிர்ப்பு மற்றும் பிற நோயியல் செயல்முறைகளுடன் இன்சுலின் மாற்றத்திற்கான இரத்த பரிசோதனையின் முடிவுகள்.
சில நேரங்களில் இந்த ஹார்மோனின் அளவு மிக அதிகமாக இருக்கும். இது நிகழும் போது:
- கணையத்தில் கட்டிகள்,
- நீரிழிவு,
- பிற கணைய நோயியல்.
பல நோயாளிகளுக்கு இவை இன்சுலின் இரத்த பரிசோதனைகள் என்று தெரியவில்லை, மேலும் அதைச் செய்வதற்கு எல்லா வகையிலும் பயப்படுகிறார்கள். இது முற்றிலும் வீண்: இன்சுலின் இரத்த பரிசோதனையை டிகோட் செய்வது பல ஆபத்தான நோய்களைக் கண்டறிய உதவுகிறது, அதாவது நோய்க்கு எவ்வாறு சிகிச்சையளிக்க வேண்டும் என்பதை மருத்துவரிடம் சொல்ல முடியும்.
இன்சுலின் பகுப்பாய்வு என்ன காட்டுகிறது என்பதை அறிந்து, அதை எப்போது எடுக்க வேண்டும் என்று நோயாளியிடம் சொல்லலாம். நோயாளியின் கணையத்தில் மாற்றங்கள் நிகழ்கின்றன என்றும் இந்த பொருளின் உள்ளடக்கத்தை சரிபார்க்க வேண்டியது அவசியம் என்றும் சொல்லும் சில வழக்குகள் இங்கே.
- உடல் எடை அதிகரித்தது. இந்த வழக்கில், திசுக்களின் பாதிப்பு படிப்படியாக குறைகிறது.
- பாதகமான பரம்பரை. இதன் பொருள் குடும்பத்தில் நீரிழிவு நோய் உள்ள ஒருவர் இருந்தால், அதில் உள்ள ஹார்மோனை தீர்மானிக்க இரத்த தானம் செய்ய வேண்டியது அவசியம்.
- புகை.
- மதுபானங்களின் பயன்பாடு.
- உணவில் கார்போஹைட்ரேட் உணவுகளின் ஆதிக்கம் கொண்ட மோசமான ஊட்டச்சத்து.
- நாள்பட்ட இருதய நோய்.
அத்தகைய மருத்துவ ஆய்வை மேற்கொள்ள ஒரு மருத்துவரை அணுகுவதை உறுதிப்படுத்திக் கொள்ளுங்கள், மேலும் சிகிச்சைக்காக இரத்தத்தில் உள்ள இன்சுலின் அளவை எவ்வாறு சரிபார்க்கலாம்:
- வெளிப்படையான காரணமின்றி, உடல் எடை வியத்தகு முறையில் மாறுகிறது,
- உடல் செயல்பாடு அதிகரிக்காமல் தாகம் தோன்றியது,
- உலர்ந்த வாய் தோன்றியது
- பொதுவான பலவீனம் அதிகரிக்கும் அறிகுறிகளுடன்,
- சருமத்தின் வறட்சி மற்றும் அரிப்பு இருந்தால்,
- சிறிய வெட்டுக்கள் மற்றும் காயங்கள் மிக மெதுவாக குணமாகும் என்றால்.
இன்சுலின் சோதனைகள் எவ்வாறு வழங்கப்படுகின்றன என்பதில் பலர் ஆர்வமாக உள்ளனர். இரத்தம் ஒரு நரம்பிலிருந்து மட்டுமே பகுப்பாய்விற்கு எடுக்கப்படுகிறது என்பதை கவனத்தில் கொள்ள வேண்டும். இது ஒரு பிளாஸ்டிக் குழாயில் வைக்கப்பட்டு பின்னர் பனியில் வைக்கப்படுகிறது. 15 நிமிடங்களுக்குப் பிறகு அல்ல, அதை மையப்படுத்தலாம். உயிரியல் பொருட்களின் உறைந்த மாதிரிகளுடன் ஆய்வகம் செயல்படுகிறது.
இரண்டு பரிமாணங்களில் இரத்தம் சேகரிக்கப்படுகிறது. அவற்றில் ஒன்று வெற்று சோதனைக் குழாயிலும், இரண்டாவது சோடியம் ஃவுளூரைடு அல்லது பொட்டாசியம் ஆக்சலேட் நிரப்பப்பட்ட கொள்கலனில் வைக்கப்பட்டுள்ளது. குளுக்கோஸின் அளவை தீர்மானிக்க இது அவசியம்.

ரத்தம் எடுத்த பிறகு, நரம்பின் பஞ்சர் தளத்தை பருத்தி கம்பளி ஒரு பந்து கொண்டு நசுக்க வேண்டும். ஹீமாடோமா உருவாகாதபடி இது செய்யப்படுகிறது. அது தோன்றியிருந்தால், வெப்பமயமாதல் உதவியை சுருக்குகிறது.
பகுப்பாய்வுக்குப் பிறகு, நோயாளி வழக்கமான மருந்தை எடுத்து வழக்கமான உணவை உண்ணலாம்.
பலருக்கு இன்சுலின் பரிசோதனை செய்வது எப்படி என்று தெரியவில்லை. சிலர் ஆய்வுக்குத் தயாராகும் நிபந்தனைகளை மீறுகின்றனர். இதற்கிடையில், பகுப்பாய்வின் துல்லியம் மற்றும் பரிந்துரைக்கப்பட்ட சிகிச்சையானது இன்சுலின் இரத்தத்தை எவ்வாறு தானம் செய்வது என்பதைப் பொறுத்தது. எனவே, பகுப்பாய்வை துல்லியமாக செய்ய, அத்தகைய தயாரிப்பு அவசியம்.
- நீங்கள் பட்டினி போட வேண்டிய பொருளை எடுத்துக்கொள்வதற்கு முன் பன்னிரண்டு (!) மணிநேரங்களுக்கு.
- பகுப்பாய்வு செய்வதற்கு முன், குளுக்கோகார்டிகோஸ்டீராய்டுகள், ACTH ஐ எடுக்கக்கூடாது. இந்த மருந்துகளை ரத்து செய்ய முடியாவிட்டால், நீங்கள் உங்கள் மருத்துவரிடம் தெரிவிக்க வேண்டும்.
- பெண்கள் வாய்வழி கருத்தடைகளை எடுக்க தடை விதிக்கப்பட்டுள்ளது.
- நீங்கள் இரத்தத்தை எடுத்துக்கொள்வதற்கு முன், நீங்கள் அரை மணி நேரம் படுத்துக் கொள்ள வேண்டும். இது முடிவுகளின் துல்லியத்தை மேம்படுத்துகிறது.
வளர்சிதை மாற்றம் மற்றும் செரிமான செயல்முறைகளுக்கு காரணமான மனித உடலில் உள்ள புரதங்களில் இன்சுலின் ஒன்றாகும். கணையத்தால் இன்சுலின் உற்பத்தி செய்யப்படுகிறது, மேலும் இந்த பகுப்பாய்வைச் செய்யும்போது, இரத்தத்தில் உள்ள இந்த புரதத்தின் உள்ளடக்கத்தை மட்டுமல்ல, சுரப்பியின் செயல்பாட்டையும் மதிப்பீடு செய்யலாம். சோதனைக்கான மற்றொரு பெயர் இன்சுலின் எதிர்ப்பு பகுப்பாய்வு.
செயல்முறையின் போது, நோயாளி சிரை இரத்தத்தை எடுத்துக்கொள்கிறார், அதிலிருந்து பிளாஸ்மா பின்னர் பிரிக்கப்பட்டு ஆய்வகத்தில் இன்சுலின் செறிவு தீர்மானிக்கப்படுகிறது. பிளாஸ்மா இன்சுலின் மூலக்கூறுகளை ஒரு குறிப்பிட்ட நொதியுடன் படிந்த ஆன்டிபாடிகளுடன் பிணைப்பதன் மூலம் இது செய்யப்படுகிறது, எனவே அவை கண்டறியக்கூடியவை.
இத்தகைய ஆன்டிபாடிகள் புரதத்துடன் பிணைக்கத் தொடங்குகின்றன என்பதன் விளைவாக, பிளாஸ்மா வைக்கப்பட்ட கரைசலின் ஒளியியல் அடர்த்தி மாறத் தொடங்குகிறது, மேலும் அதிக ஆன்டிபாடிகள் இன்சுலினுடன் தொடர்பு கொள்ளும்போது, அதிக அடர்த்தி இருக்கும்.
வீட்டிலுள்ள இரத்தத்தில் இன்சுலின் அளவை அளவிட இயலாது: இதற்கு சிறப்பு கண்டறியும் கருவிகள் தேவை, மற்றும் ஒரு தகுதிவாய்ந்த நிபுணர் மட்டுமே முடிவுகளை புரிந்துகொள்ள முடியும்.
ஆரோக்கியமான சராசரி மனிதனில் இன்சுலின் உற்பத்தியின் வீதம், பல காரணிகளைப் பொறுத்து, 3-20 mU / ml வரம்பில் ஏற்ற இறக்கமாக இருக்கும். பகுப்பாய்வின் முடிவுகள் குறைந்த மதிப்பைக் காட்டினால், நீரிழிவு நோயைக் கண்டறிதல் செய்யப்படுகிறது.
இந்த வரம்புக்கு மேலே உள்ள குறிகாட்டிகள் கணையத்தில் நியோபிளாம்களை (தீங்கற்ற அல்லது வீரியம் மிக்கவை) குறிக்கின்றன, மேலும் அந்த நபர் புற்றுநோயியல் நிபுணரிடம் கூடுதல் பரிசோதனை செய்ய வேண்டியிருக்கும். மற்றொரு கட்டுரையில், அதிகரித்த இன்சுலின் பற்றி அதிகம் பேசுகிறோம்.
இன்சுலின் வீட்டு சோதனைகள் இன்னும் இல்லை, ஹார்மோனை சரிபார்க்க ஒரே வழி பகுப்பாய்வுக்காக இரத்த தானம் செய்வதுதான்.
ஆராய்ச்சிக்கு, நோயாளியின் பிளாஸ்மா அல்லது சீரம் பயன்படுத்தப்படுகிறது. இது ஒரு மலட்டு குழாயில் சேகரிக்கப்படுகிறது, பின்னர் அது நோயெதிர்ப்பு ஆய்வகத்திற்கு மாற்றப்படுகிறது.
ஹார்மோனின் செறிவு இம்யூனோஅஸ்ஸே என்ற நொதியால் தீர்மானிக்கப்படுகிறது. நோயாளியின் பிளாஸ்மாவில் இன்சுலின் பிணைப்பு என்பது நொதியுடன் பெயரிடப்பட்ட குறிப்பிட்ட ஆன்டிபாடிகள்.
அதிக இன்சுலின் மூலக்கூறுகள் ஆன்டிபாடிகளுடன் பிணைக்கப்படுகின்றன, கரைசலைச் சேர்த்த பிறகு கரைசலின் ஒளியியல் அடர்த்தி மாறும். இதனால், ஹார்மோனின் செறிவு கணக்கிடப்படுகிறது.
ஆய்வின் முந்திய நாளில், நீங்கள் ஏராளமான உணவு, கார்போஹைட்ரேட்டுகளின் அதிகப்படியான நுகர்வு (இனிப்புகள், பழங்கள், மஃபின்கள்), ஆல்கஹால் ஆகியவற்றிலிருந்து விலகி இருக்க வேண்டும். பொருள் எடுப்பதற்கு ஒரு மணி நேரத்திற்கு முன்பு, நீங்கள் புகைபிடிக்கவோ, உடற்பயிற்சி செய்யவோ, இனிப்பு பானங்கள் குடிக்கவோ முடியாது. காலையில், வெறும் வயிற்றில், பகுப்பாய்வு செய்ய இரத்தம் எடுக்கப்படுகிறது - கடைசி உணவின் தருணத்திலிருந்து குறைந்தது 8 மணிநேரம் கழிந்துவிட வேண்டும். முடிவின் நம்பகத்தன்மை பாதிக்கப்படலாம்:
- மருந்துகள் (இரத்தச் சர்க்கரைக் குறைவு, நுண்ணுயிர் எதிர்ப்பிகள்),
- பிளாஸ்மா லிப்பிட் செறிவு (ஈவ் அல்லது ஆய்வின் நாளில் உணவு சுமைகளின் விளைவாக),
- இன்சுலின் மூலம் நீண்டகால சிகிச்சை - செயற்கை ஹார்மோனை அறிமுகப்படுத்துவதற்கு, நோயாளிகள் சாதாரண பகுப்பாய்வில் தலையிடும் ஆன்டிபாடிகளை உருவாக்குகிறார்கள்.
தொடர்ச்சியான அடிப்படையில் சில மருந்துகளை எடுத்துக்கொள்வது குறித்து உங்கள் கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டியது அவசியம், இதனால் பகுப்பாய்வுக்கான பரிந்துரைக்கான படிவத்தில் இந்த தகவலை அவர் குறிப்பிடுகிறார். இந்த வழக்கில், முடிவின் விளக்கம் மிகவும் நம்பகமானதாக இருக்கும்.
பகுப்பாய்வில் தேர்ச்சி பெற நிறைய தயாரிப்பு தேவையில்லை. மாலையில் படுக்கைக்குச் சென்றால் போதும், காலையில் எழுந்ததும் எதையும் சாப்பிடவோ குடிக்கவோ கூடாது. முடிவுகள் மிகவும் துல்லியமாக இருக்க, நீங்கள் ஒரு நாளைக்கு வறுத்த மற்றும் கொழுப்பு நிறைந்த உணவுகளைத் தடுக்க வேண்டும். மற்றொரு நேரத்தில் பகுப்பாய்வு செய்ய வேண்டியிருந்தால், எட்டு மணி நேரம் வெற்று வயிற்றில் ஒரு பகுப்பாய்வு செய்ய நீங்கள் சிறிய அளவில் தண்ணீரை மட்டுமே குடிக்கலாம்.
உடற்பயிற்சி மற்றும் போதைக்குப் பிறகு இரத்தத்தை எடுக்க பரிந்துரைக்கப்படவில்லை. இந்த வகையான நோயறிதல்களுக்குப் பிறகு நடைமுறையை ஒத்திவைக்கவும்:
- மார்பு எக்ஸ்ரே,
- அல்ட்ராசவுண்ட்
- ஊடுகதிர் படமெடுப்பு,
- பிசியோதெரபி,
- மலக்குடல் பரிசோதனை.
ஆரோக்கியமான உடலில், 3 முதல் 20 மைக்ரான் எட்.எம்.எல் இன்சுலின் விதிமுறை தயாரிக்கப்படுகிறது. கார்போஹைட்ரேட்டுகளை உட்கொள்வது ஹார்மோனின் வீதத்தை அதிகரிக்கிறது.
எனவே, பகுப்பாய்வு செய்வதற்கு முன்பு நீங்கள் சாப்பிட முடியாது. இன்சுலின் மூலம் ஊசி பெறும் நோயாளிகள் இறுதி புறநிலை முடிவைப் பெற முடியாது, ஏனெனில் பரிசோதனையின் முடிவுகள் ஹார்மோனின் மொத்த அளவுக்கான புள்ளிவிவரங்களைக் காண்பிக்கும் - இயற்கை மற்றும் ஊசி.
உடலில் இன்சுலின் அளவை குறைத்து மதிப்பிட்டால், நான் நீரிழிவு நோயைக் கண்டறிகிறேன். ஹார்மோன் அதிகமாக இருந்தால், அது கணையத்தில் ஏற்படக்கூடிய நியோபிளாம்களின் அறிகுறியாகும்.
லாங்கர்ஹான்ஸின் தீவுகள் அதிகரிக்கின்றன, அவற்றின் செல்கள் பெரிதாகி, அவை அதிக ஹார்மோனை உருவாக்குகின்றன. .
இன்சுலின் கணையத்தால் உற்பத்தி செய்யப்படுகிறது மற்றும் புரத இயல்புகளைக் கொண்டுள்ளது. ஒரு நபரின் இரத்தத்தில் குளுக்கோஸ் எவ்வளவு இருக்கிறது என்பதைப் பொறுத்தது. இன்சுலின் அளவு நீரிழிவு நோய்க்கு உடலின் முன்கணிப்பைக் குறிக்கிறது. நெறிமுறையிலிருந்து விலகல்களை அடையாளம் காண்பது உடலை ஆரோக்கியமான நிலையில் பராமரிக்க பொருத்தமான நடவடிக்கைகள் எடுக்கப்பட வேண்டும் என்று அறிவுறுத்துகிறது.
இன்சுலின் சோதனை என்றால் என்ன, அதை எப்படி எடுத்துக்கொள்வது என்பது இப்போது உங்களுக்குத் தெரியும். இப்போது சரியாக தயாரிப்பது பற்றி பேசலாம். இதன் விளைவாக நம்பகமானதாக இருக்க இது அவசியம்.
- வெற்று வயிற்றுக்கு இரத்தம் கொடுப்பதற்கு முன், உணவைத் தவிர்ப்பது எட்டு மணி நேரம் கவனிக்கப்பட வேண்டும். இந்த நேரத்தில், நீங்கள் பானங்கள் சாப்பிட முடியாது. சுத்தமான தண்ணீரை மட்டுமே உட்கொள்ள முடியும்.
- நோயாளி எந்தவொரு சிகிச்சையையும் மேற்கொண்டால், அதாவது மருந்துகளை எடுத்துக் கொண்டால் நீங்கள் ஒரு பகுப்பாய்வு எடுக்க முடியாது. அவை முடிவுகளை பாதிக்கக்கூடும் என்பதே உண்மை. இன்சுலினுக்கான இரத்தம் சிகிச்சையின் படி அல்லது அதற்குப் பிறகு குறைந்தது ஏழு நாட்களுக்குப் பிறகு தானம் செய்யப்பட வேண்டும். மேலும், அவர் சிகிச்சை பெற்று வருவதாக அல்லது அவர் நிதி எடுப்பதை நிறுத்தியதைப் பற்றி நோயாளி கலந்துகொள்ளும் மருத்துவரிடம் தெரிவிக்க வேண்டும். சிகிச்சையின் போக்கை நீளமாகவும், இன்சுலின் பகுப்பாய்வு சிகிச்சை முறையின் ஒரு முக்கிய அங்கமாகவும் இருக்கும்போது, இரத்த மாதிரியைச் செய்வதற்கு மருந்துகளை உட்கொள்வதில் இடையூறு ஏற்படுவதற்கான சாத்தியத்தை மருத்துவருடன் ஒருங்கிணைப்பது அவசியம்.
- ஆய்வுக்கு 24 மணி நேரத்திற்கு முன்பு, நீங்கள் ஒரு குறிப்பிட்ட உணவைப் பின்பற்ற வேண்டும், அதாவது, கொழுப்பு நிறைந்த உணவுகளை சாப்பிட மறுத்து, மது அருந்த வேண்டும். மேலும், நீங்கள் எந்த உடல் செயல்பாடுகளையும் செய்ய தேவையில்லை.
- வழக்கில், இரத்த தானம் செய்வதோடு கூடுதலாக, நோயாளி அல்ட்ராசவுண்ட் அல்லது எக்ஸ்ரே போன்ற பரிசோதனைகளை பரிந்துரைக்கும்போது, நீங்கள் முதலில் பரிசோதனைக்கான பொருளை அனுப்ப வேண்டும், பின்னர் பிற வகை நடைமுறைகளுக்கு செல்ல வேண்டும்.
மேலே குறிப்பிட்டுள்ளபடி, உணவு உட்கொள்வதைப் பொறுத்து மனித இரத்தத்தில் இன்சுலின் அளவு ஏற்ற இறக்கமாக இருக்கும். எனவே, வெற்று வயிற்றில் துல்லியத்திற்காக, இன்சுலின் சோதனை செய்யப்படுகிறது.
மனித இரத்தத்தில் இந்த பொருள் இருப்பதற்கான விதிமுறை 1.9-23 μm / ml ஆகும். இது ஒரு வயது வந்தவருக்கு. குழந்தைகளில் விதிமுறை இரண்டு முதல் இருபது மைக்ரான் / மில்லி வரை இருக்கும். கர்ப்பிணிப் பெண்களுக்கு, குறிகாட்டிகள் உள்ளன. அவர்களைப் பொறுத்தவரை, விதிமுறை ஆறு முதல் 27 μm / ml வரை இருக்கும்.
இரண்டு பகுப்பாய்வு நுட்பங்கள் உள்ளன:
- பசி சோதனை. இந்த நுட்பத்தைப் பயன்படுத்தி, ஒரு நோயாளி வெற்று வயிற்றில் மாதிரி எடுக்கப்படுகிறார்.
குறிப்பு! கடைசி தருணத்திலிருந்து, உணவு உட்கொள்ளல் பகுப்பாய்வு செய்வதற்கு முன் குறைந்தது 8 மணிநேரம் கடந்து செல்ல வேண்டும். எனவே, இந்த பகுப்பாய்வு காலையில் பரிந்துரைக்கப்படுகிறது.
- குளுக்கோஸ் சகிப்புத்தன்மை சோதனை. ஒரு பூர்வாங்க பாடத்திற்கு 75 மில்லி குளுக்கோஸ் குடிக்க வழங்கப்படுகிறது, அதன் பிறகு இரண்டு மணி நேரம் கழித்து இரத்த மாதிரிகள் எடுக்க வேண்டியது அவசியம்.
ஆய்வின் முடிவு மிகவும் துல்லியமாக இருக்க, சில சந்தர்ப்பங்களில் இரண்டு சோதனைகளையும் இணைப்பது நல்லது. இந்த வழக்கில், நோயாளி இரண்டு முறை பகுப்பாய்விற்கான பொருளை சமர்ப்பிக்க வேண்டும்:
- காலையில் வெறும் வயிற்றில்
- முதல் பரிசோதனையின் பின்னர், நோயாளிக்கு குளுக்கோஸ் கரைசலின் பானம் வழங்கப்படுகிறது மற்றும் பரிந்துரைக்கப்பட்ட நேரத்திற்குப் பிறகு ஒரு புதிய இரத்த மாதிரி செய்யப்படுகிறது.
அத்தகைய ஒருங்கிணைந்த சோதனையை மேற்கொள்வது ஒரு விரிவான படத்தைப் பெறவும், மேலும் துல்லியமாக ஒரு நோயறிதலைச் செய்யவும் உங்களை அனுமதிக்கிறது. இருப்பினும், ஒரு தடுப்பு ஆய்வுக்கு, ஒரு விதியாக, ஒரு "பசி" சோதனை மட்டுமே நடத்த போதுமானது.
படிப்புக்கு எவ்வாறு தயாரிப்பது?
பரிசோதனையின் முடிவு சரியாக இருக்க வேண்டுமென்றால், இரத்த மாதிரிகள் சேகரிப்பதற்கு முறையாகத் தயாரிக்க வேண்டியது அவசியம்.
திறமையான தயாரிப்பு பின்வருமாறு:
- வெறும் வயிற்றில் கண்டிப்பாக இரத்த தானம் செய்யுங்கள், பொருள் விநியோகிக்க 8 மணி நேரத்திற்கு முன்பு நீங்கள் தூய நீரைத் தவிர வேறு எதையும் சாப்பிடவோ குடிக்கவோ முடியாது,
- சிகிச்சையின் போக்கைத் தொடங்குவதற்கு முன் அல்லது அது முடிந்த குறைந்தது ஒரு வாரத்திற்குப் பிறகு பகுப்பாய்வை அனுப்ப வேண்டியது அவசியம்,
குறிப்பு! சிகிச்சையின் போக்கில் குறுக்கிட இயலாது என்றால், பல மருந்துகள் முடிவை பாதிக்கும் என்பதால், இந்த விஷயத்தை உங்கள் மருத்துவரிடம் விவாதிக்க வேண்டும்.
- நியமிக்கப்பட்ட நடைமுறைக்கு முந்தைய நாள், நீங்கள் கொழுப்பு நிறைந்த உணவின் பயன்பாட்டை மட்டுப்படுத்த வேண்டும், ஆல்கஹால், தீவிர உடல் உழைப்பு,
- ஒரு விரிவான பரிசோதனை பரிந்துரைக்கப்பட்டால், அல்ட்ராசவுண்ட் ஸ்கேன், ரேடியோகிராபி போன்றவற்றுக்குச் செல்வதற்கு முன்பு இரத்த தானம் செய்ய பரிந்துரைக்கப்படுகிறது.
- உடல் எடையை அதிகரிக்கவும் குறைக்கவும், அன்றாட உணவு உட்கொள்ளல் மற்றும் உடல் செயல்பாடுகளை பராமரிக்கும் போது,
- சோர்வாகவும் பலவீனமாகவும் உணர்கிறேன்
- சருமத்தின் ஒருமைப்பாட்டை மீறுவதன் மூலம் மெதுவாக குணப்படுத்துதல்,
- சோதனை "வெற்று வயிற்றில்." இந்த முறையைப் பயன்படுத்துவது என்பது வெறும் வயிற்றில் சோதனையை நிறைவேற்றுவதாகும்,
- குளுக்கோஸுக்கு உடலின் "சகிப்புத்தன்மையை" சோதிக்கவும். பரிசோதிக்கப்படும் நோயாளி 0.5 கப் குளுக்கோஸை முன்கூட்டியே குடிக்க வேண்டும், மேலும் இரண்டு மணி நேரம் கழித்து இரத்த தானம் செய்ய வேண்டும்.
பிந்தைய வகை நோயறிதல் ஒரு நபர் குளுக்கோஸை எவ்வாறு வளர்சிதைமாக்குகிறது என்பதை தெளிவுபடுத்த உதவுகிறது. சிறந்த மற்றும் சிறந்த முடிவுகளைப் பெற நோயை ஒன்றாக அடையாளம் காண இந்த சோதனைகளை நடத்துவது மிகவும் நல்லது.
- கணையம் எவ்வாறு செயல்படுகிறது மற்றும் செயல்படுகிறது,
- மற்றும் ஒரு நபரின் இரத்தத்தில் குளுக்கோஸின் அளவு.
ஆரோக்கியமான நபரின் இரத்தத்தில் உள்ள இன்சுலின் 6 மிமீல் / எல் வரை இருக்க வேண்டும். ஆனால் நீங்கள் பகுப்பாய்வைச் சரிபார்த்தால், அதன் காட்டி 6 முதல் 11 மிமீல் / எல் வரையிலான வரம்பில் இருக்கும் - இது குளுக்கோஸ் சகிப்புத்தன்மை குறைகிறது, அதாவது இன்சுலின் பயன்படுத்தி முழுமையாக செயலாக்கப்படவில்லை. இத்தகைய பகுப்பாய்வுகளுடன், சரியான நேரத்தில் நடவடிக்கைகள் எடுக்கப்படாவிட்டால், நீரிழிவு நோயின் விரைவான வளர்ச்சிக்கு எல்லா காரணங்களும் உள்ளன.
மீண்டும் மீண்டும் சோதனைகளில் குளுக்கோஸ் செறிவு 11 மிமீலை விட அதிகமாக இருந்தால், அது ஒரு நீரிழிவு நோய் என்று கூறுகிறது.
சோதனை செயல்திறன் சரியாக இருக்க, அனைத்து விதிகளின்படி, இரத்த இன்சுலின் பரிசோதனைக்குத் தயாராக வேண்டியது அவசியம்.
- வெற்று வயிற்றுக்கு இரத்த தானம் செய்யப்பட வேண்டும், மேலும் சோதனைக்கு முன் நீங்கள் எதையும் சாப்பிடவோ குடிக்கவோ முடியாது, தேவையான கூறு வழங்கப்படுவதற்கு 6-7 மணி நேரத்திற்கு முன்பு தண்ணீரை எண்ணக்கூடாது,
- சிகிச்சையின் படிப்பு தொடங்குவதற்கு முன்பு அல்லது 10 நாட்களுக்குப் பிறகு அது முடிவடைந்த பிறகு பகுப்பாய்வு செய்யப்பட வேண்டும்
- கொழுப்பு நிறைந்த உணவுகளை உட்கொள்வது தேவையான நடைமுறைகளை நியமிப்பதை மட்டுப்படுத்துவது முக்கியம், மேலும் மது அருந்துவதை விலக்குவதுடன், கடுமையான உடல் செயல்பாடுகளும்,
- ஒரு பரிசோதனை மேற்கொள்ளப்பட்டால், முதலில் நீங்கள் அல்ட்ராசவுண்ட் ஸ்கேன், எக்ஸ்ரே போன்ற தேவையான ஆராய்ச்சிகளைச் செய்ய வேண்டும், பின்னர் இரத்தத்தில் இன்சுலின் பரிசோதனை செய்யுங்கள்.
இரத்த பரிசோதனை சரியானதாக மாற, எந்த விலகலும் இல்லாமல், இன்சுலின் எவ்வாறு சரியாக அனுப்புவது என்பதற்கான வழிமுறைகளை நீங்கள் பின்பற்ற வேண்டும்:
- காலையில், வெறும் வயிற்றில் நீங்கள் இன்சுலின் பரிசோதனை செய்ய வேண்டும்.
- இன்சுலின் எடுப்பதற்கு முந்தைய நாள், எந்தவொரு உடல் செயல்பாடுகளும் விலக்கப்படுகின்றன.
- ஆராய்ச்சிக்கு இரத்தத்தை எடுத்துக்கொள்வதற்கு 12 மணி நேரத்திற்கு முன்பு, நீங்கள் சர்க்கரை, கார்போஹைட்ரேட்டுகளின் அதிக உள்ளடக்கம் கொண்ட உணவுகளை உண்ணக்கூடாது - ஒரு உணவைப் பின்பற்றுங்கள். நடைமுறைக்கு 8 மணி நேரத்திற்கு முன், உணவு, தேநீர் எல்லாம் சாப்பிட வேண்டாம். செயல்முறைக்கு முன் இனிக்காத மினரல் வாட்டர் அனுமதிக்கப்படுகிறது.
- 2 நாட்களுக்கு, இரத்த தானம் செய்ய எப்படி செல்ல வேண்டும், நீங்கள் ஒரு மெலிந்த உணவை கடைபிடிக்க வேண்டும் (கொழுப்பு நிறைந்த உணவுகளை விலக்குங்கள்).
- சோதனையின் முந்திய நாளில், மதுபானங்களைத் தவிர்க்கவும்.
- நடைமுறைக்கு முன் 2 - 3 மணி நேரம் புகைபிடிக்க வேண்டாம்.
- ஆய்வின் முடிவுகள் பாலியல் ஹார்மோன் மாற்றங்களிலிருந்து கிட்டத்தட்ட சுயாதீனமானவை, எனவே மாதவிடாய் காலத்தில் கூட பெண்கள் இரத்தத்தை சோதிக்க முடியும்.
உற்பத்தியின் அளவு மற்றும் கணையத்தின் செயல்பாட்டை சரிபார்க்க, வெற்று வயிற்றில் ஒரு சிரை இரத்த மாதிரி செய்யப்படுகிறது. இந்த பகுப்பாய்விற்கு சில நாட்களுக்கு முன்பு, இரத்த சர்க்கரையை அதிகரிக்கும் மருந்துகளின் பயன்பாட்டை விலக்க பரிந்துரைக்கப்படுகிறது (குளுக்கோகார்டிகோஸ்டீராய்டுகள், கருத்தடை மருந்துகள், கார்டியோ-பீட்டா தடுப்பான்கள்).
குளுக்கோஸின் இயல்பான பயன்பாடு மற்றும் சுரப்பி உயிரணுக்களின் நிலை குறித்த கூடுதல் துல்லியமான தரவை இன்சுலின் சோதனைகளை ஒரு சுமையுடன் கடந்து செல்வதன் மூலம் பெறலாம். இரத்தம் இரண்டு முறை எடுக்கப்படுகிறது, முதல் முறையாக இரத்தத்தில் உள்ள இன்சுலின் ஹார்மோனின் அளவு வெறும் வயிற்றில் தீர்மானிக்கப்படுகிறது. பின்னர் இனிப்பு கரைசலை (குளுக்கோஸ் சோதனை) எடுத்து 2 மணி நேரம் கழித்து.
நீரிழிவு நோய் மற்றும் ஹார்மோன் செயலிழப்பால் ஏற்படும் மற்றொரு நோயைக் கண்டறிய, மற்ற சோதனைகளின் பின்னணியில் (குறிப்பாக குளுக்கோஸ்) இன்சுலின் அளவைக் கருத்தில் கொள்வது அவசியம். சில மறைகுறியாக்கம்:
- வகை 1 நீரிழிவு குறைந்த இன்சுலின் உயர் சர்க்கரையை தீர்மானிக்கிறது (சோதனை சுமைக்குப் பிறகும் கூட).
- இரத்தத்தில் சர்க்கரை அதிக இன்சுலின் அதிகமாக இருக்கும்போது வகை 2 நீரிழிவு நோய் கண்டறியப்படுகிறது. (அல்லது உடல் பருமனின் ஆரம்ப அளவு).
- கணையக் கட்டி - அதிக இன்சுலின், குறைந்த சர்க்கரை அளவு (இயல்பை விட கிட்டத்தட்ட 2 மடங்கு குறைவு).
- கணைய உற்பத்தியின் நிலை நேரடியாக தைராய்டு சுரப்பியின் செயல்பாட்டைப் பொறுத்தது மற்றும் விலகல்களைக் காண்பிக்கும்.
தூண்டுதலுக்குப் பிறகு அல்லது செயற்கை வழிமுறைகளால் அறிமுகப்படுத்தப்பட்ட பின்னர், செல்கள் ஹார்மோனுக்கு எவ்வளவு உணர்திறன் என்பதை இன்சுலின் எதிர்ப்புக் குறியீடு காட்டுகிறது. வெறுமனே, ஒரு இனிப்பு சிரப் பிறகு, குளுக்கோஸை உறிஞ்சுவதைத் தொடர்ந்து அதன் செறிவு குறைய வேண்டும்.
இரண்டாவது முறை, குளுக்கோஸ்-சுமை பகுப்பாய்வு, முந்தைய முறையைப் போலவே தயாரிப்பையும் உள்ளடக்கியது. ஆய்வின் போது, நோயாளி 75 மில்லி குளுக்கோஸ் கரைசலைக் குடிக்க வேண்டும். இளம் குழந்தைகளுக்கு 50 மில்லி குறிக்கப்படுகிறது. பின்னர் அவர்கள் 2 மணி நேரம் காத்திருக்கிறார்கள். பகுப்பாய்விற்கான இரத்த மாதிரி இன்சுலின் வெளியான பிறகு மேற்கொள்ளப்படுகிறது.
மிகவும் துல்லியமான இரத்த இன்சுலின் சோதனை இரட்டிப்பாகும், இது வெற்று வயிற்றில் மற்றும் உணவு சுமைக்குப் பிறகு எடுக்கப்பட்ட இரத்த பரிசோதனையைக் கொண்டுள்ளது.
இன்சுலின் அளவை அளவிடும்போது, அமைதியாக இருப்பது முக்கியம். பகுப்பாய்வின் விளைவாக உடல் செயல்பாடு மற்றும் மனோ-உணர்ச்சி மிகைப்படுத்தல் ஆகியவற்றை சிதைக்க முடியும்.
இரத்தத்தில் இன்சுலின் அளவைப் பற்றி நீங்கள் இரட்டை பகுப்பாய்வு செய்தால் மிகவும் துல்லியமான தகவல்களைப் பெற முடியும். முதல் சோதனை காலையில் வெறும் வயிற்றில் செய்யப்படுகிறது. பின்னர் செயல்முறை மீண்டும் செய்யப்படுகிறது, ஆனால் குளுக்கோஸ் கரைசலை உட்கொண்ட 2 மணி நேரத்திற்குப் பிறகு. ஒருங்கிணைந்த ஆராய்ச்சி முறை கணையத்தின் செயல்பாட்டின் முழுமையான படத்தை வழங்கும்.
ஆய்வுக்கான அறிகுறிகள்
இன்சுலின் செறிவை நிர்ணயிப்பது இந்த ஹார்மோனை (இன்சுலினோமாக்கள்) ஒருங்கிணைக்கும் கட்டியைக் கண்டறிவதற்கான ஒரு தகவல் சோதனை ஆகும். இதுபோன்ற சந்தர்ப்பங்களில், இன்சுலின் உள்ளடக்கத்திற்கான பகுப்பாய்வு இரத்த குளுக்கோஸின் அளவீட்டுடன் ஒன்றாக மேற்கொள்ளப்படுகிறது, பொதுவாக அவற்றின் விகிதம் 30 ஐ தாண்டாது. இந்த குறிகாட்டியை மீறுவது ஹார்மோனின் போதிய உயர் செறிவு, கட்டி உயிரணுக்களால் அதன் கூடுதல் உற்பத்தி ஆகியவற்றைக் குறிக்கிறது.
நீரிழிவு நோயில் லாக்டிக் அமிலத்தன்மையின் முக்கிய அறிகுறிகள் மற்றும் காரணங்கள்
லாக்டிக் அமிலத்தன்மை நீரிழிவு நோயின் அரிதான சிக்கல்களில் ஒன்றாகும், இது உடலில் அதிகப்படியான லாக்டிக் அமிலத்துடன் ஏற்படலாம். இந்த நிலை மிகவும் ஆபத்தானது மற்றும் வேகமாக வளர்ந்து வருகிறது. சரியான நேரத்தில் வழங்கப்படாத மருத்துவ உதவி லாக்டிக் அமிலத்தன்மை கோமா மற்றும் மரணத்திற்கு வழிவகுக்கிறது. நீரிழிவு நோயில் லாக்டிக் அமிலத்தன்மை போன்ற ஒரு நிலைக்கு சரியான நேரத்தில் உதவி வழங்க, அறிகுறிகளை அறிந்து கொள்வது அவசியம்.
லாக்டிக் அமிலத்தன்மையின் அறிகுறிகள்
இந்த சிக்கல் சில மணி நேரத்தில் உருவாகிறது. முக்கிய அறிகுறிகள்:
- இரத்த அழுத்தத்தில் வீழ்ச்சி
- பலவீனம்
- இருதய செயலிழப்பு
- நுரையீரல் ஹைப்பர்வென்டிலேஷன் அறிகுறிகள்,
- கைகால்களில் கனத்தன்மை
- குமட்டல் மற்றும் வாந்தி
- இதய தாள தொந்தரவு,
- விரைவான சுவாசம்
- அதிர்ச்சி
- அடிவயிற்றில் மற்றும் ஸ்டெர்னமுக்கு பின்னால் வலி.
இந்த அறிகுறிகள் இரத்த சர்க்கரையின் குறிப்பிடத்தக்க அதிகரிப்புக்கு ஒத்தவை. கெட்டோஅசிடோசிஸின் நிலையும் அத்தகைய அறிகுறிகளின் கீழ் வருகிறது.
அவற்றுக்கிடையேயான முக்கிய வேறுபாடு, உடல் பயிற்சிக்குப் பிறகு, தசைகளில் வலி இருப்பது. கெட்டோஅசிடோசிஸுடன், வலி இல்லை.
நீரிழிவு நோயாளி தசை வலியைப் பற்றி புகார் செய்தால், இரத்தத்தில் சர்க்கரையின் அளவை அளவிடுவது மற்றும் நபரின் நிலையை அவதானிப்பது மதிப்பு. நல்வாழ்வில் ஒரு கூர்மையான சரிவு, இந்த அறிகுறிகளின் இருப்பு லாக்டிக் அமிலத்தன்மையைக் குறிக்கிறது. நீங்கள் ஆம்புலன்ஸ் அழைக்க வேண்டும். முதலுதவி நீங்களே வழங்க முடியாது.
லாக்டாசிடெமியாவின் காரணங்கள்
சர்க்கரையை குறைக்கும் சில மருந்துகளை எடுத்துக் கொள்ளும்போது லாக்டிக் அமிலத்தன்மை உருவாகலாம். இத்தகைய மருந்துகளின் கலவை பெரும்பாலும் பிகுவானைடு என்ற பொருளை உள்ளடக்கியது. இந்த மூலப்பொருள் கல்லீரலை அதிகப்படியான லாக்டேட்டை அழிப்பதைத் தடுக்கிறது. மனித உடலில் லாக்டேட் அதிகமாக இருப்பதால், பால் கோமாவின் வளர்ச்சி சாத்தியமாகும்.
உடலின் திசுக்களில் லாக்டிக் அமிலம் குவிவது திசுக்களின் ஆக்ஸிஜன் பட்டினியால் ஏற்படுகிறது, இதன் விளைவாக இரத்தத்தில் பி.எச் அளவு குறைகிறது.
ஹைபோக்ஸியாவால் வகைப்படுத்தப்படும் நோய்கள் லாக்டாசிடெமியாவைத் தூண்டும். இவை இருதய அமைப்பின் நோய்கள். நீரிழிவு நோயுடன் இணைந்து, லாக்டிக் அமிலத்தன்மை ஏற்படும் ஆபத்து அதிகரிக்கிறது.
பால் கோமாவின் வளர்ச்சிக்கு ஒரு காரணம் வளர்சிதை மாற்ற செயலிழப்பு. நீரிழிவு நோயாளிகளுக்கு லாக்டாசிடிக் கோமா நடைமுறையில் உருவாகாது.
சிகிச்சை முறைகள்
நீரிழிவு நோயில் லாக்டிக் அமிலத்தன்மைக்கான சிகிச்சை தீவிர சிகிச்சையில் மேற்கொள்ளப்படுகிறது மற்றும் இதுபோன்ற நடவடிக்கைகளை உள்ளடக்கியது:
- சோடியம் பைகார்பனேட்டின் நரம்பு நிர்வாகம்,
- கோமாவைப் போக்க மெத்திலீன் நீலத்தின் அறிமுகம்,
- ட்ரைசமைனின் பயன்பாடு - ஹைப்பர்லாக்டாடசிடீமியாவை நீக்குகிறது,
- இரத்தத்தில் pH குறைந்து ஹீமோடையாலிசிஸ் லாக்டிக் அமிலத்தன்மை தடுப்பு
லாக்டிக் அமிலத்தன்மையைத் தடுப்பதற்கான முக்கிய நடவடிக்கை நீரிழிவு நோய்க்கு போதுமான மற்றும் கவனமாக சிகிச்சையாகும். மருத்துவரிடம் சரியான நேரத்தில் பயணம் செய்வது, மருந்துகளை மிகவும் பயனுள்ளவற்றுடன் மாற்றுவது, இரத்த சர்க்கரை அளவை வழக்கமாக அளவிடுவது முக்கிய புள்ளிகள். நீரிழிவு நோய்க்கான பொதுவான தடுப்பு நடவடிக்கைகள் அவர்களின் ஆரோக்கியத்தை பராமரிக்க உதவும்.
உணவில் காய்கறிகள், லாக்டிக் அமில பொருட்கள், குறைந்த சர்க்கரை உள்ளடக்கம் கொண்ட பழங்கள் இருக்க வேண்டும். பயன்படுத்த பரிந்துரைக்கப்படவில்லை:
- தானியங்கள்,
- பேக்கரி பொருட்கள்
- இனிப்பு பழங்கள்.
சர்க்கரை மீது ஆல்கஹால், சர்க்கரை, தொத்திறைச்சி, பழச்சாறுகளை விலக்குங்கள். புதிதாக அழுத்தும் சாறுகள் சிறிய அளவில் அனுமதிக்கப்படுகின்றன. ஒரு முக்கியமான இடம் உணவின் அட்டவணை. இன்சுலின் ஊசி போடுவது போல ஒவ்வொரு நாளும் ஒரே நேரத்தில் தெளிவாக இருக்க வேண்டும்.
- மாத்திரைகள் ஒவ்வொரு நாளும் ஒரே நேரத்தில் எடுக்கப்பட வேண்டும். மருந்துகளை சுயமாக மாற்றுவது அல்லது திரும்பப் பெறுவது தடைசெய்யப்பட்டுள்ளது. இத்தகைய மாற்றங்களை ஒரு மருத்துவர் மட்டுமே செய்ய முடியும்.
- ஒரே இடத்தில் உட்செலுத்துதல் பெரும்பாலும் மீண்டும் நிகழாமல் இருக்க வெவ்வேறு இடங்களில் இன்சுலின் வைக்கவும். மருந்து வழங்கப்படும் பகுதியின் தூய்மையைக் கவனியுங்கள்.
சிறப்பு வழிமுறைகள்
- நீரிழிவு அட்டையை உங்களுடன் எடுத்துச் செல்லுங்கள்.
- வைரஸ் நோய்களால் பாதிக்கப்படாமல் இருக்க முயற்சி செய்யுங்கள். சிக்கல்கள் கோமாவுக்கு வழிவகுக்கும்.
- இரத்தச் சர்க்கரைக் குறைவின் போது எப்போதும் ஒரு துண்டு மிட்டாய் அல்லது ஒரு சில சர்க்கரை க்யூப்ஸ் வைத்திருங்கள்.
- தவறாமல் ஒரு மருத்துவரை சந்தித்து தேவையான பரிசோதனைகளை மேற்கொள்ளுங்கள்.
- ஆபத்தான அறிகுறிகளுக்கு கவனம் செலுத்துங்கள், விரைவில் மருத்துவ உதவியை நாடுங்கள்.
இந்த விதிகளை கடைபிடிப்பதன் மூலம், நீங்கள் பல ஆண்டுகளாக சாதாரண, முழு வாழ்க்கையை வாழ முடியும்.
இன்சுலின் மற்றும் அதன் வகைகளைப் பற்றிய மிக முக்கியமான விஷயம்
இன்சுலின் ஒரு தனித்துவமான மருந்து, இது நீரிழிவு நோயாளிகளில் பலருக்கு வாழ்க்கையை எளிதாக்குகிறது, எடுத்துக்காட்டாக, நீரிழிவு பாதத்துடன். இருப்பினும், இந்த கூறு ஒரு மருத்துவ தயாரிப்பு மட்டுமல்ல, கணையத்தின் உதவியுடன் உற்பத்தி செய்யப்படும் ஹார்மோன் ஆகும். இன்சுலின் வகைகள் என்ன, அவற்றுக்கு இடையிலான வேறுபாடு என்ன?
மூட்டுகளின் சிகிச்சைக்காக, எங்கள் வாசகர்கள் வெற்றிகரமாக டயபேநோட்டைப் பயன்படுத்தினர். இந்த தயாரிப்பின் பிரபலத்தைப் பார்த்து, அதை உங்கள் கவனத்திற்கு வழங்க முடிவு செய்தோம்.
இன்சுலின் பிரிவுகள்
வகைப்பாடு, பொருளுக்கு பொருத்தமானது, மிகவும் எளிது. தங்களுக்கு இடையில், அவை வெளிப்படும் தொடக்கத்தின் வேகம் மற்றும் விளைவின் காலம் மற்றும் தோற்றம் ஆகியவற்றின் அடிப்படையில் அவை மருந்துகளாகப் பிரிக்கப்படுகின்றன. கூடுதலாக, சில சந்தர்ப்பங்களில், இன்சுலின் மாத்திரைகளில் பரிந்துரைக்கப்படுகிறது, இது நீரிழிவு நோயையும் குடலிறக்கத்திலிருந்து காப்பாற்ற வேண்டும். இந்த வழக்கில் இன்சுலின் நடவடிக்கை மாறாது.
கிளாசிக் கூறு ஐந்து வகைகளில் வழங்கப்படுகிறது:
- விரைவான வெளிப்பாடு (எளிய), இது அல்ட்ராஷார்ட் இன்சுலின் என்றும் அழைக்கப்படுகிறது,
- குறுகிய நடிப்பு இன்சுலின்
- வெளிப்பாட்டின் சராசரி காலம், இது கால்கள் வீங்கும்போது உதவுகிறது,
- நீடித்த அல்லது நீடித்த வெளிப்பாடு இன்சுலின்,
- ஒருங்கிணைந்த (அல்லது முன் கலப்பு).
எனவே, இன்சுலின் செயல்பாட்டின் வழிமுறை பொருளின் காலம் மற்றும் வகையைப் பொறுத்து மிகவும் வித்தியாசமாக இருக்கும். ஒரு நீரிழிவு நோயாளிக்கு ஒரு நிபுணருடன் சேர்ந்து தீர்மானிக்க வேண்டியது எது சிறந்தது மற்றும் பயனுள்ளதாக இருக்கும், அவர்தான் எல்லா நுணுக்கங்களையும், குறிப்பாக, உணர்வின்மை பற்றி அறிந்தவர். இது நோயின் போக்கின் பண்புகள், அதன் தீவிரம் மற்றும் பக்கவிளைவுகள் ஆகியவற்றைப் பொறுத்தது, அவை பல்வேறு காரணிகளால் தூண்டப்படுகின்றன. அடுத்து, ஒவ்வொரு வகை கூறுகளையும் தனித்தனியாகப் பேசுவோம்.
அல்ட்ராஷார்ட் பற்றி
அல்ட்ராஷார்ட் இன்சுலின், சில சந்தர்ப்பங்களில் இது ஒரு பொறியியல் வகையாகும், இது மனித உடலுக்கு நிர்வாகம் முடிந்த உடனேயே அதன் விளைவை செலுத்தத் தொடங்குகிறது, இது என்செபலோபதிக்கு அவசியம். இருப்பினும், இது அதன் உச்சத்தை அடைகிறது, பெரும்பாலும் ஒன்றரை மணி நேரம் கழித்து, மொத்தம் மூன்று முதல் நான்கு மணி நேரம் வரை செயல்படுகிறது.
இத்தகைய அல்ட்ராஷார்ட் இன்சுலின் காலை உணவு, மதிய உணவு அல்லது இரவு உணவாக இருந்தாலும், சாப்பிடுவதற்கு முன்போ அல்லது அதற்கு பின்னரோ பிரத்தியேகமாக நிர்வகிக்கப்படுகிறது.வழங்கப்பட்ட பொருட்களின் வகைகளில் இன்சுலின் அப்பிட்ரா, நோவோ-ரேபிட், இன்சுலின் ஹுமலாக் போன்ற மருந்துகள் அடங்கும் - இவை அனைத்தும் மரபணு மாற்றப்பட்டவை. இந்த பெயர்கள் சந்தேகத்திற்கு இடமின்றி ஒவ்வொரு நீரிழிவு நோயாளிகளுக்கும் தெரிந்தவை. அவற்றை எடுத்துக்கொள்வதால் ஏற்படும் பக்க விளைவுகள் உடனடியாக தோன்றத் தொடங்குகின்றன அல்லது ஏற்படாது. எனவே, அவற்றில் எது தனிப்பட்ட அடிப்படையில் மட்டுமே தீர்மானிக்கப்படுவது நல்லது. இன்சுலின் செயல் நேரடியாக அதன் பயன்பாடு மற்றும் நீண்ட கால பயன்பாட்டின் அனுமதி ஆகியவற்றைப் பொறுத்தது.
சுருக்கமாக
குறுகிய இன்சுலின் 20 க்கும் குறையாமல் 30 நிமிடங்களுக்கு மேல் பாதிக்கப்படத் தொடங்குகிறது.
மருந்தின் நிர்வாகத்திற்குப் பிறகு இரண்டு முதல் மூன்று மணிநேரங்களுக்குப் பிறகு அதிகபட்ச விளைவு உணரப்படுகிறது, மேலும் வெளிப்பாட்டின் மொத்த காலம் ஐந்து முதல் ஆறு மணி நேரம் ஆகும்.
குறுகிய-செயல்பாட்டு இன்சுலின் உணவுக்கு முன் நிர்வகிக்கப்பட வேண்டும், இது 10 முதல் 15 நிமிடங்கள் வரை ஊசி மற்றும் உணவு உட்கொள்ளும் இடைநிறுத்தத்தை மிக சரியாக தாங்கும். அத்தகைய கூறுகளைப் பெறும் செயல்பாட்டில், ஒரு "சிற்றுண்டியை" மேற்கொள்வது விரும்பத்தக்கது. இதற்கு உகந்த நேரம் உட்செலுத்தப்பட்ட இரண்டு அல்லது மூன்று மணி நேரம் ஆகும். உணவு நேரம் தயாரிப்பு வெளிப்பாட்டின் எதிர்பார்க்கப்படும் உச்ச நேரத்துடன் ஒத்துப்போவது அவசியம். குறுகிய இன்சுலின், மரபணு மாற்றப்பட்ட மற்றும் மாற்றப்பட்ட, இதன் பக்க விளைவுகள் நீடித்த பயன்பாட்டிற்கு முக்கியமற்றவை,
- "இன்சுலன் ஆக்ட்ராபிட்",
- "ஹுமுலின் ரெகுலர்" மற்றும் பலர்.
நீரிழிவு நோயில் உடலில் எது சிறந்த தாக்கத்தை ஏற்படுத்தும் என்பது இன்சுலின் செயலைப் போலவே தனித்தனியாகவும் தீர்மானிக்கப்படுகிறது.
கால அளவு சராசரியாக
நடுத்தர கால வெளிப்பாட்டின் பொருட்களின் வகை 12 முதல் 16 மணிநேரம் வரை அவற்றின் சொந்த வெளிப்பாடு நேரத்தால் வகைப்படுத்தப்படும் இன்சுலின் அடங்கும்.
இத்தகைய மருந்துகளுக்கு ஒரே நாளில் இரண்டு முதல் மூன்று ஊசி வரை தேவையில்லை. பெரும்பாலும் அவை 8 முதல் 12 மணிநேர நேர இடைவெளியில் செய்யப்படுகின்றன, ஏனென்றால் அவை இரண்டு அல்லது மூன்று மணிநேரங்களுக்குப் பிறகு உதவத் தொடங்குகின்றன. இன்சுலின் இந்த விளைவு உடலில் மிகப் பெரிய விளைவால் விளக்கப்படுகிறது. இது ஒரு பொறியியல் வகை மட்டுமல்ல, மரபணு ரீதியாக வடிவமைக்கப்பட்ட ஒன்றாகும்.
ஆறு அல்லது எட்டு மணி நேரங்களுக்குப் பிறகு அதிகபட்ச வெளிப்பாடு தோன்றத் தொடங்குகிறது. இத்தகைய கூறுகளில் புரோட்டாஃபான், இன்சுலன் ஹுமுலின் என்.பி.எச், ஹுமோதர் பி.ஆர் மற்றும் பலர் உள்ளனர். அவற்றில் எது சிறந்தது என்பதை மருத்துவ வரலாற்றைப் பொறுத்து ஒரு நிபுணரால் தீர்மானிக்கப்பட வேண்டும். நீடித்த பயன்பாட்டிற்குப் பிறகு பக்க விளைவுகள் மிகவும் அரிதானவை.
மாற்று பிரிவு பற்றி
அத்தகைய கூறு மாற்று பிரிவினாலும் வகைப்படுத்தப்படுகிறது என்பதை கவனத்தில் கொள்ள வேண்டும். அத்தகைய வகைப்பாடு தோற்றத்தால் மேற்கொள்ளப்படுகிறது மற்றும் இது மரபணு அல்லது பொறியியல் வகையாக இருக்கலாம்.
அவற்றில் நீண்டகால வெளிப்பாட்டின் ஹார்மோன் உள்ளது.
இவற்றில் முதலாவது கால்நடைகள் என்று அழைக்கப்படும் ஒரு பொருள், இது கால்நடைகளின் கணையத்திலிருந்து பெறப்படுகிறது. இது மனித தோற்றத்தின் ஒரு கூறுகளிலிருந்து மிகவும் வேறுபட்டது, ஒவ்வாமை எதிர்வினைகள் பெரும்பாலும் அதற்கு ஏற்படுகின்றன. இத்தகைய மருந்துகள் பின்வருமாறு: "இன்சுல்ராப் ஜிபிபி", "அல்ட்ராலண்ட்." இது மாத்திரைகளில் இன்சுலின் ஆகவும் கிடைக்கிறது.
அடுத்து, பன்றி இறைச்சி கூறுகளை கவனிக்க வேண்டியது அவசியம், இது ஒரு நீண்ட செயலாக இருக்கலாம். இது மனித இன்சுலினிலிருந்து ஒரு குழு அமினோ அமிலங்களால் மட்டுமே வேறுபடுகிறது, இது ஒவ்வாமை எதிர்விளைவுகளையும் தூண்டும்.
மனித பொருளின் மற்றொரு ஒப்புமை மரபணு மற்றும் பொறியியல் ஆகும். இந்த கூறுகள் பல்வேறு வழிகளில் பிரித்தெடுக்கப்படுகின்றன:
- முதல் உருவகத்தில், மனித தோற்றத்தின் ஒரு கூறு எஸ்கெரிச்சியா கோலியைப் பயன்படுத்தி ஒருங்கிணைக்கப்படுகிறது,
- இரண்டாவதாக - இது அமினோ அமிலங்களை மாற்றுவதன் மூலம் பன்றி இறைச்சியிலிருந்து பிரித்தெடுக்கப்படுகிறது. சேர்க்கைக்கான பல அமர்வுகளுக்குப் பிறகு எது சிறப்பாக தீர்மானிக்கப்படுகிறது.
பின்வரும் பெயர்கள் மனிதனை ஒத்த ஒரு பொருளுக்கு காரணமாக இருக்க வேண்டும்: “ஆக்ட்ராபிட்”, “நோவோராபிட்”, “லாண்டஸ்” மற்றும் பலர்.
கடைசி குழுவில் மனித கூறுகளின் சமீபத்திய ஒப்புமைகள் மற்றும் மரபணு ரீதியாக பெறப்பட்டவை, அத்துடன் பொறியியல் இன்சுலின் ஆகியவை அடங்கும். வல்லுநர்கள் நீரிழிவு நோய்க்கு மிகவும் பொருத்தமானவர்கள் என்று கருதுகின்றனர், ஏனெனில் பக்க விளைவுகள், ஒவ்வாமை எதிர்வினைகள் ஆகியவை குறைக்கப்படுகின்றன. புரதம் இல்லாததால் இது அடையப்படுகிறது. இத்தகைய வகைப்பாடு நீரிழிவு நோயாளிக்கு எந்த வகை பொருள் மிகவும் பயனுள்ளதாக இருக்கும் என்பதை நன்கு புரிந்துகொள்ள உதவுகிறது.
எதிரியைப் பற்றி
உங்களுக்குத் தெரியும், இது இரத்தத்தில் குளுக்கோஸின் விகிதத்தைக் குறைக்கிறது, மேலும் குளுக்ககோன் போன்ற ஒரு பொருள் அதை அதிகரிக்கிறது. இதிலிருந்து குளுகோகன் இன்சுலின் ஹார்மோனின் எதிரியாக அங்கீகரிக்கப்பட வேண்டும்.
எனவே, அட்ரினலின் மற்றும் பிற கேடோகோலமைன்கள், கார்டிசோல் மற்றும் கார்டிகாஸ்டிராய்டுகள், சோமாடோட்ராபின், செக்ஸ் ஹார்மோன்கள், டிஸ்ரோட்னி ஹார்மோன்கள் (தைராக்ஸின், ட்ரியோடோதிரானைன்) ஆகிய ஹார்மோன்களும் அவற்றில் இடம் பெற்றுள்ளன.
இன்சுலின் கூறுகளின் ஒவ்வொரு ஒத்த எதிரியும் இரத்தத்தில் குளுக்கோஸின் விகிதத்தை அதிகரிக்கிறது, அதாவது இது இன்சுலின் எதிர் செயல்படுகிறது. அவை நீடித்த வெளிப்பாட்டை விட அதிகமாக இருக்கலாம், கூடுதலாக, அத்தகைய பொருளின் ஹார்மோன் எதிர்ப்பு ஒப்புமைகள், எடுத்துக்காட்டாக, சினாம்ல்புமின் உருவாக்கப்பட்டுள்ளன. அவற்றின் விளைவின் வழிமுறை மிகவும் குறைவாகவே ஆய்வு செய்யப்பட்டுள்ளது என்பதை கவனத்தில் கொள்ள வேண்டும்.
நீரிழிவு நோய்க்கான புதிய வழிமுறைகளில் ஒன்றான இம்யூனோரெக்டிவ் இன்சுலின் இந்த வகையிலும் அடங்கும்.
எனவே, இன்று கூறுகளின் வகைகள் நிறைய உள்ளன. அவற்றில் சில நீண்ட காலம் நீடிக்கும், சில இல்லை. அவற்றின் பயன்பாட்டின் அனுமதி தனித்தனியாக ஒரு நிபுணரின் உதவியுடன் பிரத்தியேகமாக தீர்மானிக்கப்பட வேண்டும்.