கொழுப்பு கணைய ஊடுருவல்: காரணங்கள், அறிகுறிகள் மற்றும் உணவு

"கொழுப்பு கணைய ஊடுருவல் காரணங்கள், அறிகுறிகள் மற்றும் உணவு" என்ற தலைப்பில் உள்ள கட்டுரையைப் படிக்க நாங்கள் உங்களுக்கு வழங்குகிறோம். நீங்கள் ஒரு கேள்வியைக் கேட்க விரும்பினால் அல்லது கருத்துகளை எழுத விரும்பினால், கட்டுரைக்குப் பிறகு இதை எளிதாக கீழே செய்யலாம். எங்கள் நிபுணர் உட்சுரப்பியல் நிபுணர் நிச்சயமாக உங்களுக்கு பதிலளிப்பார்.
| வீடியோ (விளையாட கிளிக் செய்க). |
கொழுப்பு கணைய ஊடுருவல்: காரணங்கள், அறிகுறிகள் மற்றும் சிகிச்சைகள்
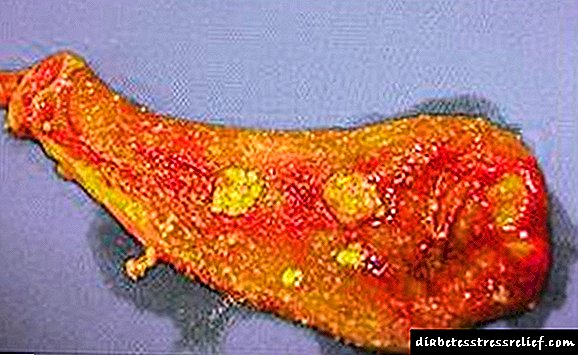
கொழுப்பு கணைய ஊடுருவல் கொழுப்பு கல்லீரல் ஹெபடோசிஸ் போன்ற நோயுடன் நெருக்கமாக தொடர்புடையது.
கொழுப்பு படிவதில் வெளிப்படுத்தப்படும் கணையத்தின் செல்லுலார் கலவையில் ஏற்படும் மாற்றங்கள் வளர்சிதை மாற்றக் கோளாறுகளால் விளக்கப்படுகின்றன. கொழுப்பு செல்கள் இறக்கும் கணைய செல்களை மாற்றியமைக்கின்றன - இதனால் உடல் சுரப்பியின் உடல் ஒருமைப்பாட்டை பராமரிக்கிறது. பெரும்பாலும், இந்த நோய் பின்வரும் நிகழ்வுகளில் கண்டறியப்படுகிறது:
- நாள்பட்ட அல்லது கடுமையான கணைய அழற்சி உள்ளது
- கணைய அழற்சியின் முறையற்ற சிகிச்சை,
- ஆல்கஹால் துஷ்பிரயோகம்
- கண்டறியப்பட்ட கணைய அழற்சியுடன் உணவு தோல்வி,
- கல்லீரல் ஹெபடோசிஸ் உள்ளது
- நோயாளியின் பொது உடல் பருமன்,
- மரபணு முன்கணிப்பு.
| வீடியோ (விளையாட கிளிக் செய்க). |
கணையத்தின் மிகவும் பொதுவான உடல் பருமன் மற்றும் கல்லீரலின் ஹெபடோசிஸ் ஆகியவை வயதானவர்களில் காணப்படுகின்றன. எனவே, எடுத்துக்காட்டாக, 40 வயது வரை கல்லீரல் இருக்கும் சுமைகளை சுயாதீனமாக சமாளிக்க முடியும், இருப்பினும், இந்த வயதிற்குப் பிறகு அதன் உள் இருப்புக்கள் வெளியேறும்.
நோயின் ஆரம்ப கட்டங்கள் தங்களை வெளிப்படுத்துவதில்லை. கொழுப்பு திசு மாற்றங்கள் கணையத்தின் வெவ்வேறு பகுதிகளில் அமைந்திருந்தால், அவை அதைக் கசக்கி, செயல்பாட்டைக் குறைக்காது, அதனால்தான் அவை நீண்ட நேரம் கவனிக்கப்படாமல் போகலாம். வாய்வழி சளிச்சுரப்பியில் லேசான சோர்வு, வறண்ட வாய் மற்றும் புண்கள் மட்டுமே கொழுப்பு ஊடுருவலின் அறிகுறிகளாக இருக்கலாம்.
நோயின் வளர்ச்சியின் மேலும் கட்டங்களில், மேலும் உச்சரிக்கப்படும் அறிகுறிகள் தோன்றும்:
- குமட்டல், வாந்தி, வயிற்றுப்போக்கு,
- வலது ஹைபோகாண்ட்ரியத்தில் ஒரு தொடக்கத்துடன் மந்தமான இடுப்பு வலிகள் - கணையத்தின் உடல் பருமனுடன் ஒரே நேரத்தில், கல்லீரலின் ஹெபடோசிஸ் தோன்றத் தொடங்குகிறது,
- வாய்வு.
விதிவிலக்கான சந்தர்ப்பங்களில், நோயாளி எடை இழப்பு, தோலில் அரிப்பு, பெரிட்டோனியத்தில் கடுமையான வலி ஆகியவற்றைத் தொடங்கலாம்.
கொழுப்பு கணைய ஊடுருவல் என்பது ஒரு ரகசிய நோயாகும், இதில் சாதாரண உறுப்பு திசுக்களில் மாற்றங்கள் ஏற்படுகின்றன மற்றும் நார்ச்சத்து-கொழுப்பு செல்கள் உருவாகின்றன.
கணையத்தின் 3 டிகிரி உடல் பருமனை வேறுபடுத்துவது வழக்கம்:
- மாற்றங்கள் 30% க்கும் அதிகமான சுரப்பி செல்களை பாதிக்காது.
- உறுப்பு திசுக்களில் கொழுப்பு செல்கள் 30 முதல் 60% வரை இருக்கும்.
- 60% க்கும் மேற்பட்ட செல்கள் கொழுப்பு.
இருப்பினும், இந்த வகைப்பாடு நோயின் தீவிரத்தை தீர்மானிக்கவில்லை. உண்மையான படம் இருப்பிடத்தையும், கொழுப்பு படிவுகளின் கூட்டத்தையும் பொறுத்தது.
கணையத்தின் அல்ட்ராசவுண்ட் உடல் கொழுப்பு ஊடுருவலை (லிபோடிஸ்ட்ரோபி) கண்டறிய மிகவும் நம்பகமான வழியாகும். மாற்றங்கள் கணையத்தின் வடிவத்தையும் அளவையும் பாதிக்காது. அதன் எக்கோஜெனசிட்டி மட்டுமே மாறுகிறது, இது தற்போதுள்ள நோயியலைக் குறிக்கிறது.
நோய்க்கான உண்மையான காரணம் அடையாளம் காணப்பட்டு, அகற்றப்பட்டால் பரிந்துரைக்கப்பட்ட சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும். இது கொழுப்பு கல்லீரல் ஹெபடோசிஸ் என்றால், அதன் சிகிச்சையும் அவசியம், எடுத்துக்காட்டாக, ஹெபடோசனுடன் நாம் நல்ல முடிவுகளை எடுக்கலாம். இது கணையத்தின் சுமையை குறைத்து அதன் உயிரணுக்களின் இறப்பை நிறுத்தும்.
கொழுப்பு ஊடுருவலுக்கான சிகிச்சை இரண்டு வழிகளில் மேற்கொள்ளப்படுகிறது.:
- கன்சர்வேடிவ் தெரபி - ஒரு மிதமான உணவை கடைபிடிப்பது, ஆல்கஹால் மறுப்பது, சிறிய பகுதிகளில் பகுதியளவு ஊட்டச்சத்து, நொதிகள் மற்றும் இன்சுலின் நியமனம்,
- அறுவைசிகிச்சை தலையீடு - கணைய திசுக்களில் 3 டிகிரி ஊடுருவலின் அளவில் மாற்றங்கள் இருந்தால் பயன்படுத்தப்படுகிறது, கணையத்திலிருந்து கொழுப்பின் பகுதிகளை வெட்டுவதில் இது ஒரு சிக்கலான செயல்பாடாகும்.
லிபோடிஸ்ட்ரோபியின் செயல்முறை மீளமுடியாததால், நோயாளி ஒரு வருடத்திற்கு இரண்டு முறை கட்டாய பரிசோதனையுடன் கலந்துகொள்ளும் மருத்துவரால் தொடர்ந்து கண்காணிக்கப்படுகிறார். இது முழு வயிற்று குழிக்கும் பொருந்தும், ஏனென்றால் கணையத்தின் உடல் பருமன் அண்டை உறுப்புகளின் நோய்களைத் தூண்டும், எடுத்துக்காட்டாக, கல்லீரல் ஹெபடோசிஸை ஏற்படுத்துகிறது.
கணைய திசுக்களில் கொழுப்பு மாற்றங்கள் அதன் செயல்பாடுகளை முழுமையாக தடுக்க வழிவகுக்கும் - இன்சுலின், குளுகோகன் மற்றும் கணைய சாறு உற்பத்தி. மோசமாக அது கணையத்தில் அதன் பங்கை நிறைவேற்றுகிறது, அருகிலுள்ள உறுப்புகள் மற்றும் முழு செரிமான அமைப்பிலும் அதிக சுமை.
கணைய உடல் பருமன் இரைப்பைக் குழாயின் பிற உறுப்புகளின் சுகாதார நிலையுடன் நெருக்கமாக தொடர்புடையது. கணைய லிபோடிஸ்ட்ரோபியின் வளர்ச்சி வளர்ந்த கொழுப்பு கல்லீரல் ஹெபடோசிஸால் வலுவாக பாதிக்கப்படுகிறது, எனவே, இந்த நோய்களின் சிக்கலான சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும்.
உணவு முறை, கெட்ட பழக்கங்களை கைவிடுவது மற்றும் மருத்துவரின் பரிந்துரைகளைப் பின்பற்றுவது - கணையத்தில் கொழுப்பு படிவதைக் குறைப்பதற்கான திறவுகோல் இது.
கணையத்தில் உடல் பருமனுக்கான அறிகுறிகள் மற்றும் சிகிச்சைகள்
கணைய உடல் பருமனில், சிகிச்சையும் அறிகுறிகளும் முதன்மையாக நோயின் கட்டத்தைப் பொறுத்தது. இந்த நோயியல் கொழுப்பு திசுக்களின் அதிகரித்த, சீரற்ற குவியலுடன் தொடர்புடையது, இது லிபோமாடோசிஸ், ஸ்டீடோசிஸ் அல்லது கொழுப்புச் சிதைவு என்றும் அழைக்கப்படுகிறது. மேலும், இந்த செயல்முறை எந்த உறுப்புகள் மற்றும் அமைப்புகளின் திசுக்களில் ஏற்படலாம்.
சாதாரண, ஆரோக்கியமான கணைய செல்களை கொழுப்பு செல்கள் மூலம் மாற்றுவது எவ்வாறு வெளிப்படுகிறது, உடலில் என்ன தீங்கு ஏற்படுகிறது மற்றும் நோயியல் குணப்படுத்த நவீன மருத்துவம் என்ன வழிமுறைகளை வழங்குகிறது?
ஆரோக்கியமான, செய்தபின் செயல்படும் செல்கள் கொழுப்பு செல்கள் மூலம் மாற்றப்படும் செயல்முறை மாற்ற முடியாதது, அதாவது. மாற்றப்பட்ட திசுக்கள் ஆக்கிரமிப்புக்கு உட்பட்டவை அல்ல - தலைகீழ் மாற்றம். பெரும்பாலான சந்தர்ப்பங்களில், நோய் சமீபத்தில் உருவாகிறது, அதாவது. வெளிப்படையான அறிகுறிகள் இல்லாமல், அல்ட்ராசவுண்ட் பரிசோதனையின் போது அதன் நோயறிதல் ஏற்படுகிறது, பெரும்பாலும் இந்த நோயுடன் தொடர்புடையது அல்ல. கொழுப்புச் சிதைவு மிக மெதுவாக உருவாகிறது, நோயியலின் முதல் அறிகுறிகள் 2 ஆண்டுகளுக்குப் பிறகு, பல தசாப்தங்களுக்குப் பிறகு தோன்றும்.
ஏற்கனவே 1/3 கணையம் மாறும்போது முதன்மை அறிகுறிகள் ஏற்படுகின்றன. இதற்குப் பிறகு, அறிகுறிகள் மிகவும் தீவிரமடைகின்றன மற்றும் பலவிதமான வெளிப்பாடுகளுடன் உள்ளன.
ஆனால் பல்வேறு அறிகுறிகளைப் பொருட்படுத்தாமல், அவற்றின் காரணங்கள் 2 குறிப்பிடத்தக்க கோளாறுகளுடன் தொடர்புபடுத்தப்படலாம்:
- சேதமடைந்த உறுப்பின் செயல்பாடுகளில் தோல்வி.
- ஆரோக்கியமான கணைய திசு மற்றும் அண்டை உறுப்புகளை கசக்கி.
அவற்றின் செயல்பாடுகளை முழுமையாகச் செய்யும் ஆரோக்கியமான திசுக்களின் நோயியலின் வளர்ச்சியின் போது, நார்ச்சத்து திசுக்களாக மாறிய நோயுற்றவர்களில் குறைவாகவும் குறைவாகவும் உள்ளனர். கணையத்தின் கொழுப்பு ஹெபடோசிஸ் செரிமான அமைப்பை எதிர்மறையாக பாதிக்கிறது.
முதலாவதாக, புரதம் மற்றும் கொழுப்பு நிறைந்த உணவுகளை உட்கொள்ளும்போது நோயாளியின் நிலை மோசமடைகிறது. நோயியலின் பின்வரும் அறிகுறிகள் ஏற்படுகின்றன:
- , குமட்டல்
- பெரிட்டோனியத்தில் புண்,
- குடலில் அதிகப்படியான வாயு (வீக்கம்),
- வயிற்றில் முழுமை உணர்வு
- விரைவான மலம்
- மலத்தில் ஒரு கொழுப்பு கலவை மற்றும் பிற சேர்த்தல்கள் தோன்றும்.
கணையத்தின் உடல் பருமன் ஹார்மோன்களின் உற்பத்தியில் ஒரு செயலிழப்புக்கு வழிவகுக்கிறது, இதன் விளைவாக நாளமில்லா அமைப்பில் இடையூறுகள் உள்ளன. பெரும்பாலும், கார்போஹைட்ரேட் வளர்சிதை மாற்றம் இத்தகைய மாற்றங்களால் பாதிக்கப்படுகிறது, அதனுடன் குளுக்கோஸ் அளவு கூர்மையாக அதிகரிக்கும். இந்த செயல்முறைகள் சரி செய்யப்படாவிட்டால், காலப்போக்கில் நோயாளிக்கு நீரிழிவு நோய் இருப்பது கண்டறியப்படுகிறது.
கணைய ஹெபடோசிஸின் கொழுப்பு வகை என்பது முழு உயிரினத்தின் செயல்பாட்டை நேரடியாகவோ அல்லது மறைமுகமாகவோ பாதிக்கும் ஒரு நோயாகும்.
பெரும்பாலும், இந்த நோய் கொழுப்பு கல்லீரல் ஊடுருவலுடன் சேர்ந்துள்ளது, ஏனெனில் உடலில் உள்ள அனைத்தும் ஒன்றோடொன்று இணைக்கப்பட்டுள்ளன, மேலும் நோயியல் செயல்முறைகள் உள்நாட்டில் உருவாகாது.
உதாரணமாக, ஒரு நபருக்கு கணைய அழற்சி இருக்கும்போது, நீரிழிவு நோய் வருவதற்கான அபாயங்கள் அதிகம். நீரிழிவு நோயாளிகளில், சீரழிவு மாற்றங்கள் கணையத்தை பாதிக்கின்றன, மேலும் இது கல்லீரலை எதிர்மறையாக பாதிக்கிறது, அதன் திசுக்களில் மாற்றங்களைத் தூண்டுகிறது.
பெரிட்டோனியத்தில் உள்ள புண் என்பது செரிமான மண்டலத்தின் செயல்பாட்டில் மீறல் ஏற்பட்டதற்கான அறிகுறியாகும். கொழுப்பு ஸ்டீடோசிஸுடன், இது பெரும்பாலும் நடைபெறுகிறது, ஏனெனில் இதுபோன்ற செல்கள் மிகவும் சுறுசுறுப்பாக பெருக்கி, ஒரு பெரிய பகுதியை தங்களுக்குள் நிரப்புகின்றன. கணையத்தின் கொழுப்பு ஊடுருவல் சமமாக நிகழும்போது, இந்த நிலை பொதுவாக எந்த கவலையும் ஏற்படாது.
இருப்பினும், இழை செல்கள் குழுக்களை உருவாக்கத் தொடங்கும் போது நிலைமை மோசமடையக்கூடும். ஒரு நபர் ஒரு தீங்கற்ற கட்டியை உருவாக்குகிறார் - ஒரு லிபோமா. தானாகவே, இது ஆக்கிரமிப்பு அல்ல, மற்ற உறுப்புகளுக்கு மாற்றியமைக்காது; அதன்படி, அண்டை உறுப்புகளுக்கு எந்த ஆபத்தும் இல்லை.
இருப்பினும், கட்டி உருவாக்கம் அளவு வளர்ந்து, பாத்திரங்கள், நரம்பு முடிவுகள் மற்றும் கணையக் குழாய்களில் அழுத்தத் தொடங்கும் போது சிக்கல்கள் தோன்றும். இது பின்வரும் அறிகுறிகளை ஏற்படுத்துகிறது:
கணைய ஸ்டீடோசிஸிற்கான சிகிச்சை சிகிச்சைகள்
கணைய உடல் பருமன் சிகிச்சை விளைவுக்கு மிகவும் கடினம். வழக்கமாக, நிபுணர்கள் ஒரு விரிவான சிகிச்சையை பரிந்துரைக்கின்றனர்,
- நோயாளியின் வாழ்க்கைத் தரத்தை மேம்படுத்துதல்,
- மருந்துகளை எடுத்துக்கொள்வது
- அறுவை சிகிச்சை மூலம் கொழுப்பு திசுக்களை அகற்றுதல்.
நோயியல் செயல்முறையின் ஆரம்பத்தில் வாழ்க்கை முறை சரி செய்யப்பட்டால், நிலை உடனடியாக மேம்படுகிறது, மேலும் மருந்து சிகிச்சை இல்லாமல் செய்ய முடியும். லிபோமாடோசிஸின் விரும்பத்தகாத வெளிப்பாடுகளின் தீவிரத்தை குறைப்பது பின்வரும் முறைகள் மூலம் அடையப்படலாம்:
- உணவு மாற்றங்கள்
- நோயாளியின் எடை இழப்பு
- மது குடிக்க மறுப்பது
- அதிகரித்த உடல் செயல்பாடு.
கொழுப்பு ஊடுருவலுக்கு சிகிச்சையளிக்க அவர்கள் அனுமதிக்காததால், ஒருவர் உண்மையில் மருந்துகளை எடுத்துக்கொள்வதை நம்ப முடியாது. அவர்களில் பெரும்பாலோரின் பங்கு நோயின் விரும்பத்தகாத வெளிப்பாடுகளை குறைப்பது மட்டுமே.
அறிகுறி சிகிச்சையில், பின்வரும் மருந்துகள் பயன்படுத்தப்படுகின்றன:
- உச்சரிக்கப்படும் வலி நிவாரணி விளைவைக் கொண்ட மருந்துகள் - இப்யூபுரூஃபன் மற்றும் அதன் ஒப்புமைகள்: நியூரோஃபென், ப்ரூஃபென், புரானா, இபுஃபென், மிக் 200 அல்லது 400, பாஸ்பிக் மற்றும் பிற, அத்துடன் ட்ரோடாவெரின் (நோ-ஷ்பா).
- செரிமான செயல்முறையை மேம்படுத்தும் வழிமுறைகள்: கணையம், பயோசைம், பென்சிட்டல், மெஜிம் ஃபோர்டே மற்றும் செரிமான நொதிகளைக் கொண்ட பிற மருந்துகள்.
- ஆண்டிடிஹீரியல் மருந்துகள்: லோபராமைடு, டயார், லோபீடியம், இமோடியம்.
- குமட்டலை நீக்கும் மருந்துகள்: மெட்டோகுளோபிரமைடு, பெரினார்ம், செருகல், மெட்டமால்.
- குடல் பிடிப்பை அகற்றும் ஆண்டிஸ்பாஸ்மோடிக்ஸ்: மெபெவெரின் ஹைட்ரோகுளோரைடு மற்றும் கட்டமைப்பு ஒப்புமைகள் - மெபெவெரின், டஸ்பாடலின், ஸ்பாரெக்ஸ்.
கூடுதலாக, நோயாளி ஹார்மோன் பின்னணியை இயல்பாக்கும் மருந்துகள், நீரிழிவு நோயில் இரத்த குளுக்கோஸ் அளவை எடுத்துக்கொள்வது மற்றும் இணக்கமான நோயியல் நிலைமைகளுக்கு சிகிச்சையை வழங்க வேண்டியிருக்கலாம்.
ஒரு மருத்துவர் கொழுப்பு ஹெபடோசிஸைக் கண்டறியும்போது, அவர் நோயாளியின் நிலையை மதிப்பிடுகிறார் மற்றும் சோதனைகளின் முடிவுகளின் அடிப்படையில் ஒரு குறிப்பிட்ட மருந்து சிகிச்சையை பரிந்துரைக்கிறார். எந்தவொரு மருந்துகளுக்கும் பக்க விளைவுகள் மற்றும் முரண்பாடுகள் இருப்பதால், அவை கலந்துகொள்ளும் மருத்துவரின் மேற்பார்வையின் கீழ் மட்டுமே எடுக்கப்பட வேண்டும்.
நோய் ஒரு மேம்பட்ட கட்டத்தில் இருக்கும்போது நோயாளி ஒரு நிபுணரிடம் திரும்பினால், பெரும்பாலும் நீங்கள் அறுவை சிகிச்சை தலையீடு இல்லாமல் செய்ய முடியாது. இந்த செயல்பாடு லிபோமாடோசிஸை அகற்றுவதை நோக்கமாகக் கொண்டுள்ளது, ஆனால் இது ஒரு தற்காலிக நடவடிக்கை மட்டுமே - கொழுப்பு திசு பின்னர் வடு திசுக்களால் மாற்றப்படுகிறது.
மருத்துவ நடைமுறையில், இதுபோன்ற நடைமுறை மிகவும் அரிதாகவே பரிந்துரைக்கப்படுகிறது, ஏனெனில் அதன் செயல்பாட்டில் பல சிக்கல்கள் உள்ளன மற்றும் சிக்கல்களின் அதிக ஆபத்து உள்ளது. நிபுணர்களின் கூற்றுப்படி, ஒரு மருந்து அல்லது அறுவை சிகிச்சை அல்ல, ஆனால் கல்லீரல் மற்றும் கணையத்தின் உடல் பருமனுக்கான உணவு, பாதிக்கப்பட்ட உறுப்பு மீதான சுமையை கணிசமாகக் குறைத்து, ஒட்டுமொத்த மருத்துவப் படத்தை மேம்படுத்துகிறது.
உறுப்புக்குள் ஒரு கொழுப்பு ஊடுருவல் காணப்பட்டால், அதற்கு கட்டாய வெளியேற்றம் தேவைப்படுகிறது, ஏனெனில் அது அதன் செயல்பாடுகளை முழுமையாகச் செய்ய வல்லது. கணையத்தைப் பற்றி நாம் பேசினால், உணவு உட்கொள்ளும் பின்வரும் அடிப்படைக் கொள்கைகளை நாம் கடைப்பிடிக்க வேண்டும்:
- உணவு ஒரு பகுதியாக இருக்க வேண்டும் - சிறிய பகுதிகளில் ஒரு நாளைக்கு 5-6 முறை.
- உணவில் உள்ள கொழுப்பு உணவின் அளவு குறைவாக இருக்க வேண்டும்.
- குறைந்த கலோரி கொண்ட உணவுகளுக்கு முன்னுரிமை அளிக்கப்படுகிறது.
உடல் பருமனால் பாதிக்கப்பட்ட நோயாளிகளுக்கு உணவு அட்டவணை எண் 5 இன் படி சிறப்பு ஊட்டச்சத்து பரிந்துரைக்கப்படுகிறது. இந்த வழக்கில், பல தயாரிப்புகள் தடைசெய்யப்பட்டுள்ளன:
- மீன், இறைச்சி, அதிக கொழுப்பு கலத்தல்,
- புகைபிடித்த இறைச்சிகள், இறைச்சிகள், சாஸ்கள் - மயோனைசே, கெட்ச்அப்,
- காரமான சுவைகள்
- பொருட்கள் பாதுகாப்புக்கு உட்பட்டவை
- கொழுப்பு பால் பொருட்கள்,
- வறுத்த உணவு
- மிட்டாய் மற்றும் இனிப்பு உணவுகள்.
மெனுவில் பின்வரும் உணவுகளைச் சேர்ப்பது நல்லது:
- காய்கறிகள் - புதிய, வேகவைத்த அல்லது வேகவைத்த,
- புதிய மூலிகைகள் கொண்ட இறைச்சி இல்லாமல் காய்கறி குழம்பில் தயாரிக்கப்பட்ட சூப்கள்,
- பால் சூப்கள்
- குறைந்த கொழுப்பு பாலாடைக்கட்டி,
- குறைந்த கொழுப்பு சீஸ்
- நீராவி ஆம்லெட்டுகள்,
- காய்கறி கேசரோல்கள்
- ஓட், பக்வீட், அரிசி மற்றும் ரவை கஞ்சி, அத்துடன் இந்த தானியங்கள் ஒரு பக்க உணவாக,
- குறைந்த கொழுப்புள்ள பால் பொருட்கள்: தயிர், கேஃபிர், தயிர், புளித்த வேகவைத்த பால்.
மேலும், உப்பு உட்கொள்வது ஒரு நாளைக்கு 6-10 கிராம் வரை குறைவதை உணவு குறிக்கிறது. ஒரு கொழுப்பு ஊடுருவல் உருவாகும்போது சிகிச்சையின் ஒரு முக்கிய அம்சம் ஒரு சாதாரண குடிப்பழக்கத்தைக் கடைப்பிடிப்பதாகும். சராசரியாக, ஒரு நாளைக்கு சுமார் 2 லிட்டர் தண்ணீர் குடிக்க பரிந்துரைக்கப்படுகிறது. தயாரிப்புகளை பதப்படுத்தும் முறைகளில், அடுப்பில் வேகவைத்தல், சுண்டவைத்தல் மற்றும் பேக்கிங் செய்வது சிறந்தது.
மாற்று மருந்து, உத்தியோகபூர்வ மருத்துவத்தைப் போலவே, கொழுப்பு கணைய ஊடுருவல் போன்ற நோய்க்கு சிகிச்சையளிக்க பல்வேறு முறைகளை வழங்குகிறது. சிகிச்சைமுறை தாவர கூறுகளின் பயன்பாட்டை அடிப்படையாகக் கொண்டது.
மூலிகை மருந்தால் நோயாளியை நோயிலிருந்து காப்பாற்ற முடியவில்லை, ஆனால் இது கணையத்தை ஆதரிக்கிறது. பின்வரும் மூலிகை தயாரிப்புகள் மிகவும் பயனுள்ளதாக இருக்கும்:
- வலேரியன், ஹைபரிகம், காலெண்டுலா மற்றும் தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி,
- அழியாத, புதினா மற்றும் ரோஜா இடுப்பு,
- களங்கம், புதினா மற்றும் பெருஞ்சீரகம் எண்ணெய்,
- மயிர் புழுக்கள், நெட்டில்ஸ், பிர்ச் மொட்டுகள் மற்றும் காலெண்டுலா பூக்களின் மூலிகைகள்,
- புதினா இலை, ஜெரனியம், வாழைப்பழம், வெந்தயம் விதைகள் மற்றும் பிர்ச் மொட்டுகள்,
- ப்ரிம்ரோஸ் ரூட், மெடுனிகா, முல்லீன் பூக்கள், வயலட் மற்றும் ராஸ்பெர்ரி இலை,
- புல்வெளிகளின் பூக்கள், அடுத்தடுத்து, வாழைப்பழம், தூப வேர் மற்றும் டேன்டேலியன்,
- பறவை செர்ரி, கெமோமில் பூக்கள், எலெகாம்பேன் ரூட், கலாமஸ் மற்றும் மார்ஷ்மெல்லோவின் பழங்கள்.
உட்செலுத்துதல் மிகவும் எளிமையாக தயாரிக்கப்படுகிறது - பாகங்கள் ஒரு பிளெண்டர் அல்லது இறைச்சி சாணை பயன்படுத்தி நசுக்கப்பட்டு, கொதிக்கும் நீரில் ஊற்றப்படுகின்றன. அத்தகைய கருவியை ஒரு தெர்மோஸில் சமைப்பது நல்லது, இதனால் திரவம் 8-10 மணி நேரம் உட்செலுத்தப்படும். பெரும்பாலும், உட்செலுத்துதல் மற்றும் காபி தண்ணீர் ஒரு நாளைக்கு 3-4 முறை எடுக்கப்படுகிறது, மேலும் சிகிச்சையின் சராசரி காலம் 10-12 வாரங்கள் ஆகும். 2 வார இடைவெளிக்குப் பிறகு, முன்பு பயன்படுத்தப்பட்ட திட்டத்தின் படி உட்செலுத்துதல் உட்கொள்ளலைத் தொடரலாம்.
மூலிகை மருத்துவத்தின் நன்மை மற்ற மருந்துகளுடன் இணைந்து காபி தண்ணீர் மற்றும் உட்செலுத்துதல்களைப் பயன்படுத்துவதற்கான திறன் ஆகும். ஆனால் முதலில், உங்கள் மருத்துவரிடம் ஆலோசனை பெறுவது நல்லது.
கணைய உடல் பருமன் எவ்வாறு சிகிச்சையளிக்கப்படுகிறது? அறிகுறிகளை அடையாளம் காண்பது மற்றும் ஹெபடோசிஸ், ஊடுருவல் அல்லது கொழுப்பு ஊடுருவலுக்கான சரியான ஊட்டச்சத்தை எவ்வாறு பரிந்துரைப்பது? இந்த நோய் என்ன
உடலில் வளர்சிதை மாற்ற செயல்முறை அதிக எடை, ஆல்கஹால் துஷ்பிரயோகம் அல்லது கடுமையான அல்லது நாள்பட்ட கணைய அழற்சியின் ஒத்த நோயறிதலால் ஏற்பட்டால், உறுப்புகளின் செல்லுலார் கலவை மாற்றங்களுக்கு உட்படுகிறது.
நோயாளியின் உறுப்புகளில் கொழுப்புகள் குவிந்து, ஆரோக்கியமான செல்களை திசுக்களில் இருந்து இடமாற்றம் செய்யக்கூடிய ஒரு மீளமுடியாத செயல்முறை நடைபெறுகிறது. கணைய ஊடுருவல் என்பது உச்சரிக்கப்படும் அறிகுறிகள் இல்லாமல் ஏற்படும் ஒரு நோயாகும், சுரப்பி அளவு மாறாது, அதன் வரையறைகள் கூட உள்ளன, இது அல்ட்ராசவுண்டுடன் கூட நோயைக் கண்டறிவதை சிக்கலாக்குகிறது.
ஊடுருவலின் ஆரம்ப கட்டத்தை அடையாளம் காண நீண்ட காலமாக சிக்கலானது, ஆனால் மறைமுக அறிகுறிகளால் இன்னும் சாத்தியமாகும்:
- சோர்வு,
- தொடர்ந்து வறண்ட வாய் உருவாகிறது
- வாய்வழி குழியில் சிறிய புண்களின் உருவாக்கம்.
முதல் கட்டத்தில் சிகிச்சையை சரியான நேரத்தில் தொடங்கவில்லை என்றால், அறிகுறிகள் மோசமடைகின்றன;
- குமட்டல் மற்றும் வாந்தியின் அடிக்கடி சண்டை,
- வாய்வு, வயிற்றுப்போக்கு,
- வலது ஹைபோகாண்ட்ரியத்தின் பகுதியில் தொடங்கி மந்தமான இடுப்பு வலி,
- ஒரு கூர்மையான காரணமற்ற எடை இழப்பு,
- நமைச்சல் தோல்
- பெரிட்டோனியத்தில் அவ்வப்போது வலி.
கொழுப்பு கணைய ஊடுருவல் என்பது ரகசியமாக முன்னேறும் ஒரு நோயாகும், இது உடலில் நார்ச்சத்து-கொழுப்பு செல்கள் உருவாகி சிக்கலான சிகிச்சை தேவைப்படுகிறது.
உட்புற உறுப்புகளின் உடல் பருமனின் மேம்பட்ட வடிவம் நோயாளியின் இயலாமைக்கு வழிவகுக்கும் என்பதால், நோயியலை குணப்படுத்துவதற்கான தொடக்கத்தில் தாமதப்படுத்துவது ஏற்றுக்கொள்ள முடியாதது. “ஆரம்பத்தில் நோயை எதிர்த்துப் போராடுங்கள், நீண்ட கால தாமதத்திலிருந்து நோய் வேரூன்றும்போது மருந்துகளைப் பற்றி சிந்திப்பது மிகவும் தாமதமானது” (Ovidy).
கணைய உடல் பருமனுக்கான ஒரு சிறந்த சிகிச்சையானது பின்வரும் பகுதிகளில் சிக்கலான சிகிச்சையின் திட்டமிட்ட செயல்களை உள்ளடக்கியது:
- விதிமுறையிலிருந்து விலகல்களுக்கான காரணங்களை அடையாளம் கண்டு நீக்குதல்,
- மருந்துகளின் பயன்பாட்டுடன் கணையத்தின் பாதுகாப்பு மற்றும் சிகிச்சை,
- மூலிகை தயாரிப்புகள் மற்றும் வைட்டமின் வளாகத்தின் பயன்பாடு,
- உணவு மாற்றங்கள், கடுமையான உணவு,
- உடல் பயிற்சிகள், சுவாச பயிற்சிகள், விளையாட்டு வாழ்க்கை முறை.
கணைய திசுக்களில் ஏற்கனவே மாற்றங்கள் ஏற்பட்டிருந்தால், இதன் விளைவாக 60% க்கும் அதிகமான ஆரோக்கியமான செல்கள் கொழுப்பு செல்கள் மூலம் மாற்றப்படுகின்றன, அறுவை சிகிச்சை தலையீடு தேவைப்படுகிறது, இது சுரப்பியில் இருந்து கொழுப்பு பகுதிகளை அகற்றுவதில் அடங்கும்.
ஒவ்வொரு தனிப்பட்ட வழக்கிலும், சோதனைகளின் முடிவுகள் மற்றும் ஊடுருவலின் அளவு ஆகியவற்றின் அடிப்படையில் ஒரு குறிப்பிட்ட நோயாளிக்கு பொருத்தமான ஒரு சிகிச்சையை மருத்துவர்கள் பரிந்துரைக்கின்றனர். குறைந்தது இரண்டு மாதங்களுக்கு அனைத்து பரிந்துரைகளையும் செயல்படுத்துதல், ஆரோக்கியமான உணவுக்கு மாறுதல் மற்றும் தடைசெய்யப்பட்ட உணவுகள், ஆல்கஹால் மற்றும் பிற கெட்ட பழக்கங்களை முழுமையாக நிராகரித்தல், இவை அனைத்தும் நேர்மறையான முடிவுக்கு இட்டுச் செல்கின்றன.
கணைய உடல் பருமன் சிகிச்சையில் உணவு
கணைய நோய்க்கான சரியான உணவை கண்டிப்பாக கடைப்பிடிப்பது ஊடுருவலை நிறுத்தவும், உறுப்புகளின் ஆரோக்கியத்தை மீட்டெடுக்கவும், மேலும் நோயின் வளர்ச்சியைத் தடுக்கவும் உதவுகிறது. கணையத்தை அதிக சுமை போடுவதைத் தவிர்க்கும் வகையில் உணவை வடிவமைக்க வேண்டும். வீக்கத்தை உண்டாக்கும் மற்றும் செரிமானத்தை மெதுவாக்கும் உணவு மெனுவிலிருந்து விலக்கப்படுகிறது. ஆல்கஹால், இனிப்பு, காரமான, கொழுப்பு மற்றும் உப்பு போன்றவை அத்தகைய நோயைக் கொண்ட தீண்டத்தகாத உணவுகள் ஆகும், இதன் பயன்பாடு நோயை மோசமாக்கும்.
உணவு பெரும்பாலும் பரிந்துரைக்கப்படுகிறது, ஆனால் சிறிய அளவுகளில், மற்றும் உணவுக்கு இடையில் இடைவெளி குறைந்தது இரண்டு மணிநேரம் இருக்கும்படி உணவை வடிவமைக்க வேண்டும். கூடுதலாக, நோயாளி ஒரு நாளைக்கு சுமார் 3 லிட்டர் திரவத்தை குடிப்பது நல்லது, அத்தகைய அளவு உடலை சுத்தப்படுத்தவும், உறுப்புகளின் சிகிச்சையை மேம்படுத்தவும் உதவும்.
அனுமதிக்கப்பட்ட பானங்களின் பட்டியலில் பின்வருவன அடங்கும்:
- பால் பொருட்கள்: கேஃபிர், தயிர், ஆசிடோபிலஸ் பால், ஸ்கிம் தயிர், மெக்னீசியம் சல்பேட் மினரல் வாட்டர்,
- மூலிகைகளின் மருத்துவ காபி தண்ணீர் (காலெண்டுலா, ரோஸ்ஷிப், அழியாத, புழு).
டாக்டர்களின் ஆலோசனையைப் புறக்கணிப்பது மற்றும் நண்பர்கள் அல்லது நாட்டுப்புற சமையல் குறிப்புகளின் அடிப்படையில் சிகிச்சையை முழுமையாக அடிப்படையாகக் கொள்வது எந்த வகையிலும் அனுமதிக்கப்படாது, ஆனால் நேர சோதனை செய்யப்பட்ட நிதிகளின் விவேகமான பயன்பாடு மற்றும் சிகிச்சையளிக்கும் நிபுணருடன் கலந்தாலோசித்தபின் அவற்றின் சரியான கலவையானது பெரும்பாலும் விரைவாக மீட்க வழிவகுக்கிறது. "ஒரு மருத்துவர் குணமடைகிறார், ஆனால் இயற்கை குணமாகும்!" (Gippokrat).
எனவே, வலியின் கடுமையான தாக்குதல்களால், தயிரில் இருந்து வயிற்றுப் பகுதிக்கு ஒரு அமுக்கம் வீக்கத்தைப் போக்க உதவுகிறது, உடலின் ஆரோக்கியத்தை மேம்படுத்தவும், ஓட்மீல் ஜெல்லி குடிக்கவும், திரவ கடினமான கஞ்சியை சாப்பிடவும், இளஞ்சிவப்பு ரோடியோலாவை உட்செலுத்தவும், ஆஸ்பென் ஒரு காபி தண்ணீர் அல்லது கசப்பான புழு மற்றும் கருவிழி ஒரு காபி தண்ணீர் எடுக்கவும். மூலிகை தயாரிப்புகள் மற்றும் மாற்று மருத்துவத்தின் முறைகளை உணவில் அறிமுகப்படுத்தும்போது, எல்லா நோய்களுக்கும் சிறந்த பீதி இல்லை என்பதை நினைவில் கொள்வது மதிப்பு, ஒவ்வொரு சந்தர்ப்பத்திலும் இந்த நோய் ஒரு தனிப்பட்ட திட்டத்தின் படி கண்டிப்பாக சிகிச்சையளிக்கப்பட வேண்டும், உடலின் பண்புகள் மற்றும் மருத்துவ பரிந்துரைகளை கண்டிப்பாக கடைபிடிக்க வேண்டும்.
கணைய அழற்சியில் கொழுப்பு கணைய ஊடுருவல் மற்றும் உடல் பருமன்
எந்த உறுப்பு உடல் பருமன் தோன்றினாலும், இது அதன் இயல்பான செயல்பாட்டை மீறுகிறது. கணையம் ஒரு விதிவிலக்கல்ல, இதில் உயிரணுக்களில் கொழுப்புகள் சேரத் தொடங்குகின்றன, சாதாரண கட்டமைப்புகளை இடமாற்றம் செய்கின்றன மற்றும் மீதமுள்ளவற்றின் வேலையில் தலையிடுகின்றன. கொழுப்பு கணைய ஊடுருவல் வளர்சிதை மாற்ற இடையூறுகளைக் குறிக்கிறது.
பெரும்பாலும், இத்தகைய நோயறிதலை ஆல்கஹால் துஷ்பிரயோகம் காரணமாக கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி உருவாக்கிய நோயாளிகள் எதிர்கொள்கின்றனர், குறிப்பாக அதிக எடை கொண்டவர்களுக்கு. ஒரு விதியாக, இதுபோன்ற சந்தர்ப்பங்களில், கொழுப்பு கணைய ஊடுருவல் ஒரே நேரத்தில் கல்லீரல் ஊடுருவலுடன் இணைக்கப்படுகிறது. இந்த வழக்கில், அல்ட்ராசவுண்டின் போது சுரப்பி அளவு மாற்றப்படவில்லை அல்லது சற்று அதிகரித்துள்ளது, முற்றிலும் வரையறைகளைக் கொண்டுள்ளது, அதன் குழாய்கள் விரிவாக்கப்படவில்லை.
மனித உடலில் நிகழும் எந்தவொரு செயல்முறையும் தனித்தனியாக தொடர முடியாது என்பதால், புறக்கணிக்கப்பட்ட எந்தவொரு நோயும் மிகவும் விரும்பத்தகாத விளைவுகளைத் தூண்டக்கூடும் என்பதைக் கருத்தில் கொள்வது மதிப்பு. எனவே, ஒரு கணைய அழற்சி நோய் பெரும்பாலும் நீரிழிவு நோயைத் தூண்டுகிறது, இது அதிக எடையுள்ள மக்களில் சுரப்பியின் சிதைவுக்கு வழிவகுக்கும். இத்தகைய விலகல்கள், மீண்டும், உள்நாட்டில் தொடங்குவதில்லை - அவை மனித கல்லீரலில் சிறப்பியல்பு மாற்றங்களின் தோற்றத்தால் கண்டறியப்படுகின்றன.
பெரும்பாலும், கணைய கொழுப்பு ஊடுருவல் முறையற்ற சிகிச்சை அல்லது நாள்பட்ட கணைய அழற்சி நோயாளிகளுக்கு உணவு தோல்வியுடன் ஏற்படுகிறது. நிச்சயமாக, தற்போதுள்ள அனைத்து எதிர்மறை விளைவுகளும் நோயாளியின் உடல் பருமனின் பின்னணிக்கு எதிராக பல மடங்கு வலுவானவை. கணையத்தில் இந்த மாற்றம் மிகவும் எளிமையாக விளக்கப்பட்டுள்ளது: ஒரு செயலிழப்பின் விளைவாக, சுரப்பியின் இயற்கையான திசுக்கள் கொழுப்பின் மூலம் மாற்றப்படுகின்றன, மேலும் இந்த செயல்முறை மாற்ற முடியாதது.
மூலம், அத்தகைய ஊடுருவல் எப்போதும் ஒரு அழற்சி நோயின் பின்னணிக்கு எதிராக ஏற்படாது, மற்றும் நேர்மாறாக - கணையத்தில் ஏற்படும் அழற்சி செயல்முறை எப்போதும் ஒவ்வொரு விஷயத்திலும் சீரழிவுக்கு வழிவகுக்காது. பெரும்பாலும், ஒரு மரபணு முன்கணிப்பு உள்ளவர்கள், அதிக எடை கொண்டவர்கள் மற்றும் வயதான நோயாளிகள் இத்தகைய மாற்றங்களுக்கு ஆளாகிறார்கள், எனவே, மருத்துவர் இந்த வகைகளுக்கு சிறப்பு கவனம் செலுத்த வேண்டும்.
பெரும்பாலான சந்தர்ப்பங்களில், கணைய உடல் பருமன் கொழுப்பு கல்லீரலுடன் சேர்ந்துள்ளது, ஏனெனில் உடல் ஒன்றோடொன்று இணைக்கப்பட்ட அமைப்பு மற்றும் ஒரு செயல்முறை கூட உள்நாட்டில் ஏற்படாது. எடுத்துக்காட்டாக, கணைய அழற்சி பெரும்பாலும் நீரிழிவு நோயைத் தூண்டுகிறது, இது கணையச் சிதைவை ஏற்படுத்துகிறது, இது கல்லீரலைப் பாதிக்கிறது, இதனால் சிறப்பியல்பு மாற்றங்களை ஏற்படுத்துகிறது. கல்லீரல் மற்றும் கணையத்தின் உடல் பருமன் ஒரு மீளமுடியாத செயல் என்பதை புரிந்து கொள்ள வேண்டும். எனவே, நிபுணர் நோயாளியை கட்டுப்பாட்டுக்குள் கொண்டு சென்று தனது வழக்கமான பரிசோதனை மற்றும் சிகிச்சையை நடத்துகிறார் - வருடத்திற்கு 2 முறை. உணவில் அதிக அளவு கொழுப்பு, குறைந்த உடல் செயல்பாடு மற்றும் போதை ஆகியவை நோயின் வளர்ச்சியின் முக்கிய ஆத்திரமூட்டிகளாக இருப்பதால், உணவு மறுபிறப்பைத் தடுப்பதற்கான நோயாளியின் வாழ்க்கையின் ஒரு அங்கமாகிறது.
கணைய உடல் பருமன் பெரும்பாலும் அதிக எடை மற்றும் ஆல்கஹால் துஷ்பிரயோகம் காரணமாக நாள்பட்ட அல்லது கடுமையான கணைய அழற்சி நோயாளிகளுக்கு உருவாகிறது. மேலும், அல்ட்ராசவுண்ட் பரிசோதனையில், நோயை அடையாளம் காண்பது மிகவும் கடினம், ஏனெனில் உறுப்பு, ஒரு விதியாக, சற்று விரிவடைந்து, மென்மையான வரையறைகளைக் கொண்டுள்ளது, மேலும் குழாய்கள் சாதாரண அளவுருக்களைக் கொண்டுள்ளன. ஆனால், கணைய உடல் பருமன் பெரும்பாலும் கணைய அழற்சி நோயாளிகளுக்கு உருவாகிறது, இது போதிய சிகிச்சையை பரிந்துரைக்கவில்லை மற்றும் உணவை மீறுகிறது. ஆனால், உடல் பருமன் எப்போதுமே கணைய அழற்சியின் விளைவாக இருக்காது என்பதை கவனத்தில் கொள்ள வேண்டும் (மேலும், கணைய அழற்சி எப்போதும் உடல் பருமனின் விளைவாக இல்லை). இந்த வழக்கில் மிகவும் குறிப்பிடத்தக்க பங்கு ஒரு மரபணு முன்கணிப்பு, வயதான வயது மற்றும் அதிக எடை ஆகியவற்றால் செய்யப்படுகிறது. இந்த வகை மக்கள் மீது மருத்துவர்கள் கவனம் செலுத்தி, தொடர்ந்து தங்கள் பரிசோதனையை நடத்த வேண்டும்.
கணையத்தின் உடல் பருமனுடன், இந்த நோய் வெளிப்பாடுகள் இல்லாமல் போதுமான நீண்ட காலத்திற்கு ஏற்படலாம். கொழுப்பு திசுக்கள் உடலின் பல்வேறு பகுதிகளில் சிறிய பகுதிகளில் அமைந்திருப்பதால் இந்த விளைவு ஏற்படுகிறது. அதாவது, கணையம் ஒட்டுமொத்தமாக கணையத்தின் செயல்பாட்டை மீறுவதில்லை, குழாய் மற்றும் பாரன்கிமாவை கசக்க வேண்டாம். சோர்வு, வாய்வழி சளி மற்றும் உலர்ந்த வாயில் சிறிய புண்களின் தோற்றம் இந்த கட்டத்தில் சாத்தியமாகும். கொழுப்பு கணையத்தை அல்ட்ராசவுண்ட் மூலம் தற்செயலாக கண்டறிய முடியும். நோயாளியே சுகாதார புகார்களை வெளிப்படுத்துவதில்லை. நோய் தேய்ந்து மெதுவாக முன்னேறுகிறது. மேலும் உச்சரிக்கப்படும் அறிகுறிகள் தோன்றும்: வலது ஹைபோகாண்ட்ரியம், வாய்வு, குமட்டல், வயிற்றுப்போக்கு மற்றும் வாந்தியிலிருந்து மந்தமான இடுப்பு வலிகள். சில சந்தர்ப்பங்களில், அறிகுறிகள் உச்சரிக்கப்படுகின்றன: நோயாளி உடல் எடையை குறைக்கிறார், ஹெபடைடிஸ் வெளிப்படுகிறது, அடிவயிற்றில் கடுமையான வலி வெளிப்படுகிறது, தோல் அரிப்பு ஏற்படுகிறது.
உடல் பருமன் மற்றும் கொழுப்பு கணைய ஊடுருவலுக்கான சிகிச்சை
கணைய உடல் பருமன் மற்றும் கொழுப்பு ஊடுருவல் நான்கு திசைகளில் விரிவாக நடத்தப்படுகின்றன:
- நோயியலின் காரணங்களிலிருந்து விடுபடுவது,
- மருந்துகளுடன் நோயியலின் சிகிச்சை, முக்கியமாக கணையத்தைப் பாதுகாத்தல்,
- வைட்டமின்கள் மற்றும் பாரம்பரிய மருந்துகளை எடுத்துக்கொள்வது (எடுத்துக்காட்டாக, சிறுநீரக சேகரிப்பு),
- உடல் செயல்பாடு மற்றும் உணவு.
நிபுணர் குறிப்பிட்ட மருத்துவ படம் மற்றும் வரலாற்றின் படி சிகிச்சையை தனித்தனியாக தேர்வு செய்கிறார். செயல்முறை மிகவும் நீளமானது - குறைந்தது 2 மாதங்கள். உணவில் காய்கறி அல்லாத கொழுப்பு அமிலங்களைக் கொண்ட தாவர எண்ணெய்கள் இருக்க வேண்டும். உடல் பருமனின் பின்னணிக்கு எதிராக நீரிழிவு நோயின் இணையான வளர்ச்சியுடன், கார்போஹைட்ரேட்டுகளின் உட்கொள்ளலைக் கட்டுப்படுத்துவது அவசியம். சிகிச்சையின் போக்கில், தவறாமல், ஒரு உயிர்வேதியியல் இரத்த பரிசோதனை மற்றும் முழு பெரிட்டோனியத்தின் அல்ட்ராசவுண்ட் செய்யப்படுகிறது. இந்த நோய் உடலில் வளர்சிதை மாற்றக் கோளாறுகளின் விளைவாக இருப்பதால், சிகிச்சையின் படிப்புகள் வருடத்திற்கு 2 முறை மேற்கொள்ளப்பட வேண்டும்.
கணைய உடல் பருமனைத் தடுப்பதற்கும் தடுப்பதற்கும் உணவு ஒரு முக்கிய பண்பு. வீக்கத்தை அதிகரிக்கும் மற்றும் செரிமானத்தை மெதுவாக்கும் உணவுகளைக் குறைக்கும் கொள்கையால் இந்த உணவு தயாரிக்கப்படுகிறது. முதலில், ஆல்கஹால், கொழுப்பு, காரமான, உப்பு மற்றும் இனிப்பு உணவுகள் விலக்கப்படுகின்றன. நோயாளி அடிக்கடி மற்றும் சிறிய பகுதிகளில் சாப்பிட வேண்டும். படுக்கைக்கு 2 மணி நேரத்திற்கு முன்பு ஒரு தீவிர உணவை மேற்கொள்ள வேண்டும். சாப்பிட்ட பிறகு அவர் ஒருபோதும் படுக்கைக்கு செல்லக்கூடாது என்பதை நோயாளி புரிந்து கொள்ள வேண்டும். கணையத்தின் உடல் பருமனுக்கான உணவில் ஏராளமான தண்ணீர் குடிக்க வேண்டும் - ஒரு நாளைக்கு குறைந்தது 3 லிட்டர் திரவம். கனிம மெக்னீசியம்-சல்பேட் நீர், கிணற்றில் இருந்து வரும் நீர் அல்லது நீரூற்று ஆகியவற்றைப் பயன்படுத்துவது நல்லது. புழு மரம், ரோஸ் இடுப்பு, காலெண்டுலா மற்றும் அழியாத தன்மை ஆகியவையும் பரிந்துரைக்கப்படுகின்றன. குறைந்த கொழுப்புள்ள பால் பொருட்கள் நேர்மறையான விளைவைக் கொண்டுள்ளன என்பது குறிப்பிடத்தக்கது. எந்தவொரு சந்தர்ப்பத்திலும், ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக மருத்துவரால் உணவு தொகுக்கப்படுகிறது.
கணைய ஸ்டீடோசிஸ்: பாடநெறி மற்றும் நோயறிதலின் அம்சங்கள்
லிப்பிட் செல்கள் (ஆரோக்கியமானவை) நோயுற்ற (கொழுப்பு) உயிரணுக்களாக சிதைவது கணைய ஸ்டீடோசிஸ் என்று அழைக்கப்படுகிறது. நோயியல் கொழுப்பு லிபோமாடோசிஸ் அல்லது கொழுப்பு ஊடுருவல் என்றும் அழைக்கப்படுகிறது. நீண்ட காலமாக, ஒரு நபர் பரவலான மாற்றங்களுடன் வாழ முடியும், அவரிடம் இருப்பதைப் பற்றி யோசிக்கக்கூட முடியாது. இந்த நோய் அறிகுறியின்றி உருவாகிறது, இதற்கிடையில், ஆரோக்கியமான லிப்பிட் செல்கள் இறக்கின்றன. ஒரு நபர் குப்பை உணவை மிகவும் தவறாகப் பயன்படுத்தினால் ஸ்டீடோசிஸ் ஏற்படலாம், மேலும், பரம்பரை மற்றும் சுற்றுச்சூழல் காரணிகள் உயிரணுக்களின் பரவலான அழிவை ஏற்படுத்தும்.
நோயெதிர்ப்பு மண்டலத்தின் மேம்பட்ட வேலையின் விளைவாக பெறப்பட்ட பரவலான கூறுகளால் இறந்த செல்கள் படிப்படியாக மாற்றப்படுகின்றன. இதன் விளைவாக, சுரப்பியின் வடிவம் அப்படியே உள்ளது, ஆனால் அது படிப்படியாக அதன் ஆரம்ப செயல்பாடுகளை இழக்கிறது. நீங்கள் சரியான நேரத்தில் சிகிச்சையைத் தொடங்கவில்லை என்றால், உடல் அதன் வேலையை முற்றிலுமாக நிறுத்த முடியும், மேலும் உடல் மீளமுடியாத விளைவுகளை ஏற்படுத்தும்.
காஸ்ட்ரோஎன்டாலஜியில், பரவலான மாற்றங்களின் பின்வரும் வகைப்பாடு உள்ளது:
- காரணக் குறிகாட்டிகளைப் பொறுத்து, முதன்மை மற்றும் இரண்டாம் நிலை ஸ்டீடோசிஸ் வேறுபடுகின்றன. முதன்மையானது கருப்பையக வளர்ச்சியின் போது நிகழ்கிறது, இது பரவலான ஸ்டீடோசிஸின் பிறவி வடிவமாகும், மேலும் நோய்களுக்குப் பிறகு பெறப்பட்ட சிக்கல்களின் விளைவாக இரண்டாம் நிலை ஏற்படுகிறது,
- ஸ்டீடோசிஸ் வகையைப் பொறுத்து, ஆல்கஹால் லிபோமாடோசிஸ் (ஆல்கஹால் அடிமையாதவர்களில் வெளிப்படுகிறது) மற்றும் ஆல்கஹால் அல்லாதவை (நீரிழிவு மற்றும் உடல் பருமன் உள்ளவர்களில் வெளிப்படுகின்றன) சுரக்கப்படுகின்றன.
- காயத்தின் அளவில், குவிய ஊடுருவல் வேறுபடுகிறது (உறுப்பின் சில பகுதிகள் பாதிக்கப்படுகின்றன) மற்றும் பரவுகின்றன (முழு உறுப்பு கொழுப்பு புண்களால் பாதிக்கப்படுகிறது),
- புறக்கணிப்பின் அளவைப் பொறுத்தவரை, சிறிய துளி மற்றும் பெரிய துளி உடல் பருமன் வேறுபடுகின்றன. முதல் வழக்கில், நோயியல் செயல்முறைகள் ஏற்கனவே இயங்குகின்றன, ஆனால் சுரப்பியின் ஹெபடோசைட்டுகள் இன்னும் சேதமடையவில்லை. மிகவும் சிக்கலான உடல் பருமனுடன், உறுப்பு மிகவும் சேதமடைந்துள்ளது, இதனால் செல் சிதைவு (நெக்ரோசிஸ்) ஒரு நெக்ரோடிக் செயல்முறை தொடங்கப்படுகிறது,
- மேலும், பரவக்கூடிய சிக்கல்கள் பரம்பரை பரம்பரையாக இருக்கலாம், அவை பெற்றோரிடமிருந்து நோயாளிக்கு பரவுகின்றன, மேலும் அவை பெறப்படுகின்றன.
கணைய ஊடுருவலின் வளர்ச்சியை பாதிக்கும் காரணிகள்
கணையத்தின் பரவலான சிக்கல்களுக்கு பின்வரும் காரணங்களை காஸ்ட்ரோஎன்டாலஜிஸ்டுகள் அடையாளம் காண்கின்றனர்:
- சிறிய அளவுகளில், ஆரோக்கியமான உயிரணுக்களின் கொழுப்பை மாற்றுவதற்கான செயல்முறையைத் தொடங்கக்கூடிய மதுபானங்களின் அதிகப்படியான நுகர்வு. நிகோடின், புகைபிடித்தல் ஹூக்கா மற்றும் குழாய்கள் ஆரோக்கியத்திற்கு தீங்கு விளைவிக்கும்,
- முறையற்ற ஊட்டச்சத்து, கொழுப்பு, வறுத்த மற்றும் உப்பு நிறைந்த உணவுகளை அதிகமாக உட்கொள்வது. கார்போஹைட்ரேட்டுகளின் ஏராளமானது இரும்பு சுமைகளைத் தாங்காது மற்றும் அதன் செயல்பாடுகளை நிறைவேற்றுவதை நிறுத்துகிறது,
- பெற்றோர் ஊட்டச்சத்து, இரும்பின் விளைவாக, பலவீனமடைந்து எதிர்ப்பை இழக்கிறது. ஒரு நோயாளிக்கு, அறுவை சிகிச்சைக்குப் பிறகு, நரம்பு உமிழ்நீர் கரைசல்கள் அளிக்கப்படும்போது ஏற்படலாம்,
- இரைப்பை குடல் நோய்கள்: பித்தப்பை நோய், கணைய அழற்சி, கோலிசிஸ்டிடிஸ்,
- செரிமான மண்டலத்தின் செயல்பாடுகள். பெரும்பாலும், குடலில் தலையீட்டிற்குப் பிறகு ஸ்டீடோசிஸ் ஏற்படலாம்,
- மருந்துகள் மற்றும் போதைப்பொருட்களுடன் போதைக்குப் பிறகு இந்த நோயியலின் வளர்ச்சி குறைவாகவே உள்ளது.
நினைவில் கொள்வது முக்கியம்! பெரும்பாலும், பரவலான கணைய சிக்கல்கள் 50 வயதுக்கு மேற்பட்ட ஆண்களிலும், 60 வயதுக்கு மேற்பட்ட பெண்களிலும் ஏற்படுகின்றன. ஆல்கஹால் குடிப்பதற்கும், கொழுப்பு நிறைந்த உணவுகளை சாப்பிடுவதற்கும் உங்களை கட்டுப்படுத்துங்கள்!
ஸ்டீடோசிஸ் மெதுவானது மற்றும் அறிகுறியற்றது. கொழுப்பு திசு முழு சுரப்பியின் அளவிலும் சுமார் 30% ஆக்கிரமிக்கும்போது மட்டுமே ஒரு நபர் இடது விலா எலும்பு அல்லது சிறிது குமட்டலின் கீழ் வலியை உணர முடியும்.
ஸ்டீடோசிஸின் அறிகுறிகள்:
- முதல் அறிகுறிகளில் வீக்கம், நெஞ்செரிச்சல், வயிற்றுப்போக்கு மற்றும் முன்னர் அச om கரியத்தை ஏற்படுத்தாத அந்த உணவுகளுக்கு ஒவ்வாமை ஆகியவை இருக்கலாம்,
- சாப்பிட்ட பிறகு, இடது ஹைபோகாண்ட்ரியத்தில் அல்லது வயிற்று குழி முழுவதும் வலி ஏற்படுகிறது,
- வாயில் கசப்பு சுவை
- நோய் எதிர்ப்பு சக்தி, உடல்நலக்குறைவு,
- நிலையான சோர்வு
- , குமட்டல்
- பசி குறைந்தது
- தோலில் மஞ்சள் நிறத்தின் தோற்றம், அத்துடன் தோல் அழற்சி மற்றும் தடிப்புகள் (வேகமாக முன்னேறும் நோயியலின் அடையாளம்).
முக்கியம்! ஊடுருவல் அறிகுறியற்றது, ஆனால் நீங்கள் உங்கள் உடல்நலத்துடன் கவனமாக இருக்க வேண்டும் மற்றும் உடலில் ஏற்படும் மாற்றத்தின் முதல் அறிகுறிகளுக்கு கவனம் செலுத்த வேண்டும்!
நீங்கள் ஒரு நோயின் அறிகுறிகளைக் கண்டால், உடனடியாக உங்கள் இரைப்பைக் குடல் நிபுணரைத் தொடர்பு கொள்ளுங்கள். நோயறிதலின் ஆரம்ப கட்டத்திற்கு, ஒரு நோயாளி கணக்கெடுப்பு தேவைப்படுகிறது: ஊட்டச்சத்து, ஆல்கஹால் உட்கொள்ளும் அதிர்வெண், பரம்பரை, உடல்நலக்குறைவு அறிகுறிகள். ஒரு அனமனிசிஸை சேகரித்த பிறகு, மருத்துவர் உங்களை கண்டறியும் நடைமுறைகளுக்கு அனுப்புவார்:
- சந்தேகத்திற்கிடமான பகுதிகளின் எதிரொலித்தன்மையின் அளவை தீர்மானிக்க கணையம் மற்றும் குழாய்களின் அல்ட்ராசவுண்ட்,
- இரத்தம் மற்றும் சிறுநீரின் பொதுவான பகுப்பாய்வு. இரத்தத்தில் கணைய லிபோமாடோசிஸின் வளர்ச்சியுடன், ஆல்பா-அமிலேஸின் அளவு அதிகரிக்கப்படுகிறது, இது நோயியலின் வளர்ச்சியைக் குறிக்கிறது,
- சி.டி அல்லது எம்.ஆர்.ஐ, பாதிக்கப்பட்ட பகுதிகளை ஆய்வு செய்ய உதவுகிறது, அத்துடன் புற்றுநோயின் வளர்ச்சியை விலக்க உதவுகிறது, இது ஸ்டீடோசிஸால் சாத்தியமாகும்,
- மாறுபட்ட ஆஞ்சியோகிராபி. மாறுபாட்டின் உதவியுடன், பாதிக்கப்பட்ட உறுப்பின் ஒவ்வொரு பாத்திரத்தையும் ஒரு நிபுணர் விரிவாக ஆராய்கிறார்.
முக்கியம்! சுரப்பி ஊடுருவலின் கடுமையான வடிவத்தின் வளர்ச்சியைத் தடுக்க, ஒவ்வொரு ஆண்டும் வயிற்று அல்ட்ராசவுண்டிற்கு உட்படுத்த வேண்டியது அவசியம், இது மிகவும் மலிவு கண்டறியும் முறை!
ஊடுருவலின் முதல் அடையாளத்தில் தகுதிவாய்ந்த உதவி எந்தவொரு நபருக்கும் அவசியம். இது நோயாளிக்கு வழங்கப்படாவிட்டால், ஒட்டுமொத்தமாக உடலுக்கு கடுமையான விளைவுகள் சாத்தியமாகும். கொழுப்பு செல்களை உருவாக்குவது தலைகீழாக மாற்றுவது சாத்தியமில்லை, ஆனால் அவற்றின் வளர்ச்சியை நிறுத்த முடியும். பாதிக்கப்பட்ட பகுதிகள் இனி எந்த சிகிச்சையுடனும் மீட்கப்படாது. ஆனால், கொழுப்பு திசு வளர்ந்தால், கல்லீரலின் சிரோசிஸ் அல்லது பித்தத்தின் தேக்கம் ஏற்படலாம், இது ஆபத்தானது.
பரவலான உறுப்பு மாற்றங்களுக்கு பழமைவாத மற்றும் அறுவை சிகிச்சை சிகிச்சை உள்ளது.
பழமைவாத முறை எளிதானது, இது கணைய நோயின் முதன்மை அறிகுறிகளை அகற்றவும், உடல் பருமனைக் கட்டுப்படுத்தவும் பயன்படுகிறது. தனிமைப்படுத்தப்பட்ட இடங்களில் கொழுப்பு திசு காணப்பட்டால், சுரப்பு ஓட்டங்களுக்கு அழுத்தம் கொடுக்காது, கொழுப்பு வடிவங்கள் ஒன்றாக இல்லை, ஆனால் உடல் முழுவதும் சிதறடிக்கப்பட்டால் இது பயன்படுத்தப்படுகிறது. பழமைவாத சிகிச்சையின் மூலம், நோயாளிக்கு உணவு அட்டவணை எண் 8 அல்லது எண் 5 ஒதுக்கப்படுகிறது. மருத்துவ சிகிச்சையுடன், உடலில் இருந்து குடலில் குவிந்துள்ள ஹைட்ரோகுளோரிக் அமிலம் மற்றும் கொழுப்புகளை அகற்றுவது முக்கியம், இந்த நோக்கத்திற்காக மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
பழமைவாத சிகிச்சை உதவாவிட்டால், கொழுப்பு செல்கள் ஆரோக்கியமானவற்றை மாற்றுவதைத் தொடர்கின்றன, அல்லது நோயாளி உதவிக்கு மிகவும் தாமதமாகிவிட்டால், அறுவை சிகிச்சை சிகிச்சை பரிந்துரைக்கப்படுகிறது. பின்வருவனவற்றில் ஒரு அறுவை சிகிச்சை செய்யப்படுகிறது:
- நோய்வாய்ப்பட்ட செல்கள் மிகப் பெரியவை, அவை அருகிலுள்ள உறுப்புகளை அழுத்தி சரியான செயல்பாட்டில் தலையிடுகின்றன,
- விரிவான புண்.
ஒரு குழி அல்லது எண்டோஸ்கோபிக் அறுவை சிகிச்சை செய்யப்படுகிறது. ஆனால், சமீபத்தில், நோயாளியின் நீண்டகால மீட்சி மற்றும் சாத்தியமான சிக்கல்கள் காரணமாக அறுவை சிகிச்சை நிபுணர்கள் அதிகளவில் வயிற்று அறுவை சிகிச்சைக்கு திரும்புகின்றனர்.
சுரப்பியில் பரவக்கூடிய மாற்றத்துடன், மருத்துவர்கள் முதலில் குறைந்தது மூன்று மாதங்கள் நீடிக்கும் உணவை பரிந்துரைக்கின்றனர். உணவின் முக்கிய கொள்கைகள் மற்றும் போஸ்டுலேட்டுகள்:
- 19:00 மணி நேரத்திற்குப் பிறகு, ஒரு நாளைக்கு பல முறை சிறிய பகுதிகளில் உணவை உண்ணுதல். சாப்பிடுவது பரிந்துரைக்கப்படவில்லை. கலோரி உட்கொள்ளல் 2800 கிலோகலோரிக்கு மிகாமல் இருக்க வேண்டும். ஒரு நாளைக்கு
- வேகமாக கார்போஹைட்ரேட் சாப்பிடுவது தடைசெய்யப்பட்டுள்ளது: சர்க்கரை, பேக்கரி பொருட்கள், புகைபிடித்த மற்றும் வறுத்த உணவுகள்,
- உப்பு உட்கொள்ளல் கட்டுப்பாடு,
- ஆல்கஹால் மற்றும் புகைப்பிடிப்பதை நிறுத்துதல்.
- ஜீரணிக்க எளிதான உணவுகளைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது மற்றும் தேவையான அனைத்து ஊட்டச்சத்துக்களும் உடலுக்கு கிடைக்கும்: தானியங்கள் (பக்வீட், அரிசி, ஓட்ஸ்), சோயா பால், குறைந்த கொழுப்புள்ள பாலாடைக்கட்டி, கேஃபிர், வேகவைத்த மீன், மாட்டிறைச்சி, நிறைய கீரைகள், காய்கறிகள் மற்றும் பழங்கள்.
நினைவில் கொள்வது முக்கியம்! உணவின் போது மற்றும் அதற்குப் பிறகு, நோயாளியின் உடல் செயல்பாடு குறிக்கப்படுகிறது.பரவலான மாற்றங்களைத் தடுக்க, இது பரிந்துரைக்கப்படுகிறது: உங்கள் வளர்சிதை மாற்றத்தை இயல்பாக்குவது, உடல் எடையை குறைப்பது, ஒரு உணவைக் கடைப்பிடிப்பது, தீங்கு விளைவிக்கும் உணவுகளை உண்ணாதது, புதிய காற்றில் அதிக ஓய்வெடுப்பது.
முக்கியமான வீடியோ: பரவலான கொழுப்பு கணைய மாற்றங்களுக்கான உணவு எண் 5 இன் செயல்திறன்
டோப்ரோவ், ஏ. நீரிழிவு - ஒரு பிரச்சினை அல்ல / ஏ. டோப்ரோவ். - எம்.: புக் ஹவுஸ் (மின்ஸ்க்), 2010 .-- 166 பக்.
ஜான் எஃப். எஃப். லாகாக் எண்டோகிரைனாலஜி அடிப்படைகள் / ஜான் எஃப். லாகாக், பீட்டர் ஜி. வெயிஸ். - எம் .: மருத்துவம், 2016 .-- 516 பக்.
அஸ்டமிரோவா, எச். மாற்று நீரிழிவு சிகிச்சைகள். உண்மை மற்றும் புனைகதை / கே. அஸ்தமிரோவா, எம். அக்மானோவ். - எம்.: திசையன், 2010 .-- 160 ப.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருகை தரும் அனைத்து பார்வையாளர்களுக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிப்பதற்காக தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.
கணையம் மற்றும் கல்லீரலில் கொழுப்பு படிவு
 கணைய உடல் பருமன் எப்போதும் கொழுப்பு கல்லீரலுடன் இருக்கும். மனித உடல் என்பது ஒரு முழு அமைப்பாகும், இதில் அனைத்து செயல்முறைகளும் ஒன்றோடொன்று இணைக்கப்பட்டுள்ளன, அவற்றில் எதுவுமே தானாகவே தொடர முடியாது.
கணைய உடல் பருமன் எப்போதும் கொழுப்பு கல்லீரலுடன் இருக்கும். மனித உடல் என்பது ஒரு முழு அமைப்பாகும், இதில் அனைத்து செயல்முறைகளும் ஒன்றோடொன்று இணைக்கப்பட்டுள்ளன, அவற்றில் எதுவுமே தானாகவே தொடர முடியாது.
கணைய அழற்சியை நாம் கருத்தில் கொண்டால், அது பெரும்பாலும் நீரிழிவு நோய்க்கும் கணைய செல்கள் இறப்பிற்கும் காரணமாகிறது. இந்த உறுப்பு கல்லீரலை பாதிக்கிறது மற்றும் அதில் சில மாற்றங்களுக்கு வழிவகுக்கிறது, மேலும் நோயின் முன்னேற்றம் கணையத்தை அகற்ற வேண்டிய அளவுக்கு செல்லக்கூடும்.
இந்த முக்கிய உறுப்புகளின் உடல் பருமன் முற்றிலும் மாற்ற முடியாத செயல் என்பதை புரிந்து கொள்ள வேண்டும். இந்த காரணத்திற்காக, மருத்துவர் அத்தகைய நோயாளியை தனது நெருக்கமான மேற்பார்வையின் கீழ் அழைத்துச் செல்ல வேண்டும், வருடத்திற்கு இரண்டு முறை தனது பரிசோதனையை நடத்த வேண்டும்.
கூடுதலாக, நோய்வாய்ப்பட்ட நபரின் வாழ்க்கையில் உணவு தவறாமல் இருக்க வேண்டும். இது சரியான ஊட்டச்சத்து ஆகும், இது கொழுப்பு நிறைந்த உணவுகள் விலக்கப்படுவதால் ஏற்படும் மறுபிறப்பைத் தடுக்க முக்கியமாகும்.
ஊடுருவலின் அறிகுறிகள்
கணையத்தின் உடல் பருமன் எந்த அறிகுறிகளையும் கொடுக்காது, ஏனென்றால் உடலின் வெவ்வேறு பகுதிகளிலும், சிறிய பகுதிகளிலும் கொழுப்பு திசுக்களின் ஏற்பாடு உள்ளது. இதன் விளைவாக வரும் foci சுரப்பியின் செயல்பாட்டை சீர்குலைக்க முடியாது, குழாய்கள் மற்றும் பாரன்கிமா சுருக்கத்திற்கு வழிவகுக்காது. நோயாளியைத் தொந்தரவு செய்யும் ஒரே விஷயம்:
- சோர்வு,
- வாய்வழி சளிச்சுரப்பியில் சிறிய புண்களின் தோற்றம்,
- உலர்ந்த வாய்.
கொழுப்பு சுரப்பியை அல்ட்ராசவுண்ட் மூலம் மட்டுமே கண்டறிய முடியும்.
நோய் அழிக்கப்பட்டு மெதுவான முன்னேற்றத்தால் வகைப்படுத்தப்படுகிறது. அடுத்தடுத்த கட்டங்களில், கொழுப்பு ஊடுருவலின் தெளிவான அறிகுறிகள் ஏற்கனவே உள்ளன:
- மந்தமான இடுப்பு வலி, குறிப்பாக வலது விலா எலும்பின் கீழ்,
- , குமட்டல்
- வயிற்றுப்போக்கு,
- அதிகப்படியான வாயு உருவாக்கம்,
- நினைவுப்படுத்துகின்றது.
குறிப்பாக கடுமையான நிகழ்வுகளில், இருக்கலாம்:
- நோயாளியின் எடை இழப்பு
- ஹெபடைடிஸ் வளர்ச்சி
- வயிற்று வலி
- தோல் மிகவும் அரிப்பு இருக்கும்.
கொழுப்பு ஊடுருவல் மற்றும் உடல் பருமன் ஆகியவை இணைந்து சிகிச்சையளிக்கப்பட வேண்டும். இந்த செயல்முறை நோய்க்கான சிகிச்சையின் நான்கு பகுதிகளை வழங்குகிறது:
- நோயியலின் முன்நிபந்தனைகளை அகற்றுவது,
- மருந்து சிகிச்சை,
- பாரம்பரிய மருத்துவத்தின் சமையல் அடிப்படையில் வைட்டமின் வளாகங்கள் மற்றும் மருந்துகளை எடுத்துக்கொள்வது,
- சிறப்பு உணவு மற்றும் உடல் செயல்பாடு.
ஒவ்வொரு சந்தர்ப்பத்திலும், சிகிச்சையின் நோய் மற்றும் அதன் வரலாற்றின் படி, தனித்தனியாக தேர்வு செய்யப்படும். ஒரு விதியாக, மீட்புக்கு 2 மாதங்களுக்கும் மேலாகும்.
நோய்க்கான ஊட்டச்சத்தின் கோட்பாடுகள்
 கொழுப்பு ஊடுருவல் கணையத்தை அதிக சுமை இல்லாத வகையில் சாப்பிட முக்கியம் போது, இதுவும் ஒரு வகையான சிகிச்சையாகும். ஒரு சிறப்பு உணவில் தாவர எண்ணெய்கள், அத்துடன் கொழுப்பு இல்லாத அமிலங்கள் இருக்க வேண்டும்.நீரிழிவு நோய் இணையாக உருவாகிறது, இது நீரிழிவு ரெட்டினோபதி போன்ற சிக்கலுக்கு வழிவகுக்கும், ஆரோக்கியத்தை மோசமாக பாதிக்கும் எளிய கார்போஹைட்ரேட்டுகள் அதிகம் உள்ள உணவுகளின் பயன்பாட்டை மட்டுப்படுத்த வேண்டியது அவசியம்.
கொழுப்பு ஊடுருவல் கணையத்தை அதிக சுமை இல்லாத வகையில் சாப்பிட முக்கியம் போது, இதுவும் ஒரு வகையான சிகிச்சையாகும். ஒரு சிறப்பு உணவில் தாவர எண்ணெய்கள், அத்துடன் கொழுப்பு இல்லாத அமிலங்கள் இருக்க வேண்டும்.நீரிழிவு நோய் இணையாக உருவாகிறது, இது நீரிழிவு ரெட்டினோபதி போன்ற சிக்கலுக்கு வழிவகுக்கும், ஆரோக்கியத்தை மோசமாக பாதிக்கும் எளிய கார்போஹைட்ரேட்டுகள் அதிகம் உள்ள உணவுகளின் பயன்பாட்டை மட்டுப்படுத்த வேண்டியது அவசியம்.
சிகிச்சையின் போக்கை முடித்த பிறகு, உயிர் வேதியியலுக்கு இரத்த தானம் செய்வது மற்றும் அனைத்து வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட் செய்ய வேண்டியது அவசியம். இந்த வியாதி வளர்சிதை மாற்ற இடையூறுகளின் விளைவாக இருப்பதால், ஆண்டுக்கு இரண்டு முறை சிகிச்சை படிப்புகளை மேற்கொள்வது அவசியம்.
நீங்கள் சரியான ஊட்டச்சத்தை கடைபிடித்தால், இது மீட்புக்கான திறவுகோலாக இருக்கும், மேலும் இது கணைய உடல் பருமனைத் தடுக்கும் ஒரு சிறந்த தடுப்பாக இருக்கும். அழற்சியின் செயல்பாட்டை மேம்படுத்தும் மற்றும் செரிமானத்தை மெதுவாக்கும் உணவுகளை குறைக்க வேண்டும் என்ற உண்மையை அடிப்படையாகக் கொண்டது உணவு. கூடுதலாக, நுகர்வுக்கு உங்களை கட்டுப்படுத்துவது முக்கியம்:
- மது பானங்கள்
- இனிப்பு உணவுகள் மற்றும் பேஸ்ட்ரிகள்,
- க்ரீஸ் உணவு
- காரமான மற்றும் உப்பு.
நோய்வாய்ப்பட்ட ஒருவர் சிறிய பகுதிகளாக சாப்பிட வேண்டும், உணவைத் தவிர்க்கக்கூடாது. கடைசியாக நீங்கள் சாப்பிட வேண்டியது, தூங்குவதற்கு புறப்படுவதற்கு குறைந்தபட்சம் 2 மணி நேரத்திற்கு முன்பே. சாப்பிட்ட உடனேயே படுக்கைக்குச் செல்வது தடைசெய்யப்பட்டுள்ளது என்பதை நினைவில் கொள்வது எப்போதும் முக்கியம், ஏனென்றால் இது செரிமான பிரச்சினைகளை ஏற்படுத்தும் மற்றும் கணையத்தை இன்னும் அதிகமாக ஏற்றும்.
கணையத்தின் உடல் பருமனுக்கான உணவில் மிகவும் பெரிய அளவிலான பானம் அடங்கும். குறிப்பாக, இது குறைந்தது 3 லிட்டர் தூய நீர். சிறப்பு குணப்படுத்தும் நீரைப் பயன்படுத்துவது சிறந்தது, எடுத்துக்காட்டாக, கனிம மெக்னீசியம்-சல்பேட். நீங்கள் மருத்துவ தாவரங்களிலிருந்து காபி தண்ணீரையும் சேர்க்கலாம்:
புளித்த பால் பொருட்கள் கணையத்தின் நிலைக்கு நல்ல விளைவைக் கொடுக்கும்.
அத்தகைய ஒவ்வொரு நோயாளிக்கும் உணவு மற்றும் அதன் கொள்கைகளை கலந்துகொள்ளும் மருத்துவர் தனித்தனியாக வரைய வேண்டும்.
கணைய நோய்களுக்கு சிகிச்சையளிப்பதற்கான உணவுகள்
டயட் எண் 5. மீட்பு காலத்தில் கடுமையான ஹெபடைடிஸ், நாள்பட்ட தொடர்ச்சியான ஹெபடைடிஸ், நிவாரணத்தில் நாள்பட்ட செயலில் ஹெபடைடிஸ், ஈடுசெய்யப்பட்ட கல்லீரல் சிரோசிஸ், ஹெபடோசிஸ், சிறிய அழற்சி செயல்பாடுகளுடன் கூடிய நாள்பட்ட கோலிசிஸ்டிடிஸ், நாள்பட்ட கணைய அழற்சி ஆகியவற்றிற்கு இது பரிந்துரைக்கப்படுகிறது. இந்த அனைத்து நோய்களுக்கும், இந்த உணவில் சேர்க்கப்பட்ட உணவு பொருட்கள் மற்றும் உணவுகளின் தனிப்பட்ட தேர்வு அவசியம்.
உணவு மற்றும் ஆற்றல் மதிப்பின் வேதியியல் கலவை: புரதங்கள் - 90-100 கிராம், கொழுப்புகள் - 90-100 கிராம் (அவற்றில் 1/3 காய்கறி), கார்போஹைட்ரேட்டுகள் - 450 கிராம் (எளிமையானவை உட்பட - 50 கிராம்), அட்டவணை உப்பு - 8-10 கிராம் , தினசரி திரவ உள்ளடக்கம் 2-2.5 லிட்டர் (1.5 லிட்டர் இலவசம்), ஆற்றல் மதிப்பு சுமார் 3000 கிலோகலோரி ஆகும். பகுதியளவு சாப்பிடுவது (ஒரு நாளைக்கு 5 முறை). அனைத்து உணவுகளும் வேகவைத்த அல்லது வேகவைத்த சமைக்கப்படுகின்றன, அத்துடன் அடுப்பில் சுடப்படுகின்றன. தேவைப்பட்டால், மெக்கானிக்கல் ஸ்பேரிங் தேவைப்பட்டால், இந்த உணவின் துடைத்த பதிப்பைப் பயன்படுத்தலாம்.
உணவில் பின்வருவன அடங்கும்: நேற்றைய கோதுமை மற்றும் கம்பு ரொட்டி, தினசரி ரொட்டி வீதத்திலிருந்து பட்டாசுகள், பிஸ்கட், சைவ காய்கறி, தானிய மற்றும் பால் சூப்கள், வேகவைத்த அல்லது ச ff ஃப்ளோ வடிவத்தில் மெலிந்த இறைச்சிகள், கத்திகள், நீராவி கட்லட்கள், வேகவைத்த கோழி மற்றும் முயல், புதியவை குறைந்த கொழுப்பு வேகவைத்த மீன், புளிப்பு பாலாடைக்கட்டி, புரத ஆம்லெட்ஸ், பால் மற்றும் புளிப்பு பால் பானங்கள், லேசான பாலாடைக்கட்டிகள், மூல மற்றும் பிசைந்த காய்கறிகள், பழுத்த மற்றும் இனிப்பு பழங்கள் மற்றும் அவற்றில் இருந்து தயாரிக்கப்படும் உணவுகள், பழம் மற்றும் பெர்ரி பழச்சாறுகள், வெண்ணெய் மற்றும் காய்கறி கொழுப்புகள்.
பிலியரி நோய்க்குறியுடன் கூடிய நாள்பட்ட ஹெபடைடிஸில், உணவு நார்ச்சத்தும் சேர்க்கப்பட வேண்டும், இது ஒரு கொலரெடிக் (காய்கறிகள், பழங்கள் மற்றும் அவற்றின் சாறுகள்), தாவர எண்ணெய்கள், விலங்குகளுடன் விகிதத்தை 50% ஆகக் கொண்டு வர வேண்டும்.
கல்லீரலின் ஈடுசெய்யப்பட்ட சிரோசிஸுடன் மருத்துவ ஊட்டச்சத்து உணவு எண் 5 இன் கொள்கைகளின் அடிப்படையில் கட்டமைக்கப்பட்டுள்ளது, மேலும் கல்லீரல் செயலிழப்பு அறிகுறிகள் தோன்றும்போது, உணவு திருத்தப்படுகிறது. டிஸ்பெப்டிக் கோளாறுகள் அதிகரித்தால், உணவு எண் 5 ஏ பரிந்துரைக்கப்படுகிறது, மற்றும் வயிற்றுப்போக்குடன் ஸ்டீட்டோரியாவுடன், அவை கொழுப்புகளை (50 கிராம் வரை) கட்டுப்படுத்துகின்றன, பால், தேன் மற்றும் ஜாம் ஆகியவற்றை விலக்குகின்றன. மாறாக, மலச்சிக்கலுக்கான போக்குடன், கொடிமுந்திரி, உலர்ந்த பாதாமி, அத்தி, ஊறவைத்த பாதாமி, பீட், பிளம்ஸ் போன்றவை பரிந்துரைக்கப்படுகின்றன. புரத வளர்சிதை மாற்றத்தில் இடையூறு ஏற்பட்டால் அல்லது உடலில் நைட்ரஜன் கழிவுகள் குவிந்தால், புரதத்தின் அளவு உணவில் கூர்மையாக மட்டுப்படுத்தப்படுகிறது. உணவுகள் உப்பு இல்லாமல் தயாரிக்கப்படுகின்றன.எடிமா மற்றும் ஆஸைட்டுகளின் அதிகரிப்பு ஏற்பட்டால், அவை திரவத்தின் அறிமுகத்தை குறைக்கின்றன, பொட்டாசியம் உப்புகள் (உலர்ந்த பாதாமி, திராட்சை, அத்தி, கொடிமுந்திரி) நிறைந்த உணவுகளை பரிந்துரைக்கின்றன.
கடுமையான கோலிசிஸ்டிடிஸில் சிகிச்சை ஊட்டச்சத்து மற்றும் நாள்பட்ட கடுமையான உக்கிரம் ஆகியவை முழு செரிமான அமைப்பிற்கும் முடிந்தவரை விடாமல் இருக்க வேண்டும். முதல் 1-2 நாட்களில், சிறிய பகுதிகளில் திரவத்தை (பலவீனமான தேநீர், மினரல் வாட்டர், வேகவைத்த குழாய் நீரில் பாதி, பழங்கள் மற்றும் பெர்ரிகளில் இருந்து நீர்த்த சாறுகள், ரோஸ்ஷிப் குழம்பு) அறிமுகப்படுத்த வேண்டியது அவசியம், அதைத் தொடர்ந்து படிப்படியாக உணவின் விரிவாக்கம்: சளி மற்றும் பிசைந்த சூப்கள், பிசைந்த கஞ்சி, ஜெல்லி, ஜெல்லி . மேலும், உணவில் சுத்திகரிக்கப்பட்ட பாலாடைக்கட்டி மற்றும் இறைச்சி, வேகவைத்த மீன் போன்றவை அடங்கும், மேலும் நோய் தொடங்கிய 5-7 நாட்களுக்குப் பிறகு, நோயாளிக்கு உணவு எண் 5 அ பரிந்துரைக்கப்படுகிறது.
கல்லீரல் மற்றும் பித்த நாள அமைப்பின் நோய்களுக்கான உணவு சிகிச்சையின் பொதுவான கொள்கைகளுக்கு ஏற்ப கோலிசிஸ்டெக்டோமிக்கு உட்பட்ட நோயாளிகளுக்கு டயட் தெரபி கட்டப்பட்டுள்ளது. போஸ்ட்கோலெசிஸ்டெக்டோமி நோய்க்குறி என்று அழைக்கப்படுபவரின் வளர்ச்சிக்கு பல்வேறு காரணங்கள் இருந்தபோதிலும், மருத்துவ வெளிப்பாட்டில் இது இரண்டு முக்கிய அறிகுறிகளால் வெளிப்படுத்தப்படுகிறது - வலி மற்றும் டிஸ்ஸ்பெசியா, இது சிகிச்சை முறைகளை தீர்மானிக்கும்போது முதன்மையாக கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும். டிஸ்பெப்டிக் மற்றும் வலி நோய்க்குறியின் தீவிரம் உணவு சிகிச்சையின் தன்மையை தீர்மானிக்கிறது.
கடுமையான கணைய அழற்சியில் சிகிச்சை ஊட்டச்சத்து கணையத்தை அதிகப்படுத்துதல், ஹைப்பர்ஃபெர்மெண்டீமியாவைக் குறைத்தல், சுரப்பியின் சுரப்பு செயல்பாட்டைக் குறைத்தல் மற்றும் குழாய்களில் தேக்கத்தின் நிகழ்வுகளை குறைத்தல் ஆகியவற்றை நோக்கமாகக் கொண்டுள்ளது. முதல் 1-2 நாட்களுக்கு, ஒரு நாளைக்கு 1 - 1.5 லிட்டர் திரவத்தை அறிமுகப்படுத்துவதன் மூலம் பசி பரிந்துரைக்கப்படுகிறது, மற்றும் மூன்றாம் நாளிலிருந்து - உணவு எண் 5 பி (முதல் விருப்பம்).
இந்த உணவின் கலவையில் பின்வருவன அடங்கும்: பட்டாசுகள், பல்வேறு தானியங்களிலிருந்து (தினை தவிர) சளி, தண்ணீரில் சூப்கள் அல்லது பலவீனமான காய்கறி குழம்பு, குறைந்த கொழுப்புள்ள இறைச்சி மற்றும் மீன்களின் உணவுகள் ச ff ஃப்லே, முழங்கால்கள் அல்லது நீராவி கட்லெட்டுகள், ஒன்று அல்லது இரண்டு மென்மையான வேகவைத்த முட்டை அல்லது நீராவி ஆம்லெட், பால் உணவுகளில், புதிதாக தயாரிக்கப்பட்ட அமிலமற்ற பாலாடைக்கட்டி, உப்பு சேர்க்காத வெண்ணெய் (தயாராக சாப்பாட்டில் சேர்க்கப்பட்டுள்ளது), பிசைந்த உருளைக்கிழங்கு மற்றும் நீராவி புட்டுகளின் வடிவத்தில் காய்கறிகளிலிருந்து பக்க உணவுகள், தானியங்களிலிருந்து பக்க உணவுகள், வேகவைத்த ஆப்பிள்கள், உலர்ந்த மற்றும் புதிய பழங்களிலிருந்து பிசைந்த கலவைகள், ஜெல்லி, சைலிட்டால் ஜெல்லி, sorb, பலவீனமான தேநீர், மினரல் வாட்டர், இருந்து AR ரோஸி.
அதிகரிப்பு இல்லாமல் நாள்பட்ட கணைய அழற்சியில், எண் 5 பி பரிந்துரைக்கப்படுகிறது (இரண்டாவது விருப்பம்), அங்கு புரத உள்ளடக்கம் 110-120 கிராம், கொழுப்பு - 80 கிராம், கார்போஹைட்ரேட்டுகள் - 300-350 கிராம் (முக்கியமாக எளிமையானவற்றின் காரணமாக: சர்க்கரை, தேன், ஜாம், இனிப்புகள் போன்றவை. .), அட்டவணை உப்பு - 8-10 கிராம், இலவச திரவம் - 1.5-2 எல். ஆற்றல் மதிப்பு - 2300-2600 கிலோகலோரி. உணவு சுத்திகரிக்கப்பட்ட வடிவத்தில் தயாரிக்கப்படுகிறது, வேகவைக்கப்படுகிறது அல்லது அடுப்பில் சுடப்படுகிறது.
இந்த உணவில் பின்வருவன அடங்கும்: ரொட்டி மற்றும் பேக்கரி பொருட்கள், சூப்கள், ஒல்லியான இறைச்சிகள், மீன் மற்றும் கோழி, முட்டை (2 பிசிக்கள்), வெண்ணெய் மற்றும் காய்கறி எண்ணெய், தானியங்கள், பாஸ்தா, காய்கறிகள், பழங்கள், பானங்கள், இனிப்புகள் உணவுகள்.
தடைசெய்யப்பட்ட இறைச்சி, மீன், காளான் குழம்புகள், பன்றி இறைச்சி, ஆட்டுக்குட்டி, வறுத்த உணவுகள், வாத்து, வாத்து, பயனற்ற கொழுப்புகள், புகைபிடித்த இறைச்சிகள், பதிவு செய்யப்பட்ட உணவு, தொத்திறைச்சி, ஸ்டர்ஜன், ஸ்டெலேட் ஸ்டர்ஜன், கேட்ஃபிஷ், சால்மன் கேவியர், கெண்டை போன்றவை, ஊறுகாய், இறைச்சிகள், மசாலா, காளான்கள் . நோயாளிகள் நீண்ட காலமாக கணைய அழற்சிக்கான உணவைப் பின்பற்ற வேண்டும்.
எட். பேராசிரியர். உள்ள Bronovets
"கணைய நோய்களுக்கான உணவு, உணவு" - காஸ்ட்ரோஎன்டாலஜி பிரிவில் இருந்து கட்டுரை
கொழுப்பு ஹெபடோசிஸ்
கொழுப்பு ஹெபடோசிஸ் - இது இரண்டாம் நிலை அல்லது சுயாதீனமான நோயியல் நோய்க்குறி ஆகும், இது கல்லீரல் திசுக்களில் கொழுப்பு சேருவதால் வகைப்படுத்தப்படுகிறது.
இந்த நிலையின் வளர்ச்சிக்கான காரணம் ஆல்கஹால் பயன்பாடு, வளர்சிதை மாற்றக் கோளாறுகளுடன் கூடிய நோய்கள் (நீரிழிவு நோய், தைராய்டு நோயியல், மாலாப்சார்ப்ஷன் மற்றும் பிற), அத்துடன் சில மருந்துகளை உட்கொள்வதும் ஆகும்.
கொழுப்பு ஹெபடோசிஸுக்கு ஒரு குறிப்பிட்ட மருத்துவ படம் இல்லை மற்றும் நீண்ட காலமாக அறிகுறியற்றது. நோய் கண்டறிதல் என்பது கல்லீரல் பயாப்ஸி, அத்துடன் இமேஜிங் ஆய்வுகள் (கல்லீரல் எம்ஆர்ஐ, சிண்டிகிராபி, அல்ட்ராசவுண்ட்) ஆகும். சிகிச்சை பழமைவாதமானது, முன்கணிப்பு சாதகமானது.
கொழுப்பு ஹெபடோசிஸ் என்பது கல்லீரல் திசுக்களின் சிதைவில் ஹெபடோசைட்டுகளின் கொழுப்புச் சிதைவுடன் கூடிய ஒரு நோயியல் செயல்முறையாகும். உருவ மாற்றங்கள் கொழுப்புத் துளிகளின் உள்விளைவு மற்றும் / அல்லது இடைவெளியின் திரட்சியால் வகைப்படுத்தப்படுகின்றன. இந்த நோயியல் ஆல்கஹால் அல்லாத கொழுப்பு கல்லீரல் நோயால் பாதிக்கப்பட்ட நோயாளிகளில் மூன்றில் ஒரு பகுதியினருக்கும், ஆல்கஹால் பாதிப்பு உள்ள பெரும்பாலான நோயாளிகளுக்கும் ஏற்படுகிறது.
கொழுப்பு ஹெபடோசிஸ் என்பது ஆல்கஹால் கல்லீரல் நோயின் ஆரம்ப கட்டமாகும், மேலும் இது மீளமுடியாத சிரோடிக் மாற்றங்கள் மற்றும் மரணத்திற்கு வழிவகுக்கும்.
தற்போது, கொழுப்பு ஹெபடோசிஸ் என்பது இரைப்பை குடல் அழற்சியில் மட்டுமல்லாமல், ஒருங்கிணைந்த மருத்துவத்திலும் உலகளாவிய பிரச்சினையாகக் கருதப்படுகிறது, ஏனெனில் இந்த நோய் கல்லீரல் சிரோசிஸ், இருதய நோயியல், நாளமில்லா மற்றும் வளர்சிதை மாற்றக் கோளாறுகள், ஒவ்வாமை நோய்கள், வீங்கி பருத்து வலிக்கிற நரம்புகள் மற்றும் பிற கடுமையான மாற்றங்கள் ஆகியவற்றுடன் தொடர்புடையது.
கொழுப்பு கல்லீரலின் வளர்ச்சியில் மிக முக்கியமான காரணி ஹெபடோசைட்டுகளுக்கு ஆல்கஹால் பாதிப்பு. உருவ மாற்றங்களின் தீவிரம் மற்றும் சிரோசிஸுக்கு மாறுவதற்கான ஆபத்து ஆகியவை ஆல்கஹால் உட்கொள்ளும் அளவு மற்றும் கால அளவை நேரடியாக சார்ந்துள்ளது. கொழுப்பு ஹெபடோசிஸ் உருவாவதில் நீரிழிவு நோய்க்கு ஒரு முக்கிய பங்கு கொடுக்கப்படுகிறது.
இன்சுலின் எதிர்ப்பைக் கொண்ட ஹைப்பர் கிளைசீமியா இரத்தத்தில் இலவச கொழுப்பு அமிலங்களின் செறிவு அதிகரிக்க வழிவகுக்கிறது, இதன் விளைவாக கல்லீரலில் ட்ரைகிளிசரைடு தொகுப்பு அதிகரிக்கப்படுகிறது. அவற்றின் உருவாக்கம் விகிதம் வி.எல்.டி.எல்-டி.ஜி வளாகங்களின் உருவாக்கத்துடன் வளர்சிதை மாற்ற எதிர்வினைகளை விட அதிகமாக இருந்தால், கொழுப்பு கல்லீரலில் வைக்கப்படுகிறது.
கொழுப்பு ஹெபடோசிஸ் மற்றும் உடல் பருமன் ஆகியவற்றுக்கு இடையிலான உறவு நிரூபிக்கப்பட்டுள்ளது, மேலும் முக்கிய பங்கு உடலில் உள்ள கொழுப்பு திசுக்களின் சதவீதத்தால் அல்ல, வளர்சிதை மாற்ற நோய்க்குறியில் எழும் இன்சுலின் எதிர்ப்பு. ஆய்வுகளில், புரோட்டான் ஸ்பெக்ட்ரோஸ்கோபியால் நிர்ணயிக்கப்பட்ட கல்லீரலில் உள்ள கொழுப்பின் அளவு, உண்ணாவிரதம் இன்சுலின் அளவை நேரடியாக சார்ந்துள்ளது.
வளர்சிதை மாற்றக் கோளாறுகளுடன் கூடிய பிற நோய்களும் கொழுப்பு ஹெபடோசிஸின் காரணங்களாக இருக்கலாம்: மைக்ஸெடிமா, இட்செங்கோ-குஷிங்ஸ் நோய்க்குறி, தைரோடாக்சிகோசிஸ், இரைப்பைக் குழாயின் நாள்பட்ட நோய்கள் மாலாப்சார்ப்ஷன் (நாள்பட்ட கணைய அழற்சி உட்பட), வில்சன்-கொனோவலோவ் நோய், இருதய அமைப்பின் நோயியல் ( உயர் இரத்த அழுத்தம், கரோனரி இதய நோய்), நோயாளியின் சோர்வுக்கு வழிவகுக்கும் பிற நாட்பட்ட நோய்கள் (புற்றுநோயியல், நுரையீரல் மற்றும் இதய செயலிழப்பு).
"வெஸ்டர்ன்" உணவு என்று அழைக்கப்படுவது, ஹைட்ரஜனேற்றப்பட்ட கொழுப்புகள் அதிகம் உள்ள உணவு, எளிய கார்போஹைட்ரேட்டுகள், அத்துடன் குறைந்த அளவிலான உடல் செயல்பாடுகளைக் கொண்ட வாழ்க்கை முறை ஆகியவை கொழுப்புகள், கார்போஹைட்ரேட்டுகள் மற்றும் ஹெபடோசைட்டுகளின் கொழுப்புச் சிதைவின் வளர்சிதை மாற்றத்தை மீறுவதற்கு வழிவகுக்கிறது. கல்லீரலில் கொழுப்பு குவிவதற்கு பங்களிக்கும் ஒரு தனி குழு காரணிகள் லிப்பிட் வளர்சிதை மாற்றத்தில் ஈடுபடும் நொதிகளின் பரம்பரை குறைபாடு ஆகும். ஒன்று அல்லது மற்றொரு தோற்றத்தின் கல்லீரலுக்கு தூய்மையான சேதம் இல்லாததால், பெரும்பாலும் காரணவியல் காரணியை அடையாளம் காண முடியாது. உணவுக் கோளாறுகள், ஆல்கஹால் உட்கொள்ளல், மருந்துகளின் பயன்பாடு ஆகியவை கிட்டத்தட்ட ஒவ்வொரு நோயாளிக்கும் ஏற்படும் காரணிகளாகும்.
நோய்க்கான முதன்மைக் காரணத்தைப் பொருட்படுத்தாமல், கொழுப்பு ஹெபடோசிஸுடன் (குறிப்பாக ஆல்கஹால் அல்லாத நோயியல்) இன்சுலின் எதிர்ப்பு உள்ளது, இதையொட்டி, கல்லீரலில் ஏற்படும் சீரழிவு மாற்றங்கள் வளர்சிதை மாற்ற நோய்க்குறியின் நோய்க்கிருமி இணைப்புகளில் ஒன்றாகும்.
ஹெபடோசைட்டுகளுக்கு இடையில் கொழுப்பு சேருவது ஹைப்பர்லிபிடெமியா அல்லது ஆல்கஹால் சேதம் காரணமாக கொழுப்புகளை அதிகமாக உட்கொள்வதால் ஏற்படுகிறது, பெராக்ஸைடேஷன் செயல்பாட்டில் அவற்றின் பயன்பாட்டை மீறுவது, அத்துடன் கொழுப்பின் போக்குவரத்து வடிவங்களை உருவாக்கும் அப்போபுரோட்டினின் பலவீனமான தொகுப்பு காரணமாக உயிரணுக்களிலிருந்து கொழுப்பு மூலக்கூறுகளை குறைப்பது (இது கல்லீரலின் அலிபோட்ரோபிக் உடல் பருமனை விளக்குகிறது).
கொழுப்பு ஹெபடோசிஸின் இரண்டு வடிவங்கள் வேறுபடுகின்றன, அவை சுயாதீனமான நோசோலாஜிக்கல் அலகுகள்: கல்லீரலின் ஆல்கஹால் கொழுப்புச் சிதைவு மற்றும் ஆல்கஹால் அல்லாத ஸ்டீட்டோஹெபடைடிஸ்.கல்லீரல் பயாப்ஸிக்கு உட்பட்ட அனைத்து நோயாளிகளிலும், ஆல்கஹால் அல்லாத ஸ்டீடோசிஸ் 7-8% வழக்குகளில் பதிவு செய்யப்பட்டுள்ளது. ஆல்கஹால் சேதம் மிகவும் பொதுவானது - 10 மடங்கு அதிகமாக நிகழ்கிறது. கல்லீரல் லோபூலில் கொழுப்பு படிவு வகையைப் பொறுத்து, பின்வரும் உருவ வடிவங்கள் வேறுபடுகின்றன: குவிய பரவல் (பெரும்பாலும் மருத்துவ வெளிப்பாடுகள் இல்லாமல்), உச்சரிக்கப்படுகிறது, பரவுகிறது, மண்டலம் (கல்லீரல் லோபூலின் வெவ்வேறு பகுதிகளில் கொழுப்பு குவிகிறது) மற்றும் பரவுகிறது (மைக்ரோவெஸிகுலர் ஸ்டீடோசிஸ்).
கொழுப்பு ஹெபடோசிஸ் முதன்மையாக வகைப்படுத்தப்படுகிறது, இது எண்டோஜெனஸ் வளர்சிதை மாற்றக் கோளாறுகள் (உடல் பருமன், நீரிழிவு நோய், ஹைப்பர்லிபிடெமியா) மற்றும் இரண்டாம் நிலை ஆகியவற்றால் ஏற்படுகிறது - இது வெளிப்புற தாக்கங்களால் ஏற்படுகிறது, இதற்கு எதிராக வளர்சிதை மாற்றக் கோளாறுகள் உருவாகின்றன.
இரண்டாம் நிலை ஹெபடோசிஸில் சில மருந்துகள் (கார்டிகோஸ்டீராய்டுகள், செயற்கை ஈஸ்ட்ரோஜன்கள், ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள், மெத்தோட்ரெக்ஸேட், டெட்ராசைக்ளின்), இரைப்பைக் குழாயில் அறுவை சிகிச்சை தலையீடுகளின் போது மாலாப்சார்ப்ஷன் சிண்ட்ரோம் (ileojunal anastomosis, gastroplasty, ஒரு சிகிச்சையாக , நீடித்த பெற்றோர் ஊட்டச்சத்து, பட்டினி, வில்சன்-கொனோவலோவ் நோய் போன்றவற்றுடன்.
இந்த நோயியலின் சிக்கலானது, குறிப்பிடத்தக்க உருவ மாற்றங்கள் இருந்தபோதிலும், பெரும்பாலான நோயாளிகளுக்கு குறிப்பிட்ட மருத்துவ அறிகுறிகள் இல்லை. நோயாளிகளில் 65-70% பெண்கள், அவர்களில் பெரும்பாலோர் அதிக எடை கொண்டவர்கள். பல நோயாளிகளுக்கு இன்சுலின் அல்லாத சார்பு நீரிழிவு நோய் உள்ளது. பெரும்பாலான நோயாளிகளுக்கு கல்லீரல் பாதிப்புக்கான அறிகுறிகள் இல்லை.
அடிவயிற்று குழியில் அச om கரியத்தின் காலவரையற்ற உணர்வு, சரியான ஹைபோகாண்ட்ரியத்தில் லேசான வலி வலி, ஆஸ்தீனியா. கல்லீரல் விரிவடைகிறது, படபடப்புடன் இது சற்று வேதனையாக இருக்கும். சில நேரங்களில் இந்த நோய் டிஸ்பெப்டிக் நோய்க்குறியுடன் சேர்ந்துள்ளது: குமட்டல், வாந்தி, பலவீனமான மலம். சருமத்தின் சில மஞ்சள் நிறம் சாத்தியமாகும். பரவக்கூடிய கல்லீரல் பாதிப்புடன், இரத்தக்கசிவு, ஹைபோடென்ஷன், மயக்கம் ஏற்படும் நிலைகள் ஏற்படலாம், இது அழற்சி செயல்முறையின் விளைவாக கட்டி-நெக்ரோடைசிங் காரணி வெளியிடுவதன் மூலம் விளக்கப்படுகிறது.
மருத்துவ அறிகுறிகள் குறிப்பிடத்தகுந்தவை, ஒரு ஹெபடாலஜிஸ்ட்டுடன் கலந்தாலோசிப்பது கொழுப்பு ஹெபடோசிஸை பரிந்துரைக்கிறது மற்றும் கண்டறியும் தந்திரங்களை தீர்மானிக்கிறது. உயிர்வேதியியல் கல்லீரல் சோதனைகளும் குறிப்பிடத்தக்க மாற்றங்களை வெளிப்படுத்தவில்லை, சீரம் டிரான்ஸ்மினேஸ்கள் 2-3 மடங்கு அதிகரிக்கப்படலாம், அதே நேரத்தில் அவற்றின் இயல்பான மதிப்புகள் கொழுப்பு ஹெபடோசிஸ் இருப்பதை விலக்கவில்லை. முக்கிய நோயறிதல் முறைகள் மற்ற கல்லீரல் நோய்களை அகற்றுவதை நோக்கமாகக் கொண்டுள்ளன. வைரஸ் ஹெபடைடிஸ், சைட்டோமெலகோவைரஸ், எப்ஸ்டீன்-பார் வைரஸ், ரூபெல்லா, ஆட்டோ இம்யூன் கல்லீரல் சேதத்தின் குறிப்பான்களை நிர்ணயித்தல் போன்ற காரணிகளுக்கு குறிப்பிட்ட ஆன்டிபாடிகள் இருப்பதற்கு இரத்த பரிசோதனை கட்டாயமாகும்.
இரத்தத்தில் உள்ள தைராய்டு ஹார்மோன்களின் அளவு ஆராயப்படுகிறது, ஏனெனில் ஹைப்போ தைராய்டிசம் கொழுப்பு ஹெபடோசிஸுக்கு காரணமாக இருக்கலாம். வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட் கல்லீரல் திசுக்களில் மூன்றில் ஒரு பங்கிற்கு மேல் புண் மூடினால் கொழுப்பு ஸ்டீடோசிஸின் அறிகுறிகளை வெளிப்படுத்துகிறது. பயாப்ஸியின் உருவவியல் ஆய்வு மூலம் கல்லீரல் பயாப்ஸிகளுக்கு ஒரு முக்கிய பங்கு வழங்கப்படுகிறது. கொழுப்பு ஹெபடோசிஸின் வரலாற்று அறிகுறிகளில் கொழுப்புச் சிதைவு, இன்ட்ராலோபுலர் அழற்சி, ஃபைப்ரோஸிஸ், ஸ்டீடோனெக்ரோசிஸ் ஆகியவை அடங்கும். பெரும்பாலும், பெரிய துளி டிஸ்ட்ரோபியின் இருப்பு கண்டறியப்படுகிறது.
பாரன்கிமாவில் ஏற்படும் மாற்றங்களைக் கண்டறிய உங்களை அனுமதிக்கும் மிகவும் தகவலறிந்த கண்டறியும் முறை - கல்லீரல் எம்ஆர்ஐ. குவிய ஸ்டீடோசிஸை அடையாளம் காண, கல்லீரலின் ரேடியோனூக்ளைடு ஸ்கேன் பயன்படுத்தப்படுகிறது. நோயறிதல் திட்டத்தில் கல்லீரல் சேதத்தின் முன்னேற்றத்தையும் நோயாளியின் முன்கணிப்பையும் பாதிக்கும் ஒத்திசைவான நோய்களை மதிப்பிடுவதற்கான முறைகள் அவசியம். கல்லீரலின் நச்சுத்தன்மையின் செயல்பாட்டை மதிப்பிடுவதற்காக, சி 13-மெட்டாசெடின் சுவாச பரிசோதனை செய்யப்படுகிறது.இந்த ஆய்வின் முடிவுகள் செயல்படும் ஹெபடோசைட்டுகளின் எண்ணிக்கையை தீர்மானிக்க அனுமதிக்கின்றன.
நோயாளிகளுக்கு வெளிநோயாளர் அடிப்படையில் அல்லது காஸ்ட்ரோஎன்டாலஜி துறையில் சிகிச்சை அளிக்கப்படுகிறது. ஊட்டச்சத்து நிலை மற்றும் பரிந்துரைக்கப்பட்ட உணவு சிகிச்சையை மதிப்பீடு செய்ய மறக்காதீர்கள். சில சந்தர்ப்பங்களில், இது கொழுப்பு ஹெபடோசிஸுக்கு சிகிச்சையளிப்பதற்கான முக்கிய மற்றும் ஒரே முறையாகும். மருத்துவ ஊட்டச்சத்து விலங்குகளின் கொழுப்புகளை கட்டுப்படுத்துவதற்கும், ஒரு நாளைக்கு 100-110 கிராம் அளவுக்கு புரதத்தைப் பயன்படுத்துவதற்கும், வைட்டமின்கள் மற்றும் தாதுக்களை போதுமான அளவு உட்கொள்வதற்கும் வழங்குகிறது.
கன்சர்வேடிவ் சிகிச்சை பல திசைகளில் மேற்கொள்ளப்படுகிறது. கொழுப்பு கல்லீரல் ஊடுருவலை அகற்ற லிபோட்ரோபிக் மருந்துகள் பயன்படுத்தப்படுகின்றன: ஃபோலிக் அமிலம், வைட்டமின் பி 6, பி 12, லிபோயிக் அமிலம், அத்தியாவசிய பாஸ்போலிபிட்கள்.
முக்கிய நோய்க்கிருமி காரணியின் (இன்சுலின் எதிர்ப்பு) விளைவைக் குறைக்க, அதிக உடல் எடையை சரிசெய்வது கட்டாயமாகும். உடல் எடையில் 5-10% கூட இழப்பு கார்போஹைட்ரேட் மற்றும் கொழுப்பு வளர்சிதை மாற்றத்தில் குறிப்பிடத்தக்க முன்னேற்றத்திற்கு வழிவகுக்கிறது.
இருப்பினும், எடை இழப்பு வீதம் வாரத்திற்கு 400-700 கிராம் இருக்க வேண்டும், மேலும் விரைவான எடை இழப்பு கொழுப்பு ஹெபடோசிஸின் முன்னேற்றத்திற்கும் கல்லீரல் செயலிழப்புக்கும் வழிவகுக்கும், அத்துடன் பித்தப்பையில் கால்குலி உருவாகலாம் (கல் உருவாவதைத் தடுக்க, ursodeoxycholic அமில ஏற்பாடுகள் பரிந்துரைக்கப்படுகின்றன). தசைகளில் ஆக்ஸிஜனேற்ற பாஸ்போரிலேஷன் செயல்முறைகளின் செயல்பாட்டை அதிகரிக்கவும், இதன் விளைவாக, கொழுப்பு அமிலங்களைப் பயன்படுத்துவதற்கும், உடல் செயல்பாடு காண்பிக்கப்படுகிறது, இது இன்சுலின் ஏற்பிகளின் உணர்திறனை மேம்படுத்துகிறது. இன்சுலின் எதிர்ப்பின் மருந்தியல் சிகிச்சை தியாசோலிடினியோன்கள் மற்றும் பிகுவானைட்களைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது.
சிகிச்சையின் அடுத்த பகுதி லிப்பிட்-குறைக்கும் சிகிச்சை. இருப்பினும், கொழுப்பு ஹெபடோசிஸுக்கு ஸ்டேடின் சிகிச்சை பாதுகாப்பானதா என்பது உறுதியாகத் தெரியவில்லை, ஏனெனில் இந்த மருந்துகள் ஹெபடோசைட்டுகளை சேதப்படுத்தும் திறனைக் கொண்டுள்ளன. கல்லீரல் செயல்பாட்டை இயல்பாக்குவதற்கு, ஹெபடோபுரோடெக்டர்கள் பரிந்துரைக்கப்படுகின்றன. வைட்டமின் ஈ, ursodeoxycholic acid, betaine, taurine பயன்படுத்தப்படுகின்றன. இந்த நோயியலில் பென்டாக்ஸிஃபைலின் மற்றும் ஆஞ்சியோடென்சின் ஏற்பி தடுப்பான்களின் செயல்திறன் குறித்து ஆய்வுகள் நடத்தப்படுகின்றன.
ஆகவே, கொழுப்பு ஹெபடோசிஸ் சிகிச்சையில் முக்கிய புள்ளிகள் எட்டியோலாஜிக்கல் காரணி நீக்குதல் (ஆல்கஹால் பயன்பாடு உட்பட), எடை இயல்பாக்கம் மற்றும் ஊட்டச்சத்து ஆகும். மருந்து சிகிச்சைக்கு ஒரு துணை மதிப்பு உள்ளது. குடிப்பழக்கத்தால் பாதிக்கப்பட்ட நோயாளிகளுக்கு, ஒரு போதை மருந்து நிபுணரின் சிகிச்சை ஒரு முன்னுரிமை.
கொழுப்பு ஹெபடோசிஸ் ஒப்பீட்டளவில் சாதகமான முன்கணிப்பைக் கொண்டுள்ளது. பெரும்பாலான சந்தர்ப்பங்களில், நோய்க்கான காரணத்தை நீக்குவது கல்லீரலை மீட்டெடுக்க போதுமானது. நோயாளிகளின் இயலாமை சேமிக்கப்படுகிறது. உணவு, உடல் செயல்பாடு, ஆல்கஹால் பயன்பாட்டை அகற்றுவது குறித்து இரைப்பைக் குடலியல் நிபுணரின் பரிந்துரைகளைப் பின்பற்றுவதை உறுதிப்படுத்திக் கொள்ளுங்கள். கல்லீரல் முன்னேற்றத்தில் ஹெபடோட்ரோபிக் காரணிகள், அழற்சி மற்றும் டிஸ்ட்ரோபிக் மாற்றங்கள் ஆகியவற்றின் தொடர்ச்சியான நடவடிக்கைகளில், நோய் சிரோசிஸுக்கு மாறக்கூடும்.
அசிடால்டிஹைட், எண்டோகிரைன் மற்றும் பிற நோய்களை சரியான நேரத்தில் கண்டறிதல் மற்றும் அவற்றின் பயனுள்ள சிகிச்சை உள்ளிட்ட நச்சு சேதப்படுத்தும் காரணிகளின் விளைவுகளை அகற்றுவதில் தடுப்பு உள்ளது, சாதாரண எடை மற்றும் போதுமான அளவிலான செயல்பாட்டை பராமரித்தல்.
கணைய மாற்றங்களை பரப்புங்கள்: அது என்ன?

பெரும்பாலும், கணைய பரன்கிமாவில் பரவக்கூடிய மாற்றங்கள் வயதானவர்களில் காணப்படுகின்றன. உடல் வயதாகும்போது, செரிமான அமைப்பிலும் உள் செயல்முறைகள் நிகழ்கின்றன, இது செயல்பாட்டின் நிலைத்தன்மையில் சில மாற்றங்களுக்கு வழிவகுக்கிறது.
முதலாவதாக, செரிமான அமைப்பில் ஏற்படும் அழற்சி செயல்முறைகள் நொதி உறுப்பு தானே பரவுவதற்கு வழிவகுக்கிறது.
மேலும், கணைய திசுக்களின் வீக்கம் மற்றும் வீக்கம் உடலில் வளர்சிதை மாற்ற செயல்முறையை சீர்குலைக்கும் செரிமான அமைப்பின் சில நோய்களைத் தூண்டும்.
இந்த நோய்க்குறியீடுகளில் லிபோமாடோசிஸ், ஃபைப்ரோஸிஸ், நாட்பட்ட கோலிசிஸ்டிடிஸ், அத்துடன் கொழுப்பு கல்லீரல் ஹெபடோசிஸ் ஆகியவை அடங்கும்.
கல்லீரல் மற்றும் கணையத்தின் வேலை முறையே ஒன்றோடொன்று இணைக்கப்பட்டுள்ளதால், வேலைக்கு இடையூறு ஏற்படுவது அல்லது சுரப்பிகளின் செயல்பாட்டைக் குறைக்கும் மாற்றங்கள் மற்றொரு உறுப்பில் பிரதிபலிக்கின்றன.
கொழுப்பு ஹெபடோசிஸ் கல்லீரலில் மட்டுமே ஏற்படலாம், ஆனால் உறுப்புகள் அருகில் இருப்பதால், நோயியல் கணையத்தின் ஸ்திரத்தன்மையிலும் மாற்றங்களைச் செய்யலாம்.
ஒரு நோயாளிக்கு கொழுப்பு ஹெபடோசிஸ் போன்ற நோய் இருப்பது கண்டறியப்பட்டால், மற்றொரு நொதி உறுப்பில் பரவக்கூடிய மாற்றங்களின் ஆபத்து அதிகரிக்கிறது.
லிபோமாடோசிஸ் என்பது மிகவும் ஆபத்தான நோயாகும், இது கணையத்தில் குறிப்பிடத்தக்க மாற்றங்களுக்கு வழிவகுக்கிறது. லிபோமாடோசிஸின் விளைவாக, நொதி உறுப்புகளின் செல்கள் கொழுப்பு திசுக்களால் மாற்றப்படுகின்றன, இது அதன் செயலிழப்புக்கு வழிவகுக்கிறது. திசு பரப்பளவு எவ்வளவு பாதிக்கப்பட்டுள்ளது மற்றும் மாற்றங்களுக்கு உட்பட்டது என்பதைப் பொறுத்து, மூன்று டிகிரி தீவிரத்தன்மையில் லிபோமாடோசிஸ் ஏற்படலாம்.
நாள்பட்ட கோலிசிஸ்டிடிஸ் ஆபத்தானது, இது பித்தப்பையில் அழற்சி செயல்முறைகளைத் தூண்டுகிறது.
நாள்பட்ட கோலிசிஸ்டிடிஸ் காரணமாக, பித்தப்பை நொதிகள் கணையத்திற்கு வந்து, கடுமையான எரிச்சலை ஏற்படுத்துகின்றன, மேலும் நேர்மாறாகவும்.
கோலிசிஸ்டிடிஸின் நாள்பட்ட வடிவம் அவ்வப்போது கணைய திசுவை பாதிக்கும், மேலும் நோயின் நீண்ட காலப்பகுதியுடன், நாள்பட்ட கணைய அழற்சி உருவாகும்.
கணையத்தில் பரவக்கூடிய மாற்றங்களின் அறிகுறிகள் நோயைக் குறிக்கவில்லை, ஆனால் விதிமுறையிலிருந்து விலகல்கள் மட்டுமே. இத்தகைய மீறல்களால், நோயாளியின் பசி கணிசமாக மோசமடைகிறது, காலப்போக்கில், வயிற்றுப்போக்கின் அறிகுறிகள் தோன்றும், அவை பெரும்பாலும் மலச்சிக்கலாக மாறும். நோயாளிக்கு வயிற்றில் கனமான உணர்வு இருக்கிறது.
உடலில் பரவலான மாற்றங்கள் நிகழும்போது, இது எப்போதும் உறுப்புகளின் செயல்பாட்டை பாதிக்கிறது. இதன் விளைவாக, உடலில் போதை அறிகுறிகளை நீங்கள் கண்டறியலாம்.
அவ்வப்போது, வலி அறிகுறி இடது ஹைபோகாண்ட்ரியத்தில் அதிகரிக்கக்கூடும், அதே போல் இரத்த அழுத்தமும் குறையும்.
நொதி உறுப்பு வீக்கம் ஏற்பட்டால், இரத்தக்கசிவு அறிகுறிகள் மற்றும் வலி வலி வலி அதிகமாக வெளிப்படும்.
ஃபைப்ரோஸிஸ் மூலம், அறிகுறிகள் நீண்ட காலமாக ஏற்படாது. நோய் தீவிரமடையும் போது, குமட்டல், வாந்தி, திடீர் எடை இழப்பு ஆகியவை தொடங்குகின்றன. அத்தகைய அறிகுறிகள் கண்டறியப்பட்டபோது, நோயாளி ஒரு மருத்துவரை அணுக வேண்டும், பின்னர் உடலின் பரிந்துரைக்கப்பட்ட நோயறிதலுக்கு உட்படுத்தப்பட வேண்டும். சிகிச்சையின் போக்கை பொருத்தமான வழிகளில் தீர்மானிக்க சரியான நோயறிதலைச் செய்ய இது உங்களை அனுமதிக்கும்.
கண்டறியும்
சுரப்பி திசுக்களில் உள்ள சிறப்பியல்பு அசாதாரணங்களைக் கண்டறிய மிகவும் பயனுள்ள வழி உடலின் அல்ட்ராசவுண்ட் ஸ்கேன் ஆகும். மீயொலி கதிர்வீச்சைப் பயன்படுத்தி எதிரொலி அறிகுறிகள் பதிவு செய்யப்படுகின்றன.
“எதிரொலி” என்ற முன்னொட்டு, விசாரணையின் கீழ் உள்ள உறுப்பு வழியாக செல்லும் மீயொலி அலைகளைப் பயன்படுத்தி நோயறிதல் மேற்கொள்ளப்பட்டது.
குறுகிய அலைகள் மனிதர்களுக்கு பாதுகாப்பானவை, அதே நேரத்தில் அவை அளவின் மாற்றத்தை தீர்மானிக்க கணையத்தின் சுவர்களின் சரியான காட்சியை எக்கோகிராமில் சரிசெய்ய முடிகிறது.
ஒரு எக்கோகிராம் மருத்துவர் சுரப்பி உறுப்புகளில் சிறப்பியல்பு மாற்றங்களைக் கண்டறிய அனுமதிக்கும்.
நோயாளி ஒரு உயர்ந்த நிலையில் இருக்கும்போது, பெரிட்டோனியத்தின் நீளமான ஸ்கேன் பயன்படுத்தி சோனோகிராபி செய்யப்படுகிறது.
ஆய்வின் போது, கட்டாயமாக காற்றை உள்ளிழுப்பதன் மூலம் அல்லது வீக்கமடைந்த வயிற்றுடன் தரவு பதிவு செய்யப்படுகிறது. சோனோகிராஃபிக்கு பொதுவாக தயாரிப்பு தேவையில்லை, அதை எந்த நேரத்திலும் செய்யலாம்.
இந்த கண்டறியும் முறை முற்றிலும் வலியற்றது.
எக்கோகிராம் பெறுவதன் விளைவாக, கணையத்தில் பரவக்கூடிய மாற்றங்களுக்கான காரணத்தையும், அருகிலுள்ள உறுப்புகளை பாதிக்கக்கூடிய சாத்தியமான நோய்களையும் மருத்துவர் தீர்மானிக்க முடியும். பகுப்பாய்வுகளின் அடிப்படையில், மேலும் சிகிச்சை நுட்பம் தீர்மானிக்கப்படுகிறது.கணையத்தின் அளவின் குறிப்பிடத்தக்க அதிகரிப்பு எக்கோகிராமில் கண்டறியப்பட்டால், உடனடியாக சிகிச்சையைத் தொடங்க வேண்டும் என்பதாகும்.
கணைய செயலிழப்பின் சிறப்பியல்பு அறிகுறிகளையும், அவற்றைத் தூண்டும் ஒத்த நோய்களையும் அகற்ற பொதுவாக சிகிச்சை பரிந்துரைக்கப்படுகிறது. எனவே, நோயாளிக்கு, கொழுப்பு ஹெபடோசிஸ், நாட்பட்ட கோலிசிஸ்டிடிஸ், லிபோமாடோசிஸ் அல்லது பிற நோயியல் சிகிச்சைக்கு மருந்துகள் மற்றும் உணவு பெரும்பாலும் பரிந்துரைக்கப்படுகிறது.
நோயறிதலின் விளைவாக, நோயாளி கொழுப்பு கல்லீரல் ஹெபடோசிஸை வெளிப்படுத்தினால், இந்த மீறல் எதிர்காலத்தில் தொடங்கப்பட வேண்டும். ஹெபடோசிஸின் அறிகுறிகளை நீக்குவது கணையத்தை மேம்படுத்தும்.
நொதி உறுப்பு திசுக்களில் ஹெபடோசிஸ் மற்றும் பரவலான மாற்றங்களுடன், வலி அறிகுறிகளை அகற்றவும், வீக்கம் மற்றும் வீக்கத்தை போக்கவும் உதவும் மருந்துகளை மருத்துவர் பரிந்துரைக்க முடியும்.
பொதுவான மருந்துகளில் நீங்கள் ஹெப்ட்டர், சில்லிமரின், ஹெபடோசன் மற்றும் என்டோரோசன் ஆகியவற்றைக் காணலாம்.
கொழுப்பு கல்லீரல் ஹெபடோசிஸை சரியான நேரத்தில் கண்டறிவதன் மூலம், உடனடியாக சிகிச்சை தொடங்கினால், கணையத்தில் ஏற்படும் மீறல்களைத் தடுக்க முடியும்.
பரவலான மாற்றங்கள் சில நோய்களின் அறிகுறியாக இருப்பதால் (எடுத்துக்காட்டாக, கணைய அழற்சி, நீரிழிவு நோய்), சிகிச்சையானது முதலில் தொடர்புடைய நோயியலுக்கு எதிராக இயக்கப்பட வேண்டும்.
மேம்பட்ட வயதுடையவர்களில் இந்த மீறல் கண்டறியப்பட்டால், அதற்கு சிகிச்சை தேவையில்லை. இதற்காக, உடலை நல்ல நிலையில் வைத்திருக்க, தற்போதைய மாற்றங்களை நிறுத்த துணை வழிகள் தேவை.
தடுப்பு மற்றும் முன்கணிப்பு
செரிமான அமைப்பில் ஈடுபடும் உறுப்புகளின் நோய்களுக்கான சிகிச்சையிலும், கணையத்தில் பரவக்கூடிய மாற்றங்களின் அறிகுறிகளிலும், மருத்துவர்கள் உணவு இணக்கத்தை பரிந்துரைக்கின்றனர். இதனால், இரைப்பைக் குழாயிலிருந்து சுமைகளை அகற்றுவது, நொதித்தல் குறைப்பது, இதனால் நோயாளியின் பொது நல்வாழ்வுக்கு உதவுகிறது.
தடுப்பு சில விதிகளுக்கு இணங்க உள்ளது. நீங்கள் மது பானங்களை குடிக்க முடியாது, வறுத்த, புகைபிடித்த, காரமான உணவுகளை உண்ண முடியாது. அதிக மூலிகை டீ குடிக்க வேண்டும். உணவு தனித்தனியாக இருக்க வேண்டும்.
கணைய உடல் பருமன்: காரணங்கள் மற்றும் சிகிச்சை

ஸ்டீடோசிஸ் என்பது மிகவும் ஆபத்தான நோயாகும், இது கணையத்தின் சீரழிவால் ஏற்படுகிறது: சாதாரண செல்கள் கொழுப்பு செல்கள் மூலம் மாற்றப்படுகின்றன.
கணைய உடல் பருமனுக்கு பல்வேறு காரணங்கள் உள்ளன, பொதுவாக, இந்த நோய் நீண்ட காலத்திற்கு அறிகுறியாக இருக்காது.
நோயியல் பொதுவாக எந்த அறிகுறிகளால் கண்டறியப்படுகிறது மற்றும் அதன் சிகிச்சை எந்த முறைகள் மூலம் செய்யப்படுகிறது, அதை மேலும் கண்டுபிடிக்க முயற்சிப்போம்.
கணைய உடல் பருமனுக்கான காரணங்கள்
கணைய உடல் பருமனுக்கு பல்வேறு காரணங்கள் உள்ளன, ஆனால் முக்கிய பிரச்சனை பொருள் வளர்சிதை மாற்றத்தை மீறுவதாகும், இதன் பின்னணியில் உள் உறுப்புகளின் செல்கள் இறக்கத் தொடங்கி கொழுப்பால் மாற்றப்படுகின்றன. ஸ்டீடோசிஸின் வளர்ச்சிக்கு பிற காரணிகள் பங்களிக்கக்கூடும்:
- கணைய அழற்சியின் வெவ்வேறு வடிவங்கள்,
- மதுபோதை,
- கல்லீரலின் ஹெபடோசிஸ்,
- அழற்சி செயல்முறைகள்
- பரம்பரை காரணிகள்
- பொது உடல் பருமன்.
நோயின் அறிகுறிகள்
கொழுப்பு அசாதாரணங்கள் சுரப்பியின் வெவ்வேறு பகுதிகளில் அமைந்துள்ளதால், நோயின் ஆரம்ப கட்டங்களில் கணைய உடல் பருமனின் அறிகுறிகள் தோன்றாது, எனவே அவை அண்டை உறுப்புகளுக்கு அழுத்தம் கொடுப்பதில்லை.
சில நேரங்களில் வறண்ட வாய் மற்றும் உடலின் பொதுவான பலவீனம், நிலையான குமட்டல், வாந்தி மற்றும் வயிற்றுப்போக்கு உள்ளது. சரியான ஹைபோகாண்ட்ரியத்தில், படிப்படியாக இடுப்புகளாக மாறும் வலிகள் உள்ளன. சில சந்தர்ப்பங்களில், நோயாளிகள் வியத்தகு முறையில் உடல் எடையை குறைக்கத் தொடங்குகிறார்கள், மேலும் சருமத்தில் எரியும் அரிப்பு உணரப்படுகிறது.
கணைய உடல் பருமன் மாறுபட்ட அளவுகளில் உள்ளது மற்றும் சிகிச்சை பல வழிகளில் அவற்றைப் பொறுத்தது. அல்ட்ராசவுண்ட் பரிசோதனையின் செயல்பாட்டில் அவை தீர்மானிக்கப்படுகின்றன:
- முதல் பட்டம், கொழுப்பு திசுக்கள் சுரப்பியின் அளவின் மூன்றில் ஒரு பகுதியை நிரப்புகின்றன,
- இரண்டாவது பட்டம் - மொத்த வெகுஜனத்தில் 2/3 வரை,
- மூன்றாவது - உடல் பருமன் சுரப்பி உயிரணுக்களின் வெகுஜனத்தில் 2/3 க்கும் அதிகமாக உள்ளது.
ஒரு விதியாக, வெளிப்படும் அறிகுறிகள் டிகிரிகளிலிருந்து நடைமுறையில் சுயாதீனமாக உள்ளன.
கல்லீரல் மற்றும் கணையத்தின் ஸ்டீடோசிஸ் என்றால் என்ன?
பல ஆண்டுகளாக, கணைய அழற்சிக்கு தோல்வியுற்றதா?
ரஷ்ய கூட்டமைப்பின் தலைமை இரைப்பைக் குடலியல் நிபுணர்: “கணையத்தை நச்சுத்தன்மையிலிருந்து சுத்தம் செய்வதன் மூலம் கணைய அழற்சியிலிருந்து விடுபடுவது எவ்வளவு எளிது என்று நீங்கள் ஆச்சரியப்படுவீர்கள்.
ஸ்டீடோசிஸ் (லிபோமாடோசிஸ்) என்பது உறுப்புகளின் சொந்த உயிரணுக்களின் அட்ராஃபி மற்றும் அவை கொழுப்பு திசுக்களால் மாற்றப்படுகின்றன. செயல்முறை மாற்ற முடியாதது, பல ஆண்டுகளாக நீடிக்கும், பொதுவாக செயல்படும் உயிரணுக்களின் இறப்பு காரணமாக உறுப்பு படிப்படியாக அதன் செயல்பாடுகளை இழக்கிறது.
அல்ட்ராசவுண்ட் மூலம் ஸ்டீடோசிஸ் வகையின் பரவலான மாற்றங்கள் கண்டறியப்பட்டால், ஒரு இரைப்பைக் குடலியல் நிபுணருடன் கலந்தாலோசித்த பின்னர், மேலும் திசு சேதத்தைத் தடுக்க உடனடியாக பரிந்துரைக்கப்பட்ட சிகிச்சை நடவடிக்கைகளுக்குச் செல்ல வேண்டியது அவசியம்.
பிரச்சினையின் பரவலுடன் தொடர்புடைய, நோயியல் மாற்றங்களைக் குறிக்க வெவ்வேறு சொற்கள் பயன்படுத்தப்படுகின்றன: லிபோமாடோசிஸ், கணையத்தின் கொழுப்புச் சிதைவு.
ஸ்டீடோசிஸ் தோன்றுவதற்கான சரியான காரணங்கள் மருத்துவத்தால் அடையாளம் காணப்படவில்லை, ஆனால் தோல் (லிபோமாக்கள்) மற்றும் அருகிலுள்ள உறுப்புகளில் இருக்கும் கொழுப்பு வடிவங்களுக்கிடையில் ஒரு தொடர்பு நிரூபிக்கப்பட்டுள்ளது. அவை பெரும்பாலும் பித்தப்பை பகுதியில் தோன்றும். கணையம் மற்றும் கல்லீரலில் லிபோமாக்கள் மற்றும் ஸ்டீடோசிஸின் வளர்ச்சிக்கு இடையே ஒரு உறவு உள்ளது.

உடலின் பாதுகாப்பு தீர்ந்துபோகும்போது, வெளிப்புற மற்றும் உள் தாக்கங்களுக்கு உடலின் பாதுகாப்பு எதிர்வினையாக ஸ்டீடோசிஸைக் கருதலாம், மேலும் இது கணையத்தில் நோயியல் செயல்முறைகளை எதிர்த்துப் போராடுவதை நிறுத்தி, அவர்களுக்கு ஸ்டீடோசிஸுடன் பதிலளிக்கிறது.
கொழுப்பு கணைய ஊடுருவலின் தோற்றத்தில் முக்கிய காரணிகளில் ஒன்று:
- உண்ணும் கோளாறுகள்
- கெட்ட பழக்கங்கள் (புகைத்தல், குடிப்பழக்கம்).
ஆல்கஹால் அனைவருக்கும் ஒரே மாதிரியாக செயல்படாது: ஸ்டீட்டோஹெபடோசிஸ் அல்லது கணைய ஸ்டீடோனெக்ரோசிஸின் வளர்ச்சி ஆல்கஹால் அளவைப் பொறுத்தது அல்ல என்பது நிரூபிக்கப்பட்டுள்ளது. ஆல்கஹால் கொண்ட பானங்களை வழக்கமாக அதிக அளவில் உட்கொள்ளும் நபர்களில் இது கண்டறியப்படுகிறது, ஆனால் சிலருக்கு கணைய திசு சிதைவின் நோயியல் செயல்முறையைத் தொடங்க சில சிப்ஸ் மட்டுமே தேவை.
குப்பை உணவும் ஒரு சக்திவாய்ந்த ஆபத்து காரணி: அதிக அளவு கொழுப்பு நிறைந்த உணவுகளை வழக்கமாக உட்கொள்வது மட்டுமல்லாமல் அடுத்தடுத்த உடல் பருமனும் கணையம் மற்றும் கல்லீரல் லிபோமாடோசிஸின் வளர்ச்சியை ஏற்படுத்துகிறது. உத்வேகம் வறுத்த, புகைபிடித்த, அதிக உப்பு நிறைந்த உணவுகள், காரமான சுவையூட்டல்கள்.
எந்தவொரு செரிமான உறுப்புகளிலும், குறிப்பாக கணையத்தில் வீக்கம், உயிரணுக்களில் ஒரு டிஸ்ட்ரோபிக் மாற்றத்தையும் அவற்றின் மரணத்தையும் ஏற்படுத்துகிறது. அவற்றின் இடத்தில், கொழுப்பு திசு வளர்கிறது.
அழிவுகரமான விளைவு மருந்துகளின் சில குழுக்களால் செலுத்தப்படுகிறது. சில நேரங்களில் ஒரு டேப்லெட் மாற்ற முடியாத மாற்றங்களை ஏற்படுத்தும். ஸ்டீடோசிஸின் பொதுவான காரணங்கள் பாக்டீரியா எதிர்ப்பு மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள் (ஜி.சி.எஸ்), சைட்டோஸ்டேடிக்ஸ், வலி நிவாரணி மருந்துகள், இருப்பினும், அவற்றுடன் கூடுதலாக, கணைய நெக்ரோசிஸின் தூண்டுதலைத் தூண்டும் மருந்துகளின் பல குழுக்கள் இன்னும் உள்ளன.
அறுவைசிகிச்சை தலையீடுகளின் விளைவாக கணைய திசுக்கள் சிதைந்துவிடும்: அறுவைசிகிச்சை செய்யப்படுவது கணையத்தில் மட்டுமல்ல, அருகிலுள்ள உறுப்புகளிலும் கூட, இது சுரப்பி திசுக்களின் மாற்றத்தை ஏற்படுத்தும்.
நோயியலின் அறிகுறிகள்
ஸ்டீடோசிஸின் முக்கிய ஆபத்து நோயியலின் ஆரம்ப கட்டங்களில் அதன் வெளிப்பாட்டின் ஆரம்ப அறிகுறிகள் இல்லாதது. நீண்ட காலத்திற்கு (பல மாதங்கள் அல்லது ஆண்டுகள்), புகார்கள் அல்லது மருத்துவ அறிகுறிகள் எதுவும் ஏற்படக்கூடாது.
கணைய பாரன்கிமா ஏற்கனவே 25-30% கொழுப்பு செல்கள் கொண்டதாக இருக்கும்போது சற்று அச om கரியம் தோன்றும். இந்த கட்டத்தில் கூட, பாதுகாக்கப்பட்ட ஆரோக்கியமான செல்கள் உறுப்பு காணாமல் போன பகுதிக்கு ஈடுசெய்கின்றன, மேலும் கணைய செயல்பாடு பலவீனமடையாது. இது நோயியலின் முதல் பட்டம்.
உறுப்பு உயிரணுக்களின் டிஸ்டிராபி முன்னேறும்போது, நிலை மோசமடையக்கூடும். பாரன்கிமாவுக்கு ஏற்படும் இரண்டாவது அளவு சேதம் கணையத்தில் கொழுப்பு திசுக்களின் பரவலின் அளவை 30 முதல் 60% வரை ஒத்திருக்கிறது. மாற்றப்பட்ட கலங்களின் நிலை 60% ஐ நெருங்கும் போது, செயல்பாடுகள் ஓரளவு பாதிக்கப்படும்.
ஏறக்குறைய அனைத்து கல்லீரல் திசுக்கள் மற்றும் கணைய பரன்கிமா ஆகியவை லிபோசைட்டுகளால் (60% க்கும் அதிகமானவை) மாற்றப்படும்போது, குணாதிசய புகார்கள் மற்றும் வெளிப்பாடுகளுடன் கூடிய முழுமையான மருத்துவ படம் மூன்றாம் நிலை நோயியலில் நிகழ்கிறது.
முதல் நோயியல் வெளிப்பாடுகள்:
- வயிற்றுப்போக்கு,
- வயிற்று வலி - வெவ்வேறு பரவல் மற்றும் தீவிரம்,
- வாய்வு, காற்று வீசுதல்,
- , குமட்டல்
- முன்பு பொதுவாக உணரப்பட்ட உணவுகளுக்கு ஒவ்வாமை,
- உந்துதல் பலவீனம், சோர்வு,
- குறைக்கப்பட்ட நோய் எதிர்ப்பு சக்தி, இது அடிக்கடி சளி மூலம் வெளிப்படுகிறது,
- பசியின்மை.
செரிமான கோளாறுகளுடன் கூடிய எக்ஸோகிரைன் செயல்பாடுகள் பாதிக்கப்படுவது மட்டுமல்லாமல், அதிகரிப்பதும்: கார்போஹைட்ரேட் வளர்சிதை மாற்றத்திற்கு காரணமான ஹார்மோன் பீட்டா செல்கள் மூலம் இன்சுலின் லாங்கர்ஹான்ஸ் தீவின் தொகுப்பு கூர்மையாக குறைக்கப்படுகிறது.
ஸ்டீடோசிஸின் வளர்ச்சி கணையத்தின் உடற்கூறியல் அமைப்பு மற்றும் செயல்பாட்டு மதிப்பால் தீர்மானிக்கப்படுகிறது. இது செரிமான அமைப்பின் முக்கிய உறுப்பு, இது செரிமான சாற்றின் ஒரு பகுதியாக கொழுப்புகள், புரதங்கள், கார்போஹைட்ரேட்டுகள் செரிமானத்தில் ஈடுபடும் என்சைம்களை உருவாக்குகிறது. கணைய சுரப்பி திசுக்களின் சிறப்பு பகுதிகளில் இது நிகழ்கிறது - அசினி. அவை ஒவ்வொன்றும் பின்வருமாறு:
- கணைய சாற்றை ஒருங்கிணைக்கும் கலங்களிலிருந்து,
- கப்பல்களில் இருந்து
- சுரப்பு பெரிய குழாய்களாகவும், பின்னர் பொதுவான குழாய்களிலும் (விர்சுங்ஸ்) வெளியேற்றப்படும் குழாயிலிருந்து.

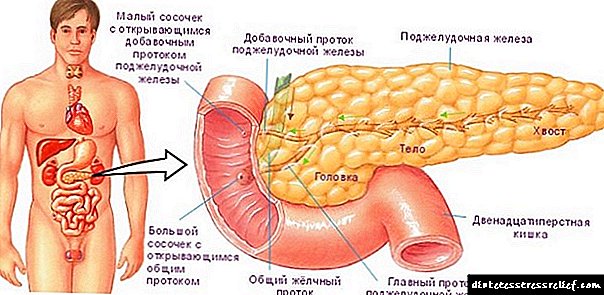
விர்சுங் குழாய் முழு சுரப்பியின் வழியாகவும், பித்தப்பை குழாயுடன் இணைகிறது, இது ஒரு குடலை உருவாக்குகிறது, இது சிறு குடலின் லுமினுக்குள் திறந்து ஓடியின் ஸ்பைன்க்டருக்கு நன்றி.
இதனால், கணையம் பித்தப்பை, கல்லீரல், சிறுகுடல், மறைமுகமாக - வயிற்றுடன் தொடர்புடையது. சுரப்பியில் ஏற்படும் எந்த மீறலும் அருகிலுள்ள உறுப்புகள் மற்றும் காரணங்களில் வளர்சிதை மாற்றத்தில் மாற்றத்திற்கு வழிவகுக்கிறது:
- கல்லீரல் திசுக்களில் கொழுப்பு ஹெபடோசிஸ்,
- பித்தப்பை சேதம், இதில் வீக்கம் உருவாகிறது (நாள்பட்ட கோலிசிஸ்டிடிஸ்), மற்றும் பித்த கற்களின் தேக்கநிலை காரணமாக உருவாகின்றன (கோலெலிதியாசிஸ்),
- சுவர்கள் தடித்தல் மற்றும் பொதுவான குழாயின் லுமேன் குறுகுவது ஆகியவை கணைய சுரப்பு, என்சைம்கள் மற்றும் கடுமையான கணைய நெக்ரோசிஸ் ஆகியவற்றின் அழுத்தம் அதிகரிப்பதற்கு வழிவகுக்கிறது.
- நெக்ரோசிஸை வளர்ப்பதன் காரணமாக லாங்கர்ஹான்ஸ் தீவுகளின் மரணம் இன்சுலின் கூர்மையான குறைவு, கிளைசீமியாவின் அதிகரிப்பு மற்றும் வகை 1 நீரிழிவு நோயின் வளர்ச்சிக்கு வழிவகுக்கிறது.
நீரிழிவு நோய்க்கான கணைய கணைய அழற்சி தீவுகளின் மாற்று அட்ராபி மற்றும் ஹைலினோசிஸை அவற்றின் ஈடுசெய்யும் ஹைபர்டிராஃபியுடன் விவரிக்கிறது.
ஸ்டீடோசிஸின் 2 மற்றும் 3 நிலைகளில், கொழுப்பு உயிரணுக்களின் குறிப்பிடத்தக்க வளர்ச்சி ஏற்படுகிறது மற்றும் கணையத்தின் செயல்பாட்டை சீர்குலைக்கிறது. ஆனால் சுரப்பியின் சில பகுதிகளின் மிதமான புண்களுடன் கூட, கணைய அழற்சியின் மருத்துவப் படம் முழுவதுமாக அடுத்தடுத்த நெக்ரோசிஸுடன் ஆட்டோலிசிஸ் (சுய-செரிமானம்) வளர்ச்சியின் காரணமாகவும், லிபோமாடோசிஸுடன் இணைந்து அடர்த்தியான பகுதிகள் - ஃபைப்ரோஸிஸ் உருவாவதாலும் தோன்றக்கூடும்.
- இணைப்பு திசுக்களில் இருந்து ஊடுருவல்களின் பெருக்கம், இது குழாய்கள், இரத்த நாளங்கள், மீதமுள்ள செயல்பாட்டு திசுக்களை கசக்கிவிடும்,
- பரவலான புண் காரணமாக உறுப்பு அடர்த்தி.
கணைய திசுக்களில் கொழுப்பு குவிவதை ஸ்டீடோசிஸ் அல்லது உறுப்பு கொழுப்பு சிதைவு என்று அழைக்கப்படுகிறது. அத்தகைய நோயறிதலை நீங்கள் சந்திக்கலாம் - ஆல்கஹால் அல்லாத கொழுப்பு நோய். இந்த நிலை பெரும்பாலும் உடல் பருமன், வகை 2 நீரிழிவு மற்றும் வளர்சிதை மாற்ற நோய்க்குறி (உடல் பருமன், அதிகப்படியான கொழுப்பு, இரத்த குளுக்கோஸ், உயர் இரத்த அழுத்தம் ஆகியவற்றின் கலவையாகும்) உடன் வருகிறது.
கணையம் கொழுப்பு - லிபேஸின் முறிவுக்கு ஒரு நொதியை உருவாக்குகிறது என்பதே இதற்குக் காரணம். சிறு குடலில் லிப்பிட்கள் கொண்ட உணவுகளுடன் முதலில் தொடர்புகொள்வது அவள்தான். அதன் உதவியுடன், கொழுப்புகள் கிளிசரின் மற்றும் கொழுப்பு அமிலங்களாக மாறும்.
 கணைய ஸ்டீடோசிஸ்
கணைய ஸ்டீடோசிஸ்
உணவில் இருந்து அதிக கொழுப்பு வந்தால், இதன் விளைவாக அதிக அளவு இலவச கொழுப்பு அமிலங்கள் உருவாகின்றன. அவர்களின் நடவடிக்கையின் கீழ்:
- திசுக்களின் அழற்சி ஏற்படுகிறது, அதைத் தொடர்ந்து கொழுப்புடன் மாற்றப்படுகிறது,
- இன்சுலின் சுரப்பு மற்றும் அதற்கான உணர்திறன் தொந்தரவு, இன்சுலின் எதிர்ப்பு தோன்றுகிறது,
- சுரப்பியின் செல்கள் ஆற்றலைக் கொண்டிருக்கவில்லை, அவற்றின் செயல்பாடு குறைகிறது, மேலும் குறைவான மற்றும் தேவையான லிபேஸ் உருவாகிறது.
கொழுப்பு திசுக்களால் அதிகமாக சுரக்கப்படும் பிற உயிரியல் ரீதியாக செயல்படும் சேர்மங்கள் - இன்டர்லூகின் 6, லெப்டின், அடிபோனெக்டின் மற்றும் கட்டி நெக்ரோஸிஸ் காரணி - உறுப்பு சேதத்திலும் பங்கேற்கின்றன.
உடல் மறுசீரமைப்பு உணவு

தடைசெய்யப்பட்ட இறைச்சி, மீன், காளான் குழம்புகள், பன்றி இறைச்சி, ஆட்டுக்குட்டி, வறுத்த உணவுகள், வாத்து, வாத்து, பயனற்ற கொழுப்புகள், புகைபிடித்த இறைச்சிகள், பதிவு செய்யப்பட்ட உணவு, தொத்திறைச்சி, ஸ்டர்ஜன், ஸ்டெலேட் ஸ்டர்ஜன், கேட்ஃபிஷ், சால்மன் கேவியர், கெண்டை போன்றவை, ஊறுகாய், இறைச்சிகள், மசாலா, காளான்கள் . நோயாளிகள் நீண்ட காலமாக கணைய அழற்சிக்கான உணவைப் பின்பற்ற வேண்டும்.
எட். பேராசிரியர். உள்ள Bronovets
"கணைய நோய்களுக்கான உணவு, உணவு" - காஸ்ட்ரோஎன்டாலஜி பிரிவில் இருந்து ஒரு கட்டுரை
பெரும்பாலும், ஆல்கஹால் பானங்களை அடிக்கடி பயன்படுத்துவதால் கடுமையான அல்லது நாள்பட்ட கணைய அழற்சி நோயாளிகளுக்கு இந்த நோயறிதல் வழங்கப்படுகிறது. அதிக எடையுள்ளவர்களில் கொழுப்பு ஊடுருவலுக்கு பல வழக்குகள் உள்ளன.
அதே நேரத்தில், கணையம் அளவு கணிசமாக அதிகரிக்கப்படாது, மேலும் அதன் வரையறைகள் சீராக இருக்கும், மாற்றங்கள் இல்லாமல் குழாய்கள். இத்தகைய சூழ்நிலைகளில், ஊடுருவல் கல்லீரல் பிரச்சினைகளுடன் இணைக்கப்படுகிறது.
கணையத்தின் கொழுப்பு ஊடுருவல், கல்லீரலைப் போலவே, கணைய அழற்சி நோயாளிகளுக்கு இதுபோன்ற செயல்முறைகளில் தோன்றுகிறது:
- நோயின் முறையற்ற சிகிச்சையுடன்,
- நீங்கள் ஒரு சிறப்பு உணவைப் பின்பற்றவில்லை என்றால்.
ஊடுருவல் போன்ற ஒரு நிலை எப்போதும் அழற்சியின் பின்னணியில் உருவாக முடியாது. கூடுதலாக, அழற்சி செயல்முறை ஒவ்வொரு முறையும் உறுப்பு திசு சிதைவுக்கு ஒரு முன்நிபந்தனையாக மாறாது. ஒரு விதியாக, மக்கள் கொழுப்பு மாற்றங்களால் பாதிக்கப்படுகின்றனர்:
- பிறவி முன்கணிப்புடன்
- அதிக எடை,
- வயதான நோயாளிகள்.
இந்த காரணத்தினாலேயே இந்த வகை மக்கள் மருத்துவரின் பரிசோதனையின் கீழ் இருப்பார்கள்.
கணைய அழற்சியை நாம் கருத்தில் கொண்டால், அது பெரும்பாலும் நீரிழிவு நோய்க்கும் கணைய செல்கள் இறப்பிற்கும் காரணமாகிறது. இந்த உறுப்பு கல்லீரலை பாதிக்கிறது மற்றும் அதில் சில மாற்றங்களுக்கு வழிவகுக்கிறது, மேலும் நோயின் முன்னேற்றம் கணையத்தை அகற்ற வேண்டிய அளவுக்கு செல்லக்கூடும்.
இந்த முக்கிய உறுப்புகளின் உடல் பருமன் முற்றிலும் மாற்ற முடியாத செயல் என்பதை புரிந்து கொள்ள வேண்டும். இந்த காரணத்திற்காக, மருத்துவர் அத்தகைய நோயாளியை தனது நெருக்கமான மேற்பார்வையின் கீழ் அழைத்துச் செல்ல வேண்டும், வருடத்திற்கு இரண்டு முறை தனது பரிசோதனையை நடத்த வேண்டும்.
கூடுதலாக, நோய்வாய்ப்பட்ட நபரின் வாழ்க்கையில் உணவு தவறாமல் இருக்க வேண்டும். இது சரியான ஊட்டச்சத்து ஆகும், இது கொழுப்பு நிறைந்த உணவுகள் விலக்கப்படுவதால் ஏற்படும் மறுபிறப்பைத் தடுக்க முக்கியமாகும்.
- சோர்வு,
- வாய்வழி சளிச்சுரப்பியில் சிறிய புண்களின் தோற்றம்,
- உலர்ந்த வாய்.
கொழுப்பு சுரப்பியை அல்ட்ராசவுண்ட் மூலம் மட்டுமே கண்டறிய முடியும்.
நோய் அழிக்கப்பட்டு மெதுவான முன்னேற்றத்தால் வகைப்படுத்தப்படுகிறது. அடுத்தடுத்த கட்டங்களில், கொழுப்பு ஊடுருவலின் தெளிவான அறிகுறிகள் ஏற்கனவே உள்ளன:
- மந்தமான இடுப்பு வலி, குறிப்பாக வலது விலா எலும்பின் கீழ்,
- , குமட்டல்
- வயிற்றுப்போக்கு,
- அதிகப்படியான வாயு உருவாக்கம்,
- நினைவுப்படுத்துகின்றது.
குறிப்பாக கடுமையான நிகழ்வுகளில், இருக்கலாம்:
- நோயாளியின் எடை இழப்பு
- ஹெபடைடிஸ் வளர்ச்சி
- வயிற்று வலி
- தோல் மிகவும் அரிப்பு இருக்கும்.
சிகிச்சையின் போக்கை முடித்த பிறகு, உயிர் வேதியியலுக்கு இரத்த தானம் செய்வது மற்றும் அனைத்து வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட் செய்ய வேண்டியது அவசியம். இந்த வியாதி வளர்சிதை மாற்ற இடையூறுகளின் விளைவாக இருப்பதால், ஆண்டுக்கு இரண்டு முறை சிகிச்சை படிப்புகளை மேற்கொள்வது அவசியம்.
- மது பானங்கள்
- இனிப்பு உணவுகள் மற்றும் பேஸ்ட்ரிகள்,
- க்ரீஸ் உணவு
- காரமான மற்றும் உப்பு.
புளித்த பால் பொருட்கள் கணையத்தின் நிலைக்கு நல்ல விளைவைக் கொடுக்கும்.
அத்தகைய ஒவ்வொரு நோயாளிக்கும் உணவு மற்றும் அதன் கொள்கைகளை கலந்துகொள்ளும் மருத்துவர் தனித்தனியாக வரைய வேண்டும்.
இதுவரை கருத்துகள் இல்லை!
ஊட்டச்சத்து மாற்றங்கள் இல்லாமல் மருந்து சிகிச்சை பயனற்றது. குறைந்த கலோரி உணவின் தேவைக்கு கூடுதலாக, இது பரிந்துரைக்கப்படுகிறது:
- மெனுவிலிருந்து கொழுப்பு இறைச்சி, ஆஃபால், பதிவு செய்யப்பட்ட உணவு, அனைத்து தொத்திறைச்சிகள், டெலி இறைச்சிகள்,
- எந்தவொரு வடிவத்திலும் ஆல்கஹால் முழுவதுமாக கைவிடவும், சாயங்கள், சுவைகள்,
- தினசரி நீங்கள் குறைந்தது 400 கிராம் காய்கறிகளையும் 200 கிராம் பழத்தையும், 30 கிராம் கொட்டைகள் அல்லது விதைகளையும் (வறுத்த மற்றும் உப்பு இல்லாமல்) சாப்பிட வேண்டும்,
- ஆரோக்கியமான தயாரிப்புகளைப் பயன்படுத்துங்கள் - பூசணி, கேரட், கடல் பக்ஹார்ன், பாதாமி, சீமை சுரைக்காய், காலிஃபிளவர் மற்றும் ப்ரோக்கோலி, தண்ணீரில் தானியங்கள், வெள்ளரி சாலடுகள், கீரைகள், 5% கொழுப்பு வரை புதிய பாலாடைக்கட்டி, புளிப்பு பால் பானங்கள்,
- தண்ணீரில் கொதிக்க வைத்து, வேகவைத்து, அடுப்பில் சுட, சமைக்க, கொழுப்புடன் வறுக்கவும், சுண்டவும் தடை விதிக்கப்பட்டுள்ளது,
- சைவ முதல் படிப்புகளை சமைக்கவும்
- ஒல்லியான இறைச்சி மற்றும் வேகவைத்த மீன் ஒரு நாளைக்கு 1-2 முறை, 100-150 கிராம் தலா அனுமதிக்கப்படுகிறது, வேகவைத்த காய்கறிகள் அழகுபடுத்த ஏற்றது, அழற்சி செயல்முறை இல்லாத நிலையில், காய்கறி எண்ணெயுடன் சாலட் வடிவில் புதியது.
அதிக எடையுடன், கார்போஹைட்ரேட்டுகள் அல்லது நீரிழிவு நோய்க்கான சகிப்புத்தன்மை, சர்க்கரை, இனிப்புகள், மாவு பொருட்கள், இனிப்பு பழங்கள், தேன் போன்றவை உணவில் இருந்து முற்றிலும் விலக்கப்படுகின்றன. இணையான தமனி உயர் இரத்த அழுத்தம் இருந்தால், அட்டவணை உப்பு ஒரு நாளைக்கு 3-5 கிராம் வரை வரையறுக்கப்படுகிறது.
கணைய ஸ்டீடோசிஸிற்கான உணவு சிகிச்சையின் முக்கிய அங்கமாகும். ஊட்டச்சத்து குறைந்த கலோரியாக இருக்க வேண்டும், கொழுப்புகள் மற்றும் கார்போஹைட்ரேட்டுகளின் கூர்மையான கட்டுப்பாட்டைக் கொண்ட உடலியல் புரத விதிமுறைகளைக் கொண்டிருக்க வேண்டும். உணவுப் பகுதியளவு இருக்க வேண்டும் என்ற உண்மையை கணக்கில் எடுத்துக்கொள்வது அவசியம் - நீங்கள் ஒரு நாளைக்கு 5-6 முறை சாப்பிட வேண்டும், ஆனால் சிறிய பகுதிகளில்.
உணவுக்கு இணங்க, நோயாளி வேகவைத்த அல்லது வேகவைத்த உணவை உண்ண வேண்டும். வறுத்த, கொழுப்பு, உப்பு, புகைபிடித்த, காரமானவற்றைப் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. புளிப்பு மற்றும் பதிவு செய்யப்பட்ட உணவுகளும் தடைசெய்யப்பட்டுள்ளன.
நீங்கள் காபி மற்றும் கார்பனேற்றப்பட்ட பானங்கள் பற்றி மறந்துவிட வேண்டும். நீங்கள் லேசாக காய்ச்சிய கருப்பு அல்லது பச்சை தேநீர் குடிக்கலாம். தினசரி மெனுவில் கொழுப்புகளின் முறிவு மற்றும் அகற்றலை துரிதப்படுத்தும் தயாரிப்புகள் இருக்க வேண்டும். குறைந்த கொழுப்புள்ள மீன், வேகவைத்த மாட்டிறைச்சி மற்றும் கோழி, சோயா, மோர், குறைந்த கொழுப்புள்ள பாலாடைக்கட்டி அல்லது ஒரு சிறிய சதவீத கொழுப்பு உள்ளடக்கம் (5% க்கு மேல் இல்லை) ஆகியவை இதில் அடங்கும்.
தானியங்கள் மற்றும் காய்கறி பொருட்களுடன் ஒளி சூப்களுக்கு முன்னுரிமை கொடுப்பது மதிப்பு. சமையல் தானியங்களுக்கு, அரிசி, ஹெர்குலஸ் மற்றும் பக்வீட் ஆகியவற்றைப் பயன்படுத்துவது நல்லது. காய்கறிகளிலிருந்து நீங்கள் சாப்பிடலாம்: உருளைக்கிழங்கு, சீமை சுரைக்காய், கத்தரிக்காய், பூசணி, முள்ளங்கி, வெள்ளரிகள், காலிஃபிளவர், தக்காளி.
சிறப்பாக வடிவமைக்கப்பட்ட மின் அமைப்பு எல்லா நேரங்களிலும் கவனிக்கப்பட வேண்டும். ஒரு சிகிச்சை உணவை கண்டிப்பாக கடைப்பிடிப்பது சிக்கல்களையும் நோயின் முன்னேற்றத்தையும் தடுக்க உதவும்.
கணையத்திற்கு வழக்கத்திற்கு மாறான முறைகள் மூலம் சிகிச்சையளிக்க முடியும். பாரம்பரிய மருந்து ரெசிபிகளின் பயன்பாடு பரிந்துரைக்கப்பட்ட சிகிச்சை மற்றும் உணவுக்கு ஒரு சிறந்த கூடுதலாகும். மூலிகை மருந்துகள் அறிகுறிகளை அகற்ற உதவுவது மட்டுமல்லாமல், கொழுப்பு செல்கள் வளர்ச்சியை நிறுத்தவும் உதவுகின்றன.
ஆரம்ப கட்டங்களில் கணைய ஸ்டீடோசிஸை மூலிகைகள் மூலம் வீட்டில் சிகிச்சையளிக்க முடியும். ஒரு தீர்வாக, நீங்கள் அழியாத மற்றும் கெமோமில் பூக்களின் அடிப்படையில் தயாரிக்கப்பட்ட உட்செலுத்தலைப் பயன்படுத்தலாம்.
ஸ்டீடோசிஸுக்கு எதிரான போராட்டத்தில் ஒரு பிரபலமான மற்றும் பயனுள்ள கருவி புளூபெர்ரி இலையின் காபி தண்ணீர் ஆகும். அதன் தயாரிப்புக்கு நீங்கள் 1 டீஸ்பூன் எடுக்க வேண்டும். எல். புதிய நறுக்கிய இலைகள் அல்லது 1.5 டீஸ்பூன். எல். உலர்ந்த 250 மில்லி கொதிக்கும் நீரை ஊற்றி 10 நிமிடங்களுக்கு குறைந்த வெப்பத்தில் கொதிக்க வைக்கவும். குழம்பு குளிர்ந்த பிறகு, வடிகட்டவும். ஒரு நாளைக்கு 2 முறை, 100 மில்லி எடுத்துக் கொள்ளுங்கள்.
கணைய நோய்களில், ஓட்ஸ் ஒரு காபி தண்ணீர் பரவலாக பயன்படுத்தப்படுகிறது. அதை பின்வருமாறு தயாரிக்க வேண்டியது அவசியம்: 1 லிட்டர் மூல தானியத்தை 1 லிட்டர் தண்ணீரில் ஊற்றி 8–9 மணி நேரம் விட்டு விடுங்கள். பின்னர் தீ வைத்து, ஒரு கொதி நிலைக்கு கொண்டு வந்து சுமார் 30 நிமிடங்கள் இளங்கொதிவாக்கவும்.
குழம்பு ஒரு கொள்கலனை ஒரு துண்டில் போர்த்தி 12 மணி நேரம் காய்ச்சவும். பின்னர் குழம்பு வடிகட்டி, அசல் அளவிற்கு வேகவைத்த தண்ணீரை சேர்க்கவும். இதன் விளைவாக வரும் மருந்தை காலையில் வெறும் வயிற்றில், தலா 150 மில்லி குடிக்கவும்.
சிகிச்சையை விட ஸ்டீடோசிஸைத் தடுப்பது எளிதானது என்பதை நினைவில் கொள்வது அவசியம். எனவே, ஒரு உணவைப் பின்பற்றி ஆரோக்கியமான வாழ்க்கை முறையை நடத்துவது நல்லது.
கணைய உடல் பருமனுக்கு ஏன் சிகிச்சையளிக்க வேண்டும்?

கணைய திசுக்களில் கொழுப்பு மாற்றங்கள் அதன் செயல்பாடுகளை முழுமையாக தடுக்க வழிவகுக்கும் - இன்சுலின், குளுகோகன் மற்றும் கணைய சாறு உற்பத்தி. மோசமாக அது கணையத்தில் அதன் பங்கை நிறைவேற்றுகிறது, அருகிலுள்ள உறுப்புகள் மற்றும் முழு செரிமான அமைப்பிலும் அதிக சுமை.
கணைய உடல் பருமன் இரைப்பைக் குழாயின் பிற உறுப்புகளின் சுகாதார நிலையுடன் நெருக்கமாக தொடர்புடையது. கணைய லிபோடிஸ்ட்ரோபியின் வளர்ச்சி வளர்ந்த கொழுப்பு கல்லீரல் ஹெபடோசிஸால் வலுவாக பாதிக்கப்படுகிறது, எனவே, இந்த நோய்களின் சிக்கலான சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும்.
உணவு முறை, கெட்ட பழக்கங்களை கைவிடுவது மற்றும் மருத்துவரின் பரிந்துரைகளைப் பின்பற்றுவது - கணையத்தில் கொழுப்பு படிவதைக் குறைப்பதற்கான திறவுகோல் இது.
கணைய ஊடுருவல் - சிகிச்சை
கொழுப்பு ஊடுருவல் மற்றும் உடல் பருமன் ஆகியவை இணைந்து சிகிச்சையளிக்கப்பட வேண்டும். இந்த செயல்முறை நோய்க்கான சிகிச்சையின் நான்கு பகுதிகளை வழங்குகிறது:
- நோயியலின் முன்நிபந்தனைகளை அகற்றுவது,
- மருந்து சிகிச்சை,
- பாரம்பரிய மருத்துவத்தின் சமையல் அடிப்படையில் வைட்டமின் வளாகங்கள் மற்றும் மருந்துகளை எடுத்துக்கொள்வது,
- சிறப்பு உணவு மற்றும் உடல் செயல்பாடு.
ஒவ்வொரு சந்தர்ப்பத்திலும், சிகிச்சையின் நோய் மற்றும் அதன் வரலாற்றின் படி, தனித்தனியாக தேர்வு செய்யப்படும். ஒரு விதியாக, மீட்புக்கு 2 மாதங்களுக்கும் மேலாகும்.
நீங்கள் சரியான நேரத்தில் நடவடிக்கை எடுக்காவிட்டால், அத்தகைய நிலை இறுதியில் கணைய புற்றுநோய் அல்லது சிரோசிஸாக உருவாகலாம். உதவிக்கான அவசர முறையீடு நோயாளிக்கு சரியான நேரத்தில் சரியான சிகிச்சையைப் பெற உதவும், இது உடல் பருமன் செயல்முறையைத் தடுப்பதற்கும், அதற்கான காரணங்களை அகற்றுவதற்கும் நோக்கமாக உள்ளது.
கணைய உடல் பருமனுக்கு மூன்று நிலைகள் உள்ளன:
- மாற்றங்கள் 30% உறுப்பு செல்களை பாதிக்கும் போது.
- 30-60% வரம்பில் கொழுப்பு செல்கள் இருப்பது.
- 60% க்கும் மேற்பட்ட லிபோசைட்டுகள்.
கொழுப்பு கணைய ஊடுருவலை பழமைவாத அல்லது அறுவை சிகிச்சை முறைகள் மூலம் சிகிச்சையளிக்க முடியும். கொழுப்புச் சேர்த்தல்கள் சிறியவை, கணையம் முழுவதும் சிதறடிக்கப்படுகின்றன மற்றும் குழாய்களை சுருக்கவில்லை எனக் கண்டறியப்பட்டால், மருத்துவர் நோயாளிக்கு பழமைவாத சிகிச்சையை பரிந்துரைக்கிறார்.
இதில் முக்கிய விஷயம் என்னவென்றால், ஒரு குறிப்பிட்ட சிகிச்சை முறையை (அட்டவணை எண் 5) கடைப்பிடிப்பது, இதன் மூலம் நீங்கள் உடலின் உயிரணுக்களிலிருந்து அதிகப்படியான கொழுப்பை அகற்றலாம், குழாய்களை அழுத்துவதைத் தடுக்கலாம் மற்றும் நோயின் மேலும் முன்னேற்றத்தைத் தடுக்கலாம்.
உடல் பருமன் கணையத்திற்கான உணவில் பின்வருவன அடங்கும்:
- உணவு துண்டு துண்டாக (ஒரு நாளைக்கு 5-6 முறை வரை),
- ஒரு பெரிய அளவு திரவம் (3 எல் வரை),
- சாப்பிட்ட பிறகு பொய் சொல்வதை தடை செய்தல்,
- படுக்கைக்கு 2 மணி நேரத்திற்கு முன் கடைசி உணவு
- நீராவி, வேகவைத்த சமையல் முறைகள்,
- வறுத்த, காரமான, உப்பு, புகைபிடித்த உணவுகள், ஆல்கஹால்,
- இனிப்புகள் மற்றும் மாவு பொருட்களின் பயன்பாட்டில் கூர்மையான குறைவு.
உணவின் அடிப்படையில் பின்வரும் தயாரிப்புகள் இருக்க வேண்டும்: குறைந்த கொழுப்பு வகைகள் இறைச்சி, மீன், தானியங்கள், காய்கறிகள், மூலிகைகள், கொழுப்பு இல்லாத கேஃபிர், புளிப்பு கிரீம், பாலாடைக்கட்டி போன்றவை. திசுக்களில் இருந்து கொழுப்பு படிவுகளை அகற்றுவது இதன் நோக்கத்தை பரிந்துரைக்க சிறப்பு நொதி ஏற்பாடுகள் அவசியம்.
கணையத்தில் ஏற்கனவே கொழுப்பு செல்கள் (லிபோசைட் காலனிகள்) தீவுகள் இருந்தால் அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது, அவை குழாய்களை அழுத்துவதற்கு வழிவகுக்கும், இதனால் கணைய சாறு (சுரப்பு) சாதாரண வெளியேற்றத்தை மீறுகிறது.
பெரும்பாலான சந்தர்ப்பங்களில், இந்த நோய் ஒரு நபரின் வாழ்க்கை முறையுடன் நேரடியாக தொடர்புடையது, மேலும் அரிதான சந்தர்ப்பங்களில் இது பிற உருவாக்கும் காரணங்களின் செல்வாக்கின் கீழ் உருவாகிறது. அறுவை சிகிச்சை செய்யப்படும்போது உடல் உறுப்புகளை மீளமுடியாத அளவுக்கு உடல் பருமனைத் தடுக்க, ஒரு நபர் ஆரோக்கியமான வாழ்க்கை முறையின் எளிய விதிகளை அறிந்து கொள்ள வேண்டும், நினைவில் கொள்ள வேண்டும்.
இவை பின்வருமாறு: ஆரோக்கியமான உணவு, மொபைல் வாழ்க்கை முறை, கெட்ட பழக்கங்களை கைவிடுதல். குறிப்பாக நீரிழிவு நோய் மற்றும் கணைய அழற்சி நோயாளிகளுக்கு நாள்பட்ட வடிவத்தில் நீங்கள் தேட வேண்டும். ஒரு மருத்துவரிடம் - ஒரு இரைப்பைக் குடலியல் நிபுணரிடம் தவறாமல் வருகை தருமாறு அவர்களுக்கு அறிவுறுத்தப்படுகிறது.
முக்கிய நிபந்தனை எடை இழப்பு. இதற்காக, குறைந்த கலோரி ஊட்டச்சத்து பரிந்துரைக்கப்படுகிறது (கணக்கிடப்பட்டதில் இருந்து 500 கிலோகலோரி பற்றாக்குறை), ஒரு நாளைக்கு குறைந்தது 45 நிமிடங்கள் உடல் செயல்பாடு.வலி மற்றும் செரிமான கோளாறுகள் இல்லாத நிலையில், சிகிச்சையானது கார்போஹைட்ரேட்டுகளின் வளர்சிதை மாற்றத்தை (நீரிழிவு சிகிச்சை, பிரீடியாபயாட்டீஸ் சிகிச்சை), கொழுப்புகள் (கொழுப்பைக் குறைப்பதற்கான ஒரு வழி), பித்தத்தின் வெளிச்சத்தை மேம்படுத்துவதை நோக்கமாகக் கொண்டுள்ளது.
கணையப் பற்றாக்குறை (வலி, வீக்கம், நிலையற்ற மலம்) மற்றும் கடுமையான வளர்சிதை மாற்றக் கோளாறுகளின் அறிகுறிகளுடன், மருந்துகள் பரிந்துரைக்கப்படுகின்றன:
- அமிலத்தன்மையைக் குறைத்தல் - ஒமேஸ், கட்டுப்பாடு,
- மைக்ரோஸ்பியர்ஸில் லிபேஸ் கொண்ட என்சைம்கள் - கிரியோன், பங்க்ரோல், ஹெர்மிடேஜ்,
- லிப்பிட்-குறைத்தல் (க்ரெஸ்டர், ட்ரைக்கர்) கொழுப்பில் சீரான குறைவு, லிப்பிட் விகிதத்தை இயல்பாக்குதல்,
- sorbents - என்டோரோஸ்கெல், பாலிசார்ப், அட்டாக்ஸில்,
- மைக்ரோஃப்ளோராவை இயல்பாக்குவதற்கான புரோபயாடிக்குகள் - லினெக்ஸ், ஹிலக் ஃபோர்ட்,
- இன்சுலின் திசு பதிலை அதிகரிக்க - மெட்ஃபோர்மின், ஜானுவியா,
- ஆக்ஸிஜனேற்றிகள் - வைட்டமின் ஈ, பெர்லிஷன், மெக்ஸிடோல்,
- கல்லீரல் செயல்பாட்டை மேம்படுத்த ஹெபடோபிரோடெக்டர்கள் - எசென்ஷியேல், ஹெபாபீன், சிட்ரார்கினின்,
- வலிக்கான ஆண்டிஸ்பாஸ்மோடிக்ஸ் - நோ-ஷ்பா, ரியாபால், புஸ்கோபன்,
- வாஸ்குலர் முகவர்கள் - மிக்கார்டிஸ், பிரஸ்டேரியம்.
கடுமையான சந்தர்ப்பங்களில், லிபேஸ் செயல்பாட்டை மேம்படுத்த பிளாஸ்மாபெரிசிஸ், ஹெபரின் நரம்பு நிர்வாகம் மற்றும் குறுகிய-செயல்பாட்டு இன்சுலின் ஆகியவற்றைப் பயன்படுத்தி இரத்த சுத்திகரிப்பு அமர்வுகள் மேற்கொள்ளப்படுகின்றன.
டயட் எண் 5. இது மீட்பு காலத்தில் கடுமையான ஹெபடைடிஸ், நாள்பட்ட தொடர்ச்சியான ஹெபடைடிஸ், நிவாரணத்தில் நாள்பட்ட செயலில் உள்ள ஹெபடைடிஸ், கல்லீரலின் ஈடுசெய்யப்பட்ட சிரோசிஸ், ஹெபடோசிஸ், குறைந்த அழற்சி செயல்பாட்டைக் கொண்ட நாள்பட்ட கோலிசிஸ்டிடிஸ், நாள்பட்ட கணைய அழற்சி ஆகியவற்றிற்கு பரிந்துரைக்கப்படுகிறது.
உணவு மற்றும் ஆற்றல் மதிப்பின் வேதியியல் கலவை: புரதங்கள் - 90-100 கிராம், கொழுப்புகள் - 90-100 கிராம் (அவற்றில் 1/3 காய்கறி), கார்போஹைட்ரேட்டுகள் - 450 கிராம் (எளிமையானவை உட்பட - 50 கிராம்), அட்டவணை உப்பு - 8-10 கிராம் , தினசரி திரவ உள்ளடக்கம் 2-2.5 லிட்டர் (1.5 லிட்டர் இலவசம்), ஆற்றல் மதிப்பு சுமார் 3000 கிலோகலோரி ஆகும்.
பகுதியளவு சாப்பிடுவது (ஒரு நாளைக்கு 5 முறை). அனைத்து உணவுகளும் வேகவைத்த அல்லது வேகவைத்த சமைக்கப்படுகின்றன, அத்துடன் அடுப்பில் சுடப்படுகின்றன. தேவைப்பட்டால், மெக்கானிக்கல் ஸ்பேரிங் தேவைப்பட்டால், இந்த உணவின் துடைத்த பதிப்பைப் பயன்படுத்தலாம்.
உணவில் பின்வருவன அடங்கும்: நேற்றைய கோதுமை மற்றும் கம்பு ரொட்டி, தினசரி ரொட்டி வீதத்திலிருந்து பட்டாசுகள், பிஸ்கட், சைவ காய்கறி, தானிய மற்றும் பால் சூப்கள், வேகவைத்த அல்லது ச ff ஃப்ளோ வடிவத்தில் மெலிந்த இறைச்சிகள், கத்திகள், நீராவி கட்லட்கள், வேகவைத்த கோழி மற்றும் முயல், புதியவை குறைந்த கொழுப்பு வேகவைத்த மீன்,
அமிலமற்ற பாலாடைக்கட்டி, புரத ஆம்லெட்ஸ், பால் மற்றும் புளிப்பு பால் பானங்கள், லேசான பாலாடைக்கட்டிகள், மூல மற்றும் பிசைந்த காய்கறிகள், பழுத்த மற்றும் இனிப்பு பழங்கள் மற்றும் அவற்றிலிருந்து உணவுகள், பழம் மற்றும் பெர்ரி பழச்சாறுகள், வெண்ணெய் மற்றும் காய்கறி கொழுப்புகள்.
டயட் எண் 5 அ. நாள்பட்ட ஹெபடைடிஸ் மற்றும் கோலிசிஸ்டிடிஸின் கடுமையான மற்றும் அதிகரிப்புக்கு இது குறிக்கப்படுகிறது. இந்த உணவு ஒரு சாதாரண புரத உள்ளடக்கம் (80-100 கிராம்), கொழுப்புகள் (70-80 கிராம்) மற்றும் கார்போஹைட்ரேட்டுகள் (350-400 கிராம்) ஆகியவற்றைக் கட்டுப்படுத்துகிறது.
உணவுகள் மற்றும் உணவுகளின் தொகுப்பு உணவு எண் 5 இல் உள்ளதைப் போன்றது. கடுமையான ஹெபடைடிஸில், பருப்பு வகைகள், காய்கறிகள் மற்றும் அத்தியாவசிய எண்ணெய்கள் நிறைந்த மூலிகைகள் உணவில் இருந்து விலக்கப்படுகின்றன. நீர்-உப்பு வளர்சிதை மாற்றம் மற்றும் தினசரி டையூரிசிஸை கண்காணிப்பது முக்கியம்.
அதில் பழம் மற்றும் பெர்ரி பழச்சாறுகள், ரோஸ்ஷிப் குழம்பு, தேன் அல்லது ஜாம் கொண்ட பலவீனமான இனிப்பு தேநீர், பாலுடன் தேநீர், மற்றும் உணவில் பழ பானங்கள் ஆகியவை இருக்க வேண்டும். திரவம் வைத்திருத்தல் இருந்தால், சோடியம் குளோரைட்டின் அளவு 4-5 கிராம் வரை குறைக்கப்பட்டு திரவ உட்கொள்ளலைக் கட்டுப்படுத்துகிறது.
பிலியரி நோய்க்குறியுடன் கூடிய நாள்பட்ட ஹெபடைடிஸில், உணவு நார்ச்சத்தும் சேர்க்கப்பட வேண்டும், இது ஒரு கொலரெடிக் (காய்கறிகள், பழங்கள் மற்றும் அவற்றின் சாறுகள்), தாவர எண்ணெய்கள், விலங்குகளுடன் விகிதத்தை 50% ஆகக் கொண்டு வர வேண்டும்.
கல்லீரலின் ஈடுசெய்யப்பட்ட சிரோசிஸுடன் மருத்துவ ஊட்டச்சத்து உணவு எண் 5 இன் கொள்கைகளின் அடிப்படையில் கட்டமைக்கப்பட்டுள்ளது, மேலும் கல்லீரல் செயலிழப்பு அறிகுறிகள் தோன்றும்போது, உணவு திருத்தப்படுகிறது. டிஸ்பெப்டிக் கோளாறுகள் அதிகரித்தால், உணவு எண் 5 ஏ பரிந்துரைக்கப்படுகிறது, மற்றும் வயிற்றுப்போக்குடன் ஸ்டீட்டோரியாவுடன், அவை கொழுப்புகளை (50 கிராம் வரை) கட்டுப்படுத்துகின்றன, பால், தேன் மற்றும் ஜாம் ஆகியவற்றை விலக்குகின்றன.
மாறாக, மலச்சிக்கலுக்கான போக்குடன், கொடிமுந்திரி, உலர்ந்த பாதாமி, அத்தி, ஊறவைத்த பாதாமி, பீட், பிளம்ஸ் போன்றவை பரிந்துரைக்கப்படுகின்றன. புரத வளர்சிதை மாற்றத்தில் இடையூறு ஏற்பட்டால் அல்லது உடலில் நைட்ரஜன் கழிவுகள் குவிந்தால், புரதத்தின் அளவு உணவில் கூர்மையாக மட்டுப்படுத்தப்படுகிறது.
சளி மற்றும் பிசைந்த சூப்கள், பிசைந்த கஞ்சி, ஜெல்லி, ஜெல்லி. மேலும், உணவில் சுத்திகரிக்கப்பட்ட பாலாடைக்கட்டி மற்றும் இறைச்சி, வேகவைத்த மீன் போன்றவை அடங்கும், மேலும் நோய் தொடங்கிய 5-7 நாட்களுக்குப் பிறகு, நோயாளிக்கு உணவு எண் 5 அ பரிந்துரைக்கப்படுகிறது.
கல்லீரல் மற்றும் பித்த நாள அமைப்பின் நோய்களுக்கான உணவு சிகிச்சையின் பொதுவான கொள்கைகளுக்கு ஏற்ப கோலிசிஸ்டெக்டோமிக்கு உட்பட்ட நோயாளிகளுக்கு டயட் தெரபி கட்டப்பட்டுள்ளது. போஸ்ட்கோலெசிஸ்டெக்டோமி நோய்க்குறி என்று அழைக்கப்படுபவரின் வளர்ச்சிக்கு பல்வேறு காரணங்கள் இருந்தபோதிலும், மருத்துவ வெளிப்பாட்டில் இது இரண்டு முக்கிய அறிகுறிகளால் வெளிப்படுத்தப்படுகிறது - வலி மற்றும் டிஸ்ஸ்பெசியா, இது சிகிச்சை முறைகளை தீர்மானிக்கும்போது முதன்மையாக கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும். டிஸ்பெப்டிக் மற்றும் வலி நோய்க்குறியின் தீவிரம் உணவு சிகிச்சையின் தன்மையை தீர்மானிக்கிறது.
கடுமையான கணைய அழற்சியில் சிகிச்சை ஊட்டச்சத்து கணையத்தை அதிகப்படுத்துதல், ஹைப்பர்ஃபெர்மெண்டீமியாவைக் குறைத்தல், சுரப்பியின் சுரப்பு செயல்பாட்டைக் குறைத்தல் மற்றும் குழாய்களில் தேக்கத்தின் நிகழ்வுகளை குறைத்தல் ஆகியவற்றை நோக்கமாகக் கொண்டுள்ளது.
இந்த உணவின் கலவை பின்வருமாறு: பட்டாசுகள், பல்வேறு தானியங்களிலிருந்து (தினை தவிர) சளி சவ்வு, தண்ணீரில் சூப்கள் அல்லது பலவீனமான காய்கறி குழம்பு, குறைந்த கொழுப்புள்ள இறைச்சி மற்றும் மீன்களின் உணவுகள் ச ff ஃப்லே, முழங்கால்கள் அல்லது நீராவி கட்லெட்டுகள், ஒன்று அல்லது இரண்டு மென்மையான வேகவைத்த முட்டை அல்லது நீராவி ஆம்லெட்,
உணவுகளில் பால், புதிதாக தயாரிக்கப்பட்ட அமிலமற்ற பாலாடைக்கட்டி, உப்பு சேர்க்காத வெண்ணெய் (தயாராக சாப்பாட்டில் சேர்க்கப்பட்டுள்ளது), பிசைந்த உருளைக்கிழங்கு மற்றும் நீராவி புட்டுகளின் வடிவத்தில் காய்கறிகளிலிருந்து பக்க உணவுகள், தானியங்களிலிருந்து பக்க உணவுகள், வேகவைத்த ஆப்பிள்கள், உலர்ந்த மற்றும் புதிய பழங்களிலிருந்து பிசைந்த கலவைகள், ஜெல்லி, சைலிட்டால் ஜெல்லி , sorb, பலவீனமான தேநீர், மினரல் வாட்டர்ஸ், ரோஸ்ஷிப் குழம்பு.
அதிகரிப்பு இல்லாமல் நாள்பட்ட கணைய அழற்சியில், எண் 5 பி பரிந்துரைக்கப்படுகிறது (இரண்டாவது விருப்பம்), அங்கு புரத உள்ளடக்கம் 110-120 கிராம், கொழுப்பு - 80 கிராம், கார்போஹைட்ரேட்டுகள் - 300-350 கிராம் (முக்கியமாக எளிமையானவற்றின் காரணமாக: சர்க்கரை, தேன், ஜாம், இனிப்புகள் போன்றவை. .
நாட்டுப்புற வைத்தியம் மூலம் சிகிச்சை
எனவே, வலியின் கடுமையான தாக்குதல்களால், தயிரில் இருந்து வயிற்றுப் பகுதிக்கு ஒரு அமுக்கம் வீக்கத்தைப் போக்க உதவுகிறது, உடலின் ஆரோக்கியத்தை மேம்படுத்தவும், ஓட்மீல் ஜெல்லி குடிக்கவும், திரவ கடினமான கஞ்சியை சாப்பிடவும், இளஞ்சிவப்பு ரோடியோலாவை உட்செலுத்தவும், ஆஸ்பென் ஒரு காபி தண்ணீர் அல்லது கசப்பான புழு மற்றும் கருவிழி ஒரு காபி தண்ணீர் எடுக்கவும்.
மூலிகை தயாரிப்புகள் மற்றும் மாற்று மருத்துவத்தின் முறைகளை உணவில் அறிமுகப்படுத்தும்போது, எல்லா நோய்களுக்கும் சிறந்த பீதி இல்லை என்பதை நினைவில் கொள்வது மதிப்பு, ஒவ்வொரு சந்தர்ப்பத்திலும் இந்த நோய் ஒரு தனிப்பட்ட திட்டத்தின் படி கண்டிப்பாக சிகிச்சையளிக்கப்பட வேண்டும், உடலின் பண்புகள் மற்றும் மருத்துவ பரிந்துரைகளை கண்டிப்பாக கடைபிடிக்க வேண்டும்.
நோய் ஏற்படக்கூடிய சிக்கல்கள்
கொழுப்புச் சிதைவு என்பது மிகவும் ஆபத்தான நோயாகும். சிக்கலான சிகிச்சையின் நீண்ட காலம் இல்லாத நிலையில், இந்த நோயியல் பின்வரும் நோய்க்குறியியல் நிகழ்வுகளை எளிதில் தூண்டிவிடும்:
- அருகிலுள்ள உறுப்புகளின் சுவர்களில் புண்கள் உருவாகின்றன.
- இரத்த குளுக்கோஸில் கூர்மையான குறைவு.
- பித்தப்பை குழாய்களில் சிறிய கற்களின் உருவாக்கம் மற்றும் இயக்கம்.
- செப்சிஸின் வளர்ச்சி.
- ஆன்மாவில் கோளாறுகளின் தோற்றம்.
- கணையத்தில் புண்கள் உருவாகின்றன, இது அடிவயிற்று குழிக்குள் உருவாகலாம்.
- உடலுக்குள் நீர்க்கட்டிகள் உருவாகின்றன.
- குடலில் சப்ளை மற்றும் சிதைவு.
- கணையத்தில் நோய்த்தொற்றின் வளர்ச்சி,
- பித்த நாளத்தில் ஆதரவு,
- குடல் சவ்வின் ஒருமைப்பாட்டை மீறுதல்,
- வயிற்றின் சுவர்களில் அல்சரேஷன்,
- இரத்த சர்க்கரையின் கூர்மையான வீழ்ச்சி,
- கணைய நீர்க்கட்டி கண்டறிதல்
- கணையத்தில், வயிற்று குழிக்குள் நுழையக்கூடிய புண்கள் தோன்றும்,
- செப்சிஸின் ஆரம்பம்,
- மனநல கோளாறுகள்
- பிலியரி கணைய அழற்சி (பித்த நாளங்களுடன் சிறிய மற்றும் மிகச் சிறிய கற்களின் இயக்கம்).
நாள்பட்ட கணைய அழற்சியில், சுரப்பியின் வடிவத்தில் மாற்றம் ஏற்படலாம், இது டூடெனினத்தை கசக்கத் தொடங்கும் என்பதற்கு வழிவகுக்கும், இதன் விளைவாக உணவு தடை ஏற்படும். இந்த வழக்கில், அறுவை சிகிச்சை தலையீடு அவசியம்.
ஆரம்பகால இடியோபாடிக் நாள்பட்ட கணைய அழற்சி, நாற்பது வயது வரை, மற்றும் தாமதமாக (ஆல்கஹால் அல்லாத வெப்பமண்டல கணைய அழற்சி) ஒரு தனி நெடுவரிசையில் மருத்துவர்கள் வேறுபடுத்துகிறார்கள். இந்த வகையான நோய்களின் வளர்ச்சியில், உணவில் புரதம் மற்றும் மெக்னீசியம் இல்லாதது முதன்மை முக்கியத்துவம் வாய்ந்தது.
கணைய உடல் பருமன் சிகிச்சைகள்
மருத்துவர்கள் பொதுவாக சிகிச்சை முறைகளைப் பயன்படுத்துகிறார்கள் அல்லது நோயாளிகளுக்கு ஒரு உணவை பரிந்துரைக்கிறார்கள். ஸ்டீடோசிஸுக்கு எதிரான போராட்டத்தில் சரியான உணவு முக்கிய பங்கு வகிக்கிறது, எனவே ஊட்டச்சத்தின் சில கொள்கைகளை பின்பற்ற முயற்சிக்கவும்.
உடல் பருமனுடன், கணைய உணவு எப்போதும் கொழுப்பு நிறைந்த உணவுகளை பயன்படுத்துவதை விலக்குகிறது. ஒரு சிறந்த விருப்பம் உணவு அட்டவணை எண் 5 என்று அழைக்கப்படுகிறது. பின்வரும் உணவுகள் தடைசெய்யப்பட்டுள்ளன:
- கொழுப்பு மீன் மற்றும் இறைச்சி,
- பதிவு செய்யப்பட்ட உணவுகள்
- அதிக கொழுப்பு பால் பொருட்கள்,
- வறுத்த உணவு
- மிட்டாய் மற்றும் எந்த இனிப்புகள்.
நோய்க்கான சிகிச்சையில், சிறிய பகுதிகளிலும், பெரும்பாலும் (ஒரு நாளைக்கு ஐந்து அல்லது ஆறு முறை வரை) சாப்பிடுவது அவசியம். மேலும், ஒரு சாதாரண குடிப்பழக்கத்தை பின்பற்றுவதை உறுதிப்படுத்திக் கொள்ளுங்கள், தினமும் 2 லிட்டருக்கு மேல் தண்ணீர் குடிக்க வேண்டும். உணவுகளை வேகவைக்க வேண்டும், வேகவைக்க வேண்டும், சுண்டவைக்க வேண்டும் அல்லது அடுப்பில் சுட வேண்டும்.
அனுமதிக்கப்பட்ட உணவுகளில் குறைந்த கொழுப்புள்ள மீன் மற்றும் இறைச்சி, கொழுப்பு இல்லாத பால், சுண்டவைத்த காய்கறிகள், இனிக்காத பழங்கள், அனைத்து வகையான சூப்கள் மற்றும் தானியங்கள் ஆகியவை அடங்கும்.
கணையத்திற்கு உடல் பருமனுக்கு சிகிச்சையளிப்பதை விட கடுமையான நிகழ்வுகளில், மருத்துவர்கள் உங்களுக்கு சொல்ல வேண்டும். அவை பொதுவாக செரிமான அமைப்புக்கு உதவும் மருந்துகளை பரிந்துரைக்கின்றன:
- ஃபெஸ்டல், கணையம் மற்றும் மெஜிம்-ஃபோர்டே - இவை அனைத்தும் நொதிகளின் அடிப்படையில் உருவாக்கப்படுகின்றன,
- பிளாட்டிஃபிலின், நோ-ஷ்பா மற்றும் பிற ஆண்டிஸ்பாஸ்மோடிக் மருந்துகள்,
- ஹார்மோன் அளவை இயல்பாக்குவதற்கும், நீரிழிவு நோய்க்கு சிகிச்சையளிப்பதற்கும் மற்றும் பிற நோய்களை அகற்றுவதற்கும் மருந்துகள்.
மேம்பட்ட சூழ்நிலைகளில், அறுவைசிகிச்சை முறைகள் மூலம் கணைய உடல் பருமனுக்கு சிகிச்சையளிப்பது அவசியம். இந்த செயல்பாடுகள் சுரப்பியில் உள்ள கொழுப்பு வைப்புகளை அகற்றுவதை நோக்கமாகக் கொண்டுள்ளன, ஆனால் அடிப்படையில் அவை தற்காலிக விளைவை அளிக்கின்றன, ஏனெனில் கொழுப்பு திசுக்கள் படிப்படியாக வடுவால் மாற்றப்படுகின்றன. விவரிக்கப்பட்ட அனைத்து முறைகளையும் பயன்படுத்தி ஒருங்கிணைந்த அணுகுமுறையால் சிறந்த முடிவு வழங்கப்படுகிறது.
வளர்ச்சிக்கான காரணங்கள்
உயிருக்கு ஆபத்தான நோயை ஏற்படுத்தும் முக்கிய காரணிகளில் ஒன்று ஊட்டச்சத்து குறைபாடு மற்றும் கெட்ட பழக்கங்கள் (ஆல்கஹால் துஷ்பிரயோகம், புகைத்தல்). மிக பெரும்பாலும், அதிக எடை கொழுப்பு லிபோமாடோசிஸுக்கு காரணம்.
நீரிழிவு நோய், கணைய அழற்சி, கோலிசிஸ்டிடிஸ், கோலெலித்தியாசிஸ் போன்ற நோய்கள் ஒரு நோயியல் செயல்முறையைத் தூண்டும். பெரும்பாலும் கணையத்துடன் நேரடியாக தொடர்புபடுத்தப்படாத, ஆனால் அதற்கு அருகிலேயே செய்யப்படும் அறுவை சிகிச்சை தலையீடுகள் ஸ்டீடோசிஸின் வளர்ச்சிக்கு வழிவகுக்கும்.
சில மருந்துகளை நீண்ட நேரம் பயன்படுத்துவதால் உறுப்பு திசுக்களில் மாற்றங்கள் ஏற்படக்கூடும் என்பதும் கண்டறியப்பட்டது.
கல்லீரல் மற்றும் கணையத்தின் உடல் பருமன்
பெரும்பாலான சந்தர்ப்பங்களில், கணைய உடல் பருமன் கொழுப்பு கல்லீரலுடன் சேர்ந்துள்ளது, ஏனெனில் உடல் ஒன்றோடொன்று இணைக்கப்பட்ட அமைப்பு மற்றும் ஒரு செயல்முறை கூட உள்நாட்டில் ஏற்படாது.
எடுத்துக்காட்டாக, கணைய அழற்சி பெரும்பாலும் நீரிழிவு நோயைத் தூண்டுகிறது, இது கணையச் சிதைவை ஏற்படுத்துகிறது, இது கல்லீரலைப் பாதிக்கிறது, இதனால் சிறப்பியல்பு மாற்றங்களை ஏற்படுத்துகிறது.
கல்லீரல் மற்றும் கணையத்தின் உடல் பருமன் ஒரு மீளமுடியாத செயல் என்பதை புரிந்து கொள்ள வேண்டும். எனவே, நிபுணர் நோயாளியை கட்டுப்பாட்டுக்குள் கொண்டு சென்று தனது வழக்கமான பரிசோதனை மற்றும் சிகிச்சையை நடத்துகிறார் - வருடத்திற்கு 2 முறை.
உணவில் அதிக அளவு கொழுப்பு, குறைந்த உடல் செயல்பாடு மற்றும் போதை ஆகியவை நோயின் வளர்ச்சியின் முக்கிய ஆத்திரமூட்டிகளாக இருப்பதால், உணவு மறுபிறப்பைத் தடுப்பதற்கான நோயாளியின் வாழ்க்கையின் ஒரு அங்கமாகிறது.
கணைய அழற்சி உடல் பருமன்
கணைய உடல் பருமன் பெரும்பாலும் அதிக எடை மற்றும் ஆல்கஹால் துஷ்பிரயோகம் காரணமாக நாள்பட்ட அல்லது கடுமையான கணைய அழற்சி நோயாளிகளுக்கு உருவாகிறது.
மேலும், அல்ட்ராசவுண்ட் பரிசோதனையில், நோயை அடையாளம் காண்பது மிகவும் கடினம், ஏனெனில் உறுப்பு, ஒரு விதியாக, சற்று விரிவடைந்து, மென்மையான வரையறைகளைக் கொண்டுள்ளது, மேலும் குழாய்கள் சாதாரண அளவுருக்களைக் கொண்டுள்ளன.
ஆனால், கணைய உடல் பருமன் பெரும்பாலும் கணைய அழற்சி நோயாளிகளுக்கு உருவாகிறது, இது போதிய சிகிச்சையை பரிந்துரைக்கவில்லை மற்றும் உணவை மீறுகிறது.
ஆனால், உடல் பருமன் எப்போதுமே கணைய அழற்சியின் விளைவாக இருக்காது என்பதை கவனத்தில் கொள்ள வேண்டும் (மேலும், கணைய அழற்சி எப்போதும் உடல் பருமனின் விளைவாக இல்லை). இந்த வழக்கில் மிகவும் குறிப்பிடத்தக்க பங்கு ஒரு மரபணு முன்கணிப்பு, வயதான வயது மற்றும் அதிக எடை ஆகியவற்றால் செய்யப்படுகிறது. இந்த வகை மக்கள் மீது மருத்துவர்கள் கவனம் செலுத்தி, தொடர்ந்து தங்கள் பரிசோதனையை நடத்த வேண்டும்.
கொழுப்பு கணையத்தின் அறிகுறிகள்
கணையத்தின் உடல் பருமனுடன், இந்த நோய் வெளிப்பாடுகள் இல்லாமல் போதுமான நீண்ட காலத்திற்கு ஏற்படலாம். கொழுப்பு திசுக்கள் உடலின் பல்வேறு பகுதிகளில் சிறிய பகுதிகளில் அமைந்திருப்பதால் இந்த விளைவு ஏற்படுகிறது.
அதாவது, கணையம் ஒட்டுமொத்தமாக கணையத்தின் செயல்பாட்டை மீறுவதில்லை, குழாய் மற்றும் பாரன்கிமாவை கசக்க வேண்டாம். சோர்வு, வாய்வழி சளி மற்றும் உலர்ந்த வாயில் சிறிய புண்களின் தோற்றம் இந்த கட்டத்தில் சாத்தியமாகும். கொழுப்பு கணையத்தை அல்ட்ராசவுண்ட் மூலம் தற்செயலாக கண்டறிய முடியும்.
நோயாளியே சுகாதார புகார்களை வெளிப்படுத்துவதில்லை. நோய் தேய்ந்து மெதுவாக முன்னேறுகிறது. மேலும் உச்சரிக்கப்படும் அறிகுறிகள் தோன்றும்: வலது ஹைபோகாண்ட்ரியம், வாய்வு, குமட்டல், வயிற்றுப்போக்கு மற்றும் வாந்தியிலிருந்து மந்தமான இடுப்பு வலிகள்.
சில சந்தர்ப்பங்களில், அறிகுறிகள் உச்சரிக்கப்படுகின்றன: நோயாளி உடல் எடையை குறைக்கிறார், ஹெபடைடிஸ் வெளிப்படுகிறது, அடிவயிற்றில் கடுமையான வலி வெளிப்படுகிறது, தோல் அரிப்பு ஏற்படுகிறது.
கணைய உடல் பருமன் உணவு
கணைய உடல் பருமனைத் தடுப்பதற்கும் தடுப்பதற்கும் உணவு ஒரு முக்கிய பண்பு. வீக்கத்தை அதிகரிக்கும் மற்றும் செரிமானத்தை மெதுவாக்கும் உணவுகளைக் குறைக்கும் கொள்கையால் இந்த உணவு தயாரிக்கப்படுகிறது. முதலில், ஆல்கஹால், கொழுப்பு, காரமான, உப்பு மற்றும் இனிப்பு உணவுகள் விலக்கப்படுகின்றன.
நோயாளி அடிக்கடி மற்றும் சிறிய பகுதிகளில் சாப்பிட வேண்டும். படுக்கைக்கு 2 மணி நேரத்திற்கு முன்பு ஒரு தீவிர உணவை மேற்கொள்ள வேண்டும். சாப்பிட்ட பிறகு அவர் ஒருபோதும் படுக்கைக்கு செல்லக்கூடாது என்பதை நோயாளி புரிந்து கொள்ள வேண்டும். கணையத்தின் உடல் பருமனுக்கான உணவில் ஏராளமான தண்ணீர் குடிக்க வேண்டும் - ஒரு நாளைக்கு குறைந்தது 3 லிட்டர் திரவம்.
கனிம மெக்னீசியம்-சல்பேட் நீர், கிணற்றில் இருந்து வரும் நீர் அல்லது நீரூற்று ஆகியவற்றைப் பயன்படுத்துவது நல்லது. புழு மரம், ரோஸ் இடுப்பு, காலெண்டுலா மற்றும் அழியாத தன்மை ஆகியவையும் பரிந்துரைக்கப்படுகின்றன. குறைந்த கொழுப்புள்ள பால் பொருட்கள் நேர்மறையான விளைவைக் கொண்டுள்ளன என்பது குறிப்பிடத்தக்கது.
எந்தவொரு சந்தர்ப்பத்திலும், ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக மருத்துவரால் உணவு தொகுக்கப்படுகிறது.
இந்த தலைப்பில் சுவாரஸ்யமான பொருட்கள்!
துரதிர்ஷ்டவசமாக, கணையத்தில் உள்ள கட்டிகளை தாமதமாகக் கண்டறிவது தொடர்பான தற்போதைய மருத்துவ புள்ளிவிவரங்கள் குறிப்பிடத்தக்க அளவில் வளர்ந்து வருகின்றன. சதவீதத்தில்.
ஒரு நோய் கூட உடலுக்கு ஒரு தடயமும் இல்லாமல் கடந்து செல்கிறது. நிச்சயமாக, சரியான நேரத்தில் கண்டறிதல் மற்றும் பொருத்தமான சிகிச்சை பெரும்பாலும் உதவுகிறது.
அதன் செயல்பாட்டின் செயல்பாட்டில் உள்ள கணையம் உணவின் தடையின்றி செரிமானத்திற்கு பங்களிக்கும் குறிப்பிட்ட நொதிகளை சுரக்கிறது. இருப்பினும், சில உள்ளன.