இன்சுலின் ஹுமுலின் NPH: அறிவுறுத்தல், ஒப்புமைகள், மதிப்புரைகள்
ஊசி தயாரித்தல் ஹுமுலின் எம் 3 இன்சுலின் தோலடி நிர்வாகத்திற்கான இடைநீக்க வடிவத்தில் 10 மில்லி பாட்டில்களிலும், 1.5 மற்றும் 3 மில்லி தோட்டாக்களிலும் கிடைக்கிறது, இது 5 துண்டுகள் கொண்ட பெட்டிகளில் தொகுக்கப்பட்டுள்ளது. தோட்டாக்கள் ஹுமாபென் மற்றும் பி.டி-பென் சிரிஞ்ச்களில் பயன்படுத்த வடிவமைக்கப்பட்டுள்ளன.
மருந்து ஒரு இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளது.
ஹுமுலின் எம் 3 டி.என்.ஏ மறுசீரமைப்பு மருந்துகளைக் குறிக்கிறது, இன்சுலின் என்பது இரண்டு கட்ட ஊசி இடைநீக்கம் ஆகும், இது சராசரி கால அளவைக் கொண்டுள்ளது.
மருந்தின் நிர்வாகத்திற்குப் பிறகு, 30-60 நிமிடங்களுக்குப் பிறகு மருந்தியல் செயல்திறன் ஏற்படுகிறது. அதிகபட்ச விளைவு 2 முதல் 12 மணி நேரம் வரை நீடிக்கும், விளைவின் மொத்த காலம் 18-24 மணி நேரம்.
மருந்தின் நிர்வாகத்தின் இடம், தேர்ந்தெடுக்கப்பட்ட அளவின் சரியான தன்மை, நோயாளியின் உடல் செயல்பாடு, உணவு மற்றும் பிற காரணிகளைப் பொறுத்து ஹுமுலின் இன்சுலின் செயல்பாடு மாறுபடலாம்.
ஹுமுலின் எம் 3 இன் முக்கிய விளைவு குளுக்கோஸ் மாற்று செயல்முறைகளின் ஒழுங்குமுறையுடன் தொடர்புடையது. இன்சுலின் ஒரு அனபோலிக் விளைவையும் கொண்டுள்ளது. ஏறக்குறைய அனைத்து திசுக்களிலும் (மூளை தவிர) மற்றும் தசைகளில், இன்சுலின் குளுக்கோஸ் மற்றும் அமினோ அமிலங்களின் உள்விளைவு இயக்கத்தை செயல்படுத்துகிறது, மேலும் புரத அனபோலிசத்தின் முடுக்கம் ஏற்படுகிறது.
இன்சுலின் குளுக்கோஸை கிளைகோஜனாக மாற்ற உதவுகிறது, மேலும் அதிகப்படியான சர்க்கரையை கொழுப்புகளாக மாற்ற உதவுகிறது மற்றும் குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது.
பயன்பாடு மற்றும் பக்க விளைவுகளுக்கான அறிகுறிகள்
- நீரிழிவு நோய், இதில் இன்சுலின் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
- (கர்ப்பிணி நீரிழிவு நோய்).
- இரத்தச் சர்க்கரைக் குறைவு.
- ஹைப்பர்சென்ஸ்டிவிட்டி.
பெரும்பாலும் ஹுமுலின் எம் 3 உள்ளிட்ட இன்சுலின் தயாரிப்புகளுடன் சிகிச்சையின் போது, இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சி காணப்படுகிறது. இது ஒரு கடுமையான வடிவத்தைக் கொண்டிருந்தால், அது ஒரு இரத்தச் சர்க்கரைக் கோமாவை (அடக்குமுறை மற்றும் நனவு இழப்பு) தூண்டக்கூடும், மேலும் நோயாளியின் மரணத்திற்கு கூட வழிவகுக்கும்.
சில நோயாளிகளில், ஒவ்வாமை எதிர்விளைவுகள் ஏற்படலாம், தோல் அரிப்பு, வீக்கம் மற்றும் ஊசி போடும் இடத்தில் சிவத்தல் ஆகியவற்றால் வெளிப்படுகிறது. பொதுவாக, இந்த அறிகுறிகள் சிகிச்சையின் தொடக்கத்திலிருந்து சில நாட்கள் அல்லது வாரங்களுக்குள் தானாகவே மறைந்துவிடும்.
சில நேரங்களில் இது மருந்தின் பயன்பாட்டோடு எந்த தொடர்பும் இல்லை, ஆனால் இது வெளிப்புற காரணிகளின் செல்வாக்கின் விளைவாக அல்லது தவறான ஊசி மூலம் விளைகிறது.
ஒரு முறையான இயற்கையின் ஒவ்வாமை வெளிப்பாடுகள் உள்ளன. அவை மிகக் குறைவாகவே நிகழ்கின்றன, ஆனால் அவை மிகவும் தீவிரமானவை. இத்தகைய எதிர்விளைவுகளுடன், பின்வருபவை நிகழ்கின்றன:
- சுவாசிப்பதில் சிரமம்
- பொதுவான அரிப்பு
- இதய துடிப்பு
- இரத்த அழுத்தத்தில் வீழ்ச்சி
- மூச்சுத் திணறல்
- அதிகப்படியான வியர்வை.
மிகவும் கடுமையான சந்தர்ப்பங்களில், ஒவ்வாமை நோயாளியின் உயிருக்கு அச்சுறுத்தலாக இருக்கும் மற்றும் அவசர மருத்துவ கவனிப்பு தேவைப்படுகிறது. சில நேரங்களில் இன்சுலின் மாற்றுதல் அல்லது தேய்மானம் தேவை.
விலங்கு இன்சுலின் பயன்படுத்தும் போது, எதிர்ப்பு, மருந்துக்கு அதிக உணர்திறன் அல்லது லிபோடிஸ்ட்ரோபி உருவாகலாம். இன்சுலின் ஹுமுலின் எம் 3 ஐ பரிந்துரைக்கும்போது, அத்தகைய விளைவுகளின் நிகழ்தகவு கிட்டத்தட்ட பூஜ்ஜியமாகும்.
பயன்பாட்டிற்கான வழிமுறைகள்
ஹுமுலின் எம் 3 இன்சுலின் நரம்பு வழியாக நிர்வகிக்க அனுமதிக்கப்படவில்லை.
இன்சுலின் பரிந்துரைக்கும் போது, அளவையும் நிர்வாக முறையையும் ஒரு மருத்துவரால் மட்டுமே தேர்ந்தெடுக்க முடியும். ஒவ்வொரு நோயாளிக்கும் அவரது உடலில் உள்ள கிளைசீமியாவின் அளவைப் பொறுத்து இது தனித்தனியாக செய்யப்படுகிறது. ஹுமுலின் எம் 3 தோலடி நிர்வாகத்திற்காக வடிவமைக்கப்பட்டுள்ளது, ஆனால் இது உள்முகமாக நிர்வகிக்கப்படலாம், இன்சுலின் இதை அனுமதிக்கிறது. எந்தவொரு சந்தர்ப்பத்திலும், நீரிழிவு நோயாளி அறிந்திருக்க வேண்டும்.
 தோலடி, மருந்து வயிறு, தொடை, தோள்பட்டை அல்லது பிட்டம் ஆகியவற்றில் செலுத்தப்படுகிறது. அதே இடத்தில் ஊசி ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் கொடுக்க முடியாது. செயல்முறையின் போது, ஊசி சாதனங்களை சரியாகப் பயன்படுத்துவது அவசியம், ஊசி இரத்த நாளங்களுக்குள் வராமல் தடுக்க, ஊசி போட்ட பிறகு ஊசி இடத்திற்கு மசாஜ் செய்யக்கூடாது.
தோலடி, மருந்து வயிறு, தொடை, தோள்பட்டை அல்லது பிட்டம் ஆகியவற்றில் செலுத்தப்படுகிறது. அதே இடத்தில் ஊசி ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் கொடுக்க முடியாது. செயல்முறையின் போது, ஊசி சாதனங்களை சரியாகப் பயன்படுத்துவது அவசியம், ஊசி இரத்த நாளங்களுக்குள் வராமல் தடுக்க, ஊசி போட்ட பிறகு ஊசி இடத்திற்கு மசாஜ் செய்யக்கூடாது.
ஹுமுலின் எம் 3 என்பது ஹுமுலின் என்.பி.எச் மற்றும் ஹுமுலின் ரெகுலர் ஆகியவற்றைக் கொண்ட ஒரு ஆயத்த கலவையாகும். இது நோயாளிக்கு நிர்வாகத்திற்கு முன் தீர்வைத் தயாரிக்கக்கூடாது.
உட்செலுத்தலுக்கு இன்சுலின் தயாரிக்க, ஹுமுலின் எம் 3 என்.பி.எச் இன் குப்பியை அல்லது கெட்டியை உங்கள் கைகளில் 10 முறை உருட்ட வேண்டும், 180 டிகிரியைத் திருப்பி, மெதுவாக பக்கத்திலிருந்து பக்கமாக அசைக்க வேண்டும். இடைநீக்கம் பால் போல அல்லது மேகமூட்டமான, சீரான திரவமாக மாறும் வரை இது செய்யப்பட வேண்டும்.
இன்சுலின் நிர்வாகம்
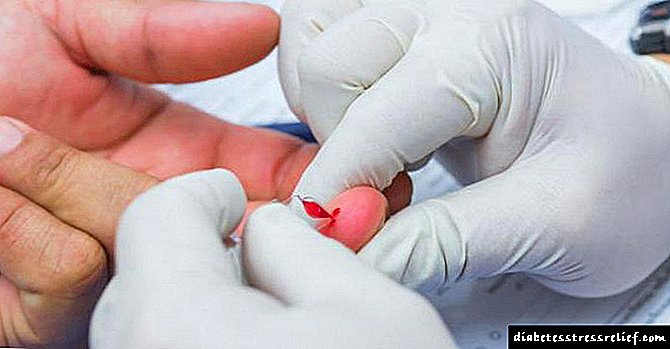
மருந்தை சரியாக செலுத்த, நீங்கள் முதலில் சில ஆரம்ப நடைமுறைகளை மேற்கொள்ள வேண்டும். முதலில் நீங்கள் ஊசி இடத்தைத் தீர்மானிக்க வேண்டும், உங்கள் கைகளை நன்றாகக் கழுவி, ஆல்கஹால் நனைத்த துணியால் இந்த இடத்தை துடைக்க வேண்டும்.
பின்னர் நீங்கள் சிரிஞ்ச் ஊசியிலிருந்து பாதுகாப்பு தொப்பியை அகற்றி, தோலை சரிசெய்யவும் (அதை நீட்டவும் அல்லது கிள்ளவும்), ஊசியைச் செருகவும் ஊசி போடவும் வேண்டும். பின்னர் ஊசியை அகற்ற வேண்டும் மற்றும் பல விநாடிகள், தேய்க்காமல், ஊசி தளத்தை ஒரு துடைக்கும் கொண்டு அழுத்தவும். அதன் பிறகு, பாதுகாப்பு வெளிப்புற தொப்பியின் உதவியுடன், நீங்கள் ஊசியை அவிழ்த்து, அதை அகற்றி, சிரிஞ்ச் பேனாவில் தொப்பியை மீண்டும் வைக்க வேண்டும்.
ஒரே சிரிஞ்ச் பேனா ஊசியை நீங்கள் இரண்டு முறை பயன்படுத்த முடியாது. குப்பியை அல்லது கெட்டி முற்றிலும் காலியாக இருக்கும் வரை பயன்படுத்தப்படுகிறது, பின்னர் நிராகரிக்கப்படும். சிரிஞ்ச் பேனாக்கள் தனிப்பட்ட பயன்பாட்டிற்கு மட்டுமே.
அளவுக்கும் அதிகமான
இரத்த மருந்துகளில் உள்ள குளுக்கோஸின் அளவு குளுக்கோஸ், இன்சுலின் மற்றும் பிற வளர்சிதை மாற்ற செயல்முறைகளுக்கு இடையிலான முறையான தொடர்புகளைப் பொறுத்தது என்பதால், ஹுமுலின் எம் 3 என்.பி.எச்., இந்த மருந்துகளின் குழுவில் உள்ள மற்ற மருந்துகளைப் போலவே, அதிகப்படியான அளவு பற்றிய துல்லியமான வரையறை இல்லை. இருப்பினும், இது மிகவும் எதிர்மறையான செயல்களைக் கொண்டிருக்கலாம்.
பிளாஸ்மாவில் உள்ள இன்சுலின் உள்ளடக்கம் மற்றும் ஆற்றல் செலவுகள் மற்றும் உணவு உட்கொள்ளல் ஆகியவற்றுக்கு இடையில் பொருந்தாததன் விளைவாக இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது.
பின்வரும் அறிகுறிகள் வளர்ந்து வரும் இரத்தச் சர்க்கரைக் குறைவின் சிறப்பியல்பு:
- மெத்தனப் போக்கு,
- மிகை இதயத் துடிப்பு,
- வாந்தி,
- அதிகப்படியான வியர்வை,
- தோலின் வலி
- நடுங்கும்,
- , தலைவலி
- குழப்பம்.
சில சந்தர்ப்பங்களில், எடுத்துக்காட்டாக, நீரிழிவு நோயின் நீண்ட வரலாறு அல்லது அதன் நெருக்கமான கண்காணிப்புடன், ஆரம்ப இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் மாறக்கூடும். குளுக்கோஸ் அல்லது சர்க்கரை உட்கொள்வதன் மூலம் லேசான இரத்தச் சர்க்கரைக் குறைவைத் தடுக்கலாம். சில நேரங்களில் நீங்கள் இன்சுலின் அளவை சரிசெய்ய வேண்டியிருக்கலாம், உணவை மறுபரிசீலனை செய்யுங்கள் அல்லது உடல் செயல்பாடுகளை மாற்றலாம்.
மிதமான இரத்தச் சர்க்கரைக் குறைவு பொதுவாக குளுகோகனின் தோலடி அல்லது உள்ளார்ந்த நிர்வாகத்தால் சிகிச்சையளிக்கப்படுகிறது, அதைத் தொடர்ந்து கார்போஹைட்ரேட்டுகளை உட்கொள்கிறது. கடுமையான சந்தர்ப்பங்களில், நரம்பியல் கோளாறுகள், வலிப்பு அல்லது கோமா முன்னிலையில், குளுக்ககோன் ஊசிக்கு கூடுதலாக, குளுக்கோஸ் செறிவு நரம்பு வழியாக நிர்வகிக்கப்பட வேண்டும்.
எதிர்காலத்தில், இரத்தச் சர்க்கரைக் குறைவு ஏற்படுவதைத் தடுக்க, நோயாளி கார்போஹைட்ரேட் நிறைந்த உணவுகளை எடுக்க வேண்டும். மிகவும் கடுமையான இரத்தச் சர்க்கரைக் குறைவு நிலைமைகளுக்கு அவசரகால மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும்.
மருந்து இடைவினைகள் NPH
ஹைப்போகிளைசெமிக் வாய்வழி மருந்துகள், எத்தனால், சாலிசிலிக் அமில வழித்தோன்றல்கள், மோனோஅமைன் ஆக்சிடேஸ் தடுப்பான்கள், சல்போனமைடுகள், ஏ.சி.இ இன்ஹிபிட்டர்கள், ஆஞ்சியோடென்சின் II ஏற்பி தடுப்பான்கள், தேர்ந்தெடுக்கப்பட்ட பீட்டா-தடுப்பான்கள் ஆகியவற்றை எடுத்துக்கொள்வதன் மூலம் ஹுமுலின் எம் 3 இன் செயல்திறன் மேம்படுகிறது.
குளுக்கோகார்டிகாய்டு மருந்துகள், வளர்ச்சி ஹார்மோன்கள், வாய்வழி கருத்தடை மருந்துகள், டானசோல், தைராய்டு ஹார்மோன்கள், தியாசைட் டையூரிடிக்ஸ், பீட்டா 2-சிம்பாடோமிமெடிக்ஸ் ஆகியவை இன்சுலின் ஹைப்போகிளைசெமிக் விளைவு குறைவதற்கு வழிவகுக்கிறது.
லான்கிரோடைடு மற்றும் சோமாடோஸ்டாடினின் பிற ஒப்புமைகளுக்கு திறன் கொண்ட இன்சுலின் சார்ந்திருப்பதை பலப்படுத்துங்கள் அல்லது பலவீனப்படுத்தலாம்.
குளோனிடைன், ரெசர்பைன் மற்றும் பீட்டா-தடுப்பான்களை எடுத்துக் கொள்ளும்போது இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் உயவூட்டுகின்றன.
விற்பனை விதிமுறைகள், சேமிப்பு
ஹுமுலின் எம் 3 என்.பி.எச் மருந்தகத்தில் மருந்து மூலம் மட்டுமே கிடைக்கிறது.
மருந்து 2 முதல் 8 டிகிரி வெப்பநிலையில் சேமிக்கப்பட வேண்டும், உறைந்து, சூரிய ஒளி மற்றும் வெப்பத்தை வெளிப்படுத்த முடியாது.
திறந்த இன்சுலின் என்.பி.எச் குப்பியை 15 முதல் 25 டிகிரி வெப்பநிலையில் 28 நாட்களுக்கு சேமிக்க முடியும்.
தேவையான வெப்பநிலை ஆட்சிக்கு உட்பட்டு, NPH தயாரிப்பு 3 ஆண்டுகளுக்கு சேமிக்கப்படுகிறது.
சிறப்பு வழிமுறைகள்
சிகிச்சையின் அங்கீகாரமற்ற நிறுத்தம் அல்லது தவறான அளவுகளை நியமித்தல் (குறிப்பாக இன்சுலின் சார்ந்த நோயாளிகளுக்கு) நீரிழிவு கெட்டோஅசிடோசிஸ் அல்லது ஹைப்பர் கிளைசீமியாவின் வளர்ச்சிக்கு வழிவகுக்கும், இது நோயாளியின் உயிருக்கு ஆபத்தை ஏற்படுத்தும்.
சில நபர்களில், மனித இன்சுலினைப் பயன்படுத்தும் போது, வரவிருக்கும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் விலங்கு இன்சுலின் பண்புகளிலிருந்து வேறுபடலாம் அல்லது லேசான வெளிப்பாடுகளைக் கொண்டிருக்கலாம்.
இரத்த குளுக்கோஸ் அளவு இயல்பானதாக இருந்தால் (எடுத்துக்காட்டாக, தீவிர இன்சுலின் சிகிச்சையுடன்), வரவிருக்கும் இரத்தச் சர்க்கரைக் குறைவைக் குறிக்கும் அறிகுறிகள் மறைந்துவிடும் என்பதை நோயாளி அறிந்து கொள்ள வேண்டும்.
ஒரு நபர் பீட்டா-தடுப்பான்களை எடுத்துக் கொண்டால் அல்லது நீண்டகால நீரிழிவு நோயைக் கொண்டிருந்தால், அதே போல் நீரிழிவு நரம்பியல் முன்னிலையில் இந்த வெளிப்பாடுகள் பலவீனமாகவோ அல்லது வித்தியாசமாகவோ வெளிப்படும்.
இரத்தச் சர்க்கரைக் குறைவைப் போலவே, சரியான நேரத்தில் சரிசெய்யப்படாவிட்டால், இது நனவு, கோமா மற்றும் நோயாளியின் இறப்புக்கு கூட வழிவகுக்கும்.
நோயாளி மற்ற NPH இன்சுலின் தயாரிப்புகளுக்கு அல்லது அவற்றின் வகைகளுக்கு ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மட்டுமே மாற வேண்டும். வேறுபட்ட செயல்பாட்டைக் கொண்ட ஒரு மருந்துக்கு இன்சுலின் மாற்றுவது, உற்பத்தி முறை (டி.என்.ஏ மறுசீரமைப்பு, விலங்கு), இனங்கள் (பன்றி, அனலாக்) அவசரநிலை தேவைப்படலாம் அல்லது மாறாக, பரிந்துரைக்கப்பட்ட அளவுகளை சீராக திருத்துதல்.
சிறுநீரகங்கள் அல்லது கல்லீரலின் நோய்கள், போதிய பிட்யூட்டரி செயல்பாடு, அட்ரீனல் சுரப்பிகள் மற்றும் தைராய்டு சுரப்பியின் செயல்பாடுகள் பலவீனமடைவதால், நோயாளியின் இன்சுலின் தேவை குறையக்கூடும், மேலும் வலுவான உணர்ச்சி மன அழுத்தம் மற்றும் வேறு சில நிலைமைகளுடன், மாறாக, அதிகரிக்கும்.
நோயாளி எப்போதுமே இரத்தச் சர்க்கரைக் குறைவு ஏற்படுவதற்கான வாய்ப்பை நினைவில் வைத்துக் கொள்ள வேண்டும், மேலும் ஒரு காரை ஓட்டும் போது அல்லது அபாயகரமான வேலையின் அவசியத்தை அவரது உடலின் நிலையை போதுமானதாக மதிப்பிட வேண்டும்.
- மோனோடர் (கே 15, கே 30, கே 50),
- நோவோமிக்ஸ் 30 ஃப்ளெக்ஸ்ஸ்பென்,
- ரைசோடெக் ஃப்ளெக்ஸ்டாக்,
- ஹுமலாக் மிக்ஸ் (25, 50).
- ஜென்சுலின் எம் (10, 20, 30, 40, 50),
- ஜென்சுலின் என்,
- ரின்சுலின் என்.பி.எச்,
- ஃபர்மசூலின் எச் 30/70,
- ஹுமோதர் பி,
- வோசுலின் 30/70,
- வோசுலின் என்,
- மிக்ஸ்டார்ட் 30 என்.எம்
- Humulin.
கர்ப்பம் மற்றும் பாலூட்டுதல்
ஒரு கர்ப்பிணிப் பெண் நீரிழிவு நோயால் அவதிப்பட்டால், கிளைசீமியாவைக் கட்டுப்படுத்துவது அவளுக்கு மிகவும் முக்கியம். இந்த நேரத்தில், இன்சுலின் தேவை பொதுவாக வெவ்வேறு நேரங்களில் மாறுகிறது. முதல் மூன்று மாதங்களில், அது விழும், இரண்டாவது மற்றும் மூன்றாவது அதிகரிப்புகளில், எனவே டோஸ் சரிசெய்தல் அவசியமாக இருக்கலாம்.
ஹுமுலின் என்.பி.எச் மற்றும் இந்த மருந்தியல் குழுவின் பிற கலவைகள் நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மருந்துகள். மருந்துகள் இயற்கையான சர்க்கரையை குறைக்கும் பண்புகளைக் கொண்டுள்ளன, ஏனெனில் அவை மனித மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலின் அடிப்படையில் தயாரிக்கப்படுகின்றன. செயற்கையாக உற்பத்தி செய்யப்படும் பொருளின் முக்கிய நோக்கம், இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை திசுக்களில் அறிமுகப்படுத்தி, உயிரணுக்களின் வளர்சிதை மாற்ற செயல்முறைகளில் இணைப்பதன் மூலம் அதைக் குறைப்பதாகும்.
ஹுமுலின் என்றால் என்ன?
இன்று, ஹுமுலின் என்ற வார்த்தையை இரத்த சர்க்கரையை குறைக்க வடிவமைக்கப்பட்ட பல மருந்துகளின் பெயர்களில் காணலாம் - ஹுமுலின் என்.பி.எச், மோ.எச், ரெகுலர் மற்றும் அல்ட்ராலண்ட்.
இந்த மருந்துகளை தயாரிப்பதற்கான வழிமுறையில் உள்ள வேறுபாடுகள் ஒவ்வொரு சர்க்கரையையும் குறைக்கும் கலவையை அதன் சொந்த குணாதிசயங்களுடன் வழங்குகின்றன. நீரிழிவு நோயாளிகளுக்கு சிகிச்சையை பரிந்துரைக்கும்போது இந்த காரணி கணக்கில் எடுத்துக்கொள்ளப்படுகிறது. மருந்துகளில், இன்சுலின் கூடுதலாக (முக்கிய கூறு, IU இல் அளவிடப்படுகிறது), துணை பொருட்கள் உள்ளன, இவை மலட்டு திரவம், புரோட்டமைன்கள், கார்போலிக் அமிலம், மெட்டாக்ரெசோல், துத்தநாக ஆக்ஸைடு, சோடியம் ஹைட்ராக்சைடு போன்றவை இருக்கலாம்.
கணைய ஹார்மோன் தோட்டாக்கள், குப்பிகளை மற்றும் சிரிஞ்ச் பேனாக்களில் தொகுக்கப்பட்டுள்ளது. இணைக்கப்பட்ட வழிமுறைகள் மனித மருந்துகளின் பயன்பாட்டின் அம்சங்களைப் பற்றி தெரிவிக்கின்றன. பயன்பாட்டிற்கு முன், தோட்டாக்கள் மற்றும் குப்பிகளை தீவிரமாக அசைக்கக்கூடாது; ஒரு திரவத்தின் வெற்றிகரமான மறுசீரமைப்பிற்கு தேவையானவை அனைத்தும் கைகளின் உள்ளங்கைகளுக்கு இடையில் உருட்ட வேண்டும்.நீரிழிவு நோயாளிகளுக்கு பயன்படுத்த மிகவும் வசதியானது ஒரு சிரிஞ்ச் பேனா.
குறிப்பிடப்பட்ட மருந்துகளின் பயன்பாடு நீரிழிவு நோயாளிகளுக்கு வெற்றிகரமான சிகிச்சையை அடைய அனுமதிக்கிறது, ஏனெனில் அவை கணையத்தின் எண்டோஜெனஸ் ஹார்மோனின் முழுமையான மற்றும் உறவினர் குறைபாட்டை மாற்றுவதற்கு பங்களிக்கின்றன. பரிந்துரைக்கும் ஹிமுலின் (அளவு, விதிமுறை) ஒரு உட்சுரப்பியல் நிபுணராக இருக்க வேண்டும். எதிர்காலத்தில், தேவைப்பட்டால், கலந்துகொள்ளும் மருத்துவர் சிகிச்சை முறையை சரிசெய்ய முடியும்.
முதல் வகை நீரிழிவு நோயில், இன்சுலின் ஒரு நபருக்கு உயிருக்கு பரிந்துரைக்கப்படுகிறது. டைப் 2 நீரிழிவு நோயின் சிக்கலுடன், இது கடுமையான இணக்கமான நோயியலுடன் சேர்ந்து, சிகிச்சையானது வெவ்வேறு கால அளவுகளில் இருந்து உருவாகிறது. உடலில் செயற்கை ஹார்மோனை அறிமுகப்படுத்த வேண்டிய ஒரு நோயால், நீங்கள் இன்சுலின் சிகிச்சையை மறுக்க முடியாது, இல்லையெனில் கடுமையான விளைவுகளைத் தவிர்க்க முடியாது என்பதை நினைவில் கொள்வது அவசியம்.
இந்த மருந்தியல் குழுவின் மருந்துகளின் விலை நடவடிக்கை காலம் மற்றும் பேக்கேஜிங் வகையைப் பொறுத்தது. பாட்டில்களில் மதிப்பிடப்பட்ட விலை 500 ரூபிள் முதல் தொடங்குகிறது., தோட்டாக்களின் விலை - 1000 ரூபிள் இருந்து., சிரிஞ்ச் பேனாக்களில் குறைந்தது 1500 ரூபிள் ஆகும்.

மருந்து உட்கொள்ளும் அளவு மற்றும் நேரத்தை தீர்மானிக்க, நீங்கள் ஒரு உட்சுரப்பியல் நிபுணரை தொடர்பு கொள்ள வேண்டும்
இது அனைத்தும் பல்வேறு வகைகளைப் பொறுத்தது
நிதி வகைகள் மற்றும் உடலில் ஏற்படும் பாதிப்பு கீழே விவரிக்கப்பட்டுள்ளன.
இந்த மருந்து மறுசீரமைப்பு டி.என்.ஏ தொழில்நுட்பத்தைப் பயன்படுத்தி தயாரிக்கப்படுகிறது, சராசரி கால அளவைக் கொண்டுள்ளது. மருந்தின் முக்கிய நோக்கம் குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும். புரத முறிவின் செயல்முறையைத் தடுக்க உதவுகிறது மற்றும் உடல் திசுக்களில் ஒரு அனபோலிக் விளைவைக் கொண்டுள்ளது. ஹுமுலின் என்.பி.எச் தசை திசுக்களில் கிளைகோஜன் உருவாவதைத் தூண்டும் நொதிகளின் செயல்பாட்டை அதிகரிக்கிறது. கொழுப்பு அமிலங்களின் அளவை அதிகரிக்கிறது, கிளிசரலின் அளவை பாதிக்கிறது, புரத உற்பத்தியை மேம்படுத்துகிறது மற்றும் தசை செல்கள் மூலம் அமினோகார்பாக்சிலிக் அமிலங்களின் நுகர்வு ஊக்குவிக்கிறது.
இரத்த சர்க்கரையை குறைக்கும் அனலாக்ஸ்:
- ஆக்ட்ராபன் என்.எம்.
- டயபான் சி.எஸ்.பி.
- இன்சுலிட் என்.
- புரோட்டாபான் என்.எம்.
- ஹுமோதர் பி.
உட்செலுத்தப்பட்ட பிறகு, தீர்வு 1 மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது, முழு விளைவு 2-8 மணி நேரத்திற்குள் அடையப்படுகிறது, பொருள் 18-20 மணி நேரம் செயலில் இருக்கும். ஹார்மோனின் செயல்பாட்டிற்கான கால அளவு பயன்படுத்தப்படும் அளவு, ஊசி தளம் மற்றும் மனித செயல்பாடு ஆகியவற்றைப் பொறுத்தது.
இதில் பயன்படுத்த ஹுமுலின் NPH குறிக்கப்படுகிறது:
- பரிந்துரைக்கப்பட்ட இன்சுலின் சிகிச்சையுடன் நீரிழிவு நோய்.
- முதல் கண்டறியப்பட்ட நீரிழிவு நோய்.
- இன்சுலின் அல்லாத நீரிழிவு நோயுள்ள கர்ப்பிணிப் பெண்கள்.
தற்போதைய இரத்தச் சர்க்கரைக் குறைவு உள்ளவர்களுக்கு இந்த மருந்து பரிந்துரைக்கப்படவில்லை என்று கூறுகிறது, இது 3.5 மி.மீ.
மருந்தின் பயன்பாட்டிற்குப் பிறகு ஏற்படக்கூடிய பக்க விளைவுகள் பொதுவாக வெளிப்படும்:
- கைபோகிலைசிமியா.
- கொழுப்புச் சிதைவு.
- முறையான மற்றும் உள்ளூர் ஒவ்வாமை.
மருந்தின் அதிகப்படியான அளவைப் பொறுத்தவரை, அதிகப்படியான அளவுக்கான அறிகுறிகள் எதுவும் இல்லை. முக்கிய அறிகுறிகள் இரத்தச் சர்க்கரைக் குறைவின் தொடக்கமாகக் கருதப்படுகின்றன. இந்த நிலை தலைவலி, டாக்ரிக்கார்டியா, அதிக வியர்வை மற்றும் சருமத்தின் வெடிப்பு ஆகியவற்றுடன் இருக்கும். இத்தகைய உடல்நலக் கோளாறுகளைத் தவிர்ப்பதற்காக, மருத்துவர் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக அளவைத் தேர்ந்தெடுத்து, கிளைசீமியாவின் அளவைக் கணக்கில் எடுத்துக்கொள்கிறார்.

மருந்தின் அதிகப்படியான அளவுடன், இரத்தச் சர்க்கரைக் குறைவு ஏற்படலாம்.
ஹுமுலின் எம் 3, முந்தைய தீர்வைப் போலவே, நீடித்த கலவையாகும். இது இரண்டு கட்ட இடைநீக்க வடிவத்தில் உணரப்படுகிறது, கண்ணாடி தோட்டாக்களில் இன்சுலின் ஹுமுலின் வழக்கமான (30%) மற்றும் ஹுமுலின்-என்.பி.எச் (70%) உள்ளன. ஹுமுலின் Mz இன் முக்கிய நோக்கம் குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும்.
மருந்து தசையை உருவாக்க உதவுகிறது, விரைவாக குளுக்கோஸ் மற்றும் அமினோகார்பாக்சிலிக் அமிலங்களை மூளை தவிர தசை மற்றும் பிற திசுக்களின் உயிரணுக்களுக்கு வழங்குகிறது. கல்லீரல் திசுக்களில் குளுக்கோஸை கிளைகோஜனாக மாற்ற ஹுமுலின் எம் 3 உதவுகிறது, குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது மற்றும் அதிகப்படியான குளுக்கோஸை தோலடி மற்றும் உள்ளுறுப்பு கொழுப்பாக மாற்றுகிறது.
மருந்தின் ஒப்புமைகள்:
- புரோட்டாபான் என்.எம்.
- Farmasulin.
- ஆக்ட்ராபிட் ஃப்ளெக்ஸ்பென்.
- லாண்டஸ் ஆப்டிசெட்.
உட்செலுத்தப்பட்ட பிறகு, ஹுமுலின் எம் 3 30-60 நிமிடங்களுக்குப் பிறகு செயல்படத் தொடங்குகிறது, அதிகபட்ச விளைவு 2-12 மணி நேரத்திற்குள் அடையப்படுகிறது, இன்சுலின் செயல்பாட்டின் காலம் 24 மணி நேரம் ஆகும். ஹுமுலின் எம் 3 இன் செயல்பாட்டின் அளவைப் பாதிக்கும் காரணிகள், தேர்ந்தெடுக்கப்பட்ட ஊசி மற்றும் அளவோடு, நபரின் உடல் செயல்பாடு மற்றும் அவரது உணவோடு தொடர்புடையது.
- நீரிழிவு நோயாளிகள் இன்சுலின் சிகிச்சை தேவை.
- கர்ப்பகால நீரிழிவு நோயாளிகள்.
நடுநிலை இன்சுலின் கரைசல்கள் கண்டறியப்பட்ட இரத்தச் சர்க்கரைக் குறைவு மற்றும் கலவையின் பொருட்களுக்கு ஹைபர்சென்சிட்டிவிட்டி ஆகியவற்றில் முரணாக உள்ளன. இன்சுலின் சிகிச்சையானது ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும், இது இரத்தச் சர்க்கரைக் குறைவின் வளர்ச்சியையும் சிக்கலையும் நீக்கும், இது மனச்சோர்வு மற்றும் நனவு இழப்புக்கான காரணியாக, மிக மோசமாக - மரணத்தின் தொடக்கமாக மாறும்.
இன்சுலின் சிகிச்சையின் போது, நோயாளிகள் உள்ளூர் ஒவ்வாமை எதிர்வினையை அனுபவிக்கலாம், இது பொதுவாக ஊசி இடத்திலுள்ள அரிப்பு, நிறமாற்றம் அல்லது சருமத்தின் வீக்கத்தால் வெளிப்படுகிறது. தோல் நிலை 1-2 நாட்களுக்குள் இயல்பாக்கப்படுகிறது, கடினமான சூழ்நிலைகளில் இரண்டு வாரங்கள் தேவைப்படுகின்றன. சில நேரங்களில் இந்த அறிகுறிகள் தவறான ஊசியின் அறிகுறியாகும்.
ஒரு முறையான ஒவ்வாமை சற்று குறைவாகவே நிகழ்கிறது, ஆனால் அதன் வெளிப்பாடுகள் முந்தையதை விட மிகவும் தீவிரமானவை, அதாவது பொதுவான அரிப்பு, மூச்சுத் திணறல், குறைந்த இரத்த அழுத்தம், அதிக வியர்வை மற்றும் விரைவான இதய துடிப்பு. குறிப்பிட்ட சந்தர்ப்பங்களில், ஒரு ஒவ்வாமை ஒரு நபரின் உயிருக்கு கடுமையான அச்சுறுத்தலை ஏற்படுத்தக்கூடும், அவசர சிகிச்சை, நிலைப்படுத்தலின் பயன்பாடு மற்றும் போதைப்பொருள் மாற்றுதல் ஆகியவற்றால் நிலைமை சரி செய்யப்படுகிறது.

இன்சுலின் சிகிச்சை தேவைப்படும் மக்களுக்கு இந்த மருந்து பரிந்துரைக்கப்படுகிறது.
- ஹுமுலின் ரெகுலா - குறுகிய நடிப்பு
ஹுமுலின் பி என்பது டி.என்.ஏ மறுசீரமைப்பு கலவையாகும். முக்கிய நோக்கம் குளுக்கோஸ் வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துவதாகும். மருந்துக்கு ஒதுக்கப்பட்ட அனைத்து செயல்பாடுகளும் பிற ஹுமுலின்களின் வெளிப்பாட்டின் கொள்கைக்கு ஒத்தவை. முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோயால் பாதிக்கப்பட்டவர்கள் பயன்படுத்த வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் மற்றும் சேர்க்கை சிகிச்சைக்கு உடலின் எதிர்ப்பைக் கொண்டு தீர்வு குறிக்கப்படுகிறது.
ஹுமுலின் ரெகுலா பரிந்துரைக்கப்படுகிறது:
- நீரிழிவு கீட்டோஅசிடோசிஸுடன்.
- கெட்டோஅசிடோடிக் மற்றும் ஹைபரோஸ்மோலர் கோமா.
- ஒரு குழந்தையைத் தாங்கும் போது நீரிழிவு தோன்றியிருந்தால் (உணவுகளின் தோல்விக்கு உட்பட்டு).
- நோய்த்தொற்றுடன் நீரிழிவு நோய்க்கு சிகிச்சையளிக்கும் ஒரு இடைப்பட்ட முறையுடன்.
- நீட்டிக்கப்பட்ட இன்சுலினுக்கு மாறும்போது.
- அறுவை சிகிச்சைக்கு முன், வளர்சிதை மாற்றக் கோளாறுகளுடன்.
மருந்தின் தனிப்பட்ட கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி மற்றும் கண்டறியப்பட்ட இரத்தச் சர்க்கரைக் குறைவு ஏற்பட்டால் ஹுமுலின் பி முரணாக உள்ளது. மருத்துவர் தனித்தனியாக நோயாளிக்கு ஒரு டோஸ் மற்றும் ஊசி விதிமுறைகளை பரிந்துரைக்கிறார், சாப்பிடுவதற்கு முன்பு மற்றும் 1-2 மணி நேரம் கழித்து இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை கணக்கில் எடுத்துக்கொள்கிறார். கூடுதலாக, ஒரு டோஸின் போக்கில், சிறுநீரில் சர்க்கரையின் அளவு மற்றும் நோயின் குறிப்பிட்ட போக்கை கணக்கில் எடுத்துக்கொள்கிறது.
கருதப்பட்ட முகவர், முந்தையதைப் போலல்லாமல், உள்ளார்ந்த, தோலடி மற்றும் நரம்பு வழியாக நிர்வகிக்கப்படலாம். நிர்வாகத்தின் மிகவும் பொதுவான முறை தோலடி. சிக்கலான நீரிழிவு மற்றும் நீரிழிவு கோமாவுடன், IV மற்றும் IM ஊசி மருந்துகள் விரும்பப்படுகின்றன. மோனோ தெரபி மூலம், மருந்து ஒரு நாளைக்கு 3-6 முறை நிர்வகிக்கப்படுகிறது. லிபோடிஸ்ட்ரோபி ஏற்படுவதைத் தவிர்ப்பதற்காக, ஊசி போடும் இடம் ஒவ்வொரு முறையும் மாற்றப்படுகிறது.
ஹுமுலின் பி, தேவைப்பட்டால், நீண்டகால வெளிப்பாட்டின் ஹார்மோன் மருந்துடன் இணைக்கப்படுகிறது. மருந்தின் பிரபலமான ஒப்புமைகள்:
- ஆக்ட்ராபிட் என்.எம்.
- பயோசுலின் ஆர்.
- இன்சுமன் ரேபிட் ஜி.டி.
- ரோசின்சுலின் ஆர்.

நீட்டிக்கப்பட்ட இன்சுலினுக்கு மாறும்போது மருந்து பரிந்துரைக்கப்படுகிறது
இந்த மாற்றீடுகளின் விலை 185 ரூபிள் என்று தொடங்குகிறது, ரோசின்சுலின் மிகவும் விலையுயர்ந்த மருந்தாக கருதப்படுகிறது, அதன் விலை இன்று 900 ரூபிள் ஆகும். கலந்துகொண்ட மருத்துவரின் பங்கேற்புடன் இன்சுலின் ஒரு அனலாக் மூலம் மாற்றப்பட வேண்டும்.ஹுமுலின் ஆர் இன் மலிவான அனலாக் ஆக்ட்ராபிட் ஆகும், மிகவும் பிரபலமானது நோவோராபிட் ஃப்ளெக்ஸ்பென்.
- நீண்ட காலமாக செயல்படும் ஹுமுலினல்ட்ராலென்ட்
இன்சுலின் ஹுமுலின் அல்ட்ராலென்ட் என்பது இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு பயன்படுத்த சுட்டிக்காட்டப்பட்ட மற்றொரு மருந்து. தயாரிப்பு மறுசீரமைப்பு டி.என்.ஏவை அடிப்படையாகக் கொண்டது மற்றும் நீண்ட காலமாக செயல்படும் தயாரிப்பு ஆகும். உட்செலுத்தப்பட்ட மூன்று மணி நேரத்திற்குப் பிறகு இடைநீக்கம் செயல்படுத்தப்படுகிறது, அதிகபட்ச விளைவு 18 மணி நேரத்திற்குள் அடையப்படுகிறது. பயன்பாட்டிற்கான வழிமுறைகள் ஹுமுலினுல்ட்ராலண்டின் அதிகபட்ச காலம் 24-28 மணிநேரம் என்பதைக் குறிக்கிறது.
நோயாளியின் நிலையை கணக்கில் எடுத்துக்கொண்டு ஒவ்வொரு நோயாளிக்கும் மருந்துகளின் அளவை மருத்துவர் நிர்ணயிக்கிறார். மருந்து குறைக்கப்படாமல் நிர்வகிக்கப்படுகிறது, ஊசி ஒரு நாளைக்கு 1-2 முறை தோலின் கீழ் ஆழமாக செய்யப்படுகிறது. ஹுமுலின் அல்ட்ராலென்ட் மற்றொரு செயற்கை ஹார்மோனுடன் இணைக்கப்படும்போது, உடனடியாக ஒரு ஊசி கொடுக்கப்படுகிறது. ஒரு நபர் நோய்வாய்ப்பட்டிருந்தால், மன அழுத்தத்தை அனுபவித்தால், வாய்வழி கருத்தடை மருந்துகள், குளுக்கோகார்ட்டிகாய்டுகள் அல்லது தைராய்டு ஹார்மோன்களை எடுத்துக் கொண்டால் இன்சுலின் தேவை அதிகரிக்கிறது. மேலும், மாறாக, கல்லீரல் மற்றும் சிறுநீரக நோய்களுடன் இது குறைகிறது, அதே நேரத்தில் MAO தடுப்பான்கள் மற்றும் பீட்டா-தடுப்பான்களை எடுத்துக்கொள்கிறது.
மருந்தின் ஒப்புமைகள்: ஹுமோதர் கே 25, ஜென்சுலின் எம் 30, இன்சுமன் காம்ப் மற்றும் ஃபர்மசூலின்.
முரண்பாடுகள் மற்றும் பக்க விளைவுகளை கவனியுங்கள்.
எல்லா ஹுமுலின்களையும் போலவே, இன்சுலின் அல்ட்ராலென்டும் தற்போதைய இரத்தச் சர்க்கரைக் குறைவு மற்றும் உற்பத்தியின் தனிப்பட்ட கூறுகளுக்கு வலுவான பாதிப்பு ஏற்பட்டால் முரணாக உள்ளது. நிபுணர்களின் கூற்றுப்படி, ஒரு பக்க விளைவு ஒரு ஒவ்வாமை எதிர்வினையாக தன்னை வெளிப்படுத்துகிறது. உட்செலுத்தலுக்குப் பிறகு ஒரு சாத்தியமான விளைவு லிபோடிஸ்ட்ரோபியால் வெளிப்படுகிறது, இதில் தோலடி திசுக்களில் கொழுப்பு திசுக்களின் அளவு குறைகிறது, மற்றும் இன்சுலின் எதிர்ப்பு.

அரிதான சந்தர்ப்பங்களில், மருந்து ஒரு ஒவ்வாமை எதிர்வினை ஏற்படுத்துகிறது.
- ஹுமுலின் பிரபலமான அனலாக் - புரோட்டாபேன்
முதல் மற்றும் இரண்டாவது வகை நீரிழிவு நோய்க்கு, சல்போனிலூரியா வழித்தோன்றல்களின் நோய் எதிர்ப்பு சக்திக்கு, நீரிழிவு நோயை சிக்கலாக்கும் நோய்களுக்கு, அறுவை சிகிச்சை மற்றும் அறுவை சிகிச்சைக்குப் பின், கர்ப்பிணிப் பெண்களுக்கு இன்சுலின் புரோட்டாஃபான் என்.எம் குறிக்கப்படுகிறது.
புரோட்டாஃபான் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக பரிந்துரைக்கப்படுகிறது, அவரது உடலின் தேவைகளை கணக்கில் எடுத்துக்கொள்கிறது. அறிவுறுத்தல்களின்படி, ஹார்மோனின் செயற்கை அளவின் தேவை 0.3 - 1 IU / kg / day.
இன்சுலின் எதிர்ப்பு (இன்சுலின் செல்கள் பலவீனமான வளர்சிதை மாற்ற பதில்) நோயாளிகளுக்கு தேவை அதிகரிக்கிறது, பெரும்பாலும் இது பருவமடையும் போது மற்றும் உடல் பருமன் உள்ளவர்களிடமும் நிகழ்கிறது. நோயாளியின் இணக்கமான நோயை உருவாக்கினால், குறிப்பாக நோயியல் தொற்றுநோயாக இருந்தால், மருந்தின் அளவை சரிசெய்தல் கலந்துகொள்ளும் மருத்துவரால் மேற்கொள்ளப்படலாம். கல்லீரல், சிறுநீரகங்கள் மற்றும் தைராய்டு சுரப்பியின் நோய்களுக்கு மருந்தளவு சரிசெய்யப்படுகிறது. புரோட்டாஃபான் என்.எம் மோனோ தெரபியில் ஒரு தோலடி ஊசி மற்றும் குறுகிய அல்லது விரைவான நடவடிக்கை இன்சுலின்களுடன் இணைந்து பயன்படுத்தப்படுகிறது.
அளவு படிவம்: தோலடி நிர்வாகத்திற்கு & nbsp இடைநீக்கம் கலவை:
1 மில்லி கொண்டுள்ளது:
செயலில் உள்ள பொருள்: மனித இன்சுலின் 100 ME,
Excipients: மெட்டாக்ரெசால் 1.6 மி.கி, பினோல் 0.65 மி.கி, கிளிசரால் (கிளிசரின்) 16 மி.கி, புரோட்டமைன் சல்பேட் 0.348 மி.கி, சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட் 3.78 மி.கி, துத்தநாக ஆக்ஸைடு - qs துத்தநாக அயனிகளை உற்பத்தி செய்ய 40 μg க்கு மேல், 10% ஹைட்ரோகுளோரிக் அமில தீர்வு - qs to pH 6.9-7.8, 10% சோடியம் ஹைட்ராக்சைடு கரைசல் - qs to pH 6.9-7.8, உட்செலுத்தலுக்கான நீர் - 1 மில்லி வரை.
இடைநீக்கம் வெண்மையானது, இது வெளிவருகிறது, ஒரு வெள்ளை வளிமண்டலத்தை உருவாக்குகிறது மற்றும் வெளிப்படையானது - நிறமற்ற அல்லது கிட்டத்தட்ட நிறமற்ற சூப்பர்நேட்டான்ட். மென்மையான நடுக்கம் மூலம் மழைப்பொழிவு எளிதில் மறுசீரமைக்கப்படுகிறது.
மருந்தியல் சிகிச்சை குழு: இரத்தச் சர்க்கரைக் குறைவு முகவர் - நடுத்தர கால இன்சுலின் ATX: & nbsp
A.10.A.C நடுத்தர கால இன்சுலின் மற்றும் அவற்றின் ஒப்புமைகள்
ஹுமுலின் என்.பி.எச் என்பது டி.என்.ஏ மறுசீரமைப்பு மனித இன்சுலின் ஆகும்.
இன்சுலின் முக்கிய நடவடிக்கை குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும்.கூடுதலாக, இது பல்வேறு உடல் திசுக்களில் அனபோலிக் மற்றும் எதிர்ப்பு கேடபாலிக் விளைவுகளைக் கொண்டுள்ளது. தசை திசுக்களில், கிளைகோஜன், கொழுப்பு அமிலங்கள், கிளிசரால், புரதத் தொகுப்பின் அதிகரிப்பு மற்றும் அமினோ அமிலங்களின் நுகர்வு அதிகரிப்பு ஆகியவை உள்ளன, ஆனால் அதே நேரத்தில் கிளைகோஜெனோலிசிஸ், குளுக்கோனோஜெனெசிஸ், கெட்டோஜெனெசிஸ், லிபோலிசிஸ், புரத வினையூக்கம் மற்றும் அமினோ அமிலங்களின் வெளியீடு ஆகியவற்றில் குறைவு காணப்படுகிறது.
ஹுமுலின் என்.பி.எச் என்பது ஒரு நடுத்தர செயல்பாட்டு இன்சுலின் தயாரிப்பு ஆகும். மருந்தின் செயல்பாட்டின் ஆரம்பம் நிர்வாகத்திற்குப் பிறகு 1 மணிநேரம், அதிகபட்ச விளைவு 2 முதல் 8 மணிநேரம் வரை, செயலின் காலம் 18-20 மணி நேரம் ஆகும்.
இன்சுலின் செயல்பாட்டில் தனிப்பட்ட வேறுபாடுகள் டோஸ், ஊசி இடத்தின் தேர்வு, நோயாளியின் உடல் செயல்பாடு போன்ற காரணிகளைப் பொறுத்தது.
பார்மகோகினெடிக்ஸ்: உறிஞ்சுதலின் முழுமையும் இன்சுலின் விளைவின் தொடக்கமும் ஊசி தளம் (வயிறு, தொடை, பிட்டம்), டோஸ் (உட்செலுத்தப்பட்ட இன்சுலின் அளவு), மருந்தில் இன்சுலின் செறிவு போன்றவற்றைப் பொறுத்தது. இது திசுக்கள் முழுவதும் சமமாக விநியோகிக்கப்படுகிறது மற்றும் நஞ்சுக்கொடி தடையை கடந்து தாய்ப்பாலுக்குள் செல்லாது. இது முக்கியமாக கல்லீரலிலும் சிறுநீரகத்திலும் இன்சுலினேஸால் அழிக்கப்படுகிறது. இது சிறுநீரகங்களால் வெளியேற்றப்படுகிறது (30-80%). நோய்க்குறிகள்:
- இன்சுலின் சிகிச்சை தேவைப்படும் நீரிழிவு நோய்,
- கர்ப்ப காலத்தில் நீரிழிவு.
இன்சுலின் அல்லது மருந்தின் ஒரு கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி,
கர்ப்பம் மற்றும் பாலூட்டுதல்:
கர்ப்ப காலத்தில், இன்சுலின் சிகிச்சையைப் பெறும் நோயாளிகளுக்கு நல்ல கிளைசெமிக் கட்டுப்பாட்டைப் பேணுவது மிகவும் முக்கியம். இன்சுலின் தேவை பொதுவாக முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது. பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும். நீரிழிவு நோயாளிகள் கர்ப்பம் அல்லது கர்ப்பத் திட்டமிடல் குறித்து தங்கள் மருத்துவரிடம் தெரிவிக்க அறிவுறுத்தப்படுகிறார்கள்.
தாய்ப்பால் கொடுக்கும் போது நீரிழிவு நோயாளிகளுக்கு இன்சுலின், உணவு அல்லது இரண்டின் அளவை சரிசெய்ய வேண்டியிருக்கும்.
அளவு மற்றும் நிர்வாகம்:
இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவைப் பொறுத்து ஹுமுலின் ® என்.பி.எச் அளவை மருத்துவர் தனித்தனியாக தீர்மானிக்கிறார். மருந்து தோலடி முறையில் நிர்வகிக்கப்பட வேண்டும். இன்ட்ராமுஸ்குலர் நிர்வாகம் அனுமதிக்கப்படுகிறது. ஹுமுலின் என்.பி.எச் இன் நரம்பு நிர்வாகம் முரணாக உள்ளது.
நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும்.
தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றில் தோலடி ஊசி போட வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்தப்படாது. இன்சுலின் தோலடி நிர்வாகத்துடன், உட்செலுத்தலின் போது இரத்த நாளத்திற்குள் நுழையாமல் பார்த்துக் கொள்ள வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிகளுக்கு இன்சுலின் விநியோக சாதனத்தின் சரியான பயன்பாட்டில் பயிற்சி அளிக்கப்பட வேண்டும்.
இன்சுலின் நிர்வாகத்தின் விதிமுறை தனிப்பட்டது.
குப்பிகளில் ஹுமுலின் ® NPH க்கான நிர்வாகத்திற்கான தயாரிப்பு
பயன்படுத்துவதற்கு உடனடியாக, ஹுமுலின் ® என்.பி.எச் குப்பிகளை உள்ளங்கைகளுக்கு இடையில் பல முறை உருட்ட வேண்டும், இது இன்சுலின் முழுமையாக மறுசீரமைக்கப்படும் வரை அது ஒரு சீரான கொந்தளிப்பான திரவமாக அல்லது பாலாக மாறும் வரை. தீவிரமாக குலுக்க வேண்டாம், ஏனெனில் இது நுரை தோற்றத்திற்கு வழிவகுக்கும், இது சரியான அளவிற்கு குறுக்கிடக்கூடும்.
கலந்த பின் செதில்கள் இருந்தால் இன்சுலின் பயன்படுத்த வேண்டாம். திட வெள்ளை துகள்கள் குப்பியின் அடிப்பகுதி அல்லது சுவர்களில் ஒட்டிக்கொண்டால் இன்சுலின் பயன்படுத்த வேண்டாம், இது ஒரு உறைபனி வடிவத்தின் விளைவை உருவாக்குகிறது.
இன்சுலின் செலுத்தப்பட்ட செறிவுடன் பொருந்தக்கூடிய இன்சுலின் சிரிஞ்சைப் பயன்படுத்தவும்.
தோட்டாக்களில் ஹுமுலின் ® NPH க்கு
பயன்படுத்துவதற்கு உடனடியாக, ஹுமுலின் ® என்.பி.எச் தோட்டாக்களை உள்ளங்கைகளுக்கு இடையே பத்து மடங்கு உருட்டி அசைக்க வேண்டும், இன்சுலின் ஒரு முழுமையான கொந்தளிப்பான திரவமாகவோ அல்லது பாலாகவோ மாறும் வரை 180 ° மேலும் பத்து மடங்கு திரும்ப வேண்டும்.தீவிரமாக குலுக்க வேண்டாம், ஏனெனில் இது நுரை தோற்றத்திற்கு வழிவகுக்கும், இது சரியான அளவிற்கு குறுக்கிடக்கூடும். ஒவ்வொரு கெட்டி உள்ளே ஒரு சிறிய உள்ளது. கண்ணாடி பந்து இன்சுலின் கலக்க உதவுகிறது. கலந்த பின் செதில்கள் இருந்தால் இன்சுலின் பயன்படுத்த வேண்டாம்.
கெட்டி சாதனம் அவற்றின் உள்ளடக்கங்களை மற்ற இன்சுலின்களுடன் நேரடியாக கெட்டிக்குள் கலக்க அனுமதிக்காது: தோட்டாக்கள் மீண்டும் நிரப்ப நோக்கம் கொண்டவை அல்ல.
உட்செலுத்தலுக்கு முன், இன்சுலின் நிர்வாகத்திற்கு சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான உற்பத்தியாளரின் அறிவுறுத்தல்களை நீங்கள் அறிந்து கொள்வது அவசியம்.
ஹுமுலின் மருந்துக்கு ®விரைவு பென் சிரிஞ்சில் NPH
ஒரு ஊசிக்கு முன், நீங்கள் பயன்படுத்த குவிக்பென் ™ சிரிஞ்ச் பேனா வழிமுறைகளைப் படிக்க வேண்டும்.
இரத்தச் சர்க்கரைக் குறைவு ஹுமுலின் ® NPH உள்ளிட்ட இன்சுலின் தயாரிப்புகளை அறிமுகப்படுத்துவதன் மூலம் ஏற்படும் பொதுவான பக்க விளைவு ஆகும். கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவை இழக்க வழிவகுக்கும், விதிவிலக்கான சந்தர்ப்பங்களில், மரணத்திற்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள் : உட்செலுத்தப்பட்ட இடத்தில் ஹைபர்மீமியா, எடிமா அல்லது அரிப்பு வடிவத்தில் நோயாளிகள் உள்ளூர் ஒவ்வாமை எதிர்வினைகளை அனுபவிக்கலாம். இந்த எதிர்வினைகள் பொதுவாக பல நாட்கள் முதல் பல வாரங்கள் வரை நிறுத்தப்படும். சில சந்தர்ப்பங்களில், இந்த எதிர்வினைகள் இன்சுலின் சம்பந்தமில்லாத காரணங்களால் ஏற்படலாம், எடுத்துக்காட்டாக, ஒரு சுத்திகரிப்பு முகவருடன் தோல் எரிச்சல் அல்லது முறையற்ற ஊசி.
முறையான ஒவ்வாமை எதிர்வினைகள் இன்சுலின் காரணமாக ஏற்படுகிறது, குறைவாகவே நிகழ்கிறது, ஆனால் அவை மிகவும் தீவிரமானவை. பொதுவான அரிப்பு, மூச்சுத் திணறல், மூச்சுத் திணறல், இரத்த அழுத்தம் குறைதல், இதயத் துடிப்பு அதிகரித்தல் மற்றும் அதிகப்படியான வியர்த்தல் ஆகியவற்றால் அவை வெளிப்படும். முறையான ஒவ்வாமை எதிர்விளைவுகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை. ஹுமுலின் ® NPH க்கு கடுமையான ஒவ்வாமை ஏற்படும் அரிதான சந்தர்ப்பங்களில், உடனடி சிகிச்சை தேவை. உங்களுக்கு இன்சுலின் மாற்றம் அல்லது தேய்மானமயமாக்கல் தேவைப்படலாம்.
நீடித்த பயன்பாட்டுடன் - வளர்ச்சி சாத்தியமாகும் கொழுப்பணு சிதைவு ஊசி தளத்தில்.
ஆரம்பத்தில் திருப்தியற்ற கிளைசெமிக் கட்டுப்பாட்டுடன் தீவிர இன்சுலின் சிகிச்சையின் பின்னணிக்கு எதிராக இரத்த குளுக்கோஸ் செறிவை விரைவாக இயல்பாக்குவதன் மூலம் எடிமாவின் வளர்ச்சிக்கான வழக்குகள் அடையாளம் காணப்பட்டுள்ளன (பிரிவு "சிறப்பு வழிமுறைகள்" ஐப் பார்க்கவும்).
இன்சுலின் அதிகப்படியான அளவு இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்துகிறது அறிகுறிகள் : சோம்பல், அதிகப்படியான வியர்வை, டாக்ரிக்கார்டியா, சருமத்தின் வலி, தலைவலி, நடுக்கம், வாந்தி, குழப்பம். சில நிபந்தனைகளின் கீழ், எடுத்துக்காட்டாக, நீண்ட காலத்துடன் அல்லது நீரிழிவு நோயை தீவிரமாக கண்காணிப்பதன் மூலம், அறிகுறிகள், இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் மாறலாம்.
லேசான இரத்தச் சர்க்கரைக் குறைவு நீங்கள் பொதுவாக குளுக்கோஸ் அல்லது சர்க்கரையை உட்கொள்வதன் மூலம் நிறுத்தலாம். இன்சுலின், உணவு அல்லது உடல் செயல்பாடுகளின் அளவை சரிசெய்தல் தேவைப்படலாம்.
திருத்தம் மிதமான இரத்தச் சர்க்கரைக் குறைவு குளுகோகனின் உள்ளார்ந்த அல்லது தோலடி நிர்வாகத்தைப் பயன்படுத்தி மேற்கொள்ளலாம், அதைத் தொடர்ந்து கார்போஹைட்ரேட்டுகளை உட்கொள்ளலாம்.
கடுமையான இரத்தச் சர்க்கரைக் குறைவு கோமா, வலிப்பு அல்லது நரம்பியல் கோளாறுகள் ஆகியவற்றுடன், குளுகோகனின் இன்ட்ராமுஸ்குலர் / தோலடி நிர்வாகம் அல்லது டெக்ஸ்ட்ரோஸ் (குளுக்கோஸ்) செறிவூட்டப்பட்ட 40% தீர்வின் நரம்பு நிர்வாகத்தால் நிறுத்தப்படும். சுயநினைவை மீட்டெடுத்த பிறகு, இரத்தச் சர்க்கரைக் குறைவின் மறு வளர்ச்சியைத் தவிர்ப்பதற்காக நோயாளிக்கு கார்போஹைட்ரேட்டுகள் நிறைந்த உணவு வழங்கப்பட வேண்டும்.
நீங்கள் மற்ற மருந்துகளைப் பயன்படுத்த வேண்டியிருந்தால், இன்சுலின் கூடுதலாக, நீங்கள் உங்கள் மருத்துவரை அணுக வேண்டும் ("சிறப்பு வழிமுறைகள்" என்ற பகுதியைப் பார்க்கவும்).
இரத்தத்தில் குளுக்கோஸின் செறிவை அதிகரிக்கும் மருந்துகளை நியமிக்கும் போது இன்சுலின் அளவை அதிகரிக்க வேண்டும். : வாய்வழி கருத்தடை மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், அயோடின் கொண்ட தைராய்டு ஹார்மோன்கள், பீட்டா 2 -ஆட்ரெனோமிமெடிக்ஸ் (எ.கா. ரிடோட்ரின், டெர்பூட்டலின்), தியாசைட் டையூரிடிக்ஸ், டயசாக்ஸைடு, பினோதியாசின் வழித்தோன்றல்கள்.
இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்கும் மருந்துகளை பரிந்துரைக்கும்போது இன்சுலின் அளவைக் குறைக்க வேண்டியிருக்கும். : பீட்டா-தடுப்பான்கள் மற்றும் எத்தனால் கொண்ட மருந்துகள், அனபோலிக் ஸ்டெராய்டுகள், ஃபென்ஃப்ளூரமைன், குவானெடிடின், டெட்ராசைக்ளின்கள், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சாலிசிலேட்டுகள் (எடுத்துக்காட்டாக), சல்பானிலமைடு நுண்ணுயிர் எதிர்ப்பிகள், சில ஆண்டிடிரஸ்கள் (மோனோஅமைன் ஆக்ஸிடேஸ் தடுப்பான்கள்), ஆஞ்சியோடென்சின் தடுப்பான்கள் மற்றும் ஆஞ்சியோடென்சின் தடுப்பான்கள் பீட்டா-தடுப்பான்கள், குளோனிடைன், இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் வெளிப்பாட்டை மறைக்க முடியும்.
மனித இன்சுலின் விலங்கு தோற்றத்தின் இன்சுலின் அல்லது பிற உற்பத்தியாளர்களால் உற்பத்தி செய்யப்படும் மனித இன்சுலினுடன் கலப்பதன் விளைவுகள் குறித்து ஆய்வு செய்யப்படவில்லை.
நோயாளியை வேறொரு வகைக்கு மாற்றுவது அல்லது வேறு வர்த்தக பெயருடன் இன்சுலின் தயாரிப்பது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் நிகழ வேண்டும். செயல்பாட்டில் மாற்றம், பிராண்ட் (உற்பத்தியாளர்), வகை (வழக்கமான, NPH, முதலியன) இனங்கள் (விலங்கு, மனித, மனித இன்சுலின் அனலாக்ஸ்) மற்றும் / அல்லது உற்பத்தி முறை (டி.என்.ஏ மறுசீரமைப்பு இன்சுலின் அல்லது விலங்கு தோற்றத்தின் இன்சுலின்) தேவைப்படலாம் டோஸ் சரிசெய்தல்.
சில நோயாளிகளுக்கு, விலங்குகளிலிருந்து பெறப்பட்ட இன்சுலினிலிருந்து மனித இன்சுலினுக்கு மாறும்போது ஒரு டோஸ் சரிசெய்தல் தேவைப்படலாம். இது ஏற்கனவே மனித இன்சுலின் தயாரிப்பின் முதல் நிர்வாகத்தில் அல்லது பரிமாற்றத்திற்குப் பிறகு சில வாரங்கள் அல்லது மாதங்களுக்குள் நிகழலாம். சில நோயாளிகளுக்கு மனித இன்சுலின் நிர்வாகத்தின் போது இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அறிகுறிகள் விலங்கு இன்சுலின் நிர்வாகத்தின் போது காணப்பட்டவற்றிலிருந்து குறைவாகவே உச்சரிக்கப்படலாம் அல்லது வேறுபட்டிருக்கலாம். இரத்தத்தில் குளுக்கோஸை இயல்பாக்குவதன் மூலம்.
எடுத்துக்காட்டாக, தீவிர இன்சுலின் சிகிச்சையின் விளைவாக, இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அனைத்து அல்லது சில அறிகுறிகளும் மறைந்து போகக்கூடும், இது நோயாளிகளுக்கு தெரிவிக்கப்பட வேண்டும். நீரிழிவு நோய், நீரிழிவு நரம்பியல் அல்லது பீட்டா-தடுப்பான்கள் போன்ற மருந்துகளுடன் சிகிச்சையளித்தல் ஆகியவற்றின் நீண்டகால போக்கைக் கொண்டு இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அறிகுறிகள் மாறலாம் அல்லது குறைவாக உச்சரிக்கப்படலாம்.
போதிய அளவு அல்லது சிகிச்சையை நிறுத்துதல், குறிப்பாக வகை 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ் (நோயாளிக்கு உயிருக்கு ஆபத்தான சூழ்நிலைகள்) ஏற்படலாம்.
அட்ரீனல் சுரப்பி, பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி, சிறுநீரக அல்லது கல்லீரல் பற்றாக்குறையுடன் இன்சுலின் தேவை குறையக்கூடும். சில நோய்களுடன் அல்லது உணர்ச்சி மன அழுத்தத்துடன், இன்சுலின் தேவை அதிகரிக்கக்கூடும். உடல் செயல்பாடுகளின் அதிகரிப்பு அல்லது வழக்கமான உணவில் மாற்றத்துடன் இன்சுலின் அளவைத் திருத்துதல் தேவைப்படலாம்.
தியாசோலிடினியோன் குழுவின் மருந்துகளுடன் இணைந்து இன்சுலின் தயாரிப்புகளைப் பயன்படுத்தும் போது, எடிமா மற்றும் நாள்பட்ட இதய செயலிழப்பு ஏற்படும் அபாயம் அதிகரிக்கிறது, குறிப்பாக இருதய அமைப்பின் நோய்கள் மற்றும் நீண்டகால இதய செயலிழப்புக்கான ஆபத்து காரணிகள் உள்ள நோயாளிகளுக்கு.
குயிக்பென் Y சிரிங் ஹேண்டில்ஸ்
ஹுமுலின் ® வழக்கமான குவிக்பென் ™,ஹுமுலின் ® NPH குவிக்பென் ™,ஹுமுலின் ® எம் 3 குவிக்பென்
இன்சுலின் அறிமுகப்படுத்த சிரிங் ஹேண்டில்
பயன்பாட்டிற்கு முன் இந்த வழிமுறைகளைப் படிக்கவும்
விரைவு பேனா சிரிஞ்ச் பேனா பயன்படுத்த எளிதானது. இது 100 IU / ml செயல்பாட்டுடன் இன்சுலின் தயாரிப்பின் 3 மில்லி (300 அலகுகள்) கொண்ட இன்சுலின் (ஒரு "இன்சுலின் சிரிஞ்ச் பேனா") நிர்வகிப்பதற்கான ஒரு சாதனமாகும். ஒரு ஊசிக்கு 1 முதல் 60 யூனிட் இன்சுலின் செலுத்தலாம். ஒரு அலகு துல்லியத்துடன் நீங்கள் அளவை அமைக்கலாம். நீங்கள் பல அலகுகளை நிறுவியிருந்தால். இன்சுலின் இழக்காமல் நீங்கள் அளவை சரிசெய்யலாம்.
குவிக்பென் பேனா சிரிஞ்சைப் பயன்படுத்துவதற்கு முன்பு, இந்த கையேட்டை முழுவதுமாகப் படித்து அதன் வழிமுறைகளைப் பின்பற்றவும்.இந்த வழிமுறைகளுக்கு நீங்கள் முழுமையாக இணங்கவில்லை என்றால், நீங்கள் இன்சுலின் அளவை மிகக் குறைவாகவோ அல்லது அதிகமாகவோ பெறலாம்.
இன்சுலினுக்கான குவிக்பென் சிரிஞ்ச் பேனாவை மட்டுமே நீங்கள் பயன்படுத்த வேண்டும். பேனா அல்லது ஊசிகளை மற்றவர்களுக்கு அனுப்ப வேண்டாம், ஏனெனில் இது நோய்த்தொற்று பரவுகிறது. ஒவ்வொரு ஊசிக்கும் புதிய ஊசியைப் பயன்படுத்துங்கள்.
சிரிஞ்ச் பேனா அதன் பாகங்கள் ஏதேனும் சேதமடைந்தாலோ அல்லது உடைந்தாலோ பயன்படுத்த வேண்டாம். நீங்கள் சிரிஞ்ச் பேனாவை இழந்தால் அல்லது சேதமடைந்தால் எப்போதும் உதிரி சிரிஞ்ச் பேனாவை எடுத்துச் செல்லுங்கள்.
விரைவு பேனா சிரிஞ்ச் தயாரிப்பு
போதைப்பொருளைப் பயன்படுத்துவதற்கான வழிமுறைகளில் விவரிக்கப்பட்டுள்ள பயன்பாட்டிற்கான வழிமுறைகளைப் படித்து பின்பற்றவும்.
மருந்தின் காலாவதி தேதி காலாவதியாகவில்லை என்பதையும், நீங்கள் சரியான வகை இன்சுலின் பயன்படுத்துகிறீர்கள் என்பதையும் உறுதிப்படுத்த ஒவ்வொரு ஊசிக்கு முன் சிரிஞ்ச் பேனாவில் உள்ள லேபிளை சரிபார்க்கவும், சிரிஞ்ச் பேனாவிலிருந்து லேபிளை அகற்ற வேண்டாம்.
கருத்து : விரைவு-டோஸ் சிரிஞ்ச் பேனா டோஸ் பொத்தானின் நிறம் குவிக்பென் சிரிஞ்ச் பேனா லேபிளில் உள்ள துண்டுகளின் நிறத்துடன் ஒத்திருக்கிறது மற்றும் இன்சுலின் வகையைப் பொறுத்தது. இந்த கையேட்டில், டோஸ் பொத்தான் சாம்பல் நிறத்தில் உள்ளது. குவிக்பென் சிரிஞ்ச் பேனா உடலின் பழுப்பு நிறம் இது ஹுமுலின் தயாரிப்புகளுடன் பயன்படுத்தப்படுவதைக் குறிக்கிறது.
உங்கள் மருத்துவர் உங்களுக்கு மிகவும் பொருத்தமான வகை இன்சுலின் பரிந்துரைத்துள்ளார். இன்சுலின் சிகிச்சையில் ஏதேனும் மாற்றங்கள் ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மட்டுமே செய்யப்பட வேண்டும்.
சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கு முன்பு, ஊசி முழுமையாக சிரிஞ்ச் பேனாவுடன் இணைக்கப்பட்டுள்ளதா என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
இனி கொடுக்கப்பட்ட வழிமுறைகளைப் பின்பற்றவும்.
குவிக்பென் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவது குறித்து அடிக்கடி கேட்கப்படும் கேள்விகள்
- எனது இன்சுலின் தயாரிப்பு எப்படி இருக்க வேண்டும்? சில இன்சுலின் தயாரிப்புகள் கொந்தளிப்பான இடைநீக்கங்கள், மற்றவை தெளிவான தீர்வுகள், பயன்படுத்த இணைக்கப்பட்ட வழிமுறைகளில் இன்சுலின் விளக்கத்தைப் படிக்க மறக்காதீர்கள்.
- எனது பரிந்துரைக்கப்பட்ட டோஸ் 60 யூனிட்டுகளுக்கு மேல் இருந்தால் நான் என்ன செய்ய வேண்டும்? உங்களுக்கு பரிந்துரைக்கப்பட்ட டோஸ் 60 யூனிட்டுகளுக்கு மேல் இருந்தால், உங்களுக்கு இரண்டாவது ஊசி தேவைப்படும், அல்லது இந்த பிரச்சினை குறித்து உங்கள் மருத்துவரை தொடர்பு கொள்ளலாம்.
- ஒவ்வொரு ஊசிக்கும் ஒரு புதிய ஊசியை நான் ஏன் பயன்படுத்த வேண்டும்? ஊசிகள் மீண்டும் பயன்படுத்தப்பட்டால், நீங்கள் இன்சுலின் தவறான அளவைப் பெறலாம், ஊசி அடைக்கப்படலாம், அல்லது சிரிஞ்ச் பேனா கைப்பற்றப்படும், அல்லது மலட்டுத்தன்மை பிரச்சினைகள் காரணமாக நீங்கள் பாதிக்கப்படலாம்.
- எனது கெட்டியில் எவ்வளவு இன்சுலின் உள்ளது என்று எனக்குத் தெரியாவிட்டால் நான் என்ன செய்ய வேண்டும் ? கைப்பிடியைப் பிடுங்குவதன் மூலம் ஊசியின் நுனி கீழே சுட்டிக்காட்டுகிறது. தெளிவான கார்ட்ரிட்ஜ் வைத்திருப்பவரின் அளவு இன்சுலின் மீதமுள்ள அலகுகளின் எண்ணிக்கையைக் காட்டுகிறது. இந்த எண்கள் அளவை அமைக்க பயன்படுத்தக்கூடாது.
"சிரிஞ்ச் பேனாவிலிருந்து தொப்பியை அகற்ற முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்?" தொப்பியை அகற்ற, அதை இழுக்கவும். தொப்பியை அகற்றுவதில் உங்களுக்கு சிக்கல் இருந்தால், அதை விடுவிக்க தொப்பியை கடிகார திசையிலும், கடிகார திசையிலும் கவனமாக சுழற்றுங்கள், பின்னர் தொப்பியை அகற்ற அதை இழுக்கவும்.
இன்சுலினுக்கு குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது
ஒவ்வொரு முறையும் உங்கள் இன்சுலின் உட்கொள்ளலை சரிபார்க்கவும். சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் டெலிவரி சரிபார்ப்பு ஒவ்வொரு ஊசிக்கு முன்பும் செய்யப்பட வேண்டும், இன்சுலின் ஒரு தந்திரம் தோன்றும் வரை சிரிஞ்ச் பேனா டோஸுக்கு தயாராக இருப்பதை உறுதிசெய்யும்.
ஒரு தந்திரம் தோன்றுவதற்கு முன்பு உங்கள் இன்சுலின் உட்கொள்ளலை நீங்கள் சரிபார்க்கவில்லை என்றால், நீங்கள் மிகக் குறைந்த அல்லது அதிக இன்சுலின் பெறலாம்.
இன்சுலின் காசோலைகளைச் செய்வது பற்றி அடிக்கடி கேட்கப்படும் கேள்விகள்
- ஒவ்வொரு ஊசிக்கு முன்பும் எனது இன்சுலின் உட்கொள்ளலை ஏன் சரிபார்க்க வேண்டும்?
1. பேனா டோஸுக்கு தயாராக இருப்பதை இது உறுதி செய்கிறது.
2. நீங்கள் டோஸ் பொத்தானை அழுத்தும்போது ஊசியிலிருந்து இன்சுலின் தந்திரம் வெளியே வருகிறது என்பதை இது உறுதிப்படுத்துகிறது.
3. இது சாதாரண பயன்பாட்டின் போது ஊசி அல்லது இன்சுலின் கார்ட்ரிட்ஜில் சேகரிக்கக்கூடிய காற்றை நீக்குகிறது.
- குவிக்பெனின் இன்சுலின் பரிசோதனையின் போது டோஸ் பொத்தானை முழுமையாக அழுத்த முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்?
1. புதிய ஊசியை இணைக்கவும்.
2. பேனாவிலிருந்து இன்சுலின் சரிபார்க்கவும்.
"கெட்டியில் காற்று குமிழ்களைக் கண்டால் நான் என்ன செய்ய வேண்டும்?"
நீங்கள் பேனாவிலிருந்து இன்சுலின் சரிபார்க்க வேண்டும். ஒரு ஊசி மூலம் ஒரு சிரிஞ்ச் பேனாவை நீங்கள் சேமிக்க முடியாது என்பதை நினைவில் கொள்ளுங்கள், ஏனெனில் இது இன்சுலின் கெட்டியில் காற்று குமிழ்கள் உருவாக வழிவகுக்கும். ஒரு சிறிய காற்று குமிழி அளவை பாதிக்காது, வழக்கம் போல் உங்கள் அளவை உள்ளிடலாம்.
தேவையான அளவை அறிமுகப்படுத்துதல்
உங்கள் மருத்துவர் பரிந்துரைத்த அசெப்சிஸ் மற்றும் கிருமி நாசினிகளின் விதிகளைப் பின்பற்றுங்கள்.
டோஸ் பொத்தானை அழுத்திப் பிடித்து தேவையான அளவை உள்ளிடவும், ஊசியை அகற்றுவதற்கு முன் மெதுவாக 5 ஆக எண்ணவும். ஒரு ஊசியிலிருந்து இன்சுலின் சொட்டினால், பெரும்பாலும் நீங்கள் உங்கள் தோலின் கீழ் ஊசியை நீண்ட நேரம் வைத்திருக்கவில்லை.
ஊசியின் நுனியில் ஒரு துளி இன்சுலின் இருப்பது சாதாரணமானது. இது உங்கள் அளவை பாதிக்காது.
கெட்டியில் மீதமுள்ள இன்சுலின் அலகுகளின் எண்ணிக்கையை விட அதிகமான அளவை ஒரு சிரிஞ்ச் பேனா அனுமதிக்காது.
நீங்கள் முழு அளவை நிர்வகித்திருக்கிறீர்களா என்று சந்தேகம் இருந்தால், மற்றொரு அளவை நிர்வகிக்க வேண்டாம். உங்கள் லில்லி பிரதிநிதியை அழைக்கவும் அல்லது உதவிக்கு உங்கள் மருத்துவரை சந்திக்கவும்.
உங்கள் டோஸ் கெட்டியில் மீதமுள்ள அலகுகளின் எண்ணிக்கையை விட அதிகமாக இருந்தால், இந்த சிரிஞ்ச் பேனாவில் மீதமுள்ள இன்சுலின் அளவை உள்ளிடலாம், பின்னர் புதிய பேனாவைப் பயன்படுத்தி தேவையான அளவின் நிர்வாகத்தை முடிக்கலாம், அல்லது புதிய சிரிஞ்ச் பேனாவைப் பயன்படுத்தி முழு டோஸையும் உள்ளிடவும்.
டோஸ் பொத்தானை சுழற்றுவதன் மூலம் இன்சுலின் செலுத்த முயற்சிக்க வேண்டாம். டோஸ் பொத்தானை சுழற்றினால் உங்களுக்கு இன்சுலின் கிடைக்காது. இன்சுலின் அளவைப் பெற நீங்கள் நேராக அச்சில் டோஸ் பொத்தானை அழுத்த வேண்டும்.
உட்செலுத்தலின் போது இன்சுலின் அளவை மாற்ற முயற்சிக்காதீர்கள்.
பயன்படுத்தப்பட்ட ஊசியை உள்ளூர் மருத்துவ கழிவுகளை அகற்றும் தேவைகளுக்கு ஏற்ப அப்புறப்படுத்த வேண்டும்.
ஒவ்வொரு ஊசிக்குப் பிறகு ஊசியை அகற்றவும்.
டோஸ் அடிக்கடி கேட்கப்படும் கேள்விகள்
- டோஸ் பொத்தானை அழுத்துவது ஏன் கடினம், நான் எப்போது ஊசி போட முயற்சிக்கிறேன்?
1. உங்கள் ஊசி அடைக்கப்படலாம். புதிய ஊசியை இணைக்க முயற்சிக்கவும். இதைச் செய்தவுடன், ஊசியிலிருந்து இன்சுலின் எவ்வாறு வெளிவருகிறது என்பதைக் காணலாம். பின்னர் இன்சுலின் பேனாவை சரிபார்க்கவும்.
2. டோஸ் பொத்தானை விரைவாக அழுத்தினால் பொத்தானை அழுத்தவும். டோஸ் பொத்தானை மெதுவாக அழுத்தினால் அழுத்துவதை எளிதாக்கும்.
3. ஒரு பெரிய விட்டம் கொண்ட ஊசியைப் பயன்படுத்துவது உட்செலுத்தலின் போது டோஸ் பொத்தானை அழுத்துவதை எளிதாக்கும்.
எந்த ஊசி அளவு உங்களுக்கு சிறந்தது என்பதைப் பற்றி உங்கள் சுகாதார வழங்குநரை அணுகவும்.
4. அளவை நிர்வகிக்கும் போது பொத்தானை அழுத்தினால், மேலே உள்ள எல்லா புள்ளிகளையும் முடித்தபின் இறுக்கமாக இருந்தால், சிரிஞ்ச் பேனா மாற்றப்பட வேண்டும்.
- குயிக் பென் சிரிஞ்ச் பயன்படுத்தும்போது நான் என்ன செய்ய வேண்டும்?
ஊசி போடுவது அல்லது அளவை அமைப்பது கடினம் என்றால் உங்கள் பேனா சிக்கிவிடும். சிரிஞ்ச் பேனா ஒட்டாமல் தடுக்க:
1. புதிய ஊசியை இணைக்கவும். இதைச் செய்தவுடன், ஊசியிலிருந்து இன்சுலின் எவ்வாறு வெளிவருகிறது என்பதைக் காணலாம்.
2. இன்சுலின் உட்கொள்ளலை சரிபார்க்கவும்.
3. தேவையான அளவை அமைத்து ஊசி போடவும்.
சிரிஞ்ச் பேனாவை உயவூட்ட முயற்சிக்காதீர்கள், ஏனெனில் இது சிரிஞ்ச் பேனா பொறிமுறையை சேதப்படுத்தும்.
சிரிஞ்ச் பேனாவுக்குள் வெளிநாட்டுப் பொருட்கள் (அழுக்கு, தூசி, உணவு, இன்சுலின் அல்லது ஏதேனும் திரவங்கள்) வந்தால் டோஸ் பொத்தானை அழுத்தினால் இறுக்கமாகிவிடும். அசுத்தங்கள் சிரிஞ்ச் பேனாவுக்குள் நுழைய அனுமதிக்காதீர்கள்.
- எனது அளவை நிர்வகித்த பிறகு இன்சுலின் ஏன் ஊசியிலிருந்து வெளியேறுகிறது?
நீங்கள் தோலில் இருந்து ஊசியை மிக விரைவாக அகற்றிவிட்டீர்கள்.
1. டோஸ் காட்டி சாளரத்தில் "0" எண்ணைக் காண்கிறீர்களா என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
2.அடுத்த டோஸை நிர்வகிக்க, டோஸ் பொத்தானை அழுத்திப் பிடித்து, ஊசியை அகற்றுவதற்கு முன் மெதுவாக 5 ஆக எண்ணவும்.
- எனது டோஸ் நிறுவப்பட்டால் நான் என்ன செய்ய வேண்டும், மற்றும் டோஸ் பொத்தான் தற்செயலாக சிரிஞ்சில் ஊசி இல்லாமல் உள்ளே குறைக்கப்படுவதாக மாறிவிட்டால்?
1. டோஸ் பொத்தானை மீண்டும் பூஜ்ஜியமாக மாற்றவும்.
2. புதிய ஊசியை இணைக்கவும்.
3. இன்சுலின் காசோலை செய்யுங்கள்.
4. அளவை அமைத்து ஊசி போடவும்.
"நான் தவறான அளவை (மிகக் குறைவாகவோ அல்லது அதிகமாகவோ) அமைத்தால் நான் என்ன செய்ய வேண்டும்?" அளவை சரிசெய்ய டோஸ் பொத்தானை பின்னால் அல்லது முன்னோக்கி திருப்புங்கள்.
- டோஸ் தேர்வு அல்லது சரிசெய்தலின் போது சிரிஞ்ச் பேனா ஊசியிலிருந்து இன்சுலின் வெளியேறுவதைக் கண்டால் நான் என்ன செய்ய வேண்டும்? உங்கள் முழு அளவைப் பெறாததால், ஒரு மருந்தை நிர்வகிக்க வேண்டாம். சிரிஞ்ச் பேனாவை பூஜ்ஜியமாக அமைத்து, சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் விநியோகத்தை மீண்டும் சரிபார்க்கவும் ("இன்சுலின் டெலிவரிக்கு குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது" என்ற பகுதியைப் பார்க்கவும்). தேவையான அளவை அமைத்து ஊசி போடவும்.
- எனது முழு அளவை நிறுவ முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்? கெட்டியில் மீதமுள்ள இன்சுலின் அலகுகளின் எண்ணிக்கையை விட அதிகமான அளவை அமைக்க சிரிஞ்ச் பேனா உங்களை அனுமதிக்காது. எடுத்துக்காட்டாக, உங்களுக்கு 31 அலகுகள் தேவைப்பட்டால், 25 அலகுகள் மட்டுமே கெட்டியில் இருந்தால், நிறுவலின் போது நீங்கள் 25 என்ற எண்ணைக் கொண்டு செல்ல முடியாது. இந்த எண்ணைக் கொண்டு அளவை அமைக்க முயற்சிக்காதீர்கள். பகுதி டோஸ் பேனாவில் விடப்பட்டால், நீங்கள் இதைச் செய்யலாம்:
1. இந்த பகுதி அளவை உள்ளிடவும், பின்னர் ஒரு புதிய சிரிஞ்ச் பேனாவைப் பயன்படுத்தி மீதமுள்ள அளவை உள்ளிடவும், அல்லது
2. புதிய சிரிஞ்ச் பேனாவிலிருந்து முழு அளவை அறிமுகப்படுத்துங்கள்.
- எனது கெட்டியில் எஞ்சியிருக்கும் சிறிய அளவிலான இன்சுலின் பயன்படுத்த நான் ஏன் அளவை அமைக்க முடியாது? சிரிஞ்ச் பேனா குறைந்தது 300 யூனிட் இன்சுலின் நிர்வாகத்தை அனுமதிக்கும் வகையில் வடிவமைக்கப்பட்டுள்ளது. சிரிஞ்ச் பேனாவின் சாதனம் கெட்டியை முழுமையான காலியாக்கத்திலிருந்து பாதுகாக்கிறது, ஏனெனில் கெட்டியில் எஞ்சியுள்ள சிறிய அளவு இன்சுலின் தேவையான துல்லியத்துடன் செலுத்த முடியாது.
சேமிப்பு மற்றும் அகற்றல்
பயன்பாட்டிற்கான வழிமுறைகளில் குறிப்பிடப்பட்டுள்ள நேரத்தை விட குளிர்சாதன பெட்டியின் வெளியே இருந்திருந்தால் சிரிஞ்ச் பேனாவைப் பயன்படுத்த முடியாது.
சிரிஞ்ச் பேனாவை ஊசியுடன் இணைக்க வேண்டாம். ஊசி இணைக்கப்பட்டிருந்தால், இன்சுலின் பேனாவிலிருந்து வெளியேறக்கூடும், அல்லது ஊசிக்குள் இன்சுலின் உலரக்கூடும், இதனால் ஊசி அடைக்கப்படலாம், அல்லது கெட்டிக்குள் காற்று குமிழ்கள் உருவாகக்கூடும்.
பயன்பாட்டில் இல்லாத சிரிஞ்ச் பேனாக்கள் குளிர்சாதன பெட்டியில் 2 ° C முதல் 8 ° C வெப்பநிலையில் சேமிக்கப்பட வேண்டும். சிரிஞ்ச் பேனா உறைந்திருந்தால் அதைப் பயன்படுத்த வேண்டாம்.
நீங்கள் தற்போது பயன்படுத்தும் சிரிஞ்ச் பேனா 30 ° C க்கு மிகாமல் வெப்பநிலையிலும் வெப்பம் மற்றும் ஒளியிலிருந்து பாதுகாக்கப்பட்ட இடத்திலும் சேமிக்கப்பட வேண்டும்.
சிரிஞ்ச் பேனாவின் சேமிப்பக நிலைமைகளுடன் முழுமையான பரிச்சயத்தைப் பயன்படுத்துவதற்கான வழிமுறைகளைப் பார்க்கவும்.
சிரிஞ்ச் பேனாவை குழந்தைகளுக்கு எட்டாதவாறு வைத்திருங்கள்.
பயன்படுத்தப்பட்ட ஊசிகளை பஞ்சர்-ப்ரூஃப், மறுவிற்பனை செய்யக்கூடிய கொள்கலன்களில் (எடுத்துக்காட்டாக, உயிர் அபாயகரமான பொருட்கள் அல்லது கழிவுகளுக்கான கொள்கலன்கள்) அல்லது உங்கள் சுகாதார பயிற்சியாளரால் பரிந்துரைக்கப்பட்டவற்றை அப்புறப்படுத்துங்கள்.
பயன்படுத்தப்பட்ட சிரிஞ்ச் பேனாக்களுடன் ஊசிகள் இல்லாமல் உங்கள் மருத்துவரின் பரிந்துரைகளுக்கு இணங்க அவற்றை அப்புறப்படுத்துங்கள்.
நிரப்பப்பட்ட ஷார்ப்ஸ் கொள்கலனை மறுசுழற்சி செய்ய வேண்டாம்.
உங்கள் பகுதியில் கிடைக்கும் நிரப்பப்பட்ட ஷார்ப்ஸ் கொள்கலன்களை அப்புறப்படுத்துவதற்கான வழிகளைப் பற்றி உங்கள் மருத்துவரிடம் கேளுங்கள்.
குவிக்பென் ™ சிரிஞ்ச் பென்னில் உள்ள ஹுமுலினே மற்றும் ஹுமுலினே ஆகியவை எலி லில்லி & நிறுவனத்தின் வர்த்தக முத்திரைகள்.
குவிக்பென் ™ சிரிஞ்ச் பென் ஐஎஸ்ஓ 11608-1: 2000 இன் சரியான அளவு மற்றும் செயல்பாட்டு தேவைகளை பூர்த்தி செய்கிறது
உங்களிடம் பின்வரும் கூறுகள் இருப்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்:
Ick விரைவு பேனா சிரிஞ்ச்
சிரிஞ்ச் பேனாவுக்கு புதிய ஊசி
Ab ஆல்கஹால் ஈரப்படுத்தப்பட்ட ஸ்வாப்
குவிக்பென் சிரிஞ்ச் பேனா கூறுகள் மற்றும் ஊசிகள் * (* தனித்தனியாக விற்கப்படுகிறது), சிரிஞ்ச் பேனா பாகங்கள் - படம் பார்க்கவும் 3 .
டோஸ் பொத்தானின் வண்ணக் குறி - படம் பார்க்கவும் 2 .
பேனாவின் பொதுவான பயன்பாடு
ஒவ்வொரு ஊசியையும் முடிக்க இந்த வழிமுறைகளைப் பின்பற்றவும்.
1. விரைவு பேனா சிரிஞ்ச் தயாரித்தல்
அதை அகற்ற சிரிஞ்ச் பேனாவின் தொப்பியை இழுக்கவும். தொப்பியை சுழற்ற வேண்டாம். சிரிஞ்ச் பேனாவிலிருந்து லேபிளை அகற்ற வேண்டாம்.
இதற்காக உங்கள் இன்சுலின் சரிபார்க்கவும்:
காலாவதி தேதி
எச்சரிக்கை: நீங்கள் சரியான வகை இன்சுலின் பயன்படுத்துகிறீர்கள் என்பதை உறுதிப்படுத்த எப்போதும் சிரிஞ்ச் பேனா லேபிளைப் படியுங்கள்.
இன்சுலின் இடைநீக்கங்களுக்கு மட்டும்:
உங்கள் உள்ளங்கைகளுக்கு இடையில் சிரிஞ்ச் பேனாவை 10 முறை மெதுவாக உருட்டவும்
பேனாவை 10 முறைக்கு மேல் திருப்புங்கள்.
கலவை முக்கியம் சரியான அளவைப் பெறுவதில் உறுதியாக இருக்க வேண்டும். இன்சுலின் ஒரே மாதிரியாக கலந்ததாக இருக்க வேண்டும்.
ஒரு புதிய ஊசியை எடுத்துக் கொள்ளுங்கள்.
வெளிப்புற ஊசி தொப்பியில் இருந்து காகித ஸ்டிக்கரை அகற்றவும்.
கெட்டி வைத்திருப்பவரின் முடிவில் ரப்பர் வட்டை துடைக்க ஆல்கஹால் ஈரப்படுத்தப்பட்ட ஒரு துணியைப் பயன்படுத்தவும்.
தொப்பியில் ஊசி போடுங்கள் நேராக சிரிஞ்ச் பேனாவின் அச்சில்.
முழுமையாக இணைக்கப்படும் வரை ஊசியில் திருகுங்கள்.
2. இன்சுலின் குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது
எச்சரிக்கை: ஒவ்வொரு ஊசிக்கு முன்பும் நீங்கள் இன்சுலின் உட்கொள்ளலை சரிபார்க்கவில்லை என்றால், நீங்கள் இன்சுலின் அளவை மிகக் குறைவாகவோ அல்லது அதிகமாகவோ பெறலாம்.
வெளிப்புற ஊசி தொப்பியை அகற்றவும். அதைத் தூக்கி எறிய வேண்டாம்.
ஊசியின் உள் தொப்பியை அகற்றி அதை நிராகரிக்கவும்.
டோஸ் பொத்தானை சுழற்றுவதன் மூலம் 2 அலகுகளை அமைக்கவும்.
பேனாவை மேலே சுட்டிக்காட்டவும்.
காற்றை சேகரிக்க அனுமதிக்க கெட்டி வைத்திருப்பவரைத் தட்டவும்
ஊசி சுட்டிக்காட்டி, டோஸ் பொத்தானை நிறுத்தும் வரை அழுத்தி, டோஸ் காட்டி சாளரத்தில் “0” எண் தோன்றும்.
குறைக்கப்பட்ட நிலையில் டோஸ் பொத்தானைப் பிடித்து மெதுவாக 5 ஆக எண்ணவும்.
ஊசியின் முடிவில் இன்சுலின் ஒரு தந்திரம் தோன்றும்போது இன்சுலின் உட்கொள்ளல் சரிபார்ப்பு முடிந்ததாக கருதப்படுகிறது.
ஊசியின் முடிவில் இன்சுலின் ஒரு தந்திரம் தோன்றாவிட்டால், இன்சுலின் உட்கொள்ளலை நான்கு முறை சரிபார்க்கவும், புள்ளி 2 பி தொடங்கி புள்ளி 2 ஜி உடன் முடிவடையும்.
குறிப்பு: ஊசியிலிருந்து இன்சுலின் ஒரு தந்திரம் தோன்றுவதை நீங்கள் காணவில்லையென்றால், அளவை அமைப்பது கடினமாகிவிட்டால், ஊசியை மாற்றி, சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் உட்கொள்ளலைச் சரிபார்க்கவும்.
ஊசி போடுவதற்கு உங்களுக்கு தேவையான அலகுகளின் எண்ணிக்கையில் டோஸ் பொத்தானைத் திருப்புங்கள்.
நீங்கள் தற்செயலாக பல அலகுகளை அமைத்தால், டோஸ் பொத்தானை எதிர் திசையில் சுழற்றுவதன் மூலம் அளவை சரிசெய்யலாம்.
உங்கள் மருத்துவர் பரிந்துரைத்த ஊசி நுட்பத்தைப் பயன்படுத்தி தோலின் கீழ் ஊசியைச் செருகவும்.
டோஸ் பொத்தானில் உங்கள் கட்டைவிரலை வைத்து, டோஸ் பொத்தானை முழுமையாக நிறுத்தும் வரை உறுதியாக அழுத்தவும்.
முழு அளவை உள்ளிட, டோஸ் பொத்தானை அழுத்தி மெதுவாக 5 ஆக எண்ணவும்.
தோலின் கீழ் இருந்து ஊசியை அகற்றவும்.
கருத்து : நீங்கள் முழு அளவை உள்ளிட்டுள்ளீர்கள் என்பதை உறுதிப்படுத்த, டோஸ் காட்டி சாளரத்தில் "0" எண்ணைக் காண்கிறீர்களா என்பதை உறுதிசெய்து பாருங்கள்.
வெளிப்புற தொப்பியை கவனமாக ஊசியில் வைக்கவும்.
குறிப்பு: காற்று குமிழ்கள் கெட்டிக்குள் நுழைவதைத் தடுக்க ஒவ்வொரு ஊசிக்குப் பின் ஊசியை அகற்றவும்.
சிரிஞ்ச் பேனாவை ஊசியுடன் இணைக்க வேண்டாம்.
உங்கள் மருத்துவரின் அறிவுறுத்தல்களின்படி ஊசியை வெளிப்புற தொப்பியைக் கொண்டு அவிழ்த்து விடுங்கள்.
சிரிஞ்ச் பேனாவில் தொப்பியை வைத்து, தொப்பி கிளம்பை டோஸ் காட்டி மூலம் சீரமைத்து, சிரிஞ்ச் பேனாவில் நேரடியாக அச்சில் தொப்பியைத் தள்ளுங்கள்.
10 அலகுகளைக் காண்பிக்கும் (படம் பார்க்கவும் 4) .
எண்கள் கூட டோஸ் காட்டி சாளரத்தில் எண்களாக அச்சிடப்படுகின்றன, ஒற்றைப்படை எண்கள் சம எண்களுக்கு இடையில் நேர் கோடுகளாக அச்சிடப்படுகின்றன.
குறிப்பு: சிரிஞ்ச் பேனாவில் மீதமுள்ள அலகுகளின் எண்ணிக்கையை விட அதிகமான அலகுகளின் எண்ணிக்கையை அமைக்க சிரிஞ்ச் பேனா உங்களை அனுமதிக்காது.
நீங்கள் முழு அளவை நிர்வகித்துள்ளீர்கள் என்று உறுதியாக தெரியவில்லை என்றால், மற்றொரு அளவை நிர்வகிக்க வேண்டாம்.
டிரான்ஸ்பை ஓட்டும் திறனில் செல்வாக்கு. பு மற்றும் ஃபர்.:.
இரத்தச் சர்க்கரைக் குறைவின் போது, நோயாளி செறிவு மற்றும் சைக்கோமோட்டர் எதிர்வினைகளின் வேகத்தைக் குறைக்கலாம். இந்த திறன்கள் குறிப்பாக அவசியமான சூழ்நிலைகளில் இது ஆபத்தானது (எடுத்துக்காட்டாக, வாகனங்களை ஓட்டுதல் அல்லது இயக்க இயந்திரங்கள்).
நோயாளிகள் வாகனங்களை ஓட்டும் போது இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்க முன்னெச்சரிக்கைகள் எடுக்க அறிவுறுத்தப்பட வேண்டும். லேசான அல்லது இல்லாத அறிகுறிகள், இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் அல்லது இரத்தச் சர்க்கரைக் குறைவின் தொடர்ச்சியான வளர்ச்சியுடன் நோயாளிகளுக்கு இது மிகவும் முக்கியமானது. இதுபோன்ற சந்தர்ப்பங்களில், நோயாளி வாகனம் ஓட்டும் சாத்தியக்கூறுகளை மருத்துவர் மதிப்பீடு செய்ய வேண்டும்.
தோலடி நிர்வாகத்திற்கான இடைநீக்கம், 100 IU / ml.
நடுநிலை கண்ணாடி குப்பிகளில் 10 மில்லி மருந்து. மருந்தைப் பயன்படுத்துவதற்கான வழிமுறைகளுடன் 1 பாட்டில் ஒரு அட்டைப் பொதியில் வைக்கப்பட்டுள்ளது.
நடுநிலை கண்ணாடி பொதியுறைக்கு 3 மில்லி. ஐந்து தோட்டாக்கள் ஒரு கொப்புளத்தில் வைக்கப்பட்டுள்ளன. பயன்பாட்டிற்கான வழிமுறைகளுடன் ஒரு கொப்புளம் ஒரு அட்டைப் பொதியில் வைக்கப்பட்டுள்ளது.
அல்லது கெட்டி குவிக்பென் டிஎம் சிரிஞ்ச் பேனாவில் பதிக்கப்பட்டுள்ளது. ஐந்து சிரிஞ்ச் பேனாக்கள் ஒன்றாகப் பயன்படுத்துவதற்கான வழிமுறைகள் மற்றும் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான வழிமுறைகள் ஒரு அட்டைப் பொதியில் வைக்கப்பட்டுள்ளன.
2 முதல் 8 ° C வெப்பநிலையில். நேரடி சூரிய ஒளி மற்றும் வெப்பத்திலிருந்து பாதுகாக்கவும். உறைபனியை அனுமதிக்க வேண்டாம்.
இரண்டாவது கை மருந்து அறை வெப்பநிலையில் சேமிக்கவும் - 15 முதல் 25 ° C வரை 28 நாட்களுக்கு மேல் இல்லை.
குழந்தைகளுக்கு எட்டாதவாறு இருங்கள்.
காலாவதி தேதிக்குப் பிறகு பயன்படுத்த வேண்டாம்.
மருந்தகங்களிலிருந்து விநியோகிப்பதற்கான நிபந்தனைகள்: மருந்து பதிவு எண்: П N013711 / 01 பதிவு செய்த தேதி: 06.24.2011 பதிவு சான்றிதழ் உரிமையாளர்: வழிமுறைகள் П எண் 013711/01
தயாரிப்பின் வர்த்தக பெயர்:
ஹுமுலின் ® NPH
சர்வதேச லாப நோக்கற்ற பெயர் (ஐ.என்.என்):
இசுலின் இன்சுலின் (மனித மரபணு பொறியியல்)
அளவு வடிவம்
தோலடி நிர்வாகத்திற்கான இடைநீக்கம்
விளக்கம்:
ஒரு வெள்ளை இடைநீக்கம், ஒரு வெள்ளை வளிமண்டலம் மற்றும் ஒரு தெளிவான, நிறமற்ற அல்லது கிட்டத்தட்ட நிறமற்ற சூப்பர்நேட்டான்ட்டை உருவாக்குகிறது. மென்மையான நடுக்கம் மூலம் மழைப்பொழிவு எளிதில் மறுசீரமைக்கப்படுகிறது.
மருந்தியல் சிகிச்சை குழு
இரத்தச் சர்க்கரைக் குறைவு முகவர் - நடுத்தர செயல்படும் இன்சுலின்.
ATX குறியீடு A10AS01.
மருந்தியல் பண்புகள்
பார்மாகோடைனமிக்ஸ்
ஹுமுலின் ® NPH என்பது மனித மறுசீரமைப்பு டி.என்.ஏ இன்சுலின் ஆகும். இன்சுலின் முக்கிய நடவடிக்கை குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும். கூடுதலாக, இது உடலின் பல்வேறு திசுக்களில் அனபோலிக் மற்றும் எதிர்ப்பு கேடபாலிக் விளைவுகளைக் கொண்டுள்ளது. தசை திசுக்களில், கிளைகோஜன், கொழுப்பு அமிலங்கள், கிளிசரால், புரதத் தொகுப்பின் அதிகரிப்பு மற்றும் அமினோ அமிலங்களின் நுகர்வு அதிகரிப்பு ஆகியவை உள்ளன, ஆனால் அதே நேரத்தில் கிளைகோஜெனோலிசிஸ், குளுக்கோனோஜெனெசிஸ், கெட்டோஜெனெசிஸ், லிபோலிசிஸ், புரத வினையூக்கம் மற்றும் அமினோ அமிலங்களின் வெளியீடு ஆகியவற்றில் குறைவு காணப்படுகிறது.
ஹுமுலின் என்.பி.எச் ஒரு நடுத்தர செயல்பாட்டு இன்சுலின் தயாரிப்பு ஆகும். மருந்தின் செயல்பாட்டின் ஆரம்பம் நிர்வாகத்திற்குப் பிறகு 1 மணிநேரம், அதிகபட்ச விளைவு 2 முதல் 8 மணிநேரம் வரை, செயலின் காலம் 18-20 மணி நேரம் ஆகும். இன்சுலின் செயல்பாட்டில் தனிப்பட்ட வேறுபாடுகள் டோஸ், ஊசி இடத்தின் தேர்வு, நோயாளியின் உடல் செயல்பாடு போன்ற காரணிகளைப் பொறுத்தது.
மருந்தியக்கத்தாக்கியல்
உறிஞ்சுதலின் முழுமையும், இன்சுலின் விளைவின் தொடக்கமும் உட்செலுத்துதல் தளம் (வயிறு, தொடை, பிட்டம்), டோஸ் (உட்செலுத்தப்பட்ட இன்சுலின் அளவு), மருந்தில் இன்சுலின் செறிவு போன்றவற்றைப் பொறுத்தது. இது திசுக்கள் முழுவதும் சமமாக விநியோகிக்கப்படுகிறது, நஞ்சுக்கொடித் தடையைத் தாண்டி தாய்ப்பாலில் இல்லை. இது முக்கியமாக கல்லீரல் மற்றும் சிறுநீரகங்களில் இன்சுலினேஸால் அழிக்கப்படுகிறது. இது சிறுநீரகங்களால் வெளியேற்றப்படுகிறது (30-80%).
பயன்பாட்டிற்கான அறிகுறிகள்
கர்ப்ப காலத்தில், இன்சுலின் சிகிச்சையைப் பெறும் நோயாளிகளுக்கு (இன்சுலின் சார்ந்த நீரிழிவு அல்லது கர்ப்பகால நீரிழிவு நோயுடன்) நல்ல கட்டுப்பாட்டைப் பேணுவது மிகவும் முக்கியம். இன்சுலின் தேவை பொதுவாக முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது. பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும். நீரிழிவு நோயாளிகள் கர்ப்பம் அல்லது கர்ப்பத் திட்டமிடல் குறித்து தங்கள் மருத்துவரிடம் தெரிவிக்க அறிவுறுத்தப்படுகிறார்கள். தாய்ப்பால் கொடுக்கும் போது நீரிழிவு நோயாளிகளுக்கு இன்சுலின், உணவு அல்லது இரண்டின் அளவை சரிசெய்ய வேண்டியிருக்கும். அளவு மற்றும் நிர்வாகம்
கிளைசீமியாவின் அளவைப் பொறுத்து ஹுமுலின் ® NPH இன் அளவு மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது. மருந்து தோலடி முறையில் வழங்கப்பட வேண்டும். இன்ட்ராமுஸ்குலர் நிர்வாகமும் சாத்தியமாகும். ஹுமுலின் ® NPH இன் நரம்பு நிர்வாகம் முரணாக உள்ளது.
நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும். தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றுக்கு தோலடி ஊசி கொடுக்க வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்தப்படாது. இன்சுலின் தோலடி நிர்வாகத்துடன், உட்செலுத்தலின் போது இரத்த நாளத்திற்குள் நுழையாமல் பார்த்துக் கொள்ள வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிகளுக்கு இன்சுலின் விநியோக சாதனத்தின் சரியான பயன்பாட்டில் பயிற்சி அளிக்கப்பட வேண்டும். இன்சுலின் நிர்வாகத்தின் விதிமுறை தனிப்பட்டது. அறிமுகத்திற்கான தயாரிப்பு
பயன்படுத்துவதற்கு உடனடியாக, ஹுமுலின் ® என்.பி.எச் தோட்டாக்களை உள்ளங்கைகளுக்கு இடையில் பத்து மடங்கு உருட்டி அசைக்க வேண்டும், இன்சுலின் ஒரு சீரான கொந்தளிப்பான திரவமாகவோ அல்லது பாலாகவோ மாறும் வரை 180 ° மேலும் பத்து மடங்கு திரும்ப வேண்டும். தீவிரமாக குலுக்க வேண்டாம், ஏனெனில் இது நுரை தோற்றத்திற்கு வழிவகுக்கும், இது சரியான அளவிற்கு குறுக்கிடக்கூடும். ஒவ்வொரு கெட்டி உள்ளே ஒரு சிறிய கண்ணாடி பந்து உள்ளது, இது இன்சுலின் கலக்க உதவுகிறது. கலந்த பின் செதில்கள் இருந்தால் இன்சுலின் பயன்படுத்த வேண்டாம்.
தோட்டாக்களின் சாதனம் அவற்றின் உள்ளடக்கங்களை மற்ற இன்சுலின்களுடன் நேரடியாக கெட்டியில் கலக்க அனுமதிக்காது. தோட்டாக்கள் மீண்டும் நிரப்பப்பட வேண்டும்.
உட்செலுத்தலுக்கு முன், இன்சுலின் நிர்வாகத்திற்கு பேனா-இன்ஜெக்டரைப் பயன்படுத்துவதற்கான உற்பத்தியாளரின் அறிவுறுத்தல்களைப் பற்றி அறிந்து கொள்வது அவசியம். பக்க விளைவு
இரத்தச் சர்க்கரைக் குறைவு ஹுமுலின் ® NPH உள்ளிட்ட இன்சுலின் தயாரிப்புகளை அறிமுகப்படுத்துவதன் மூலம் ஏற்படும் பொதுவான பக்க விளைவு ஆகும். கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவை இழக்க வழிவகுக்கும், விதிவிலக்கான சந்தர்ப்பங்களில், மரணத்திற்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள்: நோயாளிகள் உள்ளூர் ஒவ்வாமை எதிர்வினைகளை ஊசி போடும் இடத்தில் சிவத்தல், வீக்கம் அல்லது அரிப்பு போன்ற வடிவங்களில் அனுபவிக்கலாம். இந்த எதிர்வினைகள் பொதுவாக பல நாட்கள் முதல் பல வாரங்கள் வரை நிறுத்தப்படும். சில சந்தர்ப்பங்களில், இந்த எதிர்வினைகள் இன்சுலின் சம்பந்தமில்லாத காரணங்களால் ஏற்படலாம், எடுத்துக்காட்டாக, ஒரு சுத்திகரிப்பு முகவருடன் தோல் எரிச்சல் அல்லது முறையற்ற ஊசி.
முறையான ஒவ்வாமை எதிர்வினைகள், இன்சுலின் காரணமாக ஏற்படுகிறது, குறைவாக அடிக்கடி நிகழ்கிறது, ஆனால் அவை மிகவும் தீவிரமானவை. பொதுவான அரிப்பு, மூச்சுத் திணறல், மூச்சுத் திணறல், இரத்த அழுத்தம் குறைதல், இதயத் துடிப்பு அதிகரித்தல் மற்றும் அதிகப்படியான வியர்த்தல் ஆகியவற்றால் அவை வெளிப்படும். முறையான ஒவ்வாமை எதிர்விளைவுகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை. ஹுமுலின் ® NPH க்கு கடுமையான ஒவ்வாமை ஏற்படும் அரிதான சந்தர்ப்பங்களில், உடனடி சிகிச்சை தேவை. உங்களுக்கு இன்சுலின் மாற்றம் அல்லது தேய்மானமயமாக்கல் தேவைப்படலாம்.
நீடித்த பயன்பாட்டுடன் - வளர்ச்சி சாத்தியமாகும் கொழுப்பணு சிதைவு ஊசி தளத்தில். அளவுக்கும் அதிகமான
இன்சுலின் அதிகப்படியான அளவு இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்துகிறது, அவற்றுடன் பின்வரும் அறிகுறிகளும் உள்ளன: சோம்பல், அதிகப்படியான வியர்வை, டாக்ரிக்கார்டியா, சருமத்தின் வலி, தலைவலி, நடுக்கம், வாந்தி, குழப்பம்.சில நிபந்தனைகளின் கீழ், எடுத்துக்காட்டாக, நீண்ட காலத்துடன் அல்லது நீரிழிவு நோயை தீவிரமாக கண்காணிப்பதன் மூலம், இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் அறிகுறிகள் மாறக்கூடும்.
லேசான இரத்தச் சர்க்கரைக் குறைவை பொதுவாக குளுக்கோஸ் அல்லது சர்க்கரையை உட்கொள்வதன் மூலம் நிறுத்தலாம். இன்சுலின், உணவு அல்லது உடல் செயல்பாடுகளின் அளவை சரிசெய்தல் தேவைப்படலாம். மிதமான இரத்தச் சர்க்கரைக் குறைவைச் சரிசெய்தல் குளுகோகனின் உள்ளார்ந்த அல்லது தோலடி நிர்வாகத்தைப் பயன்படுத்தி மேற்கொள்ளப்படலாம், அதைத் தொடர்ந்து கார்போஹைட்ரேட்டுகளை உட்கொள்வது. ஹைபோகிளைசீமியாவின் கடுமையான நிலைமைகள், கோமா, வலிப்பு அல்லது நரம்பியல் கோளாறுகளுடன் சேர்ந்து, குளுக்கோகனின் உள்ளார்ந்த / தோலடி நிர்வாகம் அல்லது செறிவூட்டப்பட்ட குளுக்கோஸ் கரைசலின் நரம்பு நிர்வாகத்தால் நிறுத்தப்படுகின்றன. சுயநினைவை மீட்டெடுத்த பிறகு, இரத்தச் சர்க்கரைக் குறைவின் மறு வளர்ச்சியைத் தவிர்ப்பதற்காக நோயாளிக்கு கார்போஹைட்ரேட்டுகள் நிறைந்த உணவு வழங்கப்பட வேண்டும். பிற மருந்துகளுடன் தொடர்பு
இரத்த குளுக்கோஸை அதிகரிக்கும் மருந்துகள் பரிந்துரைக்கப்பட்டால், வாய்வழி கருத்தடை மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், தைராய்டு ஹார்மோன்கள், டனாசோல், பீட்டா 2 -அட்ரெனோமிமெடிக்ஸ் (எடுத்துக்காட்டாக, ரிட்டோட்ரின், சல்பூட்டமால், டெர்பூட்டலின்), தியாசைட் டையூரிடிக்ஸ், டயோஸைடு டையூரிடிக்ஸ், டயோஸைடு டையூரிடிக்ஸ், குளோர்ப்ரோடிக்சென் ஐசோனியாசிட், லித்தியம் கார்பனேட், நிகோடினிக் அமிலம், பினோதியசின் வழித்தோன்றல்கள். பீட்டா-தடுப்பான்கள், எத்தனால் மற்றும் எத்தனால் கொண்ட மருந்துகள், அனபோலிக் ஸ்டெராய்டுகள், ஃபென்ஃப்ளூரமைன், குவானெடிடின், டெட்ராசைக்ளின்கள், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சாலிசிலேட்டுகள் (எ.கா., அசிடைல்சாலிசிலிக் அமிலம்) போன்ற இரத்த குளுக்கோஸ் குறைக்கும் மருந்துகள் பரிந்துரைக்கப்பட்டால் இன்சுலின் அளவைக் குறைக்க வேண்டியிருக்கும். , சில ஆண்டிடிரஸன்ட்கள் (மோனோஅமைன் ஆக்சிடேஸ் தடுப்பான்கள்), ஆஞ்சியோடென்சின் மாற்றும் என்சைம் தடுப்பான்கள் (கேப்டோபிரில், எனாப்ரில்), ஆக்ட்ரியோடைடு, ஆஞ்சியோடென்சின் ஏற்பி எதிரிகள் ந்சினா II.
பீட்டா-தடுப்பான்கள், குளோனிடைன், ரெசர்பைன் ஆகியவை இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் வெளிப்பாட்டை மறைக்கக்கூடும்.
இணக்கமின்மை . மனித இன்சுலின் விலங்கு இன்சுலின் அல்லது பிற உற்பத்தியாளர்களால் உற்பத்தி செய்யப்படும் மனித இன்சுலினுடன் கலப்பதன் விளைவுகள் குறித்து ஆய்வு செய்யப்படவில்லை. சிறப்பு வழிமுறைகள்
நோயாளியை வேறொரு வகைக்கு மாற்றுவது அல்லது வேறு வர்த்தக பெயருடன் இன்சுலின் தயாரிப்பது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் நிகழ வேண்டும். பிராண்ட் (உற்பத்தியாளர்), வகை (வழக்கமான, MOH, விலங்கு தோற்றத்தின் இன்சுலின்) செயல்பாட்டில் ஏற்படும் மாற்றங்கள் டோஸ் சரிசெய்தல் தேவைக்கு வழிவகுக்கும்.
சில நோயாளிகளுக்கு, விலங்குகளிலிருந்து பெறப்பட்ட இன்சுலினிலிருந்து மனித இன்சுலினுக்கு மாறும்போது ஒரு டோஸ் சரிசெய்தல் தேவைப்படலாம். இது ஏற்கனவே மனித இன்சுலின் தயாரிப்பின் முதல் நிர்வாகத்தில் அல்லது பரிமாற்றத்திற்குப் பிறகு சில வாரங்கள் அல்லது மாதங்களுக்குள் நிகழலாம்.
அறிகுறிகள் - சில நோயாளிகளுக்கு மனித இன்சுலின் நிர்வாகத்தின் போது இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் விலங்கு இன்சுலின் நிர்வாகத்தின் போது காணப்பட்டவற்றிலிருந்து குறைவாகவே அல்லது வேறுபட்டதாக இருக்கலாம். இரத்த குளுக்கோஸ் அளவை இயல்பாக்குதல், எடுத்துக்காட்டாக, தீவிர இன்சுலின் சிகிச்சையின் விளைவாக, மறைந்து போகலாம் - இரத்தச் சர்க்கரைக் குறைவின் ஹார்பிங்கர்கள், இது நோயாளிகளுக்கு தெரிவிக்கப்பட வேண்டும். அறிகுறிகள் - நீரிழிவு நோய், நீரிழிவு நரம்பியல் அல்லது பீட்டா-தடுப்பான்கள் போன்ற மருந்துகளுடன் சிகிச்சையளிப்பதன் மூலம் இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் மாறலாம் அல்லது குறைவாக உச்சரிக்கப்படலாம், குறிப்பாக இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு நோய்க்குறியியல் (கெட்டோஅசிடோசிஸ்) உயிருக்கு ஆபத்தான நோயாளி).
பிட்யூட்டரி அல்லது தைராய்டு சுரப்பியின் அட்ரீனல் சுரப்பியின் பற்றாக்குறையுடன், சிறுநீரக அல்லது கல்லீரல் பற்றாக்குறையுடன் இன்சுலின் தேவை குறையக்கூடும். சில நோய்களில் அல்லது உணர்ச்சி மிகுந்த சிரமத்துடன், இன்சுலின் தேவை அதிகரிக்கக்கூடும்.உடல் செயல்பாடுகளின் அதிகரிப்பு அல்லது வழக்கமான உணவில் மாற்றத்துடன் இன்சுலின் அளவைத் திருத்துதல் தேவைப்படலாம். வாகனங்களை ஓட்டும் திறன் மற்றும் கட்டுப்பாட்டு வழிமுறைகளில் செல்வாக்கு
இரத்தச் சர்க்கரைக் குறைவின் போது, நோயாளி செறிவு மற்றும் சைக்கோமோட்டர் எதிர்வினைகளின் வேகத்தைக் குறைக்கலாம். இந்த திறன்கள் குறிப்பாக அவசியமான சூழ்நிலைகளில் இது ஆபத்தானது (எடுத்துக்காட்டாக, ஒரு காரை ஓட்டுதல் அல்லது இயக்க இயந்திரங்கள்).
நோயாளிகள் வாகனம் ஓட்டும்போது இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்க முன்னெச்சரிக்கைகள் எடுக்க அறிவுறுத்தப்பட வேண்டும். லேசான அல்லது இல்லாத அறிகுறிகளைக் கொண்ட நோயாளிகளுக்கு இது மிகவும் முக்கியமானது - இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் அல்லது இரத்தச் சர்க்கரைக் குறைவின் அடிக்கடி வளர்ச்சியுடன். இதுபோன்ற சந்தர்ப்பங்களில், நோயாளி காரை ஓட்டுவதற்கான சாத்தியக்கூறுகளை மருத்துவர் மதிப்பீடு செய்ய வேண்டும். தோட்டாக்களில் மருந்துக்கு:
வெளியீட்டு படிவம்
3 மில்லி தோட்டாக்களில் 100 IU / ml தோலடி நிர்வாகத்திற்கான இடைநீக்கம். பி.வி.சி / அலுமினியப் படலத்தின் கொப்புளத்திற்கு 5 தோட்டாக்கள். பயன்பாட்டிற்கான வழிமுறைகளுடன் ஒரு கொப்புளம் ஒரு அட்டைப் பொதியில் வைக்கப்பட்டுள்ளது.
சேமிப்பக நிலைமைகள்
குழந்தைகளுக்கு அணுக முடியாத இடங்களில் 2 ° -8 ° C இல் சேமிக்கவும். நேரடி சூரிய ஒளி மற்றும் வெப்பத்திலிருந்து பாதுகாக்கவும். உறைபனியை அனுமதிக்க வேண்டாம். 3 மில்லி கெட்டியில் பயன்பாட்டில் உள்ள ஒரு மருந்து அறை வெப்பநிலையில் 15 ° -25 ° C இல் 28 நாட்களுக்கு மேல் சேமிக்கப்படக்கூடாது.
பட்டியல் பி. சிரிஞ்ச் பேனாக்களில் உள்ள மருந்துக்கு:
வெளியீட்டு படிவம்
3 மில்லி சிரிஞ்ச் பேனாவில் 100 IU / ml தோலடி நிர்வாகத்திற்கான இடைநீக்கம். ஒரு பிளாஸ்டிக் தட்டில் 5 சிரிஞ்ச் பேனாக்கள் மருந்தைப் பயன்படுத்துவதற்கான வழிமுறைகள் மற்றும் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான வழிமுறைகள் ஒரு அட்டை பெட்டியில் வைக்கப்பட்டுள்ளன.
சேமிப்பக நிலைமைகள்
குழந்தைகளுக்கு அணுக முடியாத இடங்களில் 2-8 ° C வெப்பநிலையில் சேமிக்கவும். நேரடி சூரிய ஒளி மற்றும் வெப்பத்திலிருந்து பாதுகாக்கவும். உறைபனியை அனுமதிக்க வேண்டாம். 3 மில்லி சிரிஞ்ச் பேனாவில் பயன்பாட்டில் உள்ள ஒரு மருந்து அறை வெப்பநிலையில் 15-25 ° C இல் 28 நாட்களுக்கு மேல் சேமிக்கப்படக்கூடாது.
பட்டியல் பி. காலாவதி தேதி
3 ஆண்டுகள்
காலாவதி தேதிக்குப் பிறகு பயன்படுத்த வேண்டாம். பார்மசி விடுமுறை விதிமுறைகள்
மருந்து மூலம். உற்பத்தியாளரின் பெயர் மற்றும் முகவரி
"லில்லி பிரான்ஸ் S.A.S.", பிரான்ஸ்
"லில்லி பிரான்ஸ் எஸ்.ஏ.எஸ்." ரூ டு கர்னல் லில்லி, 67640 ஃபெகர்ஷெய்ம், பிரான்ஸ்
"லில்லி பிரான்ஸ் எஸ்.ஏ.எஸ்." பை டூ கர்னல் லில்லி, 67640 ஃபெகர்ஷைம், பிரான்ஸ் ரஷ்யாவில் பிரதிநிதித்துவம்:
எலி லில்லி வோஸ்டாக் எஸ்.ஏ., 123317, மாஸ்கோ
கிராஸ்னோபிரெஸ்னெஸ்காயா கட்டு, 18
உடலில் பாய்கிறது.
கூடுதலாக, இந்த பொருள் மனித உடலின் சில திசு கட்டமைப்புகளில் அனபோலிக் மற்றும் எதிர்ப்பு கேடபாலிக் விளைவுகளால் வகைப்படுத்தப்படுகிறது. தசைகளில், கிளைகோஜன், கொழுப்பு அமிலங்கள், கிளிசரால் ஆகியவற்றின் செறிவு அதிகரிப்பதுடன், புரதத் தொகுப்பு அதிகரித்தல் மற்றும் அமினோ அமிலங்களின் நுகர்வு அதிகரித்தது.
இருப்பினும், கிளைகோஜெனோலிசிஸ், குளுக்கோனோஜெனெசிஸ், லிபோலிசிஸ், புரோட்டீன் கேடபாலிசம் மற்றும் அமினோ அமிலங்களின் வெளியீடு ஆகியவற்றைக் குறைக்கலாம். இந்த கட்டுரை ஹுமுலின் எனப்படும் கணைய ஹார்மோனுக்கு மாற்றாக இருக்கும் ஒரு மருந்தை விரிவாக விவரிக்கிறது, அதன் ஒப்புமைகளையும் இங்கே காணலாம்.
ஹுமுலின் என்பது மனிதனைப் போன்ற ஒரு இன்சுலின் தயாரிப்பு ஆகும், இது சராசரி கால நடவடிக்கையால் வகைப்படுத்தப்படுகிறது.
ஒரு விதியாக, நேரடி நிர்வாகத்தின் 60 நிமிடங்களுக்குப் பிறகு அதன் விளைவின் ஆரம்பம் குறிப்பிடப்படுகிறது. உட்செலுத்தப்பட்ட சுமார் மூன்று மணி நேரத்திற்குப் பிறகு அதிகபட்ச விளைவு அடையப்படுகிறது. செல்வாக்கின் காலம் 17 முதல் 19 மணி நேரம் ஆகும்.
ஹுமுலின் என்.பி.எச் என்ற மருந்தின் முக்கிய பொருள் ஐசோபன் புரோட்டமினின்சுலின் ஆகும், இது மனிதனுக்கு முற்றிலும் ஒத்ததாகும். இது சராசரியாக செயல்படும் கால அளவைக் கொண்டுள்ளது. இது பரிந்துரைக்கப்படுகிறது.

இந்த மருந்தின் அளவைப் பொறுத்தவரை, ஒவ்வொரு சந்தர்ப்பத்திலும் இது தனிப்பட்ட கலந்துகொள்ளும் மருத்துவரால் தேர்ந்தெடுக்கப்படுகிறது. மேலும், ஒரு விதியாக, ஹுமுலின் NPH இன் அளவு நோயாளியின் பொது ஆரோக்கியத்தைப் பொறுத்தது.
 வாய்வழி கருத்தடைகளையும், தைராய்டு ஹார்மோன்களையும் பயன்படுத்தும் போது இது பெரிய அளவில் நிர்வகிக்கப்பட வேண்டும்.
வாய்வழி கருத்தடைகளையும், தைராய்டு ஹார்மோன்களையும் பயன்படுத்தும் போது இது பெரிய அளவில் நிர்வகிக்கப்பட வேண்டும்.
ஆனால் இந்த இன்சுலின் அனலாக் அளவைக் குறைப்பதைப் பொறுத்தவரை, நோயாளி சிறுநீரகத்தால் அவதிப்படும் சந்தர்ப்பங்களில் இது செய்யப்பட வேண்டும்.
மேலும், செயற்கை கணைய ஹார்மோனை MAO இன்ஹிபிட்டர்கள் மற்றும் பீட்டா-பிளாக்கர்களுடன் எடுத்துக் கொள்ளும்போது அதன் தேவை குறைகிறது.
பக்க விளைவுகளில், தோலடி திசுக்களில் கொழுப்பின் அளவு கணிசமாகக் குறைவது மிகவும் உச்சரிக்கப்படுகிறது. இந்த நிகழ்வு லிபோடிஸ்ட்ரோபி என்று அழைக்கப்படுகிறது. மேலும், பெரும்பாலும், நோயாளிகள் இந்த பொருளைப் பயன்படுத்தும் போது இன்சுலின் எதிர்ப்பை (இன்சுலின் நிர்வாகத்தில் ஒரு விளைவு முழுமையாக இல்லாதது) கவனிக்கிறார்கள்.
ஆனால் மருந்தின் செயலில் உள்ள மூலப்பொருளுக்கு ஹைபர்சென்சிட்டிவிட்டி எதிர்வினைகள் நடைமுறையில் கண்டறியப்படவில்லை. சில நேரங்களில் நோயாளிகள் அரிப்பு சருமத்தால் வகைப்படுத்தப்படும் கடுமையான ஒவ்வாமையை தெரிவிக்கின்றனர்.
ஹுமுலின் ரெகுலர் ஒரு உச்சரிக்கப்படும் இரத்தச் சர்க்கரைக் குறைவு விளைவைக் கொண்டுள்ளது. செயலில் உள்ள மூலப்பொருள் இன்சுலின் ஆகும். இது தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றில் நுழைய வேண்டும். இன்ட்ராமுஸ்குலர் மற்றும் இன்ட்ரெவனஸ் நிர்வாகம் இரண்டும் சாத்தியமாகும்.

மருந்தின் பொருத்தமான அளவைப் பொறுத்தவரை, இது தனிப்பட்ட முறையில் கலந்துகொள்ளும் மருத்துவரால் மட்டுமே தனித்தனியாக தீர்மானிக்கப்படுகிறது. இரத்தத்தில் உள்ள குளுக்கோஸ் உள்ளடக்கத்தைப் பொறுத்து ஹுமுலின் அளவு தேர்ந்தெடுக்கப்படுகிறது.
நிர்வகிக்கப்படும் பொருளின் வெப்பநிலை அவசியம் வசதியாக இருக்க வேண்டும் என்பதை கவனத்தில் கொள்ள வேண்டும். உட்செலுத்துதல் தளங்கள் மாற்றப்பட வேண்டும், இதனால் 30 நாட்களுக்கு ஒரு முறைக்கு மேல் அதே பகுதி பயன்படுத்தப்படாது.
உங்களுக்குத் தெரிந்தபடி, கேள்விக்குரிய மருந்து ஹுமுலின் என்.பி.எச் உடன் சேர்ந்து நிர்வகிக்க அனுமதிக்கப்படுகிறது. ஆனால் அதற்கு முன், இந்த இரண்டு இன்சுலின்களையும் கலப்பதற்கான வழிமுறைகளை நீங்கள் விரிவாக படிக்க வேண்டும்.
இந்த மருந்து இன்சுலின் சார்ந்த ஒன்றைப் பயன்படுத்துவதற்கு குறிக்கப்படுகிறது (நனவின் இழப்பு, இது சில தூண்டுதல்களுக்கு உடல் எதிர்வினைகள் முழுமையாக இல்லாததால் வகைப்படுத்தப்படுகிறது, இது அதிகபட்சம் காரணமாக தோன்றியது), அத்துடன் அறுவை சிகிச்சை தலையீட்டிற்காக இந்த நாளமில்லா கோளாறால் பாதிக்கப்பட்ட ஒரு நோயாளியைத் தயாரிப்பதிலும்.
நீரிழிவு நோயாளிகளில் காயங்கள் மற்றும் கடுமையான தொற்று நோய்களுக்கும் இது பரிந்துரைக்கப்படுகிறது.
மருந்தியல் நடவடிக்கையைப் பொறுத்தவரை, மருந்து இன்சுலின் ஆகும், இது மனிதனுக்கு முற்றிலும் ஒத்ததாகும். இது மறுசீரமைப்பு டி.என்.ஏவின் அடிப்படையில் உருவாக்கப்படுகிறது.
இது மனித கணைய ஹார்மோனின் சரியான அமினோ அமிலத் தொடரைக் கொண்டுள்ளது. ஒரு விதியாக, மருந்து ஒரு குறுகிய செயலால் வகைப்படுத்தப்படுகிறது. அதன் நேர்மறையான விளைவின் ஆரம்பம் நேரடி நிர்வாகத்திற்குப் பிறகு சுமார் அரை மணி நேரத்திற்குப் பிறகு காணப்படுகிறது.
ஹுமுலின் எம் 3 ஒரு வலுவான மற்றும் பயனுள்ள ஹைபோகிளைசெமிக் முகவர், இது குறுகிய மற்றும் நடுத்தர கால இன்சுலின் கலவையாகும்.
மருந்தின் முக்கிய கூறு மனித கரையக்கூடிய இன்சுலின் கலவையாகும் மற்றும் ஐசோபன் இன்சுலின் இடைநீக்கம் ஆகும். ஹுமுலின் எம் 3 என்பது டி.என்.ஏ மறுசீரமைப்பு மனித இன்சுலின் ஆகும். இது ஒரு பைபாசிக் இடைநீக்கம்.

மருந்தின் முக்கிய செல்வாக்கு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகக் கருதப்படுகிறது. கூடுதலாக, இந்த மருந்து ஒரு வலுவான அனபோலிக் விளைவைக் கொண்டுள்ளது. தசைகள் மற்றும் பிற திசு கட்டமைப்புகளில் (மூளையைத் தவிர), இன்சுலின் குளுக்கோஸ் மற்றும் அமினோ அமிலங்களின் உடனடி உள்விளைவு போக்குவரத்தைத் தூண்டுகிறது, இது புரத அனபோலிசத்தை துரிதப்படுத்துகிறது.
கணைய ஹார்மோன் குளுக்கோஸை கல்லீரல் கிளைகோஜனாக மாற்ற உதவுகிறது, குளுக்கோனோஜெனீசிஸைத் தடுக்கிறது மற்றும் அதிகப்படியான குளுக்கோஸை லிப்பிட்களாக மாற்ற தூண்டுகிறது.
 உடலின் நோய்கள் மற்றும் நிலைமைகளில் பயன்படுத்த ஹுமுலின் எம் 3 குறிக்கப்படுகிறது, அவை:
உடலின் நோய்கள் மற்றும் நிலைமைகளில் பயன்படுத்த ஹுமுலின் எம் 3 குறிக்கப்படுகிறது, அவை:
- உடனடி சில அறிகுறிகளின் முன்னிலையில் நீரிழிவு நோய்,
- முதலில் நீரிழிவு நோய் இருப்பது கண்டறியப்பட்டது
- இரண்டாவது வகை (இன்சுலின் அல்லாத சார்புடைய) இந்த நாளமில்லா நோயுடன்.
தனித்துவமான அம்சங்கள்
மருந்தின் வெவ்வேறு வடிவங்களின் தனித்துவமான அம்சங்கள்:
- ஹுமுலின் என்.பி.எச் . இது நடுத்தர நடிப்பு இன்சுலின் வகையைச் சேர்ந்தது.மனித கணைய ஹார்மோனுக்கு மாற்றாக செயல்படும் நீடித்த மருந்துகளில், கேள்விக்குரிய மருந்து நீரிழிவு நோயாளிகளுக்கு பரிந்துரைக்கப்படுகிறது. ஒரு விதியாக, அதன் நடவடிக்கை நேரடி நிர்வாகத்திற்கு 60 நிமிடங்களுக்குப் பிறகு தொடங்குகிறது. மேலும் அதிகபட்ச விளைவு சுமார் 6 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது. கூடுதலாக, இது ஒரு வரிசையில் சுமார் 20 மணி நேரம் நீடிக்கும். பெரும்பாலும், இந்த மருந்தின் செயல்பாட்டில் நீண்ட தாமதம் இருப்பதால் நோயாளிகள் ஒரே நேரத்தில் பல ஊசி மருந்துகளைப் பயன்படுத்துகின்றனர்,
- ஹுமுலின் எம் 3 . இது குறுகிய-செயல்பாட்டு இன்சுலின் ஒரு சிறப்பு கலவையாகும். இத்தகைய நிதிகள் நீண்டகால NPH- இன்சுலின் மற்றும் அல்ட்ராஷார்ட் மற்றும் குறுகிய செயலின் கணைய ஹார்மோனின் சிக்கலைக் கொண்டுள்ளன,
- ஹுமுலின் வழக்கமான . இது ஒரு நோயை அடையாளம் காணும் ஆரம்ப கட்டங்களில் பயன்படுத்தப்படுகிறது. உங்களுக்குத் தெரியும், இது கர்ப்பிணிப் பெண்களால் கூட பயன்படுத்தப்படலாம். இந்த மருந்து அல்ட்ராஷார்ட் ஹார்மோன்களின் வகையைச் சேர்ந்தது. இந்த குழுவே மிக விரைவான விளைவை உருவாக்கி உடனடியாக இரத்த சர்க்கரையை குறைக்கிறது. உணவுக்கு முன் தயாரிப்பைப் பயன்படுத்துங்கள். செரிமான செயல்முறை விரைவில் மருந்து உறிஞ்சப்படுவதை விரைவுபடுத்த உதவுகிறது. இத்தகைய விரைவான நடவடிக்கையின் ஹார்மோன்களை வாய்வழியாக எடுக்கலாம். நிச்சயமாக, அவை முதலில் ஒரு திரவ நிலைக்கு கொண்டு வரப்பட வேண்டும்.
குறுகிய-செயல்பாட்டு இன்சுலின் பின்வரும் தனித்துவமான அம்சங்களைக் கொண்டுள்ளது என்பதைக் கவனத்தில் கொள்ள வேண்டும்:

- சாப்பிடுவதற்கு 35 நிமிடங்களுக்கு முன்பு அதை எடுக்க வேண்டும்,
- விளைவு தொடங்குவதற்கு, நீங்கள் ஊசி மூலம் மருந்துக்குள் நுழைய வேண்டும்,
- இது வழக்கமாக அடிவயிற்றில் தோலடி முறையில் செலுத்தப்படுகிறது,
- மருந்து ஊசி மருந்துகள் தொடர்ந்து நிகழும் உணவைப் பின்பற்ற வேண்டும்.
ஹுமுலின் NPH இன்சுலின் மற்றும் ரின்சுலின் NPH க்கு என்ன வித்தியாசம்?
ஹுமுலின் என்.பி.எச் என்பது மனித இன்சுலின் அனலாக் ஆகும். ரின்சுலின் என்.பி.எச் மனித கணைய ஹார்மோனுடன் ஒத்திருக்கிறது. எனவே இரண்டிற்கும் என்ன வித்தியாசம்?

அவர்கள் இருவரும் நடுத்தர கால நடவடிக்கைகளின் மருந்துகளின் வகையைச் சேர்ந்தவர்கள் என்பது கவனிக்கத்தக்கது. இந்த இரண்டு மருந்துகளுக்கும் உள்ள ஒரே வித்தியாசம் என்னவென்றால், ஹுமுலின் என்.பி.எச் ஒரு வெளிநாட்டு மருந்து, மற்றும் ரின்சுலின் என்.பி.எச் ரஷ்யாவில் தயாரிக்கப்படுகிறது, எனவே அதன் விலை மிகவும் குறைவு.
உற்பத்தியாளர்
ஹுமுலின் என்.பி.எச் செக் குடியரசு, பிரான்ஸ் மற்றும் இங்கிலாந்து ஆகிய நாடுகளில் தயாரிக்கப்படுகிறது. அமெரிக்காவில் தயாரிக்கப்பட்ட ஹுமுலின் ரெகுலர். ஹுமுலின் எம் 3 பிரான்சில் தயாரிக்கப்படுகிறது.
முன்னர் குறிப்பிட்டபடி, ஹுமுலின் NPH என்பது நடுத்தர கால நடவடிக்கை மருந்துகளைக் குறிக்கிறது. ஹுமுலின் வழக்கமான தன்மை குறுகிய-குறுகிய நடிப்பு என வகைப்படுத்தப்படுகிறது. ஆனால் ஹுமுலின் எம் 3 ஒரு குறுகிய விளைவைக் கொண்ட இன்சுலின் என வகைப்படுத்தப்பட்டுள்ளது.
கணைய ஹார்மோனின் தேவையான அனலாக்ஸைத் தேர்ந்தெடுக்க தனிப்பட்ட உட்சுரப்பியல் நிபுணராக மட்டுமே இருக்க வேண்டும். சுய மருந்து செய்ய வேண்டாம்.
தொடர்புடைய வீடியோக்கள்
ஒரு வீடியோவில் நீரிழிவு நோய்க்கு சிகிச்சையளிக்க பயன்படுத்தப்படும் இன்சுலின் வகைகளைப் பற்றி:
இந்த கட்டுரையில் வழங்கப்பட்ட அனைத்து தகவல்களிலிருந்தும், இன்சுலின் மிகவும் பொருத்தமான மாற்றீட்டின் தேர்வு, அதன் அளவு மற்றும் உட்கொள்ளும் முறை ஆகியவை ஈர்க்கக்கூடிய எண்ணிக்கையிலான காரணிகளைப் பொறுத்தது என்று நாம் முடிவு செய்யலாம். சிகிச்சையின் மிகவும் உகந்த மற்றும் பாதுகாப்பான முறையைத் தீர்மானிக்க, நீங்கள் ஒரு தகுதிவாய்ந்த நிபுணர் உட்சுரப்பியல் நிபுணரைத் தொடர்பு கொள்ள வேண்டும்.
இன்சுலின் ஹுமுலின் NPH: அறிவுறுத்தல், ஒப்புமைகள், மதிப்புரைகள்
1 மில்லி கொண்டுள்ளது:
செயலில் உள்ள பொருள்: மனித இன்சுலின் 100 ME,
Excipients: மெட்டாக்ரெசால் 1.6 மி.கி, பினோல் 0.65 மி.கி, கிளிசரால் (கிளிசரின்) 16 மி.கி, புரோட்டமைன் சல்பேட் 0.348 மி.கி, சோடியம் ஹைட்ரஜன் பாஸ்பேட் ஹெப்டாஹைட்ரேட் 3.78 மி.கி, துத்தநாக ஆக்ஸைடு - qs துத்தநாக அயனிகளை உற்பத்தி செய்ய 40 μg க்கு மேல், 10% ஹைட்ரோகுளோரிக் அமில தீர்வு - qs to pH 6.9-7.8, 10% சோடியம் ஹைட்ராக்சைடு கரைசல் - qs to pH 6.9-7.8, உட்செலுத்தலுக்கான நீர் - 1 மில்லி வரை.
இடைநீக்கம் வெண்மையானது, இது வெளிவருகிறது, ஒரு வெள்ளை வளிமண்டலத்தை உருவாக்குகிறது மற்றும் வெளிப்படையானது - நிறமற்ற அல்லது கிட்டத்தட்ட நிறமற்ற சூப்பர்நேட்டான்ட். மென்மையான நடுக்கம் மூலம் மழைப்பொழிவு எளிதில் மறுசீரமைக்கப்படுகிறது.
மருந்தியல் சிகிச்சை குழு: இரத்தச் சர்க்கரைக் குறைவு முகவர் - நடுத்தர கால இன்சுலின் ATX: & nbsp
A.10.A.C நடுத்தர கால இன்சுலின் மற்றும் அவற்றின் ஒப்புமைகள்
ஹுமுலின் என்.பி.எச் என்பது டி.என்.ஏ மறுசீரமைப்பு மனித இன்சுலின் ஆகும்.
இன்சுலின் முக்கிய நடவடிக்கை குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும். கூடுதலாக, இது பல்வேறு உடல் திசுக்களில் அனபோலிக் மற்றும் எதிர்ப்பு கேடபாலிக் விளைவுகளைக் கொண்டுள்ளது. தசை திசுக்களில், கிளைகோஜன், கொழுப்பு அமிலங்கள், கிளிசரால், புரதத் தொகுப்பின் அதிகரிப்பு மற்றும் அமினோ அமிலங்களின் நுகர்வு அதிகரிப்பு ஆகியவை உள்ளன, ஆனால் அதே நேரத்தில் கிளைகோஜெனோலிசிஸ், குளுக்கோனோஜெனெசிஸ், கெட்டோஜெனெசிஸ், லிபோலிசிஸ், புரத வினையூக்கம் மற்றும் அமினோ அமிலங்களின் வெளியீடு ஆகியவற்றில் குறைவு காணப்படுகிறது.
ஹுமுலின் என்.பி.எச் என்பது ஒரு நடுத்தர செயல்பாட்டு இன்சுலின் தயாரிப்பு ஆகும். மருந்தின் செயல்பாட்டின் ஆரம்பம் நிர்வாகத்திற்குப் பிறகு 1 மணிநேரம், அதிகபட்ச விளைவு 2 முதல் 8 மணிநேரம் வரை, செயலின் காலம் 18-20 மணி நேரம் ஆகும்.
இன்சுலின் செயல்பாட்டில் தனிப்பட்ட வேறுபாடுகள் டோஸ், ஊசி இடத்தின் தேர்வு, நோயாளியின் உடல் செயல்பாடு போன்ற காரணிகளைப் பொறுத்தது.
பார்மகோகினெடிக்ஸ்: உறிஞ்சுதலின் முழுமையும் இன்சுலின் விளைவின் தொடக்கமும் ஊசி தளம் (வயிறு, தொடை, பிட்டம்), டோஸ் (உட்செலுத்தப்பட்ட இன்சுலின் அளவு), மருந்தில் இன்சுலின் செறிவு போன்றவற்றைப் பொறுத்தது. இது திசுக்கள் முழுவதும் சமமாக விநியோகிக்கப்படுகிறது மற்றும் நஞ்சுக்கொடி தடையை கடந்து தாய்ப்பாலுக்குள் செல்லாது. இது முக்கியமாக கல்லீரலிலும் சிறுநீரகத்திலும் இன்சுலினேஸால் அழிக்கப்படுகிறது. இது சிறுநீரகங்களால் வெளியேற்றப்படுகிறது (30-80%). நோய்க்குறிகள்:
- இன்சுலின் சிகிச்சை தேவைப்படும் நீரிழிவு நோய்,
- கர்ப்ப காலத்தில் நீரிழிவு.
இன்சுலின் அல்லது மருந்தின் ஒரு கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி,
கர்ப்பம் மற்றும் பாலூட்டுதல்:
கர்ப்ப காலத்தில், இன்சுலின் சிகிச்சையைப் பெறும் நோயாளிகளுக்கு நல்ல கிளைசெமிக் கட்டுப்பாட்டைப் பேணுவது மிகவும் முக்கியம். இன்சுலின் தேவை பொதுவாக முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது. பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும். நீரிழிவு நோயாளிகள் கர்ப்பம் அல்லது கர்ப்பத் திட்டமிடல் குறித்து தங்கள் மருத்துவரிடம் தெரிவிக்க அறிவுறுத்தப்படுகிறார்கள்.
தாய்ப்பால் கொடுக்கும் போது நீரிழிவு நோயாளிகளுக்கு இன்சுலின், உணவு அல்லது இரண்டின் அளவை சரிசெய்ய வேண்டியிருக்கும்.
அளவு மற்றும் நிர்வாகம்:
இரத்தத்தில் உள்ள குளுக்கோஸின் செறிவைப் பொறுத்து ஹுமுலின் ® என்.பி.எச் அளவை மருத்துவர் தனித்தனியாக தீர்மானிக்கிறார். மருந்து தோலடி முறையில் நிர்வகிக்கப்பட வேண்டும். இன்ட்ராமுஸ்குலர் நிர்வாகம் அனுமதிக்கப்படுகிறது. ஹுமுலின் என்.பி.எச் இன் நரம்பு நிர்வாகம் முரணாக உள்ளது.
நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும்.
தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றில் தோலடி ஊசி போட வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்தப்படாது. இன்சுலின் தோலடி நிர்வாகத்துடன், உட்செலுத்தலின் போது இரத்த நாளத்திற்குள் நுழையாமல் பார்த்துக் கொள்ள வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிகளுக்கு இன்சுலின் விநியோக சாதனத்தின் சரியான பயன்பாட்டில் பயிற்சி அளிக்கப்பட வேண்டும்.
இன்சுலின் நிர்வாகத்தின் விதிமுறை தனிப்பட்டது.
குப்பிகளில் ஹுமுலின் ® NPH க்கான நிர்வாகத்திற்கான தயாரிப்பு
பயன்படுத்துவதற்கு உடனடியாக, ஹுமுலின் ® என்.பி.எச் குப்பிகளை உள்ளங்கைகளுக்கு இடையில் பல முறை உருட்ட வேண்டும், இது இன்சுலின் முழுமையாக மறுசீரமைக்கப்படும் வரை அது ஒரு சீரான கொந்தளிப்பான திரவமாக அல்லது பாலாக மாறும் வரை. தீவிரமாக குலுக்க வேண்டாம், ஏனெனில் இது நுரை தோற்றத்திற்கு வழிவகுக்கும், இது சரியான அளவிற்கு குறுக்கிடக்கூடும்.
கலந்த பின் செதில்கள் இருந்தால் இன்சுலின் பயன்படுத்த வேண்டாம். திட வெள்ளை துகள்கள் குப்பியின் அடிப்பகுதி அல்லது சுவர்களில் ஒட்டிக்கொண்டால் இன்சுலின் பயன்படுத்த வேண்டாம், இது ஒரு உறைபனி வடிவத்தின் விளைவை உருவாக்குகிறது.
இன்சுலின் செலுத்தப்பட்ட செறிவுடன் பொருந்தக்கூடிய இன்சுலின் சிரிஞ்சைப் பயன்படுத்தவும்.
தோட்டாக்களில் ஹுமுலின் ® NPH க்கு
பயன்படுத்துவதற்கு உடனடியாக, ஹுமுலின் ® என்.பி.எச் தோட்டாக்களை உள்ளங்கைகளுக்கு இடையே பத்து மடங்கு உருட்டி அசைக்க வேண்டும், இன்சுலின் ஒரு முழுமையான கொந்தளிப்பான திரவமாகவோ அல்லது பாலாகவோ மாறும் வரை 180 ° மேலும் பத்து மடங்கு திரும்ப வேண்டும். தீவிரமாக குலுக்க வேண்டாம், ஏனெனில் இது நுரை தோற்றத்திற்கு வழிவகுக்கும், இது சரியான அளவிற்கு குறுக்கிடக்கூடும். ஒவ்வொரு கெட்டி உள்ளே ஒரு சிறிய உள்ளது. கண்ணாடி பந்து இன்சுலின் கலக்க உதவுகிறது. கலந்த பின் செதில்கள் இருந்தால் இன்சுலின் பயன்படுத்த வேண்டாம்.
கெட்டி சாதனம் அவற்றின் உள்ளடக்கங்களை மற்ற இன்சுலின்களுடன் நேரடியாக கெட்டிக்குள் கலக்க அனுமதிக்காது: தோட்டாக்கள் மீண்டும் நிரப்ப நோக்கம் கொண்டவை அல்ல.
உட்செலுத்தலுக்கு முன், இன்சுலின் நிர்வாகத்திற்கு சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான உற்பத்தியாளரின் அறிவுறுத்தல்களை நீங்கள் அறிந்து கொள்வது அவசியம்.
ஹுமுலின் மருந்துக்கு ®விரைவு பென் சிரிஞ்சில் NPH
ஒரு ஊசிக்கு முன், நீங்கள் பயன்படுத்த குவிக்பென் ™ சிரிஞ்ச் பேனா வழிமுறைகளைப் படிக்க வேண்டும்.
இரத்தச் சர்க்கரைக் குறைவு ஹுமுலின் ® NPH உள்ளிட்ட இன்சுலின் தயாரிப்புகளை அறிமுகப்படுத்துவதன் மூலம் ஏற்படும் பொதுவான பக்க விளைவு ஆகும். கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவை இழக்க வழிவகுக்கும், விதிவிலக்கான சந்தர்ப்பங்களில், மரணத்திற்கு வழிவகுக்கும்.
ஒவ்வாமை எதிர்வினைகள் : உட்செலுத்தப்பட்ட இடத்தில் ஹைபர்மீமியா, எடிமா அல்லது அரிப்பு வடிவத்தில் நோயாளிகள் உள்ளூர் ஒவ்வாமை எதிர்வினைகளை அனுபவிக்கலாம். இந்த எதிர்வினைகள் பொதுவாக பல நாட்கள் முதல் பல வாரங்கள் வரை நிறுத்தப்படும். சில சந்தர்ப்பங்களில், இந்த எதிர்வினைகள் இன்சுலின் சம்பந்தமில்லாத காரணங்களால் ஏற்படலாம், எடுத்துக்காட்டாக, ஒரு சுத்திகரிப்பு முகவருடன் தோல் எரிச்சல் அல்லது முறையற்ற ஊசி.
முறையான ஒவ்வாமை எதிர்வினைகள் இன்சுலின் காரணமாக ஏற்படுகிறது, குறைவாகவே நிகழ்கிறது, ஆனால் அவை மிகவும் தீவிரமானவை. பொதுவான அரிப்பு, மூச்சுத் திணறல், மூச்சுத் திணறல், இரத்த அழுத்தம் குறைதல், இதயத் துடிப்பு அதிகரித்தல் மற்றும் அதிகப்படியான வியர்த்தல் ஆகியவற்றால் அவை வெளிப்படும். முறையான ஒவ்வாமை எதிர்விளைவுகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை. ஹுமுலின் ® NPH க்கு கடுமையான ஒவ்வாமை ஏற்படும் அரிதான சந்தர்ப்பங்களில், உடனடி சிகிச்சை தேவை. உங்களுக்கு இன்சுலின் மாற்றம் அல்லது தேய்மானமயமாக்கல் தேவைப்படலாம்.
நீடித்த பயன்பாட்டுடன் - வளர்ச்சி சாத்தியமாகும் கொழுப்பணு சிதைவு ஊசி தளத்தில்.
ஆரம்பத்தில் திருப்தியற்ற கிளைசெமிக் கட்டுப்பாட்டுடன் தீவிர இன்சுலின் சிகிச்சையின் பின்னணிக்கு எதிராக இரத்த குளுக்கோஸ் செறிவை விரைவாக இயல்பாக்குவதன் மூலம் எடிமாவின் வளர்ச்சிக்கான வழக்குகள் அடையாளம் காணப்பட்டுள்ளன (பிரிவு "சிறப்பு வழிமுறைகள்" ஐப் பார்க்கவும்).
இன்சுலின் அதிகப்படியான அளவு இரத்தச் சர்க்கரைக் குறைவை ஏற்படுத்துகிறது அறிகுறிகள் : சோம்பல், அதிகப்படியான வியர்வை, டாக்ரிக்கார்டியா, சருமத்தின் வலி, தலைவலி, நடுக்கம், வாந்தி, குழப்பம். சில நிபந்தனைகளின் கீழ், எடுத்துக்காட்டாக, நீண்ட காலத்துடன் அல்லது நீரிழிவு நோயை தீவிரமாக கண்காணிப்பதன் மூலம், அறிகுறிகள், இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் மாறலாம்.
லேசான இரத்தச் சர்க்கரைக் குறைவு நீங்கள் பொதுவாக குளுக்கோஸ் அல்லது சர்க்கரையை உட்கொள்வதன் மூலம் நிறுத்தலாம். இன்சுலின், உணவு அல்லது உடல் செயல்பாடுகளின் அளவை சரிசெய்தல் தேவைப்படலாம்.
திருத்தம் மிதமான இரத்தச் சர்க்கரைக் குறைவு குளுகோகனின் உள்ளார்ந்த அல்லது தோலடி நிர்வாகத்தைப் பயன்படுத்தி மேற்கொள்ளலாம், அதைத் தொடர்ந்து கார்போஹைட்ரேட்டுகளை உட்கொள்ளலாம்.
கடுமையான இரத்தச் சர்க்கரைக் குறைவு கோமா, வலிப்பு அல்லது நரம்பியல் கோளாறுகள் ஆகியவற்றுடன், குளுகோகனின் இன்ட்ராமுஸ்குலர் / தோலடி நிர்வாகம் அல்லது டெக்ஸ்ட்ரோஸ் (குளுக்கோஸ்) செறிவூட்டப்பட்ட 40% தீர்வின் நரம்பு நிர்வாகத்தால் நிறுத்தப்படும். சுயநினைவை மீட்டெடுத்த பிறகு, இரத்தச் சர்க்கரைக் குறைவின் மறு வளர்ச்சியைத் தவிர்ப்பதற்காக நோயாளிக்கு கார்போஹைட்ரேட்டுகள் நிறைந்த உணவு வழங்கப்பட வேண்டும்.
நீங்கள் மற்ற மருந்துகளைப் பயன்படுத்த வேண்டியிருந்தால், இன்சுலின் கூடுதலாக, நீங்கள் உங்கள் மருத்துவரை அணுக வேண்டும் ("சிறப்பு வழிமுறைகள்" என்ற பகுதியைப் பார்க்கவும்).
இரத்தத்தில் குளுக்கோஸின் செறிவை அதிகரிக்கும் மருந்துகளை நியமிக்கும் போது இன்சுலின் அளவை அதிகரிக்க வேண்டும். : வாய்வழி கருத்தடை மருந்துகள், குளுக்கோகார்டிகோஸ்டீராய்டுகள், அயோடின் கொண்ட தைராய்டு ஹார்மோன்கள், பீட்டா 2 -ஆட்ரெனோமிமெடிக்ஸ் (எ.கா. ரிடோட்ரின், டெர்பூட்டலின்), தியாசைட் டையூரிடிக்ஸ், டயசாக்ஸைடு, பினோதியாசின் வழித்தோன்றல்கள்.
இரத்தத்தில் குளுக்கோஸின் செறிவைக் குறைக்கும் மருந்துகளை பரிந்துரைக்கும்போது இன்சுலின் அளவைக் குறைக்க வேண்டியிருக்கும். : பீட்டா-தடுப்பான்கள் மற்றும் எத்தனால் கொண்ட மருந்துகள், அனபோலிக் ஸ்டெராய்டுகள், ஃபென்ஃப்ளூரமைன், குவானெடிடின், டெட்ராசைக்ளின்கள், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சாலிசிலேட்டுகள் (எடுத்துக்காட்டாக), சல்பானிலமைடு நுண்ணுயிர் எதிர்ப்பிகள், சில ஆண்டிடிரஸ்கள் (மோனோஅமைன் ஆக்ஸிடேஸ் தடுப்பான்கள்), ஆஞ்சியோடென்சின் தடுப்பான்கள் மற்றும் ஆஞ்சியோடென்சின் தடுப்பான்கள் பீட்டா-தடுப்பான்கள், குளோனிடைன், இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் வெளிப்பாட்டை மறைக்க முடியும்.
மனித இன்சுலின் விலங்கு தோற்றத்தின் இன்சுலின் அல்லது பிற உற்பத்தியாளர்களால் உற்பத்தி செய்யப்படும் மனித இன்சுலினுடன் கலப்பதன் விளைவுகள் குறித்து ஆய்வு செய்யப்படவில்லை.
நோயாளியை வேறொரு வகைக்கு மாற்றுவது அல்லது வேறு வர்த்தக பெயருடன் இன்சுலின் தயாரிப்பது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் நிகழ வேண்டும். செயல்பாட்டில் மாற்றம், பிராண்ட் (உற்பத்தியாளர்), வகை (வழக்கமான, NPH, முதலியன) இனங்கள் (விலங்கு, மனித, மனித இன்சுலின் அனலாக்ஸ்) மற்றும் / அல்லது உற்பத்தி முறை (டி.என்.ஏ மறுசீரமைப்பு இன்சுலின் அல்லது விலங்கு தோற்றத்தின் இன்சுலின்) தேவைப்படலாம் டோஸ் சரிசெய்தல்.
சில நோயாளிகளுக்கு, விலங்குகளிலிருந்து பெறப்பட்ட இன்சுலினிலிருந்து மனித இன்சுலினுக்கு மாறும்போது ஒரு டோஸ் சரிசெய்தல் தேவைப்படலாம். இது ஏற்கனவே மனித இன்சுலின் தயாரிப்பின் முதல் நிர்வாகத்தில் அல்லது பரிமாற்றத்திற்குப் பிறகு சில வாரங்கள் அல்லது மாதங்களுக்குள் நிகழலாம். சில நோயாளிகளுக்கு மனித இன்சுலின் நிர்வாகத்தின் போது இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அறிகுறிகள் விலங்கு இன்சுலின் நிர்வாகத்தின் போது காணப்பட்டவற்றிலிருந்து குறைவாகவே உச்சரிக்கப்படலாம் அல்லது வேறுபட்டிருக்கலாம். இரத்தத்தில் குளுக்கோஸை இயல்பாக்குவதன் மூலம்.
எடுத்துக்காட்டாக, தீவிர இன்சுலின் சிகிச்சையின் விளைவாக, இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அனைத்து அல்லது சில அறிகுறிகளும் மறைந்து போகக்கூடும், இது நோயாளிகளுக்கு தெரிவிக்கப்பட வேண்டும். நீரிழிவு நோய், நீரிழிவு நரம்பியல் அல்லது பீட்டா-தடுப்பான்கள் போன்ற மருந்துகளுடன் சிகிச்சையளித்தல் ஆகியவற்றின் நீண்டகால போக்கைக் கொண்டு இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அறிகுறிகள் மாறலாம் அல்லது குறைவாக உச்சரிக்கப்படலாம்.
போதிய அளவு அல்லது சிகிச்சையை நிறுத்துதல், குறிப்பாக வகை 1 நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ் (நோயாளிக்கு உயிருக்கு ஆபத்தான சூழ்நிலைகள்) ஏற்படலாம்.
அட்ரீனல் சுரப்பி, பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி, சிறுநீரக அல்லது கல்லீரல் பற்றாக்குறையுடன் இன்சுலின் தேவை குறையக்கூடும். சில நோய்களுடன் அல்லது உணர்ச்சி மன அழுத்தத்துடன், இன்சுலின் தேவை அதிகரிக்கக்கூடும். உடல் செயல்பாடுகளின் அதிகரிப்பு அல்லது வழக்கமான உணவில் மாற்றத்துடன் இன்சுலின் அளவைத் திருத்துதல் தேவைப்படலாம்.
தியாசோலிடினியோன் குழுவின் மருந்துகளுடன் இணைந்து இன்சுலின் தயாரிப்புகளைப் பயன்படுத்தும் போது, எடிமா மற்றும் நாள்பட்ட இதய செயலிழப்பு ஏற்படும் அபாயம் அதிகரிக்கிறது, குறிப்பாக இருதய அமைப்பின் நோய்கள் மற்றும் நீண்டகால இதய செயலிழப்புக்கான ஆபத்து காரணிகள் உள்ள நோயாளிகளுக்கு.
குயிக்பென் Y சிரிங் ஹேண்டில்ஸ்
ஹுமுலின் ® வழக்கமான குவிக்பென் ™,ஹுமுலின் ® NPH குவிக்பென் ™,ஹுமுலின் ® எம் 3 குவிக்பென்
இன்சுலின் அறிமுகப்படுத்த சிரிங் ஹேண்டில்
பயன்பாட்டிற்கு முன் இந்த வழிமுறைகளைப் படிக்கவும்
விரைவு பேனா சிரிஞ்ச் பேனா பயன்படுத்த எளிதானது. இது 100 IU / ml செயல்பாட்டுடன் இன்சுலின் தயாரிப்பின் 3 மில்லி (300 அலகுகள்) கொண்ட இன்சுலின் (ஒரு "இன்சுலின் சிரிஞ்ச் பேனா") நிர்வகிப்பதற்கான ஒரு சாதனமாகும். ஒரு ஊசிக்கு 1 முதல் 60 யூனிட் இன்சுலின் செலுத்தலாம். ஒரு அலகு துல்லியத்துடன் நீங்கள் அளவை அமைக்கலாம். நீங்கள் பல அலகுகளை நிறுவியிருந்தால். இன்சுலின் இழக்காமல் நீங்கள் அளவை சரிசெய்யலாம்.
குவிக்பென் பேனா சிரிஞ்சைப் பயன்படுத்துவதற்கு முன்பு, இந்த கையேட்டை முழுவதுமாகப் படித்து அதன் வழிமுறைகளைப் பின்பற்றவும். இந்த வழிமுறைகளுக்கு நீங்கள் முழுமையாக இணங்கவில்லை என்றால், நீங்கள் இன்சுலின் அளவை மிகக் குறைவாகவோ அல்லது அதிகமாகவோ பெறலாம்.
இன்சுலினுக்கான குவிக்பென் சிரிஞ்ச் பேனாவை மட்டுமே நீங்கள் பயன்படுத்த வேண்டும். பேனா அல்லது ஊசிகளை மற்றவர்களுக்கு அனுப்ப வேண்டாம், ஏனெனில் இது நோய்த்தொற்று பரவுகிறது. ஒவ்வொரு ஊசிக்கும் புதிய ஊசியைப் பயன்படுத்துங்கள்.
சிரிஞ்ச் பேனா அதன் பாகங்கள் ஏதேனும் சேதமடைந்தாலோ அல்லது உடைந்தாலோ பயன்படுத்த வேண்டாம். நீங்கள் சிரிஞ்ச் பேனாவை இழந்தால் அல்லது சேதமடைந்தால் எப்போதும் உதிரி சிரிஞ்ச் பேனாவை எடுத்துச் செல்லுங்கள்.
விரைவு பேனா சிரிஞ்ச் தயாரிப்பு
போதைப்பொருளைப் பயன்படுத்துவதற்கான வழிமுறைகளில் விவரிக்கப்பட்டுள்ள பயன்பாட்டிற்கான வழிமுறைகளைப் படித்து பின்பற்றவும்.
மருந்தின் காலாவதி தேதி காலாவதியாகவில்லை என்பதையும், நீங்கள் சரியான வகை இன்சுலின் பயன்படுத்துகிறீர்கள் என்பதையும் உறுதிப்படுத்த ஒவ்வொரு ஊசிக்கு முன் சிரிஞ்ச் பேனாவில் உள்ள லேபிளை சரிபார்க்கவும், சிரிஞ்ச் பேனாவிலிருந்து லேபிளை அகற்ற வேண்டாம்.
கருத்து : விரைவு-டோஸ் சிரிஞ்ச் பேனா டோஸ் பொத்தானின் நிறம் குவிக்பென் சிரிஞ்ச் பேனா லேபிளில் உள்ள துண்டுகளின் நிறத்துடன் ஒத்திருக்கிறது மற்றும் இன்சுலின் வகையைப் பொறுத்தது. இந்த கையேட்டில், டோஸ் பொத்தான் சாம்பல் நிறத்தில் உள்ளது. குவிக்பென் சிரிஞ்ச் பேனா உடலின் பழுப்பு நிறம் இது ஹுமுலின் தயாரிப்புகளுடன் பயன்படுத்தப்படுவதைக் குறிக்கிறது.
உங்கள் மருத்துவர் உங்களுக்கு மிகவும் பொருத்தமான வகை இன்சுலின் பரிந்துரைத்துள்ளார். இன்சுலின் சிகிச்சையில் ஏதேனும் மாற்றங்கள் ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மட்டுமே செய்யப்பட வேண்டும்.
சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கு முன்பு, ஊசி முழுமையாக சிரிஞ்ச் பேனாவுடன் இணைக்கப்பட்டுள்ளதா என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
இனி கொடுக்கப்பட்ட வழிமுறைகளைப் பின்பற்றவும்.
குவிக்பென் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவது குறித்து அடிக்கடி கேட்கப்படும் கேள்விகள்
- எனது இன்சுலின் தயாரிப்பு எப்படி இருக்க வேண்டும்? சில இன்சுலின் தயாரிப்புகள் கொந்தளிப்பான இடைநீக்கங்கள், மற்றவை தெளிவான தீர்வுகள், பயன்படுத்த இணைக்கப்பட்ட வழிமுறைகளில் இன்சுலின் விளக்கத்தைப் படிக்க மறக்காதீர்கள்.
- எனது பரிந்துரைக்கப்பட்ட டோஸ் 60 யூனிட்டுகளுக்கு மேல் இருந்தால் நான் என்ன செய்ய வேண்டும்? உங்களுக்கு பரிந்துரைக்கப்பட்ட டோஸ் 60 யூனிட்டுகளுக்கு மேல் இருந்தால், உங்களுக்கு இரண்டாவது ஊசி தேவைப்படும், அல்லது இந்த பிரச்சினை குறித்து உங்கள் மருத்துவரை தொடர்பு கொள்ளலாம்.
- ஒவ்வொரு ஊசிக்கும் ஒரு புதிய ஊசியை நான் ஏன் பயன்படுத்த வேண்டும்? ஊசிகள் மீண்டும் பயன்படுத்தப்பட்டால், நீங்கள் இன்சுலின் தவறான அளவைப் பெறலாம், ஊசி அடைக்கப்படலாம், அல்லது சிரிஞ்ச் பேனா கைப்பற்றப்படும், அல்லது மலட்டுத்தன்மை பிரச்சினைகள் காரணமாக நீங்கள் பாதிக்கப்படலாம்.
- எனது கெட்டியில் எவ்வளவு இன்சுலின் உள்ளது என்று எனக்குத் தெரியாவிட்டால் நான் என்ன செய்ய வேண்டும் ? கைப்பிடியைப் பிடுங்குவதன் மூலம் ஊசியின் நுனி கீழே சுட்டிக்காட்டுகிறது. தெளிவான கார்ட்ரிட்ஜ் வைத்திருப்பவரின் அளவு இன்சுலின் மீதமுள்ள அலகுகளின் எண்ணிக்கையைக் காட்டுகிறது. இந்த எண்கள் அளவை அமைக்க பயன்படுத்தக்கூடாது.
"சிரிஞ்ச் பேனாவிலிருந்து தொப்பியை அகற்ற முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்?" தொப்பியை அகற்ற, அதை இழுக்கவும். தொப்பியை அகற்றுவதில் உங்களுக்கு சிக்கல் இருந்தால், அதை விடுவிக்க தொப்பியை கடிகார திசையிலும், கடிகார திசையிலும் கவனமாக சுழற்றுங்கள், பின்னர் தொப்பியை அகற்ற அதை இழுக்கவும்.
இன்சுலினுக்கு குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது
ஒவ்வொரு முறையும் உங்கள் இன்சுலின் உட்கொள்ளலை சரிபார்க்கவும். சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் டெலிவரி சரிபார்ப்பு ஒவ்வொரு ஊசிக்கு முன்பும் செய்யப்பட வேண்டும், இன்சுலின் ஒரு தந்திரம் தோன்றும் வரை சிரிஞ்ச் பேனா டோஸுக்கு தயாராக இருப்பதை உறுதிசெய்யும்.
ஒரு தந்திரம் தோன்றுவதற்கு முன்பு உங்கள் இன்சுலின் உட்கொள்ளலை நீங்கள் சரிபார்க்கவில்லை என்றால், நீங்கள் மிகக் குறைந்த அல்லது அதிக இன்சுலின் பெறலாம்.
இன்சுலின் காசோலைகளைச் செய்வது பற்றி அடிக்கடி கேட்கப்படும் கேள்விகள்
- ஒவ்வொரு ஊசிக்கு முன்பும் எனது இன்சுலின் உட்கொள்ளலை ஏன் சரிபார்க்க வேண்டும்?
1. பேனா டோஸுக்கு தயாராக இருப்பதை இது உறுதி செய்கிறது.
2. நீங்கள் டோஸ் பொத்தானை அழுத்தும்போது ஊசியிலிருந்து இன்சுலின் தந்திரம் வெளியே வருகிறது என்பதை இது உறுதிப்படுத்துகிறது.
3.இது சாதாரண பயன்பாட்டின் போது ஊசி அல்லது இன்சுலின் கார்ட்ரிட்ஜில் சேகரிக்கக்கூடிய காற்றை நீக்குகிறது.
- குவிக்பெனின் இன்சுலின் பரிசோதனையின் போது டோஸ் பொத்தானை முழுமையாக அழுத்த முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்?
1. புதிய ஊசியை இணைக்கவும்.
2. பேனாவிலிருந்து இன்சுலின் சரிபார்க்கவும்.
"கெட்டியில் காற்று குமிழ்களைக் கண்டால் நான் என்ன செய்ய வேண்டும்?"
நீங்கள் பேனாவிலிருந்து இன்சுலின் சரிபார்க்க வேண்டும். ஒரு ஊசி மூலம் ஒரு சிரிஞ்ச் பேனாவை நீங்கள் சேமிக்க முடியாது என்பதை நினைவில் கொள்ளுங்கள், ஏனெனில் இது இன்சுலின் கெட்டியில் காற்று குமிழ்கள் உருவாக வழிவகுக்கும். ஒரு சிறிய காற்று குமிழி அளவை பாதிக்காது, வழக்கம் போல் உங்கள் அளவை உள்ளிடலாம்.
தேவையான அளவை அறிமுகப்படுத்துதல்
உங்கள் மருத்துவர் பரிந்துரைத்த அசெப்சிஸ் மற்றும் கிருமி நாசினிகளின் விதிகளைப் பின்பற்றுங்கள்.
டோஸ் பொத்தானை அழுத்திப் பிடித்து தேவையான அளவை உள்ளிடவும், ஊசியை அகற்றுவதற்கு முன் மெதுவாக 5 ஆக எண்ணவும். ஒரு ஊசியிலிருந்து இன்சுலின் சொட்டினால், பெரும்பாலும் நீங்கள் உங்கள் தோலின் கீழ் ஊசியை நீண்ட நேரம் வைத்திருக்கவில்லை.
ஊசியின் நுனியில் ஒரு துளி இன்சுலின் இருப்பது சாதாரணமானது. இது உங்கள் அளவை பாதிக்காது.
கெட்டியில் மீதமுள்ள இன்சுலின் அலகுகளின் எண்ணிக்கையை விட அதிகமான அளவை ஒரு சிரிஞ்ச் பேனா அனுமதிக்காது.
நீங்கள் முழு அளவை நிர்வகித்திருக்கிறீர்களா என்று சந்தேகம் இருந்தால், மற்றொரு அளவை நிர்வகிக்க வேண்டாம். உங்கள் லில்லி பிரதிநிதியை அழைக்கவும் அல்லது உதவிக்கு உங்கள் மருத்துவரை சந்திக்கவும்.
உங்கள் டோஸ் கெட்டியில் மீதமுள்ள அலகுகளின் எண்ணிக்கையை விட அதிகமாக இருந்தால், இந்த சிரிஞ்ச் பேனாவில் மீதமுள்ள இன்சுலின் அளவை உள்ளிடலாம், பின்னர் புதிய பேனாவைப் பயன்படுத்தி தேவையான அளவின் நிர்வாகத்தை முடிக்கலாம், அல்லது புதிய சிரிஞ்ச் பேனாவைப் பயன்படுத்தி முழு டோஸையும் உள்ளிடவும்.
டோஸ் பொத்தானை சுழற்றுவதன் மூலம் இன்சுலின் செலுத்த முயற்சிக்க வேண்டாம். டோஸ் பொத்தானை சுழற்றினால் உங்களுக்கு இன்சுலின் கிடைக்காது. இன்சுலின் அளவைப் பெற நீங்கள் நேராக அச்சில் டோஸ் பொத்தானை அழுத்த வேண்டும்.
உட்செலுத்தலின் போது இன்சுலின் அளவை மாற்ற முயற்சிக்காதீர்கள்.
பயன்படுத்தப்பட்ட ஊசியை உள்ளூர் மருத்துவ கழிவுகளை அகற்றும் தேவைகளுக்கு ஏற்ப அப்புறப்படுத்த வேண்டும்.
ஒவ்வொரு ஊசிக்குப் பிறகு ஊசியை அகற்றவும்.
டோஸ் அடிக்கடி கேட்கப்படும் கேள்விகள்
- டோஸ் பொத்தானை அழுத்துவது ஏன் கடினம், நான் எப்போது ஊசி போட முயற்சிக்கிறேன்?
1. உங்கள் ஊசி அடைக்கப்படலாம். புதிய ஊசியை இணைக்க முயற்சிக்கவும். இதைச் செய்தவுடன், ஊசியிலிருந்து இன்சுலின் எவ்வாறு வெளிவருகிறது என்பதைக் காணலாம். பின்னர் இன்சுலின் பேனாவை சரிபார்க்கவும்.
2. டோஸ் பொத்தானை விரைவாக அழுத்தினால் பொத்தானை அழுத்தவும். டோஸ் பொத்தானை மெதுவாக அழுத்தினால் அழுத்துவதை எளிதாக்கும்.
3. ஒரு பெரிய விட்டம் கொண்ட ஊசியைப் பயன்படுத்துவது உட்செலுத்தலின் போது டோஸ் பொத்தானை அழுத்துவதை எளிதாக்கும்.
எந்த ஊசி அளவு உங்களுக்கு சிறந்தது என்பதைப் பற்றி உங்கள் சுகாதார வழங்குநரை அணுகவும்.
4. அளவை நிர்வகிக்கும் போது பொத்தானை அழுத்தினால், மேலே உள்ள எல்லா புள்ளிகளையும் முடித்தபின் இறுக்கமாக இருந்தால், சிரிஞ்ச் பேனா மாற்றப்பட வேண்டும்.
- குயிக் பென் சிரிஞ்ச் பயன்படுத்தும்போது நான் என்ன செய்ய வேண்டும்?
ஊசி போடுவது அல்லது அளவை அமைப்பது கடினம் என்றால் உங்கள் பேனா சிக்கிவிடும். சிரிஞ்ச் பேனா ஒட்டாமல் தடுக்க:
1. புதிய ஊசியை இணைக்கவும். இதைச் செய்தவுடன், ஊசியிலிருந்து இன்சுலின் எவ்வாறு வெளிவருகிறது என்பதைக் காணலாம்.
2. இன்சுலின் உட்கொள்ளலை சரிபார்க்கவும்.
3. தேவையான அளவை அமைத்து ஊசி போடவும்.
சிரிஞ்ச் பேனாவை உயவூட்ட முயற்சிக்காதீர்கள், ஏனெனில் இது சிரிஞ்ச் பேனா பொறிமுறையை சேதப்படுத்தும்.
சிரிஞ்ச் பேனாவுக்குள் வெளிநாட்டுப் பொருட்கள் (அழுக்கு, தூசி, உணவு, இன்சுலின் அல்லது ஏதேனும் திரவங்கள்) வந்தால் டோஸ் பொத்தானை அழுத்தினால் இறுக்கமாகிவிடும். அசுத்தங்கள் சிரிஞ்ச் பேனாவுக்குள் நுழைய அனுமதிக்காதீர்கள்.
- எனது அளவை நிர்வகித்த பிறகு இன்சுலின் ஏன் ஊசியிலிருந்து வெளியேறுகிறது?
நீங்கள் தோலில் இருந்து ஊசியை மிக விரைவாக அகற்றிவிட்டீர்கள்.
1.டோஸ் காட்டி சாளரத்தில் "0" எண்ணைக் காண்கிறீர்களா என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்.
2. அடுத்த டோஸை நிர்வகிக்க, டோஸ் பொத்தானை அழுத்திப் பிடித்து, ஊசியை அகற்றுவதற்கு முன் மெதுவாக 5 ஆக எண்ணவும்.
- எனது டோஸ் நிறுவப்பட்டால் நான் என்ன செய்ய வேண்டும், மற்றும் டோஸ் பொத்தான் தற்செயலாக சிரிஞ்சில் ஊசி இல்லாமல் உள்ளே குறைக்கப்படுவதாக மாறிவிட்டால்?
1. டோஸ் பொத்தானை மீண்டும் பூஜ்ஜியமாக மாற்றவும்.
2. புதிய ஊசியை இணைக்கவும்.
3. இன்சுலின் காசோலை செய்யுங்கள்.
4. அளவை அமைத்து ஊசி போடவும்.
"நான் தவறான அளவை (மிகக் குறைவாகவோ அல்லது அதிகமாகவோ) அமைத்தால் நான் என்ன செய்ய வேண்டும்?" அளவை சரிசெய்ய டோஸ் பொத்தானை பின்னால் அல்லது முன்னோக்கி திருப்புங்கள்.
- டோஸ் தேர்வு அல்லது சரிசெய்தலின் போது சிரிஞ்ச் பேனா ஊசியிலிருந்து இன்சுலின் வெளியேறுவதைக் கண்டால் நான் என்ன செய்ய வேண்டும்? உங்கள் முழு அளவைப் பெறாததால், ஒரு மருந்தை நிர்வகிக்க வேண்டாம். சிரிஞ்ச் பேனாவை பூஜ்ஜியமாக அமைத்து, சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் விநியோகத்தை மீண்டும் சரிபார்க்கவும் ("இன்சுலின் டெலிவரிக்கு குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது" என்ற பகுதியைப் பார்க்கவும்). தேவையான அளவை அமைத்து ஊசி போடவும்.
- எனது முழு அளவை நிறுவ முடியாவிட்டால் நான் என்ன செய்ய வேண்டும்? கெட்டியில் மீதமுள்ள இன்சுலின் அலகுகளின் எண்ணிக்கையை விட அதிகமான அளவை அமைக்க சிரிஞ்ச் பேனா உங்களை அனுமதிக்காது. எடுத்துக்காட்டாக, உங்களுக்கு 31 அலகுகள் தேவைப்பட்டால், 25 அலகுகள் மட்டுமே கெட்டியில் இருந்தால், நிறுவலின் போது நீங்கள் 25 என்ற எண்ணைக் கொண்டு செல்ல முடியாது. இந்த எண்ணைக் கொண்டு அளவை அமைக்க முயற்சிக்காதீர்கள். பகுதி டோஸ் பேனாவில் விடப்பட்டால், நீங்கள் இதைச் செய்யலாம்:
1. இந்த பகுதி அளவை உள்ளிடவும், பின்னர் ஒரு புதிய சிரிஞ்ச் பேனாவைப் பயன்படுத்தி மீதமுள்ள அளவை உள்ளிடவும், அல்லது
2. புதிய சிரிஞ்ச் பேனாவிலிருந்து முழு அளவை அறிமுகப்படுத்துங்கள்.
- எனது கெட்டியில் எஞ்சியிருக்கும் சிறிய அளவிலான இன்சுலின் பயன்படுத்த நான் ஏன் அளவை அமைக்க முடியாது? சிரிஞ்ச் பேனா குறைந்தது 300 யூனிட் இன்சுலின் நிர்வாகத்தை அனுமதிக்கும் வகையில் வடிவமைக்கப்பட்டுள்ளது. சிரிஞ்ச் பேனாவின் சாதனம் கெட்டியை முழுமையான காலியாக்கத்திலிருந்து பாதுகாக்கிறது, ஏனெனில் கெட்டியில் எஞ்சியுள்ள சிறிய அளவு இன்சுலின் தேவையான துல்லியத்துடன் செலுத்த முடியாது.
சேமிப்பு மற்றும் அகற்றல்
பயன்பாட்டிற்கான வழிமுறைகளில் குறிப்பிடப்பட்டுள்ள நேரத்தை விட குளிர்சாதன பெட்டியின் வெளியே இருந்திருந்தால் சிரிஞ்ச் பேனாவைப் பயன்படுத்த முடியாது.
சிரிஞ்ச் பேனாவை ஊசியுடன் இணைக்க வேண்டாம். ஊசி இணைக்கப்பட்டிருந்தால், இன்சுலின் பேனாவிலிருந்து வெளியேறக்கூடும், அல்லது ஊசிக்குள் இன்சுலின் உலரக்கூடும், இதனால் ஊசி அடைக்கப்படலாம், அல்லது கெட்டிக்குள் காற்று குமிழ்கள் உருவாகக்கூடும்.
பயன்பாட்டில் இல்லாத சிரிஞ்ச் பேனாக்கள் குளிர்சாதன பெட்டியில் 2 ° C முதல் 8 ° C வெப்பநிலையில் சேமிக்கப்பட வேண்டும். சிரிஞ்ச் பேனா உறைந்திருந்தால் அதைப் பயன்படுத்த வேண்டாம்.
நீங்கள் தற்போது பயன்படுத்தும் சிரிஞ்ச் பேனா 30 ° C க்கு மிகாமல் வெப்பநிலையிலும் வெப்பம் மற்றும் ஒளியிலிருந்து பாதுகாக்கப்பட்ட இடத்திலும் சேமிக்கப்பட வேண்டும்.
சிரிஞ்ச் பேனாவின் சேமிப்பக நிலைமைகளுடன் முழுமையான பரிச்சயத்தைப் பயன்படுத்துவதற்கான வழிமுறைகளைப் பார்க்கவும்.
சிரிஞ்ச் பேனாவை குழந்தைகளுக்கு எட்டாதவாறு வைத்திருங்கள்.
பயன்படுத்தப்பட்ட ஊசிகளை பஞ்சர்-ப்ரூஃப், மறுவிற்பனை செய்யக்கூடிய கொள்கலன்களில் (எடுத்துக்காட்டாக, உயிர் அபாயகரமான பொருட்கள் அல்லது கழிவுகளுக்கான கொள்கலன்கள்) அல்லது உங்கள் சுகாதார பயிற்சியாளரால் பரிந்துரைக்கப்பட்டவற்றை அப்புறப்படுத்துங்கள்.
பயன்படுத்தப்பட்ட சிரிஞ்ச் பேனாக்களுடன் ஊசிகள் இல்லாமல் உங்கள் மருத்துவரின் பரிந்துரைகளுக்கு இணங்க அவற்றை அப்புறப்படுத்துங்கள்.
நிரப்பப்பட்ட ஷார்ப்ஸ் கொள்கலனை மறுசுழற்சி செய்ய வேண்டாம்.
உங்கள் பகுதியில் கிடைக்கும் நிரப்பப்பட்ட ஷார்ப்ஸ் கொள்கலன்களை அப்புறப்படுத்துவதற்கான வழிகளைப் பற்றி உங்கள் மருத்துவரிடம் கேளுங்கள்.
குவிக்பென் ™ சிரிஞ்ச் பென்னில் உள்ள ஹுமுலினே மற்றும் ஹுமுலினே ஆகியவை எலி லில்லி & நிறுவனத்தின் வர்த்தக முத்திரைகள்.
குவிக்பென் ™ சிரிஞ்ச் பென் ஐஎஸ்ஓ 11608-1: 2000 இன் சரியான அளவு மற்றும் செயல்பாட்டு தேவைகளை பூர்த்தி செய்கிறது
உங்களிடம் பின்வரும் கூறுகள் இருப்பதை உறுதிப்படுத்திக் கொள்ளுங்கள்:
Ick விரைவு பேனா சிரிஞ்ச்
சிரிஞ்ச் பேனாவுக்கு புதிய ஊசி
Ab ஆல்கஹால் ஈரப்படுத்தப்பட்ட ஸ்வாப்
குவிக்பென் சிரிஞ்ச் பேனா கூறுகள் மற்றும் ஊசிகள் * (* தனித்தனியாக விற்கப்படுகிறது), சிரிஞ்ச் பேனா பாகங்கள் - படம் பார்க்கவும் 3 .
டோஸ் பொத்தானின் வண்ணக் குறி - படம் பார்க்கவும் 2 .
பேனாவின் பொதுவான பயன்பாடு
ஒவ்வொரு ஊசியையும் முடிக்க இந்த வழிமுறைகளைப் பின்பற்றவும்.
1. விரைவு பேனா சிரிஞ்ச் தயாரித்தல்
அதை அகற்ற சிரிஞ்ச் பேனாவின் தொப்பியை இழுக்கவும். தொப்பியை சுழற்ற வேண்டாம். சிரிஞ்ச் பேனாவிலிருந்து லேபிளை அகற்ற வேண்டாம்.
இதற்காக உங்கள் இன்சுலின் சரிபார்க்கவும்:
காலாவதி தேதி
எச்சரிக்கை: நீங்கள் சரியான வகை இன்சுலின் பயன்படுத்துகிறீர்கள் என்பதை உறுதிப்படுத்த எப்போதும் சிரிஞ்ச் பேனா லேபிளைப் படியுங்கள்.
இன்சுலின் இடைநீக்கங்களுக்கு மட்டும்:
உங்கள் உள்ளங்கைகளுக்கு இடையில் சிரிஞ்ச் பேனாவை 10 முறை மெதுவாக உருட்டவும்
பேனாவை 10 முறைக்கு மேல் திருப்புங்கள்.
கலவை முக்கியம் சரியான அளவைப் பெறுவதில் உறுதியாக இருக்க வேண்டும். இன்சுலின் ஒரே மாதிரியாக கலந்ததாக இருக்க வேண்டும்.
ஒரு புதிய ஊசியை எடுத்துக் கொள்ளுங்கள்.
வெளிப்புற ஊசி தொப்பியில் இருந்து காகித ஸ்டிக்கரை அகற்றவும்.
கெட்டி வைத்திருப்பவரின் முடிவில் ரப்பர் வட்டை துடைக்க ஆல்கஹால் ஈரப்படுத்தப்பட்ட ஒரு துணியைப் பயன்படுத்தவும்.
தொப்பியில் ஊசி போடுங்கள் நேராக சிரிஞ்ச் பேனாவின் அச்சில்.
முழுமையாக இணைக்கப்படும் வரை ஊசியில் திருகுங்கள்.
2. இன்சுலின் குவிக்பென் சிரிஞ்ச் பேனாவைச் சரிபார்க்கிறது
எச்சரிக்கை: ஒவ்வொரு ஊசிக்கு முன்பும் நீங்கள் இன்சுலின் உட்கொள்ளலை சரிபார்க்கவில்லை என்றால், நீங்கள் இன்சுலின் அளவை மிகக் குறைவாகவோ அல்லது அதிகமாகவோ பெறலாம்.
வெளிப்புற ஊசி தொப்பியை அகற்றவும். அதைத் தூக்கி எறிய வேண்டாம்.
ஊசியின் உள் தொப்பியை அகற்றி அதை நிராகரிக்கவும்.
டோஸ் பொத்தானை சுழற்றுவதன் மூலம் 2 அலகுகளை அமைக்கவும்.
பேனாவை மேலே சுட்டிக்காட்டவும்.
காற்றை சேகரிக்க அனுமதிக்க கெட்டி வைத்திருப்பவரைத் தட்டவும்
ஊசி சுட்டிக்காட்டி, டோஸ் பொத்தானை நிறுத்தும் வரை அழுத்தி, டோஸ் காட்டி சாளரத்தில் “0” எண் தோன்றும்.
குறைக்கப்பட்ட நிலையில் டோஸ் பொத்தானைப் பிடித்து மெதுவாக 5 ஆக எண்ணவும்.
ஊசியின் முடிவில் இன்சுலின் ஒரு தந்திரம் தோன்றும்போது இன்சுலின் உட்கொள்ளல் சரிபார்ப்பு முடிந்ததாக கருதப்படுகிறது.
ஊசியின் முடிவில் இன்சுலின் ஒரு தந்திரம் தோன்றாவிட்டால், இன்சுலின் உட்கொள்ளலை நான்கு முறை சரிபார்க்கவும், புள்ளி 2 பி தொடங்கி புள்ளி 2 ஜி உடன் முடிவடையும்.
குறிப்பு: ஊசியிலிருந்து இன்சுலின் ஒரு தந்திரம் தோன்றுவதை நீங்கள் காணவில்லையென்றால், அளவை அமைப்பது கடினமாகிவிட்டால், ஊசியை மாற்றி, சிரிஞ்ச் பேனாவிலிருந்து இன்சுலின் உட்கொள்ளலைச் சரிபார்க்கவும்.
ஊசி போடுவதற்கு உங்களுக்கு தேவையான அலகுகளின் எண்ணிக்கையில் டோஸ் பொத்தானைத் திருப்புங்கள்.
நீங்கள் தற்செயலாக பல அலகுகளை அமைத்தால், டோஸ் பொத்தானை எதிர் திசையில் சுழற்றுவதன் மூலம் அளவை சரிசெய்யலாம்.
உங்கள் மருத்துவர் பரிந்துரைத்த ஊசி நுட்பத்தைப் பயன்படுத்தி தோலின் கீழ் ஊசியைச் செருகவும்.
டோஸ் பொத்தானில் உங்கள் கட்டைவிரலை வைத்து, டோஸ் பொத்தானை முழுமையாக நிறுத்தும் வரை உறுதியாக அழுத்தவும்.
முழு அளவை உள்ளிட, டோஸ் பொத்தானை அழுத்தி மெதுவாக 5 ஆக எண்ணவும்.
தோலின் கீழ் இருந்து ஊசியை அகற்றவும்.
கருத்து : நீங்கள் முழு அளவை உள்ளிட்டுள்ளீர்கள் என்பதை உறுதிப்படுத்த, டோஸ் காட்டி சாளரத்தில் "0" எண்ணைக் காண்கிறீர்களா என்பதை உறுதிசெய்து பாருங்கள்.
வெளிப்புற தொப்பியை கவனமாக ஊசியில் வைக்கவும்.
குறிப்பு: காற்று குமிழ்கள் கெட்டிக்குள் நுழைவதைத் தடுக்க ஒவ்வொரு ஊசிக்குப் பின் ஊசியை அகற்றவும்.
சிரிஞ்ச் பேனாவை ஊசியுடன் இணைக்க வேண்டாம்.
உங்கள் மருத்துவரின் அறிவுறுத்தல்களின்படி ஊசியை வெளிப்புற தொப்பியைக் கொண்டு அவிழ்த்து விடுங்கள்.
சிரிஞ்ச் பேனாவில் தொப்பியை வைத்து, தொப்பி கிளம்பை டோஸ் காட்டி மூலம் சீரமைத்து, சிரிஞ்ச் பேனாவில் நேரடியாக அச்சில் தொப்பியைத் தள்ளுங்கள்.
10 அலகுகளைக் காண்பிக்கும் (படம் பார்க்கவும் 4) .
எண்கள் கூட டோஸ் காட்டி சாளரத்தில் எண்களாக அச்சிடப்படுகின்றன, ஒற்றைப்படை எண்கள் சம எண்களுக்கு இடையில் நேர் கோடுகளாக அச்சிடப்படுகின்றன.
குறிப்பு: சிரிஞ்ச் பேனாவில் மீதமுள்ள அலகுகளின் எண்ணிக்கையை விட அதிகமான அலகுகளின் எண்ணிக்கையை அமைக்க சிரிஞ்ச் பேனா உங்களை அனுமதிக்காது.
நீங்கள் முழு அளவை நிர்வகித்துள்ளீர்கள் என்று உறுதியாக தெரியவில்லை என்றால், மற்றொரு அளவை நிர்வகிக்க வேண்டாம்.
டிரான்ஸ்பை ஓட்டும் திறனில் செல்வாக்கு. பு மற்றும் ஃபர்.:.
இரத்தச் சர்க்கரைக் குறைவின் போது, நோயாளி செறிவு மற்றும் சைக்கோமோட்டர் எதிர்வினைகளின் வேகத்தைக் குறைக்கலாம். இந்த திறன்கள் குறிப்பாக அவசியமான சூழ்நிலைகளில் இது ஆபத்தானது (எடுத்துக்காட்டாக, வாகனங்களை ஓட்டுதல் அல்லது இயக்க இயந்திரங்கள்).
நோயாளிகள் வாகனங்களை ஓட்டும் போது இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்க முன்னெச்சரிக்கைகள் எடுக்க அறிவுறுத்தப்பட வேண்டும். லேசான அல்லது இல்லாத அறிகுறிகள், இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் அல்லது இரத்தச் சர்க்கரைக் குறைவின் தொடர்ச்சியான வளர்ச்சியுடன் நோயாளிகளுக்கு இது மிகவும் முக்கியமானது. இதுபோன்ற சந்தர்ப்பங்களில், நோயாளி வாகனம் ஓட்டும் சாத்தியக்கூறுகளை மருத்துவர் மதிப்பீடு செய்ய வேண்டும்.
தோலடி நிர்வாகத்திற்கான இடைநீக்கம், 100 IU / ml.
நடுநிலை கண்ணாடி குப்பிகளில் 10 மில்லி மருந்து. மருந்தைப் பயன்படுத்துவதற்கான வழிமுறைகளுடன் 1 பாட்டில் ஒரு அட்டைப் பொதியில் வைக்கப்பட்டுள்ளது.
நடுநிலை கண்ணாடி பொதியுறைக்கு 3 மில்லி. ஐந்து தோட்டாக்கள் ஒரு கொப்புளத்தில் வைக்கப்பட்டுள்ளன. பயன்பாட்டிற்கான வழிமுறைகளுடன் ஒரு கொப்புளம் ஒரு அட்டைப் பொதியில் வைக்கப்பட்டுள்ளது.
அல்லது கெட்டி குவிக்பென் டிஎம் சிரிஞ்ச் பேனாவில் பதிக்கப்பட்டுள்ளது. ஐந்து சிரிஞ்ச் பேனாக்கள் ஒன்றாகப் பயன்படுத்துவதற்கான வழிமுறைகள் மற்றும் சிரிஞ்ச் பேனாவைப் பயன்படுத்துவதற்கான வழிமுறைகள் ஒரு அட்டைப் பொதியில் வைக்கப்பட்டுள்ளன.
2 முதல் 8 ° C வெப்பநிலையில். நேரடி சூரிய ஒளி மற்றும் வெப்பத்திலிருந்து பாதுகாக்கவும். உறைபனியை அனுமதிக்க வேண்டாம்.
இரண்டாவது கை மருந்து அறை வெப்பநிலையில் சேமிக்கவும் - 15 முதல் 25 ° C வரை 28 நாட்களுக்கு மேல் இல்லை.
குழந்தைகளுக்கு எட்டாதவாறு இருங்கள்.
காலாவதி தேதிக்குப் பிறகு பயன்படுத்த வேண்டாம்.
மருந்தகங்களிலிருந்து விநியோகிக்கும் விதிமுறைகள்: மருந்து பதிவு எண்: П N013711 / 01 பதிவு செய்த தேதி: 06.24.2011 பதிவு உரிமையாளர் சான்றிதழ்: வழிமுறைகள்
தயாரிப்பாளர்: எலி லில்லி, எலி லில்லி
தலைப்பு: ஹுமுலின் NPH ®, ஹுமுலின் NPH ®
தேவையான பொருட்கள்: 1 மில்லி இன்சுலின் 100 IU என்ற செயலில் உள்ள பொருளைக் கொண்டுள்ளது. பெறுநர்கள்: எம்-கிரெசோல் வடிகட்டிய 1.6 மி.கி / மில்லி, கிளிசரால், பினோல் 0.65 மி.கி / மில்லி, புரோட்டமைன் சல்பேட், டைபாசிக் சோடியம் பாஸ்பேட், துத்தநாக ஆக்ஸைடு, ஊசிக்கு நீர், ஹைட்ரோகுளோரிக் அமிலம், சோடியம் ஹைட்ராக்சைடு.
மருந்தியல் நடவடிக்கை: ஹுமுலின் என்.பி.எச் ஒரு நடுத்தர செயல்பாட்டு இன்சுலின் தயாரிப்பு ஆகும். மருந்தின் செயல்பாட்டின் ஆரம்பம் நிர்வாகத்திற்கு 1 மணிநேரம், அதிகபட்ச விளைவு 2 முதல் 8 மணிநேரம் வரை, செயலின் காலம் 18-20 மணிநேரம் ஆகும். இன்சுலின் செயல்பாட்டில் தனிப்பட்ட வேறுபாடுகள் டோஸ், ஊசி இடத்தின் தேர்வு, நோயாளியின் உடல் செயல்பாடு போன்ற காரணிகளைப் பொறுத்தது.
பயன்பாட்டிற்கான அறிகுறிகள்: வகை 1 நீரிழிவு நோய் வகை 2 நீரிழிவு நோய், வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுக்கு எதிர்ப்பு நிலை, வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகளுக்கு ஓரளவு எதிர்ப்பு (சேர்க்கை சிகிச்சை), இடைப்பட்ட நோய்கள், அறுவை சிகிச்சை தலையீடுகள் (மோனோ- அல்லது சேர்க்கை சிகிச்சை), கர்ப்ப காலத்தில் நீரிழிவு நோய் (உணவு சிகிச்சை பயனற்றது ).
பயன்பாட்டு முறை: மருந்து / மீ அறிமுகத்தில் sc ஐ நிர்வகிக்க வேண்டும். ஹுமுலின் NPH இன் அறிமுகத்தில் / முரணாக உள்ளது! எஸ்சி மருந்து தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றுக்கு நிர்வகிக்கப்படுகிறது. உட்செலுத்துதல் தளம் மாற்றப்பட வேண்டும், இதனால் அதே இடம் சுமார் 1 மாதத்திற்கு மேல் பயன்படுத்தப்படாது. அறிமுகம் செய்யும்போது, இரத்த நாளத்திற்குள் வராமல் பார்த்துக் கொள்ள வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது.
- மருந்தின் முக்கிய விளைவுடன் தொடர்புடைய ஒரு பக்க விளைவு: இரத்தச் சர்க்கரைக் குறைவு.
- கடுமையான இரத்தச் சர்க்கரைக் குறைவு நனவு இழப்பு மற்றும் (விதிவிலக்கான சந்தர்ப்பங்களில்) மரணத்திற்கு வழிவகுக்கும்.
- ஒவ்வாமை எதிர்வினைகள்: உள்ளூர் ஒவ்வாமை எதிர்வினைகள் சாத்தியம் - உட்செலுத்தப்பட்ட இடத்தில் ஹைபர்மீமியா, வீக்கம் அல்லது அரிப்பு (வழக்கமாக பல நாட்கள் முதல் பல வாரங்கள் வரை நிறுத்தப்படும்), முறையான ஒவ்வாமை எதிர்வினைகள் (குறைவாக அடிக்கடி நிகழ்கின்றன, ஆனால் மிகவும் தீவிரமானவை) - பொதுவான அரிப்பு, மூச்சுத் திணறல், மூச்சுத் திணறல் , இரத்த அழுத்தம் குறைதல், அதிகரித்த இதய துடிப்பு, அதிகரித்த வியர்வை. முறையான ஒவ்வாமை எதிர்விளைவுகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை.
- மற்றவை: லிபோடிஸ்ட்ரோபியை வளர்ப்பதற்கான வாய்ப்பு மிகக் குறைவு.
முரண்: கைபோகிலைசிமியா. இன்சுலின் அல்லது மருந்தின் ஒரு கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி.
மருந்து இடைவினைகள்: வாய்வழி கருத்தடை மருந்துகள், கார்டிகோஸ்டீராய்டுகள், தைராய்டு ஹார்மோன் தயாரிப்புகள், தியாசைட் டையூரிடிக்ஸ், டயாசாக்சைடு, ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ் ஆகியவற்றால் ஹுமுலின் என்.பி.எச் இன் இரத்தச் சர்க்கரைக் குறைவு விளைவு குறைகிறது.
ஹுமுலின் என்.பி.எச் இன் இரத்தச் சர்க்கரைக் குறைவு விளைவு வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சாலிசிலேட்டுகள் (எ.கா. அசிடைல்சாலிசிலிக் அமிலம்), சல்போனமைடுகள், எம்.ஏ.ஓ தடுப்பான்கள், பீட்டா-தடுப்பான்கள், எத்தனால் மற்றும் எத்தனால் கொண்ட மருந்துகளால் மேம்படுத்தப்படுகிறது.
பீட்டா-தடுப்பான்கள், குளோனிடைன், ரெசர்பைன் ஆகியவை இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் வெளிப்பாட்டை மறைக்கக்கூடும்.
கர்ப்பம் மற்றும் பாலூட்டுதல்: கர்ப்ப காலத்தில், நீரிழிவு நோயாளிகளுக்கு நல்ல கிளைசெமிக் கட்டுப்பாட்டை பராமரிப்பது மிகவும் முக்கியம். கர்ப்ப காலத்தில், இன்சுலின் தேவை பொதுவாக முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது.
பாலூட்டலின் போது (தாய்ப்பால் கொடுக்கும் போது) நீரிழிவு நோயாளிகளுக்கு, இன்சுலின், உணவு அல்லது இரண்டின் அளவை சரிசெய்தல் தேவைப்படலாம்.
இன் விட்ரோ மற்றும் விவோ தொடர்களில் மரபணு நச்சுத்தன்மை பற்றிய ஆய்வுகளில், மனித இன்சுலின் ஒரு பிறழ்வு விளைவைக் கொண்டிருக்கவில்லை.
சேமிப்பக நிலைமைகள்: மருந்து 2 ° முதல் 8 ° C வெப்பநிலையில் குளிர்சாதன பெட்டியில் சேமிக்கப்பட வேண்டும், உறைபனியைத் தவிர்க்கவும், வெளிச்சத்திற்கு நேரடியாக வெளிப்படுவதிலிருந்து பாதுகாக்கவும். அடுக்கு வாழ்க்கை 2 ஆண்டுகள்.
ஒரு குப்பியில் அல்லது கெட்டியில் பயன்பாட்டில் உள்ள ஒரு மருந்து அறை வெப்பநிலையில் (15 from முதல் 25 ° C வரை) 28 நாட்களுக்கு மேல் சேமிக்கப்படக்கூடாது.
கூடுதலாக: நோயாளியை மற்றொரு வகை இன்சுலின் அல்லது வேறு வர்த்தக பெயருடன் இன்சுலின் தயாரிப்பிற்கு மாற்றுவது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் நிகழ வேண்டும். இன்சுலின் செயல்பாட்டில் ஏற்படும் மாற்றங்கள், அதன் வகை (எ.கா. வழக்கமான, எம் 3), இனங்கள் (போர்சின், மனித இன்சுலின், மனித இன்சுலின் அனலாக்) அல்லது உற்பத்தி முறை (டி.என்.ஏ மறுசீரமைப்பு இன்சுலின் அல்லது விலங்கு தோற்றத்தின் இன்சுலின்) டோஸ் சரிசெய்தல் தேவைப்படலாம்.
விலங்கு தோற்றத்தின் இன்சுலின் தயாரிக்கப்பட்ட பின்னர் அல்லது படிப்படியாக பல வாரங்கள் அல்லது மாதங்களுக்குப் பிறகு மனித இன்சுலின் தயாரிப்பின் முதல் நிர்வாகத்தில் டோஸ் சரிசெய்தல் தேவைப்படலாம்.
சுய மருந்து உங்கள் ஆரோக்கியத்திற்கு தீங்கு விளைவிக்கும்.
ஒரு மருத்துவரை அணுகுவது அவசியம், அத்துடன் பயன்படுத்துவதற்கு முன் வழிமுறைகளைப் படிக்கவும்.
ஹுமுலின் nph: பயன்பாட்டுக்கான வழிமுறைகள்
1 மில்லி இடைநீக்கத்தில் உள்ளது:
செயலில் உள்ள பொருள் - மனித இன்சுலின் 100 IU / ml,
excipients: மெட்டாக்ரெசோல், கிளிசரால் (கிளிசரின்), பினோல், புரோட்டமைன் சல்பேட், சோடியம் ஹைட்ரஜன் பாஸ்பேட், துத்தநாக ஆக்ஸைடு, ஊசிக்கு நீர், ஹைட்ரோகுளோரிக் அமிலக் கரைசல் 10% மற்றும் / அல்லது சோடியம் ஹைட்ராக்சைடு கரைசல் 10% உற்பத்தி செயல்முறையில் pH ஐ நிறுவ பயன்படுத்தலாம்.
ஒரு வெள்ளை இடைநீக்கம், ஒரு வெள்ளை வளிமண்டலம் மற்றும் ஒரு தெளிவான, நிறமற்ற அல்லது கிட்டத்தட்ட நிறமற்ற சூப்பர்நேட்டான்ட்டை உருவாக்குகிறது. மென்மையான நடுக்கம் மூலம் மழைப்பொழிவு எளிதில் மறுசீரமைக்கப்படுகிறது.
மருந்தியல் நடவடிக்கை
ஹுமுலின் என்.பி.எச் என்பது மனித மறுசீரமைப்பு டி.என்.ஏ இன்சுலின் ஆகும்.
இன்சுலின் முக்கிய நடவடிக்கை குளுக்கோஸ் வளர்சிதை மாற்றத்தைக் கட்டுப்படுத்துவதாகும். கூடுதலாக, இது பல்வேறு உடல் திசுக்களில் அனபோலிக் மற்றும் எதிர்ப்பு கேடபாலிக் விளைவுகளைக் கொண்டுள்ளது. தசை திசுக்களில், கிளைகோஜன், கொழுப்பு அமிலங்கள், கிளிசரால், புரதத் தொகுப்பின் அதிகரிப்பு மற்றும் அமினோ அமிலங்களின் நுகர்வு அதிகரிப்பு ஆகியவை உள்ளன, ஆனால் குளுக்கோனோஜெனீசிஸ், கெட்டோஜெனீசிஸ், லிபோலிசிஸ், புரோட்டீன் கேடபாலிசம் மற்றும் அமினோ அமிலங்களின் வெளியீடு ஆகியவற்றின் கிளைகோஜெனோலிசிஸில் குறைவு உள்ளது.
மருந்தியக்கத்தாக்கியல்
ஹுமுலின் என்.பி.எச் ஒரு நடுத்தர செயல்பாட்டு இன்சுலின் தயாரிப்பு ஆகும். மருந்தின் செயல்பாட்டின் ஆரம்பம் நிர்வாகத்திற்குப் பிறகு 1 மணிநேரம், அதிகபட்ச விளைவு 2 முதல் 8 மணிநேரம் வரை, செயலின் காலம் 18-20 மணி நேரம் ஆகும்.இன்சுலின் செயல்பாட்டில் தனிப்பட்ட வேறுபாடுகள் டோஸ், ஊசி இடத்தின் தேர்வு, நோயாளியின் உடல் செயல்பாடு போன்ற காரணிகளைப் பொறுத்தது.
உறிஞ்சுதலின் முழுமையும், இன்சுலின் விளைவின் தொடக்கமும் உட்செலுத்துதல் தளம் (வயிறு, தொடை, பிட்டம்), டோஸ் (உட்செலுத்தப்பட்ட இன்சுலின் அளவு), மருந்தில் இன்சுலின் செறிவு போன்றவற்றைப் பொறுத்தது. இது திசுக்கள் முழுவதும் சமமாக விநியோகிக்கப்படுகிறது, மேலும் நஞ்சுக்கொடி தடையை மீறி தாய்ப்பாலுக்குள் செல்லாது. இது முக்கியமாக கல்லீரல் மற்றும் சிறுநீரகங்களில் இன்சுலினேஸால் அழிக்கப்படுகிறது. இது சிறுநீரகங்களால் வெளியேற்றப்படுகிறது (30-80%).
கர்ப்பம் மற்றும் பாலூட்டுதல்
கர்ப்ப காலத்தில், இன்சுலின் சிகிச்சையைப் பெறும் நோயாளிகளுக்கு (இன்சுலின் சார்ந்த நீரிழிவு அல்லது கர்ப்பகால நீரிழிவு நோயுடன்) நல்ல கட்டுப்பாட்டைப் பேணுவது மிகவும் முக்கியம். இன்சுலின் தேவை பொதுவாக முதல் மூன்று மாதங்களில் குறைகிறது மற்றும் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் அதிகரிக்கிறது. பிறந்த காலத்திலும், உடனடியாகவும், இன்சுலின் தேவைகள் வியத்தகு அளவில் குறையக்கூடும். நீரிழிவு நோயாளிகள் கர்ப்பம் அல்லது கர்ப்பத் திட்டமிடல் குறித்து தங்கள் மருத்துவரிடம் தெரிவிக்க அறிவுறுத்தப்படுகிறார்கள்.
தாய்ப்பால் கொடுக்கும் போது நீரிழிவு நோயாளிகளுக்கு இன்சுலின், உணவு அல்லது இரண்டின் அளவை சரிசெய்ய வேண்டியிருக்கும்.
அளவு மற்றும் நிர்வாகம்
கிளைசீமியாவின் அளவைப் பொறுத்து ஹுமுலின் NPH இன் அளவு மருத்துவரால் தனித்தனியாக தீர்மானிக்கப்படுகிறது. மருந்து தோலடி முறையில் வழங்கப்பட வேண்டும். இன்ட்ராமுஸ்குலர் நிர்வாகமும் சாத்தியமாகும்.
ஹுமுலின் என்.பி.எச் என்ற மருந்தின் நரம்பு நிர்வாகம் முரணாக உள்ளது.
நிர்வகிக்கப்படும் மருந்தின் வெப்பநிலை அறை வெப்பநிலையில் இருக்க வேண்டும். தோள்பட்டை, தொடை, பிட்டம் அல்லது அடிவயிற்றுக்கு தோலடி ஊசி கொடுக்க வேண்டும். ஊசி தளங்கள் மாற்றப்பட வேண்டும், இதனால் ஒரே இடம் ஒரு மாதத்திற்கு ஒரு முறைக்கு மேல் பயன்படுத்தப்படாது. இன்சுலின் தோலடி நிர்வாகத்துடன், உட்செலுத்தலின் போது இரத்த நாளத்திற்குள் நுழையாமல் பார்த்துக் கொள்ள வேண்டும். உட்செலுத்தப்பட்ட பிறகு, ஊசி போடும் இடத்தை மசாஜ் செய்யக்கூடாது. நோயாளிகளுக்கு இன்சுலின் விநியோக சாதனத்தின் சரியான பயன்பாட்டில் பயிற்சி அளிக்கப்பட வேண்டும். இன்சுலின் நிர்வாகத்தின் விதிமுறை தனிப்பட்டது. அறிமுகத்திற்கான தயாரிப்பு
பயன்படுத்துவதற்கு உடனடியாக, ஹுமுலின் என்.பி.எச் தோட்டாக்களை உள்ளங்கைகளுக்கு இடையே பத்து மடங்கு உருட்டி அசைக்க வேண்டும், இன்சுலின் ஒரு சீரான கொந்தளிப்பான திரவமாகவோ அல்லது பாலாகவோ மாறும் வரை 180 ° மேலும் பத்து மடங்கு திரும்ப வேண்டும். தீவிரமாக குலுக்க வேண்டாம், ஏனெனில் இது நுரை தோற்றத்திற்கு வழிவகுக்கும், இது சரியான அளவிற்கு குறுக்கிடக்கூடும். ஒவ்வொரு கெட்டி உள்ளே ஒரு சிறிய கண்ணாடி பந்து உள்ளது, இது இன்சுலின் கலக்க உதவுகிறது. கிளறிய பின் தானியங்கள் இருந்தால் இன்சுலின் பயன்படுத்த வேண்டாம்.
தோட்டாக்களின் சாதனம் அவற்றின் உள்ளடக்கங்களை மற்ற இன்சுலின்களுடன் நேரடியாக கெட்டியில் கலக்க அனுமதிக்காது. தோட்டாக்கள் மீண்டும் நிரப்பப்பட வேண்டும். உட்செலுத்தலுக்கு முன், இன்சுலின் நிர்வாகத்திற்கு பேனா-இன்ஜெக்டரைப் பயன்படுத்துவதற்கான உற்பத்தியாளரின் அறிவுறுத்தல்களைப் பற்றி அறிந்து கொள்வது அவசியம்.
நீண்ட காலமாக செயல்படும் இன்சுலின் கூறுகள் குப்பியின் உள்ளடக்கங்களை மாசுபடுத்துவதைத் தடுக்க குறுகிய-செயல்பாட்டு இன்சுலின் முதலில் சிரிஞ்சில் இழுக்கப்பட வேண்டும். தயாரிக்கப்பட்ட கலவையை கலந்தவுடன் உடனடியாக அறிமுகப்படுத்துவது நல்லது. ஒவ்வொரு வகை இன்சுலினின் சரியான அளவை நிர்வகிக்க, நீங்கள் ஹுமுலின் ® ரெகுலர் மற்றும் ஹுமுலின் ® NPH க்கு தனி சிரிஞ்சைப் பயன்படுத்தலாம்.
நீங்கள் செலுத்தும் இன்சுலின் செறிவுடன் பொருந்தக்கூடிய இன்சுலின் சிரிஞ்சை எப்போதும் பயன்படுத்துங்கள்.
கெட்டி மீண்டும் நிரப்பவும், ஊசியை இணைக்கவும் உற்பத்தியாளரின் வழிமுறைகளைப் பின்பற்றவும்.
பக்க விளைவு
ஒவ்வாமை எதிர்வினைகள்: ஊசி போடும் இடத்தில் சிவத்தல், வீக்கம் அல்லது அரிப்பு போன்ற வடிவங்களில் நோயாளிகள் உள்ளூர் ஒவ்வாமை எதிர்வினைகளை அனுபவிக்கலாம். இந்த எதிர்வினைகள் பொதுவாக பல நாட்கள் முதல் பல வாரங்கள் வரை நிறுத்தப்படும். சில சந்தர்ப்பங்களில், இந்த எதிர்வினைகள் இன்சுலின் சம்பந்தமில்லாத காரணங்களால் ஏற்படலாம், எடுத்துக்காட்டாக, ஒரு சுத்திகரிப்பு முகவருடன் தோல் எரிச்சல் அல்லது முறையற்ற ஊசி.இன்சுலின் காரணமாக ஏற்படும் முறையான ஒவ்வாமை எதிர்விளைவுகள் குறைவாகவே நிகழ்கின்றன, ஆனால் அவை மிகவும் தீவிரமானவை. பொதுவான அரிப்பு, மூச்சுத் திணறல், மூச்சுத் திணறல், இரத்த அழுத்தம் குறைதல், இதயத் துடிப்பு அதிகரித்தல் மற்றும் அதிகப்படியான வியர்த்தல் ஆகியவற்றால் அவை வெளிப்படும். முறையான ஒவ்வாமை எதிர்விளைவுகளின் கடுமையான வழக்குகள் உயிருக்கு ஆபத்தானவை. ஹுமுலின் என்.பி.எச்-க்கு கடுமையான ஒவ்வாமை ஏற்படும் அரிதான சந்தர்ப்பங்களில், உடனடி சிகிச்சை தேவை. உங்களுக்கு இன்சுலின் மாற்றம் அல்லது தேய்மானமயமாக்கல் தேவைப்படலாம்.
உட்செலுத்தப்பட்ட இடத்தில் லிபோடிஸ்ட்ரோபி உருவாகலாம்.
பிற மருந்துகளுடன் தொடர்பு
ஹுமுலின் ® NPH இன் இரத்தச் சர்க்கரைக் குறைவு விளைவு குறைக்கப்படுகிறது: வாய்வழி கருத்தடை மருந்துகள், கார்டிகோஸ்டீராய்டுகள், தைராய்டு ஹார்மோன் ஏற்பாடுகள், வளர்ச்சி ஹார்மோன், டானசோல், பீட்டா 2 சிம்பாடோமிமெடிக்ஸ் (ரிடோட்ரின், சல்பூட்டமால், டெர்பூட்டலின்), தியாசைட் டையூரிடிக்ஸ்.
ஹுமுலின் ® என்.பி.எச் இன் இரத்தச் சர்க்கரைக் குறைவு விளைவு மேம்படுத்துகிறது: வாய்வழி இரத்தச் சர்க்கரைக் குறைவு மருந்துகள், சாலிசிலேட்டுகள் (எடுத்துக்காட்டாக, அசிடைல்சாலிசிலிக் அமிலம்), சல்போனமைடுகள், எம்.ஏ.ஓ தடுப்பான்கள், ஏ.சி.இ இன்ஹிபிட்டர்கள் (கேப்டோபிரில், என்லாபிரில்), ஆஞ்சியோடென்சின் II ஏற்பி தடுப்பான்கள், தேர்ந்தெடுக்கப்பட்ட பீட்டா-எத்தனால்-எத்தனால்.
சோமாடோஸ்டாடின் அனலாக்ஸ் (ஆக்ட்ரியோடைடு, லான்கிரோடைடு) இன்சுலின் தேவையை குறைக்கலாம் அல்லது அதிகரிக்கலாம். பீட்டா-தடுப்பான்கள், குளோனிடைன், ரெசர்பைன் ஆகியவை இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகளின் வெளிப்பாட்டை மறைக்கக்கூடும்.
இணக்கமற்றதற்கான. மனித இன்சுலின் விலங்கு இன்சுலின் அல்லது பிற உற்பத்தியாளர்களால் உற்பத்தி செய்யப்படும் மனித இன்சுலினுடன் கலப்பதன் விளைவுகள் குறித்து ஆய்வு செய்யப்படவில்லை.
பயன்பாட்டு அம்சங்கள்
நோயாளியை வேறொரு வகைக்கு மாற்றுவது அல்லது வேறு வர்த்தக பெயருடன் இன்சுலின் தயாரிப்பது கடுமையான மருத்துவ மேற்பார்வையின் கீழ் நிகழ வேண்டும். செயல்பாட்டில் ஏற்படும் மாற்றங்கள், பிராண்ட் (உற்பத்தியாளர்), வகை (வழக்கமான, எம் 3, விலங்கு இன்சுலின்) ஒரு டோஸ் சரிசெய்தலுக்கு வழிவகுக்கும்.
சில நோயாளிகளுக்கு, விலங்குகளிலிருந்து பெறப்பட்ட இன்சுலினிலிருந்து மனித இன்சுலினுக்கு மாறும்போது ஒரு டோஸ் சரிசெய்தல் தேவைப்படலாம். இது ஏற்கனவே மனித இன்சுலின் தயாரிப்பின் முதல் நிர்வாகத்தில் அல்லது பரிமாற்றத்திற்குப் பிறகு சில வாரங்கள் அல்லது மாதங்களுக்குள் நிகழலாம். சில நோயாளிகளுக்கு மனித இன்சுலின் நிர்வாகத்தின் போது இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அறிகுறிகள் விலங்கு இன்சுலின் நிர்வாகத்தின் போது காணப்பட்டவற்றிலிருந்து குறைவாகவே உச்சரிக்கப்படலாம் அல்லது வேறுபட்டிருக்கலாம். இரத்த குளுக்கோஸ் அளவை இயல்பாக்குவதன் மூலம், எடுத்துக்காட்டாக, தீவிர இன்சுலின் சிகிச்சையின் விளைவாக, இரத்தச் சர்க்கரைக் குறைவுக்கு முன்னோடியாக இருக்கும் அனைத்து அல்லது சில அறிகுறிகளும் மறைந்து போகக்கூடும், இது குறித்து நோயாளிகளுக்கு தெரிவிக்கப்பட வேண்டும். நீரிழிவு நோய், நீரிழிவு நரம்பியல் அல்லது பீட்டா-தடுப்பான்கள் போன்ற மருந்துகளுடன் சிகிச்சையளிப்பதன் மூலம் இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகளின் அறிகுறிகள் மாறலாம் அல்லது குறைவாக உச்சரிக்கப்படலாம். இரத்தச் சர்க்கரைக் குறைவு அல்லது ஹைப்பர் கிளைசீமியாவின் தவறான பதில்கள் நனவு, கோமா அல்லது இறப்புக்கு வழிவகுக்கும். போதிய அளவு அல்லது சிகிச்சையை நிறுத்துதல், குறிப்பாக இன்சுலின் சார்ந்த நீரிழிவு நோயாளிகளுக்கு, ஹைப்பர் கிளைசீமியா மற்றும் நீரிழிவு கெட்டோஅசிடோசிஸ் (நோயாளிக்கு உயிருக்கு ஆபத்தான நிலைமைகள்) ஏற்படலாம்.
மனித இன்சுலின் உடனான சிகிச்சையானது ஆன்டிபாடிகள் உருவாவதற்கு காரணமாக இருக்கலாம், ஆனால் ஆன்டிபாடி டைட்டர்கள் சுத்திகரிக்கப்பட்ட விலங்கு இன்சுலினுக்கு எதிராக குறைவாக உள்ளன.
அட்ரீனல் சுரப்பி, பிட்யூட்டரி அல்லது தைராய்டு சுரப்பி, சிறுநீரக அல்லது கல்லீரல் பற்றாக்குறையுடன் இன்சுலின் தேவை குறையக்கூடும்.
சில நோய்களுடன் அல்லது உணர்ச்சி மன அழுத்தத்துடன், இன்சுலின் தேவை அதிகரிக்கக்கூடும்.
உடல் செயல்பாடுகளின் அதிகரிப்பு அல்லது வழக்கமான உணவில் மாற்றத்துடன் இன்சுலின் அளவைத் திருத்துதல் தேவைப்படலாம்.
தியாசோலிடினியோன்கள் இன்சுலினுடன் இணைந்து பயன்படுத்தப்படும்போது, எடிமா மற்றும் இதய செயலிழப்பு ஏற்படும் அபாயம் அதிகரிக்கிறது, குறிப்பாக இதய நோய்களால் பாதிக்கப்பட்ட நோயாளிகளுக்கு.
பாதுகாப்பு முன்னெச்சரிக்கைகள்
வாகனங்களை ஓட்டும் திறன் மற்றும் கட்டுப்பாட்டு வழிமுறைகளில் செல்வாக்கு
இரத்தச் சர்க்கரைக் குறைவின் போது, நோயாளி செறிவு மற்றும் சைக்கோமோட்டர் எதிர்வினைகளின் வேகத்தைக் குறைக்கலாம். இந்த திறன்கள் குறிப்பாக அவசியமான சூழ்நிலைகளில் இது ஆபத்தானது (எடுத்துக்காட்டாக, ஒரு காரை ஓட்டுதல் அல்லது இயக்க இயந்திரங்கள்).
நோயாளிகள் வாகனம் ஓட்டும்போது இரத்தச் சர்க்கரைக் குறைவைத் தவிர்க்க முன்னெச்சரிக்கைகள் எடுக்க அறிவுறுத்தப்பட வேண்டும். லேசான அல்லது இல்லாத அறிகுறிகள், இரத்தச் சர்க்கரைக் குறைவின் முன்னோடிகள் அல்லது இரத்தச் சர்க்கரைக் குறைவின் தொடர்ச்சியான வளர்ச்சியுடன் நோயாளிகளுக்கு இது மிகவும் முக்கியமானது. இதுபோன்ற சந்தர்ப்பங்களில், நோயாளி காரை ஓட்டுவதற்கான சாத்தியக்கூறுகளை மதிப்பீடு செய்வது அவசியம். ஒரு மருத்துவரை அணுகுவது அவசியம், அத்துடன் பயன்படுத்துவதற்கு முன் வழிமுறைகளைப் படிக்கவும்.
பிளாஸ்மா சர்க்கரையை குறைக்க பயன்படும் இன்சுலின் மருந்து ஹுமுலின், நீரிழிவு நோயாளிகளுக்கு ஒரு முக்கிய மருந்து. மனித மறுசீரமைப்பு இன்சுலின் செயலில் உள்ள ஒரு அங்கமாக உள்ளது - 1 மில்லிக்கு 1000 IU. நிலையான ஊசி தேவைப்படும் இன்சுலின் சார்ந்த நோயாளிகளுக்கு இது பரிந்துரைக்கப்படுகிறது.
முதலாவதாக, இந்த வகை இன்சுலின் நீரிழிவு நோயாளிகளால் வகை 1 நோயால் பயன்படுத்தப்படுகிறது, அதே நேரத்தில் வகை 2 நீரிழிவு நோயாளிகள் மாத்திரைகளுடன் சிகிச்சையளிக்கப்படுகிறார்கள் (காலப்போக்கில் மாத்திரைகள் இரத்த சர்க்கரையை குறைப்பதை நிறுத்துவதை நிறுத்துகின்றன), உட்சுரப்பியல் நிபுணரின் பரிந்துரையின் பேரில் ஹுமுலின் எம் 3 ஊசிக்கு மாறவும்.
இது எவ்வாறு தயாரிக்கப்படுகிறது
உட்செலுத்துதலுக்கான ஹுமுலின் எம் 3 தோலடி அல்லது இன்ட்ராமுஸ்குலர் 10 மில்லி கரைசலின் வடிவத்தில் தயாரிக்கப்படுகிறது. இன்சுலின் சிரிஞ்ச்கள் அல்லது சிரிஞ்ச் பேனாக்கள், 1.5 அல்லது 3 மில்லிலிட்டர்களுக்குப் பயன்படுத்தப்படும் தோட்டாக்களில் நிர்வாகத்திற்கு, 5 காப்ஸ்யூல்கள் ஒரே தொகுப்பில் உள்ளன. கார்ப்பிரிட்ஜ்களை ஹுமாபென், பி.டி-பென்னிலிருந்து சிரிஞ்ச் பேனாக்களுடன் பயன்படுத்தலாம்.
 இந்த மருந்து நீரிழிவு நோயாளியின் உடலில் சர்க்கரையை குறைக்கும் விளைவை மேம்படுத்துகிறது, சராசரி கால அளவைக் கொண்டுள்ளது, மேலும் இது குறுகிய மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் கலவையாகும். ஹுமுலினைப் பயன்படுத்தி அதை உடலில் அறிமுகப்படுத்திய பிறகு, அது ஊசி போட்ட அரை மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது, விளைவு 18-24 மணி நேரம் நீடிக்கும், விளைவின் காலம் நீரிழிவு உயிரினத்தின் பண்புகளைப் பொறுத்தது.
இந்த மருந்து நீரிழிவு நோயாளியின் உடலில் சர்க்கரையை குறைக்கும் விளைவை மேம்படுத்துகிறது, சராசரி கால அளவைக் கொண்டுள்ளது, மேலும் இது குறுகிய மற்றும் நீண்ட காலமாக செயல்படும் இன்சுலின் கலவையாகும். ஹுமுலினைப் பயன்படுத்தி அதை உடலில் அறிமுகப்படுத்திய பிறகு, அது ஊசி போட்ட அரை மணி நேரத்திற்குப் பிறகு செயல்படத் தொடங்குகிறது, விளைவு 18-24 மணி நேரம் நீடிக்கும், விளைவின் காலம் நீரிழிவு உயிரினத்தின் பண்புகளைப் பொறுத்தது.
மருந்தின் செயல்பாடு மற்றும் கால அளவு ஊசி இடத்திலிருந்து மாறுபடும், கலந்துகொண்ட மருத்துவரால் தேர்ந்தெடுக்கப்பட்ட டோஸ், மருந்தின் நிர்வாகத்திற்குப் பிறகு நோயாளியின் உடல் பயிற்சிகள், உணவு மற்றும் பல கூடுதல் அம்சங்கள்.
மருந்தின் செயல் உடலில் குளுக்கோஸ் முறிவைக் கட்டுப்படுத்துவதை அடிப்படையாகக் கொண்டது. ஹுமுலின் ஒரு அனபோலிக் விளைவையும் கொண்டுள்ளது, இதன் காரணமாக இது பெரும்பாலும் உடற் கட்டமைப்பில் பயன்படுத்தப்படுகிறது.
மனித உயிரணுக்களில் சர்க்கரை மற்றும் அமினோ அமிலங்களின் இயக்கத்தை மேம்படுத்துகிறது, அனபோலிக் புரத வளர்சிதை மாற்றத்தை செயல்படுத்துகிறது. குளுக்கோஸை கிளைகோஜனாக மாற்றுவதை ஊக்குவிக்கிறது, குளுக்கோஜெனீசிஸைத் தடுக்கிறது, உடலில் அதிகப்படியான குளுக்கோஸை கொழுப்பு திசுக்களாக மாற்றுவதற்கான செயல்முறைக்கு உதவுகிறது.
பயன்பாட்டின் அம்சங்கள் மற்றும் எதிர்மறை விளைவுகளின் நிகழ்தகவு
நீரிழிவு நோய்க்கு சிகிச்சையளிக்க ஹுமுலின் எம் 3 பயன்படுத்தப்படுகிறது, இதில் இன்சுலின் சிகிச்சை குறிக்கப்படுகிறது.
மருந்தின் எதிர்மறை விளைவுகளில் குறிப்பிடப்பட்டுள்ளது:
- நிறுவப்பட்ட விதிமுறைக்கு கீழே சர்க்கரையின் கூர்மையான தாவலின் வழக்குகள் - இரத்தச் சர்க்கரைக் குறைவு,
- மருந்தின் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி.
ஹுமுலின் எம் 3 உள்ளிட்ட இன்சுலின் பயன்படுத்திய பிறகு இரத்த சர்க்கரையின் கூர்மையான குறைவு பெரும்பாலும் பதிவு செய்யப்பட்டுள்ளது. நோயாளியின் நிலை தீவிரமாக இருந்தால், சர்க்கரையின் தாவல் கோமாவின் வளர்ச்சிக்கு வழிவகுக்கிறது, நோயாளியின் இறப்பு மற்றும் இறப்பு சாத்தியமாகும்.
ஹைபர்சென்சிட்டிவிட்டி குறித்து, நோயாளிகள் ஒவ்வாமை, சிவத்தல், அரிப்பு மற்றும் தோல் எரிச்சல் ஆகியவற்றை ஊசி இடத்திலேயே அனுபவிக்கலாம்.
பக்க விளைவுகள் பெரும்பாலும் தாங்களாகவே போய்விடும், ஹுமுலின் ஒவ்வாமை எதிர்விளைவுகளை தொடர்ந்து பயன்படுத்துவதால், சருமத்தின் கீழ் மருந்தை முதன்முதலில் செலுத்திய பல நாட்களுக்குப் பிறகு, சில நேரங்களில் போதை பல வாரங்கள் வரை தாமதமாகும்.
சில நோயாளிகளில், ஒவ்வாமை முறையான இயல்புடையது, இந்த விஷயத்தில் இது மிகவும் கடுமையான விளைவுகளை ஏற்படுத்துகிறது:
சில சந்தர்ப்பங்களில், ஒவ்வாமை எதிர்வினைகள் மனித வாழ்க்கைக்கும் ஆரோக்கியத்திற்கும் உண்மையான அச்சுறுத்தலாக இருக்கின்றன, எனவே, மேலே விவரிக்கப்பட்ட அறிகுறிகள் தோன்றினால், உடனடியாக மருத்துவ உதவியை நாடுவது நல்லது. ஒரு இன்சுலின் தயாரிப்பை மற்றொரு இடத்திற்கு மாற்றுவதன் மூலம் சிக்கல் தீர்க்கப்படுகிறது.
கலவையில் விலங்கு இன்சுலின் உடனான தயாரிப்புகளைப் போலன்றி, ஹுமுலின் எம் 3 ஐப் பயன்படுத்தும் போது, உடல் மருந்துக்கு அதிக உணர்திறனை உருவாக்காது.
விற்பனை மற்றும் சேமிப்பக விதிமுறைகள்
உங்கள் மருத்துவரிடமிருந்து சரியான மருந்து இருந்தால் நீங்கள் ஒரு மருந்தகத்தில் இன்சுலின் வாங்கலாம்.
2 முதல் 8 டிகிரி செல்சியஸ் வெப்பநிலையில் குளிர்சாதன பெட்டியில் மருந்துகளை சேமித்து வைப்பது மதிப்பு, மருந்தை உறைபனிக்கு வெளிப்படுத்தாதீர்கள், அதே போல் வெப்பம் அல்லது சூரிய ஒளியை வெளிப்படுத்துவது. திறந்த இன்சுலின் 15 முதல் 25 டிகிரி வெப்பநிலையில் 28 நாட்களுக்கு மேல் சேமிக்க முடியாது.
எல்லா சேமிப்பக நிபந்தனைகளும் பூர்த்தி செய்யப்பட்டால், அடுக்கு ஆயுள் உற்பத்தி செய்யப்பட்ட நாளிலிருந்து 3 ஆண்டுகள் ஆகும். காலாவதியான மருந்தைப் பயன்படுத்துவது தடைசெய்யப்பட்டுள்ளது, சிறந்த விஷயத்தில் அது உடலைப் பாதிக்காது, மோசமான நிலையில் இது கடுமையான இன்சுலின் விஷத்தை ஏற்படுத்தும்.
பயன்படுத்துவதற்கு முன், 20-30 நிமிடங்களில் குளிர்சாதன பெட்டியில் இருந்து ஹுமுலின் எம் 3 ஐ அகற்றுவது நல்லது. அறை வெப்பநிலையில் மருந்து ஊசி போடுவது வலியைக் குறைக்கும்.
பயன்பாட்டிற்கு முன் காலாவதி தேதியை சரிபார்க்கவும்.
இன்சுலின் தயாரிப்புகளின் விலை பாட்டில்களில் இடைநீக்கம் செய்ய 500 முதல் 600 ரூபிள் வரை மாறுபடும், 3 மில்லி சிரிஞ்ச் பேனாக்களுக்கு தோட்டாக்களை பேக்கேஜிங் செய்வதற்கு 1000 முதல் 1200 வரை மாறுபடும்.
கர்ப்பம் மற்றும் தாய்ப்பால் போது ஹுமுலின் எம் 3 பயன்பாடு
கர்ப்ப காலத்தில், நீரிழிவு நோயாளிகள் தங்கள் இரத்த சர்க்கரையை கவனமாக கண்காணிக்க வேண்டும். கர்ப்ப காலத்தைப் பொறுத்து இன்சுலின் மாற்றங்கள் தேவை, எனவே, முதல் மூன்று மாதங்களில், அது விழும், இரண்டாவது மற்றும் மூன்றாவது காலத்தில் - இது அதிகரிக்கிறது. அதனால்தான் ஒவ்வொரு ஊசிக்கும் முன் அளவீடுகள் தேவைப்படுகின்றன. கர்ப்ப காலத்தில், டோஸ் பல முறை சரிசெய்யப்படலாம்.
தாய்ப்பாலூட்டும் போது அளவுகளில் மாற்றம் தேவைப்படலாம். கலந்துகொள்ளும் மருத்துவர் இளம் தாயின் ஊட்டச்சத்து பண்புகள் மற்றும் உடல் செயல்பாடுகளின் அளவை கணக்கில் எடுத்துக்கொள்ள வேண்டும். 5 இல்)
5 இல்)
எந்த நோயும் அச .கரியத்தை ஏற்படுத்துகிறது. நீரிழிவு நோயும் இதற்கு விதிவிலக்கல்ல. அதை சமாளிக்க இன்சுலின் உதவும். நோயாளிகளின் வசதிக்காக, ஒரு சிறப்பு பேனாவுடன் அதை உள்ளிடலாம்.
வெளியீட்டு படிவங்கள், தோராயமான செலவு
எல்லா நேரங்களிலும், நீரிழிவு நோயாளிகளுக்கு இன்சுலின் ஒரு இரட்சிப்பாக இருந்து வருகிறது. காலப்போக்கில், நிலைமை மாறவில்லை. மருந்து உற்பத்தியாளர்களின் எண்ணிக்கையும், ஆம்பூல்களில் உள்ள அளவும் மட்டுமே அதிகரித்தன.
இன்சுலின் "ஹுமுலின்" பற்றி நாம் பேசினால், இது ஊசிக்கு ஒரு மலட்டு இடைநீக்கம் ஆகும். இது 6.9-7.5 pH உடன் வெள்ளை நிறத்தைக் கொண்டுள்ளது. சேமிப்பகத்தின் போது, இடைநீக்கம் அதன் தோற்றத்தை மாற்றுகிறது. இது ஒரு வெள்ளை வளிமண்டலமாகவும் தெளிவான திரவமாகவும் பிரிக்கப்படுகிறது. எனவே, பயன்படுத்துவதற்கு முன், ஆம்பூல் அசைக்கப்பட வேண்டும். சதவீத கலவையை நாம் கருத்தில் கொண்டால், இடைநீக்க வடிவத்தில் இடைநீக்கம் 70% தொகுதிப் பொருள்களையும், ஒரு வெளிப்படையான திரவத்தை 30% மட்டுமே ஆக்கிரமிக்கிறது. இடைநீக்கம் என்பது மனித ஐசோபேன் இன்சுலின், ஒரு வெளிப்படையான திரவம் கரையக்கூடிய மனித இன்சுலின் ஆகும். ஆனால் மருந்து தானே தூய இன்சுலின் அல்ல. இது பல்வேறு அசுத்தங்களைக் கொண்டுள்ளது - துணை பொருட்கள். 3 மில்லி அளவுகளில் கிடைக்கும்.
இடைநீக்கம் மூன்று மாறுபாடுகளில் கிடைக்கிறது. அளவு மாறுபடும் மற்றும் எக்ஸிபீயர்களின் கலவை சற்று வித்தியாசமாக இருக்கும். பொதுவாக, மருந்தகங்களின் அலமாரிகளில் நீங்கள் ஹுமுலின் இன்சுலின் பின்வரும் மாறுபாடுகளில் காணலாம்.
- இன்சுலின் என்.பி.எச் ஒரு நடுத்தர செயல்படும் மருந்து. இது குளுக்கோஸ் வளர்சிதை மாற்றத்தின் செயல்முறையை ஒழுங்குபடுத்தும் நோக்கம் கொண்டது.இது புரதத் தொகுப்பின் செயல்பாட்டில் குறிப்பிடத்தக்க தாக்கத்தையும் ஏற்படுத்துகிறது. இன்சுலின் ஹுமுலின் என்.பி.எச் அமினோ அமிலங்கள் மற்றும் குளுக்கோஸின் உள்விளைவு போக்குவரத்திற்கு உதவுகிறது. இது மூளையைத் தவிர அனைத்து உடல் திசுக்களிலும் புரத வளர்சிதை மாற்றத்தின் முடுக்கம் பாதிக்கிறது. கல்லீரலில், இன்சுலின் குளுக்கோஸிலிருந்து கிளைகோஜனைப் பெற உதவுகிறது. குளுக்கோனோஜெனீசிஸின் வீதத்தைக் குறைத்து அதை முழுமையாக அடக்குகிறது. அதிகப்படியான குளுக்கோஸ் கொழுப்பாக மாற்றப்படுகிறது.
- ஹுமுலின் ரெகுலர் ஒரு குறுகிய செயல்பாட்டு மருந்து.
- ஹுமுலின் எம் 3 முக்கியமாக ஒரு நடுத்தர கால மருந்தாக பயன்படுத்தப்படுகிறது.
கூடுதலாக, நீங்கள் ஹுமுலினை ஒரு விரைவு பேனா சிரிஞ்சாக பார்க்கலாம். இந்த பேனாவில், இன்சுலின் பயன்படுத்த மிகவும் வசதியானது, ஏனென்றால் ஒரு ஆம்பூலை அச்சிடாமல் உடனடியாக ஊசி போடலாம். இது எந்த வசதியான நேரத்திலும் பயன்படுத்த உதவுகிறது.
மருந்துக்கான விலைகள் 490 ரூபிள் முதல். 2000 தேய்த்தல் வரை. எல்லாமே தொகுப்பில் உள்ள ஆம்பூல்களின் அளவு மற்றும் எண்ணிக்கையுடன் பிணைக்கப்பட்டுள்ளன. மருந்து வழங்கும் ஒவ்வொரு மருந்தகத்திலும் விலை மாறுபடும்.
அறிகுறிகள் மற்றும் முரண்பாடுகள்
எந்தவொரு மருந்தையும் போலவே, இன்சுலின் என்.பி.சி பயன்பாட்டிற்கான மிக விரிவான வழிமுறைகளைக் கொண்டுள்ளது. இது முரண்பாடுகளையும் அறிகுறிகளையும் குறிக்கிறது. இந்த மருந்து இதைப் பயன்படுத்த வேண்டும்:
- நீரிழிவு நோய், இன்சுலின் சிகிச்சையைப் பயன்படுத்துவதை மருத்துவர் பரிந்துரைத்திருந்தால்,
- முதல் முறையாக நீரிழிவு நோய் கண்டறியப்பட்டது,
- இன்சுலின் சார்ந்த நீரிழிவு நோயாளியின் கர்ப்பம்.
கர்ப்ப காலத்தில் மருந்தைப் பயன்படுத்தும் போது, முதல் மூன்று மாதங்களில் இன்சுலின் தேவை பொதுவாக குறைகிறது என்பதை நினைவில் கொள்வது மதிப்பு. மீதமுள்ள கர்ப்பத்தைப் பொறுத்தவரை, அங்கு நிலைமை தலைகீழாக மாறும். கர்ப்பத் திட்டத்தின் போது மற்றும் அது நிகழ்ந்தவுடன், கலந்துகொண்ட மருத்துவரிடம் தெரிவிக்க வேண்டியது அவசியம். இது மருந்து உட்கொள்வதை சரிசெய்ய உதவும். தாய்ப்பால் கொடுக்கும் காலங்களில், அளவை சரிசெய்தல் அவசியம் மற்றும் உணவைப் பற்றி மறந்துவிடாதீர்கள்.
சிறுநீரகங்கள் மற்றும் கல்லீரலின் வேலைகளில் அசாதாரணங்களைக் கொண்ட நீரிழிவு நோயாளிகளைப் பொறுத்தவரை, இந்த சூழ்நிலையில் இன்சுலின் தேவையும் குறையும். எனவே, மருத்துவரின் சந்திப்பில் இந்த உண்மையை குறிப்பிட மறக்காதீர்கள்.
முரண்பாடுகளைப் பொறுத்தவரை, இந்த மருந்து அவற்றில் நிறைய உள்ளது. அவை இரத்தச் சர்க்கரைக் குறைவு அல்லது மருந்துகளில் உள்ள பொருட்களுக்கு அதிக உணர்திறன்.

மருந்தை எடுத்துக் கொள்ளும்போது அளவைப் பொறுத்தவரை, ஒவ்வொரு குறிப்பிட்ட சூழ்நிலையிலும் அது வேறுபட்டது மற்றும் அதை மருத்துவரிடம் ஒருங்கிணைப்பது மதிப்பு. எல்லாவற்றிற்கும் மேலாக, இது ஒவ்வொரு நோயாளியின் கிளைசீமியாவின் அளவைப் பொறுத்தது.
ஆனால் மருந்தின் நிர்வாகத்திற்கான பொதுவான விதிகள் உள்ளன, அவை அனைவருக்கும் ஒரே மாதிரியானவை. ஹுமுலின் இன்சுலின் தோலடி அல்லது உள்நோக்கி நிர்வகிக்கப்படுகிறது. மருந்தை ஒரு நரம்புக்குள் அறிமுகப்படுத்துவது கண்டிப்பாக முரணானது.
தோலடி நிர்வாகத்துடன், மண்டலங்கள் பயன்படுத்தப்படுகின்றன:
உட்செலுத்துதல் தளங்களை முடிந்தவரை அடிக்கடி மாற்ற வேண்டும். ஒரு இடத்தில் ஒரு ஊசி ஒரு மாதத்திற்கு ஒரு முறை செய்ய முடியும்.
ஊசி போடுவதற்கு, நிர்வாகத்தின் தோலடி பாதை தேர்ந்தெடுக்கப்பட்டால், இதை முடிந்தவரை கவனமாக செய்ய வேண்டியது அவசியம். இரத்த நாளங்களுக்குள் ஊடுருவல் முற்றிலும் விலக்கப்பட வேண்டும். ஊசிக்குப் பிறகு உட்செலுத்தப்பட்ட இடத்தை மசாஜ் செய்ய முடியாது.
போதைப்பொருள் பயன்பாடு தொடர்பான அனைத்தையும் நினைவில் கொள்ள முடியாது. பயன்பாட்டிற்கான வழிமுறைகள் சிகிச்சைக்கு தேவையான அனைத்து அம்சங்களையும் மறந்துவிடாமல் இருக்க உதவும்.