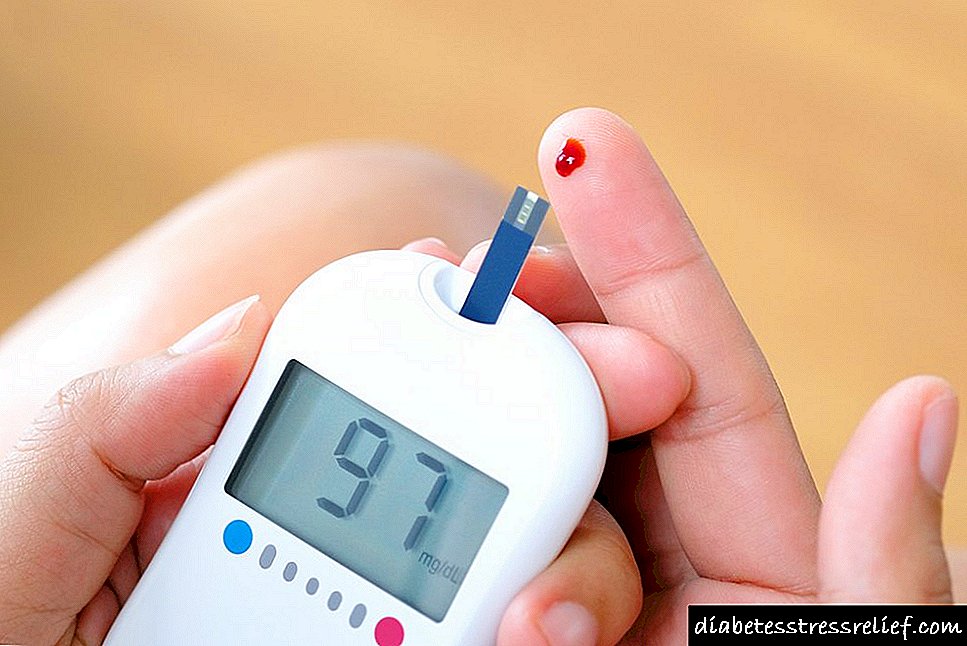
என்ன மருந்துகள் இரத்த சர்க்கரையை அதிகரிக்கின்றன: நீரிழிவு நோயாளிகளுக்கு சட்டவிரோத மருந்துகள்
ஒரு நபர் தனது இரத்த பரிசோதனைகளைப் பெற்று, அங்கே கொஞ்சம் உயர்ந்த சர்க்கரையைப் பார்த்தால், நீங்கள் பீதியடையாமல், உடனே நீரிழிவு நோய்க்கு சிகிச்சையளிக்கத் தொடங்கக்கூடாது. அவ்வப்போது ஒரு சிறிய சர்க்கரை எல்லா மக்களிடமும் அதிகரிக்கும், அதில் தவறில்லை. ஒரு நபருக்கு நீரிழிவு நோய் உள்ளதா என்பது குறித்த நம்பகமான தகவல்களை சர்க்கரை சுமை பகுப்பாய்விலிருந்து பெறலாம். அதன் முடிவுகளுக்குப் பிறகுதான் சில முடிவுகளை எடுக்க வேண்டும்.
மருந்துகள்
ஒரு நபருக்கு இன்சுலின் சார்ந்த நீரிழிவு இருந்தால், இன்சுலின் தவிர வேறு மருந்துகளுடன் இரத்த சர்க்கரையை குறைக்க முடியாது. நோயாளிக்கு டைப் 2 நீரிழிவு நோய் இருந்தால், அவருக்கு இரத்த சர்க்கரையை குறைக்கும் மற்றும் குளுக்கோஸ் அளவை சரிசெய்யும் மாத்திரைகள் பரிந்துரைக்கப்படலாம். இருப்பினும், அவை ஒரு மருத்துவரால் மட்டுமே பரிந்துரைக்கப்பட வேண்டும். நீரிழிவு நோயை மருந்துகளுடன் மட்டும் எதிர்த்துப் போராடுவது நியாயமற்றது என்பதையும் குறிப்பிடுவது மதிப்பு, உடலின் இயல்பான நிலைக்கு உணவு மற்றும் வாழ்க்கை முறையை மாற்ற வேண்டியது அவசியம்.

ஒரு நபருக்கு அதிக சர்க்கரையுடன் பிரச்சினைகள் இருந்தால், அவர் நிச்சயமாக தனது மெனுவை சரிசெய்ய வேண்டும். நீரிழிவு நோயை எதிர்த்துப் போராட இலவங்கப்பட்டை உதவுகிறது என்பது கவனிக்கத்தக்கது. இது ஒரு நாளைக்கு அரை டீஸ்பூன் எடுத்துக் கொள்ள வேண்டும், மேலும் இது அதிகப்படியான சர்க்கரையை நன்மை பயக்கும் சக்தியாக செயலாக்க உடல் விருப்பத்துடன் உதவும். கூடுதலாக, குளிர்ந்த கடல்களின் மீன்: மத்தி, சால்மன், வளர்சிதை மாற்ற செயல்முறைகளில் சிறந்த விளைவைக் கொண்டுள்ளன. எளிமையான விருப்பங்களில், பச்சை காய்கறிகள் மற்றும் பெர்ரிகளை தினமும் உட்கொள்வது (அவை நீரிழிவு அபாயத்தையும் குறைக்கின்றன), வெங்காயம், ஆப்பிள், தக்காளி போன்றவையும் பயனுள்ளதாக இருக்கும். ஒரு நாளைக்கு 30 கிராம் ஃபைபர் மட்டுமே சர்க்கரையை சீராக்க மற்றும் அதன் தாவல்களைத் தவிர்க்க உதவும். குளுக்கோஸ் அளவை சரிசெய்ய வடிவமைக்கப்பட்ட அதன் லினோலிக் அமிலத்தால் மாட்டிறைச்சி சாப்பிடுவதும் நல்லது. இரத்த சர்க்கரையை எவ்வாறு குறைப்பது? நீங்கள் இதை வினிகருடன் செய்யலாம். உணவுக்கு முன் அதன் இரண்டு தேக்கரண்டி உணவுக்குப் பிறகு நிச்சயமாக நடக்க வேண்டிய தாவலை சரிசெய்ய உதவும்.
பாரம்பரிய மருத்துவம்
இரத்தத்தில் உள்ள சர்க்கரையை எவ்வாறு குறைப்பது என்பதையும் பாரம்பரிய மருத்துவம் உங்களுக்குச் சொல்லும். ஒவ்வொரு சுவைக்கும் அவளுக்கு ஏராளமான விருப்பங்கள் உள்ளன. எனவே, எடுத்துக்காட்டாக, நீங்கள் வெங்காயம் அல்லது பூண்டின் இறகுகளை உட்செலுத்தலாம். ஒரு பொருளின் 50 கிராம் அரைத்து, ஒரு கிளாஸ் வெதுவெதுப்பான நீரை ஊற்றி இருண்ட இடத்தில் மூன்று மணி நேரம் வைக்கவும். இந்த காலத்திற்குப் பிறகு, மருந்து தயாராக உள்ளது! நீங்கள் ஒரு கிளாஸில் மூன்றில் ஒரு பகுதியை ஒரு நாளைக்கு மூன்று முறை எடுக்க வேண்டும். சர்க்கரையை குறைக்க பல்வேறு மூலிகைகள் நன்றாக வேலை செய்கின்றன. இது வளைகுடா இலை, லிண்டன் மலரும், க்ளோவர், தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி, புளுபெர்ரி இலைகளின் சமைத்த உட்செலுத்தலாக இருக்கலாம். இரத்த சர்க்கரையை எவ்வாறு குறைப்பது? நீங்கள் ஹாவ்தோர்ன், கறுப்பு நிற இலைகள் அல்லது ரோஜா இடுப்புகளிலிருந்து டீஸைக் குடிக்கலாம். உருளைக்கிழங்கு, ஜெருசலேம் கூனைப்பூ, சிவப்பு பீட் அல்லது வெள்ளை முட்டைக்கோசு ஆகியவற்றின் சாறுகள் (முட்டைக்கோசு உப்புநீரும் நன்றாக வேலை செய்யலாம்). இந்த இரத்த சர்க்கரையை குறைக்கும் மருந்துகள் ஒரு நாளைக்கு இரண்டு முறை உணவுக்கு அரை மணி நேரத்திற்கு முன், ஒரு குவளையில் மூன்றில் ஒரு பங்கு எடுத்துக்கொள்ள வேண்டும்.
இரத்த சர்க்கரை என்றால் என்ன?
முதலாவதாக, "சர்க்கரை" என்ற கருத்தாக்கம் ஒரு முழு குழுவையும் உள்ளடக்கியது என்பதால், "இரத்த குளுக்கோஸ் அளவு" என்று சொல்வது மிகவும் சரியானதாக இருக்கும் என்பதை கவனத்தில் கொள்ள வேண்டும், மேலும் இது இரத்தத்தில் தீர்மானிக்கப்படுகிறது
. இருப்பினும், "இரத்த சர்க்கரை அளவு" என்ற சொல் வேரூன்றியுள்ளது, இது பேச்சு வார்த்தையிலும் மருத்துவ இலக்கியத்திலும் பயன்படுத்தப்படுகிறது.
இரத்த சர்க்கரை அளவு (இரத்த குளுக்கோஸ் அளவு) மிக முக்கியமான உயிரியல் மாறிலிகளில் ஒன்றாகும், இது உடலின் உள் சூழலின் நிலைத்தன்மையைக் குறிக்கிறது.
இந்த காட்டி, முதலில், கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் நிலையை பிரதிபலிக்கிறது. குளுக்கோஸ் என்பது அனைத்து உறுப்புகள் மற்றும் திசுக்களின் உயிரணுக்களுக்கு ஒரு வகையான எரிபொருள் (ஆற்றல் பொருள்) ஆகும்.
இது முக்கியமாக சிக்கலான கார்போஹைட்ரேட்டுகளின் ஒரு பகுதியாக மனித உடலில் நுழைகிறது, அவை பின்னர் செரிமான மண்டலத்தில் உடைக்கப்பட்டு இரத்த ஓட்டத்தில் நுழைகின்றன. இதனால், இரைப்பைக் குழாயின் பல்வேறு நோய்களில் இரத்த சர்க்கரை பலவீனமடையக்கூடும், இதில் இரத்தத்தில் குளுக்கோஸை உறிஞ்சுவது குறைகிறது.
இரைப்பைக் குழாயிலிருந்து பெறப்பட்ட குளுக்கோஸ் உடலின் உயிரணுக்களால் ஓரளவு மட்டுமே பயன்படுத்தப்படுகிறது, ஆனால் பெரும்பாலானவை கல்லீரலில் கிளைகோஜன் வடிவில் வைக்கப்படுகின்றன.
பின்னர், தேவைப்பட்டால் (அதிகரித்த உடல் அல்லது உணர்ச்சி மன அழுத்தம், இரைப்பைக் குழாயிலிருந்து குளுக்கோஸ் இல்லாமை), கிளைகோஜன் உடைக்கப்பட்டு குளுக்கோஸ் இரத்த ஓட்டத்தில் நுழைகிறது.
இதனால், கல்லீரல் உடலில் உள்ள குளுக்கோஸின் ஒரு கிடங்காகும், இதனால் அதன் கடுமையான நோய்களால், இரத்தத்தில் சர்க்கரை அளவும் தொந்தரவு ஏற்படக்கூடும்.
தந்துகி சேனலில் இருந்து கலத்திற்கு குளுக்கோஸ் பாய்வது மிகவும் சிக்கலான செயல்முறையாகும், இது சில நோய்களில் பாதிக்கப்படலாம் என்பதை கவனத்தில் கொள்ள வேண்டும். இரத்த சர்க்கரையின் நோயியல் மாற்றத்திற்கு இது மற்றொரு காரணம்.
டைப் 2 நீரிழிவு நோய் ஒரு நாள்பட்ட நோயாகும், இதன் விளைவாக உடல் திசுக்கள் இன்சுலினுக்கு எளிதில் பாதிக்கப்படுகின்றன. இந்த நோயைக் குறிக்கும் முக்கிய அறிகுறி கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தின் மீறல் மற்றும் இரத்த குளுக்கோஸின் அதிகரிப்பு ஆகும்.
குழந்தைகளின் நீரிழிவு சிகிச்சைக்கு கடினமாக இருக்கும் ஒரு நீண்டகால முறையான நோயியல் என்று கருதப்படுகிறது. 2 வகையான நோய்கள் உள்ளன.
குழந்தைகளில் டைப் 1 நீரிழிவு இன்சுலின் இயற்கையான ஹார்மோனை உருவாக்கும் உயிரணுக்களின் செயலிழப்புடன் சேர்ந்துள்ளது. இதன் விளைவாக, இரத்தத்தில் இந்த ஹார்மோனின் அளவு கூர்மையாக குறைகிறது, மேலும் உணவில் இருந்து வரும் சர்க்கரை உடலால் பயன்படுத்தப்படுவதில்லை.
இந்த வகை நோயை இன்சுலின் சார்ந்ததாக அழைக்கப்படுகிறது.
குழந்தைகளில் டைப் 2 நீரிழிவு நோயை இன்சுலின்-சுயாதீனமாக அழைக்கப்படுகிறது. இந்த வழக்கில், போதுமான அளவு இன்சுலின் உற்பத்தி செய்யப்படுகிறது, ஆனால் இது உடலின் உயிரணுக்களால் உணரப்படவில்லை, இதன் விளைவாக இரத்தத்தில் நுழையும் குளுக்கோஸ் உறிஞ்சப்படுவதில்லை. குழந்தைகளில் நீரிழிவு நோய்க்கான காரணங்கள் வேறுபட்டவை. ஒரு நோய் ஒன்று அல்லது அதற்கு மேற்பட்ட தூண்டுதல் காரணிகளை ஏற்படுத்துகிறது.
மரபணு முன்கணிப்பு
பரம்பரை காரணி முக்கிய பங்கு வகிக்கிறது. நீரிழிவு நோயால் பாதிக்கப்பட்ட பெற்றோருக்கு பெரும்பாலும் ஒரே மரபணு அசாதாரணமான குழந்தைகள் உள்ளனர். இந்த வழக்கில், நோயியல் குழந்தை பருவத்திலேயே அல்லது பல்லாயிரம் ஆண்டுகளுக்குப் பிறகு உடனடியாக வெளிப்படும். இன்சுலின் தொகுக்கும் உயிரணுக்களின் எண்ணிக்கை மனித டி.என்.ஏவில் திட்டமிடப்பட்டுள்ளது. பெற்றோர்கள் நீரிழிவு நோயால் பாதிக்கப்பட்டால், குழந்தையில் இந்த நோய் உருவாகும் ஆபத்து சுமார் 80% ஆகும்.
நிலையில் இருக்கும் ஒரு பெண்ணில் இரத்த சர்க்கரை செறிவு உயர்த்தப்பட்டால் அது ஆபத்தானது. குளுக்கோஸ் எளிதில் நஞ்சுக்கொடி வழியாகச் சென்று, குழந்தையின் இரத்த ஓட்டத்தில் நுழைகிறது. கருப்பையில், குழந்தைக்கு சர்க்கரையின் தேவை சிறியது, எனவே அதன் அதிகப்படியான கொழுப்பு திசுக்களில் வைக்கப்படுகிறது. இதன் விளைவாக, அதிக உடல் எடை கொண்ட குழந்தைகள் (5 கிலோ மற்றும் அதற்கு மேல்) பிறக்கிறார்கள்.
இடைவிடாத வாழ்க்கை முறை
அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் இயல்பான செயல்பாட்டிற்கு உடல் செயல்பாடு மிகவும் முக்கியத்துவம் வாய்ந்தது. இயக்கம் இல்லாததால், குழந்தை அதிக எடையைப் பெறுகிறது, இது குழந்தை பருவத்தில் மிகவும் விரும்பத்தகாதது. கூடுதலாக, உடலின் அனைத்து வளர்சிதை மாற்ற செயல்முறைகளையும் தூண்டுகிறது, இன்சுலின் உற்பத்தி உட்பட, இது இரத்தத்தில் சர்க்கரையின் அளவைக் குறைக்க அவசியம்.
முறையற்ற உணவு மற்றும் அதிகப்படியான உணவு
அதிக அளவு வேகமான கார்போஹைட்ரேட்டுகளை உட்கொள்வது குழந்தையின் உயிரணுக்களில் சுமை அதிகரிப்பதால் இன்சுலினை ஒருங்கிணைக்கிறது. இந்த உயிரணுக்களின் குறைவு அவற்றின் வேலையை சீர்குலைக்க வழிவகுக்கிறது, இரத்த குளுக்கோஸின் அதிகரிப்பு.
வேகமான கார்போஹைட்ரேட்டுகளில் உணவுகள் அடங்கும், அதன் பிறகு உடலில் சர்க்கரை வேகமாக உயரும். இது சர்க்கரை, தேன், சாக்லேட், இனிப்பு பேஸ்ட்ரிகள்.
நீரிழிவு நோய் வருவதற்கான அபாயத்திற்கு மேலதிகமாக, இத்தகைய ஊட்டச்சத்து விரைவான எடை அதிகரிப்பிற்கு வழிவகுக்கிறது.

ஒரு உட்கார்ந்த வாழ்க்கை முறை மற்றும் மோசமான உணவு பெரும்பாலும் நீரிழிவு நோயை ஏற்படுத்துகிறது.
குழந்தைகளுக்கு நீரிழிவு நோய்க்கான காரணங்கள்
பொதுவாக, உயர் இரத்த சர்க்கரைக்கான காரணம், ஒரு நபர் வகை 2 அல்லது வகை 1 நீரிழிவு நோயை உருவாக்குகிறார். சோதனைகளில் தேர்ச்சி பெறுவது அவசியம், ஒரு மருத்துவ நிறுவனத்தில் பரிசோதிக்கப்பட வேண்டும்.
நீரிழிவு நோயைக் கண்டறிந்து சிகிச்சையளித்தவுடன், உங்கள் சர்க்கரை குறையும். மருத்துவரின் வருகையை ஒத்திவைப்பதில் நீங்கள் நேரத்தை வீணாக்கக்கூடாது, மேலும் இரத்த சர்க்கரை தானாகவே குறையும் என்று நம்புங்கள்.
சிக்கலைப் புறக்கணிப்பது நீரிழிவு சிக்கல்களின் வளர்ச்சிக்கு மட்டுமே வழிவகுக்கிறது, அவற்றில் பல மீள முடியாதவை. அவை ஆரம்பகால மரணத்தை ஏற்படுத்துகின்றன அல்லது நோயாளியை முடக்குகின்றன.
சரியான நீரிழிவு சிகிச்சை இரத்த சர்க்கரையை குறைக்கிறது. மேலும், ஆரோக்கியமான மனிதர்களைப் போலவே இதை சாதாரணமாக வைத்திருக்க முடியும்.
இருப்பினும், சில நேரங்களில் நீரிழிவு நோயாளிகளில் கூட சர்க்கரை தற்காலிகமாக அதிகரிக்கிறது. இதற்கு மிகவும் பொதுவான காரணங்கள் தொற்று நோய்கள், அத்துடன் பொது பேசும் பயம் போன்ற கடுமையான மன அழுத்தங்கள்.
வயிற்றுப்போக்கு, வாந்தி மற்றும் நீரிழப்பு ஆகியவற்றுடன் கூடிய சளி, அத்துடன் செரிமான கோளாறுகள், சர்க்கரையை கணிசமாக அதிகரிக்கும். நீரிழிவு நோயாளிகளுக்கு சளி, வாந்தி மற்றும் வயிற்றுப்போக்குக்கு சிகிச்சையளிப்பது எப்படி என்ற கட்டுரையைப் படியுங்கள்.
ஒரு நீரிழிவு நோயாளி இன்சுலின் ஊசி போட மறந்துவிடுகிறார் அல்லது சரியான நேரத்தில் மருந்து எடுக்கிறார். சேமிப்பு மீறல்களால் இன்சுலின் மோசமடையக்கூடும்.

சுருக்கமாக, “அது என்ன - வகை 2 நீரிழிவு நோய்” என்ற கேள்விக்கான பதிலை பின்வருமாறு செய்ய முடியும்: இந்த வகை நோயால், கணையம் அப்படியே உள்ளது, ஆனால் உடலில் இன்சுலின் உறிஞ்ச முடியாது, ஏனெனில் உயிரணுக்களில் உள்ள இன்சுலின் ஏற்பிகள் சேதமடைகின்றன.
இந்த வகை நோயால், உடலின் செல்கள் குளுக்கோஸை உறிஞ்சாது, அவை அவற்றின் முக்கிய செயல்பாடுகளுக்கும் இயல்பான செயல்பாட்டிற்கும் அவசியம். டைப் 1 நீரிழிவு நோயைப் போலன்றி, கணையம் இன்சுலின் உற்பத்தி செய்கிறது, ஆனால் இது செல்லுலார் மட்டத்தில் உடலுடன் வினைபுரிவதில்லை.
தற்போது, இன்சுலின் மீதான இந்த எதிர்வினைக்கான காரணத்தை மருத்துவர்கள் மற்றும் விஞ்ஞானிகள் சுட்டிக்காட்ட முடியாது. ஆராய்ச்சியின் போது, வகை 2 நீரிழிவு நோயை உருவாக்கும் அபாயத்தை அதிகரிக்கும் பல காரணிகளை அவர்கள் அடையாளம் கண்டனர். அவற்றில்:
- பருவமடையும் போது ஹார்மோன் அளவுகளில் மாற்றம். 30% மக்களில் ஹார்மோன் அளவுகளில் ஒரு கூர்மையான மாற்றம் இரத்த சர்க்கரையின் அதிகரிப்புடன் உள்ளது. இந்த அதிகரிப்பு வளர்ச்சி ஹார்மோனுடன் தொடர்புடையது என்று நிபுணர்கள் நம்புகின்றனர்,
- உடல் பருமன் அல்லது உடல் எடை இயல்பை விட பல மடங்கு அதிகம். சில நேரங்களில் உடல் எடையை குறைக்க போதுமானது, இதனால் இரத்த சர்க்கரை நிலையான மதிப்புக்கு குறைகிறது,
- ஒரு நபரின் பாலினம். பெண்கள் டைப் 2 நீரிழிவு நோயால் பாதிக்கப்படுவதற்கான வாய்ப்புகள் அதிகம்,
- இனம். ஆப்பிரிக்க அமெரிக்க இனத்தைச் சேர்ந்தவர்களுக்கு நீரிழிவு நோய் வருவதற்கான வாய்ப்பு 30% அதிகம் என்று கண்டறியப்பட்டுள்ளது,
- மரபணு முன்கணிப்பு
- கல்லீரலின் மீறல்,
- கர்ப்ப,
- குறைந்த உடல் செயல்பாடு.
நீரிழிவு நோய் என்பது எண்டோகிரைன் அமைப்பின் நாள்பட்ட நோயாகும், இது குளுக்கோஸின் (சர்க்கரை) உயர்ந்த அளவுகளால் வகைப்படுத்தப்படுகிறது. இந்த நோய், ஒரு முறை தோன்றியதும், இனி கடந்து செல்லாது. சிகிச்சையானது வாழ்நாள் முழுவதும் நீடிக்கும், ஆனால் இன்சுலின் சிகிச்சை நோயாளிகளுக்கு முழு வாழ்க்கையை வாழ அனுமதிக்கிறது.
இந்த நோய் அதிகப்படியான சர்க்கரை உணவுகளை ஏற்படுத்துகிறது என்று தவறாக நம்பப்படுகிறது. உண்மையான காரணங்கள் ஒரு மரபணு முன்கணிப்பு மற்றும் சுற்றுச்சூழல் காரணிகள். 80% நோய்கள் ஒரு மரபணு முன்கணிப்பால் துல்லியமாக ஏற்படுகின்றன. இது மரபுரிமையாக பெறக்கூடிய மரபணுக்களின் சிறப்பு கலவையில் உள்ளது.
இரத்தத்தில் குளுக்கோஸ் செறிவின் அளவை மதிப்பிடும்போது, உலக சுகாதார அமைப்பின் பரிந்துரைகளில் கவனம் செலுத்துவது வழக்கம். அவை நோயாளியின் வயது வகை, கர்ப்பத்தின் இருப்பு மற்றும் உண்ணும் உண்மையை கணக்கில் எடுத்துக்கொள்கின்றன.
அனுமதிக்கப்பட்ட இரத்த சர்க்கரை
சாதாரண உண்ணாவிரத குளுக்கோஸின் வரம்புகள்:
- 2 முதல் 30 நாட்கள் வரை குழந்தைகள்: 2.8 - 4.4 மிமீல் / எல்,
- 1 மாதம் முதல் 14 வயது வரையிலான குழந்தைகள்: 3.3 - 5.6 மிமீல் / எல்,
- 14 முதல் 50 வயது வரையிலான ஆண்கள் மற்றும் பெண்கள்: 3.9-5.8 மிமீல் / எல்,
- 50 வயதுக்கு மேற்பட்ட ஆண்கள் மற்றும் பெண்கள்: 4.4-6.2 மிமீல் / எல்,
- 60 முதல் 90 வயது வரையிலான ஆண்கள் மற்றும் பெண்கள்: 4.6-6.4 மிமீல் / எல்,
- 90 வயதுக்கு மேற்பட்ட ஆண்கள் மற்றும் பெண்கள்: 4.2-6.7 மிமீல் / எல்,
சாப்பிட்ட ஒரு மணி நேரத்திற்குப் பிறகு, 8.9 மிமீல் / எல் க்கும் குறைவான எண்ணிக்கை சாதாரணமாகக் கருதப்படுகிறது, மேலும் 2 மணி நேரத்திற்குப் பிறகு 6.7 மிமீல் / எல்.
பெண்களில் இரத்த சர்க்கரையின் விதிமுறை
பெண்களில் இரத்த சர்க்கரை அளவு மாதவிடாய் நின்ற காலத்திலும், கர்ப்ப காலத்திலும் “தோல்வியடையும்”. இந்த காலகட்டத்தில் பெண்களுக்கு 7-10 மிமீல் / எல் குளுக்கோஸ் செறிவு வழக்கமாக உள்ளது, இருப்பினும், மாதவிடாய் நின்ற ஒரு வருடத்திற்கும் மேலாக இந்த காட்டி அதிகமாக இருந்தால், அலாரம் ஒலிக்கவும், நீரிழிவு நோய்க்கான விரிவான ஆய்வக பரிசோதனையை நடத்தவும் இது நேரம்.
குழந்தைகளில் நீரிழிவு வகைப்பாடு
நீரிழிவு நோய் இரண்டு முக்கிய வகைகளைக் கொண்டுள்ளது:
- இன்சுலின் (1 வகை) - நோயெதிர்ப்பு மண்டலத்தின் முறையற்ற செயல்பாட்டுடன் தொடர்புடைய கணைய செயலிழப்பு,
- இன்சுலின் அல்லாத (வகை 2) - குழந்தைகளில் அரிதாகவே காணப்படுகிறது. ஆனால் அவர்கள் உடல் பருமனான குழந்தைகளைப் பெறலாம். வகை 2 நோயால், இன்சுலின் இயல்பை விட குறைவாக உற்பத்தி செய்யப்படுகிறது மற்றும் உடலால் உறிஞ்சப்படுவதில்லை.
குழந்தைகளுக்கு டைப் 1 நீரிழிவு நோய் அதிகம்.
குழந்தை நோயாளிகளில், நீரிழிவு மருத்துவர்கள் பெரும்பாலான சந்தர்ப்பங்களில் டைப் 1 நீரிழிவு நோயை (இன்சுலின் சார்ந்தவை) சமாளிக்க வேண்டும், இது முழுமையான இன்சுலின் குறைபாட்டை அடிப்படையாகக் கொண்டது.
குழந்தைகளில் டைப் 1 நீரிழிவு நோய் பொதுவாக ஒரு தன்னுடல் தாக்க தன்மையைக் கொண்டுள்ளது, இது ஆட்டோஆன்டிபாடிகள், β- செல் அழிவு, முக்கிய ஹிஸ்டோகாம்பாட்டிபிலிட்டி காம்ப்ளக்ஸ் எச்.எல்.ஏவின் மரபணுக்களுடன் தொடர்பு, முழுமையான இன்சுலின் சார்பு, கெட்டோஅசிடோசிஸின் போக்கு போன்றவற்றால் வகைப்படுத்தப்படுகிறது. இடியோபாடிக் வகை 1 நீரிழிவு நோய் தெரியவில்லை நோய்க்கிருமி உருவாக்கம் பெரும்பாலும் ஐரோப்பிய அல்லாத இனத்தில் பதிவு செய்யப்பட்டுள்ளது.
ஆதிக்கம் செலுத்தும் வகை 1 நீரிழிவு நோயுடன் கூடுதலாக, நோயின் மிகவும் அரிதான வடிவங்கள் குழந்தைகளில் காணப்படுகின்றன: வகை 2 நீரிழிவு நோய், மரபணு நோய்க்குறியுடன் தொடர்புடைய நீரிழிவு நோய், மோடி வகை நீரிழிவு நோய்.
நீரிழிவு நோய் கண்டறிதல் மற்றும் பட்டம்
ஒரு நபர் தனக்கு இதுபோன்ற நோய் இருப்பதாக சந்தேகிக்கக்கூடாது. பெரும்பாலான சந்தர்ப்பங்களில், பிற நோய்களுக்கு சிகிச்சையளிக்கும் போது அல்லது இரத்த மற்றும் சிறுநீர் பரிசோதனைகளை மேற்கொள்ளும்போது இரத்தத்தில் சர்க்கரை அளவு உயர்த்தப்படுவது கண்டறியப்படுகிறது.
இரத்தத்தில் குளுக்கோஸ் அதிகரித்த அளவு இருப்பதாக நீங்கள் சந்தேகித்தால், நீங்கள் ஒரு உட்சுரப்பியல் நிபுணரை அணுகி உங்கள் இன்சுலின் அளவை சரிபார்க்க வேண்டும். அவர்தான், நோயறிதலின் முடிவுகளின்படி, நோயின் இருப்பு மற்றும் அதன் தீவிரத்தை தீர்மானிப்பார்.
உடலில் உயர்ந்த சர்க்கரை அளவு இருப்பது பின்வரும் பகுப்பாய்வுகளால் தீர்மானிக்கப்படுகிறது:
- இரத்த பரிசோதனை. விரலில் இருந்து ரத்தம் எடுக்கப்படுகிறது. பகுப்பாய்வு காலையில், வெறும் வயிற்றில் மேற்கொள்ளப்படுகிறது. 5.5 mmol / L க்கு மேல் உள்ள சர்க்கரை அளவு பெரியவர்களுக்கு அதிகமாக கருதப்படுகிறது. இந்த மட்டத்தில், உட்சுரப்பியல் நிபுணர் பொருத்தமான சிகிச்சையை பரிந்துரைக்கிறார். 6.1 mmol / L க்கும் அதிகமான சர்க்கரை அளவைக் கொண்டு, குளுக்கோஸ் சகிப்புத்தன்மை சோதனை பரிந்துரைக்கப்படுகிறது.
- குளுக்கோஸ் சகிப்புத்தன்மை சோதனை. இந்த பகுப்பாய்வு முறையின் சாராம்சம் என்னவென்றால், ஒரு நபர் வெற்று வயிற்றில் ஒரு குறிப்பிட்ட செறிவின் குளுக்கோஸ் கரைசலைக் குடிப்பார். 2 மணி நேரம் கழித்து, இரத்த சர்க்கரை அளவு மீண்டும் அளவிடப்படுகிறது. விதிமுறை 7.8 mmol / l, நீரிழிவு நோயுடன் - 11 mmol / l க்கும் அதிகமாக உள்ளது.
- கிளைகோஜெமோகுளோபினுக்கு இரத்த பரிசோதனை. இந்த பகுப்பாய்வு நீரிழிவு நோயின் தீவிரத்தை தீர்மானிக்க உங்களை அனுமதிக்கிறது. இந்த வகை நோயால், உடலில் இரும்புச்சத்து அளவு குறைகிறது. இரத்தத்தில் உள்ள குளுக்கோஸ் மற்றும் இரும்புச்சத்து விகிதம் நோயின் தீவிரத்தை தீர்மானிக்கிறது.
- சர்க்கரை மற்றும் அசிட்டோனுக்கு சிறுநீர் கழித்தல்.
வகை 2 நீரிழிவு நோயின் மூன்று டிகிரி வளர்ச்சி உள்ளது:
- prediabetes. ஒரு நபர் உடலின் வேலையில் எந்தவிதமான இடையூறுகளையும் அவரது வேலையில் உள்ள விலகல்களையும் உணரவில்லை. சோதனை முடிவுகள் நெறிமுறையிலிருந்து குளுக்கோஸின் விலகல்களைக் காட்டாது,
- மறைந்த நீரிழிவு. ஒரு நபருக்கு இந்த நோயின் தெளிவான அறிகுறிகள் எதுவும் இல்லை. இரத்த சர்க்கரை சாதாரண வரம்புக்குள் உள்ளது. இந்த நோயை குளுக்கோஸ் சகிப்புத்தன்மை சோதனையால் மட்டுமே தீர்மானிக்க முடியும்,
- வெளிப்படையான நீரிழிவு. நோயின் ஒன்று அல்லது அதற்கு மேற்பட்ட அறிகுறிகள் உள்ளன. சர்க்கரை அளவு இரத்த மற்றும் சிறுநீர் பரிசோதனைகளால் தீர்மானிக்கப்படுகிறது.
தீவிரத்தன்மையைப் பொறுத்தவரை, நீரிழிவு நோய் மூன்று நிலைகளாகப் பிரிக்கப்பட்டுள்ளது: லேசான, மிதமான, கடுமையான, ஒவ்வொன்றிற்கும் தனித்தனியாக சிகிச்சை.
நோயின் எளிதான கட்டத்தில், இரத்தத்தில் உள்ள குளுக்கோஸ் அளவு 10 மிமீல் / எல் தாண்டாது.சிறுநீரில் உள்ள சர்க்கரை முற்றிலும் இல்லை. நீரிழிவு நோயின் தெளிவான அறிகுறிகள் எதுவும் இல்லை, இன்சுலின் பயன்பாடு காட்டப்படவில்லை.
நோயின் நடுத்தர நிலை ஒரு நபருக்கு நீரிழிவு நோய் அறிகுறிகளின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது: வறண்ட வாய், கடுமையான தாகம், நிலையான பசி, எடை இழப்பு அல்லது எடை அதிகரிப்பு. குளுக்கோஸ் அளவு 10 மிமீல் / எல். சிறுநீரைப் பகுப்பாய்வு செய்யும் போது, சர்க்கரை கண்டறியப்படுகிறது.
நோயின் கடுமையான கட்டத்தில், மனித உடலில் உள்ள அனைத்து செயல்முறைகளும் தொந்தரவு செய்யப்படுகின்றன. இரத்தம் மற்றும் சிறுநீர் இரண்டிலும் சர்க்கரை தீர்மானிக்கப்படுகிறது, மேலும் இன்சுலின் தவிர்க்க முடியாது, சிகிச்சை நீண்டது. நீரிழிவு நோயின் முக்கிய அறிகுறிகளுக்கு, வாஸ்குலர் மற்றும் நரம்பியல் அமைப்பின் செயல்பாட்டில் மீறல் சேர்க்கப்படுகிறது. நோயாளி திபெத்தின் இரண்டாவது முனையிலிருந்து நீரிழிவு கோமாவில் விழக்கூடும்.
நீரிழிவு நோயின் மருத்துவப் படத்தைப் பொறுத்து, நோய் பல நிலைகளாகப் பிரிக்கப்பட்டுள்ளது. இந்த வேறுபாடு நோயாளியின் உடலில் என்னென்ன செயல்முறைகள் நிகழ்கின்றன என்பதைத் தீர்மானிக்க மருத்துவர்களுக்கு உதவுகிறது, மேலும் ஒரு குறிப்பிட்ட நோயாளிக்குத் தேவையான சிகிச்சையின் வகையைத் தீர்மானிக்கிறது. நோயியலின் 4 நிலைகள் உள்ளன:
- முதலாவது சர்க்கரையின் லேசான அதிகரிப்பு மூலம் வகைப்படுத்தப்படுகிறது. இந்த கட்டத்தில் நோயைத் தீர்மானிப்பது மிகவும் கடினம். சிறுநீருடன் சர்க்கரை வெளியேற்றப்படுவதில்லை, இரத்த பரிசோதனையில், குளுக்கோஸ் மதிப்புகள் 7 மிமீல் / எல் விட அதிகமாக இருக்காது.
- இரண்டாவது - முதல் அறிகுறிகளின் வளர்ச்சியுடன் சேர்ந்துள்ளது. இங்கே இலக்கு உறுப்புகள் என்று அழைக்கப்படுபவை (சிறுநீரகங்கள், கண்கள், பாத்திரங்கள்) பாதிக்கப்படுகின்றன. அதே நேரத்தில், நீரிழிவு நோய் ஓரளவு ஈடுசெய்யப்படுகிறது.
- மூன்றாவது நோயின் கடுமையான போக்காகும், குணப்படுத்த முழுமையானது அல்ல. குளுக்கோஸ் சிறுநீருடன் பெரிய அளவில் வெளியேற்றப்படுகிறது, சிக்கல்கள் பெரும்பாலும் உருவாகின்றன, பார்வை குறைகிறது, கைகள் மற்றும் கால்களின் தோலின் பஸ்டுலர் புண்கள் குறிப்பிடப்படுகின்றன, இரத்த அழுத்தம் உயர்கிறது.
- நான்காவது மற்றும் மிகவும் கடினமான நிலை. இந்த வழக்கில் சர்க்கரை செறிவு 25 மிமீல் / எல். குளுக்கோஸ் சிறுநீரில் வெளியேற்றப்படுகிறது, மேலும் புரதத்தின் அளவு கூர்மையாக உயர்கிறது. இந்த வகையான நோயால் பாதிக்கப்பட்ட நோயாளிகள் மருத்துவ சிகிச்சைக்கு (கடுமையான சிறுநீரக செயலிழப்பு, நீரிழிவு புண்களின் வளர்ச்சி, குடலிறக்கம்) கடுமையான விளைவுகளால் பாதிக்கப்படுகின்றனர்.
நோயின் வளர்ச்சியுடன், குழந்தையின் இரத்த சர்க்கரை தொடர்ந்து அதிகரித்து வருகிறது
முக்கியம்! நீரிழிவு நோயின் கடைசி டிகிரி பெரும்பாலும் நோயாளியின் மரணத்திற்கு வழிவகுக்கும் சிக்கல்களைத் தூண்டுகிறது. இத்தகைய கடுமையான விளைவுகளைத் தடுக்க, இரத்தத்தில் உள்ள குளுக்கோஸின் அளவைக் கட்டுப்படுத்துவது அவசியம்.
குழந்தைகளில் நீரிழிவு நோய்
சிறு குழந்தைகளில், இரத்த சர்க்கரையை குறைக்கும் உடலியல் போக்கு உள்ளது. இந்த குறிகாட்டியின் விதிமுறைகள்
குழந்தைகளில் enalapril இன் பாதுகாப்பு மற்றும் செயல்திறன் நிறுவப்படவில்லை.
குழந்தைகளில் நீரிழிவு நோய் எந்த வயதிலும் ஏற்படலாம். குழந்தைகள், பாலர் குழந்தைகள் மற்றும் இளம் பருவத்தினருக்கு எண்டோகிரைன் இடையூறு ஏற்படுகிறது.
நோயியலில் இரத்தத்தில் சர்க்கரையின் அளவு தொடர்ந்து அதிகரிக்கும், இது நோயின் சிறப்பியல்புகளைத் தூண்டுகிறது. குழந்தைகளின் நீரிழிவு, பெரியவர்களைப் போலவே, பெரும்பாலும் கடுமையான சிக்கல்களை ஏற்படுத்துகிறது, எனவே நோயியலை சரியான நேரத்தில் கண்டறிந்து நோயின் ஆபத்தான விளைவுகளைத் தடுக்க தேவையான நடவடிக்கைகளை எடுக்க வேண்டியது அவசியம்.
குழந்தைகளில் நீரிழிவு நோயின் அம்சங்கள் அதன் குறைபாடு மற்றும் கடுமையான சிக்கல்களின் அடிக்கடி வளர்ச்சி. சிறு நீரிழிவு நோயாளிகளில் ஹைப்பர் கிளைசீமியா மற்றும் ஹைப்பர் கிளைசெமிக் கோமா, ஹைபோகிளைசீமியா மற்றும் ஹைபோகிளைசெமிக் கோமா, மற்றும் கெட்டோஅசிடோடிக் கோமா போன்ற விளைவுகளை குழந்தை மருத்துவம் வேறுபடுத்துகிறது.
ஹைப்பர்கிளைசீமியா
இரத்த சர்க்கரையை தீர்மானிக்க, இரத்த மற்றும் சிறுநீர் பரிசோதனைகளின் ஆய்வக சோதனை தேவை. காலையில் இரத்த தானம் செய்யப்படுகிறது, அதே நேரத்தில் சாப்பிடவும் குடிக்கவும் தடை விதிக்கப்பட்டுள்ளது. கடைசி உணவு இரத்த மாதிரிக்கு 8-10 மணி நேரத்திற்கு முன்னதாக இருக்க வேண்டும். சில நேரங்களில் நீங்கள் மீண்டும் சோதனைகளை எடுக்க வேண்டியிருக்கும். குறிகாட்டிகளை ஒப்பிட்டுப் பார்க்க குழந்தையின் புல்லட்டின் தரவு பதிவு செய்யப்பட்டுள்ளது.
ஒரு குழந்தையில் இரத்த சர்க்கரையின் இயல்பான மதிப்புகள் 2.7–5.5 mmol / L ஐ விட அதிகமாக இருக்கக்கூடாது. நெறியை மீறிய குறிகாட்டிகள் ஹைப்பர் கிளைசீமியாவைக் குறிக்கின்றன, விதிமுறைக்குக் கீழே உள்ள மதிப்பெண்கள் இரத்தச் சர்க்கரைக் குறைவைக் குறிக்கின்றன.
இதேபோன்ற அறிகுறிகளுடன் மற்ற நோய்களை விலக்குவதற்கும், நீரிழிவு நோயை ஒரு வகையிலிருந்து மற்றொரு வகையிலிருந்து வேறுபடுத்துவதற்கும் வேறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது. எடுத்துக்காட்டாக, வகை 1 நீரிழிவு நோயால், நோயாளியின் உடல் எடை குறைகிறது, வகை 2 நீரிழிவு நோயுடன், எடை பொதுவாக அதிகரிக்கும்.
சி-பெப்டைட்களின் எண்ணிக்கையில் வேறுபாடு காணப்படுகிறது. வகை 1 நீரிழிவு நோயாளிகளில், அவர்கள் குறைக்கப்படுகிறார்கள்.
வகை 2 நீரிழிவு நோயுடன், அறிகுறிகள் மெதுவாக உருவாகின்றன, வகை 1 நீரிழிவு நோயின் போது, நோயியலின் அறிகுறிகள் விரைவாகத் தோன்றும். வகை 1 நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு இன்சுலின் நிலையான அளவு தேவைப்படுகிறது, மற்றும் வகை 2 தேவையில்லை.
குழந்தைகளில் நீரிழிவு நோய் என்பது கார்போஹைட்ரேட் மற்றும் பிற வகை வளர்சிதை மாற்றங்களை மீறுவதாகும், இது இன்சுலின் குறைபாடு மற்றும் / அல்லது இன்சுலின் எதிர்ப்பை அடிப்படையாகக் கொண்டது, இது நாட்பட்ட ஹைப்பர் கிளைசீமியாவுக்கு வழிவகுக்கிறது. உலக சுகாதார அமைப்பின் கூற்றுப்படி, ஒவ்வொரு 500 வது குழந்தை மற்றும் ஒவ்வொரு 200 வது இளைஞனும் நீரிழிவு நோயால் பாதிக்கப்படுகின்றனர்.
மேலும், வரும் ஆண்டுகளில், குழந்தைகள் மற்றும் இளம் பருவத்தினரிடையே நீரிழிவு நோய் 70% அதிகரிக்கும் என்று எதிர்பார்க்கப்படுகிறது. பரவலான பாதிப்பு, நோயியலை "புத்துயிர் பெறுவதற்கான" போக்கு, முற்போக்கான போக்கை மற்றும் சிக்கல்களின் தீவிரத்தை கருத்தில் கொண்டு, குழந்தைகளில் நீரிழிவு பிரச்சினைக்கு குழந்தை மருத்துவத்துறையில் நிபுணர்களின் பங்களிப்புடன் ஒரு இடைநிலை அணுகுமுறை தேவைப்படுகிறது.
குழந்தை உட்சுரப்பியல். கார்டியாலஜி.
நரம்பியல். கண் மருத்துவம், முதலியன.
ஒரு குழந்தையில் நீரிழிவு நோயின் வெளிப்பாடுகள் எந்த வயதிலும் உருவாகலாம். குழந்தைகளில் நீரிழிவு நோயின் வெளிப்பாட்டில் இரண்டு சிகரங்கள் உள்ளன - 5-8 வயது மற்றும் பருவமடைதல், அதாவது அதிகரித்த வளர்ச்சி மற்றும் தீவிர வளர்சிதை மாற்றத்தின் காலங்களில்.
பெரும்பாலான சந்தர்ப்பங்களில், குழந்தைகளில் இன்சுலின் சார்ந்த நீரிழிவு நோயின் வளர்ச்சி ஒரு வைரஸ் தொற்றுக்கு முன்னதாக உள்ளது: முலைக்காம்புகள். தட்டம்மை, SARS.
என்டோவைரஸ் தொற்று, ரோட்டா வைரஸ் தொற்று, வைரஸ் ஹெபடைடிஸ் மற்றும் பிற. குழந்தைகளில் வகை 1 நீரிழிவு நோய் கடுமையான விரைவான தொடக்கத்தால் வகைப்படுத்தப்படுகிறது, பெரும்பாலும் கெட்டோஅசிடோசிஸ் மற்றும் நீரிழிவு கோமாவின் விரைவான வளர்ச்சியுடன்.
முதல் அறிகுறிகளின் தருணத்திலிருந்து கோமாவின் வளர்ச்சி வரை 1 முதல் 2-3 மாதங்கள் வரை ஆகலாம்.
நோய்க்குறியியல் அறிகுறிகளால் குழந்தைகளில் நீரிழிவு இருப்பதை சந்தேகிக்க முடியும்: அதிகரித்த சிறுநீர் கழித்தல் (பாலியூரியா), தாகம் (பாலிடிப்சியா), அதிகரித்த பசி (பாலிஃபாஜி), எடை இழப்பு.
குழந்தைகளில் நீரிழிவு நோய் மிகவும் லேபிளானது மற்றும் இரத்தச் சர்க்கரைக் குறைவு, கெட்டோஅசிடோசிஸ் மற்றும் கெட்டோஅசிடோடிக் கோமா ஆகியவற்றின் ஆபத்தான நிலைமைகளை உருவாக்கும் போக்கால் வகைப்படுத்தப்படுகிறது.
இரத்த சர்க்கரையின் கூர்மையான குறைவு காரணமாக இரத்தச் சர்க்கரைக் குறைவு உருவாகிறது. மன அழுத்தம், அதிகப்படியான உடல் உழைப்பு, இன்சுலின் அதிகப்படியான அளவு, மோசமான உணவு போன்றவற்றால் ஏற்படுகிறது. இரத்தச் சர்க்கரைக் குறைவு பொதுவாக சோம்பல், பலவீனம், வியர்த்தல் ஆகியவற்றால் முந்தியுள்ளது.
தலைவலி, கடுமையான பசியின்மை, கைகால்களில் நடுங்குதல். இரத்த சர்க்கரையை அதிகரிக்க நீங்கள் நடவடிக்கை எடுக்காவிட்டால், குழந்தை பிடிப்பை உருவாக்குகிறது.
உற்சாகம், அதைத் தொடர்ந்து நனவின் அடக்குமுறை. இரத்தச் சர்க்கரைக் குறைப்புடன், உடல் வெப்பநிலை மற்றும் இரத்த அழுத்தம் இயல்பானது, வாயிலிருந்து அசிட்டோனின் வாசனை இல்லை, தோல் ஈரப்பதமானது, இரத்தத்தில் குளுக்கோஸ் உள்ளது.
நீரிழிவு நோயை அடையாளம் காண்பதில், ஒரு முக்கிய பங்கு உள்ளூர் குழந்தை மருத்துவருக்கு சொந்தமானது. யார் குழந்தையை தவறாமல் கவனிக்கிறார்.
முதல் கட்டத்தில், நோயின் கிளாசிக்கல் அறிகுறிகளின் இருப்பு (பாலியூரியா, பாலிடிப்சியா, பாலிஃபாகியா, எடை இழப்பு) மற்றும் புறநிலை அறிகுறிகள் ஆகியவற்றை கணக்கில் எடுத்துக்கொள்ள வேண்டும். குழந்தைகளை பரிசோதிக்கும் போது, கன்னங்கள், நெற்றி மற்றும் கன்னம், ராஸ்பெர்ரி நாக்கு, மற்றும் தோல் டர்கர் குறைதல் ஆகியவற்றில் நீரிழிவு ப்ளஷ் இருப்பது கவனம் செலுத்துகிறது.
நீரிழிவு நோயின் சிறப்பியல்பு வெளிப்பாடுகள் உள்ள குழந்தைகளை மேலதிக நிர்வாகத்திற்காக குழந்தை உட்சுரப்பியல் நிபுணரிடம் பரிந்துரைக்க வேண்டும்.
இறுதி நோயறிதலுக்கு முன்னதாக குழந்தையின் முழுமையான ஆய்வக பரிசோதனை செய்யப்படுகிறது. குழந்தைகளில் நீரிழிவு நோய்க்கான முக்கிய ஆய்வுகள் இரத்த சர்க்கரை அளவை நிர்ணயிப்பது (அதாவது.
தினசரி கண்காணிப்பு மூலம்), இன்சுலின்.
கிளைகோசைலேட்டட் ஹீமோகுளோபின். குளுக்கோஸ் சகிப்புத்தன்மை.
சிபிஎஸ் இரத்தம், சிறுநீரில் - குளுக்கோஸ் மற்றும் கீட்டோன் உடல்கள். / குழந்தைகளுக்கு நீரிழிவு நோய்க்கான மிக முக்கியமான கண்டறியும் அளவுகோல்கள் ஹைப்பர் கிளைசீமியா (5.5 மிமீல் / எல் மேலே), குளுக்கோசூரியா, கெட்டோனூரியா, அசிட்டோனூரியா.
அதிக மரபணு ஆபத்து உள்ள குழுக்களில் வகை 1 நீரிழிவு நோயை முன்கூட்டியே கண்டறிவதற்கான நோக்கத்திற்காக அல்லது வகை 1 மற்றும் வகை 2 நீரிழிவு நோயின் மாறுபட்ட நோயறிதலுக்காக, கணையத்தின் At to- கலங்கள் மற்றும் At to glutamate decarboxylase (GAD) ஆகியவற்றின் வரையறை காட்டப்பட்டுள்ளது.
கணையத்தின் கட்டமைப்பு நிலையை மதிப்பிடுவதற்கு அல்ட்ராசவுண்ட் ஸ்கேன் செய்யப்படுகிறது.
குழந்தைகளில் டைப் 1 நீரிழிவு நோய்க்கான சிகிச்சையின் முக்கிய கூறுகள் இன்சுலின் சிகிச்சை, உணவு, சரியான வாழ்க்கை முறை மற்றும் சுய கட்டுப்பாடு. உணவு நடவடிக்கைகளில் சர்க்கரைகளை உணவில் இருந்து விலக்குதல், கார்போஹைட்ரேட்டுகள் மற்றும் விலங்குகளின் கொழுப்புகளை கட்டுப்படுத்துதல், பகுதியளவு ஊட்டச்சத்து ஒரு நாளைக்கு 5-6 முறை மற்றும் தனிப்பட்ட ஆற்றல் தேவைகளை கருத்தில் கொள்வது ஆகியவை அடங்கும்.
குழந்தைகளுக்கு நீரிழிவு சிகிச்சையின் ஒரு முக்கிய அம்சம் திறமையான சுய கட்டுப்பாடு: அவர்களின் நோயின் தீவிரத்தன்மை பற்றிய விழிப்புணர்வு, இரத்தத்தில் குளுக்கோஸின் அளவை தீர்மானிக்கும் திறன் மற்றும் கிளைசீமியாவின் அளவு, உடல் செயல்பாடு மற்றும் ஊட்டச்சத்தின் பிழைகள் ஆகியவற்றை கணக்கில் எடுத்துக்கொண்டு இன்சுலின் அளவை சரிசெய்யவும்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட பெற்றோர்களுக்கும் குழந்தைகளுக்கும் சுய கண்காணிப்பு நுட்பங்கள் கற்பிக்கப்படுகின்றன.
நீரிழிவு நோயாளிகளுக்கு மாற்று சிகிச்சை மனித மரபணு ரீதியாக வடிவமைக்கப்பட்ட இன்சுலின் தயாரிப்புகள் மற்றும் அவற்றின் ஒப்புமைகளுடன் மேற்கொள்ளப்படுகிறது. ஹைப்பர் கிளைசீமியாவின் அளவையும் குழந்தையின் வயதையும் கணக்கில் எடுத்துக்கொண்டு இன்சுலின் அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது.
பேஸ்லைன் போலஸ் இன்சுலின் சிகிச்சை குழந்தைகளின் நடைமுறையில் தன்னை நிரூபித்துள்ளது, இதில் அடிப்படை மற்றும் ஹைப்பர் கிளைசீமியாவை சரிசெய்ய காலையிலும் மாலையிலும் நீடித்த இன்சுலின் அறிமுகப்படுத்தப்படுவதும், போஸ்ட்ராண்டியல் ஹைப்பர் கிளைசீமியாவை சரிசெய்ய ஒவ்வொரு பிரதான உணவிற்கும் முன்பாக குறுகிய-செயல்பாட்டு இன்சுலின் கூடுதல் பயன்பாடும் அடங்கும்.
குழந்தைகளில் நீரிழிவு நோய்க்கான இன்சுலின் சிகிச்சையின் நவீன முறை ஒரு இன்சுலின் பம்ப் ஆகும், இது இன்சுலின் தொடர்ச்சியான பயன்முறையில் (அடித்தள சுரப்பைப் பின்பற்றுதல்) மற்றும் ஒரு போலஸ் பயன்முறையில் (ஊட்டச்சத்துக்கு பிந்தைய சுரப்பைப் பின்பற்றுதல்) நிர்வகிக்க உங்களை அனுமதிக்கிறது.
குழந்தைகளில் டைப் 2 நீரிழிவு நோய்க்கு சிகிச்சையின் மிக முக்கியமான கூறுகள் உணவு சிகிச்சை, போதுமான உடல் செயல்பாடு மற்றும் வாய்வழி சர்க்கரையை குறைக்கும் மருந்துகள்.
நீரிழிவு கெட்டோஅசிடோசிஸ், உட்செலுத்துதல் மறுசீரமைப்பு, இன்சுலின் கூடுதல் அளவை அறிமுகப்படுத்துதல், ஹைப்பர் கிளைசீமியாவின் அளவைக் கணக்கில் எடுத்துக்கொள்வது மற்றும் அமிலத்தன்மையை சரிசெய்வது அவசியம். ஒரு இரத்தச் சர்க்கரைக் குறைவு நிலையின் வளர்ச்சியில், குழந்தைக்கு சர்க்கரை அடங்கிய தயாரிப்புகளை (சர்க்கரை, சாறு, இனிப்பு தேநீர், கேரமல்) கொடுக்க வேண்டியது அவசியம், குழந்தை மயக்கமடைந்தால், குளுக்கோஸின் நரம்பு நிர்வாகம் அல்லது குளுக்ககனின் இன்ட்ராமுஸ்குலர் நிர்வாகம் அவசியம்.
நீரிழிவு நோயால் பாதிக்கப்பட்ட குழந்தைகளின் வாழ்க்கைத் தரம் பெரும்பாலும் நோய் இழப்பீட்டின் செயல்திறனால் தீர்மானிக்கப்படுகிறது. பரிந்துரைக்கப்பட்ட உணவு, விதிமுறை, சிகிச்சை நடவடிக்கைகள், ஆயுட்காலம் ஆகியவை மக்கள்தொகையில் சராசரிக்கு ஒத்திருக்கிறது.
மருத்துவரின் பரிந்துரை, நீரிழிவு சிதைவு, குறிப்பிட்ட நீரிழிவு சிக்கல்கள் ஆரம்பத்தில் உருவாகின்றன. நீரிழிவு நோயாளிகள் உட்சுரப்பியல் நிபுணர்-நீரிழிவு மருத்துவரிடம் வாழ்நாள் முழுவதும் காணப்படுகிறார்கள்.
18 வயதிற்கு உட்பட்ட குழந்தைகளுக்கு சிகிச்சையளிக்க கோகோர் கோராவின் நியமனம் இந்த வகை நோயாளிகளில் போதைப்பொருள் பயன்படுத்துவது குறித்த போதிய தரவு இல்லாததால் முரணாக உள்ளது.
இந்த கட்டுரையில், பிசோபிரோல் என்ற மருந்தைப் பயன்படுத்துவதற்கான வழிமுறைகளைப் படிக்கலாம். தளத்திற்கு பார்வையாளர்களிடமிருந்து கருத்துக்களை வழங்குகிறது - இந்த மருந்தின் நுகர்வோர், அதே போல் பிசோபிரோலோலின் பயன்பாடு குறித்த மருத்துவ நிபுணர்களின் கருத்துக்களும்.
மருந்தைப் பற்றிய உங்கள் மதிப்புரைகளை தீவிரமாகச் சேர்ப்பது ஒரு பெரிய வேண்டுகோள்: நோயிலிருந்து விடுபட மருந்து உதவியது அல்லது உதவவில்லை, என்ன சிக்கல்கள் மற்றும் பக்க விளைவுகள் காணப்பட்டன, சிறுகுறிப்பில் உற்பத்தியாளரால் அறிவிக்கப்படவில்லை.
கிடைக்கக்கூடிய கட்டமைப்பு ஒப்புமைகளின் முன்னிலையில் பிசோபிரோல் அனலாக்ஸ். ஆஞ்சினா பெக்டோரிஸ் மற்றும் பெரியவர்கள், குழந்தைகள் மற்றும் கர்ப்பம் மற்றும் பாலூட்டலின் போது அழுத்தம் குறைப்பு ஆகியவற்றிற்கான சிகிச்சையைப் பயன்படுத்துங்கள்.
ஆல்கஹால் மருந்தின் கலவை மற்றும் தொடர்பு.
டோஸ் அதிகரிப்புடன், இது பீட்டா 2-அட்ரினெர்ஜிக் தடுக்கும் விளைவைக் கொண்டுள்ளது.
பீட்டா-தடுப்பான்களின் பயன்பாட்டின் ஆரம்பத்தில் மொத்த புற வாஸ்குலர் எதிர்ப்பு, முதல் 24 மணிநேரத்தில், அதிகரிக்கிறது (ஆல்பா-அட்ரினெர்ஜிக் ஏற்பிகளின் செயல்பாட்டில் பரஸ்பர அதிகரிப்பு மற்றும் பீட்டா 2-அட்ரினோரெசெப்டர் தூண்டுதலின் நீக்கம் ஆகியவற்றின் விளைவாக), இது 1-3 நாட்களுக்குப் பிறகு அதன் அசல் நிலைக்குத் திரும்புகிறது, மேலும் நீண்டகால நிர்வாகத்துடன் குறைகிறது.
ஆண்டிஹைபர்ட்டென்சிவ் விளைவு நிமிட இரத்த அளவு குறைதல், புற நாளங்களின் அனுதாபம் தூண்டுதல், ரெனின்-ஆஞ்சியோடென்சின்-ஆல்டோஸ்டிரோன் அமைப்பின் செயல்பாட்டில் குறைவு (ரெனினின் ஆரம்ப ஹைப்பர்செக்ஷன் நோயாளிகளுக்கு மிகவும் முக்கியமானது), பெருநாடி வளைவு பேரோரெசெப்டர்களின் உணர்திறனை மீட்டமைத்தல் ஆகியவற்றுடன் தொடர்புடையது (அவற்றின் செயல்பாட்டில் அதிகரிப்பு இல்லை ) மற்றும் மத்திய நரம்பு மண்டலத்தின் விளைவு.
தமனி உயர் இரத்த அழுத்தத்துடன், விளைவு 2-5 நாட்களுக்குப் பிறகு ஏற்படுகிறது, ஒரு நிலையான விளைவு - 1-2 மாதங்களுக்குப் பிறகு.
இதயத் துடிப்பு குறைதல் மற்றும் சுருக்கம் குறைதல், டயஸ்டோலின் நீளம் மற்றும் மாரடைப்பு வாசனை ஆகியவற்றின் விளைவாக மாரடைப்பு ஆக்ஸிஜன் தேவை குறைவதால் ஆன்டிஜினல் விளைவு ஏற்படுகிறது.
இடது வென்ட்ரிக்கிளில் இறுதி டயஸ்டாலிக் அழுத்தத்தை அதிகரிப்பதன் மூலமும், வென்ட்ரிக்கிள்களின் தசை நார்களை நீட்டிப்பதன் மூலமும், இது மாரடைப்பின் ஆக்ஸிஜன் தேவையை அதிகரிக்கும், குறிப்பாக நாள்பட்ட இதய செயலிழப்பு நோயாளிகளுக்கு (சி.எச்.எஃப்).
தேர்ந்தெடுக்கப்பட்ட அல்லாத பீட்டா-தடுப்பான்களுக்கு மாறாக, நடுத்தர சிகிச்சை அளவுகளில் நிர்வகிக்கப்படும் போது, இது பீட்டா 2-அட்ரினெர்ஜிக் ஏற்பிகள் (கணையம், எலும்பு தசை, புற தமனிகளின் மென்மையான தசைகள், மூச்சுக்குழாய் மற்றும் கருப்பை) மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தைக் கொண்ட உறுப்புகளில் குறைவான உச்சரிப்பு விளைவைக் கொண்டுள்ளது, சோடியம் அயனிகளை தாமதப்படுத்தாது (நா) உடலில்.
பெரிய அளவுகளில் பயன்படுத்தும்போது, பீட்டா-அட்ரினெர்ஜிக் ஏற்பிகளின் இரு துணை வகைகளிலும் இது தடுக்கும் விளைவைக் கொண்டுள்ளது.
Bisoprolol fumarate excipients.
கர்ப்ப காலத்தில் அதிக சர்க்கரை
ஒரு பெண்ணின் உடலில், ஒரு சிக்கலான மறுசீரமைப்பு ஏற்படுகிறது, இது உடலியல் இன்சுலின் எதிர்ப்புக்கு வழிவகுக்கிறது. இந்த நிலையின் வளர்ச்சி இயற்கையாகவே கருப்பை மற்றும் நஞ்சுக்கொடியின் உயர் மட்டத்திற்கு பங்களிக்கிறது
(சுரக்கும் ஹார்மோன்கள் சுரக்கின்றன
கர்ப்ப காலத்தில் அதிக சர்க்கரைக்கான முக்கிய சிகிச்சை உணவு. நீரிழிவு நோயாளிகள் பொதுவாக எடுக்கும் பல மாத்திரைகள் கர்ப்பிணிப் பெண்களுக்கு தடைசெய்யப்பட்டுள்ளன.
கர்ப்ப காலத்தில் இன்சுலின் ஊசி போடுவது கருவுக்கு தீங்கு விளைவிப்பதில்லை என்பது நிரூபிக்கப்பட்டுள்ளது. எனவே, இரத்த சர்க்கரையை குறைக்க நீங்கள் இன்சுலின் செலுத்த வேண்டும் என்றால், அதை பாதுகாப்பாக செய்யுங்கள்.
குழந்தைக்கு பக்கவிளைவுகளைப் பற்றி பயப்பட வேண்டாம். நீங்கள் இன்சுலின் அளவை சரியாகக் கணக்கிட்டால் அவை இருக்காது.
இருப்பினும், பெரும்பாலான சந்தர்ப்பங்களில், கர்ப்ப காலத்தில் சாதாரண சர்க்கரையை வைத்திருக்க பெண்கள் ஒரு உணவைப் பின்பற்றினால் போதுமானது. ஏற்கனவே டைப் 1 அல்லது டைப் 2 நீரிழிவு நோயைக் கொண்டிருக்கும்போது நீங்கள் கர்ப்பமாகிவிட்டால் இன்சுலின் நிச்சயமாக தேவைப்படுகிறது.
உயர் இரத்த சர்க்கரை கொண்ட கர்ப்பிணிப் பெண்கள் தினசரி கலோரி உட்கொள்ளலில் கார்போஹைட்ரேட்டுகளை 50-60% முதல் 30-40% வரை குறைக்க அதிகாரப்பூர்வ மருந்து பரிந்துரைக்கிறது. துரதிர்ஷ்டவசமாக, இது பொதுவாக போதாது.
கட்டுரைக்கு அர்ப்பணிக்கப்பட்ட குறைந்த கார்போஹைட்ரேட் உணவு, கார்போஹைட்ரேட்டுகளின் மிகவும் கடுமையான கட்டுப்பாட்டைக் குறிக்கிறது - ஒரு நாளைக்கு 20 கிராமுக்கு மேல் இல்லை, மற்றும் அனுமதிக்கப்பட்ட பட்டியலில் உள்ள தயாரிப்புகளிலிருந்து மட்டுமே. இருப்பினும், கண்டிப்பான குறைந்த கார்போஹைட்ரேட் உணவு கருச்சிதைவுக்கு காரணமாக இருக்கிறதா இல்லையா என்பது இன்னும் தெரியவில்லை.
எனவே, இன்றுவரை, அதிக இரத்த சர்க்கரை கொண்ட கர்ப்பிணிப் பெண்களுக்கான ஊட்டச்சத்து பரிந்துரை பின்வருமாறு. அனுமதிக்கப்பட்ட பட்டியலில் உள்ள உணவுகளை உண்ணுங்கள்.
கேரட், பீட் மற்றும் பழங்களை சாப்பிடுங்கள், இதனால் இரத்தத்தில் கீட்டோன் உடல்கள் மற்றும் சிறுநீரில் அசிட்டோன் இல்லை.
சிறுநீரில் உள்ள அசிட்டோன் பற்றி விரிவாக இங்கே படியுங்கள். இது சாதாரண நீரிழிவு நோயாளிகளுக்கு தீங்கு விளைவிப்பதில்லை மற்றும் பெரும்பாலும் பயனுள்ளதாக இருக்கும்.
ஆனால் கர்ப்பிணிப் பெண்களுக்கு - இன்னும் அறியப்படவில்லை. எனவே, கர்ப்ப காலத்தில் இரத்த சர்க்கரையை குறைக்க ஒரு சமரச உணவு இப்போது பரிந்துரைக்கப்படுகிறது.
வாழைப்பழம் சாப்பிட வேண்டாம்.மற்ற பழங்கள், கேரட் மற்றும் பீட் போன்றவையும் எடுத்துச் செல்லப்படுவதில்லை.
சிறுநீரில் அசிட்டோன் இல்லாதபடி அவற்றை தேவையான அளவு சாப்பிடுங்கள். அதிக நிகழ்தகவுடன், இது இன்சுலின் இல்லாமல் சாதாரண சர்க்கரையை வைத்திருக்கவும், சகித்துக்கொள்ளவும் ஆரோக்கியமான குழந்தையைப் பெற்றெடுக்கவும் உங்களை அனுமதிக்கும்.
பிரசவத்திற்குப் பிறகு, பெண்களில் சர்க்கரை பொதுவாக இயல்பு நிலைக்குத் திரும்பும். இருப்பினும், கர்ப்ப காலத்தில் சர்க்கரை அதிகரித்திருந்தால், இதன் பொருள் பின்னர் நீரிழிவு நோய் வருவதற்கான அதிக ஆபத்து - 35-40 வயதுக்கு மேற்பட்ட வயதில்.
“பெண்களுக்கு நீரிழிவு நோய்” என்ற கட்டுரையைப் படியுங்கள் - தடுப்பு பற்றி மேலும் அறியவும்.
.
கருவுற்றிருக்கும் காலத்தில் கான்கோர் பட்டை பயன்படுத்துவது சிறப்பு சந்தர்ப்பங்களில் சாத்தியமாகும், தாய்க்கான சிகிச்சையின் எதிர்பார்க்கப்படும் விளைவு கருவில் பக்க விளைவுகளின் அச்சுறுத்தலை மீறுகிறது.
கரு வளர்ச்சியை பாதிக்கக்கூடிய நஞ்சுக்கொடியின் இரத்த ஓட்டத்தை பீட்டா-தடுப்பான்கள் குறைப்பதால், நஞ்சுக்கொடி மற்றும் கருப்பையில் இரத்த ஓட்டம், கருவின் வளர்ச்சி மற்றும் வளர்ச்சி ஆகியவற்றை கவனமாக கண்காணிப்பதன் மூலம் சிகிச்சையுடன் இருக்க வேண்டும்.
பாதகமான நிகழ்வுகள் ஏற்பட்டால், மாற்று சிகிச்சைகள் தேவை. பிறந்த பிறகு, பிறந்த குழந்தையை வாழ்க்கையின் முதல் மூன்று நாட்களில் பிராடி கார்டியா மற்றும் இரத்தச் சர்க்கரைக் குறைவின் அறிகுறிகள் உருவாகும் அபாயம் இருப்பதால் கவனமாக பரிசோதிக்க வேண்டும்.
பாலூட்டும் காலத்தில் மருந்து முரணாக உள்ளது, எனவே, கான்கோர் பட்டை 2.5 மி.கி பயன்படுத்த வேண்டியது அவசியம் என்றால், தாய்ப்பால் கொடுப்பதை நிறுத்த வேண்டும்.
குழந்தைகளுக்கு நீரிழிவு நோயின் அறிகுறிகள்
டைப் 1 நீரிழிவு நோய்க்கும் அதே வகை 2 நோய்க்கும் உள்ள முக்கிய வேறுபாடு என்னவென்றால், முதல் விஷயத்தில், இன்சுலின் சுய உற்பத்தி கிட்டத்தட்ட முற்றிலும் நிறுத்தப்படுகிறது.
இரண்டு வகையான நோய்களுக்கும், நீங்கள் கண்டிப்பான உணவை கடைபிடிக்க வேண்டும்.
வகை 2 நீரிழிவு நோய்க்கான உகந்த உணவு கார்போஹைட்ரேட் கொண்ட உணவுகளின் அளவைக் கட்டுப்படுத்துகிறது.
முதல் பார்வையில், டைப் 2 நீரிழிவு நோயின் முக்கிய அறிகுறிகள் டைப் I நீரிழிவு நோய்க்கு சமமானவை.
- இரவும் பகலும் ஒரு பெரிய அளவு சிறுநீரின் வெளியீடு,
- தாகம் மற்றும் வறண்ட வாய்
- வகை 2 நீரிழிவு நோயின் மற்றொரு அறிகுறி பசி அதிகரித்தது: எடை குறைப்பு பெரும்பாலும் கவனிக்கப்படுவதில்லை, ஏனெனில் நோயாளிகள் ஆரம்பத்தில் அதிக எடை கொண்டவர்கள்,
- அரிப்பு தோல், பெரினியத்தில் அரிப்பு, முன்தோல் குறுக்கம்,
- விவரிக்க முடியாத பலவீனம், மோசமான ஆரோக்கியம்.
ஆனால் ஒரு முக்கியமான வேறுபாடு உள்ளது - இன்சுலின் குறைபாடு முழுமையானது அல்ல, ஆனால் உறவினர். ஒரு குறிப்பிட்ட அளவு ஏற்பிகளுடன் தொடர்பு கொள்கிறது, மேலும் வளர்சிதை மாற்றம் சிறிது பலவீனமடைகிறது.
எனவே, நோயாளி தனது நோயைப் பற்றி நீண்ட காலமாக சந்தேகிக்கக்கூடாது. லேசான வறண்ட வாய், தாகம், அரிப்பு ஆகியவற்றை அவர் உணர்கிறார், சில சமயங்களில் இந்த நோய் தோல் மற்றும் சளி சவ்வுகளில் கொப்புள அழற்சி, த்ரஷ், ஈறு நோய், பல் இழப்பு மற்றும் பார்வை குறைதல் என தன்னை வெளிப்படுத்தக்கூடும்.
உயிரணுக்களுக்குள் நுழையாத சர்க்கரை இரத்த நாளங்களின் சுவர்களுக்குள் அல்லது சருமத்தின் துளைகள் வழியாக செல்கிறது என்பதன் மூலம் இது விளக்கப்படுகிறது. மற்றும் சர்க்கரை பாக்டீரியா மற்றும் பூஞ்சைகளில் செய்தபின் பெருக்கவும்.
டைப் 2 நீரிழிவு நோயின் அறிகுறிகள் வெளிப்படும் போது, சோதனைகளில் தேர்ச்சி பெற்ற பின்னரே சிகிச்சை பரிந்துரைக்கப்படுகிறது. அத்தகைய நோயாளிகளில் நீங்கள் இரத்த சர்க்கரையை அளவிட்டால், வெற்று வயிற்றில் 8-9 மிமீல் / எல் வரை சிறிது அதிகரிப்பு மட்டுமே கண்டறியப்படும். சில நேரங்களில் வெறும் வயிற்றில் நாம் இரத்தத்தில் குளுக்கோஸின் இயல்பான அளவைக் காண்போம், கார்போஹைட்ரேட்டுகளின் சுமைக்குப் பிறகுதான் அது அதிகரிக்கும். சிறுநீரில் சர்க்கரையும் தோன்றலாம், ஆனால் இது தேவையில்லை.
இரத்த சர்க்கரையை தீர்மானிக்க என்ன சோதனைகள் செய்யப்படுகின்றன?
மருத்துவ மருத்துவத்தில் இரத்த சர்க்கரையை அளவிடுவதற்கு மிகவும் பிரபலமான இரண்டு முறைகள் உள்ளன: காலையில் ஒரு வெறும் வயிற்றில் (உணவு மற்றும் திரவ உட்கொள்ளல் குறைந்தது 8 மணிநேரம்), மற்றும் குளுக்கோஸ் ஏற்றுவதற்குப் பிறகு (வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை என அழைக்கப்படுகிறது, OGTT).
வாய்வழி குளுக்கோஸ் சகிப்புத்தன்மை சோதனை நோயாளி 250-300 மில்லி தண்ணீரில் கரைந்த 75 கிராம் குளுக்கோஸை உள்ளே எடுத்துக்கொள்கிறார், இரண்டு மணி நேரம் கழித்து இரத்த சர்க்கரை அளவு தீர்மானிக்கப்படுகிறது.
இரண்டு சோதனைகளை இணைப்பதன் மூலம் மிகவும் துல்லியமான முடிவுகளைப் பெறலாம்: காலையில் வெறும் வயிற்றில் ஒரு சாதாரண உணவின் மூன்று நாட்களுக்குப் பிறகு, இரத்தத்தில் சர்க்கரை அளவு தீர்மானிக்கப்படுகிறது, மேலும் ஐந்து நிமிடங்களுக்குப் பிறகு, இரண்டு மணி நேரத்திற்குப் பிறகு மீண்டும் இந்த குறிகாட்டியை அளவிட குளுக்கோஸ் தீர்வு எடுக்கப்படுகிறது.
சில சந்தர்ப்பங்களில் (நீரிழிவு நோய், பலவீனமான குளுக்கோஸ் சகிப்புத்தன்மை), உயிருக்கு மற்றும் ஆரோக்கியத்திற்கு அச்சுறுத்தலாக இருக்கும் கடுமையான நோயியல் மாற்றங்களைத் தவறவிடாமல் இருக்க, இரத்த சர்க்கரை அளவை தொடர்ந்து கண்காணிப்பது அவசியம்.
நீரிழிவு சிகிச்சை
நோயாளிகளுக்கு எச்சரிக்கையாக இருக்க வேண்டும்:
- மூச்சுக்குழாய் ஆஸ்துமா,
- காப்புப்பிறழ்ச்சிகளுக்கு,
- நீரிழிவு நோய்
- பெருந்தமனி தடிப்பு அல்லது எண்டார்டெர்டிடிஸ் அழித்தல்,
- 1 வது பட்டத்தின் atrioventricular முற்றுகை.
அறுவைசிகிச்சைக்கு சில நாட்களுக்கு முன்பு மயக்க மருந்து மருந்து நிறுத்தப்பட வேண்டியிருக்கலாம், எனவே கான்கோர் எடுப்பது குறித்து மயக்க மருந்து நிபுணருக்கு நீங்கள் தெரிவிக்க வேண்டும்.
சிகிச்சையின் போது, டைட்ரேஷன் தேவை வரை, படிப்படியாக அளவை அதிகரிக்க வேண்டியது அவசியம். நீங்கள் திடீரென்று மருந்து உட்கொள்வதை நிறுத்த முடியாது, கான்கரைத் திரும்பப் பெறுவது படிப்படியாக இருக்க வேண்டும்.
கருவி நீண்ட கால சிகிச்சைக்கு நோக்கம் கொண்டது. உயர் இரத்த அழுத்தத்திற்கு எவ்வளவு கான்கோர் எடுக்க முடியும் என்பதைத் தீர்மானித்தல், இது கணக்கில் எடுத்துக்கொள்ளப்படுகிறது:
- உயர் இரத்த அழுத்த கட்டுப்பாட்டு செயல்திறன்,
- துடிப்பு மாற்றம்
- மருந்தின் பிற நடவடிக்கைகள்.
நல்ல சகிப்புத்தன்மை மற்றும் போதுமான அழுத்தக் கட்டுப்பாட்டுடன், கான்கரை தேவைப்படும் வரை, சில நேரங்களில் வாழ்க்கைக்கு எடுத்துக் கொள்ளலாம். இதய செயலிழப்பில், கான்கோர் படிப்புகளின் வடிவத்தில் பரிந்துரைக்கப்படுகிறது, இந்த சந்தர்ப்பங்களில், கான்கரின் காலம் பல வாரங்கள் அல்லது மாதங்களாக இருக்கும்.
எல்லா வகையான நீரிழிவு நோயாளிகளுக்கும் இந்த மருந்து பயன்படுத்தப்படலாம், எனவே இன்சுலின் எதிர்ப்புடன் கான்கோர் எடுக்க முடியும். அத்தகைய தருணங்களை கருத்தில் கொள்வது அவசியம்:
- சர்க்கரை குறைக்கும் மருந்துகள் மற்றும் இன்சுலின் ஹைபோகிளைசெமிக் விளைவை பைசோபிரோல் அதிகரிக்கிறது,
- இதயத்தின் வேலையை குறைப்பதன் மூலம் இரத்தச் சர்க்கரைக் குறைவின் வெளிப்பாடுகளை உயவூட்டுவது சாத்தியமாகும்.
நீரிழிவு நோயாளிகளுக்கு சிகிச்சையளிக்கும் போது, இரத்தத்தில் உள்ள குளுக்கோஸின் அளவை கவனமாக கண்காணிக்கவும்.
உயர் இரத்த அழுத்த சிகிச்சைக்கு பிசோபிரோலோலின் பயன்பாடு நோயாளிகளுக்கு குறிப்பிடத்தக்க நன்மைகளைக் கொண்டுள்ளது. இந்த மருந்தின் ஒப்பீட்டு ஆய்வுகளை மற்ற பீட்டா-தடுப்பான்களுடன் நடத்தியது.
அவற்றின் விளைவு ஒத்திருப்பது கண்டறியப்பட்டது, இரத்த அழுத்தத்தைக் குறைப்பதன் தீவிரத்தினால் தீர்மானிக்கப்படுகிறது. இருப்பினும், தினசரி அழுத்த கண்காணிப்பின் அறிகுறிகளை பகுப்பாய்வு செய்யும் போது, மறுநாள் காலையில் பிசோபிரோல் செயல்பாட்டில் இருப்பது தெரிந்தது.
மற்ற பீட்டா தடுப்பான்கள் இதைப் பற்றி பெருமை கொள்ள முடியவில்லை. மருந்தின் அடுத்த அளவை எடுத்துக்கொள்வதற்கு 2-4 மணி நேரத்திற்கு முன்பு அவர்கள் தங்கள் ஹைபோடென்சிவ் விளைவைக் குறைத்தனர் அல்லது முற்றிலுமாக நிறுத்தினர்.
பிசோபிரோல் நீங்கள் இரத்த அழுத்தம் மற்றும் இதயத் துடிப்பை திறம்பட கட்டுப்படுத்த அனுமதிக்கிறது, ஓய்வில் மட்டுமல்ல, உடற்பயிற்சியின் போதும். நோயாளிகளின் ஒரு குழுவின் ஆய்வில், இது மெட்ரோபிரோலை விட சிறப்பாக செயல்படுகிறது என்பதைக் காட்டுகிறது. ஆகையால், பிசோபிரோலோலின் விளைவின் இத்தகைய அம்சங்களை பகலில் நிலைத்தன்மை மற்றும் செயலின் சீரான தன்மை போன்றவற்றை வலியுறுத்த முடியும்.
பகலில் இரத்த அழுத்தத்தைக் கண்காணிப்பது, இரத்த அழுத்தத்தில் சர்க்காடியன் (தினசரி) மாறுபாடுகளை சிதைக்காமல், இரவும் பகலும் பிசோபிரோல் அதன் உயர் இரத்த அழுத்த எதிர்ப்பு செயல்பாட்டைத் தக்க வைத்துக் கொள்கிறது என்பதை உறுதிப்படுத்துகிறது.
அதிகரித்த இரவு அழுத்தத்தின் குறைவு இதயத்தின் இடது வென்ட்ரிக்கிளின் ஹைபர்டிராஃபியை 14-15% குறைப்பதில் முக்கிய பங்கு வகிக்கிறது, இது 6 மாதங்களுக்கு பைசோபிரோல் நிர்வாகத்தின் காலத்தில் காணப்படுகிறது.
எனவே, பைசோபிரோல் மற்ற மருந்துகளுடன் கூட இல்லாமல் லேசான அல்லது மிதமான உயர் இரத்த அழுத்தத்தால் பாதிக்கப்பட்ட பல நோயாளிகளுக்கு விரும்பிய விளைவை வழங்குகிறது. டயஸ்டாலிக் (குறைந்த) அழுத்தம்