சப்ளினிகல் தைராய்டு ஹைப்போ தைராய்டிசத்தின் காரணங்கள் மற்றும் சிகிச்சை
இந்த கட்டுரையில் நீங்கள் கற்றுக்கொள்வீர்கள்:
சப்ளினிகல் ஹைப்போ தைராய்டிசம் - தைராய்டு ஹார்மோன்கள் கொஞ்சம் குறைவாக இருக்கும்போது மருத்துவர்கள் இந்த நிலையை அழைக்கிறார்கள், நடைமுறையில் எந்த அறிகுறிகளும் இல்லை. சப்ளினிகல் ஹைப்போ தைராய்டிசத்தை கண்டறிவது கடினம், ஆனால் அவர்தான் பெரும்பாலும் பல நோய்களை ஏற்படுத்துகிறார். 
நோய்க்கான காரணங்கள்
சப்ளினிகல் அல்லது மறைந்திருக்கும் ஹைப்போ தைராய்டிசத்தின் அதிர்வெண்ணில் தலைவர் ஆட்டோ இம்யூன் தைராய்டிடிஸின் நீண்டகால வடிவமாகும். வீக்கத்தால் சேதமடைந்த தைராய்டு சுரப்பியின் பகுதிகள் படிப்படியாக வடு, அதாவது அவை பாதிப்பில்லாத மற்றும் பயனற்ற இணைப்பு திசுக்களால் அதிகமாக வளர்கின்றன. தைராய்டு சுரப்பியின் மீதமுள்ளவை தொடர்ந்து ஹார்மோன்களை உருவாக்குகின்றன, ஆனால் சமாளிக்க முடியாது.
இரண்டாவது இடத்தில், தைராய்டு சுரப்பியை ஓரளவு நீக்கிய பின் அல்லது முழுமையான பிரிவினைக்குப் பிறகு, ஒரு நபர் போதுமான அளவு லெவோதைராக்ஸின் எடுத்துக் கொண்டால்.
கிரேவ்ஸ் நோயை தியோனமைடுகள் அல்லது கதிரியக்க அயோடின் மூலம் சிகிச்சையளிப்பதன் மூலமும் சப்ளினிகல் ஹைப்போ தைராய்டிசம் ஏற்படலாம்.
மகப்பேற்றுக்குப்பின் அல்லது சபாக்குட் தைராய்டிடிஸ், தலை மற்றும் கழுத்தின் கதிர்வீச்சு வெளிப்பாடு, நீடித்த மற்றும் அதிக அளவு அமியோடரோன், அயோடின் உப்புகள், லித்தியம் தயாரிப்புகள் மற்றும் வேறு சில மருந்துகள் நோய்க்கான பொதுவான காரணங்கள்.
சில நேரங்களில் தைராய்டு சுரப்பி வளர்ச்சியடையாதது, அல்லது முற்றிலும் இல்லாதது. இரண்டு சந்தர்ப்பங்களிலும், நோயறிதலுக்குப் பிறகு, நோயாளி தைராய்டு ஹார்மோன்களை எடுத்துக்கொள்கிறார், அவற்றின் அளவு சற்று போதுமானதாக இல்லாவிட்டால், சப்ளினிகல் ஹைப்போ தைராய்டிசம் உருவாகிறது.
பிரபலமான நம்பிக்கைக்கு மாறாக, அயோடின் குறைபாடு, இது சப்ளினிகல் ஹைப்போ தைராய்டிசத்தை ஏற்படுத்தக்கூடும் என்றாலும், இப்போது அரிதாகிவிட்டது. இதற்கு காரணம் அயோடைஸ் உப்பு. எனவே, பல தொத்திறைச்சிகள், பாலாடைக்கட்டிகள், அரை முடிக்கப்பட்ட பொருட்கள் மற்றும் பிற பொருட்கள் தொழிற்சாலையில் அயோடைஸ் உப்புடன் உப்பு சேர்க்கப்படுகின்றன. கூடுதலாக, பலர் அதைப் பற்றி யோசிக்காமல் அயோடினுடன் உப்பு வாங்குகிறார்கள்.
நோயறிதலை எவ்வாறு செய்வது?
பெண்களிடையே சப்ளினிகல் ஹைப்போ தைராய்டிசம், குறிப்பாக வாழ்க்கையின் நான்காவது தசாப்தத்தில், ஆண்களை விட 9 மடங்கு அதிகமாக நிகழ்கிறது.
இது வழக்கமாக முற்றிலும் அறிகுறியற்றது அல்லது குறிப்பிடப்படாத மிகக் குறைவான அறிகுறிகளுடன் தொடர்கிறது, அதாவது அவை வேறு பல நோய்களுடன் ஒத்திருக்கும். எனவே, சப்ளினிகல் ஹைப்போ தைராய்டிசம், புத்திசாலித்தனம், கற்றல் திறன், நினைவகம், கவனம், பேச்சு குறைகிறது, இயக்கங்கள் மெதுவாகின்றன, ஒரு நபர் மயக்கமடைகிறார், முடி மந்தமாகிறது, நகங்கள் உடைந்து போகின்றன ... இந்த பட்டியலைத் தொடரலாம், ஆனால் வைட்டமின்கள் பருவகால பற்றாக்குறை அல்லது சோர்வுக்கு இந்த விளக்கம் மிகவும் பொருத்தமானது என்பதை நீங்கள் ஒப்புக் கொள்ள வேண்டும்.
ஹைப்போ தைராய்டிசத்துடன், மூளையில் இரத்த ஓட்டம் இயல்பை விட 38% ஆகவும், ஆக்ஸிஜன் மற்றும் குளுக்கோஸ் 27% வரை குறைகிறது என்றும் அறியப்படுகிறது. இது சிந்தனை செயல்முறைகளை குறைப்பது மட்டுமல்லாமல், மனச்சோர்வைத் தூண்டுகிறது. மனச்சோர்வுக்கு உதவி தேடும் பத்தில் ஒருவருக்கு சப்ளினிகல் ஹைப்போ தைராய்டிசம் உள்ளது. ஒரு நோயாளிக்கு அவ்வப்போது ஏற்படும் அனைத்து மனச்சோர்வுகளிலும், ஏறக்குறைய பாதி சப்ளினிகல், அல்லது சமீபத்தில் தற்போதைய, ஹைப்போ தைராய்டிசம் காரணமாகும்.
சப்ளினிகல் ஹைப்போ தைராய்டிசம் பற்றி இந்த மூன்று அறிகுறிகளின் கலவையைப் பேசுகிறது:
- இல்லாத அல்லது குறிப்பிடப்படாத அறிகுறிகள்.
- சாதாரண நிலை T4 மற்றும் T3 அல்லது விதிமுறையின் குறைந்த வரம்பில் உள்ளது.
- அதிக தைராய்டு தூண்டும் ஹார்மோன்.
கடைசி புள்ளி மிக முக்கியமானது, ஏனெனில் இது சிகிச்சை கட்டுப்பாட்டாக பயன்படுத்தப்படுகிறது.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் காரணம் எதுவாக இருந்தாலும், அது டி.எஸ்.எச் செறிவை இயல்பாக்குவதே குணப்படுத்துவதற்கான அளவுகோலாகும்.
ஏன் சிகிச்சை பெற வேண்டும்?

அறிகுறிகள் எதுவும் இல்லை என்று தோன்றும், ஹார்மோன்கள் இயல்பானவை - எனவே ஏன் சிகிச்சை? இருப்பினும், ஹார்மோன் ஏற்றத்தாழ்வு வளர்சிதை மாற்ற செயல்முறைகளின் ஆரோக்கியமான நல்லிணக்கத்தை அழிக்கிறது மற்றும் நோய்களின் நீண்ட பட்டியலின் சாத்தியத்தை அதிகரிக்கிறது.
தைராய்டு ஹார்மோன்களின் பற்றாக்குறை, மறைந்திருந்தாலும் கூட, கொழுப்பை கணிசமாக அதிகரிக்கிறது, இதன் மூலம் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சிக்கு பங்களிக்கிறது.
மேலும், தைராய்டு ஹார்மோன்களின் அளவும் இதயத்தை பாதிக்கிறது. அசைவற்ற நிலையில் இதயம் நன்றாக வேலை செய்தால், வழக்கத்தை விட குறைந்தது சற்று அதிகமாக ஒரு சுமை கொடுக்கும்போது, அதைச் சமாளிப்பது நிறுத்தப்படும்.
தைராய்டு ஹார்மோன்களின் ஒரு சிறிய பற்றாக்குறை கூட, அது நீண்ட நேரம் நீடித்தால், லிபிடோ குறைவதற்கு வழிவகுக்கிறது, மேலும் மலட்டுத்தன்மையும் கூட. ஒரு பெண் மகப்பேறு மருத்துவர்களிடம் நடந்து, குழந்தை இல்லாத காரணத்தைத் தேடுகிறார், தோல்வியுற்ற ஐவிஎஃப் மற்றும் தற்போதுள்ள நோயின் அறிகுறிகள் எதுவும் இல்லை. சந்தேகத்திற்குரிய கருவுறாமைக்கு தைராய்டு ஹார்மோன்களின் பகுப்பாய்வு தேவை.
கர்ப்பிணிப் பெண்களில் ஹைப்போ தைராய்டிசம், சப்ளினிகல் கூட, குழந்தையின் வளர்ச்சியை சீர்குலைக்கும். பிந்தைய கட்டங்களில் மிகவும் பொதுவான விளைவுகள் நரம்பு மண்டலத்தின் வளர்ச்சியற்ற தன்மை, முதுமை மற்றும் செவிப்புலன் பிரச்சினைகள். கர்ப்பத்தின் ஆரம்பத்தில், சப்ளினிகல் ஹைப்போ தைராய்டிசம் கருச்சிதைவுக்கு வழிவகுக்கிறது.
எல்லா முயற்சிகளையும் மீறி எடையைக் குறைக்க முடியாது என்று பலர் புகார் கூறுகின்றனர். தைராய்டு ஹார்மோன்கள் வளர்சிதை மாற்றத்தை விரைவுபடுத்துவது உட்பட உடலில் உள்ள எல்லாவற்றிலும் தூண்டுதல் விளைவைக் கொண்டிருக்கின்றன. உடலில் ஆற்றல் செலவுகள் இல்லாததால், ஒரு நபர் உடல் எடையை குறைப்பது மிகவும் கடினம்.
சப்ளினிகல் ஹைப்போ தைராய்டிசம், சிகிச்சையளிக்கப்படாவிட்டால், அதன் சொந்தமாகவும், வெளிப்படையான காரணமின்றி குணப்படுத்த முடியும். துரதிர்ஷ்டவசமாக, காலப்போக்கில் ஹைப்போ தைராய்டிசம் மோசமடையும்போது அதிகமான சந்தர்ப்பங்கள் உள்ளன.
பிரசவத்திற்குப் பிறகான ஹைப்போ தைராய்டிசத்தை ஒதுக்குங்கள், இது சப்ளினிகலாகவும் இருக்கலாம். இந்த நிலை தானாகவே போய்விடும், பொதுவாக சிகிச்சை தேவையில்லை, கவனிப்பு மட்டுமே.
சிகிச்சையளிப்பது எப்படி?

தைராய்டு ஹார்மோன்களின் பற்றாக்குறை அவற்றின் அறிமுகத்துடன் சிகிச்சையளிக்கப்பட வேண்டும் என்ற அறிக்கை தர்க்கரீதியானதாகத் தெரிகிறது. எனவே, லெவோதைராக்ஸினுடன் மூன்று முதல் ஆறு மாதங்கள் சிகிச்சைக்குப் பிறகு, டி.எஸ்.எச் மீண்டும் சரிபார்க்கப்படுகிறது. உடலில் போதுமான தைராய்டு ஹார்மோன்கள் இல்லாதபோது, இது டி.எஸ்.எச் உதவியுடன் தைராய்டு சுரப்பியைத் தூண்டுகிறது, இது அதன் ஹார்மோன் செயல்பாட்டை அதிகரிக்கிறது.
- TSH என்பது ஒரு சாதாரண நிலை, அதாவது ஹார்மோனின் டோஸ் சிறந்தது. சில நேரங்களில் இந்த விஷயத்தில், அந்த நபருக்கு குறைந்தபட்ச பொருத்தமான அளவை தீர்மானிக்க மருத்துவர் மெதுவாக ஹார்மோனின் அளவைக் குறைக்கிறார். எனவே மருந்துகளின் பக்க விளைவுகளை குறைக்க முடியும்.
- TSH இன்னும் உயர்த்தப்பட்டுள்ளது - லெவோதைராக்ஸின் அளவை அதிகரிக்க வேண்டும், நபருக்கு இன்னும் ஹைப்போ தைராய்டிசம் உள்ளது.
- இயல்புக்குக் கீழே TTG - அதிகப்படியான அளவு. பகுப்பாய்வு இல்லாமல் கூட, ஒரு மருத்துவர் அல்லது நன்கு படித்த நோயாளி லெவோதைராக்ஸின் கணிசமான அளவு பரிந்துரைக்கலாம். கவலை, குறுகிய மனநிலை, மனநிலை மாற்றங்கள், எடை இழப்பு, கைகளில் நடுக்கம் மற்றும் கரோனரி இதய நோயை ஸ்திரமின்மை கூட வெளிப்படையான காரணமின்றி ஹைப்பர் தைராய்டிசத்தின் சாத்தியமான அறிகுறிகள், அதாவது தைராய்டு ஹார்மோன்களின் அதிகப்படியான அறிகுறிகள். அதிகப்படியான அளவு சிறியதாக இருந்தால், சப்ளினிகல் ஹைப்பர் தைராய்டிசம், டி.எஸ்.எச் பகுப்பாய்வு இல்லாமல் இதைக் கண்டறிதல் செய்ய முடியாது.
பிந்தைய நிலைமை வயதானவர்களுக்கு மிகவும் ஆபத்தானது, ஏனெனில் அவர்களில் கிட்டத்தட்ட நூறு சதவீதம் பேருக்கு இதய நோய் உள்ளது. லெவோதைராக்ஸின், தைராய்டு ஹார்மோன் தயாரிப்பைப் பொருத்தவரை, இதயத்தை அதிகரித்த பயன்முறையில் செயல்பட வைக்கிறது. மாரடைப்பு கரோனரி இதய நோயை உருவாக்கலாம், அதிகரிக்கலாம் அல்லது சீர்குலைக்கலாம்.
லெவோதைராக்ஸின் நியமனத்தில் "கட்டுக்கதைகள்", பிழைகள் மற்றும் "பொறிகள்":
- லெவோதைராக்ஸின் சோடியத்தின் தேவை ஆண்டின் வெவ்வேறு நேரங்களில் மாறுபடும்.
- மருந்து நியமனம் முறிவு.
- எதிர்பார்த்த TSH சோதனைக்கு இரண்டு வாரங்களுக்கு முன்பு திரும்பப் பெறுங்கள்.
- கர்ப்ப காலத்தில் லெவோதைராக்ஸின் அளவைக் குறைக்கவும்.
அதே நேரத்தில், நோயாளி ஹைப்போ தைராய்டிசத்தின் காரணத்திற்காக பரிசோதிக்கப்பட்டு அதற்கு சிகிச்சையளிக்கத் தொடங்குகிறார். ஹைப்போ தைராய்டிசத்தின் காரணத்தை அகற்ற முடியாவிட்டால் மற்றும் தைராய்டு சுரப்பி இன்னும் அதன் ஹார்மோன்களை போதுமான அளவில் உற்பத்தி செய்யவில்லை என்றால், ஒரு நபர் பல ஆண்டுகளாக லெவோதைராக்ஸைன் எடுக்க வேண்டியிருக்கும் என்பதை புரிந்து கொள்ள வேண்டும்.
நோயின் வளர்ச்சியின் வழிமுறை
முதன்மை சப்ளினிகல் ஹைப்போ தைராய்டிசம் (எஸ்.ஜி) வெளிப்புற அறிகுறிகளால் வெளிப்படுத்தப்படவில்லை, எனவே இது மறைந்த அல்லது மறைந்திருக்கும் என்றும் அழைக்கப்படுகிறது. தைராய்டு சுரப்பியில் உள்ள குறைபாடுகள் காரணமாக நோயியல் ஏற்படுகிறது மற்றும் இரத்தத்தில் TSH இன் உயர் உள்ளடக்கத்தால் ஆய்வகத்தில் மட்டுமே தீர்மானிக்கப்படுகிறது. புள்ளிவிவரங்களின்படி, இது 50 ஆண்டுகளுக்குப் பிறகு பெண்களில் பெரும்பாலும் கண்டறியப்படுகிறது.
ஹைப்போ தைராய்டிசத்தின் ஒரு துணை மருத்துவ வடிவம் மருத்துவ ரீதியாக கடுமையானதை விட மிகவும் பொதுவானது. நோயியலின் இதயத்தில் ஒரு தைராக்ஸின் குறைபாடு உள்ளது, இது ஹார்மோன் வளர்சிதை மாற்றத்தில் பங்கேற்கிறது. சாதாரண ஹார்மோன் அளவைப் பராமரிக்க, முன்புற பிட்யூட்டரி சுரப்பிகள் TSH ஐ உருவாக்கத் தொடங்குகின்றன. இந்த ஹார்மோன் தைராய்டு சுரப்பியின் சுரப்பு செயல்பாட்டைத் தூண்டுகிறது. அவள் அதிக தைராக்ஸைன் சுரக்கத் தொடங்குகிறாள், இது நாளமில்லா மற்றும் பிற அமைப்புகளின் செயல்பாட்டில் கடுமையான இடையூறுகளைத் தடுக்கிறது.
மக்களிடையே சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் பாதிப்பு 1% க்கும் அதிகமாக இல்லை, குழந்தை பிறக்கும் பெண்களிடையே - 2%. மாதவிடாய் நின்ற பிறகு, தைராய்டு செயலிழப்பு ஆபத்து 3.5 மடங்கு அதிகரிக்கிறது.
உள்ளூர் பகுதிகளில், அயோடின் குறைபாடு காரணமாக சப்ளினிகல் ஹைப்போ தைராய்டிசம் பெரும்பாலும் கண்டறியப்படுகிறது. ஒரு சுவடு உறுப்பு தைராய்டு ஹார்மோன்களின் ஒரு பகுதியாகும்:
அயோடினில் வயது வந்தவருக்கு தினசரி தேவை 0.15 மி.கி. ஒரு நுண்ணூட்டச்சத்து குறைபாடு தீவிர எண்டோகிரைன் நோய்களால் நிரம்பியுள்ளது - சப்ளினிகல் மற்றும் மருத்துவ ரீதியாக கடுமையான ஹைப்போ தைராய்டிசம், எண்டெமிக் கோயிட்டர், பாஸெடோவா நோய், கிரெட்டினிசம்.
தைராய்டு செயலிழப்பு மற்றும் சப்ளினிகல் ஹைப்போ தைராய்டிசத்தைத் தூண்டும் பல காரணிகளை உட்சுரப்பியல் வல்லுநர்கள் அடையாளம் காண்கின்றனர்:
- ஆட்டோ இம்யூன் தோல்விகள்
- கதிரியக்க அயோடின் சிகிச்சை,
- தைராய்டு ஹார்மோன்களின் தொகுப்பில் குறைபாடு,
- அயோடின் குறைபாடு நிலைமைகள்
- தைராய்டு சுரப்பியின் ஒரு பகுதியை அறுவை சிகிச்சை மூலம் அகற்றுதல்,
- சமநிலையற்ற உணவு.
ஹைப்போ தைராய்டிசத்தின் துணைக் கிளினிக்கல் வடிவத்துடன், அறிகுறி படம் இல்லை. TSH, T3 மற்றும் T4 இன் உள்ளடக்கத்தின் பகுப்பாய்வின் அடிப்படையில் இந்த நோய் கண்டறியப்படுகிறது. வயதான பெண்களில் நோயியல் பெரும்பாலும் காணப்படுகிறது. 3-5 ஆண்டுகளுக்குப் பிறகு, பாதி நோயாளிகளில் கடுமையான அறிகுறிகளால் ஹார்மோன் இடையூறுகள் வெளிப்படுகின்றன.
ஹைப்போ தைராய்டிசத்தின் அறிகுறியற்ற வடிவத்தை எவ்வாறு சந்தேகிக்க முடியும்
சப்ளினிகல், அல்லது மறைந்த, ஹைப்போ தைராய்டிசத்தின் சிறப்பியல்பு அறிகுறிகள் உள்ளன, ஆனால் அவை குறிப்பிட்டவை அல்ல. தைராய்டு குறைபாடு மற்ற நோய்களால் மறைக்கப்படுகிறது, எனவே நீண்ட காலமாக மக்கள் உட்சுரப்பியல் நிபுணரிடம் செல்வதில்லை.
சப்ளினிகல் ஹைப்போ தைராய்டிசம் மனச்சோர்வின் அபாயத்தை கணிசமாக அதிகரிக்கிறது. கடுமையான மனச்சோர்வு உள்ள 52% நோயாளிகளில், தைராய்டு கோளாறுகள் கண்டறியப்படுகின்றன.
மறைந்திருக்கும் ஹைப்போ தைராய்டிசத்துடன் அறிகுறிகள்:
- நாள்பட்ட மலச்சிக்கல்
- கீல்வாதம்,
- மாதவிடாய் முறைகேடுகள்,
- பிலியரி டிஸ்கினீசியா,
- பித்தப்பை நோய்
- நீரிழிவு உயர் இரத்த அழுத்தம்,
- polyarthritis,
- கருவுறுதல் குறைந்தது.
பொதுவாக, நோயின் ஒரு துணை வடிவத்துடன், எந்தவொரு வெளிப்புற வெளிப்பாடுகளும் இல்லாமல் இருக்க வேண்டும். ஆனால் ஹார்மோன் வளர்சிதை மாற்றத்தில் ஏற்படும் மாற்றங்கள், வளர்சிதை மாற்றம் முக்கிய அமைப்புகளின் செயல்பாட்டை பாதிக்கிறது - நோய் எதிர்ப்பு சக்தி, செரிமானம், இருதய, நரம்பு. அயோடின் குறைபாட்டின் பின்னணியில் வெளிப்படுகிறது:
- நுண்ணறிவு குறைந்தது
- நோயெதிர்ப்பு குறைபாடு நிலைமைகள்
- இரத்த அழுத்தத்தைக் குறைத்தல்,
- தலைவலி
- ஆண்மையின்மை,
- அயர்வு,
- அடிக்கடி சளி.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் ஒரு சிறப்பியல்பு அம்சம் உணர்ச்சி குறைபாடு (உறுதியற்ற தன்மை) ஆகும். சிகிச்சையளிக்கப்படாவிட்டால், மருத்துவ படம் இதற்கு துணைபுரிகிறது:
- மனச்சோர்வடைந்த நிலை
- அக்கறையின்மை,
- பதட்டம்,
- நினைவக குறைபாடு,
- சோர்வு,
- தடுப்பு.
உடலில் T4 இன் ஒரு சிறிய பற்றாக்குறை கூட கொழுப்பு வளர்சிதை மாற்றத்தை மீறுவதற்கு வழிவகுக்கிறது, இது நிறைந்ததாகும்:
- எடை அதிகரிப்பு
- அதிரோஸ்கிளிரோஸ்,
- ஆஞ்சினா தாக்குதல்கள்.
மறைந்த ஹைப்போ தைராய்டிசம் கொண்ட 80% நோயாளிகளில், இருதய அமைப்பில் நோயியல் மாற்றங்கள் குறிப்பிடப்படுகின்றன - மாரடைப்பு ஹைபர்டிராபி, டாக்ரிக்கார்டியா, ஹைபோடென்ஷன்.
கர்ப்ப காலத்தில் ஹார்மோன் பின்னணியை சரியான நேரத்தில் சரிசெய்வது கருவின் வளர்ச்சி, புதிதாகப் பிறந்த குழந்தைகளில் நரம்பியல் மற்றும் அறிவுசார் கோளாறுகளுக்கு ஆபத்தானது.
சிகிச்சை அளிக்காவிட்டால் என்ன நடக்கும்
நோயின் மறைந்த வடிவத்தில், 98% நோயாளிகளில் T3 மற்றும் T4 அளவு சாதாரண வரம்பிற்குள் உள்ளது. எனவே, அவர்களில் பலர் சப்ளினிகல் ஹைப்போ தைராய்டிசத்திற்கு சிகிச்சையளிக்க வேண்டுமா என்று உட்சுரப்பியல் நிபுணர்களிடம் கேட்கிறார்கள். சிக்கல்கள் அதிக ஆபத்து இருப்பதால் மருத்துவர்கள் மருந்துகளை கடுமையாக பரிந்துரைக்கின்றனர்.
காலப்போக்கில், தைராய்டு செயல்பாடு குறைகிறது, எனவே TSH இன் செல்வாக்கின் கீழ் கூட, உடலில் தைராய்டு ஹார்மோன்களின் செறிவு படிப்படியாக குறைகிறது. நோயைப் புறக்கணிப்பது எதிர்மறையான விளைவுகளுக்கு வழிவகுக்கிறது:
- வளர்சிதை மாற்ற எதிர்வினைகளை குறைத்தல்,
- தைராய்டு விரிவாக்கம்,
- உடல் பருமன்
- மனச்சோர்வு நிலைமைகள்
- நாள்பட்ட மலச்சிக்கல்
- துடித்தல்,
- மாரடைப்பு
- நினைவக குறைபாடு
- மலட்டுத்தன்மையை,
- அறிவுசார் செயல்பாட்டில் குறைவு,
- மயக்கம் அதிகரிக்கும்
- பெருமூளை தமனி பெருங்குடல் அழற்சி,
- பிளேரல் குழியில் திரவம் குவிதல்,
- உடல் வெப்பநிலையை குறைக்கும்
- ஹைப்போ தைராய்டு கோமா.
டி 3 மற்றும் டி 4 இன் பற்றாக்குறையை ஈடுசெய்ய, உடல் தைராய்டு சுரப்பியின் வளர்ச்சியைத் தூண்டுகிறது. அதன் பரப்பளவு அதிகரிப்பதன் மூலம், இரத்தத்திலிருந்து அயோடின் பிடிப்பின் செயல்திறன் அதிகரிக்கிறது, இது தைராய்டு ஹார்மோன்களின் தொகுப்புக்கு அவசியம். ஹைப்போ தைராய்டிசத்தின் துணைக் கிளினிக்கல் வடிவம் கட்டுப்படுத்தப்படாவிட்டால், நோயாளி ஒரு ஹைப்போ தைராய்டு கோமாவில் விழுகிறார்.
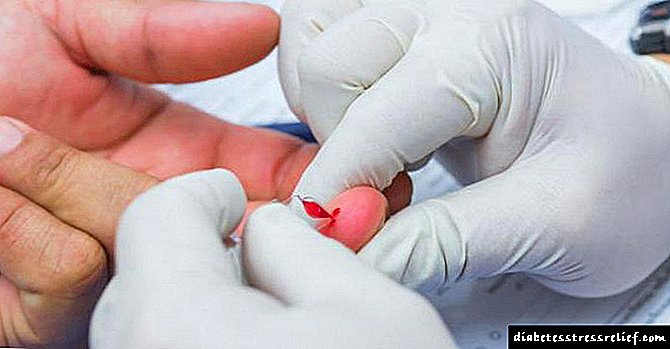
என்ன சோதனைகள் தேர்ச்சி பெற வேண்டும்
ஒரு விரிவான பரிசோதனையின் முடிவுகளின் அடிப்படையில் உட்சுரப்பியல் ஆய்வாளரால் சப்ளினிகல் ஹைப்போ தைராய்டிசம் கண்டறியப்படுகிறது. ஹார்மோன் கோளாறுகள் சந்தேகிக்கப்பட்டால், தைராய்டு சுரப்பியின் இரத்த பரிசோதனை மற்றும் அல்ட்ராசவுண்ட் பரிந்துரைக்கப்படுகிறது.
ஹைப்போ தைராய்டிசத்தைக் கண்டறிவதற்கான முக்கிய முறைகள்:
- TSH, T3 மற்றும் T4 க்கான இரத்த பரிசோதனை. மறைந்திருக்கும் ஹைப்போ தைராய்டிசத்துடன், T3 மற்றும் T4 ஆகியவை சாதாரண வரம்புகளுக்குள் இருக்கின்றன, மேலும் TSH இன் செறிவு 4 mIU / L ஐ விட அதிகமாக உள்ளது.
- தைராய்டு சுரப்பியின் அல்ட்ராசவுண்ட். பெரும்பாலான நோயாளிகளில் நோயின் சப்ளினிகல் வடிவத்துடன், சுரப்பியின் அளவு குறைகிறது. அவர்களில் 2% பேருக்கு மட்டுமே ஈடுசெய்யும் தைராய்டு ஹைபர்டிராபி உள்ளது.
- ஸ்டீராய்டு ஹார்மோன்களுக்கான சோதனை. ஆண்களில், டெஸ்டோஸ்டிரோனின் அளவு குறைகிறது, மற்றும் பெண்களில் - எஸ்ட்ராடியோல்.
- தைராய்டு ஆன்டிபாடி சோதனை. 10 நிகழ்வுகளில் 8 இல், நோயியலின் சப்ளினிகல் பாடநெறி ஆட்டோ இம்யூன் தைராய்டிடிஸுடன் தொடர்புடையது. பரிசோதனையின்படி, இரத்தத்தில் உள்ள தைராய்டு செல்களுக்கு ஆட்டோஎன்டிபாடிகள் இருப்பதை உட்சுரப்பியல் நிபுணர் தீர்மானிக்கிறார். அவற்றின் செறிவு 34 IU / ml ஐத் தாண்டினால், சப்ளினிகல் முதன்மை ஹைப்போ தைராய்டிசம் கண்டறியப்படுகிறது.
சந்தேகத்திற்கிடமான சந்தர்ப்பங்களில், சுரப்பி திசுக்களின் சுரப்பி பயாப்ஸி மற்றும் ஹிஸ்டாலஜிகல் பரிசோதனை செய்யப்படுகிறது. பகுப்பாய்வு சந்தேகத்திற்குரிய நியோபிளாசியாவுடன் செய்யப்படுகிறது, அதாவது ஒரு கட்டி.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் சிகிச்சை
சில சந்தர்ப்பங்களில், உயர் இரத்த அழுத்தம் மீளக்கூடியது, எனவே, அடையாளம் காணப்பட்ட பிறகு, தைராய்டு ஹார்மோன்கள் மற்றும் தைரோட்ரோபின் ஆகியவற்றிற்கு மீண்டும் மீண்டும் பகுப்பாய்வு செய்யப்படுகிறது. நோயறிதலை உறுதிப்படுத்தும் போது, ஹார்மோன் மாற்று சிகிச்சை (HRT) நியமனம் குறித்த கேள்வி எழுகிறது. மருத்துவ வெளிப்பாடுகள் இல்லாத நிலையில், ஹார்மோன்கள் இல்லாமல் சிகிச்சை மேற்கொள்ளப்படுகிறது. ஆனால் கர்ப்பத்தின் திட்டமிடல் அல்லது போக்கை HRT க்கு ஒரு முழுமையான அறிகுறியாகும்.
கர்ப்பகாலத்தின் போது சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் சரியான நேரத்தில் சிகிச்சையளிப்பது முன்கூட்டிய பிறப்பு, கரு முடக்கம் ஆகியவற்றுடன் ஆபத்தானது.
மருந்துகள், உணவுப் பொருட்கள், வைட்டமின்கள்
தைராய்டு நோய்க்கு சிகிச்சையளிப்பதற்கு முன், அதன் வேலையில் தோல்விக்கான காரணத்தை தீர்மானிக்கவும். அயோடின் குறைபாடுள்ள நோயாளிகளுக்கு அயோடின் கொண்ட உணவுப் பொருட்கள் மற்றும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன:
- antistrumin,
- jodomarin,
- அயோடின் விதிமுறை
- அயோடின் சொத்து
- பொட்டாசியம் அயோடைடு
- Yodovital.
அயோடினுக்கான உடலின் அன்றாட தேவைக்கு ஒத்த மருந்துகளில் மருந்துகள் எடுக்கப்படுகின்றன. ஹாஷிமோடோவின் தைராய்டிடிஸால் ஹார்மோன் ஏற்றத்தாழ்வு ஏற்பட்டால், சிகிச்சையில் பின்வருவன அடங்கும்:
- எல்-தைராக்ஸ் யூரோ,
- Bagotiroks,
- , லெவோதைராக்ஸின்
- எல் தைராக்சின்,
- tireotom,
- Tivoral,
- Eutiroks.
தைராய்டு பற்றாக்குறையுடன், பி அளவு குறைகிறது12 உடலில். எனவே, நோயாளிகளுக்கு சயனோகோபாலமின் கொண்ட வைட்டமின்-தாது வளாகங்கள் பரிந்துரைக்கப்படுகின்றன - விட்ரம், டோப்பல்ஹெர்ஸ் சொத்து, காம்ப்ளிவிட். ஆட்டோ இம்யூன் கோளாறுகள் உள்ள நோயாளிகளுக்கு செலினியம் கொண்ட உணவுப் பொருட்கள் பரிந்துரைக்கப்படுகின்றன - செஃபோசெலன், பவர்ஃபுல், நேட்டுமின் செலன். 2-3 மாதங்களுக்கு சப்ளிமெண்ட்ஸ் எடுத்துக்கொள்வது தைராய்டு சுரப்பியில் ஆட்டோஆன்டிபாடிகளின் செறிவு குறைவதற்கு வழிவகுக்கிறது.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் காரணங்கள்

மறைந்த ஹைப்போ தைராய்டிசத்தின் காரணங்கள் கிளாசிக்கல் ஹைப்போ தைராய்டிசத்தின் வளர்ச்சிக்கு பங்களிக்கும் அதே செயல்முறைகள்:
ஆட்டோ இம்யூன் தைராய்டிடிஸின் வளர்ச்சி,
மகப்பேறுக்கு முற்பட்ட காலங்களில் உறுப்புகளின் அசாதாரண வளர்ச்சி,
மனித உடலில் அயோடின் போதுமான அளவு,
அகற்றப்பட்ட (முழுமையாகவோ அல்லது பகுதியாகவோ) தைராய்டு சுரப்பி (இது அறிகுறிகளின் படி நடக்கிறது - சுரப்பியின் புற்றுநோய்),
தைராய்டு சுரப்பியைத் தடுக்கும் மருந்துகளின் நீண்டகால பயன்பாடு (அமியோடரோன், இதய பிரச்சினைகளுக்கு சிகிச்சையளிக்கும் மருந்துகள்),
உறுப்புகளில் உள்ளூர்மயமாக்கப்பட்ட அழற்சி செயல்முறைகள் (சுரப்பியின் சபாக்குட் வீக்கம், பிரசவத்திற்குப் பிறகு அல்லது வலியற்றவை),
கழுத்தின் கதிர்வீச்சு (வீரியம் மிக்க நியோபிளாம்களின் இருப்பு),
கதிரியக்க அயோடின் மூலம் சுரப்பியின் சிகிச்சை.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் அறிகுறிகள்

சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் போக்கை குறிப்பாக உச்சரிக்கவில்லை, இது உடலின் பொதுவான உடல்நலக்குறைவுடன் கவனிக்கவோ குழப்பமடையவோ முடியாது:
நிலையான குளிர் மற்றும் குளிர்ச்சியின் உணர்வு,
சோம்பல், விரைவான சோர்வு உணர்வு, கவனச்சிதறல், மயக்கம்,
எந்த வேலையும் செய்ய மறுப்பு மற்றும் விருப்பமின்மை,
மனச்சோர்வு மற்றும் நரம்பு முறிவுகளுக்கான போக்கு,
கவனத்தை குறைத்தல்,
நோயின் வளர்ச்சியுடன், அறிகுறிகள் அதிகமாக வெளிப்படுகின்றன:
அறிவார்ந்த திறன் குறைந்தது,
எடை அதிகரிப்பு
அதிகரித்த உள்விழி அழுத்தம்,
ஆற்றல் சிக்கல்கள்
வறட்சி, கடினத்தன்மை மற்றும் தோலின் மஞ்சள் நிறம்,
கருச்சிதைவு - முன்கூட்டிய பிறப்பு, நஞ்சுக்கொடி சீர்குலைவு,
தசைகளில் கடுமையான வலி,
சிறுநீர் வெளியேற்றத்தை மீறுதல்,
முடி உதிர்தல், வறட்சி மற்றும் உடையக்கூடிய தன்மை,
வீங்கிய கண் இமைகள், வீங்கிய முகம்,
அதிகரித்த எண்டோடெலியல் செயலிழப்பு,
ஹைபோக்ரோமிக் அனீமியா (சிவப்பு இரத்த அணுக்களில் ஹீமோகுளோபின் குறைவு).
நோய் கண்டறிதல்

நோயறிதலை உறுதிப்படுத்த, ஒரு குறிப்பிட்ட எண்ணிக்கையிலான ஆய்வுகள் அவசியம்:
தைராய்டு சுரப்பியின் தைராய்டு ஹார்மோனின் அளவை தீர்மானிக்க இரத்த பரிசோதனை: பொதுவாக இந்த காட்டி 2.6-5.7 மிமீல் / எல், மற்றும் அதனுடன் தொடர்புடைய 9.0-22.0 மிமீல் / எல் ட்ரியோடோதைரோனைன் மற்றும் தைராக்ஸின். இந்த பகுப்பாய்வின் தரவை மட்டுமே அடிப்படையாகக் கொண்டு சரியான நோயறிதலைச் செய்வது சாத்தியமில்லை, ஏனெனில் சப்ளினிகல் ஹைப்போ தைராய்டிசத்துடன் ஹார்மோன்களின் அளவு படிப்படியாக குறைகிறது.
AT-TG (தைரோகுளோபூலின்) மற்றும் AT-TPO (தைரோபெர்கோசிடேஸ்) ஆகியவற்றிற்கான ஆன்டிபாடிகளை தீர்மானித்தல். ஆரோக்கியமான நபரில், பொதுவாக இந்த குறிகாட்டிகள் இல்லை அல்லது அவற்றின் செறிவு மிகக் குறைவு: 0-19 U / ml மற்றும் 0-5.7 U / ml. இந்த ஆன்டிபாடிகளின் செயல்திறனில் குறிப்பிடத்தக்க அதிகரிப்பு ஹைப்போ தைராய்டிசத்தின் தன்னுடல் தாக்க தன்மையைக் குறிக்கிறது.
பிட்யூட்டரி சுரப்பியின் தைராய்டு-தூண்டுதல் ஹார்மோனின் (டி.எஸ்.எச்) அளவை தீர்மானிக்க இரத்த பரிசோதனை: பொதுவாக அதன் செறிவு 0.5 - 4.3 தேன் / எல். இது சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் வளர்ச்சியின் மிகவும் நம்பகமான குறிகாட்டிகளில் ஒன்றாகும் - பிட்யூட்டரி சுரப்பி என்பது மனித உடலில் ஏற்படும் எந்த மாற்றங்களுக்கும் பதிலளிக்கும் மூளையின் மிக முக்கியமான பகுதிகளில் ஒன்றாகும். தைராய்டு சுரப்பி செயலிழந்தால், இந்த உறுப்பு மூலம் தொகுக்கப்பட்ட ஹார்மோன்களின் உற்பத்தி கூர்மையாக குறைந்து வருவதால், TSH அளவு கடுமையாக உயர்கிறது.
இந்த நோயியலைப் படிப்பதற்கான கட்டாய முறைகளில் ஒன்று சிண்டிகிராஃபி ஆகும், இது கதிரியக்க ஐசோடோப்புகளின் பயன்பாட்டை அடிப்படையாகக் கொண்டது. இந்த நடைமுறையைப் பயன்படுத்தி, தைராய்டு சுரப்பியின் செயல்பாடு, நோயியல் செயல்முறைகளின் பிணைப்பு அல்லது வாஸ்குலர் வடிவத்தில் ஏற்படும் மாற்றங்களை நீங்கள் மதிப்பீடு செய்யலாம். ஹைப்போ தைராய்டிசத்துடன், தைராய்டு சுரப்பி அயோடினுடன் மிகவும் குறைவாக நிறைவுற்றது, இது ஆய்வின் போது தெளிவாகத் தெரியும்.
இரத்த பரிசோதனைகளில், நீங்கள் அடிக்கடி இரத்த சோகையைக் காணலாம், இதற்கான காரணம் ஹீமோகுளோபின் சிக்கலான தொகுப்பு, இரும்புச்சத்து அல்லது வைட்டமின் பி 12 இன் குறைபாடு.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தைக் கண்டறிய பல கூடுதல் ஆய்வுகள் பயன்படுத்தப்படுகின்றன:
தைராய்டு சுரப்பியின் அல்ட்ராசவுண்ட் பரிசோதனை (அல்ட்ராசவுண்ட்) - உறுப்பின் கட்டமைப்பு மற்றும் அளவைப் படிக்க மேற்கொள்ளப்படுகிறது. மாற்றங்கள் முதன்மையாக நோய்க்கான காரணத்தைப் பொறுத்தது. எடுத்துக்காட்டாக, ஹாஷிமோடோ நோயில், தைராய்டு சுரப்பி ஒரு சிறப்பியல்பு தோற்றத்தைக் கொண்டுள்ளது - “அந்துப்பூச்சி சாப்பிடும் இடங்கள்”.
வயிற்று குழியின் அல்ட்ராசவுண்ட் நோயை புறக்கணிப்பதைக் குறிக்கும் உச்சரிக்கப்படும் அறிகுறிகளுடன் செய்யப்படுகிறது.
மார்பின் எக்ஸ்ரே பரிசோதனை - எலும்புக்கூட்டின் வளர்ச்சியின் அளவை (குழந்தைகளில் சந்தேகிக்கப்படும் ஹைப்போ தைராய்டிசம்) மற்றும் நோயியல் மேம்பட்ட வடிவங்களுடன் திரவத்தின் இருப்பை மதிப்பிடுவதற்கு உங்களை அனுமதிக்கிறது.
எலக்ட்ரோ கார்டியோகிராபி - இதய துடிப்பு குறைப்பு மற்றும் குறைந்த மின்னழுத்த முறிவுகளின் அதிர்வெண்ணைக் காட்டுகிறது, இது ஒரு தீவிர நோயின் வளர்ச்சியின் முக்கிய அறிகுறியாகும்.
தடுப்பு
இன்றுவரை, அயோடின் குறைபாட்டுடன் தொடர்புடைய ஹைப்போ தைராய்டிசத்தை மட்டுமே தடுக்க முடியும், இது ஒரு அரிய நோயியல்.
நோயியலின் கருப்பையக வளர்ச்சியைத் தவிர்ப்பதற்காக, ஒரு கர்ப்பிணிப் பெண் மேற்கண்ட எல்லா சோதனைகளையும் கடந்து, தேவைப்பட்டால், சரியான நேரத்தில் சிகிச்சையைத் தொடங்க வேண்டும்.

கல்வி: பெயரிடப்பட்ட ரஷ்ய மாநில மருத்துவ பல்கலைக்கழக டிப்ளோமா N. I. பைரோகோவ், சிறப்பு "பொது மருத்துவம்" (2004). மாஸ்கோ மாநில மருத்துவ மற்றும் பல் பல்கலைக்கழகத்தில் வதிவிடம், "உட்சுரப்பியல்" டிப்ளோமா (2006).
அக்ரூட் பருப்புகளை தினமும் சாப்பிடுவதற்கு 14 அறிவியல் பூர்வமாக நிரூபிக்கப்பட்ட காரணங்கள்!
ஒமேகா -3 களைத் தவிர வேறு எந்த உணவுகள் இதயத்திற்கு நல்லது மற்றும் பக்கவாதத்திலிருந்து பாதுகாக்கின்றன?
ஹைப்போ தைராய்டிசம் என்பது தைராய்டு சுரப்பியில் தைராய்டு ஹார்மோன்கள் இல்லாததால் ஏற்படும் ஒரு செயல். இந்த நோய் சுமார் ஆயிரம் ஆண்களில் ஒருவருக்கும், ஆயிரம் பெண்களில் பத்தொன்பது பேருக்கும் ஏற்படுகிறது. பெரும்பாலும் நோயைக் கண்டறிவது கடினம், மற்றும் நீண்ட காலத்திற்கு மேல்.
ஹைப்போ தைராய்டிசத்திற்கு சிகிச்சையளிப்பதற்கான நவீன முறைகளில் மருந்து சிகிச்சை மற்றும் ஒரு குறிப்பிட்ட உணவுடன் இணைந்து ஹார்மோன் மருந்துகளின் பயன்பாடு ஆகியவை அடங்கும். தைராய்டு ஹார்மோன்களின் உற்பத்தி பற்றாக்குறையால் இந்த நோய் ஏற்படுவதால், உடலில் அவற்றின் அளவு நிரப்பப்பட வேண்டும்.
தைராய்டு சுரப்பியின் மீறலுடன், அதாவது ஹார்மோன் உற்பத்தியின் அளவு குறைந்து வருவதால், பல்வேறு அமைப்புக் கோளாறுகள் மனித உடலில் மெதுவான வேகத்தில் முதிர்ச்சியடைகின்றன. ஹைப்போ தைராய்டிசம் பல வளர்சிதை மாற்ற செயல்முறைகளில் மந்தநிலையால் வகைப்படுத்தப்படுகிறது. நீங்கள் உள்ளே இருந்து நிலைமையைப் பார்த்தால், செரிமான உற்பத்தியில் குறைப்பு உள்ளது.
பெண்களில் ஹைப்போ தைராய்டிசம் என்பது மிகவும் பொதுவான நோயாகும், குறிப்பாக வயதான காலத்தில், ஆனால் பெரும்பாலும் இது பிற்கால கட்டங்களில் கண்டறியப்படுகிறது. அறிகுறிகளின் வெளிப்பாட்டின் முக்கியத்துவமின்மையே இதற்குக் காரணம், அதிக வேலைகளின் விளைவாக அவை பெரும்பாலும் உணரப்படுகின்றன.
ஹைப்போ தைராய்டிசத்தின் துணைக் கிளினிக்கல் வடிவத்தைப் பற்றி நீங்கள் தெரிந்து கொள்ள வேண்டியது என்ன
சப்ளினிகல் ஹைப்போ தைராய்டிசம் என்பது தைராய்டு சுரப்பியின் செயலிழப்புடன் கூடிய ஒரு நோயாகும், ஆனால் உச்சரிக்கப்படும் அறிகுறிகள் இல்லாமல். இந்த நோயியல் நிலையின் மருத்துவ வடிவம் மிகவும் குறைவாகவே காணப்படுகிறது. இதையொட்டி, சோதனை முடிவுகளின் அடிப்படையில் மட்டுமே மறைந்திருக்கும் ஹைப்போ தைராய்டிசம் கண்டறியப்படுகிறது. இந்த நிலை குறிப்பாக வயதான பெண்களில் (20%) பொதுவானது.
| வீடியோ (விளையாட கிளிக் செய்க). |
சப்ளினிகல் ஹைப்போ தைராய்டிசம் என்றால் என்ன, அது ஏற்படுவதற்கான காரணங்கள் என்ன, அறிகுறிகள் மற்றும் சிகிச்சை என்ன? இந்த நோய் இரத்தத்தில் குறிப்பிடத்தக்க அதிகரிப்பு TSH (தைராய்டு தூண்டுதல் ஹார்மோன்) பின்னணியில் உருவாகிறது. இந்த வழக்கில், இலவச T3 மற்றும் T4 சாதாரண மட்டத்தில் இருக்கும்.
| வீடியோ (விளையாட கிளிக் செய்க). |
இந்த நிலையின் வளர்ச்சிக்கான காரணங்கள் பின்வரும் எதிர்மறை காரணிகள்:
- ஆட்டோ இம்யூன் தைராய்டிடிஸ் இருப்பு. ஏ.ஐ.டி என்பது சப்ளினிகல் ஹைப்போ தைராய்டிசம் ஆகும், இது தைராய்டு சுரப்பியின் திசுக்களின் வீக்கத்துடன் சேர்ந்துள்ளது. இந்த நோய் நோயெதிர்ப்பு மண்டலத்தின் செயலிழப்பின் பின்னணியில் தன்னை வெளிப்படுத்துகிறது, மனித உடல் அதன் சொந்த உயிரணுக்களை அழிக்கும்போது,
- குழந்தை பிறந்த காலம். பிறந்த முதல் 2 நாட்களில், இரத்த பரிசோதனைகள் TSH இன் சாதாரண செறிவை விட கணிசமாக அதிகமாக இருப்பதை வெளிப்படுத்துகின்றன. இந்த செயல்முறை குழந்தையின் உடலை குளிர்விப்பதோடு தொடர்புடையது என்று மருத்துவர்கள் நினைக்கிறார்கள். பின்னர், தைராய்டு ஹார்மோன்களின் செறிவு இயல்பாக்கப்படுகிறது,
- சில மருந்துகளை எடுத்துக்கொள்வது. டோபமைனின் ஒப்புமைகளைக் கொண்ட தைராய்டு சுரப்பி மருந்துகளின் செயல்பாட்டை குறிப்பாக எதிர்மறையாக பாதிக்கிறது, அத்துடன் கார்டரோன்,
- மத்திய ஹைப்போ தைராய்டிசம், இது பிட்யூட்டரி அல்லது ஹைபோதாலமஸின் செயலிழப்பால் ஏற்படுகிறது. இந்த வழக்கில், தைராய்டு ஹார்மோன்களின் அளவு கணிசமாகக் குறைகிறது, இது TSH இன் அதிகரிப்புக்கு வழிவகுக்கிறது. மேலும், இந்த பொருட்களின் உயிரியல் செயல்பாடு கணிசமாகக் குறைக்கப்படுகிறது,
- தைராய்டு ஹார்மோன்களுக்கு எதிர்ப்புடன் கூடிய பிறவி நோயியலின் இருப்பு. இது பி ஏற்பிகளுக்குப் பொறுப்பான மரபணுவின் பிறழ்வுடன் தொடர்புடையது,
- tireotropinoma. இது ஒரு பிட்யூட்டரி அடினோமா இருப்பதால் வகைப்படுத்தப்படுகிறது, இது TSH ஐ உருவாக்குகிறது. இந்த நோயியல் மிகவும் அரிதானது,
- மன நோய். நான்காவது நோயாளிகளில் மருந்து சிகிச்சையின் பின்னணியில் இந்த மீறல் நிகழ்கிறது,
- அட்ரீனல் பற்றாக்குறை (முதன்மை வடிவம்),
- euthyroid நோய்க்குறி
- சிறுநீரக செயலிழப்பு (நாட்பட்ட வடிவம்),
- மனித உடலில் அயோடின் குறைபாடு,
- தைராய்டு சுரப்பியை அகற்றுதல் (முழு அல்லது பகுதி),
- வேறுபட்ட இயற்கையின் தைராய்டு சுரப்பியில் அழற்சி செயல்முறைகள் இருப்பது,
- வீரியம் மிக்க கட்டிகள் முன்னிலையில் கழுத்தின் கதிர்வீச்சு அல்லது கதிரியக்க அயோடின் சிகிச்சை.
பெண்கள் அல்லது ஆண்களில் ஹைப்போ தைராய்டிசம் (சப்ளினிகல் வடிவம்) உச்சரிக்கப்படும் அறிகுறிகளுடன் இல்லை. ஒரு நோய்வாய்ப்பட்ட நபர் நோயின் அறிகுறிகளை சாதாரண சோர்வுடன் தொடர்புபடுத்தலாம். ஆகையால், மறைந்த ஹைப்போ தைராய்டிசத்தின் பல அறிகுறிகளின் முன்னிலையில், அவை பெரும்பாலும் தங்களை வெளிப்படுத்துகின்றன, உட்சுரப்பியல் நிபுணருடன் கட்டாய ஆலோசனை அவசியம். இந்த நோயின் அறிகுறிகள் பின்வருமாறு:
- நினைவகம் குறைந்தது, கவனத்தை ஈர்த்தது. அறிவார்ந்த செயல்பாட்டின் பொதுவான தடை உள்ளது,
- மனச்சோர்வு நிலைகளை உருவாக்கும் போக்கு உள்ளது (நோயாளிகளில் பாதி),
- பெண்களில், இந்த நோயியலின் ஒரு சிறப்பியல்பு மாதவிடாய் சுழற்சியின் மீறலாகும், இது மலட்டுத்தன்மையுடன் இருக்கும். அசாதாரண இனப்பெருக்க அமைப்பு கொண்ட அனைத்து நோயாளிகளிலும் இது 28% காணப்படுகிறது
- குளிர், குளிர்,
- உள்விழி அழுத்தத்தில் அதிகரிப்பு உள்ளது,
- தாழ்வெப்பநிலை, இதில் மனித உடல் வெப்பநிலை இயல்பை விட குறைகிறது,
- சோம்பல், சோர்வின் காரணமற்ற உணர்வு, மயக்கம்,
- இயங்குகிறது
- பசியின்மை சிறிது குறைவு,
- கேலக்டோரியா, இது முலைக்காம்புகளிலிருந்து பால் அல்லது கொலஸ்ட்ரம் வெளியிடுவதோடு,
- லிபிடோ குறைந்தது, ஆண்களில் ஆற்றலுடன் பிரச்சினைகள்,
- உலர்ந்த முடி மற்றும் முடி உதிர்தல்.
ஹைப்போ தைராய்டிசத்தின் துணைக் கிளினிக்கல் வடிவத்தின் அனைத்து அறிகுறிகளும் உறவினர். அவை 25-50% நோயாளிகளில் மட்டுமே காணப்படுகின்றன. சில சந்தர்ப்பங்களில், தைராய்டு சுரப்பியின் செயலிழப்பு கிட்டத்தட்ட ஏற்படாது.
ஹைப்போ தைராய்டிசத்தின் ஒரு துணை வடிவ வடிவம் சந்தேகிக்கப்பட்டால், பின்வரும் நடைமுறைகளை உள்ளடக்கிய ஒரு விரிவான ஆய்வு காண்பிக்கப்படுகிறது:
- தைராய்டு ஹார்மோன்களின் அளவை தீர்மானிக்க இரத்த தானம். தைராய்டின் செறிவு 2.6-5.7 மிமீல் / எல், 9-22 மிமீல் / எல் - ட்ரையோடோதைரோனைன் மற்றும் தைராக்ஸின் உகந்த அளவு. இந்த பகுப்பாய்வின் அடிப்படையில், ஹார்மோன்களின் அளவு படிப்படியாக மாறுவதால், இறுதி நோயறிதலைச் செய்வது மிகவும் கடினம். நோயின் ஆரம்ப கட்டத்தில், விதிமுறையிலிருந்து விலகல் முக்கியமற்றதாக இருக்கலாம்,
- AT-TG, AT-TPO குறிப்பிட்ட ஆன்டிபாடிகள் இருப்பதை தீர்மானிக்க இரத்த தானம். ஒரு ஆரோக்கியமான நபரில், இந்த பொருட்கள் முற்றிலும் இல்லாமல் அல்லது அவற்றின் செறிவு மிகக் குறைவு. இந்த ஆன்டிபாடிகள் கண்டறியப்படும்போது, நோயின் தன்னுடல் தாக்கம் பற்றி நாம் பேசலாம்,
- TSH போன்ற ஒரு பொருளின் அளவை தீர்மானித்தல். பொதுவாக, அதன் செறிவு 0.5-4.3 தேன் / எல் வரை இருக்க வேண்டும். இந்த ஹார்மோனின் அளவுகளில் ஏதேனும் மாற்றங்கள் கண்டறியப்பட்டால், தைராய்டு சுரப்பியின் மீறல் பற்றி பேசலாம்,
- scintigraphy பயன்பாடு. இந்த ஆராய்ச்சி முறை கதிரியக்க ஐசோடோப்புகளின் பயன்பாட்டை அடிப்படையாகக் கொண்டது. இந்த நோயறிதல் செயல்முறையைப் பயன்படுத்தி, தைராய்டு சுரப்பியில் ஏதேனும் நோயியல் மாற்றங்கள், எதிர்மறை செயல்முறைகள் மற்றும் வாஸ்குலர் வடிவத்தின் ஏதேனும் மீறல்கள் ஆகியவற்றை அடையாளம் காண்பது எளிது,
- பொது இரத்த பரிசோதனை. இந்த பகுப்பாய்வைக் கடந்த பிறகு, இரத்த சோகை, இரும்புச்சத்து குறைபாடு, வைட்டமின் பி 12 குறைபாடு பெரும்பாலும் கண்டறியப்படுகின்றன,
- தைராய்டு சுரப்பியின் அல்ட்ராசவுண்ட். இந்த உறுப்பின் நிலையை தீர்மானிக்க உதவும் ஒரு நோயறிதல் ஆய்வு நடத்தப்படுகிறது, இதன் அடிப்படையில் சப்ளினிகல் ஹைப்போ தைராய்டிசம் கண்டறியப்படுவது சாத்தியமாகும்,
- அடிவயிற்று குழியின் அல்ட்ராசவுண்ட். இயங்கும் நோயியல் செயல்முறையுடன் நியமிக்கப்பட்டார், இது முழு உயிரினத்தின் வேலையையும் எதிர்மறையாக பாதித்தது,
- மார்பின் எக்ஸ்ரே நோயறிதல். இது எலும்புக்கூட்டில் எதிர்மறையான மாற்றங்களை அடையாளம் காண்பதை நோக்கமாகக் கொண்டுள்ளது, கடுமையான நோயியல் நிலைமைகளில் திரவத்தின் இருப்பை தீர்மானிக்கிறது,
- இதய மின். இதயத்தின் வேலையுடன் தொடர்புடைய சிக்கல்களை அடையாளம் காட்டுகிறது, இது ஹைப்போ தைராய்டிசத்தைத் தூண்டியது.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்துடன், உடலில் தைராய்டு ஹார்மோன்களின் அளவைக் கட்டுப்படுத்தும் மருந்துகளை எடுத்துக்கொள்வது சிகிச்சையில் அடங்கும். நோயாளியின் நிலையைப் பற்றிய முழுமையான ஆய்வு மற்றும் எதிர்மறையான விளைவுகளை வளர்ப்பதற்கான அபாயங்களை மதிப்பீடு செய்த பின்னர் இத்தகைய சிகிச்சை நடைபெற வேண்டும்.
ஹார்மோன் மாற்று சிகிச்சையில் எல்-தைராக்ஸின் எடுத்துக்கொள்வது அடங்கும். ஹைப்போ தைராய்டிசம் கண்டறியப்பட்ட பிறகு கர்ப்பிணிப் பெண்களுக்கு இந்த மருந்து கட்டாயமாகும். மற்ற சந்தர்ப்பங்களில், பல மாதங்களுக்கு ஹார்மோன் மாற்று சிகிச்சையைப் பயன்படுத்த வேண்டாம் என்று மருத்துவர் முடிவு செய்யலாம். ஒரு குறிப்பிட்ட காலத்திற்குப் பிறகு, நோயாளிகளுக்கு இரண்டாவது பகுப்பாய்வு ஒதுக்கப்படுகிறது. இரத்தத்தில் உள்ள ஹார்மோன்களின் செறிவு எவ்வளவு மாறிவிட்டது என்பதை தீர்மானிக்க இது உங்களை அனுமதிக்கிறது. நேர்மறையான இயக்கவியல் இல்லை என்றால், எல்-தைராக்ஸைன் எடுப்பது குறித்து ஒரு முடிவு எடுக்கப்படுகிறது. சமீபத்திய மருந்துகள் இந்த மருந்துகளைப் பயன்படுத்திய பிறகு, 30% நோயாளிகளில் நோயாளிகளின் நிலையில் முன்னேற்றம் காணப்படுகிறது.
நேர்மறையான முடிவு இருந்தபோதிலும், எல்-தைராக்ஸைன் எடுக்கும்போது பல நோயாளிகள் விரும்பத்தகாத பக்க விளைவுகளை தெரிவிக்கின்றனர். இந்த மருந்துடன் ஹைப்போ தைராய்டிசத்தின் சப்ளினிகல் வடிவத்திற்கு சிகிச்சையளிக்கும் போது, சில சந்தர்ப்பங்களில், நோயாளிகள் உடல் எடை அதிகரிப்பு, காரணமில்லாத பதட்டம், தூக்கக் கலக்கம் மற்றும் டாக்ரிக்கார்டியா ஆகியவற்றின் தோற்றத்தைக் குறிப்பிடுகின்றனர்.
மேலும், ஹைப்போ தைராய்டிசத்தின் துணைக் கிளினிக்கல் வடிவத்தை அடையாளம் காணும்போது, இந்த நிலைக்கான காரணத்தைக் கண்டறிந்து முற்றிலுமாக அகற்றுவது மிகவும் முக்கியம். எனவே, குறிப்பிட்ட நோயியலைப் பொறுத்து, ஒரு குறிப்பிட்ட சிகிச்சை பரிந்துரைக்கப்படுகிறது. அயோடின் (அயோடோமரின் மற்றும் பிற) கொண்ட மருந்துகள் உட்பட வைட்டமின்-தாது வளாகங்களை எடுத்துக்கொள்வது கட்டாயமாகும். சில பொருட்களின் குறைபாட்டின் உடலில் நிரப்புதல் அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் வேலையை சாதகமாக பாதிக்கிறது. குறிப்பாக, தைராய்டு சுரப்பிக்கு அயோடின் மிகவும் அவசியம். அதன் குறைபாடு ஹைப்போ தைராய்டிசத்தின் வளர்ச்சியை நேரடியாக பாதிக்கிறது.
ஹைப்போ தைராய்டிசத்தின் ஒரு சப்ளினிகல் வடிவத்தின் முன்னிலையில், உங்கள் உணவை சரிசெய்வது மிகவும் முக்கியம். சோயா, பாலிஅன்சாச்சுரேட்டட் கொழுப்பு அமிலங்கள் (கொழுப்பு மீன், வேர்க்கடலை, சூரியகாந்தி மற்றும் வெண்ணெய், வெண்ணெய்) கொண்ட உணவுப் பொருட்களிலிருந்து விலக்க பரிந்துரைக்கப்படுகிறது. சர்க்கரையின் பயன்பாட்டை முடிந்தவரை கட்டுப்படுத்துவதும், குடிநீரின் அளவை ஒரு நாளைக்கு 600 மில்லி ஆக குறைப்பதும் மதிப்பு. கடல் உணவுகள், இறைச்சி, புதிய பழங்கள், ஒரு சிறிய அளவு இயற்கை காபி ஆகியவற்றை உணவில் சேர்க்க பரிந்துரைக்கப்படுகிறது. இத்தகைய உணவு தைராய்டு சுரப்பியின் செயல்பாட்டை சாதகமாக பாதிக்கும்.
- தைராய்டு நோய். பிழைகள் இல்லாமல் சிகிச்சை. - எம் .: ஏஎஸ்டி, சோவா, வி.கே.டி, 2007 .-- 128 பக்.
- ஹென்றி, எம். க்ரோனன்பெர்க் தைராய்டு சுரப்பியின் நோய்கள் / ஹென்றி எம். க்ரோனன்பெர்க் மற்றும் பலர். - எம் .: ரீட் எல்சிவர், 2010. - 392 ப.
- கிரேக்கோவா, டி. தைராய்டு சுரப்பி பற்றி உங்களுக்குத் தெரியாத அனைத்தும் / டி. கிரேகோவா, என். மெஷ்செரியகோவா. - எம் .: சென்டர்போலிகிராப், 2014 .-- 254 பக்.
Ольга மெலிகோவா ஓல்கா அலெக்ஸாண்ட்ரோவ்னா - மருத்துவர் உட்சுரப்பியல் நிபுணர், அனுபவம் 2 ஆண்டுகள்.
தைராய்டு சுரப்பி, கணையம், அட்ரீனல் சுரப்பி, பிட்யூட்டரி சுரப்பி, பாலியல் சுரப்பிகள், பாராதைராய்டு சுரப்பிகள், தைமஸ் சுரப்பி போன்றவை: நாளமில்லா அமைப்பின் நோய்களைத் தடுப்பது, கண்டறிதல் மற்றும் சிகிச்சையில் அவர் ஈடுபட்டுள்ளார்.
சப்ளினிகல் ஹைப்போ தைராய்டிசம் பெரும்பாலும் அறிகுறியற்ற வடிவத்தில் தொடர்கிறது. இந்த நோயியல் நிலை தைராய்டு-தூண்டுதல் ஹார்மோனின் அதிகரித்த உற்பத்தியுடன் தொடர்புடையது, இது பிற உறுப்புகள் மற்றும் அமைப்புகளின் பலவீனமான செயல்பாட்டிற்கு வழிவகுக்கிறது.எனவே, ஹார்மோன் அளவு 10 mU / l க்கும் அதிகமாக இருப்பதால், இதய செயலிழப்பு ஏற்படும் ஆபத்து கணிசமாக அதிகரிக்கிறது. ஆபத்து காரணிகளில் ஒன்று முதுமை, எனவே இரத்தத்தில் உள்ள ஹார்மோன்களின் அளவை ஆண்டுக்கு 1 முறையாவது சரிபார்க்க பரிந்துரைக்கப்படுகிறது. நோய்க்கான சிகிச்சை செயற்கை ஹார்மோன் மருந்துகளைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது. சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் சிகிச்சை கர்ப்பத்திலும் குழந்தை பருவத்திலும் அதன் சொந்த பண்புகளைக் கொண்டுள்ளது.
மனித உடலில் உள்ள தைராய்டு சுரப்பியின் முக்கிய செயல்பாடு தைராய்டு ஹார்மோன்களின் உற்பத்தி ஆகும் - தைராக்ஸின் டி 4 மற்றும் ட்ரையோடோதைரோனைன் டி 3, இதில் அயோடின் அணுக்கள் உள்ளன. இந்த ஹார்மோன்கள் பின்வரும் செயல்முறைகளை ஒழுங்குபடுத்துகின்றன:
- சாதாரண வளர்ச்சி மற்றும் வளர்ச்சி,
- வெப்ப உற்பத்தி
- ஆக்ஸிஜனை உறிஞ்சுதல் மற்றும் சுவாச செயல்பாடுகளை பராமரித்தல்,
- இதய துடிப்பு மற்றும் வலிமையின் கட்டுப்பாடு,
- இரைப்பை குடல் இயக்கம்,
- புரத தொகுப்பு
- இதய மற்றும் எலும்பு தசைகளில் அட்ரினெர்ஜிக் ஏற்பிகளின் நிலை.
T4 மற்றும் T3 இன் உற்பத்தி தைராய்டு தூண்டுதல் ஹார்மோன் (TSH) மூலம் கட்டுப்படுத்தப்படுகிறது, இது பிட்யூட்டரி சுரப்பியில் ஒருங்கிணைக்கப்படுகிறது. சப்ளினிகல் ஹைப்பர் தைராய்டிசம் என்பது ஒரு வகை தைராய்டு செயலிழப்பு ஆகும், இதில் டி.எஸ்.எச் அதிகரிப்பு உள்ளது மற்றும் சீரம் இல்லாத புற ஹார்மோன்கள் டி 3 மற்றும் டி 4 ஆகியவை காணப்படுகின்றன.
இந்த ஹார்மோன்களுக்கு இடையே ஒரு தலைகீழ் உறவு உள்ளது - அதிக தைராய்டு-தூண்டுதல் ஹார்மோன், குறைந்த T3 மற்றும் T4 உற்பத்தி செய்யப்படுகின்றன.
TSH இன் அதிகரிப்பு தைராய்டு சுரப்பியின் அழிவின் ஆரம்ப அறிகுறியாகும், எனவே பல வல்லுநர்கள் இந்த நோயியலை வெளிப்படையான ஹைப்போ தைராய்டிசத்தின் வளர்ச்சியின் ஆரம்ப கட்டமாக கருதுகின்றனர். நோயின் சப்ளினிகல் வடிவத்தை வெளிப்படையானதாக மாற்றுவதற்கான ஆபத்து காரணி தைராய்டு திசுக்களுக்கு ஆன்டிபாடிகளின் அளவு அதிகரிப்பதாகும். இரண்டு அறிகுறிகளையும் கொண்ட நோயாளிகளின் மருத்துவ அவதானிப்புகள் 4-8 ஆண்டுகளுக்குள் 20-50% நோயாளிகளில் வெளிப்படையான ஹைப்போ தைராய்டிசம் உருவாகிறது என்பதைக் காட்டுகிறது, மேலும் 65 வயதுக்கு மேற்பட்டவர்களில், இந்த நோய்க்கான ஆபத்து 80% ஆகும்.
வயதில் உயர்ந்த TSH அளவைச் சார்ந்திருத்தல்
மருத்துவ ரீதியாக கடுமையானதை விட சப்ளினிகல் ஹைப்போ தைராய்டிசம் மிகவும் பொதுவானது, முறையே 15% மற்றும் 2-3% வரை. ஆண்களை விட பெண்களில் நோயியல் அதிகம் காணப்படுகிறது. இந்த வகை ஹைப்போ தைராய்டிசம் அதிக நிகழ்வு விகிதம், மங்கலான அறிகுறிகள் அல்லது அதன் முழுமையான இல்லாமை ஆகியவற்றால் வகைப்படுத்தப்படுவதால், குறைந்தது 5 வருடங்களுக்கு ஒரு முறை, 35 வயதுக்கு மேற்பட்ட பெண்கள் மற்றும் 50 வயதுக்கு மேற்பட்ட ஆண்கள் அனைவருக்கும் TSH ஐப் படிக்க ஹார்மோன் இரத்த பரிசோதனை செய்ய பரிந்துரைக்கப்படுகிறது.
நோயின் ஆபத்து மற்ற நோய்களின் பல்வேறு மருத்துவ வெளிப்பாடுகளாக மறைக்கப்பட்டு “மாறுவேடமிட்டுள்ளது” என்பதன் மூலம், முக்கிய உறுப்புகளின் செயல்பாட்டில் நோயியல் மாற்றங்களை ஏற்படுத்துகிறது. எனவே, வளர்சிதை மாற்ற செயல்முறைகளின் சரிவு கொழுப்பு வளர்சிதை மாற்றத்தை மீறுவதற்கும், உடல் எடையை அதிகரிப்பதற்கும் வழிவகுக்கிறது, இதன் பின்னணியில், பெருந்தமனி தடிப்பு மற்றும் கரோனரி இதய நோய் உருவாகிறது. மாரடைப்பு ஏற்படும் ஆபத்து ஆரோக்கியமானவர்களை விட 2.5 மடங்கு அதிகம். சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் சிகிச்சைக்கு ஹார்மோன் மாற்று மருந்துகளைப் பயன்படுத்துவது நோயியல் நிலைமைகளின் உண்மையான காரணத்தை அகற்றி இதய செயல்பாட்டை மீட்டெடுக்கலாம். கர்ப்பிணிப் பெண்களுக்கு இந்த நோயை சரியான நேரத்தில் அடையாளம் காண்பது மிகவும் முக்கியம், ஏனெனில் இது தாங்கும் கருவில் ஏற்படும் அசாதாரணங்களின் வளர்ச்சியைத் தடுக்க உதவும்.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் நோயியல் செயல்முறையின் இதயத்தில் T4 என்ற ஹார்மோன் பற்றாக்குறை உள்ளது, இது இரத்தத்தில் அதன் சாதாரண நிலை கண்டறியப்பட்டாலும் வளர்சிதை மாற்ற செயல்முறைகளுக்கு அவசியம். டிஎஸ்ஹெச் அளவு அதிகரிப்பதில் டி 4 குறைபாடு பிரதிபலிக்கிறது. நோய்க்கான காரணங்கள் பின்வருமாறு:
- ஆட்டோ இம்யூன் தைராய்டிடிஸ் என்பது நோயியலின் வளர்ச்சியில் ஒரு முக்கிய காரணியாகும்.
- தைராய்டு சுரப்பியில் அழற்சி செயல்முறைகள், அறிகுறியற்றவை உட்பட.
- லித்தியம் கொண்ட மருந்துகளை எடுத்துக்கொள்வது, கதிரியக்க அயோடின் பயன்பாட்டுடன் சிகிச்சை.
- தைரோடாக்சிகோசிஸுடன் "தைராய்டு சுரப்பியின்" ஒரு பகுதியை அகற்றுவதற்கான செயல்பாடு.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தை வளர்ப்பதற்கான ஆபத்து காரணிகள் பின்வருமாறு:
- உடல் பருமன்
- நோயாளியின் வயது 80
- நாள்பட்ட மன அழுத்தம் மற்றும் இரவு வேலை,
- பிறவி தைராய்டு நோய்,
- உணவில் அயோடின் பற்றாக்குறை,
- ஹார்மோன் கோளாறுகள்.
TSH இன் அதிகரித்த உற்பத்திக்கான காரணங்களும் பின்வரும் நிபந்தனைகளாக இருக்கலாம், இதன் மூலம் மேலும் வேறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது:
- பிறந்த முதல் நாளில் (20 mU / l வரை) புதிதாகப் பிறந்த குழந்தைகளில் TSH இன் உடலியல் ரீதியாக நிர்ணயிக்கப்பட்ட வெளியீடு,
- மருந்துகளுடன் சிகிச்சை - டோபமைன் எதிரிகள், தைராய்டு ஹார்மோன்களின் உயிரியக்கவியல் தடுப்பான்கள் (செருகல், எக்ளோனில், கோர்டரோன், அமியோடரோன் மற்றும் பிற),
- ஹைபோதாலமஸ் மற்றும் பிட்யூட்டரி சுரப்பியில் உள்ள கோளாறுகளால் ஏற்படும் ஹைப்போ தைராய்டிசம்,
- தைராய்டு ஹார்மோன் ஏற்பிகளின் எதிர்ப்புடன் தொடர்புடைய பிறவி நோயியல்,
- நாள்பட்ட சிறுநீரக செயலிழப்பு
- பிட்யூட்டரி சுரப்பியின் சுரப்பி திசுக்களின் கட்டிகள்,
- ஹைபோதாலமிக்-பிட்யூட்டரி அமைப்பை செயல்படுத்துவதோடு தொடர்புடைய மன நோய்,
- அட்ரீனல் பற்றாக்குறை,
- கடுமையான பொது நோயியல், காயங்கள் மற்றும் செயல்பாடுகள். மீட்பு காலத்தில், TSH அளவு 20 mU / l வரை அதிகரிக்கக்கூடும், எனவே, இரத்தத்தில் உள்ள ஹார்மோன்களின் அளவை மீண்டும் தீர்மானிக்க வேண்டியது அவசியம்.
நோய்க்கான எந்த அறிகுறிகளும் இல்லாதிருப்பதை சப்ளினிகல் ஹைப்போ தைராய்டிசம் அறிவுறுத்துகிறது. இருப்பினும், இந்த நோயியல் வெளிப்படையான ஹைப்போ தைராய்டிசம் போன்ற அறிகுறிகளால் வகைப்படுத்தப்படுகிறது, ஆனால் குறைவாக உச்சரிக்கப்படுகிறது. இந்த நோயின் மருத்துவப் போக்கின் பல வடிவங்கள் வேறுபடுகின்றன, எந்த அமைப்புகள் மற்றும் உறுப்புகள் அதிகம் பாதிக்கப்படுகின்றன என்பதைப் பொறுத்து:
- இரைப்பை குடல்: மலச்சிக்கல், குமட்டல், வாந்தி, வலது ஹைபோகாண்ட்ரியத்தில் கடுமையான வலி, பித்தநீர் பாதையின் பலவீனமான இயக்கத்துடன் தொடர்புடையது.
- வாத நோய்: மூட்டுகளில் வீக்கம் மற்றும் வலி, அவற்றின் சிதைவு, கீல்வாதம் ஏற்படுவதால் இயக்கம் கட்டுப்படுத்துதல்.
- பெண்ணோயியல்: கருப்பை இரத்தப்போக்கு, கருவுறாமை (28% வழக்குகளில்), பெண்களில் மாதாந்திர சுழற்சியின் மீறல்கள், கர்ப்பிணிப் பெண்களில் முன்கூட்டிய பிறப்பு, நஞ்சுக்கொடி சீர்குலைவு.
- இருதய மற்றும் வாஸ்குலர்: உயர் இரத்த அழுத்தம், அரித்மியா, இதயத்தின் நோயியல் விரிவாக்கம், இதய தசையின் ஹைபர்டிராபி, இரத்தத்தில் “கெட்ட” கொழுப்பின் அளவு அதிகரிப்பதன் காரணமாக பெருந்தமனி தடிப்புத் தோல் அழற்சி, இரத்த சோகை, அதிகரித்த உள்விழி அழுத்தம்.
தைராய்டு ஹார்மோன்கள் வளர்சிதை மாற்ற செயல்முறைகளை பாதிக்கும் என்பதால், பின்வரும் விலகல்கள் கூடுதலாக நோயாளிகளிடமும் இருக்கலாம்:
- மனநிலை மோசமடைதல், மனச்சோர்வு, பதட்டம் (பாதிக்கும் மேற்பட்ட நோயாளிகளில்),
- பலவீனமான நினைவகம், மூளை மற்றும் செறிவின் அறிவாற்றல் செயல்பாடுகள்,
- பொதுவான பலவீனம் மற்றும் சோர்வு,
- அதிகரித்த புரோலாக்டின் உற்பத்தி.
நோயைக் கண்டறிவதற்கான முக்கிய முறை இரத்தத்தில் உள்ள ஹார்மோன்களின் அளவை தீர்மானிப்பதாகும். இந்த வழக்கில், TSH இன் நிலை 4-10 mU / l அல்லது அதற்கு மேற்பட்ட வரம்பில் உள்ளது. தைராய்டு சுரப்பியை ஆய்வு செய்ய பின்வரும் முறைகளைப் பயன்படுத்தி விலகலுக்கான காரணங்கள் குறிப்பிடப்படுகின்றன:
- அல்ட்ராசவுண்ட்
- சிண்டிகிராபி (ரேடியோனூக்ளைடு கண்டறிதல்),
- பஞ்சர் பயாப்ஸி (வீரியம் மிக்க செயல்முறைகளுடன்),
- தைரோபெராக்சிடேஸுக்கு ஆன்டிபாடிகளை தீர்மானித்தல் (ஆட்டோ இம்யூன் நோய்களைக் கண்டறிய).
பல சந்தர்ப்பங்களில், டி.எஸ்.எச் அளவை மீறுவது ஒரு மீளக்கூடிய நிகழ்வு என்பதால், முதல் 3-6 மாதங்களுக்குப் பிறகு மருந்துகளை பரிந்துரைப்பதற்கு முன்பு மீண்டும் மீண்டும் இரத்த பரிசோதனை தேவைப்படுகிறது. ஹார்மோன் மாற்று சிகிச்சைக்கான அறிகுறிகள் பின்வருமாறு:
- TSH நிலை> 10 IU / L,
- 5
- கர்ப்பம் அல்லது அதன் திட்டமிடல்,
- தைராய்டு ஹார்மோன்களின் உற்பத்தி பலவீனமாக இருப்பதால் கருவுறாமைக்கான சிகிச்சை.
பின்வரும் எதிர்மறை காரணிகள் சப்ளினிகல் ஹைப்போ தைராய்டிசத்திற்கான மருந்து சிகிச்சைக்கு ஆதரவாகக் குறிக்கின்றன:
- பல உறுப்புகள் மற்றும் அமைப்புகளின் வேலைக்கு இடையூறு,
- நோய்களின் தொலைநிலை ஆபத்து, குறிப்பாக 50 வயதுக்கு மேற்பட்ட பெண்களுக்கு இருதய நோய்,
- நோய் உச்சரிக்கப்படும் வடிவமாக மாறுவதற்கான சாத்தியக்கூறுகள் அதிகரித்தன,
- பெரியவர்களில் தன்னிச்சையான சுய சிகிச்சைமுறை ஒரு சிறிய அளவு,
- கர்ப்ப காலத்தில் கருவில் ஏற்படும் அசாதாரணங்கள் அதிகரிக்கும் ஆபத்து.
சிகிச்சையின் செயல்திறன் சுமார் 30% ஆகும். ஒரு செயற்கை தைராய்டு ஹார்மோன் (எஃபெராக்ஸ், பாகோதைராக்ஸ், யூடிராக்ஸ், அயோடிராக்ஸ், எல்-டைரோக், எல்-தைராக்ஸின், லெவோதைராக்ஸின், டைரோ -4) சோடியம் லெவோதைராக்ஸின் அடிப்படையிலான மருந்துகளுடன் சிகிச்சை மேற்கொள்ளப்படுகிறது. பெரியவர்களில் மருந்தின் அளவு 1 μg / kg (ஆரம்ப டோஸ் 25-50 μg, மாறிலி 50-75 μg / day.). இதய நோய் இல்லாத நிலையில் 50-60 வயதுக்கு மேற்பட்ட நோயாளிகளில், ஆரம்ப டோஸ் ஒரு நாளைக்கு 50 μg அளவில் பரிந்துரைக்கப்படுகிறது. மருந்து காலையில் ஒரு முறை வெறும் வயிற்றில் எடுக்கப்படுகிறது. சிகிச்சையின் விளைவாக TSH இன் அளவு 0.3-3 IU / L ஆகக் குறைக்கப்பட வேண்டும். அதன் கட்டுப்பாடு 4-8 வாரங்களுக்குப் பிறகு அல்லது மருந்தின் அளவை மாற்றிய பின் மேற்கொள்ளப்படுகிறது. உறுப்பு செயல்பாடுகள் மீட்கப்படுவதால் மருந்துகளின் டோஸ் சரிசெய்தலுடன் சிகிச்சையின் காலம் நிரந்தரமானது.
சிகிச்சையின் பின்னர், பின்வரும் நேர்மறையான விளைவுகள் குறிப்பிடப்படுகின்றன:
- வளர்சிதை மாற்றத்தை இயல்பாக்குதல், இரத்தக் கொழுப்பைக் குறைத்தல்,
- உள்விழி அழுத்தம் குறைதல்,
- நினைவகம் மற்றும் அறிவாற்றல் செயல்பாடுகளின் முன்னேற்றம்,
- இதய தசையின் செயல்பாட்டை இயல்பாக்குதல்,
- மனச்சோர்வு நோய்க்குறி குறைவு.
கர்ப்பிணிப் பெண்களில், சாதாரண TSH அளவுகள் பின்வரும் வரம்புகளில் உள்ளன:
- முதல் மூன்று மாதங்கள்: 0.1-2.5 mU / l,
- இரண்டாவது: 0.2-3.0 mU / l,
- மூன்றாவது: 0.3-3.0 mU / l.
TSH அளவுகள் மற்றும் கர்ப்பம்
குறைந்த மதிப்புகள் (
ஒரு கர்ப்பிணிப் பெண்ணில் சப்ளினிகல் ஹைப்போ தைராய்டிசம் இருப்பது தாய் மற்றும் கருவுக்கு கடுமையான சிக்கல்களை ஏற்படுத்தும்:
- தன்னிச்சையான கருச்சிதைவுகள்,
- கர்ப்பிணி நீரிழிவு
- அகால பிறப்பு
- preeclampsia - கர்ப்பத்தின் பிற்பகுதியில் நச்சுத்தன்மை, இது கடுமையான சந்தர்ப்பங்களில் மூளை மற்றும் அதன் எடிமாவுக்கு இரத்த வழங்கல் மீறலுக்கு வழிவகுக்கிறது,
- குழந்தையின் எதிர்கால மன வளர்ச்சியில் சரிவு.
ஆகையால், கர்ப்பிணிப் பெண்களுக்கு லெவோதைராக்ஸின் தயாரிப்புகளும் பரிந்துரைக்கப்படுகின்றன, டி.எஸ்.எச் குறையும் வரை ஒரு நாளைக்கு 1.2 மி.கி / கி.கி.
பிரசவத்திற்குப் பிறகு, டோஸ் கர்ப்பத்திற்கு முன்பு இருந்த மதிப்புக்கு குறைக்கப்படுகிறது. கர்ப்பகாலத்தின் போது மட்டுமே இந்த நோய் கண்டறியப்பட்டால், டி.எஸ்.எச்
தளத்தின் அனைத்து தகவல்களும் தகவல் நோக்கங்களுக்காக வழங்கப்படுகின்றன. எந்தவொரு பரிந்துரைகளையும் பயன்படுத்துவதற்கு முன், உங்கள் மருத்துவரை அணுகவும்.
தளத்துடன் செயலில் உள்ள இணைப்பைக் குறிக்காமல் முழு அல்லது பகுதி தகவல்களை நகலெடுப்பது தடைசெய்யப்பட்டுள்ளது.
உணவு மற்றும் வாழ்க்கை முறை
நோயியலின் ஒரு துணை மருத்துவப் படிப்புக்கு, அயோடின் மற்றும் பி வைட்டமின்கள் நிறைந்த உணவு பரிந்துரைக்கப்படுகிறது. அயோடின் குறைபாடு நிலைகளை அகற்றவும் தைராய்டு சுரப்பியை இயல்பாக்கவும், உணவில் பின்வருவன அடங்கும்:
- இறால்,
- கடல் காலே,
- உணவு இறைச்சி
- கடல் மீன்
- கீரைகள்,
- Persimmon,
- பார்லி தோப்புகள்
- கீரை.
ஒட்டுமொத்த நல்வாழ்வை மேம்படுத்த, நீங்கள் செய்ய வேண்டியது:
- போதை பழக்கத்தை கைவிடுங்கள்,
- உடல் செயலற்ற தன்மையைத் தவிர்க்கவும்
- சீரான சாப்பிடுங்கள்.
ஆட்டோ இம்யூன் தைராய்டிடிஸ் மூலம், வாழ்நாள் HRT குறிக்கப்படுகிறது. எனவே, மருந்துகளின் அளவை சரிசெய்ய ஒரு உட்சுரப்பியல் நிபுணரால் பரிசோதிக்க வருடத்திற்கு 2 முறையாவது அவசியம்.
நோய் அம்சம்
தைராய்டு சுரப்பி கழுத்தில் அமைந்துள்ளது மற்றும் பட்டாம்பூச்சியின் வடிவத்தைக் கொண்டுள்ளது. பொதுவாக, அவள் தெளிவாக இல்லை. இந்த உடலால் உற்பத்தி செய்யப்படும் ஹார்மோன்கள் பல உறுப்புகள் மற்றும் அமைப்புகளின் இயல்பான செயல்பாட்டிற்கு தேவைப்படுகின்றன. தைராய்டு ஹார்மோன்கள் எடை, இனப்பெருக்க செயல்பாடு, வளர்சிதை மாற்றம், தெர்மோர்குலேஷன் ஆகியவற்றை பாதிக்கின்றன.
சரியான சிகிச்சையை பரிந்துரைக்க, சப்ளினிகல் தைராய்டு ஹைப்போ தைராய்டிசம் என்றால் என்ன, இந்த நோய் எவ்வாறு வெளிப்படுகிறது என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும். இது தைராய்டு சுரப்பியின் அழிவின் ஆரம்ப வடிவம், இருப்பினும், கடுமையான அறிகுறிகள் காணப்படவில்லை. கடுமையான ஹார்மோன் ஏற்றத்தாழ்வுடன், அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் செயல்பாட்டில் ஒரு செயலிழப்பைக் காணலாம். இந்த நோய் ரகசியமாக தொடர்கிறது மற்றும் தைராய்டு சுரப்பியின் அடிப்படை செயல்பாடுகளை மெதுவாக அழிப்பதன் மூலம் வகைப்படுத்தப்படுகிறது.

நோயியல் செயல்முறையின் விளைவுகள் மிகவும் ஆபத்தானவை என்பதால், சரியான நேரத்தில் சிகிச்சையை நடத்துவது மிகவும் முக்கியம். பெண்களில், இந்த நிலை மாதவிடாய் முறைகேடுகள் மற்றும் மலட்டுத்தன்மையை ஏற்படுத்தும், மேலும் ஆண்களில் இது ஆற்றலுடன் சிக்கல்களைத் தூண்டுகிறது. கூடுதலாக, இந்த நோய் இருதய, நரம்பு மற்றும் செரிமான அமைப்புகளின் செயல்பாட்டில் சரிவைத் தூண்டும். சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் கட்டத்தைப் பொறுத்து, நோயியலின் முன்கணிப்பு மற்றும் தன்மை தீர்மானிக்கப்படுகிறது.
காரணங்கள்
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் காரணங்கள் மிகவும் வித்தியாசமாக இருக்கலாம், குறிப்பாக, வேறு சில நோய்கள், மருந்துகளின் பயன்பாடு, அத்துடன் ஹார்மோன் மற்றும் கதிர்வீச்சு சிகிச்சை ஆகியவை மீறலைத் தூண்டும். கூடுதலாக, தூண்டும் காரணிகளில், இது போன்றவற்றை வேறுபடுத்துவது அவசியம்:
- ஒரு குழந்தையின் உள் உறுப்புகளின் முறையற்ற வளர்ச்சி,
- தைராய்டு சுரப்பி ஓரளவு அல்லது முழுமையாக அகற்றப்பட்டது,
- உடலில் அயோடின் பற்றாக்குறை,
- இந்த உறுப்பை பாதிக்கும் மருந்துகளின் நீண்டகால பயன்பாடு,
- அருகிலுள்ள திசுக்களில் ஏற்படும் அழற்சி செயல்முறைகள்,
- கதிரியக்க அயோடின் வெளிப்பாடு.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்திற்கு ஒன்று அல்லது அதற்கு மேற்பட்ட காரணங்கள் இருந்தால், நோயின் போக்கை சரியான நேரத்தில் அங்கீகரிக்க நீங்கள் அவ்வப்போது ஒரு பரிசோதனைக்கு உட்படுத்த வேண்டும். நோயியல் மரபுரிமையாக இருக்கலாம் மற்றும் இளமை பருவத்தில் பிறவி அல்லது வெளிப்படையானதாக இருக்கலாம். தைராய்டு சுரப்பியின் வீக்கம் அல்லது அயோடின் அதிகப்படியான அளவு ஆகியவற்றால் ஹைப்போ தைராய்டிசத்தின் வளர்ச்சி தூண்டப்படலாம். கோயிட்டர் அல்லது ஆட்டோ இம்யூன் தைராய்டிடிஸ் உள்ள நோயாளிகள் ஆபத்தில் உள்ளனர்.
முக்கிய அறிகுறிகள்
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் அறிகுறிகள் அதிகம் உச்சரிக்கப்படவில்லை என்ற போதிலும், இதேபோன்ற நிலை சில குறிப்பிட்ட அறிகுறிகளுடன் இருக்கலாம். இந்த நோயின் வெளிப்பாடு மற்ற மனோவியல் மற்றும் சோமாடிக் கோளாறுகளுடன் எளிதில் குழப்பமடையக்கூடும். பெரும்பாலும், முக்கிய வெளிப்பாடுகளில், மலச்சிக்கல் வேறுபடுகிறது, இது வயிற்றுப்போக்கு நோய்க்குறியுடன் மாற்றலாம். பித்தப்பை நோயின் அறிகுறிகளும் ஏற்பட வாய்ப்புள்ளது.

கூடுதலாக, ஹைப்போ தைராய்டிசத்துடன், இருதய அமைப்பின் நோய்கள் இருக்கலாம், குறிப்பாக, அதிகரித்த அழுத்தம், பெரிகார்டியல் குழியில் வெளியேற்றம். பெண்களில், சப்ளினிகல் ஹைப்போ தைராய்டிசம் அவ்வப்போது ஏற்படும் இரத்தப்போக்கு மற்றும் ஆஸ்டியோஆர்த்ரோசிஸின் முன்னேற்றம் ஆகியவற்றின் வடிவத்தில் தன்னை வெளிப்படுத்திக் கொள்ளலாம்.
குறிப்பிட்ட அறிகுறிகளில், குரலின் கரடுமுரடான தன்மை, நாக்கில் அதிகரிப்பு, முகத்தின் வீக்கம் ஆகியவற்றை வேறுபடுத்துவது அவசியம். நோய் முன்னேறும்போது, அறிகுறிகள் ஓரளவு அதிகரிக்கும். ஹார்மோன்கள் இல்லாததன் விளைவாக, மனித அறிவுசார் திறன்களின் படிப்படியான சரிவு மற்றும் நினைவகக் குறைபாடு ஏற்படுகிறது. சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் கடைசி கட்டத்தில், அழுத்தம் மற்றும் பார்வைக் குறைபாட்டின் அதிகரிப்பு காணப்படுகிறது. அதே நேரத்தில், முடி உடையக்கூடியதாகவும் மெல்லியதாகவும், தோல் சாம்பல்-மஞ்சள் நிறமாகவும் மாறும். கூடுதலாக, தைராய்டு செயல்பாடு குறைந்து வரும் பின்னணியில், இரத்த சோகை மற்றும் பிராடி கார்டியா ஆகியவை காணப்படுகின்றன.
இது சேவை வழங்கல்
சப்ளினிகல் ஹைப்போ தைராய்டிசத்திற்கு எவ்வாறு சிகிச்சையளிப்பது என்பதை தீர்மானிக்க, முதலில் ஒரு நோயறிதல் செய்யப்பட வேண்டும். நோயறிதல் முக்கியமாக இரத்த பரிசோதனைகளின் அடிப்படையில் செய்யப்படுகிறது. இந்த வழக்கில் சிறப்பியல்பு தைராய்டு-தூண்டுதல் ஹார்மோனின் அதிகரிப்பு தைராய்டு ஹார்மோன்களின் இயல்பான அளவைக் கொண்டுள்ளது.

கூடுதலாக, கூடுதல் ஆராய்ச்சி முறைகள் பரிந்துரைக்கப்படலாம், குறிப்பாக, போன்றவை:
- ஆன்டிபாடி சோதனை
- இதய மின்,
- அல்ட்ராசவுண்ட் கண்டறிதல்
- ஊடுகதிர் படமெடுப்பு,
- சிண்டிக்ராஃபி
- இரத்த உயிர் வேதியியல்.
இத்தகைய நுட்பங்கள் தைராய்டு சுரப்பியின் செயல்பாட்டில் உள்ள விலகல்களையும், நோயின் போக்கின் விளைவாக பிற உறுப்புகளின் வேலையில் ஏற்படும் இடையூறுகளையும் தீர்மானிக்க உதவுகிறது.
கர்ப்பத்தில் ஹைப்போ தைராய்டிசம்
கர்ப்ப காலத்தில் பல பெண்கள் அது என்ன என்பதில் ஆர்வமாக உள்ளனர் - முதன்மை சப்ளினிகல் ஹைப்போ தைராய்டிசம் மற்றும் அது ஒரு குழந்தையைத் தாங்குவதை எவ்வாறு பாதிக்கிறது. நோய் தானாகவே கடக்காது, எனவே உடனடியாக சிகிச்சை மேற்கொள்ளப்பட வேண்டும் என்பது கவனிக்கத்தக்கது.பொதுவாக, கர்ப்பத்தின் முதல் 3 மாதங்களில் கோளாறுகள் ஏற்படுகின்றன, இதிலிருந்து குழந்தை தவறாக உருவாகலாம் அல்லது இறக்கக்கூடும்.
அதனால்தான் நீங்கள் கர்ப்பத்தின் திட்டமிடல் கட்டத்தில் ஒரு மருத்துவரை தவறாமல் பார்க்க வேண்டும். இது வளர்ச்சியின் ஆரம்ப கட்டத்தில் மற்றும் சரியான நேரத்தில் சிகிச்சையின் போது நோயின் போக்கை தீர்மானிக்க முடியும். ஒரு பெண் ஒரு கர்ப்பத்தை மட்டுமே திட்டமிடுகிறாள் என்றால், ஹார்மோன் அளவுகள் இயல்பாக்கப்படுவதற்கு முன்பு கருத்தடை மருந்துகள் பயன்படுத்தப்பட வேண்டும்.

இரத்தத்தில் உள்ள ஹார்மோன்களின் அளவை இயல்பாக்க உதவும் மருந்துகளுடன் சிகிச்சை மேற்கொள்ளப்படுகிறது. சிகிச்சையை நடத்த, செயற்கை தைரெத்தாக்ஸின்கள் மற்றும் அயோடின் கொண்ட மருந்துகளுடன் மாற்று சிகிச்சையை மருத்துவர் பரிந்துரைக்கிறார். பெண்ணின் எடையைப் பொறுத்து அளவு தனித்தனியாகத் தேர்ந்தெடுக்கப்படுகிறது மற்றும் மருந்து பயன்படுத்தப்படும் நேரம் முழுவதும் மாறாது. கர்ப்ப காலத்தில் நாட்டுப்புற வைத்தியம் விரும்பத்தகாதது, ஏனெனில் இது நல்வாழ்வில் குறிப்பிடத்தக்க சரிவைத் தூண்டும் மற்றும் கருவின் வளர்ச்சியை மோசமாக பாதிக்கும்.
இந்த நோய் கருவுக்கு மரபுரிமையாக செல்லக்கூடும் என்பது கவனிக்கத்தக்கது. குழந்தையின் நோய் இன்னும் மேம்பட்ட கட்டத்தில் தொடர வாய்ப்பு உள்ளது. சிகிச்சையை முடித்து, ஒரு குழந்தையின் பிறப்புக்குப் பிறகு, ஒரு பெண் முழுமையான குணமடையும் வரை ஒரு உட்சுரப்பியல் நிபுணரால் அவ்வப்போது அவதானிக்கப்பட வேண்டும். நீங்கள் குழந்தையை பதிவு செய்ய வேண்டியிருக்கும்.
குழந்தைகளில் ஹைப்போ தைராய்டிசம்
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் அறிகுறிகளும் சிகிச்சையும் பெரியவர்களைப் போலவே இருக்கும், ஆனால் பிறவி வகையுடன், நோய் மிகவும் சிக்கலானது. தைராய்டு ஹார்மோன்களின் நிலை குறித்த பகுப்பாய்வுகளின் முடிவுகளால் மீறல்கள் இருப்பதை அடையாளம் காணலாம். கடுமையான அறிகுறிகள் இல்லை அல்லது அறிகுறிகள் மங்கலாக இருக்கின்றன.
புதிதாகப் பிறந்த குழந்தைகளில், அவர்கள் பிறந்த முதல் மணிநேரத்தில் சோதனைகள் எடுக்கப்படுகின்றன. உங்களுக்கு இது போன்ற அறிகுறிகள் இருந்தால் மருத்துவரை அணுகவும்:
- வீக்கம்,
- yellowness,
- கரடுமுரடான அழுகை
- வறண்ட தோல்
- குறைந்த உடல் வெப்பநிலை
- வேகமான எடை அதிகரிப்பு.
இந்த அறிகுறிகள் நோயின் வளர்ச்சியின் தொடக்கத்தைக் குறிக்கின்றன. வயதான குழந்தைகளில் சப்ளினிகல் ஹைப்போ தைராய்டிசம் பலவீனமான மன மற்றும் உடல் வளர்ச்சியால் வகைப்படுத்தப்படுகிறது, அத்துடன் பார்வை பலவீனமடைகிறது.

நோய் கண்டறிந்த உடனேயே சிகிச்சை தொடங்க வேண்டும். சிகிச்சையின் போது, தைராய்டு ஹார்மோன்கள் பயன்படுத்தப்படுகின்றன. மருந்தின் அளவு பெரும்பாலும் குழந்தையின் எடை, வயது மற்றும் நோயின் போக்கின் தீவிரத்தை பொறுத்தது. கூடுதலாக, இரத்தத்தில் அதன் அளவைக் கட்டுப்படுத்துவது அவசியம்.
உடலில் இந்த ஹார்மோன்களின் உள்ளடக்கம் குறைந்து வருவதால், நீங்கள் அயோடின் நிறைந்த உணவுகளை உட்கொள்ள வேண்டும், தேவைப்பட்டால், "அயோடோமரின்" மருந்து குறிக்கப்படுகிறது. 2 வயதிற்குட்பட்ட குழந்தைக்கு இந்த நோய் கண்டறியப்பட்டால், அவர் தனது வாழ்நாள் முழுவதும் ஹார்மோன் மருந்துகளை உட்கொள்ள வேண்டியிருக்கும்.
ஒரு குழந்தையின் நோயின் போக்கில், இருதய அமைப்பில் எதிர்மறையான மாற்றங்கள் ஏற்படலாம். இளம் பருவத்தினரிடையே ஹைப்போ தைராய்டிசம் நோயறிதல் மற்றும் சிகிச்சையானது பெரியவர்களைப் போலவே மேற்கொள்ளப்படுகிறது, இருப்பினும், ஹார்மோன்களின் அளவு சுயாதீனமாக இயல்பாக்கப்படலாம்.
சிகிச்சை அம்சங்கள்
ஆரம்ப கட்டத்தில் நோய் கண்டறியப்பட்டால் சப்ளினிகல் ஹைப்போ தைராய்டிசத்தை குணப்படுத்த முடியும். ஒவ்வொரு சந்தர்ப்பத்திலும், சிகிச்சையின் முறை முற்றிலும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. ஒவ்வொரு நோயாளியும் உடலில் உள்ள ஹார்மோன்களின் அளவை மீட்டெடுக்க தனது சொந்த திட்டத்தை உருவாக்குகிறார்.
சில சூழ்நிலைகளில், பிற உறுப்புகள் மற்றும் அமைப்புகளின் கடுமையான நோய்கள் இருந்தால் சிகிச்சை பரிந்துரைக்கப்படுவதில்லை. பெரும்பாலும், மாற்று சிகிச்சை பரிந்துரைக்கப்படுகிறது, ஆனால் இளம் நோயாளிகளுக்கு மட்டுமே. ஒரு மருந்தாக, தைராக்ஸின் ஹார்மோன் ஒரு செயற்கை வடிவத்தில் பயன்படுத்தப்படுகிறது. சிகிச்சையின் அளவு மற்றும் போக்குகள் ஒவ்வொரு விஷயத்திலும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன.
கூடுதலாக, உடலில் சாதகமான விளைவைக் கொண்ட நாட்டுப்புற வைத்தியம் கூடுதலாகப் பயன்படுத்துவது நல்லது. ஒரு குறிப்பிட்ட உணவைப் பின்பற்றுவதும், அதிக அளவு அயோடின் கொண்ட உணவுகளை வழக்கமான உணவில் அறிமுகப்படுத்துவதும் அவசியம்.
மருந்து சிகிச்சை
அயோடின் குறைபாடு காரணமாக சப்ளினிகல் ஹைப்போ தைராய்டிசம் ஏற்பட்டால், நீங்கள் உடனடியாக ஹார்மோன் மாற்று மருந்துகளுடன் சிகிச்சையைத் தொடங்க வேண்டும். சிகிச்சையை நடத்தும்போது, ஹார்மோன்களின் அளவைக் கட்டுப்படுத்துவது மற்றும் ஒவ்வொரு 6 மாதங்களுக்கும் ஒரு பரிசோதனைக்கு உட்படுத்த வேண்டியது அவசியம். நோயை முழுவதுமாக குணப்படுத்துவது சாத்தியமில்லை, ஆனால் தைராய்டு சுரப்பியின் செயல்பாட்டைக் கட்டுப்படுத்தவும் எதிர்மறை வெளிப்பாடுகளைக் குறைக்கவும் முடியும்.

லெவோதைராக்ஸின் மருந்து மாற்று சிகிச்சையாக பயன்படுத்தப்படுகிறது. நோயாளியின் எடையால் அளவு கணக்கிடப்படுகிறது. மருந்து காலையில் வெறும் வயிற்றில் கண்டிப்பாக பயன்படுத்தப்படுகிறது. அளவை நீங்களே மாற்றுவது பரிந்துரைக்கப்படவில்லை, ஏனெனில் இது நல்வாழ்வை மோசமாக்கும்.
கூடுதலாக, இருதய, ஹார்மோன் மருந்துகள், இருதய மருந்துகள் மற்றும் வைட்டமின் வளாகங்களின் பயன்பாடு சம்பந்தப்பட்ட அறிகுறி சிகிச்சை தேவைப்படலாம். மனச்சோர்வு மற்றும் அக்கறையின்மை ஆகியவற்றை அகற்ற, "அமிட்ரிப்டைலைன்" பயன்படுத்த பரிந்துரைக்கப்படுகிறது.
நாட்டுப்புற மருந்து
சப்ளினிகல் ஹைப்போ தைராய்டிசத்திற்கு சிகிச்சையளிக்க பலர் நாட்டுப்புற வைத்தியம் பயன்படுத்துகின்றனர். தாவரங்களின் மூலிகைகள் மற்றும் பழங்கள் குணப்படுத்தும் குணங்களைக் கொண்டுள்ளன, அவை நீண்ட காலமாக அறியப்படுகின்றன. சிகிச்சைக்கு மூலிகை கட்டணம் போன்றவை:
- செயின்ட் ஜான்ஸ் வோர்ட், எலிகாம்பேன், கெமோமில், கிம்லெட், ரோஸ் இடுப்பு,
- பிர்ச் மொட்டுகள், செயின்ட் ஜான்ஸ் வோர்ட், மலை சாம்பல், எலெகாம்பேன், பழ சேவல்,
- celandine, coltsfoot, chamomile, yarrow, licorice, angelica.
மூலிகைகளின் இந்த சேர்க்கைகள் மிகவும் பொதுவானதாகக் கருதப்படுகின்றன மற்றும் அவை தைராய்டு சுரப்பியின் நோய்களுக்குப் பயன்படுத்தப்படுகின்றன. சப்ளினிகல் ஹைப்போ தைராய்டிசத்துடன், பக்க விளைவுகளை ஏற்படுத்தாமல் இருக்க ஒரு மருத்துவரை அணுகிய பின்னரே மாற்று சிகிச்சையைப் பயன்படுத்த முடியும் என்பதை நினைவில் கொள்வது மதிப்பு.
ஹைப்போ தைராய்டிசத்திற்கான ஊட்டச்சத்து
சப்ளினிகல் ஹைப்போ தைராய்டிசத்துடன், அதன் ஊட்டச்சத்து அவசியம் மதிப்பாய்வு செய்யப்பட வேண்டும். சில உணவுகள் வழக்கமான உணவில் இருந்து விலக்கப்பட வேண்டும், குறிப்பாக, போன்றவை:
- சோயா பொருட்கள்
- சர்க்கரை,
- கொழுப்பு மீன் மற்றும் இறைச்சி,
- வெண்ணெய்,
- வேர்கடலை.
இது எடிமா உருவாவதற்கு பங்களிப்பதோடு, சிறுநீரகங்களில் பிரச்சினைகள் ஏற்படுவதைத் தூண்டும் என்பதால், நிறைய திரவத்தை உட்கொள்ள பரிந்துரைக்கப்படவில்லை. ஹைப்போ தைராய்டிசம் ஏற்படும் போது, உங்கள் உணவில் சேர்க்க பரிந்துரைக்கப்படுகிறது:
- செலினியம் மற்றும் அயோடின் தயாரிப்புகளால் வளப்படுத்தப்பட்டுள்ளது,
- புதிய பழங்கள் மற்றும் காய்கறிகள்
- காபி,
- ஒல்லியான இறைச்சி மற்றும் கோழி.
அத்தகைய உணவு ஒரு நபருக்கு ஆரோக்கியத்தை மிக விரைவாக மீட்டெடுக்கவும், ஏற்கனவே இருக்கும் நோயிலிருந்து விடுபடவும் அனுமதிக்கிறது. உணவு முழுவதும், நீங்கள் உங்கள் எடையைக் கட்டுப்படுத்த வேண்டும் மற்றும் அதன் அனைத்து ஏற்ற இறக்கங்களையும் கவனிக்க வேண்டும்.
நோயின் விளைவுகள்
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் போது தைராய்டு ஹார்மோன்களின் இயல்பான அறிகுறிகள் உடலின் முக்கிய செயல்பாட்டை ஆதரிக்கும். இருப்பினும், இந்த நோய் பாலியல் செயல்பாட்டை மோசமாக பாதிக்கிறது, அதே போல் இருதய அமைப்பு மற்றும் பிற உறுப்புகளின் வேலைகளையும் பாதிக்கிறது. முக்கிய விளைவுகளில் பின்வருவனவற்றை அடையாளம் காணலாம்:
- வாஸ்குலர் பெருந்தமனி தடிப்பு,
- அதிகரித்த கொழுப்பு
- இரத்த சோகை,
- மாதவிடாய் முறைகேடுகள்
- செக்ஸ் இயக்கி குறைந்தது,
- மலட்டுத்தன்மையை,
- மனச்சோர்வு நிலைகள்.
இந்த விளைவுகள் அனைத்தும் சில நோயாளிகளுக்கு மட்டுமே காணப்படுகின்றன. ஹைப்போ தைராய்டிசம் ஏற்படுவதற்கு மிகவும் உணர்திறன் 40 வயதுக்குட்பட்டவர்கள். நோயின் புறக்கணிக்கப்பட்ட வடிவம் நோயாளியின் கோமாவுக்கு வழிவகுக்கும்.
தடுப்புமருந்து
உடலில் அயோடினைக் கட்டுப்படுத்துவதே தடுப்பு. இதைச் செய்ய, நீங்கள் சரியான ஊட்டச்சத்தை உறுதிப்படுத்த வேண்டும், குறிப்பாக, அதிக அயோடின் உள்ளடக்கம் கொண்ட உணவுகளை உட்கொள்ளுங்கள். கூடுதலாக, உங்கள் எடையை நீங்கள் கட்டுப்படுத்த வேண்டும் மற்றும் உங்கள் மருத்துவர் அதன் இயல்பாக்கத்தை கண்காணிக்க வேண்டும்.

தைராய்டு நோய்க்கு முன்கூட்டியே உள்ளவர்கள் குறிப்பிடத்தக்க உடல் உழைப்பைத் தவிர்க்க வேண்டும். புதிய காற்று, நீச்சல், யோகாவில் நடப்பதைக் கட்டுப்படுத்துவது நல்லது. உணர்ச்சிவசப்படுவதைத் தவிர்ப்பது முக்கியம். சானடோரியம் சிகிச்சை ஒரு நல்ல விளைவைக் கொண்டுள்ளது.
சப்ளினிகல் ஹைப்போ தைராய்டிசம்: நோய்க்கான காரணங்கள், நிலைகள், அறிகுறிகள் மற்றும் சிகிச்சை
சப்ளினிகல் ஹைப்போ தைராய்டிசம் ஒரு சிக்கலான தைராய்டு நோய். அதே நேரத்தில், உறுப்பு சாதாரண பயன்முறையில் வேலை செய்ய முடியாது மற்றும் படிப்படியாக தன்னை அழிக்கத் தொடங்குகிறது. இயல்பான செயல்பாட்டுடன், தைராய்டு சுரப்பி ஹார்மோன்களை இரத்த ஓட்டத்தில் வெளியிடுகிறது, இது நோயாளி முழு வாழ்க்கையையும் வாழ அனுமதிக்கிறது.
இந்த உறுப்பின் செயல்பாடு முழு உடலையும் பாதிக்கிறது, உறுப்புகளின் செயல்பாட்டைத் தூண்டுகிறது. மீறல் ஹார்மோன்களின் குறைபாட்டுடன், அதே போல் உடலில் அதிகமானவற்றையும் ஏற்படுத்துகிறது. இந்த வகையான மீறல்களின் வெளிப்பாடு முற்றிலும் வேறுபட்டதாக இருக்கும். தைராய்டு ஹார்மோன்களின் பற்றாக்குறையால், உடல் படிப்படியாக தோல்வியடையத் தொடங்குகிறது, மேலும் அதன் வளங்கள் அனைத்தும் குறைந்துவிடுகின்றன. அதிகப்படியான ஹார்மோன்களுடன், தைராய்டு சுரப்பி தன்னை அகற்றத் தொடங்குகிறது, இது அனைத்து உறுப்புகளின் செயல்பாட்டையும் மோசமாக பாதிக்கிறது.
நோயின் ஆபத்து அது சோமாடிக் கோளாறுகள் என மாறுவேடமிட்டுக் கொள்ளும் என்பதில் உள்ளது, இதன் சிகிச்சையானது எந்த விளைவையும் அளிக்காது. கிடைக்கக்கூடிய அறிகுறிகளைக் கொண்ட நோயாளி இருதயநோய் நிபுணர், மகளிர் மருத்துவ நிபுணர் மற்றும் நரம்பியல் நிபுணரை அணுகுகிறார். கடைசி கட்டங்களில் மட்டுமே அவருக்கு உட்சுரப்பியல் நிபுணருடன் சந்திப்பு கிடைக்கிறது.
தைராய்டு செயலிழப்பு ஏற்பட்டால், சிக்கல்களைத் தடுக்க சரியான நேரத்தில் சிகிச்சையைத் தொடங்குவது முக்கியம்.
தைராய்டு சுரப்பி கழுத்தில் அமைந்துள்ளது மற்றும் பட்டாம்பூச்சியின் வடிவத்தைக் கொண்டுள்ளது. பொதுவாக, அவள் தெளிவாக இல்லை. இந்த உடலால் உற்பத்தி செய்யப்படும் ஹார்மோன்கள் பல உறுப்புகள் மற்றும் அமைப்புகளின் இயல்பான செயல்பாட்டிற்கு தேவைப்படுகின்றன. தைராய்டு ஹார்மோன்கள் எடை, இனப்பெருக்க செயல்பாடு, வளர்சிதை மாற்றம், தெர்மோர்குலேஷன் ஆகியவற்றை பாதிக்கின்றன.
சரியான சிகிச்சையை பரிந்துரைக்க, சப்ளினிகல் தைராய்டு ஹைப்போ தைராய்டிசம் என்றால் என்ன, இந்த நோய் எவ்வாறு வெளிப்படுகிறது என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும். இது தைராய்டு சுரப்பியின் அழிவின் ஆரம்ப வடிவம், இருப்பினும், கடுமையான அறிகுறிகள் காணப்படவில்லை. கடுமையான ஹார்மோன் ஏற்றத்தாழ்வுடன், அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் செயல்பாட்டில் ஒரு செயலிழப்பைக் காணலாம். இந்த நோய் ரகசியமாக தொடர்கிறது மற்றும் தைராய்டு சுரப்பியின் அடிப்படை செயல்பாடுகளை மெதுவாக அழிப்பதன் மூலம் வகைப்படுத்தப்படுகிறது.
நோயியல் செயல்முறையின் விளைவுகள் மிகவும் ஆபத்தானவை என்பதால், சரியான நேரத்தில் சிகிச்சையை நடத்துவது மிகவும் முக்கியம். பெண்களில், இந்த நிலை மாதவிடாய் முறைகேடுகள் மற்றும் மலட்டுத்தன்மையை ஏற்படுத்தும், மேலும் ஆண்களில் இது ஆற்றலுடன் சிக்கல்களைத் தூண்டுகிறது. கூடுதலாக, இந்த நோய் இருதய, நரம்பு மற்றும் செரிமான அமைப்புகளின் செயல்பாட்டில் சரிவைத் தூண்டும். சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் கட்டத்தைப் பொறுத்து, நோயியலின் முன்கணிப்பு மற்றும் தன்மை தீர்மானிக்கப்படுகிறது.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் காரணங்கள் மிகவும் வித்தியாசமாக இருக்கலாம், குறிப்பாக, வேறு சில நோய்கள், மருந்துகளின் பயன்பாடு, அத்துடன் ஹார்மோன் மற்றும் கதிர்வீச்சு சிகிச்சை ஆகியவை மீறலைத் தூண்டும். கூடுதலாக, தூண்டும் காரணிகளில், இது போன்றவற்றை வேறுபடுத்துவது அவசியம்:
- ஒரு குழந்தையின் உள் உறுப்புகளின் முறையற்ற வளர்ச்சி,
- தைராய்டு சுரப்பி ஓரளவு அல்லது முழுமையாக அகற்றப்பட்டது,
- உடலில் அயோடின் பற்றாக்குறை,
- இந்த உறுப்பை பாதிக்கும் மருந்துகளின் நீண்டகால பயன்பாடு,
- அருகிலுள்ள திசுக்களில் ஏற்படும் அழற்சி செயல்முறைகள்,
- கதிரியக்க அயோடின் வெளிப்பாடு.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்திற்கு ஒன்று அல்லது அதற்கு மேற்பட்ட காரணங்கள் இருந்தால், நோயின் போக்கை சரியான நேரத்தில் அங்கீகரிக்க நீங்கள் அவ்வப்போது ஒரு பரிசோதனைக்கு உட்படுத்த வேண்டும். நோயியல் மரபுரிமையாக இருக்கலாம் மற்றும் இளமை பருவத்தில் பிறவி அல்லது வெளிப்படையானதாக இருக்கலாம். தைராய்டு சுரப்பியின் வீக்கம் அல்லது அயோடின் அதிகப்படியான அளவு ஆகியவற்றால் ஹைப்போ தைராய்டிசத்தின் வளர்ச்சி தூண்டப்படலாம். கோயிட்டர் அல்லது ஆட்டோ இம்யூன் தைராய்டிடிஸ் உள்ள நோயாளிகள் ஆபத்தில் உள்ளனர்.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் அறிகுறிகள் அதிகம் உச்சரிக்கப்படவில்லை என்ற போதிலும், இதேபோன்ற நிலை சில குறிப்பிட்ட அறிகுறிகளுடன் இருக்கலாம். இந்த நோயின் வெளிப்பாடு மற்ற மனோவியல் மற்றும் சோமாடிக் கோளாறுகளுடன் எளிதில் குழப்பமடையக்கூடும். பெரும்பாலும், முக்கிய வெளிப்பாடுகளில், மலச்சிக்கல் வேறுபடுகிறது, இது வயிற்றுப்போக்கு நோய்க்குறியுடன் மாற்றலாம். பித்தப்பை நோயின் அறிகுறிகளும் ஏற்பட வாய்ப்புள்ளது.
கூடுதலாக, ஹைப்போ தைராய்டிசத்துடன், இருதய அமைப்பின் நோய்கள் இருக்கலாம், குறிப்பாக, அதிகரித்த அழுத்தம், பெரிகார்டியல் குழியில் வெளியேற்றம். பெண்களில், சப்ளினிகல் ஹைப்போ தைராய்டிசம் அவ்வப்போது ஏற்படும் இரத்தப்போக்கு மற்றும் ஆஸ்டியோஆர்த்ரோசிஸின் முன்னேற்றம் ஆகியவற்றின் வடிவத்தில் தன்னை வெளிப்படுத்திக் கொள்ளலாம்.
குறிப்பிட்ட அறிகுறிகளில், குரலின் கரடுமுரடான தன்மை, நாக்கில் அதிகரிப்பு, முகத்தின் வீக்கம் ஆகியவற்றை வேறுபடுத்துவது அவசியம். நோய் முன்னேறும்போது, அறிகுறிகள் ஓரளவு அதிகரிக்கும். ஹார்மோன்கள் இல்லாததன் விளைவாக, மனித அறிவுசார் திறன்களின் படிப்படியான சரிவு மற்றும் நினைவகக் குறைபாடு ஏற்படுகிறது. சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் கடைசி கட்டத்தில், அழுத்தம் மற்றும் பார்வைக் குறைபாட்டின் அதிகரிப்பு காணப்படுகிறது. அதே நேரத்தில், முடி உடையக்கூடியதாகவும் மெல்லியதாகவும், தோல் சாம்பல்-மஞ்சள் நிறமாகவும் மாறும். கூடுதலாக, தைராய்டு செயல்பாடு குறைந்து வரும் பின்னணியில், இரத்த சோகை மற்றும் பிராடி கார்டியா ஆகியவை காணப்படுகின்றன.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்திற்கு எவ்வாறு சிகிச்சையளிப்பது என்பதை தீர்மானிக்க, முதலில் ஒரு நோயறிதல் செய்யப்பட வேண்டும். நோயறிதல் முக்கியமாக இரத்த பரிசோதனைகளின் அடிப்படையில் செய்யப்படுகிறது. இந்த வழக்கில் சிறப்பியல்பு தைராய்டு-தூண்டுதல் ஹார்மோனின் அதிகரிப்பு தைராய்டு ஹார்மோன்களின் இயல்பான அளவைக் கொண்டுள்ளது.
கூடுதலாக, கூடுதல் ஆராய்ச்சி முறைகள் பரிந்துரைக்கப்படலாம், குறிப்பாக, போன்றவை:
- ஆன்டிபாடி சோதனை
- இதய மின்,
- அல்ட்ராசவுண்ட் கண்டறிதல்
- ஊடுகதிர் படமெடுப்பு,
- சிண்டிக்ராஃபி
- இரத்த உயிர் வேதியியல்.
இத்தகைய நுட்பங்கள் தைராய்டு சுரப்பியின் செயல்பாட்டில் உள்ள விலகல்களையும், நோயின் போக்கின் விளைவாக பிற உறுப்புகளின் வேலையில் ஏற்படும் இடையூறுகளையும் தீர்மானிக்க உதவுகிறது.
கர்ப்ப காலத்தில் பல பெண்கள் அது என்ன என்பதில் ஆர்வமாக உள்ளனர் - முதன்மை சப்ளினிகல் ஹைப்போ தைராய்டிசம் மற்றும் அது ஒரு குழந்தையைத் தாங்குவதை எவ்வாறு பாதிக்கிறது. நோய் தானாகவே கடக்காது, எனவே உடனடியாக சிகிச்சை மேற்கொள்ளப்பட வேண்டும் என்பது கவனிக்கத்தக்கது. பொதுவாக, கர்ப்பத்தின் முதல் 3 மாதங்களில் கோளாறுகள் ஏற்படுகின்றன, இதிலிருந்து குழந்தை தவறாக உருவாகலாம் அல்லது இறக்கக்கூடும்.
அதனால்தான் நீங்கள் கர்ப்பத்தின் திட்டமிடல் கட்டத்தில் ஒரு மருத்துவரை தவறாமல் பார்க்க வேண்டும். இது வளர்ச்சியின் ஆரம்ப கட்டத்தில் மற்றும் சரியான நேரத்தில் சிகிச்சையின் போது நோயின் போக்கை தீர்மானிக்க முடியும். ஒரு பெண் ஒரு கர்ப்பத்தை மட்டுமே திட்டமிடுகிறாள் என்றால், ஹார்மோன் அளவுகள் இயல்பாக்கப்படுவதற்கு முன்பு கருத்தடை மருந்துகள் பயன்படுத்தப்பட வேண்டும்.
இரத்தத்தில் உள்ள ஹார்மோன்களின் அளவை இயல்பாக்க உதவும் மருந்துகளுடன் சிகிச்சை மேற்கொள்ளப்படுகிறது. சிகிச்சையை நடத்த, செயற்கை தைரெத்தாக்ஸின்கள் மற்றும் அயோடின் கொண்ட மருந்துகளுடன் மாற்று சிகிச்சையை மருத்துவர் பரிந்துரைக்கிறார். பெண்ணின் எடையைப் பொறுத்து அளவு தனித்தனியாகத் தேர்ந்தெடுக்கப்படுகிறது மற்றும் மருந்து பயன்படுத்தப்படும் நேரம் முழுவதும் மாறாது. கர்ப்ப காலத்தில் நாட்டுப்புற வைத்தியம் விரும்பத்தகாதது, ஏனெனில் இது நல்வாழ்வில் குறிப்பிடத்தக்க சரிவைத் தூண்டும் மற்றும் கருவின் வளர்ச்சியை மோசமாக பாதிக்கும்.
இந்த நோய் கருவுக்கு மரபுரிமையாக செல்லக்கூடும் என்பது கவனிக்கத்தக்கது. குழந்தையின் நோய் இன்னும் மேம்பட்ட கட்டத்தில் தொடர வாய்ப்பு உள்ளது. சிகிச்சையை முடித்து, ஒரு குழந்தையின் பிறப்புக்குப் பிறகு, ஒரு பெண் முழுமையான குணமடையும் வரை ஒரு உட்சுரப்பியல் நிபுணரால் அவ்வப்போது அவதானிக்கப்பட வேண்டும். நீங்கள் குழந்தையை பதிவு செய்ய வேண்டியிருக்கும்.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் அறிகுறிகளும் சிகிச்சையும் பெரியவர்களைப் போலவே இருக்கும், ஆனால் பிறவி வகையுடன், நோய் மிகவும் சிக்கலானது. தைராய்டு ஹார்மோன்களின் அளவிற்கான சோதனைகளின் முடிவுகளால் மீறல்கள் இருப்பதை அடையாளம் காணலாம்.கடுமையான அறிகுறிகள் இல்லை அல்லது அறிகுறிகள் மங்கலாக இருக்கின்றன.
புதிதாகப் பிறந்த குழந்தைகளில், அவர்கள் பிறந்த முதல் மணிநேரத்தில் சோதனைகள் எடுக்கப்படுகின்றன. உங்களுக்கு இது போன்ற அறிகுறிகள் இருந்தால் மருத்துவரை அணுகவும்:
- வீக்கம்,
- yellowness,
- கரடுமுரடான அழுகை
- வறண்ட தோல்
- குறைந்த உடல் வெப்பநிலை
- வேகமான எடை அதிகரிப்பு.
இந்த அறிகுறிகள் நோயின் வளர்ச்சியின் தொடக்கத்தைக் குறிக்கின்றன. வயதான குழந்தைகளில் சப்ளினிகல் ஹைப்போ தைராய்டிசம் பலவீனமான மன மற்றும் உடல் வளர்ச்சியால் வகைப்படுத்தப்படுகிறது, அத்துடன் பார்வை பலவீனமடைகிறது.
நோய் கண்டறிந்த உடனேயே சிகிச்சை தொடங்க வேண்டும். சிகிச்சையின் போது, தைராய்டு ஹார்மோன்கள் பயன்படுத்தப்படுகின்றன. மருந்தின் அளவு பெரும்பாலும் குழந்தையின் எடை, வயது மற்றும் நோயின் போக்கின் தீவிரத்தை பொறுத்தது. கூடுதலாக, இரத்தத்தில் அதன் அளவைக் கட்டுப்படுத்துவது அவசியம்.
உடலில் இந்த ஹார்மோன்களின் உள்ளடக்கம் குறைந்து வருவதால், நீங்கள் அயோடின் நிறைந்த உணவுகளை உட்கொள்ள வேண்டும், தேவைப்பட்டால், "அயோடோமரின்" மருந்து குறிக்கப்படுகிறது. 2 வயதிற்குட்பட்ட குழந்தைக்கு இந்த நோய் கண்டறியப்பட்டால், அவர் தனது வாழ்நாள் முழுவதும் ஹார்மோன் மருந்துகளை உட்கொள்ள வேண்டியிருக்கும்.
ஒரு குழந்தையின் நோயின் போக்கில், இருதய அமைப்பில் எதிர்மறையான மாற்றங்கள் ஏற்படலாம். இளம் பருவத்தினரிடையே ஹைப்போ தைராய்டிசம் நோயறிதல் மற்றும் சிகிச்சையானது பெரியவர்களைப் போலவே மேற்கொள்ளப்படுகிறது, இருப்பினும், ஹார்மோன்களின் அளவு சுயாதீனமாக இயல்பாக்கப்படலாம்.
ஆரம்ப கட்டத்தில் நோய் கண்டறியப்பட்டால் சப்ளினிகல் ஹைப்போ தைராய்டிசத்தை குணப்படுத்த முடியும். ஒவ்வொரு சந்தர்ப்பத்திலும், சிகிச்சையின் முறை முற்றிலும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. ஒவ்வொரு நோயாளியும் உடலில் உள்ள ஹார்மோன்களின் அளவை மீட்டெடுக்க தனது சொந்த திட்டத்தை உருவாக்குகிறார்.
சில சூழ்நிலைகளில், பிற உறுப்புகள் மற்றும் அமைப்புகளின் கடுமையான நோய்கள் இருந்தால் சிகிச்சை பரிந்துரைக்கப்படுவதில்லை. பெரும்பாலும், மாற்று சிகிச்சை பரிந்துரைக்கப்படுகிறது, ஆனால் இளம் நோயாளிகளுக்கு மட்டுமே. ஒரு மருந்தாக, தைராக்ஸின் ஹார்மோன் ஒரு செயற்கை வடிவத்தில் பயன்படுத்தப்படுகிறது. சிகிச்சையின் அளவு மற்றும் போக்குகள் ஒவ்வொரு விஷயத்திலும் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன.
கூடுதலாக, உடலில் சாதகமான விளைவைக் கொண்ட நாட்டுப்புற வைத்தியம் கூடுதலாகப் பயன்படுத்துவது நல்லது. ஒரு குறிப்பிட்ட உணவைப் பின்பற்றுவதும், அதிக அளவு அயோடின் கொண்ட உணவுகளை வழக்கமான உணவில் அறிமுகப்படுத்துவதும் அவசியம்.
அயோடின் குறைபாடு காரணமாக சப்ளினிகல் ஹைப்போ தைராய்டிசம் ஏற்பட்டால், நீங்கள் உடனடியாக ஹார்மோன் மாற்று மருந்துகளுடன் சிகிச்சையைத் தொடங்க வேண்டும். சிகிச்சையை நடத்தும்போது, ஹார்மோன்களின் அளவைக் கட்டுப்படுத்துவது மற்றும் ஒவ்வொரு 6 மாதங்களுக்கும் ஒரு பரிசோதனைக்கு உட்படுத்த வேண்டியது அவசியம். நோயை முழுவதுமாக குணப்படுத்துவது சாத்தியமில்லை, ஆனால் தைராய்டு சுரப்பியின் செயல்பாட்டைக் கட்டுப்படுத்தவும் எதிர்மறை வெளிப்பாடுகளைக் குறைக்கவும் முடியும்.
லெவோதைராக்ஸின் மருந்து மாற்று சிகிச்சையாக பயன்படுத்தப்படுகிறது. நோயாளியின் எடையால் அளவு கணக்கிடப்படுகிறது. மருந்து காலையில் வெறும் வயிற்றில் கண்டிப்பாக பயன்படுத்தப்படுகிறது. அளவை நீங்களே மாற்றுவது பரிந்துரைக்கப்படவில்லை, ஏனெனில் இது நல்வாழ்வை மோசமாக்கும்.
கூடுதலாக, இருதய, ஹார்மோன் மருந்துகள், இருதய மருந்துகள் மற்றும் வைட்டமின் வளாகங்களின் பயன்பாடு சம்பந்தப்பட்ட அறிகுறி சிகிச்சை தேவைப்படலாம். மனச்சோர்வு மற்றும் அக்கறையின்மை ஆகியவற்றை அகற்ற, "அமிட்ரிப்டைலைன்" பயன்படுத்த பரிந்துரைக்கப்படுகிறது.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்திற்கு சிகிச்சையளிக்க பலர் நாட்டுப்புற வைத்தியம் பயன்படுத்துகின்றனர். தாவரங்களின் மூலிகைகள் மற்றும் பழங்கள் குணப்படுத்தும் குணங்களைக் கொண்டுள்ளன, அவை நீண்ட காலமாக அறியப்படுகின்றன. சிகிச்சைக்கு மூலிகை கட்டணம் போன்றவை:
- செயின்ட் ஜான்ஸ் வோர்ட், எலிகாம்பேன், கெமோமில், கிம்லெட், ரோஸ் இடுப்பு,
- பிர்ச் மொட்டுகள், செயின்ட் ஜான்ஸ் வோர்ட், மலை சாம்பல், எலெகாம்பேன், பழ சேவல்,
- celandine, coltsfoot, chamomile, yarrow, licorice, angelica.
மூலிகைகளின் இந்த சேர்க்கைகள் மிகவும் பொதுவானதாகக் கருதப்படுகின்றன மற்றும் அவை தைராய்டு சுரப்பியின் நோய்களுக்குப் பயன்படுத்தப்படுகின்றன. சப்ளினிகல் ஹைப்போ தைராய்டிசத்துடன், பக்க விளைவுகளை ஏற்படுத்தாமல் இருக்க ஒரு மருத்துவரை அணுகிய பின்னரே மாற்று சிகிச்சையைப் பயன்படுத்த முடியும் என்பதை நினைவில் கொள்வது மதிப்பு.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்துடன், அதன் ஊட்டச்சத்து அவசியம் மதிப்பாய்வு செய்யப்பட வேண்டும். சில உணவுகள் வழக்கமான உணவில் இருந்து விலக்கப்பட வேண்டும், குறிப்பாக, போன்றவை:
- சோயா பொருட்கள்
- சர்க்கரை,
- கொழுப்பு மீன் மற்றும் இறைச்சி,
- வெண்ணெய்,
- வேர்கடலை.
இது எடிமா உருவாவதற்கு பங்களிப்பதோடு, சிறுநீரகங்களில் பிரச்சினைகள் ஏற்படுவதைத் தூண்டும் என்பதால், நிறைய திரவத்தை உட்கொள்ள பரிந்துரைக்கப்படவில்லை. ஹைப்போ தைராய்டிசம் ஏற்படும் போது, உங்கள் உணவில் சேர்க்க பரிந்துரைக்கப்படுகிறது:
- செலினியம் மற்றும் அயோடின் தயாரிப்புகளால் வளப்படுத்தப்பட்டுள்ளது,
- புதிய பழங்கள் மற்றும் காய்கறிகள்
- காபி,
- ஒல்லியான இறைச்சி மற்றும் கோழி.
அத்தகைய உணவு ஒரு நபருக்கு ஆரோக்கியத்தை மிக விரைவாக மீட்டெடுக்கவும், ஏற்கனவே இருக்கும் நோயிலிருந்து விடுபடவும் அனுமதிக்கிறது. உணவு முழுவதும், நீங்கள் உங்கள் எடையைக் கட்டுப்படுத்த வேண்டும் மற்றும் அதன் அனைத்து ஏற்ற இறக்கங்களையும் கவனிக்க வேண்டும்.
சப்ளினிகல் ஹைப்போ தைராய்டிசத்தின் போது தைராய்டு ஹார்மோன்களின் இயல்பான அறிகுறிகள் உடலின் முக்கிய செயல்பாட்டை ஆதரிக்கும். இருப்பினும், இந்த நோய் பாலியல் செயல்பாட்டை மோசமாக பாதிக்கிறது, அதே போல் இருதய அமைப்பு மற்றும் பிற உறுப்புகளின் வேலைகளையும் பாதிக்கிறது. முக்கிய விளைவுகளில் பின்வருவனவற்றை அடையாளம் காணலாம்:
- வாஸ்குலர் பெருந்தமனி தடிப்பு,
- அதிகரித்த கொழுப்பு
- இரத்த சோகை,
- மாதவிடாய் முறைகேடுகள்
- செக்ஸ் இயக்கி குறைந்தது,
- மலட்டுத்தன்மையை,
- மனச்சோர்வு நிலைகள்.
இந்த விளைவுகள் அனைத்தும் சில நோயாளிகளுக்கு மட்டுமே காணப்படுகின்றன. ஹைப்போ தைராய்டிசம் ஏற்படுவதற்கு மிகவும் உணர்திறன் 40 வயதுக்குட்பட்டவர்கள். நோயின் புறக்கணிக்கப்பட்ட வடிவம் நோயாளியின் கோமாவுக்கு வழிவகுக்கும்.
உடலில் அயோடினைக் கட்டுப்படுத்துவதே தடுப்பு. இதைச் செய்ய, நீங்கள் சரியான ஊட்டச்சத்தை உறுதிப்படுத்த வேண்டும், குறிப்பாக, அதிக அயோடின் உள்ளடக்கம் கொண்ட உணவுகளை உட்கொள்ளுங்கள். கூடுதலாக, உங்கள் எடையை நீங்கள் கட்டுப்படுத்த வேண்டும் மற்றும் உங்கள் மருத்துவர் அதன் இயல்பாக்கத்தை கண்காணிக்க வேண்டும்.
தைராய்டு நோய்க்கு முன்கூட்டியே உள்ளவர்கள் குறிப்பிடத்தக்க உடல் உழைப்பைத் தவிர்க்க வேண்டும். புதிய காற்று, நீச்சல், யோகாவில் நடப்பதைக் கட்டுப்படுத்துவது நல்லது. உணர்ச்சிவசப்படுவதைத் தவிர்ப்பது முக்கியம். சானடோரியம் சிகிச்சை ஒரு நல்ல விளைவைக் கொண்டுள்ளது.
டானிலோவா, என்.ஏ. நீரிழிவு நோய் வராதது எப்படி / என்.ஏ. Danilova. - எம்.: திசையன், 2010 .-- 128 பக்.
அக்மானோவ், மிகைல் செர்கீவிச் நீரிழிவு நோய். வாழ்க்கை செல்கிறது! உங்கள் நீரிழிவு நோய் / அக்மானோவ் மிகைல் செர்ஜீவிச் பற்றி. - எம் .: திசையன், 2012 .-- 567 பக்.
Milko துண்டு. -எம்., டேனியல்-மஸ்டர் அனெட்டா மகளிர் மருத்துவ உட்சுரப்பியல், ருமேனியாவின் சோசலிச குடியரசின் அகாடமியின் பப்ளிஷிங் ஹவுஸ் - எம்., 2015. - 490 ப.

என்னை அறிமுகப்படுத்துகிறேன். என் பெயர் எலெனா. நான் 10 ஆண்டுகளுக்கும் மேலாக உட்சுரப்பியல் நிபுணராக பணியாற்றி வருகிறேன். நான் தற்போது எனது துறையில் ஒரு தொழில்முறை நிபுணர் என்று நம்புகிறேன், மேலும் தளத்திற்கு வருபவர்கள் அனைவருக்கும் சிக்கலான மற்றும் அவ்வளவு பணிகளைத் தீர்க்க உதவ விரும்புகிறேன். தேவையான அனைத்து தகவல்களையும் முடிந்தவரை தெரிவிப்பதற்காக தளத்திற்கான அனைத்து பொருட்களும் சேகரிக்கப்பட்டு கவனமாக செயலாக்கப்படுகின்றன. இணையதளத்தில் விவரிக்கப்பட்டுள்ளவற்றைப் பயன்படுத்துவதற்கு முன்பு, நிபுணர்களுடன் கட்டாய ஆலோசனை எப்போதும் அவசியம்.
நாட்டுப்புற வைத்தியம்
ஹைப்போ தைராய்டிசத்தின் துணைக் கிளினிக்கல் போக்கில் கூட, பலர் சோம்பல், முகத்தின் வீக்கம், எடை அதிகரிப்பு மற்றும் சருமத்தின் மஞ்சள் நிறத்தைப் பற்றி புகார் கூறுகின்றனர். நாளமில்லா அமைப்பைத் தூண்டுவதற்கு, மூலிகை மருந்துகளைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது:
- கெல்ப். ஆல்காவின் தாலி ஒரு பிளெண்டரில் ஒரு தூள் நிலைக்கு நசுக்கப்படுகிறது. தேக்கரண்டி மூலப்பொருட்கள் 100 மில்லி வேகவைத்த தண்ணீரில் சேர்க்கப்பட்டு, உணவுக்கு 30 நிமிடங்களுக்கு ஒரு நாளைக்கு மூன்று முறை குடிக்கப்படுகின்றன.
- எலுமிச்சைபுல்சாறு. உலர்ந்த பழங்கள் ஒரு கலப்பான் மூலம் நசுக்கப்படுகின்றன. 1: 5 என்ற விகிதத்தில் ஓட்காவை ஊற்றவும். இருண்ட இடத்தில் 14 நாட்கள் வலியுறுத்துங்கள். 25 சொட்டு மருந்துகளை ஒரு நாளைக்கு மூன்று முறை அரை மணி நேரம் சாப்பிடுவதற்கு முன் குடிக்கவும்.
- Potentilla. 10 கிராம் நறுக்கிய இலைகள் 300 மில்லி தண்ணீரில் வேகவைக்கப்படுகின்றன. சீல் வைக்கப்பட்ட கொள்கலனில் 3 மணி நேரம் வலியுறுத்துங்கள். வடிகட்டப்பட்ட உட்செலுத்துதல் ஒரு நாளைக்கு 100 மில்லி 3 முறை எடுக்கப்படுகிறது.
மூலிகை மருத்துவம் நல்வாழ்வு வரை தொடர்கிறது. சிகிச்சையின் குறைந்தபட்ச படிப்பு 3 வாரங்கள்.
தைராய்டு செயலிழப்புக்கான முன்கணிப்பு
ஹைப்போ தைராய்டிசத்தின் ஒரு துணைக் கோப்புடன், இருதய அமைப்பின் கடுமையான கோளாறுகளின் ஆபத்து கணிசமாக அதிகரிக்கிறது. ஆனால் உடலில் T3 மற்றும் T4 இன் சாதாரண அளவை பராமரிக்கும் போது, உயிருக்கு ஆபத்தான சிக்கல்கள் ஏற்படாது. சிகிச்சையின் வெற்றி பல்வேறு காரணிகளைப் பொறுத்தது:
- ஹைப்போ தைராய்டிசத்தின் காரணம்,
- நாளமில்லா அமைப்பில் மீறல்களின் தீவிரம்,
- மாற்ற முடியாத மாற்றங்கள்.
அயோடின் குறைபாடு காரணமாக ஹைப்போ தைராய்டிசத்துடன், கிட்டத்தட்ட அனைத்து நோயாளிகளையும் குணப்படுத்த முடியும். ஆனால் அயோடின் கொண்ட ஹார்மோன்களின் பற்றாக்குறை ஆட்டோ இம்யூன் செயலிழப்புகளால் ஏற்பட்டால், வாழ்நாள் முழுவதும் HRT பரிந்துரைக்கப்படுகிறது.